Дерматит фото симптомы у детей до года – симптомы и лечение, как лечить на начальной стадии
причины, симптомы (+фото) и лечение
Дерматит у ребёнка – в детской дерматологии и педиатрии диагностируется у каждого второго пациента с заболеваниями кожного покрова. Такая болезнь воспалительно-аллергического характера встречается в равной степени у мальчиков и у девочек. Причины формирования подобной патологии будут несколько отличаться в зависимости от варианта её протекания. Зачастую в качестве предрасполагающего фактора выступают неправильный уход за малышом, влияние болезнетворных бактерий, а также влияние на кожу чрезмерно высоких или сильно низких температур.
Онлайн консультация по заболеванию «Дерматит у детей».
Задайте бесплатно вопрос специалистам: Дерматолог.Главным клиническим проявлением всех типов дерматитов выступают высыпания, но их характеристики зависят от варианта протекания патологического процесса. Также отмечается присутствие сильного кожного зуда и покраснения кожи.
Широкий спектр диагностических мероприятий направлен на то, чтобы провести дифференциацию между различными типами течения недуга. Помимо этого, очень важное место занимает тщательный физикальный осмотр.
Лечение дерматита у ребёнка подразумевает использование консервативных методик, а именно применение местных лекарственных препаратов и обработка кожного покрова различными лечебными растворами.
Этиология
Повлиять на формирование болезни могут биологические, физические или химические факторы, а также их совокупность. В подавляющем большинстве случаев манифестация наблюдается на первом году жизни – дети дошкольной и школьной возрастной категории подвергаются такому расстройству довольно редко.
Атопический дерматит у детей – одна из наиболее распространённых разновидностей заболевания, которая развивается на фоне:
- генетической предрасположенности;
- бронхиальной астмы;
- аллергии на продукты питания, шерсть, пыль или пыльцу;
- искусственного вскармливания;
- бесконтрольного применения лекарственных препаратов;
- различных инфекционно-вирусных недугов;
- заболеваний органов пищеварительной системы – сюда стоит отнести дисбактериоз кишечника, гастродуоденит и аскаридоз;
- любых иммунодефицитных состояний;
- ношения одежды из шерсти и синтетики;
- неблагоприятных экологических или климактерических условий;
- пассивного курения;
Причины возникновения пелёночного дерматита представлены:
- недостаточно частым купанием младенца;
- редкой сменой одежды или подгузников;
- длительным контактом кожи ребёнка с синтетическими тканями;
- продолжительного нахождения в помещении с высоким уровнем влажности;
- прямым контактированием с химическими веществами, например, аммиаком, желчными кислотами или пищеварительными ферментами;
- влиянием патогенных бактерий или дрожжевых грибков из семейства кандида.
Основную группу риска составляют младенцы, появившиеся на свет раньше положенного срока, а также дети, страдающие от гипотрофии, рахита, дисбактериоза кишечника, частой и обильной диареи.
Себорейный дерматит у детей развивается из-за влияния такого болезнетворного агента, как Malassezia furfur. Такая бактерия живёт на коже здорового человека, однако при снижении сопротивляемости иммунной системы приводит к появлению такой разновидности болезни.
Формирование контактного дерматита обуславливается:
- длительным влиянием на кожный покров ребёнка чрезмерно низких или высоких температур;
- продолжительным контактом с прямыми солнечными лучами;
- частым ультрафиолетовым или рентгеновским облучением;
- постоянной обработкой кожи средствами дезинфекции – сюда стоит отнести спирт, эфир и йод;
- аллергией на средства личной гигиены, стиральные порошки, детские кремы и присыпки;
- контакт с насекомыми и некоторыми разновидностями растений, в частности примулой, лютиком, арникой и борщевиком.
При любых дерматитах усугубить проблему могут:
- наличие лишней массы тела;
- климато-географические условия;
- метеорологические факторы;
- малокровие;
- вакцинации;
- стрессовые ситуации;
- ОРВИ;
- бытовые условия.
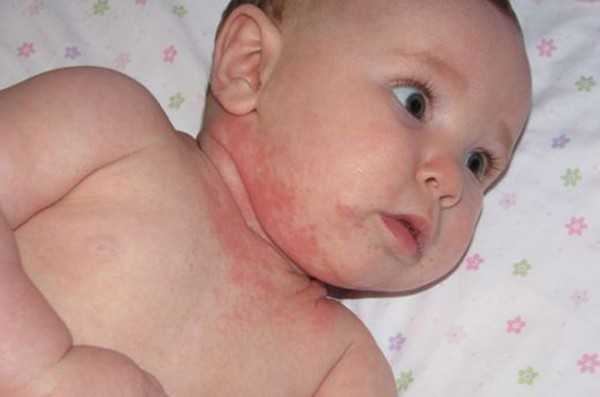
Дерматит на шее у ребёнка
Классификация
В зависимости этиологического фактора заболевание делится на:
- инфекционный дерматит у детей;
- контактный;
- вирусный;
- солнечный;
- бактериальный;
- аллергический;
- медикаментозный;
- семейный дерматит.
В качестве отдельной формы стоит выделить атипичный дерматит у детей, который относится к категории мультифокальных недугов. Его отличительной чертой является то, что клиническая картина представлена появлением довольно больших пузырьков, наполненных жидкостью.
По возрастной категории, в которой появились первые клинические проявления недуга, он бывает:
- младенческий – формируется у малышей от 2 месяцев до 2 лет;
- детский – развивается от 2 до 13 лет;
- взрослый — является таковым, если возникает от 13 лет и старше. Такая разновидность считается наиболее редкой.
В зависимости от распространённости патологического процесса дерматиты у ребёнка могут быть:
- ограниченными – при этом очаг высыпаний находится в определённой области;
- распространёнными – характеризуется поражением нескольких зон тела, например, головы и нижних конечностей;
- диффузными – в таких ситуациях происходит распространение высыпаний наблюдается на большей части кожи.
Классификация недуга по тяжести протекания:
- лёгкая степень;
- среднетяжелая степень;
- тяжёлая степень.
Помимо этого, болезнь может быть острой и хронической.
Симптоматика
Особенность такой патологии заключается в том, что она обладает широким разнообразием симптомов, что напрямую диктуется разновидностью протекания болезни.
Основные клинические признаки аллергического или атопического дерматита у детей:
- переходящая или стойкая гиперемия;
- сухость и шелушение кожи;
- симметричное поражение кожного покрова лица, верхних и нижних конечностей, а также сгибательных поверхностей;
- кожный зуд различной степени выраженности;
- складчатость ладоней и стоп;
- утолщение кожи на локтях, предплечьях и плечах;
- формирование ранок, появляющихся из-за расчесывания высыпаний;
- повышенная пигментация век;
- сыпь по типу крапивницы;
- кератоконус;
- конъюнктивит;
- отёчность кожного покрова в местах поражения.
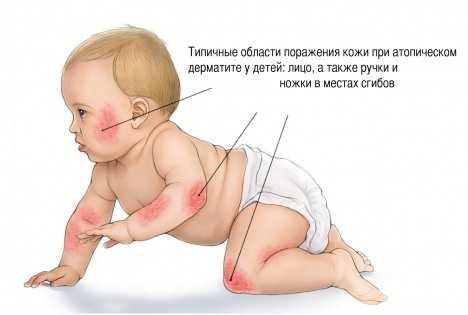
Типичные области поражения дерматитом у детей
Для себорейного дерматита характерно:
- возникновение в первые 3 месяца жизни младенца и полное прекращение к 3 годам;
- появление в волосистой части головы сероватых чешуек, которые могут сливаться между собой и формировать сплошную корку;
- распространение высыпаний на область лба и бровей, зону за ушами и в естественных складках тела или конечностей;
- незначительная выраженность зуда;
- отсутствие выделения экссудата.
Симптоматика пелёночного дерматита представлена:
- поражением кожи в области ягодиц и промежности, на внутренней поверхности бёдер, а также поясницы и живота;
- усиливающейся гиперемией;
- мацерацией и мокнутием;
- образованием папул и пустул;
- появление эрозий из-за вскрытия пузырьков;
- повышенным беспокойством малыша;
- сильнейшим кожным зудом;
- болью и дискомфортом при прикосновении к больным участкам.
Для контактного дерматита свойственно возникновение:
- отёчности и гиперемии кожи в области её соприкосновения с раздражителем;
- сильного зуда и жжения;
- ярко выраженного болевого синдрома;
- волдырей, вскрытие которых становится причиной появления обширных мокнущих эрозивных участков.
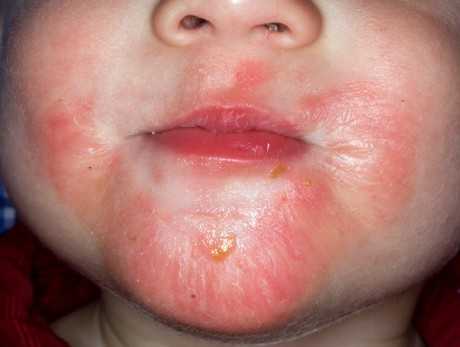
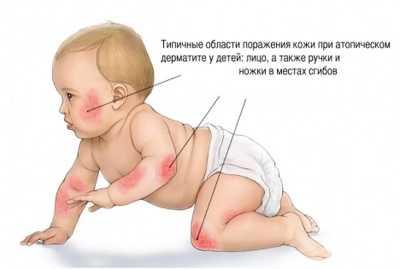
Дерматит на лице у ребёнка
Стоит отметить, что наиболее часто обострение симптоматики наблюдается в тёплое время года и только для атопического дерматита свойственно интенсивное выражение признаков зимой.
Диагностика
Возникновение на коже ребёнка высыпаний любого характера – это повод для родителей обратиться за квалифицированной помощью. Провести адекватную диагностику, установить виды дерматита и составить эффективное лечение может:
- детский дерматолог;
- педиатр;
- детский инфекционист;
- аллерголог-иммунолог.
Первый этап диагностирования подразумевает работу клинициста с пациентом и предполагает:
- изучение истории болезни и жизненного анамнеза маленького пациента – это нужно для того, чтобы установить причину возникновения недуга;
- тщательный физикальный осмотр, который в первую очередь направлен на оценивание состояния кожи и определение характера высыпаний;
- детальный опрос больного или его родителей – для выяснения степени выраженности клинических признаков и составления полной симптоматической картины.
Дерматит на лице у ребёнка или любой иной локализации требует проведения таких лабораторных исследований:
- общеклинический анализ крови;
- биохимия крови;
- серологические тесты;
- бактериальный посев мазков жидкости, выделяемой из пузырьков и папул;
- микроскопическое изучение соскоба с поражённого участка кожи;
- копрограмма;
- анализ каловых масс на дисбактериоз и яйца гельминтов.
Инструментальная диагностика ограничивается проведением:
- УЗИ брюшины;
- биопсии кожного покрова.
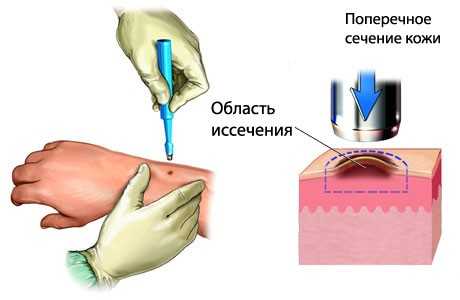
Биопсия кожи
В процессе диагностики дерматиты вирусной и аллергической природы нужно дифференцировать с:
Лечение
В независимости от причины возникновения и разновидности патологии, тактика, чем лечить дерматит, всегда будет консервативной.
Основу терапевтических мероприятий составляет применение местных лекарственных веществ – сюда стоит отнести мази и кремы от дерматита, которые обладают антигистаминным, противовоспалительным и заживляющим эффектом. Наиболее эффективными будут те средства, которые включают в себя гормоны и глюкокортикоиды.
Комплексная терапия при дерматите также должна включать в себя:
- пероральный приём медикаментов, а именно НПВС, ферментных лекарств, энтеросорбентов и антигистаминных препаратов, а также витаминных комплексов и иммуномодуляторов;
- физиотерапевтические процедуры – сюда стоит отнести рефлексотерапию, гипербарическую оксигенацию, индуктотерапию, магнитотерапию, светотерапию и фотолечение;
- диету, которой должны придерживаться кормящие матеря грудного ребёнка. Необходим отказ от жирной и острой пищи, цитрусовых и копчёностей, морепродуктов и консервы, клубники и малины, яиц и икры, молочной продукции и кофе, а также от экзотических фруктов и напитков;
- применение средств народной медицины, но только после одобрения лечащего врача.
Профилактика и прогноз
Для снижения вероятности развития подобного недуга родителям малышей необходимо:
- осуществлять правильный уход за кожей младенца;
- регулярно выполнять гигиенические мероприятия;
- своевременно увлажнять кожный покров;
- обеспечивать правильное и полноценное питание;
- не допускать перегрева или переохлаждения организма;
- избегать контакта с аллергеном;
- ранее выявление и полноценное лечение патологий вирусного и инфекционного характера;
- покупать одежду из натуральных тканей;
- использовать подгузники, соответствующие возрастной категории ребёнка;
- регулярно показывать малыша педиатру.
Зачастую дерматит у детей обладает благоприятным прогнозом – это возможно лишь при условии раннего обращения за квалифицированной помощью. Однако при игнорировании симптомов или в случаях несоблюдения рекомендаций лечащего врача велика вероятность развития осложнений. К основным последствиям стоит отнести присоединение вторичного инфекционного, грибкового или вирусного процесса. В таких случаях избавиться от болезни будет намного тяжелее, а также не исключён её переход в хроническую форму и возникновение следов на поражённых участках кожи после выздоровления.
simptomer.ru
симптомы, лечение и мнение Комаровского
Содержание страницы
Атопический дерматит – это аллергическое заболевание, которое сопровождается воспалительным процессом на кожных покровах. Второе название болезни – детская экзема. Она появляется у детей в первые годы после рождения, протекает с различной интенсивностью.
Без своевременной, адекватной медицинской помощи заболевание быстро приобретает хронический характер, может провоцировать развитие вторичных болезней.
Особенности и причины возникновения
В современной медицине не известна причина развития патологии, однако выделены основные факторы, провоцирующие ее.
| Фактор | Описание |
| Генетическая предрасположенность | Если оба родителя страдают от любых проявлений аллергии, то с вероятностью 80% их ребенок столкнется с атопическим дерматитом. Если один из родителей склонен к аллергиям, вероятность развития болезни у ребенка составляет около 40%. |
| Пищевые аллергены | Неправильное питание во время беременности, кормления грудью может вызвать аллергию у ребенка. Перекармливания или переход на искусственное питание также вызывают развитие патологии. |
| Тяжелое течение беременности | Если протекание беременности сопровождалось наличием какой-либо болезни у женщины, то у малыша может появиться склонность к аллергии. |
| Болезни желудочно-кишечного тракта | Довольно часто причиной атопического дерматита становиться:
|
| Другие раздражители | Частые контакты ребенка с пылью, шерстью животных, косметикой или бытовой химией, стиральными порошками могут вызвать бурную реакцию организма в виде атопического дерматита. Вероятность развития болезни повышается в период цветения растений, при длительном приеме медикаментов, особенно антибиотиков. |
Также заболевание у ребенка может быть вызвано:
- сильными психоэмоциональными потрясениями;
- пассивным курением;
- неблагоприятной экологией;
- сезонными изменениями погоды;
- физическими нагрузками, провоцирующими обильное потоотделение.
Атопический дерматит может провоцировать один или одновременное воздействие сразу нескольких факторов. В таких случаях лечение проходит сложнее, поскольку необходимо выявить и устранить действие раздражителей на организм.
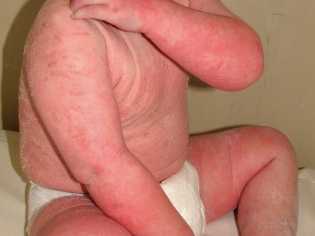
Симптомы атопического дерматита у детей до года
Первые признаки болезни появляются в возрасте 2-3 месяца. Характерные признаки недуга у малыша:
- капризность;
- проблемы со сном;
- ухудшение аппетита;
- раздражительность;
- интенсивный зуд, жжение;
- покраснение, отечность на пораженных участках;
- появление серозных папул;
- мокнутие;
- эрозии;
- плотные корочки;
- шелушения;
- трещины;
- сухость кожи;
- гнойные очаги.
Непроизвольные расчесы могут стать причиной развития вторичной инфекции, усугубляющей течение болезни. Когда атопический дерматит переход в хроническую форму наблюдается:
- появление расчесов;
- уплотнение кожи;
- кожный рисунок усиливается;
- образование пигментации на веках.
Заболевание поражает:
- ноги;
- руки;
- туловище;
- ягодицы с паховой зоной;
- шею;
- лицо.
Довольно часто родители путают симптомы атопического дерматита с другими кожными заболеваниями и начинают заниматься самолечением, что негативно сказывается на общем состоянии здоровья малыша.
Как лечить атопический дерматит у детей до года
Терапия проходит комплексно, схема лечения подбирается индивидуально. После изучения анамнеза врач подбирает наиболее эффективные и безопасные методы лечения. Комплексный подход обязательно включает в себя:
- антигистамины – подавляют проявления аллергии;
- антибиотики – помогают бороться с патогенной микрофлорой;
- десенсибилизацию – необходима для снижения чувствительности организма к аллергенам;
- иммуномодуляторы – повышают защитные силы организма;
- витаминно-минеральные комплексы – способствуют ускоренному восстановлению организма, поврежденных тканей;
- препараты для улучшения и нормализации функционирования органов пищеварительной системы;
- противогрибковые, противовирусные препараты;
- седативные средства – необходимы для нормализации психоэмоционального состояния малыша;
- физиотерапию.
Также необходимо проводить регулярные влажные уборки в доме, соблюдать гигиенические нормы. Лечение не обходится без применения местных гормональных, негормональных средств.
| Гормональные | Негормональные |
| Необходимы при тяжелых формах патологии для быстрого устранения воспаления, зуда. Такие средства имеют множество противопоказаний и могут вызвать привыкание, поэтому используются для короткого периода лечения. Отличаются выраженными терапевтическими свойствами. | Применяются на легких стадиях болезни. Состав таких медикаментов более безопасен, практически не имеет противопоказаний. Данные препараты применяются для устранения признаков аллергии, воспаления. Они способствуют восстановлению пораженной кожи. Подходят для длительного лечения, в редких случаях могут стать причиной развития побочной симптоматики. |
Выбор медикаментов проводит исключительно лечащий врач – самостоятельно изменять препарат или его дозировку категорически не рекомендуется!
Каким должно быть питание у матери
Рацион матери нужно обязательно корректировать. Женщине подбирают гипоаллергенную диету. Меню назначается индивидуально для каждого случая. Из рациона полностью исключают высокоаллергенные продукты, например, цитрусы, мед, орехи.
Также кормящей маме нужно отказаться от употребления копченых, жареных блюд, пряностей и специй. Когда состояние малыша будет нормализовано, можно постепенно возвращаться к прежнему меню.
Атопический дерматит у детей до года – распространенное явление. При появлении первых признаков болезни родители не должны паниковать и тем более заниматься самолечением. Малыша нужно доставить в медицинское учреждение. Только после постановки достоверного диагноза врач подбирает адекватные методы терапии, которые не рекомендуется нарушать.
ekzemy.net
Атопический дерматит у детей: фото, симптомы и лечение
Атопический дерматит – аллергический вид заболевания кожа, характеризующаяся появлением образований на эпидермисе. Патология может появиться в любом возрасте, в том числе у новорожденных детей.
Болезнь чаще всего развивается стремительно, что затрудняет лечение патологии. Если возник атопический дерматит у новорожденных детей или у малышей старшего возраста, необходимо обратиться к врачу.
Только грамотное лечение, проведенное вовремя, поможет избежать возникновения серьезных последствий для организма.
Причины атопического дерматита
Что такое атопический дерматит, возникающий у детей? Это заболевание кожного покрова, возникающее на фоне негативного воздействия на организм токсинов и аллергенов. Характеризуется появлением высыпаний на лице и по всему телу.
Заболевание имеет хронический характер. По этой причине детям с таким диагнозом необходимо всю жизнь придерживаться определенной диеты и образа жизни, исключающего вредные привычки и нарушение режима отдыха.
Болезнь обычно проявляетсяу детей до года, однако, были зафиксированы случаи развития болезни в более позднем возрасте. Главная причина – наследственность. Болезнь проявляется после контакта организма с аллергенами. Характеризуется возникновением высыпаний на эпидермисе.
Причины возникновения атопического дерматита у детей:
- Воздействие на организм пищевых аллергенов. Обычно такая ситуация возникает в том случае, если женщина не соблюдала правила питания, когда носила ребенка или кормила малыша грудным молоком. Появление пищевой аллергии может также спровоцировать раннее или введение прикорма или неправильный прикорм, проблемы с деятельностью ЖКТ, спровоцированные патологиями инфекционного характера;
- Нестандартная реакция организма на продукты традиционной медицины. Обычно болезнь развивается из-за медикаментозных средств, которые принимала мама во время беременности, или из-за вакцинаций;
- Тяжелое вынашивание младенца. Если будущая мама в период беременности часто болела или у плода случалась гипоксия, то после рождения у малыша может возникнуть атопический дерматит;
- Патологии ЖКТ или присутствие паразитов в организме. Такие болезни также могут привести к возникновению заболевания;
- Любые аллергические реакции. Чаще всего причиной этому становится шерсть домашних питомцев, пыль, растения и другие факторы, раздражающие организм или эпидермис;
- Плохая экологическая ситуация в месте проживания.
Атопический дерматит у детей до года также возникает из-за частых простудных заболеваний. У подростков болезнь появляется также по следующим причинам:
- физическое перенапряжение;
- нестабильный эмоциональный фон;
- вредные зависимости, в частности, курение.
Как выглядит атопический дерматит у детей можно увидеть на фото, которое размещено ниже.
Основные признаки заболевания
Симптомы атопического дерматита у детей:
- себорея на эпидермисе головы;
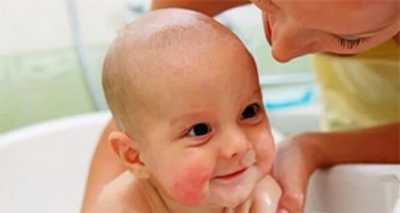
- высыпания красного оттенка на щечках, которые в случае отсутствия квалифицированной терапии распространяются по всему телу;
- зуд эпидермиса, усиливающийся в ночные часы, что негативно влияет на качество и продолжительность сна;
- отсутствие хорошего аппетита, частые отказы от приема пищи.
Такие симптомы появляются, независимо от причины возникновения заболевания. При этом температура малыша не меняется. Если не будет проведено соответствующее своевременное лечение, то возникнут другие признаки патологии.
В их число входит появление небольших зудящих образований с гнойным центром. Такие высыпания причиняют ребенку дискомфорт, и малыш начинает постоянно чесать кожу. В результате через травмированный эпидермис в организм проникает инфекция, то ухудшает состояние младенца.
После диагностики атопического дерматита назначается терапия. Если лечение не принесло желаемого результата, и патология продолжила развитие, то в более позднем возрасте к указанным симптомам присоединяются и другие признаки болезни:
- Когда ребенку исполняется 1 год в области коленей, сгибах локтей, на стопах, шее и запястьях появляются высыпания. Такие образования зудят и шелушатся. Еще один симптом – более четкое обозначение рисунка эпидермиса;
- После исполнения ребенку двух лет, патология приобретает сезонный характер. Обычно болезнь проявляется в осенне-зимний период. В весенне-летнее время патология редко дает о себе знать.
Важно! При правильной терапии ребенок может полностью избавиться от заболевания к двум годам. Отсутствие квалифицированного лечения приводит к переходу заболевания в хроническую форму и возникновению осложнений.
Клиническая картина и диагностика болезни
Симптомы атопического дерматита у детей напоминают другие заболевания эпидермиса. В их число входит атопия, псориаз, и другие болезни. Самостоятельно определить, из-за чего именно появились высыпания, невозможно.
Даже врач при внешнем осмотре не всегда может поставить правильный диагноз. По этой причине специалист сначала проводит сбор анамнеза. В частности, дерматолог выясняет наличие генетической предрасположенности к возникновению патологии.
После этого специалист назначает анализ крови на присутствие иммуноглобулина Е в крови. При его обнаружении диагностируют атопический дерматит.
Врач определяет не только заболевание, но и стадию развития патологии:
- Начальная стадия. В этом случае характерна следующая симптоматика – шелушение эпидермиса, которое, как правило, возникает на лице у младенцев, покраснение кожи и появление отеков на ногах;
- Выраженная стадия. Высыпания распространяются по всему телу. Чаще всего образования наблюдаются на ступнях, в сгибах коленей и локтей, в кладках шеи и на запястьях;
- Ремиссия. Когда болезнь угасает, симптоматика становится менее выраженной. В некоторых случаях признаки патологии полностью пропадаю.
Детский атопический дерматит поддается терапии легче, чем патология у подростка или взрослого человека. По этой причине при обнаружении признаков болезни рекомендуется не затягивать с лечением.
Терапия аллергического недуга
Как можно вылечить атопический дерматит у ребенка? Педиатрия давно дала ответ на этот вопрос. Для этого рекомендуется соблюдать нескорые правила питания и образа жизни.
В период обострения важно не отказываться от медикаментозного лечения. Только комплексный подход поможет избавиться от заболевания. Диагноз снимается в том случае, если на протяжение 5 лет не возникает симптоматики патологии.
Диета при атопическом дерматите у детей
Соблюдение диеты – основа эффективного лечения атопического дерматита у детей. Это связано с тем, что нетипичную реакцию иммунной системы чаще всего вызывают пищевые аллергены. Важно исключить из рациона тот продукт, из-за которого на эпидермисе появляются высыпания и возникают иные проблемы со здоровьем.
Чаще всего, заболевание возникает из-за нетипичной реакции организма на коровье молоко. В этом случае ребенку назначается безмолочная диета, если малыш находится на искусственном вскармливании.
Младенца переводят на специальные лечебные смеси, в составе которых отсутствует молочный белок. У детей на грудном вскармливании такие реакции возникают гораздо реже.
Соя – еще один продукт, из-за употребления которого может проявиться атопический дерматит. В этом случае данный ингредиент полостью выводится из рациона.
Если организм реагирует на глютен, то при введении прикорма ребенку рекомендуется давать только безглютеновые каши. Это воспрепятствует возникновению нетипичной реакции.
К введению прикорма малышам с атопическим дерматитом необходимо подойти с особым вниманием. Нельзя выбирать овощи, фрукты и ягоды красных и оранжевых оттенков. Рекомендуется также воздержаться от меда и орехов.
При составлении диеты при атопическом дерматите у детей следует помнить о перекрестных реакциях. Например, если организм малыша нетипично реагирует на молочный белок, то не рекомендуется давать ему говядину.
Меню малыша старшего возраста не должно содержать так называемых вредных продуктов. В рационе должны присутствовать каши с добавлением растительного масла, овощные супы, а также нежирные сорта рыбы, птица и натуральные соки, но только не из цитрусовых фруктов.
Контроль окружающего пространства
Если говорить о том, как лечить атопический дерматит, то важно также уделять внимание окружающему пространству ребенка. Рекомендуется устранить все факторы, которые могут причинить вред эпидермису.
Правила контроля окружающего пространства:
- ежедневная влажная уборка;
- регулярная смена постельного белья;
- чистка мягкой мебели и мягких игрушек;
- купание ребенка следует проводить только с гипоаллергенными средствами и мягкими мочалками;
- одежда малыша должна быть выполнена только из натуральных тканей.
Необходимые смягчающие препараты
Если диагностирован атопический дерматит, важно определить причины патологии и лечение назначается только после выявления факторов, спровоцировавших развитие патологии.
Иногда врач выписывает применение кортикостероидов наружно. Однако чаще всего назначают смягчающие препараты, чтобы снять зуд. Такие средства должны обладать смягчающими и увлажняющими свойствами, а также должны улучшать регенерацию клеток тканей.
Наиболее популярными смягчающими препаратами являются средства А-Дерма, Топикрем, Липикар и другие.
Системное фармацевтическое лечение
Системное лечение при атопическом дерматите у детей основывается на на прием е таких средств традиционной медицины:
- Антигистаминные средства. Такие продукты избавляют от симптоматики болезни. Обычно врачи назначают Супрастин, Кларитин, Лоратадин и другие подобные препараты;
- Антибиотики. Эти средства назначают при присоединении вторичной инфекции. Препараты имеют противопоказания и побочные действия, поэтому использовать для терапии продукты можно только с разрешения врача;
- Противовирусные или противогрибковые средства. Такие продукты назначают в том случае, если через расчесанный эпидермис была занесена соответствующая инфекция;
- Иммуномодуляторы. Эти средства повышают защитные силы организма;
- Энтеросорбенты. Такие препараты избавляют организм от шлаков и токсинов.
Специальных препаратов от атопического дерматита не существует. По этой причине важно определить фактор, спровоцировавший развитие патологии. Только устранение причины появления болезни способствует избавлению от заболевания.
Лечение народными средствами и физиотерапия
Такую терапию можно проводить только с разрешения лечащего врача. Использовать препараты нетрадиционной медицины может только как сопутствующий, а не основной метод лечения.
Чтобы избавиться от высыпаний на эпидермисе с зуда, рекомендуется устраивать ванны с травяными отварами. Можно использовать средства на основе березовых почек, ромашки, чистотела или череды.
Для этого литр процеженного отвара добавляют в напененную ванночку и купают ребенка 5-10 минут. Температура воды +370С. Процедуру проводят ежедневно до улучшения состояния эпидермиса.
В ванночку также можно добавить несколько кристалликов марганцовки или крахмал. Последний продукт разводят в литре воды в количестве одной чайной ложки. Картофельный крахмал можно заменить овсяной мукой.
Еще одно эффективное средство нетрадиционной медицины – средство на основе дегтя березы. Препаратом обрабатывают проблемные участки эпидермиса несколько раз в день.
Еще один эффективный метод лечения атопического дерматита у детей – физиотерапия. Вот наиболее эффективные процедуры:
- грязевые ванны;
- магниотерапия и другие подобные процедуры.
Любая процедура для терапии заболевания назначается врачом.
Фото атопического дерматита
На фото ниже показано, как выглядит атопический дерматиту детей.
Атопический дерматит – серьезная патология, нуждающаяся в соответствующей терапии. Только правильное лечение позволит навсегда избавиться от заболевания.
syponline.ru
Дерматит у детей: виды, причины, лечение
Дерматит у детей – воспалительный процесс в кожном покрове, возникающий из-за воздействия различных раздражителей. Он проявляется как покраснения и высыпания на отдельных участках тела, симптоматика более выраженная, чем у взрослых. При отсутствии лечения развивается хроническая форма дерматита, которая сопровождается ухудшением состояния кожи и самочувствия. Чтобы диагностировать болезнь, врач проводит осмотр, назначает микроскопический анализ соскобов с поражённых участков, биохимические, иммунологические обследования. Лечение детского дерматита предусматривает устранение симптомов и причин заболевания. Для этого используются антигистаминные, иммуномодулирующие, седативные, гормональные средства внутреннего и наружного применения, рекомендуются физиотерапевтические процедуры и диета.
Виды детского дерматита
- Атопический дерматит у ребенка. Воспаление кожи, вызванное реакцией организма на аллергены и внешние раздражители. Выделяют и другие провоцирующие факторы – генетическую предрасположенность, заболевания ЖКТ, дисбактериоз кишечника. Сопровождается зудом и жжением, покраснением и высыпаниями в виде пузырьков с жидкостью внутри, сухостью и шелушением кожи. Воспаление в эпидермисе вызывает повышенный уровень иммуноглобулинов IgE и IgG. Это антитела, которые организм вырабатывает, реагируя на аллергены. В большинстве случаев атопический дерматит диагностируется у детей первого года жизни, но встречается и в старшем возрасте.
- Себорейный. Воспалительный процесс в коже волосистой части головы, редко – лица и шеи. Первый признак заболевания – жирные корочки и чешуйки желтоватого цвета. Основная причина себорейного дерматита у детей – заражение грибком Malassezia furfur. При создании определённых условий он активно размножается, нарушая работу сальных желез. Чаще всего болезнь развивается у новорожденных на первых неделях жизни.
- Пелёночный дерматит. Воспаление кожи на внутренней стороне бёдер, гениталиях и ягодицах, вызванное длительным воздействием внешних раздражителей – мокрых пелёнок и памперсов, тесных подгузников и неподходящих гигиенических средств. В острой форме возникают покраснения и потёртости, они быстро превращаются в болезненные язвы. В некоторых случаях причиной заболевания становится склонность к аллергии, реакция на стиральный порошок или грязные руки при замене памперсов. Некоторые родители считают, что именно подгузники являются причиной дерматита, но это заблуждение. Они оберегают кожу ребёнка от контакта с мочой и калом, поддерживают на коже оптимальный кислотно-щелочной баланс.
- Контактный дерматит у ребенка. Воспалительный процесс, который развивается в местах непосредственного контакта с раздражителем. Чаще всего – это края и швы одежды, холод, ветер, у новорожденных – соска, под которой накапливается слюна, вызывающая раздражение кожи вокруг рта. Для лечения контактного дерматита достаточно исключить воздействие на кожу раздражителя. При отсутствии вторичных провоцирующих факторов болезнь проходит самостоятельно.
Как выглядят разные виды дерматита на фото, можно увидеть на нашем сайте. Здесь же во всех подробностях описываются причины большинства дерматологических заболеваний, схемы лечения, признаки дерматита у детей и взрослых.
Симптомы дерматита у детей
Признаки детского дерматита зависят от вида и степени тяжести, они быстро проявляются, позволяют поставить точный диагноз и назначить лечение на ранних стадиях.
- Себорейный. Небольшой зуд, жирные желтоватые чешуйки и корочки на волосистой части головы. При отсутствии лечения воспаление распространяется на уши, лицо, шею, грудь, подмышки и пах. Лечение усложняет грибковая инфекция, которая и является возбудителем болезни.
- Атопический. В большинстве случаев атопическим дерматитом болеют дети до 6 месяцев, болезнь диагностируется у детей до 5 лет, реже – у подростков. У детей до 2 лет наблюдаются покраснения, сухость, шелушение, мелкие пузырьки с прозрачной или полупрозрачной жидкостью, микротрещины. У детей с 2 до 7 лет симптомы проявляются в кожных складках, на ступнях и ладонях. При отсутствии лечения болезнь переходит в хроническую форму. Наблюдается утолщение кожи в зонах поражения, усиливается зуд и нарушается сон, пузырьки лопаются, кожа мокреет, а потом покрывается коркой. Периоды ремиссии сменяются периодами обострений.
Подобные симптомы характерны и для других видов детского дерматита. Болезнь не опасна для окружающих, но это не значит, что она не требует лечения. Дети во время болезни становятся раздражительными, часто плачут, плохо кушают и спят. Если в организм попадает вторичная инфекция, на коже образуются язвочки, появляется неприятный запах. Если причиной дерматита является дисбактериоз, наблюдаются сбои в работе пищеварительной системы. Поэтому при появлении первых симптомов нужно обратиться к врачу. Он проведёт осмотр, назначит микроскопические исследования соскобов, анализы крови, мочи и кала, составит схему лечения с учётом возраста ребёнка и особенностей организма. Лечение не только снимает симптомы заболевания, но и устраняет причину.
Причины дерматита у ребенка
Дерматит у грудного ребёнка – воспаление кожи, которое возникает как реакция организма на провоцирующие внутренние или внешние факторы. К группе риска относятся дети, генетически предрасположенные к аллергии. Чаще всего болезнь встречается у новорожденных, а после 4-5 лет является исключением.
Основные причины дерматита у детей – это:
- Родители – аллергики или астматики.
- Инфекционные заболевания матери во время беременности.
- Приём лекарств матерью или ребёнком.
- Тяжёлая беременность, сложные роды.
- Неправильное питание матери при грудном вскармливании.
- Неподходящее питание ребёнка при искусственном вскармливании.
- Неблагоприятная экологическая обстановка.
- Недостаточный уход за ребёнком.
- Некачественные косметические и гигиенические средства.
- Несвоевременная замена подгузников.
- Несоблюдение правил гигиены.
Чтобы определиться с лечением и устранить причины дерматита, нужно поставить точный диагноз.
Диагностика дерматита у ребенка
Высыпания на коже ребёнка – это повод немедленно обратиться к врачу – педиатру, дерматологу, аллергологу, инфекционисту или иммунологу. При подозрении на дерматит у грудничка врач проводит опрос родителей и осмотр ребёнка, назначает клинические и лабораторные обследования:
- Важную роль в диагностике играет оценка количества эозинофилов, иммуноглобулинов IgE и IgG. Их уровень можно определить методами MAST, RIST, RAST, ИФА.
- Для подтверждения или исключения аллергической природы заболевания проводятся кожные провокационные тесты с аллергенами.
- При вторичном инфицировании назначается бактериологическое исследование мазков.
Для изучения микрофлоры и поиска болезнетворных грибков берётся соскоб с поражённых участков. - Не менее важны результаты копрограммы, исследований кала на яйца глистов и дисбактериоз, УЗИ органов брюшной полости.
- Иногда требуется биопсия кожи.
- Для того, чтобы диагностировать дерматит, нужно исключить лимфому кожи, псориаз, ихтиоз, чесотку, микробную экзему, розовый лишай, гипериммуноглобулинемию Е, синдром Вискотта-Олдрича и другие болезни иммунной системы.
Лечение дерматита у детей
Лечение дерматита у детей – комплекс мер, направленных на снятие симптомов и устранение причин. Нужно:
- Исключить контакт ребёнка с аллергеном (раздражителем).
- Получить назначение на приём лекарственных препаратов – антигистаминных, седативных и антисептиков.
- Обеспечить лечение наружными средствами – лечебными мазями, кремами.
- Усилить эффект народными средствами – травяными ванными и настоями для протираний.
- Наладить работу кишечника бифидобактериями.
- Укрепить организм витаминными комплексами с содержанием кальция.
- Упорядочить рацион питания.

Основной принцип лечения дерматита – строгая диета кормящей матери при грудном вскармливании и тщательный подбор детского питания при кормлении искусственными смесями. Из рациона кормилицы нужно исключить продукты, которые не усваивает детский организм, а также продукты, которые вызывают аллергию. То же самое касается детей до 5 лет, позже склонность к дерматиту слабеет – формируется состав ферментов и микрофлора органов пищеварения. Постепенно организм учится усваивать продукты, которые не переваривал раньше.
Лечить ребёнка только антигистаминными и противовоспалительными кремами нельзя, в противном случае дерматит у грудного ребёнка перейдёт в хроническую форму, увеличится риск осложнений.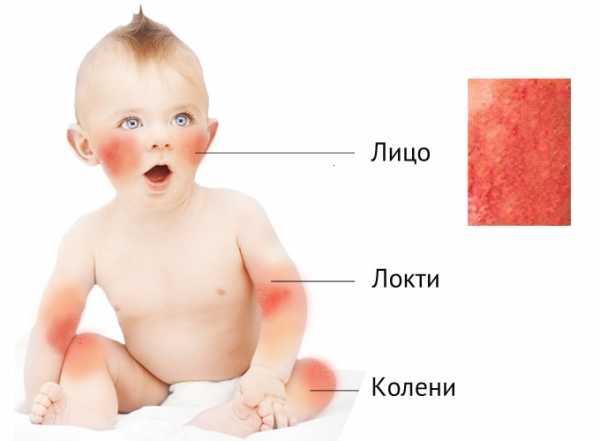
Осложнения при дерматите у ребенка
Несвоевременное лечение усугубит проблему, что особенно опасно, когда речь идёт о детях. При хроническом дерматите высока вероятность вторичной инфекции и бактериального заражения.
Инфекции на кожи развиваются очень быстро и чаще всего вызывают стафилококковые пиодермии:
- Везикуло-пустулез.
- Псевдофурункулез.
- Фолликулит.
- Карбункулы.
- Фурункулы.
Инфекция стрептококковой этиологии при хроническом дерматите является причиной:
- Анулярного стоматита.
- Рожистого воспаления.
- Сыпи в форме фликтен.
- Импетиго.
- Кандидоза.
Большинство бактериальных инфекций при детском дерматите локализуются на поверхности кожи – в складках, местах сгибов конечностей.
Профилактика дерматита у ребенка
Чтобы оградить ребёнка от дерматита, ускорить лечение и не допустить рецидива, требуется принять меры профилактики. От ребёнка и родителей требуется совсем немного:
- Исключите контакт с раздражителем (аллергеном).
- Следуйте назначениям и рекомендациям врача.
- Соблюдайте правила гигиены.
- Регулярно меняйте подгузник.
- Используйте детскую косметику для ухода за кожей.
- Давайте малышу принимать воздушные ванны.
- Следите за питанием.
- Больше бывайте на свежем воздухе.
Помните: иногда лечение дерматита у детей растягивается на несколько лет, болезнь удаётся победить только после того, как сформируемся иммунная система и микрофлора кишечника. Поэтому предупредить болезнь легче, чем лечить, а соблюдать меры профилактики легче, чем долгое время находиться в строгих терапевтических рамках.
dermatit.su
симптомы и лечение грудничков и новорожденных, кремы и мази в домашних условиях
Аллергия на коже у ребенка родителей обычно не удивляет, ведь у девяти из десяти младенцев время от времени появляются пятнышки и непонятная сыпь. Взрослые часто недостаточно внимательно относятся к таким симптомам, привычно списывая кожные проявления на то, что ребенок «что-то съел» или на потничку. На самом деле аллергический дерматит — заболевание довольно серьезное и без должного реагирования может иметь вполне ощутимые последствия.
Что это такое
Аллергический дерматит — это кожный недуг, который возникает при контакте с аллергеном. Важно отличать это заболевание от другого детского типичного кожного недуга — атопического дерматита. Атопическая реакция возникает при генетической предрасположенности ребенка к аллергии, при этом неадекватной реакцией организм обычно отвечает на особый белок – иммуноглобулин Е (IgE). Реакция происходит на клеточном уровне. Именно поэтому так сложно определить, какой аллерген на самом деле вызвал атопический дерматит.
Аллергический дерматит генетически не обусловлен. Да и сама кожная реакция при нем — это следствие реакции иммунитета на другие белки-антигены. Она является реакцией замедленного типа. Именно поэтому аллергический дерматит часто называют контактным, ведь без прямого контакта с раздражителем недуг не развивается.
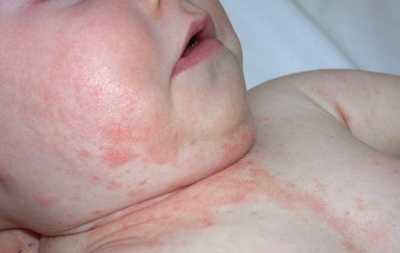
Сам контактный дерматит у детей может быть раздражающим и аллергическим. В первом случае идет речь о местном раздражении, которое быстро проходит при прекращении контакта, а во втором случае понимается более обширная реакция организма на аллерген.
Таким образом, главное отличие заключается в том, что атопический дерматит у ребенка, склонного к нему, может обостриться даже при перегревании, переохлаждении или переедании — факторах, не имеющих особого аллергенного значения. А вот аллергический всегда проявляется в присутствии конкретного аллергена — в воздухе, в пище, в окружающих малыша предметах.
Еще несколько десятилетий назад аллергический дерматит регистрировался нечасто, по нему у Всемирной организации здравоохранения не было даже отдельной статистики. Но за последнее время врачи с сожалением констатируют, что число детей, да и взрослых, страдающих этим недугом, растет с каждым годом. Сегодня около 70% детей страдают тем или иным видом кожной аллергии. Большая часть диагнозов приходится на атопический дерматит — около 20%, аллергическому дерматиту выделяется доля около 11%.
Но реальная картина еще страшнее, ведь не все родители обращаются за помощью к врачу, а, значит, не попадают в статистику. Среди всех людей планеты, страдающих аллергией, примерно 45% – дети. Их иммунитет не готов воспринимать нашу реальность со всеми ее экологическими сложностями и научным прогрессом, генной инженерией в производстве продуктов питания и огромным количеством автомобилей на каждую детскую душу населения.

Именно экологический дисбаланс ученые считают основной причиной роста числа детей-аллергиков. Аллергический дерматит не имеет возрастных рамок. Ему подвержены все — от грудничка до пенсионера. Но в силу нежности и ранимости детской кожи у малышей болезнь все-таки встречается чаще.
Как происходит воспаление
Механизм возникновения отложенной аллергической реакции объяснить довольно сложно, к тому же он до конца еще не изучен. Но на основании имеющихся на сегодняшний день данных, можно смело утверждать, что воспаление «организует» сам иммунитет. Такое его поведение вполне объяснимо: молекулы аллергенов очень малы в размерах, и когда такое вещество впервые проникает в организм, бдительные и недремлющие иммунные клетки-лимфоциты просто не в состоянии «заметить», что произошло проникновение посторонних.

Микроскопические аллергены тем временем связываются с определенными белками, а также с вирусами, бактериями, и в итоге заметно «подрастают», обзаводятся солидными габаритами. Это наконец-то замечают иммунные клеточки, конструкцию «аллерген+белок» уничтожают, но надолго запоминают незваного гостя. Когда ребенок в следующий раз контактирует с тем же аллергеном, лимфоциты, не тратя времени даром, начинают «стрелять из пушки по воробьям», и кожа малыша покрывается тем, что получается от такой борьбы — воспалительной сыпью.
О том, как возникает аллергический дерматит, его симптомы и способы борьбы смотрите в следующем видео.
Причины возникновения
Детские аллергии иногда называют расплатой за неразумность человечества. Плохая экология, некачественные продукты питания, изобилие всевозможных медикаментов, которые продаются свободно, без рецепта, масса различной косметики для новорожденного вместо привычного и безопасного детского мыла — все это факторы способствуют развитию аллергического дерматита у детей.
Небезопасным этот мир начинает быть даже для тех малышей, которые находятся на грудном вскармливании, ведь они могут получать аллергены вместе с материнским молоком, поскольку мама питается продуктами из супермаркета.
Аллергены окружают ребенка повсюду с первых минут его самостоятельной жизни вне маминого живота. Однако у одних детей они не вызывают бурной реакции, а других расцвечивают яркой сыпью. Точных механизмов такой реакции пока никто назвать не может, но врачи в качестве вероятных причин называют состояние иммунитета конкретного ребенка в конкретный период жизни и количество аллергена.
Наиболее распространенные аллергены:
- медикаменты;
- косметика и парфюмерия;
- краски и бытовая химия;
- металлы и полимеры, а также синтетика.
Играет роль и психологическое состояние ребенка. Так, дети из неблагополучных, с точки зрения межличностных отношений семей, к которым применяют меры физического наказания, где часто скандалят, более подвержены аллергической реакции. На выраженность симптомов оказывает влияние и склонность к потливости. Пот усиливает кожное раздражение и увеличивает площадь пораженных участков. Токсико-аллергический дерматит может появляться при вдыхании неких агрессивных веществ, которые вызывают в организме бурную реакцию иммунитета. К ним относятся пыльца растений, пары хлора, домашняя пыль и т. д.
Опасность
Главная опасность аллергического дерматита заключается в том, что он может стать хроническим. Осложниться на местном уровне может и сама сыпь, если на участки со сформировавшимися экземами попадет такой удивительный по своей вредности и настырности микроб, как стрептококк. Тогда развивается сопутствующее заболевание — стрептодермия.
У детей с тяжелыми формами токсико-аллергического дерматита могут произойти нарушения деятельности почек, сердца, печени и легких.
Симптомы и признаки
Несмотря на воздействие ограниченное — ребенок потрогал руками что-то, способное вызвать неадекватную реакцию, вдохнул аллергены с парами бытовой химии или маминых духов, сенсибилизация развивается общая. При этом бывает достаточно сложно установить, что и когда пошло не так. При аллергическом дерматите, как уже говорилось выше, реакция замедленная, а это значит, что проявиться она может только через несколько дней после контакта с аллергеном. При этом нужно еще суметь вспомнить, что ребенок трогал, где был, чем дышал и что ел. Ответить на все эти вопросы с большой точностью в принципе невозможно.


При аллергическом дерматите главный симптом — сыпь. В целом кожные покровы довольно напряжены, особенно в месте контакта с аллергеном, если речь идет о контактной форме. Место поражения выглядит покрасневшим и немного отечным. При бесконтактной форме сыпь может проявиться на самых нежных частях тела — на лице, особенно на щечках, на голове в волосяном покрове, а также на руках и ногах, особенно в кожных складочках на сгибах.
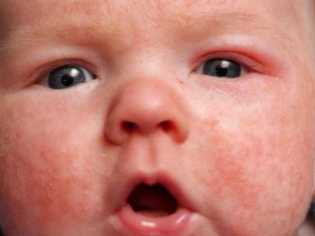

Сыпь может выглядеть, как мелкие розовые точки, а также довольно часто появляются пузырьки, которые быстро лопаются, оставляя мокнущую, постепенно подсыхающую корочку. Все элементы сыпи появляются одновременно, они не имеют четких границ.
При запущенном заболевании, если контакт с аллергеном длительное время не прерывается, несмотря на бурную реакцию организма, сыпь может трансформироваться в экзему с выраженной достаточно тяжелой сенсибилизацией.
Ребенок постарше сможет вполне внятно пожаловаться на зуд. Кроха до года будет постоянно тянуться ручками к местам поражения, пытаться их почесать. Новорожденный малыш будет вести себя беспокойно, поскольку сильный зуд может нарушить его сон, аппетит. При сильном аллергическом дерматите и большой зоне поражения у ребенка может подняться температура до субфебрильных значений — 37,5 0 37,9 градусов.
Диагностика
При появлении нечеткой пузырчатой сыпи обязательно следует вызвать врача. Во-первых, для того чтобы исключить одно из опасных инфекционных заболеваний, которые тоже сопровождаются пузырчатой сыпью (герпесвирусные инфекции, например). Во-вторых, по характеру сыпи опытный доктор вполне способен понять, насколько сильна аллергическая реакция и сразу назначить что-то, облегчающее состояние ребенка, спасающее от сильного зуда и жжения.

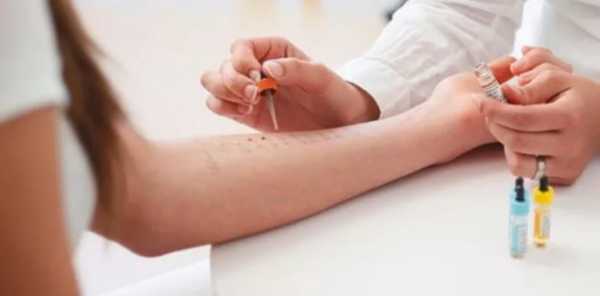
Вторым этапом обследования должно стать посещение аллерголога или дерматолога. Эти доктора с помощью специальных аппликационных тестов смогут определить, на что именно появилась такая кожная реакция. Тесты представляют собой небольшие бумажные полоски с липким основанием, их прикрепляют к коже ребенка, а через сутки-двое оценивают результат. Если кожа под полоской покраснела, значит, аллергия возникает именно на этот аллерген. Минусы тестов в том, что ребенок, хоть ему и крепят тест-полоски на спинку, очень подвижен, он может отклеить их раньше срока. В сами же полоски включены только самые распространенные аллергены, и вовсе не факт, что у ребенка появится на них реакция, ведь его собственную сыпь мог вызвать аллерген, не представленный в перечне.
Наиболее информативным считается анализ крови на иммуноглобулины. Если их уровень повышен, то это свидетельствует об аллергическом заболевании, а подъем тех или иных иммуноглобулинов по сравнению с уровнем остальных, подскажет врачу возможные направления поисков конкретного «виновника» кожной сыпи.
Иногда доктора советуют провести маленьким пациентам скарификационные тесты. Их проводят под присмотром врача, который наносит скальпелем небольшие царапинки на кожу предплечья и наносит аллергены. На каждую такую царапинку — по одной пробе. Затем оценивается реакция или отсутствие реакции.
Детям с сильным дерматитом аллергического характера может быть назначено дополнительное исследование, которое будет включать в себя:
- анализ кала на яйца глист и анализ крови на следы паразитов;
- обследование щитовидной железы и анализ крови на гормоны.
Всем без исключения детям с аллергическим дерматитом показано сдать общий и биохимический анализ крови.
Лечение
Лечение основано на устранении аллергена, вызвавшего неадекватную реакцию иммунитета. Если вовремя это сделать, можно обойтись без применения медикаментов, поскольку воспалительный процесс не будет нарастать. Но, несмотря на многочисленные способы диагностики и уровень развития современной медицины, обнаружить истинного «виновника» болезни бывает довольно сложно. В этом случае родителям даются общие рекомендации, которые направлены на профилактику контактов с максимальным количеством аллергенов.

Питание
В первую очередь рекомендуется пересмотреть рацион ребенка. Нужна специальная гипоаллергенная диета. Из меню следует исключить орехи, цитрусовые, красную ягоду, маринованные продукты и все специи, мед, куриные яйца, фабричные сладости, дрожжевое тесто и выпечку из него. Детям до полутора лет свести к минимуму употребление цельного коровьего молока, козьего молока и продуктов из него. Лучше отдать предпочтение гипоаллергенным детским молочным смесям. Для детей до 6 месяцев они должны быть полностью адаптированными, для деток от полугода — частично адаптированными.
Если малыш с аллергией питается грудным молоком, маме следует пересмотреть свой рацион и исключить из него вышеуказанные продукты, а также лук, чеснок и все продукты с пищевыми красителями.

Одежда
Как уже говорилось, потеющий ребенок более подвержен мучительным формам сильного аллергического дерматита. Поэтому родителям следует раздеть малыша до разумных пределов, следить, чтобы он не потел во время игр дома и на прогулках. Если на улице зима и не потеть в куртке и шапке при активных играх на воздухе никак не получается, после каждой прогулки следует ополаскивать ребенка водой из душа, без мыла, и сразу переодевать в чистую, сухую одежду. Сама одежда должна быть из натуральных тканей, всю синтетику нужно спрятать подальше. Оптимально, если вещи самого обычного белого цвета, без текстильных красителей. Это же касается постельного белья.

Домашняя обстановка
Из дома сразу по возвращении от врача, независимо от того, найдена ли причина аллергии, следует убрать все, что может быть аллергенным. В стандартной квартире обычной российской семьи такие вещи имеются в избытке. Это ковры, большие мягкие игрушки, которыми обставлена вся детская комната, лежащие стопками где попало книги. Книги нужно спрятать в шкаф и закрыть подальше, а ковры и игрушки по мере возможности вынести в гараж или на балкон, поскольку они являются главными накопителями аллергенной домашней пыли.


Из зоны досягаемости должны быть убраны все моющие средства, все флаконы и упаковки с бытовой химией.
Уборку в доме, где живет ребенок с аллергическим дерматитом, следует проводить без применения химии вообще, на крайний случай пользоваться мягкими ее вариантами, не содержащими в своем составе хлора.
Детские вещи и одежду, а также вещи всех, кто берет ребенка на руки и контактирует с его кожей, следует стирать исключительно детским гипоаллергенным порошком и обязательно дополнительно полоскать. В детской комнате нужно создать правильные температурные условия — при температуре около 20 градусов и не больше ребенок потеть не будет, а при относительной влажности воздуха от 50 до 70% его кожа не будет пересыхать, и воспаление быстрее пройдет.
Косметика
Купать ребенка с аллергическим дерматитом нужно ежедневно, но вот детское мыло применять не чаще раза в неделю, чтобы не пересушить и без того травмированную воспалительным процессом дерму. От пенок, гелей для душа с приятными фруктовыми ароматами следует отказаться, отдав предпочтение самому простому и недорогому детскому мылу без отдушек и красителей.
Медикаменты
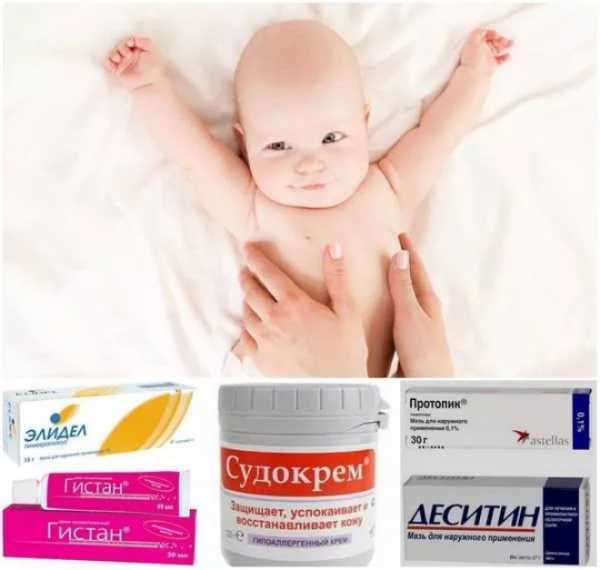
К вышеперечисленному комплексу мер детям, страдающим от зуда на пораженных участках кожи при аллергическом дерматите, обычно добавляют мазь или крем с противовоспалительным действием. Чаще используются кортикостеродные препараты, такие как «Элоком», «Адвантан», «Целестодерм». Если принято решение не применять гормональные мази, поскольку дерматит не настолько сильно выражен, то облегчить состояние ребенка, снять зуд помогут негормональные «Фенистил», «Бепантен», «Ла-Кри».
При тяжелых аллергических реакциях токсической формы ребенку может быть назначен прием антигистаминных препаратов по возрасту.
В педиатрии чаще всего предпочитают лечить «Лоратадином» или «Супрастином». Одновременно с ними детям обязательно нужно принимать препараты кальция. Иногда врачи рекомендуют мягкое детское успокоительное, если кожный зуд мешает ребенку уснуть даже после применения мазей. Обычно такое состояние при соблюдении всех рекомендаций проходит через несколько дней.
Лечение народными средствами
Лечить аллергический дерматит народными средствами в домашних условиях специалисты не рекомендуют. Во многом, потому что большинство рецептов нетрадиционной медицины основаны на свойствах лекарственных растений. А именно с растениями ребенку с острой стадией дерматита контактировать и не нужно, ведь травки и цветочки — потенциально опасные аллергены. Любое применение внутрь или наружно растительного средства или отвара должно быть обязательно согласовано с врачом, в противном случае состояние ребенка может существенно ухудшиться.

Интересные факты
- Частый просмотр телевизора ребенком (более 2 часов день) повышает риск развития аллергических реакций.
- Если ребенок с рождения общается с домашними животными и кошке вовсе не воспрещается заходить в комнату к малышу и даже полежать рядом с ним, то риск развития аллергии у такого ребенка, по наблюдениям специалистов, минимален.
- Уменьшить проявления аллергии способны некоторые витамины, в частности, группы В, витамины С и Е. Это заметили врачи, которые рекомендовали витаминные препараты своим пациентам с хроническими аллергическими недугами.
- Для ребенка с аллергическим дерматитом очень важен нормальный и спокойный сон, поскольку именно во сне иммунитет исправляет свои «ошибки», идет отладка защитной системы и проявления аллергии в результате удается преодолеть быстрее.
o-krohe.ru
Атопический (аллергический) дерматит у ребенка. Симптомы и лечение
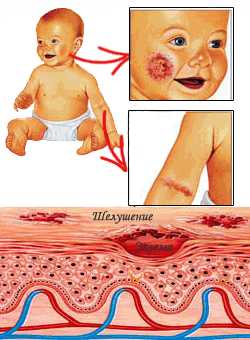 Атопический дерматит (аллергический дерматит), диатез – все это кожные проявления аллергии, вызванные по сути одним и тем же – аллергенами, токсинами и их взаимодействием с кожей ребенка.
Атопический дерматит (аллергический дерматит), диатез – все это кожные проявления аллергии, вызванные по сути одним и тем же – аллергенами, токсинами и их взаимодействием с кожей ребенка.
Атопией называют генетическую предрасположенность к выработке избыточного количества иммуноглобулина Е в ответ на контакт с аллергенами окружающей среды. Термин «атопия» происходит от греческого слова, означающего чужеродный. Проявлениями атопии являются различные аллергические заболевания и их сочетания. Термин «аллергия» часто используется как синоним аллергических заболеваний, медиатором которых является иммуноглобулин Е, но у части больных этими заболеваниями уровни этого иммуноглобулина оказываются нормальными, и тогда выделяется не опосредованный иммуноглобулином Е вариант течения заболевания.
Дерматит — это воспалительное заболевание кожи. Различают несколько форм дерматитов: атопический, себорейный, контактный и др. Наиболее распространенная форма — атопический дерматит.
Атопический (или аллергический) дерматит, одно из наиболее распространенных кожных заболеваний у младенцев и детей, начинается обычно в течение первых 6 месяцев жизни и нередко продолжается и во взрослом возрасте. Чаще болеют дети в возрасте до 1 года, в семьях которых прослеживаются случаи аллергических заболеваний. Это хроническое заболевание кожи встречается у 9 из 1000 человек. Атопический дерматит часто связывают с аллергическими заболеваниями, такими, как бронхиальная астма и аллергический ринит.
Часто используются и другие термины для обозначения атопического или аллергического дерматита. Самый распространенный — экзема, предложен даже новый термин: «Синдром атопической экземы/дерматита». Ранее широко применялись такие термины как диффузный нейродермит Брока, почесуха Бенье, экзематоид, конституциональная экзема и др. В нашей стране почти все поражения кожи у детей назывались диатезом. Атопический дерматит также называют детской экземой. Атопический дерматит был внесен в группу аллергических заболеваний в 1933 году на основании связи этой формы экземы с бронхиальной астмой и аллергическим ринитом. Действительно, Атопический дерматит наиболее часто является первым проявлением этой атопической триады. Для атопического дерматита характерны наследственная предрасположенность к аллергии, возрастная морфология высыпаний, стадийность развития и склонность к хроническому рецидивирующему течению.
Атопический дерматит обычно протекает с обострениями и ремиссиями до подросткового возраста. Однако у некоторых людей он остается дольше. Атопический дерматит может приводить к развитию вирусных, грибковых и бактериальных инфекций и даже к поражениям глаз.
Клинические формы атопического дерматита в зависимости от возраста.
Атопический дерматит подразделяется на 3 последовательные фазы: младенческий (до 2-х лет), детский (от 2-х лет до 13 лет), подростковый и взрослый (от 13 лет и старше), имеющие различные особенности проявления.
Младенческая форма атопического дерматита наблюдается у ребенка с момента рождения до 2 лет. Излюбленная локализация дерматита: лицо, разгибательные поверхности конечностей, может распространяться на туловище. Характерно мокнутие, образование корок, сухость кожи. Часто атопический дерматит обостряется при введении прикорма и при прорезывании зубов.
Детская форма атопического дерматита (2-12 лет): кожные высыпания преимущественно на сгибательной поверхности конечностей, на шее, в локтевых и подколенных ямках и на тыле кисти. Характерны гиперемия и отек кожи, лихенификация (утолщение и усиление кожного рисунка), папулы, бляшки, эрозии, трещины, расчесы и корочки. Трещины особенно болезненны на кистях и подошвах. Может отмечаться гиперпигментация век из-за расчесывания, появление характерной складки кожи под глазами под нижним веком (линия Денье-Моргана).
Во взрослой форме атопического дерматита выделяется подростковая форма (до 18 лет). В подростковом периоде возможно как исчезновение высыпаний (чаще у юношей), так и резкое обострение дерматита с увеличением площади поражения, поражением лица и шеи (синдром красного лица), области декольте и кожи кистей рук, вокруг запястий и в локтевых ямках.
Взрослая форма Атопического дерматита нередко продолжается в зрелом возрасте. Преобладает аллергическое поражение сгибательных поверхностей в области естественных складок, лица и шеи, тыльной поверхности кистей, стоп, пальцев. Мокнутие обычно свидетельствует о присоединении вторичной инфекции. Но в любой фазе Атопического дерматита типичны сухость кожи, кожный зуд, утолщение кожи с усилением кожного рисунка (лихенификация), шелушение, гиперемия и типичные для каждого возраста высыпания.
При атопическом дерматите формируется порочный круг: зуд — расчесы — сыпь — зуд. К обязательным критериям диагноза относятся зуд, хроническое рецидивирующее течение, атопия у самого больного или родственников и типичные по виду и локализации высыпания. Есть еще много дополнительных симптомов атопического дерматита, не обязательных, но нередко очень ярких. Диагноз Атопический дерматит зависит от исключения таких заболеваний, как чесотка, аллергический контактный дерматит, себорейный дерматит, псориаз и ихтиоз.
Кожа при атопическом дерматите изменена даже вне обострения и на внешне неизмененных участках кожи. Ее структура и водный баланс нарушены. Это диктует необходимость особого ухода за кожей.
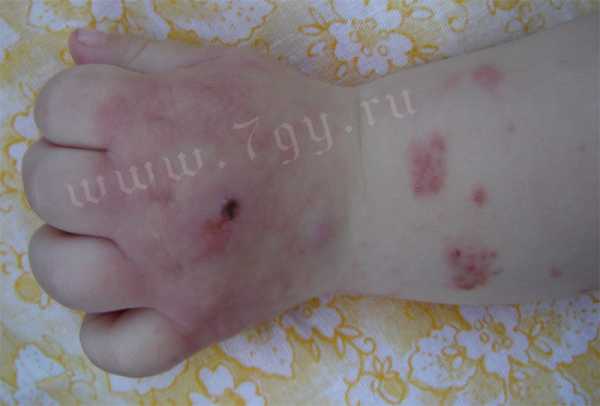
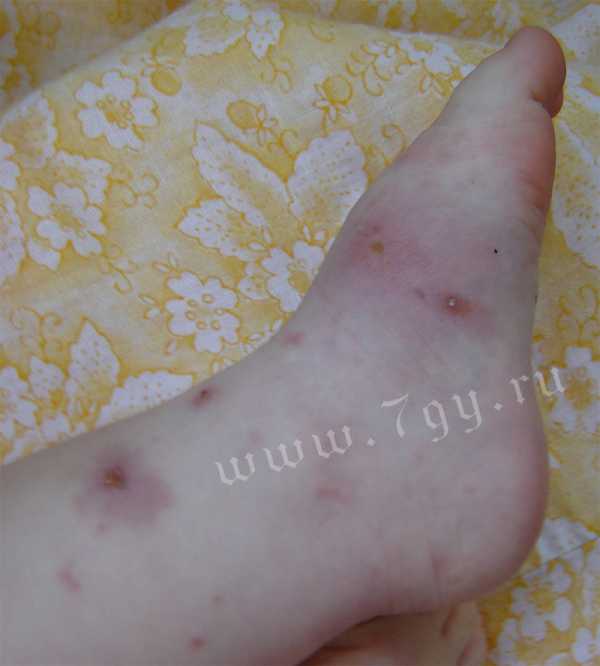
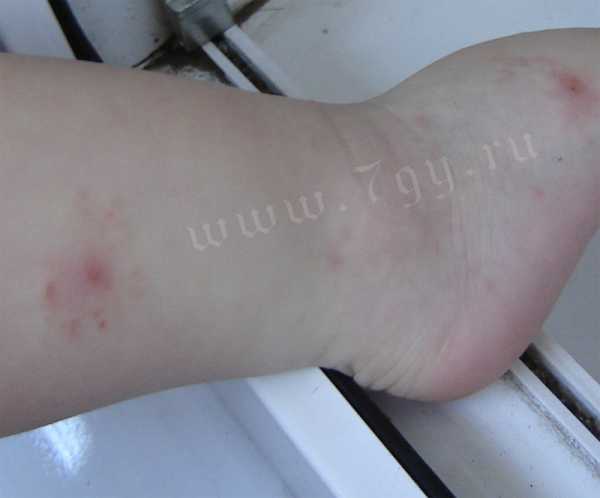
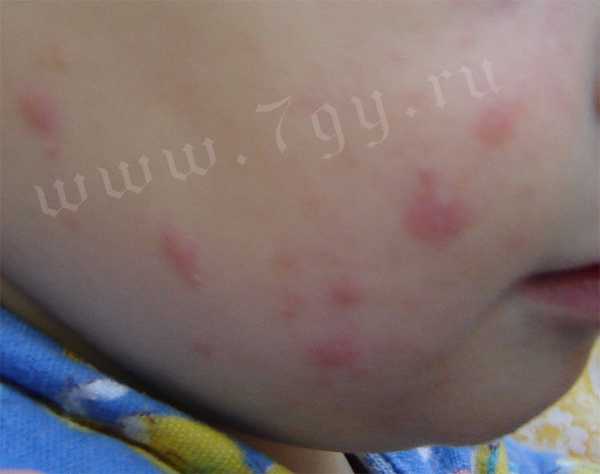
Фото кожных проявлений атопического или аллергического дерматита
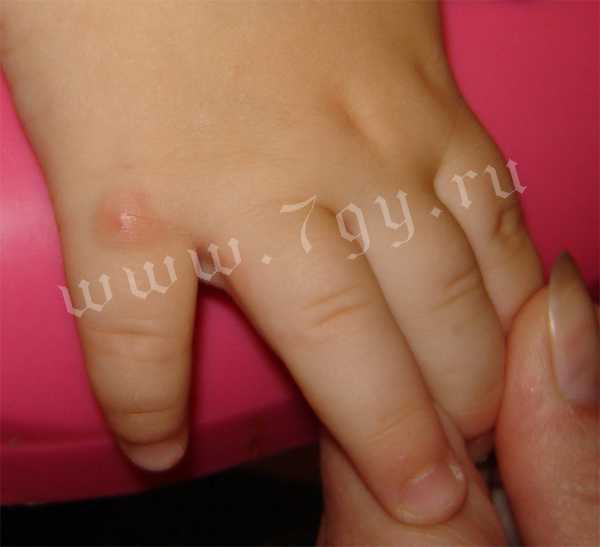
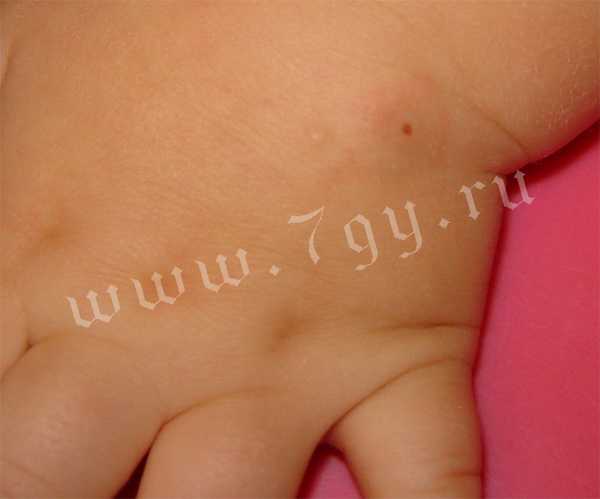
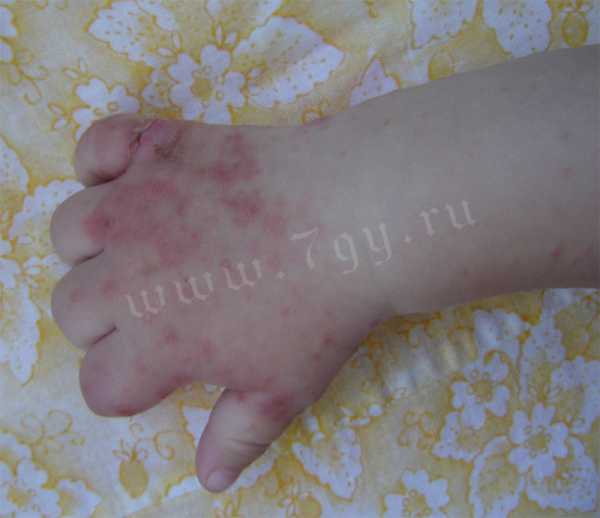
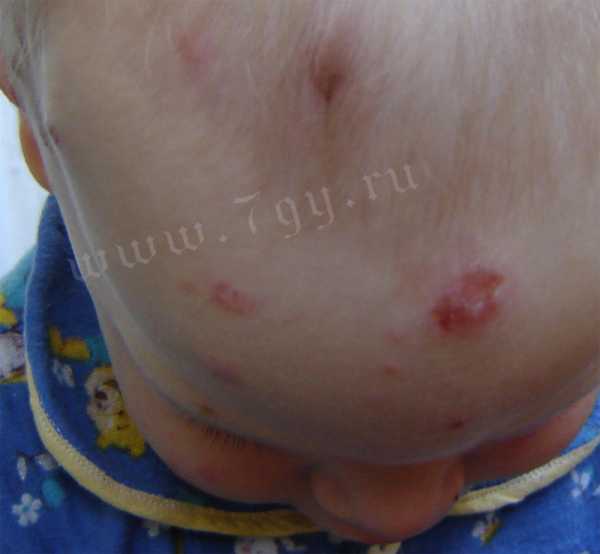
Причины развития атопического дерматита
Точно определить причину атопического дерматита пока не удалось, но существуют предрасполагающие факторы (генетика, пищевые аллергии, инфекции, раздражающее воздействие химических веществ, экстремальные температура и влажность, а также стрессы). Примерно 10% всех случаев атопических дерматитов вызываются аллергией на определенные виды пищевых продуктов (например, на яйца, земляные орехи, молоко).
Атопический (аллергический) дерматит имеет тенденцию обостряться при усиленном потоотделении, нервно-психическом напряжении и экстремальных значениях температуры и влажности.
Раздражение — вторичная причина атопического дерматита; вызывает изменение структуры кожи, что в конце концов приводит к хроническому повреждению кожи.
Факторы, играющие роль в реализации атопического дерматита.
В 80% случаев семейный анамнез отягощен, причем чаще по линии матери, реже по линии отца, а часто — по обеим. Если атопические заболевания есть у обоих родителей, риск заболевания у ребенка составляет 60-80%, если у одного — 45-50%, если оба здоровы — 10-20%. Эндогенные факторы в сочетании с различными экзогенными факторами приводят к развитию симптомов атопического дерматита.
В первые годы жизни атопический (аллергический) дерматит является следствием пищевой аллергии. Частой причиной являются белки коровьего молока, яйца, злаки, рыба, а также соя. Известны преимущества грудного вскармливания, но необходимо соблюдение гипоаллергенной диеты кормящей матерью. Но в некоторых случаях, когда сама мать страдает тяжелой аллергией, приходится применять искусственное вскармливание молочными смесями на основе высокогидролизированных или частично гидролизированных молочных белков, реже соевые смеси.
С возрастом ведущая роль пищевой аллергии в возникновении атопического дерматита уменьшается (например, до 90% детей, не переносивших коровье молоко, приобретают способность его переносить — толерантность — к 3 годам), и на первый план выходят такие аллергены, как клещ домашней пыли, пыльца, споры плесневых грибов. Особую роль в течении атопического дерматита играет стафилококк. Он высевается с 93% участков пораженной и с 76% интактной (не измененной на вид) кожи. Стафилококк вырабатывает эндотоксины со свойствами суперантигенов и может поддерживать хроническое воспаление при атопическом дерматите.
Симптомы потницы
Внешне признаки аллергических дерматитов отличаются друг от друга характером сыпи.
Потница возникает на сгибах рук, ног, шее, подмышками, в тех местах, где повышена влажность и которые чаще потеют. Сыпь при потнице мелкая, розовая, не воспаляется и быстро, в течение 2-3 дней проходит. Часто задают вопрос, может ли быть потница на лице, когда весь ребенок покрыт мелкими прыщиками, сыпью с ног до головы – это не потница, а аллергический дерматит (это тот же атопический дерматит), хотя эти понятия схожи, и проходит такая сыпь намного дольше – в течение месяца при условии строгой гипоаллергенной диеты и умеренном питании.
Симптомы диатеза, атопического дерматита
Диатез чаще проявляется как покраснение щек, шелушение, прыщики на щеках и лице и дальше лица не распространяется. Причина диатеза по простому – «что-то не то съели», это моментальная аллергическая реакция ребенка на продукт питания и проходит, если исключить этот аллерген из меню ребенка. Диатез — это не самостоятельное заболевание, а младенческая стадия атопического дерматита, и если игнорировать его проявления и не лечить, аллергический дерматит перейдет во взрослую стадию.
Сыпь при аллергическом дерматите — мелкие красные прыщички в основном на сгибах и кистях рук, ног, подмышками, на боках, на животе, на голове, в том числе и в волосах, и покрасневшие шершавые пятна вокруг глаз и на щеках, часто на теле. Пятно сыпи может увеличиваться в размерах и мокнуть (детская экзема), воспаляться, напоминая прыщ или сыпь при ветрянке, кожа может утолщаться, трескаться. Сыпь часто сопровождается зудом, особенно по ночам и после того, как ребенок вспотеет. Сыпь при атопическом дерматите долго не проходит даже при гипоаллергенной диете, оставляет после себя темные пятна на коже.
Основная причина обострения атопического дерматита в возрасте до года – тот же аллерген и переедание. Аллергия – чрезмерно активная реакция иммунной системы на чужеродный белок. Иммунная система находит его, вырабатывает антитела, которые нейтрализуют аллерген – процесс сопровождается воспалительной реакцией. Дело в том, что ферменты ребенка не могут полностью расщепить некоторые вещества и они поступают в кишечник в виде аллергена. При переедании также не вся пища успевает разложиться на усваиваемые организмом составляющие и она начинает гнить в кишечнике, появляются токсины, которые всасываются в кровь и вызывают аллергическую реакцию организма. Незрелая печень ребенка не способна нейтрализовать эти токсины, и они выделяются с мочой, через легкие и с потом. С потом токсины – аллергены – попадают на кожу, кожа воспаляется, появляется атопический дерматит, к воспалению присоединяется инфекция.
Печень у ребенка — один из самых незрелых органов, но ее активность, ее способность к нейтрализации всосавшихся токсинов индивидуальны. Именно поэтому аллергический дерматит есть не у всех; взрослая печень может нейтрализовать почти все, поэтому у взрослых нет таких проблем; атопический дерматит часто проходит с возрастом, что обусловлено дозреванием клеток печени.
Атопический марш.
Атопический марш является естественным ходом развития проявлений аллергического дерматита. Он характеризуется типичной последовательностью развития клинических симптомов атопической болезни, когда одни симптомы становятся более выраженными, тогда как другие идут на убыль. Обычно симптомы и признаки атопического дерматита предшествуют появлению бронхиальной астмы и аллергического ринита. По данным нескольких исследований, приблизительно у половины пациентов с атопическим дерматитом в дальнейшем развивается бронхиальная астма, особенно при тяжелом аллергическом дерматите, и у двух третей — аллергический ринит. У детей с самым легким течением заболевания не было отмечено развития аллергического ринита или бронхиальной астмы. Степень тяжести атопического дерматита можно рассматривать как фактор риска бронхиальной астмы. По данным исследований, при тяжелом атопическом дерматите риск развития бронхиальной астмы составляет 70%, при легком — 30%, а в целом среди всех детей — 8-10%. Поэтому так важно, чтобы лечение было направлено не только на предотвращение обострений самого атопического дерматита, но и на то, чтобы предупредить развитие других форм атопической болезни.
Заболевание отрицательно сказывается на качестве жизни больных и их семей, а также требует немалых расходов. Исследования показали, что уход за ребенком с атопическим дерматитом связан с большим стрессом, чем уход за ребенком с инсулинозависимым сахарным диабетом.
Лечение кожных аллергических симптомов и атопического дерматита
Лечение потницы: не допускайте, чтобы ребенок потел, часто меняйте подгузник, мокрые ползунки, поддерживайте в комнате ребенка нормальную влажность и температурный режим 20-21 градус. Хотя бы временно уберите из-под простыни ребенка клеенку. Купайте ребенка в слабо-розовом растворе марганцовки, либо добавляйте в ванну настой череды. Пораженные места смазывайте детским кремом или стирилизованным растительным маслом.
Лечением диатеза — начальной стадии атопического дерматита — является исключение из рациона питания ребенка продуктов, способных вызвать аллергию. Исключение аллергена из меню мамы, если она кормит ребенка грудью. Проявления диатеза можно смазывать настоем череды, но лучше настоем лаврового листа – не так сильно сушит кожу, как череда. Отдельные прыщики можно смазывать зеленкой.
Лечение и последствия атопического дерматита весьма многограннее и имеют больше нюансов. Помимо того, что лечение атопического (аллергического) дерматита проходит успешно только при условии выполнения рекомендаций, перечисленных выше для лечения потницы, есть и дополнительные методы лечения.
Лечение атопического дерматита
В настоящее время полное излечение от атопического дерматита не представляется возможным. Атопический дерматит — хроническое заболевание, требующее длительного контроля за течением болезни. Необходим комплексный подход к терапии. Лечение состоит из подбора наиболее адекватных комбинаций вспомогательной базисной терапии (уход за кожей) и противовоспалительной терапии по мере необходимости. Исключение или снижение контакта с аллергеном и уменьшение неаллергенных воздействий предупреждает обострение аллергии. Эффективность лечения при атопическом дерматите значительно повышается при условии обучения пациента, его родителей и семьи в системе аллергошкол.
Так как атопический дерматит хроническое заболевание, то для успешности его лечения требуется постоянное сотрудничество между врачом и родителями маленького пациента.
Усилия доктора направлены, в первую очередь, на подавление аллергического воспаления кожи малыша и уменьшение действия аллергенов. Правильно подобранная диета, с исключением из рациона пищевых аллергенов, может существенно улучшить состояние, прогноз и исход атопического дерматита.
Ведущим врачом у детей с атопическим дерматитом должен быть дерматолог, взаимодействующий с аллергологом и другими специалистами (невропатолог, гастроэнтеролог).
Наружное лечение занимает важное место в комплексном лечении детей с атопическим дерматитом. Его выбор зависит от состояния кожи, площади поражения и стадии болезни, а целями являются: подавление воспаления в коже, уменьшение зуда, устранение сухости, профилактика вторичной инфекции.
Основные цели лечения атопического дерматита.
1. Устранение или уменьшение воспалительных изменений на коже и зуда.
2. Восстановление структуры и функции кожи, нормализация влажности кожи.
3. Предотвращение развития тяжелых форм заболевания.
4. Лечение сопутствующих заболеваний.
5. Предотвращение прогрессии атопической болезни (атопического марша).
Средства лечения атопического дерматита логически вытекают из его причин:
Аллергические симптомы провоцирует аллерген, следовательно, все потенциальные аллергены из меню ребенка и вокруг него нужно исключить, так как аллергены еще и усиливают действие друг друга. Пример: вы давали ребенку вишню – не было высыпаний на коже, а дали ребенку вишенку во время обострения атопического дерматита и сыпь молниеносно расползлась по всему телу. То же относится к жареному, сладкому. Жирные продукты не могут расщепиться и усвоиться полностью, а сахара усиливают процессы брожения в кишечнике, отравляя детский организм токсинами. Исключите из меню на время аллергических высыпаний все красные овощи и фрукты, ягоды и соки из них, зелень, злаки, содержащие глютен, особенно манную кашу. Питание, диета ребенка с атопическим дерматитом полностью распространяется и на маму, если она кормит грудью.
Устранение контакта с аллергеном.
При лечении атопического дерматита важную роль играют мероприятия по уменьшению контакта с аллергенами. В раннем возрасте основную роль играют диетические ограничения.
Диета, как правило, включает в себя избегание яиц и коровьего молока, а также экстрактивных веществ, пищевых добавок, консервантов, эмульгаторов, жареных блюд копченостей, соусов, газированных напитков и продуктов с высокой аллергизирущей активностью (мед, шоколад, какао), независимо от того, были они причинным фактором или нет. При этом примерно в 90% случаях пищевыми продуктами, вызывающими обострения атопического дерматита являются молоко, яйца, арахис, соя, пшеница и рыба. Если пищевой аллерген является значимым, то его устранение из диеты приводит к значимому клиническому улучшению. Но, поскольку практически любой продукт может вызвать аллергическую реакцию, то подбор такой элиминационной диеты (диеты с исключением определенных продуктов) должен быть строго индивидуальным и основываться на доказанной непереносимости продукта. Помимо этого рекомендуется уменьшение количества соли в пище.
Гипоаллергенная диета. Примерное меню ребенка — атопика
завтрак — каша из необжаренной гречки (варенная на третьей воде и вымоченная сначала пару часов)+ масла полчайной ложки на грамм 200 каши.
обед — суп-пюре: овощи варенные и помятые чуть-чуть (вымоченный картофель,капуста белокочанная,лук,растительное масло чайная ложка)+ говядина 50 грамм,варить 30 мин. затем слить и опять варить до готовности.
ужин — каша из пшена (без глютена,это не пшеница!)Если коротко,то — перебрать, помыть 6 раз в холодной воде,затем на 3ей воде варить. Объясню: на 3ей воде,значит закипело-слили и так 2 раза.
Из фруктов только яблоки, но не магазинные.
Все травы могут быть аллергенами и давать накопительную аллергию, то есть высыпет через 3-4 недели и непонятно отчего.
Не перекармливайте ребенка, пусть он ест медленно, небольшими порциями и хорошо пережевывая пищу если уже жует – так он насытится меньшим количеством еды и она усвоится полностью. При искусственном вскармливании из бутылочки разведите в воде меньшее количество смеси, чем положено по норме, сделайте поменьше дырку в соске. Иногда отнимайте бутылочку и давайте снова через некоторое время. Любой педиатр вам скажет, что у худых детей атопический дерматит встречается очень редко.
В более старшем возрасте все большую роль играют мероприятия по устранению из окружающей среды аллергенов клеща домашней пыли, аллергенов животных, плесневых грибков, пыльцы и т.д.
Некоторые меры следует применять независимо от того, какой именно аллерген является «виновным» в возникновения атопического дерматита. Прежде всего речь идет об уменьшении контакта с пылью, рекомендациям по уборке и по уходу за постельными принадлежностями.
Не следует ставить компьютер, телевизор и другую бытовую технику в спальне. В доме, где живет аллергик, категорически нельзя курить.
Также детям со склонностью к атопическому дерматиту следует избегать контакта с ирритантами (раздражающими веществами), в том числе щелочным мылом и детергентами, входящими в состав обычных средств бытовой химии, избегать раздражающего действия факторов температуры и влажности, структуры ткани.
Не пользуйтесь закрытой облегающей одеждой, а замените ее просторными вещами из хлопка или смесовых тканей, чтобы избежать перегрева. Наиболее важными качествами в данном случае, по-видимому, являются воздухопроницаемость и мягкость (одежда не должна натирать!). Два рандомизированных контролируемых исследования выявили, что с точки зрения комфорта и отсутствия раздражения кожи большую роль играли такие факторы, как текстура или мягкость/грубость ткани, чем использование натурального или синтетического материала. Ногти надо коротко стричь, чтобы не повредить кожу при расчесывании атопических проявлений.
Что касается такой меры, как использование специальных противоаллергенных защитных чехлов, непроницаемых для аллергенов, то эта мера также может оказаться полезной всем больным с атопическим дерматитом. Об этом говорят данные медицинских исследований. Так, в 12-месячном исследовании у взрослых применение специальных защитных чехлов на постельные принадлежности привело к клиническому улучшению течения атопического дерматита даже у пациентов, у которых не была выявлена гиперчувствительность к клещу домашней пыли. Это свидетельствует о том, что такие чехлы уменьшают контакт с целым рядом факторов (с аллергенами других групп, раздражающими факторами и даже, возможно, с бактериальными суперантигенами).
Изъять все меховые игрушки, пластмассовые и резиновые игрушки, имеющие хотя бы незначительный запах. Оставшиеся игрушки часто мыть с детским мылом.
Попадание аллергенов в кровь мы ограничили, что же делать с уже имеющимися? Поскольку токсины могут выводиться с мочой, побольше поите ребенка при обострении атопического дерматита. Воду лучше давать не кипяченую, а артезианскую с минеральными веществами.
Ограничить всасывание токсинов из кишечника помогут сорбенты: энтеросгель, сорбогель, смекта, активированный уголь – они абсолютно безвредны, не всасываются в кишечнике и их имеет смысл принимать и кормящей маме и ребенку.
Очень важно при Атопическом дерматите добиться устойчивого стула 1-2 раза в день и у ребенка, и у кормящей мамы. Хорошо в этом смысле работает сироп лактулозы — дюфалак, нормазе – его можно применять даже маленькому ребенку, не вызывает привыкания, но начать лучше с самой маленькой дозировки и постепенно довести до нормы, рекомендуемой для возрастной группы. Давать сироп лучше утром натощак, отменять так же постепенно уменьшая дозу.
Теперь нужно свести к минимуму потливость и контакт кожи с всяческими микробами. Поддерживайте в комнате ребенка оптимальный температурный режим 20-21 градус и влажность 60-70%, чаще проветривайте, каждый день меняйте постельное белье. Часто меняйте нательное белье, оно должно быть хлопчатобумажным, с длинными рукавами и штанинами. Как только белье стало влажным – сразу смените. Стирать вещи ребенка с атопическим дерматитом — постельное белье (в том числе свое), одежду только в детском порошке или с детским мылом.
Гулять нужно побольше, при этом одевая на ребенка минимальное количество одежды. Одежда не должна натирать, вообще минимизировать контакт кожи с верхней одеждой, синтетикой, красителями.
Особо о купании при Атопическом дерматите.
Ванны не очень хорошо сказываются на течении атопического дерматита. Купать при обострении заболевания нужно недолго, в теплой и только кипяченой воде, либо воде пропущенной через хороший фильтр – вода не должна содержать хлора! Купать можно в слабом чистотеле, слабо-розовом растворе марганцовки, в ванне с добавлением морской соли (чуть-чуть). Мылом и шампунем при атопическом дерматите пользоваться только детским и не чаще 1 раза в неделю, чтобы не смывать защитную жировую пленку с кожи ребенка.
Запрет купания при Атопическом дерматите является ошибкой, но при этом необходимо соблюдать несколько простых правил:
1. Ванна или душ должны быть умеренно теплыми. Оптимальная продолжительность купания — около 20 минут. Лучше, если это возможно, использовать дехлорированную воду (фильтры или отстаивание воды в ванне в течение 1-2 часов с последующим добавлением кипятка.
2. Нельзя пользоваться мочалками, растирать кожу вне зависимости от того, есть ли симптомы аллергического дерматита на данный момент. Можно использовать только высококачественные гипоаллергенные очищающие средства с нейтральным рН.
3. При обострении атопического дерматита после купания кожу следует промокнуть мягким полотенцем (не вытирать насухо и не растирать!) и нанести в течение 3 минут смягчающее средство (Бепантен, Липикар, F-99 и т.п.).
4. Следует избегать купания в бассейнах с хлорированной водой. В некоторых случаях отрицательного воздействия можно избежать, применяя после сеанса душ с использованием мягких очищающих средств, с последующим нанесением увлажняющих и смягчающих кожу препаратов.
Медикаментозное лечение атопического дерматита
Лечение Атопического дерматита назначает только врач индивидуально, исходя из симптомов и характера сыпи.
Некоторые педиатры советуют принимать анаферон во время обострения атопического дерматита. Анаферон оказывает модулирующее влияние на все ключевые компоненты иммунной системы, значительно повышая продукцию ИФН, что снижает уровень Th 2 (Т-хелперов 2) активации и обеспечивает не только профилактику ОРВИ, но и способствует понижению уровня иммуноглобулина Е IgE (одного из показателей аллергической настроенности организма). Это было доказано при клинических исследованиях Анаферона детского на группе детей с бронхиальной астмой.
Роль аллерген-специфической иммунотерапии в лечении атопического дерматита.
Если установлен причинный аллерген, важное значение приобретает аллерген-специфическая иммунотерапия (АСИТ). Полученные данные говорят о том, что АСИТ может не только предотвратить обострения атопического дерматита, но и воспрепятствовать прогрессированию атопического марша.
Какие средства системного (общего) действия применяются при атопическом дерматите?
Прежде всего, антигистаминные препараты. Показания к их назначению обусловлено важнейшей ролью гистамина в механизмах развития кожного зуда.
В исследовании ETAC (по-английски: Лечение Ребенка с Атопией на Раннем Этапе) изучалась роль цетиризина (зиртек) в предотвращении развития атопического марша. Младенцы получали лечение высокими дозами цетиризина (0.25 мг/кг два раза в день) или плацебо. Результаты исследования не совсем однозначны, но в целом применение Зиртека привело к снижению риска развития бронхиальной астмы в 2 раза у детей с сенсибилизацией к аэроаллергенам.
Медикаменты противоаллергенные: супрастин, тавегил, димедрол. При сильном зуде можно использовать антигистаминные препараты местного действия – фенистил-гель. Сухую кожу и трещины часто мазать бипантеном, дермопантеном (крем или мазь).
Антигистаминные препараты первого поколения назначаются в период выраженного обострения атопического дерматита, когда их седативный эффект необходим. Для длительного применения выбирают препараты 2 и 3 поколения, т.к. они не вызывают сонливости, сухости во рту; нет необходимости в частой смене препарата.
Используются также препараты с мембраностабилизирующими свойствами (кетотифен, кромогликат натрий).
Терапевтический эффект появляется через 3-4 недели.
Применяются энтеросорбенты, препараты для коррекции дисбактериоза, ферменты, витаминные препараты. Восстановление нарушенной кишечной флоры в большинстве случаев оказывает положительный эффект при атопическом дерматите. Обязательно проводится проверка на паразитарные инфекции, а при их выявлении — специфическое лечение.
Системные антибиотики применяются при повышении температуры и лимфадените, явных признаках вторичной инфекции.
Предпочитают группу макролидов и цефалоспорины 2-3 поколения.
В особо тяжелых, упорных случаях, при наличии обширных эрозированных поверхностей кожи применяют системные гормоны (глюкокортикоиды).
Иногда назначаются средства, регулирующие функцию нервной системы.
При обычном неосложненном течении атопического дерматита при отсутствии признаков иммунологической недостаточности иммунотерапия не назначается.
Наружное (местное, топическое) лечение атопического дерматита.
Без наружной терапии невозможно представить себе лечение атопического дерматитита.
Цели местного лечения атопического дерматитита:
1. Подавление воспаления в коже и связанных с ним основных симптомов острой (гиперемия, отек, зуд) и хронической (лихенификация, зуд) фаз заболевания.
2. Устранение сухости кожи.
3. Профилактика вторичной инфекции.
4. Восстановление поврежденного эпителия.
5. Улучшение барьерной функции кожи.
Использование увлажнителей совместно с гидратацией может способствовать восстановлению и сохранению барьера рогового слоя. Устранение сухости кожи — важнейшая часть лечения атопического дерматита.
При обострениях применяют наружные гормональные препараты топического (местного) действия. Предпочтение отдается препаратам последнего поколения (Адвантан, Элоком). Лечение начинают с высокоактивных средств (3-5 дней), а затем (при необходимости) продолжить терапию менее активным препаратом (до 2-3 недель).
Хорошо помогают при внешних проявлениях аллергии (только на саму сыпь, не устраняя причины дерматита)кортикостероидные гормональные мази и кремы. Кортикостероидные гормоны последнего поколения относительно безопасны и имеют минимум побочных эффектов благодаря тому, что практически не всасываются в системный кровоток, применяются при атопическом дерматите с полугода. Это, например, элоком, адвантан. При мокнутии лучше применять виде крема, при сухости кожи и трещинах – мази. Резко отменять гормоны не стоит, постепенно снижайте дозу препарата, смешивая гормональный крем с детским кремом, мазь с бипантеном.
Нельзя применять фторированные гормоны детям первых лет жизни, а также всем пациентам — на лицо, шею, в естественных кожных складках и аногенитальной области в связи с риском развития атрофии кожи.
Гормональные наружные средства абсолютно противопоказаны:
1. при туберкулезном, сифилитическом и любом вирусном процессе (включая ветрянку и простой герпес) в месте нанесения препарата,
2. при кожной реакции на вакцинацию в месте нанесения препарата,
3. при повышенной чувствительности к компонентам препарата.
Причины, по которым лечение топическими гормональными препаратами может быть неэффективно:
1. продолжающийся контакт с аллергеном,
2. суперинфекция золотистым стафилококком,
3. неадекватная активность препарата,
4. использование в недостаточном количестве,
5. несоблюдение режима лечения,
6. реакция на компоненты препарата,
7. редко — нечувствительность к стероидам.
Помимо этого, при обострении атопического дерматитаприменяются различные примочки, влажно-высыхающие повязки, дезинфицирующие жидкости (фукорцин, жидкость Кастелляни, метиленовый синий, бриллиантовый зеленый). При присоединении вторичной инфекции существуют готовые формы наружных антибиотиков (тетрациклиновая мазь), противогрибковых средств ( кандид, клотримозол) и их комбинаций. При глубоких трещинах применяются препараты, влияющие на регенерацию и процессы микроциркуляции в коже (цинковая мазь).
Новый препарат и новый подход к наружной терапии атопического дерматита.
Несмотря на эффективность стероидов, их применение, особенно на участках с тонкой кожей (лицо, шея, естественные складки, анальная область, наружные половые органы) может вызвать ряд побочных эффектов: атрофию кожи, развитие стрий, телеангиоэктазий (расширенных мелких сосудиков) и т.д. Если же площадь поражения очень велика, то применение стероидов может вызвать системный эффект. Поэтому ведутся разработки топических негормональных препаратов.
В настоящее время таким новым негормональным препаратом местного действия является Элидел (пимекролимус 1% крем). Он относится к новому классу ингибиторов кальциневрина (блокирует особый фермент в Т-лимфоцитах, ответственный за выработку воспалительных медиаторов). Он хорошо проникает в кожу, но практически не проникает через кожу в системный кровоток. Его применение разрешено начиная с 3-месячного возраста, и он не вызывает образования стрий, телеангиоэктазий и атрофии кожи. Кроме того, по показателю облегчения зуда препарат демонстрирует более быстрый эффект, чем кортикостероиды.
Предложена новая стратегия подхода к лечению обострения атопического дерматита на основе Элидела, при которой в качестве постоянного поддерживающего лечения применяются увлажняющие и смягчающие кожу средства, а при первых, самых ранних признаках надвигающегося обострения аллергического дерматита начинается лечение Элиделом 2 раза в день, и только при тяжелых обострениях используются топические гормональные препараты.
В последнем случае после курса топических гормонов Элидел используют для продолжения лечения после стихания процесса до умеренного и продолжают до стихания обострения, а в дальнейшем рекомендуется его применение при появлении первых симптомов атопического дерматита. Исследования показали, что с помощью такой стратегии можно предотвратить прогрессирование обострения до тяжелого, при лечении легких и среднетяжелых обострений вообще обойтись без использования гормональных препаратов, а с помощью стратегии раннего применения добиться контроля заболевания. От новой стратегии ожидают долгожданной возможности прервать прогрессирование атопического марша. К сожалению, препарат не из дешевых. Но уже сейчас он занял прочное место в лечении проявлений на участках с чувствительной тонкой кожей.
Физиотерапия и фитотерапия в лечение атопического дерматита.
При атопическом дерматите широко применяется фототерапия в качестве полезного дополнения к лечению медикаментозными методами. Это позволяет не только улучшить симптомы, но и сократить применение стероидных препаратов. Применяются и другие физиотерапевтические методы (лазаротерапию, ультрафонофорез, переменное магнитное поле, КВЧ-терапию.
Хороший эффект может оказать санаторно-курортное лечение.
Рассматривается возможность лечения атопического дерматита с помощью анти- IgE-антител (омализумаб, или Xolair). Подобный метод начинали применять при среднетяжелой и тяжелой бронхиальной астме. Исследования по его использованию при атопическом дерматите еще не завершены.
Еще препараты, использующиеся при атопическом дерматите: Сунамол С (из яичной скорлупы), зодак, сыпь мазать на выбор и по ситуации либо элоколом (если очень сильный зуд), либо драполеном. Мазь Фуцидин Г и капли Фенистил, креон, зиртек.
Профилактика атопического дерматита.
Атопический дерматит – одно из наиболее распространенных заболеваний кожи в детском возрасте, возникающее в первую очередь у детей с наследственной предрасположенностью к аллергическим заболеваниям, имеющее хроническое рецидивирующее течение, возрастные особенности локализации и морфологии очагов воспаления и обусловленное гиперчувствительностью к аллергенам.
Наследственная отягощенность по атопии оценивается в 50-70% и более. Выявлено, что у таких детей один из родителей страдает аллергией в 20-50% случаев. Когда аллергией страдают оба родителя, то вероятность развития атопического дерматита у ребенка возрастает до 75 % . Кроме того, доказано, что у 80% больных атопическим дерматитом прослеживается также наследственная отягощенность по таким атопическим заболеваниям, как атопическая бронхиальная астма, атопический конъюнктивит, крапивница, вазомоторный ринит.
Атопический дерматит в большей степени (66%) поражает девочек, реже мальчиков (35%). По мнению многих исследований, у детей, живущих в мегаполисах атопический дерматит встречается чаще, чем у детского населения сельской местности.
Мероприятия по профилактике атопического дерматита необходимо проводить еще до рождения ребенка — в антенатальном периоде (антенатальная профилактика) и продолжить на первом году жизни (постнатальная профилактика).
Антенатальная профилактика должна осуществляться совместно с аллергологом, врачами гинекологического отделения и детской поликлиники. Существенно увеличивают риск формирования атопического дерматита массивная медикаментозная терапия беременной, воздействие на нее профессиональных аллергенов, одностороннее углеводистое питание, злоупотребление облигатными пищевыми аллергенами и др.
В раннем постнатальном периоде необходимо постараться избежать излишнего медикаментозного лечения, раннего искусственного вскармливания, которые ведут к стимуляции синтеза иммуноглобулина. Строгая диета касается не только ребенка, но и кормящей грудью матери. При наличии фактора риска по атопическому дерматиту необходимы правильный уход за кожей новорожденного, нормализация деятельности желудочно-кишечного тракта.
Но полностью исключать контакт с аллергенами не стоит, нужно как бы постепенно приучать к ним организм ребенка и вне обострения атопического дерматита в минимальных количествах по одному вводить такие продукты в меню малыша.
Статья написана с использованием литературы: Атопический дерматит у детей: диагностика, лечение и профилактика.
Научно-практическая программа Союза педиатров России. М., 2000
7gy.ru
Атопический дерматит у детей до 1 года, 2, 3 и 4 лет (фото): симптомы и лечение
Содержание страницы
Атопический дерматит у грудничков диагностируется довольно часто. Его обнаруживают у малышей буквально через несколько дней после рождения, в первые годы жизни. Атопический дерматит у детей до 1 года протекает не так, как у взрослых. Врачи используют максимально щадящие схемы терапии. Сильные медикаменты не применяются.
Причины возникновения
У специалистов нет четкого ответа, что становится главной причиной развития патологии. Чаще болезнь развивается из-за совокупности негативных факторов. Также следует учитывать индивидуальные особенности организма ребенка, силы иммунной системы.
Специалисты выделили основные причины развития патологии:
- наследственный фактор. При наличии такого же заболевания у близких родственников, ребенок более подвержен риску возникновения патологии;
- низкий уровень иммунитета. Нередко причиной становится врожденный, приобретенный иммунодефицит. В такой ситуации при попадании в организм любого потенциального аллергена наблюдается острая реакция;
- хронические патологии ЖКТ. Дети, у которых диагностированы болезни пищеварительной системы, в большей степени подвержены развитию атопического дерматита. Нередко врожденные болезни становятся причиной изменения микрофлоры кишечника. Следствием этого будет угнетение иммунной системы;
- провоцировать развитие болезни могут внешние аллергены – пыль, бытовые клещи. Они легко раздражают кожу грудничка, провоцируя сыпь, аллергические реакции. Нередко на фоне этого развивается атопический дерматит;
- регулярный контакт с продуктами бытовой химии. Развитие патологи может быть спровоцировано неправильно подобранным средством гигиены, стать реакцией на стиральный порошок. Даже подгузники могут спровоцировать подобную реакцию;
- заражение паразитами. Инвазия чаще выявляется у детей примерно до 1 года. Как правило, в этот период вводится первый прикорм в виде овощей, фруктов. При отсутствии необходимой обработки достаточно легко заразить ребенка паразитами. Их продукты жизнедеятельности отравляют организм изнутри, провоцируя многочисленные аллергии, в том числе и атопический дерматит.
Точную причину или совокупность негативных факторов может выявить только врач. После этого будет назначено необходимое лечение.
Локализация на теле
У грудничков чаще диагностируют себорейный дерматит. Он появляется в виде желтых чешуек преимущественно в волосистой части головы. Может быть обнаружен на 8-9-й недели жизни. Воспаленные очаги могут наблюдаться и в районе кожных складок.
Появляются мокнущие участки. Этот вид болезни называют дерматитом кожных складок. Он может возникать на шее, под коленями. Если дополнительно происходит вторичное инфицирование, кожный покров краснеет. Лицо, грудь становятся красными, присоединяется сильный зуд.
У малышей от 4 до 6 месяцев может возникнуть нуммулярный тип дерматита. Он встречается гораздо реже. Пятна, покрытые корочками, появляются на ягодицах, щеках, верхних и нижних конечностях. Они также могут распространиться по всему телу, вызывая зуд, жжение, другие осложнения.
Стадии развития заболевания
На первых этапах развития наблюдается воспаление кожного покрова, отечность отдельных участков. Вскоре они покрываются пузырчатыми высыпаниями. После вскрытия образовавшихся пузырьков происходит выделение серозной жидкости. Эти участки тела мокнут, затем начинают подсыхать и покрываться чешуйками. Вскоре они самостоятельно отслаиваются.
На первой стадии высыпания образовываются за ушами, в области родничка, бровей. Наблюдаются молочные струпы желтого цвета. При появлении зуда ребенок начинает расчесывать пузырьки с серозной жидкостью. Они лопаются, повышается риск вторичного инфицирования патогенными микроорганизмами.
Если лечение было произведено правильно, то после заживления мокнущих участков и отслоения чешуек следов практически не остается. Также терапия помогает достичь продолжительной ремиссии.
Как лечить атопический дерматит у детей до года
Терапия атопического дерматита у грудничков проводится щадящими средствами. Большинство из них – это препараты для местного нанесения непосредственно на пораженные участки кожи.
Таблетки, уколы назначаются при осложненной форме протекания патологии. Терапия предусматривает длительность. Принимать препараты необходимо минимум 10 дней. Использование наружных местных средств продлевается до нескольких месяцев.
| Группа препаратов | Наименование |
| Противовоспалительные кремы, суспензии |
Средства быстро снимают воспаление, уменьшают зуд, красноту. Улучшается общее состояние кожного покрова. |
| Гормональные мази |
Эти препараты назначаются на короткий период времени исключительно лечащим врачом. Они имеют ряд противопоказаний, побочных действий. |
| Антигистамины |
Препараты необходимы для уменьшения сильного зуда. Эти средства хорошо переносятся организмом грудничка. |
| Энтеросорбенты |
Препараты восстанавливают здоровую микрофлору кишечника, помогают стабилизировать работу ЖКТ. |
Комплексная терапия позволяет в короткое время облегчить состояние ребенка, ускорить наступление ремиссии. Самостоятельно изменять дозировку назначенных средств, продлевать или уменьшать длительность лечения запрещено.
Диета и питание мамы
Если болезнь начала проявляться в период лактации, матери необходимо изменить рацион, исключить потенциально опасные продукты. Исключается жирная пища. Под запретом также находятся консервы, колбасы и копчености, морепродукты, соусы и майонезы, цитрусы и шоколад. Женщине также стоит существенно уменьшить количество употребляемого кофе и мучных изделий.
Основу рациона должно составлять мясо нежирных сортов. Готовить лучше на пару, отваривать. Хорошим гарниром станут тушеные овощи, каши. Можно вводить в меню нежирные бульоны и кисломолочные продукты. Среди мучного лучше выбрать галетное печенье, бублики. Полезными фруктами станут бананы и запеченные яблоки.
Лечение атопического дерматита требует длительного времени и терпения. Важно не только приобретать необходимые медикаменты, но и выполнять все рекомендации врача. Это также касается меню матери и ребенка, выполнения гигиенических процедур. Комплексный подход обеспечит улучшение состояния, ускорит наступление ремиссии.
ekzemy.net
