Спрей в нос от аденоидов для детей: можно ли детям, как брызгать и какие назальные спреи лучше (сосудосужающие, от заложенности, для промывания, увлажняющие)
Авамис при аденоидах у детей
Многие дети страдают от разрастания аденоидов в носоглоточной части, которое зачастую проявляется в виде насморка, боли в голове и заложенности носа. Для устранения этих симптомов существует множество лекарственных средств, назначаемых врачом. Одним из них является гормональный препарат Авамис, успешно борющийся с этой болезнью.
Это глюкокортикостероид в форме аэрозоля. Входящий в его состав флутиказон активно борется с локальными отеками, снимает воспаление и подавляет аллергические реакции. Некоторые родители опасаются лечить данным препаратом детей из-за входящих в состав гормонов. Но специалисты уверяют, что лекарство безопасно, ведь оно воздействует местно, лишь на слизистую носа и непосредственно на аденоиды. Поэтому побочные эффекты минимальны.
Применение «Авамиса» несовместимо со следующими лекарствами:
— ритонавиром;
— осторожно применяется другими кортикостероидами и ингибиторами CYP 3A4.
Наиболее эффективен спрей при 1-й стадии аденоидов. При 2-й стадии «Авамис» назначают продолжительным курсом от 2 до 8 месяцев. При 3-й стадии лекарство неэффективно, так как здесь нужна только операция. Но в предоперационный и послеоперационный периоды средство врачами назначается часто.
При 2-й стадии «Авамис» назначают продолжительным курсом от 2 до 8 месяцев. При 3-й стадии лекарство неэффективно, так как здесь нужна только операция. Но в предоперационный и послеоперационный периоды средство врачами назначается часто.
В каких случаях и как применять «Авамис»?
Авамис применяют при следующих заболеваниях:
— аденоиды;
— аллергический насморк;
— вазомоторный ринит;
— комплексное лечение гайморита, фронтита, этмоидита.
При применении необходимо соблюдать следующие условия:
— терапию «Авамисом» начинать с самых малых доз;
— перед использованием контейнер нужно встряхнуть;
— в начале лечения провести пробное вспрыскивание в воздух до появления лекарственной белой субстанции;
— контейнер для применения держать строго вертикально;
— делать вспрыскивания в одно и то же время регулярно;
— использовать только для носовой полости.
Лекарство начинает работать лишь после 2-3 дней после первого приема и обладает накопительным эффектом.
Побочные действия и противопоказания
Абсолютными противопоказаниями являются:
— возраст менее двух лет;
— аллергические реакции на препарат;
— индивидуальная непереносимость.
При лечении могут возникнуть следующие побочные реакции:
— головная боль;
— кровь из носа;
— аллергические реакции;
— изъязвления и эрозии в носу.
«Авамис» или «Назонекс» при аденоидах?
При борьбе с аденоидами хорошо зарекомендовали себя как «Авамис», так и «Назонекс». Многие считают, что эти два лекарства могут полностью заменять друг друга, но это не совсем правильно. У них различные функции, свои плюсы и минусы.
Плюсы и минусы «Авамиса»
Главным преимуществом «Авамиса» является его цена – он в два раза дешевле «Назонекса». Есть и другие достоинства:
— отсутствие лекарственной зависимости;
— мало противопоказаний;
— можно использовать беременным и кормящим матерям;
— возможность применения для пациентов с почечной недостаточностью.
Недостатков у него мало:
— не применяется для профилактики;
— нельзя малышам до двух лет;
— противопоказан при воспалительных инфекциях;
— нельзя пользоваться при болезнях печени.
Достоинства спрея:
— устранение отеков в носовой полости;
— лечит аденоиды;
— применяется для профилактики.
Минусы «Назонекса»:
— нельзя использовать совместно с другими гормональными средствами;
— побочные реакции в виде головокружений, носовых кровотечений и болей в голове;
— запрещен при наличии грибка, бактериальных инфекций и воспалений.
Оба средства – гормональные, поэтому перед их применением консультация специалиста обязательна!
Источник — Filzor.ru
Лечение аденоидов у детей
Эффективные методы лечения аденоидов у детей
В ЛОР клинике №1 проводится лечение аденоидов у детей
Методы лечения аденоидов у детей
До недавнего времени основным методом лечения аденоидов у детей являлась аденотомия и аденэктомия – неполное или полное удаление аденоидных вегетаций из носоглотки. Операция может проводиться как под местной, так и под общей анестезией с использованием рутинной или эндоскопической технологии. Однако аденотомия не всегда приводит к ликвидации патологического состояния, поскольку часто возникают послеоперационные рецидивы гипертрофии и воспаления глоточной миндалины. Аденотомия в 1950-е годы применялась столь широко, что около 50% детского населения США и Великобритании было лишено миндалин. Впоследствии было установлено, что именно этот контингент чаще всего страдал от полиомиелита, особенно его бульбарной формы. Часто дети подвергались повторным операциям в связи с рецидивами аденоидов (повторным их увеличением). Симптомы аденоидита возвращались, т.е. операции были неэффективными.
Операция может проводиться как под местной, так и под общей анестезией с использованием рутинной или эндоскопической технологии. Однако аденотомия не всегда приводит к ликвидации патологического состояния, поскольку часто возникают послеоперационные рецидивы гипертрофии и воспаления глоточной миндалины. Аденотомия в 1950-е годы применялась столь широко, что около 50% детского населения США и Великобритании было лишено миндалин. Впоследствии было установлено, что именно этот контингент чаще всего страдал от полиомиелита, особенно его бульбарной формы. Часто дети подвергались повторным операциям в связи с рецидивами аденоидов (повторным их увеличением). Симптомы аденоидита возвращались, т.е. операции были неэффективными.
Учитывая высокую роль лимфоидной ткани глотки в формировании иммунологической защиты организма сегодня значительно сужены показания к хирургическому лечению аденоидных вегетаций. В связи с этим становится актуальной разработка консервативных методов лечения хронического аденоидита, особенно у детей с аллергическими заболеваниями дыхательных путей.
Лечение аденоидита, как лечение любого заболевания, должно быть комплексным с учётом причин и характера течения воспалительного процесса. Лечение подбирается индивидуально, основывается на данных осмотра, результатах лабораторных методов исследования, истории заболевания ребенка.
На сегодняшний день по основному эффекту терапевтического действия можно выделить следующие направления в медикаментозном лечении аденоидита:
- промывание полости носа – ирригационная терапия;
- противовоспалительная терапия;
- антимикробная терапия;
- физиотерапия (облучение ультрафиолетом, лазерную терапию, электрофорез).
Подробнее разберем каждый пункт.
Роль ирригационной терапии заключается в механическом удалении слизи, которая в условиях воспаления содержит микроорганизмы, продукты воспаления и др. Удаляя патологический секрет из полости носа, улучшается очищается поверхность слизистой оболочки носа, носовое дыхание, что облегчает проникновение лекарств (при необходимости). Выбор препаратов для промывания с увлажнением слизистой оболочки носа и глотки достаточно широк. По своему составу препараты представляют из себя солевые растворы разной концентрации. Следует учитывать, что промывание носа иногда приводит к осложнениям в виде тубоотита и острого среднего отита, т.к. может быть попадание раствора в слуховую трубу. Частое, избыточное промывание носа способствует формированию субатрофического ринита, ринофарингита.
Выбор препаратов для промывания с увлажнением слизистой оболочки носа и глотки достаточно широк. По своему составу препараты представляют из себя солевые растворы разной концентрации. Следует учитывать, что промывание носа иногда приводит к осложнениям в виде тубоотита и острого среднего отита, т.к. может быть попадание раствора в слуховую трубу. Частое, избыточное промывание носа способствует формированию субатрофического ринита, ринофарингита.
При выявлении патогенной микрофлоры применяются по показаниям антибактериальные препараты, как правило, в период обострения аденоидита. По состоянию ребенка и выраженности симптомов, назначаются препараты местного и системного действия. Назначают аминопенициллины (амоксициллин), цефалоспорины (цефуроксим аксетил, цефиксим, цефтибутен и др.), макролиды (азитромицин, клиндамицин и др.). В детской практике предпочтительны растворимые формы солютаб, суспензии. Применение системных антибиотиков влечет за собой массу нежелательных эффектов: раздражаются слизистые ЖКТ, может быть рвота, диарея, дисбактериозы, кандидозы полости рта.
У часто болеющих детей возможно применение противовирусных препаратов. Назначаются они обычно в острый период болезни или при рецидиве. Вне обострения вирусы малодоступны медикаментозным средствам. Показано применение препаратов-индукторов интерфероногенов. В частности, есть положительный опыт применения иммуномодуляторов системного действия — имунорикса, бронхомунала, рибомунила, циклоферона и др.
Если ребенок входит в группу «часто болеющих детей» необходимо наблюдение его у иммунолога. В детском возрасте возможны как врожденные и транзиторные, так и приобретенные нарушения функции иммунной системы. Это требует определения состояния иммунной системы (иммунного статуса), и ее коррекции по показаниям.
Противовоспалительная терапия
Наиболее эффективными из противовоспалительных лекарственных средств являются топические глюкокортикостероиды для интраназального применения (ТГКС). Механизм действия их заключается в уменьшении реакции воспаления: уменьшению образования секрета (слизи) в очаге воспаления, уменьшению отечности и объема аденоидов.
В лечении аденоидов, аденоидитов хороший эффект имеет физиотерапия.
В оториноларингологии эффективно используется аппарат «Кавитар».
Методика проста, безболезненна и комфортна даже для маленького пациента.
Аппаратом проводится орошение слизистых оболочек растворами с малыми дозами лекарственных средств, активированных низкочастотным ультразвуком в сочетании с фотохромотерапией (войздействием светодиодных источников света с узким спектром излучения, с несколькими длинами волн в видимом диапазоне. Для орошения полости носа, носоглотки и ротоглотки применяются растворы антисептиков (мирамистина, октенисепта, хлоргексидина и др по показаниям), антибиотиков (цефтриаксона, флуимуцил-антибиотика и др по показаниям) 1 раз в день в течение 3–5 минут. Микромассажное воздействие струи способствует отмыванию слизисто¬-гнойного секрета из полости носа, носоглотки, санации небных миндалин. Раствор, активированный ультразвуком, обладает более выраженным антибактериальным и антимикотическим действием непосредственно в очаге воспаления.
Фотохромотерапия оказывает различное влияние в зависимости от длины волны, топического излучения. Светодиодное излучение синего цвета оказывает антибактериальный, противоотечный, анальгетический эффекты, без дополнительного нагрева тканей; обладает выраженным противовоспалительным действием, стимулирует местный иммунитет, при воздействии непосредственно на слизистые оболочки оказывает быстрый стойкий и продолжительный терапевтический эффект при риносинуситах, средних отитах, тонзиллитах и фарингитах. Выявлено антимикробное действие светодиодного излучения синего цвета на золотистый стафилококк.
Установлено, что красный свет оказывает стимулирующее влияние на иммунную активность небных миндалин, как непосредственно после лечения, так и в отдаленном периоде ( 1-1,5 года), а также положительное влияние этой длины волны на стадию пролиферации при остром рините; обладает выраженным противовирусным, антиэкссудативным, иммуностимулирующим действием.
Из физиотерапевтических процедур часто применяются ультрафиолетовое облучение, через нос. Оно обладает бактерицидными свойствами. УВЧ на область носа обладает противовоспалительным действием. Магнитотерапия ускоряет восстановление клеток. При помощи электрофореза можно вводить антисептики, противоаллергические, противовоспалительные средства.
Непосредственно на поверхность аденоидов возможно воздействие лазерного излучения. Но для того, чтобы лазерное излучение подействовало, должны быть соблюдены два условия: Лазер нужно подвести непосредственно к аденоидам при помощи специальной трубки-световода; перед лазеротерапией нужно удалить с аденоидов гной и слизь посредством промывания носа и носоглотки солевыми растворами.
Физиотерапевтические процедуры являются вспомогательными методами лечения.
Ох уж эти аденоиды! — Сахалин и Курилы — SKR.SU
Многие родители ждут конца зимы с опасением – для ОРЗ и ОРВИ наступает раздолье, а в детских поликлиниках и больницах – аврал. Ребятню атакуют вирусные инфекции, и никогда не предугадаешь, какой сюрприз они преподнесут. Одни дети после болезни быстро восстанавливаются, а у других без осложнений не обходится. Например, из-за частых простуд у ребенка могут увеличиться аденоиды и тогда он, что называется, из хворей не вылазит.ПАМЯТЬ НА ИНФЕКЦИИ ХОРОШАЯ
Гипертрофированные носоглоточные миндалины, так еще называют аденоиды, действительно приносят и родителям, и их детям серьезные неприятности, подтвердила хирург-отоларинголог МУЗ «Детская городская больница» Южно-Сахалинска Галина Заржевская. Специалист высшей категории, с 25- летним стажем работы, она перечислила симптомы, которые должны насторожить родителей. У ребенка не проходит насморк, нарушено носовое дыхание – бывает, драгоценное чадо то и дело дышит открытым ртом. Из-за увеличенных миндалин маленькие дети порой так сильно храпят по ночам, что всем домашним не уснуть. Еще у ребенка могут начаться проблемы со слухом, болит голова, он быстро устает. Причем, миндалины могут беспокоить не только из-за частых вирусных инфекций, но и при неблагоприятной экологии, сниженном иммунитете, склонности к аллергическим заболеваниям.
У ребенка не проходит насморк, нарушено носовое дыхание – бывает, драгоценное чадо то и дело дышит открытым ртом. Из-за увеличенных миндалин маленькие дети порой так сильно храпят по ночам, что всем домашним не уснуть. Еще у ребенка могут начаться проблемы со слухом, болит голова, он быстро устает. Причем, миндалины могут беспокоить не только из-за частых вирусных инфекций, но и при неблагоприятной экологии, сниженном иммунитете, склонности к аллергическим заболеваниям.
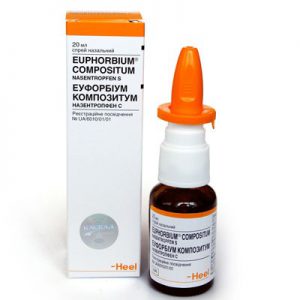
Когда миндалины увеличиваются до первой степени, их можно лечить консервативным путем, то есть медикаментами. Специалисты рекомендуют гомеопатические препараты или иммуномодуляторы. Гомеопатия наиболее безопасна для детей, так как она не дает побочных эффектов. По сравнению с ней, проигрывают даже фитопрепараты, поскольку в их основу входят вещества высокой концентрация, способные вызвать аллергию. Гомеопатические медикаменты состоят из веществ растительного, животного и минерального происхождения. К числу наиболее эффективных лор-врачи относят спрей «Эуфорбиум композитум» немецкой фирмы «Хель». Он подходит для лечения всех видов насморка (даже аллергического), в том числе и аденоидов. Неплохо с ними справляются капли «Лимфомиазот». По необходимости к одному из этих препаратов добавляют «Иоф-малыш». Это таблетки, которые восстанавливают иммунитет. Их принимают по схеме в течение трех месяцев. Если лечение помогло, и носовое дыхание восстановилось, значит, операция по удалению аденоидов отменяется.
Он подходит для лечения всех видов насморка (даже аллергического), в том числе и аденоидов. Неплохо с ними справляются капли «Лимфомиазот». По необходимости к одному из этих препаратов добавляют «Иоф-малыш». Это таблетки, которые восстанавливают иммунитет. Их принимают по схеме в течение трех месяцев. Если лечение помогло, и носовое дыхание восстановилось, значит, операция по удалению аденоидов отменяется.
Обычно проблемы с миндалинами начинаются у малышей с трех лет. Тогда перечисленные препараты можно принимать до пяти лет. Считается, что до этого возраста главный иммунитет у ребенка находится в носоглотке. Аденоиды, по словам Г. Заржевской, – это своеобразная иммунная память на инфекции. Если бактерий здесь накопилось больше положенного, миндалины начинают увеличиваться. После пяти лет лор-врачи часто назначают для лечения аденоидов пастилы «Имудон», которые тоже почти всегда побеждают в войне с носоглоточной инфекцией.
БЕЗ ОПЕРАЦИИ – НИКАК
Если миндалины все-таки увеличились до 2-й или 3-й степени, без операции, к сожалению, не обойтись. У детей 7–10 лет удаление миндалин обходиться без осложнений. А вот у ребят постарше и у 3- 5 -летних малышей могут возникнуть проблемы из-за анатомических особенностей. Не исключается возможность рецидивов. Нередко мамы задают вопрос: а могут ли аденоиды вырасти снова? «То, что отрезано, уже не прирастет, – объясняет хирург-отоларинголог,– человеческие органы – это не гриб. Причем, и аденоиды мы удаляем только те, которые мешают. Полностью же аденоидную ткань вырезать нельзя, потому что она защищает организм от инфекций. Но бывает, что и в остаточных аденоидах сохраняются бактерии, и ребенок продолжает болеть. Или мамы иногда не прислушивается к рекомендациям врача, и не дают прооперированному ребенку гомеопатические препараты, восстанавливающие иммунитет».
У детей 7–10 лет удаление миндалин обходиться без осложнений. А вот у ребят постарше и у 3- 5 -летних малышей могут возникнуть проблемы из-за анатомических особенностей. Не исключается возможность рецидивов. Нередко мамы задают вопрос: а могут ли аденоиды вырасти снова? «То, что отрезано, уже не прирастет, – объясняет хирург-отоларинголог,– человеческие органы – это не гриб. Причем, и аденоиды мы удаляем только те, которые мешают. Полностью же аденоидную ткань вырезать нельзя, потому что она защищает организм от инфекций. Но бывает, что и в остаточных аденоидах сохраняются бактерии, и ребенок продолжает болеть. Или мамы иногда не прислушивается к рекомендациям врача, и не дают прооперированному ребенку гомеопатические препараты, восстанавливающие иммунитет».
Доходит и до того, что в больницу приходят вымотанные родители и просят – вырежьте нашему ребенку аденоиды, нам некогда его лечить. У таких детей бывают осложнения. К тому же перед операцией нужно поставить правильный диагноз – а вдруг ребенка беспокоят полипы, которые у детей редко, но все же встречаются. Поэтому до семи лет ребенку проводят диагностику при помощи рентгенологического исследования носоглотки в боковой проекции. Детей постарше осматривают фиброскопом, который вводят в нос. Процедура небезболезненная, но – лучше уж потерпеть.
Поэтому до семи лет ребенку проводят диагностику при помощи рентгенологического исследования носоглотки в боковой проекции. Детей постарше осматривают фиброскопом, который вводят в нос. Процедура небезболезненная, но – лучше уж потерпеть.
Вообще до операции дело доводить не стоит, подчеркивает Галина Николаевна, нужно лечить ребенка вовремя. Тем более, что операция, несмотря на обезболивание, процесс – крайне неприятный. Особенно для маленького ребенка. Если же говорить о практике за рубежом, то в европейских странах медики придерживаются твердого мнения, что аденоиды у детей до пяти лет нужно лечить.
ЕСТЬ СПАСЕНИЕ
Профилактика увеличенных аденоидов – это, по сути дела, профилактика ОРВИ и ОРЗ. Как уже говорилось, хорошо помогает поддержать иммунитет в носоглотке «Иоф малыш»– его смело можно давать малышу с трех лет. Препарат отлично восстанавливает организм после перенесенной инфекции. Прекрасно зарекомендовал себя еще один иммуномодулятор – спрей «ИРС- 19». Чем же хорош французский препарат? Он обеспечивает надежную защиту от 19 видов микробов. Но забрызгивать на полный нос его нельзя, ребенку нужно предварительно высморкаться (препарат лечит и острый насморк). Еще одна оговорка: «ИРС-19»– это вакцина для носа и она может дать аллергию. Препарат испытывали во Франции, где другая экологическая обстановка и методы лечения. С учетом наших островных особенностей, «ИРС-19» можно применять от 2 недель до 6 месяцев и особенно в период вирусных эпидемий. Впрочем, и наш отечественный «Арбидол» – тоже прекрасный защитник от гриппа и ОРВИ.
Чем же хорош французский препарат? Он обеспечивает надежную защиту от 19 видов микробов. Но забрызгивать на полный нос его нельзя, ребенку нужно предварительно высморкаться (препарат лечит и острый насморк). Еще одна оговорка: «ИРС-19»– это вакцина для носа и она может дать аллергию. Препарат испытывали во Франции, где другая экологическая обстановка и методы лечения. С учетом наших островных особенностей, «ИРС-19» можно применять от 2 недель до 6 месяцев и особенно в период вирусных эпидемий. Впрочем, и наш отечественный «Арбидол» – тоже прекрасный защитник от гриппа и ОРВИ.
К сожалению, несмотря на все усилия, некоторые дети все равно без конца болеют, особенно аллергики. Сказывается наследственность, бывает, если родителям удаляли аденоиды в детстве, их сыновей и дочерей ждет та же участь. А случается, что мамы и папы, сами того не зная, становятся виновниками бесконечных детских болезней. Некоторые родители являются носителями патогенных микробов в носоглотке, тех же самых стрептококков. А дети «цепляют» эти бактерии с легкостью. Поэтому лор-врачи иногда рекомендуют взрослым сдать мазок на флору и пролечиться, чтобы не быть постоянным источником заражения.
А дети «цепляют» эти бактерии с легкостью. Поэтому лор-врачи иногда рекомендуют взрослым сдать мазок на флору и пролечиться, чтобы не быть постоянным источником заражения.
ПОМЕНЬШЕ САМОДЕЯТЕЛЬНОСТИ
В конце нашей беседы я задала Галине Николаевне вопрос, волнующих многих мам: вредно ли каждый день промывать нос для профилактики инфекций. Оказывается, нет, если делать это правильно. Ни в коем случае нельзя использовать всенародно любимый солево-содовый раствор, который можно приготовить самим – сода травмирует слизистую носоглотки. На каждый день идеально подходит спрей «Аквамарис». Он адаптирован для носа и там есть микрочастицы, которые не повредят слизистую и убьют вредные бактерии. Привели ребенка из детского сада или школы – тут же забрызгайте ему спрей, который избавит от «неприятелей». Для малышей до года лучше использовать спрей «Солин». Если все-таки ребенок приболел, побыстрее выздороветь ему поможет солевой раствор «Физиомер», рекомендуемый взрослым и детям с трех лет.
«Поосторожней с антибиотиками, – предупреждает Галина Николаевна, – некоторые мамы сразу начинают применять такие сильнодействующие препараты, как «Изофра», «Полизол» в надежде, что дитя скорее выздоровеет от насморка. А получается совсем наоборот. Через три недели после такой интенсивной терапии у ребенка может развиться гайморит. Когда у маленького пациента, как выражаются лор-врачи, носик течет, лучше предварительно промыть его «Аквамарисом» или «Физиомером», и закапать «Альбуцид» или «Протаргол». Они подсушивают слизистую и не убивают флору. Если, наоборот, нос заложен, в нем образовались корочки, – лучше перейти на «Сложные кали» или популярный «Пиносол», снимающий отек. Антибиотики нужно применять только после того, как из носа взят мазок на флору. Бывает, что бактерии не чувствительны к той же самой «Изофре» и лечиться ею бесполезно. Так же как препарат «Ринофломуцил» – он дает хороший эффект, если у ребенка нет аллергии на белок, входящий в состав перпарата. Это лекарство лучше назначать детям, которые могут самостоятельно высморкаться».
Так что, уважаемые мамы, поменьше самодеятельности! Перед тем, как давать сыну или дочери серьезные медикаменты, лучше проконсультируйтесь у специалиста. Тогда вы избавите себя от лишней беготни по врачам, а ваш ребенок не будет долго болеть.
Аденоиды – что это такое, лечить или не лечить аденоиды
Термином «аденоиды» обозначают разрастание глоточной миндалины, расположенной на стенке носоглотки на уровне свода. Она является частью иммунной системы, выполняя такую же функцию, как и нёбные миндалины. В формирующейся иммунной системе детей раннего возраста носоглоточная миндалина выступает защитным лимфоидным барьером, обезвреживая вирусы и бактерии, попадающие в носоглотку с вдыхаемым воздухом. Развита она у детей 3–8 лет, у подростков уменьшается, а у взрослых практически не определяется. Вот почему аденоидные разращения наблюдают только у детей.
Клинические проявления аденоидов
- Аденоиды блокируют просвет носоглотки, вызывая проблемы с дыханием.
 Рот у ребенка постоянно приоткрыт, развивается хронический насморк, нос заполнен слизью, снижается обоняние.
Рот у ребенка постоянно приоткрыт, развивается хронический насморк, нос заполнен слизью, снижается обоняние. - Возникают проблемы с ростом зубов. Голос становится гнусавым из-за искажения носовых звуков. Ребенок храпит, может возникать апноэ. Симптоматика усиливается на фоне ОРВИ.
- Большие аденоиды могут перекрывать отверстия евстахиевых труб, что приводит к накоплению жидкости и инфекции среднего уха (острый средний отит). Воспаление аденоидов и накопление экссудата (жидкости) – аденоидит – тоже отрицательно влияет на функцию евстахиевых труб: развивается снижение слуха. Считается, что удаление аденоидов помогает в лечении инфекций уха, но решение об аденотомии врач принимает исходя из конкретного случая.
- Снижается поступление кислорода в мозг, ребенок становится вялым, быстро утомляется, жалуется на головные боли.
- Появляется определенное выражение лица – «аденоидное» лицо: неправильный прикус, приоткрытый рот, сглаженные носогубные складки.
Причины появления аденоидов
Улавливая вирусы и бактерии и защищая от инфекций детский организм, миндалины сами подвергаются риску. Борясь с инфекцией, они увеличиваются в размере. Справившись с задачей, быстро уменьшаются, возвращаясь к нормальному размеру. Иногда они не успевают вернуться к своему исходному состоянию и остаются увеличенными. Происходит это у часто болеющих детей, «цепляющих» одну инфекцию за другой. Аллергия, постоянно рецидивирующие острые и хронические заболевания ЛОР-органов, инфекционные детские болезни – основные причины аденоидов.
Борясь с инфекцией, они увеличиваются в размере. Справившись с задачей, быстро уменьшаются, возвращаясь к нормальному размеру. Иногда они не успевают вернуться к своему исходному состоянию и остаются увеличенными. Происходит это у часто болеющих детей, «цепляющих» одну инфекцию за другой. Аллергия, постоянно рецидивирующие острые и хронические заболевания ЛОР-органов, инфекционные детские болезни – основные причины аденоидов.
Доктора данного направления
Лечение аденоидов
Аденоидные разращения требуют лечения, т. к. велик риск развития осложнений:
- аденоидита;
- отита;
- гайморита;
- хронического ринита;
- нарушений речи;
- отставания в развитии из-за постоянной гипоксии мозга;
- деформации грудной клетки;
- снижения слуха.
Проводят консервативную терапию, по строгим показаниям назначают аденотомию (аденоидэктомию) – удаление аденоидов. Схему лечения подбирает отоларинголог.
Местно назначают орошение (промывание) носа, противовоспалительные и сосудосуживающие капли/спреи. Врачи рекомендуют общеукрепляющую терапию (иммуностимуляторы, витамины), дыхательную гимнастику, фитотерапию. Назначают физиотерапевтические процедуры, лазеротерапию, курортное лечение.
Профилактика подразумевает своевременную терапию инфекций ЛОР-органов, закаливание, постоянное увлажнение воздуха, лечение аллергии, повышение иммунитета. При малейшем подозрении на аденоиды ребенка следует показать отоларингологу и/или педиатру.
Чтобы получить наиболее полную консультацию по лечению аденоидов, обращайтесь к специалистам педиатрам медицинских центров Президент-Мед
Автор: Лаврова Нина Авенировна
Заместитель генерального директора по медицинской части
Окончила Ярославский государственный медицинский институт по специальности «Лечебное дело»
Медицинский опыт работы — 25 лет
Записаться к врачу
Все этапы лечения аденоидов.
 Мед центр Ланта, г. Хабаровск.
Мед центр Ланта, г. Хабаровск.Аденоиды нужны что бы защищать детский организм от инфекции, а не портить жизнь ребенку. Что же происходит?
Часто бывает так, что ребенок заболел и после недели “усиленного” лечения мама отправляет ребенка в сад, где его неокрепший от предыдущей болезни организм снова сталкивается с вирусами и бактериями, таким образом уставшая и обессиленная от борьбы лимфоидная ткань снова воспаляется. И так из раза в раз…
Причины увеличения аденоидов:
1. Вирусные и бактериальные инфекции.
Часто бывает так, что ребенок заболел и после недели “усиленного” лечения мама отправляет ребенка в сад, где его неокрепший от предыдущей болезни организм снова сталкивается с вирусами и бактериями, таким образом уставшая и обессиленная от борьбы лимфоидная ткань снова воспаляется. И так из раза в раз…
2. Аллергия.
Набухание миндалин также может быть ответной реакцией на местное раздражение пазух носа аллергенами.
3. Наследственная предрасположенность.
4. Снижение иммунитета.
На фоне частых ОРВИ.
5. Врожденная увеличенная лимфоидная ткань.
Когда отоларинголог предполагает, что аденоиды увеличены, необходимо сделать эндоскопию.
Почему не рентген снимок?
Это современный метод диагностики позволяет в деталях рассмотреть полости носа и носоглотку и безошибочно определить степень разрастания аденоидов, а также посмотреть если новообразования или полипы. При этом метод безболезненный и быстрый, а самое главное отсутствует вредное облучение.
Важно!
При рентгеновском снимке носоглотка видна сбоку, по бокам у нас расположены трубные миндалины, которые тоже вовремя воспаления увеличиваются и имитируют увеличенные аденоиды. Именно поэтому из поликлиники часто на операцию приводят детей, которая им на самом деле не нужна!
После эндоскопии врач установит степень разрастания аденоидов.
-
До 33% закрытия просвета глотки — это НОРМА.
-
От 33% до 66% 2 степень.
-
От 66% до 90% 3 степень.
-
От 90% до 100% 4 степень.
Важно понимать, что увеличенном состоянии аденоиды могут находится временно и относительно стабильно. Если аденоиды увеличены до 3-ей степени это еще не значит, что ребенку показана операция. Существуют так называемые абсолютные и относительные показания.
|
Абсолютные: |
Относительные: |
|
В каждом отдельном случае при наличии тех или иных показаний резать или нет решает, только врач и лучше, что бы это был практикующий детских ЛОР-хирург.
И так если показаний к аденотомии нет, то врач отоларинголог назначит консервативное лечение с помощью фармакологических препаратов и физиопроцедур.
-
Санация носовой полости с помощью солевых растворов, аппаратное промывание носа “кукушка”
-
Сосудосуживающие средства при выраженном отеке миндалин.
Важно! Не стоит самостоятельно и легкомысленно пользоваться этими препаратами без назначения врачом, может возникнуть привыкание.
-
Гормональные препараты. Не стоит опасаться это капли в нос в виде спрея. Прием этих препаратов нельзя пропускать.
-
Антисептики и антибиотики в виде спрея. В том случае если присоединилась вторичная бактериальная инфекция.
-
Контроль лечения с помощью эндоскопии.
Если показания к операции есть, то расскажем, как она проходит.
Аденотомия — это удаление увеличенной глоточной миндалины. Не смотря на большое количество современных методов лечения аденоидита, аденотомия по-прежнему остается, самой распространённой ЛОР операцией в детском возрасте.
Операция проводится детям в возрасте от 3-х до 7-ми лет необаснованное откладывание процедуры может привести к серьёзным последствиям:
-
Расстройство слуха.

-
Хронический отит.
-
Бронхиальная астма.
-
Стоматологические проблемы (неправильный прикус, нарушение прорезывания постоянных зубов).
-
Изменение лицевого скелета.
-
Задержка физического развития.
-
Гломерулопатия — болезнь Берже.
Как и у любой операции у аденотомии есть противопоказания:
- Детский возраст до двух лет.
-
Острый инфекционные заболевания. Операция откладывается до полного выздоровления пациента.
-
Врожденные пороки лицевого скелета.
-
Проведенная меньше месяца назад вакцинация.

-
Нарушение свертываемости крови.
-
Злокачественные новообразования.
С детками постарше 5-7 ми лет есть шанс договорится на местное обезболивание. Плюсами такой анестезии является отсутствие периода “выхода” из наркоза и отсутствие токсического действия. Перед процедурой врач подробно расскажет про операцию и постарается максимально успокоить пациента. Перед операцией вводится успокоительное, носоглотка обезболивается с помощью лидокаина, дальше уже непосредственно в область миндалины вкалывается лидокаин или новокаин. Очень важно чтобы со стороны родителей была поддержка и внимание это поможет ребенку перенести стресс.
Перед процедурой врач подробно расскажет про операцию и постарается максимально успокоить пациента. Перед операцией вводится успокоительное, носоглотка обезболивается с помощью лидокаина, дальше уже непосредственно в область миндалины вкалывается лидокаин или новокаин. Очень важно чтобы со стороны родителей была поддержка и внимание это поможет ребенку перенести стресс.
Обязательно нужно будет сдать анализы, как правило это стандартный набор, если наркоз будет общий, то добавится ЭКГ.
-
Общий анализ крови.
-
Биохимический анализ крови.
-
Группа крови и резус фактор.
-
ВИЧ.
-
Сифилис.
-
Гепатиты В и С.
-
Общий анализ мочи.
В современной отоларингологии существует множество способов удаления:
1. Классическая аденотомия.
Классическая аденотомия.
С помощью специального инструмента — аденотом Бекмана. Пациент как правило находится в положении сидя. Инструмент вводится в рот к миндалине за мягкое небо. После того как аденоиды полностью вошли в кольцо инструмента хирург одним точным и быстрым движением руки иссекает миндалину и вытаскивает наружу через рот. Как правило кровотечение останавливается само или коагулируется в другом случае обрабатывается гемостатиком. Вся эта операция занимает несколько минут. Подготовленные дети как правило переживают ее хорошо. После процедуры пациент отправляется с одним из родителей в палату, если послеоперационный период прошел благоприятно пациента отпускают домой. Достоинство классического метода аденотомии в том, что она может быть проведена в амбулаторных условиях и под местным обезболиванием.
Минусы:
-
Врач работает вслепую, возможно, что часть лимфоидной ткани останется, а это в свою очередь приведет к рецидиву.

- Высокий риск опасных осложнений, таких как: попадание тканей в дыхательные пути, инфекционные осложнения, травмы нижней челюсти, психологическая травма.
2. Эндоскопическая аденотопия.
Современный и перспективный метод удаления. Применение эндоскопа позволяет тщательно осмотреть глотку и точно удалить миндалину. Проводится под местной анестезией. Через носовой ход, вводится эндоскоп и при помощи аденотома, щипцов или лазера проводится удаление. Это позволяет полностью удалить разросшуюся ткань без остатка. Удаленная ткань извлекается через свободный носовой ход или через рот.
3. Шейверная техника.
Это вариант эндоскопического удаления при помощи специального прибора шейвера или микробридера. Это такая вращающаяся микрофреза в полой трубке. С помощью этого инструмента разросшаяся ткань иссекается и при помощи аспиратора отсасывается в специальную емкость, что полностью исключает попадание тканей в дыхательные пути. Этот метод считается самым эффективным и современным, так как гипертрофированная ткань удаляется полностью, что снижает риск рецидива, риск появления кровотечения минимален, не остается рубцов. Единственным ограничением в проведении операции таким методом может стать слишком узкие носовые ходы у ребенка. 4. Коблационная система. Инновационный метод, под воздействием холодной плазмы ткань разрушается и коагулируется без ожогов. Несомненным плюсами является: высокая точность, эффективность отсутствие риска развития кровотечения.
Этот метод считается самым эффективным и современным, так как гипертрофированная ткань удаляется полностью, что снижает риск рецидива, риск появления кровотечения минимален, не остается рубцов. Единственным ограничением в проведении операции таким методом может стать слишком узкие носовые ходы у ребенка. 4. Коблационная система. Инновационный метод, под воздействием холодной плазмы ткань разрушается и коагулируется без ожогов. Несомненным плюсами является: высокая точность, эффективность отсутствие риска развития кровотечения. Минусы:5. Удаление лазером. Воздействие на гипертрофированную ткань излучением полностью исключает кровотечения.
Минусы:
-
Длительность.
-
Невозможно проконтролировать глубину воздействия, поэтому и здоровая ткань может быть повреждена.
Но какой бы вид аденотомии вы не выбрали, послеоперационный период будет. Как правило протекает он без осложнений, главное строго выполнять все рекомендации врача.
Как правило протекает он без осложнений, главное строго выполнять все рекомендации врача.
Однако:
-
В первые 24 часа возможен подъем температуры.
-
Боль в горле.
-
Затрудненное носовое дыхание.
Как правило все это требует симптоматического лечения и проходит в первые дни после операции.
Далее следует восстановительный период около двух недель.
-
В это время необходимо ограничить контакты ребенка с потенциальными источниками вирусов и бактерий — не водить в сад.
-
Соблюдать диету. В первые дни после операции есть перетертую пищу. Запрещаются газированные напитки, печенье, сухари, соленые и острые блюда, компоты и концентрированные соки.
-
На месяц исключаются баня, сауна, горячая ванна.

-
Освобождение от занятий спортом на месяц, но при этом обычная активность сохраняется.
Медикаментозная терапия после операции не нужна, показаны лишь местные обеззараживающие средства и сосудосуживающие капли, но могут быть назначены только врачом.
В основном большинство отзывов о результатах операции положительные уже в первую неделю после операции отмечается улучшения состояния маленького пациента. Но расслабляться не стоит предстоит еще реабилитационный период и контроль лечения с помощью повторной эндоскопии, как после операции, так и после консервативного медикаментозного лечения.
Аденоиды у детей
Аденоидные вегетации (аденоиды) – увеличенная в размерах лимфоидная ткань носоглотки. Аденоиды наряду с нёбными миндалинами, лимфоидной тканью задней стенки глотки и язычной миндалиной входят в состав лимфатического кольца, которое расположено у входа в дыхательный и пищеварительный тракт. Аденоиды являются физиологическим состоянием детского возраста и с началом периода полового созревания они постепенно уменьшаются в объёме.
Аденоиды являются физиологическим состоянием детского возраста и с началом периода полового созревания они постепенно уменьшаются в объёме.
Причин патологического разрастания аденоидов множество. Среди них ведущее значение имеют: частые острые воспалительные процессы в полости носа и глотке, хроническое воспаление (аденоидит), аллергические реакции (в т.ч. аллергический ринит, бронхиальная астма и т.д.)
Истинное увеличение аденоидов приводит к различным изменениям не только в дыхательной системе, но и во всём организме. При этом затрудняется носовое дыхание, в результате чего появляется храп, нарушение сна. Из-за того, что ребенок постоянно дышит ртом, нарушается рост лицевого черепа (изменяется прикус, расширяется переносица). Наличие в носоглотке аденоидов также создаёт условия для развития отита, что может приводить к снижению слуха. Также аденоиды влияют на общее состояние ребёнка: возможно появление головных болей, рассеянности.
Наличие увеличения патологического разрастания аденоидов можно заподозрить уже по внешнему виду ребенка: вытянутое лицо, рот полуоткрыт, верхние резцы значительно выступают вперёд. Окончательный диагноз устанавливается ЛОР-врачом. На приёме может выполняться осмотр носоглотки зеркалом, пальцевое исследование, рентгенография носоглотки и др. Современным методом диагностики аденоидов является осмотр носоглотки при помощи эндоскопа. Однако этот метод еще не получил широкого распространения.
Окончательный диагноз устанавливается ЛОР-врачом. На приёме может выполняться осмотр носоглотки зеркалом, пальцевое исследование, рентгенография носоглотки и др. Современным методом диагностики аденоидов является осмотр носоглотки при помощи эндоскопа. Однако этот метод еще не получил широкого распространения.
Лечение аденоидов может быть консервативным и хирургическим. Консервативная терапия направлена на лечение сопутствующей патологии, уменьшение воспалительных явлений в полости носа, стимуляцию общего и местного иммунитета. С этой целью назначаются иммуномодуляторы, антигистаминные препараты, физиотерапевтические методы лечения. Также используются глюкокортикостероиды в форме назального спрея. Они оказывают местный противовоспалительный эффект и не оказывают общего воздействия на организм.
Показанием к хирургическому удалению аденоидов (аденотомии) являются:
- аденоиды III–IV степеней;
- аденоиды с проявлениями дисфункции слуховой трубы (наличие экссудативного среднего отита), частыми гнойными отитами в анамнезе;
- частые аденоидиты при неэффективности консервативного лечения.

Противопоказано удаление аденоидов у пациентов с заболеваниями крови (гемофилия, лейкемия). Также операция не проводится, если ребенок переносит острую инфекцию.
Операция проводится в условиях стационара, в операционной, с помощью кольцевидного ножа-аденотома через рот. Операция выполняется как под местной анестезией (при этом носоглотка орошается 10% раствором лидокаина), так и под общим обезболиванием (наркозом). Продолжительность операции колеблется от 15 минут (под местной анестезий) до 40-50 минут (под наркозом). После выполнения аденотомии все пациенты находятся в стационаре под наблюдением врачей от 2 до 5 дней с целью предотвращения осложнений.
Хирургическое лечение, как правило, приводит к исчезновению жалоб. Однако полное удаление аденоидов практически невозможно, поэтому оставшиеся фрагменты могут повторно увеличиваться и вызывать появление симптомов болезни. Риск рецидива тем выше, чем в более младшем возрасте была выполнена операция.
Врач- отоларинголог (заведующий) отоларингологического отделения для детей
Главный внештатный детский отоларинголог главного управления здравоохранения Миноблисполкома Сецко Александр Петрович
Назальный спрей мометазона фуроата в терапии хронического аденоидита у детей uMEDp
В статье представлен обзор клинических исследований применения назального спрея мометазона фуроата у детей. Показано, что использование назального спрея Назонекс® как в комплексном лечении, так и в некоторых случаях в качестве монотерапии хронических заболеваний носоглотки у детей является эффективным и безопасным, позволяя в большинстве случаев избежать проведения аденотомии.
Заболевания органов лимфоглоточного кольца занимают первое место по распространенности среди всех ЛОР-заболеваний в детской оториноларингологии. Так, по данным отечественных авторов, в общей детской популяции доля детей с хроническим аденоидитом колеблется от 20 до 50% [1, 2]. Основным направлением современной фармакотерапии ринологической патологии на сегодняшний день считается противовоспалительная терапия [3]. Сильнейшими из существующих средств с противовоспалительным эффектом являются глюкокортикостероидные препараты. По причине серьезных побочных эффектов длительные курсы таблетированных и инъекционных форм стероидных препаратов не применяются в современной педиатрической оториноларингологии. Появившиеся несколько позднее ингаляционные и интраназальные формы стероидных препаратов значительно снизили риск развития системных побочных эффектов при сохранении сильнейшего местного противовоспалительного действия.
Сильнейшими из существующих средств с противовоспалительным эффектом являются глюкокортикостероидные препараты. По причине серьезных побочных эффектов длительные курсы таблетированных и инъекционных форм стероидных препаратов не применяются в современной педиатрической оториноларингологии. Появившиеся несколько позднее ингаляционные и интраназальные формы стероидных препаратов значительно снизили риск развития системных побочных эффектов при сохранении сильнейшего местного противовоспалительного действия.В настоящее время интраназальные глюкокортикостероиды (ИнГКС) – это немногочисленная, но достаточно неоднородная группа лекарственных средств. Обладая схожими фармакодинамическими свойствами, ИнГКС различаются по некоторым фармакокинетическим показателям, прежде всего по значению системной биодоступности. Именно показатель системной биодоступности во многом определяет риск развития многих побочных эффектов у препаратов данной группы. «Старые» ИнГКС на основе беклометазона, будесонида или триамцинолона, имеющие системную биодоступность от 34 до 46%, при длительном применении нередко подавляли функцию коры надпочечников, что при резкой отмене препарата приводило к регрессу ринологической симптоматики, а в тяжелых случаях – к развитию симптомов надпочечниковой недостаточности [4, 5]. Кроме того, существуют данные о том, что длительное применение этих препаратов приводит к замедлению роста детей. Высокий риск побочных эффектов назальных форм препаратов беклометазона и будесонида сказался на количестве показаний к их применению. Так, в педиатрической практике эти препараты применяются лишь в терапии аллергического ринита у детей старше 6 лет, короткими курсами.
Кроме того, существуют данные о том, что длительное применение этих препаратов приводит к замедлению роста детей. Высокий риск побочных эффектов назальных форм препаратов беклометазона и будесонида сказался на количестве показаний к их применению. Так, в педиатрической практике эти препараты применяются лишь в терапии аллергического ринита у детей старше 6 лет, короткими курсами.
Препараты нового поколения ИнГКС, к которым относят флутиказона пропионат, флутиказона фуроат и мометазона фуроат, практически лишены вышеупомянутых нежелательных эффектов. Строение молекулы активного вещества этих препаратов обеспечивает их низкую биодоступность (от 1% у флутиказона пропионата до менее 0,1% у мометазона фуроата), что обусловливает отсутствие системного действия. При наличии соответствующих показаний, соблюдении схем приема такие препараты могут применяться на протяжении длительного времени. Также отметим: имея низкую системную биодоступность, препараты нового поколения ИнГКС отличаются высокой аффинностью к кортикостероидным рецепторам, что определяет их высокий клинический эффект [4, 5].
Однако на сегодняшний день, согласно инструкции по медицинскому применению препарата, и флутиказона пропионат, и флутиказона фуроат применяются только в лечении аллергического ринита. При этом накоплен значительный клинический опыт применения мометазона фуроата (препарат Назонекс®) в лечении неаллергической воспалительной ринологической патологии у детей и взрослых: Назонекс® – единственный препарат, для которого зарегистрировано это показание. Подчеркнем, в России Назонекс® является единственным назальным стероидом, в качестве показаний к применению у которого официально зарегистрирован острый риносинусит (в том числе в качестве монотерапии при легком течении) и обострение хронического риносинусита.
Несмотря на то что патология носоглотки (гипертрофия аденоидных вегетаций и аденоидит) не входит в число официально зарегистрированных показаний к применению Назонекса, имеется достаточное количество клинических исследований, доказавших эффективность назального спрея мометазона в лечении воспалительных заболеваний носоглотки у детей. В первом крупном рандомизированном плацебоконтролируемом исследовании итальянских оториноларингологов интраназальное применение мометазона фуроата в лечении детей с обструктивной гипертрофией аденоидных вегетаций в дозировке 100 мкг в сутки в течение 40 дней дало значительное улучшение функции носового дыхания у 77% пациентов за счет уменьшения размера аденоидной ткани при отсутствии положительной динамики в группе контроля [6]. Анализ результатов другого крупного рандомизированного исследования также показал выраженный положительный эффект применения назального спрея мометазона фуроата (по 100 мкг в сутки 8 недель) в лечении назальной обструкции у детей, вызванной гипертрофией аденоидных вегетаций. Более того, результаты этой работы показали отсутствие эффекта от лечения низкими дозами назального спрея беклометазона [7]. Этот факт не дает права экстраполировать результаты исследований применения мометазона фуроата в лечении аденоидитов на другие ИнГКС, эффективность которых не была исследована у пациентов с данным заболеванием.
В первом крупном рандомизированном плацебоконтролируемом исследовании итальянских оториноларингологов интраназальное применение мометазона фуроата в лечении детей с обструктивной гипертрофией аденоидных вегетаций в дозировке 100 мкг в сутки в течение 40 дней дало значительное улучшение функции носового дыхания у 77% пациентов за счет уменьшения размера аденоидной ткани при отсутствии положительной динамики в группе контроля [6]. Анализ результатов другого крупного рандомизированного исследования также показал выраженный положительный эффект применения назального спрея мометазона фуроата (по 100 мкг в сутки 8 недель) в лечении назальной обструкции у детей, вызванной гипертрофией аденоидных вегетаций. Более того, результаты этой работы показали отсутствие эффекта от лечения низкими дозами назального спрея беклометазона [7]. Этот факт не дает права экстраполировать результаты исследований применения мометазона фуроата в лечении аденоидитов на другие ИнГКС, эффективность которых не была исследована у пациентов с данным заболеванием.
Исследование корейских оториноларингологов продемонстрировало высокий клинический эффект применения назального спрея мометазона фуроата (по 100 мкг в сутки на 4 недели) в лечении назальной обструкции и синдрома обструктивного апноэ сна у детей с гипертрофией аденоидных вегетаций. Особенностью данной работы было то, что в исследование были включены дети с сопутствующими острыми (острый риносинусит) и обострением хронических заболеваний полости носа и околоносовых пазух (аллергический ринит, хронический риносинусит), наличие которых не повлияло на результат лечения [8]. Оптимальное сочетание применения ИнГКС с носовым душем соляными растворами в терапии хронических заболеваний носоглотки было подтверждено в работе бразильских оториноларингологов. В этом клиническом исследовании принял участие 51 ребенок с клиническими проявлениями гипертрофии аденоидных вегетаций и хронического аденоидита. В результате было установлено, что проводимое пациентам в течение 40 дней однократное орошение полости носа изотоническим соляным раствором уменьшило выраженность таких симптомов, как кашель, ринорея и, в меньшей степени, назальная обструкция. Однако по данным эндоскопического исследования не было выявлено уменьшения размеров аденоидной ткани. Добавление в схему терапии тех же пациентов назального спрея мометазона фуроата в дозе 100 мкг в сутки однократно после проведения носового душа через 40 дней привело к достоверному (p
Однако по данным эндоскопического исследования не было выявлено уменьшения размеров аденоидной ткани. Добавление в схему терапии тех же пациентов назального спрея мометазона фуроата в дозе 100 мкг в сутки однократно после проведения носового душа через 40 дней привело к достоверному (p
В одном из последних исследований была подтверждена клиническая эффективность мометазона фуроата в лечении хронического аденоидита у подростков. Так, назначение назального спрея мометазона фуроата школьникам (возраст от 12 до 18 лет) с клинически подтвержденным хроническим аденоидитом на шестинедельный курс привело к значительному снижению выраженности симптомов заболевания и уменьшению размеров аденоидных вегетаций. При этом достигнутый результат лечения сохранялся у пациентов даже через 3 недели после завершения применения назального спрея мометазона фуроата [10].
Появившиеся данные о высоком риске формирования хронического гнойного среднего отита при проведении тимпаностомии изменили отношение к данной операции и сформировали большой практический интерес к консервативным подходам в лечении экссудативного среднего отита у детей, развившегося как осложнение хронических заболеваний носоглотки [11]. В рандомизированном исследовании турецких оториноларингологов было установлено, что применение назального спрея мометазона фуроата (по 100 мкг в сутки на 6 недель) способствует устранению назофарингеальной обструкции, что в 42,2% случаев привело к восстановлению функции слуховой трубы и позволило избежать аденотомии, тогда как в группе контроля (без лечения) улучшение состояния среднего уха отмечали лишь у 14,5% пациентов [12].
В рандомизированном исследовании турецких оториноларингологов было установлено, что применение назального спрея мометазона фуроата (по 100 мкг в сутки на 6 недель) способствует устранению назофарингеальной обструкции, что в 42,2% случаев привело к восстановлению функции слуховой трубы и позволило избежать аденотомии, тогда как в группе контроля (без лечения) улучшение состояния среднего уха отмечали лишь у 14,5% пациентов [12].
Учитывая главенствующую роль вирусов в развитии хронических заболеваний носоглотки у детей, обращают на себя внимание данные лабораторного исследования, в котором было установлено, что мометазона фуроат снижает экспрессию молекулы ICAM-1 (intercellular adhesion molecule-1 – фактор межклеточной адгезии 1) риновирусов, обеспечивающей адгезию вируса к эпителиальной клетке, а также нарушает претранскрипционные механизмы в цикле развития вирусной инфекции [13]. Следовательно, можно предположить, что применение ингаляционных и назальных форм мометазона фуроата, вопреки сформированному ранее мнению, не снизит иммунитет, повышая риск простудного заболевания, а, наоборот, снизит риск возникновения ОРВИ у пациентов.
Таким образом, можно сделать вывод о том, что использование назального спрея Назонекс® как в комплексном лечении, так и в некоторых случаях в качестве монотерапии хронических заболеваний носоглотки у детей является эффективным и безопасным, позволяя в большинстве случаев избежать проведения аденотомии. В свете современной концепции о необходимости сохранения глоточной миндалины как органа регионарного мукозального иммунитета у детей дошкольного возраста важность этих сведений трудно переоценить [14].
Эти данные также были подтверждены многолетним опытом клинической работы сотрудников кафедры детской оториноларингологии Российской медицинской академии последипломного образования. Согласно нашему опыту, применение назального спрея мометазона фуроата Назонекс® в лечении воспалительных процессов в носоглотке и сопряженных осложнений у детей старше 2 лет в большинстве случаев сопровождалось выраженным клиническим эффектом. В рамках наших клинических наблюдений ни у одного пациента мы не отмечали признаков системных побочных реакций, связанных с применением препарата Назонекс®. В сферу научных интересов нашей кафедры входит проведение дальнейших рандомизированных сравнительных исследований эффективности назального спрея мометазона фуроата в лечении неаллергических заболеваний полости носа и носоглотки у детей младше 12 лет и в комплексном лечении экссудативного среднего отита у детей.
В сферу научных интересов нашей кафедры входит проведение дальнейших рандомизированных сравнительных исследований эффективности назального спрея мометазона фуроата в лечении неаллергических заболеваний полости носа и носоглотки у детей младше 12 лет и в комплексном лечении экссудативного среднего отита у детей.
Эффективность назального спрея азеластина при лечении гипертрофии аденоидов у детей
Hippokratia. 2014 октябрь-декабрь; 18 (4): 340–345.
Отделение оториноларингологии — хирургия головы и шеи, Учебно-исследовательская больница Окмейдани, Стамбул, Турция
Гюлер Беркитен, Отделение оториноларингологии — хирургия головы и шеи, Учебно-исследовательская больница Окмейдани, Darülaceze cad. Шишли / Стамбул, Турция, тел .: +7278724 moc.liamg@netikrebrelug Авторские права 2014, Больница общего профиля Hippokratio в Салониках Эта статья цитируется в других статьях в PMC.Abstract
Цель:
Оценить влияние местного лечения азеластином на симптомы, связанные с аденоидной гипертрофией и размером лимфоидной ткани у детей.
Материал и методы:
Всего было включено 60 детей с аденоидной гипертрофией. Всем пациентам был проведен опросник по назальным симптомам, носовая эндоскопия и кожные прик-тесты. Все пациенты жаловались на симптомы хронической обструкции носа, а носовая эндоскопия показала> 75% обструкции хоан, связанной с аденоидными подушечками.Были рассчитаны аденоидные / носоглоточные области. Всем пациентам проводилась терапия назальным спреем азеластином (1 спрей в ноздрю, два раза в день; 0,28 мг / доза) в течение 30 дней. Через 1 месяц все дети были повторно обследованы. Сравнивались эффективность терапии, симптомы, соотношение аденоид / носоглотка и коэффициент обструкции, полученные при эндоскопии.
Результаты:
Лечение азеластином хорошо переносилось всеми пациентами. После первого периода лечения тяжесть симптомов, эндоскопическая степень и размер аденоидов уменьшились у всех 60 пациентов.Было отмечено значительное улучшение общих субъективных симптомов (заложенность носа, ринорея, кашель, храп и обструктивное апноэ во сне) после лечения.
Выводы:
Назальный спрей с азеластином может быть полезен для уменьшения размера аденоидных подушечек и тяжести симптомов, связанных с аденоидной гипертрофией. Гиппократия 2014; 18 (4): 340-345.
Ключевые слова: Азеластин, местное введение, аденоид, педиатрия
Введение
Обструкция носа — частый симптом у детей.Аденоидная гипертрофия (АГ) является основной причиной и может быть связана с 1 . Этиология АГ неизвестна, но воспалительные механизмы могут играть важную роль. У этих детей повышены местные и системные воспалительные маркеры и провоспалительные цитокины; они способствуют разрастанию лимфоидной ткани. Правильное лечение этого состояния необходимо для контроля симптомов обструкции носа. Таким образом, предполагается, что системные или местные противовоспалительные агенты играют роль в лечении AH 2 — 4 .
Назальный спрей азеластин (Аллергодил, Ластин, Афлюон; Meda AB, Стокгольм, Швеция) — быстродействующий, эффективный и хорошо переносимый антагонист рецептора h2 для лечения ринита 5 . Он обладает стабилизирующими и противовоспалительными свойствами тучных клеток, снижая концентрацию лейкотриенов, кининов и фактора активации тромбоцитов in vitro и in vivo , а также уменьшая миграцию воспалительных клеток у пациентов с ринитом 6 , 7 .Хорошо контролируемые исследования у пациентов с сезонным аллергическим ринитом, круглогодичным ринитом или вазомоторным ринитом подтвердили, что назальный спрей азеластин обладает быстрым началом действия и улучшает назальные симптомы, связанные с ринитом, такие как заложенность носа и постназальное выделение 8 .
Он обладает стабилизирующими и противовоспалительными свойствами тучных клеток, снижая концентрацию лейкотриенов, кининов и фактора активации тромбоцитов in vitro и in vivo , а также уменьшая миграцию воспалительных клеток у пациентов с ринитом 6 , 7 .Хорошо контролируемые исследования у пациентов с сезонным аллергическим ринитом, круглогодичным ринитом или вазомоторным ринитом подтвердили, что назальный спрей азеластин обладает быстрым началом действия и улучшает назальные симптомы, связанные с ринитом, такие как заложенность носа и постназальное выделение 8 .
Увеличенные аденоиды и миндалины, состоящие из гипертрофированной лимфоидной ткани, могут привести к обструктивному апноэ во сне (СОАС). Однако в последние годы новое понимание воспалительных компонентов OSA привело к идее, что противовоспалительные агенты могут быть полезным вариантом неинвазивного лечения у детей с OSA 4 , 9 . Таким образом, в этом исследовании мы стремились оценить эффективность местного азеластина, обладающего противовоспалительными свойствами, на симптомы и размер лимфоидной ткани у детей, жалующихся на заложенность носа.
Таким образом, в этом исследовании мы стремились оценить эффективность местного азеластина, обладающего противовоспалительными свойствами, на симптомы и размер лимфоидной ткани у детей, жалующихся на заложенность носа.
Материалы и методы
Это исследование было одобрено этическим комитетом Учебно-исследовательской больницы Окмейдани (номер протокола: 0181/08). В исследование были включены 60 детей, которые были обследованы в нашей клинике с предварительным диагнозом АГ в период с июля 2012 года по апрель 2013 года.Все дети прошли клиническое, эндоскопическое и рентгенологическое обследование. Те, у кого в анамнезе была аденоидэктомия и положительный анамнез аллергии или атопии, черепно-лицевые пороки развития, включая лабиопалатальные расщелины и генетические заболевания (например, синдром Дауна), неврологические расстройства, сердечно-сосудистые заболевания, острые инфекции носа, неба или носоглотки и хронические носовые кровотечения , нарушения иммунодефицита или гиперчувствительность к азеластину были исключены из исследования.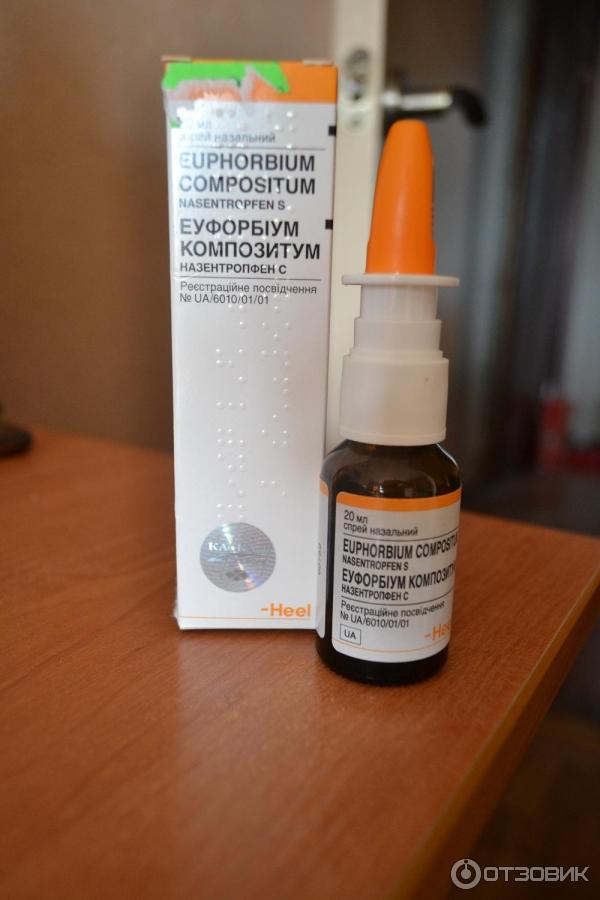 Критерии включения: наличие в анамнезе привычного храпа не менее 3-х месяцев назад и гипертрофия аденоидов, подтвержденная простыми рентгенологическими данными или эндоскопическим обследованием отоларинголога.Аллергический ринит диагностировали при наличии у ребенка типичных аллергических симптомов и положительном результате кожной пробы.
Критерии включения: наличие в анамнезе привычного храпа не менее 3-х месяцев назад и гипертрофия аденоидов, подтвержденная простыми рентгенологическими данными или эндоскопическим обследованием отоларинголога.Аллергический ринит диагностировали при наличии у ребенка типичных аллергических симптомов и положительном результате кожной пробы.
Исходно каждый ребенок прошел плановое обследование уха, горла и носа и носовую эндоскопию; история болезни была получена от родителей с помощью анкеты. Анамнез пациента включал возраст, пол, личный и семейный анамнез атопии и употребление лекарств. Диагноз АГ был подтвержден носовой эндоскопией и боковой рентгенограммой. Каждый цефалометрический график оценивал слепой автор.Эффективность терапии оценивали по изменению симптомов и лимфоидной ткани, оценивали с помощью эндоскопического исследования носа и соотношения аденоидов / носоглотки на боковом рентгенографическом снимке до и в конце терапии. После 4-недельного курса терапии все пациенты были повторно оценены для оценки эффективности лечения.
Оценивались обструкция носа, ринорея, кашель, храп и обструктивное апноэ во сне. Эти симптомы классифицировались по степени тяжести от 0 до 3 (0: отсутствие, 1: случайное, 2: частое, 3: постоянное), разработанное Berlucchi et al. 10 .К сожалению, тюркская версия этого опроса не была подтверждена.
Для оценки размера аденоидов была проведена носовая эндоскопия. После применения местной анестезии в обеих ноздрях (лидокаин 2%) и без снятия отека было проведено эндоскопическое обследование с использованием жесткого эндоскопа (диаметром 2,7 мм). Все носовые эндоскопии, проведенные, когда пациент выполнял спокойное носовое дыхание, были записаны с помощью камеры Karl Storz (Karl Storz, Туттлинген, Германия). Определяли размер аденоида, и расстояние между лимфоидной тканью и сошником оценивали как 11 и оценивали как: степень l: расстояние> 1 см, степень 2: расстояние 0.5-1,0 см, класс 3: расстояние 0,5 см.
Рентгенография носоглотки в боковой проекции выполнялась всем пациентам в положении лежа на спине во время носового вдоха со слегка вытянутой шеей и закрытым ртом на расстоянии 1 м от радиационной трубки. Используя контрольные точки и линии на боковых рентгенограммах носоглотки, по всем рентгеновским снимкам рассчитывали размер аденоидов и глубину носоглотки.
Используя контрольные точки и линии на боковых рентгенограммах носоглотки, по всем рентгеновским снимкам рассчитывали размер аденоидов и глубину носоглотки.
Аденоидное измерение (A) использовало линию, начинающуюся от наиболее выпуклой точки лимфоидной ткани и продолжающуюся до передней линии базиально-затылочной части затылочной кости.Носоглоточное пространство (N) представляло собой линию, идущую от заднего края твердого неба и передне-нижней стороны клиновидно-затылочного синхондроза или от задне-нижней боковой крыловидной пластинки до костной части носоглотки 12 . Он был оценен как Grade l, если он был> 6 мм, Grade 2, если он был 4-6 мм, и Grade 3, если он был 0,3 мм. В качестве аденоидно-носоглоточного соотношения (отношение A / N) определяли отношение размера аденоида к глубине носоглотки (метод Фудзиоки) 13 .Сравнивали соотношение A / N до и после лечения.
Статистический анализ проводился с использованием статистического программного обеспечения NCSS (Number Cruncher Statistical System) 2007 и PASS (Power Analysis and Sample Size) 2008 (Юта, США). Для сравнения качественных данных для анализа использовалась описательная статистика (среднее значение, стандартное отклонение и частота), а также тест Краскела Уоллиса для непараметрических данных и U-критерий Манна-Уитни для апостериорного сравнения. Тест корреляции Спирмена также использовался для оценки взаимосвязи между параметрами.Значения P <0,05 и p <0,01 считались показателями статистической значимости.
Для сравнения качественных данных для анализа использовалась описательная статистика (среднее значение, стандартное отклонение и частота), а также тест Краскела Уоллиса для непараметрических данных и U-критерий Манна-Уитни для апостериорного сравнения. Тест корреляции Спирмена также использовался для оценки взаимосвязи между параметрами.Значения P <0,05 и p <0,01 считались показателями статистической значимости.
Результаты
Ни у одного пациента не было в личном или семейном анамнезе аллергии или атопии, он перенес предыдущую операцию, принимал какие-либо лекарства в течение последних 4 недель или имел иммунодефицит.
Всего в исследование были включены 60 детей (32 мальчика, 28 девочек) в возрасте от 6 до 14 лет с обструкцией носоглотки вследствие аденоидной гипертрофии. Средний возраст составил 8,52 ± 2,48 года ().
Таблица 1
Возрастное и гендерное распределение 60 детей с аденоидной гипертрофией, которые были включены в исследование.
Наблюдались значительные различия в показателях обструкции носа, ринореи, кашле, храпе и обструктивном апноэ во сне между до и после лечения (p = 0,001) (,).
Оценка симптомов до и после лечения у 60 детей с аденоидной гипертрофией, которые были включены в исследование.
Таблица 2
Оценка оценки симптомов до и после лечения у 60 детей с аденоидной гипертрофией, которые были включены в исследование.
Наблюдалось статистически значимое снижение в среднем на 0,53 ± 0,79 единицы баллов симптомов назальной обструкции после лечения по сравнению с показателями до лечения (р <0,01). Среди участвовавших детей 61,7% (n = 37) не показали улучшения, в то время как 38,3% (n = 23) имели улучшение (таблица 2, рисунок 1).
Наблюдалось статистически значимое снижение в среднем на 0,75 ± 0,57 единиц баллов по шкале Sytmptom ринореи после лечения по сравнению с оценками до лечения (p <0.01). У участвовавших пациентов 31,7% (n = 19) не показали улучшения, в то время как у 68,3% (n = 41) было улучшение (таблица 2, рисунок 1).
Наблюдалось статистически значимое снижение в среднем на 0,35 ± 0,66 единиц баллов по симптомам кашля после лечения по сравнению с показателями до лечения (р <0,01). Среди участвовавших пациентов 61,7% (n = 37) не показали улучшения, в то время как 38,3% (n = 23) имели улучшение (таблица 2, рисунок 1).
Произошло статистически значимое снижение среднего значения 0.48 ± 0,57 единиц в оценках синдрома храпа после лечения по сравнению с оценками до лечения (p <0,01). Среди участвовавших пациентов 48,3% (n = 29) не показали улучшения, в то время как 51,7% (n = 31) имели улучшение (таблица 2, рисунок 1).
Наблюдалось статистически значимое снижение в среднем на 0,35 ± 0,61 единицы оценок синдрома апноэ во сне после лечения по сравнению с оценками до лечения (p <0,01). У участвовавших пациентов 61,7% (n = 37) не показали улучшения, в то время как у 37,3% (n = 23) было улучшение (таблица 2, рисунок 1).
В конце терапии эндоскопически достоверно уменьшился размер аденоидов (; p = 0,001). Среднее снижение на 0,28 ± 0,49 единицы было статистически значимым для степеней эндоскопии после лечения по сравнению с уровнями эндоскопии до лечения (p <0,01). Среди участвовавших пациентов 73,3% (n = 44) не показали улучшения, в то время как 26,7% (n = 16) имели улучшение (Таблица 3).
Среднее снижение на 0,28 ± 0,49 единицы было статистически значимым для степеней эндоскопии после лечения по сравнению с уровнями эндоскопии до лечения (p <0,01). Среди участвовавших пациентов 73,3% (n = 44) не показали улучшения, в то время как 26,7% (n = 16) имели улучшение (Таблица 3).
Таблица 3
Оценка степени эндоскопии до лечения и после лечения у 60 детей с аденоидной гипертрофией, которые были включены в исследование.
Среднее отношение A / N составляло 0,64 ± 0,10 до лечения и 0,61 ± 0,10 после лечения. Уменьшение отношения A / N после лечения по сравнению с соотношением A / N до лечения было статистически значимым у пациентов, участвовавших в этом исследовании (p <0,01). Двадцать три ребенка (38,3% этой группы) не показали улучшения, в то время как 61,7% (n = 37) имели улучшение (,).
Распределение результатов эндоскопии до и после лечения и соотношение аденоидно-носоглоточного канала (соотношение A / N).
Таблица 4
Измерения отношения A / N до и после обработки.
Положительная взаимосвязь на уровне 68,8% между оценками эндоскопии до лечения и измерением отношения A / N была статистически значимой (r = 0,688; p <0,01).
Была также статистически значимая положительная направленная взаимосвязь на уровне 56,9% между оценками эндоскопии после лечения и измерениями отношения A / N (r = 0,569; p <0,01) (и). По мере того, как эндоскопическая степень до тератмента увеличивалась, уровни отношения A / N также увеличивались ().По мере увеличения степени эндоскопической степени после операции, уровни отношения A / N также увеличивались (Рисунок 3).
Оценка эндоскопии до и после лечения в соответствии с аденоидно-носоглоточным соотношением (соотношение A / N).
Таблица 5
Взаимосвязь между степенями эндоскопии и измерениями отношения A / N.
Таблица 6
Распределение эндоскопических классов в соответствии с измерениями соотношения A / N.
Обсуждение
АГ — одно из наиболее частых патологических состояний в детской возрастной группе, клинические проявления которого различаются в зависимости от размера аденоида. Двусторонняя обструкция носа — это первичная жалоба, которая может быть связана с различными нарушениями сна, от храпа до OSA 14 .
Двусторонняя обструкция носа — это первичная жалоба, которая может быть связана с различными нарушениями сна, от храпа до OSA 14 .
АГ также является одним из наиболее частых показаний к хирургическому вмешательству в детском возрасте, а аденоидэктомия обычно считается окончательным методом лечения обструкции носоглотки. В качестве дополнительных методов лечения доступно несколько нехирургических альтернатив, которые уменьшают размер аденоидов. Несколько авторов предложили использовать местные назальные стероиды для уменьшения АГ с целью сохранения иммунологически активной ткани и избежания рисков анестезии и хирургического вмешательства, присущих аденоидэктомии 3 , 10 , 15 — 18 .Считается, что существует несколько механизмов, таких как прямое лимфоцитарное действие, ингибирование воспаления и изменения аденоидной бактериальной флоры 15 . В этом исследовании мы стремились оценить эффекты терапии азеластином у детей с аденоидной гипертрофией. Насколько нам известно, не было опубликовано ни одного исследования использования местного азеластина для лечения АГ, поэтому мы оценили использование интраназального назального спрея азеластина для лечения АГ. Использование местного лечения азеластином имеет много преимуществ по сравнению с системным лечением. 8 .Во-первых, с помощью назального спрея лекарство можно доставить прямо к месту аллергического воспаления. Во-вторых, более высокие концентрации антигистаминных препаратов могут быть достигнуты в слизистой оболочке носа при местном введении по сравнению с пероральным. 8 . В контролируемых исследованиях назальный спрей азеластин хорошо переносился при продолжительности лечения до 4 недель у взрослых и детей (≥12 лет) 19 , 20 . В этом исследовании лечение азеластином хорошо переносилось всеми пациентами (возрастной диапазон: 6-14 лет).
Насколько нам известно, не было опубликовано ни одного исследования использования местного азеластина для лечения АГ, поэтому мы оценили использование интраназального назального спрея азеластина для лечения АГ. Использование местного лечения азеластином имеет много преимуществ по сравнению с системным лечением. 8 .Во-первых, с помощью назального спрея лекарство можно доставить прямо к месту аллергического воспаления. Во-вторых, более высокие концентрации антигистаминных препаратов могут быть достигнуты в слизистой оболочке носа при местном введении по сравнению с пероральным. 8 . В контролируемых исследованиях назальный спрей азеластин хорошо переносился при продолжительности лечения до 4 недель у взрослых и детей (≥12 лет) 19 , 20 . В этом исследовании лечение азеластином хорошо переносилось всеми пациентами (возрастной диапазон: 6-14 лет).
Были проведены различные исследования пальпаторной пальпации, трансорального зеркального исследования аденоидов, исходных боковых рентгенограмм мягких тканей носоглотки и носовой эндоскопии; они обычно используются для оценки размера аденоидов 14 , 21 — 25 . В последние десятилетия технический прогресс привел к разработке гибких и жестких эндоскопов с малым диаметром (2,7 мм), которые позволяют проводить точное эндоскопическое исследование носа с меньшим количеством осложнений.Назофиберендоскопия в настоящее время считается «золотым стандартом» для оценки аденоидной гипертрофии 23 . Волоконно-оптические и жесткие эндоскопические исследования более эффективны для идентификации AH 26 . Однако оптоволоконное и жесткое эндоскопическое обследование носоглотки ребенка может быть сложной задачей и может не подходить для всех пациентов. У некоторых детей обследование носоглотки невозможно из-за отказа пациента от сотрудничества 27 . Fujioka et al. 13 описали соотношение A / N как показатель аденоидального размера в 1979 году, и с тех пор этот метод был принят во многих исследованиях 28 .Таким образом, боковая рентгенография носоглотки может быть использована для оценки размера аденоидов у детей, которые не хотят участвовать в эндоскопическом обследовании.
В последние десятилетия технический прогресс привел к разработке гибких и жестких эндоскопов с малым диаметром (2,7 мм), которые позволяют проводить точное эндоскопическое исследование носа с меньшим количеством осложнений.Назофиберендоскопия в настоящее время считается «золотым стандартом» для оценки аденоидной гипертрофии 23 . Волоконно-оптические и жесткие эндоскопические исследования более эффективны для идентификации AH 26 . Однако оптоволоконное и жесткое эндоскопическое обследование носоглотки ребенка может быть сложной задачей и может не подходить для всех пациентов. У некоторых детей обследование носоглотки невозможно из-за отказа пациента от сотрудничества 27 . Fujioka et al. 13 описали соотношение A / N как показатель аденоидального размера в 1979 году, и с тех пор этот метод был принят во многих исследованиях 28 .Таким образом, боковая рентгенография носоглотки может быть использована для оценки размера аденоидов у детей, которые не хотят участвовать в эндоскопическом обследовании. Mlynarek et al. 29 сообщили, что прямая видеориноскопия лучше коррелировала с тяжестью симптомов, чем значения, полученные при боковой рентгенографии шеи. Офисная назальная эндоскопия дает несколько преимуществ перед рентгенограммой бокового черепа при оценке аденоидной гипертрофии. Обструкцию евстахиевой трубы и дыхательных путей можно легко определить с помощью назальной эндоскопии во всех трех плоскостях.Связь аденоида с прилегающими к нему трубчатым тором, сошником и мягким небом можно легко оценить динамически, что позволяет полностью оценить носоглотку. В этом исследовании мы использовали боковую рентгенологию носоглотки, носовую эндоскопию и оценку симптомов для оценки аденоидной гипертрофии. Мы исследовали корреляцию между латеральной рентгенологией носоглотки, носовой эндоскопией и субъективными симптомами. Результаты боковой рентгенографии шеи и носовой эндоскопии показали хорошую корреляцию с фактическим размером аденоидов.Caylaklı 30 выявил значительную корреляцию между соотношением A / N и результатами назального эндоскопического исследования.
Mlynarek et al. 29 сообщили, что прямая видеориноскопия лучше коррелировала с тяжестью симптомов, чем значения, полученные при боковой рентгенографии шеи. Офисная назальная эндоскопия дает несколько преимуществ перед рентгенограммой бокового черепа при оценке аденоидной гипертрофии. Обструкцию евстахиевой трубы и дыхательных путей можно легко определить с помощью назальной эндоскопии во всех трех плоскостях.Связь аденоида с прилегающими к нему трубчатым тором, сошником и мягким небом можно легко оценить динамически, что позволяет полностью оценить носоглотку. В этом исследовании мы использовали боковую рентгенологию носоглотки, носовую эндоскопию и оценку симптомов для оценки аденоидной гипертрофии. Мы исследовали корреляцию между латеральной рентгенологией носоглотки, носовой эндоскопией и субъективными симптомами. Результаты боковой рентгенографии шеи и носовой эндоскопии показали хорошую корреляцию с фактическим размером аденоидов.Caylaklı 30 выявил значительную корреляцию между соотношением A / N и результатами назального эндоскопического исследования. Изменения в соотношении A / N и улучшение эндоскопических результатов показали значительную корреляцию в нашем исследовании. В результате это исследование предлагает использовать эндоскопическое обследование для оценки размера аденоидов у подходящих пациентов, поскольку оно позволяет избежать радиационного воздействия.
Изменения в соотношении A / N и улучшение эндоскопических результатов показали значительную корреляцию в нашем исследовании. В результате это исследование предлагает использовать эндоскопическое обследование для оценки размера аденоидов у подходящих пациентов, поскольку оно позволяет избежать радиационного воздействия.
Наши данные указывают на значительные улучшения в оценке симптомов, эндоскопии и соотношении A / N у детей с АГ и аллергическим ринитом после 4-недельного испытания интраназального азеластина.Значительно улучшились заложенность носа, ринорея, кашель, храп и обструктивное апноэ во сне. В нашем исследовании у 37 из 60 детей отношение A / N снизилось после 4-недельного курса лечения (p = 0,001). Кроме того, скорости улучшения оценки симптомов, отношения A / N и эндоскопического обследования были коррелированы, что согласуется с предыдущими отчетами 30 . Мы полагаем, что этот тип воспаления может существовать на слизистой оболочке аденоида, который располагается в самом узком участке верхних дыхательных путей. По этой причине применение местного азеластина в течение 4 недель может уменьшить воспаление покрывающей слизистой оболочки аденоидов.
По этой причине применение местного азеластина в течение 4 недель может уменьшить воспаление покрывающей слизистой оболочки аденоидов.
В нашем исследовании 37 из 60 детей (61,7%), которым была проведена боковая рентгенография носоглотки, показали снижение отношения A / N после 4-недельного курса лечения (p = 0,001). У детей с АГ наблюдались значительные различия в оценке симптомов, данных рентгенологического исследования (соотношение A / N) и степени назальной эндоскопии. Эти данные свидетельствуют о том, что азеластин является подходящим выбором для лечения некоторых пациентов.
Основное ограничение настоящего исследования в том, что мы не смогли создать контрольную группу из-за отсутствия согласия.В ранний период этого исследования родители и опекуны отказались участвовать в нашем исследовании, потому что хотели скорейшего решения. Еще одно важное ограничение — отсутствие долгосрочного наблюдения. Пациенты наблюдались в течение 3 месяцев после завершения терапии. Ни один из них не жаловался на тяжелые симптомы на момент начала исследования. Таким образом, можно утверждать, что азеластин может быть использован для отсрочки срока операции в необходимых ситуациях как минимум на 3 месяца.
Таким образом, можно утверждать, что азеластин может быть использован для отсрочки срока операции в необходимых ситуациях как минимум на 3 месяца.
Заключение
В этом исследовании сообщается об эффективности назального спрея Азеластин для лечения АГ у детей.Интраназальная терапия азеластином, по-видимому, полезна при лечении АГ в общей детской популяции с АР.
Конфликт интересов
Нет конфликта интересов между авторами.
Ссылки
1. Амели Ф., Броккетти Ф., Тоска М.А., Синьори А., Чипранди Г. Аденоидная гипертрофия и аллергический ринит: существует ли обратная связь? Am J Rhinol Allergy. 2013; 27: e5 – e10. [PubMed] [Google Scholar] 2. Goldbart AD, Goldman JL, Veling MC, Gozal D. Терапия модификаторами лейкотриенов для легкого нарушения дыхания во сне у детей.Am J Respir Crit Care Med. 2005. 172: 364–370. [Бесплатная статья PMC] [PubMed] [Google Scholar] 3. Алексопулос Э.И., Кадитис А.Г., Калампука Э., Костадима Э., Ангелопулос Н.В., Микраки В.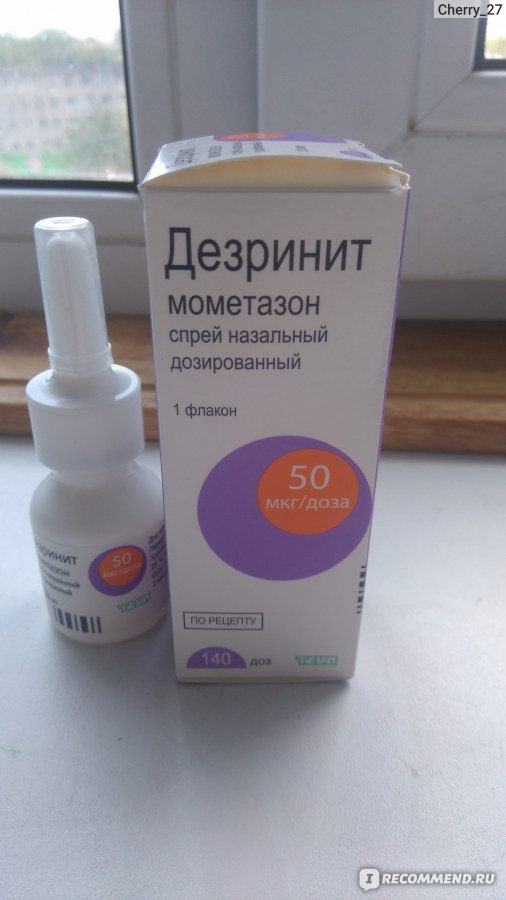 и др. Назальные кортикостероиды для детей при храпе. Педиатр Пульмонол. 2004. 38: 161–167. [PubMed] [Google Scholar] 5. Zechel HJ, Brock N, Lenke D, Achterrath-Tuckermann U. Фармакологические и токсикологические свойства азеластина, нового противоаллергического средства. Arzneimittelforschung. 1981; 31: 1184–1193. [PubMed] [Google Scholar] 6.Бернштейн Я. Азеластина гидрохлорид: обзор фармакологии, фармакокинетики, клинической эффективности и переносимости. Curr Med Res Opin. 2007; 23: 2441–2452. [PubMed] [Google Scholar] 7. Ли Т.А., Пикард А.С. Мета-анализ назального спрея азеластин для лечения аллергического ринита. Фармакотерапия. 2007. 27: 852–859. [PubMed] [Google Scholar] 8. Хорак Ф. Эффективность назального спрея азеластина два раза в день у пациентов с сезонным аллергическим ринитом. Ther Clin Risk Manag. 2008; 4: 1009–1022. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9.Kuhle S, Urschitz MS. Противовоспалительные препараты при обструктивном апноэ во сне у детей. Кокрановская база данных Syst Rev.
и др. Назальные кортикостероиды для детей при храпе. Педиатр Пульмонол. 2004. 38: 161–167. [PubMed] [Google Scholar] 5. Zechel HJ, Brock N, Lenke D, Achterrath-Tuckermann U. Фармакологические и токсикологические свойства азеластина, нового противоаллергического средства. Arzneimittelforschung. 1981; 31: 1184–1193. [PubMed] [Google Scholar] 6.Бернштейн Я. Азеластина гидрохлорид: обзор фармакологии, фармакокинетики, клинической эффективности и переносимости. Curr Med Res Opin. 2007; 23: 2441–2452. [PubMed] [Google Scholar] 7. Ли Т.А., Пикард А.С. Мета-анализ назального спрея азеластин для лечения аллергического ринита. Фармакотерапия. 2007. 27: 852–859. [PubMed] [Google Scholar] 8. Хорак Ф. Эффективность назального спрея азеластина два раза в день у пациентов с сезонным аллергическим ринитом. Ther Clin Risk Manag. 2008; 4: 1009–1022. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9.Kuhle S, Urschitz MS. Противовоспалительные препараты при обструктивном апноэ во сне у детей. Кокрановская база данных Syst Rev. 2011; 19: CD007074. [PubMed] [Google Scholar] 10. Berlucchi M, Salsi D, Valetti L, Parrinello G, Nicolai P. Роль водного назального спрея мометазона фуроата в лечении гипертрофии аденоидов в детской возрастной группе: предварительные результаты проспективного рандомизированного исследования. Педиатрия. 2007; 119: e1392 – e1397. [PubMed] [Google Scholar] 11. Ван Д.Я., Бернхейм Н., Кауфман Л., Клемент П.Оценка размеров аденоидов у детей с помощью оптоволоконного исследования. Clin Otolaryngol Allied Sci. 1997. 22: 172–177. [PubMed] [Google Scholar] 12. Коэн Дж. Коэффициент согласия для номинальных шкал. Educ Psychol Measure. 1960; 20: 37–46. [Google Scholar] 13. Fujioka M, Young LW, Гирданы BR. Рентгенологическая оценка аденоидального размера у детей: соотношение аденоидно-носоглоточного канала. AJR Am J Roentgenol. 1979; 133: 401–404. [PubMed] [Google Scholar] 14. Craig TJ, Teets S, Lehman EB, Chinchilli VM, Zwillich C. Заложенность носа, вторичная по отношению к аллергическому риниту, как причина нарушения сна и дневной усталости, а также реакция на местные назальные кортикостероиды.
2011; 19: CD007074. [PubMed] [Google Scholar] 10. Berlucchi M, Salsi D, Valetti L, Parrinello G, Nicolai P. Роль водного назального спрея мометазона фуроата в лечении гипертрофии аденоидов в детской возрастной группе: предварительные результаты проспективного рандомизированного исследования. Педиатрия. 2007; 119: e1392 – e1397. [PubMed] [Google Scholar] 11. Ван Д.Я., Бернхейм Н., Кауфман Л., Клемент П.Оценка размеров аденоидов у детей с помощью оптоволоконного исследования. Clin Otolaryngol Allied Sci. 1997. 22: 172–177. [PubMed] [Google Scholar] 12. Коэн Дж. Коэффициент согласия для номинальных шкал. Educ Psychol Measure. 1960; 20: 37–46. [Google Scholar] 13. Fujioka M, Young LW, Гирданы BR. Рентгенологическая оценка аденоидального размера у детей: соотношение аденоидно-носоглоточного канала. AJR Am J Roentgenol. 1979; 133: 401–404. [PubMed] [Google Scholar] 14. Craig TJ, Teets S, Lehman EB, Chinchilli VM, Zwillich C. Заложенность носа, вторичная по отношению к аллергическому риниту, как причина нарушения сна и дневной усталости, а также реакция на местные назальные кортикостероиды. J Allergy Clin Immunol. 1998; 101: 633–637. [PubMed] [Google Scholar] 15. Demain JG, Goetz DW. Детская аденоидная гипертрофия и обструкция носовых дыхательных путей: уменьшение с помощью водного назального беклометазона. Педиатрия. 1995. 95: 355–364. [PubMed] [Google Scholar] 16. Brouillette RT, Manoukian JJ, Ducharme FM, Oudjhane K, Earle LG, Ladan S и др. Эффективность назального спрея флутиказона при обструктивном апноэ во сне у детей. J Pediatr. 2001; 138: 838–844. [PubMed] [Google Scholar] 17. Cengel S, Akyol MU. Роль местных назальных стероидов в лечении детей со средним отитом с выпотом и / или гипертрофией аденоидов.Int J Pediatr Otorhinolaryngol. 2006. 70: 639–645. [PubMed] [Google Scholar] 18. Салиб JR, Ховарт PH. Профили безопасности и переносимости интраназальных антигистаминных препаратов и интраназальных кортикостероидов при лечении аллергического ринита. Drug Saf. 2003; 26: 863–893. [PubMed] [Google Scholar] 19. Storms WW, Pearlman DS, Chervinsky P, Grossman J, Halverson PC, Freitag JJ, et al.
J Allergy Clin Immunol. 1998; 101: 633–637. [PubMed] [Google Scholar] 15. Demain JG, Goetz DW. Детская аденоидная гипертрофия и обструкция носовых дыхательных путей: уменьшение с помощью водного назального беклометазона. Педиатрия. 1995. 95: 355–364. [PubMed] [Google Scholar] 16. Brouillette RT, Manoukian JJ, Ducharme FM, Oudjhane K, Earle LG, Ladan S и др. Эффективность назального спрея флутиказона при обструктивном апноэ во сне у детей. J Pediatr. 2001; 138: 838–844. [PubMed] [Google Scholar] 17. Cengel S, Akyol MU. Роль местных назальных стероидов в лечении детей со средним отитом с выпотом и / или гипертрофией аденоидов.Int J Pediatr Otorhinolaryngol. 2006. 70: 639–645. [PubMed] [Google Scholar] 18. Салиб JR, Ховарт PH. Профили безопасности и переносимости интраназальных антигистаминных препаратов и интраназальных кортикостероидов при лечении аллергического ринита. Drug Saf. 2003; 26: 863–893. [PubMed] [Google Scholar] 19. Storms WW, Pearlman DS, Chervinsky P, Grossman J, Halverson PC, Freitag JJ, et al. Эффективность назального раствора азеластина при сезонном аллергическом рините. Ухо, горло, нос, J. 1994; 73: 382–386, 390–394. [PubMed] [Google Scholar] 20.Ратнер PH, Финдли С.Р., Хампель Ф. младший, ван Бавель Дж., Видлитц, доктор медицины, Фрайтаг Дж. Дж. Двойное слепое контролируемое исследование по оценке безопасности и эффективности назального спрея азеластина при сезонном аллергическом рините. J Allergy Clin Immunol. 1994; 94: 818–825. [PubMed] [Google Scholar] 21. Crof CB, Thomson HG, Samuels MP, Southall DP. Эндоскопическая оценка и лечение связанной со сном обструкции верхних дыхательных путей у младенцев и детей младшего возраста. Clin Otolaryngol Allied Sci. 1990; 15: 209–216. [PubMed] [Google Scholar] 22. Ван Д., Клемент П., Кауфман Л., Депутат Дерде.Фиброптическая оценка полости носа и носоглотки у детей. Int J Pediatr Otolaryngol. 1992; 24: 35–44. [PubMed] [Google Scholar] 23. Кубба Х., Бингхэм Б.Дж. Эндоскопия при обследовании детей с заложенностью носа. J Laryngol Otol.
Эффективность назального раствора азеластина при сезонном аллергическом рините. Ухо, горло, нос, J. 1994; 73: 382–386, 390–394. [PubMed] [Google Scholar] 20.Ратнер PH, Финдли С.Р., Хампель Ф. младший, ван Бавель Дж., Видлитц, доктор медицины, Фрайтаг Дж. Дж. Двойное слепое контролируемое исследование по оценке безопасности и эффективности назального спрея азеластина при сезонном аллергическом рините. J Allergy Clin Immunol. 1994; 94: 818–825. [PubMed] [Google Scholar] 21. Crof CB, Thomson HG, Samuels MP, Southall DP. Эндоскопическая оценка и лечение связанной со сном обструкции верхних дыхательных путей у младенцев и детей младшего возраста. Clin Otolaryngol Allied Sci. 1990; 15: 209–216. [PubMed] [Google Scholar] 22. Ван Д., Клемент П., Кауфман Л., Депутат Дерде.Фиброптическая оценка полости носа и носоглотки у детей. Int J Pediatr Otolaryngol. 1992; 24: 35–44. [PubMed] [Google Scholar] 23. Кубба Х., Бингхэм Б.Дж. Эндоскопия при обследовании детей с заложенностью носа. J Laryngol Otol. 2001. 115: 380–384. [PubMed] [Google Scholar] 24. Кассано П., Геларди М., Кассано М., Фиорелла М.Л., Фиорелла Р. Оценка обструкции носоглотки аденоидной ткани на основе результатов фиброэндоскопии: новый подход к терапевтическому лечению. Int J Pediatr Otorhinolaryngol.2003. 61: 1303–1309. [PubMed] [Google Scholar] 25. Ферес М.Ф., Герман Дж. С., Саллум А.С., Пигнатари СС. Эндоскопическая оценка аденоидов: анализ воспроизводимости существующих методов. Clin Exp Otorhinolaryngol. 2013; 6: 36–40. [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Битар М.А., Бирджави Г., Юсеф М., Фулейхан Н. Как часто встречается аденоидная непроходимость? Влияние на диагностический подход. Pediatr Int. 2009. 51: 478–483. [PubMed] [Google Scholar] 27. Парих С.Р., Коронел М., Ли Дж.Дж., Браун С.М. Утверждение новой системы оценки для эндоскопического исследования гипертрофии аденоидов.Отоларингол Head Neck Surg. 2006. 135: 684–687. [PubMed] [Google Scholar] 28. Salturk Z, Yucesan S, Atar Y, Bal M, Ucar K.
2001. 115: 380–384. [PubMed] [Google Scholar] 24. Кассано П., Геларди М., Кассано М., Фиорелла М.Л., Фиорелла Р. Оценка обструкции носоглотки аденоидной ткани на основе результатов фиброэндоскопии: новый подход к терапевтическому лечению. Int J Pediatr Otorhinolaryngol.2003. 61: 1303–1309. [PubMed] [Google Scholar] 25. Ферес М.Ф., Герман Дж. С., Саллум А.С., Пигнатари СС. Эндоскопическая оценка аденоидов: анализ воспроизводимости существующих методов. Clin Exp Otorhinolaryngol. 2013; 6: 36–40. [Бесплатная статья PMC] [PubMed] [Google Scholar] 26. Битар М.А., Бирджави Г., Юсеф М., Фулейхан Н. Как часто встречается аденоидная непроходимость? Влияние на диагностический подход. Pediatr Int. 2009. 51: 478–483. [PubMed] [Google Scholar] 27. Парих С.Р., Коронел М., Ли Дж.Дж., Браун С.М. Утверждение новой системы оценки для эндоскопического исследования гипертрофии аденоидов.Отоларингол Head Neck Surg. 2006. 135: 684–687. [PubMed] [Google Scholar] 28. Salturk Z, Yucesan S, Atar Y, Bal M, Ucar K. Соответствие боковых радиологических измерений и качества жизни при аденоидной гипертрофии. J Clin Analytical Med. 2014; 5: 110–112. [Google Scholar] 29. Mlynarek A, Tewfik MA, Hagr A, Manoukian JJ, Schloss MD, Tewfik TL, et al. Боковая рентгенография шеи в сравнении с прямой видеориноскопией при оценке размера аденоидов. J Отоларингол. 2004. 33: 360–365. [PubMed] [Google Scholar] 30. Чайлаклы Ф., Хизал Э., Йылмаз И., Йилмазер К.Корреляция между соотношением аденоидов и носоглотки и эндоскопическим исследованием гипертрофии аденоидов: слепое проспективное клиническое исследование. Int J Pediatr Otorhinolaryngol. 2009. 73: 1532–1535. [PubMed] [Google Scholar]
Соответствие боковых радиологических измерений и качества жизни при аденоидной гипертрофии. J Clin Analytical Med. 2014; 5: 110–112. [Google Scholar] 29. Mlynarek A, Tewfik MA, Hagr A, Manoukian JJ, Schloss MD, Tewfik TL, et al. Боковая рентгенография шеи в сравнении с прямой видеориноскопией при оценке размера аденоидов. J Отоларингол. 2004. 33: 360–365. [PubMed] [Google Scholar] 30. Чайлаклы Ф., Хизал Э., Йылмаз И., Йилмазер К.Корреляция между соотношением аденоидов и носоглотки и эндоскопическим исследованием гипертрофии аденоидов: слепое проспективное клиническое исследование. Int J Pediatr Otorhinolaryngol. 2009. 73: 1532–1535. [PubMed] [Google Scholar]Как удаление аденоидов может помочь вашему ребенку при хроническом насморке
Выберите автора: Аарон Барбер, AT, ATC, PESAbbie Roth, MWC, Адам Остендорф, MD Адриан Бейлис, доктор философии, CCC-SLP, Адриенн М. Флуд, Совет продвинутых поставщиков медицинских услуг CPNP-AC, Aila Co, MDAlaina White, AT, ATCAlanaless Milton, MDAleDA Jayne Funk, PharmD, DABATA, Александра Санкович, MD Алексис Кленке, RD, LDAlice Bass, CPNP-PC, Элисон Пегг, Алли ДеПой, Эллисон Роуленд, AT, ATCAllison Strouse, MS, AT, ATCAmanda E. Граф, доктор медицины Аманда Смит, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MD Эмбер Паттерсон, MD Амберл Пратер, PhD, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNahP-PCA ХессЭми Лебер, доктор медицины, доктор медицинских наук, Эми Моффетт, CPNP-PC, Эми Рэндалл-МакСорли, MMC, кандидат юридических наук, Анастасия Фишер, доктор медицины, FACSMAndala Hardy, Андреа Брун, CPNP-PC, Андреа М. Бургер, MEd, CCC-SLPA, Билл-Шандер, Билл, Билл, Эндрю LISW-SAnn Pakalnis, MD Анна Лиллис, MD, PhDAnnette Haban-BartzAnnie Drapeau, MDAnnie Temple, MS, CCC-SLP, CLCAnthony Audino, MDAnup D.Патель, МДАри Рабкин, ФДариана Хоэт, ФДашли Куссман, МДЭшли Экстайн, Эшли Крун Ван Дист, Эшли М. Дэвидсон, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley General, FNPAshley Parikh, CPNP-PCAshley Parker Сашли Туйску, CTRS, Асунсьон Мехиас, доктор медицины, доктор медицины, доктор медицины, доктор медицины, доктор медицины, Бекки Корбитт, Р. Н. Белинда Миллс, доктор медицины, Бенджамин Филдс, доктор медицинских наук, доктор медицинских наук, Бенджамин Копп, доктор медицинских наук, Бернадетт Берк, AT, доктор медицинских наук, магистр медицины, Бет Мартин, Р.
Граф, доктор медицины Аманда Смит, RN, BSN, CPNAmanda Sonk, LMTAmanda Whitaker, MD Эмбер Паттерсон, MD Амберл Пратер, PhD, LPCCAmy Coleman, LISWAmy Dunn, MDAmy E. Valasek, MD, MScAmy Fanning, PT, DPTAmy Garee, CPNahP-PCA ХессЭми Лебер, доктор медицины, доктор медицинских наук, Эми Моффетт, CPNP-PC, Эми Рэндалл-МакСорли, MMC, кандидат юридических наук, Анастасия Фишер, доктор медицины, FACSMAndala Hardy, Андреа Брун, CPNP-PC, Андреа М. Бургер, MEd, CCC-SLPA, Билл-Шандер, Билл, Билл, Эндрю LISW-SAnn Pakalnis, MD Анна Лиллис, MD, PhDAnnette Haban-BartzAnnie Drapeau, MDAnnie Temple, MS, CCC-SLP, CLCAnthony Audino, MDAnup D.Патель, МДАри Рабкин, ФДариана Хоэт, ФДашли Куссман, МДЭшли Экстайн, Эшли Крун Ван Дист, Эшли М. Дэвидсон, AT, ATC, MSAshley Minnick, MSAH, AT, ATCAshley General, FNPAshley Parikh, CPNP-PCAshley Parker Сашли Туйску, CTRS, Асунсьон Мехиас, доктор медицины, доктор медицины, доктор медицины, доктор медицины, доктор медицины, Бекки Корбитт, Р. Н. Белинда Миллс, доктор медицины, Бенджамин Филдс, доктор медицинских наук, доктор медицинских наук, Бенджамин Копп, доктор медицинских наук, Бернадетт Берк, AT, доктор медицинских наук, магистр медицины, Бет Мартин, Р. Н. Бет, Виллануэхан, Уолквен, Уолквит, Уолквит, Уолквит, Уоллэнуэта, Уолквит , MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBrandi Cogdill, RN, BSN, CFRN, EMT-PBreanne L.Бауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS ATR-PCагри Торунер, MDCaitlin TullyCaleb MosleyCallista DammannCami Winkelspecht, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H. Backes, MDCarlo Di Lorenzo, MDCarol Baumhardt, LMTCasey TrimbleCassandra BSAHNBCIN, RN MSW, LISW-SCharles Elmaraghy, MDChelsie Doster, BSCheryl Boop, MS, OTR / LCheryl G.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDChristine PrusaChristopher Goettee, PTC, DPChristopher Goettee, PTC, DPChristopher Goettee, PTC, DPC , OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCourtney Bishop.
Н. Бет, Виллануэхан, Уолквен, Уолквит, Уолквит, Уолквит, Уоллэнуэта, Уолквит , MDBill Kulju, MS, ATBlake SkinnerBonnie Gourley, MSW, LSWBrad Childers, RRT, BSBrandi Cogdill, RN, BSN, CFRN, EMT-PBreanne L.Бауэрс, PT, DPT, CHT, CFST Брендан Бойл, MD, MPH Брайан Бо, MD Брайан К. Каспар, доктор философии Брайан Келлог, MD Бриана Кроу, PT, DPT, OCS ATR-PCагри Торунер, MDCaitlin TullyCaleb MosleyCallista DammannCami Winkelspecht, PhDCanice Crerand, PhDCara Inglis, PsyDCarl H. Backes, MDCarlo Di Lorenzo, MDCarol Baumhardt, LMTCasey TrimbleCassandra BSAHNBCIN, RN MSW, LISW-SCharles Elmaraghy, MDChelsie Doster, BSCheryl Boop, MS, OTR / LCheryl G.Бакстер, CPNPШерил Гариепи, MDChet Kaczor, PharmD, MBAChris Smith, RNChristina Ching, MDChristina DayChristine Johnson, MA, CCC-SLPChristine Mansfield, PT, DPT, OCS, MDChristine PrusaChristopher Goettee, PTC, DPChristopher Goettee, PTC, DPChristopher Goettee, PTC, DPC , OCS, NASM-PESCody Hostutler, PhDConnor McDanel, MSW, LSWCorey Rood, MDCourtney Bishop. PA-CC Кортни Холл, CPNP-PCCourtney Porter, RN, MSCurt Daniels, MD Синтия Холланд-Холл, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Snyder, MD Дэниел Кури, MD Дэниел ДаДжуста, MD Дэниел Херц, MDDaniel, DPDaniel Herz, MDDaniel , PT, MHAD Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, NP Дебора Хилл, LSW, Дебора Зеркле, LMTУильямс, доктор медицины, магистр здравоохранения, FAAP, дипломированный специалистDonna TeachDoug Wolf, Дуглас Маклафлин, MDDrew Duerson, MD Эдвард Оберл, MD, RhMSUS, Эдвард Шеперд, MDEileen Chaves, PhDElise Berlan, MDElise Dawkins, Elizabeth A. Cannon, LPCC, Элизабет, Элизабет, LPCC, Элизабет, Элизабет, Элизабет MT-BCE: Эмили А. Стюарт, доктор медицинских наук, Эмили Декер, доктор медицинских наук, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDErika Roberts, Эрин Гейтс, П.Т.Ed., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Swisher, ATGarey Noritz, MDGary A.
PA-CC Кортни Холл, CPNP-PCCourtney Porter, RN, MSCurt Daniels, MD Синтия Холланд-Холл, MD, MPHDana Lenobel, FNPDana Noffsinger, CPNP-ACDane Snyder, MD Дэниел Кури, MD Дэниел ДаДжуста, MD Дэниел Херц, MDDaniel, DPDaniel Herz, MDDaniel , PT, MHAD Дэвид Аксельсон, MD Дэвид Стукус, MD Дин Ли, MD, PhD Дебби Терри, NP Дебора Хилл, LSW, Дебора Зеркле, LMTУильямс, доктор медицины, магистр здравоохранения, FAAP, дипломированный специалистDonna TeachDoug Wolf, Дуглас Маклафлин, MDDrew Duerson, MD Эдвард Оберл, MD, RhMSUS, Эдвард Шеперд, MDEileen Chaves, PhDElise Berlan, MDElise Dawkins, Elizabeth A. Cannon, LPCC, Элизабет, Элизабет, LPCC, Элизабет, Элизабет, Элизабет MT-BCE: Эмили А. Стюарт, доктор медицинских наук, Эмили Декер, доктор медицинских наук, Эмили Гетчман, Эмма Высоцки, PharmD, RDNEric Butter, PhDEric Leighton, AT, ATCEric Sribnick, MD, PhDErica Domrose, RD, LDEricca L Lovegrove, RDErika Roberts, Эрин Гейтс, П.Т.Ed., CSCSErin Shann, BSN, RNErin TebbenFarah W. Brink, MDGail Bagwell, DNP, APRN, CNSGail Swisher, ATGarey Noritz, MDGary A. Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina Minotregory D. , MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHeather Battles, MDHeather Clark, Heather Yardley, PhD, Генри Спиллер, Херман Хандли, MS, AT, ATC, CSCSHiren Patel, MDHoma Khama Amini, DDS, Wicks, MPH MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Mikhail, MDIrina Buhimschi, MDIvor Hill, MDJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDJames Murakami, MDJames Poppuda AbelJanelle Huefner, MA, CCC-SLP, Дженис Таунсенд, DDS, MSJared SylvesterJaysson EicholtzJean Hruschak, MA, CCC / SLP, Джефф Сидс, CSCS, Джеффри Аулетта, MD Джеффри Беннетт, MD, PhD, Джеффри Аулетта, MD, Джеффри Беннетт, MD, PhD, Джеффри, Джен, Джен, Джен, Джен, Джен, Джон, Джен, Джен, Джон, Джен, Джон, Дженни Дженнифер Борда, PT, DPTJennifer HofherrJennifer LockerJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJenny Worthington, PT, DPTJerry R.Mendell, MD Джессалин Майер, MSOT, OTR / L, Джессика Бейли, PsyD, Jessica Bogacik, MS, MT-BC, Джессика Боуман, MD, Джессика Брок, Джессика Баллок, MA / CCC-SLP, Джессика Бушманн, RD, Джессика Шерр, PhD, Джим О’Ши, O’Shea, OTJo, MOT, MOT -SJohn Ackerman, PhD John Caballero, PT, DPT, CSCSJohn Kovalchin, MD Джонатан Д.
Smith, MD, DrPHGeri Hewitt, MDGina Hounam, PhDGina McDowellGina Minotregory D. , MDGriffin Stout, MDGuliz Erdem, MDHailey Blosser, MA, CCC-SLPHeather Battles, MDHeather Clark, Heather Yardley, PhD, Генри Спиллер, Херман Хандли, MS, AT, ATC, CSCSHiren Patel, MDHoma Khama Amini, DDS, Wicks, MPH MDIhuoma Eneli, MDIlana Moss, PhDIlene Crabtree, PTIrene Mikhail, MDIrina Buhimschi, MDIvor Hill, MDJacqueline Wynn, PhD, BCBA-DJacquelyn Doxie King, PhDJaime-Dawn Twanow, MDJames Murakami, MDJames Poppuda AbelJanelle Huefner, MA, CCC-SLP, Дженис Таунсенд, DDS, MSJared SylvesterJaysson EicholtzJean Hruschak, MA, CCC / SLP, Джефф Сидс, CSCS, Джеффри Аулетта, MD Джеффри Беннетт, MD, PhD, Джеффри Аулетта, MD, Джеффри Беннетт, MD, PhD, Джеффри, Джен, Джен, Джен, Джен, Джен, Джон, Джен, Джен, Джон, Джен, Джон, Дженни Дженнифер Борда, PT, DPTJennifer HofherrJennifer LockerJennifer Reese, PsyDJennifer Smith, MS, RD, CSP, LD, LMTJenny Worthington, PT, DPTJerry R.Mendell, MD Джессалин Майер, MSOT, OTR / L, Джессика Бейли, PsyD, Jessica Bogacik, MS, MT-BC, Джессика Боуман, MD, Джессика Брок, Джессика Баллок, MA / CCC-SLP, Джессика Бушманн, RD, Джессика Шерр, PhD, Джим О’Ши, O’Shea, OTJo, MOT, MOT -SJohn Ackerman, PhD John Caballero, PT, DPT, CSCSJohn Kovalchin, MD Джонатан Д. Теккерей, MD Джонатан Финлей, MB, ChB, FRCPJonathan M. Grischkan, MD Джонатан Наполитано, MD Джошуа Уотсон, MDJulee, RT , OTR / LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhDJulie Samora, MD Джастин Индик, MD, PhD, Кэди Лейси Кейли Хейг, MA, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, Allen .Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn Blocher, CPNP-PCKathryn J. , MSKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC-SKatya Harfmann, MD Кайла Зимпфер, PCCKelli Dilver, PT, DPT Келли Абрамс, Келли Бун, Келли Хьюстон, Келли Дж. Келлехер, MD Келли МакНалли, Тэнелли Макнелли, доктор философии, К.П. , Доктор философии, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, Camp SCSKimberly Vankat , MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust, LISW-SKristen Martin, OTR / LKristi Roberts, MS MPHКристина Бут, MSN, CFNPKristina Reber, MDKyle DavisLance Governale, MDLara McKenzie, PhD, BSMALaura DnerLa, Brubaker LPCЛорен Дуринка, AuDLauren Garbacz, PhDLauren Justic e, OTR / L, MOTLauren Madhoun, MS, CCC-SLPLauryn RozumLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BCLeslie Appiah, MDLinda Stoverock, DNP, RN NEA-BC, Линдси Питрушевски, PT, Golden DPTХамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S, Люк Типпл, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, Линм Рюсс, MDMagC Камбодж, доктор медицины Марк Левитт, доктор медицины Марк П.
Теккерей, MD Джонатан Финлей, MB, ChB, FRCPJonathan M. Grischkan, MD Джонатан Наполитано, MD Джошуа Уотсон, MDJulee, RT , OTR / LJulie ApthorpeJulie Leonard, MD, MPHJulie Racine, PhDJulie Samora, MD Джастин Индик, MD, PhD, Кэди Лейси Кейли Хейг, MA, MT-BC, Кейли Матесик, Камила Тваймон, LPCC-SKara Malone, MDKara Miller, Allen .Meeks, OTKari Dubro, MS, RD, LD, CWWSKari Phang, MDKarla Vaz, MDKaryn L. Kassis, MD, MPHKatherine Deans, MDKatherine McCracken, MDKathleen (Katie) RoushKathryn Blocher, CPNP-PCKathryn J. , MSKatie Thomas, APRKatrina Hall, MA, CCLSKatrina Ruege, LPCC-SKatya Harfmann, MD Кайла Зимпфер, PCCKelli Dilver, PT, DPT Келли Абрамс, Келли Бун, Келли Хьюстон, Келли Дж. Келлехер, MD Келли МакНалли, Тэнелли Макнелли, доктор философии, К.П. , Доктор философии, OTR / L, BCPKelly Wesolowski, PsyDKent Williams, MDKevin Bosse, PhDKevin Klingele, MDKim Bjorklund, MDKim Hammersmith, DDS, MPH, MSKimberly Bates, MDKimberly Sisto, PT, DPT, Camp SCSKimberly Vankat , MD, FAAPKrista Winner, AuD, CCC-AKristen Armbrust, LISW-SKristen Martin, OTR / LKristi Roberts, MS MPHКристина Бут, MSN, CFNPKristina Reber, MDKyle DavisLance Governale, MDLara McKenzie, PhD, BSMALaura DnerLa, Brubaker LPCЛорен Дуринка, AuDLauren Garbacz, PhDLauren Justic e, OTR / L, MOTLauren Madhoun, MS, CCC-SLPLauryn RozumLee Hlad, DPMLeena Nahata, MDLelia Emery, MT-BCLeslie Appiah, MDLinda Stoverock, DNP, RN NEA-BC, Линдси Питрушевски, PT, Golden DPTХамфри, MD Логан Бланкемейер, MA, CCC-SLPLori Grisez PT, DPTLorraine Kelley-QuonLouis Bezold, MDLourdes Hill, LPCC-S, Люк Типпл, MS, CSCSLynda Wolfe, PhDLyndsey MillerLynn Rosenthal, Линм Рюсс, MDMagC Камбодж, доктор медицины Марк Левитт, доктор медицины Марк П. Михальский, доктор медицины Марсель Дж. Казавант, доктор медицины Марси Джонсон, LISW-SMarco Corridore, доктор медицинских наук Маргарет Басси, OTR / LMaria Haghnazari, Мария Вег, MSN, RN, CPN, Марисса Кондон, BSN, Э. MS RT R (MR), физик ABMPМарни Вагнер, MDMary Ann Abrams, MD, MPH Мэри Фристад, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR / LMeganets, OTR / LMeganets .Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa McMillen, CTRS, Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael Flores, PTMichael T. Brady TM, MDMichael Flores, PhDMichael T. Brady, MD PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDNancy AuerNancy Cunningham, PsyDNaomi Kertesz, MD Натали Пауэлл, LPCC-S, LICDC-CS Натали Роуз, BSN, RN, Национальная больница для детей, больница Национальной больницы, Детская больница PhD MD, MPH Нехал Парих, DO, MSNichole Mayer, OTR / L, MOTNicole Caldwell, MDNicole Dempster, PhDNicole Parente, LSWNicole Powell, PsyD, BCBA-DNkeiruka Orajiaka, MBBSOliver Adunka, MD, FACSOlivia Thomas, MDO , CPNP-PCOula KhouryPaige Duly, CTRSParker Huston, PhDPatrick C.
Михальский, доктор медицины Марсель Дж. Казавант, доктор медицины Марси Джонсон, LISW-SMarco Corridore, доктор медицинских наук Маргарет Басси, OTR / LMaria Haghnazari, Мария Вег, MSN, RN, CPN, Марисса Кондон, BSN, Э. MS RT R (MR), физик ABMPМарни Вагнер, MDMary Ann Abrams, MD, MPH Мэри Фристад, PhD, ABPPMary Kay SharrettMary Shull, MDMatthew Washam, MD, MPHMeagan Horn, MAMegan Brundrett, MDMegan Dominik, OTR / LMeganets, OTR / LMeganets .Эд Меган Касс, PT, DP TM Меган Фишер, BSN, RN Meika Eby, MD Мелани Флуеллен, LPCC Мелани Люкен, LISW-SMelissa McMillen, CTRS, Мелисса Винтерхальтер, MDMeredith Merz Lind, MDMichael Flores, PTMichael T. Brady TM, MDMichael Flores, PhDMichael T. Brady, MD PhDMonica Ardura, DOMonica EllisMonique Goldschmidt, MDMotao Zhu, MD, MS, PhDNancy AuerNancy Cunningham, PsyDNaomi Kertesz, MD Натали Пауэлл, LPCC-S, LICDC-CS Натали Роуз, BSN, RN, Национальная больница для детей, больница Национальной больницы, Детская больница PhD MD, MPH Нехал Парих, DO, MSNichole Mayer, OTR / L, MOTNicole Caldwell, MDNicole Dempster, PhDNicole Parente, LSWNicole Powell, PsyD, BCBA-DNkeiruka Orajiaka, MBBSOliver Adunka, MD, FACSOlivia Thomas, MDO , CPNP-PCOula KhouryPaige Duly, CTRSParker Huston, PhDPatrick C. Уолц, доктор медицины Патрик Куин, BSN, RNPedro Weisleder, MDPeter Minneci, MDPeter White, PhDPreeti Jaggi, MDRachael Morocco-Zanotti, DORachel D’Amico, MDRachel Schrader, MDRachel D’Amico, MDRachel Schrader, CPNP-PCRachel Tyson, LSWRajan Thakkara Льюис, AuD, CCC-AR, Эгги Эш-младший, Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Кроуз, CTRS Рохан Генри, MD, MS , ATCСаманта Боддапати, доктор философии Саманта Мэлоун, Сандра К.Ким, врач Сара Бентли, MT-BC Сара Брейдиган, MS, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара А. Денни, MD Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN Сара Гринберг Сара Хасти, BSN, RNC-NIC Сара Кейм, доктор медицинских наук Сара Майерс Сара О’Брайен, доктор медицинских наук Сара Саксбе Сара Шмидт, LISW-SS Сара Скотт Сара Трейси Сара Верли, доктор медицины Асигарн Боуден, доктор медицины Скотт Гедела (Великобритания) , MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS, Shannon Reinhart, LISW-SShari UncapherShann Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWShawNaye Scott-MillerSheila LeeNSimonites, MSR AC / PC, CPONStefanie Bester, MDStefanie Hirota, OTR / LStephanie Burkhardt, MPH, CCRCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Hersey, MDSteve Allen, MDSteven C.
Уолц, доктор медицины Патрик Куин, BSN, RNPedro Weisleder, MDPeter Minneci, MDPeter White, PhDPreeti Jaggi, MDRachael Morocco-Zanotti, DORachel D’Amico, MDRachel Schrader, MDRachel D’Amico, MDRachel Schrader, CPNP-PCRachel Tyson, LSWRajan Thakkara Льюис, AuD, CCC-AR, Эгги Эш-младший, Рено Равиндран, MD Ричард Киршнер, MD Ричард Вуд, MD Роберт А. Ковач, MD, Ph.D. Рошель Кроуз, CTRS Рохан Генри, MD, MS , ATCСаманта Боддапати, доктор философии Саманта Мэлоун, Сандра К.Ким, врач Сара Бентли, MT-BC Сара Брейдиган, MS, AT, ATC Сара Н. Смит, MSN, APRN Сара О’Рурк, MOT, OTR / L, клинический руководитель Сара А. Денни, MD Сара Клайн, CRA, RT (R) Сара Дрисбах, CPN, APN Сара Гринберг Сара Хасти, BSN, RNC-NIC Сара Кейм, доктор медицинских наук Сара Майерс Сара О’Брайен, доктор медицинских наук Сара Саксбе Сара Шмидт, LISW-SS Сара Скотт Сара Трейси Сара Верли, доктор медицины Асигарн Боуден, доктор медицины Скотт Гедела (Великобритания) , MDSean EingSean Rose, MDSeth Alpert, MDShana Moore, MA, CCC-AS, Shannon Reinhart, LISW-SShari UncapherShann Wrona, DNP, PNP, PMHSShawn Pitcher, BS, RD, USAWShawNaye Scott-MillerSheila LeeNSimonites, MSR AC / PC, CPONStefanie Bester, MDStefanie Hirota, OTR / LStephanie Burkhardt, MPH, CCRCStephanie CannonStephanie Santoro, MDStephanie Vyrostek BSN, RNStephen Hersey, MDSteve Allen, MDSteven C. Матсон, доктор медицинских наук Стивен Чичора, доктор медицинских наук Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицинских наук, Сьюзан Крири, доктор медицинских наук , ДОТомас Сэвидж, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA Тим Робинсон, Тимоти Крайп, доктор медицины, доктор философии, Трейси Л. Сиск, доктор медицинских наук, BSN, MHATracie Rohal, доктор медицинских наук, CDETracy Mehan, MATravis Gallagher, ATTrevor Miller, Тианна Снидерсата, FAT Джаянти, MDVidu Garg, MDVidya Raman, MDW.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SW, Уитни Маккормик, CTRS, Уитни Рэглин Бигнал, доктор философии Уильям Коттон, доктор медицины Уильям Рэй, доктор наук Уильям У. Лонг, доктор медицины
Матсон, доктор медицинских наук Стивен Чичора, доктор медицинских наук Стивен Кафф, Суэллен Шарп, OTR / L, MOT Сьюзан Колас, доктор медицинских наук, Сьюзан Крири, доктор медицинских наук , ДОТомас Сэвидж, Тиаша Летостак, доктор философии, Тиффани Райан, BCBA Тим Робинсон, Тимоти Крайп, доктор медицины, доктор философии, Трейси Л. Сиск, доктор медицинских наук, BSN, MHATracie Rohal, доктор медицинских наук, CDETracy Mehan, MATravis Gallagher, ATTrevor Miller, Тианна Снидерсата, FAT Джаянти, MDVidu Garg, MDVidya Raman, MDW.Гаррет Хант, доктор медицины Уолтер Самора, доктор медицины Уоррен Д. Ло, доктор медицины Венди Андерсон, доктор медицины Венди Кливленд, Массачусетс, LPCC-SW, Уитни Маккормик, CTRS, Уитни Рэглин Бигнал, доктор философии Уильям Коттон, доктор медицины Уильям Рэй, доктор наук Уильям У. Лонг, доктор медицины
Стероидный назальный спрей облегчает легкое апноэ во сне у детей
NEW YORK (Reuters Health) — Кортикостероидный препарат будесонид, принимаемый в виде назального спрея в течение 6 недель, приносит пользу детям с легким апноэ во сне, как показывают исследования.
Обструктивное апноэ во сне возникает, когда мягкие ткани носа и горла разрушаются, блокируя дыхание на короткие, но частые периоды во время сна.
Было показано, что интраназальные кортикостероиды уменьшают размер тканей в верхних дыхательных путях, и это оказалось полезным для детей с более тяжелой формой обструктивного апноэ во сне, объясняют исследователи в медицинском журнале Pediatrics.
Чтобы увидеть, было ли лечение эффективным при апноэ легкой степени, д-р Лейла Хейрандиш-Гозал и д-р Дэвид Гозал из Университета Луисвилля, Кентукки, изучили 62 ребенка с легким апноэ во сне. Перед сном детям вводили спрей будесонида или неактивное плацебо в каждую ноздрю в течение шести недель.Затем они перешли на другое лечение на шесть недель.
Лечение будесонидом было связано со значительным улучшением показателей сна, сообщают исследователи, а также со значительным уменьшением размера аденоидов.
Чуть более чем у половины детей ночное дыхание нормализовалось с помощью назального спрея будесонид.
Через восемь недель после отмены назального спрея будесонид все еще наблюдалось улучшение степени респираторного нарушения и размера аденоидов.
Введение плацебо не дало изменений для большинства измерений.
«Это исследование решительно поддерживает начало интраназальной терапии кортикостероидами у детей с легким синдромом обструктивного апноэ во сне в качестве первого шага в лечении этих детей», — заключают авторы.
Вместо того, чтобы прибегать к хирургическому вмешательству по удалению аденоидов и миндалин, они добавляют: «Мы считаем, что совокупный опыт использования будесонида одобрил бы« временный выброс скальпеля »для детей с симптомами и легким синдромом обструктивного апноэ во сне.
ИСТОЧНИК: Педиатрия, июль 2008 г.
Исследователи надеются, что простой назальный спрей может сократить количество тонзиллэктомий у детей
Ежегодно более 40 000 человек удаляют миндалины — это самая распространенная плановая операция у детей в Австралии, но это число может быть уменьшено с помощью простого назального спрея, опробованного исследователями Мельбурна.
Ведущий исследователь доктор Кирстен Перретт из Детского научно-исследовательского института Мердока сообщила, что в ходе масштабного исследования будет проверено, может ли противовоспалительный назальный спрей помочь детям, которые храпят или страдают затрудненным дыханием во время сна.Около 10% детей во всем мире сталкиваются с этой проблемой.
Доктор Перретт сказал, что наиболее распространенным методом лечения храпа является хирургическое удаление аденоидов и миндалин.
«Хирургия — это большое дело для любого ребенка», — сказал д-р Перретт. «Это требует анестезии, может быть очень болезненным и может вызвать кровотечение. Кроме того, очереди на эту операцию в некоторых государственных больницах составляют от нескольких месяцев до нескольких лет ».
Адъюнкт-профессор Джиллиан Никсон, педиатрический терапевт и врач по сну, наблюдающая за исследованием в детской больнице Монаш, сказала, что назальный спрей необходимо использовать в течение шести недель.
«Мы надеемся, что этот назальный спрей может стать простой и безопасной альтернативой хирургическому вмешательству у многих детей для лечения этой распространенной детской проблемы», — сказал д-р Перретт.
«Мы соберем около 300 детей в возрасте от 3 до 12 лет для проверки эффективности назального спрея.
«Мы принимаем в испытание детей, которые были направлены из-за храпа в Королевскую детскую больницу или детскую больницу Монаш».
КАК ЗАПИСАТЬСЯ В ИСПЫТАНИЕ
Исследователи MCRI ищут больше детей для участия в исследовании.Чтобы записаться в программу, ребенок должен получить направление от терапевта по поводу храпа в Королевскую детскую больницу, Детскую больницу Монаш или Королевскую викторианскую больницу для глаз и ушей.
Если вы заинтересованы в участии в испытании, вы можете зарегистрироваться онлайн по адресу https://www.mcri.edu.au/research/projects/mist-trial
Доступно для собеседования:
- Д-р Кирстен Перретт
- A / Профессор Джиллиан Никсон
Контактная информация для СМИ
Кристин Тондорф, советник по СМИ MCRI
03 9936 6197/0413 307092
Кристин. [email protected]
[email protected]
Бриди Бирн, специалист по коммуникациям MCRI (СМИ / PR)
+613 9936 6211/0403 664 416
(PDF) Эффективность Mometasone Nasal Спрей для детей с храпом из-за аденоидов
Эффективность назального спрея мометазона у детей с храпом из-за аденоидов
Клиническая ринология: Международный журнал, январь-апрель 2014 г .; 7 (1): 1-4 1
AIJCR
РЕФЕРАТ
Предпосылки: Храп и СОАС очень часто наблюдаются среди
педиатрической популяции, чаще всего из-за гипертрофии аденоидов и
миндалин, требующей аденотонзиллэктомии.Эффект
этой операции на иммунитет, является спорным. Это исследование было запланировано на
, чтобы увидеть любую альтернативную терапию, которая может отсрочить или избежать
операции, обеспечивая симптоматическое облегчение пациента.
Цель: увидеть влияние интраназального мометазона на
обструкцию носа из-за аденоидов, тем самым снимая OSA
и храп.
Дизайн: проспективное и наблюдательное исследование.
Материалы и методы. Пятьдесят пять детей, страдающих храпом, и
или OSA из-за аденоидов, получали интраназальный мометазон.
Симптомы до и после лечения сравнивались с помощью опросника
OSA 18.
Результаты: Наблюдалось значительное улучшение во всех областях
OSA 18. Средний общий балл показал улучшение с
56,33 до 51,51, что является значительным (p <0,001).
Заключение: использование интраназальных стероидов — простой и эффективный метод
для улучшения носовой обструкции, храпа и СОАС у
детей с аденоидной гипертрофией.
Ключевые слова: синдром обструктивного апноэ во сне, интраназальные
стероиды, аденоидная гипертрофия.
Как цитировать эту статью: Гупта В., Гупта М., Матреха П.С., Сингх
С. Эффективность Мометаса на и Саля Спрей в Чилдре с кольцом
из-за аденоидов . Clin Rhinol An Int J 2014; 7 (1): 1-4.
Источник поддержки: Нет
Конфликт интересов: Нет
ВВЕДЕНИЕ
Известно, что гипертрофия аденоидов связана с
вредных клинических состояний1,2, которые варьируются от легкой носовой
обструкции, среднего отита до тяжелой обструктивной болезни. синдром апноэ сна
(СОАС).Поздняя диагностика и лечение
этих заболеваний могут привести к таким последствиям, как изменения поведения
, медленный рост и прибавка в весе, черепно-лицевые
изменения, вторичные по отношению к ротовому дыханию, жеванию и
нарушениям глотания, помимо легочного сердца и слева
Сердечная недостаточность.3 СОАС у детей обычно лечат с помощью аденотонзиллэктомии
, которая требует общей анестезии, а
иногда сопряжена с осложнениями.В качестве дополнительных методов лечения
, медицинские методы уменьшения размера аденоида
ограничены. Однако недавние исследования показали, что
местный назальный кортикостероидный спрей уменьшил размер аденоидов, а
улучшил симптомы обструкции носовых дыхательных путей и СОАС. 4
4
Клинические данные в индийском населении все еще ограничены, поэтому
в этом исследовании планируется увидеть клиническая эффективность мометазона
у пациентов с аденоидной гипертрофией.
МАТЕРИАЛЫ И МЕТОДЫ
Это проспективное обсервационное исследование было одобрено
Комитетом по институциональной этике Gian Sagar Medical
Колледж и больница, Патиала. Пятьдесят пять пациентов (31
мужчин, 24 женщины) в возрасте от 4 до 12 лет, которые
посетили отоларингологическое отделение из-за храпа и
пациентов с заложенностью носа, были отобраны в период с марта 2013 года по
октября 2013 года. следующие пациенты были включены (1)
в анамнезе с привычным храпом в течение последних 3 месяцев или дольше,
и (2) аденоидная гипертрофия, подтвержденная простыми рентгенологическими исследованиями
или эндоскопическим обследованием отоларинголога.
Дети были исключены из исследования, если они соответствовали любому из
следующих критериев исключения: (1) наличие
симптомов острой респираторной инфекции; (2) использование назальных или системных кортикостероидов
или антибиотиков в течение 4 недель до исследования
; (3) предшествующая операция на миндалинах или аденоидах; и (4) история
черепно-лицевых, нервно-мышечных или генетических нарушений.
Информированное согласие на участие в этом исследовании было
, полученным от родителей или законных опекунов каждого зарегистрированного ребенка
.Первоначальная оценка каждого пациента при включении
в исследование включала следующее: анамнез и физикальное обследование
(включая массу тела и рост), опрос родителей
Обструктивного апноэ сна (OSA-18, таблица 1)
и аденоид X- луч. Пациентам был поставлен диагноз «аллергический ринит
» при наличии типичных клинических симптомов и повышенное количество эозинофилов на
. Был рассчитан индекс массы тела и более
AIJCR
ОРИГИНАЛЬНАЯ СТАТЬЯ
1,3 Доцент, 2 Ассистент профессора, 4 профессора и
Заведующий
1,4 Кафедра ЛОР, Медицинский колледж Джан Сагар и
Госпиталь, Патиала Индия
2 Кафедра акушерства и гинекологии, Джиан Сагар
Медицинский колледж и больница, Патиала, Пенджаб, Индия
3 Кафедра фармакологии, Медицинский колледж Джан Сагар
и больница, Патиала, Пенджаб, Индия
Автор: Корреспондент: , Доцент
Кафедра ЛОР, 45 Preet Nagar Lower Mall, Patiala
Punjab-147001, Индия, электронная почта: drvipan @ yahoo. com
com
10.5005 / jp-journals-10013-1179
Эффективность назального спрея мометазона у детей с
Храп, вызванный аденоидами
1Vipan Gupta, 2Monika Gupta, 3Prithpal
Your Child Singh , Носовое дыханиеНеспособность дышать через нос вызывает изменения в развитии лица и челюстей. Организм компенсирует это, потенциально оказывая негативное влияние на развитие лица и челюсти.Важно полностью исключить ротовое дыхание и заново научить ребенка носовому дыханию. Вот шаги, которым необходимо следовать для здорового носового дыхания.
Шаг 1: Определите, может ли ваш ребенок свободно дышать носом или нет, используя простую домашнюю оценку
Если ваш ребенок не может дышать через нос, проблема, вероятно, вызвана хроническим отеком аденоидов и / или миндалин. Если ваш ребенок МОЖЕТ дышать через нос, но не держит губы закрытыми в 90% случаев, у него есть привычка открывать рот, которую можно довольно легко исправить с помощью некоторых упражнений…Ага. Йога для языка и губ — это вещь!
Йога для языка и губ — это вещь!
Хорошо, возьмите таймер и дайте ребенку подержать во рту воду в течение 2 минут, не глотая ее. Если они могут удерживать воду во рту в течение 2 минут, не пытаясь дышать, то их дыхание ртом является привычкой.
Если вашему ребенку пришлось проглотить воду до 2 минут или ему неудобно держать воду во рту в течение 2 минут с закрытыми губами, это указывает на реакцию на что-то, вызывающее заложенность носа, и вам необходимо дальнейшее расследование. причина.
Шаг 2: Три аспекта: молочные продукты, пыль, перхоть Вы можете подумать, что ваш ребенок не страдает «аллергией», однако, если ваш ребенок не может свободно дышать через нос, возможно, этому способствует аллергия или пищевая непереносимость. Такое распространенное заболевание, как экзема, может быть индикатором пищевой аллергии или непереносимости. Молочные продукты, пыль и перхоть — три наиболее распространенных аллергена, вызывающих симптомы аллергии у детей, в том числе заложенность носа у детей.
1) Вы можете выполнить процесс исключения и понаблюдать, станет ли ваш ребенок менее загруженным и снова сможет дышать через нос. Я рекомендую сначала попробовать процесс исключения.
2) Если вы не заметите улучшения носового дыхания в процессе устранения, тестирование на аллергию со специалистом даст более быстрый и окончательный ответ.
Процесс ликвидации:Поскольку молочные продукты являются наиболее частой причиной хронической аллергии дыхательных путей, сначала исключите 100% молочные продукты из рациона вашего ребенка на 30 дней, да … включая все молоко, мороженое, йогурт и сыр 🙁 Однако есть много хороших молочных продуктов заменители в продуктовом магазине, включая миндальное, кокосовое и овсяное молоко, обогащенные кальцием.
Чтобы помочь уменьшить воспаление носовых пазух в этот период выведения, я предлагаю начинать полоскание носовых пазух перед сном с помощью флакона NeilMed Sinus Rinse или Netti Pot, а затем назального спрея Xlear или Flonase.
Покажите это видео своему ребенку, это поможет ему почувствовать себя увереннее, увидев, что другой ребенок может успешно промывать носовые пазухи!
Если за 30 дней отказа от молочных продуктов и использования промывания носовых пазух + назального спрея перед сном не улучшится, я рекомендую полностью исключить глютен и молочные продукты в течение следующих 30 дней.Продолжайте промывать носовые пазухи перед сном и использовать назальный спрей Xlear или Flonase.
Не допускайте попадания в дом аллергенов пыльцевой пыли и перхоти домашних животных.
Существует приложение, которое вы можете установить на свой телефон, которое сообщает вам о пыльце «Предупреждение об аллергии» в вашем конкретном географическом регионе.
Держите дом герметичным во время сезона аллергии. НЕ оставляйте окна открытыми на ночь для «свежего воздуха». Это позволяет только пыльцевой пыли попадать в спальное место вашего ребенка.
НЕ оставляйте окна открытыми на ночь для «свежего воздуха». Это позволяет только пыльцевой пыли попадать в спальное место вашего ребенка.
При высоком уровне аллергенов попросите ребенка снять обувь и одежду в прачечной и принять душ перед тем, как пойти в спальню.
Установите фильтры от аллергенов в кондиционер или купите отдельно стоящий воздушный фильтр HEPA для спальни вашего ребенка и по возможности держите дверь закрытой все время.
Не позволяйте домашнему животному находиться в спальне вашего ребенка или спать с ним. Если вы подозреваете, что у вашего ребенка аллергия на вашего питомца, я бы порекомендовал проконсультироваться с аллергологом, чтобы получить несколько полезных советов о том, как вашему ребенку жить в гармонии со своим питомцем.
Если вы видите положительные результаты процесса удаления, попробуйте еще раз двухминутный тест на воду.Если ваш ребенок может держать воду во рту в течение 2 минут, ваш ребенок может дышать через нос, и я бы посоветовал вашему ребенку начать наклеивать губы лентой 3M Micropore, чтобы стимулировать привычку носового дыхания. Сначала попробуйте это сделать в спокойное время, читая книгу или смотря телевизор в течение 30 минут. Если вашему ребенку это нравится, попробуйте перед сном.
Сначала попробуйте это сделать в спокойное время, читая книгу или смотря телевизор в течение 30 минут. Если вашему ребенку это нравится, попробуйте перед сном.
При первом запуске разместите ленту вертикально вот так. Как только вашему ребенку станет комфортно спать так в течение нескольких недель, начните наклеивать губы по горизонтали, чтобы полностью закрыть губы во время сна.Это хорошо и для родителей, так как носовое дыхание дает много преимуществ!
Правила тейпирования губ:- Лента для губ не подходит для детей младше 3 лет.
- Ребенок должен уметь снимать ленту самостоятельно.
- Повязку для губ нельзя использовать, если ребенок болен или простужен.
- Если у ребенка расстройство желудка или тошнота с вероятностью рвоты, следует избегать повязки на губах.
- Наконец, пластырь для губ не следует использовать в сочетании с седативными или наркотическими средствами.
На этом этапе, если ваш ребенок может спать всю ночь, дыша носом, вы на правильном пути к прекращению дыхания через рот. Продолжайте наклеивать губы … матрица воздушного потока будет стимулировать слизистую оболочку носовых пазух и поможет уменьшить остаточную заложенность носа и еще больше уменьшить аденоиды и миндалины, улучшая размер верхних дыхательных путей.
Продолжайте наклеивать губы … матрица воздушного потока будет стимулировать слизистую оболочку носовых пазух и поможет уменьшить остаточную заложенность носа и еще больше уменьшить аденоиды и миндалины, улучшая размер верхних дыхательных путей.
Я рекомендую каждую ночь промывание носовых пазух, назальный спрей Xlear или Flonase и липкую повязку на губах как постоянную часть распорядка перед сном для всех детей, которые успешно дошли до этого этапа!
Я рекомендую каждую ночь промывание носовых пазух, назальный спрей Xlear или Flonase и липкую повязку на губах как постоянную часть распорядка перед сном для всех детей, которые успешно дошли до этого этапа!
Шаг 3 : Миндалины и аденоиды. Миндалины находятся в задней части горла. Если вы посмотрите в заднюю часть рта вашего ребенка, и он широко раскроется и скажет «аааа», вы должны их увидеть. Увеличенные миндалины могут затруднить дыхание вашему ребенку, потому что они занимают пространство дыхательных путей в задней части горла.
Миндалины 3 или 4 степени могут блокировать заднюю часть горла и затруднять дыхание вашего ребенка. Показана оценка ЛОР.
Аденоиды расположены далеко позади носа, над миндалинами, но их невозможно увидеть без специального прицела.Увеличение аденоидов почти всегда происходит из-за хронической аллергической реакции на молочные продукты, глютен, перхоть домашних животных или пыльцу пыльцы.
Если ваш ребенок не может наложить губную ленту после выполнения шага 2, рассмотрите возможность оценки миндалин и аденоидов с помощью ЛОР. При увеличении рассмотрите возможность удаления опухших миндалин и аденоидов.
ВАЖНО: Оптимальное и здоровое ночное дыхание во сне должно быть спокойным, губы вашего ребенка должны быть закрыты и дышать исключительно через нос (во время сна не дышать ртом). открытый рот во время сна, вам необходимо провести обследование вашего ребенка на предмет UARS (синдром сопротивления верхних дыхательных путей), который является состоянием, при котором у вашего ребенка увеличивается усилие дышать во время сна.
Храп у детей любого возраста — ненормальное явление и имеет серьезные последствия для здоровья, которые необходимо немедленно устранить. В моем офисе я провожу трехэтапный процесс проверки сна, чтобы оценить ребенка на предмет возможного нарушения дыхания во сне.
- Анкета для родителей — Вот несколько вопросов, которые я задаю:
- Ваш ребенок храпит или шумит во время сна?
- Ваш ребенок задыхается во время сна или у него есть паузы в дыхании?
- Ваш ребенок спит с закрытыми губами или с открытым ртом?
- Ваш ребенок спит беспокойно? Много двигаться во время сна?
- Ваш ребенок спит в странных позах?
- Ваш ребенок часто просыпается ночью?
- Если вашего ребенка приучили к горшку, он мочит кровать? Или вставать несколько раз за ночь на горшок?
- Ваш ребенок просыпается потным?
- Шея вашего ребенка когда-нибудь откидывается назад или голова запрокидывается назад во время сна?
- Ваш ребенок просыпается очень уставшим?
- Ваш ребенок очень устал в течение дня?
- Ваш ребенок гиперактивен в течение дня? Или есть проблемы с вниманием?
- Ваш ребенок скрипит зубами по ночам?
- У вашего ребенка кошмары или ночные кошмары?
- Родителей просят записывать на видео своего ребенка во время сна 3 раза в течение ночи и приносить видео для просмотра со мной в моем офисе.

- Приложение SnoreLab записывает каждую ночь в течение 1 недели. Это приложение очень легко загрузить на свой мобильный телефон, активировать его, когда ребенок уснет, и положить мобильный телефон экраном вниз на тумбочку ребенка. Затем родитель приносит свой мобильный телефон в офис во время консультации, чтобы проверить результаты.
Попросите вашего ребенка пройти обследование у миофункционального терапевта, чтобы оценить его положение губ в состоянии покоя, положение языка в состоянии покоя, характер глотания.Если ваш ребенок опустит язык низко на дно рта, он будет продолжать дышать ртом, и его нужно научить упражнениям, чтобы повторно натренировать свой язык, чтобы он естественным образом опирался на нёбо. Кроме того, если у вашего ребенка есть толчок языком, который делают большинство детей, которые дышат ртом, упражнения научат вашего ребенка правильно глотать во время еды и питья и устранят вредные модели глотания, которые могут негативно повлиять на развитие челюсти и лица.
Цели йоги для губ и языка для вашего ребенка:
- Губы вместе (носовое дыхание) 90% времени в течение дня и во время сна
- Тренируйте правильное положение языка в состоянии покоя высоко над нёбом
- Устраните любые языковые привычки, такие как толкание языка
- Избавьтесь от сосания пальцев, привычек с пустышками, использования чашек-поильников, пакетов с едой для малышей.
Ваш миофункциональный терапевт будет следить за ходом йога-терапии вашего ребенка и, если есть задержки в прогрессе терапии, оценит для язык и / или губы и рассмотрит возможность хирургического освобождения, если подвижность губы или языка ограничена из-за галстук.
Шаг 5: Функциональная ортопедическая терапия. Вернуться на страницу без категорииОбструктивное апноэ сна у детей
Обструктивное апноэ во сне (СОАС) — это состояние, которое влияет на дыхание во время сна.Больные дети часто храпят и плохо спят, что может повлиять на их поведение и концентрацию в течение дня.
Обструктивное апноэ во сне у детей чаще всего вызывается увеличенными миндалинами и аденоидами. Обычно он поражает детей в возрасте от 2 до 7 лет, когда миндалины и аденоиды наиболее крупные по сравнению с остальными дыхательными путями. Считается, что около 1–5 процентов детей в Австралии страдают ОАС, причем девочки и мальчики страдают от этого заболевания в равной степени.
Лечение обструктивного апноэ во сне позволяет вашему ребенку спать более спокойно.После того, как ваш ребенок хорошо спит, обычно следует улучшение его поведения и успеваемости.
Симптомы
Большинство родителей детей с синдромом обструктивного апноэ во сне замечают, что их ребенок регулярно храпит или имеет шумное дыхание во время сна. Дети с СОАС обычно храпят не менее 3 ночей в неделю. Дети, которые храпят изредка, менее подвержены СОАС.
Дети с ОАС могут также издавать удушающих или удушающих звуков , или даже иметь пауз в дыхании во время сна . Они могут быть беспокойными во время сна, и вы можете обнаружить, что ваш ребенок предпочитает спать в положении с вытянутой шеей (когда голова наклонена назад).
Они могут быть беспокойными во время сна, и вы можете обнаружить, что ваш ребенок предпочитает спать в положении с вытянутой шеей (когда голова наклонена назад).
Другие ночные симптомы могут включать:
- потливость во сне;
- дыхание через рот, а не через нос (дыхание ртом) во сне;
- спать, ходить или разговаривать;
- мочиться в постель; и
- просыпается ночью.
Дневные симптомы, связанные с СОАС, могут включать:
- ротовое дыхание;
- гиперактивность;
- трудности с концентрацией внимания;
- поведенческих проблем;
- трудности в обучении или плохая успеваемость в школе; и
- чрезмерная сонливость, особенно по утрам.
Некоторые дети с ОАС могут иметь недостаточный вес или медленно набирать вес. Считается, что это происходит из-за того, что дыхание в течение ночи требует дополнительной энергии.
Причины обструктивного апноэ сна у детей
Наиболее частой причиной обструктивного апноэ сна у детей являются увеличенные миндалины и аденоиды . Из-за своего расположения увеличенные миндалины и аденоиды могут вызывать сужение дыхательных путей. (Ваши миндалины находятся по обе стороны от задней стенки горла, а аденоиды находятся высоко в горле, за носом и у неба.)
Из-за своего расположения увеличенные миндалины и аденоиды могут вызывать сужение дыхательных путей. (Ваши миндалины находятся по обе стороны от задней стенки горла, а аденоиды находятся высоко в горле, за носом и у неба.)
Другие причины ОАС в детстве включают:
- избыточный вес или ожирение;
- сенная лихорадка (аллергический ринит);
- нарушений, влияющих на мышечный тонус; и
- анатомические факторы, такие как маленькая челюсть, плоское лицо или увеличенный язык, которые могут быть связаны с определенными заболеваниями, включая синдром Дауна.
Что происходит, когда дети с СОАС спят?
У детей, у которых уже есть узкие дыхательные пути, во сне может развиться частичная закупорка дыхательных путей, поскольку мышцы стенок горла расслабляются во время сна.У пораженных детей бывают краткие эпизоды, когда их дыхательные пути частично закупориваются, и они не могут дышать столько воздуха, сколько обычно. Когда это происходит, у них может упасть уровень кислорода и повыситься артериальное давление. Их тело реагирует тем, что просыпается достаточно, чтобы открыть дыхательные пути и восстановить нормальное дыхание. Это происходит неоднократно в течение ночи, поэтому сон постоянно нарушается.
Их тело реагирует тем, что просыпается достаточно, чтобы открыть дыхательные пути и восстановить нормальное дыхание. Это происходит неоднократно в течение ночи, поэтому сон постоянно нарушается.
Осложнения обструктивного апноэ сна
У детей с нелеченым СОАС могут быть проблемы с вниманием и поведением, которые вызваны недостатком качественного сна и / или эпизодами пониженного уровня кислорода.Также могут быть затронуты память и обучение. Воздействие этого на школу и социальную ситуацию может быть значительным.
Обструктивное апноэ во сне также может быть связано с синдромом дефицита внимания у некоторых детей.
Эпизоды высокого кровяного давления во время сна в детстве могут увеличить риск сохранения высокого кровяного давления во взрослом возрасте.
Диагностика
Ваш врач спросит о привычках сна вашего ребенка и о том, что вы наблюдали, когда ребенок спит.Они также проверит, не склонен ли ваш ребенок дышать через рот, а не через нос (дыхание через рот), и спросят о дневных симптомах, включая усталость и гиперактивность.
Медицинский осмотр будет включать осмотр рта на предмет увеличенных миндалин (которые можно легко увидеть, если широко открыть рот). Врач также может осмотреть ваш нос в поисках возможного отека из-за сенной лихорадки. Невозможно увидеть свои аденоиды без использования специальных инструментов или рентгена.
Детям с очевидным увеличением миндалин и типичными симптомами СОАС могут не потребоваться дальнейшие анализы — ваш врач может направить вашего ребенка к хирургу уха, горла и носа на этом этапе для удаления миндалин и аденоидов. В качестве альтернативы, если необходимы дополнительные анализы, ваш врач может направить вас к детскому терапевту, который занимается проблемами сна, , (врач, специализирующийся на проблемах со сном у детей).
Исследования сна и другие тесты
Одним из простых тестов, который может помочь в диагностике СОАС, является измерение уровня кислорода у вашего ребенка в течение ночи.Это легко сделать дома. Ваш ребенок поместит небольшое устройство для измерения уровня кислорода в крови — пульсоксиметр — на один из пальцев на ночь. Это может показать, есть ли повторяющиеся падения уровня кислорода в крови во время сна. Если тест показывает доказательства СОАС, дальнейшее тестирование часто не требуется.
Ваш ребенок поместит небольшое устройство для измерения уровня кислорода в крови — пульсоксиметр — на один из пальцев на ночь. Это может показать, есть ли повторяющиеся падения уровня кислорода в крови во время сна. Если тест показывает доказательства СОАС, дальнейшее тестирование часто не требуется.
У некоторых детей может потребоваться полное исследование сна (полисомнография) для диагностики ОАС. Этот тест является наиболее точным способом диагностики и оценки степени тяжести обструктивного апноэ во сне и включает в себя ночной сон в специализированном детском спальном отделении .Возможно, вам придется попасть в список ожидания, чтобы пройти исследование сна, поскольку оно обычно проводится только в специализированных центрах в Австралии.
Во время исследования сна к голове и телу вашего ребенка прикрепляют несколько датчиков, подключенных к проводам или шнурам. Когда ребенок засыпает, датчики отслеживают и записывают уровень его дыхания и кислорода. Также можно проверить артериальное давление и частоту сердечных сокращений. Качество сна также оценивается путем мониторинга активности мозга, глаз и мышц во время сна.
Также можно проверить артериальное давление и частоту сердечных сокращений. Качество сна также оценивается путем мониторинга активности мозга, глаз и мышц во время сна.
Исследования сна безболезненны, но иногда бывает трудно заставить маленьких детей сотрудничать, если они чувствуют себя некомфортно и не хотят, чтобы к ним были подключены различные датчики. Во время теста вы можете остаться с ребенком на ночь.
Лечение ОАС у детей
Рекомендуемое лечение будет зависеть от причины и тяжести синдрома обструктивного апноэ во сне.
Если у вашего ребенка ОАС из-за увеличенных миндалин, врач, скорее всего, порекомендует ему удалить миндалины и аденоиды.Хотя не всем детям с ОАС требуется удаление миндалин и аденоидов, многим это необходимо. Хирургическое удаление миндалин и аденоидов (аденотонзиллэктомия) излечивает ОАС примерно в 80–90% случаев, когда нет других медицинских проблем. После операции симптомы обычно улучшаются.
Детям с ОАС, связанным с избыточным весом или ожирением, можно посоветовать похудеть . Ваш врач может порекомендовать вам обратиться к диетологу, который поможет разработать питательную диету, которая поможет снизить вес, а также повысить физическую активность.
Ваш врач может порекомендовать вам обратиться к диетологу, который поможет разработать питательную диету, которая поможет снизить вес, а также повысить физическую активность.
Детям с сенной лихорадкой и легким СОАС может быть полезно испытание препарата для лечения сенной лихорадки . Кортикостероидный спрей для носа, такой как мометазон (Назонекс), может помочь уменьшить воспаление и отек в носу, а также уменьшить размер аденоидов. Монтелукаст (Singulair), антагонист лейкотриеновых рецепторов, также может использоваться для лечения сезонной сенной лихорадки и может помочь детям с СОАС. Лечение сенной лихорадки также включает по возможности избегание вещей, на которые у вас аллергия.
Определенные стоматологические процедуры, устройства или насадки могут помочь открыть дыхательные пути, но необходимы дальнейшие исследования, чтобы показать, что стоматологические методы лечения эффективны при лечении детей с СОАС.
Если обструктивное апноэ во сне не проходит после лечения, вашему ребенку могут дать аппарат CPAP (постоянное положительное давление в дыхательных путях) , чтобы дыхательные пути оставались открытыми в ночное время. Чтобы использовать аппарат CPAP, вам необходимо надеть соответствующую маску на нос (или нос и рот). Маска подключается к аппарату, который поддерживает дыхательные пути открытыми за счет положительного давления воздуха.Чтобы привыкнуть к использованию аппарата СИПАП, может потребоваться некоторое время, но большинство людей считает, что улучшение их симптомов того стоит.
Чтобы использовать аппарат CPAP, вам необходимо надеть соответствующую маску на нос (или нос и рот). Маска подключается к аппарату, который поддерживает дыхательные пути открытыми за счет положительного давления воздуха.Чтобы привыкнуть к использованию аппарата СИПАП, может потребоваться некоторое время, но большинство людей считает, что улучшение их симптомов того стоит.
Черепно-лицевая хирургия может потребоваться в редких случаях, когда СОАС возникает из-за анатомических проблем с дыхательными путями.
Поговорите со своим врачом, если у вашего ребенка есть симптомы обструктивного апноэ во сне — ранняя диагностика и лечение могут облегчить симптомы и помочь вашему ребенку избежать осложнений.
Нравится:
Нравится Загрузка …
СвязанныеПоследняя редакция: 12.05.2017
Список литературы
1.Нарушение дыхания во сне у детей (опубликовано в марте 2015 г.). В: eTG Complete.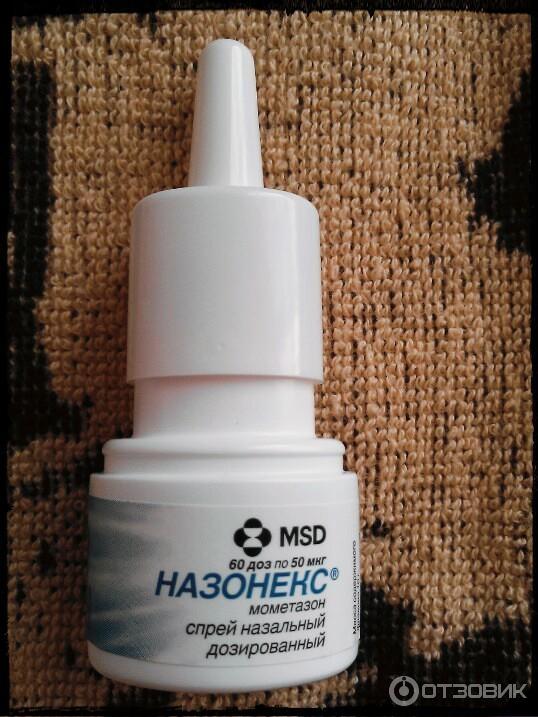 Мельбурн: ограниченные терапевтические рекомендации; Июль 2017 г. https://tgldcdp.tg.org.au/etgcomplete (по состоянию на ноябрь 2017 г.).
Мельбурн: ограниченные терапевтические рекомендации; Июль 2017 г. https://tgldcdp.tg.org.au/etgcomplete (по состоянию на ноябрь 2017 г.).
2. Никсон GM, Дэйви MJ. Апноэ во сне у ребенка. Австралийский семейный врач 2015; 44 (6): 352-5. https://www.racgp.org.au/afp/2015/june/sleep-apnoea-in-the-child/ (по состоянию на ноябрь 2017 г.).
3. Австралазийская ассоциация сна. Обструктивное апноэ сна в детском возрасте. https://www.sleep.org.au/documents/item/73 (по состоянию на ноябрь 2017 г.).
4. Клиника Мэйо. Обструктивное апноэ во сне у детей (обновлено 24 сентября 2015 г.). https://www.mayoclinic.org/diseases-conditions/pediatric-sleep-apnea/care-at-mayo-clinic/treatment/con-20035990 (по состоянию на ноябрь 2017 г.).
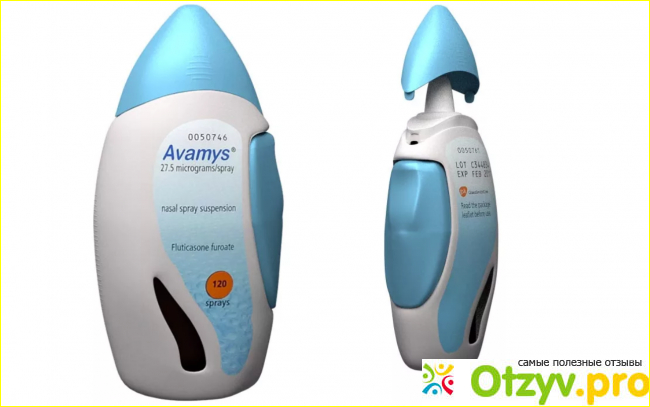

 Рот у ребенка постоянно приоткрыт, развивается хронический насморк, нос заполнен слизью, снижается обоняние.
Рот у ребенка постоянно приоткрыт, развивается хронический насморк, нос заполнен слизью, снижается обоняние.





