Скарлатина у грудничков: Скарлатина у детей – этапы болезни, классификация видов, протекание заболевания
synlab: Сыпь у детей
Если родители увидели на коже у ребенка высыпания, они начинают волноваться и искать причину. Некоторые сразу вызывают врача, другие зачастую дают ненужные лекарства или вовсе не обращают на сыпь внимания, особенно если ребенок хорошо себя чувствует. Не стоит впадать в крайности. Достаточно всего лишь ориентироваться в основных видах и причинах сыпи, чтобы принять верное решение.
Сыпь у новорожденных
Практически у половины всех новорожденных на 2-3 день жизни могут быть высыпания, так называемая токсическая эритема, в виде бело-желтых папул или пустул диаметром 1-2 мм, окруженных красным ободком, которые самостоятельно проходят. С 3 недельного возраста у 20% младенцев на лице, реже на волосистой части головы и на шее, возникает сыпь в виде воспаленных папул и пустул, так называемые акне новорожденных. Причиной сыпи является активирование сальных желез материнскими гормонами. Лечения эти высыпания не требуют, проходят самостоятельно до 6 месяцев.
В теплое время года на волосистой части головы, лице и шее, в области промежностей может появляться сыпь в виде пузырьков, пятен или пустул, так называемые опрелости. Их появление связано с повышенной влажностью кожи и с затрудненным выходом содержимого потовых желез при перегревании, если ребенок тепло одет. Опрелости не причиняют дискомфорта и проходят самостоятельно при хорошем уходе.
Младенческий атопический дерматит
Встречается часто у детей первого года жизни, особенно имеющих наследственную предрасположенность к аллергическим заболеваниям. Чаще сыпь появляется на лице, разгибательных поверхностях рук и ног. Беспокоит сильный зуд, усиливающийся ночью и при температурных или химических воздействиях на кожу. В острой стадии высыпания имеют вид красных папул с расчесами и жидким отделяемым. В последующем характерно шелушение кожи, иногда ее утолщение.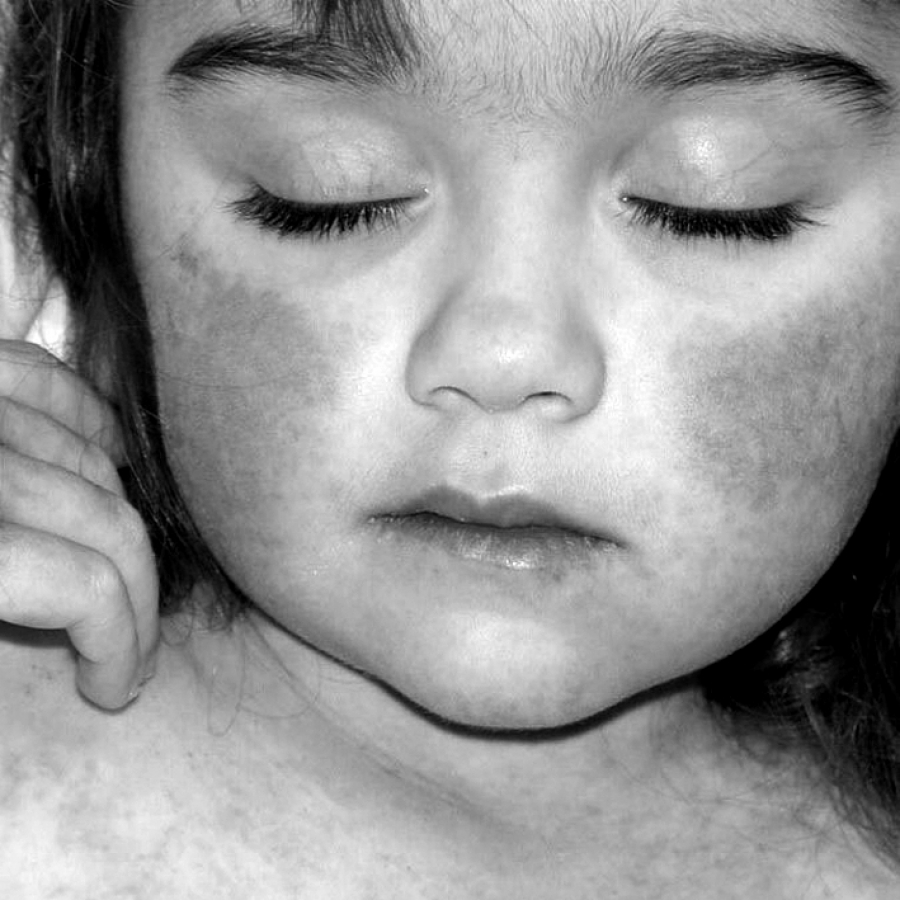
Инфекционная сыпь
К инфекционным болезням, протекающим с появлением сыпи, относят: ветряную оспу, корь, краснуху, скарлатину, инфекционный мононуклеоз, инфекционную эритему, внезапную экзантему, менингококовый сепсис, импетиго. Часть из них не требует лечения и проходит самостоятельно, а часть угрожает здоровью и жизни ребенка. Поэтому, правильным будет, если родители проконсультируются с врачом и не будут заниматься самолечением.
Аллергическая сыпь
При индивидуальной непереносимости лекарств и пищевых продуктов у ребенка могут появиться аллергические высыпания. Они имеют различную форму и размеры, сыпь может располагаться по всему телу. Главной отличительной чертой аллергической сыпи является ее усиление при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный признак таких высыпаний. Крапивница может возникать также на лекарства и под воздействием температурных факторов (холодовая или солнечная).
Они имеют различную форму и размеры, сыпь может располагаться по всему телу. Главной отличительной чертой аллергической сыпи является ее усиление при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный признак таких высыпаний. Крапивница может возникать также на лекарства и под воздействием температурных факторов (холодовая или солнечная).
Сыпь при укусах насекомых
Чаще всего следы от укусов появляются на открытых участках кожи (на руках, ногах, лице, шее). Сыпь является реакцией на токсины насекомых. После расчесов могут быть микротравмы кожных покровов.
Ситуации, при которых необходимо немедленно вызвать врача:
· Сыпь сопровождается лихорадкой выше 40 градусов;
· Сыпь имеет вид звездчатых кровоизлияний;
· Сыпь сочетается с рвотой, головной болью и спутанностью сознания;
· Сыпь покрывает все тело, вызывая нестерпимый зуд;
· Сыпь сопровождается отеками и затруднением дыхания.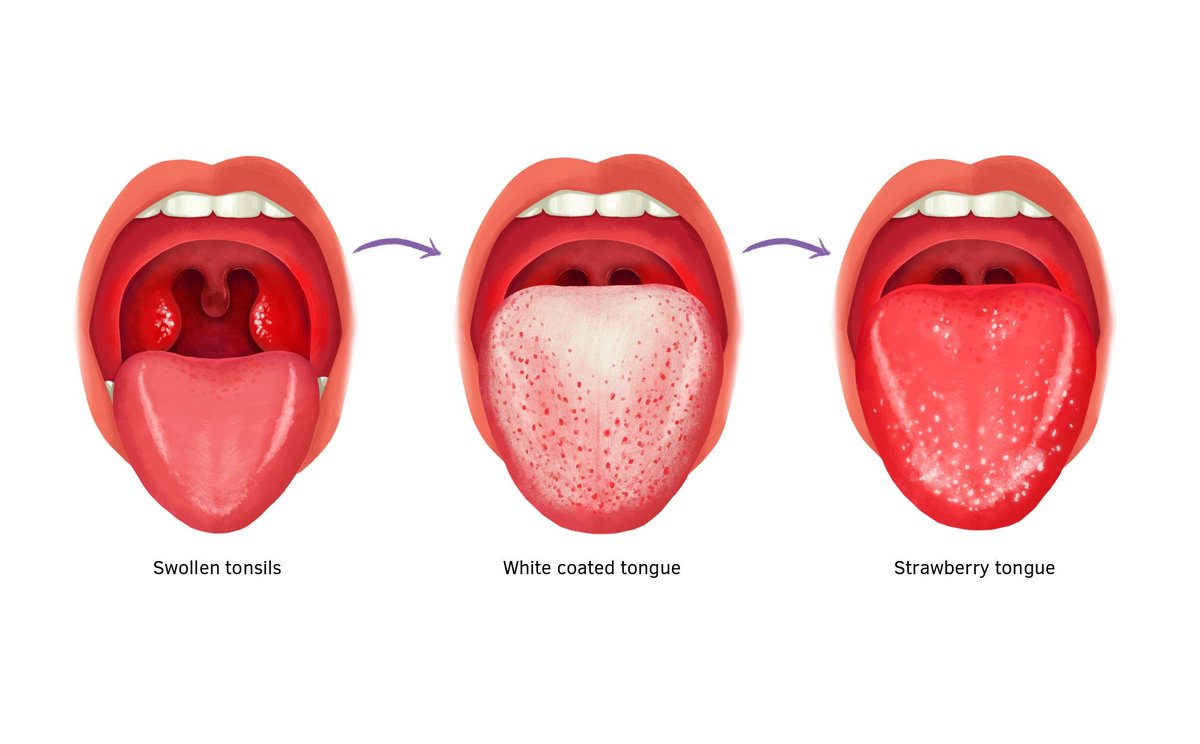
Если у Вашего ребенка появилась сыпь на коже, врачи-педиатры СИНЛАБ поставят правильный диагноз, подберут индивидуальную программу лечения и дадут грамотные рекомендации по профилактике других заболеваний.
Детские инфекции — статьи об инфекционных болезнях
Дифтерия
Дифтерия — это острое инфекционное заболевание, опасное для жизни. Наиболее восприимчивы к нему дети в возрасте 3–7 лет, в последние годы увеличилась заболеваемость подростков и взрослых.
Виды детских инфекций
Существует ряд инфекционных заболеваний, которые принято называть детскими, так как болеют ими в основном в детском возрасте.
Скарлатина
Скарлатина — острое инфекционное заболевание, характеризующееся лихорадкой, интоксикацией, ангиной и обильной точечной сыпью.
Корь
Корь — инфекционное заболевание, которое вызывается вирусом кори.
Коклюш
Коклюш — острое инфекционное заболевание, сопровождающееся воспалительными явлениями в верхних дыхательных путях и приступообразным спазматическим кашлем.
Инфекционный мононуклеоз
Инфекционный мононуклеоз — острое вирусное заболевание, характеризующееся повышением температуры тела, болью в горле и увеличением лимфатических узлов. Также характерны определенные изменения в анализах крови.
Краснуха
Краснуха — высокозаразное острое инфекционное заболевание, вызываемое вирусом краснухи.
Как борьба со скарлатиной помогла преступников ловить
31 декабря 1879 года Генри Фолдс, главный врач токийской больницы Цукидзи, начал собирать коллекцию отпечатков пальцев. Вскоре больница подверглась ограблению, и антропологическое исследование привело к созданию универсального метода идентификации преступников.
Ветрянка у детей
Ветрянка или ветряная оспа на сегодняшний день остается одним из самых распространённых инфекционных заболеваний, поражающих детей в возрасте от шести месяцев до десяти лет.
Ветрянка у взрослых
Ветрянка у взрослых развивается и протекает так же стремительно, как и у детей, но более тяжело и чаще дает осложнения.
Краснуха при беременности
Краснуху принято считать легким заболеванием. Однако такое определение справедливо для течения этой инфекции у детей.
Как выбрать врача для ребёнка
Успех лечения ребенка напрямую зависит от того, доверяете ли Вы врачу-педиатру, насколько уважительны ваши отношения.
«Детские» инфекции у взрослых
У взрослых «детские» инфекции протекают гораздо тяжелее, чаще сопровождаются осложнениями и могут даже привести к летальному исходу.
Партнерский материал
Россияне стали болеть коклюшем в 1,5 раза чаще
Заболеваемость коклюшем в России неуклонно растет начиная с 2017 года. Тогда эпидемиологи впервые зафиксировали почти двукратный ее подъем по сравнению со всем предыдущим десятилетием. Судите сами: с 2008 по 2017 год на 100 тысяч населения в стране в среднем регистрировали 1,17 случая этой инфекции, а в 2018 году заболевших коклюшем впервые стало в 1,9 раза больше [1]. Тревожная тенденция сохраняется и в текущем году: уже в его первой половине заболеваемость коклюшем повысилась в 1,5 раза по сравнению с 2018 годом: такие цифры предоставил Росстат [2].
Детские инфекции
Детские инфекционные болезни известны с древности. Письменные источники Месопотамии, Китая, древнего Египта (II-III век до н.э.) указывают на описание случаев столбняка, полиомиелита, рожи, эпидемического паротита и лихорадочных состояний у детей. И только с XX века введена вакцинопрофилактика таких заболеваний. Исторически сложилось так, что инфекционные болезни, встречающиеся преимущественно у детей, и называются детскими.
Итак, детские инфекции – это группа инфекционных заболеваний, которые регистрируются в подавляющем большинстве в детской возрастной группе, передаются от больного к здоровому ребенку и способных приобретать эпидемическое распространение (то есть обретать вспышечный или массовый характер).
С чем может быть связано выделение детских инфекций в отдельную группу? В силу высокой распространенности первая встреча с возбудителем инфекции происходит именно в детском возрасте.
В силу тесных контактов в детской возрастной группе при возникновении одного заболевшего практически всегда наблюдается инфицирование остальных.
Какие инфекции называют детскими?
1. Традиционные детские болезни с аэрогенным механизмом заражения (краснуха, ветряная оспа, коклюш, дифтерия, корь, скарлатина, эпидемический паротит, полиомиелит, пневмококковая инфекция, гемофильная инфекция)
Практически любым инфекционным заболеванием ребенок может заразиться при наличии случайного контакта с больным. Исключение составляет первый год жизни малыша, когда в его крови циркулируют материнские антитела ко многим заболеваниям, что предохраняет его организм от заражения при встрече с инфекционным патогеном.
Причины возникновения детских инфекций
Источник инфекции – человек. Это может быть больно клинически выраженной формой болезни, бессимптомной формой болезни, а также носитель инфекционного возбудителя.
Один из частых вопросов родителей: когда становится заразен больной и как долго он может заразить?
Заразный период при детских инфекциях
| Заболевание | Начало заразного периода | Заразен ли ребенок во время болезни | |
| Период в котором можно заразить других (заразный период) | |||
| Краснуха | за 3-4 дня до появления симптомов | весь период сыпи + 4 дня | |
| Корь | за 4 дня до появления симптомов | весь период сыпи + 4 дня | |
| Ветрянка | с первых симптомов болезни | весь период сыпи + 5 дней | |
| Скарлатина | с первых симптомов болезни | первые дни болезни | не заразен |
| Коклюш | за день до появления симптомов болезни |
1 неделя болезни = 90-100% «заразности», 2 нед. =65%, 3 нед. = 35%, =65%, 3 нед. = 35%,4 нед. = 10% |
более 4 недель |
| Дифтерия | с началом болезни – первыми симптомами | 2 недели | более 4 недель, «носительство» более 6 месяцев |
| Эпидемический паротит (свинка) | за 1 – 2 дня до первых симптомов | до 9 дней болезни | не заразен |
| Полиомиелит | за 1-2 дня до первых жалоб | 3-6 недель | |
| Гепатит А | с 3 – 23 дня | весь период желтухи, 1 месяц | месяцы |
| Дизентерия | с первых симптомов болезни | весь период болезни | 1 – 4 недели, месяцы |
| Сальмонеллез | с первых симптомов болезни | весь период болезни | 3 недели, далее более года у 1 – 5% пациентов |
Механизм заражения при традиционных детских инфекциях – аэрогенный, а путь заражения: воздушно-капельный. Заразна носоглоточная слизь, бронхиальный секрет (мокрота), слюна, которые при кашле, чихании, разговоре больной может разбрызгивать в виде мелкодисперсного аэрозоля на расстоянии 2-3х метров от себя. В зоне контакта оказываются все дети, находящиеся вблизи с заболевшим. Некоторые возбудители прекрасно распространяются на расстоянии. Например, вирус кори в холодное время года может распространяться по вентиляционной системе в отдельно взятом здании (то есть больные могут быть из одного подъезда дома, к примеру). Также имеет эпидемиологическое значение контактно-бытовой путь передачи (предметы обихода, игрушки, полотенца). В этом отношении все зависит от устойчивости возбудителей во внешней среде. Но, несмотря на это, примером может послужить высокая инфицированность при ветряной оспе контактно-бытовым путем при устойчивости вируса во внешней среде всего в течение 2х часов. Возбудители скарлатины и дифтерии высокоустойчивы во внешней среде, поэтому контактно-бытовой путь также является значимым.
Заразна носоглоточная слизь, бронхиальный секрет (мокрота), слюна, которые при кашле, чихании, разговоре больной может разбрызгивать в виде мелкодисперсного аэрозоля на расстоянии 2-3х метров от себя. В зоне контакта оказываются все дети, находящиеся вблизи с заболевшим. Некоторые возбудители прекрасно распространяются на расстоянии. Например, вирус кори в холодное время года может распространяться по вентиляционной системе в отдельно взятом здании (то есть больные могут быть из одного подъезда дома, к примеру). Также имеет эпидемиологическое значение контактно-бытовой путь передачи (предметы обихода, игрушки, полотенца). В этом отношении все зависит от устойчивости возбудителей во внешней среде. Но, несмотря на это, примером может послужить высокая инфицированность при ветряной оспе контактно-бытовым путем при устойчивости вируса во внешней среде всего в течение 2х часов. Возбудители скарлатины и дифтерии высокоустойчивы во внешней среде, поэтому контактно-бытовой путь также является значимым. Также при некоторых болезнях инфицирование происходит фекально-оральным путем (кишечные инфекции, гепатит А, полиомиелит, например), причем факторами передачи могут явиться как предметы обихода – игрушки, мебель, посуда, так и инфицированные продукты питания.
Также при некоторых болезнях инфицирование происходит фекально-оральным путем (кишечные инфекции, гепатит А, полиомиелит, например), причем факторами передачи могут явиться как предметы обихода – игрушки, мебель, посуда, так и инфицированные продукты питания.
Восприимчивость к детским инфекциям достаточно высокая. Разумеется, специфическая профилактика (вакцинация) делает свое дело. За счет нее создается иммунологическая прослойка невосприимчивых лиц к кори, эпидемическому паротиту, полиомиелиту, коклюшу, дифтерии. Однако достаточно уязвимыми остаются непривитые дети, относящиеся к группе риска. При детских инфекциях характерно частое возникновение коллективных вспышек инфекции.
Особенности течения детских инфекций
Детские инфекционные заболевания имеют четкую цикличность. Выделяют несколько периодов
болезни, перетекающих один из другого. Выделяют: 1) инкубационный период; 2) продромальный период; 3) период разгара болезни; 4) период реконвалесценции (ранней и поздней).
Инкубационный период – это период с момента контакта ребенка с источником инфекции до появления симптома болезни. В этот период ребенок называется контактным и находится на карантине (под наблюдением медицинских работников). Карантин может быть минимальным и максимальным. Обычно период карантина устанавливается на срок максимального периода инкубации. В этот период следят за здоровьем контактного ребенка – измеряют температуру, следят за появлением симптомов интоксикации (слабость, головные боли и другие).
Инкубационный период при детских инфекциях
Краснуха от 11 до 24 дней
Корь от 9 до 21 дня
Ветрянка от 10 до 23 дней
Скарлатина от нескольких часов до 12 суток
Коклюш от 3 до 20 дней
Дифтерия от 1 часа до 10 дней
Эпидемический паротит (свинка) от 11 до 26 дней
Полиомиелит от 3 до 35 дней
Гепатит А от 7 до 45 дней
Дизентерия от 1 до 7 дней
Сальмонеллез от 2 часов до 3 дней
Как только появится одна из жалоб, наступает второй период – продромальный, что напрямую связано с началом болезни.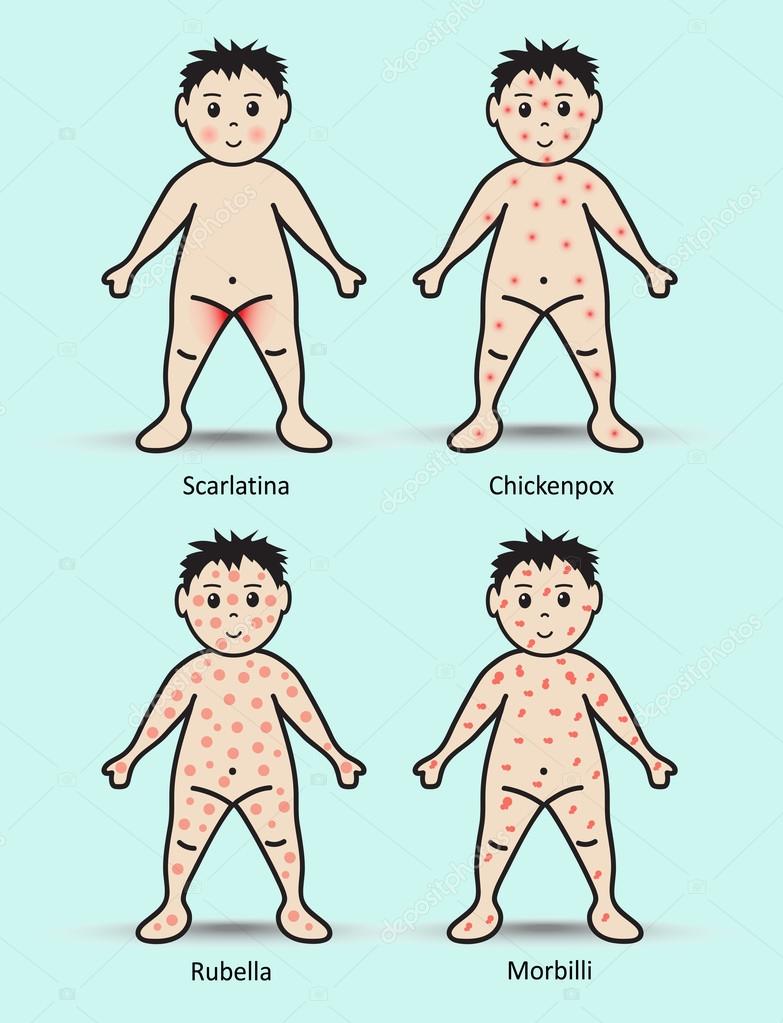 В большинстве своем начало болезни при детских инфекциях острое. Ребенка беспокоит температура, симптомы интоксикации (слабость, озноб, головные боли, утомляемость, потливость, снижение аппетита, сонливость и другие). Температурная реакция может быть различной, но у подавляющего большинства детей — правильного типа лихорадка (с максимумом к вечеру и снижением по утрам), высота лихорадки может варьировать в зависимости от патогенности возбудителей детских инфекций, инфицирующей дозы, реактивности самого детского организма. Чаще это фебрильная температура (более 38°) с пиком к концу первых-вторых суток болезни. Продолжительность продромального периода разная в зависимости от вида детского инфекционного заболевания, но в среднем 1-3 дня.
В большинстве своем начало болезни при детских инфекциях острое. Ребенка беспокоит температура, симптомы интоксикации (слабость, озноб, головные боли, утомляемость, потливость, снижение аппетита, сонливость и другие). Температурная реакция может быть различной, но у подавляющего большинства детей — правильного типа лихорадка (с максимумом к вечеру и снижением по утрам), высота лихорадки может варьировать в зависимости от патогенности возбудителей детских инфекций, инфицирующей дозы, реактивности самого детского организма. Чаще это фебрильная температура (более 38°) с пиком к концу первых-вторых суток болезни. Продолжительность продромального периода разная в зависимости от вида детского инфекционного заболевания, но в среднем 1-3 дня.
Период разгара болезни характеризуется специфическим симптомокомплексом (то есть симптомами, характерными для конкретной детской инфекции). Развитие специфических симптомов сопровождается продолжающейся лихорадкой, длительность которой различная при разных инфекциях.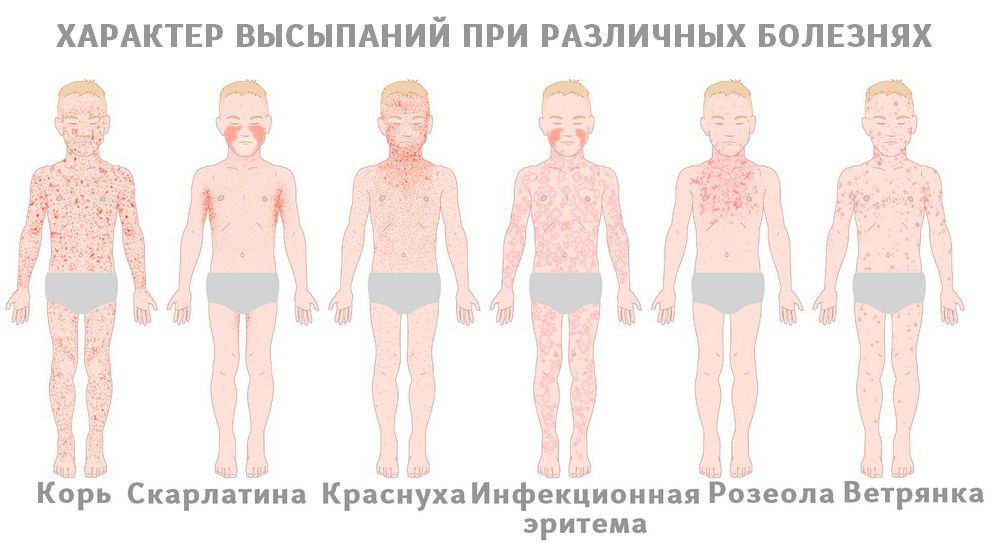
Специфический симптомокомплекс – это последовательное возникновение определенных симптомов. Для коклюша – это специфический кашель, имеющий характер сухого и приступообразного с несколькими короткими кашлевыми толчками и глубоким свистящим вдохом (репризом). Для эпидемического паротита (свинки) – это воспаление околоушных, подчелюстных и подъязычных слюнных желез (припухлость околоушной области, болезненность при дотрагивании, одутловатость лица, боли в пораженной области, сухость во рту). Дифтерия характеризуется специфическим поражением ротоглотки (увеличение миндалин, отек и появление характерного фибринозного сероватого налета на миндалинах). Для гепатита А период разгара проявляется появлением желтухи. При полиомиелите – характерное поражение нервной системы.
Однако, одним из частых проявлений детских инфекций является сыпь (инфекционная экзантема). Именно сыпь является «пугающей визитной карточкой» инфекций у детей и требует правильной расшифровки. Сыпь может возникать одномоментно или поэтапно.
При краснухе сыпь имеет мелкопятнистый, а затем и пятнисто-папулезный характер, возникает преимущественно на разгибательных поверхностях конечностей и туловище – спина, поясница, ягодицы, фон кожи не изменен. Сначала появляется на лице, затем в течение дня распространяется на туловище. Исчезает бесследно.
Сыпь при краснухе
При кори наблюдается пятнисто-папуллезная сыпь, характерна нисходящая последовательность высыпаний (1 день сыпи – лицо, волосистая часть головы, верхняя часть груди, 2й день сыпи – туловище и верхняя половина рук, 3й день сыпи – нижняя часть рук, нижние конечности, а лицо бледнеет), сыпь склонна к слиянию, после исчезновения сохраняется пигментация кожи. Иногда сыпь при краснухе напоминает коревую. В этой ситуации на помощь доктору приходит специфический симптом – пятна Филатова-Коплика (на внутренней стороне щек белесовато-зеленоватые папулы, появляющиеся на 2-3 день болезни).
Сыпь при кори
Пятна Филатова при кори
При ветряной оспе мы видим везикулезную сыпь (пузырьковую), элементы которой расположены на фоне покраснения. Сначала это пятно, затем оно возвышается, образуется пузырек с серозной прозрачной жидкостью, затем пузырек подсыхает, жидкость исчезает и появляется корочка. Характерны подсыпания с повторными подъемами температуры раз в 2-3 дня. Период от момента появления сыпи до полного отпадания корочек длится 2-3 недели.
Сначала это пятно, затем оно возвышается, образуется пузырек с серозной прозрачной жидкостью, затем пузырек подсыхает, жидкость исчезает и появляется корочка. Характерны подсыпания с повторными подъемами температуры раз в 2-3 дня. Период от момента появления сыпи до полного отпадания корочек длится 2-3 недели.
Сыпь при ветрянке
При скарлатине на гиперемированном фоне кожи (фоне покраснения) появляется обильная мелкоточечная сыпь. Сыпь интенсивнее в области кожных складок (локтевые сгибы, подмышечные впадины, паховые складки). Носогубный треугольник бледный и свободный от сыпи. После исчезновения сыпи шелушение, продолжающееся 2-3 недели.
Сыпь при скарлатине
Носогубный треугольник при скарлатине
Менингококковая инфекция (менингококцемия) характеризуется появлением геморрагической сыпи сначала мелкой, а затем сливного характера в виде «звезд». Сыпь чаще появляется на ягодицах, голенях, руках, веках.
Сыпь при менингококцемии
| Заболевание | Сроки появления сыпи | Длительность периода высыпаний (в среднем) |
| Краснуха | конец 1го-2й дни болезни | 2-5 дней |
| Корь | 3-4й дни болезни | 5-7 дней |
| Ветряная оспа | 2й день болезни | 1-1,5 недели |
| Скарлатина | конец 1го дня | 5-6 дней |
| Менингококковая инфекция | на 6-14 час болезни! (то есть первые сутки) | 8-10 дней |
Помимо сыпи, любая детская инфекция характеризуется лимфаденопатией (увеличением определенных групп лимфатических узлов). Участие лимфатической системы – неотъемленная часть инфекционного процесса при инфекциях. При краснухе наблюдается увеличение заднешейных и затылочных лимфоузлов. При кори увеличиваются шейные лимфоузлы, при ветряной оспе – заушные и шейные, а при скарлатине — переднешейные лимфоузлы. При мононуклеозе – сильное увеличение заднешейных лимфоузлов (пакеты лимфоузлов видны при поворотах головы ребенка).
Участие лимфатической системы – неотъемленная часть инфекционного процесса при инфекциях. При краснухе наблюдается увеличение заднешейных и затылочных лимфоузлов. При кори увеличиваются шейные лимфоузлы, при ветряной оспе – заушные и шейные, а при скарлатине — переднешейные лимфоузлы. При мононуклеозе – сильное увеличение заднешейных лимфоузлов (пакеты лимфоузлов видны при поворотах головы ребенка).
Период реконвалесценции (выздоровления) характеризуется угасанием всех симптомов инфекции, восстановлением функций пораженных органов и систем, формированием иммунитета. Ранняя реконвалесценция длится до 3х месяцев, поздняя реконвалесценция затрагивает период до 6-12 месяцев, а реже — дольше.
Другой особенностью детских инфекций является многообразие клинических форм. Выделяют
манифестные формы (с характерными симптомами болезни) легкой, среднетяжелой, тяжелой степени, стертые формы, субклинические (бессимптомные), абортивные формы (прерывание течения инфекции).
Ожидаемой сложностью инфекций у детей является и опасность быстрого развития тяжелых
осложнений. Это могут быть: инфекционно-токсический шок в начале болезни (критическое падение давления, что чаще наблюдается при менингококковой инфекции, скарлатине), нейротоксикоз при высокой температуре (развивающийся отек головного мозга), внезапная остановка дыхания или апное при коклюше (за счет угнетения дыхательного центра), синдром истинного крупа при дифтерии (за счет мощного токсического отека ротоглотки), вирусные поражения головного мозга (краснушный энцефалит, коревой энцефалит, ветряночные энцефалиты), синдром обезвоживания (при острых кишечных инфекциях), бронхообструктивный синдром, гемолитикоуремический синдром, ДВС-синдром.
Учитывая все вышеизложенное, необходимо сохранять критичное отношение к состоянию ребенка и своевременно обращаться за медицинской помощью.
Симптомы детских инфекций, требующие обращения к врачу
1) Фебрильная температура (38° и выше).
2) Выраженные симптомы интоксикации (вялость, сонливость ребенка).
3) Появление сыпи.
4) Рвота и выраженная головная боль.
5) Появление любых симптомов на фоне высокой температуры.
Диагностика детских инфекций
Постановка предварительного диагноза проводится врачом-педиатром. Имеют значение: контакт пациента с другими больными с инфекцией, данных о вакцинации (прививках), характерные симптомы инфекции.
Окончательный диагноз выставляется после лабораторных исследований.
— Неспецифические методы (общий анализ крови, мочи, испражнений, биохимические исследования крови, исследования электролитов крови), инструментальные методы диагностики (рентгенография, УЗИ, МРТ по показаниям)
— Специфические методы для выявления возбудителей и/или их антигенов (вирусологический, бактериологический, ПЦР), а также для выявления антител к возбудителям в крови (ИФА, РНГА, РТГА, РА, РПГА и другие).
Основные принципы лечения детских инфекций
Цель лечения — выздоровление маленького пациента и восстановление нарушенных функций органов и систем, достигается решением следующих задач:
1) борьба с возбудителем и его токсинами;
2) поддержание функций жизненно-важных органов и систем;
3) повышение иммунологической реактивности (сопротивляемости) организма ребенка;
4) профилактика осложнений детской инфекции.
Задачи лечения осуществляются проведением следующих мероприятий:
1. Своевременное выявление и при необходимости госпитализация больного ребенка, создание ему охранительного режима – постельного при тяжелом и среднетяжелом состоянии, полноценное питание, питьевой режим.
2. Этиотропная терапия (специфические препараты, направленные на подавление роста или уничтожение возбудителя инфекции). В зависимости от инфекции назначаются антибиатериальные препараты, противовирусные средства. Неправильная трактовка диагноза и назначение этиотропного лечения не по профилю приведет к возможному утяжелению инфекции и развитию осложнений.
3. Патогенетическая терапия связана в основном с инфузионной терапией растворов определенной направленности (глюкозо-солевые растворы, коллоиды, препараты плазмы, крови), а также специфических парентеральных препаратов (ингибиторы протеаз, глюкокортикостероиды и другие), иммуномодуляторов.
4. Посиндромная терапия проводится при любой инфекции (жаропонижающие, противорвотные, сосудосуживающие, отхаркивающие, противокашлевые, антигистаминные и многие другие).
Как проводить профилактику инфекций в детском возрасте?
1) Укрепление организма ребенка и повышение его сопротивляемости к инфекциям (гигиена, закаливание, прогулки на свежем воздухе, полноценное питание)
2) Своевременное обращение к врачу при первых симптомах инфекции
3) Специфическая профилактика детский инфекций — вакцинация. При многих детских инфекциях вакцинация введена в Национальный календарь прививок – корь, краснуха, дифтерия, полиомиелит, эпидемический паротит, гепатит В). В настоящее время созданы вакцины и при других инфекциях (ветряная оспа, менингококковая инфекция, пневмококковая инфекция, гемофильная инфекция). Пренебрежение родителями плановой вакцинацией детей без особых на то медицинских оснований создает уязвимую прослойку неиммунных детей, в первую очередь подверженных к заражению инфекционными возбудителями.
Скарлатина у грудничка: как распознать инфекцию?
Скарлатина – это инфекционное заболевание, которое возникает при заражении бета-гемолитическим стрептококком группы А. Инфекция передается воздушно-капельным путем. У грудничков течение скарлатины может быть скрытым.
Причины развития скарлатины у грудничковИсточником инфекции является больной человек либо носитель. Груднички в большинстве случаев болеют скарлатиной при инфицировании от близких родственников. Как правило, скарлатину диагностируют у новорожденных, у которых в семье имеются старшие дети школьного и дошкольного возраста.
Читайте также: Скарлатина: чем опасна инфекция?
Риску развития скарлатины наиболее подвержены дети:
- С заболеваниями иммунной системы.
- Находящиеся на искусственном вскармливании.
- Живущие в социально неблагополучных семьях.
Первым симптомом скарлатины у грудничков является повышение температуры тела. Ребенок выглядит вялым, становится капризным. Возможна повышенная сонливость. Из-за сильной интоксикации возможно развитие рвоты.
С первых дней заболевания появляется кожная сыпь, которая наиболее часто локализуется на лице, Верхних отделах грудной клетки, сгибательных поверхностях рук, внутренней поверхности бедер. В местах наибольшего скопления точечные элементы сыпи формируют полосы гиперемии.
Читайте также: Повторная скарлатина: можно ли заболеть скарлатиной дважды?
В области носогубного треугольника высыпаний не выявляется, однако он очень бледный и цианотичный. К 3-5 дню с момента развития первых симптомов общее состояние ребенка нормализируется. На месте разрешения сыпи формируются очаги шелушения кожи.
Что делать при развитии симптомов скарлатины?При возникновении подобной симптоматики необходимо обратится за помощью к детскому инфекционисту. При осмотре ротовой полости врач в преимущественном большинстве случаев выявляется следующие симптомы:
- Гиперемия задней стенки глотки, миндалин, дужек язычка.
- Четкая граница гиперемии у места перехода мягкого неба в твердое.
- Признаки фоликулярно-лакунарной ангины.
Читайте также: Скарлатина или нет: 5 болезней, которые сложно отличить от скарлатины
Для диагностики заболевания проводится:
- Общий анализ крови.
- Экспресс-тест на выявление возбудителя.
- ЭКГ, ЭХО-КГ.
- УЗИ почек.
Дополнительно показана консультация кардиолога и отоларинголога. Необходимость консультации продиктована высоким риском развития осложнений со стороны сердца и ЛОР-органов.
Автор: Yulia GulobovaЛікар-офтальмолог. З відзнакою закінчила Вінницький національний медичний університет ім. М. І. Пирогова. Здобуває спеціалізацію з офтальмології. Автор наукових публікацій в офтальмології, інфектології, соціальній медицині та патенту на корисну модель в хірургії та травматології. Призер міжнародної медичної конференції студентів та молодих вчених UMSC (2016, 2017 р.) та «Перший крок в науку» (2015, 2016 р). Копірайтер в галузі медицини. Протягом 4 років працює над створенням медичного контенту. Володіє українською, російською та англійською мовами.
Стрептококк у детей
Стрептококки – это микроорганизмы в виде бактерий, имеющих форму шара, объединенных общими свойствами и существующих в окружающей нас среде — на растениях, животных, в земле и организме человека. Многие стрептококки совершенно безопасны для людей и являются естественным атрибутом микрофлоры вполне здорового человека. Но среди семейства стрептококковых есть некоторые виды, вызывающие заболевания у детей и взрослых различной степени тяжести.
Стрептококковая инфекция проявляется совершенно по-разному у каждого ребенка. Более того, если малыш является носителем этой инфекции, то, не болея сам и не проявляя симптомов болезни, он может заразить другого человека. В зоне риска находятся дети с нарушениями в работе иммунной системы, когда организм плохо защищен и не способен дать отпор инфекции, передаваемой воздушно-капельным путем. Стрептококк легко передается и через поврежденные кожные покровы (трещинки, порезы, пупочные ранки у новорожденных, различные травмы), а также половым путем и вследствие нарушения правил личной гигиены.
Располагаясь в полости носоглотки, в дыхательных и пищеварительных путях, в мочевыводящей системе стрептококки вызывают у детей такие заболевания как скарлатина, ангина, тонзиллиты, пневмония, бронхиты. Попадая на пораженную кожу, бактерии стрептококка могут вызвать рожистое воспаление, стрептодермию, сепсис. Коварная стрептококковая инфекция не обходит вниманием и нервную и аутоиммунную системы, провоцируя развитие у детей стрептококкового менингита, ревматизма, остеомиелита и других опасных для жизни и здоровья заболеваний.
Виды стрептококков:
- Бета-гемолитические стрептококки группы А. Чаще всего располагаются в глотке и вызывают различные болезни в виде ангины, фарингита, менингита, сепсиса, скарлатины;
- Пневмококк. Находится в дыхательных путях, вызывая острые пневмонии, бронхит, менингит у детей и т.д.;
- Стрептококки группы B. Обитают в ЖКТ, а также часто встречаются у беременных, и при прохождении ребенка по родовым путям зараженной матери могут вызвать менингит и бактериемию у новорожденного. У взрослых такой стрептококк часто становится причиной пневмонии;
- Негемолитические (зеленящие) стрептококки обитают в ротовой полости и кишечнике, легко попадая в кровоток и разносясь по организму. Могут спровоцировать развитие кариеса, сепсиса, инфекционного эндокардита.
Диагностика
Самым простым способом выявления стрептококков является специальный бактериологический посев с очагов инфекции: мазок из зева, с кожного покрова, мокроты из легких и т.д. Взятый биоматериал проверяют на чувствительность к антибиотикам для назначения эффективного лечения. Также для уточнения диагноза ребенку проводят анализы мочи, крови, электрокардиографию. Возможно назначение УЗИ органов, предположительно зараженных стрептококком.
По результатам анализов лечением юного пациента занимаются в зависимости от местонахождения стрептококковой инфекции соответствующие детские специалисты — отоларинголог, детский уролог, нефролог, дерматолог, пульмонолог, педиатр.
Лечение
Для лечения стрептококковой инфекции чаще всего используют антибиотики, иммуностимулирующие средства, симптоматическую терапию.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Сыпь у ребенка
Многие родители замечали у своих детей подозрительные высыпания на теле. Данный симптом говорит о наличии какого-либо заболевания организма или просто его болезненном состоянии. В любом случае, сыпь на теле у ребенка может быть очень опасна. Поэтому, если вы заметите сыпь на коже, следует немедленно записать ребенка на прием к педиатру.
Помощь при сыпи
Записаться к врачу
Онлайн запись на прием
Телефоны:
+7 (812) 30-888-03
+7 (812) 242-53-50
Адрес клиники: Санкт-Петербург, Выборгский район, ул. Асафьева, 9, к 2, лит. А (ст. м. Озерки, ст. м. Проспект Просвещения)
Причины высыпаний
Сыпь у детей может появляться по разным причинам. Самый «безопасный» случай – когда высыпания появляются из-за плохой гигиены. Кроме того, причиной сыпи являются аллергия, болезни крови, сердечно-сосудистые заболевания, а также инфекции и микробы. В случае инфекции сыпь становится не единственным симптомом: к ней добавляются повышенная температура, насморк, боли в горле, сильный кашель, озноб и т.д. Нередко инфекции сопровождаются расстройствами желудка и рвотой. Сыпь в таких случаях возникает не сразу, а появляется через несколько дней.
Сыпь наиболее часто встречается как симптом заболеваний, которые принято относить к «детским». Речь идет о ветряной оспе, краснухе, кори, скарлатине и некоторых других инфекциях, которыми люди болеют, в основном, в детстве. Причем в зависимости от заболевания характер сыпи меняется, благодаря чему врачи только по одному виду высыпаний могут поставить диагноз. Опаснее всего сыпь, которая относится к симптомам менингита.
Болезни, вызывающие высыпания на коже детей
Разберем виды сыпи у ребенка более подробно в зависимости от болезней.
- Ветряная оспа. Пожалуй, самая известная болезнь, которая сопровождается сыпью. При «ветрянке» на всей поверхности тела появляются красноватые пятна, которые вырастают и становятся пузырьками, наполненными прозрачной жидкостью. Рост пузырьков сопровождается зудом, однако со временем они высыхают и отваливаются, иногда оставляя характерные «оспины». Ветряная оспа часто вызывает повышение температуры, а пузырьки сыпи врачи рекомендуют обрабатывать зеленкой.
- Корь. Первоначально сыпь в виде крупных красных пятен появляется на лице, но буквально в течение 2-3 дней она распространяется «сверху вниз» по телу до самых ног. Помимо этого, у ребенка начинает болеть горло, начинаются насморк и кашель, и поднимается температура. Наиболее крупные пятна сливаются в большие воспаленные участки.
- Менингококковая инфекция. Самая опасная инфекция, так как она вызывает менингит. Очень важно вовремя распознать болезнь, так как развивается она очень быстро. Сыпь выражается в виде крупных пятен, напоминающих кровоподтеки. При скорейшем обращении к врачу вероятность излечения очень высока.
- Краснуха. Сыпь сопровождается лихорадкой и воспалением лимфатических узлов. Сыпь на теле у ребенка в виде мелких красных пятен появляется, в основном, на ягодицах и в местах сгибания конечностей. Через несколько дней сыпь проходит, не оставляя последствий.
- Скарлатина. При скарлатине сыпь в виде небольших прыщиков появляется на второй день по всему телу, однако наибольшая их концентрация отмечается в паху, в местах сгибов рук и ног и внизу живота. Через несколько дней сыпь проходит, а кожа в этих местах начинает сильно шелушиться. Также в период пика болезни отмечается припухлость, сыпь и покраснение всей кожи.
- Энтеровирусная инфекция. Покраснения и сыпь появляются на третий день после заражения и держатся около двух-трех дней. Их других симптомов врачи отмечают рвоту, понос, повышение температуры и общую слабость организма.
- Паразиты. В этом случае сыпь вызывается не инфекциями, а чесоточными клещами или другими паразитами, живущими на теле человека. Чесоточный клещ «сверлит» отверстия в коже, оставляя входы и выходы в виде точек. Наиболее «привлекательными» для клеща частями тела являются места с тонкой кожей: пах, запястья, области между пальцами и т.д. Поскольку клещ может передаваться от одного человека к другому, необходимо срочное лечение после обнаружения данной патологии.
- Сердечно-сосудистые заболевания. Как правило, для детей эти болезни не характерны, хотя и встречаются у них. Болезни сосудов можно распознать по небольшим кровоизлияниям под кожей. Более крупные участки образуют синяки.
Другие причины появления высыпаний
Иногда даже при соблюдении всех правил гигиены и отсутствии заболеваний сыпь на теле у ребенка появляется с завидной регулярностью. В этом случае дело, скорее всего, в аллергической реакции организма на разные вещества. Если это действительно так, то аллергию можно распознать по другим симптомам, которые неизбежно появятся вместе с сыпью: насморком, кашлем, слезами и зудом. Также сыпь на теле у ребенка может появиться от ожогов растениями или укусов насекомых. Даже простой укус комара нередко вызывает у детей сильную сыпь, которая сопровождается зудом.
И, конечно же, очень часто сыпь появляется из-за несоблюдения правил гигиены. В отличие от взрослых, у детей кожа намного тоньше и нежнее, поэтому даже кратковременное отсутствие ухода за ней может привести к сыпи. Детей, особенно самых маленьких, следует регулярно мыть и подмывать. А вот надевать на него много одежды или оставлять в мокрых пеленках не стоит – это может привести к опрелости, раздражениям, и появлению сыпи.
Помощь при сыпи
Если вы обнаружили сыпь на теле у ребенка, вам следует как можно быстрее обратиться к врачу. Записаться на прием вы можете в нашей клинике «Поэма здоровья». Кроме того, вы можете вызвать врача на дом при тяжелом состоянии ребенка. Более того, иногда вызов врача на дом является обязательным, так как многие заболевания с симптомами в виде сыпи легко передаются таким детям. Особенно осторожными нужно быть с краснухой, так как она серьезно влияет на здоровье беременных женщин. А при подозрении на менингит нужно вызывать не просто врача, а бригаду скорой помощи.
До приема врача не следует пытаться самостоятельно избавиться от сыпи. Во-первых, это затруднит определение диагноза врачом. Во-вторых, это может привести к еще большему появлению сыпи у ребенка. Лучше всего дождаться осмотра врача и выслушать его рекомендации по дальнейшему лечению сыпи. Бактериальная сыпь лечатся антибиотиками, чесотка – специальными средствами против клещей, аллергия – соответствующими препаратами с изоляцией от источника аллергии и т.д. Более сложное лечение нужно при сердечно-сосудистых заболеваниях, но, в конечном итоге, сыпь на теле у ребенка всегда лечится успешно.
Профилактика сыпи
Чтобы избежать появления сыпи на теле, нужно принимать меры для ее предупреждения. Прежде всего, речь идет об элементарных правилах личной гигиены. В самом раннем возрасте об этом должны заботиться родители, позднее им следует как можно раньше научить этому своего ребенка. Соблюдение гигиены помогает избавиться не только от сыпи, потливости и грязи, но и предупреждает многие инфекционные заболевания.
Помимо этого, инфекции можно предупредить с помощью прививок. Некоторые из них делаются один раз и на всю жизнь, другие нужно выполнять периодически. У врачей существует график прививок для разных возрастов, поэтому родителям лучше всего довериться своему педиатру. Что касается сыпи по причине аллергии, то это зачастую связано с возрастными изменениями. По мере взросления ребенка его иммунная система укрепляется, но в раннем возрасте при наличии проблем следует соблюдать диету и принимать препараты по указанию врачей.
Инфекционные болезни детей | Клиника Рассвет
Инфекционными называются болезни, вызываемые инфекционными агентами — вирусами, бактериями, грибами и прочими микроорганизмами.
Особенностями данной группы заболеваний являются:
1) В большинстве случаев имеется определенная последовательность развития болезни, когда наблюдается смена определённых периодов болезни — инкубационного (скрытого), продромального (начального), периода основных проявлений (разгара болезни), угасания симптомов (ранней реконвалесценции) и выздоровления (реконвалесценции).
2) При многих инфекционных заболеваниях существует возможность развития обострений и рецидивов, затяжных и хронических форм.
3) Возможно формирование микробного носительства (особой формы, при которой орагизм человека не способен полностью избавиться от возбудителя)
4) Существует несколько механизмов передачи инфекционных заболеваний: аэрогенный (через воздух), контактный (через предметы, на поверхности которых могут находиться возбудители, также через кровь), трансмиссивный (через переносчика возбудителя, например, комаров, клещей), фекально-оральный (через пищи или воду, загрязненную испражнениями или рвотными массами, содержащими возбудитель), вертикальный (от матери к плоду), половой (при половом контакте).
Распространенные заболевания
- инфекционный мононуклеоз
- корь
- краснуха
- менингококковая инфекция
- скарлатина
- эпидемический паротит
- клещевой энцефалит
- геморрагическая лихорадка с почечным синдромом (ГЛПС)
- лептоспироз
- вирусные гепатиты
- хламидийная инфекция
- сифилис
- гонорея
- лямблиоз
- токсоплазмоз
- Гельминтозы (энтеробиоз, эхинококкозы, аскаридоз, стронгилоидоз и др.)
- ВИЧ-инфекция
- и большая группа редких инфекционных заболеваний
Что может беспокоить пациентов с инфекционными заболеваниями?
- повышение температуры, слабость
- учащенное сердцебиение, снижение артериального давления
- ломота и боли в мышцах
- головные боли, головокружение
- желтушность кожных покровов
- жидкий стул
- кожная сыпь
- боли в животе
- тошнота, рвота
- боли и припухлость суставов
- кашель, насморк, боли и першение в горле
- увеличение лимфоузлов
Инфекционными заболеваниями в клинике Рассвет занимаются прежде всего врачи-терапевты, врачи других специальностей и, в отдельных наиболее сложных случаях, врачи-инфекционисты. Большое внимание уделяется профилактике инфекционных заболеваний, основанной на своевременной вакцинации в соответствии с индивидуальном планом, который разрабатывают врачи-терапевты.
Иммуностимуляторы и иммуномодуляторы (виферон, амиксин, полиоксидоний и др.), так полюбивщиеся врачам в российской медицине, не применяются в нашей клинике, поскольку их эффективность не доказана, а их назначение противоречит современным представлениям о профилактике и лечении инфекционных заболеваний.
В распоряжении врачей клиники Рассвет большой спектр лабораторных анализов для диагностики инфекционных заболеваний и современное оборудование: цифровой рентгеновский аппарат, УЗИ-сканеры высокого класса, эндоскопический комплекс и др.
Скарлатина у младенца или младенца: состояние, лечение и фотографии для родителей — обзор
52301 32 Информация для Младенец подпись идет сюда …Изображения скарлатины (Scarlatina)
Обзор
Скарлатина — это заразная инфекция верхних дыхательных путей (в основном горла) с характерной красной сыпью, напоминающей наждачную бумагу.Инфекция вызвана ядом (токсином), вырабатываемым бактерией стрептококка группы А. Сыпь появляется через 1-2 дня после появления симптомов (например, боли в горле и лихорадки), начинается на шее и распространяется вниз по всему телу. Сыпь обычно покрывает всю кожу на теле, за исключением лица. Если надавить на сыпь, кожа станет белой. Через 3–4 дня сыпь начинает исчезать, а иногда при исчезновении сыпи кожа шелушится, подобно солнечному ожогу.
Кто в опасности?
Скарлатина сегодня встречается гораздо реже, чем в прошлом, и очень редко встречается у младенцев, поскольку они защищены компонентами иммунной системы их матери, которые предотвращают инфицирование (антитела), полученные им при рождении.Скарлатина в популяции возникает циклически, в зависимости от силы бактерии. Он распространяется жидкостями из дыхательных путей (например, кашель, слюна, слизь).
Признаки и симптомы
Сыпь размером 1-2 мм, похожая на наждачную бумагу, красные шишки, которые сливаются вместе, начиная с шеи, затем переходят к туловищу и, наконец, к рукам и ногам (конечностям). Сыпь при скарлатине может слегка зудеть. Если он развивается на складках тела (подмышки, локтевые складки), могут появиться красные полосы.
При скарлатине могут возникать лихорадка, озноб, ломота в теле, тошнота, рвота и потеря аппетита.
Когда основной инфекцией является горло, миндалины могут увеличиваться в размерах, становиться красными и болезненными. Другие области (лимфатические узлы) на шее могут опухать. Сначала на языке есть белый налет, создающий вид «белого клубничного языка», который затем отваливается (отслаивается), обнажая ярко-красный клубничный язык. Сначала сыпь не поражает ладони и подошвы, но позже эти участки могут шелушиться.Сыпь обычно держится 4–5 дней, и по мере ее исчезновения кожа на шее и лице начинает шелушиться, а со временем шелушатся руки и ноги.
Рекомендации по уходу за собой
При скарлатине трудно избежать заражения других членов семьи, не имеющих иммунитета к этой инфекции. Однако вы можете попробовать:
- Храните еду и одежду, используемую больным ребенком, вдали от других людей и стирайте их в горячей мыльной воде.
- Опекуны ребенка должны часто мыть руки.
- Обеспечьте ребенку комфорт с помощью ацетаминофена (Тайленол®) или ибупрофена для снятия температуры.
- Пусть ваш ребенок ест мягкую пищу, пьет много жидкости и при необходимости наносит лосьоны, такие как каламин, от зуда.
Когда обращаться за медицинской помощью
Если вы подозреваете, что у ребенка скарлатина, позвоните лечащему врачу.
Процедуры, которые может назначить ваш врач
Врач обычно делает посев из горла или кожи или экспресс-тест на стрептококк, чтобы подтвердить диагноз ребенка. При подтверждении стрептококковой инфекции будут назначены рецептурные антибиотики, которые необходимо принимать в течение примерно 10 дней.
Надежных ссылок
MedlinePlus: стрептококковые инфекцииКлиническая информация и дифференциальный диагноз скарлатины (Scarlatina)Список литературы
Болонья, Жан Л., изд. Дерматология , стр.1119-1120. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд. С. 1871-1873. Нью-Йорк: Макгроу-Хилл, 2003.
.Скарлатина (ребенок)
Скарлатина — это инфекция, вызываемая стрептококковыми бактериями. Это те же самые бактерии, которые вызывают ангины. Симптомы включают боль в горле, которая усиливается при глотании. Может появиться сыпь. Сыпь обычно появляется через несколько дней после боли в горле.Это похоже на крошечные выпуклые розовые точки с грубым ощущением, как наждачная бумага. У ребенка может болеть все тело, болеть голова и подниматься температура.
Очень важно как можно скорее вылечить инфекцию, чтобы предотвратить повреждение определенных органов. Чаще всего для лечения инфекции используются антибиотики. Через несколько дней лечения ребенок может почувствовать себя лучше. Сыпь обычно проходит через 4-5 дней. Кожа может шелушиться (как после солнечного ожога) через 1-2 недели.
Уход на дому
Обязательно давайте ребенку антибиотики в соответствии с указаниями до тех пор, пока они не уйдут или пока врач не скажет вам прекратить, даже если ваш ребенок чувствует себя лучше.Это очень важно для предотвращения последующих проблем со стрептококковой инфекцией (например, болезни сердца или почек).
Вы можете принимать лекарства, отпускаемые без рецепта, в соответствии с указаниями в зависимости от возраста и веса вашего ребенка при повышении температуры и дискомфорте. Аспирин никогда не следует применять лицам моложе 19 лет, страдающим лихорадкой. Это может вызвать тяжелое заболевание или смерть. Если у вашего ребенка хроническое заболевание печени или почек, или когда-либо была язва желудка или желудочно-кишечное кровотечение, проконсультируйтесь с лечащим врачом вашего ребенка, прежде чем принимать эти лекарства.
Лихорадка увеличивает потерю воды из организма:
Для младенцев младше 1 года: продолжайте регулярное кормление (грудью или смесью). Между кормлениями давайте простые растворы для пероральной регидратации, которые можно приобрести в продуктовых магазинах и без рецепта. Попросите совета у фармацевта.
Для детей от 1 года: давайте много жидкости, такой как вода, сок, желатин, лимонад или фруктовое мороженое.
Это нормально, если ваш ребенок не хочет есть твердую пищу в течение нескольких дней, если он или она пьет много жидкости.
Проконсультируйтесь с лечащим врачом вашего ребенка, прежде чем давать какие-либо лекарства, отпускаемые без рецепта.
Не отпускайте ребенка в детский сад или школу до тех пор, пока он не закончит как минимум 24-часовой курс антибиотиков и не почувствует себя лучше.
Давайте детям старшего возраста леденцы от горла, если необходимо, чтобы уменьшить боль в горле. Также может помочь полоскание горла теплой соленой водой. (Растворите 1/2 чайной ложки соли в 1 стакане горячей воды.)
Последующий уход
Проконсультируйтесь с лечащим врачом ребенка или в соответствии с рекомендациями.
Позвоните
911Позвоните 911 в случае возникновения любого из этих событий:
Боль в горле, вызывающая сильное слюнотечение, неспособность глотать или неспособность широко открыть рот
Проблемы с дыханием
Необычная сонливость или путаница
Когда обращаться за медицинской помощью
Немедленно позвоните своему врачу, если произойдет что-либо из этого:
Лихорадка
Суетливость или плач, которые невозможно успокоить
Боль в горле или головная боль, которая ухудшается
Боль или скованность в шее
Темно-пурпурная сыпь
Кровь в моче
Боль или отек в суставах
Уменьшение мочеиспускания
Пониженный уровень активности
Чрезмерный сон
Беспокойство r обезвоживание
Корь и скарлатина — узнайте признаки, на которые следует обратить внимание
Родителей предупреждают, чтобы они обращали внимание на симптомы целого ряда детских болезней, число которых по прошествии многих лет усиливается.В этом году значительно участились случаи кори и скарлатины, и родителям также рекомендуется знать признаки «пощечины», поскольку сыпь часто может быть очень похожа на сыпь при скарлатине.
Случаи кори быстро растут по Европе, и в Великобритании также наблюдается значительный рост заболеваемости. Была надежда, что число случаев снизится в результате применения эффективной вакцины, но, похоже, этого не произошло, и отсутствие вакцинации теперь имеет серьезные последствия.Заболеваемость скарлатиной также растет, и сейчас она выше, чем в 1960-е годы. Итак — на какие признаки следует обращать внимание и что можно сделать, чтобы помочь?
КорьКорь — это очень заразное вирусное заболевание, которое может быть крайне неприятным и иногда приводит к серьезным осложнениям. Это может повлиять на любую возрастную группу, но чаще всего встречается у маленьких детей.
Инфекция обычно длится от 7 до 10 дней, однако она может привести к серьезным и потенциально изменяющим жизнь и опасным для жизни осложнениям у некоторых людей, если поражает их легкие или мозг.Корь также является особенно серьезным заболеванием, если кто-то беременен.
Симптомы кори:Начальные симптомы кори развиваются примерно через 10 дней после заражения и могут включать следующее:
Симптомы простуды; например, насморк, чихание и кашель
Болезненные красные глаза, часто чувствительные к свету
Повышенная температура (лихорадка), которая может достигать 40 ° C (104F)
Маленькие серовато-белые выпуклые пятна на внутренней стороне щек — это классические симптомы кори.
Через несколько дней после этого появится красновато-коричневая пятнистая сыпь, обычно она начинается на голове или верхней части шеи, а затем распространяется на остальную часть тела.
Когда обращаться к терапевту:Как можно скорее позвоните своему терапевту, если подозреваете, что у вас или у вашего ребенка корь. Скажите им, что это может быть именно то, что вы думаете, поскольку это очень заразное заболевание, и им нужно будет принять меры, чтобы снизить риск распространения инфекции.
Также обратитесь к своему терапевту, если у вас был тесный контакт с больным корью, и вы не прошли полную вакцинацию или не перенесли инфекцию раньше, даже если у вас нет никаких симптомов.
Как передается корь:Корь — очень заразный капельный вирус, что означает, что он передается при кашле и чихании. Вирус способен выжить на твердых поверхностях довольно много часов. Поэтому, если кто-то прикоснется к зараженной поверхности, а затем поднесет руки ко рту или носу, он может заразиться.
Люди, заболевшие корью, заразны с момента появления симптомов до примерно четырех дней после первого появления сыпи.
Как можно предотвратить корь:Корь можно предотвратить с помощью вакцины против кори, эпидемического паротита и краснухи (MMR).Чем больше людей будет вакцинировано, тем больше шансов искоренить это заболевание.
Вакцинация MMR проводится двумя дозами в рамках программы вакцинации детей NHS. Первая доза вводится, когда вашему ребенку исполняется около 13 месяцев, а вторая доза вводится до того, как ребенок пойдет в школу.
Ранее были споры о безопасности вакцины MMR и возможной связи с аутизмом. С тех пор эти опасения были опровергнуты, и вакцина MMR остается безопасным и очень хорошо испытанным оружием в борьбе с этой крайне неприятной болезнью.
Взрослые и дети старшего возраста могут быть вакцинированы в любом возрасте, если они не были полностью вакцинированы ранее. Спросите своего терапевта о вакцинации.
Если по какой-то причине вакцина MMR вам не подходит, можно использовать лечение, называемое нормальным иммуноглобулином человека (HNIG), если вы находитесь в непосредственной опасности заражения корью.
Гигиена рук и особая осторожность при уходе за инфицированным имеют жизненно важное значение для сокращения распространения инфекции.
Лечение кори:Есть несколько способов облегчить симптомы и снизить риск распространения инфекции, в том числе:
- Обеспечение регулярного мытья рук и использования дезинфицирующего средства для рук.Ткани следует утилизировать гигиенически (смыть в унитаз), а после этого всегда следует мыть руки. Они всегда должны прикрывать нос и рот при кашле и чихании.
- Прием парацетамола или ибупрофена для снижения температуры и боли, а также для улучшения самочувствия.
- Пить много воды и поддерживать водный баланс.
- Закройте шторы, чтобы снизить светочувствительность и облегчить работу глаз.
- Тщательно очистите глаза влажной ватой и утилизируйте ее с соблюдением правил гигиены.
- Не ходить в детский сад, школу или на работу в течение как минимум четырех дней с момента первого появления сыпи.
Если вам или вашему ребенку становится хуже или возникают какие-либо осложнения, немедленно обратитесь за медицинской помощью.
СкарлатинаСкарлатина — очень заразная инфекция. Хотя это в основном поражает маленьких детей, оно может поражать и взрослых. Симптомы у детей и взрослых одинаковы, но у взрослых скарлатина встречается гораздо реже.Обычно это длится около недели.
Симптомы:- скарлатина может начаться с симптомов, похожих на грипп, включая высокую температуру и опухшие железы
- Сыпь появится через несколько дней
- Сыпь обычно начинается на груди и / или животе. На ощупь шероховатая, розовато-красного цвета и может выглядеть как солнечный ожог
- На языке может образовываться белый налет
Если у вашего ребенка есть перечисленные выше симптомы, ему следует обратиться к терапевту
.Если через неделю после посещения терапевта он все еще нездоров, вам следует записаться на прием еще раз.Это особенно важно, если они недавно переболели ветряной оспой.
Если они снова плохо себя чувствуют, даже если это было через несколько недель после скарлатины. Это может быть признаком осложнения, например, пневмонии.
ПОЖАЛУЙСТА, ОБРАТИТЕ ВНИМАНИЕ — , поскольку скарлатина очень заразна, лучше всего сообщить об этом секретарю, когда вы звоните, чтобы записаться на прием. Они могут посоветовать телефонную консультацию с врачом, чтобы избежать риска распространения инфекции на тех, кто находится в хирургии.
Лечение:Ваш терапевт, вероятно, пропишет вам антибиотики, и, хотя они на самом деле не излечивают скарлатину, они помогут предотвратить развитие любых осложнений. У людей, страдающих импетиго, чаще развиваются осложнения, поэтому следует проявлять особую бдительность.
Кроме того, вы можете помочь ребенку по телефону:
Обеспечение наличия большого количества охлаждающей жидкости для питья и мягкой пищи. При боли в горле их будет легче глотать
Дать им детский парацетамол, чтобы улучшить самочувствие и снизить температуру
Кроме того, дать им антигистаминные препараты и нанести лосьон с каламином, чтобы облегчить зуд от сыпи.
Как остановить распространение скарлатины:
Соблюдайте строгие правила гигиены рук и всегда используйте мыло и теплую воду для мытья рук после любого контакта с пациентом.Также убедитесь, что использованные салфетки немедленно выбрасываются, а все поверхности, к которым вы прикасались, немедленно протираются.
ПощечинаПощечину щеки часто можно принять за скарлатину, но она начинается с сыпи на щеке (которая выглядит так, как будто ребенка ударили), а затем иногда распространяется по всему телу через несколько дней после этого. Сыпь обычно длится около двух недель, но может продолжаться и после этого.
У ребенка также может быть головная боль, боль в горле и высокая температура.
Лечение:Обычно вам не нужно обращаться к терапевту по поводу пощечины, но фармацевт может помочь с антигистаминным препаратом, если сыпь зудит. Детский парацетамол также может помочь уменьшить ломоту и боль, а также снизить температуру ребенка, и им следует пить много жидкости.
Если вы обеспокоены, обратитесь к своему терапевту.
Первая помощь на всю жизнь предоставляет эту информацию в качестве руководства и никоим образом не заменяет медицинскую консультацию.First Aid for Life не несет ответственности за какой-либо диагноз или действия, предпринятые на основании этой информации. Настоятельно рекомендуется пройти курс оказания первой помощи, чтобы понять, что делать в случае неотложной медицинской помощи.
Скарлатина у детей младшего возраста: причины, признаки и лечение
Последнее обновление:
Было время, когда многие дети умирали от скарлатины . Поскольку тогда возможности лечения были ограничены, скарлатина представляла угрозу.Сегодня болезнь встречается редко, и лечение доступно.
Что такое скарлатина?
Также известная как скарлатина, скарлатина — это инфекция, вызывающая ярко-красные высыпания, сопровождающаяся высокой температурой и болью в горле. Скарлатину вызывают бактерии, называемые «стрептококками типа А».
Часто ли это у младенцев и детей ясельного возраста?
У младенцев еще есть часть иммунитета, оставшаяся в их системах после времени, проведенного в утробе матери, и поэтому они не очень легко поддаются этой болезни.
Кто рискует заболеть скарлатиной?
Дети в возрасте от двух до двенадцати лет наиболее восприимчивы к этому заболеванию, так как к этому времени сила иммунитета, которую они приобрели у своей матери в утробе матери, начинает угасать, и им нужно будет развить свой собственный иммунитет.
Заразна ли скарлатина?
Скарлатина чрезвычайно заразна, и бактерии могут передаваться другим людям, когда инфицированный человек кашляет, чихает или даже при выдохе.Вот почему детей с подозрением на это заболевание часто забирают из детских садов или школ до тех пор, пока они полностью и полностью не выздоровеют.
Каковы причины скарлатины у младенцев и детей ясельного возраста?
Скарлатина вызывается «стрептококком типа А», который вырабатывает токсичное вещество, которое вызывает сыпь алого цвета и лихорадку. Сыпь — это то, что дало этому заболеванию название. Бактерии также вызывают ангины и некоторые другие кожные проблемы.
Это заболевание в основном передается при контакте с инфицированными людьми, но также возможно развитие этого заболевания после заражения определенными кожными заболеваниями, такими как импетиго , бактериальная инфекция кожи, которая проявляется в виде красных язв и легко разрушается. и после этого получаются корки медового цвета.
Каковы признаки скарлатины у детей грудного и раннего возраста?
Первый признак этого заболевания — боль в горле и высокая температура.Сыпь появляется как минимум через день или два после этого. Вот некоторые другие признаки скарлатины у младенцев и детей ясельного возраста:
- Язык покрыт белым налетом, напоминающим белую клубнику. В конце концов он становится ярко-красным.
- Сыпь начинает появляться вдоль горла, а затем распространяется по всему телу. Лицо будет казаться покрасневшим, но при нажатии на кожу оно становится белым. Эти высыпания будут чесаться.
- Если на складках кожи, например на локтях и коленях, появляются высыпания, они будут красными и полосатыми.Эти полосатые красные линии известны как линии пасти.
- Увеличиваются лимфатические узлы и миндалины.
- Некоторые из других симптомов включают тошноту, потерю аппетита, рвоту, озноб, ломоту в теле и лихорадку.
Как диагностируют скарлатину у детей раннего возраста?
Если у вашего ребенка проявляются указанные выше симптомы, лучше всего отвезти его к врачу для проверки. Врач осмотрит горло и кожу вашего ребенка, после чего он может попросить сделать анализ крови или простой тест на стрептококк, который поможет в диагностике заболевания.После того, как вашему ребенку поставят диагноз, врач предложит правильное лечение. Очень важно диагностировать и начать лечение на ранних стадиях этого заболевания.
Лечение скарлатины у детей
Хотя для заживления миндалин и опухших желез требуется несколько недель, скарлатину можно лечить курсом антибиотиков, который необходимо принимать в течение десяти дней. Это должно быть назначено вашим врачом. Через 24 часа после приема антибиотиков ребенок перестанет быть заразным.
Хотя симптомы могут исчезнуть до окончания десятидневного периода, настоятельно рекомендуется пройти весь курс, чтобы избежать дальнейших осложнений в будущем. Если лихорадка сохраняется более сорока восьми часов после начала курса, верните его к врачу для осмотра.
Осложнения скарлатины
Риск скарлатины у младенцев и детей ясельного возраста включает более высокие шансы заразиться другими осложнениями, такими как инфекции носовых пазух, ушные инфекции, абсцесс мозга, менингит и пневмония, а также инфекции горла.
Более серьезные проблемы со здоровьем, такие как повреждение почек, ревматическая лихорадка и ветряная оспа, также являются некоторыми осложнениями, которые могут возникнуть в результате скарлатины. К счастью, это случается очень редко, если только скарлатину не лечить в течение длительного времени.
Советы по уходу за ребенком, больным скарлатиной
Вы всегда хотите наилучшим образом заботиться о своем ребенке, и когда он страдает от такой болезни, как скарлатина, забота становится еще более важной.Вот несколько советов, которые помогут вам ухаживать за своим ребенком, если у него скарлатина:
- Всегда следите за тем, чтобы в комнате была средняя температура, чтобы ребенку не стало слишком жарко или слишком холодно.
- Не заворачивайте ребенка дополнительными слоями, если у него жар.
- Убедитесь, что он гидратирован.
- Не пытайтесь охладить его, прикладывая холодный компресс, полотенце, губку или что-нибудь подобное, так как это вызовет сужение кровеносных сосудов, удерживая тепло в теле.
- Если у вашего ребенка сухость и боль в горле, используйте на ночь увлажнитель с прохладным туманом.
- Если у вашего ребенка болит горло, кормите его только мягкой или жидкой пищей.
- Убедитесь, что ваш ребенок достаточно отдыхает.
- Дайте ребенку чай и теплые жидкости.
Как предотвратить распространение скарлатины?
Скарлатина может легко передаваться, если не принять надлежащих мер. Вот несколько советов, которые помогут предотвратить его распространение:
- Тщательно продезинфицируйте столовые приборы, одежду, полотенце и губку для купания вашего ребенка до и после использования.Обязательно храните их отдельно от ваших вещей.
- Прикрывайте ему рот и нос, пока он чихает, и обязательно защитите себя, надев медицинскую маску.
- Продезинфицируйте свои руки и одежду, которую вы носите при работе с ним.
- Обрежьте ногти, чтобы он не поцарапал сыпь.
Все ли младенцы и дети младшего возраста, страдающие стрептококковой пневмонией, заболевают скарлатиной?
Стрептококковая ангина у некоторых может привести к скарлатине, так как ее вызывают те же бактерии, но не все, кто болеет стрептококком, также заболеют скарлатиной.
К счастью, ваш ребенок не заболеет скарлатиной более одного раза, хотя может заболеть стрептококком. Всегда не забывайте следить за симптомами и обращаться за помощью как можно скорее, потому что пока скарлатина не так смертельна, как когда-то была; Лечение болезни на ранних стадиях важно, если вы хотите, чтобы ваш ребенок выздоровел, не испытывая никаких дальнейших осложнений.
Также читайте: Детская лихорадка при прорезывании зубов
Малыш с белым языком и лихорадкой — что это значит?
Если вы являетесь родителем малыша, это может привести к очень занятому образу жизни, и все может идти не так, как планировалось! При этом мы знаем, что дети могут легко заболеть или проявлять симптомы, которые могут быть незнакомы.Если в 2020 году ваш малыш выглядит плохо переносящим непогоду с лихорадкой и белым языком, это может быть результатом болезни.
Скарлатина:
Согласно CDC, скарлатина, бактериальная инфекция, вызываемая стрептококками группы А, может проявляться по-разному. Этот тип бактерий может вызывать несколько типов инфекций, таких как ангина и кожные инфекции. В частности, бактерия вырабатывает токсин, который образует на коже красную «алую» сыпь.
Общие симптомы скарлатины могут включать:
- Очень покраснение, боль в горле
- Лихорадка (101 ° F или выше)
- Красная сыпь с ощущением наждачной бумаги
- Ярко-красная кожа в складках подмышек , локоть и пах
- Беловатый налет на языке
- «Клубничный» (красный и бугристый) язык
- Увеличение лимфатических узлов на шее
- Другие общие симптомы включают:
- Головная боль или ломота в теле
- Тошнота, рвота , или боль в животе
Из всех этих симптомов наиболее частыми являются красная сыпь, напоминающая солнечный ожог и напоминающая наждачную бумагу.Также могут появиться красные линии вокруг подмышек, локтей, колен и шеи, а также покраснение лица с бледным кольцом вокруг рта. Клубничный язык, который на ранних этапах выглядит красным, бугристым и покрытым белым налетом, является, пожалуй, наиболее часто встречающимся симптомом скарлатины.
Скарлатина чаще встречается у детей в возрасте от 5 до 15 лет, чем у людей старшего возраста, и ее микробы легче распространяются среди членов семьи, одноклассников и других людей, которые часто вступают в тесный контакт друг с другом. Лечение скарлатины имеет важное значение, поскольку при отсутствии лечения бактерии могут проникать в миндалины, легкие, почки и кожу.
Для проверки на скарлатину медицинский работник, скорее всего, проведет тест на стрептококк. Тест будет включать мазок из горла и будет проверен в лаборатории, чтобы определить, вызывает ли заболевание стрептококк группы А. Если результаты окажутся положительными, врач назначит антибиотики, необходимые для лечения скарлатины. Антибиотики помогут вашему малышу быстрее почувствовать себя лучше и могут предотвратить заболевание других.
К счастью, есть способы помочь своему ребенку предотвратить скарлатину и часто причиняемый ею дискомфорт.Прежде всего, покажите ребенку, как тщательно мыть руки теплой мыльной водой после посещения туалета или приема пищи. Кроме того, не позволяйте ребенку делиться посудой или едой с одноклассниками или друзьями. Кроме того, помогите им привыкнуть прикрывать рот и нос при кашле и чихании, чтобы предотвратить распространение микробов.
Дрозд для полости рта:
Некоторые могут не знать, что дрожжи могут возникать во рту. Дрожжевые инфекции, называемые молочницей полости рта, могут вызвать появление белого налета на языке.Также возможны белые пятна на внутренней стороне губ, щек и десен.
У детей с ослабленной иммунной системой в результате основного заболевания может возникнуть молочница, хотя это чаще встречается у младенцев в возрасте до одного года. Важно понимать, что молочницу можно лечить пероральными противодрожжевыми препаратами.
Есть также способы помочь ребенку предотвратить молочницу полости рта. Поощряйте их чистить зубы не реже двух раз в день и пользоваться зубной нитью один раз в день.Кроме того, приносите их к стоматологу не реже одного раза в 6 месяцев или около того для регулярного осмотра и чистки. Кроме того, постарайтесь ограничить количество продуктов с сахаром, которые ест ваш ребенок, поскольку эти продукты могут способствовать росту кандиды.
Хотя кандидоз полости рта может возникнуть у любого человека, он чаще встречается у младенцев и пожилых людей, потому что у них более слабая иммунная система. Это небольшая проблема для здоровых людей, но она может быть серьезной и трудно поддающейся контролю любому человеку с ослабленной иммунной системой.
Что вы можете сделать:
Если вы заметили, что у вашего малыша лихорадка и у него белый язык, в ваших интересах немедленно проконсультироваться с педиатром.Если они считают, что болезнь вероятна, возможно, потребуется назначить встречу. Если педиатр считает, что симптомы вашего малыша могут быть результатом проблемы со здоровьем полости рта, вам может быть рекомендовано встретиться с детским стоматологом для дальнейшего обследования.
Если у вас возникнет эта проблема в 2020 году, помните, доступна помощь. Вы можете обратиться к своему терапевту или к авторитетному детскому стоматологу в вашем районе. Как одно из ведущих стоматологических кабинетов педиатров в Эшберне и Вашингтоне, округ Колумбия, мы сделаем все возможное, чтобы помочь вам решить эту проблему.
Детский стоматологический кабинет для вашего малыша
В Little Smiles Pediatric Dentistry мы рады приветствовать новых пациентов в нашем офисе! Если вы еще не организовали уход за своим малышом у лучшего детского стоматолога в Эшберне, штат Вирджиния, мы будем рады удовлетворить все его потребности в уходе за полостью рта. Для получения дополнительной информации свяжитесь с нами или позвоните по телефону 703-348-2813.
Серьезные высыпания в детстве | Беременность, роды и ребенок
Многие высыпания безвредны, но сыпь на коже вашего ребенка может указывать на серьезное заболевание, требующее лечения.Вам следует отвести ребенка к врачу, если у него есть сыпь и постоянная высокая температура, симптомы простуды или кашля или опухшие шейные железы.
Вы можете защитить своего ребенка от некоторых из этих болезней, включая корь, ветряную оспу и некоторые виды менингококковой инфекции, с помощью обычных иммунизаций.
Если вы считаете, что сыпь у вашего ребенка несерьезная, узнайте больше из этой статьи о распространенных сыпях в детском возрасте.
Сыпь при менингите
Если вы подозреваете, что у вашего ребенка менингитная сыпь, немедленно обратитесь за медицинской помощью или позвоните по номеру Triple Zero (000) и попросите скорую помощь.
Менингитная сыпь (также известная как менингококковая сыпь) проявляется в виде крошечных красных или фиолетовых уколов булавкой, которые переходят в пятна.
Если вы подозреваете, что у вашего ребенка сыпь, которая может указывать на менингит, сделайте стеклянный тест:
- Придержите сторону прозрачного стекла от сыпи.
- Плотно прижмите стекло к коже.
- Если красные пятна остаются красными под давлением (то есть не переходят в белый цвет), скорее всего, это менингитная сыпь.
- Если пятна блекнут, продолжайте проверять, нет ли изменений.
Сыпь при менингите — признак того, что ваш ребенок инфицирован менингококковыми бактериями, что нечасто, но очень серьезно. Менингококковая инфекция может быть опасной для жизни.
У вашего ребенка также может подниматься температура, он отказываться от еды, быть раздражительным или сонливым, издавать высокий стонущий крик, быть чувствительным к свету и иметь бледную или покрытую пятнами кожу. Эти симптомы могут появиться до появления сыпи.
Если вы подозреваете, что у вашего ребенка менингококковая инфекция, вам потребуется неотложная медицинская помощь.Немедленно обратитесь к врачу. Если ваш врач недоступен, обратитесь в ближайшее отделение неотложной помощи больницы. Не ждите, пока появится сыпь.
Если у вашего ребенка менингококковая инфекция, он, скорее всего, будет госпитализирован для наблюдения и введения антибиотиков внутривенно.
Корь
Корь — очень заразное вирусное заболевание, которое может привести к серьезным осложнениям. Это редкость в Австралии, но путешественники из-за границы или непривитые люди могут заразить корь.
Поначалу корь может показаться просто простудой. У вашего ребенка может быть кашель и слезящиеся глаза. У них также могут быть крошечные белые пятна во рту. Через 3–4 дня появляется сыпь в виде красных слегка приподнятых пятен. Это не зуд.
Вам следует позвонить своему врачу, если вы считаете, что у вашего ребенка корь. Чтобы не заразить других, врач может попросить вас прийти в клинику, когда других пациентов мало. Или они могут поместить вас и вашего ребенка в отдельную комнату.
Поговорите со своим фармацевтом или врачом о методах лечения, которые могут облегчить жар, кашель и другие симптомы.
Дети остаются заразными в течение недели после появления пятен. В это время держите ребенка дома, не посещайте детские сады или школу и как можно дальше от других людей.
Скарлатина
Скарлатина — это инфекционная бактериальная инфекция горла, которую можно лечить антибиотиками. Если не лечить, бактерии могут распространиться на другие части тела и вызвать серьезные проблемы со здоровьем.
Скарлатина обычно начинается с боли в горле, лихорадки и опухших миндалин и желез на шее. В течение 1-2 дней на теле и конечностях появляется грубая красная сыпь, похожая на солнечный ожог. Обычно это длится от 3 до 5 дней. У вашего ребенка также может появиться очень красный язык и он может плохо себя чувствовать.
Если вы считаете, что у вашего ребенка скарлатина, покажите его врачу. После приема антибиотиков они обычно выздоравливают в течение недели. Держите их подальше от детских садов или школы, по крайней мере, в течение 24 часов после начала лечения антибиотиками.
Ветряная оспа
Ветряная оспа — очень заразная вирусная инфекция. Обычно оно протекает в легкой форме, но может привести к серьезным осложнениям.
Сыпь при ветряной оспе развивается в виде красных зудящих пятен, которые превращаются в пузыри, заполненные жидкостью. Их может быть много или немного. Волдыри высыхают и образуют струпья (обычно в течение 5-6 дней), которые затем отпадают. Ваш ребенок может плохо себя чувствовать и иметь небольшую температуру. Расчесывание пятен может вызвать шрамы, но вы можете обработать их лосьоном с каламином, чтобы уменьшить раздражение.
Отведите ребенка к врачу, если его волдыри инфицированы или ваш ребенок становится все хуже и хуже.
Дети заразны до тех пор, пока не высохнут все волдыри. В это время не позволяйте ребенку посещать детские сады или школу. Старайтесь держать их подальше от новорожденных и беременных женщин или женщин, которые могут пытаться забеременеть, так как это может повлиять на их будущего ребенка.
Псориаз
Псориаз — это хроническое заболевание, вызванное сверхактивной иммунной системой.Он может развиваться в виде нескольких сухих красных чешуйчатых пятен (известных как «бляшки») на коже или бляшек, покрывающих большие участки тела.
Псориаз может появляться и исчезать, или это может быть пожизненное заболевание. Лекарства нет, но обычно его можно контролировать с помощью лечения. Псориаз не заразен, но с тяжелым псориазом бывает трудно справиться, и он связан с другими проблемами со здоровьем, такими как болезнь Крона, диабет и болезни сердца.
Если вы подозреваете, что у вашего ребенка псориаз, обратитесь к врачу.Они могут направить вашего ребенка к дерматологу, который поможет вам справиться с этим заболеванием.
CDC предлагает информацию о скарлатине
Хотя любой может заболеть скарлатиной, обычно она поражает детей в возрасте от 5 до 15 лет. Классический симптом заболевания — это определенная разновидность красной сыпи, которая на ощупь грубая, как наждачная бумага.
Стрептококковые бактерии группы А могут жить в носу и горле человека. Бактерии передаются при контакте с каплями от кашля или чихания инфицированного человека.Если вы прикоснетесь к своему рту, носу или глазам после прикосновения к чему-то, на котором есть эти капли, вы можете заболеть. Если вы пьете из одного стакана или едите из той же тарелки, что и больной, вы тоже можете заболеть. Возможно заразиться скарлатиной при контакте с язвочками от стрептококковых инфекций кожи группы А.
Общие симптомы скарлатины
• Очень красная боль в горле
• Лихорадка (101 ° F или выше)
• Красная сыпь с ощущением наждачной бумаги
• Ярко-красная кожа в подмышках, локтях и складках в паху
• Беловатый налет на языке или задней стенке глотки
• «Клубничный» язык
• Головная боль или ломота в теле
• Тошнота, рвота или боль в животе
• Увеличение желез
Болезнь обычно начинается с лихорадки и боли в горле.Также могут быть озноб, рвота и боли в животе. Язык может иметь беловатый налет и опух. Он также может иметь «клубничный» вид (красный и бугристый). Горло и миндалины могут быть очень красными и болезненными, а глотание может быть болезненным.
Через 1-2 дня после начала болезни появляется характерная красная сыпь (хотя сыпь может появиться до болезни или до 7 дней спустя). Некоторые стрептококковые бактерии вырабатывают токсин (яд), который у некоторых людей вызывает высыпание — «скарлатину» скарлатины.Сыпь может сначала появиться на шее, подмышках и паху (область, где живот встречается с бедрами), а затем распространиться по всему телу. Обычно сыпь начинается с небольших плоских красных пятен, которые постепенно превращаются в мелкие неровности и напоминают наждачную бумагу.
Хотя щеки могут покраснеть, вокруг рта может быть бледная область. Кожные складки подмышек, локтей и паха могут стать более красными, чем остальная сыпь. Это линии Пастии. Сыпь от скарлатины обычно проходит примерно через 7 дней.По мере исчезновения сыпи кожа вокруг кончиков пальцев рук и ног и в области паха может отслаиваться. Этот пилинг может длиться до нескольких недель.
Скарлатина лечится антибиотиками. Поскольку вирусы или другие бактерии также могут вызывать боль в горле, важно спросить врача о проведении теста на стрептококк (простой мазок из горла), если ваш ребенок жалуется на боль в горле. Если тест положительный, что означает, что ваш ребенок инфицирован стрептококковыми бактериями группы А, врач вашего ребенка назначит антибиотики, чтобы избежать возможных, хотя и редких, долгосрочных проблем со здоровьем, уменьшить симптомы и предотвратить дальнейшее распространение болезни.
Долговременные проблемы со здоровьем, вызванные скарлатиной, могут включать:
• Ревматическую лихорадку (воспалительное заболевание, которое может поражать сердце, суставы, кожу и мозг)
• Заболевание почек (воспаление почек, называемое постстрептококковым гломерулонефритом)
• Средний отит (инфекции уха)
• Кожные инфекции
• Абсцессы горла
• Пневмония (инфекция легких)
• Артрит (воспаление суставов)
Большинство этих проблем со здоровьем можно предотвратить с помощью лечения антибиотиками.
