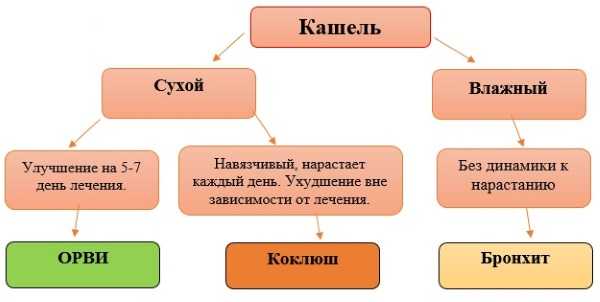
Коклюш у детей симптомы фото – Коклюш у детей — симптомы и лечение, фото, профилактика
Симптомы коклюша у детей и взрослых. Фото
Симптомы коклюша у детей и взрослых. ФотоВозбудитель коклюша (бактерия Bordetella pertussis) при взаимодействии с организмом человека приводит к развитию множества патологических процессов. Симптомы коклюша у детей и взрослых имеют свои особенности. Свои особенности имеют симптомы коклюша у детей до одного года. В последние годы увеличивается количество больных с атипичными и легкими формами заболевания, особенно среди детей 7 — 14 лет, представляющие опасность для детей младшей возрастной группы.
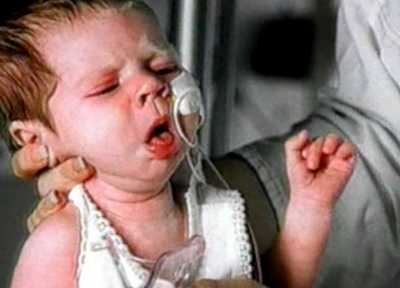
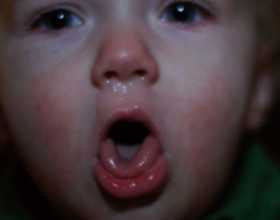
Рис. 1. Спазматический приступообразный кашель — доминирующий симптомом коклюша у детей.
Как развиваются симптомы коклюша
- Возбудители коклюша способны не только размножаться вне клеток, но и выживать внутри макрофагов.
- Бордетеллы, распространяясь по бронхам, проникают в бронхиолы и альвеолы.
- Благодаря адгезии (прилипанию, прикреплению) к клеткам реснитчатого эпителия, макрофагам и нейтрофилам, коклюшные палочки способны выживать в дыхательных путях человека. Этому способствуют фимбрии (пили, микроворсинки), которыми покрыты бактерии, а так же такие компоненты бактерий, как волокнистый гемагглютинин и пертактин.
- Из-за поражения ресничек в дыхательных путях скапливается много густой слизи, которая нарушает дыхательную функцию, особенно выдох. Это приводит к развитию эмфиземы и застою лимфы и крови в сосудах. Развивается гипоксия — тяжелейшее проявление коклюша. Гипоксия усиливает воздействие коклюшного токсина и играет огромную роль в развитии расстройств центральной нервной системы.
- Благодаря наличию фермента гиалуронидазы бактерии способны проникать в глубокие слои тканей респираторного отдела. Гиалуронидаза разрыхляет межклеточные соединения, лецитиназа расщепляет фосфолипидный слой мембраны клеток, коагулаза способствует свертыванию плазмы.
- Коклюшный токсин оказывает нейротоксическое действие, поражая афферентные волокна блуждающего нерва, импульсы по которым идут в дыхательный центр центральной нервной системы. В ответ возникает кашель, вначале обычный, а потом судорожный приступообразный. Развиваются тонические судороги дыхательной мускулатуры.
- Коклюшный токсин определяет клиническую картину заболевания — спазм бронхов и генерализованный спазм сосудов с последующим повышением артериального и венозного давления.
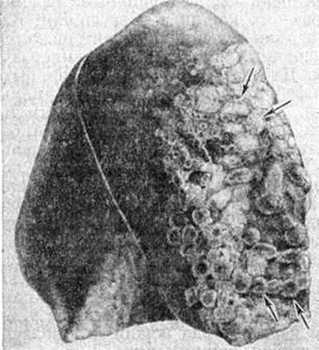
Рис. 2. Нарушенная дренажная функция бронхов, скопление слизи и образование слизисто-эпителиальных пробок являются причиной развития ателектазов и эмфиземы легких. На фото макропрепарат легкого. Стрелками указаны эмфизематозные пузыри, наполненные воздухом.
Кашель при коклюше: механизм развития и последствия
Спазматический приступообразный кашель — доминирующий симптом коклюша у детей.
Кашель является врожденной физиологической реакцией организма на безусловный раздражитель. Этот рефлекс вырабатывался в процессе эволюции. Он призван обеспечивать жизненно важные функции организма. Кашлевые рецепторы располагаются вдоль дыхательных путей. При кашле происходит очищение дыхательных путей и восстанавливается их проходимость.
- При коклюше в результате сильного и постоянного раздражения кашлевых рецепторов и туссигенных (особо чувствительных) зон в центральной нервной системе (продолговатом мозгу) возникает очаг доминантного (преобладающего) возбуждения.
- Очаг доминанты подчиняет («притягивает») к себе возбуждения, исходящие из других участков мозга, в результате чего приступы кашля могут развиться и на другие раздражения, например, возникающие при сильном звуке, инъекциях, осмотре зева и др.
- Доминантный очаг может существовать еще какое-то время после излечения, поэтому у выздоровевшего человека иногда возникают приступы судорожного кашля.
- Кашель при коклюше может возникать по типу безусловного рефлекса, например при виде врача, виде шпателя и др.
- В случае возникновения других более активных центров возбуждения, часто отмечается торможение доминантного очага и тогда приступы кашля прекращаются, например, при увлекательной игре ребенка, полетах на самолете и др.
- Кашель при коклюше является причиной появления язвы в области уздечки языка, которая возникает вследствие трения языка о передние зубы, либо вследствие прикуса языка во время приступа кашля. Большие изменения появляются в области голосовых связок и гортани.
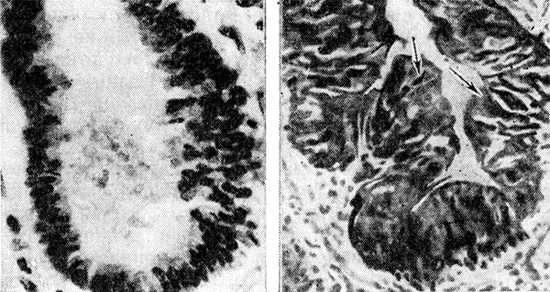
Рис. 3. На фото слева вид нормального бронха. Его просвет широкий. Справа — вид бронха в состоянии спазма.
- Кашлевые пароксизмы являются причиной расстройства кровообращения. Часто появляющиеся периоды застоя крови в верхней полой вене в области шеи и головы приводят к появлению кровоизлияний в области конъюнктивы глаз, кожи в области внутренних углов глаз, слизистой оболочке носа, полости рта, внутреннем ухе и передней камере глаз.
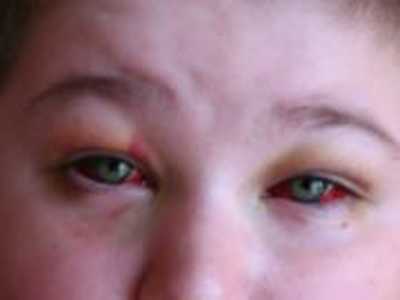
Рис. 4. На фото один из симптомов коклюша — кровоизлияния в области конъюнктивы глаз и кожи в области внутренних углов глаз, которые появляются в результате кашлевых пароксизмов. В межприступный период отмечается одутловатость лица и отечность век — признак коклюша.
- Кашлевые пароксизмы являются причиной расстройства кровообращения в центральной нервной системе. Сосуды переполняются кровью, появляются кровоизлияния, развивается отек мозга. Недостаток кислорода, который появляется вследствие нарушения вентиляции легких, приводит к гипоксии мозга и последующим за этим гибелью нервных клеток, а так же судорогам.
- Гипоксия и гипоксемия приводят к развитию ацидоза — повышению уровня кислотности в организме ребенка, что негативно сказывается на работе центральной нервной системы. Гипоксия и гипоксемия особенно часто развивается при приступах кашля у детей первого года жизни.
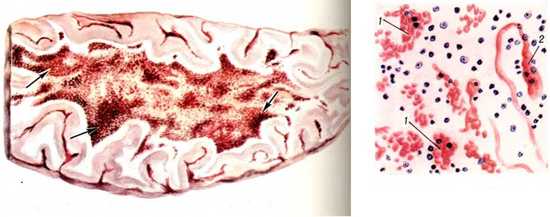
Рис. 5. На фото стрелками указаны множественные кровоизлияния в ткань мозга.
Механизм развития вторичной инфекции
Недостаточная вентиляция легких и расстройства питания с последующим развитием гиповитаминозов приводят к развитию вторичной бактериальной флоры. Стафилококки, пневмококки и стрептококки являются обязательными участниками воспалительного процесса в воздуховодных путях и легочной ткани. В воздуховодных путях (гортани, трахее, бронхах и слизистой носа) развивается воспаление по типу серозного катара, иногда с фибринозным и некротическим компонентами. Воспаление мельчайших бронхов и бронхиол (бронхиолит) и пневмония при коклюше являются основной причиной смерти детей.
Воздействие коклюшного токсина на гемопоэз
Коклюшный токсин воздействует на гемопоэз. У больных детей отмечаются выраженные изменения клеточного состава в крови: высокое содержание лейкоцитов (лейкоцитоз) и лимфоцитов (лимфоцитоз).
к содержанию ↑Признаки и симптомы коклюша у детей и взрослых
Признаки и симптомы коклюша у детей и взрослых имеют свои особенности:
- Болезнь развивается медленно. Ее кульминация достигает только спустя 2 — 3 недели после возникновения первых симптомов заболевания. Первичный токсикоз и выраженная температурная реакция вначале заболевания, характерные для многих детских инфекционных заболеваний, при коклюше отсутствуют.
- Кашель при коклюше имеет свои особенности. Он носит приступообразный характер.
- Коклюш имеет циклическое течение. Типичные случаи проявления заболевания длятся около 6 недель и имеют инкубационный период, предсудорожный, судорожный, периоды обратного развития и поздней реконвалесценции (выздоровления).
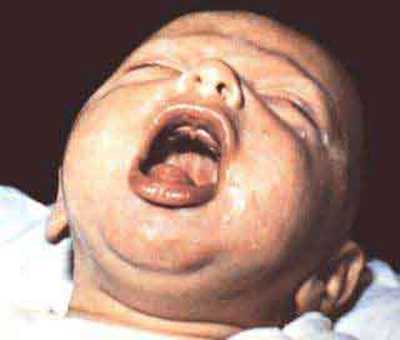
Рис. 6. На фото приступ судорожного кашля при коклюше у ребенка.
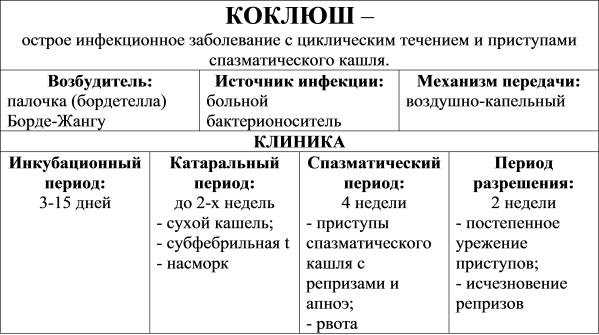
Инкубационный период коклюша
Продолжительность инкубационного периода при коклюше составляет 2 — 14 дней (в среднем 5 — 8 дней). Инкубационный период длится от момента попадания возбудителей коклюша в организм ребенка (взрослого) до появления первых симптомов заболевания.
Признаки и симптомы коклюша у детей в предсудорожный период
Предсудорожный (катаральный) период начинается постепенно с умеренного повышения температуры. Иногда температура повышается незначительно или бывает нормальной. Значительная температурная реакция регистрируется редко.
Вначале появляется сухой кашель. Вскоре он приобретает форму длительных приступов, которые чаще появляются ночью. Самочувствие ребенка остается удовлетворительным. Катаральный период у непривитых детей длится от 3 до 14 дней, у привитых детей первого года жизни он короче.
Симптомы, позволяющие заподозрить коклюш в предсудорожный период:
- кашель носит упорный характер и непрерывно прогрессирует;
- хрипы в легких не прослушиваются;
- из-за спазма периферических сосудов кожные покровы приобретают бледную окраску;
- лейкоциты в периферической крови повышаются до 15 — 40 х109/л, отмечается абсолютный лимфоцитоз, скорость оседания эритроцитов остается в пределах нормы.
Ребенок становится заразным сразу, как только появились приступы кашля, и остается заразным в последующие 2 — 4 недели.
Признаки и симптомы коклюша у детей и взрослых в период спазматического кашля
Судорожный спазматический кашель является главным симптомом коклюша у детей и взрослых. Он приобретает стойкий приступообразный характер. Вначале появляются короткие кашлевые толчки, которые следуют друг за другом на протяжении одного выдоха. Далее ребенок делает глубокий вдох. Возникший внезапный выдох сопровождается свистящим звуком (реприз). За один приступ регистрируется 2 — 15 и более таких циклов.
Во время приступа ребенок принимает вынужденное положение, у него краснеет лицо, резко расширяются сосуды в глазах («наливаются» кровью), язык при кашле выталкивается далеко вперед, кончик его загибается кверху, набухают вены на шее, лице и голове.
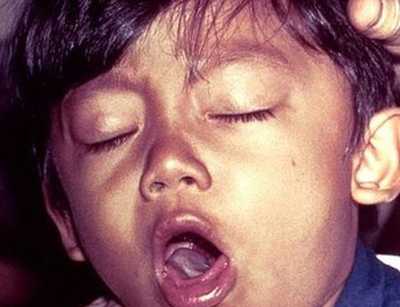
Рис. 7. На фото приступ спазматического кашля при коклюше у ребенка.
При приступе кашля травмируется уздечка языка, она надрывается, образуются язвочки. Большие изменения появляются в области голосовых связок и гортани.
После прекращения приступа выделяется густая, вязкая, стекловидная слизь или появляется рвота. В межприступный период отмечается одутловатость лица и отечность век. Кожные покровы становятся бледными. Под конъюнктивой иногда отмечаются точечные кровоизлияния, на лице появляется петехиальная сыпь.
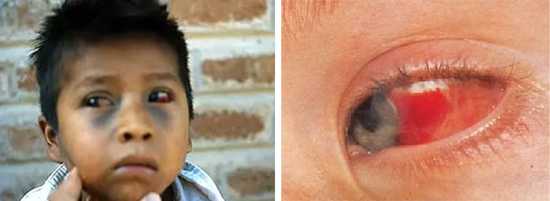
Рис. 8. Коклюш у детей протекает с симптомами судорожного кашля, который становится причиной кровоизлияний под конъюнктиву глаз.
Тяжелые приступы приводят к тому, что ребенок становится вялым, адинамичным и раздражительным. Появляется страх перед появлением следующего приступа. Кашлевые пароксизмы являются причиной расстройства кровообращения. Часто появляющиеся периоды застоя крови в верхней полой вене приводят к гипертрофии стенок правого желудочка.
На второй неделе периода спазматического кашля приступы достигают своего максимума. На третей неделе появляются характерные для коклюша осложнения, на четвертой неделе — неспецифические осложнения.
Нарушенная дренажная функция бронхов, скопление слизи и образование слизисто-эпителиальных пробок являются причиной развития ателектазов и эмфиземы легких. Недостаточная вентиляция легких и расстройства питания с последующим развитием гиповитаминозов приводят к развитию вторичной бактериальной флоры и развитию вторичного иммунодефицита.
Длительность периода спазматического кашля составляет 2 — 8 недель.
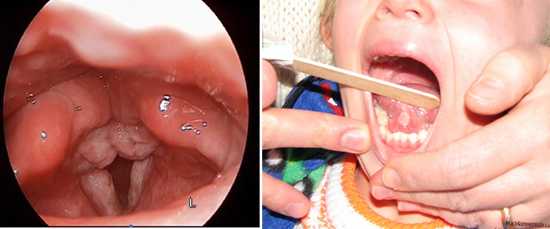
Рис. 9. На фото специфические симптомы коклюша у детей. В результате кашля при коклюше часто развивается гиперпластический ларингит (фото слева) и появляется ранка в области уздечки (фото справа).
Признаки и симптомы коклюша у детей и взрослых в ранний период обратного развития заболевания
В период обратного развития заболевания (ранней реконвалесценции) приступы кашля становятся более редкими, он утрачивает типичный для заболевания характер. Самочувствие ребенка улучшается, постепенно нормализуется аппетит и сон. Длительность обратного периода составляет от 2 до 8 недель.
Признаки и симптомы коклюша у детей и взрослых в поздний период обратного развития заболевания
В период поздней реконвалесценции исчезают все симптомы коклюша. Однако у некоторых детей может сохраняться повышенная возбудимость и появляться следовые реакции — «рецидивы» судорожного спазматического кашля. Приступ может возникнуть при физической нагрузке или при присоединении острого респираторного заболевания.
Длительность периода поздней реконвалесценции составляет от 2 до 6 месяцев.
к содержанию ↑Клинические формы коклюша
Типичные формы коклюша
Легкие формы
При легких формах коклюша количество приступов спазматического кашля не превышает 15-и, а общее состояние ребенка остается удовлетворительным.
Формы средней тяжести
При среднетяжелой форме коклюша количество приступов спазматического кашля в сутки составляет от 15 до 25. Общее состояние ребенка средней тяжести.
Тяжелые формы
Длительный инкубационный период, большая частота приступов кашля, появление цианоза лица на 1-й неделе заболевания, сохранение признаков гипоксии во вне приступного периода, появление осложнений со стороны сердечно-сосудистой и центральной нервной систем говорит о развитии у ребенка тяжелой формы коклюша.
При тяжелой форме коклюша количество приступов кашля достигает 30-и в сутки. Продолжительность приступов увеличивается до 15-и минут, количество реприз — до 10-и и более. Приступы спазматического кашля всегда заканчиваются рвотой. Ребенок плохо спит, он вялый, отсутствие аппетита быстро приводит к потере веса, нередко отмечается длительная лихорадка.
Коклюш у грудных детей может протекать тяжело даже при небольшом количестве приступов и малой их продолжительности.
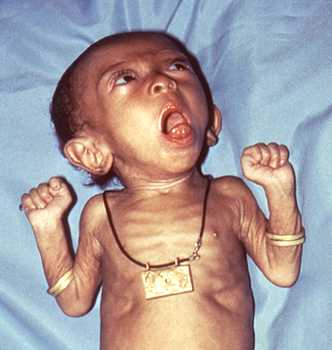
Рис. 10. На фото коклюш у грудного ребенка. Спазматический приступообразный кашель — доминирующий симптомом заболевания.
Атипичные формы коклюша
Атипичные формы коклюша чаще всего регистрируются у привитых детей и взрослых.
Абортивная форма
Абортивная форма характеризуется появлением вслед катаральным периодом короткого (не более недели) периода спазматического кашля. Далее наступает выздоровление.
Бессимптомная форма
При бессимптомной форме клинические симптомы коклюша отсутствуют. При этом при бактериологическом исследовании выделяется возбудитель, а в крови нарастает титр специфических антител.
Стертая форма
При стертой форме коклюша отмечается сухой навязчивый кашель. Судорожный период заболевания отсутствует. Выделение возбудителей во внешнюю среду делает эту форму заболевания наиболее опасной в эпидемиологическом отношении. Стертая форма коклюша отмечается у детей, которые были неполноценно иммунизированы.
к содержанию ↑Коклюш у грудных детей
- Коклюш у грудных детей протекает чаще всего в тяжелой или среднетяжелой формах. Большая вероятность летального исхода.
- Катаральный период короткий (1 — 2 дня) и часто протекает незамеченным. Период спазматического кашля, наоборот, удлинен и часто составляет 6 — 8 недель.
- У недоношенных и детей первых месяцев жизни отмечается слабый и малозвучный кашель. Язык при кашле высовывается редко. Часто вместо кашля можно наблюдать чихание, икоту, плач или крик.
- Мокроту, которая выделяется при кашле, дети заглатывают. Слизь при этом может выделяться через нос, что часто принимается за насморк.
- Очень часто при коклюше у грудных детей отмечается цианоз носогубного треугольника.
- Кровоизлияния под конъюнктиву глаза появляются редко, чаще отмечаются кровоизлияния в центральную нервную систему.
- В периодах между приступами у детей отмечается вялость, они плохо сосут и быстро теряют вес.
- Часто во время сна или после еды развивается грозное осложнение коклюша — остановка дыхания.
- Гематологические изменения сохраняются длительное время.
- На 2 — 3 неделе отмечаются признаки развития вторичного иммунодефицита.
- При коклюше у грудных детей очень рано развиваются пневмонии. Они имеют длительное течение и часто заканчиваются летально.
- После перенесенного заболевания у ребенка часто развиваются бронхолегочные заболевания с хроническим течением, неврозы, отмечается задержка психомоторного развития.
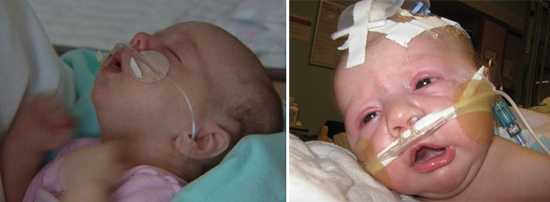
Рис. 11. На фото коклюш у грудных детей. Заболевание у них чаще всего протекает в тяжелой или среднетяжелой формах.
к содержанию ↑Коклюш у привитых детей
Коклюш у привитых детей имеет свои особенности. Заболеваемость привитых от коклюша детей ниже, чем среди непривитых в 4 — 6 раз. Причиной заболеваемости привитых детей является недостаточная выработка иммунитета. Это подтверждается тем, что привитые дети чаще заболевают коклюшем спустя 3 года после прививки.
- У привитых детей коклюш чаще протекает в стертой или легкой формах (около 40%). Остальные случаи приходятся на среднетяжелые формы. Тяжелые случаи коклюша у привитых детей не регистрируются.
- У привитых детей инкубационный и катаральный периоды коклюша удлиняются, а период судорожного кашля укорочен и составляет не более 2-х недель.
- Репризы и рвота после приступа кашля регистрируются крайне редко.
- Геморрагии и отечный синдромы встречаются не более, чем в 0,4% случаев.
- Гематологические отклонения незначительные. Иногда регистрируется «изолированный» лимфоцитоз.
- Осложнения коклюша развиваются редко и не представляют опасности для жизни ребенка.
- Коклюш у привитых детей никогда не заканчивается летальным исходом.
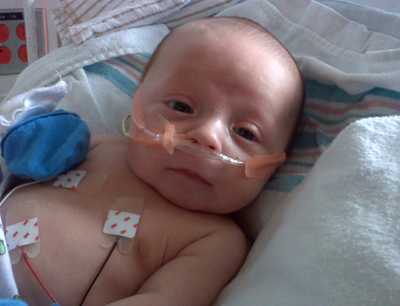
Рис. 12. Периодические приступы судорожного кашля и длительность течения заболевания приводит в отчаяние родителей.
к содержанию ↑Коклюш у взрослых
Взрослые в детстве приобретают довольно прочный иммунитет, поэтому заболевание у них встречается редко. Коклюш у взрослых продолжается от 3 до 5 недель.
- Симптомы коклюша у взрослых имеют свои особенности. Коклюш у взрослых начинается постепенно с небольшого першения в горле и сухого короткого кашля, который к концу 3-й недели становится приступообразным. Кашлевые толчки следуют один за другим, как при кашле у курильщиков. Лицо краснеет. Рвоты никогда не бывает. Лейкоцитоз и лимфоцитоз менее выражены.
- Коклюш у взрослых может протекать в стертой форме. Диагностика заболевания при этом значительно затруднена. Диагноз устанавливается только на основании бактериологических и серологических методов исследования.
- Осложнения коклюша у взрослых регистрируются крайне редко.

Рис. 13. Коклюш у взрослых встречается редко.
ССЫЛКИ ПО ТЕМЕСтатьи раздела «Коклюш»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Коклюш» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2019 Наверхmicrobak.ru
Коклюш у детей: симптомы и лечение (с фото)
Инфекционная болезнь верхних респираторных путей, называемая коклюшем, доставляет страдания ребенку из-за приступов кашля спазматического характера.
Оно очень распространено во всем мире, ежегодно унося несколько сот тысяч жизней. Коклюшем болеют и в тех странах, где обязательно проводятся прививки против этого заболевания. Чаше всех болеют дети–дошкольники.
Причины возникновения заболевания и пути заражения
Эта болезнь возникает из-за бактерий Bordetella pertussis (иначе называются коклюшная палочка, или палочка Борде-Жангу). Бактерия имеет вид палочки, имеющей с обеих сторон закругленные концы. Она неподвижна, очень неустойчива во внешней среде, поэтому для проведения анализа в лаборатории стараются очень быстро делать посев после того, как взяли у больного материал. Бактерия погибает под воздействием ультрафиолета, дезинфицирующего средства.
Инфекция попадает в организм воздушно-капельным путем, бактерии поселяются в слизистой дыхательных путей. Они нарушают целостность эпителия и вызывают его некроз. Инфекция поражает бронхи и бронхиолы, а трахею, носоглотку и гортань задевает меньше. В бронхах образуются гнойные пробки, которые вызывают у ребенка судорожный кашель.
Оттого что дыхательные пути все время раздражаются, возникает кашель, который, в свою очередь, приводит к спазмам мышц лица и тела, вызывая рвоту.
Ребенок, перенесший коклюш, может заболеть им еще раз. После болезни иммунитет не вырабатывается, поэтому, если выздоровевший ребенок окажется рядом с коклюшным больным, с вероятностью в 90% он заразится опять.
Время, когда ребенок может заразить других, приходится на одну неделю до появления у него кашля и три недели после. Опасность заражения других людей состоит в том, что кашель первых дней трудно отличить от кашля, сопровождающего другие заболевания.
Симптомы и течение болезни
После заражения признаки заболевания начинают проявляться лишь через неделю после инкубационного периода. Ребенок испытывает:
- Общее недомогание.
- Небольшой кашель.
- Насморк.
- Температура 37-38˚С держится продолжительный период.
Кашель начинает усиливаться, у ребенка появляется раздражительность, он становится капризным. В конце второй недели кашель становится

После окончания приступа откашливается вязкая стекловидная мокрота. В отдельные моменты ребенка рвет. Когда ребенок кашляет:
- Он выглядит возбужденно.
- Лицо становится синюшным.
- Шейные вены расширяются.
- Глаза наливаются кровью.
- Язык все время высунут изо рта, из-за чего уздечка иногда рвется.
У некоторых детей наступает остановка дыхания и развивается удушье. Приступ может длиться около 4 минут. За сутки происходит до 50 приступов.

Если ребенок заболевает коклюшем, его отправляют в 40-дневный карантин, чтобы не заражать других детей.
Такой судорожный кашель наблюдается у ребенка 3-4 недели. Затем постепенно он возникает реже, пока совсем не исчезает. Несильный кашель остается у ребенка еще около 3 недель.
У детей, которым делались прививки от этой болезни, симптомы бывают несколько стертыми.
Возможные осложнения
В особо тяжелых случаях возникает энцефалопатия, при которой происходят изменения в головном мозге, из-за судорог, приводящих к смерти или приводящие к глухоте, возникновению эпилепсии.
Лечение коклюша
Коклюш лечат только в стационаре. Создаются специальные условия, состоящие в том, что помещение, где находится пациент, всегда вентилируется, воздух увлажняется при помощи специальных приборов-увлажнителей. Малышей с тяжелым течением болезни помещают в тихое помещение с затемнением, чтобы не провоцировать у ребенка кашель, вызываемый внешними раздражителями.
Старших детей обязательно выводят на прогулку, потому что на свежем воздухе успокаивается кашель. Питание детей должно быть частым, но небольшими порциями. Если открывается рвота, назначаются внутривенные вливания. Грудным детям обязательно отсасывают слизь из глотки для облегчения дыхания. Применяется кислородная терапия, когда ребенка держат в кислородной палате.
Антибиотики назначают малышам и детям с тяжелым течением болезни, на начальной стадии назначают эритромицин.
Три дня проводят лечение гаммаглобулином внутримышечной инъекцией по 3 мл.
Противокашлевые лекарства не применяются. Запрещены горчичники и банки!
Если останавливается дыхание, дыхательные пути ребенка очищают от слизи и вентилируют легкие. Лечат коклюш врачи-инфекционисты.
Народные средства
В лечении коклюша можно использовать народные средства. Можно принимать:
- Молоко, прокипяченное с чесночными дольками.
- Отвар из инжира в молоке.
- Мед со сливочным маслом в пропорции 1:1.
- Мумие, растворенное в воде (0,1 г на 50 мл воды).
Грудь больного ребенка следует растирать сливочным маслом, смешанным с толченым чесноком.
Рецепты
Полоскание керосином, если на гортани сильный налет: 125 мл керосина + 0,5 столовой ложки поваренной соли. Повторять через день.
Отвар лука с медом
- Лук − 0,5 кг лука.
- Мед − 50 г.
- Сахар − 400 г.
- Вода − 1 л.
Варить на медленном огне 3 часа. Давать ребенку по 3-6 ложек в день.
Отвар солодки
- Корень солодки − 350 г.
- Кипяток − 1 л.
Кипятить 10 минут. Давать 3 раза по 1-2 чайные ложки в течение дня.
Настой тимьяна и алтея
- Алтей − 2 чайные ложки.
- Тимьян – 2 чайные ложки.
- Кипяток − 250 мл.
Настаивать 40 минут. После процеживания поить ребенка в теплом виде 4 раза по 3 столовые ложки
Сбор трав
- Почки сосны – 2 чайные ложки.
- Корень солодки – 2 чайные ложки.
- Плоды аниса – 2 чайные ложки.
- Фенхеля – 2 чайные ложки.
- Тимьяна – 2 чайные ложки.
- Кипяток – 2 чайные ложки 400 мл.
Настаивать 40 минут. Поить ребенка 3 раза по 2 столовые ложки в течение дня.
Профилактика заболевания
Для профилактики коклюша применяют вакцину четырех типов:
- Коклюшно-дифтерийно-столбнячная.
- Тетракок.
- Тратанрикс.
- Инфанрикс.
Первая прививка делается в 3 месяца, вторая – через 1,5 месяца, третья – через 1,5 месяца после второй. Ребенку до 1 года после его общения с больным коклюшем следует ввести человеческий иммуноглобулин (по 3 мл 2 дня).
Похожие материалы
ru-babyhealth.ru
Коклюш у детей – симптомы, лечение и фото
Все фото из статьи
Коклюш это серьезное заболевание, которое у детей способно вызвать очень тяжелые последствия, поэтому все родителям важно знать симптомы недуга, а чтобы избежать рисков и долгого лечения нужно обязательно ставить прививку.
Коклюш это болезнь бактериальной природы, основной путь ее передачи это воздушно-капельный от зараженного в здоровому ребенку. Достаточно кашля переносчика, чтобы патогенные бактерии переместились в окружающую среду, из которой, посредствам, дыхания они попадают в нос и бронхи людей вокруг. Далее происходит заражение рецепторов, что ведет к очень интенсивному кашлю у детей, иногда он даже граничит с процессом рвоты.
Начиная с возраста в три месяца, детям принято делать прививку, которая защищает от коклюша. Обычно она ставится одновременно с вводом вакцины против дифтерии. Иногда прививка вызывает заметные симптомы заболевания, так как переносится достаточно тяжело. В ситуации, если у ребенка подорван иммунитет, или он недавно проходил сложное лечение, которое требует восстановления, прививка против коклюша не ставится, чтобы избежать очень сильной болезненной реакции.
Ввод вакцины значительно снижает вероятность заболеть коклюшем, посчитано, что снижение составляет порядка 75-80%. В случае же, если патология все равно появилась, то ее признаки будут менее выражены, а состояние больного лучше.
Причины
При коклюше инфекция ведет к поражению органов дыхания, нервной системы, что в основном выражается симптомами сильнейшего приступообразного кашля. Возбудителем является коклюшная палочка Борде-Жангу, которая очень хорошо передается по воздуху, из-за чего недуг очень заразен.
Палочка возбудителя бывает трех разновидностей, первая вызывает очень агрессивную и тяжело протекающую форму заболевания. Две оставшиеся, соответственно среднюю и легкую форму тяжести. То, насколько серьезное проявление получит болезнь, во много определяется возрастом зараженных детей, а также общим состоянием их здоровья и кондиций иммунной системы.
По мере протекания коклюш сменяет следующие стадии:
- Инкубационного периода, который длится от двух дней до двух недель
- Начальная или катаральная стадия с такой же длительностью
- Судорожный кашель, наблюдающийся от одного месяца
- Этап ремиссии и выздоровления, занимающий 30-60 дней
Исходя из указанных сроков понятно, что данная патология у детей является очень серьезной, исходя из чего, она требует квалифицированного лечения.
Как уже было указано, основной путь передачи болезни это воздушно-капельный. При этом особую опасность представляет радиус в 3 метра от зараженного ребенка или взрослого. Важно понимать, что посредствам предметов, к которым прикасался переносчик, коклюш не передается. Уровень восприимчивости к недугу достаточно высок, обычно он находится в пределах 75-100%, что главным образом определяется плотностью группы у детей и продолжительностью пребывания в ней.
Заболевание коклюшем может произойти у ребенка любого возраста, начиная с момента рождения. Наибольшая заболеваемость отмечается в осенью и зимой, чему, кроме холодной погоды, способствует также долгое пребывание ребенка в детских коллективах в условиях закрытых помещений, например, в детском саду. После того, как маленький пациент переболел, в его организме будет сформирован иммунитет к патологии до конца жизни.
Наибольший риск, в плане тяжести последствий, представляет собой заражение у детей, возрастом менее одного года. Если вакцинация не была проведена, то, по статистике, даже при лечении летальный исход наступает в половине случаев, поэтому всем родителям важно быть начеку и вовремя поставить прививку, при отсутствии противопоказаний.
Симптомы
Первые проявления заражения коклюшем могут проявляться уже во время инкубационного периода, который в среднем продолжается неделю. У детей нередко отмечаются симптомы глубокого интенсивного кашля, который продолжается долгое время. Среди других первых признаков все атрибуты простудного заболевания:
- общая слабость
- плохой аппетит
- присутствие легкого насморка
- повышенная температура тела (37 с небольшим градусов, в редких случаях более высокая)
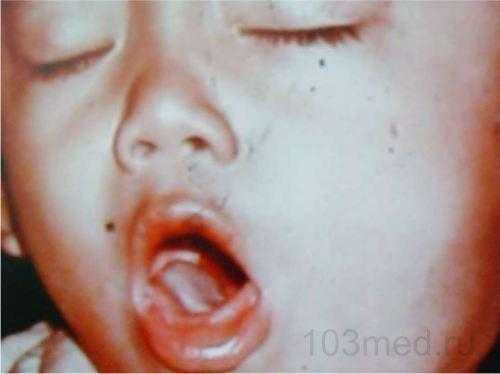
Фото 1. Внешний вид во время обострения
Интенсивность кашля нарастает ежедневно, примерно спустя две недели он уже представляет собой затяжные спазматические приступы. По ночам они мешают нормальному сну, что сказывается на состоянии ребенка в дневные часы. Коклюшу различных форм соответствуют разные периоды приступов кашля, однако чаще всего они представляют собой 5-ти минутные обострения, которые повторяются до 18-22 раз в сутки. Такие сильные приступы не проходят бесследно, после них ощущаются симптомы боли в животе и грудной клетке, часто случаются даже рвотные процессы.
После периода инкубации болезнь проходит следующие этапы:
- Катаральный или начальный, когда состояние у детей находится примерно на том же уровне. В целом оно характеризуется повышенной до 37,5 градусов температурой, присутствием сухого кашля, усиливающегося в ночное время. По мене течения недуга, кашлевые обострения становятся все более частыми и приступообразными. В данный момент коклюш можно спутать с фарингитом, ларингитом, трахеитом, и другими патологиями, обладающими схожими симптомами. Продолжительность катаральной стадии обычно определяется тяжестью болезни, у совсем маленьких пациентов до года, которые не обладают достаточной иммунной защитой, она длится 4-6 дней. У детей постарше, защитные функции которых более сильны, начальный этап наблюдается до двух недель.
- Пароксизмальный. При этой степени развития проявления острого респираторного заболевания совсем уходят, остается лишь навязчивый, спазматический кашель. Обычно данная стадия недуга наблюдается через 2-3 недели после заражения. Диагностирование коклюша обычно случается именно в этой стадии, так как разновидность кашля становится очень характерной, а сопутствующие симптомы «смазаны» и поверхностны. Если была поставлена прививка, то признаки болезни имеют более мягкое проявление. Нередко привитый ребенок вообще обходится без какого-либо лечения – покашлял и все.
- Разрешение. Продолжительность стадии от полумесяца до одного. При активной терапии с применением антибиотиков маленькому организму удается привести к ремиссии патологии, что выражается стихающими симптомами кашля, а также изменением его характера. Происходит изменение и состава мокроты, которая выделяется во время обострений.
Если ребенка не подвергать лечению, то при тяжелой форме возможные очень серьезные осложнения. В частности коклюш может привести к гипоксии, когда кровоток в головной мозг и к сердцу сильно снижается. Если терапия ведется неправильно, то могут пострадать и органы дыхания, что нередко оборачивается плевритом, эмфиземой, пневмонией. Иногда на фоне осложненного протекания присоединяется дополнительная инфекция.
Коклюш у самых маленьких
В раннем возрасте, особенно у малышей до года, протекание коклюша почти всегда проходит тяжело. Скоротечность катаральной стадии сменяется затяжным пароксизмальным периодом, во время которого классический кашель иногда отсутствует ввиду малого возраста ребенка. Вместо него часто заметно чихание, постоянное беспокойство, крик, пребыванием в характерной позе эмбриона. Основные опасности заключаются в апноэ, ситуации, когда во время кашлевого приступа останавливается дыхание, что также может происходить во сне. Чем младше возраст у детей, тем больше вероятность осложнений после коклюша.

Фото 2.
Диагностика
Как уже было замечено выше, при коклюше в пароксизмальном периоде наблюдается характерный кашель, который опытный детский врач может без затруднений распознать и поставить диагноз. Но, чтобы выявить недуг как можно раньше, и не упустить момент лечения, при наличии симптомов можно провести специальный анализ, заключающийся в бактериологическом исследовании слизи, полученной из носоглотки пациента. Этот метод связан с бактериальным посевом, поэтому требует временных затрат. Если результат нужен оперативно, то применяется метод ПЦР, с помощью которого результат известен сразу после взятия мазка.
В дополнение нередко требуются результаты серологических анализов, которым подвергается кровь и слизь. Они показывают присутствие антител к коклюшу.
Лечение
В большинстве случаев коклюш лечиться дома, путем приема выписанных лекарственных препаратов. При этом лечение в стационаре назначается в ситуациях, когда есть угроза жизни ребенка, обычно это касается:
- Грудных детей, возраст которых менее полугода
- Если имеются осложнений и фоновые болезни
- Случаев, когда очень слабый иммунитет у маленького пациента
- Тяжелой формы заболевания с выраженными симптомами
Очень важным этапом лечения является пребывание в карантине, чтобы исключить возможность заражения других детей. Обычно он продолжается 3-4 недели. Карантин полезен и для самого заболевшего, так как исключает дополнительное фоновое инфицирование.
Питаться и пить при лечении следует понемногу, но часто. Если пища вышла в результате рвоты, то требуется повторное кормление. Приступы облегчаются, если малыш часто пребывает на свежем воздухе, поэтому важно чаще гулять. Нервозность и эмоции часто провоцирует новые обострения, поэтому лечить ребенка следует в спокойной обстановке.
Основной медикаментозного лечения служит прием антибактериальных препаратов. Их правильный выбор очень важен и должен проводиться только специалистом. В дополнение нередко приписываются противосудорожные, отхаркивающие, противокашлевые средства, а также лекарства способствующие успокоению.
В условиях если адекватное лечение отсутствует, через 15-20 дней наступает серьезная пневмония, что чревато серьезными последствиями. После тяжелой формы заболевания могут появиться отклонения в развитии.
Профилактика
Коклюш нередко диагностируется уже на поздней стадии, это чревато сложным лечением и осложнениями. Кроме этого сами врачи не любят ставить такой диагноз по причине высокой «бюрократической нагрузки» при этом, из-за чего имеющиеся признаки и симптомы до последнего списываются на простуду или ОРЗ.
Главной профилактической мерой против коклюша служит постановка прививки. Да, ввод вакцины это преднамеренное заражение, однако, если прививка не была поставлена, то риски последующего заражения несравненно велики. Причем чем больше родителей отказалось от прививания, тем выше шансы заболеть для любого малыша. Проведение вакцинации ребенку, со здоровьем которого все хорошо, в большинстве случаев не связано ни с какими рисками. Наиболее серьезное последствие этого это незначительное повышение температуры тела, небольшое раздражение в зоне, где был сделан укол, однако и эти факторы отсутствуют, если применять современные очищенные вакцины.
103med.ru
симптомы и лечение, диагностика, профилактика фото

Несмотря на то, что в современных условиях существует эффективная вакцинация против коклюша, этим заболеванием все равно страдает в среднем каждый 80 из 100000 проживающего населения. Связана такая ситуация с ростом отводов от прививки. Очень часто они являются необоснованными. Коклюш у детей протекает тяжело. Особенно у грудных детей. Уязвимым в плане развития жизнеугрожающих осложнений является ребенок первых двух лет жизни. Что такое коклюш, как он протекает, диагностируется и лечится?
Суть заболевания

Описываемая патология считается детской инфекцией. Тем не менее, ее переносят и взрослые. Но считается, что детский коклюш протекает гораздо сложнее, с большим количеством осложнений и опасностей.
Заболевание передается от больного человека. Он является источником инфекции. У ребенка 2 года и ранее инфекционное заболевание возникает после общения с заболевшими старшими братьями или сестрами, либо с ребятами из одного и того же детского дошкольного учреждения.
Проявляется коклюш у ребенка приступообразным кашлем. Возбудитель болезни — Бордетелла — тропна к тканям дыхательного тракта. Поначалу признаки коклюша у ребенка мало чем отличаются от банального острого респираторного заболевания. Затем присоединяется типичный коклюшный кашель.
Опасен коклюш развитием пневмонии из-за присоединения бактериальной инфекции. У детей раннего возраста есть опасность развития такой ситуации, как спонтанный пневмоторакс. Она требует проведения неотложной помощи.
Этиология и эпидемиологические особенности
Известно, что восприимчивость к возбудителю заболевания без прививания является всеобщей. Кроме того, иммунитет, формирующийся после прививки, нестойкий. Это означает высокую вероятность того, что разовьется при определенных условиях коклюш у привитого ребенка.
Возбудитель болезни является грамм-отрицательной палочкой, неспособной осуществлять движения. Это позволяет сделать вывод о том, что у микроба имеются эндотоксины. При разрушении стенка бордетеллы эта субстанция попадает в кровоток зараженного человека и вызывает массу неприятностей. Кроме эндотоксина возбудитель коклюшной инфекции на себе несет экзотоксин.
Кроме детей, инфекции подвержены также взрослые пациенты. Путь заражения — воздушный. Но для того, чтобы осуществилась передача инфекта от одного человека другому необходимо соблюдение важного условия: тесное взаимодействие между ними. Инкубационный период болезни длится от 2 дней 2 недель. На протяжении этого периода осуществляется передача зараженного секрета при кашле.
Известно наличие сезонности патологии. Как и при других респираторных заболеваниях, дети наиболее уязвимы в осенне-зимний период. Важной особенностью является развитие стойкого иммунитета. Случаи реинфекции не зарегистрированы.
Клиническая картина коклюшной инфекции

Коклюш у ребенка, как и у взрослого пациента протекает с четкой периодичностью или стадийностью. Смена фаз заболевания обусловлена патогенетическими особенностями инфекционного процесса. Различают несколько периодов коклюша.
Среди них катаральная стадия, которая сменяется спазматическим периодом. За ней вслед идет фаза разрешения заболевания.
Катаральный период
Эта фаза заболевания наступает сразу же после того, как завершается инкубация возбудителя в организме человека. Общая ее продолжительность обычно не превышает 14 дней. Чем обусловлена катаральная стадия коклюшной инфекции?
Бордетелла попадает с инфектом от больного человека в верхние дыхательные пути ребенка или взрослого. Известно, что эта бактерия очень хорошо приживается на цилиндрическом эпителии трахеи, бронхов. Возникает типичное воспаление. Поначалу оно катаральное. То есть, никакого гноя нет, только гиперемия слизистой оболочки с образованием некоторого количества слизи.
Это сопровождается развитием слезотечения, истечения из носа прозрачной жидкости (имеет место катаральный ринит). Симптомы коклюша у детей на этой стадии также включают кашель. Пока его сложно назвать типичным коклюшным. Он, скорее, напоминает кашель при банальной простуде или остром респираторном вирусном заболевании.
Иное название периода — продромальный. Температура при коклюше на этот момент достигает субфебрильных цифр. Среди прочих проявлений синдрома интоксикации может быть утомляемость, слабость, головные боли. У взрослых возможен такой вариант, как коклюш без температуры вообще.
Спазматический период
Кашель при коклюше имеет особую симптоматику. Его первое появление наблюдается еще в катаральную фазу развития болезни. Тогда этот симптом обусловлен воспалительными явлениями в слизистой оболочке ротоглотки, носоглотки. Не исключаются также рефлекторные влияния.
Затем на возбудителя заболевания иммунная система человека начинает реагировать. Действуют как факторы неспецифической, так и специфической защиты. При этом большая часть микроорганизмов гибнет. Высвобождается определенная концентрация эндотоксинов. Затем к ним присоединяются и термолабильные экзотоксины, особенно токсичные по отношению к организму человека.
Субстанции, которые образуются при гибели палочки коклюша, вызывают ирритацию (или раздражение) нервных окончаний дыхательных путей. Кроме того, они вызывают сокращение гладкомышечных структур бронхов и стенок сосудов.
Интоксикационные признаки коклюша у ребенка сменяются другой фазой. Здесь на первый план выходит так называемый спастический кашель. Ему свойственна периодичность, цикличность. Кашлевые эпизоды проявляются через одинаковые временные интервалы сериями. Спазматический кашель может быть как днем, так и в ночное время. Иногда при этом значительно нарушается сон, и ребенок истощается.
Сами приступы состоят из серии кашлевых толчков. Обычно их от 5 до 10. Интервалы времени между ними примерно одинаковые.
Важно! Кашель при коклюше происходит в определенную фазу дыхания — выдох.
После завершения серии толчков больной судорожно вдыхает воздух, вызывая появление типичного свистящего звука, называемого репризой. Обусловлен такой звуковой феномен прохождением тока воздуха при вдохе через голосовую щель, которая значительно спазмированна.
Другое название описываемого клинического синдрома — нервный кашель. Оно имеет место быть, так как формируется это явление в том числе из-за рефлекторного воздействия и импульсации со стороны слизистой дыхательных путей, раздраженных экзотоксинами Бордетеллы. После завершения приступа возможно появление рвоты. Глаза ребенка несколько «выпученные» на момент приступа спастического кашля. Лицо красное, на конъюнктиве глаз возможно образование кровоизлияний. Уздечка языка от частого кашля травмируется с образованием язвочки, длительно незаживающей.
Длится спазматическая фаза коклюшной инфекции около месяца. При этом первые три недели сохраняется тенденция к прогрессии симптоматики, в то время как последняя неделя характеризуется спадом, уменьшением частоты и интенсивности судорожного кашля.
Разрешение
После завершения предыдущей стадии наступает заключительная фаза болезни. Разрешение свидетельствует о том, что пациент идет на поправку.
Продолжительность фазы примерно 2 недели. Спазматический кашель теряет прежние характеристики, черты. Он становится редким, но надсадным. При присоединении другой бактериальной инфекции возможен влажный, мокрый кашель. Рвота прекращается, восстанавливается аппетит.
Важно! Кашель может сохраняться длительное время. Этому обычно способствует сниженный иммунитет, который является причиной наслаивающихся вирусных инфекций.
Отдельно педиатры и инфекционисты выделяют позднюю реконвалесценцию. Ребенок остается повышенно возбудимым и очень чувствительным к инфекциям. Продолжительность этой условно выделяемой фазы — до полугода.
Чем осложняется коклюш

Самая частая ситуация, к которой приводит описываемое заболевание — эмфизема. Это повышенная воздушность легочной ткани. Возникает при коклюше такое явление по понятным причинам — продолжительный вдох при репризе, неполноценный выдох при серии кашлевых толчков. Сопровождается это состояние одышкой смешанного характера.
Специфические осложнения коклюша включают пневмонию. Воспаление легочной ткани опасно в любом возрасте, но особенно опасны последствия этого процесса у ребенка 3 года жизни и ранее.
Возможно развитие патологического дыхания с периодами апноэ. Есть мнение, что это опасное состояние развивается из-за нарастающей гипоксии и энцефалопатии.
При кашле повышается внутричерепное, внутриглазное, внтурибрюшное давление. Чем это чревато?
- Грыжеобразование.
- Процесс выпадения прямой кишки.
- Пневмоторакс.
- Кровоизлияние в кожу, ткани головного мозга.
- Травма барабанной перепонки.
- Язвочки уздечки на языке.
Только адекватная терапия позволяет избежать развития этих осложнений.
Особенности у различных возрастных групп
Дети раннего возраста являются наиболее уязвимой группой лиц по описываемому заболеванию. У них чаще всего диагностируют тяжело протекающие варианты патологии. Отмечается, что инкубация возбудителя заметно меньше, чем общепринятая (уменьшается до пары дней).
Симптомы у детей до года типичные. Обычно кашель тихий. На самых первых порах (в возрасте месяц, до полугода) возможно полное отсутствие кашля. Могут быть так называемые эквиваленты: появление икоты, чихания, немотивированного плача или даже крика.
Опасным состоянием у ребенка 5 лет и ранее является геморрагический синдром.
Внимание! Стоит заметить, что у этой группы пациентов кровоизлияний в кожу или конъюнктиву практически не встречаются. Но зато очень часты церебральные геморрагии.
Коклюш у привитых детей также протекает особенно. Обычно виной тому, что ребенок все-таки заболел, несмотря на проведенную вакцинацию, является недостаточная напряженность иммунитета. Тяжелые формы коклюша у таких детей практически не встречаются. Продолжительность инкубационного периода становится больше, в то время как спазматический период становится заметно короче.
От коклюша следует отличать псевдококлюш. Так иначе называют паракоклюшную инфекцию. Симптомы и лечение этих заболеваний в целом не сильно друг от друга отличаются. Все о коклюше можно узнать на специализированных медицинских сайтах или же в поликлинике на санбюллетенях, либо на консультации педиатра, терапевта.
Диагностика
Для того, чтобы распознать коклюш у ребенка, необходимо обратиться к доктору и пройти целый ряд необходимых исследований. Какие жалобы и проявления должны натолкнуть на то, что у ребенка коклюш?
- Кашель, который вызывает рвотные позывы и саму рвоту.
- Судорожный кашель.
- Язвочки на уздечке языка от приступообразного кашля.
Первоочередно доктор назначает анализ крови (общий). Он обращает внимание на показатели «красной» и «белой» крови. Анемического синдрома нет, но имеется повышение количества лейкоцитов с относительным или абсолютным лимфоцитозом. Типично ускорение СОЭ.
Анализ крови при коклюше предполагает определение антител методом иммуноферментного анализа. Но этот метод позволяет поставить диагноз уже ретроспективно, то есть после того, как заболевание уже прошло. Кровь на коклюш при этом малоинформативна.
Большей эффективностью, специфичностью и чувствительностью обладает бактериологический метод. Для этого осуществляют забор материала с носоглотки. Отправляется он в лабораторию, помещается в питательную среду. Итогом является выделение и идентификация выделенной культуры. Диагностика коклюша на этом не завершается. Следующий этап — определение чувствительности к антибиотикам. Ведь мало определить коклюш у ребенка, нужно еще и правильно, адекватно лечить коклюш у детей.
Терапия заболевания
Этиотропное лечение коклюша у детей предполагает использование антибактериальных средств. Антибиотики при коклюше показаны только в катаральный период у всех пациентов. Здесь необходимо подгадать сроки и успеть назначить те или иные группы лекарств. В первую неделю катаральной фазы (до 10 дней включительно) показаны аминогликозидные средства.
Предпочтение отдают пероральным медикаментам (таблетки, капсулы). Наиболее эффективными считаются из этой группы в лечении инфекционного заболевания Сумамед и Эритромицин. Эти средства препятствуют процессам колонизации Бордетеллы на эпителиальной выстилке слизистой оболочки дыхательных путей. Таким образом, обрывается основная цепь патогенеза инфекции.
В течение 7 дней от начала болезни можно назначать препараты пенициллинового ряда. Лучше, если это средства, которые защищены от действия лактамаз клавулановой кислотой. Используют Амиоксициллин, Амоксиклав. При неэффективности можно использовать цефалоспориновые антибиотики. К ним относят такое лекарство от коклюша, как Супракс.
Лечение коклюша у детей в домашних условиях под периодическим наблюдением педиатра возможно в старшем возрасте при отсутствии осложнений, когда степень тяжести позволяет это осуществить. Используется антибиотикотерапия в катаральный или продромальный период. Для того чтобы облегчить кашель при коклюше, используют инъекции Эуфиллина. Для этого также назначают Аскорил, Джосет.
При присоединении бронхообструктивного компонента показано использование бронхолитиков — Пульмикорт, Симбикорт, Беродуал. Ингаляции при коклюше во время спазматического периода не показаны, так как они могут вызывать усиление кашля. Физиотерапия при кашле разрешена тоже только в период разрешения.
Лечение народными средствами — вопрос спорный. Вылечить коклюш с помощью нетрадиционных способов, пренебрегая медикаментозным лечением, назначенным доктором, невозможно. Народные методы можно применять, но только после согласования с педиатром и только при стихании кашля. Можно попробовать обсудить с доктором советы Комаровского.
Профилактические меры

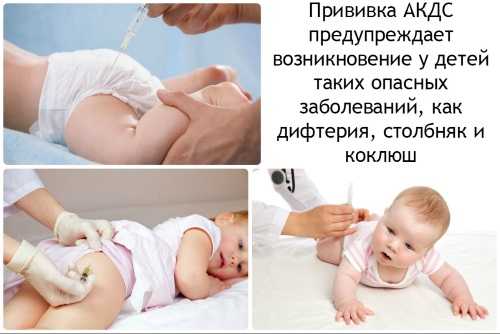
Для предотвращения заболевания у детей первого года жизни — самой уязвимой группы пациентов — введена вакцинация АКДС — от коклюша, дифтерии, столбняка. Первая прививка выполняется в трехмесячном возрасте, а затем — согласно национального календаря прививок.
Профилактика коклюша в ДДУ предполагает такую меру, как карантин. Важно соблюсти период инкубации и предотвратить массовую заболеваемость детей.
Смотрите видео доктора Комаровского:
Поделитесь с друзьями и оцените публикацию.
Вам не трудно, а автору приятно.
Спасибо.
facey.ru
Коклюш у детей — симптомы и лечение, фото, как определить, лечить ребенка народными средствами, антибиотиками. Последствия и профилактика
Многие инфекционные болезни опасны тем, что способны вызвать осложнения, распространяющиеся на другие органы и системы, как например коклюш у детей. Симптомы этого заболевания распознать сразу сложно, а лечение должно быть специфическим.
Содержание статьи:
Как происходит заражение
Коклюш у детей (симптомы и лечение хорошо изучены в медицине) возникает по причине заражения воздушно-капельным путем. Общения с зараженным ребёнком для этого достаточно. Но если контактирующий ребёнок был вакцинирован, то вероятность развития заболевания мала.
Само заражение происходит при разговоре, кашле или чихании. При этом происходит выделение капелек слюны в окружающее пространство, и находящиеся в капельках слюны инфекционные возбудители – ими является бордетелла петруссис — переносятся на довольно большие расстояния.
Внутренняя поверхность бронхов и дыхательных путей выстлана реснитчатым эпителием, которые, колеблясь, приводят в движение мокроту. Попадая на слизистую, палочка бордетелла петруссис попадает на реснитчатый эпителий, а затем паразитирует и размножается здесь.
Жизнедеятельность возбудителя коклюша раздражает реснички эпителия, и головной мозг дает сигнал кашлять. Начинается характерный для болезни «стодневный кашель», который и продолжается в течение всего срока этого недуга.
Формы коклюша
Все разновидности коклюша можно объединить в типичные, антипичные (стёртые) формы и бактерионосительство:
- Лёгкая форма типичного коклюша характеризуется небольшим числом приступов кашля (от 5 до 15 в день, в среднем 10) и ухудшением самочувствия. Происходит незначительное увеличение числа лейкоцитов в крови. Немного ухудшается сам вид больного на лицо.
- Среднетяжёлая форма проявляется более частыми приступами тяжёлого кашля – от 16 до 25 в день (бывает и реже, но с ухудшением самочувствия и большей продолжительностью). Длительность периода заболевания несколько меньше, чем при лёгкой форме, и составляет 7-9 дней, но тяжелее переносится детьми, чем предыдущая форма.

- Тяжёлая форма коклюша – приступов кашля наблюдаетсядо 30 в день с длительностью до нескольких минут. Температура повышается до максимума, кашель очень сильный. Удельный вес лейкоцитов составляет 70-90%. Возможны непредсказуемые последствия, вплоть до летального исхода.
Кроме перечисленных выше, встречаются ещё две формы заболевания – стёртая и бессимптомная. Они относятся к антипичным и не отличаются ярко выраженными признаками.
Первые признаки
Коклюш у детей (симптомы и лечение определяются при постановке диагноза) важно вовремя диагностировать, т.к. болезнь маскируется под ОРЗ или обычную простуду.
В первое время проявляются:
- слабое недомогание,
- насморк,
- температура,
- головная боль,
- начинающий кашель.
Такой период длится 2 недели.
Затем появляются некоторые признаки, характерные для коклюша:
- покраснения глаз и зева,
- чихание,
- слабый кашель,
- нарушение ритмического дыхания, в виде кратковременных остановок.
Если осмотр будет проводить опытный врач, то на этом этапе он сможет поставить правильный диагноз, и можно будет раньше начать адекватное болезни лечение. Именно в это время болезнь быстро передается от больного к здоровому человеку.
Симптомы коклюша
Коклюш у детей – симптомы и лечение родители ребенка должны определить в первую очередь – особенно опасен в возрасте до 1 года. Какие для этого возраста характерны симптомы, перечислено ниже.
Первый симптом, который является практически незаметным – кашель. Незаметным он становится потому, что дети в таком возрасте мало кашляют, и у них не бывает приступов свистящего кашля. Это характерно для первой стадии развития болезни.
На второй стадии коклюша ребёнку тяжело дышать. При этом ухудшается общее состояние. На третьем этапе может просто остановиться дыхание.
Насморк — это второй основной симптом коклюша у детей. Но часто его просто игнорируют. Тем не менее, насморк — предвестник кашля. Температура – третий симптом этой опасной болезни. Она повышается постепенно, и никакие медикаменты не помогают её сбить. В сочетании с двумя первыми симптомами, температура способна вызвать опасные осложнения, одним из которых является пневмония.
У старших детей болезнь развивается по схожем сценарию, наблюдается «стодневный» кашель. После гибели коклюшной палочки, начинается выздоравливание.
Периоды
Типичная форма коклюша определяется несколькими периодами протекания болезни.
К ним относятся:
- инкубационный;
- катаральный;
- спазматический;
- разрешения, или обратного развития.
Инкубационный период наступает после контакта с вирусоносителем, когда ребёнок уже заразился, но пока этого нельзя понять. Тем временем вирус уже начинает обживаться в организме. На это уходит от 2 до 14 дней (в среднем от 5 до 8 дней).
Катаральный период приходит на смену инкубационному и длится от 7 до 21 дня (в среднем 10 — 18 дней). Это время характеризуется появлением несильного кашля, который напоминает простуду.
Через несколько дней кашель усиливается и приобретает навязчивый приступообразный характер в ночное время и перед сном. Появляется субфебрильная температура, которая не спадает при приёме жаропонижающих лекарств. Это начало второго периода.
Спазматический период начинается с появлением характерного приступообразного кашля, который характеризуется при вдохе быстро сменяющимися выдыхаемыми толчками, а при выдохе — репризой. При кашле выделяется мокрота, возможна рвота.
Это типичный коклюшный кашель, который опасен для детей тем, что способен остановить дыхание. Появляется отёчность лица и век. Этот период длится 3-4 недели и является самым опасным временным отрезком.
Период обратного развития, разрешения. По прошествии 3-4 недель спазматический (коклюшный) кашель заканчивается. Начинает процесс обратного восстановления. Происходит гибель коклюшной палочки, восстанавливается температура, кашель становится обычным. Ребёнок продолжает кашлять по привычке, пока совсем не выздоравливает. На этот период уходит 2-3 недели.
Стёртые формы у привитых детей
Рассматривая виды коклюша, всегда упоминаются антипичные формы, среди которых особенно выделяется стёртая. Считается, что от коклюша никакая вакцинация не спасает. Но в настоящее время детям нужно делать первую вакцинацию в 3 месяца.
А до 4 лет малыш должен получить 3 прививки с минимальным интервалом в 30 дней. Кроме этого, через 6-12 месяцев после третьей вакцинации необходимо делать одноразово ревакцинацию вакциной АКДС.
Если этого не произошло до 4 лет, тогда её проводят вакциной АДС – для детей 4-6 лет (без коклюшного компонента) или АДС-м (с уменьшенным количеством антигенов) – для детей старше 6 лет.
Дети, прошедшие вакцинацию после 5 лет, теряют защитные свойства и могут подвергаться заражению коклюшем от общения с вирусоносителем. Но они уже не будут переносить тяжёлую форму коклюша. Их атакует стёртая форма инфекции. При этой форме нет удушливого спазматического кашля, а болезнь протекает быстро и без осложнений.
К какому доктору обратиться
При недомогании необходимо посетить врача-педиатра. Врач расспросит, не было ли контакта с кашляющими или с больными коклюшем. Прослушает лёгкие и попросит сдать анализ крови. Также ребенка могут направить к ЛОРу для консультации или к врачу-инфекционисту.

ЛОР осмотрит горло и состояние слизистой гортани и зева. При наличии отёчности слизистой и кровоизлияний, а также лёгкого слизисто-гнойного экссудата, определит наличие бактериальной палочки.
Врач-инфекционист по результатам осмотра и беседы способен поставить предположительный диагноз. С большей вероятностью он назначит дополнительные анализы.
Диагностика
После проведения консультации и осмотра больного врачами, диагноз и заключение устанавливают инфекционист и педиатр. Один из главных симптомов при диагнозе — это приступообразный специфический кашель. Но для получения полной картины заболевания необходимо провести ряд лабораторных исследований.
К ним относятся:
- Бактериологическое исследование мазка слизи из зева и носа с выделением коклюшной палочки. Для этого используют забор мокрот при кашле. Второй способ забора – при помощи мазка со слизистой глотки утром натощак или 2-3 часа после приёма пищи. Оба материала помещают в питательную среду и посредством лабораторных исследований получают картину о наличии возбудителя — коклюшной палочки. Результаты готовы через 5-7 суток.
- Серологические анализы применяются при более позднем сборе образцов с целью определения антител на коклюш. Основная их цель обнаружения иммуноглобулинов lgM в крови и lgA в слизи. Эти тела жизнедеятельны в течение нескольких месяцев после заболевания. Уже через месяц образуется иммуноглобулин lgG, который сохраняется несколько лет и может дать ответ о том, болел ли пациент коклюшем ранее.
- Общий анализ крови даёт возможность определить повышение количества лейкоцитов и лимфоцитов при нормальной СОЭ. Этот метод называется гематологическим.
Существует ещё ряд лабораторных методов исследования в диагностике коклюша, среди которых и экспресс-методы.
Первая помощь при коклюшном кашле
В первую очередь необходимо если не полностью остановить кашель, то попытаться уменьшить его силу и последствия, добиваясь того, что протекать он будет в более мягкой форме, и болезнь не будет прогрессировать. Для этого нужно уничтожить коклюшную палочку Бордетеллу.
Этот возбудитель не проявляет никакой реакции на антибиотики, кроме эритромицина. Применять его нужно в катаральный период, только тогда, после 3-4 дней приёма лекарства, полностью будет уничтожен возбудитель инфекции. Но кашель, притом что уничтожен раздражитель слизистой, будет еще продолжаться.
Чтобы облегчить кашель, следует:
- следить за микроклиматом в помещении, добиваясь влажности до 50% и температуры воздуха 15-16 градусов;
- совершать прогулки с больным ребёнком на свежем воздухе;
- сажать больного при приступах кашля, если он лежал – так легче переносить приступы;
- отвлекать детей любыми способами, не напоминая о кашле: это новые игрушки, новые книжки, новые мультфильмы.
Как ускорить выздоровление
Если заболел ребёнок, задача родителей помочь ему перенести эту тяжёлую болезнь и ускорить выздоровление.
Для этого необходимо придерживаться нескольких простых советов:
- Обеспечить постельный режим. Необходим максимальный покой.
- Оповестить садик или школу о болезни, чтобы провели карантинные мероприятия. Это позволит избежать заболевания детей и выявить заболевших на ранней стадии.
- Соблюдать питьевой режим. Необходимо обеспечить восстановление водного баланса в организме, который нарушается при спазматическом кашле и возможных рвотах. Можно пить воду и травяной слабый чай.
- Обеспечить щадящий микроклимат. Под этим понимается поддержание в помещении комфортных условий (влажности и температуры), чтобы легче протекала болезнь.
- Заботиться о ребенке и проявлять внимание к нему.
Медикаментозное лечение коклюша у детей
Коклюш у детей (симптомы и лечение требуется рассмотреть особенно подробно) требуется лечить антибиотиками. Этот ряд лекарств обладает способностью купировать кашлевые приступы на катаральной стадии развития болезни.
На полное уничтожение возбудителя способен лишь один антибиотик. Им является эритромицин – он способен подавить вирус коклюшевой палочки, после чего она погибает, но остаётся кашель, который уже носит не бактериальный характер, а рефлекторный.
Препараты принимаются по расписанному врачом плану.
Препараты от кашля
Кашель при коклюше истощает и пугает ребёнка. При приближении очередного приступа он начинает капризничать, отказывается от еды и просто ведёт себя непредсказуемо. В этом случае рекомендуется принимать препараты от кашля: «Гликодин», «Синекод», «Коделак Нео», «Кодеин», «Панатус».

Однако необходимо давать такие лекарства четко в соответствии с рекомендованными дозировками, т.к. было установлено, что многие из них в своём составе имеют некоторый процент какого-либо наркотика или составляющие, в которые входят наркотические вещества. Есть риск привыкания к ним.
Отхаркивающие препараты
При коклюше их применяют, чтобы не получить в качестве осложнения бронхит, трахеит или пневмонию. Врач предложит больному препараты, среди которых Флавамед, Амброксол, Проспан, Лазолван, Геделикс.
С осторожностью нужно относиться к растительным сиропам, которые могут вызвать аллергию или не оказать никакого положительного действия. Подбирать препараты нужно индивидуально для каждого пациента.
Гомеопатическая терапия
Гомеопатическая терапия помогает привитым детям. При катаральных стадиях коклюша детям дают препараты Nux vomica 3 или Pulsatilla 3. Первое лекарство применяется при сухом кашле, а второе – при выделении мокроты.
Если при катаральном периоде появляется лихорадка, тогда можно пить Аконит 3, который понижает температуру, снимает головные боли, раздражительность и общее недомогание. 2-3 кап. препарата принимают через каждые 2 часа.
Народные средства
При симптомах коклюша у детей, народная медицина предлагает несколько эффективных и доступных рецептов лечения:
- Берут очищенные семечки подсолнуха 2 ст.л., поджаривают и пропускают их через кофемолку. Добавляют к ним 1 ст.л. мёда и заливают смесь 2 ст. воды. Затем варят смесь 30-40 мин, остужают, процеживают и принимают по 1-2 ст.л. в день перед едой в течение 3 недель.
- Для приготовления лекарственного сиропа берут 50 г чеснока, 20 г сухой травы чебреца (ползучий тимьян). Всё заливают водой (0,6 л) и ставят под крышкой на огонь. После того как в емкости останется 0,3 л отвара, добавляют натуральный мёд (300 г) и перемешивают. Смесь дают ребёнку по 1 ч.л. после еды 3 раза в день.
- Берут 1 картофелину, 1 луковицу и 1 яблоко. Лук и картофель очищают и, вместе с яблоком, кладут в емкость, заливая 1 л воды. Варят до тех пор, пока не останется 0,5 л жидкости. Затем остужают, процеживают и принимают по 1 ч.л. 3 раза в день.
- Берут по 100 г мёда, сливочного масла и 20 г ванилина. Всё перемешивают до однородной массы. Принимают 3 раза в день по 1 ч.л.
- Смешивают сок свежевыжатого хрена и мёд в отношении 1:1. Перемешивают и принимают по 1 ч.л. 2 раза в день.

- При выявлении симптомов коклюша у ребёнка, нужно взять несколько зубчиков чеснока и повесить их, как кулон, на шею. На ночь следует положить на подушку несколько зубков, чтобы лечебные пары попадали внутрь организма.
- Время от времени следует поить ребенка напитком (по 1 ч.л.), приготовленным по следующему рецепту: оливковое масло нужно смешать с прокипячённым мёдом (некипячённый мёд усиливает кашель). Масло и мёд брать в отношении 1:1.
- Берут 4 зубчика чеснока, продавливают через чесночницу и заливают стаканом непастеризованного молока, кипятят. Остужают и дают ребенку пить несколько раз в день.
- Делают мазь из чеснока, пропущенного через чесночницу и сливочного масла (можно заменить свиным жиром или бараньим лоем). Необходимо хорошо смазывать грудь и спину, после чего тепло укутывать, чтобы ночью ребенок пропотел.
- Делают отвар из плодов инжира и молока. Дают детям при коклюше в качестве питательного эликсира в неограниченном количестве.
Особенности режима дня
Чтобы облегчить кашель, необходимо выполнять некоторые рекомендации:
- Создать в комнате микроклимат, который будет комфортным для ребёнка. Это температурный режим в пределах 15 градусов тепла. При этом должна быть влажность воздуха от 30% до 50%. Это условие необходимо выполнять, даже если придётся одевать малыша потеплее.

- Во время приступа кашля следят, чтобы ребёнок находился в сидячем положении.
- Нельзя создавать предпосылки для страха перед очередным приступом кашля. Такой кашель имеет психоневрологическую основу и под воздействием стресса может постоянно усиливаться. Нужно отвлекать малыша от таких мыслей любимыми способами.
- Создают спокойную и тихую атмосферу.
- Переходят на новый щадящий режим питания, принимают пищу маленькими порциями, но чаще.
- Часто проводят влажную уборку помещения. Необходимо исключить наличие пыли в воздухе.
- Проводят как можно больше времени на улице при минимальном контакте со здоровыми детьми.
Как правильно питаться при коклюше
Диета при болезни может существенно отличаться от повседневного рациона. При приступе кашля раздражается рвотный центр и возможны рвоты. Чтобы избежать этого во время еды, приходится переходить на более частое кормление меньшими порциями. Исключаются продукты, которые могут оказывать механическое и химическое раздражение слизистой глотки и пищевода.
При коклюше необходимо придерживаться принципов построения диеты:
- Чтобы избежать всевозможных негативных моментов при приёме пищи (приступы кашля, плохой аппетит и прочее), необходимо увеличить число приёмов пищи до 7-10 раз, с уменьшением интервалов между кормлениями до 3; 2,5; 2 часов.
- Уменьшить на ½ порцию для каждого кормления; в обед приём пищи делят на два этапа. При тяжёлых формах болезни таким же образом делят завтрак, полдник и ужин.
При этой диете ребенку показаны жидкие и полужидкие блюда:
- супы,
- каши,
- паровые котлеты,
- соки,
- овощные отвары,
- яйца,
- молоко,
- пюрированное варёное мясо.
Что советует Комаровский
Являясь противником применения антибиотиков в качестве профилактики, доктор однозначно рекомендует использовать эритромицин в профилактических целях. Приём антибиотика до появления кашля позволяет не допустить развитие приступов и предупредить появление осложнений.

При лечении коклюша доктор советует особенно уделять внимание созданию условий, которые помогут легче перенести приступы кашля детям, и спокойствию ребёнка. Также он советует изменить режим питания больного ребёнка в соответствии с вышеописанными принципами.
Осложнения коклюша
После перенесённого заболевания или непосредственно во время болезни могут появиться опасные осложнения. Это последствия несвоевременно начатого лечения или невыполнения в полной мере всех установок лечащего врача.
Вот какие осложнения может вызвать коклюш:
- нарушения ритма дыхания;
- нарушения мозгового кровообращения;
- бронхит;
- пневмония;
- кровотечения;
- лёгочное сердце;
- кровоизлияния;
- энцефалопатию.
На фоне приступов кашля возможны:
- разрыв барабанной перепонки;
- выпадение слизистой прямой кишки;
- образование грыж передней брюшной стенки;
- судорожный синдром;
- приступы эпилепсии
- нарушения в работе ЦНС и ССС.
Врачи рекомендуют проводить вакцинацию детей от коклюша, чтобы избежать тяжелых форм заболевания, и проводить профилактику атнибиотиками на начальной стадии болезни. У детей, у которых в первые часы определили симптомы коклюша и правильно начали лечение, осложнения случаются крайне редко.
Видео о коклюше у детей, его симптомах и методах лечения
Доктор Комаровский о коклюше:
Симптомы коклюша и способы лечения:
healthperfect.ru
фото, симптомы, осложнения, профилактика и лечение коклюша
 Впервые возбудители коклюша были описаны в начале ХХ века французским ученым Октавом Жангу и французским иммунологом Жюлем Борде. Особенно опасно инфекционное заболевание коклюш для детей младше двух лет. Пока не была введена массовая иммунизация, болезнь периодически принимала эпидемический характер, унося жизни сотен малышей. Необходимо учитывать, что одной прививки от коклюша недостаточно – для выработки иммунитета требуется как минимум трехкратная вакцинация.
Впервые возбудители коклюша были описаны в начале ХХ века французским ученым Октавом Жангу и французским иммунологом Жюлем Борде. Особенно опасно инфекционное заболевание коклюш для детей младше двух лет. Пока не была введена массовая иммунизация, болезнь периодически принимала эпидемический характер, унося жизни сотен малышей. Необходимо учитывать, что одной прививки от коклюша недостаточно – для выработки иммунитета требуется как минимум трехкратная вакцинация.
Симптомы и осложнения коклюша у детей
Коклюш (pertussis) — инфекционное заболевание, вызываемое бактерией Bordetella pertussis (коклюшная палочка, палочка Борде-Жангу).
Наиболее характерным признаком коклюша у ребенка является затяжной приступообразный спазматический кашель.
Коклюшная палочка весьма чувствительна к факторам внешней среды — солнечному свету, повышению температуры, дезинфекции. Выделяет специфический токсин.
На этих фото показан возбудитель коклюша у детей — палочка Борде-Жангу:
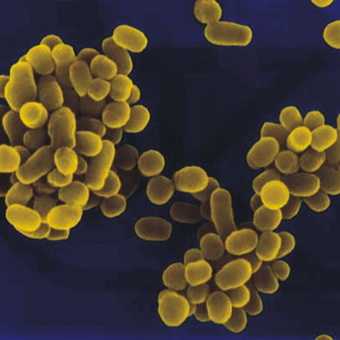
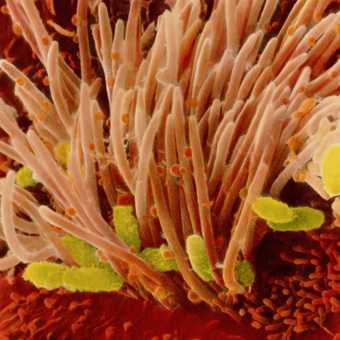
Коклюшем болеют только люди, поэтому источником инфекции является больной человек. Период заразности длится с одной недели до появления кашля и три недели после. Поскольку до появления характерного кашля отличить коклюш от других инфекций тяжело, в течение одной недели инфицированные успевают заразить свое окружение.
Заражение происходит воздушно-капельным путем при непосредственном общении с больным, поскольку микроб неустойчив во внешней среде.
Инкубационный период составляет от 3 до 14 дней, в среднем 5-8 дней.
Коклюшем болеют и дети, и взрослые, однако диагностировать инфекцию у последних удается довольно редко.
После заболевания развивается практически пожизненный иммунитет.
Группу особого риска составляют новорожденные — в возрасте до 1 года ребенок не имеет собственных антител, а материнские не поступают, даже если у матери есть иммунитет против коклюша.
В этом возрасте коклюш протекает тяжело и атипично, высока частота летальных исходов — в довакцинальный период смертность среди детей первого года жизни составляла 50-60%, детей других возрастов — 8%.
Выделяемый коклюшной палочкой токсин поражает нервные окончания (рецепторы), блокирует их, в результате чего в кашлевой нервный центр постоянно поступают нервные импульсы, что и обусловливает появление характерных приступов кашля. Если в процесс вовлекаются соседние нервные центры, возникают рвота (характерна для окончания кашлевого приступа), сосудистые расстройства (падение артериального давления, сосудистый спазм), нервные расстройства (судороги).
Помимо кашлевых спазмов симптомами коклюша у детей являются умеренное повышение температуры тела, недомогание и воспаление верхних дыхательных путей (фарингит, ларингит, трахеобронхит).
Кашель сухой, имеет характер приступов, не снимается приемом лекарств. Приступы наступают от любых внешних раздражителей — света, движений и др. Приступ начинается с «предвестников» — царапанья за грудиной, першения в горле. Затем один за другим следуют кашлевые толчки, не дающие больному вдохнуть. После вдоха кашель начинается снова. Длительность приступов в среднем составляет 4 минуты. Таких приступов может быть до 15 в сутки.
Посмотрите фото симптомов коклюша у детей раннего возраста:


От коклюша можно умереть, просто задохнувшись во время приступа. Примерно у каждого десятого ребенка, заболевшего коклюшем, развивается воспаление легких, у 20 из 1000 отмечаются судороги (у 3% грудных детей). В 4 случаях на 1000 (у 1% грудных детей) имеет место поражение головного мозга (энцефалопатия). Коклюш у детей и его осложнения могут привести к смерти ребенка, пик смертности от коклюша приходится на возраст до 1 года.
Лечение и профилактика коклюша у детей
Лечение коклюша у детей проводится только в стационаре. Больным обеспечивают особые условия — палата должна хорошо вентилироваться, воздух должен быть увлажнен специальными увлажнителями, кондиционерами или, при их отсутствии, мокрыми полотенцами. Для лечения используются антибиотики (в начале заболевания), успокаивающие средства, противорвотные и противокашлевые препараты. Длительность лечения составляет 7—10 дней.
Единственным надежным средством специфической профилактики коклюша у детей является вакцина. Вакцинация по экстренным показаниям не проводится, поскольку для выработки иммунитета требуется как минимум трехкратная вакцинация. Однако у детей, которые получили третью прививку АКДС шесть и более месяцев назад и не получили при этом ревакцинацию, ее можно провести досрочно.
Если у вас есть вопросы к врачу, пожалуйста, задайте их на странице консультации. Для этого нажмите на кнопку:
Похожие записи
nasmorkunet.ru
Коклюш: фото, симптомы, лечение коклюша

Коклюш представляет собой острую инфекционную патологию, вызванную паразитированием специфической бактерии в дыхательных путях человека и характеризующуюся приступами выраженного сухого кашля. Случаи этой инфекции регистрируются повсеместно, чаще ее развитию подвержены дети, особенно в возрасте 3-6 лет. На сегодняшний день заболеваемость коклюшем сведена практически к минимуму, благодаря прививкам, введенным в обязательный календарь вакцинации человека в большинстве стран мира.
Причины
К развитию коклюша приводит бактерия – Bordetella pertussis, которая имеет палочковидную форму, небольшие размеры. Эта бактерия не образует споры и капсулу, поэтому является неустойчивой во внешней среде и погибает в ней в течение нескольких часов. Основной особенностью бактерии возбудителя коклюша является выработка ряда биологически активных веществ, которые определяют характерное течение заболевания:
 Коклюшный токсин (лимфоцитоз стимулирующий фактор) – играет основную роль в механизме развития приступообразного кашля.
Коклюшный токсин (лимфоцитоз стимулирующий фактор) – играет основную роль в механизме развития приступообразного кашля.- Агглютиногены – специфические соединения на поверхности бактериальной клетки, которые способствуют ее адгезии (прикрепление) к слизистой оболочке дыхательных путей.
- Аденилатциклазный токсин – блокирует ряд ферментативных систем клеток эпителия дыхательной системы, это соединение определяет вирулентность (способность приводить к развитию заболевания) подвидов бактерии коклюша.
- Трахеальный цитотоксин – специфическое белковое соединение, которое приводит к разрушению клеток эпителия трахеи и бронхов с их последующим слущиванием.
- Гемолизин – бактериальный токсин, который способен вызывать гибель эритроцитов, принимает основное участие в развитии воспалительной реакции в области паразитирования бактерий коклюша в дыхательных путях.
- Эндотоксин – липополисахарид, который выделяется при гибели бактериальной клетки и вызывает развитие общей интоксикации организма.
- Гистаминсенсибилизирующий фактор – вещество, приводящее к активизации аллергических реакций при развитии коклюшной инфекции.
Все эти вещества и соединения определяют патогенность (способность приводить к развитию заболевания) возбудителя коклюша.
Эпидемиология
Коклюш относится к антропонозным инфекциям. Основным резервуаром возбудителя в природе и источником инфекции является организм человека. В эпидемиологическом отношении, более опасными являются люди с атипической формой течения инфекции, при которой нет специфической симптоматики, человек не изолируется и продолжает активно выделять возбудителя в окружающую среду. Бактерия коклюша является высококонтагиозным возбудителем, что означает ее способность к быстрому распространению и заражению большое количество людей. Эта эпидемиологическая особенность особенно часто может являться причиной эпидемии в детских организованных коллективах (садик, школа). Индекс контагиозности бордетеллы достигает 75-100% — то есть при наличии источника инфекции, контактный человек (при условии отсутствия иммунитета) заболевает в 100% случаев. Заболеваемость коклюша более высокой является в детском возрасте (3-6 лет), с осенне-зимней сезонностью и периодичным повышением уровня заболеваемости с периодичностью в 2-4 года. Путь передачи инфекции воздушно-капельный – бактерия выделяется от больного человека или бактерионосителя (зараженный человек, без клинических проявлений коклюша) в окружающую среду во время кашля с мельчайшими капельками мокроты, которые определенное время (до нескольких часов) находятся в воздухе во взвешенном состоянии. При вдыхании такого воздуха, бордетеллы попадают в дыхательные пути здорового человека и приводят к его заражению.
Механизм развития коклюша
Входными воротами (место проникновения в организм) инфекции является слизистая верхних дыхательных путей. Бактерии прикрепляются к эпителиоцитам (поверхностные клетки слизистой оболочки) и в дальнейшем по бронхам спускаются в нижние отделы дыхательных путей, где размножаются с выделением токсинов и продуктов жизнедеятельности. Основным в патогенезе инфекционного процесса и заболевания фактором является экзогенный коклюшный токсин, который обуславливает развитие в организме ряда реакций:
 Повышение системного артериального давления за счет спазма артерий и сосудов микроциркуляторного русла.
Повышение системного артериального давления за счет спазма артерий и сосудов микроциркуляторного русла.- Угнетение функциональной активности иммунной системы (вторичный иммунодефицит) – токсины бактерий коклюша в первую очередь угнетают клеточное звено иммунитета (Т-лимфоциты).
- Постоянное раздражение нервных окончаний слизистой дыхательных путей, являющихся первичным звеном кашлевого рефлекса – это раздражение приводит к формированию в кашлевом центре продолговатого мозга стойкого доминантного очага возбуждения, который вызывает развитие характерного кашля.
Основной особенностью патогенеза коклюша является развитие доминантного очага возбуждения в кашлевом центре, который характеризуется такими признаками:
- Суммация – развитие кашля при воздействии на слизистую дыхательных путей даже незначительных раздражителей (сухой воздух).
- Ответ кашлевого центра на раздражители, которые являются не специфическими – приступ кашля может развиваться в результате воздействия громкого звука, тактильное или болевое раздражение кожи;
- Иррадиация (распространение) нервного импульса в соседние центры головного мозга – сосудодвигательный (повышение артериального давления), рвотный (развитие рвоты) и скелетный (появление судорог) центр на высоте приступа кашля.
- Стойкость возбуждения – сохранение очага в кашлевом центре после освобождения организма от бактерий коклюша.
- Инертность – сформированный очаг может периодически исчезать (при этом нет приступов кашля) с последующим возобновлением.
- Возможность перехода в состояние парабиоза – запредельное возбуждение в кашлевом центре приводит к прекращению формированию импульсов в дыхательном центре, что объясняет случаи остановки дыхания у детей на высоте приступа кашля.
Патогенез коклюша, связанный в первую очередь с воздействием коклюшного токсина на организм человека, определяет клинические проявления заболевания.
Симптомы коклюша
В зависимости от наличия и выраженности характерных симптомов, выделяют типичную и атипичную форму коклюша. Для клинического течения коклюша характерно наличие периодов, которые отличаются своими проявлениями. К ним относятся:
- Инкубационный период.
- Предсудорожный период.
- Период приступов судорожного кашля.
- Период обратного развития симптомов.
- Период реконвалесценции (выздоровление).
Инкубационный период
Это период времени от момента заражения человека коклюшем, до появления первых симптомов заболевания. Его длительность при этом составляет от 3 до 14 дней (в среднем около недели). В инкубационном периоде практически нет никакой симптоматики заболевания, человек чувствует себя нормально и не предъявляет никаких жалоб.
Предсудорожный период
Основным симптомом этого периода коклюша является появление и постепенное нарастание сухого кашля, на фоне нормальной температуры тела и отсутствия признаков общей интоксикации и других явлений, сопровождающих острое респираторное заболевание (насморк, выделения из носа, першение в горле). В предсудорожный период, человек редко обращается за медицинской помощью, однако попытки симптоматического лечения сухого кашля с помощью отхаркивающих средств или муколитиков не приносят результата. Длительность этого периода составляет 3-14 дней.
Период приступообразного судорожного кашля
Это клинический и патогенетический разгар заболевания, при котором формируется доминантный очаг возбуждения в кашлевом центре продолговатого мозга. Основным проявлением этого периода является развитие приступа кашля, который имеет несколько основных характерных особенностей:
 Реприза – состояние на высоте приступа кашля, характеризующееся серией из нескольких кашлевых толчков на выдохе с последующим свистящим вдохом. Репризы являются характерным симптомом, указывающим на развитие коклюша.
Реприза – состояние на высоте приступа кашля, характеризующееся серией из нескольких кашлевых толчков на выдохе с последующим свистящим вдохом. Репризы являются характерным симптомом, указывающим на развитие коклюша.- Отхождения большого количества вязкой прозрачной мокроты по окончанию приступа кашля. Иногда приступ судорожного кашля заканчивается рвотой (результат иррадиации очага возбуждения на рвотный центр продолговатого мозга).
- Развитию приступа обычно предшествует аура, которая сопровождается чувством беспокойства, страха, чиханием или першением в горле.
- Во время приступа кашля, человек имеет характерный внешний вид – покраснение лица с его последующим цианозом (синюшный цвет вследствие ухудшения оттока венозной крови), набухание яремных вен, высовывание языка во время кашля во всю его длину, кончик языка при этом подымается кверху.
- Надрыв или язвочка уздечки языка – характерный только для коклюша (патогномоничный) симптом.
Длительность приступа кашля при коклюше составляет 2-4 минуты, по мере развития патологии, длительность приступа может быть большей. В межприступный период лицо человека становится одутловатым, вследствие отека его тканей, кожа становится бледной с синюшностью вокруг рта. На склерах могут развиваться небольшие кровоизлияния в виде красных пятен. Длительность периода судорожного приступообразного кашля составляет от 2-3 до 6-8 недель, в зависимости от тяжести течения коклюша. Количество и длительность приступов судорожного кашля увеличиваются при тяжелом течении патологии до 25-30 раз в сутки.
Период обратного развития коклюша
Этот период еще называется ранней реконвалесценцией (выздоровление). Он длится от 2 до 6 недель. При этом постепенно частота и длительность приступов судорожного кашля уменьшаются. Сам приступ протекает легче, также улучшается общее состояние и самочувствие человека.
Период реконвалесценции (выздоровление)
Это самый длительный период в клиническом течении коклюша, который продолжается от 2 месяцев до полугода. В это время кашель практически отсутствует, но возможно периодическое возвращение приступов судорожного кашля, вследствие сохранения самого очага возбуждения в кашлевом центре продолговатого мозга.
Симптомы атипичной формы коклюша
Атипичная форма коклюша характеризуется неспецифической симптоматикой заболевания или ее отсутствием. В зависимости от этого выделяют несколько видов атипичной формы коклюша:
 Абортивный вид – период приступов судорожного кашля является не длительным, в среднем уже через неделю переходит в период ранней реконвалесценции.
Абортивный вид – период приступов судорожного кашля является не длительным, в среднем уже через неделю переходит в период ранней реконвалесценции.- Стертая форма – на протяжении всей болезни присутствует сухой сильный кашель, но развитие судорожных его приступов отсутствует.
- Бессимптомная форма – характеризуется полным отсутствием или минимальным развитием кашля во время течения всех периодов коклюша.
- Транзиторное бактерионосительство – попадание в верхние дыхательные пути бактерий без развития заболевания и их последующим уничтожением посредством иммунной системы.
Развитие атипичной формы коклюша характерно для привитых от коклюша людей, при попадании в легочную систему значительного количества возбудителя коклюша.
Диагностика
Диагноз коклюша выставляется только на основании позитивного результата специфического исследования, которое включает:
- Бактериологическое исследование методом посева материала на питательную среду с последующим выращиванием и идентификацией возбудителя.
- Серологическая диагностика, основанная на определении увеличения титра антител к бактериям коклюша с помощью реакции агглютинации (РА) или иммуноферментного анализа (ИФА).
Для определения структурных изменений и наличия гипоксии (недостаточное поступление кислорода в кровь и ткани организма), применяются дополнительные инструментальные и лабораторные методики исследования:
- Рентгенография легких или их компьютерная томография.
- Определение насыщенности крови кислородом (определение наличия гипоксии).
- Общие анализы крови и мочи.
- Биохимический анализ крови.
Такие методы диагностики позволяют оценить степень структурных и функциональных нарушений в организме, которые помогут определиться с дальнейшей тактикой лечения.
Осложнения коклюша
Коклюш представляет собой патологи с тяжелым течением и развитием ряда специфических и неспецифических осложнений, которые чаще развиваются при тяжелой форме патологии с частыми и длительными приступами судорожного кашля. К специфическим, связанным непосредственно с патогенезом коклюша, осложнениям относятся:
- Эмфизема легких – характеризуется растяжением альвеол вследствие кашля и их повышенной воздушностью.
- Эмфизема средостенья или подкожной клетчатки в области грудной клетки – результат разрыва участка дыхательных путей с накоплением воздуха в тканях.
- Выраженное нарушение дыхания с его задержкой до 30 сек или остановкой (апноэ) на период времени более 30 сек.
- Кровотечения из носа, кровоизлияния в кожу лица и головы, склеру глаз, головной и спинной мозг – могут развиваться вследствие нарушения оттока крови из верхней половины тела во время приступа судорожного кашля.
- Грыжи передней стенки живота (пупочная, паховая грыжи) или выпадение прямой кишки, связанные с повышением внутрибрюшного давления во время кашля.
Неспецифические осложнения коклюша развиваются вследствие присоединения вторичной бактериальной инфекции на фоне снижения функциональной активности иммунной системы. При этом может развиваться пневмония (воспаление легких), бронхит, трахеит, ангина, лимфаденит (инфекционный процесс в лимфатических узлах) или отит (воспаление среднего уха). Также даже без развития осложнений, после перенесенного коклюша, могут оставаться резидуальные (остаточные явления) в виде хронического бронхита или пневмонии, различных расстройств речи, у детей может развиваться энурез (ночное недержание мочи), нарушения зрения и слуха, параличи отдельных групп мышц.
Лечение коклюша
При тяжелом и среднетяжелом течении заболевания, лечение коклюша проводится только в условиях медицинского стационара, в котором есть возможность обеспечить минимальное воздействие различных факторов, провоцирующих развитие приступа судорожного кашля. Также госпитализации подлежат дети из организованных коллективов для профилактики распространения инфекции. Терапия коклюша включает несколько обязательных групп терапевтических мероприятий – щадящий режим, этиотропная терапия, патогенетическая и симптоматическая терапия.
Щадящий режим и общие мероприятия
Во время лечения проводится ограничение воздействия на организм факторов, которые могут спровоцировать приступ судорожного кашля – шум, резкие звуки, сухой воздух, эмоциональное напряжение. Также общие рекомендации включают диету, богатую белками, углеводами и витаминами. Прием жирной пищи не рекомендуется. Обязательно в помещении поддерживается относительная влажность воздуха на уровне 60%.
Этиотропная терапия
Эта терапия направлена на уничтожение возбудителя коклюша, для чего с первых дней после установления диагноза назначаются антибиотики группы макролидов (азитромицин, рокситромицин) или полусинтетических пенициллинов (амоксициллин). Курс антибиотикотерапии составляет около 7-10 дней. В случае тяжелого течения заболевания с частыми приступами кашля и рвотой, антибиотики вводятся в организм парентерально – внутримышечно или внутривенно в виде инъекций.
Патогенетическая терапия
Основная группа лечебных мероприятий, которые проводятся с целью снижения выраженности очага возбуждения в кашлевом центре продолговатого мозга. Используются лекарственные средства группы нейролептиков (аминазин) и противосудорожные препараты (седуксен, фенобарбитал) в возрастных дозировках. Дополнительно используются противокашлевые препараты группы (пертуссин, пакселадин), спазмолитики (но-шпа). В патогенетическую терапию включают дегидратацию (выведение жидкости из организма) для снижения отеков (фуросемид).
Симптоматическая терапия
Это дополнительное лечение, которое уменьшает выраженность основных проявлений патологии. Оно включает отсасывание слизи из верхних дыхательных путей, аэрозолетерапию, дыхание увлажненным воздухом, оксигенотерапия (дыхание воздухом, насыщенным увлажненным кислородом). Для профилактики вторичной бактериальной инфекции используются иммуномодуляторы (метацил, нуклеинат натрия, элеутерококк).
Профилактика
Попадание в организм антигенов бактерий коклюша вызывает формирование стойкого иммунитета (последующая невосприимчивость к повторному заражению). Поэтому для профилактики заболевания практически во всех странах введена обязательная вакцинация от коклюша (введение антигенов бактериальной стенки в организм, с целью вызвать формирование иммунитета). Прививка от коклюша выполняется несколько раз в жизни, дает высокий результат в отношении невосприимчивости к инфекции. Даже в случае развития инфекционного процесса, у привитых людей заболевание протекает в легкой форме без развития приступов кашля.
Актуальность коклюша на сегодняшний день остается значительной, что связано с его тяжелым течением, периодическим подъемом заболеваемости через 2-4 года и преимущественным поражением детей в возрасте 3-6 лет.
bezboleznej.ru

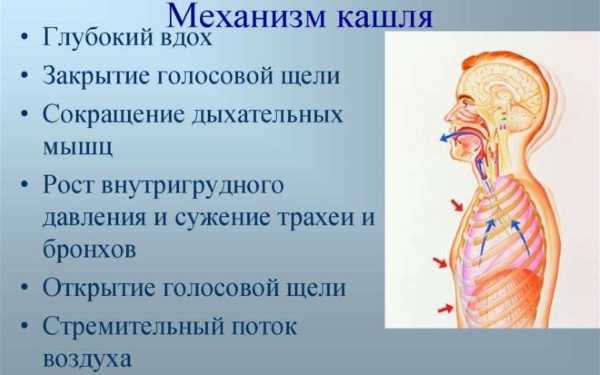

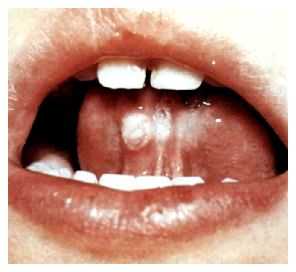 Коклюшный токсин (лимфоцитоз стимулирующий фактор) – играет основную роль в механизме развития приступообразного кашля.
Коклюшный токсин (лимфоцитоз стимулирующий фактор) – играет основную роль в механизме развития приступообразного кашля. Повышение системного артериального давления за счет спазма артерий и сосудов микроциркуляторного русла.
Повышение системного артериального давления за счет спазма артерий и сосудов микроциркуляторного русла.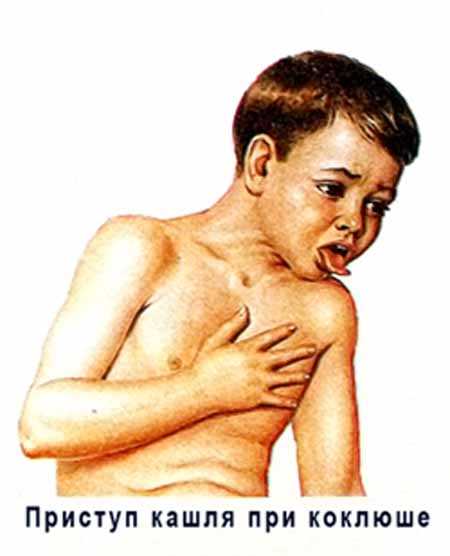 Реприза – состояние на высоте приступа кашля, характеризующееся серией из нескольких кашлевых толчков на выдохе с последующим свистящим вдохом. Репризы являются характерным симптомом, указывающим на развитие коклюша.
Реприза – состояние на высоте приступа кашля, характеризующееся серией из нескольких кашлевых толчков на выдохе с последующим свистящим вдохом. Репризы являются характерным симптомом, указывающим на развитие коклюша.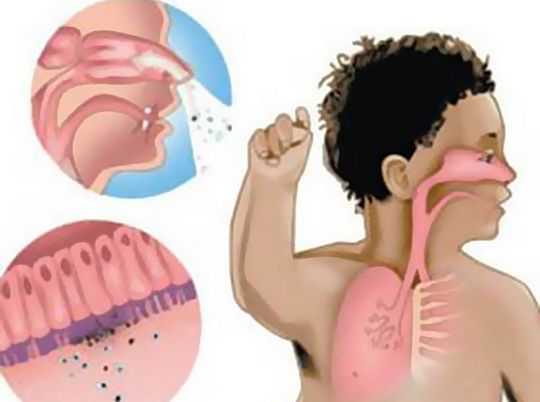 Абортивный вид – период приступов судорожного кашля является не длительным, в среднем уже через неделю переходит в период ранней реконвалесценции.
Абортивный вид – период приступов судорожного кашля является не длительным, в среднем уже через неделю переходит в период ранней реконвалесценции.