Как расшифровать бцж прививка: что это такое, противопоказания, побочные эффекты
Бцж прививка расшифровка от чего помогает. Как расшифровывается прививка бцж. Как привить БЦЖ-вакциной ребенка, имевшего дома контакт с больным туберкулезом
По статистике ВОЗ туберкулезом ежегодно заболевает около 9 миллионов человек, поэтому во всех странах мира рекомендуют проводить вакцинацию против нее. Но целесообразность проведения такой вакцинации неоднозначно: одни считают ее незаменимым средством при повышенном риске заболевании туберкулезом, а другие уверены, что прививка является малоэффективной.
На территории России прививка БЦЖ делается еще в роддоме. Перед проведением вакцинации нужно обратить внимание на противопоказания, среди которых: наличие состояния иммунодефицита, наличие вируса иммунодефицита человека у матери и иные факторы.
Расшифровка прививки БЦЖ
Аббревиатура BCG, переводится БЦЖ, является сокращением, расшифровывается как bacillus Calmette-Guerin, с латыни — бацилла Кальметта-Герена. Для формирования русского названия используют прямое сокращенное латинское обозначение, прописанное характерными буквами.
В России прививка от туберкулеза может быть проведена двумя составами: одним из них является вакцина БЦЖ, а другим — БЦЖ-М. Существует ряд показаний к применению того или иного состава, основанных на индивидуальных особенностях организма ребенка.
Состав вакцины
Вакцина от туберкулеза БЦЖ синтезируется на основе разных подтипов Mycobacteria bovis. С 1921 года составляющие раствора не изменялись, так как считаются наиболее эффективными в борьбе с патологией.
На протяжении 13 лет культура клеток, основывающаяся на разнообразных типах микобактерии Бовис, выделялась и просеивалась Кальметтом и Гереном. В результате проделанного исследования был выведен изолят.
Для того чтобы произвести культуру микобактерий используется метод посева бацилл на питательную среду. Культура разрастается в организованной среде на протяжении 7 суток, а затем ее выделяют, подвергают фильтрации, концентрации. После проделанных манипуляций все формируется в однородную массу, разбавляющуюся чистой водой.
Число клеток бактерий в разовой дозировке разнится. Количество определяется подтипом бактерии, используемой для производства раствора, а также особенностями метода его производства. Состав 90% медикаментов основывается на одном из следующих штаммах:
- французский «Пастеровский» 1173 Р2;
- «Глаксо» 1077;
- токийский 172;
- датский 1331.
Эффективность вырабатываемой вакцины на любом перечисленном штамме одинакова.
На территории Российской Федерации применяется вакцина БЦЖ и БЦЖ-М. Они обе изготавливаются на основе штамма БЦЖ-1 — бычьей туберкулезной палочки. Главным их отличием является концентрация. БЦЖ-М содержит вдвое меньше бактерий. Она используется только в тех ситуациях, когда у грудничка есть противопоказания к проведению вакцинации БЦЖ, например, при отрицательной пробе Манту, когда детский организм с замедлением реагирует на возбудителя патологии.
Делать ли прививку?
Опасность туберкулеза в детском возрасте кроется в том, что патология активно развивается до тяжелейших форм, угрожающих жизни. Среди них выделяют менингит, диссеминированную форму, при отсутствии терапии которых ребенок быстро умирает. Исходя из этих соображений, многие медики рекомендуют соблюдать график прививания БЦЖ.
Реакцией на прививку БЦЖ является формирование защиты от осложненного типа туберкулезной патологии: диссеминированной формы и менингита. Такая статистика наблюдается у 85% детей, прошедших прививание. Именно они даже в случае инфицирования имеют высокий шанс на полное выздоровление без появления никаких осложнений.
Одной из задач ВОЗ является прививание БЦЖ детей, проживающим в местах, характеризующимся активным туберкулезным распространением. Из этих соображений в России вакцинация проводится еще в родильном доме. Такой состав уберегает от формирования туберкулезных осложнений на 15–20 лет, после чего ее действие заканчивается.
Так как развитие возможных осложнений после инфицирования ребенка туберкулезом чаще всего приводит к летальному исходу, медики все-таки рекомендуют делать прививку БЦЖ в младенчестве.
Существует немногочисленный список групп людей, кому необходимо пройти вакцинацию БЦЖ:
- Дети до 12 месяцев, растущие в регионах, характеризующихся высоким распространением туберкулеза.
- Дети с 12 месяцев до 17 лет, которые имеют высокую вероятность заражения патологией. Прививка делается только в тех случаях, если ребенок проживает в областях с низким уровнем распространения болезни.
- Люди, которые регулярно находятся в прямом контакте с пациентами, являющимися носителями тяжелых осложненных форм туберкулеза, резистентных к большинству медикаментов.
Ревакцинация БЦЖ не защищает человека от заражения туберкулезом, но помогает избежать появления серьезных осложнений, поэтому ее следует проводить по истечении 15–20 лет.
Вакцинация новорожденных в роддоме
Первую прививку БЦЖ делают в роддоме в каждом государстве, где наблюдается неблагоприятная туберкулезная обстановка. Именно такая ситуация складывается в России, поэтому вакцинацию от патологии проводят на 3–4 сутки после появления на свет. Практически у всех новорожденных наблюдается благоприятное течение прививочной реакции, поэтому родители не должны опасаться вакцинации их ребенка.
Именно такая ситуация складывается в России, поэтому вакцинацию от патологии проводят на 3–4 сутки после появления на свет. Практически у всех новорожденных наблюдается благоприятное течение прививочной реакции, поэтому родители не должны опасаться вакцинации их ребенка.
Бацилла вводится для того, чтобы исключить риск развития тяжелых форм туберкулеза, которые влекут за собой летальный исход. Также вакцинация БЦЖ необходима для профилактики развития носительства, не проявляющегося никакой симптоматикой, в острую форму патологии.
БЦЖ новорожденным следует проводить в обязательном порядке. Это обусловлено тем, что 2/3 населения Российской Федерации, достигшего возраста 18 лет, являются носителями патогенной бактерии. При этом у них не проявляется никакая симптоматика, но во время чихания или кашля они активно заражают окружающих. По статистике 70% детей по достижению возраста 7 лет инфицируются этим патогенным микроорганизмом.
При отсутствии проведенной вакцинации и при заражении ребенка повышается риск формирования менингита, внелегочной и диссеминированной формы патологии, при которых наблюдается высокая летальность.
Вакцинация: после прививки БЦЖ
После прививки БЦЖ, необходимо соблюдать несколько рекомендаций, которые помогут ребенку справиться с введенным составом. А течение получаса после вакцинации запрещается кормить ребенка, обрабатывать область укола любыми жидкостями или медикаментами, закрывать лейкопластырем или облегающими вещами.
На протяжении суток после проведения укола нельзя посещать с ребенком места с большим скоплением людей, мыться или мочить место прививки, растирать или чесать его. Повышение температуры до 37,5 градуса в течение суток после прививки БЦЖ считается нормальным процессом, но если она растет выше, ребенка следует показать медику.
При возникновении любых осложнений, необходимо тщательно обследовать ребенка, чтобы исключить риск значительного ухудшения общего состояния. На протяжении месяца после введения состава ребенка следует кормить не аллергенной пищей. Если ребенок находится на грудном вскармливании, его матери следует соблюдать диетическое питание.
Когда делают прививку?
Первичная БЦЖ-прививка новорожденным от туберкулеза ставится на 3–4 сутки после рождения. Иногда этот срок может быть увеличен до 1 недели. Далее, проводятся ревакцинации БЦЖ по графику прививок:
- в 7 лет;
- в 14 лет.
Родители могут дать отказ на проведение прививки, взяв на себя полную ответственность за здоровье своего ребенка. Но такие отказы чаще всего заканчиваются плохо: в виде осложненных форм туберкулеза. Если в родильном доме не привили младенца, вакцинацию проводят позже, при этом делают предварительную пробу Манту.
Ревакцинация — необязательная процедура. Она делается только в том случае, когда наблюдается отрицательная проба Манту. Если первая прививка делалась позже, ее следует обязательно занести в медицинскую карту, чтобы получить консультацию иммунолога и составить дальнейший календарь вакцинации.
Место инъекции вакцины
Прививка БЦЖ новорожденным делается в плечо, процедура проводится внутрикожно, подкожное введение является недопустимым. При подкожном введении на поверхности формируется холодный абсцесс. Чтобы этого не произошло, необходимо соблюдать инструкцию:
При подкожном введении на поверхности формируется холодный абсцесс. Чтобы этого не произошло, необходимо соблюдать инструкцию:
- Первым делом подготавливается необходимое оснащение: стол, перчатки, мензурка, светозащитный конус.
- Далее, необходимо надеть перчатки, протереть шейку ампулы спиртовым раствором, надломать ее.
- Ампула помещается в мензурку, игла фиксируется на шприце, набирается 2 миллилитра растворителя.
- Растворителем разбавляется БЦЖ, делать это нужно аккуратно по стенке ампулы.
- Вакцина перемешивается шприцем с поршнем.
- Полученный раствор набирается в туберкулиновый шприц в объеме 0,2 миллилитра, при этом половина выпускается вместе с воздухом в салфетку.
- Ампулы устанавливаются под светозащитный конус.
- Шприц кладется внутрь стерильного стола.
- Плечо пациента протирается спиртом.
- Нужная область кожи растягивается, игла вводится срезом вверх. При этом угол должен составлять 10–15 градусов.

- Далее, медленно вводится вакцина, игла извлекается.
При неправильной технике проведения вакцинации БЦЖ у ребенка на плече вместо рубца формируется четкий шрам.
Реакция на вакцину
Иммунная реакция на введенный препарат представляет собой формирование маленького локального туберкулезного очага, который вызывается благодаря жизнедеятельности бактерий, входящих в состав раствора. Такой ответ формируется за полтора месяца, поэтому на протяжении 45 суток нельзя делать иные виды вакцинации, вводить иммунобиологические препараты. Это обусловлено тем, что подобные лекарства способны нарушить процесс формирования иммунитета.
Через 30 суток на месте укола появляется покраснение, бугорок. В некоторых случаях формируется пузырь, наполненный прозрачной жидкостью или гноем. Родители должны знать, что это нормальная реакция организма. Если сформировавшуюся пуговку от БЦЖ начало нарывать, у ребенка появится зуд. Чтобы исключить расчесывания места укола, ребенку следует дать антигистаминный препарат. Выдавливать содержимое пузыря ни в коем случае нельзя.
Выдавливать содержимое пузыря ни в коем случае нельзя.
Формирование следа от прививки БЦЖ произойдет после того, как от места укола отвалится корочка. На месте прививки появится маленький рубец. Отрывать корочку самостоятельно не следует, так как это повредит кожный покров и повысит вероятность развития осложнения.
Оценивают действие вакцины и формирование иммунитета по размеру появившегося пятна, рубца по достижению ребенком возраста 1, 3, 6, 12 месяцев. Если след отсутствует, защитные механизмы не были сформированы или у ребенка наблюдается полная невосприимчивость к туберкулезу.
Осложнения после прививания
После вакцинации БЦЖ могут возникнуть осложнения. Чаще всего они появляются из-за нарушения техники проведения укола, уходом за местом инъекции. После прививки может появиться:
- при нагноении появляется недомогание;
- на протяжении первых 3 суток может возникнуть понижение аппетита, сонливость, вялость, плачь;
- температурный показатель тела в 37,1–37,5 в течение 2 суток после проведения инъекции;
- насморк из-за понижения иммунитета;
- при отсутствии лечения воспаления слизистой носа может возникнуть кашель, покраснение горла;
- у 98% привитых возникают кожные реакции в форме припухлости, красноты, их область не превышает 1 сантиметра в диаметре: если прививка БЦЖ покраснела у ребенка, это не повод к беспокойству.

Все указанные осложнения являются нормой. Но существуют и опасные реакции организма:
- обширная язва предупреждает о повышенной чувствительности ребенка к раствору;
- региональный лимфаденит – воспаление лимфатических узлов в области подмышек с левой стороны;
- келоидный рубец — реакция организма, при которой рубцовая ткань разрастается, болит и зудит;
- сильнейшее гноение, которое распространяется за пределы привитой области, характерно для новорожденных, страдающих иммунодефицитом;
- БЦЖ-остиомиелит — поражение костной системы, развивается медленно, симптоматика появляется через 3 месяца после укола;
- генерализированная БЦЖ-инфекция — очень редкое осложнение, которое проявляется в форме полного отсутствия защитных сил организма из-за наличия иммунодефицита.
Отсутствие рубчика или отрицательная проба Манту, которую делали ребенку в возрасте 12 месяцев, говорит об отсутствии восприимчивости к туберкулезу или иммунитета к нему.
Противопоказания к прививке БЦЖ
Существует ряд противопоказаний к введению микобактерии туберкулеза, поскольку в некоторых ситуациях вакцинация может ухудшить состояние ребенка. Так, противопоказаниями к применению БЦЖ является:
- глубокая недоношенность;
- малый вес — до 2,5 килограмм;
- наличие гемолитической патологии при резусконфликте с матерью;
- наличие тяжелых врожденных пороков в стадии суб- и декомпенсации;
- проявления внутриутробной инфекции.
Противопоказанием к ревакцинации в 7 лет является положительная проба Манту, наличие осложнений после БЦЖ, иммунодефицит, онкология. Также проводить вакцинацию запрещено при наличии острых или обостренных хронических патологий, во время лечения иммуносупрессорами, цитостатиками, глюкокортикоидами.
Для чего нужна и от чего защищает прививка БЦЖ? Почему, несмотря на вакцинацию, туберкулёз до сих пор не побеждён и продолжает оставаться мировой проблемой номер 1? Эффективна ли прививка БЦЖ при туберкулёзе костей, мозга, суставов? Эта прививка необходима для профилактики детского туберкулёза, а также для уменьшения вероятности перехода болезни к тяжёлым формам, влекущим за собой летальный исход. Кроме того, БЦЖ призвана помогать не перейти туберкулёзной инфекции, живущей внутри организма практически каждого жителя России, в настоящую болезнь.
Кроме того, БЦЖ призвана помогать не перейти туберкулёзной инфекции, живущей внутри организма практически каждого жителя России, в настоящую болезнь.
Вакцинация БЦЖ делается новорождённому ребёнку ещё в роддоме, когда ему от 4 до 7 дней жизни. Укол делается в плечо (левое) между верхней и средней третью. Такой ранний срок её проведения обусловлен неблагоприятной ситуацией по части туберкулёза в нашей стране. Детский организм ещё не обладает достаточными силами, чтобы противостоять такой грозной инфекции.
Многие больные открытой формой туберкулеза даже не подозревают об этом. Учитывая, что он передаётся воздушно-капельным путём, риск заразиться у маленького ребёнка очень велик. По этой причине прививки делаются как можно раньше, чтобы у малыша успел выработаться иммунитет для противостояния инфекции.
Сама БЦЖ представляет собой ослабленные делением бактерии туберкулёза, которые не могут спровоцировать болезнь, но вызывают ответ организма на введённую вакцину.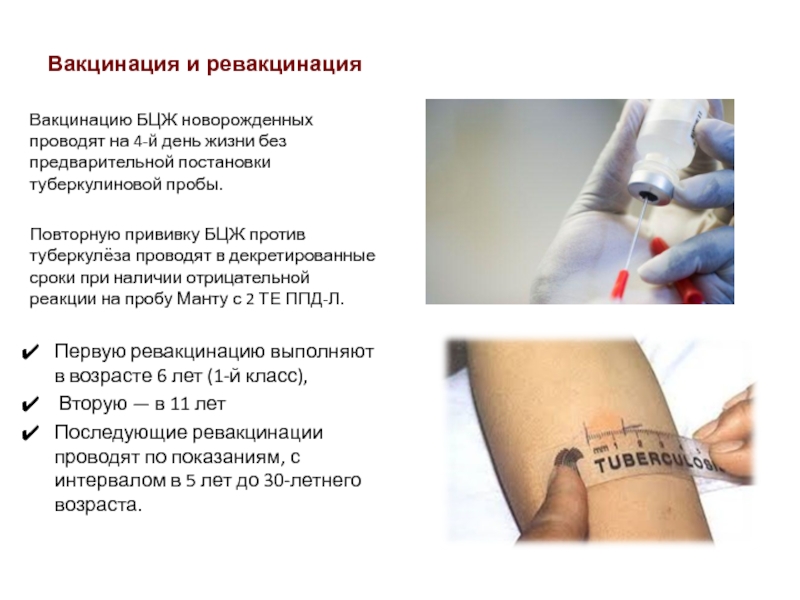 Посредством формирования антител формируется иммунитет. Вводятся именно живые клетки, потому что ввод убитых клеток не вызовет нужного отклика организма, ему просто не с чем будет бороться. Что же касается производства вакцины, то и российская, и импортная не имеют какой-то значимой разницы. Единственный момент, так как вакцина живая, к её хранению и транспортировке предъявляются существенные требования, соблюсти которые бывает трудно из-за длительности транспортировки и таможенных процедур.
Посредством формирования антител формируется иммунитет. Вводятся именно живые клетки, потому что ввод убитых клеток не вызовет нужного отклика организма, ему просто не с чем будет бороться. Что же касается производства вакцины, то и российская, и импортная не имеют какой-то значимой разницы. Единственный момент, так как вакцина живая, к её хранению и транспортировке предъявляются существенные требования, соблюсти которые бывает трудно из-за длительности транспортировки и таможенных процедур.
Существует более слабая версия вакцины — БЦЖм со сниженным количеством тел микробов. Она предназначена для детей с малым весом при рождении и ослабленным организмом.
Течение постпрививочного периода характеризуется:- через примерно 8 недель место укола начинает выделяться над кожей, чем-то походя на укус комара;
- затем образуется белесый пузырёк, наполненный жидкостью;
- к 4 месяцам пузырёк вскрывается и образуется корочка;
- корочка сходит и образуется вновь несколько раз до того момента, как на месте ввода вакцины не останется небольшой шрамик.

Всё это нормальная реакция организма на введённую вакцину. Не допускается мазать это место противомикробными и дезинфицирующими средствами вроде зелёнки, это может убить слабую микробную среду.
В целом, БЦЖ переносится неплохо, если, например, сравнить с той же АКДС, но у неё тоже бывают постпрививочные реакции.
К ним относятся:- Образование шишки под кожей. Это происходит, когда вакцину ввели подкожно.
- Увеличение левого подмышечного лимфоузла.
При наблюдении таких симптомом следует обязательно показать ребёнка участковому педиатру.
Срок действия иммунитета после БЦЖ — порядка 7 лет. Примерно в этом возрасте у детей с отрицательной пробой Манту проводят ревакцинацию.
Проба Манту — это проверка организма на иммунитет к туберкулёзу. Проводится путём введения препарата туберкулина, после чего отслеживается реакция организма. Если проба отрицательная, значит всё хорошо, если положительная, то ребёнка могут направить на повторную пробу и осмотр фтизиатра в тубдиспансер. К сожалению, очень много случаев ложноположительных реакций на Манту, и ребёнка необоснованно приходится вести в не очень подходящее для детей учреждение.
К сожалению, очень много случаев ложноположительных реакций на Манту, и ребёнка необоснованно приходится вести в не очень подходящее для детей учреждение.
БЦЖ защищает от туберкулеза или нет? Можно ли вообще заболеть туберкулезом, если есть прививка БЦЖ?
Показатели эффективности разнятся. По проведенным российским исследованиям своевременно и правильно привитые дети болеют туберкулезом в 15 раз меньше, чем те, кто не привит. Британские исследования подтвердили уменьшение риска инфицирования на 80%. Считается, что прививание снижает риск заражения туберкулезом лёгких в 2 раза, а риск летального исхода на 70%.
Важно понимать, что прививание не исключает риск заражения туберкулезом. Но, попадая в организм ребёнка, формируется первичный иммунитет, который не позволит развиться тяжёлым формам болезни.
Противопоказания:Постоянные, то есть на всю жизнь:
- рак крови;
- опухоли;
- туберкулез;
- тяжёлые осложнения после предыдущих БЦЖ.
- сыпь;
- лечение кортикостероидами;
- глубокая недоношенность;
- гемолитическая болезнь.

Шрамик появляется у 90% привитых детей. Если его нет, а проба Манту положительная, то ещё раз БЦЖ не ставят. Если проба отрицательная, то самый эффективный способ — провести более чувствительный тест (5 ТЕ), или определить антитела к микобактерии.
Повторная БЦЖ называется ревакцинацией и проводится в соответствии с официальным календарём прививок.
Цель ревакцинации достичь большего числа антител в организме. Официальная медицина уверена, что только при ревакцинации достигается максимальная эффективность прививок БЦЖ.
Проводят ревакцинацию в 7, 12, 17 лет. На деле — намного реже. Обычно необходимость привить повторно определяют по результатам Манту.
Реакция положительная — палочка Коха присутствует в организме, отрицательная — отсутствует.
Каждый год реакция может быть отрицательной, но в любой момент может показать положительный результат — так называемый вираж пробы. Тогда специалист по туберкулёзу определяет, что явилось причиной реакции: болезнь или только инфицирование, которому антитела не дали стать болезнью.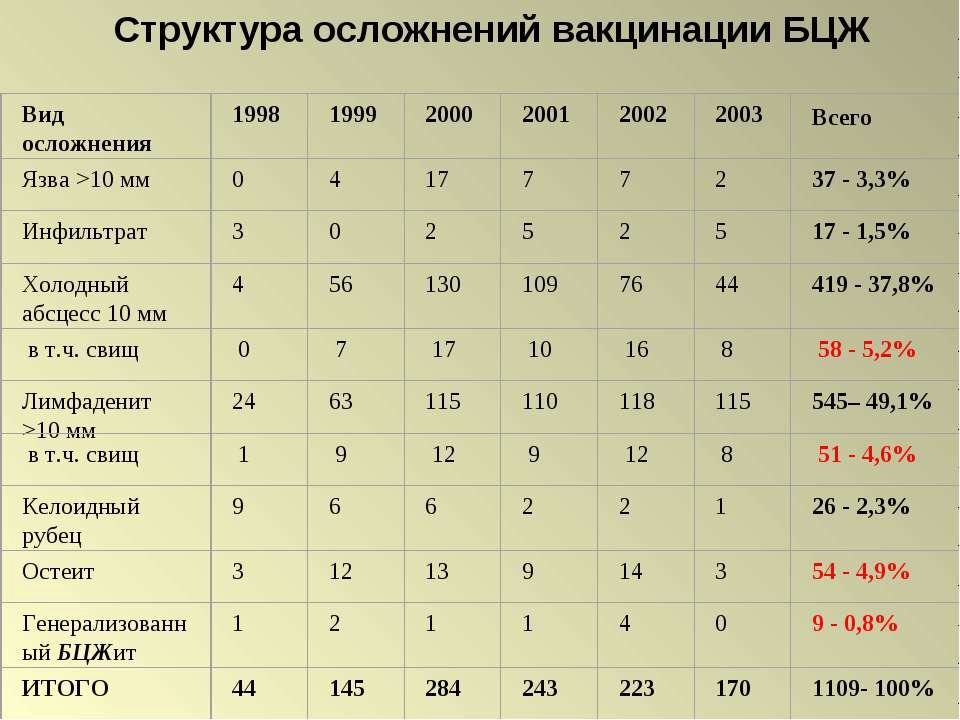 Специалистами диспансера комплексно проводятся другие исследования, например, рентген. По совокупности врач делает заключение.
Специалистами диспансера комплексно проводятся другие исследования, например, рентген. По совокупности врач делает заключение.
Заболевших лечат, при сомнениях прописывают лекарства для профилактики.
Не заболевшим больше не делают ревакцинацию.
Особое значение уделяется ревакцинации детей, которых не вакцинировали до года.
Прививание грудного ребёнка старше трех месяцев делают после предварительной постановки пробы Манту, чтобы выявить возможное инфицирование туберкулезом. Младше трёх месяцев прививка не ставится, так как Манту может быть ложноотрицательной.
Если реакция всегда была отрицательной, ревакцинацию делают до возраста 30 лет. За несколько дней до прививки делают Манту. Если результат отрицательный, по истечении двух недель ставят прививку.
Ревакцинация обязательна:
- для граждан, живущих в неблагополучных районах;
- для детей, у которых есть предрасположенность к туберкулёзу или частые контакты с туберкулёзными больными.
Противопоказания ревакцинации:
- неоднозначный результат Манту;
- осложнения первой БЦЖ;
- больные туберкулезом;
- острые инфекции;
- беременность;
- опухоли;
- наличие болезней, передающихся половым путём.

Вакцинировать при контакте с любыми инфекционными больными можно только после окончания инкубационного периода инфекции, то есть снятия карантина.
Спустя несколько дней после повторной прививки, формируется иммунитет, микробные тела приобретают форму, продлевающие иммунитет примерно на 6 лет. Период действия прививки БЦЖ зависит от факторов, которые влияют на срок формирования иммунитета:
- близкий контакт с туберкулёзным больным;
- адекватной диагностики;
- форм болезни.
Что влияет на результат ревакцинации? То, здоров ли пациент, и насколько правильны действия медработников.
Правила работы с вакциной при ревакцинации:
- Организация правильного хранения.
- Перед использованием подлежит нагреванию.
- Правильный укол.
При принятии решения о сроках и периодах ревакцинации следует руководствоваться рекомендациями ВОЗ.
Количество пациентов, у которых диагностируется костный туберкулез, растёт с каждым годом. Обычно это дети с осложнениями после вакцинации БЦЖ в родильном доме или позже при ревакцинации.
Обычно это дети с осложнениями после вакцинации БЦЖ в родильном доме или позже при ревакцинации.
По некоторым данным, из 164 привитых у 9 детей (5,2%) развился туберкулез костей.
Туберкулез костей сопровождается болями в костях и суставах, образуются свищи.
Из-за того, что БЦЖ проявляет свои защитные функции против распространения инфекции через кровь, её эффект при туберкулезе костей ниже, чем при туберкулезном менингите.
Собственно, сегодня существует мнение о бесполезности прививок БЦЖ как таковых, а не только от туберкулеза костей.
Всеми официально признанный факт, включая ВОЗ, что БЦЖ не предотвратила распространение туберкулезной инфекции, что фактически доказывает её неэффективность. Та же ВОЗ рекомендует вакцинировать детей младше пятилетнего возраста в государствах, где смертность от туберкулеза мозга составляет более 1 ребёнка на десять млн чел. У нас этот показатель значительно ниже.
На данный момент практически все страны Европы не применяют обязательную массовую БЦЖ-вакцинацию, в Штатах и Голландии её вообще никогда не проводили. Эти государства пришли к сокращению заболеваемости палочкой Коха за счёт ранней диагностики, адекватного лечения и улучшения условий жизни всех слоев населения. В России же за много лет прививания ситуация не улучшилась, и мы до сих пор относимся к странам с высоким уровнем распространения инфекции.
Эти государства пришли к сокращению заболеваемости палочкой Коха за счёт ранней диагностики, адекватного лечения и улучшения условий жизни всех слоев населения. В России же за много лет прививания ситуация не улучшилась, и мы до сих пор относимся к странам с высоким уровнем распространения инфекции.
Кроме того, доподлинно известно, что снижение показателей смертности от этой болезни в Европе началось задолго до изобретения вакцины.
Другими словами, при наличии благоприятных условий проживания, развитие в социально благополучной семье даёт повод родителям отказаться от прививки БЦЖ.
Не в пользу БЦЖ свидетельствуют и данные о поствакционных осложнениях, доказанных опытным путем. В Индии проводились исследования на 375 тыс. чел., результаты отслеживали в течение 7 лет. Оказалось, что заболеваемость у вакцинированных была выше, чем у инфицированных естественно.
По официальным данным Минздрава России, в 11 году на 100 000 привитых детей приходилось 23 случая осложнений после прививки, что почти в 2,5 раза выше, чем заболеваемость туберкулезом у детей. В 60% случаев зарегистрированы осложнения, проявляющиеся костно-суставной формой. Это доказывает, что бактерии из вакцины проникают даже в костные ткани.
В 60% случаев зарегистрированы осложнения, проявляющиеся костно-суставной формой. Это доказывает, что бактерии из вакцины проникают даже в костные ткани.
Все осложнения приведут к тому, что ребёнок долгое время будет вынужден принимать антибиотики и стоять на учёте у фтизиатра.
Главный фтизиатр России в некоторой степени солидарен с такой точкой зрения. По его словам, в своё время БЦЖ оправдала себя при борьбе с туберкулёзным менингитом, но тенденция такова, что возможные осложнения после прививки гораздо выше, чем польза от неё. Речь должна идти о поэтапном сокращении прививания. Сначала убрать повторные прививки по результатам реакции Манту в наиболее подходящих регионах РФ, а затем и полностью вакцинацию БЦЖ.
Подводя итог, можно сказать, что полностью БЦЖ защищает только от туберкулеза мозга, но не обеспечивает защиты от инфицирования туберкулезом, а также не позволяет болезни перейти в более тяжёлые формы. Есть у прививки свои сторонники и противники. С одной стороны, риск развития осложнений, таких как туберкулез костей, с другой стороны — опасность оставить ребёнка не привитым. Нелёгкий выбор, ответственность за который возложена на родителей. Родители имеют полное право письменно подтвердить свой отказ от прививания. Самый действенный способ принятия правильного решения — взвесить все за и против и проанализировать разные точки зрения.
Нелёгкий выбор, ответственность за который возложена на родителей. Родители имеют полное право письменно подтвердить свой отказ от прививания. Самый действенный способ принятия правильного решения — взвесить все за и против и проанализировать разные точки зрения.
Пройдите бесплатный онлайн-тест на туберкулез
Лимит времени: 0
Навигация (только номера заданий)
0 из 17 заданий окончено
Информация
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Результаты
Время вышло
Поздравляем! Вероятность того что вы более туберкулезом близиться к нулю.
Но не забывайте так же следить за своим организмом и регулярно проходить медицинские обследования и никакая болезнь вам не страшна!
Так же рекомендуем ознакомиться со статьей по .Есть повод задуматься.

С точностью сказать, что вы болеете туберкулезом сказать нельзя, но такая вероятность есть, если это и не , то с вашим здоровьем явно что то не так. Рекомендуем вам незамедлительно пройти медицинское обследование. Так же рекомендуем ознакомиться со статьей по .
Срочно обратитесь к специалисту!
Вероятность того что вы поражены очень высока, но дистанционно поставить диагноз не возможно. Вам следуем немедленно обраться к квалифицированному специалисту и пройти медицинское обследование! Так же настоятельно рекомендуем ознакомиться со статьей по .
- С ответом
- С отметкой о просмотре
Задание 1 из 17
1 .
Связан ли ваш образ жизни с тяжелыми физическими нагрузками?
Задание 2 из 17
2 .
Как часто вы проходите тест на выявление туберкулеза(напр. манту)?
Задание 3 из 17
3 .
Тщательно ли соблюдаете личную гигиену (душ, руки перед едой и после прогулок и т.
 д.)?
д.)?Задание 4 из 17
4 .
Заботитесь ли вы о своем иммунитете?
Задание 5 из 17
5 .
Болели ли у Ваши родственники или члены семьи туберкулезом?
Задание 6 из 17
6 .
Живете ли Вы или работаете в неблагоприятной окружающей среде (газ, дым, химические выбросы предприятий)?
Задание 7 из 17
7 .
Как часто вы находитесь в помещении с сыростью или запыленными условиями, плесенью?
Задание 8 из 17
8 .
Сколько вам лет?
На сегодняшний день остро стоит проблема заболевания туберкулезом. Он является инфекционной бактериальной болезнью, которая поражает легкие и страшен во многом потому, что распространяется воздушно-капельным путём. Один инфицированный с активной открытой формой может заразить 10 – 15 человек в год. Болезнь забрала уже множество жизней.
Выработать защитные функции и усилить реакции организма в момент борьбы с заболеванием помогает всем известная прививка БЦЖ, которую мы получаем ещё в роддоме. Название прививки происходит от латинских букв BCG, что в свою очередь означает bacillus Calmette–Guerin и переводится как «бацилла Кальметта-Герена».
Название прививки происходит от латинских букв BCG, что в свою очередь означает bacillus Calmette–Guerin и переводится как «бацилла Кальметта-Герена».
Прививка делается для того, чтобы предотвратить смертельный туберкулез. Вакцина водится детям в руку и обеспечивает развитие локального туберкулеза, который не опасен для общего состояния организма. В результате происходит выработка антител, которые активно борются с недугом.
В состав прививки входят микробактерии Бовиса, которые специалисты добывают путем недельного выращивания клетки в питательной среде. Затем хорошо фильтруют, очищают, концентрируют и превращают в однородную массу, которую разбавляют чистой водой. Получающаяся в результате вакцина содержит мертвые и живые бактерии, создающие защиту от туберкулеза. Благодаря им организм намного быстрее и легче может справиться с болезнью и предотвратить ее развитие в более сложные формы.
Виды вакцины и их отличие
Существует два вида прививок:
Обычная вакцина БЦЖ предназначена для доношенных новорожденных. БЦЖ-м предназначается для прививания недоношенных детей и для тех новорожденных, кому прививку делают уже после выписки из роддома. Отличие между этими двумя вакцинами состоит только в том, что в БЦЖ-м содержится только половинная доза микробактерий, которые входят в обычную вакцину БЦЖ.
БЦЖ-м предназначается для прививания недоношенных детей и для тех новорожденных, кому прививку делают уже после выписки из роддома. Отличие между этими двумя вакцинами состоит только в том, что в БЦЖ-м содержится только половинная доза микробактерий, которые входят в обычную вакцину БЦЖ.
График вакцинации. Способ и место введения
В России вакцинацию БЦЖ проводят 3 раз в следующем порядке:
- На 3 – 7 день жизни новорожденных в роддоме.
- В возрасте 7-и лет.
- В возрасте 14-и лет.
В России её делают всем новорожденным детям. Считается, что вакцинация прививкой БЦЖ применятся в обязательном порядке для всех новорожденных только в тех странах, где ситуация с туберкулезом стоит наиболее остро. Но, если родители ребенка против, то от прививки можно отказаться. В развитых странах прививку делают только новорожденным из группы риска.
Первую прививку обычно вводят ещё в роддоме, примерно на третий день жизни маленького человечка, когда он находится под пристальным вниманием врачей и любая негативная реакция отслеживается и устраняется.
Детям 7 и 14 лет вакцинацию проводят выборочно. Для определения того стоит ли прививать ребенка, детям вводят инъекцию Манту в кисть руки. Реакция используется для подтверждения диагноза туберкулеза. Результаты Манту обычно бывают известны после 72 часов. Врачи измеряют диаметр папулы и уже потом определяют, когда делать прививку от туберкулеза. Прививку БЦЖ в 7 и 14 лет вводят только тем детям, у кого проба Манту отрицательная.
Прививку БЦЖ вводят в наружную сторону левого плеча внутрикожно. Инъекцию запрещается вводить подкожно или внутримышечно. Если для введения вакцины в плечо имеются противопоказания, то выбирают другое место, где наиболее толстая кожа. Обычно таким местом является бедро.
Что стоит делать до и после прививки БЦЖ для того, чтобы минимизировать риск осложнений
Перед вакцинацией стоит определиться с тем, что можно и нельзя делать до и после введения вакцины БЦЖ:
- До введения прививки следует провести аллергический тест на совместимость лекарства с организмом и посмотреть, какая реакция возникнет на вакцину.

- После вакцинации запрещается мочить, смазывать ранку мазями или антисептическими средствами.
- В период прорывания корочки, если она образуется, и вытекания гноя нельзя накладывать йодную сетку, выдавливать гной, смывать и т.п.
- Родители должны следить за тем, чтобы ребенок не чесал место, куда сделана прививка.
- Во время вакцинации, за несколько дней до и после не стоит менять рацион питания ребенка, потому что при возникновении аллергической реакции трудно будет определить чем она вызвана – прививкой БЦЖ или каким-нибудь новым продуктом.
Противопоказания
Существует ряд противопоказаний, при наличии которых прививка не делается:
- Обычная вакцина БЦЖ запрещена, как уже отмечалось выше, недоношенным детям. Недоношенными считаются дети, рожденные с весом до 2,5 кг.
- Еще одним противопоказанием является иммунодефицит.
- Так же не стоит делать прививку БЦЖ, если у ребенка имеется гемолитическая болезнь, внутриутробные инфекции, гнойно-септические заболевания.

- Не допускается вакцинация при наличии кожных инфекций, злокачественных новообразований, нарушений нервной системы, то есть ребенок должен быть здоров.
- Ребенку так же не делают прививку, если мать заражена ВИЧ-инфекцией.
- Повторную прививку в 7 лет не делают, если первая вакцинация проходила с серьезными осложнениями.
Важно знать, что в день прививки БЦЖ новорожденному не делается никакая другая прививка. Это противопоказано. В роддоме, конечно же, врачи знают об этом, но родителям знать так же необходимо. Вакцина БЦЖ наиболее совместима с прививкой от гепатита В, но их так же нельзя делать в один день. Разница должна составлять около трех дней. Все другие прививки вводятся только через месяц после вакцинации прививкой БЦЖ.
Нормальная реакция на прививку
После прививки БЦЖ, которая делается в роддоме, формируется круглый рубец диаметром около одного сантиметра. Он должен быть белого цвета и всего через несколько месяцев, при правильном уходе, исчезнуть, оставив после себя небольшой шрам. Если у ребенка наблюдается такая реакция на прививку, то она считается нормальной.
Если у ребенка наблюдается такая реакция на прививку, то она считается нормальной.
Нормальными считаются так же следующие ощущения и видимые процессы:
- прививка БЦЖ покраснела или воспалился участок вокруг нее;
- началось небольшое нагноение или нарыв — не спешите волноваться, это нормальная реакция;
- плечо чешется или зудит;
- опухлость, которая не выходит за пределы прививки и не распространяется по всему плечу;
- в некоторых случаях возможно повышении температуры тела, но когда термометр показывает больше 38 градусов, стоит обратиться к врачу.
Все перечисленные симптомы являются нормальными. Они связаны с тем, что место вакцинации заживает, и организм ведет естественную борьбу с чужеродными телами, которые делают его сильнее.
После вакцинации у некоторых новорожденных след от прививки полностью отсутствует – это означает, что иммунитет к туберкулезу не выработался, и вакцина оказалась не эффективной. В такой ситуации вакцинацию делают повторно, если проба Манту отрицательная, либо дожидаются следующего прививания в 7 лет.
По некоторым данным, реакция организма на первую прививку БЦЖ отсутствует примерно у 5 – 10 % детей. 2 % людей вообще имеют врожденную устойчивость к микробактериям, то есть риск заболеть туберкулезом у них практически нулевой. У этой категории след от прививок БЦЖ так же полностью отсутствует.
Возможные осложнения и действия родителей в случае их возникновения
Осложнения после БЦЖ могут носить различный характер. Наиболее часто возникают следующие:
- Холодный абсцесс – может развиться, когда вакцину ввели не внутрикожно, а подкожно. Осложнение возникает примерно через месяц-полтора после прививания. Требует хирургического вмешательства.
- Обширная язва в месте введения вакцины, которая составляет 10 мм в диаметре. Означает, что ребенок обладает особой чувствительностью к компонентам препарата. Проводится местное лечение и данные заносятся в медицинскую карточку ребенка.
- Воспаление лимфоузла. Может возникнуть, когда микробактерии из кожи попали в лимфоузлы.
 Осложнение требует экстренного лечения, если лимфоузел увеличился в диаметре более чем на 1 см.
Осложнение требует экстренного лечения, если лимфоузел увеличился в диаметре более чем на 1 см. - Келоидный рубец – это кожная реакция на саму вакцину. Рубец представляет собой красную и набухшую кожу в месте введения инъекции. Свидетельствует о том, что БЦЖ нельзя вводить повторно, то есть прививки в 7 и 14 лет не делаются.
- Генерализованная БЦЖ-инфекция – это наиболее тяжело осложнение, которое вызвана наличием тяжелых иммунных нарушений у ребенка. Недуг встречается редко. Среди миллиона привитых заболевает один.
- Остеит – туберкулез кости, который развивается только через 0,5 — 2 года после введения препарата. Остеит показывает, что в иммунной системе ребенка произошли серьезные нарушения. Осложнения возникает у одного ребенка на двести тысяч привитых.
В роддоме эти осложнения практически нельзя выявить, так как они формируются намного позже. Родители должны сами наблюдать за реакцией на прививку и ухаживать за ребенком. При правильном уходе осложнения возникают достаточно редко. Берегите своих детей.
Берегите своих детей.
Прививка БЦЖ. Рассказывает фтизиатр Сергей Стерликов
Очень важно знать всё о БЦЖ: как должна выглядеть, какими могут быть противопоказания. Прививку БЦЖ ставят в числе первых при рождении ребёнка. Это профилактическая вакцина, которая создана для предотвращения заражения одним из самых опасных типов туберкулеза — лёгочного. В России вакцинация является обязательной и поголовной, так как это заболевание имеет очень большую распространённость, что ухудшается неблагоприятной эпидемиологической обстановкой, и даже меры лечения и профилактики не помогают улучшить обстановку. Поэтому прививка БЦЖ очень важна в данное время. Реакция на вакцину наступает не сразу, проявляется она появлением гнойничка, затем образованием коросты, которая после отходит. На месте введения остаётся шрамик, подтверждающий наличие данной прививки.
На данный момент в мире ежедневно люди умирают от туберкулеза. Смертность этого заболевания превышает даже сердечно-сосудистые и онкологические болезни. Широкая распространённость туберкулеза губит больше женщин, чем сложные роды и период беременности. Туберкулез — это серьёзная болезнь, приводящая к высокой смертности населения. Россия — страна, где распространенность данного заболевания также высока, она не уступает даже африканским и азиатским странам.
Широкая распространённость туберкулеза губит больше женщин, чем сложные роды и период беременности. Туберкулез — это серьёзная болезнь, приводящая к высокой смертности населения. Россия — страна, где распространенность данного заболевания также высока, она не уступает даже африканским и азиатским странам.
Для детей туберкулез особо опасен вероятностью развития его тяжелых форм. При отсутствии лечения и интенсивной терапии заболевание может привести к летальному исходу. Вакцинация БЦЖ на 85% уменьшает вероятность инфицирования и увеличивает устойчивость организма к заболеванию. Даже в случае заражения у вакцинированного ребенка больше шансов вылечиться, чем у остальных.
От чего защищает БЦЖ?
- туберкулез;
- менингит;
- диссеминированные формы.
Всемирной организацией здравоохранения рекомендуется проводить вакцинацию чем раньше, тем лучше. Поэтому в российских роддомах первой прививкой в списке стала БЦЖ. Но стоит знать, что действие вакцины длится только около 20 лет, после чего ревакцинация проводится, но не дает необходимого эффекта.
Таким образом прививку БЦЖ делать необходимо, ведь это поможет защитить вашего ребенка от туберкулеза и его тяжелых форм, как, например, менингит, на первые 15-20 лет жизни, когда иммунитет еще не сформирован окончательно.
После проведения инъекции на коже пациента образуется папула, её диаметр варьируется от 5 миллиметров до 1 сантиметра. Такая реакция говорит об успешном проведении инъекции. Через некоторое время, а именно 15-20 минут, эта папула исчезает путем рассасывания.
Через месяц как минимум начинает появляться реакция на прививку. В месте укола вскоре появляется пустула, внутри которой образуется нагноение. Это совсем нестрашно, такой реакции бояться не стоит.
После этого на месте инъекции наблюдается образование уплотнения, которое позже преобразуется в пузырь с жидкостью. То есть, БЦЖ в 2 месяца выглядит, как небольшой пузырек, который лопается в 3 месяца. Ранка после БЦЖ — нормальное явление.
Данную корку нельзя удалять, всковыривать, чесать, иначе ранка дольше заживает и есть риск внести постороннюю инфекцию.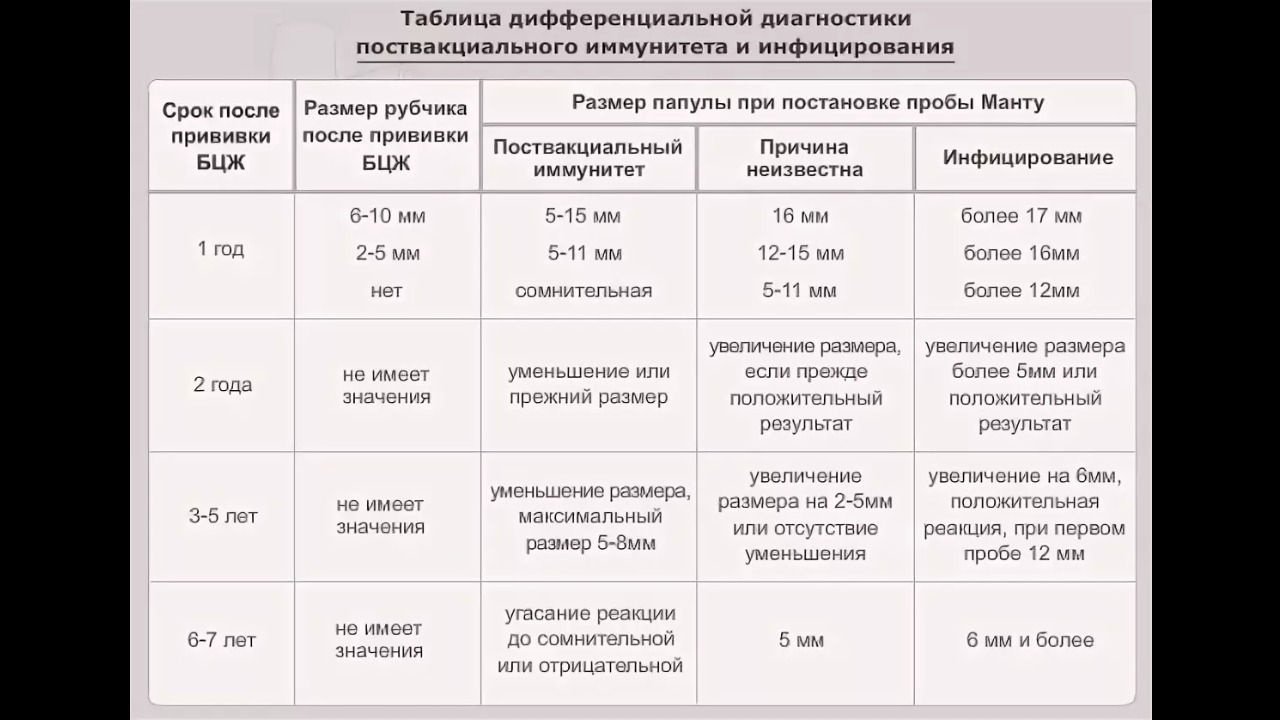 Также стоит быть осторожным во время водных процедур, так как ранку не следует мочить. Обрабатывание антисептиком не требуется.
Также стоит быть осторожным во время водных процедур, так как ранку не следует мочить. Обрабатывание антисептиком не требуется.
Спустя какое-то время, на этом месте появляется рубец, его диаметр в среднем около 4 мм. Шрам характеризуется красноватым оттенком. По истечении года след полностью проходит, оставляя за собой лишь еле заметный шрамик, как свидетельство того, что прививка сделана правильно.
Итак, как долго заживает БЦЖ? В среднем до полугода. Через год покраснение полностью сходит. Если в период вакцинации не наблюдалось никаких аномалий и соблюдались все признаки, вакцина проведена успешно.
Такими признаками являются:
- наличие папулы после инъекции; покраснение места укола спустя 1,5-2 месяца;
- образование гнойничка, а после пузырька с жидкостью;
- повторное образование гноя после его вытекания;
- размер рубца не превышает 1 сантиметр.
Первую БЦЖ делают на третьи сутки после рождения, а затем только в семилетнем возрасте при отсутствии противопоказаний.
Организм младенца остро реагирует на данную вакцину. Какие же побочные эффекты могут возникнуть? Зачастую родители паникуют при появлении таких реакций, как повышение температуры или зуд. Но это нормальные явления.
Рассмотрим реакции подробнее:
Также нормально образование гнойника, небольшого прыщика или же пузыря, наполненного жидкостью, если вокруг места инъекции не наблюдается никаких аномалий. В обратном случае стоит обратиться к врачу.
Всегда внимательно следите за реакцией организма ребёнка на вакцину и не медлите в случае отклонений, а сразу обращайтесь к врачу.
В случае когда на вакцину детский организм не проявил никакой реакции, это может свидетельствовать о двух вещах: отсутствии иммунитета или неправильно проведенной вакцинации. Обычно такому ребенку делают пробу Манту. Повторная вакцинация проводится, если результат пробы отрицательный. Другим путем решения проблемы становится повторное введение препарата в семь лет.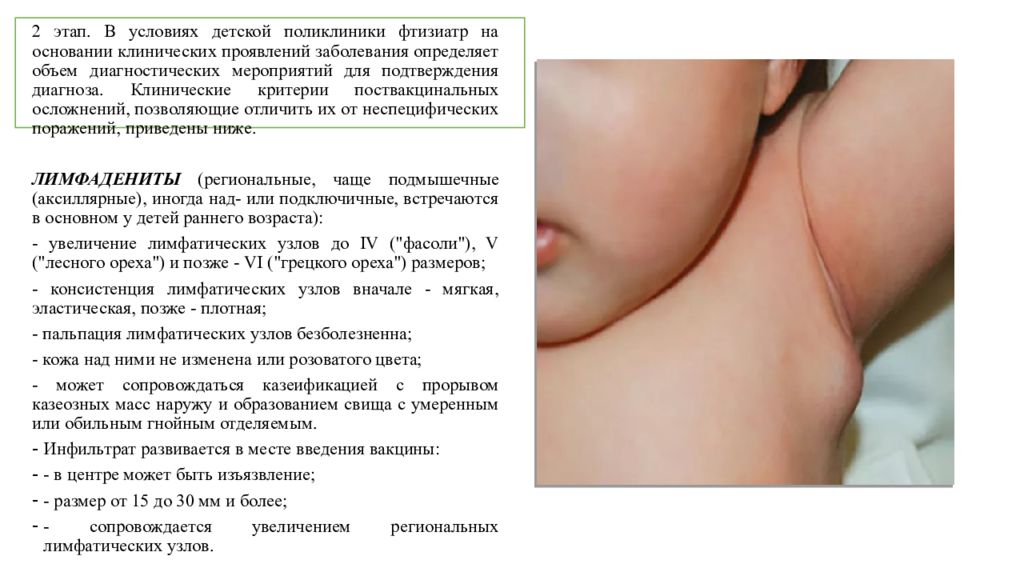
Иногда отсутствие реакции на прививку является признаком наличия врожденного иммунитета ребенка. Шрам в таком случае не образовывается. Как понять, что у ребенка врожденный иммунитет? Если это так, после проведения пробы Манту на руке будет виден исключительно след от прививки, реакции на пробу не будет.
Бывают случаи, когда рубец образуется не на поверхности кожи, а под ней. Только врач может определить его наличие, ведь он отличается лишь небольшим покраснением. Такая реакция свидетельствует о глубинных кожных изменениях. Понять, что вакцина больше не действует, можно в случае исчезновения рубца.
Во время протекания вакцины могут возникнуть и осложнения. Их можно определить по внешнему виду места прививки:
Келоидные рубцы внешне схожи с рубцами от ожогов. Они способны разрастаться.
При растущем рубце наблюдаются признаки:
- покраснение или коричневатый оттенок;
- капиллярная сеть внутри рубца;
- ненормальная форма.
Рубец внешне напоминает опухоль. Причины представлены ниже:
Причины представлены ниже:
- долгое незаживание воспаления;
- нарушения генетической состоятельности кожи;
- неправильность введения вакцины.
Только интенсивная терапия помогает остановить или частично замедлить процесс образования рубца. После повторной вакцинации убрать рубец уже будет нельзя.
Гипертрофия и келоидные рубцы
Келоидные рубцы возвышаются над поверхностью кожи, растущие рубцы неспособны уменьшаться и рассасываться. У детей может возникать боль во время прикосновения и зуд. На появление рубца может повлиять и качество введённой вакцины. Зачастую келоид появляется только при повторной вакцинации. В таком случае излечение рубца практически невозможно, и интенсивная терапия может привести только к разрастанию рубца.
Гипертрофические рубцы отличаются от келоидных, они не имеют капиллярных сетей и не отличаются припухлостью. Их поверхность шероховата и не имеет яркой окраски. Гипертрофические узлы не вызывают зуда и исчезают через какое-то время.
Возможные противопоказания
По сравнению со списком Всемирной Организации Здравоохранения, российский список противопоказаний включает намного больше факторов.
Вот некоторые из них:
При наличии данных противопоказаний стоит обязательно отсрочить проведение прививки.
Всегда стоит следить за состоянием младенца перед проведением любых прививок и вакцин, так как наличие противопоказаний может стать причиной серьезных осложнений у ребенка, некоторые из них неизлечимы. В любом случае важно обращаться к врачу при появлении отклонений от нормы, чтобы вовремя урегулировать ситуацию.
Совместимость других вакцин с БЦЖ
Одновременное введение каких-либо прививок и БЦЖ категорически запрещено! Это значит, что в день вакцины БЦЖ ни в коем случае нельзя проводить никакие другие процедуры. Вакцина отличается тем, что её реакция проявляется только спустя 1-1,5 месяца после введения, то есть в этот период также нельзя проводить другие прививки. При необходимости прививки должно пройти как минимум полтора месяца до постановки следующей.
При необходимости прививки должно пройти как минимум полтора месяца до постановки следующей.
Не проводите никаких прививок совместно с БЦЖ.
По этой причине прививка от гепатита В ставится в роддоме перед вакциной БЦЖ. Реакция после вакцины от гепатита В наступает быстро, ей требуется не больше 4-5 суток, поэтому БЦЖ делают после. Итак, в первые сутки ставится прививка от гепатита, и только затем, через 3-5 дней, делается вакцина БЦЖ. Потом обычно наступает период, когда ребенку не следует делать никаких прививок, и длится он 3 месяца. В этом возрасте ребенок получает сформированный иммунитет от туберкулеза и отсутствие других прививочных реакций.
Таким образом прививки, обязательные для постановки в роддоме:
- прививка от гепатита В;
- вакцина БЦЖ.
В любом случае всегда слушайте своего лечащего врача, он подскажет, когда лучше сделать ту или иную прививку.
Прививка БЦЖ–м
Помимо обычной БЦЖ, существует также вакцина БЦЖ-м, содержащая уменьшенную в два раза дозу микробактерий туберкулеза. Такую вакцину ставят недоношенным детям или тем, кому прививку ставят уже не в роддоме, а немного позже. Для постановки такой прививки необходимо проконсультироваться с врачом.
Такую вакцину ставят недоношенным детям или тем, кому прививку ставят уже не в роддоме, а немного позже. Для постановки такой прививки необходимо проконсультироваться с врачом.
Пройдите бесплатный онлайн-тест на туберкулез
Лимит времени: 0
Навигация (только номера заданий)
0 из 17 заданий окончено
Информация
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается…
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Результаты
Время вышло
Поздравляем! Вероятность того что вы более туберкулезом близиться к нулю.
Но не забывайте так же следить за своим организмом и регулярно проходить медицинские обследования и никакая болезнь вам не страшна!
Так же рекомендуем ознакомиться со статьей по .Есть повод задуматься.
С точностью сказать, что вы болеете туберкулезом сказать нельзя, но такая вероятность есть, если это и не , то с вашим здоровьем явно что то не так.
 Рекомендуем вам незамедлительно пройти медицинское обследование. Так же рекомендуем ознакомиться со статьей по .
Рекомендуем вам незамедлительно пройти медицинское обследование. Так же рекомендуем ознакомиться со статьей по .Срочно обратитесь к специалисту!
Вероятность того что вы поражены очень высока, но дистанционно поставить диагноз не возможно. Вам следуем немедленно обраться к квалифицированному специалисту и пройти медицинское обследование! Так же настоятельно рекомендуем ознакомиться со статьей по .
- С ответом
- С отметкой о просмотре
Задание 2 из 17
2 .
Как часто вы проходите тест на выявление туберкулеза(напр. манту)?
Задание 3 из 17
3 .
Тщательно ли соблюдаете личную гигиену (душ, руки перед едой и после прогулок и т.д.)?
Задание 4 из 17
4 .
Заботитесь ли вы о своем иммунитете?
Задание 5 из 17
5 .
Болели ли у Ваши родственники или члены семьи туберкулезом?
Задание 6 из 17
6 .

Живете ли Вы или работаете в неблагоприятной окружающей среде (газ, дым, химические выбросы предприятий)?
Задание 7 из 17
7 .
Как часто вы находитесь в помещении с сыростью или запыленными условиями, плесенью?
Задание 8 из 17
8 .
Сколько вам лет?
Задание 9 из 17
9 .
Какого вы пола?
Задание 10 из 17
10 .
Испытывали ли Вы в последнее время ощущение сильной усталости без особой на то причины?
Задание 1 из 17
1 .
Связан ли ваш образ жизни с тяжелыми физическими нагрузками?
Оптимальным способом защиты от недуга на сегодняшний день является вакцинация БЦЖ (в переводе с латыни — бацилла Кальметта-Герена).Единожды попав в организм человека, туберкулезная палочка остается в нем навсегда, поэтому заболевание считается одним из самых сложных для лечения.
Препарат, использующийся в данном случае, состоит из мертвых и живых бактерий-возбудителей болезни, и способствует быстрой выработке противотуберкулезного иммунитета.
Клетки для изготовления вакцины, получают из туберкулезной палочки коровы, ослабленной до такого состояния, когда она не способна причинить организму вреда. Соответственно, вакцина абсолютно безопасна для здоровья, и не может спровоцировать развитие заболевания.
Фото 1. Инъекция ставится в бедро ребенка: это происходит при наличии противопоказаний, не позволяющих сделать укол, как обычно, в предплечье.
Вводится препарат в верхнюю часть плеча, а при наличии противопоказаний — в бедро. Процедура, как правило, проводится еще в роддоме, на 3-7 день после появления ребенка на свет.
Внимание! Вакцина БЦЖ не защищает человека от заражения туберкулезом, но предупреждает серьезные осложнения и переход скрытого заболевания в открытую форму.
Какая должна быть реакция организма на БЦЖ
Препарат БЦЖ провоцирует в организме аллергическую реакцию: под кожей скапливаются Т-лимфоциты, которые начинают бороться с возбудителями туберкулеза, из-за чего развивается соответствующая реакция со стороны кожных покровов. Вакцина вводится строго во внутренние слои кожи (ни в коем случае не подкожно), после чего на месте введения образуется белая плоская папула диаметром около 10 мм , которая рассасывается через 18-20 минут — это означает, что препарат был введен правильно.
Вакцина вводится строго во внутренние слои кожи (ни в коем случае не подкожно), после чего на месте введения образуется белая плоская папула диаметром около 10 мм , которая рассасывается через 18-20 минут — это означает, что препарат был введен правильно.
В первые дни какие-либо изменения кожи в месте введения вакцины незаметны, но иногда может образоваться небольшое покраснение, уплотнение или воспаление кожных покровов — это считается вариантом нормы. Важно отметить, что подобные реакции могут продолжаться на протяжении 2-3 дней , после чего место инъекции (до формирования папулы и рубца) по своему внешнему виду не должно отличаться от окружающих тканей.
Когда появляется
Примерно в течение месяца после укола (в зависимости от индивидуальной реакции) в месте введения препарата появляется небольшая папула , которая выглядит как пузырек с небольшим нагноением.
Это является нормальной реакцией и говорит о том, что вакцинация прошла успешно, организм «знакомится» с возбудителями заболевания и вырабатывает иммунитет .
В некоторых случаях формирование папулы и ее заживление сопровождается сильным зудом, но расчесывать ее категорически запрещено, чтобы не занести под кожу инфекцию. Иногда у человека может наблюдаться небольшая лихорадка , но если цифры на градуснике не поднимаются выше 37-38 , беспокоиться не стоит.
Через три месяца после прививки папула покрывается корочками и заживает, а на ее месте появляется ровный рубчик белого цвета, иногда с розовым или красноватым оттенком. Размер рубчика может быть разным, и зависит от индивидуальных особенностей организма и качества сформированного иммунитета. Оптимальный вариант — рубец от 7 до 10 мм в диаметре. Формирование рубца менее 4 мм говорит о том, что вакцинация не достигла своей цели и противотуберкулезный иммунитет отсутствует.
Важно! Существуют определенные правила ухода за местом введения вакцины БЦЖ — образовавшуюся папулу нельзя смазывать антисептиками , выдавливать из нее гной , удалять корочки или плотно заматывать бинтом .
Отклонения от нормы: фото
Наиболее распространенное отклонение от нормы после прививки БЦЖ — отсутствие какой-либо реакции. Отсутствие папулы и рубца на месте укола говорит о том, что вакцина была просрочена или организм не отреагировал на ее введение формированием противотуберкулезного иммунитета. В данном случае необходимо проведение туберкулиновой пробы (Манту) и повторное введение вакцины.
Фото 2. Обычно после укола образуется папула — пузырек с нагноением. Это нормально, отклонение от нормы — отсутствие какой-либо реакции вообще.
В некоторых случаях рубец после вакцинации формируется, но потом внезапно исчезает — это говорит об исчезновении противотуберкулезного иммунитета, и требует ревакцинации человека. Примерно у 2% людей на планете присутствует врожденный иммунитет против туберкулеза, поэтому рубец у них также не формируется — наличие такого иммунитета также можно определить с помощью пробы Манту.
Фото 3. Место прививки может сильно покраснеть. Если это выражено не слишком сильно, волноваться нет повода.
Если это выражено не слишком сильно, волноваться нет повода.
?
Фото 4. Не слишком высокая температура у ребенка после БЦЖ — нормальное явление, вызывать врача не нужно.
Остальные реакции со стороны кожных покровов и всего организма (сильное покраснение, уплотнение, температура) возникают из-за характерных особенностей организма человека или чувствительности к препарату, и, как правило, не требуют медицинского вмешательства. Если они выражены слишком сильно, необходима консультация специалиста.
Справка! В некоторых случаях рубец после введения вакцины БЦЖ формируется не на поверхности кожных покровов, а в глубинных слоях. Определить его наличие можно по изменению цвета кожи и небольшому уплотнению .
Вам также будет интересно:
Какие симптомы должны вызвать тревогу после прививки
Серьезные осложнения после инъекции развиваются достаточно редко — обычно они наблюдаются у людей с пониженным иммунитетом или положительным ВИЧ-статусом .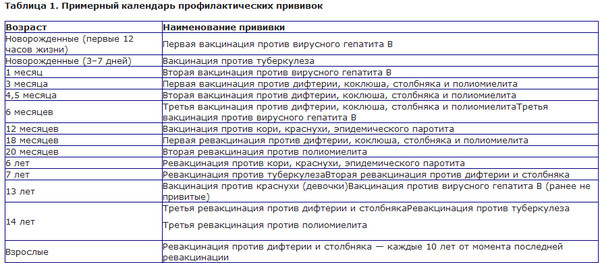 Чаще всего это аномальные реакции со стороны кожных покровов, но в единичных случаях могут возникать патологии, которые угрожают здоровью или даже жизни человека.
Чаще всего это аномальные реакции со стороны кожных покровов, но в единичных случаях могут возникать патологии, которые угрожают здоровью или даже жизни человека.
- Лимфаденит . Индивидуальная реакция организма на введение патогенных микроорганизмов, которая характеризуется увеличением лимфоузлов, подключичных или надключичных. Больному требуется консультация инфекциониста и специфическая терапия.
- Остеомиелит. Опасное заболевание, развивающееся через несколько месяцев или лет (в среднем через год) после инъекции. Сначала наблюдается отек тканей, прилегающих к месту введения вакцины, после чего в патологический процесс вовлекаются суставы рук, далее — нижние конечности, ребра и ключицы. Сильного дискомфорта больной не испытывает — возможно небольшое повышение температуры и скованность в суставах.
- Келлоидные рубцы . Развиваются после неправильного введения вакцины. Келлоидные рубцы начинают формироваться через год после введения вакцины, и по своему внешнему виду не отличаются от ожоговых рубцов. Наиболее опасными считаются растущие рубцы — они выглядят как ярко-багровые образования, нередко сопровождающиеся зудом и болью.
 Терапия направлена на торможение или полное прекращение роста рубца.
Терапия направлена на торможение или полное прекращение роста рубца. - БЦЖ-инфекция. Развивается исключительно у людей с пониженным иммунитетом, и проявляется воспалением вокруг места введения препарата.
Язва в месте введения препарата . При индивидуальной чувствительности к вакцине БЦЖ в месте укола может возникнуть язва, сопровождающаяся сильным зудом.
Если она имеет менее 1 см в диаметре, беспокоиться, скорее всего, не о чем, но больному рекомендуется консультация инфекциониста.
Холодный абсцесс . Причина — нарушение техники введения вакцины (вводить препарат можно исключительно внутрикожно, а не подкожно). Осложнение развивается примерно через 1-1,5 месяца после прививки и имеет вид опухоли с жидким содержимым внутри.
Дискомфорта он, как правило, не доставляет, но иногда у больных могут увеличиваться лимфоузлы и появляться язвы на коже. Чаще всего холодные абсцессы вскрываются самостоятельно через 2-3 года , но иногда требуется хирургическое вмешательство (абсцесс вскрывается и дренируется, после чего рану зашивают).
Наиболее опасными осложнениями после БЦЖ являются остеомиелиты и БЦЖ-инфекция — они могут привести к инвалидности и даже летальному исходу, поэтому при первых симптомах данных заболеваний следует как можно быстрее обратиться к врачу. Следует отметить, что такие осложнения возникают в 1 случае из 100 тыс. , поэтому противотуберкулезная вакцинация считается относительно безопасной для здоровья процедурой.
Внимание! Любое осложнение после инъекции БЦЖ должно быть задокументировано в медицинской карте ребенка и обязательно учитываться при ревакцинации.
Как отличить нормальную реакцию от патологии
Реакция организма на введение вакцины БЦЖ является признаком того, что организм правильно «встречает» возбудителей туберкулеза и учится бороться с ними. Но так как любая вакцина может вызывать побочные эффекты , после введения препарата БЦЖ следует внимательно наблюдать за состоянием человека, особенно если речь идет о грудных детях.
Но так как любая вакцина может вызывать побочные эффекты , после введения препарата БЦЖ следует внимательно наблюдать за состоянием человека, особенно если речь идет о грудных детях.
Папула, образовавшаяся на месте укола, должна быть небольшой (до 1 см в диаметре ), а ткани вокруг нее — выглядеть здоровыми, без признаков воспаления или изъязвления.
Цвет кожных покровов в норме белый, розовый или красноватый — ярко-красный или коричневый говорит о развитии осложнений или побочных эффектов.
Кроме того, консультация специалиста необходима в тех случаях, когда папула не заживает дольше 3-5 месяцев.
Лихорадка, которая может наблюдаться после инъекции, продолжается не более 3 дней и не сопровождается какими-либо дополнительными симптомами (понос, кашель, болевые ощущения) — в ином случае повышение температуры говорит об инфекционном заболевании.
На сегодняшний день вакцинация БЦЖ считается оптимальным и наиболее безопасным способом защиты населения от туберкулеза. В редких случаях препарат способен вызывать побочные реакции организма, но строгое наблюдение за состоянием и правильным уход за местом инъекции значительно снижает риск развития серьезных осложнений.
В редких случаях препарат способен вызывать побочные реакции организма, но строгое наблюдение за состоянием и правильным уход за местом инъекции значительно снижает риск развития серьезных осложнений.
Полезное видео
Ознакомьтесь с видео, в котором рассказывается о реакции на БЦЖ, какой она должна быть в норме после прививки.
Все о вакцинации. Виды вакцин
СОДЕРЖАНИЕ
Что такое вакцинопрофилактика? Это система мероприятий, осуществляемых в целях предупреждения, ограничения распространения и ликвидации инфекционных болезней путем проведения профилактических прививок. Вакцины защищают людей от очень тяжелых инфекционных болезней.
Еще несколько десятилетий назад врачам приходилось неустанно бороться с такими инфекциями, как натуральная оспа, полиомиелит, дифтерия, коклюш, корь, эпидемический паротит, краснуха. Многих больных спасти не удавалось, многие оставались инвалидами.
Все радикально изменилось с появлением вакцин. Мир полностью избавлен от натуральной оспы, во многих странах ликвидирован полиомиелит, резко сократилось число и тяжесть течения дифтерии, коклюша, кори, краснухи, эпидемического паротита. С помощью прививок врачи научились бороться с такой инфекцией, как гепатит В, который чрезвычайно опасен возможностью формирования хронического поражения печени (цирроз, рак).
С помощью прививок врачи научились бороться с такой инфекцией, как гепатит В, который чрезвычайно опасен возможностью формирования хронического поражения печени (цирроз, рак).
Человеку свойственно быстро забывать неприятные для него вещи: вот и вспышки инфекционных заболеваний, уносившие тысячи, а иногда и миллионы, человеческих жизней, забылись. По мнению некоторых, эпидемии инфекций – это пройденный этап в человеческой истории.
К сожалению – нет!
При снижении порога вакцинации возможна новая вспышка инфекций.
Например:
1973-1974 года – натуральная оспа в Стокгольме;
1990-1999 года – дифтерия в СССР;
Вспышка кори в г. Екатеринбурге в 2016-17 годах у непривитых от кори лиц.
Благодаря вакцинопрофилактике появилась возможность защиты от 40 инфекционных заболеваний. Часть из этих прививок ставят всему населению, часть – по эпидемическим показаниям. Это зависит от опасности распространения инфекции на данной территории.
Обязательными на всей территории России являются прививки против туберкулеза (БЦЖ), коклюша, дифтерии, столбняка, кори, эпидемического паротита, краснухи, пневмококковой и гемофильной (ХИБ) инфекций. На территории Свердловской области в календарь прививок включены прививки против клещевого энцефалита (вся территория области является опасной по возможности инфицирования клещевым энцефалитом), ветряной оспы (велика заболеваемость этой инфекцией), гепатита А.
Дети, организм которых ослаблен в силу разных причин врожденного или приобретенного характера, особенно подвержены инфекции, болеют тяжело, часто с осложнениями и возможным неблагоприятным исходом. Такие дети нуждаются в защите от инфекционных болезней в первую очередь.
КАЛЕНДАРЬ ПРИВИВОК
|
Возраст |
Наименование прививки |
|
Новорожденные в первые 24 часа жизни |
Первая вакцинация против гепатита В |
|
Новорожденные (при выписке из родильного дома) |
Вакцинация против туберкулеза |
|
1 месяц |
Вторая вакцинация против гепатита В |
|
2 месяца |
Первая вакцинация против пневмококковой инфекции Первая вакцинация против ротавирусной инфекции |
|
3 месяца |
Первая вакцинация против дифтерии, коклюша, столбняка Первая вакцинация против полиомиелита Первая вакцинация против гемофильной инфекции Вторая вакцинация против ротавирусной инфекции |
|
4,5 месяца |
Вторая вакцинация против дифтерии, коклюша, столбняка Вторая вакцинация против полиомиелита Вторая вакцинация против гемофильной инфекции Вакцинация против пневмококковой инфекции Третья вакцинация против ротавирусной инфекции |
|
6 месяцев |
Третья вакцинация против гепатита В Третья вакцинация против дифтерии, коклюша, столбняка Третья вакцинация против полиомиелита Третья вакцинация против гемофильной инфекции |
|
9 месяцев |
Первая вакцинация против менингококковой инфекции |
|
11 месяцев |
Вторая вакцинация против менингококковой инфекции |
|
12 месяцев |
Четвертая вакцинация против гепатита В Вакцинация против кори, краснухи, эпидемического паротита Вакцинация против ветряной оспы |
|
15 месяцев |
Ревакцинация против пневмококковой инфекции Первая вакцинация против клещевого энцефалита |
|
18 месяцев |
Первая ревакцинация против дифтерии, коклюша, столбняка Первая ревакцинация против полиомиелита Ревакцинация против гемофильной инфекции |
|
20 месяцев |
Вторая ревакцинация против полиомиелита Первая вакцинация против гепатита |
|
21 месяц |
Вторая вакцинация против клещевого энцефалита |
|
26 месяцев |
Вторая вакцинация против гепатита А |
|
2 года 6 месяцев |
Первая ревакцинация против клещевого энцефалита |
|
6 лет |
Ревакцинация против кори, краснухи, эпидемического паротита Вторая вакцинация против ветряной оспы |
|
6-7 лет |
Вторая ревакцинация против дифтерии, столбняка Ревакцинация против туберкулеза |
|
13 лет (обоего пола) |
Вакцинация против папилломавирусной инфекции |
|
14 лет |
Третья ревакцинация против дифтерии, столбняка Третья ревакцинация против полиомиелита |
АКДС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.

Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы.

От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. АКДС вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация?
С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ИНФАНРИКС
– это вакцина, защищающая от трех тяжелых инфекций – от коклюша, дифтерии и столбняка.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: коклюшная бесклеточная вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание). За счет того, что коклюшная вакцина, входящая в состав вакцины «инфанрикс» не имеет поверхностной оболочки, тяжелые реакции и осложнения встречаются после ее введения много реже, чем после АКДС.
За счет того, что коклюшная вакцина, входящая в состав вакцины «инфанрикс» не имеет поверхностной оболочки, тяжелые реакции и осложнения встречаются после ее введения много реже, чем после АКДС.
Вакцинация проводится с трехмесячного возраста трехкратно с интервалом в 1,5 месяца, затем в 1 год 6 месяцев проводится первая ревакцинация. Вакцины АКДС и инфанрикс взаимозаменяемые. Учитывая сложную эпид. обстановку по коклюшу на территории Свердловской области, МЗ Свердловской области рекомендована 2 ревакцинация против коклюша вакциной «инфанрикс» в возрасте 6 лет. Инфанрикс вводится глубоко внутримышечно в передненаружную область бедра.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом
АДС
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как в состав вакцины не входит коклюшная вакцина, АДС применяется для вакцинации против дифтерии и столбняка у детей младше 6 лет при наличии противопоказаний к введению вакцины АКДС и Инфанрикс. Вакцина в этом случае вводится двукратно с интервалом 1,5 месяца. АДС вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко (много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
АДС-М
– это вакцина, защищающая от двух тяжелых инфекций – от дифтерии и столбняка.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
В состав вакцины входят: дифтерийный и столбнячный анатоксины, (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание).
Так как содержание дифтерийного и столбнячного анатоксинов в вакцине АДС-М уменьшено по сравнению с вакцинами АКДС, инфанрикс, АДС, вакцина АДС-М не годится для вакцинации детей до 6 лет и применяется только для вакцинации и ревакцинации детей старше 6 лет и взрослых. Хотя в крайне редких случаях, когда все названные вакцины противопоказаны, вакцина АДС-М применяется и для вакцинации против дифтерии и столбняка детям до 6 лет, которая проводятся двукратно с интервалом в 1,5 месяца.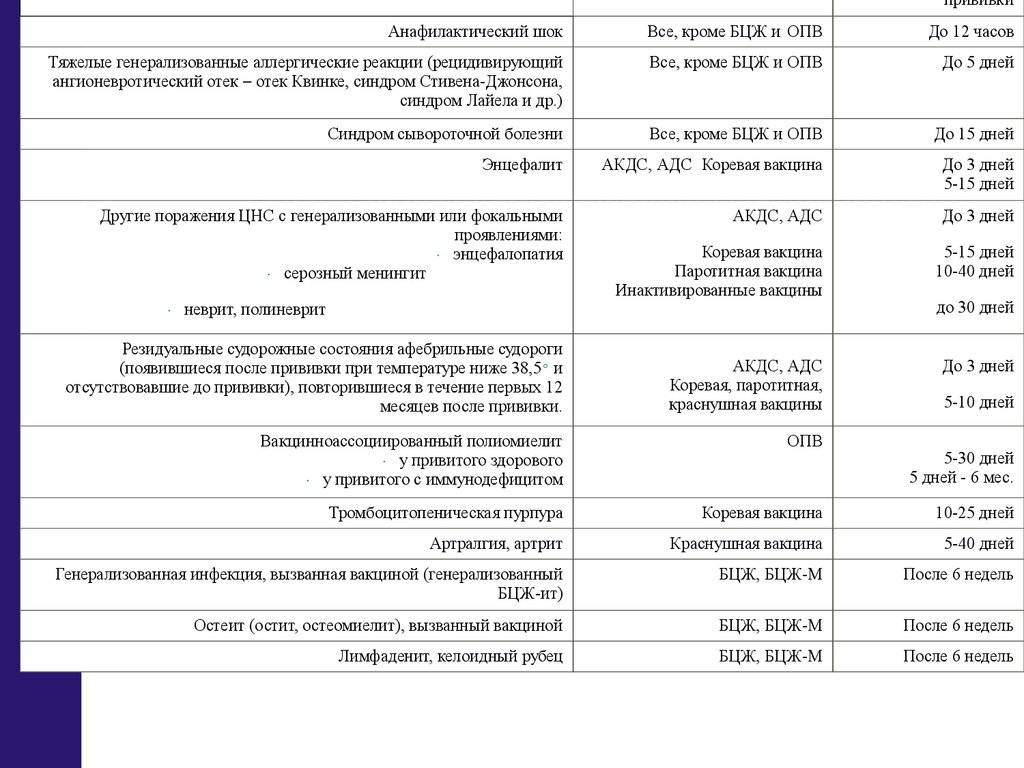
Ревакцинации вакциной АДС-М проводятся в 7 лет, 14 лет и далее 1 раз в 10 лет пожизненно. АДС-М детям раннего и дошкольного возраста вводится внутримышечно в передненаружную область бедра, старшим детям и взрослым ее можно вводить глубоко подкожно.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко(много реже, чем при АКДС) встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПОЛИОМИЕЛИТНЫЕ ВАКЦИНЫ
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Схема вакцинации: трехкратно с интервалом в 1,5 месяца на первом году жизни, ревакцинации в 1 год 6 месяцев, 1 год 8 месяцев и в 14 лет.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Крайне редко после введения инактивированной (неживой) вакцины против полиомиелита может быть местная реакция. Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей. Могут быть аллергические реакции при наличии аллергии к стрептомицину.
Введение живой полиомиелитной вакцины реакции обычно не вызывает. Очень редко, с частотой 1 на 1 000 000 доз, у детей с иммунодефицитным состоянием возможно развитие вакциноассоциированного паралитического полиомиелита.
Для профилактики этого осложнения все дети получают комбинированную схему вакцинации – первые 2 прививки проводятся инактивированной полиомиелитной вакциной, а третья вакцинация и все ревакцинации – живой. При этом инактивированная полиомиелитная вакцина создает хороший общий иммунитет к полиомиелиту, на его фоне живая полиомиелитная вакцина создает местный иммунитет, надежно защищающий от вируса полиомиелита. При такой схеме вакцинации вакциноассоциированный паралитический полиомиелит не возникает.
Вакцины для профилактики полиомиелита:
- Живая полиомиелитная вакцина – БиВак полио. Вакцину закапывают в рот.
- Имовакс – инактивированная полиомиелитная вакцина
- Полиорикс — инактивированная полиомиелитная вакцина.
- Полимилекс — инактивированная полиомиелитная вакцина
Инактивированные полиомиелитные вакцины вводятся внутримышечно в передненаружную область бедра. Живая полиомиелитная вакцина – в виде капель на корень языка ребенка.
Живая полиомиелитная вакцина – в виде капель на корень языка ребенка.
ВАКЦИНА ПРОТИВ КОРИ
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью. Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Для вакцинации против кори используется отечественная живая коревая вакцина
Вакцинация против кори проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против кори малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых, начиная с 4-5 дня после прививки может подняться температура, с 8-го по 12-й день даже до высоких цифр (выше 39,00С), появиться насморк, кашель, единичные элементы сыпи. Это является допустимой (обычной) реакцией организма на введение живой коревой вакцины, и на 13-14-й день состояние ребенка нормализуется. Реакции на вторую дозу возникают еще реже.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ ЭПИДЕМИЧЕСКОГО ПАРОТИТА («свинки»)
Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Для вакцинации против эпидемического паротита используется отечественная живая паротитная вакцина
Вакцинация против эпидемического паротита проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте, ревакцинация — через 6 месяцев от вакцинации. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться.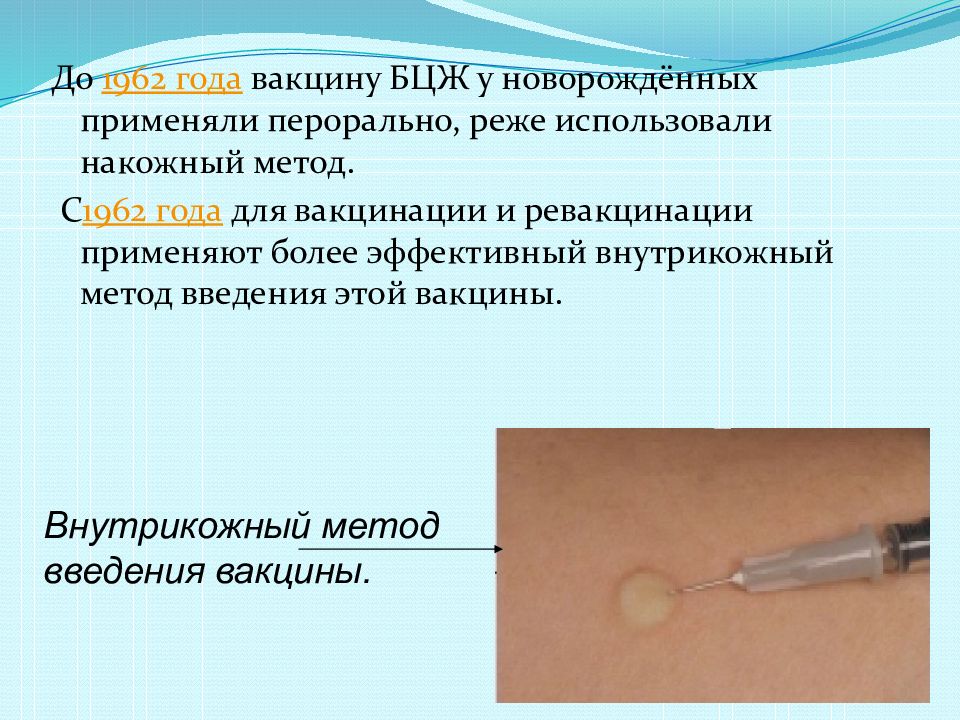 Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
в диаметре и более.
Вакцина против эпидемического паротита малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день и очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой паротитной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНА ПРОТИВ КРАСНУХИ
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи. Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.

Заболевание опасно для беременных женщин. Если беременная заболевает краснухой, особенно в первые три месяца беременности, то нередко беременность заканчивается выкидышем, рождением мертвого ребенка или ребенка с синдромом врожденной краснухи (врожденный порок сердца, слепота, глухота, в последствии – умственная отсталость), при заражении на поздних сроках беременности у ребенка может возникнуть энцефалит.
Для вакцинации против краснухи используется живая краснушная вакцина
Вакцинация против краснухи проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Если ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Зачем нужна ревакцинация? С годами иммунитет к заболеванию может несколько снизиться. Для поддержания иммунитета на уровне, способном защитить организм от инфекции, проводятся ревакцинации.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина против краснухи малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморка, а у взрослых – болей в суставах. Это является допустимой (обычной) реакцией организма на введение живой краснушной вакцины, и на 13-14-й день состояние ребенка нормализуется.
У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморка, а у взрослых – болей в суставах. Это является допустимой (обычной) реакцией организма на введение живой краснушной вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ПРИОРИКС
Это вакцина, защищающая сразу от трех вирусных инфекций – кори, эпидемического паротита, краснухи.
Корь — острое, чрезвычайно заразное вирусное заболевание, встречающееся только у людей. При контакте с вирусом вероятность развития болезни близка к 100%. Заболевание характеризуется высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, отечностью век, светобоязнью, гнойными выделения из глаз и сыпью.
 Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.
Корь опасна тяжелыми осложнениями: тяжелыми пневмониями с поражением плевры и образованием абсцессов в легких, язвенно-некротическими поражениями слизистых оболочек полости рта и кишечника, вплоть до распада мягких тканей, гнойным отитом, судорогами, редко – воспалением головного мозга (энцефалит), после которого наступает инвалидизация ребенка. По всему миру от кори ежегодно погибает до миллиона детей. Корью может заразиться и взрослый. Причем заболевание у него протекает тяжелее, чем у детей.Эпидемический паротит – острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также головного мозга (менингит, менингоэнцефалит). У 20-30% заболевших мальчиков-подростков воспаляются яички (орхит), что может послужить причиной бесплодия. У 5% заболевших девочек могут быть воспалены яичники (оофорит).
Краснуха – острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и мелкопятнистой сыпи.
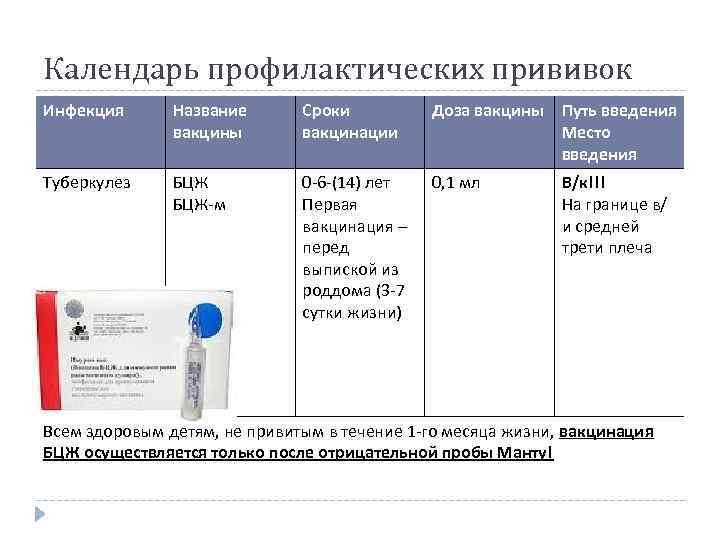 Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.
Обычно краснуха у детей протекает легко, но в редких случаях может поражаться головной мозг с развитием энцефалита.В состав вакцины «приорикс», производства ГлаксоСмитКляйн, Бельгия, входят живые вакцины против кори, эпидемического паротита и краснухи.
Вакцинация проводится детям в возрасте 1 год, ревакцинация – в 6 лет. Вакцина альтернативная, т.е. приобретается за счет средств родителей и по желанию родителей. Вакцина вводится подкожно под лопатку или в наружную область плеча.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи, кашля, насморк, очень редко – на один-два дня припухание слюнных желез. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ТУБЕРКУЛЕЗА
Туберкулез – бактериальная инфекция, вызываемая микобактериями туберкулеза человека или животного.
 Поражаются легкие, кости, кожа, мочеполовая система, нервная система, глаза, лимфатические узлы. Туберкулез не поражает только волосы и ногти! Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек).
Поражаются легкие, кости, кожа, мочеполовая система, нервная система, глаза, лимфатические узлы. Туберкулез не поражает только волосы и ногти! Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек).В наши дни в мире ежегодно заболевают туберкулезом более 9 млн. человек и 3-4 млн. умирают от него.
В России заболеваемость туберкулезом ( в том числе детей) за последние годы выросла более, чем в 2 раза и продолжает расти.
Для туберкулеза характерно постепенное, часто незаметное начало заболевания. Клинические проявления туберкулезной инфекции могут быть разные. Но всегда это сопровождается явлениями интоксикации. И всегда требует лечения.
Для вакцинации против туберкулеза существует две вакцины: БЦЖ и БЦЖ-М
Вводят вакцины внутрикожно в наружную верхнюю треть руки. Кожу после введения вакцины не обрабатывают, повязку не накладывают. В месте введения вакцины в течение 3-6 месяцев последовательно развиваются пятно, гнойничковый элемент, корочка и рубчик. Наличие рубчика свидетельствует о правильном проведении прививки. Подъема температуры, ухудшения общего состояния не бывает.
Наличие рубчика свидетельствует о правильном проведении прививки. Подъема температуры, ухудшения общего состояния не бывает.
Вакцинацию против туберкулеза проводят новорожденным в роддоме на 3-7 сутки жизни вакциной БЦЖ, или при наличии при наличии временных противопоказаний – после их отмены дома вакциной БЦЖ-М. До 2-х месячного возраста прививки против туберкулеза проводятся без предварительной реакции Манту, после 2-х месяцев жизни – при отрицательном результате р. Манту. Ревакцинацию вакциной БЦЖ (повторное введение) проводят при отрицательном результате туберкулиновой пробы в 7 лет и в 14 лет.
Возможные осложнения после введения вакцины БЦЖ и БЦЖ-М: лимфаденит, инфильтрат, холодный абсцесс, язва, келоидный рубец, остеит, генерализованный БЦЖ-ит. Осложнения встречаются не часто, но при появлении у ребенка каких-либо симптомов, жалоб необходимо обратиться к врачу.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА В
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени.
 Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной ) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной ) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.Вакцины против гепатита В не содержат вирус, созданы генно-инженерным путем, содержат белок пищевых дрожжей.
Первую прививку против гепатита В проводят в роддоме в первый день жизни ребенка, через 1 месяц – вторую вакцинацию, в 6 месяцев – третью. Детям, родившимся от матерей-носителей вируса гепатита В или больных гепатитом В, вакцинацию проводят 4-х кратно: в первый день жизни, в 1 месяц, в 2 месяца, в 12 месяцев. Все вакцины против гепатита В вводят внутримышечно: детям до 2 лет – в бедро, старше – в дельтовидную мышцу (высоко в руку).
На месте введения вакцины могут появиться уплотнение и краснота, которые проходят через несколько дней. Небольшое повышение температуры бывает редко и быстро проход.
Теоретически возможна аллергическая сыпь на вакцину при наличии аллергической реакции на пекарские дрожжи, но т.к. аллергическая реакция на пекарские дрожжи встречается крайне редко, аллергическая сыпь на вакцину тоже почти не регистрируется в мире.
БУБОКОКК
Это вакцина против коклюша, дифтерии, столбняка, гепатита В.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Гепатит В – вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени, вплоть до цирроза (гибели клеток печени с образованием рубцовой ткани) или рака печени. Вирус содержится в крови и любых жидкостях организма зараженного человека (слюна, сперма, вагин6альный секрет). Путей заражения гепатитом В много: при инъекциях, половым путем, при тесном контакте с больным в быту через парезы, раны, при использовании общих инструментов (ножниц, бритв, игл для татуировки), мочалок, расчесок, зубных щеток и т.п. Новорожденный ребенок может заразиться от больной (инфицированной) матери. По данным Всемирной организации здравоохранения (ВОЗ), ежегодно от гепатита В в мире погибает около 1 000 000 человек.
В состав вакцины входят: коклюшная убитая вакцина, дифтерийный и столбнячный анатоксины (иммунитет к дифтерии и столбняку вырабатывается против токсинов, обуславливающих заболевание), а также рекомбинантная вакцина против гепатита В.
Вакцина применяется в том случае, если ребенку необходимо сделать АКДС и вакцинацию против гепатита В, вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
МОНОВАКЦИНЫ ПРОТИВ ГЕМОФИЛЬНОЙ ТИПА b ИНФЕКЦИИ (ХИБ-ИНФЕКЦИИ)
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Схема вакцинации против гемофильной типа b (Хиб) инфекции:
— дети, начинающие получать прививки против Хиб-инфекции с 3 до 6 месяцев прививаются трехкратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети, начинающие получать прививки против Хиб-инфекции с 6 до 12 месяцев прививаются двукратно с интервалов в 1,5 месяца с ревакцинацией в 1 год 6 месяцев;
— дети старше года прививаются однократно
Для вакцинации против гемофильной типа b (Хиб) инфекции используются две вакцины: Хиберикс (ГласкоСитКляйн, Бельгия) и Акт-хиб (Санофи Пастер, Франция). Вакцины против гемофильной типа b (Хиб) инфекции вводятся внутримышечно или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у менее 10 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С (до 1% привитых детей).
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцины не имеют специальных противопоказаний, кроме гиперчувствительности к ее компонентам и сильной реакцией на предыдущую дозу. ВИЧ-инфекция не является противопоказанием.
ПЕНТАКСИМ
Это вакцина против коклюша (бесклеточная), дифтерии, столбняка, полиомиелита (инактивированная) и гемофильной инфекции типа b.
Коклюш вызывается коклюшной палочкой. Заболевание характеризуется приступами спазматического кашля, поражением дыхательной, сердечно-сосудистой и нервной систем. Происходит скапливание густой стекловидной мокроты в бронхах, которую тяжело откашлять и взрослому человеку. Ребенок «заходится» в кашле. Опасен коклюш и своими осложнениями, которые развиваются у 30% — 50% и выше заболевших: воспалением легких (пневмонией), а у маленьких детей – поражением головного мозга (энцефалопатией) с возможными повторными судорогами. При заболевании коклюшем непривитых детей в возрасте до года умереть может каждый пятый ребенок.
Дифтерия – инфекция, которую вызывает дифтерийная палочка. Клинические проявления заболевания обусловлены действием дифтерийного токсина (продукта жизнедеятельности дифтерийной палочки). Могут поражаться миндалины, зев, гортань, нос, кожа, слизистые оболочки. У непривитых заболевание характеризуется тяжелым течением с последующим развитием осложнений со стороны сердечнососудистой и нервной системы. От дифтерии среди непривитых умирают 10 – 20% заболевших. Антибиотики при лечении дифтерии неэффективны, лечение проводят специфической противодифтерийной сывороткой, введение которой само может вызвать тяжелые аллергические состояния.
Столбняк – инфекция, которую вызывает столбнячная палочка. Это заболевание с явлениями выраженной интоксикации нервной системы, проявляющейся в виде тонических и клонических мышечных судорог. Смерть наступает от паралича дыхательной мускулатуры. От столбняка умирают от 67 до 91% заболевших.
Полиомиелит — это острая вирусная инфекция. Вызывается вирусами полиомиелита трех типов. Поражается в основном спиной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Гемофильная типа b (Хиб) инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 5 – 25% всех заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха (развивается глухота). Инфекция вызывает также воспаление легких, суставов, полости рта, является причиной повторных гнойных отитов, респираторных заболеваний. Болеют в основном дети от 2 месяцев до 5 лет и дети с нарушением иммунитета в любом возрасте.
Вакцина вводится глубоко внутримышечно в передненаружную область бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие, осложнения со стороны нервной системы (судороги, продолжительный пронзительный крик, энцефалопатия). Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВАКЦИНЫ ПРОТИВ ГЕПАТИТА А
Гепатит А – острое вирусное заболевание, поражающее печень. Проявляется заболевание слабостью, снижением аппетита, рвотой, желтой окраской кожи, обесцвеченным стулом, темной окраской мочи. Бывает затяжное и осложненное течение гепатита А. Наиболее тяжело болеют люди с хроническими заболеваниями печени, у них возможен смертельный исход.
Для профилактики гепатита А применяются убитые отечественные (ГЕП-А-ин-ВАК, с 3-х лет) и зарубежные (Хаврикс, с 1 года, и Аваксим, с2 лет) вакцины.
Схема вакцинации две прививки с интервалом 6 – 18 месяцев. Вакцина вводится внутримышечно (предпочтительно) или подкожно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редко встречаются осложнения: аллергические реакции местные и общие. Эти состояния при тщательном расследовании часто оказываются заболеваниями, начало которых по времени совпадает с вакцинальным процессом.
ВЕТРЯНАЯ ОСПА
Ветряная оспа -это острое инфекционное заболевание, передающееся воздушно-капельным путем. Инфекция крайне заразна. Она характеризуется лихорадкой, умеренно выраженной интоксикацией и распространенной везикулезной сыпью. Кроме часто встречающейся легкой формы ветряная оспа может протекать в виде среднетяжелой и тяжелой форм, когда резко выражены симптомы интоксикации, может быть поражение головного мозга. А также бывают геморрагическая форма (могут быть кровоизлияния в кожу, слизистые, носовые кровотечения, кровавая рвота), гангренозная форма (некрозы и глубокие язвы на месте пузырьков). Осложнения при ветряной оспе встречаются редко. К ним относятся пневмонии, круп, энцефалиты, менингоэнцефалиты, миелиты, невриты. Возможно присоединение бактериальной инфекции.
Для вакцинации против ветряной оспы используются следующие живые вакцины:
- Варилрикс (ГласкоСмитКляйн, Бельгия)
- Окавакс ( Институт Бикен, Япония)
Схема вакцинации: вакцинация в год и ревакцинация в 6 лет, при вакцинации против ветряной оспы детей старше 6 лет – прививки проводятся двукратно с интервалом в 6 небель. Вакцины против ветряной оспы вводятся подкожно.
У детей, перенесших ветряную оспу, вакцина уменьшает частоту опоясывающего лишая.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5 – 15 % привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Вакцина малореактогенна, но живой вирус у некоторых людей (редко) вызывает специфические реакции. У небольшого числа привитых возможно повышение температуры с 5 по 13-14-й день, появление сыпи. Это является допустимой (обычной) реакцией организма на введение живой вакцины, и на 13-14-й день состояние ребенка нормализуется.
В исключительно редких случаях (частота 1:1 000 000) в период от нескольких дней до трех недель после вакцинации может развиться идеопатическая тромбоцитопеническая пурпура.
ВАКЦИНЫ ПРОТИВ ПНЕВМОКОККОВОЙ ИНФЕКЦИИ
Пневмококковая инфекция – вызывается бактериями и характеризуется тяжелыми заболеваниями ушей (отит), легких, других органов, заражением крови (сепсис), поражением мозговых оболочек (менингит). Пик заболеваемости наблюдается на 1 – 2 году жизни и у пожилых людей. Иммунизация рекомендуется детям первых лет жизни, пожилым людям, пожилым людям, пациентам в учреждениях постоянного пребывания, больным при отсутствии селезенки, онкологических заболеваниях, сахарным диабетом, хронической почечной патологией, ВИЧ. Вакцина показана часто болеющим, детям с увеличением аденоидов, с бронхолегочной патологией, инфицированным туберкулезом.
Для вакцинации против пневмококковой инфекции используется три вакцины: превенар и синфлорикс, разрешенные к применению с 2-х месячного возраста, и пневмо-23, разрешенная к применению с 2-х летнего возраста.
Схема вакцинации:
Вакцинация проводится двукратно (в 2 мес. и 4,5 мес.) с ревакцинацией в 1 год 3 месяца. Если ребенок прививается на втором году жизни – двукратно без ревакцинации. У лиц старше 2 лет – однократно.
Вакцины против пневмококковой инфекции вводятся внутримышечно, детям первых лет жизни в передненаружную поверхность бедра.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
К редко встречающимся осложнениям при использовании вакцины «превенар» относятся отек Квинке, бронхоспазм, судороги, дерматит, зуд, крапивница.
ВАКЦИНЫ ПРОТИВ КЛЕЩЕВОГО ЭНЦЕФАЛИТА
Клещевой энцефалит – природно-очаговое (характерно только для определенных территорий) вирусное заболевание с преимущественным поражением центральной нервной системы. Переносчиками и резервуарами клещевого энцефалита являются иксодовые клещи. Заражение возможно при употреблении в пищу сырого коровьего или козьего молока. Вирус сохраняется в клещах в течение всей их жизни и передается от поколения к поколению, что делает клещей природным очагом инфекции. Заражение клещевым энцефалитом может произойти и без посещения леса – клещ может быть принесен домой с ветками, цветами, на шерсти домашних животных, на одежде людей. При заболевании вирус поражает головной и спиной мозг, характерны упорные головные боли, судороги, параличи. Заболевание никогда не проходит бесследно, у переболевших на всю жизнь остаются осложнения различной степени тяжести.
Наша область является эндемичной по этому заболеванию, т.е. опасность инфицирования клещевым энцефалитом на территории Свердловской области (в т.ч. и в нашем городе) довольно велика.
Для вакцинации детского населения применяются следующие вакцины:
- «ФСМЕ-ИММУН Инжект» Австрия, разрешенная к применению с годовалого возраста;
- «ЭНЦЕПУР» Германия, разрешенная к применению с годовалого возраста;
- Вакцина против клещевого энцефалита культуральная очишенная концентрированная инактивированная сухая (г. Москва), разрешенная к применению с 4-х летнего возраста;
- КлещЭвак (г. Москва), разрешенная к применению с годовалого возраста.
- «ЭнцеВир Нео детский» (Россия)
Схема вакцинации: вакцинация двукратно с интервалом для отечественной вакцины 1-6 месяцев, для импортной 1-2 месяца; первая ревакцинация для всех вакцин через год после вакцинации, отдаленные ревакцинации 1 раз в 3 года. Вакцины вводятся внутримышечно, а отечественная для старших возрастов может быть введена подкожно в подлопаточную область.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины. Вакцинальные реакции бывают местными и общими.
Местная нормальная реакция – уплотнение тканей, краснота, не превышающая 8 см в диаметре, иногда легкая болезненность в месте введения вакцины; развивается сразу после введения препарата, проходит в течение 1-4 дней, встречается у 5% привитых детей.
Общая нормальная реакция проявляется повышением температуры до 37,50 – 38,60С, иногда появляются нарушения сна, аппетита, недомогание.
После первой дозы иногда наблюдается кратковременное повышение температуры, головная боль, боли в конечностях, тошнота и рвота. На следующие дозы эти симптомы наблюдаются еще реже.
К крайне редким тяжелым поствакцинальным реакциям относят: температуру более 400С, местную реакцию 8 см. в диаметре и более.
Крайне редки аллергические реакции.
ВАКЦИНЫ ПРОТИВ ГРИППА
Грипп – это острое инфекционное вирусное заболевание, передающееся воздушно-капельным путем, поражающее верхние дыхательные пути.
По своей социальной значимости он находится на первом месте среди всех болезней человека. Заболеваемость гриппом и ОРВИ превышает суммарную заболеваемость всеми остальными инфекциями: даже вне эпидемии грипп и ОРВИ составляют до 40% всех заболеваний взрослых и более 60% заболеваний среди детей. Ежегодно по всему земному шару фиксируется ни одна сотня тысяч смертей. Каждые 2-3 года возникают эпидемии. Во время эпидемии каждый пятый россиянин болеет гриппом.
Случаются и пандемии, когда заболевает большинство населения по всему земному шару. Такое массовое инфицирование населения происходит при возникновении нового типа вируса, имеющего незнакомые для иммунной системы человека антигены, т.е. когда у всего населения земного шара нет иммунитета к данному вирусу. Пандемии опасны из-за своего масштаба, из-за тяжести заболевания у многих. Так пандемия 1918-1919 гг. унесла 20 миллионов жизней.
Иммунитет после перенесенного гриппа кратковременный, типоспецифический (т.е. только к тому типу вируса, который вызвал заболевание). Повторные заболевания, вызванные этим же типом вируса возможны через 2-5 лет.
Наиболее частым осложнением гриппа является вторичная бактериальная пневмония. Именно от нее погибает большинство детей младшего возраста, пожилых людей и больных, страдающих хроническими заболеваниями. Пневмония развивается спустя 4-14 дней после исчезновения симптомов гриппа.
Кроме пневмонии встречаются и другие респираторные осложнения: круп (ларинготрахеит), средний отит, синусит, ринит. Грипп также может спровоцировать обострение хронических заболеваний легких (астма, бронхит), декомпенсацию сердечно-сосудистых заболеваний (миокардит, перикардит), почечной недостаточности или эндокринных расстройств (сахарный диабет).
Для профилактики гриппа используются живые, инактивированные, субъединичные и сплит-вакцины.
В Свердловской области преимущественно для вакцинации против гриппа используются субъединичные и сплит-вакцины.:
- Гриппол и Гриппол-плюс. Применяется с 6-ти месячного возраста.
- Совигрипп. Применяется с 6-ти месячного возраста.
- Ультрикс. Применяется с 6 лет.
- Флюарикс (Бельгия) Применяется с 12-ти месяцев.
- Инфлювак (Нидерланды) Применяется с 6-ти месяцев.
- Агриппал (Италия) Применяется с 6-ти месяцев.
- Бегривак (Германия) Применяется с 6-ти месяцев.
- Ваксигрип (Франция) Применяется с 12-ти месяцев.
Инактивированные вакцины вводят внутримышечно или глубоко подкожно в верхнюю треть наружной поверхности плеча.
Говоря обо всех этих вакцинах, хотелось бы отметить, что в состав данных вакцин не входит вирус ни в живом, ни в убитом виде. Все перечисленные вакцины содержат только поверхностные антигены вируса, на которые и вырабатывается иммунитет. Заболевание они вызывать не могут. Наличие же симптомов вирусной инфекции после прививки у некоторых людей связано с тем, что прививки против гриппа делаются в период роста респираторной инфекции. Это просто ОРВИ, которая была бы и без прививки. Это случайное совпадение. От гриппа же прививки эти защищают очень надежно, даже если иммунитет после прививки формируется на фоне ОРВИ. При этом не утяжеляется течение респираторной инфекции. Прививки против гриппа лучше делать до начала эпидемического сезона гриппа.
Прививочные реакции и осложнения. Живые вакцины в течение 3 суток после вакцинации у 2% привитых могут вызывать повышение температуры до 37,50С, легкое недомогание, головную боль, катаральные явления. При подкожном введении убитых вакцин допускается кратковременное повышение температуры выше 37,50С или инфильтратов до 50 мм не более, чем у 3% привитых. При впрыскивании вакцины в нос также возможно кратковременное повышение температуры. Субъединичные и сплит-вакцины дают слабые кратковременные реакции.
Возможны аллергические реакции при наличии анафилактической реакции на куриный белок. В этом случае прививки против гриппа противопоказаны.
ВАКЦИНЫ ПРОТИВ ПАПИЛЛОМАВИРУСНОЙ ИНФЕКЦИИ
В настоящее время известно более 120 типов вируса паппиломы человека, некоторые из них вызывают бородавки на коже, но более 30 типов инфицируют половой тракт. Инфицирование женщин вирусом паппиломы человека является важнейшим фактором канцерогенеза шейки матки. Этот вирус был выявлен в 99,7% биоптатов у женщин с раком шейки матки. Рак шейки матки занимает второе место среди злокачественных опухолей репродуктивных органов у женщин и уступает только раку молочной железы.
По региональному календарю прививки против папилломавирусной инфекции рекомендованы девушкам с 13 летнего возраста.
Для иммунопрофилактики используется две вакцины:
- Гардасил (Мерк Шарп и Доум) – 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 11 и 16 (по 40 мкг), сорбент –маморфный алюминия гидроксифофатсульфат. Схема введения: 0-2-6 мес.
- Церварикс (ГласкоСмитКляйн) — 1 доза (0,5 мл) содержит белок L1 типов 6 и 18 (по 20 мкг), 50 мкг 3-О-дезацил 1-4-монофосфорил липид А, алюминия 0,5 мг, 0,624 мг дигидрофосфат-динидрата. Схема введения: 0-1-6 мес.
Вакцины вводятся внутримышечно.
Введение любой вакцины вызывает ответную реакцию организма. Это начинает работать иммунная система в ответ на введение антигенов возбудителя. Иногда эти реакции имеют клинические проявления. Это обычные, нормальные вакцинальные реакции (процессы), под которыми понимают изменения в организме, развивающиеся с определенным постоянством после введения той или иной вакцины.
Из всех реакций на вакцину чаще регистрируется боль в месте инъекции и головная боль, кратковременное повышение температуры, тошнота, рвота, боли в мышцах и суставах. Крайне редко могут быть сыпи, зуд, воспаление органов малого таза.
ВАКЦИНЫ ПРОТИВ РОТОВИРУСНОЙ ИНФЕКЦИИ
Ротовирусная инфекция – основная причина острого гастроэнтерита, к возрасту 5 лет ею переболевают практически все дети. Эпидемии наблюдаются в зимне-весенний период. В мире ротовирус уносит более 600000 детских жизней в год.
Инкубационный период составляет до пяти суток, при этом острый период начинается с третьего-седьмого дня. Для восстановления после перенесённой болезни ребёнку требуется до пяти суток.
Для данного заболевания характерно острое начало. Основными его признаками являются рвота, резкое повышение температуры тела, часто возникает понос. Стул при данном патологическом состоянии довольно характерный. В первый день он жидкий, желтый, затем приобретает глинообразную окраску. Обычно среди заболевших отмечается появление насморка, покраснение горла и болезненные ощущения при глотании. Для острого периода характерно отсутствие аппетита, а также состояние упадка сил. Ротовирусная инфекция у детей имеет следующее течение: утром отмечается вялость, капризность, тошнота, возможна рвота (иногда со слизью). Аппетит значительно снижен, после принятия пищи рвота характеризуется присутствием кусочков непереваренной еды, также она возникает при употреблении жидкости в объёме свыше пятидесяти миллилитров. В течение дня повышается температура тела, причём к вечеру она может достигать тридцати девяти градусов. Длительность состояния с повышенной температурой может составлять пять дней.
Самолечение грозит развитием осложнений и более тяжёлым течением заболевания. К таким осложнениям относят присоединение к вирусу бактериальной инфекции, отмирание клеток головного мозга (при значительном повышении температуры). В тяжёлых случаях может отмечаться летальный исход.
В Российской Федерации зарегистрировано две вакцины против ротовирусной инфекции:
- Роторикс (Англия)
- РотаТек (Швецария)
Реактогенность обеих вакцин низкая. Вакцины живые в виде капель в рот. Крайне редко в поствакцинальный период может быть повышение температуры, разжижение стула, иногда – рвота.
Первую прививку против ротовирусной инфекции необходимо поставить в возрасте с 6 до 12 недель, все три – до 32 недель. Вакцинация проводится трехкратно с интервалом между прививками в 1 месяц.
Туберкулез у детей — неутихающая обеспокоенность — Российская газета
Туберкулез у детей и подростков — еще недавно эта тема вызывала глубокую озабоченность специалистов. Но за последние 10 лет удалось резко снизить ее остроту. Однако и нерешенных вопросов еще немало. Об этом «РГ» рассказала главный внештатный детский фтизиатр, руководитель отдела детско-подросткового туберкулеза НМИЦ фтизиопульмонологии и инфекционных заболеваний Минздрава РФ, доктор медицинских наук, профессор Валентина Аксёнова.
Валентина Александровна Аксёнова. Фото: Аркадий Колыбалов
Валентина Александровна, какова сейчас распространенность туберкулеза среди детей и подростков?
Валентина Аксёнова: В доперестроечное время наши показатели были одними из лучших в стране за счет эффективной работы фтизиатрической службы — тогда нам удавалось охватить профилактической вакцинацией 95% новорожденных. Потом начался резкий рост заболеваемости и взрослых, и детей, показатели вакцинации значительно снизились. Это был тяжелый период: к нам приезжали мигранты из регионов, где была высокая заболеваемость, было огромное число случаев туберкулеза в местах лишения свободы и т.д. Но за последние 10-12 лет многое изменилось: нам стали выделять значительные средства, новое оборудование, появились новые методы раннего выявления и профилактики. И заболеваемость среди детей снизилась более, чем в два раза. Сегодня ВОЗ признает нашу страну лидером по снижению заболеваемости туберкулезом.
А остались ли еще регионы, которые вызывают у вас тревогу?
Валентина Аксёнова: Вызывает обеспокоенность Тыва, там пока много туберкулеза, хотя постепенно статистика тоже снижается. В Приморском крае коллеги работают на очень высоком уровне, но там есть туберкулез с множественной лекарственной устойчивостью, который был завезен из Китая и с которым крайне тяжело бороться. Дальний Восток в целом много сделал для снижения заболеваемости. Когда я первый раз приехала на Камчатку, то поразилась, как они вообще лечат без томографа? Там главные врачи тубдиспансера менялись, «как перчатки». Но зампредседателя правительства края выслушал меня и хорошо отнесся к проблеме. Нашли молодого энергичного главного врача, и сейчас это одна из показательных территорий. Больше меня беспокоят Дагестан, Северная Осетия. Я туда ездила не раз, и там уже многое делается, но пока все сложно. Высоких результатов добились и в системе ФСИН — в местах лишения свободы сейчас показатели лучше, чем в гражданском секторе, создана хорошая фтизиатрическая служба.
Повлияла ли на уровень заболеваемости пандемия коронавируса?
Валентина Аксёнова: Пока сложно сказать, но через два-три года туберкулез покажет, как именно она повлияла. Конечно, мы опасаемся, что будет некий всплеск.
Как ваша служба работала в этих сложных условиях?
Валентина Аксёнова: В России создана рабочая группа, в которую входят двадцать лучших специалистов фтизиатров, а также создана группа главных специалистов федеральных округов. Это позволило нам сохранить единую тактику и в период пандемии, все вопросы мы решаем коллегиально. Сейчас, например, идет очень большая и сложная работа по обновлению СанПиНов. Что это такое? Каждый специалист присылает свои предложения, я их обобщаю — такая работа дает максимальный результат. Поэтому смогли в течение всего трех дней в марте-апреле прошлого года выпустить целую главу временных методических рекомендаций по организации работы службы во время пандемии. Все детские стационары мы постарались сохранить. Всего у нас болеют туберкулезом чуть больше двух тысяч детей на всю Россию. Тяжелый туберкулез лечится в стационаре, легкий — амбулаторно, то есть дома. Но самое важное — профилактическое лечение, а его лучше всего проводить в санатории, потому что не всякая мама будет давать здоровому ребенку горсть таблеток, чтобы предупредить у него развитие туберкулеза. Но это необходимо, как и проведение иммунодиагностики. Было сложно, но в итоге к концу прошлого года охват профилактическими осмотрами детского населения у нас достиг 87%. Все в рабочей группе знали, что перед тем, как пустить в школу или делать ребенку какие-то прививки, надо обязательно вакцинировать его от гриппа. А перед прививкой от гриппа мы обязали всем детям провести иммунодиагностику — поставить кожную пробу.
Но ведь немало мамочек, которые отказываются от прививки БЦЖ, кожных проб, профилактического лечения?
Валентина Аксёнова: Мы это понимали и поэтому прописали в клинических рекомендациях, что прививки и диагностика обязательны. Охват БЦЖ в роддоме в прошлом году составил 82%, как и в прошлые годы, но мы будем добиваться 95%.
Как врачам удается убедить мам, которые отказываются?
Валентина Аксёнова: У нас идет с ними очень строгая борьба. На нас еще в 1997 году жаловались в Верховный суд. Есть такие клинические рекомендации «Выявление и диагностика туберкулеза». И на каждый их пункт родители-антипрививочники подавали в суд. Самое главное, что у них действительно были аргументы — 20 лет назад было много осложнений на эти прививки. Я посвятила много лет изучению этой проблемы: моя диссертационная работа посвящена именно этой проблеме и под моим руководством защищены уже две докторские и несколько кандидатских по этой теме.
И вы смогли выяснить, в чем причины частых осложнений?
Валентина Аксёнова: Мы создали федеральный центр мониторинга осложнений после БЦЖ, который функционирует и сейчас, а также регистр, в который вносится каждое осложнение. Всю эту информацию мы анализировали и пришли к выводу, что основная причина — нарушение техники введения препарата. А оно сложное — вакцина БЦЖ водится внутрикожно, и не все медсестры владеют техникой такой инъекции. Поэтому мы совместно с Роспотребнадзором ввели обязательное обучение раз в два года технике введения вакцины всего среднего медперсонала. Отвечает за это главный фтизиатр региона. На каждый случай осложнения он составляет акт расследования, выясняет причину, и сегодня у нас на всю страну не более 150 осложнений, а тяжелых — не более 50, и они, как правило, связаны и иммунной системой самого ребенка — каким-либо иммунодефицитом. Мы также создали перечень противопоказаний для введения БЦЖ или изменения срока прививки.
Важный вопрос: нужна ли детям, подросткам и взрослым ревакцинация БЦЖ?
Валентина Аксёнова: Вы затронули интересную тему. Моя докторская диссертация была посвящена именно вопросам вакцинации и ревакцинации. Тогда впервые и показала, что осложнение — это нарушение техники. Что касается ревакцинации, то тогда, 30 лет назад, она была рекомендована всем подряд в семь лет, в двенадцать, в 17 и в 25. А если ты в группе риска, то каждые пять лет до возраста 30 лет. Я доказала, что это не нужно, и после защиты диссертационной работы ревакцинацию оставили только в 7 и в 14 лет. И все эти годы я бьюсь за то, что она не нужна вообще. В 2014 году отменили ревакцинацию и в 14 лет, осталась лишь в 7 лет. Сейчас уже достаточно оснований для полной отмены ревакцинации. Это позволит специалистам сосредоточиться на качественном проведении вакцинации в раннем детском возрасте и акцентировать свои усилия на раннее выявление туберкулезной инфекции и проведении профилактических мероприятий особенно в группах риска по развития туберкулеза.
Неужели это означает, что у детей сохраняется пожизненная защита от туберкулеза?
Валентина Аксёнова: Нет, цель прививки БЦЖ иная. У взрослого при туберкулезе поражаются, как правило, легкие. А у детей — внутригрудные лимфатические узлы, и прививка ограничивает процесс на уровне лимфатической системы, чтобы микобактерия не пошла в кровь и не развились тяжелые генерализованные формы заболевания, которые могут привести к смерти ребенка. Потому что там, куда она попала, будет развиваться туберкулезный процесс, и тут уже никакая ревакцинация не поможет. Но есть исследования, что прививка действует и до 15 лет, и до 20. Конечно, мы не просто так отменили ревакцинацию в 14 лет. Первую такую группу детей я наблюдала семь лет и пришла к выводу, что к 14 годам среди них в восемь раз уменьшилось число детей с гиперчувствительностью к иммунодиагностике, потому что там происходило наслаивание аллергии. Чаще всего это и становится причиной положительной пробы Манту, а не заражение микобактерией туберкулеза. Самое главное, что если к семи годам всего не более 10% детей имеет отрицательную пробу Манту и подлежат ревакцинации, то в 14 лет они уже все инфицированы, то есть встретились с микобактерией туберкулеза, и ревакцинировать их бесполезно. И надо сказать, что и ВОЗ пришла к такому же выводу спустя 20 лет после моей докторской.
А почему тогда в подростковом возрасте наблюдается небольшой подъем заболеваемости?
Валентина Аксёнова: В подростковом возрасте идет гормональная перестройка, и чаще болеют именно в связи с этим. И это уже туберкулез легких, как у взрослых.
Если кожные пробы на туберкулез положительные, то родителям говорят: ваш ребенок должен пройти профилактическое лечение. А они часто резко против. Как вы их убеждаете?
Валентина Аксёнова: Таких мам две категории. Одна — те, кто отказываются вообще от всех прививок, и кожные скрининговые пробы путают с прививкой. Приходится доказывать им, что это не прививка, а то же самое, что у взрослых флюорография, то есть метод исследования.
Вторая группа — те, кто требует доказательств. Прежде им было трудно это объяснить, потому что не было научных исследований. Геном микобактерий туберкулеза расшифровали всего 20 лет назад и стали искать, где же те самые белки, которые вызывают туберкулез. Их нашли, сделали из них препарат, который сейчас точно определяет: инфицирован человек или нет. Надо отметить, что создание и внедрение в практику аллергена туберкулезного рекомбинантного (диаскинтест), который вводится внутрикожно также как проба Манту, настоящий прорыв российской медицинской науки, фармацевтики. До его появления все ориентировались только на пробу Манту. Но она мало информативна: реакция может свидетельствовать и о том, что прививка БЦЖ была пять лет назад, и о том, что ребенок встретился с инфекцией, и о том, что у него неспецифическая аллергия. Манту у многих была положительной. Мы профилактически лечили таких детей кучей таблеток, а толку было мало: реакция на пробу все равно оставалась положительной. Сейчас же мы сделали высокоспецифичный тест, который дает положительный результат только если у ребенка есть иммунитет на инфекционный возбудитель и при этом не реагирует на вакцину БЦЖ или нетуберкулезные бактерии. И теперь, когда в классе проводят тестирование, и у всех результат отрицательный, а лишь у одного положительный, его мама бегом бежит к врачам. А если не доверяет диаскинтесту, то может проверить наличие иммунного ответа на возбудитель туберкулеза лабораторным Т.СПОТ.ТБ тестом по анализу крови, который, к слову, также выпускают уже в России. Такой тест также используется у детей, которые страдают аллергией, или с сильно пониженным иммунитетом.
Вы имеете право гордиться достижениями вашей службы. А есть ли еще нерешенные проблемы, которые надо решить?
Валентина Аксёнова: Проблемы возникают постоянно. Появился ВИЧ, и мы видим, что половина таких больных умирает от туберкулеза. Да, специалистам удалось внедрить проведение во время беременности ВИЧ-инфицированным женщинам профилактики, и теперь рождаемость среди них растет, а ВИЧ-инфицированность детишек снизилась до минимума. На это ушло пять-семь лет. Но появился туберкулез со множественной лекарственной устойчивостью (МЛУ), и пока эту проблему мы все еще решаем. Потому что если ребенок находится в очаге с МЛУ туберкулезом, то он и заболевает именно таким туберкулезом. Вторая сторона этой проблемы — все новые препараты, которые применяются в лечении МЛУ, не разрешены для использования у детей. Мы вместе с родителями и с их согласия берем на себя ответственность — пересчитываем дозировки и лечим.
Причем мы согласуем этот подход и на международном уровне — рабочая группа по детскому туберкулезу есть и в ВОЗ, и мы каждый год встречаемся, хотя теперь онлайн. В частности, обсуждаем и проблему разработки детских дозировок, это проблема мировая. Наш институт первым в России включен в международное исследование. И вот недавно у нас был разрешен к применению для детей новый эффективный препарат, но пока только с 6 лет. Мы работаем вместе с нашей фармпромышленностью, и у нас очень хорошо идет разработка комбинированных препаратов для профилактического лечения, которое ежегодно получают до 200 тысяч детей. Еще одна острая проблема — нехватка детских санаториев: хорошие перепрофилировались в ковид-госпитали, плохие просто закрылись. Раньше были у нас лесные школы, профильные детские садики, теперь их нет, и детям некуда поехать, чтобы получать профилактическое лечение, потому что нужно вести его под контролем врачей, иначе бесполезно. Еще одна проблема — дети, которые по разным причинам получают иммуносупрессивную терапию. Мы посмотрели пятьсот таких детей и выявили среди них заболеваемость туберкулезом около 9%, потому что иммунитет у них подавляется, и они очень восприимчивы к любой инфекции. А если такой ребенок уже переболел туберкулезом раньше, нередко находим у него мелкий кальцинат в лимфоузлах. Это такой крошечный «камешек», внутри которого спит микобактерия. Она живет и ждет, когда наступит иммуносупрессия — тогда оболочка разваливается, и она прогрессирует в туберкулез. Это новая группа риска, такие дети сейчас не подлежат наблюдению у фтизиатра, не стоят на учете.
И я борюсь за то, чтобы эти группы неспецифического риска контролировать и выделять среди них детей наибольшего риска. Поверьте, это для нас поважнее пандемии.
У главного детского фтизиатра должны быть мечта. Какая?
Валентина Аксёнова: Мечта у меня есть: чтобы дети не болели. Когда я оказываюсь в тяжелые минуты в церкви, молюсь, чтобы наши дети не болели туберкулезом. Но дети заражаются только от взрослых, они не виноваты. А взрослый часто виноват сам, потому что ведет рискованный образ жизни, случайно инфицируются лишь единицы. Поэтому моя мечта: чтобы мы все ощущали ответственность за свое здоровье, и главное — за здоровье детей.
Диаграмма
Динамика заболеваемости детей и подростков туберкулезом (ед. на 100 тысяч человек возрастной группы)
Источник: Федеральный центр мониторинга туберкулеза, 2020
Автор: Татьяна Батенёва
ВГВ | Прививки.уз — Предупредить. Защитить. Привить.
Вы спрашивали
Следующий вопросВирусный гепатит B
Можно ли заразиться от вакцины вирусом гепатита В? Заразен ли привитой?
Вирусный гепатит B
Как производятся рекомбинантные вакцины против ВГВ?
Рекомбинантные вакцины, зарегистрированные в Республике Узбекистан, производятся с применением культуры пекарских дрожжевых грибков
Подробнее
Вирусный гепатит B
В какую часть тела лучше получать прививку против ВГВ? Можно ли делать эту прививку в ягодицу?
Вакцины должны вводиться только тем способом, который указан в инструкции по их применению.
Подробнее
Вирусный гепатит B
Взаимозаменяемость рекомбинантных вакцин
Первую прививку против ВГВ ребенку сделали в роддоме вакциной одной вакциной.
Подробнее
Вирусный гепатит B
Ребенку 4 месяца. В поликлинике делают 4 прививки сразу в один день (Пентавалентная вакцина -3, включающая в свой состав и ВГВ), ОПВ-3 и ИПВ . Можно ли их делать сразу? Стоит ли сделать все три прививки, или лучше отказаться временно от ОПВ и ИПВ?
Одновременное введение вакцин – международный стандарт, применяющийся для обеспечения безопасности ребенка.
Подробнее
Вирусный гепатит B
Ребенок ранее привит против ВГВ (в роддоме получал прививку ВГВ, в 2 ,3 и 4 месяц – пентавалентную вакцину). Недавно у отца ребенка выявлен хронический ВГВ. Нужны ли ребенку дополнительные прививки?
Вирусный гепатит B
Слышала, что между прививками против гепатита лучше не делать других прививок, правда ли это?
Информация о том, что между прививками против гепатита нежелательно делать другие прививки
Подробнее
Вирусный гепатит B
Безопасна ли вакцина против ВГВ?
Да, безопасна. Вакцина против ВГВ безопасна при введении новорожденным, младенцам, детям, подросткам и взрослым
Подробнее
Вирусный гепатит B
Можно ли вводить вакцину против ВГВ одновременно с другими вакцинами?
Допускается введение вакцин (кроме вакцин для профилактики туберкулеза), применяемых в рамках Календаря профилактических прививок, в один день разными шприцами в разные участки тела.
Подробнее
Вирусный гепатит B
У нас в семье нет носителей вируса ВГВ, зачем прививать ребенка в роддоме?
Ребенок в первые же месяцы жизни подвергается множеству медицинских манипуляций при осмотрах и обследованиях.
Подробнее
Вирусный гепатит B
В три месяца ребенку прививку против ВГВ делать не стали, так как был низкий гемоглобин. Когда лучше сделать третью прививку? Врач сказала – только при наличии нормального анализа крови.
Анемия, выявленная при обследовании, никак не может являться медицинским отводом к вакцинации.
Подробнее
Вирусный гепатит B
Ребенок родился в 37 недель, маловесный, последствия гипоксии еще присутствуют, понижен мышечный тонус, снижен уровень гемоглобина. Можно ли на таком фоне прививать против гепатита В?
Иммунизация против ВГВ недоношенных детей проводится по всему миру
Подробнее
Вирусный гепатит B
Если у ребенка с момента первой прививки против ВГВ в роддоме прошло более 3 месяцев, по какой схеме его прививать далее?
Если первичный курс прерван после первой дозы
Подробнее
Вирусный гепатит B
Прививали ребенка от ВГВ перед детским садом. Успели сделать 2 прививки, между 2 и 3 прививкой получается интервал 2 года. Нам рекомендуют начинать прививаться снова. Правильно ли это?
При увеличении интервалов между прививками против ВГВ никаких дополнительных прививок не требуется
Подробнее
Вирусный гепатит B
Вакцинация детей с частыми ОРВИ
Нужно ли дожидаться окончания катаральных явлений после снижения температуры?
Подробнее
Вирусный гепатит B
Не является ли грудное вскармливание противопоказанием для прививки ребенка против ВГВ?
Кормление грудью не является противопоказанием к вакцинации против ВГВ
Подробнее
Вирусный гепатит B
Кому не рекомендуется введение вакцины против ВГВ?
Вакцина против ВГВ противопоказана только тем, у кого ранее наблюдались тяжелые аллергические реакции
Подробнее
Вирусный гепатит B
Можно ли прививать против ВГВ новорожденных с желтухой?
Желтуха встречается у большинства (приблизительно от 40 до 70%) совершенно здоровых доношенных новорожденных и обычно является результатом естественных процессов, происходящих в его организме
Подробнее
Вирусный гепатит B
Можно ли бесплатно получить прививку против ВГВ и кому?
В медицинских учреждениях по месту жительства бесплатно (за счет государственного финансирования) можно привиться против ВГВ детям в сроки
Подробнее
Вирусный гепатит B
Почему надо обязательно начинать делать прививки сразу после рождения ребёнка? Можно ли подождать хотя бы год?
Вакцинацию против ВГВ проводят сразу после рождения ребенка, так как он уязвим и не имеет защитного иммунитета, вирус легко передается при медицинских манипуляциях и в быту.
Подробнее
Вирусный гепатит B
Когда можно привить против ВГВ ребенка с острым заболеванием?
Как и в случае вакцинации против других инфекций
Подробнее
Вирусный гепатит B
Как долго защищает вакцинация против ВГВ? Нужна ли ревакцинация?
Вакцинация (введение трех доз вакцины), проведенная в течение раннего детства, создает долговременную защиту от носительства вируса.
Подробнее
Вирусный гепатит B
Мой ребенок не был привит в родильном доме из-за болезни (сепсис новорожденного). Когда можно привить против ВГВ?
Вакцина против ВГВ не содержит цельного вируса ни в живом, ни в инактивированном виде, только фрагмент его оболочки.
Подробнее
Вирусный гепатит B
Каков график вакцинации против ВГВ в Узбекистане?
По национальному календарю Республики Узбекистан первая вакцинация против ВГВ
Подробнее
Вирусный гепатит B
Можно ли прививать против ВГВ на фоне приема различных лекарств?
В инструкциях по применению рекомбинантных вакцин против ВГВ не указано никаких лекарственных веществ
Подробнее
Вирусный гепатит B
Когда можно привить против ВГВ ребенка с хроническим заболеванием?
Вакцинация временно откладывается до купирования обострения.
Подробнее
Вирусный гепатит B
Если ребенку вакцинация против ВГВ в роддоме не проведена, по какой схеме его прививать?
Если новорожденный не был привит против ВГВ в родильном доме
Подробнее Все вопросы
расшифровка, когда делают, меры предосторожности
Приверженцы прививок и протестующие были всегда, и каждый из них знает не понаслышке о вакцинации БЦЖ. У людей в России сложилось четкое представление, что делают ее сразу при рождении ребенка. Но это немного не так. Время, когда делают прививку, может существенно отличаться. У вакцины имеются и противопоказания, на которые врачи обращают внимание и могут вовсе отказать в прививании.
Что такое БЦЖ
БЦЖ – прививка от Бациллы Кальмета-Герена (это официальная расшифровка наименования прививки), что именуется в России просто – от туберкулеза. Это заболевание считается самым страшным и смертельно опасным, поскольку заразиться им можно и при контакте с больным, а умереть за несколько дней даже при интенсивном лечении.
Работы по определению эффективности стали проводиться учеными Гереном и Кальметом в 1908 году. Через 13 лет труда выяснилось, что с помощью представленного вещества можно обезопасить обезьян, кроликов и других животных особей в заболевании туберкулезом.
В 1921 году впервые провели вакцинацию перорально новорожденного Франции. Успех проводимых исследований привел к тому, что вакцину БЦЖ стали использовать в СССР, а на 2020 год прививка считается обязательной в 31 стране Мира. В 150 странах Мира ее рекомендуют населению, поэтому на данный момент более 2 млрд человек привиты.
После 2000 года в России стали активно использовать усовершенствованную прививку, именуемую БЦЖ-М. Она применяется для первичной вакцинации и повторной. По эффективности этот вариант не уступает основному, но последствий от нее в разы меньше.
Состав
Молодым родителям не дают информацию относительно состава БЦЖ. Но изучая представленный вопрос, можно привести следующие факты:
- В составе нет антибиотиков, консервантов и прочих подобных веществ.
- В растворе прививки содержится 0,05 мг микробных клеток и стабилизатора – глутамата натрия.
- Сама жидкость представляет собой пористую массу, которая в большей степени напоминает порошок, но не является им. Иногда в медучреждения поступают спрессованные таблетки.
- В комплекте всегда идет растворитель. Зачастую это натриевый хлорид в жидком виде. Его добавляют в определенном количестве в пористую массу или растворяют ею таблетку.
В результате прививка БЦЖ – это раствор, содержащий хлопья. При введении его в кровь человека поступают вакцинный штамм микобактерии. Он инициирует формирование продолжительного иммунитета.
Немного об эффективности
Антипрививочники не понимают пользы представленной вакцины. Но она есть. Это доказывается анализом смертности населения всего Мира. Так, прививка дает надежную защиту от развития туберкулеза мозга у детей, которые этому подвержены больше всего. На данный момент статистика воодушевляет – всего 5 случаев в России на все население за историю страны. В странах Европы средняя статистика удручающе – 1 случай на 10 млн. населения.
В большинстве стран Мира представленная прививка ввелась органами здравоохранения в список обязательных вакцин. В СССР БЦЖ был введен в обязательный список прививок в 1962 году. Прививали всех новорожденных во время пребывания в роддоме. С 2018 года ВОЗ внес представленное прививание в список рекомендованных, поэтому молодые мамы в роддоме после рождения малыша могут отказаться от нее.
Ученые в 2020 году отметили эффективность прививки БЦЖ в борьбе с COVID-19. Согласно статистике страны, где представленная вакцина не используется, больше всего пострадали от нового вируса.
В США, в Италии и в Нидерландах вакцину не используют. Ею прививаются жители только по собственному желанию.
Показания к применению
Несмотря на тот факт, что БЦЖ делают новорожденному сразу после рождения, есть уже взрослые люди без представленной прививки. В соответствии с определенными показаниями им все-таки рекомендуется вакцинация. Кому врачи настоятельно рекомендуют привиться:
- Детям до года, которые проживают в неблагоприятных условиях, в том числе в месте, где отмечено несколько больных туберкулезом.
- Детям и взрослым всех возрастов, которые имеют высокий риск заражения заболеванием.
- Взрослым, которые в силу своего рода деятельности вынуждены работать с больными людьми.
Родители новорожденного ребенка сейчас могут отказаться от прививок в силу различных причин. В большинстве случаев врачи сами оформляют медотвод недоношенным детям или родившимся с врожденными патологиями. Но до года рекомендуется привить ребенка, чтобы не спровоцировать заражение.
Противопоказания для прививки
Польза прививки неоспорима. Но и здесь существуют противопоказания, с которыми требуется считаться. Врачи запрещают проводить прививание при наличии следующих проблем:
- ребенок родился недоношенным – дается медотвод детям, рожденным менее 2,5 кг;
- у новорожденного выявили ряд врожденных патологий;
- у роженицы диагностировали внутриутробную инфекцию;
- у новорожденного или у подросшего ребенка имеются гнойно-септические заболевания;
- была диагностирована средняя или тяжелая форма гемолитической болезни;
- врачи выявили первичный иммунодефицит;
- у новорожденного выявлена неврологическая симптоматика поражения нервной системы;
- диагностированы генерализованные поражения кожного покрова;
- у пациента имеются злокачественные новообразования;
- человек принимает антидепрессанты – прививку можно делать после приема лекарственных препаратов;
- человек проходит лучевую терапию – необходимо выдержать время по факту окончания лечения в полгода;
- туберкулез уже был выявлен у больного;
- у молодой матери диагностировали ВИЧ, в течение которого она выносила и родила ребенка.
Запрещается делать прививку во время инфекционных заболеваний, в период обострения хронических патологий. Также нельзя прибегать к вакцинации, если у ребенка или взрослого развивается аллергия.
О последствиях и побочных действиях
Прививку делают в предплечье ребенку или взрослому человеку. В течение нескольких дней в месте укола имеется отметина. Через неделю или более образуется водяной пузырь. Постепенно он высыхает, образуется бляшка. Корочка просушивается до конца и отпадает. В результате на коже остается небольшая отметина – ямка, которая увеличивается в диаметре по мере роста человека. В первое время диаметр отметины составляет 0,5 см, со временем она становится 1-1,5 см.
Весь процесс образования ямки длится не более 2 месяцев. В течение всего срока необходимо наблюдаться у врача. Он будет проверять отсутствие инфицирования места укола.
После укола врачи диагностируют и более опасные последствия. Легкие осложнения заключаются в образовании язвы на месте укола, зуда и прочих неприятностей. Это связано с неправильным вводом раствора. Возможно повышение температуры тела, о чем следует сразу сказать врачу.
Тяжелые осложнения связаны с инфицированием раны и всего организма. Также врачи нередко диагностируют лимфаденит у пациента, который прошел вакцинацию или ревакцинацию.
Дополнительно следует выделить следующие проблемы, которые возникают сразу после вакцинации:
- Самым опасным считается проявление холодного абсцесса. Место укола начинает гноиться, образованный фурункул вскрывается самопроизвольно. Если этого не происходит, начинается повреждение мышечных тканей. Подобное приводит к операбельному вмешательству. Холодный абсцесс начинается в результате неправильно введенного раствора, нарушенных пропорций при изготовлении жидкости.
- Появление в месте укола инфильтрата. Причиной представленных неприятностей становится глубокое введение раствора. Пока инфекция не успела попасть в кровь, а находится только в нижних слоях эпидермиса, ситуацию можно решить быстро и без операции. В противном случае может потребоваться и переливание крови.
- Появление келоидного рубца. Появляется чаще у новорожденных вследствие хронического воспаления места укола.
- Редко, но у человека могут диагностировать остеит. Это туберкулез кости в месте укола. Патология диагностируется только через 1-2 года после вакцинации. Причиной развития раковых клеток становится не укол, а нарушения функций иммунной системы больного.
При возникновении любых жалоб после вакцинации следует обратиться к врачу. Он проведет обследование и назначит соответствующее лечение.
О способах применения и дозы
Еще на этапе создания вакцины людей прививали перорально. Сейчас это делают только через внутримышечные инъекции. А вот о дозировке говорить приходится подробнее.
Раствор вводят новорожденному в объеме 0,1 мл, где 0,05 мг составляет сам порошок или растворенная спрессованная таблетка. Для разбавления используется 0,9% растворитель натрия хлорид. Детям новорожденным делают укол на 3-7 день после рождения. Далее в возрасте 2 месяцев от рождения младенцу делают первую манту – пробу для выявления туберкулеза.
Ревакцинацию БЦЖ проводят в возрасте 7 лет при учете, что у ребенка будет отрицательная реакция на пробу манту. Это означает, что в организме нет инфильтрата, гиперемии. Их реакция манту составляет всего 1 мм. В противном случае дети не подлежат ревакцинации.
Приготовление раствора для ввода пациенту происходит в последовательности:
- Для вакцинации используют ампулу с объемом основного вещества в 1 мг. В ампуле содержится порошок, рассчитанный сразу на 10 доз.
- Чтобы получить 0,1 мл раствора, где будет содержаться 0,05 мг основного вещества, в ампулу добавляют 1 мл натрия хлорида. Используется 0,9% растворитель.
- После ввода растворителя в течение минуты порошок растворяется. Допустимо незначительное количество хлопьев, но они должны раствориться после 3-4 раз активного взбалтывания.
- В шприц нужно набирать 0,2 мл разведенного вещества. Далее удаляют около половины раствора, что происходит при устранении воздуха в шприце.
- Итог: поршень устанавливают на уровне 0,1 мл шприца и вводят в руку человека.
В результате получается густая суспензия белого или желтоватого цвета, которую можно вводить аккуратно в предплечье. Если в составе имеются хлопья, вакцину не используют.
Особенности применения
Поскольку прививка БЦЖ полезна и эффективна, но опасна для здоровья человека в случае допущенной ошибки, важно соблюдать условия разведения и применения вакцины. По данному вопросу выделяют следующие правила:
- Важную роль играет не только разведение порошка, но и его введение в организм новорожденного. Занимается этим только медперсонал, специально обученный к вводу прививок. Происходит это в роддоме. В большинстве случаев в день выписки, чтобы в дальнейшем малыш наблюдался у педиатра. Вводят вакцину утром, поскольку к вечеру у малыша может подняться температура, которую нужно сбивать.
- Укол новорожденному делается только при отсутствии противопоказаний. Разрешение выписывает врач. При необходимости проводится консилиум врачей для принятия верного решения.
- В школах ревакцинацию проводят только после предварительного манту и проверки ее результатов.
- Вакцинацию оформляют документально. В медицинской карте указывают дату проведения процедуры, название препарата и данные производителя, серия и срок годности введенного вещества.
- Головку ампулы вещества необходимо обтереть спиртом. Затем используют пинцет для вскрытия стеклянного сосуда.
- Нельзя разведенную вакцину оставлять на солнце, нужно уберегать от дневного света. Используют разведенный состав сразу после приготовления. Максимальный срок сохранения вещества 1 час. Если требуется хранить вакцину в течение указанного времени, разведенную ампулу помещают в холодильник, где поддерживается температура в диапазоне +2-+8°С. Время разведения ампулы указывают на бумаге и прикладывают к ней в холодильнике.
- Место ввода иглы в обязательном порядке обрабатывают спиртом. Игла располагается срезом вверх. Вводят вакцину в 2 этапа. На первом этапе необходимо ввести незначительную часть, чтобы проверить, что игла вошла в точности под кожу. Удостоверившись в этом, вводят оставшуюся часть. Это важно для новорожденных.
Сразу после прививания появится белая папула на месте укола. Она проходит в течение 20 минут. Если этого не произошло, следует показаться врачу.
О взаимодействии с другими веществами, передозировка
Случаев передозировки на данный момент не было установлено. БЦЖ можно делать отдельно от других вакцин. Должно пройти не менее месяца до или после процедуры, когда можно проводить новые вакцинации.
Во время вакцинации БЦЖ нельзя принимать другие лекарственные препараты – противоаллергенные, противовирусные и прочие. Последствий от нарушений в большинстве случаев нет, но взрослому человеку или новорожденному станет еще хуже. Все объясняется не негативным взаимодействием с лекарственными средствами, а общим плохим состоянием пациента.
О мерах предосторожности
Важно соблюдать все правила ввода вакцины, а также меры предосторожности. В противном случае пациента ждет оперативное вмешательство или переливание крови при заражении крови. Летальных исходов вследствие введенной прививки на данный момент не зарегистрировано. Но провоцировать осложнения врачам недопустимо.
К общим мерам предосторожности относят следующие факторы:
- Ввод препарата осуществляется только в мышечную ткань. Вливание состава под кожу приводит к развитию холодного абсцесса, описанного выше.
- Используются для вакцинации только одноразовые стерильные туберкулиновые шприцы – они меньше в сравнении со стандартными. Рассчитаны только на 1 мл вещества, иглы тонкие, поэтому новорожденному процедура не доставляет много боли. Чтобы растворить порошок, используется дополнительный одноразовый шприц объемов в 2 мл с длинной иглой. Им вносят растворитель в ампулу.
- После проведения вакцинации использованный шприц с иглой обрабатывают спиртом и утилизируют в соответствии с санитарными нормами.
- Специальные уколы для ввода вакцины БЦЖ используют только по назначению.
- Порошок еще до растворения хранят только в холодильнике.
- Прививание происходит в специальной стерильной комнате, куда не допускаются посторонние лица.
- Нельзя обрабатывать место укола йодом или другими веществами. Папула должна пропасть без внешнего воздействия, а последующие манипуляции могут только спровоцировать процесс нагноения.
Врачи не должны использовать ампулы, на которых нет этикетки или маркировки. Никогда не применяются составы с истекшим сроком годности, а также при изменении их цвета или структуры. Нельзя вскрывать ампулы, на которых есть трещина или надсечка.
БЦЖ важна для населения всех стран Мира. И даже если в государствах отсутствует обязательство вакцинации, сами граждане изъявляют желание прививания именно описанным составом.
Прививка БЦЖ (от туберкулёза) — когда делают и как протекает, расшифровка
Прививка БЦЖ – одна из самых ранних прививок, получаемых людьми вскоре после рождения. БЦЖ – это вакцина от туберкулеза, делающаяся при выписке из роддома (для этого существует специальный национальный календарь прививок). Вакцинация против туберкулеза осуществляется на третий-седьмой день после рождения младенца.
БЦЖ – известная аббревиатура, которая складывается из первых букв иностранного названия Bacillus Calmette-Guerin («BCG») и расшифровывается как бацилла Кальметта-Герена. Эта расшифровка объясняет, почему «БЦЖ», а не «БКГ».
Прививка БЦЖ ставится в профилактических целях, чтобы предотвратить прогрессирование болезни, могущей закончиться летальным исходом. У нас ставят противотуберкулезную прививку абсолютно всем младенцам ввиду высокой распространенности туберкулеза.
Туберкулез передается воздушно-капельным путем (через воздух, касание, предметы быта). Возбудителями являются микобактерии, которыми обладает по крайней мере треть населения Земли. Примерно у девяноста-девяноста пяти процентов этой трети происходит развитие заболевания. В нашей стране, по мнению довольно известного доктора Комаровского, ситуация с заболеваемостью туберкулезом не самая благоприятная.
Многие родители боятся делать прививки так рано, у них возникает множество вопросов: БЦЖ прививка – как протекает, зачем ее делать, каков состав, куда делают прививку БЦЖ, сколько раз делается она, как выглядит результат, когда можно мыться, можно ли мочить прививку БЦЖ, какая должна быть реакция организма на введение препарата, когда делают ревакцинацию и нужна ли она. Об этом будет написано ниже.
Состав
Прежде всего необходимо разобраться в составе препарата, используемого для прививок. Вакцина содержит микробактерии Боваса, добываемые специальными людьми посредством недельного выведения клетки в высокопитательном окружении. После выращивания их отбирают, чистят, сгущают, делают однородную массу, добавляют чистую воду.
Конечный состав заключает как живые, так и мертвые бактерии, благодаря чему и возникает сопротивляемость организма туберкулезным палочкам. С помощью данных бактерий организм человека способен скорее и проще одолеть болезнь, не дав развиться тяжелым формам палочки Коха.
На данный момент изобретено множество вариаций вакцины, но при всех различиях при производстве лекарства используется один из штаммов:
- Датский 1331;
- Токийский 172;
- Французский 1173 Р2;
- Гласко 1077.
Не имеет значения, какой именно взят штамм, действуют они одинаково результативно.
Типы вакцины
Разработано два типа инъекций:
- БЦЖ – для доношенный детей;
- БЦЖ-м – для недоношенных и детей, выписавшихся из родильного дома.
Единственная разница между ними заключается в том, что, делая БЦЖ-м прививку, берут лишь половину положенной дозы бактерий, входящих в стандартный состав вакцины.
Календарь прививок
В Российской Федерации график прививок Бациллы Камельтта-Герена состоит из трех позиций:
- Третий-седьмой день младенца.
- Семилетие ребенка.
- Четырнадцать лет.
При отсутствии желания делать вакцину родители имеют право отказаться от нее. Хотя будет лучшим все же сделать ее в родильном доме, поскольку новорожденный будет постоянно под надзором врачей, могущих оказать немедленную помощь при каких-либо негативных реакциях. Об этом также говорит доктор Комаровский в своих трудах, программах.
Согласно Комаровскому, повторная прививка от туберкулеза взрослым детям (в семь и четырнадцать лет) необходима лишь при отрицательной реакции пробы Манту.
Характерные черты
Как и любой предмет, прививка БЦЖ обладает некоторыми особенностями:
- Нацеленность данной прививки – предупреждение появление туберкулеза.
- Предназначение не для отражения заболевания, а для предотвращения латентной формы туберкулеза в открытую.
- Существенно понижает риск развития болезни среди детей.
- Позволяет не дать развиться серьезным формам болезни (менингиту, проникновению бактерий в суставы, кости, даже легкие).
Видео
Видео – действие прививки БЦЖ на организм
Действия перед прививкой и после нее
Прежде, чем делать вакцину, необходимо понимать, что разрешено и запрещено делать до и после инъекции:
- Перед вакцинацией важно сделать тест на аллергическую реакцию, чтобы понять, совмещаются ли лекарство с организмом.
- После инъекции можно купаться, но не сильно мочить ранку.
- Нельзя наносить на место укола мази, антисептики, поскольку это может привести к негативным последствиям.
- Если корочка сформируется и начнет прорываться, запрещается выдавливать гной, мазать йодом или чем-либо еще.
- Не следует чесать место инъекции.
- До, во время, после прививки БЦЖ будет лучшим не менять структуру питания ребенка. Если появится аллергия, врач не сможет определить от чего – от вакцины или нового продукта.
Противопоказания
У вакцины БЦЖ наблюдаются некоторые противопоказания, обнаружив которые, прививку делать нельзя:
- Запрещается делать прививку недоношенным детям, то есть масса их тела должна быть не ниже двух с половиной килограммов.
- Низкая невосприимчивость к вредоносным бактериям, различным инфекциям извне.
- При наличии у детей инфекций внутри утробы, гемолитических заболеваний, болезней с образованием гноя и воспалением делать прививку рекомендуется.
- Запрещается вакцинировать ребенка, если у него есть инфекции кожи, злокачественные опухоли, расстройство нервной системы.
- Ребенок не получает вакцину в случае зараженности матери ВИЧ-инфекцией.
- При наличии тяжелых последствий, осложнений после первой прививки ревакцинация не производится.
- Нельзя делать одновременно две прививки в один день. Между ними должен пройти, по крайней мере, месяц. Наиболее нейтрально относятся друг к другу прививка БЦЖ и прививка от гепатита B, хотя совмещать процедуры все равно нельзя. Перерыв должен быть, как минимум, три дня.
Преимущества
Положительной стороной вакцинации БЦЖ являются:
- Минимальное количество негативных последствий.
- Осложнения проявляются очень редко.
- Не слишком утомительные условия для ухода за местом инъекции – можно немного намочить при купании, хотя нельзя ничем мазать ранку.
- Риск заразиться палочкой Коха понижен до минимума.
- Если заражение все же произойдет, течение болезни будет проходить намного легче, чем без вакцины.
- Отбрасывается вариант летального исхода при заболевании туберкулезом.
Недостатки
Тем не менее существуют негативные варианты развития событий:
- При неправильной вакцинации, игнорировании противопоказаний могут возникнуть серьезные осложнения.
- Очень редко, но бывает, что место инъекции затягивается очень медленно.
- Множество отрицательных отзывов, не имеющих под собой никакой доказательной базы, как то: наличие в составе препарата формалина, ртутных солей, фенола и проч.
Реакция
Когда в родильном доме сделают прививку, спустя время образуется рубец круглой формы, диаметр которого составляет приблизительно сантиметр. Его цвет должен стать белым, по истечении пары месяцев при надлежащим внимании и заботе рубец у привитого малыша исчезает, оставляя за собой лишь маленький шрамик. Если родители наблюдают такой сценарий, значит, реакция нормальная.
Тем не менее бывают и иные ситуации, которые тоже считаются нормальными:
- Появляются покраснение/воспаление небольшого пространства вокруг места инъекции.
- Образовывается незначительное количество гноя, нарыв.
- Плечо начинает чесаться, зудеть.
- Появляется небольшая опухлость, не выходящая за рамки укола, не распространяющаяся дальше по всей руке.
- Иногда повышается температура. Если повысится выше тридцати восьми, реакция уже не нормальная, надо идти к специалисту.
Все выше перечисленное относится к нормальной реакции, она естественна, поскольку именно так организм реагирует на чужеродные элементы, старается защитить себя, тем самым становясь сильнее.
Бывают случаи, когда у младенцев никакого следа нет вовсе, значит иммунизация не удалась, необходимые антитела не образовались, и человечек все еще восприимчив к болезни, то есть вакцина не помогла. Тогда назначается ревакцинация при отрицательной пробе Манту, или оставляют все, как есть, до семи лет – таково экспертное мнение доктора Комаровского.
Согласно данным статистики, такая реакция наблюдается у пяти-десяти процентов младенцев. У двух процентов от рождения полная устойчивость к палочке Коха, то они не могут заболеть туберкулезом. Поэтому и у них рубец не образуется.
Осложнения
К сожалению, бывают ситуации, когда вакцина дала осложнения различной формы после прививки:
- Нагноение. Развивается, когда вакцина была введена не внутрь кожи, а под нее. Результат проявится через 1-1,5 месяца после прививки. Здесь нужна помощь хирурга, которую могут оказать как в государственной больнице, так и в частных клиниках, например, «Верамеде», «Исиде», «Парацельсе» и др.
- Большая гнойная/воспаленная рана в области укола. Обычно ее диаметр равен десяти миллиметрам. Такая реакция показывает специфическую восприимчивость ребенка к отдельным элементам лекарства. Ребенку дается необходимая терапия с записью в медкарту.
- Воспаленность лимфатического узла. Появляется при попадании бактерий в узлы. Такое обострение запрашивает срочное хирургическое вмешательство (при увеличенном более сантиметра лимфатическом узле).
- Келоидный рубец. Так реагирует кожа на введенный препарат: кожа краснеет, набухает в области укола. При таком результате ревакцинация в семь и четырнадцать лет не производится.
- Распространенная БЦЖ-инфекция. Возникает при наличии у ребенка серьезных повреждений в иммунитете. Реакция возникает довольно редко: один на миллион привитых.
- Костный туберкулез. Начинает развиваться лишь спустя половину-два года после инъекции. Заболевание демонстрирует произошедшие обширные сбои в иммунной системе. Появляется у одного среди двухсот привитых детей.
Стоит знать, в родильном доме перечисленные осложнения заметить не получится, поскольку на их проявление необходимо время. Поэтому сами родители следить за состоянием своего ребенка, если правильно ухаживать за ним, то никаких серьезных последствий не возникнет.
Заключение
Прививка БЦЖ – вакцина, получаемая в роддоме, предназначенная для предупреждения заболевания туберкулезом. Эти три буквы расшифровываются как Бацилла Кальметта-Герена.
Как считают эксперты, включая доктора Комаровского, инъекции должен ставить исключительно медик, разбирающийся в нюансах. В противном случае (при неправильном введении препарата) могут возникнуть серьезные осложнения.
Вакцинация против ХИБ инфекции
Какими документами регламентируется вакцинация против ХИБ-инфекции в РФ?
1. Федеральный закон от 17 сентября 1998 г. N 157-ФЗ «Об иммунопрофилактике инфекционных болезней»(с изменениями от 7 авг 2000 г., 10 янв 2003 г., 22 авг, 29 дек 2004 г., 30 июня 2006 г., 18 окт, 1 дек 2007 г., 23 июля, 25, 30 дек 2008 г., 24 ноя 2010 г)
Статья 9. Национальный календарь профилактических прививок — Национальный календарь профилактических прививок включает в себя профилактические прививки против гепатита В, дифтерии, коклюша, кори, краснухи, полиомиелита, столбняка, туберкулеза, эпидемического паротита, гемофильной инфекции и гриппа.
2. Приказ Министерства здравоохранения РФ от 21.03.2014 г. N 125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям»
Курс плановой вакцинации против ХИБ инфекции начинается в возрасте 3 мес.
Дети, не привитые на первом году жизни против гемофильной инфекции могут прививаться и в более старшем возрасте
3. Методические рекомендации МР 3.3.1.0001–10 «Эпидемиология и вакцинопрофилактика инфекции, вызываемой Haemophilus influenzae типа b» (утверждены Главным государственным санитарным врачом 31.03.2010)
Изложены современные представления об инфекции, вызываемой бактерией вида Haemophilus influenzae типа b (Hib), и также называемой Hib-инфекцией. Рассмотрены эпидемиологические особенности Hib-инфекции, представлены данные о заболеваемости Hib-инфекцией в Российской Федерации и странах мира. Особое внимание уделено проблеме вакцинопрофилактики Hib-инфекции. Дана характеристика конъюгированных Hib-вакцин, рассмотрены медицинские показания и противопоказания к их применению, возможные побочные реакции, а также порядок проведения вакцинации этими препаратами.
История вакцины БЦЖ
РЕЗЮМЕ
Туберкулез (ТБ) по-прежнему является причиной 2 миллионов смертей каждый год, несмотря на то, что он является излечимым инфекционным заболеванием, передающимся воздушно-капельным путем. Термины «потребление» и «туберкулез» исторически использовались для описания туберкулеза, от которого в XIX веке был причиной каждой четвертой смерти. Из-за своей инфекционной природы, хронического прогрессирования и длительного лечения туберкулез является тяжелым бременем для общества. Более того, появление туберкулеза с множественной лекарственной устойчивостью и нынешняя эпидемия ТБ-ВИЧ вызвали еще большую озабоченность.С давних времен лечение и профилактика туберкулеза стало постоянной проблемой. Бацилла Кальметта-Герена (БЦЖ) — единственная доступная на сегодняшний день вакцина, которая использовалась более 90 лет с поразительными показателями безопасности. Однако его эффективность остается спорной. Универсальной политики вакцинации БЦЖ не существует: некоторые страны просто рекомендуют ее использование, а другие внедрили программы иммунизации. В этой статье мы рассмотрим несколько важных этапов разработки вакцины БЦЖ с момента открытия до сегодняшнего дня.
Ключевые слова: Туберкулез, БЦЖ, вакцина, история, обзор
ВВЕДЕНИЕ
Люди были инфицированы M. tuberculosis (Mtb) на протяжении тысячелетий. Инфекция ТБ характеризуется сложной иммунологической реакцией, которая приводит к уникальному взаимодействию хозяина и патогена, что затрудняет лечение и контроль. Более того, туберкулез является заболеванием, связанным с бедностью, и имеет серьезные социальные последствия. Введение бациллы Кальметта-Герена (БЦЖ) и химиотерапии в прошлом веке знаменует собой важный шаг вперед в истории туберкулеза (ТБ), что вселяет оптимизм в борьбе с болезнью, особенно в эндемичных регионах.На сегодняшний день БЦЖ остается наиболее широко используемой вакциной во всем мире и была введена более чем 4 миллиардам человек с поразительными показателями безопасности (1,2). Рядом с БЦЖ нет других вакцин для лечения туберкулеза, а из множества новых кандидатов в разработке ни одна не приближается к рыночной. В этом обзоре мы обсуждаем основные вехи в истории туберкулеза и БЦЖ.
Ранняя история туберкулеза
Mtb, внутриклеточный патоген, вызывающий туберкулез, был открыт в 1882 году Робертом Кохом и вызывает больше человеческих смертей, чем любой другой отдельный патоген сегодня (3-5).В начале прошлого века надеялись, что туберкулез можно победить путем вакцинации недавно разработанной вакциной БЦЖ M. bovis, выделенной и названной в честь Кальметта и Герена в Лилле, Франция (6). Эти надежды были подкреплены разработкой первых противотуберкулезных препаратов во время Второй мировой войны Селманом Ваксманом, который обнаружил бактериостатическую активность стрептомицина в отношении Mtb (7). Первоначально лечение стрептомицином казалось очень эффективным, но ситуация изменилась, когда быстро развивалась лекарственная устойчивость, что является ранним свидетельством способности Mtb приобретать лекарственную устойчивость при лечении отдельными антибиотиками.Несмотря на это раннее написанное на стене, неправильное представление о том, что туберкулез можно победить с помощью антибиотиков и вакцинации БЦЖ, приводило к самоуспокоенности на несколько десятилетий. Эта ситуация кардинально изменилась только в начале 1990-х годов, когда Всемирная организация здравоохранения (ВОЗ) объявила туберкулез глобальной чрезвычайной ситуацией (8). С этого времени ученые-фтизиатры, которые сосредоточили большую часть своих усилий на других областях исследований и разработок из-за отсутствия интереса к туберкулезу и отсутствия финансирования, смогли переориентировать усилия и начать значительную деятельность по изучению туберкулеза (9 ).Появление туберкулеза с множественной лекарственной устойчивостью (МЛУ-ТБ), вызванное эпидемией ВИЧ, стало причиной этого сдвига интереса. Вскоре исследователи определили последовательность генома Mtb и начали анализировать иммунологию туберкулеза и клеточную биологию (10).
2012 — 91 год вакцинации БЦЖ
В 1900 году Альбер Кальмет и Камилла Герэн начали свои исследования противотуберкулезной вакцины в Институте Пастера в Лилле. Они культивировали туберкулезные палочки на глицериновой и картофельной среде, но обнаружили, что получить гомогенную суспензию бацилл было сложно.Пытаясь противодействовать их склонности к слипанию, они попробовали эффект добавления бычьей желчи в среду и, к своему удивлению, отметили, что субкультивирование привело к снижению вирулентности организма. Именно это случайное наблюдение побудило их предпринять свой долгосрочный проект по производству вакцины из этой ослабленной туберкулезной палочки (11).
В 1908 году, начиная с вирулентного штамма туберкулезной палочки крупного рогатого скота, предоставленного Нокардом (первоначально выделенного им в 1902 году из вымени туберкулезной коровы), они культивировали его на желчи, глицерине и картофельной среде, а затем приступили к субкультивированию на примерно три недельных интервала.К 1913 году они были готовы начать испытание вакцинации крупного рогатого скота, которое было прервано началом Первой мировой войны. Субкультивирование продолжалось на протяжении всей немецкой оккупации Лилля, несмотря на значительно возросшую стоимость картофеля и трудности с получением подходящей бычьей желчи со скотобойни. . Тем не менее, им удалось добиться этого благодаря милости ветеринаров немецких оккупационных сил. К 1919 году, после примерно 230 субкультур, проведенных в течение предыдущих 11 лет, у них была туберкулезная палочка, которая не вызвала прогрессирующего туберкулеза при введении морским свинкам, кроликам, крупному рогатому скоту или лошадям.По предложению Герина они назвали его Bacille Bilie Calmette-Guerin; позже они опустили «Bilie», и так родилась BCG (11).
В 1921 году Кальметт решил, что пришло время испытать вакцину на человеке. Первое введение БЦЖ человеку было сделано Бенджамином Вейл-Халле (1875–1958) при содействии Раймона Терпина (1895–1988) в больнице Шарите в Париже. Женщина умерла от туберкулеза через несколько часов после рождения здорового ребенка. 18 июля 1921 года Weill-Halle и Turpin ввели ребенку дозу БЦЖ перорально.Нежелательных последствий не было. Пероральный путь был выбран, поскольку Кальметт считал желудочно-кишечный тракт обычным путем естественного заражения туберкулезной палочкой. Затем Weill-Halle попробовала подкожный и кожный способы введения на других младенцах, но родители возражали против местных реакций, поэтому пероральный метод был продолжен с использованием эмульсии БЦЖ, приготовленной Боке и Негре. К 1924 г. они смогли сообщить о серии 664 пероральных вакцинаций младенцев БЦЖ (12).Институт Пастера в Лилле начал массовое производство вакцины БЦЖ для медицинских работников. С 1924 по 1928 год 114 000 младенцев были вакцинированы без серьезных осложнений (13). В 1928 году Кальметт позвонил Герину, чтобы присоединиться к нему в Париже, так как он не считал необходимым, чтобы Герен продолжал эксперименты с БЦЖ на животных в Лилле. К 1931 году здесь была специальная лаборатория по приготовлению БЦЖ, и ей был назначен Герен.
Таким образом, оказалось, что метод вакцинации БЦЖ безопасен.Но не менее важным был вопрос его эффективности. Статистика Кальметта и Герена показала снижение смертности от туберкулеза среди восприимчивых младенцев, вакцинированных БЦЖ. За пределами Франции вакцинация БЦЖ также была взята на вооружение, особенно в Барселоне Луисом Сайе; а в скандинавских странах Арвид Валлгрен в Гетеборге (14) и Йоханнес Хеймбек в Осло (15) первыми стали применять БЦЖ через кожу. В Великобритании, однако, сохранялся значительный скептицизм, и статистика Кальметта и Герена была подвергнута резкой критике в 1928 году профессором М. Гринвудом (16).Более того, в США Петров и его коллеги из санатория Трюдо сообщили в 1929 году, что в образце БЦЖ, предоставленном Кальметтом, они выделили вирулентные туберкулезные бациллы, что поставило под серьезные сомнения утверждение Кальметта о том, что БЦЖ является «вирусным фиксатором» (17). . Несмотря на эти тревожные сообщения, Кальмет и Герен были уверены в безопасности BCG до тех пор, пока не случилась «Любекская катастрофа».
Катастрофа в Любеке (1930)
В 1930 году трагическая катастрофа в Любеке подорвала доверие к BCG.В этом городе на севере Германии программа вакцинации новорожденных была предпринята профессором Дейке, директором Любекской больницы общего профиля, и доктором Альштедтом, главным врачом Департамента здравоохранения Любека. БЦЖ поставлялась из Института Пастера в Париже, но была подготовлена для введения в туберкулезной лаборатории в Любеке, и использовался пероральный путь. Через четыре-шесть недель у большого числа младенцев развился туберкулез. Из 250 вакцинированных, 73 умерли в первый год, еще 135 были инфицированы, но выздоровели.Правительство Германии начало расследование, возглавляемое профессором Бруно Ланге из Института Роберта Коха в Берлине и профессором Людвигом Ланге из Министерства здравоохранения Германии. Через 20 месяцев в их отчете БЦЖ была оправдана как причина катастрофы, которую они приписали небрежному заражению вакцины вирулентными туберкулезными бациллами в лабораториях Любека (18). Двое врачей были приговорены к лишению свободы.
Когда известие о Любекской катастрофе распространилось по всему миру, Кальмет и Герен стали объектами серьезной критики, и оба они оказались в большой напряженности.В августе 1930 года на заседании Международного союза борьбы с туберкулезом в Осло Кальметт защищался и получил бурные овации. Хотя в отчете немецкого расследования БЦЖ была реабилитирована как причина катастрофы, доверие к вакцине было подорвано.
Первые исследования БЦЖ
К концу 1940-х годов появилось несколько исследований, свидетельствующих о полезности БЦЖ для защиты от туберкулеза. Туберкулез стал серьезной проблемой после Второй мировой войны, и использование БЦЖ поощрялось, в частности, со стороны ЮНИСЕФ, молодой Всемирной организации здравоохранения (ВОЗ) и скандинавских обществ Красного Креста.В течение следующего десятилетия кампании распространились на развивающиеся страны. Также в 1950-х годах основные испытания были организованы Советом по медицинским исследованиям в Соединенном Королевстве и Службой общественного здравоохранения в Соединенных Штатах. Вскоре стало очевидно, что процедура, применявшаяся в Соединенном Королевстве (копенгагенский штамм БЦЖ, вводимая туберкулин-отрицательным 13-летним детям), была очень эффективной против туберкулеза (19), тогда как в Соединенных Штатах (штамм Tice, применяемый к туберкулин-отрицательным детям). разного возраста) практически не обеспечивали защиты (20).На основе этих результатов соответствующие агентства общественного здравоохранения рекомендовали БЦЖ в качестве рутинной процедуры для туберкулин-отрицательных подростков в Соединенном Королевстве, тогда как БЦЖ не рекомендовалась для рутинного использования в Соединенных Штатах, а ограничивалась определенными группами населения высокого риска. Большинство стран мира последовали примеру Европы и ВОЗ и ввели рутинную вакцинацию БЦЖ по разным графикам (например, при рождении, поступлении в школу, окончании школы), тогда как Нидерланды и США отказались от рутинного использования вакцины БЦЖ и обосновали свое решение. Стратегия борьбы с туберкулезом после отслеживания контактов и использования туберкулина для выявления лиц для профилактического лечения.
Эффективность BCG
Две гипотезы возникли на раннем этапе как объяснение несопоставимых результатов, наблюдаемых при различных оценках BCG. Один объяснил различия вариабельностью между штаммами БЦЖ (21). Фактически, БЦЖ никогда не клонировалась и проходила пассирование в разных условиях в разных лабораториях с момента ее первоначального получения в 1920-х годах. Было признано, что штаммы, произведенные разными производителями, различаются по микробиологическим свойствам (22), и поэтому было небезосновательно предположить, что они могут отражаться в различиях в иммуногенности (23).Альтернативная гипотеза возникла вокруг испытаний USPHS, в которых отмечалось, что плохие результаты наблюдались в Алабаме, Джорджии и Пуэрто-Рико, в популяциях, которые, как известно, подвергались воздействию многих различных микобактерий из окружающей среды. Таким образом, первоначально Палмер и его коллеги предположили, что воздействие различных микобактерий окружающей среды может само по себе обеспечивать некоторую защиту от туберкулеза и различными способами влиять на иммунную систему, и что БЦЖ не может значительно улучшить на этом фоне (24).
В попытке выбрать между этими точками зрения, большое испытание было организовано в районе Чинглепут на юге Индии, начиная с 1968 г., при поддержке Индийского совета медицинских исследований, ВОЗ и Службы общественного здравоохранения США (25). . План состоял в том, чтобы сравнить два разных штамма БЦЖ (Париж / Пастер и Датский), каждый в двух дозах, в районе, который, как известно, имеет очень высокую распространенность воздействия микобактерий из окружающей среды. Сопутствующее испытание планировалось провести в районе на севере Индии с небольшим воздействием микобактерий окружающей среды, но, к сожалению, отчасти из-за политических волнений, оно так и не было начато.Результаты исследования Chingleput были обнародованы в 1979 году, и они показали, что ни одна вакцина не обеспечивала никакой защиты от туберкулеза легких (25). Подробные результаты этого исследования несколько странны. Риск заболевания среди лиц, считавшихся туберкулином «отрицательным» вначале, был намного ниже, чем предполагалось вначале, и оказалось, что на самом деле было больше случаев среди вакцин, чем среди контрольной группы в интервале вскоре после вакцинации (хотя статистическая значимость этого наблюдения сомнительно).Хотя два семинара, организованных ВОЗ, рассмотрели это испытание и пришли к выводу, что результаты нельзя отнести к методологической ошибке (26), полностью подробное представление результатов этого масштабного испытания так и не появилось, и без подробных данных трудно понять точное что случилось. Неожиданные результаты исследования Chingleput привели к серии наблюдательных исследований, направленных на оценку использования БЦЖ в различных популяциях мира (27). Хотя большинство исследований показало некоторую степень защиты, общее впечатление — одно из больших вариаций, для которых пока нет универсально согласованного объяснения.
ВАКЦИНЫ БЦЖ сегодня
Сегодня используется несколько вакцин БЦЖ. Основными производителями на международном рынке являются Pasteur-Merieux-Connaught, Датский институт сыворотки Statens, Evans Medeva (который принял старую вакцину Glaxo) и японская лаборатория BCG в Токио. Каждая из этих вакцин БЦЖ производится по-своему, и признано, что они различаются по различным качествам, таким как доля жизнеспособных клеток на дозу (22). Штаммы BCG, полученные из исходного штамма Paris после 1925 г. (e.g., текущие штаммы Pasteur, Copenhagen, Glaxo-Evans) не имеют области генома, известной как RD-2, которая все еще присутствует в штаммах, полученных ранее этой даты [представленных нынешними бразильскими (Moreau), японскими и Русские штаммы] (28,29).
Фенотипические различия между этими штаммами вакцины БЦЖ были впервые обнаружены в 1920-х годах, а недавно молекулярные исследования определили их геномные различия. Хотя несколько исследований на животных и людях предполагают, что конкретный штамм вакцины БЦЖ, используемый для иммунизации, влияет на специфический для микобактерий иммунный ответ, в настоящее время недостаточно данных, чтобы одобрить или рекомендовать один штамм вакцины БЦЖ.
Однако большая часть населения мира обеспечена вакциной БЦЖ, закупленной ЮНИСЕФ (Детским фондом Организации Объединенных Наций) от имени Глобального альянса по вакцинам и иммунизации. ЮНИСЕФ использует только четырех поставщиков вакцины БЦЖ, которые производят только три различных штамма вакцины БЦЖ: БЦЖ-Дания, произведенная Государственным институтом сыворотки в Дании, БЦЖ-Россия (генетически идентична БЦЖ-Болгария), произведенная Bulbio (BB-NCIPD) в Болгарии и Институтом сыворотки в Индии и BCG-Japan, выпускаемым Японской лабораторией BCG.
На людях было проведено три исследования по изучению защитной эффективности, вызванной различными штаммами вакцины БЦЖ (ссылка на вставке). В двух исследованиях (с периодом наблюдения от 4 до 50 лет) BCG Pasteur была связана со статистически значимо большей защитной эффективностью, чем BCG-Phipps или BCG-Glaxo (30). В третьем исследовании (с 15-летним наблюдением) BCG-Дания продемонстрировала более высокую защитную эффективность, чем BCG-Pasteur (25 и 17% соответственно) (31).
Эти исследования дают лишь ограниченную информацию о защитной эффективности, обеспечиваемой штаммами вакцины БЦЖ, наиболее широко используемыми в настоящее время, потому что BCG-Phipps и BCG-Glaxo больше не используются, а BCG-Pasteur используется в очень немногих странах для определения оптимального штамма вакцины BCG. имеет серьезные последствия.
Во-первых, учитывая большую популяцию младенцев, получающих вакцину БЦЖ каждый год, даже небольшое повышение защитного иммунитета в результате использования определенного штамма БЦЖ может привести к повышению защиты от туберкулеза для большого числа детей. Во-вторых, разрабатывается ряд новых противотуберкулезных вакцин, включая вакцины, предназначенные для замены БЦЖ, и вакцины, предназначенные для усиления вакцины БЦЖ (5). Наиболее продвинутыми являются субъединичные или бустерные вакцины на основе живых векторов, разработанные для использования после введения начальной дозы текущей вакцины БЦЖ.Поэтому остается важным определить, какой штамм вакцины БЦЖ вызывает лучший первичный иммунный ответ против туберкулеза для последующей бустерной иммунизации.
Одно из недавних исследований Н. Ритца и его компании. (32) пришли к выводу, что существуют значительные различия в иммунном ответе, индуцированном различными штаммами вакцины БЦЖ у новорожденных. Иммунизация БЦЖ-Дания или БЦЖ-Япония вызвала более высокую частоту полифункциональных и цитотоксических Т-клеток, специфичных для микобактерий, и более высокие концентрации цитокинов Th2, чем иммунизация БЦЖ-Россия.Эти результаты имеют потенциально важное значение для глобальной политики противотуберкулезной иммунизации и будущих испытаний противотуберкулезной вакцины. ❑
вакцинация БЦЖ — реализация стратегии ВОЗ «Остановить туберкулез»
Охват вакциной БЦЖ достигает> 80% новорожденных и младенцев в странах, где она является частью национальной программы детской иммунизации. Вакцина БЦЖ продемонстрировала защитную эффективность против туберкулезного менингита и милиарного диссеминированного заболевания у детей (в среднем 86%).Он не предотвращает первичную инфекцию и, что более важно, не предотвращает реактивацию латентной легочной инфекции, основного источника распространения бактерий в обществе. Таким образом, влияние вакцинации БЦЖ на передачу M. tuberculosis ограничено.
Рекомендации ВОЗ по использованию вакцины БЦЖ
В странах с высоким бременем ТБ однократную дозу вакцины БЦЖ следует вводить всем младенцам как можно скорее после рождения. Поскольку тяжелые побочные эффекты вакцинации БЦЖ крайне редки, всем здоровым новорожденным следует вакцинировать БЦЖ даже в районах, эндемичных по ВИЧ.
Вакцинацию БЦЖ следует проводить , а не (i) младенцам и детям, больным СПИДом, (ii) младенцам и детям, которым известно, что они инфицированы ВИЧ, или (iii) детям с известными иммунодефицитами.
В ситуациях, когда младенцы подверглись заражению легочным туберкулезом с положительным мазком вскоре после рождения, вакцинацию БЦЖ следует отложить до завершения шести месяцев ПТИ.
Вакцинация медицинского персонала, и особенно лабораторных работников, является вариантом в условиях повышенного риска (в частности, если персонал находится в тесном контакте с больными лекарственно-устойчивым туберкулезом).
Нет никаких доказательств того, что ревакцинация увеличивает защиту, и ревакцинация не рекомендуется.
- Страны с низким бременем туберкулеза могут ограничить вакцинацию БЦЖ новорожденными и младенцами из признанных групп высокого риска по заболеванию или детям старшего возраста с отрицательным результатом на ТКП. В некоторых группах населения с низким уровнем бремени вакцинация вакциной 1 БЦЖ была заменена более интенсивным выявлением случаев и контролируемым ранним лечением.
До тех пор, пока улучшенная противотуберкулезная вакцина не станет доступной, усилия по борьбе с распространением болезни будут по-прежнему опираться на доступные в настоящее время инструменты, а именно раннюю диагностику и лечение, соответствующее профилактическое лечение и другие меры общественного здравоохранения и инфекционного контроля.
Ключевые ссылки
- Hesseling AC, et al. Риск диссеминированной бациллы Кальметта-Герена (БЦЖ) у ВИЧ-инфицированных детей. Вакцина. 2007. 25 (1): 14–18. [PubMed: 16959383]
Вопросы, связанные с использованием БЦЖ в программах иммунизации. Женева: Всемирная организация здравоохранения; 1999. (WHO / V & B / 99.23)
Rieder HL. Вмешательства по борьбе с туберкулезом и его ликвидации. Париж: Международный союз борьбы с туберкулезом и болезнями легких; 2002 г.
- Пересмотренное руководство по вакцинации БЦЖ для младенцев из группы риска заражения ВИЧ. Еженедельная эпидемиологическая сводка. 2007. 21: 193–196. [PubMed: 17526121]
- 1
Население с низким бременем болезни определяется как популяция с (i) ежегодным уровнем регистрации случаев легочного туберкулеза с положительным мазком мокроты ниже 5 на 100 000; или среднегодовая частота регистрации туберкулезного менингита у детей в возрасте <5 лет до 1 на 10 миллионов населения в течение предыдущих пяти лет; или средний годовой риск туберкулезной инфекции ниже 0.1%.
Ницца | История, география и достопримечательности
Ницца , портовый город, средиземноморский туристический центр и столица Приморских Альп департамент , Прованс-Альпы-Лазурный берег регион , юго-восточная Франция. Город расположен на берегу залива Ангелов, в 32 км от границы с Италией. Окруженная красивыми холмами, Ницца отличается приятным климатом и является ведущим курортным городом Лазурного берега или Французской Ривьеры.
НиццаНицца, Франция.
YoannpОснованный фокейцами Марселя (колония греческих моряков) около 350 г. до н. Э., Город, вероятно, был назван в честь победы ( nikē по-гречески) над соседней колонией. Завоеванный римлянами в I веке нашей эры, он стал оживленным торговым центром. Город принадлежал графам Прованса в 10 веке, а в 1388 году перешел под защиту графов Савойских, которые владели его до 1860 года, хотя он был захвачен и захвачен несколько раз французами в течение 17 и 18 веков. .Ницца была передана Франции по Туринскому договору (1860 г.), после чего решение было ратифицировано референдумом.
Река Пайон, теперь частично застроенная, отделяет новый город на западе от старого города, гавани и торгового района на востоке. Старый город с узкими извилистыми улочками стоит у западного подножия гранитного холма, известного как Le Château, хотя замок, венчающий его, был разрушен в 1706 году. Гавань, построенная в 1750 году и расширенная после 1870 года, теперь используется в основном паромами на Корсику и парусными судами.Существует также регулярное пассажирское сообщение с Корсикой. Самая яркая часть нового города — знаменитая Английская набережная, которая возникла в 1822 году как тропа вдоль берега, построенная английской колонией. Он тянется на 2,5 мили (4 км) вдоль набережной и состоит из двух широких проезжих частей, разделенных цветочными клумбами и пальмами.
В Музее изящных искусств Жюля Шере и Музее Массена есть коллекции ранних итальянских картин и произведений художников XIX века и современных художников.Мемориал художнику Марку Шагалу был построен для размещения коллекции библейских картин, подаренных художником в 1966 году. В миле к северо-востоку от центра города находится древний епископальный город Симье, в котором находятся величественные руины римского амфитеатра. Рядом находится вилла 17 века с археологическим музеем и коллекцией из более чем 40 картин и рисунков французского художника Анри Матисса.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту.Подпишитесь сейчасНицца имеет давнюю историю туризма, как летом, так и зимой, и является одним из основных видов экономической деятельности города. Помимо пляжей и яхтенной гавани, туризм стимулируется культурными объектами, магазинами и архитектурным наследием Ниццы; Деловой туризм также имеет большое значение, на базе Конгресс-центра Акрополя и связанных с ним выставочных залов. Кроме того, каждый год организуются многочисленные мероприятия и фестивали, в частности карнавал в Ницце, который проводится с 1873 года, а также открытый теннисный турнир.Ницца — крупный коммерческий и административный центр на востоке региона Прованс-Альпы-Лазурный берег, его влияние простирается далеко за пределы Приморских Альп , департамент . Многочисленные малые и средние фабрики расположены в Ницце, особенно на равнине Вар на западе. Более позднее экономическое развитие все больше ассоциируется с большим соседним научным парком София-Антиполис. Высокотехнологичные фирмы часто работают в тесном сотрудничестве с Университетом Ниццы (основан в 1965 году).
пляж в НиццеПромытый Средиземным морем галечный пляж в Ницце на Французской Ривьере.
© Nedra Westwater / Black StarНицца связана с национальной сетью автомагистралей и обслуживается высокоскоростным поездом (TGV), соединяющим город с Парижем и северной Францией. Этот аэропорт является вторым по величине во Франции (после Парижа) и стал центром различных сфер распространения и обслуживания. Поп. (1999) 342 738; (2014 г.) 343 895.
Проведение вакцинации БЦЖ для школьников методом множественной пункции: сравнение с внутрикожным методом
Значение вакцинации БЦЖ для школьников в Великобритании в профилактике туберкулеза достаточно обосновано1-4, и теперь это обычная клиническая практика. упражняться.В настоящее время используется внутрикожный метод введения. Этот метод дешев и надежен, но требует обучения и навыков, и многие дети относятся к нему со страхом и тревогой. Устройство для множественной пункции с использованием многоразового пистолета с одноразовой головкой и 18 иглами (Bignal Surgical Instruments, Великобритания) простое в использовании, требует небольшого обучения и навыков, менее болезненно и поэтому более приемлемо для детей. Этот метод прошел валидацию и показал приемлемые и воспроизводимые результаты у маленьких детей5 и был рекомендован Министерством здравоохранения для младенцев и очень маленьких детей.6 Он широко используется у младенцев для неонатальной БЦЖ, в то время как тест Гифа с использованием этого устройства приемлем для детей старшего возраста. Предыдущие исследования устройства для множественной пункции неизменно показали, что его эффективность ниже, чем у внутрикожного метода введения, о чем судили по конверсии туберкулиновой пробы.
В Восточном Лондоне и Управлении здравоохранения города одни из самых высоких показателей заболеваемости туберкулезом в стране, и большая часть населения происходит из стран, где туберкулез все еще широко распространен.Кроме того, здесь очень мобильное население. Иммунизация БЦЖ в школе традиционно проводилась педиатрами и обученными медсестрами. Учитывая нехватку этого ресурса в некоторых областях и трудности с обеспечением нескольких медицинских посещений школы для иммунизации детей, которые не присутствовали в первый раз, было решено изучить иммунизацию БЦЖ методом множественных проколов. Его основные преимущества заключались в том, что он не требовал введения практикующего врача и был бы более приемлемым для этой особо уязвимой группы, что привело бы к меньшему количеству прогулов и, следовательно, к лучшему охвату в день иммунизации.Принимая во внимание вышеупомянутые факторы, Департамент общественного здравоохранения Восточного Лондона и Городское управление здравоохранения, а также местные врачи общей практики рассмотрели вопрос о распространении использования множественной вакцинации БЦЖ на школьников в Тауэр-Хамлетсе. Это исследование было проведено для оценки степени конверсии туберкулиновой пробы, приемлемости и безопасности устройства в этой возрастной группе, а также для сравнения его с традиционным внутрикожным методом.
Методы
Исследование проводилось в школах лондонского района Тауэр-Хамлетс в рамках ежегодной программы вакцинации БЦЖ.Исследование было одобрено этическим комитетом Управления здравоохранения Восточного Лондона и города. Была разъяснена природа исследования, и родителям детей была отправлена форма письменного согласия. Для обеспечения согласованности два эксперта выполнили все тесты Heaf и вакцинацию БЦЖ, а также оценили результаты тестов и место вакцинации. Были отмечены номера партий обоих типов вакцинации, но они не учитывались при анализе исследования.
Были включены все дети, которые ранее не были вакцинированы и у которых не было противопоказаний к туберкулиновому тестированию или вакцинации БЦЖ.Их тестировали на туберкулин с помощью пистолета Heaf. Тест Heaf оценивался через семь дней, и пациенты с реакциями 0–1 степени включались в исследование с письменного согласия родителей. Дети были рандомизированы для получения БЦЖ внутрикожным методом или методом множественных проколов.
Для метода множественных проколов использовалась вакцина БЦЖ высокой силы, каждый флакон которой содержал 50–250 миллионов колониеобразующих единиц (Evans Medical) 6. Каждый флакон содержал 0,3 мл хлорида натрия.Восемнадцать одноразовых игольчатых головок, установленных для проникновения на глубину 2 мм (Bignal Surgical Instruments), использовали для введения БЦЖ через кожу над левой дельтовидной мышцей. Сделан одиночный прокол.
Внутрикожную вакцину готовили стандартным способом.6 Инъекцию 0,1 мл вакцины (Evans Medical) проводили с помощью одноразового шприца на 1 мл и иглы 24 размера. Каждый флакон содержал 5–25 миллионов колониеобразующих единиц. Местом инъекции была кожа над местом прикрепления левой дельтовидной мышцы.
Место проведения БЦЖ было исследовано через восемь недель, и были отмечены воспалительные изменения, образование абсцесса и везикуляция. Измеряли поперечный диаметр уплотнения в ответ на БЦЖ. Во время этого визита экзаменатор заполнил анкету об отношении ребенка к иммунизации (опасения по поводу вакцинации) и о боли, возникшей в результате вакцинации. Затем тест Heaf был повторен на руке, противоположной первому тесту, и результаты были оценены через семь дней экспертом, не знавшим тип BCG и результаты первоначального теста Heaf.Сравнивались результаты двух тестов Heaf. Преобразование считалось произошедшим, если было хотя бы одно повышение оценки во втором тесте по сравнению с первым тестом, то есть с 0 до 1, с 0 до 2 или с 1 до 2.
Результаты
Шестьдесят девять детей (83 девочки) завершили исследование. Восемьдесят один человек в возрасте 11,3 года (диапазон 10–14 лет) получил вакцинацию БЦЖ методом множественной пункции и 88 человек в возрасте 11 лет.4 года (диапазон 10–14) вакцинировались внутрикожным методом. Этническое распределение было одинаковым в обеих группах.
Тест Heaf показал конверсию туберкулина у 82 из 88 детей (93,2%), получавших внутрикожную вакцину, по сравнению с 59 из 81 (72,8%) детей, получавших метод множественной пункции (отношение шансов 0,2, 95% доверительный интервал 0,07–0,55, χ 2 = 12,6, p <0,001). Таблица 1 показывает детали преобразования теста Heaf.
Таблица 1Преобразование теста Heaf
Первоначально опасения по поводу вакцинации БЦЖ были одинаковыми в обеих группах.Дети, которым вводили вакцину внутрикожным методом, испытывали боль чаще, чем те, которым была сделана множественная пункция. Воспалительные изменения, пузырьки и выделения из участка БЦЖ также чаще встречались у тех, кто получал внутрикожный метод. Воспалительная реакция на БЦЖ не наблюдалась у 17,3% детей после использования устройства для множественной пункции. У всех детей, которым была проведена внутрикожная иммунизация, был видимый рубец. В таблице 2 приведены подробные сведения о побочных эффектах двух методов.
Таблица 2Воспалительные изменения в месте укола и отношение к вакцинации БЦЖ. Отношение шансов относится к методу множественных проколов
Не было значительных различий между исследователями в отношении коэффициента конверсии теста Heaf ни для множественных проколов, ни для внутрикожных методов.
Обсуждение
Это первое исследование, в котором сравнивается эффективность вакцинации БЦЖ и ее побочные эффекты с использованием устройства для множественной пункции Bignal с многоразовой ручкой и одноразовыми головками.Это исследование также является первым среди школьников, в котором результаты вакцинации БЦЖ оцениваются с помощью теста Heaf. В предыдущих исследованиях использовалось увеличение диаметра реакции на пробу Манту. 10
Преобразование теста Heaf через восемь недель после вакцинации БЦЖ было менее частым у тех, кто вакцинирован методом множественной пункции, чем внутрикожным методом. Это может быть связано с тем, что доза БЦЖ, доставленная в дермальный слой кожи с помощью игольной головки 18, была недостаточной.Предыдущие исследования показали, что прокол 2 × 20 привел к более высокому коэффициенту конверсии, чем прокол 1 × 20.9 Производители утверждают, что устройство с 40 головками непрактично, так как требует неприемлемо высокого давления для высвобождения игл (Колин Бигнал , личное общение).
Кундалл и др. 5 обнаружили, что у младенцев и маленьких детей оба метода вакцинации дали одинаковые показатели конверсии туберкулиновой пробы. Тем не менее, скорость конверсии значительно различалась среди врачей, использовавших внутрикожный метод, но не метод множественной пункции.В нашем исследовании, которое проводилось на детях старшего возраста, не было различий в коэффициенте конверсии между экзаменаторами при любом методе вакцинации.
Метод множественных проколов привел к меньшему количеству нежелательных побочных эффектов, чем внутрикожный метод, и, поскольку его было легче применять, он был бы предпочтительным в школьных условиях. Рубец БЦЖ также был менее заметен, чем при внутрикожном методе. Это преимущество с эстетической точки зрения, но означает отсутствие видимых записей об иммунизации.Следовательно, будет большая ответственность за точный учет и обеспечение того, чтобы у учащихся были свои собственные записи о вакцинации.
Преобразование теста Heaf — это грубый метод измерения эффективности БЦЖ, поскольку он в основном измеряет изменение гиперчувствительности к белковой части бацилл туберкулеза. Отсутствие конверсии после введения БЦЖ не обязательно означает отсутствие защиты от туберкулеза. В метаанализе предыдущих исследований эффективности БЦЖ в профилактике туберкулеза тип вакцинации (множественная пункция или внутрикожная вакцинация) не объяснял различий в эффективности между исследованиями.11 Преобразование теста Heaf использовалось в текущем исследовании, как и в предыдущих исследованиях 7-11, как косвенный метод измерения эффективности вакцинации БЦЖ.
Хотя это исследование не показало эквивалентную конверсию туберкулиновой пробы после иммунизации БЦЖ методом множественной пункции по сравнению с традиционным внутрикожным методом, мы полагаем, что у метода множественной пункции есть много преимуществ. Он прост в использовании, требует меньше навыков и обучения и требует меньше времени.Поэтому мы рекомендуем продолжить работу по определению правильной дозировки БЦЖ, которую следует переносить с помощью устройства для множественной пункции, чтобы обеспечить повышенную конверсию туберкулина.
Благодарности
Авторы выражают благодарность Марион Уайт, доктору Рексу Обенгу и Лиз Суонн за значительную помощь и благодарят доктора Ф. Фестенштейна за ее помощь во время подготовки этой рукописи.
Вакцинация против бациллы Кальметта-Герена (БЦЖ) и COVID-19 — Мир
Научная справка
Сводка
Нет никаких доказательств того, что вакцина с бациллами Кальметта-Герена (БЦЖ) защищает людей от заражения вирусом COVID-19.Два клинических испытания, посвященных этому вопросу, находятся в стадии реализации, и ВОЗ оценит доказательства, когда они будут доступны. Ввиду отсутствия доказательств ВОЗ не рекомендует вакцинацию БЦЖ для профилактики COVID-19. ВОЗ продолжает рекомендовать вакцинацию новорожденных БЦЖ в странах или регионах с высокой заболеваемостью туберкулезом.
Имеются экспериментальные данные исследований на животных и людях, свидетельствующие о неспецифическом воздействии вакцины БЦЖ на иммунную систему. Эти эффекты недостаточно изучены, и их клиническое значение неизвестно.2,3
11 апреля 2020 года ВОЗ обновила текущий обзор доказательств основных научных баз данных и репозиториев клинических испытаний, используя поисковые запросы на английском, французском и китайском языках для COVID-19, коронавируса, SARS-CoV-2 и BCG.
В результате обзора было получено три препринта (рукописи, размещенные в Интернете перед рецензированием), в которых авторы сравнили частоту случаев COVID-19 в странах, где вакцина БЦЖ используется, со странами, где она не используется, и отметили, что страны, которые обычно использовали На сегодняшний день вакцина для новорожденных имела меньше зарегистрированных случаев COVID-19.Такие экологические исследования подвержены значительному искажению из-за многих факторов, включая различия в национальных демографических характеристиках и бремени болезней, показатели тестирования на вирусные инфекции COVID-19 и стадию пандемии в каждой стране.
Обзор также дал два зарегистрированных протокола клинических испытаний, оба из которых направлены на изучение эффектов вакцинации БЦЖ, проводимой медицинским работникам, непосредственно участвующим в лечении пациентов с COVID-19.4,5
Вакцинация БЦЖ предотвращает тяжелые формы туберкулеза у детей, а использование местных запасов может привести к тому, что новорожденные не будут вакцинированы, что приведет к увеличению заболеваемости и смертности от туберкулеза.6-8 Ввиду отсутствия доказательств ВОЗ не рекомендует вакцинацию БЦЖ для профилактики COVID-19. ВОЗ продолжает рекомендовать вакцинацию новорожденных БЦЖ в странах или регионах с высокой заболеваемостью туберкулезом.
Список литературы
- Вакцины БЦЖ: позиционный документ ВОЗ — февраль 2018 г. Вакцины БЦЖ: Note de synthèse de l’OMS — Février 2018. Wkly Epidemiol Rec. 2018; 93 (8): 73–96. Опубликовано 23 февраля 2018 г.
- de Bree LCJ, Marijnissen RJ, Kel JM, et al.Тренированный иммунитет, индуцированный Bacillus Calmette-Guérin, не защищает от экспериментальной инфекции гриппа A / Anhui / 1/2013 (H7N9) у мышей [опубликованное исправление опубликовано в Front Immunol. 2018 25 октября; 9: 2471]. Фронт Иммунол. 2018; 9: 869. Опубликовано 30 апреля 2018 г. doi: 10.3389 / fimmu.2018.00869.
- Arts RJW, Moorlag SJCFM, Novakovic B, et al. Вакцинация БЦЖ защищает людей от экспериментальной вирусной инфекции за счет индукции цитокинов, связанных с тренированным иммунитетом. Клеточный микроб-хозяин.2018; 23 (1): 89–100.e5. DOI: 10.1016 / j.chom.2017.12.010.
- Снижение невыходов на работу медицинских работников при пандемии Covid-19 с помощью вакцины БЦЖ (BCG-CORONA). https://clinicaltrials.gov/ct2/show/NCT04328441.
- Вакцинация БЦЖ для защиты медицинских работников от COVID-19 (BRACE). https://clinicaltrials.gov/ct2/show/NCT04327206.
- Cernuschi T, Malvolti S, Nickels E, Friede M. Вакцина Bacillus Calmette-Guérin (BCG): глобальная оценка баланса спроса и предложения. Вакцина.2018 25 января; 36 (4): 498–506. DOI: 10.1016 / j.vaccine.2017.12.010
- du Preez K, Seddon JA, Schaaf HS, Hesseling AC, Starke JR, Osman M, Lombard CJ, Solomons R. Глобальная нехватка вакцины БЦЖ и туберкулезный менингит у детей. Ланцет Glob Health. 2019 Янв; 7 (1): e28-e29. DOI: 10.1016 / S2214-109X (18) 30474-1.
- Рой П., Векеманс Дж., Кларк А., Сандерсон С., Харрис Р.С., Уайт РГ. Потенциальное влияние возраста вакцинации БЦЖ на смертность от туберкулеза у детей в мире: модельное исследование.Ланцет Glob Health. 2019 Декабрь; 7 (12): e1655-e1663. DOI: 10.1016 / S2214-109X (19) 30444-9.
Может ли вакцина БЦЖ защитить от Covid-19? Вот почему нужно сдерживать азарт
Аппарат для введения вакцины БЦЖ в Японии (изображение) | Фото: команда ThePrint | CommonsРазмер текста: А- А +
Бангалор: В последнее время все большее внимание уделяется вакцине БЦЖ, которой уже 100 лет, хотя она лишь частично помогает бороться с туберкулезом, с которой она была создана.Причина ажиотажа заключается в том, что ранние образцы анализа данных, похоже, указывают на то, что в странах, в которых проводились программы массовой иммунизации вакциной БЦЖ, распространение Covid-19, по-видимому, замедляется.
Идея о том, что БЦЖ обеспечивает защиту от нового коронавируса, или SARS-CoV-2, по-видимому, проистекает из способности вакцины вызывать то, что называется обученным иммунным ответом, когда иммунная система человека, привитого против бактерий туберкулеза, развивает способность к бороться с другими патогенами, включая паразитов и вирусы.
Однако специалисты по эпидемиологии, иммунологии и туберкулезу предупреждают, что эта корреляция может быть просто корреляцией. На данный момент нет доказательств того, что те, кому вводили вакцину БЦЖ, имели какую-либо иммунизацию против Covid-19. Кроме того, эксперты также предупреждают, что БЦЖ, которую вводят детям в возрасте до одного года, обеспечивает защиту только до 15 лет.
Чтобы понять, может ли тренированный иммунитет вызвать реакцию против нового коронавируса, несколько испытаний с прививкой БЦЖ были начаты в таких странах, как Нидерланды, Германия, Австралия и США, а в таких странах, как Индия и Греция, уже проводятся испытания вакцины БЦЖ. -tuberculosis, который также может быть использован для получения данных для исследований Covid-19.
Также прочтите: ICMR, изучающий вакцину БЦЖ от Covid-19, не даст рекомендаций без достаточных доказательств: ведущий ученый
Что такое вакцина БЦЖ?
Вакцина БЦЖ или бацилла Кальметта-Герена названа в честь французских микробиологов Альбера Кальметта и Камиллы Герэн, которые разработали ее почти ровно 100 лет назад, в 1919 году, для борьбы с очень заразным туберкулезом органов дыхания. Впервые вакцина была применена на людях в 1921 году.
Это сыграло важную роль после Второй мировой войны, когда за три года было вакцинировано более восьми миллионов младенцев и было предотвращено типичное распространение туберкулеза.
Но вакцина не идеальна. В среднем его эффективность составляет около 60 процентов населения. Существует большая разница в том, как дети из разных стран реагируют на вакцинацию. Эффективность вакцины широко обсуждается даже среди специалистов по ТБ, тем более что несколько исследований, таких как долгосрочное наблюдение за крупнейшим исследованием на юге Индии, показали защиту от бациллярного легочного туберкулеза от низкой (для детей) до нулевой (для взрослых). .
Вакцина широко и регулярно использовалась на Индийском субконтиненте. Индия и Пакистан были первыми странами за пределами Европы, которые ввели массовую иммунизацию БЦЖ сразу после обретения независимости в 1948 году. Однако сегодня она оказывается неэффективной против легочного туберкулеза, наиболее распространенной формы болезни в Индии.
В настоящее время ведутся исследования по поиску замены.
Новый вариант вакцины VPM1002 в настоящее время проходит испытания на туберкулез в рамках исследования фазы III (что означает, что 300–3000 человек проходят тестирование на перспективное лекарство) на взрослых в Индии.Это вакцина, которая будет использоваться для борьбы с Covid-19, который также является респираторным заболеванием.
«Меня беспокоит то, что такие страны, как Индия, успокоятся на основе этих слабых исследований и не будут предпринимать другие срочные меры общественного здравоохранения, которые имеют решающее значение для Covid-19», — сказал Мадукар Пай, канадский руководитель исследований в области эпидемиологии и глобального здравоохранения. ; Директор Глобальных программ здравоохранения McGill; и эпидемиолог по туберкулезу.
«Например, увеличение количества тестов на Covid-19 действительно важно для определения распространения вируса в сообществе», — сказал Пай.
Неясно, считают ли официальные лица Индии или других стран мира идеальным временем для очередного раунда массовой вакцинации БЦЖ в рамках подготовки к Covid-19.
Также читайте: Лаборатория JNU работает над обновленной вакциной БЦЖ с белком Covid-19 для борьбы с пандемией
Почему это так?
Люди как вид известны тем, что находят закономерности там, где их нет — явление, называемое парейдолией.Это то, что заставляет нас видеть лица на стенах и Деву Марию на тостах. Наше умение определять или создавать закономерности имеет решающее значение для выживания, потому что исторически оно позволяло нам ощущать или предсказывать присутствие хищников. Это также то, что изначально помогает младенцам узнавать лица и улыбаться им в ответ.
Парейдолия распространяется и на данные: люди очень склонны извлекать закономерности из данных. Предположение, что событие A вызывает событие B просто потому, что они, кажется, демонстрируют модель роста вместе, является логическим заблуждением.И это очень распространено и может быть крайне ошибочным в медицине и общественном здравоохранении.
Один из наиболее распространенных примеров этого заблуждения заключается в регрессе к среднему значению: некоторые пациенты, которые пробуют альтернативные методы лечения болезни, сообщают, что чувствуют себя лучше через несколько дней, потому что болезнь проходит естественным путем, а организм сопротивляется. Но эта фаза цикла болезни совпадает с альтернативной терапией (которая часто действует медленно), и, таким образом, устанавливается образец, который, кажется, указывает на действующее лекарство.
Без расширенных двойных слепых исследований невозможно установить доказательства причинной связи — альтернативная терапия, вызывающая ослабление болезни, или вакцина БЦЖ, фактически обеспечивающая иммунитет к Covid-19. Часто дизайн исследования также может быть ошибочным, например, иметь слишком мало людей, иметь предвзятость выборки при отборе людей или просто иметь неточные данные.
Несколько исследований выявили корреляцию данных между БЦЖ и Covid-19. Двое из них, оба американские, заняли видное место в обсуждении BCG.Одно из них — экологическое исследование, проведенное учеными из Колледжа остеопатической медицины Нью-Йоркского технологического института (NYIT), а другое — с участием американского уролога индийского происхождения из Центра рака Андерсона при Техасском университете.
Исследования широко освещались в СМИ и были названы многообещающими и чудесными.
Также прочтите: УФ-камера, назальный гель и другие инновации, над которыми Индия работает для борьбы с Covid-19
Почему нужно сдерживать азарт
«Подобные корреляции полезны для генерации гипотез», — сказал Гагандип Канг, один из ведущих иммунологов Индии и исполнительный директор Института трансляционных медицинских наук и технологий в Фаридабаде.
«Вакцинация БЦЖ, приводящая к разнице в иммунных ответах, возможна, но еще не доказана для SARS-CoV-2. Я хотел бы увидеть анализ на индивидуальном уровне, показывающий, что в случаях Covid-19 и у сопоставимых (т.е. аналогичного возраста, пола, социально-экономического статуса, местоположения, истории путешествий, сопутствующих заболеваний и т. Д.) Неинфицированных людей существует явная разница в вакцинации БЦЖ », — сказал Канг.
«Я бы также дождался результатов многих рандомизированных контролируемых испытаний, которые проводятся по всему миру, чтобы получить однозначные доказательства», — сказала она.
Говоря об исследовании NYIT, Пай сказал: «В лучшем случае экологический анализ генерирует гипотезы, которые можно проверить дальше.
«Это один из самых слабых проектов исследования, позволяющих делать какие-либо причинно-следственные выводы. Поэтому я действительно шокирован тем, что авторы исследования пришли к выводу, что БЦЖ может обеспечить длительную защиту от нынешнего штамма коронавируса ».
В исследовании случайно использовался Атлас мира BCG — база данных о мировых практиках и политиках вакцинации БЦЖ, составленная Паем и его группой.Студенты-эпидемиологи Макгилла, в свою очередь, осудили газету NYIT. В своей критике студенты-исследователи МакГилла написали, что в исследовании не учитывались такие факторы, как отсутствие данных в таких странах, как Индия (где болезнь достигла более позднего уровня, а случаи, связанные с Таблиги Джамаат, еще не были известны), объединяя население- уровень воздействия на индивидуальном уровне, биологические объяснения, лежащие в основе других результатов, связанных с БЦЖ, тот факт, что БЦЖ защищает менее двух десятилетий, и т.д .; и сделал преждевременные выводы.
«У исследования есть много ограничений, которые уловили наши студенты-эпидемиологи», — сказал Пай.
«Отсутствие тестирования и заниженная оценка бремени Covid во многих странах с низким и средним уровнем дохода, отсутствие корректировки смешанных факторов по возрасту, проведение анализа слишком рано в период пандемии и т. Д. Если такой же анализ был проведен в мае, я предсказывает, что результаты будут выглядеть совсем иначе », — сказал он.
Канг согласился: «Низкое количество проверок также является очень правдоподобной гипотезой, и мы узнаем это в ближайшие пару месяцев.«Низкое количество тестов часто позволяет игнорировать бессимптомные случаи, которые на самом деле составляют значительную часть инфицированных.
«Тестирование должно проводиться как на острые случаи респираторных заболеваний, так и на широко распространенную сероэпидемиологию, чтобы показать, высока ли доля бессимптомных инфекций», — пояснил Канг. «Серологические тесты еще не доказаны, но на популяционном уровне будут очень полезны для понимания болезни».
Но, пожалуй, самый большой аргумент, который может противостоять этой корреляции, заключается в том, что такие страны, как Китай, Южная Корея, Япония и Иран, в которых наблюдается огромное количество пациентов с положительной реакцией на коронавирус, делают прививку БЦЖ при рождении.Европейские страны также проводили вакцинацию БЦЖ, включая Великобританию, которая применялась до 2005 года.
Всемирная организация здравоохранения на этой неделе также выпустила уведомление, в котором объявляется, что нет доказательств того, что БЦЖ защищает от Covid-19, и что она не рекомендует вакцинацию новорожденных от нового коронавируса до тех пор, пока не будут получены дополнительные данные из текущих исследований.
Также читайте: Индии нужны не только аппараты ИВЛ, но и тысячи средств обнаружения контактов с коронавирусом
Почему BCG все еще вселяет надежду
Вакцины усиливают иммунный ответ, специфичный для определенного типа патогена, а антитела, вырабатываемые нашими лейкоцитами, могут затем связывать и нейтрализовать этот вид вируса или бактерий.Вакцина БЦЖ содержит ослабленный штамм Mycobacterium bovis, близкого родственника M. tuberculosis, микроба, вызывающего туберкулез. Но вакцина якобы делает нечто большее.
Имеются слабые доказательства, но некоторые предыдущие исследования показали, что реакция, вызванная БЦЖ, на самом деле может улучшить нашу способность бороться с некоторыми неродственными вирусами. Он может предотвратить до 30 процентов всех известных инфекций, а не только от вирусов. Вакцина продемонстрировала, что она может защитить от других вирусных инфекций дыхательных путей, таких как грипп.
Эти исследования подверглись критике за недостаточную тщательность в их методологии — в некоторых обзорах была обнаружена положительная корреляция, но уточняется, что необходимы дополнительные рандомизированные испытания, в то время как другие находят более благоприятные корреляции, такие как этот обзор ВОЗ 2014 года, который показал, что вакцина снижает уровень смертности детей .
Но в целом существует достаточно исследований, посвященных вакцинации, и обзоров таких исследований, которые все еще показывают, какое преимущество мы могли бы получить.
Было замечено, что даже при эффектах туберкулеза вакцина БЦЖ облегчает симптомы, связанные с затрудненным дыханием.Исследования показали, что до 60 процентов смертей от легочного туберкулеза напрямую связаны не с туберкулезом, а из-за респираторных инфекций и осложнений.
Однако, как отмечают эпидемиологи Макгилла в своей критике исследования NYIT, в то время как «вакцина от инфекционного заболевания легких может также защитить от других инфекционных заболеваний легких, кажется несколько последовательной и, следовательно, приемлемой», на самом деле это не так. так.
Они объясняют, что, когда с 2013 по 2015 год наблюдался глобальный дефицит БЦЖ, наблюдался всплеск случаев туберкулезного менингита (центральной нервной системы), а не болезней легких или респираторных заболеваний.
БЦЖ также использовалась в качестве типа иммунотерапии для лечения некоторых форм рака мочевого пузыря на ранних стадиях, с некоторыми доказательствами снижения частоты рецидивов и прогрессирования опухоли.
«БЦЖ действительно обладает неспецифическими иммуностимулирующими свойствами, а также работает против проказы», - пояснил Пай. «Итак, необходимы дополнительные исследования на индивидуальном уровне. Действительно, в Австралии проводится судебное разбирательство, и я хотел бы увидеть, что они найдут ».
Если BCG действительно окажет защитное действие против Covid-19, это станет медицинским чудом для такой страны, как Индия.Он недорогой, широко доступен и может быть легко произведен в странах с низким и средним уровнем дохода.
Также читайте: данные R0 показывают, что уровень заражения коронавирусом в Индии замедлился, что дает повод для блокировки
Подпишитесь на наши каналы в YouTube и Telegram
Почему СМИ переживают кризис и как это исправить
Индии еще больше нужна свободная, справедливая, без дефисов и вопросов журналистика, поскольку она сталкивается с множеством кризисов.
Но средства массовой информации переживают собственный кризис. Произошли жестокие увольнения и сокращения зарплат. Лучшее в журналистике сжимается, уступая место грубому зрелищу в прайм-тайм.
ВThePrint работают лучшие молодые репортеры, обозреватели и редакторы. Для поддержания журналистики такого качества нужны умные и думающие люди вроде вас, чтобы за это платить. Живете ли вы в Индии или за границей, вы можете сделать это здесь.
Поддержите нашу журналистику
Отсутствие вакцины БЦЖ может нанести вред США
Коронавирус
Последние исследования показывают, что страны, где вакцина против туберкулеза является обязательной, снизили распространение Covid-19.Что это значит для Соединенных Штатов?
Изображение Bao_5 с сайта PixabayВ последние недели набирает обороты идея о том, что вакцина БЦЖ (Bacillus Calmette – Guérin), впервые введенная в 1921 году для профилактики туберкулеза (ТБ), может иметь некоторый защитный эффект от Covid-19. Ознакомьтесь с дополнительной информацией о том, как связаны туберкулез, БЦЖ, грипп и Covid-19:
Исследование, опубликованное 5 августа Мартой Берг и др. в Journal of Science Advances добавляет дополнительную легитимность этой концепции.В своей статье под названием «Обязательная вакцинация против бактерий Кальметта-Герена (БЦЖ) предсказывает сглаженные кривые распространения COVID-19» Берг и его коллеги красноречиво описывают четкую корреляцию между введением вакцины БЦЖ и сокращением распространения нового коронавируса. Давайте разберемся с их выводами.
Исследователи изучили данные из 134 стран, показывающие рост случаев заболевания и смертности от Covid-19 в начале пандемии, и сравнили страны, которые применяют вакцинацию BCG, с теми, в которых ее нет.Авторы поясняют далее:
«За последнее столетие многие страны приняли универсальную политику обязательной вакцинации БЦЖ для борьбы с туберкулезом, который в то время представлял серьезную угрозу. С тех пор такую политику придерживались многие страны, по крайней мере, до недавнего времени (например, Китай, Ирландия, Финляндия и Франция). Некоторые другие страны прекратили эту политику, поскольку туберкулез перестал представлять угрозу (например, Австралия, Испания и Эквадор). Следует отметить, что некоторые страны никогда не вводили обязательную вакцинацию БЦЖ (например,г., США, Италия и Ливан) ».
Ниже приведен график в логарифмической шкале, показывающий, что в странах, требующих вакцинацию БЦЖ (синяя линия для среднего значения и синие точки для отдельной страны), наблюдался гораздо более медленный рост случаев заболевания и смерти после того, как новый коронавирус проник на их границы.
Кривые роста случаев COVID-19 и смертей в зависимости от политики страны в отношении BCG. Открытый источник.Чтобы отобразить свои данные по-другому, Берг и его коллеги построили график скорости роста вируса с поправкой на ряд факторов, уникальных для каждой страны, включая возраст, плотность населения и модели миграции.Доказательства снова убедительны, что вакцина БЦЖ предлагает определенный уровень защиты от Covid-19.
Кривые роста случаев COVID-19 и смертей в зависимости от политики страны в отношении BCG. Открытый источник. Почему исследователи смотрели только на данные с начала пандемии?Это правда, что в этом исследовании сравнивались данные только за первый месяц пандемии, когда она произошла в каждой стране. Это было сделано для устранения различий между странами в отношении предвзятости отчетности, включая инфраструктуру тестирования и доступность.Пока такие предубеждения остаются неизменными для отдельной страны в течение первого месяца пандемии, их влияние можно считать минимальным.
Хотя точная корреляция не коррелирует, скорость первоначального распространения Covid-19 можно рассматривать как суррогатный маркер того, как вирус продолжает распространяться после первого месяца, поскольку во многих странах с низкими начальными темпами также наблюдается меньший процент случаев заболевания и смерти через несколько месяцев после начала пандемии.
Как вакцина против туберкулеза защищает от нового коронавируса?Ответ на этот вопрос не совсем ясен, но считается, что он происходит через врожденную ветвь иммунной системы, в отличие от адаптивной ветви, через процесс, называемый обученным иммунитетом.Для получения более подробной информации об этих двух ветвях иммунной системы, пожалуйста, ознакомьтесь с этой историей:
Основная идея заключается в том, что вакцина БЦЖ, которая считается мощным иммуномодулятором, может тренировать врожденную иммунную систему для более эффективной работы. активировать адаптивную иммунную систему, которая в конечном итоге необходима для преодоления Covid-19. Этот неспецифический путь отличается от механизма, по которому БЦЖ создает иммунитет против ТБ. Предыдущие исследования показали, что вакцина БЦЖ может защитить от желтой лихорадки и гриппа и этим неспецифическим образом.
Почему вакцинация БЦЖ не является обычной практикой в США?ТБ имеет низкую распространенность в США, и, как оказалось, БЦЖ не настолько эффективна против ТБ, что снижает количество случаев заболевания только примерно на 20–30%.
Должны ли мы все пойти и сделать вакцину БЦЖ?Короткий ответ: нет. Несмотря на то, что, по-видимому, существует эффективный защитный эффект на уровне популяции, нет данных проспективных испытаний, которые предполагали бы, что индивидуум может достичь значительного уровня защиты от Covid-19 от вакцины БЦЖ.Кроме того, поскольку вакцина БЦЖ обычно вводится при рождении, неизвестно, как быстро вакцина сможет обучить иммунную систему бороться с Covid-19, если вообще сможет. Даже Берг и ее коллеги-исследователи заявляют: « BCG ни в коем случае не является волшебной пулей, которая обеспечивает безопасность от COVID-19. ”
К счастью, в настоящее время проводятся проспективные испытания по изучению воздействия БЦЖ на людей, которые могут подвергнуться воздействию нового коронавируса. Я подозреваю, что, хотя принципы, использованные для превращения вакцины БЦЖ в мощный иммуномодулятор, могут сыграть роль в разработке вакцины от Covid-19, сама вакцина БЦЖ не окажется ценным вмешательством в США.




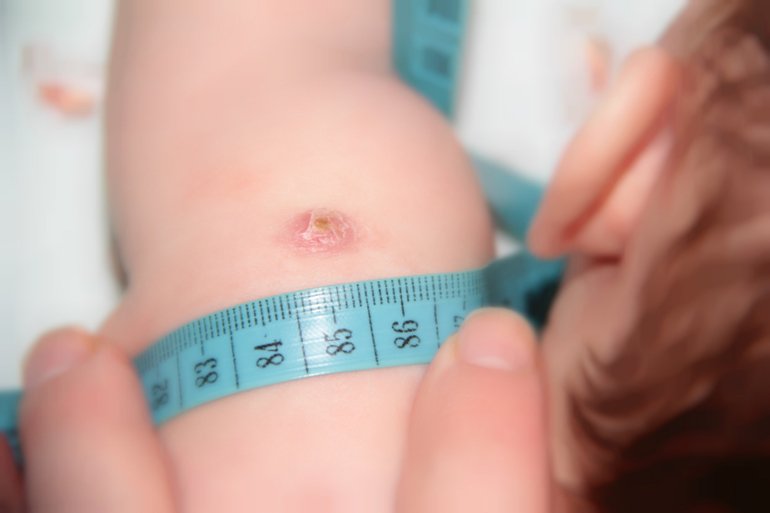



 д.)?
д.)?

 Осложнение требует экстренного лечения, если лимфоузел увеличился в диаметре более чем на 1 см.
Осложнение требует экстренного лечения, если лимфоузел увеличился в диаметре более чем на 1 см.
 Рекомендуем вам незамедлительно пройти медицинское обследование. Так же рекомендуем ознакомиться со статьей по .
Рекомендуем вам незамедлительно пройти медицинское обследование. Так же рекомендуем ознакомиться со статьей по .
 Терапия направлена на торможение или полное прекращение роста рубца.
Терапия направлена на торможение или полное прекращение роста рубца.