Как лечить цистит у девочки: Цистит у детей — причины, симптомы, диагностика и лечение цистита у детей в Москве в детской клинике «СМ-Доктор»
Диагностика и лечение циститов у детей
|
Млынчик Елена Вячеславовна К.м.н., детский уролог-андролог, Центр урологии-андрологии и патологии тазовых органов Детской городской клинической больницы №9 им. Г.Н. Сперанского г. Москва |
На семинаре «Мочевой синдром и пиелоэктазия у детей», прошедшего в стенах Морозовской детской больницы, к.м.н., детский уролог-андролог Елена Вячеславовна Млынчик (Центр урологии-андрологии и патологии тазовых органов Детской городской клинической больницы №9 им. Г. Н. Сперанского г. Москвы) рассказала о подходах к диагностике и лечению рецидивирующего цистита у детей.
Особенности цистита у детей
Известно, что острый цистит легко поддается лечению, в отличие от него рецидивирующий цистит требует многоэтапной терапии под динамическим контролем.
Предрасполагающими факторами являются нарушения уродинамики нижних мочевых путей, заболевания наружных половых органов и органов малого таза, а также снижение местной иммунологической защиты, нарушений целостности эпителиального слоя мочевого пузыря в результате воздействия различных факторов (охлаждение, травмы, хирургические вмешательства, конкременты, радиация, токсические вещества).
Наиболее частыми возбудителями циститов являются кишечная палочка E. coli (50–80% случаев), клебсиелла, протей, сапрофитный стафилококк, энтерококки, синегнойная палочка, а также микробные ассоциации (кишечная палочка + стрептококк фокальный или стафилококк эпидермальный и т. д.). Циститы подразделяются по этиологии на инфекционные и неинфекционные, которые, в свою очередь, делятся на специфические и неспецифические. По форме — на первичные и вторичные.
По форме — на первичные и вторичные.
По течению — на острые и хронические. По характеру изменений слизистой — на катаральные, кистозные (буллезные), гранулярные, фибринозные, язвенные, полипозные, также выделяется интерстициальный и некротический цистит. По распространенности выделяют очаговый (пришеечный, тригонит) и диффузный цистит. Заболевание может протекать с осложнениями или без таковых.
Алгоритм антибактериальной терапии острого и рецидивирующего цистита
1Цистит в сочетании с аномалиями и/или обструкцией мочевыводящих путей, мочекаменной болезнью, сахарным диабетом
2Не применять в регионах с высоким уровнем устойчивости Е. Coli (>20%) к фторхинолонам
Клиническая картина и дифференциальная диагностика
Во всех случаях, особенно у детей раннего возраста, необходимо проводить дифференциальную диагностику острого цистита с острым пиелонефритом. Так, при цистите температура редко поднимается выше 38 гр С, могут отсутствовать симптомы интоксикации и боли в пояснице, которые всегда наблюдаются при остром пиелонефрите. Вместе с тем всегда присутствует дизурия, зачастую — гематурия. Лейкоцитурия чаще умеренная, тогда как при пиелонефрите — от умеренной до выраженной. Истинная бактериурия наблюдается в обоих случаях.
Так, при цистите температура редко поднимается выше 38 гр С, могут отсутствовать симптомы интоксикации и боли в пояснице, которые всегда наблюдаются при остром пиелонефрите. Вместе с тем всегда присутствует дизурия, зачастую — гематурия. Лейкоцитурия чаще умеренная, тогда как при пиелонефрите — от умеренной до выраженной. Истинная бактериурия наблюдается в обоих случаях.
В некоторых случаях требуется дифференциальная диагностика с нейрогенной дисфункцией мочевого пузыря (нормальные анализы и посевы мочи, снижен объем мочевого пузыря, особенно при бодрствовании), вульвовагинитом, простатитом и дисметаболической нефропатией (оксалурия, уратурия). При этом стоит, однако, помнить, что эти заболевания могут и сопровождать цистит, что случается примерно в 40% случаев. В целом при хроническом цистите у детей обострения не всегда сопровождаются повышением температуры тела и явлениями интоксикации.
Часто наблюдаются бессимптомные лейкоцитурия и бактериурия, дизурические явления могут отсутствовать.
Определяется ритм мочеиспускания за два дня (дневник мочеиспусканий). По возможности и при необходимости выполняются урофлоуметрия и цистоуретроскопия. При затяжном течении цистита, отсутствии эффекта от традиционной терапии, отягощенном анамнезе или подозрении на микстинфекцию проводят исследование мочи на хламидии, микоплазму, уреаплазму, грибы, вирусы и микробактерии туберкулеза (посев мочи трехкратно). К дополнительным методам обследования при хроническом рецидивирующем цистите относятся цистоуретрография, исследования уродинамики, нефросцинтиграфия, а также исследования иммунного статуса.
При необходимости показана консультация специалистов: уролога, нейроуролога, невролога, фтизиатра, гастроэнтеролога, проктолога, гинеколога и андролога. Показаниями к цистоскопии являются более двух эпизодов острого цистита, бессимптомная лейкоцитурия или бактериурия, эпизоды гематурии, а также резистентность к обычной терапии.
Показаниями к цистоскопии являются более двух эпизодов острого цистита, бессимптомная лейкоцитурия или бактериурия, эпизоды гематурии, а также резистентность к обычной терапии.
Особенности лечебной тактики
Лечение острого цистита должно быть направлено на устранение болевого синдрома, нормализацию расстройств мочеиспускания, ликвидацию возбудителя и воспаления. Пациентам назначается лечебная диета №5, щадящий режим питания с исключением острых и пряных блюд, специй и экстрактивных веществ, обильный питьевой режим. При выраженном болевом синдроме показаны спазмолитики, а также сидячие ванночки с растворами антисептических трав. Местно могут назначаться тепловые процедуры, магнитотерапия. Антимикробная терапия назначается на 7–10–14 дней, в зависимости от состояния пациента.
Среди уросептиков к терапии первой линии относится фуразидин. При его неэффективности применяются препараты пипемидиевой или налидиксовой кислоты, либо фосфомицин однократно или двукратно. Вторая линия терапии — защищенные пенициллины, амоксициллин/клавулановая кислота, а также цефалоспорины 2, 3 и 4 поколений. По стихании симптоматики назначается фитотерапия. Для профилактики рецидивов рекомендуется иммунотерапия — препарат Уро-Ваксом, назначаемый на 3 месяца.
Вторая линия терапии — защищенные пенициллины, амоксициллин/клавулановая кислота, а также цефалоспорины 2, 3 и 4 поколений. По стихании симптоматики назначается фитотерапия. Для профилактики рецидивов рекомендуется иммунотерапия — препарат Уро-Ваксом, назначаемый на 3 месяца.
К осложнениям цистита относятся острый пиелонефрит, нейрогенная дисфункция мочевого пузыря, часто сопровождаемая недержанием мочи, формирование пузырно-мочеточникового рефлюкса, редко — стеноз уретры и склероз шейки мочевого пузыря.
Выделяется ряд основных принципов лечения рецидивирующего цистита:
- антибактериальная терапия и уроантисептики;
- по показаниям — внутрипузырные инстилляции при различных формах рецидивирующего цистита;
- различные виды физиотерапии терапии;
- улучшение пузырного кровообращения, восстановление функций мочевого пузыря;
- лечение и профилактика вульвита;
- нормализация функции толстой кишки, исключение эпизодов энкопреза;
- по показаниям — иммуномодулирующая терапия.

При катаральном цистите назначаются чередующиеся 10-дневные курсы уросептиков в течение 1 месяца, при буллезном — от 1 до 3 месяцев, при фибринозном — не менее 3 месяцев. Поддерживающая доза препарата может назначаться для приема до 6–12 месяцев. Может назначаться медикаментозная терапия, улучшающая пузырное кровообращение.
К этой категории относятся антигипоксанты (производные янтарной кислоты, цитохром С), метаболитная терапия (кофементы, препараты группы В, карнитин), при нейрогенной дисфункции — ноотропы (гопантен, производные никотиновой кислоты), при выраженной гиперрефлексии детрузора — М-холиноблокаторы (оксибутинин, троспиум, толтеродин, беллатаминал). Эти препараты имеют ограничения по возрасту и должны применяться под контролем остаточной мочи.
Для внутрипузырного введения при буллезном, буллезно-фибринозном и фибринозном цистите применяются раствор диоксидина 0,5–1%, мирамистина 0,01% или диоксидин 1% + экстракт алоэ + новокаин 0,5% + гидрокортизона ацетат, а также препараты гиалуроновой кислоты. При буллезном, а также гранулярном цистите в стадии обострения — деринат 0,25% или раствор колларгола 1:1000 – 1:100 либо азотнокислого серебра 1:5000 – 1:500 по схеме №10.
При буллезном, а также гранулярном цистите в стадии обострения — деринат 0,25% или раствор колларгола 1:1000 – 1:100 либо азотнокислого серебра 1:5000 – 1:500 по схеме №10.
Внутрипузырные инстилляции противопоказаны при остром цистите, катаральном и геморрагическом цистите, а также неинфицированных формах буллезного. С осторожностью их стоит назначать при пузырно-мочеточниковом рефлюксе. Физиотерапия проводится курсами по 3–4 раза в год. Назначаются парафиновые и озокеритовые аппликации, сухое тепло, грязи. При катаральном и буллезном цистите может применяться магнитотерапия.
При катаральном и буллезном бактериальном цистите — квантовая (лазерная) терапия. Во всех случаях, кроме острого и геморрагического цистита, может назначаться ТНЧ-терапия. При любых формах заболевания — электрофорез (цинк-йод, гидрокортизон, уротропин). Возможно применение виброакустического воздействия (прибор Витафон) и гипербарической оксигенации. Главными факторами лечении, как подчеркнула Елена Вячеславовна, являются его этапность и регулярность
Материал подготовила Ю. Г. Болдырева,
Г. Болдырева,
спец. корр. Дайджеста урологии
Полную версию доклада можно посмотреть на Uro.TV
Тематики и теги
Кандидозный цистит и молочница одновременно — причины, лечение
Кандидозный цистит: симптомы и причины заболевания
Частые позывы к мочеиспусканию, сокращение порций выделяемой мочи, ощущение неполного опустошения мочевого пузыря – это все проявления канидозного цистита. Клиническая картина также включает изменения в моче – она становится мутной, приобретает резкий запах, возможны вкрапления крови. [16, 39]
При обострении цистита у пациентов появляется резкая боль внизу живота, повышается температура. Во время акта мочеиспускания в промежности ощущается зуд и жжение. [16, 39]
Во время акта мочеиспускания в промежности ощущается зуд и жжение. [16, 39]
Возбудителем воспалительного процесса при кандидозном цистите является грибок Candida Albicans. Инфекция может проникнуть в мочевой пузырь по восходящему или нисходящему пути. В первом случае грибковая инфекция попадает из наружных половых органов в уретру, после чего проникает в мочевой пузырь и вызывает воспаление. Иногда заражение происходит при катетеризации, при этом наружные половые органы не поражаются. [38, 40]
Нисходящий путь реализуется при поражении кожи, желудка и других органов грибком. После этого возбудитель проникает в кровяное русло, разносится по организму и проникает в мочевой пузырь. Обычно особенно активным грибок Candida становится в период спада иммунных функций. [38, 40]
Как выбрать схему лечения кандидозного цистита?
Выбор тактики лечения основан на результатах комплексной диагностики. Пациенту необходимо проконсультироваться с урологом и терапевтом, а также пройти обследование. Обычно после осмотра специалистами проводится общий анализ мочи, серологические (ПЦР, ИФА, РНГА), а также микроскопические исследования, которые позволяют выявить возбудителя. [40]
Обычно после осмотра специалистами проводится общий анализ мочи, серологические (ПЦР, ИФА, РНГА), а также микроскопические исследования, которые позволяют выявить возбудителя. [40]
Более четкую клиническую картину можно получить при проведении УЗИ мочевого пузыря. Исследование помогает обнаружить признаки воспалительного процесса. При кандидозном цистите у женщин лечение назначает только врач. Схема терапии зависит от природы возбудителя. [40]
Дело в том, что не все противогрибковые препараты могут его уничтожить, а использование антибиотиков может только ухудшить ситуацию. При одновременном развитии кандидоза и цистита пациенткам нужно обязательно соблюдать питьевой режим, диету, половое воздержание. Важно понимать, что лечение требуется обоим партнерам. [16, 40]
Молочница при цистите: как избежать?
Чтобы предотвратить инфицирование мочевого пузыря грибами Candida, нужно соблюдать режим полового воздержания до окончания терапии.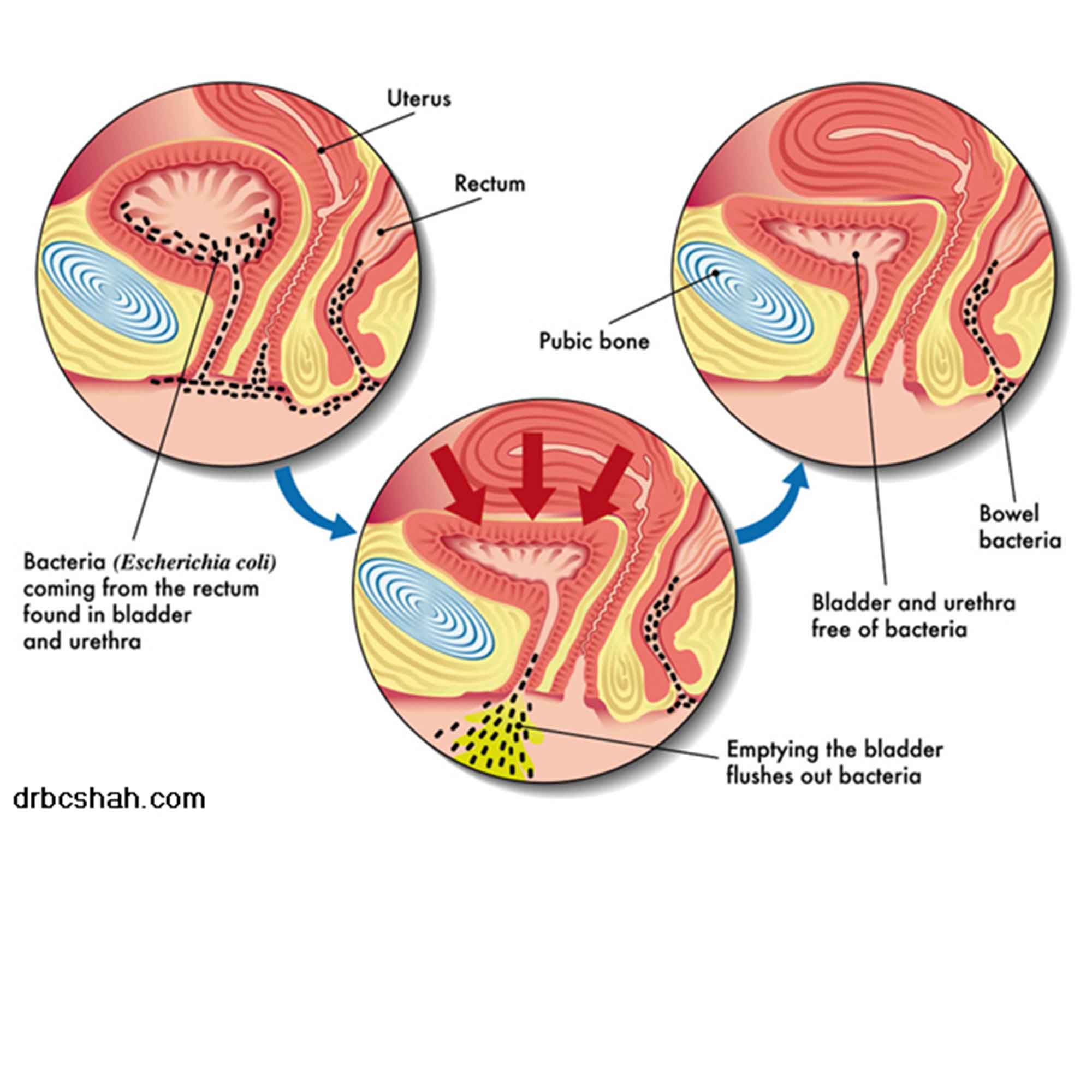 Даже при использовании презерватива может произойти инфицирование уретры, что приведет к развитию кандидозного цистита. [16, 40]
Даже при использовании презерватива может произойти инфицирование уретры, что приведет к развитию кандидозного цистита. [16, 40]
Данная патология в свою очередь может вызвать инфицирование наружных половых органов. Чтобы этого избежать, нужно принимать специальные препараты, поддерживающие нормальную влагалищную флору. [40]
Молочница и кандидозный цистит часто «действуют» в паре. Поэтому пациенты должны понимать всю важность профилактических мер и соблюдать их. [40]
Фитотерапия в лечении цистита у женщин
В комплексной терапии инфекционно-воспалительных заболеваний мочевых путей могут применяться фитопрепараты, например, паста Фитолизин®. Растительный диуретик содержит в своем составе 4 эфирных масла (апельсина, сосны, шалфея, мяты), а также 9 лекарственных экстрактов (золотарник, любисток, листья березы и пр.). [1, 6, 26]
Препарат для лечения цистита Фитолизин® выпускается в форме пасты для приготовления пероральной суспензии. Такая форма обеспечивает более быстрое всасывание активных компонентов. Они доставляются непосредственно к очагу воспаления быстрее, чем в случае с приемом таблеток. [2]
Такая форма обеспечивает более быстрое всасывание активных компонентов. Они доставляются непосредственно к очагу воспаления быстрее, чем в случае с приемом таблеток. [2]
Растительный диуретик обладает мочегонным, противовоспалительным, спазмолитическим действиями. [6] Препарат выпускается в Европе. Его производство отвечает международным стандартам GMP [3]. Он помогает устранять воспаление и боль, нормализовывать мочеиспускание, вымывать песок из мочевых путей и снижать кристаллизацию минералов мочи [1,6].
Острый цистит: как распознать и что предпринять?
Цистит — это воспаление мочевого пузыря. Чаще всего острый цистит вызывается бактериями, живущими в кишечнике. Обычно слизистая оболочка мочевого пузыря и уретры хорошо защищена от микробов. К тому же постоянный ток мочи мешает бактериям подниматься по каналу. По этим причинам для воспаления мочевого пузыря должны быть причины.
Основная — это нарушение гигиены, если частицы кала каким-то образом попадают в канал, по которому моча выходит из организма — уретру. Но риск инфекции повышается, если есть другие причины повреждения тканей или снижения иммунитета:
Но риск инфекции повышается, если есть другие причины повреждения тканей или снижения иммунитета:
- Аллергическая реакция на гигиенические средства.
- Травма органов малого таза.
- Сильное переохлаждение.
- Изменение гормонального фона: климакс, постменопауза, беременность.
- Половые контакты.
- Использование спермицидов для контрацепции.
- Лечение молочницы.
- Лучевая и химиотерапия.
- Анатомические особенности.
У женщин цистит случается чаще, так как мочеиспускательный канал короче и ближе к анусу. Так бактериям проще попасть в мочевой пузырь.
Если не лечить цистит, то инфекция может пойти выше, дойти до почек и вызвать пиелонефрит. Также воспаление мочевого пузыря без лечения может перейти в хроническое, лечение которого сложнее, дороже и дольше.
Поэтому важно обратиться за помощью к специалисту при первых симптомах.
Как проявляется
Распространённые симптомы цистита: жжение и боль при мочеиспускании, часто хочется в туалет, но моча выходит в небольшом количестве. А также появляется боль или чувство давления в нижней части живота. Моча становится тёмной с резким запахом, в ней может появиться примесь крови.
А также появляется боль или чувство давления в нижней части живота. Моча становится тёмной с резким запахом, в ней может появиться примесь крови.
Если на этом фоне температура поднялась выше 38 градусов или началась боль в спине, это уже может быть признаком инфекции почек.
Как определяется
При лёгкой форме цистита для постановки диагноза достаточно расспросить пациента и назначить общий анализ мочи. В спорных случаях назначают посев — этот анализ показывает, какие именно бактерии вызвали инфекцию. Также врач может направить на ультразвуковое обследование, чтобы исключить другие заболевания.
Чем отличается
Если при подозрении на цистит появляются такие симптомы, как боль в спине, температура выше 38 градусов, тошнота и рвота, то можно заподозрить пиелонефрит — воспаление почек. Для подтверждения диагноза потребуется ультразвуковое исследование почек, кроме анализов мочи.
Уретрит — воспаление мочеиспускательного канала, не сильно отличается от цистита по своим проявлениям и лечится похоже.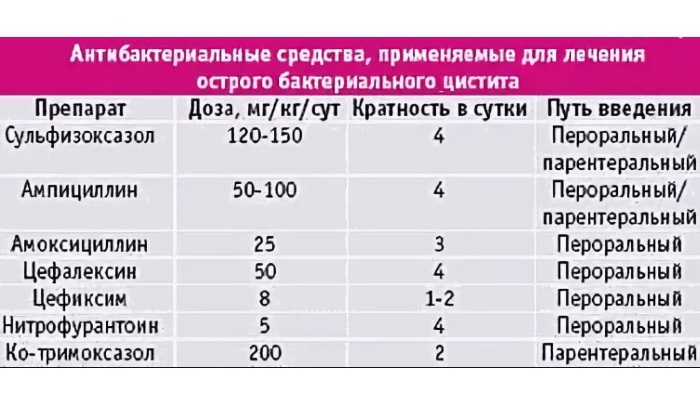 Но уретрит чаще случается у мужчин, а у женщин не вызывает боли внизу живота, в отличие от цистита.
Но уретрит чаще случается у мужчин, а у женщин не вызывает боли внизу живота, в отличие от цистита.
Ещё одно заболевание, которое иногда путают с циститом — вагинит. Это воспаление слизистой оболочки влагалища. Проявляется зудом, жжением, краснотой и выделениями с неприятным запахом. А главное отличие от цистита — не так выражены проблемы с мочеиспусканием.
Как лечить
Лечение цистита должно проходить под контролем уролога. Это поможет избежать инфекции почек или перехода в хроническую форму. А также убедиться, что это именно острый цистит, а не другое серьезное заболевание.
Основной способ лечения — антибиотики, так как воспаление связано с попаданием бактерий в мочевой пузырь. При лёгкой форме цистита врач может порекомендовать препарат «монурал» или его аналоги для однократного приёма. Но если это не помогает, то назначают антибиотики. Но даже при улучшении через два дня нельзя прерывать приём, иначе инфекция вернется.
Также при цистите врачи рекомендуют обильное питье. Часто можно услышать рекомендацию помимо воды пить как можно больше натурального клюквенного морса, так как считается, что клюква обладает хорошими антисептическими свойствами. В ходе клинических исследований польза употребления клюквы при цистите не была доказана (Cochrane, 2013), особенно важно понимать, что клюквенный морс не может считаться лечением. Однако вы можете его употреблять, так как в любом случае пить больше обычного полезно при этом заболевании.
Часто можно услышать рекомендацию помимо воды пить как можно больше натурального клюквенного морса, так как считается, что клюква обладает хорошими антисептическими свойствами. В ходе клинических исследований польза употребления клюквы при цистите не была доказана (Cochrane, 2013), особенно важно понимать, что клюквенный морс не может считаться лечением. Однако вы можете его употреблять, так как в любом случае пить больше обычного полезно при этом заболевании.
Цистит у детей
Цистит у детей
Цистит – распространенная болезнь, с которой сталкиваются дети всех возрастов. Если цистит у ребенка долго не лечить, то болезнь получит серьезные осложнения.
Цистит у детей: причины
Цистит – это воспалительное заболевание мочевого пузыря, в основном развивающееся на фоне инфекционного процесса. Цистит в детском возрасте – довольно распространенная проблема, особенно у девочек. По статистике девочки страдают этим заболеванием в 5 раз чаще, чем мальчики. Связано это с анатомическими особенностями в строении мочевыделительной системы. У девочек уретра короче и шире, а также находится в непосредственной близости от анального отверстия, что облегчает попадание болезнетворных микроорганизмов в мочеполовые пути. Также большую роль играет предрасположенность ребенка с подобным заболеваниям, например, слабая иммунная защита, хронические болезни внутренних органов, гиповитаминоз и пороки в развитии мочеполовой системы.
Связано это с анатомическими особенностями в строении мочевыделительной системы. У девочек уретра короче и шире, а также находится в непосредственной близости от анального отверстия, что облегчает попадание болезнетворных микроорганизмов в мочеполовые пути. Также большую роль играет предрасположенность ребенка с подобным заболеваниям, например, слабая иммунная защита, хронические болезни внутренних органов, гиповитаминоз и пороки в развитии мочеполовой системы.
Чаще всего патогенными возбудителями цистита являются кишечная палочка, стрептококки, хламидии, стафилококки и другие микроорганизмы. Кроме бактерий, цистит у детей могут вызвать вирусы (например, аденовирус, вирус парагриппа, герпесвирусы) или грибки.
Патогенный возбудитель может проникать в мочевыделительную систему несколькими способами:
- Восходящий путь. В данном случае инфекция поднимает вверх из половых путей. Например, это может происходить при кольпите, вульвовагините, баланопостите и других инфекционных заболеваниях у мальчиков и девочек.
- Нисходящий путь. В том случае инфекция спускается из почек.
- Лимфогенный и гематогеннный путь. Инфекция может проникать в мочевой пузырь с током крови или лимфы. Примечательно, что в данном случае патогенные микроорганизмы могут проникать в мочевой пузырь из отдаленных очагов инфекции.
- Контактный путь. При контактном пути распространения инфекции патогенные микроорганизмы проникают в мочевой пузырь из расположенных рядом органов. Например, это может происходить при воспалительных заболеваниях кишечника, матки и придатков.
Примечательно, что в нормальных условиях слизистая оболочка мочевого пузыря обладает достаточно высокими защитными свойствами, и даже при заносе инфекционных агентов цистит развивается не всегда. Для того, чтобы микроорганизмы закрепились в мочевом пузыре, необходимо наличие определенных условий или факторов, а именно:
- Нарушение нормального тока мочи. Застойные явления в мочевом пузыре – существенный фактор для развития патогенной микрофлоры. Нерегулярное опорожнение мочевого пузыря, врожденные аномалии развития мочеполовых органов и различные функциональные расстройства.
- Нарушение защитных свойств клеток мочевого пузыря. В некоторых состояниях, например, при метаболических нарушениях, гиповитаминозе или при длительном приеме лекарств возможно нарушение защитных свойств клеток слизистой оболочки мочевого пузыря. В таком случае клеткам тяжело справляться с инфекционными агентами, которые начинают размножаться.
- Снижение общих защитных сил организма. Переохлаждение, хронические переутомления, стрессы, частые простуды и инфекции способствуют снижению иммунитета и распространению патогенной микрофлоры в мочевом пузыре.
- Недостаточное поступление кислорода и питательных веществ к слизистой оболочке мочевого пузыря. Это происходит при нарушении кровообращения в органах малого таза. Малоподвижный образ жизни, хронические запоры или опухолевые заболевания могут стать серьезным фактором в данном случае.
Виды цистита
Различают острую и хроническую форму цистита. Острый цистит развивается в течение нескольких часов или дней. Заболевание характеризуется поверхностным воспалением слизистой оболочки мочевого пузыря. Если острый цистит правильно диагностировать и вовремя провести адекватное лечение, то полное выздоровление наступает примерно через 7-10 дней.
Если же у ребенка отмечаются частые случаи острого цистита и имеется к нему предрасположенность (слабый иммунитет, пороки развития мочеполовой системы и др.), то существует опасность перехода заболевания в хроническую форму. При хроническом цистите поражаются все слои мочевого пузыря, а лечение требует большего времени.
Связанные симптомы: Моча с кровью (кровь в моче, гематурия) Боль в мочевом пузыре Недержание мочи Изменение цвета мочи Частое мочеиспускание (полакиурия) Нарушение мочеиспускания Боль при мочеиспускании Боль в конце мочеиспускания Болезненное мочеиспускание
Основные симптомы цистита у детей
Симптоматика цистита у детей во многом зависит от формы заболевания и возраста ребенка. Основными симптомами цистита у детей являются:
- Расстройство мочеиспускания. Ведущим симптомом острого цистита является расстройство мочеиспускания. Чаще всего отмечается учащенное мочеиспускание, которое сочетается с болями. Дети испытывают жалобы на боли и рези внизу живота во время и непосредственно после мочеиспускания. В ряде случаев болезненные ощущения могут быть постоянными и усиливаться во время или после мочеиспускания. В некоторых случаях дети испытывают трудности в конце акта мочеиспускания. Иногда в конце мочеиспускания возможно появление капелек крови. Что касается частоты мочеиспускания, то она, как правило, напрямую связана с тяжестью цистита. Так, при легких формах заболевания частота мочеиспускания незначительная – превышает на 3-5 раз по сравнению с нормой. При тяжелых формах заболевания позыв к мочеиспусканию возникает каждые 10-15 минут, и при этом позыв не всегда заканчивается мочеиспусканием. Часто бывают императивные позывы, когда ребенок не в состоянии задержать начало мочеиспускания. На этом фоне возможно недержание мочи даже у детей старшего возраста.
- Изменение цвета мочи. При цистите у детей моча меняет свой цвет и степень прозрачности. Из-за наличия бактерий и лейкоцитов в моче она становится мутной, а при геморрагическом цистите – приобретает буроватый оттенок (из-за наличия крови в ней). Кроме того, нередко в моче обнаруживаются комки слизи и взвесь эпителиальных клеток и солей. Примечательно, что мутная моча и взвесь клеток не являются основополагающим симптом цистита. Это косвенный симптом, который в сочетании с другими симптомами может указывать на наличие проблемы. Мутная моча может появиться и при других заболеваниях мочевыделительной системы, а также при изменении рациона питания, когда в моче появляется чрезмерное количество фосфатов.
- Другие симптомы. При цистите практически никогда не возникает лихорадка и симптомы интоксикации. Общее состояние детей в целом удовлетворительное, а самочувствие нарушено только частыми позывами в туалет. В этой связи родители должны быть внимательными, и выявить цистит у ребенка можно только по учащенному мочеиспусканию.
В раннем возрасте дети, как правило, не могут выразить свои жалобы, что создает определенную трудность родителям. У ребенка первого года жизни основными симптомами при цистите являются: беспокойство, плач, потемнение мочи, а также повышенная температура.
Что касается хронической формы цистита, то она может протекать в двух формах: латентной и рецидивирующей. Так, при рецидивирующей форме отмечаются периодические обострения хронического процесса с симптомами острого цистита. При латентной форме цистит протекает почти безболезненно, у детей могут наблюдаться периодические позывы императивного характера, недержание мочи и энурез, на что родители часто не обращают должного внимания.
Осложнения цистита у детей
Как правило, цистит у детей протекает благоприятно. При назначении своевременной адекватной терапии воспалительные процессы исчезают же в течение недели. Однако, если лечением долгое время пренебрегали, терапия была прервана, а курс лечения не завершен, то в таком случае воспалительный процесс может стать хроническим или же привести к тяжелым последствиям. Так, инфекция из мочевого пузыря может проникать вверх по мочевыделительной системе, провоцируя развитие инфекционно-воспалительных заболеваний других в почках.
Одним из наиболее тяжелых осложнений цистита является пиелонефрит. Это инфекционное заболевание почек, которое развивается при проникновении патогенных микроорганизмов в почечные лоханки. Обычно развитию пиелонефрита на фоне цистита предшествует пузырно-мочеточниковый рефлюкс. Это состояние, когда моча из мочевого пузыря попадает вверх через мочеточники. Если при таком раскладе долгое время не прибегать к терапии, то это может осложниться развитием интерстициального цистита, при котором мочевой пузырь теряет свою эластичность из-за поражения мышечного слоя и перерождения его в рубцовую ткань. К сожалению, этот процесс является необратимым и сопровождается сильной болью.
Диагностика цистита у детей
При подозрении на цистит у ребенка нужно немедленно обратиться к врачу. Как правило, диагностика цистита у детей включает следующие процедуры:
- общие анализы мочи и крови;
- ультразвуковая диагностика мочевого пузыря и почек;
- посев мочи, антибиотикограмма;
- биохимический анализ мочи для определения нитритов, белка, солей и других составляющих.
Для проведения адекватной диагностики цистита у детей нужно правильно собирать мочу для анализов. Если вы пьете мало воды, то подвергаете свое здоровье огромной опасности. Чем чревата нехватка воды, рассказал семейный доктор, диетолог Борис Скачко.
Сбор мочи – это основная диагностическая мера, необходимая для постановки корректного диагноза. Для того чтобы исключить возможных ошибок, важно правильно собрать мочу. Моча собирается только в стерильный приемник, который был распечатан непосредственно перед сбором. Для анализов, обычно, собирается средняя порция мочи в утреннее время. Перед тем, как собрать мочу нужно тщательно вымыть половые органы ребенка: у девочек мыть нужно в направлении от влагалища к анальному отверстию, а у мальчиков необходимо вымыть крайнюю плоть и головку полового члена. Мочу нужно доставить в лабораторию не позже, чем через час после сбора. Если в эти сроки вы не укладываетесь, то мочу необходимо хранить в холодильнике, однако не больше 24 часов.
Медикаментозное лечение цистита у детей
Лечение воспалительных процессов мочевыводящих путей (в том числе и цистита) у детей должно быть комплексным. При остром цистите необходим постельный режим и строгое соблюдение всех рекомендаций врача. Для устранения патогенной флоры применяются противомикробные препараты, однако ни в коем случае не вздумайте их давать ребенку без консультации с врачом. Подбираются такие лекарства в зависимости от возбудителя цистита, который обнаруживается в ходе диагностики.
Как известно, подавляющее большинство случаев цистита у детей вызывается бактериями, главным образом, это кишечная палочка. Чаще всего антибактериальные препараты при цистите у детей назначаются эмпирически, то есть без учета пробы на чувствительность микроба к антибиотику. К таким мерам врачи прибегают из-за того, что тест на антибиотикочувствителньость занимает несколько дней, а ребенку нужно провести антибактериальную терапию сейчас. В случае, если назначенные антибиотики не окажут должного эффекта, то проводится исследования на чувствительность бактерий к разным антибиотикам, и после этого ребенку назначается другой антибиотик.
Примечательно, что антибиотики для лечения цистита у детей могут быть разных классов. Основная задача врача – назначить тот антибиотик, который не имеет противопоказаний для ребенка (учитывается возраст ребенка и его общее состояние здоровья). Кроме того, врач должен подобрать оптимальную дозировку лекарств, а родители должны строго действовать согласно предписаниям врача. Все дело в незрелости почек у детей, которые выводят лекарственные препараты с некоторым замедлением. Поэтому прием препаратов по возможности должен контролироваться врачом, чтобы избежать интоксикации. Если антибиотики принимать неправильно, то это может стать причиной развития дисбактериоза кишечника. Для этиотропной противомикробной терапии цистита у детей применяются защищенные пенициллины (амоксициллин), цефалоспорины (цефуроксим, цефаклор, цефтибутен), производные фосфоновой кислоты (фосфомицин), а также комбинированные сульфаниламиды курсом лечения 7 дней с последующим повторным бактериологическим контролем.
Кроме антибиотикотерапии, при циститах у детей используются противовоспалительные и спазмолитические препараты в виде таблеток и свечей.
Фитотерапия и физиотерапия при цистите у детей
При лечении цистита рекомендованы теплые сидячие ванночки с лекарственными травами (календула, шалфей, ромашка), а также накладывание на область мочевого пузыря грелки или узелка с нагретой солью. Возможно также применение препаратов на основе лекарственный трав.
Обязательно для непрерывного тока мочи ребенку нужно обеспечить обильное питье. В частности, рекомендованы напитки, обладающие противовоспалительными и уросептическими свойствами. Лучше всего при цистите помогает отвар из клюквы, брусники или облепихи. Эти ягоды обладают выраженными антибактериальными и противовоспалительными свойствами, а на их основе даже делаются препараты.
В лечении цистита и других заболеваний мочевыделительной системы используется трава алтея, аира, березовые почки, брусника, черная бузина и другие лекарственные растения. Однако не стоит думать, что растительные сборы не обладают побочными эффектами. Применять фитотерапию, особенно в отношении детей, нужно только после консультации с врачом.
Комплексное лечение цистита у детей включает в себя и применение различных физиотерапевтических методик, которые существенно улучшают показатели лечения, особенно, когда речь идет о хронической форме цистита. В зависимости от клинической картины болезни, врач может назначить ребенку электрофорез, СВЧ, магнитотерапию на надлобковую область и другие физиопроцедуры.
Также для скорейшего выздоровления необходимо придерживаться диеты. Исключите из рациона питания соленую, жареную, острую и пряную пищу. Основная пища при цистите – это кисломолочные продукты, каши, овощи, фрукты и нежирное мясо.
Цистит у детей — причины, симптомы, диагностика и лечение
Цистит у детей — это мочевая инфекция, вызывающая воспаление слизистой оболочки и подслизистого слоя мочевого пузыря. Цистит у детей протекает с болями и резью при мочеиспускании, частыми позывами на горшок с выделением малых порций мочи, недержанием мочи; в младшем возрасте нередко отмечается интоксикация и лихорадка. Диагностика цистита у детей предполагает исследование мочи (общего анализа, бакпосева, двухстаканной пробы), проведение УЗИ мочевого пузыря, при хроническом цистите — цистоскопии. В процессе лечения цистита у детей назначается диета и усиленный питьевой режим, медикаментозная терапия (уросептические, антибактериальные, спазмолитические средства), фитотерапия.
Общие сведения
Цистит у детей – наиболее частая инфекция мочевыводящих путей, встречающаяся в практике педиатрии и детской урологии. Циститы распространены среди детей любого возраста и пола, однако в 3-5 раз чаще встречаются у девочек дошкольного и младшего школьного возраста (от 4 до 12 лет). Высокая заболеваемость девочек циститом объяснятся особенностями строения женской мочевыделительной системы: наличием широкой и короткой уретры, близостью анального отверстия, частыми инфекциями наружных половых органов и пр. Цистит у детей может протекать в форме изолированной или сочетанной инфекции (цистоуретрита, цистопиелонефрита).
Цистит у детей
Причины
Для развития цистита у ребенка необходимы следующие условия: бактериальная обсемененность мочевого пузыря, нарушение его анатомической структуры и функции. Возбудителями инфекционного цистита выступают следующие уропатогены:
- Бактерии. Чаще всего в бактериологических посевах мочи при цистите у детей высеваются уропатогенные штаммы кишечной палочки; в меньшем числе случаев – клебсиелла, протей, эпидермальный стафилококк, синегнойная палочка, микробные ассоциации. В четверти случаев при циститах у детей диагностически значимая бактериурия не определяется.
- Вирусы. Роль вирусов в этиологии цистита у детей остается до конца не изученной (за исключением геморрагического цистита). Тем не менее, общепризнанным в среде урологов является факт того, что возбудители парагриппозной, аденовирусной, герпетической и других вирусных инфекций предрасполагают к нарушению микроциркуляции в мочевом пузыре и создают благоприятный фон для последующего развития бактериального воспаления.
- Специфическая флора. У детей встречаются циститы, вызванные хламидией, микоплазмой, уреаплазмой. В этих случаях, как правило, заражение происходит при наличии хламидиоза у родителей, несоблюдении гигиенических норм, посещении саун, бассейнов и пр. Специфические гонорейные и трихомонадные циститы более характерны для взрослых или подростков, живущих половой жизнью. Циститы грибковой этиологии встречаются у детей с иммунодефицитом, аномалиями развития мочеполовой системы, длительно получающих антибиотикотерапию.
Проникновение возбудителей инфекции в мочевой пузырь может происходить нисходящим (из почек), восходящим (из уретры и аногенитальной зоны), лимфогенным (из других тазовых органов), гематогенным (из отдаленных септических очагов), контактным (через поврежденную стенку мочевого пузыря) путями.
Факторами риска развития неинфекцинного цистита у детей служат дисметаболические нефропатии, лечение нефротоксичными лекарственными средствами (цитостатиками, сульфаниламидами и др.), аллергические заболевания.
Предрасполагающие факторы
Нарушение естественного процесса самоочищения мочевого пузыря может развиваться при:
Определенная роль в этиопатогенезе цистита у детей отводится эндокринными дисфункциями (сахарному диабету), гиповитаминозам, изменению pH мочи, воздействию физических факторов (переохлаждения, радиации), нарушению правил личной гигиены. Бактериальной инвазии мочевого пузыря способствуют:
Патогенез
В норме очищение мочевого пузыря от микрофлоры происходит при его регулярном опорожнении с помощью тока мочи. Слизистая оболочка мочевого пузыря обладает устойчивостью к инфекции благодаря активности периуретральных желез, вырабатывающих слизь, и местным факторам иммунологической защиты (секреторному иммуноглобулину А, интерферону, лизоциму и др.). Т. о., анатомическая целостность эпителия, функциональная полноценность детрузора, отсутствие морфологических изменений мочевого пузыря и его регулярное опорожнение обеспечивают высокую степень защиты от инфекции, а при слабости одного из звеньев легко развивается цистит у детей.
Классификация
Общепринято классифицировать циститы у детей по течению, форме, морфологическим изменениям, распространенности воспалительного процесса и наличию осложнений.
- По течению. У детей встречаются острые и хронические циститы. Острый цистит у ребенка протекает с воспалением слизистого и подслизистого слоев; может сопровождаться катаральными или геморрагическими изменениями стенки. При хроническом цистите у детей морфологические изменения затрагивают мышечный слой и могут носить буллезный, гранулярный, флегмонозный, гангренозный, некротический, интерстициальный, инкрустирующий, полипозный характер.
- По форме. Различают первичные (возникающие без структурно-функциональных изменений мочевого пузыря) и вторичные циститы у детей (возникающие на фоне неполного опорожнения мочевого пузыря вследствие его анатомической или функциональной неполноценности).
- С учетом распространенности. По локализации воспалительных изменений циститы у детей подразделяются на очаговые и диффузные (тотальные). При вовлечении шейки мочевого пузыря говорят о шеечном цистите, при локализации воспаления в области треугольника Льето – о развитии тригонита.
Циститы у детей могут протекать неосложненно или сопровождаться развитием уретрита, пузырно-мочеточникового рефлюкса, пиелонефрита, парацистита, склероза шейки мочевого пузыря и др.
Симптомы цистита у детей
Клиника острого цистита у детей характеризуется быстрым развитием и бурным течением. Главным проявлением острого воспаления служит мочевой синдром, сопровождающийся императивными позывами к мочеиспусканию, возникающими каждые 10-20 минут. Дизурические расстройства связаны с повышенной рефлекторной возбудимостью мочевого пузыря и раздражением нервных окончаний. Дети жалуются на боли в надлобковой области, которые иррадиируют в промежность, усиливаются при пальпации живота и незначительном наполнении мочевого пузыря.
Само мочеиспускание затруднено, моча выделяется небольшими порциями, вызывая резь и боль. Нередко при цистите у детей возникают ложные позывы к мочеиспусканию или недержание мочи; в конце акта мочеиспускания отмечается терминальная гематурия (выделение нескольких капель крови).
У детей грудного и раннего возраста цистит может проявляться общим беспокойством (усиливающимся при мочеиспускании), плачем, отказом от еды, возбуждением или вялостью, повышением температуры тела до фебрильных значений. У маленьких детей иногда возникает спазм наружного сфинктера уретры и рефлекторная задержка мочеиспускания.
Если мочу ребенка собрать в стеклянный сосуд, то можно заметить изменение ее окраски и прозрачности: моча становится мутной, нередко темной, содержит осадок и хлопья, иногда неприятно пахнет. При геморрагическом цистите у детей вследствие гематурии моча приобретает цвет «мясных помоев». При остром цистите обычно самочувствие ребенка улучшается на 3-5-й сутки, а через 7-10 дней дети полностью выздоравливают.
Хронический цистит у детей, как правило, является вторичным по форме. Симптомы воспаления усиливаются во время обострения цистита и обычно представлены учащенным мочеиспусканием, дискомфортом внизу живота, ночным и дневным недержанием мочи.
Диагностика
Основу диагностики цистита у детей составляет комплекс лабораторных исследований, включающий:
- общий анализ мочи;
- бактериологический посев мочи на флору;
- определение pH мочи;
- проведение двухстаканной пробы.
Изменения мочи при цистите у детей характеризуются лейкоцитурией, гематурией различной степени выраженности, присутствием большого количества слизи и переходного эпителия, бактериурией. Чаще всего забор мочи для микробиологического исследования производится при свободном мочеиспускании (после туалета наружных половых органов и очистки препуциального мешка у мальчиков), однако при острой задержке мочи приходится прибегать к катетеризации мочевого пузыря.
При цистите у детей проводится УЗИ мочевого пузыря с оценкой состояния детрузора до и после микции. Эхоскопически обычно обнаруживается утолщение слизистой мочевого пузыря и большое количество эхонегативных включений.
Проведение цистографии и цистоскопии показано только при хроническом цистите у детей в период стихания воспаления; основной целью исследований служит выявление степени и характера изменения слизистой. В проведении диагностического поиска участвуют педиатр и детский уролог.
Острый цистит у детей следует дифференцировать с острым аппендицитом, парапроктитом, пиелонефритом, опухолями мочевого пузыря, гинекологической патологией. С этой целью план обследования может включать консультации детского хирурга и детского гинеколога.
Лечение цистита у детей
Для уменьшения дизурических явлений в острой стадии цистита ребенку показан полный покой и постельный режим, сухое тепло на область мочевого пузыря, теплые «сидячие» ванночки с отварами трав (при температуре +37,5°С). При цистите детям рекомендуется молочно-растительная диета, исключение раздражающей пищи (острых, пряных блюд, специй), увеличение питьевого режима на 50% от обычной нормы за счет употребления слабощелочных минеральных вод, морсов, компотов и пр. Усиленная водная нагрузка при цистите у детей способствует увеличению диуреза и вымыванию из мочевого пузыря бактерий и продуктов воспаления.
Медикаментозная терапия при цистите у детей включает прием антибактериальных средств спазмолитиков, уроантисептиков. Для этиотропной противомикробной терапии цистита у детей применяются защищенные пенициллины (амоксициллин), цефалоспорины (цефуроксим, цефаклор, цефтибутен), производные фосфоновой кислоты (фосфомицин), комбинированные сульфаниламиды курсом лечения 7 дней с последующим повторным бактериологическим контролем.
Для уменьшения болевого синдрома используется дротаверин, папаверина. В дополнение к основному лечению при цистите у детей назначается фитотерапия (настои ромашки, подорожника, зверобоя, хвоща полевого). После стихания воспаления по назначению физиотерапевта проводится электрофорез, СВЧ, магнитотерапия на надлобковую область и др.
Прогноз и профилактика
Острый цистит у детей обычно заканчивается полным выздоровлением. Хронические формы цистита развиваются у детей, имеющих анатомо-функциональные предпосылки для персистирования инфекции.
Профилактике цистита у детей способствует правильная гигиена половых органов, соблюдение режима мочеиспускания, лечение очагов инфекции, проведение дегельментизации, достаточный прием жидкости, коррекция обменных нарушений, исключение переохлаждений. Дети с хроническим циститом должны наблюдаться у детского уролога, периодически сдавать контрольные анализы мочи.
Чем опасны заболевания почек у детей?
Любое недомогание малыша, даже самое, на первый взгляд, незначительное вселяет в родителей первобытный ужас и панику, заставляя мучиться вопросом: чем можно помочь? Что уж говорить о сложных и достаточно тяжелых заболеваниях.
К великому сожалению, количество детей с различной патологией почек за последние несколько лет значительно увеличилось. Дают о себе знать и неблагополучная экологическая ситуация и осложнения инфекционных болезней. Врачи говорят о том, что практически каждый шестой ребенок, страдает какой-либо нефроурологической патологией. И такие данные не могут не пугать, ведь почки – это один из тех органов, которые обуславливают «чистоту» организма, отвечая за выведение из него токсических веществ и продуктов распада, являясь как бы природным фильтром. Что должны знать родители, чтобы уберечь почки ребенка, и что рекомендуют специалисты? Слово детскому нефрологу ОКДЦ Алексею Кожину
Наблюдаться с рождения
– С первых дней жизни нередко проявляются наследственные и генетически обусловленные заболевания. Среди инфекционных факторов доминирует внутриутробная инфекция, проникающая в организм крохи во время родов. Это случается в том случае, если мама была носителем хламидийной или микоплазменной инфекции. Малыш автоматически получает ее „в подарок», и под удар попадают уязвимые почки.
Дело в том, что к моменту рождения их развитие еще не завершено. Фильтрующая поверхность почек новорожденного в 5 раз меньше, чем у взрослого, однако уже к полугоду у большинства детей она достигает значений, близких к таковым у взрослых. По мере взросления процессы выделения становятся все совершеннее. Однако адаптационные способности детского организма хуже, чем взрослого, особенно в так называемые критические периоды созревания. Их три: от новорожденности до 2-3 лет, от 4-5 до 7-8 лет и подростковый, в котором происходит резкое изменение обмена веществ под влиянием гормонов.
Риск развития заболеваний почек высок у тех детей, чьи родители страдают пиелонефритом, обменными заболеваниями (мочекаменная болезнь,артрозы, ферментопатии), эндокринными, расстройствами (ожирение, заболевания щитовидной железы). Около 50% детей, прошедших реанимацию новорожденных, к сожалению, имеют патологии почек.
У младенцев обменную нефропатию мама может заподозрить сама — по слишком ярким пятнам на пеленках — мочекислый диатез проявляется необычно интенсивным окрашиванием мочи. Сориентироваться в дальнейшем обследовании и лечении поможет анализ мочи.
У мальчиков внимательная мама заметит ослабление струи мочи. Причиной этого считают наличие врожденных клапанов мочеиспускательного канала или нарушение его нервной регуляции. Благодаря появлению новых эффективных лекарств, совершенствованию хирургической техники, установке стентов — устройств, препятствующих неправильному току мочи, такие дети ведут активный образ жизни, выполняя рекомендации лечащего доктора.
Насторожить в плане врожденной патологии почек может также отсутствие мочеиспускания у новорожденного более 24-48 часов после рождения, отеки, повышение артериального давления. При врожденной аномалии почечных сосудов требуется своевременное хирургическое вмешательство.
Боли в животе у детей младшего возраста даже без изменений в моче часто могут быть связаны с аномалиями органов мочевой системы. Дизурия — боль или резь при мочеиспускании, учащение или урежение мочеиспусканий, недержание или неудержание мочи указывают на возможность инфекции мочевых путей. Врожденные изменения в мочевыделительной системе, сопровождающиеся обратным забросом мочи из мочевого пузыря, часто предрасполагают к инфекции мочевых путей, в том числе пиелонефриту.
Во всем виновата инфекция?
Одно из самых распространённых заболеваний, которое выявляет педиатр при обследовании в поликлинике – инфекция мочевых путей. Постановка этого диагноза осуществляется после сдачи анализов мочи (общий анализ мочи и посев мочи на стерильность). При этом доктор, как правило, назначает антибактериальную терапию, она должна нормализовать анализы мочи. После такого лечения ваш ребенок ,как правило, забывает о заболевании почек на достаточно продолжительное время. Но так случается не всегда, и вот почему.
Причиной заболевания у девочек очень часто становится воспаление в вагине, которое проявляется вульвовагинитом. Ребенок жалуется на болезненность больших и малых половых губ, на странные выделения. Эти выделения из вагины попадают в мочевой пузырь и у ребенка возникает цистит , появляются жалобы на боли внизу живота, учащенное или редкое иногда болезненное мочеиспускание, потом восходящая мочевая инфекция попадает из мочевого пузыря в почки.
Если не провести все необходимые лабораторные исследования, не пройти консультацию детского гинеколога, не выполнить УЗИ почек, с полным мочевым пузырем и замером толщины стенки мочевого пузыря, установить причины, которые привели к данному заболеванию, будет сложно.
Мамы девочек часто спрашивают, что приводит к вульвовагиниту. Самая распространенная причина — неправильный туалет наружных половых органов , когда не выполняется ежедневная обработка с лактоцидом, или другим аналогичным мылом, больших и малых половых губ до входа во влагалище.
Второй причиной вульвовагинита может стать инфицирование от взрослых посредством постельного белья, на котором находятся выделения взрослой женщины или мужчины, пластмассовая мебель в аквапарках и бассейнах, на которых посидел больной взрослый; а так же при посещении туалетов в школах и детских садах через унитаз.
Диагноз поставлен – как лечить?
Практически все часто встречающиеся заболевания почек лечатся комбинированно: антибактериальная терапия в инъекциях или таблетках сочетается с использованием гинекологических свечей и промыванием вагины.
Для лечения цистита также необходима комбинированная терапия: антибактериальные препараты в сочетании с внутрипузырными промываниями антисептиками мочевого пузыря через уретральный катетер, а также физиотерапия на область мочевого пузыря. При неправильной тактике диагностики и лечения инфекции мочевых путей, дети годами получают по несколько курсов антибактериальной терапии в год с кратковременным эффектом.
Поэтому при выборе индивидуальной схемы лечения так важно посоветоваться не только с детским нефрологом, и с детским гинекологом, но и с урологом для проведения цистоскопии – это инструментальное обследование мочевого пузыря.
Одна из проблем у мальчиков — физиологический фимоз, который родители ребенка должны обнаружить приблизительно к 3 годам. Многие папы и мамы не занимаются этим вопросом вплоть до старших классов школы, пока сам ребенок не озаботится данной проблемой. При обследовании таких мальчиков анализы мочи будут собраны неправильно и окажутся неинформативными.
Сколько пьет ваш ребенок?
Одним из важнейших критериев в диагностике работы мочевого пузыря является определение ритмов мочеиспускания , вы должны следить за тем сколько раз ваш ребенок помочился за сутки и какими порциями. Чтобы правильно провести данное исследование, нужно также учитывать ежедневную водную нагрузку, знать с каким интервалом ребенок пил жидкость. Есть мнение, что в среднем он должен пить не меньше литра жидкости в день, а в летний период от 1.5 до 2.0 литров жидкости в день. При нормальной водной нагрузке моча ребенка будет светло-желтого цвета, становясь иногда прозрачной, как вода. При неудовлетворительной водной нагрузке моча становится ярко желтой, иногда мутной и непрозрачной.
Если мы начнем обсуждать, какими порциями должен мочиться ребенок, то существуют возрастные критерии. У грудного малыша объем мочевого пузыря составляет около 90 мл, поэтому он мочится порциями от 30-50 мл и до 90 мл, в 2 года объем мочевого пузыря 120 мл, в 3 года — 130 мл, в 4 года — 140 мл и в 5 лет — 150 мл. Бывает, что ваш 5-летний ребенок с утра мочится по 200 и 300 мл, что соответствует порции практически взрослого человека. Как же это происходит?
Оказывается, мочевой пузырь, как и желудок, при желании можно растянуть до невероятных размеров. Есть дети, которые привыкли перед сном пить воду в объеме 250-300 мл. Эта вода находится в мочевом пузыре всю ночь, растягивая его (кстати, иногда, на фоне этой привычки появляется ночное недержание мочи). Есть ряд детей, которые не добегают до туалета днем, не удерживая мочу. В основе этой проблемы также стоит переполненный мочевой пузырь. Когда мочевой пузырь привычно становится растянутым, он не может полностью эвакуировать мочу. В дальнейшем в нём легко возникают вирусно — бактериальные инфекции, приводящие к появлению циститов и восходящей инфекции мочевых путей.
Иногда на фоне переполненности возникает ситуация, при которой моча из мочевого пузыря возвращается обратно в лоханку почки, деформируя и растягивая её. Такой процесс нередко приводит к необходимости оперативного лечения. Для предотвращения заболеваний почек важно знать, сколько жидкости пьет ваш ребенок — достаточно ли промываются почки, и каков объём порции при мочеиспускании.
О чем нам расскажет УЗИ?
Родители часто приходят на прием к нефрологу за разъяснением данных УЗИ почек. Этот метод очень нужен каждому врачу : он описывает, как выглядят почки, дает представление об анатомии органа. Однако на основании УЗИ далеко не всегда удается сразу поставить окончательный диагноз. Этот метод требует уточнения другими более точными рентгеноурологическими исследованиями. При этом очень важно, на каком аппарате выполнено УЗИ, и насколько был опытен специалист, выдавший заключение.
Иногда приходится перепроверять данные УЗИ почек и проводить более углубленное специализированное обследование. Главное — не надо оставлять за спиной нерасшифрованные диагнозы, поставленные на УЗИ, чтобы в дальнейшем не опоздать с назначением необходимого лечения. В первую очередь стоит обратить внимание на различные деформации анатомии почек, нарушение уродинамики, и на нарушение оттока мочи из почек или мочевого пузыря.
Вот мы и подошли ещё к одному достаточно распространенному заболеванию – пиелонефриту. Часто, опрашивая родителей о наличии болезней почек в семье, можно услышать — у меня был хронический пиелонефрит. А в чем он проявлялся? – «Болела спина, живот, повышалась температура и были изменения в анализах мочи. Эта ситуация повторялась 1 или 2 раза в году».
Почему же пиелонефрит возвращался вновь и вновь? Хронический пиелонефрит часто называют вторичным пиелонефритом, так как в основе этого заболевания лежит сочетание инфекции мочевых путей и нарушение уродинамики, или оттока мочи из почек или мочевого пузыря. Если вам назначили антибактериальную терапию без выяснения причин пиелонефрита, то настоящей ремиссии болезни вы не получите. Пиелонефрит будет возвращаться. И в этой ситуации вам нужен грамотный нефролог, а, возможно, и уролог, который проведет все необходимые обследования и установит истинную причину нарушений.
Всегда надо помнить о главном
Мой опыт практического врача показывает, что в последние годы возникает много различных заболеваний на фоне токсических и химических поражений органов , ведущих к тяжелым заболеваниям почек. Неоднократно отмечалось, что после употребления в пищу арбуза, выращенного на азотистых удобрениях, или клубники из теплицы в мае; у ребёнка появлялась моча с примесью крови, или начинался тяжелый аллергический процесс, который иногда приводил к отечному синдрому.
Такие заболевания почек лечились длительно, в нефрологических клиниках, с применением гормональной терапии. Поэтому не забывайте о том, что лучше дать ребёнку овощи и фрукты, соответствующие сезону и выращенные в собственном огороде, чем недоброкачественный продукт неизвестного происхождения.
На фоне герпес-вирусной инфекции возникают нефриты и циститы, которые невозможно вылечить без полной ликвидации основной вирусной инфекции. Дети с таким диагнозом нуждаются в консультации иммунолога и нефролога с проведением ИФА-диагностики для определения активности вирусной инфекции.
Лечение заболеваний почек невозможно без современной диагностической базы. Это хорошо знают специалисты Областного консультативно-диагностического центра, где сосредоточена новейшая аппаратура экспертного класса и внедрены европейские стандарты обследования.
Недаром, в последнее врем, в ОКДЦ вырос и поток маленьких пациентов. В этом ведущем лечебном учреждении ЮФО теперь принимают не только педиатры, но и детские врачи практически всех узких специальностей.
Заболеваний почек великое множество и их можно описывать очень долго. Я остановился на отдельных, самых распространённых случаях. Важно помнить о главном: если у вашего ребенка есть изменения в анализах мочи и крови, или обнаружились какие-либо проблемы на УЗИ — не затягивайте свой приход к опытному нефрологу. В противном случае, лечиться придется гораздо дольше, а возникшие осложнения могут привести даже к необратимым последствиям.
Цистит. Лечение цистита.
Цистит. Лечение цистита.
Для многих женщин слово ЦИСТИТ не требует никаких дополнительных объяснений. Но, как ни странно, оно знакомо даже тем, кто никогда не испытывал этих характерных ощущений.
Увидев один раз страдания родственников и подруг, женщины или девушки сразу запоминают это заболевание. Это говорит прежде всего о тяжести заболевания, но также и о частоте распространения цистита среди женщин.
Почему циститу наиболее часто подвержены женщины описано так подробно, что нет смысла в это углубляться. Короткий широкий мочеиспускательный канал, близость уретры к анусу, периодические молочницы, т.е. дисбиозы влагалища. Реже дистопии уретры (изменение положения выходного отверстия мочеиспускательного канала), травматизация при половых контактах и пр.
Причины цистита кроются не только в инфекционных процессах, но и в нарушениях питания, стрессах, переутомлении, экологических проблемах. Все это приводит к изменению качества и состава мочи, нарушению микрофлоры в мочевом пузыре, тонуса мышц мочевого пузыря, снижению иммунитета и развитию собственно воспалительных явлений.
Симптомы цистита, повторюсь, знакомы не только уже болевшим циститом. Это боли внизу живота, в мочеиспускательном канале, рези до, вовремя и/или после мочеиспускания, сильные позывы к мочеиспусканию, чувство неполного опорожнения мочевого пузыря, когда позыв не проходит даже после мочеиспускания. Зуд внутри (иногда желание «почесать внутри»).
Степень выраженности симптомов всегда индивидуальна. Иногда состояние может характеризоваться как «абсолютно невыносимое».
Лечение цистита, как никакого другого заболевания, часто бывает самостоятельным и потому бессистемным. Это легко понять. Симптомы подчас нарастают так быстро, и по закону подлости развиваются либо в выходные, либо поздно вечером, что не остается ничего другого как только вычитать что-то в интернете, либо прислушаться к совету подруги или фармацевта в аптеке. Поэтому, с моей точки зрения, такой подход оправдан. Избавление от страданий — одна из задач медицины.
Но ловушка как всегда находится там, где ни ждёшь. Как правило прием антибактериальных препаратов, особенно при первом знакомстве с циститом, приводит к быстрому улучшению состояния, исчезновению симптомов. И на этом большинство женщин прекращают лечение. Но инфекции именно этого и ждут. Перефразирую известную фразу — то, что их не убивает — делает их сильнее. Поэтому 90 с лишним процентов циститов становятся хроническим заболеванием.
Любая инфекционная флора если не погибает сразу — мутирует после контакта с антибиотиками. И все дальнейшее лечение становится затруднительным. Именно поэтому даже если вы сняли первые симптомы самостоятельно (и правильно сделали), крайне важно обратиться к специалисту для проведения полноценного курса лечения. В противном случае вы попадете в эти 90 процентов, которое обречено испытывать все симптомы цистита с «завидным» постоянством.
Лечение цистита всегда индивидуально. Как собственно и лечение всех других заболеваний. Оно учитывает тяжесть тех или иных симптомов, периодичность приступов и т.д.
Оно должно включать помимо антибиотиков иммунотерапию, часто физиотерапию. В ряде случаев (при наличии частых рецидивов) вакцинацию и пр.
Прием таблеток, а особенно антибиотиков, крайне токсичен для организма. Поэтому гораздо безопаснее сделать это один раз, и больше не возвращаться к этой проблеме, нежели периодически, иногда годами, испытывать приступы цистита и травить себя все новыми и новыми ядами из аптеки.
Диагностика и лечение острого неосложненного цистита
1. Nicolle LE. Эпидемиология инфекции мочевыводящих путей. Инфекция Мед . 2001; 18: 153–162 ….
2. Гупта К., Скоулз Д, Штамм МЫ. Увеличение распространенности устойчивости к противомикробным препаратам среди уропатогенов, вызывающих у женщин острый неосложненный цистит. JAMA . 1999. 281 (8): 736–738.
3. Colgan R, Китинг К., Дугуи М. Исследование бремени симптомов у женщин с неосложненными инфекциями мочевыводящих путей. Клиническое исследование лекарственных средств . 2004. 24 (1): 55–60.
4. Фоксман Б. Эпидемиология инфекций мочевыводящих путей: заболеваемость, заболеваемость и экономические затраты. Ам Дж. Мед . 2002; 113 (приложение 1А): 5С – 13С.
5. Nicolle L; Комитет по рекомендациям AMMI Canada. Осложненная инфекция мочевыводящих путей у взрослых. Может ли заразить Dis Med Microbiol . 2005. 16 (6): 349–360.
6. Бент S, Налламоту Б.К., Симел ДЛ, Файн С.Д., Святой С.У этой женщины острая неосложненная инфекция мочевыводящих путей? JAMA . 2002. 287 (20): 2701–2710.
7. Hooton TM, Скоулз Д, Хьюз JP, и другие. Проспективное исследование факторов риска симптоматической инфекции мочевыводящих путей у молодых женщин. N Engl J Med . 1996. 335 (7): 468–474.
8. Гупта К., Hooton TM, Робертс П.Л., Штамм МЫ. Лечение неосложненных рецидивирующих инфекций мочевыводящих путей у молодых женщин по инициативе пациента. Энн Интерн Мед. . 2001. 135 (1): 9–16.
9. Барри ХК, Хикнер Дж. Эбелл MH, Эттенхофер Т. Рандомизированное контролируемое испытание телефонного ведения пациентов с подозрением на инфекции мочевыводящих путей у женщин. Дж Фам Прак . 2001. 50 (7): 589–594.
10. Штамм WE. Инфекции мочевыводящих путей. В: Root RK, Waldvogel F, Corey L, Stamm WE. Клинические инфекционные болезни: практический подход. Нью-Йорк, Нью-Йорк: издательство Оксфордского университета; 1999: 649–656.
11. Колган Р., Хайнер С., Чу С. Неосложненные инфекции мочевыводящих путей у взрослых. В: Grabe M, Bishop MC, Bjerklund-Johansen, et al., Eds. Руководство по урологическим инфекциям. Арнем, Нидерланды: Европейская ассоциация урологов; 2009: 11–38.
12. Брэдбери С.М. Сбор образцов мочи в общей практике: чистить или не чистить? J R Coll Gen Pract . 1988. 38 (313): 363–365.
13. Лифшиц Э., Крамер Л. Амбулаторный посев мочи: имеет ли значение методика сбора? Arch Intern Med .2000. 160 (16): 2537–2540.
14. Штамм WE. Критерии диагностики инфекции мочевыводящих путей и оценки терапевтической эффективности. Инфекция . 1992; 20 (приложение 3): S151 – S154.
15. Кунин СМ. Рекомендации по инфекциям мочевыводящих путей. Обоснование выделения отдельной страты для пациентов с «малочисленной» бактериурией. Инфекция . 1994; 22 (приложение 1): S38 – S40.
16. Гупта К., Hooton TM, Набер К.Г., и другие.Международные клинические рекомендации по лечению острого неосложненного цистита и пиелонефрита у женщин: обновление 2010 г., подготовленное Американским обществом инфекционистов и Европейским обществом микробиологии и инфекционных заболеваний. Clin Infect Dis . 2011; 52 (5): e103 – e120.
17. Zalmanovici Trestioreanu A, Зеленый H, Пол М, Яфэ Дж, Лейбовичи Л. Противомикробные средства для лечения неосложненной инфекции мочевыводящих путей у женщин. Кокрановская база данных Syst Rev . 2010; (10): CD007182.
18. Mehnert-Kay SA. Диагностика и лечение неосложненных инфекций мочевыводящих путей. Ам Фам Врач . 2005. 72 (3): 451–456.
19. Американский колледж акушеров и гинекологов. Бюллетень ACOG № 91: лечение инфекций мочевыводящих путей у небеременных женщин. Акушерский гинекол . 2008. 111 (3): 785–794.
20. Гупта К., Hooton TM, Робертс П.Л., Штамм МЫ.Краткосрочный курс нитрофурантоина для лечения острого неосложненного цистита у женщин. Arch Intern Med . 2007. 167 (20): 2207–2212.
21. Джепсон Р.Г., Михальевич Л, Крейг Дж. Клюква для лечения инфекций мочевыводящих путей. Кокрановская база данных Syst Rev . 2000; (2): CD001322.
22. Коричневый ПД, Фриман А, Фоксман Б. Распространенность и предикторы устойчивости к триметоприм-сульфаметоксазолу среди уропатогенных изолятов Escherichia coli в Мичигане. Clin Infect Dis . 2002. 34 (8): 1061–1066.
23. Metlay JP, Стром БЛ, Аш Д.А. Предыдущее воздействие антимикробных препаратов: фактор риска резистентных к триметоприму-сульфаметоксазолу инфекций мочевыводящих путей. J Antimicrob Chemother . 2003. 51 (4): 963–970.
24. Бурман В.Дж., Бриз ЧП, Мюррей БЭ, и другие. Обычная и молекулярная эпидемиология устойчивости к триметоприму-сульфаметоксазолу среди изолятов Escherichia coli в моче. Ам Дж. Мед . 2003. 115 (5): 358–364.
25. Colgan R, Джонсон-младший, Кусковский М, Гупта К. Факторы риска резистентности к триметоприму-сульфаметоксазолу у пациентов с острым неосложненным циститом. Противомикробные агенты Chemother . 2008. 52 (3): 846–851.
Цистит — канал лучшего здоровья
Что такое цистит?
Цистит — это инфекция мочевого пузыря, которая почти всегда возникает после бактериальной инфекции в моче (является вторичной по отношению к ней).Это наиболее распространенный тип инфекции мочевыводящих путей (ИМП), особенно у женщин.
Мочевой пузырь — это мышечный мешок, в котором накапливается моча из почек. Моча покидает тело через трубку, называемую уретрой. Цистит возникает, когда бактерии поднимаются по уретре, заражают мочу и воспаляют слизистую оболочку мочевого пузыря.
Большинство женщин хотя бы раз в жизни болеют циститом. Хотя это болезненно и раздражает, это не опасно или заразно, и инфекция не может передаваться вашему партнеру во время секса.
Если не лечить, инфекция может «проникнуть» глубже в мочевую систему из мочевого пузыря и достичь почек. Инфекция почек является серьезным заболеванием и требует немедленной медицинской помощи, поскольку может вызвать повреждение почек или даже почечную недостаточность.
Симптомы цистита
Цистит может быть легким или тяжелым. Симптомы включают:
- частые позывы к мочеиспусканию, хотя бы несколько капель
- жгучая боль или ощущение жжения при мочеиспускании
- моча с сильным запахом
- мутная или кровавая моча
- боль в нижней части живота
- кровь в моче.
Лечение цистита
Самым ранним признаком цистита обычно является слабое покалывание при мочеиспускании. Избавиться от цистита легкой степени можно, если немедленно принять меры. Вот несколько советов:
- Пейте много жидкости.
- Примите имеющийся в продаже подщелачивающий агент (спросите совета у фармацевта) или одну чайную ложку пищевой соды (бикарбонат соды) в воде.
- Избегайте кислых продуктов и напитков, так как они нейтрализуют действие щелочителей мочи и могут усилить жжение при мочеиспускании.
Если методы самопомощи не работают, немедленно обратитесь за медицинской помощью. Ваш терапевт, вероятно, проверит вашу мочу, чтобы проверить, какие микроорганизмы присутствуют. Цистит можно лечить курсом (или более чем одним курсом) антибиотиков.
Регулярные или тяжелые приступы цистита должны быть обследованы врачом общей практики, поскольку причиной может быть основное заболевание, такое как камни в почках или почечная инфекция.
Причина цистита
Наиболее распространенным микробом или бактерией, вызывающими инфекцию мочевыводящих путей, является Escherichia coli (E.coli). Бактерия часто обнаруживается при исследовании мочи под микроскопом — этот тест называется микроскопией и посевом мочи.
E. coli обычно обнаруживается в пищеварительном тракте и кишечнике. В нормальных условиях безвреден. Однако кишечная палочка процветает в кислой среде мочевого пузыря, где она размножается и воспаляет слизистую оболочку мочевого пузыря.
Цистит у женщин
Женщины в подростковом возрасте и старше наиболее подвержены циститу, особенно если они ведут половую жизнь.Женская уретра имеет длину всего 4 см, что позволяет бактериям легко проникать в мочевой пузырь.
Женские половые гормоны влияют на вагинальные выделения, которые влияют на способность бактерий выживать. Это делает женщин более восприимчивыми к инфекции:
- на определенных этапах менструального цикла
- во время беременности
- во время менопаузы
- после тотальной гистерэктомии.
Цистит у мужчин и пожилых людей
Мужчины, как правило, заболевают циститом в более позднем возрасте.Если проблема с оттоком мочи является симптомом, это может указывать на то, что основной причиной является проблема с предстательной железой.
Цистит часто встречается у пожилых людей, особенно если они нездоровы. Катетеры мочевого пузыря и некоторые операции на мочевыводящих путях также могут увеличить риск цистита.
Цистит у детей
Цистит у ребенка всегда необходимо исследовать, поскольку он может указывать на более серьезное заболевание, такое как рефлюкс мочи (также известный как пузырно-мочеточниковый рефлюкс).Это проблема клапана мочевого пузыря, из-за которой моча может стекать обратно в почки.
Долгосрочная профилактика цистита
У некоторых женщин один приступ цистита позволяет их мочевыделительной системе сформировать определенный тип иммунитета, и дальнейшие приступы редки. У других женщин цистит может возникать регулярно.
Хотя это не всегда подтверждается исследованиями, некоторые женщины обнаружили, что полезные советы включают:
- Сходите в туалет, чтобы помочиться, как только почувствуете позыв, вместо того, чтобы держаться.
- Пейте много воды каждый день, чтобы промыть мочевыводящую систему.
- После посещения туалета вытирайтесь спереди назад (от уретры до ануса).
- Мойте гениталии перед сексом и поощряйте своего партнера делать то же самое.
- Мочиться после секса.
- Носите нижнее белье из хлопка, а не из нейлона.
- Избегайте ношения нейлоновых колготок, узких брюк или узких джинсов.
- Не используйте парфюмированное мыло, тальк или какие-либо дезодоранты для ухода за гениталиями.
- Избегайте ванн с пеной.
- Немедленно лечите вагинальные инфекции, такие как молочница или трихомониаз, поскольку эти микроорганизмы могут способствовать развитию цистита.
Клюква (обычно в виде клюквенного сока) используется для профилактики ИМП. Клюква содержит вещество, которое может предотвратить прилипание бактерий кишечной палочки к клеткам выстилки мочевыводящих путей. Однако недавние исследования показали, что клюквенный сок не оказывает существенного преимущества в предотвращении ИМП, и большинство людей не могут продолжать пить сок в течение длительного времени.
Сообщите своему терапевту, если вы пьете клюквенный сок, поскольку он может снизить эффективность некоторых антибиотиков.
Куда обратиться за помощью
Цистит — NHS
Цистит — это воспаление мочевого пузыря, обычно вызванное инфекцией мочевого пузыря.
Это распространенный тип инфекции мочевыводящих путей (ИМП), особенно у женщин, и обычно доставляет больше неприятностей, чем повод для серьезного беспокойства.
Легкие случаи часто проходят сами по себе в течение нескольких дней.
Но у некоторых людей эпизоды цистита возникают часто, и им может потребоваться регулярное или длительное лечение.
Также есть вероятность, что в некоторых случаях цистит может привести к более серьезной инфекции почек, поэтому важно обратиться за медицинской помощью, если ваши симптомы не улучшатся.
Признаки и симптомы цистита
Основные симптомы цистита включают:
- боль, жжение или покалывание, когда вы писаете
- необходимость писать чаще и срочно, чем обычно
- моча темная, мутная или с сильным запахом
- боль внизу живота
- общее недомогание, слабость, тошнота и усталость
Возможные симптомы у маленьких детей включают:
- боль в животе
- необходимость срочно или чаще в туалет
- высокая температура (лихорадка) 38 ° C или выше
- слабость или раздражительность
- снижение аппетита и рвота
Когда обращаться к терапевту
Женщинам не обязательно обращаться к терапевту, если у них цистит, поскольку легкие случаи часто проходят без лечения.
Попробуйте некоторые меры самопомощи или спросите совета у фармацевта.
Обратитесь к терапевту, если:
- вы не уверены, есть ли у вас цистит
- ваши симптомы не улучшаются в течение 3 дней
- вы часто болеете циститом
- у вас серьезные симптомы, например кровь в моче , жар или боль в боку
- вы беременны и имеете симптомы цистита
- вы мужчина и имеете симптомы цистита
- у вашего ребенка симптомы цистита
Врач общей практики должен уметь диагностировать цистит спросив о ваших симптомах.
Они могут проверить образец вашей мочи на наличие бактерий, чтобы подтвердить диагноз.
Что вызывает цистит?
Считается, что в большинстве случаев это происходит, когда бактерии, которые безвредно живут в кишечнике или на коже, попадают в мочевой пузырь через трубку, по которой моча выводится из организма (уретра).
Не всегда понятно, как это происходит.
Но некоторые вещи могут увеличить ваш риск заражения, в том числе:
- занятие сексом
- вытирание ягодиц сзади наперед после посещения туалета
- тонкая трубка, вставленная в уретру для слива мочевого пузыря (мочевого пузыря). катетер)
- моложе 1 года или старше 75 лет
- беременность
- использование диафрагмы для контрацепции
- диабет
- ослабленная иммунная система
Женщины могут болеть циститом чаще, чем мужчины, потому что их нижняя часть (задний проход) ) находится ближе к уретре, а уретра намного короче, что означает, что бактерии могут легче проникать в мочевой пузырь.
Как можно вылечить цистит самостоятельно
Если у вас были легкие симптомы менее 3 дней или у вас ранее был цистит, и вы не чувствуете, что вам нужно обращаться к терапевту, вы можете лечить свои симптомы дома или попросить совета у фармацевта.
Пока вам не станет лучше, могут помочь:
- принимать парацетамол или ибупрофен
- пить много воды
- держать грелку на животе или между бедер
- избегать секса
- часто писать в туалет
- протирайте спереди назад, когда вы идете в туалет
- аккуратно промывайте гениталии чувствительным для кожи мылом
Некоторые люди считают, что клюквенные напитки и продукты, снижающие кислотность их мочи (например, бикарбонат натрия или цитрат калия) поможет.
Но доказательств их эффективности нет.
Лечение цистита от GP
Если вы обратитесь к терапевту, и он поставит вам диагноз «цистит», вам обычно пропишут курс антибиотиков для лечения инфекции.
Они должны начать действовать в течение дня или 2.
Если вы продолжаете болеть циститом, терапевт может выписать вам рецепт на антибиотики, которые нужно будет отнести в аптеку всякий раз, когда у вас появятся симптомы, без предварительной консультации с врачом.
Ваш терапевт также может прописать вам низкие дозы антибиотиков, которые вы будете принимать непрерывно в течение нескольких месяцев.
Профилактика цистита
Если вы часто болеете циститом, вы можете попробовать кое-что, что может остановить его рецидив.
Но не совсем ясно, насколько эффективны большинство из этих мер.
Эти меры включают:
- отказ от ароматизированной пены для ванны, мыла или талька вокруг ваших гениталий (используйте обычные без запаха)
- принятие душа, а не ванну (это позволяет избежать воздействия на ваши гениталии химикатов во время чистки). продукты слишком долго)
- сходить в туалет, как только вам нужно пописать, и всегда полностью опорожнять мочевой пузырь
- оставаться хорошо гидратированным (обильное питье может помочь остановить размножение бактерий в мочевом пузыре)
- всегда вытирать ягодицы спереди назад, когда вы идете в туалет
- опорожнение мочевого пузыря как можно скорее после полового акта
- без использования диафрагмы для контрацепции (вместо этого вы можете использовать другой метод контрацепции)
- носить нижнее белье из хлопка, а не синтетический материал, такой как нейлон, и не носить тесные джинсы и брюки
Рекомендуется как способ снизить ваши шансы заболеть циститом.
Но крупные исследования показали, что это не имеет существенного значения.
Интерстициальный цистит
Если у вас длительная или частая боль в области таза и проблемы с мочеиспусканием, у вас может быть состояние, называемое интерстициальным циститом.
Это плохо изученное заболевание мочевого пузыря, которое в основном поражает женщин среднего возраста.
В отличие от обычного цистита, в мочевом пузыре нет явной инфекции, и антибиотики не помогают.
Но врач может порекомендовать ряд других методов лечения, чтобы уменьшить ваши симптомы.
Узнайте больше об интерстициальном цистите
Последняя проверка страницы: 9 августа 2018 г.
Срок следующего рассмотрения: 9 августа 2021 г.
Симптомы и лечение цистита — Болезни и состояния
Цистит — это воспаление мочевого пузыря, обычно вызванное инфекцией мочевого пузыря.
Это распространенный тип инфекции мочевыводящих путей (ИМП), особенно у женщин, и обычно доставляет больше неприятностей, чем повод для серьезного беспокойства.Легкие случаи часто проходят сами по себе в течение нескольких дней.
Однако у некоторых людей эпизоды цистита возникают часто, и им может потребоваться регулярное или длительное лечение.
Также есть вероятность, что в некоторых случаях цистит может привести к более серьезной инфекции почек, поэтому важно обратиться за профессиональной консультацией, если ваши симптомы не улучшатся.
Признаки и симптомы цистита
К основным симптомам цистита относятся:
- боль, жжение или покалывание при мочеиспускании
- нужно писать чаще и срочно, чем обычно
- темная, мутная или сильно пахнущая моча
- Боль внизу живота
- общее недомогание, слабость, тошнота и усталость
Возможные симптомы у маленьких детей включают высокую температуру (лихорадку) 38 ° C (100.4F) или выше, слабость, раздражительность, снижение аппетита и рвота.
Подробнее о симптомах цистита
Когда обращаться за профессиональной консультацией
Поговорите со своим фармацевтом, если вы подозреваете, что у вас цистит или симптомы мочевой инфекции. Женщинам, у которых ранее был цистит, не обязательно обращаться к терапевту, если состояние вернется, так как легкие случаи часто проходят без лечения. Вы можете попробовать перечисленные ниже меры самопомощи или попросить совета у фармацевта.
Вам следует обратиться к терапевту, если:
- ваши симптомы не начнут улучшаться в течение нескольких дней
- вы часто болеете циститом
- у вас серьезные симптомы, например кровь в моче
- вы беременны и у вас симптомы цистита
- вы мужчина и у вас симптомы цистита
- у вашего ребенка симптомы цистита
Ваш терапевт сможет диагностировать проблему, спросив о ваших симптомах. Они могут проверить образец вашей мочи на наличие бактерий, чтобы подтвердить диагноз.
Что вызывает цистит?
Считается, что в большинстве случаев это происходит, когда бактерии, которые безвредно живут в кишечнике или на коже, попадают в мочевой пузырь через уретру (трубку, по которой моча выводится из организма).
Не всегда понятно, как это происходит, но может быть вызвано:
- секс
- вытирая ягодицы после посещения туалета, особенно если вы протираете заднюю часть тела
- введение тампона или мочевого катетера (тонкая трубка, вводимая в уретру для дренирования мочевого пузыря)
- использование диафрагмы для контрацепции
Женщины могут болеть циститом чаще, чем мужчины, потому что их задний проход (задний проход) расположен ближе к уретре, а уретра намного короче, что означает, что бактерии могут легче проникать в мочевой пузырь.
Подробнее о причинах цистита
Лечение цистита
Если вы обратитесь к фармацевту с симптомами цистита, вы можете пройти курс лечения в рамках службы Pharmacy First Scotland. Если вы женщина в возрасте от 16 до 65 лет с признаками легкой инфекции мочеиспускания, фармацевт может предложить вам курс антибиотиков для лечения инфекции, если это необходимо. Они должны начать действовать в течение дня или двух.
Если у вас раньше был цистит и вы не чувствуете необходимости обращаться к фармацевту или терапевту, вы можете лечить свои симптомы дома.
Пока вы не почувствуете себя лучше, вам могут помочь:
- примите парацетамол или ибупрофен
- Пейте много воды
- держите бутылку с горячей водой на животе или между бедрами
- Избегайте секса
Некоторые люди считают полезным попробовать безрецептурные продукты, снижающие кислотность их мочи (например, бикарбонат натрия или цитрат калия), но нет доказательств их эффективности.
Если вы продолжаете болеть циститом, ваш терапевт может выписать вам рецепт на антибиотики, которые нужно будет брать в аптеку при появлении симптомов без предварительной консультации с врачом.Ваш терапевт также может прописать вам низкие дозы антибиотиков, которые можно будет принимать непрерывно в течение нескольких месяцев, если это необходимо.
Подробнее о лечении цистита
Профилактика цистита
Если вы часто болеете циститом, вы можете попробовать кое-что, что может остановить его рецидив. Однако неясно, насколько эффективны большинство из этих мер.
Эти меры включают:
- Не используйте ароматизированную пену для ванн, мыло или тальк вокруг гениталий — используйте простые, не ароматизированные разновидности.
- принимать душ, а не ванну — это позволяет избежать длительного воздействия химических веществ, содержащихся в чистящих средствах, на половые органы
- сходить в туалет, как только нужно пописать, и всегда полностью опорожнять мочевой пузырь
- оставаться хорошо гидратированным — употребление большого количества жидкости может помочь остановить размножение бактерий в мочевом пузыре
- всегда вытирая ягодицы спереди назад, когда вы идете в туалет
- как можно скорее опорожнить мочевой пузырь после секса
- противозачаточные средства вместо
- носить нижнее белье из хлопка, а не синтетического материала, такого как нейлон, и не носить узкие джинсы и брюки
Употребление клюквенного сока традиционно рекомендуется как способ снизить вероятность заболевания циститом.Однако крупные исследования показали, что это не имеет большого значения.
Рекомендации по подходу, Неосложненный цистит у небеременных пациентов, Осложненный цистит у небеременных женщин
Автор
John L Brusch, MD, FACP Член-корреспондент Гарвардской медицинской школы; Персонал-консультант, Департамент медицины и Службы инфекционных заболеваний, Кембриджский альянс здравоохранения
Джон Л. Бруш, доктор медицинских наук, FACP является членом следующих медицинских обществ: Американский колледж врачей, Американское общество инфекционных заболеваний
Раскрытие информации: не подлежит разглашению.
Соавтор (ы)
Мэри Ф. Баваро, доктор медицины Директор по стипендии, Отдел инфекционных заболеваний, Медицинский центр ВМС, Сан-Диего
Мэри Ф. Баваро, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей, Общества инфекционных болезней Америки
Раскрытие: нечего раскрывать.
Burke A Cunha, MD Профессор медицины Медицинской школы государственного университета Нью-Йорка в Стоуни-Брук; Заведующий отделением инфекционных заболеваний больницы Уинтропского университета
Берк А. Кунья, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американского колледжа врачей, Американского общества инфекционных заболеваний
Раскрытие информации: раскрывать нечего.
Джеффри М. Тессье, доктор медицины Доцент, отдел инфекционных болезней, факультет внутренней медицины, Медицинский факультет Университета Содружества Вирджинии
Джеффри М. Тессье, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей-Американского общества of Internal Medicine
Раскрытие информации: нечего раскрывать.
Главный редактор
Майкл Стюарт Бронз, доктор медицины Дэвид Росс Бойд Профессор и председатель медицинского факультета, кафедра внутренней медицины, кафедра медицины, Научный центр здравоохранения Университета Оклахомы; Магистр Американского колледжа врачей; Научный сотрудник Американского общества инфекционных болезней; Член Королевского колледжа врачей, Лондон
Майкл Стюарт Бронз, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американский колледж врачей, Американская медицинская ассоциация, Ассоциация профессоров медицины, Общество инфекционных болезней Америки, Государственная медицинская ассоциация Оклахомы, Южное общество клинических исследований
Раскрытие информации: Ничего не говорится.
Благодарности
Майкл С. Бисон, доктор медицины, магистр делового администрирования, FACEP Профессор экстренной медицины, Колледж медицины и фармации Северо-Восточного Университета Огайо; Лечебный факультет, Акронский общий медицинский центр
Майкл С. Бисон, доктор медицины, магистр делового администрирования, FACEP является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи, Совета директоров резидентур по неотложной медицине, Национальной ассоциации врачей скорой медицинской помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Памела Л. Дайн, доктор медицины Профессор клинической медицины / неотложной медицины, Калифорнийский университет, Лос-Анджелес, медицинская школа Дэвида Геффена; Лечащий врач отделения неотложной медицины, Olive View-UCLA Medical Center
Памела Л. Дайн, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Дэвид С. Хоуз, доктор медицины Профессор медицины и педиатрии, руководитель отделения и директор программы резидентуры по неотложной медицине, Отделение биологических наук Чикагского университета, Медицинская школа Притцкера
Дэвид С. Хоус, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи, Американского колледжа врачей-Американского общества внутренней медицины и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Элисия С. Кеннеди, доктор медицины , доцент кафедры неотложной медицины, Университет медицинских наук Арканзаса
Элисия С. Кеннеди, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Клаус-Дитер Лесснау, доктор медицины, FCCP Доцент клинической медицины Медицинской школы Нью-Йоркского университета; Медицинский директор лаборатории физиологии легких; Директор по исследованиям в области легочной медицины, отделение медицины, отделение легочной медицины, больница Ленокс Хилл
Клаус-Дитер Лесснау, доктор медицины, FCCP является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американского колледжа врачей, Американской медицинской ассоциации, Американского торакального общества и Общества интенсивной терапии
Раскрытие информации: Sepracor Нет Нет
Эллисон М. Лойнд, DO Врач-резидент, Отделение неотложной медицины, Медицинский факультет Государственного университета Уэйна, Приемная больница Детройта
Эллисон М. Лойнд, DO, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации и Ассоциации резидентов скорой медицинской помощи
Раскрытие: Ничего не раскрывать.
Марк Джеффри Ноубл, MD Консультант, Урологический институт, Фонд клиники Кливленда
Марк Джеффри Ноубл, доктор медицины, является членом следующих медицинских обществ: Американского колледжа хирургов, Американской медицинской ассоциации, Американской ассоциации урологов, Канзасского медицинского общества, Sigma Xi, Общества университетских урологов и Юго-западной онкологической группы
.Раскрытие: Ничего не раскрывать.
Адам Дж. Рош, доктор медицины Доцент, отделение неотложной медицины, Детройтская приемная больница, Медицинский факультет Государственного университета Уэйна
Адам Дж. Рош, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Джозеф А. Саломон III, доктор медицины Доцент и обслуживающий персонал, Медицинские центры Трумэна, Медицинская школа Университета Миссури в Канзас-Сити; Медицинский директор EMS, Канзас-Сити, Миссури,
Джозеф А. Саломон III, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Национальной ассоциации врачей скорой помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Ричард Х. Синерт, DO Доцент кафедры неотложной медицины, клинический доцент медицины, директор по исследованиям Медицинского колледжа Государственного университета Нью-Йорка; Консультанты, отделение неотложной медицины, госпиталь округа Кингс
Ричард Х. Синерт, доктор медицинских наук, является членом следующих медицинских обществ: Американского колледжа врачей и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Марк Цвангер, доктор медицины, магистр делового администрирования Доцент кафедры неотложной медицины, Медицинский колледж Джефферсона Университета Томаса Джефферсона
Марк Цвангер, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Американской медицинской ассоциации
.Раскрытие: Ничего не раскрывать.
Инфекция мочевыводящих путей — женщина
Это симптом вашего ребенка?
- У вашего ребенка диагностирована инфекция мочевыводящих путей (ИМП)
- Наиболее распространенной ИМП является бактериальная инфекция мочевого пузыря. Медицинское название — цистит.
- Ваш ребенок принимает антибиотик от ИМП
- Вы беспокоитесь о том, что температура или боль не проходят достаточно быстро
Симптомы ИМП
- Боль, жжение или покалывание при мочеиспускании
- Подозрение на боль при мочеиспускании маленький ребенок начинает плакать при мочеиспускании
- Может возникнуть чувство «не могу дождаться» мочеиспускания.Это называется срочностью.
- Частое отхождение небольшого количества мочи за раз. Это называется частотой.
- Новое начало дневного или ночного недержания мочи
- Также может возникать боль в нижней части живота. Если почка инфицирована, боль в боку. Пашина — это сторона прямо под ребрами.
- ИМП являются частой причиной лихорадки без других симптомов у маленьких детей.
- Моча может быть мутной и иметь неприятный запах. Иногда в моче присутствует кровь.
Причины ИМП
- ИМП вызываются бактериями, которые перемещаются по уретре в мочевой пузырь. Отверстие уретры находится чуть выше влагалища.
- Вульва — это область вне влагалища. Мыло может вызвать покраснение, болезненность и зуд этой области. Это может привести к ИМП. Стул, попадающий в вульву, — еще один важный фактор. Это может произойти при неосторожном протирании. Также может случиться запор.
- Редкая причина — если мочевой пузырь опорожнен не полностью.Причина: слишком долго остающаяся в мочевом пузыре моча может инфицироваться.
- Цистит чаще встречается у девочек, чем у мальчиков. Это связано с гораздо меньшей длиной уретры у девочек.
Диагностика ИМП
- Необходимо проверить образец чистой уловленной мочи. ИМП подтверждается обнаружением лейкоцитов в моче. Также необходим положительный посев на бактерии.
Когда вызывать инфекцию мочевыводящих путей — женщина
Позвоните по номеру 911 сейчас
- Не двигается или слишком слаб, чтобы стоять
- Вы считаете, что у вашего ребенка опасная для жизни ситуация начало приема антибиотика
- Боль в животе, боку или спине и ухудшение с момента начала приема антибиотика
- Рвота 2 или более раз, мешает приему антибиотика
- Лихорадка выше 40 ° C (104 ° F)
- Дрожащий озноб
- Возраст менее 1 года и ухудшение любых симптомов
- Прием антибиотиков более 24 часов, и вы думаете, что вашему ребенку хуже
- Ваш ребенок выглядит или ведет себя очень больным
- Вы считаете, что вашего ребенка нужно осмотреть, и проблема является неотложной
Связаться с врачом 24 часа
- Кровь в моче и новое начало с момента начала приема антибиотика
- Прием антибиотика более 24 часов, сильная боль при мочеиспускании.(К тому же боль не уменьшается через 2 часа после приема обезболивающего)
- Прием антибиотика более 48 часов, а температура все еще сохраняется или возвращается
- Прием антибиотика более 3 дней и боль не уменьшается
- Вы думаете, что ваш ребенок должен быть видели, но проблема не является срочной
Обратитесь к врачу в рабочее время
- У вас есть другие вопросы или проблемы
Самостоятельное лечение на дому
- Инфекция мочевого пузыря на антибиотиках без других проблем
- Вопросы по профилактике мочевого пузыря инфекции
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Care Advice
Лечение инфекции мочевого пузыря
- Что следует знать об инфекциях мочевого пузыря:
- Инфекции мочевого пузыря часто встречаются у девочек.
- Большинство инфекций не реагируют на первую дозу антибиотика.
- Часто симптомы со стороны мочевого пузыря не улучшаются в первый день.
- Вот несколько советов по уходу, которые могут помочь.
- Продолжайте вводить антибиотик через рот:
- ИМП требуют рецептурного антибиотика.Он убьет бактерии, вызывающие инфекцию мочевого пузыря.
- Дайте, как указано.
- Постарайтесь не забыть ни о каких дозах.
- Давайте антибиотик, пока он не исчезнет. Причина: чтобы инфекция мочевого пузыря не вспыхнула снова.
- Лекарство от боли:
- При боли при мочеиспускании дайте обезболивающее.
- Можно использовать ацетаминофен (например, тайленол).
- Другой вариант — ибупрофен (например, Адвил).
- Используйте по мере необходимости.
- Лекарство от лихорадки:
- При лихорадке выше 102 ° F (39 ° C) дайте ацетаминофен (например, тайленол).
- Другой вариант — ибупрофен (например, Адвил).
- Примечание. Температура ниже 102 ° F (39 ° C) важна для борьбы с инфекциями.
- Для всех лихорадок: держите ребенка хорошо гидратированным. Дайте побольше холодной жидкости.
- Дайте больше жидкости:
- Дайте выпить больше жидкости.Может помочь клюквенный сок.
- Причина: Жидкости разжижают мочу, поэтому она не вызывает жжения.
- Ванны из пищевой соды — для девочек:
- Выдержите 10 минут, чтобы удалить микробы и помочь заживлению.
- Добавьте 2 унции (60 мл) пищевой соды в ванну с теплой водой.
- Причина: пищевая сода лучше уксуса для молодых девушек.
- Во время замачивания убедитесь, что она раздвигает ноги. Это позволяет воде очищать половые органы.
- Повторяйте замачивание пищевой соды 2 раза в день в течение 2 дней.
- Уксус для замачивания в теплой воде — для девочек старшего возраста после полового созревания:
- Замочите область гениталий на 10 минут, чтобы удалить раздражители и уменьшить боль.
- Добавьте 2 унции (60 мл) уксуса в ванну с теплой водой. Причина: после полового созревания уксусная вода соответствует нормальному уровню кислоты во влагалище.
- Во время замачивания убедитесь, что она раздвигает ноги. Это позволяет воде очищать область гениталий.
- Повторяйте замачивание в воде с уксусом один раз в день, пока не станет лучше.
- Девочки — избегайте мыла:
- Избегайте попадания пены, мыла и шампуня на вульву. Причина: они являются раздражителями и могут привести к ИМП.
- Для очистки области вульвы используйте только теплую воду.
- Чего ожидать:
- Обычно лихорадка проходит через 48 часов.
- Боль и жжение часто значительно уменьшаются через 48 часов.
- Частота (частое отхождение небольшого количества мочи) также обычно уменьшается через 48 часов.
- Инфекции мочевого пузыря возникают более чем один раз у 10% девочек.
- Если в будущем лихорадка пройдет без других симптомов, позвоните своему врачу. Ваш ребенок должен пройти анализ мочи.
- Возвращение в школу:
- Инфекции мочевого пузыря не передаются другим людям.
- Вашему ребенку не нужно пропускать школу или детский сад.
- Позвоните своему врачу, если:
- Боль при мочеиспускании становится сильной
- Лихорадка длится более 48 часов после начала приема антибиотика
- Рвота, и вы не можете подавить антибиотик
- Вы думаете, что ваш ребенок должен быть замечено
- Вашему ребенку становится хуже
Профилактика инфекций мочевого пузыря у девочек
- Советы по профилактике ИМП у девочек:
- Когда ваш ребенок купается, промойте половые органы теплой водой.Молодым девушкам мыло не нужно.
- Не используйте в ванне пену, шампунь или другое мыло. Причина: они раздражают.
- Продолжайте принимать ванну менее 10 минут. Ваш ребенок также должен выделять мочу сразу после ванны.
- Научите дочь правильно вытираться спереди назад после стула.
- Пейте достаточно жидкости каждый день, чтобы моча оставалась светлой.
- Мочитесь по крайней мере каждые 4 часа в течение дня и избегайте «сдерживания».
- Носите хлопковые трусики.Причина: дать коже дышать. Вашему ребенку не нужно носить трусики ночью.
- Избегайте запоров.
- Позвоните своему врачу, если:
- У вас есть другие вопросы или проблемы
И помните, свяжитесь со своим врачом, если у вашего ребенка появятся какие-либо симптомы «Позвоните своему врачу».
Заявление об ограничении ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Инфекция мочевыводящих путей (ИМП): симптомы, причины, лечение
Что такое инфекция мочевыводящих путей?
Инфекция мочевыводящих путей или ИМП — это инфекция в любой части мочевыделительной системы, включая почки, мочевой пузырь, мочеточники и уретру.
Если вы женщина, у вас высока вероятность заразиться инфекцией мочевыводящих путей.Некоторые эксперты оценивают ваш пожизненный риск заражения одним из них как 1 из 2, при этом многие женщины имеют повторные инфекции, иногда в течение многих лет. Примерно 1 из 10 мужчин заболеет ИМП в течение своей жизни.
Вот как справиться с ИМП и как снизить вероятность того, что вы впервые столкнетесь с такой инфекцией.
Симптомы ИМП
Симптомы ИМП могут включать:
- Чувство жжения при мочеиспускании
- Частые или сильные позывы в туалет, даже если мало что выходит, когда вы это делаете
- Облачно, темно, с кровью, или моча со странным запахом
- Чувство усталости или тряски
- Лихорадка или озноб (признак того, что инфекция достигла ваших почек)
- Боль или давление в спине или нижней части живота
Типы ИМП
Инфекция может происходят в разных частях мочевыводящих путей.Каждый тип имеет свое имя в зависимости от того, где он находится.
- Цистит (мочевой пузырь): вам может казаться, что вам нужно много писать, или вам может быть больно, когда вы писаете. У вас также могут быть боли внизу живота и мутная или кровавая моча.
- Пиелонефрит (почки): может вызывать жар, озноб, тошноту, рвоту и боль в верхней части спины или в боку.
- Уретрит (уретра): при мочеиспускании может вызвать выделения и жжение.
Причины ИМП
ИМП — ключевая причина, по которой врачи рекомендуют женщинам протирать волосы спереди назад после посещения туалета.Уретра — трубка, по которой моча выводится из мочевого пузыря наружу тела — расположена близко к анальному отверстию. Бактерии из толстого кишечника, такие как E. coli , иногда могут попадать из заднего прохода в уретру. Оттуда они могут попасть в мочевой пузырь и, если инфекция не лечить, могут продолжить инфицировать ваши почки. У женщин уретра короче, чем у мужчин. Это облегчает попадание бактерий в мочевой пузырь. Секс также может привести к попаданию бактерий в мочевыводящие пути.
Некоторые женщины более подвержены ИМП из-за своих генов. Форма их мочевыводящих путей повышает вероятность заражения других. Женщины с диабетом могут подвергаться более высокому риску, потому что их ослабленная иммунная система не позволяет им бороться с инфекциями. Другие состояния, которые могут повысить ваш риск, включают гормональные изменения, рассеянный склероз и все, что влияет на отток мочи, например, камни в почках, инсульт и травму спинного мозга.
Анализы и диагностика ИМП
Если вы подозреваете, что у вас инфекция мочевыводящих путей, обратитесь к врачу.Вы сдадите образец мочи на наличие бактерий, вызывающих ИМП.
Если у вас частые ИМП и ваш врач подозревает проблему в ваших мочевыводящих путях, он может более внимательно изучить их с помощью УЗИ, компьютерной томографии или магнитно-резонансной томографии. Они также могут использовать длинную гибкую трубку, называемую цистоскопом, чтобы заглянуть внутрь вашей уретры и мочевого пузыря.
Средства для лечения ИМП
Если ваш врач считает, что они вам необходимы, антибиотики являются наиболее распространенным средством лечения инфекций мочевыводящих путей. Как всегда, обязательно принимайте все прописанные вам лекарства даже после того, как почувствуете себя лучше.Пейте много воды, чтобы избавиться от бактерий. Ваш врач также может прописать вам лекарство для облегчения боли. Возможно, вам пригодится грелка.
Клюквенный сок часто используется для профилактики или лечения ИМП. Красная ягода содержит танин, который может предотвратить прилипание бактерий E. coli — наиболее частой причины инфекций мочевыводящих путей к стенкам мочевого пузыря, где они могут вызвать инфекцию. Но исследования не показали, что это помогает уменьшить количество инфекций.
Эксперты также ищут новые способы лечения и профилактики ИМП, включая вакцины и средства, укрепляющие вашу иммунную систему.
Хронические ИМП
Если мужчина заболеет ИМП, он, скорее всего, получит другой. Примерно каждая пятая женщина страдает второй инфекцией мочевыводящих путей, а у некоторых она возникает снова и снова. В большинстве случаев каждая инфекция вызывается различным типом или штаммом бактерий. Но некоторые бактерии могут проникать в клетки вашего тела и размножаться, создавая колонию устойчивых к антибиотикам бактерий.Затем они выходят из клеток и повторно вторгаются в ваши мочевыводящие пути.
Лечение хронических ИМП
Если у вас три или более ИМП в год, попросите врача порекомендовать план лечения. Некоторые варианты включают прием:
- Низкую дозу антибиотика в течение длительного периода для предотвращения повторных инфекций
- Однократную дозу антибиотика после секса, который является обычным триггером инфекции
- Антибиотики каждый раз в течение 1-2 дней появляются симптомы
- Неантибиотикопрофилактика
Анализы мочи на дому, которые вы можете сдать без рецепта, могут помочь вам решить, нужно ли вам звонить врачу.Если вы принимаете антибиотики от ИМП, вы можете проверить, вылечили ли они инфекцию (хотя вам все равно нужно закончить отпуск по рецепту). т.
Как предотвратить повторное заражение ИМП
Следующие несколько советов могут помочь вам избежать повторного заражения ИМП:
- Чаще опорожняйте мочевой пузырь, как только почувствуете потребность в мочеиспускании; не спешите и убедитесь, что вы полностью опорожнили мочевой пузырь.
- После посещения туалета вытирать спереди назад.
- Пейте много воды.
- Выбирайте душ вместо ванны.
- Держитесь подальше от женских гигиенических спреев, душистых спринцеваний и ароматизированных средств для ванн; они только усилят раздражение.
- Очистите область гениталий перед сексом.
- Писайте после секса, чтобы вывести бактерии, которые могли попасть в уретру.
- Если вы используете диафрагму, презервативы без смазки или спермицидное желе для контроля рождаемости, возможно, вы захотите перейти на другой метод.

