Эндоскопический метод удаления аденоидов у детей: Эндоскопическое удаление аденоидов у детей и взрослых в Москве
Эндоскопическая аденотоми | клиника «Евромед»
Хирургическое удаление аденоидов — разрастаний глоточной миндалины — может проводиться традиционным и эндоскопическим способом. Существенным недостатком традиционной аденотомии является тот факт, что врач не видит зоны оперативного вмешательства, в связи с чем существует вероятность неполного удаления аденоидов с последующим рецидивом заболевания. Поэтому в развитых странах мира удаление аденоидов почти всегда выполняется эндоскопическим методом.
В чем заключается суть вмешательства?
Эндоскопическая аденотомия проводится под общей анестезией и длится в среднем около часа. Вмешательство выполняется под контролем эндоскопа, который обеспечивает визуализацию зрительного поля. Для удаления аденоидной ткани используется специальный инструментарий — шейвер, представляющий собой полую трубку с вращающимся лезвием и подключенным шлангом отсоса, который измельчает аденоидную ткань и аспирирует ее в резервуар отсоса. Эндоскопическая аденотомия может быть дополнена бескровной холодноплазменной коблационной технологией, или может быть произведена обработка раневой поверхности хирургическим лазером или радиохирургическим аппаратом «Сургитрон» для предупреждения кровотечения. После операции пациент в течение одного дня пребывает в стационаре под наблюдением врачей и выписывается домой.
После операции пациент в течение одного дня пребывает в стационаре под наблюдением врачей и выписывается домой.
После операции может повыситься температура, в течение 7-10 дней возможно сохранение заложенности носа и отек слизистой оболочки носоглотки. Для устранения этих симптомов врачи прописывают соответствующие препараты.
Преимущества эндоскопической аденотомии:
1. Высокая точность проведения вмешательства: использование эндоскопа позволяет полностью визуализировать операционное поле, тщательно удалить из носоглотки аденоидную ткань, при этом не затрагивая окружающих тканей.
2. Возможность одномоментного проведения других вмешательств. При наличии осложнения аденоидов – экссудативного отита – одновременно с аденотомией выполняется шунтирование барабанной полости (удаление жидкости с установкой шунта на срок до 6 месяцев) под контролем операционного микроскопа. Слух улучшается сразу после операции. При гипертрофии небных миндалин или хроническом тонзиллите проводится частичное «подрезание» небных миндалин (тонзиллотомия) или полное удаление (тонзиллэктомия).
3. Вмешательство проводится под общей анестезией, что позволяет врачу в спокойной обстановке аккуратно провести операцию, а пациенту (которым часто является ребенок) избежать психоэмоциональной травмы.
В результате эндоскопическая аденотомия позволяет свести к минимуму риск возможных осложнений и рецидивов заболевания, нередких после проведения классической аденотомии.
Показаниями к операции являются:
1. Нарушение свободного носового дыхания, эпизоды апноэ (остановки дыхания) во время сна.
2. Развитие экссудативного отита, приводящего к снижению слуха.
3. Быстрое прогрессирование заболевания, особенно при развитии деформации лица по аденоидному типу.
4. Хронический отит.
5. Хронический синусит.
6. Частые ОРЗ.
7. Хронический аденоидит при неэффективности консервативного лечения.
Шейверная эндоскопическая аденотомия. Ростов, Батайск. ДКБ РЖД
ЛЕЧЕНИЕ АДЕНОИДОВ. УДАЛЕНИЕ АДЕНОИДОВ — АДЕНОТОМИЯ
Шейверная эндоскопическая (открытая) аденотомия.
Вмешательство по удалению аденоидов производится под общей анестезией (наркозом) с искусственной вентиляцией легких. Мы используем современный газовый наркоз с использованием препарата Севоран. Приподнимается мягкое небо, в результате чего аденоиды визуализируются значительно лучше. В ротовую часть глотки до уровня занавески мягкого неба вводится жесткий эндоскоп с 70 градусной оптикой. Производится осмотр носоглотки и задних отделов носа. Оцениваются величина аденоидных вегетаций, их локализация, выраженность воспалительных явлений.
Значительно улучшает качество проведения аденотомии использование шейвера (микродебридера). Микродебридер состоит из электромеханической консоли и подключенных к нему ручки с рабочим наконечником и педали, при помощи которой хирург может приводить в движение и останавливать вращение фрезы, а также менять направление и режимы ее вращения. Наконечник микродебридера состоит из полой неподвижной части и вращающегося внутри нее фрезы. К одному из каналов ручки подключается шланг отсоса, и за счет отрицательного давления подлежащая удалению ткань присасывается к отверстию на конце рабочей части, измельчается вращающейся фрезой и аспирируется в резервуар отсоса.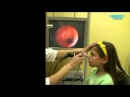 Рабочий наконечник шейвера вводится до свода носоглотки, постепенно и равномерно снимая аденоидную ткань. Под контролем эндоскопа, введенного через носовой ход или через полость рта, осматривается операционное поле под увеличением, что позволяет полностью очистить носоглотку.
Рабочий наконечник шейвера вводится до свода носоглотки, постепенно и равномерно снимая аденоидную ткань. Под контролем эндоскопа, введенного через носовой ход или через полость рта, осматривается операционное поле под увеличением, что позволяет полностью очистить носоглотку.
Послеоперационный период
В послеоперационном периоде ребенок в течение суток должен соблюдать домашний режим, в последующие 10 дней следует ограничить физическую нагрузку (подвижные игры, занятия физкультурой), исключить перегревания, пища должна быть щадящей (теплая не раздражающая пища). При неосложненном течении послеоперационного периода ребенок может посещать детский сад или школу на 5 день после удаления аденоидов. После операции дети начинают дышать носом обычно на 2-3 день, однако нек продолжают дышать через рот, хотя препятствия для нормального дыхания устранено. Данные пациенты нуждаются в назначении специальных дыхательных упражнений, способствующих укреплению дыхательных мышц, восстановлению правильного механизма внешнего дыхания и устранению привычки дышать через рот. Дыхательную гимнастику проводят под контролем специалиста по лечебной физкультуре или в домашних условиях после соответствующей консультации.
Дыхательную гимнастику проводят под контролем специалиста по лечебной физкультуре или в домашних условиях после соответствующей консультации.
Пять вопросов о лечении аденоидов.
Что такое аденоиды и какую функцию они выполняют в организме?
Аденоиды – это иммунокомпетентный орган, в норме отвечающий за защиту верхних дыхательных путей. Наличие аденоидной миндалины у детей — это норма. Проблемы вызывает гипертрофия (увеличение) аденоидов или их воспаление
Чем опасен аденоидит?
Аденоидит – это воспаление аденоидов. Является одним из самых распространенных ЛОР заболеваний у детей дошкольного и младшего школьного возраста. Опасен развитием осложнений: синуситов (гайморитов), экссудативного среднего отита, частыми рецидивами респираторных инфекций. В результате хронического воспаления аденоиды перестают выполнять свою защитную функцию и становятся очагом инфекции в организме ребенка.
Расскажите о лечении аденоидов?
Лечение аденоидов необходимо разделить на две категории: лечение аденоидита, т. е. воспаления аденоидов, и их гипертрофии. Аденоидит можно и нужно лечить. Необходимо бактериологическое обследование, эндоскопия носоглотки, при необходимости консультация иммунолога. Лечение комплексное, включает в себя промывания, орошения, ингаляции, курс антибиотиков по строгим показаниям, иммунокорекцию и противоотечные мероприятия.
е. воспаления аденоидов, и их гипертрофии. Аденоидит можно и нужно лечить. Необходимо бактериологическое обследование, эндоскопия носоглотки, при необходимости консультация иммунолога. Лечение комплексное, включает в себя промывания, орошения, ингаляции, курс антибиотиков по строгим показаниям, иммунокорекцию и противоотечные мероприятия.
В каких случаях надо удалять аденоиды?
В случае гипертрофии аденоидов, если они перекрывают более 2\3 носоглотки, не уменьшаются даже после лечения. Если имеются осложнения – снижение слуха, храп с эпизодами остановки дыхания (апное) во сне, затяжные и частые насморки.
Как понять, что у ребенка проблемы с аденоидами?
Среди врачей есть выражение «аденоидное лицо» — это узкая верхняя челюсть, выступающие вперед зубы, постоянно открытый рот, отсутствующее выражение лица. Такая картина, к сожалению, часто встречается на наших улицах. Привычно открытый рот, плохой сон и храп во сне, снижение слуха, апатичность, рассеянное внимание, частые простуды являются весомым поводом для визита к ЛОР-врачу.
Какие существуют профилактические меры?
Специфической профилактики не существует. Правильный режим дня, общеукрепляющие мероприятия, адекватное лечение простудных заболеваний помогут снизить риск увеличения аденоидов.
Удаление аденоидов (аденотомия)
Патологическое увеличение носоглоточной миндалины приводит к нарушению дыхательной функции, проблемам со слухом, частым респираторным заболеваниям и другим осложнениям. Увеличение аденоидов у детей чаще всего проявляется в возрасте от 3 до 7 лет.
Хроническое течение этого заболевания приводит к снижению качества жизни малыша и негативно влияет на весь организм. Если возникли подобные жалобы у ребенка, обращайтесь в клинику за своевременным обследованием и лечением заболевания.
Тут форма голубая
Чем опасны аденоиды
Аденоидные разрастания создают ряд проблем для развивающегося ребенка, основная – это затрудненное дыхание носом.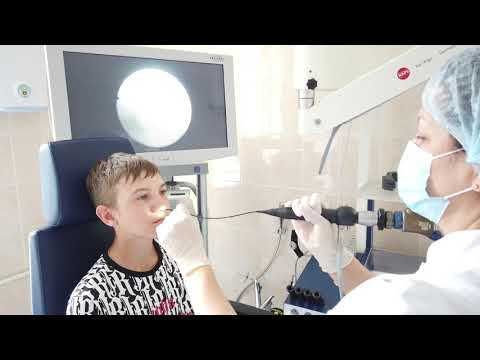 Такие дети начинают дышать с помощью рта, что проявляется храпом, нарушением слуха и речи. Со временем стойкое нарушение носового дыхания может привести к нарушению прикуса и деформации лицевого черепа.
Такие дети начинают дышать с помощью рта, что проявляется храпом, нарушением слуха и речи. Со временем стойкое нарушение носового дыхания может привести к нарушению прикуса и деформации лицевого черепа.
Своевременное удаление аденоидов у детей позволяет избежать вышеуказанных проблем, а также заболеваний, поражающих глотку, гортань, трахею, бронхи возникающих при поступлении не увлажненного и не прогретого воздуха исключительно через рот. Запущенные аденоиды могут привести к изменению состава крови, проблемам с почками и пищеварительной системой, нарушению метаболизма и гормональным сбоям.
Показания к удалению аденоидов
Удаление аденоидов назначается при:
- храпе, сне с открытым ртом;
- отсутствии дыхания носом;
- гнусавом голосе;
- регулярных отитах;
- ухудшении слуха;
- неприятном запахе изо рта;
- хроническом рините.
Виды операций по удалению аденоидов
Современная медицина предлагает несколько основных методов лечения аденоидов.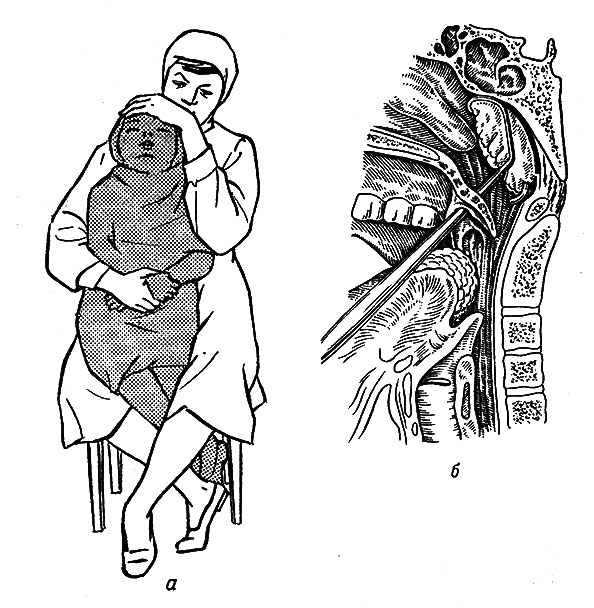 В основном используются: традиционная операция по удалению аденоидов или эндоскопическая аденотомия.
В основном используются: традиционная операция по удалению аденоидов или эндоскопическая аденотомия.
При использовании классической методики, вегетации удаляют с помощью специального инструмента — аденотома. Существенным недостатком этой операции является недостаточная видимость операционного поля. Кроме того, выполняя хирургическое вмешательство, можно задеть близлежащие ткани или органы.
Современный стандарт удаления аденоидов в Одессе, других городах Украины, да и в мире – это операция с использованием эндоскопа. Таким образом, специалист тщательным образом осматривает пораженную область и удаляет лимфоидную ткань в необходимом объёме, что приводит к минимизации рецидивов.
Хирургическое лечение аденоидов – эндоскопическая аденотомия
Следует помнить, что удалять аденоиды с использованием эндоскопического оборудования следует у квалифицированного специалиста с большим практическим опытом, ведь от его профессионализма зависит здоровье ребенка. Обращайтесь в клинику Profident Junior и мы предоставим все условия для быстрого и безопасного выздоровления.
Обращайтесь в клинику Profident Junior и мы предоставим все условия для быстрого и безопасного выздоровления.
Операцию проводят, используя общий наркоз. Удаление аденоидов проводят под контролем видеоэндоскопа. После оперативного вмешательства пациент находится под наблюдением врачей около суток.
Зачастую, удаление аденоидов – цена здоровья ребенка. Операция эффективна при тяжелой назальной обструкции, ухудшении слуха и других патологических явлениях, которые вызваны аденоидными разрастаниями.
Стоимость услуг ЛОР врача в Profident Junior
☑️ Консультация ЛОР-врача | 450 грн |
☑️ Консультация ЛОР-врача с эндоскопическим осмотром | 650 грн |
☑️ Консультация ЛОР-врача на дому | 900 грн |
☑️ Вскрытие фурункула | 800 грн |
☑️ Удаление аденоидов (аденотомия) | 10000 грн |
☑️ Тонзиллотомия | 10000 грн |
☑️ Аденотонзиллотомия | 12000 грн |
☑️ Тонзиллэктомия | 15000 грн |
*подробнее о стоимости дополнительных работ можно узнать в разделе Цены.
Лицензия
Аденотомия
Аденоиды (носоглоточная миндалина) — это лимфоидное образование, находящееся на своде носоглотки. Входит в состав мощного защитного барьера организма «глоточного кольца Пирогова — Вальдейера».
При контакте ткани носоглоточной миндалины (аденоидов) с инфекционными агентами в ней начинают активно происходить образование защитных элементов, из-за чего орган может увеличиваться в размере. Любая инфекция в детском возрасте может стать причиной гипертрофии аденоидов.
Причин увеличения аденоидов достаточно много, особенно эта нагрузка приходится на возраст ребенка 3-7 лет, малыш начинает посещать детский сад, школу, где его организм активно “знакомится” с различными инфекционными агентами. Именно в этом возрасте и начинаются проблемы, связанные с разрастанием аденоидов.
И здесь встает вопрос, как лечить аденоиды у детей. Данная проблема беспокоит врачей разных специальностей (педиатров, оториноларингологов, иммунологов, аллергологов и др.
Специалисты РНПЦ оториноларингологии имеют в своем арсенале оборудование, позволяющее провести объективные методы диагностики аденоидов: рентгеновское исследование носоглотки, эндоскопический осмотр носоглотки. Сегодня это является «золотым стандартом» диагностики аденоидов.
Операция по удалению аденоидов – аденотомия — известна уже более 100 лет. Ранее ее проводили как в амбулаторных, так и в стационарных условиях под местным обезболиванием. Традиционная аденотомия имеет ряд недостатков: нет визуального контроля врача над проводимыми манипуляциями; часто аденоиды удаляются не полностью; болезненная процедура; при некоторых анатомических особенностях строения ЛОР-органов выполнить операцию не удается; часто вызывает у ребенка страх, шок, посттравматические психические расстройства.
Сегодня традиционная аденотомия практически вытеснена из хирургической практики более современными и эффективными методами лечения. В РНПЦ оториноларингологии аденотомии выполняются под общим наркозом, что исключает посттравматические расстройства у ребенка, дает хирургу шанс выполнить все манипуляции без спешки и с большой аккуратностью. Именно эндоскопический контроль, который используют наши специалисты при выполнении аденотомии, позволяют выполнить все современные требования к данной операции: прямой визуальный контроль врача, позволяющий полностью удалить лимфоидную ткань и избежать травмирование трубных валиков.
До операции – аденотомии
После эндоскопической аденотомии
Удаление аденоидов в Новосибирске | Претор
Очень часто родителей волнует вопрос – нужно ли удалять аденоиды. Страх возникает из-за предстоящей операции, кроме того, пугают возможные осложнения и множество других причин. Однако бояться не стоит. На сегодняшний день удаление аденоидов, или аденотомия, является единственным верным и эффективным методом лечения. Причем операцию необходимо провести как можно раньше после установлении диагноза.
Однако бояться не стоит. На сегодняшний день удаление аденоидов, или аденотомия, является единственным верным и эффективным методом лечения. Причем операцию необходимо провести как можно раньше после установлении диагноза.
Данный вид хирургического вмешательства необходим для нормальной работы дыхательной системы. При этом многое зависит от используемого метода и качества работы. Если ткань будет удалена частично, то есть высокая степень риска рецидива. Мы гарантируем качественное удаление аденоидов у детей с использованием современного оборудования. Первые дни после хирургического вмешательства могут наблюдаться гнусавость и заложенность носа. Это нормальное явление, связанное с отеком в результате разреза. Он спадает в течение 7-14 дней.
Удаление аденоидов методом коблации
Данный метод включает в себя использование холодной плазмы. Он максимально щадящий и приносит наилучший эффект, так как срез образований происходит бескровно. Уже через несколько часов пациент может продолжать лечение амбулаторно, покинув стационар.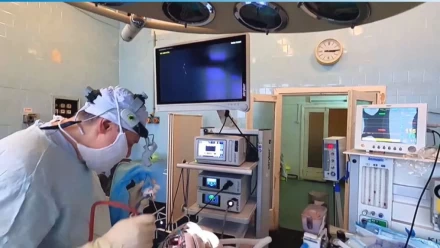
Операция по удалению аденоидов у детей в Новосибирске может отличаться по стоимости. В клинике «Претор» она довольно демократичная. Существуют следующие методы оперативного вмешательства помимо метода коблации, а именно:
- лазеротерапия;
- скальпелем;
- электрокоагулятором.
Мы работаем только с холодной плазмой, так как это самый безопасный и эффективный способ хирургического вмешательства. Удаление аденоидов у детей в нашей клинике в Новосибирске осуществляется по доступным ценам. Продолжительность реабилитационного периода минимальна.
Послеоперационный уход
Операция по удалению аденоидов производится опытными врачами, некоторые из которых имеют ученую степень. Во время прохождения реабилитации необходимо исключить занятие спортом и поднятие тяжестей. Запрещено первые три дня купаться в горячей воде. Лучше воздержаться от купания в течение этого срока. Не стоит находиться долгое время на улице из-за негативного воздействия солнечных лучей и в душных помещениях, так как это тоже негативно повлияет на реабилитационный процесс.
Для скорейшего заживления ран необходимо использовать капли в нос. Следует четко соблюдать назначенную врачом диету и периодически проводить дыхательную гимнастику. Подробную информацию об этом можно получить у оториноларинголога.
В клинике «Претор» операция по удалению аденоидов у детей имеет ряд преимуществ, к которым относятся:
- индивидуальный подход;
- использование современного оборудования;
- большой опыт работы врачей;
- сочетание медикаментозных методов лечения и холодноплазменной аденотомии.
Удаление аденоидов у детей в Новосибирске приводит к нормализации носового дыхания. В результате этого у пациентов пропадают храп и гнусавость. Если разрастания были достаточно большими, то после операции исчезает головная боль и периодическое головокружение, которые являлись следствиями кислородного голодания.
У нас можно получить полную информационную поддержку о способах проведения операции, сдать требуемые анализы и подготовиться к удалению образований.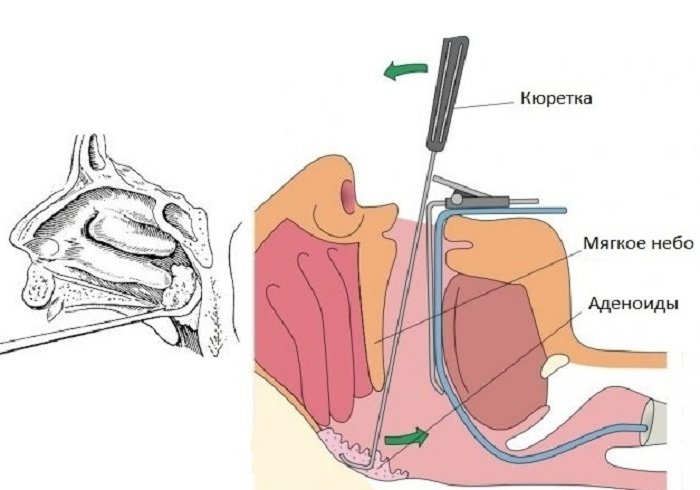 На протяжение всего реабилитационного периода пациенту оказывается необходимая медицинская помощь. Если ребенок в силу своего возраста не может находиться в стационаре один, выписывается больничный лист установленного образца для матери или другого законного представителя, который планирует находиться в палате с малышом.
На протяжение всего реабилитационного периода пациенту оказывается необходимая медицинская помощь. Если ребенок в силу своего возраста не может находиться в стационаре один, выписывается больничный лист установленного образца для матери или другого законного представителя, который планирует находиться в палате с малышом.
Полезные ссылки:
Детский лорОториноларинголог
Консультация педиатра
Хирургическое лечение аденоидов | Русецкий Ю.Ю., Латышева Е.Н., Спиранская О.А., Малявина У.С.
Актуальность проблемы Несмотря на активную разработку и большое разнообразие консервативных методов лечения гипертрофии глоточной миндалины, аденотомия (АТ) продолжает оставаться одним из наиболее распространенных и актуальных вмешательств в детской ЛОР-хирургии [1].
Несмотря на активную разработку и большое разнообразие консервативных методов лечения гипертрофии глоточной миндалины, аденотомия (АТ) продолжает оставаться одним из наиболее распространенных и актуальных вмешательств в детской ЛОР-хирургии [1].
Затруднение носового дыхания при аденоидах отрицательно влияет на функции жизненно важных органов и систем, формирование грудной клетки и лицевого скелета, интеллектуальное развитие ребенка. Очевидно, что в таких случаях необходима активная хирургическая тактика, направленная на восстановление носового дыхания ребенка до развития осложнений и необратимых изменений. Без своевременно выполненной АТ заболевание может принять затяжной или хронический характер, привести к инвалидизации [1, 2].
Операция позволяет избавить ребенка от типичных симптомов, связанных с аденоидами, предотвратить большое количество сопряженных и сопутствующих заболеваний. Исследования последних лет подтверждают важность хирургического лечения аденоидов. АТ значительно улучшает качество жизни детей, способствует уменьшению частоты ОРЗ [3, 4].
История аденотомии
Впервые удалять аденоидные вегетации с помощью гальванической каутеризации начал в 1865 г. Voltolini. Позже Meyer разработал способы уменьшения глоточной миндалины, сначала через полость носа, а затем через рот и ротоглотку. Операции получили широкое распространение среди ринохирургов. Было предложено множество инструментов, но наиболее удобным оказался циркулярный нож, изобретенный Gottstein в 1886 г. Основоположники хирургии глоточной миндалины Voltolini, Meyer, Semon проводили удаление аденоидов без анестезии, однако для полного удаления вегетаций требовалось до 12 хирургических вмешательств [5].
Voltolini. Позже Meyer разработал способы уменьшения глоточной миндалины, сначала через полость носа, а затем через рот и ротоглотку. Операции получили широкое распространение среди ринохирургов. Было предложено множество инструментов, но наиболее удобным оказался циркулярный нож, изобретенный Gottstein в 1886 г. Основоположники хирургии глоточной миндалины Voltolini, Meyer, Semon проводили удаление аденоидов без анестезии, однако для полного удаления вегетаций требовалось до 12 хирургических вмешательств [5].
В 1897 г. Beckmann в Берлине (Германия) модифицировал циркулярный нож и сообщил о 5 тыс. случаев удаления им аденоидов за 1 сеанс без анестезии. Позже появились сообщения об использовании кокаина для местной анестезии и хлорэтила для общей анестезии при аденоидэктомии. Немецкий хирург Rose в 1874 г. проводил резекцию верхней челюсти, помещая пациента в положение с запрокинутой головой. Rudloff в 1900 г. заимствовал это положение для АТ, но широкое распространение такая методика получила только после появления роторасширителей Davis-Boyle и Negus [5].
Попытки хирургов сделать более эффективными диагностические и хирургические вмешательства в носоглотке послужили мощным толчком для слияния 2-х независимых ранее специальностей – отиатрии и ринологии в одну дисциплину – оториноларингологию.
Стандартная аденотомия и ее недостатки
Еще недавно большинство оториноларингологов в нашей стране придерживались стандартной техники АТ, при которой операция проводится под местной анестезией в положении сидя. Чаще применялся аденотом Бекмана, который вводился через полость рта и ротоглотку в носоглотку до заднего края сошника, после чего скользящим движением инструмента срезались аденоиды [1]. Основные недостатки АТ, проводимой под местной анестезией с помощью аденотома Бекмана: риск развития опасных осложнений, отсутствие адекватного обезболивания и невозможность тщательного удаления лимфаденоидной ткани (ЛАТ) без визуального контроля.
Опасной для ребенка является аспирация крови и удаленных аденоидов, что может привести к асфиксии. Попытки разных авторов избежать этого привели к созданию специальных конструкций аденотомов, однако широкого распространения среди оториноларингологов они не получили. Одним из самых частых и опасных осложнений является послеоперационное кровотечение, которое может угрожать жизни. Кроме этого, возможно развитие инфекционных осложнений, менингита, пневмонии, подкожной эмфиземы, небно-глоточной недостаточности, оталгии, лихорадки, кривошеи, атлантоаксиального подвывиха и перелома нижней челюсти [6]. Часто АТ, проведенная под местной анестезией, сопровождается психологической травмой и последующими нервно-психическими нарушениями [7, 8].
Попытки разных авторов избежать этого привели к созданию специальных конструкций аденотомов, однако широкого распространения среди оториноларингологов они не получили. Одним из самых частых и опасных осложнений является послеоперационное кровотечение, которое может угрожать жизни. Кроме этого, возможно развитие инфекционных осложнений, менингита, пневмонии, подкожной эмфиземы, небно-глоточной недостаточности, оталгии, лихорадки, кривошеи, атлантоаксиального подвывиха и перелома нижней челюсти [6]. Часто АТ, проведенная под местной анестезией, сопровождается психологической травмой и последующими нервно-психическими нарушениями [7, 8].
Используемая для стандартной АТ местная поверхностная анестезия полностью не устраняет боль, и пациенты оказывают сопротивление хирургу во время операции, в результате чего не всегда удается полностью удалить гипертрофированную глоточную миндалину. Е.В. Борзов выявил, что после стандартной АТ под местной анестезией, которая может быть мощным фактором, травмирующим психику ребенка, у части детей увеличивается и становится высоким уровень тревожности [8].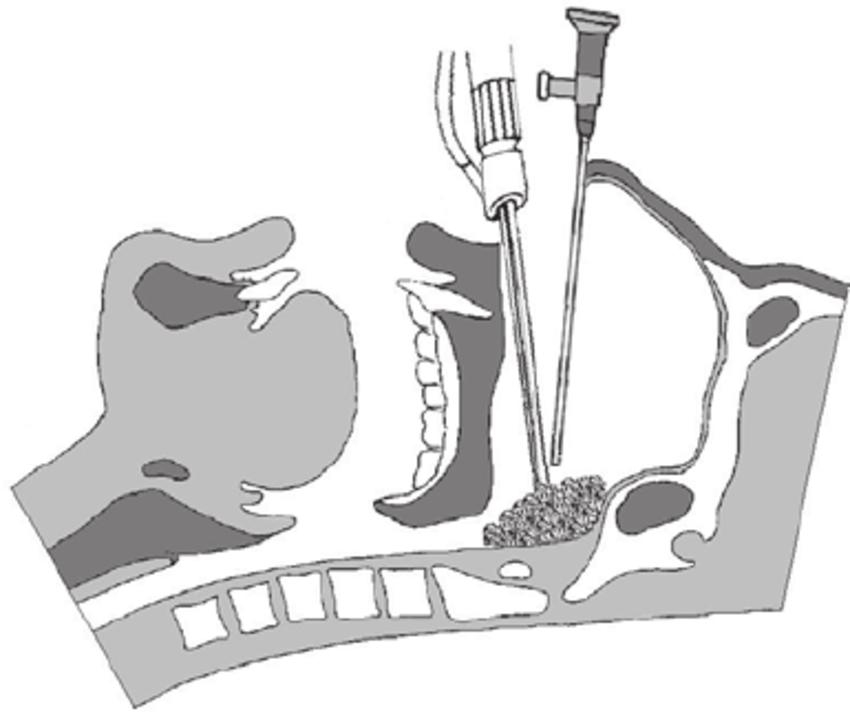 Поэтому все больше авторов склоняются к проведению хирургического лечения аденоидов под общим наркозом [1, 9–14].
Поэтому все больше авторов склоняются к проведению хирургического лечения аденоидов под общим наркозом [1, 9–14].
Одним из недостатков АТ справедливо считается возможность рецидива аденоидов. По мнению Л.М. Ковалевой и А.А. Ланцова, истинные рецидивы аденоидов, когда происходит новый рост ЛАТ после ее полного удаления, наблюдаются относительно редко [1]. Чаще оториноларингологам приходится сталкиваться с ложными рецидивами, при которых сохранение клинических признаков аденоидов связано с неполным удалением глоточной миндалины. К ряду объективных причин, обусловливающих несовершенство АТ, относят отсутствие зрительного контроля за ходом операции. Носоглотка является труднообозримой закрытой полостью, особенно у детей младшего возраста. Кроме того, по мнению авторов, на результатах операции сказываются анатомические особенности строения носоглотки, такие как ее форма, угол между задним краем сошника и основанием черепа, взаимоотношения мягкого неба и задней стенки глотки, локализация и размер глоточной миндалины [1].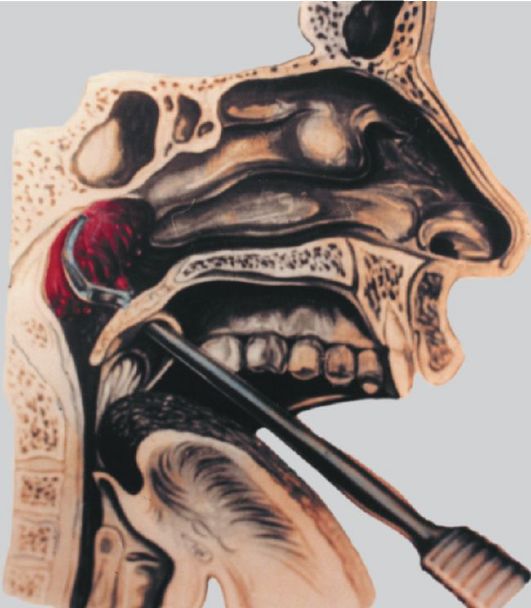
В.Х. Гербер обнаружил неполное удаление аденоидов у 36 из 70 оперированных детей [15]. А.Ю. Ивойлов наблюдал рецидивы аденоидных вегетаций у 18,5% детей после АТ и считает, что частота рецидивов не зависит от пола и возраста [16]. Исследования Л.М. Ковалевой показывают, что из 1 тыс. оперированных только у 54,7% детей через 3–5 лет после АТ отмечен благоприятный результат операции [1]. М.Н. Мельников, А.С. Соколов сообщают, что у 20% детей, перенесших АТ, сохраняются симптомы, свойственные аденоидам и аденоидиту [11]. Многие авторы считают, что мнение о частом рецидивировании аденоидных разращений базируется на малой эффективности АТ [1, 15, 17].
М.Н. Мельников, А.С. Соколов, наблюдая через эндоскоп за попытками срезать ЛАТ, убедились в невозможности полного ее удаления аденотомом Бекмана [11]. В.А. Карпов, В.С. Козлов считают, что ни одна из распространенных моделей аденотомов не гарантирует успеха операции [10]. По их данным, в 100% наблюдений эндоскопический осмотр носоглотки после использования аденотома выявляет остатки ЛАТ. Д.В. Сергеев, С.Р. Мансурова считали, что удаление ЛАТ может быть затруднено при наличии у ребенка высокого неба [12]. После проведения операции аденотомами Бекмана у некоторых детей в носоглотке сохраняется вялотекущий воспалительный процесс; тубарная дисфункция трудно поддается восстановлению и может приводить к развитию адгезивных процессов в ухе [18].
Для достижения лучшего эффекта АТ и уменьшения числа рецидивов Л.М. Ковалева, А.А. Ланцов предлагали проводить повторную операцию в ближайшие дни после удаления основной массы аденоидных разращений [1].
Аденотомия с использованием физических методов
Еще одним направлением совершенствования АТ явилось внедрение в современную хирургическую оториноларингологию оборудования на основе различных физических факторов, что, по мнению некоторых хирургов, сделало операцию более безопасной и быстрой, а также менее кровавой [19–21].
Для АТ была использована комбинация монополярной диатермии с постоянной аспирацией крови под контролем гортанного зеркала, при этом авторы отмечают минимальную кровопотерю и быстроту проведения операции [22].
J. Clemens et al. применили для удаления аденоидов аспирационный электрокоагулятор и провели сравнение результатов этой операции с результатами АТ при помощи кюретки [7]. Авторы не получили различий по клиническим признакам и степени улучшения носового дыхания, однако кровопотеря во время операции была ниже при использовании аспирационного коагулятора. По сравнению с кюреточными методами при АТ, проведенной с помощью коагулятора, меньше кровопотеря и короче время операции [23].
Сообщается об успешном использовании лазера для удаления аденоидов [24, 25]. Однако против данного метода категорически возражал В.Т. Пальчун, считая, что при этом происходит недостаточно контролируемое поражение тканей в носоглотке [2].
T. Tomemori, F. Kudo начали применять для АТ аутобиполярную и аргоново-плазменную коагуляцию [26]. По их мнению, эти методы уменьшают операционную кровопотерю, причем аутобиполярная коагуляция обеспечивает точечную остановку кровотечения, тогда как при аргоново-плазменной коагуляции выполняется широкий гемостаз с ограниченной глубиной проникновения в зоне коагуляции.
M. Hamada et al. описали случай успешного применения ультразвуковой АТ для лечения обструктивного апноэ во сне у ребенка, страдающего гемофилией A [27]. Известно, что использование при гипертрофии глоточной миндалины коблационных систем и аргоновых плазменных коагуляторов может уменьшать болезненность, сопутствующую послеоперационному периоду [7]. В России также сообщили об успешном применении плазменной установки «Коблатор» для эндоскопической АТ [28].
Многие авторы сообщают о высокой эффективности и безопасности шейверной АТ по сравнению с операцией, проводимой с помощью кюретки [11, 29–31]. Шейверная АТ также способствует сокращению кровотечения и времени вмешательства, но, по сравнению с коагуляционной АТ, необходимое оборудование дороже, требуется больше опыта, чтобы добиться результата [29].
Применение эндоскопии при хирургическом лечении аденоидов
Одним из самых перспективных путей повышения качества хирургического вмешательства при аденоидах является визуализация носоглотки с помощью оптики.
Одним из первых в нашей стране эндоскопическую технику при хирургии аденоидов применил А.С. Лопатин [29]. Осмотр носоглотки осуществлялся с помощью торцевого риноскопа, проведенного через полость носа до носоглотки. Наконечник микродебридера проводился в носоглотку через одну половину носа, а контроль осуществлялся с помощью эндоскопа 30° через противоположную половину. М.Н. Мельников, А.С. Соколов, признавая достоинства такого метода, указали на ряд его недостатков, к которым, по их мнению, относятся ограниченное поле зрения, отсутствие пространственного представления о состоянии носоглотки и невозможность удаления аденоидов, распространяющихся ниже уровня твердого неба [11]. Для проведения эндоскопической АТ авторы использовали общее обезболивание и эндоскопический контроль со стороны носоглотки с помощью эндоскопа 70°. Для удаления глоточной миндалины применяли шейвер, проведенный через носовые ходы, и стремились к полному удалению ЛАТ до предпозвоночной фасции.
В.А. Карпов, В.С. Козлов отмечали ограничения в использовании микродебридера для эндоскопической АТ [10]. Узость носовых ходов у маленьких пациентов затрудняет его применение. В поисках улучшения техники операции авторы предложили зрительный контроль с помощью гортанного зеркала.
Схожую методику описывают Д.В. Сергеев, С.Р. Мансурова и А.П. Якушенкова, Е.А. Светлова, утверждая, что хирургическое лечение аденоидов должно быть направлено на радикальное удаление ЛАТ в результате визуализации с помощью эндоскопической техники [12, 32].
I. Orntoft и P. Bonding использовали эндоскопию для выявления и удаления эктопированной в хоаны и задние отделы полости носа ЛАТ [33]. Е.В. Борзов проводил удаление аденоидов под контролем 70° эндоскопа с помощью аденотома Бекмана, доудаляя остатки с помощью выкусывателей [8]. При распространении ЛАТ в полость носа с помощью резиновых катетеров проводится ее смещение в носоглотку для полноценного захвата аденотомом. Следует отметить, что большинство авторов, применяющих оптическую эндоскопию для хирургии глоточной миндалины, стремились к полному удалению ЛАТ носоглотки.
Техники аденотомии с частичным сохранением лимфаденоидной ткани
R.S. Shapiro впервые начал осуществлять преднамеренное неполное удаление ЛАТ носоглотки [34]. Он назвал такую операцию «парциальной аденоидэктомией» и проводил ее детям с аномалиями развития неба для профилактики небно-глоточной недостаточности. При этом удалялась большая часть аденоидов выше линии твердого неба. Оставшаяся нижняя часть глоточной миндалины способствовала разграничению носоглотки и ротоглотки при глотании и произнесении звуков. R.S. Kakani et al. проводили подобную операцию по тем же показаниям, назвав ее «верхняя аденоидэктомия» [35]. В последнее время появился ряд сообщений о парциальной АТ с помощью шейвера [36]. Следует отметить, что во всех сообщениях парциальная АТ осуществлялась для предотвращения небно-глоточной недостаточности в послеоперационном периоде.
Более 10 лет назад нами впервые был обоснован принцип выборочного удаления ЛАТ для сохранения иммунной функции, тем более что возможности эндоскопии предоставляли для этого хорошие условия. В основу техники операции легли результаты исследования исходов применения стандартных методов хирургического лечения аденоидов и сопоставление эндоскопических находок с клиническими проявлениями. Первые результаты органосохраняющей эндоскопической АТ дали обнадеживающие результаты [37].
В 2012 г. был проведен ретроспективный анализ результатов лечения 2053 пациентов [38]. Для оценки выраженности в послеоперационном периоде 6-ти основных симптомов и признаков, послуживших показаниями для операции, мы использовали опросник. Анкетирование осуществляли во время телефонного разговора с родителями или, в некоторых случаях, с самим ребенком, если ему на момент проведения исследования уже исполнилось 16 лет. Кроме того, проводился анализ стационарных карт выписанных детей, при этом учитывали наличие сопутствующих заболеваний, анамнестические данные, изучали протоколы операций, анестезиологические карты, особенности протекания послеоперационного периода. По протоколам операций оценивали время вмешательства, длительность и объем кровотечения, подсчитывали интраоперационные осложнения.
Рецидив заболевания, потребовавший проведения ревизионной АТ, был отмечен в 1,02% наблюдений. Наиболее частым осложнением явилось послеоперационное кровотечение, которое зарегистрировано у 2,3% детей. У 8 детей потребовалось проведение задней тампонады, и только у 1 ребенка – переливание компонентов крови. Из других серьезных осложнений в 1 наблюдении зарегистрирована эмфизема средостения, симптомы которой были купированы в течение 1 сут, подвывих первого шейного позвонка у 1 ребенка. Летальных исходов при проведении 2053 АТ за 10-летний период не было.
Таким образом, анализ современного состояния проблемы показывает, что эволюция техники АТ логически привела к появлению высокоэффективных (до 99%), связанных с малым количеством рецидивов, небольшой хирургической травмой и минимальным риском развития осложнений способов операции. Для достижения подобных результатов необходимы эндоскопический интраоперационный контроль, общее обезболивание и применение современных инструментов. При этом радикальное удаление ЛАТ необязательно.
.
цены от 9000 руб. 🔎 Найдено 9 клиник с 30351 отзывами
Аденоиды — это увеличенные глоточные миндалины, которые нарушают нормальное дыхание, могут быть причиной снижения слуха. Разрастание лимфоидной ткани происходит из-за частых инфекций, но и сами аденоиды становятся очагом хронической инфекции в организме — формируется порочный круг. При длительном нарушении носового дыхания возможна гипоксия головного мозга, которая приводит к задержке в нервно-психическом развитии. Из-за необходимости дыхания через рот может деформироваться лицевой скелет.
Небные миндалины с возрастом уменьшаются, то есть, проблема аденоидов может решиться самостоятельно, но аденоиды значительно снижают качество жизни, поэтому чаще всего их удаляют. В современной врачебной практике используются лазерный и эндоскопический метод удаления аденоидов.
Как проводится эндоскопическое удаление аденоидов у детей?
Показания к удалению аденоидов определяет врач. Перед вмешательством назначается необходимое лабораторно-инструментальное обследование. Операция проводится под общим или местным наркозом и продолжается около получаса. Обычно она выполняется амбулаторно, может потребоваться только дневной стационар.
Первый этап эндоскопической операции по удалению аденоидов — это иссечение аденоидных вегетаций при помощи скальпеля, а второй — электрокоагуляция для остановки кровотечения и предотвращения их повторного разрастания. Для контроля используется эндоскопический аппарат.
Цены на эндоскопическое удаление аденоидов у детей в Москве
Стоимость операции варьируется в широких пределах в зависимости от клиники, квалификации специалиста. На нашем сайте представлены прайсы клиник, в которых выполняется эндоскопическое удаление аденоидов.
Где удалить аденоиды эндоскопическим методом?
На сайте DocDoc.ru можно найти перечень клиник, в которых выполняется эндоскопическое удаление аденоидов, а также прочитать отзывы родителей пациентов, перенесших данную операцию.
Эндоскопическая аденоидэктомия с помощью микродебрайдера
Indian J Otolaryngol Head Neck Surg. Октябрь 2010 г .; 62 (4): 427–431.
, 1 , 2 и 1S. S. Somani
1 Отделение ЛОР, M.I.M.S.R. Медицинский колледж, Латур, Махараштра, Индия
C. S. Naik
2 Кафедра ЛОР, S.K.N. Медицинский колледж, Пуна, Махараштра 411041 Индия
С.В. Бангад
1 Кафедра ЛОР, M.I.M.S.R. Медицинский колледж, Латур, Махараштра, Индия
1 Отделение ЛОР, M.I.M.S.R. Медицинский колледж, Латур, Махараштра, Индия
2 Кафедра ЛОР, S.K.N. Медицинский колледж, Пуна, Махараштра 411041 Индия
Автор, ответственный за переписку.Поступило 14 апреля 2009 г .; Принято 18 октября 2009 г.
Copyright © Ассоциация отоларингологов Индии, 2011 г. Эта статья цитируется в других статьях в PMC.Abstract
Описать аденоидэктомию с применением эндоскопической мощности и проанализировать опыт применения процедуры, демонстрирующий ее безопасность и эффективность.Проспективное исследование 44 пациентов в возрасте от 7 до 15 лет, перенесших электрическую аденоидэктомию в период с января 2004 г. по июль 2006 г. Частная клиническая больница третичного уровня. Сорок четыре последовательных ребенка с аденоидной гипертрофией, перенесшие электроаденоидэктомию. Терапевтическая эндоскопическая аденоидэктомия с использованием микродебридера. Время операции, кровопотеря, осложнения, полнота и глубина удаления, удовлетворенность хирурга и период восстановления. Среднее время операции составляло 12 минут (диапазон: 8–16 минут), а средняя кровопотеря составляла 30 мл (диапазон: 24–42 мл).Полная резекция была возможна под зрением с небольшими осложнениями. Удовлетворенность хирурга была высокой, а послеоперационное восстановление — хорошим. Аденоидэктомия с электроусилением — это быстро, точно и безопасно. Во время резекции обеспечивается хорошая визуализация, что повышает точность и обеспечивает полное удаление лимфоидной ткани.
Ключевые слова: Аденоидэктомия, эндоскопия, микродебрайдер, с усилителем
Введение
Аденоид, носоглоточная лимфоидная ткань, составляющая часть кольца Вальдейера, была впервые описана в 1868 году Мейером [1].Аденоидэктомия — одна из наиболее распространенных сегодня процедур у детей, выполняемая отдельно или в сочетании с тонзиллэктомией или введением вентиляционных трубок. Широко применяемая традиционная аденоидэктомия кюреткой была впервые описана в 1885 году [1]. Такие осложнения, как кровотечение, неадекватное удаление, стеноз евстахиевой трубы и стеноз носоглотки, хотя и встречаются редко, лучше всего предотвратить путем точной резекции лимфоидной ткани с сохранением целостности структур носоглотки. Неудовлетворенность традиционной техникой адекватного и безопасного удаления аденоидной ткани привела к развитию альтернативных методов, включая аденоидэктомию с электробритвой под контролем эндоскопа [2].Это стало возможным благодаря развитию волоконной оптики и эндоскопических инструментов [3, 4]. В нашем исследовании мы описали использование микродебридера для аденоидэктомии под жестким носовым эндоскопом, подчеркнув его преимущества и недостатки.
Материалы и методы
Было проведено проспективное исследование 44 детей, которым с января 2004 г. по июль 2006 г. была выполнена эндоскопическая аденоидэктомия. Возраст детей от 7 до 15 лет (средний возраст: 9 лет), из них 27 мальчиков (61.36%) и 17 женщин (38,64%). У этих пациентов были симптомы заложенности носа, дыхания ртом, храпа, глухоты и рецидивирующего синусита. Двадцать восемь пациентов (63,64%) ранее перенесли тонзиллэктомию. Гипертрофия аденоидов подтверждена рентгенограммой носоглотки и носовой эндоскопией с синускопией 0 °. Процедура полной эндоскопической аденоидэктомии была выполнена старшим автором в клинической больнице третичного уровня.
Техника
Пациентам была проведена общая анестезия с интубацией трахеи.Обстановка и расположение театра были такими же, как при стандартной функциональной эндоскопической хирургии придаточных пазух носа. Носовые полости очищали от заложенности тампонов, пропитанных 4% лигнокаином с адреналином 1: 10 000. Был применен кляп. С помощью жесткого телескопа 0 ° 2,7 мм (4 мм для детей старшего возраста) оценивали задние хоаны и носоглотку. Использовали микродебридер с оросительными лопастями под разными углами 0, 15, 45 и 60 ° или специальную аденоидную лопатку (рис.). Специальное лезвие аденоида длиннее и имеет окно на выпуклой стороне для трансорального использования, чтобы приспособиться к крыше носоглотки.Синускоп и очиститель вводились через одну и ту же ноздрю или синускоп через одну ноздрю, а очиститель через другую (рис.). В некоторых случаях синускоп вводился через нос, а очиститель через ротовую полость с угловым лезвием (рис.). У детей младшего возраста трансоральный доступ выполнялся с помощью эндоскопа под углом 45 ° и угловых лезвий микродебридера или аденоидных лезвий (рис.). Под эндоскопическим контролем канюля бритвы вводилась в нос с отключенным отсосом, чтобы избежать травм носовых раковин или перегородки.Затем был включен отсос, который втягивает лимфоидную ткань, а вращающееся лезвие сбривает ее под постоянным эндоскопическим зрением. Аденоидэктомия была начата высоко в носоглотке от верхнего предела лимфоидной ткани, который часто не может быть достигнут с помощью обычной кюретки. Резекция продолжалась из стороны в сторону на ровном уровне до тех пор, пока не был достигнут нижний край аденоидной подушечки. Режущее и аспирационное действие бритвы и одновременное орошение удаляют как лимфоидную ткань, так и кровь, обеспечивая четкий обзор.Достигается лучший контроль глубины удаления аденоида, что позволяет избежать повреждения нижележащих структур. Гемостаз достигался применением прокладок, пропитанных перекисью водорода, или в некоторых случаях аспирационной диатермией. Носоглоточный тампон оставляли на несколько минут, а затем удаляли. Кляп во рту был удален. В тот же день была оказана послеоперационная помощь, пациент выписан. Все пациенты наблюдались через неделю, а затем ежемесячно в течение от 6 месяцев до 1 года. При последующем наблюдении было проведено эндоскопическое исследование носоглотки для оценки заживления и полноты удаления.
Микродебридер с ирригационными лезвиями под разными углами и специальным аденоидным лезвием. На вставке показан кончик аденоидного лезвия с окном на выпуклой стороне
Трансназальный доступ с синускопом 0 ° и лезвием дебридера 15 °
Синускоп 0 ° через нос и дебридер с аденоидным лезвием трансорально
Трансоральный доступ с синускопом под углом 45 ° и аденоидом blade
Во время операции регистрировались следующие параметры: размер аденоида, время операции, кровопотеря, полнота и глубина удаления, удовлетворенность хирурга и осложнения.Размер аденоидов регистрировался в зависимости от степени обструкции носоглотки, отмеченной при назальной эндоскопии, от небольшой до умеренной (обструкция <50%), большой (обструкция 50–75%) или очень большой (обструкция> 75%). Оперативное время в минутах и секундах регистрировалось на секундомере, начиная с момента фиксации кляпа для рта и до момента его снятия.
Точная кровопотеря была рассчитана по разнице в количестве использованной ирригационной жидкости и собранной жидкости в вакуумной колбе. При аденоидэктомии использовалась поточная система орошения микродебридера.Таким образом, было записано точное количество ирригационной жидкости из флакона с физиологическим раствором. В конце процедуры материал, собранный из всасывающего контейнера, фильтровали для удаления ткани и измеряли оставшуюся жидкость, состоящую из крови и всасываемой ирригационной жидкости. Кровопотеря в миллилитрах рассчитывалась как разница между этим количеством и предыдущим количеством физиологического раствора, использованного для орошения. Кровь, загрязняющая носоглотку после операции, не измерялась. Полнота резекции аденоида оценивалась как удовлетворительная, хорошая или отличная.Было отмечено как отличное состояние, когда лимфоидная ткань была полностью резецирована сверху до крыши носоглотки, заднебоковой стороны до отверстий евстахиевой трубы и кпереди от хоан. Резекция была оценена как хорошая, если случайно было оставлено только несколько аденоидных меток, и справедливая, когда после операции были обнаружены значительные остатки аденоидов. Глубина резекции регистрировалась как неглубокая, адекватная или чрезмерная в зависимости от достигнутой плоскости рассечения ткани. Внутриоперационные осложнения, такие как повреждение окружающих структур, можно было оценить в самом театре.Хирург, проводивший процедуру, отметил уровень его удовлетворения.
При контрольном осмотре через неделю у пациентов оценивали боль, ригидность шеи, изменения речи и проблемы с глотанием. Было проведено эндоскопическое исследование носоглотки и оценена адекватность удаления аденоидов. Отмечалось выздоровление пациента с точки зрения времени, необходимого для возвращения к своей обычной диете и занятиям. Десять пациентов были потеряны для последующего наблюдения в конце 1 года. Тридцать четыре пациента были дополнительно обследованы эндоскопически в конце 1 года, чтобы исключить стеноз носоглотки.Данные были собраны и проанализированы.
Результаты
Демографические данные пациентов, показания к аденоидэктомии и размеры аденоидов приведены в таблице. Обструкция носа у 35 пациентов (79,55%) и дыхание ртом у 34 пациентов (77,27%) были наиболее частыми показаниями к операции. Другими показаниями были храп (31,82%), средний отит (27,27%) и рецидивирующий синусит (20,45%). У каждого пациента была одна или несколько из этих жалоб. У большинства наших пациентов были аденоиды среднего и большого размера, по оценке синускопа.
Таблица 1
Демографические данные пациентов, показания к аденоидэктомии и размеры аденоидов у 44 пациентов (n = 44)
| Возраст | Диапазон: 7–15 лет; медиана: 9 лет |
| Мужской | 27 (61,36%) |
| Женский | 17 (38,64%) |
| Показания к аденоидэктомии | |
| Обструкция носа | 35 (79,55%) |
| Дыхание через рот | 34 (77.27%) |
| Храп | 14 (31,82%) |
| Средний отит | 12 (27,27%) |
| Рецидивирующий синусит | 9 (20,45%) |
| Размер аденоидов | |
| От малого до среднего (непроходимость <50%) | 6 (13,64%) |
| Большой (непроходимость 50–75%) | 26 (59,09%) |
| Очень большой (непроходимость> 75%) | 12 (27.27%) |
Результаты представлены в таблице. Среднее время операции составляло 12 мин 30 с (диапазон 8–16 мин). Средняя кровопотеря составила 30 мл (от 24 до 42 мл). Полнота резекции во всех случаях отличная, глубина удаления адекватная. Ни у одного из пациентов не было интраоперационных осложнений. Среди первых пациентов в нашей серии трое (6,82%) жаловались на послеоперационную боль и скованность в шее, которые снимались анальгетиками. У шести пациентов (13,64%) наблюдалась преходящая гиперназальность в течение недели.Все пациенты соблюдали обычную диету в течение 3 дней после операции и вернулись к нормальной деятельности в течение недели. Полная проходимость дыхательных путей и отсутствие остатков аденоидов не наблюдались у всех пациентов при эндоскопической оценке при последующем наблюдении. Через 1 год эндоскопическое обследование не выявило стеноза евстахиевой трубы или носоглотки ни у одного из 34 пациентов. Остальные были потеряны, чтобы продолжить. Удовлетворенность хирурга микродебридером была высокой, и он продолжил выполнять аденоидэктомию с помощью усилителя.
Таблица 2
Результат основных показателей исхода у 44 пациентов, перенесших аденоидэктомию с помощью эндоскопической силовой ассистенции
| Параметр | Результат |
|---|---|
| Время операции | 12 мин 30 с (диапазон 8–16 мин ) |
| Кровопотеря | 30 мл (диапазон, 24–42 мл) |
| Полнота резекции | Отлично |
| Глубина удаления | Достаточно |
| Интраоперационные осложнения | Нет |
| Послеоперационные осложнения | Боль в шее (6.82%) |
| Гиперназальность (13,64%) | |
| Удовлетворенность хирурга | Высокая |
Обсуждение
Аденоидэктомия — одна из наиболее часто выполняемых операций у детей. Хотя операция не считается рискованной, все же возникают некоторые осложнения, наиболее важным из которых является кровотечение (частота 0,5–8%) [5]. Используемая хирургическая техника может оказать значительное влияние на внутриоперационное кровотечение, послеоперационную боль и время восстановления.Это важно при хирургических вмешательствах в дневное время, таких как аденоидэктомия. Также трудно справиться с такими осложнениями, как стеноз носоглотки и стеноз евстахиевой трубы, если они возникают [6].
Традиционно аденоидэктомия выполняется кюреткой. Основным недостатком этого метода является то, что это относительно слепой метод, который может разрывать хоаны и тора, слизистую носоглотки или может оставлять закупоривающую ткань, особенно в отверстиях евстахиевой трубы, высоко в носоглотке и в интраназальных выступах [7 ].
В попытке преодолеть недостатки метода кюретажа были разработаны различные методы аденоидэктомии. Аблация аденоидов с помощью аспирационной диатермии была популярной альтернативой, которая, как сообщается, безопасна с минимальной кровопотерей [8, 9], однако она может не воздействовать на интраназальную лимфоидную ткань, является медленной и сопряжена с риском рубцевания и ожогов окружающих тканей. использование лазера CO 2 , что, кроме того, требует особых мер предосторожности [10]. Сообщалось о стенозе носоглотки после аденоидэктомии с использованием KTP-лазера [11].Другие описанные методы включают радиочастотную аденоидэктомию [12] и использование инструмента электронного молекулярного резонанса [5].
Аденоидэктомия с усилителем с использованием микродебридера — недавно описанная процедура. Мы проспективно изучали пациентов, которым выполняли аденоидэктомию с применением эндоскопической управляемой мощности, и рассмотрели ее достоинства и недостатки.
Микродебрайдер широко используется для обработки тканей во время эндоскопической хирургии носовых пазух, где требуется точность, чтобы избежать орбитального или внутричерепного проникновения [13].Описана аденоидэктомия с использованием микродебридера с использованием трансназального эндоскопического доступа [4, 10]. Другие использовали зеркало для визуализации вместо эндоскопа [6, 14].
Один ретроспективный обзор полной аденоидэктомии с использованием микродебридера по сравнению с кюретками показал, что аденоидэктомия с усилителем была на 58% быстрее (11 минут против 19 минут), но потеря крови (22 мл против 32 мл), время восстановления и осложнения не были значительными. разные [7]. Последующее проспективное рандомизированное исследование снова показало, что время операции с микродебрайдером было намного меньше (10 мин 13 сек vs.12 мин 14 с), а также уменьшение кровопотери при использовании микродебрайдера (17,5 мл против 24,0 мл, на 27% меньше) [14].
В нашем исследовании, которое не было сравнительным проспективным, мы обнаружили, что время операции с использованием эндоскопической техники с усилением мощности составило 12 минут 30 секунд, а кровопотеря составила 30 мл. Кровопотеря была меньше при использовании диатермии. Хирург обнаружил, что колеблющееся режущее действие лезвия бритвы сводит к минимуму кровотечение, а непрерывное отсасывание обеспечивает четкий обзор, что повышает безопасность.Благодаря всасывающему и бреющему действию микродебрайдера, втягивающего рыхлую ткань в окно, он может удалять ткань до менее сосудистой фасциальной плоскости, в отличие от толкающего и режущего действия кюретки, которое может оставлять кровоточащую ткань. Орошение при использовании микродебридера также способствует более быстрому гемостазу.
В сравнительных исследованиях частичной аденоидэктомии двумя методами результаты были схожими. При частичной аденоидэктомии остается нижняя часть лимфоидной ткани, чтобы избежать небоглоточной недостаточности [6].Это требует большего контроля за удалением тканей, а микродебридер отвечает требованиям точности. Аденоидные кюретки не имеют контроля, необходимого для гарантированной ограниченной резекции [14].
Станислав и др. [14] обнаружили, что рассечение ткани было более полным и на соответствующую глубину с помощью микродебридера, а не слишком мелким или слишком глубоким с помощью кюретки. Удовлетворенность хирурга также была больше. Проспективное исследование, включающее эндоскопическую оценку случаев, оперированных кюреткой и микродебридером, показало, что после традиционной кюреточной аденоидэктомии у 39% пациентов была остаточная обструктивная ткань, которая позже была полностью очищена аденоидэктомией с электробритвой [10].
Наш опыт работы с микродебридером был подтвержден этими исследованиями в отношении полноты удаления лимфоидной ткани на достаточную глубину и отсутствия повреждения окружающих структур. Удовлетворенность хирурга, хотя и является субъективным параметром, определенно была высокой. Послеоперационное восстановление было удовлетворительным, хотя небольшой процент (6,82%) пациентов жаловался на боль в шее, которая купировалась анальгетиками. Это были первые несколько пациентов, и автор объясняет это более глубокой резекцией при начальных операциях.Эта жалоба не наблюдалась при последующих операциях. У некоторых пациентов (13,64%) наблюдалась преходящая гиперназальность, которая длилась 1 неделю. Ни у одного из пациентов, поступивших на длительное наблюдение, не было никаких симптомов или признаков стеноза евстахиевой трубы.
Использование жесткого эндоскопа или синускопа имеет свои преимущества. Это обеспечивает хорошую визуализацию, гарантируя полное удаление лимфоидной ткани, расположенной даже высоко в носоглотке и интраназально, без повреждения окружающих структур. При трансназальном применении нет необходимости в удлинении шеи, особенно у пациентов с нестабильностью шейного отдела позвоночника [10].Насадка для камеры обеспечивает лучший увеличенный обзор на мониторе, облегчая запись, а также обучение стажеров. Описана техника эндоскопической аденоидэктомии с использованием жесткого телескопа для визуализации и щипцов для удаления аденоидов [15].
Выполнение эндоскопической аденоидэктомии с электроусилителем позволяет использовать преимущества как телескопа, так и микродебридера.
Использование микродебридера имеет несколько недостатков. Это требует использования дорогостоящего оборудования, включая стоимость лезвий, требующих замены.Некоторые авторы отмечают трудность проведения кончика микродебридера в носоглотку, особенно с телескопом на той же стороне носа [4]. Этого можно избежать, поместив два инструмента в разные ноздри или трансорально. Koltai et al. [7] в своей серии изогнули лезвие бритвы в соответствии с требованиями носоглотки. Специальное аденоидное лезвие с окном с режущим лезвием на его выпуклой стороне доступно для цели, которую мы использовали трансорально в нашем исследовании. Другой недостаток заключается в том, что удаленная ткань недоступна для гистопатологического исследования.Более того, мы обнаружили, что наша техника требует хорошей тренировки для достижения мастерства.
Ключевые сообщения
Эндоскопическая аденоидэктомия с электроусилением — это безопасная, точная и быстрая процедура с минимальной кровопотерей. Полностью очищает обструктивные аденоиды под зрением, обеспечивая надежное восстановление проходимости носоглотки. Синускоп с камерой не только обеспечивает хорошее увеличенное изображение, но и помогает в записи и обучении. Контролируемая резекция тканей с помощью микродебридера сводит к минимуму осложнения.
Ссылки
1. Торнваль А. Вильгельм Мейер и аденоиды. Arch Otolaryngol Head Neck Surg. 1969; 90: 383. [PubMed] [Google Scholar] 2. Парсонс Д.С. Ринологическое использование электроинструментов у детей помимо хирургии носовых пазух. Отоларингол Clin N Am. 1996. 29: 105–114. [PubMed] [Google Scholar] 3. Хуан Х.М., Чао МС, Чен Ю.Л., Сяо HR. Комбинированный метод традиционной и эндоскопической аденоидэктомии. Ларингоскоп. 1998. 108: 1104–1106. DOI: 10.1097 / 00005537-199807000-00028. [PubMed] [CrossRef] [Google Scholar] 4.Янагисава Э., Уивер Э.М. Эндоскопическая аденоидэктомия с микродебридером. Ухо, горло, нос, J. 1997; 76: 72–74. [PubMed] [Google Scholar] 5. Тарантино В., Д’Агостино Р., Мелаграна А., Порку А., Стура М., Валларино Р. Безопасность аденоидэктомии с электронным молекулярным резонансом. Int J Pediatr Otolaryngol. 2004. 68 (12): 1519–1523. DOI: 10.1016 / j.ijporl.2004.07.013. [PubMed] [CrossRef] [Google Scholar] 6. Мюррей Н., Фицпатрик П., Гуариско Дж. Л.. Электропитательная частичная аденоидэктомия. Arch Otolaryngol Head Neck Surg. 2002. 128 (7): 792–796.[PubMed] [Google Scholar] 7. Koltai PJ, Kalathia AS, Stanislaw P, Heras HA. Электроаденоидэктомия. Arch Otolaryngol Head Neck Surg. 1997. 123: 685–688. [PubMed] [Google Scholar] 8. Оуэнс Д., Харамилло М., Сондерс М. Отсасывающая диатермия аденоидной абляции. J Laryngol Otol. 2005. 119 (1): 34–35. DOI: 10.1258 / 0022215053222743. [PubMed] [CrossRef] [Google Scholar] 9. Вонг Л., Моксхэм Дж. П., Людеманн Дж. П. Электрохирургическая абляция аденоидов. J Отоларингол. 2004. 33 (2): 104–106. DOI: 10.2310 / 7070.2004.00104. [PubMed] [CrossRef] [Google Scholar] 10.Havas T, Lowinger D. Обструктивная лимфоидная ткань: показание к аденоидэктомии с использованием электробритвы. Arch Otolaryngol Head Neck Surg. 2002. 128 (7): 789–791. [PubMed] [Google Scholar] 11. Джаннони Ч, Сулек М, Фридман Э.М., Дункан НО. Приобретенный стеноз носоглотки: предупреждение и отзыв. Arch Otolaryngol Head Neck Surg. 1998. 124: 163–167. [PubMed] [Google Scholar] 12. Шехата Э.М., Рагаб С.М., Бехири А.Б., Эрфан Ф.Х., Гамея AM. Телескопическая радиочастотная аденоидэктомия: проспективное рандомизированное контролируемое исследование.Ларингоскоп. 2005. 115 (1): 162–166. DOI: 10.1097 / 01.mlg.0000150704.13204.20. [PubMed] [CrossRef] [Google Scholar] 13. Setliff RC., III Хаммер: средство от опасений при функциональной эндоскопической хирургии носовых пазух. Отоларингол Clin N Am. 1996. 29: 95–104. [PubMed] [Google Scholar] 14. Станислав П., Колтай П.Дж., Фойстел П.Дж. Сравнение аденоидной аденоидэктомии с аденоидной кюреткой и аденоидной аденоидэктомии. Arch Otolaryngol Head Neck Surg. 2000. 126 (7): 845–849. [PubMed] [Google Scholar] 15. Cannon CR, Replogle WH, Schenk MP.Эндоскопическая ассистированная аденоидэктомия. Otolaryngol Head Neck Surg. 1999. 121 (6): 740–744. DOI: 10.1053 / hn.1999.v121.a98201. [PubMed] [CrossRef] [Google Scholar]Роль эндоскопической частичной аденоидэктомии в предотвращении открытой носовой полости
Abstract
Objectives
Оценить влияние частичной аденоидэктомии под эндоскопическим контролем на резонанс речи у пациентов с плохой подвижностью неба и оценить ее роль в предотвращении послеоперационного открытого носа.
Материалы и методы
Это исследование представляло собой проспективное рандомизированное исследование, проводимое в течение одного года.В общей сложности 40 пациентов были оценены на соответствие критериям; 24 пациента были исключены, так как они не соответствовали критериям включения. Двое из шестнадцати подходящих пациентов отказались от операции. Критерии включения: 1 пациент с жалобами на храп, заложенность носа и выделения из носа, все из которых были вызваны аденоидом. 2-Плохая подвижность неба при эндоскопическом исследовании. Критерии исключения: любой неврологический дефицит, мышечное заболевание или структурные дефекты неба. Всем подходящим пациентам была выполнена частичная аденоидэктомия.Речь оценивалась до и после операции.
Результаты
Исследуемая группа имела определенно плохую подвижность неба при эндоскопическом исследовании и боковой видеофлюроскопии. Всем 14 пациентам выполнена частичная аденоидэктомия под эндоскопическим контролем. Послеоперационная оценка показала заметное облегчение таких симптомов, как заложенность носа, выделения и ротовое дыхание, с успешным сохранением компетентности небно-глотки, но полного избавления от закрытой носовой полости не было.
Заключение
Существует необходимость в скрининге потенциальных кандидатов на аденоидэктомию для предотвращения послеоперационной небоглоточной дисфункции. Назоэндоскопия и боковая видеофлюроскопия были полезны для изучения подвижности неба, длины неба, глубины глотки и исключения возможной скрытой расщелины неба. У пациентов из группы риска следует рассмотреть возможность частичной аденоидэктомии. Удовлетворительные результаты были получены в отношении облегчения назальных симптомов и поддержания компетентности в области глотки, но закрытая носовая полость не улучшилась полностью.
Ключевые слова
Частичная эндоскопическая аденоидэктомия
Резонанс речи
Назометрия
Рекомендуемые статьи Цитирующие статьи (0)
Просмотреть аннотацию© 2016 Египетское общество изучения уха, носа, горла и смежных наук. Производство и размещение в компании Elsevier B.V.
Рекомендуемые статьи
Цитирующие статьи
Сравнение аденоидэктомии с выскабливанием и эндоскопической микродебридерной аденоидэктомии с точки зрения дисфункции евстахиевой трубы
ВведениеАденоидэктомия — одна из наиболее распространенных хирургических процедур, выполняемых у детей.1 Аденоидэктомия, метод, при котором удаляется лимфоидная ткань носоглотки, была впервые описана как кюретажная (обычная) аденоидэктомия в 1885 г. 2 Стандартная аденоидэктомия выполняется с использованием аденоидной кюретки или аденотома. требуется гортанное или стоматологическое зеркало или пальпация. Основным недостатком этого метода является то, что это относительно слепой метод.4 Когда процедура проводится не опытным хирургом, остаточная лимфоидная ткань может оставаться в большом количестве, особенно в области хоан и маточных труб: для удаления эта ткань может поранить евстахиеву трубу или глоточную мышцу.В то время как Saxby и Chappel5,6 сообщили, что оставшаяся остаточная ткань составляет 68% после кюретажной аденоидэктомии, Ezzat et al.7 сообщили, что она составляет 14,5%. Некоторая часть гиперплазических тканей не может быть удалена с помощью традиционного метода аденоидэктомии с выскабливанием, если существует объемный аденоид, особенно в области интраназального расширения и носоглоточной ткани над лимфоидной тканью.8
С увеличением использования интраназальной эндоскопии начали применяться эндоскопы. при операциях аденоидэктомии для обеспечения полного удаления аденоидной массы, достижения лучшего гемостатического контроля с улучшенной визуализацией и предотвращения возможных повреждений.9 Эндоскопы позволяют нам выполнять процедуру аденоидэктомии под прямой визуализацией. С помощью этого подхода мы можем предотвратить оставшиеся остаточные ткани и повреждения тканей и позволить нам достичь более точного контроля геморрагии.
В литературе есть несколько исследований, сравнивающих методы кюретажа и эндоскопии.6,7,10–16 Эти исследования обычно включают информацию об остаточной ткани, продолжительности операции, уровне кровотечения и сравнении затрат.
В данном исследовании мы стремились сравнить аденоидэктомию с выскабливанием и аденоидэктомию с применением эндоскопии с микродебрайдерными методами с точки зрения изменения давления в барабанной перепонке у детей без патологии среднего уха после операций.
МетодыЭто исследование представляет собой простое слепое рандомизированное контролируемое исследование. В начале исследования размер выборки был рассчитан на 21 человека (для альфа-уровня 0,05 и мощности 90%). Шестьдесят пять педиатрических пациентов, которые были обследованы в Учебно-исследовательской больнице, Оториноларингологической поликлинике в период с апреля 2016 г. по сентябрь 2016 г., у которых была диагностирована аденоидная вегетация, у них было нормальное обследование ушей, перед операцией была сделана тимпанограмма и выполнены операции аденоидэктомии или аденотонзиллэктомии. были включены в исследование.У всех пациентов была диагностирована аденоидная вегетация с помощью трансназальной волоконно-оптической гибкой эндоскопии или боковой рентгенографии носоглотки. Пациенты, перенесшие аденоидэктомию или аденотонзиллэктомию, были исключены из исследования из-за рецидива инфекции. Все пациенты перед операцией прошли отоскопическое обследование, в исследование были включены только дети с нормальной барабанной перепонкой и тимпанограммой типа А. Испытуемые были случайным образом разделены на две группы; в одной группе была выполнена аденоидэктомия с кюретажем (n = 32), а в другой группе была выполнена эндоскопическая аденоидэктомия с использованием микродебридера (n = 33).
Исследование выполнено в соответствии с принципами Хельсинкской декларации. Информированное согласие было получено от пациентов, а до исследования было получено одобрение местного комитета по этике от Учебно-исследовательской больницы (Протокол протокола: 2016/27).
Хирургическая техникаВсе операции выполняли два опытных хирурга. Пациентов помещали в позу Розы, подложив подушку под плечи после оротрахеальной интубации под общим наркозом.Пациентам проводили операцию с прикрытием, чтобы рот и нос оставались открытыми. Хирургический расширитель Crowe-Davis использовался в качестве рта. Аденоидную ткань иссекали аденоидной кюреткой методом кюретажной аденоидэктомии. Процесс выскабливания проводился несколько раз. Была использована цифровая пальпация, а наличие остаточного аденоида проверялось с помощью гортанного зеркала. Убедившись в полном удалении, промывание было выполнено физиологическим раствором с помощью 10-миллиметрового инжектора через нос.Марлевые салфетки, смоченные физиологическим раствором, накладывали на носоглотку изо рта и прикладывали компрессию на несколько минут. После аденоидэктомии пациентам, которым потребовалась тонзиллэктомия, была проведена тонзиллэктомия.
При эндоскопической аденоидэктомии с микродебридером полость носа и носоглотка оценивались с помощью жесткого волоконно-оптического эндоскопа 0,2,7 мм с видео-приставкой. В качестве бритвы использовалась система XPS Xomed Powered System с угловым лезвием Tricutblade 2,9 мм под углом 15 ° и прямым отсасывающим орошением.Микродебрайдер работал при 3000 об / мин в колебательном режиме с автополивом. Под трансназальным эндоскопическим обзором канюля микродебридера была выведена в носоглотку изо рта. Иссечение аденоидной ткани производили от области хоан через заднюю стенку носоглотки. Трубчатый тор был признан и защищен. После этого на носоглотку изо рта накладывали марлевые салфетки, пропитанные физиологическим раствором, и прикладывали компрессию на несколько минут.В случае продолжающегося кровотечения применяли коблатор для прижигания. Процесс тонзиллэктомии использовался с методом рассечения для пациентов, которым потребовалась тонзиллэктомия после процедуры аденоидэктомии.
ТимпанометрияУровни давления в среднем ухе пациентов измерялись до операции и в 1 и 7 дни после операции аудиологом с помощью тимпанометрии (импедансный аудиометр Interacoustics AZ-26, Interacoustics A / S, Assens, Дания). В оборудовании использовалась частота зондирующего сигнала 226 Гц и развертка положительного и отрицательного давления от +200 до -400даПа.Оба уха были осмотрены перед тестом, и ушная серная пыль была удалена из наружного слухового прохода. Накануне операции выполнялась предоперационная тимпанометрия. Тимпанометрию повторили в первый и седьмой дни после операции. В исследование были включены пациенты с тимпанограммой типа А по классификации Джергера до операции. Тесты тимпанограммы с давлением в среднем ухе -100 или ниже (тип C) были признаны патологическими и имели дисфункцию евстахиевой трубы.
Всего было обследовано 130 ушей 65 пациентов, а правое и левое уши пациентов оценивались отдельно.
Статистический анализАнализ данных проводился с использованием программы SPSS (Статистический пакет для социальных наук) для Windows 15.0 (SPSS Inc., Чикаго, Иллинойс, США). Для сравнения категориальных переменных использовался точный критерий Фишера. Для сравнения возрастных переменных использовался t-критерий Стьюдента. Переменные уровня давления в среднем ухе не имели нормального распределения в соответствии с тестом нормальности Колмогорова – Смирнова. Поэтому для сравнения значений давления в среднем ухе использовались непараметрические тесты. Тест Фридмана использовался для отдельного сравнения предоперационного и послеоперационного тимпанометрического давления на 1 и 7 день в каждой группе.Тест Вилкоксона был проведен для определения разницы между днями измерения тимпанометрического давления (до, после 1 и после 7) с поправкой Бонферрони. Для сравнения двух групп по уровню давления в среднем ухе использовался U-критерий Манна – Уитни. Непрерывные переменные представлены в виде среднего, стандартного отклонения и минимальных – максимальных значений. Значение p
РезультатыВ группе кюретажной аденоидэктомии было 32 пациента, а в группе микродебридерной аденоидэктомии — 33 пациента.Не было значимой разницы в количестве пациентов и соотношении мужчин и женщин в обеих группах (p = 0,708). Разницы в возрасте по группам не наблюдалось (p = 0,357). Существенной разницы в соотношении операций тонзиллэктомии в группах не наблюдалось (p = 0,789) (таблица 1).
Случаи, при которых давление в среднем ухе составляло
даПа (тимпанограмма типа C), были признаны патологическими и идентифицированы как дисфункция евстахиевой трубы. В группе кюретажной аденоидэктомии патологическое снижение давления в среднем ухе хотя бы в одном ухе было определено у 26 (81.2%) пациентов на 1-е сутки после операции. Двусторонняя дисфункция евстахиевой трубы была выявлена у 19 (59,3%) пациентов, а односторонняя дисфункция евстахиевой трубы — у 7 (21,8%) пациентов на 1-й послеоперационный день. В ушах наблюдались тимпанограммы типа B. двух пациентов. Жалобы на оталгию и / или наполнение слуха на 1 день после операции были отмечены 21 (65,6%) пациентом. На 7 день после операции продолжилась двусторонняя дисфункция евстахиевой трубы у двух пациентов и односторонняя дисфункция евстахиевой трубы у 1 пациента.Жалобы на оталгию и / или ощущение полноты в ушах были выявлены у 2 (6,2%) пациентов на 7-й день после операции.В группе микродебридерной аденоидэктомии патологическое снижение давления в среднем ухе хотя бы в одном ухе было определено у 8 (24,2%). пациенты на 1 день после операции. Двусторонняя дисфункция евстахиевой трубы была выявлена у 1 (3,03%) пациента, а односторонняя дисфункция евстахиевой трубы — у 7 (21,2%) пациентов на 1 день после операции. Тимпанограмма типа B не наблюдалась ни в одном ухе.Жалобы на оталгию и / или полноту слуха не высказывались ни одним пациентом. На 7-е сутки после операции дисфункция евстахиевой трубы ни в одном ухе не наблюдалась.
В группе кюретажной аденоидэктомии значительная разница наблюдалась в средних значениях давления в среднем ухе как для правого, так и для левого уха в дооперационном периоде и в послеоперационные дни 1 и 7 (p
0,001, p 0,001). Эта разница возникла на 1-й день после операции, а затем исчезла к 7-му послеоперационному дню (таблицы 2 и 3).В группе микродебридерной аденоидэктомии не было статистически значимой разницы в среднем давлении в среднем ухе для правого и левого уха в дооперационном периоде и в послеоперационные дни 1 и 7 (p = 0,376, p = 0,128) (таблицы 2 и 3). ).При сравнении групп аденоидэктомии с кюретажем и микродебрайдерной аденоидэктомии с точки зрения предоперационных и послеоперационных данных на 1 и 7 день, различий в дооперационный и послеоперационный день 7 для левого и правого уха не наблюдалось, в то время как разница наблюдалась на 1 день. (Таблицы 2 и 3).
ОбсуждениеДисфункция евстахиевой трубы — раннее осложнение, которое развивается после аденоидэктомии и вызывает оталгию и ощущение полноты в ушах. Однако нет данных о его механизме, распространенности, предрасполагающих факторах или о том, развивается ли оно в зависимости от типа операции. В этом исследовании тимпанометрия, которая является объективным тестом, и уровни давления в среднем ухе использовались для сравнения методов кюретажной аденоидэктомии и микродебридерной аденоидэктомии с точки зрения дисфункции евстахиевой трубы.Значительное ухудшение давления в среднем ухе наблюдалось на 1-й день после операции в группе кюретажной аденоидэктомии, а на 7-й день после операции нарушение нормализовалось. Жалобы на оталгию и ощущение полноты слуха наблюдались при снижении давления в среднем ухе в группе кюретажной аденоидэктомии. Однако в группе аденоидэктомии с микродебридером послеоперационных изменений давления в среднем ухе не наблюдалось. Также не было жалоб на оталгию и ощущение полноты в ушах в группе микродебридерной аденоидэктомии.В то время как не было замечено различий между результатами до и после операции на 7-й день в группах, статистически значимая разница наблюдалась на 1-й послеоперационный день в группе кюретажной аденоидэктомии из-за снижения давления в среднем ухе.
Два предыдущих исследования продемонстрировали связь между операцией тонзиллэктомии и дисфункцией евстахиевой трубы. Hone et al. наблюдали тимпанограмму C у 39% пациентов на 1-й день после операции по удалению миндалин.17 Holt et al. наблюдали значительные отклонения тимпанограммы на 1-й день после операции в соответствии с контрольной группой в своем исследовании, в котором они оценивали давление в среднем ухе у 22 пациентов после тонзиллэктомии с помощью тимпанометрии.18 Дисфункция евстахиевой трубы может быть связана с нарушением местного лимфодренажа после операции или с нарушением координации между носоглоточные и трубные мышцы. В этих двух исследованиях пациентам выполнялась только тонзиллэктомия. В нашем исследовании влияние тонзиллэктомии на дисфункцию евстахиевой трубы, вероятно, было сбалансированным в обеих группах, поскольку не было различий в частоте тонзиллэктомии в двух группах.
Результаты тимпанометрии в исследовании показывают, что осложнение дисфункции евстахиевой трубы чаще встречается при методе кюретажной аденоидэктомии, тогда как при микродебридерной аденоидэктомии оно встречается реже. Соответственно, последний метод является безопасным с точки зрения дисфункции евстахиевой трубы, и жалоб уха не наблюдается.
Дисфункция евстахиевой трубы, развившаяся после выскабливания аденоидэктомии, была временной и в основном улучшилась на 7 день после операции.Отек операционного поля, особенно области вокруг евстахиевой трубы, может привести к дисфункции евстахиевой трубы. При методе кюретажа операция проводится вслепую. Поэтому мы думаем, что применение пальпации для определения наличия остаточной ткани увеличивает риск повреждения евстахиевой трубы и приводит к большему образованию отека в области хирургического вмешательства. В литературе значительные остаточные остатки аденоидов были идентифицированы после кюретажной аденоидэктомии, особенно в тубарине и носоглотке.Elnashar et al. идентифицировал остаточные аденоиды в 95,45% случаев после кюретажной аденоидэктомии.19 Абдель-Азиз идентифицировал остаточную аденоидную ткань в 20,5% случаев.20 Остаточная аденоидная ткань, особенно вокруг трубчатого тора, вызывает дисфункцию евстахиевой трубы. Кроме того, эндоскопия проводится под визуальным контролем, и поэтому мы думаем, что очистка операционного поля и более эффективное удаление сгустков крови также будет полезно для техники микродебридерной аденоидэктомии.
Unlu et al. определено патологическое снижение частоты (75%) давления в среднем ухе в первый послеоперационный день у педиатрических пациентов, перенесших аденоидэктомию или аденотонзиллэктомию методом выскабливания. Это снижение составило 15,6% на третий послеоперационный день, изменение, которое было временным. 21 Эти результаты аналогичны показателям распространенности 81,2%, которые мы определили на 1-й послеоперационный день с помощью техники кюретажной аденоидэктомии в нашем исследовании. В нашем исследовании значительное изменение давления в среднем ухе наблюдалось у детей, перенесших аденоидэктомию с помощью эндоскопа с микродебридером или аденотонзиллэктомию.Мы наблюдали патологическое снижение на 25% давления в среднем ухе по крайней мере в одном ухе на 1-й день после операции в этой группе. Однако, в отличие от нашего исследования, Choi et al.22 определили, что тимпанограмма типа C составляла 74% при тимпанометрическом обследовании, которое проводилось в первый день после операции у 25 детей, перенесших аденоидэктомию с микродебрайдером или аденотонзиллэктомию. Этот результат может быть связан с хирургической техникой, и самым большим недостатком этого исследования является отсутствие контрольной группы.В этой области необходимы дополнительные исследования. В предыдущих исследованиях [21,22] сообщалось о результатах тимпанограмм пациентов, которые прошли только выскабливание или методы микродебрайдера с помощью эндоскопии; однако в этом исследовании мы впервые сравнили результаты педиатрических пациентов с использованием обоих хирургических методов.
ЗаключениеВременная и непродолжительная послеоперационная дисфункция евстахиевой трубы при эндоскопической аденоидэктомии с микродебридером встречается реже, чем при традиционной аденоидэктомии с выскабливанием.Мы постулируем, что процедура микродебридера лучше, чем метод кюретажной аденоидэктомии, с точки зрения профилактики дисфункции евстахиевой трубы в первые сутки после операции.
Конфликт интересовАвторы заявляют об отсутствии конфликта интересов.
Аденоидов Большой шеи | Аденоидэктомия Округ Нассау
Аденоидэктомия — это хирургическое удаление аденоидов, желез, расположенных за носом над нёбом. Функция аденоидов — бороться с инфекциями уха, носа и горла, проверяя попадание бактерий в организм.Однако иногда сами аденоиды могут стать хронически инфицированными и потребовать удаления; это состояние известно как аденоидит.
Большинство аденоидэктомий проводится у детей, часто в сочетании с тонзиллэктомиями. В таких случаях процедура называется аденотонзиллэктомией. Аденоиды обычно уменьшаются в размерах к подростковому возрасту, поэтому взрослые редко подвергаются процедуре.
Причины аденоидэктомии
Когда аденоиды инфицируются и опухают, они могут блокировать нос и затруднять дыхание.Чтобы компенсировать это заболевание, пациенты с аденоидитом часто дышат через рот. Поскольку дыхание ртом может вызывать собственный набор симптомов, включая сухость во рту, неприятный запах изо рта, потрескавшиеся губы и заложенность носа, может потребоваться аденоидэктомия. Другие проблемы, вызванные инфицированными и опухшими аденоидами, которые можно исправить с помощью аденоидэктомии, включают:
- Хронические инфекции уха
- Хронические инфекции носовых пазух
- Затруднения при глотании
- Затруднения со сном
- Носовая речь
- Припухшие железы
Диагностика пораженных аденоидов
Миндалины можно увидеть при физикальном осмотре, а аденоиды — нет. Сами аденоиды можно увидеть с помощью специального зеркала во рту или, предпочтительно, через трубку, называемую эндоскопом, которая вводится через нос. Другие тесты для диагностики проблем с аденоидами могут включать исследования сна или рентгеновские снимки области.
Процедура аденоидэктомии
Поскольку аденоидэктомия выполняется через рот, разрез не требуется, и единственный разрез включает удаление инфицированной аденоидальной ткани.Иногда для удаления аденоидов хирурги используют другие методы, помимо традиционной хирургии. Два основных метода, используемых в таких процедурах, — это электрокоагуляция, при которой для нагрева и удаления желез используется электричество, и радиочастотная энергия (RFB), при которой для той же цели используется ненагретая радиочастотная энергия. Аденоидэктомии обычно выполняются амбулаторно под общей анестезией, но пациенты обычно остаются в клинических условиях под наблюдением в течение примерно двух-пяти часов, чтобы предотвратить осложнения.
Пациенты могут испытывать боль в горле или ушах в течение семи-десяти дней после аденоидэктомии, и их можно лечить анальгетиками. Также может быть отек во рту, который вызывает остаточное дыхание ртом или храп. Белые струпья во рту — это нормальное явление после операции, их не следует удалять, потому что они отпадут естественным путем. Для пациента, перенесшего аденоидэктомию, важно поддерживать гидратацию после операции и знать об осложнениях, выражающихся в высокой или постоянной температуре, тошноте и рвоте, головной боли, ригидности шеи или затрудненном дыхании.
Риски аденоидэктомии
Хотя аденоидэктомия является безопасной процедурой, любая операция сопряжена с риском. Эти риски могут включать:
- Чрезмерное кровотечение
- Сгустки крови
- Неблагоприятные реакции на анестезию или лекарства
Послеоперационная инфекция и проблемы с дыханием также являются возможными осложнениями аденоидэктомии.
После аденоидэктомии у большинства пациентов улучшилось дыхание через нос, уменьшилось количество болей в горле и ушных инфекций.
Свяжитесь с нами, чтобы узнать больше об аденоидэктомии в Грейт-Шее, округ Нассау
Чего ожидать во время аденоидэктомии
Аденоидэктомия — это хирургическое удаление аденоидов. Вопрос о том, следует ли удалять аденоиды, был предметом разногласий в медицинском сообществе. Разногласия возникли из-за часто выполняемых ненужных аденоидэктомий, а также тонзиллэктомий, которые иногда объединяли в одну операцию. Несмотря на разногласия, медицинское сообщество по-прежнему поддерживает удаление аденоидов при определенных обстоятельствах.Взаимодействие с другими людьми
VOISIN / PHANIE / Getty Images
Показания к удалению аденоидов
Хотя некоторые врачи по-прежнему предпочитают удалять миндалины и аденоиды одновременно, их следует рассматривать отдельно, прежде чем решать, следует ли их удалять. Поскольку аденоиды с возрастом уменьшаются в размерах, большинство аденоидэктомий проводят маленьким детям.
Если дыхательные пути заблокированы из-за аденоидов, вызывающих проблемы с дыханием, обычно выполняется аденоидэктомия.Врач также может порекомендовать аденоидэктомию по плановым, не экстренным причинам. В этих обстоятельствах врач сравнит риски и преимущества операции.
Причины плановой аденоидэктомии включают:
Перед аденоидэктомией
Перед операцией врач посоветует вам не давать ребенку лекарства, такие как ибупрофен или аспирин, за неделю до запланированной операции. Эти лекарства увеличивают риск чрезмерного кровотечения во время операции и кровотечения после операции.
Если ваш ребенок принимает лекарства ежедневно, вы также можете спросить своего врача, есть ли другие лекарства, которые вы не должны давать ему в день операции.
Хирургический центр позвонит вам, чтобы сообщить, в какое время будет проводиться операция. Поскольку рвота и аспирация представляют опасность для любого, кто проходит анестезию, вы также получите инструкции о еде и питье вашего ребенка. Обычно следует избегать еды и питья после полуночи накануне операции.
В больнице
По прибытии в больницу или хирургический центр вам нужно будет пройти регистрацию. Вам нужно будет взять с собой игрушки или какие-то вещи, которыми ребенок может заняться, пока вы ждете операции. Если ваш ребенок младенец, возьмите с собой бутылочку или поильную чашку и дополнительные подгузники. Несмотря на то, что вам дается время для проведения операции, ваш прием основан на приблизительном времени вашей процедуры и операций, проводимых ранее в тот же день.Будьте готовы ждать.
В какой-то момент вас попросят заполнить исчерпывающую форму истории болезни, чтобы помочь вашей медицинской бригаде оказать вашему ребенку наилучший уход. Обязательно сообщите своему врачу, если у пациента или его родственника когда-либо была реакция на анестезию. Сообщайте о любых аллергиях, включая аллергию на латекс, который используется в некоторых медицинских устройствах.
Перед процедурой медсестра измерит некоторые жизненно важные показатели (артериальное давление, частоту сердечных сокращений, температуру, частоту дыхания и сатурацию кислорода), чтобы иметь с чем сравнить результаты после операции.
Иногда пациенту перед операцией можно дать успокаивающее средство, чтобы уменьшить беспокойство. Обычно используется лекарство под названием Versed (мидазолам). Некоторые врачи не всегда это разрешают, но это может помочь расслабить ребенка и помочь ему не вспоминать неприятный опыт.
Как удаляются аденоиды?
Аденоиды удаляются с помощью аденоидной кюретки, микродебридера или просто аспирационной коагуляции. После удаления аденоидов хирург прижигает это место; это включает использование электрического тока, который закрывает кровеносные сосуды.Аденоидэктомия обычно занимает около 20 минут. Если вашему ребенку удаляют миндалины или проводят другие процедуры, это займет больше времени.
После операции ваш ребенок будет доставлен в PACU (отделение постанестезиологической помощи) под наблюдением дипломированной медсестры, пока он не проснется. Медсестра будет следить за тем, насколько ваш ребенок сонный, насколько близки его показатели жизнедеятельности к показателям, полученным до операции, испытывает ли он боль и может ли он есть и пить без рвоты.
Уход за ребенком после аденоидэктомии
По возвращении домой ваш ребенок может вернуться к своему обычному питанию, если ему также не сделали тонзиллэктомию или он не страдает тошнотой и рвотой. Если тошнота и рвота являются проблемой, лучше придерживаться прозрачных жидкостей, таких как суповой бульон, вода и яблочный сок.
Если проблема вызывает боль, следует употреблять мягкую пищу. Сначала избегайте сока цитрусовых, так как они могут вызвать раздражение, и молока, которое может способствовать выработке слизи.Если в носу или горле видны сгустки или свежая кровь (кроме кровянистой мокроты), вам следует немедленно обратиться в больницу.
Ваш врач или медсестра дадут вам очень конкретные инструкции по уходу за вашим ребенком дома. Эти инструкции следует точно соблюдать. В общем, вы должны следить за жидкостным статусом вашего ребенка, наблюдая за постоянной рвотой или отказом от жидкости. Сухие потрескавшиеся губы, отсутствие слез и небольшое количество мочи — все это признаки обезвоживания, о которых следует сообщить врачу вашего ребенка.Кроме того, врач должен быть проинформирован о сильном кровотечении, лихорадке и сильной боли.
Припухлость в месте операции может вызвать изменение голоса. Это нормально. Однако, если изменение сохраняется через несколько недель, обратитесь за помощью к врачу, чтобы проверить вашего ребенка на состояние, называемое небоглоточной недостаточностью (неправильное закрытие мышцы в задней части рта).
Детям во время выздоровления следует воздерживаться от занятий спортом и чрезмерной активности.Кроме того, в течение 2 недель делайте все возможное, чтобы ребенок не контактировал с людьми, страдающими респираторными инфекциями. Вы должны не пускать ребенка в школу в течение как минимум одной недели или по указанию врача.
Удаление миндалин и аденоидов | Тонзиллэктомия
Что такое миндалины?
Миндалины представляют собой две подушечки овальной формы, расположенные в задней части глотки с каждой стороны. Миндалины являются частью лимфатической системы, которая помогает бороться с инфекциями.Однако удаление миндалин, похоже, не увеличивает восприимчивость к инфекции.
Симптомы удаления миндалин
- Болезненное или затрудненное глотание.
- Лихорадка.
- Увеличенные или опухшие лимфатические узлы или железы на шее.
- Белый или желтый налет на миндалинах.
- Тяжелая или повторяющаяся боль в горле.
Что такое тонзиллэктомия?
Тонзиллэктомия — это хирургическое удаление миндалин.Процедура тонзиллэктомии гораздо чаще встречается у детей, чем у взрослых. Чаще всего операция проводится в амбулаторных условиях с использованием общего наркоза для детей. Взрослым может потребоваться только местная анестезия, чтобы обезболить пораженную область.
Когда требуется тонзиллэктомия
Удаление миндалин или тонзиллэктомия требуется, когда у человека повторяются эпизоды тонзиллита или инфекции, состояние которой не улучшилось с помощью других методов лечения. В некоторых случаях это может быть выполнено, если увеличенные миндалины блокируют нормальное дыхание.Это может привести к таким проблемам, как апноэ во сне и затруднения при приеме пищи. Иногда для лечения рака проводят тонзиллэктомию.
Свидетельство пациента
Доктор Сюй и персонал были очень дружелюбны и вежливы. Доктор Сюй прекрасно держится у постели больного и очень внимательно выслушивает мои симптомы. Я обязательно воспользуюсь услугами доктора Сюй снова по поводу любого заболевания ЛОР, которое у меня возникнет. — Дэвид П.
Что такое аденоиды?
Аденоиды — это небольшие комочки ткани в задней части глотки, которые помогают бороться с инфекциями уха, носа и горла.Это масса лимфатической ткани, расположенная кзади от носовой полости, где нос переходит в горло.
Что такое аденоидэктомия?
Аденоидэктомия — это хирургическое удаление лимфоидных желез. Аденоидэктомии обычно выполняются у детей. Аденоиды обычно уменьшаются в размерах к подростковому возрасту, поэтому взрослые редко подвергаются процедуре.
Почему можно удалять аденоиды
Удаление аденоидов может потребоваться, если аденоиды инфицированы и опухают, блокируя нос и затрудняя дыхание.Набухшие аденоиды также могут вызывать апноэ во сне, хронический храп, ушные инфекции и затруднения при глотании.
Набухшие аденоиды часто связаны с тонзиллитом и могут быть удалены в ходе операции по удалению миндалин. Эта процедура называется аденотонзиллэктомией.
Записаться на консультацию
Если у вас возникли проблемы с глотанием или дыханием, свяжитесь с нашим офисом по телефону 972.984.1050, чтобы назначить консультацию с одним из наших поставщиков медицинских услуг. Наша практика обслуживает Маккинни, Аллен, Плано и прилегающие районы Техаса.
Аденоидэктомия Артикул
[3]
Vogler RC, Ii FJ, Pilgram TK, Возрастной размер нормальной аденоидной подушечки на магнитно-резонансной томографии. Клиническая отоларингология и смежные науки. 2000 окт [PubMed PMID: 11012653]
[4]
Ясан Х, Догру Х, Тюз М., Чандир О, Уйгур К., Ярикташ М., Отит с выпотом и гистопатологические свойства лимфоидной ткани.Международный журнал детской оториноларингологии. Ноябрь 2003 г. [PubMed PMID: 14597367]
[5]
Ферги Н., Бейстон Р., Пирсон Дж. П., Бирчелл Дж. П., Является ли отит с выпотом инфекцией биопленки? Клиническая отоларингология и смежные науки. 2004 г., февраль [PubMed PMID: 14961850]
[6]
Baugh RF, Archer SM, Mitchell RB, Rosenfeld RM, Amin R, Burns JJ, Darrow DH, Giordano T, Litman RS, Li KK, Mannix ME, Schwartz RH, Setzen G, Wald ER, Wall E, Sandberg G, Patel М.М., Руководство по клинической практике: тонзиллэктомия у детей.Отоларингология — хирургия головы и шеи: официальный журнал Американской академии отоларингологии — хирургии головы и шеи. 2011, янв [PubMed PMID: 21493257]
[7]
Finkelstein Y, Wexler DB, Nachmani A, Ophir D, Эндоскопическая частичная аденоидэктомия для детей с подслизистой расщелиной неба. Журнал «Волчья пасть-черепно-лицевая»: официальное издание Американской ассоциации черепно-лицевой пасты.2002 сентябрь [PubMed PMID: 121
]
[8]
Инграм Д.Г., Фридман Н.Р., На пути к аденотонзиллэктомии у детей: обзор для педиатра общего профиля. Педиатрия JAMA. 2015 декабрь [PubMed PMID: 26436644]
[9]
Шегрен П.П., Томас А.Дж., Хантер Б.Н., Баттерфилд Дж., Гейл С., Мейер Дж. Д., Сравнение педиатрических методов аденоидэктомии.Ларингоскоп. Март 2018 г. [PubMed PMID: 29152748]
[10]
Хартли Б.Е., Папсин Б.К., Альберт Д.М., Отсасывающая диатермия, аденоидэктомия. Клиническая отоларингология и смежные науки. 1998, август [PubMed PMID: 9762491]
[11]
Лоу Д., Браун П., Юнг М., Техника аденоидэктомии в Соединенном Королевстве и послеоперационное кровотечение.Отоларингология — хирургия головы и шеи: официальный журнал Американской академии отоларингологии — хирургии головы и шеи. 2011 август [PubMed PMID: 21493271]
[12]
Миллер Б.Дж., Лахани Р., Рашид А., Тостевин П., Болезненная кривошея после аденотонзиллэктомии: кардинальный признак атлантоаксиального подвывиха. Отчеты о делах BMJ. 1 марта 2018 г. [PubMed PMID: 29496687]
[13]
Стюарт К.Дж., Ахмад Т., Раззелл Р.Э., Уотсон А.С., Измененная речь после аденоидэктомии: 20-летний опыт.Британский журнал пластической хирургии. 2002 сентябрь [PubMed PMID: 12479419]
[14]
van den Aardweg MT, Schilder AG, Herkert E, Boonacker CW, Rovers MM, Аденоидэктомия при среднем отите у детей. Кокрановская база данных систематических обзоров. 20 января 2010 г. [PubMed PMID: 20091650]
[15]
Mikals SJ, Brigger MT, Аденоидэктомия как дополнение к установке первичной тимпаностомической трубки: систематический обзор и метаанализ.Отоларингология JAMA — руководитель [PubMed PMID: 24287958]
[16]
Boonacker CW, Rovers MM, Browning GG, Hoes AW, Schilder AG, Burton MJ, Аденоидэктомия с прокладками или без них для детей со средним отитом: метаанализ индивидуальных данных пациента. Оценка медицинских технологий (Винчестер, Англия). 2014, янв [PubMed PMID: 24438691]
[17]
Kaditis AG, Alonso Alvarez ML, Boudewyns A, Abel F, Alexopoulos EI, Ersu R, Joosten K, Larramona H, Miano S, Narang I, Tan HL, Trang H, Tsaoussoglou M, Vandenbussche N, Villa MP, Van Waardenburg D , Weber S, Verhulst S, ERS заявление об обструктивном нарушении дыхания во сне у детей в возрасте от 1 до 23 месяцев.Европейский респираторный журнал. 2017 декабрь [PubMed PMID: 29217599]
[18]
Kaditis AG, Alonso Alvarez ML, Boudewyns A, Alexopoulos EI, Ersu R, Joosten K, Larramona H, Miano S, Narang I, Trang H, Tsaoussoglou M, Vandenbussche N, Villa MP, Van Waardenburg D, Weber S, Verhulst S , Обструктивное нарушение дыхания во сне у детей от 2 до 18 лет: диагностика и лечение. Европейский респираторный журнал.2016, янв [PubMed PMID: 26541535]
[19]
Венекамп Р.П., Херн Б.Дж., Чандрасекхаран Д., Блэкшоу Х., Лим Дж., Шильдер А.Г., Тонзиллэктомия или аденотонзиллэктомия в сравнении с нехирургическим лечением обструктивного нарушения дыхания во сне у детей. Кокрановская база данных систематических обзоров. 2015, 14 октября [PubMed PMID: 26465274]
[20]
Khanna R, Lakhanpaul M, Bull PD, Хирургическое лечение среднего отита с выпотом у детей: краткое изложение руководства NICE.Клиническая отоларингология: официальный журнал ENT-UK; официальный журнал Нидерландского общества оторино-ларингологии [PubMed PMID: 19126137]
.