От отита антибиотики: Антибиотикотерапия при отитах | Овчинников Ю.М.
Антибиотикотерапия при отитах | Овчинников Ю.М.
Данная тема может быть представлена несколькими разделами, поскольку речь должна идти не только о наружном и среднем отите, но и об остром и хроническом процессах в этих отделах уха, так как каждое из этих заболеваний требует самостоятельного врачебного подхода.К сожалению, в настоящее время наряду с успехами фармакотерапии в обществе произошли такие социальные изменения, которые во многом снижают эффективность применения новейших препаратов, способных не только сократить длительность острого заболевания уха, но и предупредить переход его в подострый и хронический процесс. Имеется в виду прежде всего отсутствие прежней возможности проведения всеобщей диспансеризации больных с заболеваниями уха.
Снижение уровня благосостояния населения, качества жизни, рост инфекционных заболеваний существенно затрудняют оказание соответствующей помощи больным с воспалением среднего уха, особенно хроническим.
Проблемы оказания действенной помощи пациентам с заболеваниями уха не могут быть сведены лишь к выбору препарата, обладающего хорошо выраженным противовоспалительным эффектом, и нельзя надеяться лишь на “могущество” новейшего антибиотика. Поэтому использование антибиотиков должно проходить под контролем отоскопии с анализом эффективности проводимого лечения, в противном случае можно добиться обратного – позволить перейти острому процессу в хронический или безуспешно влиять на хронический гнойный средний отит, который, возможно, требует хирургического вмешательства. Отмечено, что одной из причин, косвенно способствующих возникновению, стойкому и длительному течению так называемого экссудативного среднего отита, заболеваемость которым растет, являются острые респираторно-вирусные заболевания, чаще на фоне увеличенной глоточной миндалины и аллергии. Нерациональное использование антибиотиков, например, при первых признаках катара верхних дыхательных путей, среднего отита, приводит к приглушению активного гнойного процесса в среднем ухе, когда исчезают некоторые его симптомы (например, боль) и процесс переходит в вялотекущее воспаление.
Как показывает практика, спустя 1–2 сут после назначения сильнодействующих антибиотиков боль в ухе исчезает, и пациент редко продолжает принимать их по полному курсу (50% прекращают прием на 3-й день, 70% – на 6-й день). Поэтому доверять только антибактериальной терапии при остром среднем отите и обострении хронического заболевания не следует, так как помимо борьбы с активной инфекцией, необходимо создать все условия для эвакуации воспалительного экссудата, в том числе и гнойного, из полостей среднего уха, иначе воспалительный процесс затягивается. К тому же, мнение о том, что флора играет решающую роль в развитии воспаления в закрытой полости, например, в среднем ухе, и особенно в хронизации воспаления, в настоящее время дискутабельно, поскольку состояние иммунитета, как общего, так и местного, оказывает несомненное влияние на характер течения воспалительного процесса.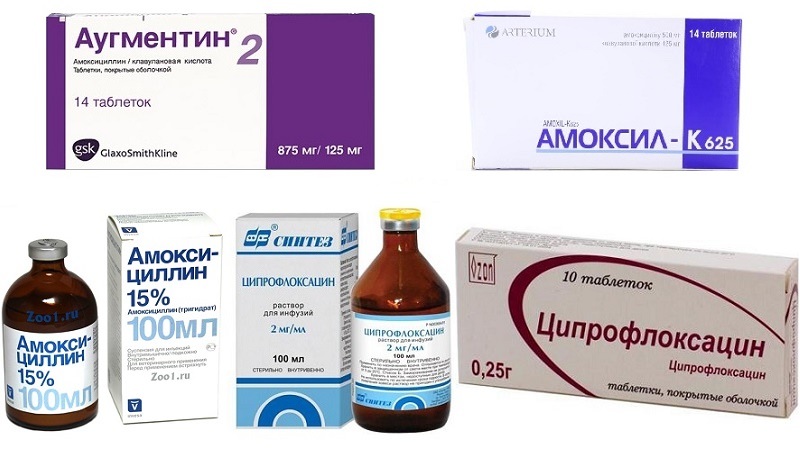
 Методы использования антибиотикотерапии при заболеваниях уха могут быть разнообразны – от местного применения в виде капель, вводимых в ухо через наружный слуховой проход, до приема антибиотика внутрь и парентерально.
Методы использования антибиотикотерапии при заболеваниях уха могут быть разнообразны – от местного применения в виде капель, вводимых в ухо через наружный слуховой проход, до приема антибиотика внутрь и парентерально.
Параллельно можно отметить, что поскольку инфекция проникает в среднее ухо, главным образом, через слуховую трубу из носоглотки, ее санация, в том числе и с помощью антибиотиков, применяемых местно, целиком оправдана. К примеру, фузафунжин, применяемый в виде спрея, обеспечивает санацию полости носа, носоглотки, носоглоточного устья слуховой трубы, оказывает действие на грамположительные и грамотрицательные кокки и палочки, анаэробы, грибы.
Острый средний отит
Принято считать, что пока не произошло естественного прободения барабанной перепонки и не появился экссудат, который можно охарактеризовать как гнойный, острый отит может быть отнесен к “катаральному”, и лечение не требует подключения антибиотикотерапии, за исключением упомянутого ранее фузафунжина для орошения слизистой оболочки полости носа, носоглотки.
• Амоксициллин по 1 капсуле 3 раза в день с обильным питьем через 2 ч после еды, курс 7–10 дней.
• Ампициллина тригидрат внутрь по 1 таблетке или капсуле (взрослым 250–1000 мг, детям 125–500 мг) 4 раза в день в течение 5 дней.
• Феноксиметилпенициллин внутрь по 3 таблетки в день, детям до 14 лет 50–60 тыс. ЕД на 1 кг массы тела в день.
• Спирамицин 6–9 млн МЕ, т.е. 2–3 таблетки.
• Азитромицин внутрь за 1 ч до еды 1 раз в день по 500 мг в течение 3 дней. Детям по 1 таблетке 125 мг 1 раз в день.
• Цефазолин в инъекциях внутримышечно в растворе прокаина. Флакон содержит 0,25–0,5 или 1 г порошка для разведения. В течение 7 дней по 1–4 раза в сутки.
• Ципрофлоксацин по 1 таблетке 2 раза в день в течение 7 дней.
Таким образом, арсенал антибиотиков, которые оказывают весьма эффективное действие при лечении больных острым средним гнойным отитом, достаточен, и к концу недели после начала лечения наступает почти полная ремиссия – прекращается боль в ухе, отсутствуют выделения из слухового прохода. Однако критерием полного выздоровления считается восстановление слуха, для чего следует использовать широкий спектр мер, не связанных с борьбой с воспалением в ухе.
Однако критерием полного выздоровления считается восстановление слуха, для чего следует использовать широкий спектр мер, не связанных с борьбой с воспалением в ухе.
Хронический средний отит
Лечение больных хроническим гнойным средним отитом обязательно подразумевает применение различных антибиотиков, так как при хроническом воспалении среднего уха может быть выделена полифлора или даже меняющаяся в ходе длительного лечения флора. Особые трудности врач встречает при наличии в гнойном отделяемом протея, синегнойной палочки. В этих случаях лечение может длиться месяцами и даже годами. При хроническом отите применение антибиотиков перорально или парентерально показано только в случаях обострения процесса в среднем ухе или в послеоперационной полости, если пациенту была выполнена санирующая операция на ухе. В основном антибиотики при хроническом среднем отите приходится применять в виде капель, промывных жидкостей, мазей.
Из арсенала антибиотиков, применяемых при хроническом гнойном среднем отите, его обострениях, можно использовать препараты из списка, приведенного выше. Добавлением к нему может быть перечень антибиотиков, которые оказывают влияние на протей, синегнойную и кишечную палочки:
• Ципрофлоксацин внутрь 125–500 мг по 1 таблетке 2 раза в день.
• Хлорамфеникол (спиртовой раствор: в 100 мл содержится 0,25 левомицетина) для закапывания в ухо при выявленном протее, кишечной палочке, сальмонелле, бактериях, устойчивых к пенициллину, стрептомицину.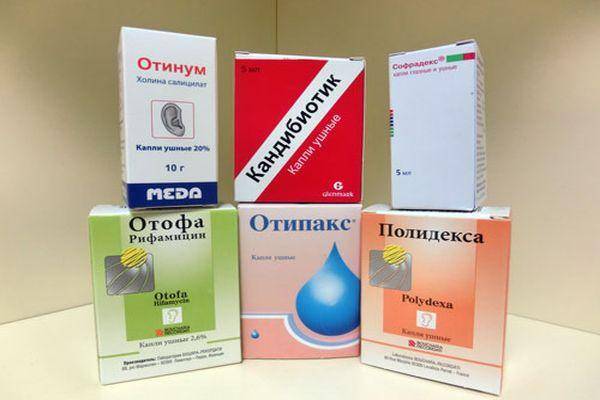
• Нетилмицин используется для инъекций при процессе в ухе, поддерживаемом грамотрицательными микроорганизмами. Применяется по 4 мг в день равными порциями 2 раза в сутки.
Наружный отит
Заболевания кожи наружного слухового прохода также могут иметь острое и хроническое течение с обострениями, сопровождаться болью в ухе, заложенностью его, зудом и гнойными выделениями. В зависимости от характера возбудителя клиническая картина может свидетельствовать о грибковой или о бактериально-кокковой флоре. Ориентируясь на клинические проявления, врач может предположить характер возбудителя, однако только микробиологическое обследование позволяет безошибочно выбрать тип медикаментов, целесообразных в каждом случае.
Как правило, местное лечение при грибковых наружных отитах бывает достаточно успешным. В случаях затяжного течения наружного отита, обусловленного грибом типа кандида, используется антибиотик нистатин (взрослым внутрь по 500 тыс. ЕД 3–4 раза в день в течение 10–14 дней). Из мазевых средств, содержащих антибиотики, многие врачи по прежнему предпочитают назначать хорошо зарекомендовавшую себя мазь “Оксикорт” (в ее составе – гидрокортизон и окситетрациклин).
ЕД 3–4 раза в день в течение 10–14 дней). Из мазевых средств, содержащих антибиотики, многие врачи по прежнему предпочитают назначать хорошо зарекомендовавшую себя мазь “Оксикорт” (в ее составе – гидрокортизон и окситетрациклин).
При фурункуле наружного слухового прохода и при разлитом воспалении кожи наружного слухового прохода рационально применение грамицидина в виде спиртовых капель (2% спиртовой раствор по 2–3 капли). Содержащим грамицидин является и весьма активно действующий софрадекс (флакон содержит 5–8 мл раствора, применяется по 2–3 капли 3 раза в день в течение 1 нед). Нужно помнить, что местное применение некоторых антибиотиков может оказать ототоксическое действие при наличии перфорации в барабанной перепонке. Необходимо еще раз подчеркнуть, что антибиотики при воспалении кожи наружного слухового прохода не могут быть монотерапией и в подавляющем большинстве случаев должны использоваться в сочетании с мероприятиями по активизации защитных сил организма и дополнительными воздействиями на ткани (физиотерапевтическое воздействие, вскрытие фурункула и пр.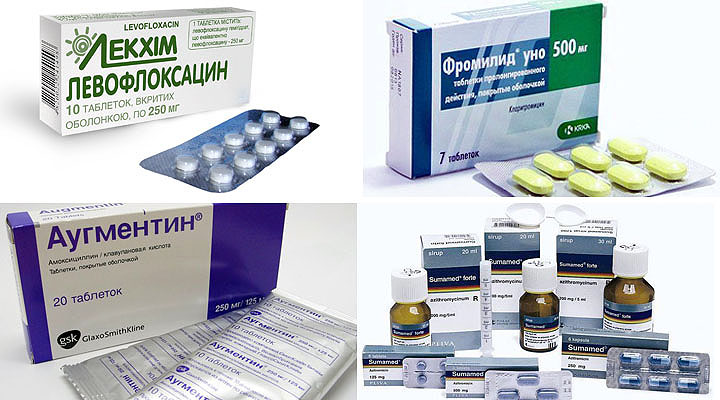 ).
).
| Приложения к статье |
| Антибактериальную терапию при отите среднего уха нужно проводить после получения сведений о чувствительности микробной флоры к антибиотикам. |
Местные антибиотики у людей с хроническим гнойным средним отитом
Какова цель этого обзора?
Целью этого Кокрейновского обзора было выяснить, эффективны ли местные антибиотики в лечении хронического гнойного среднего отита и является ли один из видов местного лечения антибиотиком более эффективным, чем другие. Для ответа на этот вопрос мы собрали и проанализировали все соответствующие исследования.
Ключевая информация
Существует большая неопределенность в отношении того, ускоряет ли применение местных антибиотиков разрешение ушных выделений у пациентов с хроническим гнойным средним отитом (ХГСО). Однако, несмотря на эту неопределенность, есть некоторые основания полагать, что использование местных антибиотиков может быть эффективным по сравнению с плацебо или при их использовании в дополнение к системному антибиотику (перорально или инъекционно). Существует также много неопределенности в отношении того, какой тип местного антибиотика является наиболее эффективным. В целом, определённость доказательств была очень низкой.
Однако, несмотря на эту неопределенность, есть некоторые основания полагать, что использование местных антибиотиков может быть эффективным по сравнению с плацебо или при их использовании в дополнение к системному антибиотику (перорально или инъекционно). Существует также много неопределенности в отношении того, какой тип местного антибиотика является наиболее эффективным. В целом, определённость доказательств была очень низкой.
Что было изучено в этом обзоре?
Хронический гнойный средний отит (ХГСО) — это длительный (хронический) отек и инфекция среднего уха, с выделениями из уха (отореей) через перфорированную тимпаническую мембрану (барабанную перепонку). Основные симптомы ХГСО — выделения из уха и потеря слуха. Местные антибиотики (вводятся в ушной канал в виде ушных капель, мазей, спреев или кремов) являются наиболее часто используемым средством для лечения ХГСО. Местные антибиотики убивают микроорганизмы, которые могут быть причиной инфекции, или останавливают их рост. Местные антибиотики могут использоваться самостоятельно или добавляться к другим методам лечения ХГСО, таким как антисептики или чистка ушей (туалет ушей) или системные антибиотики (антибиотики, принимаемые внутрь или путем инъекции в мышцу или вену). В этом обзоре важно было изучить, были ли какие-либо неблагоприятные последствия от применения местных антибиотиков, так как они могут вызвать раздражение кожи в наружном ухе, что может вызвать дискомфорт, боль или зуд. В этом обзоре также изучили, были ли одни типы антибиотиков более эффективными в лечении ХГСО, чем другие, так как некоторые антибиотики (такие как аминогликозиды) могут быть токсичны для внутреннего уха (ототоксичность), с возможностью вызвать необратимую потерю слуха (сенсоневральную), головокружение или звон в ухе (тиннитус).
Местные антибиотики могут использоваться самостоятельно или добавляться к другим методам лечения ХГСО, таким как антисептики или чистка ушей (туалет ушей) или системные антибиотики (антибиотики, принимаемые внутрь или путем инъекции в мышцу или вену). В этом обзоре важно было изучить, были ли какие-либо неблагоприятные последствия от применения местных антибиотиков, так как они могут вызвать раздражение кожи в наружном ухе, что может вызвать дискомфорт, боль или зуд. В этом обзоре также изучили, были ли одни типы антибиотиков более эффективными в лечении ХГСО, чем другие, так как некоторые антибиотики (такие как аминогликозиды) могут быть токсичны для внутреннего уха (ототоксичность), с возможностью вызвать необратимую потерю слуха (сенсоневральную), головокружение или звон в ухе (тиннитус).
Каковы основные результаты этого обзора?
Мы обнаружили 17 исследований, в которых были обследованы, по меньшей мере, 2126 участников, однако было трудно точно определить, число включенных участников, так как в ряде исследований не было четко указано их число.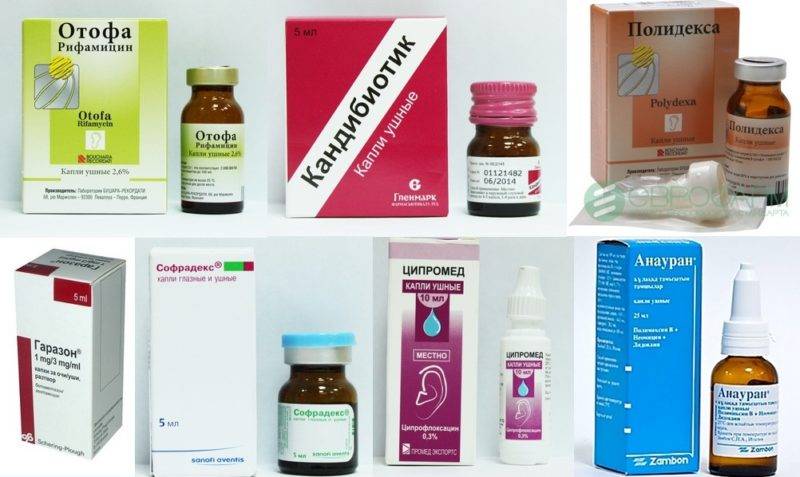 В исследованиях Использовали ряд различных видов антибиотиков и комбинаций антибиотиков.
В исследованиях Использовали ряд различных видов антибиотиков и комбинаций антибиотиков.
Сравнение местных антибиотиков с плацебо или отсутствием лечения
В одном из исследований было проведено сравнение местных антибиотиков с солевым раствором (соленой водой) для промывания ушей. Местные антибиотики оказались более эффективными, чем солевой раствор для промывания ушей при оценке через одну-две недели после лечения, но это исследование было слишком мало, чтобы обеспечить хоть какую-то уверенность в результатах (доказательства очень низкой определённости).
Сравнение местных антибиотиков, использованных в дополнение к системным (пероральным или инъекционным) антибиотикам
В четырех исследованиях сравнивали лечение с использованием капель местного антибиотика (ципрофлоксацина) в дополнение к системному (оральному или инъекционному) антибиотику. В случае применения комбинаций местных и пероральных антибиотиков лечение было немного эффективнее по сравнению с применением только пероральных антибиотиков для разрешении отореи в сроки от одной до двух недель и от двух до четырех недель. Эти исследования были слишком малы для того, чтобы обеспечить хоть какую-то уверенность в их результатах (доказательства низкой определённости).
Эти исследования были слишком малы для того, чтобы обеспечить хоть какую-то уверенность в их результатах (доказательства низкой определённости).
Сравнение различных местных антибиотиков
Было проведено 12 исследований, в которых изучали эффективность различных видов антибиотиков. Определённость доказательств по всем исходам в этих сравнениях очень низкая. В двух исследованиях не сообщили о числе участников или сообщали только о числе леченных ушей, поэтому общее число участников не могло быть подсчитано. Из-за низкой определённости доказательств неизвестно, какой вид местного антибиотика является наиболее эффективным.
Насколько актуален этот обзор?
Доказательства актуальны по состоянию на апрель 2019 года.
15 лучших антибиотиков для лечения отита
19992Автор: Борис Левитин
В зависимости от локализации инфекционного процесса отит делят на наружный и средний. Последний в свою очередь бывает острым или хроническим. Тактика лечения при разных видах этого заболевания отличается. Антибактериальную терапию при отите среднего уха правильно проводить после выявления чувствительности патогенов к антибиотикам.
Последний в свою очередь бывает острым или хроническим. Тактика лечения при разных видах этого заболевания отличается. Антибактериальную терапию при отите среднего уха правильно проводить после выявления чувствительности патогенов к антибиотикам.
Если сохраняется целостность барабанной перепонки и не образуется гнойный экссудат, то лечение острого отита может обойтись без применения антибиотикотерапии. При остром отите среднего уха антибиотики назначают, если принимаемые меры не купируют патологический процесс (ухо продолжает болеть, тугоухость усиливается, больного лихорадит и ухудшается его общее состояние).
При хроническом отите к антибактериальной терапии прибегают только во время обострения патологического процесса или после хирургического вмешательства. В основном антибактериальные средства при хроническом отите применяют в виде ушных капель или мазей. В этом обзоре мы рассмотрим лучшие антибиотики для лечения отита, применяемые внутрь или местно.
Рейтинг лучших антибиотиков для лечения отита
Лучшие пероральные антибиотики для лечения отита
Системные антибактериальные средства обычно подключают в тяжелых случаях, когда местная терапия не дает желаемого результата.
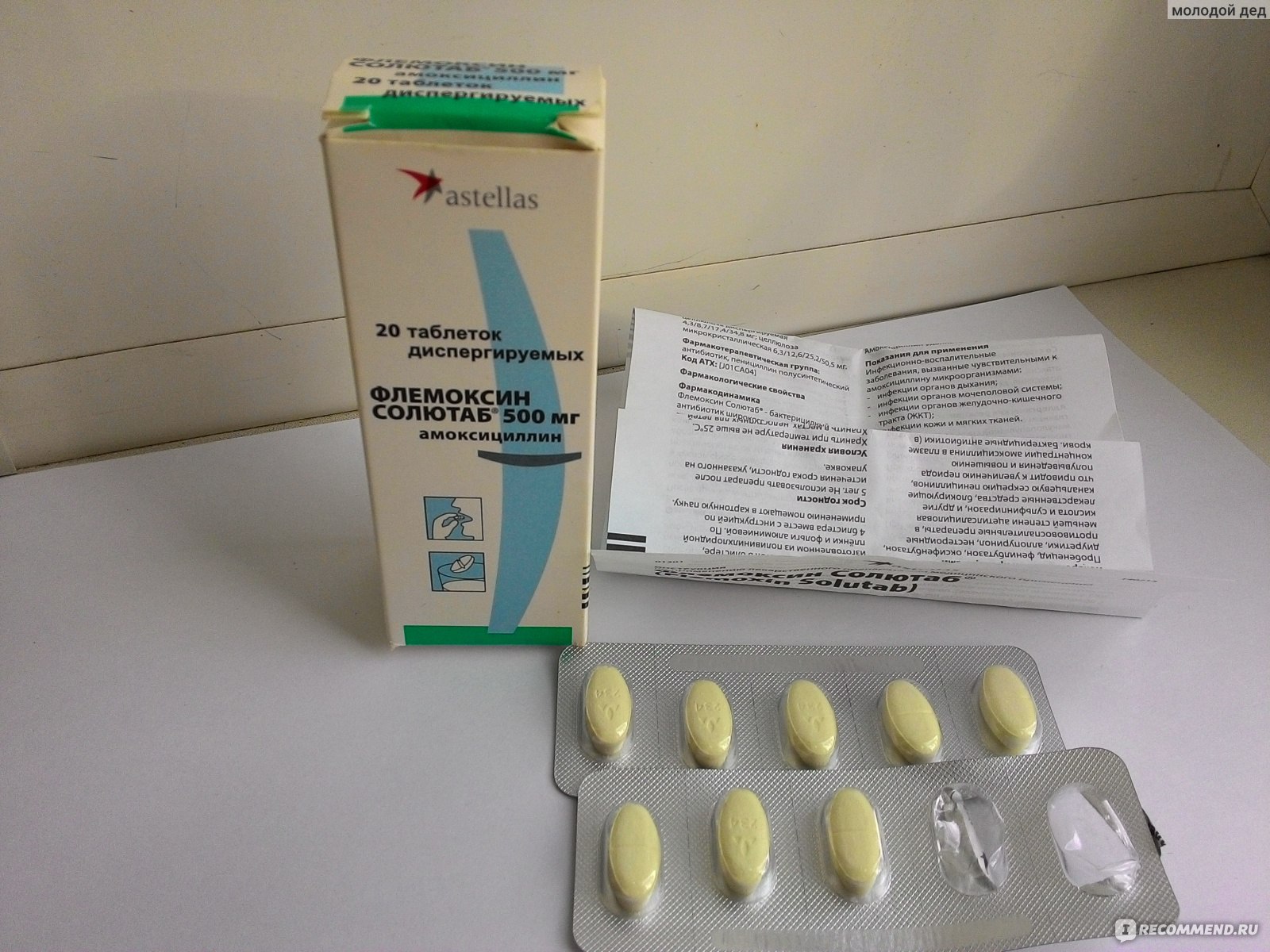
Флемоклав Солютаб
Рейтинг: 4.9
В Нидерландах производят препарат Флемоксин Солютаб. Он содержит 2 активных компонента: амоксициллин и клавулановую кислоту. Относится к полусинтетическим пенициллинам широкого спектра действия, дополненных ингибиторами бета-лактамаз. При приеме внутрь быстро и полностью абсорбируется из ЖКТ. Одновременный прием пищи не влияет на всасывание. Выпускается в четырех дозировках.
Флемоклав Солютаб представляет собой диспергируемые таблетки светло-желтого цвета. Они имеют продолговатую форму с логотипом фирмы. Растворяются таблетки практически полностью в любых жидкостях, но лучше использовать воду. Неприятного вкуса не имеют. Отдушка у них абрикосовая. В растворенном виде их лучше давать маленьким детям, а взрослые могут глотать таблетку целиком, если их не смущает размер. От острого отита этот препарат помогает полностью избавиться за 10 дней.
Неприятного вкуса не имеют. Отдушка у них абрикосовая. В растворенном виде их лучше давать маленьким детям, а взрослые могут глотать таблетку целиком, если их не смущает размер. От острого отита этот препарат помогает полностью избавиться за 10 дней.
Многие очень хорошо отзываются о препарате Флемоклав Солютаб. Отоларингологи отдают предпочтение именно Флемоклаву, поскольку в его составе присутствует клавулановая кислота, защищающая антибиотик от разрушения ферментами и расширяющая антибактериальный спектр ампициллина. Этот антибиотик более щадяще действует на ЖКТ, хотя полностью не исключено появление дисбактериоза, если не принимать параллельно пробиотики.
Преимущества
-
третье поколение пенициллинов;
-
повышенная биодоступность;
-
несколько дозировок;
-
подходит для глотания целиком или растворения;
-
более щадяще действует на пищеварительный тракт.

Недостатки
-
возможно появление дисбактериоза.
Аугментин СР
Рейтинг: 4.8
Следующий номинант обзора — французский антибиотик Аугментин СР. Он также содержит амоксициллин и клавулановую кислоту. Оба действующие вещества максимально быстро и без остатка всасываются из пищеварительного тракта после употребления перорально. Аугментин СР применяют для лечения пациентов, которым уже исполнилось 16 лет. Это двухслойная лекарственная форма с немедленным и медленным высвобождением амоксициллина.
Аугментин СР представляет собой довольно крупные таблетки с модифицированным высвобождением, покрытые пленочной оболочкой. Они белые, продолговатые, с разделительной риской с одной стороны. Суммарно в одной таблетке присутствует 1000 мг амоксициллина и 62,5 клавулановой кислоты. Располагаются они по 4 штуки на одном блистере. При отите обычно назначают употреблять по 2 таблетке 2 раза в день, желательно в начале основного приема пищи.
Располагаются они по 4 штуки на одном блистере. При отите обычно назначают употреблять по 2 таблетке 2 раза в день, желательно в начале основного приема пищи.
Согласно отзывам, антибиотик Аугментин СР отлично себя зарекомендовал при лечении острого отита. Заметное облегчение появляется уже на 3-й день лечения. Но для закрепления результата его нужно принимать еще 4-7 дней. Больные отмечают, что целиком проглотить таблетку нереально, но облегчает процесс наличие разделительной риски. Пищеварительный тракт чаще всего реагирует благосклонно на такую антибактериальную терапию, но у некоторых возникает диарея.
Преимущества
-
двухслойные таблетки;
-
модифицированное выделение;
-
разделительная риска на таблетках;
-
при отите облегчение наступает на 3-й день;
-
упаковки хватает на 7 дней.

Недостатки
-
может провоцировать диарею.
Сумамед
Рейтинг: 4.7
Оригинальный хорватский препарат Сумамед содержит действующее вещество — азитромицин. Это бактериостатический антибиотик группы макролидов-азалидов. Он показан как при отите среднего уха, так и при других инфекционных процессах в ЛОР-органах. Еще его могут назначать пульмонологи и дерматологи.
Одна из форм выпуска Сумамеда — это таблетки, имеющие голубую пленочную оболочку. Они круглые, двояковыпуклые, если содержат по 125 мг азитромицина или продолговатые, овальные, если имеют дозировку — 500 мг. Обычно при отите препарат применяют внутрь 1 раз за сутки. Делают это либо за 1 час до еды, либо спустя 2 часа после основного приема пищи. Разжевывать таблетку нельзя.
Из отзывов следует, что за 3 дня с помощью Сумамеда полностью вылечить отит не удается, но этот препарат заметно улучшает состояние и позволяет долечиваться с помощью местных средств. Если наряду с этим антибиотиком не принимать пробиотики, то может начаться дисбактериоз. Но с учетом фармакокинетических свойств азитромицина, которые позволяют принимать его коротко, вероятность побочных со стороны ЖКТ ниже, чем у других антибактериальных средств.
Если наряду с этим антибиотиком не принимать пробиотики, то может начаться дисбактериоз. Но с учетом фармакокинетических свойств азитромицина, которые позволяют принимать его коротко, вероятность побочных со стороны ЖКТ ниже, чем у других антибактериальных средств.
Преимущества
-
оригинальный препарат;
-
широкий спектр действия;
-
принимается 1 таблетка в день;
-
короткий курс;
-
более щадящее действие на ЖКТ.
Недостатки
-
без пробиотиков возможно появление дисбактериоза.
Ровамицин
Рейтинг: 4.7
Альтернативным средством для лечения отита является французский Ровамицин.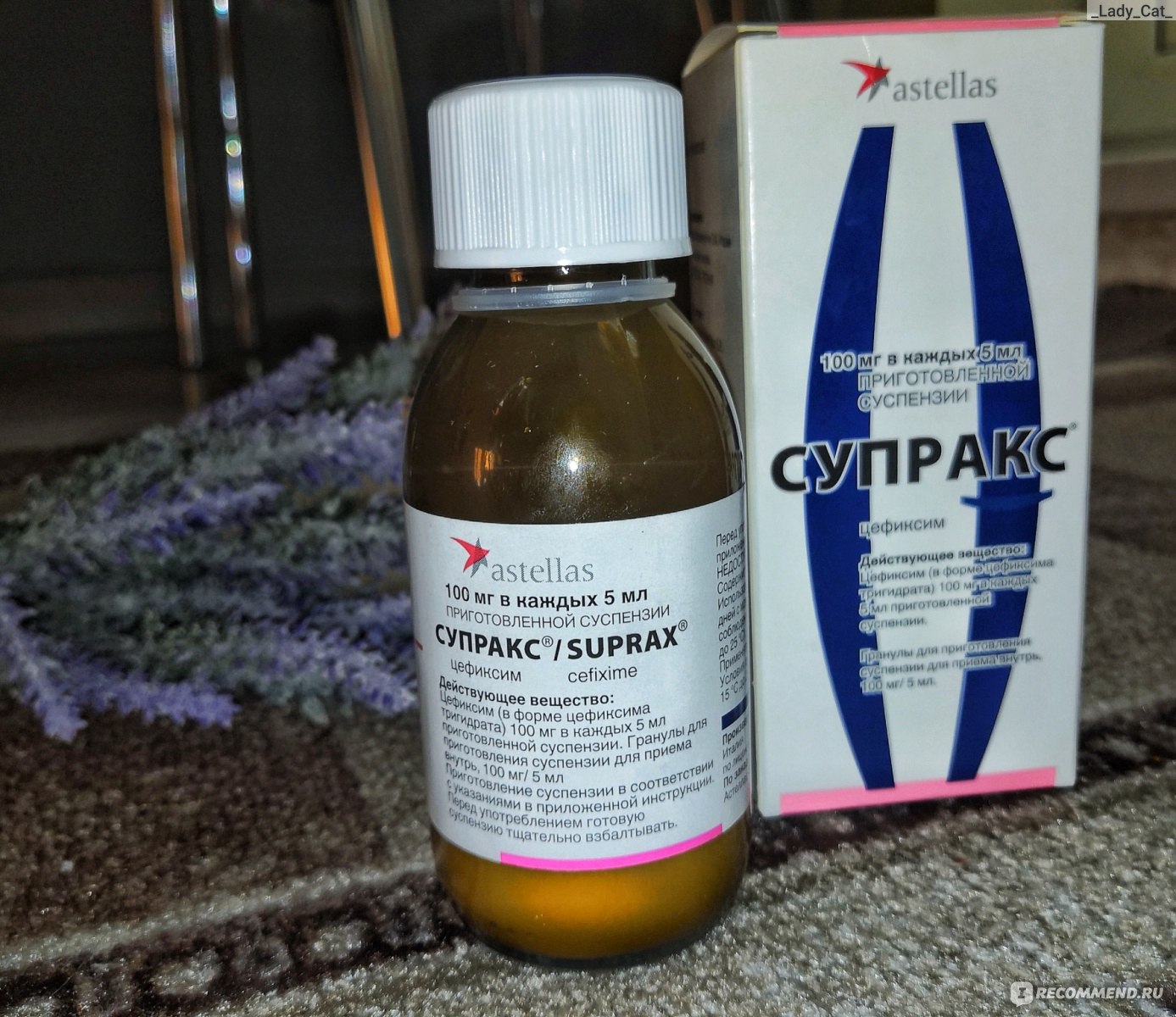 Он содержит спирамицин, относящийся к антибиотикам из группы макролидов. Антибактериальное действие достигается за счет торможения выработки белка в микробной клетке. Препарат может содержать по 1,5 и 3 млн. МЕ. Первая дозировка разрешена к применению с 6 лет, а вторая — с 18 лет.
Он содержит спирамицин, относящийся к антибиотикам из группы макролидов. Антибактериальное действие достигается за счет торможения выработки белка в микробной клетке. Препарат может содержать по 1,5 и 3 млн. МЕ. Первая дозировка разрешена к применению с 6 лет, а вторая — с 18 лет.
Ровамицин представляет собой круглые, двояковыпуклые таблетки. Они покрыты белой пленочной оболочкой. Этот антибиотик принимают перорально. Употребление пищи не влияет на всасывание действующего вещества. Взрослым назначают 2-3 таблетки по 3 млн.МЕ или 4-6 таблеток по 1.5 млн.МЕ за 24 часа. Суточную дозу делят на 2-3 приема. Разовую дозу следует запивать достаточным количеством воды.
Об антибиотике Ровамицин больные очень хорошо отзываются. Он отличается от многих других тем, что может быть назначен беременным женщинам без угрозы причинения вреда плоду. Таблетки легко глотаются. Улучшение состояния при отите развивается уже на второй день применения. Препарат действует мягко и в большинстве случаев не вызывает побочных. Но изредка может провоцировать тошноту, рвоту или диарею.
Но изредка может провоцировать тошноту, рвоту или диарею.
Преимущества
-
удобные для глотания таблетки;
-
разрешен для лечения беременных;
-
быстро действует;
-
очень редко вызывает побочные.
Недостатки
-
иногда провоцирует нарушения в работе ЖКТ.
Клацид СР
Рейтинг: 4.7
В обзор лучших обязательно следовало включить итальянский препарат Клацид СР. Он содержит действующее вещество — кларитромицин. Оно относится к полусинтетическим макролидам. Действует в основном бактериостатически, а также бактерицидно. Применяется для лечения взрослых и детей старше 12 лет. Длительность терапии зависит от показаний.
Длительность терапии зависит от показаний.
Клацид СР представляет собой овальные таблетки в пленочной оболочке желтого цвета. Они обладают пролонгированным высвобождением. Таблетки имеют средний размер и глотаются практически без проблем. При приеме внутрь кларитромицин хорошо абсорбируется из ЖКТ. Употребление пищи немного замедляет процесс всасывания, но не влияет на биодоступность действующего вещества.
В отзывах пациенты отоларингологов отмечают, что уже на второй день применения Клацида СР значительно уменьшаются боли в ухе. Снижается высокая температура. Полностью избавиться от основных симптомов отита удается за 5-7 дней. Многим нравится, что за сутки следует принимать всего одну таблетку, ну или 2 в особо тяжелых случаях. Лучше не употреблять этот антибиотик на ночь, чтобы утром не ощущать горечи во рту.
Преимущества
-
таблетки с пролонгированным действием;
-
прием 1 раз в день;
-
быстро устраняет симптоматику при отите;
-
хорошо абсорбируется из пищеварительного тракта.

Недостатки
-
при приеме на ночь возможно появление горечи во рту.
Цифран ОД
Рейтинг: 4.7
Индийский препарат Цифран ОД содержит ципрофлоксацин, относящийся к фторхинолонам. Это вещество губительно действует как на размножающиеся патогены, так и на те, что пребывают в латентном состоянии. После перорального употребления быстро абсорбируется из ЖКТ. У этого антибиотика широкий спектр применения. Он хорошо себя зарекомендовал и при лечении отита.
Цифран ОД представляет собой таблетки в пленочной оболочке практически белого цвета. Их действие пролонгированное. Они довольно крупные (до 2 см в длину), продолговатые, овальные. Препарат выпускается в двух дозировках: по 500 и 1000 мг. За день рекомендуется принимать 1-2 таблетки после еды, запивая стаканом воды. Их нельзя разжевывать или разламывать.
Их нельзя разжевывать или разламывать.
Согласно отзывам, Цифран ОД действует достаточно эффективно при лечении отита среднего уха. Острая симптоматика проходит на 3-4 день лечения. Но даже после полного исчезновения симптомов важно принимать препарат еще 2 дня. Это неплохая альтернатива, если имеется аллергия на пенициллины. Побочных этот представитель фторхинолонов вызывает минимум, хотя они и не исключены. Основная трудность для больных — это целиком проглотить большую таблетку.
Преимущества
-
широкий спектр антибактериальной активности;
-
прием 1 раз в день;
-
редко вызывает побочные;
-
улучшение наступают на 3-4 день.
Недостатки
-
крупные таблетки тяжело глотать целиком.

Зиннат
Рейтинг: 4.6
Британская фармацевтическая компания Glaxo производит препарат Зиннат. Он содержит цефуроксим — антибиотика группы цефалоспоринов II поколения с бактерицидным действием. Зиннат активен в отношении широкого спектра возбудителей, поэтому может применяться для лечения отита. Его назначают взрослым и детям с 3-х лет.
Продается Зиннат в виде таблеток, имеющих белую пленочную оболочку. Они овальные, двояковыпуклые, относительные небольшие. Их без проблем глотают даже дети. Зиннат бывает в двух дозировках: по 125 и 250 мг. Стандартный курс терапии составляет 7 дней (может варьировать от 5 до 10 дней). Для оптимального всасывания препарат следует принимать после еды.
Из отзывов следует, что Зиннат не просто «подлечивает», а полностью решает проблему. Он действует достаточно мягко и особо не влияет на флору ЖКТ даже у детей. Лечение вполне может проводиться и без параллельного применения пробиотиков. Но у особо чувствительных лиц проблемы с пищеварением все же могут возникнуть.
Лечение вполне может проводиться и без параллельного применения пробиотиков. Но у особо чувствительных лиц проблемы с пищеварением все же могут возникнуть.
Преимущества
-
эффективный борец с бактериями;
-
удобные для глотания таблетки;
-
полностью вылечивает;
-
действует на организм достаточно мягко.
Недостатки
-
может влиять на микрофлору кишечника.
Ципринол
Рейтинг: 4.5
Еще одним номинантом обзора стал препарат Ципринол от фармацевтической компании КРКА (Словения). Он содержит ципрофлоксацин, относящийся к
противомикробным средствам группы фторхинолонов.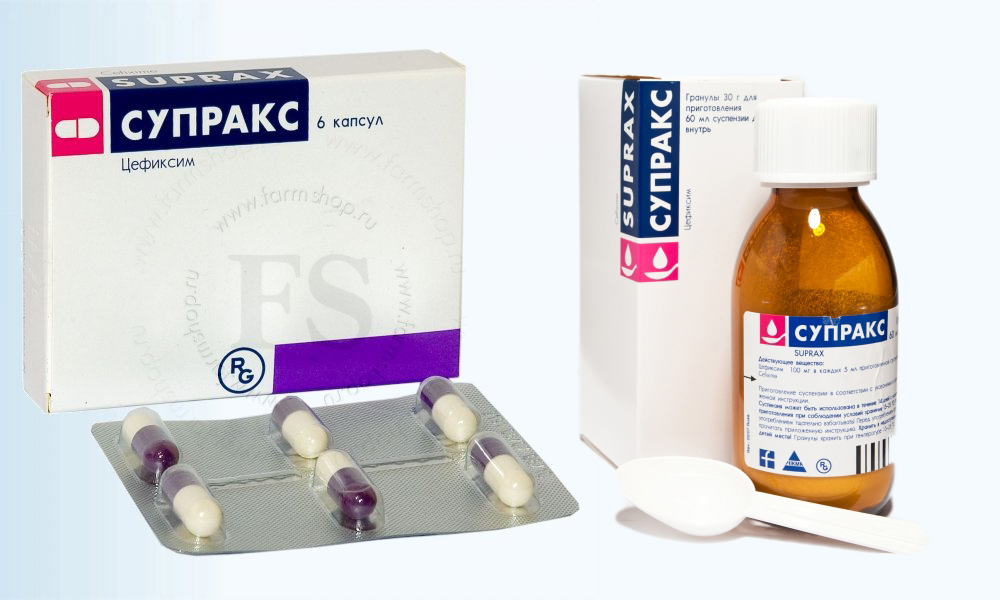 Препарат вызывает гибель патогенов в организме. Антибиотик быстро всасывается из ЖКТ. Широко применяется при тяжелых инфекциях ЛОР-органов. Разрешен к употреблению с 15 лет.
Препарат вызывает гибель патогенов в организме. Антибиотик быстро всасывается из ЖКТ. Широко применяется при тяжелых инфекциях ЛОР-органов. Разрешен к употреблению с 15 лет.
Ципринол представляет собой таблетки в белой пленочной оболочке. У них может быть круглая (для дозировки 250 мг) или овальная, двояковыпуклая (для дозировок 500 и 750 мг) форма. Следует учитывать, что прием пищи незначительно влияет на всасывание ципрофлоксацина. При отите принимают Ципринол внутрь по 250-750 мг 2 раза за сутки на протяжении 7-10 дней.
О Циприноле встречаются преимущественно положительные отзывы. Больные отмечают, что с этим антибиотиком они довольно быстро начинают идти на поправку при остром отите среднего уха. Многие хорошо переносят этот препарат, но у него имеется достаточно большой список возможных побочных. Чаще всего на прием ципринола негативно реагирует ЖКТ и гепатобилиарная система.
Преимущества
-
широкий спектр бактерицидного действия;
-
таблетки легко глотаются;
-
эффективен при тяжелых инфекциях ЛОР-органов;
-
быстро всасывается из ЖКТ.

Недостатки
-
негативные реакции со стороны ЖКТ и гепатобилиарной системы.
Авелокс
Рейтинг: 4.5
Немецкая фармацевтическая компания Байер выпускает препарат Авелокс. Его активное действующее вещество — моксифлоксацин. Это антибактериальное средство группы фторхинолонов. После приема внутрь этого антибиотика активный компонент быстро и практически полностью абсорбируется. Он нередко назначается лицам с инфекционно-воспалительными заболеваниями ЛОР-органов.
Продается Авелокс в таблетках, имеющих розовую пленочную оболочку. Они матовые, продолговатые, выпуклые с двух сторон и имеют разделительную риску. Каждая из них содержит 400 мг моксифлоксацина. В упаковке их может быть 5, 7 или 10 штук. Препарат назначают 1 раз за день по 400 мг. Таблетки следует принимать целиком, запивая стаканом воды. Принимать антибиотик можно независимо от употребления пищи. Средняя продолжительность лечения отита — 7 дней.
Принимать антибиотик можно независимо от употребления пищи. Средняя продолжительность лечения отита — 7 дней.
Согласно отзывам, уже на второй-третий день лечения этим антибиотиком заметно улучшается самочувствие больного, нормализуется температура тела, общая симптоматика становится менее выраженной. Но наряду с этим препарат может провоцировать тошноту, боль в животе, головокружение и головную боль. Преимущество этого антибиотика — его назначают реже других, поэтому патогенные организмы еще не успели развить к нему резистентность.
Преимущества
-
резервный фторхинолон;
-
прием 1 раз в день;
-
таблетки довольно легко глотаются;
-
облегчение наступает на второй-третий день лечения.
Недостатки
-
разнообразные побочные.

Лучшие местные антибиотики для лечения отита
При наружном отите и не тяжелых случаях обострения хронического отита среднего уха начинают лечение местными препаратами, содержащими антибиотики.
Отофа
Рейтинг: 4.9
Обзор лучших местных антибиотиков при отите открывает французский препарат Отофа. Эти ушные капли содержат антибиотик рифампицин. Он вызывает гибель микробов в организме. Проявляет активность в отношении большинства грамположительных и грамотрицательных бактерий, вызывающих развитие инфекционно-воспалительных заболеваний среднего уха.
Продаются капли Отофа во флаконах из темного стекла по 10 мл. Представляют собой прозрачный, оранжево-красный раствор. В комплекте имеется пластиковая, длинная пипетка для закапывания средства. Взрослым закапывают в ухо по 5 капель, а детям по 3 капли 3 раза за сутки. Также разрешается смачивать лекарством марлевую турунду и вставлять ее в наружный слуховой проход дважды за день. Продолжительность терапии до 7 дней.
Также разрешается смачивать лекарством марлевую турунду и вставлять ее в наружный слуховой проход дважды за день. Продолжительность терапии до 7 дней.
В отзывах лица, использующие капли Отофа, отмечают, что это очень действенный местный антибиотик. Боли в ухе проходят буквально на второй день лечения. На 5-7 дней можно полностью забыть о неприятных симптомах острого наружного отита. Переносимость у таких капель обычно хорошая, но многим не нравится, что они оставляют на коже оранжевые следы, а также могут испачкать одежду.
Преимущества
-
быстродействующий местный антибиотик;
-
подходит для взрослых и детей;
-
эффективно избавляет от болей.
Недостатки
-
оставляет оранжевые следы на коже и одежде.

Анауран
Рейтинг: 4.8
Итальянские ушные капли Анауран содержат 3 активных компонента: полимиксин В (полипептидный антибиотик), неомицина сульфат (аминогликозидный антибиотик) и лидокаин (местноанестезирующее средство). Этот препарат рекомендован при остром и хроническом наружном отите, при среднем остром отите без прободения, а также при хронической экссудативной форме данной патологии.
Анауран представляет собой прозрачные, бесцветные капли, без запаха. Они помещены во флаконы (25 мл) из темного стекла с крышкой-капельницей. Взрослым рекомендуется вводить в пораженное ухо 4-5 капель до 4-х раз за день, а детям по 2-3 капли 3-4 раза за день. На точное число повторений манипуляций влияет степень тяжести заболевания. Средний терапевтический курс — 1 неделя.
О каплях Анауран встречаются преимущественно положительные отзывы.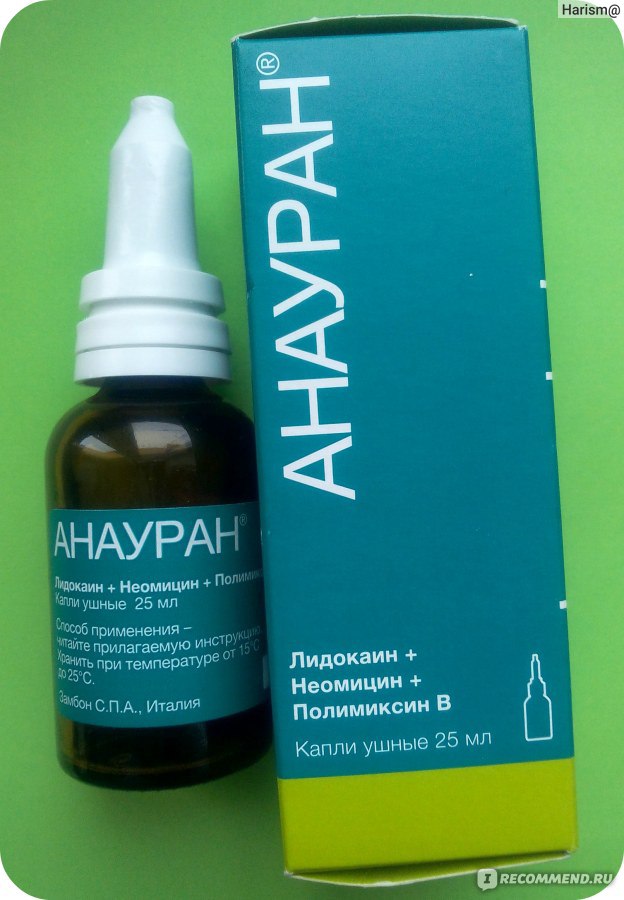 Боли и прострелы в ухе проходят примерно через 5 минут после закапывания. Сама процедура не доставляет дискомфорта ни взрослым, ни детям. Все неприятные симптомы полностью проходят на 4-5 день. А к 7-му дню наступает полное излечение. Переносимость у препарата обычно хорошая, но изредка он вызывает местные аллергические реакции.
Боли и прострелы в ухе проходят примерно через 5 минут после закапывания. Сама процедура не доставляет дискомфорта ни взрослым, ни детям. Все неприятные симптомы полностью проходят на 4-5 день. А к 7-му дню наступает полное излечение. Переносимость у препарата обычно хорошая, но изредка он вызывает местные аллергические реакции.
Преимущества
-
действенный комбинированный состав;
-
не оставляет следов;
-
удобная пипетка на флаконе;
-
капли без запаха;
-
быстро обезболивают.
Недостатки
-
могут вызывать местные аллергические реакции.
Софрадекс
Рейтинг: 4. 8
8
Следующий номинант обзора — индийский препарат Софрадекс. Это комбинированное средство содержит 3 действующих вещества: фрамицетина сульфат (антибиотик из группы аминогликозидов), грамицидин (обладает бактерицидным и бактериостатическим действием), дексаметазон (глюкокортикостероид). Подходит для закапывания в уши и глаза.
Капли Софрадекс помещены в темный стеклянный флакон (5 мл). В комплекте имеется специальная насадка с носиком для закапывания. Сами капли представляют собой прозрачный раствор со специфическим спиртовым запахом. При ушных закапывают по 2-3 капли Софрадекса 3-4 раза за сутки. Или закладывают марлевый тампон, предварительно смоченный раствором, в наружный слуховой проход.
Согласно отзывам, капли Софрадекс за короткий промежуток времени избавляют от гиперемии кожных покровов, болезненных ощущений, зуда, жжения и заложенности в ухе. В процессе лечения нет особого дискомфорта, но многих смущает запах этого комбинированного антибиотика.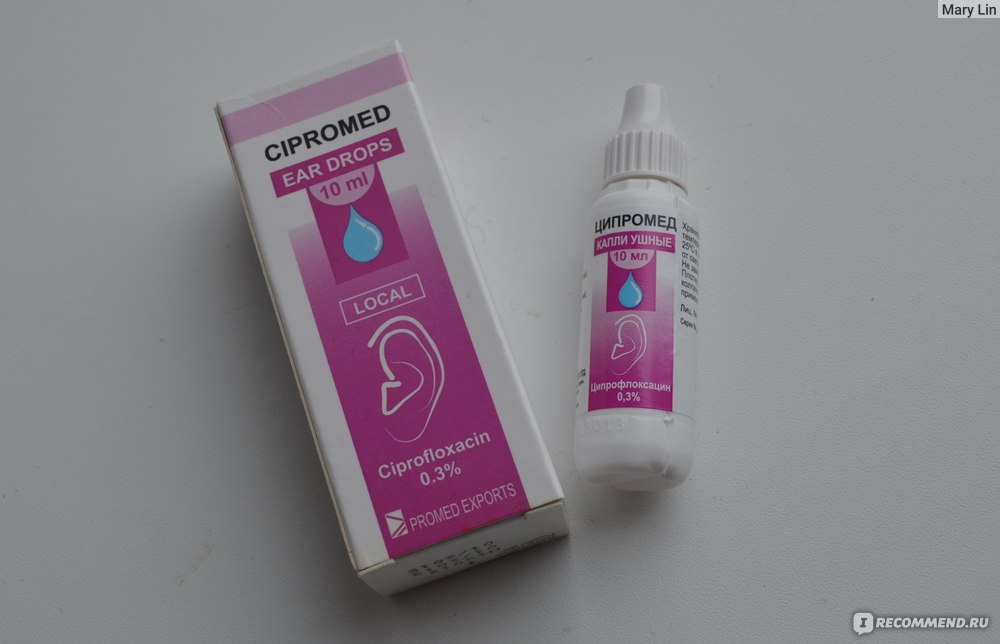 А также некоторые жалуются на то, что после вскрытия капли годны лишь на протяжении месяца.
А также некоторые жалуются на то, что после вскрытия капли годны лишь на протяжении месяца.
Преимущества
-
эффективное антибактериальное и противовоспалительное действие;
-
удобная насадка для закапывания;
-
быстро избавляет от болей, зуда, жжения;
-
подходят для лечения детей.
Недостатки
-
запах раствора;
-
после вскрытия годны только 1 месяц.
Полидекса
Рейтинг: 4.7
Французские ушные капли Полидекса содержат 2 антибиотика (неомицина сульфат и полимиксина В сульфат), а также глюкокортикостероид — дексаметазон. Этот препарат часто назначают при наружном отите без повреждения барабанной перепонки. Это противомикробное и противовоспалительное средство может применяться как для лечения взрослых, так и для лечения детей.
Этот препарат часто назначают при наружном отите без повреждения барабанной перепонки. Это противомикробное и противовоспалительное средство может применяться как для лечения взрослых, так и для лечения детей.
Продается препарат Полидекса в темных стеклянных флаконах по 10,5 мл с дозировочной пипеткой в комплекте. Взрослым закапывают по 1-5 капель, детям по 1-2 капли в каждое ухо дважды за сутки на протяжении 6-10 дней. Продолжительность терапии до 10 дней. Перед использованием капель Полидекса их следует согреть, подержав в руках флакон. Это поможет избежать дискомфорта во время манипуляции закапывания.
Больные очень хорошо отзываются о каплях Полидекса. Но они дают свои рекомендация о правильном закапывании. Важно не капать лекарство «издалека», а позволить ему стекать по стенке слухового прохода. Иначе может образоваться «воздушная пробка». Боль в ухе после этих капель проходит практически сразу. А через сутки исчезает ощущение заложенности и другие неприятные симптомы. Переносимость у препарата обычно хорошая, но возможны местные проявления аллергии.
Переносимость у препарата обычно хорошая, но возможны местные проявления аллергии.
Преимущества
-
удачно подобранные компоненты состава;
-
удобная пипетка;
-
быстро действует;
-
подходит для лечения детей.
Недостатки
-
может провоцировать местные аллергические реакции.
Нормакс
Рейтинг: 4.7
Индийский препарат Нормакс широко используется местно в офтальмологии и отоларингологии. Средство содержит норфлоксацин, относящийся к фторхинолонам. Действует губительно на большое число патогенов. Препарат подходит для лечения наружного, среднего и внутреннего отита. Нормакс используется также после хирургическое вмешательства с целью профилактики инфекционных отитов.
Нормакс используется также после хирургическое вмешательства с целью профилактики инфекционных отитов.
Нормакс продается в полиэтиленовых флаконах-капельницах по 5 мл. Сам раствор прозрачный, бесцветный, без каких-либо частиц. Перед закапыванием капель Нормакс рекомендуется санировать наружный слуховой проход. Пациента укладывают набок для облегчения процесса закапывания. После манипуляции дают каплям стечь в слуховой проход. Для этого мочку уха оттягивают вниз и назад. Голову удерживают так до 2-х минут.
Согласно отзывам, капли Нормакс действуют очень быстро, комфортные в применении и имеют доступную цену. Этот антибиотик быстро снимает болевые ощущения, жжение и избавляет от прострелов. Многим нравится их универсальность. У средства неплохая переносимость, но у некоторых больных оно может спровоцировать головокружение, тошноту или изжогу.
Преимущества
-
отлично помогает при любых формах отита;
-
удобные флаконы-капельницы;
-
быстро снимает болевые ощущения;
-
избавляет от прострелов в ушах.

Недостатки
-
может вызывать головокружение, тошноту, изжогу.
Банеоцин
Рейтинг: 4.7
Замыкает обзор местных антибиотиков австрийская мазь Банеоцин. Содержит два антибиотика (неомицин и бацитрацин), оказывающих бактерицидное действие. Может использоваться в качестве вспомогательного средства во время терапии инфицированных ран, которые могут возникать при наружном отите. У детей этот препарат можно использовать только после консультации со специалистом.
Мазь Банеоцин продается в алюминиевых тубах по 5 или 20 г. Содержимое желтоватое, однородное, со слабым характерным запахом. Консистенция у мази достаточно плотная, на ощупь чувствуется маслянистость. Взрослым и детям ее наносят тонким слоем на патологические очаги 2-3 раза за день.
Из отзывов следует, что это средство с антибиотиками очень быстро залечивает ранки при наружном отите. При применении не возникает дискомфорта. Расходуется это средство экономично. Переносимость у Банеоцина обычно хорошая, но в редких случаях она может провоцировать аллергические реакции в месте нанесения.
При применении не возникает дискомфорта. Расходуется это средство экономично. Переносимость у Банеоцина обычно хорошая, но в редких случаях она может провоцировать аллергические реакции в месте нанесения.
Преимущества
-
эффективный антибиотик при наружном отите;
-
быстро залечивает ранки;
-
приятная консистенция;
-
запах не отталкивающий.
Недостатки
-
может провоцировать аллергические реакции.
Антибиотики при отите
Антибиотики при отите препаратыПрименение антибиотиков очень эффективно при возникновении воспалительного процесса, в том числе и при отите. Но многие специалисты считают, что до самопроизвольной перфорации ушной мембраны и выхода экссудата, назначать антибиотикотерапию не стоит. Острые формы заболевания, как правило, проходят в течение пяти дней. Подключение противомикробной терапии требуется, когда симптоматическая терапия катарального отита не ведет к облегчению: интоксикация организма, ухудшение остроты слуха, ушная боль.
Острые формы заболевания, как правило, проходят в течение пяти дней. Подключение противомикробной терапии требуется, когда симптоматическая терапия катарального отита не ведет к облегчению: интоксикация организма, ухудшение остроты слуха, ушная боль.
При протекании воспалительного процесса врачом могут быть назначены таблетки антибиотики, а именно:
- Ципрофлоксацин;
- Амоксициллин;
- Ампициллин.
При различных формах отита также активно используются и антибиотики в форме капель:
- Кандибиотик;
- Отипакс
- Нормакс;
К инъекционным антибиотическим препаратам прибегают при запущенных формах отита, когда лечение таблетками и каплями малоэффективно.
В уколах выписывают такие антибиотики как:
- Ампиокс;
- Бензилпенициллин;
- Ампиокса.

Из списка наиболее эффективных препаратов широкого спектра действия особо выделяется Амоксициллин из пенициллинового ряда. Он может применяться при разных типах отита и часто оказывает положительное действие среди пациентов любого возраста.
При непереносимости пенициллина могут рекомендоваться цефалоспорины или макролиды. Среди действенных макролидов можно назвать препарат Сумамед, который вводится внутривенно при помощи капельницы. Что касается цефалоспоринов, то лидером здесь считается медикамент Цефтриаксон, обладающий 100 % биодоступностью и минимальным числом побочных эффектов.
Антибиотик при отите детям назначают только в тяжелых, осложненных и среднетяжелых случаях, особенно в возрасте до 2 лет. При легкой форме можно обойтись анальгетиками, примочками, мазями, компрессами и ушными каплями. При интоксикации же, выражаемой головными болями, высокой температурой, без антибиотика не обойтись. Обычно детям при отите назначаются медикаменты пенициллинового ряда, к примеру, Амоксициклин. При его непереносимости это могут быть цефалоспорины.
При его непереносимости это могут быть цефалоспорины.
У взрослых при лечении отита антибиотики обычно назначаются комплексно с противовоспалительными препаратами, анальгетиками, промыванием антисептиками и прогревающими процедурами.
Вид антибиотика выбирается в зависимости от типа инфекции в ухе. При остром течении используют:
- Ровамицин;
- Доксициклин;
- Амоксиклав;
- Амоксиллин.
Цена антибиотика от отита определяется множеством факторов: изготовителем, составом, формой выпуска и пр. В зависимости от формы отита (острый, хронический, гнойный, средний, наружный) выбирается тот или иной медикамент, наиболее подходящий для решения возникшей проблемы. Купить антибиотики от отита, разные по названию, можно в нашей аптеке.
Специализированное научно-практическое издания для ветеринарных врачей и студентов ветеринарных ВУЗов.
TogglerВыпуски журнала по годам
Контакты журналаvetpeterburg
Подпишись на новости Вы можете подписаться на нашу новостную рассылку.
Для этого нужно заполнить форму, указав ваш почтовый e-mail.
Рассылка осуществляется не более 5-6 раз в год.
Администрация сайта никогда ни при каких обстоятельствах не разглашает и не передает другим лицам данные о пользователях сайта.
Покупка бумажной версии Чтобы приобрести бумажную версию журнала необходимо оформить заказ и оплатить его онлайн.
Доставка выполняется Почтой России.
Стоимость экземпляра журнала указанна с учетом доставки.
По вопросам рассылки в другие странны обращайтесь к заместителю главного редактора: [email protected].
Предзаказ Доставка для клиник
Для ветеринарных клиник г. Санкт-Петербурга и Лен. области.
Доставка производится курьером на адрес клиники в количестве одного экземпляра.
Для оформления доставки необходимо заполнить форму. Подписка на доставку оформляется один раз и действует до тех пор, пока представитель вашей организации не подаст заявку на отмену доставки.
Оформить доставку
Антимикробная терапия острых гнойных средних отитов в педиатрической практике
Широкая распространенность воспалительных заболеваний среднего уха связана, в первую очередь, с большим числом возможных причинных факторов. Возможны три основных пути проникновения инфекции в эту область. Самый частый – тубогенный. По этому тракту распространяется инфекция при простудных заболеваниях, острых и хронических воспалениях верхних дыхательных путей.
Таблица 1. Число штаммов микроорганизмов, выделенных до начала лечения из носоглотки и наружного слухового прохода
Таблица 2. Динамика нормализации отоскопической картины в исследуемой и контрольной группах
Диаграмма 1. Динамика нормализации отоскопической картины в исследуемой и контрольной группах
Таблица 3. Восстановление нарушенной вентиляционной функции слуховой трубы в исследуемой и в контрольной группах
Восстановление нарушенной вентиляционной функции слуховой трубы в исследуемой и в контрольной группах
Диаграмма 2. Восстановление нарушенной вентиляционной функции слуховой трубы в исследуемой и в контрольной группах
Таблица 4. Восстановление слуховой функции в исследуемой и контрольной группах (исследование шепотной речью)
Диаграмма 3. Результат тимпанометрии в исследуемой и контрольной группе до начала лечения и по его завершении
Другой путь – контактный, или транстимпанальный. В этом случае инфицирование среднего уха формируется при нарушении целостности барабанной перепонки при ее разрыве. Такая травма может случиться при попадании в слуховой проход инородного тела и его неаккуратном удалении, при использовании острых предметов для гигиены уха или при ударе (например, мячом, открытой ладонью и т. п.). Третий путь – гематогенный, т.е. по кровеносным сосудам. Так отит возникает при общих инфекционных заболеваниях (корь, скарлатина и т. п.).
п.). Третий путь – гематогенный, т.е. по кровеносным сосудам. Так отит возникает при общих инфекционных заболеваниях (корь, скарлатина и т. п.).
В детском возрасте острый средний отит имеет ряд особенностей: во‑первых, возникает чаще, чем у взрослых за счет более широкой и короткой слуховой трубы, наличия аденоидных вегетаций, несформированного иммунитета, преимущественно горизонтального положения младенца, а также вследствие осложненного течения детских инфекционных заболеваний; во‑вторых, диагностика отита у детей раннего возраста затруднена из-за практически полного отсутствия вербального контакта с пациентом и за счет трудностей отоскопии; в‑третьих, в младенческом возрасте увеличивается риск внутричерепных осложнений за счет незаращения каменисто-чешуйчатой щели височной кости, через которую инфекция может проникать в полость черепа, поражая мозговые структуры. Таким образом, острый гнойный средний отит у детей требует к себе более скрупулезного отношения со стороны оториноларинголога по сравнению с взрослым контингентом.
Основным профилактическим мероприятием острого среднего отита является предупреждение и своевременное лечение простудных заболеваний, санация околоносовых пазух при острых и хронических синуситах, обучение правильному сморканию (поочередно через правую и левую ноздрю), аккуратное выполнение туалета ушей, отказ от авиаперелетов при воспалительных процессах верхних дыхательных путей и общеоздоровительные мероприятия.
Неблагоприятным исходом острого среднего отита является его хронизация. Для этого патологического состояния характерна стойкая, незарастающая перфорация барабанной перепонки, гноетечение из ушей, снижение слуха. Заболевание может прогрессировать, приводя к поражению внутреннего уха, следствием чего может быть потеря слуха и вестибулярные нарушения.
Лечение острого среднего отита должно представлять собой комплекс адекватных терапевтических мероприятий, которые можно подразделить на местные и общие.
Местные включают в себя, во‑первых, использование сосудосуживающих капель (нафтизин, назол, отривин и т. п.), которые необходимо закапывать в нос при запрокинутой назад голове. Это обеспечивает уменьшение отека в области носоглоточного устья слуховой трубы и восстановление ее вентиляционной и дренирующей функций.
п.), которые необходимо закапывать в нос при запрокинутой назад голове. Это обеспечивает уменьшение отека в области носоглоточного устья слуховой трубы и восстановление ее вентиляционной и дренирующей функций.
Местнодействующие препараты, вводимые в слуховой проход, должны обладать следующими фармакологическими возможностями: противовоспалительным действием, противобактериальным и противогрибковым, антиаллергическим и обезболивающим эффектами. В медицинской практике используются однокомпонентные (обладающие одним из вышеперечисленных свойств) и многокомпонентные, комбинированные препараты с антибактериальными свойствами.
В ряде случаев, особенно при тяжелом и затяжном течении отита, необходимо прибегать к антибиотикам системного действия.
Выбор препарата обычно основывается на анализе эпидемиологической ситуации, особенностях клинической картины и тяжести заболевания, возрасте больных и наличии сопутствующих заболеваний, сведений о предшествующей антибактериальной терапии и переносимости лекарственных препаратов.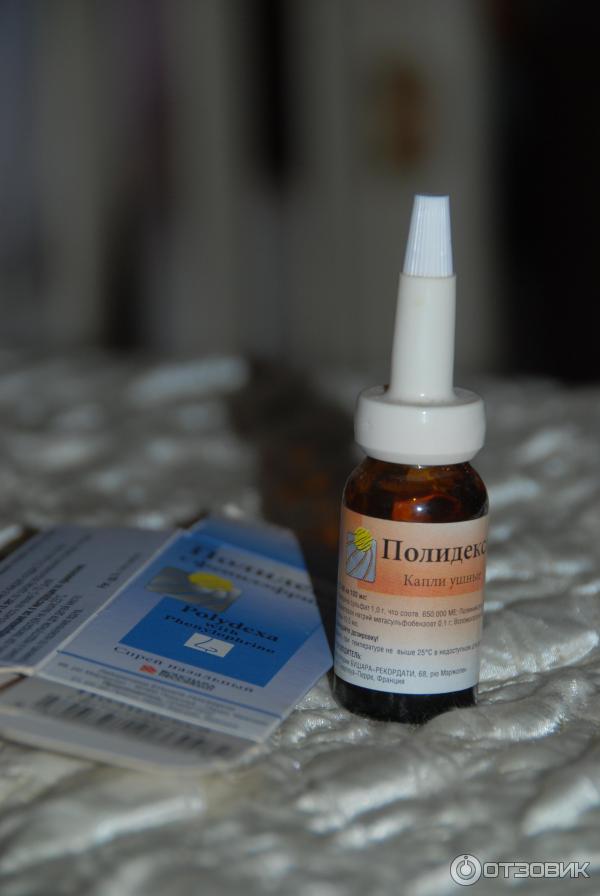
Антибиотик, применяемый для терапии отитов должен обладать следующими свойствами:
- широким спектром бактерицидного действия;
- высокой активностью против большинства наиболее вероятных возбудителей;
- низкой токсичностью;
- простотой приема;
- оптимальным соотношением цены и эффективности;
- хорошим проникновением в очаг воспаления.
Спектр значимых возбудителей и характер их антибиотикорезистентности в настоящее время таковы, что препаратами выбора для терапии острых отитов на современном этапе являются В‑лактамы и макролиды.
Если врач принимает решение назначить антибактериальную терапию, он должен помнить о двух стоящих перед ним задачах. Тактической задачей является выбор антибиотика с наибольшим терапевтическим и наименьшим токсическим потенциалом. В то же время стратегическая задача – уменьшение риска селекции и распространения резистентных штаммов бактерий в популяции. Решению тактической задачи призваны способствовать данные об устойчивости основных возбудителей внебольничных инфекций в России. В то же время для решения поставленной стратегической задачи необходимо выбирать препараты, с наименьшей вероятностью вызывающие возникновение антибиотико-резистентных штаммов. Огромный арсенал современных антибиотиков, безусловно, расширяет возможности клинициста. Успешной реализации указанных задач способствует хорошая ориентированность в спектре действия, фармакокинетике, микробиологическом влиянии препарата, а также его доказанная эффективность и безопасность. Большинство ошибок при назначении антибиотика в амбулаторной практике связано именно с неправильным выбором препарата. Главным критерием при этом по-прежнему является возможность воздействия на основных возбудителей воспаления. При этом приоритетом для выбора того или иного препарата является не широкий, а оптимальный спектр антибактериальной активности, т.е. охватывающий наиболее значимых по статистическим данным в настоящее время и наиболее вероятных именно для данного больного возбудителей.
Решению тактической задачи призваны способствовать данные об устойчивости основных возбудителей внебольничных инфекций в России. В то же время для решения поставленной стратегической задачи необходимо выбирать препараты, с наименьшей вероятностью вызывающие возникновение антибиотико-резистентных штаммов. Огромный арсенал современных антибиотиков, безусловно, расширяет возможности клинициста. Успешной реализации указанных задач способствует хорошая ориентированность в спектре действия, фармакокинетике, микробиологическом влиянии препарата, а также его доказанная эффективность и безопасность. Большинство ошибок при назначении антибиотика в амбулаторной практике связано именно с неправильным выбором препарата. Главным критерием при этом по-прежнему является возможность воздействия на основных возбудителей воспаления. При этом приоритетом для выбора того или иного препарата является не широкий, а оптимальный спектр антибактериальной активности, т.е. охватывающий наиболее значимых по статистическим данным в настоящее время и наиболее вероятных именно для данного больного возбудителей. Многочисленные многолетние исследования подтверждают, что спектр возбудителей острого среднего отита остается относительно постоянным. Наиболее частой причиной воспаления являются Staph. Aureus, Staph. Epi-dermidis Sreptococcus pneumoniae и Haemophilus influenzae. Реже встречаются Streptococcus pyogenes, Moraxella catarrhalis, Streptococcus viridans, анаэробы. Выбор антибиотика для лечения инфекций дыхательных путей остается довольно трудной задачей, несмотря на обилие антимикробных средств различных химических групп. Трудности выбора определяются вынужденным эмпирическим подходом к антибиотикотерапии, изменением спектра возбудителей в зависимости от эпидемиологической ситуации и сезона, отсутствием полноценного наблюдения за течением заболевания, и, следовательно, реального маневра в тактике лечения при первых признаках его неэффективности. Все большую актуальность в наших условиях приобретает стоимостный аспект терапии. Эмпирический подход к лечению зиждется не только на отсутствии возможности идентификации возбудителя в амбулаторных условиях.
Многочисленные многолетние исследования подтверждают, что спектр возбудителей острого среднего отита остается относительно постоянным. Наиболее частой причиной воспаления являются Staph. Aureus, Staph. Epi-dermidis Sreptococcus pneumoniae и Haemophilus influenzae. Реже встречаются Streptococcus pyogenes, Moraxella catarrhalis, Streptococcus viridans, анаэробы. Выбор антибиотика для лечения инфекций дыхательных путей остается довольно трудной задачей, несмотря на обилие антимикробных средств различных химических групп. Трудности выбора определяются вынужденным эмпирическим подходом к антибиотикотерапии, изменением спектра возбудителей в зависимости от эпидемиологической ситуации и сезона, отсутствием полноценного наблюдения за течением заболевания, и, следовательно, реального маневра в тактике лечения при первых признаках его неэффективности. Все большую актуальность в наших условиях приобретает стоимостный аспект терапии. Эмпирический подход к лечению зиждется не только на отсутствии возможности идентификации возбудителя в амбулаторных условиях. Даже в хорошо оборудованных стационарах на выяснение этиологически значимого микроорганизма и определение его антибиотикочувствительности уходят 3–4 дня (а в случае «атипичных» патогенов и более), в течение которых больной не может оставаться без лечения. Существуют определенные правила применения антибиотиков. Доза препарата и длительность курса, предписанные врачом, должны быть строго соблюдены. Нормализация температуры тела, улучшение самочувствия и даже полное исчезновение симптомов болезни не должны становиться поводом для преждевременного прерывания курса или сокращения дозы антибиотиков. Ранняя отмена препаратов может стать причиной осложнений, перехода заболевания в хроническую форму, выработки резистентности к антибиотику у возбудителя. Существует и другая крайность. Некоторые люди панически боятся антибиотиков и не принимают их даже при самых тяжелых инфекциях вопреки рекомендациям врача. Вспоминая опыт предков, надеются на собственные силы.
Даже в хорошо оборудованных стационарах на выяснение этиологически значимого микроорганизма и определение его антибиотикочувствительности уходят 3–4 дня (а в случае «атипичных» патогенов и более), в течение которых больной не может оставаться без лечения. Существуют определенные правила применения антибиотиков. Доза препарата и длительность курса, предписанные врачом, должны быть строго соблюдены. Нормализация температуры тела, улучшение самочувствия и даже полное исчезновение симптомов болезни не должны становиться поводом для преждевременного прерывания курса или сокращения дозы антибиотиков. Ранняя отмена препаратов может стать причиной осложнений, перехода заболевания в хроническую форму, выработки резистентности к антибиотику у возбудителя. Существует и другая крайность. Некоторые люди панически боятся антибиотиков и не принимают их даже при самых тяжелых инфекциях вопреки рекомендациям врача. Вспоминая опыт предков, надеются на собственные силы.
Однако для современного жителя мегаполиса, с его стрессами, авитаминозами и иммунодефицитами, даже банальный нелеченный насморк грозит серьезными осложнениями, что уж говорить про инфекции, требующие антибиотикотерапии.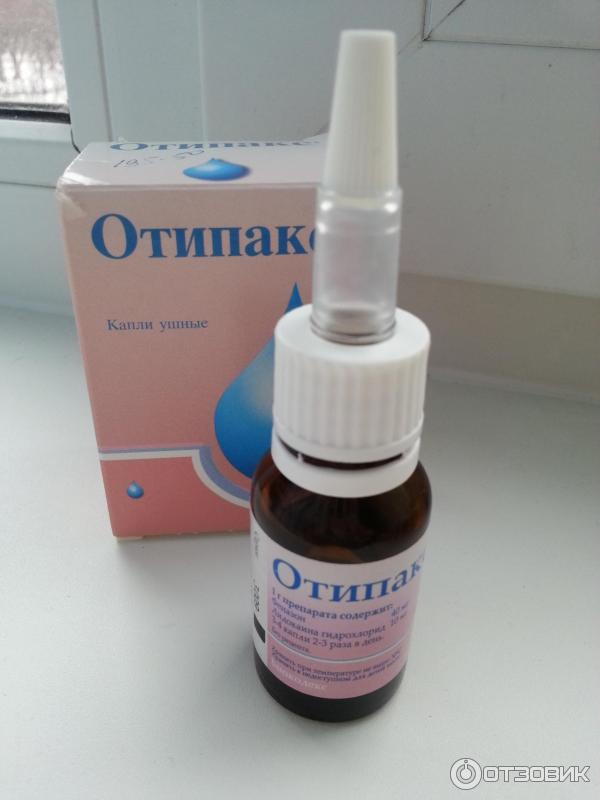 В последнее время активно обсуждается проблема так называемых пенициллинорезистентных пневмококков, которая может приобретать крупномасштабный характер. В этих условиях встает вопрос об альтернативном лечении. В качестве средств, которые могут преодолеть эту нечувствительность пневмококков, рекомендуются цефалоспорины III поколения, карбапенемы, гликопептиды и фторхинолоны последнего поколения (грепафлоксацин, тровафлоксацин). Следует учесть, что увеличилась частота резистентности пневмококков и к макролидным антибиотикам; здесь мы имеем феномен перехода количества в качество – чем больше частота назначений этих антибиотиков, тем чаще появляются устойчивые к ним формы бактерий.
В последнее время активно обсуждается проблема так называемых пенициллинорезистентных пневмококков, которая может приобретать крупномасштабный характер. В этих условиях встает вопрос об альтернативном лечении. В качестве средств, которые могут преодолеть эту нечувствительность пневмококков, рекомендуются цефалоспорины III поколения, карбапенемы, гликопептиды и фторхинолоны последнего поколения (грепафлоксацин, тровафлоксацин). Следует учесть, что увеличилась частота резистентности пневмококков и к макролидным антибиотикам; здесь мы имеем феномен перехода количества в качество – чем больше частота назначений этих антибиотиков, тем чаще появляются устойчивые к ним формы бактерий.
Гемофильная палочка высокочувствительна к “защищенным” пенициллинам, цефалоспоринам II поколения, фторхинолонам, азалидам (азитромицин) и некоторым макролидам (кларитромицин, рокситромицин). Она малочувствительна к бензилпенициллину, а ампициллин часто оказывается неэффективным из-за инактивирующего действия бета-лактамаз, частота продукции которых отмечается у 20–40% штаммов.
Хламидии считаются проблемными возбудителями, частота инфицирования ими верхних дыхательных путей и среднего уха достоверно не известна, причем данные по ней противоречивы. Это связано с трудностями идентификации хламидии, поскольку диагностика осуществляется серологически методом парных сывороток. По различным данным, частота хламидиозной этиологии ЛОР-инфекций составляет 1–10%. Учитывая, что хламидии располагаются внутриклеточно, препаратами выбора считаются азалиды и макролиды, активно проникающие в клетку. Беталактамы при хламидийной этиологии применять не следует, поскольку внутрь клеток они не проникают.
Микоплазмы, как и хламидии, при абсолютной устойчивости к беталактамным антибиотикам, проявляют чувствительность к макролидам. Учитывая основные патогены, фигурирующие в этиологии инфекций среднего уха, у детей можно выделить следующие группы препаратов, перспективные для использования: беталактамы (аминопенициллины, цефалоспорины), азалиды и макролиды. Причем наибольшее «перекрытие» спектра возбудителей прослеживается у азалидных и макролидных антибиотиков. Нет недостатка в подтверждении клинической эффективности этих средств как в отечественной, так и в зарубежной литературе.
Причем наибольшее «перекрытие» спектра возбудителей прослеживается у азалидных и макролидных антибиотиков. Нет недостатка в подтверждении клинической эффективности этих средств как в отечественной, так и в зарубежной литературе.
Макролиды – большая группа антибиотиков (природных и полусинтетических), основу химической структуры которых составляет макроциклическое лактонное кольцо с одним или несколькими углеводными остатками. В зависимости от числа атомов углерода в кольце макролиды подразделяются на 14‑членные (эритромицин, кларитромицин, рокситромицин), 15‑членные (азитромицин) и 16‑членные (джозамицин, мидекамицин, спирамицин). Первый представитель этой группы – эритромицин – был открыт и внедрен в клинику в начале 50‑х годов прошлого столетия, широко применяется и в настоящее время при лечении респираторных инфекций, болезней кожи и мягких тканей, в последние годы в круг его показаний также вошли инфекции, вызываемые внутриклеточными «атипичными» бактериями. По спектру и степени антибактериальной активности представители этой группы близки, исключение составляют новые полусинтетические макролиды (азитромицин и кларитромицин), которые проявляют большую активность в отношении многих внутриклеточных бактерий, некоторых возбудителей опасных инфекций (бруцеллы, риккетсии), грамположительных и грамотрицательных неспорообразующих анаэробов и др. По механизму действия макролиды являются ингибиторами синтеза белка. Как правило, макролиды оказывают бактериостатическое действие, но в некоторых условиях: при изменении рН-среды, снижении плотности инокулума, высоких концентрациях могут действовать бактерицидно [1].
По механизму действия макролиды являются ингибиторами синтеза белка. Как правило, макролиды оказывают бактериостатическое действие, но в некоторых условиях: при изменении рН-среды, снижении плотности инокулума, высоких концентрациях могут действовать бактерицидно [1].
Большинство клинически значимых представителей макролидов относится к 14‑16‑членным макролидам. Азитромицин является полусинтетическим производным эритромицина А, в котором метильная группа замещена атомом азота, и образует новую 15‑членную структуру, выделенную в новую подгруппу (азалиды). По ряду свойств (большая активность против некоторых грамотрицательных бактерий, наибольшая пролонгированность действия, клеточная направленность фармакокинетики и др.) азитромицин отличается от своих предшественников [2].
На фармацевтическом рынке России азитромицин широко представлен препаратом, который выпускается под торговым названием Сумамед.
Aзитромицин характеризуется сверхшироким спектром действия: он активен против большинства грамположительных микроорганизмов, многих грамотрицательных бактерий, «атипичных» внутриклеточных возбудителей респираторных инфекций.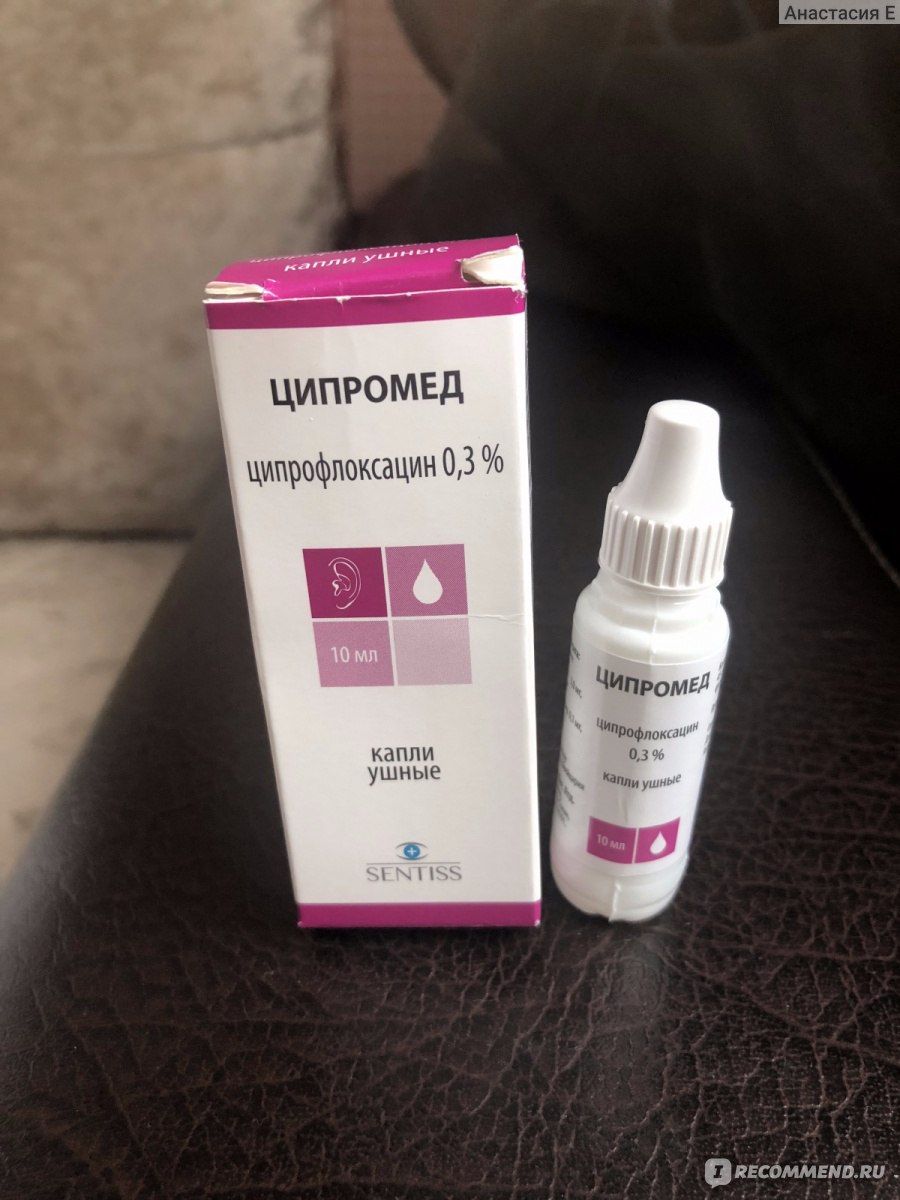 Азитромицин обладает улучшенными фармакокинетическими свойствами: пролонгированной фармакокинетикой (Т1/2 азитромицина, в зависимости от дозы, составляет 48–60 часов), способностью накапливаться и длительно задерживаться в иммунокомпетентных клетках в течение 8–12 суток после завершения 3–5‑дневных курсов приема внутрь в стандартной дозе.
Азитромицин обладает улучшенными фармакокинетическими свойствами: пролонгированной фармакокинетикой (Т1/2 азитромицина, в зависимости от дозы, составляет 48–60 часов), способностью накапливаться и длительно задерживаться в иммунокомпетентных клетках в течение 8–12 суток после завершения 3–5‑дневных курсов приема внутрь в стандартной дозе.
Тканевая и клеточная направленность кинетики, пролонгированное действие азитромицина, возможность эффективного применения короткими курсами без опасности развития серьезных побочных реакций обусловливают невысокий риск развития и распространения антибиотикоустойчивости. Азитромицин характеризуется высокой комплаентностью, улучшенными показателями в соотношении стоимость/эффективность. Все это подтверждает целесообразность применения Сумамеда в лечении больных острым средним отитом детей.
Несмотря на достаточно большой арсенал медикаментозных средств для лечения воспалительных заболеваний уха, их самостоятельное, без квалифицированной врачебной консультации, назначение нецелесообразно и даже вредно. Это связано, в первую очередь, с тем, что на основании одних только жалоб, без отоскопии и без бактериологического исследования, невозможно установить характер заболевания, а, следовательно, и выбрать правильную тактику лечения. Важно помнить о возможных серьезных осложнениях острого и хронического среднего отита, предупредить или купировать которые возможно только с помощью оториноларинголога. Попытки самостоятельного, часто безграмотного лечения могут привести к достаточно тяжелым негативным явлениям.
Это связано, в первую очередь, с тем, что на основании одних только жалоб, без отоскопии и без бактериологического исследования, невозможно установить характер заболевания, а, следовательно, и выбрать правильную тактику лечения. Важно помнить о возможных серьезных осложнениях острого и хронического среднего отита, предупредить или купировать которые возможно только с помощью оториноларинголога. Попытки самостоятельного, часто безграмотного лечения могут привести к достаточно тяжелым негативным явлениям.
Перед исследователями была поставлена задача определить степень эффективности препарата Сумамед при лечении детей, страдающих острым средним отитом; а также безопасность использования этого лекарственного средства. Обследовано 20 больных детей в возрасте от 5 до 12 лет (девочек – 8, мальчиков – 12). Всем пациентам проведено лечение препаратом Сумамед из расчета 10 мг/кг массы тела 1 раз в день в течение 3 дней (курсовая доза 50 мг/кг).
Также для контроля под наблюдением находились и аналогичные в количественном отношении группы детей, получавшие цефазолин по 0,5 мл 2 раза в сутки парентерально в течение 3 дней.
- Критерии включения: дети старше 3 лет, страдающих острым средним отитом,
- Критерии исключения: больные, получавшие иное лечение по поводу исследуемого заболевания, имеющие почечную и печеночную выраженную патологию и отягощенные аллергическим анамнезом в отношении антибактериальных препаратов, а также пациенты с микотической этиологией заболевания.
Регистрация результатов обследования и лечения регистрировалась в специально разработанной индивидуальной карте. Оценка динамики клинических проявлений заболевания производилась ежедневно в течение 3 дней по пятибальной визуально аналоговой шкале. Наряду со стандартным оториноларингологическим обследованием пациентам проводили аудиометрию, тимпанометрию, рентгенографию или компьютерную томографию околоносовых пазух, рентгенографию височных костей по Шюллеру и Майеру, общеклинический анализ крови, бактериологическое исследование отделяемого из слухового прохода при наличии перфоративного отита.
В процессе обследования и лечения отмечено уверенное уменьшение клинических проявлений и положительная динамика объективных критериев заболевания в исследуемой группе. Зарегистрирована более высокая эффективность лечения в исследуемой группе по сравнению с контрольной. В связи с тем, что вероятным путем распространения инфекции в среднее ухо была слуховая труба, то для ориентировочного представления о характере возбудителя, мы исследовали флору носоглотки и только при наличии перфорации барабанной перепонки имели возможность бактериологического анализа микробного пейзажа барабанной полости.
На основании тимпанометрии, проводимой в начале лечения, получены следующие результаты: в исследуемой группе тимпанограмма типа «В» выявлена у 8 больных, тимпанограмма типа «С» – у 12. По окончании курса лечения – тимпанограмма «А»- у 16, «В» – у 2, и кривая тип «С» – у 2 пациентов.
В контрольной группе: до начала лечения тимпанограмма типа «В» зафиксирована у 9‑ти больных, «С» – у 11‑ти. По завершении шестидневного курса традиционной терапии получены следующие результаты тимпанометрии: «А» – 15 человек, «В» – 2 человека и «С» –3 человека.
По завершении шестидневного курса традиционной терапии получены следующие результаты тимпанометрии: «А» – 15 человек, «В» – 2 человека и «С» –3 человека.
Полученные нами данные подтвердили высокую лечебную эффективность препарата сумамед при остром среднем отите у детей. Препарат отличается безопасностью и простотой в применении и может быть рекомендован для широкого применения в детской оториноларингологической практике.
Раздел для практикующего врача, назначающего лечение, наглядно демонстрирующий применение новейших научных разработок в области медицины. Статьи носят рекомендательный характер, сочетая в себе практическую информацию и научные обзоры.
В статье описываются результаты научно-исследовательской работы (НИР) по изучению клинической и микробиологической эффективности, переносимости и определению оптимальной продолжительности лечения АМП Ципролет в комплексной терапии наружного бактериального отита (НБО).
При выполнении научно-исследовательской работы (НИР) проведено клиническое наблюдение за 60 пациентами с НБО, выявленным при обращении к ЛОР-врачу консультативно-диагностического отдела МНПЦО. Из них 24 мужчины и 36 женщин в возрасте от 19 до 60 лет (медиана возраста 34,7 ± 5,6 лет). Начало заболевания все пациенты обеих групп связывали с фактом попадания воды в наружный слуховой проход во время купания, при этом большинство пациентов накануне купания или сразу после него осуществляли туалет наружного слухового прохода с использованием ватной палочки или других средств. Давность заболевания (обострения) составляла от 2 до 5 дней.
Из них 24 мужчины и 36 женщин в возрасте от 19 до 60 лет (медиана возраста 34,7 ± 5,6 лет). Начало заболевания все пациенты обеих групп связывали с фактом попадания воды в наружный слуховой проход во время купания, при этом большинство пациентов накануне купания или сразу после него осуществляли туалет наружного слухового прохода с использованием ватной палочки или других средств. Давность заболевания (обострения) составляла от 2 до 5 дней.
По результатам исследования отмечается выраженная клиническая эффективность препарата Ципролет. Процент пациентов с полным разрешением воспалительного процесса в наружном слуховом проходе при использовании препарата к 10 дню лечения составил – 93% среди пациентов с ОНБО (28 пациентов), 90% среди пациентов с обострением ХНБО (27 пациентов). На фоне приема препарата Ципролет отмечена хорошая положительная динамика отоскопической картины при воспалении наружного слухового прохода. Отмечена также выраженная бактериологическая эффективность препарата Ципролет в отношении штаммов S.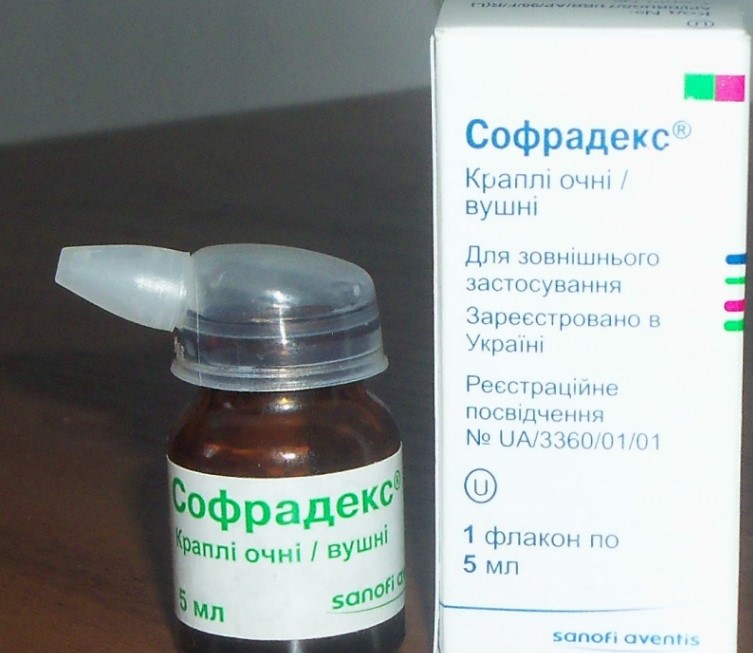 aureus и P.aeruginosa. Оптимальная длительность лечения взрослых пациентов с ОНБО и обострением ХНБО препаратом Ципролет должна составлять от 7 до 10 суток ежедневного двукратного приёма в дозе 500 мг.
aureus и P.aeruginosa. Оптимальная длительность лечения взрослых пациентов с ОНБО и обострением ХНБО препаратом Ципролет должна составлять от 7 до 10 суток ежедневного двукратного приёма в дозе 500 мг.
Воспалительные заболевания уха являются одной из самых актуальных проблем в оториноларингологии. В амбулаторно-поликлинических условиях удельный вес пациентов с различными формами отита достигает 38%, при этом доля больных наружным отитом, в среднем, составляет 50% [3, 7]. Частота различных заболеваний наружного уха имеет тенденцию к росту. Это связано с неблагоприятным воздействием окружающей среды, широким и бесконтрольным применением медикаментозных средств, вызывающих иммунологические сдвиги в организме, увеличением количества больных с аллергическим фоном.
Согласно эпидемиологическим данным дерматиты наружного слухового прохода обусловлены на 65% бактериальной флорой, причем ведущим возбудителем в данной группе остается синегнойная палочка (Pseudomonas aeruginosa), на долю которой приходится до 38% в общей структуре возбудителей отита [1, 5]. Иногда Pseudomonas aeruginosa обнаруживается в сочетании с другими микроорганизмами: E.coli, P.vulgaris, S.aureus и редко — грибами. При наружном отите поражаются кожа наружного слухового прохода и надкостница, лежащая непосредственно под кожей. Заболевание, как правило, сопровождается болью в ухе, снижением остроты слуха, зудом и гнойными выделениями. Диагноз основывается на наличии типичных признаков диффузного воспаления кожи наружного слухового прохода, которое иногда распространяется на барабанную перепонку. Процесс имеет острое или хроническое течение с обострениями.
Иногда Pseudomonas aeruginosa обнаруживается в сочетании с другими микроорганизмами: E.coli, P.vulgaris, S.aureus и редко — грибами. При наружном отите поражаются кожа наружного слухового прохода и надкостница, лежащая непосредственно под кожей. Заболевание, как правило, сопровождается болью в ухе, снижением остроты слуха, зудом и гнойными выделениями. Диагноз основывается на наличии типичных признаков диффузного воспаления кожи наружного слухового прохода, которое иногда распространяется на барабанную перепонку. Процесс имеет острое или хроническое течение с обострениями.
В ряде случаев, наружный отит, вызванный синегнойной палочкой, может принять злокачественное течение и перейти в псевдомонадный остеомиелит височной кости. Вначале это вялотекущий процесс с довольно незначительными проявлениями (например, отделяемым из уха, воспалением кожи наружного слухового прохода). Но при отсутствии лечения инфекция прогрессирует, распространяясь на ушную раковину, кожу головы и околоушную слюнную железу. В дальнейшем поражение захватывает среднее и внутреннее ухо, что может привести к развитию менингита и отогенным абсцессам головного мозга [2].
В дальнейшем поражение захватывает среднее и внутреннее ухо, что может привести к развитию менингита и отогенным абсцессам головного мозга [2].
Терапия наружного отита назначается с учетом клинической картины и характера патогенной микрофлоры. При неосложненном течении достаточно назначения короткого курса местных композитных препаратов, содержащих в своем составе антибактериальные препараты и глюкокортикостероиды. Пациентам со среднетяжелым и тяжелым течением заболевания – при повышении температуры тела, распространении воспалительного процесса за пределы слухового прохода, при наличии регионарной лимфаденопатии, при подозрении на распространение инфекции на средние ухо или признаках некротизации процесса, а также в случае затяжного течения рекомендуется применение системной антибиотикотерапии [6].
При назначении антибиотикотерапии следует учитывать тот факт, что информацию о составе микробной флоры врач может получить только на 46 сутки после обращения больного по результатам бактериологического исследования. Поэтому, для достижения желаемого эффекта при эмпирическом назначении терапии, предпочтение отдается антимикробным препаратам (АМП), обладающим широким спектром действия, активным в отношении большинства возможных возбудителей указанных состояний и, в частности, P.aeruginosa. Именно поэтому при наружном отите, характеризующимся неблагоприятным, злокачественным характером течения, необходимо скорейшее назначение АМП, к которым относятся, в первую очередь, антисинегнойные цефалоспорины (цефтазидим, цефепим), и фторхинолоны (ципрофлоксацин). В отдельных случаях, при наличии высокореактивных процессов, а также при отсутствии эффекта на вторые-третьи сутки терапии, назначаются аминогликозиды (гентамицин и др.). Все указанные АМП обычно вводят в высоких дозах при условии внутривенного введения, длительность терапии составляет до 4 недель и более. При стабилизации состояния возможен переход на пероральную терапию таблетированными формами ципрофлоксацина [4].
Поэтому, для достижения желаемого эффекта при эмпирическом назначении терапии, предпочтение отдается антимикробным препаратам (АМП), обладающим широким спектром действия, активным в отношении большинства возможных возбудителей указанных состояний и, в частности, P.aeruginosa. Именно поэтому при наружном отите, характеризующимся неблагоприятным, злокачественным характером течения, необходимо скорейшее назначение АМП, к которым относятся, в первую очередь, антисинегнойные цефалоспорины (цефтазидим, цефепим), и фторхинолоны (ципрофлоксацин). В отдельных случаях, при наличии высокореактивных процессов, а также при отсутствии эффекта на вторые-третьи сутки терапии, назначаются аминогликозиды (гентамицин и др.). Все указанные АМП обычно вводят в высоких дозах при условии внутривенного введения, длительность терапии составляет до 4 недель и более. При стабилизации состояния возможен переход на пероральную терапию таблетированными формами ципрофлоксацина [4].
Одним из таких препаратов является Ципролет (ципрофлоксацин) – антимикробный препарат группы фторхинолонов. В лабораторных условиях ципрофлоксацин проявляет свою активность против широкого спектра грамотрицательных и грамположительных микроорганизмов. Бактерицидная активность ципрофлоксацина обусловлена способностью ингибировать ферменты, необходимые для репликации, транскрипции, репарации и рекомбинации бактериальной ДНК. Важным преимуществом ципрофлоксацина, основанным на механизме его действия, является то, что он оказывает бактерицидно действие на грамотрицательные микроорганизмы не только в фазе деления, но и в фазе покоя, в то время как пенициллины, цефалоспорины и аминогликозиды действуют лишь на размножающиеся бактерии. Это свойство ципрофлоксацина обеспечивает его высокую клиническую эффективность при лечении хронических и локализованных инфекций. Ципрофлоксацин по праву считается одним из наиболее мощных антибактериальных препаратов, действующих на «проблемные» микроорганизмы – Staphylococcus aureus (включая некоторые метициллиноустойчивые штаммы) и P.aeruginosa (включая полирезистентные штаммы).
В лабораторных условиях ципрофлоксацин проявляет свою активность против широкого спектра грамотрицательных и грамположительных микроорганизмов. Бактерицидная активность ципрофлоксацина обусловлена способностью ингибировать ферменты, необходимые для репликации, транскрипции, репарации и рекомбинации бактериальной ДНК. Важным преимуществом ципрофлоксацина, основанным на механизме его действия, является то, что он оказывает бактерицидно действие на грамотрицательные микроорганизмы не только в фазе деления, но и в фазе покоя, в то время как пенициллины, цефалоспорины и аминогликозиды действуют лишь на размножающиеся бактерии. Это свойство ципрофлоксацина обеспечивает его высокую клиническую эффективность при лечении хронических и локализованных инфекций. Ципрофлоксацин по праву считается одним из наиболее мощных антибактериальных препаратов, действующих на «проблемные» микроорганизмы – Staphylococcus aureus (включая некоторые метициллиноустойчивые штаммы) и P.aeruginosa (включая полирезистентные штаммы). По активности в отношении P.aeruginosa ципрофлоксацин сравним с меропенемом и самым эффективным антисинегнойным цефалоспорином третьего поколения цефтазидимом и является препаратом выбора для терапии инфекции, вызванной P.aeruginosa. И, что очень важно в клинической практике, ципрофлоксацин проявляет высокую активность в отношении полирезистентных штаммов микроорганизмов. Чувствительность P.aeruginosa к ципрофлоксацину (включая штаммы, выделенные из уха) у амбулаторных пациентов составляет до 93,7%. При этом ципрофлоксацин имеет высокую биодоступность, которая делает его незаменимым для лечения ряда инфекций всех степеней тяжести во всех тканях.
По активности в отношении P.aeruginosa ципрофлоксацин сравним с меропенемом и самым эффективным антисинегнойным цефалоспорином третьего поколения цефтазидимом и является препаратом выбора для терапии инфекции, вызванной P.aeruginosa. И, что очень важно в клинической практике, ципрофлоксацин проявляет высокую активность в отношении полирезистентных штаммов микроорганизмов. Чувствительность P.aeruginosa к ципрофлоксацину (включая штаммы, выделенные из уха) у амбулаторных пациентов составляет до 93,7%. При этом ципрофлоксацин имеет высокую биодоступность, которая делает его незаменимым для лечения ряда инфекций всех степеней тяжести во всех тканях.
Целью научного исследования, проведенного на базе ГБУЗ «Московский научно-практический Центр оториноларингологии имени Л.И. Свержевского» ДЗМ, явилось изучение и оценка клинической и микробиологической эффективности, переносимости и определение оптимальной продолжительности лечения АМП Ципролет в комплексной терапии наружного бактериального отита (НБО).
Материалы и методы. При выполнении научно-исследовательской работы (НИР) проведено клиническое наблюдение за 60 пациентами с НБО, выявленным при обращении к ЛОР-врачу консультативно-диагностического отдела МНПЦО. Из них 24 мужчин и 36 женщин в возрасте от 19 до 60 лет (медиана возраста 34,7 ± 5,6 лет). Начало заболевания все пациенты связывали с фактом попадания воды в наружный слуховой проход во время купания, при этом большинство пациентов накануне купания или сразу после него осуществляли туалет наружного слухового прохода с использованием ватной палочки или других средств. Давность заболевания (обострения) составляла от 2 до 5 дней.
Все пациенты, в зависимости от характера течения заболевания, были распределены на две группы, включающие по 30 человек: первая группа – пациенты с острым НБО и вторая группа – с обострением хронического НБО.
Всем пациентам в день обращения, помимо общеклинического обследования и отомикроскопии, до начала терапии проводили микроскопическое и бактериологическое исследование отделяемого из наружного слухового прохода пораженного уха.
В каждой группе пациенты в качестве базисного АМП получали Ципролет в таблетированной форме по 500мг — 2 раза в сутки до достижения клинически значимого результата, не более 10 дней. Помимо системной антибактериальной, проводили местную терапию НБО, предусмотренную стандартами лечения наружного отита, с применением осмотических препаратов на ватной турунде (микрокомпресс по Цитовичу). Помимо этого, пациенты получали гипосенсибилизирующую терапию, в ряде случаев сочетая ее с приемом нестероидных противовоспалительных препаратов с целью обезболивания в течение всего курса антибактериальной терапии наружного отита в режимах дозирования согласно инструкциям по их применению.
Результаты
У всех пациентов при микроскопии мазка из уха, окрашенного по методу Грама, выявляли как грамположительную, так и грамотрицательную микрофлору, что служило критерием для включения пациента в исследование.
Повышение температуры тела до фебрильных значений имело место у одного пациента первой группы, в то время как субфебрилитет отмечался у 23 пациентов первой группы (77%) и у 18 пациентов второй группы (60%), у остальных больных температура не превышала нормальных значений (рис.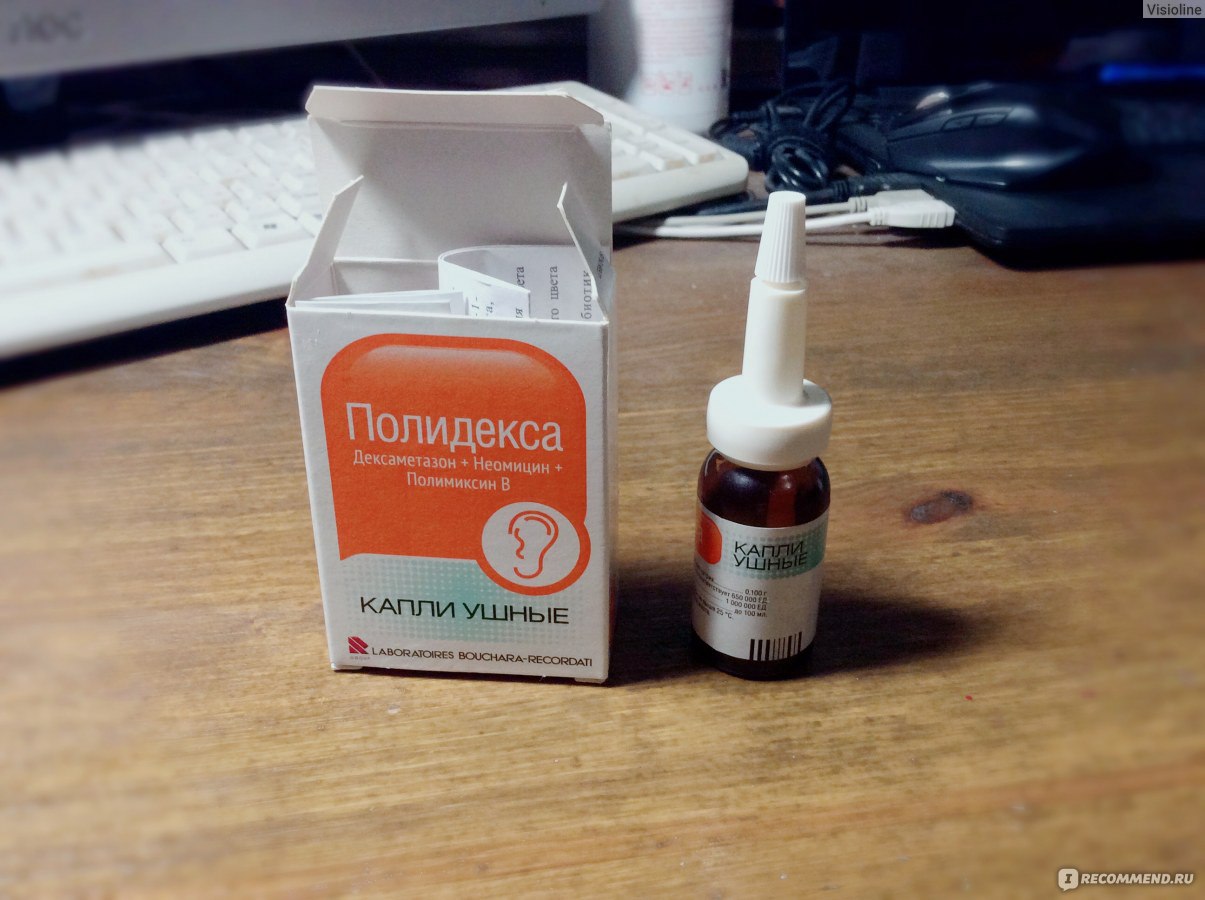 1).
1).
На фоне проводимой терапии, к 3 суткам повышение температуры тела до субфебрильных значений сохранялось у 19 пациентов первой группы (64%) и 14 пациентов второй группы (47%). К 5 дню лечения температура на уровне субфебрильных значений сохранялась у 14 больных первой и у 10 пациентов второй групп. К 10 дню лечения температура тела нормализовалась у всех пациентов.
В день обращения все пациенты жаловались на боль в ухе, оценивая её как сильную. Ко второму визиту (на 3 день лечения) сильная боль в ухе сохранялась у 4 пациентов (13%) первой группы и у 1 пациента (3%) второй группы, умеренно выраженная – у 8 пациентов первой группы (27%). К третьему визиту (5 сутки терапии) боль в поражённом ухе полностью прекратилась у 21 (70%) пациента первой группы и у 24(80%) второй группы. К четвёртому визиту (10 день лечения) незначительные болевые ощущения в наружном слуховом проходе сохранились лишь у 1 пациента первой группы, тогда как у остальных пациентов данный симптом был полностью купирован (рисунок 2).
Снижение слуха субъективно отмечали 28 пациентов (94%) первой группы и 25 пациентов (83%) – второй группы. При этом на выраженное снижение слуха жаловались 19 пациентов (63%) первой группы и 5 пациентов (16%) второй группы. К 3 дню лечения – выраженное снижение слуха сохранялось у 7 пациентов первой группы (23%) и у 1 пациента (3%) второй группы, что было обусловлено не только выраженным отёком кожи хрящевой части наружного слухового прохода, но и наличием большого количества патологического отделяемого в нем.
Рисунок 3. Динамика изменения остроты слуха у больных 1 и 2 групп
На 5 сутки терапии выраженное снижение слуха продолжало беспокоить 2 пациентов (6%) первой группы, умеренно выраженное – 5 пациентов (17%) и незначительное — 2 (6%) пациентов, в то время как у 21 пациента (70%) — слух был полностью восстановлен. Среди пациентов второй группы умеренное снижение слуха сохранялось у 2 (6%) и незначительное – у 3 (10%) пациентов, тогда как полного восстановления удалось добиться у 25 пациентов (83%). К 10 суткам терапии слух был восстановлен до прежнего уровня у всех пациентов обеих групп (рис. 3).
К 10 суткам терапии слух был восстановлен до прежнего уровня у всех пациентов обеих групп (рис. 3).
В день первого обращения патологическое отделяемое из уха имело место у всех пациентов обеих групп. При этом обильное отделяемое гнойного характера отмечали 25 пациентов (83%) первой группы и 5 пациентов (16%) второй группы. На фоне проводимой терапии на 3 день лечения обильные выделения из уха слизисто-гнойного характера сохранялись у 20 пациентов первой группы (66%) и у 4 пациентов (13%) второй группы. К 5 дню лечения обильные выделения из уха продолжали беспокоить 2 пациентов первой группы (6%), умеренно выраженные – 5 (17%), при этом у 21 пациента (70%) выделения из уха прекратились полностью. Среди пациентов второй группы отмечена похожая картина. Обильные выделения сохранились лишь у 1 пациента (3%), умеренно выраженные – у 3 (10%), полного прекращения гноетечения удалось добиться у 24 (80%) пациентов. К 10 суткам терапии выделения из уха у всех пациентов обеих групп полностью прекратились (рис. 4).
4).
Всех больных обеих групп также беспокоил зуд кожи наружного слухового прохода. Ко второму визиту сильный зуд кожи наружного слухового прохода продолжали отмечать 27 пациентов первой группы (90%) и 23 пациента второй группы (77%). Вероятно, это было обусловлено постоянным наличием жидкости в наружном слуховом проходе. К 5 дню лечения интенсивный зуд в слуховом проходе сохранялся у 2 пациентов первой группы (6%) и у 1 пациента (3%) второй группы. К четвертому визиту интенсивный зуд слухового прохода был купирован у пациентов обеих групп (рис. 5).
При первичном осмотре выраженная болезненность при надавливании на козелок отмечена у 27 пациентов первой группы (90%) и у 15 пациентов (50%) второй группы. Ко второму визиту сильно выраженный болевой симптом при надавливании на козелок сохранялся у 11 пациентов первой группы (37%) и у 6 пациентов второй группы (20%). К третьему визиту положительный козелковый симптом низкой и незначительной интенсивности сохранялся у 8 пациентов (27%) первой и у 6 пациентов (20%) второй групп. У 22 пациентов (73%) первой и у 24 пациентов (80%) второй групп симптом полностью регрессировал. К четвертому визиту козелковый симптом был отрицательным у всех пациентов обеих групп (рис. 6).
У 22 пациентов (73%) первой и у 24 пациентов (80%) второй групп симптом полностью регрессировал. К четвертому визиту козелковый симптом был отрицательным у всех пациентов обеих групп (рис. 6).
По результатам проведенной в день обращения отоскопии, гиперемия и инфильтрация кожи хрящевой части наружного слухового прохода была сильно выражена у всех пациентов обеих групп. К 3 дню лечения удалось добиться выраженного регресса указанных симптомов. Так, выраженная гиперемия сохранялась у 5 пациентов (17%) первой и у 3 пациентов (10%) второй групп. К третьему визиту умеренно выраженная и незначительная гиперемия хрящевой части кожи наружного слухового прохода сохранилась у 17 пациентов (57%) первой и 13 пациентов (43%) второй групп. К 10 суткам терапии указанный симптом удалось купировать у всех пациентов обеих групп (рисунок 7).
Интенсивное сужение просвета хрящевой части наружного слухового прохода отмечено у 25 пациентов (83%) первой группы и у 21 пациента (70%) второй группы. Ко второму визиту инфильтрация кожи хрящевой части наружного слухового прохода также уменьшилась и в значительной мере сохранялась лишь у 13 пациентов первой (44%) и у 9 пациентов (30%) второй групп. К 5 дню лечения просвет наружного слухового прохода увеличился у половины пациентов и сильное его сужение, делающее невозможным осмотр барабанной перепонки, сохранялось у 15 пациентов (50%) первой и у 11 (37%) пациентов второй групп. К 10 дню лечения гиперемия и инфильтрация кожи хрящевой части наружного слухового прохода, мешающие обозрению барабанной перепонки, полностью регрессировали у всех пациентов (рис. 8).
Ко второму визиту инфильтрация кожи хрящевой части наружного слухового прохода также уменьшилась и в значительной мере сохранялась лишь у 13 пациентов первой (44%) и у 9 пациентов (30%) второй групп. К 5 дню лечения просвет наружного слухового прохода увеличился у половины пациентов и сильное его сужение, делающее невозможным осмотр барабанной перепонки, сохранялось у 15 пациентов (50%) первой и у 11 (37%) пациентов второй групп. К 10 дню лечения гиперемия и инфильтрация кожи хрящевой части наружного слухового прохода, мешающие обозрению барабанной перепонки, полностью регрессировали у всех пациентов (рис. 8).
По результатам бактериологического исследования отделяемого из наружного слухового прохода были получены следующие результаты (табл. 1)
При оценке данных микробиологического исследования среди пациентов с ОНБО доминировали штаммы S.aureus, которые были выделены в 15 случаях, P. аeruginosa – в 14, E.coli – в 1 случае. При ХНБО были выделены следующие штаммы микроорганизмов: S. aureus у 11 больных, P.aeruginosa – у 8, E.coli – у 3, E.aerogenes – у 3, Acinetobacter spp. – у 2, Klebsiella spp. – у 2, K.ascorbata – у 1 больного. В результате проведённого лечения бактериологическая эффективность была подтверждена у 28 пациентов группы ОНБО и у 27 пациентов группы ХНБО. При этом у 5 пациентов с обострением ХНБО и 3 пациентов с ОНБО выделяли эпидермальный стафилококк, являющийся представителем нормальной микрофлоры слухового прохода. У 2 пациентов с ХНБО по результатам исследования были выделены штаммы S.aureus и Klebsiella spp., резистентные к ципрофлоксацину, что потребовало назначения дополнительной терапии препаратами, к которым чувствительны данные микроорганизмы.
aureus у 11 больных, P.aeruginosa – у 8, E.coli – у 3, E.aerogenes – у 3, Acinetobacter spp. – у 2, Klebsiella spp. – у 2, K.ascorbata – у 1 больного. В результате проведённого лечения бактериологическая эффективность была подтверждена у 28 пациентов группы ОНБО и у 27 пациентов группы ХНБО. При этом у 5 пациентов с обострением ХНБО и 3 пациентов с ОНБО выделяли эпидермальный стафилококк, являющийся представителем нормальной микрофлоры слухового прохода. У 2 пациентов с ХНБО по результатам исследования были выделены штаммы S.aureus и Klebsiella spp., резистентные к ципрофлоксацину, что потребовало назначения дополнительной терапии препаратами, к которым чувствительны данные микроорганизмы.
Необходимо также отметить, что во время проведения лечения ни у одного пациента не зарегистрировано возникновения нежелательных явлений и побочных реакций, связанных с применением лекарственных препаратов. Общая субъективная оценка переносимости проводимой терапии к 10 дню лечения – «хорошо». Общая субъективная оценка эффективности проводимой терапии к 10 дню лечения – «выраженный эффект».
Выводы
По результатам исследования отмечается выраженная клиническая эффективность препарата Ципролет. Процент пациентов с полным разрешением воспалительного процесса в наружном слуховом проходе при использовании препарата к 10 дню лечения составил – 93% среди пациентов с ОНБО (28 пациентов), 90% среди пациентов с обострением ХНБО (27 пациентов). На фоне приема препарата Ципролет отмечена хорошая положительная динамика отоскопической картины при воспалении наружного слухового прохода. К 10 дню лечения доля пациентов с положительной динамикой отоскопических признаков НБО в первой и второй группах составила 100%.
Отмечена также выраженная бактериологическая эффективность препарата Ципролет в отношении штаммов S.aureus и P.aeruginosa. Отсутствие эффекта при проведении терапии в 2 наблюдениях обусловлено наличием антибиотикорезистентных штаммов микроорганизмов.
Оптимальная длительность лечения взрослых пациентов с ОНБО и обострением ХНБО препаратом Ципролет должна составлять от 7 до 10 суток ежедневного двукратного приёма в дозе 500 мг.
За все время наблюдения ни у одного пациента не зарегистрировано возникновения нежелательных явлений и побочных реакций, связанных с применяемыми лекарственными препаратами.
Таким образом, препарат Ципролет (500 мг каждые 12 часов в течение 7-10 дней) является эффективным и безопасным средством лечения ОНБО и обострений ХНБО, вызванных бактериальной флорой, сопровождающихся выраженным диффузным отёком кожи хрящевой части наружного слухового прохода, затрудняющим применение топических антибактериальных средств.
Список литературы:
1. Кустов М.О., Артюшкин С.А., Начаров П.В. и др. Микрофлора наружного слухового прохода у больных бактериальным наружным диффузным отитом. Российская оториноларингология. 2012. № 3. С. 66-70.
2. Косяков С.Я., Алексеевская О.А. Злокачественный некротический наружный отит — многоликая клиника, трудности диагностики и лечения. Российская оториноларингология. 2006. № 2. С. 45-50.
3.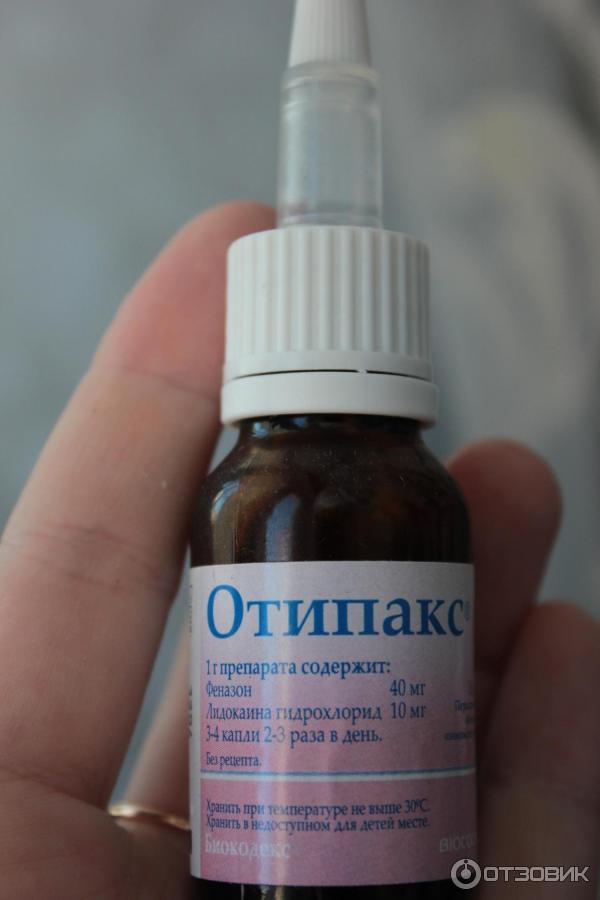 Оковитый С.В., Ивкин Д.Ю., Малыгин С.В.Медикаментозная терапия наружного и среднего отита. Вестник оториноларингологии. 2012. № 1. С. 52-56.
Оковитый С.В., Ивкин Д.Ю., Малыгин С.В.Медикаментозная терапия наружного и среднего отита. Вестник оториноларингологии. 2012. № 1. С. 52-56.
4. Пальчун В.Т., Кунельская Н.Л., Артемьев М.Е., и др. Микробный пейзаж и пути рациональной антибиотикотерапии при острых гнойных заболеваниях ЛОР-органов. Вестник оториноларингологии 2004; 5: 4-8
5. Пальчун В.Т., Огородников Д.С.Опыт наблюдения и лечения больных диффузным наружным отитом. Вестник оториноларингологии. 2012; 2: 53-56.
6. Страчунский Л.С., Козлов С.Н. Современная антимикробная химиотерапия. Руководство для врачей. М: Боргес 2002.
7. Туровский А.Б., Крюков А.И.Острое воспаление наружного и среднего уха. Consilium Medicum2000; 2: 8: 23-25.
Диагностика и лечение среднего отита
1. Подкомитет Американской академии педиатрии по лечению острого среднего отита.
Диагностика и лечение острого среднего отита. Педиатрия .
2004; 113: 1451–65 .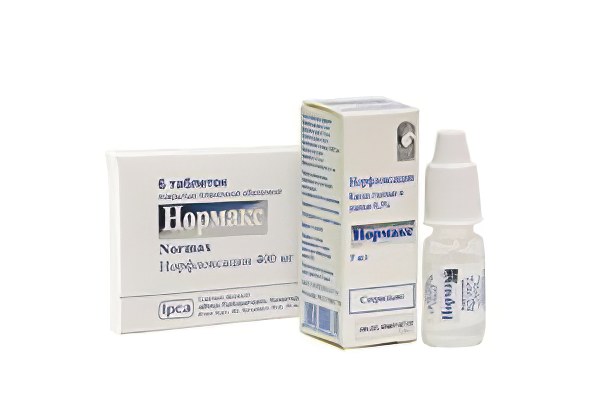 …
…
2. Hendley JO. Клиническая практика. Средний отит. N Engl J Med . 2002; 347: 1169–74.
3. Марси М., Таката Г. Ведение острого среднего отита. Отчет о доказательствах / оценка технологии № 15. Роквилл, штат Мэриленд.: Агентство медицинских исследований и качества, Центр доказательной практики Южной Калифорнии / RAND, 2001. Публикация AHRQ, № 01-E 010.
4. Кляйн Дж., Пелтон С. Эпидемиология, патогенез, клинические проявления и осложнения острого среднего отита. По состоянию на 15 мая 2007 г. по адресу: http://patients.uptodate.com/topic.asp?file = pedi_id / 2870 & amp; title = Acute + Otitis + media [Требуется подписка].
5. Американская академия семейных врачей, Американская академия отоларингологии — хирургия головы и шеи, Подкомитет Американской академии педиатрии по среднему отиту с выпотом.Средний отит с выпотом. Педиатрия . 2004. 113: 1412–29.
6. Акуин Дж, Всемирная организация здравоохранения. Хронический гнойный средний отит. Бремя болезни и варианты лечения. Женева: Всемирная организация здравоохранения, 2004 г. Доступно в Интернете 23 июля 2007 г. по адресу: http://www.who.int/child-adolescent-health/publications/CHILD_HEALTH/ISBN_92_4_159158_7.htm.
Бремя болезни и варианты лечения. Женева: Всемирная организация здравоохранения, 2004 г. Доступно в Интернете 23 июля 2007 г. по адресу: http://www.who.int/child-adolescent-health/publications/CHILD_HEALTH/ISBN_92_4_159158_7.htm.
7. Арриета А, Сингх Дж. Лечение рецидивирующего и персистирующего острого среднего отита: новые возможности со знакомыми антибиотиками. Pediatr Infect Dis J . 2004. 23 (2 доп.): S115–24.
8. Роверс ММ, Schilder AG, Zielhuis GA, Розенфельд RM. Средний отит [Опубликованное исправление опубликовано в Lancet 2004; 363: 1080]. Ланцет . 2004; 363: 465–73.
9. McCracken GH Jr. Диагностика и лечение острого среднего отита в условиях неотложной помощи. Энн Эмерг Мед . 2002; 39: 413–21.
10. Ротман Р., Оуэнс Т, Симел ДЛ.У этого ребенка острый средний отит ?. JAMA . 2003; 290: 1633–40.
11. Система здравоохранения Мичиганского университета. Руководство по клинической помощи. Средний отит. По состоянию на 15 мая 2007 г., по адресу: http://cme.med.umich.edu/pdf/guideline/om.pdf.
Руководство по клинической помощи. Средний отит. По состоянию на 15 мая 2007 г., по адресу: http://cme.med.umich.edu/pdf/guideline/om.pdf.
12. Контиокари Т, Койвунен П., Ниемела М, Покка Т, Ухари М. Симптомы острого среднего отита. Pediatr Infect Dis J . 1998. 17: 676–9.
13. Ниемела М, Ухари М, Юнио-Эрвасти К, Луотонен Дж., Алхо ОП, Виеримаа Э.Отсутствие специфической симптоматики у детей с острым средним отитом. Pediatr Infect Dis J . 1994; 13: 765–8.
14. Карма РН, Пенттила М.А., Сипила М.М., Катая MJ. Отоскопическая диагностика выпота в среднем ухе при остром и неостром среднем отите. I. Значение различных результатов отоскопии. Int J Педиатр Оториноларингол . 1989; 17: 37–49.
15. Онуско Э. Тимпанометрия. Ам Фам Врач .2004; 70: 1713–20.
16. Кемалоглу Ю.К.,
Сенер Т,
Бедер Л,
Баязит Y,
Гоксу Н.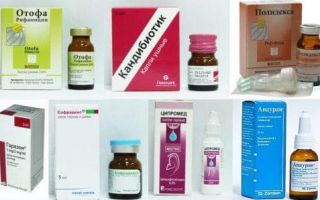 Прогностическая ценность акустической рефлектометрии (угол и отражательная способность) и тимпанометрии. Int J Педиатр Оториноларингол .
1999; 48: 137–42.
Прогностическая ценность акустической рефлектометрии (угол и отражательная способность) и тимпанометрии. Int J Педиатр Оториноларингол .
1999; 48: 137–42.
17. Геханно П., Ленуар Г, Барри Б, Бонс Дж, Буко I, Берче П. Оценка посевов из носоглотки для бактериологической оценки острого среднего отита у детей. Pediatr Infect Dis J . 1996; 15: 329–32.
18. Акуин Дж. Выдержки из «Кратких клинических данных»: хронический гнойный средний отит. BMJ . 2002; 325: 1159.
19. Браунинг Г.Г. Комментарий: интерпретация доказательств. BMJ . 2002; 325: 1160.
20. Дэрроу DH, Dash N, Деркай CS. Средний отит: концепции и противоречия. Curr Opin Otolaryngol Head Neck Surg . 2003; 11: 416–23.
21. Розенфельд Р.М.,
Кей Д.
Естественная история нелеченого среднего отита. Ларингоскоп . 2003. 113: 1645–57.
2003. 113: 1645–57.
22. Шотландская межвузовская сеть рекомендаций. Диагностика и лечение среднего отита у детей в первичной медико-санитарной помощи. Национальные клинические рекомендации. По состоянию на 15 мая 2007 г., по адресу: http://www.sign.ac.uk/pdf/sign66.pdf.
23. Эскин Б. Доказательная медицина неотложной помощи / систематический обзор аннотация. Следует ли лечить детей со средним отитом антибиотиками? Энн Эмерг Мед . 2004; 44: 537–9.
24. Белл LM. Новое руководство по клинической практике острого среднего отита: передовая статья. Энн Эмерг Мед . 2005; 45: 514–6.
25. Хоберман А, Рай JL, Рейнольдс Э.А., Уркин Ю. Эффективность Ауралгана при лечении боли в ушах у детей с острым средним отитом. Arch Pediatr Adolesc Med . 1997; 151: 675–8.
26. Chonmaitree T,
Саид К.,
Учида Т,
Хейккинен Т,
Болдуин компакт-диск,
Фримен Д. Х. младший,
и другие.Рандомизированное плацебо-контролируемое исследование эффективности лечения антигистаминными препаратами или кортикостероидами при остром среднем отите. Дж Педиатр .
2003. 143: 377–85.
Х. младший,
и другие.Рандомизированное плацебо-контролируемое исследование эффективности лечения антигистаминными препаратами или кортикостероидами при остром среднем отите. Дж Педиатр .
2003. 143: 377–85.
27. Флинн, Калифорния, Гриффин Г, Тудивер Ф. Противоотечные и антигистаминные препараты при остром среднем отите у детей. Кокрановская база данных Syst Rev . 2007; (2): CD001727.
28. Роверс ММ, Гласзиу П., Аппельман К.Л., Берк П., Маккормик Д.П., Дамуазо РА, и другие.Антибиотики при остром среднем отите: метаанализ с индивидуальными данными пациента. Ланцет . 2006; 368: 1429–35.
29. Доуэлл С.Ф.,
Батлер JC,
Гибинк Г.С.,
Джейкобс MR,
Джерниган Д,
Мушер Д.М.,
и другие.
Острый средний отит: ведение и наблюдение в эпоху пневмококковой резистентности — отчет терапевтической рабочей группы по лекарственно-устойчивому Streptococcus pneumoniae [Опубликованное исправление опубликовано в Pediatr Infect Dis J 1999; 18: 341].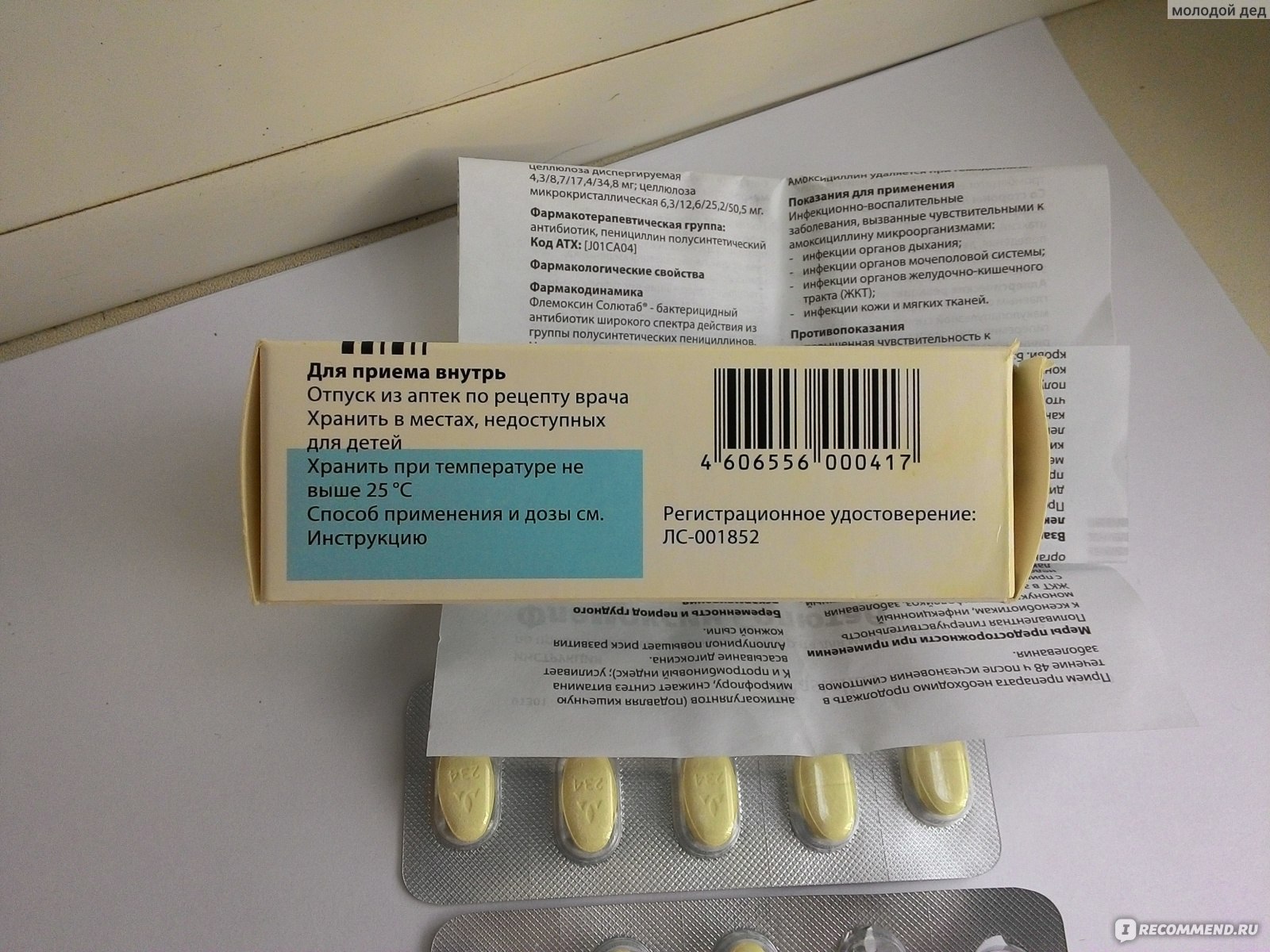 Pediatr Infect Dis J .
1999; 18: 1–9.
Pediatr Infect Dis J .
1999; 18: 1–9.
30. Аргуедас А, Лоайза С, Соли К. Разовая доза азитромицина для лечения неосложненного среднего отита. Pediatr Infect Dis J . 2004; 23 (2 доп.): S108–14.
31. Аргуедас А, Даган Р, Пичичеро М, Лейбовиц Э, Блумер Дж. Макнили Д.Ф., и другие. Открытое двойное тимпаноцентезное исследование терапии левофлоксацином у детей с рецидивирующим или персистирующим острым средним отитом или с высоким риском развития. Pediatr Infect Dis J . 2006; 25: 1102–9.
32. Шах РК, Blevins NH. Оталгия. Otolaryngol Clin North Am . 2003; 36: 1137–51.
33. Холтер Р,
Кельсберг Г,
Нашельский Ж,
Крист А.
Клинические исследования. Эффективна ли антибиотикопрофилактика при рецидивирующем остром среднем отите? Дж Фам Прак .
2004; 53: 999–1001.
34. Многоцентровая исследовательская группа MRC по среднему отиту. Факторы риска сохранения двустороннего среднего отита с выпотом. Clin Otolaryngol Allied Sci . 2001; 26: 147–56.
35. Thomas CL, Симпсон С, Батлер СС, van der Voort JH. Пероральные или местные назальные стероиды при потере слуха, связанной со средним отитом с выпотом у детей. Кокрановская база данных Syst Rev . 2006; (3): CD001935.
36. Перера р., Хейнс Дж, Гласзиу П., Хенеган CJ. Аутоинфляция при потере слуха, связанной со средним отитом с выпотом. Кокрановская база данных Syst Rev . 2006; (4): CD006285.
37. Роверс ММ, Черный N, Браунинг Г.Г., Мо Р, Zielhuis GA, Хаггард депутат. Люверсы при среднем отите с излиянием: метаанализ индивидуальных данных пациента. Арч Дис Детский . 2005; 90: 480–5.
38. Lous J,
Бертон MJ,
Felding JU,
Овесен Т,
Роверс ММ,
Уильямсон И. Люверсы (вентиляционные трубки) при потере слуха, связанной со средним отитом с выпотом у детей. Кокрановская база данных Syst Rev .
2005; (1): CD001801.
Люверсы (вентиляционные трубки) при потере слуха, связанной со средним отитом с выпотом у детей. Кокрановская база данных Syst Rev .
2005; (1): CD001801.
39. Wilson SA, Мэйо Х, Фишер М. Клинические исследования. Показаны ли тимпаностомические трубки при рецидивирующем остром среднем отите? Дж Фам Прак . 2003. 52: 403–4,406.
40. Лескинен К, Джеро Дж. Осложнения острого среднего отита у детей на юге Финляндии. Int J Педиатр Оториноларингол . 2004. 68: 317–24.
41. Лескинен К, Джеро Дж.Острые осложнения отита у взрослых. Клин Отоларингол . 2005; 30: 511–6.
42. Теле ДВ,
Кляйн Дж.О.,
Чейз С,
Менюк П,
Роснер Б.А.
Средний отит в младенчестве и интеллектуальные способности, успеваемость в школе, речь и язык в возрасте 7 лет. Группа изучения среднего отита Большого Бостона. J Заразить Dis .
1990; 162: 685–94.
43. Кульпеппер L, Froom J, Бартелдс AI, Бауэрс П, Бриджес-Уэбб C, Гроб П., и другие.Острый средний отит у взрослых: отчет Международной сети первичной медико-санитарной помощи [Опубликованное исправление опубликовано в J Am Board Fam Pract 1993; 6: 616]. J Am Board Fam Pract . 1993; 6: 333–9.
Какие антибиотики используются при лечении острого среднего отита (АОМ)?
Rettig E, Tunkel DE. Современные концепции лечения острого среднего отита у детей. Otolaryngol Clin North Am . 2014 Октябрь 47 (5): 651-72. [Медлайн]. [Полный текст].
Минови А., Дазерт С. Заболевания среднего уха в детстве. GMS Curr Top Otorhinolaryngol Head Neck Surg . 2014. 13: Doc11. [Медлайн]. [Полный текст].
Данишьяр А, Ашурст СП. Отит, средний, острый. 2018, январь [Medline]. [Полный текст].
2018, январь [Medline]. [Полный текст].
Сакульчит Т, Гольдман РД. Антибактериальная терапия детей с острым средним отитом. Врач Джан Фам . 2017 Сентябрь 63 (9): 685-7. [Медлайн]. [Полный текст].
Клементс Д.А., Лэнгдон Л., Блэнд С., Уолтер Э. Вакцина против гриппа А снижает заболеваемость средним отитом у детей в возрасте от 6 до 30 месяцев, находящихся в детских садах. Arch Pediatr Adolesc Med . 1995 Октябрь 149 (10): 1113-7. [Медлайн].
Bernstein JM. Роль IgE-опосредованной гиперчувствительности в развитии среднего отита с выпотом. Otolaryngol Clin North Am . 1992 25 февраля (1): 197-211. [Медлайн].
Американская педиатрическая академия.Респираторно-синцитиальный вирус. Красная книга: Отчет Комитета по инфекционным болезням . 27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 560-566.
27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 560-566.
Арола М., Руусканен О., Зиглер Т. и др. Клиническая роль респираторной вирусной инфекции при остром среднем отите. Педиатрия . 1990 декабрь 86 (6): 848-55. [Медлайн].
Арола М., Циглер Т., Руусканен О. Респираторная вирусная инфекция как причина длительных симптомов при остром среднем отите. Дж. Педиатр . 1990 Май. 116 (5): 697-701. [Медлайн].
Блок SL. Возбудители, резистентность к антибиотикам и терапевтические аспекты острого среднего отита. Pediatr Infect Dis J . 1997 г., 16 (4): 449-56. [Медлайн].
Американская педиатрическая академия. Пневмококковые инфекции. Красная книга: Отчет Комитета по инфекционным болезням . 27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 525-537.
525-537.
Американская педиатрическая академия.Инфекции, вызванные Haemophilus influenzae. Красная книга: Отчет Комитета по инфекционным болезням . 27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 310-3318.
Мартин Дж. М., Хоберман А., Шейх Н. и др. Изменения во времени в колонизации носоглотки у детей в возрасте до 2 лет на момент диагностики острого среднего отита (1999-2014 гг.). Открытый форум Infect Dis . 2018 5 (3) марта: ofy036. [Медлайн]. [Полный текст].
Чонмайтри Т., Трухильо Р., Дженнингс К. и др.Острый средний отит и другие осложнения вирусной респираторной инфекции. Педиатрия . 2016 28 марта. [Medline].
Американская педиатрическая академия. Стрептококковые инфекции группы А. Красная книга: Отчет Комитета по инфекционным болезням .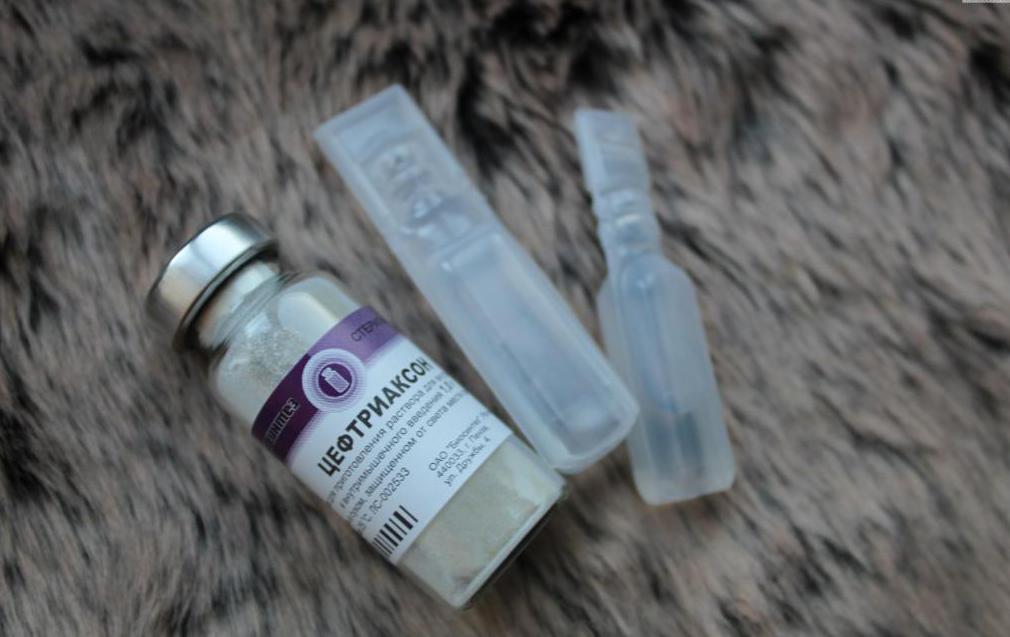 27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 610-620.
27-е изд. Деревня Элк Гроув, штат Иллинойс: 2006. 610-620.
Paradise JL, Rockette HE, Colborn DK, et al. Средний отит у 2253 новорожденных в районе Питтсбурга: распространенность и факторы риска в течение первых двух лет жизни. Педиатрия . 1997 г., 99 (3): 318-33. [Медлайн].
Мегед О, Абдулгани С., Бар-Меир М. Увеличивает ли острый средний отит в первый месяц жизни риск рецидива отита ?. Clin Pediatr (Phila) . 2018 Январь 57 (1): 89-92. [Медлайн].
King LM, Bartoces M, Hersh AL, Hicks LA, Fleming-Dutra KE. Национальная заболеваемость детским мастоидитом в Соединенных Штатах, 2000-2012 гг .: создание основы для эпиднадзора за общественным здоровьем. Pediatr Infect Dis J . 2018 27 марта. [Medline].
Маркизио П., Эспозито С. , Пикка М. и др. Проспективная оценка этиологии острого среднего отита со спонтанной перфорацией барабанной перепонки. Clin Microbiol Infect . 19 января 2017 г. [Medline].
, Пикка М. и др. Проспективная оценка этиологии острого среднего отита со спонтанной перфорацией барабанной перепонки. Clin Microbiol Infect . 19 января 2017 г. [Medline].
Pichichero ME, Almudevar A. Сывороточные цитокиновые биомаркеры точно предсказывают наличие острого среднего отита и выздоровление, вызванное Haemophilus influenzae. Int J Педиатр Оториноларингол . 2016 апр. 83: 200-4. [Медлайн].
Thomas JP, Berner R, Zahnert T, et al. Острый средний отит — структурированный подход. Dtsch Arztebl Int . 2014 28 февраля. 111 (9): 151-60. [Медлайн]. [Полный текст].
Тахтинен П.А., Лайне М.К., Руохола А. Факторы прогноза неэффективности лечения острого среднего отита. Педиатрия . 2017 Сентябрь 140 (3): [Medline].
Боггс В. Антимикробное лечение острого среднего отита сокращает продолжительность выпота среднего уха. Медскап . 9 мая 2014 г. [Полный текст].
Тапиайнен Т., Куяла Т., Ренко М. и др. Влияние антимикробного лечения острого среднего отита на ежедневное исчезновение выпота среднего уха: плацебо-контролируемое исследование. Педиатр JAMA .2014 5 мая. [Medline].
Barclay L. Обструкция послеоперационной тимпаностомической трубки Обычная. Медицинские новости Medscape . 11 июля 2014 г. [Полный текст].
Conrad DE, Levi JR, Theroux ZA, et al. Факторы риска, связанные с послеоперационной обструкцией тимпаностомической трубки. JAMA Otolaryngol Head Neck Surg . 2014 10 июля. [Medline].
JAMA Otolaryngol Head Neck Surg . 2014 10 июля. [Medline].
Fireman B, Black SB, Shinefield HR и др. Влияние пневмококковой конъюгированной вакцины на средний отит. Pediatr Infect Dis J . 2003 22 января (1): 10-6. [Медлайн].
Hasegawa J, Mori M, Showa S, et al. Пневмококковая вакцинация снизила риск острого среднего отита: когортное исследование. Педиатр Интерн. . 2015 23 января [Medline].
Tawfik KO, Ishman SL, Altaye M, Meinzen-Derr J, Choo DI. Детский острый средний отит в эпоху пневмококковой вакцины. Otolaryngol Head Neck Surg . 2017 г. 1 марта 194599817699599.[Медлайн].
Фреллик М. Вакцины изменили эпидемиологию острого среднего отита. Медицинские новости Medscape . 2017 7 августа [Полный текст].
Каур Р., Моррис М., Пичичеро М.Э. Эпидемиология острого среднего отита в эпоху постпневмококковой конъюгированной вакцины. Педиатрия . 7 августа 2017 г. [Medline]. [Полный текст].
Teele DW, Klein JO, Rosner B. Эпидемиология среднего отита в течение первых семи лет жизни у детей в Большом Бостоне: проспективное когортное исследование. J Заразить Dis . 1989 июл.160 (1): 83-94. [Медлайн].
Hong W, Peng D, Rivera M, Gu XX. Защита от заражения Haemophilus influenzae, не поддающегося типу, путем вакцинации слизистой оболочки детоксифицированным липоолигосахаридным конъюгатом на двух моделях шиншиллы. Микробы заражают . 2010 января 12 (1): 11-8. [Медлайн].
Azarpazhooh A, Limeback H, Lawrence HP, Shah PS. Ксилит для профилактики острого среднего отита у детей до 12 лет. Кокрановская база данных Syst Rev . 2011 9 ноября. 11: CD007095. [Медлайн].
Кокрановская база данных Syst Rev . 2011 9 ноября. 11: CD007095. [Медлайн].
Danhauer JL, Johnson CE, Baker JA и др. Будут ли родители участвовать и соблюдать программы и схемы с использованием ксилита для профилактики острого среднего отита у своих детей ?. Lang Speech Hear Serv Sch . 2015 4 февраля [Medline].
Grindler DJ, Blank SJ, Schulz KA, et al. Влияние степени тяжести среднего отита на качество жизни детей. Otolaryngol Head Neck Surg .2014 г. 13 марта [Medline].
Barclay L. Инфекция уха у детей: обновленные рекомендации по лечению AAP. Медицинские новости Medscape. 25 февраля 2013 г. Доступно по адресу http://www.medscape.com/viewarticle/779817. Доступ: 5 марта 2013 г.
[Рекомендации] Либерталь А.С., Кэрролл А.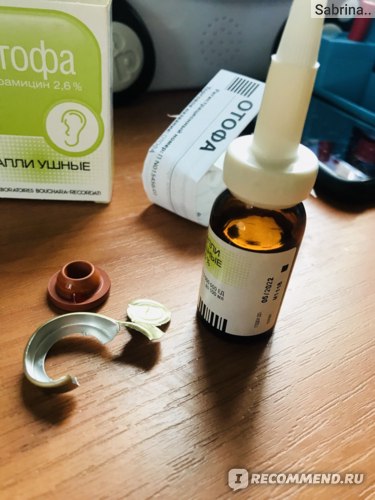 Е., Чонмайтри Т., Ганиатс Т.Г. и др. Диагностика и лечение острого среднего отита. Педиатрия . 2013 Март 131 (3): e964-99. [Медлайн]. [Полный текст].
Е., Чонмайтри Т., Ганиатс Т.Г. и др. Диагностика и лечение острого среднего отита. Педиатрия . 2013 Март 131 (3): e964-99. [Медлайн]. [Полный текст].
Система здравоохранения Мичиганского университета (UMHS).Средний отит. Апрель 2013 г. Доступно по адресу http://www.med.umich.edu/1info/FHP/practiceguides/om.html.
[Рекомендации] Розенфельд Р.М., Шварц С.Р., Пиннонен М.А. и др. Руководство по клинической практике: Тимпаностомические трубки у детей. Otolaryngol Head Neck Surg . 2013 июл. 149 (1 приложение): S1-35. [Медлайн]. [Полный текст].
Truffert E, Fournier Charrière E, Treluyer JM, Blanchet C, Cohen R, Gardini B и др. Рекомендации Французского общества оториноларингологов (SFORL): Нестероидные противовоспалительные препараты (НПВП) и детские ЛОР-инфекции.Укороченная версия. Eur Ann Otorhinolaryngol Head Neck Dis . 2019 сентябрь 136 (4): 289-294. [Медлайн].
2019 сентябрь 136 (4): 289-294. [Медлайн].
Клиническое лечение острого среднего отита — все настройки
Первоначальное ведение острого среднего отита (AOM)
| Начало | Острое появление признаков и симптомов |
|---|---|
| Выпуклая мембрана | Лучший предиктор бактериальной инфекции |
| Выпот среднего уха | Снижение подвижности TM при пневматической отоскопии |
АОМ следует диагностировать у детей с впервые возникшей отореей без наружного отита Диагноз ОМЕ основан на выпоте в среднем ухе без воспаления среднего уха | |
Легкая выпуклость
Умеренная выпуклость
Сильная выпуклость
| Наблюдение | Может наблюдаться через 48-72 часа, если> 6 месяцев и не является тяжелым. |
|---|---|
| Тяжелая болезнь | Оталгия или лихорадка от умеренной до тяжелой ≥ 39 ° C |
| <6 месяцев | 6-24 месяца | > 2 лет | |
| Наблюдение | Не указано | Односторонний, болезнь не тяжелая | Болезнь нетяжелая Настоятельно рассматривать лечение двустороннего АОМ |
| Тяжелая болезнь | 10 дней | 10 дней | 7 дней |
| Отсутствие антибиотиков | Нет клинического улучшения в течение 48-72 часов | ||
| Показания | Антибиотик | Доза |
|---|---|---|
| Первая линия для большинства | Амоксициллин | 80-90 мг / кг / день в 2 приема MAX 2000 мг / доза, 4000 мг / день |
| Первая линия, если: Пациент получил амоксициллин до 30 дней или Сопутствующий конъюнктивит (предполагает β-лактамазу +) | Амоксициллин-клавуланат | Амоксициллин 90 мг / кг / сут в 2 дозах Используйте состав ES |
| Недостаточность амоксициллина | Амоксициллин-клавуланат | Амоксициллин 90 мг / кг / сут в 2 приема |
| Амоксициллин-клавуланат или оральная недостаточность цефалоспоринов | Цефтриаксон | 50 мг / кг в / м или в / в x 3 дня |
| Отказ цефтриаксона | Клиндамицин + цефдинир или цефподоксим | |
| Аллергия на пенициллин |
|
|
| Перфорация | Антибиотик для перорального применения и капли флоксин-окуфлокс (офлоксацин) | 5 капель пораженного уха 2 раза в день 10 дней |
Размещено: ноябрь 2008 г.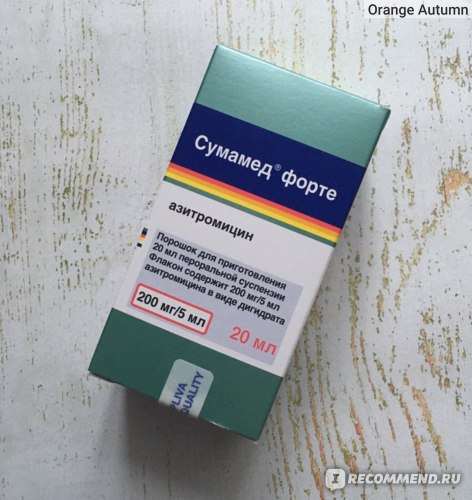
Доработано: апрель 2011 г., декабрь 2013 г., январь 2016 г., декабрь 2017 г., январь 2020 г.
Автор: М.Иоффе, MD
| Просмотр информации об амоксициллине амоксициллин | 5.0 | 19 отзывов | Rx | B | N | ||
Общее название: амоксициллин системный Бренды: Амоксициллин, Апо-Амокси Класс препарата: аминопенициллины Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о лекарствах от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Посмотреть информацию о Ципродекс Ципродекс | 5.0 | 38 Отзывов | Rx | C | N | ||
Общее название: ципрофлоксацин / дексаметазон отик Класс препарата: отические стероиды с противоинфекционными средствами Потребителям: дозировка, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации о cefdinir цефдинир | 4. 1 1 | 60 отзывов | Rx | B | N | ||
Общее название: цефдинир системный Класс препарата: цефалоспорины третьего поколения Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о лекарствах от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Просмотр информации об Аугментине Аугментин | 4.6 | 24 отзыва | Rx | B | N | ||
Общее название: амоксициллин / клавуланат системный Класс препарата: ингибиторы бета-лактамаз Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации об амоксициллине / клавуланате амоксициллин / клавуланат | 4. 5 5 | 43 отзыва | Rx | B | N | ||
Общее название: амоксициллин / клавуланат системный Бренды: Аугментин, Аугментин XR, Амоклан Класс препарата: ингибиторы бета-лактамаз Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о лекарствах от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Просмотр информации об азитромицине азитромицин | 6.9 | 14 отзывов | Rx | B | N | ||
Общее название: азитромицин системный Бренды: Пакет с дозой азитромицина, Зитромакс Класс препарата: макролиды Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о лекарствах от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Просмотр информации о цефалексине цефалексин | 8. 5 5 | 2 отзыва | Rx | B | N | ||
Общее название: цефалексин системный Брендовое название: Кефлекс Класс препарата: цефалоспорины первого поколения Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о лекарствах от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Просмотреть информацию о Амоксицилле Амоксициллин | Ставка | Добавить отзыв | Rx | B | N | ||
Общее название: амоксициллин системный Класс препарата: аминопенициллины Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации о дозировочной упаковке азитромицина Пакет с дозой азитромицина | 1. 0 0 | 1 отзыв | Rx | B | N | ||
Общее название: азитромицин системный Класс препарата: макролиды Потребителям: дозировка, взаимодействия, побочные эффекты | |||||||
| Просмотреть информацию об офлоксацине офлоксацин | 1.0 | 1 отзыв | Rx | C | N | ||
Общее название: офлоксацин отик Брендовое название: Флоксин Отик Класс препарата: отические противоинфекционные препараты Потребителям: дозировка, побочные эффекты Для профессионалов: Факты о наркотиках, информация о назначении | |||||||
| Просмотр информации о Cortisporin Otic Кортиспорин отик | 1.0 | 1 отзыв | Rx | C | N | ||
Общее название: гидрокортизон / неомицин / полимиксинботик Класс препарата: отические стероиды с противоинфекционными средствами Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Посмотреть информацию о Zithromax Зитромакс | 6. 8 8 | 5 отзывов | Rx | B | N | ||
Общее название: азитромицин системный Класс препарата: макролиды Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотреть информацию о кларитромицине кларитромицин | 5.5 | 35 отзывов | Rx | C | N | ||
Общее название: кларитромицин системный Брендовое название: Биаксин XL Класс препарата: макролиды Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о лекарствах от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Посмотреть информацию о Keflex Кефлекс | 8. 0 0 | 1 отзыв | Rx | B | N | ||
Общее название: цефалексин системный Класс препарата: цефалоспорины первого поколения Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Посмотреть информацию о Бактриме Бактрим | 6.0 | 5 отзывов | Rx | D | N | Икс | |
Общее название: сульфаметоксазол / триметоприм системный Класс препарата: сульфаниламиды Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации о сульфаметоксазоле / триметоприме сульфаметоксазол / триметоприм | 5. 2 2 | Отзывов: 9 | Rx | D | N | Икс | |
Общее название: сульфаметоксазол / триметоприм системный Бренды: Бактрим, Бактрим ДС, Септра, Септра ДС, Сульфатрим Педиатрический, Ко-тримоксазол …показать все Класс препарата: сульфаниламиды Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках, информация о назначении | |||||||
| Просмотреть информацию о левофлоксацине левофлоксацин Не по назначению | 4.8 | 18 отзывов | Rx | C | N | ||
Общее название: левофлоксацин системный Брендовое название: Левакин Класс препарата: хинолоны Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о лекарствах от А до Я, Монография AHFS DI, Информация о назначении Не по назначению: Да | |||||||
| Просмотреть информацию о цефуроксиме цефуроксим | 6. 0 0 | 3 отзыва | Rx | B | N | ||
Общее название: цефуроксим системный Бренды: Цефтин, Зинацеф Класс препарата: цефалоспорины второго поколения Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о лекарствах от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Просмотр информации о гидрокортизоне / неомицине / полимиксине b гидрокортизон / неомицин / полимиксин b | 1.5 | 19 отзывов | Rx | C | N | ||
Общее название: гидрокортизон / неомицин / полимиксинботик Бренды: Кортиспорин отик, Кортомицин, Каспорин HC, Корт-Биотик …показать все Класс препарата: отические стероиды с противоинфекционными средствами Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках, информация о назначении | |||||||
| Посмотреть информацию о Levaquin Левакин Не по назначению | 4. 7 7 | 4 отзыва | Rx | C | N | ||
Общее название: левофлоксацин системный Класс препарата: хинолоны Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация Не по назначению: Да | |||||||
| Посмотреть информацию об эритромицине эритромицин | 7.0 | 1 отзыв | Rx | B | N | Икс | |
Общее название: эритромицин системный Бренды: Эритроцин, Э.E.S.-400, E.E.S. Гранулы, Эри-Таб, Эрик, ЭрыПед, Эритроцина лактобионат, PCE Dispertab …показать все Класс препарата: макролиды Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о лекарствах от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Просмотр информации о Цефтине Цефтин | 2. 0 0 | 1 отзыв | Rx | B | N | ||
Общее название: цефуроксим системный Класс препарата: цефалоспорины второго поколения Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации о ципрофлоксацине / дексаметазоне ципрофлоксацин / дексаметазон | 5.0 | 40 отзывов | Rx | C | N | ||
Общее название: ципрофлоксацин / дексаметазон отик Брендовое название: Ципродекс Класс препарата: отические стероиды с противоинфекционными средствами Потребителям: дозировка, побочные эффекты Для профессионалов: Факты о наркотиках, информация о назначении | |||||||
| Посмотреть информацию о Bactrim DS Бактрим ДС | Ставка | Добавить отзыв | Rx | D | N | Икс | |
Общее название: сульфаметоксазол / триметоприм системный Класс препарата: сульфаниламиды Потребителям: дозировка, взаимодействия, побочные эффекты | |||||||
| Посмотреть информацию о Suprax Супракс | 10 | 1 отзыв | Rx | B | N | ||
Общее название: цефиксим системный Класс препарата: цефалоспорины третьего поколения Потребителям: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
Симптомы, причины, профилактика и лечение
Обзор
Что такое ушная инфекция?
Обычно используемый термин «ушная инфекция» в медицине известен как острый средний отит или внезапная инфекция в среднем ухе (пространство за барабанной перепонкой). Любой человек может заразиться ушной инфекцией — как дети, так и взрослые, — хотя ушные инфекции являются одной из наиболее частых причин, по которым маленькие дети обращаются к врачам.
Любой человек может заразиться ушной инфекцией — как дети, так и взрослые, — хотя ушные инфекции являются одной из наиболее частых причин, по которым маленькие дети обращаются к врачам.
Во многих случаях ушные инфекции проходят сами по себе. Ваш лечащий врач может порекомендовать лекарство для облегчения боли. Если инфекция уха обострилась или не улучшилась, ваш лечащий врач может прописать антибиотик. У детей младше двух лет при инфекциях уха обычно необходимы антибиотики.
Важно проконсультироваться с врачом, чтобы убедиться, что ушная инфекция излечена, а также если вы или ваш ребенок испытываете постоянную боль или дискомфорт. Проблемы со слухом и другие серьезные последствия могут возникать при продолжающихся инфекциях уха, частых инфекциях и скоплении жидкости за барабанной перепонкой.
Где среднее ухо?
Среднее ухо находится за барабанной перепонкой (барабанной перепонкой) и также является домом для тонких костей, которые помогают слуху. Эти кости (косточки) представляют собой молоток (молоток), наковальню (наковальню) и стремени (стремени). Чтобы получить более широкую картину, давайте посмотрим на всю структуру и функцию уха:
Чтобы получить более широкую картину, давайте посмотрим на всю структуру и функцию уха:
Строение и функции уха
Есть три основных части уха: внешняя, средняя и внутренняя.
- Наружное ухо — это наружная часть наружного слухового прохода и слуховой проход (наружный слуховой проход).
- Среднее ухо — это заполненное воздухом пространство между барабанной перепонкой (барабанной перепонкой) и внутренним ухом. В среднем ухе находятся хрупкие кости, которые передают звуковые колебания от барабанной перепонки во внутреннее ухо.Вот где возникают ушные инфекции.
- Внутреннее ухо содержит лабиринт в форме улитки, который преобразует звуковые колебания, полученные от среднего уха, в электрические сигналы. Слуховой нерв передает эти сигналы в мозг.
Другие близлежащие части
- Евстахиева труба регулирует давление воздуха в среднем ухе, соединяя его с верхней частью горла.
- Аденоиды — это небольшие подушечки ткани над глоткой, за носом и возле евстахиевой трубы.
 Аденоиды помогают бороться с инфекцией, вызванной бактериями, попадающими через рот.
Аденоиды помогают бороться с инфекцией, вызванной бактериями, попадающими через рот.
Кто наиболее подвержен инфекциям уха (средний отит)?
Инфекция среднего уха — наиболее распространенное детское заболевание (кроме простуды). Инфекции уха чаще всего возникают у детей в возрасте от 3 месяцев до 3 лет и распространены до 8 лет. Около 25% всех детей будут иметь повторные инфекции уха.
Взрослые тоже могут заразиться ушными инфекциями, но они случаются не так часто, как у детей.
Факторы риска ушных инфекций включают:
- Возраст : Младенцы и маленькие дети (от 6 месяцев до 2 лет) подвергаются большему риску заражения ушными инфекциями.
- Семейный анамнез : Склонность заразиться ушными инфекциями может передаваться в семье.
- Простуда : Простуда часто увеличивает вероятность заражения ушной инфекцией.
- Аллергия : Аллергия вызывает воспаление (отек) носовых ходов и верхних дыхательных путей, что может привести к увеличению аденоидов.
 Увеличенные аденоиды могут блокировать евстахиеву трубу, препятствуя оттоку жидкости из уха. Это приводит к скоплению жидкости в среднем ухе, вызывая давление, боль и возможную инфекцию.
Увеличенные аденоиды могут блокировать евстахиеву трубу, препятствуя оттоку жидкости из уха. Это приводит к скоплению жидкости в среднем ухе, вызывая давление, боль и возможную инфекцию. - Хронические заболевания : Люди с хроническими (долгосрочными) заболеваниями более склонны к развитию ушных инфекций, особенно у пациентов с иммунодефицитом и хроническими респираторными заболеваниями, такими как муковисцидоз и астма.
- Этническая принадлежность : Коренные американцы и дети латиноамериканского происхождения чаще болеют ушными инфекциями, чем другие этнические группы.
Симптомы и причины
Что вызывает ушную инфекцию?
Инфекции уха вызываются бактериями и вирусами. Часто инфекция уха начинается после простуды или другой респираторной инфекции. Бактерии или вирусы попадают в среднее ухо через евстахиеву трубу (по одной в каждом ухе).Эта трубка соединяет среднее ухо с задней частью горла. Бактерии или вирус также могут вызвать набухание евстахиевой трубы. Это набухание может привести к закупорке трубки, из-за чего обычно производимые жидкости скапливаются в среднем ухе, а не могут быть выведены.
Бактерии или вирусы попадают в среднее ухо через евстахиеву трубу (по одной в каждом ухе).Эта трубка соединяет среднее ухо с задней частью горла. Бактерии или вирус также могут вызвать набухание евстахиевой трубы. Это набухание может привести к закупорке трубки, из-за чего обычно производимые жидкости скапливаются в среднем ухе, а не могут быть выведены.
Проблема усугубляется тем, что евстахиева труба короче и имеет меньший наклон у детей, чем у взрослых. Эта физическая разница облегчает засорение этих трубок и затрудняет их слив.Захваченная жидкость может инфицироваться вирусом или бактериями, вызывая боль.
Медицинская терминология и родственные состояния
Поскольку ваш лечащий врач может использовать эти термины, важно иметь общее представление о них:
- Острый средний отит (инфекция среднего уха): Это инфекция уха, описанная выше. Внезапная инфекция уха, обычно возникающая во время простуды или другой респираторной инфекции или вскоре после нее.
 Бактерии или вирус инфицируют и задерживают жидкость за барабанной перепонкой, вызывая боль, набухание / выпуклость барабанной перепонки и приводит к обычно используемому термину «инфекция уха».Инфекции уха могут возникать внезапно и проходить через несколько дней (острый средний отит) или возвращаться часто и надолго (хронические инфекции среднего уха).
Бактерии или вирус инфицируют и задерживают жидкость за барабанной перепонкой, вызывая боль, набухание / выпуклость барабанной перепонки и приводит к обычно используемому термину «инфекция уха».Инфекции уха могут возникать внезапно и проходить через несколько дней (острый средний отит) или возвращаться часто и надолго (хронические инфекции среднего уха). - Средний отит с выпотом: Это состояние, которое может следовать за острым средним отитом. Исчезают симптомы острого среднего отита. Активной инфекции нет, но жидкость остается. Захваченная жидкость может вызвать временную и легкую потерю слуха, а также повышает вероятность возникновения ушной инфекции. Другой причиной этого состояния является закупорка евстахиевой трубы, не связанная с инфекцией уха.
- Хронический гнойный средний отит: Это состояние, при котором инфекция уха не проходит даже после лечения. Со временем это может привести к образованию дыры в барабанной перепонке.

Каковы симптомы среднего отита (инфекции среднего уха)?
Симптомы ушной инфекции включают:
- Боль в ухе: Этот симптом очевиден у детей старшего возраста и взрослых. У младенцев, которые слишком малы, чтобы говорить, обратите внимание на признаки боли, такие как потирание или дергание за уши, более частый плач, чем обычно, проблемы со сном, суетливость / раздражительность.
- Потеря аппетита: Это может быть наиболее заметно у маленьких детей, особенно во время кормления из бутылочки. Давление в среднем ухе меняется по мере того, как ребенок глотает, вызывая больше боли и меньше желания есть.
- Раздражительность: Любая продолжающаяся боль может вызвать раздражительность.
- Плохой сон : Боль может усиливаться, когда ребенок лежит, потому что давление в ухе может усилиться.
- Лихорадка: Инфекции уха могут вызывать температуру от 100 ° F (38 C) до 104 ° F.
 Около 50% детей страдают лихорадкой из-за ушной инфекции.
Около 50% детей страдают лихорадкой из-за ушной инфекции. - Дренаж из уха: Желтая, коричневая или белая жидкость, не являющаяся ушной серой, может вытекать из уха. Это может означать разрыв (разрыв) барабанной перепонки.
- Проблемы со слухом: Кости среднего уха соединяются с нервами, которые посылают электрические сигналы (в виде звука) в мозг. Жидкость за барабанными перепонками замедляет движение этих электрических сигналов через кости внутреннего уха.
Диагностика и тесты
Как диагностируется ушная инфекция?
Осмотр уха
Ваш лечащий врач осмотрит ваше ухо или ухо вашего ребенка с помощью инструмента, называемого отоскопом.Здоровая барабанная перепонка будет розовато-серой и полупрозрачной (прозрачной). Если присутствует инфекция, барабанная перепонка может быть воспаленной, опухшей или красной.
Если присутствует инфекция, барабанная перепонка может быть воспаленной, опухшей или красной.
Ваш лечащий врач может также проверить жидкость в среднем ухе с помощью пневматического отоскопа, который продувает небольшое количество воздуха на барабанную перепонку. Это должно заставить барабанную перепонку двигаться вперед и назад. Барабанная перепонка не будет двигаться так легко, если внутри уха есть жидкость.
Другой тест, тимпанометрия, использует давление воздуха для проверки жидкости в среднем ухе.Этот тест не проверяет слух. При необходимости ваш лечащий врач назначит аудиолог для проверки слуха, чтобы определить возможную потерю слуха, если у вас или вашего ребенка были длительные или частые ушные инфекции или жидкость в средних ушах, которая не дренирует.
Прочие чеки
Ваш лечащий врач также проверит ваше горло и носовой ход и послушает ваше дыхание с помощью стетоскопа на предмет признаков инфекций верхних дыхательных путей.
Ведение и лечение
Как лечится ушная инфекция?
Лечение ушных инфекций зависит от возраста, тяжести инфекции, характера инфекции (является ли инфекция первичной, продолжающейся или повторяющейся) и от того, остается ли жидкость в среднем ухе в течение длительного периода времени.
Ваш лечащий врач порекомендует лекарства, которые облегчат вам или вашему ребенку боль и жар. Если инфекция уха легкая, в зависимости от возраста ребенка, ваш лечащий врач может подождать несколько дней, чтобы увидеть, пройдет ли инфекция сама по себе, прежде чем прописать антибиотик.
Антибиотики
Антибиотики могут быть назначены, если считается, что причиной ушной инфекции являются бактерии. Ваш лечащий врач может подождать до трех дней, прежде чем назначать антибиотики, чтобы увидеть, исчезнет ли легкая инфекция сама по себе, когда ребенок станет старше. Если инфекция уха у вас или вашего ребенка серьезная, антибиотики могут быть начаты сразу же.
Если инфекция уха у вас или вашего ребенка серьезная, антибиотики могут быть начаты сразу же.
Американская академия педиатрии рекомендовала, когда назначать антибиотики, а когда следует подождать, прежде чем назначать, в зависимости от возраста вашего ребенка, тяжести инфекции и температуры вашего ребенка. Их рекомендации приведены в таблице ниже.
Руководство по лечению острого среднего отита (AOM) Американской академии педиатрии
| Возраст ребенка | Степень тяжести АОМ / Температура | Лечение |
|---|---|---|
| От 6 месяцев и старше; в одном или обоих ушах | От умеренной до тяжелой в течение не менее 48 часов или температуре 102.2 ° F или выше | Лечение антибиотиком |
| От 6 месяцев до 23 месяцев; в обоих ушах | Легкое течение <48 часов и температура <102,2 | Лечение антибиотиком |
| От 6 месяцев до 23 месяцев; в одно ухо | Легкое течение <48 часов и температура <102,2 ° F | Обработайте антибиотиком ИЛИ понаблюдайте. Если наблюдаете, начните прием антибиотиков, если состояние ребенка ухудшится или не улучшится в течение 48–72 часов после появления симптомов Если наблюдаете, начните прием антибиотиков, если состояние ребенка ухудшится или не улучшится в течение 48–72 часов после появления симптомов |
| 24 месяца или старше; в одном или обоих ушах | Легкая в течение <48 часов и при температуре <102.2 ° F | Обработайте антибиотиком ИЛИ понаблюдайте. Если наблюдаете, начните прием антибиотиков, если состояние ребенка ухудшится или не улучшится в течение 48–72 часов после появления симптомов |
Если ваш лечащий врач прописал антибиотик, принимайте его точно в соответствии с инструкциями. Вы или ваш ребенок почувствуете себя лучше через несколько дней после начала лечения. Даже если вы почувствуете себя лучше и боль утихнет, не прекращайте прием лекарства, пока вам не скажут прекратить. Инфекция может вернуться, если вы не примете все лекарства.Если вашему ребенку прописан жидкий антибиотик, обязательно используйте мерную ложку, предназначенную для жидких лекарств, чтобы быть уверенным, что вы даете правильное количество.
Отверстие или разрыв в барабанной перепонке, вызванные тяжелой инфекцией или продолжающейся инфекцией (хронический гнойный средний отит), лечат с помощью ушных капель с антибиотиками и иногда с помощью аспирационного устройства для удаления жидкости. Ваш лечащий врач даст вам конкретные инструкции о том, что делать.
Обезболивающие
Ацетаминофен (Тайленол®) или ибупрофен (Адвил®, Мотрин®), отпускаемый без рецепта, может облегчить боль в ухе или жар.Также могут быть назначены обезболивающие ушные капли. Эти лекарства обычно начинают уменьшать боль в течение пары часов. Ваш лечащий врач порекомендует вам или вашему ребенку обезболивающие и предоставит дополнительные инструкции.
Никогда не давайте аспирин детям. Аспирин может вызвать опасное для жизни состояние, называемое синдромом Рея.
Боль в ушах усиливается перед сном. Теплый компресс на внешней стороне уха также может облегчить боль. (Это не рекомендуется для младенцев. )
)
ушные трубки (тимпаностомические трубки)
Иногда инфекции уха могут быть постоянными (хроническими), часто повторяющимися или жидкость в среднем ухе может оставаться в течение нескольких месяцев после исчезновения инфекции (средний отит с выпотом). Большинство детей заболевают ушной инфекцией к 5 годам, а у некоторых детей могут быть частые ушные инфекции. К характерным признакам ушной инфекции у ребенка могут относиться боль внутри уха, чувство заложенности в ухе, приглушенный слух, жар, тошнота, рвота, диарея, плач, раздражительность и дергание за уши (особенно у очень маленьких детей). .Если ваш ребенок часто страдал от ушных инфекций (три инфекции уха за шесть месяцев или четыре инфекции в год), у него были ушные инфекции, которые не удалось вылечить с помощью антибиотиков, или у него была потеря слуха из-за скопления жидкости за барабанной перепонкой, вы можете быть кандидатом для ушных трубок. Ушные вкладыши могут принести немедленное облегчение и иногда рекомендуются маленьким детям, которые развивают речевые и языковые навыки. Вас могут направить к специалисту по ушам, носу и горлу (ЛОР) для проведения этой амбулаторной хирургической процедуры, которая называется миринготомией с установкой трубки.Во время процедуры через крошечный разрез (разрез) в барабанной перепонке вводится небольшая металлическая или пластиковая трубка. Трубка пропускает воздух в среднее ухо и позволяет жидкости стекать. Процедура очень короткая — примерно 10 минут — и у нее низкий уровень осложнений. Эта трубка обычно остается на месте от шести до 12 месяцев. Часто она выпадает сама по себе, но ее также может удалить врач. Внешнее ухо должно быть сухим и очищенным от грязной воды, такой как вода из озера, до тех пор, пока отверстие в барабанной перепонке не заживет полностью и не закроется.
Вас могут направить к специалисту по ушам, носу и горлу (ЛОР) для проведения этой амбулаторной хирургической процедуры, которая называется миринготомией с установкой трубки.Во время процедуры через крошечный разрез (разрез) в барабанной перепонке вводится небольшая металлическая или пластиковая трубка. Трубка пропускает воздух в среднее ухо и позволяет жидкости стекать. Процедура очень короткая — примерно 10 минут — и у нее низкий уровень осложнений. Эта трубка обычно остается на месте от шести до 12 месяцев. Часто она выпадает сама по себе, но ее также может удалить врач. Внешнее ухо должно быть сухим и очищенным от грязной воды, такой как вода из озера, до тех пор, пока отверстие в барабанной перепонке не заживет полностью и не закроется.
Каков вред скопление жидкости в ушах или повторяющиеся или продолжающиеся ушные инфекции?
Большинство ушных инфекций не вызывают долгосрочных проблем, но когда они случаются, могут возникнуть следующие осложнения:
- Потеря слуха: Легкая временная потеря слуха (приглушение / искажение звука) обычно возникает во время ушной инфекции.
 Постоянные инфекции, повторяющиеся инфекции, повреждение внутренних структур уха из-за скопления жидкости могут вызвать более значительную потерю слуха.
Постоянные инфекции, повторяющиеся инфекции, повреждение внутренних структур уха из-за скопления жидкости могут вызвать более значительную потерю слуха. - Задержка речи и языкового развития: Детям необходимо слышать, чтобы изучать язык и развивать речь. Приглушенный слух на любое время или потеря слуха могут значительно задержать или затруднить развитие.
- Разрыв барабанной перепонки: Разрыв барабанной перепонки может возникнуть в результате давления из-за длительного присутствия жидкости в среднем ухе. Приблизительно от 5% до 10% детей с ушной инфекцией развиваются небольшие разрывы барабанной перепонки. Если слеза не заживает сама по себе, может потребоваться операция.Если у вас есть дренаж / выделения из уха, не помещайте ничего в слуховой проход. Это может быть опасно, если предмет случайно касается барабанной перепонки.
- Распространение инфекции: Инфекция, которая не проходит сама по себе, не лечится или не излечивается полностью с помощью лечения, может распространиться за пределы уха.
 Инфекция может повредить соседнюю сосцевидную кость (кость за ухом). В редких случаях инфекция может распространяться на оболочки, окружающие головной и спинной мозг (мозговые оболочки), и вызывать менингит.
Инфекция может повредить соседнюю сосцевидную кость (кость за ухом). В редких случаях инфекция может распространяться на оболочки, окружающие головной и спинной мозг (мозговые оболочки), и вызывать менингит.
Профилактика
Что я могу сделать, чтобы предотвратить ушные инфекции у меня и моего ребенка?
Вот несколько способов снизить риск ушных инфекций у вас или вашего ребенка:
- Не курите. Исследования показали, что пассивное курение увеличивает вероятность инфекций уха.Убедитесь, что никто не курит в доме или в машине, особенно в присутствии детей, или в вашем детском саду.
- Контроль аллергии. Воспаление и слизь, вызванные аллергическими реакциями, могут блокировать евстахиеву трубу и повышать вероятность инфекций уха.

- Предотвратить простуду. Уменьшите подверженность вашего ребенка простудным заболеваниям в течение первого года жизни. Не делитесь игрушками, едой, чашками или посудой. Часто мойте руки. Большинство ушных инфекций начинаются с простуды.Если возможно, постарайтесь отложить посещение больших детских садов в течение первого года.
- Накормите ребенка грудью. Кормите ребенка грудью в течение первых 6–12 месяцев жизни. Антитела в грудном молоке снижают уровень инфекций уха.
- Детская бутылочка для кормления в вертикальном положении. Если вы кормите ребенка из бутылочки, держите ребенка под прямым углом (голова выше живота). При кормлении в горизонтальном положении смесь и другие жидкости могут стекать обратно в евстахиевы трубы.Если позволить младенцу держать собственную бутылочку, молоко также может стекать в среднее ухо. Отлучение ребенка от бутылочки в возрасте от 9 до 12 месяцев поможет решить эту проблему.

- Следите за дыханием через рот или храпом. Постоянный храп или дыхание через рот могут быть вызваны большими аденоидами. Это может способствовать развитию ушных инфекций. Может потребоваться осмотр отоларинголога и даже операция по удалению аденоидов (аденоидэктомия).
- Сделайте прививки. Убедитесь, что вашему ребенку сделаны все необходимые прививки, в том числе ежегодная вакцинация против гриппа (прививка от гриппа) для детей 6 месяцев и старше. Спросите своего врача о вакцинах от пневмококка, менингита и других. Предотвращение вирусных и других инфекций помогает предотвратить инфекции уха.
Перспективы / Прогноз
Чего мне следует ожидать, если у меня или у моего ребенка ушная инфекция?
У детей часто встречаются инфекции уха. Взрослые тоже могут их получить. Большинство ушных инфекций не являются серьезными. Ваш лечащий врач порекомендует лекарства, отпускаемые без рецепта, для облегчения боли и лихорадки. Обезболивание может начаться уже через несколько часов после приема препарата.
Взрослые тоже могут их получить. Большинство ушных инфекций не являются серьезными. Ваш лечащий врач порекомендует лекарства, отпускаемые без рецепта, для облегчения боли и лихорадки. Обезболивание может начаться уже через несколько часов после приема препарата.
Ваш лечащий врач может подождать несколько дней, прежде чем прописать антибиотик. Многие инфекции проходят сами по себе без антибиотиков. Если вы или ваш ребенок получаете антибиотик, вы должны увидеть улучшение в течение двух-трех дней.
Если у вас или у вашего ребенка постоянные или частые инфекции, или если жидкость остается в среднем ухе и подвергает риску слух, ушные трубки могут быть имплантированы хирургическим путем в барабанную перепонку, чтобы жидкость вытекала из евстахиевой трубы, как это обычно и должно происходить.
Не стесняйтесь обращаться к своему врачу, если у вас есть какие-либо проблемы или вопросы.
Жить с
Когда мне следует вернуться к поставщику медицинских услуг для последующего посещения?
Ваш лечащий врач сообщит вам, когда вам нужно будет вернуться на контрольный визит. Во время этого визита вам или вашему ребенку будет обследована барабанная перепонка, чтобы убедиться, что инфекция уходит. Ваш лечащий врач также может захотеть проверить вас или вашего ребенка на слух.
Во время этого визита вам или вашему ребенку будет обследована барабанная перепонка, чтобы убедиться, что инфекция уходит. Ваш лечащий врач также может захотеть проверить вас или вашего ребенка на слух.
Последующие осмотры очень важны, особенно если инфекция привела к повреждению барабанной перепонки.
Когда мне следует позвонить врачу по поводу ушной инфекции?
Немедленно позвоните своему врачу, если:
- У вас или вашего ребенка наблюдается ригидность шеи.
- Ваш ребенок ведет себя вялым, выглядит или ведет себя очень больным, или не перестает плакать, несмотря на все усилия.
- Ваш ребенок ходит неустойчиво; он или она физически очень слаб.
- У вас или вашего ребенка сильная боль в ухе.
- У вас или вашего ребенка температура выше 104 ° F (40 ° C).
- У вашего ребенка на лице признаки слабости (обратите внимание на кривую улыбку).
- Вы видите, как из уха вытекает кровь или гной.
Позвоните своему врачу в рабочее время, если:
- Температура сохраняется или возвращается более чем через 48 часов после начала приема антибиотиков.

- Боль в ушах не уменьшается после трех дней приема антибиотиков.
- Сильная боль в ухе.
- У вас есть вопросы или проблемы.
Почему дети заболевают ушными инфекциями намного чаще, чем взрослые? Всегда ли мой ребенок будет болеть ушными инфекциями?
Дети чаще, чем взрослые, заболевают ушными инфекциями по следующим причинам:
- Евстахиевы трубы у маленьких детей короче и более горизонтальны. Эта форма способствует скоплению жидкости за барабанной перепонкой.
- Иммунная система детей, которая борется с инфекциями в организме, все еще развивается.
- Аденоиды у детей относительно крупнее, чем у взрослых. Аденоиды — это небольшие подушечки ткани над горлом, за носом и возле евстахиевой трубы. Когда они набухают для борьбы с инфекцией, они могут блокировать нормальный отток из уха из евстахиевой трубы в горло. Эта закупорка жидкости может привести к инфекции среднего уха.
Большинство детей перестают болеть ушными инфекциями к 8 годам.
Нужно ли закрывать уши, если я выхожу на улицу с ушной инфекцией?
Нет, вам не нужно закрывать уши, если вы выходите на улицу.
Могу ли я плавать, если у меня ушная инфекция?
Плавание — это нормально, если у вас нет разрыва (перфорации) барабанной перепонки или выделения из уха дренажа.
Могу ли я путешествовать по воздуху или находиться на большой высоте, если у меня ушная инфекция?
Путешествие по воздуху или поездка в горы безопасны, хотя временная боль возможна при взлете и посадке во время полета.Глотание жидкости, жевание резинки во время спуска или сосание соски ребенком помогут уменьшить дискомфорт во время путешествия по воздуху.
Заразны ли ушные инфекции?
Нет, ушные инфекции не заразны.
Когда мой ребенок сможет вернуться к нормальной повседневной деятельности?
Дети могут вернуться в школу или детский сад, как только спадет температура.
Какие еще причины боли в ушах?
Другие причины боли в ушах включают:
- Боль в горле.

- Проходящие зубы у младенца.
- Инфекция слизистой оболочки слухового прохода. Это также называется «ухо пловца».
- Повышение давления в среднем ухе из-за аллергии или простуды.
Средний отит у детей: лечить или не лечить антибиотиками
Бактериальная или вирусная инфекция среднего уха, острый средний отит (ОСАО) — наиболее распространенная детская инфекция в Соединенных Штатах, для лечения которой назначают антибиотики.Это также основная причина посещений педиатрических медицинских учреждений, на которые приходится почти 30 миллионов амбулаторных посещений. Многие дети испытывают рецидивы АОМ.
Младенцы и дети склонны к АОМ, потому что их короткие, широкие и горизонтальные евстахиевы трубы позволяют патогенам легко распространяться от носоглотки к среднему уху. Это позволяет жидкости из верхних дыхательных путей перемещаться в среднее ухо, вызывая воспаление. В жидкости накапливаются микроорганизмы, которые вызывают инфекцию, вызывая распространение вируса или бактерий.
Заболеваемость АОМ начинается в возрасте от 0 до 12 месяцев и достигает пика в возрасте 2 лет. К 12 месяцам у 62% младенцев был хотя бы один эпизод; к 3 годам около 85% имели хотя бы один эпизод. К 8 годам заболеваемость снижается примерно до 2%.
Многие поставщики педиатрических услуг не уверены, назначать ли антибиотики детям с предполагаемой АОМ или вместо этого наблюдать, ожидая, чтобы увидеть, исчезнет ли инфекция сама по себе. Антибиотики назначают при АОМ чаще, чем при любом другом детском заболевании, несмотря на то, что литература свидетельствует о положительной реакции на бдительное ожидание.Фактически, недавние исследования показывают, что более 80% случаев АОМ разрешаются спонтанно без лечения. ( См. Обзор доказательств. ) Более того, несоответствующая терапия антибиотиками способствует ненужному использованию антибиотиков, повышает устойчивость бактерий, снижает эффективность антибиотиков и, в конечном итоге, способствует нарастающей проблеме устойчивости бактерий.
Диагностические критерии для АОМ включают:
• начало острого симптома
• признаки и симптомы воспаления среднего уха
• выпуклая барабанная перепонка (TM)
• снижение подвижности TM
• выпот в среднем ухе (MEE).
В некоторых случаях врачи ошибочно диагностируют АОМ, когда ребенок не соответствует критериям или когда у ребенка действительно средний отит с выпотом, а не АОМ. Некоторые сомневаются в соблюдении рекомендаций по диагностике и лечению АОМ. Они могут прописать антибиотики просто потому, что не хотят, чтобы родители думали, что они ушли из офиса с пустыми руками.
Диагноз
АОМ можно диагностировать несколькими способами. Самый быстрый, наиболее распространенный и наименее неудобный метод — это отоскопическое обследование TM, которое обеспечивает увеличенный и освещенный вид внешнего и среднего уха.
Рекомендации рекомендуют пневматическую отоскопию в качестве золотого стандарта для обеспечения большей точности диагностики.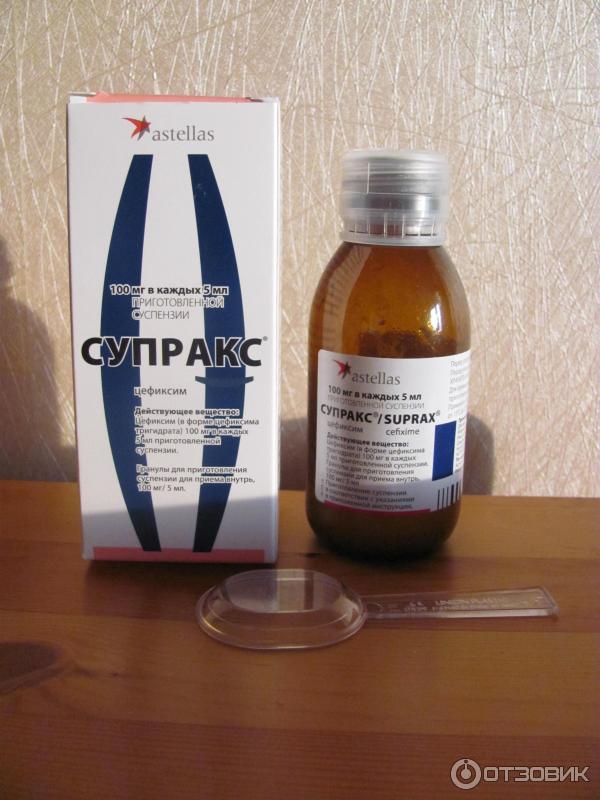 С помощью этого метода простой отоскоп адаптируется к лампе инсуффлятора; затем в ухо пациента подается струя воздуха для оценки подвижности ТМ. Обычно TM колеблется вместе с потоком воздуха, тогда как выпуклая TM с жидкостью позади него не движется. Этот инструмент чувствителен от 70% до 90% и специфичен при обнаружении доказательств MEE — важного фактора при принятии решения о лечении AOM или наблюдении за пациентом.
С помощью этого метода простой отоскоп адаптируется к лампе инсуффлятора; затем в ухо пациента подается струя воздуха для оценки подвижности ТМ. Обычно TM колеблется вместе с потоком воздуха, тогда как выпуклая TM с жидкостью позади него не движется. Этот инструмент чувствителен от 70% до 90% и специфичен при обнаружении доказательств MEE — важного фактора при принятии решения о лечении AOM или наблюдении за пациентом.
Акустическая рефлектометрия измеряет давление в слуховом проходе. Процедура относительно недорогая и безопасная и не требует герметизации для герметизации. Доступный без рецепта, он обеспечивает полезный способ обнаружения жидкости за TM. Однако это не должен быть единственный инструмент, используемый для диагностики АОМ.
Во многих случаях клиницистам трудно отличить вирусный АОМ от бактериального АОМ без посева жидкости из среднего уха, что обычно не делается в учреждениях первичной медико-санитарной помощи.В результате клиницисты могут направлять пациентов к специалисту по уху, носу и горлу (ЛОР) для тимпаноцентеза, чтобы определить, является ли инфекция вирусной или бактериальной (особенно если у ребенка рецидивирующие инфекции уха). Для этого теста пациент должен оставаться неподвижным, пока врач удаляет жидкость из-за TM с помощью иглы и шприца; жидкость отправляют на культивирование. Для тимпаноцентеза требуется дорогостоящее специальное оборудование и дополнительный персонал или медперсонал. Более того, в этой инвазивной процедуре используется игла, которая может причинить ребенку боль и травму.Обычно это делает ЛОР только в устойчивых случаях АОМ.
Для этого теста пациент должен оставаться неподвижным, пока врач удаляет жидкость из-за TM с помощью иглы и шприца; жидкость отправляют на культивирование. Для тимпаноцентеза требуется дорогостоящее специальное оборудование и дополнительный персонал или медперсонал. Более того, в этой инвазивной процедуре используется игла, которая может причинить ребенку боль и травму.Обычно это делает ЛОР только в устойчивых случаях АОМ.
Поскольку данные свидетельствуют о том, что AOM обычно проходит спонтанно, практикующие врачи должны сосредоточиться на обеспечении адекватной анальгезии и ограничении использования антибиотиков. Кроме того, прежде чем назначать антибиотики, они должны серьезно подозревать, что в среднем ухе преобладают бактерии.
Руководство по клинической практике
Текущее клиническое руководство по лечению АОМ рекомендует наблюдение и тщательное наблюдение за детьми в возрасте от 6 до 23 месяцев с нетяжелой односторонней АОМ.(Нетяжелая АОМ определяется как легкая боль в ушах с симптомами менее 48 часов и температурой тела ниже 102,2 ° F [39 ° C]). В руководстве также рекомендуется наблюдать за детьми в возрасте 24 месяцев и старше с нетяжелой односторонней или двусторонней АОМ. ( См. Лечение и наблюдение за AOM ).
В руководстве также рекомендуется наблюдать за детьми в возрасте 24 месяцев и старше с нетяжелой односторонней или двусторонней АОМ. ( См. Лечение и наблюдение за AOM ).
С другой стороны, врачи должны рассмотреть возможность немедленного назначения антибиотиков пациентам, которые:
• моложе 6 месяцев
• имеют факторы риска (такие как основное заболевание, черепно-лицевые аномалии, иммуносупрессия, синдром Дауна или кохлеарные имплантаты)
• стойкий гнойный отток из уха (оторея)
• страдаете оталгией (болью в ушах) от средней до тяжелой
• иметь температуру выше 102 ° C.2 ° F (39 ° C).
Антибиотики также рекомендуются, если наблюдение за пациентом в течение первых 3 дней не может быть гарантировано. Если симптомы не улучшаются или ухудшаются в течение 48–72 часов после начала приема антибиотиков или начала наблюдения, клиницистам следует рассмотреть другие варианты лечения после повторной оценки состояния пациента в клинических условиях и исключения других дифференциальных диагнозов. Они должны взвесить потенциальную пользу терапии и потенциальный вред. Исследования показывают, что 1 из 14 детей, получающих антибиотики, испытывает побочные эффекты, такие как диарея, рвота или сыпь.Наблюдение за ребенком вместо назначения антибиотиков поможет избежать этих побочных эффектов.
Они должны взвесить потенциальную пользу терапии и потенциальный вред. Исследования показывают, что 1 из 14 детей, получающих антибиотики, испытывает побочные эффекты, такие как диарея, рвота или сыпь.Наблюдение за ребенком вместо назначения антибиотиков поможет избежать этих побочных эффектов.
Антибактериальная терапия
Когда показаны антибиотики, амоксициллин в высоких дозах рекомендуется в качестве лечения первой линии, поскольку он эффективен против наиболее распространенных бактерий, обнаруживаемых при АОМ, включая Streptococcus pneumoniae (наиболее распространенные грамположительные бактерии) и грамотрицательные бактерии. Haemophilus influenzae и Moraxella catarrhalis .Амоксициллин в жидкой форме приятен на вкус, безопасен и дешев, с узким микробиологическим спектром. Рекомендуемая продолжительность терапии составляет 10 дней для детей в возрасте 2 лет и младше с умеренным и тяжелым АОМ; 7 дней для детей от 2 до 6 лет; и от 5 до 7 дней для лиц в возрасте от 7 лет и старше.
Амоксициллин-клавуланат показан детям, у которых:
• получали амоксициллин в течение последних 30 дней
• имеют АОМ с сопутствующим конъюнктивитом
• требуется покрытие бета-лактамазой.
Лечение рецидивов частично зависит от того, рецидивирует ли АОМ в течение 30 дней после последнего курса антибиотиков пациента или позже.
• Если AOM рецидивирует в течение 30 дней после последнего курса лечения пациентом антибиотиками, наиболее вероятной причиной является либо патоген, который стал устойчивым, либо тот, который не был восприимчив к этому антибиотику. Другие варианты антибиотиков могут включать пероральные цефалоспорины. Например, цефтриаксон I.M. может использоваться в качестве терапии второй линии по усмотрению врача.Левофлоксацин используется не по назначению только специалистами-инфекционистами для лечения тяжелой резистентности АОМ у детей после тимпаноцентеза. Другие антибиотики второго ряда, которые могут быть использованы при неэффективности амоксициллина, включают амоксициллин-клавуланат и пероральные цефалоспорины (цефдинир, цефуроксим и цефподоксим). Если антибиотик второй линии не помогает, варианты могут включать клиндамицин плюс цефалоспорин третьего поколения, а также консультацию ЛОРа. Эритромицин и азитромицин можно использовать, если у ребенка аллергия как на пенициллин, так и на цефалоспорины; однако эти препараты не обеспечивают широкого спектра действия против бактерий, обычно обнаруживаемых при АОМ.( См. Лечение детей с аллергией на пенициллин .)
Если антибиотик второй линии не помогает, варианты могут включать клиндамицин плюс цефалоспорин третьего поколения, а также консультацию ЛОРа. Эритромицин и азитромицин можно использовать, если у ребенка аллергия как на пенициллин, так и на цефалоспорины; однако эти препараты не обеспечивают широкого спектра действия против бактерий, обычно обнаруживаемых при АОМ.( См. Лечение детей с аллергией на пенициллин .)
• Если AOM рецидивирует более чем через 30 дней после курса антибиотиков, наиболее вероятной причиной является другой бактериальный или вирусный патоген или тот, который не чувствителен к этому антибиотику. В последнем случае лечение должно включать амоксициллин-клавуланат в качестве начальной терапии, даже если пациент получал этот антибиотик во время предыдущего эпизода. Если клиническое улучшение не наступает в течение 48–72 часов после начала приема антибиотика, врач должен считать лечение антибиотиком неудачным.
Наблюдение
В большинстве исследований не было обнаружено увеличения числа осложнений, таких как мастоидит или холестеатома, при правильном отборе детей для наблюдательного лечения АОМ, при условии, что было обеспечено последующее наблюдение и были доступны антибиотики для лечения стойких или ухудшающихся симптомов.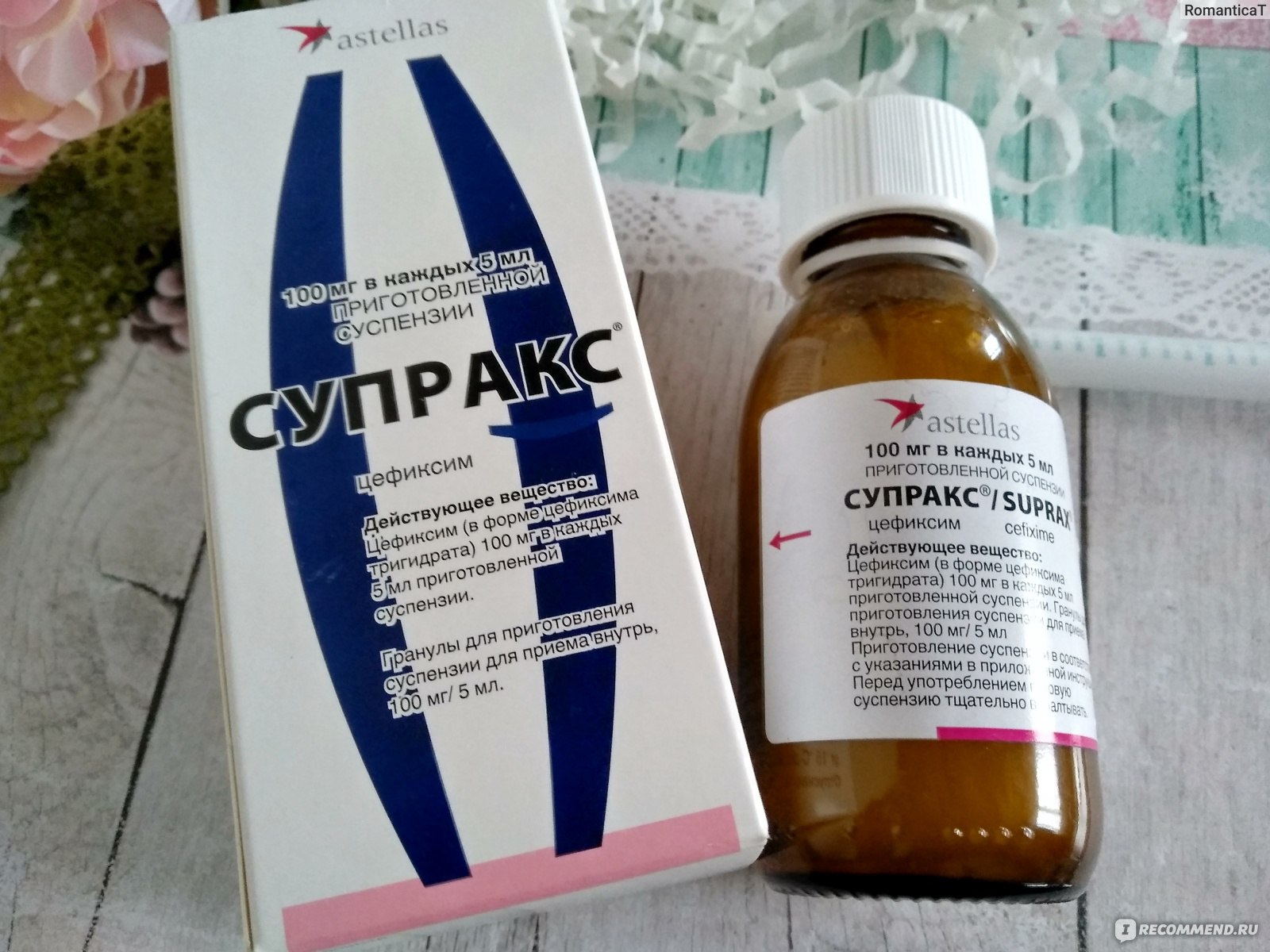 Однако решение о наблюдении за ребенком, а не о немедленном назначении антибактериальной терапии должно приниматься совместно клиницистами и родителями. Клиницисты, выбирающие наблюдение, должны обеспечить адекватное наблюдение за пациентом и проинструктировать родителей связаться с ними, если симптомы ухудшатся или не улучшатся в течение следующих 48-72 часов.
Однако решение о наблюдении за ребенком, а не о немедленном назначении антибактериальной терапии должно приниматься совместно клиницистами и родителями. Клиницисты, выбирающие наблюдение, должны обеспечить адекватное наблюдение за пациентом и проинструктировать родителей связаться с ними, если симптомы ухудшатся или не улучшатся в течение следующих 48-72 часов.
Некоторые врачи выдают родителям письменный рецепт на антибиотики с конкретными инструкциями не заполнять его, если симптомы у ребенка не ухудшатся в течение следующих 2-3 дней. Другие настаивают на том, чтобы родители звонили им и просили рецепт на антибиотики.
Очень важно обеспечить надлежащее образование родителей (или других опекунов на дому). Объясните родителям, что у ребенка должно наблюдаться клиническое улучшение через 48–72 часа после начала приема антибиотиков — например, снижение температуры, если у ребенка повышена температура, снижение раздражительности и суетливости, а также восстановление нормального режима питания и питья. Если в течение этого времени улучшения не происходит, посоветуйте им позвонить лечащему врачу для оценки возможной устойчивости к антибиотикам или сопутствующей вирусной инфекции.
Если в течение этого времени улучшения не происходит, посоветуйте им позвонить лечащему врачу для оценки возможной устойчивости к антибиотикам или сопутствующей вирусной инфекции.
Обучение родителей антибиотикам
Требования родителей — основная причина, по которой некоторые врачи немедленно назначают антибиотики детям с АОМ. Многие родители (и даже некоторые медицинские работники) дезинформированы о текущих практических рекомендациях и должны быть осведомлены о том, почему не всегда следует назначать антибиотики на начальном этапе.Некоторые не могут согласиться с тем, что состояние, которое всегда лечилось антибиотиками, может исчезнуть само по себе.
Обязательно объясните природу АОМ, подчеркнув, что антибиотики не всегда являются лучшим решением и их не всегда следует назначать при появлении первых симптомов. Обсудите текущие рекомендации по лечению АОМ. Сообщите родителям, что заболевание обычно проходит самостоятельно и не требует приема антибиотиков. Подчеркните, что антибиотики небезопасны и часто вызывают побочные эффекты. Заверьте их, что, если симптомы у их ребенка не исчезнут, врач может назначить антибиотики при тщательном наблюдении и переоценке.
Заверьте их, что, если симптомы у их ребенка не исчезнут, врач может назначить антибиотики при тщательном наблюдении и переоценке.
Помогаем родителям предотвратить АОМ
Чтобы предотвратить рецидивы или новые инфекции AOM, расскажите родителям о факторах, которые могут увеличить риск AOM у их ребенка. ( См. Факторы риска для AOM .)
Обязательно охватите следующие моменты:
• Исключите воздействие вторичного табачного дыма.
• Избегайте кормления из бутылочки на спине.
• Не используйте пустышку после 6 месяцев, потому что она может вызвать обратный поток выделений из носа и глотки в среднее ухо, способствуя росту бактерий.
• По возможности кормите ребенка грудью в течение как минимум первых 6 месяцев. Младенцы, находящиеся на искусственном вскармливании, имеют обратный поток секрета в среднее ухо, что может способствовать развитию инфекции.
• По возможности ограничьте или избегайте дневного ухода за детьми вне дома, который подвергает детей воздействию многих заразных болезней.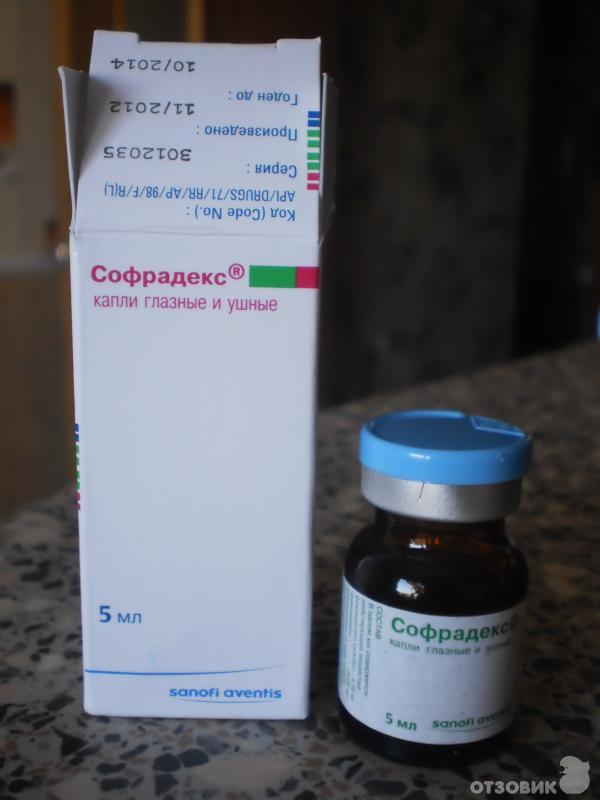
• Если рекомендовано, используйте анальгетики для снятия боли.
• Обеспечьте ребенку достаточное количество жидкости.
• Если врач прописал антибиотики, проанализируйте возможные побочные эффекты лекарств и сообщите родителям, когда следует сообщать о побочных эффектах основному поставщику.
Посещение здорового ребенка — важная возможность обсудить с родителями, как предотвратить АОМ, и оценить график вакцинации ребенка. Настоятельно поощряйте ежегодную вакцинацию против гриппа для детей старше 6 месяцев, а также пневмококковую конъюгированную вакцину в соответствии с действующими рекомендациями по иммунизации. Обе вакцины резко снижают заболеваемость АОМ и, следовательно, возможную потребность в антибиотиках. Количество посещений офисов по поводу АОМ сократилось на 40% с момента введения пневмококковой конъюгированной вакцины.Вакцина против гриппа имеет эффективность от 30% до 55% у детей, у которых есть АОМ с сопутствующим заболеванием верхних дыхательных путей.
Обоснованные клинические навыки и суждения могут сыграть роль в правильном лечении педиатрических пациентов с АОМ. Кроме того, исследования показывают, что командный подход к лечению АОМ значительно снижает количество ненужных рецептов антибиотиков. Если вы работаете в группе поставщиков медицинских услуг, посоветуйте, чтобы группа приняла практические рекомендации и достигла консенсуса в отношении разработки политики в отношении антибиотиков.
Авторы работают в Колумбусе, штат Огайо. Кэтрин Янг — практикующая семейная медсестра в клинике профилактики инсульта методистской больницы Риверсайд. Джилл Ф. Килановски — заместитель декана в программе для выпускников медсестер в колледже медсестер Маунт Кармель.
Избранные ссылки
Cheong KH, Hussain SM. Ведение рецидивирующего острого среднего отита у детей: систематический обзор влияния различных вмешательств на рецидивы среднего отита, частоту рецидивов и общее время рецидивов. J Laryngol Otol. 2012; 126 (9): 874-85.
2012; 126 (9): 874-85.
Coker TR, Chan LS, Newberry SJ, et al. Диагностика, микробная эпидемиология и лечение антибиотиками острого среднего отита у детей: систематический обзор. JAMA. 2010; 304 (19): 2161-9.
Gisselsson-Solen M. Важность конкретики — метаанализ, оценивающий действие антибиотиков при остром среднем отите. Int J Pediatr Otorhinolaryngol. 2014; 78 (8): 1221-7.
Козырский А., Классен Т.П., Моффатт М. и др.Краткосрочные антибиотики при остром среднем отите. Кокрановская база данных Syst Rev . 2010; (9): CD001095.
Либерталь А.С., Кэрролл А.Е., Чонмайтри Т. и др. Диагностика и лечение острого среднего отита. Педиатрия . 2013; 131 (3): e964-99.
Розенфельд Р.М., Шин Дж.Дж., Шварц С.Р. и др. Руководство по клинической практике: средний отит с выпотом. Краткое изложение (обновление). Otolaryngol Head Neck Surg . 2016; 154 (2): 201-14.
Sanders S, Glasziou PP, Del Mar C, Rovers M. Антибиотики при остром среднем отите у детей (обзор). Кокрановская база данных Syst Rev . 2009; 2: 1-43.
Антибиотики при остром среднем отите у детей (обзор). Кокрановская база данных Syst Rev . 2009; 2: 1-43.
Tähtinen PA, Laine MK, Huovinen P, et al. Плацебо-контролируемое исследование противомикробного лечения острого среднего отита. N Engl J Med. 2011; 364 (2): 116-26.
Венекамп Р.П., Сандерс С.Л., Гласзиу П.П. и др. Антибиотики при остром среднем отите у детей. Кокрановская база данных Syst Rev . 2015; 23 (6): CD000219.
Острый средний отит — консультант по терапии рака
Острое начало признаков и симптомов выпота в среднем ухе (MEE) и воспаления среднего уха, обычно в течение 48 часов, предшествующих обращению, необходимо для диагностики острого среднего отита (AOM).
В Руководстве AAP по диагностике и лечению острого среднего отита от 2013 г. подчеркивается необходимость точного диагноза с использованием строгих отоскопических критериев для принятия обоснованных клинических решений.
Американская академия педиатрии и Американская академия семейных врачей согласны с рекомендациями по ведению АОМ (2004), рекомендуют пневматическую отоскопию с дополнительной тимпанометрией или акустической рефлектометрией или без них для подтверждения этих результатов или прямого исследования жидкости с помощью тимпаноцентеза. Рекомендации AAP 2013 подтверждают, что пневматическая отоскопия является стандартом диагностики ОМ.
Рекомендации AAP 2013 подтверждают, что пневматическая отоскопия является стандартом диагностики ОМ.
Вирусная инфекция верхних дыхательных путей может проявляться острыми симптомами, которые накладываются на АОМ, такими как лихорадка и явная оталгия, то есть тянущее за ухо, но может не иметь МЭЭ с признаками / симптомами воспаления среднего уха, которые необходимы для диагностики АОМ. Средний отит с выпотом (OME) проявляется MEE и различной степенью потери слуха без признаков или симптомов острой ушной инфекции.
Буллезный мирингит проявляется волдырями на TM, но отсутствует MEE, который необходим для диагностики AOM.
Острый наружный отит — это быстро развивающееся генерализованное воспаление наружного слухового прохода, которое может проявляться оталгией и отореей, но не вызывает МЭЭ или воспаление среднего уха, которые необходимы для диагностики АОМ.
Диагностика АОМ является сложной задачей из-за трудностей при выполнении отоскопии у маленьких детей, которые могут отказаться от сотрудничества или иметь серную пробу в слуховых проходах.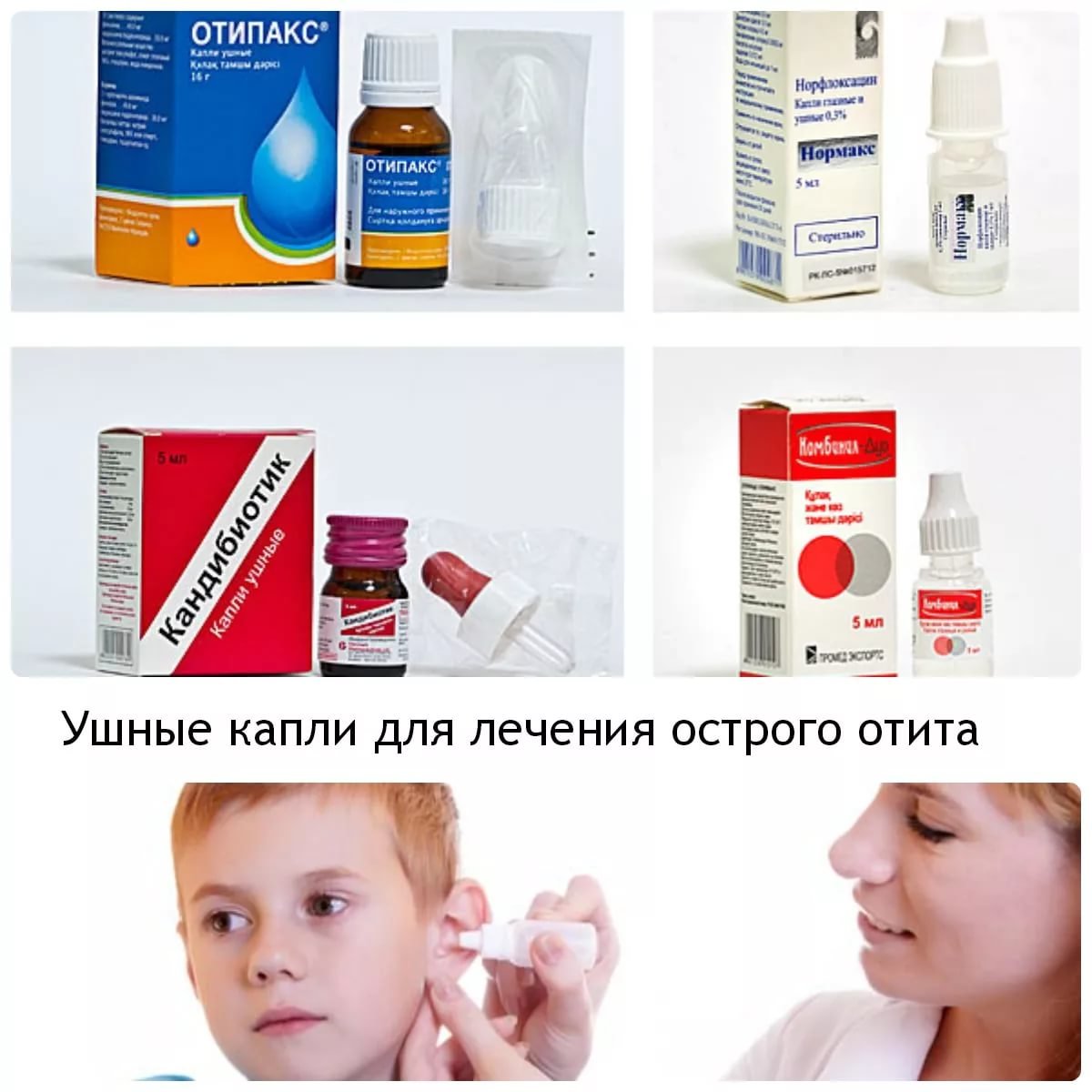 У плачущего ребенка может быть эритема TM, но не выпуклость или выпот в среднем ухе, и АОМ не следует диагностировать.
У плачущего ребенка может быть эритема TM, но не выпуклость или выпот в среднем ухе, и АОМ не следует диагностировать.
Младенцы и дети в возрасте до 2 лет наиболее подвержены развитию острого среднего отита. К провоцирующим факторам и основным состояниям, которые способствуют вероятности развития острого среднего отита, относятся следующие:
Факторы окружающей среды, связанные с повышенной вероятностью развития острого среднего отита, включают следующее:
АОМ диагностируется клинически на основании результатов отоскопии и анамнеза. Детям с АОМ, невосприимчивым к терапии, или у которых есть явные или надвигающиеся осложнения ОАМ, может потребоваться тимпаноцентез или миринготомия для дренирования и посева из среднего уха.
Детям с рецидивирующей АОМ или стойкой ОМЕ может потребоваться комплексное аудиологическое обследование для оценки слуха и определения кандидатуры на замену тимпаностомической трубки.
Визуализирующие исследования бесполезны для диагностики АОМ у детей. Детям с внутривисочными или внутричерепными осложнениями АОМ требуется визуализация с помощью компьютерной томографии с контрастным усилением и / или магнитно-резонансной томографии.
Детям с внутривисочными или внутричерепными осложнениями АОМ требуется визуализация с помощью компьютерной томографии с контрастным усилением и / или магнитно-резонансной томографии.
Диагноз АОМ требует (1) острого появления признаков и симптомов (2) выпота в среднем ухе (MEE) и (3) воспаления среднего уха, обычно в течение 48 часов до обращения.
Доказательства точности и точности клинического определения трех необходимых клинических критериев для диагностики АОМ ограничены. В одном исследовании из тех детей с МЭЭ, диагностированным с помощью тимпаноцентеза, 97% имели тимпанограмму типа B, и всем было проведено отоскопическое обследование, соответствующее АОМ. В другом исследовании 78% случаев АОМ, диагностированных терапевтом, были подтверждены отоларингологом.
Симптомы: в систематическом обзоре четырех исследований сообщалось, что боль в ушах и трение ушей незначительно связаны с диагнозом АОМ, хотя более недавнее исследование предполагает серьезность симптомов, о которых сообщали родители, включая трение в ушах, боль в ушах и лихорадку. , не были связаны с диагнозом АОМ.
, не были связаны с диагнозом АОМ.
Отоскопические признаки: мутная, выпуклая, неподвижная или красная барабанная перепонка при отоскопии положительно связаны с АОМ.
Необходимо обследовать ребенка с АОМ на предмет боли. Основным средством лечения боли от АОМ является прием парацетамола и / или ибупрофена.
Американская академия педиатрии и Американская академия семейных врачей опубликовали согласованные рекомендации по ведению АОМ в 2004 году, которые были обновлены AAP в 2013 году.В рекомендациях 2004 г. была введена концепция наблюдения без начальной антибактериальной терапии для некоторых детей с острым отитом, а рекомендации относительно наблюдения по сравнению с незамедлительным лечением были уточнены в руководстве 2013 г. Различия в рекомендациях руководящих принципов 2004 и 2013 гг. Перечислены в Таблице I (См. Таблицу I).
Таблица I.
| Определенные диагнозы ; | Неопределенный диагноз | |||
|---|---|---|---|---|
| Возраст | Тяжелая болезнь † | Нетяжелая болезнь | Тяжелая болезнь | Нетяжелая болезнь |
| <6 месяцев | Антибактериальная терапия | Антибактериальная терапия | Антибактериальная терапия | Антибактериальная терапия |
| От 6 месяцев до 2 лет | Антибактериальная терапия | Антибактериальная терапия | Антибактериальная терапия | Вариант наблюдения ‡ |
| > = 2 года | Антибактериальная терапия | Вариант наблюдения | Вариант наблюдения | Вариант наблюдения |
Решение об использовании антибиотиков во время первоначального диагноза АОМ зависит от возраста пациента, одностороннего или двустороннего АОМ, тяжести симптомов и наличия отореи.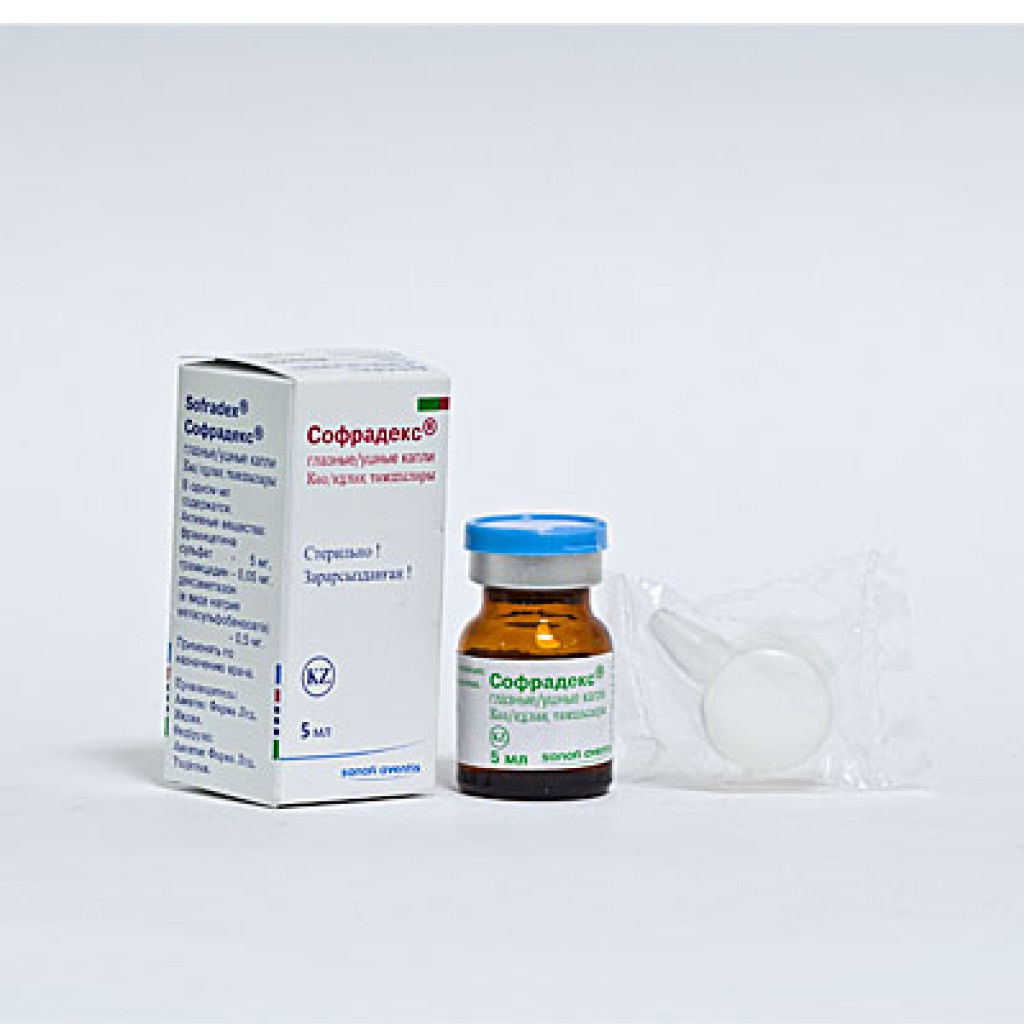 Эти проблемы перечислены ниже.
Эти проблемы перечислены ниже.
Решение лечить АОМ антибиотиками во время постановки диагноза ИЛИ для тщательного наблюдения (и лечения стойких симптомов / признаков) должно включать:
Вклад родителей / опекунов для совместного принятия решений.
Способность клинически оценивать состояние пациентов на предмет улучшения или ухудшения состояния.
Понимание того, что детям в возрасте до 6 месяцев, детям с двусторонним АОМ и детям с АОМ, вызывающим оторею, следует лечить антибиотиками во время постановки диагноза.
Понимание того, что детям с тяжелыми симптомами, такими как продолжительная или сильная боль или высокая температура, следует лечить антибиотиками во время постановки диагноза.
Понимание разногласий по поводу необходимости использования антибиотиков на начальном этапе у детей в возрасте от 6 до 24 месяцев, у которых есть АОМ с легкими или умеренными симптомами.
Если для лечения ребенка с АОМ выбрана антибактериальная терапия, в Рекомендациях AAP 2013 рекомендуется:
Лечение первой линии: высокие дозы амоксициллина (80-90 мг / кг / день) с учетом амоксициллина-клавуланата (амоксициллин 90 мг / кг / день-клавуланат 6.
 4 мг / кг / день) для детей, получавших амоксициллин в предыдущие 30 дней или страдающих синдромом отита-конъюнктивита.
4 мг / кг / день) для детей, получавших амоксициллин в предыдущие 30 дней или страдающих синдромом отита-конъюнктивита.Альтернативы для пациентов с аллергией на пенициллин включают цефалоспорины, такие как цефнидир или цефуроксим.
Антибиотики для лечения детей с очевидной неэффективностью первоначальной антибиотикотерапии через 48-72 часа включают амоксициллин-клавуланат или цефтриаксон внутримышечно (три инъекции в день).
Альтернативные методы лечения детей, у которых начальная терапия неэффективна, включают цефтриаксон внутримышечно, комбинированную терапию клиндамицином и цефалоспорином третьего поколения.
Тимпаноцентез / миринготомия может выполняться при неудачном лечении с целью получения культур для проведения антимикробной терапии.
Рекуррентный АОМ (РАОМ)
У некоторых детей с диагнозом АОМ в анамнезе есть рецидивирующий АОМ (АОМ), как определено ранее.

Профилактические или супрессивные антибиотики не рекомендуются детям с РАОМ. РКИ предполагают, что длительное лечение антибиотиками снизит количество эпизодов АОМ всего на 0.09 серий в месяц.
Установка тимпаностомической трубки использовалась для предотвращения РАОМ у некоторых детей. Преимущества установки трубки для предотвращения эпизодов АОМ невелики. Недавнее руководство по использованию тимпаностомических трубок у детей рекомендовало: 1) В остальном здоровым детям с историей RAOM, у которых было нормальное обследование уха во время обследования на наличие трубок, НЕ следует устанавливать тимпаностомические трубки и В анамнезе RAOM, у которого на момент обследования были излияния в среднем ухе в одно или оба уха, могут быть предложены тимпаностомические трубки.Это отражает небольшое преимущество трубок для rAOM, благоприятное естественное течение rAOM у детей и неопределенность в диагностике AOM в целом.
AOM с постоянной тимпаностомической трубкой будет представлять оторею
Недавнее руководство Американской академии отоларингологии — хирургии головы и шеи настоятельно рекомендует использовать капли с ототопными антибиотиками, а НЕ пероральные антибиотики при острой трубчатой отореи.
 Капли с антибиотиками эффективны и вызывают меньше побочных реакций.
Капли с антибиотиками эффективны и вызывают меньше побочных реакций.Системные пероральные антибиотики могут быть рассмотрены для лечения трубной отореи в следующих случаях: стойкая оторея, несмотря на лечение каплями, нарушение доставки капель через закупоренный слуховой проход или нежелательный ребенок, контралатеральный средний отит за интактной ТМ и опасение по поводу более тяжелого заболевания (тяжелые симптомы, нарушение иммунной системы, другие очаги бактериальной инфекции и т. д.).
Какие побочные эффекты связаны с каждым вариантом лечения?
Сообщалось о различных побочных эффектах при использовании антибактериальной терапии для лечения АОМ в зависимости от конкретного антибиотика, в том числе:
Желудочно-кишечный тракт: стоматит, извращение вкуса, рвота, боль в животе, дискомфорт в животе, вздутие живота, желудочно-кишечные расстройства, диарея, нарушение стула, запор
Дерматологические: сыпь, крапивница, многоформная эритема, монилиоз, зуд, потливость
Респираторные органы: нарушение дыхания, кашель
Неврологические: головная боль, головокружение, оталгия, нервозность, сонливость, жжение, плач, боль
Отоларингологические: дискомфорт в ушах, раздражение ушей, выделения из уха, мусор из уха, осадок в ушах, отек барабанной перепонки, гиперемия барабанной перепонки, зуд в ушах, шум в ушах, ринит
Системное: лихорадка
Риски:
Риски, связанные с терапией антибиотиками, зависят от конкретного антибиотика, но доказательства неполны. На основании доступной литературы были выявлены следующие существенные различия в антибиотических рисках:
На основании доступной литературы были выявлены следующие существенные различия в антибиотических рисках:
При терапии амоксициллином от 3 до 10 детей из 100 с неосложненной АОМ разовьется сыпь, а у 5-10 — диарея
Амоксициллин (14%) связан с меньшей частотой диареи, чем цефиксим (21%)
Амоксициллин-клавуланат (20%) чаще вызывает диарею, чем цефтриаксон при однократном применении (9%)
Амоксициллин-клавуланат (26%) связан с более высокой частотой любых нежелательных явлений по сравнению с 5-дневным приемом азитромицина (9%)
Неблагоприятные эффекты установки тимпаностомической трубки включают неблагоприятную реакцию на анестетики, необходимость повторной установки трубки, оторею, стойкую перфорацию барабанной перепонки и долгосрочные изменения ВМ, такие как ретракция / тимпаносклероз.
Риск анестезии у здорового ребенка незначителен
Потребность в замене тимпаностомических трубок после экструзии может приближаться к 25%
Тимпаносклероз был замечен у 32% пациентов, длительно наблюдаемых после установки трубки
TM Перфорация может произойти у 2-18% пациентов после экструзии трубки, в зависимости от типа используемой трубки и клинических обстоятельств
Каковы возможные исходы острого среднего отита?
Прогноз: примерно 80 детей из 100 с неосложненной АОМ выздоровеют через 3 дня без антибиотиков, в то время как при немедленном лечении амоксициллином улучшится состояние еще 12 детей.
Два недавних исследования показывают, что дети в возрасте 6-23 и 6-35 месяцев, соответственно, с АОМ, могут иметь больший эффект от антибактериальной терапии, чем плацебо. Эти РКИ использовали амоксициллин-клавуланат в группах лечения и имели строгие критерии диагностики АОМ.
Хотя разрешение AOM является правилом, некоторые дети будут:
Что вызывает это заболевание и как часто оно встречается?
AOM — это вирусная или бактериальная инфекция среднего уха, одна из наиболее распространенных детских инфекций, которые лечатся антибиотиками в Соединенных Штатах.
В исследовании, проведенном в 1991–1994 годах, в котором наблюдали детей в течение первых 6 месяцев жизни, у 39% младенцев0 был эпизод АОМ, а у 20% к 6-месячному возрасту был рецидив среднего отита. По сообщениям, восемь миллионов восемьсот тысяч детей (11,8%) в возрасте до 18 лет болеют ушными инфекциями в гостинице Соединенных Штатов в 2006 году, а общая стоимость лечения оценивается в 2,8 миллиарда долларов.
Бактериальные патогены, обнаруженные в выпоте в среднем ухе у детей с АОМ, включают Streptococcus pneumoniae, Haemophilus influenzae и Moraxella catarrhalis.После внедрения гептавалентной пневмококковой конъюгированной вакцины H. influenzae типа b стала более распространенной причиной АОМ, хотя S. pneumoniae остается важным этиологическим агентом с большей долей эпизодов, вызванных невакцинными серотипами. 13-валентная пневмококковая вакцина была лицензирована в 2010 году и может дополнительно изменить микробиологию АОМ.
Как эти патогены / гены / воздействия вызывают болезнь?
Вирусные инфекции верхних дыхательных путей могут вызывать функциональное нарушение функции евстахиевой трубы, приводя к выпоту в среднем ухе и бактериальной инфекции.
Дети с черепно-лицевыми дефектами, поражающими евстахиеву трубу и среднее ухо, например дети с синдромом Дауна или волчьей пастью, а также дети с иммунодефицитами предрасположены к инфицированию среднего уха этими патогенами. Одно исследование на близнецах выявило генетическую предрасположенность к длительности выпота в среднем ухе и частоту АОМ.
Одно исследование на близнецах выявило генетическую предрасположенность к длительности выпота в среднем ухе и частоту АОМ.
Какие осложнения вы можете ожидать от болезни или лечения недуга?
Серьезные осложнения АОМ встречаются редко и включают:
Системные осложнения, такие как бактериемия
Внутривенные осложнения, такие как паралич лицевого нерва, мастоидит, тромбоз бокового синуса, лабиринтит
Внутричерепные осложнения, такие как менингит, абсцесс головного мозга, отитовая гидроцефалия
AOM может вызвать перфорацию TM, но заживление является правилом с соответствующей терапией для AOM.Другие осложнения включают потерю слуха, тимпаносклероз, ателектаз среднего уха и холестеатому, когда АОМ является тяжелым, рецидивирующим или сопровождается длительной дисфункцией евстахиевой трубы.
Неблагоприятные эффекты медикаментозного и хирургического лечения АОМ обсуждаются в предыдущих разделах.
Как можно предотвратить острый средний отит?
Сообщалось о различных мерах по снижению частоты АОМ в детстве. К ним относятся следующие:
Прививки:
Противогриппозные вакцины имели более 30% эффективности в профилактике ОСЗ у детей старше 2 лет.
Эффективность гептавалентной пневмококковой конъюгированной вакцины в предотвращении AOM от всех причин составила 5,8% и 8,3%. Снижение посещений ОМ у детей старше 2 лет было связано с внедрением 13-валентной пневмококковой вакцины в 2010 году.
Поведенческие факторы:
Факторы питания:
Факторы окружающей среды:
Какие доказательства?
Либерталь, А.С., Кэрролл, А.Е., Чонмейтри, Т., Ганиатс, Т.Г.«Диагностика и лечение острого среднего отита». Педиатрия. т. 131. 2013. С. e964-999. (Обновленное руководство по клинической практике по АОМ от Американской академии педиатрии. )
)
Маром, Т., Тан, А., Уилкинсон, Г.С., Пирсон, К.С., Фриман, Дж. Л., Чонмейтри, Т. «Тенденции в использовании медицинских услуг, связанных со средним отитом, в США, 2001-2011 гг.». JAMA Pediatr. т. 168. 2014. С. 68–75. (Анализ базы данных страховых возмещений демонстрирует тенденцию к снижению использования связанных с ОМ медицинских услуг в течение периода исследования с уменьшением использования ОМ у детей в возрасте до 2 лет, связанного с введением Prevnar-13.)
Rosenfeld, RM, Schwartz, SR, Pynonnen, MA, Tunkel, DE. «Руководство по клинической практике: тимпаностомические трубки у детей». Otolaryngol Head Neck Surg. т. 149. 2013. С. S-35. (AAOHNS опубликовал это руководство по оценке и показаниям для тимпаностомических трубок и ухода за детьми с постоянными трубками.)
Rettig, E, Tunkel, DE. «Современные концепции лечения острого среднего отита у детей». Otolaryngol Clin North Am. т. ; 47.2014. С. 651-772. (Обзор тенденций в управлении АОМ на основе последних руководств, основанных на доказательствах.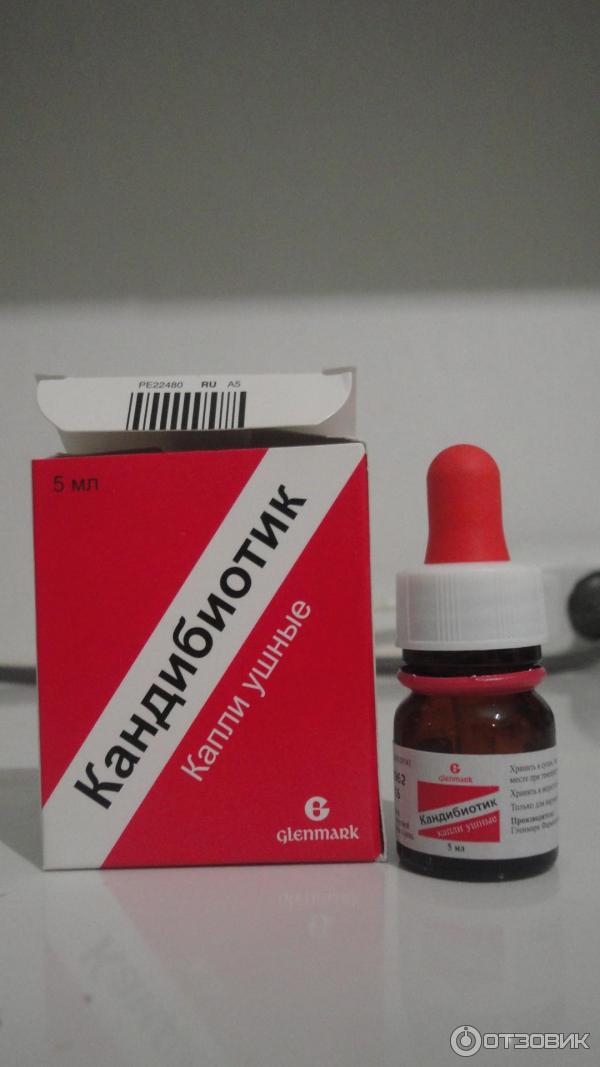 )
)
«Американская академия педиатрии и Американская академия семейных врачей. Диагностика и лечение острого среднего отита ». Педиатрия. т. 113. 2004. С. 1451–1465. (AAP и AAFP опубликовали это согласованное руководство по диагностике и лечению АОМ, основанное на лучших доказательствах, доступных по сентябрь 2003 г., и рассмотрели вопросы, связанные с диагностикой, оценкой боли, лечением с применением и без антибиотиков, профилактикой, а также дополнительной и альтернативной медициной.Это руководство продвинуло концепцию первоначального наблюдения перед антибактериальной терапией для некоторых с АОМ.)
Shekelle, PG, Takata, G, Newberry, SJ, Coker, T, Limbos, M, Chan, LS. «Лечение острого среднего отита: обновленная информация. Отчет о доказательствах / Оценка технологии № 198. (Подготовлено Центром доказательной практики Южной Калифорнии в соответствии с Контрактом № 290 2007 10056 I) ». Ноябрь 2010г.
Кокер, Т.Р., Чан, Л.С., Ньюберри, С.Дж., Лимбос, Массачусетс, Сутторп, М. Дж., Шекелле, П.Г., Таката, Г.С.«Диагностика, микробная эпидемиология и лечение антибиотиками острого среднего отита у детей». JAMA. т. 304. 17 ноября 2010 г., стр. 2161-2169. (В техническом отчете подробно описывается, а в статье резюмируется систематический обзор, запрошенный AAP, чтобы служить в качестве доказательной базы для обновления AAP согласованного руководства AAP / AAFP 2004 года по диагностике и лечению AOM, а также рассматриваются вопросы, связанные с диагностикой; эпидемиология ; и лечение с антибиотиками и без них.)
Дж., Шекелле, П.Г., Таката, Г.С.«Диагностика, микробная эпидемиология и лечение антибиотиками острого среднего отита у детей». JAMA. т. 304. 17 ноября 2010 г., стр. 2161-2169. (В техническом отчете подробно описывается, а в статье резюмируется систематический обзор, запрошенный AAP, чтобы служить в качестве доказательной базы для обновления AAP согласованного руководства AAP / AAFP 2004 года по диагностике и лечению AOM, а также рассматриваются вопросы, связанные с диагностикой; эпидемиология ; и лечение с антибиотиками и без них.)
Хоберман, А, Парадайз, Дж. Л., Рокетт, Х.Э., Шейх, Н., Уолд, Скорая помощь, Кирни, Д.Х.«Лечение острого среднего отита у детей до 2 лет». N Engl J Med. т. 364. 2011. С. 105-15.
Tahtinen, PA, Laine, MK, Huovinen, P, Jalava, J, Ruuskanen, O, Ruohola, A. «Плацебо-контролируемое испытание антимикробного лечения острого среднего отита». N Engl J Med. т. 364. 2011. С. 116–26.
Исследования Хобермана и Тахтинена показывают небольшие преимущества терапии амоксициллин-клавуланатом для маленьких детей с АОМ.
Продолжающиеся споры относительно этиологии, диагностики и лечения
В рекомендациях AAP AOM 2013 г. исключена категория «неопределенный диагноз», содержащаяся в рекомендациях AOM 2004 г.Это выявляет трудности в точной диагностике АОМ в «реальных» клинических условиях, требующих опыта работы с серной пробой и пневматической отоскопии у маленьких детей.
Продолжаются дебаты о первоначальном наблюдении в сравнении с немедленным приемом антибиотиков во время постановки диагноза для некоторых детей с АОМ. Два недавних исследования, упомянутых выше, показали измеримые преимущества активного лечения антибиотиками, но клиническая значимость этих преимуществ обсуждается на фоне благоприятного естественного течения АОМ, побочных эффектов антибиотикотерапии и опасений по поводу устойчивости бактерий из-за широкого использования антибиотиков. .
Роль тимпаностомических трубок при рецидивирующей АОМ обсуждается, так как их влияние невелико, но сопряжено с некоторыми затратами и риском.
 Преимущества тимпаностомических трубок более вероятны для детей с ОМЕ и потерей слуха из-за выпота в среднем ухе, а также для детей с сенсорными, когнитивными или черепно-лицевыми / синдромальными проблемами, которые подвергают их риску последствий длительного заболевания среднего уха.
Преимущества тимпаностомических трубок более вероятны для детей с ОМЕ и потерей слуха из-за выпота в среднем ухе, а также для детей с сенсорными, когнитивными или черепно-лицевыми / синдромальными проблемами, которые подвергают их риску последствий длительного заболевания среднего уха.
Первоначально написано Drs. Гленн Таката и Дэвид Тункел. Отредактировано доктором.Элени Реттиг и Дэвид Тункел.
Таблица II.
| При диагнозе для начальной антибактериальной терапии | Вариант наблюдения Клиническая неудача через 48-72 часа | Клиническая неудача антибактериальной терапии через 48-72 часа | ||||
|---|---|---|---|---|---|---|
| > = 39 ° C и / или тяжелая оталгия | Рекомендуем | Аллергия на пенициллин | Рекомендуем | Аллергия на пенициллин | Рекомендуем | Аллергия на пенициллин |
| Нет | Амоксициллин, 80-90 мг / кг в сутки | Не 1-го типа: цефдинир, цефуроксим, цефподоксим Тип 1: азитромицин, кларитромицин | Амоксициллин, 80-90 мг / кг в сутки | Не 1-го типа: цефдинир, цефуроксим, цефподоксим Тип 1: азитромицин, кларитромицин | Амоксициллин-клавуланат, 90 мг / кг в день амоксициллина с 6/4 мг / кг в день клавуланата | Не тип 1: цефтриаксон, 3 дня тип 1: клиндамицин |
| Есть | Амоксициллин-клавуланат, 90 мг / кг в день амоксициллина с 6/4 мг / кг в день клавуланата | Цефтриаксон, 1 или 3 дня | Амоксициллин-клавуланат, 90 мг / кг в день амоксициллина с 6/4 мг / кг в день клавуланата | Цефтриаксон, 1 или 3 дня | Цефтриаксон, 1 или 3 дня | Тимпаноцентез, клиндамицин |
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине».


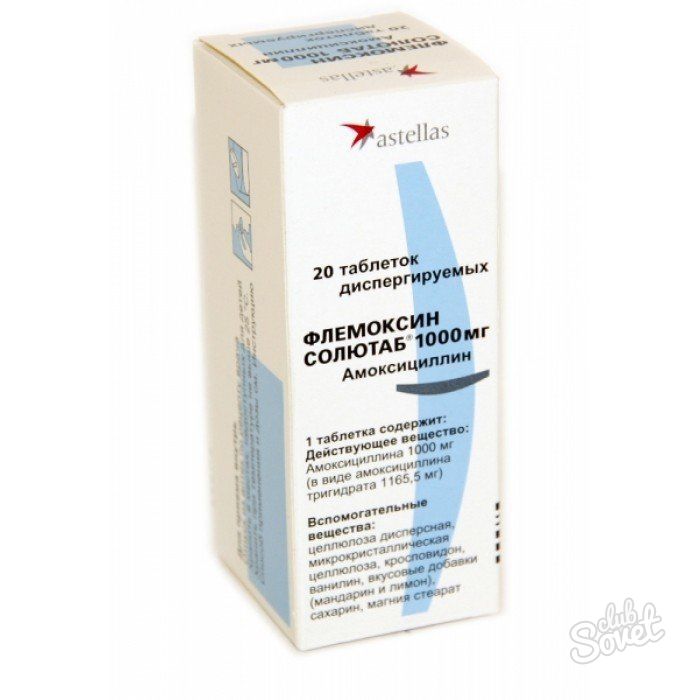



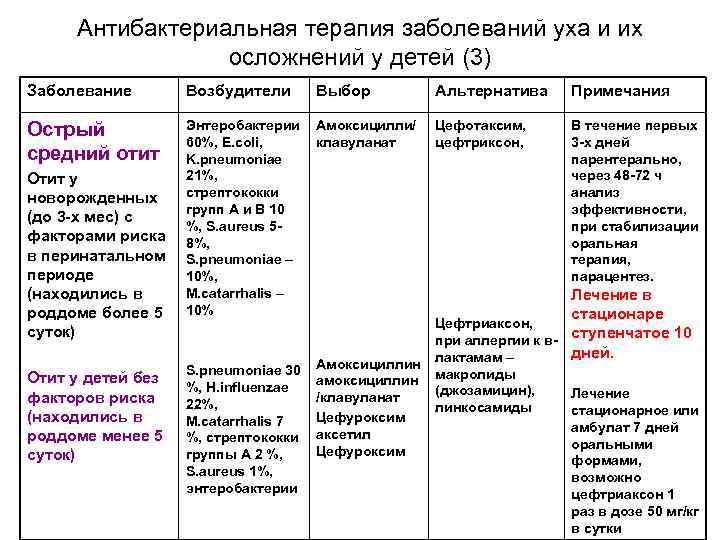 Обеспечьте последующее наблюдение и предоставьте обезболивающее. При выписке выписывают рецепт на антибиотики с инструкциями, как начать, если симптомы ухудшатся / сохранятся в течение следующих 48-72 часов
Обеспечьте последующее наблюдение и предоставьте обезболивающее. При выписке выписывают рецепт на антибиотики с инструкциями, как начать, если симптомы ухудшатся / сохранятся в течение следующих 48-72 часов Аденоиды помогают бороться с инфекцией, вызванной бактериями, попадающими через рот.
Аденоиды помогают бороться с инфекцией, вызванной бактериями, попадающими через рот. Увеличенные аденоиды могут блокировать евстахиеву трубу, препятствуя оттоку жидкости из уха. Это приводит к скоплению жидкости в среднем ухе, вызывая давление, боль и возможную инфекцию.
Увеличенные аденоиды могут блокировать евстахиеву трубу, препятствуя оттоку жидкости из уха. Это приводит к скоплению жидкости в среднем ухе, вызывая давление, боль и возможную инфекцию.
 Около 50% детей страдают лихорадкой из-за ушной инфекции.
Около 50% детей страдают лихорадкой из-за ушной инфекции. Постоянные инфекции, повторяющиеся инфекции, повреждение внутренних структур уха из-за скопления жидкости могут вызвать более значительную потерю слуха.
Постоянные инфекции, повторяющиеся инфекции, повреждение внутренних структур уха из-за скопления жидкости могут вызвать более значительную потерю слуха. Инфекция может повредить соседнюю сосцевидную кость (кость за ухом). В редких случаях инфекция может распространяться на оболочки, окружающие головной и спинной мозг (мозговые оболочки), и вызывать менингит.
Инфекция может повредить соседнюю сосцевидную кость (кость за ухом). В редких случаях инфекция может распространяться на оболочки, окружающие головной и спинной мозг (мозговые оболочки), и вызывать менингит.

 4 мг / кг / день) для детей, получавших амоксициллин в предыдущие 30 дней или страдающих синдромом отита-конъюнктивита.
4 мг / кг / день) для детей, получавших амоксициллин в предыдущие 30 дней или страдающих синдромом отита-конъюнктивита. Капли с антибиотиками эффективны и вызывают меньше побочных реакций.
Капли с антибиотиками эффективны и вызывают меньше побочных реакций. Преимущества тимпаностомических трубок более вероятны для детей с ОМЕ и потерей слуха из-за выпота в среднем ухе, а также для детей с сенсорными, когнитивными или черепно-лицевыми / синдромальными проблемами, которые подвергают их риску последствий длительного заболевания среднего уха.
Преимущества тимпаностомических трубок более вероятны для детей с ОМЕ и потерей слуха из-за выпота в среднем ухе, а также для детей с сенсорными, когнитивными или черепно-лицевыми / синдромальными проблемами, которые подвергают их риску последствий длительного заболевания среднего уха.