Нейросонография грудничка что это такое: Что показывает нейросонография/УЗИ головного мозга у новорожденного ребенка, норма, расшифровка | Где сделать НСГ головного мозга грудничку
Сделать нейросонографию в Москве — метро Тульская
Нейросонография может проводиться в разные месяцы жизни новорожденного. Главное условие обследования — родничок (обычно большой, реже затылочный) должен быть открытым. Это исследование головного мозга при помощи ультразвукового сканирования, и именно родничок лучше всего пропускает ультразвук.
Самочувствие крохи во время исследования обычно не меняется, УЗИ никаким образом не влияет на здоровье малыша. Но если родители излишне обеспокоены, педиатр нашего центра «Территория здоровья» в Москве может сделать нейросонографию малышу во сне. Это никак не повлияет на визуализацию костей черепа и сосудов мозга. Расшифровку можно сделать здесь же.
Показания для нейросонографии в Москве
Нейросонографию грудничку назначают уже на 5—7 день его жизни. Повторное исследование проводят через 1,5—2 недели. В рамках диспансеризации, если в роддоме это обследование не сделали, его назначают в 1 месяц.
Отдельно стоит сказать о недоношенных, попавших в реанимацию, пострадавших от гипоксии, внутриутробной инфекции, родовой травмы, излишне крупных или мелких детях, малышах с неврологией, дефектами лица, необычным строением головы, пороками и нетипичным строением внутренних органов.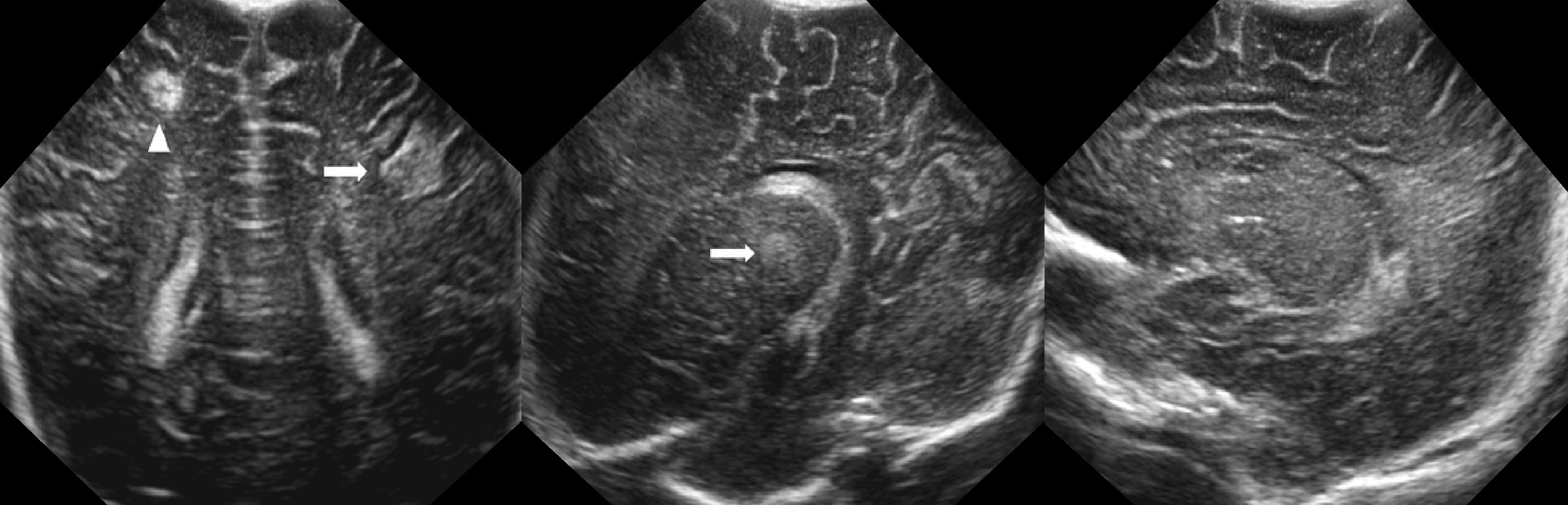
Помимо этого, на обследование направляют и детей, имеющих следующие особенности в своем анамнезе:
- стремительные или затяжные роды,
- малыш не сразу закричал,
- тяжелые роды,
- кесарево сечение,
- низкая оценка по Апгар,
- судороги, парез, паралич,
- вероятность развития ДЦП,
- генетические и геномные заболевания,
- частые срыгивания,
- резус-конфликт у матери и ребенка,
- гемолитическая болезнь новорожденных.
Для чего нужна эта процедура малышам? Все просто. Она позволяет выявить на ранних этапах такие отклонения, как:
- кисты,
- опухоли,
- повышенное внутричерепное давление,
- патологии мягких тканей,
- поражение костных тканей черепа,
- травмы черепа и шеи,
- грыжи.

После подтверждения предполагаемого диагноза педиатр сможет направить ребенка к нужному врачу и начать лечение как можно раньше или поддержать оптимальное состояние.
Как проходит обследование
Нейросонография грудничка имеет целый ряд преимуществ. Она неинвазивная, достоверная, многократная. Главное достоинство в том, что к ней не надо готовиться: от малыша и его родителей ничего не требуется. Она не влияет на период кормления, поэтому ребенка можно кормить перед процедурой, а для обследования даже не важно, спит ли кроха или нет.
Медсестра наносит на голову новорожденного прозрачный гель, а врач приставляет в родничку специальный датчик, похожий чем-то на щетку от пылесоса. На экран выводится изображение, которое доктор потом распечатывает для расшифровки.
В некоторых случаях датчик подводят не только по родничку, но и по костям висков или даже дефектам черепа, например, разломам, трещинам и т. д.
Что должно сразу же насторожить в расшифровке нейросонографии грудничка? Во-первых, это асимметрия показателей. Во-вторых, неровные, неявные структуры костей и тканей. В-третьих, объемные образования, жидкость внутри черепа.
Во-вторых, неровные, неявные структуры костей и тканей. В-третьих, объемные образования, жидкость внутри черепа.
Паниковать раньше времени не стоит. Окончательно устанавливает диагноз только врач! Самостоятельно исследовать выписку диагностики нет смысла.
Популярные вопросы
Что взять с собой на обследование?
Ответ: Процедура не требует никаких дополнительных средств, которые могли бы принести родители. Желательно принести полотенце, чтобы вытереть малышу голову после обследования. Отвлечь его от непонятных манипуляций поможет любимая игрушка или еда сразу после процедуры.
До какого возраста можно делать нейросонографию?
Ответ: Обследование обычно проводят до 11—12 месяцев. После этого периода родничок закрывается, и плотные кости черепа не пропускают звуковые волны высокой частоты. Взрослым не проводят эту процедуру, а заменяют на МРТ или УЗИ мозга. Детям постарше стараются не делать МРТ без серьезных на то причин, поскольку у него имеется ряд противопоказаний.
Нейросонография для детей — цена, сделать УЗИ головного мозга ребенку в клинике «Мать и дитя» в Москве
Нейросонография дает уникальную возможность динамического наблюдения за развитием головного мозга ребенка - исследование безопасно, не имеет побочных действий и противопоказаний.
Показания
- асфиксия в родах;
- большой вес плода;
- внутриутробная гипоксия;
- выбухание родничков;
- гемолитическая болезнь плода;
- гипертензионный синдром;
- гипоксические повреждения головного мозга;
- желтуха новорожденных;
- заболевания и воспалительные процессы головного мозга;
- инфекционные заболевания матери;
- недоношенность;
- необычная форма черепа;
- низкая оценка по шкале АПГАР;
- подозрение на внутриутробные инфекции;
- врожденные пороки головного мозга;
- признаки поражения нервной системы;
- родовые и постродовые травмы;
- симптомы неврологических заболеваний;
- синдром дыхательных расстройств;
- судорожный синдром.

Нейросонография в «Мать и дитя»
Нейросонография абсолютно безболезненна для ребенка — к головке прикладывается маленький датчик, и не требует предварительной подготовки. Если малыш очень подвижен, исследование может проводиться во сне — без введения каких бы то ни было медикаментозных препаратов. Время проведения исследования — около 10 минут.
Результаты
Нейросонография — важная часть неврологического обследования малыша. Цель исследования — выявление или исключение следующих заболеваний:
- аномалии строения и развития головного мозга;
- кисты сосудистых сплетений головного мозга;
- субэпендимальные кисты;
- арахноидальные кисты;
- кровоизлияния головного мозга;
- пороки головного мозга.

Если результаты нейросонографии выявили патологию, невролог рекомендует дополнительные исследования (ЭЭГ, ЭхоЭГ, РЭГ, УЗДС артерий головы, КТ головного мозга), после чего — в случае подтверждения диагноза — рекомендует малышу индивидуальную программу лечения, направленную на скорейшее выздоровление.
Каждый курс лечения создается при взаимодействии команды квалифицированных детских специалистов с учетом всех особенностей организма ребенка и общей медицинской ситуации. Лечение может быть консервативным — медикаментозным и физиотерапевтическим, оперативным, либо комплексным.
Если малыш нуждается в стационарном лечении, мама или любой другой член семьи могут быть госпитализированы вместе с ним на весь необходимый период. Детские стационары «Мать и дитя» включают однокомнатные и двухкомнатные индивидуальные палаты, интерьер которых выполнен в уютном «домашнем стиле».
Нейросонография (Ультрасонография) — ультразвуковая диагностика структуры головного мозга
Ультрасонография – уникальная методика ультразвукового исследования головного мозга
 Данная методика активно применяется в работе как со взрослыми пациентами, так и с детьми – в том числе в нейропедиатрии. Эта область медицинского знания представляет собой зону повышенного профессионального риска. В первую очередь он связан с тем, что даже грубые структурные изменения нервной системы не всегда имеют ярко выраженные клинические симптомы. Между тем, значимые отклонения от нормы встречаются даже у малышей с нормальным неврологическим статусом.
Данная методика активно применяется в работе как со взрослыми пациентами, так и с детьми – в том числе в нейропедиатрии. Эта область медицинского знания представляет собой зону повышенного профессионального риска. В первую очередь он связан с тем, что даже грубые структурные изменения нервной системы не всегда имеют ярко выраженные клинические симптомы. Между тем, значимые отклонения от нормы встречаются даже у малышей с нормальным неврологическим статусом.Традиционный метод диагностики УЗИ головного мозга младенца через большой открытый родничок (нейросонография) не может в полной мере дать максимум информации о состоянии внутричерепных структур. Это связано с тем, что через родничок ультразвуковой луч охватывает не все отделы головного мозга.
В медицинском центре «МедФорд» в Лефортово ультразвуковое исследование (нейросонография) проводится не только через открытый родничок, но и через височные и затылочные кости. Ключевой особенностью данного метода является возможность проведения УЗИ диагностики 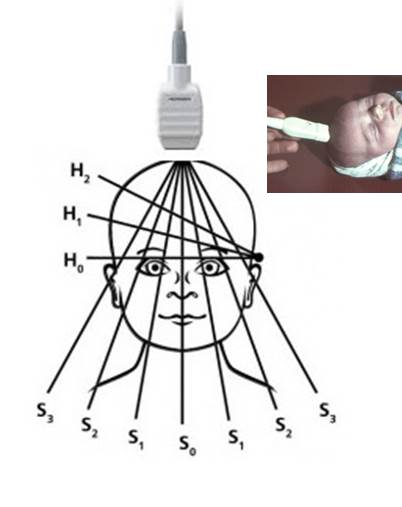 Им диагностика проводится только через височные кости.
Им диагностика проводится только через височные кости.
Эта техника УЗИ головного мозга у детей и взрослых стала возможна благодаря сверхчувствительному американскому ультразвуковому оборудованию и уникальной методике диагностики, запатентованной в Санкт-Петербурге около 10 лет назад заслуженным нейрохирургом профессором Иова А.С.
Чтобы избежать разночтений, стоит привести все формулировки названия данного метода. В разных редакциях он также называется ультрасонографией головного мозга, ультразвуковой транскраниальной диагностикой и нейросонографией.
Показания к ультрасонографии и тактика проведения УЗИ
Ультразвуковое исследование головного мозга данного типа по степени информативности приближено к магнитно-резонансной томографии. Во многих случаях по показаниям невролога оно может позволить избежать компьютерной (КТ) и магнитно-резонансной томографии (МРТ), которые так или иначе связаны с повышенной лучевой и фармакологической нагрузкой на организм.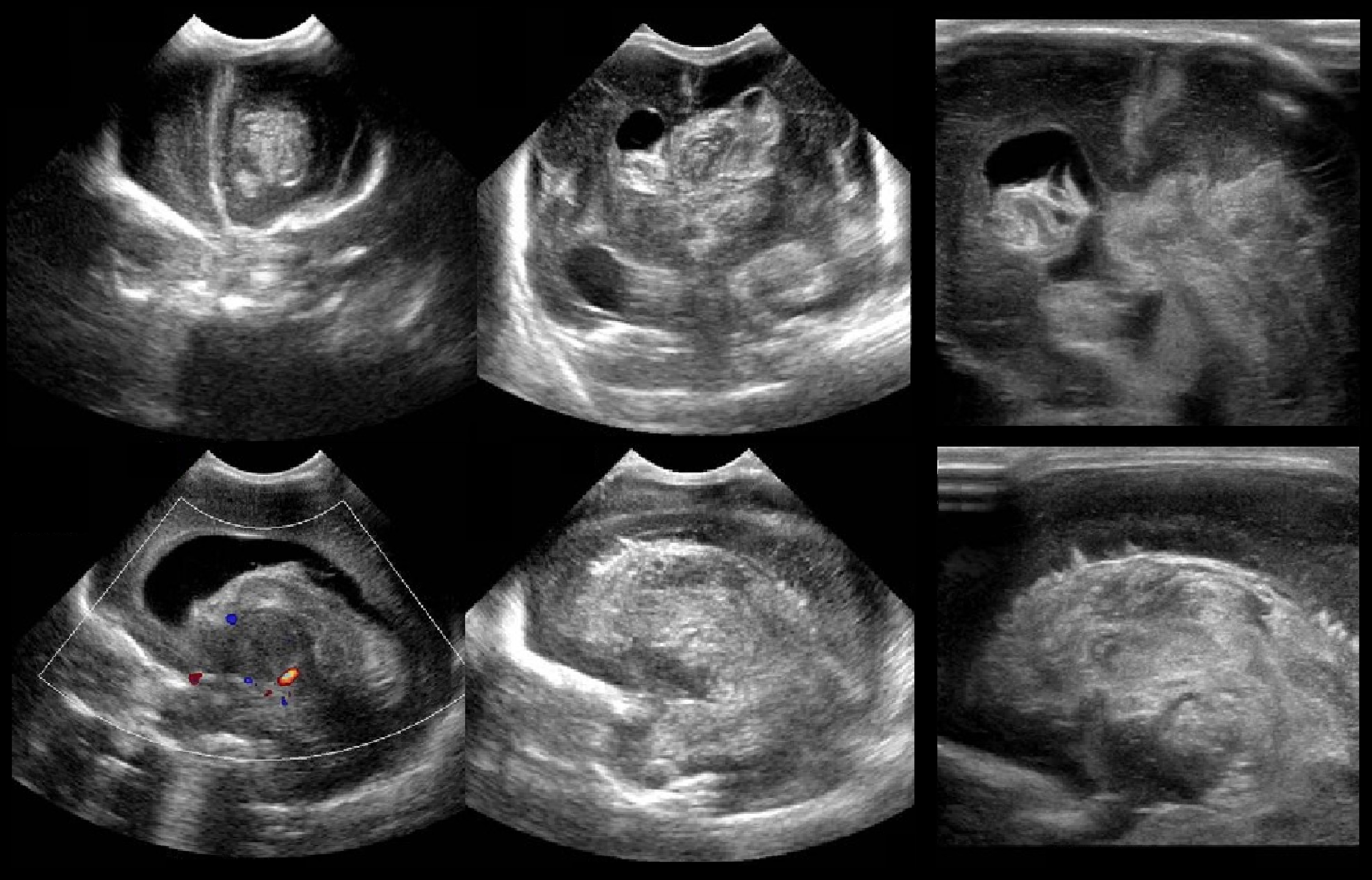
Также метод транскраниально-чрезродничковой нейросонографии прекрасно зарекомендовал себя в случае, когда необходимо провести:
- Оценку внутричерепного пространства в результате черепно-мозговой травмы;
- Диагностику нарушений проводимости ликворных пространств;
- Скрининг патологических новообразований – абсцессов, кист, гематом, опухолей, изменений на макроскопическом уровне.
Показаниями к УЗИ структуры головного мозга грудничка или детей раннего возраста могут быть:
- Статус недоношенного новорождённого;
- Клинические симптомы патологий центральной нервной системы;
- Воспалительные процессы в мозговых структурах;
- Травматические повреждения головы и шейного отдела;
- Гипоксия – состояние кислородного голодания как отдельных тканей и органов, так и организма в целом;
- Поражения ишемического характера, церебральная ишемия или перинатальная гипоксическая энцефалопатия – патологическое состояние кислородного голодания мозга ребёнка во время беременности и в родах;
- Стигмы дисэмбриогенеза – анатомические и физические аномалии в эмбриональном развитии.

УЗИ головы ребёнка или взрослого — это абсолютно безопасный и безболезненный способ диагностики. Он не требует длительной фиксации пациента. Кроме того, проводить УЗИ можно в прикроватных условиях, что особенно важно в работе с новорождёнными и детьми раннего возраста.
УЗИ головного мозга не требует каких-либо специальных условий и подготовки.
Расшифровка нейросонографии включает оценку контуров и площади желудочков головного мозга, наличие или отсутствие образований и жидкостных скоплений.
Вопрос о том, где сделать УЗИ головного мозга и шеи ребёнку должен волновать каждого ответственного и любящего родителя. Качественно выполнить УЗИ головного мозга по приемлемой цене Вы можете в медицинском центре «Медфорд» на Авиамоторной. Мы являемся единственным в столице медучреждением, имеющим аккредитацию для проведения данной запатентованной процедуры.
В дополнение для наших клиентов всегда доступна ультразвуковая диагностика сосудов головного мозга и шеи, а также УЗИ шейного отдела позвоночника (для детей)!
Нейросонография новорожденных — Униклиника — экспертное УЗИ, бережное ведение беременности, щадящая гинекология | UNIKLINIKA
Нейросонография новорожденных
Общаясь со своими докторами до рождения ребенка, пытливые родители успели заметить, что с помощью УЗИ изучаются все анатомические области плода, в том числе и структуры головного мозга.
После рождения малыша УЗ-исследование имеет некоторые особенности и ограничения. Это касается в первую очередь обследования головного мозга. Дело в том, что ультразвуковой луч не способен в полной мере пройти через плотные кости черепа. Поэтому мы имеем возможность изучать центральную нервную систему у детей через так называемые «ультразвуковые окна» — роднички, до момента их закрытия (в среднем 9-12 месяцев). Основной из них – большой родничок.
Метод называется НЕЙРОСОНОГРАФИЯ (НСГ).
УНИКЛИНИКА — одно из немногих мест Киева, предоставляющее эту услугу на должном уровне. Данное исследование не требует предварительной подготовки и не причиняет беспокойства ребёнку.
Основными показаниями к проведению УЗИ головного мозга являются:
— недоношенность,
— задержка внутриутробного развития,
— большой вес при рождении,
— дети, которым проводилась послеродовая интенсивная терапия и реанимация,
— наличие патологии головного мозга, выявленной внутриутробно,
— необычное строение головы и лица,
— наличие неврологической симптомов — длительный пронзительный плач, рвота, судороги и тд.
Нейросонография облегчает диагностику врожденные заболевания головного мозга, поражений, связанных с тяжелой внутриутробной гипоксией, сложными родами, инфекциями, опухолями.
Данное обследование дает возможность сделать вывод о наличии или отсутствии повышенного давления в мозговых структурах, вызванное избыточным скоплением жидкости — ликвора.
Оценка ликворных пространств — одна из наиболее частых причин направления на НСГ. Важно не только грамотно диагностировать заболевание, но и наблюдать малыша в динамике во время лечения. Метод прост в исполнении, не занимает много времени, безопасный для малыша (нет необходимости использовать наркоз, как при томографии).
Дорогие родители, прислушивайтесь к своим врачам и при необходимости вовремя пройдите нейросонографию со своими малышами. Если нет особых предписаний доктора и ребенок не был обследован в роддоме (к сожалению, в Украине это не частая практика, хотя в развитых странах — обязательное исследование перед выпиской), рекомендуем проведение ультразвукового исследования головного мозга малыша во время первой диспансеризации (1 месяц).
Здоровья вам и вашим деткам!
характеристика исследования и показания к нему
Нейросонография, также известная, как УЗИ головы ребенка предназначена для диагностики и выявления информации о головном мозге, о его работоспособности и особенностях отдельных долей. В педиатрии это исследование пользуется огромной популярностью для пациентов до года.
Нейросонография, также известная, как УЗИголовы ребенка предназначена для диагностики и выявления информации о головном мозге, о его работоспособности и особенностях отдельных долей. В педиатрии это исследование пользуется огромной популярностью для пациентов до года.
Зачем проводить УЗИ головы ребенка?
Данная процедура незаменима для общей диагностики мозга пациента, выявления несоответствий в размерах и функционировании на раннем этапе развития. После закрытия родничка проведение процедуры становится невозможным, ввиду утолщения черепной коробки.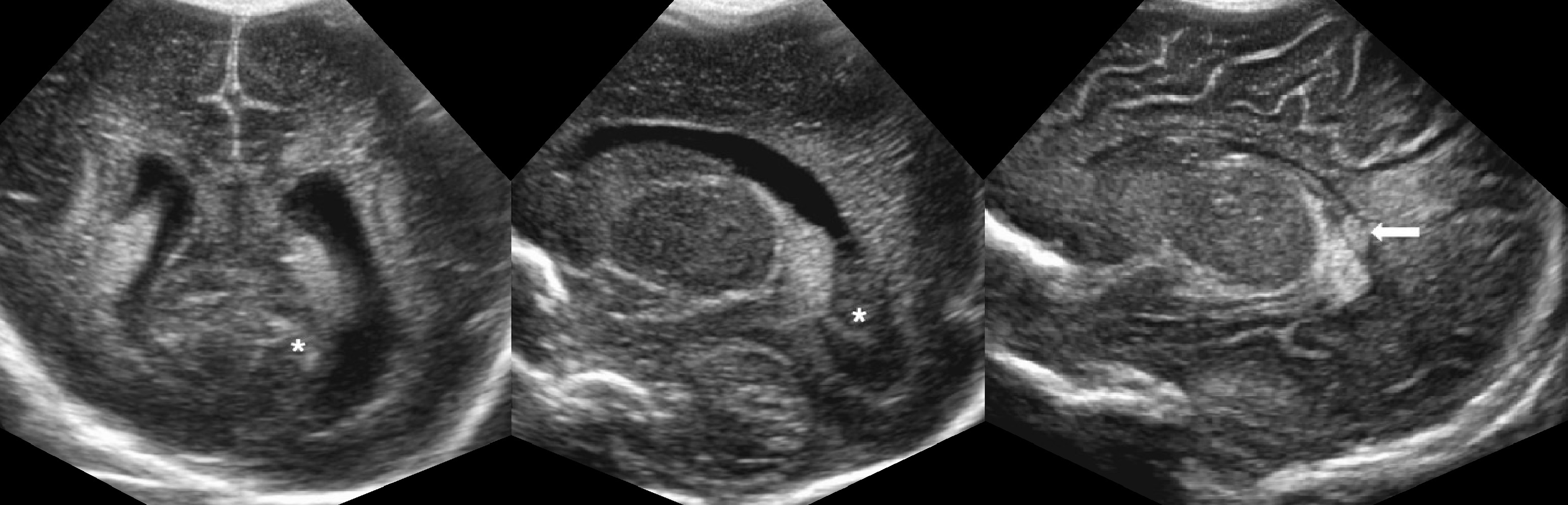 В случае необходимости нейросонографию можно провести непосредственно после родов.Врачи считают, что проведение УЗИ головного мозга является необходимым для ребенка, поскольку позволяет выявить аномалии. Однако, с диагностированием генетических аномалий данная процедура не справится. Существуют определенные предпосылки для проведения нейросонографии:
В случае необходимости нейросонографию можно провести непосредственно после родов.Врачи считают, что проведение УЗИ головного мозга является необходимым для ребенка, поскольку позволяет выявить аномалии. Однако, с диагностированием генетических аномалий данная процедура не справится. Существуют определенные предпосылки для проведения нейросонографии:
- рождение ребенка раньше срока;
- масса тела ребенка при рождении слишком низкая;
- существуют отклонения в конституции скелета лица;
- есть вероятность того, что плод был инфицирован;
- проблемы с дыхательной системой у плода или новорожденного;
- сложные роды;
- предполагаемая патология неврологического типа;
- несоответствие в развитии иных органов.
Данная диагностика считается несложной, поэтому в особых приготовлениях нет необходимости. Желательно произвести кормление младенца перед процедурой, чтобы ребенок был в состоянии спокойствия. Процесс нейросонографии не отличается от других УЗИ. Врач покрывает головку ребенка специальным гелем и осторожно проводит по ней датчиком. Данные, которые получает датчик, переносятся на монитор. Далее врач оценивает само изображение и определяет итоговые результаты.
Желательно произвести кормление младенца перед процедурой, чтобы ребенок был в состоянии спокойствия. Процесс нейросонографии не отличается от других УЗИ. Врач покрывает головку ребенка специальным гелем и осторожно проводит по ней датчиком. Данные, которые получает датчик, переносятся на монитор. Далее врач оценивает само изображение и определяет итоговые результаты.
Что можно определить с помощью УЗИ головы?
Целью процедуры является оценка трёх составляющих:
- определяются размеры желудочков мозга;
- врач оценивает изменения в сосудах и их сплетениях;
- проверяется ткань мозга на наличие каких-либо образований.
Нейросонография новорожденных в Челябинске | МЦ Диагноз
Нейросонография – это ультразвуковое исследование головного мозга ребёнка в возрасте до года-полутора лет. Процедура безопасна, неинвазивна (без повреждения кожных покровов), может проводиться неоднократно.
Особенности нейросонографии
Ультразвук предназначен для исследования внутренних органов. С его помощью нельзя изучить кости. Однако голова у грудничка имеет особенности. Кости, которые её образуют, не такие толстые, как у взрослых, соединены подвижно, есть роднички. Это физиологические отверстия, закрытые прочной эластичной мембраной. В норме у новорождённых остаётся только один родничок – большой, который начинает постепенно зарастать с полугода до полутора лет. У недоношенных детей на голове может быть больше 1 отверстия (до 6).
УЗИ проводят через большой родничок, височные кости, большое затылочное отверстие.
Периодичность исследования выбирает врач. Обычно это 1, 3, 6 месяцев. Далее по показаниям с интервалом в 90 дней, пока большой родничок полностью не закроется.
Метод ничем не отличается от обычного УЗИ. Техника проведения исследования стандартная. Новорождённого кладут на кушетку, наносят на кожу специальный гель и при помощи датчика изучают головной мозг. Перед УЗИ ребёнка нужно покормить. Ещё лучше, если во время процедуры он будет спать.
Стоимость нейросонографии
Цены на процедуры Вы можете узнать в разделе Прайс.
Показания к исследованию
Нейросонография назначается всем новорождённым, потому что даже врачи не могут точно знать, всё ли в порядке с мозгом у ребёнка, который только появился на свет. Кроме того, УЗИ через родничок позволяет изучить структуры главного органа центральной нервной системы и предотвратить возможные неврологические заболевания. В этом возрасте мозг быстро восстанавливает свои функции, поэтом следов от возможных патологий, когда ребёнок подрастёт, не останется, или они будут незначительными.
Абсолютными показаниями для нейросонографии являются:
- гипоксия плода до или во время родов;
- недоношенность;
- родовая травма;
- малый вес при рождении;
- аномальное строение головы;
- пороки развития;
- неврологическая симптоматика;
- инфицирование во время беременности.
Никогда не отказывайтесь от проведения нейросонографии. Исследование абсолютно безвредно. По показаниям оно может назначаться в любом возрасте, вплоть до полутора лет (например, в 4 месяца или в 7). Первый раз изучение мозга ребёнка, если он родился доношенным и без видимых патологий, проводится в 30 дней от роду.
Заболевания, которые диагностирует ультразвук
При помощи нейросонографии можно выявить на раннем этапе серьёзные патологии центральной нервной системы и головного мозга:
- Нарушения в сосудистом русле, желудочках, полушариях, мозжечке.

- Кисты сосудистых сплетений.
- Арахноидальные кисты.
- Повышенное внутричерепное давление.
- Гидроцефалию.
- Кровоизлияния.
- Гематомы (эпидуральные, субарахноидальные и субдуральные), которые обычно появляются во время родов.
- Воспаление мозговых оболочек.
- Гипоксические поражения.
- Врождённые аномалии в строении головного мозга.
Нейросонография – безопасный и высокоточный метод диагностики строения и развития мозга ребёнка. В МЦ «Диагноз» работают квалифицированные врачи-сонографы, которые проведут исследование и правильно расшифруют результаты. Во время УЗИ мама может находиться рядом с новорождённым.
Для получении консультации запишитесь на прием по телефону 217-20-20. В разделе Прайс можно ознакомиться c ценами.
С уважением, МЦ Диагноз!
Нейросонография. Сделать УЗИ новорождённым в МЦ «ГлавВрач»
Нейросонография или эхографическая визуализация головного мозга у новорожденных, детей раннего возраста пришла на смену магнитно-резонансной томографии. Термин применим в отношении целого комплекса ультразвуковых исследований нервной системы пациента.
Термин применим в отношении целого комплекса ультразвуковых исследований нервной системы пациента.Обследование помогает оценить состояние спинного мозга и сосудов, скальпа, костей черепа, позвоночника. В процессе диагностики визуализируются кистозные и опухолевые образования, повреждения мягких тканей, дефекты костей, патологии нервов.
УЗИ младенцев и детей раннего возраста: показания
К проведению УЗИ-диагностики данного типа прибегают в случае:
- нарушения кровообращения;
- травмы в родах;
- нехватки кислорода в утробе матери;
- раннего рождения;
- подозрений на патологии ЦНС;
- операционного вмешательства на мозге;
- выявления локального воспалительного процесса и пр.
Как проводится эхография у новорожденных?
Процедура безболезненна. Проводится по принципу обычного УЗИ. Ребенок находится в лежачем положении (хорошо, если малыш в это время будет спать), на поверхность головы больного наносится гель и устанавливается ультразвуковой датчик. Время обследования – 10-15 минут. Перед началом сканирования малыша рекомендуется покормить. Другие подготовительные мероприятия исключены.
Время обследования – 10-15 минут. Перед началом сканирования малыша рекомендуется покормить. Другие подготовительные мероприятия исключены.
Почему только младенцам и детям раннего возраста?
Особенность такого типа УЗИ новорожденных состоит в том, что его можно провести исключительно сквозь отверстия в черепных костях, т. к. ультразвуковые волны через них не проникают. Соответственно, диагностика осуществляется до момента зарастания большого родничка. Детям старше и взрослым проводят уже не эхографию, а УЗИ головного мозга.
Эхография младенцев: тревожные признаки
В числе признаков, указывающих на развитие патологического состояния ребенка:
- сглаженные борозды и извилины;
- несимметричность желудочков, их эхогенность;
- жидкость в структуре мозга;
- опухоль, киста.
Первая диагностика нередко проводится в роддоме, в дальнейшем пациента направляют на дополнительные обследования.
Нейросонограмма для новорожденных — полезная и прогностическая ценность
ВВЕДЕНИЕ
Новорожденные, особенно недоношенные, если они больны, имеют неспецифические признаки и симптомы. Любое поражение мозга у этих младенцев может иметь долгосрочные последствия. Ранняя диагностика и прогнозирование отдаленных осложнений могут помочь в эффективном консультировании родителей, раннем вмешательстве и лучшем исходе.
Любое поражение мозга у этих младенцев может иметь долгосрочные последствия. Ранняя диагностика и прогнозирование отдаленных осложнений могут помочь в эффективном консультировании родителей, раннем вмешательстве и лучшем исходе.
Нейросонограмма — это простое неинвазивное и доступное исследование без радиационного облучения пациента.Родничок, который обычно называют «окном в мозг», можно использовать для просмотра большинства патологий, возникающих в мозге новорожденного. При обнаружении такой патологии, как кровотечение, может быть проведено последовательное наблюдение в месте оказания помощи пострадавшему ребенку. Таким образом, нейросонограмма по месту лечения становится популярной в отделениях интенсивной терапии новорожденных (NICU).
Исследование было направлено на использование результатов нейросонографии новорожденных для ранней диагностики, прогнозирования их отдаленных результатов, консультирования родителей и раннего вмешательства.Это исследование проводилось у всех недоношенных детей, поступивших в отделение интенсивной терапии, и у доношенных детей с неврологическими симптомами в течение 1,5 лет.
МЕТОДЫ
Исследование было проведено в отделении интенсивной терапии медицинского колледжа и больницы Шри Б.М. Патила, Виджаяпур, Карнатака, после получения этического разрешения Институционального этического комитета Университета BLDE, Виджаяпур. Все недоношенные и доношенные дети с неврологическими клиническими особенностями были отобраны после получения согласия родителей. Младенцы, родители которых отказали в согласии, были исключены из исследования.
Нейросонограмма была сделана в течение первых 7 дней недоношенным (от 3 до 7 – дней) и по показаниям доношенным детям. Показания в терминах включали наличие судорог, летаргии и асфиксии при рождении, а также лицевую дисморфологию (которая обычно связана с аномалиями головного мозга). Повторное сканирование выполнялось, если поражение считалось динамичным, например, внутричерепным кровотечением. Подробная информация о ребенке, диагнозе и изменениях клинического течения во время пребывания в отделении интенсивной терапии до смерти или выписки были внесены в предварительно утвержденную форму.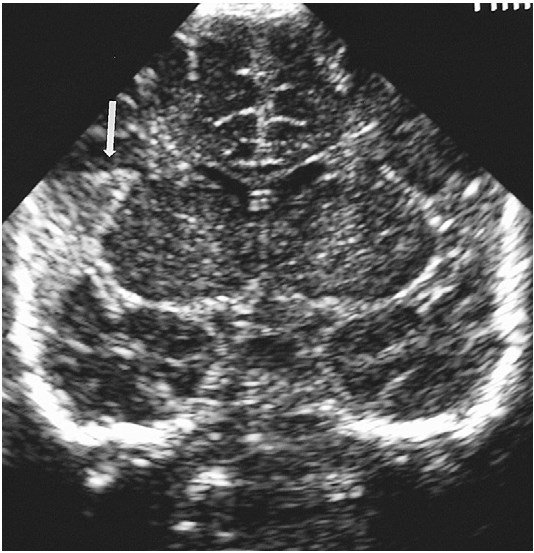 Результаты нейросонограммы вводились в отдельном структурированном формате. Положительные результаты нейросонограммы коррелировали с клиническим статусом в отделении интенсивной терапии, причиной смерти в случае смерти ребенка или неврологическим статусом при выписке.
Результаты нейросонограммы вводились в отдельном структурированном формате. Положительные результаты нейросонограммы коррелировали с клиническим статусом в отделении интенсивной терапии, причиной смерти в случае смерти ребенка или неврологическим статусом при выписке.
Младенцев лечили в соответствии с протоколом отделения интенсивной терапии, и отчет нейросонограммы использовался для корректировки лечения и консультирования по мере необходимости.
Оборудование и описание процедур
ИспользовалиPhilips HD11XE для ультразвукового исследования и цветного допплера. Для нейросонограммы использовался высокочастотный преобразователь с фазированной решеткой (5–8 МГц) с зондом небольшого размера.
Нейросоногамия была проведена у постели новорожденного в детской тележке. Сканирование пациента производилось, как правило, через передний родничок; иногда также использовались задний родничок и сосцевидный отросток. Давления на передний родничок удалось избежать, особенно у недоношенных новорожденных в критическом состоянии. Первоначально полутоновая визуализация проводилась через передний родничок в коронарной и сагиттальной плоскостях. В целом было получено 6–8 коронарных изображений, начиная с передних лобных долей и заканчивая затылочными долями кзади от треугольника бокового желудочка.Затем датчик повернули на 90 °, и было получено пять сагиттальных изображений, включая среднюю линию и два парасагиттальных вида правого и левого полушарий, охватывающих периферическую кору. Оценивались такие результаты, как внутрижелудочковые кровоизлияния, кровоизлияния в зародышевый матрикс, перивентрикулярное обострение и врожденные аномалии. Цветные допплеровские изображения артериальных и венозных структур были выполнены для выявления сосудистых изменений. Для оценки асфиксии при рождении записывали спектральную трассировку с индексом пульсации (PI) и индексом сопротивления (RI) средней мозговой артерии и передней мозговой артерии. [1]
Первоначально полутоновая визуализация проводилась через передний родничок в коронарной и сагиттальной плоскостях. В целом было получено 6–8 коронарных изображений, начиная с передних лобных долей и заканчивая затылочными долями кзади от треугольника бокового желудочка.Затем датчик повернули на 90 °, и было получено пять сагиттальных изображений, включая среднюю линию и два парасагиттальных вида правого и левого полушарий, охватывающих периферическую кору. Оценивались такие результаты, как внутрижелудочковые кровоизлияния, кровоизлияния в зародышевый матрикс, перивентрикулярное обострение и врожденные аномалии. Цветные допплеровские изображения артериальных и венозных структур были выполнены для выявления сосудистых изменений. Для оценки асфиксии при рождении записывали спектральную трассировку с индексом пульсации (PI) и индексом сопротивления (RI) средней мозговой артерии и передней мозговой артерии. [1]
Поскольку в отделении интенсивной терапии требуется высококачественная асептика, тщательно выполнялись мытье рук сонографистом и дезинфекция датчика. [2]
[2]
РЕЗУЛЬТАТЫ
Всего было включено 215 детей, из которых 80 (32%) были доношенными, а остальные — недоношенными. Средний вес доношенных детей составлял 2,8 кг (диапазон 1,8–3,1 кг), а у 16 детей (20%) наблюдалась задержка внутриутробного развития. Средний вес недоношенных детей составил 1,2 кг (от 760 г до 1,6 кг). Соотношение мужчин и женщин среди недоношенных было 1.8: 1, а среди терминов — 1,2: 1.
Среди доношенных детей 48 (60%) страдали гипоксически-ишемической энцефалопатией после асфиксии при рождении, 15 (19%) имели менингит и 6 (7,5%) имели дисморфологию. Было 20 (25%) больных младенцев (т.е. младенцев, страдающих асфиксией при рождении, респираторным дистресс-синдромом (РДС), неонатальной желтухой и внутрижелудочковым кровотечением), но все выжили (таблица 1).
Таблица 1: Клинические симптомы новорожденных
| Клинические симптомы | Доношенные | Недоношенные дети |
|---|---|---|
| Асфиксия при рождении | 48 | 17 |
| Менингит | 15 | 18 |
| Желтуха новорожденных | 7 | 45 |
| RDS | 5 | 56 |
| Выбухание переднего родничка | 5 | 7 |
| Сепсис | 0 | 66 |
Среди 135 недоношенных детей 54 (40%) были младше 32 недель, 11 (8%) — менее 1 кг и 45 (33%) — от 1 до 1. 5 кг. 56 детей (41%) имели РДС, из них 8 были на ИВЛ. Сепсис был диагностирован у 66 (49%) детей, из которых 18 имели менингит, 17 детей — нарушение свертываемости крови, 45 (33%) детей страдали желтухой и нуждались в фототерапии и 4 нуждались в обменном переливании крови. Асфиксия при рождении обнаружена у 17 детей. Всего было 88 (65%) больных детей (дети с сепсисом, РДС, неонатальной желтухой, менингитом и др.), Из которых 11 (8%) умерли до выписки (таблица 1).
5 кг. 56 детей (41%) имели РДС, из них 8 были на ИВЛ. Сепсис был диагностирован у 66 (49%) детей, из которых 18 имели менингит, 17 детей — нарушение свертываемости крови, 45 (33%) детей страдали желтухой и нуждались в фототерапии и 4 нуждались в обменном переливании крови. Асфиксия при рождении обнаружена у 17 детей. Всего было 88 (65%) больных детей (дети с сепсисом, РДС, неонатальной желтухой, менингитом и др.), Из которых 11 (8%) умерли до выписки (таблица 1).
Среди доношенных детей у 62 (78%) были выявлены ультразвуковые отклонения, поскольку у этих детей были неврологические клинические признаки (таблица 2).У 42% недоношенных были сонографические аномалии. Среди доношенных детей 60%, а среди недоношенных 30% страдали асфиксией при рождении. Различными признаками асфиксии при рождении были перивентрикулярная обострение (рис. 1), перивентрикулярная лейкомаляция (ПВЛ), гиперэхогенность таламуса, паренхиматозное кровоизлияние и отек мозга. ПВЛ (40%) была наиболее частой (рис. 2) и самой ранней находкой, за которой следовали гиперэхогенность таламуса (13%) и внутричерепное кровоизлияние (10%). Отек мозга с стиранием двусторонних бороздушек наблюдался у 12% детей, перенесших асфиксию при рождении.Пациенты с внутрижелудочковым кровоизлиянием (ВЖК) имели плохой прогноз (рис. 3). Это было более распространено у недоношенных детей по сравнению с доношенными детьми. У четырех из этих детей внутрижелудочковое кровоизлияние распространилось на паренхиму головного мозга. Паренхиматозные кровотечения снова были более частыми у недоношенных детей по сравнению с доношенными детьми.
2) и самой ранней находкой, за которой следовали гиперэхогенность таламуса (13%) и внутричерепное кровоизлияние (10%). Отек мозга с стиранием двусторонних бороздушек наблюдался у 12% детей, перенесших асфиксию при рождении.Пациенты с внутрижелудочковым кровоизлиянием (ВЖК) имели плохой прогноз (рис. 3). Это было более распространено у недоношенных детей по сравнению с доношенными детьми. У четырех из этих детей внутрижелудочковое кровоизлияние распространилось на паренхиму головного мозга. Паренхиматозные кровотечения снова были более частыми у недоношенных детей по сравнению с доношенными детьми.
Таблица 2: Результаты нейросонограммы
| Результаты нейросонографии | Доношенные ( n = 80) (%) | Недоношенные дети ( n = 135) (%) |
|---|---|---|
| Предполагает асфиксию при рождении | 33 (41) ** | 10 (7) |
| Перивентрикулярное / паренхиматозное кровоизлияние | 06 (8) | 16 (12) |
| Признаки менингита | 10 (13) | 12 (9) |
| Гидроцефальная коммуникативная / обструктивная | 5 (4) | 4 (3) |
| Киста сосудистого сплетения | 2 (1) | 1 (0. 7) 7) |
| Врожденные аномалии | 5 (4) | 9 (7) |
| Аномальные результаты допплерографии | 11 (8) | 5 (4) |
| Всего пораженных младенцев | * 62 (78) | 57 (42) |
Рисунок 1: Перивентрикулярное обострение: сагиттальное изображение через передний фонатнель у доношенного ребенка в возрасте 2 дней, демонстрирующее гиперэхогенность, окружающую боковые желудочки.
Экспорт в PPT
Рисунок 2: Перивентрикулярная лейкомаляция с кистозной энцефаломаляцией: корональное изображение (а) и сагиттальное изображение (b) через передний фонатнель у недоношенного ребенка демонстрируют нечеткую гиперэхогенность в перивентрикулярной области с небольшими отмеченными кистозными изменениями.
Экспорт в PPT
Рисунок 3: Внутрижелудочковое кровоизлияние (степень III): сагиттальное и корональное изображение через передний родничок у доношенного ребенка 6 дней, демонстрирующее гиперэхогенное кровотечение в двусторонних боковых желудочках с расширением желудочков.
Экспорт в PPT
Помимо асфиксии при рождении, обычным явлением был менингит. Он наблюдался у 12 недоношенных и 10 доношенных детей. У некоторых пациентов с менингитом также наблюдались признаки сглаживания бороздушных пространств, что указывало на отек мозга. В пяти случаях менингита была сообщающаяся гидроцефалия.
Среди врожденных аномалий наиболее распространенной была полная или частичная агенезия мозолистого тела (рис. 4). Другими аномалиями были уродство Денди-Уокера и гидроцефалия из-за стеноза водопровода.
Рисунок 4: Агенезия мозолистого тела — внешний вид рога викинга: корональное изображение доношенного ребенка через передний родничок, показывающее отсутствие колена и звездочки мозолистого тела, что придает типичный вид рога викинга.
Экспорт в PPT
У нескольких детей были обнаружены разные признаки, такие как киста сосудистого сплетения и большая цистерна большого размера (рис. 5).
Рисунок 5: Сагиттальный разрез на нейросонограмме через передний родничок, показывающий нормальную переднюю мозговую артерию вокруг мозолистого тела
Экспорт в PPT
Допплерография была сделана у всех детей, а PI и RI были рассчитаны на передних и средних мозговых артериях. Нормальным значением RI считалось от 0,56 до 0,80 [3] и PI 1,1 и 1,14. Все, что выше или ниже этих значений, считалось ненормальным. В общей сложности у 15 пациентов наблюдались отклонения от нормы допплерографии, из которых 11 были доношенными, а 5 — недоношенными, и у этих детей значение RI> 0,80, что указывало на инсульт сосудов головного мозга и коррелировало с асфиксией при рождении.
Нормальным значением RI считалось от 0,56 до 0,80 [3] и PI 1,1 и 1,14. Все, что выше или ниже этих значений, считалось ненормальным. В общей сложности у 15 пациентов наблюдались отклонения от нормы допплерографии, из которых 11 были доношенными, а 5 — недоношенными, и у этих детей значение RI> 0,80, что указывало на инсульт сосудов головного мозга и коррелировало с асфиксией при рождении.
Сонографические аномалии чаще встречались <32 недель, <1,5 кг и у больных детей. Из 11 умерших пациентов 9 (82%) имели отклонения от нормы (таблица 3).
Таблица 3: Факторы риска аномальных нейросонограмм
| Факторы риска | Сонографическая аномалия | p значение |
|---|---|---|
| Срок беременности (недели) | ||
| <32 | 21 (40) | 0,01 |
| > 32 | 17 (21) | |
| Вес (кг) | ||
<1. 5 5 | 27 (48) | 0,0006 |
| > 1,5 | 16 (20) | |
| Больные младенцы | ||
| Есть | 46 (41) | <0,0001 |
| № | 5 (10) | |
| Желтуха | ||
| Есть | 2 (5) | |
| № | 0 (0) |
Серийное ультразвуковое исследование было выполнено при кровоизлиянии и гидроцефалии.Умерли 3 пациента, у которых наблюдалось быстрое нарастание кровотечения. В этих случаях родители могут быть предупреждены о неблагоприятном исходе. В четырех случаях гидроцефалия была купирована, у одного развился вентрикулит, и можно было предсказать плохой прогноз. Таламические изменения и ПВЛ при асфиксии при рождении, наличии аномалий и доплеровских изменений были полезны для прогнозирования неблагоприятного исхода. Возможна консультация родителей по поводу раннего вмешательства и хорошего последующего наблюдения. Обнаружение отека мозга помогло в ведении ребенка.
Обнаружение отека мозга помогло в ведении ребенка.
ОБСУЖДЕНИЕ
Ультрасонография в пунктах оказания медицинской помощи, проводимая в плановом порядке недоношенным и по показаниям доношенным детям, очень помогает в управлении и прогнозировании результата, что, в свою очередь, полезно для консультирования родителей.Мы обнаружили значительную корреляцию наличия аномальных результатов ультразвукового исследования с гестационным возрастом <32 недель, весом <1,5 кг, асфиксией при рождении, сепсисом и РДС. Нагарадж и др. . [4] также отметил подобное наблюдение. Они также обнаружили корреляцию с желтухой, которую мы не наблюдали. ПВЛ в основном указывает на цереброваскулярный инсульт. Это происходит из-за хронических гипоксических изменений, поэтому часто встречается при асфиксии при рождении, особенно у доношенных детей, а также у детей с низкой массой тела при рождении.Несколько пациентов с ПВЛ при последующих исследованиях также показали наличие кистозных энцефаломалятических изменений в паренхиме головного мозга. Сообщается, что пациенты с изменениями асфиксии при рождении III и IV степени связаны с плохим долгосрочным прогнозом. [5] Асфиксия при рождении может также проявляться нейросонографическим отеком мозга. Мы нашли это в 12% случаев. Притхвирадж и др. . нашел аналогичные выводы. [6] Диагностика отека головного мозга по-прежнему является проблемой при ультразвуковом исследовании, и магнитно-резонансная томография (МРТ) остается лучшим методом, [7] , но если ее заметили, она может быть полезна в лечении.
Сообщается, что пациенты с изменениями асфиксии при рождении III и IV степени связаны с плохим долгосрочным прогнозом. [5] Асфиксия при рождении может также проявляться нейросонографическим отеком мозга. Мы нашли это в 12% случаев. Притхвирадж и др. . нашел аналогичные выводы. [6] Диагностика отека головного мозга по-прежнему является проблемой при ультразвуковом исследовании, и магнитно-резонансная томография (МРТ) остается лучшим методом, [7] , но если ее заметили, она может быть полезна в лечении.
При ишемических поражениях полезно допплеровское исследование, особенно диастолический поток, измеряемый как индекс рестрикции. Мы обнаружили, что серийные значения более полезны, и Mack et al . тоже заметил это. [8]
Порэнцефальные кисты, которые указывают на давнее кровоизлияние IV степени, нами не наблюдались, но когда они присутствуют, это указывает на плохой долгосрочный результат, а нейродефицит можно предсказать. [9] Киста сосудистого сплетения является обычным и безвредным заболеванием до тех пор, пока она не препятствует пути цереброваскулярной жидкости.В нашем случае это было беспрепятственно.
[9] Киста сосудистого сплетения является обычным и безвредным заболеванием до тех пор, пока она не препятствует пути цереброваскулярной жидкости.В нашем случае это было беспрепятственно.
Кровотечение из зародышевого матрикса I и II степени обычно не связано с долгосрочными последствиями; шансы увеличиваются с увеличением тяжести кровотечения и дилатации желудочков. [10] Мы обнаружили кровотечение высокой степени (степень III) у двух детей <1000 г, и оба умерли. Кровотечение более высокой степени, особенно кровотечения IV степени, может вызвать гидроцефалию, которая может быть диагностирована при последующем ультразвуковом исследовании. [11,12] Субарахноидальное и субдуральное кровотечение не визуализируется на нейросонограмме.Использование высокочастотного линейного преобразователя может помочь при субдуральном кровотечении. [13] В нашем исследовании 10% пациентов имели ВЖК, из которых 4 имели распространение в паренхиму головного мозга. Больше было у недоношенных детей. Аналогичное открытие было обнаружено Хамсеном и др. . которые обнаружили ВЖК в 13% случаев и чаще у недоношенных. [14] Другие опубликованные исследования также коррелировали между степенью недоношенности и повышенным риском ICH, [15,16] Следовательно, общепринято, что частота и тяжесть ICH связаны как с гестационным возрастом, так и с массой тела при рождении. , встречающийся у 25–30% пациентов, родившихся на сроке гестации менее 32 недель, с массой тела <1500 г. [14,15]
Больше было у недоношенных детей. Аналогичное открытие было обнаружено Хамсеном и др. . которые обнаружили ВЖК в 13% случаев и чаще у недоношенных. [14] Другие опубликованные исследования также коррелировали между степенью недоношенности и повышенным риском ICH, [15,16] Следовательно, общепринято, что частота и тяжесть ICH связаны как с гестационным возрастом, так и с массой тела при рождении. , встречающийся у 25–30% пациентов, родившихся на сроке гестации менее 32 недель, с массой тела <1500 г. [14,15]
Диагностика менингита с помощью сонографии особенно полезна для клиницистов, особенно когда люмбальная пункция невозможна из-за плохого общего состояния пациентов. При менингите необходимо увеличивать дозу антибиотиков и увеличивать их дозировку. Пиогенный менингит имел место у 22 новорожденных, в том числе у недоношенных. Ультрасонографически в нескольких местах были обнаружены плотные эхогенные борозды или утолщение мозговых оболочек..jpg) Иногда также может наблюдаться отек мозга.Эти изменения лучше отобразить на компьютерной томографии или МРТ. Подобные результаты были получены в исследовании Humsene et al . [14] Связь вентрикулита и сообщающейся гидроцефалии с менингитом указывает на плохой прогноз. В настоящем исследовании у пяти случаев менингита была сообщающаяся гидроцефалия.
Иногда также может наблюдаться отек мозга.Эти изменения лучше отобразить на компьютерной томографии или МРТ. Подобные результаты были получены в исследовании Humsene et al . [14] Связь вентрикулита и сообщающейся гидроцефалии с менингитом указывает на плохой прогноз. В настоящем исследовании у пяти случаев менингита была сообщающаяся гидроцефалия.
Агенезия мозолистого тела была наиболее частой аномалией, и то же самое описано другими авторами. Обычно имеет хороший прогноз, хотя могут быть судороги и задержка развития. [17] Этим детям необходимо провести МРТ позднее, чтобы подтвердить частичную или полную агенезию и другие связанные аномалии. [18]
Кальцификации, если они видны, являются отличительным признаком группы инфекций TORCH и плохого прогноза. [19] Допплеровское исследование было проведено для определения индексов рестрикции в передней и средней церебральных артериях и полезно для прогнозирования пролонгированной ишемии, внутричерепного кровоизлияния или отека, что также было замечено другими авторами. [20] Кривые нормальной скорости были разработаны Allison и др. . [21]
[20] Кривые нормальной скорости были разработаны Allison и др. . [21]
Хотя краниальное ультразвуковое исследование чрезвычайно полезно для прогнозирования проблем у новорожденных, а также при лечении, есть некоторые ограничения. Задняя ямка и задняя выпуклая часть мозга визуализируются плохо. Трехмерный (3D) высокочастотный зонд может использоваться в этих ситуациях, но может быть недоступен на объекте. [22] При ишемических поражениях в первые 24 часа сонографические изменения отсутствуют. Трудно обнаружить миграционные расстройства, такие как корковая дисплазия, и кистозные поражения белого вещества визуализируются лучше, чем некистозные, которые можно не заметить.Он также имеет ограничение зависимости оператора, которое может быть уменьшено, если доступно 3D US. [22,23]
ВЫВОДЫ
Ультрасонография в пунктах оказания помощи вместе с допплеровским исследованием очень полезна и безопасна для использования в отделениях интенсивной терапии.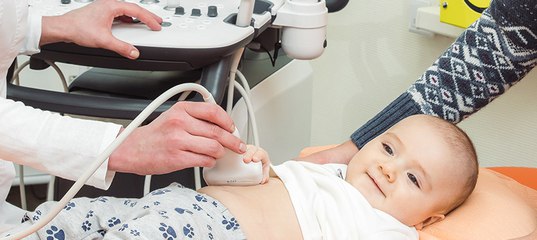 Это помогает в диагностике, ведении пациентов, а также в прогнозировании многих краткосрочных и долгосрочных результатов, что полезно для консультирования пациентов и раннего вмешательства. Доступность 3D US еще больше повысит точность и полезность.
Это помогает в диагностике, ведении пациентов, а также в прогнозировании многих краткосрочных и долгосрочных результатов, что полезно для консультирования пациентов и раннего вмешательства. Доступность 3D US еще больше повысит точность и полезность.
Нейросонография: оценка недоношенного ребенка
ПЕДИАТРИЧЕСКИЙ УЗИ
Нейросонография: оценка недоношенного ребенка
Виджета В.Maller
1,2
& Harris L. Cohen
1,2
Получено: 5 января 2017 г. / Исправлено: 5 марта 2017 г. / Принято: 28 апреля 2017 г. / Опубликовано в Интернете: 2 августа 2017 г.
# Springer-Verlag Berlin Heidelberg 2017
Abstract Нейросонография оказалась полезной в диагностике неонатального мозга neo-
. Недоношенные дети подвержены высокому риску
внутрижелудочковых кровоизлияний и перивентрикулярной лейкомаляции,
ключевых аномалий, влияющих на исход развития.Здесь мы обсуждаем технику, анатомию, варианты и ключевые моменты для диагностики
.
Ключевые слова Мозг. Герминальный матрикс. Кровоизлияние.
Гидроцефалия .Лейкомаляция. Новорожденные. Недоношенные.
Ультразвук
Введение
Недоношенный ребенок определяется как новорожденный, родившийся живым до того, как
завершится на сроке 37 недель беременности. Чрезвычайно недоношенные
(<28 недель беременности) и очень недоношенные (28-32 недели
гестации) младенцы имеют более высокую смертность и заболеваемость из-за повышенного риска внутрижелудочкового кровотечения
(ВЖК) и перивентрикулярных кровотечений. лейкомаляция (PVL), которая
может привести к плохим исходам нервного развития.У недоношенных новорожденных
детей нарушена цереброваскулярная ауторегуляция,
включая нарушение мозгового кровообращения с пассивным давлением. Повышение на
артериального или венозного давления приводит к увеличению церебрального кровотока
и потенциальному кровотечению в области зародышевого матрикса,
, где есть хрупкие одноклеточные сосуды, а также
нейробластов, которые обычно мигрируют и развиваются как нейроны в
периферическое серое вещество. Эпизоды гипотензии приводят к
Эпизоды гипотензии приводят к
снижению мозгового кровотока, гипоксии и реперфузионному повреждению, что
также может привести к кровоизлиянию в зародышевый матрикс [1].Ранний диагноз кровоизлияния
позволяет клиническим неонатологам
минимизировать последующие последствия. Результаты последующего наблюдения с помощью ультразвукового исследования ul-
(США) могут служить прогностическим индикатором для долгосрочного исхода нервного развития. Неврологические манифестации
повреждений недоношенного мозга могут варьироваться от
когнитивных дефектов до основных двигательных дефектов церебрального паралича
[2,3].
История
В 1977 году Burstein et al.[4] с помощью КТ продемонстрировали высокий процент внутричерепных кровоизлияний у недоношенных детей —
–.
Транспортировка и сроки КТ на основе клинического состояния новорожденного
были проблемой. В 1979–1980 гг. Первые описания головного УЗИ
с использованием переднего родничка
в качестве окна привели к практической оценке недоношенных детей
в реальном времени, у постели больного и внутри изолетты [5,
6]. В 1980 г. появились первые сообщения об обнаружении в США
В 1980 г. появились первые сообщения об обнаружении в США
субэпендимальных и внутрижелудочковых кровоизлияний у
недоношенных новорожденных [7].Значительные технические усовершенствования в программном и аппаратном обеспечении
Doppler в США и
с тех пор позволили увеличить разрешение и качество изображения, а также повысить чувствительность анализа сосудистого кровотока
, увеличив нашу способность
диагностировать аномалии в головном мозге и окружающих
строения новорожденных и младенцев.
* Виджета В. Маллер
1
Отделение радиологии,
Детская больница Ле Бонер,
848 Адамс Авеню, Радиология G216, Мемфис, TN 38103, США
Департамент радиологии,
Центр медицинских наук Университета Теннесси,
865 Jefferson Ave, Suite F-150, Memphis, TN 38163, USA
Pediatr Radiol (2017) 47: 1031–1045
DOI 10.1007 / s00247-017-3884-z
Содержимое любезно предоставлено Springer Nature, применяются условия использования.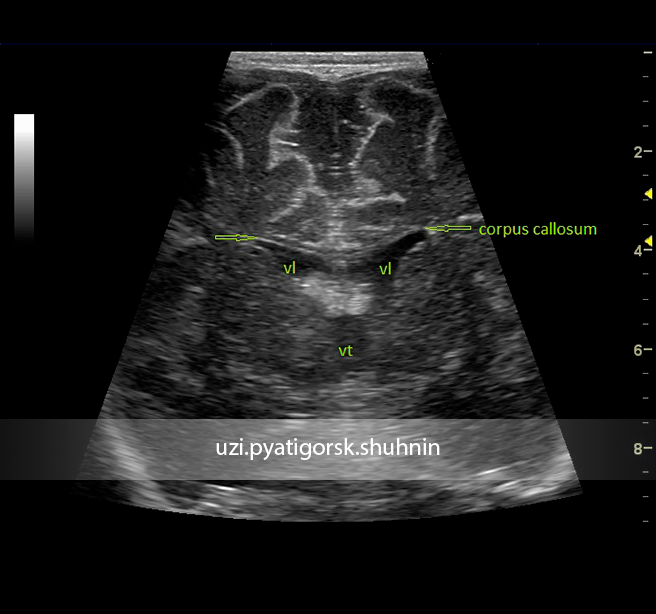 Права защищены.
Права защищены.
УЗИ черепа | Детская больница CS Mott
Обзор теста
Ультразвук черепа использует отраженные звуковые волны для получения изображений головного мозга и его внутренних жидкостных камер (желудочков). Через эти камеры протекает спинномозговая жидкость.
Этот тест чаще всего проводится на младенцах.
УЗИ черепа для младенцев
УЗИ черепа можно проводить только детям до того, как кости черепа срослись.Тест выявляет возможные проблемы преждевременных родов, такие как перивентрикулярная лейкомальция (ПВЛ) и кровотечение в головном мозге (внутрижелудочковое кровоизлияние, или ВЖК). Эти проблемы могут увеличить риск инвалидности у ребенка.
УЗИ черепа также может быть выполнено, чтобы проверить большую или увеличивающуюся голову ребенка. Тест также может проверить наличие инфекции в головном мозге или вокруг него (например, энцефалита или менингита). Или он может проверить наличие проблем с мозгом с рождения (например, врожденной гидроцефалии).
УЗИ черепа для взрослых
УЗИ черепа может быть выполнено взрослому, чтобы помочь обнаружить образование в головном мозге. Поскольку тест нельзя проводить после слияния костей черепа, его проводят только после вскрытия черепа во время операции на головном мозге.
Почему это сделано
У младенцев обычно делают УЗИ черепа:
- В рамках плановых обследований недоношенных детей. Тест используется для обнаружения кровотечения в головном мозге, например, внутрижелудочкового кровоизлияния (ВЖК).
- Искать любые проблемы или перивентрикулярную лейкомаляцию (ПВЛ).
- Для выявления проблем с мозгом, которые могут присутствовать с рождения. Например, он может искать врожденную гидроцефалию.
- Для проверки головы, которая может стать слишком большой.
- Для поиска инфекции или аномальных новообразований в головном мозге или вокруг него.

Как подготовить
В общем, вам ничего не нужно делать перед этим тестом, если только ваш врач не скажет вам об этом.
Если тест проходит у более старшего ребенка, он может помочь, если он немного голоден. Вы можете кормить ребенка во время теста. Это может помочь успокоить вашего ребенка, чтобы он или она не двигались во время теста.
Как это делается
Тест часто проводится у постели ребенка в отделении интенсивной терапии новорожденных (NICU).
Ваш ребенок будет лежать на спине. Устройство, называемое преобразователем, перемещается по мягкому месту на макушке.Это место называется родничком. Вас могут попросить подержать ребенка во время теста. Изображения головного мозга и внутренних жидкостных камер (желудочков) можно увидеть на видеоэкране.
Сколько времени длится тест
Обычно проверка занимает от 15 до 30 минут.
Каково это
Этот тест не причиняет вашему ребенку боли или дискомфорта.
Риски
Нет известных рисков от прохождения этого теста.
Результаты
Обычный: | Размер и форма мозга нормальные. |
|---|---|
Размер внутренних жидкостных камер головного мозга (желудочков) в норме. | |
Мозговая ткань в норме.Признаков кровотечения, подозрительных участков (поражений), аномальных новообразований или инфекции нет. | |
Ненормально: | Может присутствовать кровотечение в головном мозге. |
Могут быть замечены подозрительные участки или поражения вокруг желудочков головного мозга.Это может быть признаком перивентрикулярной лейкомаляции (ПВЛ). | |
Мозг и желудочки могут быть увеличены из-за накопления слишком большого количества спинномозговой жидкости (CSF). Это может быть признаком гидроцефалии. | |
Могут присутствовать аномальные новообразования. Это может быть признаком опухоли или кисты. | |
Могут присутствовать подозрительные находки.Это может быть признаком энцефалита или менингита. |
Кредиты
Текущий по состоянию на:
23 сентября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Кэтлин Ромито, доктор медицины, семейная медицина,
, Адам Хусни, доктор медицины, семейная медицина,
, Мартин Дж. Габика, доктор медицины, семейная медицина,
, Говард Шафф, доктор медицины, диагностическая радиология,
По состоянию на: 23 сентября 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Кэтлин Ромито, доктор медицины, семейная медицина, Адам Хусни, доктор медицины, семейная медицина, и Мартин Дж.Габица, доктор медицины, семейная медицина, Ховард Шафф, доктор медицины, диагностическая радиология,
Роль нейросонографии у новорожденных с клиническим подозрением на внутричерепную патологию | Гахлот
О’Лири Х., Грегас М.К., Лимперопулос С. , Зарецкая И., Бассан Х., Соул Дж.С. и др. Повышенная пассивность церебрального давления связана с внутричерепным кровоизлиянием, связанным с недоношенностью. Pediatri. 2009; 124 (1): 302.
, Зарецкая И., Бассан Х., Соул Дж.С. и др. Повышенная пассивность церебрального давления связана с внутричерепным кровоизлиянием, связанным с недоношенностью. Pediatri. 2009; 124 (1): 302.
Bada HS, Hajjar W, Chua C, Sumner DS. Неинвазивная диагностика асфиксии новорожденных и внутрижелудочковых кровоизлияний с помощью ультразвуковой допплерографии.J Pediatr. 1979; 95 (5.1): 775-9.
de Assis MC, Machado HR. Скорость внутричерепного кровотока у недоношенных новорожденных оценивалась с помощью цветного допплера (дуплекс). Arq Neuropsiquiatr. 2004; 62 (1): 68-74.
Volpe JJ. Внутричерепное кровоизлияние: зародышевый матрикс — внутрижелудочковое кровоизлияние у недоношенного ребенка. В: Volpe JJ (ed) Неврология новорожденных, 5-е изд. Сондерс, Филадельфия; 2008: 517-588.
Bracci R, Perrone S, Buonocore G. Время повреждения головного мозга новорожденных. Неонатол.2006; 90 (3): 145-55.
Sarnat HB, Sarnat MS. Энцефалопатия новорожденных после дистресса плода: клиническое и электроэнцефалографическое исследование. Arch Neurol. 1976; 33 (10): 696-705.
Arch Neurol. 1976; 33 (10): 696-705.
Папил Л.А., Бурштейн Дж., Бурштейн Р., Коффлер Х. Частота и развитие субэпендимных и внутрижелудочковых кровоизлияний: исследование младенцев с массой тела при рождении менее 1500 г. J Pediatr. 1978; 92 (4): 529-34.
Тейлор Г.А. Doppler do cérebro no neonato e do lactente. В: Rumack CM, Wilson SR, Charboneau JW, редакторы.Диагностическая ультразвуковая сонография. 3а изд. Рио-де-Жанейро, РЖ: Эльзевьер; 2006: 1703-22.
Burstein J, Papile L, Burstein R. Субэпендимальный зародышевый матрикс и внутрижелудочковое кровоизлияние у недоношенных детей: диагностика с помощью КТ. AJR Am J Roentgenol. 1977; 128: 971-6.
Бен ‐ Ора А., Эдди Л., Люк Дж., Солида Б. Передний родничок как акустическое окно в желудочковую систему новорожденного. J Clin Ультразвук. 1980; 8 (1): 65-7.
Лондон, округ Колумбия, Кэрролл Б.А., Энцманн ДР. Сонография размера желудочков и кровоизлияния в зародышевый матрикс у недоношенных детей.Am J Roentgenol. 1980; 135 (3): 559-64.
1980; 135 (3): 559-64.
Bracci R, Perrone S, Buonocore G. Время повреждения головного мозга новорожденных. Biol Neonate. 2006; 90: 145-55.
Mancini MC, Barbosa NE, Banwart D, Silveira S, Guerpelli JL, Leone CR. Внутрижелудочковое кровоизлияние у младенцев с очень низкой массой тела при рождении: связанные факторы риска и исходы в неонатальном периоде. Больница Revista Clin. 1999; 54 (5): 151-4.
Антонюк С., да Силва Р.В. Перивентрикулярное и внутрижелудочковое кровоизлияние у недоношенных детей.Rev Neurol. 2000; 31 (3): 238-43.
Вильдрик Д. Внутрижелудочковое кровоизлияние и отдаленные исходы у недоношенного ребенка. J Neurosci Nurs. 1997; 29 (5): 281-9.
Как стать сонографистом
Заинтересованы в карьере в сонографии? Эта статья может помочь ответить на многие из ваших вопросов.
Что такое сонография?
Сонография — это безболезненная неинвазивная процедура, при которой используются высокочастотные звуковые волны для создания визуальных изображений органов, тканей или крови , протекающей внутри тела.
Чем занимается специалист по диагностической ультразвуковой диагностике?
Специалист по сонографии использует преобразователь, который излучает звуковые волны в теле, чтобы визуализировать анатомию, физиологию и патологию. Они создают видео и отчет для врача. Сонографы-диагносты специализируются на различных частях тела.
Зачем становиться сонографистом?
Сонографы пользуются спросом и получают отличную стартовую зарплату. Карьера похожа на многие другие профессии, обеспечивающие уход за собой.Ваша работа предоставляет ценную информацию для ухода за пациентами и является квалифицированной работой с умственной стимуляцией и разнообразием.
Какое образование необходимо для работы в области сонографии?
Для потенциальных сонографистов доступно множество образовательных программ, но наиболее распространенным является двухлетнее обучение по аккредитованной программе обучения сонографии. Также доступны степени бакалавра, а также годовые программы сертификации по сонографии для лиц, уже обученных в другой области здравоохранения.
Что искать в программе сонографии?
Аккредитация — Органом по аккредитации программ медицинской сонографии является Комиссия по аккредитации смежных программ здравоохранения / образования (CAAHEP). CAAHEP аккредитовал 150 программ, включая программы, предлагаемые колледжами и университетами, а также некоторые программы обучения в больницах.
Требования к поступающим — Обязательно изучите требования к поступающим программам, которые вас интересуют.Программы профессионального обучения, ассоциированные программы и программы бакалавриата могут включать специальные курсы по математике, здоровью и / или естественным наукам.
Карьерные цели / специализация — Поскольку специализация широко распространена в сонографии, убедитесь, что выбранная вами программа предлагает желаемую специальность. Сонография сосудов и сердца — две особенно специализированные программы, которые предлагают не все школы.
Учебный план — Просмотрите учебный план программы и убедитесь, что у вас достаточно практического опыта.Поскольку сонография — это очень практическая техническая профессия, это может быть самой важной частью вашего образования.
Как получить сертификат сонографии?
Вы можете получить сертификат, завершив двух- или четырехлетнюю программу. Вы можете получить аттестат , пройдя оценку сонографии ARDMS.
Где сделать карьеру в области сонографии?
Вы можете найти сотни вакансий по УЗИ со всей страны на UltrasoundJOBS by ARDMS, крупнейшем карьерном сайте, посвященном УЗИ.
Что такое УЗИ брюшной полости?
УЗИ брюшной полости использует звуковые волны для получения изображений структур в верхней части брюшной полости . Он используется, чтобы помочь диагностировать боль или вздутие (увеличение) и оценить состояние почек, печени, желчного пузыря, желчных протоков, поджелудочной железы, селезенки и брюшной аорты.
Он используется, чтобы помочь диагностировать боль или вздутие (увеличение) и оценить состояние почек, печени, желчного пузыря, желчных протоков, поджелудочной железы, селезенки и брюшной аорты.
Зачем проходить УЗИ брюшной полости?
Для того, чтобы успешно конкурировать за работу в качестве сонографиста, вам необходимо будет пройти тест на лицензию, вам также потребуются академические документы и опыт работы. Сертификация придаст вам профессиональную гордость и более высокое положение в выбранной вами области карьеры, если вы решите работать в промышленности, академических кругах или клинике.
Как пройти сертификацию по УЗИ брюшной полости?
Чтобы получить сертификат зарегистрированного диагностического медицинского сонографиста (RDMS) по специальности AB, вы должны пройти экзамен по принципам и инструментам сонографии (SPI) и экзамен BR в течение пяти лет.После прохождения экзамена SPI вы можете получить дополнительные учетные данные без повторной сдачи экзамена SPI, при условии сохранения активного статуса.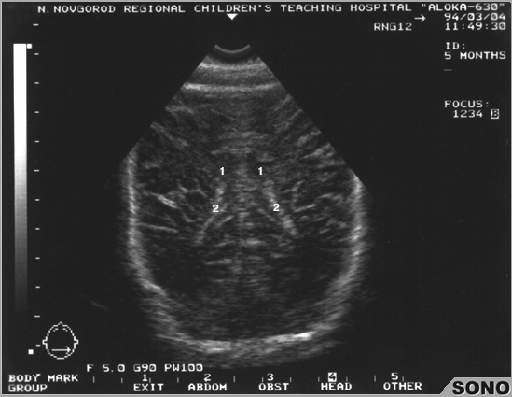
Где сделать карьеру в области абдоминальной сонографии?
Вы можете просмотреть множество сайтов о вакансиях в Интернете, включая Indeed.com, UltrasoundJOBS by ARDMS и Pronto.com.
Что такое УЗИ груди?
УЗИ груди использует звуковые волны для получения изображений внутренних структур груди.Он в основном используется для диагностики уплотнений в груди или других аномалий, которые могли быть обнаружены во время медицинского осмотра, маммографии или МРТ груди.
Зачем проходить УЗИ груди?
Для того, чтобы успешно конкурировать за работу в качестве сонографиста, вам необходимо будет пройти тест на лицензию, вам также потребуются академические документы и опыт работы. Сертификация придаст вам профессиональную гордость и более высокое положение в выбранной вами области карьеры, если вы решите работать в промышленности, академических кругах или клинике.
Как пройти сертификацию по УЗИ груди?
Чтобы получить сертификат зарегистрированного диагностического медицинского сонографиста (RDMS) по специальности BR, вы должны пройти экзамен по принципам и инструментам сонографии (SPI) и экзамен BR в течение пяти лет. После прохождения экзамена SPI вы можете получить дополнительные учетные данные без повторной сдачи экзамена SPI, при условии сохранения активного статуса.
Программа сертификации УЗИ груди Американского общества хирургов груди направлена на повышение качества ухода за пациентами с заболеванием груди путем поощрения образования и обучения для повышения квалификации и клинической компетенции хирургов, которые используют ультразвуковые процедуры в своей практике.
Где сделать карьеру в области сонографии груди?
Вы можете просмотреть множество сайтов о вакансиях в Интернете, включая Indeed.com, UltrasoundJOBS by ARDMS и Pronto.com.
Что такое нейросонография?
Нейросонограф выполняет ультразвуковые исследования головного мозга и нервной системы своих пациентов любого возраста. Также называемая нейросонологией или нейровизуализацией, нейросонография использует специальные формы и частоты луча от транскраниального допплера (ТКД) в отличие от традиционных акушерских и абдоминальных сонографов.
Также называемая нейросонологией или нейровизуализацией, нейросонография использует специальные формы и частоты луча от транскраниального допплера (ТКД) в отличие от традиционных акушерских и абдоминальных сонографов.
Зачем проходить сертификацию по нейросонографии?
См. Выше.
Как пройти сертификацию по нейросонографии?
Работодатели часто требуют от нейросонографов получения сертификата, который доступен через Американский регистр диагностической медицинской сонографии (ARDMS). Физические лица могут получить обозначение ARDMS зарегистрированного диагностического медицинского сонографиста (RDMS), когда успешно пройдут сертификационный экзамен по нейросонологии (NE) RDMS. Однако с 2015 года ARDMS прекратил поддержку NE RDMS в пользу специальности педиатрической сонографии (PS).Те, у кого есть NE RDMS, могут использовать свою сертификацию до 2021 года или до завершения 10-летнего цикла повторной сертификации.
Где сделать карьеру в области нейросонографии?
Вы можете просмотреть множество сайтов о вакансиях в Интернете, включая Indeed. com, UltrasoundJOBS by ARDMS и Pronto.com.
com, UltrasoundJOBS by ARDMS и Pronto.com.
Что такое акушерско-гинекологическое УЗИ?
Акушерская и гинекологическая сонография, обычно называемая акушерским / гинекологическим ультразвуком, является специальностью диагностической визуализации.Акушерская (акушерская) сонография — это использование ультразвука для визуализации и определения состояния беременной женщины и ее плода.
Зачем проходить акушерский и гинекологический УЗИ?
См. Выше.
Как пройти акушерско-гинекологическое УЗИ?
Чтобы получить сертификат зарегистрированного диагностического медицинского сонографиста (RDMS) по специальности акушер-гинеколог, вы должны пройти экзамен по принципам и инструментам сонографии (SPI) и экзамен акушера-гинеколога в течение пяти лет.Чтобы сдать экзамен акушер-гинеколог и получить сертификат RDMS, кандидаты, впервые поступающие на работу, должны выбрать предварительное условие, которое наилучшим образом соответствует вашему образованию и клиническому опыту.
Где сделать карьеру в области акушерской и гинекологической сонографии?
Вы можете просмотреть множество сайтов о вакансиях в Интернете, включая Indeed.com, UltrasoundJOBS by ARDMS и Pronto.com.
Что такое эхокардиография?
Эхокардиография — это безболезненный тест, который использует звуковые волны для создания движущихся изображений вашего сердца.На картинках показаны размер и форма вашего сердца. Тип эха, называемый допплеровским ультразвуком, показывает, насколько хорошо кровь проходит через камеры и клапаны вашего сердца.
Зачем проходить эхокардиографию?
Для того, чтобы успешно конкурировать за работу в качестве сонографиста, вам необходимо будет пройти тест на лицензию, вам также потребуются академические документы и опыт работы. Сертификация придаст вам профессиональную гордость и более высокое положение в выбранной вами области карьеры, если вы решите работать в промышленности, академических кругах или клинике.
Как пройти сертификацию по эхокардиографии?
ARDMS (Американский регистр медицинских сонографистов-диагностов) проводит обследования и присуждает полномочия, в том числе в области диагностической медицинской сонографии, диагностической сонографии сердца и сосудистых технологий. RDMS®¹ Зарегистрированный диагностический медицинский сонографер®, Зарегистрированный диагностический сонографер сердца RDCS® и зарегистрированный врач RPVI® Vascular Interpretation®.
Где сделать карьеру в области эхокардиографии?
Вы можете просмотреть множество сайтов о вакансиях в Интернете, в том числе: Indeed.com, UltrasoundJOBS от ARDMS и Pronto.com.
Что такое УЗИ сосудов?
Ультразвук сосудов — это общий термин для неинвазивного безболезненного теста, который использует высокочастотные звуковые волны для визуализации кровеносных сосудов, включая артерии и вены. Вены на ногах сжимаются, и оценивается кровоток, чтобы убедиться, что вена не забита.
Вены на ногах сжимаются, и оценивается кровоток, чтобы убедиться, что вена не забита.
Почему нужно пройти сертификацию по ультразвуку сосудов?
См. Выше.
Как пройти сертификацию по УЗИ сосудов?
Предварительные требования к ARDMS RVT
Для получения сертификата RVT вы должны выполнить предварительные требования к экзаменам и сдать экзамен по физике и специальности VT в течение пяти лет:
• Сосудистые технологии (VT) — Доступны по запросу
Где сделать карьеру в области сонографии сосудов?
Вы можете просмотреть множество сайтов о вакансиях в Интернете, в том числе: Indeed.com, UltrasoundJOBS от ARDMS и Pronto.com.
Что такое опорно-двигательный аппарат УЗИ?
Опорно-двигательный Ультразвук использует звуковые волны изображений для получения изображений мышц, сухожилий, связок и суставов по всему телу. Он используется для диагностики растяжений, деформаций, разрывов и других состояний мягких тканей. Ультразвук безопасен, неинвазивен и не использует ионизирующее излучение.
Он используется для диагностики растяжений, деформаций, разрывов и других состояний мягких тканей. Ультразвук безопасен, неинвазивен и не использует ионизирующее излучение.
Почему получить сертификат в опорно-двигательном аппарате УЗИ?
Для того, чтобы успешно конкурировать за работу в качестве сонографиста, вам необходимо будет пройти тест на лицензию, вам также потребуются академические документы и опыт работы.Сертификация придаст вам профессиональную гордость и более высокое положение в выбранной вами области карьеры, если вы решите работать в промышленности, академических кругах или клинике.
Как получить сертификат в опорно-двигательном аппарате УЗИ?
опорно-двигательный аппарат УЗИ (МСК) исследование является оконным обследованием, которое вводится во время выбора времени года в центрах тестирования Pearson VUE. Баллы за каждый оконный период экзамена доступны примерно через 60 дней после окончания периода тестирования.
Врачи и поставщики медицинских услуг имеют право на получение сертификата RMSK. Экспертиза ММС требует от заявителей должны быть лицензированы, практикующих врачей и продвинутых специалистов по уходу, которые имеют клинический опыт опорно-двигательного аппарата УЗИ. Пожалуйста, ознакомьтесь с полным списком предварительных условий, чтобы увидеть, если вы имеете право подать заявление на костно-мышечную сертификацию ультразвуковой.
Экзамен MSK длится четыре часа и содержит 200 вопросов. Вам будут оценивать ваши знания и способности в области мышц, суставов, связок, сухожилий и мягких тканей тела.Чтобы получить сертификат MSK по ультразвуковому обследованию, вам необходимо продемонстрировать, что вы обладаете базовой компетенцией по этому предмету. Баллы за каждый период экзамена доступны примерно через 60 дней после окончания периода тестирования.
Где найти карьеру в костно-мышечной эхографии?
Вы можете просмотреть множество сайтов о вакансиях в Интернете, включая Indeed. com, UltrasoundJOBS by ARDMS и Pronto.com.
com, UltrasoundJOBS by ARDMS и Pronto.com.
Как стать нейросонографом | Работа
Андра Пичинку Обновлено 19 января 2021 г.
Сонография головного мозга, или нейросонография, позволяет медицинским работникам обнаруживать аномалии, влияющие на этот жизненно важный орган и нервную систему.В процедуре используются высокочастотные звуковые волны для получения изображений головного, спинного мозга и других структур. Тех, кто ее выполняет, называют нейросонографами. Если вы выберете этот карьерный путь, у вас будет возможность спасать жизни и работать с одними из лучших хирургов, неврологов и других медицинских экспертов.
Совет
В зависимости от вашего профессионального опыта вы можете пройти годичную сертификационную программу или программу бакалавриата с последующим экзаменом на получение статуса сертифицированного сонографиста.После выполнения этих шагов вы можете сдать еще один экзамен для получения сертификата по нейросонографии.
Роль сонографии головного мозга
Недоношенные дети часто подвержены риску внутрижелудочкового кровотечения, травм головного мозга и других аномалий или состояний, которые могут повлиять на их развитие. Один из способов обнаружить эти проблемы — провести сонографию головного мозга. Этот неинвазивный визуализирующий тест может выявить врожденные и инфекционные заболевания, аномалии роста, аномалии мозжечка и другие нарушения у новорожденных.Иногда медицинские работники используют его для выявления неврологических и нейродегенеративных заболеваний, таких как болезнь Паркинсона, у взрослых пациентов.
Один из способов обнаружить эти проблемы — провести сонографию головного мозга. Этот неинвазивный визуализирующий тест может выявить врожденные и инфекционные заболевания, аномалии роста, аномалии мозжечка и другие нарушения у новорожденных.Иногда медицинские работники используют его для выявления неврологических и нейродегенеративных заболеваний, таких как болезнь Паркинсона, у взрослых пациентов.
Этот диагностический тест, также известный как нейросонография или нейросонология, безопасен и не имеет противопоказаний. Медицинские работники проводят его на людях любого возраста. Согласно исследованию, опубликованному в марте 2020 года в Журнале ультразвука в медицине, это может быть отличным инструментом для диагностики сосудистых аномалий, инфекций головного мозга, травм головы и заболеваний центральной нервной системы.
Процедура обычно выполняется сонографистами. Эти специалисты сертифицированы в своей области Американским институтом ультразвука в медицине (AIUM). Врачи, которые соответствуют рекомендациям AIUM по обучению, также могут выполнять этот визуальный тест, говорится в приведенном выше обзоре.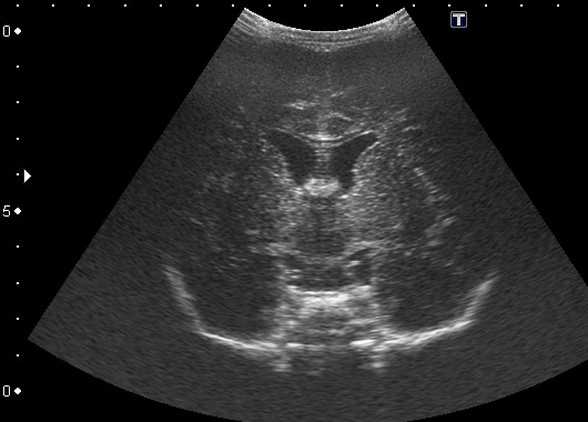
Полное обучение медицинской сонографии
Первый шаг к тому, чтобы стать нейросонографом, — это пройти обучение медицинской сонографии. Студенты с медицинским образованием имеют возможность пройти годичную программу сертификации.Те, кто не обучен в области здравоохранения, должны получить степень младшего специалиста или бакалавра, сообщает Американский регистр диагностической медицинской сонографии (ARDMS).
Южный колледж, например, предлагает научного сотрудника по программе диагностической медицинской сонографии. Он подходит даже для тех, кто не имеет предыдущего медицинского опыта, и его выполнение занимает два года. Кандидаты ранжируются на основе их академической успеваемости и баллов на собеседовании. Аналогичные программы имеют Политехнический институт Восточного побережья, Медицинский институт Пима и Колледж Джексона.
После окончания учебы студенты могут сдать сертификационный экзамен, проводимый ARDMS, и подать заявку на получение лицензии (если применимо). В настоящее время Нью-Гэмпшир, Нью-Мексико, Северная Дакота и Орегон — единственные штаты, которые требуют от сонографистов иметь лицензию.
Получите сертификат по нейросонологии
Сертификат по нейросонографии не является обязательным, но вам может быть трудно найти работу без него. Большинство работодателей требуют, чтобы нейросонографы были сертифицированы ARDMS, поскольку это демонстрирует их компетентность.ARDMS прекратил свою программу сертификации по нейросонологии (NE) в 2017 году, но те, кто уже прошел обучение, сохранят свои полномочия до тех пор, пока не станут доступны новые возможности. Они также могут пройти педиатрическое ультразвуковое исследование (PS) за половину обычной цены.
Обратите внимание, что если вы сдадите экзамен PS, ваши учетные данные NE больше не будут действительны. Сонографисты не могут владеть обеими специальностями одновременно, указывает ARDMS. Организация заявляет, что новый экзамен PE будет включать темы, связанные с нейросонологией.Проще говоря, он охватывает обе области и заменяет сертификацию NE.
Другой вариант — пройти сертификацию по нейросонологии другой организацией, например, Американским обществом нейровизуализации (ASN). Однако его программа сертификации доступна только врачам. Кандидаты должны быть сертифицированы советом и иметь действующую медицинскую лицензию, помимо других требований.
Что касается заработной платы, сонографисты зарабатывают около долларов 74 320 долларов в год, сообщает Бюро статистики труда.Опытные профессионалы могут заработать более $ 102 000 . Ожидается, что спрос на специалистов в этой области вырастет на 12 процентов в период с 2019 по 2029 год из-за широкого использования технологий визуализации для медицинской диагностики. Старение населения еще больше увеличит потребность в квалифицированных сонографистах.
Нейро УЗИ
Нейро УЗИ:
Для получения новых статей, видео и изображений о нейро УЗИ посетите https://articl.net/resource/neuroultrasound/
Общий:
Практическое руководство AIUM по проведению нейросонографии у новорожденных и младенцев Журнал ультразвука в медицине, 2014 г.
Эхография в томографии головного мозга в отделении интенсивной терапии: современное состояние World J Radiol 2014
Неонатальная нейросонография Indian J Radiol Imaging 2014
Практическое руководство AIUM по проведению транскраниального допплеровского ультразвукового исследования у взрослых и детей.Журнал ультразвука в медицине 2012
Современная сонография черепа: Часть 1, Современные методы и интерпретация изображений AJR 2011
Практическое руководство AIUM по проведению нейросонографии у новорожденных и младенцев Журнал ультразвука в медицине, 2010 г.
Современная сонография черепа: часть 2, подводные камни и варианты AJR 2011
Трехмерные сонографические оценки эмбрионального развития мозга Журнал ультразвука в медицине 2007
Новый взгляд на мозг новорожденного: клиническая полезность дополнительных неврологических УЗИ изображений Windows RadioGraphics 2001
Неонатальный мозговой ассистент US RadiologyAssistant
Транскраниальный допплер:
Достижения в области транскраниальной допплерографии в США: впереди радиографические изображения, 2013 г.
Яркое эхо:
Великая объединяющая теория ярких эхо в мозге плода и новорожденного.Журнал ультразвука в медицине 2012
Кистозные поражения:
Дифференциальная диагностика кистозных внутричерепных поражений головы США: корреляция с радиографическими данными КТ и МРТ 2006
Цереброваскулярные приложения:
Внутрисосудистое ультразвуковое исследование: принципы и цереброваскулярное применение AJNR Am J Neuroradiol 2010
США по нейрососудистому окклюзионному заболеванию: жемчужины для интерпретации и подводные камни RadioGraphics 2002
Гипоксические ишемические поражения головного мозга:
Гипоксические ишемические поражения головного мозга новорожденных — ультразвуковая диагностика.Иллюстрированный очерк Медицинское УЗИ 2011
Видео:
Эхогенные поражения в детской сонографии черепа.
Мастер-класс по детской нейросонографии — Альтернативные методы сканирования.


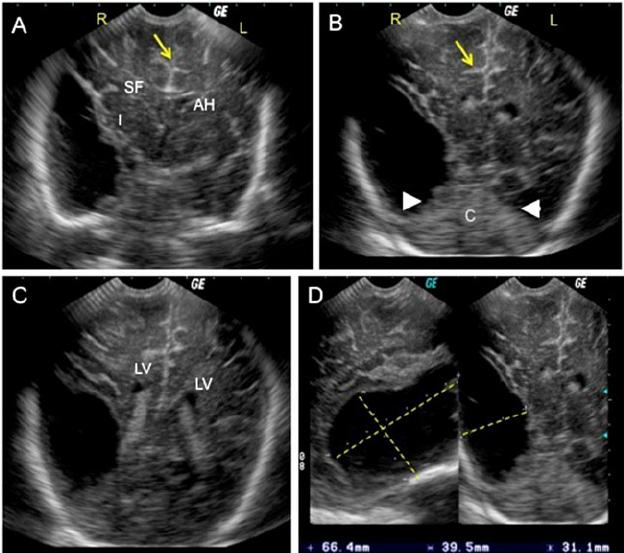

.jpg)
 Периодичность исследования выбирает врач. Обычно это 1, 3, 6 месяцев. Далее по показаниям с интервалом в 90 дней, пока большой родничок полностью не закроется.
Периодичность исследования выбирает врач. Обычно это 1, 3, 6 месяцев. Далее по показаниям с интервалом в 90 дней, пока большой родничок полностью не закроется.

 Это может быть признаком внутрижелудочкового кровоизлияния (ВЖК). Тест можно повторить, чтобы отслеживать кровотечение или искать проблемы, вызванные кровотечением.
Это может быть признаком внутрижелудочкового кровоизлияния (ВЖК). Тест можно повторить, чтобы отслеживать кровотечение или искать проблемы, вызванные кровотечением.