Лечение при гайморите у детей – симптомы, признаки, лечение. Чем лечить гайморит у ребенка 3, 4, 5 лет
Гайморит у детей — симптомы и лечение неприятной болезни
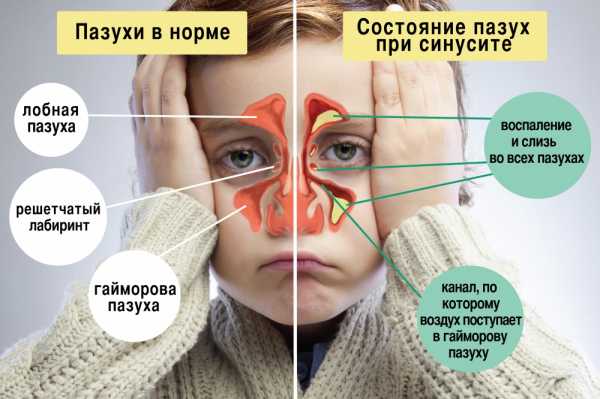
Воздух – неотъемлемый компонент существования человека. Чтобы организм мог его усвоить, он должен быть увлажненным, очищенным, иметь определенную температуру.
Какой бы ни была погода на улице, жара или мороз, воздух к легким всегда доходит с одинаковым температурным показателем. Фильтрацию воздушный поток проходит в специальных полостях, которые называют пазухами. Их существует несколько видов: гайморовы, решетчатые, лобные, клиновидные. Поверхность пазух так же, как и дыхательных путей, выстлана реснитчатым эпителием, который и осуществляет их функцию.

Первый фильтр на пути воздушного потока – это гайморова пазуха. Она парная, располагается по обе стороны от носа. В нее с воздухом могут поступать болезнетворные бактерии и вирусы, вызывая ее воспаление – гайморит. В настоящее время это довольно распространенная проблема у детей. Одни родители подходят к ней очень скрупулезно, другие — не уделяют должного внимания, не понимая, чем опасен детский гайморит.
Причины возникновения гайморита у детей
Кроме оптимизации состояния потока воздуха, гайморова пазуха выполняет еще несколько функций:
- смягчение ударов по лицу;
- защита корней зубов;
- участие в речевой активности.
Поэтому следует бережно относиться к этой части лица, особенно у детей, так как она у них еще несовершенна и в ней может развиться достаточно опасная болезнь — гайморит.
Главная причина, от чего бывает гайморит — это скопление слизи.
Это может происходить в:
- верхних дыхательных путях. Причиной этого может быть затяжной насморк. Слизь, скапливаясь в носовых ходах, способствует дальнейшему распространению в пазухи;
- гайморовых пазухах вследствие нарушения строения носовой перегородки. Причиной этого могут быть травмы или ее врожденные патологии. Это связано с нарушением дренажа пазухи, в результате чего слизь накапливается в ней и становится рассадником инфекции.
Способствуют развитию гайморита и инфекционные процессы. Это может быть любое инфекционное заболевание может вызвать воспаление пазух у ребенка, если его иммунная система плохо работает. «Провокаторами» бывают и бактериальные инфекции ротовой полости, такие как кариес, стоматит, воспаление кости и надкостницы челюсти. Они являются предрасполагающими факторами в развитии заболевания.
К другим факторам относят:
- аллергии, в частности аллергический ринит;
- аденоиды, то есть разрастание лимфоидной ткани миндалин. Это также является дополнительным источником инфекции;
- нарушение кровоснабжения.
Заразен ли гайморит
Однозначного ответа на этот вопрос дать невозможно. Все зависит от того, какой этиологии гайморит.
Если воспаление пазух вызвано бактериальной или вирусной инфекцией, то, конечно, больной является заразным для окружающих. В этом случае инфекция передается воздушно-капельным путем. Но при этом человек необязательно передаст другим именно это заболевание. Он может наградить контактных с ним людей вирусом или бактерией, а какой недуг они вызовут в другом организме – это уже интрига. Все зависит от иммунитета.
Аллергические, травматические гаймориты вовсе не заразны, так как вызваны неинфекционными причинами. Поэтому для окружающих не несут никакой опасности.
В целом, гайморит можно отнести к заразным заболеваниям, но все-таки каждый случай индивидуален.
Симптомы гайморита у детей
Надо заметить, что развитие гайморита у детей до 1 года практически невозможно. Это связано с тем, что гайморовы пазухи в этом возрасте мало развиты.
Первые симптомы заболевания начинают проявляться у детей 2-3 лет. Именно в этом возрасте пазухи начинают расти. Полностью формируются они к 7 годам.
Наиболее часто гайморитом болеют в 4 летнем возрасте. Из симптомов у детей 4-5 лет на первый план выходят признаки интоксикации:
- повышение температуры;
- вялость, отказ от еды, малыши капризничают, снижается активность.
Появляются выделения из носа гнойного характера, лицо на стороне поражения отекает.
Лечение гайморита у детей 4-5 лет требует особого внимания. Ведь если запустить его уже в этом возрасте, в дальнейшем это может привести к полной атрофии слизистой пазух, а значит, и к потере их функции.
Клиническая картина при гайморите у детей 6-7 лет разнообразней. Это связано с тем, что их гайморовы пазухи более развиты. Они больше по объему, соответственно, и экссудата в них может накапливаться больше. К основным проявлениям заболевания в этом возрасте относят:
- Сильные головные боли, которые усиливаются при изменении положения головы.
- Боль под глазами, иррадиирующая в зубы. Также болевые ощущения возникают при надавливании на щеку или переносицу.
- Специфический характер имеет насморк — нос заложен только на стороне воспаления. Попытки высморкаться не дают облегчения. Могут либо появиться гнойные выделения, либо отсутствовать. Дыхание затрудненное. Нарушается обоняние.
- Появляется надсадный ночной кашель, который может иметь аллергический характер. Также он может свидетельствовать о переходе болезни в хроническую форму.
Лечение гайморита у детей 6-7 лет требует комплексного подхода, с применением не только медикаментозных препаратов, но и народных средств.
Гайморит у ребенка 8-9 лет носит такой же характер, как и у дошкольников. Симптоматика их практически не отличается друг от друга.
Наиболее тяжело заболевание среди детей протекает у подростков. Сформированная полость реагирует на инфекцию так же, как и у взрослых.
Детей беспокоят сильнейшие головные и зубные боли. Первая локализуется в области лба и висков. Она усиливается при малейшем повороте головы. Обильные слизистые выделения из носовых ходов значительно затрудняют процесс дыхания. Лицо на пораженной стороне отечное, красное. Изменяется голос. Он становится хриплым, ребенок говорит «в нос». Появляется першение и болезненные ощущения в горле. Кашель у детей 12 лет и старше такой же, как и у младших детей.
Практически всегда при гайморите у ребенка присутствует температура.
Она может держаться на невысоких цифрах или подниматься до фебрильных показателей. Все зависит от степени воспаления. Гайморит без температуры развивается в случае перехода болезни в хроническую форму, при сниженном иммунитете или при аллергической форме.
Виды гайморита
Существует несколько категорий классификации гайморита:
- По характеру воспалительного процесса:
- Экссудативный:
- катаральный: выделения из носа прозрачные;
- слизистый: выделения густые, белые;
- гнойный: выделение густой, зеленой мокроты.
- Продуктивный:
- гиперпластический: уплотнение эпителиальной ткани пазухи без образования гнойного содержимого;
- полипозный: образование полипов.
- Экссудативный:
- По этиологии:
- вирусный;
- бактериальный;
- грибковый;
- аллергический;
- травматический;
- смешанный;
- ятрогенный: возникает как следствие медицинских манипуляций;
- перфорированный;
- эндогенный: то есть причина находится в самом организме.
- По локализации процесса:
- Односторонний:
- левосторонний;
- правосторонний;
- Двусторонний: процесс поражает сразу обе пазухи;
- По течению:
- острый — все симптомы заболевания развиваются остро и быстро;
- хронический.
- Односторонний:
Хронический гайморит имеет ряд причин:
- неправильно леченая острая стадия заболевания, а также наличие хронических заболеваний;
- патология строения — кривая носовая перегородка;
- наличие новообразований в пазухах — кисты, полипы;
- кариозные зубы;
- аллергии;
- сниженный иммунитет.
Протекает хронический гайморит в 2 стадии: ремиссии и обострения. При обострении проявляются все симптомы острого гайморита.
Стадия ремиссии характеризуется слабовыраженными симптомами: умеренной головной болью, а также болями в области переносицы. Присутствует отечность лица. Появляется неприятный запах изо рта.
Лечение хронического гайморита
- устранение хронического источника инфекции в организме;
- восстановление правильной анатомии лицевого скелета;
- повышение иммунных сил;
- ограничение контактов с аллергенами.
Также используют симптоматическую терапию, которая снимет изнуряющие симптомы.
Как определить гайморит у ребенка
Диагностика данного заболевания у детей зависит, прежде всего, от оперативных действий родителей.
Распознать проявления гайморита у своего чада они могут на основании признаков болезни, которые являются довольно яркими. Заподозрили неладное: ребенка подмышки, и — к ЛОРу.
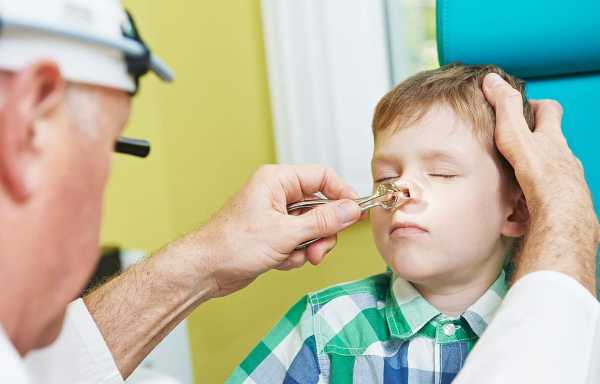
Врач при помощи специальных инструментов осмотрит ребенка и вынесет вердикт. В сомнительных случаях прибегают к помощи рентгенографии пазух носа, компьютерной томографии, а также пункции гайморовой пазухи.
Пункцию проводят с помощью специальной иглы, через которую и происходит забор материала из пазухи. Также через иглу можно промыть полость. В этом случае данная процедура становится не только диагностической, но и лечебной. Обязательно перед проведением манипуляции делают местную анестезию.
Общий анализ крови выдаст все признаки воспаления. Также с его помощью можно подтвердить аллергический характер заболевания.
Лечение гайморита у детей
Лечение гайморита может быть медикаментозным или оперативным. Операция – это крайняя мера, когда консервативное лечение не имеет эффекта.
В основном, для лечения гайморита используют медикаментозную терапию. Из препаратов, необходимых ребенку при данном заболевании, назначают:
- Антибиотики. Они являются основным лечением при гайморите, имеющем бактериальное происхождение, так как действуют непосредственно на возбудителя.
- Очень важно назначить малышу сосудосуживающие капли в нос. Это может быть Називин, Риназолин, Назол-Беби и другие. Они снимут отек слизистой и нормализуют дыхание.
- При вязких, плохоотделяемых выделениях назначают средства, разжижающие их и способствующие быстрейшей эвакуации. К ним относят Бромгексин, Амброксол, а также препараты на травяной основе. Растительные средства, как нельзя лучше, подойдут в этом случае – они окажут мягкий противовоспалительный и болеутоляющий эффект.
- Противоаллергические средства снимут отек, а при аллергической форме болезни устранят ее причину.
- При повышении температуры применяют жаропонижающие средства. Чтобы снять болевой синдром – обезболивающие препараты.
Лечение заболевания можно проводить как в стационаре, так и дома. Все зависит от тяжести течения процесса. Но даже при домашней терапии план действий вам должен составить врач.
Очень частой манипуляцией при воспалении гайморовых пазух является их промывание. В больнице оно носит название «Кукушка». Ее назначают при длительно текущем процессе, особенно, если он захватывает обе пазухи.
Проводит процедуру только врач. Он вводит в 1 ноздрю катетер и через него заливает промывной раствор. Из другой ноздри жидкость удаляется электроотсосом. Главное условие: ребенок во время манипуляции должен повторять «Ку-Ку», чтобы не захлебнуться. Это очень эффективный метод, благодаря которому из пазух удаляется слизь с патогенной флорой и улучшается дыхание. Количество процедур 5-10.
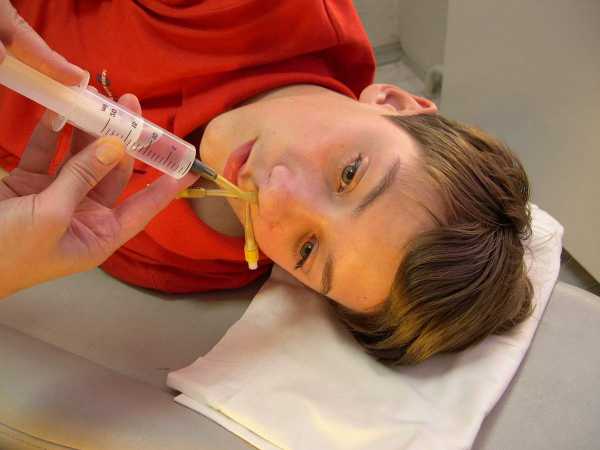
В домашних условиях также можно сделать промывание. Для этого ребенок наклоняет голову набок. Жидкость заливают в 1 ноздрю, из другой она вытекает. Для данной процедуры можно применять раствор морской соли, настой ромашки, фурацилин и другие дезинфицирующие, противовоспалительные средства.
Кроме аптечного лекарства при гайморите у детей применяют народные средства.
- Прополис. Соединяют равные части настоя прополиса и постного масла и капают полученной смесью нос.
- Масло на основе облепихи. Им также можно закапать нос крохе или сделать ингаляцию. Достаточно всего 10 капель, которые добавляют в емкость с горячей водой.
- Сок каланхоэ. Его добывают из листьев растения. Детям капают нос этим раствором 3 раза в день. При этом они начинают активно чихать, и слизь выходит наружу.
- Кедровым маслом сделать легкий непродолжительный массаж переносицы ребенка.
- Нос в домашних условиях можно промыть настоем эвкалипта. Для приготовления раствора 1 ложку листьев залить стаканом кипятка, дать настояться, затем процедить.
Что касается оперативного вмешательства, его применяют, как уже говорилось, в случае, если медикаментозная терапия не имеет эффекта.
Также показаниями к операции является:
- развитие осложнений в виде:
- кист и воспаления мозга;
- присутствие образований в пазухах, затрудняющих дыхание;
- дефекты перегородки.
Главная цель операции – нормализация дыхания. Для этого врач может иссекать ткани, удалять нетипичные образования или убирать кусок кости.
Профилактика
Чтобы оградить ребенка от такой неприятности, как гайморит, нужно придерживаться нехитрых правил:
- Поддержание защитных сил малыша — иммунитета. Для этого ему необходимо сбалансированное питание, витамины, соблюдение режима;
- Температура воздуха в комнате ребенка должна быть 22°. Помещение должно быть хорошо проветриваемым;
- Адекватное лечение инфекционных заболеваний;
- Устранение анатомические дефекты костей носа;
- Удаление всех хронических источников инфекции в организме.
Гайморит – это заболевание, которое, на первый взгляд, безобидно. Но на самом деле несет массу неудобств и тяжелых осложнений для вашего ребенка. Гайморит способен стать причиной воспаления мышцы сердца, поражения почек. Он может ударить по суставам, а также вызвать воспаление оболочек мозга, так как гайморова пазуха непосредственно с ним сообщается.
Все это имеет тяжелые последствия для организма.
Будьте бдительны! Вовремя прореагировав, вы защитите вашего малыша, избавив его от боли и мучений.
okaydok.com
Гайморит у детей — симптомы, диагностика, лечение
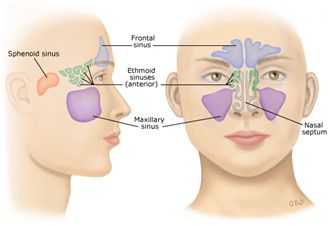 Околоносовые пазухи – это воздушные полости, соединенные с полостью носа, которые находятся в составе лицевого скелета. Околоносовые пазухи необходимы для увлажнения, согревания и очищения вдыхаемого воздуха. Слизистая оболочка, которая выстилает пазухи, является продолжением слизистой оболочки полости носа и состоит из реснитчатого эпителия, осуществляющего дренаж из пазух благодаря движению ресничек. Существуют гайморовы пазухи (или верхнечелюстные), решетчатые (или этмоидальные), лобные (фронтальные) и клиновидные (сфеноидальные, или основные) пазухи. Синусит – это воспаление любой из околоносовых пазух, а гайморит – это наиболее частый вид синусита, при котором воспаляются только гайморовы пазухи. Во врачебной практике применяется термин «синусит», потому что наряду с воспалением гайморовых пазух часто диагностируется воспалительный процесс и в других пазухах.
Околоносовые пазухи – это воздушные полости, соединенные с полостью носа, которые находятся в составе лицевого скелета. Околоносовые пазухи необходимы для увлажнения, согревания и очищения вдыхаемого воздуха. Слизистая оболочка, которая выстилает пазухи, является продолжением слизистой оболочки полости носа и состоит из реснитчатого эпителия, осуществляющего дренаж из пазух благодаря движению ресничек. Существуют гайморовы пазухи (или верхнечелюстные), решетчатые (или этмоидальные), лобные (фронтальные) и клиновидные (сфеноидальные, или основные) пазухи. Синусит – это воспаление любой из околоносовых пазух, а гайморит – это наиболее частый вид синусита, при котором воспаляются только гайморовы пазухи. Во врачебной практике применяется термин «синусит», потому что наряду с воспалением гайморовых пазух часто диагностируется воспалительный процесс и в других пазухах.
У детей с рождения имеются только решетчатые и гайморовы пазухи, затем к двум годам начинают формироваться клиновидные, а к семи годам появляются зачатки лобных пазух, которые полностью развиваются к двадцати годам.
Гайморитами болеют 6-9% детей. Детский гайморит, сочетающийся с респираторными и вирусными инфекциями, часто протекает незаметно, так как поначалу имеет те же симптомы, что и ринит (насморк). Часто вирусный гайморит у ребенка проходит самостоятельно за 7-10 дней. Если насморк длится более 7-10 дней, можно заподозрить развитие бактериального гайморита. К этому времени появляются другие симптомы гайморита: боль и давление за щеками и вокруг глаз, в переносице, усиливается заложенность носа, отделяемое из носа становится желтого или зеленоватого цвета, может повыситься температура тела и появиться кашель от стекания слизи в носоглотку и гортань. Если заболевание длится более 3-х месяцев, оно переходит в стадию хронического гайморита. При хроническом гайморите могут формироваться кисты и полипы в пазухах.
Осложнения гайморита и других синуситов: воспаление орбиты, менингит, сепсис.
Предпосылками развития гайморита являются:
- Аллергия
- Анатомическая аномалия (искривление перегородки носа, недоразвитие пазухи и т.д.)
- Гипертрофия аденоидов
- Заболевания зубов
- Наследственные и системные заболевания (муковисцидоз, полипоз, болезнь Картагенера, болезнь Вегенера, Чарг-Штросса)
- Посещение общественных мест во время эпидемий респираторных вирусов
- Табачный дым в доме
- Экологическое загрязнение воздуха.
Воспаление аденоидов часто сопровождает острые насморки и протекает с симптомами, похожими на гайморит: заложенность носа, головная боль, гнусавый голос, отделяемое из носа разного цвета и характера, повышение температуры тела. В отличие от синусита при аденоидите отсутствует боль в области пазух. Поэтому, если у ребенка появились частые или постоянные «насморки», это повод для визита к врачу-отоларингологу для выявления истинной причины проблемы и подбора правильного лечения.
Аллергический ринит может проявляться схожими с гайморитом (синуситом) симптомами. У ребенка также присутствует заложенность носа, гнусавость, может быть давление в пазухах, головная боль. При аллергии не бывает повышения температуры тела и гнойного отделяемого из носа. Аллергия также является предрасполагающим фактором для развития синусита. При аллергическом рините развивается отек слизистой оболочки носа и пазух, вследствие чего нарушается дренаж жидкости из пазух, что ведет к скоплению и размножению микробов внутри пазух.
Диагностика гайморита
Диагностика включает осмотр носа, горла и ушей под ярким налобным освещением, эндоскопическое исследование носа, носоглотки, при котором визуализируется наличие слизистого или гнойного отделяемого из соустий околоносовых пазух, наличие аденоидов и их воспаление. Может проводиться рентгенологическое исследование околоносовых пазух для оценки степени заполнения или изменений в пазухах. Если врач заподозрит воспаление в решетчатых клетках, в лобных или клиновидных пазухах, может понадобиться компьютерная томография.
Также при необходимости берется мазок на бактериальную микрофлору и чувствительность к антибиотикам, мазок на аллергию (наличие эозинофилов в секрете).
Лечение гайморита
Лечение гайморита (синусита) обычно включает курс антибиотиков и промывание носа. При сочетании с другими заболеваниями лечение корректируется. По усмотрению врача рекомендуется фитотерапия, физиотерапия, реабилитация. Часто болеющим детям необходимо ежегодно прививаться от гриппа. Всем детям в обязательном порядке необходимо прививаться от пневмококка и гемофильной инфекции – наиболее частых возбудителей синусита, отита, аденоидита. При наличии аллергии лечение проводится совместно с аллергологом.
В случае развития хронического синусита на фоне гипертрофии аденоидов, необходимо удалить аденоиды как основной источник бактериальной обсемененности и нарушения дренажа из носа и пазух. При хроническом или рецидивирующем синусите может возникнуть необходимость в хирургическом лечении пазух носа – эндоскопической функциональной операции на пазухах. Принцип заключается в минимально необходимом расширении заблокированных соустий. Также может понадобиться коррекция других анатомических структур носа, в случае наличия аномалий. В некоторых случаях мы применяем новейшую технологию неинвазивного лечения на пазухах — баллонную синусопластику. Она заключается в бескровном расширении суженных соустий пазух с помощью надувания баллона в соустье пазухи. Все хирургические методы лечения проводятся детям в состоянии медикаментозного сна, безболезненно и минимально травматично для маленьких пациентов.
В Европейском медицинском центре (г. Москва) применяются только те методы лечения, которые в международном медицинском сообществе имеют доказательную базу и не противоречат российским рекомендациям. В ЕМС не практикуется метод «кукушка», т.к. его эффективность не подтверждена научными исследованиями.
www.emcmos.ru
Лечение гайморита у детей в домашних условиях
Как известно, гайморит – это серьезное заболевание, поэтому лечение гайморита у детей, в особенности, в запущенных стадиях, должно проводиться только под руководством врача. В зависимости от симптоматики заболевания специалист подбирает терапию, которая будет наиболее эффективна.
Симптомы гайморита у детей
При таких заболеваниях как простуда, грипп, гайморит у детей симптомы очень часто совпадают и в начале болезни напоминают симптомы банального ОРВИ. Поэтому чтобы не пропустить начало серьезного недуга, любой насморк у малыша должен проходить под вашим наблюдением.
Простуда или ОРВИ – нередкое явление в детском возрасте. В среднем, ребенок «детсадовского» возраста простужается от 2-х до 10-и раз в год, при этом большинство простуд носят легкий характер и не требуют специального лечения.
Однако иногда бывает, что сопли не проходят несколько недель, при этом ребенок становится вялым, капризным, жалуется на головную боль, отказывается от еды. Все это – повод сейчас же обратиться в больницу, поскольку иногда затяжной насморк перерастает в столь неприятное и распространенное заболевание как гайморит.
Насморк или нет: на что следует обратить внимание?
Быстро распознать признаки гайморита у детей может только врач. Но есть ряд настораживающих факторов, которые свидетельствуют о том, что насморк перерос во что-то более серьезное. Именно эти приметы должен наизусть знать каждый родитель, чтобы вовремя предупредить болезнь.
Итак, вам стоит записаться на прием к врачу-отоларингологу, если:
- насморк у малыша не проходит, несмотря на предпринятое лечение;
- ребенок жалуется, что у него болит голова и область вокруг носа. В особенности, болезненные ощущение усиливаются к вечеру. После резкого наклона головы возникает острая боль в области переносицы;
- нос постоянно заложен, назальные капли и спреи дают лишь кратковременное облегчение. При этом сами сопли могут отсутствовать;
- во время сна дыхание затруднено, малыш во сне часто просыпается, ворочается и похрапывает;
- возникает боль в ушах, ухудшается слух;
- малыш говорит, что у него болят зубы, хотя при осмотре стоматолога источник боли не выявляется;
- у ребенка повышается температура тела, он быстро устает.
Впрочем, когда речь идет о таком заболевании как гайморит у детей — симптомы являются вещью весьма неоднозначной. В зависимости от течения болезни и индивидуальных особенностей ребенка симптоматика может значительно различаться.
К примеру, у одних гайморит начинается с резкого повышения температуры, в то время как у других температура тела остается в норме. Но если вы нашли у своего ребенка хотя бы несколько из вышеуказанных симптомов, лучше перестраховаться.
Хронический гайморит – как распознать?
Иногда бывает и так, что, однажды возникнув, все симптомы вдруг проходят без всякого лечения. Ребенок начинает чувствовать себя лучше: нормализуется температура, исчезают головные боли, улучшается аппетит – кажется, что болезнь отступила.
Однако через некоторое время мама может отметить появление у малыша неприятного запаха изо рта, отечности лица после сна, трещин в уголках носа. Кроме того, малыш жалуется на чрезмерную сухость во рту, надоедливый ночной кашель. В этом случае речь, скорее всего, идет о хроническом гайморите.
В хроническую форму гайморит переходит при неправильном лечении, когда первичный очаг инфекции устранить не удалось. Также хроническим может стать гайморит, перенесенный «на ногах».
Признаки гайморита у детей при хроническом его течении могут быть весьма размытыми. Часто их крайне сложно отличить от обычной усталости или легкой простуды. Поэтому бывает, что долгое время родители даже не догадываются о наличии у вашего чада заболевания.
Чтобы предупредить болезнь, важно обращать внимание на следующие «звоночки», когда ваш малыш:
- периодически «подхватывает» насморк, сопровождаемый высокой температурой и общей вялостью;
- несколько раз в течение полугода болел коньюктивитом;
- плохо спит по ночам;
- начал плохо есть;
- после сна встает с опухшими веками…
Все это является достаточным основанием, чтобы пройти диагностику организма.
Как диагностируется гайморит?
Без осмотра и специальных анализов даже опытный специалист не сможет определить, что беспокоит вашего ребенка. Поэтому, если врач предлагает пройти полное обследование, не отказывайтесь от него.
Прежде всего, ЛОР осматривает полость носа и рта на предмет выявления покраснения, отечности слизистой оболочки. Болезненность зубов также может стать предметом пристального внимания. Врач осматривает запломбированные зубы и в случае возникновения сомнений отправляет ребенка на прием к стоматологу.
Для определения характера и местонахождения воспалительного процесса при гайморите обычно используется рентген. Однако из-за вредного излучения применительно к детям лучше использовать диафаноскопию. Во время этой процедуры в рот малыша вводится специальная лампочка, которую он плотно зажимает губами. Это помогает просветить верхнечелюстные пазухи и выявить очаг воспаления.
Компьютерная томография: стоит ли соглашаться?
При тяжелом, затяжном течении заболевания врачи нередко предлагают пройти компьютерную томографию. В отличие от рентгена она помогает не только выявить локализацию очага воспаления, но и определить состояние лицевых тканей, интенсивность воспалительного процесса. Также томография рекомендуется, если есть подозрения на хронический гайморит, который не всегда выявляется другими методами диагностики.
Некоторые родители не дают согласия на компьютерную томографию, боясь, что она может негативно воздействовать на здоровье ребенка. Однако эти опасения ничем не подкреплены. Если эта процедура проводится в соответствии со всеми медицинскими требованиями, пользы от нее гораздо больше, чем вреда.
Помочь в диагностике гайморита у детей может и магнитно-резонансная томография. Но к этому методу врачи прибегают крайне редко и применяют его только в тех случаях, если есть подозрение, что воспалительный процесс из околоносовых пазух распространился на лицевые ткани.
Однако чаще всего при лечении гайморита у детей используется ультразвуковое исследование, которое также позволяет дать точную картину течении заболевания, но при этом, в отличие от МРТ и КТ, абсолютно безвредно.
Не стоит бояться, если врач предложит вашему ребенку еще несколько раз пройти УЗИ в процессе лечения. Такая процедура позволяет убедиться в эффективности выбранной терапии и проконтролировать процесс выздоровления.
В некоторых случаях ЛОР может настаивать на проведении диагностического прокола – пункции, которая помогает более точно определить характер заболевания. Чаще всего у врача есть серьезные основания для этого, особенно, когда речь идет о маленьких пациентах.
Как лечить гайморит у детей?
В зависимости от типа возбудителя болезни гайморит бывает вирусным, бактериальным, грибковым, аллергическим, смешанным, травматическим. И каждый из них требует определенных методов лечения. Очень важно, чтобы врач правильно определил причину заболевания, поскольку, к примеру, антибиотики, предназначенные для борьбы с бактериальной инфекцией, являются совершенно бесполезными при вирусном или аллергическом гайморите, и наоборот.
 Также в решении вопроса, как лечить гайморит у детей, оказывают влияние еще такие факторы как возраст маленького пациента, строение полости носа, тяжесть заболевания.
Также в решении вопроса, как лечить гайморит у детей, оказывают влияние еще такие факторы как возраст маленького пациента, строение полости носа, тяжесть заболевания.
Многие родители испытывают настоящий страх перед гайморитом, помня еще со времен своего детства мифы о том, что это заболевание лечится только путем прокола (пункции гайморовой пазухи).
Не нужно стремиться защитить ребенка от этой страшной процедуры и бороться недугом собственными силами.
Все это приводит лишь к тому, что пациент попадает к врачу, когда болезнь находится уже в запущенной стадии и требует длительного и серьезного лечения. Если не откладывать посещение доктора, прокол может и не понадобиться.
Прокалывать или нет?
На самом деле современная медицина предлагает множество ответов на вопрос, чем лечить гайморит у детей, чтобы обойтись без хирургического вмешательства. Но для того чтобы они оказались эффективными, болезнь нужно постараться «ухватить» на ранних стадиях.
После диагностирования заболевания и проведения всех анализов, врач подбирает комплекс медикаментов и процедур, направленных на:
- устранение отека слизистых;
- очищение гайморовых пазух от гнойных масс;
- общее укрепление иммунитета.
Для того, чтобы убрать отек обычно применяются сосудосуживающие капли, которые убирают воспаление и облегчают отток слизи. Также для снятия воспаления назначается УФ-облучение и УВЧ.
Любые физиотерапевтические процедуры могут быть назначены только при условии, что у вашего чада не повышена температура, и он чувствует себя относительно хорошо: нет тошноты, рвоты, головокружения.
Лечение гайморита у детей антибиотиками: есть ли необходимость?
При гайморите антибиотики в виде таблеток или уколов назначаются не сразу, а если болезнь затянулась или все другие методы лечения оказались неэффективными. В этом случае антибиотики помогают прекратить размножение болезнетворных клеток и подавить инфекцию. Традиционно применяются макролиды, амоксициллин, пенициллины, цефалоспорины.
В некоторых случаях более оправдано лечение гайморита у детей антибиотиками местного действия, – спреями или каплями антибактериального спектра – которые действуют прямо на очаг воспаления. Они также обладают сосудосуживающим, противовоспалительным эффектом и помогают очистить полость носа и гайморовы пазухи от микробов, слизи, гноя, пыли.
Чаще всего при лечении гайморита у детей используются такие препараты как биопарокс, изофра, протаргол, колларгол, синуфорте.
Если вы замечаете, что спустя пару дней после начала приема антибиотиков малышу не становится лучше, это говорит о том, что инфекция оказалась устойчивой к этому медикаменту. В этом случае врач должен подобрать другую схему лечения.
Как и чем лечить гайморит у детей в домашних условиях?
Сразу следует оговориться, что лечение гайморита у детей в домашних условиях также должно проходить под наблюдением специалиста и являться лишь дополнением к назначенным врачом вариантам терапии.
Помните, что залеченный гайморит может привести к таким грозным заболеваниям как гнойный менингит или отек оболочки головного мозга, поэтому не стоит рисковать.
Однако при легких формах гайморита врач может действительно дать «добро» на проведение некоторых процедур дома. К примеру, можно закапать нос ребенку настоем зеленого чая или свежевыжатым соком моркови, которые обладают противовоспалительным эффектом. Для этого:
- Положите ребенка на спину так, чтобы голова была повернута в сторону той ноздри, куда вы будете закапывать средство;
- Осторожно закапайте нос с помощью пипетки;
- Выждите несколько минут, после чего переверните малыша на другой бок и повторите процедуру.
Зеленая аптека
Также один из методов побороть гайморит у детей — лечение народными средствами. Из проверенных «бабушкиных» способов лечения хорошо известны «картофельные» ингаляции. Чтобы их провести, нужно выполнить следующие действия:
- Отварите картофель «в мундире».
- Поставьте кастрюлю на стол или высокую табуретку.
- Малыша посадите рядом на невысоком стульчике.
- Попросите его как можно ниже наклониться над емкостью с картофелем и глубоко вдыхать пар носом и ртом.
Еще весьма полезны ингаляции с прополисом. На дно кастрюли наливается вода, куда добавляется половинка чайной ложки спиртовой настойки прополиса. Данная смесь доводится до кипения, после чего вдыхается носом.
Следует отметить, что прополис в народной медицине очень широко применяется при лечении гайморита. Кроме ингаляций экстракт прополиса на растительном масле применяется для закапывания в нос. Однако перед проведением процедуры нужно тщательно очистить нос от слизи при помощи сосудосуживающих средств.
Вне зависимости от выбранных методов диагностики и лечения вы должны быть настроены на сотрудничество со своим лечащим врачом. Если по каким-либо причинам вы ему не доверяете, лучше обратиться за помощью к другому специалисту.
Статья представлена в ознакомительных целях. Назначение лечения должно
производиться только врачом!
o-gaimorite.ru
названия детских препаратов для лечения гайморите, какие принимать детям
Детский гайморит (воспаление верхнечелюстных придаточных «гайморовых» пазух носа) имеет отличительную от взрослого черту.
В детстве все слизистые оболочки очень рыхлые, а носовые ходы довольно узкие. В силу этих физиологических особенностей отход слизи из носовых путей ребенка затруднен, а поэтому болезнетворные бактерии в идеально подходящей для них среде размножаются и растут быстрее.
Поэтому гайморит, если такой диагноз установлен врачом и подтвержден лабораторно, нужно как можно скорее начинать лечить. Причем, на вопрос, нужны ли антибиотики при гайморите, ответ почти всегда будет положительным.
Почему нужны антибиотики при гайморите?
Первые 5-7 дней врачи будут стараться лечить ребенка без применения антибиотиков, при условии, что вы вовремя обратились в поликлинику, и стадия заболевания не запущена. Если улучшения не наступит, в обязательном порядке назначают антибактериальную терапию.

Гайморит неприятен и мучителен для ребенка сам по себе, но не так страшно само заболевание, как его возможные осложнения. А в этом списке очень опасные и тяжелые диагнозы:
- Отит;
- Пневмония;
- Менингит и другие инфекции головного мозга;
- Флегмоны;
- Сепсис.
Лечить гайморит нужно на самой ранней стадии.
Причины и возбудители болезни
Как правило, гайморит – это уже осложнение, которое наступило у ребенка после перенесенного гриппа, длительного насморка, простуды. Воспаление гайморовых пазух (при гайморите), лобной пазухи (при фронтите) или двух и более пазух (при синусите) обычно вызывают золотистый стафилококк, синегнойная палочка, стрептококки группы А¸ гемофильная палочка, и аэробная бактерия моракселла.
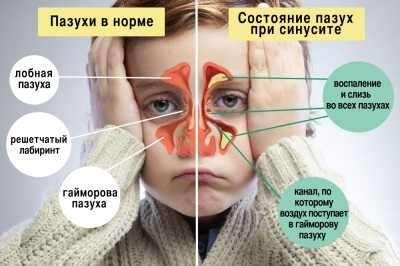
Вирусный или аллергический гаймориты нельзя лечить антибиотиками, так как антибиотик не может разрушить оболочку вируса, он создан, чтобы уничтожать бактерии.
Но это обычно и не требуется, ведь в 90% случаев вирусного гайморита заболевание проходит самостоятельно при умеренном лечении противовирусными препаратами.
Показания
Симптомы гайморита сложно перепутать с другими заболеваниями ЛОР-органов. Для него характерны давящая боль в области лба, «распирание» крыльев носа на фоне постоянной заложенности, выделения гнойных фрагментов в слизи из носа, слезоточивость и боязнь яркого света. Может повыситься температура тела до 37,5-38,0 градусов.
Подозрения доктора на гайморит (фронтит, синусит) должны подтвердиться или быть опровергнуты рентгеновским снимком пазух носа и бактериальным посевом слизи и из носа.
О том, какие симптомы бывают, как лечить гайморит, можно посмотреть в этом видео школы Комаровского.
Типы антибиотиков при гайморите
На самой начальной стадии болезни приято назначать антибиотики пенициллинового ряда. Они воздействуют на организм «мягче» других и вызывают меньше побочных действий:
Если пенициллины не справились, и вылечить ребенка не удалось, или же юный пациент не так давно уже лечился антибиотиками этой группы, доктор назначит антибиотики- макролиды:
Если и макролиды не оказали должного воздействия, или у ребенка уже довольно запущенная стадия гайморита, врач пропишет лекарство из цефалоспоринового семейства антибиотиков. Ребенку придется принимать более «серьезные», но и более эффективные препараты:
И уж совсем редко при лечении детского гайморита врачи стараются использовать антибиотики семейства фторхинолонов. Это не детские антибиотики, но иногда их все-таки назначают детям после 5 лет для лечения тяжелого гайморита, вызванного синегнойной палочкой:

Все вышесказанное уместно для ситуаций, когда у ребенка острые формы гайморита. При хроническом заболевании использование антибиотиков вызывает у ученых и врачей немалые сомнения – ведь может случиться так, что все антибактериальные препараты будут испробованы, а очередное обострение гайморита лечить уже станет нечем.
Капли и спреи для лечения
Местная антибиотикотерапия при лечении гайморита у детей считается наиболее оптимальным решением.
Ведь применяя лекарство через нос в форме капель или спрея, мы существенно снижаем риск появления таких неприятных последствий приема антибиотиков, как дисбактериоз, молочница, аллергические реакции. Это для растущего организма, безусловно, лучше. К тому же антибиотик, доставленный «по назначению», в место воспаления, быстрее оказывает лечебный эффект.
Если дыхательный канал открыт, то проблем с использованием капель и спреев не возникнет. Если закрыт, доктор может предложить сделать «прокол», и после этого назначить местные антибиотики.
Самыми популярными антибиотиками местного применения считаются:
- «Изофра». Сильнодействующий препарат с антибиотиком «Фрамицетином» обычно рекомендуют детям от полутора лет. Однако в некоторых случаях, «Изофру» могут назначить и деткам более младшего возраста. Продается антибиотик в форме спрея во флаконах объемом 15 мл. Также препарат выпускается в назальных каплях. Врачи подчеркивают, что «Изофрой» можно лечить гайморит, синусит при условии, что носовая перегородка не повреждена.
- «Полидекса». Этот спрей обладает и противовоспалительным, и бактериальным эффектами. Антибиотики в составе – «Неомицин» и «Полимиксин». Он выпускается в форме ушных капель и назального спрея. Детям рекомендуется с 2,5 лет.
- «Биопарокс» — аэрозоль, улучшающая состояние слизистой оболочки носа. Антибиотик в составе – «Фузафунгин», препарат назначается детям в возрасте от 2,5 лет. В продаже «Биопарокс» есть во флакончиках по 20 мл. У препарата существенный перечень противопоказаний к применению.
Большинство капельных форм антибиотиков и спреев антибактериального действия противопоказаны детям до 2-3 лет. Но в младенчестве гайморит – большая редкость, поскольку окончательное формирование пазух носа у детей завершается только к 4 годам. Наиболее подвержены гаймориту дети в возрасте 7-10 лет.
Сложные капли
«Сложные капли» в нос были единственным действенным способом победить гайморит, когда мой старший сын в свои 12 лет проходил лечение. После перепробованных «модных» и довольно дорогих спреев, даже после курса антибиотиков внутримышечно, существенного улучшения у него не наступало. А выздороветь нам помогли именно «сложные капли».
«Сложные капли» — это препарат, который состоит сразу из нескольких других лекарств в форме капель. Названия, пропорции и точный состав назначает врач, а сами капли изготавливают фармацевты в аптеке, имеющей собственный рецептурный отдел.
Обычно к «сложным каплям» врач прибегает тогда, когда гайморит затяжной, выздоровление не наступает даже после курса терапии, или при тяжелой форме болезни.
В составе «сложных капель» часто используют антибиотики. Хранить такие капли обычно можно недолго – около пяти – семи суток.
О лечение гайморита у детей, об антибиотиках, сосудосуживающих и сложных каплях в нос можно узнать из этого видео:
Перед применением капель или спрея нужно обязательно провести полоскание пазух носа. Для этого подойдет солевой раствор (1 стакан кипяченой охлажденной воды на 1 чайную ложку соли), содовый раствор или морская вода, раствор фурацилина или слабый раствор марганцовки. В домашних условиях полоскание легко можно сделать при помощи резиновой аптечной груши. Промыть пазухи можно и при помощи шприца, с которого предварительно снять иглу. В аптеках сегодня продаются и специальные приборы для промывания носа.
После промывания желательно немного отдохнуть и закапать сосудосуживающие препараты, если есть ощущение заложенности (т.е. в носу отек). Через несколько минут появится возможность дышать и тогда уже можно закапывать капли и вбрызгивать спрей с антибиотиками.
Антибиотики для ингаляций при лечении гайморита:
- «Диоксидин». В небулайзерах «Диоксидин» используют в форме специального раствора для ингаляций. Такие процедуры можно проводить детям, достигшим двухлетнего возраста. Детям от 2 до 6 лет ингаляция должна длиться 1 минуту. Ребятам от 6 до 12 лет — не больше двух минут.
- «Цефтриаксон». В небулайзерах используют сухую смесь, предназначенную для инъекций. Флакон 1мл.лекартсва + 5 мл физраствора. Длительность ингаляции для ребенка при гайморите — не более 4- 5 минут.
- «Стрептомицин». Ингаляции с этим антибиотиком при гайморите специалисты не советуют делать детям до 1 года. Длительность процедуры – не более 3-4 минут.
Время ингаляционных сеансов и продолжительность курса определяет врач.
Особенности лечения
- Делать это можно как в стационаре, так и в домашних условиях. Тяжелые формы заболевания, скорее всего, потребуют госпитализации и последующего оперативного вмешательства.
- Нельзя менять дозировку препарата, прерывать курс лечения даже после видимого улучшения состояния ребенка. Недолеченный гайморит с большой долей вероятности может перейти в хроническую форму.

- Категорически запрещено прогревать носовые полости при гайморите. Теплые компрессы и грелка на нос – обязательно придутся по вкусу болезнетворным бактериям, поселившимся в пазухах носа ребенка. Они скажут вам «спасибо». Любое прогревание при гайморите пойдет на пользу только если в пазухах носа уже нет гноя, и лечение вышло на «финишную прямую».
- Во время приема антибиотиков при лечении гайморита не забывайте давать ребенку пить бактериофаги «Бифидумбактерин», «Бифиформ» и др. для профилактики дисбактариоза.
o-krohe.ru
