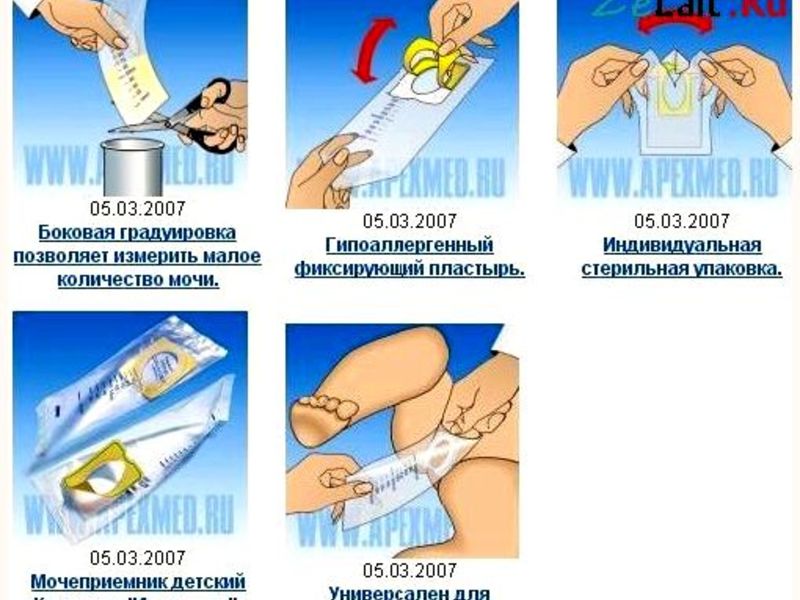
Как собирают мочу у новорожденных: Сбор анализов у детей до 1 года
В первый год жизни каждому малышу назначаются анализы. Самый популярный из них – исследование мочи. Здоровому ребенку показано несколько раз сдать мочу для диагностики в течение первых двенадцать месяцев. Данная статья расскажет вам о том, что такое мочеприемник детский. Вы узнаете об особенностях использования этой системы. Мочеприемник детский (аптечная сеть предоставляет различные виды устройств) представляет собой так называемый контейнер. Он эластичный, приятный на ощупь. Вместимость контейнера – 100 миллилитров. Примерно столько мочи может выделить за один раз годовалый ребенок. Для удобства использования на пакет нанесена градуировка. Цена деления составляет десять миллилитров. На конце мочеприемник детский имеет специальное крепление. Оно защищено бумажными полосками. Именно под ними располагается клейкая основа, которая обладает гипоаллергенными свойствами. Этот факт дает гарантию того, что у малыша не останется раздражения на нежной коже при условии соблюдения правил использования устройства. Мочеприемник детский может быть разных видов. В аптечной сети вам предложат устройства, предназначенные для мальчиков и девочек. В инструкции прописаны все действия, которые должны совершить родители. Однако все они могут быть разделены на несколько групп. Перед тем как использовать мочеприемник детский, нужно провести подготовительные процедуры. Собирать мочу лучше в утреннее время. Однако если малыш находится полностью на грудном вскармливании или кушает адаптированную смесь, использовать мочеприемник можно абсолютно в любое время. Рассмотрим основные условия и правила для использования устройства. Подготовка к анализу Перед тем как использовать купленное приспособление, нужно подготовить ребенка.
Инструкция
|
Как собрать мочу у новорождённого ребёнка?
143180, Россия, Московская область, г. Звенигород, ул. Комарова, д. 10
Собрать мочу у новорождённого ребёнка – целая проблема, особенно если молодой родитель сталкивается с ситуацией впервые. В отличие от взрослых детей, малютки ещё не могут сказать, когда именно запустится процесс мочеиспускания, и порой это не поддаётся контролю. Но если разобраться в вопросе детально, то ситуация становится не такой тревожной.
Существует два метода по сбору мочи – это применение мочеприёмника и использование специальной ёмкости.
Мочеприёмник – это приспособление с овальным углублением, отдалённо напоминающее полиэтиленовый пакет, но является абсолютно стерильным. Благодаря специальной липучке аппарат крепится к коже промежности, исключая протекания.
Как пользоваться мочеприёмником:
- Тщательно вымойте руки с мылом.

- Подмойте малыша и высушите его тело с помощью одноразового полотенца.
- Положите малютку на спину, раздвинув ножки в сторону.
- Уберите защитное покрытие с липучки мочеприёмника.
- Расположите овальное углубление напротив половых органов.
- Придавите липкий контур лёгким движением.
- Дождитесь мочеиспускания.
- Аккуратно снимите приспособление и перелейте жидкость в специальную ёмкость для анализов.
- Во время процедуры можно зафиксировать нужное положение мочеприёмника пелёнкой.
- Для предотвращения смещения аппарата лучше держать малютку на руках.
- Количество жидкость легко контролировать по разметке на аппарате.
Как «уговорить» малыша пописать?
- После пробуждения ребёнок обязательно захочет в туалет, поэтому родители должны быть наготове.
- В некоторых случаях эффективно помогает включение воды. Журчание струи из-под крана может спровоцировать у крохи мочеиспускание.

- Родители могут помассировать малышу животик и слегка надавить на мочевой пузырь.
- Слегка намоченная водой пелёнка, на которой лежит малыш, также провоцирует мочеиспускание.
После сбора анализа на баночку наклеивается небольшая бумажка с ФИО.
Что категорически нельзя делать при сборе мочи у новорождённого ребёнка?
- Переливать жидкость напрямую из горшка или нестерильной посуды. Даже если вы попытаетесь заняться стерилизацией ёмкости самостоятельно, то убить всех микробов всё равно не получится.
- Хранить мочу больше двух часов. Для анализа требуется только утренняя и свежая урина.
- Собирать мочу с тела, когда она стекает по ножке ребёнка. Таким методом можно собрать огромное количество нежелательных загрязнений и пыли.
- Выжимать содержимое с пелёнок, одежды или подгузников. Наличие волокон ткани и посторонних материалов в урине собьёт с толку любого врача.
- Неправильно хранить полученную жидкость.
 Несоблюдение правила приведёт к некорректному результату.
Несоблюдение правила приведёт к некорректному результату. - Собирать мочу без предварительного подмывания ребёнка. Урина должна быть абсолютно чистой.
На просторах Интернета существует и другой способ по сбору мочи у новорождённых малышей – это применение стандартного полиэтиленового пакета в качестве ёмкости. Однако данный метод является ненадёжным и имеет множество минусов при использовании. Самым главным недостатком обычных пакетов является отсутствие 100% стерильности.
Новости «Мать и Дитя — ИДК»: Как собрать анализы мочи ребенку?
27.02.2017Хотелось бы поговорить о некоторых проблемах, вызывающих у родителей вопросы, иногда переходящих в панику — изменениях в анализах мочи (мочевой синдром).
Мочевой синдром (гематурия, протеинурия, лейкоцитурия и их сочетания) — обычно клинически протекает незаметно (исключая случаи макрогематурии и массивной лейкоцитурией), обнаруживается только при помощи лабораторных методов исследования мочи.
Мочевой синдром может быть выявлен случайно при оформлении ребенка в детские дошкольно- школьные учреждения, при проведении диспансеризации или при контрольной сдаче анализов после перенесенного заболевания. Но достаточно часто мочевой синдром выявляется после появления болей при мочеиспускании или появления учащенного мочеиспускания. И это у детей в возрасте до 3 лет.
Что делать? Куда бежать? Как лечить?
Прежде всего, следует обратиться к врачу и следовать рекомендованному алгоритму:
1. Повторить анализ мочи, собранный соответствующим образом, чтобы убедится в стабильности изменений
2. Провести осмотр наружных половых органов ребёнка
3. Провести посев мочи ( по необходимости)
4. Сделать общий анализ крови
5. Провести УЗИ органов брюшной полости , почек и мочевого пузыря
И тут возникают сложности… Как собрать анализы мочи? Интернет пестрит рекомендациями, родственники и знакомые советуют, ссылаясь на собственный опыт, да и регистраторы в лабораториях говорят, что без правильного сбора анализы будут не верны.
Чуть отвлекусь… Как –то , при осмотре ребенка (девочка 10 мес.), спросил у родителей о том, как они сумели собрать анализ мочи по Нечипоренко (средняя порция). С гордостью объяснив, что они уже приучают ребенка к горшку, родители поведали, что собранную мочу они частично выливают, затем частично собирают в баночку для анализов (ну чем не средняя порция?), а остатки тоже выливают в унитаз! На сколько правильным следует считать полученный результат? Этот феномен заинтересовал меня, и я стал задавать вопросы о сборе анализов всем родителям. Представьте моё удивление, когда выяснилось, что более 30 % родителей собирают анализы мочи у детей подобным образом!
Вернемся к теме… Для того чтобы получить достоверный результат исследования мочи, ее необходимо правильно собрать, а до этого еще и правильно к этому подготовиться.
Как правильно собрать мочу у детей первого года жизни, которые ещё не ходят на горшок?
Перед сбором мочи, ребёнка необходимо подмыть теплой водой с мылом.
- Девочек подмывают так, чтобы вода стекала спереди назад (чтобы избежать загрязнения половых органов и не занести бактерии из кишечника во влагалище).
- Мальчикам достаточно хорошо обмыть наружные половые органы (нельзя открывать головку насильно — это может привести к травме!) Нельзя использовать антисептики (например, марганцовку) — это может исказить реальную картину происходящего и скрыть воспаление.
Для забора мочи у грудничка можно приобрести в аптеке приспособление, с помощью которого Вы абсолютно просто сможете собрать мочу на анализ и у мальчика, и у девочки.
В аптеках продают специальные мочеприемники, которые представляют собой прозрачный сборный мешочек, основание которого приклеивается к коже ребенка. Такое приспособление подходит как для девочек, так и для мальчиков (чтобы моча не выливалась — мошонку необходимо поместить внутрь мочеприемника). Недостаток мочесборника – он может отклеиться или ребёнок может сам отодрать мешающий пакетик. Чтобы этого не произошло, аккуратно поверх мочесборника оденьте одноразовый подгузник.
Чтобы этого не произошло, аккуратно поверх мочесборника оденьте одноразовый подгузник.
Пробу нужно доставить в заборный пункт утром того же дня. Длительное хранение мочи ведет к изменению ее физических свойств, размножению бактерий и к разрушению элементов осадка.
Стимулирует мочеиспускание шум льющейся воды, поглаживание и легкое надавливание теплой рукой надлобковой области ребенка.
Что не следует делать при сборе мочи:
! Выжимать памперс, ватку или пеленку (произойдет оседание форменных элементов мочи, то есть, таким путем моча фильтруется).
! Переливать из горошка (даже если горшок вымыть с мылом — в анализе может быть увеличено количество лейкоцитов и бактерий). Чтоб анализ был хороший (правильный), лучше поставить в горшок стерильную (тщательно простерилизованную) пиалу или маленькую мисочку.
! Долго держать мочу в теплом помещении (при длительном хранении она быстро разлагается)
При проведении общего анализа, количество собранной утренней порции мочи, практического значения не имеет.
Нормой считается полная прозрачность мочи. Ее помутнение, чаще всего, говорит о наличие инфекции (бактериурии). Кроме того, моча может мутнеть от наличия в ней эритроцитов, лейкоцитов, эпителия, бактерий, жировых капель, солей (уратов, оксалатов), слизи.
В следующий раз поговорим о других пунктах алгоритма как правильно обследовать ребенка с изменениями в анализах мочи. Не стесняйтесь! Приходить к врачу и задавать ему вопросы!
С уважением, Болтовский В.А.
использованная литература:
Мухин НА., Тареева И.Е., Шилов Е.М. Диагностика и лечение болезней почек. — М.: ГЭОТАР-МЕД, 2002.
Храйчик Д.Е., Седор Дж.Р., Ганц М.Б. Секреты нефрологии: Пер. с англ. / Под ред. Ю.В. Наточина. — М., СПб: Бином, 2001.Список клиник:
Как собрать мочу на анализы у ребенка: алгоритм, сколько мл нужно, техника сбора по Зимницкому, Нечипоренко, для общего анализа | Подготовка и правила забора мочи у новорожденных, годовалых малышей
Анализ мочи – исследование, которое помогает получить информацию и состоянии организма малыша и правильности его развития. На первый взгляд, сдача мочи не представляет никаких трудностей. Однако у родителей маленьких детей возникает немало вопросов: как собрать мочу на анализ новорожденного, как правильно подготовиться к этому, сколько мочи нужно для объективности исследования. При несоблюдении определенных требований родители рисуют услышать от врача просьбу пересдать мочу, так как результаты анализа будут неинформативными.
На первый взгляд, сдача мочи не представляет никаких трудностей. Однако у родителей маленьких детей возникает немало вопросов: как собрать мочу на анализ новорожденного, как правильно подготовиться к этому, сколько мочи нужно для объективности исследования. При несоблюдении определенных требований родители рисуют услышать от врача просьбу пересдать мочу, так как результаты анализа будут неинформативными.
Что показывает анализ?
Анализ мочи направлен на качественную оценку продукта жизнедеятельности организма. В результате исследования определяют плотность, кислотность, цвет мочи, наличие бактерий, эритроцитов, слизи, кетоновых тел, глюкозы. Интерпретирование анализа, который сдан по всем правилам, помогает исключить возможные патологии либо своевременно диагностировать заболевания мочевыделительной, пищеварительной систем.
Для чего нужен общий анализ мочи?
Общий анализ мочи дети сдают регулярно при каждой диспансеризации. В первые дни жизни, в 1, 3, 6, 12 месяцев, затем в 2 и 3 года, при каждом обследовании перед поступлением в детский коллектив. Также этот анализ врач может назначить в процессе лечения ОРВИ и других заболеваний для того, чтобы знать, как инфекция повлияла на работу почек и органов пищеварения. Бактериальные инфекции нередко нарушают работу почек и других органов мочеполовой системы, вот почему так важно вовремя предотвратить необратимые последствия. Анализ мочи помогает диагностировать различные хронические заболевания.
Также этот анализ врач может назначить в процессе лечения ОРВИ и других заболеваний для того, чтобы знать, как инфекция повлияла на работу почек и органов пищеварения. Бактериальные инфекции нередко нарушают работу почек и других органов мочеполовой системы, вот почему так важно вовремя предотвратить необратимые последствия. Анализ мочи помогает диагностировать различные хронические заболевания.
Когда врач может назначить анализ?
Анализ мочи назначают в трех основных случаях:
- При обращении в поликлинику с подозрениями на патологические процессы и заболевания. Общий анализ мочи – базовое исследование, которое традиционно входит в перечень обязательных диагностических мероприятий;
- После перенесенного заболевания для оценки результатов терапевтических мероприятий, контроля общего состояния и возможных осложнений в работе органов мочеполовой системы;
- В период планового профилактического осмотра и при поступлении в новый детский коллектив.

Какие анализы мочи бывают?
Существует несколько видов анализа мочи, которые может назначить ребенку педиатр или узкий специалист:
- Общий анализ мочи, который назначается в тандеме с анализом крови. Помогает оценить физико-химический состав: плотность, цвет;
- Биохимический анализ мочи. В моче подсчитывается содержание белка, глюкозы, амилазы, креатинина, натрия, калия, фосфора, магния, микроальбумина, мочевины и мочевой кислоты;
- Анализ мочи по Нечипоренко. Демонстрирует количество лейкоцитов, эритроцитов в утренней моче и позволяет диагностировать патологические процессы в почках и мочевыводящих путях;
- Анализ мочи по Зимницкому. Назначается для того, чтобы оценить функциональность почек. В этом случае собирается суточная моча, оценивается ее объем, плотность, соотношение дневной и ночной порции. Анализ проводят при диагностировании различных заболеваний.

Как собрать мочу: что не надо делать?
Нельзя брать для сбора мочи банки от консервации и детского питания. Плохо промытая посуда и остатки мыльного раствора искажают результаты диагностики. Также не рекомендуется собирать биоматериал с вечера: утренняя моча максимально информативна, хранить ее можно не более двух часов. Если оставить материал для анализа дома на более длительный срок, может образоваться осадок и достоверность результата вновь снизится. Лучше всего собирать мочу у ребенка сразу после пробуждения, такой материал считается самым информативным.
Как собрать мочу правильно?
Перевозить мочу нужно аккуратно при соблюдении определенных температурных условий. Сильный мороз или жаркая погода могут негативно сказаться на диагностике. Если погода за окном вызывает сомнение, воспользуйтесь термосумкой. Важно следовать следующим рекомендациям педиатров:
- Не давайте ребенку за сутки перед сбором мочи незнакомых продуктов, не кормите его овощами и фруктами, в составе которых есть натуральные красители;
- Поддерживайте нормальный температурный режим в помещении, малыш не должен перегреваться или мерзнуть;
- Позаботьтесь о настроении ребенка – это тоже влияет на результат анализа, который может быть искажен из-за плохого эмоционального состояния;
- Постарайтесь собрать самую первую порцию утреннего мочеиспускания, натощак перед утренним кормлением.

Гигиенические процедуры перед сбором мочи
Неправильная гигиена часто становится причиной плохого анализа и недостоверной диагностики, поэтому врач может назначить исследование повторно. Лучше всего позаботиться о соблюдении всех правил заранее. Чистота органов малыша – основа точных результатов!
Нередко на кожных складках скапливаются бактерии, которые легко проникают в контейнер для сбора мочи. Именно по этой причине чаще всего результаты анализы у ребенка бывают плохими.
Многие задаются вопросом: как правильно подмыть маленького ребенка? Если речь о малышах, то подмывать их нужно спереди назад, это касается и девочек, и мальчиков. Так минимизируется риск попадания бактерий в область половых органов. Мыть ребенка нужно непосредственно перед сдачей анализа, делать это надо быстро, так как малыши не умеют терпеть. Использовать отвары трав категорически запрещается – они могут вызвать аллергическую реакцию и спровоцировать болезненные ощущения и зуд у младенца.
Как собрать анализ у новорожденного?
Лучше всего расположиться для проведения всех манипуляций в ванной комнате – там намного удобнее собрать среднюю порцию мочи для анализа. Для того чтобы ускорить процесс, можно включить воду или напоить ребенка, он отреагирует мочеиспусканием.
Как собрать анализ у малыша?
У ребенка постарше собрать анализ несколько проще. По традиции некоторые родители терпеливо ждут около 1-2 месячного малыша с баночкой в руках. Однако существует более простой способ: использовать мочеприемник. Это специальный контейнер, который продается в аптеке. Он приклеивается на кожу в промежности, и моча собирается в стерильную емкость.
Опасаться за комфорт младенца нет причин: детский мочеприемник выполнен из эластичных гипоаллергенных, мягких на ощупь материалов. Его вместимость – 100 миллилитров. У малыша не останется никаких следов на коже после снятия устройства. В прилагаемой инструкции подробно описаны все действия, поэтому родители в легкостью решат поставленную задачу без особых проблем.
Сколько мочи достаточно?
Для достоверной диагностики достаточно немного – всего 50 миллилитров, а в случае с новорожденными даже меньше. Однако если мочи будет меньше, чем 20 миллилитров, исследование будет невозможно провести.
Как избежать ошибок?
Для того чтобы исключить ложные результаты и не пересдавать анализ мочи, важно избегать распространенных ошибок:
- Не берите мочу из горшка, не выжимайте подгузник или пеленку;
- Не сдавайте на анализ мочу не первого мочеиспускания;
- Не держите материал в холодильнике с вечера и не замораживайте его;
- Не используйте грязные контейнеры для сдачи и транспортировки;
- Не переутомляйте ребенка и не допускайте эмоциональных перегрузок;
- Не сдавайте анализ после приема лекарств или проведения инъекций.
Небольшие хитрости
Опытные родители делятся такими секретами, которые помогут облегчить процедуру сдачи анализа у малышей. Если ребенок спит в подгузнике, приготовьтесь сразу перед тем, как его расстегивать. Достаточно открыть памперс – и у ребенка начнется мочеиспускание, потому что ему станет прохладно. Для ускорения процесса можно сделать легкий массаж живота или поставить ребенка ножками в теплую ванну. Помогает и звук журчащей воды, который можно включить на телефоне. Соблюдайте правила сдачи анализов, и результаты диагностики будут максимально достоверными!
Если ребенок спит в подгузнике, приготовьтесь сразу перед тем, как его расстегивать. Достаточно открыть памперс – и у ребенка начнется мочеиспускание, потому что ему станет прохладно. Для ускорения процесса можно сделать легкий массаж живота или поставить ребенка ножками в теплую ванну. Помогает и звук журчащей воды, который можно включить на телефоне. Соблюдайте правила сдачи анализов, и результаты диагностики будут максимально достоверными!
Как правильно собрать общий анализ мочи?
Дата публикации: .
Врач лабораторной диагностики
(заведующий клинико-
диагностической лабораторией)
Лавицкая Т.В.
Общий анализ мочи (ОАМ) – это лабораторное исследование мочи, которое дает возможность составить общую клиническую картину состояния здоровья пациента. Это может быть как профилактическая мера, так и диагностический инструмент для контроля сахарного диабета или болезней почек.
Именно благодаря широкому спектру исследования направление на данный анализ не пугает (чего не скажешь о возможных результатах). Но не все знают с чего начать, когда собирать, сколько и во что. Итак:
Но не все знают с чего начать, когда собирать, сколько и во что. Итак:
- Подготовка к сдаче анализа начинается в тот самый день, когда вам дали направление на него (в основном, за день-два до назначенной даты). Это значит, что вы должны исключить на этот период алкогольные напитки, ограничить продукты с натуральными и синтетическими красителями (сладкие газированные напитки, карамель, свекла, черника, апельсин/лимон). Не рекомендуется также употребление острых и соленых блюд.
- Накануне сдачи анализа не разрешены и тяжелые физические нагрузки.
- Материал для исследования собирается утром , сразу после пробуждения (последнее мочеиспускание должно быть за 5-6 часов до этого).
- Обязательно проводятся тщательные гигиенические процедуры для наружных половых органов.
- Подготавливается стерильная посуда.
- Обычно это специальный контейнер, который можно приобрести в любой аптеке.
 В качестве исключения допускается и другая чистая стеклянная тара с крышечкой (майонезная баночка, из-под детского питания и т.д.).
В качестве исключения допускается и другая чистая стеклянная тара с крышечкой (майонезная баночка, из-под детского питания и т.д.). - После завершения утреннего туалета помочитесь непосредственно в контейнер. Но желательно взять две баночки, собрать всю мочу в одну из них, перемешать и на 2/3 наполнить вторую.
- Плотно закройте тару и не позже чем через 2-3 часа доставьте ее в лабораторию. Все это время лучше хранить материал в холодильнике. Так моча не начнет разлагаться, и результаты анализа будут максимально достоверными.
- Обязательно ли собирать материал утром?
- Этот вопрос зададут, скорее всего, молодые родители грудничков, для которых сам процесс сбора мочи для анализа уже проблема. Не говоря уже о соблюдении правил алгоритма.
- Но, к сожалению, исключений по возрастному принципу не существует. Если здоровью ребенка угрожает опасность и общий анализ мочи – один из шансов быстро получить объективную оценку состояния малыша, то родители должны приложить максимум усилий для того, чтобы выполнить требования лечащего врача и лаборатории.
 Тем более что сам процесс безболезненный и требует лишь немного усилий, ловкости и фантазии.
Тем более что сам процесс безболезненный и требует лишь немного усилий, ловкости и фантазии. - Такие строгие рамки обусловлены, в первую очередь, самой высокой информативностью данной порции мочи. Так как в период сна последняя «отстаивается» и является наиболее концентрированной. Присущие в ней микроэлементы способны «рассказать» о состоянии верхних и нижних отделов мочеполовой системы и мочевыводящих путей.
Как правильно собрать мочу на общий анализ у грудничка?
Как уже упоминалось, собрать мочу у такого маленького ребенка очень проблематично. Ведь кроха еще не контролирует свои позывы в туалет (более того, распознать их тоже нереально) и не умеет высаживаться. И если родителям мальчиков еще как-то можно снять подгузник, «поймать» малыша в процессе и собрать мочу прямо в контейнер, то родители девочки не знают даже с чего начать.
А начать лучше с покупки педиатрического мочеприемника. Это устройство представляет собой прозрачный пакет, который приклеивается на гениталии ребенка (так чтобы при мочеиспускании ничего не пролилось и, при необходимости, не перемешалось с калом).
Сделать это лучше под утро и дождаться, таким образом, правильной порции мочи. Но можно и ускорить процесс поглаживанием крохи вдоль по спинке (стимулирует мочеиспускание), кормлением грудью или бутылочкой.
Если мочеприемника у вас нет, можно использовать сухую, вымытую накануне содой, тарелку, аккуратно подставив ее крохе под попу (опять же, вариант более актуальный для девочки). Подойдет также и чистый полиэтиленовый пакет (его можно закрепить с помощью ручек на бедрах ребенка). После того, как ребенок сделает «свое дело», перелейте содержимое пакета в контейнер (следите, чтобы в мочу не попали фекалии).
При всем этом, не забывайте о чистоте наружных половых органов (подмывать малыша, в таком случае, надо без мыла). И о собственной диете, если ваш малыш исключительно на грудном вскармливании.
Если в случае с грудничком все усилия принадлежат родителям, то ребенку старше 2-3 лет можно уже что-то объяснить и попросить помочь. Сам процесс может даже понравиться крохе, если его похвалят и поощрят.
Сам процесс может даже понравиться крохе, если его похвалят и поощрят.
Алгоритм действий остается неизменным:
- Мочу надо обязательно собрать утром (да, если вы находитесь в стационаре, ребенка придется будить).
- Тщательно провести гигиенические процедуры перед сбором материала. Главное, помните, что маленькие дети не умеют долго терпеть и делать все придется очень быстро.
- Попросите ребенка пописать в подготовленную посуду. Не в горшок! Моча, перелитая из нестерильной емкости, будет содержать патогенные микроорганизмы, которые приведут к быстрому разложению биоматериала и заключению ложного результата диагностики.
- Желательно собрать всю мочу, перемешать и отлить необходимое количество в контейнер (приблизительно 50-100 мл.).
- Хранить в холодильнике не более 5 часов. А лучше сразу сдать в лабораторию.
И не забывайте о предварительной подготовке: ребенок за день до анализа не должен употреблять продукты с сильными красителями, водный режим – обычный, спать ложимся в то же время.
Собираем мочу у взрослых
Если к детям еще допустимы какие-либо «поблажки» (часто в силу возраста и это исключено), то взрослые должны подойти к сдаче общего анализа мочи со всей ответственностью.
Медицинские работники лаборатории не зря каждый раз напоминают основные правила сбора материала. Ведь и диета, и стерильная посуда (моча, в принципе, стерильна и бактерии в ней могут появиться только в процессе сбора материала), и время доставки анализа – очень важные аспекты достоверной и быстрой диагностики.
Поэтому для всех взрослых пациентов существует четкий алгоритм:
- За день до сдачи анализа соблюдается диета и абсолютное ограничение в плане алкоголя.
- Моча собирается утром, сразу после пробуждения.
- Непосредственно перед сбором нужно тщательно помыть наружные половые органы.
- Должна быть подготовлена специальная стерильная тара, которая заполняется на 2/3, плотно закрывается и относится не позже чем через 2 часа в лабораторию.

Как собирать мочу на анализ у женщин?
знакомы с этим анализом несколько ближе, чем мужчины. Обусловлено это, прежде всего, детородной функцией: все женщины, которые хоть один раз были беременны, не забудут эти постоянные направления на ОАМ и ОАК. И не удивительно, так как организм будущей мамы терпит нагрузку за двоих и врачам нужно быть уверенными, что он справится.
Что же касается небеременных женщин, то они вынуждены сдавать общий анализ мочи в целях профилактики, во время болезни, при плохом самочувствии, которое еще не диагностировано… Им, обычно, не выдвигают определенных условий, и анализ они сдают по общему алгоритму.
Кроме одного «но»: во время критических дней анализ сдавать нельзя (лишь в самых крайних случаях позволяется применить тампон при сборе мочи). Это правило соблюдается каждой лабораторией и лучше быть ознакомленным с ним заранее.
Как собирать мочу на анализ у мужчин?
В данном случае нужно следовать лишь общему алгоритму. То есть, если соблюдены временные требования к рациону, особое внимание следует уделить личной гигиене (при подмывании, как и при сборе материала, полностью оттягивается кожная складка, освобождая тем самым мочеиспускательный канал).
То есть, если соблюдены временные требования к рациону, особое внимание следует уделить личной гигиене (при подмывании, как и при сборе материала, полностью оттягивается кожная складка, освобождая тем самым мочеиспускательный канал).
Дальнейшие действия уже известны: до сдачи анализа храним материал в холодном месте, но не затягиваем с доставкой его в лабораторию.
Памятка для родителей и пациентов
Памятка для родителей и пациентов.
Уважаемые родители и пациенты сообщаем вам, что при подготовке к исследованиям существуют правила подготовки, которые надо соблюдать для качественной диагностики вашего заболевания.
1. Общий анализ крови
Просим обратить ваше внимание на эти правила!!
- Заранее готовить ребенка к сдачи анализа. Вести подготовительные антистрессовые беседы
- Важным условием обеспечения качества лабораторного исследования крови является взятие крови натощак, в утреннее время.
- За 12 часов до исследования исключить прием пищи, лекарств; ограничить физическую нагрузку и эмоциональное перенапряжение, исключить стресс
2. Общий анализ мочи
- Для достоверного получения результатов общего анализа мочи необходимо использовать СТРОГО утреннюю мочу, собранную сразу после пробуждения.
- Рекомендуется накануне сбора мочи избегать прием пищевых продуктов
- Изменяющих цвет мочи (свекла, морковь)
- Перед сбором мочи необходимо провести тщательных туалет наружных половых органов без использования дезинфицирующих средств (мыло, одноразовые влажные салфетки)
- Девочкам не рекомендуется сдавать анализ мочи во время менструации и в течение 5-7 дней.

- При сборе мочи у грудных детей нужно использовать чистую одноразовую баночку или мочеприемник, аккуратно перелив собранную мочу в одноразовый контейнер.
!!!!!!!!!!Моча, выжатая из памперса, исследованию не подлежит. Нельзя использовать мочу, перелитую из детского горшка.
- 3.Правила сбора мочи на ОБЩИЙ анализ
В чистую посуду объемом не менее 0,5 л собирается ВСЯ порция утренней мочи.
- 4.АНАЛИЗ МОЧИ ПО НЕЧИПОРЕНКО
Анализ обычно назначается ПОСЛЕ общего анализа мочи, и собирается отдельно от него (в другой день). Начать мочеиспускание необходимо в унитаз (спустив первую порцию мочи в течение нескольких секунд), далее аккуратно подставить контейнер под струю мочи и наполнить средней порцией в количестве не менее 12-25 мл. Продолжить мочеиспускание в унитаз.
5.АНАЛИЗ МОЧИ ПО ЗИМНИЦКОМУ
Моча собирается в течение суток, каждые три часа, включая ночное время, в отдельные емкости, на которые наклеивают этикетки с указанием номера и интервала времени, когда была получена данная порция. Емкости с мочой обязательно хранить в прохладном месте.
Емкости с мочой обязательно хранить в прохладном месте.
- I порция – с 6.15 до 9.00
- II порция – 9.00 до 12.00
- III порция — с 12.00 до 15.00
- IV порция — с 15.00 до 18.00
- V порция — с 18.00 до 21.00
- VI порция — с 21.00 до 24.00
- VII порция- с 24.00 до 3.00
- VIII порция – с 3.00 до 6.00
В случае если в каком-то интервале времени мочеиспускания не было, то данная емкость остается пустой. При этом данная пустая подписанная емкость обязательно транспортируется в лабораторию.
- Утром после пробуждения опорожнить мочевой пузырь (эта порция мочи выливается в унитаз)
- Вся последующая моча для исследования собирается в течение 24 часов в чистую емкость объемом не менее 2 литров.
- Во время сбора емкость с мочой необходимо хранить в прохладном месте.
- Последнюю порцию мочи собрать в то же время следующего дня, когда накануне был начат сбор.

- Точно измерить объем собранной за сутки мочи.
- Тщательно перемешать всю собранную мочу, отлить 100 мл мочи в чистый контейнер, плотно закрыть. На этикетке указать измеренный суточный объем поместить в одноразовый чистый пакет и доставить в лабораторию.
Собирается аналогично правилам сбора суточной мочи.
- Анализ сдается строго натощак
- Общепринятое голодание не менее 6 часов
- Детей на грудном вскармливании не кормить до 3-4 часов
- Нельзя чистить зубы, жевать резинку, чай, кофе, принимать лекарственные препараты.
- Эмоциональные и физические нагрузки исключить.
9. АНАЛИЗ КАЛА НА КОПРОГРАММУ
- Подготовка больного:
- Не рекомендуется производить забор биоматериала на анализ после приема слабительных препаратов, препаратов железа, а также введения в анальное отверстие, влияющих на перистальтику кишечника.

- Нельзя исследовать кал, который загрязнен мочой.
- Кал на исследование необходимо собирать после самопроизвольной дефекации в чистую, сухую пластмассовую или стеклянную посуду.
Исследование желательно проводить сразу после дефекации или не позднее 8-10 часов после нее (до этого биоматериал следует хранить в холодильнике при t=3-5*С).
10.АНАЛИЗ КАЛА НА ГЕЛЬМИНТЫ
Подготовка и правила сбора кала .
- Подготовка пациента не требует обязательного соблюдения диеты.
- Нельзя проводить исследование кала раньше чем через 2 дня после клизмы.
- Нельзя допускать попадания в образец мочи или воды.
- Кал сдается в стеклянной или пластиковой прозрачной таре. Использование спичечных коробок категорически запрещено.
Для исследования подходит свежевыделенный кал, полученный в день исследования естественным путем. Кал необходимо собирать при помощи специальной ложечки, закрепленной на крышечке пластикового контейнера.
При сборе кала у маленьких детей брать кал с подгузника запрещается, с нижнего белья- допускается.
Контейнер необходимо заполнять не более чем на 1/3 объема.
Контейнер с образцом следует доставить в лабораторию в течении 1 дня, до этого его необходимо хранить в холодильнике при температуре от +2.
11. СОСКОБ НА ЭНТЕРОБИОЗ
Все подготовки перед анализом проводятся вечером (туалет области ануса).
Забор материала проводиться утром сразу после того как вы проснулись.
12. АНАЛИЗ КАЛА НА СКРЫТУЮ КРОВЬ
Соблюдение диеты. За трое суток (72 часа) из рациона исключают: мясо, рыбу, помидоры, овощи зеленого цвета (цветная капуста, огурец, хрен, зеленые яблоки, шпинат, салат, кабачки).
За три дня до исследования не рекомендуется проводить диагностические и лечебные манипуляции с кишечником (рентгенконтрасное исследование, ректоманоскопию, колоноскопию).
Не рекомендуется применение железосодержащих лекарственных препаратов, висмута0 ацетилсалициловую кислоту (аспирин), аскорбиновую кислоту (витамин C).
Нельзя использовать слабительные средства и ставить клизмы.
Женщинам в период менструаций не рекомендуется проводить данный анализ.
Информацию подготовила Зав. Отд. КДЛ О.Н. Камера
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ «ПРОФИЛАКТИКА МЕХАНИЧЕСКОЙ АСФИКСИИ У ДЕТЕЙ ДО 1 ГОДА»
Асфиксия — удушье, вызванное сдавлением дыхательных путей, закрытием их просвета слизью, пищей, сдавлением шеи, грудной клетки и живота, которое может привести к смерти ребенка.
У новорожденного это состояние может быть вызвано в основном следующими причинами:
- Прикрытие дыхательных путей ребенка мягким предметом ( подушкой, игрушкой)
- Прикрытие дыхательных путей грудью матери во время кормления.
- Попадание инородных тел в дыхательные пути (мелкие игрушки, пуговицы, кольца, монеты и т.д.)
- Поперхивание и попадание молока не в пищевод ребенка, в гортань, иногда в бронхи.

- Частые срыгивания
- Сдавление области шеи цепочками с крестиками(талисманами), тесьмой с соской.
ПРОФИЛАКТИКА АСФИКСИИ.
1. После каждого кормления ребенку следует дать возможность отрыгнуть воздух, заглоченный с пищей.
Для этого его нужно подержать некоторое время вертикально и ни в коем случае не класть сразу после кормления. Некоторые дети (особенно недоношенные или ослабленные) могут срыгивать повторно, уже находясь в кроватке. Для предотвращения вдыхания содержимого поворачивайте голову младенца всегда набок. Если срыгивания частые и обильные, то это является поводом для обращения к врачу.
2. Выбирая детское постельное белье и одежду, предпочтение следует отдавать товарам без всевозможных завязочек, тесемочек и т.п.
3. Не следует оставлять надолго старших детей одних около новорожденного, надеясь на их взрослость и рассудительность, а также класть спать младенца в одну кровать с ними. Да и совместный сон в одной кровати с родителями с точки зрения возможной асфиксии не безопасен.
Да и совместный сон в одной кровати с родителями с точки зрения возможной асфиксии не безопасен.
Вместо детского одеяла можно пользоваться специальным конвертом для сна, не использовать слишком большие «взрослые» одеяла. Можно использовать специальные сетчатые одеяла для младенцев.
4. Совместный сон также может быть фактором риска удушения малыша. Хотя многие молодые мамы кладут с собой в постель малышей, оптимальным все же будет сон в родительской спальне, но не в родительской кровати. Поставьте детскую кроватку впритык к своей, опустите боковую решетку. С одной стороны, это обеспечит безопасность малыша, с другой- вы будете в непосредственной близости от своего ребенка и вам не придется вскакивать ночью по несколько раз. Вам будет удобно ночью кормить кроху, а затем, не вставая, перекладывать его в кроватку.
Тревожные признаки, свидетельствующие о необходимости срочного обращения за медицинской помощью:
Существуют «тревожные признаки», которые должны сигнализировать каждому человеку о необходимости обращения срочного обращения за медицинской помощью.
Обратитесь за помощью, если у больного имеются КАКИЕ- ЛИБО из перечисленных ниже признаков.
У детей тревожные признаки, свидетельствующие о необходимости срочного обращения за медицинской помощью, включают:
- Учащенное или затрудненное дыхание
- Синюшность кожных покровов
- Недостаточное потребление жидкости
- Ребенок спит, не просыпаясь, или не реагирует на окружающих
- Гриппоподобные симптомы, проходят, но затем возвращаются с высокой температурой и сильным кашлем
- с сыпью
- Неспособность принимать пищу
- Отсутствие слез при плаче.
- Неспособность принимать пищу
- Затрудненное дыхание
- Отсутствие слез при плаче.
Помимо вышеперечисленных признаков, немедленно обратитесь за медицинской помощью для любого ребенка, у которого имеется какой- либо их этих признаков:
Информацию подготовила инструктор-валеолог О. В.Батюкова
В.Батюкова
Как правильно собирать анализы ребёнку, чтобы не приходилось сдавать повторно? Медсанчасть-168
Самые распространённые виды исследований — общий анализ крови, общий анализ мочи и кал на паразитозы. Существует много факторов, которые могут значительно влиять на качество результатов анализов . Как бы хорошо лаборатория ни выполняла анализы, ошибки при сборе анализов не позволят получить достоверные результаты.
Правила взятия крови для общеклинического и биохимического исследования:
- оптимальное время взятия крови с 7-9 часов утра
- избегать изменений в питании на протяжении 24 часов до взятия крови
- взятие крови проводить натощак, грудным детям-через 2,5 часа после кормления, при исследовании липидов-12-часовое голодание
- исключить физические нагрузки в течение 3 дней при исследовании миоглобина, КФК
- необходимо избегать волнений и стрессов
- по возможности исключить приём лекарственных препаратов
- взрослым накануне сдачи отказаться от алкоголя и курения
- исследование крови следует проводить до или через несколько дней после рентгенографии, ректального исследования, физиотерапевтических процедур, ультразвукового исследования и других медицинских манипуляций
- перед взятием крови можно пить воду(но не кофе или чай)
При исследовании общего анализа мочи также придерживаются ряда правил:
- Для ОАМ рекомендуется использовать утреннюю, саму концентрированную порцию мочи
- Собирается моча сразу после сна.
 Предыдущее мочеиспускание желательно не позже, чем в 2 часа ночи (дети старшего возраста)
Предыдущее мочеиспускание желательно не позже, чем в 2 часа ночи (дети старшего возраста) - Для сбора мочи используется чистый сосуд с крышкой
- Лучше всего собирать мочу сразу в посуду, в которой она будет доставлена в лабораторию. Из судна, горшка брать нельзя, так как сохраняется осадок фосфатов, способствующих разложению мочи
- Перед сбором мочи необходимо проводить тщательный туалет наружных половых органов
- Интервал между сбором мочи и доставкой в лабораторию должен быть как можно меньше ( не более 1,5-2 часов, хранение в прохладном месте
- Во время менструаций мочу не исследуют. После цистоскопии анализ мочи назначается не ранее чем через 5-7 сут.
- Если на исследование доставляется не вся моча, то перед сливанием необходимо тщательное взбалтывание.
- Изменения со стороны наружных половых органов, такие как вульвит, синехии вульвы, баланит, баланопостит, также оказывают влияние на результаты ОАМ.
Исследование кала
- Посуда, в которой кал транспортируется и хранится, должна быть одноразовой, изготовлена из прозрачного материала (стекла или пластика) с плотно завинчивающейся крышкой, не должна содержать остатки моющих средств
- Не допускается собирать кал в посуду с узким горлом, использовать картонные и спичечные коробки, незакрытые ёмкости.

- Полученный материал нужно доставить в лабораторию как можно скорее
- При невозможности немедленного исследования материал можно сохранять в холодильнике (t+4-5 гр) не дольше 6 часов, для исследования нужно 5 гр.
- Для копрологического исследования более взрослый пациент должен 2-3 дня находиться на определённой диете: исключить из рациона грубую клетчатку ( бананы, картошку, капусту), выпечку с маком, кунжутом, семечками, не принимать антациды, сорбенты, слабительные, препараты железа, висмута, алюминия, не подвергаться процедурам на ЖКТ
- Нежелательно использовать очистительную клизму
- Кал собирается из 4-5 мест и обязательно из конца испражнений
Соскоб на энтеробиоз
- Соскоб с перианальных складок делают рано утром до дефекации, без подмывания
- Выполнение этих условий помогает быстро и правильно выявить нарушения в здоровье детей и взрослых, сэкономить время обследования
Сбор мочи у младенцев и детей
Авторы: Джун Роджерс, магистр, бакалавр, RSCN, RN, консультант по вопросам воздержания у детей, Liverpool PCT, Ливерпуль; Кэролайн Сондерс, бакалавр наук, PGD, RSCN, RN, медсестра-консультант по урологии / гинекологии Королевской детской больницы Ливерпуля, Олдер Хей, Ливерпуль.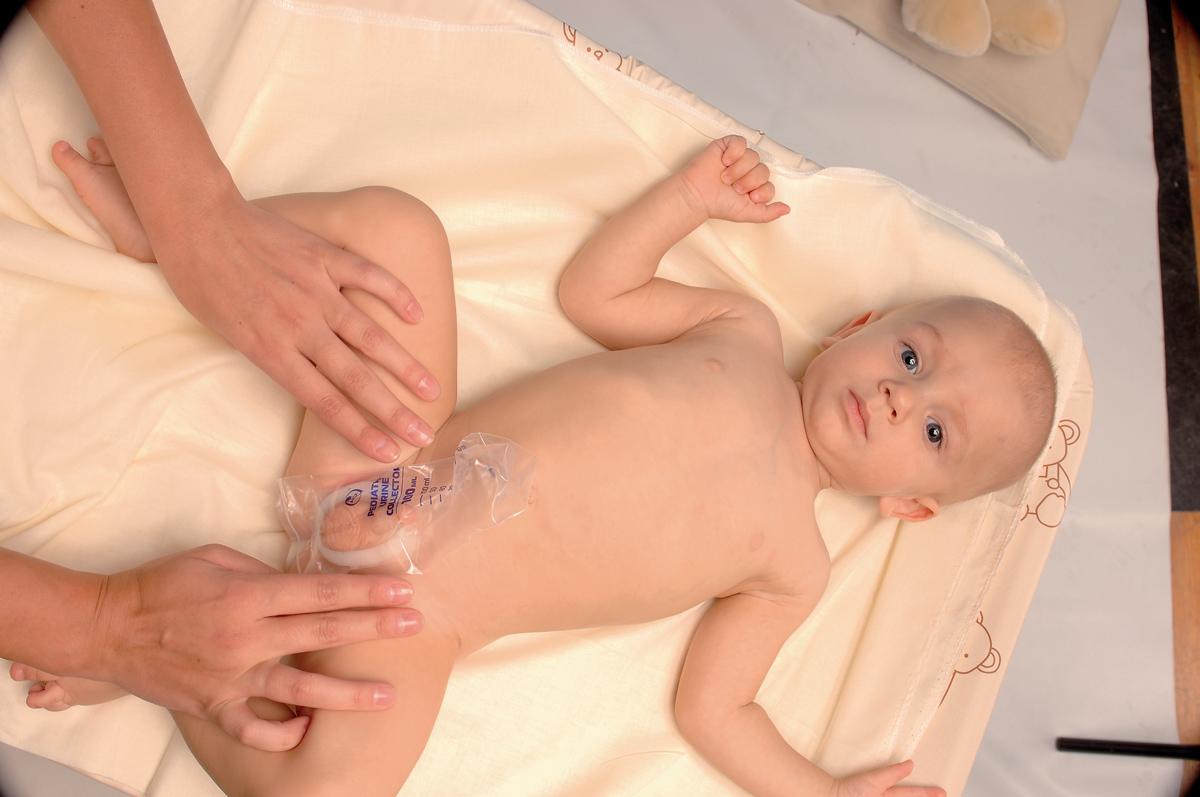
Резюме: Роджерс, Дж., Сондерс, К. (2008) Сбор мочи у младенцев и детей. Время ухода; 104: 5, 40–42.
Джун Роджерс и Кэролайн Сондерс рассматривают современные данные и передовой опыт в отношении взятия пробы мочи у детей.
Инфекция мочевыводящих путей (ИМП) является наиболее распространенной серьезной бактериальной инфекцией у младенцев и детей и требует оперативной диагностики и лечения для снижения риска долгосрочных проблем (Dulczak and Kirk, 2005).
В 2007 г. NICE выпустил клиническое руководство по лечению ИМП у детей (NICE, 2007). В этом руководстве рекомендуется, чтобы всем детям с необъяснимой лихорадкой 38 ° C или выше через 24 часа сдавали анализ мочи на лейкоцитарную эстеразу и нитриты.
Сбор мочи
Все методы, используемые для взятия образцов мочи, могут привести к заражению бактериями вне мочевого пузыря. Это может привести к неточному диагнозу, потребовать ненужного лечения или повторного взятия пробы, что имеет значение для ухода за пациентом и экономической эффективности (Lewis, 1998).
Получение образцов мочи у детей, не приученных к туалету, может быть трудным. Оценка медицинских технологий (Whiting et al, 2006) предполагает, что: «Большинство исследований, включенных в обзор, показали, что образцы чистой мочи из промежуточного потока мочи имели такую же точность, что и образцы надлобковой аспирации (SPA) при культивировании, с тем преимуществом, что -инвазивный метод сбора, который можно использовать в хирургии терапевта.Образцы из подушечек, подгузников или пакетов могут быть подходящими методами для взятия пробы мочи у детей, не приученных к туалету, хотя были доступны лишь ограниченные данные ».
Неинвазивные методы сбора
Самый популярный неинвазивный метод, используемый для детей, не приученных к туалету, — это чистый улов, который NICE (2007) определяет как золотой стандарт. Это включает в себя отбор образца путем удерживания стерильного флакона с образцом в потоке мочи. Мешки для сбора мочи и прокладки для сбора мочи
также можно использовать для сбора мочи.
NICE предлагает прокладки для сбора мочи как следующий лучший вариант для очистки улова. В руководстве четко указано, что инструкции производителя относительно их использования должны всегда соблюдаться и что нельзя использовать ватные шарики, марлю и гигиенические прокладки (NICE, 2007).
На практике использовались как мешки для сбора мочи, так и прокладки, и ведутся споры о том, что более эффективно.
Пакеты и подушечки для сбора мочи более восприимчивы к загрязнению, чем метод чистого улова, из-за тесного и длительного контакта с кожей вокруг аногенитальной области.
Однако загрязнение является проблемой для всех методов сбора мочи. Vaillancourt et al (2007) предположили, что уровень загрязнения мочи был выше в образцах мочи, взятых в середине потока у приученных к туалету детей, когда не проводилась очистка промежности / половых органов. Чистка промежности / половых органов у детей любого возраста может снизить риск ложноположительных результатов и избежать ненужного лечения антибиотиками и обследований.
Пакеты для сбора мочи по сравнению с прокладками
Пакеты и прокладки для сбора мочи как методы сбора сравнивались в небольшом количестве научных исследований.Однако результаты исследований противоречивы, что ограничивает возможности их применения в клинической практике.
Alam et al (2005) исследовали три метода сбора мочи: гигиенические прокладки; мешки для сбора мочи; и чистый улов. Уровни загрязнения мочи были одинаковыми для гигиенических прокладок и пакетов для сбора мочи, и оба были значительно выше, чем для чистого улова (стр.
Прокладки для сбора мочи, как правило, рекомендуются из-за их экономической эффективности, аналогичной или более низкой степени загрязнения, чем пакеты для сбора мочи, простоты использования, а также предпочтений родителей (Rao et al, 2004; Lewis, 1998).
Если в качестве метода сбора мочи используется прокладка для мочи, рекомендуется регулярно менять прокладку (каждые 30–45 минут), чтобы снизить риск заражения. Rao et al (2004) полагают, что этот подход более рентабелен, чем одноразовые пакеты для сбора мочи.
Rao et al (2004) полагают, что этот подход более рентабелен, чем одноразовые пакеты для сбора мочи.
Предполагается, что лейколиз (растворение лейкоцитов) может происходить при использовании прокладок, и это следует принимать во внимание при интерпретации результатов подсчета лейкоцитов (Rao et al, 2004). Предварительное исследование Шварцмана и Насри (2004) показало, что мочу можно собирать из гелевых подгузников.
Прокладки для сбора мочи и сигнализаторы энуреза
В исследовании Rao et al (2003) изучали, снижает ли использование встроенного в подушечку датчика энуреза уровень загрязнения. Сигнализация не снизила вероятность бактериального заражения. Авторы предположили, что именно контакт между подушечкой для сбора мочи и перианальной кожей влияет на риск заражения, независимо от того, влажная или сухая подушечка. Они пришли к выводу, что сигнализация с помощью прокладки предпочтительнее использования одной прокладки, поскольку сигнал тревоги немедленно сигнализирует о моче в прокладке и снижает необходимость часто беспокоить ребенка, чтобы проверить, не вышло ли оно (Rao et al, 2003).
Инвазивные методы сбора мочи
Получение незараженного образца мочи у больного новорожденного или младенца может быть трудным (Austin, 1999). В этих обстоятельствах NICE (2007) рекомендует использовать инвазивные методы, такие как надлобковая аспирация (SPA) или катетеризация.
Сообщается, чтоSPA является оптимальным методом получения образцов мочи для посева от младенцев (Barkemeyer, 1993). Организации будут иметь местную политику для руководства клинической практикой надлобковой аспирации и катетеризации.
Вопросы согласия необходимо обсуждать с родителями, так как надлобковая аспирация может нести риск, хотя осложнения очень редки (Barkemeyer, 1993). Процедура может вызвать беспокойство у родителей и врачей (Ross, 2000).
Kozer et al (2006) сравнили боль, испытываемую младенцами, перенесшими СПА или катетеризацию уретры, для получения образца мочи. Боль измерялась с помощью инструмента оценки боли.
Крем с местным обезболивающим был нанесен за час до СПА, процедура проводилась опытным медицинским персоналом. Было набрано пятьдесят восемь младенцев; 29 были рандомизированы для надлобковой аспирации, а 29 — для трансуретральной катетеризации. Соответствующий образец мочи был получен у 18 (66%) из 27 пациентов в группе надлобковой аспирации и у 20 (83%) из 24 пациентов в группе трансуретральной катетеризации. У детей младше двух месяцев надлобковая аспирация была более болезненной, чем трансуретральная катетеризация.
Было набрано пятьдесят восемь младенцев; 29 были рандомизированы для надлобковой аспирации, а 29 — для трансуретральной катетеризации. Соответствующий образец мочи был получен у 18 (66%) из 27 пациентов в группе надлобковой аспирации и у 20 (83%) из 24 пациентов в группе трансуретральной катетеризации. У детей младше двух месяцев надлобковая аспирация была более болезненной, чем трансуретральная катетеризация.
Для анализа мочи необходимо небольшое количество мочи. Сканирование мочевого пузыря можно использовать для проверки объема мочи в мочевом пузыре.Это помогает определить, когда катетеризация неуместна, и избежать инвазивных процедур до тех пор, пока в мочевом пузыре не будет выявлен значительный объем мочи (Pellowe and Rogers, 2007).
Сравнение неинвазивных и инвазивных методов
Неинвазивные и инвазивные методы сбора мочи сравнивались в исследовании McGillivray et al (2005). Достоверность анализа мочи образцов из мешка для сбора мочи и катетера была изучена в поперечном исследовании 303 детей в возрасте до трех лет, не приученных к туалету. Дети обратились в отделение неотложной помощи детской больницы, и у
Дети обратились в отделение неотложной помощи детской больницы, и у
детей была выявлена группа риска ИМП.
Парные пакеты для сбора мочи и образцы катетера были получены от каждого ребенка, протестированы с помощью палочки для анализа мочи и отправлены на микроскопический анализ мочи. Было обнаружено, что образцы, полученные из мешка для сбора мочи, более чувствительны к тесту с помощью индикаторной полоски, чем образцы с катетера.
Lau et al (2007) сравнили образцы катетера с чистым уловом и предположили, что уровень ложноположительных результатов был меньше в популяции катетеризованных, но что уровень ложноположительных результатов был высоким в обеих группах.
Заключение
По-прежнему существует много проблем, связанных с получением образца мочи у больного ребенка. Инвазивные методы необходимо рассматривать, когда младенец нездоров и срочно требуется образец мочи для диагностических целей. Если есть возможность дождаться чистого улова, этот метод продолжает считаться золотым стандартом и, по-видимому, имеет постоянный уровень надежности, сопоставимый с более инвазивными методами взятия проб мочи.
Несмотря на рекомендации NICE, по-видимому, ведутся споры по поводу использования мешков и прокладок для сбора мочи, особенно у младенцев в возрасте старше трех месяцев и детей, не приученных к туалету.
Крупные многоцентровые исследования помогут выбрать лучший метод, но пока мы должны работать в рамках имеющихся доказательств. При принятии решений важно учитывать местные правила и инструкции.
Артикул:
Алам, М.T. et al (2005) Сравнение уровней загрязнения мочи с использованием трех различных методов сбора: чистый улов, ватный тампон и мешок для мочи. Анналы тропической педиатрии; 25: 1, 29–34.
Austin, B.J. et al (1999) Является ли катетеризация уретры успешной альтернативой надлобковой аспирации у новорожденных? Журнал педиатрии и детского здоровья; 35: 1, 34–36.
Баркемейер, Б. (1993) Надлобковая аспирация мочи у младенцев с очень низкой массой тела при рождении. Педиатрия; 92: 3, 45.
Dulczak, S., Kirk, J. (2005) Обзор оценки, диагностики и лечения инфекций мочевыводящих путей у младенцев и детей. Урологический уход;
(2005) Обзор оценки, диагностики и лечения инфекций мочевыводящих путей у младенцев и детей. Урологический уход;
25: 3, 185–191.
Kozer, E. et al (2006) Боль у младенцев младше двух месяцев во время надлобковой аспирации и трансуретральной катетеризации мочевого пузыря: рандомизированное контролируемое исследование. Педиатрия; 118: 1, e51–56.
Лау, А.Ю. и др. (2007) Сравнительное исследование бактериальных культур образцов мочи, полученных методом чистых мочевых пузырей, и катетеризации уретры.Acta Paediatrica; 96: 3, 432–436.
Льюис, Дж. (1998) Чистый улов против прокладок для сбора мочи: перспективное испытание. Педиатрия; 10:
1, 15–16.
McGillivray, D. et al (2005) Прямое сравнение: мешок с «чистой пористостью» и катетерный анализ мочи в диагностике инфекции мочевыводящих путей у маленьких детей. Журнал педиатрии; 147: 4, 451–456.
NICE (2007) Инфекции мочевыводящих путей у детей: диагностика, лечение и долгосрочное ведение. http: // руководство. nice.org.uk/CG054
nice.org.uk/CG054
Pellowe, C., Rogers, J. (2007) Предотвращение инфекций, связанных с оказанием медицинской помощи, при использовании мочевых катетеров. Младенец; 3: 4, 150–152.
Рао, С. и др. (2004) Усовершенствованный метод подушечки для сбора мочи: рандомизированное клиническое испытание. Архив детских болезней; 89: 8, 773–775.
Рао, С. и др. (2003) Новый метод сбора мочи; прокладка и сигнализация, чувствительная к влаге. Архив болезней детства; 88: 9, 836.
Росс, Дж. Х. (2000) Инфекции мочевыводящих путей: обновление 2000 года.Американский семейный врач; 62: 8, 1777.
Шварцман П., Насри Ю. (2004) Посев мочи, собранный с гелевых подгузников: разработка нового экспериментального лабораторного метода. Журнал Американского совета семейной медицины; 17: 2, 91–95.
Vaillancourt, S. et al (2007) Чистить или не чистить: влияние на уровень загрязнения в полостях сбора мочи у приученных к туалету детей. Педиатрия; 119: 6,
e1288–1293. Epub.
Epub.
Whiting, P. et al (2006) Клиническая эффективность и рентабельность тестов для диагностики и исследования инфекции мочевыводящих путей у детей: систематический обзор и экономическая модель.Оценка медицинских технологий; 10: 36. www.hta.ac.uk/execsumm/summ1036.htm
Клинические рекомендации для новорожденныхNW — Сбор мочи на ИМП
NW Клинические рекомендации для новорожденных — Сбор мочи на ИМПКоллекция взятия пробы мочи методом стимуляции мочевого пузыря | Отзыв от Jodie Дакулан |
| сентябрь 2014 |
Метод стимуляции мочевого пузыря можно использовать для сбора чистой пробы мочи.
так как он способствует опорожнению мочевого пузыря при дисфункции мочевого пузыря 1 .
Стимуляция мочевого пузыря осуществляется легким постукиванием в надлобковой области в течение 30 с. чередуется с массированием поясницы в течение 30 с. Это делается в течение 5 минут в
всего или до тех пор, пока не пройдет моча. Успешный сбор мочи наблюдался в течение 5
мин у 69 из 80 подходящих детей со средним временем забора крови 57 сек. 1 .
чередуется с массированием поясницы в течение 30 с. Это делается в течение 5 минут в
всего или до тех пор, пока не пройдет моча. Успешный сбор мочи наблюдался в течение 5
мин у 69 из 80 подходящих детей со средним временем забора крови 57 сек. 1 .
Этот метод следует использовать для сбора пробы мочи для исследования только в целях и по запросу медицинского персонала.
Мочу можно использовать для анализа с помощью микроскопии и культуры, биохимического анализа или
токсикология.
Допущены младенцы:
Техника стимуляции мочевого пузыря рассматривается только у стабильного ребенка, стабильный на момент сбора определяется как:
- Вес малышки не менее 1,2 кг
- Ребенку не требуется респираторная поддержка ИЛИ
- Ребенок находится на высокой / низкой скорости кровотока, но клинически стабилен в течение хотя бы несколько дней
Оснащение:
- Стерильный контейнер для сбора мочи
- Антисептик жидкий и марли
- Сахароза
Метод:
Для этой техники необходимы три человека. По крайней мере, один из них должен быть
медсестра или обученный персонал для выполнения техники.
По крайней мере, один из них должен быть
медсестра или обученный персонал для выполнения техники.
Выполните следующие действия.
| Шаг | Действие |
| 1 | Первый шаг — кормление грудью или обеспечение приема смеси.
соответствует возрасту и весу новорожденного. Если ребенок не ест, обсудите, достаточно ли он здоров для этого. техники с медицинской бригадой и убедитесь, что ребенок недавно мокрый подгузник.Рассмотрите возможность визуализации с помощью ультразвука, чтобы проверить, переполнен ли мочевой пузырь. |
| 2 | Через двадцать пять минут после кормления следует очистить половые органы младенца. с антисептическим раствором (особенно важно, если сбор предназначен для микробиологии). с антисептическим раствором (особенно важно, если сбор предназначен для микробиологии). |
| 3 | Рассмотрите возможность введения 0,2 мл сахарозы, если ребенок весом> 1500 г и старше 31 недели CGA |
| 4 | Один человек держит ребенка под мышками, свесив ножки и нижняя часть тела разделась. |
| 5 | Затем второй человек начинает стимуляцию мочевого пузыря, которая состоит из легкое постукивание в надлобковой области с частотой до 100 ударов или ударов в минуту в течение 30 с. |
| 6 | Следующим шагом является стимуляция пояснично-паравертебральной зоны в нижнем отделе. спину легким круговым массажем в течение 30 с. спину легким круговым массажем в течение 30 с. |
| 7 | Повторяйте шаги 4 и 5 максимум в течение 5 минут, пока ребенок не начнет мочиться |
| 8 | Соберите образец мочи в стерильную емкость . |
1. | M. L. Herreros Fernndez, N. Gonzlez Мерино, А. Тагарро Гарка и др. Новая техника для быстрой и безопасной сбор мочи у новорожденных. Arch Dis Child. 2013; 98 (1): 27-29. |
Оценка новой стратегии чистого сбора мочи у младенцев
Что известно по этой теме:
Стандартные методы получения образца мочи при обследовании детей с лихорадкой являются инвазивными. Описан новый метод неинвазивной стимуляции мочевого пузыря для получения чистой мочи у младенцев в возрасте <30 дней.
Что добавляет это исследование:
Новая процедура чистого улова более эффективна для детей младше 3 месяцев. Принимая во внимание сообщаемые пропорции загрязнения, существуют обстоятельства, при которых это может быть выполнено в качестве первой попытки вместо других методов.
Инфекции мочевыводящих путей (ИМП) являются одними из наиболее распространенных серьезных бактериальных инфекций у младенцев с лихорадкой. Приблизительно у 7% детей в возрасте от 2 до 24 месяцев, у которых наблюдается лихорадка без источника, диагностируется ИМП. 1 Этот диагноз побуждает к дальнейшему лечению, исследованиям и способствует длительной заболеваемости. 2 — 7 Надлобковая аспирация и катетеризация уретры считаются стандартными методами взятия проб мочи у детей, которые еще не приучены к туалету, но эти методы являются инвазивными. 2 , 3 Чистая моча (CCU) кажется интересным неинвазивным методом, но получение этих образцов может оказаться сложной задачей и потребовать много времени в этой популяции. Этот метод заключается в снятии подгузника с ребенка и получении образца CCU по мере того, как ребенок опорожняется. Davies et al. 8 сообщили о среднем времени 1 час для получения образца мочи с использованием этого метода. Недавно сообщалось, что метод стимуляции мочевого пузыря является быстрым, безопасным и эффективным для получения CCU у младенцев в возрасте до 30 дней. 9 Эта процедура включает комбинацию приема жидкости и повторяющихся неинвазивных приемов стимуляции мочевого пузыря до начала мочеиспускания.Затем образец CCU улавливается стерильным коллектором. Авторы сообщили, что методы стимуляции CCU были успешными у 86% из 80 госпитализированных пациентов в возрасте <30 дней (среднее время 57 секунд). Хотя не сообщалось об осложнениях, контролируемый плач наблюдался у 100% младенцев. Похожая техника «постукивания пальцем» без стимуляции поясницы, первоначально опубликованная в British Medical Journal в 1986 году, 10 сообщила о доле контаминации 7% в выборке CCU среди 52 детей в возрасте <12 месяцев.
Этот метод заключается в снятии подгузника с ребенка и получении образца CCU по мере того, как ребенок опорожняется. Davies et al. 8 сообщили о среднем времени 1 час для получения образца мочи с использованием этого метода. Недавно сообщалось, что метод стимуляции мочевого пузыря является быстрым, безопасным и эффективным для получения CCU у младенцев в возрасте до 30 дней. 9 Эта процедура включает комбинацию приема жидкости и повторяющихся неинвазивных приемов стимуляции мочевого пузыря до начала мочеиспускания.Затем образец CCU улавливается стерильным коллектором. Авторы сообщили, что методы стимуляции CCU были успешными у 86% из 80 госпитализированных пациентов в возрасте <30 дней (среднее время 57 секунд). Хотя не сообщалось об осложнениях, контролируемый плач наблюдался у 100% младенцев. Похожая техника «постукивания пальцем» без стимуляции поясницы, первоначально опубликованная в British Medical Journal в 1986 году, 10 сообщила о доле контаминации 7% в выборке CCU среди 52 детей в возрасте <12 месяцев.
Несмотря на то, что стандартизированная методика стимуляции мочевого пузыря, как сообщается, является быстрой, безопасной и эффективной для получения CCU у младенцев в возрасте <30 дней, остаются вопросы относительно пропорций контаминации, а также ее полезности для детей старшего возраста. Кроме того, прогнозирующие факторы, связанные с успехом, остаются без ответа для младенцев в возрасте до 6 месяцев. Цели этого исследования состояли в том, чтобы (1) определить пропорцию и прогностические факторы для успешного сбора CCU с использованием техники маневра стимуляции у младенцев в возрасте <6 месяцев в педиатрическом отделении неотложной помощи и (2) определить долю бактериального загрязнения образцов CCU, полученных с помощью Этот способ.
Методы
Дизайн исследования и популяция
Проспективное когортное исследование было проведено в педиатрическом отделении скорой помощи третичного уровня в Монреале с переписью 75 000 посещений в год. Набор пациентов проводился в период с мая по октябрь 2015 года. Все подходящие участники были младенцами в возрасте до 6 месяцев, которым требовался образец мочи для посева и / или анализа, запрошенного лечащим врачом, когда присутствовал научный сотрудник. Младенцы с медицинским состоянием, которое сделало невозможным получение образца CCU (например, уростомия) или те, кто не мог участвовать (например, отсутствие родительских прав, гемодинамическая нестабильность), были исключены из исследования.
Все подходящие участники были младенцами в возрасте до 6 месяцев, которым требовался образец мочи для посева и / или анализа, запрошенного лечащим врачом, когда присутствовал научный сотрудник. Младенцы с медицинским состоянием, которое сделало невозможным получение образца CCU (например, уростомия) или те, кто не мог участвовать (например, отсутствие родительских прав, гемодинамическая нестабильность), были исключены из исследования.
Показатели результата и независимые переменные
Первичные результаты — это доля успешных образцов CCU и доля бактериального загрязнения. Мы оценили связь между успешным забором мочи и 4 потенциальными прогностическими факторами: возрастом, полом, низким пероральным потреблением жидкости в период приема жидкости и отчетами родителей об опорожнении мочеиспускания за час до процедуры.
Процедура исследования
После получения согласия и демографических данных, подготовленные медсестры-исследователи или главный исследователь собирали образец CCU с использованием техники стимуляции мочевого пузыря. Используя видеомодуль (дополнительные данные Herreros et al 9 ), исследовательский персонал прошел стандартизированное обучение для процедуры. Чтобы обеспечить возможность обучения, мы решили априори исключить первых 3 пациентов из каждого исследовательского персонала.
Используя видеомодуль (дополнительные данные Herreros et al 9 ), исследовательский персонал прошел стандартизированное обучение для процедуры. Чтобы обеспечить возможность обучения, мы решили априори исключить первых 3 пациентов из каждого исследовательского персонала.
Как описано Herreros et al, 9 , методика включает комбинацию приема жидкости и неинвазивных приемов стимуляции мочевого пузыря. Всем младенцам была предоставлена возможность кормиться в течение 20-минутного периода. После чистки гениталий родители держали младенцев под мышками, у мужчин болтали ноги, а у женщин сгибали бедра (рис. 1).Затем исследователи чередовали маневры стимуляции мочевого пузыря, которые состояли из мягких постукиваний в надлобковой области с частотой 100 ударов в минуту в течение 30 секунд и маневров поясничного паравертебрального массажа в течение 30 секунд. Эти два приема повторяли до начала мочеиспускания или в течение максимум 300 секунд.
РИСУНОК 1 Позиционирование девушки для получения CCU с помощью техники стимуляции.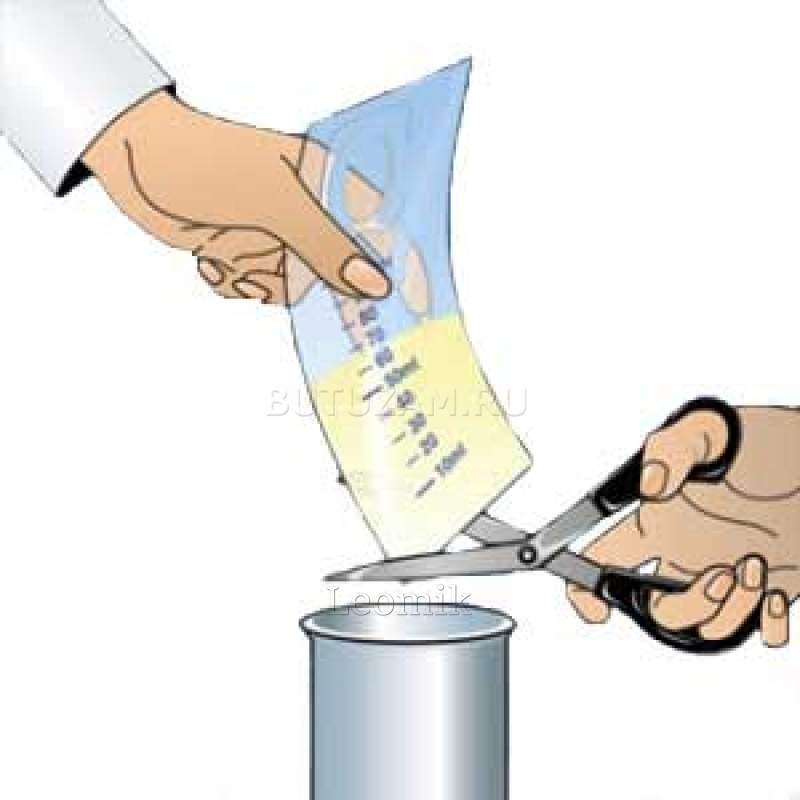 A, постукивание в надлобковой области. B, массаж нижней части спины.
A, постукивание в надлобковой области. B, массаж нижней части спины.
Образец мочи был собран в стерильный контейнер перед введением антибиотика.Исследователь записал временной интервал от начала стимулирующих маневров до начала мочеиспускания. Затем моча была немедленно отправлена в лабораторию, а образцы инкубировались в течение 18-48 часов. Группа слепых техников, не участвовавших в исследовании, независимо интерпретировала результаты посева.
Чтобы провести сравнение бактериального заражения и сохранить стандарт лечения, инвазивный метод, катетеризация уретры или надлобковая аспирация, был проведен после процедур CCU в одной из следующих ситуаций: (1) положительный анализ мочи, (2) решение о необходимости прописать антибиотики или (3) неудачный забор CCU.
Определения
Успешный образец CCU определялся путем взятия образца мочи объемом не менее 1 мл (необходимого для анализа мочи и посева) и полученного в течение 300 секунд после начала действий по стимуляции мочевого пузыря. В первоначальном исследовании 9 300 секунд считалось разумным временем для выполнения процедуры сбора мочи. Лабораторные определения результатов мочи основывались на методе сбора 3 , который используется в клинической практике (Таблица 1). 2 , 11 , 12 Обозначение «отсутствие значительного роста» было дано подсчетам промежуточных бактерий, которые находились между пороговыми значениями колониеобразующих единиц / л для инфекции или отсутствия роста 12 независимо от результаты анализа мочи. С микробиологической точки зрения, эти результаты посева мочи считаются «загрязненными», хотя в клинической практике они обычно считаются «неклинически значимыми», и образцы мочи либо повторяются, либо обрабатываются как отрицательные посевы («рост отсутствует»). .Чтобы отразить клинически значимое загрязнение, термин «доля загрязнения» в этом исследовании относился только к результатам посева мочи, которые соответствуют определению «значительный рост» (Таблица 1).
В первоначальном исследовании 9 300 секунд считалось разумным временем для выполнения процедуры сбора мочи. Лабораторные определения результатов мочи основывались на методе сбора 3 , который используется в клинической практике (Таблица 1). 2 , 11 , 12 Обозначение «отсутствие значительного роста» было дано подсчетам промежуточных бактерий, которые находились между пороговыми значениями колониеобразующих единиц / л для инфекции или отсутствия роста 12 независимо от результаты анализа мочи. С микробиологической точки зрения, эти результаты посева мочи считаются «загрязненными», хотя в клинической практике они обычно считаются «неклинически значимыми», и образцы мочи либо повторяются, либо обрабатываются как отрицательные посевы («рост отсутствует»). .Чтобы отразить клинически значимое загрязнение, термин «доля загрязнения» в этом исследовании относился только к результатам посева мочи, которые соответствуют определению «значительный рост» (Таблица 1). Мы определили низкое пероральное потребление как <25% от обычного потребления жидкости на основе оценки родителей в течение периода кормления, предшествующего процедуре.
Мы определили низкое пероральное потребление как <25% от обычного потребления жидкости на основе оценки родителей в течение периода кормления, предшествующего процедуре.
Лабораторное определение результатов мочи на основе методов сбора a
Статистический анализ
Данные были введены в базу данных Excel (Microsoft Inc, Bellvue, WA) и проанализированы с использованием программного обеспечения SPSS v21 (IBM Software Group Inc, Armonk , Нью-Йорк).Первичный анализ представлял собой долю успешных процедур для методов стимуляции CCU среди всех участников и долю загрязнения. Это было измерено путем деления количества зараженных образцов в группе с успешными процедурами CCU на общее количество успешных CCU и деления количества зараженных образцов в группе с инвазивными методами на общее количество мочи, полученной с помощью инвазивной техники.
Вторичный анализ включал медианные задержки для получения образцов мочи, для которых был рассчитан 95% доверительный интервал (ДИ) для каждого измерения. Наконец, был проведен вторичный анализ для выявления факторов, связанных с более высоким риском успеха, с использованием логистической регрессии. Как уже упоминалось, потенциальными независимыми переменными были возраст, пол, плохое питание и мочеиспускание. Размер выборки из 100 младенцев был рассчитан так, чтобы получить 95% доверительный интервал ± 10% для доли успеха. Основываясь на предыдущих исследованиях и используя пессимистический сценарий, мы ожидали, что доля успешных результатов составит не менее 40%, предоставив как минимум 40 участникам чистый образец улова.Было подсчитано, что эти 40 участников обеспечат доверительный интервал ± 13% для доли загрязнения, предполагая 25% -ную долю загрязнения. Кроме того, 40 участников с успешными выборками CCU позволили бы оценить 4 фактора риска с помощью одномерного анализа.
Наконец, был проведен вторичный анализ для выявления факторов, связанных с более высоким риском успеха, с использованием логистической регрессии. Как уже упоминалось, потенциальными независимыми переменными были возраст, пол, плохое питание и мочеиспускание. Размер выборки из 100 младенцев был рассчитан так, чтобы получить 95% доверительный интервал ± 10% для доли успеха. Основываясь на предыдущих исследованиях и используя пессимистический сценарий, мы ожидали, что доля успешных результатов составит не менее 40%, предоставив как минимум 40 участникам чистый образец улова.Было подсчитано, что эти 40 участников обеспечат доверительный интервал ± 13% для доли загрязнения, предполагая 25% -ную долю загрязнения. Кроме того, 40 участников с успешными выборками CCU позволили бы оценить 4 фактора риска с помощью одномерного анализа.
Совет по этике исследований больницы одобрил исследование. Для участия родители должны были предоставить письменное информированное согласие.
Результаты
В период с мая по октябрь 2015 года были обращены в общей сложности 137 семей. Одиннадцать пациентов не были включены из-за отказа родителей участвовать (4), нестабильности гемодинамики (3), языковых барьеров (2), надлобковой раны (1) и неспособности родителей держать ребенка (1). Все 126 участников были включены в окончательный анализ доли успеха. В исследуемую популяцию (Таблица 2) вошли 62 девочки и 64 мальчика (16 из 64 обрезанных, 25%) со средним возрастом 55 дней. ИМП наблюдалась у 11 детей (9%). Наиболее частым показанием для сбора мочи была лихорадка неизвестного происхождения (77).На рисунке 2 показана блок-схема и распределение методов, используемых для сбора образцов мочи.
Одиннадцать пациентов не были включены из-за отказа родителей участвовать (4), нестабильности гемодинамики (3), языковых барьеров (2), надлобковой раны (1) и неспособности родителей держать ребенка (1). Все 126 участников были включены в окончательный анализ доли успеха. В исследуемую популяцию (Таблица 2) вошли 62 девочки и 64 мальчика (16 из 64 обрезанных, 25%) со средним возрастом 55 дней. ИМП наблюдалась у 11 детей (9%). Наиболее частым показанием для сбора мочи была лихорадка неизвестного происхождения (77).На рисунке 2 показана блок-схема и распределение методов, используемых для сбора образцов мочи.
Исходные характеристики участников исследования, N = 126
РИСУНОК 2Блок-схема для исследуемой когорты и распределение методов сбора образцов мочи
Всего 66 (52%) младенцев сдали образец мочи в течение 5 минут процедуры стимуляции. Однако 4 образца были признаны неудачными из-за недостаточного количества мочи для анализа мочи и посева (3) или наличия кала в образце (1), в результате остались 62 (49%; 95% ДИ: 40–58%) успешных процедур. со средним временем 45 секунд (первый квартиль 14 секунд и третий квартиль 158 секунд; Таблица 3).Процедура CCU оказалась успешной у 61% (14 из 23) младенцев в возрасте от 0 до 29 дней, 54% (23 из 43) детей в возрасте 30–59 дней, 62% (16 из 26) детей в возрасте от 60 до 89 дней, и 26% (9 из 34) детей в возрасте 91–180 дней.
со средним временем 45 секунд (первый квартиль 14 секунд и третий квартиль 158 секунд; Таблица 3).Процедура CCU оказалась успешной у 61% (14 из 23) младенцев в возрасте от 0 до 29 дней, 54% (23 из 43) детей в возрасте 30–59 дней, 62% (16 из 26) детей в возрасте от 60 до 89 дней, и 26% (9 из 34) детей в возрасте 91–180 дней.
Успешные процедуры стимуляции CCU, N = 126
В анализе логистической регрессии (таблица 3) возрастная группа была сильным предиктором успеха ( P <0,001). По сравнению с контрольной группой детей в возрасте> 89 дней, возрастные группы от 0 до 29 дней, от 30 до 59 дней и от 60 до 89 дней были статистически связаны с более высокой долей успеха.Секс, низкое потребление внутрь и мочеиспускание в течение часа не были предикторами успеха.
Результаты культивирования образцов CCU и образцов инвазивного метода представлены в таблице 4. Доля загрязнения составила 9 из 57 (16%, 95% ДИ: 8–27%) в группе чистого улова по сравнению с 4 из 62 (6 %, 95% ДИ: 3–15) в группе инвазивного метода.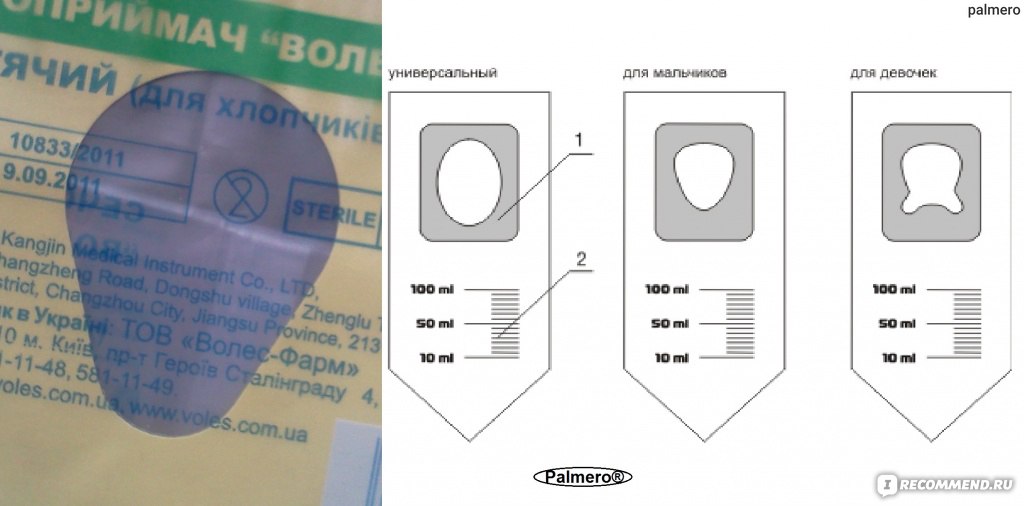 Мы не смогли применить одномерную логистическую регрессию для потенциальных факторов прогнозирования загрязнения из-за небольшого количества загрязненных образцов.Однако доля пациентов мужского пола в группе загрязненных CCU оказалась ниже, чем в незагрязненной группе (3 из 9 [33%] и 32 из 48 [67%], соответственно). Более того, ни у одного из 7 обрезанных младенцев мужского пола не было загрязненных образцов мочи. Что касается анализа мочи, все пациенты с ИМП имели отклонения в анализе мочи, полученные CCU, за исключением 1 пациента с низким содержанием бактерий группы B Streptococcus с сопутствующей бактериемией (дополнительная таблица 5). Десять участников предоставили как CCU, так и инвазивные образцы для посева (дополнительная таблица 6).Среди них 7 имели совпадающие результаты культивирования, в том числе 4 с теми же бактериальными изолятами. Остальные 2 показали несоответствия между загрязненными и отрицательными результатами посева, а у 1 был результат посева CCU с низким количеством бактерий группы B Streptococcus с сопутствующей бактериемией, но без роста бактерий в результате культивирования с инвазивным методом.
Мы не смогли применить одномерную логистическую регрессию для потенциальных факторов прогнозирования загрязнения из-за небольшого количества загрязненных образцов.Однако доля пациентов мужского пола в группе загрязненных CCU оказалась ниже, чем в незагрязненной группе (3 из 9 [33%] и 32 из 48 [67%], соответственно). Более того, ни у одного из 7 обрезанных младенцев мужского пола не было загрязненных образцов мочи. Что касается анализа мочи, все пациенты с ИМП имели отклонения в анализе мочи, полученные CCU, за исключением 1 пациента с низким содержанием бактерий группы B Streptococcus с сопутствующей бактериемией (дополнительная таблица 5). Десять участников предоставили как CCU, так и инвазивные образцы для посева (дополнительная таблица 6).Среди них 7 имели совпадающие результаты культивирования, в том числе 4 с теми же бактериальными изолятами. Остальные 2 показали несоответствия между загрязненными и отрицательными результатами посева, а у 1 был результат посева CCU с низким количеством бактерий группы B Streptococcus с сопутствующей бактериемией, но без роста бактерий в результате культивирования с инвазивным методом.
для процедуры CCU и инвазивных методов
Интерпретация
Мы обнаружили, что метод стимуляции мочевого пузыря для получения CCU был эффективен у 49% младенцев в возрасте до 6 месяцев со средним временем 45 секунд.Эта доля увеличилась до 61% у детей младше 30 дней и до 58% у детей младше 90 дней. Действительно, мы обнаружили, что возраст <90 дней был сильным предиктором успеха. Доля бактериального заражения мочи составила 16% в группе CCU.
Только 2 предыдущих исследования оценивали эффективность стандартизированной процедуры CCU, описанной Herreros et al, 9 , но исследуемая популяция была ограничена младенцами в возрасте <30 дней. Доля успеха CCU в 2 исследованиях составила 86% 9 и 78%, 13 соответственно.В нашей популяции для этой возрастной группы доля успеха была немного ниже (61%). Возможное объяснение состоит в том, что, в отличие от предыдущих исследований, мы не исключили детей с низким пероральным потреблением.
Отчеты о контаминации стандартных образцов CCU у младенцев, страдающих недержанием, значительно разнятся. 12 , 14 Возможно, это связано с большими различиями в методах сбора. В большинстве исследований родители сами собирали образцы CCU после инструктажа медсестер.Однако не было описано никаких мер предосторожности в отношении поддержания стерильности. Таким образом, использование стимулирующих приемов для быстрого получения образцов CCU у этих детей представлялось интересным для минимизации рисков заражения. Фактически, доля загрязнения для образцов CCU была ниже в нашем исследовании 12 или сравнима с тем, что сообщается в литературе для образцов CCU, полученных с использованием стандартных методов 15 , 16 и стандартизированной техники стимуляции. 13 (Дополнительная таблица 7) Действительно, Altuntas et al. 13 сообщили, что доля загрязнения 63 проб CCU, собранных с помощью стандартизированных процедур CCU, варьировалась от 14% до 24% в зависимости от пороговых значений для загрязнения. Herreros et al., , 17, , сравнили пропорции контаминации в 2-х совпадающих образцах мочи, полученных с использованием стандартизированной методики стимуляции CCU и катетеризации уретры у 60 детей младше 90 дней. Они обнаружили, что 5% образцов CCU были загрязнены по сравнению с 8% образцов катетеризации уретры.Низкие пропорции заражения могут быть связаны с более высокой долей мужчин в их исследовании по сравнению с мужской популяцией в текущем исследовании.
Herreros et al., , 17, , сравнили пропорции контаминации в 2-х совпадающих образцах мочи, полученных с использованием стандартизированной методики стимуляции CCU и катетеризации уретры у 60 детей младше 90 дней. Они обнаружили, что 5% образцов CCU были загрязнены по сравнению с 8% образцов катетеризации уретры.Низкие пропорции заражения могут быть связаны с более высокой долей мужчин в их исследовании по сравнению с мужской популяцией в текущем исследовании.
Доля загрязнения составила 16% (95% ДИ: от 8% до 27%) в группе CCU. Эта пропорция не отличалась статистически по сравнению с группой инвазивного метода (6%, 95% ДИ: от 3% до 15%). Кроме того, наша доля загрязнения, полученная с помощью маневров CCU, была аналогична той, о которой сообщалось в литературе для катетеризации уретры (12–14%), и была намного ниже, чем для образцов из сборных пакетов (44–46% 12 , 16 ; Дополнительная таблица 7).
Поскольку использование катетеризации уретры является инвазивным методом, который может быть связан с нежелательными явлениями у 20% детей, 18 наши результаты подтверждают использование стандартизированной техники стимуляции CCU в качестве альтернативы инвазивным методам для получения образец мочи. Мы предлагаем выполнить процедуру CCU в качестве первой попытки у хорошо выглядящих детей в 2 конкретных ситуациях. Первый из них — исключить ИМП у детей в возрасте от 2 до 6 месяцев, потому что, согласно опубликованной литературе, у ребенка с отрицательным анализом мочи вероятность развития ИМП составляет <1%. 2 Таким образом, выполнение стандартизированной техники стимуляции CCU в этом случае значительно снизит количество ненужных катетеризаций, уменьшит количество зараженных культур и потенциально позволит сэкономить средства. У младенцев старше 6 месяцев низкая вероятность получения успешных образцов CCU ограничивает преимущества использования этого метода. В этом исследовании из 60 младенцев в возрасте старше 2 месяцев, которым потребовался анализ мочи, у 22 были успешные образцы CCU с отрицательным анализом мочи.Выполнив стандартизированную технику стимуляции CCU в качестве первой попытки, мы смогли бы избежать более трети катетеризаций (36%; 22 из 60).
Мы предлагаем выполнить процедуру CCU в качестве первой попытки у хорошо выглядящих детей в 2 конкретных ситуациях. Первый из них — исключить ИМП у детей в возрасте от 2 до 6 месяцев, потому что, согласно опубликованной литературе, у ребенка с отрицательным анализом мочи вероятность развития ИМП составляет <1%. 2 Таким образом, выполнение стандартизированной техники стимуляции CCU в этом случае значительно снизит количество ненужных катетеризаций, уменьшит количество зараженных культур и потенциально позволит сэкономить средства. У младенцев старше 6 месяцев низкая вероятность получения успешных образцов CCU ограничивает преимущества использования этого метода. В этом исследовании из 60 младенцев в возрасте старше 2 месяцев, которым потребовался анализ мочи, у 22 были успешные образцы CCU с отрицательным анализом мочи.Выполнив стандартизированную технику стимуляции CCU в качестве первой попытки, мы смогли бы избежать более трети катетеризаций (36%; 22 из 60).
Вторая ситуация, в которой мы предлагаем выполнить процедуру CCU в качестве первой попытки, — это у детей в возрасте от 0 до 6 месяцев, которым просто нужен анализ мочи, и у которых образцы мочи обычно получают неинвазивным методом (включая детей с лихорадкой в условиях низкой температуры тела). группа риска по ИМП 2 ). Действительно, было бы спорно поставить этих детей на риск возможных побочных эффектов, связанных с инвазивным методом, не пытаясь неинвазивный метод первым.Кроме того, попытка использования процедуры CCU вместо использования сборного мешка кажется разумной, учитывая время ожидания, связанное с этой техникой, и логистику, связанную с заменой мешка каждые 30 минут. Однако до тех пор, пока не станут доступными дальнейшие исследования пропорции и прогностических факторов заражения, будет более осторожным применять инвазивные методы у детей, которые кажутся больными, с положительным анализом мочи или перед началом приема антибиотиков. Хотя недавнее исследование -19 сообщило о высокой чувствительности анализа мочи у младенцев <3 месяцев с бактериемическими ИМП, предполагая, что анализ мочи надежен даже у маленьких детей, с осторожностью проводить инвазивные методы, чтобы исключить ИМП у младенцев <30 дней.
группа риска по ИМП 2 ). Действительно, было бы спорно поставить этих детей на риск возможных побочных эффектов, связанных с инвазивным методом, не пытаясь неинвазивный метод первым.Кроме того, попытка использования процедуры CCU вместо использования сборного мешка кажется разумной, учитывая время ожидания, связанное с этой техникой, и логистику, связанную с заменой мешка каждые 30 минут. Однако до тех пор, пока не станут доступными дальнейшие исследования пропорции и прогностических факторов заражения, будет более осторожным применять инвазивные методы у детей, которые кажутся больными, с положительным анализом мочи или перед началом приема антибиотиков. Хотя недавнее исследование -19 сообщило о высокой чувствительности анализа мочи у младенцев <3 месяцев с бактериемическими ИМП, предполагая, что анализ мочи надежен даже у маленьких детей, с осторожностью проводить инвазивные методы, чтобы исключить ИМП у младенцев <30 дней.
Ограничения
У нашего исследования есть несколько ограничений.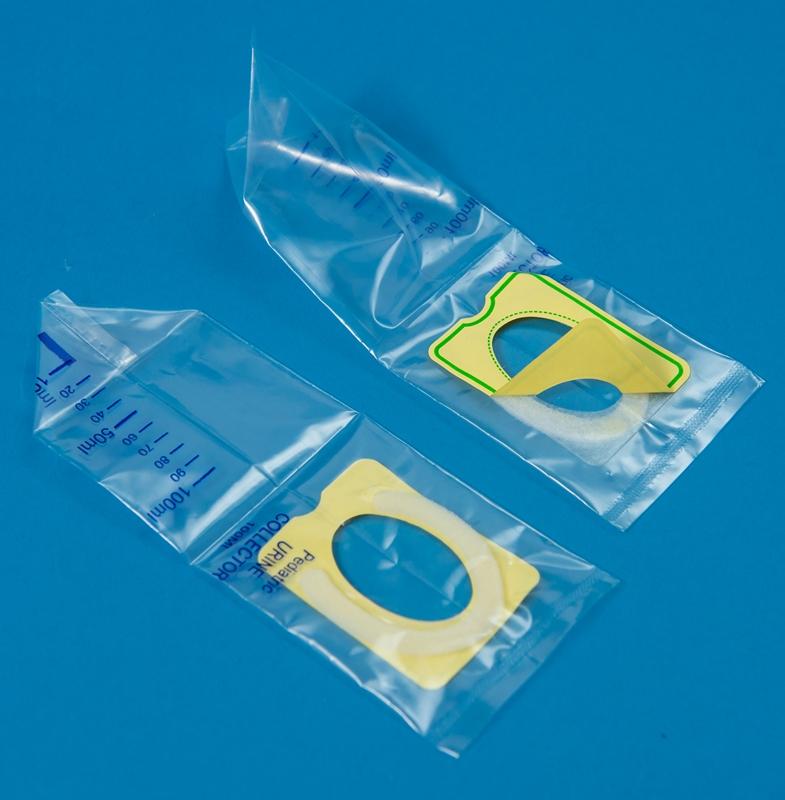 Во-первых, определение загрязнения произвольно. Возможно, что у некоторых младенцев с большим количеством колоний действительно моча загрязнена. С другой стороны, также возможно, что пациенты с пограничным количеством колоний действительно могут иметь ИМП, потому что пороговые значения для значительного количества колоний не были подтверждены у младенцев и могут не применяться к разбавленной мочи. Действительно, ядерное сканирование с помощью димеркаптоянтарной кислоты, меченной технецием, не использовалось для подтверждения или исключения диагноза ИМП.Однако в литературе нет четкого определения контаминации, а включение анализа мочи приводит к определению ИМП, а контаминация ограничивает ошибочную классификацию результатов посева. Во-вторых, различия в определениях подсчета колоний в зависимости от метода получения являются ограничением. Чтобы убедиться, что эти различия не повлияли на наши результаты, мы также классифицировали результаты культивирования в соответствии с тем же консервативным порогом значимости ≥50 × 10 6 колониеобразующих единиц / л по всем методам сбора данных (для определения контаминации и ИМП), и это действительно так.
Во-первых, определение загрязнения произвольно. Возможно, что у некоторых младенцев с большим количеством колоний действительно моча загрязнена. С другой стороны, также возможно, что пациенты с пограничным количеством колоний действительно могут иметь ИМП, потому что пороговые значения для значительного количества колоний не были подтверждены у младенцев и могут не применяться к разбавленной мочи. Действительно, ядерное сканирование с помощью димеркаптоянтарной кислоты, меченной технецием, не использовалось для подтверждения или исключения диагноза ИМП.Однако в литературе нет четкого определения контаминации, а включение анализа мочи приводит к определению ИМП, а контаминация ограничивает ошибочную классификацию результатов посева. Во-вторых, различия в определениях подсчета колоний в зависимости от метода получения являются ограничением. Чтобы убедиться, что эти различия не повлияли на наши результаты, мы также классифицировали результаты культивирования в соответствии с тем же консервативным порогом значимости ≥50 × 10 6 колониеобразующих единиц / л по всем методам сбора данных (для определения контаминации и ИМП), и это действительно так. не изменять классификацию для каких-либо результатов нашей культуры.В-третьих, различия в пропорциях загрязнения между образцами CCU и инвазивным методом, хотя и не являются статистически значимыми, могут быть клинически значимыми. Наше исследование было недостаточно мощным для решения этой проблемы.
не изменять классификацию для каких-либо результатов нашей культуры.В-третьих, различия в пропорциях загрязнения между образцами CCU и инвазивным методом, хотя и не являются статистически значимыми, могут быть клинически значимыми. Наше исследование было недостаточно мощным для решения этой проблемы.
Кроме того, размер выборки был слишком мал, чтобы установить прогностические факторы загрязнения в образцах CCU. В конечном итоге это может быть сделано в рамках более крупного исследования после внедрения методов CCU в других условиях. Наконец, маневры CCU были выполнены 1 из 5 обученных научных сотрудников на одном месте.Внешнюю валидность потенциально можно улучшить за счет привлечения большего числа медсестер и большего числа сайтов.
Сумка для сбора мочи для детей | Западное здоровье
Перед началом работы …
- Участок кожи должен быть чистым и сухим.
- Избегайте использования масел, детских присыпок и лосьонов, которые могут оставлять следы на коже и мешать клею.

- Начните нанесение на крошечный участок кожи между анусом и гениталиями.
- Узкая «перемычка» на лейкопластыре предотвращает загрязнение пробы мочи фекалиями и помогает установить мешок для сбора.
Для женщин
Step 1
Уложите младенца на спину и промойте каждую кожную складку в области гениталий. Предпочтительно нежное мыло для ванны. Избегайте использования мыльного раствора лосьона, так как он может оставить остатки, которые могут помешать адгезии. В последнюю очередь промывайте анус. Промыть и высушить. Снова очистите всю область салфеткой из комплекта.Дайте высохнуть на воздухе.
Step 2
Снимите защитную подложку с нижней половины лейкопластыря. Легче оставить верхнюю половину клея покрытой, пока нижняя часть не будет нанесена на кожу. Перед применением мешка для сбора убедитесь, что поверхность кожи высохла.
Step 3
Растяните промежность, чтобы отделить кожные складки и обнажить влагалище. Нанося клей на кожу, обязательно начните с узкой перемычки кожи, которая отделяет влагалище от ануса, и двигайтесь от этой точки наружу.
Нанося клей на кожу, обязательно начните с узкой перемычки кожи, которая отделяет влагалище от ануса, и двигайтесь от этой точки наружу.
Step 4
Плотно прижмите клей к коже, избегая морщин. Когда нижняя часть будет на месте, удалите бумажную подложку с верхней части лейкопластыря. Работайте вверх, чтобы завершить нанесение, закрепив клей вокруг влагалища.
для мужчин
Step 1
Уложите младенца на спину и промойте всю область гениталий. Предпочтительно нежное мыло для ванны. Избегайте использования мыльного раствора лосьона, так как он может оставить следы, которые могут помешать адгезии.Сначала промойте мошонку, затем пенис и в последнюю очередь анус. Промыть и высушить. Снова очистите всю область салфеткой из комплекта. Дайте высохнуть на воздухе.
Step 2
Снимите защитную подложку с нижней половины лейкопластыря. Легче оставить верхнюю половину клея покрытой, пока нижняя часть не будет нанесена на кожу.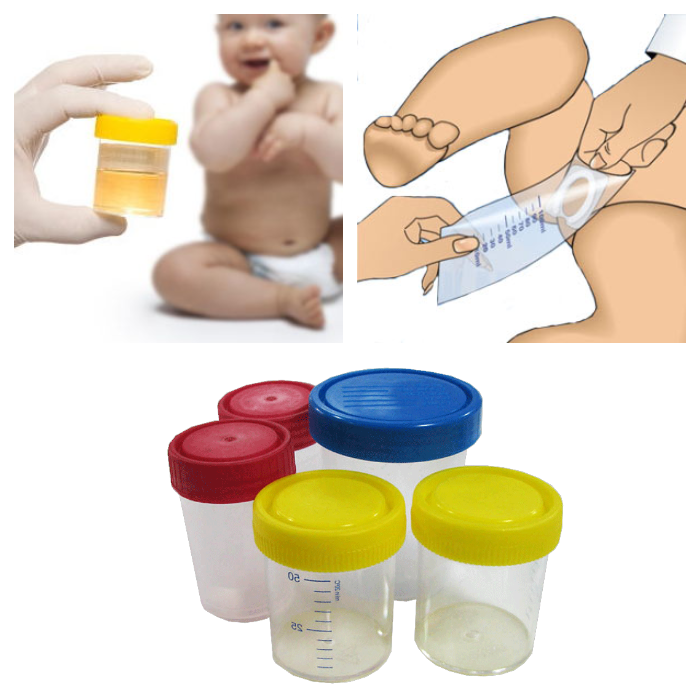 Однако у активного мальчика может быть легче оставить всю подкладку на месте до тех пор, пока мешок для сбора не будет надет на область гениталий.
Однако у активного мальчика может быть легче оставить всю подкладку на месте до тех пор, пока мешок для сбора не будет надет на область гениталий.
Step 3
Прижимая клей к коже, обязательно начните с узкой перемычки кожи, которая находится между анусом и мошонкой, и двигайтесь от этой точки наружу. Перед тем как надеть мешок для сбора, убедитесь, что кожа сухая.
Step 4
Плотно прижмите клей к коже, избегая морщин. Когда нижняя часть будет на месте, удалите бумажную подложку с верхней части лейкопластыря. Двигайтесь вверх, чтобы заполнить заявку.
Методика стимуляции мочевого пузыря для сбора чистой уловленной мочи у младенцев — Просмотр полного текста
Предыдущие исследования показали, что метод стимуляции мочевого пузыря представляет собой быстрый и неинвазивный подход к сбору мочи у младенцев младшего возраста со степенью загрязнения, аналогичной нынешним более инвазивным методам золотой стандарт, катетеризация. Это исследование, тем не менее, будет первым, кто продемонстрирует возможность внедрения этого метода в клиническую практику в загруженном городском академическом педиатрическом отделении неотложной помощи (PED). Обучая более 120 сотрудников PED, исследователи стремятся продемонстрировать, что для выполнения этой техники требуется минимальная подготовка. Кроме того, исследователи предполагают, что метод стимуляции мочевого пузыря будет хорошо переноситься пациентами и предпочтительнее для медработников и родителей по сравнению с катетеризацией.Результаты этого исследования могут привести к изменению практики, когда метод стимуляции мочевого пузыря будет использоваться преимущественно для младенцев, которым требуется анализ мочи и посев мочи.
Это исследование, тем не менее, будет первым, кто продемонстрирует возможность внедрения этого метода в клиническую практику в загруженном городском академическом педиатрическом отделении неотложной помощи (PED). Обучая более 120 сотрудников PED, исследователи стремятся продемонстрировать, что для выполнения этой техники требуется минимальная подготовка. Кроме того, исследователи предполагают, что метод стимуляции мочевого пузыря будет хорошо переноситься пациентами и предпочтительнее для медработников и родителей по сравнению с катетеризацией.Результаты этого исследования могут привести к изменению практики, когда метод стимуляции мочевого пузыря будет использоваться преимущественно для младенцев, которым требуется анализ мочи и посев мочи.
Инфекция мочевыводящих путей (ИМП) — наиболее распространенная серьезная бактериальная инфекция среди младенцев с лихорадкой, встречающаяся у 7% детей в возрасте до 24 месяцев, у которых выявлена лихорадка без источника. Американская академия педиатрии (AAP) рекомендует получить образец мочи для анализа мочи и посева с помощью надлобковой аспирации (SPA) или катетеризации, особенно для младенцев, нуждающихся в немедленной антимикробной терапии. Эти методы болезненны и инвазивны, но считаются золотым стандартом для сбора мочи у младенцев, поскольку полученный посев имеет чувствительность и специфичность> 95%. Альтернативные методы, такие как мешок для сбора мочи, прикрепленный к промежности, или чистая уловленная моча (CCU), предлагают неинвазивные подходы к сбору мочи, но они нежелательны, поскольку культуры, полученные с использованием мешка, имеют ложноположительный уровень, приближающийся к 90%, а CCU может отнимать много времени. В качестве альтернативы этим методам Herreros et al описали новый неинвазивный метод получения образца CCU в середине потока у новорожденных.Этот подход сочетает кормление со стимуляцией мочевого пузыря и был успешным у 86% новорожденных при среднем времени 57 секунд. Последующие исследования показали, что этот метод особенно эффективен для детей младше 90 дней со скоростью заражения, аналогичной катетеризации. В то время как предыдущие исследования продемонстрировали простоту этого подхода без увеличения уровня загрязнения по сравнению с более инвазивными методами, предыдущие исследования полагались на обученный исследовательский персонал, что ограничивало возможность обобщения метода.
Эти методы болезненны и инвазивны, но считаются золотым стандартом для сбора мочи у младенцев, поскольку полученный посев имеет чувствительность и специфичность> 95%. Альтернативные методы, такие как мешок для сбора мочи, прикрепленный к промежности, или чистая уловленная моча (CCU), предлагают неинвазивные подходы к сбору мочи, но они нежелательны, поскольку культуры, полученные с использованием мешка, имеют ложноположительный уровень, приближающийся к 90%, а CCU может отнимать много времени. В качестве альтернативы этим методам Herreros et al описали новый неинвазивный метод получения образца CCU в середине потока у новорожденных.Этот подход сочетает кормление со стимуляцией мочевого пузыря и был успешным у 86% новорожденных при среднем времени 57 секунд. Последующие исследования показали, что этот метод особенно эффективен для детей младше 90 дней со скоростью заражения, аналогичной катетеризации. В то время как предыдущие исследования продемонстрировали простоту этого подхода без увеличения уровня загрязнения по сравнению с более инвазивными методами, предыдущие исследования полагались на обученный исследовательский персонал, что ограничивало возможность обобщения метода.
Предлагаемое исследование основано на опубликованной литературе. Herreros et al. Впервые описали технику стимуляции мочевого пузыря у новорожденных, которая была успешной у 86% новорожденных при среднем времени 57 секунд. Впоследствии Altuntas et al продемонстрировали в рандомизированном контролируемом исследовании, что метод стимуляции мочевого пузыря был эффективен у 78% новорожденных, при этом сбор мочи происходил в среднем в течение 60 секунд. Затем Тран и соавторы продемонстрировали, что этот метод особенно эффективен для детей ≤ 90 дней, поступающих в отделение неотложной помощи, со степенью заражения, аналогичной катетеризации.Важно отметить, что эти результаты были воспроизведены Labrosse et al., Которые также отметили, что доля загрязнения статистически не отличается от частоты, наблюдаемой при катетеризации. Таким образом, несмотря на то, что все предыдущие исследования продемонстрировали простоту этого подхода, без увеличения уровня заражения по сравнению с более инвазивными методами, предыдущие исследования полагались на обученный исследовательский персонал, что ограничивало возможность обобщения метода обычным клиническим лечением.
Это исследование будет проводиться в PED при Детской больнице штата Мичиган, академическом учреждении третичной медицинской помощи в центральной части города, которое ежегодно посещают около 90 000 PED.
Исследователи оценивают размер выборки в 92 пациента, которые будут набраны за период исследования. Это было основано на погрешности (е = 0,10), полученной в исследовании Labrosse et al. По оценкам исследователей, вероятность успеха метода стимуляции мочевого пузыря составляет 40%, а уровень значимости — 5% (p <0,05).
После получения информированного согласия квалифицированный научный сотрудник будет получать демографические данные с использованием стандартной формы. Техника стимуляции мочевого пузыря будет выполняться обученной медсестрой или техником PED с использованием процедуры, описанной ниже.До шестимесячного периода набора пациентов все технические специалисты и медперсонал в PED пройдут стандартизированное обучение с использованием видеомодуля и печатных материалов. Шаги процедуры также будут распечатаны и доступны в PED в качестве справочного материала. Техника стимуляции мочевого пузыря будет соответствовать протоколу, ранее опубликованному Herreros et al. И воспроизведенному Labrosse et al. Методика включает комбинацию приема жидкости и неинвазивных приемов стимуляции мочевого пузыря.Всем младенцам рекомендуется кормить в течение 20-минутного периода перед применением техники стимуляции. Младенцы на грудном вскармливании будут кормить ad libitum, тогда как младенцам, вскармливаемым смесью, будет предложен объем, соответствующий возрасту и весу (1 день в возрасте 10 мл; 2-7-дневный возраст, добавьте 10 мл / день жизни к максимуму 70 мл / корм. ; ≥ 8-дневный возраст 25 мг / кг смеси). Не будут исключены младенцы, которые плохо питаются. Младенцам, которым по усмотрению лечащего врача необходимо внутривенное введение жидкости, вводят стандартный болюс физиологического раствора 10-20 мл / кг в течение <30 минут.Сбор образцов с использованием техники стимуляции мочевого пузыря начнется через 20 минут после начала перорального кормления и / или внутривенного введения жидкости.
Шаги процедуры также будут распечатаны и доступны в PED в качестве справочного материала. Техника стимуляции мочевого пузыря будет соответствовать протоколу, ранее опубликованному Herreros et al. И воспроизведенному Labrosse et al. Методика включает комбинацию приема жидкости и неинвазивных приемов стимуляции мочевого пузыря.Всем младенцам рекомендуется кормить в течение 20-минутного периода перед применением техники стимуляции. Младенцы на грудном вскармливании будут кормить ad libitum, тогда как младенцам, вскармливаемым смесью, будет предложен объем, соответствующий возрасту и весу (1 день в возрасте 10 мл; 2-7-дневный возраст, добавьте 10 мл / день жизни к максимуму 70 мл / корм. ; ≥ 8-дневный возраст 25 мг / кг смеси). Не будут исключены младенцы, которые плохо питаются. Младенцам, которым по усмотрению лечащего врача необходимо внутривенное введение жидкости, вводят стандартный болюс физиологического раствора 10-20 мл / кг в течение <30 минут.Сбор образцов с использованием техники стимуляции мочевого пузыря начнется через 20 минут после начала перорального кормления и / или внутривенного введения жидкости.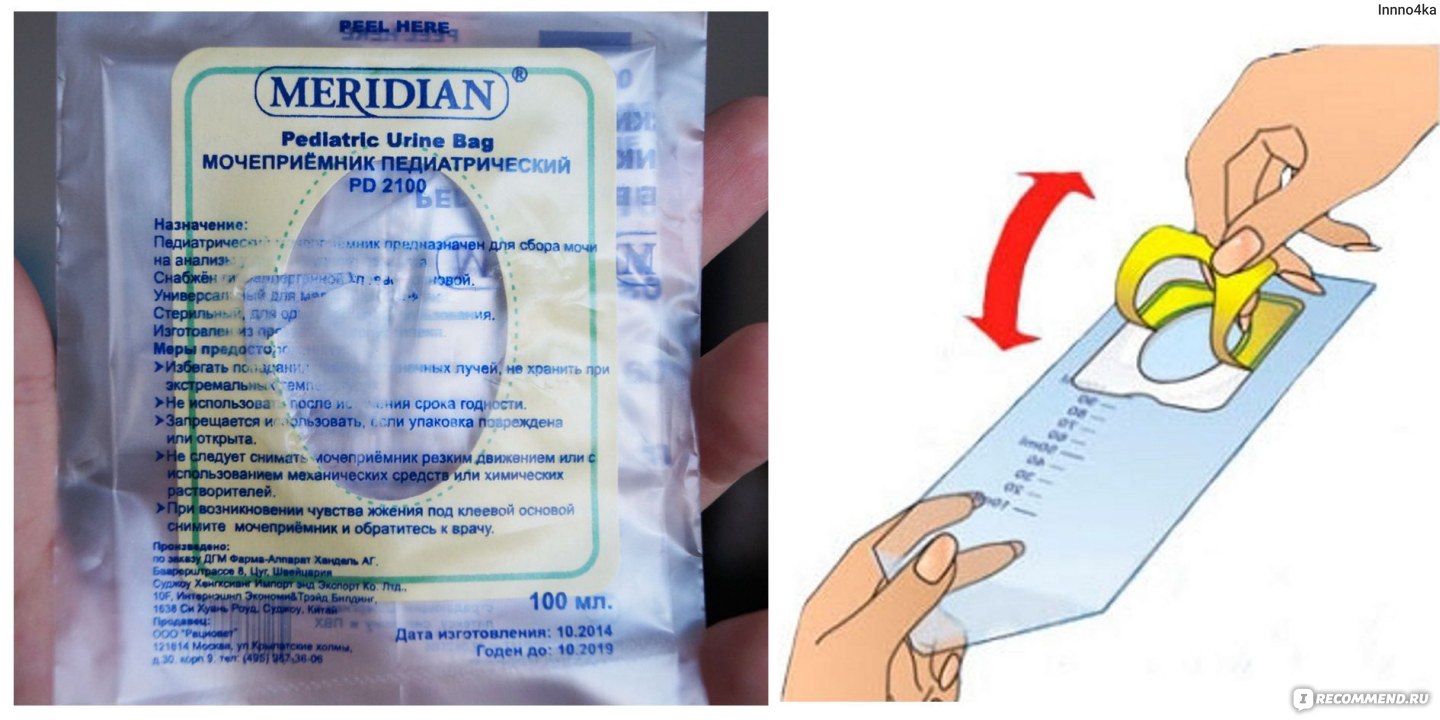
Техника стимуляции мочевого пузыря выполняется после чистки гениталий 2% салфеткой из кастильского мыла, которая входит в комплект стерильных чашек для сбора уловленной мочи. Согласно этой методике, младенцы будут удерживаться родителями под мышками над кроватью, при этом ноги будут свисать у мужчин, а бедра согнуты у женщин. Затем медсестра или техник будут чередовать маневры стимуляции мочевого пузыря: легкие постукивания в надлобковой области с частотой 100 ударов в минуту в течение 30 секунд, а затем маневры поясничного паравертебрального массажа в течение 30 секунд.Эти два приема стимуляции будут повторяться до начала мочеиспускания или в течение максимум 300 секунд. Медсестра или техник, выполняющие технику стимуляции мочевого пузыря, или ординатор, или студент-медик, ухаживающий за пациентом, собирают мочу в чистый контейнер для уловленных образцов. Ассистент-исследователь будет отсчитывать время процедуры от начала методов стимуляции до начала мочеиспускания с помощью секундомера. В соответствии с существующей практикой PED для обезболивания, непитательное сосание соски-пустышки с сахарозой или без нее будет обеспечиваться как дополнительная мера комфорта, основанная на предпочтениях родителей.
В соответствии с существующей практикой PED для обезболивания, непитательное сосание соски-пустышки с сахарозой или без нее будет обеспечиваться как дополнительная мера комфорта, основанная на предпочтениях родителей.
Моча будет отправлена в лабораторию для анализа мочи и посева в соответствии со стандартными лабораторными методами. Невозможность получить образец после продолжительных маневров стимуляции мочевого пузыря в течение> 300 секунд потребует получения катетеризованного образца мочи. Когда требуется катетеризация, ее проводят технический специалист или медперсонал в соответствии с установленными протоколами для этой процедуры. Чтобы сохранить текущий стандарт лечения, катетеризация или СПА также будут выполнены, если: (1) анализ мочи, полученный с помощью метода стимуляции мочевого пузыря, положительный и / или (2) лечащий врач решает прописать антибиотики.Катетеризация также может выполняться по усмотрению лечащего врача. Когда выполняется катетеризация, научный сотрудник будет отсчитывать время от начала установки катетера до сбора мочи с помощью секундомера. В соответствии с текущими практиками PED для контроля боли, непитательное сосание пустышки с / без сахарозы также будет обеспечиваться для этой процедуры в качестве дополнительной меры комфорта, основанной на предпочтениях родителей.
В соответствии с текущими практиками PED для контроля боли, непитательное сосание пустышки с / без сахарозы также будет обеспечиваться для этой процедуры в качестве дополнительной меры комфорта, основанной на предпочтениях родителей.
Во время процедуры стимуляции мочевого пузыря восприятие боли родителями будет оцениваться с помощью числовой рейтинговой шкалы (NRS).Научный сотрудник вводит NRS родителю непосредственно перед процедурой (T0), во время техники стимуляции мочевого пузыря (T1), через 1 минуту после завершения техники стимуляции мочевого пузыря (T2) и через 5 минут после завершения техники стимуляции мочевого пузыря. (Т3). Для младенцев, подвергающихся катетеризации, восприятие боли родителями также будет оцениваться с помощью NRS через аналогичные интервалы времени.
После взятия пробы мочи с использованием техники стимуляции (успешной или неудачной) родитель и медсестра заполняют краткую анкету (которую проводит научный сотрудник).Анкета для родителей направлена на оценку восприятия родителями дискомфорта и их удовлетворенности техникой стимуляции. Анкета для медработников оценивает их комфорт во время процедуры и их восприятие дискомфорта пациента. Аналогичные анкеты будут разосланы родителям и медсестре после катетеризации при выполнении этой процедуры. После клинической встречи научный сотрудник изучит электронную медицинскую карту участников, чтобы получить окончательные результаты анализа мочи и посев мочи, чтобы заполнить стандартизированную форму сбора данных для участника.
Анкета для медработников оценивает их комфорт во время процедуры и их восприятие дискомфорта пациента. Аналогичные анкеты будут разосланы родителям и медсестре после катетеризации при выполнении этой процедуры. После клинической встречи научный сотрудник изучит электронную медицинскую карту участников, чтобы получить окончательные результаты анализа мочи и посев мочи, чтобы заполнить стандартизированную форму сбора данных для участника.
Успешный образец мочи, полученный с использованием метода стимуляции мочевого пузыря, определяется путем сбора не менее 1 мл мочи в течение 300 секунд после начала действий по стимуляции мочевого пузыря. Лабораторные определения положительного анализа мочи и посева мочи приведены ниже на основе определений, опубликованных Американской академией педиатрии и предшествующими авторами, исследующими технику стимуляции мочевого пузыря. Согласно Labrosse et al, плохое пероральное потребление будет определяться как <25% от обычного потребления жидкости в течение периода кормления перед техникой стимуляции мочевого пузыря на основе оценки родителей. Наконец, стоимость процедур (инвазивных и неинвазивных) будет зависеть от стоимости материала, необходимого для получения чистого образца уловленной мочи, по сравнению со стоимостью материала, необходимого для катетеризации мочевого пузыря.
Наконец, стоимость процедур (инвазивных и неинвазивных) будет зависеть от стоимости материала, необходимого для получения чистого образца уловленной мочи, по сравнению со стоимостью материала, необходимого для катетеризации мочевого пузыря.
Убеждать ребенка к тому, чтобы он пописал по требованию
Управление, когда ребенок ест, может показаться черной магией родителям, которые слишком хорошо знакомы с непредсказуемой природой привычек ребенка к туалету.
«Они не зря называют образцы детской мочи« жидким золотом », — говорит доктор Джонатан Кауфман, врач Королевской детской больницы в Мельбурне.
«Малышка может быть неуловимой».
Эта уловка может затруднить сбор пробы мочи у младенца. Но доктор Кауфман, который также является исследователем в Мельбурнском университете и Детском исследовательском институте Мердока, разработал простой метод, который побуждает младенцев к мочеиспусканию, что значительно увеличивает шансы на мочеиспускание.
Доктор Кауфман демонстрирует метод Quick-Wee. Видео: Сара Фишер / Мельбурнский университет
Видео: Сара Фишер / Мельбурнский университетЭтот метод, известный как Quick-Wee и недавно опубликованный в The BMJ, включает в себя осторожное растирание нижней части живота круговыми движениями кусочком марли, смоченным холодной жидкостью, чтобы вызвать мочеиспускание.
Современные методы взятия пробы мочи у младенца могут быть в лучшем случае трудоемкими, а в худшем — неприятными.
Когда врачи подозревают, что у ребенка инфекция мочевыводящих путей (ИМП), они часто используют метод, известный как Clean Catch, когда они ждут, пока ребенок самопроизвольно пойдет в туалет, и используют чашку, чтобы «поймать» мочу. Это может занять много времени и иметь высокую частоту отказов, а также риск загрязнения образца.
Если Clean Catch не работает или время имеет существенное значение, врачам может потребоваться использовать катетер или иглу (извлечение мочи непосредственно из мочевого пузыря) для сбора пробы, что является инвазивным и болезненным.
Известно, что взятие мочи у младенца — дело сложное. Изображение: Pexels
Изображение: Pexels«Признаки ИМП у маленьких детей очень неспецифичны, и сбор образца для диагностики затруднен», — объясняет д-р Кауфман.
«Таким образом, на практике некоторым детям вообще не берут образец мочи, и им прописывают антибиотики при подозрении на ИМП, но не подтвержденном, что означает, что они получают антибиотики, в которых они не нуждаются.
«В других случаях происходит отсрочка начала лечения, когда у них действительно есть ИМП.”
Прогнозирование беременности: тест, который может спасти жизни младенцев
Подробнее
Доктор Кауфман впервые задумал Quick-Wee, когда он работал в ночную смену в качестве стажера педиатра. Он заметил, что очистка кожи перед введением катетера часто вызывает у детей мочеиспускание.
«Я подумал, может ли это стать основой для более формального метода сбора образцов мочи», — говорит он.
«Однажды ночью в отделении неотложной помощи был ребенок, которому действительно был нужен анализ мочи, но младший врач не смог установить катетер.
«Я не мог сразу туда попасть, поэтому попросил доктора подготовить все для катетера и продолжать чистить кожу, пока они ждали с чашкой наготове, на случай, если они поймают немного мочи.
«Это сработало, к тому времени, как я приехал, они собрали образец мочи».
Доктор Кауфман и его команда опробовали этот метод на 354 младенцах в возрасте до 12 месяцев, которым требовался анализ мочи в отделении неотложной помощи Королевской детской больницы.
Испытание Quick-Wee проводилось в отделении неотложной помощи Королевской детской больницы в Мельбурне.Изображение: WikimediaУ половины детей врач или медсестра пытались собрать образец мочи с помощью Quick-Wee, а другая половина использовала стандартный метод Clean Catch в течение пяти минут.
Тридцать один процент пациентов помочились в течение пяти минут при использовании метода Quick-Wee, по сравнению с только 12% при использовании стандартного метода Clean Catch.
«Наше исследование показало, что Quick-Wee может ускорить сбор мочи у многих детей», — говорит д-р Кауфман.
«Быстрый сбор образца означает, что врач может своевременно провести тест на ИМП и либо лечить соответствующими антибиотиками, либо продолжить поиск других диагнозов», — говорит он.«Это также снижает вероятность необходимости использования инвазивного метода сбора, такого как катетер или игла, для некоторых детей».
Но, пожалуй, наиболее удовлетворительный результат для доктора Кауфмана был, когда он использовал Quick-Wee для своей собственной маленькой дочери.
«Мы были в гостях у семьи в деревне, у нее поднялась температура, и ее рвало всю ночь», — вспоминает он.
«Врач в отделении неотложной помощи хотел проверить образец мочи, поэтому мы использовали Quick-Wee. Мы собрали образец в течение нескольких минут, а это означало, что ей не потребовалась процедура с иглой или катетером, и не было никаких задержек с началом лечения антибиотиками.”
Quick-Wee — это очень простой метод, который могут использовать врачи в самых разных условиях. Изображение: Поставляется Quick-Wee работает, запуская кожные рефлексы мочеиспускания в раннем детстве — нервы на коже, которые при стимуляции у маленьких детей вызывают непроизвольное мочеиспускание. Подобный процесс наблюдается у некоторых животных, матери которых облизывают промежность, чтобы стимулировать спинномозговые рефлексы перигенитального пузыря у их детенышей.
Подобный процесс наблюдается у некоторых животных, матери которых облизывают промежность, чтобы стимулировать спинномозговые рефлексы перигенитального пузыря у их детенышей.
Поскольку у большинства детей к трем годам развивается произвольный контроль над функцией мочевого пузыря, Quick-Wee лучше всего подходит для детей младшего возраста и, вероятно, будет наиболее эффективным для младенцев до одного года.
Для доктора Кауфмана простота Quick-Wee — ключ к успеху.
«Это очень прагматичный и простой метод, который можно использовать где угодно: в крупных больницах, в общине, в общей практике, а также в условиях ограниченных ресурсов, таких как удаленные районы или где оборудование или педиатрические медицинские услуги труднодоступны», он говорит.
И, в качестве дополнительного бонуса, теперь у него есть хорошие шутки для медицинских конференций.
«Мне нравится делиться своими поисками», — смеется он.
Изображение баннера: PressReleaseFinder / Flickr
Как берут образец мочи у педиатрических пациентов с подозрением на инфекцию мочевыводящих путей (ИМП)?
Shaikh N, Craig JC, Rovers MM, et al. Идентификация детей и подростков с риском почечного рубца после первой инфекции мочевыводящих путей: метаанализ с индивидуальными данными пациентов. Педиатр JAMA . 2014 4 августа [Medline].
[Рекомендации] Подкомитет по инфекциям мочевыводящих путей; Руководящий комитет по повышению качества и управлению. Инфекция мочевыводящих путей: клиническое руководство по диагностике и лечению начальной ИМП у фебрильных младенцев и детей от 2 до 24 месяцев. Педиатрия . 2011 28 августа. [Medline].
Финнелл С.М., Кэрролл А.Е., Даунс С.М. Технический отчет — Диагностика и лечение начальной ИМП у младенцев и детей раннего возраста с лихорадкой. Педиатрия . 2011 сентябрь 128 (3): e749-70. [Медлайн].
Педиатрия . 2011 сентябрь 128 (3): e749-70. [Медлайн].
Zaffanello M, Malerba G, Cataldi L, Antoniazzi F, Franchini M, Monti E, et al. Генетический риск рецидивирующих инфекций мочевыводящих путей у людей: систематический обзор. Дж. Биомед Биотехнология . 2010. 2010: 321082. [Медлайн]. [Полный текст].
Шон ЭДЖ, Колби СиДжей, Рэй GT. Обрезание новорожденных снижает частоту и стоимость инфекций мочевыводящих путей в течение первого года жизни. Педиатрия . 2000 апр. 105 (4, часть 1): 789-93. [Медлайн].
Shaikh N, Morone NE, Bost JE, Farrell MH. Распространенность инфекции мочевыводящих путей в детстве: метаанализ. Pediatr Infect Dis J . 2008 г., 27 (4): 302-8. [Медлайн].
Hoberman A, Chao HP, Keller DM, Hickey R, Davis HW, Ellis D. Распространенность инфекции мочевыводящих путей у младенцев с лихорадкой. Дж. Педиатр . 1993 июл.123 (1): 17-23. [Медлайн].
Распространенность инфекции мочевыводящих путей у младенцев с лихорадкой. Дж. Педиатр . 1993 июл.123 (1): 17-23. [Медлайн].
Даунс SM.Технический отчет: инфекции мочевыводящих путей у младенцев и детей раннего возраста с лихорадкой. Подкомитет по мочевым путям Комитета по улучшению качества Американской академии педиатрии. Педиатрия . 1999 апр.103 (4): e54. [Медлайн].
Национальные институты здравоохранения, Национальный институт диабета, болезней органов пищеварения и почек, Бетесда, Мэриленд. Система данных по почкам США, USRDS 2005 (2005) Годовой отчет: Атлас терминальной стадии почечной недостаточности в Соединенных Штатах.Доступно на http://www.usrds.org/atlas05.aspx. Доступ: 29 июля 2013 г.
Харамбат Дж., Ван Стрейлен К.Дж., Ким Дж. Дж., Тизард Э.Дж. Эпидемиология хронической болезни почек у детей. Педиатр Нефрол . 2012 марта, 27 (3): 363-73. [Медлайн]. [Полный текст].
Педиатр Нефрол . 2012 марта, 27 (3): 363-73. [Медлайн]. [Полный текст].
Zorc JJ, Levine DA, Platt SL, Dayan PS, Macias CG, Krief W и др. Клинические и демографические факторы, связанные с инфекцией мочевыводящих путей у детей раннего возраста с лихорадкой. Педиатрия .2005 сентябрь 116 (3): 644-8. [Медлайн].
Shaikh N, Morone NE, Lopez J, Chianese J, Sangvai S, D’Amico F и др. У этого ребенка инфекция мочевыводящих путей? ЯМА . 2007 26 декабря. 298 (24): 2895-904. [Медлайн].
[Руководство] Комитет по повышению качества, Подкомитет по инфекциям мочевыводящих путей, Американская академия педиатрии. Параметр практики: Диагностика, лечение и оценка начальной инфекции мочевыводящих путей у лихорадочных младенцев и детей младшего возраста.Доступно по адресу http://aappolicy.aappublications. org/cgi/content/full/pediatrics;103/4/843. Доступ: 30 июля 2013 г.
org/cgi/content/full/pediatrics;103/4/843. Доступ: 30 июля 2013 г.
Прентисс КА, Ньюби П.К., Винчи Р.Дж. Девушка-подросток с симптомами мочеиспускания: диагностическая проблема для педиатра. Скорая педиатрическая помощь . 2011, 27 сентября (9): 789-94. [Медлайн].
Schroeder AR, Chang PW, Shen MW, Biondi EA, Greenhow TL. Диагностическая точность анализа мочи на инфекцию мочевыводящих путей у младенцев. Педиатрия. 2015 июн 135 (6): 965-71. [Медлайн].
Laidman J. Dipstick Test Эффективный начальный скрининг для ИМП у младенцев. Медицинские новости Medscape . 1 мая 2014 г. [Полный текст].
Glissmeyer EW, Korgenski EK, Wilkes J, et al. Скрининг на инфекцию мочевыводящих путей у младенцев с лихорадкой. Педиатрия . 2014 28 апреля. [Medline].
[Medline].
Girardet P, Frutiger P, Lang R. Инфекции мочевыводящих путей в педиатрической практике.Сравнительное исследование трех диагностических инструментов: дип-слайдов, бактериоскопии и лейкоцитурии. Педиатр . 1980. 9 (5-6): 322-37. [Медлайн].
Goldsmith BM, Campos JM. Сравнение тест-полосок мочи, микроскопии и посева для выявления бактериурии у детей. Clin Pediatr (Phila) . 1990 Апрель 29 (4): 214-8. [Медлайн].
Андерсон Дж.Д., Чемберс Г.К., Джонсон Х.В. Применение тест-полосок мочи на лейкоциты и нитриты для лечения детей с нейрогенным мочевым пузырем. Диагностика Microbiol Infect Dis . 1993 июл.17 (1): 29-33. [Медлайн].
Craver RD, Abermanis JG. Анализ мочи только с помощью щупа для отделения неотложной помощи у детей. Педиатр Нефрол . 1997 июн.11 (3): 331-3. [Медлайн].
Педиатр Нефрол . 1997 июн.11 (3): 331-3. [Медлайн].
Шоу К.Н., Макгоуэн К.Л., Горелик М.Х., Шварц Дж.С. Скрининг на инфекцию мочевыводящих путей у младенцев в отделении неотложной помощи: какой тест лучше? Педиатрия . 1998 июн.101 (6): E1. [Медлайн].
Анад ФЮ. Простой метод отбора проб мочи, требующих посева. Энн Сауди Мед . 2001 янв-март. 21 (1-2): 104-5. [Медлайн].
Бачур Р., Харпер МБ. Надежность анализа мочи для прогнозирования инфекций мочевыводящих путей у маленьких детей с лихорадкой. Arch Pediatr Adolesc Med . 2001, январь 155 (1): 60-5. [Медлайн].
Майкл М., Ходсон Э.М., Крейг Дж. С., Мартин С., Мойер В.А. Кратковременная и стандартная пероральная антибактериальная терапия острой инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev . 2003. CD003966. [Медлайн].
Кокрановская база данных Syst Rev . 2003. CD003966. [Медлайн].
Lunn A, Holden S, Boswell T, Watson AR. Автоматическая микроскопия, тест-полоски и диагностика инфекции мочевыводящих путей. Арч Дис Детский . 2010 Март 95 (3): 193-7. [Медлайн].
Смолкин В., Корен А., Раз Р., Колоднер Р., Сакран В., Халеви Р. Прокальцитонин как маркер острого пиелонефрита у младенцев и детей. Педиатр Нефрол . 2002 июн. 17 (6): 409-12.[Медлайн].
Никфар Р., Хотай Г., Атаи Н., Шамс С. Полезность экспресс-теста на прокальцитонин для диагностики острого пиелонефрита у детей в отделении неотложной помощи. Педиатр Интерн . 6 июля 2009 г. [Medline].
Bressan S, Andreola B, Zucchetta P, Montini G, Burei M, Perilongo G и др. Прокальцитонин как предиктор почечного рубцевания у младенцев и детей раннего возраста. Педиатр Нефрол . 2009, 24 июня (6): 1199-204.[Медлайн].
Педиатр Нефрол . 2009, 24 июня (6): 1199-204.[Медлайн].
Ван Дж., Скуг С.Дж., Хулберт В.К., Казале А.Дж., Гринфилд С.П., Ченг Е.Ю. и др. Раздел урологии по ответам на новые рекомендации по диагностике и лечению ИМП. Педиатрия . 2012 апр. 129 (4): e1051-3. [Медлайн].
Куигли Р. Диагностика инфекций мочевыводящих путей у детей. Curr Opin Pediatr . 2009 21 апреля (2): 194-8. [Медлайн].
Lin DS, Huang FY, Chiu NC, Koa HA, Hung HY, Hsu CH и др.Сравнение количества лейкоцитов на гемоцитометре и стандартных анализов мочи для прогнозирования инфекций мочевыводящих путей у младенцев с лихорадкой. Pediatr Infect Dis J . 2000 марта 19 (3): 223-7. [Медлайн].
Lin DS, Huang SH, Lin CC, Tung YC, Huang TT, Chiu NC, et al. Инфекция мочевыводящих путей у младенцев с лихорадкой в возрасте до восьми недель. Педиатрия . 2000 г., 105 (2): E20. [Медлайн].
Инфекция мочевыводящих путей у младенцев с лихорадкой в возрасте до восьми недель. Педиатрия . 2000 г., 105 (2): E20. [Медлайн].
Кази Б.А., Буффон Г.Дж., Ревелл П.А., Чандрамохан Л., Даулин М.Д., Круз А.Т.Характеристики анализов мочи для диагностики инфекций мочевыводящих путей у детей. Am J Emerg Med . 2013 Сентябрь 31 (9): 1405-7. [Медлайн].
Reuters Health. Отсутствует точность анализа мочи в медицинских учреждениях при ИМП у детей. Medscape [сериал онлайн]. Доступно на http://www.medscape.com/viewarticle/809965. Доступ: 30 сентября 2013 г.
Ценг MH, Лин WJ, Lo WT, Wang SR, Chu ML, Wang CC. Устраняет ли нормальный DMSA выполнение цистоуретрографии при мочеиспускании при обследовании маленьких детей после их первой инфекции мочевыводящих путей? Дж. Педиатр . 2007 января 150 (1): 96-9. [Медлайн].
[Медлайн].
Merguerian PA, Sverrisson EF, Herz DB, McQuiston LT. Инфекции мочевыводящих путей у детей: рекомендации по профилактике и оценке антибиотиками. Доказательный подход. Curr Urol Rep . 2010 марта, 11 (2): 98-108. [Медлайн].
Карпентер М.А., Хоберман А., Матту Т.К., Мэтьюз Р., Керен Р., Чесни Р.В. и др. Исследование RIVUR: профиль и исходные клинические ассоциации детей с пузырно-мочеточниковым рефлюксом. Педиатрия . 2013 июл.132 (1): e34-45. [Медлайн]. [Полный текст].
Спенсер Дж. Д., Бейтс К. М., Махан Дж. Д., Ниланд М. Л., Стейкер С. Р., Хейнс Д. С. и др. Точность и риски для здоровья цистоуретрограммы при мочеиспускании после фебрильной инфекции мочевыводящих путей. Дж. Педиатр Урол . 2012 Февраль 8 (1): 72-6. [Медлайн].
Mahant S, To T, Friedman J. Время проведения цистоуретрограммы мочеиспускания при исследовании инфекций мочевыводящих путей у детей. Дж. Педиатр . 2001 Октябрь 139 (4): 568-71. [Медлайн].
Paschke AA, Zaoutis T., Conway PH, Xie D, Keren R. Предыдущее воздействие антимикробных препаратов связано с лекарственно-устойчивыми инфекциями мочевыводящих путей у детей. Педиатрия . 2010 апр.125 (4): 664-72. [Медлайн].
Ходсон Э.М., Уиллис Н.С., Крейг Дж. Антибиотики при остром пиелонефрите у детей. Кокрановская база данных Syst Rev . 17 октября 2007 г. CD003772. [Медлайн].
Schnadower D, Kuppermann N, Macias CG, et al.Младенцы с лихорадкой и инфекциями мочевыводящих путей с очень низким риском развития побочных эффектов и бактериемии. Педиатрия . 2010 декабрь 126 (6): 1074-83. [Медлайн].
Шейх Н., Маттоо Т.К., Керен Р., Иванова А., Цуй Г., Мокси-Мимс М. и др. Раннее лечение антибиотиками при фебрильной инфекции мочевыводящих путей у детей и рубцевании почек. Педиатр JAMA . 2016 25 июля. [Medline].
Garcia J. Febrile ИМП: раннее лечение снижает риск почечного рубца.Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/866819. 29 июля 2016 г .; Доступ: 1 августа 2016 г.
Доступно на http://www.medscape.com/viewarticle/866819. 29 июля 2016 г .; Доступ: 1 августа 2016 г.
Weisz D, Seabrook JA, Lim RK. Наличие нитритов в моче является значимым предиктором восприимчивости детских инфекций мочевыводящих путей к цефалоспоринам первого и третьего поколения. J Emerg Med . Июль 2010. 39 (1): 6-12.
Хоберман А., Керен Р. Антимикробная профилактика инфекции мочевыводящих путей у детей. N Engl J Med . 2009 29 октября. 361 (18): 1804-6. [Медлайн].
Montini G, Rigon L, Zucchetta P, Fregonese F, Toffolo A, Gobber D и др. Профилактика после первой фебрильной инфекции мочевыводящих путей у детей? Многоцентровое рандомизированное контролируемое исследование не меньшей эффективности. Педиатрия . 2008 ноябрь 122 (5): 1064-71. [Медлайн].
Пеннеси М., Траван Л., Ператонер Л., Бордуго А., Каттанео А., Ронфани Л. и др. Эффективна ли антибиотикопрофилактика у детей с пузырно-мочеточниковым рефлюксом для предотвращения пиелонефрита и почечных рубцов? Рандомизированное контролируемое исследование. Педиатрия . 2008 июнь 121 (6): e1489-94. [Медлайн].
Mattoo TK. Показаны ли профилактические антибиотики после инфекции мочевыводящих путей? Curr Opin Pediatr . 2009 21 апреля (2): 203-6. [Медлайн]. [Полный текст].
Craig JC, Simpson JM, Williams GJ, Lowe A, Reynolds GJ, McTaggart SJ, et al. Антибиотикопрофилактика и рецидивирующие инфекции мочевыводящих путей у детей. N Engl J Med . 2009 29 октября. 361 (18): 1748-59. [Медлайн].
Уильямс Дж., Крейг Дж. С.. Антибиотики длительного действия для предотвращения рецидивов инфекции мочевыводящих путей у детей. Кокрановская база данных Syst Rev .2011 16 марта 3: CD001534. [Медлайн].
Целевая группа Американской академии педиатрии по обрезанию. Заявление о правилах обрезания. Педиатрия . 2012 Сентябрь 130 (3): 585-6. [Медлайн].
Ferrara P, Romaniello L, Vitelli O, Gatto A, Serva M, Cataldi L. Клюквенный сок для профилактики рецидивирующих инфекций мочевыводящих путей: рандомизированное контролируемое исследование у детей. Сканд Дж Урол Нефрол . 2009. 43 (5): 369-72. [Медлайн].
Джепсон Р.Г., Уильямс Дж., Крейг Дж. Клюква для профилактики инфекций мочевыводящих путей. Кокрановская база данных Syst Rev . 17 октября 2012 г. 10: CD001321. [Медлайн].
Bryce A, Hay AD, Lane IF, Thornton HV, Wootton M, Costelloe C. Глобальная распространенность устойчивости к антибиотикам при инфекциях мочевыводящих путей у детей, вызванных Escherichia coli, и связь с рутинным использованием антибиотиков в первичной медико-санитарной помощи: систематический обзор и мета- анализ. BMJ . 2016 15 марта. 352: i939. [Медлайн].
Следователи РИВУР. Антимикробная профилактика у детей с пузырно-мочеточниковым рефлюксом. N Engl J Med . 2014 г. 4 мая. [Medline].
Хьюитт И.К., Пеннеси М., Морелло В., Ронфани Л., Монтини Дж. Антибиотикопрофилактика почечного рубца, связанного с инфекцией мочевыводящих путей: систематический обзор. Педиатрия . 2017 май. 139 (5): 762-6. [Медлайн].
Tzimenatos L, Mahajan P, Dayan PS, Vitale M, Linakis JG, Blumberg S, et al.Точность анализа мочи на инфекции мочевыводящих путей у фебрильных младенцев 60 дней и младше. Педиатрия . 2018 г. 141 (2): [Medline].
Selekman RE, Shapiro DJ, Boscardin J, Williams G, Craig JC, Brandström P, et al. Устойчивость к уропатогенам и антибиотикопрофилактика: метаанализ. Педиатрия . 142 (1) июля 2018: [Medline].

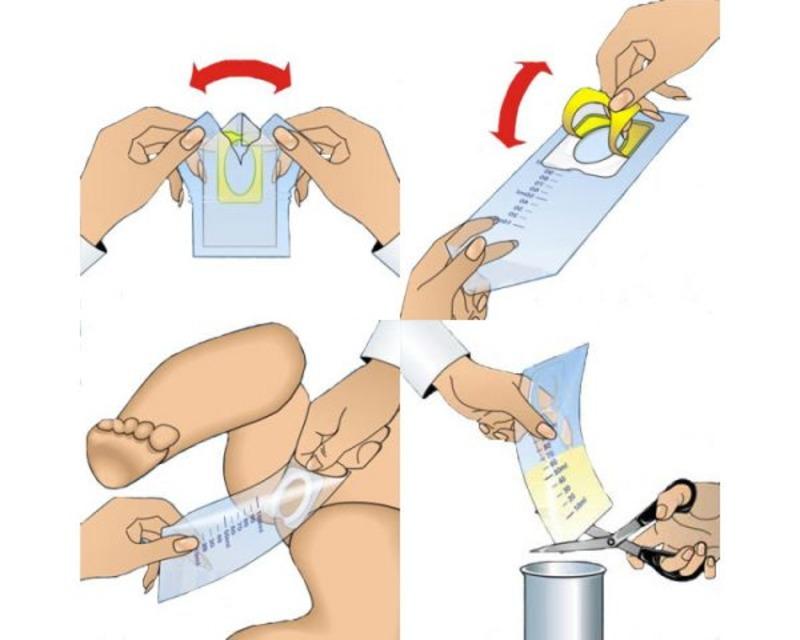
 Не давайте ему по возможности лекарства или травяные сборы, а если курс лечения нельзя прерывать — проинформируйте об этом врача, который будет интерпретировать результаты анализов.
Не давайте ему по возможности лекарства или травяные сборы, а если курс лечения нельзя прерывать — проинформируйте об этом врача, который будет интерпретировать результаты анализов.




 Несоблюдение правила приведёт к некорректному результату.
Несоблюдение правила приведёт к некорректному результату.
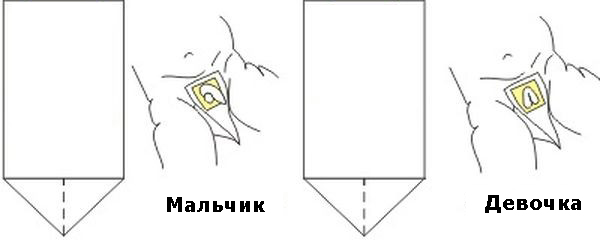

 Тем более что сам процесс безболезненный и требует лишь немного усилий, ловкости и фантазии.
Тем более что сам процесс безболезненный и требует лишь немного усилий, ловкости и фантазии.




 Предыдущее мочеиспускание желательно не позже, чем в 2 часа ночи (дети старшего возраста)
Предыдущее мочеиспускание желательно не позже, чем в 2 часа ночи (дети старшего возраста)