Дорожный ингалятор для детей: Дорожный портативный небулайзер Omron CompAir C24 и ингалятор
Дорожный портативный небулайзер Omron CompAir C24 и ингалятор
Обновлено Автор Олег Лажечников Просмотров 2474
Пара человек спросила в соц сети, поэтому решил быстренько поделиться нашей находкой, которая может быть полезна путешествующим с детьми, а именно дорожным небулайзером Omron CompAir C24 и ингалятором Махольда. На самом деле они не позиционируются, как дорожные, но их можно назвать таковым, за счет размеров и массы. После того, как мы побывали в Китае, где реабилитировались 3 месяца, из которых 1 месяц Егор мучился кашлем, мы поняли, что очень было бы здорово купить небулайзер и возить его в путешествия. У нас был уже один, от той же фирмы (CompAir NE-C28), но он был мощным и от этого громоздким, не захочешь его брать, учитывая, что и так с собой надо много чего везти.
Типы небулайзеров
Не буду долго вас грузить, так как на любом сайте интернет-магазина, вы найдете подробные типы небулайзеров, их плюсы и минусы.
— Компрессорные
— Ультразвуковые
— Паровые
— Меш-небулайзеры
Всегда читайте инструкцию лекарства, какой небулайзер можно использовать для того или иного лекарства.
Компрессорные небулайзеры подходят для большинства лекарств, например, для Лазолвана, Беродуала, Пульмикорта, дешевы, просты, но зачастую громоздки и в них нельзя заливать всякие аромамасла, типа эвкалиптового масла.
Ультразвуковые небулайзеры бесшумны, позволяют использовать многие лекарства, но могут привести к разрушению активного вещества из-за ультразвуковой волны (например, можно водные растворы, но нельзя масла), дороги и зачастую не компактны. То есть получаем примерно тоже самое, что и в предыдущем варианте, но с большей ценой и меньшим выбором.
Паровые небулайзеры позволяют делать только ингаляции с масляными растворами, отварами трав, настоями, и не подходят для большинства лекарств.
Меш-небулайзеры (электронно-сетчатые, по сути усовершенствованные ультразвуковые ) объединяют достоинства компрессорных и ультразвуковых: бесшумны, сверхкомпактны, их можно наклонять (что актуально для спящих детей), нет ограничений по активному веществу (но масла по-прежнему нельзя), позволяют регулировать размер частиц, но дороги и проблемны в эксплуатации по отзывам. В частности требуют постоянного обслуживания и замены сеток/мебран.
Наш выбор
Чаще всего мы пользуемся Лазолваном (Егор) и маслом эвкалипта (Олег), либо вообще обходимся без небулайзера. Покупать 2 небулайзера не совсем вариант, так как я выбирал, что брать с собой именно в дорогу, и вес с размерами имели первостепенное значение. Также важна была беспроблемная эксплуатация, потому что если в дороге сломается чего, то не будет времени и возможности заниматься починкой прибора.
Таким образом мой выбор компактный компрессорный небулайзер и ингалятор Махольда. Такая связка не занимает места, легкая, дешевая, выполняет свое предназначение, и не ломается.
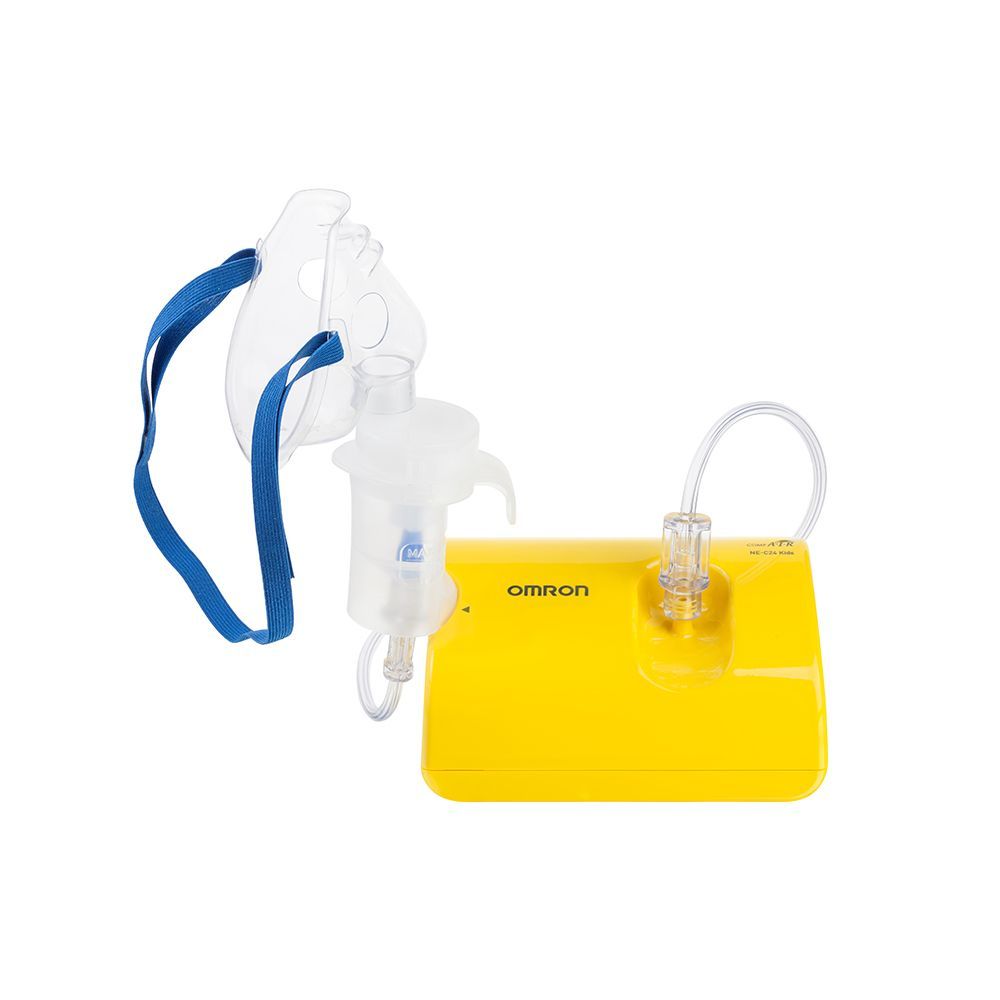
Omron CompAir C24
Весит всего 500 грамм. Не имеет никаких дополнительных функций, типа изменения размера частиц, но изначального функционала вполне достаточно. Комплект состоит из компрессорного блока, блока питания (небольшой), двух масок для дыхания разных размеров, загубника и насадки для носа. Есть еще модель Omron CompAir C24 Kids с игрушками, она больше для детей подходит, но стоит чуть дороже. В нашем случае, лучше, чтобы Егор вообще на небулайзер не отвлекался (мультики даем смотрет), поэтому не было смысла брать Kids.
По опыту использования все нас устроило: аэрозоль хорошо распыляется, камеру можно немного наклонять, обслуживания особого не требует. Простая и недорогая модель. Да, если ребенок очень беспокойный, которому только во сне приходится давать дышать, то тогда лучше смотреть в сторону меш-небулайзеров или ультразвуковых, их можно чуть ли не на 180 градусов наклонять (как раз когда ребенок в лежачем положении), но и цена у них совсем другая, не говоря уже о более сложной конструкции, требующей обслуживания.
Минусов всего 2 и оба несущественные:
- Прерывистая работа (20 мин включен, 40 выключен), чего нет у бОльших собратьев. Тот же стационарный CompAir NE-C28 может работать часами. Но, когда небулайзер покупается для ребенка, то зачем ему работать больше 5-10 минут раз в несколько часов, не поликлиника же.
- Небольшая производительность, в два раза меньше, чем у C28. С другой стороны, надо будет просто чуть дольше посидеть.
Перед этой моделью мы купили Omron CompAir C20, вот его лучше не берите, хоть он и компактнее, чем C24 (350 грамм). Реально достал. У него небулайзерная камера в принципе нерабочей конструкции. То есть её даже менять бесполезно, будет все тоже самое. Все мучаются с ней, не распыляет она лекарство. Или распыляет, но надо на нее «молиться», не дай бог чуть пошатнуть или наклонить. Хотя и это не всегда помогает, просто перестает идти аэрозоль и все, начинаешь промывать, крутить отбойник (синяя штучка внутри), плясать вокруг с бубном.
Отзывы на официальном сайте плохие все поголовно. Неудачная модель вышла у Omron, хорошо, остальные нормальные.
Ингалятор Махольда
Наверняка, вы сталкивались с ним еще в СССР. Стеклянная такая штуковина, куда аромамасло заливается. Причем, можно потом еще в стакан опустить с горячей водой, а можно и без него обойтись. Ингаляторы Махольда сейчас продаются редко в аптеках, но по крайней мере я находил их через интернет в Москве. У меня же остался еще тот, советский, мой ровесник. Отличия между ними незначительные, слегка изменили форму и современный имеет емкость для масла.
Не всегда ингалятор называется ингалятором Махольда, но смысл тот же. Заливаете масло и дышите парами.
Ингалятор Махольда, слева старыйP.S. Связка портативный небулайзер + ингалятор Махольда получается очень компактной для перемещений и самое главное дешевой. А для того, чтобы не разбить стеклянный ингалятор, можно убрать его в чехол от очков или в нечто подобное.
цены на небулайзеры в аптеках
Показать ещё 30
Ингалятор – это устройство, с помощью которого лекарственный раствор превращается в аэрозоль. Использование ингалятора позволяет ввести нужные медикаменты в дыхательные пути человека. Таким образом, кашель, бронхиальная астма и легочное воспаление лечатся намного быстрее и эффективнее.
Использование ингалятора позволяет ввести нужные медикаменты в дыхательные пути человека. Таким образом, кашель, бронхиальная астма и легочное воспаление лечатся намного быстрее и эффективнее.
Если вы собрались приобрести ингалятор, то у нас вы найдете большой выбор современных моделей. На сегодня в различных специализированных магазинах представлено около 90% всех моделей ингаляторов. Напоминаем, что весь товар сертифицирован, а также имеет гарантию от производителя. Приобрести ингалятор очень просто, если вы знаете характеристики данного аппарата, которые вас интересуют.
Купить ингалятор
Каждая модель отличается друг от друга своими техническими характеристиками и комплектацией. Одни отличаются пониженным уровнем шума, другие – широкими многофункциональными возможностями и многолетним гарантийным сроком действия. Существует множество специализированных магазинов, где вы сможете очень легко приобрести данный товар, а также получить квалифицированную консультацию.
Купить небулайзер
На сегодняшний день на рынке представлено 10 брендов, которые предлагает более 35 моделей ингаляторов. Это говорит о том, что неопытному покупателю будет очень трудно выбрать аппарат, который ему подходит по характеристикам. К тому же, есть главный параметр небулайзера – это цена. Некоторые модели различных брендов отличаются ценой в два, а то и в три раза, однако это не означает, что купив небулайзер по высокой цене, вы сделаете правильный выбор.
Приобрести ингалятор (небулайзер) можно во многих интернет-магазинах, подробный перечень которых представлен на медицинском портале 103.by. Там же вы можете более подробно ознакомиться с разновидностью моделей ингаляторов (небулайзеров), получить более подробную информацию от наших специалистов и приобрести качественный сертифицированный товар по приемлемой цене.
PARI — ингаляторы, небулайзеры, аксессуары
это достаточно известные в мире небулайзерные системы, отличающиеся высоким качеством, степенью надежности и безопасности для лечения заболеваний органов дыхания как у взрослых, так и у детей с младенческого возраста.
В 2002 году PARI GmbH открыла представительство и торговую компанию с офисом и складом в Москве — ООО «ПАРИ синергия в медицине».
Ингаляторы для нижних дыхательных путей
Ингаляторы и небулайзеры для детей
Ингаляторы для верхних дыхательных путей
Универсальные ингаляторы
Небулайзеры и годовые комплекты
Дыхательные тренажеры и ПЭД системы
Рады сообщить, что теперь ингаляторы, небулайзеры, спейсеры, дыхательные тренажеры PARI GmbH, а также пикфлоуметры Vitalograph можно заказать на маркетплейсе «Яндекс.Маркет».
Пользуйтесь всеми привилегиями данной торговой площадки!
Заказ можно сделать по ссылке >>> ингаляторы PARI на Яндекс Маркет
В исследовании Poncin et al. (2020) показано, что устройство o-PEP производит оптимальные для очищения дыхательных путей частоту вибрации и сопротивление в сравнении с Acapella, Aerobika и Shaker, которые в меньшей степени способны производить эффективные частоты колебаний при поддержании сопротивления выдоху на уровне 10 см h3O.
Уважаемые покупатели!
Обращаем ваше внимание на изменение режима работы: С 22.12.20 по 10.01.21 офис компании будет закрыт для розничных продаж в связи с проведением инвентаризации.
Все заказы, поступившие после 30.12.19, будут обработаны после 10.01.21.
Вы также можете заказать продукцию PARI у наших партнеров: http://pari.com.ru/kupit-ingalator-i-nebulaizer-pari.html
Поздравляем вас с наступающим Новым Годом!»
Бронхи имеют разветвленную структуру, поэтому когда на фоне заболевания накапливается мокрота, бывает очень трудно от нее избавиться. Наверх
Наверх
смартфоны, ноутбуки, комплектующие для ПК, планшеты
Наборы посуды для готовки Hans Muller HM-1019Кастрюля с крышкой шкала до 5 л полный объем кастрюли 6,3 л (24*14 см).Кастрюля с крышкой шкала 2 л полный объем 3,1 л (20*10 см).Кастрюля с крышкой шкала 1 л полный объем 1,6 л(16*9 см).Сотейник с крышкой шкала 1 л полный объем 1,6 л (16*9 см).Сковорода с крышкой шкала 2 л полный объем 2,9 л (24*6,5 см).Пароварка (20*10 см)Салатница с пластиковой крышкой 2 л (20*6,5 см).Металлическая сетка для фритюра 21. Бакелитовая подставка под горячее — 3 шт. Ручка с присоской. Книга рецептов.
Tefal Optigrill+ XL GC722D
Умный гриль с датчиком определения толщины и количества стейков. 9 автопрограмм, 4 уровня температуры и индикатор прожарки. Лоток для сбора жидкости. Тефлоновое покрытие. Мощность 2000 Вт. Размер 36,5 x 44,5 x 17,5 см.
Qumo Health Home Station HS 2 UV QHI-7 31237
Ирригатор для ежедневного использования. Емкость резервуара 600 мл. Диапазон давления воды 210-890 кПа (10 уровней). Количество пульсаций 1700 в минуту. Контейнер хранения насадок с дезинфекцией.
Количество пульсаций 1700 в минуту. Контейнер хранения насадок с дезинфекцией.
Edifier R1100
Это двух полосная акустическая система 2.0 с «цифровым» усилителем класса D и импульсным блоком питания. Корпус из высококачественного МДФ. Высокочастотный динамик имеет купол 13 мм и фазовыравнивающее тело, расположенное перед твитером, одновременно выполняя функцию защиты диафрагмы динамика. Низкочастотный динамик имеет диффузор из сложного композитного материала с вкраплениями шерсти, диаметром 116 мм и мягкий подвес из резины.
Vstarcam C7816WIP
Беспроводная WiFi камера с температурным режимом до -25 градусов, HD качеством видео, классом защиты IP67, ИК подсветкой до 15 метров, поддержкой технологии P2P, а также протоколов Onvif и RTSP.
Tefal GC712D34
6 программ готовки, 4 режима нагрева. Автоопределение толщины мяса. Индикатор работы. Режим разморозки. Антипригарное покрытие. Лоток для сбора жира. Мощность 2000 Вт. Размеры рабочей поверхности: 30 х 20 см.
Лекарство для детей в поездках
Путешествие с детьми может быть достаточно трудным, но особенно трудным может быть путешествие с больным ребенком.
Путешествие с больным ребенком
Иногда также может быть сложно путешествовать с ребенком, у которого есть хронические медицинские проблемы, такие как астма, диабет, пищевая аллергия или судороги и т. Д.
Независимо от того, здоров ли ваш ребенок до того, как вы отправитесь в поездку, может быть полезно хорошо подготовиться на случай, если ваш ребенок заболеет, у него обострение или обострение его хронического заболевания.Например, вы не хотите находиться в дороге в глуши, когда у вашего ребенка начинается приступ астмы и вы понимаете, что вы не взяли с собой его лекарства от астмы, такие как альбутерол или Xopenex.
Вот несколько советов по безопасному и здоровому путешествию с детьми:
- Получение достаточного количества всех лекарств, которые ваш ребенок принимает на регулярной основе. Сюда входят лекарства, которые он принимает каждый день, и лекарства от астмы, аллергии и других состояний.
 Возьмите с собой дополнительные вещи, если ваша поездка продлится.
Возьмите с собой дополнительные вещи, если ваша поездка продлится. - Любое медицинское оборудование, которое может понадобиться вашему ребенку, например небулайзер, если у вашего ребенка астма. Если вы часто путешествуете, вы можете подумать о приобретении портативного небулайзера, который обычно может работать от батареек или автомобильного адаптера.
- Наличие плана, куда вы можете обратиться за дополнительной медицинской помощью, если она вам понадобится. Есть ли детская больница, педиатр или клиника, где вы остановились или по пути следуете? Это особенно важно учитывать международным путешественникам и во время круиза.Помните, что даже в учреждениях, которые продвигают семейные поездки и предоставляют лицензированных врачей для больных путешественников, вряд ли будет педиатр, если ваш ребенок серьезно болен. Ближайшая детская больница или местное медицинское общество могут помочь вам найти педиатра, если вы путешествуете и ваш ребенок заболел. Если вы путешествуете в другую страну, международная клиника, ваше туристическое агентство, посольство или консульство США могут помочь вам найти педиатра.

- Получите вашему ребенку браслет с медицинским предупреждением, если у него хроническая проблема со здоровьем. на случай, если он заболеет, а вас нет рядом, особенно если у него пищевая аллергия, диабет, судороги и т. д.
- Запланировать осмотр у педиатра и / или педиатра перед поездкой, чтобы убедиться, что медицинские проблемы вашего ребенка находятся под достаточным контролем для безопасного путешествия
Вы также должны убедиться, что вакцины вашего ребенка обновлены.
Дорожная аптечка
Как и аптечка первой помощи, дорожная аптечка должна включать в себя все, что может понадобиться вашему ребенку, если он заболеет в поездке. Так вы сможете подготовиться, если у вашего ребенка есть общие симптомы, такие как насморк, кашель, боль в ушах или диарея.
В комплект туристической аптечки может входить:
- Обезболивающее и жаропонижающее, например ибупрофен и / или ацетаминофен
- Стероидный крем от зуда
- Антигистаминное средство от крапивницы и других аллергических реакций
- Лекарство от кашля и простуды для детей старшего возраста
- Мазь с антибиотиком (3,4 унции контейнер для перевозки в самолете (ограничение — правила для жидкостей, хотя есть исключения для лекарств)
- Обычная аптечка
Помните, что вы можете перевозить в самолете жидкие лекарства, отпускаемые без рецепта, даже если они находятся в контейнерах объемом более 3 унций, но вам нужно будет заявить, что они у вас есть, в службу безопасности аэропорта.
Путешествие с лекарствами и медикаментами
Путешествие по воздуху может создать дополнительные проблемы, когда ваш ребенок болен. Бесполезно иметь медицинские принадлежности вашего ребенка, если вы не можете получить их через службу безопасности аэропорта или они потерялись в вашем багаже.
Чтобы получить медицинские принадлежности через службу безопасности аэропорта, это может помочь:
- Попросите провести визуальный осмотр и заявите о своих лекарствах и расходных материалах, некоторые из которых могут быть освобождены от обычных правил безопасности в отношении количества и типов вещей, которые вы можете взять с собой в самолет.Визуальный осмотр также может защитить ваши лекарства и расходные материалы от рентгеновского облучения.
- Поместите свои лекарства и оборудование, например, инсулиновые шприцы, в отдельный пакет, чтобы упростить их поиск в случае необходимости и упростить проверку службой безопасности аэропорта.
- Имейте четкие этикетки на всех лекарствах, в том числе на жидких лекарствах, отпускаемых без рецепта.

- Носите с собой лекарства и принадлежности, чтобы даже в случае потери багажа вы никогда не остались без лекарств для ребенка
Вам нужно принести рецепт или справку от врача? Нет, хотя это неплохая идея, если вы потеряете свои лекарства и вам придется их заменить.Но в противном случае ваши лекарства просто должны быть маркированы, чтобы пройти через службу безопасности аэропорта.
Вам также следует сообщить инспектору службы безопасности аэропорта, если у вашего ребенка есть какие-либо особые потребности в прохождении контроля безопасности или если он может расстроиться во время процедур безопасности из-за своего состояния здоровья.
Лечение астмы у детей от 5 до 11 лет
Лечение астмы у детей в возрасте от 5 до 11 лет
Для лечения астмы у детей в возрасте от 5 до 11 лет требуются специальные методы.Ознакомьтесь с советами по симптомам, лекарствам и планам действий при астме.
Персонал клиники Мэйо Астма у детей — одна из самых частых причин пропуска школьных занятий. Состояние дыхательных путей может нарушать сон, игру и другие действия.
Состояние дыхательных путей может нарушать сон, игру и другие действия.
Астму нельзя вылечить, но вы и ваш ребенок можете уменьшить симптомы, следуя плану действий при астме. Это письменный план, который вы разрабатываете вместе с врачом вашего ребенка, чтобы отслеживать симптомы и корректировать лечение.
Лечение астмы у детей улучшает повседневное дыхание, уменьшает вспышки астмы и помогает уменьшить другие проблемы, вызванные астмой.При правильном лечении даже тяжелую астму можно держать под контролем.
Симптомы астмы у детей 5-11 лет
Общие признаки и симптомы астмы у детей в возрасте от 5 до 11 включают:
- Кашель, особенно ночью
- Свистящее дыхание
- Затрудненное дыхание
- Боль, стеснение или дискомфорт в груди
- Избегание или потеря интереса к спорту или физической активности
У некоторых детей есть несколько повседневных симптомов, но время от времени возникают тяжелые приступы астмы. У других детей есть легкие симптомы или симптомы, которые в определенное время ухудшаются. Вы можете заметить, что симптомы астмы у вашего ребенка ухудшаются ночью, при физической активности, когда ваш ребенок простужен, или при таких факторах, как сигаретный дым или сезонная аллергия.
У других детей есть легкие симптомы или симптомы, которые в определенное время ухудшаются. Вы можете заметить, что симптомы астмы у вашего ребенка ухудшаются ночью, при физической активности, когда ваш ребенок простужен, или при таких факторах, как сигаретный дым или сезонная аллергия.
Неотложная помощь при астме
Тяжелые приступы астмы могут быть опасными для жизни и требуют обращения в отделение неотложной помощи. Признаки и симптомы неотложной астмы у детей в возрасте от 5 до 11 включают:
- Значительное затруднение дыхания
- Постоянный кашель или хрипы
- Нет улучшений даже после использования быстродействующего ингалятора, такого как альбутерол (ProAir HFA, Ventolin HFA, другие)
- Невозможность говорить, не задыхаясь
- Пик показаний расходомера в красной зоне
Тесты для диагностики и мониторинга астмы
Для детей в возрасте 5 лет и старше врачи могут диагностировать и контролировать астму с помощью тех же тестов, что и для взрослых, таких как спирометрия и пикфлоуметры. Они измеряют, сколько воздуха ваш ребенок может быстро выдавить из своих легких, что указывает на то, насколько хорошо легкие работают.
Они измеряют, сколько воздуха ваш ребенок может быстро выдавить из своих легких, что указывает на то, насколько хорошо легкие работают.
Использование пикового расходомера
Врач может дать вашему ребенку переносное ручное устройство (измеритель пикового потока), чтобы измерить, насколько хорошо работают его или ее легкие. Пикфлоуметр измеряет, сколько воздуха ваш ребенок может быстро выдохнуть.
Низкие значения указывают на обострение астмы. Вы и ваш ребенок можете заметить низкие значения пиковой скорости потока до того, как симптомы станут очевидными.Это поможет вам определить, когда следует скорректировать лечение, чтобы предотвратить обострение астмы.
Лечение астмы
Если симптомы астмы у вашего ребенка тяжелые, ваш семейный врач или педиатр может направить вашего ребенка к специалисту по астме.
Врач захочет, чтобы ваш ребенок принимал необходимое количество и тип лекарств, необходимых для контроля его или ее астмы. Это поможет предотвратить побочные эффекты.
Это поможет предотвратить побочные эффекты.
Основываясь на ваших записях о том, насколько хорошо текущие лекарства вашего ребенка, кажется, контролируют признаки и симптомы, врач вашего ребенка может «активизировать» лечение до более высокой дозы или добавить другой тип лекарства.Если астма у вашего ребенка хорошо контролируется, врач может отказаться от лечения, сократив прием лекарств для вашего ребенка. Это известно как пошаговый подход к лечению астмы.
Препараты длительного контроля
Известные как поддерживающие препараты, их обычно принимают каждый день в течение длительного времени для контроля устойчивой астмы. Эти лекарства можно использовать сезонно, если симптомы астмы у вашего ребенка ухудшаются в определенное время года.
Типы препаратов длительного контроля включают:
- Кортикостероиды для ингаляций. Это наиболее распространенные лекарственные препараты длительного действия при астме. Эти противовоспалительные препараты включают флутиказон (Flovent HFA), будесонид (Pulmicort Flexhaler), беклометазон (Qvar RediHaler), циклесонид (Alvesco, Omnaris) и мометазон (Asmanex HFA).

Модификаторы лейкотриенов. К ним относятся монтелукаст (Singulair), зафирлукаст (Accolate) и зилеутон (Zyflo). Их можно использовать отдельно или как дополнение к лечению ингаляционными кортикостероидами.
В редких случаях монтелукаст и зилеутон были связаны с психологическими реакциями, такими как возбуждение, агрессия, галлюцинации, депрессия и суицидальные мысли. Немедленно обратитесь за медицинской помощью, если у вашего ребенка возникла необычная психологическая реакция.
Ингаляторы комбинированные. Эти лекарства содержат ингаляционный кортикостероид плюс бета-агонист длительного действия (LABA). Они включают комбинации флутиказон-сальметерол (Advair HFA), будесонид-формотерол (Symbicort), флутиказон-вилантерол (Breo, Ellipta) и мометазон-формотерол (Dulera).В некоторых ситуациях бета-агонисты длительного действия были связаны с тяжелыми приступами астмы.
Лекарства LABA следует давать детям только в сочетании с кортикостероидами в комбинированном ингаляторе.
 Это снижает риск тяжелого приступа астмы.
Это снижает риск тяжелого приступа астмы.- Теофиллин. Это ежедневное лекарство, открывающее дыхательные пути (бронходилататор). Теофиллин (Тео-24, Эликсофиллин) сейчас используется не так часто, как в прошлые годы.
- Биологические препараты. Nucala, инъекционный препарат, назначается детям каждые четыре недели, чтобы помочь контролировать тяжелую астму. Детям в возрасте 6 лет и старше может быть полезно добавление этой терапии к их текущему плану лечения.
«Спасательные» препараты быстрого действия
Эти препараты, называемые бронходилататорами короткого действия, обеспечивают немедленное облегчение симптомов астмы и действуют от четырех до шести часов. Альбутерол (ProAir HFA, Ventolin HFA и др.) Является наиболее часто используемым бронходилататором короткого действия при астме.Левальбутерол (Xopenex) — другой.
Хотя эти лекарства действуют быстро, они не могут предотвратить повторение симптомов у вашего ребенка. Если у вашего ребенка частые или тяжелые симптомы, ему или ей необходимо будет принимать долгосрочные контрольные лекарства, такие как ингаляционные кортикостероиды.
Если у вашего ребенка частые или тяжелые симптомы, ему или ей необходимо будет принимать долгосрочные контрольные лекарства, такие как ингаляционные кортикостероиды.
Астма вашего ребенка не поддается контролю, если ему или ей часто требуется использовать быстродействующий ингалятор. Использование быстродействующего ингалятора для контроля симптомов подвергает вашего ребенка риску тяжелого приступа астмы и является признаком того, что вашему ребенку необходимо обратиться к врачу для изменения лечения.Отслеживайте использование быстродействующих лекарств и делитесь информацией с врачом вашего ребенка при каждом посещении.
Приступы астмы лечатся лекарственными средствами, а также пероральными или инъекционными кортикостероидами.
Устройства для доставки лекарств
Большинство лекарств от астмы выдается с помощью устройства, которое позволяет ребенку вдыхать лекарство непосредственно в легкие. Лекарства для вашего ребенка могут быть доставлены с помощью одного из следующих устройств:
- Дозированный ингалятор.
 Маленькие портативные устройства, дозирующие ингаляторы — распространенный способ доставки лекарств от астмы. Чтобы убедиться, что ваш ребенок получает правильную дозу, ему также может потребоваться полая трубка (прокладка), которая прикрепляется к ингалятору.
Маленькие портативные устройства, дозирующие ингаляторы — распространенный способ доставки лекарств от астмы. Чтобы убедиться, что ваш ребенок получает правильную дозу, ему также может потребоваться полая трубка (прокладка), которая прикрепляется к ингалятору. - Ингаляторы сухого порошка. Для приема некоторых лекарств от астмы у вашего ребенка может быть ингалятор для сухого порошка. Это устройство требует глубокого и быстрого вдоха, чтобы получить полную дозу лекарства.
- Небулайзер. Небулайзер превращает лекарства в тонкий туман, который ребенок вдыхает через маску для лица.Небулайзеры могут доставлять в легкие большие дозы лекарств, чем ингаляторы. Маленькие дети часто нуждаются в небулайзере, потому что им трудно или невозможно использовать другие ингаляторы.
Иммунотерапия или инъекционные препараты для лечения астмы, вызванной аллергией
Уколы для снижения аллергии (иммунотерапия) могут помочь, если у вашего ребенка аллергическая астма, которую нельзя легко контролировать, избегая триггеров астмы. Ваш ребенок начнет кожные пробы, чтобы определить, какие вещества, вызывающие аллергию (аллергены), могут вызвать симптомы астмы.
Ваш ребенок начнет кожные пробы, чтобы определить, какие вещества, вызывающие аллергию (аллергены), могут вызвать симптомы астмы.
После того, как у вашего ребенка будут выявлены триггеры астмы, ему или ей сделают серию инъекций, содержащих небольшие дозы этих аллергенов. Вашему сыну или дочери, вероятно, потребуются инъекции один раз в неделю в течение нескольких месяцев, а затем один раз в месяц в течение трех-пяти лет. Аллергические реакции вашего ребенка и симптомы астмы должны постепенно уменьшаться.
Омализумаб (Ксолайр) — это инъекционный препарат, который может помочь при аллергической астме, которая плохо контролируется с помощью ингаляционных кортикостероидов.
Контроль астмы: шаги для детей от 5 до 11 лет
Лечение астмы у вашего ребенка может показаться непосильной задачей. Выполнение этих шагов поможет упростить задачу.
Узнать об астме
Важнейшей частью лечения астмы у вашего ребенка является точное понимание того, какие шаги следует предпринимать ежедневно, еженедельно, ежемесячно и ежегодно. Также важно понимать цель каждой части отслеживания симптомов и корректировки лечения. Вам, вашему ребенку и опекунам необходимо:
Также важно понимать цель каждой части отслеживания симптомов и корректировки лечения. Вам, вашему ребенку и опекунам необходимо:
- Понимание различных типов лекарств от астмы и их действия
- Научитесь распознавать и записывать признаки и симптомы обострения астмы
- Знайте, что делать, если у вашего ребенка обострение астмы
Отслеживание симптомов с помощью письменного плана
Письменный план действий по лечению астмы — важный инструмент, позволяющий узнать, насколько эффективно лечение, на основе симптомов вашего ребенка.Вместе с врачом вашего ребенка составьте письменный план лечения астмы, в котором изложены шаги, необходимые для лечения астмы у вашего ребенка. Вы и опекуны вашего ребенка, в том числе няни, учителя и тренеры, должны иметь копию плана.
План может помочь вам и вашему ребенку:
- Отслеживайте, как часто у вашего ребенка случаются обострения (обострения) астмы
- Оцените, насколько хорошо лекарства контролируют симптомы
- Обратите внимание на любые побочные эффекты лекарств, такие как дрожь, раздражительность или проблемы со сном
- Проверьте, насколько хорошо легкие вашего ребенка работают с пиковым расходомером
- Измерьте, насколько симптомы вашего ребенка влияют на повседневную деятельность, такую как игры, сон и спорт
- Отрегулируйте прием лекарств при ухудшении симптомов
- Определите, когда следует обратиться к врачу или обратиться за неотложной помощью
Во многих планах лечения астмы используется система стоп-сигналов с зелеными, желтыми и красными зонами, которые соответствуют ухудшению симптомов. Эта система может помочь вам быстро определить степень тяжести астмы и выявить признаки приступа астмы. В некоторых планах лечения астмы используется вопросник по симптомам, называемый «Контрольный тест астмы», для измерения степени тяжести астмы за последний месяц.
Эта система может помочь вам быстро определить степень тяжести астмы и выявить признаки приступа астмы. В некоторых планах лечения астмы используется вопросник по симптомам, называемый «Контрольный тест астмы», для измерения степени тяжести астмы за последний месяц.
Управлять триггерами астмы
Принятие мер, которые помогут вашему ребенку избежать триггеров, является важной частью контроля астмы. Триггеры астмы варьируются от ребенка к ребенку. Вместе с лечащим врачом определите триггеры и шаги, которые вы можете предпринять, чтобы помочь ребенку их избежать.Общие триггеры астмы включают:
- Простуда или другие респираторные инфекции
- Аллергены, такие как пылевые клещи или пыльца
- Перхоть домашних животных
- Упражнение
- Холодная погода
- Плесень и сырость
- Воздействие тараканов
- Сигаретный дым и прочие раздражители в воздухе
- Сильная изжога (гастроэзофагеальная рефлюксная болезнь или ГЭРБ)
Ключ к борьбе с астмой: придерживайтесь плана
Следование и обновление плана действий вашего ребенка по борьбе с астмой — ключ к удержанию астмы под контролем. Тщательно отслеживайте симптомы астмы у вашего ребенка и меняйте лекарства, как только они понадобятся. Если вы будете действовать быстро, у вашего ребенка будет меньше шансов получить тяжелый приступ, и ему или ей не потребуется столько лекарств, чтобы контролировать симптомы.
Тщательно отслеживайте симптомы астмы у вашего ребенка и меняйте лекарства, как только они понадобятся. Если вы будете действовать быстро, у вашего ребенка будет меньше шансов получить тяжелый приступ, и ему или ей не потребуется столько лекарств, чтобы контролировать симптомы.
При тщательном ведении астмы ваш ребенок сможет избежать обострений и свести к минимуму нарушения, вызванные астмой.
21 января 2020 г. Показать ссылки- Sawicki G, et al. Астма у детей младше 12 лет: первоначальная оценка и диагноз.https://www.uptodate.com/contents/search. Доступ 4 сентября 2019 г.
- Sawicki G, et al. Астма у детей младше 12 лет: начало терапии и мониторинг. https://www.uptodate.com/contents/search. Доступ 4 сентября 2019 г.
- Hay WW, et al., Eds. Аллергические расстройства. В: Современная диагностика и лечение: педиатрия. 24-е изд. McGraw-Hill Education; 2018. https://accessmedicine.mhmedical.com. Доступ 4 сентября 2019 г.
- Usatine R, et al.
 Астма.В: Атлас цветов и синопсис семейной медицины Фитцпатрика. 3-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. Доступ 4 сентября 2019 г.
Астма.В: Атлас цветов и синопсис семейной медицины Фитцпатрика. 3-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. Доступ 4 сентября 2019 г. - Kellerman RD, et al. Астма у детей. В: Текущая терапия Конна 2019. Elsevier; 2019. https://www.clinicalkey.com. Доступ 4 сентября 2019 г.
- Nucala (информация о назначении). GlaxoSmithKlein; 2019. https://www.nucala.com/severe-asthma/about-nucala/why-nucala/. Проверено 13 декабря 2019 г.
Продукты и услуги
- Книга: Руководство Mayo Clinic по воспитанию здорового ребенка
.
Ингаляторы и небулайзеры для ингаляционных лекарств
В течение многих лет ингаляционные лекарства были важной частью лечения астмы. Ингаляционные методы доставляют лекарство прямо в дыхательные пути, что полезно при заболеваниях легких.
Аэрозольные устройства для ингаляционных препаратов могут включать:
- Дозированный ингалятор
- Дозированный ингалятор со спейсером
- Ингалятор сухого порошка
- Ингалятор мягкого тумана
- Небулайзер
Ваш врач назначит наиболее эффективный для вашего ребенка метод.
Ингалятор с отмеренной дозой
Очень важно, чтобы ваш ребенок правильно использовал дозированный ингалятор, чтобы получить полную дозу и получить пользу от лекарства. Часто бывает трудно правильно использовать дозированный ингалятор. В National Jewish Health мы часто рекомендуем использовать спейсер. Спейсер — это устройство, которое может быть прикреплено к дозирующему ингалятору. Спейсер помогает доставить лекарство в дыхательные пути легких, а не в рот. Это помогает лекарству лучше действовать.
Распространенные прокладки для ингаляторов включают:
Они доступны с маской для детей младшего возраста. Спросите у врача вашего ребенка об использовании спейсера, который помогает доставить лекарство изо рта в дыхательные пути легких.Ингаляторы для сухих порошков
Ингаляторы сухого порошка активируются дыханием. Когда ваш ребенок вдыхает достаточно быстро, лекарство выпускается и вдыхается.
Распространенные ингаляторы для сухого порошка включают:
- Flexhaler ®
- Дискус ®
- Аэролайзер ®
- Твистхалер ®
- HandiHaler ®
- Эллипта ®
- RespiClick ®
Ингалятор мягкого тумана
Ингалятор с мягким туманом создает медленно движущийся туман. Ингалятор мягкого тумана — Респимат ® .
Ингалятор мягкого тумана — Респимат ® .Небулайзер
Небулайзер или «дыхательный аппарат» — еще один способ вдыхать лекарства. Обработка небулайзером проводится с помощью воздушного компрессора. Сжатый комнатный воздух используется для создания тумана с лекарственным раствором, который ребенок вдыхает в течение примерно 5-10 минут.
При правильном использовании дозирующего ингалятора со спейсером он так же эффективен, как и небулайзер, но вы можете найти небулайзер более полезным, когда у вашего ребенка есть эпизоды сильного затруднения дыхания.Ваш врач может назначить воздушный компрессор, чтобы лечить ребенка дома от дыхательных путей.
Также доступны портативные компрессоры с батарейным питанием. Небулайзер рекомендуется для большинства ингаляционных лекарств для маленьких детей и всех, кто испытывает трудности с использованием дозированного ингалятора со спейсером. Если ваш ребенок использует будесонид или Pulmicort ® в небулайзере, используйте струйный небулайзер, а не ультразвуковой.
В National Jewish Health мы предпочитаем использовать маску для детей младшего возраста, а не мундштук на небулайзере, поскольку это позволяет вдыхать большее количество лекарства в дыхательные пути.
Какое бы устройство ни использовал ваш ребенок, дозирующий ингалятор со спейсером или без него, ингалятор для сухого порошка, ингалятор с мягким туманом или небулайзер, вы должны использовать его правильно, чтобы получить максимальную пользу от лекарства. Ваш врач может попросить вашего ребенка продемонстрировать технику использования ингалятора при каждом посещении, чтобы убедиться, что все сделано правильно.
Уход за детьми, страдающими астмой во время COVID-19: Часто задаваемые вопросы для родителей
Автор: Сильвия Овусу-Ансах, доктор медицины, магистр здравоохранения, FAAP и Франциска Россер, доктор медицины, магистр здравоохранения, FAAP
Многие родители задаются вопросом:
COVID-19, который часто поражает легкие, вызывает дополнительные опасения, если у их ребенка астма.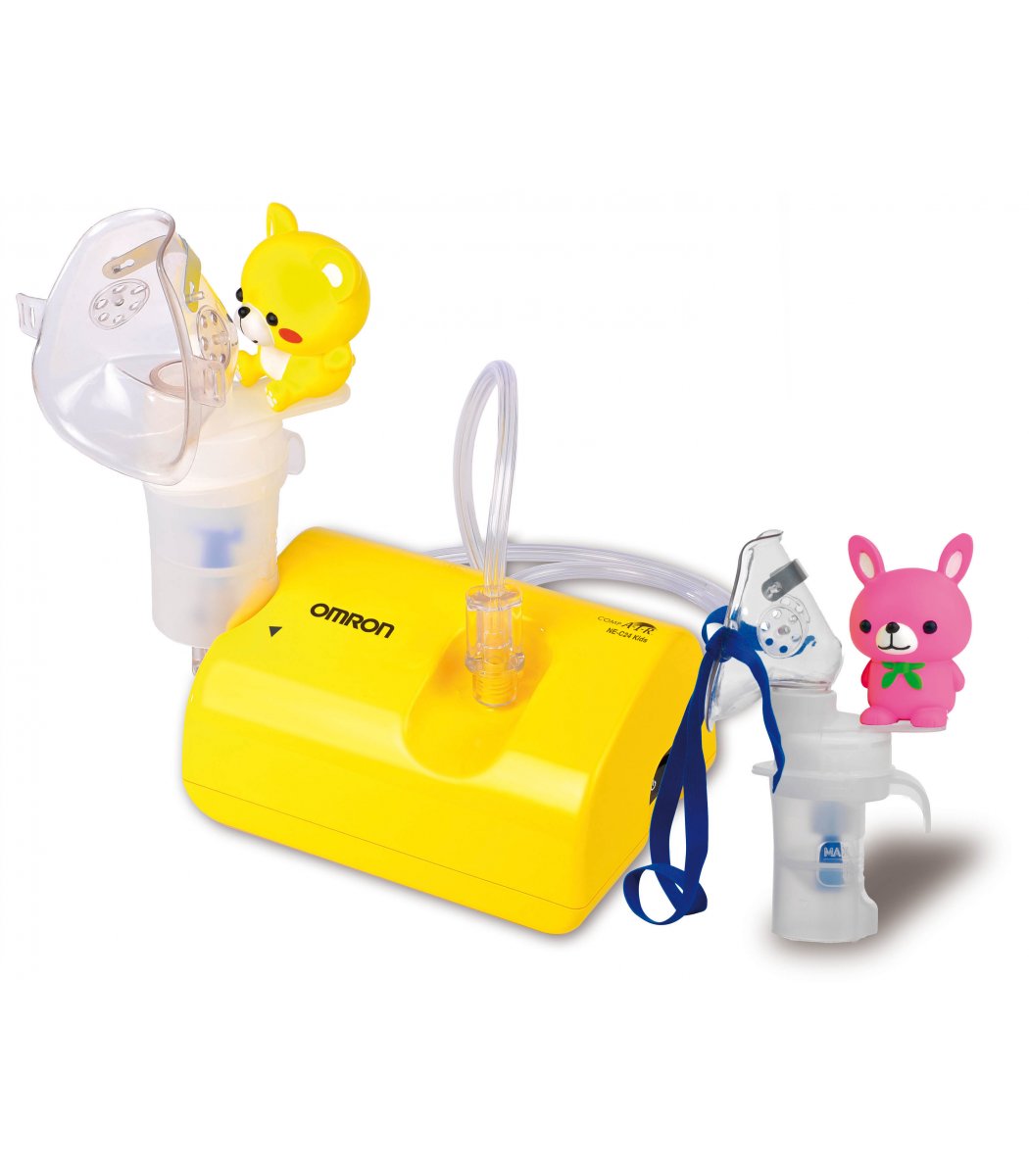 Вот некоторые общие вопросы и способы помочь сохранить здоровье детей, страдающих астмой, во время пандемии.
Вот некоторые общие вопросы и способы помочь сохранить здоровье детей, страдающих астмой, во время пандемии.
Повышает ли астма моему ребенку риск заболевания COVID-19?
Мы еще многого не знаем о COVID-19. Мы видим, что люди с хроническими заболеваниями имеют более высокий риск более тяжелого заболевания, если они заразятся COVID-19. Неясно, относится ли это к астме.
Насколько важно, чтобы астма моего ребенка хорошо контролировалась во время этой пандемии COVID-19?
Всегда важно хорошо контролировать астму.В условиях нынешней пандемии COVID-19 это особенно важно. Мы хотим, чтобы дети не нуждались в неотложной помощи, когда это возможно. Неконтролируемая астма является фактором риска ее приступов, поэтому цель — контроль. Однако, если у вашего ребенка возникла неотложная астма, не откладывайте немедленное обращение за медицинской помощью. Больницы и клиники неотложной помощи все еще открыты и предпринимают дополнительные меры для обеспечения безопасности пациентов и медицинских работников.
Как узнать, хорошо ли контролируется астма у моего ребенка?
Если вы не уверены, что астма у вашего ребенка хорошо контролируется, позвоните своему педиатру или другому специалисту по лечению астмы.Хорошо контролируемая астма обычно означает, что ваш ребенок:
кашляет не более 2 дней в неделю
просыпается ночью от кашля не чаще одного раза в месяц (или не более 2 ночных пробуждений для детей 12 лет и старше)
, требующих 2 или менее сеансов экстренной помощи в неделю (это не включает предварительное лечение перед тренировкой)
наличие не более 1 курса пероральных стероидов, таких как преднизон, за последние 12 месяцев
может в полной мере заниматься повседневной деятельностью без ограничений дыхания
Сейчас самое время обсудить с врачом план контроля и лечения астмы у вашего ребенка.Многие поставщики могут проверить наличие у вашего ребенка астмы и внести изменения в
планы действий при астме или прием лекарств по телефону или телемедицине. Ваш педиатр и другие поставщики услуг по лечению астмы хотят знать о проблемах вашего ребенка с астмой, поэтому не стесняйтесь обращаться к ним!
Ваш педиатр и другие поставщики услуг по лечению астмы хотят знать о проблемах вашего ребенка с астмой, поэтому не стесняйтесь обращаться к ним!
Что делать, если у моего ребенка во время пандемии случился приступ астмы?
Для детей, страдающих астмой, мы рекомендуем, чтобы родители и другие лица, осуществляющие уход, имели план действий при астме. План действий при астме расскажет вам, что делать каждый день для лечения астмы и что делать, если у вашего ребенка есть симптомы астмы.Важно управлять приступами астмы так же, как обычно во время пандемии. Не беспокойтесь об использовании пероральных стероидов, например, если это входит в план действий вашего ребенка. Это не увеличит риск заболевания COVID-19. Обязательно сообщайте врачу вашего ребенка обо всех проблемах, которые вас беспокоят, относительно лекарств от астмы или плана действий вашего ребенка.
Когда мне следует обращаться за неотложной помощью для моего ребенка, страдающего астмой?
Немедленно обратитесь в отделение неотложной помощи или позвоните по номеру 911 , если у вашего ребенка наблюдаются следующие симптомы:
не может отдышаться, не может говорить полными предложениями (если это соответствует уровню развития) или ходить из-за затрудненного дыхания
движение мышц между ребрами, животом (иногда называемое дыханием животом) и / или в шее
окрашивание в синеватый или сероватый цвет вокруг рта или ногтей,
хрюканье, покачивание головой, отсутствие реакции на лечение альбутеролом
чувство сонливости или замешательства
План действий в чрезвычайной ситуации вашего ребенка может предоставить более подробную информацию о том, когда следует обращаться за неотложной или неотложной помощью.
Некоторым детям может не требоваться неотложная помощь, но им необходимо изменить план лечения или более пристальное наблюдение. Позвоните своему педиатру или специалисту по лечению астмы , если у вашего ребенка есть какие-либо из следующих симптомов:
усиленный кашель; боль в груди, боль в спине
снижение способности выполнять обычные действия
симптомы, не отвечающие на альбутерол (но в остальном не испытывающие дистресс)
необходимость лечения альбутеролом чаще, чем каждые 4 часа (но в противном случае не в беде)
не становится лучше после 2-3 дней увеличения альбутерола
Что лучше всего принимать при COVID-19 при лечении астмы — ингалятор или небулайзер?
Другой важной частью лечения астмы и борьбы с ней является знание того, как лучше всего принимать лекарства от астмы.Сейчас отличное время для любого, кто страдает астмой, чтобы узнать, как убедиться, что он правильно использует свои лекарства.
Использование небулайзера для лечения альбутеролом может увеличить количество вируса в воздухе, если у человека есть COVID-19. Это может потенциально более легко распространить вирус среди других, поскольку вирус может оставаться в воздушных каплях до нескольких часов. Людям, страдающим астмой, важно обсудить со своими поставщиками медицинских услуг, какой способ родоразрешения им лучше всего.
Сообщалось о нехватке ингаляторов с альбутеролом в некоторых районах, а некоторые страховки не покрывали спейсеры.Лучшие практики, вероятно, будут отличаться в зависимости от местоположения и индивидуальных потребностей человека. Спросите своего педиатра или поставщика услуг по лечению астмы, что они рекомендуют вашему ребенку.
Как я могу помочь предотвратить приступ астмы у моего ребенка во время пандемии?
Помогите своему ребенку следовать его плану лечения астмы и принять
контролирующие лекарства в соответствии с предписаниями. Знайте, когда следует усилить медицинскую помощь, а когда позвонить своему педиатру или специалисту по лечению астмы. Кроме того, вы можете предпринять и другие шаги:
Кроме того, вы можете предпринять и другие шаги:
Не курите. Людям, страдающим астмой, следует избегать триггеров астмы, таких как табачный дым. Если родитель или опекун курит или курит, важно делать это на улице. Курение в другой комнате не препятствует распространению дыма. 1-800-QUITNOW — это бесплатный общенациональный номер, который помогает людям бросить курить. Многие штаты предоставляют бесплатные принадлежности, такие как пластыри для замены никотина. Сейчас прекрасное время, чтобы попробовать бросить курить!
Избегайте триггеров аллергии. Постарайтесь уменьшить воздействие известной аллергии
триггеры, которые также могут усугубить астму.Например, если у ребенка, страдающего астмой, аллергия на пыльцу деревьев, вы можете держать окна закрытыми, чтобы уменьшить воздействие. Очистка важна для уменьшения количества аллергенов, а также микробов COVID-19, но может оказаться сложной задачей для родителей детей, страдающих астмой. Если ваш ребенок чувствителен к определенным чистящим средствам, используйте их, когда вашего ребенка нет в комнате, включите вентилятор, откройте окно или попробуйте перейти на менее раздражающие продукты.
Если ваш ребенок чувствителен к определенным чистящим средствам, используйте их, когда вашего ребенка нет в комнате, включите вентилятор, откройте окно или попробуйте перейти на менее раздражающие продукты.
Снижение стресса. Стресс может быть еще одним триггером астмы, и это определенно тяжелые времена.Найдите время, чтобы расслабиться всей семьей, и используйте положительные советы для родителей, которые помогут вашему ребенку справиться и развить устойчивость. Прогуливаться на улице (по-прежнему оставаясь физически дистанцированным) и поддержание активности может помочь уменьшить стресс.
Какие еще меры предосторожности могут принять семьи, у которых есть дети, страдающие астмой, во время пандемии COVID-19?
Больным астмой следует особенно заботиться о своем здоровье в целом. Это включает в себя физическое дистанцирование от людей, не входящих в их домохозяйство, изоляцию от людей с симптомами и избежание триггеров астмы. Людям, страдающим астмой, рекомендуется убедиться, что у них есть лекарства от астмы дома, и попросить пополнить запасы, когда ингалятор почти пуст. Многие аптеки бесплатно доставляют лекарства по почте
Людям, страдающим астмой, рекомендуется убедиться, что у них есть лекарства от астмы дома, и попросить пополнить запасы, когда ингалятор почти пуст. Многие аптеки бесплатно доставляют лекарства по почте
Наличие плана и общение с вашим врачом-астматиком может дать вам больше информации — и меньше поводов для паники — в эти стрессовые времена. Мы все можем согласиться с тем, что препарат всегда побеждает панику, когда речь идет о сохранении безопасности и здоровья близких!
Дополнительная информация
О Dr.Овусу-Ансах
Сильвия Овусу-Ансах, доктор медицины, магистр здравоохранения, FAAP, является членом Секции неотложной медицины Американской академии педиатрии (AAP). Она доцент кафедры педиатрии факультета неотложной помощи Школы медицины Университета Питтсбурга. Она также работает директором скорой медицинской помощи / догоспитального отделения детской больницы UPMC в Питтсбурге.
Взаимодействие с другими людьми
О докторе Россере
Франциска Россер, доктор медицины, магистр здравоохранения, FAAP, доцент кафедры педиатрии отделения легочной медицины Медицинской школы Университета Питтсбурга и детской больницы UPMC в Питтсбурге. Она является членом секции AAP по борьбе против табака.
Она является членом секции AAP по борьбе против табака.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Небулайзер или ингалятор: какой из них лучше всего подойдет вашему ребенку? — Спасательное лекарство
от John Bottrell Health ProfessionalИтак, у вас дома есть ребенок, страдающий астмой.Скорее всего, у вас также есть лекарство быстрого облегчения, иногда называемое «спасательными ингаляторами», которое можно дать ему, если у него случится приступ астмы. Если это так, вам также следует знать последние рекомендации по применению этого лекарства.
Бронходилататор — препарат в быстродействующих ингаляторах. Наиболее распространенными бронходилататорами, которые обеспечивают мгновенное облегчение детям с затрудненным дыханием, являются альбутерол и Xopenex (левальбутерол). Я думаю, что оба эти лекарства работают одинаково хорошо, но некоторые врачи и пациенты предпочитают одно другому.
Я думаю, что оба эти лекарства работают одинаково хорошо, но некоторые врачи и пациенты предпочитают одно другому.
Есть два основных способа доставки этого лекарства: дозирующий ингалятор (MDI) или небулайзер.
1. Ингалятор с отмеренной дозой (MDI): Это предпочтительный метод для большинства астматиков, потому что он легко переносится и может использоваться где угодно. Это также лучший метод доставки лекарств детям, которые не переносят маску или небулайзер с мундштуком.
Согласно NationalJewishHealth.org, использование MDI со спейсером (или спейсером / маской) так же эффективно, как и небулайзер, если используется соответствующая техника (единственное исключение — тяжелые обострения).
2. Небулайзер: Это устройство, которое превращает жидкую форму альбутерола в туман для вдыхания. Лечение обычно занимает несколько минут, но это самый простой способ доставить лекарство всем, у кого проблемы с ингаляторами, например маленьким детям. Это также предпочтительный метод доставки для некоторых астматиков, когда у них серьезные проблемы с дыханием (например, мы чаще всего используем этот метод в больнице).
Это также предпочтительный метод доставки для некоторых астматиков, когда у них серьезные проблемы с дыханием (например, мы чаще всего используем этот метод в больнице).
Есть три способа введения небулайзера:
Мундштук: Я думаю, что это лучший способ доставки небулайзера, потому что лекарство доставляется прямо в легкие.Но проблема с мундштуком в том, что некоторые дети не могут его правильно использовать.
Маска: Второй лучший способ — подсоединить маску к небулайзеру и привязать маску к лицу ребенка. Маска действует как резервуар и накапливает некоторое количество лекарства во время дыхания ребенка, что способствует хорошему распределению лекарства в легких. Проблема с маской в том, что она не нравится некоторым детям.
Продувка: Здесь родитель или респираторный терапевт просто подготавливает небулайзер, чтобы лекарство вылилось через рот и нос ребенка.Этот метод является наиболее простым как для ребенка, так и для опекуна, но исследования показывают, что практически никакое лекарство не попадает в легкие. И, согласно статье Билла Пруита в журнале RT Magazine «Дети и астма: делать (и учить) правильный выбор», «минеты» «считаются неуместными и не должны использоваться».
И, согласно статье Билла Пруита в журнале RT Magazine «Дети и астма: делать (и учить) правильный выбор», «минеты» «считаются неуместными и не должны использоваться».
Имея это в виду, ниже приведены последние рекомендации Американской ассоциации респираторной помощи (AARC), составленные Арзу Ари (PhD, PT, RRT, CPFT) в августовском выпуске AARC Times , 2009 г., «Оптимальная доставка аэрозольных препаратов в популяции педиатрических / неонатальных пациентов »:
Небулайзер с маской рекомендуется для детей младше трех лет
Небулайзер с мундштуком для детей старше трех лет
MDI с держателем камера / спейсер и маска для детей до четырех лет
MDI с удерживающей камерой / спейсером для детей старше 4 лет
MDI, активируемый дыханием, для детей старше пяти лет
Сухие порошковые ингаляторы (DPI) для детей старше 4 лет
Небулайзеры, приводимые в действие дыханием, для детей от пяти лет и старше
Вот некоторые дополнительные примечания, которые следует иметь в виду:
Использование маски с распылителем допустимо, однако Арзу отмечает, что важно иметь хорошее уплотнение, тогда как «утечка составляет всего 0.
 5 см вокруг маски для лица снижает количество вдыхаемого лекарства детьми и младенцами более чем на 50% ».
5 см вокруг маски для лица снижает количество вдыхаемого лекарства детьми и младенцами более чем на 50% ».[Прюитт] отмечает, что лучший способ добиться хорошего распределения лекарства в легких — это хорошо гладкое ламинарное соединение. поток, или простое спокойное дыхание.
Не позволяйте ребенку делать быстрые глубокие вдохи.
Поощряйте ребенка не дышать быстро во время лечения, так как это может привести к головокружению.
Прюитт также отмечает это Распространенное заблуждение заключается в том, что глубокое дыхание с плачем способствует лучшему распределению лекарства.Лучшим считается спокойное, спокойное дыхание.
Спящие дети обычно дышат спокойно, и это прекрасное время, чтобы пройти курс лечения дыхания. Однако, поскольку мы больше не можем использовать обдув, вам придется использовать маску и надеяться, что ваш ребенок не проснется.
Небулайзеры, активируемые дыханием, новые и предназначены для того, чтобы ваш ребенок получал больше лекарства.
 По моему опыту, с ними слишком сложно дышать, особенно когда у астматика проблемы с дыханием.Однако это еще один вариант, который вы можете попробовать.
По моему опыту, с ними слишком сложно дышать, особенно когда у астматика проблемы с дыханием.Однако это еще один вариант, который вы можете попробовать.
Выбор за вами, вашим ребенком и его педиатром зависит от того, хотите ли вы использовать MDI или небулайзер. По большей части вы захотите использовать тот метод, который лучше всего подходит для вашего ребенка.
Познакомьтесь с нашим писателем
Джон БоттреллДжон Боттрелл является зарегистрированным терапевтом-респираторным терапевтом. Он писал для HealthCentral как медицинский работник по астме и хронической обструктивной болезни легких (ХОБЛ).
Астма / аллергический / вирусный бронхит у детей Часть 2: Общие сведения о лечении вашего ребенка | D-Care
Итак, часть 2 посвящена вариантам лечения астмы.Отличительной чертой астмы является обратимость симптомов при правильном лечении. Эти симптомы могут быть как прерывистыми, так и стойкими.
Прерывистый : Если симптомы возникают два или менее раз в неделю, если они не мешают повседневной деятельности и если они вызывают менее двух ночных пробуждений в месяц.
Стойкий : Симптомы возникают чаще, чем указано выше. Стойкая астма может быть легкой, средней или тяжелой в зависимости от степени и частоты симптомов.
Лекарства, применяемые при астме, относятся к двум категориям:
1) Relievers : для немедленного облегчения в случае приступа астмы.
2) Профилактические средства : При стойкой астме для контроля и уменьшения частоты симптомов.
Облегчивающие препараты: Бронходилататоры — Бронходилататоры короткого действия быстро облегчают симптомы астмы, расслабляя мышцы вокруг суженных дыхательных путей. В Индии сальбутамол (вентолин, асталин) является наиболее часто используемым бронходилататором короткого действия.
Когда ребенок испытывает хрипы, одышку, постоянный сухой кашель или стеснение в груди, это лекарство можно вводить через спейсер (с маской или без нее) или небулайзер.
Дозированный ингалятор по сравнению с небулайзером — Лекарства можно доставлять с помощью небулайзера или через дозирующий ингалятор с прикрепленным спейсером (удерживающим устройством с клапаном) и маской.
● Небулайзеры используют сжатый воздух для преобразования лекарства из жидкой формы в мелкодисперсный аэрозоль, который можно вдыхать через маску или мундштук.Когда используется маска для лица, она должна плотно прилегать к лицу; перемещение маски всего на 1 сантиметр от лица снижает дозу вдыхаемого лекарства до 50 процентов. Они могут быть полезны детям, которые не могут удерживать спейсер (маленькие дети и дети с ограниченными возможностями).
● Дозированные ингаляторы дозируют жидкие или мелкодисперсные лекарственные препараты (аэрозоли), которые смешиваются с воздухом, вдыхаемым в камеру. легкие. Спейсер и маска для лица помогают обеспечить доставку наибольшего количества лекарства в легкие.Желательно, чтобы ребенок использовал ингалятор, когда он бодрствует и не плачет.
Ингаляторы пригодны для питья, дешевле, эффективнее небулайзера и проще в обслуживании. Небулайзеры могут различаться по своей эффективности, и их следует регулярно обслуживать.
Узнайте все об использовании и обращении с MDI (дозированные ингаляторы) со спейсерами здесь:
Побочные эффекты бронходилататоров : — Некоторые дети чувствуют дрожь, учащение пульса или гиперактивность после использования бронходилататоров короткого действия.Побочные эффекты часто уменьшаются со временем.
Сиропы для пероральных бронходилататоров: Бронходилататоры обычно назначают в форме сиропов. Хотя они, как правило, эффективны для облегчения симптомов, они действуют медленнее и имеют больше побочных эффектов. Во время моей практики в Великобритании эти сиропы не были доступны по вышеуказанным причинам, и мы почти всегда лечили все случаи астмы с помощью ингаляторов.
Профилактические или контролирующие препараты:
Детям со стойкой астмой необходимо ежедневно принимать лекарства, чтобы держать астму под контролем, даже если в данный день нет симптомов активной астмы. Их функция заключается в уменьшении воспаления (или отека) мелких дыхательных путей с течением времени.
Их функция заключается в уменьшении воспаления (или отека) мелких дыхательных путей с течением времени.
Дозы и типы контролирующих лекарств, назначаемые детям, страдающим астмой, зависят от тяжести астмы у ребенка и степени контроля симптомов.
A.) Ингаляционные стероиды: (обычная торговая марка: Budecort) — Ингаляционные стероиды уменьшают воспаление, включая отек и чувствительность дыхательных путей. Эти лекарства являются предпочтительным средством лечения стойкой астмы. Регулярное лечение ингаляционными стероидными препаратами может уменьшить частоту симптомов (и потребность в ингаляционных бронходилататорах), улучшить качество жизни и снизить риск серьезного приступа астмы.
Побочные эффекты стероидов : — В отличие от стероидов, которые принимают внутрь, очень небольшая часть вдыхаемого лекарства всасывается через дыхательные пути в кровоток, и побочных эффектов мало. Наиболее частым побочным эффектом является оральный молочница. Его обычно можно предотвратить, приняв ингалятор со спейсером с лицевой маской или без нее (которая помогает доставлять лекарство в легкие, а не в рот).
B.) Модификаторы лейкотриенов (Монтелукаст) — Они менее эффективны, чем ингаляционные стероиды, но могут использоваться либо при более легкой астме, либо в комбинации со стероидами.
C.) Другие контролеры: бронходилататоры длительного действия в сочетании со стероидами (Общепринятое торговое название: (Seroflo) Эти препараты используются, когда симптомы не контролируются в достаточной мере с помощью вышеуказанных контролирующих препаратов.
Я не упомянул дозы для лекарства, поскольку астма — это состояние, которое необходимо лечить под надлежащим медицинским руководством и наблюдением. Цель этой статьи — помочь вам понять, почему ваши врачи прописывают указанные выше лекарства.
План оказания неотложной помощи при приступах астмы : В идеале после обсуждения с педиатром у каждого ребенка должен быть план неотложной помощи при астме. Вот пример того, как выглядит план:
Контроль триггеров : Помимо лекарств, не менее важно попытаться определить триггеры астмы у вашего ребенка и попытаться устранить их в максимально возможной степени:
Возможные вещи, которые могут помочь: предотвращение воздействия сигаретного дыма, влажная уборка полов и пылесос уборка для удаления пыли, удаление ковров, не позволять домашним животным спать в одной комнате с ребенком.
Резюме: Астма — это хроническое заболевание, которое требует тщательного наблюдения со стороны лечащего врача и родителей. Этим можно эффективно управлять, если вы хорошо знаете триггеры, провоцирующие приступы, чтобы начать своевременное и эффективное лечение.
Ссылки:
1.) Uptodate.com: Обучение пациентов: лечение астмы у детей (помимо основ)
2.) Patient.info: Педиатрия: Астма
3.) http://www.cochrane.org: Спейсеры и небулайзеры для доставки бета-агонистов при лечении приступа астмы
Как безопасно летать с астмой
19 ноября 2020 г. Автор Hedy Phillips
За регистрацию кредитных карт через партнерские ссылки мы получаем комиссию.Условия распространяются на предложения, перечисленные на этой странице. Вот наша полная политика в отношении рекламы.
Миллионы людей страдают астмой. Фактически, по оценкам Центров по контролю за заболеваниями, астмой болеет каждый 13 человек, в том числе 25 миллионов американцев.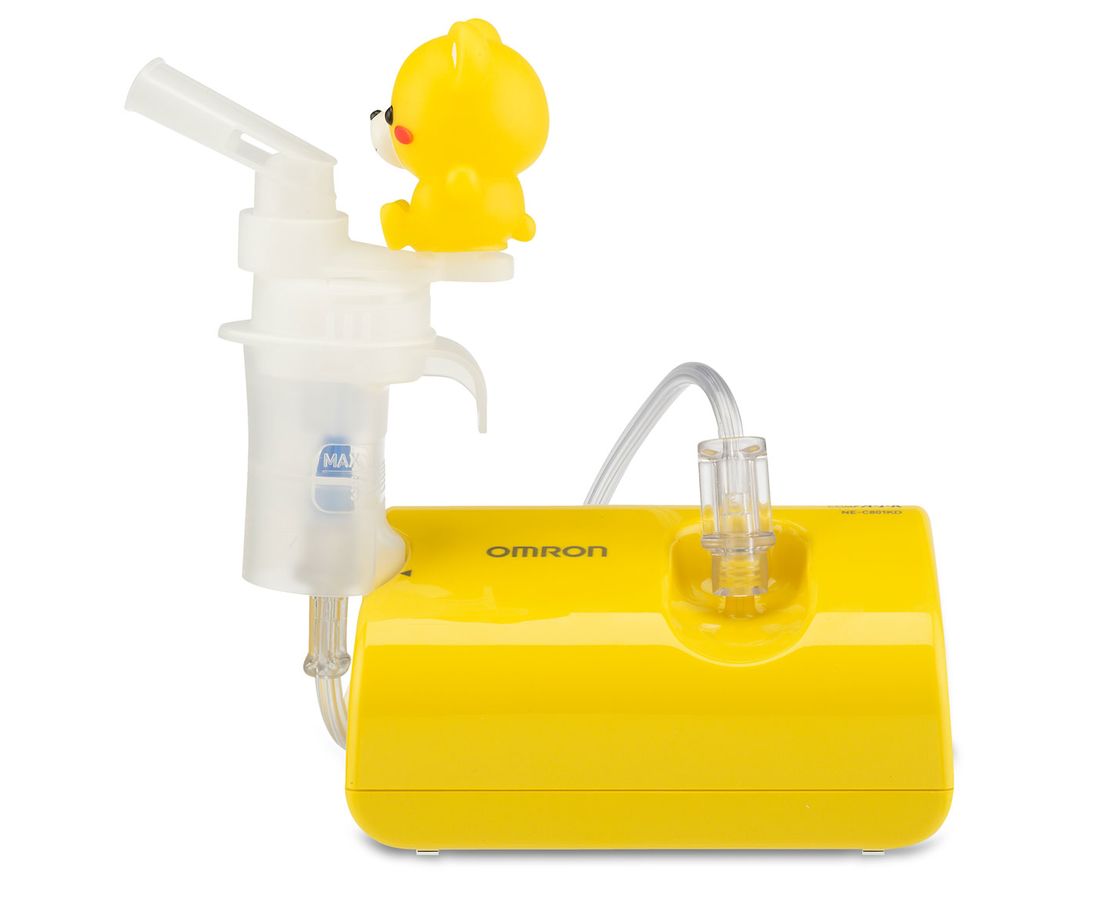 Это 7,7 процента взрослого населения и 8,4 процента детей.
Это 7,7 процента взрослого населения и 8,4 процента детей.
Не все типы астмы одинаковы, что означает, что они могут быть вызваны разными причинами и вызывать разные реакции. Некоторые из них связаны с аллергией, другие — с физическими упражнениями, а некоторые даже связаны с вашей рабочей средой.
Хотя когда-то считалось, что люди, страдающие астмой, подвергаются более высокому риску заражения COVID-19, на самом деле это не так. Врачи и ученые не смогли найти корреляции между астмой и COVID-19, кроме того факта, что астма может усугубить симптомы COVID-19. Однако астма не подвергает вас повышенному риску.
С учетом сказанного, путешествие с астмой во время COVID-19 представляет собой больше проблем, чем обычно. Во-первых, вы имеете дело с осложнениями, связанными с незнакомым воздухом в самолете, а во-вторых, стресс, связанный с путешествием, потенциально может спровоцировать приступ.
Астма у всех разная, поэтому не существует универсального правила, которое точно указывало бы, что делать, если вы собираетесь лететь во время COVID-19, если у вас астма. Тем не менее, есть несколько передовых методов, которым вы можете следовать, если путешествуете прямо сейчас, особенно с учетом изменений, которые произошли в индустрии туризма из-за пандемии.
Тем не менее, есть несколько передовых методов, которым вы можете следовать, если путешествуете прямо сейчас, особенно с учетом изменений, которые произошли в индустрии туризма из-за пандемии.
Впереди мы дадим несколько советов по подготовке к поездке, что делать в самолете и даже как максимально эффективно использовать кредитные карты для путешествий, чтобы сэкономить деньги, и все это с помощью профессионального врача.
Путешествуя во время пандемии коронавируса, нужно учитывать гораздо больше, особенно если у вас астма. (Изображение Getty Images)Подготовка к поездке
При любом заболевании никогда не бывает плохой идеей посоветоваться с врачом перед поездкой. Особенно сейчас, во время COVID-19, важно обсудить с врачом планы поездок и получить любые рекомендации относительно мер предосторожности. Мы поговорили с доктором Нейтом Фавини, ведущим врачом Forward, о том, как подготовиться к полету, если у вас астма.Хотя он не советует астматикам летать неспешно прямо сейчас во время COVID-19, он дал несколько советов о том, что вы можете сделать, если вам абсолютно необходимо сесть в самолет.
Перед поездкой вы можете сделать несколько вещей, которые обеспечат вам безопасное путешествие. Имейте в виду все следующее:
- Составьте план со своим врачом: Когда вы встретитесь со своим врачом, составьте план поездки. Это должно включать передовые методы, разработанные для вас вашим врачом, а также план действий на случай, если что-то пойдет не так.Ваш врач может сказать вам, что делать, если у вас возникла экстренная ситуация в полете или вдали от дома.
«Учитывая, что астма средней и тяжелой степени может быть фактором риска для тяжелого случая COVID-19, во время пандемии стоит быть более осторожными», — сказал д-р Фавини, поэтому так приятно встретиться с врачом перед выходом из дома. важный. Ваш врач должен знать ваш случай и историю болезни и знать, как лучше всего подготовиться, если вам придется путешествовать. - Упакуйте дорожный набор для лечения астмы: Это невероятно важно, и его не следует исключать из вашего списка дел.
 Ваш дорожный набор должен включать все ваши лекарства, с которыми у вас не должно возникнуть проблем с доставкой через службу безопасности. Убедитесь, что ваши лекарства находятся в оригинальной упаковке, и имейте при себе рецепт или справку от врача. Если у вас есть какое-либо медицинское удостоверение личности, возьмите его с собой. Это еще одна вещь, которую вам следует обсудить со своим врачом, потому что он порекомендует вам, что вы должны всегда иметь при себе. Доктор Фавини отметил, что в этом наборе следует иметь спасательный ингалятор и лекарственные препараты, и всегда держать их под рукой.
Ваш дорожный набор должен включать все ваши лекарства, с которыми у вас не должно возникнуть проблем с доставкой через службу безопасности. Убедитесь, что ваши лекарства находятся в оригинальной упаковке, и имейте при себе рецепт или справку от врача. Если у вас есть какое-либо медицинское удостоверение личности, возьмите его с собой. Это еще одна вещь, которую вам следует обсудить со своим врачом, потому что он порекомендует вам, что вы должны всегда иметь при себе. Доктор Фавини отметил, что в этом наборе следует иметь спасательный ингалятор и лекарственные препараты, и всегда держать их под рукой. - Составьте список ваших лекарств: Имейте список ваших лекарств под рукой и при себе. Неплохо иметь цифровую копию в телефоне, а также бумажную копию в кошельке или кошельке. Таким образом, у вас почти всегда будет к нему доступ.
- Знайте, сколько лекарств вам понадобится: Возьмите с собой достаточно лекарств, чтобы их хватило на всю поездку, плюс еще несколько доз всего, на случай, если ваше возвращение задерживается.
 Ваш врач может порекомендовать, сколько лекарств иметь под рукой.
Ваш врач может порекомендовать, сколько лекарств иметь под рукой. - Просмотрите триггеры астмы: Вы знаете свою астму лучше всего, поэтому знайте, что ее вызывает, чтобы вы могли либо избегать таких ситуаций, либо быть готовыми отреагировать, если вы неизбежно столкнетесь с ней.
- Ознакомьтесь с местом назначения: Независимо от того, куда вы едете, просто узнайте о пункте назначения, включая его погоду, наличие медицинской помощи и т. Д. Вы хотите быть как можно более подготовленными в отношении вашего астма, поэтому лучше всего иметь эту информацию перед выходом из дома.
Советы по полету с астмой во время COVID-19
Воздух в самолете невероятно сухой. Подумайте о том, насколько сильно вы чувствуете себя сухим, когда выходите из полета — это из-за сухого воздуха, циркулирующего в самолете. Возможно, вы также заметили, что ваше дыхание во время полета немного отличается, и это связано с давлением в салоне. Хотя эффект минимален, поскольку в самолетах точно регулируется уровень кислорода и давление в салоне, все же существует разница между тем, чем вы дышите снаружи и на земле.
Теперь из-за COVID-19 на всех рейсах требуются маски для лица, что усугубляет нерегулярное дыхание. Однако есть несколько вещей, которые вы можете сделать, чтобы сделать полет более безопасным и приятным, если у вас астма.
- Держите под рукой лекарства: Это универсальное правило полета с лекарствами. Всегда держите его при себе на случай, если он вам понадобится, а также на случай потери зарегистрированного багажа. Мы рекомендуем хранить тайник как в ручной клади, так и в зарегистрированной сумке.Также на всякий случай возьмите с собой больше, чем вы думаете. Во время полета держите наготове ингалятор. Доктор Фавини добавляет: «Если ваш полет достаточно продолжительный, и вы должны будете получить дозу обычных лекарств для диспетчеров, не забудьте взять их с собой в ручную кладь».
- Спросите перед посадкой: Из-за COVID-19 самолеты дезинфицируют чаще, чем когда-либо. У некоторых людей с астмой эти дезинфицирующие средства могут влиять на дыхание.
 Перед тем, как сесть в самолет, поговорите с агентом на входе и сообщите ему.Сообщите им, что вас беспокоит дезинфицирующее средство, и попросите пройти перед посадкой, чтобы вы могли оценить реакцию до того, как самолет заполнится.
Перед тем, как сесть в самолет, поговорите с агентом на входе и сообщите ему.Сообщите им, что вас беспокоит дезинфицирующее средство, и попросите пройти перед посадкой, чтобы вы могли оценить реакцию до того, как самолет заполнится. - Предупредите бортпроводников: Бортпроводники готовы помочь вам. Их задача — обеспечить безопасность и комфорт вашего полета, поэтому сразу же после посадки сообщите им, что у вас астма и, хотя вы не ожидаете каких-либо проблем, вы хотите, чтобы они знали, если что-то произойдет. Для них это не будет необычным разговором — они имеют дело с самыми разными пассажирами, поэтому всегда рады помочь.
Даже доктор Фавини дает эту рекомендацию астматикам, которые путешествуют. «Предупредите летный экипаж, и они, как правило, обратятся к любому медицинскому персоналу на борту, который может помочь. Экипаж также свяжется со своими медицинскими бригадами на земле, чтобы определить, нужно ли им посадить самолет, чтобы оказать вам необходимую помощь », — сказал он.
- Убедитесь, что ваш попутчик знает: Если вы путешествуете с членом семьи, он, вероятно, уже знает о вашей астме.Но если вы встречаетесь с новым другом или второй половинкой, вы должны сообщить им, что происходит. Если у вас возникла чрезвычайная ситуация, они могут лучше помочь вам, если они в курсе.
- Наденьте правильную маску: Не все маски для лица одинаковы, и некоторые из них пропускают больше воздуха, чем другие. Прежде чем отправиться в путь, посоветуйтесь со своим врачом, чтобы выбрать подходящую маску для путешествий. Важно иметь соответствующую маску, соответствующую вашим потребностям.
- Питьевая вода: Редко бывает ситуация, когда питьевая вода не помогает.Как мы уже говорили, воздух в самолете сухой, поэтому возьмите с собой воду или возьмите немного воды при посадке, чтобы обеспечить надлежащее обезвоживание. Это поможет вам немного легче дышать.
- Используйте вентиляционное отверстие сиденья: Доктор Фавини настоятельно рекомендует использовать это вентиляционное отверстие над сиденьем во время путешествия.
 «Я предлагаю включить вентиляцию воздуха над сиденьем как можно выше», — поделился он. «Это свежий воздух, прошедший через фильтр HEPA, который может создать вокруг вас пузырь и позволить вам дышать меньше воздуха от людей на соседних сиденьях.»
«Я предлагаю включить вентиляцию воздуха над сиденьем как можно выше», — поделился он. «Это свежий воздух, прошедший через фильтр HEPA, который может создать вокруг вас пузырь и позволить вам дышать меньше воздуха от людей на соседних сиденьях.»
Избегайте дополнительного финансового стресса
Финансовый стресс может быть не тем, что вы рассматривали в связи с астмой, но вам действительно стоит это сделать. COVID-19 затронул людей по-разному, и многие по всей стране прямо сейчас борются с финансами. Из-за сокращения заработной платы, потери работы и многого другого многие изо всех сил пытаются справиться со счетами и финансовыми требованиями. Таким образом, стресс и эмоции высоки. По данным Американского фонда астмы и аллергии, это действительно может повлиять на вашу астму.Сильные эмоции — хорошие или плохие — и депрессия могут спровоцировать приступы астмы, так что это еще одна вещь, о которой следует помнить, планируя путешествие.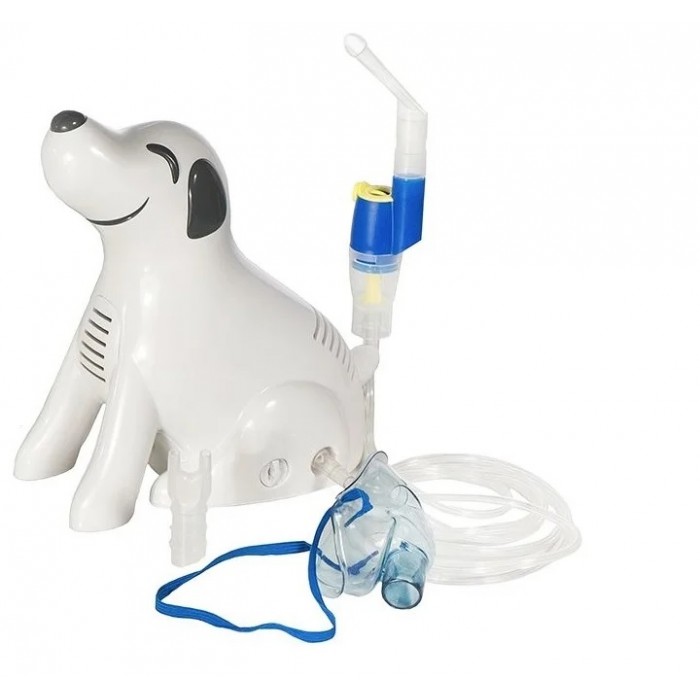
Один из способов снизить стресс во время путешествия — это заранее составить бюджет. С самого начала настройте себя на успех, выполнив следующие действия:
- Будьте гибкими: Если возможно, выберите гибкие даты поездки, чтобы вы могли найти лучшее предложение. В определенные дни недели и определенное время дня полеты всегда дешевле, поэтому, если вы не привязаны к конкретным временным рамкам, это может легко помочь вам сэкономить деньги.
- Используйте баллы и мили: Пришло время заработать на накопленных баллах. По большей части премиальные рейсы найти намного проще, чем обычно, а это значит, что вы сможете обналичить свои баллы за весь тариф туда и обратно или даже за несколько поездок, что может сэкономить вам кучу денег. То же самое и с отельными баллами — используйте их! Авиакомпании обычно повышают цены наличными в праздничные дни, так что это может быть отличной возможностью эффективно использовать мили.
- Используйте правильную кредитную карту: Поскольку вы знаете, что будете тратить деньги в этой поездке, почему бы не получить их обратно с помощью кэшбэка или туристической кредитной карты? Эти карты предназначены для того, чтобы помочь вам, поэтому используйте их на всех этапах поездки, а не только на перелет и проживание.
 Эти кредитные карты идеально подходят для еды (некоторые из них даже предлагают скидки в различных ресторанах), поездок на автомобиле, аренды автомобилей, рецептов или даже лечения, если у вас возникнут какие-либо проблемы с астмой во время путешествия.
Эти кредитные карты идеально подходят для еды (некоторые из них даже предлагают скидки в различных ресторанах), поездок на автомобиле, аренды автомобилей, рецептов или даже лечения, если у вас возникнут какие-либо проблемы с астмой во время путешествия.
Итог
Путешествовать на отдых в условиях COVID-19 врачи не обязательно рекомендуют, мы понимаем, что иногда вам нужно сесть в самолет и улететь. Если вы страдаете астмой, важно поговорить с врачом перед поездкой, чтобы он мог подготовить вас к поездке. Готовность к любой ситуации сделает вашу поездку менее напряженной и, надеюсь, доставит вас к месту назначения в целости и сохранности.
Изображение предоставлено d3sign / Getty Images.
От редакции: Мы — команда Million Mile Secrets. И мы гордимся нашим контентом, мнениями и анализом, а также комментариями наших читателей. Они не были проверены, одобрены или одобрены ни одной из авиакомпаний, отелей или эмитентов кредитных карт, о которых мы часто пишем.


 Возьмите с собой дополнительные вещи, если ваша поездка продлится.
Возьмите с собой дополнительные вещи, если ваша поездка продлится.

 Это снижает риск тяжелого приступа астмы.
Это снижает риск тяжелого приступа астмы. Маленькие портативные устройства, дозирующие ингаляторы — распространенный способ доставки лекарств от астмы. Чтобы убедиться, что ваш ребенок получает правильную дозу, ему также может потребоваться полая трубка (прокладка), которая прикрепляется к ингалятору.
Маленькие портативные устройства, дозирующие ингаляторы — распространенный способ доставки лекарств от астмы. Чтобы убедиться, что ваш ребенок получает правильную дозу, ему также может потребоваться полая трубка (прокладка), которая прикрепляется к ингалятору. Астма.В: Атлас цветов и синопсис семейной медицины Фитцпатрика. 3-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. Доступ 4 сентября 2019 г.
Астма.В: Атлас цветов и синопсис семейной медицины Фитцпатрика. 3-е изд. McGraw-Hill Education; 2019. https://accessmedicine.mhmedical.com. Доступ 4 сентября 2019 г. По моему опыту, с ними слишком сложно дышать, особенно когда у астматика проблемы с дыханием.Однако это еще один вариант, который вы можете попробовать.
По моему опыту, с ними слишком сложно дышать, особенно когда у астматика проблемы с дыханием.Однако это еще один вариант, который вы можете попробовать. Ваш дорожный набор должен включать все ваши лекарства, с которыми у вас не должно возникнуть проблем с доставкой через службу безопасности. Убедитесь, что ваши лекарства находятся в оригинальной упаковке, и имейте при себе рецепт или справку от врача. Если у вас есть какое-либо медицинское удостоверение личности, возьмите его с собой. Это еще одна вещь, которую вам следует обсудить со своим врачом, потому что он порекомендует вам, что вы должны всегда иметь при себе. Доктор Фавини отметил, что в этом наборе следует иметь спасательный ингалятор и лекарственные препараты, и всегда держать их под рукой.
Ваш дорожный набор должен включать все ваши лекарства, с которыми у вас не должно возникнуть проблем с доставкой через службу безопасности. Убедитесь, что ваши лекарства находятся в оригинальной упаковке, и имейте при себе рецепт или справку от врача. Если у вас есть какое-либо медицинское удостоверение личности, возьмите его с собой. Это еще одна вещь, которую вам следует обсудить со своим врачом, потому что он порекомендует вам, что вы должны всегда иметь при себе. Доктор Фавини отметил, что в этом наборе следует иметь спасательный ингалятор и лекарственные препараты, и всегда держать их под рукой. Ваш врач может порекомендовать, сколько лекарств иметь под рукой.
Ваш врач может порекомендовать, сколько лекарств иметь под рукой. Перед тем, как сесть в самолет, поговорите с агентом на входе и сообщите ему.Сообщите им, что вас беспокоит дезинфицирующее средство, и попросите пройти перед посадкой, чтобы вы могли оценить реакцию до того, как самолет заполнится.
Перед тем, как сесть в самолет, поговорите с агентом на входе и сообщите ему.Сообщите им, что вас беспокоит дезинфицирующее средство, и попросите пройти перед посадкой, чтобы вы могли оценить реакцию до того, как самолет заполнится.
 «Я предлагаю включить вентиляцию воздуха над сиденьем как можно выше», — поделился он. «Это свежий воздух, прошедший через фильтр HEPA, который может создать вокруг вас пузырь и позволить вам дышать меньше воздуха от людей на соседних сиденьях.»
«Я предлагаю включить вентиляцию воздуха над сиденьем как можно выше», — поделился он. «Это свежий воздух, прошедший через фильтр HEPA, который может создать вокруг вас пузырь и позволить вам дышать меньше воздуха от людей на соседних сиденьях.» Эти кредитные карты идеально подходят для еды (некоторые из них даже предлагают скидки в различных ресторанах), поездок на автомобиле, аренды автомобилей, рецептов или даже лечения, если у вас возникнут какие-либо проблемы с астмой во время путешествия.
Эти кредитные карты идеально подходят для еды (некоторые из них даже предлагают скидки в различных ресторанах), поездок на автомобиле, аренды автомобилей, рецептов или даже лечения, если у вас возникнут какие-либо проблемы с астмой во время путешествия.