Врожденная высокая кишечная непроходимость – Врожденная кишечная непроходимость
Врожденная кишечная непроходимость
В отечественной литературе врожденную кишечную непроходимость традиционно подразделяют на высокую и низкую. В зависимости от уровня непроходимости определяются методы обследования, сроки предоперационной подготовки, тактика лечения, способ оперативной коррекции.
Высокая кишечная непроходимость
К высокой кишечной непроходимости (ВКН) относят, в основном, непроходимость двенадцатиперстной кишки, причиной которой могут быть как пороки развития самой duodenum (атрезия, мембрана), так и окружающих двенадцатиперстную кишку органов и сосудов (кольцевидная поджелудочная железа, предуоденальная воротная вена, аберрантные сосуды, сдавливающие duodenum).
Диагноз дуоденальной непроходимости практически всегда можно поставить при антенатальном обследовании уже на 14-20й неделе беременности. При УЗИ определяется «двойной пузырь» (double bubble) – патогномоничный симптом дуоденальной непроходимости.
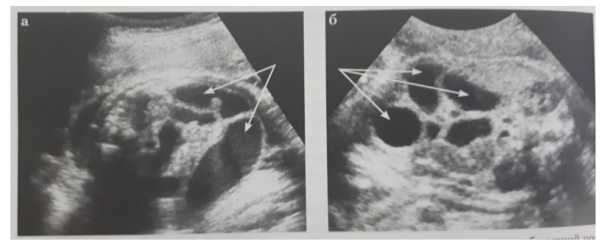
Рис.7. Антенатальная диагностика дуоденальной непроходимости («двойной пузырь» – «double bubble»).
ВКН является абсолютно корригируемой патологией, хирургическое лечение которой само по себе не представляет особых сложностей. Однако, у 25-40%% больных с ВКН имеется синдром Дауна, а если дуоденальная непроходимость сочетается с пороком сердца, то этот показатель превышает 80%. Таким образом, если при наличии у плода дуоденальной непроходимости будущие родители заинтересованы в ребенке, то прежде, чем дать совет сохранить беременность, необходимо произвести кордоцентез и кариотипирование, особенно в тех случаях, когда дуоденальная непроходимость сочетается с пороком сердца.
При антенатальной диагностике ВКН сразу после рождения ребенка необходимо прозондировать и опорожнить желудок, и перевести новорожденного в специализированный стационар.
Если диагноз ВКН не был поставлен антенатально, то после рождения ведущим симптомом данной патологии является рвота и срыгивания. В зависимости от уровня непроходимости duodenum рвота может быть с примесью желчи или без нее. Если препятствие расположено выше фатерова соска, то рвотные массы не будут содержать желчь, при этом будет отходить меконий, поскольку он образуется из продуктов переработки желчи, которая выделяется в данном случае в «отводящую» кишку. Если же непроходимость локализуется ниже фатерова соска, то рвотные массы содержат желчь, а из прямой кишки может отходить лишь прозрачная слизь. Диагноз в первом случае бывает затруднен из-за отсутствия привычных «атрибутов» любой кишечной непроходимости (отходит стул, нет «застойного» содержимого в желудке). Поэтому для своевременной диагностики необходимо обращать внимание не только на срыгивания и рвоты, но и на другие симптомы. В частности, дети с ВКН, как правило, рождаются либо недоношенными (средний срок гестации 33-34 недели), либо гипотрофичными — масса тела (МТ) у доношенных детей редко превышает 2500 г. При осмотре у всех детей с ВКН обращает на себя внимание запавший живот. У некоторых пациентов периодически может быть «выполнена» эпигастральная область, однако, после срыгивания или рвоты передняя брюшная стенка вновь западает. У всех пациентов рано появляется и быстро прогрессирует желтуха, причина которой заключается в нарушении конъюгации билирубина в печени и нарастании гемоконцентрации, отмечается также быстрая потеря массы тела — среднесуточная потеря может достигать 5-7% МТ. Таким образом, следующие симптомы у новорожденных детей должны заставить врача заподозрить врожденную дуоденальную кишечную непроходимость:
Основным методом диагностики при подозрении на высокую кишечную непроходимость является рентгенологическое исследование, которое начинают с обзорных рентгенограмм в вертикальном положении в двух проекциях. Типичным рентгенологическим симптомом «полной» высокой КН (атрезия двенадцатиперстной кишки), является наличие двух газовых пузырей с уровнями жидкости (симптом двойного пузыря) и отсутствие газа в нижележащих отделах кишечника. Такая рентгенологическая картина абсолютно достоверно подтверждает диагноз ВКН, а потому никакие дополнительные методы исследования (в том числе с использованием контрастных веществ), не требуются (рис.8).
Рис.8. Картина полной дуоденальной непроходимости (два уровня жидкости и газа в желудке и двенадцатиперстной кишке).
При дуоденальном стенозе или мембране с отверстием (частичная дуоденальная непроходимость) на рентгенограммах иногда отмечается небольшое количество газа дистальнее duodenum, при этом характерный рентгенологический признак непроходимости двенадцатиперстной кишки (симптом двойного пузыря) может отсутствовать. В таком случае необходимо произвести контрастное исследование и, прежде всего, исключить синдром мальротации, который рентгенологически и клинически может напоминать частичную дуоденальную непроходимость. Однако, при мальротации (в отличии от пороков развития самой duodenum) при несвоевременной диагностике могут развиваться жизнеопасные осложнения, обусловленные заворотом средней кишки. Поэтому после обзорных рентгенограмм для определения положения толстой кишки в брюшной полости выполняют ирригографию в прямой проекции. Для ирригографии у новорожденных мы применяем 25-30% раствор верографина, который готовим непосредственно перед обследованием путем разведения в 2,5-3 раза 76% раствора контрастного вещества. Для заполнения всей толстой кишки у доношенных новорожденных (первых дней жизни) достаточно 45-60 мл контрастного вещества, у недоношенных детей — 25-30 мл (из расчета приблизительно 15 – 20 мл на кг массы тела).
При правильном расположении толстой кишки в брюшной полости (в виде подковы) диагноз синдрома мальротации с заворотом средней кишки может быть исключен (рис.15). В этом случае для уточнения диагноза приходится проводить исследование пассажа контрастного вещества по ЖКТ, С этой целью, после отмывания бариевой взвеси из толстой кишки, в желудок ребенка вводят 15-20 мл иодолипола или сернокислого бария. Задержка эвакуации контрастного вещества из желудка в течение 2 часов и появление на рентгенограммах, сделанных в вертикальном положении, двух уровней в проекции желудка и начального отдела двенадцатиперстной кишки подтверждает диагноз дуоденальной непроходимости.
Практически все больные с высокой КН нуждаются в предоперационной подготовке, которая может длиться так долго, как этого требует состояние ребенка, поскольку при данной патологии обычно не возникают жизнеопасные осложнения, требующие экстренной хирургической помощи. Необходимо нормализовать биохимический состав крови (электролиты, билирубин, сахар и др.), КОС, полностью ликвидировать симптомы эксикоза. Рассчет объема жидкости для инфузионной терапии и качественного состава инфузата производят так же, как у детей с пилоростенозом (см. выше).
Выбор метода хирургической коррекции определяется необходимостью максимального восстановления нормальной анатомии пораженной зоны, что особенно важно для растущего организма. Поэтому при ВКН у новорожденных и маленьких детей не должна производиться операция, нередко осуществляемая у взрослых пациентов, а именно – гастроеюноанастомоз, несмотря на то, что это вмешательство является технически более простым, чем дуоденодуоденоанастомоз или дуоденоеюноанастомоз. Как бы хорошо ни был наложен гастроеюноанастомоз, однако «оставленная» слепо заканчивающаяся петля двенадцатиперстной кишки по мере роста ребенка быстро увеличивается в размерах, что может быть причиной тяжелых диспептических расстройств (тяжесть в животе, частая отрыжка, периодически возникающие рвоты застойным содержимым и др.).
При
любом виде хирургического вмешательства
у новорожденных мы стараемся непосредственно
во время операции предусмотреть пути
раннего начала энтерального питания,
особенно в связи с нашими весьма скромными
возможностями длительного сбалансированного
парэнтерального питания. Для этого во
время операции по поводу дуоденальной
непроходимости заводим два зонда: один
в желудок для декомпрессии, другой — в
тощую кишку (за зону анастомоза) для
введения питательной смеси. Желудочный
зонд оставляем открытым для постоянного
удаления застойного содержимого из
желудка, а через кишечный зонд на 3
Период полного восстановления функции ЖКТ составляет 16 – 18 дней, а средний койкодень – 25 суток. Выписка пациента из стационара возможна тогда, когда ребенок усваивает физиологический объем питания, и появились весовые прибавки. Выживаемость детей с высокой КН, не имеющих несовместимых с жизнью пороков развития или патологии других органов и систем, по данным нашей клиники, 100%-ная. Отдаленные результаты лечения вполне удовлетворительные.
studfiles.net
Врожденная высокая кишечная непроходимость у новорожденных > Клинические протоколы МЗ РК
• Прием натрия должен быть ограничен в первые несколько дней постнатальной жизни и начат после начала диуреза с внимательным мониторингом баланса жидкости и уровня электролитов.Если есть гипотензия или плохая перфузия 10-20 мл/кг 0,9% натрия хлорид следует вводить один или два раза.
Введение натрия и калия целесообразно начинать не ранее третьих суток жизни, кальция с первых суток жизни.
− Потребность в натрии составляет 2 ммоль/кг/сутки
− Гипонатрийемия<130 ммоль/л, опасно < 125 ммоль/л
− Гипернатрийемия> 150 ммоль/л, опасно > 155 ммоль/л
− 1 ммоль (мЭкв) натрия содержится в 0,58 мл 10% NaCl
− 1 ммоль (мЭкв) натрия содержится в 6,7 мл 0,9% NaCl
1 мл 0,9% (физиологического) раствора хлорида натрия содержит 0,15 ммольNaКОРРЕКЦИЯ ГИПОНАТРИЕМИИ (Na< 125 ммоль/л)
Объем 10% NaCl(мл) = (135 –Naбольного) ×mтела×0.175
РАСЧЕТ ДОЗЫ КАЛИЯ
− Потребность в калии составляет 2 –3 ммоль/кг/сутки
− Гипокалийемия< 3,5 ммоль/л, опасно < 3,0 ммоль/л
− Гиперкалийемия>6,0 ммоль/л (при отсутствии гемолиза), опасно > 6,5 ммоль/л (или если на ЭКГ имеются патологические изменения)
− 1ммоль (мЭкв) калия содержится в 1 мл 7,5% KCl
− 1 ммоль (мЭкв) калия содержится в 1,8 мл 4% KCl
V(мл 4% КCl) = потребность в К+(ммоль) ×mтела×2
РАСЧЕТ ДОЗЫ КАЛЬЦИЯ
− Потребность в Са++у новорожденных составляет 1-2 ммоль/кг/сутки
− Гипокальцийемия<0,75 –0,87 ммоль/л (доношенные –ионизированный Са++), < 0,62 –0,75 ммоль/л (недоношенные –ионизированный Са++)
− Гиперкальцийемия>1,25 ммоль/л (ионизированный Са++)
− 1 мл 10% хлорида кальция содержит 0,9 ммольСа++
− 1 мл 10% глюконата кальция содержит 0,3 ммольСа++
РАСЧЕТ ДОЗЫ МАГНИЯ:
− Потребность в магнии составляет 0,5 ммоль/кг/сут
− Гипомагнийемия< 0,7 ммоль/л, опасно <0,5 ммоль/л
− Гипермагниемия> 1,15 ммоль/л, опасно > 1,5 ммоль/л
− 1 мл 25% магния сульфата содержит 2 ммоль магния
Объем инфузионной терапии может быть очень вариабельным, но редко превышает 100-150 мл/кг/сут.
Поддерживать необходимый уровень артериального давления с помощью адекватной объемной нагрузки.
Восполнение ОЦК при гипотензии рекомендуется проводить 0,9% раствором хлорида натрия по 10-20 мл/кг, если была исключена дисфункция миокарда (коллоидные и кристаллоидные растворы)
и инотропных препаратов
− дофамин 5-15 мкг/кг/мин,
− добутамин 5-20 мкг/кг/мин,
− адреналин 0,05-0,5 мкг/кг/мин.Другие виды лечения — нет.
Хирургическое вмешательство
Показания к экстренной операции (через несколько часов от поступления) при ВКН:
• сочетание высокой кишечной непроходимости с атрезией пищевода (с нижним трахео-пищеводным свищом) – высока опасность рефлюкса застойного содержимого желудка в трахеобронхиальное дерево;
• сочетание высокой кишечной непроходимости с атрезией пищевода (без трахео-пищеводного свища) – непосредственная угроза разрыва желудка или перфорации двенадцатиперстной кишки.
Выбор метода лечения определяется видом аномалии. Наиболее часто преграда локализуется в области перехода вертикальной ветви в нижне-горизонтальную ветвь ДПК. Операцией выбора при атрезии ДПК и кольцевидной поджелудочной железе является дуоденодуоденоанастомоз (ДДА).Техника проведения операции:
При обнаружении дистального и проксимального атрезированных концов двенадцатиперстной кишки производится рассечение стенки поперечно на проксимальном отделе и продольно на дистальном длиной приблизительно 1 см, это позволяет снизить риск развития стенозирования анастомоза в отдаленном послеоперационном периоде. Формируется ДДА по типу «конец в бок» в один ряд швов атравматическим шовным материалом узловатыми швами, узелками внутрь. При невозможности формирования ДДА формируется обходной анастомоз между двенадцатиперстной и тощей кишкой на короткой петле. При обнаружении мембраны ДПК, производится энтеротомия с иссечением последней. Альтернативным методом является проведение лапароскопического ДДА. Абсолютно обязательна ревизия всего желудочно-кишечного тракта. Во время операции заводят 2 зонда: в желудок для декомпрессии и в тощую кишку. Питание в тощую кишку начинают с 3-го дня после операции микроструйно с 2,0 мл/час. По мере восстановления пассажа начинают энтеральное питание (грудное или искусственное вскармливание).
Традиционный ДДА.
Лапароскопичский ДДА.
Дальнейшее ведение
После стабилизации общего состояния, восстановления нормального пассажа по ЖКТ, ребенка переводят в палату совместного пребывания с мамой.
В палате совместного пребывания объем энтерального кормления постепенно доводят до физиологической потребности, продолжают инфузионную (объем инфузии постепенно снижают пропорционально увеличению объема кормления), антибактериальную, симптоматическую терапию.
При отсутствии осложнений в послеоперационном периоде, заживлении раны первичным натяжением производят снятие швов на 9-10-ые сутки, контроль лабораторных показателей и готовят ребенка к выписке домой.
Д-учет у хирурга в поликлинике по месту жительства, контрольное рентгенологическое исследование ЖКТ через 3 мес.
Наблюдение детского гастроэнтеролога в поликлинике по м/ж
Реабилитация проводится амбулаторно по месту жительства каждые 6 месяцев до 3-х лет и включает в себя физиопроцедуры – электрофорез с KJ, парафиновые аппликации на переднюю брюшную стенку, массаж .
Индикаторы эффективности лечения:
• Восстановление пассажа кишечника,
• заживление раны первичным натяжением,
• стабильная прибавка веса.
diseases.medelement.com
Врождённая кишечная непроходимость : причины, симптомы, диагностика, лечение
Выявление признаков кишечной непроходимости требует срочного перевода ребенка в хирургический стационар. В родильном доме вводят назогастральный зонд для декомпрессии желудка и налаживают постоянную эвакуацию желудочного содержимого. Значительные потери жидкости с рвотой и в «третье пространство», часто сопровождающие кишечную непроходимость, быстро приводят к тяжёлой дегидратации, вплоть до гиповолемического шока Именно поэтому инфузионную терапию следует начинать в родильном доме, катетеризировав периферическую вену.
Длительность предоперационной подготовки зависит от вида и уровня врожденной кишечной непроходимости.
Предоперационная подготовка
Если у ребенка заподозрен заворот кишки, операцию проводят в экстренном порядке. Предоперационная подготовка в этом случае ограничивается 0,5-1 ч, проводят инфузионную терапию 10-15 мл/(кгхч) и коррекцию КОС, назначают гемостатические препараты, обезболивание [тримеперидин в дозе 0,5 мг/кг], при необходимости — ИВЛ. Диагностические мероприятия включают определение:
- группы крови и резус-фактора,
- КОС,
- уровня гемоглобина,
- гематокрита,
- времени свёртывания крови.
У всех детей с кишечной непроходимостью проводят катетеризацию центральной вены, так как предполагается проведение длительной инфузионной терапии в послеоперационном периоде.
При низкой врожденной кишечной непроходимости операция не столь неотложна. Предоперационная подготовка может проходить в течение 6-24 ч, что позволяет дополнительно обследовать ребенка выявить аномалии развития других органов и добиться более полной коррекции имеющихся нарушений водно-электролитного обмена. Проводят постоянное дренирование желудка и строгий учёт количества отделяемого. Назначают инфузионную терапию, вводят антибиотики и гемостатические препараты.
При высокой врожденной кишечной непроходимости операцию можно отложить на 1-4 сут, провести полное обследование ребёнка и лечение всех выявленных нарушений со стороны жизненно важных органов и водно-электролитного статуса. Во время предоперационной подготовки проводят постоянное дренирование желудка, кормления исключают. Назначают инфузионную терапию 70-90 мл/кг в сутки, через 12-24 ч от рождения можно присоединить препараты парентерального питания. Проводят коррекцию электролитных нарушений и гипербилирубинемии, назначают антибактериальную и гемостатическую терапию.
Хирургическое лечение врожденной кишечной непроходимости
Цель операции — восстановить проходимость кишечной трубки, тем самым обеспечив возможность кормления ребёнка. Объем операции зависит от причины кишечной непроходимости:
- наложение кишечной стомы,
- резекция участка кишки с наложением анастомоза или стомы,
- наложение Т-образного анастомоза,
- расправление заворота,
- наложение обходного анастомоза,
- вскрытие просвета кишки и эвакуация мекониевой пробки Интенсивная терапия в послеоперационный период.
При малотравматичных вмешательствах у доношенных новорожденных без сопутствующих заболеваний экстубацию можно провести сразу после операции. У большинства детей с кишечной непроходимостью после операции показано проведение продленной ИВЛ в течение 1-5 сут. В течение этого времени обезболивание проводят внутривенной инфузией опиоидных анальгетиков [фентанил в дозе 3-7 мкг/(кгхч), тримеперидин в дозе 0,1-0, мг/(кгхч)] в сочетании с метамизолом натрия в дозе 10 мг/кг или парацетамолом в дозе 10 мг/кг. Если установлен эпидуральный катетер, возможно использовать постоянную инфузию местных анестетиков в эпидуральное пространство.
Антибактериальная терапия обязательно включает препараты с активностью по отношению к анаэробным бактериям. При этом необходим контроль микроэкологического статуса, осуществляемый минимум два раза в неделю. При появлении перистальтики проводят пероральную деконтаминацию кишечника.
Через 12-24 ч после операции назначают препараты, стимулирующие перистальтику кишечника неостигмина метилсульфат в дозе 0,02 мг/кг
Всем детям после операции по поводу врожденной кишечной непроходимости показано раннее (через 12-24 ч после операции) парентеральное питание.
Возможность полноценного энтерального кормления будет возможна только через 7-20 сут, а в некоторых случаях потребность в парентеральном питании будет сохраняться в течение многих месяцев (синдром «короткой кишки»). Энтеральное кормление становится возможным при появлении пассажа по ЖКТ. После операции по поводу дуоденальной непроходимости кормление проводят густыми смесями (Фрисовом, Нутрилон антирефлюкс, Энфамил АР), способствующими быстрому восстановлению моторики желудка и двенадцатиперстной кишки.
При больших резекциях кишечника или высоких кишечных стомах (синдром «короткой кишки») кормления осуществляют элементными смесями (Прогестимил, Альфаре, Нутрилон Пепти ТСЦ, Хумана ЛП+СЦТ) в сочетании с ферментными препаратами (панкреатин).
Если после операции сохранены все отделы кишечника (выведение колостомы, резекция небольшого участка кишки), можно сразу проводить кормление грудным молоком.
Во всех случаях обязательно назначают биопрепараты (лактобактерии ацидофильные, бифидобактерии бифидум, премадофилюс).
ilive.com.ua
Кишечная непроходимость у детей
Врожденная кишечная непроходимость
Врожденная кишечная непроходимость обусловлена пороками развития пищеварительного тракта или других органов брюшной полости. При некоторых пороках, формирующихся очень рано, в период органогенеза, непроходимость развивается еще внутриутробно и ребенок рождается с симптомами кишечной непроходимости; они проявляются уже в первые сутки и даже часы жизни. При других пороках развития нарушаются топографоанатомические взаимоотношения органов брюшной полости и возниткает либо хроническая непроходимость, либо острая, протекающая по типу странгуляции. Различают следующие признаки так называемого внутреннего типа врожденной кишечной непроходимости
- Полный перерыв кишечной трубки на всем протяжении.
- Два слепо заканчивающихся отдела соединены фиброзным шнуром, проксимальный конец расширен, стенки его гипертрофированы, в просвете меконий, дистальный конец спавшийся, последний может иметь узкий просвет.
- Непрерывность серозно – мышечного слоя может быть сохранена, однако в просвете ее имеется мембрана, состоящая из двух слоев кишечного эпителия и лежащего между ними подслизистого слоя. Мембрана бывает сплошной ( атрезия ) или с узким отверстием ( стеноз ).
- Множественные атрезии кишечника.
Наружный тип врожденной непроходимости может быть обусловлен сдавлением нормально сформированной кишечной трубки.
- Кольцевидной поджелудочной железой в нисходящей части двенадцатиперстной кишки.
- Неправильно расположенными сосудами брыжейки, при этом страдает чаще нижний отдел двенадцатиперстной кишки в результате сдавления верхней брыжеечной артерией.
- Спайками брюшины и слепой кишкой при нарушении эмбрионального вращения » средней кишки «.
Виды врожденной непроходимости, связанные с нарушением процесса вращения, зависят от стадии, на которой он остановился. Существует несколько анатомических вариантов указанной непроходимости. Незавершенный поворот кишечника может не вызывать кишечной непроходимости вообще, например при отсутствии вращения, когда вся тонкая кишка располагается справа, толстая – слева, не мешая друг другу. Чаще кишечная непроходимость при незавершенном повороте проявляется в период новорожденности: 1) заворотом средней кишки, который возникает при сохранении общей брыжейки и дает картину высокой острой странгуляционной непроходимости; 2) непроходимостью двенадцатиперстной кишки от сдавления неполностью ротированной слепой кишкой или тяжами брюшины; 3) сочетанием врожденного заворота с высоким расположением слепой кишки и наличием тяжей брюшины, сдавливающих двенадцатиперстную кишку ( синдром Ледда ).
Особый вид патологии представляет собой врожденная мекониальная непроходимость, причиной которой является кистофиброз поджелудочной железы. Нарушение панкреотической функции оказывает влияние на свойства мекония: он становится вязким и плотным, закупоривает терминальный отдел подвздошной кишки, который перерастягивается в то время, как ее дистальный отдел, слепая и восходящая кишка имеют нормальный диаметр.
Клиническая картина врожденной кишечной непроходимости зависит не столько от анатомического варианта порока, сколько от уровня препятствия ( Баиров Г.А., Манкина Н.С., 1977 ), поэтому признанные классификации врожденной кишечной непроходимости основываются на этом признаке:
Высокая кишечная непроходимость:
- Атрезия и стеноз двенадцатиперстной кишки
- Сдавление двенадцатиперстной кишки спайками, сосудами, высоко расположенной слепой кишкой, кольцевидной поджелудочной железой
- Заворот «средней кишки кишки «
- Синдром Ледда
- Атрезия тощей кишки
Низкая кишечная непроходимость:
1. Атрезия тонкой кишки
2. Заворот вокруг фиксированного Меккелева дивертикула
3. Мекониальная непроходимость
4. Атрезия толстой кишки
5. Сдавление кишки кистой
6. Множественные атрезии
Врожденная кишечная непроходимость бывает полной, частичной, острой, хронической, рецидивирующей.
Клиническая картина высокой врожденной кишечной непроходимости проявляется, как правило, с первого дня жизни, а иногда в первые часы после рождения. Наиболее постоянным и ранним симптомом является рвота. При непроходимости двенадцатиперстной кишки выше p. Vateri (бывает редко) рвота возникает вскоре после рождения, количество рвотных масс обильное, в составе их нет примеси желчи, которая поступает полностью в кишечник. При непроходимости двенадцатиперстной кишки ниже p. Vateri, а также при наличии препятствия в начальном отделе тощей кишки рвотные массы окрашены желчью. Частота рвоты и количество рвотных масс несколько варьирует в зависимости от вида непроходимости. При атрезии она более частая, непрерывная, очень обильная. В рвотных массах иногда наблюдается примесь крови.
У детей с высокой врожденной кишечной непроходимостью, как правило, бывает отхождение мекония. При более низкой непроходимости количество мекония невелико, консистенция более вязкая, чем у здорового ребенка, а цвет сероватый. Эти свойства мекония связаны с невозможностью пассажа желчи и амниотической жидкости в дистальные отделы кишечника. У новорожденных с множественной атрезией кишечника отхождение мекония не наблюдается. При врожденных заворотах меконий отходит, но в скудном количестве. В ряде случаев у детей с неполным сдавлением просвета тонкой кишки может появиться на 6 – 7 день переходный стул. Поведение ребенка с врожденной высокой кишечной непроходимостью в первые сутки обычное. Иногда обращает на себя внимание вялость.
Характерным является прогрессивная потеря массы тела ( 0.2 – 0.25 кг в сутки ). Уже со 2-х суток отчетливо выражены явления обезвоживания. Живот вздут в верхних отделах, особенно в эпигастральной области, за счет растянутого желудка и двенадцатиперстной кишки. В первые дни можно видеть волны перистальтики. После обильной рвоты вздутие в эпигастраьной области уменьшается, иногда полностью исчезает. При папльпации живот на всем протяжении мягкий, безболезненный; если непроходимость вызвана опухолью или кистой, то обычно эти образования легко прощупываются через тонкую брюшную стенку. В некоторых случаях у детей с врожденным заворотом удается пропальпировать в брюшной полости конгломерат с нечеткими очертаниями.
Рентгенологическое исследование
В диагностике врожденной кишечной непроходимости рентгенологический метод является чрезвычайно ценным. Правильная интерпретация рентгенологических данных помогает ориентироваться в уровне непроходимости, ее характере и необходима для дифференциальной диагностики. При высокой непроходимости рентгенологические симптомы довольно характерны: на переднезадних снимках видны два газовых пузыря с горизонтальными уровнями жидкости, что соответствует растянутому желудку и двенадцатиперстной кишке на боковых снимках – также два горизонтальных уровня, расположенных на разной высоте.
Клиническая картина низкой врожденной кишечной непроходимости
Одним из основных симптомов низкой кишечной непроходимости является отсутствие мекония. После введения газоотводной трубки или поставленной клизмы у ребенка выделяются лишь комочки бесцветной слизи. Рвота появляется к концу 3 суток жизни, и с приемом пищи обычно не связано. Количество рвотных масс различное, но всегда имеется окрашивание жедчью. Новорожденный сучит ножками, отказывается от груди или сосет очень вяло, не спит. Общее состояние быстро ухудшается, нарастают явления интоксикации, ребенок становится вялым, адинамичным, кожные покровы принимают серо – землистую окраску.
При осмотре уже в первый день выявляется равномерное вздутие живота, которое быстро прогрессирует. Размеры живота после рвоты не уменьшаются. Через переднюю брюшную стенку контурируются растянутые меконием и газом кишечные петли. Перкуторно определяется тимпанит во всех отделах живота. При аускультации прослушиваются редкие глухие шумы кишечной перистальтики. Пальпация живота болезненна, сопровождается беспокойством и криком ребенка. При мекониальной непроходимости иногда (в первые сутки после рождения) удается пропальпировать колбасовидную подвижную опухоль, соответствующую растянутому меконием терминальному отделу подвздошной кишки. Если имеется непроходимость, вызванная сдавлением кишки кистой или опухолью, то последние определяются довольно четко.
Пальцевым исследованием через прямую кишку иногда удается выявить новообразование, которое может закрыть вход в малый таз. Атрезия подвздошной, а также толстой кишки может осложняться мекониальным перитонитом, который возникает вследствие перфорации перерастянутого слепого конца кишки. Общее состояние ребенка при этом резко ухудшается, рвота становится непрерывной, повышается температура тела. Передняя брюшная стенка становится пастозной, видна сеть расширенных венозных сосудов. В паховых областях и промежности вскоре появляются отек (особенно мошонки). Брюшная стенка напряжена.
Рентгенологическое исследование начинают с обзорных снимков брюшной полости. На рентгенограммах определяются раздутые петли кишечника с множественными неравномерными горизонтальными уровнями. Перфорация расширенного отдела кишки выше места непроходимости рентгенологически выявляется по наличию свободного газа в брюшной полости.
Рецидивирующая врожденная непроходимость кишечника возникает у детей на фоне пороков развития кишечника и брыжейки некоторых больных возникает неполное сужение просвета кишечной трубки с нарушением ее функции, что создает предпосылки для периодического возникновения приступов острой кишечной непроходимости. Подобные состояния также могут быть связаны с наличием врожденных кистозных образований брюшной полости и другими причинами.
Синдром Ледда
Клиническая картина рецидивирующего заворота “средней кишки” отличается своим непостоянством и многообразием. Наиболее часто первыми признаками нарушения проходимости являются рвота и срыгивание желчью у детей первых месяцев жизни. В ряде случаев заболевание протекает бессимптомно многие годы. Характерные болевые приступы могут быть однократными, повторяться ежедневно или иметь интервалы в несколько месяцев и даже лет. Иногда начальные проявления остаются незамеченными, и первый приступ сопровождается отчетливой клинической картиной острой кишечной непроходимости. Таким образом, периодические приступообразные боли в животе и частая рвота позволяют заподозрить рецидивирующую непроходимость, связанную с нарушением внутриутробного вращения “средней кишки“. При осмотре ребенка во время болевого приступа отмечаются некоторое вздутие эпигастральной области и западение нижних отделов живота. Пальпация мало болезненна, какие – либо образования в брюшной полости не определяются. При ректальном исследовании сфинктер хорошо сомкнут, ампула кишки пустая.
При рентгенологическом исследовании брюшной полости (вертикальное положение ребенка) видны два горизонтальных уровня жидкости, соответствующие растянутому желудку и двенадцатиперстной кишке. Контрастное исследование с сернокислым барием уточняет диагноз. В случае предпологаемого заворота желательно проведение ирригографии с целью установления местоположения слепой кишки. Если последняя расположена высоко, то можно думать о синдроме Ледда или сдавлении двенадцатиперстной кишки аномально фиксированной cecum.
Лечение
При врожденной кишечной непроходимости показано оперативное вмешательство. Важным моментом является предоперационная подготовка, специфика которой зависит от вида непроходимости, длительности заболевания и тяжести нарушений гомеостаза, возраста ребенка. Характер оперативного вмешательства определяется анатомическим вариантом порока развития (расправление заворота, разделение спаек, резекция кишки, дуоденоеюностомия и другие операции). Прогноз зависит от тяжести порока и сочетанных аномалий, своевременной диагностики, эффективности предоперационной подготовки и интенсивной послеоперационной терапии. Все дети, оперированные по поводу врожденной кишечной непроходимости, требуют диспансерного наблюдения с коррекцией вскармливания и лечением дисбактериоза, анемии, гипотрофии, ферментной недостаточности.
Бычков В.А., Манжос П.И., Бачу М.Рафик Х., Городова А.В.
medbe.ru
Врожденная низкая кишечная непроходимость > Клинические протоколы МЗ РК
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ [1-3]
Диагностические критерии [1-3]
В пренатальном периоде:
Жалобы и анамнез: наличье в семье рождения детей с пороками развития и хромосомными аномалиями.
Лабораторные исследования: нет специфических тестов.
NB!При антенатальной диагностике кишечной непроходимости следует исключить муковисцидоз. С этой целью (при возможности) производят исследование крови как будущих родителей, так и плода на наличие гена муковисцидоза. Если оба родителя гетерозиготны по гену муковисцидоза, то весьма вероятно рождение больного ребенка, и в этом случае целесообразно рекомендовать прерывание беременности;
В крови беременной может сопровождать повышения уровня альфо-фетопротеина.
Инструментальные исследования [4-7]:
· УЗД плода – атрезия тонкого и толстого кишечника — на 20-24-29 нед. – делятация (расширение) петель кишечника на разных уровнях (множество расширенных петель кишечника) с усиленной перистальтикой и плавающими частицами мекония, количество петель отражает уровень непроходимости. 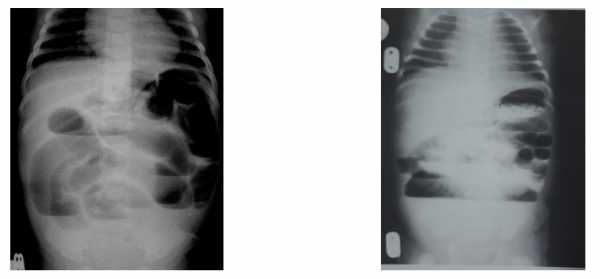
NB! Пренатальный консилиум:
Консилиум должен включать врача-генетика, врача ультразвуковой диагностики, акушера-гинеколога, неонатального хирурга, по показаниям — неонатолога и других специалистов. При проведении консилиума беременная женщина и члены ее семьи информируются о характере поражения плода, возможных исходах беременности, прогнозе для жизни и здоровья ребенка. При наличии показании даются рекомендации по поводу прерывания беременности.
ПОСЛЕ РОЖДЕНИЯ:
Если кишечная непроходимость была диагностирована антенатально, сразу после рождения ребенка необходимо установить желудочный зонд и опорожнить желудок, и перевести новорожденного в специализированный стационар
Жалобы и анамнез:
· наиболее ранним и постоянным симптомом является отсутсвие мекония:
— при стенозах и полной атрезии кишечника мекони отходит малыми порциями и при очестительной клизме получают только слепки неокрашенной слизи;
— при заворотах меконий и переходный стул могут выделяться до 4-5-го дня жизни, затем стул становится скудным с примесью крови, и, наконец, его выделение прекращается.
· Рвота: следует обращать внимание на время ее появления, интенсивность проявления, наличие патологических примесей в рвотных массах, связь рвоты с кормлением (рвота «фонтаном», срыгивание, регургитация), динамику этого симптома. Характер рвотных (срыгиваемых) масс разнится в зависимости от уровня, на котором возникла непроходимость кишечной трубки. У новорожденных с синдромом кишечной непроходимости, который развивается на уровне тощей, подвздошной и толстой кишки, возникает рвота химусом, вплоть до каловой.
· Боли в животе- у новорожденных можно судить по поведению: ребенок становится беспокойным, сучит ножками. Приступы беспокойства свидетельствуют о схваткообразных болях, характерных для странгуляционной непроходимости (заворот «средней кишки», синдром Ледда, заворот подвздошной кишки). Перерастяжение кишечных петель при низкой атрезии также вызывает боли в животе, которые усиливаются при пальпации, при этом ребенок стонет.
· К концу первых суток жизни состяние ребенка постипенно ухудшается: он беспокоится, крик его его приобретает болезненный характер. Быстро нарастают явления интоксикации- вялость, адинамия, нарушение микроциркуляции. Живот прогрессивно вздувается, за счет перерастяжения петель кишечника, которые конкурируют через переднюю брюшную стенку, можно наблюдать перистальтические волны
· Интоксикация и эксикоз нарастают быстро за счет перерастяжения кишечных петель, нарушением проницаемости тонкой кишки, всасыванием токсинов брюшинными листками.
Инструментальные исследования :
· Рентгенологическое исследование брюшной полости – обзорная рентгенограмма брюшной полости в вертикальном положении. При низкой кишечной непроходимости на обзорных рентгенограммах можно выявить повышенное газонаполнение петель кишечника, дилятированные петли, иногда наличие уровней.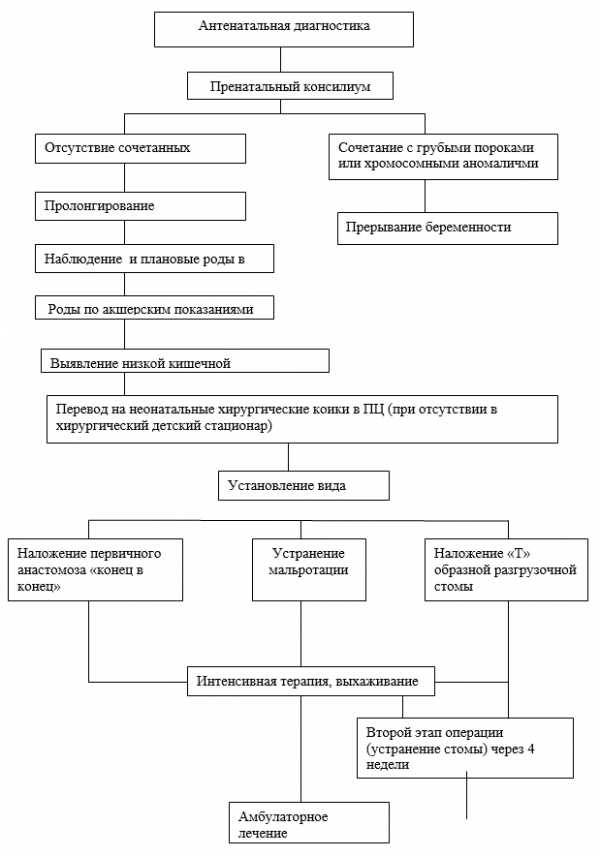
· Ирригография (исследование проводится с водорастворимым контрастным веществом, введенным через прямую кишку), при этом:
— в случае непроходимости контрастируется резко суженная толстая кишка;
— очень высокое стояние слепой кишки — при синдроме Ледда;
— очень низкое стояние слепой кишки — при острой форме болезни Гиршпрунга;
— острый и низко лежащий правый изгиб характерен для низкой атрезии, тупой и высоко расположенный — для болезни Гиршпрунга.
· Рентгенконтрастное исследование (водорастворимый контраст): проводят пассаж контрастной метки по желудочно-кишечному тракту с рентгенологическим контролем ( через 30 мин, 1 час, 3 часа, 6 часов, 12 часов).
При синдроме мальротации: замедленная эвакуация из расширенной двенадцатиперстной кишки, двенадцатиперстно-тонкокишечный переход располагается справа от позвоночного столба и может определятся симптомом «клюва»-контраст из двенадцатиперстной кишки, попадая в зону заворота, выглядит как тонкий, сужающийся к концу «клюв».
· УЗИ органов брюшной полости (доплер): при синдроме мальротации (заворот средней кишки):
— аномальное расположение и пульсация верхней брыжеечной вены, которая в норме лежит центральнее и правее верхней брыжеечной артерии;
— симптом «улитки» (извитой ход мезентеральных сосудов в ножке заворота).
Показание для консультации специалистов:
· консультация невропатолога – при выявлении изменений со стороны центральной нервной системы (гидроцефалии, вентрикуломегалии, гипоксический – ишемического поражения головного мозга) на НСГ или при сочетании пороков развития центральной нервной системы;
· консультация кардиолога – назначение консервативной терапии при выявлении гемодинамических нарушений;
· консультация уролога – определение сроков коррекций патологий при выявлении патологий мочеполовой системы;
· консультация генетика – для выявления хромосомной аномалии.
Диагностический алгоритм: 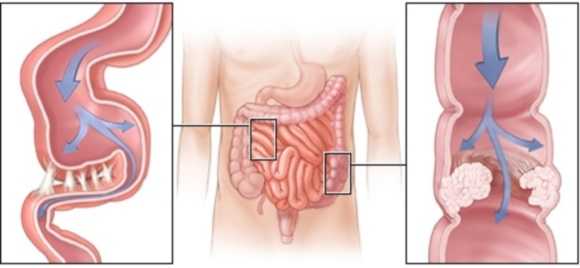
diseases.medelement.com
Высокая кишечная непроходимость
Полная непроходимость странгуляционная (заворот средней кишки, синдром Ледца). Обтурационная (атрезия, перепончатых стеноз двенадцатиперстной кишки; кольцевидная поджелудочная железа; аберрантных сосуд). Частичная непроходимость Обтурационная (перепончатых стеноз двенадцатиперстной кишки; кольцевидная поджелудочная железа; аберрантных сосуд).
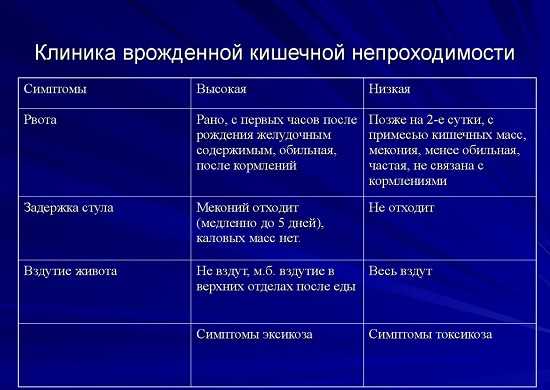
Клиника врожденной кишечной непроходимости
Основные симптомы: • Наличие только мекониальный стула. • Рвота с патологическими примесями. Имеются характерные особенности клинической картины при следующих заболеваниях:
Атрезия двенадцатиперстной кишки (выше большого сосочка двенадцатиперстной кишки)
Поведение, состояние: спокойные, токсикоз и эксикоз появляются из 2-х суток заболевания. Начало заболевания: с первых суток жизни. Рвота: срыгивания и рвота молоком. Стул: незначительные, слизь зеленого цвета. Живот при осмотре: сдутая эпигастральной области, нижняя половина западает, живот мягкий, безболезненный. Обзорная рентгенограмма брюшной полости: растянутый желудок, отсутствует газ в петлях кишечника.
Атрезия двенадцатиперстной кишки (ниже большого сосочка двенадцатиперстной кишки)
Поведение, состояние: спокойные, токсикоз и эксикоз появляются из 2-х суток заболевания. Начало заболевания: с первых суток жизни. Рвота: в большом количестве, с зеленью, усиливается после кормления. Стул: незначительное количество мекония, слизь в прямой кишке. Живот при осмотре: сдутая эпигастральной области, нижняя половина западает, живот мягкий, безболезненный. Обзорная рентгенограмма брюшной полости: наличие двух газовых пузырей и двух уровней жидкости, затемнение нижней половины брюшной полости.
Стеноз двенадцатиперстной кишки
Поведение, состояние: спокойная, выраженная гипотрофия. Начало заболевания: постепенное, в течение первой недели жизни. Рвота: срыгивания и рвота с примесью желчи. Стул: стул незначительные, обычной консистенции. Живот при осмотре: сдутая эпигастральной области. Обзорная рентгенограмма брюшной полости: синдром «мегадуоденум» — растянутая двенадцатиперстная кишка с уровнем жидкости, замедленная эвакуация контрастного вещества.
Заворот «средней кишки»
Поведение, состояние: приступы беспокойства, состояние тяжелое — эксикоз, токсикоз, шок. Начало заболевания: острое, на 3-5 сутки жизни. Рвота: срыгивания и частая рвота с примесью желчи и зелени. Стул: слизь с примесью крови. Живот при осмотре: западает. Обзорная рентгенограмма брюшной полости: дуоденостаз, расширение двенадцатиперстной кишки.
Атрезия тонкой кишки
Поведение, состояние: спокойные; вялость, нарастание токсикоза и эксикоза. Начало заболевания: с 2-х суток жизни. Рвота: значительная, кишечным содержимым. Стул: отсутствуют. Живот при осмотре: равномерное вздутие живота, видимая перистальтика кишечных петель, пальпация безболезненна. Обзорная рентгенограмма брюшной полости: многочисленные уровни жидкости в верхней части брюшной полости.
Мекониальный илеус
Поведение, состояние: беспокойные, тяжелые, нарастание токсикоза. Начало заболевания: с 2-х суток жизни. Рвота: срыгивания, рвота с незначительным примесью желчи. Стул: отсутствуют. Живот при осмотре: вздутие живота, пальпируются заполнены меконием петли тонкой кишки. Обзорная рентгенограмма брюшной полости: затмение брюшной полости, уровни жидкости в верхней части брюшной полости.
Диагностика
Зондирование желудка: большое количество желчи и мелены характерна для высокой непроходимости, при непроходимости выше большого сосочка двенадцатиперстной кишки и зоны пилоруса — застойной содержимое не имеет желчи, наличие кишечного содержимого характерна для низкой непроходимости. Обзорная рентгенограмма брюшной полости в вертикальном положении ребенка: два уровня жидкости в верхней части брюшной полости и затмение нижних отделов живота свидетельствуют о высокой полную кишечную непроходимость, многочисленные уровни жидкости в верховьях части брюшной полости характерны для низкой непроходимости.
Лечение
Лечение врожденной кишечной непроходимости является сложным разделом хирургии детского возраста. Летальность до последнего времени остается высокой. Прогноз заболевания зависит главным образом от своевременной диагностики, правильного проведения хирургической коррекции порока, рациональной предоперационной подготовки и послеоперационного ведения.
Предоперационную подготовкупроводят строго индивидуально. У новорожденных с высокой кишечной непроходимостью длительность и качество предоперационной подготовки зависят от тяжести состояния, времени поступления в стационар и наличия осложнений.
Если диагноз установлен в первые сутки после рождения, то подготовка к операции не превышает 3–6 ч и ограничена общими мероприятиями (согревание ребенка, введение сердечных средств, оксигенотерапия), а также выведением содержимого желудка через тонкий резиновый катетер, который вводят через нос. Отсасывание жидкости и газа из желудка необходимо во всех случаях. Катетер оставляют в желудке для постоянной аспирации жидкости во время операции.
При позднем поступлении (2–4–е сутки), помимо общих мероприятий, необходимо до операции начать компенсацию резко нарушенного в результате длительной рвоты водно—солевого баланса. Кроме того, у этих детей в связи с явлениями присоединившейся пневмонии нередко выражен дыхательный ацидоз, также требующий коррекции. Ребенку производят венесекцию наружной яремной вены или пункцию подключичной вены и начинают внутривенное введение жидкостей (10 %-ный раствор глюкозы, белковые препараты – альбумин, плазма). Длительность предоперационной подготовки детей этой группы – 12–24 ч. Если после рентгенологического обследования (ирригография) заподозрен врожденный заворот, то длительность подготовки резко сокращается (3–4 ч) в связи с опасностью некроза кишечника. При проведении жидкостной терапии не следует добиваться быстрой и полной коррекции (до получения нормальных анализов крови) водно—солевых нарушений.
В предоперационном периоде дети находятся в кувезе (28–32 C), постоянно получают кислород. При явлениях аспирационной пневмонии назначают активную противовоспалительную терапию. О степени подготовки к операции судят по улучшению общего состояния и наметившейся тенденции к нормализации биохимических показателей крови.
При низкой кишечной непроходимости предоперационная подготовка обычно не превышает 2–3 ч и состоит из мероприятий общего порядка (согревание ребенка, введение сердечных средств, витаминов, антибиотиков, промывание желудка) и в тяжелых случаях (при резко выраженной интоксикации, гипертермии) направлена на интенсивную борьбу с этими состояниями. Кратковременность предоперационной подготовки у детей с низкой кишечной непроходимостью связана с рано развивающимися тяжелыми осложнениями: перфорация кишки, перитонит.
Послеоперационное лечение. Больного помещают в обогреваемый кувез с температурой 29–3 °C и 100 %-ной влажностью, постоянно дают увлажненный кислород, сердечные средства и антибиотики в течение 7–8 дней.
Особенностью ухода за новорожденными, перенесшими операцию по поводу непроходимости, является обязательное постоянное отсасывание содержимого из желудка (каждые 3–4 ч) до тех пор, пока не прекратится отхождение жидкости зеленого цвета.
Обширные манипуляции на кишечнике приводят к глубокому нарушению его моторики в течение нескольких дней. В тех случаях, когда был создан анастомоз, проходимость его восстанавливается постепенно, а скопление значительного количества кишечного содержимого выше соустья может сопровождаться расхождением швов. С целью профилактики пареза кишечника и более быстрого восстановления его функции применяется пе—ридуральная анестезия у всех новорожденных, оперированных по поводу врожденной кишечной непроходимости.
В первые 2–3 дня дети полностью находятся на парентеральном питании. Кормление через рот после операции по поводу высокой непроходимости начинают с 3–4–го дня, низкой – не ранее 4–5–го дня. Вначале дают сцеженное грудное молоко дробными дозами (5–7 мл) через 2 ч (чередуя с 5 %-ным раствором глюкозы). Количество молока постепенно увеличивают, доводя до возрастной нормы к 8—12–му дню. После создания кишечных анастомозов показано медленное увеличение количества жидкости, назначаемой через рот (из—за недостаточной функции образованного соустья).
У детей после образования «разгрузочного» Y – образного анастомоза введение жидкости через дренаж начинают со следующего дня после операции (по 3–5 мл каждые 2 ч), а с 3–4–го дня назначают дозированное кормление через рот. Введенный в проксимальный (расширенный) отдел кишки дренаж служит для периодического (каждые 2–4 ч) отсасывания застойного содержимого уменьшение которого указывает на нормальную функцию анастомоза. Это обычно отмечается на 6–8–й день. Тогда дренажи удаляют.
К груди матери новорожденного прикладывают после того как количество вводимой жидкости через рот будет соответствовать возрастной норме.
С первых дней после операции назначают токи УВЧ на область солнечного сплетения, а затем, с 5–6–го дня, ионофорез йодистого калия для профилактики спаечной непроходимости Кожные швы раны передней брюшной стенки снимают на 10–11–й день после операции.
Ведение детей с мекониальной непроходимостью после операции создания энтеростомы по Микуличу имеет некоторые особенности. Ребенку два раза в сутки в течение 5–7 дней вливают в приводящий и отводящий концы выведенной кишки 5 %-ный растворпанкреатина (4–5 мл), что способствует размягчению мекония и его механическому удалению. Парентеральное питание проводят первые 3–4 дня, а затем начинают дробное кормление через рот по приведенной выше схеме. При этом рекомендуют (В. Тошовский и О. Вихитил) 6–кратное введение в желудок 0,5 мл 5%-ного раствора панкреатина (3 мл за сутки). Налаживая в дальнейшем диету, необходимо вводить с пищей много белков и витаминов (особенно витамина А), резко ограничивая жиры.
Осложненияв послеоперационном периоде наблюдаются преимущественно у детей, поступивших в поздние сроки после рождения. Наиболее тяжелым осложнением является перитонит, возникающий вследствие недостаточности швов анастомоза.
Каловый перитонит развивается настолько быстро, что предпринимаемые меры (повторная операция, введение антибиотиков, общеукрепляющее лечение) редко имеют успех. Следовательно, только профилактика подобного осложнения является действенной мерой сокращения послеоперационной летальности.
Аспирационная пневмония является частым и тяжелым осложнением, возникающим главным образом при нарушении основных правил ведения таких пациентов на всех этапах лечения.
Комплекс мероприятий, рекомендуемых специалистами и для проведения всем детям после оперативного вмешательства, направлен на предупреждение и лечение аспирационной пневмонии (постоянное отсасывание содержимого желудка, сердечные средства, щелочные аэрозоли, увлажненный кислород, физиотерапия).
Спаечная непроходимость. Это осложнение наблюдается в послеоперационном периоде редко. Лечение начинают с консервативных мероприятий. Неэффективность проводимой терапии в течение 18–24 ч является показанием к оперативному вмешательству – образованию обходного анастомоза или разделению спаек (при поздней непроходимости).
Расхождение краев послеоперационной раны и эвентрация кишечника чаще всего связаны с ранним снятием швов. В таких случаях показано экстренное оперативное вмешательство – послойное ушивание брюшной стенки.
У 302
5. Пороки развития желудочно-кишечного тракта. Аномалии прямой кишки и анального отверстия. Классификация. Клинические проявления свищевых и бессвищевых форм атрезии прямой кишки. Комплекс диагностики на этапе родильного дома, отделения хирургии новорожденных. Показания к экстренному и отсроченному оперативному лечению, способы этапной и одномоментной хирургической коррекции порока. Ближайшие и отдаленные осложнения. Реабилитация. Прогноз.
Аноректальные пороки развития
Пороки развития аноректальной области встречаются с частотой 0,25—0,66 на 1000 новорождённых. Соотношение мужского и женского полов составляет 1:2. Наиболее частые варианты порока представлены на рис. 5-40. Сочетанные пороки развития (сердца, мочевыделительной системы, ЖКТ, опорно-двигательной системы, ЦНС) встречают почти в 30% случаев.
Генетические аспекты. Существуют наследственные формы ат- резий.
Синдромы VATER и VACTERL (192350): атрезия заднего прохода, пищевода, двенадцатиперстной и прямой кишок, трахеопищеводный свищ, гипоплазия лёгких, дисплазия лучевой кости, шестипалость, гипоплазия бедренной кости, аномальное расположение большого пальца кисти, дефект межжелудочковой перегородки, аге- незия почек, атрезия мочеиспускательного канала и гидронефроз, дефекты позвонков (полупозвонки).
Синдром VACTERL и гидроцефалия (314390, К или р): сочетание синдрома VACTERL и гидроцефалии.
Дизостоз позвонково-рёберный с атрезией заднего прохода и урогенитальными аномалиями (271520, р): атрезия заднего прохода, мочеполовые аномалии, единственная пупочная артерия, выраженная дисплазия рёбер и позвонков, необычная форма грудной клетки.
Особенности эмбриогенеза
В первые недели внутриутробной жизни у эмбриона заднепроходная (конечная) кишка открывается вместе с каналом первичной почки в одну общую полость — клоаку, закрытую клоакальной мембраной. На 4-й неделе клоака делится спускающейся вниз перегородкой из мезобласта на две трубки. Передняя образует мочевой пузырь и мочеточники, а из задней, составляющей продолжение конечной кишки, формируется прямая кишка с задним проходом. С 5-й недели эктодерма приближается к наружной поверхности анальной мембраны, и образуется анальная ямка, углубляющаяся навстречу кишке. Процесс перфорации анальной мембраны заканчивается к 8-й неделе эмбриогенеза. Возникновение аноректальных пороков развития зависит от стадии, в которой произошло нарушение нормального эмбриогенеза. Нарушения формирования и разделения внутренней клоаки обусловливают следующие виды пороков:
сохранение клоаки;
ректовезикальный свищ;
ректовагинальный свищ;
ректовестибулярный свищ;
атрезию заднего прохода без свища;
ректоуретральный свищ.
Остановка развития на следующем этапе приводит к рождению ребёнка с неперфорированной анальной мембраной или стенозом анальной мембраны. Недоразвитие промежности обусловливает эктопию заднего прохода и образование прикрытого заднепроходного отверстия с промежностным свищом. В эмбриогенезе наружный сфинктер заднего прохода развивается самостоятельно. Однако если учесть, что ко времени образования уроректальной перегородки волокна сфинктера клоаки перекрещиваются на высоте центрального ядра промежности, то при отсутствии или выраженной недостаточности зачатка первичной промежности происходит неправильная закладка пучков наружного сфинктера. При наиболее выраженных аноректальных пороках развития отмечают отсутствие либо резкое недоразвитие наружного сфинктера.
Классификация
Мельбурнская классификация аноректальных аномалий (1970)
Высокие (супралеваторные) | |
1. Аноректальная агенезия | |
Мальчики: | Девочки:
|
2. Ректальная атрезия (мальчики, девочки) | |
Средние (интрамедиальные) | |
1. Анальная агенезия | |
Мальчики: | Девочки:
|
2. Аноректальный стеноз (мальчики, девочки) | |
Низкие (транслеваторные) 1. Мальчики и девочки: | |
2. Мальчики: | Девочки:
|
В 1970 г. на Международном конгрессе детских хирургов в Мельбурне была принята классификация (табл. 5-2), в основу которой положено отношение прямой кишки к мышцам тазового дна, в частности лобково-прямокишечной мышце. Выделены три группы аномалий: высокие, средние, низкие. В первом случае подразумевают аге- незию и атрезию прямой кишки со свищом или без него; слепой конец кишки располагается над мышцами тазового дна. Ко второй группе относят пороки, при которых слепой конец кишки расположен на уровне тазового дна. Третью группу составляют варианты, когда кишка расположена в центре петли лобково-прямокишечной мышцы.
Клиническая картина и диагностика
Каждой анатомической форме присущи свои особенности.
Атрезия анального отверстия
Атрезию анального отверстия распознают без труда при первичном осмотре: заднепроходное отверстие отсутствует (рис. 5-41, 5-42).
Во всех случаях возникает необходимость определить высоту ат- резии, т.е. отношение кишки к мышцам, поднимающим задний проход, которые у новорождённых залегают на глубине 2 см от кожи анальной области. Под низкими атрезиями подразумевают варианты, когда слепой конец кишки располагается на глубине до 2 см от кожи, а под средними и высокими атрезиями — когда слепой конец расположен на большей глубине.
Клинически со стороны промежности можно отметить некоторые особенности, позволяющие оценить высоту атрезии. При высоких атрезиях промежность уменьшена в размерах, недоразвита, седалищные бугры сближены, нередко отсутствует копчик. На месте анального отверстия кожа чаще всего гладкая. Симптом «толчка» отрицательный (указательным пальцем выполняют толчкообразное движение в проекции наружного сфинктера; если кишка, заполненная меконием, располагается недалеко от промежности, то палец исследователя ощущает противоудар, при этом симптом считают положительным).
Если осмотр ребёнка после рождения по каким-либо причинам не был проведён, то к концу суток новорождённый начинает беспокоиться, появляются обильные срыгивания и рвота желудочным содержимым, затем жёлчью и кишечным содержимым. Живот становится резко вздутым, видны растянутые петли кишечника. Ме- коний и газы не отходят. Развивается ^картина низкой кишечной непроходимости.
С целью определения высоты атрезии выполняют инвертограмму по Вангенстину. На область проекции заднепроходного отверстия наклеивают рентгеноконтрастный предмет, после чего выполняют обзорный снимок в боковой проекции в положении ребёнка вниз головой. По расстоянию между газовым пузырём в атрезированной кишке и меткой на промежности судят о высоте атрезии. Эго исследование следует выполнять через 12—15 ч после рождения; раньше этого времени газ не успевает достичь атрезированной кишки, поэтому можно получить ложный результат (рис. 5-43, 5-44.)
В настоящее время с целью определения уровня атрезии широкое применение нашло УЗИ промежности (рис. 5-45).
Наличие, расположение и полноценность наружного сфинктера определяют с помощью электромиографии, выполняемой игольчатыми электродами с четырёх точек.
Высокая частота сочетанных пороков развития требует выполнения УЗИ почек и сердца, проверки проходимости пищевода и желудка.
Атрезия заднепроходного отверстия и прямой кишки со свищом в мочевую систему
Атрезия заднепроходного отверстия и прямой кишки со свищом в мочевую систему — наиболее тяжёлая форма порока. Этот порок встречают почти исключительно у мальчиков и, как правило, при высоких формах атрезий. В первые сутки жизни порок по клиническому течению не отличается от бессвищевых форм. К концу 2-х суток у ребёнка развивается картина низкой кишечной непроходимости, так как свищи с мочевым пузырём и уретрой чаще бывают узкими и мало проходимыми для мекония. При осмотре ребёнка в ряде случаев можно обнаружить выделение мекония из наружного отверстия уретры. Судить о локализации свища сложно. Наиболее часто, почти в 94% случаев, бывает ректоуретральный свищ с мембранозной или простатической частью уретры. В этих случаях выделения мекония из уретры незначительны и могут быть не связаны с мочеиспусканием.
Меконий выбрасывается в начале акта мочеиспускания почти неизменным, а последние порции мочи, как правило, бывают прозрачными. Вне мочеиспускания бывает отхождение газов через уретру.
В тех случаях, когда свищ открывается в мочевой пузырь, меконий постоянно смешивается с мочой и окрашивает её в зелёный цвет. При мочеиспускании моча бывает интенсивно зелёной, особенно последние её порции. Перечисленные признаки могут быть выражены в различной степени и даже отсутствовать, так как диаметр свищевого отверстия варьирует. По данным Б.В. Парина, широкие свищи с выраженной симптоматикой составляют 18%, свищи средней ширины с непостоянными клиническими проявлениями — 41%, узкие «бессимптомные» свищи — 41%.
Диагноз уточняют рентгенологически с помощью цистоуретро- графии (рис. 5-46). Под контролем рентгеновского экрана в начальный отдел уретры на глубину 1-2 см погружают катетер, через который вводят 10-15% раствор натрия амидотризоата. На снимке в боковой проекции видно затекание контрастного вещества в прямую кишку.
Свищ в половую систему
Свищ в половую систему характерен преимущественно для девочек (рис. 5-47). Обычно он открывается в преддверие влагалища в области задней спайки, реже — во влагалище.
Клиническая картина при атрезии со свищом в половую систему во многом зависит от локализации и диаметра свища. Основной признак соустья — выделение мекония, а затем кала и газов через половую щель с первых дней жизни; анальное отверстие отсутствует. Если свищ короткий и достаточно широкий, характерен более или менее регулярный самостоятельный стул в первые месяцы жизни. При переходе на искусственное вскармливание стул становится реже, появляется запор.
При атрезии со свищом во влагалище свищевое отверстие, как правило, узкое, расположено выше девственной плевы. У девочек с влагалищным свищом через отверстие постоянно выделяется кишечное содержимое, что создаёт условия для восходящей инфекции. Недостаточное самостоятельное опорожнение кишки и невозможность проведения клизм из-за высокого расположения свища приводят к раннему появлению калового завала, хронической интоксикации с прогрессирующим ухудшением состояния. При ректовестибулярных свищах атрезию обычно относят к категории низких; в случаях рек- товагинального соустья атрезия всегда высокая и обычно сопровождается инфантилизмом наружных половых органов.
Свищ промежности
Свищ промежности наблюдают у мальчиков несколько чаще, чем у девочек. У девочек промежностный свищ бывает коротким и широким. У мальчиков протяжённость и ширина свища сильно варьируют; наружное отверстие может открываться в непосредственной близости от заднего прохода, в передней части наружного сфинктера, у корня мошонки и даже в области полового члена. В зависимости от анатомического варианта возможна клиническая картина полной либо частичной кишечной непроходимости (рис. 5-48-5-50).
Эктопия заднепроходного отверстия
Под эктопией заднепроходного отверстия подразумевают состояние, когда заднепроходное отверстие, имеющее все признаки нормального (хорошо открывается, сжимается и нормально функционирует), расположено на необычном месте — близко к половым органам.
азличают промежностную и вестибулярную эктопию. Истинную эктопию необходимо дифференцировать от свищевых форм атрезии, так как последние не в состоянии обеспечить полноценной функции и требуют хирургической коррекции. Различия заключаются в выявлении сокращений наружного сфинктера визуально или с помощью электромиографии. При эктопии он сокращается вокруг отверстия.
При свищах локализации сокращения наружного сфинктера и отверстия не совпадают. При эктопии заднепроходного отверстия функциональных отклонений не находят.
Врождённые сужения заднепроходного отверстия и прямой кишки
Врождённые сужения заднепроходного отверстия и прямой кишки локализуются чаще всего на месте перехода энтодермальной части кишки в эктодермальную, т.е. в области гребешковой линии анального кольца. Форма и протяжённость стриктуры вариабельны. Иногда это тонкая мембрана, в других случаях — плотное фиброзное кольцо. Протяжённость сужения составляет от нескольких миллиметров до 2—4 см.
В период новорождённости и первые месяцы жизни врождённые стриктуры клинически обычно не проявляются, так как жидкий кал свободно проходит через сужение. При резких степенях стеноза у ребёнка с первых дней возникает запор, кал выделяется в виде узкой ленты. С введением прикорма запор становится более выраженным. Ребёнок беспокоен, прогрессируют вздутие живота, плохой аппетит, отставание в массе тела; формируется вторичный мегаколон.
Диагностика врождённого сужения анального канала не вызывает затруднений. При ректальном пальцевом исследовании в зоне сужения определяется податливое эластическое кольцо; иногда при резком стенозе не удаётся провести кончик пальца. Уточняют диагноз с помощью рентгеноконтрастного исследования прямой кишки, колоноскопии.
Лечение
Все виды атрезии заднепроходного отверстия и прямой кишки подлежат хирургическому лечению в условиях специализированного отделения. Экстренной операции в первые 2 сут жизни требуют все виды полных атрезий, а также свищевые формы: ректоуретральная, ректовезикальная и при малых диаметрах — ректовагинальная, ректопро- межностная. В возрасте от 1—3 мес до 1—3 лет проводят коррекцию пороков со свищами в половую систему и на промежность, не вызывающих симптомов кишечной непроходимости. В последнее время отмечают стремление к более ранней коррекции врождённых пороков развития, с тем чтобы к моменту формирования и закрепления нервно-рефлекторных кортико-висцеральных связей добиться максимально приближенного к норме анатомического варианта.
При низких формах атрезии заднепроходного отверстия и прямой кишки выполняют одномоментную промежностную проктопластику.
В случаях средних форм атрезии (высота 1,5—2 см от кожи промежности) в настоящее время хорошо зарекомендовала себя сакропромсж- ностная проктопластика, позволяющая хорошо мобилизовать кишку, провести её через лобково-копчиковую связку и наружный сфинктер.
При высоких формах атрезии необходима значительная мобили за- ция кишки, выполнить которую можно лишь брюшно-сакропромеж- ностным способом. Обширность и травматичность такой операции у новорождённого требуют её разделения на два этапа. В первые дни жизни в левой подвздошной области накладывают противоестесзвенный задний проход по Микулич-Радецкому на сигмовидную кишку максимально близко к зоне атрезии для ликвидации кишечной непроходимости. В возрасте от 2 мес до 1 года выполняют второй этап радикальной операции. Такая тактика позволяет не только добиться выздоровления детей, но и получить лучшие функциональные результаты.
После операции начиная с 10—14-го дня проводят профилактическое бужирование вновь созданного анального канала бужами Ге- гара, постепенно увеличивая от №8 до № 11 — 12. Профилактическое бужирование в течение 2—2,5 мес позволяет создать нежный рубчик в месте перехода кишки в кожу и избежать стеноза прямой кишки. Бужирование проводят ежедневно в течение первых 1—2 нед в стаци онаре, а затем дома это выполняют родители под еженедельным диспансерным контролем.
Всем детям с множественными пороками развития необходимы медико-генетическая консультация и постоянное диспансерное наблюдение. Поэтапно проводят коррекцию других сочетанных пороков (почек, половых органов, сердца, опорно-двигательной системы).
Прогноз
Прогноз заболевания, функциональный результат зависят как от тяжести порока и сочетанных аномалий, так и от правильности выбранной тактики оперативного вмешательства.
У 394
6. Пороки развития желчного пузыря, наружных и внутренних желчных протоков. Классификация. Клиническая Катрина. Методы диагностики. Дифференциальная диагностика. Врачебная и хирургическая тактика. Сроки и способы оперативного лечения. Осложнения. Прогноз.
Аномалии желчевыводящих путей — врожденные дефекты и пороки развития, сопровождающиеся нарушением дренажной функции желчевыводящей системы, развитием патологических процессов и по мере прогрессирования последних проявляющиеся определенной симптоматикой (рис. 1). До настоящего времени отсутствует общепризнанная классификация и номенклатура вариантов и аномалий развития органов желчевыводящей системы. Так, одни авторы считают, что все изменения желчевыводящей системы (от небольших отклонений до уродств, несовместимых с жизнью) являются аномалиями. По мнению других, к аномалиям следует относить только дефекты и пороки развития, которые сопровождаются нарушением дренажной функции билиарной системы. При этом отмечают, что желчевыводящая система имеет широкие пределы индивидуальной изменчивости. Существуют различные точки зрения по вопросу наследования аномалий желчного пузыря. Данные отклонения могут наследоваться как по доминантному, так и по рецессивному типу. Одним из факторов развития тканевых дисплазий (в частности кист) является хламидийная инфекция. Однако следует заметить, что аномалии и пороки развития билиарного тракта в большинстве случаев сопровождаются нарушениями моторики желчного пузыря. В связи с этим аномалии можно считать фактором риска развития функциональной и органической патологии.
studfiles.net
Врожденная кишечная непроходимость: причины, лечение и рекомендации
Дети подвержены многим заболеваниям с рождения. Частым явлением считается появление кишечной непроходимости у новорождённых. Болезнь считается опасной и имеет несколько форм развития. При этом выделяют особенности проявления при низкой и высокой непроходимости. Чтобы избежать осложнений, требуется вовремя обратиться за помощью.
Что представляет кишечная непроходимость?
Непроходимость кишечника у детей – это такое заболевание с частичной или полной блокировкой тонкой или толстой кишки. При патологии происходит скопление пищи, газов и жидкостей в поражённом участке. Этот процесс вызывает сильную боль, которая появляется периодически.
Возникновение врождённой кишечной непроходимости у детей бывает в 1 случае на 1500 малышей. При появлении у ребёнка основных симптомов болезни требуется срочно пройти диагностику. В ином случае возникают инфекционные процессы и другие опасные проявления.
Разновидности патологического процесса
Непроходимость кишечника различают по форме протекания болезни. По этому критерию выделяют:
- острую;
- хроническую;
- рецидивирующую.
Появление острой формы заболевания у грудничков бывает только в первые часы после рождения. Если непроходимость кишечника является патологическим врождённым явлением, то при хронической форме происходит выраженное сужение сегмента канала. Пищевой ком проходит в нужном направлении, но это происходит медленно. Поэтому всасывание необходимых веществ нарушается.
При врождённой рецидивирующей непроходимости кишечника происходит ущемление определённых участков пищеварительного канала брюшиной. Заболевание данного характера выражается клинической картиной. Однако признаки самопроизвольно исчезают, что представляет рецидив патологии.
Болезнь разделяется на наличие или отсутствие физического препятствия. Поэтому кишечная непроходимость у новорождённых подразделяется на:
- механическую;
- динамическую.
Когда возникает механическая обструкция, то это связано с появлением опухолей или рубцовых образований. Такие процессы препятствуют проходу содержимого кишечника через поражённый участок канала.
Во время динамической непроходимости возникают волнообразные сокращения мышечной ткани. В этом случае продвижение пищевого кома по кишечнику нарушается или прекращается.
По степени выделяют полную и частичную врождённую кишечную непроходимость. В первом случае у больного полностью отсутствует стул. Когда протекает частичная форма, то малыш опорожняет кишечник, но с небольшим количеством каловых масс. При этом иногда жидкость в верхнем этаже брюшной полости не скапливается, что приводит к застою содержимого кишечника в поражённой области.
При врождённой кишечной непроходимости у детей выделяют простую разновидность. Заболевание сопровождается нарушением движения содержимого кишечника. Это происходит из-за возникновения физического препятствия, закрывающего просвет. Содержимое кишечника в этом месте продвигается назад. Когда наблюдается замкнутый контур, то явление возникает из-за закупорки в 2 точках. Пищевой ком в данном сегменте не способен продвигаться ни вперёд, ни назад. В ином случае происходит полная обтурация поражённого участка. Появление ущемлённой непроходимости связано с нарушением кровообращения, где возникла блокировка прохождения пищи.
Почему развивается заболевание у детей?
Патология возникает вследствие нарушения двигательной функции кишечника. Это происходит после хирургического вмешательства, пневмонии или травмы после рождения. Непроходимость кишечника у новорожденного часто возникает из-за инфекционных заболеваний пищеварительного тракта.
К общим факторам развития патологии относят:
- опухоли, эрозии и язвы в кишечнике;
- хронические патологии ЖКТ;
- защемление части кишки;
- спайки;
- атрезии и стенозы;
- осложнения после приёма определённых лекарств;
- копростаз.
Кроме этих причин, выделяют факторы появления непроходимости у новорожденных. В большинстве случаев данный процесс связан с плохим развитием пищеварительного тракта. Поэтому в течение первого полугода младенец подвержен развитию патологических процессов.
Мекониевая кишечная непроходимость
Появление мекониевой непроходимости у грудничков связано с расстройством, когда первородный кал аномально плотный. Происходит блокирование просвета кишки вязким меконием, который требуется удалить. Для этого используют клизму или проводят операцию.
Плотный кал возникает вследствие дефицита трипсина и других ферментов, необходимых для пищеварения.
Появление мекониевой непроходимости относится к раннему признаку развития кистозного фиброза. Инвагинация – увеличение лимфатического узла в кишечнике. Этот процесс возникает вследствие протекания инфекции и приводит к стенозам.
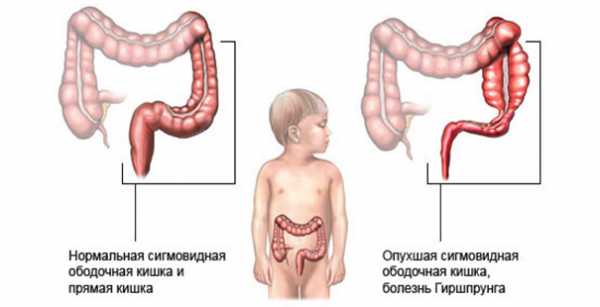
Болезнь Гиршпрунга
Врождённый мегаколон находится в прямой зависимости от мекониевой непроходимости. Заболевание сопровождается нарушением моторики, что возникает в 25% случаев у новорождённых с динамической формой болезни. Симптоматика патологии развивается к 1 году или в детском возрасте. Это усложняет проведение своевременной диагностики.
Когда у ребёнка протекает болезнь Гиршпрунга, то отсутствуют нервные клетки в стенках толстой кишки. Это влияет на перистальтику, что мешает продвижению пищи. Во время протекания патологии до 2 лет развиваются характерные признаки. Часто наблюдаются запоры и рвотные массы с включениями инородных тел и жидкостей. Чтобы помочь младенцу, проводят оперативное вмешательство.

Проводить операцию при болезни Гиршпрунга можно ребёнку в возрасте 6 и более месяцев. Иногда удаление поражённого сегмента кишечника происходит после точного установления диагноза в старшем возрасте.
Другие причины
Непроходимость возникает при завороте кишок, когда происходит самоскручивание тонкой или толстой кишки. Процесс редко возникает у грудничков и появляется в нижней части кишечника. Кроме этого, развивается дуоденальный затвор. При этом происходит скручивание 12-перстной кишки.
Двенадцатиперстная кишка помогает соединить желудок и тонкий кишечник. Когда происходит вращение части кишечной трубки, то это приводит к блокированию кровоснабжения петли данного сегмента. При этом в содержимом желудка находится большое количество желчи из-за препятствия перед большим сосочком двенадцатиперстной кишки. Вследствие этого уменьшается поступление кислорода в поражённый участок. Процесс приводит к отмиранию тканей или гангрене.
Нарушение вращения возникает в 25% случаев при обнаружении кишечной непроходимости, что считается серьёзным заболеванием. При несвоевременной помощи заболевание осложняется до гангрены, и это способно произойти в течение суток.
Как выглядит клиническая картина при болезни?
Симптоматика отличается степенью поражения кишечника. Дополнительные признаки одинаковы во всех случаях проявления болезни.
Поэтому при врождённой высокой кишечной непроходимости выделяют следующие симптомы:
- рвота с примесью непереваренной пищи, желчью или кровью;
- отсутствие каловых масс;
- нарушение водного баланса;
- метаболические расстройства;
- живот западает;
- новорождённый кричит и плачет.
Когда возникает врождённая низкая кишечная непроходимость, то наблюдаются частые приступы тошноты. Это переходит в рвоту с примесью крови. При этом биомасса содержит включения желчи, которая выходит с переваренными продуктами. Живот младенца вздут, и можно наблюдать усиленную моторику ЖКТ. Длительное время у грудничка не отходит меконий. Если воспаление развивается дальше, то выделяют признаки раздражения брюшины. Этот симптом непроходимости кишечника у младенца проверяет детский хирург.
Признаки ярко выражены, и поэтому обнаружить нарушения может мама. Если есть подозрения на непроходимость кишечника, то диагностику проводят в детской хирургии.
Как проводится диагностика?
Первичный осмотр состоит из анамнеза, где собираются данные о генетической предрасположенности у ребёнка. В ином случае это бывает связано с преждевременными родами у женщины. Вследствие чего возникло нарушение отхождения мекония.
Врачу требуется рассказать о симптомах. Особенно если наблюдается частая рвота с обнаружением примесей крови, и длительное время ребёнок не способен опорожнить кишечник. Чтобы подтвердить диагноз, назначают рентгенологическое обследование. Тестирование помогает наблюдать брюшную полость в 2 проекциях. Когда выявляют расширенную петлю тонкой кишки, которая располагается в правой части поясницы младенца, то устанавливают диагноз.
Кроме рентгенограммы, применяют контрастное ирриографическое обследование. Для этого используют введения специального вещества с помощью клизмы. После делают рентгеновские снимки с нечёткими очертаниями рельефа кишечника. Чтобы увидеть чёткие нарушения, врачи заполняют кишечник воздухом.
Методы лечения кишечной непроходимости
Основной целью терапии при врождённой кишечной непроходимости у ребёнка является удаление скопившихся масс на поражённом участке. Это делается для здоровья ребёнка и предупреждения осложнений. Если младенец находится в возрасте, при котором нельзя проводить операцию, то выполняют поддерживающее лечение.
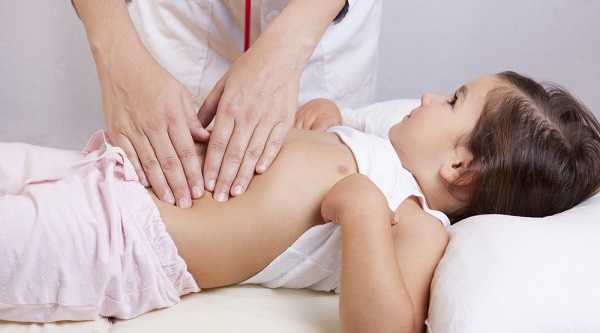
Одной из терапевтических методик считается введение зонда, что проводится для инфузионной поддержки. Затем рекомендуется использовать антибиотики, и обращают внимание на внешние раздражающие факторы.
В качестве консервативного лечения проводят промывание кишечника. Для этого используют специальное контрастное вещество и муколитики. В некоторых случаях промывание требуется повторять несколько раз. Такая методика лечения предоставляет положительный результат в 60% случаев.
Хирургическое вмешательство проводят, если развивается сложный меконий илеуса или традиционные методы оказались безуспешными.
Появление у новорожденного ребёнка кишечной непроходимости связано с пороками развития этого заболевания и предрасположенности организма. Патология сопровождается характерными признаками. Часто родители наблюдают, что младенец достаточно долго не опорожнял кишечник. В серьёзных случаях возникает частая рвота со срыгиванием содержимого желудка. При появлении симптомов требуется обратиться к хирургу для дифференциальной диагностики. Затем назначается лечение, в зависимости от степени поражения и опасности патологии.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
gastrot.ru
