Врожденная высокая кишечная непроходимость: Лечение врожденной кишечной непроходимости — Клиники Беларуси
Лечение врожденной кишечной непроходимости — Клиники Беларуси
Лечение врожденной кишечной непроходимости
Врожденная кишечная непроходимость является пороком развития, появляющимся вследствие формирования и фиксации кишечной трубки плода, нарушения иннервации кишечника, а также пороков развития брыжейки. Очень часто данное заболевание сочетается с пороками развития сердца, пищевода, патологиями аноректальной области.
Какие проявления имеет кишечная непроходимость?
В клинической картине высокой кишечной непроходимости у детей наиболее характерна многократная рвота съеденной пищей (молоком), которая окрашена в зеленый цвет, неокрашенные каловые массы.
Для низкой кишечной непроходимости характерна рвота съеденной пищей с примесью желчи, а через некоторое время — с примесью содержимого кишечника, отсутствие стула, появление вздутия живота из-за скопления газов в кишечнике.
Такие дети вяловаты, практически не реагирую на осмотр, отмечается болезненность при пальпации передней брюшной стенки. Также возможно развитие перитонита.
Также возможно развитие перитонита.
Диагностика внутриутробной кишечной непроходимости
Диагноз может быть выставлен еще внутриутробно, при проведении ультразвукового исследования беременной женщины. Чаще всего врач основывается на определенных косвенных признаках.
Для врожденной высокой кишечной непроходимости характерно многоводие, увеличение в объеме желудка и двенадцатиперстной кишки плода. Для низкой — расширение кишечных петель у ребенка.
Диагностика основана на клинических данных — появление рвоты через некоторое время после рождения, отсутствие стула, резкое вздутие живота.
Обязательным является выполнение обзорной рентгенографии брюшной полости всем маленьким пациентам с подозрением на врожденную кишечную непроходимость.
Методика лечения
Лечение кишечной непроходимости только оперативное.

При низкой кишечной непроходимости чаще всего операция проходит в два этапа из-за присоединения перитонита или невозможности сразу наложить анастомоз. Первый этап включает в себя устранение причины непроходимости с выведением стомы (участка кишки) на переднюю брюшную стенку. Второй этап проводится через несколько месяцев после операции и связан с закрытием стомы и наложением анастомоза между участками кишечника.
Почему стоит выбрать Беларусь?
Специалисты, работающие в РНПЦ детской хирургии – это не только профессионалы своего дела, но и чуткие, внимательные люди, которые окажут на высоком уровне весь спектр необходимых услуг и при этом окружат заботой, так необходимой маленьким пациентам в такой непростой ситуации. А «Клиники Беларуси» помогут установить вам связь с клиникой и приехать для лечения кишечной непроходимости в Республике Беларусь. Свяжитесь с нами, и мы ответим на все ваши вопросы, определим стоимость лечения и забронируем место в лечебном учреждении.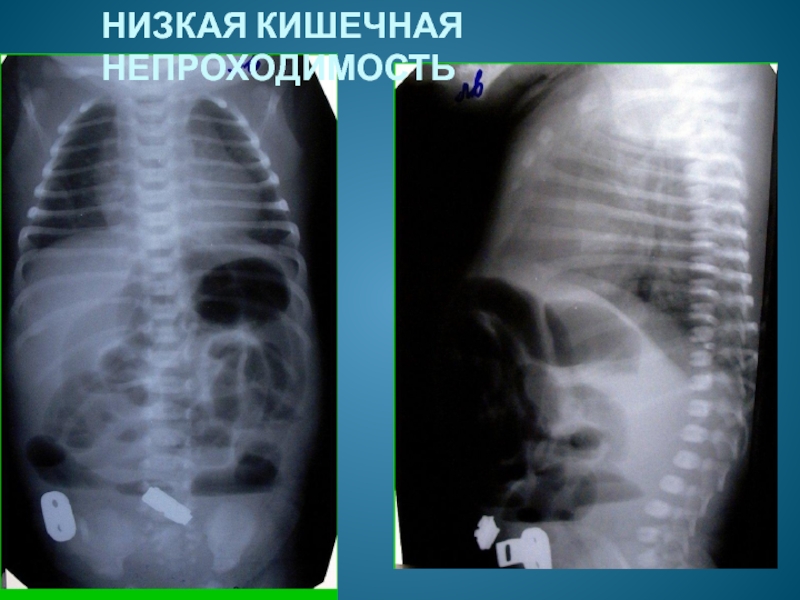
КЛИНИЧЕСКИЙ ПРОТОКОЛ ДИАГНОСТИКИ И ЛЕЧЕНИЯ ВРОЖДЕННАЯ ВЫСОКАЯ КИШЕЧНАЯ НЕПРОХОДИМОСТЬ У НОВОРОЖДЕННЫХ
Министра Д.Л. Пиневич 2013 г
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РЕСПУБЛИКИ БЕЛАРУСЬ «УТВЕРЖДАЮ» Министра Д.Л. Пиневич 2013 г. 216-1213 АЛГОРИТМ ВЫБОРА ТЕРАПИИ ВРОЖДЕННОЙ ЦИТОМЕГАЛОВИРУСНОЙ ИНФЕКЦИИ инструкция по применению УЧРЕЖДЕНИЯ —
ПодробнееНоворожденный мальчик Г. М.М.
Новорожденный мальчик Г. М.М. Дата родов 23.05.2018 г Масса тела при рождении 4220 г, длина 54 см, оценка по шкале Апгар 8/8 б Из анамнеза Возраст мамы 34 г Эктстрагенитальная патология ВПС: ООО. Легочная
Легочная
Анестезия пациентам с сахарным диабетом
Конференция и круглый стол по анестезиологии собак и кошек Анестезия пациентам с сахарным диабетом Анна Мальцева 8 декабря 2016 г., Москва. Что мы должны знать о пациенте с сахарным диабетом? Компенсирован
3. Место дисциплины в структуре ООП:
1 1. Целью изучения дисциплины Электива Неонатальная хирургия и интенсивная терапия является: овладение знаниями и умениями для проведения предварительной диагностики, определения тактики лечения и оказания
ПодробнееРебенок Р. Родильный дом г. Всеволожск.
Ребенок Р. Родильный дом г. Всеволожск. Анамнез матери: Мама — 40 лет. Плановое поступление на сроке беременности 39 5/7 недель. Соматический анамнез: хронический тонзиллит, хронический пиелонефрит, периферическая
ПодробнееПервый заместитель министра
Приказ министерства здравоохранения от 31 августа 2016 г. N 1385 «О маршрутизации беременных с кардиохирургической патологией плода и детей с врожденными пороками сердца» В целях повышения качества и доступности
N 1385 «О маршрутизации беременных с кардиохирургической патологией плода и детей с врожденными пороками сердца» В целях повышения качества и доступности
Структура вступительного экзамена
Область применения и нормативные ссылки. Программа вступительного испытания сформирована на основе федеральных государственных образовательных стандартов высшего образования по специальностям: 31.00.00
Методическое пособие
КОГАОУ ДПО «Кировский областной центр повышения квалификации и профессиональной переподготовки работников здравоохранения» Методическое пособие «Сепсис. Международное руководство по лечению тяжелого сепсиса
ПодробнееОБРАЗОВАНИЕ ЧЕРЕЗ ВСЮ ЖИЗНЬ
ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕ УЧРЕЖДЕНИЕ ВЫСШЕГО ПРОФЕССИОНАЛЬНОГО ОБРАЗОВАНИЯ ЯРОСЛАВСКИЙ ГОСУДАРСТВЕННЫЙ М ЕДИЦИНСКИЙ УНИВЕРСИТЕТ МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ ОБРАЗОВАНИЕ
Срок обучения: 6 лет
ЧАСТНОЕ УЧРЕЖДЕНИЕ ОБРАЗОВАТЕЛЬНАЯ ОРГАНИЗАЦИЯ ВЫСШЕГО ОБРАЗОВАНИЯ «МЕДИЦИНСКИЙ УНИВЕРСИТЕТ «РЕАВИЗ» АННОТАЦИЯ РАБОЧЕЙ ПРОГРАММЫ ДИСЦИПЛИНЫ «ФАКУЛЬТЕТСКАЯ ХИРУРГИЯ» Блок 1 Базовая часть Направление подготовки
ПодробнееInternational Scientific Journal Internauka
Секция 9:Медицинские науки ЖАНГЕЛОВА ШОЛПАН БОЛАТОВНА К. м.н., доцент, профессор кафедры внутренних болезней 2, АЛЬМУХАМБЕТОВА РАУЗА КАДЫРОВНА К.м.н., доцент, профессор кафедры внутренних болезней 2, ЖАНГЕЛОВА
м.н., доцент, профессор кафедры внутренних болезней 2, АЛЬМУХАМБЕТОВА РАУЗА КАДЫРОВНА К.м.н., доцент, профессор кафедры внутренних болезней 2, ЖАНГЕЛОВА
Урок 7: ОСОБЫЕ СЛУЧАИ
Урок 7: ОСОБЫЕ СЛУЧАИ Презентационные слайды программы по реанимации новорожденных Особые случаи Содержание урока: Особые проблемы, осложняющие реанимацию Постреанимационный уход Реанимация в послеродовом
ПодробнееУДК [ (035.3) ББК
УДК [614.88-053.3+616-08-039.74-053.31(035.3) ББК 51.1 (2Рос),23я81 +57.30я81 Ш17 Авторы: Шайтор Валентина Мироновна д-р мед. наук, проф. кафедры скорой медицинской помощи ФГБОУ ВО «Северо-Западный государственный
Дуоденальная непроходимость | Морозовская ДГКБ ДЗМ
Причиной врожденной непроходимости двенадцатиперстной кишки могут быть как пороки развития самой кишки (атрезия, мембрана, стеноз), так и окружающих двенадцатиперстную кишку органов и сосудов (кольцевидная поджелудочная железа, предуоденальная воротная вена, перитониальные тяжи, сдавливающие двенадцатиперстную кишку).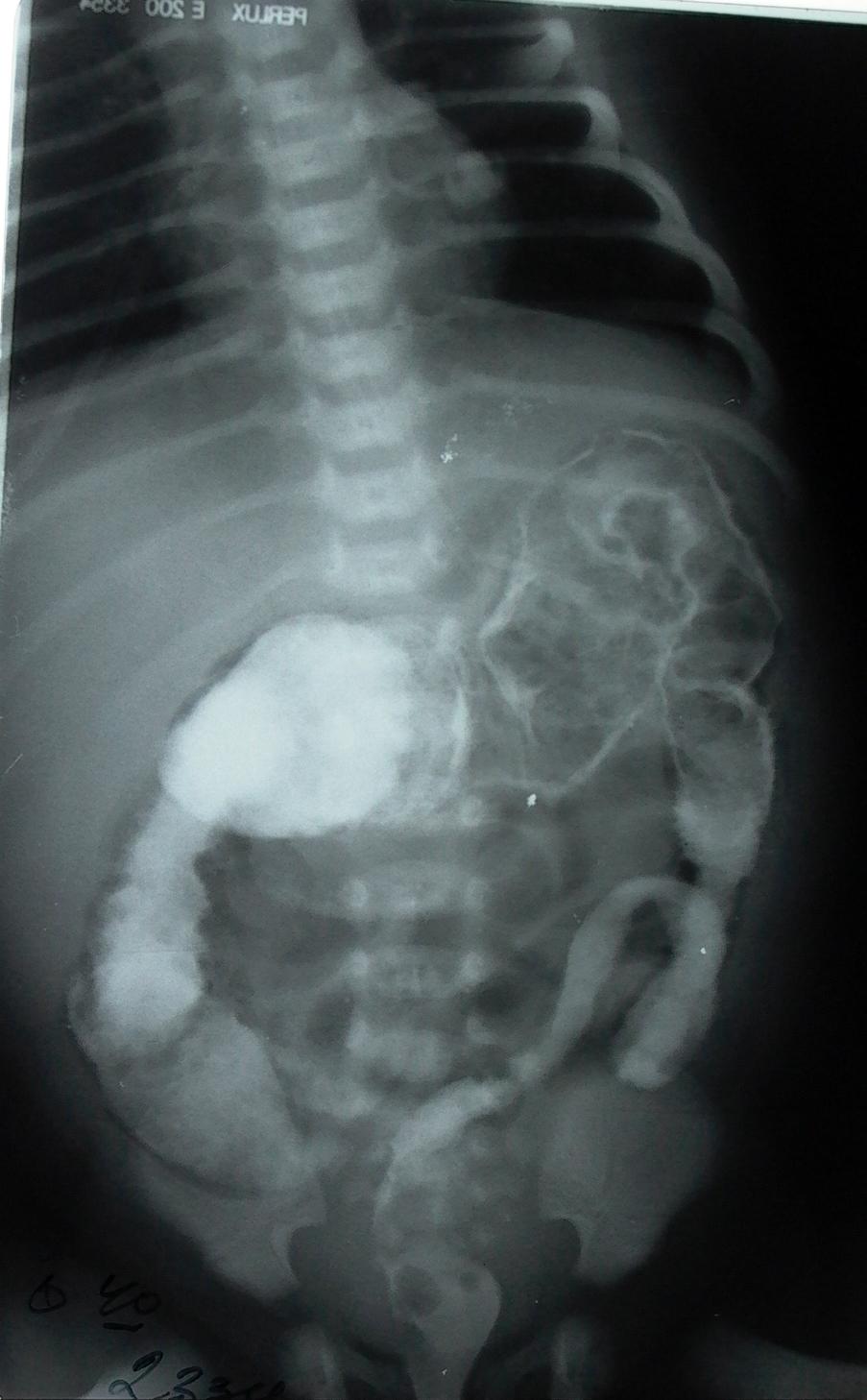
Частота дуоденальной непроходимости составляет 1 случай на 5000-10000 новорожденных (P.Puri, M.Hollwarth 2009). Может сочетаться с другими аномалиями внутриутробного развития: врожденные пороки сердца, незавершенный поворот кишечника, атрезия пищевода, аномалии мочевыделительной системы, аноректальные пороки развития. В 30% случаев сочетается с синдромом Дауна.
Диагноз дуоденальной непроходимости можно заподозрить при антенатальном обследовании с 14-той неделе беременности. По данным УЗИ определяется многоводие, увеличение размеров желудка и начальных отделов двенадцатиперстной кишки. Так же могут быть выявлены другие аномалии развития. Учитывая частое сочетание дуоденальной непроходимости с синдромом Дауна, родителям рекомендуется выполнить кордоцентез и кариотипирование, особенно в тех случаях, когда дуоденальная непроходимость сочетается с пороком сердца.
Дети, часто рождаются недоношенными или с низкой массой тела. Клиническими проявлениями дуоденальной непроходимости является рвота, возникающая в первые двое суток жизни ребенка.
Основной метод диагностики непроходимость двенадцатиперстной кишки – рентгенологическое исследование, которое начинают с обзорной рентгенографии в вертикальном положении. Типичным рентгенологическим симптомом дуоденальной непроходимости, является наличие двух газовых пузырей с уровнями жидкости в желудке и в двенадцатиперстной кишке (симптом двойного пузыря) и отсутствие газа в нижележащих отделах кишечника.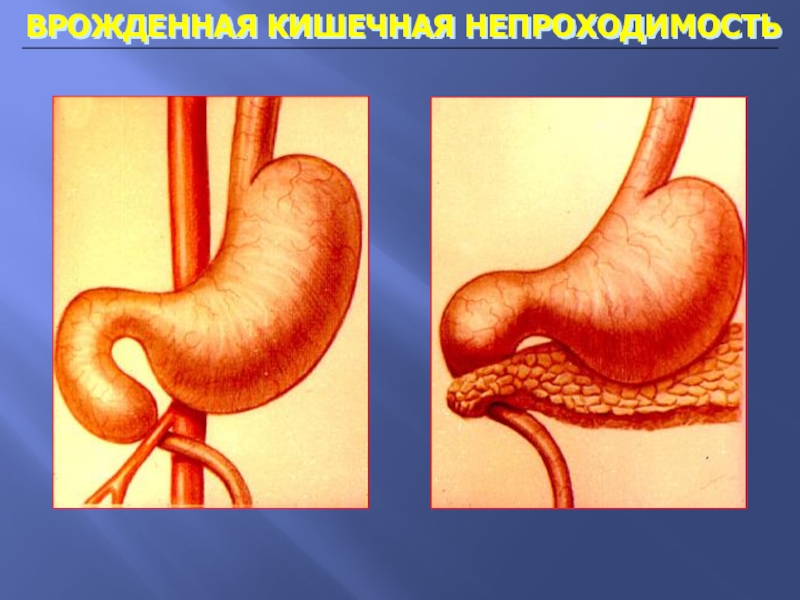 Для подтверждения диагноза, в случае частичной кишечной непроходимости необходимо выполнение рентгеноконтрастного исследования желудочно-кишечного тракта с водорастворимым контрастом.
Для подтверждения диагноза, в случае частичной кишечной непроходимости необходимо выполнение рентгеноконтрастного исследования желудочно-кишечного тракта с водорастворимым контрастом.
При УЗИ удается четко визуализировать расширенный желудок и двенадцатиперстную кишку. В режиме реального времени удается достоверно проследить перистальтические движения расширенной двенадцатиперстной кишки и характерное маятникообразное перемещение ее содержимого.
Непроходимость двенадцатиперстной кишки является абсолютно корригируемой патологией. Однако сочетание с сопутствующими аномалиями развития может ухудшать течение послеоперационного периода. При антенатальной диагностике дуоденальной непроходимости или при выявлении патологии сразу после рождения, новорожденного ребенка необходимо перевести в специализированный стационар.
Экстренная хирургическая помощь при данном виде кишечной непроходимости не показана. Больные нуждаются в проведение предоперационной подготовки. После дополнительного обследования ребенка, стабилизации биохимического состава крови, коррекции водно-электролитных изменений выполнятся оперативное лечение.
В зависимости от причины дуоденальное непроходимости выполняется мембранэктомия или дуоденодуоденоанастомоз по Кимура. С целью раннего энтерального кормления в послеоперационном периоде проводится зонд в тощую кишку (за зону анастомоза).
После восстановления пассажа по кишечнику начинается кормление в желудок, одновременным уменьшением объема вводимого в кишку. При достижении полного кормления через рот зонд из тонкой кишки удаляется.
В настоящее время широко применятся лапароскопическое формирование дуодено-дуоденоанастомоза. Данная методика является менее травматичной, способствует быстрому восстановлению в послеоперационном периоде и обеспечивает хороший косметический результат.
Высокая кишечная непроходимость
Полная
непроходимость
странгуляционная
(заворот средней кишки, синдром
Ледца).
Обтурационная
(атрезия, перепончатых стеноз
двенадцатиперстной кишки; кольцевидная
поджелудочная железа; аберрантных
сосуд). Частичная
непроходимость
Обтурационная
(перепончатых стеноз двенадцатиперстной
кишки; кольцевидная поджелудочная
железа; аберрантных сосуд).
Частичная
непроходимость
Обтурационная
(перепончатых стеноз двенадцатиперстной
кишки; кольцевидная поджелудочная
железа; аберрантных сосуд).
Клиника врожденной кишечной непроходимости
Основные симптомы: • Наличие только мекониальный стула. • Рвота с патологическими примесями. Имеются характерные особенности клинической картины при следующих заболеваниях:
Атрезия двенадцатиперстной кишки (выше большого сосочка двенадцатиперстной кишки)
Поведение,
состояние:
спокойные, токсикоз и эксикоз появляются
из 2-х суток заболевания. Начало
заболевания: с
первых суток жизни. Рвота: срыгивания
и рвота молоком. Стул: незначительные,
слизь зеленого цвета. Живот
при осмотре: сдутая
эпигастральной области, нижняя половина
западает, живот мягкий, безболезненный. Обзорная
рентгенограмма брюшной полости: растянутый
желудок, отсутствует газ в петлях
кишечника.
Атрезия двенадцатиперстной кишки (ниже большого сосочка двенадцатиперстной кишки)
Поведение, состояние: спокойные, токсикоз и эксикоз появляются из 2-х суток заболевания. Начало заболевания: с первых суток жизни. Рвота: в большом количестве, с зеленью, усиливается после кормления. Стул: незначительное количество мекония, слизь в прямой кишке. Живот при осмотре: сдутая эпигастральной области, нижняя половина западает, живот мягкий, безболезненный. Обзорная рентгенограмма брюшной полости: наличие двух газовых пузырей и двух уровней жидкости, затемнение нижней половины брюшной полости.
Стеноз двенадцатиперстной кишки
Поведение,
состояние: спокойная,
выраженная гипотрофия. Начало
заболевания: постепенное,
в течение первой недели жизни. Рвота: срыгивания
и рвота с примесью желчи. Стул: стул
незначительные, обычной консистенции. Живот
при осмотре: сдутая
эпигастральной области. Обзорная
рентгенограмма брюшной полости: синдром
«мегадуоденум» — растянутая
двенадцатиперстная кишка с уровнем
жидкости, замедленная эвакуация
контрастного вещества.
Стул: стул
незначительные, обычной консистенции. Живот
при осмотре: сдутая
эпигастральной области. Обзорная
рентгенограмма брюшной полости: синдром
«мегадуоденум» — растянутая
двенадцатиперстная кишка с уровнем
жидкости, замедленная эвакуация
контрастного вещества.
Заворот «средней кишки»
Поведение, состояние: приступы беспокойства, состояние тяжелое — эксикоз, токсикоз, шок. Начало заболевания: острое, на 3-5 сутки жизни. Рвота: срыгивания и частая рвота с примесью желчи и зелени. Стул: слизь с примесью крови. Живот при осмотре: западает. Обзорная рентгенограмма брюшной полости: дуоденостаз, расширение двенадцатиперстной кишки.
Атрезия тонкой кишки
Поведение,
состояние: спокойные;
вялость, нарастание токсикоза и
эксикоза. Начало
заболевания: с
2-х суток жизни. Рвота: значительная,
кишечным содержимым. Стул: отсутствуют. Живот
при осмотре: равномерное
вздутие живота, видимая перистальтика
кишечных петель, пальпация
безболезненна. Обзорная
рентгенограмма брюшной полости: многочисленные
уровни жидкости в верхней части брюшной
полости.
Начало
заболевания: с
2-х суток жизни. Рвота: значительная,
кишечным содержимым. Стул: отсутствуют. Живот
при осмотре: равномерное
вздутие живота, видимая перистальтика
кишечных петель, пальпация
безболезненна. Обзорная
рентгенограмма брюшной полости: многочисленные
уровни жидкости в верхней части брюшной
полости.
Мекониальный илеус
Поведение,
состояние: беспокойные,
тяжелые, нарастание токсикоза. Начало
заболевания: с
2-х суток жизни. Рвота: срыгивания,
рвота с незначительным примесью
желчи. Стул: отсутствуют. Живот
при осмотре: вздутие
живота, пальпируются заполнены меконием
петли тонкой кишки. Обзорная
рентгенограмма брюшной полости: затмение
брюшной полости, уровни жидкости в
верхней части брюшной полости.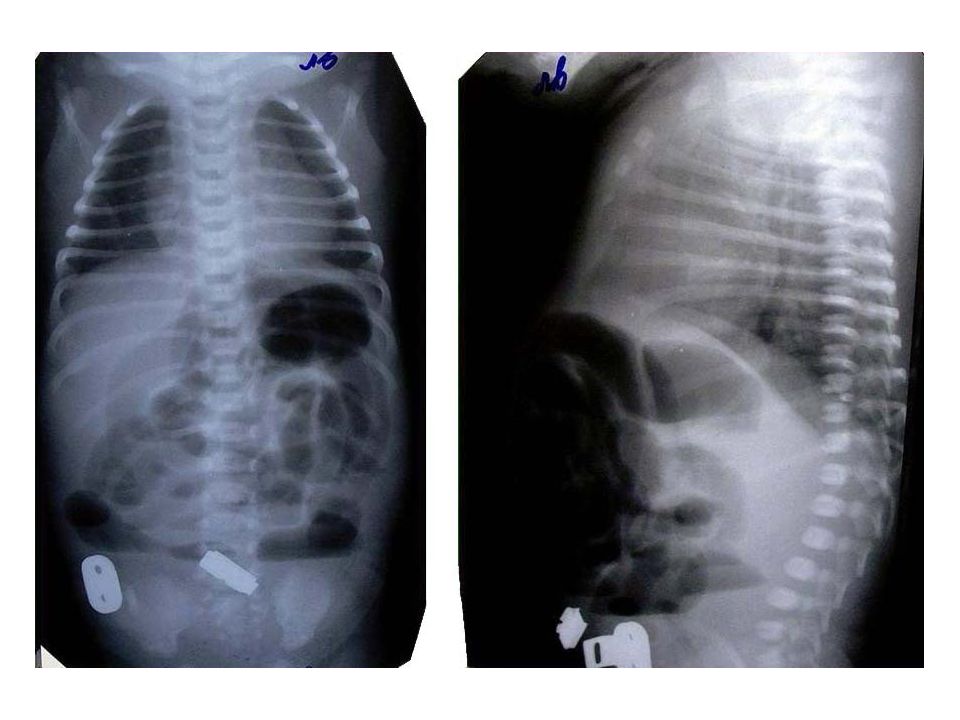
Диагностика
Зондирование желудка: большое количество желчи и мелены характерна для высокой непроходимости, при непроходимости выше большого сосочка двенадцатиперстной кишки и зоны пилоруса — застойной содержимое не имеет желчи, наличие кишечного содержимого характерна для низкой непроходимости. Обзорная рентгенограмма брюшной полости в вертикальном положении ребенка: два уровня жидкости в верхней части брюшной полости и затмение нижних отделов живота свидетельствуют о высокой полную кишечную непроходимость, многочисленные уровни жидкости в верховьях части брюшной полости характерны для низкой непроходимости.
Лечение
Лечение
врожденной кишечной непроходимости
является сложным разделом хирургии
детского возраста. Летальность до
последнего времени остается высокой.
Прогноз заболевания зависит главным
образом от своевременной диагностики,
правильного проведения хирургической
коррекции порока, рациональной
предоперационной подготовки и
послеоперационного ведения.
Предоперационную подготовкупроводят строго индивидуально. У новорожденных с высокой кишечной непроходимостью длительность и качество предоперационной подготовки зависят от тяжести состояния, времени поступления в стационар и наличия осложнений.
Если диагноз установлен в первые сутки после рождения, то подготовка к операции не превышает 3–6 ч и ограничена общими мероприятиями (согревание ребенка, введение сердечных средств, оксигенотерапия), а также выведением содержимого желудка через тонкий резиновый катетер, который вводят через нос. Отсасывание жидкости и газа из желудка необходимо во всех случаях. Катетер оставляют в желудке для постоянной аспирации жидкости во время операции.
При
позднем поступлении (2–4–е сутки), помимо
общих мероприятий, необходимо до операции
начать компенсацию резко нарушенного
в результате длительной рвоты
водно—солевого баланса. Кроме того, у
этих детей в связи с явлениями
присоединившейся пневмонии нередко
выражен дыхательный ацидоз, также
требующий коррекции. Ребенку производят
венесекцию наружной яремной вены или
пункцию подключичной вены и начинают
внутривенное введение жидкостей
(10 %-ный раствор глюкозы,
белковые препараты – альбумин, плазма).
Длительность предоперационной подготовки
детей этой группы – 12–24 ч. Если после
рентгенологического обследования
(ирригография) заподозрен врожденный
заворот, то длительность подготовки
резко сокращается (3–4 ч) в связи с
опасностью некроза кишечника. При
проведении жидкостной терапии не следует
добиваться быстрой и полной коррекции
(до получения нормальных анализов крови)
водно—солевых нарушений.
Ребенку производят
венесекцию наружной яремной вены или
пункцию подключичной вены и начинают
внутривенное введение жидкостей
(10 %-ный раствор глюкозы,
белковые препараты – альбумин, плазма).
Длительность предоперационной подготовки
детей этой группы – 12–24 ч. Если после
рентгенологического обследования
(ирригография) заподозрен врожденный
заворот, то длительность подготовки
резко сокращается (3–4 ч) в связи с
опасностью некроза кишечника. При
проведении жидкостной терапии не следует
добиваться быстрой и полной коррекции
(до получения нормальных анализов крови)
водно—солевых нарушений.
В предоперационном периоде дети находятся в кувезе (28–32 C), постоянно получают кислород. При явлениях аспирационной пневмонии назначают активную противовоспалительную терапию. О степени подготовки к операции судят по улучшению общего состояния и наметившейся тенденции к нормализации биохимических показателей крови.
При
низкой кишечной непроходимости
предоперационная подготовка обычно не
превышает 2–3 ч и состоит из мероприятий
общего порядка (согревание ребенка,
введение сердечных средств, витаминов,
антибиотиков, промывание желудка) и в
тяжелых случаях (при резко выраженной
интоксикации, гипертермии) направлена
на интенсивную борьбу с этими состояниями. Кратковременность предоперационной
подготовки у детей с низкой кишечной
непроходимостью связана с рано
развивающимися тяжелыми осложнениями:
перфорация кишки, перитонит.
Кратковременность предоперационной
подготовки у детей с низкой кишечной
непроходимостью связана с рано
развивающимися тяжелыми осложнениями:
перфорация кишки, перитонит.
Послеоперационное лечение. Больного помещают в обогреваемый кувез с температурой 29–3 °C и 100 %-ной влажностью, постоянно дают увлажненный кислород, сердечные средства и антибиотики в течение 7–8 дней.
Особенностью ухода за новорожденными, перенесшими операцию по поводу непроходимости, является обязательное постоянное отсасывание содержимого из желудка (каждые 3–4 ч) до тех пор, пока не прекратится отхождение жидкости зеленого цвета.
Обширные
манипуляции на кишечнике приводят к
глубокому нарушению его моторики в
течение нескольких дней. В тех случаях,
когда был создан анастомоз, проходимость
его восстанавливается постепенно, а
скопление значительного количества
кишечного содержимого выше соустья
может сопровождаться расхождением
швов. С целью профилактики пареза
кишечника и более быстрого восстановления
его функции применяется пе—ридуральная
анестезия у всех новорожденных,
оперированных по поводу врожденной
кишечной непроходимости.
В первые 2–3 дня дети полностью находятся на парентеральном питании. Кормление через рот после операции по поводу высокой непроходимости начинают с 3–4–го дня, низкой – не ранее 4–5–го дня. Вначале дают сцеженное грудное молоко дробными дозами (5–7 мл) через 2 ч (чередуя с 5 %-ным раствором глюкозы). Количество молока постепенно увеличивают, доводя до возрастной нормы к 8—12–му дню. После создания кишечных анастомозов показано медленное увеличение количества жидкости, назначаемой через рот (из—за недостаточной функции образованного соустья).
У
детей после образования «разгрузочного»
Y – образного анастомоза введение
жидкости через дренаж начинают со
следующего дня после операции (по 3–5 мл
каждые 2 ч), а с 3–4–го дня назначают
дозированное кормление через рот.
Введенный в проксимальный (расширенный)
отдел кишки дренаж служит для периодического
(каждые 2–4 ч) отсасывания застойного
содержимого уменьшение которого
указывает на нормальную функцию
анастомоза. Это обычно отмечается на
6–8–й день. Тогда дренажи удаляют.
Тогда дренажи удаляют.
К груди матери новорожденного прикладывают после того как количество вводимой жидкости через рот будет соответствовать возрастной норме.
С первых дней после операции назначают токи УВЧ на область солнечного сплетения, а затем, с 5–6–го дня, ионофорез йодистого калия для профилактики спаечной непроходимости Кожные швы раны передней брюшной стенки снимают на 10–11–й день после операции.
Ведение
детей с мекониальной непроходимостью
после операции создания энтеростомы
по Микуличу имеет некоторые особенности.
Ребенку два раза в сутки в течение 5–7
дней вливают в приводящий и отводящий
концы выведенной кишки 5 %-ный растворпанкреатина
(4–5 мл), что способствует размягчению
мекония и его механическому удалению.
Парентеральное питание проводят первые
3–4 дня, а затем начинают дробное кормление
через рот по приведенной выше схеме.
При этом рекомендуют (В. Тошовский и О.
Вихитил) 6–кратное введение в желудок
0,5 мл 5%-ного раствора панкреатина
(3 мл за сутки). Налаживая в дальнейшем
диету, необходимо вводить с пищей много
белков и витаминов (особенно витамина
А), резко ограничивая жиры.
Налаживая в дальнейшем
диету, необходимо вводить с пищей много
белков и витаминов (особенно витамина
А), резко ограничивая жиры.
Осложненияв послеоперационном периоде наблюдаются преимущественно у детей, поступивших в поздние сроки после рождения. Наиболее тяжелым осложнением является перитонит, возникающий вследствие недостаточности швов анастомоза.
Каловый перитонит развивается настолько быстро, что предпринимаемые меры (повторная операция, введение антибиотиков, общеукрепляющее лечение) редко имеют успех. Следовательно, только профилактика подобного осложнения является действенной мерой сокращения послеоперационной летальности.
Аспирационная пневмония является частым и тяжелым осложнением, возникающим главным образом при нарушении основных правил ведения таких пациентов на всех этапах лечения.
Комплекс мероприятий,
рекомендуемых специалистами и для
проведения всем детям после оперативного
вмешательства, направлен на предупреждение
и лечение аспирационной пневмонии
(постоянное отсасывание содержимого
желудка, сердечные средства, щелочные
аэрозоли, увлажненный кислород,
физиотерапия).
Спаечная непроходимость. Это осложнение наблюдается в послеоперационном периоде редко. Лечение начинают с консервативных мероприятий. Неэффективность проводимой терапии в течение 18–24 ч является показанием к оперативному вмешательству – образованию обходного анастомоза или разделению спаек (при поздней непроходимости).
Расхождение краев послеоперационной раны и эвентрация кишечника чаще всего связаны с ранним снятием швов. В таких случаях показано экстренное оперативное вмешательство – послойное ушивание брюшной стенки.
У 302
5.
Пороки развития желудочно-кишечного
тракта. Аномалии прямой кишки и анального
отверстия. Классификация. Клинические
проявления свищевых и бессвищевых форм
атрезии прямой кишки. Комплекс диагностики
на этапе родильного дома, отделения
хирургии новорожденных. Показания к
экстренному и отсроченному оперативному
лечению, способы этапной и одномоментной
хирургической коррекции порока.
Ближайшие и отдаленные осложнения.
Реабилитация. Прогноз.
Прогноз.
Аноректальные пороки развития
Пороки развития аноректальной области встречаются с частотой 0,25—0,66 на 1000 новорождённых. Соотношение мужского и женского полов составляет 1:2. Наиболее частые варианты порока представлены на рис. 5-40. Сочетанные пороки развития (сердца, мочевыделительной системы, ЖКТ, опорно-двигательной системы, ЦНС) встречают почти в 30% случаев.
Генетические аспекты. Существуют наследственные формы ат- резий.
Синдромы VATER и VACTERL (192350): атрезия заднего прохода, пищевода, двенадцатиперстной и прямой кишок, трахеопищеводный свищ, гипоплазия лёгких, дисплазия лучевой кости, шестипалость, гипоплазия бедренной кости, аномальное расположение большого пальца кисти, дефект межжелудочковой перегородки, аге- незия почек, атрезия мочеиспускательного канала и гидронефроз, дефекты позвонков (полупозвонки).
Синдром VACTERL и гидроцефалия (314390, К или р): сочетание синдрома VACTERL и гидроцефалии.

Дизостоз позвонково-рёберный с атрезией заднего прохода и урогенитальными аномалиями (271520, р): атрезия заднего прохода, мочеполовые аномалии, единственная пупочная артерия, выраженная дисплазия рёбер и позвонков, необычная форма грудной клетки.
Особенности эмбриогенеза
В
первые недели внутриутробной жизни у
эмбриона заднепроходная (конечная)
кишка открывается вместе с каналом
первичной почки в одну общую полость
— клоаку, закрытую клоакальной
мембраной. На 4-й неделе клоака делится
спускающейся вниз перегородкой из
мезобласта на две трубки. Передняя
образует мочевой пузырь и мочеточники,
а из задней, составляющей продолжение
конечной кишки, формируется прямая
кишка с задним проходом. С 5-й недели
эктодерма приближается к наружной
поверхности анальной мембраны, и
образуется анальная ямка, углубляющаяся
навстречу кишке. Процесс перфорации
анальной мембраны заканчивается к
8-й неделе эмбриогенеза. Возникновение
аноректальных пороков развития зависит
от стадии, в которой произошло
нарушение нормального эмбриогенеза. Нарушения формирования и разделения
внутренней клоаки обусловливают
следующие виды пороков:
Нарушения формирования и разделения
внутренней клоаки обусловливают
следующие виды пороков:
сохранение клоаки;
ректовезикальный свищ;
ректовагинальный свищ;
ректовестибулярный свищ;
атрезию заднего прохода без свища;
ректоуретральный свищ.
Остановка
развития на следующем этапе приводит
к рождению ребёнка с неперфорированной
анальной мембраной или стенозом анальной
мембраны. Недоразвитие промежности
обусловливает эктопию заднего прохода
и образование прикрытого заднепроходного
отверстия с промежностным свищом. В
эмбриогенезе наружный сфинктер заднего
прохода развивается самостоятельно.
Однако если учесть, что ко времени
образования уроректальной перегородки
волокна сфинктера клоаки перекрещиваются
на высоте центрального ядра промежности,
то при отсутствии или выраженной
недостаточности зачатка первичной
промежности происходит неправильная
закладка пучков наружного сфинктера. При наиболее выраженных аноректальных пороках
развития отмечают отсутствие либо
резкое недоразвитие наружного
сфинктера.
При наиболее выраженных аноректальных пороках
развития отмечают отсутствие либо
резкое недоразвитие наружного
сфинктера.
Классификация
Мельбурнская классификация аноректальных аномалий (1970)
Высокие (супралеваторные) | |
1. Аноректальная агенезия | |
Мальчики: | Девочки:
|
2. Ректальная атрезия (мальчики, девочки) | |
Средние (интрамедиальные) | |
1. | |
Мальчики: | Девочки:
|
2. Аноректальный стеноз (мальчики, девочки) | |
Низкие (транслеваторные) 1. Мальчики и девочки: | |
2. Мальчики: | Девочки:
|
В
1970 г. на Международном конгрессе детских
хирургов в Мельбурне была принята
классификация (табл. 5-2), в основу которой
положено отношение прямой кишки к мышцам
тазового дна, в частности
лобково-прямокишечной мышце.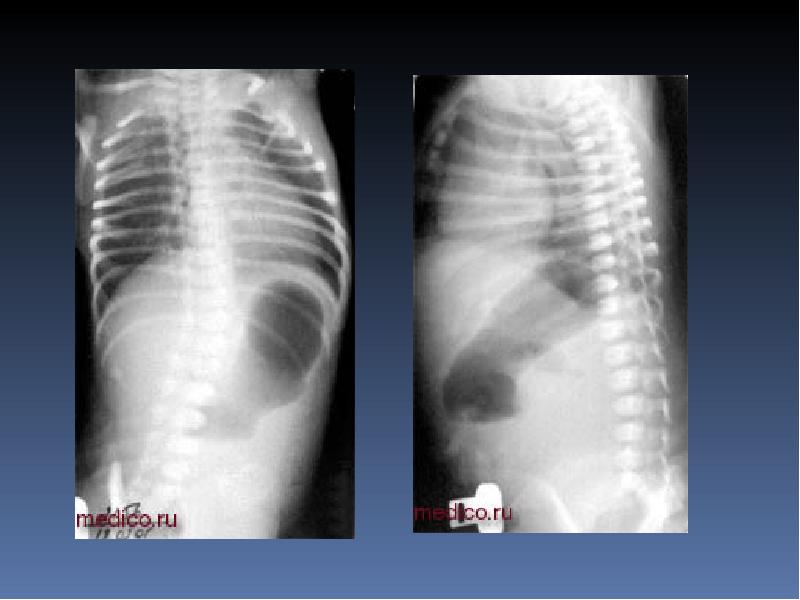 Выделены
три группы аномалий: высокие, средние,
низкие. В первом случае подразумевают
аге- незию и атрезию прямой кишки со
свищом или без него; слепой конец кишки
располагается над мышцами тазового
дна. Ко второй группе относят пороки,
при которых слепой конец кишки расположен
на уровне тазового дна. Третью группу
составляют варианты, когда кишка
расположена в центре петли
лобково-прямокишечной мышцы.
Выделены
три группы аномалий: высокие, средние,
низкие. В первом случае подразумевают
аге- незию и атрезию прямой кишки со
свищом или без него; слепой конец кишки
располагается над мышцами тазового
дна. Ко второй группе относят пороки,
при которых слепой конец кишки расположен
на уровне тазового дна. Третью группу
составляют варианты, когда кишка
расположена в центре петли
лобково-прямокишечной мышцы.
Клиническая картина и диагностика
Каждой анатомической форме присущи свои особенности.
Атрезия анального отверстия
Атрезию анального отверстия распознают без труда при первичном осмотре: заднепроходное отверстие отсутствует (рис. 5-41, 5-42).
Во
всех случаях возникает необходимость
определить высоту ат- резии, т.е. отношение
кишки к мышцам, поднимающим задний
проход, которые у новорождённых
залегают на глубине 2 см от кожи анальной
области. Под низкими атрезиями
подразумевают варианты, когда слепой
конец кишки располагается на глубине
до 2 см от кожи, а под средними и высокими
атрезиями — когда слепой конец расположен
на большей глубине. картина
низкой кишечной непроходимости.
картина
низкой кишечной непроходимости.
С целью определения высоты атрезии выполняют инвертограмму по Вангенстину. На область проекции заднепроходного отверстия наклеивают рентгеноконтрастный предмет, после чего выполняют обзорный снимок в боковой проекции в положении ребёнка вниз головой. По расстоянию между газовым пузырём в атрезированной кишке и меткой на промежности судят о высоте атрезии. Эго исследование следует выполнять через 12—15 ч после рождения; раньше этого времени газ не успевает достичь атрезированной кишки, поэтому можно получить ложный результат (рис. 5-43, 5-44.)
В настоящее время с целью определения уровня атрезии широкое применение нашло УЗИ промежности (рис. 5-45).
Наличие, расположение и полноценность наружного сфинктера определяют с помощью электромиографии, выполняемой игольчатыми электродами с четырёх точек.
Высокая
частота сочетанных пороков развития
требует выполнения УЗИ почек и сердца,
проверки проходимости пищевода и
желудка.
Атрезия заднепроходного отверстия и прямой кишки со свищом в мочевую систему
Атрезия заднепроходного отверстия и прямой кишки со свищом в мочевую систему — наиболее тяжёлая форма порока. Этот порок встречают почти исключительно у мальчиков и, как правило, при высоких формах атрезий. В первые сутки жизни порок по клиническому течению не отличается от бессвищевых форм. К концу 2-х суток у ребёнка развивается картина низкой кишечной непроходимости, так как свищи с мочевым пузырём и уретрой чаще бывают узкими и мало проходимыми для мекония. При осмотре ребёнка в ряде случаев можно обнаружить выделение мекония из наружного отверстия уретры. Судить о локализации свища сложно. Наиболее часто, почти в 94% случаев, бывает ректоуретральный свищ с мембранозной или простатической частью уретры. В этих случаях выделения мекония из уретры незначительны и могут быть не связаны с мочеиспусканием.
Меконий
выбрасывается в начале акта мочеиспускания
почти неизменным, а последние порции
мочи, как правило, бывают прозрачными. Вне мочеиспускания бывает отхождение
газов через уретру.
Вне мочеиспускания бывает отхождение
газов через уретру.
В тех случаях, когда свищ открывается в мочевой пузырь, меконий постоянно смешивается с мочой и окрашивает её в зелёный цвет. При мочеиспускании моча бывает интенсивно зелёной, особенно последние её порции. Перечисленные признаки могут быть выражены в различной степени и даже отсутствовать, так как диаметр свищевого отверстия варьирует. По данным Б.В. Парина, широкие свищи с выраженной симптоматикой составляют 18%, свищи средней ширины с непостоянными клиническими проявлениями — 41%, узкие «бессимптомные» свищи — 41%.
Диагноз уточняют рентгенологически с помощью цистоуретро- графии (рис. 5-46). Под контролем рентгеновского экрана в начальный отдел уретры на глубину 1-2 см погружают катетер, через который вводят 10-15% раствор натрия амидотризоата. На снимке в боковой проекции видно затекание контрастного вещества в прямую кишку.
Свищ в половую систему
Свищ
в половую систему характерен преимущественно
для девочек (рис. 5-47). Обычно он
открывается в преддверие влагалища в
области задней спайки, реже — во
влагалище.
5-47). Обычно он
открывается в преддверие влагалища в
области задней спайки, реже — во
влагалище.
Клиническая картина при атрезии со свищом в половую систему во многом зависит от локализации и диаметра свища. Основной признак соустья — выделение мекония, а затем кала и газов через половую щель с первых дней жизни; анальное отверстие отсутствует. Если свищ короткий и достаточно широкий, характерен более или менее регулярный самостоятельный стул в первые месяцы жизни. При переходе на искусственное вскармливание стул становится реже, появляется запор.
При
атрезии со свищом во влагалище свищевое
отверстие, как правило, узкое, расположено
выше девственной плевы. У девочек с
влагалищным свищом через отверстие
постоянно выделяется кишечное
содержимое, что создаёт условия для
восходящей инфекции. Недостаточное
самостоятельное опорожнение кишки и
невозможность проведения клизм из-за
высокого расположения свища приводят
к раннему появлению калового завала,
хронической интоксикации с прогрессирующим
ухудшением состояния. При ректовестибулярных
свищах атрезию обычно относят к категории
низких; в случаях рек- товагинального
соустья атрезия всегда высокая и обычно
сопровождается инфантилизмом наружных
половых органов.
При ректовестибулярных
свищах атрезию обычно относят к категории
низких; в случаях рек- товагинального
соустья атрезия всегда высокая и обычно
сопровождается инфантилизмом наружных
половых органов.
Свищ промежности
Свищ промежности наблюдают у мальчиков несколько чаще, чем у девочек. У девочек промежностный свищ бывает коротким и широким. У мальчиков протяжённость и ширина свища сильно варьируют; наружное отверстие может открываться в непосредственной близости от заднего прохода, в передней части наружного сфинктера, у корня мошонки и даже в области полового члена. В зависимости от анатомического варианта возможна клиническая картина полной либо частичной кишечной непроходимости (рис. 5-48-5-50).
Эктопия заднепроходного отверстия
Под
эктопией заднепроходного отверстия
подразумевают состояние, когда
заднепроходное отверстие, имеющее все
признаки нормального (хорошо
открывается, сжимается и нормально
функционирует), расположено на
необычном месте — близко к половым
органам.
азличают промежностную и вестибулярную эктопию. Истинную эктопию необходимо дифференцировать от свищевых форм атрезии, так как последние не в состоянии обеспечить полноценной функции и требуют хирургической коррекции. Различия заключаются в выявлении сокращений наружного сфинктера визуально или с помощью электромиографии. При эктопии он сокращается вокруг отверстия.
При свищах локализации сокращения наружного сфинктера и отверстия не совпадают. При эктопии заднепроходного отверстия функциональных отклонений не находят.
Врождённые сужения заднепроходного отверстия и прямой кишки
Врождённые
сужения заднепроходного отверстия и
прямой кишки локализуются чаще всего
на месте перехода энтодермальной части
кишки в эктодермальную, т.е. в области
гребешковой линии анального кольца.
Форма и протяжённость стриктуры
вариабельны. Иногда это тонкая мембрана,
в других случаях — плотное фиброзное
кольцо. Протяжённость сужения
составляет от нескольких миллиметров
до 2—4 см.
В период новорождённости и первые месяцы жизни врождённые стриктуры клинически обычно не проявляются, так как жидкий кал свободно проходит через сужение. При резких степенях стеноза у ребёнка с первых дней возникает запор, кал выделяется в виде узкой ленты. С введением прикорма запор становится более выраженным. Ребёнок беспокоен, прогрессируют вздутие живота, плохой аппетит, отставание в массе тела; формируется вторичный мегаколон.
Диагностика врождённого сужения анального канала не вызывает затруднений. При ректальном пальцевом исследовании в зоне сужения определяется податливое эластическое кольцо; иногда при резком стенозе не удаётся провести кончик пальца. Уточняют диагноз с помощью рентгеноконтрастного исследования прямой кишки, колоноскопии.
Лечение
Все
виды атрезии заднепроходного отверстия и прямой кишки подлежат
хирургическому лечению в условиях
специализированного отделения.
Экстренной операции в первые 2 сут жизни требуют
все виды полных атрезий, а также свищевые
формы: ректоуретральная, ректовезикальная
и при малых диаметрах — ректовагинальная,
ректопро- межностная. В возрасте от 1—3
мес до 1—3 лет проводят коррекцию пороков
со свищами в половую систему и на
промежность, не вызывающих симптомов
кишечной непроходимости. В последнее
время отмечают стремление к более ранней
коррекции врождённых пороков развития,
с тем чтобы к моменту формирования и
закрепления нервно-рефлекторных
кортико-висцеральных связей добиться
максимально приближенного к норме
анатомического варианта.
В возрасте от 1—3
мес до 1—3 лет проводят коррекцию пороков
со свищами в половую систему и на
промежность, не вызывающих симптомов
кишечной непроходимости. В последнее
время отмечают стремление к более ранней
коррекции врождённых пороков развития,
с тем чтобы к моменту формирования и
закрепления нервно-рефлекторных
кортико-висцеральных связей добиться
максимально приближенного к норме
анатомического варианта.
При низких формах атрезии заднепроходного отверстия и прямой кишки выполняют одномоментную промежностную проктопластику.
В случаях средних форм атрезии (высота 1,5—2 см от кожи промежности) в настоящее время хорошо зарекомендовала себя сакропромсж- ностная проктопластика, позволяющая хорошо мобилизовать кишку, провести её через лобково-копчиковую связку и наружный сфинктер.
При
высоких формах атрезии необходима
значительная мобили за- ция кишки,
выполнить которую можно лишь
брюшно-сакропромеж- ностным способом.
Обширность и травматичность такой
операции у новорождённого требуют её
разделения на два этапа.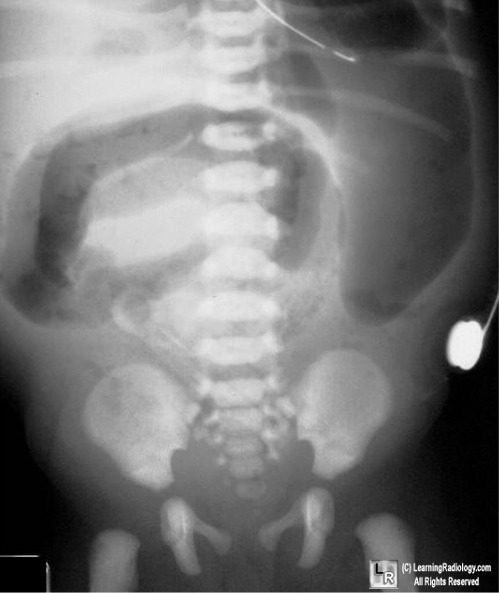 В первые дни
жизни в левой подвздошной области
накладывают противоестесзвенный задний
проход по Микулич-Радецкому на сигмовидную
кишку максимально близко к зоне
атрезии для ликвидации кишечной
непроходимости. В возрасте от 2 мес
до 1 года выполняют второй этап радикальной
операции. Такая тактика позволяет не
только добиться выздоровления детей,
но и получить лучшие функциональные
результаты.
В первые дни
жизни в левой подвздошной области
накладывают противоестесзвенный задний
проход по Микулич-Радецкому на сигмовидную
кишку максимально близко к зоне
атрезии для ликвидации кишечной
непроходимости. В возрасте от 2 мес
до 1 года выполняют второй этап радикальной
операции. Такая тактика позволяет не
только добиться выздоровления детей,
но и получить лучшие функциональные
результаты.
После операции начиная с 10—14-го дня проводят профилактическое бужирование вновь созданного анального канала бужами Ге- гара, постепенно увеличивая от №8 до № 11 — 12. Профилактическое бужирование в течение 2—2,5 мес позволяет создать нежный рубчик в месте перехода кишки в кожу и избежать стеноза прямой кишки. Бужирование проводят ежедневно в течение первых 1—2 нед в стаци онаре, а затем дома это выполняют родители под еженедельным диспансерным контролем.
Всем
детям с множественными пороками развития
необходимы медико-генетическая
консультация и постоянное диспансерное
наблюдение. Поэтапно проводят
коррекцию других сочетанных пороков
(почек, половых органов, сердца,
опорно-двигательной системы).
Поэтапно проводят
коррекцию других сочетанных пороков
(почек, половых органов, сердца,
опорно-двигательной системы).
Прогноз
Прогноз заболевания, функциональный результат зависят как от тяжести порока и сочетанных аномалий, так и от правильности выбранной тактики оперативного вмешательства.
У 394
6. Пороки развития желчного пузыря, наружных и внутренних желчных протоков. Классификация. Клиническая Катрина. Методы диагностики. Дифференциальная диагностика. Врачебная и хирургическая тактика. Сроки и способы оперативного лечения. Осложнения. Прогноз.
Аномалии
желчевыводящих путей — врожденные
дефекты и пороки развития, сопровождающиеся
нарушением дренажной функции желчевыводящей
системы, развитием патологических
процессов и по мере прогрессирования
последних проявляющиеся определенной
симптоматикой (рис. 1). До настоящего
времени отсутствует общепризнанная
классификация и номенклатура вариантов
и аномалий развития органов желчевыводящей
системы. Так, одни авторы считают, что
все изменения желчевыводящей системы
(от небольших отклонений до уродств,
несовместимых с жизнью) являются
аномалиями. По мнению других, к аномалиям
следует относить только дефекты и пороки
развития, которые сопровождаются
нарушением дренажной функции билиарной
системы. При этом отмечают, что
желчевыводящая система имеет широкие
пределы индивидуальной изменчивости.
Существуют различные точки зрения по
вопросу наследования аномалий желчного
пузыря. Данные отклонения могут
наследоваться как по доминантному, так
и по рецессивному типу. Одним из факторов
развития тканевых дисплазий (в частности
кист) является хламидийная инфекция.
Однако следует заметить, что аномалии
и пороки развития билиарного тракта в
большинстве случаев сопровождаются
нарушениями моторики желчного пузыря.
В связи с этим аномалии можно считать
фактором риска развития функциональной
и органической патологии.
Так, одни авторы считают, что
все изменения желчевыводящей системы
(от небольших отклонений до уродств,
несовместимых с жизнью) являются
аномалиями. По мнению других, к аномалиям
следует относить только дефекты и пороки
развития, которые сопровождаются
нарушением дренажной функции билиарной
системы. При этом отмечают, что
желчевыводящая система имеет широкие
пределы индивидуальной изменчивости.
Существуют различные точки зрения по
вопросу наследования аномалий желчного
пузыря. Данные отклонения могут
наследоваться как по доминантному, так
и по рецессивному типу. Одним из факторов
развития тканевых дисплазий (в частности
кист) является хламидийная инфекция.
Однако следует заметить, что аномалии
и пороки развития билиарного тракта в
большинстве случаев сопровождаются
нарушениями моторики желчного пузыря.
В связи с этим аномалии можно считать
фактором риска развития функциональной
и органической патологии.
выбор хирургической тактики и техники кишечного шва – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
3. Muramatsu T., Hirano K., Tsukahara R., et al. Longterm outcome of percutaneous transluminal coronary intervention for chronic total occlusion in the BMS era in Japanese patients // Cardiovasc. Interv. and Ther. — 2010.
Muramatsu T., Hirano K., Tsukahara R., et al. Longterm outcome of percutaneous transluminal coronary intervention for chronic total occlusion in the BMS era in Japanese patients // Cardiovasc. Interv. and Ther. — 2010.
— Vol. 25. — P. 78-84.
4. Ge J., Ge L., Qian J., et al. Retrograde wire technique for recanalization of a left main chronic total occlusion // Chin. J. Intervent. Cardiol. (Chin.). — 2006. — Vol. 14. -P. 55-56.
5. Ge J., Zhang F., Qian J., et al. Retrograde kissing wire technique for the treatment of chronic total coronary occlusion // Catheter. Cardiovasc. Interv. — 2007. — Vol. 69.
— Suppl. S37.
6. Surmely J., Katoh O., Tsuchikane E. et al. Coronary Septal Collaterals as an Access for the Retrograde Approach in the Percutaneous Treatment of Coronary Chronic Total Occlusions // Catheterization and Cardiovascular Interventions.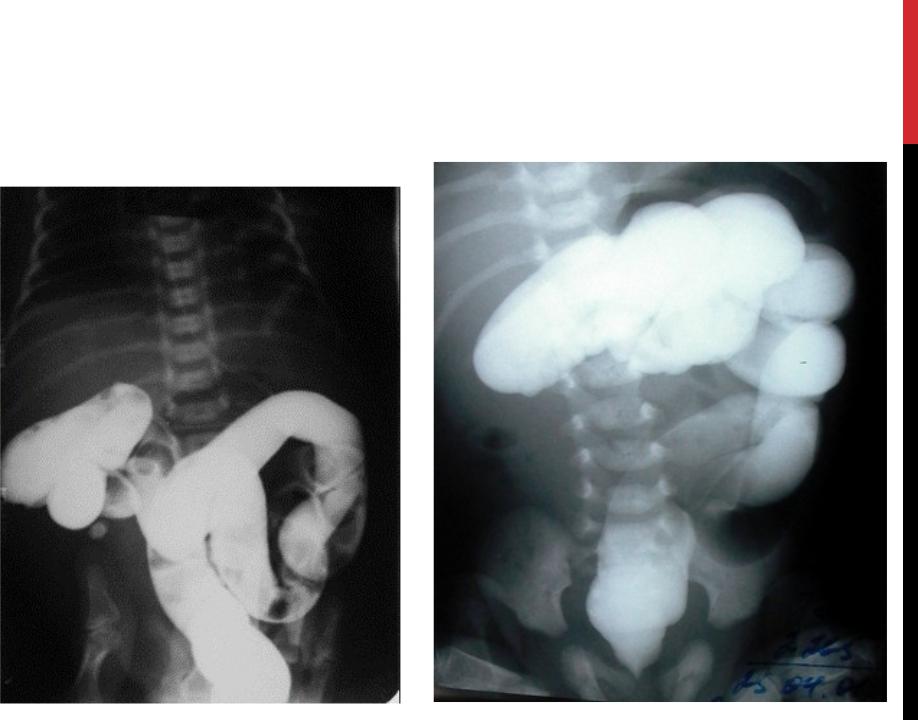 — 2007. — Vol. 69. — P. 826-832.
— 2007. — Vol. 69. — P. 826-832.
7. Christofferson R.D., Lehmann K.G., Martin G.V. et al. Effect of chronic total coronary occlusion on treatment strategy // Am. J. Cardiol. — 2005. — Vol. 95. — P. 1088-1091.
8. Valenti R., Migliorini A., Signorini U. et al. Impact of complete revascularization with percutaneous coronary
intervention on survival in patients with at least one chronic total occlusion // European Heart Journal. — 2008.
— Vol. 29. — P. 2336-2342.
9. Rathore S., Katoh O., Matsuo H. et al. Retrograde percutaneous recanalization of chronic total occlusion of the coronary arteries: procedural outcomes and predictors of success in contemporary practice // Circ. Cardiovasc. Interv. — 2009. — Vol. 2, № 2. — P. 124-132.
10. Saito S. Different strategies of retrograde approach in coronary angioplasty for chronic total occlusion // Catheter. Cardiovasc. Interv. — 2008. — Vol. 71, № 1. -P. 8-19.
11. Bufe A., Haltern G., Dinh W. et al. Recanalisation of coronary chronic total occlusions with new techniques including the retrograde approach via collaterals // Neth. Heart. J. — 2011. — Vol. 19, № 4. — P. 162-167.
12. Olivari Z., Rubartelli P., Piscione F. et al. Immediate results and one-year clinical outcome after percutaneous coronary interventions in chronic total occlusions: data from a multicenter, prospective, observational study (TOAST-GISE) // J. Am. Coll. Cardiol. — 2003. — Vol. 41, № 10. — P. 1672-1678.
Координаты для связи с авторами: Верин Владимир Николаевич — канд. мед. наук, зав. отделением рент-генэндоваскулярных методов диагностики и лечения ДКБ на ст.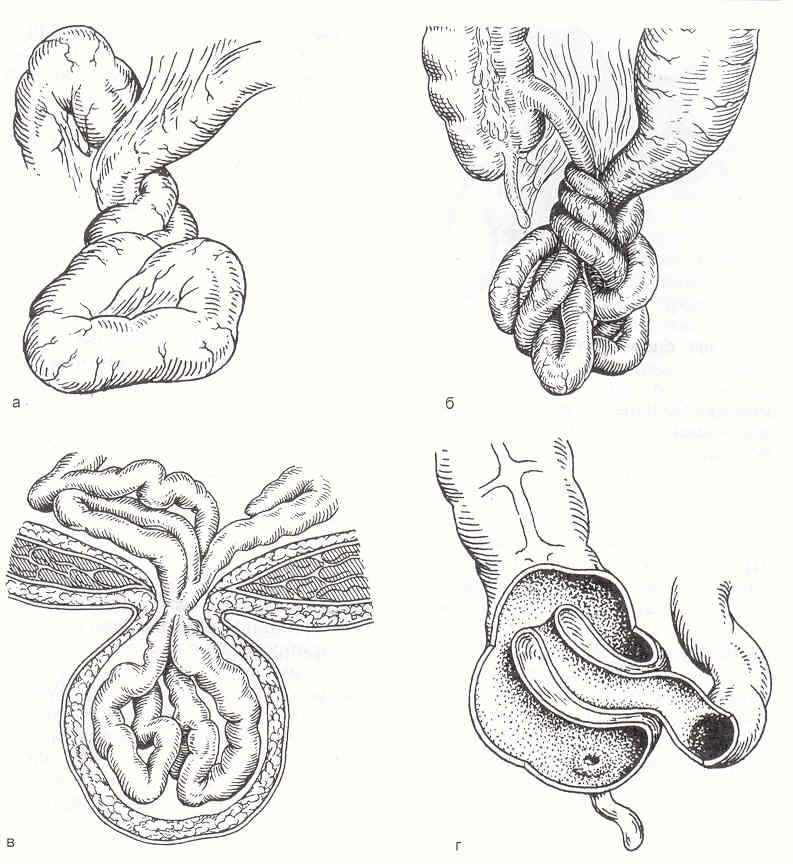 Хабаровск-I, тел.: 8-(4212)-98-04-14, +7-909822-54-44, e-mail: [email protected]; Селютин Сергей Маркович — врач-рентгенхирург отделения рентгенхирур-гических методов диагностики и лечения Приморской краевой клин. больницы № 1, тел.: 8-(4232)-40-05-19, +7-908-992-31-93, e-mail: [email protected]; Шубин Евгений Альбертович — врач-рентгенхирург отделения рентгенхирургических методов диагностики и лечения ДКБ на ст. Хабаровск-I, тел.: 8-(4212)-98-03-58, +7-914169-66-05, e-mail: [email protected]; Качалов Сергей Николаевич — канд. мед. наук, директор ДКБ на ст. Хабаровск-I, тел.: 8-(4212)-98-03-58, +7-914-540-93-39, e-mail: [email protected].
Хабаровск-I, тел.: 8-(4212)-98-04-14, +7-909822-54-44, e-mail: [email protected]; Селютин Сергей Маркович — врач-рентгенхирург отделения рентгенхирур-гических методов диагностики и лечения Приморской краевой клин. больницы № 1, тел.: 8-(4232)-40-05-19, +7-908-992-31-93, e-mail: [email protected]; Шубин Евгений Альбертович — врач-рентгенхирург отделения рентгенхирургических методов диагностики и лечения ДКБ на ст. Хабаровск-I, тел.: 8-(4212)-98-03-58, +7-914169-66-05, e-mail: [email protected]; Качалов Сергей Николаевич — канд. мед. наук, директор ДКБ на ст. Хабаровск-I, тел.: 8-(4212)-98-03-58, +7-914-540-93-39, e-mail: [email protected].
□□□
УДК 616.34-007.272: 612.648 (571.56)
В.А. Саввина, А.Р. Варфоломеев, М.Е. Охлопков, В.Н. Николаев
ВРОЖДЕННАЯ КИШЕЧНАЯ НЕПРОХОДИМОСТЬ: ВЫБОР ХИРУРГИЧЕСКОЙ ТАКТИКИ И ТЕХНИКИ КИШЕЧНОГО ШВА
Национальный центр медицины,
677016, Сергеляхское шоссе, 4, тел. : 8-(4212)-39-57-16, e-mail: [email protected], г. Якутск
: 8-(4212)-39-57-16, e-mail: [email protected], г. Якутск
Резюме
В статье представлены результаты лечения врожденной кишечной непроходимости у новорожденных за 20 лет в Республике Саха (Якутия). За первое десятилетие отмечалась высокая летальность при врожденной кишечной непроходимости у новорожденных — 56%. Это было связано не только с поздним поступлением больных, наличием тяжелых осложнений, но и с отсутствием единой программы предоперационного ведения и обоснованной хирургической тактики при каждом конкретном виде непроходимости. Создание алгоритма хирургической тактики при врожденной кишечной непроходимости, изменение техники межкишечного шва позволили добиться улучшения клинических результатов.
Ключевые слова: новорожденные, врожденная кишечная непроходимость, межкишечные анастомозы.
V.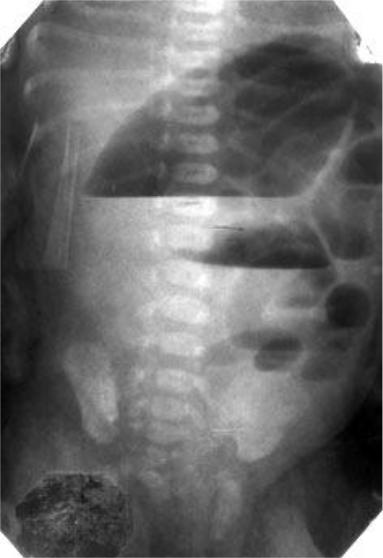 A. Savvina, A.R. Varfolomeev, M.E. Ohlopkov, V.N. Nikolaev CONGENITAL INTESTINAL OBSTRUCTION: SURGICAL TECHNIQUE AND INTESTINAL SUTURES CHOICE
A. Savvina, A.R. Varfolomeev, M.E. Ohlopkov, V.N. Nikolaev CONGENITAL INTESTINAL OBSTRUCTION: SURGICAL TECHNIQUE AND INTESTINAL SUTURES CHOICE
National Center of Medecine, Yakutsk Summary
The paper presents the results of treatment of congenital intestinal obstruction in newborn for twenty years in the Republic of Sakha (Yakutia). In the first decade we have registered a high mortality 56% of newborn with congenital intestinal obstruction. It was due not only to late admission of patients, severe complications but also to the lack of an integrated program of preoperative management and well-thought-out surgical techniques for every specific kind of obstruction. The protocol of surgical treatment for congenital intestinal obstruction, a changed technique of intestinal anastomosis have allowed clinical outcomes improvement.
Key words: the newborn, congenital intestinal obstructhion, intestinal anastomosis.
Характерными особенностями врожденной кишечной непроходимости являются резкое расширение и функциональная недостаточность приводящего, сужение отводящего отделов кишечника при атрезии; возможная перфорация приводящей петли с развитием тяжелого разлитого (внутриутробного) перитонита; врожденное укорочение длины кишечника вследствие асептического некроза значительной части тонкой кишки вместе с его брыжейкой, создающее дополнительные трудности после резекции и сшивания отделов пищеварительной трубки; аномальное порочное кровоснабжение оставшихся после резорбции петель кишечника, которое легко может быть повреждено даже при самой деликатной обработке и анастомози-ровании.
Многообразие патоморфологических вариантов пороков кишечной трубки обусловливает сложности в выборе не только хирургической тактики лечения того или иного вида врожденной патологии, но и самой техники наложения межкишечных соустий.
Материалы и методы
С 1992 по 2011 г в детское хирургическое отделение г Якутска поступили 69 новорожденных с врожденной кишечной непроходимостью. Преобладали мальчики — 62%, в 48% случаев наблюдался осложненный акушерский анамнез. С данной патологией были недоношенными 23% пациентов, из них глубоко недоношенные составили 12%. По шкале Апгар низкие показатели были зарегистрированы среди выживших детей в 36% случаев, среди умерших — в 56%. Множественные пороки развития выявлены у 19 новорожденных (27%), чаще среди младенцев с высокой кишечной непроходимостью — в этой группе отмечались врожденные пороки сердца и синдром Дауна (7 больных), при низкой непроходимости в 3 случаях сопутствовал тяжелый порок развития — гастрошизис. С врожденной кишечной непроходимостью поступили из районных больниц по санавиации 39% (27 новорожденных). По срокам госпитализации в первые 3 сут. жизни новорожденные из районов поступили в 34% случаев, из роддомов г. Якутска — в 61%. Более ранняя госпитализация отмечается в группе больных с низкой кишечной непроходимостью ввиду наличия более яркой клинической картины и быстрого ухудшения состояния новорожденного, тогда как при обтура-ционной высокой непроходимости состояние больного длительное время остается относительно стабильным.
жизни новорожденные из районов поступили в 34% случаев, из роддомов г. Якутска — в 61%. Более ранняя госпитализация отмечается в группе больных с низкой кишечной непроходимостью ввиду наличия более яркой клинической картины и быстрого ухудшения состояния новорожденного, тогда как при обтура-ционной высокой непроходимости состояние больного длительное время остается относительно стабильным.
Как в группе больных с высокой, так и с низкой врожденной кишечной непроходимостью, в половине случаев была частичная обструкция, в связи с чем невы-раженность клинических симптомов привела к более поздней диагностике и госпитализации в хирургический стационар.
Результаты и обсуждение
С высокой кишечной непроходимостью поступили 34 новорожденных, в структуре которой чаще встречались атрезия 12-перстной кишки (13 больных), частичная непроходимость вследствие сдавления 12-перстной кишки врожденными тяжами при незавершенном повороте кишечной трубки (9), мембрана 12-перстной кишки (7), из них в 3 случаях неполная, кольцевидная поджелудочная железа выявлена в 3 случаях, синдром Ледда наблюдался у 1 больного, непроходимость на уровне начального отдела тощей кишки — у 1 младенца. Антенатально диагноз врожденной высокой кишечной непроходимости установлен в 5 случаях. Оперативное вмешательство осуществлялось после предоперационной подготовки, длительность и характер которой определялись в зависимости от вида порока, срока поступления, наличия осложнений, тяжести состояния ребенка и дефицита массы тела. Хирургическая тактика при высокой кишечной непроходимости определялась в зависимости от выявленной патологии. При атрезии 12-перстной кишки и кольцевидной поджелудочной железы операцией выбора является наиболее физиологический дуодено-дуоденоанастомоз [1, 2, 5]. Так как при атрезии 12-перстной кишки диастаз между сегментами был обычно значительный и не позволял сопоставить приводящие и отводящие петли, в 69% случаев у данных больных выполнен обходной дуодено-еюноанастомоз. Во время формирования анастомоза перед наложением швов на переднюю губу соустья устанавливали тонкий назогастральный зонд за линию анастомоза на 10-15 см, что позволяло при отсутствии осложнений начать в ранние сроки энтеральное питание.
Антенатально диагноз врожденной высокой кишечной непроходимости установлен в 5 случаях. Оперативное вмешательство осуществлялось после предоперационной подготовки, длительность и характер которой определялись в зависимости от вида порока, срока поступления, наличия осложнений, тяжести состояния ребенка и дефицита массы тела. Хирургическая тактика при высокой кишечной непроходимости определялась в зависимости от выявленной патологии. При атрезии 12-перстной кишки и кольцевидной поджелудочной железы операцией выбора является наиболее физиологический дуодено-дуоденоанастомоз [1, 2, 5]. Так как при атрезии 12-перстной кишки диастаз между сегментами был обычно значительный и не позволял сопоставить приводящие и отводящие петли, в 69% случаев у данных больных выполнен обходной дуодено-еюноанастомоз. Во время формирования анастомоза перед наложением швов на переднюю губу соустья устанавливали тонкий назогастральный зонд за линию анастомоза на 10-15 см, что позволяло при отсутствии осложнений начать в ранние сроки энтеральное питание.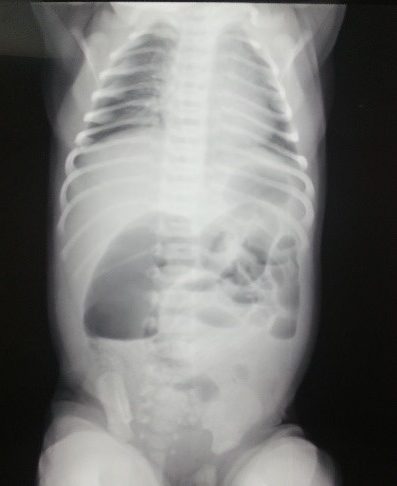 При атрезии 12-перстной кишки в 4 случаях удалось наложить дуодено-дуоденоанастомоз, в 8 — выполнен дуодено-еюноанастомоз, не оперирован 1 недоношенный ребенок, поступивший на 3 сут из районной больницы в крайне тяжелом состоянии с эксикозом и геморрагическими осложнениями, по шкале оценки степени риска оперативного вмешательства в инкурабельном состоянии, умер во время проведения предоперационной подготовки (1992 г.). У
При атрезии 12-перстной кишки в 4 случаях удалось наложить дуодено-дуоденоанастомоз, в 8 — выполнен дуодено-еюноанастомоз, не оперирован 1 недоношенный ребенок, поступивший на 3 сут из районной больницы в крайне тяжелом состоянии с эксикозом и геморрагическими осложнениями, по шкале оценки степени риска оперативного вмешательства в инкурабельном состоянии, умер во время проведения предоперационной подготовки (1992 г.). У
больного с синдромом Ледда, с явлениями некроза кишечника и перитонитом выполнена резекция «средней кишки», наложен еюно-колоанастомоз с летальным исходом.
В послеоперационном периоде при неосложненном течении самостоятельный стул обычно отмечался на 2-3 сут. Зондовое кормление начинали в разные сроки, ориентировались на появление перистальтических шумов, восстановление пассажа через соустье и уменьшение объема застойного отделяемого по желудочному зонду. Энтеральное питание вводилось в большинстве случаев на 5-6 сут, чуть раньше — на 3-4 сут после иссечения мембраны 12-перстной кишки, так как при этом анастомоз выполняется в % окружности и не проводится мобилизация, т.е. не нарушается иннервация и моторика данного участка. Дуодено-ду-оденоанастомоз, в отличие от дуодено-еюностомии, способствует более быстрому восстановлению мотор-но-эвакуаторной функции желудка, раннему введению энтерального кормления, сокращает период парентерального питания [2, 5]. Отмечено наиболее быстрое восстановление моторики верхних отделов желудочно-кишечного тракта после модификации анастомозов процедурой Кимура (5 больных).
С врожденной низкой кишечной непроходимостью поступили за данный период 35 новорожденных: в половине случаев причиной обструкции была атрезия кишечника, чаще подвздошной кишки (12 больных из 18 атрезий), у 3 из них (13%) выявлен заворот приводящей петли, расширение объема резекции при котором вызвал синдром «короткой кишки»; у 4 больных (17%) при поступлении была клиника мекониевого перитонита вследствие перфорации приводящей петли. У 1/4 больных (9 случаев) с низкой непроходимостью причиной обструкции был врожденный заворот изолированной петли тонкой кишки, из них 2 больных с ущемлением кишки во внутренней грыже вследствие нарушений ротации кишечной трубки. Более половины из этой группы больных поступили с некрозом кишечника и перитонитом. Если диагноз атрезии кишечника можно заподозрить в ранние сроки, то при врожденном завороте клиника разворачивается на 2-3 сут жизни, порой вызывает сложности в диагностике
— в данной группе больные поступили на 3-5 сут жизни. В 20% случаев низкой непроходимости у больных наблюдалась частичная кишечная непроходимость: дупликационные энтерокисты, сдавливающие просвет терминального отдела подвздошной кишки, — 5 новорожденных, стеноз подвздошной кишки — 1 случай, и 1 больной с мекониевым илеусом и синдромом Дауна оперирован на 12 сут жизни. Антенатальная диагностика низкой кишечной непроходимости выполнена у 4 новорожденных с атрезией.
В данной группе больных определяющими факторами для решения вопроса о длительности предоперационной подготовки являются неотложные состояния, такие как заворот кишечника, перитонит, ущемление во внутренней грыже. Чем ниже уровень атрезии, тем короче длительность подготовки, связано это с тяжестью состояния ребенка: наличием выраженных метаболических нарушений, развитием резкого вздутия живота, одышки, рвоты кишечным содержимым, бо-
лезненности и беспокойства при пальпации передней брюшной стенки, угрозой перфорации приводящей петли. У 40% младенцев с врожденным заворотом при отсутствии характерной клинической картины — кровянистых выделений из ануса, четких уровней в петлях кишечника на рентгенограмме — предоперационная подготовка длилась в среднем до 10 ч. Экстренно-отсроченные операции проведены при энтерокистах, вызывающих частичную обтурационную кишечную непроходимость.
При локализации обструкции на уровне тощей, подвздошной и ободочной кишки показания к тому или иному виду анастомоза определяли в зависимости от характера порока развития, его осложнений, а также разницы диаметров приводящего и отводящего сегментов. Наиболее физиологичным является межки-шечный анастомоз «конец в конец» [1,3], который применен нами в 9 случаях (23%) при атрезиях и обтура-ционной непроходимости.
Вторым по частоте формирования из межкишеч-ных соустий является Т-образный анастомоз с выведением в виде стомы дистального сегмента по типу Bishop-Koop, при котором выполнялась декомпрессионная интубация приводящей петли (8 больных). В нашем наблюдении он применен в случаях заворота на фоне перитонита, когда выведение стомы нежелательно в связи с тем, что приводящий отдел после резекции «средней» кишки представлен тощей кишкой, а также при выраженной разнице диаметров сшиваемых сегментов в случаях атрезии и с целью разгрузки при мекониевом илеусе.
Основными показаниями для анастомозов «конец в бок» были тонкотолстокишечные соустья — 2 случая. При выполнении тонкотолстокишечных соустий у новорожденных не обязательно формирование антирефлюксного механизма, так как забрасывание толстокишечного содержимого в тонкую кишку у новорожденных и детей раннего возраста является физиологическим, и при этом поражения терминального отдела подвздошной кишки не происходит.
Абсолютными показаниями к выведению стомы были случаи атрезии толстой кишки и атрезии подвздошной кишки на фоне перфорации и перитонита [4]. Кроме того, энтеростомы были выведены при атрезии тонкой кишки у больных с гастрошизисом [3], так как внутриутробное воспаление стенки кишечника ограничивает наложение межкишечного соустья. Отсроченные анастомозы выполнены в возрасте 2-4 мес. при энтеростомах, после 6 мес. — при колостомах.
Объем резекции зависел от уровня атрезии и выраженности вторичных изменений в атрезированном сегменте. Степень и протяженность поражения супра-стенотической расширенной зоны зависит от уровня локализации порока: чем ниже расположена атрезия, тем выраженнее деструктивные изменения. Данный факт объясняется невозможностью опорожнения расширенных отделов при рвоте или зондировании желудка. Поэтому резекция приводящей петли проведена нами при атрезии на уровне тощей кишки в пределах 7-10 см, отводящей — 5-7 см. При атрезии на уровне подвздошной кишки приводящий сегмент резецирован в пределах 10-20 см, а отводящий — 5-7 см. Объем
резекции при некротических поражениях кишечника определялся протяженностью измененных участков.
По данным литературы, чем ниже уровень локализации анастомоза, тем чаще возникает несостоятельность швов соустья, связано это с повышением гидродинамического давления в приводящем сегменте, которое сложно регулировать в послеоперационном периоде. Поэтому с целью разгрузки приводящего сегмента при анастомозах в дистальном отделе подвздошной кишки выполняли интубацию зоны анастомоза через аппендикостому (в 2 случаях), инту-бирующую трубку удаляли на 7 сут после операции; аппендикостома закрывается самостоятельно, повторного вмешательства не потребовалось.
Операцией выбора при распространенном гнойном перитоните является метод лапаростомии, к которому многие хирурги относятся противоречиво. Мы применяем этот метод при разлитых перитонитах у детей старшего возраста, лапаростома позволяет наиболее быстро купировать воспалительный процесс в брюшной полости и предотвращает тяжелый парез кишечника. Именно после внедрения метода лапаростомии в лечении тяжелых перитонитов в нашей клинике не только нет летальности при данном грозном заболевании, но и намного стало меньше послеоперационных осложнений со стороны брюшной полости. Метод ла-паростомии мы с успехом применяли и при лечении внутриутробного мекониального перитонита у новорожденных (2 случая).
Всего за исследуемый период по поводу врожденной кишечной непроходимости выполнено 35 меж-кишечных анастомозов у новорожденных: 5 дуоде-но-дуоденоанастомозов, 10 дуодено-еюностомий, 9 анастомозов «конец в конец», 8 Т-образных анастомозов и 3 тонкотолстокишечных соустий. С 1999 г. тех-
никой выбора при наложении межкишечного соустия у новорожденных считаем однорядный непрерывный шов биодеградирующей нитью 5/0. В послеоперационном периоде основным показателем, характеризующим время восстановления функции анастомоза, является начало введения энтерального питания, которое было короче при анастомозах, выполненных однорядным непрерывным швом [3]. Нормализация моторно-эвакуаторной функции кишечника быстрее происходит после прямого анастомоза «конец в конец». В нашем наблюдении однорядным непрерывным швом выполнен 71% межкишечных анастомозов за исследуемый период, частота несостоятельности соустия при этом составила 4%, а в случаях анастомозов, выполненных узловыми двухрядными швами, несостоятельность составила 10%.
Летальность при врожденной кишечной непроходимости за данный период снизилась в 2 раза — с 56% (1992-2001 гг.) до 28% (2002-2011 гг.).
Выводы
Многообразие форм врожденной кишечной непроходимости у новорожденных обусловливает применение различных видов оперативного вмешательства на желудочно-кишечном тракте.
Отработанный алгоритм хирургической тактики при каждом конкретном виде врожденной кишечной непроходимости улучшил результаты лечения новорожденных с данной патологией.
По технике наложения межкишечного анастомоза у новорожденных методом выбора является однорядный непрерывный шов биодеградирующей нитью, доказавший в ряде экспериментальных работ и на практике свое преимущество как по простоте исполнения, так и по надежности.
Литература
1. Кучеров Ю.И., Дорофеева Е.И., Жиркова Ю.В. и др. // Детская хирургия. — 2009. — № 5. — С.11-16.
2. Мокрушина О.Г., Гераськин А.В., Голоденко Н.В. и др. // Российский вестник детской хирургии, анестезиологии и реаниматологии. — 2010. — № 1. —
С. 49-53.
3. Морозов Д.А., Филиппов Ю.В., Горяйнов В.Ф. и др. // Детская хирургия. — 2004. — № 5. — С.18-26.
4. Попов Ф.Б., Немилова Т.К., Караваева С.А. // Детская хирургия. — 2004. — № 5. — С. 20-23.
5. Spilde T.L., St. Peter S.D., Keckler S.J. et al. // J. Pe-diatr. Surg. — 2008. — № 43(6) — Р. 1002-1005.
Координаты для связи с авторами: Саввина Валентина Алексеевна — канд. мед. наук, доцент кафедры педиатрии и детской хирургии СВФУ, гл. внештатный детский хирург МЗ РС (Я), тел.: 8-(4112)-39-57-17, +7-914225-30-94, e-mail: [email protected]; Варфоломеев Ахмед Романович — доктор мед. наук, профессор кафедры педиатрии и детской хирургии СВФУ; Охлопков Михаил Егорович — канд. мед. наук, заведующий хирургическим отделением Педиатрического центра РБ № 1 НЦМ г. Якутска, доцент кафедры педиатрии и общего здоровья СВФУ; Николаев Валентин Николаевич — доцент кафедры педиатрии и детской хирургии СВФУ
□□□
Синдром рвоты при врожденной кишечной непроходимости у новорожденных
Введение
Органические болезни желудочно-кишечного тракта (ЖКТ) у новорожденных представлены в основном врожденными пороками развития органов пищеварения. Удельный вес приобретенных заболеваний несравненно меньше. Врожденные пороки пищеварительной системы встречаются с частотой 3,4 случая на 100 перинатальных вскрытий, составляя 21,7% всех аномалий развития в этот период. У мертворожденных и умерших в возрасте до 16 лет они регистрируются в 2,8% случаев [5, 9]. Врожденная кишечная непроходимость обусловлена пороками развития пищеварительного тракта или других органов брюшной полости. При некоторых пороках, которые формируются очень рано, в период органогенеза, непроходимость развивается еще внутриутробно и ребенок рождается с симптомами кишечной непроходимости. Эти симптомы проявляются уже в первые сутки, и даже часы жизни [1-3, 6, 10]. При других пороках развития нарушаются топографо-анатомические взаимоотношения органов брюшной полости и возникает либо хроническая непроходимость, либо острая, которая протекает по типу странгуляции [5, 8]. Первый вид непроходимости встречается чаще у детей с сочетанными аномалиями, проявлениями эмбриофетопатий. У недоношенных пациентов некоторые сочетанные пороки развития генетически обусловлены и прогностически неблагоприятны. Другие пороки могут проявляться в любом возрасте, редко имеют генетическое происхождение и при своевременном распознавании и правильной лечебной тактике имеют благоприятный исход [11-13]. Несмотря на многообразие нозологических единиц, все они, без исключения, сопровождаются дисфагическими проявлениями, которые можно обозначить как синдром рвоты.
Г.И. Лазюк (1991) предложил следующую классификацию врожденных пороков ЖКТ.
I. Врожденные пороки кишечной трубки.
II. Врожденные пороки, связанные с нарушением поворота кишечника.
III. Врожденные пороки производных кишечной трубки.
IV. Врожденные пороки сосудистой системы желудочно-кишечного тракта.
V. Врожденные аномалии иннервации желудочно-кишечного тракта.
С точки зрения общепатологической практики такая схема весьма рациональна, однако при клинической интерпретации возникает целый ряд неудобств, связанных в первую очередь с «синдромным изложением» материала. Кроме того, врожденные сочетанные пороки развития зачастую относятся сразу к нескольким пунктам упомянутой классификации. Поэтому для удобства изложения мы будем придерживаться нозологической и синдромальной схемы.
Целью нашей работы была унификация общих принципов дифференциальной диагностики клинических симптомов врожденной кишечной непроходимости, вызывающих синдром рвоты у новорожденных.
Общее понятие синдрома рвоты
Синдром рвоты может проявляться срыгиваниями и собственно рвотой. Эти понятия отличаются друг от друга, несмотря на внешне похожие проявления: рефлекторное извержение пищевого комка через рот. Пищевой комок — понятие собирательное, оно характеризует содержимое пищеварительной трубки на всем ее протяжении — от ротовой полости до анального отверстия. У здорового человека пищевой комок, находящийся в ротовой полости и мигрирующий по пищеводу, называют пищей или пищевыми массами. В желудке находится первично-ферментированный, а в двенадцатиперстной кишке — вторично-ферментированный пищевой комок. Содержимое тощей и подвздошной кишки носит название химус. В толстой кишке находится кал. Содержимым слепой, восходящей ободочной и правой половины поперечно-ободочной кишок является несформированный кал, соответственно содержимым левой половины поперечно-ободочной, нисходящей ободочной и сигмовидной кишок является сформированный кал. Наконец, в прямой кишке находится оформленный кал.
Срыгивание — это рефлекторный акт ретроградного (через рот) извержения содержимого пищевода или желудка в объеме, не превышающем 25% от разового нормативного объема пищи, наружу. Рвота — это рефлекторный акт ретроградного (через рот) извержения содержимого желудка наружу в объеме, превышающем 25% от разового нормативного объема пищи. Таким образом, срыгивание отличается от рвоты, во-первых, объемом извергнутого содержимого, а во-вторых, органной характеристикой рефлекторного акта. Иначе говоря, при срыгивании может выделяться содержимое как пищевода, так и желудка, а при рвоте — только желудка. При этом правило «объема рвотных масс» относится только к содержимому желудка. У больных с мегаэзофагусом (ахалазия пищевода, стеноз, идиопатический локальный эзофагоспазм и т.п.) отмечается регургитация застойного содержимого пищевода в объеме, превышающем разовый нормативный объем пищи, однако в данном случае речь все равно идет о срыгивании. Термин «рвотные массы» применяется как по отношению к рвоте, так и по отношению к срыгиванию.
Характер рвотных (срыгиваемых) масс разнится в зависимости от уровня, на котором возникла непроходимость кишечной трубки. В случае обструкции на уровне глотки и верхней трети пищевода наблюдается гиперсаливация — избыточное выделение слюны через рот. Вообще, гиперсаливация бывает истинная и ложная. Истинная гиперсаливация представляет собой избыточное образование слюны в результате продуктивного сиаладенита. В том случае когда выработка слюны не нарушена, однако эвакуация ее по пищеводу невозможна, наблюдается ложная гиперсаливация — обильные пенистые выделения изо рта, цвет их колеблется от белесоватого до прозрачного, они умеренно липкие, не имеющие характерного запаха. Если у новорожденного пассаж пищевого комка нарушен на уровне желудка, что на практике наблюдается чаще всего в области пилорического отдела, рвотные массы представлены створоженным молоком или молочной смесью, они водянистые, с характерным «кислым» запахом. При обструкции двенадцатиперстной кишки выше большого дуоденального сосочка рвотные массы представлены створоженным молоком или молочной смесью, однако, в отличие от непроходимости на уровне привратника желудка, в них присутствует значительное количество слизи, поэтому они густые, мутные, липкие на ощупь, со слабым «щелочным» запахом. В случае когда двенадцатиперстная кишка обтурирована ниже большого дуоденального сосочка, рвотные массы содержат желчь, поэтому цвет их колеблется от желтого до желто-зеленого, они водянистые, могут содержать белесоватые комочки слизи, со «щелочным» запахом. У новорожденных с синдромом кишечной непроходимости, который развивается на уровне тощей, подвздошной и толстой кишок, возникает рвота содержимым тонкой кишки. В этом случае рвотные массы зеленого цвета различных оттенков (от светлого до интенсивно зеленого, иногда с желтоватым окрашиванием), густые, липкие, содержат белесоватые и желто-коричневые включения в виде комочков и нитей, со щелочным запахом. В случае поздней диагностики и при возникновении терминальной стадии низкой кишечной непроходимости рвотный секрет гомогенизируется, приобретает желто-коричневый цвет и дурной (сероводородный) запах — такая рвота носит название каловой. Отметим, что рвотные массы у пациентов с каловой рвотой не содержат каловых масс (такая ситуация встречается крайне редко, например в случае желудочно-толстокишечного свища или синдрома «короткой кишки»), а представляют собой продукт крайней деградации и разложения химуса.
Наличие крови в рвотных массах всегда является признаком грозного заболевания. Эта ситуация возникает в случаях, когда источник кровотечения находится в верхних отделах желудочно-кишечного тракта — от ротовой или носовой полости до начального отдела тощей кишки включительно. Различают кровавую рвоту и рвоту кровью. Кровавая рвота диагностируется в том случае, если относительный объем крови в рвотных массах не превышает 50% от общего объема. Иначе говоря, большая часть рвотных масс представлена естественным содержимым желудка и двенадцатиперстной кишки. Такая ситуация возникает при подострой или хронической кровопотере. Одним из вариантов кровавой рвоты является рвота «кофейной гущей», при которой неоднородные рвотные массы имеют черно-коричневый цвет. Рвота кровью (гематемезис) диагностируется, если относительный объем крови в рвотных массах превышает 50% от общего объема, а на практике чаще всего рвотные массы представлены только кровью с незначительной примесью слизистого секрета желудка и двенадцатиперстной кишки. Рвота кровью возникает у детей с профузным внутрипросветным кровотечением.
Особенности клинического течения, диагностика и дифференциальная диагностика врожденной кишечной непроходимости
Классификация врожденной кишечной непроходимости, клинические симптомы, методы лечения и реабилитации зависят собственно от пороков развития, которые ее вызывают. В зависимости от особенностей эмбриопатогенеза выделяют обтурационную и странгуляционную врожденную кишечную непроходимость.
Обтурационный тип врожденной кишечной непроходимости возникает в результате патологического воздействия на зародыш в период вакуолизации кишечной трубки, в результате чего формируются атрезии и стенозы, чаще они локализуются в тех отделах кишечника, где процессы временной облитерации более выражены (двенадцатиперстная кишка у места впадения общего желчного протока и перехода ее в тощую, подвздошная кишка, реже — восходящая ободочная кишка).
Рестриктивный тип врожденной обтурационной непроходимости обусловлен сдавлением нормально сформированной кишечной трубки. Наиболее часто встречаются следующие варианты рестрикции.
1. Кольцевидная поджелудочная железа в нисходящей части двенадцатиперстной кишки.
2. Аномально расположенные сосуды брыжейки , при этом чаще страдает нижний отдел двенадцатиперстной кишки в результате сдавления верхней брыжеечной артерией.
3. Спайки брюшины и слепая кишка при нарушении эмбрионального вращения «средней кишки».
4. Опухоли, истинные и ложные кисты.
Виды врожденной непроходимости, которые обусловлены нарушением процесса внутриутробного вращения кишечника, относятся к странгуляции. Некоторые виды непроходимости (заворот) могут развиться в любом возрасте или носить рецидивирующий характер. Но чаще кишечная непроходимость при незавершенном повороте проявляется в период новорожденности: 1) заворотом «средней кишки», который возникает при сохранении общей брыжейки и дает картину острой высокой странгуляционной непроходимости; 2) непроходимостью двенадцатиперстной кишки от сдавления не полностью ротированной слепой кишкой или тяжами брюшины; 3) сочетанием врожденного заворота с высоким расположением слепой кишки и наличием тяжей брюшины, сдавливающих двенадцатиперстную кишку (синдром Ледда).
Особый вид патологии представляет собой врожденная мекониальная непроходимость, причиной которой является кистофиброз поджелудочной железы. Нарушение панкреатической функции оказывает влияние на свойства мекония: он становится вязким и плотным, закупоривает терминальный отдел подвздошной кишки, который перерастягивается, в то время как ее дистальный отдел, слепая и восходящая ободочная кишка гипоплазированы, заполнены твердыми кусочками мекония (в виде четок).
Клиническая картина врожденной кишечной непроходимости зависит не столько от анатомического варианта порока, сколько от уровня препятствия, поэтому признанные классификации врожденной кишечной непроходимости основываются на этом признаке. Мы приводим наиболее частые нозологические варианты врожденной непроходимости кишечника у детей.
Высокая кишечная непроходимость
1. Атрезия и стеноз двенадцатиперстной кишки.
2. Атрезия тощей кишки.
3. Сдавление двенадцатиперстной кишки спайками, сосудами, высокорасположенной слепой кишкой, кольцевидной поджелудочной железой.
4. Заворот «средней кишки».
5. Синдром Ледда.
Низкая кишечная непроходимость
1. Атрезия подвздошной кишки.
2. Атрезия толстой кишки.
3. Множественные атрезии кишечника.
4. Мекониальная непроходимость.
5. Сдавление кишки кистозным образованием.
6. Заворот вокруг фиксированного дивертикула Меккеля.
7. Внутренние грыжи.
8. Острая форма болезни Гиршпрунга.
Пренатальная диагностика основывается на данных ультрасонографии плода. В настоящее время подавляющее большинство пороков развития желудочно-кишечного тракта можно выявить в результате внутриутробного УЗИ. В случае полигидрамниона иногда выполняют амниоцентез и исследуют аспират амниотической жидкости с целью обнаружения маркеров тератогенеза и онкогенеза.
Постнатальная диагностика врожденной кишечной непроходимости основывается на оценке основных симптомов (характера рвоты, кала и болей), а также на данных объективного исследования. Клинические проявления врожденной кишечной непроходимости многообразны. Наиболее постоянный и ранний симптом — рвота, характеристика которой для диагностики очень важна. Следует обращать внимание на время ее появления, интенсивность проявления, наличие патологических примесей в рвотных массах, связь рвоты с кормлением (рвота «фонтаном», срыгивание, регургитация), динамику этого симптома. Характер рвотных (срыгиваемых) масс разнится в зависимости от уровня, на котором возникла непроходимость кишечной трубки. В случае обструкции на уровне глотки и верхней трети пищевода наблюдается гиперсаливация. При обструкции двенадцатиперстной кишки выше большого дуоденального сосочка рвотные массы представлены створоженным молоком или молочной смесью, однако, в отличие от непроходимости на уровне привратника желудка, в них присутствует значительное количество слизи. В случае, когда двенадцатиперстная кишка обтурирована ниже большого дуоденального сосочка, рвотные массы содержат желчь. У новорожденных с синдромом кишечной непроходимости, который развивается на уровне тощей, подвздошной и толстой кишки, возникает рвота химусом, вплоть до каловой.
Нормально сформированный меконий при полной кишечной непроходимости не отходит из-за раннего внутриутробного формирования илеуса и невозможности попадания желчи и амниотической жидкости в дистальные отделы кишечника. При стенозах меконий иногда отходит малыми порциями. При заворотах меконий и переходный стул могут выделяться до 4-5-го дня жизни, затем стул становится скудным с примесью крови, и, наконец, его выделение прекращается.
О болях в животе у новорожденных можно судить по поведению: ребенок становится беспокойным, сучит ножками. Приступы беспокойства свидетельствуют о схваткообразных болях, характерных для странгуляционной непроходимости (заворот «средней кишки», синдром Ледда, заворот подвздошной кишки). Перерастяжение кишечных петель при низкой атрезии также вызывает боли в животе, которые усиливаются при пальпации, при этом ребенок стонет.
При осмотре новорожденного обращают внимание на общее состояние, наличие стигм дизэмбриогенеза, наличие недоношенности, проявления интоксикации и обезвоживания.
Интоксикация и эксикоз быстрее нарастают при низкой кишечной непроходимости. Это объясняется перерастяжением кишечных петель, нарушением проницаемости тонкой кишки, всасыванием токсинов брюшинными листками. При высокой кишечной непроходимости живот выбухает в эпигастрии за счет растянутого желудка (двенадцатиперстная кишка на передней брюшной стенке практически никогда не контурируется). При низкой непроходимости живот значительно вздут, через брюшную стенку контурируются растянутые петли кишки, иногда видна перистальтика. При мекониальном илеусе удается пальпировать петли кишки, заполненные вязким меконием, иногда в виде четок.
В современном стационаре в качестве специальных методов исследования могут использовать ультрасонографию, компьютерную томографию, магнитно-резонансную томографию, лапароскопию и т.д. Однако рентгенологическое исследование остается ведущим, как информативное, относительно несложное и экономичное. Оно необходимо для уточнения уровня непроходимости, ее характера, выявления сочетанных аномалий, дифференциальной диагностики.
Рентгенологическое обследование начинают с обзорной рентгенографии в передне-задней и боковой проекциях при вертикальном положении ребенка. Следует обращать внимание на газонаполнение желудка, наличие газа в двенадцатиперстной кишке, уменьшение количества или полное отсутствие газа в петлях тонкой и толстой кишок ниже препятствия, наличие уровня жидкости в желудке и двенадцатиперстной кишке. В боковой проекции выявляются расположенные на разной высоте горизонтальные уровни. У больных с высокой кишечной непроходимостью таких уровней всего два: один из них соответствует газовому пузырю желудка, а второй — газовому пузырю двенадцатиперстной кишки. Этот рентгенологический симптом носит название «два желудка» . При низкой непроходимости определяются множественные неравномерные горизонтальные уровни. Если обзорная рентгенография подтверждает низкую кишечную непроходимость, то на этом исследование прекращается.
В случае подтверждения высокой кишечной непроходимости переходят ко второму этапу обследования — ирригографии. Это исследование проводится с контрастным веществом, введенным через прямую кишку, при этом обычно (в случае непроходимости) контрастируется резко суженная толстая кишка, что чаще всего указывает на внутриутробное формирование непроходимости. Положение отдельных сегментов толстой кишки может служить косвенным признаком вида кишечной непроходимости: очень высокое стояние слепой кишки — при синдроме Ледда, очень низкое — при острой форме болезни Гиршпрунга. Величина угла изгиба и высота его расположения тоже помогают определить вид непроходимости: острый и низко лежащий правый изгиб характерен для низкой атрезии, тупой и высоко расположенный — для болезни Гиршпрунга. Для проведения ирригографии лучше использовать водорастворимые контрастные препараты.
Если после выполнения обзорной рентгенографии и ирригографии остаются диагностические сомнения, то больному проводят пассаж контрастной метки по желудочно-кишечному тракту с рентгенологическим контролем. В качестве контрастного вещества здесь рационально использовать сульфат бария.
Дифференциальный диагноз высокой кишечной непроходимости следует проводить с функциональными видами непроходимости: пилороспазмом, спастической непроходимостью в остром периоде родовой церебральной травмы и ли на фоне постгипоксической энцефалопатии. При родовой травме преобладает неврологическая симптоматика, при стихании симптомов нарушения мозгового кровообращения исчезают и признаки непроходимости, хотя следовая реакция в виде дискинезии желудочно-кишечного тракта может продолжаться долго.
Низкая кишечная непроходимость имеет сходство с динамической непроходимостью паретического типа. Последняя, как правило, сопровождает заболевания, которые протекают с выраженным токсикозом (пневмония, сепсис, флегмона, перитонит и т.д.), развивается постепенно. На рентгенограммах выявляется равномерное, повышенное газонаполнение кишечника (при парезе I — III степени). Лишь в тяжелых случаях, при параличе перистальтики, появляются уровни жидкости.
Дифференциальной диагностике помогает ирригография: при динамической непроходимости выявляются хорошо развитые прямая и сигмовидная кишки, имеющие нормальный просвет. В случае механической кишечной непроходимости визуализируется гипоплазированная толстая кишка. У новорожденных с острой формой болезни Гиршпрунга удается обнаружить резко суженный отдел толстой кишки и супрастенотическую дилатацию над ним.
Лечебная тактика и реабилитация
Детям с врожденной кишечной непроходимостью показано оперативное лечение. Подготовка к операции зависит от уровня и вида кишечной непроходимости, состояния больного, водно-электролитных нарушений, наличия сочетанных пороков развития или симптомов родовой травмы.
Показанием к экстренным операциям служат некоторые виды кишечной непроходимости: заворот средней кишки, острая форма синдрома Ледда. Кроме того, сюда относятся любые виды кишечной непроходимости, которые осложнились перфорацией кишечника и развитием перфоративного перитонита. При полной низкой кишечной непроходимости (атрезия, мекониальный илеус) в случае позднего поступления предоперационная подготовка ограничивается 2-12 часами. При высокой кишечной непроходимости обтурационного характера, при всех видах частичной непроходимости (мембранозно-перфоративные атрезии) длительность предоперационной подготовки зависит в первую очередь от выраженности нарушений гомеостаза и сопутствующих заболеваний.
Если непроходимость диагностирована в первые сутки после рождения, то подготовка к операции включает согревание ребенка, оксигенотерапию, зондирование и промывание желудка. При отсутствии экстренных показаний операцию следует отложить на 12-48 часов для адаптации ребенка после родов, транспортировки из роддома в стационар. Транспортировка таких детей в детское хирургическое отделение должна осуществляться в условиях, исключающих переохлаждение больного. Для этого используют специализированные машины скорой помощи, оснащенные переносными кювезами.
Выбор оперативного вмешательства зависит от нозологического характера кишечной непроходимости. У детей с атрезией желудка и двенадцатиперстной кишки обычно накладывают так называемый «обходной» гастроеюноанастомоз или дуоденоеюноанастомоз. Операции при кольцевидной поджелудочной железе и аберрантном сосуде заключаются в наложении обходного позадиободочного анастомоза между двенадцатиперстной и тощей кишкой. При незавершенном повороте кишечника (заворот средней кишки) заворот расправляют путем осторожного вращения кишечника против часовой стрелки на один, два и даже три оборота. У новорожденных с атрезией тощей, подвздошной и толстой кишок производят резекцию атрезированного сегмента в пределах здоровых тканей с последующим наложением кишечного анастомоза. У больных с мекониальной непроходимостью производят резекцию тонкой кишки, промывают растворами ферментов приводящий и отводящий отделы кишечника, после чего выводят на переднюю брюшную стенку двойную энтеростому.
Принципиально реабилитация детей, которые были оперированы по поводу врожденной кишечной непроходимости, осуществляется в течение всей жизни, однако максимальное внимание этому процессу уделяется в течение первых 2-3 лет. Особое значение имеют мероприятия, направленные на восстановление нормативного микробного зеркала, поскольку вследствие аномалада кишечной трубки (гипоплазия и незавершенный поворот кишечника) и пролонгированной антибактериальной терапии у таких детей имеет место выраженный дисбактериоз.
Новорожденные, которые были оперированы по поводу врожденной кишечной непроходимости, прошли полный курс лечения и реабилитации и не имеют тяжелых сопутствующих пороков развития, как правило, не отстают в физическом развитии, являются полноценными людьми, хотя и относятся к категории инвалидов детства.
Выводы
1. Синдром рвоты может проявляться срыгиваниями и собственно рвотой . Срыгивание отличается от рвоты объемом извергнутого содержимого и органной характеристикой рефлекторного акта. Термин «рвотные массы» применяется как по отношению к рвоте, так и по отношению к срыгиванию .
2. Все заболевания, вызывающие врожденную кишечную непроходимость, сопровождаются дисфагическими проявлениями, которые можно обозначить как синдром рвоты.
3. Новорожденные, которые прошли полный курс лечения и реабилитации по поводу врожденной кишечной непроходимости и не имеют тяжелых сопутствующих пороков развития, как правило, не отстают в физическом развитии, являются полноценными людьми, хотя и относятся к категории инвалидов детства.
В Свердловской области внедрили лапароскопические операции двенадцатиперстной кишки новорожденным
Детские хирурги Областной детской клинической больницы впервые в своей хирургической практике и на территории Свердловской области успешно освоили и проводят новорожденным коррекцию дуоденальной атрезии (порока развития двенадцатиперстной кишки), через проколы передней брюшной стенки, без разреза передней брюшной стенки. Проведение таких операций стало возможным благодаря развитию материально-технической базы и кадрового потенциала больницы в рамках национального проекта «Здравоохранение».
«В своей работе мы стараемся максимально ориентироваться на внедрение технологий малоинвазивных хирургических вмешательств и внедрение данного вида операций одно из доказательств этому. Врожденная высокая кишечная непроходимость абсолютно коррегируемый порок развития», — поделился заведующий хирургическим отделением №2 Владислав Чудаков.
Также Владислав Борисович рассказал, что ранее хирургическая коррекция дуоденальной атрезии новорожденным в Свердловской области проводилась детям только открытым способом, через разрез передней брюшной стенки. Применяя методику малоинвазивного хирургического вмешательства исключается возможность развития спаечного процесса в брюшной полости и тем самым дается возможность детям и их родителям «забыть» о той проблеме, которая встала в самом начале жизненного пути младенца. Дети после хирургической коррекции растут и развиваются как здоровые дети.
Отдельно специалисты отмечают, что благодаря внедренной системе мониторинга за беременными женщинами, диагностика дуоденальной атрезии почти в 100% случаев происходит на этапе антенального (внутриутробного) развития. Родители будущего ребенка имеют возможность получить информацию о данном пороке развития и возможностях хирургической коррекции, а врачи, в соответствии с налаженной системой маршрутизации беременных женщин, на территории Свердловской области, направить женщину на роды в специализированный родильный дом, Областной перинатальный центр ОДКБ, где есть возможность оказания своевременной, специализированной и высококвалифицированной хирургической помощи ребенку сразу после рождения.
С начала 2020 года специалисты уже провели четырем младенцам с дуоденальной атрезией коррекцию данного порока с помощью малоинвазивных методик. Всем детям после появления на свет проводился клинический осмотр и обследование, на основании которых подтверждался диагноз и необходимость проведения хирургической коррекции. Подобное заболевание встречается не реже одного случая на 7-10 тысяч новорожденных. Младенцы в данном случае не могут получать материнское молоко в клинической картине превалирует симптоматика рвот и обезвоживания. Без хирургической коррекции порока развития младенец обречен.
Как рассказал Владислав Чудаков, учитывая развитие минимально инвазивных технологий в ОДКБ, было принято решение провести данным младенцам оперативное вмешательство лапароскопически, т.е. через три небольших прокола на передней брюшной стенке (три миллиметра).
«На сегодняшний день порядка 40% всех операций в детской хирургии ОДКБ проводятся лапараскопически. Учитывая преимущества минимально инвазивных оперативных вмешательств, а именно низкая потребность в обезболивании, хороший косметический эффект, сокращение госпитального этапа реабилитации, мы стараемся максимально развить данное направление и в неонатальной хирургии», — отметил заместитель главного врача по хирургии Юрий Баранов.
Стоит отметить, что освоение и применение новых методов лечения детей способствует повышению качества оказания медицинской детям Уральского региона, что является одной из ключевых задач министерства здравоохранения Свердловской области, которая активно реализуется в рамках регионального проекта «Развитие детского здравоохранения» и национального проекта «Здравоохранение».
Врожденная непроходимость кишечника новорожденных
Непроходимость кишечника у новорожденных почти всегда врожденная и представляет собой серьезную проблему как для новорожденных, так и для детских хирургов во всем мире. Различные физиологические особенности детей старшего возраста помещают всех новорожденных в уникальную группу населения. Новорожденные с кишечной непроходимостью являются основной причиной хирургической госпитализации во всех детских больницах. В очень поверхностном обзоре до последнего номера 5-го года публикации этого индексированного журнала в общей сложности около 45 статей были посвящены каким-либо врожденным неонатальным обструкциям различной этиологии.Таков масштаб проблемы, причина, по которой редакция приняла благородное решение выпустить специальный выпуск, посвященный этой конкретной группе аномалий, которые почти всегда клинически проявляются одинаково, и цели управления в основном остаются теми же, чтобы снять непроходимость после адекватной реанимации, что почти всегда является сложной задачей.
За врожденную кишечную непроходимость новорожденных ответственны самые разные аномалии. Артезия и стеноз на разных уровнях кишечника, кольцевидная поджелудочная железа, мальротация кишечника с различными спектрами, заболевания мекония, болезнь Гиршпрунга и аноректальные аномалии различных проявлений являются одними из наиболее частых этиологий.Врожденный синдром короткой левой ободочной кишки, связки и спайки, синдром кишечной гипоперистальтики микроколонной кишки Megacystis и другие являются более редкими причинами обструкции. Однако некоторые неполные непроходимости могут не проявиться остро в неонатальном периоде и могут быть привлечены к вниманию в более старшем возрасте, например стеноз, мембраны с центральным отверстием или мальротация. В этом спецвыпуске разные уважаемые авторы постараются поделиться своим ценным опытом по этой теме.
Рвота желчью, вздутие живота и отсутствие мекония или стула в большинстве случаев являются наиболее заметными признаками предлежания.Конечно, последовательность появления симптомов зависит от степени непроходимости кишечника. Желчную рвоту с самого начала или вскоре после нее следует несколько эпизодов не желчной рвоты, всегда следует рассматривать как значительную и хирургическую, если не доказано иное. Почти у всех доношенных здоровых новорожденных меконий должен выделяться в течение первых 24 часов жизни; любая задержка прохождения мекония сверх 24 часов должна вызывать подозрение на обструкцию, если не подозревается никаких сопутствующих заболеваний, таких как гипотиреоз или сепсис.Может быть несколько исключений, таких как болезнь Гиршпрунга, мекониальная кишечная непроходимость и ранние стадии заворота, когда вначале может выходить небольшое количество. Однако вздутие живота может не быть заметным при непроходимости верхнего отдела кишечника, хотя может наблюдаться полнота в эпигастрии. Рвота желчью с кровотечением из прямой кишки является опасным сценарием и указывает на ишемию кишечника, как при завороте новорожденного. У младенцев могут быть даже такие осложнения, как перфорация кишечника или некротический энтероколит (НЭК) с блестящим, сильно растянутым и напряженным животом.Наиболее тревожные сценарии среди новорожденных с непроходимостью кишечника заключаются в том, что их состояние быстро ухудшается из-за раннего появления шока, электролитного дисбаланса, ацидоза и сепсиса из-за их уникального гемодинамического и физиологического статуса, если они не представлены или не проявлены на ранней стадии. Кроме того, наличие связанных аномалий, таких как сердечные, почечные или метаболические, делает их еще более восприимчивыми к нарушениям, вызванным непроходимостью кишечника. Синдром Дауна с атрезией двенадцатиперстной кишки, муковисцидозом и кишечной непроходимостью мекония, аноректальными мальформациями и VACTERL являются хорошо известными ассоциациями, и их всегда следует искать.
Ранняя диагностика имеет первостепенное значение для успешного ведения таких детей. Антенатальный скрининг с помощью УЗИ может показать расширенные петли кишечника; многоводие у матери может указывать на непроходимость верхнего отдела кишечника. Важность правильного анамнеза, включая время отхождения мекония, рвоту, если она есть, с ее характеристиками, а также клинические обследования, включая полное обследование брюшной полости и полное обследование промежности, имеют первостепенное значение. Наиболее информативным послеродовым обследованием является простая рентгенография брюшной полости; двойной пузырь двенадцатиперстной непроходимости, появление мыльных пузырей в кишечной непроходимости мекония, кальцификаты пренатальной перфорации кишечника — вот некоторые из находок, которые наводят на размышления.В некоторых случаях может потребоваться рентгеновский снимок с водорастворимым контрастом (я лично считаю, что барий следует избегать среди новорожденных из-за осложнений, связанных с его использованием). USG также может быть полезным в некоторых случаях.
Транспортировка новорожденных с непроходимостью кишечника должна быть тщательной, потому что крошечные дети плохо переносят манипуляции и движения. Там, где это возможно, следует задействовать аварийную транспортную систему; однако это очень далеко в большинстве случаев ограниченности ресурсов, что в конечном итоге отрицательно влияет на результат.Лечение врожденной обструкции новорожденных почти всегда хирургическое, за очень немногими исключениями, такими как мекониевая непроходимость, мекониевая пробка или синдромы короткой левой толстой кишки, когда первоначальное неоперативное вмешательство может быть опробовано и может быть успешным. Но как бы то ни было, никогда не следует спешить с доставкой ребенка в театр без адекватных реанимационных мероприятий, иначе смертность будет высокой. Меры, включая запрет на пероральный прием ребенка, аспирацию N / G, внутривенные жидкости, содержащие полиэлектролиты и декстрозу, и, конечно, антибиотики широкого спектра действия, следует начинать в эвтермической среде; Уровень глюкозы в крови, электролитов и кислотно-щелочного состояния следует регулярно контролировать и корректировать, желательно в отделении интенсивной терапии.Неонатальные хирурги или должным образом обученные детские хирурги должны заниматься этими случаями для достижения удовлетворительного результата. Послеоперационное парентеральное питание должно быть частью протокола лечения, отсутствие которого серьезно подорвет выживаемость.
Вызовы и трудности будут присутствовать во всех аспектах лечения, особенно когда речь идет о хирургическом новорожденном с врожденной обструкцией. Обращается внимание на важность сотрудничества неонатальных и детских хирургов во всем мире.Обмен знаниями между коллегами в конкретном геополитическом регионе и за его пределами имеет первостепенное значение для улучшений в этой области. Обмен опытом, трудности в управлении и способы их решения, где бы они ни были, должны быть наивысшими приоритетами. Каждый человеческий мозг — уникальный изобретатель; и это правда, что некоторые хирурги могут справляться с ситуацией эффективным, иначе неизвестным способом, используя местные возможности, которые могут использоваться совместно с другими. Таким образом, публикации о редких случаях, трудностях, с которыми столкнулись в конкретной ранее неопознанной ситуации, или способе решения проблемы — все это области, которые будут опубликованы.Доступность печатных и электронных СМИ, социальных сетей, неонатальных или педиатрических хирургических групп так широко доступна в наши дни информационных технологий. Для решения этой проблемы необходимы национальная координация и международное сотрудничество. Это реальность, что дискриминация богатства действительно сохраняется в разных регионах мира, но сотрудничество между врачами, имеющими дело с хирургическими новорожденными, может преодолеть эти барьеры, если существуют истинные благородные намерения и могут быть изучены пути выхода.Индексы детской смертности в значительной степени зависят от неонатальной смертности, и хирургические новорожденные должны получить наивысший приоритет из-за своего уникального характера, позволяющего вести борьбу; иначе все усилия в конечном итоге пойдут в вену.
С моей стороны было очень приятно работать в качестве приглашенного редактора этого специального выпуска. Я по-прежнему благодарен редколлегии журнала, которая поверила, что на меня возложена огромная ответственность. Однако уникальная система, за которой последовала система открытых журналов (OJS), была очень утомительной, стала для меня большим уроком и останется важной вехой в моем опыте.Сотрудничество, которое мне оказали члены редакционной коллегии, было невероятным и незабываемым. Не говоря уже об именах, некоторые из этих друзей просто поразили меня в целом своими возможностями. Отклики разных авторов были очень откровенными. Но я должен признать, что у меня есть определенные ограничения, и я прошу прощения за все, что не оправдывает всех ожиданий.
Вся редакционная коллегия выражает искреннюю благодарность всем авторам за их вклад в этот спецвыпуск.Каждому из уважаемых рецензентов нужна особая благодарность за то, что они потратили свое драгоценное время на тщательную оценку рукописей для получения качественного результата. Наконец, всех, кто принимал участие в различных этапах публикации этого специального выпуска, заслуживают сердечных поздравлений, без которых эта работа была бы невозможна.
Лечение непроходимости кишечника новорожденных: клинические перспективы
1 Кафедра медицинской визуализации, Медицинский колледж Университета Аризоны, Тусон, Аризона, США; 2 Отделение неонатально-перинатальной медицины, Отделение педиатрии, Медицинский колледж Университета Аризоны, Тусон, Аризона, США
Резюме: Непроходимость кишечника новорожденных является частой неотложной хирургической помощью и возникает примерно у 1 из 2 000 живорождений.Причины непроходимости разнообразны и имеют различное эмбриологическое происхождение, а некоторые лежащие в их основе этиологии еще недостаточно хорошо описаны. Некоторые признаки непроходимости кишечника у новорожденных могут быть обнаружены пренатально при ультразвуковом исследовании. Обструкция классифицируется как «высокая», если уровень обструкции проксимальнее подвздошной кишки, и «низкий», если уровень обструкции находится в подвздошной или толстой кишке. Ранняя диагностика типа кишечной непроходимости и локализации обструктивного сегмента кишечника позволяет своевременно и надлежащим образом лечить основной патологический объект.Неонатальная кишечная непроходимость идеально лечится в специализированных центрах с большим объемом неонатальной хирургии и специализированным педиатрическим хирургическим и анестезиологическим опытом. Хотя хирургическое вмешательство необходимо в большинстве случаев, начальные стратегии лечения часто направлены на основные метаболические, сердечные или респираторные нарушения. Визуализация играет ключевую роль в ранней и точной диагностике аномалий. При клиническом подозрении на непроходимость кишечника первоначальная визуализация обычно включает в себя рентгенографию брюшной полости, которая может направлять дальнейшую оценку с помощью рентгеноскопического исследования, такого как контрастное исследование верхних отделов желудочно-кишечного тракта (UGI) или контрастная клизма.В этой статье представлен всесторонний обзор клинико-рентгенологических характеристик распространенных и менее распространенных причин кишечной непроходимости в возрастной группе новорожденных, включая атрезию пищевода, дупликационные кисты кишечника, заворот желудка, врожденную микрогастрию, гипертрофический стеноз привратника, атрезию двенадцатиперстной кишки, мальротацию кишечника и т. Д. инвагинация, атрезия кишечника, кишечная непроходимость, функциональная незрелость толстой кишки, болезнь Гиршпрунга и аноректальная аномалия. Описываются эмбриология, эпидемиология, клинические проявления, а также краткое медикаментозное и хирургическое лечение каждого из них.
Введение
Кишечная непроходимость — это обычное неотложное хирургическое вмешательство у новорожденных, которое встречается примерно у 1 из 2 000 живорождений. 1 Диагноз можно заподозрить до родов из-за пренатальных результатов ультразвукового исследования, включая многоводие и отсутствие визуализации обычно видимых структур, заполненных жидкостью, таких как желудок в атрезии пищевода, или расширения структур, таких как желудок и двенадцатиперстная кишка (признак двойного пузыря плода) при атрезии двенадцатиперстной кишки.Другие аномалии, которые можно увидеть на пренатальном УЗИ при кишечной непроходимости, включают толщину стенки кишечника более 3 мм, эхогенный кишечник, внутрипросветные и / или брюшные кальцификации, а также другие аномалии, наблюдаемые в VACTERL (дефекты позвонков, атрезия заднего прохода, пороки сердца, трахеопищеводный свищ, почечные аномалии и аномалии конечностей).
Кишечная непроходимость классифицируется как «высокая», если уровень непроходимости проксимальнее подвздошной кишки, и «низкий», если уровень непроходимости находится в подвздошной или толстой кишке.Пренатально проксимальную непроходимость диагностировать легче, чем дистальную, поскольку более вероятно наличие дилатации кишечника и / или многоводия. Ранняя пренатальная диагностика дает возможность для консультирования и подготовки родителей, выявления связанных аномалий, прерывания беременности или родов в соответствующих условиях.
Хотя радиологические проявления могут отличаться, клинические особенности и начальное лечение обоих типов обструкции схожи.
Клинические проявления непроходимости кишечника новорожденных могут включать рвоту желчью, отказ от мекония и вздутие живота; Последовательность появления симптомов варьируется в зависимости от уровня непроходимости. 1 При подозрении на непроходимость кишечника у новорожденного первым методом визуализации является рентгенограмма брюшной полости, которая может направить дальнейшую визуализацию или клиническое обследование. Если отмечается менее четырех расширенных петель кишечника, то, вероятно, непроходимость проксимальная, и в этом случае может быть проведено контрастное исследование верхних отделов желудочно-кишечного тракта (UGI). Если четыре или более петель кишечника расширены, то закупорка более вероятна дистальнее, и в этом случае лучше всего получить контрастную клизму.
При подозрении на непроходимость кишечника у новорожденного, лечение в центре третичной медицинской помощи с большим объемом неонатальной хирургии и специализированной детской хирургической и анестезиологической экспертизой является идеальным.Новорожденный в критическом состоянии, требующий хирургического вмешательства, должен быть доставлен в срочном порядке специализированной неонатальной транспортной бригадой после первоначальных реанимационных мероприятий, которые могут включать плановую интубацию. Большинству пациентов также требуется внутривенное введение жидкости и декстрозы, декомпрессия желудочно-кишечного тракта с использованием всасывающего назогастрального катетера большого диаметра (повторный вход), а также отказ от перорального кормления до дальнейшей оценки и оценки. Хотя рутинная предоперационная деконтаминация желудочно-кишечного тракта у новорожденных не требуется, во многих хирургических центрах используются периоперационные антибиотики широкого спектра действия.Поддержание температуры жизненно важно для этой популяции, особенно если ребенок недоношен. Следует проводить постоянный мониторинг перфузии, артериального давления, уровня глюкозы в крови, электролитов и кислотно-щелочного статуса, при необходимости вводя корректирующие меры. Меры по предотвращению отрицательного азотистого баланса при раннем парентеральном питании должны быть частью протокола ведения идеального послеоперационного ухода. Если ребенок болен и мальротация кишечника с заворотом средней кишки исключена, немедленное хирургическое вмешательство по поводу атрезии кишечника не требуется.Операцию можно отложить до тех пор, пока не будут диагностированы и вылечены метаболические, сердечные и / или респираторные нарушения, и пока пациент не окажется в оптимальном состоянии. Однако, если хирургическое лечение откладывается на длительный период времени, возрастает риск рвоты и аспирации, сепсиса и других осложнений.
Атрезия пищевода
Атрезия пищевода возникает эмбриологически, когда имеется проблема с продольным гребнем, разделяющим трахею и пищевод.Если наблюдается преобладание трахеи, имеется атрезия пищевода. Если не удается разделить продольный гребень, возникает трахеопищеводный свищ, часто в сочетании с атрезией пищевода. 2
Атрезия пищевода встречается примерно у 1 из 3000 живорожденных и обычно связана с другими аномалиями, такими как аномалии позвонков, атрезия заднего прохода, сердечные аномалии, трахеопищеводный свищ, почечные аномалии и аномалии конечностей, составляющие ассоциацию VACTERL.
Существует несколько типов атрезии пищевода, которые возникают с трахеопищеводной фистулой или без нее (Рисунки 1 и 2). Наиболее распространенный тип — атрезия пищевода с трахеопищеводным свищом с поражением дистального сегмента пищевода, что встречается в 75% случаев. В 10–15% случаев свищ отсутствует. В 5% случаев атрезии нет, но есть свищ H-типа между трахеей и пищеводом, который может появиться в более позднем возрасте. 2
Рисунок 1 Схематическая диаграмма, изображающая типы атрезии пищевода. Сокращения: EA, атрезия пищевода, TEF, трахеопищеводный свищ. |
Рисунок 2 Атрезия пищевода у новорожденных с невозможностью прохождения назогастрального зонда. ( A ) Рентгенограмма грудной клетки в положении лежа на спине показывает конец назогастрального зонда в расширенном наполненном воздухом проксимальном отделе пищевода. Газ в дистальном отделе кишечника указывает на наличие трахео-пищеводного свища. ( B ) Рентгенограмма грудной клетки и брюшной полости в положении лежа на спине показывает назогастральный зонд, свернутый в расширенный, заполненный воздухом проксимальный отдел пищевода.Недостаток газов в дистальных отделах кишечника указывает на отсутствие трахеопищеводного свища. ( C ) Рентгенограмма грудной клетки в положении лежа на спине показывает результаты атрезии пищевода и трахеопищеводного свища, а также позвоночных и сердечных аномалий, наблюдаемых в ассоциации VACTERL. Сокращение: VACTERL, дефекты позвонков, атрезия заднего прохода, пороки сердца, трахеопищеводный свищ, почечные аномалии и аномалии конечностей. |
Атрезия пищевода обычно проявляется многоводием матери в анамнезе и постнатальной неспособностью к кормлению с невозможностью прохождения назогастрального зонда.Рентгенография грудной клетки часто выявляет кончик назогастрального зонда в расширенном наполненном воздухом проксимальном отделе пищевода. В желудке и кишечнике может быть или не быть воздуха в зависимости от наличия или отсутствия дистального трахеопищеводного свища.
В исследованиях контраста обычно нет необходимости, поскольку они сопряжены с риском аспирации и обычно не добавляют диагностической ценности рентгенограммам. 3
Лечение атрезии пищевода хирургическое и включает анастомоз проксимального и дистального сегментов пищевода и закрытие свища.Операция может быть отложена в зависимости от массы тела при рождении, наличия других аномалий, а также того, что проксимальный и дистальный сегменты пищевода расположены слишком далеко друг от друга. В этих редких случаях желудочный зонд помещается до тех пор, пока пищевод не будет восстановлен. 4
Аномалии дублирования
Аномалии дублирования могут быть обнаружены в любом месте пищеварительного тракта и могут быть кистозными или трубчатыми. Эмбриологически они классифицируются как передняя, средняя или задняя кишка, и их точное происхождение неясно, с многочисленными теориями, включая реканализацию просвета, внутриутробное сосудистое поражение, абортивное или неполное двойникование, эмбриональные дивертикулы и дефект реканализации, а также расщепление хорды. 5,6 Они связаны с другими аномалиями, включая аномалии позвоночника и желудочно-кишечного тракта. 5,7
В то время как кисты с дупликацией пищевода являются редкой причиной обструкции, они являются второй по частоте аномалией дупликации желудочно-кишечного тракта, составляя 15–20% всех дупликаций. 6 Дупликационные кисты пищевода в два раза чаще встречаются у мужчин. Эмбриологически дупликационная киста пищевода возникает из-за аномального процесса вакуолизации или дефектного разделения развивающейся передней кишки.Эти кисты обычно протекают бессимптомно, и диагноз часто ставится, когда визуализирующее исследование проводится для несвязанного симптома. В редких случаях симптомы могут проявляться затрудненным кормлением, тахипноэ или желудочно-кишечным кровотечением. Диагноз можно заподозрить по контрастной эзофаграмме; однако окончательный диагноз ставится с помощью компьютерной томографии (КТ) или магнитно-резонансной томографии (МРТ). Лечение представляет собой полное иссечение, и, поскольку эти кисты могут сообщаться с позвонками, перед хирургической резекцией кисты и исправлением дефекта пищевода необходимо провести МРТ, чтобы очертить спинной мозг и предотвратить возможное повреждение мозга. 5,6
Аномалии удвоения желудка обычно имеют кистозный характер и не сообщаются с просветом желудка. 5,6 Более редкая форма тубулярной дупликации часто сообщается с просветом желудка. На большой кривизне желудка видны как кистозные, так и тубулярные дупликации. У новорожденных рвота и плохая прибавка в весе вследствие недостаточного кормления. 5,6 Желудочно-кишечное кровотечение также может возникнуть из-за изъязвления. 5,6 Лечением аномалий дупликации желудка является резекция, которая может быть достигнута путем энуклеации или ограниченной резекции желудка, а лапароскопическая резекция идеально подходит для небольших поражений. 5,6
Аномалии дуоденальной дупликации возникают во второй или третьей части двенадцатиперстной кишки. Они не сообщаются с желудочно-кишечным трактом. 5,6 Общие симптомы обычно расплывчаты и включают боль в животе, задержку развития или желтуху. В редких случаях у пациентов может развиться панкреатит, вызванный сдавлением протока поджелудочной железы, кровотечением или перфорацией. Эти случаи часто можно спутать с кистами холедоха. 5,6 Варианты лечения: полное иссечение, марсупиализация или внутренний дренаж по Ру в двенадцатиперстную или тощую кишку. 5,6
Аномалии гастродуоденальной дупликации могут быть обнаружены с помощью пренатального УЗИ. Послеродовое контрастное исследование UGI, УЗИ брюшной полости и КТ помогают в диагностике. Сканирование с технецием-99m может использоваться для выявления эктопической слизистой оболочки желудка в пределах аномалии дупликации.
Аномалии дупликации тонкой кишки являются наиболее частыми среди всех дупликаций. Аномалии удвоения тонкой или толстой кишки могут быть кистозными или канальцевыми. Кистозная дупликация может вызвать непроходимость, заворот или кровотечение.Простые кистозные дупликации тонкой или толстой кишки лечат резекцией и первичным анастомозом. При длинных трубчатых дупликациях может потребоваться удаление слизистой оболочки. Кистозные дупликации прямой кишки следует отличать от крестцово-копчиковых тератом и передних менингоцеле. 5,6,8
Заворот желудка
Заворот желудка определяется как скручивание всего или части желудка не менее чем на 180 ° вокруг оси, которое вызывает непроходимость передней кишки. 9 В отличие от этого скручивание менее чем на 180 ° называется перекрутом желудка.Желудок обычно прикреплен к брюшной полости желудочно-ободочной, желудочно-печеночной, желудочно-диафрагмальной и желудочно-селезеночной связками. Если есть агенезия, удлинение или разрушение этих связок, может возникнуть первичный идиопатический заворот желудка. Заворот является органоаксиальным или мезентериоаксиальным из-за слабости связок желудочно-печеночного и желудочно-селезеночного или желудочно-диафрагмального и желудочно-ободочного прикрепления соответственно. Это может быть связано с мальротацией кишечника, аспленией, врожденными аномалиями диафрагмы, восстановлением врожденной диафрагмальной грыжи, гастропексией, постановкой гастростомической трубки и гипертрофическим стенозом привратника.Обструкция может быть острой, хронической и периодической. Заболеваемость редко встречается у младенцев и новорожденных, и, если она носит периодический характер, редко диагностируется в младенчестве. 9 При острой форме заворот желудка несет значительную смертность, если его не распознать и немедленно не лечить. Характерными симптомами являются внезапное начало стойкой не желчной рвоты, рвоты, острой боли и вздутия живота и, реже, респираторной недостаточности и гематемезиса. Также могут возникнуть трудности с введением назогастрального зонда в желудок. 9
Рентгенограмма брюшной полости выявляет расширение желудка на уровне диафрагмы или над ней, лежащей в горизонтальной (органоаксиальной) или вертикальной (мезентероаксиальной) плоскости, с отчетливым резцом, направленным в правый верхний квадрант, а также может наблюдаться наличие кишечного газа. смещен вниз. Контрастное исследование UGI подтверждает диагноз, демонстрируя ненормальное положение желудка. 9 Неполное наполнение желудка контрастом свидетельствует об остром завороте желудка.Лечение включает в себя оперативное сокращение заворота с помощью открытых или лапароскопических методов и восстановление диафрагмального дефекта, если он обнаружен. 9
Microgastria
Врожденная микрогастрия возникает в результате остановки эмбриогенеза дорсального мезогастрия, который происходит на пятой неделе развития плода, что приводит к небольшому объему желудка, трубчатой форме и аномальной фиксации. Заболеваемость крайне редка, зарегистрировано менее 100 случаев.Известные ассоциации включают мальротацию кишечника, обратное сидение, асплению, дефекты скелета, а также аномалии пищевода и желчевыводящих путей. 10,11
Младенцы обычно страдают стойкой рвотой, диареей, гастроэзофагеальным рефлюксом (ГЭР) и задержкой развития. Контрастное исследование UGI является диагностическим, которое классически демонстрирует небольшой поперечный желудок и, часто, патологию пищевода. 10,11
Первичное лечение включает реабилитацию питания с непрерывным энтеральным питанием и дополнительным парентеральным питанием.Во многих случаях непрерывное кормление со временем может быть переведено на частые и небольшие болюсные кормления. У пациентов со стойкими симптомами хирургическое лечение включает увеличение желудка с помощью резервуара тощей кишки Roux-en-Y (мешок Ханта – Лоуренса) и, в последнее время, использование модифицированной процедуры (Bianchi) диссоциации желудка. 10,11
Лактобезоар
Безоары — это каменистые конкременты, которые могут образовываться в желудочно-кишечном тракте. Лактобезоары образуются, когда непереваренное молоко уплотняется в просвете желудка при использовании смесей с высокой калорийностью, но также может наблюдаться у младенцев, которых кормят коровьим молоком или вводят обогатители грудного молока. 12,13 Желудочные лактобезоары являются наиболее распространенной формой безоаров, но заболеваемость ими встречается крайне редко. 13 Лактобезоары нечасто могут вызывать обструктивные симптомы у младенцев и могут имитировать стеноз привратника с вздутием живота, не желчной рвотой, диареей и пальпируемым образованием в брюшной полости.
Рентгенограммы могут показать помутнение с пенистым видом в просвете желудка (рис. 3). Предпочтительными методами диагностики являются УЗИ брюшной полости и контрастное исследование УГИ.Для преодоления препятствия достаточно консервативного лечения или промывания желудка, но для более быстрого распада безоаров был использован белок-расщепляющий фермент N -ацетилцистеин. 12,13
Рис. 3 Рентгенограмма брюшной полости у 19-дневного новорожденного показывает конец назогастрального зонда в желудке, который также содержит лактобезоар (L). |
Врожденная обструкция выходного отверстия желудка
Врожденная непроходимость выходного отверстия желудка является редкой причиной непереносимости пищи и может быть частичной или полной.Часто встречаются пилорические или антральные перепонки и атрезия. Внематочная ткань поджелудочной железы в подслизистой основе пилорического канала также может вызывать частичную непроходимость.
Атрезия привратника составляет менее 1% всех атрезий желудочно-кишечного тракта. 1 Полная непроходимость проявляется в раннем детстве с не желчной рвотой. Вероятно многоводие в анамнезе матери, и пренатальное ультразвуковое исследование выявляет единственный пузырь, заполненный жидкостью. 1 Постнатальная диагностика проводится на основании наличия большого желудочного пузыря с отсутствием газа дистально.Контрастное исследование UGI показывает плохую визуализацию двенадцатиперстной кишки. Предоперационная декомпрессия желудка, реанимация жидкости и коррекция гипохлоремического гипокалиемического алкалоза необходимы перед корректирующей операцией, которая включает иссечение перепонок и поперечное закрытие или первичный анастомоз атрезии. 1,14,15
Гипертрофический стеноз привратника
Гипертрофический стеноз привратника встречается относительно часто с частотой 2,4 случая на 1000 жителей европеоидной расы и чаще встречается у мужчин.Эта приобретенная патология проявляется уже на 2 неделе жизни, но обычно считается, что она возникает между 3 и 12 неделями. Точная причина неизвестна, хотя генетический компонент установлен. Окружная мышца привратника становится гипертрофированной, как и слизистая оболочка. 16 У пациента наблюдается беспилотная рвота метательными снарядами, которая, если ее не лечить, может привести к обезвоживанию и нарушению электролитного баланса.
УЗИ брюшной полости — это начальный и оптимальный диагностический тест.Аномальная пилорическая мышца будет утолщенной и удлиненной, достигая более 3–4 мм в толщину и более 12–16 мм в длину, в зависимости от эталона (рис. 4A). Сонограф должен наблюдать за привратником в течение 10 минут, чтобы определить прохождение желудочного содержимого через пилорический канал, чтобы дифференцировать спазм привратника, который является временным явлением, и стеноз привратника. Кормление младенца во время ультразвукового исследования может быть полезно для визуализации опорожнения желудка.Также полезно одновременно оценить взаимосвязь верхней брыжеечной артерии (SMA) и верхней брыжеечной вены (SMV), поскольку дифференциальный диагноз для рвоты младенца включает мальротацию кишечника (рис. 4B). Если связь SMA-SMV обратная, следует немедленно провести контрастное исследование UGI для оценки мальротации кишечника и заворота средней кишки.
Рисунок 4 Стеноз привратника у младенца со рвотой.( A ) УЗИ брюшной полости показывает утолщенную и удлиненную пилорическую мышцу в продольной плоскости. ( B ) УЗИ брюшной полости с цветным допплером показывает нормальное соотношение верхней брыжеечной артерии (MA) и верхней брыжеечной вены (V). |
Иногда младенцев с рвотой отправляют на контрастное исследование UGI перед ультразвуковым исследованием. Признаки гипертрофического стеноза привратника при рентгеноскопии включают гусеничный признак, при котором присутствует аномальная перистальтика желудка, а также патологическое сужение пилорического канала, о чем свидетельствуют признаки струны, соска и грибов.
Лечение гипертрофического пилорического стеноза — это декомпрессия желудка с помощью назогастрального зонда и жидкостной реанимации с последующим открытым или лапароскопическим хирургическим высвобождением гипертрофированной пилорической мышцы. 17–19
Атрезия двенадцатиперстной кишки
Врожденная непроходимость двенадцатиперстной кишки может быть полной или частичной, внутренней или внешней. Внутренняя непроходимость часто вызывается атрезией двенадцатиперстной кишки и встречается примерно у 1 из 5 000 — 1 из 10 000 живорождений. 1,20 Внешняя непроходимость может быть вызвана мальротацией кишечника, кольцевидной формой поджелудочной железы, аномалиями гастродуоденальной дупликации и псевдокистами поджелудочной железы и билиарного дерева. 1
На шестой и седьмой неделях беременности участки кишечного тракта обычно закупориваются по мере пролиферации энтодермального эпителия. Впоследствии реканализация восстанавливает проходимость просвета между восьмой и десятой неделями беременности. Считается, что атрезия двенадцатиперстной кишки возникает в результате недостаточности реканализации кишечника в этот период и чаще всего является постампулярной локализацией. 1,20
Атрезию двенадцатиперстной кишки можно разделить на три типа.Тип I является наиболее распространенным, на его долю приходится 90% случаев, и возникает из-за перепонок или перепонок, некоторые из которых могут быть окончатыми. 20 Аномалия ветроуказателя может возникнуть, если внутрипросветная мембрана, вызывающая обструкцию, расширяется и выпадает в дистальном направлении внутри просвета, и может вызвать расширение кишечника далеко за пределами фактического местоположения обструкции. 20 Атрезия двенадцатиперстной кишки типа II имеет сильно расширенный проксимальный сегмент и меньший дистальный сегмент. При атрезии двенадцатиперстной кишки типа III два сегмента кишечника полностью разрываются.Атрезия двенадцатиперстной кишки может быть связана с другими внутренними дуоденальными и панкреатобилиарными аномалиями, включая кольцевидную поджелудочную железу, которая возникает, когда вентральный зачаток поджелудочной железы не может вращаться за двенадцатиперстной кишкой, в результате чего ткань поджелудочной железы окружает вторую часть двенадцатиперстной кишки. Частота ассоциированных аномалий с атрезией двенадцатиперстной кишки колеблется от 50% до 80%. Врожденные пороки сердца (30%), трисомия 21 (30%), мальротация кишечника (20%), атрезия пищевода, неперфорированный задний проход (10–20%), торакоабдоминальная гетеротаксия и агенез желчного пузыря являются общими ассоциациями (рис. 5). 20–22
Рисунок 5 Атрезия двенадцатиперстной кишки у новорожденных с отклонениями на пренатальном УЗИ. ( A ) Рентгенограмма живота в положении лежа на спине показывает классический признак «двойного пузыря». ( B ) Интраоперационное рентгеноскопическое изображение после введения контраста через желудочный зонд у другого пациента показывает признаки атрезии двенадцатиперстной кишки, а также атрезии пищевода с расширенным заполненным контрастом дистальным отделом пищевода. |
При пренатальном ультразвуковом обследовании многоводие у матери и признак двойного пузыря двух расширенных структур, заполненных жидкостью в брюшной полости плода, помогают в диагностике атрезии двенадцатиперстной кишки. В послеродовой период клинические признаки атрезии двенадцатиперстной кишки включают рвоту желчью с отсутствием вздутия живота. Рентгенография брюшной полости показывает классический признак двух пузырьков, состоящий из двух различных скоплений газов или уровней жидкости и воздуха, представляющих заметно расширенный желудок и луковицу двенадцатиперстной кишки (рис. 5).При классическом знаке двойного пузыря двенадцатиперстная кишка выглядит раздутой и округлой из-за хронической внутриутробной непроходимости. Когда вздутие живота связано с двенадцатиперстной кишкой нормального калибра, диагноз, скорее всего, будет заключаться в мальротации кишечника с дуоденальной непроходимостью, вторичной по отношению к бандажам Лэдда. Если на рентгенограмме брюшной полости виден знак двойного пузыря и предполагается, что диагноз — атрезия двенадцатиперстной кишки, может быть целесообразно получить контрастное исследование UGI для подтверждения, если операция откладывается по какой-либо причине, поскольку мальротация заворота средней кишки может имитировать атрезию двенадцатиперстной кишки. . 23
В предоперационном периоде назогастральная декомпрессия; управление жидкостью, электролитами и питанием; профилактические антибиотики; и оценка связанных аномалий необходимы. Хирургический подход зависит от места атрезии. В любом случае следует учитывать возможность второй или нескольких атрезий. При проксимальной обструкции дистальные атрезии могут быть не замечены во время операции, особенно если они не связаны с разрывом в кишечнике или брыжейке.
Атрезия двенадцатиперстной кишки доступна через поперечный разрез в правом верхнем квадранте и также может быть восстановлена лапароскопически; однако этот подход не получил широкого распространения. Выбранная процедура — дуоденодуоденостомия конец в бок или бок в бок. Допускается также дуоденоеюностомия. Во время операции небольшой катетер следует ввести в дистальный отдел кишечника. Воздух или физиологический раствор следует вводить через всю тонкую кишку, чтобы исключить дополнительные стенозы или атрезии.
В случаях стеноза или атрезии двенадцатиперстной кишки из-за внутренней дуоденальной перепонки может быть предпринята вертикальная дуоденотомия, сеточная резекция и поперечное закрытие вместе с энтеропластикой для оптимизации просвета двенадцатиперстной кишки.В качестве альтернативы, дуоденодуоденостомия является оперативным выбором, когда проксимальный и дистальный дуоденальные карманы открываются и соединяются, поскольку резекция закупоривающей перепонки или мембраны может привести к повреждению общего желчного протока или протока поджелудочной железы.
При атрезии двенадцатиперстной кишки типа II может потребоваться энтеропластика для оптимизации просвета двенадцатиперстной кишки.
Начинается энтеральное питание небольшими объемами, которое постепенно увеличивается, когда функция кишечника восстанавливается. Нарушение моторики и дискинезия значительно расширенного проксимального отдела двенадцатиперстной кишки — известные признаки у некоторых пациентов, но обычно со временем улучшаются.Результат после ремонта в первую очередь зависит от связанных аномалий. 1,20–22
Мальротация кишечника
Аномальное эмбриологическое развитие кишечника может привести к аномалиям вращения, называемым мальротацией кишечника, которые включают отсутствие вращения, неполное вращение и обратное вращение. 1 Обычно физиологическая грыжа кишечника возникает в начале первого триместра с последующим вращением кишечника на 270 ° против часовой стрелки вокруг SMA с возвращением в брюшную полость примерно на 12 неделе беременности. 24 Нормальная фиксация слепой кишки в правом нижнем квадранте и дуоденоеюнального перехода в левом верхнем квадранте приводит к широкому брыжеечному основанию, которое препятствует завороту или скручиванию кишечника вокруг сосудистой ножки. 1 Мальротация кишечника может привести к аномальному расположению слепой кишки и дуоденоеюнального перехода в непосредственной близости, тем самым создавая узкое основание брыжейки, которое предрасполагает к перекручиванию петель кишечника вокруг SMA — известному как заворот средней кишки. 1
Частота мальротации кишечника оценивается в 1 случай на 500 живорождений. 25,26 Исследования вскрытия трупа показывают, что истинная частота может достигать 1% от общей популяции, с повышенной частотой некоторых синдромов, включая гетеротаксию и трисомию 21, а также анатомических аномалий, включая врожденную диафрагмальную грыжу, омфалоцеле и гастрошизис. . 1,27 Частота мальротации кишечника с заворотом средней кишки обратно пропорциональна возрасту, при этом 75% случаев возникают в неонатальном периоде. 1
Клиническая картина мальротации кишечника может быть без заворота средней кишки или с заворотом средней кишки и может быть сложной, с хронической, острой или отсутствующей симптоматикой. 1 Симптомы включают рвоту желчью, раздражительность, а также первоначально ладьевидную брюшную полость, которая проявляет увеличивающееся вздутие и болезненность. 1 Позднее обращение может привести к эритеме брюшной стенки, гематемезисе или мелене из-за ишемии кишечника. 1
Лабораторные данные включают лейкоцитоз или лейкопению, гиперкалиемию, тромбоцитопению и признаки метаболического ацидоза. 1
Радиологическое обследование может помочь в диагностике; однако не следует откладывать лечение, если есть серьезные клинические подозрения на мальротацию кишечника с заворотом средней кишки. 1 У клинически стабильных пациентов может быть получена рентгенограмма брюшной полости для руководства дальнейшим обследованием; однако рентгенограммы могут быть нормальными и не могут исключить диагноз мальротации кишечника. 1,29 В то время как рвота желчью может наблюдаться при других патологиях новорожденных, мальротация кишечника с заворотом средней кишки представляет собой неотложное хирургическое вмешательство с потенциально серьезными последствиями, включая перитонит, сепсис, шок и смерть; таким образом, рвота желчью у новорожденного требует немедленного обследования на предмет мальротации кишечника с помощью контрастного исследования UGI. 1 Золотым стандартом диагностики мальротации кишечника является исследование с контрастированием UGI, при котором подтверждается патологическое течение двенадцатиперстной кишки. 1 Z-образную двенадцатиперстную кишку можно увидеть из-за внешнего сдавления двенадцатиперстной кишки аномальными фиброзными перитонеальными полосами, называемыми полосами Лэдда, которые могут присутствовать при мальротации кишечника. 28 Исследование контрастного вещества UGI может также продемонстрировать мальротацию кишечника с заворотом средней кишки, которая проявляется как непроходимость двенадцатиперстной кишки или задержка прохождения контраста через дуоденальную кишку в форме штопора. 1 Чувствительность контрастного исследования UGI для выявления мальротации кишечника составляет 93–100%, при этом сообщается как о ложноположительных, так и о ложноотрицательных результатах, в то время как чувствительность для обнаружения заворота средней кишки составляет всего 54–79%. 26 Предполагаемое нормальное положение дуоденоеюнального перехода — слева от позвоночника на уровне луковицы двенадцатиперстной кишки или выше на фронтальной проекции, а двенадцатиперстная кишка полностью забрюшинно на виде сбоку. 24 Если клизма с водорастворимым контрастом проводится по другому показанию, слепая кишка может быть неправильно расположена при мальротации кишечника; однако это открытие может отсутствовать или наблюдаться при высокомобильной слепой кишке — нормальный вариант. 29 Ультразвуковое исследование может указывать на возможность мальротации кишечника, если наблюдается обратная связь между SMA и SMV, но этот результат может не всегда присутствовать. Ультразвуковые данные о расширении двенадцатиперстной кишки с дистальным сужением, фиксированной средней линии кишечника, утолщении стенки двенадцатиперстной кишки, асците, признаке завихрения / водоворота на цветном допплеровском ультразвуковом исследовании и расширении дистального SMV могут быть замечены при мальротации кишечника с заворотом средней кишки. 27,29 КТ и МРТ не подходят для радиологической оценки рвоты новорожденного. 29
Непроходимость кишечника и связанное с ней нарушение мезентериального сосуда может привести к ишемии кишечника и, в конечном итоге, к инфаркту, если его не лечить. 28 Синдром короткого кишечника, зависимость от общего парентерального питания или даже смерть могут произойти из-за потери кишечника с уровнем смертности 3%. 20 Лечение мальротации кишечника с заворотом средней кишки включает жидкостную реанимацию, внутривенное введение антибиотиков широкого спектра действия и немедленное хирургическое вмешательство. 1
Intussusception
Intussusception — это продвижение проксимальной петли кишечника (intussusceptum) в себя дистально (intussuscipiens). 30 Чаще всего возникает в подвздошно-ободочной кишке без видимой точки отведения у детей в возрасте от 6 до 18 месяцев. 31 Инвагинация редко возникает в неонатальном периоде у доношенных новорожденных, с частотой 0,3–1,3%, и чрезвычайно редко у недоношенных детей. 31 Патогенез инвагинации новорожденных остается неясным; однако у доношенных детей это чаще связано с патологическим отведением и чаще поражает толстую кишку. 31
Клиническая картина новорожденного с инвагинацией отличается от клинических проявлений у младенцев более старшего возраста, у которых обычно возникают перемежающиеся боли в животе, пальпируемое образование и кровавый стул. 30 Доношенные новорожденные с инвагинацией имеют предрасположенность, имитирующую непроходимость кишечника с вздутием живота и рвотой желчью в течение нескольких часов после рождения. 32 У недоношенных новорожденных с инвагинацией кишечника есть признаки, имитирующие некротический энтероколит, с вздутием живота, желчной рвотой, непереносимостью пищи и, иногда, ректальным кровотечением. 30 Инвагинация поэтому редко используется в качестве диагноза у новорожденных.
У новорожденных, обследуемых на непроходимость кишечника или некротический энтероколит, делается рентгенограмма брюшной полости и видны расширенные петли тонкой кишки. 32 Патогномоничные признаки некротического энтероколита, такие как кишечный пневматоз и газ в воротной вене, отсутствуют, как и более чем в половине случаев некротического энтероколита. 31 Таким образом, рентгенография брюшной полости нечувствительна и неспецифична для диагностики инвагинации.Пациентам с подозрением на тонкую кишечную непроходимость проводится контрастная клизма, которая демонстрирует инвагинацию, если присутствует компонент толстой кишки; однако компонент толстой кишки отсутствует в 25–50% случаев инвагинации новорожденных. 31,32 УЗИ брюшной полости не так часто проводится у новорожденных для диагностики инвагинации, как у младенцев старшего возраста, потому что диагноз нечасто рассматривается. Это было предложено для дальнейшего обследования новорожденных, у которых инвагинация является диагностической целью. 30,32
У новорожденных с полной непроходимостью кишечника из-за инвагинации хирургическое вмешательство является излечивающим и обычно не откладывается. 32 У недоношенных новорожденных, у которых предполагаемым диагнозом является некротический энтероколит, хирургическое вмешательство обычно откладывается, что приводит к увеличению заболеваемости и смертности. 32
Атрезии кишечника
Атрезии тощей кишки, подвздошной кишки и толстой кишки чаще всего возникают из-за инсульта сосудов с ишемией пораженного кишечника и могут сосуществовать.
Атрезия тощей и подвздошной кишки встречается у 1–3 из 5 000 родов. 1,25 Обструкция тощей кишки почти всегда возникает из-за атрезии или стеноза и обычно проявляется рвотой желчью. 28 При атрезии тощей кишки рентгенограммы брюшной полости могут продемонстрировать «признак тройного пузыря» трех расширенных заполненных воздухом структур, представляющих растянутый желудок, двенадцатиперстную кишку и проксимальный отдел тощей кишки. 28 Перед операцией иногда проводится исследование контрастного вещества UGI, а также контрастная клизма для оценки других атрезий, которые могут быть сопутствующими. 28 Контрастная клизма покажет небольшой неиспользованный микроколон. Атрезия подвздошной кишки может проявляться рвотой и невозможностью отхождения мекония. Первоначальная рентгенограмма показывает, по крайней мере, четыре расширенные петли кишечника, что позволяет предположить, что обструкция является дистальной. Контрастная клизма часто выявляет небольшой неиспользованный микроколон и может демонстрировать или не демонстрировать дополнительные очаги атрезии (рис. 6А).
Рисунок 6 Атрезии кишечника у новорожденных с дистальной кишечной непроходимостью.( A ) Изображение во время контрастной клизмы показывает слепой конец терминального отдела подвздошной кишки (наконечник стрелки) при атрезии подвздошной кишки. ( B ) Изображение во время контрастной клизмы показывает слепое окончание нисходящей кишки, которая расширена с появлением «головы кобры» (наконечник стрелки) при атрезии толстой кишки. |
Лечение атрезии тощей и подвздошной кишки будет включать декомпрессию назогастрального зонда, жидкостную реанимацию и профилактическое лечение антибиотиками перед хирургическим вмешательством. 1 Оперативное вмешательство — это резекция атретических поражений и анастомоз «конец в конец».
Для сравнения, атрезия толстой кишки встречается примерно у 1 из 20 000 живорождений. 1 У пациентов наблюдается вздутие живота, рвота и неспособность отвести меконий. Первоначальная рентгенограмма брюшной полости показывает множественные расширенные петли кишечника с некоторыми уровнями воздуха и жидкости, совместимыми с дистальной обструкцией. Петли кишечника проксимальнее непроходимости часто сильно расширены. 1 Если есть подозрение на атрезию толстой кишки, предпочтительным методом визуализации является контрастная клизма, которая при ее проведении покажет небольшой неиспользованный микроколон.Трудно заполнить всю толстую кишку из-за атрезии, а контрастная колонка резко заканчивается, иногда с округлой формой «головы кобры» (рис. 6B).
Лечение атрезии толстой кишки включает декомпрессию назогастрального зонда, жидкостную реанимацию и профилактическое лечение антибиотиками перед хирургическим вмешательством. Хирургическое вмешательство должно быть срочным из-за повышенного риска перфорации или заворота по сравнению с другими атрезиями, с начальным лечением, заключающимся в декомпрессии кишечника с помощью процедуры стомы. 33
Meconium ileus
Meconium ileus — кишечная непроходимость на уровне подвздошной кишки, которая возникает, когда сгущенный меконий закупоривает просвет кишечника. 34 Примерно 20% всех кишечных непроходимостей новорожденных является результатом мекониевой непроходимости. 28 Это патологическое образование обычно связано с кистозным фиброзом (CF), при котором аномально густой меконий создает функциональную непроходимость подвздошной кишки; однако только 15% пациентов с МВ имеют кишечную непроходимость мекония. 25,28 У пациентов без МВ патогенез мекониевой непроходимости неясен; однако подозревается целый спектр генетических и патологических отклонений. 34
Пациенты обычно имеют вздутие живота и неспособность отвести меконий. 34 Рентгенограмма брюшной полости демонстрирует низкую кишечную непроходимость, о чем свидетельствуют четыре или более расширенных петель кишечника, заполненных воздухом. Уровни воздух – жидкость могут отсутствовать из-за густой консистенции мекония. 28 Реже могут быть пузырьки газа в правой брюшной полости. 25 Кальцификаты брюшной полости можно увидеть на рентгенограмме постнатально, когда возникают перфорация матки и мекониевый перитонит, иногда с образованием псевдокист. 25,28 Другие осложнения мекониевой непроходимости кишечника включают заворот тонкой кишки или псевдокисты, перфорацию и перитонит. 28
Клизму с водорастворимым контрастом следует провести для дальнейшей оценки непроходимости нижнего отдела кишечника и является диагностической, показывая дефекты наполнения в крайней микроколонке и дистальной части подвздошной кишки с проксимальной дилатацией тонкой кишки (рис. 7A). 25,28 Клизма с водорастворимым контрастом, использующая гиперосмолярный контраст, также является терапевтическим и может быть повторена при необходимости для полного очищения кишечника от мекония. 25 Хирургия предназначена для лечения необычной непроходимости, резистентной к терапевтическим клизмам, и в сложных случаях, когда присутствуют сопутствующие аномалии, включая атрезию, некроз и перфорацию кишечника. 34
Рис. 7 Мекониевые пробки у новорожденных с мекониевой кишечной непроходимостью и функциональной незрелостью толстой кишки.( A ) На изображении во время контрастной клизмы видны бесчисленные дефекты наполнения меконием (стрелки) в крайнем микроколоне и терминальной части подвздошной кишки, с расширенной кишкой, заполненной воздухом проксимально, в мекониевой непроходимой кишке. ( B ) Изображение во время контрастной клизмы показывает дефект мекониевого наполнения (стрелка) в небольшой левой толстой кишке (стрелки) при функциональной незрелости толстой кишки. |
Функциональная незрелость толстой кишки
Функциональная незрелость толстой кишки также известна как синдром мекониевой пробки или синдром малой левой толстой кишки и представляет собой доброкачественную, обычно самоограничивающуюся временную функциональную обструкцию толстой кишки, вызванную незрелыми нейронами (ганглиозные) клетки в мышечно-кишечном сплетении. 28 Это наиболее частый диагноз у новорожденных, у которых не выводится меконий в течение первых 48 часов, с частотой 1 из 500 новорожденных. 28,35 Половина пациенток с функциональной незрелостью толстой кишки в анамнезе страдала сахарным диабетом у матери, реже наблюдается связь с назначением сульфата магния матери при преэклампсии. 25
У новорожденных обычно наблюдается вздутие живота и нарушение вывода мекония в первые 48 часов жизни. 28 Рентгенограмма брюшной полости показывает признаки тонкой кишечной непроходимости, о чем свидетельствуют четыре или более расширенных петель кишечника, заполненных воздухом, при отсутствии газа в прямой кишке. 28,35 Следует провести клизму с водорастворимым контрастом, которая демонстрирует нормальный ректальный размер и мекониевые пробки в толстой кишке. 28 Часто небольшая левая ободочная кишка, простирающаяся от сигмовидной кишки до уровня селезеночного изгиба, наблюдается с проксимальным расширением ободочной кишки — отсюда и название синдрома маленькой левой ободочной кишки (рис. 7В). 28 Хотя дефекты внутрипросветного наполнения мекония, также известные как мекониевые «пробки», наблюдаются при этой аномалии, они неспецифичны и наблюдаются при другой этиологии кишечной непроходимости. 25
Клизма с водорастворимым контрастом обычно бывает лечебной. Если у пациента наблюдаются стойкие симптомы дефекации, болезнь Гиршпрунга следует исключить с помощью ректальной биопсии, так как до 13% пациентов, у которых изначально диагностирована функциональная незрелость толстой кишки, продолжают иметь подтвержденную биопсией болезнь Гиршпрунга. 28,36
Болезнь Гиршпрунга
Болезнь Гиршпрунга возникает при отсутствии нормальных нейрональных (ганглиозных) клеток в подслизистом и миэнтериальном сплетении толстой кишки. 1 Эмбриологический процесс миграции нейрональных клеток в желудочно-кишечном тракте происходит проксимально-дистально от рта к анусу, и, таким образом, поражение толстого кишечника при болезни Гиршпрунга всегда непрерывно, простираясь проксимально от уровня анус. 28 Хотя в 75% случаев поражается короткий сегмент прямой кишки и часть сигмовидной кишки, поражение может варьироваться от ультракороткого сегмента до всей толстой кишки. В редких случаях поражается также дистальный отдел тонкой кишки. 28
Болезнь Гиршпрунга встречается у 1 из 4 000 живорождений при соотношении мужчин и женщин 4: 1. 25 Хотя 70% случаев являются изолированными, болезнь Гиршпрунга связана с другими врожденными аномалиями. 37 Трисомия 21 является наиболее часто ассоциированной хромосомной аномалией и встречается в 2–15% случаев болезни Гиршпрунга. 37,38
Аномальные нейрональные клетки в толстом кишечнике приводят к неспособности пораженного кишечника нормально расслабляться, что создает функциональную непроходимость кишечника с расширением проксимального отдела кишечника и проблемами с дефекацией. 28 Наиболее частыми клиническими проявлениями в неонатальном периоде являются прогрессирующее вздутие живота, неспособность вывести меконий к 24–48 часам жизни и желчная рвота. 25,38 Энтероколит Гиршпрунга встречается у 25–35% пациентов с болезнью Гиршпрунга и является основным симптомом у 25% пациентов. 39 Это осложнение является наиболее частой причиной смертности при болезни Гиршпрунга и обычно проявляется вздутием живота, лихорадкой и диареей с другими неспецифическими симптомами, включая рвоту, ректальное кровотечение, летаргию, жидкий стул и запоры. 39,40 При энтероколите Гиршпрунга воспаление стенок и ишемия могут привести к сепсису, перфорации кишечника и смерти. 25,39 Чаще всего встречается при заболеваниях с длинным сегментом, у пациентов с трисомией 21 и у пациентов с положительным семейным анамнезом энтероколита Гиршпрунга. 40
В то время как диагноз болезни Гиршпрунга требует взятия образцов ткани и гистологического подтверждения аномальных нейрональных клеток, радиологическое обследование может предложить или подтвердить диагноз. 25 Рентгенограмма брюшной полости может продемонстрировать неспецифические признаки непроходимости кишечника, о чем свидетельствуют четыре или более петель расширенной кишки, заполненной воздухом в брюшной полости (рис. 8А). 25,41 Для дальнейшей оценки кишечной непроходимости необходимо провести клизму с водорастворимым контрастом. 25,41 Возможные результаты контрастной клизмы включают аномальное ректосигмоидное соотношение менее 1, точку перехода на стыке нормального и аномального кишечника, нерегулярные сокращения прямой кишки с зубчатым видом и сохранение контрастного вещества на отсроченных рентгенограммах (рис. 8Б). 28 Когда изображение предлагает точку перехода, часто наблюдается несоответствие с гистопатологической точкой перехода. 40 Контрастная клизма также может быть нормой в случаях ультракороткого сегмента или общей болезни Гиршпрунга толстой кишки, а количество ложноотрицательных результатов для точки перехода и аномального ректосигмоидного соотношения достигает 35%.Ректальная аспирационная биопсия показана при наличии стойких клинических опасений по поводу болезни Гиршпрунга с зарегистрированной чувствительностью 97% и специфичностью 97%. 38,40 Результаты визуализации при энтероколите Гиршпрунга включают расширение кишечника, пневматоз, газ в воротной вене или свободный внутрибрюшинный воздух. 25
Рисунок 8 Болезнь Гиршпрунга у новорожденных с дистальной кишечной непроходимостью. ( A ) Рентгенограмма брюшной полости в положении лежа на спине показывает более трех расширенных петель кишечника, заполненных воздухом, и отсутствие воздуха в прямой кишке.( B ) Изображение во время контрастной клизмы у другого пациента показывает аномальное ректосигмоидное соотношение и точку перехода (стрелка). |
Лечение болезни Гиршпрунга включает в себя стабилизацию состояния пациента и первоначальную декомпрессию кишечника, а также жидкостную реанимацию для восполнения потерянной жидкости. Для восполнения потерянных жидкостей следует проводить жидкостную реанимацию. 38 Кормление можно возобновить после достижения декомпрессии кишечника. 38 Промывание прямой кишки следует проводить в плановом порядке до тех пор, пока не будет проведено окончательное лечение болезни Гиршпрунга с хирургической резекцией аганглионарного сегмента кишечника. 38,40 Исторически это выполнялось в двухэтапном процессе с изменением направления колостомы и последующим ее удалением, однако многие хирурги по возможности выполняют восстановление за один этап. 40 Лечение энтероколита Гиршпрунга включает антибактериальную терапию, внутривенную реанимацию жидкости и ректальное промывание солевым раствором, с отклоняющей колостомой, предназначенной для тяжелых случаев сепсиса, не поддающегося реанимации. 40
Аноректальная деформация
Спектр аноректальных пороков включает неперфорированный задний проход и варьируется от изолированного перинеального свища до сложных пороков развития клоаки, где есть общий канал между мочеполовой системой и прямой кишкой. 28,42,43 Примерно 80% аноректальных пороков развития связаны с аномалиями мочеполовой системы. 38 Другие связанные врожденные аномалии включают аномалии позвоночника, сердца, других желудочно-кишечных заболеваний, а также конечностей, при этом наиболее распространенной ассоциацией является VACTERL. 1,28,38 Хотя этиология остается неизвестной, она, вероятно, многофакторная, с генетическими факторами, подозреваемыми в аноректальной мальформации, которые связаны со многими синдромами и у членов одной семьи. 1,42 аноректальная аномалия встречается у 1–4 из 5 000 новорожденных, причем в равной степени страдают как мужчины, так и женщины. 25,28
Новорожденные с аноректальной аномалией с вздутием живота, невозможностью отхождения мекония и отсутствием нормального анального отверстия при физикальном осмотре. Также может быть виден промежностный свищ. 28,42 Традиционно поражения, где прямая кишка заканчивается над перевязкой лобно-прямой кишки, назывались «высокими» поражениями, часто со свищами, сообщающимися с мочевым пузырем, уретрой или влагалищем. 28 Поражения считались «низкими», когда прямая кишка оканчивалась ниже пуборектальной перевязки. 28 Совсем недавно была создана классификация Криккенбека для группировки аноректальных мальформаций по их типу свищей, включая редкие и региональные типы. 44
Физический осмотр показывает отсутствие нормального анального отверстия. 28 Рентгенограмма брюшной полости демонстрирует непроходимость кишечника в нижнем отделе кишечника, а рентгенограмма бокового отдела брюшной полости в положении лежа может помочь определить расстояние от наполненного воздухом ректального кармана со слепым концом до предполагаемого места ануса (рис. 9). 28 Совсем недавно было показано, что ультразвуковое исследование промежности более точно дифференцирует высокие и низкие поражения с точностью 95% и специфичностью 86%. 25,28 МРТ таза можно использовать для дальнейшей характеристики анатомии до и после операции. 28 Обследование сопутствующих аномалий включает эхокардиограмму, УЗИ почек / мочевого пузыря, УЗИ позвоночника, цистоуретрограмму при мочеиспускании, а также рентгенограммы брюшной полости и позвоночника. 1,38
Рисунок 9 Аноректальная аномалия у новорожденных с агенезией крестца.( A ) Рентгенограмма живота в положении лежа на спине показывает отсутствие крестца и воздуха в прямой кишке. ( B ) Боковая рентгенограмма брюшной полости показывает отсутствие крестца и слепого окончания, заполненную воздухом прямую кишку (стрелка). |
Поскольку могут присутствовать сопутствующие врожденные аномалии, перед корректирующей операцией следует провести оценку возможных опасных для жизни аномалий. 42 К 24 часам жизни возможно тщательное обследование на наличие перинеальных или мочевых свищей, когда меконий обнаруживается в промежности или в моче соответственно. 42
Высокие поражения лечат колостомией в качестве временной меры, с последующим окончательным хирургическим вмешательством после лучшего очертания анатомии. 28,42 В основном применяется задний сагиттальный хирургический доступ, с дополнительным абдоминальным доступом, предназначенным для больших поражений, когда прямая кишка, простата, мочевой пузырь или влагалище очень высоки. 38,42 Низкие поражения лечат хирургическим путем с помощью анопластики или дилатации. 28
Заключение
Непроходимость кишечника новорожденных является обычным явлением и может затрагивать верхний или нижний отдел желудочно-кишечного тракта.Обследование обычно включает в себя рентгенографию брюшной полости, которая может направлять дальнейшую оценку с помощью рентгеноскопического исследования, такого как контрастное исследование UGI или контрастная клизма. В зависимости от этиологии и степени обструкции для лечения может быть показано хирургическое вмешательство. Если мальротация кишечника является дифференциальным фактором, быстрое хирургическое обследование или оценка с помощью контрастного исследования UGI имеют первостепенное значение для снижения заболеваемости и смертности.
Раскрытие информации
Авторы сообщают об отсутствии конфликта интересов в этой работе.
Ссылки
1. | Хуанг Д., Снайдер КЛ. Непроходимость кишечника новорожденных. Surg Clin North Am . 2012. 92 (3): 685–711. | |
2. | Кун Дж., Словис Т., Халлер Дж., Редакторы. Caffey’s Pediatric Diagnostic Imaging . 10-е изд; том 1. Филадельфия: Мосби Эльзевьера; 2004. | |
3. | Кларк, округ Колумбия.Атрезия пищевода и трахеопищеводный свищ. Ам Фам Врач . 1999; 59 (4): 910–916, 919–920. | |
4. | Фельдман М., Фридман Л.С., Брандт Л.Дж. Болезни желудочно-кишечного тракта и печени Слейзенгера и Фордтрана . 10-е изд. Филадельфия: Сондерс; 2016. | |
5. | Патиньо Майер Дж., Беттолли М. Дупликация пищеварительного тракта у новорожденных и детей: диагностические аспекты и роль лапароскопического лечения. Мир J Гастроэнтерол . 2014. 20 (39): 14263–14271. | |
6. | Stern LE, Warner BW. Дупликация желудочно-кишечного тракта. Семин Педиатр Хирургия . 2000. 9 (3): 135–140. | |
7. | Richards DS, Langham MR, Anderson CD. Пренатальный сонографический вид кисты удвоения кишечника. Ультразвуковой акушерский гинеколь . 1996. 7 (1): 17–20. | |
8. | Хур Дж, Юн С.С., Ким МДж, Ким ОН. Особенности визуализации дупликации желудочно-кишечного тракта у младенцев и детей: от пищевода до прямой кишки. Педиатр Радиол . 2007. 37 (7): 691–699. | |
9. | Cribbs RK, Gow KW, Wulkan ML. Заворот желудка у младенцев и детей. Педиатрия . 2008; 122 (3): e752 – e762. | |
10. | Кунисаки С.М., Дакхуб А., Джарбо, доктор медицины, Гейгер Дж.Диссоциация желудка для лечения врожденной микрогастрии с параэзофагеальной грыжей пищеводного отверстия диафрагмы. Дж. Педиатр Хирургия . 2011; 46 (6): e1 – e4. | |
11. | Дикен Б.Дж., Новотный Н.М., Бреклер Ф.Д., Йим Дж.П., Рескорла Ф.Дж. Использование мешочка Ханта-Лоуренса при врожденной микрогастрии — сообщение о 2 случаях. Дж. Педиатр Хирургия . 2010. 45 (11): 2238–2240. | |
12. | Хайнц-Эриан П., Гасснер И., Кляйн-Франке А. и др.Лактобезоар желудка — редкое заболевание? Орфанет Дж. Редкие Дис. . 2012; 7: 3. | |
13. | Bajorek S, Basaldua R, McGoogan K, Miller C, Sussman CB. Неонатальный лактобезоар желудка: лечение с помощью N-ацетилцистеина. Case Rep Pediatr . 2012; 2012: 412412. | |
14. | Ильче З., Эрдоган Э., Кара С. и др. Атрезия привратника: 15-летний обзор одного учреждения. Дж. Педиатр Хирургия . 2003. 38 (11): 1581–1584. | |
15. | Knouff S, Klein A, Kaminski M. Атрезия привратника у новорожденных. Неонатальная сеть . 2014. 33 (6): 329–335. | |
16. | Кун Дж., Словис Т., Халлер Дж., Редакторы. Caffey’s Pediatric Diagnostic Imaging . 10-е изд; том 2. Филадельфия: Мосби Эльзевьера; 2004. | |
17. | Пандья С., Хейсс К. Стеноз привратника в детской хирургии: обзор, основанный на доказательствах. Surg Clin North Am . 2012. 92 (3): 527–539. | |
18. | Петерс Б., Оомен М.В., Баккс Р., Беннинга М.А. Достижения в лечении гипертрофического пилорического стеноза у младенцев. Эксперт Рев Гастроэнтерол Гепатол . 2014. 8 (5): 533–541. | |
19. | Сатья К., Уэйн С., Готч А., Винсент Дж., Салливан К.Дж., Наср А.Сравнение лапароскопической и открытой пилоромиотомии у младенцев: систематический обзор и метаанализ. Педиатр Хирург Инт . 2017; 33 (3): 325–333. | |
20. | Адамс С.Д., Стэнтон М.П. Мальротация и атрезии кишечника. Ранний Хум Дев . 2014; 90 (12): 921–925. | |
21. | Chung PH, Wong CW, Ip DK, Tam PK, Wong KK. Лучше ли лапароскопическая операция по устранению врожденной дуоденальной непроходимости, чем открытая? Обзор текущих свидетельств. Дж. Педиатр Хирургия . 2017; 52 (3): 498–503. | |
22. | Carroll AG, Kavanagh RG, Ni Leidhin C, Cullinan NM, Lavelle LP, Malone DE. Сравнительная эффективность методов визуализации для диагностики кишечной непроходимости у новорожденных и младенцев: тема, оцениваемая критически. Акад. Радиол. . 2016; 23 (5): 559–568. | |
23. | Gilbertson-Dahdal DL, Dutta S, Varich LJ, Barth RA.Неонатальная мальротация с заворотом средней кишки, имитирующим атрезию двенадцатиперстной кишки. Ам Дж. Рентгенол . 2009. 192 (5): 1269–1271. | |
24. | Эпплгейт К.Е., Андерсон Дж. М., Клатте Э. Кишечная мальротация у детей: подход к решению проблем в верхних отделах желудочно-кишечного тракта. Рентгенография . 2006. 26 (5): 1485–1500. | |
25. | Рид-младший. Практический подход к визуализации непроходимости кишечника у новорожденных: обзор и обновление. Семин Рентгенол . 2012; 47 (1): 21–31. | |
26. | Сайзмор AW, Rabbani KZ, Ladd A, Applegate KE. Диагностическая эффективность серии верхних отделов желудочно-кишечного тракта при обследовании детей с клинически подозреваемой мальротацией. Педиатр Радиол . 2008. 38 (5): 518–528. | |
27. | Марин МБ, Кармазин Б. Визуализация мальротации у новорожденного. Ультразвук Semin CT MR .2014. 35 (6): 555–570. | |
28. | Vinocur DN, Lee EY, Eisenberg RL. Непроходимость кишечника новорожденных. AJR Am J Roentgenol . 2012; 198 (1): W1 – W10. | |
29. | Raske ME, Dempsey ME, Dillman JR, et al. Критерии соответствия ACR рвота у младенцев до 3 месяцев. Дж. Ам Колл Радиол . 2015; 12 (9): 915–922. | |
30. | Slam KD, Teitelbaum DH. Множественные последовательные инвагинации, вызывающие непроходимость кишечника у недоношенного новорожденного. Дж. Педиатр Хирургия . 2007. 42 (7): 1279–1281. | |
31. | Авансино Дж. Р., Бьерке С., Хендриксон М., Стельцнер М., Савин Р. Клинические особенности и результаты лечения инвагинации недоношенных новорожденных. Дж. Педиатр Хирургия . 2003. 38 (12): 1818–1821. | |
32. | Wang NL, Yeh ML, Chang PY и др. Пренатальная и неонатальная инвагинация. Педиатр Хирург Инт . 1998. 13 (4): 232–236. | |
33. | Karnak I, Ciftci AO, Senocak ME, Tanyel FC, Buyukpamukcu N. Атрезия толстой кишки: хирургическое лечение и исход. Педиатр Хирург Инт . 2001. 17 (8): 631–635. | |
34. | Карими А., Гортер Р.Р., Слибум С., Нипкенс К.М., Хейдж Х.А.Вопросы лечения простой и сложной мекониевой непроходимости кишечника. Педиатр Хирург Инт . 2011. 27 (9): 963–968. | |
35. | Аль-Салем AH. Синдром мекониевой пробки. В: Аль-Салем А.Х., редактор. Иллюстрированное руководство по детской хирургии . Чам: издательство Springer International Publishing; 2014: 195–197. | |
36. | Keckler SJ, St Peter SD, Spilde TL, et al. Современное значение синдрома мекониевой пробки. Дж. Педиатр Хирургия . 2008. 43 (5): 896–898. | |
37. | Duess JW, Hofmann AD, Puri P. Распространенность болезни Гиршпрунга у недоношенных детей: систематический обзор. Педиатр Хирург Инт . 2014. 30 (8): 791–795. | |
38. | Слоан К., Вагенер С. Последние новости: болезнь Гиршпрунга и аноректальные пороки развития. J Специальности детской хирургии . 2016; 10 (3): 43–51. | |
39. | Гозаин А. Утвержденные и новые концепции лечения энтероколита, ассоциированного с Хиршпрунгом. Педиатр Хирург Инт . 2016; 32 (4): 313–320. | |
40. | Burkardt DD, Graham JM Jr, Short SS, Frykman PK. Достижения в области генетики и лечения болезни Гиршпрунга: обновленная информация для педиатра первичной медико-санитарной помощи. Clin Pediatr (Phila) . 2014; 53 (1): 71–81. | |
41. | Дас К., Моханти С. Болезнь Хиршпрунга — современная диагностика и лечение. Индиан Дж. Педиатр . 2017; 84 (8): 618–623. | |
42. | Левитт М.А., Пенья А. Аноректальные пороки развития. Орфанет Дж. Редкие Дис. . 2007; 2:33. | |
43. | Пенья А., Хонг А. Достижения в лечении аноректальных пороков развития. Am J Surg . 2000. 180 (5): 370–376. | |
44. | Holschneider A, Hutson J, Peña A, et al. Предварительный отчет о Международной конференции по разработке стандартов лечения аноректальных пороков. Дж. Педиатр Хирургия . 2005. 40 (10): 1521–1526. |
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности.Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно. Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались.Чтобы принять файлы cookie с этого сайта, нажмите кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie.Вы должны отключить приложение при входе в систему или проконсультироваться с системным администратором.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу. Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файле cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файлах cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта. Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Факты об атрезии кишечника плода и варианты лечения
Атрезия кишечника относится к неразвитой части кишечника плода, при которой кишечник частично или полностью блокируется (непроходимость кишечника). Это состояние может возникнуть в любом месте кишечного тракта. Атрезия кишечника обычно связана с закупоркой тонкой кишки. Закупорки толстой кишки называются атрезиями толстой кишки.
Закупорки, возникающие в первой части кишечника сразу после желудка, называются атрезиями двенадцатиперстной кишки и проявляются по-разному.Подробнее об атрезии двенадцатиперстной кишки »
Атрезии также могут возникать в других полых органах, например, в пищеводе. Атрезия пищевода — распространенный дефект у плода, но не часто диагностируется до рождения. Подробнее об атрезии пищевода »
Насколько это распространено?
Атрезия кишечника встречается у 1 из 1 000–5 000 живорождений. Единственное лечение — это операция, независимо от того, где находится атрезия. Ваш ребенок останется в больнице в течение нескольких недель, пока кишечник не заживет и не восстановятся функции.
Как ставится диагноз?
Последствия атрезии кишечника, такие как расширение кишечника или избыток околоплодных вод, видны при обычном пренатальном УЗИ, предупреждая нас об этом состоянии. Однако обычно мы не можем определить причину закупорки только с помощью ультразвука. Могут потребоваться другие пренатальные тесты. Мы можем порекомендовать амниоцентез для поиска хромосомных аномалий или других генетических состояний, которые могут быть связаны с непроходимостью кишечника, а также серийное ультразвуковое исследование уровня II для тщательного контроля уровня околоплодных вод и роста вашего ребенка.
Что может произойти до рождения?
Когда закупорка происходит высоко в кишечнике, плод не может поглотить всю проглоченную околоплодную жидкость. Этот избыток околоплодных вод называется многоводием. Тяжелое многоводие может увеличить риск преждевременных родов.
Когда закупорка распространяется дальше по кишечному тракту, предшествующие петли кишечника расширяются и наполняются жидкостью. Обычно расширенные петли кишечника не представляют угрозы для плода.В редких случаях кишечник может перекручиваться и прекращать собственное кровоснабжение.
Что можно делать до родов?
Трудно предсказать, произойдет ли искривление кишечника, и, если диагноз поставлен, лечение может быть слишком поздно. Из-за этого, а также из-за риска для плода, обычно не рекомендуется вмешиваться до рождения.
Какие у меня варианты доставки?
Если нет признаков болезни плода, в преждевременных родах или кесаревом сечении нет необходимости.Однако кесарево сечение может быть необходимо по акушерским причинам. Рекомендуется, чтобы матери рожали в больнице, которая имеет немедленный доступ к специализированному отделению интенсивной терапии новорожденных (NICU), в котором присутствует детский хирург.
Что будет при рождении?
Большинство детей с атрезией кишечника не имеют непосредственных проблем при рождении. Скорее всего, вы сможете держать ребенка на руках после родов. Неонатологи будут присутствовать, чтобы осмотреть вашего ребенка и начать лечение, если необходимо, или доставить его или ее в отделение интенсивной терапии.
После того, как мы полностью осмотрели вашего ребенка (и определили, где находится закупорка), один из наших детских хирургов выполнит операцию по исправлению атрезии кишечника. Цель этой операции — удалить непроходимость кишечника и позволить пищеварительному тракту функционировать. Тип и количество операций зависят от локализации непроходимости и состояния кишечника и могут быть определены только во время начальной операции.
Пока ваш ребенок выздоравливает, он или она будет получать питание и калории внутривенно.Это обеспечивает нормальный рост до тех пор, пока мы не сможем попробовать кормление через рот, что происходит при наличии признаков хорошей работы кишечника. Это может занять несколько дней или недель, в зависимости от типа атрезии кишечника и операции. Для полноценного функционирования кишечного тракта обычно требуется около двух-трех недель.
После восстановления функции кишечника пройдет некоторое время, прежде чем ваш ребенок сможет справиться с достаточным количеством грудного молока или смеси для правильного питания. Он или она может находиться в больнице несколько недель или дольше, в зависимости от степени недоношенности и состояния кишечника.
Каков долгосрочный результат?
Долгосрочный результат при большинстве атрезий кишечника отличный. Младенцы обычно испытывают незначительные кишечные проблемы в первые несколько недель после рождения, но полностью выздоравливают. Если у вашего ребенка отсутствует большой объем тонкой кишки — либо из-за того, что он слишком мало развился во время беременности, либо потому, что его пришлось удалить во время операции, — у него могут возникнуть проблемы с усвоением достаточного количества питательных веществ и он может продолжать получать питательные вещества внутривенно в течение более длительного периода. время.
Долгосрочный результат может зависеть от сопутствующих условий. Некоторые состояния, такие как муковисцидоз, могут быть основной причиной атрезии кишечника. Генетики и другие педиатры будут работать вместе, чтобы помочь вашему ребенку.
Скачать информацию об атрезии кишечника
Атрезия тонкого кишечника (атрезия кишечника)
Атрезия тонкой кишки, также известная как атрезия кишечника, — это врожденный дефект, который поражает часть тонкой кишки, трубки, которая соединяет желудок с толстой кишкой и помогает переваривать пищу.
В зависимости от степени закупорки дефект классифицируется как атрезия или стеноз.
- Атрезия: полная закупорка (непроходимость) или нарушение непрерывности кишечника.
- Стеноз: частичная непроходимость, приводящая к сужению или стриктуре кишечника.
Атрезия тонкой кишки — это тип атрезии кишечника, классифицируемый в зависимости от локализации кишечного тракта, где происходит закупорка или нарушение целостности. Отверстие между желудком и тонкой кишкой называется привратником.Тонкая кишка делится на три последовательные части: двенадцатиперстную кишку, тощую кишку и подвздошную кишку.
- Атрезия привратника: Самый редкий тип врожденной непроходимости кишечника возникает в привратнике, отверстии между желудком и тонкой кишкой. Атрезия привратника встречается примерно у 1 из 1 миллиона живорождений. Закупорка привратника из-за врожденной атрезии может быть вызвана перепонкой или, в редких случаях, отсутствием привратника, что приводит к слепому окончанию желудка и отсутствию связи между желудком и двенадцатиперстной кишкой.
- Атрезия двенадцатиперстной кишки: Атрезия двенадцатиперстной кишки встречается примерно у 1 из 6 000–1 из 10 000 живорожденных и является наиболее частой врожденной непроходимостью тонкой кишки, диагностируемой пренатально. Этот тип атрезии возникает в двенадцатиперстной кишке, первой части тонкой кишки, которая связана с желудком.
- Еюноилеальная атрезия: Самый распространенный тип кишечной непроходимости у новорожденных, атрезия тощей кишки, встречается у 1 из 1000–1 из 3000 живорождений. Сообщается о двух случаях атрезии тощей кишки на каждый случай атрезии двенадцатиперстной кишки.Атрезия тощей кишки относится к врожденной непроходимости кишечника, возникающей в одной из двух разных частей тонкой кишки, и поэтому может быть дополнительно классифицирована:
- Атрезия тощей кишки: Закупорка тощей кишки, второй части кишечника, которая простирается от двенадцатиперстной кишки к подвздошной кишке.
- Атрезия подвздошной кишки: Закупорка подвздошной кишки, нижней части тонкой кишки перед толстой кишкой.
Пренатальная диагностика
Атрезия тонкой кишки часто диагностируется до рождения с помощью пренатального ультразвукового исследования или МРТ плода, если это возможно.Врачи могут заподозрить у плода атрезию тонкой кишки или атрезию кишечника, если у беременной женщины слишком много околоплодных вод (многоводие).
Диагностика атрезии тонкой кишки у плода встречается редко до 18 недель беременности, и ее трудно обнаружить до 24 недель. Пренатальный диагноз атрезии кишечника обычно ставится в третьем триместре, когда кишечник становится легче увидеть на УЗИ.
Показатели атрезии тонкой кишки
- Расширенный кишечник: Кишечная непроходимость препятствует прохождению содержимого кишечника, вызывая скопление жидкости в кишечнике, из-за чего кишечник выглядит больше обычного.Ультразвук покажет расширенный кишечник до закупорки.
- «Двойной пузырь»: Классическим признаком атрезии проксимального отдела тонкой кишки (атрезии двенадцатиперстной кишки) является «двойной пузырь», когда в желудке ребенка и части двенадцатиперстной кишки (первая часть кишечника после содержимого) имеется расширенный кишечник и жидкость. выходят из желудка), но больше жидкости нет.
- Многоводие: Атрезия тонкой кишки часто связана с многоводием — увеличением околоплодных вод, которое обычно развивается в третьем триместре.Обычно ребенок непрерывно глотает околоплодные воды, она проходит через желудочно-кишечный тракт (кишечник), а затем ребенок выделяет жидкость в виде мочи. Из-за непроходимости кишечника ребенок не может нормально глотать и переваривать жидкость. В результате желудок и кишечник ребенка расширяются до образования непроходимости, и околоплодные воды накапливаются в полости матки.
Осложнения накопления жидкости
Избыток жидкости в матке может причинить матери дискомфорт, а также увеличить риск преждевременных родов, связанный с размером и вместимостью матки.
Многоводие может быть связано со всеми типами атрезии тонкой кишки, но чаще встречается в тех случаях, когда непроходимость возникает ближе к желудку. Полигидрамнион сопровождает атрезию двенадцатиперстной кишки в 53 процентах случаев (30-65 процентов согласно Pediatric Surgery, 7-е издание ) и атрезию тощей кишки в 25 процентах случаев.
Из-за высокой частоты сопутствующих врожденных дефектов матерям с атрезией тонкой кишки рекомендуется полное пренатальное обследование и амниоцентез.Связанные состояния включают муковисцидоз, трисомию 21 (синдром Дауна), врожденные пороки сердца, аномалии вращения кишечника, кольцевидную поджелудочную железу, атрезию пищевода, аноректальную атрезию и состояния мочеполовой системы.
Если у вашего ребенка до рождения была диагностирована атрезия тонкой кишки, мы рекомендуем пренатальную педиатрическую консультацию, чтобы помочь объяснить детали вашего диагноза, обсудить варианты родов и ответить на любые ваши вопросы о хирургических процедурах и планах лечения вашего ребенка. после рождения.
Постнатальная диагностика
Врачи также могут диагностировать атрезию тонкой кишки на УЗИ брюшной полости или рентгеновском снимке после рождения ребенка. Новорожденные с атрезией кишечника часто рвут, что также является признаком того, что что-то не так.
Дополнительные послеродовые визуализационные тесты могут помочь идентифицировать или подтвердить диагноз, а также проверить любые связанные с этим врожденные дефекты:
- Исследование контраста в нижнем отделе желудочно-кишечного тракта для определения точной области закупорки
- Рентген брюшной полости для съемки живота ребенка
- Эхокардиограмма плода для исследования сердца вашего ребенка на предмет врожденных пороков сердца
Вот обзор двух наиболее распространенных типов атрезии тонкой кишки, включая диагностические индикаторы и связанные с ними состояния:
Атрезия двенадцатиперстной кишки
- 1 из 10 000 живорождений
- 53 процента многоводия
- «Двойной пузырь»
- 17-33% болезни сердца
- 30 процентов Трисомия 21
Jejunoileal Atresia
- Чаще всего: 1 из 3000 живорождений
- 25-процентное многоводие
- Сосудистый разрыв
- Муковисцидоз 10 процентов
В настоящее время не существует возможности пренатального лечения атрезии тонкой кишки.Тщательное ведение и наблюдение за беременностью играет важную роль в возможности оказания высокоспециализированной послеродовой помощи и улучшения результатов для вашего ребенка.
Роды с атрезией тонкой кишки
Из-за риска преждевременных родов из-за многоводия и необходимости немедленного хирургического вмешательства, дети, у которых пренатально диагностирована атрезия тонкой кишки, должны быть доставлены в центр третичной медицинской помощи с легкодоступной детской хирургической и неонатальной экспертизой.По возможности мы рекомендуем избегать транспортировки из-за связанных с этим физиологических изменений из-за стресса и потери жидкости у младенцев с врожденной атрезией кишечника.
В CHOP младенцы с атрезией тонкой кишки имеют возможность родить в специальном родильном отделении для семьи Гарбозе (SDU), что обеспечивает высочайший уровень немедленной помощи вашему ребенку, а также квалифицированные акушерские услуги — все в одном педиатрическом отделении больница. SDU — это первое в мире родильное учреждение, предназначенное исключительно для беременных, осложненных врожденными дефектами.В SDU к нашим родильным залам примыкают палаты неонатальной стабилизации, в которых есть все оборудование, лекарства и средства наблюдения, которые могут понадобиться вашему ребенку.
Стабилизация
После родов состояние вашего ребенка будет стабилизировано высокоспециализированной командой детских хирургов, неонатологов, специально обученных медсестер и респираторных терапевтов, имеющих большой опыт лечения новорожденных с атрезией тонкой кишки.
Если ваш ребенок находится в стабильном состоянии, мы привезем его к вам на мгновение, чтобы вы могли увидеть ее до того, как она пройдет через окно доступа, соединяющее родильное отделение с палатой стабилизации.Здесь будет ждать наша многопрофильная бригада неонатальных хирургов, готовая предоставить все необходимое для ухода за вашим ребенком.
Это то, что вы можете ожидать, пока ваш ребенок стабилизируется:
- Назогастральный зонд (NG) будет вставлен в нос вашего ребенка. Это поможет вытечь содержимое желудка ребенка с помощью легкого всасывания. Важно, чтобы желудок вашего ребенка был пустым, потому что кишечник может не работать должным образом.
- Внутривенные трубки будут введены в пупочную артерию и вену вашего ребенка.Это позволит нам давать ребенку питание по венам, так как он не сможет есть.
- Мы выполним любые дополнительные визуализационные исследования, необходимые для подтверждения точного характера и местоположения дефекта кишечника. Обследования могут включать рентген, ультразвук и другие.
- Кровь вашего ребенка будет взята и отправлена на анализы крови, такие как количество эритроцитов, количество лейкоцитов, гемоглобин и гематокрит. Это важная базовая оценка, которую мы должны провести перед операцией вашего ребенка.
Хирургическое лечение атрезии тонкой кишки
После того, как ваш ребенок стабилизируется в SDU, его спускают на специальных лифтах в отделение интенсивной терапии новорожденных / младенцев (N / IICU), которое находится непосредственно под SDU. Оттуда ее подготовят к операционной. Наша неонатальная хирургическая бригада также может выполнять операции в N / IICU, снижая риск транспортировки новорожденных из группы высокого риска, например, с атрезией кишечника.
Хирургическое лечение непроходимости кишечника обычно проводится в первые дни жизни, как только состояние вашего ребенка стабилизируется.Узнайте больше о процедуре и о том, чего ожидать после операции по восстановлению атрезии тонкой кишки.
Ваш ребенок будет выписан из больницы, когда он сможет съесть достаточно пищи, чтобы обеспечить полноценное питание, и наберет вес.
Через две недели после выписки вам нужно будет отвести ребенка на прием к хирургу.
Грудное молоко и грудное вскармливание
После операции по поводу атрезии тонкой кишки кормление начнется медленно. Грудное молоко, если таковое имеется, сначала будет вводиться через зонд для кормления, объем которого со временем увеличивается по мере того, как ваш ребенок переносит кормление.Она может начать кормление через рот, как только она продемонстрирует толерантность к половинному плану кормления.
Прикладывание ребенка к груди имеет много преимуществ. Пока мы ждем, когда ваш ребенок будет больше кормить, ваша бригада будет работать с вами, чтобы сосать без питательных веществ, позволяя вашему ребенку сосать, не принимая молока. Непитательное сосание дает вашему ребенку возможность потренироваться в сосании груди, поощряя сосание и набор веса. Это особенно важно для больных или недоношенных детей, которые не могли сосать грудь или из бутылочки из-за своего состояния.
ПрограммаCHOP по грудному вскармливанию и лактации может предоставить ресурсы и вспомогательные услуги, которые помогут вам в ваших усилиях по грудному вскармливанию.
Время от первого кормления до полного кормления может оказаться долгим и сложным для вас и вашего ребенка. Это может занять много дней, а иногда и недель, в зависимости от степени атрезии, но наши бригады по кормлению и кормлению готовы поддержать вас на каждом этапе.
Позвоните врачу вашего ребенка, если:
- У вашего ребенка температура выше 101 градуса по Фаренгейту
- Ваш ребенок мочится не так часто, как обычно (уменьшение количества мокрых подгузников)
- У вашего ребенка рвота, и он не переносит кормления
- Разрез становится красным, опухшим или инфицированным иным образом
Дети, рожденные сегодня с атрезией тонкой кишки, имеют отличные отдаленные результаты.За последние 50 лет выживаемость увеличилась до 90 процентов, при этом почти вся смертность связана с сопутствующими аномалиями.
Младенцы, которых лечат от атрезии тонкой кишки, сталкиваются с рядом потенциальных долгосрочных осложнений, включая механические проблемы с кишечником, проблемы с кормлением и абсорбцией. По этим причинам вашему ребенку может потребоваться специализированный последующий уход.
Питание — серьезная проблема для детей с атрезией тонкой кишки, поэтому вашему ребенку важно обратиться к диетологу, чтобы отслеживать его рост.Иногда, если ваш ребенок не получает достаточного количества пищи через рот, мы отправляем его домой с временной трубкой для кормления через нос. Это гарантирует, что ваш ребенок будет получать адекватное питание, и позволит вам безопасно проводить время с ним всей семьей дома.
Пациенты, перенесшие операцию по поводу атрезии тонкой кишки или других типов атрезии кишечника, могут получать долгосрочную помощь через Программу кишечной реабилитации (IRP) Отделения гастроэнтерологии, гепатологии и питания.Эта программа предоставляет специализированную помощь детям с кишечными осложнениями, которые не могут усваивать достаточное количество питательных веществ, жидкости и электролитов, необходимых для поддержания жизни и роста.
Ваш ребенок будет иметь доступ к стационарному и амбулаторному лечению со стороны многопрофильной команды, состоящей из врачей, хирургов, диетологов, социальных работников и медсестры-координатора. Ваша семья будет тесно сотрудничать с командой, чтобы сформулировать комплексный план лечения для оптимизации ухода за вашим ребенком.
Непроходимость кишечника новорожденных — обзор
Дифференциальный диагноз
Запор — очень распространенная жалоба. Большинство случаев можно классифицировать как идиопатические или функциональные, и обычно они успешно лечатся с помощью диетических изменений, модификации техники приучения к туалету или мягких смягчителей стула. Тяжелый запор определяется несколько субъективно, но следует рассмотреть возможность более обширной оценки для детей, которые обычно не испражняются более 2 дней, испытывают большие затруднения при дефекации или не могут спонтанно испражняться без постороннего влияния в виде свечи, клизмы или удаление пальцев.
Дифференциальный диагноз запора тяжелой степени зависит от возраста пациента (Таблица 55-1). У новорожденных отсутствие мекония в первые 48 часов жизни, особенно связанное с непереносимостью кормления, рвотой желчью или вздутием живота, требует рассмотрения других врожденных аномалий кишечника, которые попадают в категорию непроходимости кишечника новорожденных: мекониевая пробка, меконий. кишечная непроходимость или атрезия. Также следует учитывать неперфорированный задний проход, ущемленную грыжу, заворот кишечника и кисту-дупликацию кишечника.Синдром мекониевой пробки — это механическая непроходимость дистального отдела толстой кишки, возникающая из-за сгущенного мекония и густой слизи. В большинстве случаев причина неизвестна и отдаленных последствий нет. Однако это может быть предвестником более серьезного состояния, в частности муковисцидоза или БХ, а также может быть связано с синдромом тонкой левой толстой кишки, который обычно возникает у младенцев от матерей с диабетом. Клизма с водорастворимым контрастом является терапевтическим средством, позволяющим пройти мекониевую пробку и полностью снять обструкцию.Мекония илеус также вызывается уплотненным меконием, но местом обструкции является подвздошная кишка. Это почти всегда связано с муковисцидозом. Клизма с водорастворимым контрастом является первым методом выбора, поскольку она подтверждает диагноз, выявляя небольшую неиспользованную толстую кишку (микроколон) и подвздошные гранулы твердого мекония, и иногда она помогает облегчить непроходимость. Атрезия кишечника чаще всего возникает в подвздошной или тощей кишке, хотя сообщалось о редких случаях атрезии толстой кишки.Для подтверждения диагноза иногда необходима контрастная клизма, но всегда требуется хирургическое вмешательство. Тщательное физикальное обследование должно исключить диагноз неперфорированного заднего прохода, хотя у некоторых пациентов может присутствовать перианальный свищ, который может быть ошибочно принят за анальное отверстие. Наконец, у детей с частичной агенезией крестца может быть тяжелый запор, предположительно из-за плохого развития связанных мышц или нервов в тазу.
Дети с ГБ, находящиеся на грудном вскармливании, иногда сначала поправляются, предположительно из-за легкой консистенции стула.При переходе на смесь или твердую пищу может развиться запор.
У малышей, у которых развивается запор, обычно диагностируется функциональный запор или воздержание из-за давления приучения к туалету. Хотя классически дети с HD страдают запорами с рождения, диагноз следует рассматривать у любого ребенка с тяжелым запором, даже если он развивается после периода новорожденности. Детям с функциональным запором иногда требуется механическая помощь (суппозитории, клизмы) для опорожнения кишечника, и они часто демонстрируют частое загрязнение трусов или явное недержание мочи (энкопрез).При физикальном осмотре свод прямой кишки обычно заполнен большим количеством твердого стула. У детей с HD, с другой стороны, очень редко развивается недержание кала, и при осмотре прямая кишка практически нормальна и почти всегда пуста. Тем не менее, некоторые дети старшего возраста или подростки с более типичным тяжелым запором должны пройти обследование, чтобы исключить диагноз HD.
Запор у детей младшего возраста также может быть вызван диетическими причинами, такими как аллергия на молочный белок, 17 неврологические причины, такие как нераспознанный фиксированный шнур, или истинные механические причины, такие как дупликационная киста прямой кишки.Дети с опухолями таза, такими как нейробластома или крестцово-копчиковая тератома, также иногда могут предъявлять основную жалобу на запор. Наконец, у ребенка с одним из гораздо менее распространенных типов псевдообструкции кишечника в более старшем возрасте может развиться тяжелый запор. Дисплазия нейронов кишечника похожа на HD в том, что она вызвана дисфункцией ганглиозных клеток кишечника, но гораздо менее изучена и трудна для лечения. Это также может происходить в связи с HD. 18 Синдромы, связанные с хронической кишечной псевдообструкцией, примером которой является полая висцеральная миопатия, могут первоначально проявляться во многом так же, как HD. 19 Наконец, приобретенная кишечная ганглионопатия (болезнь Шагаса), хотя и редко встречается в Соединенных Штатах, может вызвать тяжелый запор; однако у большинства пациентов также наблюдается значительная нарушение моторики пищевода. 20
Непроходимость кишечника — AMBOSS
Резюме
Непроходимость кишечника означает нарушение нормального прохождения содержимого кишечника через кишечник вследствие функциональной или механической непроходимости.Функциональная непроходимость кишечника или паралитическая непроходимость кишечника — это временное нарушение перистальтики при отсутствии механической непроходимости (см. «Паралитическая непроходимость кишечника»). Механическая непроходимость кишечника — это нарушение нормального прохождения кишечника из-за структурного барьера. Механическая непроходимость кишечника может быть классифицирована как непроходимость тонкой кишки (SBO) или непроходимость толстой кишки (LBO) в зависимости от ее местоположения и, в зависимости от степени непроходимости, как частичная или полная.Послеоперационная адгезия кишечника — самая частая причина SBO, а злокачественные новообразования — самая частая причина LBO. Независимо от причины непроходимость кишечника обычно проявляется тошнотой, рвотой, болями в животе, вздутием живота, запорами или запорами. Шумы кишечника усиливаются и становятся высокими на ранних стадиях кишечной непроходимости и уменьшаются или отсутствуют на более поздних стадиях. Расширение кишечника приводит к потере объема третьего пространства, что приводит к обезвоживанию и электролитным нарушениям.Симптомы непроходимости кишечника обычно менее выражены при частичной непроходимости кишечника, чем при полной непроходимости кишечника. Диагноз непроходимости кишечника должен быть подтвержден визуализацией (например, компьютерной томографией брюшной полости и таза). Типичные находки включают расширение петель кишечника проксимальнее непроходимости, коллапс петель кишечника дистальнее непроходимости и множественные уровни воздух-жидкость. Лабораторные тесты необходимы для оценки степени тяжести (например, метаболический ацидоз и повышенный уровень лактата в сыворотке крови указывают на ишемию кишечника) и выявления кислотно-щелочного и электролитного дисбаланса.У пациентов с простой кишечной непроходимостью без признаков осложнений может быть рассмотрено испытание неоперативного ведения (NOM), которое включает в себя покой кишечника и поддерживающую терапию (например, внутривенное введение жидкости, анальгетики, противорвотные средства и, при необходимости, антибиотики). Хирургическое вмешательство показано при сложной непроходимости кишечника, непроходимости кишечника с замкнутым контуром или при отсутствии клинического улучшения после NOM при простой непроходимости кишечника. Следует искать первопричину непроходимости кишечника и лечить ее соответствующим образом.
Определение
- Непроходимость кишечника: нарушение нормального прохождения кишечника
- В зависимости от места непроходимости механическую непроходимость кишечника можно классифицировать как:
Ссылка: [1]
Этиология
Этиологическая классификация
[2]Механическую непроходимость кишечника можно разделить на следующие этиологические категории.
Наружная непроходимость кишечника | Внутренняя непроходимость кишечника | ||
|---|---|---|---|
Внутрипросветная непроходимость кишечника | Внутрипросветная непроходимость кишечника 973167 | Этрапросветная непроходимость кишки 63 EE
|
|
Общая этиология
Причины непроходимости кишечника зависят от места непроходимости и возраста пациента.
| Этиология кишечной непроходимости [1] [3] [4] | |||
|---|---|---|---|
| SBO | LBO | ||
| Наиболее частые причины | Прочие причины | ||
| Для младенцев и детей | |||
Патофизиология
- Непроходимость кишечника → застой просветного содержимого и газа проксимальнее непроходимости → ↑ внутрипросветное давление, что приводит к следующему: [1] [3]
Клинические признаки
Кардинальные признаки
Кардинальные признаки механического Непроходимость кишечника — это боль в животе, рвота, запор, вздутие живота и снижение шумов кишечника, независимо от основной этиологии.Тяжесть и прогрессирование клинических признаков различаются в зависимости от места и степени обструкции.
- Полная непроходимость кишечника [5]
- Полная непроходимость просвета кишечника, препятствующая прохождению воздуха и жидкости
- Быстрое прогрессирование клинических признаков
- Может быть связано с запором (полная невозможность отхождения стула или газов)
- Частичная непроходимость кишечника [6]
- Частичная непроходимость просвета кишечника, позволяющая небольшому количеству воздуха и жидкости проходить через
- Клинические признаки могут быть менее серьезными, чем при полной непроходимости кишечника
- Может быть связано с прерывистым отхождением газов и диареей из-за переполнения
Частичная непроходимость кишечника вызывает постепенно прогрессирующие симптомы, которые обычно более легкие, чем те, которые вызваны полной непроходимостью.Запор присутствует только при полной непроходимости кишечника.
Прогрессирование
В зависимости от начала и прогрессирования клинических проявлений механическую непроходимость кишечника можно разделить на простую или сложную, острую или подострую. [6] [7]
Ведение
Непроходимость кишечника — это неотложная ситуация, и ее следует выявлять и лечить на ранней стадии, чтобы минимизировать риск перфорации и удушения кишечника и последующего развития сепсиса.Первоначальное лечение непроходимости кишечника аналогично лечению недифференцированного острого живота.
- Подход ABCDE: оценка жизненно важных функций, состояния объема и необходимость инвазивного мониторинга.
- Неотложные консультации: общая хирургия, гастроэнтерология (при необходимости обратиться к реаниматологу)
- Первоначальное управление
- При необходимости назначьте поддерживающую терапию.
- Получение изображений: см. «Диагностика».
- Решение: поступить в хирургическую службу или перевести в операционную (на основании консультации с хирургом). [3] [6]
- Окончательное ведение: см. «Лечение».
Ссылки [1] [3] [10] [11]
Диагностика
Общие принципы
- Визуализация необходима для:
- Подтверждение механической непроходимости кишечника
- Определите место и оцените степень обструкции
- Определите осложнения и основную этиологию обструкции
- Руководство по планированию лечения
- Лабораторные исследования предоставляют подтверждающие доказательства, помогающие оценить серьезность препятствия.
Не ждите визуализации, прежде чем начинать окончательное лечение, если есть неотложная критическая находка (например, перитонит). [8]
Непроходимость кишечника требует быстрого диагностического обследования, чтобы установить, требуется ли экстренное хирургическое вмешательство.
Изображение
[3] [5] [12] [13]- Первоначальный метод визуализации: зависит от типа непроходимости кишечника и гемодинамической стабильности пациента
- Результаты: Радиологические признаки, общие для всех методов визуализации, подробно описаны в таблице.
Рентгенография брюшной полости
- Показания: наиболее подходящий начальный тест у гемодинамически нестабильных пациентов или в центрах с ограниченными ресурсами [3] [14]
- Выводы
- Важные соображения: у рентгеновских лучей есть ряд ограничений. [13]
- Переменная чувствительность (50–65%) [7] [8] [14]
- Невозможно достоверно определить место обструкции, основную этиологию или степень осложнений
- Do не влияют на лечение острой непроходимости кишечника в такой же степени, как КТ брюшной полости
КТ брюшной полости и таза (золотой стандарт)
[6] [8] [9] [11] [17]- Показания
- С внутривенным контрастированием: наиболее подходящий начальный тест у гемодинамически стабильных пациентов с острой кишечной непроходимостью [7] [18]
- С водорастворимым пероральным контрастом: рекомендуется у пациентов с подострой кишечной непроходимостью и без признаков осложнений. [13]
- Без контраста: для пациентов с аллергией на контраст.
- Выводы
- Важное соображение: при острой непроходимости кишечника компьютерная томография более точна, чем рентген, в определении места непроходимости, осложнений и основной этиологии, и, следовательно, в большей степени влияет на ведение пациента. [13]
Закрытая кишечная непроходимость связана с повышенным риском удушения и перфорации кишечника.
МРТ брюшной полости и таза (с внутривенным контрастированием и / или без него)
[13]УЗИ брюшной полости
[8] [16] [19] [20]- Показания: рассмотреть возможность применения у гемодинамически нестабильных пациентов с противопоказаниями к радиационному облучению (например, беременных), если доступен ультразвуковой диагност. [3]
- Результаты [19] [21]
- Множественные заполненные жидкостью петли расширенной кишки> 2.5 см в диаметре рядом с коллапсированными петлями кишечника (наиболее конкретная находка).
- Нарушение перистальтики [19] [21]
- Может быть увеличено (раннее), уменьшено или отсутствует (поздно)
- Маятниковая перистальтика: так называемая дисфункциональная перистальтика «туда-сюда».
- Выраженные складки кровеносных сосудов расширенных петель тонкой кишки (иногда называемые знаком клавиатуры) [21]
Бариевая клизма или водорастворимая контрастная клизма
[8] [14] [22]- Показания: подозрение на дистальный LBO, если КТ недоступна [8]
- Результаты [14]
- Сужение просвета кишечника в месте непроходимости
- Признак птичьего клюва: в завороте
- Признак ядра яблока: злокачественная опухоль толстой кишки [22]
Контрастная клизма помогает отличить полную кишечную непроходимость от частичной.
Бариевая клизма противопоказана при подозрении на перфорацию кишечника (вместо нее можно использовать водорастворимую контрастную клизму).
Водорастворимый контрастный тест (WSCc)
[8] [11]- Показания: SBO, для дифференциации частичного SBO от полного SBO [7] [13]
- Процедура: водорастворимая контрастная среда вводится перорально или через кишечную трубку с последующим рентгенологическим исследованием брюшной полости через 8 и 24 часа после приема внутрь. [7] [11]
- Результаты [13]
- Нормальный WSCc: контраст достигает толстой кишки в течение 24 часов после введения
- Могут быть определены внутрипросветные и интрамуральные причины непроходимости кишечника (см. «Этиология»). [9]
- Дополнительные соображения
Лейкоцитоз, метаболический ацидоз и повышенный уровень лактата в сыворотке у пациента с подозрением на непроходимость кишечника указывают на ишемию кишечника.
Дифференциальные диагнозы
Ссылки: [24] [25] [26]
Перечисленные здесь дифференциальные диагнозы не являются исчерпывающими.
Лечение
- Первичное ведение и поддерживающая терапия: см. Раздел «Ведение» выше.
- Окончательное ведение: зависит от тяжести и этиологии обструкции и клинической картины пациента
- Интервенционное лечение
- Хирургическое вмешательство: перевод пациента в операционную или в хирургическое отделение в зависимости от срочности хирургического вмешательства.
- Эндоскопическое вмешательство: например, для удаления или фрагментации инородных предметов, находящихся в пределах досягаемости эндоскопа
- Опорожнение стула
- Безоперационное ведение: простая кишечная непроходимость без признаков осложнений (например, частичная непроходимость кишечника или послеоперационная кишечная непроходимость )
- Выявить и лечить первопричину (см. «Этиология»).
- Интервенционное лечение
Интервенционное управление
Хирургия
[3] [5] [9] [12] [27]- Показания
- Процедура: диагностическая лапаротомия
- Лечение непроходимости (e.g., адгезиолиз, уменьшение грыжи, цекопексия, резекция опухоли)
- Резекция гангренозной кишки с восстановлением кишечного транзита или созданием стомы
Эндоскопическое вмешательство
[6] [29] [ 30]Эндоскопические вмешательства могут рассматриваться при непроходимости кишечника без признаков удушения или перфорации. Жесткая или гибкая ректороманоскопия, эндоскопия верхних отделов ЖКТ или колоноскопия с процедурной седацией могут использоваться для эндоскопического исследования по следующим показаниям.
Опорожнение стула
[31]Безоперационное ведение
Показания
[5] [6] [9] [12]- Ранняя послеоперационная непроходимость кишечника (т.е. абдоминальная хирургия) [11]
- Частичная непроходимость кишечника без признаков осложнений
- Рассматривается у пациентов с полным SBO и без признаков осложнений. [5] [9] [12]
Противопоказания
[5]Меры
Первоначальные меры
- Кишечник (NPO)
- Установка назогастрального зонда (декомпрессия кишечника)
- Показания: обычно не требуются, но следует учитывать в следующих ситуациях: [32] [33]
- Процедура
- По возможности расположите пациента в вертикальном или полулежачем положении. .
- Смажьте кончик назогастрального зонда.
- Проведите зонд через наиболее открытую ноздрю, через ротоглотку и в желудок.
- Клинически проверьте размещение зонда (например, путем аспирации желудочного содержимого и / или быстрой закапывания 10 мл воздуха через шприц и выслушивания его в эпигастрии)
- Получите радиологическое подтверждение правильного размещения зонда перед использованием зонда в качестве канал для введения лекарств или нутритивной поддержки.
- Поддерживающая терапия
Лекарства, вызывающие перистальтику (например, прокинетические агенты, такие как метоклопрамид), противопоказаны при полной механической непроходимости кишечника.
Профилактическая антибактериальная терапия обычно не показана при простой кишечной непроходимости, которая лечится без операции. [36]
Серийный мониторинг
Продолжительность испытания по неоперационному ведению
[5] [12] [28] [37]- Не более 72 часов
- Некоторые авторы предлагают проводить испытания NOM не более 5 дней.
- Продолжение консервативного лечения в течение> 72 часов не снижает потребность в хирургическом вмешательстве, но увеличивает хирургическую заболеваемость. [3]
Оценка реакции и дальнейшее лечение
| Оценка реакции на NOM и дальнейшее лечение | |||
|---|---|---|---|
Ответ | Клинические особенности | Подтверждающие доказательства | 3 | 59 900
| Клиническое улучшение |
|
| |
| Ухудшение [12] | |||
| Отсутствие улучшения (отсутствие признаков осложнений) |
| ||
Контрольный список неотложной помощи
Осложнения
Изменение характера боли (коликообразная боль становится непрерывной), болезненность восстановления при осмотре и / или признаки сепсиса у пациента с непроходимостью кишечника указывают на начало осложнений и требуют экстренного хирургического вмешательства .
Перечислим наиболее важные осложнения. Выбор не исчерпывающий.
Прогноз
Ссылки: [5]
.
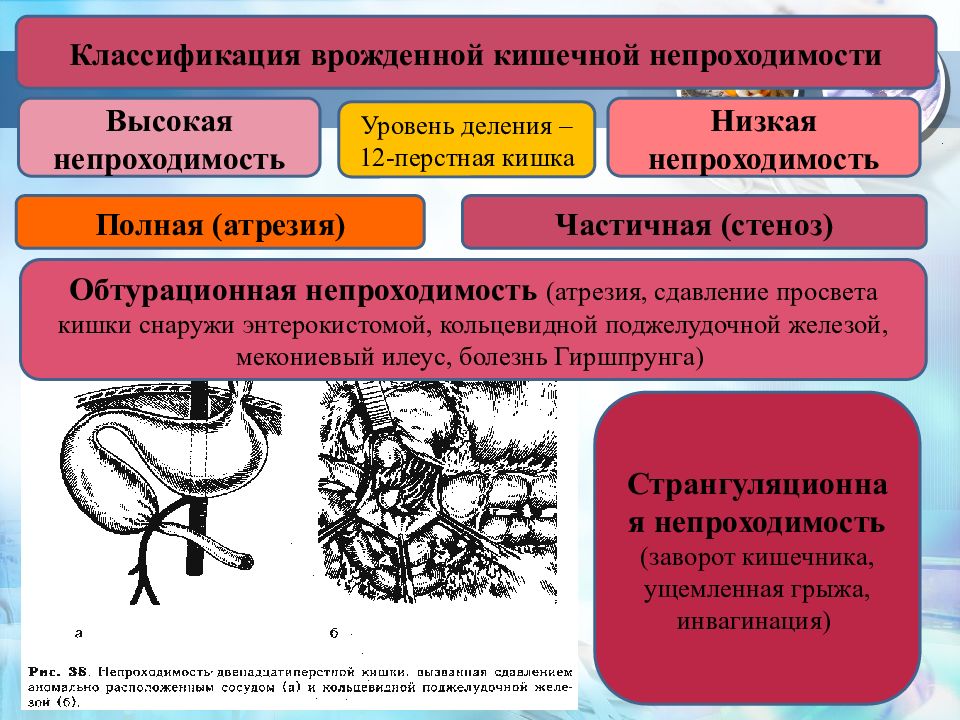
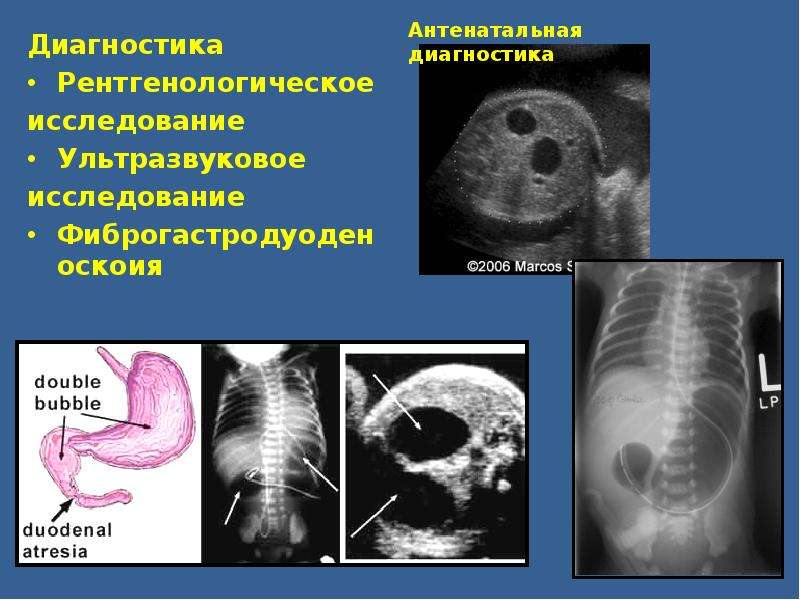 Анальная агенезия
Анальная агенезия