Виды аппендицита у детей: Аппендицит у детей — симптомы, виды, лечение
Особенности острого аппендицита у детей
Острый аппендицит – это воспаление червеобразного отростка слепой кишки и одно из наиболее частых заболеваний брюшной полости в детском возрасте, требующих срочного хирургического вмешательства. У детей течение острого аппендицита несколько отличается от взрослых, что связано с возрастными особенностями.
В детском возрасте аппендицит развивается быстрее и чаще приводит к перитониту (тяжелому осложнению заболевания), чем у взрослых, особенно у детей первых лет жизни. Острый аппендицит может возникнуть в любом возрасте, однако преимущественно наблюдается после 7 лет. Девочки и мальчики болеют одинаково часто.
Симптомы острого аппендицита
У детей старше 3 лет острый аппендицит обычно начинается постепенно. Основным симптомом является боль, чаще около пупка, затем захватывает весь живот и только через несколько часов локализуется в правой подвздошной области.
Клиническая картина острого аппендицита у детей ясельного возраста чаще всего развивается бурно, на фоне полного здоровья. Ребенок становится беспокойным, капризным, отказывается от еды, температура повышается до 38 – 39оС, возникает многократная рвота и часто развивается многократный жидкий стул. В кале могут присутствовать примеси крови или слизь.
Если родители замечают у ребенка все или несколько из вышеперечисленных симптомов, следует срочно обратиться к врачу, для принятия неотложных мер или исключения необходимости хирургического вмешательства. До приезда врача важно вспомнить, что и когда ребенок ел в последний раз, когда и сколько раз были стул и рвота. Обязательно измерить температуру и обратить внимание, как ребенок предпочитает лежать.
Обязательно измерить температуру и обратить внимание, как ребенок предпочитает лежать.
Диагностика острого аппендицита
В большинстве случаев диагноз может быть установлен врачом при осмотре, без применения дополнительных исследований. Несмотря на это обязательным является выполнение клинического анализа крови, в котором видны изменения, характерные для воспалительного процесса. И больным с острыми болями в животе показано проведение ультразвукового исследования (УЗИ), которое позволяет выявить изменения, характерные для острого аппендицита, и определить изменения со стороны органов брюшной полости и малого таза, которые могут давать схожую с острым аппендицитом картину. Для получения достоверной информации УЗИ должен проводить детский специалист, хорошо знающий особенности органов брюшной полости у детей.
При сомнениях в диагнозе необходима госпитализация ребенка и проведение наблюдения в течение 24 часов. Ребенок должен находиться под постоянным наблюдением хирурга.
Острые боли в животе у детей могут быть вызваны и другими заболеваниями, такими как плевропневмония, кишечные инфекции, вирусные респираторные заболевания, почечная колика и другие острые хирургические заболевания органов брюшной полости, которые бывает трудно дифференцировать с острым аппендицитом.
Хирургическое лечение острого аппендицита
В Детской клинике ЕМС предпочтение при оперативном вмешательстве отдается лапароскопической аппендэктомии, которая сопряжена с меньшим риском развития осложнений и возникновения раневой инфекции, отличается меньшей травматичностью для ребенка и прекрасным косметическим эффектом. Однако традиционное вмешательство не утратило полностью своего значения и в ряде случаев может быть более предпочтительно.
Для хирургического лечения аппендицита в Детской клиники ЕМС обеспечены все необходимые условия:
-
высококвалифицированные хирурги клиники владеют всеми современными методами лапароскопических вмешательств и имеют соответствующие сертификаты;
-
применяется необходимое высокотехнологичное оборудование и специальные инструменты для малоинвазивных вмешательств;
-
операцию сопровождает опытный врач-анестезиолог, и используется современная и безопасная для детей анестезия для лапароскопических вмешательств.
Послеоперационный период
Не менее важен послеоперационный период. В клинике созданы все условия для комфортного пребывания детей в палате интенсивной терапии, где они могут находиться вместе с мамой. Палата оснащена высокотехнологичным оборудованием, установлены системы круглосуточного мониторирования, а медицинская сестра неотрывно наблюдает за состоянием маленьких пациентов.
Детям после операционного вмешательства всегда проводят антибактериальную терапию. После традиционной аппендэктомии обезболивание обычно требуется на протяжении 2–3 суток, а после лапароскопической – обычно в течение первых суток после операции. Кормить ребенка начинают с первых послеоперационных суток. На 4–5е сутки выполняют контрольное ультразвуковое исследование и клинические анализы.
Уже через неделю после выписки из стационара ребенок может посещать детское дошкольное учреждение или школу. Первые две недели после выписки ребенка рекомендуется кормить небольшими порциями несколько раз в день, чтобы исключить возможность переедания. Как правило от занятий физкультурой ребенок освобождается на 1 месяц.
Оценить
Средняя: 3,75 (4 оценки)
Ваша оценка:
ОтменитьАппендицит у ребенка — причины, диагностика и лечение
Аппендицит — это воспаление червеобразного отростка слепой кишки (аппендикса). Наиболее часто аппендицит возникает у людей 10-30 лет.
Наиболее часто аппендицит возникает у людей 10-30 лет.
Причины
Точная причина аппендицита неизвестна. Спровоцировать заболевание могут воспалительные процессы в кишечнике, снижение иммунитета, переедание.
Что происходит?
Существует несколько теорий, объясняющих развитие аппендицита. Согласно самой популярной — механической теории — основной причиной развития острого аппендицита является активация кишечной флоры червеобразного отростка на фоне механической закупорки его просвета. Обтурацию (закупорку) просвета отростка вызывают каловые камни (35 % наблюдений), увеличение лимфоидных фолликулов, реже происходит закупорка инородным телом, опухолью или паразитом. Это ведёт к скоплению слизи в просвете отростка и чрезмерному развитию микроорганизмов, что вызывает воспаление слизистой оболочки и подлежащих слоёв, тромбозу (образованию тромбов и закупорке) сосудов, некрозу (омертвению) стенки червеобразного отростка.
Некоторые инфекционные болезни, такие как брюшной тиф, йерсиниоз, туберкулёз, паразитарные инфекции, амёбиаз самостоятельно вызывают аппендицит.
Как проявляется?
Ребенок жалуется, что болит живот. Если боли не очень сильные, продолжаются несколько дней, родители порой не обращают на них внимания. Ребенок ходит в школу, играет на улице, но потом самочувствие его ухудшается, он становится «кислым», малоподвижным, отказывается от еды, старается больше лежать, что и настораживает родителей.
Бывает и так: утром живот резко заболел, появилась тошнота, повысилась температура, при ходьбе боль отдает в правую ногу и правую часть живота. Ребенок не дает прикоснуться рукой к животу, при резком нажатии на него вскрикивает от боли. Есть все основания заподозрить острый аппендицит — воспаление червеобразного отростка слепой кишки (аппендикса). Но окончательный диагноз может поставить только врач, используя данные анализа крови.
Аппендицит — довольно хитрое и коварное заболевание. Он может маскироваться под многие другие недуги, что часто затрудняет его диагностику. Это связано с тем, что аппендикс нередко располагается не классически — в правом нижнем углу живота, а в других местах, то есть атипично. Да и болезнь может протекать по-разному. У детей лишь 30 процентов случаев аппендицита протекают типично, остальные 70 процентов — совсем нетипичные.
Да и болезнь может протекать по-разному. У детей лишь 30 процентов случаев аппендицита протекают типично, остальные 70 процентов — совсем нетипичные.
При атипичном расположении червеобразного отростка аппендицит может проявляться болями в спине, в прямой кишке. При тазовом расположении аппендикса может быть учащение мочеиспускания, которое сопровождается усилением болей в животе. При подпеченочном расположении отростка боль может появиться в области желудка, затем «спуститься» в правую часть живота.
У детей до трехлетнего возраста боль, как правило, не сосредоточена в каком-то одном месте. О болезни можно судить лишь по изменению поведения ребенка — он становится плаксивым, отказывается от пищи, может появиться рвота, понос, быстро повышается температура до 39-39,5 градусов. Состояние ребенка ухудшается, он не дает прикоснуться к животу, отбрасывает руку. Слизистые оболочки рта и языка сухие, быстро наступает обезвоживание организма.
У детей в возрасте с трех до семи лет картина иная: они жалуются на боль в области пупка, которая затем перемещается в правую подвздошную область. Она постоянна, несильная, ребенка может один раз вырвать. Температура если и повышается, то не выше 37,5 градусов, может быть и нормальной.
Она постоянна, несильная, ребенка может один раз вырвать. Температура если и повышается, то не выше 37,5 градусов, может быть и нормальной.
При развитии гнойных процессов в аппендиксе состояние ребенка может резко ухудшиться: появляется жажда, кожа сереет, сохнут губы и слизистая оболочка рта. В сочетании с такими заболеваниями, как корь, вирусный гепатит, дизентерия, сальмонелез, аппендицит может вызвать подъем температуры до 38-39 градусов, тошноту, рвоту, жидкий стул.
Лечение
Если ребенок стал жаловаться на живот, отказываться от еды или его состояние резко ухудшилось, не занимайтесь самолечением. Не давайте ребенку никакой но-шпы, анальгина, а сразу обращайтесь к хирургу в поликлинику. Ни в коем случае нельзя класть на живот ребенку грелку. Этим можно спровоцировать разрыв аппендикса и возникновение перитонита.
Зачастую мамы, узнав, что у их ребенка подозрение на аппендицит, впадают в панику: спрашивают, нельзя ли обойтись без операции. В случае, если хирурги подтверждают диагноз «аппендицит», операция — аппендэктомия (удаление аппендицита) — нужна обязательно, и провести ее следует как можно быстрее.
После операции
При благоприятном исходе ребенка выписывают на седьмые-десятые сутки. После выписки его необходимо наблюдать у хирурга в поликлинике, хотя бы в течение недели. В это время лучше оставаться дома. Иногда визиты к участковому хирургу затягиваются — если рана плохо заживает или возникают какие-либо осложнения.
После выписки из больницы ребенка освобождают от физкультуры. Ему нельзя поднимать тяжести, кататься на велосипеде, санках, прыгать с высоты в течение месяца. Но это не значит, что дома он не должен поднимать ничего «тяжелее столовой ложки». Лучшая профилактика спаек и спаечной болезни кишечника — переход к активной жизни. Так что дома ребенок может выполнять посильную работу.
Что касается питания, то здесь каких-либо ограничений вводить не следует. Целесообразно давать ребенку овощные супы для нормализации перистальтики кишечника и регуляции стула.
К сожалению, аппендицит не всегда проходит без осложнений. После гнойных процессов в брюшной полости зачастую остаются спайки и может развиться спаечная болезнь. Такие дети находятся на диспансерном учете до выздоровления.
Такие дети находятся на диспансерном учете до выздоровления.
Острый аппендицит — Клиника 29
Аппендицит — воспаление червеобразного отростка слепой кишки (аппендикса). Одно из наиболее частых заболеваний брюшной полости, требующих хирургического лечения.
История
Впервые описание червеобразного отростка встречается в трудах Леонардо да Винчи, а также Андреаса Везалия в XVI веке. Позже европейскими врачами описаны случаи находок воспалённого червеобразного отростка на вскрытиях. Этому не придавали большого значения, так как считали, что аппендицит есть следствие воспаления слепой кишки. В XIX веке британские хирурги Брайт и Аддисон подробно описали клинику острого аппендицита и привели доказательства существования данного заболевания и его первичности по отношению к воспалению кишки. Это коренным образом изменило тактику при лечении больных острым аппендицитом, поставив на первое место оперативное лечение. Первую достоверную аппендэктомию выполнил в 1735 году в Лондоне королевский хирург, основатель госпиталя Святого Георгия Claudius Amyand.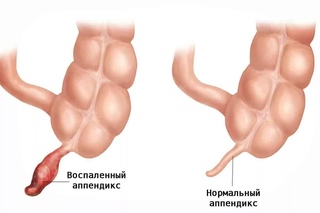
В России первая операция удаления червеобразного отростка была сделана в 1888 г., провёл её врач К. П. Домбровский в Петропавловской больнице. Активно же оперировать аппендицит начали только в 1909 году, после Съезда российских хирургов.
Частота и распространение
Аппендицит проявляется в любом возрасте, однако чаще в возрасте 10—30 лет, частота встречаемости у детей не более 1-3 %; болеют и мужчины, и женщины. Заболеваемость острым аппендицитом составляет 4—5 случаев на 1000 человек в год. Среди острых хирургических заболеваний органов брюшной полости острый аппендицит составляет 89,1 %, занимая среди них первое место. Острый аппендицит — наиболее частая причина развития перитонита.
Этиология и патогенез
Основной причиной развития острого аппендицита является активация кишечной флоры червеобразного отростка на фоне механической обтурации его просвета. Обтурацию (закупорку) просвета отростка вызывают каловые камни (35 % наблюдений), гиперплазия лимфоидных фолликулов.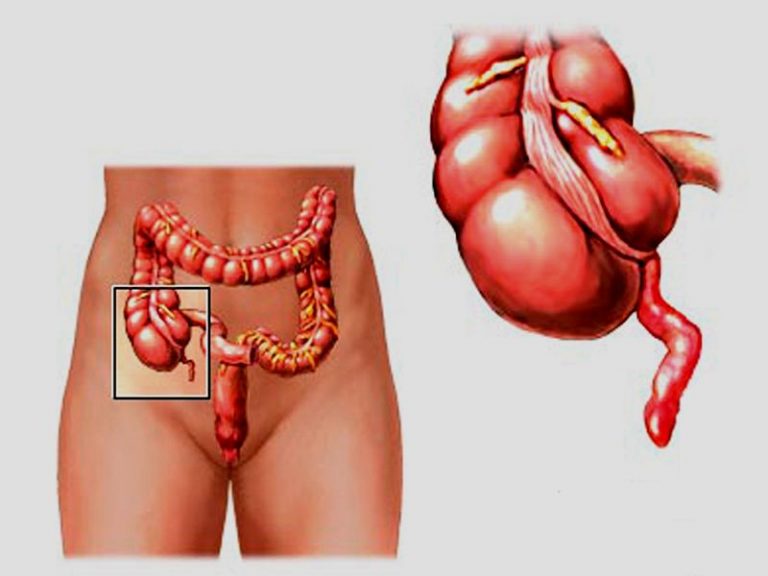 Реже происходит обтурация инородным телом, опухолью или паразитом.
Реже происходит обтурация инородным телом, опухолью или паразитом.
Это ведёт к скоплению слизи в просвете отростка и чрезмерному развитию микроорганизмов, что вызывает воспаление слизистой оболочки и подлежащих слоёв, тромбозу сосудов, некрозу стенки червеобразного отростка, что в свою очередь может приводить к перфорации стенки отростка (возникновению отверстия, «аппендицит лопнул», по народной терминологии) — внутрибрюшная катастрофа, которая приводит к излиянию гнойного содержимого, содержащего огромное количество микробов, в стерильную брюшную полость. Возникает угрожающее жизни больного осложнение — разлитой гнойный перитонит. В некоторых случаях при несвоевременном оказании медицинской помощи у больных могут возникать и другие осложнения: периаппендикулярный инфильтрат, периаппендикулярный абсцесс, острый пилефлебит.
Хронический аппендицит — редкая форма аппендицита, развивающаяся после перенесённого острого аппендицита, характеризующаяся склеротическими и атрофическими изменениями в стенке червеобразного отростка.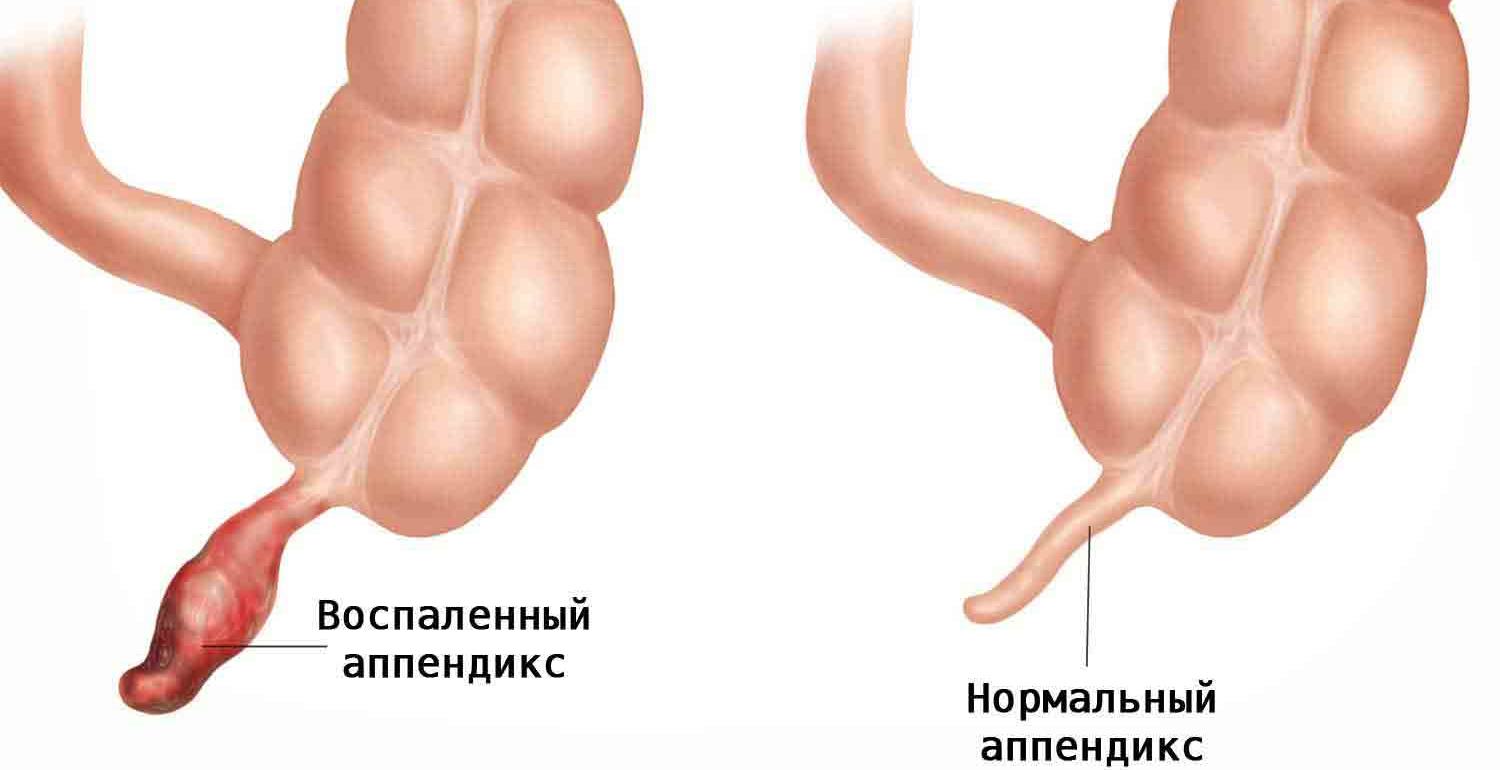 Некоторыми исследователями допускается возможность развития первично-хронического аппендицита (без ранее перенесённого острого), но в то же время, многими авторами исключается наличие хронического аппендицита.
Некоторыми исследователями допускается возможность развития первично-хронического аппендицита (без ранее перенесённого острого), но в то же время, многими авторами исключается наличие хронического аппендицита.
Клинические проявления
Боль в животе, сначала в эпигастральной области или околопупочной области; нередко она имеет нелокализованный характер (боли «по всему животу»), через несколько часов боль мигрирует в правую подвздошную область — симптом «перемещения» или симптом Кохера. Несколько реже болевое ощущение появляются сразу в правой подвздошной области.
Боли носят постоянный характер; интенсивность их, как правило, умеренная. По мере прогрессирования заболевания они несколько усиливаются, хотя может наблюдаться и их стихание за счет гибели нервного аппарата червеобразного отростка при гангренозном воспалении. Боли усиливаются при ходьбе, кашле, перемене положения тела в постели.
Отсутствие аппетита;
Тошнота, рвота 1-2 кратная и носит рефлекторный характер. Появление тошноты и рвоты до возникновения болей не характерно для острого аппендицита;
Появление тошноты и рвоты до возникновения болей не характерно для острого аппендицита;
Подъём температуры до 37-38 °С
Возможны: жидкий стул, частое мочеиспускание
Острый аппендицит при беременности
Острый аппендицит — самая частая причина неотложных хирургических вмешательств у беременных. Частота острого аппендицита у беременных: 1 случай на 700—2000 беременных.
Анатомо-физиологические особенности женского организма затрудняют своевременную диагностику аппендицита. Это приводит к большей частоте развития осложнённых форм, что может привести к прерыванию беременности и гибели плода.
Правильной хирургической тактикой является ранняя аппендэктомия у беременных. Она позволяет избежать осложнений и спасает как жизнь матери, так и ребёнка.
У беременных при остром аппендиците отмечается острая боль в животе, которая приобретает постоянный ноющий характер и перемещается в место локализации отростка (правый боковой отдел живота, правое подреберье).
Диагностика
Клинические признаки и симптомы
- болезненность в правой подвздошной области при пальпации;
- напряжение мышц в правой подвздошной области при пальпации;
- болезненность передней стенки ампулы прямой кишки за счёт наличия выпота в кармане Дугласа, или в дугласовом пространстве при ректальном исследовании;
- симптом Бартомье-Михельсона — болезненность при пальпации слепой кишки усиливается в положении больного на левом боку;
- симптом Воскресенского — врач левой рукой натягивает рубашку больного за нижний край (для равномерного скольжения).
 Во время вдоха больного кончиками пальцев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения больной отмечает резкое усиление болезненности;
Во время вдоха больного кончиками пальцев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения больной отмечает резкое усиление болезненности; - симптом Клемма (Klemm) — скопление газа в илеоцекальном отделе кишечника, определяемое при рентгенологическом исследовании;
- симптом Раздольского (Менделя-Раздольского) — при перкуссии брюшной стенки определяется болезненность в правой подвздошной области;
- симптом Ровзинга (Rovsing) — появление или усиление болей в правой подвздошной области при сдавлении сигмовидной кишки и толчкообразном давлении на нисходящий отдел ободочной кишки;
- симптом Ситковского — возникновение или усиление болей в правой подвздошной области в положении больного на левом боку;
- симптом Черемских-Кушниренко (Караваевой) — усиление болей в правой подвздошной области при кашле;
- симптом Щёткина — Блюмберга — обратная чувствительность, усиление боли при резком отнятии руки, по сравнению с пальпацией;
Лапароскопия
Диагностическая лапароскопия показана в сомнительных случаях, может переходить в лечебную лапароскопию (лапароскопическую аппендэктомию).
При остром аппендиците наблюдаются неспецифические изменения анализов крови, характерные для воспалительной реакции как таковой: Повышение числа лейкоцитов в крови, повышение скорости оседания эритроцитов, подъём С-реактивного белка после первых 12 часов, небольшое количество эритроцитов и лейкоцитов в моче («токсические изменения мочи»).
Ультразвуковое исследование при остром аппендиците не всегда специфично. Наиболее частый ультразвуковой признак острого аппендицита — наличие свободной жидкости в правой подвздошной ямке (то есть, вокруг отростка) и (или) в полости малого таза (наиболее отлогом месте брюшной полости) — симптомы местного перитонита.
Аппендицит необходимо дифференцировать со следующими заболеваниями: пиелонефрит, почечная колика, острый сальпингоофорит (аднексит), апоплексия яичника, разрыв кисты яичника, внематочная беременность, острый эндометрит, воспаление дивертикула Меккеля, прободная язва, обострение язвенной болезни, гастрит, энтерит, колит, кишечная колика, холецистит, панкреатит, кетоацидоз, кишечная непроходимость, пневмония, болезнь Крона, геморрагический васкулит (болезнь Шенляйна — Геноха), пищевое отравление и др.
Лечение
На догоспитальном этапе запрещается: применять местное тепло (грелки) на область живота, вводить наркотики и другие болеутоляющие средства, давать больным слабительное и применять клизмы.
Постановка диагноза острого аппендицита является показанием к проведению экстренного оперативного лечения.
Аппендицит — болезнь «хамелеон» | Морозовская ДГКБ ДЗМ
Острый аппендицит — одно из наиболее распространенных заболеваний брюшной полости, требующих хирургического лечения. В Морозовской детской больнице ежегодно выполняется порядка 600 аппендэктомий — операций по удалению червеобразного отростка слепой кишки. Почти в 10% случаев заболевание имеет осложненную форму (перитонит, периаппендикулярные инфильтрат и абсцесс).
Как правило, осложнения возникают из-за несвоевременного обращения за специализированной медицинской помощью, ведь симптомы аппендицита могут маскироваться под ряд других болезней. Как вовремя распознать заболевание, какие методики лечения наиболее эффективны рассказал заведующий хирургическим отделением Морозовской детской больницы, врач-колопроктолог, врач-детский хирург высшей категории, кандидат медицинских наук, обладатель статуса «Московский врач» Михаил Козлов.
Как часто детям ставят диагноз «острый аппендицит»?
Острый аппендицит — острое воспаление червеобразного отростка слепой кишки. Общая заболеваемость составляет от 3 до 6 на 1 000 детей. Девочки и мальчики болеют одинаково часто. Может возникнуть в любом возрасте, в том числе у новорожденных. До 3 лет частота возникновения не превышает 8%. Пик заболеваемости приходится на детей в возрасте 9 — 12 лет. Причем, у детей аппендицит развивается быстрее, а деструктивные изменения в отростке, приводящие к аппендикулярному перитониту, возникают значительно чаще, чем у взрослых.
Почему возникает заболевание?
Острый аппендицит является энтерогенной аутоинфекцией. Болезнь вызывает собственная условно-патогенная микробная флора — группа микроорганизмов, которые постоянно присутствуют на слизистых оболочках и в кишечнике человека, мирно сосуществуя с организмом. При неблагоприятных условиях, например, при ослаблении иммунитета или вирусной инфекции, количество условно патогенных микробов достигает концентрации, вызывающей развитие заболевания. В червеобразном отростке возникает воспаление. Просвет отростка отекает и секрет слизистой, не имея выхода из отростка, накапливается и инфицируется.
В червеобразном отростке возникает воспаление. Просвет отростка отекает и секрет слизистой, не имея выхода из отростка, накапливается и инфицируется.
Как проявляется заболевание у детей? На что родителям обратить внимание?
Основные симптомы заболевания — боль в области живота, повышение температуры. Но клиническая картина аппендицита может быть разнообразной. В зависимости от расположения червеобразного отростка, степень выраженности и характер боли могут значительно отличаться. Если аппендикс имеет особую локализацию, что бывает примерно в половине случаев, клинические проявления болезни нетипичные. Например, если аппендикс находится глубоко в малом тазу, то при пальпации живота боли может не быть. При этом необходимо обращать внимание на характер стула, позывы к дефекации, частоту мочеиспускания. Такое расположение аппендикса у девочек пубертатного периода может имитировать воспаление придатков.
Если отросток располагается вверху под печенью, то при пальпации живота через верхнюю брюшную стенку болевой синдром также будет не выражен. Если аппендицит имитирует почечную колику — пациент будет жаловаться на боль в пояснице. В том случае, когда аппендикс расположен медиально в центре живота, ребенок будет чувствовать выраженную боль в пупке. При расположении отростка на прямой кишке, пациент может жаловаться на учащенный стул.
Если аппендицит имитирует почечную колику — пациент будет жаловаться на боль в пояснице. В том случае, когда аппендикс расположен медиально в центре живота, ребенок будет чувствовать выраженную боль в пупке. При расположении отростка на прямой кишке, пациент может жаловаться на учащенный стул.
Сложности при диагностике заболевания на раннем этапе связаны еще и с тем, что симптомы, характерные острому аппендициту, могут наблюдаться при многих других заболеваниях. К примеру, ОРВИ часто протекает с абдоминальным синдромом. Достоверно определить заболевание может только врач-хирург с учетом осмотра пациента и исследований. В некоторых случаях рекомендовано динамическое наблюдение.
Какие виды диагностики наиболее информативны?
Чаще всего для подтверждения диагноза достаточно осмотра врача-хирурга и выполнения общего анализа крови. При неясной клинической картине рекомендовано УЗИ органов брюшной полости. Аппараты УЗИ экспертного класса, которыми оснащена Морозовская больница, позволяют точно визуализировать ткани и провести дифференцировку червеобразного отростка. Также вспомогательные виды диагностики имеют огромное значение при установке диагноза новорожденным и детям до года. В год мы оперируем 10 — 15 малышей с острым аппендицитом.
Также вспомогательные виды диагностики имеют огромное значение при установке диагноза новорожденным и детям до года. В год мы оперируем 10 — 15 малышей с острым аппендицитом.
Как лечат аппендицит?
Лечение аппендицита подразумевает удаление червеобразного отростка слепой кишки. В последние несколько лет выполняются, как правило, только лапароскопические операции. У нас накоплен огромный опыт проведения малоинвазивного вмешательства при данной патологии — еще в Измайловской больнице мы одними из первых начали проводить малотравматичные аппендэктомии. При такой операции доступ осуществляется через небольшие проколы передней брюшной полости. При типично расположенном не осложненном аппендиците операция длится около 15-20 минут. Ребенок быстро восстанавливается и уже на 2-3 сутки выписывается из стационара.
Чем опасно несвоевременное обращение за медицинской помощью?
Через сутки-двое с начала заболевания воспаление с червеобразного отростка слепой кишки начинает распространяться на окружающие ткани: мочеточник, придатки, мочевой пузырь, прямую кишку. Аппендицит осложняется перитонитом. Если ребенок поступает через 10 дней с момента заболевания или более — аппендикс фрагментируется и мы фиксируем разлитой каловый перитонит. Это очень тяжелое состояние, при котором, в крайне редком случае, ребенку может потребоваться выполнение полостной операции, с установлением на некоторое время стомы. Повторная санация проводится только после полного очищения и устранения воспалительного процесса.
Аппендицит осложняется перитонитом. Если ребенок поступает через 10 дней с момента заболевания или более — аппендикс фрагментируется и мы фиксируем разлитой каловый перитонит. Это очень тяжелое состояние, при котором, в крайне редком случае, ребенку может потребоваться выполнение полостной операции, с установлением на некоторое время стомы. Повторная санация проводится только после полного очищения и устранения воспалительного процесса.
Можно ли удалять аппендикс с профилактической целью?
Хирургическое вмешательство в брюшную полость без медицинских показаний недопустимо.
Бывает ли аппендицит хроническим?
Аппендицит по–прежнему остается опасным хирургическим заболеванием и чаще всего носит характер острого воспалительного процесса. Долгое время среди врачей не утихали споры о том, может ли аппендицит быть хроническим. На сегодняшний день на этот вопрос получен утвердительный ответ. Хронический аппендицит представляет собой вялотекущую форму воспаления в червеобразном отростке слепой кишки и связан, как правило, с приступом ранее перенесенного острого аппендицита (аппендикулярного инфильтрата), закончившегося выздоровлением без оперативного вмешательства. Следует отметить, что данное заболевание встречается весьма редко — не более чем в 1% случаев.
Следует отметить, что данное заболевание встречается весьма редко — не более чем в 1% случаев.
Выделяют три формы хронического аппендицита — резидуальную (или остаточную), рецидивирующую и первично–хроническую. «Остаточный» аппендицит развивается в тех случаях, когда после острого приступа воспалительные явления в аппендиксе и боль в животе купировались лишь частично. В этих случаях, как правило, сохраняются все условия для возникновения повторной «атаки» заболевания: перегибы отростка, спайки, сращения и другие причины, затрудняющие опорожнение отростка. Рецидивирующая форма хронического аппендицита характеризуется чередованием периодов обострения и стадии ремиссии с незначительными клиническими проявлениями (умеренными болями в правой подвздошной области). Во время обострения у человека могут повышаться температура тела, уровень лейкоцитов в крови и СОЭ. Факт развития первично–хронического аппендицита, когда заболевание развивается постепенно и ему не предшествует острый приступ, подвергается сомнению.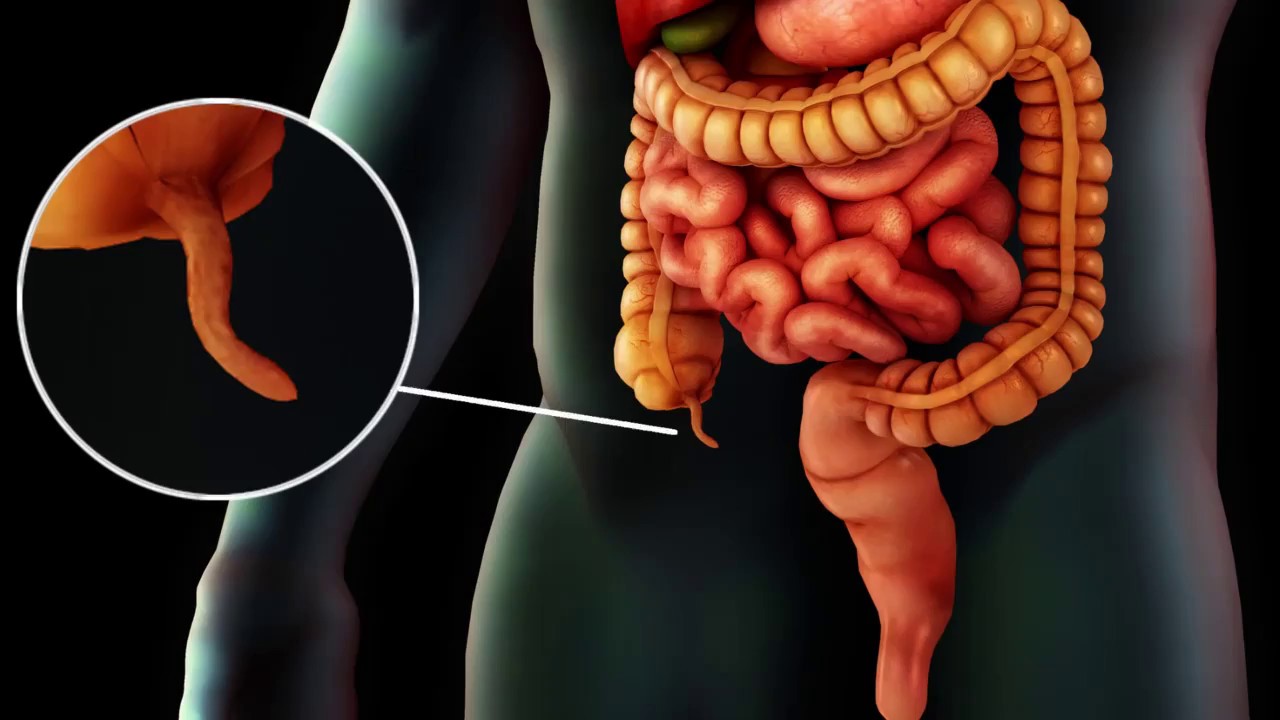 В подобных случаях диагноз может быть поставлен только после исключения других возможных болезней, как органов брюшной полости, так и урологических, гинекологических и даже психоневрологических заболеваний.
В подобных случаях диагноз может быть поставлен только после исключения других возможных болезней, как органов брюшной полости, так и урологических, гинекологических и даже психоневрологических заболеваний.
Симптомы хронического аппендицита, в отличие от острого, не столь ярко выражены и часто бывают смазанными. Обычно пациент предъявляет жалобы на ощущение тяжести, дискомфорта и тупую ноющую боль в правой половине живота, которые могут быть постоянными или эпизодическими, например, при нарушении диеты или после физической нагрузки. Кроме того, беспокоят периодическое вздутие живота, тошнота, понос или запор. Температура тела в вечернее время иногда повышается до 38°С.
Диагностика заболевания часто затруднена, что связано с отсутствием специфических симптомов и объективных признаков хронического аппендицита. Наряду с лабораторными тестами для его обнаружения используются разные инструментальные методы: эндоскопическое и рентгенологическое исследование толстой кишки, ультразвуковое обследование и компьютерная томография органов брюшной полости. При подозрении на хронический аппендицит у женщин обязательным является гинекологический осмотр.
При подозрении на хронический аппендицит у женщин обязательным является гинекологический осмотр.
В том случае если сохраняется стойкий болевой синдром в правой подвздошной области и была исключена другая, не «аппендикулярная» патология, лечение хронического аппендицита проводится в плановом порядке хирургическим путем — посредством открытого или лапароскопического удаления аппендикса. В ходе операции также выполняют ревизию органов брюшной полости для выявления других возможных причин боли в правой подвздошной области. Лапароскопия, кроме того, может служить методом окончательной диагностики заболевания и выполняется посредством небольших проколов, способствуя быстрому восстановлению пациента после операции с прекрасным косметическим эффектом. После проведенной операции наступает полное выздоровление, но, естественно, в том случае если диагноз был поставлен правильно. В любом случае показания к операции должны быть хорошо взвешенными и продуманными.
К сожалению, в настоящее время ничего не известно об эффективных способах предотвращения развития хронического аппендицита, и предлагаемые мероприятия носят общий рекомендательный характер: употреблять достаточное количество жидкости, включать в рацион питания фрукты и свежие овощи, придерживаться активного образа жизни, выполнять упражнения, способствующие укреплению передней брюшной стенки, укреплять иммунную систему, бороться с запорами.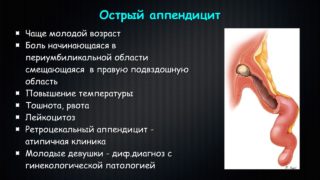
В заключение необходимо отметить, что прежде чем искать у себя хронический аппендицит необходимо обратиться к специалисту, который постарается исключить в первую очередь все другие заболевания, сопровождающиеся схожими симптомами.
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук.
Советская Белоруссия № 134 (25016). Четверг, 14 июля 2016
Аппендицит у детей: причины, симптомы, особенности
Симптомы аппендицита у ребенка
Наиболее часто аппендицит возникает у людей в возрасте 10−30 лет. В возрасте до 1−1,5 года бывают единичные случаи. У детей в возрасте от 2 до 7 лет заболеваемость составляет 3−5%. Несмотря на то что у маленьких детей аппендицит случается не так уж и часто, проблема состоит в том, что чем младше ребенок, тем сложнее бывает поставить ему правильный диагноз.
Врачи называют аппендицит «хамелеоном брюшной полости» − он может скрываться под маской многих других заболеваний. Чаще всего несвоевременное обращение родителей к врачу и диагностические ошибки происходят в тех случаях, когда аппендицит развивается на фоне вирусных инфекций, после пищевых погрешностей. Родители могут думать, что живот болит у ребенка потому, что он простудился или переел (например, летом после обильного застолья с шашлыком и сладостями), и ждут, пока «все само пройдет», тогда как на самом деле боли могут быть признаком развивающегося аппендицита.
Родители могут думать, что живот болит у ребенка потому, что он простудился или переел (например, летом после обильного застолья с шашлыком и сладостями), и ждут, пока «все само пройдет», тогда как на самом деле боли могут быть признаком развивающегося аппендицита.
Самый главный признак аппендицита у детей – боль в животе. Она носит постоянный характер: может усиливаться или ослабевать, но никогда не проходит до конца.
1) Боль в области живота. В случае аппендицита этот симптом присутствует всегда. В классической форме боль при аппендиците должна проявиться в правом боку, под печенью, там, где и находится аппендикс. Но не все так просто: органы и части тела малыша имеют небольшие размеры, поэтому червеобразный отросток не сразу занимает свое «законное» место и может быть смещен в сторону – ближе к левому и правому подреберью, к тазу и т. д. В этом случае ребенку покажется, что болит весь животик, а то и поясница. Малыш начнет оберегать эту часть тела, не позволяя никому к ней прикасаться, будет меньше двигается, в основном лежать на спине или правом боку, поджав ножки. Симптом усиливается при ходьбе, кашле, перемене положения тела. Если взять ребенка на руки, он заплачет. Если ребенок уже может разговаривать и разбирается в своем теле настолько, что может указать больную область, то при продолжительной боли нужно периодически заново спрашивать у него, где болит: ярким симптомом аппендицита будет постепенное перемещение боли вправо.
Симптом усиливается при ходьбе, кашле, перемене положения тела. Если взять ребенка на руки, он заплачет. Если ребенок уже может разговаривать и разбирается в своем теле настолько, что может указать больную область, то при продолжительной боли нужно периодически заново спрашивать у него, где болит: ярким симптомом аппендицита будет постепенное перемещение боли вправо.
Боль при аппендиците у ребенка не похожа на спазмы или колики (спазматическая боль: ребенок внезапно жалуется на живот, плачет; если совсем маленький − сучит ножками, а через какое-то время снова весел – колика прошла). При аппендиците боль носит постоянный характер (она может идти «волнами» − то усиливаться, то чуть утихать, но ни на минуту не проходит до конца). Важно помнить, что интенсивность боли не говорит об уровне опасности – она может быть и не очень сильной, основной критерий – постоянство.
2) Вялость, повышение температуры – примерно в 90% случаев аппендицит у детей сопровождается подъемом температуры тела (37–38 градусов), при быстром развитии заболевания и наличии осложнения (перитонита) температура может дойти до 40°.
3) Отказ от еды, тошнота, рвота (или понос) – довольно частые, но не обязательные симптомы аппендицита у ребенка: рвота случается примерно в 70% случаев, как правило одно- или двукратно, 1−2 раза может быть разжиженный стул.
4) Быстрое ухудшение состояния. При прогрессировании гнойных процессов в аппендиксе состояние ребенка может быстро ухудшиться: появляется жажда, изменяется цвет кожных покровов (бледность). Самым опасным осложнением аппендицита является перитонит – воспаление брюшной полости, который сопровождается сильной болью.
О чем нужно помнить родителям ребенка с подозрением на аппендицит:
- Аппендицит у ребенка может развиваться стремительно. Чем раньше ребенок будет осмотрен врачом и ему будет поставлен верный диагноз, тем благоприятнее прогноз. Поэтому самое важное для родителей помнить, что, если боль в брюшной полости постоянно продолжается на протяжении 3–4 часов, следует обязательно вызвать «скорую помощь».
- Аппендицит у ребенка зачастую протекает нехарактерно:температура невысокая или ее нет совсем, боли слабые, продолжаются несколько дней кряду.
 Но в данном случае все врачи настаивают на том, что лучше перестраховаться, потратить несколько часов в приемном покое, чтобы убедиться, что аппендицита нет, чем обратиться за помощью слишком поздно, когда осложнений уже не избежать.
Но в данном случае все врачи настаивают на том, что лучше перестраховаться, потратить несколько часов в приемном покое, чтобы убедиться, что аппендицита нет, чем обратиться за помощью слишком поздно, когда осложнений уже не избежать.
7 мифов про аппендицит развенчивает хирург
Самые популярные мифы в отношении аппендицита развенчивает заместитель главного врача по хирургии московской Городской клинической больницы № 1 им. Пирогова Игорь Лебедев.
Миф 1. Причина — семечки и жвачка
Одна из теорий возникновения острого аппендицита — нарушение моторики кишечника в области илеоцекального угла (часть кишки и аппендикс), что, в свою очередь, приводит к двум процессам: нарушению микроциркуляции (кровоснабжения) и активации процессов брожения и гниения. Как следствие — рост «плохой» кишечной флоры. В результате возникает воспаление, которое распространяется со слизистой отростка на всю его толщу. Другие теории острого аппендицита — механическая (закупоривание просвета отростка каловым камнем либо гельминтами), эндокринная, инфекционная. В конечном итоге что именно запускает процесс — неизвестно. Иначе, убрав эти факторы, можно было бы навсегда избавить мир от аппендицита.
В конечном итоге что именно запускает процесс — неизвестно. Иначе, убрав эти факторы, можно было бы навсегда избавить мир от аппендицита.
Миф 2. Мясо повышает риск
Употребление избыточного количества мясной пищи приводит к усилению процессов брожения и гниения в кишечнике. Однако это не повод отказываться от мяса. Отсутствие в рационе необходимых аминокислот, микроэлементов приводит к невозможности синтеза организмом различных белков, что в результате запускает каскад иных патологий. Так что в диете стоит придерживаться здравого смысла.
Миф 3. Это детский недуг
Да, аппендицитом преимущественно заболевают пациенты молодого и среднего возраста, женщины чаще, чем мужчины. Однако он может случиться и в 80 лет. В старшем возрасте это заболевание опаснее, ведь человек к этому времени, как правило, имеет другие сопутствующие патологии.
Миф 4. Симптомы одинаковы у всех
Появилась боль под ложечкой, потом сместилась и локализовалась в правой подвздошной области (между нижними рёбрами и костями таза), поднялась температура, был эпизод тошноты, рвоты — такова классическая картина аппендицита. Но заболевание не всегда протекает типично. Не зря аппендицит называют «обезьяной брюшной полости»: она может «вылезти» в любом месте. Основа диагноза — опрос и осмотр больного. Далее выполняется УЗИ брюшной полости, при необходимости — компьютерная томография.
Но заболевание не всегда протекает типично. Не зря аппендицит называют «обезьяной брюшной полости»: она может «вылезти» в любом месте. Основа диагноза — опрос и осмотр больного. Далее выполняется УЗИ брюшной полости, при необходимости — компьютерная томография.
Миф 5. Резать сразу
Существуют различные формы острого аппендицита. При подтверждении диагноза показана экстренная операция. В ряде зарубежных работ обсуждаются вопросы, касающиеся возможности консервативного лечения (антибактериальная терапия) данной патологии либо временного отказа от операции в ночное время. По моему мнению, принятая в России единая тактика лечения пациентов с острым аппендицитом позволяет сохранить низкими цифры летальности в течение многих лет.
Миф 6. Аппендицит бывает хроническим
Нет. Возможна другая ситуация. Если у пациента случился аппендицит, но он вовремя не обратился в стационар, вероятны два исхода. Либо отросток разрывается и развивается перитонит, то есть гнойное воспаление в брюшной полости. Либо воспалённый отросток отграничивается от брюшной полости собственными тканями пациента, образуется плотный инфильтрат, который, в свою очередь, либо нагнаивается, и формируется абсцесс, требующий экстренной операции, либо на фоне консервативной терапии рассасывается. В этом случае по прошествии четырёх месяцев рекомендуется аппендэктомия в плановом порядке.
Либо воспалённый отросток отграничивается от брюшной полости собственными тканями пациента, образуется плотный инфильтрат, который, в свою очередь, либо нагнаивается, и формируется абсцесс, требующий экстренной операции, либо на фоне консервативной терапии рассасывается. В этом случае по прошествии четырёх месяцев рекомендуется аппендэктомия в плановом порядке.
Миф 7. Полезно раннее удаление
Ранее такое мнение бытовало, однако сегодня от подобной практики полностью отказались. Более того, современные технологии позволили сократить число «напрасных» (необоснованных) аппендэктомий, что дало возможность избавить пациентов от других осложнений.
Материал газеты «Аргументы и Факты»
Аппендицит у детей
Что такое приложение?
Аппендикс — рудиментарный орган, оставленный эволюцией человека. Хотя аппендикс не выполняет определенной функции в пищеварительной системе человека, он расположен в правой нижней части толстой кишки. Мизинец как вырост является частью кишечника. Если он отсутствует или даже удален хирургическим путем, побочных реакций не возникает.
Мизинец как вырост является частью кишечника. Если он отсутствует или даже удален хирургическим путем, побочных реакций не возникает.
Что такое аппендицит?
Аппендицит — это состояние, при котором происходит инфицирование аппендикса.Инфекция обычно имеет бактериальную природу и приводит к опуханию аппендикса внутри брюшной полости. В конце концов аппендикс разрывается, и бактериальная инфекция распространяется на все органы брюшной полости. Разрыв аппендикса приводит к вытеканию гноя в брюшную полость. Это называется перитонитом.
Что вызывает аппендицит у детей?
Аппендикс опухает при инфицировании и вызывает аппендицит. Это может произойти по двум основным причинам у детей.Первый — это бактериальная инфекция, а второй — небольшой твердый кусок фекалий, застрявший в трубке аппендикса. По мере того как аппендикс набухает, он закупоривается, и инфекция продолжает расти внутри рудиментарного органа. Инфекция может нанести большой ущерб, если игнорировать симптомы.
Симптомы аппендицита у детей
Разрыв аппендикса может серьезно ухудшить состояние ребенка. Важно уловить первые признаки, чтобы вылечить ребенка до разрыва аппендикса.К числу симптомов, на которые следует обратить внимание родителям, можно отнести:
- Легкая температура и боль в области живота
- Потеря аппетита
- Чувство тошноты или рвота
- Вздутие или вздутие желудка
- Понос со слизью
- Боль в животе продолжает усиливаться и перемещается в нижнюю правую часть тела
Диагностика аппендицита у детей
Как только родители приводят ребенка, который уже считается больным из-за низкой температуры, возможной тошноты и болезненности в области живота, медицинский работник попросит сделать УЗИ, компьютерную томографию или компьютерную томографию для проверки на аппендицит.Также могут быть рекомендованы анализы крови и мочи. После того, как вся информация будет собрана, можно диагностировать аппендицит.
Не существует единого теста, который бы точно диагностировал аппендицит. В редких случаях смерть от аппендицита может наступить у новорожденных и младенцев, потому что врач не может ее диагностировать. В первую очередь это связано с тем, что младенцы слишком маленькие, чтобы выразить точное место боли. Симптомы проявляются в виде раздражительности и слезотечения, которые могут быть вызваны множеством причин.
Лечение аппендицита у детей
Если инфицированный аппендикс еще не разорвался, ребенка доставят в хирургию. В наши дни можно сделать лапароскопию. Это хирургическая процедура, которая проводится с помощью камеры, вставленной в тело. Минимально инвазивный метод использует камеру, чтобы определить, где сделать небольшие разрезы, чтобы завершить процесс удаления аппендикса. Это намного лучше, чем открытая операция с длительным периодом восстановления.
После удаления инфицированного аппендикса жидкость проходит через брюшную полость, чтобы вымыть остаточную инфекцию в этой области. Это гарантирует, что ребенок не пострадает от еще одного приступа бактериальной инфекции, поражающей другие органы брюшной полости. Жидкость сливается, а затем хирург зашивает небольшие разрезы. Вся процедура обычно занимает около часа.
Это гарантирует, что ребенок не пострадает от еще одного приступа бактериальной инфекции, поражающей другие органы брюшной полости. Жидкость сливается, а затем хирург зашивает небольшие разрезы. Вся процедура обычно занимает около часа.
В случае разрыва аппендикса фактическая операция будет ненадолго отложена.Врачи введут ребенку антибиотики внутривенно. Это помогает снизить риск развития вторичных инфекций после операции. Кроме того, очистка брюшной полости будет более сложной, поскольку нет целого отростка, который нужно удалить. Лечение будет включать в себя несколько дней пребывания в больнице. В случае разрыва аппендикса это могло быть больше.
Реабилитация детей с аппендицитом
После операции ребенку будут предоставлены обезболивающие вместе с курсом антибиотиков.После операции ребенка переводят на жидкую диету, чтобы пищеварительная система не подвергалась чрезмерному давлению. Через неделю ребенок перейдет от прозрачной жидкости к обычной диете. Повязки на разрезах необходимо проверять и менять ежедневно, пока на коже не появятся корки.
Повязки на разрезах необходимо проверять и менять ежедневно, пока на коже не появятся корки.
Детей не выписывают из больницы, пока они не победили перемежающуюся лихорадку, вызванную аппендицитом. Медицинский работник попросит родителей проверить восстановление нормальной работы кишечника.В идеале ребенок не должен возвращаться в школу в течение пары недель после операции. Их обязательно нужно освободить от занятий в тренажерном зале и от занятий спортом как минимум на 4 недели после операции.
Родителям следует внимательно следить за опухолями вокруг разрезов. Им следует немедленно обратиться к врачу, если у ребенка поднимется температура, появится рвота, кровотечение или боль в области разреза. После операции есть вероятность повторного заражения, и родителям нужно быть начеку.
Список литературы
- http://my.clevelandclinic.org/childrens-hospital/health-info/diseases-conditions/hic-appendicitis-in-children
- http://kidshealth.org/en/parents/appendicitis.
 html
html - http://www.seattlechildrens.org/medical-conditions/digestive-gastrointestinal-conditions/appendicitis-symptoms/
- http://emedicine.medscape.com/article/926795-overview
- http://www.rch.org.au/kidsinfo/fact_sheets/Appendicitis_1_infected_appendix/
Дополнительная литература
Аппендицит у детей — CHOC Children’s, Orange County
Что вызывает аппендицит?
Аппендицит возникает, когда внутренняя часть аппендикса чем-то заблокирована, вызывая отек и инфекцию.Это также может произойти из-за стула, паразитов или вирусного воспаления.
Затем аппендикс воспаляется и опухает. Это потому, что микробы (бактерии) в аппендиксе начинают быстро увеличиваться. По мере усиления отека и болезненности кровоснабжение аппендикса прекращается.
Все части тела нуждаются в правильном кровотоке, чтобы оставаться здоровыми. Когда кровоток уменьшается, аппендикс начинает отмирать. Аппендикс лопнет или разорвется, поскольку в его стенках появятся дыры. Эти отверстия позволяют стулу, слизи и другим веществам просачиваться внутрь живота или брюшной полости. При разрыве аппендикса в животе может возникнуть серьезная инфекция, называемая перитонитом. Если не лечить, это может быть смертельным.
Эти отверстия позволяют стулу, слизи и другим веществам просачиваться внутрь живота или брюшной полости. При разрыве аппендикса в животе может возникнуть серьезная инфекция, называемая перитонитом. Если не лечить, это может быть смертельным.
Каковы симптомы аппендицита?
Симптомы у каждого ребенка могут отличаться. Ниже приведены некоторые общие симптомы аппендицита.
Боль в животе (животе) — самый частый симптом. Эта боль:
- Может начинаться в области вокруг пупка и переходить в нижнюю правую часть живота.Или это может начаться в нижней правой части живота.
- Часто со временем становится хуже
- Может быть хуже, когда ребенок двигается, глубоко дышит, к нему прикасаются, кашляет и чихает
- Может ощущаться по всему животу при разрыве аппендикса.
Другие общие симптомы включают:
- Расстройство желудка (тошнота) и рвота
- Потеря аппетита
- Лихорадка и озноб
- Изменения в поведении
- Проблемы с опорожнением кишечника (запор)
- Жидкий стул (диарея)
- Вздутие живота у детей младшего возраста.

Как диагностируется аппендицит?
Врач вашего ребенка изучит историю болезни и проведет медицинский осмотр. Врач также может назначить анализы, в том числе:
- УЗИ брюшной полости. В этом тесте визуализации используются высокочастотные звуковые волны и компьютер для создания изображений кровеносных сосудов, тканей и органов. Его используют, чтобы увидеть, как работают внутренние органы. Узнайте больше о прохождении УЗИ в CHOC.
- Компьютерная томография. В этом визуальном тесте используются как рентгеновские лучи, так и компьютерные технологии, чтобы показать подробные изображения любой части тела.Сюда входят кости, мышцы, жир и органы. Он более подробный, чем общий рентгеновский снимок. Узнайте больше о компьютерной томографии в CHOC.
Другие тесты могут включать:
- Анализы крови. Эти тесты проверяют наличие инфекции. Они также могут увидеть, есть ли проблемы с другими органами брюшной полости, такими как печень или поджелудочная железа.
 Узнайте больше о сдаче анализа крови в CHOC.
Узнайте больше о сдаче анализа крови в CHOC. - Анализ мочи. Этот тест может определить наличие инфекции мочевого пузыря или почек, которая может иметь те же симптомы, что и аппендицит.
Симптомы аппендицита могут быть похожи на другие проблемы со здоровьем. Всегда обращайтесь к врачу вашего ребенка для постановки диагноза.
Как лечится аппендицит?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка. Аппендицит требует неотложной медицинской помощи. Вполне вероятно, что аппендикс разорвется и вызовет серьезную смертельную инфекцию. По этой причине врач вашего ребенка, скорее всего, порекомендует вашему ребенку операцию по удалению аппендикса.
В большинстве случаев аппендикс удаляют с помощью лапароскопической хирургии.Наши детские анестезиологи делают вашему ребенку анестезию. Этот метод использует несколько небольших разрезов и камеру, называемую лапароскопом, чтобы заглянуть внутрь живота. Хирургические инструменты вводятся через один или несколько небольших разрезов. Лапароскоп вводится через другой разрез.
Хирургические инструменты вводятся через один или несколько небольших разрезов. Лапароскоп вводится через другой разрез.
Иногда аппендикс лопается, и может образовываться скопление инфицированной жидкости или гноя (абсцесс). Если это произойдет и ваш ребенок стабилен, врач может порекомендовать не удалять аппендикс сразу. Вместо этого врач может сначала вылечить инфекцию и слить инфицированную жидкость из абсцесса.Приложение будет удалено позже. Эта отсроченная операция называется интервальной аппендэктомией.
Для интервальной аппендэктомии вашему ребенку сначала могут быть назначены внутривенные антибиотики. Они вводятся через внутривенную трубку, называемую линией PICC, или через периферически введенный центральный катетер. Это делается от 10 до 14 дней. Кроме того, врач может использовать компьютерную томографию или изображения под контролем УЗИ для дренирования абсцесса. Как только инфекция и воспаление пройдут, вашему ребенку будет сделана операция по удалению аппендикса примерно через 6-8 недель.
Что происходит после операции?
Ребенку с разрывом аппендикса придется оставаться в больнице дольше, чем ребенку, у которого аппендикс был удален до того, как он разорвался. Некоторым детям нужно будет принимать антибиотики внутрь в течение определенного периода времени после того, как они вернутся домой.
После операции вашему ребенку нельзя будет есть или пить в течение определенного периода времени. Это позволяет кишечнику зажить. В течение этого времени жидкость будет вводиться в кровоток через капельницу. Вашему ребенку также будут назначены антибиотики и лекарства для облегчения боли через капельницу.
В какой-то момент ваш ребенок сможет пить прозрачные жидкости, такие как вода, спортивные напитки или яблочный сок. Он или она постепенно перейдет на твердую пищу.
После выписки вашего ребенка из больницы врач, скорее всего, ограничит его или ее деятельность. Ваш ребенок не должен заниматься тяжелой атлетикой или заниматься контактными видами спорта в течение нескольких недель после операции. Если слив все еще присутствует, когда ваш ребенок идет домой, ему не следует принимать ванну или плавать, пока слив не будет удален.
Если слив все еще присутствует, когда ваш ребенок идет домой, ему не следует принимать ванну или плавать, пока слив не будет удален.
Вам дадут рецепт на обезболивающее, которое ребенок сможет принимать дома.Некоторые обезболивающие могут вызвать у ребенка запор, поэтому узнайте у врача или фармацевта о побочных эффектах. Движение после операции вместо того, чтобы лежать в постели, может помочь предотвратить запор. Также может помочь употребление фруктовых соков. Когда ваш ребенок снова сможет есть твердую пищу, употребление фруктов, цельнозерновых злаков, хлеба и овощей также может помочь остановить запор.
У большинства детей, которым удалили аппендикс, не будет долгосрочных проблем.
Каковы осложнения аппендицита?
Раздраженный аппендикс может быстро превратиться в инфицированный и разорванный аппендикс.Это может произойти за несколько часов. Разрыв аппендикса — экстренная ситуация. Если не лечить, это может быть смертельным. При разрыве аппендикса микробы (бактерии) заражают внутренние органы брюшной полости. Это вызывает бактериальную инфекцию, называемую перитонитом. Бактериальная инфекция может распространяться очень быстро. Если диагноз задерживается, лечение может быть затруднено.
Это вызывает бактериальную инфекцию, называемую перитонитом. Бактериальная инфекция может распространяться очень быстро. Если диагноз задерживается, лечение может быть затруднено.
Аппендицит | Детская и подростковая медицина
Аппендицит — наиболее частая причина острого хирургического заболевания брюшной полости у детей.Это происходит, когда аппендикс, небольшая трубка, которая выступает из толстой кишки, резко воспаляется.
верх
Что вызывает аппендицит?
Аппендицит обычно вызывается какой-либо обструкцией отростка или его отверстия (просвета отростка) фекалиями, любым инородным предметом или телом, или, в некоторых случаях, опухолью. Это также может быть вызвано искривлением аппендикса, что может привести к ишемическому некрозу, заболеванию, при котором кровеносные сосуды блокируются этим скручиванием, поэтому кровоснабжение органов уменьшается, и многие клетки умирают.
верх
Кто болеет аппендицитом?
Хотя аппендицит обычно возникает у детей в возрасте старше двух лет и достигает пика в подростковом и молодом возрасте, он может возникать у младенцев и детей ясельного возраста. Заболевание чаще встречается у мужчин, чем у женщин. Точная частота возникновения аппендицита неизвестна. С точки зрения генетики было обнаружено, что аппендицит имеет семейную тенденцию.
Заболевание чаще встречается у мужчин, чем у женщин. Точная частота возникновения аппендицита неизвестна. С точки зрения генетики было обнаружено, что аппендицит имеет семейную тенденцию.
верх
Каковы симптомы аппендицита?
Типичный первый предупреждающий признак аппендицита — тупая боль в области пупка.Боль продолжается и часто становится более локализованной в области аппендикса, вниз и справа от пупка. Обычно давление на эту область вызывает болезненность и болезненность. Важно отметить, что расположение аппендикса варьируется, и поэтому место боли также может варьироваться. Всегда присутствует потеря или снижение аппетита. Другие симптомы могут включать: тошноту, рвоту и субфебрильную температуру, однако рвота никогда не предшествует боли.
верх
Каковы другие возможности?
Дифференциальный диагноз аппендицита обширен.В случае гастроэнтерита (обычно называемого желудочным гриппом) рвота и диарея обычно возникают до появления боли. Часто запор можно принять за аппендицит, однако его болевой характер не находится в правом нижнем квадранте живота. Пневмония в правой нижней доле легкого может проявляться симптомами, похожими на аппендицит. Другие состояния, которые могут имитировать аппендицит, включают: инфекцию мочевыводящих путей, воспалительное заболевание кишечника, серповидно-клеточный криз, диабетический кетоацидоз, перекрут яичника, внематочную беременность, дисменорею, миттельшмерц, инвагинацию, дивертикулит Меккеля или послеоперационные спайки в брюшной полости.
Часто запор можно принять за аппендицит, однако его болевой характер не находится в правом нижнем квадранте живота. Пневмония в правой нижней доле легкого может проявляться симптомами, похожими на аппендицит. Другие состояния, которые могут имитировать аппендицит, включают: инфекцию мочевыводящих путей, воспалительное заболевание кишечника, серповидно-клеточный криз, диабетический кетоацидоз, перекрут яичника, внематочную беременность, дисменорею, миттельшмерц, инвагинацию, дивертикулит Меккеля или послеоперационные спайки в брюшной полости.
верх
Как диагностируется аппендицит?
Если симптомы присутствуют, врач может провести тесты, когда пациент лежит на спине, чтобы определить тяжесть и близость боли, например: разгибание правой ноги или вращение согнутой ноги. Ректальное исследование может показать болезненность с правой стороны. Он или она может также выбрать выполнение УЗИ брюшной полости, компьютерной томографии брюшной полости или исследовательской лапаротомии, процедуры с использованием небольшой камеры и разреза.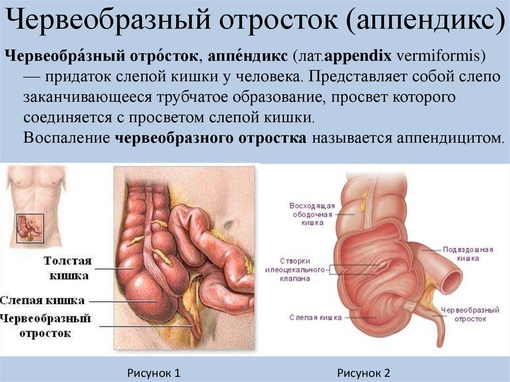 Ваш лечащий врач также может выполнить рентген грудной клетки, общий анализ крови (CBC) и / или анализ мочи и посев мочи. Тазовое обследование может быть показано подросткам с болями в животе.
Ваш лечащий врач также может выполнить рентген грудной клетки, общий анализ крови (CBC) и / или анализ мочи и посев мочи. Тазовое обследование может быть показано подросткам с болями в животе.
верх
Как лечат аппендицит?
Чаще всего аппендицит лечат с помощью операции, называемой аппендэктомией, при которой удаляется аппендикс (открытая операция). Совсем недавно хирурги выполнили лапараскопическую операцию, при которой делаются меньшие разрезы для прохождения камеры и хирургических инструментов.Систематический обзор 5 исследований с участием 436 детей в возрасте от 1 до 16 лет показал, что лапароскопическая хирургия значительно сократила количество раневых инфекций и продолжительность пребывания в больнице по сравнению с открытой операцией. Обзор не обнаружил каких-либо существенных различий между лапароскопической операцией и открытой операцией по поводу внутрибрюшных абсцессов, в отношении послеоперационной боли и времени до мобилизации.
Другой систематический обзор нескольких исследований показал, что профилактическое назначение антибиотиков снижает количество раневых инфекций у детей с осложненным аппендицитом по сравнению с отсутствием антибиотиков. В настоящее время проводятся дальнейшие исследования, чтобы определить, показаны ли антибиотики детям с простым аппендицитом.
В настоящее время проводятся дальнейшие исследования, чтобы определить, показаны ли антибиотики детям с простым аппендицитом.
верх
Каковы осложнения аппендицита?
Из-за вариабельности симптомов при поступлении и последующего прогрессирования симптомов у маленьких детей аппендицит иногда не диагностируется вовремя, что приводит к перфорации кишечника перед проведением операции. Другие осложнения заболевания включают перитонит (инфекция внутрибрюшной жидкости и тканей и / или распад кишечника (гангрена).
верх
Можно ли предотвратить аппендицит?
Были проведены исследования у взрослых, в ходе которых были назначены антибиотики, чтобы избежать хирургического вмешательства, но частота рецидивов была слишком высокой, чтобы сделать этот вариант жизнеспособным. В настоящее время нет доказательств того, что режимы питания или образа жизни помогут предотвратить аппендицит.
верх
Список литературы
Hoekelman RA, Blatman S, Friedman SB, Nelson NM, Seidel HM. Первичная педиатрическая помощь 1987 C.В. Мосби
Первичная педиатрическая помощь 1987 C.В. Мосби
Suerland SR, Lefering R, Neugebauer EAM. Сравнение лапароскопических и открытых операций при подозрении на аппендицит. Кокрановская библиотека, выпуск 4, 2003 г. Чичестер, Великобритания: John Wiley and Sons
Milewczyk M, Michalik M, Ciesielski M. Проспективное рандомизированное одноцентровое исследование, сравнивающее лапароскопическое и открытое лечение острого аппендицита. SURG Endosc 2003; 37: 1317-1320
Отзыв написан 05.09.2009
Даниэль Фейтен, доктор медицины
Педиатрия Гринвуд
Авторские права 2012 Daniel Feiten M.D., Все права защищены
Уход за ребенком с аппендицитом — симптомы и лечение
Что такое аппендицит?
Аппендикс представляет собой крошечную червеобразную структуру, прикрепленную к части кишечника (толстой кишке), называемой слепой кишкой. Аппендицит — это отек (воспаление) и инфекция аппендикса. Он поражает многих детей, чаще всего в возрасте от 11 до 20 лет и редко младенцев. Это самая частая причина неотложной хирургической операции в детстве. Инфицированный аппендикс может разорваться (разорваться) и быть опасным для жизни.При лечении у детей обычно нет длительных проблем.
Это самая частая причина неотложной хирургической операции в детстве. Инфицированный аппендикс может разорваться (разорваться) и быть опасным для жизни.При лечении у детей обычно нет длительных проблем.
Что вызывает аппендицит?
Точная причина неясна. Отверстие от слепой кишки до аппендикса блокируется (закупоривается), что приводит к воспалению и росту бактерий. Инфекция препятствует кровотоку, начинается гангрена, может разорваться аппендикс и вызвать инфекцию брюшной полости, называемую перитонитом.
Обструкция может быть вызвана феколитами (крошечные кусочки непереваренного овоща, окруженные калом) и увеличенными лимфатическими узлами, вызванными вирусами, паразитами или опухолями.
Семейный анамнез аппендицита (особенно у мужчин) и кистозного фиброза может означать более высокий риск.
Каковы симптомы аппендицита?
Симптомы зависят от возраста. У детей в возрасте 2 лет и младше наиболее частыми из них являются рвота, вздутие живота (живота) и боль.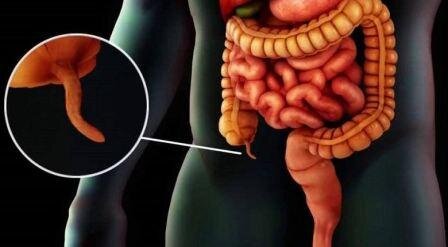 Классический симптом — боль в животе, которая начинается вокруг пупка. Затем боль переходит в правый нижний угол живота. Движение, кашель, чихание, глубокий вдох и напряжение могут усилить боль.Также наблюдаются тошнота, рвота, потеря аппетита, вздутие живота, субфебрильная температура, диарея или запор.
Классический симптом — боль в животе, которая начинается вокруг пупка. Затем боль переходит в правый нижний угол живота. Движение, кашель, чихание, глубокий вдох и напряжение могут усилить боль.Также наблюдаются тошнота, рвота, потеря аппетита, вздутие живота, субфебрильная температура, диарея или запор.
Разрыв аппендикса вызывает образование в брюшной полости с болью и температурой выше 102 ° F.
Как диагностируется аппендицит?
Поскольку симптомы могут быть похожи на симптомы других заболеваний, диагностика может быть сложной задачей. Поставщик медицинских услуг ставит диагноз на основании истории болезни, симптомов и медицинского осмотра. Могут быть сданы анализы крови.Визуализирующие исследования, включая УЗИ (с использованием звуковых волн для просмотра органов брюшной полости) и компьютерную томографию (КТ), могут помочь в диагностике аппендицита и других заболеваний брюшной полости.
Как лечат аппендицит?
Лечение — удаление аппендикса, операция называется аппендэктомией.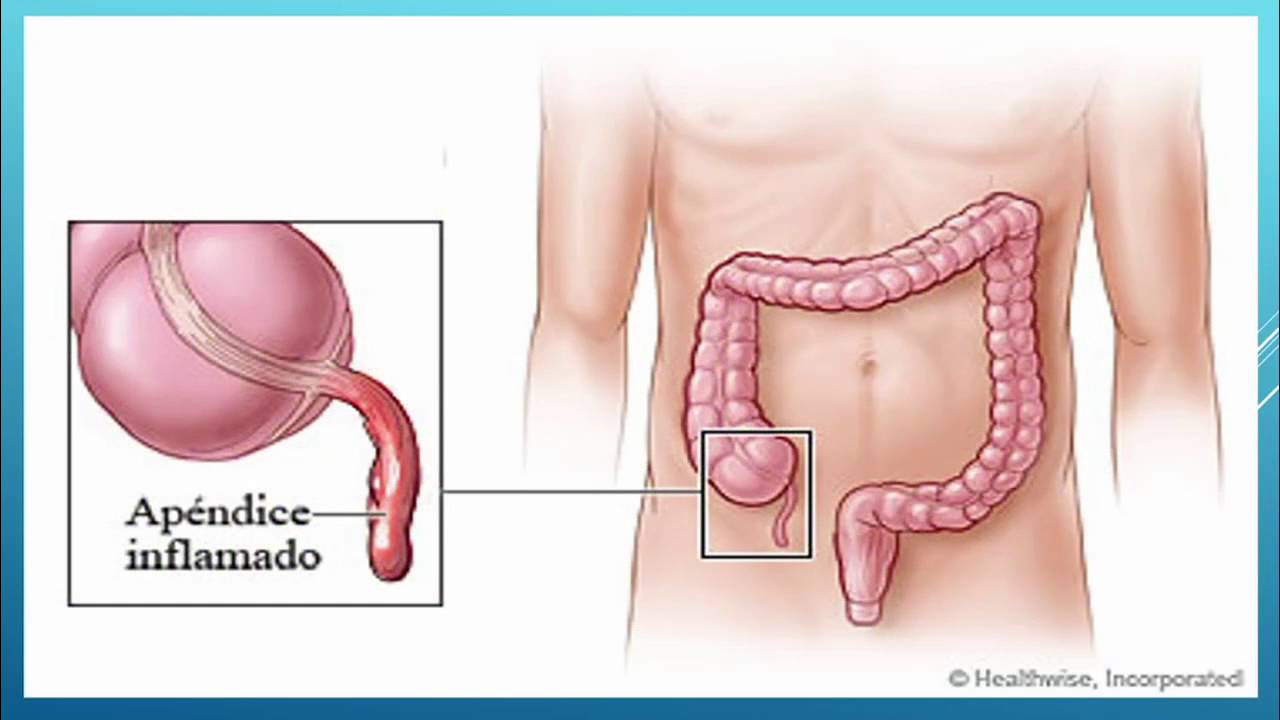 Предпочтение отдается лапароскопическому типу операции. Делается небольшой разрез, и аппендикс удаляется с помощью трубки с подсветкой (прицел). Другая операция (открытая аппендэктомия) включает разрез в нижней правой части живота.После операции детям сначала вводят жидкости внутривенно (в вену), но затем они могут пить прозрачные жидкости и, наконец, есть твердую пищу. Обычно назначают антибиотики от инфекции и обезболивающие, а также, возможно, смягчители стула.
Предпочтение отдается лапароскопическому типу операции. Делается небольшой разрез, и аппендикс удаляется с помощью трубки с подсветкой (прицел). Другая операция (открытая аппендэктомия) включает разрез в нижней правой части живота.После операции детям сначала вводят жидкости внутривенно (в вену), но затем они могут пить прозрачные жидкости и, наконец, есть твердую пищу. Обычно назначают антибиотики от инфекции и обезболивающие, а также, возможно, смягчители стула.
В большинстве простых случаев требуется ночлег в больнице. Разрыв аппендикса может означать более длительное пребывание в больнице. Большинству детей необходимо отдохнуть дома в течение 1 недели перед возвращением в школу и 2-3 недели перед возвращением в спортзал и занятия спортом.
Что нужно и что нельзя делать при лечении аппендицита:
- НЕОБХОДИМО сообщать о симптомах вашего ребенка врачу.Чем раньше будет поставлен диагноз, тем лучше прогноз. Задержки могут привести к взрыву аппендикса.
- ОБЯЗАТЕЛЬНО позвоните врачу, если у вашего ребенка поднимется температура; чрезмерный отек, покраснение или дренаж из разреза; кровотечение; или усиливающаяся боль.

- НЕ забывайте, что диагноз поставить сложно. Многие другие заболевания могут имитировать это расстройство.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ
Свяжитесь со следующим источником:
- Американская академия педиатрии
Тел .: (847) 434-4000
Веб-сайт: http: // www.aap.org - MedlinePlus Health Information
Национальная медицинская библиотека США
Веб-сайт: http://www.nlm.nih.gov/medlineplus/appndicitis.html - Американский колледж хирургов
Тел .: (800) 621-4111, (312) 202-5000
Веб-сайт: http://www.facs.org
Антибиотикотерапия аппендицита у детей
Фарм США . 2013; 38 (12): HS14-HS20. РЕФЕРАТ: Аппендицит
воспаление непроходимого аппендикса, которое может инфицироваться,
гангренозный и перфорированный.Классически проявляется болью в животе.
это часто сопровождается тошнотой и рвотой. Аппендицит — это
самая частая причина абдоминальной хирургии у детей, с самой высокой
заболеваемость в течение второго десятилетия жизни. Разрыв аппендикса,
однако чаще встречается у детей младшего возраста. Нет одной диагностики
мера, специфичная для аппендицита, и во многих случаях неправильная
диагноз может быть поставлен, особенно у детей. Состояние может быть
с применением антибиотиков и, при необходимости, аппендэктомии.
Разрыв аппендикса,
однако чаще встречается у детей младшего возраста. Нет одной диагностики
мера, специфичная для аппендицита, и во многих случаях неправильная
диагноз может быть поставлен, особенно у детей. Состояние может быть
с применением антибиотиков и, при необходимости, аппендэктомии.
Аппендицит — наиболее частая причина боли в животе.
требующие хирургического вмешательства, и наиболее частая причина возникновения
абдоминальная хирургия у детей. 1-3 Время жизни человека
риск развития аппендицита составляет около 7%, и из всех
дети, поступившие в отделение неотложной помощи с болями в животе, 1%
до 8% страдают аппендицитом. 1,3 В США
текущая заболеваемость аппендицитом составляет 86 на 100 000 пациентов в год,
с 80 000 госпитализаций и более одной трети больничных дней
при болях в животе ежегодно пациентам в возрасте до 18 лет. 2,4 Хотя аппендицит может поражать все возрасты, включая младенцев, заболеваемость выше во втором десятилетии жизни. 1 Более того, это заболевание несколько чаще встречается у мужчин, чем у женщин. 1
1 Более того, это заболевание несколько чаще встречается у мужчин, чем у женщин. 1
Аппендицит с разрывом (перфорированный аппендицит) связано с более тяжелым клиническим заболеванием, более высокой заболеваемостью и более длительное пребывание в больнице, чем неперфорированный аппендицит. 2 А разрыв аппендикса часто встречается у детей младшего возраста, причем частота достигает 100% для детей до 1 года, снижение примерно до 82% для детей в возрасте от 1 года до 5 лет. 5 Уровень смертности от аппендицита колеблется от 1% до 5% для молодых и пожилых пациентов. 6 Отчасти это связано с тем, что младшие дети не могут выражать себя, и часто предполагается, что они страдают от гастроэнтерит.
ПАТОФИЗИОЛОГИЯ Аппендикс — это длинный тонкий дивертикул, расположенный на
заднемедиальная поверхность слепой кишки, примерно на 3 см ниже
илеоцекальный клапан. 1,3 Его длина колеблется от 8 до 13 см у взрослых, а у детей в среднем около 4. 5 см. 1,3 На сегодняшний день функция приложения неизвестна. 1
5 см. 1,3 На сегодняшний день функция приложения неизвестна. 1
Аппендицит возникает, когда просвет аппендикса между
основание слепой кишки и верхушка закупорены фекалиями, спайками, лимфой
гиперплазия узла, инородные тела, паразиты или, в редких случаях, опухоли. 7,8 Эта преграда вызывает внутрипросветное давление в аппендиксе.
увеличиваться по мере накопления секрета слизистой оболочки, что приводит к появлению аппендикулярных
растяжение и замедление лимфатического и венозного оттока. 1 The
висцеральные афферентные нервы, которые входят в спинной мозг на уровне Т8 и Т10
стимулируются в результате растяжения, что приводит к тупому
эпигастральная или околопупочная боль. 1 Состояние прогрессирующего
вызывает чрезмерный рост и перемещение кишечной флоры и приводит к острой
воспалительный инфильтрат в стенке отростка. 1,2 Как
воспаление в серозной оболочке аппендикса продолжается, оно раздражает
локальные соматические волокна на париетальной брюшине, что приводит к большему
локализованная боль. В течение 24–36 часов с момента появления симптомов аппендикс
становится гангренозным и возникает риск перфорации, образования абсцесса,
и перитонит. 9-11
В течение 24–36 часов с момента появления симптомов аппендикс
становится гангренозным и возникает риск перфорации, образования абсцесса,
и перитонит. 9-11
Микроорганизмы, наиболее часто выделяемые при перфорированном аппендиците, включают Escherichia coli , альфа-гемолитические стрептококки, видов Bacteroides (например, Bacteroides fragilis), , видов Bilophila wadsworthia и Poceptoptoc. 2 Различные факторы могут увеличивать или уменьшать риск развития аппендицита или перфорации у пациента, которые подробно описаны в ТАБЛИЦЕ 1 . 1-3
Классический аппендицит характеризуется постоянной болью, которая плохо локализуется в околопупочной или эпигастральной области. 1 Боль часто сопровождается анорексией, тошнотой и рвотой. 1 По мере прогрессирования состояния боль смещается вправо.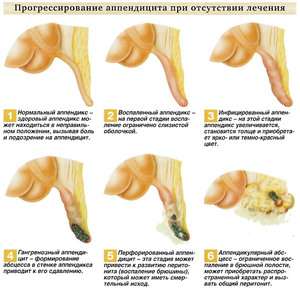 квадрант в районе точки Макберни и может сопровождаться
низкая лихорадка. 1 Точка МакБерни составляет одну треть расстояния между правой передней верхней подвздошной остью и пупком. 2 Вначале температура тела пациента нормальная или немного повышена, но по мере прогрессирования болезни у пациента повышается температура. 1
квадрант в районе точки Макберни и может сопровождаться
низкая лихорадка. 1 Точка МакБерни составляет одну треть расстояния между правой передней верхней подвздошной остью и пупком. 2 Вначале температура тела пациента нормальная или немного повышена, но по мере прогрессирования болезни у пациента повышается температура. 1
Клиническая картина может варьироваться в зависимости от расположение аппендикса, реакция хозяина на инфекцию и возраст терпение. Пациенты с жалобами на боли в правом боку, тазе, яичко, надлобковая область или даже левый нижний квадрант (если аппендикс пересекает среднюю линию) следует исследовать на предмет аппендицита. 1 Кроме того, такие симптомы, как дизурия, учащенное мочеиспускание, диарея и тенезмы могут быть результатом аппендицита у пациентов приложение которого находится в немного другом месте. 12
Положительный признак Ровсинга (боль в правом нижнем квадранте
при нажатии на левый нижний квадрант) часто является признаком
аппендицит. 1 Однако чувствительность и специфичность
признак Ровсинга, симптом поясничной мышцы (боль в животе, возникающая, когда
пациент сгибает бедро в тазобедренном суставе), и запирательный знак (боль при
сгибание и внутреннее вращение бедра), которые полезны для
диагноз у взрослых, у детей не установлен. 1,2 Кроме того, у пациентов, страдающих аппендицитом, часто наблюдается отскок.
болезненность или настороженность в результате воспаленной париетальной брюшины. 1
1 Однако чувствительность и специфичность
признак Ровсинга, симптом поясничной мышцы (боль в животе, возникающая, когда
пациент сгибает бедро в тазобедренном суставе), и запирательный знак (боль при
сгибание и внутреннее вращение бедра), которые полезны для
диагноз у взрослых, у детей не установлен. 1,2 Кроме того, у пациентов, страдающих аппендицитом, часто наблюдается отскок.
болезненность или настороженность в результате воспаленной париетальной брюшины. 1
Важно отметить, что в то время как классический
предлежание довольно хорошо развито у взрослых, признаки и
симптомы аппендицита у детей сильно отличаются от классических
описание. 5 Кроме того, клиническое состояние ребенка различается по тяжести и клинической картине. 5 Анатомические различия и различия в развитии способствуют возрастным различиям в педиатрическом аппендиците. 2 Детские отростки реже прикрепляются к слепой кишке,
восходящая ободочная кишка, или брюшная стенка, а значит, и аппендикс
имеет тенденцию быть более мобильным. 2
2
У детей в возрасте до 2 лет рвота брюшная боль, лихорадка, вздутие живота, диарея, раздражительность, правое бедро боль и хромота — самые частые симптомы. 3 Физические признаки включают диффузную болезненность и жар. 3 У детей в возрасте от 2 до 5 лет боли в животе предшествуют рвота и обычно связана с лихорадкой и анорексией, а также болезненность правого нижнего квадранта, лихорадка и непроизвольное опекание. 2
Младенцы и дети дошкольного возраста обычно испытывают тенезмы, которые могут ошибочно принять за диарею. 13 Дети школьного возраста описывают постоянную и постоянную боль в животе. ухудшается при движении или кашле, а также от тошноты, рвоты, анорексии, тенезмы и дизурия. 3 Они, как правило, имеют локализованную болезненность в правом нижнем квадранте или диффузную охраняющую и возвратную болезненность.
Заболеваемость аппендицитом достигает пика в подростковом и позднем подростковом возрасте. 3 У женщин детородного возраста патологию органов малого таза легко спутать.
при аппендиците. Аппендицит у детей старшего возраста может проявляться как
чувство голода. 3
3 У женщин детородного возраста патологию органов малого таза легко спутать.
при аппендиците. Аппендицит у детей старшего возраста может проявляться как
чувство голода. 3
Острая боль в животе может быть результатом многих заболеваний включая аппендицит, поэтому полезно исключить следующие диагнозы: инфекционный гастроэнтерит, холецистит, септик правого бедра. артрит, пневмония, инфекция мочевыводящих путей (ИМП), мезентериальный аденит, инвагинация, воспалительное заболевание кишечника, болезнь Меккеля дивертикул, грыжа, первичный перитонит, орхит, перекрут яичка, тупая травма живота и кисты яичников (у женщин). 2
Задержка в диагностике и лечении, возможно, из-за
трудности с установлением диагноза или отсутствие доступа к медицинской помощи
услуги, существенно увеличивает заболеваемость, продолжительность пребывания в больнице,
и стоимость. 3,14 Дети подвержены особенно высокому риску поздней диагностики аппендицита и его осложнений. 1 Первоначально у этой популяции может быть ошибочно диагностирован гастроэнтерит,
ИМП, средний отит или инфекции дыхательных путей, приводящие к
повышенная частота перфорации и, следовательно, более длительное пребывание в больнице. 15-17 Во время оценки необходим высокий индекс подозрительности, и
аппендицит следует рассматривать как дифференциальный диагноз
боль в животе. 1 Важно отметить, что не существует единого теста, специфичного для аппендицита.
1 Первоначально у этой популяции может быть ошибочно диагностирован гастроэнтерит,
ИМП, средний отит или инфекции дыхательных путей, приводящие к
повышенная частота перфорации и, следовательно, более длительное пребывание в больнице. 15-17 Во время оценки необходим высокий индекс подозрительности, и
аппендицит следует рассматривать как дифференциальный диагноз
боль в животе. 1 Важно отметить, что не существует единого теста, специфичного для аппендицита.
Было показано, что либо белые кровяные тельца (WBC)
или процент нейтрофилов повышен у 90–96% детей с
аппендицит. 3 Однако подсчет лейкоцитов полезен, но плохой
предиктор аппендицита самостоятельно, так как также отмечается повышение
почти у половины всех пациентов с гастроэнтеритом, мезентериальным
аденит, воспалительные заболевания органов малого таза и другие инфекционные заболевания. 3 Кроме того, количество лейкоцитов или нейтрофилов не позволяет различить перфорированный и неперфорированный аппендицит. 3
3
Количество C-реактивного белка (CRP) низкое (43% -92%) чувствительность и низкая специфичность (33% -95%) у детей с острым боль в животе. 1,3 Комбинация количества лейкоцитов и CRP является довольно точным тестом на аппендицит у взрослых, но не у детей. 1,2 Анализ мочи может быть проведен для проверки на пиурию и гематурию, ИМП или нефролитиаз. 2
Исследования изображений В то время как новые методы все чаще используются в
традиционные тесты WBC и CRP, некоторые медицинские работники считают, что
эти тесты увеличивают затраты, но не повышают точность. 3 Обычная пленка или рентгенография имеют ограниченное применение при обнаружении аппендицита и вводят в заблуждение примерно 82% детей. 3 Сканирование лейкоцитов у детей с радиоизотопной меткой показывает чувствительность
примерно от 27% до 97% и специфичность от 38% до 94%.Эта процедура
длительные и склонные к плохой интерпретации. Более того, многие
Центры неотложной помощи не знакомы с этой техникой. 3
Более того, многие
Центры неотложной помощи не знакомы с этой техникой. 3
Ультразвук особенно полезен для детей, у которых следует избегать вредного ионизирующего излучения. 1 Он чувствителен и специфичен для аппендицита (90–95%), но может дать ложноотрицательный результат, если аппендикс перфорирован. 18 В некоторых случаях аппендикс может вообще не отображаться на УЗИ, даже если сонографист имеет большой опыт. 1
КТ широко доступны и могут обнаруживать другие абдоминальные заболевания. 1 КТ имеет чувствительность (92–97%) и специфичность (98,6–99%), которые выше, чем у УЗИ, как у взрослых, так и у детей. 2,3 Однако компьютерная томография подвергает пациентов облучению и задерживает постановку диагноза. 1 Методы МРТ также полезны, поскольку они избегают использования излучения и контраста. 3
Клинические баллы Оценка Альварадо или МАНТРЕЛЬС (переход вправо
подвздошная ямка, анорексия, тошнота / рвота, болезненность в правой подвздошной области
ямки, отскока боли, повышения температуры, лейкоцитоза и сдвига
лейкоциты слева) адаптирован для использования у детей и назван Оценка педиатрического аппендицита (PAS).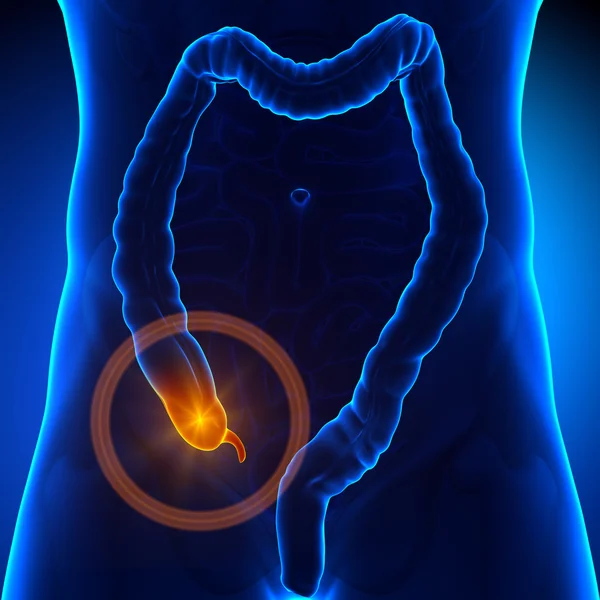 Он используется для определения вероятности того, что у ребенка аппендицит ( ТАБЛИЦА 2 ). 19
Он используется для определения вероятности того, что у ребенка аппендицит ( ТАБЛИЦА 2 ). 19
Выбор лечения зависит от степени тяжести
состояние, а также общее состояние пациента. Дети с
аппендициты часто обезвоживаются и могут быть фебрильными, ацидотическими и
септический. 5 При подозрении на аппендицит ребенку не следует ничего принимать внутрь, и ему следует начать замену объема в / в. 3 Адекватная гидратация важна для пациентов с подозрением на
аппендицита, и во многих случаях может потребоваться внутривенное введение жидкости даже после
аппендэктомия. 20 Эффективные внутривенные антибиотики широкого спектра действия
против кишечных аэробов и анаэробов следует вводить немедленно
всем детям с явной перфорацией. 3 Аппендэктомия выполняется при неперфорированном аппендиците и в некоторых случаях при перфорированном аппендиците. 21 Анальгетики могут применяться для облегчения симптомов и противорвотных средств при рвоте. 1
1
Аппендэктомия — окончательное лечение аппендицита это может быть выполнено как лапароскопическим, так и открытым способом. это показан всем пациентам с ранним неперфорированным аппендицитом. Однако в случаях, когда аппендикс перфорирован, аппендэктомия может не приносят никакой пользы, и их можно вообще избежать. 5 Чрескожный дренаж может потребоваться у пациентов с внутрибрюшным абсцессом. 22
Антибиотикотерапия Антибактериальная терапия — важный аспект лечения разорванного (перфорированного) аппендицита. 20 Внутривенные антибиотики, которые эффективны против кишечных грамотрицательных организмов и анаэробов, включая виды E coli и Bacteroides , должны быть начаты сразу после установления диагноза аппендицита. 1,20 Если требуется аппендэктомия, может потребоваться предоперационная антибиотикотерапия.
продолжала профилактику послеоперационных инфекций. Это можно остановить
в послеоперационном периоде, если аппендикс не гангренозный или
перфорированный во время операции. 20 В случаях, когда
аппендикс гангренозный, послеоперационная антибактериальная терапия должна быть
продолжалось от 24 до 72 часов и как минимум от 7 до 10 дней, если
аппендикс разорван. Послеоперационные антибиотики могут быть назначены
перорально, если в остальном пациент достаточно хорошо себя чувствует, чтобы его выписать. 20
Это можно остановить
в послеоперационном периоде, если аппендикс не гангренозный или
перфорированный во время операции. 20 В случаях, когда
аппендикс гангренозный, послеоперационная антибактериальная терапия должна быть
продолжалось от 24 до 72 часов и как минимум от 7 до 10 дней, если
аппендикс разорван. Послеоперационные антибиотики могут быть назначены
перорально, если в остальном пациент достаточно хорошо себя чувствует, чтобы его выписать. 20
Одного антибиотика достаточно для неперфорированного
аппендицит.Цефалоспорины второго или третьего поколения, такие как
цефокситин или цефотетан используются в неосложненных случаях. 1 Покрытие более широкого спектра достигается с помощью пиперациллин-тазобактама,
ампициллин-сульбактам, тикарциллин-клавуланат или имипенем-циластатин. 23 При перфорированном аппендиците наиболее распространенной комбинацией является ампициллин, клиндамицин (или метронидазол) и гентамицин. 20 Альтернативы включают цефтриаксон-метронидазол или тикарциллин-клавуланат плюс гентамицин. Дозировка антибиотика представлена в ТАБЛИЦЕ 3 . 24-32
Дозировка антибиотика представлена в ТАБЛИЦЕ 3 . 24-32
Пенициллины: Бактерицидные антибиотики подавляют биосинтез мукопептида клеточной стенки. Они используются в сочетании с Ингибиторы бета-лактамаз в лечении аппендицита при расширенное покрытие. Эти агенты включают:
- Ампициллин-сульбактам (ингибитор бета-лактамаз), который демонстрирует активность против некоторых грамположительных, грамотрицательных и анаэробные бактерии. 24 Он доступен в виде комбинации в соотношении 2: 1 (ампициллин: сульбактам)
- Пиперациллин-тазобактам, который полезен против грамположительных, грамотрицательных и анаэробных бактерий 25
- Тикарциллин-клавуланат , который эффективен против большинства грамположительных и грамотрицательных бактерий и большинства анаэробов 26
- Имипенем-циластатин, который можно использовать для лечения
множественных инфекций организма, при которых другие агенты не имеют
широкий спектр действия или противопоказаны из-за потенциального
на токсичность.
 27
27
Наиболее частыми побочными эффектами пенициллинов являются: реакции гиперчувствительности, которые могут вызывать ряд клинических синдромы, включая анафилаксию, ангионевротический отек, крапивницу и макулопапулезные высыпания на ранних стадиях и сывороточная болезнь реакции и гемолитическая анемия на более поздних стадиях. 22
Большие внутривенные дозы пенициллинов могут быть связаны с гемолитической анемией и нейтропенией. 22 При пероральном приеме часто наблюдаются желудочно-кишечные (ЖКТ) эффекты.Пациенты, получающие высокие дозы или длительные курсы бета-лактамов, находятся на риск нейтропении. Медицинские работники должны остерегаться лихорадка, сыпь и эозинофилия. 22
Аминогликозиды: Эти антибиотики
используются в первую очередь для лечения грамотрицательных инфекций. Они привязаны к
30S и 50S субъединиц бактериальных рибосом и достигают их
бактериостатические эффекты, препятствующие синтезу бактериального белка.
Гентамицин эффективен против грамотрицательных бактерий. включая псевдомонады, и работает синергетически с бета-лактамами против энтерококков. 28 Доза гентамицина должна быть скорректировано на основе клиренса креатинина и изменений объема распределение. Этот препарат можно вводить внутривенно или внутримышечно. 28
Аминогликозиды могут вызывать необратимое кумулятивное ототоксичность, которая может повлиять как на улитку, так и на вестибулярную систему, приводящие к потере слуха и головокружению соответственно. 22 Другие побочные эффекты включают обратимую нефротоксичность, острую почечную недостаточность. недостаточность, угнетение дыхания, мышечный паралич и реакции гиперчувствительности.Одновременный прием нефротоксических препаратов поскольку следует избегать тех, которые могут вызвать нервно-мышечную блокаду. 22
Метронидазол: Этот синтетический
производное нитроимидазола антибактериальным и противопротозойным средством часто
используется в сочетании с аминогликозидами и обеспечивает широкий
грамотрицательное и анаэробное покрытие. 29 Метронидазол в комбинации с аминогликозидами можно вводить перорально или внутривенно.
29 Метронидазол в комбинации с аминогликозидами можно вводить перорально или внутривенно.
Метронидазол связан с дозозависимым GI нарушения, в том числе тошнота, неприятный привкус во рту, рвота, и диарея. 22 Слабость, головокружение, атаксия, головная боль, Может возникнуть сонливость, бессонница, а также изменения настроения или психического состояния. Некоторые пациенты испытывают периферическую невропатию и жалуются на покалывание. или онемение в конечностях. 22
Клиндамицин: Этот линкозамид эффективен против грамположительных аэробных и анаэробных бактерий, за исключением энтерококков. 30 Препарат подавляет рост бактерий, связываясь с субъединицей 50S бактериальной рибосомы и останавливая синтез белка.
Клиндамицин может вызывать побочные эффекты со стороны ЖКТ, включая диарею,
псевдомембранозный колит, тошнота, рвота, боль в животе, судороги и
неприятный или металлический привкус во рту после внутривенного введения
прием высоких доз. Реакции гиперчувствительности, лейкопения,
и агранулоцитоз были зарегистрированы у пациентов, принимавших
клиндамицин. 30
Реакции гиперчувствительности, лейкопения,
и агранулоцитоз были зарегистрированы у пациентов, принимавших
клиндамицин. 30
Цефалоспорины: Цефокситин — цефалоспорин второго поколения с активностью против некоторых грамположительных, грамотрицательных (не видов Pseudomonas ) и анаэробных бактерий. 31 Цефотетан также представляет собой цефалоспорин второго поколения, эффективный против грамположительных и грамотрицательных кокков. 32 Побочные эффекты, связанные с цефалоспоринами, очень похожи на те, у кого пенициллины. Кроме того, пациенты с повышенной чувствительностью к одна группа антибактериальных средств с высокой вероятностью будет реагировать на лекарство от другая группа, особенно пенициллины и цефалоспорины.
ЗАКЛЮЧЕНИЕ Несмотря на наличие эффективных методов лечения
лечение аппендицита, детская смертность остается высокой.Этот
в основном из-за плохо разработанных диагностических инструментов, особенно для
маленькие дети. Не существует одного теста, специфичного для диагностики.
аппендицита. Дальнейшее исследование диагностических методов, а также
как разработка руководящих принципов управления этим состоянием
может помочь в уменьшении осложнений у детей.
Не существует одного теста, специфичного для диагностики.
аппендицита. Дальнейшее исследование диагностических методов, а также
как разработка руководящих принципов управления этим состоянием
может помочь в уменьшении осложнений у детей.
1. Хорн А.Е., Уфберг JW. Аппендицит, дивертикулит и колит. Emerg Med Clin N Am . 2011; 29: 347-368.
2. Лонг СС, Пикеринг Л.К., Пробер К.Г. Принципы и практика детских инфекционных болезней. 4-е изд. Нью-Йорк, Нью-Йорк: Эльзевьер Сондерс; 2012 г.
3. Ротрок С.Г., Паган Дж. Острый аппендицит у детей: диагностика и лечение в отделениях неотложной помощи. Энн Эмерг Мед . 2000; 36: 39-51.
4. Корнер Х., Сонденаа К., Сорейде Дж. А. и др. Заболеваемость
острый неперфорированный и перфорированный аппендицит: возрастные и
половой анализ. World J Surg. 1997; 21: 313-317.
5. Морроу С. Е., Ньюман К.Д. Текущее лечение аппендицита. Семин Педиатр Хирург . 2007; 16: 34-40.
Е., Ньюман К.Д. Текущее лечение аппендицита. Семин Педиатр Хирург . 2007; 16: 34-40.
6. Хардин Д.М. Младший. Острый аппендицит: обзор и обновление. Am Fam Physician. 1999; 60: 2027-2034.
7. Коллинз, округ Колумбия. 71000 экземпляров аппендикса человека. Заключительный отчет, подводящий итоги сорока лет обучения. Ам Дж. Проктол . 1963; 14: 365-381.
8. Хадл Х., Куах Х., Мо А. Отсутствующая шпилька языка: необычное аппендикулярное инородное тело .Int Surg. 2006; 91: 87-89.
9. Бикелл Н.А., Ауфсес А.Х., Рохас М. и др. Как время влияет на риск разрыва аппендицита. Дж. Ам Колл Сург . 2006; 202: 401-406.
10. Нэнси М.Л., Адамсон В.Т., Хедрик Х.Л. Аппендицит у детей раннего возраста: постоянная диагностическая проблема. Скорая помощь педиатру . 2000; 16: 160-162.
11. Фоулдс К.А., Бизли С.В., Маоате К. Факторы, влияющие на продолжительность пребывания у детей после аппендэктомии. Aust N Z J Surg .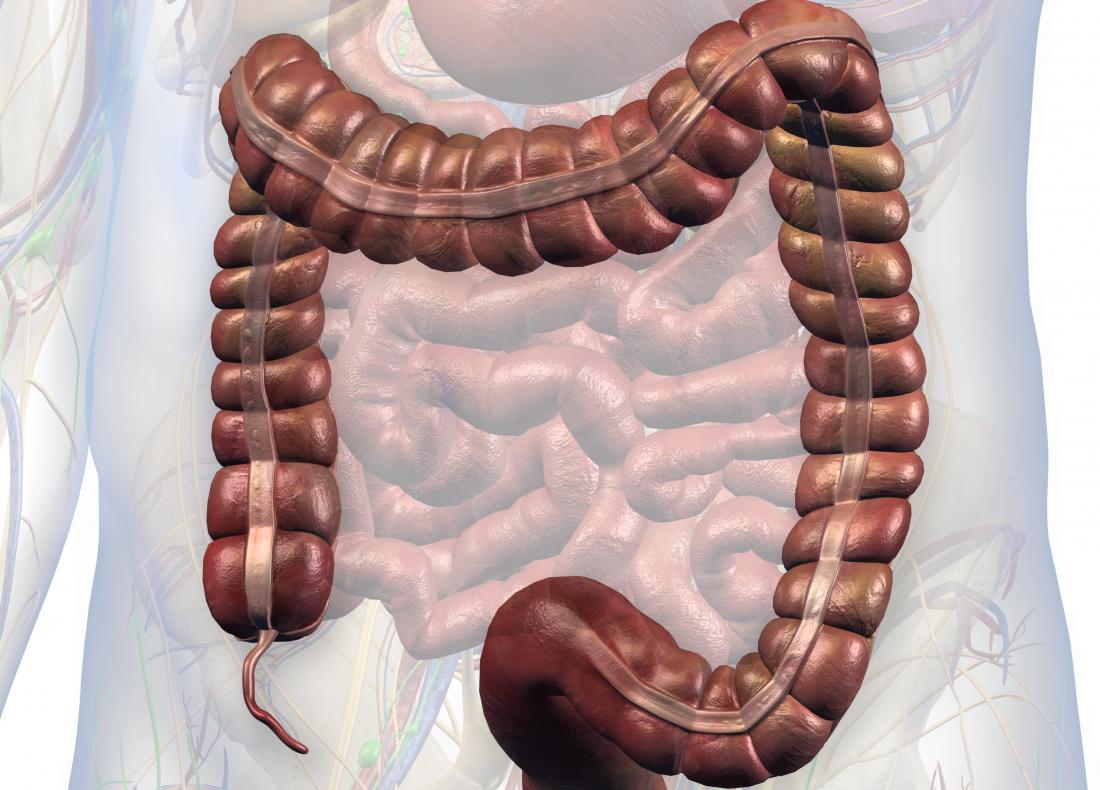 2000; 70: 43-46.
2000; 70: 43-46.
12. Гидри С.П., Пул Г.В. Анатомия аппендицита. Am Surg. 1994; 60: 68-71.
13. Хорвиц Дж. Р., Гурсой М., Яксич Т. и др. Важность диареи как основного симптома аппендицита у детей раннего возраста . Am J Surg . 1997; 173: 80-82.
14. Neilson IR, Laberge JM, Nguyen LT, et al. Аппендицит у детей: современные терапевтические рекомендации. Дж. Педиатр Хирургия . 1990; 25: 1113-1116.
15. Раппапорт В.Д., Петерсон М., Стэнтон К.Факторы
ответственны за высокую скорость перфорации, наблюдаемую в раннем детстве
аппендицит. Am Surg . 1989; 55: 602-605.
16. Голладей Э.С., Сарретт-младший. Поздняя диагностика аппендицита у детей. Саут Мед Дж. . 1988; 81: 38-42.
17. Cappendijk VC, Hazebroek FW. Влияние задержки диагностики на течение острого аппендицита. Арка Дис Детский . 2000; 83: 64-66.
18. Минкес РК. Обследование педиатрического аппендицита. Медскап . http: // emedicine. medscape.com/article/926795-workup#aw2aab6b5b5. Доступ 3 февраля 2013 г.
medscape.com/article/926795-workup#aw2aab6b5b5. Доступ 3 февраля 2013 г.
19. Сэмюэл М. Оценка детского аппендицита. Дж. Педиатр Хирургия . 2002; 37: 877-881.
20. Минкес РК. Детский аппендицит. Медскап . http://emedicine.medscape.com/article/926795-overview. Доступ 3 февраля 2013 г.
21. Малик А.А., Бари СУ. Консервативное лечение острого аппендицита . Дж. Гастроинтест Сург . 2009; 13: 966-970.
22. Sweetman SC, ed. Мартиндейл: полный перечень лекарств .34-е изд. Лондон, Великобритания: Pharmaceutical Press; 2005 г.
23. Домингес Е.П., Суини Дж. Ф., Чой Ю. Диагностика и лечение дивертикулита и аппендицита. Gastroenterol Clin North Am. 2006; 35: 367-391.
24. Ампициллин / сульбактам. MD Проконсультируйтесь с . www.mdconsult.com/das/pharm/body/402391908-8/1406642793/full/35. Доступ 7 февраля 2013 г.
25. Пиперациллин / тазобактам. MD Проконсультируйтесь с . www.mdconsult. com/das/pharm/body/402391908-9/1406643143/full/491.Доступ 7 февраля 2013 г.
com/das/pharm/body/402391908-9/1406643143/full/491.Доступ 7 февраля 2013 г.
26. Тикарциллин / клавуланат. MD Проконсультируйтесь с . www.mdconsult.com/das/pharm/body/402391908-10/1406643453/full/612. Доступ 7 февраля 2013 г.
27. Имипенем / циластатин. MD Проконсультируйтесь с . www.mdconsult.com/das/pharm/body/402391908-13/1406645113/full/308. Доступ 7 февраля 2013 г.
28. Гентамицин. MD Проконсультируйтесь с . www.mdconsult.com/das/pharm/body/402391908-14/1406645914/full/275. Доступ 7 февраля 2013 г.
29.Метронидазол. MD Проконсультируйтесь с . www.mdconsult.com/das/pharm/body/402391908-4/1406636161/full/398. Доступ 7 февраля 2013 г.
30. Клиндамицин. MD Проконсультируйтесь с . www.mdconsult.com/das/pharm/body/402391908-5/1406637084/full/133. Доступ 7 февраля 2013 г.
31. Цефокситин. MD Проконсультируйтесь с . www.mdconsult.com/das/pharm/body/402391908-6/1406640305/full/104. Доступ 7 февраля 2013 г.
32. Цефотетан. MD Проконсультируйтесь с . www.mdconsult.com/das/pharm/body/402391908-7/1406641311/full/103.По состоянию на 7 февраля 2013 г.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Ранние симптомы, причины, локализация боли, операция, выздоровление
Что такое аппендицит?
Аппендицит — это воспаление аппендикса. Это неотложная медицинская помощь, при которой почти всегда требуется как можно скорее операция по удалению аппендикса. К счастью, без этого можно прекрасно жить.
Где ваше приложение?
Эта тканевая трубка длиной 3 1/2 дюйма выходит из толстой кишки в нижнюю правую часть тела.
Что вызывает аппендицит?
В США каждый 20 человек в какой-то момент своей жизни заболеет аппендицитом. Хотя аппендицит может возникнуть в любом возрасте, у детей младше 2 лет аппендицит встречается редко. Наиболее вероятно, что он поражает людей в возрасте от 10 до 30 лет.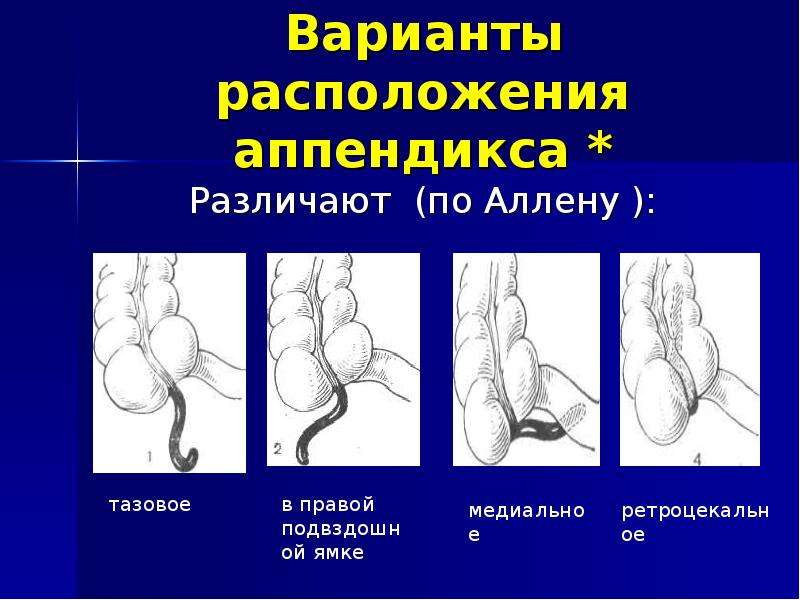
Аппендицит возникает, когда аппендицит блокируется, часто калом, инородным телом внутри вас этого не должно быть) или рак. Закупорка также может быть результатом инфекции, поскольку аппендикс может опухнуть в ответ на любую инфекцию в организме.
Каковы симптомы аппендицита?
Классические симптомы аппендицита включают:
- Боль в правом нижнем углу живота или боль в области пупка, которая опускается ниже. Обычно это первая ласточка.
- Потеря аппетита
- Тошнота и рвота вскоре после начала боли в животе
- Вздутие живота
- Лихорадка 99-102 градусов
- Газы не пропускают
Продолжение
Другие менее распространенные симптомы аппендицита включают:
- Тупая или острая боль в любом месте верхней или нижней части живота, спины или задней части
- Болезненное или затрудненное мочеиспускание
- Рвота до начала боли в животе
- Сильные судороги
- Запор или диарея с газом
Если у вас есть Если эти симптомы, немедленно обратитесь к врачу.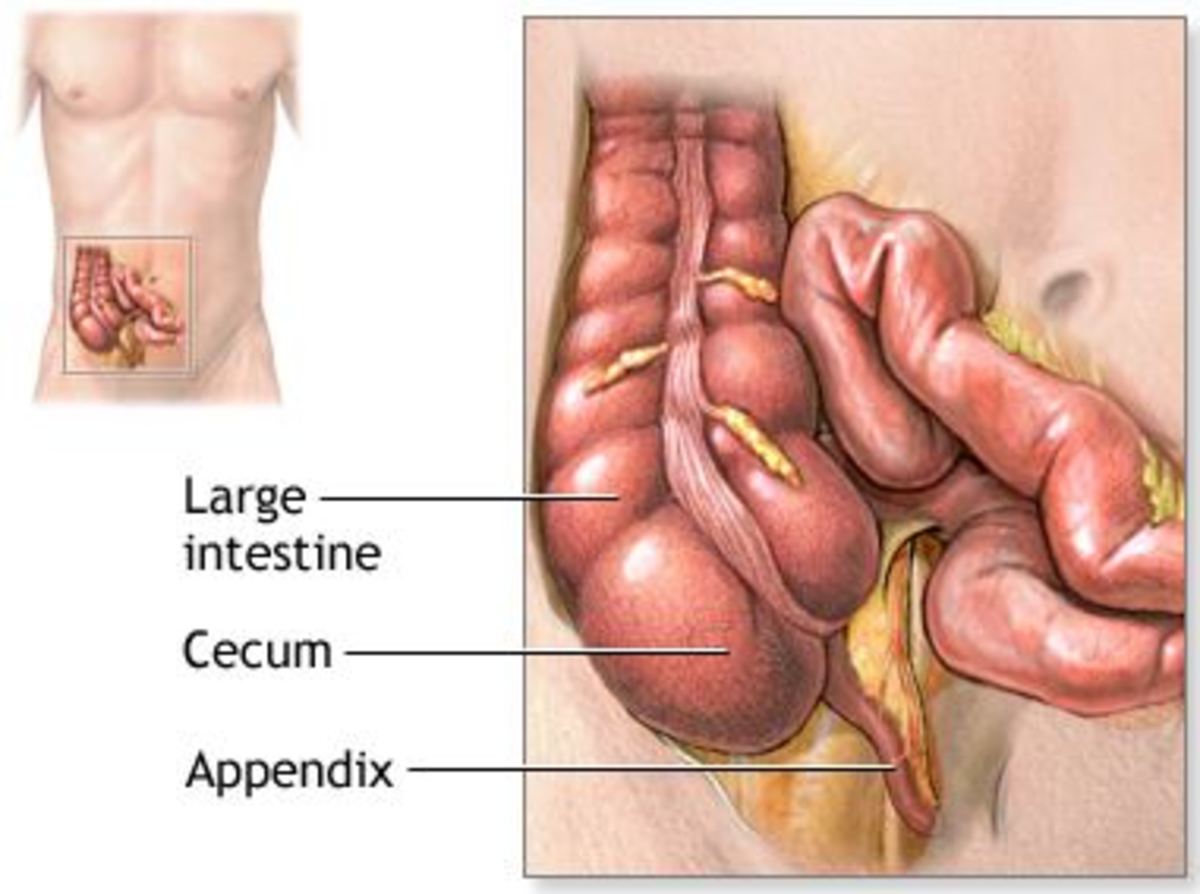 Своевременная диагностика и лечение важны. Не ешьте, не пейте и не используйте болеутоляющие, антациды, слабительные средства или грелки.
Своевременная диагностика и лечение важны. Не ешьте, не пейте и не используйте болеутоляющие, антациды, слабительные средства или грелки.
Как диагностируется аппендицит?
Диагностировать аппендицит непросто. Симптомы часто неясны или похожи на симптомы других заболеваний, включая проблемы с желчным пузырем, инфекцию мочевого пузыря или мочевыводящих путей, болезнь Крона, гастрит, камни в почках, кишечную инфекцию и проблемы с яичниками.
Эти тесты могут помочь диагностировать аппендицит:
- Осмотр брюшной полости на предмет воспаления
- Анализ мочи (моча) для исключения инфекции мочевыводящих путей
- Ректальный осмотр
- Анализ крови, чтобы определить, борется ли ваше тело с инфекция
- КТ
- УЗИ
Что такое лечение аппендицита?
Аппендицит почти всегда лечится как неотложная помощь.Операция по удалению аппендикса, которая называется аппендэктомией, является стандартным лечением почти во всех случаях аппендицита.
Как правило, если ваш врач подозревает, что у вас аппендицит, он быстро удаляет его, чтобы избежать разрыва. Если у вас абсцесс, вам могут назначить две процедуры: одну для удаления гноя и жидкости из абсцесса, а другую — для удаления аппендикса. Но некоторые исследования показывают, что лечение острого аппендицита антибиотиками может помочь избежать хирургического вмешательства.
Чего ожидать во время аппендэктомии
Перед удалением аппендикса вы должны принять антибиотики для борьбы с инфекцией.Обычно вам делают общую анестезию, то есть перед процедурой вы будете спать. Врач удаляет аппендикс через 4-дюймовый разрез или с помощью устройства, называемого лапароскопом (тонкий инструмент, похожий на телескоп, который позволяет им заглядывать внутрь вашего живота). Эта процедура называется лапароскопией. Если у вас перитонит, хирург также очистит ваш живот и откажется от гноя.
Вы можете вставать и передвигаться в течение 12 часов после операции. Вы сможете вернуться к своему обычному распорядку дня через 2–3 недели. Если вам сделали лапароскопию, выздоровление идет быстрее.
Если вам сделали лапароскопию, выздоровление идет быстрее.
После аппендэктомии позвоните своему врачу, если у вас:
- Неконтролируемая рвота
- Усиление боли в животе
- Головокружение / чувство обморока
- Кровь в вашей рвоте или моче
- Усиление боли и покраснения в месте, где ваш врач врезался в ваш живот
- Лихорадка
- Гной в ране
Осложнения аппендицита
При отсутствии лечения воспаленный аппендикс лопается, разливая бактерии и мусор в брюшную полость, центральную часть вашего тела, которая удерживает вашу печень, желудок и кишечник .Это может привести к перитониту — серьезному воспалению слизистой оболочки брюшной полости (брюшины). Это может быть смертельно опасным, если быстро не лечить сильными антибиотиками.
Иногда вне воспаленного отростка образуется абсцесс. Затем рубцовая ткань «отгораживает» аппендикс от остальных органов. Это предотвращает распространение инфекции. Но абсцедирующий аппендикс может порваться и привести к перитониту.
Профилактика аппендицита
Нет способа предотвратить аппендицит.Но это может быть менее распространено у людей, которые едят продукты с высоким содержанием клетчатки, такие как свежие фрукты и овощи.
Хронический аппендицит: симптомы, лечение и перспективы
Хронический аппендицит — это длительное воспаление аппендикса. Хотя это случается редко, это может стать очень болезненным, а в некоторых случаях опасным для жизни.
В этой статье мы рассмотрим симптомы и диагностику хронического аппендицита, а также способы лечения этого состояния.
Приложение — это небольшой мешочек в форме пальца или сосиски.Он связан со дном толстой кишки. Аппендицит возникает, когда аппендикс воспаляется и инфицируется. Первым заметным признаком аппендицита обычно является боль в животе.
У людей с хроническим аппендицитом длительный аппендицит. Это означает, что аппендицит сохраняется дольше недели.
Хронический аппендицит встречается относительно редко, всего лишь 1,5 процента всех случаев аппендицита считаются хроническим аппендицитом.
Хронический аппендицит может возникать по разным причинам, и во многих случаях причина не ясна.
Часто хронический аппендицит возникает из-за воспаления и непроходимости аппендикса. Другие возможные причины включают:
- скопление фекалий, которое может произойти, если кто-то страдает запором
- кальцинированные каловые отложения, также известные как «камни аппендикса»
- травма брюшной полости
- опухоли
- увеличенные лимфатические узлы и железы
- черви
- скопление посторонних предметов, таких как камни, мрамор или булавки
Хронический аппендицит может быть трудно диагностировать, поскольку симптомы могут быть довольно легкими и их легко принять за другое заболевание.
Многие люди сначала испытывают легкую боль в животе, и это может оставаться их единственным симптомом.
Боль обычно локализуется в правой нижней части живота, но может распространяться в сторону пупка. Боль может быть тупой или острой.
Помимо боли в животе, люди с хроническим аппендицитом могут также испытывать следующие симптомы:
- лихорадка
- вздутие и болезненность живота
- чувство усталости и отсутствие энергии
- тошнота или диарея
- недомогание или общее недомогание ощущение недомогания
Не у всех людей с хроническим аппендицитом наблюдаются все эти симптомы.Симптомы также могут исчезнуть сами по себе, а затем вернуться, что затрудняет для врачей постановку точного диагноза, если человек не испытывает симптомов в данный момент.
Однако, поскольку хронический аппендицит может стать опасным для жизни, важно, чтобы люди с повторяющимися болями в животе и вышеперечисленными симптомами обращались за медицинской помощью, особенно если симптомы становятся более серьезными.
Хотя хронический и острый аппендицит имеют схожие симптомы, между ними есть важные различия.
Хронический аппендицит — это состояние, при котором у человека наблюдаются длительные симптомы, которые обычно приходят и уходят. Если хронический аппендицит не диагностирован, симптомы могут сохраняться в течение многих лет.
Если хронический аппендицит не диагностирован, симптомы могут сохраняться в течение многих лет.
Острый аппендицит — это когда у человека внезапно развиваются серьезные симптомы, обычно в течение 24–48 часов. Эти симптомы невозможно будет игнорировать, и они потребуют немедленной неотложной медицинской помощи.
Наиболее типичным симптомом острого аппендицита является боль в животе, которая начинается вокруг пупка и переходит в нижнюю правую часть живота.Эта боль может начаться как слабая и тупая, но, скорее всего, усилится.
Другие симптомы острого аппендицита включают:
- тошноту с рвотой или без нее
- субфебрильная температура
- запор или диарея
- отсутствие аппетита
- неспособность отводить газы
Аппендицит обычно возникает при непроходимости, такой как как инородный предмет или кальцинированный стул, блокирует внутреннюю полость или просвет аппендикса.
Хронический аппендицит может развиться, когда просвет аппендикса заблокирован только частично. Однако со временем закупорка может усугубиться, вызывая нарастание давления.
Однако со временем закупорка может усугубиться, вызывая нарастание давления.
Когда это происходит у людей с хроническим аппендицитом, давление может преодолеть частичную непроходимость, и симптомы уменьшатся по интенсивности или исчезнут вовсе.
Симптомы вернутся в следующий раз, когда закупорка приведет к воспалению аппендикса.
Врач сначала проведет физический осмотр, чтобы определить, болезнен ли живот и где находится боль.Они также зададут вопросы о симптомах и истории болезни человека.
В большинстве случаев врач проведет несколько тестов, чтобы исключить другие заболевания с такими же симптомами.
Условия, которые врач может попытаться исключить, включают:
Тесты, используемые для исключения этих состояний, включают:
- анализы крови
- тазовый осмотр
- тест на беременность
- общий анализ мочи или анализ мочи человека
- компьютерная томография (КТ)
- УЗИ брюшной полости
- Магнитно-резонансная томография (МРТ)
Если диагностирован хронический аппендицит, врач может прописать антибиотики или посоветовать дренировать гной, образовавшийся вокруг аппендикса из-за инфекции.
Однако наиболее распространенным методом лечения является полное удаление аппендикса. Эта операция называется аппендэктомией.
Аппендэктомия обычно выполняется с помощью лапароскопической хирургии, которая является малоинвазивной. Она также известна как хирургия замочной скважины и проводится под общим наркозом.
Наиболее частыми осложнениями хронического аппендицита являются:
- острый аппендицит
- разрыв аппендицита или разрыв аппендикса человека
- абсцесс или образование гноя вокруг аппендикса
- сепсис или попадание химических веществ в кровоток, вызывающий воспаление всего тела
- перитонит или воспаление слизистой оболочки живота
Вышеупомянутые осложнения серьезны и требуют немедленной медицинской помощи.Очень важно не игнорировать симптомы аппендицита и срочно обратиться за медицинской помощью.
Перспективы
Хронический аппендицит — это хроническое заболевание, характеризующееся симптомами аппендицита, которые появляются и исчезают с течением времени.

 Во время вдоха больного кончиками пальцев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения больной отмечает резкое усиление болезненности;
Во время вдоха больного кончиками пальцев с умеренным давлением на живот осуществляют быстрое скользящее движение сверху вниз по направлению к правой подвздошной области. В момент окончания движения больной отмечает резкое усиление болезненности; Но в данном случае все врачи настаивают на том, что лучше перестраховаться, потратить несколько часов в приемном покое, чтобы убедиться, что аппендицита нет, чем обратиться за помощью слишком поздно, когда осложнений уже не избежать.
Но в данном случае все врачи настаивают на том, что лучше перестраховаться, потратить несколько часов в приемном покое, чтобы убедиться, что аппендицита нет, чем обратиться за помощью слишком поздно, когда осложнений уже не избежать. html
html
 Узнайте больше о сдаче анализа крови в CHOC.
Узнайте больше о сдаче анализа крови в CHOC.
 27
27