Везикулопустулез этиология: Везикулопустулез у новорожденных детей: этиология и лечение
что это, причины, симптомы и лечение
Везикулопустулез — бактериальная инфекция, из-за которой воспаляются потовые железы. Локализация воспалений наблюдается в складках кожного покрова, на голове под волосами, на спине, в области ключиц, между ягодицами. Ребенок становится беспокойным, отказывается от еды, повышается температура тела. Везикулопустулез диагностируется довольно просто: необходимо изучить анамнез, симптомы и результаты лабораторных исследований.
Лечение заключается в применении противовоспалительных средств. Если инфекция распространяется по организму с помощью кровотока и лимфы, назначается дезинтоксикационная терапия.
Наименование патология получила от названия основных кожных элементов, которые появляются при заболевании — везикул (пузырек) и пустул (гнойничок). Это самая распространенная патология из стафилодермий новорожденных. Ее диагностируют довольно часто, пик развития заболевания приходится на шестой день жизни.
Чаще страдают недоношенные дети или те, у которых наблюдаются патологии иммунной системы. Если начать своевременное и правильное лечение, обеспечив должный уход, эффект будет положительным.
Везикулопустулез у новорожденных развивается по причине различных бактерий. Передается при контакте с носителем заболевания.
Основные возбудители (причины развития воспаления) — стафилококки, в редких случаях — кандиды и кишечная палочка.
В группе риска:
- недоношенные;
- новорожденные на искусственном кормлении;
- дети с низким иммунитетом из-за других инфекционных заболеваний;
- дети, у которых появляются опрелости;
- дети в стационаре, контактирующие с медицинскими работниками, которые могут их заразить, но только если у взрослых наблюдается инфекция или они ее переносят;
- малыши, гигиенический уход за которыми не отвечает нормам;
- новорожденные от матери с инфекционной патологией.
Кожный покров ребенка очень нежный и тонкий, любые негативные влияния могут его повредить. Повреждения приведут к возникновению инфекции.
Везикулопустулез делится на два вида:
- Врожденный, который проявляется после заражения от больной матери. Симптомы можно увидеть уже на второй день после рождения. После диагностирования инфекции у ребенка матери рекомендуют пройти обследование.
- Приобретенный — возникает, когда ребенок контактирует с больными людьми. Признаки такого вида инфекции видны спустя полторы недели после рождения.
Причины (возбудители):
- грибковые инфекции;
- стафилококки;
- стрептококки;
- кишечная палочка.

Симптомы везикулопустулеза
Клиническая картина характеризуется следующим образом:
- первым признаком заболевания называют появление сыпи в области, где много потовых желез;
- затем пузырек начинает подсыхать, образуется корочка, которая со временем отпадает, без рубцов;
- при самопроизвольном вскрытии возникает гнойник, который позже нормально заживает.
Появление сыпи не сопровождается зудом, поэтому ребенок не испытывает дискомфорта.
При осложненных формах протекания заболевания у малыша могут возникнуть:
- повышение температуры;
- ребенок будет отказываться от еды;
- появится сухость во рту;
- беспокойство;
- бессонница.
Причины состояний различны, но главная — слабый иммунитет.
Везикулопустулез диагностирует педиатр. Для этого не требуется проведение специальных лабораторных анализов и аппаратного обследования:
- врач проводит визуальный осмотр ребенка;
- опрашивает мать, чтобы узнать, как давно появилась патология и с какими симптомами проходит.
При тяжелом протекании заболевания врач назначает:
- общий анализ крови — если развивается именно везикулопустулез, в крови будет увеличен показатель лейкоцитов;
- бакпосев жидкости, образовавшейся в пузырьках, — можно определить возбудителя заболевания и подобрать правильную терапию.
При возникновении различного рода осложнений требуется консультация других узких специалистов:
- хирург;
- инфекционист;
- аллерголог;
- отоларинголог.
В основном диагностика заболевания не составляет особого труда. Главное — провести ее своевременно, чтобы инфекция не спровоцировала развития серьезных осложнений.
Важно вовремя диагностировать везикулопустулез и начать лечение, потому что организм новорожденного еще слишком слаб, чтобы самостоятельно справиться с патологией. Лечение везикулопустулеза только комплексное.
Если патология протекает в легкой форме, лечение везикулопустулеза у новорожденных может проходить амбулаторно. В случае осложненного развития заболевания, когда появляется температура, малыша необходимо определить в стационар. Но и в том, и в другом случае ребенок не должен контактировать с окружающими.
В ходе лечения врач рекомендует такие действия:
- Делать ванночки из отвара лечебных трав (череда, ромашка, чистотел — оказывают противовоспалительное действие). Однако не стоит в это время купать ребенка слишком часто, чтобы инфекция не распространилась на здоровую кожу. После купания малыша необходимо намазать гипоаллергенным кремом.
- Обрабатывать пузырьки необходимо стерильной ватной палочкой со спиртом. Каждый день, по утрам и вечерам, пораженную область обрабатывают зеленкой — это остановит инфекцию.
- Самые крупные пузыри можно проколоть обработанной спиртом иглой, затем выдавить гной и прижечь ранку спиртом. Нанести антибактериальную мазь.
- Кожу можно обработать фурацилином или марганцовкой, используют различные антибактериальные мази.
- Под присмотром врача кожный покров можно облучать ультрафиолетовым светом, что поможет убить бактерии.
- Пеленки и одежда всегда должны быть чистыми. Стирать их необходимо щадящими средствами, не вызывающими аллергию. Гладить следует с двух сторон, чтобы не попала другая инфекция.
- Если ребенка определяют в стационар, в качестве терапии используют антибиотики. Применяются обычно лекарственные препараты цефалоспоринового ряда, которые оказывают губительное воздействие на бактерии. Проводят лабораторные исследования, чтобы установить возбудителя.
- При необходимости применяют иммуномодуляторы, но дозировку врач назначает индивидуально.
- Чтобы снизить температуру, применяют жаропонижающие препараты.
- Назначают прием витаминов, чтобы укрепить здоровье.
Если терапия была начата поздно и уже начали проявляться осложнения, методы терапии корректируют. Лечение будет направлено на борьбу с возникшим осложнением.
При появлении первых признаков патологии необходимо обратиться к опытному медицинскому специалисту. Никогда не стоит заниматься самолечением, особенно если на кону здоровье ребенка.
Возникший везикулопустулез у маленьких детей при несвоевременном лечении может привести к появлению серьезных осложнений:
- Флегмона — гнойное воспаление, охватившее большие участки кожного покрова. Проводится вскрытие гнойников и назначается прием антибиотиков. Лечение проходит тяжело, иногда возникают необратимые последствия, потому что нарушается работа различных систем организма и большинства внутренних органов.
- Абсцесс — происходит скопление гноя в разных тканях. Лечение этого заболевания похоже на терапию флегмоны.
- Псевдофурункулез — состояние, когда сильно воспаляются потовые железы. Терапия заключается в применении антибиотиков и тщательной гигиене кожного покрова.
- Отит — воспалительный процесс внутреннего уха. Проводится местное лечение противовоспалительными средствами.
- Сепсис — попадание инфекции и токсинов в кровь, заражая весь организм. Очень тяжело поддается лечению. Больного определяют в стационар в отделение интенсивной терапии.
- Остеомиелит — гнойное инфекционное заболевание костей. Лечат в основном с помощью операций и противовоспалительных медикаментов.
- Пневмония — двустороннее или одностороннее воспаление легких. Применяются антибиотики, антибактериальные средства, препараты против кашля, вся терапия проходит под строгим наблюдением врача.
Если возникшее осложнение не будет вовремя подвергнуто лечению, возможен летальный исход.
Чтобы не столкнуться с такими проблемами и избежать инфицирования, нужно внимательнее относиться к здоровью ребенка. Если врач правильно диагностировал патологию и начал своевременное лечение, исход будет благоприятным.
Чтобы малыш был здоров, необходимо:
- в период беременности состоять на учете у специалиста, который в нужный момент направит на обследование — так можно выявить инфекцию;
- после рождения ребенка обеспечить ему должный уход в плане гигиены;
- регулярно посещать педиатра;
- избегать любых контактов с больными людьми или переносчиками заболевания.
При первом проявлении симптомов следует обращаться за медицинской помощью, а не проводить лечение самостоятельно.
Все ли корректно в статье с медицинской точки зрения?
Ответьте только в том случае, если у вас есть подтвержденные медицинские знанияПоделиться статьей:
Читать нас на Яндекс.Дзен
Заболевания со схожими симптомами:
Предменструальный синдром – комплекс болезненных ощущений, которые возникают за десять дней до начала менструации. Признаки проявления данного расстройства и их совокупность имеют индивидуальный характер. У одних представительниц женского пола могут выражаться такими симптомами, как головная боль, резкая смена настроения, депрессия или плаксивость, а у других – болезненные ощущения в молочных железах, рвота или постоянные боли внизу живота.
…Потница у детей – патологическое состояние, связанное с раздражением кожного покрова и появляющееся на фоне неправильного баланса «потоотделение-испарение». Болезнь существует в нескольких формах, а при отсутствии лечения может привести к развитию пелёночного дерматита.
…Герпетиформный дерматит Дюринга – недуг рецидивирующего характера, поражающий кожный покров человека. Для него характерным является появление на верхнем слое эпидермиса сыпи, визуально похожей на сыпь при герпесе. Из-за данной особенности патологию также именуют герпетическим дерматитом. Впервые она была выявлена в XIX столетии учёным Дюрингом.
…Крапивница является одним из самых распространенных заболеваний, к обращению с которым прибегают к аллергологу. В целом под термином крапивница подразумевается ряд определенных заболеваний, характеризуемых различной по специфике природой возникновения, но проявляющихся одинаковым образом. Крапивница, симптомы которой проявляются в виде скопления волдырей на коже и слизистых, напоминающих ожог, полученный при воздействии на кожу крапивы, именно по этой причине так называется.
…Отек головного мозга – опасное состояние, характеризующееся чрезмерным скоплением экссудата в тканях органа. Как следствие, постепенно увеличивается его объем и растёт внутричерепное давление. Все это приводит к нарушению обращения крови в органе и к отмиранию его клеток.
…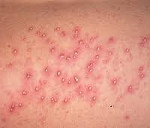
Везикулопустулез у новорожденных – это кожное заболевание инфекционного генеза, которое вызывается преимущественно стафилококками и проявляется воспалением выходных отверстий потовых желез. Характерные эпидермальные симптомы – везикулы и пустулы. Отмечается беспокойство ребенка, снижение аппетита, гипертермия. Диагностика везикулопустулеза у новорожденных не затруднена и заключается в сопоставлении данных анамнеза, клинических проявлений и общих лабораторных исследований. Местное лечение проводится антисептиками, при диссеминации заболевания назначается дезинтоксикационная и этиотропная антибактериальная терапия.
Общие сведения
Везикулопустулез (буллезное импетиго новорожденных, перипорит) – это дерматологическая патология, при которой происходит поражение терминальных отделов потовых желез ребенка. Название заболевания происходит от наименования основных кожных элементов, которые возникают при нем – везикул (пузырьков) и пустул (гнойничков). Патология входит в группу пиодермий, а именно – стафилодермий новорожденных, и является наиболее распространенной из них. Возникает довольно часто и составляет порядка 25-50% всех дерматологических заболеваний детей раннего возраста. Пик заболеваемости наблюдается на 5-7 день жизни ребенка. Чаще развивается у недоношенных или детей с дефектами иммунной системы. При адекватном и своевременном лечении везикулопустулез проходит бесследно.

Везикулопустулез у новорожденных
Причины
Везикулопустулез у новорожденных способны вызывать грамположительные (стафилококки и стрептококки), грамотрицательные (клебсиелла, кишечная палочка, протей) микроорганизмы и грибки (род Candida). Более чем в 80% случаев причиной заболевания становятся стафилококки – St. aureus и St. epidermidis. Главным патогенетическим фактором развития везикулопустулеза у новорожденных является повреждение кожных покровов. Кожа у младенца очень нежная и тонкая, нарушение ее целостности возникает при любых негативных влияниях. К ним относятся: неправильное укутывание ребенка, использование неглаженных пеленок, недостаточный уход за кожей, слишком жаркий температурный режим и повышенная влажность воздуха в комнате. Важную роль играют повышенная потливость, ослабление резистентности организма новорожденного вследствие недоношенности, вскармливание смесями вместо грудного молока, врожденное инфицирование ВИЧ.
Классификация
Везикулопустулез у новорожденных, в зависимости от времени и причины возникновения, разделяется на два вида:
- Врожденный везикулопустулез. Первые проявления возникают через 24-48 часов после родов. Источник заражения – мама, страдающая хроническими или нелечеными заболеваниями (угри, фурункулы, импетиго, пневмонии и т. п). Непосредственное инфицирование ребенка происходит еще в утробе или во время родов.
- Приобретенный везикулопустулез. Возникает в период от 5 суток до 2 недель с момента рождения. Заболевание развивается на фоне слабости иммунитета или в качестве осложнения потницы. Основная причина – неправильный уход за кожей новорожденного.
Симптомы везикулопустулеза
Везикулопустулез у новорожденных проявляется общими и специфическими симптомами. Неспецифические проявления, которые возникают при интоксикации, характерны для недоношенных детей. В большинстве случаев такие явления отсутствуют или выражены слабо. Общая симптоматика включает в себя повышение температуры тела до 39ОС, чрезмерную беспокойность, нарушение сна, интенсивный плач, снижение аппетита, сухость губ и слизистых оболочек.
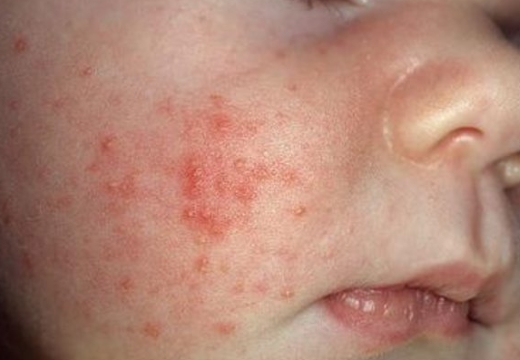
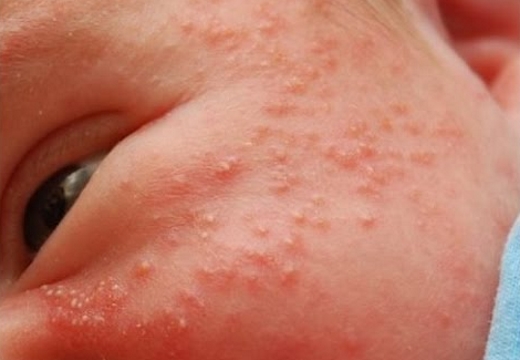
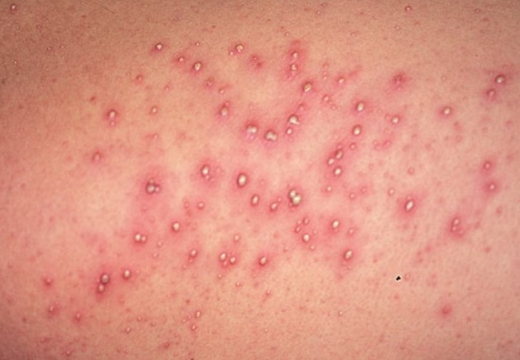
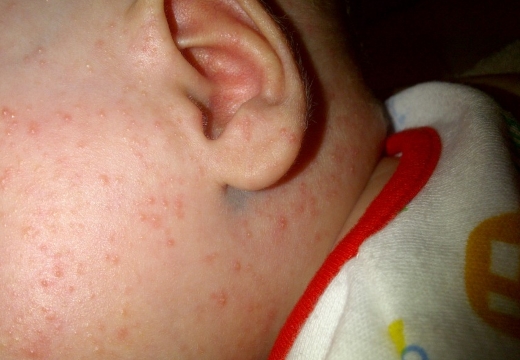
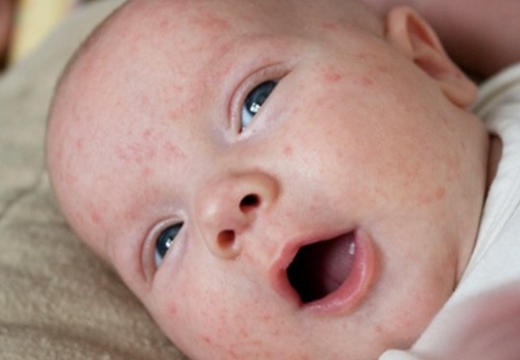
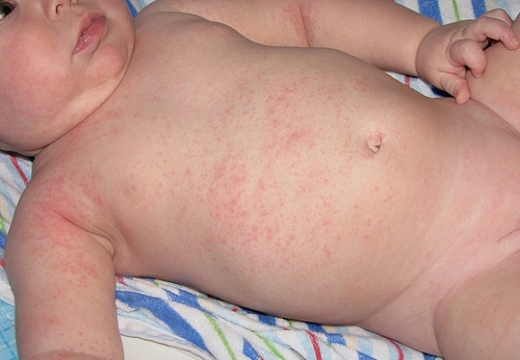
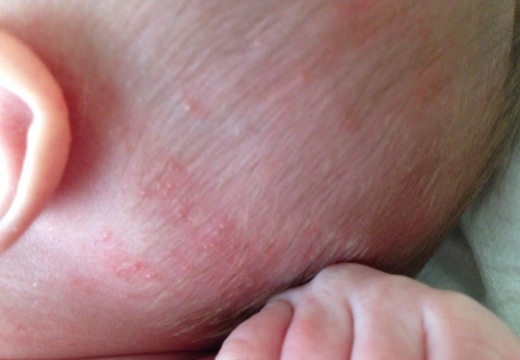
Эпидермальные симптомы, специфические для везикулопустулеза новорожденных, зачастую являются единственным проявлением заболевания. Первый признак – возникновение кожных высыпаний розового цвета. Почти сразу эта сыпь превращается в небольшие (до 5 мм) пузырьки – везикулы. Они окружены ярко-розовым или красным венчиком и заполнены серозной жидкостью. Везикулы могут быть как одиночными, так и множественными. Они склонны сливаться друг с другом и быстро распространятся. Первые кожные проявления возникают в участках с наибольшим количеством потовых желез и затрудненной вентиляцией: на волосистой части головы, верхней трети спины, в кожных складках, на ягодицы. Далее они распространяются на прилегающие области.
Спустя 1-3 дня присутствующие везикулы трансформируются в пустулы: серозная жидкость внутри замещается гнойным экссудатом. При этом беспокойства у ребенка не возникает. Такие гнойнички имеют склонность к самостоятельному вскрытию с формированием эрозий. Если этого не происходит, пустулы покрываются сухой корочкой, которая отпадает спустя 1-2 дня. После заживления рубцы, как правило, не остаются.
Без своевременного лечения везикулопустулез у новорожденных распространяется в базальные слои эпидермиса и подкожную жировую клетчатку. На месте пустул возникают гнойные осложнения в виде псевдофурункулов, абсцессов кожи или флегмон. После лечения таких патологий всегда остаются келоидные рубцы. В результате диссеминации инфекции и развития сепсиса могут поражаться внутренние органы. Запущенный везикулопустулез у новорожденных может приводить к пиелонефриту, пневмонии, отиту. Часто происходит нагноение пупочной ранки (омфалит).
Диагностика
Диагноз «везикулопустулез» у новорожденных ставится при сопоставлении анамнестических, клинических и лабораторных данных. Во время опроса матери педиатр или неонатолог может установить наличие нарушений при уходе за ребенком, факторов риска (недоношенность, искусственное вскармливание) и первичную локализацию везикул. При физикальном обследовании выявляются везикулы и/или пустулы на характерных участках кожи. В ОАК определяется лейкоцитоз со сдвигом лейкоцитарной формулы влево, повышение СОЭ. Выполняется бактериологический посев отделяемого пустул и везикул с целью идентификации возбудителя и подбора наиболее эффективного антибактериального препарата.
При запущенной форме везикулопустулеза и развитии осложнений могут выявляться симптомы других заболеваний: признаки инфильтрации легких на рентгенограмме ОГК (пневмония), наличие лейкоцитов, белка в ОАМ (пиелонефрит), снижение остроты слуха при импедансометрии (отит). Дифференциальный диагноз проводится с грибковым дерматитом, чесоткой, другими пиодермиями новорожденных.
Лечение везикулопустулеза у новорожденных
Основная цель терапии на ранних стадиях везикулопустулеза новорожденных – санация кожных покровов. Лечение легких форм проводится в амбулаторных условиях под контролем педиатра или семейного врача. При повышении температуры тела, изменении в ОАК, частых рецидивах заболевания, наличии отягощающих факторов (аномалии внутриутробного развития, недоношенности, родовой травмы новорожденного, асфиксии в анамнезе) и неблагоприятных социально-экономических условиях показана госпитализация в инфекционное отделение или отделение педиатрии.
Местное лечение на ранних стадиях подразумевает удаление везикул или пустул. Для этого стерильной иглой проводится аспирация содержимого из пузырька или гнойничка и их обработка 70% раствором спирта стерильным тампоном (ватой или марлей). Кожа ребенка протирается фурацилином, дважды в сутки производится прижигание кожных элементов 5% раствором перманганата калия, спиртовым раствором фукорцина. При наличии пустул в кожных складках используется порошок, содержащий неомицин.
При появлении лихорадки или симптомов общей интоксикации используются антибиотики широкого спектра действия. Стартовые препараты выбора – цефалоспорины II поколения (цефуроксим, цефаклор), после получения результатов антибиотикограммы назначаются этиотропные антибактериальные средства. При повышении температуры тела свыше 38,5ОС применяют жаропонижающие – парацетамол, ибупрофен. При необходимости проводится дезинтоксикационная терапия – 5% раствор глюкозы, 0,9% NaCl.
Немедикаментозное лечение везикулопустулеза у новорожденных включает УФ-облучение, гигиенические ванны с добавлением калия перманганата в разведении 1:10000, цветов ромашки, отвара чистотела.
Прогноз и профилактика
Прогноз при везикулопустулезе у новорожденных благоприятный. При развитии сепсиса, неадекватном или несвоевременном лечении возможен неблагоприятный исход. Профилактика включает в себя полноценное обследование и лечение беременных, соблюдение адекватного температурного режима и соответствующей влажности воздуха в комнате с новорожденным, регулярный профосмотр медицинского персонала роддомов, грудное вскармливание, регулярное проведение гигиенических процедур и патронажа новорожденного, использование проглаженного белья и пеленок.
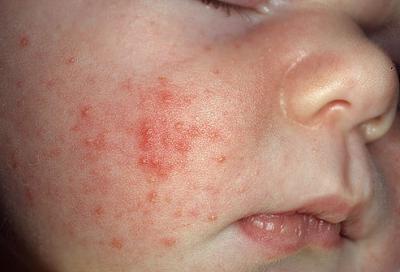
Везикулопустулез у новорожденных: фото и лечение
 Одним из видов пиодермии у новорожденных считается везикулопустулез. Заболевание сопровождается появлением на теле гнойничковых высыпаний, которые можно увидеть на фото. В связи с тем, что провоцирует сыпь, как правило, стафилококковая инфекция, лечение ее выполняется с помощью местных антисептиков и антибактериальных средств. Терапия болезни должна проводиться своевременно и грамотно. При неправильном уходе у младенца могут возникнуть различные осложнения.
Одним из видов пиодермии у новорожденных считается везикулопустулез. Заболевание сопровождается появлением на теле гнойничковых высыпаний, которые можно увидеть на фото. В связи с тем, что провоцирует сыпь, как правило, стафилококковая инфекция, лечение ее выполняется с помощью местных антисептиков и антибактериальных средств. Терапия болезни должна проводиться своевременно и грамотно. При неправильном уходе у младенца могут возникнуть различные осложнения.
Что провоцирует заболевание?
Везикулопустулезом в медицинской практике принято называть заболевание, характеризующееся поражением устьев потовых желез болезнетворными агентами. Чаще всего возбудителем является стафилококковая инфекция. Свое название патология получила из-за того, что высыпания на теле проявляются в виде везикул и пустул. Это гнойничковые образования на коже воспалительного характера.
Мнение эксперта
Ксения Дунаева
Эксперт по работе с пользователями и модератор комментариев. Высшее медицинское образование и наличие более 5 лет реальной практики.
Спросить у КсенииОколо 50% от всех болезней кожи в младенческом возрасте приходится именно на везикулопустулез. Практика показывает, что сыпь чаще встречается у малышей, рожденных раньше срока, а также у детей с ослабленным иммунитетом. Развивается поражение кожи, как правило, через 3-7 дней после появления младенца на свет. Реже патология появляется уже через несколько часов после рождения.
При своевременном и правильном лечении везикулопустулез быстро проходит и не вызывает осложнений. Среди факторов, провоцирующих заболевание, можно назвать следующие:
- Повреждение кожных покровов новорожденного.
- Нарушение функционирования потовых желез.
- Опрелости, потница.
- Царапины, ссадины.
- Контакт с носителем инфекции.
- Малыш может заразиться от мамы, находясь в утробе или во время прохождения по родовым путям.
Например, если у женщины есть очаги воспаления, спровоцированные теми или иными видами возбудителей, ребенок вполне может инфицироваться от матери.

Именно поэтому так важно во время планирования беременности лечить острые и хронические инфекционные заболевания.
Возбудители болезни
С точки зрения этиологии, везикулопустулез является одним из видов пиодермии. Это воспалительное поражение дермы гнойного характера. Среди возбудителей инфекции выделяют такие болезнетворные микроорганизмы:
- Стафилококки.
- Стрептококки.
- Кишечные палочки.
- Клебсиелла.
- Грибы, в частности, Кандида.
Чаще всего у новорожденных патологию вызывает золотистый стафилококк. У человека с нормальным иммунитетом эти бактерии никак не проявляют себя. Считается, что большинство населения земного шара являются носителями данных болезнетворных микроорганизмов.

После рождения малыш обменивается микрофлорой с мамочкой, что ведет к заселению стафилококка в его организм. При кожных повреждениях или ослабленном иммунитете инфекция проявляет себя агрессивно. Это ведет к развитию везикулопустулеза.
Возможно вам будет также интересно почитать о стрептодермии у детей. Эти заболевания имеют похожую симптоматику.
Код по МКБ-10
Другие врожденные инфекционные и паразитарные заболевания у детей – код по МКБ-10 — P37.
Условия для повышения факторов риска
У малышей, появившихся на свет, очень тонкая и уязвимая кожа. Несмотря на это, она уже обладает свойством подавлять деятельность некоторых болезнетворных микроорганизмов. При неправильном уходе за младенцем вероятность поражения дермы гнойничковыми высыпаниями повышается. Это происходит под влиянием таких провоцирующих факторов:
- Перегрев малыша в результате сильного укутывания.
- Повышение потоотделения при слишком сухом и жарком воздухе в помещении.
- Пеленание в пеленки, которые предварительно не были проглажены.
- Повреждение дермы. Если своевременно не обрезать ногти, новорожденный может сам себя поцарапать.
- Усиленное потоотделение у младенца.
- Иммунные заболевания у новорожденного, в частности, ВИЧ.
- Преждевременные роды, недостаток веса.
- Заболевания у матери, возбудителями которых является стафилококковая инфекция.
- Несоблюдение гигиены.
Для предупреждения развития заболевания необходимо правильно ухаживать за новорожденным, купать его, своевременно менять подгузник, гладить одежду и пеленки.

Кроме этого, нужно соблюдать правильный температурный режим и влажность в комнате, где находится малютка.
Классификация болезни
Везикулопустулез медики делят на две группы, в зависимости от времени возникновения патологии и ее причины. Рассмотрим эти группы немного подробнее.
Врожденный
Это вид заболевания у младенцев развивается и диагностируется с первых дней после появления на свет. Инфицирование происходит от матери внутри утробы или во время рождения. Если у женщины есть острые или хронические болезни, вызванные стафилококком, заражения малютки избежать вряд ли получится.
Приобретенный
Если патология у новорожденного развивается в течение нескольких недель после рождения, везикулопустулез считается приобретенным. Здесь заболевание, как правило, появляется вследствие перегрева, потницы, повреждения кожи или недостаточной гигиены.

Инфицироваться малютка также может и от окружающих людей. Например, если медицинские работники, принимающие участие в уходе за ним, не соблюдают достаточных мер профилактики.
Сравнительная таблица
Если сравнить обе формы болезни, эти данные можно обозначить в таблице.
| Тип болезни | Время развития | Путь инфицирования |
| Врожденная форма | Первые дни после рождения | Внутриутробное инфицирование или заражение во время прохождения по родовым путям |
| Приобретенная форма | В течение нескольких недель после появления на свет | Неправильная гигиена, повреждения кожи, перегрев |
Обнаружив у младенца первые признаки везикулопустулеза, необходимо как можно быстрее начать лечение. Грамотная и своевременная терапия поможет предотвратить опасные осложнения и быстро избавиться от патологии.
Симптоматика у ребенка
Клиническая картина заболевания во многом зависит от индивидуальных особенностей детского организма. У новорожденных с нормальным иммунитетом признаки общей интоксикации тела, как правило, отсутствуют. Такие проявления, как слабость, сонливость, потеря аппетита, апатия появляются у малышей с дефицитом массы тела и у детей, появившихся на свет раньше срока. Чаще всего эти симптомы отсутствуют, и симптоматика заключается в появлении кожных высыпаний.

Клинические проявления везикулопустулеза у новорожденных:
- Образование розовых пятен незначительного диаметра в области кожных складочек и местах с наибольшей локализацией потовых желез.
- Наибольшая концентрация высыпаний наблюдается в паховых складочках, в районе подмышечных ямок, на шее, в области ягодиц, лица и линии роста волос.
- Сыпь имеет тенденцию к слиянию и образованию более крупных очагов.
- Красные пятна быстро перерождаются в пустулы – пузырьки.
- Через несколько суток пузырьки заполняются гнойным содержимым.
- Везикулы подсыхают, на их месте образуется корочка, позже наблюдается шелушение и заживление.
Заживление дермы, как правило, не сопровождается появлением шрамов и рубцов, так как поражение кожи при заболевании неглубокое.
Клиника при осложненном течении
При тяжелом течении везикулопустулеза симптоматика расширяется. Тяжелые формы заболевания чаще всего наблюдаются у ослабленных детей или при неправильном лечении болезни на ее ранних стадиях. При этом признаки имеют следующий характер:
- Повышение температуры тела, иногда до 38-39°C.
- Ребенок становится капризным, плачет, отказывается от приема пищи.
- Высыпания поражают значительные участки тела. Сыпь объединяется в крупные очаги поражения.
- Из-за повышения температуры тела, отказа от еды и питья нарушается пищеварение, может появиться запор или, наоборот, диарея.
- Наблюдается сухость слизистой оболочки рта.
При развитии такой симптоматики ни в коем случае нельзя заниматься самолечением. Новорожденного необходимо срочно показать педиатру.

Часто причиной развития везикулопустулеза становится перегрев ребенка. О том, что такое опрелости и как с ними бороться, читайте в одной из наших статей.
К какому специалисту обращаться?
Для постановки диагноза следует обращаться к педиатру или специалисту более узкого профиля – детскому дерматологу, неонатологу.
Диагностика
Устанавливается заболевание по таким показателям:
- Визуальный осмотр кожи ребенка.
- Сбор анамнеза.
- Выявление маркеров воспалительного процесса с помощью проведения анализа крови.
- Проведение бактериологического посева для выявления возбудителя инфекции.
При неосложненном течении терапия проводится в домашних условиях.

Родители должны четко соблюдать рекомендации врача и проводить назначенные лечебные мероприятия. Если пациент находится в тяжелом состоянии, у него наблюдается повышенная температура тела, общая интоксикация организма, высыпания поражают значительные участки кожи, терапия проводится исключительно в условиях стационара.
Тяжесть течения патологии
Тактика терапии подбирается специалистом в зависимости от тяжести течения болезни.
Легкое течение
Если у больного наблюдается неосложненное течение, лечение вполне может проводиться в домашних условиях. Доктор осматривает новорожденного и оценивает степень поражения кожи и данные лабораторных анализов. После этого он назначает препараты и дает родителям необходимые рекомендации.
Тяжелое течение
При тяжелом течении болезни рекомендуется пребывание новорожденного в стационарных условиях.

Напомним, что тяжелой патология считается в том случае, если у малыша наблюдается обширное поражение кожных покровов, повышается температура тела, а также выражены признаки общей интоксикации организма.
Осложненное течение
Наиболее опасным считается осложненное течение везикулопустулеза. Такая форма патологии, как правило, возникает у малышей со слабым иммунитетом и при наличии других заболеваний. При этом инфекция затрагивает не только поверхностные слои кожи, но и глубинные ткани. В результате этого могут развиться абсцессы и флегмоны.
Методы лечения заболевания
Среди основных видов терапии при везикулопустулезе у новорожденного применяются различные методы лечения. При этом используются такие мероприятия:
- Обработка высыпаний антисептическими средствами.
- Применение жаропонижающих средств. Чаще всего используется Парацетамол.
- Налаживание температуры воздуха в комнате и соблюдение влажности воздуха.
- Прием антибактериальных препаратов.
- Лечение корочек и язв проводится с помощью травяных ванночек.
- Применение физиотерапии.
Во время терапии ни в коем случае нельзя самостоятельно пытаться вскрыть пузырьки.

Отзывы специалистов свидетельствуют о том, что это может привести к тому, что инфекция распространится на соседние участки кожи и ход заболевания сильно осложнится.
Особенности общей терапии у детей
В связи с тем, что везикулопустулез у новорожденных детей является следствием размножения стафилококковой инфекции, лечение заболевания, как правило, проводится с помощью антибактериальных препаратов. Чаще всего назначаются цефалоспорины второго поколения. Кроме этого, назначаются лекарства следующих групп:
- Жаропонижающие медикаменты. Среди малышей первых месяцев жизни применяется Парацетамол, Панадол, Нурофен. При этом используются такие формы, как ректальные суппозитории и сироп.
- При неэффективности антибиотиков пациенту назначается лечение с помощью антистафилококковой плазмы и гамма-глобулина.
- Повысить защитные силы организма удается благодаря витаминотерапии.
- Если развиваются такие осложнения, как абсцесс или флегмона, проводится оперативное вмешательство.
Везикулопустулез у детей раннего возраста и у взрослых, как правило, протекает в легкой форме, за исключением случаев, когда заболевание носит запущенную или осложненную форму. Кроме системных препаратов, хороший результат в лечении также дает местная терапия.
Использование местных средств
Везикулопустулез имеет такой характерный клинический признак, как поражение кожных покровов. В связи с этим терапия проводится с применением местных обеззараживающих и ранозаживляющих средств.

При этом используются такие методы лечения:
- Обработка больных участков антисептиками (бриллиантовый зеленый, Фукорцин).
- Смазывание пузырьков мазями с антибактериальным эффектом. Хорошо работают такие препараты, как Эритромициновая или Цинковая мазь.
- Купание ребенка в отварах из лечебных трав. Для этого подойдут такие растения, как ромашка, календула, череда, крапива.
- Если на теле есть крупные везикулы, их можно удалить с помощью ватного тампона, обильно смоченного в спиртовом растворе.
- При тяжелой форме патологии врач может назначить терапию с помощью ультрафиолетового лечения.
Важно во время болезни правильно ухаживать за малышом, регулярно менять памперсы, гладить пеленки и одежду, чаще проветривать помещение и не кутать новорожденного.
Если везикулопустулез протекает в легкой форме, местного лечения достаточно. При осложненном течении применяется системная терапия.
Народное лечение
Специалисты настаивают на том, что использовать народную терапию в качестве основного метода лечения при пиодермии о новорожденного категорически нельзя. Народные рецепты могут выступать исключительно в роли вспомогательной терапии. При этом обязательно нужно учитывать, что многие травы могут спровоцировать у новорожденного серьезную аллергическую реакцию.

Ошибка многих мамочек заключается в том, что они начинают использовать лекарственное сырье в виде трав без какого-либо контроля. Это неправильно и может спровоцировать развитие не только аллергической реакции, но и более опасных осложнений, например, отека легких. Для исключения такого исхода ситуации следует проводить лечение с четким соблюдением рекомендаций специалиста.
Действие ванн с травами
При везикулопустулезе главная цель народного лечения – улучшение состояния кожи ребенка, обеззараживание, устранение воспалительного процесса, облегчение симптомов. Для этого рекомендуется использовать такие растения, как ромашка, череда, тысячелистник, календула, зверобой, крапива и другие. Лечебные ванны оказывают следующий эффект при заболевании:
- Убирают воспалительный процесс.
- Оказывают ранозаживляющее действие.
- Помогают обеззаразить и подсушить ранки.
- Оказывают антимикробное действие.
- Симулируют местный иммунитет.
Кроме этого, травы успокаивают пораженные участки дермы и заживляют ранки и повреждения. При грамотном и регулярном использовании лечебных ванн удается добиться хорошего результата и предотвратить опасные осложнения у малыша.
Приготовление отвара и купание новорожденного
Для лечения ребенка при везикулопустулезе рекомендуется делать ванночку с использованием отвара трав один раз в сутки. Лучше, если процедура будет проводиться перед сном. Это поможет не только бороться с инфекцией, но и ускорить засыпание, нормализовать сон.

Процедура проводится так:
- Приготовление отвара. На литр кипятка нужно взять две столовые ложки травы. Средство доводят до кипения и оставляют на водяной бане еще на 15 минут. После этого отвар убрать с огня, остудить и процедить.
- Полученный отвар добавляют в ванночку для купания. Температура воды должна быть 37°C. Для контроля температуры можно использовать специальный термометр или сделать это с помощью локтя. Температура не должна чувствоваться.
- Новорожденного купать 10-15 минут.
- После процедуры тело крохи промокнуть мягким чистым полотенцем и смазать пораженные участки антисептическим средством.
Нельзя использовать описываемый метод лечения при повышенной температуре тела у ребенка, а также, если малютка плачет, капризничает. В такой ситуации лучше отложить купание.
Осложнения
Согласно медицинской статистике, везикулопустулез у детей лечится довольно быстро. Осложнения возникают в том случае, если терапия запоздалая или проводится неправильно. Кроме этого, вероятность появления осложнений повышается при наличии следующих провоцирующих факторов:
- Рождение раньше срока.
- Дефицит веса у ребенка.
- Кормление смесью.
- Иммунные болезни у новорожденного, в частности, ВИЧ-инфекция.
- Наличие родовых травм или врожденные пороки развития.
Если заболевание развивается у малышей, входящих в группу риска, требуется более внимательное отношение со стороны медицинских работников и родителей.

Осложнения везикулопустулеза:
- Остеомиелит.
- Развитие сепсиса.
- Абсцесс.
- Флегмона.
- Воспаление потовых желез.
- Омфалит – воспаление пупочной ранки.
Тактика лечения при появлении тех или иных осложнений у детей подбирается в зависимости от вида патологии, тяжести его течения и симптоматики у новорожденного.
При развитии любых осложнений ребенку необходимо пребывать в стационаре под тщательным медицинским контролем.
Правила профилактики заболевания
Многие мамочки, посещавшие курсы для беременных при женской консультации, знакомятся с необходимыми рекомендациями по уходу за новорожденным еще до рождения ребенка. О том, как ухаживать за младенцем, нередко рассказывает и ведущий гинеколог.

Выделим несколько важных советов, которые помогут предотвратить везикулопустулез у новорожденного:
- Перед тем как взять малютку на руки, обязательно вымойте их с мылом и теплой водой или обработайте антисептиком.
- Хронические или острые заболевания, вызванные различными инфекционными агентами, следует лечить еще до беременности и родов.
- В первые недели жизни следует ограничить кроху от контактов с чужими людьми и животными. Важно понимать, что даже старший ребенок, который уже есть в доме, может являться носителем золотистого стафилококка.
- Одежду и пеленки новорожденного нужно часто стирать и тщательно гладить.
- Подгузник необходимо менять по мере его наполнения.
- Одевать малютку следует в соответствии с температурой воздуха. Нельзя, чтобы малыш перегревался и потел.
- Нельзя пропускать плановые осмотры у педиатра.
- При появлении первых симптомов болезни нужно как можно скорее обратиться к врачу.
Везикулопустулез у младенца имеет врожденную или приобретенную форму. Кроха может подхватить инфекция еще внутриутробно или от окружающих людей. В большинстве случае болезнь протекает легко. Осложнения развиваются при несвоевременном или неправильном лечении. Осложненные формы патологии лечатся в стационарных условиях.

Вся информация в данной статье предоставлена с ознакомительной целью. Ее нельзя использовать в качестве призыва к самолечению!
Видео
Больше наглядной информации о кожных высыпаниях у детей можно получить в этом небольшом видеоролике.
Везикулопустулез » Лахта Клиника
Терминология
Везикулопустулез, вероятно, видела любая рожавшая женщина – если не у своего ребенка, то у соседского новорожденного в палате родильного дома. Это кожное заболевание распространено очень широко, и порой его считают чуть ли не нормальным, – по крайней мере, неизбежным и самоизлечивающимся, – спутником неонатального периода. Это не соответствует действительности; везикулопустулез – не норма, а заболевание, которое в силу своей инфекционно-воспалительной природы может в отсутствие лечения привести к тяжелым последствиям.
Нозологическое название образовано от слов «везикула» (пузырек) и «пустула» (гнойничок). Из-за характерных высыпаний на коже везикулопустулез в просторечье иногда называют пузырчаткой, что создает некоторую путаницу: так же называется редкое дерматологическое заболевание совершенно иной, предположительно аутоиммунной этиологии, – пемфигус (истинная, или акантолитическая пузырчатка).
Везикулопустулез как «пузырчатка новорожденных» является типичной пиодермией, т.е. кожным гнойно-пузырчатым воспалительным процессом, который внешне выглядит как сыпь из мелких изжелта-белых пузырьков. Такие высыпания могут локализоваться на определенном участке или распространяться генерализованно по всему телу новорожденного. При осмотре неонатолог и/или педиатр обязательно должны обратить внимание на характерные признаки и принять соответствующие меры; в этом случае везикулопустулез за одну-три недели вылечивается полностью и бесследно.
Причины
С этиологической точки зрения везикулопустулез представляет собой не одно, а группу заболеваний, поскольку причиной могут быть различные патогены. У некоторых пациентов лабораторное исследование выявляет присутствие грибков рода кандида (такие случаи участились в последние годы), кишечной палочки, стрептококков и других болезнетворных микроорганизмов, или же комбинированную полимикробную инфекцию.
Однако примерно в 80% случаев высевается один из стафилококков, наиболее патогенный в отношении человека, а именно стафилококк золотистый (Staphylococcus aureus). Носительство St. aureus в здоровой популяции распространено, по некоторым оценкам, с частотой до 50%; присутствие в роддомах золотистого стафилококка является давней и трудноразрешимой проблемой, которая и служит основным фактором высокой заболеваемости везикулопустулезом (в этом случае заболевание называют также стафилодермией).
Факторами риска являются преждевременные роды (и, как следствие, недостаточность иммунной системы), несоблюдение асептического режима и оптимальной температуры воздуха (жара в палате, особенно в сочетании с избыточным пеленанием), искусственное вскармливание, повышенная активность эккриновых потовых желез новорожденного, пониженная масса тела. Инфицирование может произойти на этапе внутриутробного развития или при прохождении родовыми путями; контактным способом в первые минуты или часы жизни. В последнее время сообщается, что возможен также воздушно-капельный путь заражения.
Симптоматика
Инфекционно-воспалительный процесс развивается в выходных устьях потовых желез и приводит к образованию внутриэпидермальных серозных, а затем гнойно-экссудативных пузырьков размером с булавочную головку (диаметр пустул и везикул может варьировать), окруженных гиперемированным валиком. Типичной локализацией сыпи являются нос и носогубный треугольник, подбородок, волосистая часть головы, ягодицы, кожные складки и т.д. В большинстве случаев на общем самочувствии и состоянии новорожденного инфекция не отражается, однако возможен субфебрилитет и признаки легкого недомогания; у недоношенных и ослабленных детей температура может подняться существенно, что вызывает соответствующую симптоматику.
В зависимости от того, каким образом произошло заражение, клиническая картина развивается либо в первые же сутки после родов, либо на 4-7 день жизни.
После спонтанного вскрытия или затягивания корочкой гнойнички обычно не оставляют ни рубцовых дефектов, ни пигментированных участков.
Наибольшую опасность для ослабленных новорожденных из групп риска представляет тенденция к слиянию пустул и генерализации инфекционно-воспалительного процесса. Проникновение патогена в глубокие слои кожи может привести к абсцедированию и флегмонозному (разлитому) воспалению подкожных тканей, а разнос инфекционного агента с током крови в наиболее тяжелых случаях результирует поражением почек, органов дыхания и слуха, или же общим сепсисом.
Диагностика
Диагноз обычно устанавливается при осмотре по достаточно специфичным внешним признакам. В случае необходимости более точно идентифицировать возбудителя производится бакпосев, серологический анализ сыворотки крови, ПЦР (полимеразная цепная реакция) и другие исследования.
Лечение
Прежде всего, необходимо нормализовать условия пребывания и ухода за новорожденным. Производят антисептическую обработку кожи, по показаниям применяют антибиотические и противовоспалительные составы (при тяжелом течении – гормонсодержащие). Высокую температуру купируют жаропонижающими средствами. В некоторых случаях целесообразно вскрыть гнойнички стерильной иглой с удалением содержимого и обязательной последующей обработкой стерильным тампоном, пропитанным антисептическим раствором. Иногда применяют физиотерапевтические методы (ультрафиолетовое облучение, УВЧ, ванночки с отварами череды, ромашки и т.д.).
Тяжелые, осложненные, хронические варианты течения требуют стационирования в инфекционное отделение и назначения интенсивной этиопатогенетической, иммуномодулирующей, общеукрепляющей терапии, поскольку в этом случае прогноз может быть крайне неблагоприятным.
В остальных случаях своевременно принятые адекватные меры приводят к полному выздоровлению ребенка.
Везикулопустулез – это инфекционное поражение кожи, встречающееся у новорожденных. Для сыпи характерно наличие воспалительных очагов, в которых есть гной, серозная жидкость. Отягощающим фактором патологии является дисфункция сальных, потовых желез.
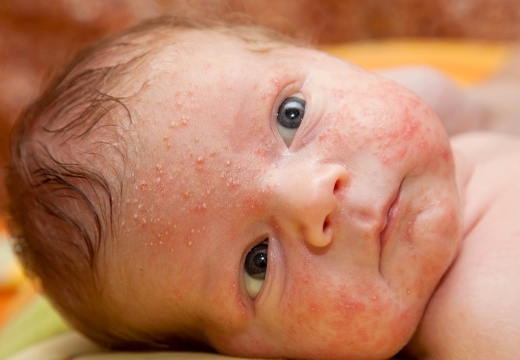
Причины возникновения везикулопустулеза у новорожденных
Причиной заболевания определяют контакт с источником патогенных микроорганизмов. Недуг возникает у детей от связи с зараженной матерью во время прохождения родовых путей. Классический возбудитель, вызывающий везикулез у новорожденных – стафилококк.
Факторы, провоцирующие везикулопустулез:
- неокрепший организм, характерно для недоношенных, слабых малышей,
- искусственное вскармливание, несбалансированный рацион матери, когда ребенок не получает необходимых веществ,
- опрелости кожи из-за перегрева или несоблюдения правил гигиены становятся причиной везикулопустулеза,
- внутриутробное инфицирование (проявляется на всех этапах развития),
- заражение новорожденного в больнице,
- плохие бытовые условия. Недуг может проявиться после выписки из роддома, когда из стерильных палат ребенок попадает в потенциально неблагоприятную среду.
Везикулопустулез у детей вызывают стафилококки, стрептококки, кишечная палочка, кандида. Инфекция может атаковать дермальное полотно или слизистые оболочки тела.
Микроорганизмы, вызывающие болезнь, попадают через раны, если раздражена кожа, есть сыпь. Недуг возникает у недоношенных детей с ослабленным иммунным ответом, пониженной барьерной функцией эпидермиса, у ВИЧ-положительных пациентов.
Инфекционный процесс, протекающий в организме матери, угрожает жизни и здоровью плода. Этиология везикулопустулеза часто связана с наличием патологических состояний:
- угревой сыпи,
- чирьев,
- импетиго,
- пневмонии, которая осложняется везикулопустулезом,
- запущенной формы кариеса,
- хронического тонзиллита,
- патологии инфекционного генеза.
Виды везикулеза
Различают два типа заболевания:
- врожденный везикулопустулез,
- приобретенная форма патологии.
Унаследованный недуг возникает в первые-вторые сутки с момента появления ребенка, высыпание проявляется через несколько дней. Причина врожденного заболевания – контакт с патогенными организмами в материнской утробе или заражение во время родильного процесса.
Приобретенный везикулопустулез , следствие плохого ухода за малышом, неблагоприятной окружающей среды, в которой находится ребенок. Кожа поражается патогенными агентами спустя 7 -14 дней после выписки из роддома. Форменный элемент сыпи – пузырек, наполненный гнойными массами.
Нуждаетесь в совете опытного врача? Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Инфицированию везикулопустулезом способствует перегрев, неправильная обработка дермы, использование загрязненных, непроглаженных пеленок. От причины зависит локализация образований, особенности их развития. Маленькая везикула трансформируется в обширную сыпь в складках кожи по телу, если ребенку жарко.
Основные симптомы заболевания
Клинические случаи везикулопустулеза рассматривают индивидуально. Различают общие и специфические признаки недуга. Дисфункциональные проявления формируют патогенез, этиологические факторы.
Характерные симптомы:
- высокая температура тела (субфебрилитет или лихорадочные состояния),
- повышенная активность, беспокойство,
- нарушения сна при везикулопустулезе,
- интенсивный плач без причины, ребенок суетится, мечется, его нельзя успокоить,
- отсутствие аппетита,
- губы, слизистые оболочки сухие,
- гиперемия.
Голова покрывается высыпаниями из-за плохого ухода за волосистой частью тела, часто протекание недуга отягощается неправильно подобранными средствами гигиены. Действие стафилококка на организм отягощают патогенные элементы – клебсиеллы, кишечные палочки, грибковые инвазии.
Эпидермальные симптомы везикулопустулеза:
- на коже формируются мелкие красные точки, схожие с ветрянкой,
- сыпь усиливается, пустулы разрастаются,
- содержимое – серозная жидкость (мутноватая вначале, при прогрессировании патологии вещество превращается в гной),
- пустулы окружены ярким розовым ободком,
- элементы сливаются, формируя обширные участки поражения,
- гнойничок увеличивается в размерах, когда достигает крайней точки, вскрывается,
- оголенные зоны дермы при везикулопустулезе представлены в виде мокнущих поверхностей , болезненных эрозий,
- поврежденные ткани рубцуются. Если тактика лечения, методы были подобраны правильно, кожа восстанавливает барьерные функции.
Везикулы возникают на поверхностях, где размещены сальные, потовые железы, плохо вентилируемые: на голове, где есть фолликулы, в верхней трети спины, на ягодицах, на груди у полных малышей.
Если врач своевременно не поставит диагноз, не назначит терапию, патологический процесс развития везикулопустулеза затронет базальные слои эпидермиса, подкожную жировую клетчатку.
Бывает ли везикулез у взрослых
Человек в старшем возрасте не может заболеть младенческой формой патологии. Физиологические качества кожи отличаются, барьерная защита выше.
Поражение покровов бактериальными, вирусными, грибковыми агентами на фоне дисбаланса иммунитета у взрослых возможно. Заболевание протекает в форме, аналогичной детской клинике. Причины везикулопустулеза в зрелом возрасте связаны с гипофункцией организма, являются сопутствующим фактором при обширных системных заболеваниях. Врачи советуют не игнорировать личную гигиену при повреждениях на коже.
Клинические рекомендации по лечению
Неосложненные формы везикулопустулеза доктор лечит на дому. Если ситуация ухудшается, ребенка госпитализируют в инфекционное отделение для новорожденных, где используют стерильные боксы. За детьми ухаживают медсестры, придерживаясь строгих указаний врача.
Советы для терапии недуга:
- В остром периоде ребенка не купают: влажная среда может усугубить процесс, распространяя патогенные микроорганизмы на здоровые участки.
- Кожу обрабатывают подсушивающими составами. Оптимальное средство при везикулопустулезе – Фукорцин, альтернативный вариант – слабый раствор марганцовки.
- Если пораженных участков много, предварительно проводят тест на гиперчувствительность к компонентам лекарственного продукта.
- Небольшие фрагменты эпидермиса допустимо прижигать асептическим раствором – бриллиантовым зеленым, метиленовым синим, нитратом серебра. Процедуру проводят до 3 – 4 раз на день.
- Усилить эффект местного лечения везикулопустулеза поможет терапевтическое ультрафиолетовое облучение.
Если площадь распространения патологии большая, педиатр назначает антибиотик. Практику медикаментозного лечения в этом случае поддерживает доктор Комаровский. Предпочтение отдают препаратам цефалоспоринового ряда.
Если ребенок чувствует себя плохо, на фоне антибиотикотерапии везикулопустулеза назначают дезинтоксикационные мероприятия, вводят витамины. Иногда младенцу прописывают антистафилококковые иммуномодуляторы: плазму, Апитоксин. Переход на домашний формат терапии возможен после стабилизации состояния маленького пациента.
От нетрадиционных схем лечения отказываются: народные рецепты могут усугубить ситуацию и на этапе поправки.
Прогноз выздоровления и возможные осложнения
Везикулопустулез при своевременном правильном лечении имеет благоприятный прогноз. Если проблему длительный период игнорировать, не соблюдать предписания, рекомендации врача, могут возникнуть серьезные осложнения:
- абсцессы,
- флегмоны,
- псевдо-, истинные фурункулы,
- диссеминация инфекции при везикулопустулезе,
- омфалит,
- сепсис.
От глубины проникновения патологического процесса, разрушения тканей зависит видимость дефектов на коже , келоидных рубцов. Они могут испортить внешность ребенка, если локализуются на лице, видимых участках тела.
Профилактика везикулопуслеза сводится к устранению факторов передачи болезни малышу, выполнению правил:
- своевременное выявление, интенсивное лечение стафилококковой инфекции у женщин репродуктивного возраста,
- соблюдение медицинским персоналом санитарных норм,
- придерживание правил гигиены молодой мамой, посетителями палаты, контактирующих с ребенком.
Соблюдая рекомендации по грудному вскармливанию, не допуская перегревания, следя за гигиеной, очищением кожи новорожденных, можно уберечь организм от поражения везикулопустулезом, опасных последствий недуга. Выздоровлению больного способствует создание оптимального температурного режима в комнате малыша.
Заболевания периода новорожденности всегда требуют особого внимания. Особенно это касается инфекционных поражений. В связи с тем, что организм малыша еще плохо адаптирован к новой среде, и работа иммунной системы еще несовершенна, воспалительные патологии могут привести к опасным осложнениям. Особенно это касается недоношенных новорожденных, а также детей, находящихся на искусственном вскармливании. Эти малыши относятся к группе риска и требуют повышенного внимания медицинского персонала.
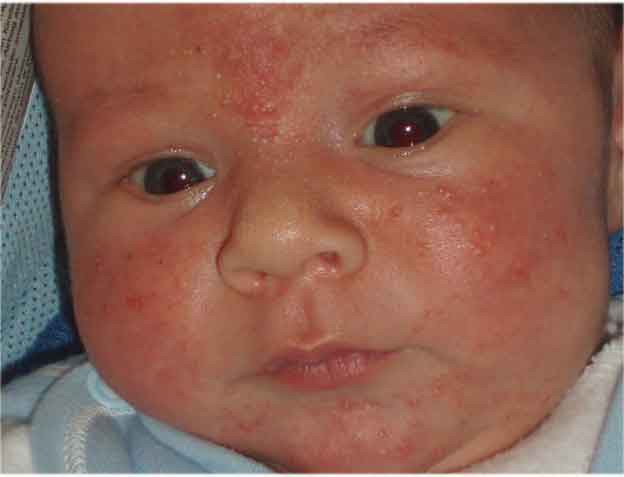
Примером инфекционного поражения являются: везикулопустулез у новорожденных, пузырчатка, омфалит и т. д. Эти заболевания требуют госпитализации малыша в детскую больницу, так как без своевременного лечения могут привести к развитию сепсиса.
Что это такое?
Везикулопустулез у новорожденных – довольно распространенное заболевание. Он относится к инфекционным поражениям кожного покрова. Основные проявления заболевания – это появление гнойничковой сыпи на теле и слабо выраженный интоксикационный синдром. Для новорожденных, находящихся на грудном вскармливании, имеющих нормальную массу тела при отсутствии других патологий, везикулопустулез обычно не представляет опасности.
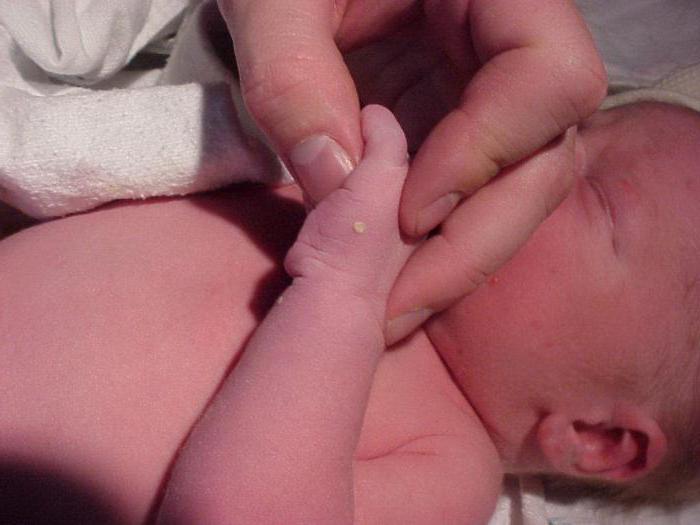
При своевременном лечении симптомы быстро регрессируют, осложнений не наблюдается. Однако следует насторожиться, если заболевание плохо поддается терапии, и состояние малыша ухудшается. В этих случаях часто оказывается, что, помимо поражения кожи, имеется еще какая-то инфекционная патология, чаще всего – врожденная.
Везикулопустулез у новорожденных: причины
Заболевание относится к гнойно-септическим патологиям, характерным для данного периода. Множество бактерий может вызывать везикулопустулез у новорожденных. Возбудители болезни – Грам(+) кокки, кишечная палочка. В большинстве случаев заболевание вызывает стафилококковая инфекция. Помимо этого, выделяют факторы, способствующие развитию гнойно-септических процессов. К примеру, врожденный везикулопустулез у новорожденных практически всегда связывают с внутриутробными инфекциями, передавшимися малышу от матери. Среди них выделяют вирус простого герпеса, ЦМВ, хламидиоз и т. д.
Среди других причин везикулопустулеза можно отметить:
- Ненадлежащий уход за кожей малыша. При постоянном укутывании в теплую одежду у новорожденного часто развивается потница. Если складки малыша обработать несвоевременно (использовать присыпку, детский крем), то может присоединиться бактериальная инфекция. В результате развивается везикулопустулез.

- Сниженный иммунитет у ребенка. Чаще всего наблюдается у недоношенных детей или у малышей, имеющих внутриутробную инфекцию. Следует помнить, что нормальному развитию иммунной системы новорожденных способствует грудное вскармливание.
- Несоблюдение гигиены матери и ребенка (редкое купание, смена подгузников, тугое пеленание).
- Повышенная температура и влажность в помещении.
Симптомы везикулопустулеза у новорожденных
Чаще всего везикулопустулез развивается в первый месяц жизни малыша. Обычно ему предшествует потница – появление красноты в кожных складках (подмышки, шея, паховая область). Первые высыпания могут появиться и на лице. Заболевание возникает в результате закупорки потовых желез и присоединения инфекции. Сначала на коже малыша возникают везикулярные элементы (пузырьки), наполненные прозрачным содержимым. Позже сыпь распространяется по всему телу. Часто везикулы и пустулы появляются на волосистой части головы, животе, ногах, в паховых и подмышечных складках.
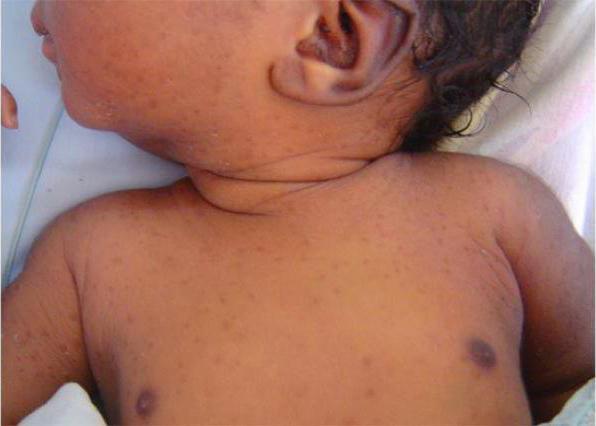
Если заболевание вовремя не лечить, то содержимое пузырьков становится гнойным. Высыпания самостоятельно вскрываются, оставляя гиперемированную поверхность. Позже на месте гнойничковых элементов появляются корочки, происходит заживление. Зачастую везикулопустулез у новорожденных не сопровождается симптомами интоксикации. Иногда может наблюдаться субфебрильная температура, вялость.
Дифференциальная диагностика при везикулопустулезе
Везикулопустулез часто можно перепутать с другими заболеваниями кожи. Это связано с тем, что многие дерматологические патологии начинаются с подобных симптомов, переходя со временем в более тяжелые формы. К этим заболеваниям относятся инфекционный и аллергический дерматит, пузырчатка новорожденных. Везикулопустулез отличается слабо выраженным интоксикационным синдромом (иногда он полностью отсутствует), размером и характером высыпаний. Следует отметить, что он практически всегда возникает на фоне потницы и распространяется после купания малыша. При проведении ОАК и ОАМ изменений не наблюдается, в отличие от других патологий. Если заболевание не поддается терапии, то выполняется анализ содержимого высыпаний для подбора антибактериальных препаратов.
Везикулопустулез: лечение новорожденного в стационаре
Несмотря на то что заболевание не сопровождается тяжелым состоянием малыша, ребенка необходимо госпитализировать. Это нужно для точной диагностики и эффективности лечения. В большинстве случаев везикулопустулез у новорожденных не требует антибактериальной терапии. Чаще всего достаточного местного лечения. Высыпания обрабатывают раствором фукорцина, бриллиантовым зеленым. Кожу малыша аккуратно протирают, купание противопоказано.
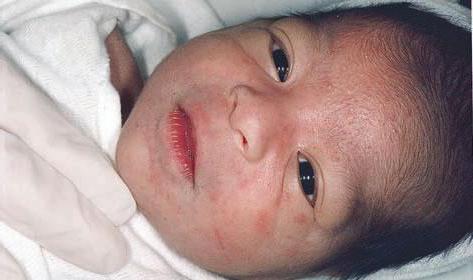
Складки обрабатывают слабым раствором перманганата калия, фурацилина. Если лечение не помогает, то проводится более тщательная диагностика (на наличие внутриутробных инфекций). Назначают антибактериальные препараты: «Цефазолин», «Пенициллин».
Профилактика осложнений везикулопустулеза
При быстром заживлении и улучшении состояния малыша можно с точностью диагностировать везикулопустулез у новорожденных. Фото кожных высыпаний при этом заболевании можно увидеть в специальных учебниках по неонатологии. Чтобы избежать осложнений везикулопустулеза, необходимо тщательно обрабатывать новые пузырьки, не купать ребенка, мыть руки перед тем, как брать малыша. Первичная профилактика заболевания включает грудное вскармливание и правильную гигиену новорожденного.
этиология и причины, лечение и профилактика

 Везикулопустулез является кожным заболеванием. Вызывается стафилококковой инфекцией и проявляется воспалением потовых желез. В основном заболевание стремительно развивается в первые недели жизни. Если вовремя обратить внимание на проблему и начать ее лечение, то осложнений быть не должно.
Везикулопустулез является кожным заболеванием. Вызывается стафилококковой инфекцией и проявляется воспалением потовых желез. В основном заболевание стремительно развивается в первые недели жизни. Если вовремя обратить внимание на проблему и начать ее лечение, то осложнений быть не должно.
Типы везикулопустулеза
Этиология заболевания известна давно. Везикулопустулез является дерматологической патологией, которая характеризуется воспалением потовых желез у детей и взрослых. Проявляется на коже в виде пузырьков и гнойничков. Заболевание распространено у детей раннего возраста. Часто развивается у недоношенных или детей со слабой иммунной системой. При правильном и своевременном лечении симптомы проходят бесследно.
В зависимости от причины возникновения везикулопустулез у новорожденных разделяют на два типа:
- Врожденный. Врожденный везикулез у новорожденных проявляется на 1−2 сутки после рождения. Источником заражения является мать. Инфицирование происходит во время родов или же еще внутриутробно.
- Приобретенный. Возникает на 7−10 день жизни. Основной причиной является недостаточный гигиенический уход за кожей ребенка. Развивается на фоне ослабленного иммунитета или как осложнение потницы в случае перегревания ребенка.
Причины возникновения
Везикулопустулез у новорожденных, причины которого кроются в контакте с носителем стафилококка, проявляются в первые дни жизни. Часто таким носителем является мать. Также причиной заболевания может быть кишечная палочка, стрептококк или обычный грибок кандида.
Среди факторов, способствующих развитию заболевания, выделяют:
-

 неокрепший организм новорожденного;
неокрепший организм новорожденного; - искусственное вскармливание;
- опрелости кожи, вызванные перегреванием;
- внутриутробное инфицирование от матери;
- инфицирование через несоответствующие условия в больнице;
- несоблюдение гигиены кожи малыша.
Источник заражения чаще всего скрывается в бытовых условиях, в которых находится ребенок. Так как кожа у новорожденных очень тонкая и нежная, любое негативное влияние может быть причиной заражения.
Симптомы болезни
Признаки везикулопустулеза у детей имеют ряд характерных особенностей, по которым доктор оценивает состояние кожи. Основными симптомами заболевания являются:
- множественная мелкая сыпь с гноем;
- повышение температуры тела до 37,5;
- нарушение аппетита;
- ребенок беспокойный;
- на третий день болезни пузырьки лопаются и на их месте образуются язвочки.
В основном сыпь проявляется на участках кожи в местах расположения потовых желез: на волосистой части головы, плечиках, складках, ягодицах. Имеет свойство быстро распространяться. Без своевременного лечения может переходить на подкожную жировую клетчатку. На месте гнойничков могут возникать абсцессы. После лечения осложнений могут оставаться рубцы.
Методы лечения сыпи
Везикулопустулез, лечение которого начали своевременно, не требует никаких особых процедур. Обратиться нужно к педиатру по месту жительства. Он назначит местные процедуры, которые состоят из таких манипуляций:
-

 Раствором марганца нужно протирать воспаленные места и складочки.
Раствором марганца нужно протирать воспаленные места и складочки. - Красную сыпь следует обрабатывать раствором фурацилина в пропорции 1 ложка лекарства на стакан кипяченой воды.
- Если появились язвочки, их можно помазать зеленкой.
- Если из ранки сочится сукровица, нужно промокнуть ее чистой марлей и обработать указанными антисептиками.
- Для устранения патогенной микрофлоры желательно, чтобы ребенок проходил процедуры воздействия ультрафиолетовой лампой.
Если же у малыша начались осложнения, то его в обязательном порядке госпитализируют в инфекционное отделение. Доктора в условиях стационара проводят следующее лечение:
- Внутримышечно вводятся антибиотики.
- Исходя из анализа крови может проводиться дезинтоксикация крови.
- Если у ребенка высокая температура, ему дают жаропонижающие средства.
- Для повышения сопротивляемости организма вводят специальные антистафилококковые модуляторы.
- Из поврежденных участков кожи ребенка периодически берутся посевы для контроля состояния организма.
Для каждого конкретного малыша лечение везикулопустулеза проводится индивидуально. Крайней мерой может быть хирургическое вмешательство и чистка пораженных тканей кожи.
Возможные осложнения

 В большинстве случаев везикулопустулез у детей при адекватном лечении имеет благоприятный прогноз. Однако если лечение начато несвоевременно, возможны серьезные осложнения. На месте язвочек могут образовываться абсцессы. Они заполнены уже не сукровицей, а гноем.
В большинстве случаев везикулопустулез у детей при адекватном лечении имеет благоприятный прогноз. Однако если лечение начато несвоевременно, возможны серьезные осложнения. На месте язвочек могут образовываться абсцессы. Они заполнены уже не сукровицей, а гноем.
Если у ребенка ослаблен иммунитет, инфекция легко может попасть прямо в кровь и быстро распространиться по всему организму. В этом случае существует высокий риск заражения крови. Это осложнение чаще всего приводит к самому плачевному исходу. Золотистый стафилококк поражает уже не только кожные покровы, но и внутренние органы и головной мозг ребенка.
Именно поэтому следует вовремя лечить везикулопустулез у детей.
Профилактика везикулопустулеза
Основные профилактические методы основываются на устранении факторов передачи заболевания новорожденному ребенку. Основными из них являются:
-

 предупреждение, выявление и лечение стафилококковой инфекции у женщины репродуктивного возраста;
предупреждение, выявление и лечение стафилококковой инфекции у женщины репродуктивного возраста; - соблюдение медперсоналом санитарных норм;
- профилактика во время родов;
- грудное вскармливание, прикладывание малыша в первые минуты жизни к груди матери;
- гигиена кожи новорожденного;
- при появлении потницы или других кожных проявлений незамедлительное их лечение.
Везикулопустулез у новорожденных проходит легко и без осложнений, если лечение начато вовремя. Родителям нужно проявить внимательность и ответственность в первые дни жизни ребенка, чтобы не пропустить симптомы, которые могут привести к серьезным последствиям.
Заболевания неонатального периода всегда требуют особого внимания. Особенно это касается инфекционных поражений. Из-за того, что организм ребенка все еще плохо адаптирован к новой среде, а функционирование иммунной системы все еще несовершенно, воспалительные патологии могут привести к опасным осложнениям. Особенно это касается недоношенных новорожденных, а также детей, находящихся на искусственном вскармливании. Эти дети находятся в опасности и требуют повышенного внимания медицинского персонала.
Примером инфекционного поражения является: везикулопустулез у новорожденных, пузырчатка, омфалит и др. Эти заболевания требуют госпитализации ребенка в детскую больницу, поскольку без своевременного лечения может привести к развитию сепсиса.
Что это?
Везикулопустулез у новорожденных — распространенное заболевание ратерой. Это относится к инфекционным поражениям кожи. Основные проявления заболевания — это появление гнойничковой сыпи на теле и слабо выраженный интоксикационный синдром.Для новорожденных, которые находятся на грудном вскармливании и имеют нормальный вес при отсутствии других патологий, везикулопустулез обычно не представляет опасности.
При своевременном лечении симптомы быстро прогрессируют, осложнений не наблюдается. Однако следует предупредить, если болезнь плохо реагирует на терапию и состояние ребенка ухудшается. В этих случаях часто оказывается, что помимо поражений кожи, существует также некоторая инфекционная патология, чаще всего врожденная.
Везикулопустулез у новорожденных: причины
Заболевание относится к гнойно-септической патологии, характерной для этого периода. Многие бактерии могут вызывать везикулопустулез у новорожденных. Возбудители — грамм (+) кокки, кишечная палочка. В большинстве случаев заболевание вызывает стафилококковую инфекцию. Кроме того, существуют факторы, способствующие развитию гнойно-септических процессов. Например, врожденный везикулопустулез у новорожденных почти всегда связан с внутриутробными инфекциями, передаваемыми ребенком от матери.Среди них вирус простого герпеса, ЦМВ, хламидиоз и так далее.
Среди других причин везикулопустулы можно отметить:
- Неадекватный уход за кожей малыша. При постоянном укутывании в теплую одежду у ребенка часто появляется потливость. Если складки ребенка обрабатываются несвоевременно (используйте пудру, детский крем), то может присоединиться бактериальная инфекция. В результате развивается везикулопустулез.
- Снижение иммунитета у ребенка. Чаще всего наблюдается у недоношенных детей или у детей с внутриутробной инфекцией.Следует помнить, что нормальному развитию иммунной системы новорожденных способствует грудное вскармливание.
- Несоблюдение гигиены матери и ребенка (редкие купания, смена подгузников, плотное пеленание).
- Повышение температуры и влажности в помещении.
Симптомы везикулопустулы у новорожденных
Чаще всего везикулопустулы развиваются в первые месяцы жизни ребенка. Обычно ему предшествует потоотделение — появление покраснения на кожных складках (подмышечные впадины, шея, паховая область).Первые высыпания могут появиться на лице. Заболевание возникает в результате закупорки потовых желез и инфекции. Сначала на коже ребенка появляются везикулярные элементы (пузырьки), заполненные прозрачным содержимым. Позже сыпь распространяется по всему телу. Часто везикулы и гнойнички появляются на коже головы, живота, ног, в паховых и подмышечных складках.
Если болезнь не лечится вовремя, то содержимое пузырьков становится гнойным. Высыпания открываются самостоятельно, оставляя гиперемированную поверхность.Позже на месте пустулезных элементов появляются корочки, происходит заживление. Нередко везикулопустулез у новорожденных не сопровождается симптомами интоксикации. Иногда субфебрильная температура, вялость может наблюдаться.
Дифференциальный диагноз с везикулопустулом
Везикулопустулез часто можно спутать с другими заболеваниями кожи. Это связано с тем, что многие дерматологические патологии начинаются со сходных симптомов, переходящих со временем в более тяжелые формы. Эти заболевания включают инфекционно-аллергический дерматит, пузырчатку новорожденных.Везикулопустулез характеризуется слабо выраженным интоксикационным синдромом (иногда он полностью отсутствует), размером и характером высыпаний. Следует отметить, что это почти всегда происходит на фоне потоотделения и распространяется после купания малыша. В поведении OAB и OAM изменений не наблюдается, в отличие от других патологий. Если заболевание не поддается лечению, то содержание сыпи анализируется на предмет выбора антибактериальных препаратов.
Везикулопустулез: лечение новорожденного в стационаре
Несмотря на то, что заболевание не сопровождается тяжелым состоянием ребенка, ребенок должен быть госпитализирован.Это необходимо для точной диагностики и эффективности лечения. В большинстве случаев везикулопустулез у новорожденных не требует антибактериальной терапии. Чаще всего достаточно местного лечения. Сыпь обрабатывают раствором фукоцина, блестящего зеленого цвета. Кожа малыша нежно протирается, купание противопоказано.
Морщины обрабатывают слабым раствором перманганата калия, фурацилином. Если лечение не помогает, то проводится более тщательная диагностика (на наличие внутриутробных инфекций).Назначают антибактериальные препараты: «Цефазолин», «Пенициллин».
Профилактика осложнений везикулопустулеза
При быстром заживлении и улучшении состояния ребенок может точно диагностировать везикулопустулез у новорожденных. Фото кожных высыпаний при этом заболевании можно увидеть в специальных учебниках по неонатологии. Чтобы избежать осложнений везикулопустул, необходимо аккуратно обращаться с новыми везикулами, не купать ребенка, мыть руки перед приемом ребенка. Первичная профилактика заболевания включает грудное вскармливание и правильную гигиену новорожденного.
р >>.
epilepsy.com

- Учиться
- диагностика
- Лечение судорог и эпилепсии
- Первая помощь Приступа и Безопасность
- Управление вашей эпилепсией
- Новости о судорогах и эпилепсии
- Эпилепсия и Поведение Журнал
- Выберите рефераты журнала
- Итоги 4-й конференции по эпилепсии, проводимой раз в два года
- Стандартизированный диагностический подход и постоянная обратная связь улучшают исход при психогенных нонепилептических припадках
- Оценка влияния памяти и настроения на приверженность противоэпилептическим препаратам
- Изменения в отношении взрослых американцев к людям с эпилепсией
- Изменение подхода к выбору лечения при эпилепсии с использованием больших данных
- Клинико-экономическое бремя прорывных припадков
- Когнитивные нарушения у пожилых людей с эпилепсией: характеристика и анализ факторов риска
- Детерминанты войлочной стигмы при эпилепсии
- Дифференциальное влияние методов контрацепции на судороги в зависимости от категории противоэпилептических препаратов
- Создание диетического центра для взрослых по эпилепсии: опыт, эффективность и проблемы
- Расходы на медицинское обслуживание и их использование в связи с длительно или кратковременно действующими лекарствами от судорог (AED) при их использовании отдельно
- В фокусе: повседневная жизнь семей взрослых людей с эпилепсией
- Долгосрочные судороги и психосоциальные результаты стимуляции блуждающего нерва при неразрешимой эпилепсии
- Перспективы конфискационных кластеров: пробелы в лексике, осведомленности и лечении
- Прогнозирование лекарственной устойчивости у взрослых пациентов с генерализованной эпилепсией: исследование «случай-контроль»
- Самоконтроль эпилептических припадков с помощью нефармакологических стратегий
- Тяжесть самооценки бессонницы у взрослых с эпилепсией связана с коморбидными расстройствами и депрессивными симптомами
- Должны ли мы перестать говорить «эпилептический»? Сравнение влияния терминов «эпилепсия» и «человек с эпилепсией»
- Симптомы тревоги и депрессии у детей школьного возраста с активной эпилепсией
- Эпилепсия височной доли — предрасполагающий фактор апноэ во сне: исследование с помощью вопросника в отделе мониторинга видео-ЭЭГ
- Использование противоэпилептических препаратов во время беременности и кормления грудью. Тип информации, предоставляемой поиском в Google.
- Уязвимости к противоэпилептическим лекарственным средствам (AED) у молодых людей с эпилепсией
- Дефекты поля зрения после различных резекционных процедур при мезотемпоральной эпилепсии доли
- Полезность долгосрочного видео-ЭЭГ-мониторинга для детей с пристальным взглядом
- Использование EpiFinder для поддержки клинических решений при оценке эпилепсии
- Понимание навыков самоуправления людей с эпилепсией
- Роль исполнительного функционирования в качестве жизни при детской неразрешимой эпилепсии
- Эффективность образовательной программы для родителей детей с эпилепсией (FAMOSES)
- Одновременное возникновение эпилепсии и аутизма: систематический обзор
- Социальные медиа в эпилепсии: количественный и качественный анализ
- Переменные, связанные с судорогами, предсказывают внимание и память у детей с эпилепсией
- Эпилептический рецидивирующий катамениальный статус: редкий или недостаточно распознанный феномен у женщин с эпилепсией?
- Психиатрические и поведенческие побочные эффекты противоэпилептических препаратов у взрослых с эпилепсией
- Материалы семинара по лечению каннабиноидов Фонда эпилепсии 2017 года
- Предоперационная депрессия и беспокойство не связаны с худшим исходом после эпилепсии через пять лет после операции
- Родительский стресс, качество жизни в педиатрии и поведение на начальном этапе и в течение одного года: результаты исследования FEBSTAT
- Нейроповеденческие проблемы у детей с ранней эпилепсией: популяционное исследование
- Большинство антидепрессантов безопасны для пациентов с эпилепсией в терапевтических дозах: обзор доказательств
- Смертность при синдроме Драве: обзор
- MINDSET: Клиническая целесообразность использования пересмотренного инструмента самоконтроля эпилепсии для пациентов, говорящих по-испански
- Улучшение качества жизни и познания после ранней имплантации стимулятора блуждающего нерва у детей
- Ближайшие результаты в ранней стадии эпилепсии: современный взгляд
- Иктальная брадиаритмия и асистолия, требующая имплантации кардиостимулятора
- Как часто достигается антисыворотка без лекарственной кетогенной диетотерапии?
- Как вы тренируетесь с эпилепсией? Понимание барьеров и адаптации к успешным упражнениям с эпилепсией
- Данные обследования здоровья о серьезных психологических расстройствах среди взрослых с эпилепсией во всех расовых / этнических группах
- Использование фолиевой кислоты женщинами с эпилепсией
- Опыт и потребности родителей детей младшего возраста с активной эпилепсией: популяционное исследование
- Эпилепсия по номерам: Смертность от эпилепсии по возрасту, расе / этнической принадлежности и полу в США значительно увеличилась с 2005 по 2014 гг.
- Хирургия эпилепсии в недостаточно охваченном испанским населением улучшает депрессию, беспокойство и качество жизни
- Эпидемиология нейроцистицеркоза и эпилепсии, все ли описано?
- Диазепам Буккальная пленка для лечения острых приступов
- Диагностическая точность обнаружения судорог у пациентов с тяжелой эпилепсией и нарушениями интеллекта
- Разработка и использование скульптурной оценки арт-терапии при стационарном наблюдении за эпилепсией
- Консультирование эпилептологов влияет на контрацептивный выбор женщин с эпилепсией
- Реабилитация на уровне сообщества предлагает экономически эффективное лечение эпилепсии в сельской Гвинее-Бисау
- Дети с расстройствами аутистического спектра и лекарственно-устойчивой эпилепсией могут извлечь выгоду из хирургии эпилепсии
- Всплески высокочастотной повторяющейся транскраниальной магнитной стимуляции (мТМС) совместно с лоразепамом подавляют судороги в модели эпилептического статуса у крыс-каината
- Становление комфортным с «Моей» эпилепсией: стратегии, которые пациенты используют в пути от диагностики до принятия и раскрытия
- Ассоциация сна с внезапной неожиданной смертью при эпилепсии
- Связь между дозой противоэпилептического препарата и долгосрочным ответом у пациентов с рефрактерной эпилепсией
- Устранение барьеров для хирургического обследования пациентов с эпилепсией
- Добавление ночной больничной няни во время внутричерепного стереотаксического мониторинга ЭЭГ повышает безопасность и судорожные реакции в отделении мониторинга эпилепсии у взрослых
- Рандомизированное контролируемое испытание психосоциальной групповой интервенции для молодых людей с эпилепсией (PIE)
- Эпилепсия Фонд Редакции
- Выберите рефераты журнала
- Кето Новости
- Эпилепсия и Поведение Журнал
крок 2- 2005 (общая медицина)
Крок 2 — Вопросник 2019 года
Информация
Вы уже прошли викторину раньше. Следовательно, вы не можете начать это снова.
Вы должны войти или зарегистрироваться, чтобы начать тест.
Вы должны закончить следующий тест, чтобы начать этот тест:
Вопрос 1 из 200
Врач должен принять меры для первичной профилактики железодефицитной анемии.Какие из следующих категорий пациентов подвергаются таким первичным профилактическим мерам?
Вопрос 2 из 200
Пациент с нестабильной стенокардией получил следующее комплексное лечение: антикоагулянты, нитраты, альфа-адреноблокаторы. Однако на третий день лечения боль все еще остается. Какие исследования должны быть проведены для установления диагноза?
Вопрос 3 из 200
28 лет.о. Женщина обратилась к врачу из-за ограниченной потери волос. В анамнезе — частые головные боли, недомогание, артромиалгия, лихорадка, нерегулярная половая жизнь, употребление наркотиков. RW отрицательный. Какое обследование должно быть сделано в первую очередь?
Вопрос 4 из 200
Какие методы сбора информации предпочтительнее для изучения жилищных условий студентов медицинского вуза на период обучения?
Вопрос 5 из 200
Выберите метод графического представления ежемесячной информации о количестве зарегистрированных случаев острой кишечной инфекции и их сопоставлении со среднемесячными значениями, полученными за 5 предыдущих лет:
Вопрос 6 из 200
Определить базовый регистрационный документ при углубленном изучении заболеваемости с временной потерей трудоспособности на промышленном предприятии:
Вопрос 7 из 200
Больной 25 лет жалуется на боль в I пальце правой руки.При осмотре: палец однородно отечен, в согнутом положении. При попытке разогнуть палец боль усиливается. Острая боль появляется при соприкосновении с зондом в проекции связки. Какое заболевание является наиболее вероятным?
Вопрос 8 из 200
Образец молока был взят для тестирования из 5-тонной партии молока. Лабораторный анализ показал следующее: содержание жира 2%, удельная плотность — 1,04 г / см 3 , кислотность 21 0 С, редуктазный зонд — слабопозитивный.Каким образом продукт будет использоваться? Что бы вы посоветовали?
Вопрос 9 из 200
Пациент с тиреотоксикозом находится в двухместном стационарном отделении терапевтического отделения. Площадь отделения составляет 18 м 2 , высота 3 м, скорость вентиляции 2,5 / час. Температура воздуха — 20 0 , относительная влажность 45%, скорость движения воздуха 0,3 м / с, коэффициент освещенности 1/5, уровень шума 30 дБ. Сделайте гигиеническую оценку условий.
Вопрос 10 из 200
33 года женщина работает секретарем. В ее рационе содержится 150 г белка (в том числе 100 г животного белка), 200 г жира, 600 г углеводов. Какая патология может развиться из этой диеты?
Вопрос 11 из 200
A 9 лет. Девушка среднего роста и гармоничного роста.Она болела острой респираторной инфекцией пять раз. Определите группу ее здоровья.
Вопрос 12 из 200
Ребенку 11 лет. Он страдает нервно-артритическим диатезом. Повышенный синтез какой кислоты является патогенным при нервно-артритическом диатезе?
Вопрос 13 из 200
A 35 лет.о. Женщина поступила в отделение торакальной хирургии с лихорадкой до 40 0 С, появлением боли в боку, вызванной глубоким дыханием, кашлем с большим количеством гнойной мокроты и кровью с неприятным запахом. Какой наиболее вероятный диагноз?
Вопрос 14 из 200
A 52 года у человека периодически возникают преходящие ишемические приступы. Аускультация сонных артерий обнаруживает шум. Какой метод диагностики необходимо применить в первую очередь?
Вопрос 15 из 200
A 67 лет.о. больной жалуется на сердцебиение, головокружение, шум в ушах, чувство нехватки воздуха. Объективно: бледная, влажная кожа. Везикулярное дыхание, частота дыхания — 22 в минуту, пульс — 200 ударов в минуту, AP-100/70 мм рт. На ЭКГ: частота сердечных сокращений — 200 ударов в минуту, желудочковые комплексы расширены, деформированы, расположение сегментов ST и волны T диссонантно. Волна Р не изменена, накладывает QRST, естественного соответствия между Р и QRS нет. Какой вид аритмии присутствует?
Вопрос 16 из 200
Скорая помощь была вызвана на 48 лет.о. человек. Со слов родственников у него было три эпизода потерянного сознания и нападений в течение дня. При осмотре: наблюдается следующий приступ: пациент потерял сознание, упал на пол, возникли тонические, а затем клонические судороги туловища и конечностей. Приступ длился 4 минуты и закончился непроизвольным мочеиспусканием. Какой тип атаки наблюдался?
Вопрос 17 из 200
A 2 года.о. девушка болеет 3 дня. Сегодня у нее слабая лихорадка, тяжелые катаральные симптомы, распространенная макулопапулезная сыпь на ягодицах и увеличенные затылочные железы. Какой у тебя диагноз?
Вопрос 18 из 200
Мужчина 30 лет, отметил растущие пальцы и лицевой череп, изменил лицо. Жалуется на плохое зрение, слабость, потемнение кожи, потерю массы тела. Рентген показывает расширение sella turcica, истончение tuberculin sphenoidale, признаки повышения внутричерепного давления.Какой диагноз вы можете поставить?
Вопрос 19 из 200
Пациент жалуется на мучительный (мучительный) кашель с откашливанием до 600 мл / сутки гнойной шоколадно-цветной мокроты с запахом гниения. Начало болезни было внезапным, т 0 — 39 0 С, лихорадка нерегулярного типа. Существует область потемнения с полостью в центре на рентгеновской пленке, с нерегулярными контурами и уровнем жидкости.О каком заболевании идет речь?
Вопрос 20 из 200
A 24 года пациент жалуется на тошноту, рвоту, головную боль, одышку. У него был острый нефрит в возрасте 10 лет. Протеинурия обнаружена в моче. Объективно: кожа серо-бледная, отека нет. Акцент II тона над аортой. АД 140 / 100-180 / 100 мм рт. Уровень остаточного в крови N 2 — 6,6 ммоль / л, креатинина — 406 ммоль / л.Дневной диурез — 2300 мл, никтурия. Удельная плотность мочи составляет 1009, альбумина — 0,9 г / л, WBC — 0-2 в ф / з. РБК. — одиночный в ж / д., Гиалиновый слепок в образце. Ваш диагноз?
Вопрос 21 из 200
A 33 года пациент мужского пола был госпитализирован. Пациент бледен, при попытке встать жалуется на сильное головокружение. Примерно час назад была рвота как кофейная гуща. BP- 90/60 мм рт.пульс- 120 б / мин. В анамнезе больная страдала язвой желудка, безболезненная форма в течение 4 лет. Язва была выявлена при гастрофибероскопии. Ваш диагноз:
Вопрос 22 из 200
A 40 лет. Пациент с ревматическим пороком сердца жалуется на анорексию, слабость и потерю веса, одышку и отечность ног. При осмотре: t 0 — 39 0 C, пульс 100 / мин.По типу ucultation: диастолический шум в митральной области. Петехическое поражение круглой ключицы; селезенка была ощутимой, удаление зуба месяц назад.
Вопрос 23 из 200
Пациент с внутрибольничной пневмонией имеет признаки коллапса. Какое из следующих осложнений пневмонии чаще всего сопровождается коллапсом?
Вопрос 24 из 200
A 27 лет.о. Мужчина жалуется на боль в эпигастрии, которая облегчается при приеме пищи. EGDFS показывает антральный эрозивный гастрит, биопсия слизистой антрального отдела желудка представляет Hеli-cobacter Pylori. Что можно диагностировать в этом случае?
Вопрос 25 из 200
A 62 года пациент с СД-2. Диабет компенсируется диетой и манинилом. Пациент должен пройти операцию по поводу паховой грыжи. Какую тактику гипогликемической терапии следует использовать?
Вопрос 26 из 200
A 32 года.о. больной жалуется на сильную слабость, тремор конечностей. При физикальном осмотре наблюдается потеря массы тела, влажная и теплая кожа. Щитовидная железа увеличена до 3 и степени, безболезненная, эластичная. PS- 108 ударов в минуту. BP- 160/55 мм рт. Остальное в норме. Что можно диагностировать?
Вопрос 27 из 200
A 30 лет. женщина с ревматоидным артритом продолжительностью пять лет жалуется на боль в первых трех пальцах правой руки в течение последних 6 недель.Боль кажется особенно сильной ночью, часто пробуждая ее ото сна. Наиболее вероятная причина?
Вопрос 28 из 200
A 38 лет. пациент был срочно госпитализирован с жалобами на внезапную слабость, головокружение, потерю сознания, потерю массы тела, тошноту, рвоту, сильные боли в эпигастральной области, диарею, гиперпигментацию кожи. Какой наиболее вероятный диагноз?
Вопрос 29 из 200
Пациент без сознания имеет влажную кожу, поверхностное дыхание.Есть признаки предыдущей инъекции на плечи и бедра. BP- 110/70 мм рт. Тонус скелетных мышц и рефлексы увеличены. Спазмы мышц конечностей не видны. Какое наиболее вероятное расстройство?
Вопрос 30 из 200
7 лет. У мальчика с хроническим синуситом и рецидивирующими инфекциями легких рентгенография грудной клетки демонстрирует правосторонний силуэт сердца. Какой наиболее вероятный диагноз?
Вопрос 31 из 200
Пациент был госпитализирован на 7 -й день заболевания с жалобами на высокую температуру, головную боль, боль в мышцах, особенно в икроножных мышцах.Кожные покровы и склеры желтушны. На коже геморрагическая сыпь. Моча кровавая. Пациент рыбачил две недели назад. Какой наиболее вероятный диагноз?
Вопрос 32 из 200
Ребенок мужского пола весом 2,9 кг рождается от матери, у которой развилась полигидрамия на сроке 34 недели. При рождении баллы по шкале Апгар составляли 9 и 9. У ребенка при первом кормлении появляется удушье и цианоз.Кроме того, не удается установить назогастральный зонд. Какой наиболее вероятный диагноз?
Вопрос 33 из 200
У доношенных новорожденных развилась желтуха в возрасте 10 часов. Была выявлена гемолитическая болезнь новорожденных вследствие резус-несовместимости. Через 2 часа у младенца наблюдается непрямой уровень билирубина в сыворотке, повышающийся до 14 ммоль / л. Что наиболее подходит для лечения гипербилирубинемии у этого ребенка?
Вопрос 34 из 200
При сроке беременности 40 недель высота стояния дна матки меньше предполагаемой на данный срок.Женщина родила ребенка весом 2500 г, длиной тела 53 см, с оценкой по шкале Апгар 4-6 баллов. Труда была быстрой. Причиной такого состояния ребенка стали:
Вопрос 35 из 200
A 42 года Мужчина скончался в дорожно-транспортном происшествии после кровоизлияния на месте из-за острой геморрагической анемии. Какой минимальный процентный объем общей кровопотери может привести к смерти при остром кровотечении?
Вопрос 36 из 200
Какие препараты используются для профилактики грибковой инфекции?
Вопрос 37 из 200
Что чаще всего развивается после случайного приема соляной кислоты?
Вопрос 38 из 200
Женщина, 40 лет, первородящая, с бесплодием в анамнезе, на 42-43 неделе беременности.Трудовая активность слабая. Продольное предлежание плода, I положение, переднее положение. Головка плода вовлекается в тазовое отверстие. ЧСС плода 140 ударов в минуту, ритмичная, приглушенная. Расширение шейки матки составляет 4 см. На амниоскопии: зеленоватый цвет околоплодных вод и плодных оболочек. Черепные кости плотные, черепные швы и маленький родничок
Вопрос 39 из 200
30 лет. у женщины была легкая травма 5 тыс. пальца левой руки 15 дней назад.Она лечила себя дома. Она поступает в больницу из-за ухудшения состояния и повышения температуры. Объективно: гиперемия и отек на вентральной поверхности пальца. Ограниченные движения пальца. Рентгенография левой руки: ранняя стадия остеомиолита пятого пальца не может быть исключена. Диагноз: панарис 5 th пальца левой руки. Какая форма панариса произошла у пациента?
Вопрос 40 из 200
A 36 лет.о. у пациента диагностирован правосторонний пневмоторакс. Какой метод лечения показан пациенту?
Вопрос 41 из 200
Юноша в возрасте 15 лет с детства страдает атопическим дерматитом и аллергией на моллюсков. В последние 3 месяца после приобретения аквариумных рыбок появились насморк, конъюнктивит, зуд в носу. Какой уровень иммунологического индекса следует определить в этом случае?
Вопрос 42 из 200
У пациента появились боли в подмышечной области, повышение температуры развилось 10 часов назад.При осмотре: отмечена шаткая походка, язык покрыт белым налетом. Пульс частый. Болезненные лимфатические узлы определяются в подмышечной области. Кожа эритематозна и блестит над лимфатическими узлами. Какой наиболее вероятный диагноз?
Вопрос 43 из 200
A 17 лет. Пациент жалуется на острую боль в коленном суставе и т 0 — 38 0 с. Заболел ангиной 3 недели назад.Объективно: деформация и отек коленных суставов с гиперемией кожи. Небольшое движение вызывает острую боль в суставах. Какой диагноз является наиболее правильным?
Вопрос 44 из 200
A 38 лет. Женщина была госпитализирована в хирургическое отделение с рвотой и острой болью в животе, иррадиирующей в позвоночник. При лапароцентезе геморрагическая жидкость получается. Какое заболевание следует заподозрить?
Вопрос 45 из 200
Девушке 12 лет.о. Вчера она была переохлаждена. Сейчас она жалуется на боль в надлобковой области, частое болезненное мочеиспускание небольшими порциями, температура 37,8 0 С. Пастернацкий симптом негативный. Общий анализ мочи: белок — 0,033 г / л, WBC — 20-25 в ф / в, RBC — 1-2 в ф / в. Какой диагноз наиболее вероятен?
Вопрос 46 из 200
Девочка 11 лет. Она болеет 1 месяц. У нее «сыпь на лице в виде бабочек (пятна и папулы), боль и отек мелких суставов на руках и ногах, признаки стоматита (язвы во рту небольшого размера).CBC: Нb– 80 г / л, RBC– 2,9 × 10 12 / л, WBC– 15 × 10 9 / л, СОЭ — 40 мм / час. Ури-анализ: белок — 0,33 г / л. Какой наиболее вероятный диагноз?
Вопрос 47 из 200
56 лет. Пациент проработал на алюминиевом заводе более 20 лет. В течение последних 3 лет у него началось расшатывание зубов, боли в костях и суставах, пронзительные боли в области сердца, рвота. Предварительный диагноз:
Вопрос 48 из 200
A 38 лет.о. Женщина жалуется на гнойные выделения из левой ноздри. Температура тела составляет 37,5 0 C. Пациентка болеет в течение недели и связывает ее с простудой. Боль при пальпации ее левой щеки выявляет нежность. Слизистая оболочка в левой полости носа красная и бурная. Гнойный экссудат виден в среднем отделе верхнечелюстной кости. Какой наиболее вероятный диагноз?
Вопрос 49 из 200
Женщина, primagravida, консультируется с гинекологом 05.03,2002. Неделю назад она впервые почувствовала движения плода. Последняя менструация была 10.01.2002. Когда ей следует дать декретный отпуск?
Вопрос 50 из 200
У ребенка в возрасте 1 года на третий день простуды по ночам развился инспираторный стридор, хриплый голос и лающий кашель. Физикальное обследование выявило супрастернальные и межреберные ретракции грудной клетки. На верхней губе влажно виден синеватый оттенок кожи.Частота дыхания составляет 52 в минуту, а пульса — 122 ударов в минуту. Температура тела 37,5 0 C. Какое заболевание у ребенка?
Вопрос 51 из 200
У новорожденного в возрасте 3 дней с гипербилирубинемией (428 мкмоль / л) развились следующие расстройства. С самого начала отмечалась сильная желтуха с плохим сосанием, гипотомия и гиподинамия. Чуть позже отмечаются периодическое возбуждение, неонатальные судороги и потеря примитивных рефлексов у новорожденных.Теперь физическое обследование выявляет сходящееся косоглазие, вращательный нистагм и знак заходящего солнца. Как объяснить это состояние?
Вопрос 52 из 200
A 52 года больной заядлым курильщиком жалуется на постоянный кашель с гнойным выделением мокроты, особенно по утрам, одышку, спровоцированную даже легкими физическими нагрузками, хрипы в груди, тахипное, общую слабость. Он считает себя больным в течение 12 лет.Перезаписанные состояния появляются 3-4 раза в год, как правило, после простуды и имеют тенденцию к прогрессу. О какой болезни вы думаете прежде всего?
Вопрос 53 из 200
3 недели назад пациент заболел тонзиллитом. Клиническое обследование выявляет отек, артериальную гипертензию, гематурию, протеинурию (1,8 г / сут), гранулярные и эритроцитарные отливки. Какой предварительный диагноз?
Вопрос 54 из 200
47 лет.о. больной жалуется на интенсивный кожный зуд, желтуху, боли в костях. Кожа гиперпигментирована. Существует множественные ксанте -лазма пальпебры. Печень увеличена на 6 см, твердая с острым краем. Анализ крови выявил общий билирубин 160 мкмоль / л, прямой — 110 мкмоль / л, AST (аспарамин аминотрансфераза) — 2,1 ммоль / л в час, ALT — 1,8 ммоль / л, щелочная фосфотаза — 4,6 ммоль / л в час, холестерин– 9,2 ммоль / л, анти-тохондриальные антитела М2 в высоком титре. Какой вероятный диагноз?
Вопрос 55 из 200
Осложнения острого холецистита, которые требуют хирургического вмешательства, являются следующими, ИСКЛЮЧЕНИЕ:
Вопрос 56 из 200
67 лет.о. у больного было 5 повторных переломов нижних конечностей без значительной причины в течение 5 лет. О-образная деформация ног в коленных суставах появилась. Рентген черепа, таза и нижних конечностей показывает утолщение плоских костей. В длинных костях наблюдается гиперостоз вдоль оси кости. Анализ крови не выявил воспалительной активности. Сывороточный кальций в норме. Какое заболевание вы считаете в этом случае?
Вопрос 57 из 200
У женщины, родившей двойню, раннее постнатальное гипотоническое маточное кровотечение достигло 1.5% от ее веса. Кровотечение продолжается. Консервативные методы остановки кровотечения были признаны неэффективными. Состояние больного: бледность кожи, акроцианоз, олигурия. Женщина в замешательстве. Пульс составляет 130 ударов в минуту, АД — 75/50 мм рт. Какое дальнейшее лечение?
Вопрос 58 из 200
A 26 лет. Женщина жалуется на легкие кровянистые выделения из влагалища и боли в нижней части живота.У нее была последняя менструация 3,5 месяца назад. Пульс составляет 80 ударов в минуту. Кровяное давление (АД) составляет 110/60 мм рт. Матка увеличена до 12 недель беременности. Какой у тебя диагноз?
Вопрос 59 из 200
18 лет. Женщина жалуется на боли в нижней части живота. За несколько минут до того, как она внезапно оказалась без сознания дома.У пациента не было менструаций в течение последних 3 месяцев. При осмотре: бледная кожа, пульс — 110 ударов в минуту, АД — 80/60 мм рт. Знак Щёткина положительный. Hb- 76 г / л. При влагалищном исследовании: матка немного увеличена, смещение болезненное. Есть также любой боковой отек нечеткого размера. Задний свод влагалища нежный и внутри нависает. Какой наиболее вероятный диагноз?
крок 2- 2016 (общая медицина)
Крок 2 — Вопросник 2019 года
Информация
Вы уже прошли викторину раньше. Следовательно, вы не можете начать это снова.
Вы должны войти или зарегистрироваться, чтобы начать тест.
Вы должны закончить следующий тест, чтобы начать этот тест:
Вопрос 1 из 200
Вы дежурный врач.Пациент после успешной реанимации (утопления) был доставлен в приемную палату. АД 90/60 мм рт. Ст., ЧСС 120 / мин., Частота дыхания 26 / мин. Пациент без сознания, зрачки умеренно расширены, наблюдаются общие клонические и тонические судороги. Поставьте диагноз:
Вопрос 2 из 200
32-летний сварщик жалуется на слабость и жар. Его болезнь первоначально представлялась как тонзиллит месяцем ранее.При осмотре: BT — 38,9 o C, RR- 24 / мин., HR-100 / мин., BP — 100/70 мм рт. Ст., Кровоизлияния на ногах, увеличение лимфатических узлов. CBC показывает Hb-70 г / л, RBC-2,2 × 10 12 / л, WBC-3,0 × 10 9 / л с 32% бластов, 1% эозинофилов, 3% полос, 36% сегментов 20% лимфоцитов и 8% моноцитов СОЭ — 47 мм / час. В чем причина анемии?
Вопрос 3 из 200
Региональному кардиологу поручено разработать план медико-профилактических мероприятий, направленных на снижение сердечно-сосудистой смертности.Какие меры следует запланировать для вторичной профилактики?
Вопрос 4 из 200
У 8-летнего мальчика температура выросла до 37,5 o C через два дня после его выздоровления от случая URTI. Жалуется на удушье, боли в сердце. Объективно: кожа бледная, тахикардия, тоны сердца ослаблены, короткий систолический шум в 4-м межреберье вблизи левого края грудины.Для какого сердечного расстройства характерна такая клиническая картина?
Вопрос 5 из 200
Женщина жалуется на мышечную слабость и общую усталость, одышку, головокружение, ломкость волос и ногтей, желание есть мел. Анамнез заявляет о миоме матки. Общий анализ крови: эритроциты — 2,8 Т / л, Hb — 80 г / л, цветовой индекс — 0,78, анизоцитоз, пойкилоцитемия, сывороточное железо — 10 мкмоль / л. Какой диагноз наиболее вероятен?
Вопрос 6 из 200
32-летний пациент жалуется на нарушения сердечной деятельности, головокружение, одышку при физической нагрузке.Он никогда не страдал от такого состояния раньше. Объективно: Ps- 74 / мин., Ритмичный. BP- 130/80 мм рт. При аускультации выявлен систолический шум над аортой, первый тональный шум был нормальным. ЭКГ показала гипертрофию левого желудочка, признаки нарушения реполяризации в I, V , 5 и V , 6 отведений. Эхокардиограмма показала, что межжелудочковая перегородка была 2 см. Какой наиболее вероятный диагноз?
Вопрос 7 из 200
24-летний пациент обратился к врачу с жалобами на увеличение его подчелюстных лимфатических узлов.Объективно: подчелюстные, подмышечные и паховые лимфатические узлы увеличены. Рентгенография грудной клетки показывает: увеличенные лимфатические узлы средостения. Анализ крови: эритроциты — 3,4 × 10 12 / л, Hb — 100 г / л, индекс цвета крови — 0,88, тромбоциты — 190 × 10 9 / л, лейкоциты — 7,5 × 10 9 / л, эозинофилы — 8%, полосные нейтрофилы — 2%, сегментированные нейтрофилы — 67%, лимфоциты — 23%, СОЭ — 22 мм / час. Какой тест необходимо назначить для подтверждения причины лимфаденопатии?
Вопрос 8 из 200
Рана 35-летнего пациента с гнойным очагом была очищена хирургическим путем.На 8 день после операции рана очистилась от гнойно-некротического содержимого и появились грануляции. Однако на фоне антибактериальной терапии температура тела держится на уровне 38,5-39,5 o ° С. Появляются озноб, повышенная потливость, эйфория, пульс 120 / мин. Какое осложнение местного гнойно-воспалительного процесса может быть?
Вопрос 9 из 200
60-летняя женщина страдает от артериальной гипертонии в течение 15 лет.После повторного инсульта она начала жаловаться на немотивированное плохое настроение, проблемы с концентрацией внимания; она забывает закрыть входную дверь, не может вспомнить события прошедшего дня. Компьютерная томография показывает области постинфарктных изменений в корковых постфронтальных областях. Какой наиболее вероятный диагноз?
Вопрос 10 из 200
Клиника научно-исследовательского института профессиональных заболеваний осмотрела работника, который работает на обогатительной фабрике, и поставила ему диагноз хронического пылевого бронхита.Дело расследуется комиссией, в которую входят представители: завода, поликлиники, местной СЭС, отдела Фонда социального страхования, профсоюза. Согласно «Положению о расследовании. , , Комиссию должен возглавлять представитель следующего органа:
Вопрос 11 из 200
Женщина 37 лет жалуется на головные боли, тошноту, рвоту, судороги. Начало заболевания произошло накануне из-за ее чрезмерного воздействия холода.Объективно: температура до 40 o C; сонливость; жесткая шея; Симптом Кернига положительный с обеих сторон; общая гиперестезия. Анализ крови: лейкоцитоз, повышение СОЭ. Спинномозговая жидкость мутная, с желтым оттенком. Какие изменения спинномозговой жидкости наиболее вероятны?
Вопрос 12 из 200
Женщина 48 лет жалуется на боль в грудном отделе позвоночника, нарушение чувствительности в нижней части тела, нарушение двигательной функции нижних конечностей, повышение температуры тела до 37.5 o C. Она страдает от этого состояния в течение 3 лет. Лечение различными специалистами оказалось неэффективным. Рентген обнаруживает разрушение прилегающих поверхностей тел VIII и IX тел позвонков. В правой паравертебральной области на уровне поражения появляется дополнительная тень мягких тканей. Какой диагноз наиболее вероятен?
Вопрос 13 из 200
Беременной женщине 28 лет. Анамнез: ускоренные роды, осложненные разрывом шейки матки II степени.Следующие две беременности привели к самопроизвольным абортам в сроки 12 и 14 недель. При зеркальном осмотре: шейка матки рубцевалась от предыдущих разрывов в 9 и 3 часа, цервикальный канал зияет. При влагалищном исследовании: шейка матки длиной 2 см, наружное отверстие шириной 1 см, внутреннее отверстие полуоткрытое; матка увеличена до 12 тыс. неделей беременности, мягкая, подвижная, безболезненная, придатки без изменений. Какой диагноз вы бы поставили?
Вопрос 14 из 200
Пациент 56 лет жалуется на боли в эпигастрии после еды, отрыжку, потерю аппетита, небольшую потерю веса, утомляемость.Пациент курит; нет чрезмерного употребления алкоголя. Объективно: бледная слизистая оболочка, АД-110/70 мм рт. Язык «лакированный». Живот мягкий, чувствительный в эпигастральной области. Анализ крови: эритроциты — 3,0 т / л, Hb — 110 г / л, цветовой индекс — 1,1; макроцитоз; лейкоциты — 5,5 г / л, СОЭ — 13 мм / час. На фиброгастродуоденоскопии: атрофия слизистой оболочки дна. Какой патогенез у этого расстройства?
Вопрос 15 из 200
26-летняя секундипара на 40 неделе беременности поступила в родильное отделение после начала родовой деятельности.Разлив воды произошел за 2 часа до этого. Плод находился в продольном положении с головным предлежанием. Окружность живота составила 100 см, высота дна — 42 см. Сокращения происходили каждые 4-5 минут и продолжались по 25 секунд каждый. При внутреннем акушерском осмотре выявлены шейки матки, раскрытие на 4 см. Плод мочевого пузыря отсутствовал. Головка плода была прижата к входному отверстию таза. Какое осложнение возникло при родах?
Вопрос 16 из 200
Бактериальный анализ воздуха в жилом пространстве в зимний период с помощью аппарата Кротова показал, что общее количество микроорганизмов в 1 м 3 воздуха составило 7200.Какое количество микроорганизмов для воздуха можно охарактеризовать как «чистое»?
Вопрос 17 из 200
24-летний пациент получил пункционную травму ниже связки Пупарта с сильным артериальным кровотечением. Лучший способ временно остановить кровотечение у пациента:
Вопрос 18 из 200
42-летняя женщина была госпитализирована с жалобами на сильные болевые приступы в поясничной и правой подвздошной областях, которые иррадиируют в половые губы, частое мочеиспускание, тошноту.Начало боли было острым. Объективно: живот мягкий, умеренно болезненный в правой подреберной области, угол наклона костно-позвоночного отдела справа. Общий анализ мочи: удельный вес — 1016, следы белка, лейкоциты — 6-8 в поле зрения, эритроциты — 12-16 в поле зрения, свежие. Какой диагноз можно поставить?
Вопрос 19 из 200
29-летний пациент работает моторным механиком.В анамнезе часто наблюдается простуда, обострение хронического бронхита, сопровождающееся кашлем с относительно небольшим количеством слизисто-гнойной мокроты, субфебрильностью, иногда сопровождающейся кровохарканьем и болью в правой части груди. Дыхание везикулярное. Рентген показывает тени и резкое уменьшение размера нижней доли, отчетливо видимое на рентгеновском изображении в виде полосы шириной 2-3 см, расположенной под углом от корня легкого к лобной костодиафрагмальной выемке. Наиболее вероятный диагноз:
Вопрос 20 из 200
29-летний пациент работает моторным механиком.В анамнезе часто наблюдается простуда, обострение хронического бронхита, сопровождающееся кашлем с относительно небольшим количеством слизисто-гнойной мокроты, субфебрильностью, иногда сопровождающейся кровохарканьем и болью в правой части груди. Дыхание везикулярное. Рентген показывает тени и резкое уменьшение размера нижней доли, отчетливо видимое на рентгеновском изображении в виде полосы шириной 2-3 см, расположенной под углом от корня легкого к лобной костодиафрагмальной выемке. Наиболее вероятный диагноз:
Вопрос 21 из 200
29-летняя пациентка жалуется на одышку, тяжесть и боль в груди справа, повышение температуры тела до 37.2 o C. Заболевание связано с травмой грудной клетки, полученной 4 дня назад. Объективно: кожа бледная и влажная. Ps- 90 / мин., Регулярно. При пальпации справа слышен глухой звук, при аускультации — значительно ослабленное везикулярное дыхание. В крови: эритроциты — 2,8 × 10 , 12 / л, цветовой индекс — 0,9, Hb — 100 г / л, лейкоциты — 8,0 × 10 , 9 / л, СОЭ — 17 мм / час. Каких результатов диагностической пункции плевральной полости можно ожидать?
Вопрос 22 из 200
Заболеваемость кариесом среди жителей общины составляет 89%.Установлено, что содержание фтора в воде составляет 0,1 мг / л. Какие профилактические меры следует предпринять?
Вопрос 23 из 200
Обследование группы лиц, проживающих на одной территории, выявило следующие общие симптомы: темно-желтая пигментация зубной эмали, диффузный остеопороз костного аппарата, окостенение связок и суставов, функциональные нарушения центральной нервной системы.Это условие может быть вызвано чрезмерной концентрацией следующего микроэлемента в пище или питьевой воде:
Вопрос 24 из 200
В дошкольном образовательном учреждении меню состоит из следующих блюд: молочная каша из гречихи, макароны с рубленым мясом, салат из огурцов, кисель (тонкое ягодное желе), ржаной хлеб. Какое блюдо следует исключить из меню?
Вопрос 25 из 200
Младенец родился на 41 неделе беременности.Беременность осложнилась тяжелым гестозом второго семестра. Вес малышки 2400 г, рост 50 см. Объективно: кожа дряблая, слой подкожного жира тонкий, мышечная гипотония, неонатальные рефлексы слабые. Внутренние органы без патологических изменений. Этого новорожденного можно оценить как:
Вопрос 26 из 200
Больной с инфильтративным туберкулезом легких был назначен стрептомицин, рифампицин, изониазид, пиразинамид, витамин С.Через месяц после начала лечения пациент начал жаловаться на снижение слуха и шума в ушах. Какой препарат имеет такой побочный эффект?
Вопрос 27 из 200
У женщины внезапно возникла боль в грудной клетке справа с отхаркиванием розовой мокроты и повышением температуры тела до 37,7 o C на 4 900 900 день после операции по поводу цистомы правого яичника. При осмотре легкого: наблюдается тупой звук легкого в правом нижнем углу.Изолированные влажные трещины могут быть выслушены в той же области. Какое осложнение наиболее вероятно?
Вопрос 28 из 200
58-летний пациент был доставлен в приемную палату с жалобами на боль в грудной клетке слева. При клиническом осмотре: кроме тахикардии (102 / мин) других изменений нет. На ЭКГ: патологическая волна Q в I, AVL, QS в V1, V2, V3 отведениях и «куполообразном» возвышении ST с отрицательным T.Какой диагноз наиболее вероятен?
Вопрос 29 из 200
У 48-летней женщины термические ожоги обеих рук. Эпидермис ладоней и тыльной стороны ее рук отшелушивается, образуются пузырьки, наполненные серозной жидкостью. Предплечья не повреждены. Какой диагноз наиболее вероятен?
Вопрос 30 из 200
Больной 39-ти лет жалуется на утреннюю головную боль, потерю аппетита, тошноту, утреннюю рвоту, периодические носовые кровоизлияния.У больного был острый гломерулонефрит в возрасте 15 лет. Обследование выявило повышение артериального давления до 220/130 мм рт. Ст., Кровоизлияния на руках и ногах, бледность кожи и слизистых оболочек. Какой биохимический параметр наиболее важен для постановки диагноза в этом случае?
Вопрос 31 из 200
У пациента 30 лет, страдающего от головных болей, внезапно возникла сильная головная боль после подъема тяжелого груза, как будто его ударили по голове.Наблюдаются тошнота, рвота и легкое головокружение. Через день у него развился выраженный менингеальный синдром и температура тела до 37,6 o C. Врач подозревает субарахноидальное кровоизлияние. Какое дополнительное обследование необходимо для подтверждения этого диагноза?
Вопрос 32 из 200
Работник выдувного цеха жалуется на головную боль, раздражительность, ухудшение зрения — он видит все как бы через «сеть».Объективно: гиперемированная склера, утолщенная роговица, снижение непрозрачности зрачков, острота зрения 0,8 на левом глазу, 0,7 на правом глазу. Работник не использует средства личной защиты. Какой диагноз наиболее вероятен?
Вопрос 33 из 200
45-летняя женщина проходит курс лечения от активного ревматизма, сочетанной недостаточности митрального клапана. Во время утренних процедур она внезапно почувствовала боль в левой руке, за которой последовало онемение.Боль и онемение продолжали обостряться. Объективно: кожа левой руки бледная и сравнительно холодная. Пульс в кистях артерий отсутствует по всей длине. Какая тактика лечения наиболее эффективна?
Вопрос 34 из 200
У 10-летнего мальчика был вирусный гепатит типа B четыре года назад. В настоящее время сделано предположение о формировании цирроза печени у пациента.Какое дополнительное исследование может уточнить диагноз?
Вопрос 35 из 200
У 40-летнего пациента острое заболевание, вызванное чрезмерным воздействием холода. Температура повысилась до 39 o C. Во время кашля выделяется неприятно пахнущая мокрота. Различные влажные потрескивания могут быть выслушены выше 3 9003 rd сегмента справа. Анализ крови: лейкоциты — 15,0 × 10 , 9 / л, колотые нейтрофилы — 12%, СОЭ — 52 мм / час.На рентгенограмме: в 3-м сегменте справа есть фокус тени диаметром 3 см, низкой плотности, с нечеткими гладкими полями и полем в его центре. Какое заболевание наиболее вероятно в данном случае?
Вопрос 36 из 200
Оператор электрогазосварки, работающий в машинном цехе, выполняет сварку и резку металла, что сопровождается интенсивным ультрафиолетовым излучением. Его сварочная станция оснащена эффективной механической вентиляцией.Какое профессиональное заболевание чаще всего развивается у оператора электрогазосварки?
Вопрос 37 из 200
У 48-летнего больного обнаружены диффузное увеличение щитовидной железы, экзофтальм, потеря веса на 4 кг за 2 месяца, потливость. Объективно: ЧСС-105 / мин., АД-140/70 мм рт. Акт дефекации нормальный. Какой вид терапии рекомендуется в этом случае?
Вопрос 38 из 200
Женщина обратилась к врачу с жалобами на повышение температуры тела до 37.8 o C и умеренная боль в горле за последние 3 дня. Объективно: нижнечелюстные лимфатические узлы увеличены до 3 см. Небные миндалины гипертрофированы, покрыты серым налетом, который распространяется на язычок и передние столбы зева. Какой диагноз наиболее вероятен?
Вопрос 39 из 200
48-летний мужчина жалуется на постоянную боль в верхней части живота, преимущественно слева, которая усиливается после еды, диарею, потерю веса.У пациента расстройство употребления алкоголя. Два года назад у него был острый панкреатит. Кровная амилаза составляет 4 г / час · л. Анализ кала: стеаторея, креаторея. Уровень сахара в крови составляет 6,0 ммоль / л. Какое лечение должно быть назначено?
Вопрос 40 из 200
Через 10 часов после употребления консервированных грибов у 27-летнего пациента развилась диплопия, двусторонний птоз, нарушение глотания, поверхностное дыхание с частотой дыхания 40 / мин.мышечная слабость, энтеропарез. Какие меры должны быть приняты в первую очередь?
Вопрос 41 из 200
32-летний пациент жалуется на покраснение, жжение и ощущение инородного тела в правом глазу. Болезнь острая. При осмотре: острота зрения обоих глаз составляет 1,0. В правом глазу наблюдаются гиперемия и отечность конъюнктивы, поверхностные инъекции. В конъюнктивальном мешке есть гнойные выделения.Роговица чистая. Цвет и рисунок радужной оболочки не опущены, зрачок подвижен. Какой диагноз наиболее вероятен?
Вопрос 42 из 200
Пациент находится в отпуске по болезни в течение 4 месяцев непрерывно с даты травмы. Лечение будет длиться еще 1-2 месяца. Кто имеет право продлить срок действия медицинской справки для этого пациента?
Вопрос 43 из 200
Ежемесячная заболеваемость дизентерией в регионе, приведенная в абсолютных цифрах, выглядит следующим образом: январь — 6; Февраль — 9; Одиннадцатое марта; Апрель — 10; Май — 16; Июнь — 23; Июль — 19; Август — 33; Сентябрь — 58; Октябрь — 19; Ноябрь — 11; Декабрь — 5Годовой итог — 220 случаев. Какая графическая презентация обеспечит наилучшую визуальную картину месячных отклонений заболеваемости дизентерией от среднего?
Вопрос 44 из 200
30-летняя женщина жалуется на боль в области сердца («ноющая, пронзительная боль»), которая возникает преимущественно в утренние часы осенью и весной. Боль иррадиирует в шею, спину, живот и сопровождается учащенным сердцебиением и низким жизненным тонусом.Это состояние возникает независимо от физических нагрузок. Вечером ее состояние улучшается. Соматическое и неврологическое состояние и ЭКГ не имеют патологий. Какая патология может привести к такой клинической картине?
Вопрос 45 из 200
У доношенного ребенка, родившегося от 1-й неосложненной беременности со сложными родами, была диагностирована цефалогематома. На 2-й день жизни у ребенка появилась желтуха; на 3 и днях жизни появились неврологические изменения: нистагм, синдром Грефе.Моча желтая, кал золотисто-желтый. Группа крови матери — А (II) Rh — , ребенок — А (II) Rh + . На 3-й день результаты анализа крови ребенка следующие: Hb — 200 г / л, эритроциты — 6,1 × 10 12 / л, билирубин крови — 58 мкмоль / л из-за наличия его неконъюгированной фракции, Ht — 0,57. В этом случае желтуха вызвана:
Вопрос 46 из 200
На 4-й день после выздоровления больной был госпитализирован с жалобами на одиночные плевки слизистой мокроты.На 2 и день произошел один раз в 250 мл гнойной мокроты с прожилками крови. Объективно: состояние больного умеренно тяжелое. Частота дыхания — 28-30 / мин., Пс — 96 / мин., АД — 110/70 мм рт. Дыхание над левым легким везикулярное, слабое над правым легким. Над нижней долей имеются различные влажные трещины и амфорическое дыхание около угла лопатки. Какой наиболее вероятный диагноз?
Вопрос 47 из 200
46-летнему пациенту с временно неопределенным диагнозом был назначен плевроцентез по результатам рентгенологического исследования.Пункция дала 1000 мл жидкости со следующими свойствами: прозрачный, удельный вес — 1,010, содержание белка — 1%, тест Ривальты отрицательный, эритроциты — 2-3 в поле зрения. Для какого расстройства характерны эти патологические изменения?
Вопрос 48 из 200
14-летняя девочка с раздражительностью и слезами около года. Год назад у нее также обнаружили диффузное увеличение щитовидной железы (II степень).Это состояние было расценено как пубертатное проявление, девочка не проходила никакого лечения. Раздражительность девушки постепенно сменилась полной апатией. У девочки появились отечное лицо, пастозность мягких тканей, брадикардия, запоры. Бледность кожи и плотность железы прогрессировали, кожа приобрела восковой оттенок. Какое заболевание можно заподозрить?
Вопрос 49 из 200
В родильном доме у новорожденного были приступы кашля после еды.Ребенок был выписан из больницы на 18 день из-за пневмонии. В течение последующих 1,5 месяцев у ребенка было 2 случая пневмонии. Периодически возникают приступы кашля после еды, особенно если ребенок лежит на левой стороне. Объективно: гипотрофия II степени, единичные влажные трещины, одышка. Стул и диурез не нарушаются. Какой диагноз наиболее вероятен?
Вопрос 50 из 200
26-летняя женщина, которая родила 7 месяцев назад, последние 2 недели страдает тошнотой, утренним недомоганием, сонливостью.Пациент кормит грудью; нет менструации. Она не использовала никаких средств контрацепции. Какой метод будет наиболее эффективным при уточнении диагноза?
Вопрос 51 из 200
У 2-летней девочки рецидивирующая обструктивная пневмония. В легких могут выслушиваться различные влажные и сухие трещины, звуки дыхания уменьшаются. Мокрота толстая, вязкая и трудно откашливается.Барабанные палочки и отставание в физическом развитии не наблюдается. Какой предварительный диагноз можно поставить?
Вопрос 52 из 200
После случая гнойного отита у 1-летнего мальчика появились боли в верхней трети левого бедра, температура тела до 39 o C. Объективно: отек бедра в верхней трети и сглаженная паховая складка. Конечность находится в полулексированном положении.Активные и пассивные движения невозможны из-за сильной боли. Какой диагноз наиболее вероятен?
Вопрос 53 из 200
У больного 56 лет с диффузным токсическим зобом наблюдается цилиарная аритмия, частота сердечных сокращений 110-120 / мин, артериальная гипертензия, АД 165/90 мм рт. Какой препарат, кроме мерказолила (тиамазола), следует назначать в этом случае?
Вопрос 54 из 200
Пациенту предварительно поставили диагноз феохромоцитома в стадии перерыва.АД в пределах нормы, наблюдается тенденция к тахикардии. Никаких патологий мочи. Было принято решение провести провокационную пробу с гистамином. Какой препарат следует держать под рукой для оказания неотложной помощи в случае положительного результата теста?
Вопрос 55 из 200
Пациент 54 лет жалуется на слабость, потерю веса, несмотря на неизменный аппетит, частое мочеиспускание, кожный зуд в течение шести месяцев.Некоторое время назад пациент проходил лечение от фурункулеза. Она не была осмотрена в последнее время. Объективно: недоедание, сухость кожи с царапинами. Небольшие лимфатические узлы могут пальпироваться в подмышечных областях. Изменения во внутренних органах отсутствуют. Какой тест необходимо выполнить в первую очередь?
Вопрос 56 из 200
Ребенку 1 месяц 10 дней. Рвотная «рвота» наблюдается с 3-х недельного возраста.Объем рвоты превышает объем предыдущего кормления. Объективно: ребенок инертен. Эластичность кожи и тургор тканей снижаются. Знак песочных часов положительный. Предварительный диагноз — стеноз привратника. Какую тактику лечения выбрать?
Вопрос 57 из 200