Уровень сахара у детей норма: Сахарный диабет у детей — виды, первые признаки, симптомы, лечение и профилактика
Норма сахара у детей — Владмедицина.ру
Показатели сахара в крови у детей относятся к числу наиболее важных биохимических данных. Определять его уровень при удовлетворительном состоянии малыша и отсутствии жалоб и подозрений на возможное отклонений показателей от нормы, достаточно делать анализ раз в полгода или год. Если у кого-то из родителей есть диабет либо же состояние ребенка переросло в стадию, когда требуется лечение диабета 2 типа или даже 1-го, тогда частоту анализов назначает врач.
Правильность проведения анализа
Чтобы не травмировать впечатлительного малыша картиной медицинских реалий, можно приобрести глюкометр, который позволяет проводить процедуру в домашних условиях максимально просто. Но для профилактики раз в год вряд ли такая покупка будет рациональной, поскольку стоит недешево. В данному случае проще воспользоваться услугами лабораторий.
Анализ крови на сахар непременно должен проводиться на пустой желудок, спустя примерно восемь либо девять часов после употребления пищи, выполнения интенсивных упражнений и принятия жидкости в существенном количестве.
Кроме того, необходимо учитывать, что норма глюкозы может значительно колебаться в процессе болезней, в особенности тяжелых. В связи с этим, в данный период лучше отказаться от выполнения исследования.
Кровь у детей берут из пальца руки. А у крошек также — из пальчика на ноге, мочки ушка либо пятки.
Норма сахара
-
от рождения до 1 года нормой считается от 2,8 до 4,4 ммоль на каждый литр;
-
от года до 7 лет допустимая концентрация сахара составляет до 5 ммоль на один литр;
-
глюкоза же у ребенка, возраст которого достиг 10 лет, не должна превышать отметку в 5,5 ммоль на каждый литр.
Однако вышеуказанные показатели будут не настолько существенно разниться, как в случае колебания концентрации эритроцитов либо билирубина в организме.
Что означают отклонения от нормы
Для понимания того, по какой причине концентрация сахара у малыша возрастает либо снижается, нужно понимать, как она регулируется в организме. Прежде всего, глюкоза служит универсальным материалом для насыщения каждой ткани и органа живительной энергией. К тому же, любые поступившие так называемые трудные углеводы, под воздействием определенных ферментов, превращаются в обычный сахар, который довольно оперативно попадает в кровь и поставляется к печени.
Повышенный сахар опасен для детского организма, поскольку может быстро перерасти в диабет. Или резко ухудшить состояние маленького диабетика с переходом в более сложную форму, в том числе инсулинозависимую, или даже кому.
Предрасположенностью к повышенному сахару может вызывать недостаток витамина D, раннее введение в рацион коровьего молока, загрязненная нитратами питьевая вода, вирусные инфекции (краснуха, Коксаки, к примеру). Нормализовать сахар поможет диета. Строгое придерживание низкоуглеводного питания — без жирного, жареного, сладкого/мучного — и физическая активность являются хорошим средством в борьбе с завышенными показателями.
Строгое придерживание низкоуглеводного питания — без жирного, жареного, сладкого/мучного — и физическая активность являются хорошим средством в борьбе с завышенными показателями.
Если вы замечаете резкое увеличение мочи у ребенка, острую, частую жажду, быструю утомляемость, аномальный аппетит — это сигнал сходить к врачу и сдать анализы. Особенно, если по семейной линии есть больные диабетом.
Гестационный сахарный диабет (памятка для пациенток)
Гестационный сахарный диабет (памятка для пациенток)
Гестационный сахарный диабет (ГСД) – это однократное повышение сахара в крови выше нормы впервые во время беременности.
Норма сахара крови у беременных утром натощак (до еды) < 5,1ммоль/л, а после нагрузки глюкозой при проведении теста толерантности к глюкозе в 24-28 недель беременности: через 1 час < 10,0ммоль/л, через 2 часа < 8,5ммоль/л. Нагрузку глюкозой проводить нельзя, если уровень сахара крови утром натощак уже был ≥ 5,1 ммоль/л.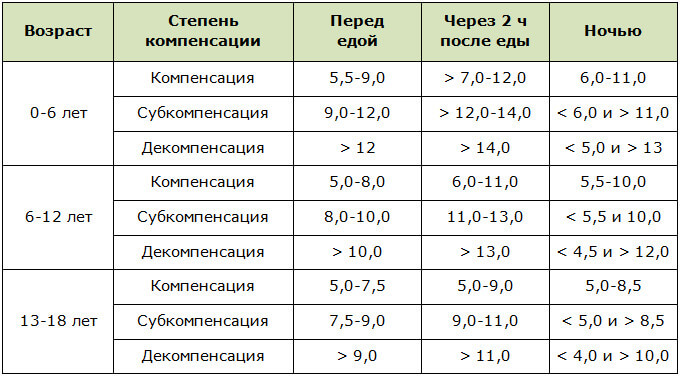
Такое повышение сахара (глюкозы) крови чрезвычайно минимально, никак не сказывается на самочувствии женщины, но во время беременности может приводить к очень серьезным последствиям, как для будущей мамы, так и для ее малыша. Если ГСД своевременно не выявлен или будущая мама не принимает никаких действий по его лечению, то существенно повышается риск раннего старения плаценты и, как следствие, задержки развития плода, преждевременных родов, а также многоводия, повышения артериального давления, преэклампсии, формирования крупного плода и необходимости в кесаревом сечении, травматизации женщины и ребенка в родах, гипогликемия и нарушение дыхания у новорожденного. Самым грозным осложнением нелеченного ГСД является перинатальная гибель плода. Поэтому современная организация здравоохранения во всем мире рекомендует обязательное обследование ВСЕХ беременных женщин для наиболее раннего выявления ГСД и его своевременного лечения.
Если у Вас выявили ГСД, то это не повод отчаиваться. Не откладывая необходимо принять все меры, чтобы Ваш сахар крови на протяжении всего оставшегося срока беременности был в пределах нормы. Так как повышение сахара крови при ГСД очень незначительно и субъективно не ощущается, то необходимо начать проводить регулярный самоконтроль сахара крови с помощью портативного прибора — глюкометра (при беременности используются только глюкометры, калиброванные по плазме крови – см. инструкцию к прибору).
Не откладывая необходимо принять все меры, чтобы Ваш сахар крови на протяжении всего оставшегося срока беременности был в пределах нормы. Так как повышение сахара крови при ГСД очень незначительно и субъективно не ощущается, то необходимо начать проводить регулярный самоконтроль сахара крови с помощью портативного прибора — глюкометра (при беременности используются только глюкометры, калиброванные по плазме крови – см. инструкцию к прибору).
Нормы сахара крови для беременных: утром до еды 3,3-5,0 ммоль/л, через 1 час после еды – меньше 7,0 ммоль/л. Необходимо записывать каждое значение сахара в дневник самоконтроля с указанием даты, времени и подробным описанием содержания приема пищи, после которого Вы измерили сахар. Этот дневник Вы должны каждый раз брать с собой на прием к акушеру-гинекологу и эндокринологу.
Лечение ГСД во время беременности:
- Диета – самое главное в лечении ГСД (http://www.
 niiomm.ru/joomla-stuff/category-blog/32-rekomendatsii-po-pitaniyu-beremennykh-stradayushchikh-sakharnym-diabetom):
niiomm.ru/joomla-stuff/category-blog/32-rekomendatsii-po-pitaniyu-beremennykh-stradayushchikh-sakharnym-diabetom):
- Из питания полностью исключаются легкоусвояемые углеводы: сахар, варенье, мед, все соки, мороженое, пирожное, торты, хлебо-булочные изделия из белой высокосортной муки; сдобная выпечка (булки, плюшки, пирожки),
- Любые сахарозаменители, например, продукты на фруктозе (продаются в магазинах под маркой «диабетических») – запрещены для беременных и кормящих грудью,
- Если у Вас избыток массы тела, то в питании необходимо ограничить все жиры и полностью исключить: колбасы, сосиски, сардельки, сало, маргарин, майонез,
- Ни в коем случае не голодайте! Питание должно быть равномерно распределено на 4 – 6 приемов пищи в течение дня; перерывы между едой не должны быть более 3-4 часов.
- Физические нагрузки. Если нет противопоказаний, то очень полезны умеренные физические нагрузки не менее 30 минут ежедневно, например, ходьба, плавание в бассейне.

Избегайте упражнений, которые вызывают повышение артериального давления и вызывают гипертонус матки.
- Дневник самоконтроля, в который Вы записываете:
- сахар крови утром до еды, через 1 час после каждого приема пищи в течение дня и перед ночным сном – ежедневно,
- все приемы пищи (подробно) – ежедневно,
- кетонурия (кетоны или ацетон мочи) утром натощак (существуют специальные тест-полоски для определения кетоновых тел в моче – например, «Урикет», «Кетофан») – ежедневно,
- артериальное давление (АД должно быть менее 130/80 мм рт. ст.) – ежедневно,
- шевеления плода – ежедневно,
- массу тела — еженедельно.
!!! Внимание: если Вы не ведете дневник, или ведете его не честно, тем самым Вы обманываете себя (а не врача) и рискуете собой и своим малышом!
- Если, несмотря на проводимые мероприятия, сахар крови превышает рекомендованные значения, то необходимо начать лечение инсулином (для этого Вас направят на консультацию к эндокринологу).

РОДЫ и ГСД:
Гестационный сахарный диабет сам по себе НЕ ЯВЛЯЕТСЯ показанием для кесарева сечения и преждевременных родов. Срок и способ родов определяет акушер-гинеколог.
ГСД после родов:
- соблюдение диеты в течение 1,5 месяцев после родов,
- отменяется инсулинотерапия (если таковая была),
- контроль сахара крови в первые трое суток (норма сахара крови после родов: натощак 3,3 — 5,5 ммоль/л, через 2 часа после еды до 7,8 ммоль/л),
- через 6-12 недель после родов – консультация эндокринолога для проведения диагностических тестов с целью уточнения состояния углеводного обмена,
- женщины, перенесшие ГСД, входят в группу высокого риска по развитию ГСД при следующих беременностях и сахарного диабета 2 типа в будущем, поэтому женщине перенесшей ГСД необходимо:
— соблюдать диету, направленную на снижение массы тела при ее избытке,
— расширять физическую активность,
— планировать последующие беременности,
- у детей от матерей с ГСД в течение всей жизни имеется повышенный риск развития ожирения и сахарного диабета 2 типа, поэтому им рекомендуется рациональное питание и достаточная физическая активность, наблюдение эндокринолога.

Удачи Вам! Здоровья и благополучия Вам и Вашему малышу!
Скачать документ в формате Word:
Симптомы диабета у детей | Основные ранние признаки сахарного диабета у детей
С каждым годом количество детей, больных сахарным диабетом, возрастает. Причин развития патологии множество. Они отличаются в зависимости от типа болезни. Каждый родитель обязан знать, какие признаки сахарного диабета наблюдаются у детей.
Что должны знать родители о сахарном диабете у ребенка
Регулирование уровня глюкозы в крови осуществляется за счет инсулина, вырабатываемого поджелудочной железой. При его избытке развивается гипогликемия, недостатке – гипергликемия.
При инсулиновой недостаточности, т.е. когда инсулин не вырабатывается в организме в достаточном количестве, ставят диагноз «сахарный диабет 1 типа». Частой причиной развития СД 1 типа у младенцев является наследственность. Вероятность заболевания выше, если данный диагноз есть у обоих родителей и их родственников.
Вероятность заболевания выше, если данный диагноз есть у обоих родителей и их родственников.
Фактором образования повышенного уровня сахара может быть инсулинорезистентность. При этом инсулин вырабатывается в достаточном количестве, но клетки к нему не чувствительны. В таком случае говорят о сахарном диабете второго типа. Факторы появления инсулиннезависимого СД – малоподвижность и злоупотребление некачественной пищей. У маленьких детей, подростков чаще всего наблюдается скрытая форма, что затрудняет его выявление на ранних стадиях.
Если вовремя не выявить патологию в раннем возрасте, это повод для задержки умственного, физического развития.
Типы сахарного диабета
Всего существует 4 основных типа болезни, но самыми распространенными являются 1 и 2.
СД 1 типа
Сахарный диабет 1 типа появляется из-за неправильной работы поджелудочной железы. Это самый распространенный вид заболевания среди детей.
Причины возникновения
Основания для возникновения инсулинозависимой формы:
- Поражение островков Лангерфельда в хвосте поджелудочной железы.

- Перенесенная вирусная инфекция, которая стала следствием неправильной работы поджелудочной.
- Агрессия собственной иммунной системы. Происходит атака не чужеродных, а своих клеток организма.
- Наследственность.
Если один или оба родителя страдают диабетом, то при рождении младенца необходимо особенно тщательно следить за его здоровьем. Анализы сдаются чаще обычного, чтобы выявить СД на ранних сроках.
Симптоматика
Симптомы заболевания у детей на ранней стадии проявляются неярко, не стоит их игнорировать. К признакам патологии относятся:
- Жажда;
- Учащенное мочеиспускание;
- Изменение цвета, запаха мочи;
- Долгое заживление ран;
- Образование опрелостей;
- Отсутствие настроения;
- Сонливость;
- Резкая потеря веса.
У подростков особенно часто проявляется одышка даже при неспешной ходьбе. У девочек образуется дискомфорт и зуд в промежности, причиной которых является вульвит.
Диагностика
Диагностика сахарного диабета 1 типа заключается в сдаче следующих анализов:
- Исследование крови на глюкозу натощак. Если результат выходит за дозволенные границы, назначается повторное исследование. При подтверждении диагноза сдается анализ на уровень глюкозы с нагрузкой. Берется кровь натощак, потом пациент выпивает глюкозу, повторно проходит исследование через 2 часа.
- Биохимический анализ крови. Это позволит определить степень пораженности органов.
- Исследование на С-пептид. Он вырабатывается вместе с инсулином, соответственно при инсулинозависимой форме его показатель будет понижен.
- Общий анализ мочи. Позволяет установить общее состояние организма. О запущенности патологии говорит повышенный уровень сахара, кетоновые тела в моче.
- Исследование на гликированный гемоглобин. Сдается даже после приема пищи. Считается самым точным, так как позволяет выявить заболевание несмотря на внешние факторы (прием пищи, физическая активность и т.
 д.).
д.).
Кроме этого, необходимо пройти УЗИ поджелудочной железы.
После прохождения всех исследований необходимо обратиться к лечащему врачу. По результатам он может направить пациента на консультацию к узким специалистам. Например, подросток в обязательном порядке посещает офтальмолога, так как болезнь при отсутствии лечения пагубно влияет на зрительные органы.
Лечение
Основное лечение СД 1 типа у детей и подростков – проведение инъекций инсулина. Нужно доступно объяснить ребенку:
- как определять уровень глюкозы с помощью глюкометра;
- как рассчитать количество инсулина по результатам количества сахара в крови;
- как колоть лекарство;
- как сделать инъекции менее болезненными.
Кроме этого, он должен понимать, что пропускать уколы недопустимо, т.к. это чревато появлением негативных последствий вплоть до комы и летального исхода.
СД 2 типа
Сахарный диабет 2 типа менее распространен среди детей, это болезнь характерна для людей старшего возраста. Это приобретенная форма заболевания.
Это приобретенная форма заболевания.
Причины возникновения
Поводами образования заболевания могут быть:
- сидячий образ жизни;
- употребление вредной и жирной пищи;
- гормональный сбой;
- генетическая предрасположенность;
- эндокринные нарушения;
- соблюдение диет с малым количеством калорий;
- стресс;
- перенесенные вирусные, инфекционные заболевания.
Все эти факторы способствуют образованию патологии. Самая распространенная причина появления инсулиннезависимой формы СД — наследственность. Это не говорит о 100% вероятности образования заболевания, но родители такого младенца должны ответственно относиться к ситуации. Подростку следует регулярно проходить обследования.
Симптоматика
Симптомы инсулиннезависимой формы:
- постоянная жажда;
- повышенная утомляемость;
- недержание мочи;
- резкое изменение веса;
- сонливость;
- апатия;
- долго заживающие раны.

У пациента со 2 типом наблюдается повышение массы тела. Однако если ситуация запущена, то потом наблюдается резкое снижение веса. Такая ситуация критическая, требует немедленного врачебного вмешательства.
Диагностика
Методы диагностики инсулиннезависимого СД такие же, как и у инсулинозависимого. Отличительной особенностью является большое количество С-пептида (при СД 1 типа данный показатель будет занижен).
Подростку необходимо пройти обследование у узконаправленных специалистов для выявления пораженности внутренних органов.
Лечение
Лечение инсулиннезависимого диабета у детей медикаментозное. Ежедневно употребляются сахаропонижающие препараты. Кроме этого, обязательно соблюдается диета и ведется активный образ жизни.
Ежедневно определяется уровень глюкозы в крови при помощи глюкометра. Родителям необходим говорить о важности этих мероприятий, учить проводить их самостоятельно.
Каждый должен ответственно относиться к здоровью своего ребенка.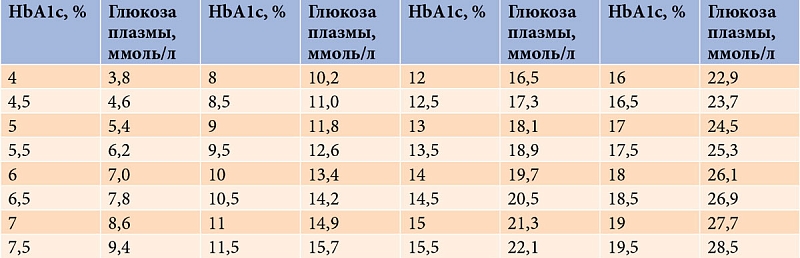 Необходимо вовремя посещать плановые осмотры, сдавать анализы. При выявлении какой-либо необычной симптоматики у подростка родителям необходимо обратиться за консультацией к врачу. Откладывание обследования приводит к пагубным последствиям.
Необходимо вовремя посещать плановые осмотры, сдавать анализы. При выявлении какой-либо необычной симптоматики у подростка родителям необходимо обратиться за консультацией к врачу. Откладывание обследования приводит к пагубным последствиям.
Сахарный диабет у детей
При диабете страдает поджелудочная железа, точнее ее островковые клетки, или бета- клетки, вырабатывающие инсулин. Роль этого гормона очень ответст-венна — он является главным регулятором уровня глюкозы в крови. Если инсулина вырабатывается мало или активность его ослаблена, повышается уровень сахара в крови. А это приводит к нарушению углеводного, жирового и белкового обмена.
Давно замечено, что сахарным диабетом нередко болеют члены одной семьи. Но лишь последние достижения иммунологии и иммуногенетикй пролили свет на механизмы его наследственной передачи. Выяснилось, что передается не само заболевание, а предрасположенность к нему. Дело в том, что врожденный иммунитет, охраняющий нас от действия многочисленных вредоносных агентов, не у всех одинаков. Есть, оказывается, группа людей, у которых ослаблена защита против неблагоприятных факторов, воздействующих на бета-клетки поджелудочной железы. Им-то больше, чем другим, и угрожает диабет. Они могут заболеть сами, могут и передать своему потомству дефект иммунитета, а следовательно, повышенный риск заболевания.
Есть, оказывается, группа людей, у которых ослаблена защита против неблагоприятных факторов, воздействующих на бета-клетки поджелудочной железы. Им-то больше, чем другим, и угрожает диабет. Они могут заболеть сами, могут и передать своему потомству дефект иммунитета, а следовательно, повышенный риск заболевания.
К группе повышенного риска относятся дети, у которых братья или сестры, родители, бабушки, дедушки страдают диабетом. Такого ребенка надо оградить от всего, что может способствовать развитию заболевания. Прежде всего, это —- перегрузка поджелудочной железы, возникающая при переедании, избыток в рационе мучных блюд, кондитерских изделий, сладостей, винограда, сладких яблок и груш.
Избыточная масса тела, ожирение предрасполагают к развитию сахарного диабета в любом случае, но особенно велика эта опасность для детей группы риска.
Провоцирующее влияние могут оказать и некоторые вирусные заболевания — особенно краснуха, эпидемический паротит (свинка), энтеровирусные инфекции, возбудители которых поражают бета — клетки поджелудочной железы.
Иногда болезнь проявляется после ушиба живота, головы; в ряде случаев ей предшествует нервно-психический стресс — сильный испуг, конфликтные ситуации в семье, в школе, в детском саду.
Признаки заболевания
Первые и самые характерные признаки диабета — повышенная жажда и частое обильное мочеиспускание. Ребенок просит пить не только днем, но даже и ночью просыпается из-за жажды или необходимости сходить в туалет. Это- повод для немедленного обращения к врачу! Причем советую предварительно проследить, какое количество воды и жидкой пищи ребенок получает за сутки и сколько выделяет мочи (в норме выпитая и выделенная жидкость для ребенка школьного возраста не превышает 1,5 литра). Внимательные родители могут заметить и особенности мочи: она липкая (сахар!).
Для бурного развития диабета, а у детей оно часто бывает таким, характерно и повышение аппетита, особенно в начале болезни. Но, несмотря на то, что ребенок много ест и пьет, он худеет, жалуется на слабость, сухость во рту.
Все это очень тревожно. Если не начать лечение, может внезапно развиться опасное для жизни состояние — диабетическая кома с потерей сознания, упадком сердечной деятельности, нарушением функции почек.
У некоторых детей болезнь развивается не столь быстро и проявляется такими признаками, как частые гнойные поражения кожи, воспаление наружных половых органов (вульвит у девочек, баланит у мальчиков), воспаление десен. В таких случаях необходимо обследовать ребенка.
Врач располагает достаточно простыми, быстрыми и точными методами диагностики сахарного диабета. Обязательно проводится исследование уровня сахара в крови натощак, через 1 – 3 часа после еды или приема глюкозы. Показательным может оказаться даже одно исследование — через 2 часа после еды.
В амбулаторных условиях исследуется содержание сахара в моче (у здорового ребенка его практически нет), ее удельный вес (он повышается, когда в моче есть сахар).
Диета и режим питания
Лечение диабета начинают тотчас же после проведенных исследований.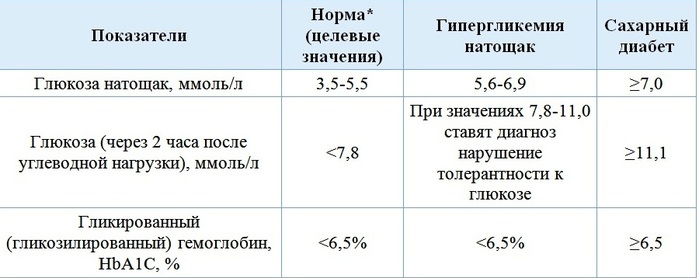 И родители должны быть готовы к тому, что это надолго, причем назначения врача придется выполнять с величайшей скрупулезностью. Только так можно предотвратить серьезные осложнения!
И родители должны быть готовы к тому, что это надолго, причем назначения врача придется выполнять с величайшей скрупулезностью. Только так можно предотвратить серьезные осложнения!
Основа лечения — диета. Не следует сразу настраивать себя на то, что ограничения будут очень обременительными, что их трудно соблюдать. И главное — не надо в присутствии ребенка говорить об этом, сокрушаться и жалеть его.
Есть ребенок должен обязательно пять раз в день — первый и второй завтрак, обед, полдник, ужин. Хлеб, каши, картофель ограничивают (по указанию врача), сладости исключаются. Ребенку полезны овощи, богатые клетчаткой,- репа, брюква, а также растительные жиры. Если у него нет аллергических реакций на цитрусовые, можно давать апельсины и мандарины, несладкие яблоки, смородину, крыжовник, сливы, вишни, облепиху, черноплодную рябину. От клубники и земляники лучше отказаться или давать изредка и понемногу. А как быть с арбузом, который дети так любят? В этом, как правило, можно ребенку не отказывать, но соблюдать меру: не более одного ломтика арбуза на десерт 1—2 раза в неделю.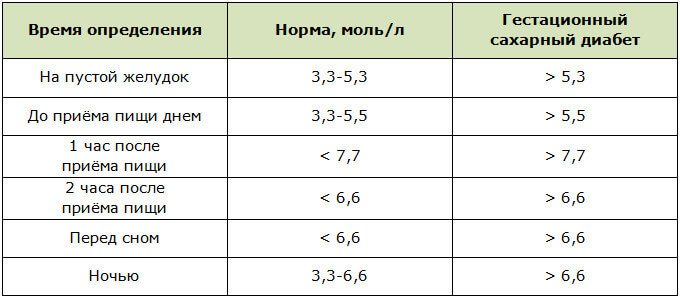
Если в присутствии ребенка взрослые едят торты, пироги, мороженое, а ему постоянно напоминают, что он болен и ему есть этого нельзя, то сладости становятся для него чрезвычайным соблазном, и, явно или тайно, он этому соблазну поддается.
А ведь можно и нужно решить проблему иначе. Ограничение сладостей, соблюдение режима питания должно стать общим правилом в семье, и тогда ребенок привыкает к диете очень легко.
Лечение. Так как дети болеют преимущественно инсулинозависимым типом сахарного диабета, без инъекций инсулина в подавляющем большинстве случаев обойтись нельзя. Впрочем, и при другом типе диабета — инсулинонезависимом — одно лечебное питание помогает только вначале, а позднее тоже приходится вводить этот гормон.
Желательно, чтобы родители умели сами делать инъекции инсулина под кожу. Этому, как и методу определения сахара в моче, можно научиться в специализированных отделениях, где лечатся дети, больные сахарным диабетом.
Ребенку необходим постоянный, внимательный родительский глаз, с тем чтобы любые изменения в его состоянии не прошли незамеченными.
Необходимы и постоянные консультации врача. Без его совета нельзя вносить коррективы в режим дня ребенка, диету и тем более в лечение!
Доза и вид инсулина подбираются индивидуально для каждого ребенка. Что же касается пересадки бета-клеток поджелудочной железы или применения искусственной поджелудочной железы, представляющей собой сложный и пока очень громоздкий аппарат, то эти методы еще не вошли в широкую практику, но специалисты продолжают работать над их усовершенствованием.
Кроме основных видов лечения — диета и инъекции инсулина,- детям, больным сахарным диабетом, часто назначают витамины и препараты, улучшающие жировой обмен. Но и это индивидуально, по усмотрению врача.
Физическая активность. Важно создать ребенку правильный режим. Посильные физические нагрузки, помимо прочих своих достоинств, способствуют хорошему усвоению сахара и снижению его уровня в крови, а это позволяет уменьшить дозу вводимого инсулина.
Однако и занятия физкультурой надо обязательно обсудить и согласовать с врачом.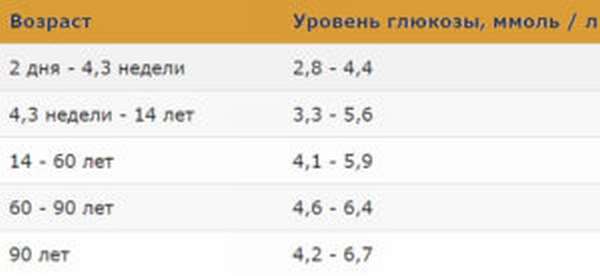 Дело в том, что у детей, больных диабетом и получающих инсулин, уровень сахара в крови отличается неустойчивостью. Он может и резко повышаться, и резко падать, а при резком его падении развивается тяжелое состояние — гипогликемия. Нельзя поэтому планировать физическую нагрузку в те часы, когда уровень сахара бывает более низким — обычно с 12 до 14—15 часов дня. И наоборот, гимнастика, другие спортивные занятия полезны в те часы, когда у ребенка, как правило, бывает высокий уровень сахара в крови или моче, трудно поддающийся коррекции диетой и инсулином, то есть после 16 — 17 часов.
Дело в том, что у детей, больных диабетом и получающих инсулин, уровень сахара в крови отличается неустойчивостью. Он может и резко повышаться, и резко падать, а при резком его падении развивается тяжелое состояние — гипогликемия. Нельзя поэтому планировать физическую нагрузку в те часы, когда уровень сахара бывает более низким — обычно с 12 до 14—15 часов дня. И наоборот, гимнастика, другие спортивные занятия полезны в те часы, когда у ребенка, как правило, бывает высокий уровень сахара в крови или моче, трудно поддающийся коррекции диетой и инсулином, то есть после 16 — 17 часов.
От занятий физической культурой в школе, и тем более от участия в соревнованиях, ребенка освобождают, так как преподаватель, занимающийся с большими группами детей, не успевает контролировать его состояние. Строгий же контроль необходим, потому что при большой физической нагрузке может развиться гипогликемия. По той же причине детям, особенно младшего школьного возраста, еще не умеющим правильно оценить свое состояние, не разрешаются туристические походы на дальние расстояния, заплывы на дальние дистанции.
Ребенок, больной сахарным диабетом, должен понимать, к чему может привести нарушение диеты и режима. И вместе с тем старайтесь делать все, чтобы он не “уходил в болезнь”, — не чувствовал себя ущербным, не стал мнительным.
Профилактика и лечение гипогликемии у детей с тяжелой формой недостаточности питания
Биологические, поведенческие и контекстуальные обоснования
Гипогликемия, также известная как низкое содержание сахара в крови, определяется ВОЗ как концентрация глюкозы или сахара в крови менее трех миллимоль на литр (ммоль/л) или менее 54 миллиграмм на декалитр (мг/дл) у детей с тяжелой формой недостаточности питания 1.
Гипогликемия является часто встречающимся осложнением у детей с недостаточностью питания, которое может приводить к повреждению головного мозга, поскольку глюкоза является основным материалом, обеспечивающим работу мозга, а в конечном итоге может приводить к смерти. Лечение или – в идеальном случае – профилактика гипогликемии жизненно важны на этапе начальной стабилизации при лечении тяжелой недостаточности питания 1–7.
Лечение или – в идеальном случае – профилактика гипогликемии жизненно важны на этапе начальной стабилизации при лечении тяжелой недостаточности питания 1–7.
Существует множество причин, приводящих к развитию гипогликемии у детей с тяжелой формой недостаточности питания. Во-первых, у детей с недостаточностью питания запасы глюкозы в организме сокращаются по причине мышечной атрофии. Во-вторых, нарушаются механизмы восстановления глюкозного равновесия, благодаря которым белки и жиры превращаются в глюкозу. В-третьих, при реакции иммунной системы на инфекции, которые часто встречаются у детей с недостаточностью питания, также расходуется глюкоза. В-четвертых, нарушается всасывание глюкозы. И, в-пятых, длительные поездки в больницу и процесс госпитализации могут приводить к тому, что ребенок остается без еды в течение нескольких часов 1,4,8,9.
ВОЗ разработала руководства для детей с тяжелой недостаточностью питания, предусматривающие профилактику гипогликемии. В руководствах содержатся рекомендации, согласно которым детей с тяжелой формой недостаточности питания необходимо госпитализировать в первую очередь, немедленно после поступления им необходимо дать питательную смесь (F-75) и продолжать кормить, по крайней мере, каждые 2–3 часа днем и ночью 6, 12. Питательная смесь F 75 для питания детей с тяжелой недостаточностью питания на этапе начальной стабилизации при лечении содержит 75 килокалорий (ккал), или 315 килоджоулей (кДж) на 100 мл. В ее состав входят сухое обезжиренное молоко, сахар, зерновая мука, растительное масло, минеральные и витаминные смеси, поэтому в ней содержится мало белков, жиров и натрия, но она богата углеводами 1.
В руководствах содержатся рекомендации, согласно которым детей с тяжелой формой недостаточности питания необходимо госпитализировать в первую очередь, немедленно после поступления им необходимо дать питательную смесь (F-75) и продолжать кормить, по крайней мере, каждые 2–3 часа днем и ночью 6, 12. Питательная смесь F 75 для питания детей с тяжелой недостаточностью питания на этапе начальной стабилизации при лечении содержит 75 килокалорий (ккал), или 315 килоджоулей (кДж) на 100 мл. В ее состав входят сухое обезжиренное молоко, сахар, зерновая мука, растительное масло, минеральные и витаминные смеси, поэтому в ней содержится мало белков, жиров и натрия, но она богата углеводами 1.
Признаки гипогликемии у детей с тяжелой формой недостаточности питания включают температуру тела менее 36,5°C, вялость, слабость и потерю сознания. Поскольку гипогликемия может приводить к смерти в течение первых двух дней лечения, терапию начинают немедленно после возникновения подозрений на гипогликемию, даже если не представляется возможным провести измерение уровня глюкозы в крови1.
Если ребенок с гипогликемией остается в сознании и может пить, ему дают 50 мл 10% глюкозы или 10% сахарозы (растворить одну чайную ложку сахара в 3,5 столовых ложках воды). Затем ребенку перорально дают смесь F-75 каждые 30 минут в течение двух часов 1.
Однако, если ребенок находится без сознания, не приходит в себя или у него возникают судороги, ему необходимо ввести внутривенно 5 мл/кг массы тела стерильной 10% глюкозы, а затем – 50 мл 10% глюкозы или сахарозы при помощи назогастрального зонда. Если глюкозу нельзя немедленно ввести внутривенно, сначала вводят дозу при помощи назогастрального зонда. Когда ребенок придет в себя, начинают периодическое кормление смесью F-75, чтобы предотвратить рецидив 1.
В обоих случаях пациенту назначают антибиотики широкого спектра действия для лечения серьезной системной инфекции, которая является основополагающей причиной гипогликемии 1,9.
Кормление детей с тяжелой недостаточностью питания неспециализированными высокоэнергетическими продуктами питания, содержащими высокие дозы белка и натрия, в течение первых дней лечения приводит к повышенной нагрузке на жизненно важные органы, что ставит под угрозу их жизнь 10.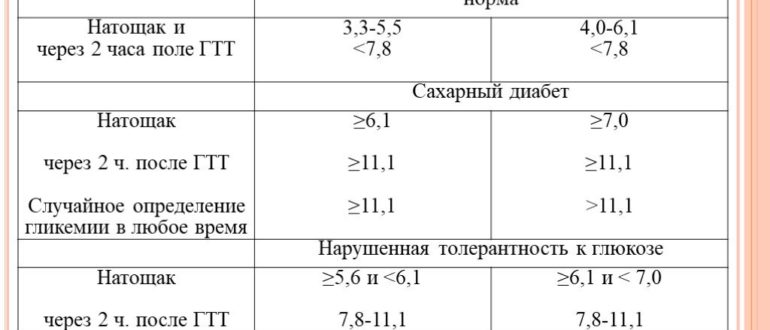 По этой причине в руководствах рекомендовано кормление небольшими частыми порциями на основе углеводов, чтобы глюкоза поступала в кровь постепенно, не нарушая обменных процессов 11,12.
По этой причине в руководствах рекомендовано кормление небольшими частыми порциями на основе углеводов, чтобы глюкоза поступала в кровь постепенно, не нарушая обменных процессов 11,12.
Для сокращения смертности стационарных пациентов эффективны индивидуальный уход и надлежащие методы работы, включая профилактику и лечение гипогликемии4,9,14,13.
Тем не менее, такие недочеты, как ненадлежащий контроль за питанием со стороны медицинского персонала 15, пренебрежение ночным кормлением5, ненадлежащие продукты питания 5,10,15, незнание надлежащих методов работы и руководств по лечению тяжелой недостаточности питания16,5 продолжают оставаться факторами, которые сводят на нет уход за пациентами. Необходимы меры для дополнительной подготовки медицинских работников..
Библиография
1Management of severe malnutrition: a manual for physicians and other health workers.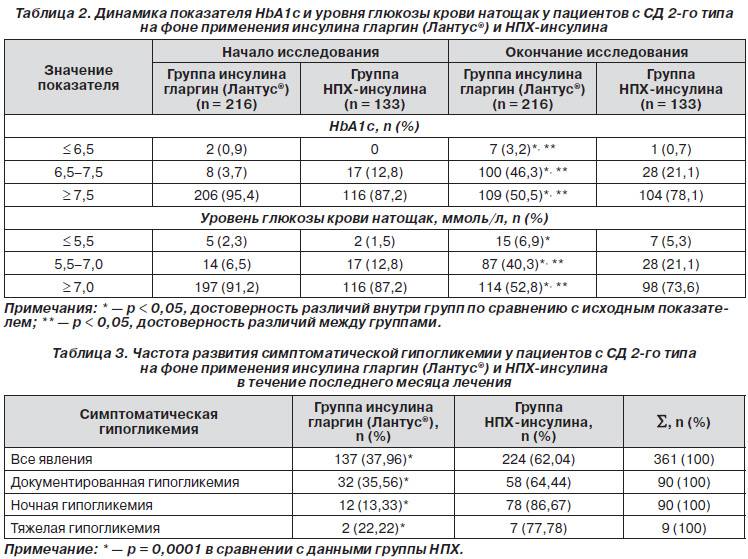 Geneva, World Health Organization, 1999.
Geneva, World Health Organization, 1999.
2 Achoki R, Opiyo N, English M. Mini-review: management of hypoglycaemia in children aged 0–59 months. Journal of Tropical Pediatrics, 2010, 56(4):227–234.
3 Zijlmansa WC et al. Glucose metabolism in children: influence of age, fasting, and infectious diseases. Metabolism Clinical and Experimental, 2009, 58:1356–1365.
4 Ashworth A. Treatment of severe malnutrition. Journal of Pediatric Gastroenterology and Nutrition, 2001, 32:516–518.
5 Puoane T et al. Evaluating the clinical management of severely malnourished children – a study of two rural district hospitals. South African Medical Journal, 2001, 91:137–141.
6 Maitland K et al. Children with severe malnutrition: can those at highest risk of death be identified with the WHO protocol? PLoS Medicine, 2006, 3(12):2431–2439.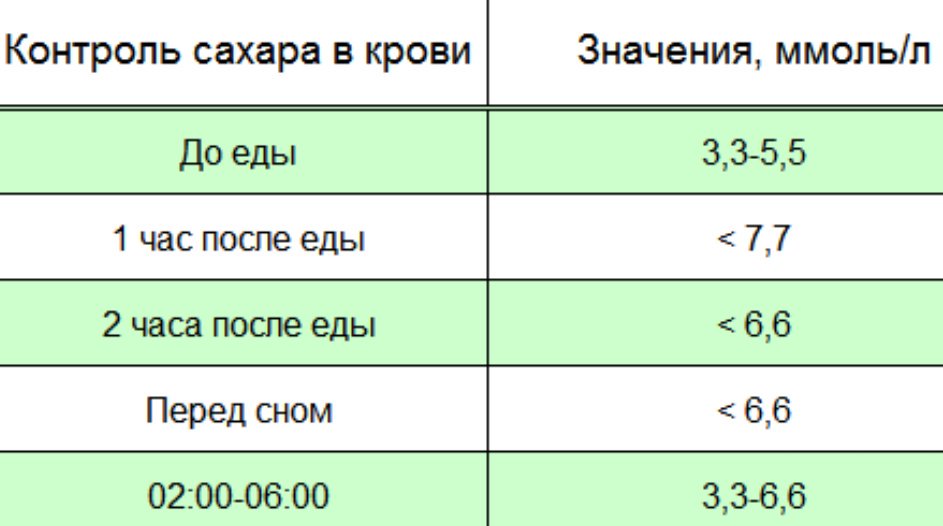
7 Klatt EC, Beatie C, Noguchi TT. Evaluation of death from hypoglycemia. American Journal of Forensic Medicine & Pathology, 1988, 9(2):122–125.
8 Bandsma RH et al. Impaired glucose absorption in children with severe malnutrition. Journal of Pediatrics, 2011, 158:282–287.
9 Karaolis N et al. WHO guidelines for severe malnutrition: are they feasible in rural African hospitals? Archives of the Diseases of Childhood, 2007, 92:198–204.
10 Schofield C, Ashworth A. Why have mortality rates for severe malnutrition remained so high? Bulletin of the World Health Organization, 1996, 74(2):223–229.
11 Southall D et al. eds. International child health care: a practical manual for hospitals worldwide. London, BMJ Books, 2002.
12 Goulet O. Nutritional support in malnourished paediatric patients. Paris, Baillière Tindall, 1998.
Paris, Baillière Tindall, 1998.
13 Ashworth A, et al. WHO guidelines for management of severe malnutrition in rural South African hospitals: effect on case fatality and the influence of operational factors. The Lancet, 2004, 363:1110–15.
14 Bernal C et al. Treatment of severe malnutrition in children: experience in implementing the World Health Organization guidelines in Turbo, Colombia. Journal of Pediatric Gastroenterology and Nutrition, 2008, 46:322–328.
15 Nziokia C et al. Audit of care for children aged 6 to 59 months admitted with severe malnutrition at Kenyatta National Hospital, Kenya. International Health, 2009, 1:91–96.
16 Ashworth A, Schofield C. Latest developments in the treatment of severe malnutrition in children. Nutrition, 1998, 14(2):244–245.
«В этот день я узнала, что мой ребенок болен на всю жизнь»
Хочешь — не хочешь, осознание придет.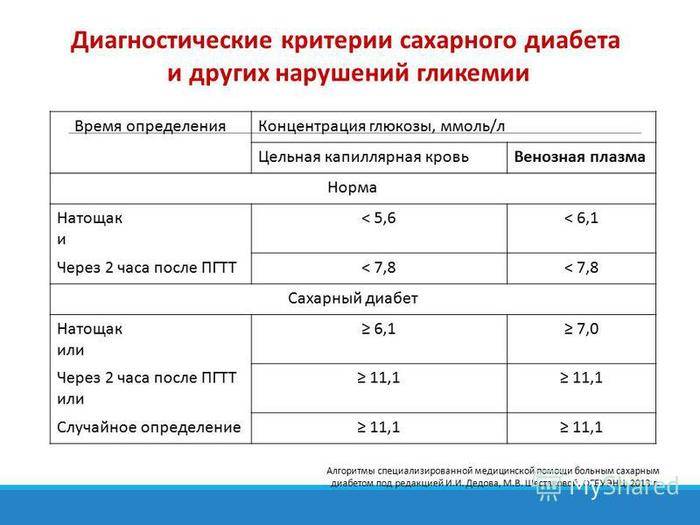 Это сложно, когда на всю жизнь… Тем не менее у меня есть друзья. Сейчас я спросила у одного друга: «Твое отношение ко мне изменилось, когда ты узнал, что у меня диабет?». И ответ был: «Нет, конечно, главное, что ты человек. А недостатки и проблемы есть у каждого, и еще более сложные».
Это сложно, когда на всю жизнь… Тем не менее у меня есть друзья. Сейчас я спросила у одного друга: «Твое отношение ко мне изменилось, когда ты узнал, что у меня диабет?». И ответ был: «Нет, конечно, главное, что ты человек. А недостатки и проблемы есть у каждого, и еще более сложные».И я понимаю, что мои друзья — лучшие, что диабет не влияет ни на что! Именно эти слова, это отношение ко мне, дают мне силы.
Подросткам, которые тоже с этим столкнулись, могу сказать: Хей, во-первых, напиши мне, обязательно, я люблю новые знакомства, и если у тебя диабет — буду рада пообщаться. Я хочу сказать, чтобы они не переживали и поддерживали родителей, чтобы не думали, что у них не будет детства и юности. Поверьте, будет всё! Закаты, рассветы, друзья, любовь всей жизни, поездки, победы, падения. Если тебе сейчас говорят отказаться от любимого дела — даже не думай этого делать. Мне предлагали забросить музыку и сейчас я рада, что этого не сделала. Не стесняйся колоть инсулин в кафе или перед друзьями, ведь это НОРМАЛЬНО! Я люблю и верю в тебя.
В настоящее время вылечить сахарный диабет нельзя. Люди летают в космос, изобретают вакцины от различных вирусов, но как вылечить диабет, еще неизвестно. Мой папа всегда говорит, что приседания помогут, и это так! 60-100 приседаний — и хороший сахар тебе гарантирован. То же могу сказать про бассейн. Я занималась, даже получалось, но времени не хватало, забросила. Прогулки пешком. Я всегда, когда мы гуляем, никому не даю сидеть. Ходить, но не сидеть.
Я смогла принять себя. Не полностью, но смогла. Лишний вес — я знаю, что я полная, но это инсулин делает своё дело. Я занимаюсь каждый день, но некая полнота всегда будет, хах.
Первые годы, знаете, я боялась всего: «Ой, мне это нельзя», «Ой, бегать не буду», но это прошло. Когда на физру ходила, бегала на время, даже плохо было, и бегала за мальчишками, и смеялась со всеми. Сейчас я могу сказать, что не чувствую себя ограниченной. Многие даже и не знают, что у меня диабет.
У меня есть друзья, которые принимают меня такой, какая я есть. А можно я напишу, что я кому-то нравлюсь?))) Так что я поняла одно: хочешь, чтобы тебя всегда жалели? — будут жалеть. Хочешь наслаждаться жизнью? Тогда бегом собирать рюкзак, встречать рассветы и общаться с друзьями.
А можно я напишу, что я кому-то нравлюсь?))) Так что я поняла одно: хочешь, чтобы тебя всегда жалели? — будут жалеть. Хочешь наслаждаться жизнью? Тогда бегом собирать рюкзак, встречать рассветы и общаться с друзьями.
Мне будет 16, и я хочу сказать, что я научилась ценить своё время и здоровье. Я могу написать «извините, я не приду, пока не поем» или «у меня был высокий сахар, я не смогу быть на мероприятии». Я надеюсь, что кому-то мои слова помогут. Мне 16, и я говорю, я кричу:
«Я диабетик!!! Это прекрасно, посмотрите, хватит думать, что мы ограничены!». Жизнь продолжается!
Диабет | Tervisliku toitumise informatsioon
Диабет (сахарный диабет) – это хроническое нарушение энергетического обмена, обусловленное низким уровнем синтеза инсулина поджелудочной железой, а также ослаблением действия инсулина или недостаточным его поступлением в кровь.
Диабет характеризуется держащимся длительное время на высоком уровне содержанием сахара в крови и нарушениями углеводного, липидного и белкового обмена. После принятия пищи оказавшиеся в желудочно-кишечном тракте углеводы распадаются до глюкозы, которая всасывается в кровь. В ответ на повышение уровня глюкозы поджелудочная железа здорового человека вырабатывает инсулин.
После принятия пищи оказавшиеся в желудочно-кишечном тракте углеводы распадаются до глюкозы, которая всасывается в кровь. В ответ на повышение уровня глюкозы поджелудочная железа здорового человека вырабатывает инсулин.
Инсулин – это гормон, который позволяет глюкозе проникать в клетки, обеспечивая таким образом поддержание нормального уровня сахара в крови. При чрезмерном падении уровня глюкозы, чтобы обеспечить организму необходимое ее количество, в печени под влиянием гормона глюкагона начинает распадаться запасенный там гликоген. У здорового человека уровень глюкозы в крови падает до уровня, который был до принятия пищи, через 3-4 часа после еды; у диабетиков этого зачастую не происходит.
В случае резистентности к инсулину или инсулиновой недостаточности глюкоза не проникает в клетки, и организм для получения энергии начинает расщеплять жиры и белки, что, однако, подходит не для всех клеток. В организме накапливаются кетоновые тела, возникает кетоз. В тяжелых случаях в выдыхаемом воздухе может чувствоваться запах ацетона. От скопившейся в организме избыточной глюкозы организм пытается избавиться через мочу.
От скопившейся в организме избыточной глюкозы организм пытается избавиться через мочу.
Два типа диабета
Наиболее распространены диабет I типа и диабет II типа.
- Причина диабета I типа – поражение вырабатывающих инсулин бета-клеток поджелудочной железы. Это автоиммунное заболевание, причины которого до сих пор окончательно не ясны. При этой патологии иммунная система человека начинает атаковать собственные бета-клетки. Определенным фактором риска является наследственность. Чрезмерное потребление сладкого не связано с риском заболевания диабетом, однако в этом случае есть риск появления лишнего веса, а это один из факторов риска возникновения диабета II типа. Диабет I типа диагностируется обычно у детей и подростков. Симптомами является жажда, быстрая потеря веса, частые позывы к мочеиспусканию. В настоящее время заболевание неизлечимо, и в течение всей жизни требуются ежедневные инъекции инсулина или подключение инсулинового насоса.
- Диабет II типа возникает в результате нарушений механизмов действия инсулина.
 При диабете II типа инсулина может вырабатываться достаточно, однако он действует не так, как должен.
При диабете II типа инсулина может вырабатываться достаточно, однако он действует не так, как должен.
Диабет II типа имеет место в 90% случаев при диагнозе «диабет». Если раньше он считался заболеванием тех, кому за 40, то сегодня возраст людей, страдающих от него, снизился. Все чаще диабет данного типа диагностируется у детей с избыточной массой тела. Снижение возраста людей, заболевающих диабетом II типа, связывают преимущественно с западным стилем питания и жизни. Факторами риска заболеваемости диабетом II типа являются наследственная предрасположенность, избыточная масса тела, малоподвижный образ жизни и неправильное питание.
Если содержание глюкозы в крови остается высоким в течение долгого времени или лечение диабета проводится недостаточно активно, могут возникать такие осложнения, как падение нервной чувствительности и повреждения кровеносных сосудов в глазах, почках, ногах и других частях организма.
Выделяют также гестационный диабет, т.е. диабет периода беременности, который может, но не должен, пройти после рождения ребенка.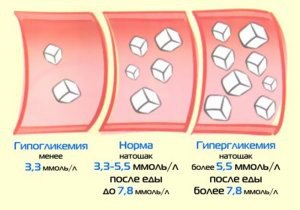
Нормальное и повышенное содержание глюкозы в плазме крови
Диагноз
Сахар в крови натощак, ммоль/л | Сахар в крови после еды, ммоль/л | |
Норма | ≤ 6,0 | < 7,8 |
Нарушение толерантности к глюкозе | < 7,0 | 7,8–11,0 |
Диабет | ≥ 7,0 | ≥ 11,1 |
Подробнее о диагностике диабета можно прочитать здесь.
Чрезмерно низкий уровень глюкозы, или гипогликемия
При диабете уровень глюкозы в крови иногда может падать до слишком низкого уровня. К гипогликемии может привести слишком высокая концентрация инсулина или большие промежутки между приемом некоторых пероральных лекарств от диабета II типа и приемом пищи или инъекцией, большие физические нагрузки или злоупотребление алкоголем.
Обычно человек, страдающий диабетом, чувствует приближение гипогликемии. Гипогликемия сопровождается чувством голода и слабостью, повышенным потоотделением и нарушениями равновесия. В тяжелых случаях больной может потерять сознание, могут отмечаться судороги – тогда надо немедленно вызвать врача. В более легких случаях достаточно, если диабетик выпьет стакан сока или иного сахаросодержащего напитка, съест несколько конфет или примет таблетку глюкозы. Очень важно, чтобы люди, которые окружают страдающего диабетом человека, были в курсе его заболевания и могли при необходимости оказать помощь.
Симптомы диабета, и как жить с диабетом
В случае, если уровень сахара в крови поднимается до больших значений и такая ситуация сохраняется в течение долгого времени, организм начинает выводить избыток глюкозы с мочой. Содержание сахара в моче можно определить посредством простого анализа. Выводимая через почки глюкоза уносит много воды, из-за чего количество мочи больше обычного.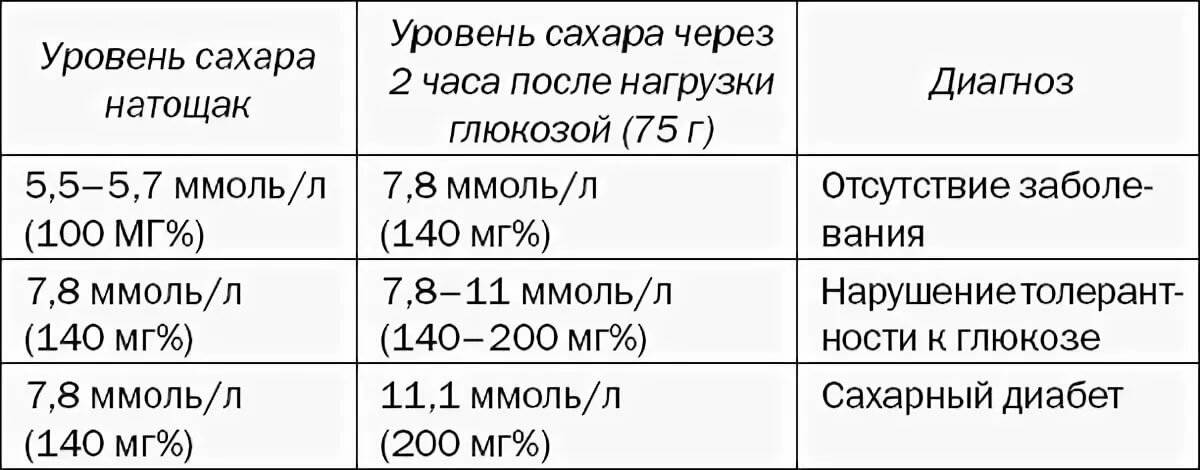 Помимо увеличения объема мочи и участившихся позывов к мочеиспусканию, диабет проявляется в сильной жажде, поскольку организм стремится восстановить количество жидкости.
Помимо увеличения объема мочи и участившихся позывов к мочеиспусканию, диабет проявляется в сильной жажде, поскольку организм стремится восстановить количество жидкости.
Залогом успешного лечения является правильный подбор питания, наряду с которым применяются инъекции инсулина (при диабете I типа) или улучшающие и усиливающие восприимчивость к инсулину таблетки (при диабете II типа). В определенных случаях и при диабете II типа требуются инсулиновые инъекции.
Снижение массы тела при ее избыточности и достаточные физические нагрузки помогают смягчить течение болезни. Диета диабетика подойдет любому приверженцу здорового питания, ограничивать следует потребление легкоусвояемых углеводов, которых много, например, в прохладительных напитках, сладостях, сладких булочках, пирожных, продуктах с повышенным содержанием крахмала, таких как картофель, белый рис и паста.
Количество приемов пищи зависит от тяжести заболевания и схемы лечения. Следует отдавать предпочтение цельнозерновым продуктам, овощам, нежирному мясу и нежирным молочным изделиям. Тягу к сладкому рекомендуется утолять фруктами и ягодами. Пищу лучше тушить или варить, а не жарить, растительное масло в данном случае лучше твердых жиров, нельзя увлекаться соленым.
Тягу к сладкому рекомендуется утолять фруктами и ягодами. Пищу лучше тушить или варить, а не жарить, растительное масло в данном случае лучше твердых жиров, нельзя увлекаться соленым.
Выявление диабета 1 типа у детей
Сахарный диабет 1 типа может развиться в любом возрасте, но большинство вновь диагностированных случаев все же развивается в детстве, даже у детей младше одного года. Чем младше ребенок, тем труднее понять его симптомы просто потому, что он не может выразить их вам словами.
Вот все, что вам нужно знать о диагностике диабета 1 типа у детей.
Ранее известный как «ювенильный диабет», когда считалось, что он развивается только в детстве, диабет 1 типа является аутоиммунным заболеванием.Это означает, что собственная иммунная система вашего тела начинает атаковать сама себя. В частности, ваша иммунная система атакует и уничтожает бета-клетки, вырабатываемые вашей поджелудочной железой.
Бета-клетки отвечают за производство инсулина. Спустя долгое время после диагностики диабета поджелудочная железа продолжает производить бета-клетки, но иммунная система продолжает атаковать и разрушать большинство или все из них ежедневно.
Без инсулина ваше тело не может использовать глюкозу (сахар) в кровотоке.По мере того, как уровень сахара в крови повышается с уменьшением количества доступного инсулина, возникает ряд серьезных и опасных для жизни проблем:
- Токсичные уровни кетонов образуются, когда ваше тело вынуждено сжигать жировые отложения в качестве топлива, потому что оно не может использовать сахар. в вашем кровотоке без адекватного инсулина.
- Нервные окончания пальцев рук и ног, глаз и других жизненно важных органов постепенно повреждаются или разрушаются из-за чрезмерного количества сахара, присутствующего в кровотоке.
- Ваше тело начинает жаждать большего количества сахара, потому что, несмотря на чрезмерное количество сахара в крови, ваше тело не может усвоить его без адекватного инсулина.
- Если не лечить слишком долго (от нескольких недель до пары месяцев), очень высокий уровень сахара в крови и уровни токсичных кетонов могут привести к судорогам, инсульту, отказу органов и смерти.

Уровень сахара в крови у человека с типом 1 обычно повышается очень быстро — в течение нескольких дней и недель.Ваш ребенок может перестать казаться совершенно здоровым, а затем почувствовать себя очень больным в течение двух-трех недель после того, как начнется полное развитие диабета 1 типа.
Для пояснения, ключевое различие между двумя основными типами диабета состоит в том, что диабет 1 типа является аутоиммунным заболеванием, а диабет 2 типа — нарушением обмена веществ.
При диабете 2 типа уровень сахара в крови обычно начинает повышаться очень постепенно — и без кетонов — в течение нескольких лет, прежде чем признаки и симптомы станут заметными.
Для некоторых людей диабет 2 типа является результатом инсулинорезистентности и может быть «обращен вспять» или лечиться за счет снижения веса, улучшения диеты и регулярной физической активности.
Однако примерно у 60 процентов людей развивается диабет 2 типа, потому что их организм изо всех сил пытается производить здоровые бета-клетки.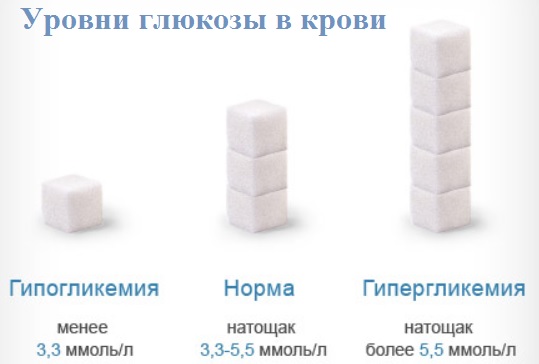 Этим людям неизбежно потребуются лекарства от диабета, в том числе инсулин, для поддержания нормального уровня сахара в крови.
Этим людям неизбежно потребуются лекарства от диабета, в том числе инсулин, для поддержания нормального уровня сахара в крови.
В прошлом о типе 2 среди молодежи практически не слышали.В настоящее время ситуация меняется, отчасти из-за плохого питания и растущего ожирения в западных странах. Но диабет 1 типа, аутоиммунный, остается наиболее распространенным типом и типом самого высокого риска, на который следует обращать внимание у детей.
Диабет 1 типа сначала может появиться как любопытный тип гриппа. Медицинская бригада вашего ребенка может предположить, что это просто вирус, и отправить его домой для отдыха, но игнорирование симптомов и откладывание диагноза и надлежащего лечения может быть опасно для жизни.
Первым признаком диабета 1 типа у детей любого возраста обычно является резкое усиление жажды и потребность в мочеиспускании, и это обычно начинается, когда уровень сахара в крови постоянно превышает 200 мг / дл, — объясняет Эллисон Поллок, детский эндокринолог из клиники. Школа медицины и общественного здравоохранения Университета Висконсина.
Школа медицины и общественного здравоохранения Университета Висконсина.
«Эта сильная жажда и потребность в мочеиспускании возникают, когда сахар накапливается в крови, превышая 200 мг / дл, а затем фильтруется из крови в мочу через почки», — объясняет Поллок. «Без достаточного количества инсулина в организме сахар в крови переходит в мочу, поэтому в вашем теле остается все меньше и меньше энергии, поскольку уровень сахара в крови продолжает расти».
Ваш ребенок будет чувствовать неутолимую жажду, поскольку организм продолжает втягивать жидкость из всех частей тела, чтобы вывести излишки глюкозы, фильтруемые почками.Это также может означать, что малыши и дети, приученные к горшку, могут начать мочить штаны или постель, поскольку они изо всех сил пытаются справиться с острой потребностью в более частом мочеиспускании, объясняет JDRF.
У вашего ребенка могут быть несколько или все четыре основных симптома недиагностированного СД1, согласно JDRF:
- сильная жажда и повышенная потребность в мочеиспускании
- усталость или летаргия
- изменения зрения, такие как помутнение зрения
- необъяснимая потеря веса
- сильный голод
- учащенное моча / мокрые подгузники, моча штаны или постель, несмотря на приучение к горшку
- изменения зрения (например,g.
 , стоя ближе к телевизору)
, стоя ближе к телевизору) - стойкая сыпь от подгузников или грибковая инфекция
- фруктовый, кислый запах изо рта
- постоянно раздражительный, капризный или беспокойный
- сухой стул или запор
Обратите внимание на эти дополнительные симптомы СД1 у детей ясельного возраста и младенцев:
- сильный голод
- учащение мочеиспускания / мокрых подгузников или моча в штанах или постели, несмотря на приучение к горшку
- изменения зрения (например,g., стоя ближе к телевизору)
- стойкая сыпь от подгузников или грибковая инфекция
- фруктовый, кислый запах изо рта
- постоянно раздражительный, капризный или беспокойный
- сухой стул или запор
И у детей старшего возраста и взрослых Симптомы СД1 могут также включать зуд или сухость кожи и повторяющиеся грибковые инфекции.
Если у вашего ребенка диабет 1 типа еще не был диагностирован, и у него в течение нескольких недель резко повышался уровень сахара в крови, у него могут появиться крайние симптомы, которые могут быть опасными для жизни.
При появлении любого из следующих симптомов немедленно доставьте ребенка в отделение неотложной помощи:
- рвота
- невозможность употребления жидкости без рвоты
- затрудненное дыхание
- затрудненное дыхание
- неспособность бодрствовать
- потеря сознания
- припадок
- инсульт
Это может показаться очевидным, но нерешительность в обращении за неотложной помощью из-за этих симптомов может иметь катастрофические результаты — каждая минута на счету!
К тому времени, когда вы заподозрите диабет 1 типа у вашего ребенка, уровень сахара в его крови, вероятно, будет намного выше нормы — около 200 мг / дл или выше.
По данным Американской диабетической ассоциации, нормальные уровни сахара в крови для человека любого возраста включают:
- Уровень сахара в крови натощак (утром, перед едой): менее 100 мг / дл
- Через 1 час после еды: 90 до 130 мг / дл
- 2 часа после еды: от 90 до 110 мг / дл
- 5 или более часов после еды: от 70 до 90 мг / дл
Даже если не в экстренной ситуации, если вы подозреваете своего ребенка могут иметь T1D, настаивают на том, чтобы их медицинская бригада взяла образец крови для измерения уровня сахара в крови и взяла образец мочи для измерения уровня глюкозы и кетонов.
Возможно, вам придется проявить большую настойчивость, потому что врачи нередко пропускают явные признаки СД1.
К сожалению, каждый год в новостях сообщается об одной или двух случаях смерти ребенка, у которого были признаки и симптомы диабета 1 типа, но которого отправили домой на отдых с предполагаемым приступом гриппа.
Обследование на диабет 1 типа легко , но если его не обследовать, это может привести к предотвратимой трагедии!
Подробнее о кампаниях по скринингу всех младенцев, малышей и детей на предмет диабета 1 типа, многие из которых родились в результате бедствия:
Вы должны настоять на том, чтобы у вашего ребенка проверили уровень сахара и кетонов в крови.Не принимайте «нет» за ответ!
Итак, откуда взялся T1D? Почему это может случиться с вашим ребенком?
Ученые подтвердили, что существует генетический компонент СД1, но не совсем ясно, как болезнь передается, и есть много других факторов.
«Диабет 1 типа действительно передается в семье, и у многих недавно диагностированных людей уже есть член семьи, живущий с диабетом 1 типа», — говорит эндокринолог из Висконсина Поллок. «Если один из родителей болен диабетом 1 типа, вероятность развития диабета 1 типа у ребенка составляет 5 процентов, по сравнению с 40 процентами в случае диабета 2 типа.
«Если один из родителей болен диабетом 1 типа, вероятность развития диабета 1 типа у ребенка составляет 5 процентов, по сравнению с 40 процентами в случае диабета 2 типа.
Есть несколько генетических изменений, которые можно проверить, которые, как известно, чаще встречаются у людей с диабетом 1 типа, добавляет Поллок, но многие из этих мутаций или вариаций можно обнаружить и у людей, не страдающих этим заболеванием.
«Ведущие теории предполагают, что люди с некоторыми известными генетическими вариациями подвержены риску диабета 1 типа, и эти люди затем имеют некоторые негенетические, потенциально связанные с окружающей средой изменения, которые возникают и вызывают начало у кого-то, кто уже находится в группе риска.
Потенциальные факторы окружающей среды, которые инициируют начало СД1, могут включать:
- грипп или другое серьезное заболевание
- травму в виде смерти близкого человека или развода (для взрослых)
- пищевое воспаление (глютен и коровье молоко было предметом исследований)
Хотя другие члены семьи могут не иметь диабета 1 типа, у них могут быть аутоиммунные заболевания, такие как гипотиреоз или целиакия, что указывает на генетическую предрасположенность к развитию аутоиммунного заболевания.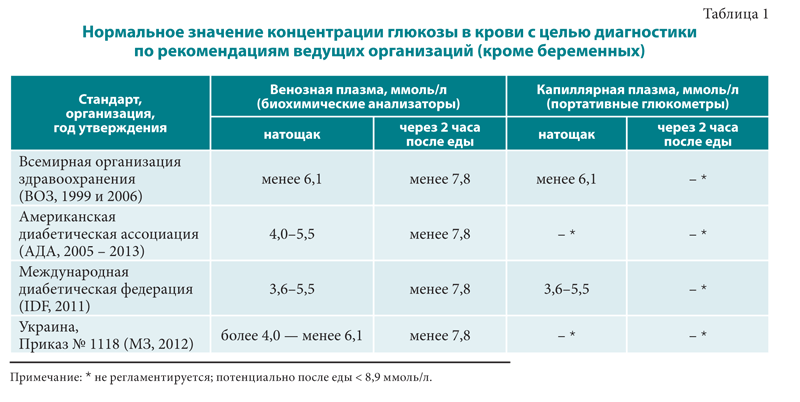
Ведущей организацией, изучающей генетические компоненты и другие причины диабета у детей, является TrialNet, международная сеть ведущих мировых исследователей СД1. В клиниках по всему миру они проверяют аутоантитела у детей до 18 лет, которые являются прямыми родственниками человека с диабетом 1 типа — родителя, брата или сестры, тети, дяди, двоюродного брата или бабушки или дедушки.
Аутоантитела вырабатываются в организме, когда ваша иммунная система атакует сама себя, что происходит при развитии диабета 1 типа.
Исследование TrialNet выявило как минимум две важные детали выявления СД1 у детей:
- Даже если выработка инсулина у ребенка не будет заметно снижена — что приведет к поддающимся диагностике уровням сахара в крови — до 10 лет они, скорее всего, будут проверять положительный результат на два или более аутоантител в возрасте до 5 лет. Это может помочь «насторожить» ребенка для диагностики СД1.
- Ребенок, у которого к 5 годам положительный результат только на одно или нулевое количество аутоантител, значительно реже заболевает диабетом 1 типа.

Если у ребенка положительный результат теста на два или более аутоантител, исследователи TrialNet могут включить его в одно из нескольких текущих исследований, направленных на предотвращение полного начала заболевания с помощью иммунотерапевтических препаратов, которые подавляют атаку иммунной системы на поджелудочную железу.
Посетите TrialNet сегодня, чтобы узнать, подходит ли ваш ребенок для тестирования на аутоантитела.
Хорошо, значит, вашему ребенку поставили диагноз диабет 1 типа. Что происходит сейчас?
«У каждой клиники и диабетической бригады свой стиль, но большую часть времени первые несколько посещений после постановки диагноза будут сосредоточены на поддержке и обучении, поскольку семьи приспосабливаются к жизни с ребенком с диабетом 1 типа», — объясняет Поллок .
Тем не менее, вам и вашему ребенку следует ожидать, что в течение первой недели вам и вашему ребенку придется постепенно пройти следующие стандартные этапы:
Краткосрочная госпитализация
Если уровень сахара в крови вашего ребенка значительно выше 500 мг / дл, а также высокий уровень кетонов на момент постановки диагноза, они, скорее всего, будут госпитализированы на несколько дней для внутривенного введения инсулина, физиологического раствора и лактатных рингеров (хлорид натрия, лактат натрия, хлорид калия и хлорид кальция) для восстановления баланса уровень глюкозы в крови, жидкости и электролитов в крови.
В случае, если вам посчастливится заразиться СД1 у вашего ребенка на ранней стадии — когда уровень сахара в крови и кетоновых тел не так опасно повышен — они, скорее всего, начнут курс инсулинотерапии в течение одного или двух дней после постановки диагноза на плановом приеме у детского эндокринолога , без необходимости оставаться на ночь в больнице.
Начало инсулинотерапии
Вашему ребенку, как человеку с диабетом 1 типа, необходимо немедленно начать инсулинотерапию, чтобы снизить уровень сахара в крови до безопасного и здорового диапазона.
Людям с СД1 нужен инсулин 24/7 до конца жизни, чтобы выжить. Как бы страшно это ни звучало, с этим вполне можно справиться с помощью современных передовых инструментов и осторожности.
Два основных метода введения инсулина в организм:
- Многократные ежедневные инъекции инсулиновой ручкой или шприцами и пузырьками: Для этого метода требуется инсулин длительного (фонового) действия и быстрый или быстрый -действующий инсулин для приема пищи и коррекции уровня сахара в крови.

- Инсулин Помпа или капсула : Небольшое устройство, прикрепленное к телу, обеспечивает непрерывную подачу фонового инсулина, и нажатием кнопки вы или ваш ребенок можете вводить дополнительный инсулин, чтобы покрыть еду или снизить высокий уровень сахара в крови с помощью инсулиновой «коррекции».”
Всего 20 лет назад детям с СД1 была предоставлена возможность использовать инсулиновые помпы вместо многократных ежедневных инъекций. Помпа имеет то преимущество, что дает большую гибкость в регулировке и программировании доз, и многие люди ею доверяют.
Узнайте больше от эксперта DiabetesMine Вила Дюбуа о том, следует ли использовать инсулиновую помпу или несколько ежедневных инъекций — оба варианта имеют множество плюсов и минусов.
Обратите внимание, что с 2015 года также стала доступна форма ингаляционного инсулина, хотя на сегодняшний день она еще не одобрена FDA для использования у детей — предположительно из-за опасений по поводу потенциального воздействия на растущие легкие.
Ежедневный контроль уровня глюкозы в крови
Наряду с приемом инсулина вашему ребенку нужно будет научиться контролировать уровень сахара в крови в течение дня, всю оставшуюся жизнь. Это связано с тем, что уровень сахара в крови может быстро меняться в зависимости от таких повседневных факторов жизни, как еда, активность, инсулин, гормоны, стресс и изменения веса.
Опять же, это звучит пугающе, но измерители измерения уровня глюкозы пальцами и более новые мониторы непрерывного действия глюкозы стали довольно сложными и относительно простыми в использовании.
Подсчет углеводов (и другое образование в области питания)
Дозировка инсулина при каждом приеме пищи во многом зависит от того, что вы едите. К счастью, современный инсулин дает людям с СД1 возможность есть в основном , а не и , когда они хотят , но эта свобода связана с обязанностью осторожного дозирования инсулина.
Вам понадобится ваш врач, чтобы помочь определить правильное соотношение инсулина и углеводов у вашего ребенка (I: C), которое представляет собой количество углеводов, которое может покрыть 1 единица инсулина, чтобы принять правильную дозу для поддержания здорового уровня сахара в крови. уровни после еды..
Будьте уверены, что все это станет проще, если вы будете жить с СД1. Вы и ваш ребенок узнаете, как их сахар в крови реагирует на определенные общие продукты. Содержание белка и жира также влияет на уровень сахара в крови, но установка дозы инсулина начинается в первую очередь с оценки содержания углеводов в любой пище.
Регулярные приемы на прием и постоянное обучение диабету
Американская диабетическая ассоциация рекомендует четыре посещения клиники в год с бригадой диабетиков, а также несколько стандартных тестов на сопутствующие состояния и осложнения на ежегодной основе.
«Ваша медицинская бригада также должна поддержать вас, предоставив социального работника или куратора, который поможет поддерживать адекватное медицинское страхование и финансовые ресурсы, которые делают поддержание здорового лечения диабета финансово возможным», — добавляет Поллок.
Жизнь с диабетом 1 типа — это круглосуточная работа, с которой ни вы, ни ваш ребенок никогда не справитесь идеально. Об этом важно помнить!
Многие люди, живущие с этим заболеванием, описывают сахарный диабет 1 типа как жонглирование, при котором мячики, которыми вы жонглируете, постоянно меняются.Сохранение позиции «научного проекта» может очень помочь в предотвращении чувства вины и эмоционального выгорания. Каждый высокий уровень сахара в крови — это просто возможность учиться, и каждый низкий уровень сахара в крови нужно лечить … и тогда жизнь продолжается!
Знайте, что дети с диабетом 1 типа могут прожить долгую, здоровую и полноценную жизнь!
Здесь можно найти отличные ресурсы и сетевые возможности для семей с детьми с диабетом 1 типа:
Эта статья была проверена с медицинской точки зрения Марией Басиной, доктором медицины, 06.11.2019.
При слишком высоком уровне сахара в крови (для детей)
[Перейти к содержанию] Открыть поиск- для родителей
- Родительский сайт
- Sitio para padres
- Здравоохранение
- Рост и развитие
- Инфекции
- Заболевания и состояния
- Беременность и младенец
- Питание и фитнес
- Эмоции и поведение
- Школьная и семейная жизнь
- Первая помощь и безопасность
- Врачи и больницы
- Видео
- Рецепты
- Закрыть для родителей навиг.
- для детей
- Детский сайт
- Sitio para niños
- Как работает тело
- Половое созревание и взросление
- Оставаться здоровым
- Остаться в безопасности
- Рецепты и кулинария
- Проблемы со здоровьем
- Болезни и травмы
- Расслабься и расслабься
- Люди, места и вещи, которые помогают
- Чувства
- Ответы экспертов Q&A
- Фильмы и другое
- Закрыть детское навигатор
- для подростков
- Подростковая площадка
- Sitio para adolescentes
- Кузов
- Разум
- Сексуальное здоровье
- Еда и фитнес
- Заболевания и состояния
- Инфекции
- Наркотики и алкоголь
- Школа и работа
- Спорт
- Ответы экспертов (вопросы и ответы)
- Остаться в безопасности
- Видео
- Закрыть для подростков nav
Мониторинг уровня глюкозы в крови
Уровень сахара в крови также называется глюкозой крови.
Почему мне нужно проверять уровень глюкозы в крови?
- Для вашей безопасности
- Чтобы помочь вам и вашей медицинской бригаде контролировать уровень глюкозы в крови
- Чтобы помочь вам изменить дозу инсулина
- Чтобы помочь вам управлять повседневными делами, такими как учеба, работа, упражнения и еда, которую вы едите
Всегда проверяйте в это время:
- Перед завтраком, обедом и ужином
- Перед сном
- Если у вас есть признаки низкого уровня глюкозы в крови (см. «Низкий уровень глюкозы в крови» на стр. 46)
- Каждый раз садишься в машину
Иногда вам нужно будет проверить в такие моменты:
- Середина ночи
- До, во время и после тренировки
Проверяйте чаще:
- Когда вы заболели
- Проверяйте уровень глюкозы в крови в промежутке между 2 а.м. и в 4 часа утра, если есть вероятность, что у вас низкий уровень глюкозы в крови.
- Проверьте в течение 2–3 ночей после изменения дозы инсулина Лантус®.
- Когда у вас необычно много упражнений в конце дня.
- Когда ты болен.
- Когда у вас низкий уровень глюкозы в крови перед сном.
Какие расходные материалы мне нужны?
| |
| |
| Контейнер для использованных ланцетов (контейнер для острых предметов или контейнер из толстого пластика, например, флакон с моющим средством или флакон с отбеливателем) | |
Как проверить уровень глюкозы в крови?
- Вымой руки.
- Вставьте ланцет в ланцетное устройство.
- Поместите тест-полоску в глюкометр.
- Прикрепите палец набок рядом с верхней частью пальца ( Рисунок 1 ).
- Сожмите палец так, чтобы на коже выступила капля крови.
- Коснитесь пробой крови тест-полоски.
- Считайте показания глюкометра.
Рисунок 1: Ткните ланцетом в сторону пальца
Важные советы
- Используйте новый ланцет каждый раз, когда проверяете уровень глюкозы в крови.
- Выбросьте ланцет сразу после его использования. Поместите в емкость.
- Когда емкость будет почти заполнена, плотно заклейте крышку.
- Напишите «SHARPS» на лицевой стороне и выбросьте в корзину.
Каким должен быть уровень глюкозы в крови?
Уровень глюкозы в крови измеряется в мг / дл. Нормальный диапазон уровня глюкозы в крови для людей без диабета составляет от 70 до 120 мг / дл.
Диабетический центр имеет рекомендации по измерению уровня глюкозы в крови.Это называется целевым диапазоном. Бывают случаи, когда ваш лечащий врач дает вам другой целевой диапазон, например, на время сна, при упражнениях или после еды.
Национальная детская больница Диабетическим центром целевые диапазоны уровня глюкозы в крови
| Возраст | Глюкоза крови мг / дл |
| От 0 до 5 лет | 100 до 180 |
| От 6 до 9 лет | 80 по 140 |
| 10 лет и старше | от 70 до 120 |
Цель состоит в том, чтобы большую часть времени поддерживать уровень глюкозы в крови в целевом диапазоне.
Что мне делать после проверки уровня глюкозы в крови?
Запишите количество глюкозы в крови в журнал или в журнал (стр. 18), и:
- Включите все показатели уровня глюкозы в крови.
- Напишите комментарий, если есть причина, по которой уровень глюкозы в крови выше или ниже целевого значения.
Важные советы
- Возьмите глюкометр с собой, когда вы находитесь вдали от дома.
- Знайте свои цифры уровня глюкозы в крови, когда звоните в клинику или врачу.
- Берите с собой глюкометр и записи об уровне глюкозы крови на все приемы.
- Принесите список любых вопросов, которые могут у вас возникнуть.
Как мне ухаживать за глюкометром?
- Установите дату и время, когда вы получите новый счетчик.
- Убедитесь, что дата и время выставляются правильно каждый раз, когда вы используете глюкометр.
- При необходимости используйте контрольный раствор. Это позволит вам узнать, что глюкометр и тест-полоски работают правильно.Используй это:
- Когда получите новый счетчик.
- Когда вы получите новые тест-полоски.
- Когда вы думаете, что глюкометр не показывает правильное значение уровня глюкозы в крови.
- Не подвергайте глюкометр и тест-полоски воздействию очень высоких или очень низких температур. Это может привести к неправильным показателям глюкозы в крови.
- Храните глюкометр и тест-полоски в футляре, вдали от солнечных лучей.
- Храните тест-полоски в упаковке, в которой они поставляются.Держите крышку закрытой.
- Держите запасные батарейки вместе с глюкометром.
- На задней стороне каждого глюкометра есть номер телефона. Позвоните по этому номеру, если ваш глюкометр не работает или у вас есть вопросы о том, как его использовать.
Что такое гемоглобин A1C?
Гемоглобин A1C — это лабораторный тест. Он показывает среднее значение глюкозы в крови за последние 90 дней. Это делается при обнаружении диабета и после этого каждые 3 месяца при посещении клиники.У человека без диабета уровень гемоглобина A1C составляет менее 5,6%.
Целевой уровень Hgb A1C составляет 7,5% для всех детей и взрослых с диабетом. |
В приведенной ниже таблице показан результат по гемоглобину A1C в сравнении с числом глюкозы в крови.
Загрузить Журнал регистрации диабета и глюкозы в крови / инсулина
Назад к Справочнику по ведению диабета Содержание
Управление уровнем сахара в крови: MedlinePlus Medical Encyclopedia
Частая проверка уровня сахара в крови и запись или использование приложения для отслеживания результатов покажут, насколько хорошо вы справляетесь с диабетом.Поговорите со своим врачом и инструктором по диабету о том, как часто вам следует проверять уровень сахара в крови.
- Не всем больным диабетом необходимо ежедневно проверять уровень сахара в крови. Но некоторым людям может потребоваться проверять его по несколько раз в день.
- Если у вас диабет 1 типа, проверяйте уровень сахара в крови не менее 4 раз в день.
Обычно вы проверяете уровень сахара в крови перед едой и перед сном. Вы также можете проверить уровень сахара в крови:
- После еды вне дома, особенно если вы ели продукты, которые обычно не едите
- Если вы чувствуете себя плохо
- До и после тренировки
- Если у вас много стресса
- Если вы слишком много едите
- Если вы принимаете новые лекарства, которые могут повлиять на уровень сахара в крови
Ведите записи для себя и своего поставщика.Это будет большим подспорьем, если у вас возникнут проблемы с лечением диабета. Он также подскажет, что работает, а что нет, чтобы держать уровень сахара в крови под контролем. Запишите:
- Время дня
- Ваш уровень сахара в крови
- Количество съеденных вами углеводов или сахара
- Тип и доза ваших лекарств от диабета или инсулина
- Тип упражнений, которые вы выполняете, и как долго
- Любые необычные события, такие как чувство стресса, употребление различных продуктов или заболевание.
Многие глюкометры позволяют сохранять эту информацию.
Вы и ваш врач должны установить целевое значение для уровня сахара в крови в разное время в течение дня. Если ваш уровень сахара в крови выше вашего целевого значения в течение 3 дней, и вы не знаете почему, позвоните своему врачу.
Случайные значения сахара в крови часто не очень полезны для вашего врача, и это может расстраивать людей с диабетом. Часто меньшее количество значений с дополнительной информацией (описание приема пищи и время, описание и время упражнений, доза и время приема лекарства), связанных со значением сахара в крови, гораздо более полезны для принятия решений о лекарствах и корректировки доз.
Диабет у детей: предотвращение высокого уровня сахара в крови
Введение
Высокий уровень сахара в крови возникает, когда уровень сахара (глюкозы) в крови поднимается выше нормы. Его еще называют гипергликемией. Если у вашего ребенка диабет, высокий уровень сахара в крови может быть вызван пропуском дозы лекарства от диабета или инсулина. Это также может быть вызвано перееданием, пропуском упражнений, болезнью или стрессом. Быстрый рост в подростковом возрасте также может затруднить поддержание уровня сахара в крови вашего ребенка в его или ее целевом диапазоне.
В отличие от низкого уровня сахара в крови, высокий уровень сахара в крови обычно возникает медленно, в течение нескольких часов или дней. Но это также может произойти быстро (всего за несколько часов), если ваш ребенок ест много или пропускает дозу инсулина.
Уровень сахара в крови выше целевого диапазона может вызывать у человека чувство усталости и жажды. Если уровень сахара в крови вашего ребенка остается выше нормы, его или ее организм приспосабливается к этому уровню. Если уровень сахара в крови вашего ребенка продолжает расти, почки будут вырабатывать больше мочи, и ваш ребенок может получить обезвоживание.Сильное обезвоживание может быть опасным для жизни. Со временем повышенный уровень сахара в крови может повредить глаза, сердце, почки, кровеносные сосуды и нервы.
Следите за симптомами повышенного сахара в крови. Симптомы включают чувство сильной усталости или жажды и более частое мочеиспускание, чем обычно. Пока вы или ваш ребенок замечаете симптомы, у вас, вероятно, будет время лечить повышенный уровень сахара в крови, чтобы это не превратилось в чрезвычайную ситуацию. Три шага могут помочь вам предотвратить проблемы с высоким уровнем сахара в крови:
- Часто проверяйте уровень сахара в крови, особенно если ваш ребенок болен или не соблюдает обычный распорядок дня.У ребенка может не быть симптомов повышенного сахара в крови. Тестирование позволяет увидеть, когда уровень сахара в крови вашего ребенка выше целевого диапазона, даже если у вашего ребенка нет симптомов.
- Обратитесь к врачу, если у вашего ребенка часто бывает высокий уровень сахара в крови или если уровень сахара в крови часто остается выше целевого диапазона. Возможно, потребуется скорректировать или изменить дозировку лекарства или инсулина.
- Поощряйте ребенка пить больше воды или напитков, не содержащих кофеина или сахара. Потребление большего количества жидкости может помочь предотвратить обезвоживание.
Как предотвратить повышенный уровень сахара в крови?
Лечите инфекции как можно раньше.
Не леченные инфекции, такие как инфекции мочевыводящих путей и кожные инфекции, могут повысить риск возникновения у ребенка критического состояния высокого уровня сахара в крови.
Будьте готовы
- Узнайте симптомы повышенного сахара в крови. Разместите их в таком месте, где вы и ваш ребенок можете часто их видеть, например на дверце холодильника. Добавьте любые симптомы, которые были у вашего ребенка, которых нет в списке.Убедитесь, что другие люди знают симптомы. Научите их, что делать в чрезвычайной ситуации. Симптомы высокого уровня сахара в крови включают чувство сильной жажды, сильной усталости и частое мочеиспускание.
- Часто проверяйте уровень сахара в крови вашего ребенка дома, особенно когда ваш ребенок болен или не соблюдает свой обычный распорядок дня. Тестирование уровня сахара в крови вашего ребенка дома поможет вам узнать, когда он высокий, даже если ваш ребенок не замечает симптомов.
- Научите других, кто занимается уходом за вашим ребенком, как проверять уровень сахара в крови.Сохраните инструкции по использованию глюкометра вместе с глюкометром. Таким образом, при необходимости кто-то другой может проверить уровень сахара в крови вашего ребенка.
- Пусть ваш ребенок всегда носит медицинское удостоверение личности. Одним из примеров является браслет с медицинским предупреждением. Это очень важно, если ваш ребенок слишком болен или травмирован, чтобы говорить.
- Если ваш ребенок принимает инсулин, сделайте тест на кетоны при высоком уровне сахара в крови.
- Составьте план. Обычно людям, принимающим инсулин, необходимо дополнительно принимать инсулин быстрого действия при высоком уровне сахара в крови.Поговорите с врачом вашего ребенка о том, сколько вашему ребенку нужно принимать. Это зависит от уровня сахара в крови (скользящая шкала).
- Дайте ребенку лекарства согласно предписаниям. Не пропускайте лекарства от диабета или уколы инсулина без предварительной консультации с врачом.
Лечить повышенный уровень сахара в крови как можно раньше
Лучший способ предотвратить чрезвычайную ситуацию с повышенным уровнем сахара в крови — лечить повышенный уровень сахара в крови, как только у вашего ребенка появятся симптомы или когда его или ее уровень сахара в крови значительно выше целевого диапазона (например, 11 .0 ммоль / л или выше).
- Следуйте инструкциям по борьбе с высоким уровнем сахара в крови. Разложите ступеньки дома в удобном месте. Убедитесь, что другие люди знают, что делать, если ваш ребенок не может лечить повышенный уровень сахара в крови.
- Вести учет. Запишите симптомы вашего ребенка и то, как вы их лечили. И возьмите эту запись с собой, когда будете посещать врача вашего ребенка. Используйте запись уровня сахара в крови.
- Сообщите врачу вашего ребенка, если у вашего ребенка проблемы с повышенным уровнем сахара в крови. Возможно, потребуется скорректировать или изменить лекарство от диабета.Если ваш ребенок принимает инсулин, возможно, потребуется увеличить дозу.
Предлагайте побольше жидкости
Если уровень сахара в крови вашего ребенка выше целевого диапазона, предложите дополнительные жидкости. Это помогает восполнить потерю жидкости через почки. Лучше всего использовать воду и напитки без сахара. Избегайте напитков с кофеином, газированных напитков, фруктовых соков и других жидкостей с большим содержанием сахара.
Ссылки
Консультации по другим работам
- Комитет экспертов по клиническим рекомендациям Канадской диабетической ассоциации (2013).Канадская диабетическая ассоциация, 2013 г., Руководство по клинической практике по профилактике и лечению диабета в Канаде. Канадский журнал диабета, 37 (Приложение 1). Также доступно в Интернете: http://guidelines.diabetes.ca.
Кредиты
По состоянию на 20 декабря 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Джон Поуп, доктор медицины, магистр здравоохранения — педиатрия
Адам Хусни, доктор медицины — семейная медицина
Кэтлин Ромито, доктор медицины — семейная медицина
Стивен Х.ЛаФранки, доктор медицины — детская эндокринология
По состоянию на 20 декабря 2019 г.
Автор: Healthwise Staff
Медицинский обзор: Джон Поуп, доктор медицины, магистр здравоохранения — педиатрия и Адам Хусни, доктор медицины — семейная медицина и Кэтлин Ромито, доктор медицины — семья Медицина и Стивен Х. ЛаФранки, доктор медицины — детская эндокринология
Диабет: уровень сахара в крови | Детская больница CS Mott
Обзор темы
Поддержание уровня сахара в крови в целевом диапазоне снижает риск таких проблем, как диабетическое заболевание глаз (ретинопатия), заболевание почек (нефропатия) и заболевание нервов (невропатия).
Некоторые люди могут работать над меньшими цифрами, а некоторым людям могут потребоваться более высокие цели.
Например, некоторые дети и подростки с сахарным диабетом 1 или 2 типа, люди с тяжелыми осложнениями диабета, люди, которые могут жить недолго, или люди, которым трудно распознать симптомы низкого уровня сахара в крови, могут иметь более высокие цели. классифицировать.
И некоторые люди, например, те, у кого впервые диагностирован диабет или у которых нет никаких осложнений от диабета, могут добиться большего успеха с более низким целевым диапазоном.
Вместе с врачом установите ваш собственный целевой уровень сахара в крови. Это поможет вам добиться наилучшего контроля без высокого риска гипогликемии.
Американская диабетическая ассоциация (ADA) предлагает следующие диапазоны A1c и глюкозы в крови в качестве общего ориентира. сноска 1
- Дети любого возраста с диабетом 2 типа и большинство взрослых с диабетом 1 или 2 типа (небеременные)
- A1c: ниже 7.0%
- Перед едой: от 80 до 130 миллиграммов на децилитр (мг / дл)
- Через 1-2 часа после еды: ниже 180 мг / дл
- Молодежь (моложе 18 лет) с сахарным диабетом 1 типа
- A1c: менее 7,5%
- Перед едой: от 90 до 130 мг / дл
- Перед сном и на ночь: от 90 до 150 мг / дл
- Женщины с сахарным диабетом 1 или 2 типа, которые могут забеременеть
- Беременные женщины с диабетом 1 или 2 типа
- A1c: ниже 6.0%, если возможно, 7,0%, если риск гипогликемии высок
- Перед едой: ниже 95 мг / дл
- 1-2 часа после еды: от 120 до 140 мг / дл или ниже
- Женщины с гестационным диабетом
- Перед едой: ниже 95 мг / дл
- 1-2 часа после еды: от 120 до 140 мг / дл или ниже
Список литературы
Цитаты
- Американская диабетическая ассоциация (2019).Стандарты медицинской помощи при сахарном диабете — 2019. Уход за диабетом , 42 (Приложение 1): S1 – S193. Проверено 17 декабря 2018 г.
Консультации по другим работам
- Американская диабетическая ассоциация (2017). Стандарты медицинской помощи при диабете — 2017. Уход за диабетом, 40 (Приложение 1): S1 – S135.
- Inzucchi SE, et al. (2015). Ведение гипергликемии при диабете 2 типа, 2015 г .: подход, ориентированный на пациента: обновление заявления о позиции Американской диабетической ассоциации и Европейской ассоциации по изучению диабета.Уход за диабетом, 38 (1): 140–149. DOI: 10.2337 / dc14-2441. По состоянию на 18 февраля 2015 г.
Кредиты
Текущий по состоянию на: 31 августа 2020 г.
Автор: Healthwise Staff
Медицинское обозрение:
Э. Грегори Томпсон, врач-терапевт
Кэтлин Ромито, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Ронда О’Брайен, доктор медицинских наук, CDE — сертифицированный педагог по диабету
Текущее состояние на : 31 августа 2020 г.
Автор: Здоровый персонал
Медицинский обзор: E.Грегори Томпсон, врач-терапевт, Кэтлин Ромито, доктор медицины, семейная медицина, Адам Хусни, врач, семейная медицина, Ронда О’Брайен, доктор медицинских наук, CDE, сертифицированный педагог по диабету
Американская диабетическая ассоциация (2019). Стандарты медицинской помощи при диабете-2019. Уход за диабетом , 42 (Приложение 1): S1-S193. По состоянию на 17 декабря 2018 г.
Диабет 1 типа и ваш ребенок — Новости здоровья потребителей
Хотя число детей с диабетом 2 типа растет, тип 1 по-прежнему остается наиболее распространенной формой заболевания среди людей моложе 18 лет.Диабет 1 типа является аутоиммунным заболеванием, что означает, что собственная иммунная система организма, предназначенная для атаки инфекционных агентов, вторгающихся извне, вместо этого атакует клетки, которые выполняют здоровые нормальные функции организма.
При диабете 1 типа либо важные клетки поджелудочной железы разрушаются иммунной системой, либо поджелудочная железа просто не производит достаточного количества инсулина, гормона, необходимого для жизни. После того, как пища, которую мы едим, высвобождает сахар в кровоток, инсулин становится ключом, который открывает клетки для получения сахара для получения энергии.Без инсулина сахар (глюкоза) не может использоваться, и он накапливается в кровотоке. Когда инсулин недоступен, ваше тело умирает от голода, даже если в вашем кровотоке может быть много сахара.
Диабет типа 1 ранее назывался ювенильным диабетом или инсулинозависимым диабетом. Всю оставшуюся жизнь дети с диабетом 1 типа должны делать уколы инсулина или использовать помпу, которая доставляет инсулин автоматически.
Что вызывает диабет 1 типа?
Точная причина диабета 1 типа неизвестна.Дети, у которых он есть, могли унаследовать генетическое заболевание (однако, почему болезнь развивается в определенное время, будь то младенчество, детство, половая зрелость или зрелость, все еще остается загадкой). Обычно он появляется, когда они очень молоды или в подростковом возрасте. Похоже, что это семейное заболевание, поэтому, если оба родителя страдают диабетом, повышается риск заболевания их детей.
Когда можно заболеть диабетом?
Диабет 1 типа обычно появляется в возрасте до 30 лет, но он может проявиться в любом возрасте, включая младенческий, и может возникнуть внезапно.Хотя раньше это было неслыханно для молодежи, сейчас диабет 2 типа стал эпидемией среди детей и подростков. Разница между двумя формами заболевания заключается в том, что при использовании инсулина 2 типа инсулин становится неэффективным, в то время как при типе 1 организм ребенка не производит инсулин.
Каковы симптомы?
Пожалуй, самые важные симптомы диабета 1 типа у детей — это необходимость много пользоваться ванной и постоянная жажда. Если у вашего ребенка есть эти симптомы, покажите его врачу.
Вот некоторые из общих симптомов диабета 1 типа:
- Проблемы с мочеиспусканием, включая учащенное мочеиспускание и недержание мочи
- Постоянная жажда
- Возбуждение или чрезмерная раздражительность
- Повышенный аппетит
- Необъяснимая потеря веса
- Частые инфекции
- Усталость
- Язвы, которые медленно заживают
- Сухая, зудящая кожа
Как диагностируется диабет 1 типа?
По данным Mayo Clinic, для диагностики диабета 1 типа используются следующие тесты:
Случайный анализ сахара в крови. Первичный скрининговый тест на диабет 1 типа. Этот тест включает взятие образца крови в случайное время. В отличие от теста на сахар в крови натощак, этот тест не учитывает, когда ребенок последний раз ел. Случайный уровень сахара в крови 200 миллиграммов на децилитр (мг / дл) или 11,1 миллимоль на литр (ммоль / л) или выше предполагает диабет.
Тест на гликированный гемоглобин (A1C). Измеряет средний уровень сахара в крови ребенка за последние два-три месяца. Тест A1C измеряет, сколько сахара (глюкозы) связано с гемоглобином в красных кровяных тельцах.Уровень A1C 6,5 процента или выше в двух отдельных тестах указывает на диабет.
Определение сахара в крови натощак. Образец крови берется после того, как ваш ребенок голодает. Диабет 1 типа показан при уровне сахара в крови натощак 126 мг / дл (7,0 ммоль / л) или выше.
Есть ли лекарство от диабета 1 типа?
К сожалению, лекарства пока нет. Диабет — это хроническое пожизненное заболевание, требующее как интенсивного ухода за собой, так и медицинского ухода.Без надлежащего лечения заболевание может вызвать как острые проблемы, которые могут быть сразу опасными и даже опасными для жизни, так и хронические проблемы, которые могут повлиять на качество жизни вашего ребенка и прогрессировать до долгосрочных осложнений. Хорошая новость заключается в том, что диабет поддается контролю, и современные методы лечения отлично зарекомендовали себя. Принимая инсулин, наблюдая за уровнем сахара в крови и регулярно занимаясь физическими упражнениями, дети с диабетом 1 типа могут вести здоровый и активный образ жизни.
Какие самые серьезные отдаленные осложнения?
Без надлежащего лечения диабет 1 типа может вызвать заболевание глаз и слепоту.Он также может повредить нервы, почки, крупные и мелкие кровеносные сосуды, что может привести к другим проблемам со здоровьем, таким как инсульт и болезни сердца. Без лечения в долгосрочной перспективе это может привести к артериосклерозу, язвам на ногах, гипертонии, отекам, хроническим инфекциям и даже смерти.
Как лечить диабет 1 типа?
Лечение диабета подбирается индивидуально для каждого ребенка и должно планироваться после консультации с врачом и другими медицинскими работниками.Дети с диабетом могут нормально расти. Поскольку диабет 1 типа означает, что организм вашего ребенка вырабатывает мало или совсем не вырабатывает инсулин, его лечение обычно требует строгого режима, включая хорошо спланированную диету, физическую активность, тестирование уровня сахара в крови несколько раз в день и инсулин. (Самоконтроль уровня глюкозы в крови включает укол пальца или руки в поисках капли крови, которая помещается на полоску и считывается небольшим портативным глюкометром.)
Хотя лечение диабета 1 типа всегда включает инсулин, этот гормон можно вводить либо путем инъекции (обычно в виде нескольких инъекций в течение дня), либо через устройство, помещенное под кожу с носимой снаружи инсулиновой помпой, которая доставляет точное количество инсулина. в течение дня и ночи.
Если у вас маленький ребенок, вам, вероятно, придется следить за ним и проверять его или ее, пока ваш ребенок не станет достаточно взрослым, чтобы делать это самостоятельно. В любой момент уровень сахара в крови вашего ребенка может быть слишком высоким, что требует инъекции инсулина или повышенной физической активности, или слишком низким, что требует глюкозы с едой или питьем, или из конфет или таблеток глюкозы, или, возможно, инъекции гормона. глюкагон для тяжелых минимумов. Это означает, что вам нужно спросить своего врача или инструктора по диабету о физических и поведенческих сигналах, которые указывают на изменение уровня сахара в крови у младенцев и маленьких детей, которые не могут рассказать о симптомах, которые они испытывают.
По мере того, как ваш ребенок становится старше, с некоторыми из этих потребностей может быть трудно приспособиться. В частности, подростки могут стать нетерпеливыми в отношении ухода за своей болезнью, поэтому лечение диабета может оказаться сложной задачей. Родители должны работать со своими детьми, чтобы держать диабет под контролем, а это требует образования и практики.
Тесное сотрудничество как с врачами, так и с инструкторами по диабету поможет вам справиться с болезнью, создав успешные партнерские отношения с вашим ребенком.
С помощью взрослых дети старшего возраста могут научиться управлять своим состоянием.Дети с диабетом обычно не нуждаются в особой медицинской помощи. В большинстве школ детям разрешается сдавать анализы на сахар в крови и делать инъекции инсулина в школе.
Тем не менее, ученик, которому необходимо соблюдать режим анализа крови, инъекции инсулина и специальный режим питания для контроля диабета, может вызвать проблемы для некоторых школ. Важно встретиться с учителями и другим школьным персоналом, чтобы обсудить потребности вашего ребенка. Многие организации здравоохранения, такие как «Дети с диабетом», предлагают родителям и учителям отличные ресурсы по уходу за детьми с диабетом в школе.
Дополнительные ресурсы
Дети с диабетом. http://www.childrenwithdiabetes.com
Американская диабетическая ассоциация. http://www.diabetes.org
Национальный центр обмена информацией по диабету (NIDC), входящий в состав Национальных институтов здравоохранения. http://diabetes.niddk.nih.gov/
Группа диетологов по лечению и просвещению при диабете, подразделение Американской диетической ассоциации. http://www.eatright.org
Список литературы
Диабет 1 типа у детей, Клиника Мэйо, http: // www.mayoclinic.org/diseases-conditions/type-1-diabetes-in-children/home/ovc-20311394
Диабет 1 типа. LillyDiabetes.com
Диабет 1 типа. Американская диабетическая ассоциация.
Информационный бюллетень о диабете 1 типа. Международный фонд исследований ювенильного диабета
Американская диабетическая ассоциация. Альтернативные системы доставки инсулина.

 niiomm.ru/joomla-stuff/category-blog/32-rekomendatsii-po-pitaniyu-beremennykh-stradayushchikh-sakharnym-diabetom):
niiomm.ru/joomla-stuff/category-blog/32-rekomendatsii-po-pitaniyu-beremennykh-stradayushchikh-sakharnym-diabetom):
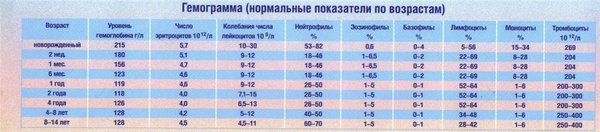


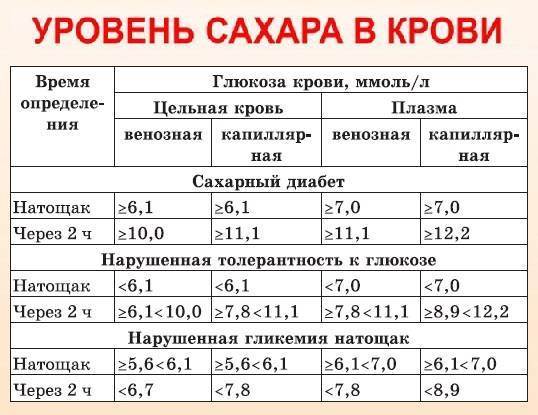 д.).
д.).
 При диабете II типа инсулина может вырабатываться достаточно, однако он действует не так, как должен.
При диабете II типа инсулина может вырабатываться достаточно, однако он действует не так, как должен.
 , стоя ближе к телевизору)
, стоя ближе к телевизору)
