Стрептодермия заразная: Стрептодермия | Симптомы | Диагностика | Лечение
Стрептодермия — причины, симптомы, лечение, профилактика
Что такое стрептодермия
Стрептодермия — гнойное заболевание кожи из группы бактериальных инфекций.
Возбудители болезни — стрептококки. Бактерии очень живучие, обитающие повсюду: в воздухе и воде, на земле, на плодах и листьях растений, в организмах человека и животных, на коже, в дыхательных путях, на слизистых оболочках, в желудочно-кишечном тракте.
Стрептококки вызывают гнойничковые заболевания, которые могут привести к общей интоксикации организма, поражению лимфатических узлов, быстрому распространению других инфекций. Возбудитель считается условно патогенным, то есть не может принести вреда человеку с высоким иммунитетом. Стрептодермия — болезнь очень заразная, легко передается, чаще заболевают дети, и взрослые, у которых ослаблен иммунитет. При неправильном лечении стрептодермия может перейти в хроническую форму или вызвать опасные осложнения.
Причины
Наличие в организме бета-гемолитического стрептококка группы А в сочетании с провоцирующими факторами является причиной возникновения заболевания.
Факторы, повышающие вероятность развития стептодермии
- Нарушение защитных функций кожи — повреждение кожных покровов, перегрев, переохлаждение, воздействие химических веществ.
- Отсутствие иммунитета к стрептококкам.
- Ослабление иммунитета, спровоцированное инфекционными и хроническими болезнями, плохим питанием.
- Длительные стрессы, переутомление, депрессия.
- Сахарный диабет, эндокринные заболевания, нарушение работы щитовидной железы.
- Хронические заболевания кожи.
- Глисты, кариозные зубы, гайморит.
- Пренебрежение личной гигиеной.
- Гормональные изменения.
- Избыточный вес.
Симптомы
Появляются участки красноватой отечной кожи, через некоторое время возникают характерные для стрептодермии маленькие пузырьки (пустулы или фликтены), размером 1-2 сантиметра, заполненные серозно-гнойным содержимым.
Через один-два дня пузырьки лопаются, обнажая эрозированную поверхность или их содержимое ссыхается и образуются желтоватые корочки. Этот период болезни самый заразный, поскольку инфекция находится в жидкости пустул.
Этот период болезни самый заразный, поскольку инфекция находится в жидкости пустул.
Болезнь сопровождается зудом и жжением, при расчесывании инфекция распространяется на здоровые участки.
Возможно повышение температуры, боли в мышцах и суставах, увеличение лимфатических узлов.
Виды
Стрептококковое импетиго — самый распространенный вид, кожные высыпания на щеках, вокруг рта, на нижней челюсти, в области носа и ушей.
Простой лишай — возникает чаще у детей (на лице).
Буллёзное импетиго — места локализации: руки, голени, стопы, спина, живот. Созревание гнойного пузыря медленное, болезненное, возможны септические осложнения.
Ангулярный стоматит, щелевидное импетиго, стрептодермия углов рта или заеда
Стрептококковая опрелость — возникает на соприкасающихся поверхностях ( в кожных складках),большей частью у маленьких детей и взрослых с сахарным диабетом, ожирением, атопическим дерматитом, гипергидрозом.
Турниоль, поверхностный панариций, импетиго ногтевых валиков — воспаление околоногтевых пластинок.
Эктима вульгарная — большой гнойник чаще в области голеней, оставляет после себя рубцы.
Сухая стрептодермия — похожа на стригущий лишай, после больших высыпаний остаются шрамы.
Диагностика
Устанавливать диагноз и назначать лечение стрептодермии должен только врач.
- Врач-дерматовенеролог составляет анамнез и проводит внешний осмотр.
- Проводится бактериологическое исследование, бактериологический посев содержимого папул.
- Определяется чувствительность стрептококка к антибиотикам.
- При необходимости назначаются дополнительные анализы крови, мочи, кала.
- Может потребоваться консультация эндокринолога.
Лечение
Для лечения стрептодермии используются следующие препараты и методы.
- Антисептические растворы и мази.

- Мази и препараты антибактериального действия.
- Антигистаминные средства — для снижения зуда.
- Иммунотерапия.
- Антибиотики — после определения типа возбудителя и чувствительности его к препаратам.
- Вскрытие гнойников — при необходимости.
Профилактика
- Соблюдать правила личной гигиены, следить за состоянием кожи и ногтей, любые повреждения обрабатывать антисептиком.
- Укреплять иммунитет — полноценно питаться, принимать витамины, закаливаться, заниматься физкультурой.
- Избавляться от вредных привычек.
- Своевременно лечить зубы.
- Контролировать свое здоровье и не допускать хронических заболеваний.
Поделитесь статьёй в соцсетях:
Стрептодермия заразна или нет, инкубационный период, способы лечения
.
Заболевание под названием стрептодермия может возникать как у взрослых, так и у детей. Но чаще всего данным недугом страдают в детском возрасте. Поэтому очень важно знать, какими способами передается данная болезнь. Попробуем разобраться, заразна ли стрептодермия. Ведь немного проще предотвратить появление этой неприятности, чем лечить ее.
Но чаще всего данным недугом страдают в детском возрасте. Поэтому очень важно знать, какими способами передается данная болезнь. Попробуем разобраться, заразна ли стрептодермия. Ведь немного проще предотвратить появление этой неприятности, чем лечить ее.
Стрептодермии подвержены в основном дети
Пути заражения
Действительно, стрептодермия относится к заразным заболеваниям. И среди детей распространение происходит очень быстро. Поэтому рекомендуется тщательно осматривать ребенка и обрабатывать любые образовавшиеся ранки. Это может быть просто укус насекомого или любое другое повреждение кожного покрова. Нельзя допускать, чтобы ребенок расчесывал рану. Любые открытые необработанные раны являются хорошими вратами для поселения инфекции. Если стрептодермия сумеет проникнуть в рану, то она очень быстро начнет развиваться по всему организму.
Стрептодермия передается от человека к человеку при следующих условиях:
- при тесном и регулярном взаимодействии с больным;
- при использовании любых предметов, которые недавно брал зараженный человек;
- инфекция может передаваться через пыль и насекомые.
Наибольший пик заболевания приходится на летний период. Именно в это время у людей повышается потоотделение. В результате на коже появляется потница, которая провоцирует появление сухой корочки.
Насекомые разносят стрептодермию
Инкубационный период
Теперь рассмотрим, как начинается и развивается стрептодермия. Инкубационный период для данного заболевания является условным понятием. Ведь очень сложно определить начало его зарождения.
Как происходит инфекционное распространение по всему организму:
- Вначале может появиться небольшая интоксикация, которая возникает из-за процесса воспаления.

- Потом можно заметить нарушение целостности кожи. Кожные покровы становятся сухими и заметные различные травмы, опрелости, растоптанные места, ожоги или сыпи.
- Из-за шелушения через пару дней начинают проявляться красные пятна. Они могут быть различной формы и размеров.
- Далее может появиться один или несколько крупных пузырьков.
- После этого поврежденное место начинает чесаться, возникают болевые ощущения, и повышается температура тела.
- Около воспаленных участков могут увеличиваться лимфатические узлы.
Маленькие детки становятся беспокойными, капризными, плаксивыми и отказываются от еды. Могут присутствовать постоянные головные боли и слабость.
Больной ребенок становится капризным и часто плачет
Основное лечение
Лечение зараженных участков тела возможно в домашних условиях, но назначаться медикаменты должны только специалистом. Если пользоваться средствами по рекомендациям знакомых, то могут возникнуть еще более серьезные неприятности, которые способны привести к госпитализации.
Основные средства от стрептодермия:
- Так как передается это заболевание при помощи любых контактов, то все личные вещи должны меняться ежедневно и обрабатываться антибактериальными веществами. К тому же лежать они должны отдельно от других вещей. Желательно убрать из дома все мягкие игрушки.
- После стирки постельного белья его рекомендуется хорошенько отгладить с горячим паром.
- Самыми эффективными средствами считаются антибактериальные мази и подсушивающие растворы. А также на воспаленную кожу можно наложить антисептическую повязку.
- При тяжелой форме заболевания прописывается курс антибиотиков. Может назначаться как в таблетках, так и в инъекциях. Если от данных препаратов не происходят улучшения, то прописываются стероидные гормоны.
- Зараженный человек нуждается в укреплении иммунитета. Для этого рекомендуется приобрести препарат, в котором содержатся все витамины. А также стоит исключить из рациона жирную, острую и копченую еду.
При правильном подходе к лечению, то болезни можно избавиться за несколько недель. Главное не расчесывать пузырьки и не убирать корочки, они должны самостоятельно отпадать.
Главное не расчесывать пузырьки и не убирать корочки, они должны самостоятельно отпадать.
На начальной стадии заражения не рекомендуется купаться, ведь вода может перенести инфекцию по всему организму. Допускается аккуратное обтирание полотенцем, которое намочено в отваре из трав. Все растения обязательно должны обладать антисептическим действием.
Еще желательно одеваться свободно, чтобы кожа хорошо дышала, не натирала и не сдавливала тело. Очень хорошо, если одежда будет из натуральных тканей.
Чтобы не заразиться стрептодермией, необходимо придерживаться основных правил соблюдения личной гигиены. При появлении любых мелких повреждений кожи, все очаги надо обрабатывать антисептическим средством. А также инфекция может передаваться в воде, поэтому посещать бани, бассейны и различные водоемы следует с осторожностью.
Что такое стрептодермия, и чем это заболевание опасно для детей?
Стрептококковая пиодермия – инфекционное заболевание кожи, вызванное поражением поверхностного слоя эпидермиса..jpg) Вначале пораженные участки тела покрываются гнойными узелками, которые быстро распространяются на другие участки тела и со временем переходят в медово-желтые корочки. Согласно статистике, заболеванию подвержены дети от 2 до 9 лет, реже этим типом дерматита болеют взрослые, крайне редко встречается стрептодермия у новорожденных.
Вначале пораженные участки тела покрываются гнойными узелками, которые быстро распространяются на другие участки тела и со временем переходят в медово-желтые корочки. Согласно статистике, заболеванию подвержены дети от 2 до 9 лет, реже этим типом дерматита болеют взрослые, крайне редко встречается стрептодермия у новорожденных.
Симптомы
Чтобы предотвратить вспышку инфекции, важно вовремя распознать симптомы и изолировать пациента от сверстников. Стрептококковый дерматит у детей характеризуется высыпаниями, кожным зудом, появлением сухой корочки. Кроме того, в детском организме стрептодермия протекает со следующей симптоматикой:
- повышение температуры тела до 38-39 градусов;
- общая слабость, упадок сил, апатия;
- головные и мышечные боли; приступы тошноты и рвоты;
- ломота в суставах;
- увеличение и болезненность лимфоузлов.
Как отличить герпес от стрептодермии
Стрептококковый дерматит может начинаться с появления небольших по размеру фликтенов – пузырьков, наполненных мутноватым содержимым.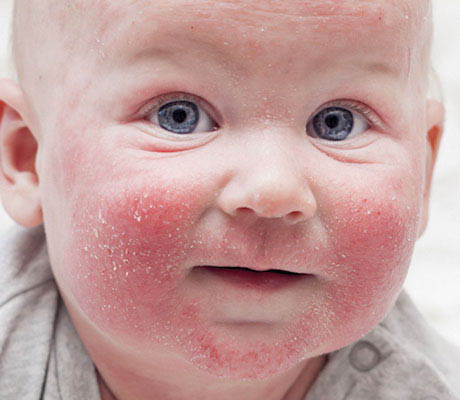 Из-за этого его часто путают с герпесом и не начинают лечиться. Однако у этих заболеваний есть существенные отличия:
Из-за этого его часто путают с герпесом и не начинают лечиться. Однако у этих заболеваний есть существенные отличия:
- заеда отличается от герпеса быстрым вскрытием капсул с жидкостью, при герпесе пузырьки остаются на губах гораздо дольше;
- стрептодермия у ребенка развивается вокруг уже пораженного участка кожного покрова, а герпес затрагивает здоровую кожу;
- при герпесе зуд появляется значительно раньше фликтенов, в то время как при стрептодермии чесаться начнет только после появления сыпи.
Причины
Пока кожный покров остается целостным и невредимым, он выполняет барьерную функцию, защищая организм от попадания болезнетворных микробов. При любом, даже малейшем повреждении, кожа утрачивает эти функции, открывая входные ворота стрептококкам и стафилококкам. Как правило, стрептодермия возникает в результате неправильной или недостаточной дезинфекции ран, порезов, укусов, на месте аллергических высыпаний. Путей заражения существует несколько:
- Контактный – когда кожа здорового человека контактирует с носителем инфекции.

- Контактно-бытовой – микробы передаются через общие предметы пользования (полотенца, игрушки, посуду).
- Воздушно-капельный – при попадании патогенных микроорганизмов на ранки непосредственно при кашле или чихании больного.
Лечение стрептодермии у детей
После подтверждения диагноза врач назначит мази на основе серной кислоты, цинка или других противомикробных компонентов, использование антисептических растворов, сеансы физиотерапии. Для устранения инфекции и подавления числа роста стрептококков, больному малышу выписывают антибиотики. Важно не только знать, чем лечить стрептодермию у ребенка на лице и теле, но и учесть в процессе следующие правила:
- Не мыться первые 3-4 дня, не смачивать пораженные участки тела водой.
- Регулярно протирать кожу антисептическими растворами или отварами трав.
- Стрептодермия заразна. Чтобы не допустить распространения инфекции, нужно выделить ребенку отдельные игрушки, посуду.

- Чаще проводить уборку комнаты и смену постельного белья у больных стрептодермией.
Лечение препаратами
Для ликвидации воспаления, поднятия иммунитета и устранения неприятных симптомов назначают:
- Зиртек, Зодак, Фенистил – противоаллергические препараты. Эти лекарства эффективно устраняют зуд, отечность. Назначаются при аллергическом рините, конъюнктивите, сенной лихорадке и при аллергических дерматозах. Не рекомендованы к использованию детям до 6 лет.
- Генферон, Виферон – медикаменты, которые регулируют местный иммунитет. Эти препараты имеют минимум противопоказаний и могут использоваться для лечения стрептодермии у новорожденных.
Антибиотики при стрептодермии
Врач может предложить на выбор несколько вариантов, как лечить стрептодермию у детей, но зачастую все они включают использование антибиотиков. Эта группа медикаментов помогает остановить размножение патогенных микроорганизмов и избавиться от последствий их жизнедеятельности. При стрептодермии назначаются антибиотики:
При стрептодермии назначаются антибиотики:
- Азитромицин – препарат из группы макролидов, эффективен при лечении импетиго и рожи. Лекарство выпускается в виде таблеток или сладкого сиропа, что удобно при лечении маленьких детей. Нельзя давать лекарство детям с нарушениями функций печени и почек.
- Цефтриаксон – антибиотик из группы целофаспоринов. Назначается при заболеваниях кожи, спровоцированных стафилококком. Использовать антибиотик можно с первых дней жизни ребенка. У препарата минимум противопоказаний, но иногда проявляются аллергические реакции, возможна сухость кожи.
Мазь
В составе комплексной терапии стрептодермии часто используют средства местного воздействия – мазь или крем, в составе которых находятся антибактериальные компоненты. Препараты местного принципа действия – это:
- Цинковая или салициловая мазь – препараты со смягчающим и защитным действием. Оказывают вяжущее, противовоспалительное и подсушивающее действие.
 Оба средства почти не вызывают появление побочных эффектов, но противопоказаны при гнойной стрептодермии.
Оба средства почти не вызывают появление побочных эффектов, но противопоказаны при гнойной стрептодермии. - Банеоцин – комбинированный антимикробный порошок для наружного применения, содержащий два антибиотика. Лекарство эффективно против большинства грамположительных и грамотрицательных бактерий. В редких случаях может вызывать побочные эффекты – покраснение, сухую кожу, аллергию.
Осложнения
При своевременно начатом правильном лечении стрептодермия редко вызывает серьезные осложнения. Однако при тяжелом течении болезни могут обостриться хронические заболевания или появиться вторичные болезни, например, каплевидный псориаз. Кроме того, стрептококковые возбудители могут стать причиной скарлатины, ангины, пневмонии. Одними из опасных, но редко встречающимися, осложнений считаются: септицемия – заражение крови бактериями и стрептококковый гломерулонефрит – поражение почек.
Профилактика
В дальнейшем, для недопущения рецидивов, нужно обеспечить больному ребенку сбалансированное питание, следить за соблюдением гигиены. Для повышения детского иммунитета врачи рекомендуют чаще бывать на свежем воздухе, записать ребенка в бассейн, купить в аптеке витаминные комплексы. В случае повреждения кожи следует тщательно и внимательно проводить обработку ран дезинфицирующими средствами.
Для повышения детского иммунитета врачи рекомендуют чаще бывать на свежем воздухе, записать ребенка в бассейн, купить в аптеке витаминные комплексы. В случае повреждения кожи следует тщательно и внимательно проводить обработку ран дезинфицирующими средствами.
ᐈ Что такое стрептодермия? ~【Лечение в Киеве】
Виды импетиго и признаки стрептодермии:
1. Стрептококковое импетиго.
Фликтена окружена зоной покраснения (венчиком) и имеет склонность к росту. Содержимое пузырька быстро ссыхается в корочку соломенно желтого цвета, под которой находится влажная эрозивная поверхность. Вокруг первичной фликтены появляются новые мелкие высыпания, объединяющиеся в группы. Чаще всего, стрептодермия поражает кожу щек, нижней челюсти, вокруг рта. Реже высыпания появляются на коже туловища. Весь процесс высыпаний занимает 1-2 недели.
2. Буллезное импетиго.
Поражает глубокие слои кожи. Пустулы содержат серозно-гнойное содержимое с примесями крови. Высыпания распространяются на ноги. Заболевание сопровождается повышением температуры, возможны септические осложнения.
Высыпания распространяются на ноги. Заболевание сопровождается повышением температуры, возможны септические осложнения.
3. Щелевидное импетиго (заеда).
Стрептодермия образуется в углах рта, быстро вскрывается и формирует эрозию, окруженную венчиком отслоившихся клеток кожи. В центре эрозии в углу рта располагается радиальная трещина, частично покрытая корками медово-желтого цвета.
4. Сифилоподобное папулезное импетиго (послеэрозивный сифилоид или “пеленочный дерматит”).
Чаще всего, появляется у детей грудного возраста на коже ягодиц, половых органов, бедер. Фликтены быстро вскрываются с образованием инфильтрата (скопление клеток и содержимого пустул).
Стрептококковая опрелость (интертригинозная стрептодермия) появляется на соприкасающихся поверхностях кожных складок (пахово-бедренные и межъягодичные участки, в подмышечных впадинах, за ушами). К заболеванию склонны дети с гипергидрозом, ожирением, атопическим дерматитом, сахарным диабетом. Фликтены появляются в большом количестве, сливаются, быстро вскрываются и образуют большие мокнущие эрозивные поверхности ярко-розового цвета с участками отслаивающегося эпидермиса по периферии. В глубине складок образуются болезненные трещины.
Фликтены появляются в большом количестве, сливаются, быстро вскрываются и образуют большие мокнущие эрозивные поверхности ярко-розового цвета с участками отслаивающегося эпидермиса по периферии. В глубине складок образуются болезненные трещины.
Поверхностный панариций (воспаление околоногтевого валика) развивается при наличии заусениц, травм ногтей, онихофагии (привычки “обкусывать ногти”). Воспаление окружает ногтевую пластинку, сопровождается болью. При хроническом течении кожа ногтевого валика становится синюшно-красного цвета, с отслаивающимся эпидермисом, гнойными выделениями. Ногтевая пластинка становится тусклой, деформированной, возможно отслоение ногтя от мягких тканей (онихолизис).
У детей и подростков часто возникает сухая поверхностная стрептодермия – простой лишай. Высыпания округлой формы, с четко ограниченными очагами розового цвета, обильно покрытые серебристыми чешуйками. Очаги высыпаний наиболее часто находятся на подбородке, щеках, конечностях и туловище. Заболевание длительное, после исчезновения сыпи остаются временные пятна.
Заболевание длительное, после исчезновения сыпи остаются временные пятна.
Стрептодермия — признаки, причины, симптомы, лечение и профилактика
Диагностика
Перед тем, как установить диагноз «стрептодермия», врач должен исключить вероятность того, что пациент не болен крапивницей, дерматитом, лишаем, или у него вообще кожный зуд.
Врачи-дерматологи диагностируют стрептодермию, исходя из первичного осмотра и жалоб самих больных. Диагноз «стрептодермия» подтверждается окончательно после проведения микроскопического и микологического исследования чешуек кожи.
Лечение
Если у пациента один очаг заболевания, отсутствует интоксикация, то лечение, как правило, ограничивается местной терапией. При лечении стрептодермии врач-дерматолог назначает своему пациенту курс антибактериальных, противовоспалительных и антисептических препаратов. Это могут быть и мази, в состав которых входят антибиотики, нап ример, гелиомициновая, эритромициновая. Как правило, они очень действенны.
Как правило, они очень действенны.
В случае необходимости врач может назначить больному также прививки от стрептококка.
При хронической стрептодермии врачи производят вскрывание пузырьковых высыпаний и накладывают на них повязки с антисептическими средствами. Чтобы полностью очистить кожные покровы больного, врачи назначают своим пациентам пользоваться мазями, в состав которых входят сера и деготь.
Если стрептодермия проходит с осложнениями, то, помимо местного лечения, больному также приписывается курс общеукрепляющих препаратов, назначаются витамины. Также пациенту необходимо сделать УФО крови и очагов поражения.
Как правило, процесс лечения стрептодермии не вызывает особых трудностей, но, в любом случае, лечение обязательно должно контролироваться врачами.
Самолечение не гарантирует выздоравление, более того, при самолечении можно настолько запустить стрептодермию, что она перейдет в хроническую стадию.
Важно помнить, что больному стрептодермией на время лечения запрещено принимать душ или ванну. Кожные покровы без воспалений можно протирать отварами трав с антисептическим действием с последующим обязательным их просушиванием.
Кожные покровы без воспалений можно протирать отварами трав с антисептическим действием с последующим обязательным их просушиванием.
Профилактика
Основные профилактические меры стрептодермии:
- соблюдение здорового образа жизни;
- соблюдения правил личной гигиены;
- сбалансированное здоровее питание.
Литература и источники
Видео по теме:
Стрептодермия заразна ли для окружающих, пути передачи заболевания
Покраснение и зуд кожи — серьезный повод для волнения. Ведь часто это может оказаться инфекционным заболеванием — стрептодермией. Ее симптомы мучительны, особенно для детей. Ответ на вопрос «Заразна стрептодермия или нет?» однозначно положительный. Как и каждая инфекция, стрептодермия передается от больного человека здоровому. Причем степень поражения кожи зависит от уровня иммунитета. Поэтому дети в этом случае становятся особой группой риска. Как распознать, вылечить и проводить профилактику стрептодермии можно узнать из данной статьи.
Ответ на вопрос «Заразна стрептодермия или нет?» однозначно положительный. Как и каждая инфекция, стрептодермия передается от больного человека здоровому. Причем степень поражения кожи зависит от уровня иммунитета. Поэтому дети в этом случае становятся особой группой риска. Как распознать, вылечить и проводить профилактику стрептодермии можно узнать из данной статьи.
Причины заражения
Стрептодермические покраснения на коже появляются, когда в открытые ранки внедряется патогенные возбудители – стрептококки. Чаще всего лабораторный анализ выявляет бета-гемолитический стрептококк группы А. Он опасен не только для кожи, но последствия отражаются и на сердце, и на почках. Часто появляются аутоиммунные заболевания и аллергические дерматиты.
Стрептодермия передается от больного к здоровому при прикосновении, пользовании общими предметами гигиены, столовыми приборами. Чаще всего инфекция остается на полотенцах, простынях, одежде, мягкой мебели, игрушках.
Причинами стрептодермии становятся незамеченные и вовремя не обработанные дезинфекцией ранки, несоблюдение правил гигиены у малышей и загрязнение кожного покрова у взрослых, травмирующее бритье, взаимодействие с зараженными детьми и женщинами.
Чаще всего болезнь приносят дети из детского сада. Причем заболевают в дошкольных учреждениях, как правило, массово, ведь иммунитет только проходит стадии становления. Также группой риска становятся женщины с ослабленным иммунитетом, чаще всего принося инфекцию из больниц.
Благоприятные для заболевания факторы — резкое переохлаждение, нарушение процессов метаболизма, хронические заболевания, потертости, укусы и ссадины, интоксикация, переутомление и гиповитаминоз.
Симптомы стрептодермии и этапы заболевания
Началом заболевания считается момент попадания возбудителя в ранку. Далее болезнь развивается в такой последовательности:
- Возможное повышение температуры на короткий срок и ощущение легкой лихорадки, что связано с распространением инфекции по организму и реакцией лимфатической системы.
- Появление на коже пузырьков объемом один сантиметр с желтоватым содержимым.
- Ощущение зуда.
- При расчесывании пузырьки лопаются и превращаются в ранки, увеличивается их количество.

- Шелушение кожи в пораженных местах и подсыхание краев лопнувших пузырьков.
- Обнажение эрозивной поверхности внутри пузырьков и появление желтых корок на месте ран.
Симптомы появляются в среднем через 3-7 дней. Это покраснение кожи и шелушение, невыносимый зуд.
Расчесывание является основной причиной дальнейшего заражения кожи, увеличения участков покраснения. И это большая проблема при стрептодермии у детей, потому что зуд просто невыносим, но при этом необходимо следить, чтобы малыш не расчесывал ранки.
Иногда стрептодермия проявляется в виде мелкой пузырчатой сыпи с гнойным содержимым на поверхности кожи. Также бывают глубокие гнойники на участках эпидермиса без волос. При отторжении данной корки поражается ростковый слой кожи, поэтому после выздоровления остаются рубцы.
Но неизменными симптомами являются сильнейший зуд и сухость пораженной кожи.
Виды стрептодермии
Наиболее часто встречаются такие виды заболевания, как стрептококковое импетиго, в виде мелких пузырьков с отечным основанием. После него не остается следов и пятен. Одной из его разновидностей — буллезном импетиго — в силу вступают еще и стафилококковые возбудители, поэтому волдыри могут достигать 5 сантиметров, чаще появляются на тыльной стороне кистей, стопах и голенях, мутное содержимое воспалений может включать примесь крови.
После него не остается следов и пятен. Одной из его разновидностей — буллезном импетиго — в силу вступают еще и стафилококковые возбудители, поэтому волдыри могут достигать 5 сантиметров, чаще появляются на тыльной стороне кистей, стопах и голенях, мутное содержимое воспалений может включать примесь крови.
Разновидностями стрептодермии считаются также поверхностный панариций, простой лишай, импетиго ногтевых валиков (турниоль), стрептококковая опрелость и щелевидное импетиго, появляющееся в уголках губ.
Стрептококковая эктима поражает глубокие слои кожи, появляется гнойничок с серозно-гнойным содержимым, который быстро разрастается. Внутреннее содержимое через некоторое время высыхает в корку зеленовато-желтого цвета. После выздоровления и отторжения корки остается заметный рубец. Часто гнойнички эктимы появляются на ногах.
Любой из видов стрептодермии является гнойничковым поражение кожной ткани и выглядит как череда влажных струпьев.
Способы борьбы и лечения с высыпаниями
При первом же подозрении на стрептодермию необходимо обеспечить осмотр у специалиста. Вовремя незамеченная грязная ссадина или укус, повышение температуры и появление красноты на коже должны стать сигналом к действию. От скорости принятия решения и правильно назначенного лечения зависит быстрое выздоровление.
Вовремя незамеченная грязная ссадина или укус, повышение температуры и появление красноты на коже должны стать сигналом к действию. От скорости принятия решения и правильно назначенного лечения зависит быстрое выздоровление.
Главная опасность при стрептодермии – заражение окружающих. Поэтому обязательна изоляция больного и строгое соблюдение правил гигиены, выделение индивидуальных предметов, необходимых в быту — полотенце, чашка, одежда. Важна сортировка белья и раздельная стирка вещей.
В больнице врач обязательно осмотрит пораженные участки кожи, назначает исследования. В стандартный набор для постановки диагноза входит дерматоскопия, анализ щелочного баланса кожи и бак посев выделяемого вещества из ранок. Дополнительно специалисты могут провести микологическое исследование чешуек кожи.
Всем любителям самолечения придется смириться с необходимостью консультации у специалистов, потому что в данном случае при применении бактерицидных мазей диагноз может не подтвердиться.
Лечение стрептодермии может быть разным в зависимости от вида заболевания. Если вовремя начать внешние процедуры, то можно предупредить дальнейшее распространение инфекции.
- Чтобы уменьшить риск дальнейшего распространения, ни в коем случае нельзя расчесывать гнойное высыпание. Кожу вокруг гнойничков обязательно протирают антисептиком — салициловым или борным спиртом. Повязку меняют не менее двух раз в день. Тогда ранки будут быстрее очищаться, и гноя будет образовываться намного меньше.
- Большое облегчение у больных наблюдается при использовании влажных повязок с резорцином и нитратом серебра. Важна правильность их накладывания. Марля, сложенная в 6-8 слов, вымачивается в лечебном растворе комнатной температуры, отжимается и накладывается на поврежденную кожу на полтора часа. Через 15 минут процедура повторяется. В первые дни болезни накладывание повязок проводится два-три раза в сутки.
- Заеды в уголках рта смазывают азотнокислым серебром два раза в день.

- Гнойные пузыри вскрываются в стерильных условиях. Лучше это делать в больничных условиях. На вскрытые пузыри накладываются повязки с бактерицидными мазями — тетрациклиновой или стрептоцидовой. Действие лекарства — 12 часов.
- Корку вокруг подсыхающего гнойника можно постепенно убрать такими антисептическими мазями, как Риванол, Эритромициновая.
- Чтобы предупредить быстрое распространение инфекции, используются антигистаминные препараты. В число назначений входят Кларитин, Телфаст. Иногда врачи на краткое время назначают гормональные препараты — крем Тридерм, Лоринден А. Гормональные лекарства не используются без контроля доктора, потому что могут привести к необратимым повреждениям кожи, к примеру, истончению.
- При ногтевой стрептодермии детям смазывают пластинку ногтя раствором йода.
- Если в острой стадии наблюдается повышение температуры тела и увеличение лимфоузлов, тогда врач назначает внутрь пенициллины или цефалоспорины.
- Во время длительного лечения специалисты подключают витаминотерапию и иммуностимулирующие лекарства.

- Хороший эффект дает ультрафиолетовое облучение пораженной кожи. Подсушивающее действие оказывают отвары трав в виде влажных повязок. Чаще всего заваривают кору дуба или ромашку.
Во время лечения стрептодермии запрещены душ и ванна. Их лучше заменить обтираниями с травами.
Быстрому выздоровлению и подсыханию кожи способствует диета с исключением специй и жиров. Так снижается склонность к аллергии, и уменьшается влажность в ранках.
Если вовремя не поставить правильный диагноз и не начать адекватное лечение, то увеличивается чувствительность к вирусам, появляется риск осложнений. Есть опасность заболеть микробной экземой.
Как проводить профилактику стрептодермии
В школах и детских садах заболевших детей обязательно изолируют. Потому что инфекция в детском коллективе очень быстро разносится. Также обязательно назначается карантин на 10 дней с переходом на домашнее обучение.
Чтобы оградить ребенка от риска заболеть стрептодермией, обязательно соблюдать правила личной гигиены. После игр на улице и с другими детьми необходимо тщательно осматривать кожные покровы, отмывать загрязненные места с мылом. Обязательны личные предметы для ухода за собой — полотенце для лица, полотенце для душа. Оставаться здоровыми поможет сортировка загрязненного белья и одежды перед стиркой.
После игр на улице и с другими детьми необходимо тщательно осматривать кожные покровы, отмывать загрязненные места с мылом. Обязательны личные предметы для ухода за собой — полотенце для лица, полотенце для душа. Оставаться здоровыми поможет сортировка загрязненного белья и одежды перед стиркой.
Обязательными условиями для успешной профилактики стрептодермии являются сбалансированное питание и здоровый образ жизни. Именно они помогут сохранить высокий иммунитет и успешно дать отпор любой инфекции.
Блог Medical Note о здоровье и цифровой медицине
Причины
Стрептококки живут на коже большинства людей и не причиняют им никакого вреда, однако при сниженном иммунитете достаточно малейшего повреждения кожи, чтобы микроб мог внедриться в кожу и запустить инфекционный процесс.
Входными воротами для инфекции может стать любая трещинка, царапина, порез, раздражение или расчес на месте укуса комара.
Стрептодермия заразна. Для заражения совсем не обязателен прямой контакт с больным: инфекция передается контактно-бытовым путем, например, через игрушки и общие предметы.
Предрасполагающими факторами к развитию болезни могут стать несоблюдение элементарных гигиенических правил, авитаминоз, гормональный сбой, сахарный диабет.
В сезон простуд заболеваемости стрептодермией способствует увеличение числа стрептококковых ангин. В этом случае возможен более редкий для этого заболевания способ заражения — воздушно-капельный, когда возбудитель попадает при чихании больного на поврежденную кожу.
Клиническая картина
Спустя неделю или 10 дней с момента заражения на коже появляются округлые розовые пятнышки, на месте которых со временем образуются небольшие пузырьки, наполненные жидкостью. Обычно высыпания обнаруживаются на лице, руках, ногах, животе и ягодицах и сопровождаются зудом, зачастую сильным, плохим самочувствием.
У детей может наблюдаться повышение температуры и увеличение лимфоузлов.
Чаще всего встречаются поверхностные стрептодермии.
Для стрептококкового импетиго характерно образование одиночных разрозненных пузырьков (фликтен), склонных к слиянию.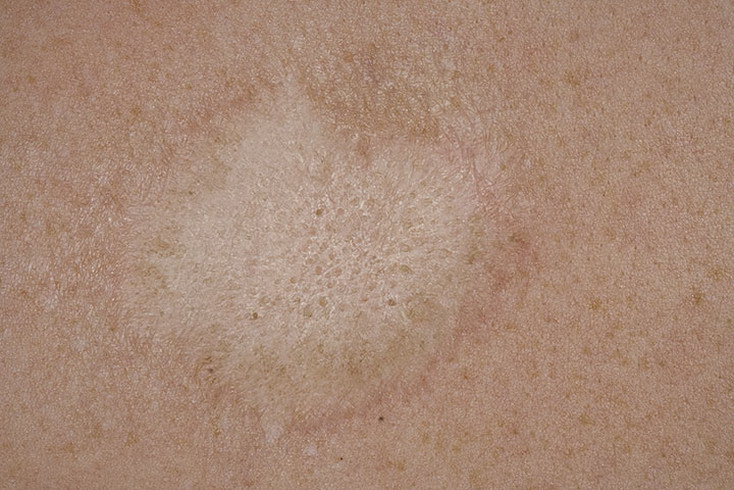 После того, как они лопаются, образуются корочки, а затем — синевато-розовые пятнышки.
После того, как они лопаются, образуются корочки, а затем — синевато-розовые пятнышки.
При буллезном импетиго фликтены чаще образуются на кистях, стопах и голенях и отличаются большим размером. После их вскрытия остаются поверхностные эрозии, которые могут усугубить процесс.
При стрептококковой заеде фликтены, появляющиеся в уголках рта, вскоре лопаются, образуя покрытые желтоватыми корочками трещины. Подобные очаги могут образовываться у крыльев носа и около наружного уголка глаза.
Если воспалительный процесс стрептококковой природы развивается около ногтевой пластины, что часто бывает при заусенцах, травмировании кутикулы и контакте травмированного места с возбудителем, диагностируют ногтевой панариций.
Также встречаются стрептодермия ногтевых валиков (у детей, грызущих ногти), стрептококковая опрелость, а также сухая стрептодермия, при которой нет фликтен, а образуются круглые розоватые зудящие пятна, покрытые чешуйками. Такие очаги у детей появляются на лице, туловище или разгибательных поверхностях.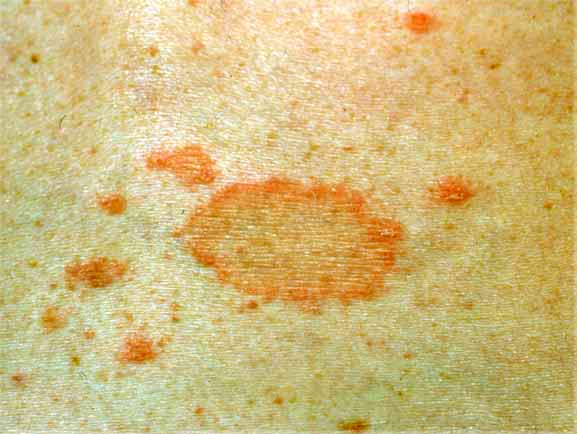
При глубокой форме стрептодермии (вульгарной эктиме) на ногах и туловище, иногда на руках, образуются крупные язвенные элементы с плотной буровато-коричневой коркой, оставляющие заметные рубцы. Эта форма заболевания в основном встречается у истощенных людей и больных, страдающих тяжелыми заболеваниями.
Стрептодермии могут протекать локально или диффузно, очаги быстро распространятся по всему телу. При интертригинозной форме инфекционный процесс развивается в складках кожи.
Также стрептодермии могут иметь хроническое течение, в основном у больных с сахарным диабетом, почечной недостаточностью и другими серьезными болезнями.
Диагностика
Диагноз «стрептодермия» ставится дерматологом на основании осмотра и результатов микроскопического исследования соскоба. При необходимости может быть назначен тест на чувствительность возбудителя к антибиотикам, а также общий и биохимический анализы крови, обследование на гельминтозы, реакция Вассермана и консультация иммунолога.
Лечение
При легкой форме стрептодермии бывает достаточно местного применения анилиновых красителей и антибактериальных мазей. Но чаще все же дополнительно назначают витамины, общеукрепляющие препараты и физиотерапию. Может потребоваться и системное назначение антибиотиков.
Пациенту рекомендуют временно не принимать ванну и душ, носить одежду из натуральных тканей и придерживаться гипоаллергенной диеты.
Профилактика
Профилактика включает соблюдение гигиены, обработку любых поражений кожи и здоровый образ жизни.
заразна эта болезнь или нет?
Кожные инфекции часто причиняют людям много страданий — зуд, жжение, воспаление сопровождают почти все эти недуги. Что ж, если их проявления видны окружающим, пациент часто становится почти изгоем. Даже если это такое распространенное заболевание, как стрептодермия. Это заразно? Или причины этого заболевания в другом?
Болезнь
Для начала выясним, что это такое -стрептодермия? «Является ли эта болезнь инвазивной или нет?» — вопрос в следующем. Итак, из названия понятно, что возбудителем данной инфекции является микроб, например стрептококк.
Итак, из названия понятно, что возбудителем данной инфекции является микроб, например стрептококк.
Характеризуется поверхностным повреждением эпидермиса, в результате чего на коже образуются абсцессы или пузырьки, заполненные жидкостью. Заболевание относится к инфекционным, а значит, оно, скорее всего, заразное. Однако необходимо знать особенности развития этого заболевания.
Стрептодермия: заразна эта болезнь или нет?
В первую очередь, это заболевание поражает в основном молодых людей.В Европе им страдает каждый пятый ребенок. Есть ли стрептодермия у детей? Скорее да, потому что сам по себе его возбудитель относится к представителям условно-патогенной микрофлоры, то есть реагирует на состояние иммунитета. У детей он более шаткий, а это значит, что они рискуют намного быстрее, чем взрослые.
Кроме того, следует различать виды стрептодермии, причем бывает она в двух формах. Первый — буллезное импетиго, при котором образуются пузыри. Вторая форма называется туманной, с образованием пустул, после которых остаются коричневатые корочки.
Типы
Также первичная и вторичная стрептодермия. Является ли одна из этих форм инвазивной или нет? В случае первичной стрептодермии следует предположить, что да. Возникает из-за порезов, травм, ссадин на коже и может передаваться от человека к человеку. Именно эта форма чаще всего заражает детей, ведь игры в играх заразить очень легко. Другое дело — вторичная стрептодермия. Независимо от того, заразна эта форма или нет, можно объяснить ее этиологию. Дело в том, что такое воспаление с участием стрептококковых микробов возникает в результате развития другого заболевания.Это может быть следствием атопической экземы — еще одного распространенного кожного заболевания.
Консультация
Следует отметить, что специального лечения стрептодермии не требуется. Это может легко пройти само по себе в течение нескольких недель. Однако в случае тяжелого течения заболевания, если кожа нездорова, а пузырьки достаточно распространены, чтобы вызвать зуд и дискомфорт, могут быть приняты некоторые меры для облегчения состояния пациента.
Для этого используются дезинфицирующие лосьоны и мази (без антибиотиков), которые призваны снимать воспаление на коже.Кроме того, в последние годы для лечения широко применялся ретапамулин. Это антибиотик, который на сегодняшний день является практически единственным эффективным средством терапии стрептодермии.
Стрептодермия у детей: причины и симптомы
Инкубационный период стрептодермии у детей определяется многими факторами. В среднем это от 1 до 10 дней. Так, если иммунная система и естественная сопротивляемость организма в норме или на высоком уровне, болезнь может развиться через 7-10 дней, а то и больше после контакта с человеком, больным стрептодермией.
Часто встречаются случаи, когда иммунная система подавляет инфекцию, не позволяя ей развиваться. В таких случаях болезнь вообще не развивается. При слабом иммунитете, высокой восприимчивости болезнь может развиваться намного быстрее. Известны случаи, когда инкубационный период стрептодермии у часто болеющих детей составлял 1-2 дня (заболевание развивалось быстро, практически мгновенно после контакта с инфекцией).
Основной симптом — развитие гнойно-воспалительного процесса на поверхности кожи.Сначала это может быть легкое покраснение, раздражение, которое постепенно перерастает в мокнущий красный (воспаленный) участок. Прикасаться к этой области невозможно из-за повышенной боли. Часто процесс сопровождается повышением температуры тела, развитием местной реакции в виде зуда, покраснения, образования абсцесса или уплотнения. Могут образовываться отдельные волдыри, заполненные гнойным содержимым (включая бактерии, омертвевшие клетки кожи, лейкоциты и лимфоциты, другие клетки крови, которые мигрировали в очаг воспаления).
В более запущенной форме (хронической) развиваются в виде влажных незаживающих язв, которые характеризуются усилением боли. Склонность к кровотечениям, длительное незаживление, прогрессирующий рост. В очаги воспаления могут вовлекаться все новые и новые кожные покровы. Часто язвы сливаются друг с другом. На дне язвы можно наблюдать гнойно-некротические участки, заполненные гнойными массами.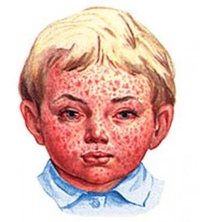 По бокам образовались участки грануляции. Как правило, такие язвы возвышаются над поверхностью здоровой кожи, есть признаки инфильтрации.
По бокам образовались участки грануляции. Как правило, такие язвы возвышаются над поверхностью здоровой кожи, есть признаки инфильтрации.
Первые признаки возникновения стрептодермии у детей
Если ребенок контактировал с инфекционным больным, в инкубационный период у него может развиться стрептодермия. Поэтому обязательно поинтересуйтесь, как начинается стрептодермия у детей. За первыми признаками нужно внимательно следить, ведь именно от того, насколько рано они будут обнаружены, зависит успех дальнейшего лечения заболевания. Не секрет, что успех любого лечения зависит от своевременно начатого лечения.
Если ребенок контактировал с больным, нужно относиться к нему гораздо внимательнее. Необходимо ежедневно обследовать организм на предмет появления первых признаков поражения кожи бактериальной инфекцией. Итак, стрептококк, как правило, в основном поражает поверхностные слои, поэтому первые реакции коснутся поверхностных слоев. Во-первых, это покраснение, которое может сильно зудеть, а может и нет. Но позже он перерастает в небольшой фурункул или язвочку. [14]
Образуется гной, усиливается серозная экссудативная реакция.Область вокруг пораженного участка уплотняется, воспаляется и болезненна. Часто развивается сильная опухоль. На поверхности может образоваться дряблый пузырь (конфликт). Разрыв этого пузыря, как правило, влечет за собой образование новых очагов воспалительного процесса.
Температура при стрептодермии у детей
,00У детей со стрептодермией может повыситься температура, так как стрептодермия — инфекционное заболевание, вызываемое бактериальной микрофлорой. Температура до 37,2 (субфебрильная температура) обычно свидетельствует о наличии в организме инфекции, а также о том, что в организме задействованы все ресурсы для борьбы с инфекцией.Это указывает на то, что иммунная система, система неспецифической резистентности, находится в активном состоянии и обеспечивает надежную защиту от прогрессирования инфекции. В некоторых случаях субфебрильная температура может быть признаком регенеративных процессов в организме. Как правило, при такой температуре предпринимать какие-либо действия не нужно, но нужно внимательно следить за ребенком и следить за температурным графиком — измерять температуру не реже 2 раз в день, одновременно, и записывать показатели в специальный температурный лист.Это может быть очень информативно и полезно для лечащего врача, позволит отслеживать состояние ребенка в динамике. Но это не исключает необходимости консультации с врачом. [15]
Если температура поднимается выше 37,2 (фебрильная температура) — обычно это повод для беспокойства. Это означает, что организм находится в напряженном состоянии, и ему не хватает ресурсов для борьбы с инфекцией. В этом случае необходимо в качестве симптоматической терапии дать ребенку жаропонижающее. Лучше давать простые средства, в которых есть действующие вещества — анальгин, аспирин, парацетамол.Детские смеси, суспензии и другие жаропонижающие препараты для детей лучше всего исключить, так как они могут вызвать дополнительные нежелательные реакции, попадая в напряженный организм, а это, в свою очередь, может усугубить состояние, провоцируя прогрессирование и распространение стрептодермии.
Если температура у ребенка поднимается выше 38 градусов, необходимо срочно принять меры по снижению температуры. Подойдет любое жаропонижающее средство. Также их можно сочетать с классическими противовоспалительными препаратами. Не рекомендуется позволять ребенку повышать температуру выше 38 градусов, так как выше этой температуры ребенок, в отличие от взрослого, уже начинает денатурировать белки крови.Также стоит отметить, что при температуре выше 38 градусов, отягощенных бактериальной инфекцией, может потребоваться неотложная медицинская помощь. При ухудшении состояния ребенка откладывать вызов службы экстренной помощи невозможно. Если температура не снижается в течение 3 дней, может потребоваться госпитализация. О случаях любого, даже небольшого повышения температуры у детей на фоне стрептодермии, следует немедленно сообщать лечащему врачу.
Стрептодермия у грудного ребенка
Появление признаков стрептодермии у грудного ребенка довольно опасно, так как стрептодермия — это бактериальное заболевание.У грудного ребенка естественный микробиоценоз еще не сформирован. У грудных детей полностью отсутствует колонизационная резистентность слизистых оболочек и кожи, также не формируется иммунитет. До трех лет микрофлора и иммунитет ребенка идентичны иммунитету и микрофлоре матери. Собственной микрофлоры пока нет, она находится на стадии формирования, поэтому организм наиболее уязвим и подвержен любому типу инфекции, в том числе стрептококковой. [16]
Характерной чертой стрептодермии у младенцев является то, что она протекает тяжело, часто сопровождается лихорадкой, и быстро прогрессирует, охватывая все новые и новые участки кожи.В некоторых случаях стрептококковая инфекция также может поражать слизистые оболочки. Довольно часто присоединяется грибковая инфекция, которая усугубляет ситуацию и ухудшает состояние ребенка. Стрептодермия у ребенка может вызвать дисбактериоз кишечника как осложнение, которое приводит к серьезным нарушениям пищеварения, стула. Заболевание характеризуется склонностью к хронизации и рецидивирующим течением.
При появлении первых признаков заболевания необходимо как можно скорее обратиться к врачу и с первых дней провести соответствующее лечение.При появлении осложнений или прогрессирования заболевания может потребоваться госпитализация. Самолечением заниматься нельзя, все назначения должен делать только врач.
Стрептодермия у детей — лечение, препараты
Стрептодермия — заразное заболевание, которое часто встречается у детей. Это вызвано стрептококками, что следует из названия. Как правило, под этим диагнозом понимают целую группу расстройств, имеющих одинаковые симптомы: импетиго, простое удушение лица, стрептококковый застой.Процесс лечения этого заболевания довольно длительный и доставляет маме немало хлопот.
Как лечится стрептодермия?
В связи с тем, что инкубационный период заболевания составляет 7 дней, мамы не сразу узнают о наличии у малыша нарушения. Все начинается с небольшого повышения температуры тела, увеличения лимфоузлов. При этом кожа резко пересыхает, и на них появляются небольшие розовые пятна, на месте которых через некоторое время образуются гнойнички.Они локализуются преимущественно на лице, руках и ногах.
Как лечится болезнь?
Лечение стрептодермии у детей предполагает применение местных антибактериальных препаратов. По своему качеству часто бывают специальные мази, которые назначает врач. В некоторых случаях этого достаточно, чтобы справиться с проявлениями этого заболевания.
Мазь от стрептодермии для детей назначается исключительно врачом и применяется по его инструкции. Чаще всего при этом заболевании применяют мазь Гентамицин, Левомеколь, мазь Синтомицин.Их используют как повязки, которые накладывают на детей на ночь. Если заболевание поражает лицо, то мазь Левомеколь при лечении стрептодермии у детей наносят, с помощью ваты, без втирания. Во избежание перехода заболевания в хроническую форму детям при стрептодермии назначают антибиотики. Также к ним прибегают в тех случаях, когда заболевание обнаруживается очень поздно. В этом случае используются препараты пенициллина, обладающие антистрептококковой и антистафилококковой активностью.Детям назначают суспензию Аугментина.
Чтобы улучшить состояние ребенка и снять боль, врачи рекомендуют использовать холод и тепло. Под воздействием низкой температуры активность возбудителя резко снижается. Тепло, в свою очередь, способствует ускорению процесса обмена веществ, что приводит к созреванию и открытию образовавшихся пузырьков.
Таким образом, чтобы вылечить стрептодермию у ребенка, прежде чем начинать лечебный процесс, необходимо обратиться к врачу.Единого лекарства от стрептодермии у детей не существует, поэтому при составлении схемы лечения врач должен учитывать особенности организма и стадию заболевания.
Стрептодермия: симптомы, диагностика, лечение
Ученые все чаще говорят о том, что за последние несколько десятилетий значительно увеличилось количество различных кожных заболеваний. Об одном из них я хочу рассказать в этой статье. Итак, что такое стрептодермия, причины, симптомы, методы лечения — об этом поговорим позже.
Несколько слов о самом заболевании
Изначально нам нужно понять, что именно будет происходить, рассказывается в статье. Итак, что же такое стрептодермия? Это в первую очередь кожное заболевание. Имеет инфекционный характер, вызывается стрептококком. Способ передачи — при контакте с инфицированным человеком. Риск заражения повышается, если на коже имеются различные царапины, ссадины, порезы или другие мелкие травмы. Статистика показывает, что чаще всего с этой проблемой сталкиваются мальчики в возрасте от 7 до 10 лет.
Как болезнь возникает и течет? Важно отметить, что всего через неделю после заражения на коже пациента появляются розовые пятна круглой формы. Размер их может быть разным, иногда может достигать даже 4 см (когда более мелкие пятна разрастаются и сливаются в одно целое). Локализация — преимущественно на лицо. Реже, но все же могут быть высыпания и на руках, ногах, ягодицах и спине. По мере развития болезни на пятнах будут появляться мелкие чешуйки. В этом случае пациент не испытывает дискомфорта.Иногда кожные поражения могут чесаться, тоже у пациентов редко, но бывает сухая кожа. Это все негативные проявления. Однако самое неприятное, что болезнь портит внешний вид человека.
Причины заболевания
Далее мы рассматриваем такое заболевание, как стрептодермия: причины, симптомы и лечение. Необходимо понять, почему возникает это заболевание. Как уже было сказано выше, причиной заболевания являются особые микроорганизмы, которые называются стрептококками.Они передаются от человека к человеку при совместном использовании предметов домашнего обихода (полотенца, игрушки и др.), А также при непосредственном контакте «кожа-кожа». Летом эта инфекция также может переноситься на ногах различными насекомыми: мухами, комарами. Но здесь необходимо уточнить: если у человека сильный иммунитет, кожа и все слизистые оболочки целы, то распространение микроорганизма прекратится и не перейдет в болезнь.
У кошек также есть стрептодермия. Симптомы в этом случае у животных очень схожи с человеческими: высыпания, зуд.Почему об этом важно знать? Потому что даже от животных стрептококковая инфекция может передаваться людям. Чаще всего от этого страдают дети.
Итак, ученые выделяют три основные причины возникновения и развития этого заболевания:
- Микротравмы на коже, царапины, порезы, царапины, т.е. нарушение целостности кожных покровов.
- Нарушение иммунной системы человека.
- Нарушение работы местного иммунитета в том месте, где впервые обнаружен патогенный микроорганизм — стрептококк.
Именно поэтому чаще всего диагностируется стрептодермия у детей. Симптомы у малышей чаще всего проявляются из-за того, что у них практически всегда на коже разные микротравмы. Также ученые говорят, что в детских коллективах иногда очень сложно избежать вспышек этого заболевания.
Факторы, провоцирующие появление стрептодермии
Существует ряд факторов, которые могут вызвать это заболевание:
- Коллективное использование личных вещей.
- Несоблюдение личной гигиены.
- Недостаточное поступление витаминов в организм.
- Частые простуды.
- Травмы на коже разной степени.
- Стрессовые ситуации.
Основная симптоматика
Как проявляется стрептодермия? Симптомы, указывающие на развитие этого заболевания:
- На поверхности кожи (чаще всего на лице) начинают появляться небольшие пузырьки. По мере развития болезни жидкость в этих образованиях постепенно мутнеет.
- Также в месте локализации очагов инфекции кожа будет пигментирована, т.е. изменит свой цвет.
- Больной недомогание, общая слабость. Также может нарушиться аппетит.
- Иногда у больных возникает ощущение жжения кожных покровов, зуда.
Если у пациента стрептодермия, эти симптомы точно указывают на заболевание. Однако признаки заболевания могут различаться в зависимости от вида патологии.
Типы стрептодермии
Стрептодермия у детей и взрослых сильно различается.Типы этого заболевания следующие:
- Инфекционное или стрептококковое импетиго.
- Слепое импетиго. В этом случае чаще всего речь идет о судорогах или ангулярном стоматите.
- Буллезное импетиго.
- Турнир или импетиго, поражающее ногтевые валики.
- Стрептококковые опрелости.
- Обыкновенный лишай.
Контагиозное импетиго (стрептококковое)
Если у пациента такая стрептодермия, здесь симптомы будут следующими:
- Сыпь будет одиночной.Однако очень часто они сливаются в довольно крупные очаги.
- Любимые места высыпаний — поверхность рук, стоп, а также лицо.
- Размер первых складок (высыпаний) в диаметре около 3 мм.
- Жидкость внутри пузыря от света постепенно переходит в гнойный. Иногда высыпания бывают геморрагическими (кровянистыми).
- Высыпания не поражают кожу глубже базального слоя.
Следует отметить, что болезнь длится примерно 28 дней.По окончании выздоровления пузырек исчезает, а на его месте образуется корка. После его исчезновения на коже остается голубовато-розовое пятнышко.
Импетиго буллезное
Если у пациента этого типа есть стрептодермия, симптомы будут следующими:
- Локализация сыпи: тыльная сторона стоп, голени, кисти.
- Размеры высыпания (фликена) довольно большие и могут достигать в диаметре 30 мм.
- Если решить, на коже появится эрозия (характер локальный).
- На краю эрозии может оставаться сыпь (пузырек).
Без надлежащего лечения этот вид заболевания может перейти в более сложную и даже хроническую форму. Об этом стоит помнить.
Импетиго нарезанное (в народе — «заеды»)
Рассмотрим далее виды заболеваний, вызываемых стрептококками, и их симптомы. Стрептодермия — неприятная инфекция, которая может поражать многие участки кожи человека. Однако в этом случае заболевание локализуется в основном в уголках рта пациента, на крыльях носа или в уголках глаз.
Если пузыри открываются, образуются неглубокие мелкие трещины. Они покрыты корками желтого цвета. Однако чешуя довольно быстро исчезает.
Этот вид болезни характеризуется жжением, зудом. Во время еды могут возникать неприятные ощущения и боль. Также иногда увеличивается слюноотделение. Если долго не лечить инфекцию, становится сложнее открыть рот.
Эта проблема также может стать хронической. Также возможно присоединение грибковой инфекции — кандидоза.
Лишай простой
Каковы симптомы стрептодермии у взрослых и детей? Итак, для диагностики «лишай просто» необходимы следующие показатели:
- Место локализации высыпания: лицо, щеки, реже — ноги.
- Пузыри часто не образуются, это заболевание относят к так называемой «сухой» стрептодермии.
- На коже больного видно появление очагов бело-розового или просто белого цвета. Высыпания покрыты мелкими чешуйками.
- В процессе развития заболевания у больных появляется кожный зуд.
Следует отметить, что симптоматика исчезает при нахождении на открытом солнце. Однако по мере обжига на солнце кожа пациента приобретает пестрый вид. А все потому, что загар ляжет неравномерно. Чаще всего это именно такая стрептодермия у детей. Симптомы в этом случае возникают и развиваются довольно быстро. Специалисты утверждают, что велик риск заражения всей детской бригады, которую посетил больной.Чаще всего это заболевание диагностируют в весенне-осенний период.
Импетиго (поражение) ногтевых валиков
Заболевание этого типа встречается преимущественно у взрослых. Симптомы:
- Щелчки образуются в основном на руках, а также на коже вокруг ногтевой пластины. Причина часто — микротрещины на этих участках кожи.
- Кожа, окружающая ногтевую пластину, опухает, болит.
- Состав пузырька изменяется по мере развития болезни, становится гнойным.
- Если пузырек открывается, может возникнуть эрозия, реже — язва, охватывающая ногтевой валик. В некоторых случаях возможно полное отторжение ногтевой пластины.
- Также у пациента могут наблюдаться симптомы интоксикации: слабость, повышение температуры тела, увеличение лимфатических узлов, астения (повышенная утомляемость).
Стрептококковая опрелость
Это последний подвид заболевания, который можно диагностировать, если у пациента стрептодермия. Какие симптомы будут в этом случае?
- Локализация высыпаний: поверхности кожи, склонные к частому трению: область под молочными железами, паховые или внутрискоростные поверхности, места складок коленей и локтей.
- Флицены, которые появляются в вышеописанных местах, имеют тенденцию сливаться.
- Сыпь очень болезненная, часто сопровождается зудом.
- Если решить, на коже образуется ярко-розовое влажное пятно.
- Вторичные признаки: мелкие трещины, эрозия.
Этот тип стрептодермии часто переходит в хроническую форму. Часты рецидивы. Обостряется присоединением грибковой инфекции.
Еще несколько слов о стрептодермии у детей
Чуть подробнее стоит рассказать, как возникает стрептодермия у детей: причины, симптомы, лечение этого заболевания.Так, чаще всего младенцы «подхватывают» инфекцию при несоблюдении правил личной гигиены, а также при контакте с инфицированным ребенком, взрослым или животным. Ведь у детей на коже часто бывают разные трещинки и ранки, куда «попадает» инфекция.
Также специалисты говорят, что если стрептодермией заболел один из членов детского коллектива, то риск передачи возбудителя всем остальным очень высок. Что касается симптоматики, то она будет такой же, как описано выше.Ничем особенные проявления болезни отличаться не будут.
Есть определенные типы болезней, которые чаще всего встречаются у детей, например, простой лишай или щелевое импетиго. Однако другие виды стрептодермии также могут быть диагностированы у детей разного возраста.
Диагностика
Далее мы рассматриваем такое заболевание, как стрептодермия (симптомы, диагностика, лечение). На этом этапе я хочу понять, как можно понять, что у пациента это заболевание.Итак, изначально необходимо уточнить, что при появлении первых симптомов следует немедленно обращаться за медицинской помощью. Самолечение недопустимо. При этом существует огромный риск заражения других людей.
Что будет во время визита к врачу?
- Врач осмотрит пациента. Многое может «рассказать» специалистам об особенностях высыпаний на коже.
- Часто врач назначает бак-посев выделившейся из флакона жидкости с определением чувствительности к различным антибиотикам.
Если у пациента встречается эта проблема довольно часто, есть рецидивы, а течение заболевания хроническое, ему могут быть назначены следующие процедуры:
- Исследования желудочно-кишечного тракта (УЗИ, копрограмма, анализ кала) на наличие яичного йогурта).
- Исследование эндокринной системы (определение количества гормонов щитовидной железы).
- Также может быть назначен клинический анализ крови, в том числе определение уровня сахара.
Лечение болезни
Итак, мы выяснили, какие симптомы есть у стрептодермии. Лечение у детей и взрослых обязательно должно быть комплексным:
- Системные антибиотики пенициллинового ряда (препараты «Флемоксин-солютаб», «Амоксиклав»), группы макролидов (препарат «Азитромицин»). После курса антибиотиков необходимо восстановить микрофлору кишечника. В этом случае специалисты назначают прием такого препарата, как «Линекс».
- Для поддержки организма необходимо принимать витаминные комплексы.Это могут быть такие препараты, как «Мультитабс» — для детей, «Витрум», «Центрум» — для взрослых.
- Иммуномодулирующая терапия. Используются такие препараты, как «Иммунофан», «Ликопид».
- Наружное лечение. Назначают различные мази или гели (эритромициновая, линкомициновая мазь). Также смывать очаги поражения можно фукорцином или левомицетиновым спиртом.
- Иногда назначают физиотерапевтические процедуры, такие как УВЧ, лазеротерапия, УФО-терапия.
Что еще важно сказать, если обнаружено такое заболевание, как стрептодермия у детей, взрослых? Лечение симптомов устранится полностью, от самой инфекции не останется и следа, конечно, если терапия спланирована правильно, а предписания врача будут строго соблюдаться.Прогноз для жизни благоприятный, летальность — нулевая.
Профилактика
Очень важны следующие профилактические мероприятия:
- Сезонное укрепление иммунитета.
- Избегайте стрессов, неврозов, нервных потрясений.
- Поддержите организм витаминными комплексами.
- Лечение всех видов хронических недугов, ослабляющих иммунитет.
- Соблюдение личной гигиены.
Если все же вы столкнулись со стрептодермией, то для защиты окружающих от заражения следует поместить больного на карантин, а все предметы его домашнего обихода продезинфицировать.
Важно помнить: болезнь намного легче предотвратить, чем бороться с ней дальше. Быть здоровым!
p>Что такое школьные болячки и как от них избавиться?
Импетиго или «школьные язвы» — это заразная инфекция самого верхнего слоя кожи. Это наиболее часто встречается у детей в возрасте от двух до шести лет и в конечном итоге передается от ребенка к ребенку в школах и детских садах, но может поражать детей и взрослых всех возрастов.
Хорошая новость в том, что это вряд ли нанесет серьезный вред.Обычно он проходит в течение нескольких недель без рубцов.
Обычно виновником является бактерия Staphylococcus aureus , более известная как «золотой стафилококк». S. aureus может вызывать серьезные инфекции и имеет устрашающую репутацию. Но бактерии обычно живут на коже, скрываясь в паху и ноздрях, не вызывая проблем.
Второй тип бактерий, вызывающих импетиго, — это Streptococcus pyogenes , широко известный как «стрептококк». С.pyogenes может вызывать другие инфекции, такие как тонзиллит и фарингит. Фактически, это часто «стрептококковая инфекция», вызывающая «стрептококковое горло».
Стрептококковое импетиго более распространено в сельских и отдаленных районах. Это также более распространено в учреждениях, таких как учреждения по уходу за престарелыми, школы-интернаты и тюрьмы.
Читать далее: Почему простые школьные язвы часто приводят к заболеваниям сердца и почек у детей коренных народов
Импетиго появляется на коже через один-три дня после заражения стафилококком или через четыре-десять дней после заражения стрептококком.Это может произойти на язвах от царапин, укусов насекомых и экземе или на здоровой коже.
Язвы начинаются с красных участков или скоплений мелких волдырей, чаще всего вокруг носа и рта, а также на руках и ногах. Затем язвы лопаются и начинают плакать, а затем высыхают коркой золотистого цвета, которую часто называют «медовой коркой».
Лечение
Хотя импетиго вряд ли вызовет проблемы у здоровых людей, важно обратиться к терапевту для постановки точного диагноза.
Если есть только небольшой урожай язв, частое мытье водой с мылом может быть все, что необходимо. Также можно использовать рецептурную мазь с антибиотиком.
Если язвы более обширные или есть признаки распространения инфекции на более глубокие слои кожи (целлюлит), часто необходимы пероральные антибиотики.
Читать далее: Когда нужно принимать антибиотики?
Родители могут ускорить процесс заживления, удаляя корочки два-три раза в день.Это делается путем замачивания кожи в теплой ванне, затем осторожного протирания корок чистым средством для мытья лица и промокания свежим полотенцем. Язвы следует полностью закрыть водонепроницаемыми повязками.
Чтобы другие члены семьи не заразились инфекцией, не используйте вместе полотенца, средства для мытья лица, одежду и постельное белье и стирайте их горячей водой. Зараженный человек должен использовать свежее полотенце и стиральную машину каждый раз, когда мыться, и держать ногти короткими.
Дети обычно готовы вернуться в школу после 24-часового приема антибиотиков и после того, как язвы будут прикрыты повязкой.Для детей, не принимающих антибиотики, органы здравоохранения рекомендуют возвращать детей в школу только после полного заживления язв.
Осложнения
Импетиго иногда может привести к дальнейшей опасной инфекции. Если у детей повышенная температура или вялость, язвы распространяются, несмотря на антибиотики, или если вы беспокоитесь, что ваш ребенок плохо выглядит, обратитесь к врачу.
Новорожденные и младенцы также подвергаются более высокому риску серьезных осложнений из-за их незрелой иммунной системы, поэтому проверяйте их при первых признаках инфекции.
Одной из возможных причин того, что язвы не улучшаются при применении стандартных антибиотиков, является инфекция устойчивыми к антибиотикам бактериями. Инфекции, вызванные устойчивым к антибиотикам золотистым стафилококком, MRSA (устойчивый к метициллину Staphylococcus aureus ), становятся все более распространенными, в основном из-за широкого использования антибиотиков.
Читать далее: Вакцина от ангины и ревматической лихорадки будет испытана на людях
В австралийском исследовании, проведенном в районе Хантер в Новом Южном Уэльсе, изучались все инфекции стафилококка, диагностированные в регионе с 2008 по 2014 год.Около 20% были устойчивыми к лекарствам штаммами.
Однако для большинства детей инфекция протекает легко и быстро. Следите за ранками и обратитесь к терапевту за диагнозом, но постарайтесь не беспокоиться, если это стандартный случай.
Д-р Кристен Окс, врач-терапевт в академическом отделении общей практики больницы Фэрфилд и Института прикладных медицинских исследований Ингама, написала эту статью в соавторстве.
Что делать, если у ребенка стрептодермия?
Под стрептодермией в медицине понимается инфекционное заболевание кожи, возбудителем которого является стрептококк.По мнению специалистов, если у ребенка диагностирована стрептодермия, то удивляться нечему. Дело в том, что чаще всего этим заболеванием страдают дети (до семи лет), так как их кожа достаточно тонкая и, к сожалению, не имеет необходимого необходимого защитного барьера. В этой статье мы максимально рассмотрим вопрос, что делать, если у ребенка диагностирована стрептодермия.
Общая информация
Этот вид микроорганизмов, как и стрептококк, считается, по мнению специалистов, естественным обитателем кожи каждого человека.Чаще всего о его наличии мы даже не догадываемся. Однако из-за изменения определенных условий он легко проникает в организм человека и начинает там свою бурную деятельность.
Стрептодермия у детей. Причины
Что касается основных факторов, приводящих к данному недугу, врачи называют следующие:
- стрессовые ситуации;
- несоблюдение элементарных гигиенических норм;
- постоянное переутомление;
- снижение иммунитета;
- недостаток витаминов.
С другой стороны, если у ребенка стрептодермия, скорее всего, его укусило насекомое или просто поцарапало, короче образовалась небольшая ранка, через которую микроорганизм проник под кожу. Врачи говорят, что такая инфекция действительно заразна, к тому же передается через игрушки, посуду, одежду (то есть бытовым путем).
Симптомы
У ребенка стрептодермия проявляется следующими симптомами:
- потеря аппетита;
- недомогание;
- быстрое повышение температуры тела;
- появление мелких гнойных пузырьков по всему телу;
- зуд.
Чем лечить стрептодермию у ребенка?
Прежде всего, следует отметить, что терапия в данном случае подразумевает использование дженериков и так называемых местных препаратов. Итак, врачи в обязательном порядке должны устранить причину заболевания, то есть золотистый стафилококк. Местное лечение заключается в обработке абсолютно всех пораженных участков кожи специальными подсушивающими препаратами (марганец, раствор фукоцина и др.).
Полезные рекомендацииКак уже отмечалось выше, недуг этот заразен, поэтому больному ребенку лучше разделить полотенце и посуду, чтобы не пострадали остальные члены семьи.Кроме того, необходимо регулярно делать в квартире влажную уборку во избежание распространения инфекции. В качестве дополнительного укрепляющего иммунитет средства может применяться фитотерапия. Однако перед тем, как давать малышу травяные отвары, лучше проконсультироваться со специалистом и проверить, нет ли у ребенка аллергии. После заболевания на месте пустул могут оставаться небольшие пигментные пятна. Однако переживать по этому поводу нет смысла, ведь вскоре они полностью исчезнут. Быть здоровым!
p>Лицензионные книги по медицине |
| |





 Оба средства почти не вызывают появление побочных эффектов, но противопоказаны при гнойной стрептодермии.
Оба средства почти не вызывают появление побочных эффектов, но противопоказаны при гнойной стрептодермии.