Стрептодермия у детей лечение препараты: Что такое стрептодермия, и чем это заболевание опасно для детей?
Кошачий лишай и стрептодермия у детей – характерные приметы начала осени.
Кошачий лишай и стрептодермия у детей – характерные приметы начала осени.
Детвора вернулась домой из оздоровительных лагерей, дачных поселков и деревень и… в массовом порядке отправилась к врачу-дерматологу. По своему многолетнему опыту знаю, что идет полоса сезонных болезней.
На нежной коже ребенка появились различные по цвету и размерам пятна, и даже гнойнички. Эти проявления вызваны стрептококками, попавшими в ранки от укусов насекомых и царапин. Пятна бывают белыми и розовыми, чешуйчатыми, покрытыми корками, с гнойными выделениями и проч. Чаще они появляются на коже лица, спине, конечностях.
Заражение происходит быстро и неотвратимо: место укуса зудит, и ребенок непроизвольно расчесывает его грязными руками. Стрептококки – шаровидные бактерии – паразитируют на теле человека и животного, они всегда присутствуют на коже и в большом количестве под ногтями.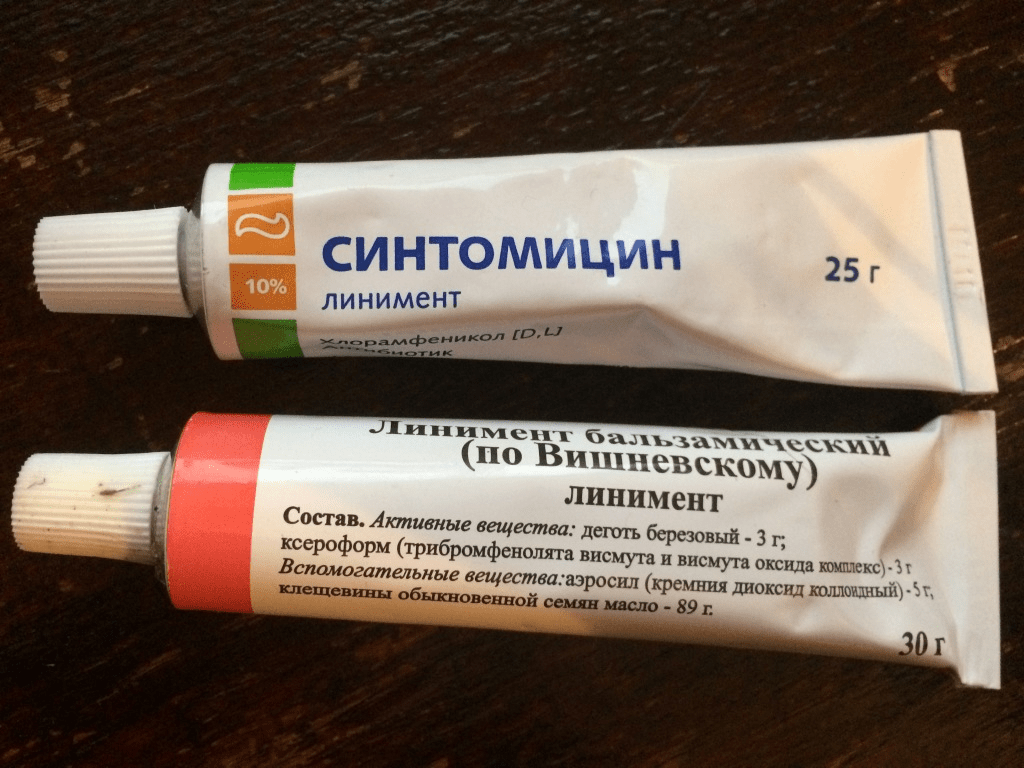
Лечится стрептодермия (стрептококковая кожная инфекция) достаточно легко и надёжно, если ею не пренебрегать. Она имеет заразный характер, поэтому не стоит откладывать визит к врачу: чем раньше проведено лечение, тем меньше осложнений и инфицирования других детей.
Например, многие родители обнаруживают на лицах детей белые пятна. Часто по ошибке их называют словом «лишай» и связывают с тем, что ребята много купаются и не вытирают полотенцами мокрые лица (и на самом деле, в этом есть здравый смысл). В роговом слое кожи лица проявляется сухая стрептодермия, что нарушает внешний вид.
Когда я встречаю на улице намазанных зелёнкой или фукорцином детей, хочется напомнить их родителям: зелёнка и фукорцин – профилактические средства, пригодные для обработки свежих ссадин в дачных условиях. Лечить «красками» стрептодермию бесполезно. Для этого есть очень эффективные мази, позволяющие за 5 дней полностью вылечить ребёнка.
Лечить «красками» стрептодермию бесполезно. Для этого есть очень эффективные мази, позволяющие за 5 дней полностью вылечить ребёнка.
Однако чаще всего ко мне обращаются со стрептодермией нижних и верхних конечностей, когда образуются гнойники. Характерно распространение очагов не вглубь кожи, а по периферии. В начале прошлого века это заболевание называли «Летучий огонь»: когда в селе появлялась эта инфекция, она «проходила» через всех детей. Иногда ослабленные голодом и холодом дети даже умирали. Сегодня такая ситуация недопустима, существуют отличные лекарственные препараты, позволяющие даже в домашних условиях вылечить ребенка. В тяжелых случаях (при множественных высыпаниях) назначаются антибиотики.
Для начала осени характерно ещё одно заболевание – микроспория, или кошачий лишай. Животные из подвалов и других укрытий выходят на улицу и становятся источниками инфекционной болезни.
Лечение микроспории проводится в стационаре и длится до 40 дней: ребенку полностью бреют голову и лечат мазями, таблетками и другими средствами. Такие пациенты заразны, они требуют постоянного ухода и наблюдения. В домашних условиях возможно поражение всех членов семьи, а также соседей и знакомых. В августе у меня на приеме было 12 человек с микроспорией.
Уважаемые родители, если у вашего ребенка есть пораженные участки кожи, и вы сомневаетесь в их происхождении, не стоит надеяться, что «просто так пройдёт». Приводите ребенка на прием, и чем скорее вы это сделаете, тем легче будет его вылечить.
Михаил Ермаков,
врач-дерматолог.
2 сентября 2014г.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ТРЕБУЕТСЯ КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Областной кожно-венерологический диспансер г.
 Липецка
ЛипецкаСтрептодермия — инфекционное заболевание кожных покровов, виной чему «нашествие» стрептококков, сеющих разрушение и гибель эпидермальных клеток. Справедливости ради следует заметить, что это заболевание имеет и альтернативное название — стрептококковая пиодермия
Стрептодермия: причины
Стрептодермия. Фото. Кожа выполняет важнейшую функцию в нашем организме: она, являясь надежным естественным барьером, первой становится на пути у всякой патогенной «нечисти», рассматривающей человеческий организм в качестве кормовой базы, где «тепло, светло и мухи не кусаются». Но при определенных условиях под воздействием неблагоприятных факторов кожа до некоторой степени утрачивает свой защитный потенциал.
Стрептодермия: симптомы
Инфекция начинает проявлять себя спустя неделю после заражения. Первым симптомом стрептодермии являются мелкие розоватые пятнышки круглой или неправильной формы. Спустя 2-3 дня они превращаются в пузырьки, заполненные гнойным содержимым. Если стрептококки «резвятся» на поверхности кожи, то не все так страшно: после вскрытия пузырьков-везикул они довольно быстро заживают и не оставляют после себя уродливых рубцов. Это поверхностная форма стрептодермии, так называемое импетиго. Если же имеет место более глубокая форма заболевания —
Если же имеет место более глубокая форма заболевания —
Иные симптомы, помимо кожных высыпаний, выражены мало. Иногда отмечается слабое жжение и зуд, сухость инфицированных участков кожи. Стрептодермия у детей, протекающая в связке с другим заболеванием может вызвать повышение температуры и увеличение лимфоузлов в зоне поражения.
Стрептодермия может поражать и абсолютно здоровую, без видимых дефектов, кожу, однако она не трогает волосы и ногти, состояние которых не изменяется в процессе заболевания. Изначально стрептодермия локализуется на ограниченных площадях, но последующее невнимание к личной гигиене, наплевательское отношение к лечению и смачивание пораженных участков кожи зажигают «зеленый свет» на пути распространения инфекции.

Хроническая стрептодермия характеризуется увеличением зараженных очагов (диаметр которых достигает 10 см) с рваными краями и отслаивающимся ороговевшим эпидермисом. После вскрытия везикул образуются желтовато-коричневые серозные корки, под которыми, если их срезать, обнаруживается яркая розовая кожа с признаками эрозии. Со временем в очагах поражения развивается микробная экзема.
Стрептодермия: диагностика
Описанная выше клиническая картина дает врачу достаточно аргументов, чтобы вывести в амбулаторной карте пациента своим профессионально-нечитаемым почерком слово «стрептодермия». Все же для вящей достоверности исследуют соскоб с кожных покровов под микроскопом, в котором определяются стрептококки. Если пациент уже сам влез своими неумелыми руками в процесс лечения и начал использовать какие-нибудь антибактериальные мази, то микроскопическое исследование даже при условии наличия стрептодермии может и не дать результатов. В данном случае полагаются на визуальный осмотр больного.
Следует отличать стрептодермию от крапивницы, экземы, атопического дерматита. С этой целью пациент подвергается пристрастному «допросу» на предмет установления возможной связи с потенциальными аллергенами.
Стрептодермия: лечение
Больным стрептодермией следует минимизировать контакты с окружающими во избежание распространения болезни, так как заболевание заразно. Во избежание аллергических проявлений из диеты исключается острое/сладкое/жирное и прочие гастрономические удовольствия. Зато это не даст «разгуляться» аллергии и «подсушит» пораженные участки кожи.
Во время лечения стрептодермии нельзя умываться. Чтобы все-таки не утратить человеческий вид здоровые участки кожи протирают влажным тампоном, смоченным настоем ромашки или обычной водой.

Гнойные везикулы вскрывают у самого основания, используя при этом стерильные иглы. Пораженные места дважды в день обрабатывают «зеленкой» или метиленовым синим, а затем накладывают повязку, пропитанную антибактериальной мазью (используют эритромициновую, тетрациклиновую и т.д.). Подсохшие корки смазывают салициловым спиртом, не более чем через сутки они легко снимутся.
Профилактика стрептодермии предусматривает внимательное отношение к микротравмам кожи: следует незамедлительно обрабатывать их антисептическим раствором. Здоровый образ жизни, тщательная личная гигиена, полноценное питание, свежий воздух — также являются слагаемыми успешной профилактики стрептодермии.
Стрептодермия у детей — лечение, препараты
Стрептодермия относится к заразным заболеваниям, которые часто встречаются у детей. Вызывается оно стрептококками, что следует из названия. Как правило, под данным диагнозом понимают целую группу нарушений, имеющих одинаковые симптомы: импетиго, простой лишай лица, стрептококковая заеда. Процесс лечения данного заболевания довольно длительный и предоставляет маме немало хлопот.
Процесс лечения данного заболевания довольно длительный и предоставляет маме немало хлопот.
Из-за того, что инкубационный период заболевания составляет 7 дней, мамы не сразу узнают о наличии у малыша нарушения. Все начинается с небольшого подъема температуры тела, увеличения лимфоузлов. При этом кожные покровы резко становятся сухими и на них появляются небольшие розоватые пятнышки, на месте которых через время образуются гнойнички. Локализуются они преимущественно на лице, руках и ногах.
Как проводится лечение заболевания?Лечение стрептодермиии у детей предполагает применение местных препаратов антибактериального действия. В качестве их чаще выступают специальные мази, которые назначаются врачом. В отдельных случаях этого достаточно чтобы справится с проявлениями этого заболевания.
Мазь от стрептодермиии для детей назначается исключительно врачом и используется согласно его указаний. Наиболее часто при данном заболевании применяют Гентамициновую мазь, Левомеколь, Синтомициновую мазь. Используют их в качестве повязок, которые накладывают детям на ночь. Если заболеванием поражено лицо, то мазь Левомеколь при лечении стрептодермии у детей наносят, с помощью ватных дисков, не втирая.
Для того чтобы избежать перехода болезни в хроническую форму, при стрептодермии у детей назначают антибиотики. Также к их приему прибегают и в тех случаях, когда заболевание обнаружено очень поздно. При этом используют препараты пенициллинового ряда с антистрептококковой и антистафилококковой активностью. Для детей назначается суспензия Аугментина.
Используют их в качестве повязок, которые накладывают детям на ночь. Если заболеванием поражено лицо, то мазь Левомеколь при лечении стрептодермии у детей наносят, с помощью ватных дисков, не втирая.
Для того чтобы избежать перехода болезни в хроническую форму, при стрептодермии у детей назначают антибиотики. Также к их приему прибегают и в тех случаях, когда заболевание обнаружено очень поздно. При этом используют препараты пенициллинового ряда с антистрептококковой и антистафилококковой активностью. Для детей назначается суспензия Аугментина.
Для того чтобы улучшить состояние ребенка и снять болевые ощущения, врачи рекомендуют использовать холод и тепло. Под воздействием низкой температуры активность возбудителя резко снижается. Тепло же, в свою очередь, способствует ускорению процесса обмена веществ, что приводит к созреванию и вскрытию образовавшихся пузырьков.
Таким образом, чтобы вылечить стрептодермию у ребенка, перед тем как приступать к терапевтическому процессу, необходимо обратится к врачу. Единого лекарства от стрептодермии у детей нет, поэтому при составлении схемы лечения доктор обязательно учитывает особенности организма и стадию заболевания.
Единого лекарства от стрептодермии у детей нет, поэтому при составлении схемы лечения доктор обязательно учитывает особенности организма и стадию заболевания.
лекарственные препараты и народные средства
Стрептодермия, или импетиго – это инфекционное заболевание дермы острого характера, которое вызывает стрептококковая инфекция, с появлением гнойников, имеющих округлую форму различных размеров. Передается недуг контактным путем. Дети болеют значительно чаще взрослых в связи с плохо развитой иммунной системой. Высыпания, особенно поражающие кожу на лице, доставляют болевые ощущения и дискомфорт. Болезнь опасна осложнениями при распространении инфекции на внутренние органы. Какие симптомы необходимо знать для определения заболевания и чем лечить стрептодермию, рассмотрим в этой статье.
Как начинается заболевание?
Первоначально на коже появляется округлое красное пятно. В течение примерно трех дней на этом месте появляются волдыри, наполненные мутноватой жидкостью.
Они быстро увеличиваются в размерах и лопаются с образованием сухой желтоватой корки. У ребенка высыпания вызывают сильный зуд и болезненность. Стрептодермия не минует даже грудничков, сыпь у которых появляется в складочках кожи.
Причины возникновения заболевания
Стрептококковый возбудитель импетиго постоянно присутствует в организме любого индивида. При нормальном функционировании иммунной системы микроорганизм находится в уравновешенном состоянии. Как только происходит сбой или ослабление защитных сил, бактерии начинают быстро размножаться и возникает заболевание. Основными причинами стрептодермии (по МКБ-10 код L01) принято считать:
- хронические заболевания дермы;
- нехватка витаминов и минералов;
- стрессы;
- ослабленный иммунитет;
- повреждение кожных покровов;
- нечистоплотность;
- эндокринные заболевания;
- нерегулярное принятие водных процедур;
- влажный и теплый климат.
Необходимо помнить, что инфекция передается через одежду, посуду, игрушки. Заболевание может возникнуть одновременно с появлением ангины или скарлатины, которые имеют такого же возбудителя, что и стрептодермия.
Заболевание может возникнуть одновременно с появлением ангины или скарлатины, которые имеют такого же возбудителя, что и стрептодермия.
Симптомы заболевания
Инкубационный период стрептококкового импетиго составляет одну неделю. Признаками патологии является:
- появление красных пятен на отдельных участках тела;
- образование волдырей, содержащих внутри жидкость желтоватого цвета;
- увеличение и растрескивание пузырей;
- возникновение сильного зуда;
- образование эрозий;
- подсыхание корочек и их заживление;
- отсутствие аппетита;
- повышенная температура;
- воспаление лимфоузлов в очагах высыпания;
- тошнота и рвота;
- недомогание, слабость;
- нарушение сна.
Импетиго легко спутать с другими кожными высыпаниями, поэтому не стоит лечить его самостоятельно.
Передается ли стрептодермия от человека к человеку?
Как можно заразиться этой болезнью? Известны три способа передачи недуга:
- Прямой контакт.
 От больного индивида или носителя инфекции заболевание переходит к здоровому при поцелуях, касании и любых кожных прикосновениях.
От больного индивида или носителя инфекции заболевание переходит к здоровому при поцелуях, касании и любых кожных прикосновениях. - Контактно-бытовой путь. Использование общих предметов, например, посуды, полотенец, книг, игрушек.
- Воздушно-капельный. При попадании бактерий на поврежденные участки кожи вовремя кашля или чихания больного человека в присутствии здорового происходит передача инфекции.
Самый вероятный и быстрый способ заражения от человека к человеку происходит при прямом контакте. Больной стрептодермией может быть заразным для окружающих от трех дней до двух недель. Все зависит от формы болезни и качества лечения. В некоторых случаях заболевание плохо поддается врачеванию и проявляется повторами. Такое часто встречается на фоне:
- кожных аллергий, атопического дерматита, чесотки, педикулеза;
- сниженного иммунитета, хронических болезней, анемии, частых ОРВИ;
- гельминтоза, некачественного питания, заедов;
- солнечных ожогов, очень высоких или низких температур, плохой гигиены, длительного контакта с водой, редкой смены подгузников.

Виды патологии
Стрептодермия имеет различную глубину поражения дермы. В зависимости от этого существует две формы заболевания: стрептококковое импетиго – пузырьки быстро вскрываются и после себя не оставляют следов, и обыкновенная эктима – в этом случае происходит глубокое поражение кожи. После вскрытия и заживления волдырей остаются пигментные пятна и рубцы. Учитывая локализацию инфекции, выраженность и глубину проникновения в покровы дермы выделяют следующие виды болезни:
- Стрептококковое импетиго или по-другому стрептодермия (по МКБ-10 имеет код L01). Это наиболее часто проявляемое заболевание, к нему относится поражение лица, носовых ходов, стоп, рук и некоторых открытых участков тела. Инфекция распространяется на кожные покровы. Болезнь начинается с появления маленьких пузырьков, имеющих внутри мутную или прозрачную жидкость. Далее, он вскрывается и возникает желтоватая корочка, которая затем отпадает. На месте поражения остается красное пятно, оно со временем проходит.
 Весь процесс продолжается примерно неделю. При своевременно начатом лечении стрептодермия у детей дальше не распространяется. В противном случае она разносится по всему телу и может длиться больше месяца.
Весь процесс продолжается примерно неделю. При своевременно начатом лечении стрептодермия у детей дальше не распространяется. В противном случае она разносится по всему телу и может длиться больше месяца. - Щелевидное импетиго. В народе это заболевание называют заедой. Микроорганизм появляется в уголках губ, век или у крыльев носа. На дерме возникает болезненный пузырек, вызывающий зуд.
Этот вид заболевания имеет одиночное и быстро проходящие поражение при незначительном лечении. При наличии воспаления рядом с местом инфицирования процесс усугубляется и принимает хронический характер.
- Ногтевой панариций. Воспаление проходит вокруг ногтевой пластины в период попадании бактерии в ранку, образующуюся при заусеницах и травме кутикулы. Появляется отек, болезненность и покраснение. Возможно нагноение и эрозия. При отсутствии лечения можно потерять ногтевую пластину, а при попадании инфекции в кровь произойдет заражение других органов.
- Стрептококковые опрелости.
 Они появляются у малышей в паховой, подмышечной области и за ушами при попадании стрептококка в места опрелостей, часто связанные с аллергией и дерматитом. Перед началом лечения необходимо устранить причину опрелости.
Они появляются у малышей в паховой, подмышечной области и за ушами при попадании стрептококка в места опрелостей, часто связанные с аллергией и дерматитом. Перед началом лечения необходимо устранить причину опрелости. - Сухая стрептодермия. Заболевание развивается быстро и носит острый характер. Проявляется на лице, конечностях и туловище. На коже появляются розовые округлые пятна, имеющие неровные очертания, с белыми отслаивающими частичками эпидермиса. Размеры пятен могут достигать нескольких сантиметров. При надавливании на них пальцем не меняют цвет. Температура тела в большинстве случаев остается нормальной. Сухая стрептодермия не доставляет сильных неудобств, но обладает большой заразностью.
- Буллезное импетиго. В этом случае поражаются колени, стопы и кисти рук. Появляются мягкие на ощупь пузыри, содержащие серозно-гнойную жидкость. Они медленно увеличиваются, и после их вскрытия появляются эрозии. Болезнь характеризуется тяжелым течением: повышается температура, ухудшается самочувствие, присутствуют признаки интоксикации.

- Эктима вульгарная. Она является самым тяжелым проявлением стрептодермии с глубоким поражением прослойки эпидермиса. Формируются язвы, и происходит некроз тканей. Поражаются нижние конечности и ягодицы. Часто заболевание начинается после перенесенного гриппа, ОРВИ, кори, кишечных инфекций и хронических заболеваний. Требует комплексной терапии.
Диагностика заболевания
Для лечения и подбора лекарства от стрептодермии необходима квалифицированная диагностика. Тем более что начальные стадии этого заболевания имеют признаки, присущие герпесу, кандидозу, атопическому дерматиту, аллергии, экземе. Для постановки диагноза врач проводит:
- беседу с родителями ребенка для сбора анамнеза;
- визуальный осмотр больного для выявления первичных и вторичных признаков болезни;
- общий и биохимический анализ крови;
- общий анализ мочи;
- для выяснения, чем лечить стрептодермию, делают посев жидкости и подсохших корочек на питательную среду.
 Таким образом, определяют вид бактерий и их чувствительность к антибиотикам;
Таким образом, определяют вид бактерий и их чувствительность к антибиотикам; - кал на копрограмму и яйцеглист;
- обследование ЖКТ для подтверждения или исключения хронической стрептодермии.
Перечисленные методы способствуют правильному выставлению диагноза. Врач назначает комплексную терапию, используя медикаменты для местного и общего применения. В некоторых случаях рекомендуется вспомогательное врачевание народными средствами.
Лечение стрептодермии у детей
Во время курса терапии необходимо по возможности исключить контакт поврежденных участков тела с водой, чтобы не усугублять состояние больного. Для гигиены использовать влажные салфетки или не спиртовые настойки. Родители не должны самостоятельно подбирать медикаментозные средства для лечения ребенка от стрептодермии, это делает врач. По результатам полученных анализов, учитывая индивидуальные особенности ребенка и сопутствующие заболевания, доктор рекомендует следующие препараты:
- Антибактериальные средства.
 Только эти лекарства способны победить стрептококк. Чем лечить стрептодермию? Доктора назначают: «Амоксицилин», «Флемоксин Солютаб» «Сумамед», «Банеоцин», «Кларитромицин». Применение антибиотиков нарушает микрофлору кишечника, поэтому дополнительно рекомендует принимать препараты для ее восстановления – «Дюфалак», «Бифидумбактерин», «Хилак-форте».
Только эти лекарства способны победить стрептококк. Чем лечить стрептодермию? Доктора назначают: «Амоксицилин», «Флемоксин Солютаб» «Сумамед», «Банеоцин», «Кларитромицин». Применение антибиотиков нарушает микрофлору кишечника, поэтому дополнительно рекомендует принимать препараты для ее восстановления – «Дюфалак», «Бифидумбактерин», «Хилак-форте». - Антибактериальные и антисептические лекарства местного применения. Пораженные участки дермы лечат: растворами для дезинфекции – борным спиртом, салициловой кислотой, азотнокислым серебром 1%. После вскрытия пузырьков накладывают мази от стрептодермии «Тетрациклиновую», «Стрептоцидовую», «Эритромициновую», «Банеоцин», «Левомеколь», «Линкомициновую». Спиртовые антисептические растворы «Фукорцин», «Мирамистин».
- Антигистаминные препараты. Они способствуют устранению зуда, чтобы ребенок мог спокойно спать, есть и меньше капризничал. Для этого используют «Тавегил», «Диазолин», «Супрастин», «Фенкарол».
- Поливитамины. Для восстановления ослабленного организма необходимы витамины и микроорганизмы.
 Для этого подойдут «Супрадин», «Компливит», «Центрум», «Витрум», «Пиковит».
Для этого подойдут «Супрадин», «Компливит», «Центрум», «Витрум», «Пиковит». - Иммуномодуляторы. Их назначают при диагностировании хронической или рецидивирующей формы заболевания с целью поддержания организма. Часто используют «Бронхомунал», «Арбидол», «Виферон», «Ликопид», «Кипферон». Они укрепляют иммунную систему, тем самым увеличивают сопротивляемость организма болезням.
Во время высыпаний рекомендуется носить одежду из натуральных хлопковых тканей и не перегреваться. Повышенное потоотделение способствует распространению заболевания.
Лечение недуга средствами народной медицины
Наряду с медикаментозным лечением, в некоторых случаях рекомендуют применять мази и настои, приготовленные в домашних условиях. Следует учесть, что народные средства от стрептодермии нельзя использовать, не посоветовавшись с лечащим врачом. Несколько рецептов, которые помогут снять зуд, воспаление и ускорят заживление:
- Гриб-дождевик. Измельчить в порошок, высыпать на бинт и приложить на тридцать минут к мокнущей поверхности.
 Средство обладает подсушивающим и дезинфицирующим действием.
Средство обладает подсушивающим и дезинфицирующим действием. - Желуди и листья дуба. Измельчить на мясорубке, полученную кашицу приложить на высыпания и прикрыть повязкой, менять через два часа.
- Прополис, порошок живицы, свиное внутреннее сало. Все ингредиенты взять в равных количествах, смешать и нагреть на паровой бане до жидкого состояния. После охлаждения, полученную мазь от стрептодермии наносить на пораженную дерму.
- Кислица фиолетовая. Листья обдать кипятком, измельчить и приложить к поврежденной коже.
Растение обладает ранозаживляющим и противовоспалительным свойством, очищает дерму.
- Лещина. Приготовить настой из коры и листьев. Одну столовую ложку залить стаканом кипятка. Настоять 30 минут, процедить и принимать по 30 грамм перед едой. Используют для укрепления иммунитета.
- Софора. Из нее делают болтушку от стрептодермии. Взять пять столовых ложек измельченного корня растения и залить 0,5 л водки. Настоять в течениедвух недель.
 После того как настойка будет иметь коричневый цвет, она готова к использованию. Смочить бинт и приложить к высыпаниям на коже, держать час.
После того как настойка будет иметь коричневый цвет, она готова к использованию. Смочить бинт и приложить к высыпаниям на коже, держать час. - Ромашка. Для приготовления отвара взять столовую ложку сухого сырья, залить стаканом воды и держать на паровой бане десять минут. После этого дать настояться, остудить и делать примочки на больные места.
Отличие герпеса от стрептодермии
Многие кожные заболевания имеют сходство. Для правильного лечения необходимо установить точный вид заболевания. Как отличить герпес от стрептодермии?
- Возбудителем импетиго является условно-патогенная бактерия стрептококк, а герпеса – вирус герпеса.
- Стрептодермия (заеда), которая поражает губы, быстро вскрывается и образует желтые корочки и трещины. Герпес проявляется плотными пузырями с прозрачной жидкостью внутри и сохраняется продолжительное время. Трещины после вскрытия пузырьков не образуются. Перед высыпанием появляется зуд.
- Чем лечат стрептодермию? Это бактериальное заболевание и лечится антибиотиками, а герпес – противовирусными препаратами.

Для правильной постановки диагноза и лечения необходимо обратиться к врачу, который на основании лабораторных исследований определит вид заболевания.
Использование антибактериальных мазей
При лечении стрептодермии мазями последние подавляют размножение возбудителя инфекции. Их наносят тонким слоем на пораженный участок открыто или под повязку. Детям дозировку назначает врач. Они снимают воспаление, заживляют ранки. Применяют до трех раз в сутки:
- Крем с антибиотиком от стрептодермии «Фуцидин» – это комбинированный препарат для наружного применения содержит фузидовую кислоту и гидрокортизон. Снимает воспаление, ускоряет процесс заживления. Противопоказан для детей до двух лет.
- Левомицитин, салицилово-цинковая паста оказывает противомикробное и антисептическое действие, содержит антибиотик широкого спектра действия.
- «Синтомицин» (линимент) накладывается на поврежденную поверхность, способствует быстрому заживлению.
- «Тетрациклиновая» мазь останавливает процесс развития патогенных микроорганизмов.
 Отлично справляется со стрептококковой инфекцией.
Отлично справляется со стрептококковой инфекцией. - «Левомеколь» от стрептодермии уничтожает бактерии и уменьшает воспалительный процесс, способствует быстрому заживлению.
Мази лучше всего использовать в виде компресса. Ее кладут на марлевую стерильную салфетку и помещают на участок с высыпаниями, фиксируя бинтом или лейкопластырем. Эффективность препарата оценивают на пятые сутки использования. При отсутствии положительной динамики ее заменяют на лекарство с другим действующим веществом. При готовности теста на чувствительность к антибиотикам, корректируют лечение относительно полученной информации.
Пятна после высыпаний
Многих волнует, как избавиться от пятен после стрептодермии? Пораженные места на коже после излечения выделяются пятнами красноватого, розового, фиолетового и коричневого оттенка. Они могут быть заметны от одного до трех месяцев, а потом пройдут самостоятельно, без всякого лечения. Для ускорения восстановления дермы воспользоваться ультрафиолетовым облучением.
Меры профилактики
Предупредить заболевания, возбудителем которых является стрептококк, невыполнимо, в силу его большой распространенности. Однако можно снизить контакт с людьми, которые являются носителями инфекции, и значительно повысить иммунитет. Для этого необходимо выполнение простых требований:
- дети должны обязательно придерживаться определенного распорядка дня с полноценным сном, прогулками, учебой, играми и отдыхом;
- иметь полноценное питание, обогащенное витаминами и минералами;
- обязательно заниматься физкультурой и спортом, закаливанием, часто бывать на свежем воздухе;
- своевременно лечить хронические заболевания;
- строго соблюдать правила гигиены, не забывать чаще мыть руки;
- обрабатывать микротравмы и укусы насекомых антисептиком;
- избегать контактов с заболевшими людьми;
- вести спокойный образ жизни без стрессов и переживаний.
Эти правила достаточно просты, но от их соблюдения зависит здоровье детей. Родителям ребенка, который приучен соблюдать правила гигиены, живет в благоприятных условиях, занимается спортом, обладает крепким иммунитетом, не надо задумываться, как избавиться от стрептодермии навсегда. Бороться со стрептококками сложно, они обладают стойкостью ко многим факторам воздействия. Плохо пролеченная болезнь грозит различными осложнениями. Родителям следует внимательно следить за кожными высыпаниями у ребенка и сразу обращаться за помощью к лечащему врачу.
Родителям ребенка, который приучен соблюдать правила гигиены, живет в благоприятных условиях, занимается спортом, обладает крепким иммунитетом, не надо задумываться, как избавиться от стрептодермии навсегда. Бороться со стрептококками сложно, они обладают стойкостью ко многим факторам воздействия. Плохо пролеченная болезнь грозит различными осложнениями. Родителям следует внимательно следить за кожными высыпаниями у ребенка и сразу обращаться за помощью к лечащему врачу.
Стрептодермия у детей — причины появления, первые симптомы, способы профилактики
Стрептодермия (пиодермия стрептококковая) представляет собой инфекционно-аллергическое заболевание, возникающее при попадании в толщу кожи стрептококка и продуктов жизнедеятельности этого микроорганизма.
Основным проявлением заболевания, независимо от возраста пациента, становится образование на поверхности кожи гнойных элементов, имеющих характерную округлую форму и шелушащуюся поверхность. В зависимости от размеров патологического очага, их количества и зоны распространения различают клинические формы заболевания.
В зависимости от размеров патологического очага, их количества и зоны распространения различают клинические формы заболевания.
Причины
- Нарушение целостности кожного покрова (для проникновения инфекции достаточно микротравмы или потертости).
- Изменение местного иммунитета.
- Нарушение активности иммунной системы организма в целом.
В организм ребенка микроорганизм может попасть контактно-бытовым путем – инфекция передается через посуду, одежду, при бытовых контактах, через игрушки, а также через пыль, в которой содержаться стрептококки. В жаркое время года инфекция может передаваться насекомыми, которые на своих лапках переносят возбудителей.
Симптомы
- Появление на поверхности кожи небольших пузырьков, наполненных прозрачной, но быстро мутнеющей жидкостью – чаще всего на лице, спине, конечностях, нижней части туловища.
- Кожный зуд (часто возникает нестерпимое жжение).
- Пигментация кожи на месте «старых» очагов заболевания.

- Общее недомогание – нарушение самочувствия, вялость, слабость, отсутствие аппетита.
Стрептодермию можно легко перепутать с крапивницей, атопическим дерматитом, отрубевидным лишаем, пиодермиями и экземой, поэтому ни в коем случае не занимайтесь самолечением. Чтобы получить своевременное лечение, обратитесь к специалисту для быстрого диагностирования болезни.
Профилактика
- Соблюдать правила личной гигиены.
- Питаться пищей с высоким содержанием витаминов.
- Закаляться, вести здоровый образ жизни.
- При повреждениях кожи, даже незначительных, тщательно промывать и обрабатывать ранку. Равномерно распределять нагрузку, избегать стрессовых ситуаций.
Стрептодермия у детей: лечение. Как лечить стрептодермию народными средствами?
Стрептодермия относится к кожным заболеваниям инфекционной природы. Возбудителем является микроорганизм стрептококк. Чаще всего патология встречается у маленьких детей возрастом от 2 до 7 лет. Спровоцировать возникновение заболевания могут порезы, ссадины и царапины на коже, укусы различных насекомых и др. повреждения кожных покровов через которые проникает инфекция. Передается стрептодермия бытовым путем, например, через посуду и одежду, игрушки и др. предметы, которых касался заболевший ребенок.
Чаще всего патология встречается у маленьких детей возрастом от 2 до 7 лет. Спровоцировать возникновение заболевания могут порезы, ссадины и царапины на коже, укусы различных насекомых и др. повреждения кожных покровов через которые проникает инфекция. Передается стрептодермия бытовым путем, например, через посуду и одежду, игрушки и др. предметы, которых касался заболевший ребенок.
Существует 5 основных типов развития заболевания у детей:
Импетиго стрептококковое возникает в результате мацераций и микротравм кожных покровов. Также оно может быть осложнением таких заболеваний как чесотка, экзема, педикулез или различных дерматозов.
- Стрептодермия с образованием эрозий и папул — пузырьков, наполненных жидкостью. Эта форма проявляется появлением папул красного цвета с синеватым оттенком на коже ягодиц и задней части бедер ребенка. Размер образований варьируется от 1 до 3 мм. Папулы склонны к быстрому переходу в эрозии, которые покрываются со временем корочками.
 У новорожденных, а также грудных детей такую форму стрептодермии называют пеленочной.
У новорожденных, а также грудных детей такую форму стрептодермии называют пеленочной. - Стрептококковые заеды, называемые в медицине щелевидным импетиго, проявляются у детей, которым свойственна привычка постоянно облизывать губы. При этой форме появляется припухлость в уголках рта, кожа может сильно покраснеть. Затем наблюдается появление трещин, которые через определенное время покрываются плотными корочками.
- Простой детский лишай представляет собой заболевание, вызванное стрептококком, при котором на лице возникают розоватые или белые пятна. Кожа в местах этих овальных или округлых пятен шелушиться, может возникать легкий зуд. Контуры у пятен четкие и ровные, такие образования сразу обращают на себя внимание. Количество элементов сыпи уменьшается при воздействии солнечных лучей. Пораженные простым лишаем участки кожи не поддаются загару в будущем.
- Стрептодермия, с преимущественным поражением ногтевых валиков возникает у детей склонных грызть ногти. При такой форме вокруг пластин ногтей возникают папулы, которые смогут быть множественными и крупными.
 Со временем они вскрываются и образуют эрозии в виде подковы.
Со временем они вскрываются и образуют эрозии в виде подковы. - Стрептококковые опрелости возникают в складках кожи чаще всего у детей возрастом до 1 года. На коже проявляются мелкие папулы, которые могут сливаться друг с другом, а после вскрытия образовывать мокнущие поверхности ярко-розовой окраски.
Причины стрептодермии могут быть следующие:
- Снижение иммунитета, при котором даже незначительное количество микробов может вызвать заболевание.
- Нарушение микрофлоры в кишечнике в результате неправильного приема антибактериальных средств или нерационального питания.
- Длительное лечение антибиотиками.
- Пренебрежение санитарно-гигиеническими нормами приводит к возникновению благоприятных условий для размножения возбудителей заболевания.
- Расчесывание кожи при дерматозах приводит к заражению стрептококком и развитию стрептодермии.
Признаки стрептодермии у детей:
- На коже проявляются мелкие пузырьки, наполненные жидкостью.
 Они могут сливаться и превращаться через некоторое время в гнойнички. В основном папулы располагаются в кожных складках, на лице, спине и ногах. Иногда они лопаются и оставляют мокнущие ярко-розовые пятна, которые покрываются корочками.
Они могут сливаться и превращаться через некоторое время в гнойнички. В основном папулы располагаются в кожных складках, на лице, спине и ногах. Иногда они лопаются и оставляют мокнущие ярко-розовые пятна, которые покрываются корочками. - Ребенок становится неактивным и апатичным.
- Общее недомогание, слабость.
- Утрата аппетита.
- Раздражительность и капризность.
- Зуд на коже и жжение из-за которых ребенок расчесывает места с высыпаниями, что вызывает распространение инфекции.
- Повышение температуры тела при стрептодермии бывает крайне редко. Обычно это симптом появляется у новорожденных малышей и детей до года. Также лихорадка бывает в том случае, если поражена большая часть кожных покровов.
- Клинические признаки заболевания напоминают таковые при ветрянке. Именно поэтому ранняя диагностика очень важна, она позволит сразу вылечить стрептодермию. При поздней или неверной терапии патология может переходить в хроническую форму, которая опасна такими осложнениями как болезни почек и сердца.

При таком заболевании не требуется пребывание в стационаре. В больницу ребенка кладут только в случае очень тяжелого течения стрептодермии с высокой температурой и большой площадью пораженной кожи. Заболевание лечится амбулаторно на дому.
Если стрептодермия проходит в легкой форме достаточно терапии средствами местного действия. Врачи рекомендуют 2-3 раза в сутки смазывать папулы спиртовым раствором зеленки или 2% раствором метиленового синего. Корочки, располагающиеся на волосяной части головы можно удалить, предварительно смазав их вазелином. Они размягчатся, и их можно будет легко снять с кожи. Остальные участки можно обрабатывать 2% желтой или белой мазью с ртутью в комплексе с борной кислотой, концентрация которой не превышает 3%. вместо борной кислоты можно применять 1% резорцим или 5-10% нафталиновую мазь.
Антибактериальные мази для терапии стрептодермии у детей использовать не рекомендуется потому, что они могут привести к аллергическим реакциям. Лечение сухой стрептодермии сводится к обработке пораженных участков кожи 2% нитритом серебра 2 или 3 раза в день. Обязательно смазывать кожу перед сном.
Лечение сухой стрептодермии сводится к обработке пораженных участков кожи 2% нитритом серебра 2 или 3 раза в день. Обязательно смазывать кожу перед сном.
Если у ребенка на фоне заболевания сильно повысилась температура тела и симптоматика очень выражена, что отражается в анализах крови в виде повышенной СОЭ, количества лейкоцитов, назначают антибактериальные средства для приема внутрь. О тяжелом течении заболевания также говорит присоединившийся лимфаденит. Если состояние крайней тяжести может понадобиться переливание плазмы крови, ультрафиолетовые облучения и терапия альбуминами.
Терапия антибиотикамиАнтибактериальные средства назначают при тяжелом течении болезни, когда поражена большая часть кожи и высыпания не прекращаются. В таком случае существует риск распространения инфекции и появления осложнений. Чаще всего назначают пройти курс эритромицина, флуклоксацилина или кларитромицина. Эти препараты относятся к антибиотикам широкого спектра действия, которые эффективно справляются не только со стафилококком, но и с др. патогенными микроорганизмами.
патогенными микроорганизмами.
Они очень хорошо помогают в ситуациях, когда стрептодермия сочетается с др. кожными инфекционными заболеваниями. Антибиотики детям нужно принимать только под наблюдением специалиста, не назначайте лекарства сами, потому что они могут вызвать опасные побочные эффекты. Чаще всего возникает рвота, болезненность в животе, тошнота, расстройства в работе органов пищеварения и диарея. Также может появиться аллергическая реакция, и даже такое опасное состояние как анафилактический шок.
Лечение в домашних условиях народными методамиНародные средства стоит использовать только при легкой форме заболевания. Самые эффективные рецепты:
- Настойка из верблюжьей колючки готовится для принятия ванн. Ее разбавляют водой в соотношении 1:1 и купают ребенка в течение 20 мин. Потом нужно помазать пораженные участки мазями.
- Смешайте сок чеснока с размолотым черным острым перцем в соотношении 1:1 и выполняйте примочки на поврежденные стрептококком участки кожи.
 Особенно эффективно это средство при появлении гнойничков и мокнущих эрозий. Оно хорошо подсушивает.
Особенно эффективно это средство при появлении гнойничков и мокнущих эрозий. Оно хорошо подсушивает. - Отвары на основе цветков ромашки и дубовой коры также оказывают подсушивающее действие и широко применяются при стрептодермии и др. кожных заболеваниях. Делайте примочки с отваром или протирайте им пораженные места.
Читайте также: Псориаз: симптомы, лечение
Во время лечения нужно нормализовать питание ребенка и исключить из рациона выпечку, кондитерские продукты и сладости, которые способствуют активному размножению возбудителя. Для профилактики заболевания соблюдайте все нормы гигиены и приучайте малыша к чистоте и порядку. Следите за тем, чтобы он чаще мыл руки, не трогал свое лицо и не расчесывал кожу.
Кишечная инфекция у детей
Кишечная инфекция у детей – группа инфекционных заболеваний различной этиологии, протекающих с преимущественным поражением пищеварительного тракта, токсической реакцией и обезвоживанием организма.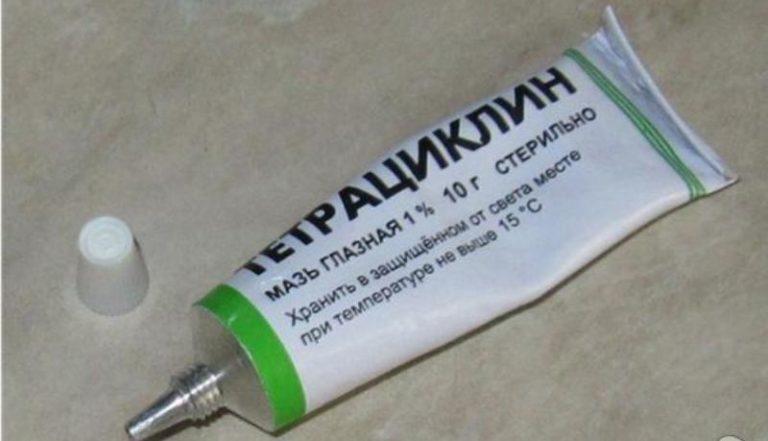
У детей кишечная инфекция проявляется повышением температуры тела, вялостью, отсутствием аппетита, болями в животе, рвотой, диареей. Диагностика кишечной инфекции у детей основана на клинико-лабораторных данных (анамнезе, симптоматике, выделении возбудителя в испражнениях, обнаружении специфических антител в крови). При кишечной инфекции у детей назначаются антимикробные препараты, бактериофаги, энтеросорбенты; в период лечения важно соблюдение диеты и проведение регидратации.
Кишечная инфекция у детей – острые бактериальные и вирусные инфекционные заболевания, сопровождающиеся кишечным синдромом, интоксикацией и дегидратацией. В структуре инфекционной заболеваемости в педиатриикишечные инфекции у детей занимают второе место после ОРВИ. Восприимчивость к кишечной инфекции у детей в 2,5-3 раза выше, чем у взрослых. Около половины случаев кишечной инфекции у детей приходится на ранний возраст (до 3 лет). Кишечная инфекция у ребенка раннего возраста протекает тяжелее, может сопровождаться гипотрофией, развитием дисбактериоза и ферментативной недостаточности, снижением иммунитета.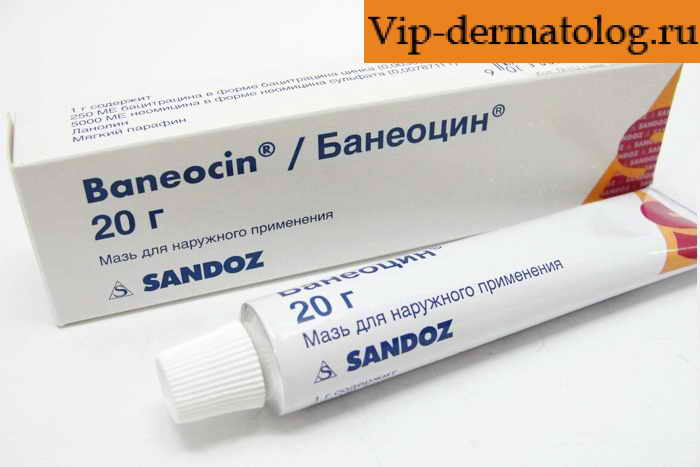 Частое повторение эпизодов инфекции вызывает нарушение физического и нервно-психического развития детей.
Частое повторение эпизодов инфекции вызывает нарушение физического и нервно-психического развития детей.
Причины кишечной инфекции у детей
Спектр возбудителей кишечных инфекций у детей крайне широк. Наиболее часто патогенами выступают грамотрицательные энтеробактерии (шигеллы, сальмонеллы, кампилобактеры, эшерихии, иерсинии) и условно-патогенная флора (клебсиеллы, клостридии, протей, стафилококки и др.). Кроме этого, встречаются кишечные инфекции, вызываемые вирусными возбудителями (ротавирусами, энтеровирусами, аденовирусами), простейшими (лямблиями, амебами, кокцидиями), грибами. Общими свойствами всех возбудителей, обусловливающих развитие клинических проявлений, являются энтеропатогенность, способность к синтезу эндо- и экзотоксинов.
Заражение детей кишечными инфекциями происходит посредством фекально-орального механизма алиментарным (через пищу), водным, контактно-бытовым путями (через посуду, грязные руки, игрушки, предметы обихода и т. д.). У ослабленных детей с низкой иммунологической реактивностью возможно эндогенное инфицирование условно-патогенными бактериями. Источником ОКИ может выступать носитель, больной со стертой или манифестной формой заболевания, домашние животные. В развитии кишечной инфекции у детей большую роль играет нарушение правил приготовления и хранения пищи, допуск на детские кухни лиц-носителей инфекции, больных тонзиллитом, фурункулезом, стрептодермией и пр.
Источником ОКИ может выступать носитель, больной со стертой или манифестной формой заболевания, домашние животные. В развитии кишечной инфекции у детей большую роль играет нарушение правил приготовления и хранения пищи, допуск на детские кухни лиц-носителей инфекции, больных тонзиллитом, фурункулезом, стрептодермией и пр.
Наиболее часто регистрируются спорадические случаи кишечной инфекции у детей, хотя при пищевом или водном пути инфицирования возможны групповые и даже эпидемические вспышки. Подъем заболеваемости некоторыми кишечными инфекциями у детей имеет сезонную зависимость: так, дизентерия чаще возникает летом и осенью, ротавирусная инфекция — зимой.
Распространенность кишечных инфекций среди детей обусловлена эпидемиологическими особенностями (высокой распространенностью и контагиозностью возбудителей, их высокой устойчивостью к факторам внешней среды), анатомо-физиологическими особенностями пищеварительной системы ребенка (низкой кислотностью желудочного сока), несовершенством защитных механизмов (низкой концентрацией IgA).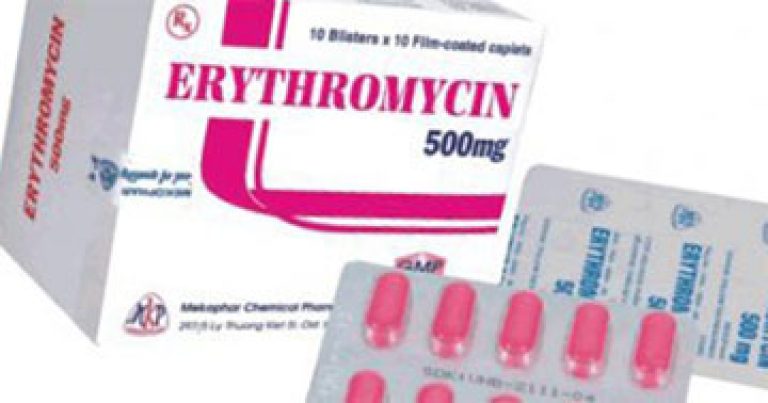 Заболеваемости детей острой кишечной инфекцией способствует нарушение нормальной микробиоты кишечника, несоблюдение правил личной гигиены, плохие санитарно-гигиенические условия жизни.
Заболеваемости детей острой кишечной инфекцией способствует нарушение нормальной микробиоты кишечника, несоблюдение правил личной гигиены, плохие санитарно-гигиенические условия жизни.
Классификация кишечной инфекции у детей
По клинико-этиологическому принципу среди кишечных инфекций, наиболее часто регистрируемых в детской популяции, выделяют шигеллез (дизентерию), сальмонеллез, коли-инфекцию (эшерихиозы), иерсиниоз, кампилобактериоз, криптоспоридиоз, ротавирусную инфекцию, стафилококковую кишечную инфекцию и др.
По тяжести и особенностям симптоматики течение кишечной инфекции у детей может быть типичным (легким, средней тяжести, тяжелым) и атипичным (стертым, гипертоксическим). Выраженность клиники оценивается по степени поражения ЖКТ, обезвоживания и интоксикации.
Характер местных проявлений при кишечной инфекции у детей зависит от поражения того или иного отдела ЖКТ, в связи с чем выделяют гастриты, энтериты, колиты, гастроэнтериты, гастроэнтероколиты, энтероколиты. Кроме локализованных форм, у грудных и ослабленных детей могут развиваться генерализованные формы инфекции с распространением возбудителя за пределы пищеварительного тракта.
Кроме локализованных форм, у грудных и ослабленных детей могут развиваться генерализованные формы инфекции с распространением возбудителя за пределы пищеварительного тракта.
В течении кишечной инфекции у детей выделяют острую (до 1,5 месяцев), затяжную (свыше 1,5 месяцев) и хроническую (свыше 5-6 месяцев) фазы.
Дизентерия у детейПосле непродолжительного инкубационного периода (1-7 суток) остро повышается температура (до 39-40° C), нарастает слабость и разбитость, снижается аппетит, возможна рвота. На фоне лихорадки отмечается головная боль, ознобы, иногда – бред, судороги, потеря сознания. Кишечная инфекция у детей сопровождается схваткообразными болями в животе с локализацией в левой подвздошной области, явлениями дистального колита (болезненностью и спазмом сигмовидной кишки, тенезмами с выпадением прямой кишки), симптомами сфинктерита. Частота дефекации может варьировать от 4-6 до 15-20 раз за сутки. При дизентерии стул жидкий, содержащий примеси мутной слизи и крови. При тяжелых формах дизентерии возможно развитие геморрагического синдрома, вплоть до кишечного кровотечения.
При тяжелых формах дизентерии возможно развитие геморрагического синдрома, вплоть до кишечного кровотечения.
У детей раннего возраста при кишечной инфекции общая интоксикация преобладает над колитическим синдромом, чаще возникают нарушения гемодинамики, электролитного и белкового обмена. Наиболее легко у детей протекает кишечная инфекция, вызванная шигеллами Зоне; тяжелее — шигеллами Флекснера и Григорьеза-Шига.
Сальмонеллез у детейНаиболее часто (в 90% случаев) развивается желудочно-кишечная форма сальмонеллеза, протекающая по типу гастрита, гастроэнтерита, гастроэнтероколита. Характерно подострое начало, фебрильный подъем температуры, адинамия, рвота, гепатоспленомегалия. Стул при сальмонеллезе жидкий, обильный, каловый, цвета «болотной тины», с примесями слизи и крови. Обычно данная форма кишечной инфекции заканчивается выздоровлением, однако у грудных детей возможен летальный исход вследствие тяжелого кишечного токсикоза.
Гриппоподобная (респираторная) форма кишечной инфекции встречается у 4-5% детей. При данной форме сальмонеллы обнаруживаются в посеве материала из зева. Ее течение характеризуется фебрильной температурой, головной болью, артралгией и миалгией, явлениями ринита, фарингита, конъюнктивита. Со стороны сердечно-сосудистой системы отмечаются тахикардия и артериальная гипотония.
При данной форме сальмонеллы обнаруживаются в посеве материала из зева. Ее течение характеризуется фебрильной температурой, головной болью, артралгией и миалгией, явлениями ринита, фарингита, конъюнктивита. Со стороны сердечно-сосудистой системы отмечаются тахикардия и артериальная гипотония.
На тифоподобную форму сальмонеллеза у детей приходится 2% клинических случаев. Она протекает с длительным периодом лихорадки (до 3-4-х недель), выраженной интоксикацией, нарушением функции сердечно-сосудистой системы (тахикардией, брадикардией).
Септическая форма кишечной инфекции обычно развивается у детей первых месяцев жизни, имеющих неблагоприятный преморбидный фон. На ее долю приходится около 2-3% случаев сальмонеллеза у детей. Заболевание протекает крайне тяжело, сопровождается септицемией или септикопиемией, нарушением всех видов обмена, развитием тяжелых осложнений (пневмонии, паренхиматозного гепатита, отоантрита, менингита, остеомиелита).
Эшерихиозы у детейДанная группа кишечных инфекций у детей крайне обширна и включает коли-инфекци, вызываемые энтеропатогенными, энтеротоксигенными, энтероинвазивными, энтерогеморрагическими эшерихиями.
Кишечная инфекция у детей, вызванная эшерихиями, протекает с субфебрильной или фебрильной температурой, слабостью, вялостью, снижением аппетита, упорной рвотой или срыгиваниями, метеоризмом. Характерна водянистая диарея (обильный, брызжущий стул желтого цвета с примесью слизи), быстро приводящая к дегидратации и развитию эксикоза. При эшерихиозе, вызываемом энтерогеморрагическими эшерихиями, диарея носит кровавый характер.
Вследствие обезвоживания у ребенка возникает сухость кожи и слизистых оболочек, снижается тургор и эластичность тканей, западает большой родничок и глазные яблоки, снижается диурез по типу олигурии или анурии.
Ротавирусная инфекция у детейОбычно протекает по типу острого гастроэнтерита или энтерита. Инкубационный период в среднем длится 1-3 дня. Все симптомы кишечной инфекции у детей разворачиваются в течение одних суток, при этом поражение ЖКТ сочетается с катаральными явлениями.
Респираторный синдром характеризуется гиперемией зева, ринитом, першением в горле, покашливанием. Одновременно с поражением носоглотки развиваются признаки гастроэнтерита: жидкий (водянистый, пенистый) стул с частотой дефекаций от 4-5 до 15 раз в сутки, рвотой, температурной реакцией, общей интоксикацией. Длительность течения кишечной инфекции у детей – 4-7 дней.
Одновременно с поражением носоглотки развиваются признаки гастроэнтерита: жидкий (водянистый, пенистый) стул с частотой дефекаций от 4-5 до 15 раз в сутки, рвотой, температурной реакцией, общей интоксикацией. Длительность течения кишечной инфекции у детей – 4-7 дней.
Различают первичную стафилококковую кишечную инфекцию у детей, связанную с употреблением пищи, обсемененной стафилококком, и вторичную, обусловленную распространением возбудителя из других очагов.
Течение кишечной инфекции у детей характеризуется тяжелым эксикозом и токсикозом, рвотой, учащением стула до 10-15 раз в день. Стул жидкий, водянистый, зеленоватого цвета, с небольшой примесью слизи. При вторичной стафилококковой инфекции у детей кишечные симптомы развиваются на фоне ведущего заболевания: гнойного отита, пневмонии, стафилодермии, ангины и пр. В этом случае заболевание может принимать длительное волнообразное течение.
Диагностика кишечной инфекции у детей
На основании осмотра, эпидемиологических и клинических данных педиатр (детский инфекционист) может лишь предположить вероятность кишечной инфекции у детей, однако этиологическая расшифровка возможна только на основании лабораторных данных.
Главную роль в подтверждении диагноза кишечной инфекции у детей играет бактериологическое исследование испражнений, которое следует проводить как можно ранее, до начала этиотропной терапии. При генерализованной форме кишечной инфекции у детей проводится посев крови на стерильность, бактериологическое исследование мочи, ликвора.
Определенную диагностическую ценность представляют серологические методы (РПГА, ИФА, РСК), позволяющие выявлять наличие Ат к возбудителю в крови больного с 5-х суток от начала болезни. Исследование копрограммы позволяет уточнить локализацию процесса в ЖКТ.
При кишечной инфекции у детей требуется исключить острый аппендицит, панкреатит, лактазную недостаточность, дискинезию желчевыводящих путей и др. патологию. С этой целью проводятся консультации детского хирурга и детского гастроэнтеролога.
Лечение кишечной инфекции у детей
Комплексное лечение кишечных инфекций у детей предполагает организацию лечебного питания; проведение оральной регидратации, этиотропной, патогенетической и симптоматической терапии.
Диета детей с кишечной инфекцией требует уменьшения объема питания, увеличения кратности кормлений, использования смесей, обогащенных защитными факторами, употребление протертой легкоусвояемой пищи. Важной составляющей терапии кишечных инфекций у детей является оральная регидратация глюкозо-солевыми растворами, обильное питье. Она проводится до прекращения потерь жидкости. При невозможности перорального питания и употребления жидкости назначается инфузионая терапия: внутривенно вводятся растворы глюкозы, Рингера, альбумина и др.
Этиотропная терапия кишечных инфекций у детей проводится антибиотиками и кишечными антисептиками (канамицин, гентамицин, полимиксин, фуразолидон, налидиксовая кислота), энтеросорбентами. Показан прием специфических бактериофагов и лактоглобулинов (сальмонеллезного, дизентерийного, колипротейного, клебсиеллезного и др.), а также иммуноглобулинов (антиротавирусного и др.). Патогенетическая терапия предполагает назначение ферментов, антигистаминных препаратов; симптоматическое лечение включает прием жаропонижающих, спазмолитиков. В период реконвалесценции необходима коррекция дисбактериоза, прием витаминов и адаптогенов.
В период реконвалесценции необходима коррекция дисбактериоза, прием витаминов и адаптогенов.
Прогноз и профилактика кишечной инфекции у детей
Раннее выявление и адекватная терапия обеспечивают полное выздоровление детей после кишечной инфекции. Иммунитет после ОКИ нестойкий. При тяжелых формах кишечной инфекции у детей возможно развитие гиповолемического шока, ДВС-синдрома, отека легких, острой почечной недостаточности, острой сердечной недостаточности, инфекционно-токсического шока.
В основе профилактики кишечных инфекций у детей – соблюдение санитарно-гигиенических норм: правильное хранение и термическая обработка продуктов, защита воды от загрязнения, изоляция больных, проведение дезинфекции игрушек и посуды в детских учреждениях, привитие детям навыков личной гигиены. При уходе за грудным ребенком мама не должна пренебрегать обработкой молочных желез перед кормлением, обработкой сосок и бутылочек, мытьем рук после пеленания и подмывания ребенка.
Дети, контактировавшие с больным кишечной инфекцией, подлежат бактериологическому обследованию и наблюдению в течение 7 дней.
Стрептодермия у детей — лечение, препараты
Стрептодермия — заразное заболевание, которое часто встречается у детей. Это вызвано стрептококками, что следует из названия. Как правило, под этим диагнозом понимают целую группу расстройств, имеющих одинаковые симптомы: импетиго, простое удушение лица, стрептококковый застой. Процесс лечения этого заболевания довольно длительный и доставляет маме немало хлопот.
Как лечится стрептодермия?
В связи с тем, что инкубационный период заболевания составляет 7 дней, мамы не сразу узнают о наличии у малыша нарушения.Все начинается с небольшого повышения температуры тела, увеличения лимфоузлов. При этом кожа резко пересыхает, и на них появляются небольшие розовые пятна, на месте которых через некоторое время образуются гнойнички. Они локализуются преимущественно на лице, руках и ногах.
Как лечится болезнь?
Лечение стрептодермии у детей предполагает использование местных антибактериальных препаратов. По своему качеству часто бывают специальные мази, которые назначает врач.В некоторых случаях этого достаточно, чтобы справиться с проявлениями этого заболевания.
Мазь от стрептодермии для детей назначается исключительно врачом и применяется по его инструкции. Чаще всего при этом заболевании применяют мазь Гентамицин, Левомеколь, мазь Синтомицин. Их используют как повязки, которые накладывают на детей на ночь. Если заболевание поражает лицо, то мазь Левомеколь при лечении стрептодермии у детей наносят, с помощью ваты, без втирания.Во избежание перехода заболевания в хроническую форму детям при стрептодермии назначают антибиотики. Также к ним прибегают в тех случаях, когда заболевание обнаруживается очень поздно. В этом случае используются препараты пенициллина, обладающие антистрептококковой и антистафилококковой активностью. Детям назначают суспензию Аугментина.
Чтобы улучшить состояние ребенка и снять боль, врачи рекомендуют использовать холод и тепло. Под воздействием низкой температуры активность возбудителя резко снижается.Тепло, в свою очередь, способствует ускорению процесса обмена веществ, что приводит к созреванию и открытию образовавшихся пузырьков.
Таким образом, чтобы вылечить стрептодермию у ребенка, прежде чем начинать лечебный процесс, необходимо обратиться к врачу. Единого лекарства от стрептодермии у детей не существует, поэтому при составлении схемы лечения врач должен учитывать особенности организма и стадию заболевания.
Лечение, основные признаки, виды, профилактика
Нежная кожа ребенка легко повреждается.Маленькая царапина может быстро превратиться в очаг воспаления, так как слабый детский иммунитет не справляется с попаданием инфекции в ранку. Родителям необходимо знать, как предотвратить распространение инфекции на другие участки кожи и развитие тяжелых поражений. Необходимо умело обработать место травмы и использовать самые подходящие лекарства, чтобы быстро избавиться от язвочек. Важно знать, по каким признакам можно различать разные кожные заболевания у детей.
Важно знать, по каким признакам можно различать разные кожные заболевания у детей.
Содержание:
Streptoderma и ее особенности
Возбудитель — стрептококк. Попадая на поврежденную кожу, эта бактерия начинает стремительно размножаться, что приводит к гнойному воспалительному процессу — стрептодермии. Инфекция легко распространяется на соседние участки кожи и передается от человека к человеку.
Стрептодермия часто поражает детей. На то есть несколько причин:
- у детей иммунная защита намного слабее, чем у взрослых;
- у них более тонкая и уязвимая кожа;
- детей активны, у них часто травмируются кожные покровы;
- тесно контактируют друг с другом и заражаются стрептодермией в детских учреждениях;
- не всегда удается обеспечить соблюдение детьми правил гигиены.
Стрептококк — представитель условно-патогенной микрофлоры, то есть в небольшом количестве всегда присутствует в организме и на поверхности кожи. Иммунная система защищает организм от его воздействия. При повреждении кожи бактерии попадают в благоприятные условия и начинают быстро размножаться. Чем слабее иммунитет, тем тяжелее стрептодермия. Инкубационный период заболевания 3-10 дней.
Иммунная система защищает организм от его воздействия. При повреждении кожи бактерии попадают в благоприятные условия и начинают быстро размножаться. Чем слабее иммунитет, тем тяжелее стрептодермия. Инкубационный период заболевания 3-10 дней.
Видео: Что такое стрептодермия
Причины и пути заражения
Есть несколько путей распространения стрептококковой инфекции.
Связаться. Здоровый ребенок заражается при случайном контакте с участком стрептодермии на коже пациента.
Контактно-бытовой. Передача инфекции осуществляется через посуду, полотенца, игрушки, к которым прикоснулся больной.
Пневматическая. Бактерии попадают на кожу ребенка при чихании или кашле рядом с пациентом, страдающим ангиной, скарлатиной или бронхитом, которые также вызываются стрептококками.
Причины заражения
Основными причинами заражения являются:
- нарушение правил гигиены;
- ослабление иммунитета, вызванное болезнями, наличием паразитов, недостатком витаминов в организме, недостаточным закаливанием ребенка, нарушением обмена веществ;
- повреждений кожи (порезы, ожоги, укусы насекомых).

Распространению очагов по коже способствует расчесывание язв при их раздражении потом и одеждой.
Стрептодермия может протекать как в острой, так и в хронической форме, при которой заболевание проявляется в виде рецидивов на протяжении всей жизни.
Первичная и вторичная стрептодермия
Первичная стрептодермия — самостоятельное заболевание, возникающее при попадании стрептококков в рану на коже.
Вторичная стрептодермия возникает как осложнение другого заболевания (например, атопического дерматита).
Поражения расположены на любой части тела (на лице, ягодицах или где-либо еще).Таким образом, возникает «ограниченная» стрептодермия. Если затронуты несколько сайтов, появится «общая» форма.
Симптомы стрептодермии
Симптомы болезни делятся на основные (характерные проявления) и дополнительные (встречаются при многих других детских заболеваниях).
Основные характеристики
К ним относятся характерные изменения на коже, которые развиваются постепенно.
Сначала возникает покраснение кожи вокруг раны. Затем на этом месте появляются пузыри с желтым содержимым (импетиго).В течение 2 дней их количество увеличивается, и они становятся больше. На третий день они лопнули.
В зависимости от состояния язвы различают две формы стрептодермии: сухую и влажную.
Сухая — при лопании пузырьков жидкость быстро сохнет, образуются чешуйчатые корки.
Смачивание — жидкость начинает разъедать кожу, вызывая появление эрозии. Постепенно рана подсыхает, на ней образуется корочка, которая вскоре исчезает.
Ребенок сильно чешется, пытается расчесать язвочки.В этом случае они распространяются на другие участки кожи.
Если рана не расчесана и не обработана должным образом, стрептодермия сохраняется не более 3-7 дней. После выздоровления на коже не остается никаких следов повреждений.
Дополнительные симптомы
Ребенок испытывает общую слабость и недомогание, повышается температура тела, возможны тошнота и рвота. Лимфатические узлы в разных частях тела увеличены. У ребенка нет аппетита, плохо спит.
Лимфатические узлы в разных частях тела увеличены. У ребенка нет аппетита, плохо спит.
Предупреждение: При наличии кожных высыпаний и общего недомогания пациента следует показать врачу, поскольку аналогичные признаки характерны и для других инфекционных заболеваний (например, кори, краснухи), при которых лечение проводится полностью по-другому.При неправильном лечении стрептодермии у ребенка возникают рецидивы и осложнения заболевания.
Какие факторы приводят к более тяжелому течению болезни
Заболевание может длиться долго, пораженные участки занимают большую площадь, возможно повторное появление болезненных очагов у ослабленных физически, недоношенных детей, а также при других инфекционных заболеваниях. Увеличивает течение стрептодермии и наличие аллергической реакции, атопического дерматита, чесотки и педикулеза.
Раздражение кожи малыша выделениями из уха или носа (при отите, рините), контакт поврежденной кожи с водой и неправильный уход за больным способствуют распространению очагов инфекции.
Видео: Причины и симптомы стрептодермии
Виды и формы стрептодермии
В зависимости от глубины проникновения инфекции в рану различают поверхностную и глубокую формы стрептодермии.
Поверхность повреждения затрагивают только верхние слои кожи.
Deep связан с проникновением стрептококков через кожу во внутренние органы, что приводит к возникновению в них воспалительных процессов.
Дети болеют следующими видами болезней:
- Буллезный. Чаще всего очаги возникают на ногах, ступнях, руках. Их называют буллами. Они медленно увеличиваются в размере, мягкие пузырьки, наполненные жидкостью. После того, как они лопаются, образуются участки эрозии. Заболевание сопровождается повышением температуры, увеличением лимфатических узлов, общим недомоганием.Это сложная форма заболевания, требующая более длительного лечения.
- Щелевидная. Возникает в уголках губ (в виде заедов), в глазах или около носа. На другие части тела не проходит.
 Как правило, возникает при авитаминозе, несоблюдении гигиены, кариесе. Когда причины устранены и лечение проведено правильно, язвочки быстро исчезают.
Как правило, возникает при авитаминозе, несоблюдении гигиены, кариесе. Когда причины устранены и лечение проведено правильно, язвочки быстро исчезают. - Лишайник. Розовые пятна с белыми чешуйками чаще всего появляются на лице, но могут переходить и на тело.Эта форма заразна. Ребенок не должен посещать детский коллектив до полного выздоровления, хотя неприятные симптомы выражены слабо.
- Уголовник. Воспаление околоногевой кожи. Заражение паподает туда, когда ребенок расчесывает другие раны. Вокруг ногтя возникает эрозия. Состояние очень болезненное, ногтевая пластина может отвалиться.
- Стрептококковые опрелости. Возникает на фоне дерматита или обычной опрелости в складках кожи, за ушами.Появляются болезненные трещинки, высыпания могут быть обширными. В первую очередь устраняются причины, лечится основная патология.
- Streptococcal ecthima. Это серьезное заболевание, которое возникает при сахарном диабете, болезнях крови, при осложненных распространенных инфекционных заболеваниях.

Видео: Особенности течения стрептодермии. Диагностика
Диагностика стрептодермии
По характеру проявлений это заболевание может быть похоже на некоторые другие. Например, похожие высыпания появляются при герпесе — вирусном заболевании, при котором требуется применение специальных противовирусных препаратов.Сыпь разного характера появляется при ветряной оспе, аллергии, сифилисе.
Для назначения правильного лечения проводится общий анализ крови и мочи на лейкоциты, биохимический анализ на сахар. Кал исследуют на наличие яиц паразитов.
В некоторых случаях содержимое пузырьков высевают для выявления стрептококков и определения чувствительности к различным антибиотикам. Для определения характера патологии проводится микроскопический анализ чешуек.
При подозрении на сифилис или ВИЧ-инфекцию проводится анализ крови с использованием методов ИФА и ПЦР.
Лечение стрептодермии
При лечении стрептодермии у детей применяют антибиотики, проводят дезинфекцию поражений йодом или водными растворами антисептиков. Как правило, дети лечатся дома.
Как правило, дети лечатся дома.
Местное лечение
Антисептические лосьоны. На место больного укладывают сложенную в несколько слоев марлю, предварительно смоченную свинцовой водой, раствором нитрата серебра или резорцина.В качестве антисептических примочек используют также отвары тысячелистника, лопуха или лука. Процедуру проводят 2-3 раза в день. Повязка накладывается на 1,5 часа.
Осторожно: Не используйте народные средства и лечебные мази без назначения дерматолога. Они могут вызвать появление аллергии, увеличение высыпаний и вызвать инфицирование крови и других органов, что чревато серьезными осложнениями.
Для очистки ран используются антисептические растворы борного спирта, салициловой кислоты, а также мирамистина, марганца.
Мази лечебные. После разрыва пузырьков на рану наносится мазь, содержащая противомикробные средства (тетрациклин, стрептоцид) или антибиотики (линкомицин, эритромицин, левомеколь). Они ускоряют заживление и предотвращают дальнейшее распространение стрептококков.
Они ускоряют заживление и предотвращают дальнейшее распространение стрептококков.
При затяжном течении болезни назначают мази с антибиотиками и гормональными препаратами (лоринден, тридерм, вайтант, акридерм). Их нельзя использовать длительно, так как они влияют на состояние иммунитета, эндокринную систему.Не рекомендуется использовать их без назначения врача.
Мази накладывают на марлю, сложенную в несколько раз, которую затем накладывают на рану.
Однако нельзя ограничиваться применением только местных средств, так как после окончания такого лечения заболевание может рецидивировать. Средства справляются с инфекцией, если очаги единичные или занимают небольшую площадь.
В качестве эффективного метода местного лечения стрептодермии легкой формы можно отметить следующее: рану обрабатывают левомицитиновым спиртом, прижигают зеленым листком.После высыхания центр смазывают цинковой мазью с добавлением в нее порошкообразной таблетки левомицетина. Процедуру повторять два раза в день до полного исчезновения болячки.
Физиотерапия. Для ускорения заживления кожи используются такие методы физиотерапии, как лазерное облучение, УВЧ, воздействие на пораженные участки кожи ультрафиолетовыми лучами (НЛО).
Системное лечение
Применение антибиотиков. Чаще всего при стрептодермии детям назначают пенициллин антибиотического происхождения (амоксиклав, амоксициллин) для приема внутрь.Если у ребенка аллергия на эти препараты или недавно уже приходилось их принимать по другой причине, назначают антибиотики другого типа (цефалоспорины — ципрофлоксацин, супракс или макролиды — эритромицин, сумамед, кларитромицин).
Препараты с полезными лакто- и бифидобактериями. Для поддержания нормальной микрофлоры кишечника и профилактики кишечных расстройств параллельно назначают средства, содержащие полезные бактерии. При употреблении антибиотиков их содержание в организме резко снижается, что может вызвать расстройство пищеварения и возникновение инфекционных заболеваний внутренних органов. В качестве таких препаратов используются дюфалак, линекс, аципол, хилак-форте, бифидумбактерин.
В качестве таких препаратов используются дюфалак, линекс, аципол, хилак-форте, бифидумбактерин.
Антигистаминные препараты. Детям назначают для устранения зуда и улучшения сна. При выборе препаратов необходимо учитывать возраст и вес детей. Если раньше назначали только димедрол, супрастин, пипольфен, то теперь назначают препараты, оказывающие эффективное действие с меньшим содержанием лекарственного вещества, такие как зиртек, кларитин, телфаст.
Средство для укрепления иммунитета. При лечении назначают поливитамины («Алфавит», «Супрадин», «Центрум») и иммуномодуляторы (арбидол, анаферон, виферон), необходимые для укрепления защитных сил организма.
Народные средства
Их можно использовать только с одобрения врача, учитывая возможность аллергических реакций и зная точный диагноз. Их применяют для очистки ранки, предотвращения расширения кожного поражения, устранения зуда.
Каша из коры и листьев дуба
Измельченная кора и листья заваривают кипяченой водой, чтобы получилась кашица. Сложить марлевый мешочек и положить на рану на 2 часа.
Сложить марлевый мешочек и положить на рану на 2 часа.
Отвар из сбора трав
Измельчить листья крапивы, конского щавеля и тысячелистника (в соотношении 4: 4: 1), залить молоком (1 л). Варить зелень в молоке 20 минут. После остывания процеживаем, добавляем 100 г меда и взбиваем смесь. Используется в холодном виде для смазывания участков эрозии.
Мазь из салата и прополиса
Смешайте 1 ст. л. нутряной жир, сосновая смола и прополис.Хорошо перемешайте растопленную массу и остудите. Применяется как лечебная лечебная мазь.
Примечание: Используется только один из указанных инструментов. Применять их одновременно нет смысла.
Полезные советы родителям и профилактика
При стрептодермии водные процедуры противопоказаны. Тело ребенка можно протереть настоем ромашки или череды, минуя очаги поражения.
Ребенку следует использовать отдельное полотенце, игрушки необходимо продезинфицировать.Важно следить за тем, чтобы ребенок не расчесывал ранки.
Самая главная мера профилактики — тщательное соблюдение правил гигиены. Место укуса насекомого или пореза необходимо обработать антисептической или противовоспалительной мазью (например, синтомицином), чтобы предотвратить попадание инфекции в рану. Немаловажную роль играет закаливание ребенка и укрепление иммунитета.
При этом заболевании ребенку нельзя давать такую пищу, как шоколад, сладости, жареную или острую пищу.
2 октября 2017 г.
Стрептодермия
Содержание
Стрептодермия или стрептококковая пиодермия — инфекционное заболевание кожи, развивающееся в результате внесения в нее патогенных возбудителей, стрептококков. В этом случае наибольшее значение имеет бета-гемолитический стрептококк группы А. Известно, что этот микроорганизм патогенен не только для кожи. При поражении организма человека часто поражаются сердце и почки, развиваются различные аутоиммунные заболевания и аллергические дерматиты.
Причины стрептодермии
Кожа здорового человека выполняет хорошую барьерную функцию от проникновения в организм различных болезнетворных агентов. Однако при воздействии на организм человека различных факторов внешней и внутренней среды этот защитный эффект значительно снижается. Это должно включать загрязнение кожи и нарушение местного кровообращения (варикозное расширение вен), а также местное воздействие высоких и низких температур. Различные микротравмы кожи также способствуют проникновению в кожу болезнетворных организмов.Это ссадины, укусы, расчески и ссадины. Снижение иммунной защиты организма в результате хронических заболеваний и интоксикаций, переутомления, стресса, голодания и авитаминоза являются отягчающими факторами возникновения стрептодермии.
Симптомы стрептодермии
Наиболее частым проявлением стрептодермии является импетиго . Это часто поражает тонкое и тонкокожее лицо (около носа и рта) или кожу других открытых участков тела (руки, ступни, ноги) у детей и женщин.
Импетиго характеризуется внезапным началом. На покрасневшем фоне кожи появляется пузырек размером с горошину, наполненный мутным желтоватым содержимым. Этот пузырь очень быстро увеличивается в размерах, до 1-2 см, затем раскрывается, обнажая эрозионную поверхность с лоскутками эпидермиса по периферии. Практически мгновенно происходит высыхание этого элемента с образованием медово-желтых корок. Метаморфоз этих элементов сопровождается невыносимым зудом.
Расчески способствуют быстрому инфицированию здоровых участков кожи и распространению процесса по периферии, где образуются аналогичные новые элементы сыпи.Таким образом, образуются обширные поражения. Одним из дополнительных факторов распространения инфекции являются предметы домашнего обихода (полотенца, наволочки и т. Д.). В этом случае появляются множественные инфицированные участки кожи, не связанные между собой географически. Так складывается картина классического импетиго.
В последнее время все чаще стали появляться пузыри. При кистозной форме импетиго появляются элементы высыпания-пузыри с более плотной покрышкой. Этот элемент не имеет тенденции к периферическому росту и расслоению.При этом на коже тела и рук появляются многочисленные мелкие волдыри с серозно-гнойным содержимым. Такие пузыри при плотной покрышке часто поражают околоногтевой валик. Внешне он похож на пузырь в форме подковы с соответствующим содержимым. Эта форма поражения кожи называется стрептококком. турнир . Часто можно встретить пузыри больших размеров, засыхающие в центре, а по периферии окруженные валиком с серозно-гнойным содержимым.
При кистозной форме импетиго появляются элементы высыпания-пузыри с более плотной покрышкой. Этот элемент не имеет тенденции к периферическому росту и расслоению.При этом на коже тела и рук появляются многочисленные мелкие волдыри с серозно-гнойным содержимым. Такие пузыри при плотной покрышке часто поражают околоногтевой валик. Внешне он похож на пузырь в форме подковы с соответствующим содержимым. Эта форма поражения кожи называется стрептококком. турнир . Часто можно встретить пузыри больших размеров, засыхающие в центре, а по периферии окруженные валиком с серозно-гнойным содержимым.
Чаще всего у больных импетиго беспокоит зуд и сухость пораженных участков.Иногда у детей при обширных поражениях кожи и при наличии сопутствующих заболеваний может наблюдаться повышение температуры и увеличение лимфатических узлов, находящихся рядом с очагами поражения.
При восстановлении на месте импетиго не остается косметических дефектов и рубцов, кроме поствоспалительной гиперпигментации.
Стрептококк также может поражать более глубокие слои кожи. Это так называемая стрептококковая эктима , при которой имеется абсцесс с серозно-гнойным содержимым, не пронизанный волосами, имеющий тенденцию к периферическому разрастанию и быстро увеличивающийся в размерах.Такой элемент вскоре сморщивается в корку зеленовато-желтого цвета, которая, в отличие от импетигина, плотно прилегает к коже. При отказе от кожуры обнажается болезненная язва, с неровными закругленными краями и гнойным отделяемым. Поскольку во время сеанса поражается отросток кожи, заживление такого элемента происходит с образованием хорошо заметного рубца. Чаще всего эктима располагается на нижних конечностях.
На фото стрептококковая эктима
Диагностика стрептодермии
В связи с тем, что стрептодермия представляет собой острое поражение кожи и имеет тенденцию к быстрому распространению, при появлении таких симптомов, как образование пузырей и зуд, необходимо немедленно обратиться к врачу.
В этом случае для подтверждения диагноза назначается микроскопическое и микологическое исследование чешуек кожи. Понятно, что самолечение недопустимо, так как диагноз может не подтвердиться при использовании антибактериальных мазей.
Лечение стрептодермии
Для исключения периферического распространения кожу вокруг очага протирают дезинфицирующими растворами (борным или салициловым спиртом) при каждой смене повязки, а именно 2 раза в день.
На начальной стадии патологического процесса, при наличии волдырей и эрозий на фоне покрасневшей кожи необходимы наружные процедуры.Быстрое и положительное действие оказывают влажные повязки с различными водными растворами (1-2% резорцина, 0,25% нитрата серебра). Лечебный эффект зависит от техники выполнения таких процедур. Стерильную марлевую салфетку из 6-8 слоев, смоченную в лечебном растворе при комнатной температуре, прижимают и прикладывают к поврежденной поверхности кожи. Через 15 минут та же салфетка повторно смачивается в приготовленном растворе, отжимается и снова покрывает область стрептодермии. Таким образом, в течение полутора часов происходят манипуляции с влажно-сушильными повязками.В первые дни лечения стрептодермии, проведенные таким образом влажные повязки следует повторять 2–3 раза с интервалом в 3 часа.
Таким образом, в течение полутора часов происходят манипуляции с влажно-сушильными повязками.В первые дни лечения стрептодермии, проведенные таким образом влажные повязки следует повторять 2–3 раза с интервалом в 3 часа.
Трещины в уголках рта — задый , необходимо 1-2% смазывать нитратом серебра 2-3 раза в день.
Пузырьки покрышек следует вскрывать с соблюдением всех правил асептики. Затем на обработанные волдыри накладывают повязки с антибактериальными мазями, такими как тетрациклиновая мазь или стрептоцидная мазь, на 12 часов 2 раза в день.На пилингах также необходимо использовать мази с дезинфицирующими средствами: 3% риванол, этакридин-борный нафталан и эритромициновая мазь.
При сильном и невыносимом зуде для предотвращения активного распространения инфекции назначают антигистаминные препараты, такие как Кларитин, Телфаст в стандартных терапевтических дозах. С этой же целью детей ежедневно смазывают спиртовым раствором йода.
В случае сильного воспаления на периферии очага можно использовать гормональные препараты наружного действия в течение короткого периода времени (Triderm, Lorinden A, C). Необходимо помнить, что при длительном применении этих средств на коже происходят необратимые изменения в виде ее истончения. В связи с этим нельзя применять гормональные наружные средства без наблюдения врача.
Необходимо помнить, что при длительном применении этих средств на коже происходят необратимые изменения в виде ее истончения. В связи с этим нельзя применять гормональные наружные средства без наблюдения врача.
При распространенном характере процесса, при повышении температуры и увеличении регионарных лимфатических узлов антибиотики (полусинтетические пенициллины или цефалоспорины) назначают внутрь.
При затяжном и вялотекущем процессе обосновано назначение витаминотерапии (А, В1, В6, С, Р) и иммуностимулирующей терапии (аутогемотерапия и проведение курсов пирогенала).
После снятия острых воспалительных явлений назначают курс ультрафиолетового облучения субэритемическими дозами на пораженные участки кожи.
Для наружного лечения стрептодермии хорошо зарекомендовало себя использование народных средств.
Народные средства от стрептодермии
Для создания подсушивающего эффекта на коже рекомендуется использование отваров различных трав в виде влажно-подсыхающих повязок. Чтобы исключить возможность дополнительной аллергизации кожи, предпочтение отдается наименее аллергенным травам, таким как кора дуба или ромашка.
Чтобы исключить возможность дополнительной аллергизации кожи, предпочтение отдается наименее аллергенным травам, таким как кора дуба или ромашка.
Использование гигиенических ванн и душа запрещено на весь период лечения стрептодермии. Вместо этого здоровую кожу натирают салфеткой, смоченной экстрактом ромашки.
Диета за исключением острой, жирной и сладкой снижает аллергическое настроение организма, что приводит к уменьшению экссудации (замачивания ран), способствуя тем самым высыханию очага.
Осложнения Streptoderma
При аллергии и при неправильном и несвоевременном проведении лечения стрептококковое поражение может привести к повышенной чувствительности кожи к микробам и вызвать более трудно поддающееся лечению заболевание — микробная экзема .О присоединении к основному процессу экземы можно судить по появлению на покрасневшем фоне микроэрозии, от которой отделяются капельки серозной жидкости.
Профилактика стрептодермии
В дошкольных учреждениях дети со стрептодермией изолированы и помещены на карантин на 10 дней.
Здоровый образ жизни, сбалансированное питание и регулярный гигиенический уход — хорошие условия для защиты кожи от стрептококковых поражений.
Консультация дерматолога по поводу стрептодермии:
один. Стрептодермия и пиодермия — одно и то же?
Нет, совсем нет. Пиодермия — это поражение кожи, вызванное занесением в нее какого-либо патогенного пелококка. Чаще всего это стрептококк и стафилококк. В зависимости от вида микроорганизма заболевания называются: стрептодермия и стафилодермия, а пиодермия — общее название гнойничковых заболеваний кожи.
2 Можно ли без проведения тестов определить, какой из патогенных организмов вызывает поражения кожи?
Конечно, без анализов определить невозможно, но можно предположить. Например, известно, что стрептококки вызывают поверхностный серозный экссудативный характер поражения, который не проникает в придатки кожи (волосяные фолликулы, сальные и потовые железы). Такое поражение склонно к периферическому разрастанию, часто располагается в складках и сопровождается сильным зудом.
Например, известно, что стрептококки вызывают поверхностный серозный экссудативный характер поражения, который не проникает в придатки кожи (волосяные фолликулы, сальные и потовые железы). Такое поражение склонно к периферическому разрастанию, часто располагается в складках и сопровождается сильным зудом.
3 Почему в детских садах вводят карантин при выявлении стрептодермии?
У детей плохо сформирован иммунитет, поэтому вспышки стрептодермии в таких группах происходят очень быстро.Причина тому — тесный контакт маленьких детей друг с другом, с одинаковыми игрушками.
четыре. Сколько дней должно пройти с момента заражения до появления первых элементов?
В медицине этот период называется инкубацией и длится около 10 дней при стрептодермии.
пять. Может ли взрослый заразиться от ребенка?
Конечно, такое заражение возможно при тесном контакте с инфицированной кожей детей или через общие с ребенком предметы.
6 Где-то слышал, что трещины в уголках рта часто вызваны стрептококком. Это тоже стрептодермия?
Это тоже стрептодермия?
Такие трещины называются заеда, и по сути это эрозия, окруженная воротником рогового слоя, который остается после вскрытия пузырей и окружен медово-желтыми корками. Чаще всего причиной этого поражения кожи является стрептококк, а постоянное облизывание губ и повышенное слюноотделение приводит к развитию мацерации (отека кожи в результате замачивания жидкостью), что способствует снижению барьерных свойств кожи. кожа и размножение в ней этого болезнетворного организма.В этом случае отягчающим фактором является гиповитаминоз витамина В2 — дефицит рибофлавина в организме. Что касается повышенного слюноотделения, то чаще всего это результат прорезывания зубов у детей, ношения зубных протезов у взрослых, а также признак глистных инвазий, при которых необходимо дополнительное обследование.
7 Почему люди с ожирением склонны к стрептодермическим кожным складкам?
Известно, что такой процесс чаще всего локализуется в паховых, межпальцевых, подмышечных, складках уха и под молочными железами. Это способствует усилению оттока и выведения сальных желез, секреции сахара и пота, что нарушает целостность кожи и способствует развитию там стрептококка.
Это способствует усилению оттока и выведения сальных желез, секреции сахара и пота, что нарушает целостность кожи и способствует развитию там стрептококка.
восемь. У моей дочери вокруг носа пигментное пятно с голубоватым оттенком после того, как она оторвала желтую корку. Теперь, когда это пятно всегда будет на ее лице?
Гиперпигментированные пятна после стрептококкового поражения кожи остаются непродолжительное время, а затем обесцвечиваются.
9. Что такое белый лишайник на лице?
Это одна из форм стрептодермии, которая проявляется тонкотрубчатым шелушением на фоне красно-розового пятна. Чаще встречается у детей и у людей, длительное время находящихся на открытом воздухе и на солнце. Способствует развитию такого процесса дефицит витамина А — ретинола.
Похожие сообщения
Импетиго у детей и подростков
Фарм США . 2013; 38 (6): 68-71.
РЕФЕРАТ: Импетиго — распространенная кожная инфекция у
детям от 2 до 5 лет. Это очень заразно
и вызывается в основном грамположительными бактериями, в основном Staphylococcus aureus и бета-гемолитический стрептококк группы А. Поражения
характерные, выглядящие как пузыри, которые высыхают, образуя медовый,
толстая корка, которая может вызвать кожный зуд. Большинство инфекций импетиго проходят
без антибиотиков; однако, чтобы сократить продолжительность и
распространение болезни, применяются антибиотики местного действия.Пероральные антибиотики
обычно предназначены для пациентов с более тяжелыми или
резистентная к лечению инфекция и включает резистентную к пенициллиназе
пенициллины или цефалоспорины первого поколения.
Это очень заразно
и вызывается в основном грамположительными бактериями, в основном Staphylococcus aureus и бета-гемолитический стрептококк группы А. Поражения
характерные, выглядящие как пузыри, которые высыхают, образуя медовый,
толстая корка, которая может вызвать кожный зуд. Большинство инфекций импетиго проходят
без антибиотиков; однако, чтобы сократить продолжительность и
распространение болезни, применяются антибиотики местного действия.Пероральные антибиотики
обычно предназначены для пациентов с более тяжелыми или
резистентная к лечению инфекция и включает резистентную к пенициллиназе
пенициллины или цефалоспорины первого поколения.
Контагиозное импетиго, также известное как пиодермия , представляет собой высокоинфекционную поверхностную кожную инфекцию, которая обычно встречается во всем мире у детей в возрасте от 2 до 5 лет. 1 Около 10% педиатрических пациентов, обращающихся к врачам США с
дерматологические жалобы диагностированы с этой инфекцией.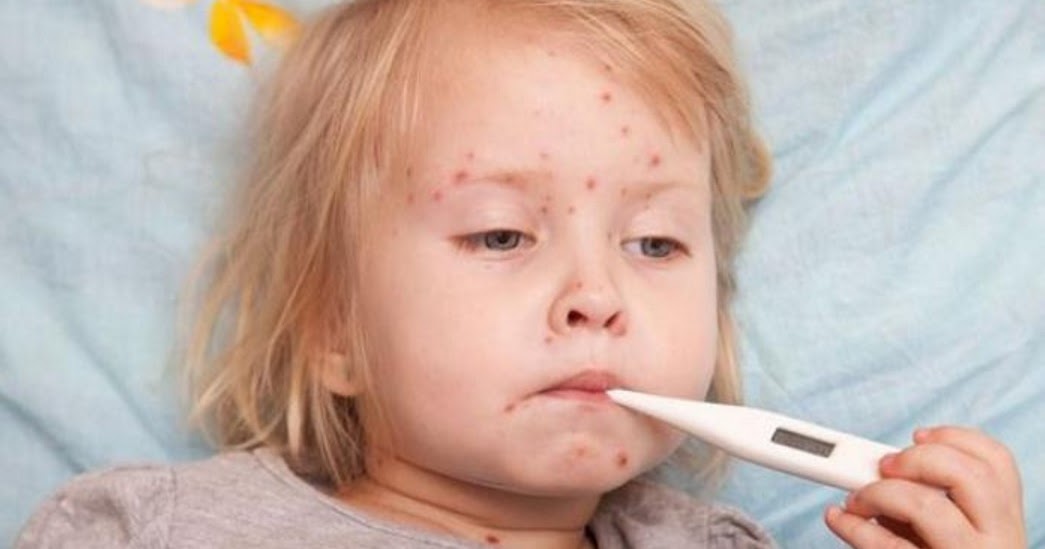 Вовремя
в летние месяцы частота импетиго увеличивается в первую очередь из-за
повышенная влажность и температура.
Вовремя
в летние месяцы частота импетиго увеличивается в первую очередь из-за
повышенная влажность и температура.
Инфекция очень заразна, распространяется через прямой контакт с кожей. В дальнейшем он может распространяться через прививку самому себе. или другие при первоначальном заражении. 2 Хотя кожа к коже контакт с инфицированными детьми — наиболее распространенный путь передачи Импетиго, фомиты также играют роль в распространении болезни. 3 Инфекция состоит из гнойных волдырей, которые обычно возникают на лицо или конечности.Нет никаких гендерных или расовых пристрастий, связанных с импетиго. 4
Импетиго вызывается грамположительными бактериями, чаще всего Staphylococcus aureus и Streptococcus pyogenes (бета-гемолитический стрептококк группы А [GABHS]), по отдельности или в комбинации. 4 Известно, что ответственные микроорганизмы колонизируют кожу
неинфицированных людей, и инфекция может развиться в областях, где
кожа сломана. 4,5 Инфекция часто распространяется в детских садах, школах и среди братьев и сестер. 2,6,7 Прогноз обычно хороший, заживление наступает в течение 2 недель, если не лечить. 2
4,5 Инфекция часто распространяется в детских садах, школах и среди братьев и сестер. 2,6,7 Прогноз обычно хороший, заживление наступает в течение 2 недель, если не лечить. 2
Существует два основных типа импетиго — буллезный. (характеризуется буллами) и небуллезный. Буллы заполнены жидкостью поражения> 0,5 см. 8 Импетиго также можно классифицировать как первичная или вторичная инфекция. Первое относится к прямому вторжению бактерий на неповрежденную кожу, а последнее относится к подлежащей состояние, разрушающее кожу. 2
Буллезное импетиго почти всегда является результатом дерматологической инфекции S aureus , которая проявляется при приподнятом роговом слое кожи. 1,2,9 Эта форма проявляется как опосредованная токсинами эритродермия, в результате чего
в слущивании эпидермального слоя кожи, что в конечном итоге приводит
на большие участки с потерей кожи. Пузырьки превращаются в буллы и заполняются
жидкость, которая позже лопается, образуя светло-коричневую корку. 1 Буллезная форма — наименее распространенный тип импетиго.
Пузырьки превращаются в буллы и заполняются
жидкость, которая позже лопается, образуя светло-коричневую корку. 1 Буллезная форма — наименее распространенный тип импетиго.
Небуллезное импетиго — наиболее частая форма, встречающаяся примерно в 70% случаев. 2,9 Это указывает на реакцию хозяина на инфекцию. Метициллин-резистентное импетиго S aureus (MRSA) чаще всего связано с небуллезной формой. 2 Хотя поражения не считаются буллами, заполненные жидкостью
везикулы могут появляться временно и иметь диаметр менее 0,5 см. В
инфекция первоначально проявляется в виде красных пятен / папул на поверхности
кожа.Импетиго обычно проявляется на лице, но может передаваться
везде, где обнажена кожа. Через 4-6 дней пятна превращаются в
болезненные пустулы или волдыри, которые лопаются и высыхают в густую,
золотисто-желтая корка, часто вызывающая зуд. 1 Импетиго
поражает участки кожи (обычно на лице и конечностях), которые
были связаны с травмами, такими как укусы комаров и царапины.
Кожная инфекция проходит в течение 2 недель, если ее оставить. без лечения и часто заживает без рубцов.Диагноз обычно ставится через визуальное наблюдение; однако культура может быть указана, когда пациент не ответил на терапию, что может указывать на MRSA инфекционное заболевание. Системные проявления импетиго минимальны и включают: слабость, жар и диарея. 1,2
Патофизиология Поскольку кожа является основным механизмом защиты, неповрежденная кожа
обычно не подвержен коагулазонегативным стафилококкам (CoNS) и
Колонизация GABHS. 10 Тейхоевая кислота обеспечивает адгезию в
микроорганизмов, вызывающих импетиго, но для этого требуется фибронектин.
заселяют кожу. Фибронектин, молекула клеточной адгезии, которая не
доступный на поверхности неповрежденной кожи, позволяет бактериальным клеткам
прикрепляются к коллагену и проникают в поврежденные поверхности кожи. ( ТАБЛИЦА 1 перечисляет различные состояния, которые могут предрасполагать детей к импетиго). Определенные факторы изменяют нормальную флору кожи и делают возможной преходящую
колонизация GABHS и S aureus .К ним относятся влажность или высокая температура, ранее существовавшие поражения кожи, недавнее лечение антибиотиками и молодой возраст. 10
Определенные факторы изменяют нормальную флору кожи и делают возможной преходящую
колонизация GABHS и S aureus .К ним относятся влажность или высокая температура, ранее существовавшие поражения кожи, недавнее лечение антибиотиками и молодой возраст. 10
Колонизация GABHS происходит у инфицированных людей. находятся в тесном контакте с другими людьми. Нормальная флора кожи становится нарушается, что приводит к развитию импетиго после того, как эпидермис поражается незначительными ссадинами или укусами насекомых. Часто пациенты, у которых развилось импетиго, вызванное стрептококком, могут иметь обнаруживаемый GABHS в носовых ходах и горле в срок до 3 недель после развитие высыпаний.У этих пациентов не будет симптомов стрептококковый фарингит, поскольку штамм бактерий, вызывающих импетиго (модель D) отличается от штаммов, вызывающих фарингит (образцы A, B и C). 11
До одной трети людей колонизированы S aureus в
ноздри, и некоторые из этих пациентов испытывают рецидивирующее импетиго.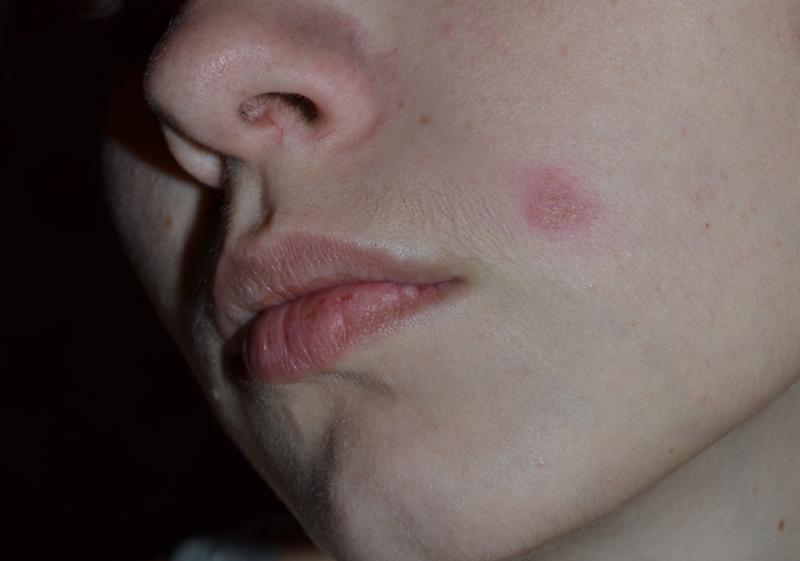 вокруг губ и носа. Большинство здоровых людей временно принимают S aureus как часть нормальной кожной флоры.В целом,
бактерии распространяются через прямой контакт с кожей и попадают на поверхность
кожа через сломанный участок. 11
вокруг губ и носа. Большинство здоровых людей временно принимают S aureus как часть нормальной кожной флоры.В целом,
бактерии распространяются через прямой контакт с кожей и попадают на поверхность
кожа через сломанный участок. 11
Лечение импетиго преследует три цели: 1) облегчить
дискомфорт, 2) улучшить внешний вид кожи и 3) уменьшить
дальнейшее распространение инфекции. 2 В настоящее время нет
принятый стандарт терапии, а варианты лечения включают множество
пероральные антибиотики и антибиотики местного действия, а также дезинфицирующие средства местного действия. 12 Большинство инфекций импетиго проходят без применения антибиотиков;
однако, чтобы уменьшить продолжительность и распространение болезни, актуальные
используются антибиотики. Пероральные антибиотики обычно предназначены для
пациенты с более тяжелой или резистентной к лечению инфекцией ( ТАБЛИЦЫ 2 и 3 ). 13,14
13,14
Новорожденные: Новорожденные с импетиго следует направить либо к специалисту по инфекционным заболеваниям или детский дерматолог.Новорожденным требуются пероральные антибиотики, при этом эритромицин — препарат выбора при небуллезном импетиго, когда MRSA исключен. 12 Ванкомицин внутривенно следует использовать, если установлено, что MRSA является возбудителем. 12,15 Неонатальных пациентов с буллезной формой импетиго можно лечить с помощью нафциллин, оксациллин или клиндамицин. Ванкомицин рекомендуется при Случаи MRSA. 12,15
Младенцы, дети и подростки: In
младенцы, дети и подростки с ограниченной инфекцией (т.э., нет
поражение глубоких тканей или распространенные симптомы) импетиго должно быть
лечить мупироцином или ретапамулином местно, если нет
сопротивление. 12 В отличие от мупироцина, ретапамулин не следует наносить на слизистую носа из-за риска носовых кровотечений. 16 Для пациентов с обширными поражениями пероральные антибиотики, такие как
диклоксациллин и цефалоспорины первого поколения являются предпочтительными
агенты. Для людей с тяжелым иммунодефицитом назначают парентеральные антибиотики.
следует учитывать, поскольку эти пациенты подвержены более высокому риску
развитие осложненного течения инфекции. 12,15,17 Если MRSA
подозревается или подтверждается тестами на чувствительность, предпочтительный
варианты лечения антибиотиками включают клиндамицин,
триметоприм-сульфаметоксазол (TMP-SMZ) или доксициклин. 18
12 В отличие от мупироцина, ретапамулин не следует наносить на слизистую носа из-за риска носовых кровотечений. 16 Для пациентов с обширными поражениями пероральные антибиотики, такие как
диклоксациллин и цефалоспорины первого поколения являются предпочтительными
агенты. Для людей с тяжелым иммунодефицитом назначают парентеральные антибиотики.
следует учитывать, поскольку эти пациенты подвержены более высокому риску
развитие осложненного течения инфекции. 12,15,17 Если MRSA
подозревается или подтверждается тестами на чувствительность, предпочтительный
варианты лечения антибиотиками включают клиндамицин,
триметоприм-сульфаметоксазол (TMP-SMZ) или доксициклин. 18
Кокрановский обзор вариантов лечения импетиго показал, что
различия в показателях излечения не были значительными между местными и пероральными
антибиотики. 12 Кроме того, чаще встречаются побочные эффекты
при пероральном лечении по сравнению с местными антибиотиками. Однако актуальным
Было показано, что мупироцин немного превосходит пероральный эритромицин.Было показано, что пенициллин уступает как эритромицину, так и
клоксациллин. Исследование показало, что нет никаких доказательств, подтверждающих
использование дезинфицирующих растворов, как показали местные антибиотики
значительно лучшие результаты. Из-за отсутствия исследований у пациентов
при обширном импетиго остается неясным, могут ли пероральные антибиотики
превосходят местные методы лечения. 12
Однако актуальным
Было показано, что мупироцин немного превосходит пероральный эритромицин.Было показано, что пенициллин уступает как эритромицину, так и
клоксациллин. Исследование показало, что нет никаких доказательств, подтверждающих
использование дезинфицирующих растворов, как показали местные антибиотики
значительно лучшие результаты. Из-за отсутствия исследований у пациентов
при обширном импетиго остается неясным, могут ли пероральные антибиотики
превосходят местные методы лечения. 12
С S aureus является наиболее вероятной причиной буллезных
пиодермия и большая часть небуллезных инфекций, A-1
рекомендации Американского общества инфекционных болезней (IDSA)
включают пенициллины, устойчивые к пенициллиназе, или пенициллины первого поколения
цефалоспорины. 13,19 Пероральный эритромицин был основой
лечение этой инфекции, но его использование не может быть оправдано в
области с устойчивыми к эритромицину штаммами S aureus и S. pyogenes. Актуальные
Терапия мупироцином так же эффективна, как и системная антибактериальная терапия и
может использоваться при ограниченном количестве поражений. 4,20,21 Определенные штаммы стафилококков выработали устойчивость к мупироцину, а высокая стоимость мази ограничивает ее использование. 4,22
pyogenes. Актуальные
Терапия мупироцином так же эффективна, как и системная антибактериальная терапия и
может использоваться при ограниченном количестве поражений. 4,20,21 Определенные штаммы стафилококков выработали устойчивость к мупироцину, а высокая стоимость мази ограничивает ее использование. 4,22
Важно соблюдать правильную технику при нанесение мазей на пораженные участки импетиго. Следующие шаги обрисовать правильную технику администрирования:
1. Лица, осуществляющие уход, должны тщательно мыть руки теплой водой с антибактериальным мылом.
2. Используя чистую мочалку, смоченную теплой мыльной водой, аккуратно потрите корки на пораженных участках, чтобы удалить мусор, таким образом позволяя адекватное проникновение антибиотиков. Чтобы предотвратить дальнейшее заражение, будьте осторожны, чтобы не тереть раны.Небольшое кровотечение может происходить.
3. Нанесите тонкий слой предписанной мази на каждую
болезненные, в том числе и вокруг. Когда закончите, хорошо вымойте руки.
и, если необходимо, приложите кусок марли к инфицированному месту.
Когда закончите, хорошо вымойте руки.
и, если необходимо, приложите кусок марли к инфицированному месту.
Редкое осложнение импетиго — постстрептококковая инфекция. гломерулонефрит (ПСГН). Характеризуется воспалением почек, ПСГН развивается после стрептококковой инфекции и возникает при образовании антител. из-за повреждения клубочков.Это приводит к появлению симптомов примерно через 2 недели после заражения. Неясно, было ли лечение с антибиотиками снижает риск ПСГН. Симптомы включают отек в лицо, особенно вокруг глаз, олигурия, гематурия и повышенная артериальное давление. Большинство пациентов могут оправиться от этого без необратимое повреждение, хотя ПСГН может привести к хроническому заболеванию почек (ХБП). ХБП лечат с помощью ограничения натрия и жидкости и диуретиков, поскольку основная цель терапии — это контроль артериального давления и отеков. 16,23
Профилактика импетиго Правильная гигиена, включая энергичное мытье рук
антибактериальное мыло и вода, а также регулярные ванны могут быть полезны при
профилактика импетиго.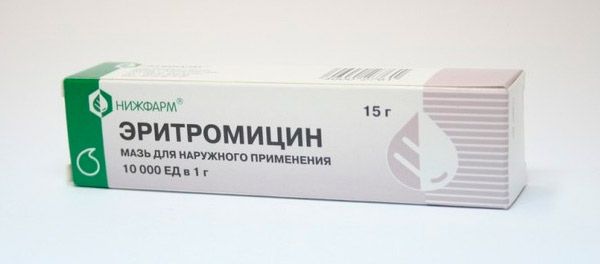 Пациенты с импетиго должны быть проинструктированы.
использовать чистые мочалки и полотенца каждый раз и избегать совместного использования
средства личной гигиены, такие как одежда и полотенца. Дети с
инфекция не должна посещать школу или игровые группы до 48 часов после
до начала лечения или до тех пор, пока язвы не покроются волдырями и не высохнут.Детей следует настоятельно рекомендовать мыть руки после прикосновения к коже.
поражения, и их ногти должны быть коротко подстрижены и подпилиты
предотвратить заражение через царапины. Все мелкие порезы и царапины должны
очистить антибактериальным мылом и теплой водой и накрыть, чтобы предотвратить
инфекционное заболевание. Кроме того, игрушки следует мыть или протирать тканью.
дезинфицирующая салфетка, чтобы избежать загрязнения фомитов.
Пациенты с импетиго должны быть проинструктированы.
использовать чистые мочалки и полотенца каждый раз и избегать совместного использования
средства личной гигиены, такие как одежда и полотенца. Дети с
инфекция не должна посещать школу или игровые группы до 48 часов после
до начала лечения или до тех пор, пока язвы не покроются волдырями и не высохнут.Детей следует настоятельно рекомендовать мыть руки после прикосновения к коже.
поражения, и их ногти должны быть коротко подстрижены и подпилиты
предотвратить заражение через царапины. Все мелкие порезы и царапины должны
очистить антибактериальным мылом и теплой водой и накрыть, чтобы предотвратить
инфекционное заболевание. Кроме того, игрушки следует мыть или протирать тканью.
дезинфицирующая салфетка, чтобы избежать загрязнения фомитов.
Импетиго — распространенная кожная инфекция, вызываемая:
грамположительные бактерии, которые чаще всего поражают детей в возрасте
от 2-х и 5-ти лет.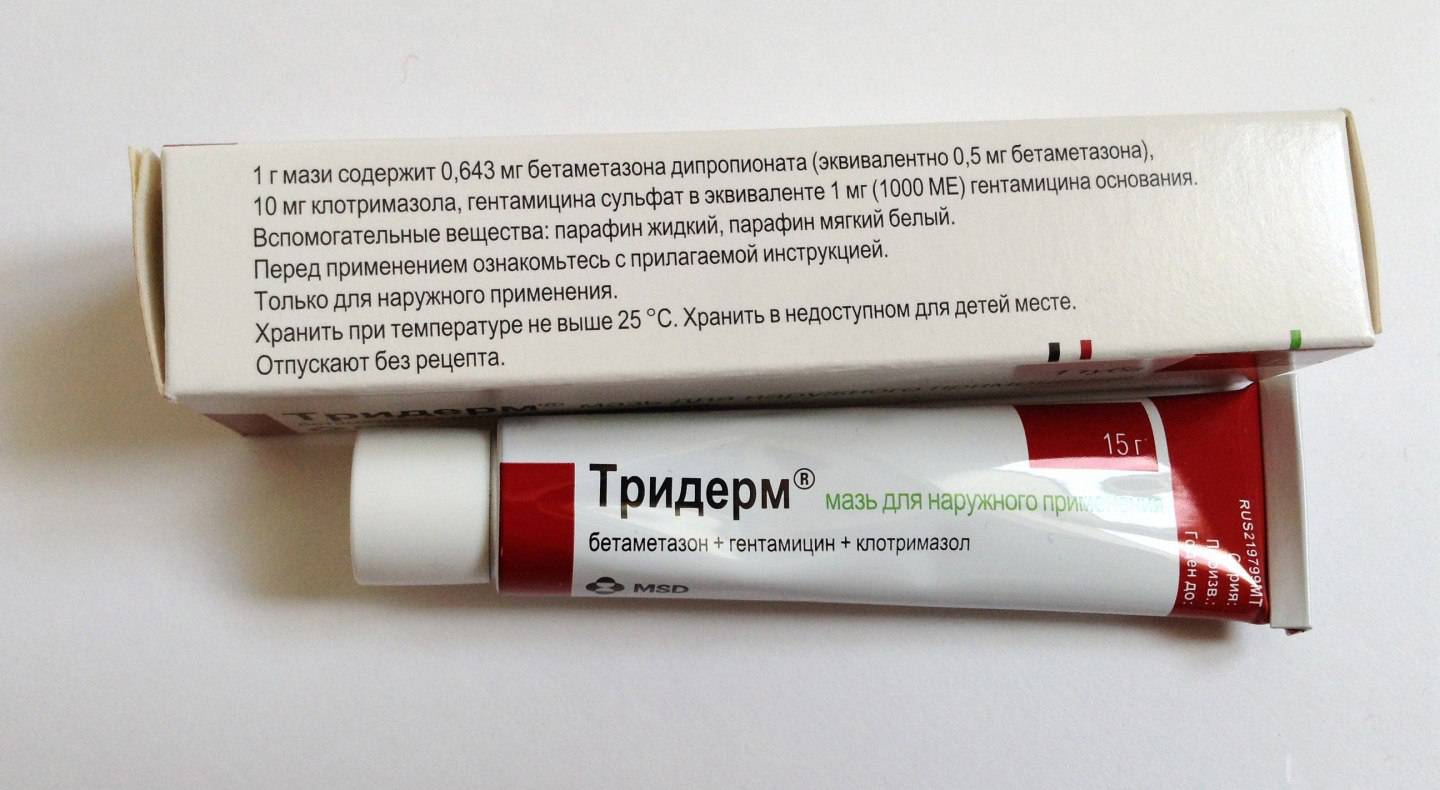 Диагноз обычно ставится при визуальном осмотре.
к характерному внешнему виду инфекции. Ограниченная инфекция
лечится кремом с антибиотиком для местного применения (мупироцин или ретапамулин), и
более обширные случаи можно лечить пероральными или внутривенными антибиотиками. В
подавляющее большинство детей с импетиго полностью выздоравливают без каких-либо
осложнения. Пациентам следует рекомендовать последующее наблюдение за их
врачу, если: 1) поражения не начинают заживать после полного
курс антибактериальной терапии, 2) поражения продолжают распространяться, или 3)
у пациента появляются системные симптомы, такие как лихорадка.
Диагноз обычно ставится при визуальном осмотре.
к характерному внешнему виду инфекции. Ограниченная инфекция
лечится кремом с антибиотиком для местного применения (мупироцин или ретапамулин), и
более обширные случаи можно лечить пероральными или внутривенными антибиотиками. В
подавляющее большинство детей с импетиго полностью выздоравливают без каких-либо
осложнения. Пациентам следует рекомендовать последующее наблюдение за их
врачу, если: 1) поражения не начинают заживать после полного
курс антибактериальной терапии, 2) поражения продолжают распространяться, или 3)
у пациента появляются системные симптомы, такие как лихорадка.
1. Рыба ДН. Глава 42. Инфекции кожи и мягких тканей. В: Wofford MR, Posey LM, Linn WD, O’Keefe ME, ред. Фармакотерапия в первичной помощи . Нью-Йорк, штат Нью-Йорк: Макгроу-Хилл; 2009 г.
2. Коул С., Газвуд Дж. Диагностика и лечение импетиго. Ам Фам Врач . 2007; 75: 859-864.
3. Ши Д., Хигучи В., Такано Т., Сайто К. и др. Буллезное импетиго у детей, инфицированных метициллин-резистентным Staphylococcus aureus отдельно или в комбинации с метициллин-чувствительным S.aureus : анализ генетических характеристик, включая оценку носительства гена эксфолиативного токсина. Дж. Клин Микробиол . 2011; 49: 1972-1974.
4. Лю С., Байер А., Косгроув С. Е. и др. Клиническая практика
руководящие принципы Общества инфекционных болезней Америки для
лечение метициллин-устойчивых инфекций Staphylococcus aureus у взрослых и детей: краткое содержание. Клин Инфекция Дис . 2011; 52: 285-292.
5. Ferrieri P, Dajani AS, Wannamaker LW, Chapman S.Естественная история импетиго. 1. Последовательность приобретения сайта и
семейные закономерности распространения кожных стрептококков. Дж. Клин Инвест . 1972; 51: 2851-2862.
6. Браун Дж., Шрайнер Д.Л., Шварц Р.А., Джаннигер К.К. Импетиго: обновление. Инт Дж Дерматол .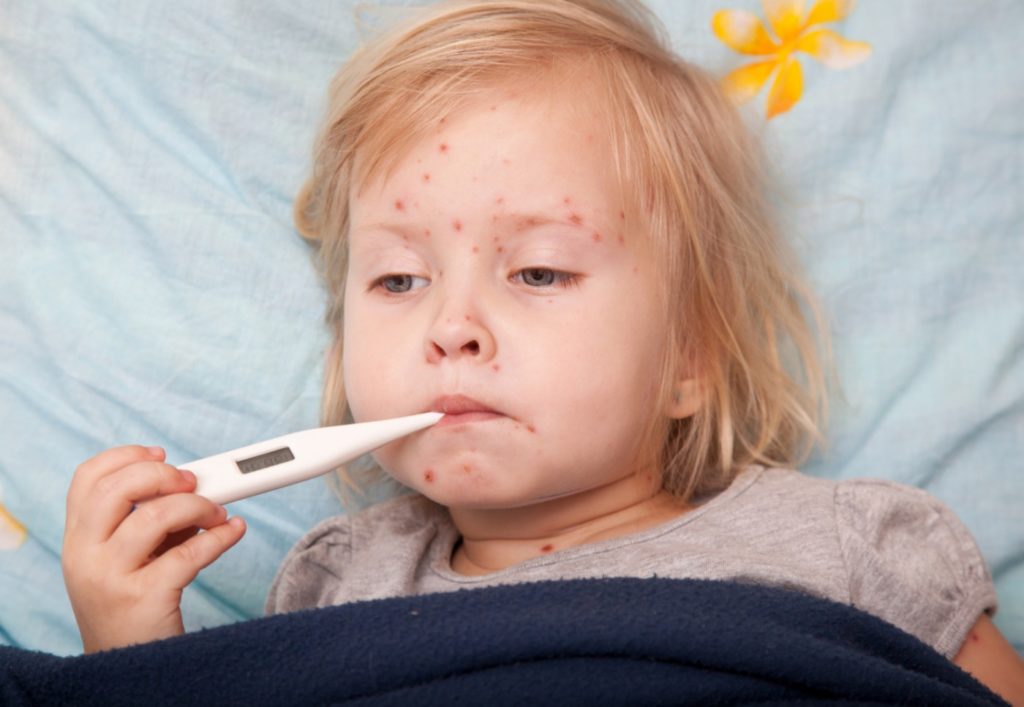 2003; 42: 251-255.
2003; 42: 251-255.
7. Sladden MJ, Johnston GA. Распространенные кожные инфекции у детей. BMJ . 2004; 329: 95-99.
8. Hirschmann JV. Импетиго: этиология и терапия. Curr Clin Top Инфекция Дис . 2002; 22: 42-51.
9. Джордж А., Рубин Г. Систематический обзор и метаанализ лечения импетиго. Br J Gen Pract . 2003; 53: 480-487.
10. Рот Р.Р., Джеймс В.Д. Микробная экология кожи. Анну Рев Микробиол . 1988; 42: 441-464.
11. Лечение импетиго в первичной медико-санитарной помощи. Наркотики . 2007; 45: 2-4.
12. Конинг С., ван дер Санде Р., Верхаген А. П. и др. Вмешательства при импетиго. Кокрановская база данных Syst Rev . 2012; (1): CD003261.
13.Даган Р., Бар-Дэвид Ю. Сравнение двойного слепого исследования
эритромицин и мупироцин для лечения импетиго у детей:
последствия высокой распространенности устойчивых к эритромицину штаммов Staphylococcus aureus . Антимикробные агенты Chemother . 1992; 36: 287-290.
1992; 36: 287-290.
14. Демидович К.В., Виттлер Р.Р., Руфф М.Э. и др. Импетиго:
текущая этиология и сравнение пенициллина, эритромицина и
Цефалексиновая терапия . Ам Дж. Дис Детский . 1990; 144: 1313-1315.
15. Валлин Т.Р., Херн Х.Г., Фрейзи Б.В.Метициллин-устойчивый, ассоциированный с населением Staphylococcus aureus . Emerg Med Clin North Am . 2008; 26; 431-455. №
16. Мазь Альтабакс (ретапамулин). FDA MedWatch.
Сентябрь 2010 г.
www.fda.gov/Safety/MedWatch/SafetyInformation/ucm229270.htm. Доступ
13 апреля 2013 г.
17. Моран GJ, Amii RN, Abrahamian FM, Talan DA. Метициллин-устойчивый Staphylococcus aureus при внебольничных кожных инфекциях. Emerg Infect Dis . 2005; 11: 928-930.
18.Ногучи Н., Нисидзима С., Курокава И. и др.
Антимикробное средство с геном восприимчивости и антисептической устойчивости
Распределение среди метициллин-резистентных Staphylococcus aureus изолятов от пациентов с импетиго и стафилококковым синдромом ошпаренной кожи. Дж. Клин Микробиол . 2006; 44: 2119-2125.
Дж. Клин Микробиол . 2006; 44: 2119-2125.
19. Стивенс Д.Л., Бисно А.Л., Чемберс Х.Ф. и др. Упражняться
рекомендации по диагностике и лечению кожи и мягких тканей
инфекции. Клин Инфекция Дис . 2005; 41: 1373-1406.
20. Бриттон Дж. У., Фахардо Дж. Э., Крафте-Якобс B . Сравнение мупироцина и эритромицина при лечении импетиго . Дж. Педиатр . 1990 ; 117 : 827-829.
21. Юн Х.Дж., Ли С.В., Юн Г.М. и др. Распространенность и
механизмы низкой и высокой устойчивости стафилококков к мупироцину
изолирован из корейской больницы. J Антимикробный препарат Chemother . 2003; 51: 619-623.
22. Rodriguez-Iturbe B, Musser JM. Современное состояние постстрептококкового гломерулонефрита. Дж. Ам Соц Нефрол . 2008; 19: 1855-1864.
23. Ан С.Ю., Ингулли Э. Острый постстрептококковый гломерулонефрит: обновленная информация. Curr Opin Pediatr . 2008; 20: 157-162.
24. Импетиго. Лекси-Наркотики Онлайн . Хадсон, Огайо: Lexi-Comp, Inc; 2013. http://online.lexi.com. По состоянию на 13 апреля 2013 г.
Хадсон, Огайо: Lexi-Comp, Inc; 2013. http://online.lexi.com. По состоянию на 13 апреля 2013 г.
Чтобы прокомментировать эту статью, свяжитесь с [email protected].
Болезнь Кавасаки — Диагностика и лечение
Диагностика
Специальных тестов для диагностики болезни Кавасаки не существует.Диагностика предполагает исключение других заболеваний, вызывающих аналогичные признаки и симптомы, в том числе:
- Скарлатина, вызываемая стрептококковыми бактериями и вызывающая лихорадку, сыпь, озноб и боль в горле
- Юношеский ревматоидный артрит
- Синдром Стивенса-Джонсона, заболевание слизистых оболочек
- Синдром токсического шока
- Корь
- Некоторые клещевые болезни, например пятнистая лихорадка Скалистых гор
Врач проведет медицинский осмотр и назначит анализы крови и мочи, чтобы помочь в постановке диагноза. Тесты могут включать:
Тесты могут включать:
Анализы крови. Анализы крови помогают исключить другие заболевания и проверить количество клеток крови вашего ребенка. Признаками болезни Кавасаки являются высокое количество лейкоцитов, анемия и воспаление.
Тест на вещество, называемое натрийуретическим пептидом B-типа (BNP), которое выделяется, когда сердце находится в состоянии стресса, может быть полезным при диагностике болезни Кавасаки. Однако для подтверждения этого вывода необходимы дополнительные исследования.
- Электрокардиограмма. Электроды прикрепляются к коже для измерения электрических импульсов сердцебиения вашего ребенка. Болезнь Кавасаки может вызвать проблемы с сердечным ритмом.
- Эхокардиограмма. В этом тесте используются ультразвуковые изображения, чтобы показать, насколько хорошо работает сердце, и помочь выявить проблемы с коронарными артериями.
Лечение
Чтобы снизить риск осложнений, врач вашего ребенка захочет начать лечение болезни Кавасаки как можно скорее, желательно, когда у вашего ребенка еще высокая температура. Цели начального лечения — снизить температуру и воспаление, а также предотвратить повреждение сердца.
Цели начального лечения — снизить температуру и воспаление, а также предотвратить повреждение сердца.
Лечение болезни Кавасаки может включать:
- Гамма-глобулин. Инфузия иммунного белка (гамма-глобулина) через вену (внутривенно) может снизить риск проблем с коронарной артерией.
Аспирин. Высокие дозы аспирина могут помочь при воспалении. Аспирин также может уменьшить боль и воспаление суставов, а также снизить температуру.
Лечение Кавасаки — редкое исключение из правила, согласно которому нельзя давать аспирин детям. Аспирин был связан с синдромом Рея, редким, но потенциально опасным для жизни заболеванием у детей, выздоравливающих от ветряной оспы или гриппа. Детям следует давать аспирин только под наблюдением врача.
Из-за риска серьезных осложнений первоначальное лечение болезни Кавасаки обычно проводится в больнице.
После начального лечения
После снижения температуры вашему ребенку может потребоваться принимать низкие дозы аспирина в течение как минимум шести недель и дольше, если у него или нее разовьется аневризма коронарной артерии. Аспирин помогает предотвратить свертывание крови.
Аспирин помогает предотвратить свертывание крови.
Однако, если у вашего ребенка во время лечения разовьется грипп или ветряная оспа, ему может потребоваться прекратить прием аспирина. Прием аспирина был связан с синдромом Рея — редким, но потенциально опасным для жизни состоянием, которое может повлиять на кровь, печень и мозг детей и подростков после вирусной инфекции.
После лечения у вашего ребенка может начаться улучшение вскоре после первого лечения гамма-глобулином. Без лечения болезнь Кавасаки длится в среднем 12 дней.Однако сердечные осложнения могут длиться дольше.
Мониторинг проблем с сердцем
Если у вашего ребенка есть какие-либо признаки проблем с сердцем, врач может порекомендовать повторные тесты для проверки здоровья сердца вашего ребенка через регулярные промежутки времени, часто через шесть-восемь недель после начала болезни, а затем снова через шесть месяцы.
Если проблемы с сердцем не исчезнут, вас могут направить к врачу, специализирующемуся на лечении болезней сердца у детей (детский кардиолог). Лечение сердечных осложнений, связанных с болезнью Кавасаки, зависит от того, какой тип сердечного заболевания присутствует. При разрыве аневризмы коронарной артерии лечение может включать антикоагулянты, установку стента или операцию шунтирования.
Лечение сердечных осложнений, связанных с болезнью Кавасаки, зависит от того, какой тип сердечного заболевания присутствует. При разрыве аневризмы коронарной артерии лечение может включать антикоагулянты, установку стента или операцию шунтирования.
Дождитесь вакцинации
Если вашему ребенку сделали гамма-глобулин, рекомендуется подождать не менее 11 месяцев, чтобы получить вакцину против ветряной оспы или кори, потому что гамма-глобулин может повлиять на эффективность этих прививок.
Помощь и поддержка
Узнайте все, что вы можете о болезни Кавасаки, чтобы вы могли вместе с медицинской бригадой вашего ребенка сделать осознанный выбор вариантов лечения.
Большинство детей с болезнью Кавасаки полностью выздоравливают, хотя может пройти некоторое время, прежде чем ваш ребенок вернется к нормальному состоянию и перестанет чувствовать себя таким усталым и раздражительным. Kawasaki Disease Foundation предлагает обученных волонтеров для поддержки семей, которые в настоящее время страдают от этого заболевания.
Kawasaki Disease Foundation предлагает обученных волонтеров для поддержки семей, которые в настоящее время страдают от этого заболевания.
Подготовка к приему
Возможно, вы сначала обратитесь к семейному врачу или педиатру. Однако в некоторых случаях вашего ребенка также могут направить к врачу, который специализируется на лечении детей с сердечными заболеваниями (детский кардиолог).
Поскольку встречи могут быть короткими и часто есть что обсудить, хорошо подготовиться. Вот некоторая информация, которая поможет вам подготовиться к приему, а также то, что вы можете ожидать от врача вашего ребенка.
Что вы можете сделать
- Запишите все признаки и симптомы, которые испытывает ваш ребенок, включая те, которые могут показаться не связанными друг с другом. Постарайтесь отслеживать, насколько высока была температура у вашего ребенка и как долго она держалась.

- Составьте список всех лекарств, витаминов или пищевых добавок, которые принимает ваш ребенок.
- Попросите члена семьи или друга присоединиться к вам, , если возможно. Иногда бывает трудно запомнить всю информацию, предоставленную вам во время встречи.Кто-то из ваших сопровождающих может вспомнить что-то, что вы пропустили или забыли.
- Запишите вопросы, которые задайте своему врачу.
Ваше время с врачом может быть ограничено, поэтому подготовка списка вопросов поможет вам максимально использовать время приема. При болезни Кавасаки врачу следует задать следующие основные вопросы:
- Какая наиболее вероятная причина признаков и симптомов у моего ребенка?
- Есть ли другие возможные причины его или ее признаков и симптомов?
- Нужны ли моему ребенку какие-либо анализы?
- Как долго будут длиться признаки и симптомы?
- Какие методы лечения доступны и какие вы рекомендуете?
- Каковы возможные побочные эффекты лечения?
- Могу ли я сделать что-нибудь, чтобы моему ребенку было удобнее?
- Какие признаки или симптомы могут указывать на то, что ему становится хуже?
- Каков долгосрочный прогноз моего ребенка?
- Есть ли брошюры или другие печатные материалы, которые я могу взять с собой домой? Какие сайты вы рекомендуете посещать?
В дополнение к вопросам, которые вы подготовили задать своему врачу, не стесняйтесь задавать любые дополнительные вопросы, которые могут возникнуть во время вашего приема.
Чего ожидать от врача
Врач вашего ребенка, скорее всего, задаст вам ряд вопросов. Если вы будете готовы ответить на них, у вас будет время, чтобы обсудить те моменты, на которые вы хотите потратить больше времени. Врач вашего ребенка может спросить:
- Когда у вашего ребенка появились симптомы?
- Насколько серьезны признаки и симптомы? Насколько высока была температура у вашего ребенка? Как долго это продолжалось?
- Что может улучшить симптомы?
- Что может ухудшить симптомы?
- Был ли ваш ребенок подвержен инфекционным заболеваниям?
- Принимал ли ваш ребенок какие-либо лекарства?
- Есть ли у вашего ребенка аллергия?
Лечение стрептодермии у ребенка: основные правила и особенности
Стрептодермия — инфекционное заболевание кожи, вызванное проникновением под кожу стрептококков через микротрещины или поврежденные участки. Заболевание коварно и опасно осложнениями, а также доставляет дискомфорт, особенно в случае с детским организмом. Поэтому важно начинать лечение стрептодермии еще в детском возрасте. А как должно быть? Ниже подробнее об этом.
Заболевание коварно и опасно осложнениями, а также доставляет дискомфорт, особенно в случае с детским организмом. Поэтому важно начинать лечение стрептодермии еще в детском возрасте. А как должно быть? Ниже подробнее об этом.
Причины заболевания
Прежде чем выяснять, каким должно быть лечение рептодермии у ребенка, стоит разобраться в причинах заболевания. Как уже было отмечено, заражение происходит из-за проникновения вглубь кожи стрептококков.Это может произойти при укусе насекомого, появлении ссадин и царапин. В целом стрептококки могут жить на коже и не причинять вреда, но если иммунитет снижается, в организме наблюдается дефицит питательных веществ или ребенок испытывает стресс, то у детей возникает стрептодермия. Лечение, фото, симптомы которого можно изучить на примере этой статьи.
Симптомы
Каковы признаки болезни? Перечислим их:
- Пузырьки на коже малыша, которые лопаются и покрываются коркой;
- абсцессы;
- розовые пятна в местах абсцессов и пузырьков;
- зуд и жжение в области поражения;
- иногда отмечается общее недомогание;
- может повышать температуру.

Но только врач может поставить диагноз и назначить лечение стрептодермии у ребенка.
Лечение
Любые лекарства должен назначить врач после осмотра и осмотра. Но как часто устраняется стрептодермия у детей? Лечение (мази и другие местные средства), конечно, подразумевается, но есть и другие важные моменты:
- Местные антибиотики (мази, кремы, гели). Они помогают бороться с бактериями и предотвращают их распространение по организму.Например, можно использовать препараты на основе фузидовой кислоты. Ремапамулин также эффективен.
- Если инфекция начала распространяться по организму, врач должен прописать общий антибиотик, который нейтрализует активность стрептококков и способствует полному уничтожению этих бактерий.
- Для снятия зуда и жжения можно использовать раствор фукоцина или перманганата калия, а также другие современные средства.
- Снимите воспаление и уменьшите поражение с помощью ихтиоловой или салициловой мази.

- Во время болезни ребенок должен соблюдать особый режим. В нем нельзя купаться, так как влажная среда способствует размножению бактерий. Воздух, одежда и белье должны быть чистыми. А волдыри и язвы должны подсохнуть на открытом воздухе, поэтому закрывать их не нужно.
- Может быть назначено лечение ультрафиолетом.
- Везикулы и абсцессы можно удалить хирургическим путем в особо тяжелых случаях заболевания. Иногда их просто разламывают специальной стерильной иглой, после чего обрабатывают специальным составом.
- При повышении температуры показано обильное питье. Иногда необходимо принимать жаропонижающие средства.
Осталось только добавить, что лечение стрептодермии у ребенка может и должно назначаться только врачом. Самолечение недопустимо!
Что вам нужно знать
Пандемия COVID-19 вызвала большое беспокойство и беспокойство за здоровье наших близких. К счастью, случаи COVID-19 менее тяжелы у детей, которые, если они инфицированы, часто проявляют легкие симптомы или не проявляют никаких симптомов. В настоящее время врачи узнают больше о детском мультисистемном воспалительном синдроме (PMIS), редком, но серьезном воспалительном заболевании. Это можно увидеть у небольшого числа детей, которые либо болели COVID-19, либо были подвержены ему. Врачи узнают больше о возможной связи между PMIS и COVID-19. Вандана Мадхаван, доктор медицины, магистр здравоохранения, специалист по инфекционным заболеваниям, и Катери МакГиннесс, доктор медицинских наук, MSN, PNP, педиатрическая медсестра, практикующая педиатрическую кардиологию в Mass General Hospital for Children (MGHfC), отвечают на общие вопросы, касающиеся PMIS.
В настоящее время врачи узнают больше о детском мультисистемном воспалительном синдроме (PMIS), редком, но серьезном воспалительном заболевании. Это можно увидеть у небольшого числа детей, которые либо болели COVID-19, либо были подвержены ему. Врачи узнают больше о возможной связи между PMIS и COVID-19. Вандана Мадхаван, доктор медицины, магистр здравоохранения, специалист по инфекционным заболеваниям, и Катери МакГиннесс, доктор медицинских наук, MSN, PNP, педиатрическая медсестра, практикующая педиатрическую кардиологию в Mass General Hospital for Children (MGHfC), отвечают на общие вопросы, касающиеся PMIS.
Что такое детский мультисистемный воспалительный синдром (PMIS)?
Детский мультисистемный воспалительный синдром (PMIS) — очень редкое, но серьезное воспалительное заболевание, поражающее детей. В последнее время случаи PMIS были зарегистрированы у детей с положительным результатом теста на COVID-19, что свидетельствует о прошлой или недавней инфекции. Однако не все дети с PMIS имели положительный результат тестирования на COVID-19, и врачи все еще изучают возможную связь между этими двумя заболеваниями.
Однако не все дети с PMIS имели положительный результат тестирования на COVID-19, и врачи все еще изучают возможную связь между этими двумя заболеваниями.
Каковы симптомы PMIS?
Легкие симптомы PMIS включают жар, кашель, боль в горле и сыпь. Это также может вызвать отек рук, ног и лимфатических узлов. В более тяжелых случаях PMIS также может влиять на артериальное давление, сердце и почки.
Симптомы PMIS могут появиться только через несколько недель после первоначального заражения. В некоторых случаях семьи могут не знать, что у их ребенка COVID-19, пока у него не появятся симптомы PMIS. В целом важно помнить, что симптомы COVID-19, как правило, более легкие или не проявляются так часто у детей.
Некоторые симптомы PMIS аналогичны симптомам болезни Кавасаки. Являются ли PMIS и болезнь Кавасаки одним и тем же?
Нет, PMIS и болезнь Кавасаки — разные состояния, хотя симптомы могут выглядеть одинаково. Воспаление у детей с PMIS также оказывается более серьезным. Однако хорошая новость заключается в том, что даже несмотря на то, что дети могут заболеть ИМИС, чем болезнью Кавасаки, большинство детей выздоравливают.
Однако хорошая новость заключается в том, что даже несмотря на то, что дети могут заболеть ИМИС, чем болезнью Кавасаки, большинство детей выздоравливают.
И PMIS, и болезнь Кавасаки вызывают стойкую лихорадку, сыпь, покраснение глаз и отек рук, ног и лимфатических узлов.В отличие от болезни Кавасаки, у детей с PMIS также могут быть боли в животе, рвота или диарея. У некоторых детей с тяжелой формой PMIS также могут быть сгустки крови, повреждение почек или воспаление сердца.
PMIS и болезнь Кавасаки, как правило, поражают детей разного возраста. PMIS чаще встречается у маленьких детей и подростков, тогда как болезнь Кавасаки чаще поражает детей в возрасте до 5 лет.
Что вызывает PMIS?
Причина PMIS неизвестна, но врачи считают, что это связано с инфекцией COVID-19.Иммунная система организма может каким-то образом вызывать серьезное воспаление у некоторых детей, у которых более вероятно развитие PMIS, исходя из их генетики. Врачи начинают изучать генетические и иммунные факторы, которые могут объяснить, что подвергает риску некоторых детей.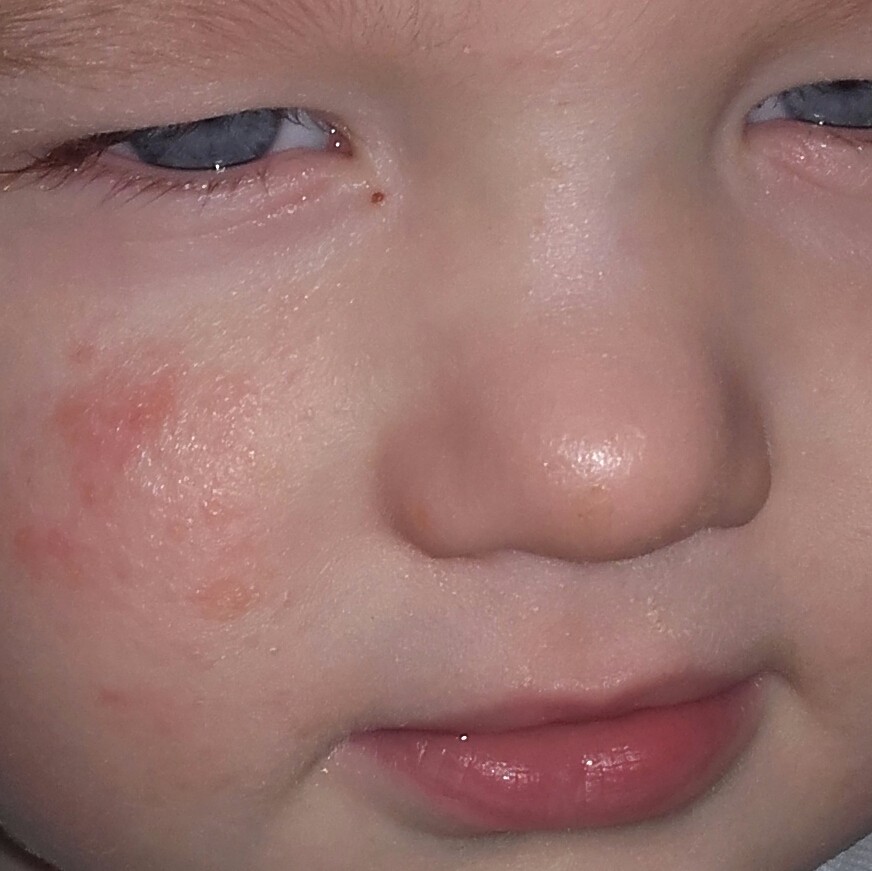
Является ли PMIS заразной?
Исходя из того, что нам известно о PMIS, похоже, что это постинфекционное осложнение COVID-19, заболевание, которое обычно возникает в течение нескольких недель после первоначального заражения и, следовательно, не является заразным. Даже если у ребенка развивается PMIS, тест на COVID-19 дает положительный результат и может быть заразным для других, важно помнить, что у очень небольшого процента детей с COVID-19 развивается PMIS.
Как врачи диагностируют PMIS?
Для диагностики PMIS врачи собирают подробный анамнез, проводят физический осмотр и анализы крови. Они также могут сделать эхокардиограмму (УЗИ) сердца и другие исследования.
Лечит ли MGHfC детей с PMIS?
Да. Поставщики услуг MGHfC находятся здесь и доступны для оценки и лечения детей с PMIS виртуально, в клинике и в случае их госпитализации. MGHfC имеет команду специалистов для разработки рекомендаций по диагностике и лечению PMIS.В команду входят поставщики из детской кардиологии, детской инфекционной службы, детской ревматологии и педиатрической клиники. Команда также может разговаривать с педиатрами по видео или по телефону.
Команда также может разговаривать с педиатрами по видео или по телефону.
Каковы наилучшие рекомендации по лечению PMIS?
Мы все еще изучаем спектр заболеваний и симптомов в PMIS, связанных с COVID-19. Не всем детям нужны лекарства. Легкие симптомы, такие как жар, кашель или боль в горле, можно лечить дома с помощью жидкости и жаропонижающих средств, таких как парацетамол.
Госпитализированных детей с более серьезными симптомами PMIS можно лечить с помощью лекарств, которые помогают снизить кровяное давление, улучшить работу сердца или избавиться от тромбов. Им также могут потребоваться различные типы кортикостероидов или противовоспалительные препараты. Если у детей есть PMIS и COVID-19, им также могут потребоваться препараты крови и / или противовирусная терапия.
Что делать родителям, если у их детей есть симптомы?
Родители, обеспокоенные симптомами своего ребенка, должны позвонить своему педиатру, чтобы обсудить, что делать дальше.Некоторым детям нужно будет сдать анализ крови или другие анализы, а некоторых детей, возможно, придется госпитализировать.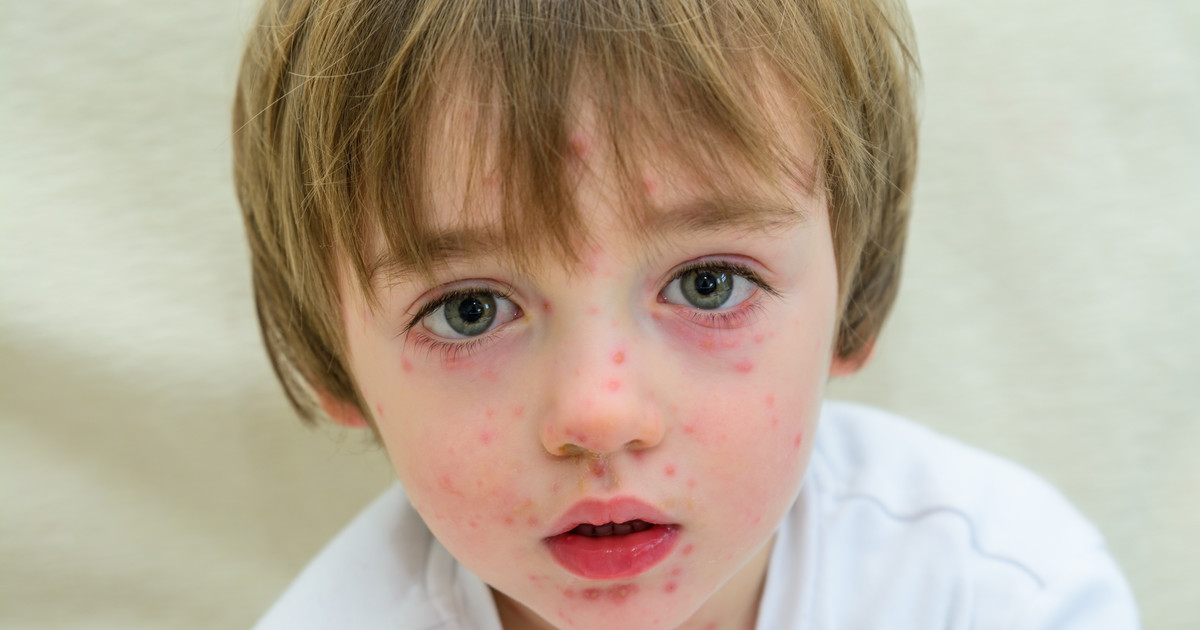
Как вы думаете, PMIS станет большой проблемой во время пандемии COVID-19?
Число детей с PMIS увеличивается во многих странах, таких как Великобритания, Италия и США, через несколько недель после пика заражения COVID-19. Однако важно помнить, что количество детей, у которых есть PMIS, остается низким по сравнению с общим количеством инфекций COVID-19.Еще меньше детей с очень тяжелыми осложнениями. Мы продолжим узнавать больше в ближайшие недели.
Чем помогает Массачусетс?
провайдеров MGHfC находятся здесь и доступны для виртуального обследования и лечения детей с PMIS, в клинике и в случае их госпитализации.
Департамент здравоохранения Массачусетса в настоящее время собирает данные о зарегистрированных случаях PMIS по всему Массачусетсу. Посетите Центры по контролю и профилактике заболеваний (CDC) и Департамент общественного здравоохранения Массачусетса, чтобы получить информацию о том, как поставщики медицинских услуг определяют и сообщают о случаях PMIS.

 От больного индивида или носителя инфекции заболевание переходит к здоровому при поцелуях, касании и любых кожных прикосновениях.
От больного индивида или носителя инфекции заболевание переходит к здоровому при поцелуях, касании и любых кожных прикосновениях.
 Весь процесс продолжается примерно неделю. При своевременно начатом лечении стрептодермия у детей дальше не распространяется. В противном случае она разносится по всему телу и может длиться больше месяца.
Весь процесс продолжается примерно неделю. При своевременно начатом лечении стрептодермия у детей дальше не распространяется. В противном случае она разносится по всему телу и может длиться больше месяца. Они появляются у малышей в паховой, подмышечной области и за ушами при попадании стрептококка в места опрелостей, часто связанные с аллергией и дерматитом. Перед началом лечения необходимо устранить причину опрелости.
Они появляются у малышей в паховой, подмышечной области и за ушами при попадании стрептококка в места опрелостей, часто связанные с аллергией и дерматитом. Перед началом лечения необходимо устранить причину опрелости.
 Таким образом, определяют вид бактерий и их чувствительность к антибиотикам;
Таким образом, определяют вид бактерий и их чувствительность к антибиотикам; Для этого подойдут «Супрадин», «Компливит», «Центрум», «Витрум», «Пиковит».
Для этого подойдут «Супрадин», «Компливит», «Центрум», «Витрум», «Пиковит». Средство обладает подсушивающим и дезинфицирующим действием.
Средство обладает подсушивающим и дезинфицирующим действием. После того как настойка будет иметь коричневый цвет, она готова к использованию. Смочить бинт и приложить к высыпаниям на коже, держать час.
После того как настойка будет иметь коричневый цвет, она готова к использованию. Смочить бинт и приложить к высыпаниям на коже, держать час.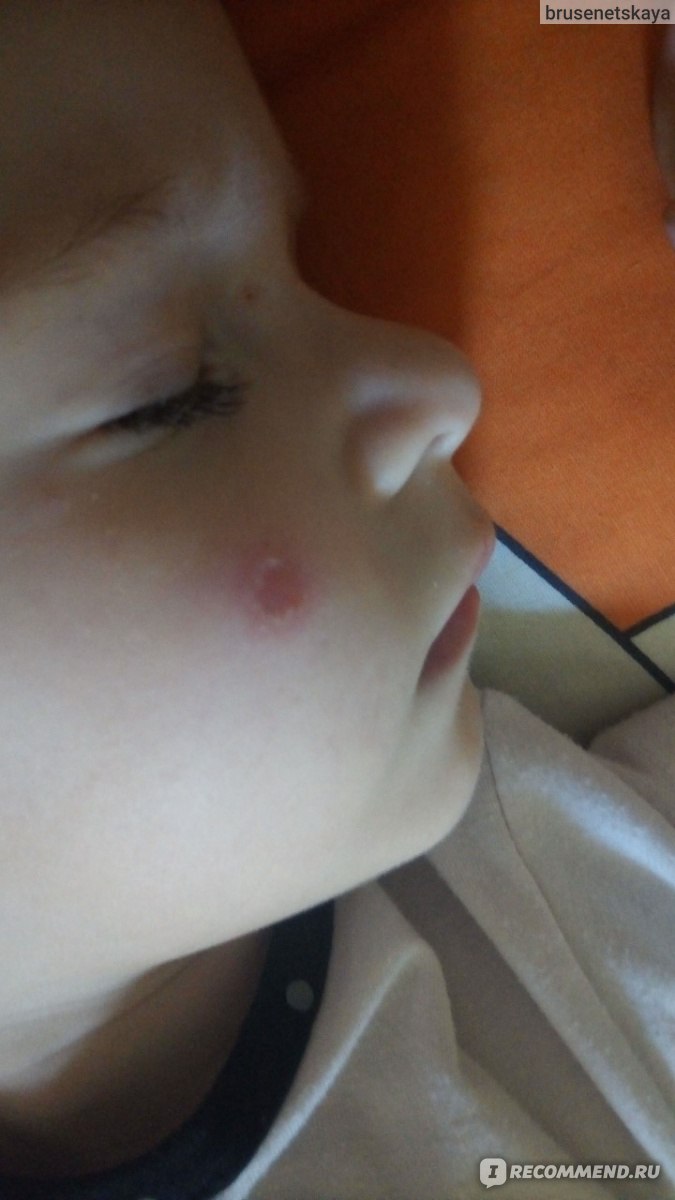
 Отлично справляется со стрептококковой инфекцией.
Отлично справляется со стрептококковой инфекцией.
 У новорожденных, а также грудных детей такую форму стрептодермии называют пеленочной.
У новорожденных, а также грудных детей такую форму стрептодермии называют пеленочной. Они могут сливаться и превращаться через некоторое время в гнойнички. В основном папулы располагаются в кожных складках, на лице, спине и ногах. Иногда они лопаются и оставляют мокнущие ярко-розовые пятна, которые покрываются корочками.
Они могут сливаться и превращаться через некоторое время в гнойнички. В основном папулы располагаются в кожных складках, на лице, спине и ногах. Иногда они лопаются и оставляют мокнущие ярко-розовые пятна, которые покрываются корочками.
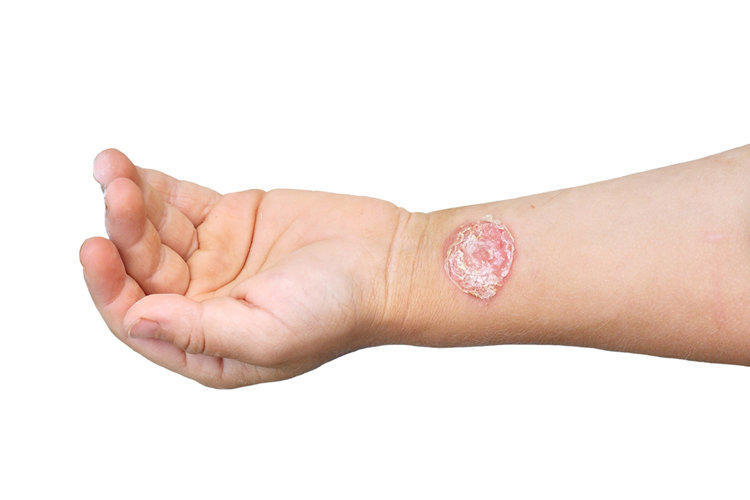 Особенно эффективно это средство при появлении гнойничков и мокнущих эрозий. Оно хорошо подсушивает.
Особенно эффективно это средство при появлении гнойничков и мокнущих эрозий. Оно хорошо подсушивает.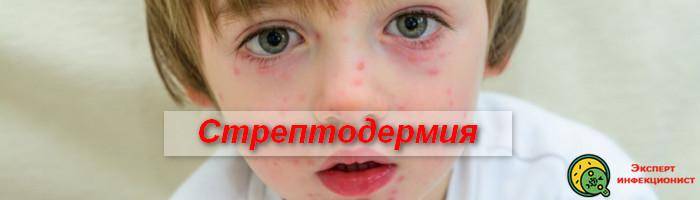
 Как правило, возникает при авитаминозе, несоблюдении гигиены, кариесе. Когда причины устранены и лечение проведено правильно, язвочки быстро исчезают.
Как правило, возникает при авитаминозе, несоблюдении гигиены, кариесе. Когда причины устранены и лечение проведено правильно, язвочки быстро исчезают.


