Рахит лечение у детей: Рахит у детей: причины, симптомы, диагностика и лечение
Лечение рахита у детей
К нам на сайт продолжают поступать вопросы, связанные с заболеваемостью рахитом у детей раннего возраста: нужно ли давать витамин Д летом, всегда ли позднее прорезывание зубов – признак рахита, каждому ли ребенку показан витамин Д и какую его форму лучше выбрать… Знакомим вас с классической точкой зрения на эту проблему.
Рахит (от греч.rhahis – спинной хребет, позвоночник) – заболевание детей грудного и раннего возраста с расстройством костеобразования и недостаточностью минерализации костей, вызванное нарушением фосфорно-кальциевого обмена вследствие дефицита витамина D и его активных метаболитов.
Немного истории, Рахит известен со времен Сорана Эфесского (98-138г до н.э.) и Галена (131-211 год н.э.) В 1650 году впервые рахит описал английский ортопед Ф.Глиссон и некоторое время рахит называли «английской болезнью». Любопытно, что в настоящее время, по данным английских педиатров витамин Д-дефицитный рахит встречается лишь у выходцев из Азии (англичане называют его «азиатской болезнью») именно в связи с традициями питания по позднему введению прикорма животным белком и профилактического назначения витамина Д.
Рахит встречается во всех странах, но особенно часто в северных районах, где отмечается недостаток солнечного света. Дети, рожденные осенью и зимой, болеют рахитом чаще и тяжелее. Частота Рахита в последние годы в России среди детей раннего возраста колеблется от 54 до 66 %, для примера, в Болгарии, где много солнечных дней, распространенность рахита около 20%. Рахит развивается у детей, имеющих те или иные факторы предрасположенности, спектр которых у каждого ребенка индивидуален. Сочетание различных факторов определяет сроки начала и тяжесть течения рахита. Со стороны матери – это возраст младше 17 и старше 35 лет, токсикозы беременности, обменные заболевания, патология со стороны желудочно-кишечного тракта, почек, дефекты питания во время беременности и лактации (диеты с дефицитом белка, кальция, фосфора, витамина Д, В1, В2, В6, гиподинамия, недостаточная инсоляция, осложненные роды, неблагополучные социально-экономические условия.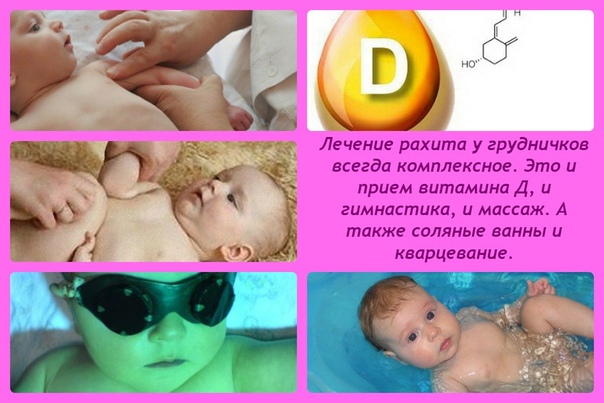
Со стороны ребенка – это время рождения (чаще болеют дети, рожденные с июня по декабрь), недоношенность, дети из двоен, морфофункциональная незрелость, крупный плод (более 4 кг), бурная прибавка массы тела в течении первых 3-х месяцев жизни, вскармливание грудным, но «старым» донорским молоком, раннее искусственное и смешанное вскармливание неадаптированными молочными смесями, позднее введение прикорма (1 л женского молока содержит 40-70 МЕ витамина D3, а коровьего 5-40 МЕ, 1г желтка куриного яйца содержит 140-390 МЕ витамина D3), дети, получающие преимущественно вегетарианские прикормы (каши, овощи), недостаточное пребывание на свежем воздухе, недостаточный или ограниченный двигательный режим (тугое пеленание, гипсовые лангеты, ношение шин, отсутствие ЛФК и массажа), перинатальная энцефалопатия с поражением III желудочка, заболевания кожи, печени, почек, синдром мальабсорбции, частые ОРВИ и кишечные инфекции, прием гормонов и противосудорожных препаратов.
В настоящее время установлено, что витамин D3 (холекальциферол) образуется в коже под воздействием ультрафиолетовых лучей (наибольшим «антирахитическим действием обладают лучи с длиной волны между 290-310 ммк – лучи Дорно).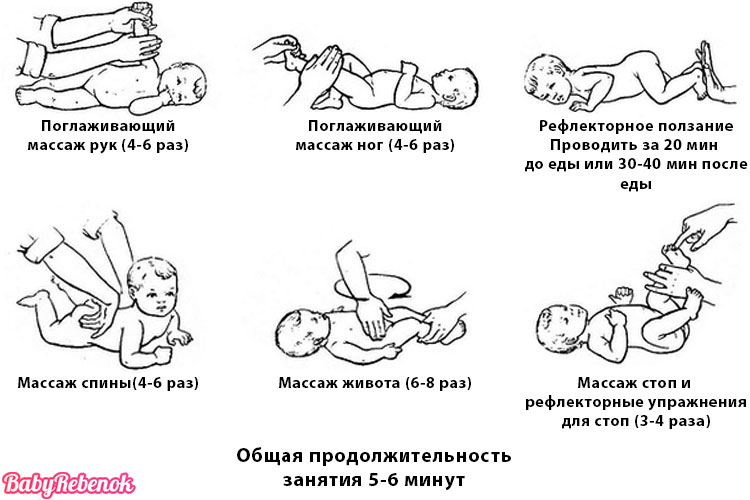
Регуляцию фосфорно-кальциевого обмена кроме витамина Д осуществляют паратгормон и кальцитонин. Представим себе общую схему обмена кальция и фосфора. Физиологические колебания Са и Р поддерживаются в довольно узких границах (Са крови – 2-2,8 ммоль/л). Снижение Са в крови немедленно активирует синтез паратиреоидного гормона, который усиливает выведение Са из костной ткани в кровь, а также выделение фосфора почками, в результате уменьшения его обратного всасывания в почечных канальцах и сохраняется таким образом, нормальное соотношение Са:Р (произведение Са х Р является постоянной величиной). При снижении Са в крови витамин Д3 временно увеличивает вымывание Са из кости, одновременно усиливает всасывание Са из кишечника. После восстановления Са в крови до нормы витамин Д улучшает качество костной ткани: способствует увеличению количества костных клеток-остеобластов, минерализацию кости.
Следует учитывать, что к изменениям костной ткани могут приводить первичные генетически обусловленные и вторичные заболевания органов, участвующих в метаболизме витамина Д: паращитовидных желез, желудочно-кишечного тракта, почек, печени, костной системы. В таких случаях заболевание характеризуется как рахитоподобный синдром основного заболевания (гипопаратиреоза, почечного тубулярного ацидоза, синдрома Де-Тони-Дебре-Фанкони и т.д.). Нарушение Са-Р обмена возникает и при длительном употреблении некоторых лекарственных препаратов (глюкокортикоиды, тиреоидные гормоны, противосудорожные средства, гепарин, тетрациклин и др.). При этих заболеваниях, костные нарушение, как правило, возникают позднее, на 2-м году жизни и бывают более грубыми.
Клиника рахита
Характерная клиническая картина служит основой его диагностики. Являясь общим заболеванием, рахит сопровождается появлением различных симптомов со стороны многих систем. Различают 3 периода заболевания: начальный, период разгара, период реконвалесценции, когда исчезают признаки активного рахита и период остаточных явлений.
- Рахит I степени тяжести характеризуется нарушениями со стороны центральной нервной и вегетативной систем: беспокойство, пугливость, раздражительность, вздрагивание, потливость; мышечной системы: гипотония мышц, появление запоров; и костей: небольшая податливость краев большого родничка.
- Рахит II степени характеризуется выраженными изменениями со стороны костной ткани: формирование теменных бугров, рахитических четок на 5-8 ребрах, деформация грудной клетки, расширение нижней апертуры грудной клетки с втяжением ребер (Гаррисонова борозда), мышц (выраженная гипотония, «лягушачий» живот, разболтанность суставов).
- Рахит III степени – происходит размягчение костей основания черепа, появляется запавшее переносье («седловидный» нос), экзофтальм, «олимпийский лоб», грубая деформация грудной клетки («куриная грудь», «грудь сапожника»), деформация позвоночника (рахитический кифоз), утолщение ростковой части кости предплечья в виде рахитических «браслетов» и фаланг пальцев («нити жемчуга»), деформация трубчатых костей нижних конечностей (Х- или О-образные).

- Острое течение отмечается у детей первого полугодия, родившихся с крупной массой тела (более 4 кг) или у младенцев с большой месячной прибавкой массы. Симптомы нарастают быстро, наблюдается процесс размягчения кости, уплощается затылок, размягчаются кости черепа.
- Подострое течение чаще у детей с внутриутробной или постнатальной гипотрофией, недоношенных детей или у детей первого полугодия, получающих недостаточную дозу витамина Д. Развитие заболевания более медленное, преобладают процессы гиперплазии (разрастания) костной ткани, может перейти в острое состояние, после частых респираторных инфекций.

Рецидивирующее течение рахита характеризуется периодами клинического улучшения и ухудшения заболевания на фоне различной соматической патологии, изменениями вскармливания, ухода. Возможно и непрерывно-рецидивирующее течение.
Для диагностики периода и течения рахита определяют в крови уровень кальция, фосфора, активность щелочной фосфатазы, иногда делают рентгенограмму запястья. Концентрация фосфора в сыворотке крови может снижаться до 0,65 ммоль\л и даже ниже при норме у детей до 1 года 1,5-1,8 ммоль\л, концентрация кальция — до 2,0-2,7 ммоль\л. Соотношение между уровнями Са и Р в сыворотке крови, в норме равное 2:1, в период разгара рахита повышается до 3:1- 4:1. Вместе с тем, в начальном периоде рахита и в разгаре остеомаляционных явлений количество кальция может быть нормальным. В сыворотке крови повыщается активность щелочной фосфатазы ( выше 400 ЕД\л ). С мочой выделяется повышенное количество аминокислот, фосфора и кальциурия (аминоацидурия и кальциурия – выше 10 мг\кг в сутки).
Профилактика и лечение
Профилактика рахита складывается из антенатальной (во время беременности) и постнатальной (после рождения). Бывает неспецифической и специфической. Во время беременности профилактика предусматривает в первую очередь:
- Соблюдение режима дня с достаточным сном днем и ночью. Прогулки на свежем воздухе не менее 2-4 ч ежедневно, в любую погоду.
- Рациональной питание беременной: ежедневное употребление не менее 180 г мяса, 100 г рыбы (3 раза в неделю), 100 г творога, 30-40 г сыра, 300 г хлеба, 500 г овощей, 0,5 л молока или кисломолочных продуктов. Иногда вместо молока рекомендуют применять специальные молочные напитки, предназначенные для женщин во время беременности и кормления грудью (Думил мама плюс, Энфамама, Фемилак и др.), способные предупредить нарушения фосфорно-кальциевого обмена у женщины, плода, младенца во время беременности и кормления грудью или прием поливитаминных препаратов на протяжении беременности и периода лактации.

- Беременным женщинам из группы риска (нефропатии, сахарный диабет, гипертоническая болезнь, ревматизм и др.) необходим дополнительный прием, начиная с 28-32 недели беременности витамина Д в дозе 500-1000 МЕ в течение 8 недель вне зависимости от времени года.
- Применение препаратов кальция, также диета, обогащенная кальцием.
- Вместо препаратов витамина Д можно применять в зимний и весенний периоды года, особенно в северных районах, ультрафиолетовое облучение, способствующее самостоятельному синтезу собственного витамина Д кожей. Курсом 20-30 сеансов.
Постнатальная профилактика рахита:
- Организация правильного питания малыша. При грудном вскармливании особое внимание для успешной и продолжительной лактации кормящая мама должна уделять правильному питанию. Суточный рацион должен быть разнообразным и включать необходимое количество белка, в т.ч. и животного; жира, содержащего полиненасыщенные жирные кислоты, сложные углеводы, витамины и микроэлементы.
 Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.
Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей. - При смешанном и искусственном вскармливании рекомендуются адаптированные заменители грудного молока, имеющие сбалансированное соотношение Са-Р не менее 1,2-2) и содержание витамин Д3. При употреблении таких смесей не рекомендуется раннее введение прикормов и дополнительных витаминных препаратов.
- Также следует уделять внимание физическому развитию малыша, прогулкам и закаливанию, гимнастике и массажу.
После рождения профилактика рахита производится витамином Д, минимальная профилактическая доза составляет для здоровых доношенных детей раннего возраста 400-500 ЕД в сут, назначается с 3-4 недельного возраста в осеннее-зимне-весенний периоды с учетом условий жизни ребенка и факторов риска развития заболевания. Если в летний период пасмурно, дождливо, то целесообразно продолжить витамин Д и летом. Дети с малыми размерами родничка имеют лишь относительные противопоказания к назначению витамина Д.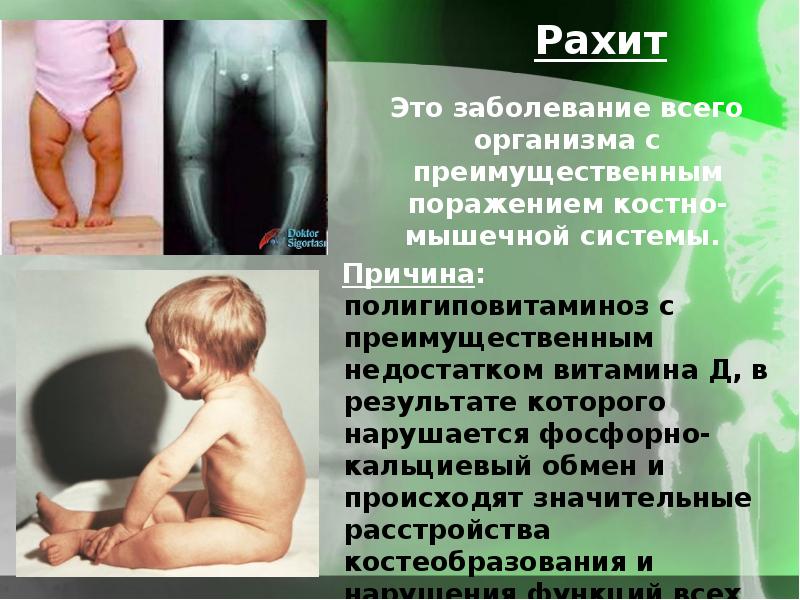 Специфическая профилактика рахита им проводится, начиная с 3-4- месяцев жизни под контролем размеров большого родничка, окружности головы, а также с учетом всех параметров клинической картины (чтобы исключить возможную патологию!). Поскольку при малых размерах и закрытом родничке после 6 месяца (вариант нормы) возможно развитие рахита, то профилактическую дозу витамина Д в таких случаях следует заменить лечебной.
Специфическая профилактика рахита им проводится, начиная с 3-4- месяцев жизни под контролем размеров большого родничка, окружности головы, а также с учетом всех параметров клинической картины (чтобы исключить возможную патологию!). Поскольку при малых размерах и закрытом родничке после 6 месяца (вариант нормы) возможно развитие рахита, то профилактическую дозу витамина Д в таких случаях следует заменить лечебной.
Правильная профилактика рахита является обязательным компонентом коррекции нарушений фосфорно-кальциевого обмена у растущего ребенка в современных условиях. Подбор же лечебных доз витамина Д проводится в соответствии с особенностями клиники рахита, степени его тяжести и динамики заболевания. Дозы (от 2500 до 5000 МЕ) и длительность терапии рахита весьма вариабельны и зависят от многих факторов, в том числе и от индивидуальных особенностей организма. Кроме витамина Д3 назначают курсами препараты кальция, магния, витамина Е, А, С, метаболические препараты оротат калия, элькарнитин, АТФ, Акти-5. Восстановительная терапия включает массаж и ЛФК, которые назначаются через 2 недели после начала медикаментозной терапии, курсы хвойно-солевых ванн.
Восстановительная терапия включает массаж и ЛФК, которые назначаются через 2 недели после начала медикаментозной терапии, курсы хвойно-солевых ванн.
Рахит не является противопоказанием для проведения профилактических прививок. Через 2-3 недели от начала терапии возможно проведение вакцинации. Таков взгляд на рахит традиционной медицины. Не можем не напомнить однако, что в лечении каждого заболевания существуют общие принципы и индивидуальные рекомендации. Руководствуясь целостным и индивидуальным подходом к любой проблеме в организме, специалисты нашего Центра отдают предпочтение неспецифическим методам профилактики рахита, считая основными здоровый образ жизни с младенчества, грудное вскармливание, разумную физическую активность, массаж и гимнастику, а при необходимости, гомеопатическую коррекцию и общеукрепляющее лечение.
Автор: Сусенкова Ирина Игоревна, врач-педиатр, невролог.
Лечение рахита в клинике «Чудо Доктор»: признаки, симптомы, профилактика
Рахит – заболевание детей раннего возраста с расстройством костеобразования и недостаточностью минерализации костей.
Причины рахита
1. Дефицит солнечного облучения. Около 90% эндогенно образующегося витамина Д3 синтезируется в коже под влиянием солнечного света. Витамин Д3 в организме образуется только под воздействием световых волн длиной 296-310 нм. В северных широтах и в крупных городах из-за загрязненности атмосферы до поверхности земли доходит небольшое количество солнечных лучей, обладающих противорахитической активностью.
2. Недоношенность. Наиболее интенсивное поступление кальция и фосфора от матери к плоду происходит в последние месяцы беременности, поэтому недоношенный ребенок имеет более низкое содержание минеральных веществ в костях. В то же время при больших темпах роста, чем доношенные дети, недоношенным детям требуется большее количество кальция и фосфора. У недоношенного ребенка имеются низкие запасы витамина Д и его метаболитов, поэтому грудное молоко не обеспечивает покрытие их потребностей.
3. Нерациональное питание и несоблюдение режима беременной женщины могут послужить причиной развития рахита у ребенка. Если беременная женщина нерационально питается, недостаточно гуляет на свежем воздухе и мало двигается, то это тоже может привести к сравнительно меньшим запасам витамина Д, кальция, фосфора при рождении и доношенного ребенка.
Если беременная женщина нерационально питается, недостаточно гуляет на свежем воздухе и мало двигается, то это тоже может привести к сравнительно меньшим запасам витамина Д, кальция, фосфора при рождении и доношенного ребенка.
4. Недостаточная двигательная активность ребенка, так как кровоснабжение костей существенно повышается при мышечной деятельности.
5. Синдром нарушенного всасывания, хронические заболевания печени и почек, то есть тех органов, которые активно участвуют в обменных процессах.
6. Наследственные аномалии обмена витамина Д.
7. Пищевые факторы: недостаточное содержание витамина Д, кальция фосфора в молоке матери или в молочной смеси, несбалансированное соотношение кальция и фосфора в молочных смесях при искусственном вскармливании. Повышается риск развития рахита у детей, длительно находящихся на молочном вскармливании с поздним введением докормов и прикормов, у детей, получающих преимущественно вегетарианские прикормы (каши, овощи) без достаточного количества животного белка (мясо, рыба, желток) и масла. Питание, не обеспечивающее оптимальные условия для поступления кальция и фосфора из пищи белков, липидов, микроэлементов, витаминов (С, В1, В2, Вс, Е) также имеет причинное значение в возникновении рахита.
Питание, не обеспечивающее оптимальные условия для поступления кальция и фосфора из пищи белков, липидов, микроэлементов, витаминов (С, В1, В2, Вс, Е) также имеет причинное значение в возникновении рахита.
8. Дисбактериоз кишечника с диареей. При ускоренной эвакуации переваренной пищи из кишечника многие вещества не успевают всосаться.
9. Противосудорожная терапия. Такие препараты как фенобарбитал, дифенин способствуют ускоренно метаболизации обменно-активных форм витамина Д.
10. Экологические факторы. Избыток в почве, воде, продуктах питания стронция, цинка и других металлов приводит к частичному замещению ими кальция в костях и способствует развитию не только рахита.
Симптомы и признаки рахита
Начальные симптомы рахита у грудничков обычно выявляются в 3-4 месяца, хотя ранние признаки могут появиться и раньше. У ребенка появляются беспокойство, пугливость, раздражительность, повышенная чувствительность к шуму, прикосновению, нарушение сна, дети часто вздрагивают, особенно при засыпании. Усиливается потливость, особенно во сне и при кормлении, наиболее сильно потеют лицо и волосистая часть головы. Ребенок беспрерывно трет голову о подушку, в результате появляется облысение затылка.
В связи с мягкостью костей черепа у детей череп меняет конфигурацию: уплощается затылок, возникает ассиметрия головы, могут выступать лобные и теменные бугры, западать переносица или сильно выступать лоб.
Костные деформации возникают в разных частях скелета: появляются утолщения на границе костной и хрящевой части ребер (рахитические четки), усиливается кривизна ключиц, грудная клетка с боков вдавливается, нижняя апертура ее несколько разворачивается, втягивается на боковых поверхностях в виде борозды.
Если передняя часть грудной клетки вместе с грудиной несколько выпячивается вперед, возникает куриная или килевидная грудь. Когда ребенок начинает сидеть, увеличивается кривизна спины (рахитический кифоз), когда ребенок начнет ходить, могут возникать другие патологические искривления: лордоз и сколиоз. Чаще всего ноги искривляются О-образно, реже Х-образно. Искривление нижних конечностей часто сочетается с плоскостопием. У детей с рахитом отмечается позднее закрытие родничков и швов между костями черепа, позднее или неправильное прорезывание зубов, такие дети позже начинают сидеть и ходить, мышечный тонус снижен, это ведет к снижению двигательной активности, отвисанию живота с риском развития грыж. Для таких детей частые респираторные инфекции, латентная анемия.
Профилактика рахита
Профилактику рахита нужно начинать еще до рождения. Беременная женщина должна получать полноценное питание, достаточно пребывать на свежем воздухе. После рождения профилактику рахита необходимо начинать с первых дней жизни: кормление грудным молоком, прогулки на свежем воздухе, массаж и гимнастика с 1,5 месяцев. Специфическую профилактику рахита витамином Д3 обычно начинают с 3-4 недель жизни, при необходимости раньше, по 1 капле (500МЕ) во все сезоны года, исключая летний.
Капли рекомендуется растворять в ложке молока, добавлять капли в бутылочку не рекомендуется, так как при этом не достигается необходимая концентрация действующего вещества. Препарат витамина Д хранят в условиях, исключающих действие света и воздуха при температуре не выше 10 градусов.
Лечебную дозу витамина Д и курс лечения должен назначать врач на основании имеющихся у ребенка нарушений в состоянии здоровья, при отсутствии противопоказаний к применению препарата.
Рахит нашего времени: современная диагностика и лечение
Журнал «Медицинский совет» №18/2020
DOI: 10.21518/2079-701X-2020-18-14-20
Е.А. Пигарова, ORCID: 0000-0001-6539-466X
Национальный медицинский исследовательский центр эндокринологии; 117036, Россия, Москва, ул. Дмитрия Ульянова, д. 11
Рахит – заболевание, которое известно человечеству уже в течение нескольких столетий. Его преодоление как проблемы общественного здравоохранения стало триумфом науки и государственной политики в ХХ в., но в течение нескольких десятилетий рахит резко вернулся в результате культурных, экологических и политических факторов. Витамин D играет фундаментальную роль в регуляции гомеостаза кальция и фосфора и, следовательно, в развитии рахита. Помимо этих классических скелетных воздействий, недавние исследования показали, что витамин D оказывает и другие существенные внеклеточные эффекты, которые могут осложнять течение заболевания и иметь долгосрочные последствия для здоровья детей. У детей адекватный уровень витамина D определяется как концентрация 25(ОН)D более 30 нг/мл, недостаточность – 21–30 нг/мл, дефицит – менее 20 нг/мл. Верхняя граница референтного интервала составляет 100 нмоль/л, поскольку уровни выше могут быть ассоциированы с токсичностью витамина D у детей. Измерение уровня 1,25(ОН)2D в сыворотке крови для оценки статуса витамина D не рекомендуется. Естественные источники витамина D очень ограничены, поэтому применение его в виде добавок к питанию представляет собой основное средство профилактики и лечения рахита. Рекомендуемым препаратом для профилактики и лечения дефицита витамина D является колекальциферол (D3). Всем детям в возрасте от 1 до 6 мес. вне зависимости от вида вскармливания или сезона года с целью профилактики дефицита витамина D рекомендуется колекальциферол в дозе 1000 МЕ/сут. В настоящей статье представлены современные пути профилактики, диагностики и лечения рахита.
Для цитирования: Пигарова Е.А. Рахит нашего времени: современная диагностика и лечение. Медицинский Совет. 2020;(18):14-20. https://doi.org/10.21518/2079-701X-2020-18-14-20
Конфликт интересов: авторы заявляют об отсутствии конфликта интересов.
Rickets of our time: modern diagnosis and treatment
Ekaterina A. Pigarova, ORCID: 0000-0001-6539-466X
National Medical Research Center for Endocrinology, 11, Dmitry Ulyanov St., Moscow, 117036, Russia
Rickets is a disease that has been known to mankind for several decades. Overcoming this public health problem was a triumph of science and public policy in the 20th century, but over the course of several decades rickets sharply returned as a result of cultural, environmental and political factors. Vitamin D plays a fundamental role in the regulation of calcium and phosphorus homeostasis, and, consequently, in the development of rickets. In addition to these classic skeletal effects, recent studies have shown that vitamin D has other significant extracellular effects that can complicate the course of the disease and have long-term effects on children’s health. Vitamin D sufficiency in children has been defined as serum 25(OH) D levels of over 30 ng/ml, insufficiency as 21-30 ng/ml, deficiency as less than 20 ng/ml. The upper limit of the reference range is 100 nmol/L, as levels above may be associated with vitamin D toxicity in children. Serum 1.25(OH)2D should not be used for the assessment of vitamin D status. Natural sources of vitamin D are very limited, therefore, its use in the form of nutritional supplements is the primary mean of preventing and treating rickets. Рекомендуемым препаратом для профилактики и лечения дефицита витамина D является колекальциферол (D3). The recommended drug for the prevention and treatment of vitamin D deficiency is cholecalciferol (D3). Colecalciferol is recommended to be given at a dose of 1000 IU/day to all children aged 1 to 6 months regardless of the type of feeding or the season of the year to prevent vitamin D deficiency. This article presents modern ways of preventing, diagnosing and treating rickets.
For citation: Pigarova E.A. Rickets of our time: modern diagnosis and treatment. Meditsinskiy sovet = Medical Council. 2020;(18):14-20. (In Russ.) https://doi.org/10.21518/2079-701X-2020-18-14-20
Conflict of interest: the authors declare no conflict of interest.
ВВЕДЕНИЕ
Рахит был описан в I в. н.э. врачом Сораном Эфесским. Изображение младенца, страдавшего рахитом, на картине 1509 г. художника Ганса Бургкмайера и обнаружение проявлений заболевания в скелете ребенка из влиятельной семьи Медичи в XVI в. в Италии позволяют предположить, что рахит существовал на протяжении многих веков, особенно у слабых детей, которые много времени проводили в закрытых помещениях [1]. Исходно рахит прозвали «английской болезнью», где он был широко распространен [2]. В XVII в. даны первые подробные описания заболевания, которые принадлежат английским врачам Дэниелу Уистлеру и Фрэнсису Глиссону [3]. Наибольшую распространенность рахит приобрел во время Первой мировой войны в Европе.
В 1919 г. Эдвард Меллан установил, что масло печени трески является средством против рахита. Немецкий педиатр Курт Гульдчинский продемонстрировал лечебные свойства ультрафиолетовых лучей на кожу. Профилактика рахита с помощью рыбьего жира, обогащение пищевых продуктов и применение пищевых добавок с витамином D позволило почти полностью устранить рахит к середине ХХ в. [3].
Преодоление этой проблемы общественного здравоохранения стало триумфом науки и государственной политики. Поэтому вызывает недоумение тот факт, что в течение нескольких десятилетий рахит резко вернулся в результате культурных, экологических и политических факторов [4].
КЛИНИКА
Большинство клинических проявлений у детей с рахитом обусловлено влиянием дефицита витамина D на процесс минерализации растущих костей или на гомеостаз кальция. D. Fraser et al. [5] описали три стадии прогрессирования дефицита витамина D. Стадия I характеризуется гипокальциемией с клиническими признаками, связанными с наличием гипокальциемии, на стадии II становится очевидным нарушение минерализации костей, а на стадии III присутствуют признаки как гипокальциемии, так и тяжелого рахита. Такое разделение прогрессирования рахита и дефицита витамина D является концептуально полезным, но между различными стадиями существует значительное клиническое совпадение.
Характерные клинические проявления рахита – костные осложнения заболевания, которые являются обязательными для постановки диагноза:
- выступание лобных бугров,
- краниотабес (размягчение костей черепа, обычно выявляется при пальпации лобных швов в первые 3 мес. жизни),
- отечность в области лучезапястных и голеностопных суставов,
-
позднее закрытие большого родничка (в норме закрывается к 2 годам),
- отсроченное прорезывание зубов (отсутствие резцов к 10 мес., отсутствие моляров к 18 мес.),
- деформации нижних конечностей (О-образное/Хобразное/Z-образное искривление ног),
- рахитические четки (увеличение реберно-грудинных сочленений: ощущается при пальпации по передней поверхности грудной клетки, латеральнее сосковой линии),
- боль в костях,
- расширение, уплощение или вогнутость, блюдцеобразная деформация, шероховатость поверхности и трабекулярность метафизов,
- расширение зон роста,
- деформации таза, в том числе сужение выхода из малого таза (риск патологического течения родов и смерти),
- патологические переломы.
При тяжелой форме рахита могут наблюдаться гипокальциемические судороги и тетания, гипокальциемическая дилатационная кардиомиопатия (сердечная недостаточность, нарушения ритма сердца, остановка сердца, смерть). Также у пациентов могут выявляться отставание в прибавке массы тела и росте, замедленное формирование двигательных навыков и мышечная гипотония, повышение внутричерепного давления, беспокойство и раздражительность. Выявление исключительно симптомов нарушения деятельности вегетативной нервной системы (потливость, беспокойство, раздражительность) в настоящее время не является основанием для постановки диагноза, что было принято ранее [6].
ВНЕКОСТНЫЕ ОСЛОЖНЕНИЯ РАХИТА
Гипотония, сниженная двигательная активность и выпуклый живот характерны для прогрессирующего рахита с дефицитом витамина D у младенцев и детей младшего возраста. Эти признаки, вероятно, аналогичны слабости проксимальных мышц, описанных у подростков с дефицитом витамина D и у взрослых [7]. В этой ситуации глубокие сухожильные рефлексы сохраняются и могут быть оживленными. Считается, что патогенез миопатии обусловлен главным образом дефицитом витамина D, а не гипофосфатемией [8].
Дилатационная кардиомиопатия и сердечная недостаточность также были описаны у маленьких детей с дефицитом витамина D как одно из наиболее серьезных осложнений рахита [9]. Дебют этого осложнения может выявляться у младенцев в возрасте от 3 нед. до 12 мес. При этом дилатационная кардиомиопатия может быть первым установленным диагнозом, особенно в раннем младенчестве, что обусловлено невыраженностью еще характерной костной патологии [10]. Если целостный подход к обследованию и ведению этих детей не принят, то любая из этих двух патологий может быть упущена при одновременной манифестации. Предполагается, что это осложнение обусловлено влиянием гипокальциемии на функцию сердечной мышцы, а не прямым влиянием гиповитаминоза D [11].
Задержка прорезывания зубов является особенностью рахита у маленького ребенка, и гипоплазия эмали зубов может возникнуть, если рахит развивается до завершения закладки эмали. Последнее было отмечено при первичном прорезывании зубов у детей, родившихся у матерей с дефицитом витамина D, и при вторичном прорезывании зубов у детей, которые страдали от рахита в раннем детстве [2].
Вероятно, связанные с рахитом аномалии, – это анемия, тромбоцитопения, лейкоцитоз, миелоцитоз, эритробластоз, миелофиброз [12]. Также описан синдром фон Якша-Люзета, включающий миелоидную метаплазию и гепатоспленомегалию [13], который был описан у детей раннего возраста с рахитом. Несмотря на то что точные патогенетические механизмы этого синдрома неясны, связь с дефицитом витамина D очевидна, поскольку терапия витамином D это состояние излечивает. Также с помощью экспериментальных данных было показано, что 1,25(OH)2D обладает антипролиферативной активностью в клеточной линии миелоидного лейкоза [14].
ИММУННЫЕ ОСЛОЖНЕНИЯ РАХИТА
Младенцы и маленькие дети с рахитом склонны к увеличению числа и тяжести различных инфекций, особенно таких, как ОРВИ и грипп [15, 16]. Увеличение респираторных инфекций может быть объяснено аномалиями грудной клетки (размягчение ребер, увеличение костохондральных соединений и снижение дыхательных движений из-за мышечной слабости), но в различных исследованиях показана непосредственная роль витамина D в модулировании иммунной функции [16, 17]. Нарушения фагоцитоза и подвижность нейтрофилов были описаны у детей с рахитом с дефицитом витамина D [18]. Отсутствие выработки кателицидина после активации toll-like-рецепторов может играть роль в предрасположенности субъектов с дефицитом витамина D к инфекции Mycobacterium tuberculosis [19]. Появляется все больше свидетельств того, что витамин D может играть важную роль в изменении риска развития различных аутоиммунных заболеваний, таких как сахарный диабет 1-го типа, рассеянный склероз и ревматоидный артрит и др. [20–22].
ФИЗИОЛОГИЯ ВИТАМИНА D
Термин «витамин D» используется для обозначения двух различных форм, встречающихся в природе: витамин D3 (колекальциферол) из животных источников и витамин D2 (эргокальциферол) из растений. Люди синтезируют витамин D3 в своей коже в ответ на воздействие солнечного света, а витамины D2 и D3 могут поступать из пищевых источников. Очень немногие продукты содержат значительное количество витамина D, поэтому диетический вклад в общее количество витамина в организме можно считать незначительным [23–25]. Превитамин D3, или 7-дегидрохолестерин, вырабатывается в коже после облучения ультрафиолетом B с длиной волны от 290 до 315 нм, главным образом в эпидермисе. 7-дегидрохолестерин является нестабильной молекулой, поэтому он впоследствии быстро превращается в витамин D3. После того как превитамин D3 синтезируется в коже, он может также подвергаться фотопреобразованию в люмистерол и тахистерол, неактивные по отношению к метаболизму кальция, которые образуются во время длительного воздействия солнечного ультрафиолетового излучения, чтобы предотвратить вызванную солнцем интоксикацию витамином D [23]. Витамин D2 и D3 транспортируются белком, связывающим витамин D, в печень, где они гидроксилируются в 25-м положении 25-гидроксилазой (CYP2R1) с образованием 25-гидроксивитамина D [25(OH)D], основного циркулирующего метаболита витамина D, который используется для оценки индивидуального статуса витамина D. В почках 25(OH)D подвергается дальнейшему гидроксилированию с помощью 1α-гидроксилазы (CYP27B1) в 1,25-дигидроксивитамин D [1,25(OH)2D или кальцитриол], биологически активную гормональную форму витамина D [23].
Кальцитриол способен регулировать баланс кальция и фосфора различными путями, в первую очередь стимулируя усвоение кальция и фосфора клетками кишечника. Кальцитриол действует синергически с паратгормоном (ПТГ), который в костной ткани стимулирует минерализацию остеоида (органической матрицы костной ткани) под контролем остеокластов, и в почках, где он способствует обратному захвату кальция в канальцах, выведению фосфора и превращению витамина D в его активную гормональную форму [24].
ОСОБЕННОСТИ МЕТАБОЛИЗМА ВИТАМИНА D В ДЕТСКОМ ВОЗРАСТЕ
Отличительной чертой дефицита витамина D является низкий уровень циркулирующего 25(OH)D. У здоровых детей диапазон ~20–50 нг/мл был обнаружен в большинстве исследований, проведенных в общинах, в которых рахит с дефицитом витамина D встречается редко [26]. Тем не менее развитие рахита зависит как от содержания витамина D и кальция в рационе, времени пребывания на солнце, так и от продолжительности и тяжести низких концентраций 25(ОН)D, способности почек производить адекватные концентрации 1,25(ОН)2D в условиях снижения содержания субстрата, а желудочно-кишечного тракта – поддерживать усвоение кальция на уровне, соответствующем потребностям растущего ребенка. У детей с концентрациями 25(OH)D в пределах нормального референтного диапазона корреляции между сывороточными концентрациями 25(OH)D и 1,25(OH)2D нет. Однако после того как уровни 25(OH)D упадут ниже ~12 нг/мл, такая корреляция возникает, что отражает ограничение возможности поддержания уровней активного метаболита при крайне низких уровнях витамина D [26].
У детей адекватный уровень витамина D определяется как концентрация 25(ОН)D более 30 нг/мл, недостаточность – 21–30 нг/мл, дефицит – менее 20 нг/мл. Верхняя граница референтного интервала составляет 100 нмоль/л, поскольку уровни выше могут быть ассоциированы с токсичностью витамина D у детей. Измерение уровня 1,25(ОН)2D в сыворотке крови для оценки статуса витамина D не рекомендуется [6, 23].
Тяжелый дефицит витамина D определен несколькими авторами и обществами как уровни 25(OH)D < 10 нг/мл, потому что риск рахита при этом крайне высок, даже при достаточном потреблении кальция [23]. Распространенность рахита также значительна с уровнями 25(OH)D 10–20 нг/мл в случае низкого потребления кальция [23, 26]. Вторичный гиперпаратиреоз обычно развивается при уровнях 25(OH)D < 20 нг/мл, а уровни ПТГ достигают плато при концентрации 25(OH)D 30–40 нг/мл [27, 28]. Однако было показано, что на взаимосвязь между уровнями ПТГ и 25(OH)D могут влиять многие факторы, такие как возраст, пол, этническая принадлежность и вес, что делает оценку данной взаимосвязи в педиатрии еще более сложной. Исследование 1 370 канадских детей в возрасте 1–6 лет выявило плато ПТГ при уровнях 25(OH)D > 42,8 нг/мл, в то время как итальянское исследование детей и подростков сообщило о более низкой распространенности вторичного гиперпаратиреоза в диапазоне концентраций 25(ОН)D 20–29 нг/мл, но случаев вторичного гиперпаратиреоза с уровнями витамина D выше 30 нг/мл обнаружено не было [26].
Недоношенные дети еще более подвержены риску нарушения метаболизма кальция и фосфора с возможным развитием остеопении недоношенных. Поскольку значимая часть накопления кальция, фосфатов и минерализация костей плода происходят в третьем триместре беременности, недоношенные дети лишаются физиологического минерального трансплацентарного питания с последующим нарушением минерализации костей и повышенным риском переломов. Дети с очень низкой массой тела при рождении (масса тела при рождении < 1500 г) подвергаются значительному риску остеопении из-за частого применения лекарств, которые отрицательно влияют на минерализацию костей (стероиды и др.), состояние желудочнокишечного тракта с нарушением секреции пищеварительных соков, в том числе с недостаточным образованием желчи [26].
БИОХИМИЧЕСКАЯ ДИАГНОСТИКА ДЕФИЦИТА ВИТАМИНА D И РАХИТА
Рутинный скрининг уровней 25(OH)D у детей не рекомендуется, за исключением детей из групп риска или у детей с отставанием в росте. К группе риска относят детей с хронической патологией почек, заболеваниями печени и желчевыводящих путей, часто болеющих детей синдромом мальабсорбции (гастроинтестинальная форма пищевой аллергии, целиакия, экссудативная энтеропатия, воспалительные заболевания кишечника и др.) и принимающих антиконвульсанты. А также детей с фоновыми состояниями: недоношенность, внутриутробная гипотрофия, многоплодная беременность, отягощенная наследственность по нарушениям фосфорно-кальциевого обмена, недостаточная инсоляция, болезни эпидермиса, смуглая кожа. Кроме этого рутинный скрининг уровня 25(ОН)D рекомендован детям с большой задержкой моторного развития или необычной раздражительностью, а также с повышенными уровнями сывороточной щелочной фосфатазы (ЩФ) (> 500 МЕ/л у новорожденных или > 1000 МЕ/л у детей до 9 лет) [6, 27]. В биохимическом анализе крови при алиментарном рахите также могут выявляться снижение ПТГ, фосфора и кальция в сыворотке крови, снижение кальция и повышение фосфора в моче.
Маркеры костного обмена при рахите обычно повышаются в ответ на развитие вторичного гиперпаратиреоза. Повышение маркеров костной резорбции в крови/ моче может быть в пределах нормы при рахите I стадии, но повышена у пациентов с радиологически подтвержденным рахитом [26]. Точно также значения щелочной фосфатазы в сыворотке крови, относящейся к маркерам костеобразования, могут быть нормальными на I стадии дефицита витамина D, но повышаться со степенью выраженности радиологических изменений. Маркеры костного обмена, особенно отражающие резорбцию кости, повышаются в первые 2–3 нед. лечения, а затем постепенно снижаются до нормальных значений в течение 4–6 нед. [29]. Из всех доступных биохимических показателей, которые могут быть изменены при рахите, щелочная фосфатаза наиболее часто использовалась в качестве скринингового теста. Но несмотря на то что этот показатель повышен у подавляющего большинства детей с радиологическими изменениями, ему не хватает специфичности [26, 29].
ПРОФИЛАКТИКА И КОРРЕКЦИЯ ДЕФИЦИТА/ НЕДОСТАТОЧНОСТИ ВИТАМИНА D
Профилактические меры по предупреждению недостаточности витамина D можно разделить на первичные и вторичные. К первичным можно отнести профилактику дефицита витамина у матери во время беременности, ведь уровни витамина D в крови новорожденного составляют ~80% от материнских [30]. К вторичной профилактике можно отнести назначение препаратов витамина D ребенку после рождения. Несмотря на глобальное соглашение всех мировых сообществ, включая Всемирную организацию здравоохранения, о необходимости применения препаратов витамина D на первом году жизни, все еще существует ряд препятствий для соблюдения режима лечения, таких как нежелание матерей ежедневно давать своим детям препараты с витамином Д, отсутствие знаний о действии витамина D и рисках при его недостатке в питании, отсутствие осведомленности медицинских работников, предположение, что как грудное молоко, так и молочные смеси обеспечивают достаточное потребление витамина D [26].
Согласно Национальной программе «Недостаточность витамина D у детей и подростков Российской Федерации: современные подходы к коррекции» Союза педиатров России [6], рекомендуемым препаратом для профилактики и лечения дефицита витамина D является колекальциферол (D3). Всем детям в возрасте от 1 до 6 мес. вне зависимости от вида вскармливания или сезона года с целью профилактики дефицита витамина D рекомендуется колекальциферол в дозе 1000 МЕ/сут (табл. 1), детям в возрасте от 6 до 12 мес. – в дозе 1000 МЕ/сут. В возрасте 1–3 лет рекомендуется прием 1500 МЕ/сут, старше 3 лет – 1000 МЕ/сут. При этом может использоваться перерасчет дозы с учетом потребляемых продуктов с добавками витамина D. Профилактические дозы для европейского севера России выше на 500 МЕ/сут для детей старше 6 мес. Прием препаратов колекальциферола в профилактических дозировках рекомендован постоянно и непрерывно, включая летние месяцы [6]. Дозирование препаратов может проводиться в различных единицах, поэтому необходимо помнить методику конвертации дозы колекальциферола 1 мкг => 40 МЕ.
Таблица 1. Рекомендуемые дозы колекальциферола для профилактики гиповитаминоза D и рахита
Table 1. The doses of cholecalciferol recommended for preventing hypovitaminosis D and rickets
| Возраст | Профилактическая доза | Профилактическая доза для европейского севера России |
|---|---|---|
| 1–6 мес. | 1000 МЕ/сут* | 1000 МЕ/сут* |
| От 6 до 12 мес. | 1000 МЕ/сут* | 1500 МЕ/сут* |
| От 1 года до 3 лет | 1500 МЕ/сут | 1500 МЕ/сут* |
| От 3 до 18 лет | 1000 МЕ/сут | 1500 МЕ/сут* |
* Не требуется пересчета дозы для детей на смешанном или искусственном вскармливании.
Для лечения дефицита/недостаточности витамина D и рахита рекомендуемым препаратом является колекальциферол (D3). При подозрении на рахит или наличие факторов риска дефицита витамина D рекомендуется определение исходной концентрации 25(ОН)D и далее дифференцированное назначение дозы колекальциферола с использованием предложенной схемы, представленной в табл. 2. Без контроля уровня витамина D в крови или медицинского наблюдения не рекомендуется назначение доз витамина D более 4000 МЕ/сут на длительный период детям, не достигшим возраста 7 лет [6, 27]. Наряду с коррекцией витамина D, необходимо обеспечить поступление в организм кальция, что необходимо для осуществления действия витамина D (рис.), в дозе порядка 15 мг/кг массы тела в сутки. Повышение уровня 25(ОН)D до 80–100 нг/мл не считается передозировкой, но все же требует уменьшения дозы колекальциферола. Контролировать проявления возможной передозировки колекальциферола можно по уровню самого витамина в крови, уровню кальция общего, скорректированного на альбумин, а также по уровню кальция в суточной моче (не более 2 мг/кг/сут). Реакция Сулковича не имеет диагностической ценности, в связи с чем использовать ее в практике не рекомендуется.
Таблица 2. Рекомендуемые дозы колекальциферола для лечения гиповитаминоза D и рахита
Table 2. The doses of cholecalciferol recommended for treating hypovitaminosis D and rickets
| Концентрация 25(ОН)D крови | Лечебная доза * | Лечебная доза для европейского севера России * |
|---|---|---|
| 20–30 нг/мл | 2000 МЕ/сут – 1 мес. | 2000 МЕ/сут – 1 мес. |
| 10–20 нг/мл | 3000 МЕ/сут – 1 мес. | 3000 МЕ/сут – 1 мес. |
| Менее 10 нг/мл | 4000 МЕ/сут – 1 мес. | 4000 МЕ/сут – 1 мес. |
* После завершения курса лечения проводится анализ крови на 25(ОН)D, при уровне менее 30 нг/мл продолжается лечебная дозировка в зависимости от уровня на 15 дней, при уровне 30 нг/мл и выше доза витамина D снижается до профилактической в соответствии с возрастом, которая назначается длительно, непрерывно.
Препараты, содержащие колекальциферол (D3), выпускаются в различных фармацевтических формах (водный и масляный раствор, капсулы, таблетки) и дозировках. Представителем колекальферола в виде водного раствора является препарат Компливит® Аква Д3 с капельницей-дозатором. Компливит® Аква Д3 разрешен детям с 4 нед. жизни и является одним из самых доступных препаратов витамина D на российском рынке. В 1-й капле Компливит® Аква Д3 содержится около 500 МЕ колекальциферола. Особая технология его производства позволяет жирорастворимый витамин D перевести в мицеллярную (водорастворимую) форму, где гидрофобные концы молекулы ориентированы внутрь, к витамину, а гидрофильные – наружу. Мицеллярная форма является готовой для всасывания в тонком кишечнике вне зависимости от состояния желудочно-кишечного тракта, которые могут наблюдаться при недостаточном образовании желчи (например, у недоношенных детей) [6, 31].
Рисунок. Графическое представление синергических эффектов низкого уровня кальция и витамина D в рационе питания на развитие рахита
Figure. A graphical representation of the synergistic effects of low dietary calcium and vitamin D levels on ricket development
ЗАКЛЮЧЕНИЕ
Витамин D играет фундаментальную роль в регуляции гомеостаза кальция и фосфора и, в частности, путей, участвующих в минерализации костей и накоплении костной массы. Помимо этих классических скелетных воздействий, недавние исследования показали, что витамин D оказывает и другие существенные внеклеточные эффекты, которые могут осложнять течение рахита. Естественные источники витамина D очень ограниченны, поэтому применение его в виде добавок к питанию представляет собой основное средство профилактики и лечения рахита.
Список литературы / References
- Bivins R. Ideology and disease identity: the politics of rickets, 1929-1982. Med Humanit. 2014;40(1):3-10. https://doi.org/10.1136/medhum-2013-010400.
- Пигарова Е.А., Поваляева А.А., Дзеранова Л.К., Рожинская Л.Я. Роль витамина D для профилактики и лечения рахита у детей. Педиатрия. Consilium Medicum. 2019;(3):40-45. https://doi.org/10.26442/26586630.2019.3.190582.
- Zhang M., Shen F., Petryk A., Tang J., Chen X., Sergi C. «English Disease»: Historical Notes on Rickets, the Bone-Lung Link and Child Neglect Issues. Nutrients. 2016;8(11):722. https://doi.org/10.3390/nu8110722.
- Pettifor J.M. Nutritional rickets: deficiency of vitamin D, calcium, or both? Am J Clin Nutr. 2004;80(6):1725S-17299S. https://doi.org/10.1093/ajcn/80.6.1725S.
- Fraser D., Kooh S.W., Scriver C.R. Hyperparathyroidism as the cause of hyperaminoaciduria and phosphaturia in human vitamin D deficiency. Pediatr Res. 1967;1:425-435. https://doi.org/10.1203/00006450-196711000-00001.
- Захарова И.Н., Боровик Т.Э., Вахлова И.В., Горелов А.В., Гуменюк О.И., Гусев Е.И. и др. Национальная программа «Недостаточность витамина D у детей и подростков Российской Федерации: современные подходы к коррекции». М.: ПедиатрЪ; 2018. 96 с. Режим доступа: https://elibrary.ru/item.asp?id=34881251.
- Girgis C.M., Clifton-Bligh R.J., Turner N., Lau S.L., Gunton J.E. Effects of vitamin D in skeletal muscle: falls, strength, athletic performance and insulin sensitivity. Clin Endocrinol. 2014;80(2):169-181. https://doi.org/10.1111/cen.12368.
- Glerup H., Mikkelsen K., Poulsen L., Hass E., Overbeck S., Andersen H. et al. Hypovitaminosis D myopathy without biochemical signs of osteomalacic bone involvement. Calcif Tissue Int. 2000;66:419-424. https://doi.org/10.1007/s002230010085.
- Yilmaz O., Olgun H., Ciftel M., Kilic O., Kartal I., Iskenderoglu N.Y. et al. Dilated cardiomyopathy secondary to rickets-related hypocalcaemia: eight case reports and a review of the literature. Cardiol Young. 2015;25(2):261-266. https://doi.org/10.1017/S1047951113002023.
- Elidrissy A.T.H., Alharbi K.M., Mufid M., AlMezeni I. Rachitic hypocalcemic cardiomyopathy in an infants. J Saudi Heart Assoc. 2017;29(2):143-147. https://doi.org/10.1016/j.jsha.2016.05.001.
- Uysal S., Kalayci A.G., Baysal K. Cardiac functions in children with vitamin D deficiency rickets. Pediatr Cardiol. 1999;20:283-286. https://doi.org/10.1007/s002469900464.
- Venkatnarayan K., Gupta A., Adhikari K.M. Reversible myelofibrosis due to severe Vitamin D deficiency rickets. Med J Armed Forces India. 2018;74(4):404-406. https://doi.org/10.1016/j.mjafi.2017.08.004.
- Gruner B.A., DeNapoli T.S., Elshihabi S., Britton H.A., Langevin A.-M., Thomas P.J. et al. Anemia and hepatosplenomegaly as presenting features in a child with rickets and secondary myelofibrosis. J Pediatr Hematol Oncol. 2003;25(10):813-835. https://doi.org/10.1097/00043426-200310000-00015.
- Suda T. The role of 1 alpha,25-dihydroxyvitamin D3 in the myeloid cell differentiation. Proc Soc Exp Biol Med. 1989;191(3):214-220. https://doi.org/10.3181/00379727-191-42911.
- Walker V.P., Modlin R.L. The vitamin D connection to pediatric infections and immune function. Pediatr Res. 2009;65:106-113. https://doi.org/10.1203/PDR.0b013e31819dba91.
- Пигарова Е.А., Плещева А.В., Дзеранова Л.К. Влияние витамина D на иммунную систему. Иммунология. 2015;36(1):62-66. Режим доступа: https://cyberleninka.ru/article/n/vliyanie-vitamina-d-na-immunnuyusistemu/viewer.
- Vanherwegen A.-S., Gysemans C., Mathieu C. Regulation of Immune Function by Vitamin D and Its Use in Diseases of Immunity. Endocrinol Metab Clin North Am. 2017;46(4):1061-1094. https://doi.org/10.1016/j.ecl.2017.07.010.
- Prietl B., Treiber G., Pieber T.R., Amrein K. Vitamin D and immune function. Nutrients. 2013;5(7):2502-2521. https://doi.org/10.3390/nu5072502.
- Liu P.T., Stenger S., Li H., Wenzel L., Tan B.H., Krutzik S.R. et al. Toll-like receptor triggering of a vitamin D-mediated human antimicrobial response. Science. 2006;311(5768):1770-1773. https://doi.org/10.1126/science.1123933.
- Bartosik-Psujek H., Psujek M. Vitamin D as an immune modulator in multiple sclerosis. Neurol Neurochir Pol. 2019;53(2):113-122. https://doi.org/10.5603/PJNNS.a2019.0015.
- Lee Y.H., Bae S.-C. Vitamin D level in rheumatoid arthritis and its correlation with the disease activity: a meta-analysis. Clin Exp Rheumatol. 2016;34(5):827-833. Available at: https://pubmed.ncbi.nlm.nih.gov/27049238.
- Rak K., Bronkowska M. Immunomodulatory Effect of Vitamin D and Its Potential Role in the Prevention and Treatment of Type 1 Diabetes Mellitus-A Narrative Review. Molecules. 2019;24(1):53. https://doi.org/10.3390/molecules24010053.
- Пигарова Е.А., Рожинская Л.Я., Белая Ж.Е., Дзеранова Л.К., Каронова Т.Л., Ильин А.В. и др. Клинические рекомендации Российской ассоциации эндокринологов по диагностике, лечению и профилактике дефицита витамина D у взрослых. Проблемы эндокринологии. 2016;62(4):60-84. https://doi.org/10.14341/probl201662460-84.
- Hossein-nezhad A., Holick M.F. Vitamin D for health: a global perspective. Mayo Clin Proc. 2013;88(7):720-755. https://doi.org/10.1016/j.mayocp.2013.05.011.
- Gröber U., Spitz J., Reichrath J., Kisters K., Holick M.F. Vitamin D. update 2013: from rickets prophylaxis to general preventive healthcare. Dermatoendocrinol. 2013;5(3):331-347. https://doi.org/10.4161/derm.26738.
- Feldman D., Pike J.W., Bouillon R., Giovannucci E., Goltzman D., Hewison M. (eds.) Vitamin D. Volume 2: Health, Disease and Therapeutics. 4th ed. Imprint: Academic Press; 2017. 1266 p.
- Misra M., Pacaud D., Petryk A., Collett-Solberg P.F., Kappy M. Vitamin D deficiency in children and its management: review of current knowledge and recommendations. Pediatrics. 2008;122(2):398-417. https://doi.org/10.1542/peds.2007-1894.
- Суплотова Л.А., Авдеева В.А., Пигарова Е.А., Рожинская Л.Я. «Точка отсечения» витамина D: метод подавления избыточной секреции ПТГ. Ожирение и метаболизм. 2019;16(3):88-93. Режим доступа: https://www.elibrary.ru/item.asp?id=41514150.
- Baroncelli G.I., Bertelloni S., Ceccarelli C., Amato V., Saggese G. Bone turnover in children with vitamin D deficiency rickets before and during treatment. Acta Paediatr. 2000;89(5):513-518. https://doi.org/10.1111/j.1651-2227.2000.tb00329.x.
- Cooper C., Curtis E.M., Moon R.J., Dennison E.M., Harvey N.C. Chapter 40 — Consequences of perinatal vitamin D deficiency on later bone health. In: Vitamin D. 4th ed. Elsevier Inc.; 2018. Vol. 1, pp. 709-730. https://doi.org/10.1016/B978-0-12-809965-0.00040-9.
- Еремкина А.К., Мокрышева Н.Г., Пигарова Е.А., Мирная С.С. Витамин D: влияние на течение и исходы беременности, развитие плода и здоровье детей в постнатальном периоде. Терапевтический архив. 2018;90(10):115-127. https://doi.org/10.26442/terarkh301890104-127.
запись к врачу — ДокДок СПб
Педиатры Санкт-Петербурга — последние отзывы
Профессиональный, вежливый и с юмором доктор, который знает свое дело. Он сделал мне процедуру, проконсультировал и произвёл остеопатические манипуляции.
Владимир, 10 апреля 2021
Внимательный и коммуникабельный доктор. Он мне все грамотно рассказал, разъяснил, назначил анализы и прописал лечение. Я выбирала врача по отзывам.
Ирина, 31 марта 2021
Доктор внимательный и хороший. Она приятна в общении и профессионал своего дела. Врач меня успокоила, назначила УЗИ и лечение, которое помогает. Я приду к ней на повторный прием.
Зекуло, 29 марта 2021
Доктор была любезна. Она осмотрела ребёнка, назначила сдачу анализов и не прописала лекарства без результатов исследований.
Мария, 18 марта 2021
Доброжелательный доктор. Я показал процедуры, которые мне делали предыдущие гастроэнтерологи. Она подробно и качественно расписала мое лечение на ближайший месяц.
Дмитрий, 10 мая 2021
Всё было корректно и профессионально. Доктор оценила состояние, правильно поставила диагноз и расписала лечение. Всё по существу! Вопросов нет.
Анатолий, 08 июня 2021
Внимательный доктор, который хорошо относиться к детям. Она осмотрела ребенка, послушала и назначила лечение.
Ксения, 31 марта 2021
Вежливый доктор. Это был плановый осмотр ребенка.
Наргиз, 20 апреля 2021
Внимательный и добрый доктор. На приеме она осмотрела ребенка и выдала справку.
Гюльнара, 11 марта 2021
Замечательный и отзывчивый доктор. Она полностью осмотрела ребенка и дала рекомендации. Пациентка заплакала, а врач ей показала игрушку и успокоила. В следующий раз я обращусь обязательно к ней и буду ее рекомендовать своим знакомым.
Виктория, 03 июня 2021
Показать 10 отзывов из 771Диагностика рахита — сдать анализ в СЗЦДМ
Рахит – это заболевание, вызванное недостатком витамина D, кальция, фосфатов и нарушением усвояемости этих элементов. Наблюдается детей в возрасте до 3 лет. Выражено в несоответствии потребностей растущего организма и недоразвитости систем. У детей старшего возраста подобные отклонения называют остеомаляция (размягчение костей, недостаток минералов), у взрослых ― остеопороз (потеря кальция в костях).
Проявляется множественными патологиями костного скелета: искривление нижних конечностей, размягчением костей черепа, деформирование грудины, позвоночника. В России рахит во всех формах отмечают у 50% доношенных младенцев и у 80% недоношенных. У половины из них имеются слабо выраженные признаки заболевания.
Причины и факторы развития рахита-
Недополучение ультрафиолета (недостаток прямых солнечных лучей), необходимого для синтезирования витамина D.
-
Нехватка витамина D в употребляемой пище, например, низкий уровень содержания витамина в организме кормящей женщины. Следует знать, что это является наиболее вероятной причиной, т. к. 80% от нормы поступает с пищей, лишь 20% синтезируется организмом под воздействием UV-лучей.
-
Эндогенные причины (расстройство процессов всасывания, преобразования элементов в активную форму).
-
Дефицит кальция и фосфатов увеличивает риск возникновения рахита. Поскольку наибольшее поступление микроэлементов к плоду осуществляется на последнем триместре беременности, то недоношенные дети автоматически попадают в группу риска.
-
Генетическая предрасположенность к рахиту (наиболее часто встречается у детей негроидной расы).
Наибольший процент больных в северных районах, где из-за холодов дети большую часть времени проводят в помещениях. Там, где солнце не поднимается высоко над горизонтом. В туманных районах, в местах, где небо часто покрыто облаками, а солнечных дней минимальное количество. Влияет и экологическая обстановка, загазованность воздуха, большое количество частиц. В перечисленных случаях ультрафиолетовые лучи практически не попадают на землю и людей. Исходя из этого проводить профилактику дефицита витамина D необходимо всем детям рожденным в конце лета, осенью, зимой.
Заболевание можно разделить по этиологическим признакам, клиническим проявлениям, течению, степени тяжести. Некоторые формы можно скорректировать изменив образ жизни, начав принимать медикаменты. Отдельные виды являются врожденными и требуют наблюдения в течение всей жизни.
Этиологическая классификация (первичные рахиты)-
D-дефицитный, делиться на кальцийпенический, фосфопенический и рахит без корректив уровня кальция, фосфора.
-
D-зависимый ― является генетическим повреждением, при котором нарушен синтез производных элементов в почках.
-
D-резистентный ― врожденное нарушение поглощения фосфата и других элементов.
Вызваны сторонними болезнями почек, ЖКТ, нарушением обмена:
-
Симптомокомплекс мальабсорбции (недостаточное всасывание в тонком кишечнике).
-
Хронические сбои в работе почек, функциональные нарушения желчевыводящих путей.
-
Врожденные метаболические заболевания (тирозинемия, тубулопатии и подобное).
Вызвать развитие рахита может длительный прием медикаментов, например, противосудорожных средств, диуретиков, глюкокортикоидов.
Классификация по клиническому течению-
Острая форма — ярко выраженные симптомы невралгии и остеомаляции (деформация костей скелета, болевой синдром, гипотония мышц).
-
Подострое течение — выраженное разрастание остеоидной ткани: лобные и теменные бугорки, утолщение суставов запястий и голеностоп, на ребрах, межфаланговых суставах.
-
Рецидивирующее (волнообразное) течение болезни, когда на фоне перенесенного рахита в прошлом, начинается новая стадия в острой форме.
Тяжесть течения болезни
-
I стадия (легкая) — начальный период нехватки витамина D, фосфора или кальция. Характеризуется незначительными изменениями и симптомами. Иногда наблюдается невыраженная гипотония мышц.
-
II стадия — рахит средней тяжести — явные нарушения общего состояния, умеренные костные изменения, мышечной и кроветворной систем. Видна отчетливая деформация черепной коробки, грудной клетки, конечностей.
-
III стадия — тяжелая форма. В настоящее время практически не встречается. Характеризуется серьезными поражениями костной системы, внутренних органов и ЦНС. Это проявляется в отставании развитии на физическом и психическом уровне, заторможенностью, нарушением аппетита и сна. Нарушена функция сердечно-сосудистой системы.
Рахит имеет циклическое течение, в котором проходит четыре стадии развития: начальный период, острый, период репарации (частичное восстановление) и последний период остаточных явлений. Некоторые произошедшие изменения костной системы и суставов исправить не представляется возможным. Даже если причина возникновения патологии была своевременно определена и устранена.
Первичная симптоматика незначительна, часто не привлекает внимания родителей. Симптомы заболевания проявляются в беспокойстве, тревожном сне, капризности. Часто снижается аппетит, появляются запоры. Ребенок потеет во сне, особенно интенсивно на волосистой части головы. Зуд и постоянное трение о постельное белье приводит к облысению затылка. Пот имеет специфический кислый запах. Появляется дермографизм (красные пятна), что свидетельствует о гиперчувствительности кожи.
В период прогрессирования заболевания изменения становятся более видимыми:
-
Остеомаляция ― сдавливание, искажение формы грудной клетки из-за нехватки минералов в костях и суставах.
-
Искривление нижних конечностей из-за слабости мышц и связок под весом тела.
-
Рахитический остеогенез (избыточное формирование костной ткани).
Если провести тестирование, то можно обнаружить, что ребенок отстает в развитии физически и психологически.
Период выздоровления характеризуется ослабление или полным отсутствием клинических и лабораторных симптомов рахита. Однако, деформация скелета останется неизменной. Может прогрессировать при благоприятных для этого условиях во взрослом возрасте. Перенесенный рахит является причиной сужения малого таза у женщин, что затруднит нормальные роды.
У детей раннего возраста заболевание вызывает деформацию скелета. Нарушается обмен веществ, что приводит к другим патологическим состояниям. Заболевание, перенесенное в детстве, в подростковом возрасте приводит к изменению осанки, плоскостопию, деформации костей таза, является причиной кариеса. Вследствие недостатка кальция, фосфора и магния наблюдается мышечная дистрофия, нарушение моторики ЖКТ. Дети, перенесшие рахит, склонны к частым простудным заболеваниям, наблюдается дисфункция иммунитета.
При дефиците витамина D, а также при ограниченном поступлении кальция или их потери через почки в плазме крови снижается концентрация ионизированного кальция. Это сразу вызывает замедление окислительных процессов в организме и накопление недоокисленных метаболитов. Накопление в сыворотке крови кислых продуктов одновременно с понижением уровня кальция нарушает работу центральной и вегетативной нервной систем. На этом фоне наблюдается снижение работоспособности тонкой кишки ― снижение скорости всасывания макро- и микроэлементов.
Нарушение секреторной активности желудка, кишечника и поджелудочной железы выражается в метеоризме, неустойчивом стуле, увеличении печени и селезенки. Во время острого течения рахита у детей могут диагностировать гипохромную анемию. В редких случаях развивается тяжелая форма анемии Якш Гайема. Симптомы синдрома таковы: слабость, лихорадка, расстройства ЖКТ, задержка физического развития.
Диагноз «рахит» ставят на основании лабораторных анализов, результатов инструментальной диагностики (рентген) и клинических проявлений. Наиболее ранних биохимическим признаком, обнаруживаемым задолго до клинических проявлений и рентгенологических симптомов является повышение щелочной фосфатазы в крови. Выявить начало болезни можно по изменениям концентрации кальция и фосфора в крови. В результате гиповитаминоза уменьшается всасывание кальция, но уровень фосфора остается в норме. Эти анализы позволяют выявить необходимость дополнительного обеспечения организма витамином D.
Биохимическое исследование крови позволяют выявить симптомы развития рахита:
-
Гиперкальциемия (концентрация общего кальция ниже 1,87 ммоль/л, ионизированного — ниже 1,07 ммоль/л).
-
Гипофосфатемия (насыщенность фосфата менее 0,81 ммоль/л).
-
Повышение активности щелочной фосфатазы.
-
Снижение уровня лимонной кислоты.
-
Снижение уровня кальцитриола.
Биохимическое исследование мочи позволяет выявить:
-
Ацидоз (увеличение кислотности).
-
Гипераминоацидурия (повышенное выведение с мочой одной или нескольких аминокислот).
-
Гиперфосфатурия (повышение содержания солей фосфатов).
-
Гиперкальциурия (повышенное содержания кальция).
-
Рентгенографии трубчатых костей.
Важный инструментальный метод, позволяющий не только диагностировать рахит, но и определить степень патологических изменений костного скелета:
-
Бокаловидные расширения отдела трубчатой кости (метафиза).
-
Истончение кортикального слоя диафизов (центрального отдела кости).
-
Нечеткость границ между метафизом и эпифизарной пластинкой.
-
Неотчетливая визуализация ядер окостенения.
-
Остеопороз (снижением плотности кости, увеличение ломкости).
Проанализировать состояния костной ткани также можно используя компьютерную томографию и денситометрию. Полную картину позволяют получить следования позвоночника, ребер и черепа.
В ряде случаев необходимо провести дифференциальное диагностирование с рахитоподобными заболеваниями (первичными тубулопатиями). К ним относится почечный тубулярный ацидоз, несовершенный остеогенез, синдром Фанкони, гидроцефалия, хондродистрофия, ДЦП.
-
Облысение затылка.
-
Боль в костях.
-
Реберно-хрящевые утолщения.
-
Спинальные и тазовые деформации.
-
Черепные изменения.
-
Деформацию нижних конечностей.
-
«Лягушачий» живот.
-
Широкие запястья.
-
Малый рост и вес.
-
Нарушение прорезывания зубов.
Больного рахитом легко отличить при наличии явных физических отклонений. Среди них квадратная форма головы, горб, кривые ноги, узкий таз, огромный выпяченный живот, вдавленная грудная клетка. Иногда могут наблюдаться непроизвольные мышечные спазмы.
Назначается индивидуальная терапия рахита в зависимости от степени клинических проявлений, сопутствующей симптоматики. Лечение проводится в следующих направлениях:
Медикаментозная терапия. Прием витамина D, препаратов кальция, фосфора и мультивитаминных комплексов. В отдельных случаях используются цитратные смеси, улучшающей всасывание кальция в кишечнике. Для нормализации функционирования паращитовидных желез включают препараты калия и магния. Для стимуляции метаболических процессов и устранения мышечной гипотонии ― оратат калия.Дозировку приема препаратов определяет только лечащий врач.
Диета: грудничкам назначается ранний прикорм, кормящим мамам полноценное питание, прием витаминно-минеральных препаратов.
Режим дня: включаются обязательные прогулки на улице в течение 2-3 часов, закаливающие процедуры. ЛФК и массаж помогут восстановить тонус мышц, предупреждают нарушение осанки и развитие плоскостопия.
Важно! Лечение рахита необходимо контролировать регулярной сдачей анализов, так называемыми биохимическими маркерами. Периодически проводятся исследование антикристаллообразующей способность мочи. Необходимо исключить развитие гипервитаминоза (избыток витамина D).
Может быть назначен курс УФО (ультрафиолетового излучения), бальнеотерапия, грязелечение. Рекомендовано санаторно-курортное лечение.
Начальные стадии заболевания поддаются лечению. Своевременно оказанная помощь избавляет от негативных последствий в будущем. Однако, рекомендуется проводить комплексное обследование 2 — 3 раза в год, наблюдать за развитием детей.
Если был перенесен рахит средней тяжести, вызвавший умеренную деформацию скелета, необходимо продолжить профилактические мероприятия. Регулярно проходит ЛФК, курсы массажа, вывозить ребенка в курортные зоны. В некоторых случаях рекомендована смена места жительства, если семья проживает на севере или в городе с неблагоприятной экологической обстановкой.
Тяжелые формы рахита приведшие деформации скелета, замедлению физического и нервно-психического развития.
Профилактика рахита делится на:
-
Антенатальную (дородовая) профилактика. Сюда входит прием беременной женщиной, особенно на последнем триместре, микронутриентных комплексов, инсоляция, полноценное питание.
-
Постнатальную профилактика. После родов необходимо продолжать прием витаминно-минеральных комплексов, гулять на свежем воздухе вместе с ребенком. Нужно следить за правильным питанием матери, во время вводить прикорм ребенку, предпочесть грудное вскармливание искусственному. В осенне-зимний период следует давать малышу витамина D либо пройти курс УФО.
Особое внимание стоит уделить своему здоровью женщинам старше 30 лет. Им рекомендован прием витамина D начиная с 7-го месяца беременности. Однако, употреблять препараты следует при лабораторном контроле. Поскольку при отсутствии гиперкальциемии, избыток витамина может спровоцировать избыточные отложения кальция в плаценте и развитие гипоксии плода.
Сдать все необходимые анализы для диагностирования рахита и определения степени развития заболевания можно в медицинском центре или лабораторном терминале АО «СЗЦДМ». Быстрое и качественное проведение анализов гарантировано:
-
Новейшим оборудованием и инструментарием.
-
Квалифицированным обслуживающим персоналом и специалистами лаборатории.
-
Созданием условий для комфортного пребывания пациентов.
Лабораторные терминалы доступны жителям и гостям таких городов, как Санкт-Петербург, Ленинградская обл., Великий Новгрод, Новгородская область, Псков, Калининград. Получить результаты можно несколькими способами: лично, электронной почте.
Анализыперейти к анализам
Эффективность профилактики рахита у грудных детей при использовании масляного раствора витамина D: результаты краткосрочного сравнительного исследования | Маргиева
1. Yu C, Fedoric B, Anderson PH, Lopez AF, Grimbaldeston MA. Vitamin D (3) signalling to mast cells: A new regulatory axis. Int J Biochem Cell Biol. 2011;43(1):41–46. doi: 10.1016/ j.biocel.2010.10.011.
2. Lucas Robyn M, Gorman Sh, Geldenhuys S, Hart Prue H. Vitamin D and immunity. F1000Prime Reports. 2014;6:118. doi: 10.12703/p6-118.
3. Norman AW, Henry HH. Vitamin D. In: Bowman BA, Russell RM, eds. Present Knowledge in Nutrition, 9th ed. Washington DC: ILSI Press; 2006.
4. Нормы физиологических потребностей в энергии и пищевых веществах для различных групп населения Российской Федерации. МР 2.3.1.2432-08. М., 2008. [Normy fiziologicheskikh potrebnostei v energii i pishchevykh veshchestvakh dlya razlichnykh grupp naseleniya Rossiiskoi Federatsii. MR 2.3.1.2432-08. Moscow; 2008. (In Russ).]
5. Vieth R, Bischoff-Ferrari H, Boucher BJ, Dawson-Hughes B, Garland CF, Heaney RP, Holick MF, Hollis BW, Lamberg-Allardt C, McGrath JJ, et al. The urgent need to recommend an intake of vitamin D that is effective. Am J Clin Nutr. 2007;85(3):649–650. Erratum in: Am J Clin Nutr. 2007;86(3):809.
6. Holick MF. Vitamin D deficiency. N Engl J Med. 2007;357(3): 266–81. doi: 10.1056/nejmra070553.
7. Захарова И. Н., Мальцев С. В., Боровик Т. Э., Яцык Г. В., Малявская С. И., Вахлова И. В., Шуматова Т. А., Романцова Е. Б., Романюк Ф. П., Климов Л. Я., Пирожкова Н. И., Колесникова С. М., Курьяникова В. А., Творогова Т. М., Васильева С. В., Мозжу хина М. В., Евсеева Е. А. Недостаточность витамина D у детей раннего возраста в России: результаты многоцентрового когортного иследования РОДНИЧОК (2013–2014 гг.) // Вопросы современной педиатрии. — 2014. — Т. 13. — № 6 — С. 30–34. [Zakharova IN, Mal’tsev SV, Borovik ТE, et al. Vitamin D insufficiency in children of tender years in Russia: the results of a multicentre cohort study Rodnichok (2013–2014). Current pediatrics. 2014;13(6):30–34. (In Russ).] doi: 10.15690/vsp.v13i6.1198.
8. Национальная программа оптимизации вскармливания детей первого года жизни в Российской Федерации. Москва, 2011. [Natsional’naya programma optimizatsii vskarmlivaniya detei pervogo goda zhizni v Rossiiskoi Federatsii. Moscow; 2011. (In Russ).]
9. d3vit.ru [интернет]. Инструкция по применению биологически активной добавки к пище Д3 Вит беби [доступ от 21.06.2016]. [Instruktsiya po primeneniyu biologicheski aktivnoi dobavki k pishche D3 Vit bebi. (In Russ).] Доступ по ссылке http://d3vit.ru/instruktsiya.
10. Яцык Г. В., Беляева И. А., Шатская С. Ю. Применение витамина D при рахите у недоношенных детей // Российский педиатрический журнал. — 2013. — № 5 — С. 45– 49. [Yatsyk GV, Belyaeva IA, Shatskaya SYu. Exchange of vitamin D and features rickets in premature infants. Rossiiskii pediatricheskii zhurnal. 2013;(5):45–49. (In Russ).]
11. Benson AA, Toh JA, Vernon N, Jariwala SP. The role of vitamin D in the immunopathogenesis of allergic skin diseases. Allergy. 2012; 67 (3):296–301. doi: 10.1111/j.1398-9995.2011.02755.x.
причины, диагностика, лечение – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
Лечебные дозы холекальциферола позволяют достичь целевого уровня, тогда как профилактическая доза 2000 МЕ/сут (10000-15000 МЕ/нед. в диапазоне «метаболического комфорта» 30-50 нг/мл в группе лиц с осложненным остеопорозом изначально с дефицитом или недостаточностью витамина D.
ЛИТЕРАТУРА
1. Holick M.F. Vitamin D Deficiency // N. Engl. J. Med. — 2007. — Vol. 357. -P. 266-281.
2. Lips P. Worldwide status of vitamin D nutrition / P. Lips // J Steroid BiochemMol Biol. 2010 Jul;121(1-2):297-300.
3. Hossein-Nezhad A. Vitamin D for health: global perspective / Hossein- A. Nezhad, M.F. Holick // Mayo Clin. Proc. — 2013. — Vol. 88. — N 7. — P. 720-755.
4. Распространенность дефицита витамина D в Северо-западном регионе РФ среди жителей г. Санкт-Петербурга и г. Петрозаводска / Т.Л. Каронова, Е.Н. Гринева, И.Л. Никитина и др. // Остеопороз и остеопатии. — 2013. -№ 3. — С. 3-7.
5. Мониторинг статуса витамина D у подростков города Москвы в течение года / И.Н. Захарова, Т.М. Творогова, В.И. Вечерко и др. // Педиатрия. Журнал им. Г.Н. Сперанского. — 2015. — Т. 94. — № 3. — С. 114-120.
6. Витамин D и показатели фосфорно-кальциевого обмена у детей, проживающих в средней полосе России, в период максимальной инсоляции / А.В. Витебская, Г.Е. Смирнова, А.В. Ильин // Остеопороз и остеопатии. -2010. — № 2. — С. 2-6.
7. Распространенность дефицита витамина D и факторов риска остеопо-роза у лиц молодого возраста / Т.Н. Маркова, Д.С. Марков, Т.Н. Нигматулли-на и др. // Вестник Чувашского университета. — 2012. — № 3. -С. 441-446.
8. Физиологическая потребность и эффективные дозы витамина D для коррекции его дефицита. Современное состояние проблемы / В.М. Коден-цова, О.И. Мендель, С.А. Хотимченко и др. // Вопросы питания. — 2017. -Т. 86. — № 2. — С. 47-62.
9. Поморская энциклопедия: в 5 т. Т. 2: Природа Архангельского Севера. —
Архангельск: Поморский гос. ун-т, 2007. — 603 с.
10. Pludowski P., Holick M.F., Pilz S. et al. Vitamin D effects on musculoskeletal health, immunity, autoimmunity, cardiovascular disease,cancer, fertility, pregnancy, dementia and mortality-a review of recent evidence. Autoimmun. Rev. 2013 Aug; 12 (10): 976-989. DOI: 10.1016/j.autrev.2013.02.004.
11. Holick M.F. Vitamin D: extraskeletal health. Rheum. Dis. Clin. North Am. 2012; 38 (1): 141-160.
12. Elamin M.B. Vitamin D and Cardiovascular Outcomes: A Systematic Review and Meta-Analysis / M.B. Elamin, N.O. Abu Elnour, K.B. Elamin et al. // J. Clin. Endocrinol. Metab. 2011. — Vol. 96. — N 7. — P. 1931-1942.
13. Захарова И.Н. Результаты многоцентрового исследования «РОДНИЧОК» по изучению недостаточности витамина D у детей раннего возраста в России / И.Н. Захарова, С.В., Мальцев Г.В. Боровик и др. // Педиатрия. Журн. им. Г.Н. Сперанского. — 2015. — №1. — С. 62-70.
14. Захарова И.Н. Обеспеченность витамином D детей грудного возраста / И.Н. Захарова, Л.Я. Климов, С.В. Долбня и др. // Российский вестник перина-тологии и педиатрии. — 2016. — № 61 (6). — С. 68-76.
15. Никитина И.Л. Опыт лечения витамином D: возможно ли повлиять на метаболические и кардиоваскулярные факторы риска у детей с ожирением? / И.Л. Никитина, А.М. Тодиева, М.Н. Ильина и др. // Артериальная гипертензия. — 2015. — № 21(4). — С. 426-435.
16. Захарова И.Н. Схема профилактики и коррекции недостаточности витамина D у детей раннего возраста: эффективность и безопасность водного раствора холекальциферола / И.Н. Захарова, Л.Я. Климов, С.В. Долбня и др. // Consilium Medicum. Педиатрия (Прил.). — 2016. — № 4. — С. 86-93.
17. Клинические рекомендации «Дефицит витамина D у взрослых: диагностика, лечение и профилактика», 2015 г. — URL: https://www.endocrincentr. ru/sites/default/files/specialists/science/clinic-recomendations/rek_vit_d_2015. pdf
18. Holick M.F., Binkley N.C., Bischoff-Ferrari H.A. Endocrine Society. Evaluation, treatment, and prevention of vitamin D deficiency: an Endocrine Society clinical practice guideline. J. Clin. Endocrinol. Metab. 2011; 96 (7): 19111930.
19. Пигарова Е.А., Бородич Т.С., Дзеранова Л.К., Ильин А.В., Рожинская Л.Я. Пилотное исследование эффективности и безопасности применения высокой пероральной дозы колекальциферола в коррекции дефицита витамина D. II Всероссийский конгресс «Иновационный технологии в эндокринологии» с участием стран СНГ, 25-28 марта 2014 года, Москва.
20. Инструкция по применению препарата Аквадетрим. — URL: http://grls.rosminzdrav.ru/lnstrImg.aspx?idReg=8592&t=&isOld = 1 (дата обращения: 17.01.2014)
УДК 616.71-007.151
С.В. МАЛЬЦЕВ
Казанская государственная медицинская академия — филиал РМАНПО МЗ РФ, г. Казань
Рахит у детей: причины, диагностика, лечение
Контактная информация:
Мальцев Станислав Викторович — доктор медицинских наук, профессор кафедры педиатрии и неонатологии Казанской государственной медицинской академии — филиала РМАНПО МЗ РФ, 420012, г. Казань, ул. Бутлерова, д. 36, e-mail: [email protected]
В статье изложены современные взгляды на частоту и причины развития рахита у детей раннего возраста. Представлены клинические, рентгенологические и лабораторные признаки заболевания, классификация рахита, а также его основные формы — кальцийдефицитный, фосфатдефицитный и витамин D-дефицитный. Даны критерии диагностики и дифференциальной диагностики. Особое внимание уделено вопросам неспецифической и специфической профилактики, а также лечению.
Ключевые слова: дети раннего возраста, рахит, нарушения фосфорно-кальциевого обмена, роль витамина D, профилактика, лечение.
S.V. MALTSEV
Kazan State Medical Academy — Branch Campus of the RMACPE MOH Russia, Kazan
Rickets in children: its causes, diagnosis, treatment
For correspondence:
Maltsev S.V. — D. Med. Sc., Professor, Head of the Department of Pediatrics and Neonatology of the Kazan State Medical Academy — Branch Campus of the RMACPE MOH Russia, 36 Butlerov Str., Kazan, Russian Federation, 420012, e-mail: [email protected]
The article presents contemporary views on the frequency and causes of rickets development in young children. Clinical, radiologic and laboratory signs of the disease, rachitis classification, as well as its basic forms — calcium deficiency, phosphate deficiency and vitamin D deficiency are presented. The criteria for diagnosis and differential diagnosis are given. Special attention is paid to issues of nonspecific and specific prevention, as well as treatment.
Key words: children of early age, rickets, disorders of phosphorus-calcium metabolism, the role of vitamin D, prevention, treatment.
Костная ткань является динамичной системой, в которой на протяжении жизни человека одновременно протекают процессы разрушения старой кости и образования новой, что составляет цикл ремоделирования костной ткани.
В детском возрасте кость подвергается особенно интенсивному ремоделированию. В первые месяцы и годы жиз-
ни, наряду с быстрым ростом костного скелета, происходит многократная перестройка структуры костной ткани — от грубоволокнистого строения до пластинчатой кости с вторичными гаверсовыми структурами.
Решающее значение для оптимального ремоделирования и роста кости имеет обеспеченность организма каль-
цием. Рекомендации ведущих зарубежных экспертов по оптимальному потреблению кальция в детском и подростковом возрасте идентичны (табл. 1).
Фосфаты, помимо участия в формировании костной ткани, играют также важную роль во многих звеньях клеточного метаболизма. В соответствии с принятыми в нашей стране нормами питания (СанПиН 2.3.2.2401-08), рекомендуемое количество фосфата составляет: до 300 мг/сутки в 1-3 месяца, до 500 мг/сутки в 7-12 месяцев, для детей от 2 до 3 лет — 800 мг/сутки, от 4 до 17 лет — 1450-1800 мг/сутки, у взрослых мужчин и женщин — 1200 мг/сутки, для беременных и кормящих матерей — 1500 мг/сутки.
Основной формой витамина D, циркулирующего в крови, является его промежуточный продукт обмена — 25-оксихолекальциферол (25-ОН D3), который образуется в печени [1]. Затем этот метаболит в проксимальных канальцах почек под действием гидроксилаз трансформируется в конечные продукты, основными из которых являются 1,25- и 24,25-диоксихолекальциферол. Оба метаболита — 1,25-(OH)2D3 и 24,25-(ОН)2 D3 — активируют процессы дифференцировки и пролиферации хондроци-тов и остеобластов, а также выработку остеокальцина, главного неколлагенового белка кости. Он синтезируется остеобластами и считается чувствительным индикатором костеобразования. Именно 1,25-(ОН)2 D3, вместе с па-ратгормоном и тиреокальцитонином, обеспечивают фос-форно-кальциевый гомеостаз, процессы минерализации и роста костей. И допустимо, что не столько экзогенный дефицит, сколько врожденные и приобретенные нарушения функции кишечника (всасывание), печени и почек (метаболизм) вносят весомый вклад в развитие эндогенного гиповитаминоза D.
Самыми угрожаемыми по дефициту витамина D являются дети 1-го года жизни, находящиеся на грудном вскармливании, так как в 100 мл грудного молока содержится всего 2-8 МЕ витамина D
В течение первых двух лет жизни наиболее частой причиной нарушения обмена костной ткани является рахит. За последние 350 лет с момента публикации первой медицинской монографии о рахите (старый английский термин wrickken) (Glisson et al., 1651) были отмечены впечатляющие успехи в нашем понимании минерального гомеостаза и обмена в костной ткани.
Рахит — нарушение минерализации растущей кости, обусловленное временным несоответствием между потребностями растущего организма в фосфатах и кальции и недостаточностью систем, обеспечивающих их доставку в организм ребенка [2]. При этом нарушается дифференциация хондроцитов и минерализация зоны роста [3], со стороны костной системы ребенка развиваются признаки остеомаляции или остеоидной гиперплазии, типичная рентгенологическая картина рахита — это в основном нарушение минерализации метафизов (метафизарный рахит).
Клиническую картину так называемого классического рахита нельзя однозначно считать проявлением экзогенного гиповитаминоза D, как было принято ранее. Рахит и гиповитаминоз D — неоднозначные понятия, а развитие костных признаков рахита у детей раннего возраста об-
Таблица 1. Рекомендуемые (мг/сутки)в РФ,
нормы потребления странах ЕС и США
кальция
Возраст РФ Страны ЕС США
0-3 месяца 400 250-600 400
4-6 месяцев 500 250-600 400
7-9 месяцев 600 400-650 600
10-12 месяцев 600 400-650 600
1-3 года 800 400-800 800
4-6 лет 900-1000 400-800 800
7-10 лет 1100 600-1200 800
11-17 лет 1200 700-1200 1200
25-50 лет 1000 500-1200 800
Беременные 1100-1500 800-1450 1200
Кормящие женщины 1200 900-1550 1200
условлено быстрыми темпами роста, высокой скоростью моделирования скелета и дефицитом в растущем организме фосфатов и кальция при несовершенстве путей их транспорта, метаболизма и утилизации (гетерохрония созревания) [4]. Поэтому неслучайно в настоящее время рахит нередко относят к пограничным, преходящим состояниям у детей раннего возраста. Иногда, как в прошлом, его продолжают называть алиментарным [3, 5] или младенческим рахитом [5].
Случаи рахита описаны во всех странах мира, включая страны Африки и Азии. Его частота среди детей раннего возраста колеблется, по данным разных авторов, от 1,6 до 35 % [7,8]. По данным Н.Н. Архиповой [9], частота пато-морфологических признаков рахита установлена у 20 % детей раннего возраста.
Выделены группы риска по развитию рахита.
Факторами, способствующими развитию рахита у детей, являются:
1. Высокие темпы роста и развития детей в раннем возрасте и повышенная потребность в минеральных компонентах, особенно у недоношенных детей.
2. Дефицит кальция и фосфатов в пище, связанный с дефектами питания.
Обмен кальция и фосфатов имеет особое значение в антенатальном периоде жизни, если женщина не употребляет по разным причинам молочные продукты (вегетарианство, аллергия на белки молока, лактазная недостаточность и др.), при ограничении в питании мяса, рыбы, яиц, при избытке в пище клетчатки, жира, приеме энте-росорбентов. В грудном молоке содержание кальция колеблется от 15 до 40 мг/дл, и дети первых месяцев жизни за сутки получают от 180 до 350 мг кальция [10]. В то же время необходимое количество кальция для детей первых 6 месяцев составляет не менее 400 мг в сутки. С 2-летнего возраста, по нашим данным, только половина детей 2-3 лет регулярно в рационе питания получают творог и цельное молоко (51 % и 44 % соответственно). Содержание фосфатов в грудном молоке колеблется от 5 до 15 мг/дл, и дети первых месяцев жизни за сутки получают от 50 до 180 мг фосфатов. Для детей первого полугодия необходимое количество фосфатов должно составлять не менее 300 мг. Дефицит кальция и фосфатов в рационе и нарушение их соотношения возможны при несоблюдении принципов рационального питания у детей, находящихся на искусственном вскармливании, или при пролонгировании естественного вскармливания [4] — рис. 1.
3. Нарушение всасывания кальция и фосфатов в кишечнике, повышенное выведение их с мочой или нарушение утилизации в кости, обусловленные незрелостью транспортных систем в раннем возрасте или заболеваниями кишечника, печени и почек.
4. Снижение уровня кальция и фосфатов в крови и нарушение минерализации кости при длительном алкалозе, дисбалансе цинка, магния, стронция, алюминия, обусловленных разными причинами.
5. Нарушение физиологического соотношения остеотропных гормонов — паратгормона и тиреокальци-тонина, связанного со снижением продукции паратгормона (чаще наследственно обусловленный гипопаратиреоз).
6. Экзо- или эндогенный дефицит витамина D, а также более низкий уровень метаболита витамина D как модулятора обмена фосфатов и кальция, зарегистрированный в настоящее время в большинстве стран мира [11, 12, 13].
7. Сниженная двигательная и опорная нагрузка
и вторичные в связи с этим нарушения обмена кальция, ограниченная естественная инсоляция у неврологических больных с врожденным вывихом бедра, интернированных детей.
В подростковом возрасте, когда происходит очередное ускорение роста, может возникнуть дефицит минеральных компонентов, прежде всего кальция. Это состояние проявляется карпопедальным спазмом, болями в ногах, слабостью, деформациями нижних конечностей. У 30 % подростков выявляются характерные для рахита рентгенологические изменения в метафизарных зонах. Наиболее часто подобные случаи встречаются в африканских странах, где дефицит кальция в пище является основной
Рисунок 1. Аня, 1 год 9 мес. Диагноз «атопический дерматит». Получала индивидуальную диету без молока, без смесей. Постоянно наблюдалась у аллерголога, педиатром. Витамин Э не назначали. Сидит с 6-9 месяцев, стоит с поддержкой, ходит неуверенно. Невропатолог диагностировал перинатальное повреждение ЦНС. Появились варусные деформации (а) на рентгенограмме признаки активного рахитического процесса (б). Назначен Витамин Э 3000МЕ в день + кальцид + коррекция питания. Через 1,5 месяца активная, бегает. Рентгенологически — реконвалесценция рахита (в)
Рисунок 2. Формы рахита у детей раннего возраста
Витамин D дефицит
Внескелетные проявления
Классическое действие витамина С
Кальций дефицит
Фосфат дефицит
■Ал о птоз ■Ангиогенеа ■ И м м у н о м од ул я ц ия ■Эффекты на ССС ■Нейромышечные
эффекты и др. ■Проф. Сах диабета
■Са-дефицитный рахщ ♦Вит.Р зависимый рахит
■Снижение Са в крови ■Снижение мыш. тонуса •Гиг ер ре флексия ■Судороги ■Мышечные спазмы •Ларингоспаэм ■Удлинение ОТ
■ Р-деф ицитный рахит
■фосфатный диабет
* Снижение фосфатов в крови ■Нарушение сократ. способности миокарда, диафрагмы ■Снижение мыш, тонуса
причиной развития рахита. У выходцев из южных регионов, живущих в странах Европы, алиментарные нарушения дополняются дефицитом витамина D [13].
В настоящее время, учитывая современные представления о фосфатно-кальциевом гомеостазе и метаболизме витамина D, а также с точки зрения клинической целесообразности и практического опыта, необходимо использовать следующую классификацию рахита у детей раннего возраста (С.О. Дулицкий, 1947 с современными дополнениями):
1. Степень тяжести: рахит легкий — I степени
рахит средней тяжести — II степени рахит тяжелый — III степени
2. Период заболевания: разгар
реконвалесценция остаточные явления
3. Течение: острое, подострое
Выделение начального периода рахита не оправдано, так как клиническая картина при этом включает неспецифические докостные проявления, которые сегодня должны рассматриваться как синдром вегето-висцеральной дисфункции у детей раннего возраста. Проведенные нами исследования у детей с так называемым рахитом I степени в начальном периоде показали, что у 72 % из них установлен отягощенный перинатальный анамнез, у 43,6 % — миотонический синдром, пирамидная недостаточность. При проведении кардиоинтервалографии у них выявлена активация симпатического отдела ВНС. Наибольшие изменения были у детей с крупной массой [4].
Клиника и диагностика рахита. Для диагноза рахита I степени обязательным является наличие костных изменений: податливость при пальпации костей черепа, «кра-
ниотабес», утолщения на ребрах в местах перехода хряща в кость — «четки», умеренная гипотония мышц. Выявление только симптомов нарушения вегетативной деятельности (потливость, беспокойство, раздражительность) не является основанием для диагноза, как это было принято ранее.
Рахит II степени тяжести характеризуется выраженными проявлениями остеомаляции и остеоидной гиперплазии: лобные и теменные бугры, «четки» деформации грудной клетки с расширением нижней апертуры грудной клетки и втяжением ребер — «гаррисонова борозда», умеренная, чаще варусная деформация нижних конечностей, а также выраженная гипотония мышц — «лягушачий» живот.
Рахит III степени (тяжелый) характеризуется грубыми деформациями черепа (западение переносицы, «олимпийский лоб»), грудной клетки («куриная грудь», «грудь сапожника»), позвоночника (рахитический кифоз), утолщением эпифизов костей предплечья («рахитические браслеты») и фаланг пальцев («нити жемчуга»), нижних конечностей (Х-образные или О-образные), нарушается время и порядок прорезывания зубов, возможны переломы костей, выраженная мышечная гипотония, увеличение в объеме живота («лягушачий живот»), задержка в развитии статических функций.
Внекостные проявления рахита вследствие дефицита кальция развиваются вместе с костными симптомами: снижение мышечного тонуса, гиперрефлексия, мышечные спазмы, спазмофилия, ларингоспазм, удлинение интервала QT. Внекостными признаками гипофосфатемии являются кардиомиопатия, дыхательная недостаточность, дисфункция эритроцитов, дисфункция лейкоцитов, деминерализация кости, метаболический ацидоз, признаки энцефалопатии.
В зависимости от причины развития рахитического процесса выделяют три формы заболевания: кальцийдефи-цитный, фосфатдефицитный и витамин D-дефицитный рахит (рис. 2) [4, 11, 14, 15]
Причинами дефицита кальция и развития кальцийде-фицитного состояния является, прежде всего, недостаток кальция в пище, особенно при длительном кормлении детей грудным молоком, нарушении всасывания кальция при синдроме мальабсорбции.
Фосфатдефицитный рахит может развиваться не только вследствие недостаточного поступления фосфатов как главной причины остеопении у недоношенных, но и при повышенной потребности в фосфатах в условиях быстрого роста, нарушении всасывания в кишечнике, а также у детей, находящихся на полном парентеральном питании. В настоящее время нарушения метаболизма фосфатов в значительной степени связывают с изменением фактора роста фибробластов 23 (FGF23), внеклеточным фосфогли-копротеином матрикса и другими метаболитами, известными как фосфатонины [16]. Именно дефицит фосфатов, а не кальция и не витамина D, коррелирует со степенью рахити-
Таблица 1.
Группы риска по развитию рахита
Фоновые состояния
• отягощенная наследственность по нарушениям фосфатно-кальциево-го обмена
• недоношенность
• морфофункциональная незрелость
• внутриутробная гипотрофия
• многоплодная беременность, повторные роды с малыми промежутками между ними
• вскармливание неадаптированными смесями
• снижение двигательной активности (тугое пеленание, длительная иммобилизация)
• недостаточная инсоляция
• смуглая кожа
• заболевания эпидермиса
Следствия патологии
синдром мальаб-сорбции (целиакия, гастроинтести-нальная форма пищевой ал-лергии,экссудативная энтеропатия и др.) применение антикон-вульсантов у детей с судорожным синдромом
хроническая патология почек, печени, желчевы-водящих путей
частые респираторные заболевания
Таблица 2. Национальная программа «Недостаточность витамина D у детей и подростков РФ: современные подходы к коррекции (проект)», Москва, 2017
Возраст Профилактическая доза Профилактическая доза для Европейского Севера России
ГВ ИВ ГВ ИВ
1-6 месяцев 1000 МЕ/сут 1000 МЕ/сут 1000 МЕ/сут 1000 МЕ/сут
6-12 месяцев 1000 МЕ/сут 1000 МЕ/сут 1500 МЕ/сут 1500 МЕ/сут
1-3 года 1500 МЕ/сут 1500 МЕ/сут
3-18 лет 1000 МЕ/сут 1500 МЕ/сут
ческих костных изменении и степенью рентгенологических признаков рахита [14, 17]. По мнению P. Lapatsanis et al. [14], рахит, обусловленный преимущественно дефицитом витамина D, имеет минимальные костные проявления, в отличие от гипофосфатемического рахита.
Экзо- или эндогенный дефицит витамина D как модулятор обмена фосфатов и кальция также приводит к рахиту. В случае дефицита витамина D возможны вторичные нарушения обмена кальция и фосфатов, которые и определяют характер клинических, биохимических и рентгенологических проявлений.
Течение рахита у детей может быть острым или под-острым. У детей первых шести месяцев жизни при остром течении в клинической картине преобладают признаки остеомаляции, позже чаще развивается подострое течение с манифестацией симптомов остеоидной гиперплазии.
Остеопения новорожденных и особенно недоношенных — проявление незрелости и недостаточной минерализации костной ткани при быстрых темпах роста. Она является результатом дисбаланса в обеспеченности фосфатом и кальцием, и поэтому эти состояния нельзя называть рахитом недоношенных.
Диагностика рахита основана на данных анамнеза, выявлении характерных проявлений со стороны костной системы, а также рентгенологических данных. Рентгенологическая картина в период разгара характеризуется специфическим «рахитическим метафизом» — размытыми зонами минерализации, расширением метафизарных зон бокаловидной деформацией эпиметафизарных отделов костей («браслетки»), нечеткостью ядер окостенения; определяется остеопороз и грубый трабекулярный рисунок диафизарных отделов. Изменения в крови уровня фосфатов, кальция, щелочной фосфатазы и метаболита витамина D определяются формой, тяжестью и стадией рахитического процесса.
Ряд исследователей предлагают рассматривать рахит как синдром, имеющий определенный клинико-лабора-торный комплекс нарушений — признаки остеомаляции и/или признаки остеоидной гиперплазии, нарушение обмена фосфатов и кальция, минерализации метафизарных зон, повышение активности щелочной фосфатазы. При этом причины развития этих нарушений различны [4, 18, 19]. Выделяют следующие заболевания, проявляющиеся синдромом рахита:
Витамин D-дефицитный рахит Кальцийдефицитный рахит Фосфатдефицитный рахит
Метаболический рахит (на фоне антиконвульсант-ной терапии — «люминаловый рахит») Рахит при мальабсорбции Гепатобилиарный рахит
Семейный гипофосфатемический рахит (фосфатный диабет)
Болезнь Фанкони-Дебре-де Тони (глюкоаминофос-фатный диабет)
Почечный тубулярный ацидоз (дистальный и проксимальный типы)
• Витамин D-зависимый рахит I и II типа
• Онкогенный рахит (остеомаляция)
• Гипофосфатазия
• Рахит при ХПН Профилактика рахита
Антенатальная профилактика рахита предусматривает, прежде всего, рациональный режим дня, прогулки и разнообразное питание беременной. Возможен прием поливитаминных препаратов на протяжении беременности и всего периода лактации, что может восполнить недостаток витаминов в пище, предупредить нарушение фосфатно-кальциевого обмена в организме беременной и тем самым надежно обеспечить развивающийся плод кальцием, фосфатами, витамином D и другими микронутриентами.
Во время беременности с целью антенатальной профилактики дефицита витамина D
женщинам назначается 2000 МЕ в течение всей беременности.
Постнатальная профилактика рахита у детей включает рациональный режим с достаточной инсоляцией и естественное вскармливание ребенка. Применение адап-тиро-ванных смесей с повышенным, по сравнению с грудным молоком, содержанием кальция, фосфатов и витамина D способствует нормализации фосфатно-кальциевого обмена и обеспеченности витамином D.
Для профилактики D-гиповитаминоза рекомендуются следующие дозы витамина D (табл. 2).
Анализ результатов проведенного в разных регионах РФ фармако-эпидемиологического исследования РОDНИЧОК позволил сделать заключение о том, что при пересчете суточной дозы холекальциферола на килограмм массы тела дозировку, не превышающую 150 МЕ/кг в сутки, целесообразно рассматривать как профилактическую, при которой уровень витамина D с практически равной вероятностью может либо незначительно снизиться, либо несущественно вырасти [20, 21].
Для эффективного лечения рахита назначается комплекс мероприятий по нормализации режима жизни ребенка, с достаточной инсоляцией, обеспечению его полноценным сбалансированным питанием в соответствии с возрастом. При искусственном вскармливании использование адаптированных смесей, содержащих по сравнению с грудным молоком большие количества фосфатов и кальция, позволяет компенсировать в питании таких детей дефицит фосфатов и кальция. Назначается терапия витамином D, что путем воздействия на органы-мишени способствует оптимизации фосфатно-кальциевого обмена. Подбор доз витамина D проводится в соответствии с особенностями клинической картины рахита, степени его тяжести и динамики заболевания. Для лечения рахита используются различные препараты витамина D, чаще «Ак-вадетрим».
Дозы и длительность лечения рахита весьма вариабельны и должны модифицироваться в зависимости от многих факторов, в том числе и индивидуальных особенностей организма и сопутствующих заболеваний.
Лечебные дозы витамина Р в зависимости от степени тяжести рахита:
При рахите I степени: 1500 МЕ 1 раз в день (курс 30 дней.)
При рахите II степени: 2000-2500 МЕ 1 раз в день (курс 30 дней)
При рахите III степени: 3000-4000 МЕ 1 раз в день (курс 45 дней)
После курсового лечения переходят на прием профилактической дозы витамина D.
Оценка статуса витамина D должна проводиться путем определения уровней 25(OH)D в сыворотке крови.
• Адекватный уровень витамина D определяется как концентрация 25(OH)D более 30 нг/мл,
• Недостаточность — 30-21 нг/мл
• Дефицит — менее 20 нг/мл
• Авитаминоз — менее 10 нг/мл
Рекомендации по дозам холекальциферола для лечения гиповитаминоза D
Уровень 25(OH)D сыворотк II К|)11Н11 Лечебная доза Лечебная лоза для Европейского севера России
20-30 нг/мл 2000 ME/cyiKii- 1 месяц 2000 МЕ/сутки-1 месяц
10-20 нг/мл 3000 МЕ/сутки -1 месяц 3000 МЕ/суткп — 1 месяц
менее 10 нг/мл 4000 МК/суткн — 1 месяц 40(10 МЕ/еутки — 1 месяц
Повышение уровня 25(ОН^ до 80-100 нг/мл не означает гипервитаминоз, но такой уровень требует коррекции дозы холекальциферола. более 100 нг/мл, абсолютно токсичный уровень — концентрация
25(ОН)Р более 200 нг/мл._
Контроль за возможной передозировкой холекальциферола следует проводить по уровню кальция в суточной моче (не более 2 мг/кг/сутки).
Реакции Сулковича не имеет диагностической ценности, поэтому использовать ее в практике не рекомендуется.
Назначение витамина Э не противопоказано детям с малым размером большого родничка._
Следует иметь в виду, что при заболеваниях, протекающих с синдромом нарушенного всасывания (целиакии, гастроинтестинальной форме пищевой аллергии, экссуда-тивной энтеропатии, панкреатите, муковисцидозе, хронических энтероколитах и др.), эффект от терапии может быть недостаточным в силу нарушения всасывания масляных растворов витамина D. Это делает необходимым назначение водных растворов препарата «Аквадетрим».
При отсутствии эффекта от указанных лечебных доз витамина D диагноз должен быть уточнен путем более углубленного обследования в стационаре, так как речь может
идти о наследственно обусловленных формах рахита, называемых рахитоподобными заболеваниями, генетически детерминированными остеопатиями или витамин D-рези-стентными формами рахита. Это — наследственный гипо-фосфатемический витамин D-резистентный рахит, почечный тубулярный ацидоз, болезнь Фанкони-Дебре-де Тони, витамин D-зависимый рахит и др.
О резистентных формах рахита педиатр должен помнить, если:
— отягощен семейный анамнез по аналогичным заболеваниям,
— заболевание прогрессирует клинически с развитием прогрессирующих деформаций костной системы (рахит III степени), несмотря на коррекцию питания и применение лечебных доз витамина D 1500-2000 МЕ в течение 1 месяца,
— заболевание сопровождается отставанием в физическом развитии (прежде всего в росте).
ЛИТЕРАТУРА
1. Rivera J.R. The expanding spectrum of biological actions of vitamin D / J.R. Rivera et al. // Nephrology Dialysis Transplantation. — 2010. — V. 25. — Iss. 9, — P. 2850-2865.
2. Спиричев В.Б. Роль витаминов и минеральных веществ в онтогенезе и профилактике остеопатий у детей / В.Б. Спиричев // Вопр. дет. диетологии. —
2003. — № 1. — С. 40-49.
3. Munns C.F., Shaw N., Kiely M., et al. Global Consensus Recommendations on Prevention and Management of Nutritional Rickets. Horm Res Paediatr 2016;85:83-106.
4. Мальцев С.В. Витамин D, кальций и фосфаты у здоровых детей и при патологии / С.В. Мальцев, Н.Н. Архипова, Э.М. Шакирова. — Казань, 2012. — 114 с.
5. Pludowski P., Holick M., Pilz S. et al. Vitamin D effects on musculoskeletal health, immunity, autoimmunity, cardiovascular disease, cancer, fertility, pregnancy, dementia and mortality-a review of recent evidence // Autoimmun Rev. 2013;12(10):976-89.
6. Захарова И.Н. Витамин D: новый взгляд на роль в организме: учеб.по-собие / И.Н. Захарова, Т.Э. Боровик, Т.М. Творогова. — М.: ГБОУ ДПО РМАПО, 2014. — 101 с.
7. Weisberg P., Scanlon K., Li R., Cogswell M.. Nutritional rickets among children in the United States: review of cases reported between 1986 and 2003 American Journal of Clinical Nutrition, Vol. 80, No. 6, 1697S-1705S, December
2004.
8. Scharia S.H. Prevalence of Subclinical Vitamin D Deficiency in Different European Countries Osteoporos Int (1998) Suppl. 8:S7-S12 (c) 1998 European Foundation for Osteoporosis and National Osteoporosis Foundation.
9. Архипова Н.Н. Фосфатно-кальциевый гомеостаз у детей в критические периоды роста, его нарушения, пути коррекции: автореф. дис. … докт. мед. наук / Н.Н. Архипова. — Н. Новгород, 2006. — 46 с.
10. Мальцев С.В. Рахит / С.В. Мальцев // Рациональная фармакотерапия детских заболеваний, — М.: Литерра, 2007. — С. 285-297.
11. Pettifor J. M. Nutritional rickets: deficiency of vitamin D, calcium, or both? American Journal of Clinical Nutrition, Vol. 80, No. 6, 1725S-1729S, December 2004.
12. Ladhani S., Srinivasan L., Buchanan C. and Allgrove J. Presentation of vitamin D deficiency Archives of Disease in Childhood 2004;89:781-784.
13 Munns C.F., Shaw N., Kiely M. et al. Global consensus recommendations on prevention and management of nutritional rickets. J. Clin. Endocrinol. Metab. 2016; 101 (2): 394-415.
14. Lapatsanis P., Makaronis G., Vretos C., Doviadis S. Two types of nutritional rickets in infants J. Clin. Nutr. 29: 1222-1226, 1976.
15. Bouillon R. The Many Faces of Rickets New England / R. Bouillon // Journal of Medicine March 5, 1998 — Vol. 338. — No. 10
16.C. Silve, L. Beck Is FGF23 the long sought after phosphaturic factor phosphatonin? Nephrology Dialysis Transplantation, Volume 17, Issue 6, 1 June 2002, Pages 958-961, https://doi.org/10.1093/ndt/17.6.958
17. N. Atapattu Approach to a child presenting with rickets Sri Lanka Journal of Child Health, 2013; 42(1): 40-44.
18. Plotkin H.Disorders of bone mineralization. Medscape, Aug 21 2008.
19. Holick M.F. Resurrection of vitamin D deficiency and rickets / J.Clin Invest., 116: 2062-2072, 2006.
20. Национальная Программа «Недостаточность витамина D у детей и подростков РФ: современные подходы к коррекции (проект), Москва, 2017.
21. Громова, О.А., Торшин И.Ю. Витамин D — смена парадигмы / О.А. Громова, И.Ю. Торшин, под ред. Е.И. Гусева, И.Н. Захаровой. — М.: ТОРУС ПРЕСС, 2017. — 576 с.
УДК 577.161.22
И.Л. НИКИТИНА, А.М. ТОДИЕВА, Т.Л. КАРОНОВА
Северо-Западный федеральный медицинский исследовательский центр им. В.А. Алмазова МЗ РФ, г. Санкт-Петербург
Метаболические риски у детей с ожирением и недостаточностью витамина D
Контактная информация:
Никитина Ирина Леоровна — доктор медицинских наук, заведующая кафедрой детских болезней, заведующая НИЛ детской эндокринологии ФГБУ «Национальный медицинский исследовательский центр им. В.А. Алмазова» МЗ РФ, 197371, г. Санкт-Петербург, ул. Аккуратова, д. 2, тел. +7-931-224-22-38, e-mail: [email protected]
Рахит: симптомы, причины и лечение
Рахит — это заболевание костей в детстве, при котором кости размягчаются и становятся склонными к переломам и неровностям. Основная причина рахита — недостаток витамина D, но люди также могут унаследовать определенный тип рахита.
Рахит редко встречается в группах населения, правительства которых требуют, чтобы в определенные продукты питания добавлялся витамин D. Однако есть опасения, что число случаев заболевания в Соединенных Штатах возросло с 2000 года.
Витамин D играет жизненно важную роль в усвоении кальция, поэтому очень низкий уровень витамина D может привести к низкому уровню кальция.
В результате развивающиеся кости могут ослабнуть и сформироваться нерегулярно. Люди также могут испытывать боль в костях. Возникающие в результате симптомы могут сохраняться и в зрелом возрасте. Серьезный дефицит витамина D во взрослом возрасте может привести к остеомаляции, похожей на рахит.
Дефицит витамина D может быть результатом низкого потребления витамина D с пищей или низкого воздействия или поглощения ультрафиолетовых (УФ) лучей. Это означает, что дети, которые проводят много времени в помещении, могут быть подвержены риску дефицита витамина D и рахита.
Рахит может быть также результатом некоторых метаболических и генетических нарушений.
Прием добавок витамина D может помочь защитить людей из группы риска.
В этой статье будут описаны симптомы, причины и методы лечения, связанные с рахитом, а также способы его предотвращения.
Некоторые признаки и симптомы рахита могут включать следующее:
- боль или болезненность в костях
- медленно растущие кости
- искривленные или искривленные ноги
- мышечная слабость
- кости, которые мягкие и легко ломаются
- большой лоб или брюшная полость
- необычная форма ребер и грудины
- широкие суставы в локтях и запястьях
- зубные полости и неровности
В краткосрочной перспективе очень низкий уровень кальция в крови может привести к судорогам, судорогам, и проблемы с дыханием.
В тяжелых случаях нелеченный длительный пищевой рахит может увеличить риск:
- легко ломающихся костей
- постоянных аномалий костей
- проблем с сердцем
- судорог
- пневмонии
- затрудненных родов
- пожизненной инвалидности
Существует несколько причин рахита, в том числе:
Недостаток витамина D
Организм человека нуждается в витамине D для поглощения кальция из кишечника.УФ-лучи солнечного света помогают клеткам кожи переводить предшественник витамина D из неактивного в активное состояние.
Если человек не производит или не потребляет достаточное количество витамина D, его организм может не усваивать достаточное количество кальция из пищи, которую он ест, что вызывает низкий уровень кальция в крови.
Низкий уровень кальция приводит к неправильной работе костей и зубов, а также к проблемам с нервом и мышцами.
Детям может не хватать витамина D, если они:
- имеют темную кожу
- проводят много времени в помещении
- всегда пользуются солнцезащитным кремом на улице
- соблюдают безлактозную или строгую растительную диету
- имеют состояние здоровья таких как глютеновая болезнь, которая не позволяет организму вырабатывать или использовать витамин D
- Жить в месте с высоким уровнем загрязнения воздуха
Что касается младенцев, Центры по контролю и профилактике заболеваний (CDC) отмечают, что грудное молоко не обеспечивает достаточно витамина D.По данным CDC, Американская академия педиатрии рекомендует добавки витамина D в количестве 400 международных единиц (МЕ) (10 микрограммов [мкг]) для младенцев, которые полностью или частично находятся на грудном вскармливании. Молочные смеси обычно обогащены витамином D.
Узнайте больше о витамине D здесь.
Генетические факторы
Некоторые виды рахита возникают в результате генетического заболевания. Они могут быть наследственными.
Гипофосфатемический рахит, например, является редким заболеванием, при котором почки не могут должным образом перерабатывать фосфат.Низкий уровень фосфата в крови приводит к ослаблению и мягкости костей.
Наиболее распространенный тип встречается примерно у 1 из 20 000 новорожденных.
Генетические факторы, влияющие на способность организма использовать кальций, могут привести к рахиту, в том числе влияющим на функцию печени, почек и кишечника.
Кальций также важен для прочности костей. Узнайте, какие продукты содержат кальций.
Факторы, которые могут увеличить риск рахита, включают:
- низкое потребление витамина D с пищей
- отсутствие возможности проводить время на открытом воздухе
- отказ от добавок витамина D, несмотря на высокий риск развития рахита
Один Исследование 2015 года показало, что дети коренных народов Аляски имеют более высокий риск рахита из-за плохого питания, недостатка добавок витамина D и географического положения (в этом регионе очень мало ультрафиолетового света достигает Земли с ноября по февраль).
Здесь вы найдете несколько советов о том, как естественным образом укрепить кости.
Лечение будет направлено на максимальное потребление человеком кальция, фосфата и витамина D.
В зависимости от основной причины врач обычно назначает добавки витамина D.
Они также могут порекомендовать:
- увеличить воздействие солнечного света
- внести изменения в рацион
- принимать рыбий жир
- увеличить воздействие УФ-В излучения
- потреблять кальций и фосфор
Получить дополнительную информацию о витамине D и боли в суставах здесь.
Диетические меры
Если рахит является следствием неправильного питания, врач может назначить:
- ежедневные добавки кальция и витамина D
- ежегодную инъекцию витамина D (если человек не может принимать добавки перорально)
- план диеты, который фокусируется на продуктах, богатых витамином D
Чтобы добавить витамин D в рацион, человек может потреблять:
- яйца
- жир печени трески
- жирную рыбу, такую как лосось, тунец, сардины и рыба-меч
- витамин Продукты, обогащенные D, такие как молоко, некоторые соки, много злаков, некоторые марки маргарина и некоторые продукты из соевого молока
- говяжья печень
Внесение изменений в рацион и ежедневное пребывание на улице может помочь предотвратить рахит у большинства детей.
Лечение медицинских причин
Если причина является генетической, врач может назначить добавки с фосфатом и кальцитриолом, чтобы уменьшить искривление ног.
Если есть основная медицинская причина, например болезнь почек, ее лечение может помочь предотвратить рахит.
Врач диагностирует рахит, проверяя такие симптомы, как искривленные ноги или мягкий череп. Они также могут спросить о привычках образа жизни человека, таких как диета и пребывание на солнце.
Для подтверждения диагноза врач может порекомендовать:
Анализы крови : они выявляют низкий уровень кальция и фосфора и высокий уровень щелочной фосфатазы.
Анализ газов артериальной крови : Проверяет кислотность крови.
Рентгеновские снимки : они могут выявить потерю кальция в костях или изменения в структуре или форме костей.
Биопсия кости : Это может подтвердить рахит, но врачи его редко используют.
Из этой статьи вы узнаете об остеопорозе, заболевании, которое может поражать пожилых людей.
В большинстве случаев люди могут предотвратить рахит, потребляя достаточное количество витамина D и получая достаточное количество солнечного света.
Сколько витамина D?
Управление пищевых добавок (ODS) рекомендует дневную дозу:
- 400 МЕ (10 мкг) для младенцев в возрасте 0–12 месяцев
- 600 МЕ (15 мкг) для людей в возрасте от 1 до 70 лет
- 800 МЕ (20 мкг) для людей старше 70
Однако трудно сказать точно, сколько витамина D необходимо каждому человеку, поскольку это зависит от того, сколько они находятся на солнце и сколько витамина D их организм может синтезировать. кожа в результате этого.
Детям, живущим в странах с низкой интенсивностью солнечного света, частой облачностью или особенно короткими зимними днями, может потребоваться прием добавок витамина D для предотвращения рахита.
Это может включать:
- употребление обогащенного молока, апельсинового сока и других продуктов, богатых витамином D
- ежедневный прием добавок витамина D
- прием иногда высокой дозы витамина D, когда малые суточные дозы невозможны
Рахит может развиться, если у ребенка слишком мало витамина D.Это редкость в США, но у некоторых людей риск ее развития выше из-за цвета кожи, отсутствия времени на улице или плохого питания.
Увеличивая количество времени, которое ребенок проводит на солнце, важно помнить, что слишком много солнечного света может привести к солнечным ожогам и повысить риск рака кожи.
Всем, кто опасается, что у их ребенка может быть дефицит витаминов, следует поговорить с врачом. Они могут посоветовать вам добавки и время пребывания на солнце.
Люди всегда должны поговорить со своим врачом перед использованием добавок, так как они могут взаимодействовать с другими лекарствами. Кроме того, согласно ODS, получение слишком большого количества витамина D может быть вредным для здоровья.
Как можно получить больше витамина D от солнца? Узнайте больше здесь.
Информация о здоровье детей: рахит
Рахит — это предотвратимое заболевание костей, вызывающее ослабление мягких костей. Если у ребенка более мягкие кости, кости могут погнуться и принять неправильную форму.Рахит возникает только в растущих костях, поэтому в основном он встречается у младенцев и маленьких детей, но может возникать и у подростков. Это самый часто встречается, когда дети быстро растут.
Рахит обычно вызывается низким содержанием витамина D, особенно если у детей также низкое потребление кальция или фосфатов. Кальций и фосфат — это минералы, которые в основном содержатся в молоке и молочных продуктах, и они важны для здоровья и прочности костей.
Рахит — не обычное явление. Почти все случаи рахита в Австралии возникают у младенцев и детей, которые мигрировали в Австралию или чьи родители мигрировали в Австралию.Факторы риска развития рахита такие же, как и факторы риска низкого уровня витамина D. Есть состояния, связанные с наследственными заболеваниями. формы рахита, но они встречаются крайне редко. Иногда проблемы с почками вызывают рахит, влияя на то, как организм обрабатывает витамин D, кальций и фосфат.
Признаки и симптомы рахита
Если у вашего ребенка рахит, у него может быть:
- ноги неправильной формы (чаще всего «кривые ноги», но также могут быть «колени и колени» — это нормально, если немного наклонятся до двух лет, а некоторые — до четырех лет)
- припухлость в запястьях, коленях и лодыжках из-за того, что концы костей больше, чем обычно
- Позднее прорезывание зубов (внешний вид) и проблемы с эмалью зубов
- Позднее закрытие родничка (мягкая часть на верхней части головы ребенка)
- мягкие кости черепа (краниотабы)
- плохой рост
- позднее ползание и ходьба
- переломы костей после незначительных падений или травм.
Младенцы и дети, страдающие рахитом, часто сварливы и раздражительны, потому что их кости болят. Иногда у детей с рахитом могут быть симптомы очень низкого уровня кальция, такие как мышечные судороги или судороги. Судороги из-за низкого содержания кальция в основном случаются у детей младше одного года. старый (но может встречаться и у детей старшего возраста).
Когда обращаться к врачу
Если у вашего ребенка есть какие-либо симптомы рахита или симптомы низкого уровня кальция, как можно скорее обратитесь к терапевту.Ваш ребенок будет срочно направлен к специалисту.
Специалист попросит вашего ребенка сдать анализы крови (для проверки витамина D, баланса кальция, фосфатов, функции почек и обмена костной ткани), анализы мочи и рентген.
- Детям с очень низким содержанием кальция (включая детей с судорогами) потребуется госпитализация для дополнительного мониторинга кальция и сердца, поскольку низкий уровень кальция может повлиять на многие части тела, включая сердце.
- Рахит, вызванный низким содержанием витамина D, лечится добавками витамина D.Часто детям также требуется дополнительный кальций и фосфат за счет увеличения количества молочных продуктов или приема пищевых добавок. Таблетки или смеси витамина D могут иметь низкую дозу (принимать ежедневно) или высокую дозу (принимать ежемесячно или реже). это Важно сначала проверить баланс кальция — иногда детям потребуется дополнительный кальций и / или фосфат, прежде чем они получат высокие дозы витамина D.
- Рахит, вызванный наследственными заболеваниями или проблемами с почками, лечит специалисты по почкам (почек) и гормональные (эндокринные) врачи .
Как предотвратить рахит?
Хотя рахит обычно вызывается низким содержанием витамина D, большинство детей с низким содержанием витамина D не болеют. Рахит чаще встречается у младенцев и детей, которые также мало потребляют молочные продукты, а также у младенцев, которые длительное время кормят грудью, не переходя на твердую пищу в нормальном возрасте. (примерно от четырех до шести месяцев).
Для детей (или будущих младенцев) с риском низкого уровня витамина D, рахит можно предотвратить с помощью:
- Обеспечение хорошего уровня витамина D у женщин во время беременности
- Выявление младенцев с риском низкого уровня витамина D (дети, находящиеся на полном грудном вскармливании с хотя бы одним другим фактором риска, например темной кожей) и начало приема добавок витамина D (400 МЕ в день) от рождения и до достижения ими возраста не менее одного года
- Введение твердой пищи для детей в возрасте от четырех до шести месяцев
- выявление и лечение низкого уровня витамина D
- Проведение времени на улице для предотвращения низкого уровня витамина D
- обеспечение детей а у подростков в рационе достаточно кальция и фосфатов (две-три порции молочных продуктов в день) — одна порция молочных продуктов — это один стакан молока, одна ванна йогурта или один ломтик сыра.Если у вашего ребенка аллергия на молочные продукты, обратитесь к врачу или диетологу. об альтернативах.
Включение в рацион вашего ребенка продуктов с витамином D может помочь предотвратить рахит. Продукты, содержащие витамин D, включают свежую жирную рыбу (например, лосось, сельдь, скумбрию и сардины), печень, некоторые грибы и яичные желтки. В некоторые продукты добавлен витамин D, например, маргарин и некоторые хлопья для завтрака или молочные продукты.
Однако продукты питания обеспечивают лишь небольшое количество (10 процентов или меньше) суточной потребности в витамине D для большинства жителей Австралии, и безопасное проведение достаточного количества времени на солнце — лучший способ предотвратить низкий уровень витамина D.См. Наш информационный бюллетень о витамине D.
Дети с темной кожей, живущие в южных частях Австралии, должны получать дополнительные добавки витамина D зимой.
Продолжение
Необходимо регулярное наблюдение педиатра для поддержания здорового уровня витамина D, кальция и фосфата. У вашего ребенка будет:
- регулярные анализы крови для измерения уровня витамина D
- регулярные рентгеновские снимки для определения роста костей
- обзор диетолога, чтобы убедиться, что их диета содержит все правильные группы продуктов.
Ключевые моменты, которые нужно запомнить
- Рахит — заболевание, при котором кости слабые и мягкие.
- Это вызвано недостатком витамина D, а иногда у детей с рахитом также низкий уровень кальция или фосфата.
- Это можно предотвратить и вылечить, если ежедневно проводить безопасное пребывание на солнце и есть продукты, содержащие витамин D и кальций.
Для получения дополнительной информации
- Информационный бюллетень о здоровье детей: Витамин D
- Информационный бюллетень о здоровье детей:
Защита от солнца
- Королевская детская больница Здоровье иммигрантов Ресурсы по витамину D (доступны на разных языках)
- Обратитесь к терапевту, педиатру или медсестре по охране здоровья матери и ребенка.
Общие вопросы, которые задают нашим врачам
Если у моего ребенка кривые ноги, выпрямятся ли они, когда она получает больше витамина D?
Обычно в течение трех месяцев лечения улучшение здоровье и форма костей видны на рентгеновских снимках. С одним лишь лечением большинство Ноги луковицы значительно улучшаются, и хирургическое вмешательство не требуется. Если там есть недостаточное выпрямление, вашего ребенка направят к специалисту по костям (хирург-ортопед) для ознакомления.
Если у моего ребенка рахит, есть ли у него кости? проблемы в дальнейшей жизни?
За вашим ребенком следует внимательно следить, чтобы
уверен, что у них по-прежнему хороший уровень витамина D, кальция и фосфатов. Один раз
аномалии костей исправляются в детстве, ваш ребенок вряд ли
иметь проблемы с костями в более позднем возрасте.
Разработано отделениями гастроэнтерологии, общей медицины и диетологии Королевской детской больницы.Мы признательны потребителям и опекунам RCH.
Отзыв написан в мае 2018 г.
Kids Health Info поддерживается Фондом Королевской детской больницы. Чтобы сделать пожертвование, посетите www.rchfoundation.org.au.
Дефицит витамина D и рахит
Что такое рахит?
Рахит — это состояние размягчения костей, которое встречается у растущих детей. Это случается, когда кости не могут усваивать достаточно кальция и фосфора, чтобы сделать кости твердыми и здоровыми.Хотя существуют генетические и метаболические причины рахита, наиболее частой причиной является отсутствие витамин D. Это также называют пищевым рахитом.
Что такое витамин D?
Витамин D — это вещество, необходимое организму для поглощения кальция из кишечника и регулирования количества кальция и фосфора, сохраняемого в костях, и количества выводимого из организма с мочой почками. Витамин D можно получить, употребляя в пищу определенные виды жирной рыбы и рыбьего жира, но он также вырабатывается в коже в ответ на ультрафиолетовые лучи солнечного света.Тем не менее, человек должен подвергаться воздействию солнечного света правильной длины волны в течение значительного периода времени, чтобы выработать достаточно витамина D для здоровья костей. Использование солнцезащитный крем (который, конечно, важен для предотвращения солнечных ожогов и рак кожи) не позволяет организму вырабатывать много витамина D в коже. По этой причине в США и многих промышленно развитых странах коровье молоко (и детское питание) обогащено дополнительным витамином D. В грудном молоке часто очень мало витамина D.
Каковы симптомы рахита?
Самый классический симптом рахита — сгибание или «искривление» костей ног.Это происходит из-за стресса от ходьбы по «мягким» костям, в которых не хватает минералов. Младенцы, которые ползают, но еще не ходят, могут получить расширение области чуть выше запястий по той же причине. В более тяжелых случаях можно увидеть припухлость концов ребер. Иногда уровень кальция в крови может стать настолько низким, что могут развиться судороги.
Как диагностируется рахит?
Врач может диагностировать рахит на основе результатов физического осмотра, рентгеновских снимков (которые показывают расширение и «истирание» концов определенных длинных костей) и анализов крови, которые могут показать низкий уровень фосфора и нормальный или низкий уровень кальция. с повышенным уровнем фермента, называемого щелочной фосфатазой.Ваш врач может также проверить уровень «25-гидрокси» витамина D. В некоторых случаях требуется дополнительный анализ крови для диагностики других форм рахита.
Кто подвержен риску пищевого рахита?
Младенцы, которых вскармливают и не кормят грудью лишний витамин D подвергаются наибольшему риску. Риск еще выше, если мать ребенка также страдает дефицитом витамина D. Недостаток витамина D среди женщин детородного возраста — довольно распространенное явление. Еще чаще встречается у темнокожих людей и людей, которые не подвергаются воздействию большого количества солнечного света.
Как предотвратить рахит?
Все младенцы, находящиеся на грудном вскармливании, должны получать 400 международных единиц витамина D в день. Его можно получить в стандартной дозе детских витаминных капель (которые обычно содержат витамины A, D и C). Кормящие женщины должны получать не менее 600 единиц витамина D в день. Многие источники рекомендуют от 1500 до 2000 единиц в день.
Как лечится пищевой рахит?
Лечение требует высоких доз эргокальциферола (витамин D2) или холекальциферола (витамин D3) для увеличения запасов витамина в организме.Стандартный режим составляет от 2000 до 4000 единиц в день в течение нескольких месяцев. Он может варьироваться в зависимости от роста и возраста ребенка, которого лечат. Некоторые врачи используют другие схемы.
Полезно отметить, что некоторые формы витамина D (особенно жидкие) могут быть дорогими, если их приобрести в аптеке и не покрыть страховкой. Эти препараты доступны в Интернете по более низкой цене. Однако, пожалуйста, проконсультируйтесь с врачом, прежде чем делать заказ через Интернет самостоятельно.
Дополнительный кальций также необходим для поддержания нормального уровня кальция в крови и заживления костей, если потребление кальция с пищей недостаточно.
При адекватном лечении изменения на рентгеновских снимках начинают исчезать, а щелочная фосфатаза в крови нормализуется примерно через 6-8 недель. Если развилось искривление ног, на выпрямление может потребоваться много месяцев, но обычно оно улучшается.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра.Ваш педиатр может порекомендовать лечение по-разному, исходя из индивидуальных фактов и обстоятельств.
Лечение рахита
Рахит — это заболевание, характеризующееся деформацией костей, увеличением запястий и реберно-хрящевых сочленений, снижением мышечного тонуса и, у младенцев, краниотабликами и задержкой закрытия родничка. Рахит, в основном вызванный тяжелым дефицитом витамина D, также может быть связан с серьезными симптомами, такими как гипокальциемические судороги и сердечная недостаточность.
Основная цель любого терапевтического подхода — исправить клинические, биохимические и радиологические результаты. Результаты лечения зависят от раннего распознавания, раннего лечения, а также лечения основного заболевания с тщательным наблюдением до полного выздоровления. В идеале с рахитом следует бороться путем вмешательства сообщества, затрагивающего все сферы жизни.
Кредит изображения: Bunsinth-Nan-Pua / Shutterstock.com
Лечение рахита
Витамин D и добавки кальция и фосфора используются для лечения пищевого рахита.Основным методом лечения детей с этим заболеванием является коррекция дефицита витамина D и обеспечение адекватного потребления кальция. Следовательно, для этой цели доступны различные препараты витамина D, дозировки, режимы дозирования и способы введения.
Врач должен определить лучшую стратегию лечения для каждого пациента в индивидуальном порядке. Однократная пероральная или внутримышечная доза витамина D различной силы (от 200 000 до 600,00 МЕ) для пациентов в возрасте от трех месяцев была изучена и признана адекватным лечением пищевого рахита.Гиперкальциемия более вероятна при пероральных дозах более 300000 МЕ.
Кальцитриол часто используется при дефиците витамина D и гипокальциемии до тех пор, пока уровень кальция не нормализуется. Он также представляет собой рекомендуемый подход для лечения рахита с дефицитом витамина D типа I, устойчивого к витамину D типа II и семейного или X-сцепленного гипофосфатемического рахита.
Как только такое лечение привело к коррекции биологически активного рахита (характеризующегося нормальным уровнем щелочной фосфатазы и результатами рентгенологического исследования), фокус лечения следует сместить на восстановление деформированных конечностей до функционального выравнивания.
Благодаря постоянной минерализации и нагрузке, даже серьезные деформации могут улучшиться. Тем не менее, ребра ребер и расширение запястий могут сохраняться даже после адекватного лечения. Некоторые клинические исследователи предлагают использовать скобы для поддержки конечностей и стимулирования более прямого продольного роста.
Хирургическое лечение обычно показано при тяжелых деформациях конечностей из-за нарушения роста костей и переломов из-за хрупкости костей у пациентов с рахитом.В таких случаях проводится корригирующая остеотомия и фиксация внешними фиксаторами, интрамедуллярными гвоздями, спицами Киршнера, пластинами и литьем (в том числе эпифизиодез).
Изображение предоставлено: Double Brain / Shutterstock.com
Профилактика рахита
По сравнению с лечением пораженных детей, профилактика болезни в первую очередь явно является лучшим подходом для детей, желательным шагом для сообществ и, возможно, менее дорогостоящим для общества в целом.Таким образом, важно определить подходящую целевую группу населения и ее потребности в питании, прежде чем можно будет предпринять профилактические меры против рахита.
Основываясь на известной эпидемиологии возрождения рахита с дефицитом витамина D в Соединенных Штатах, в настоящее время подходящим подходом было бы увеличить снабжение витамином D младенцев с темной пигментацией кожи, находящихся на исключительно грудном вскармливании, а также их матерей во время беременности. .
В африканских странах младенцы и дети раннего возраста, страдающие кальциевой недостаточностью, представляют собой подходящие объекты для профилактических мероприятий.В Индии есть данные, свидетельствующие о том, что детям младшего возраста требуется больше кальция, в то время как девочки полового созревания подвергаются наибольшему риску развития рахита, вызванного дефицитом витамина D (возможно, из-за культурных привычек, ограничивающих воздействие солнечного света).
Одним из наиболее важных шагов является определение подходящей дозы профилактических препаратов. Для предотвращения рахита дети должны получать эквивалент 200–400 МЕ в день. Альтернативный подход в умеренном климате — это воздействие солнечного света на лицо и голову примерно на 60 минут в неделю.
Список литературы
Дополнительная литература
Рахит — канал улучшения здоровья
Рахит — это заболевание костей, поражающее детей грудного и раннего возраста. Растущие кости ребенка не могут развиваться должным образом из-за нехватки витамина D. Это может привести к мягким и ослабленным костям, переломам, боли в костях и мышцах и деформациям костей. Вы можете помочь защитить своего ребенка от последствий рахита, изучив факторы риска дефицита витамина D и приняв меры по его предотвращению.
Чаще всего страдают дети с темной кожей от природы или с недостаточным воздействием солнечного света. Наличие матери с дефицитом витамина D также увеличивает риск для ребенка. Другими причинами могут быть недостаточность питательных веществ и заболевания печени, почек или тонкого кишечника. Подобное состояние может возникать и у взрослых, но это называется остеомаляцией.
Рахит, хотя и встречается редко, среди австралийских детей растет. Считается, что чрезмерное использование средств защиты от солнца из-за повышенной озабоченности по поводу риска рака кожи является одной из причин такого увеличения.
Если вы считаете, что у вашего ребенка рахит или риск дефицита витамина D, важно проконсультироваться с семейным врачом или поставщиком медицинских услуг. Они могут помочь вам выбрать подходящий план лечения для вашего ребенка.
Признаки и симптомы
Признаки и симптомы рахита могут включать:
- Болезненные кости, мышечная слабость, судороги и спазмы
- Замедленный рост и развитие
- Повышенный риск переломов костей, включая спонтанные переломы, которые возникают сами по себе без давления или травма
- Стоматологические проблемы, такие как зубы, которые не образуются или медленно появляются, деформированные зубы или мягкая зубная эмаль
- Выступающий лоб и большой передний родничок (мягкое пятно) у младенцев
- Деформации скелета, такие как искривленные ноги, кифоз («горб»), сколиоз (изгибы позвоночника в стороны), выступающая вперед грудина или неправильная форма черепа.
Диапазон причин
Некоторые из факторов, способствующих развитию рахита, включают:
- Недостаточное воздействие солнечного света на кожу
- Цвет кожи — пигмент кожи у детей с от природы темной кожей имеет тенденцию поглощать меньше солнечного света чем светлая кожа
- Недостаток витамина D или кальция в рационе
- Исключительное грудное вскармливание (без добавок витамина D) младенцев, матери которых имеют дефицит витамина D
- Заболевания кишечника, печени или почек, которые препятствуют усвоению организмом витамина D или преобразование его в активную форму
- Нарушения, снижающие пищеварение или всасывание жиров, поскольку витамин D является жирорастворимым витамином.
Роль витамина D
Нашему организму необходим витамин D, который помогает ему усваивать кальций и фосфор. Эти минералы необходимы для роста и развития крепких и здоровых костей. Недостаток витамина D снижает способность организма контролировать уровень этих жизненно важных минералов и увеличивает риск развития рахита у ребенка.
Около 80 процентов витамина D поступает в организм из-за пребывания на солнце. Когда прямые солнечные лучи попадают на нашу кожу, ультрафиолетовое излучение превращает кожное вещество, называемое 7-дегидрохолестерином, в витамин D.В некоторых продуктах также содержится очень небольшое количество витамина D. Однако одних источников пищи обычно недостаточно для поддержания необходимого нашему организму уровня витамина D.
Когда витамин D образуется в коже или всасывается с пищей через кишечник, он превращается в свою активную форму — гормон — в печени и почках. Затем он становится доступным, чтобы помочь нашему телу построить крепкие кости и зубы в процессе «минерализации».
Группы высокого риска
Дети, которые могут подвергаться повышенному риску рахита из-за дефицита витамина D, включают детей, которые:
- Рождаются от женщин с дефицитом витамина D
- Покрывают большую часть своего тела по религиозным или культурным причинам
- Болеют, инвалиды или не могут проводить время на открытом воздухе по другим причинам
- Никогда не выходите на улицу без солнцезащитного крема
- Имеют от природы очень темную кожу
- Имеют некоторые медицинские условия, такие как определенные заболевания кишечника
- Соблюдают вегетарианство, не употребляют молочные продукты или безлактозные диеты.
Диагноз
Рахит может быть диагностирован с помощью ряда тестов, в том числе:
- Физикальное обследование
- Анализы крови
- Рентгенография длинных костей
- Сканирование костей.
Лечение
Варианты лечения рахита включают:
- Улучшенное воздействие солнечного света
- Улучшенное питание, которое включает адекватное потребление кальция и витамина D
- Пероральные добавки витамина D — их, возможно, потребуется принимать в течение примерно трех месяцев
- Специальные формы добавок витамина D — для людей, организм которых не может преобразовать витамин D в его активную форму.
- Лечение любого основного заболевания
- Операция по исправлению деформаций костей.
Высокодозированные добавки витамина D доступны в Австралии. Для этого требуется специальный рецепт врача. Использование этой особой формы добавки витамина D может быть наиболее эффективным вариантом лечения рахита. Ваш врач может посоветовать вам об этом.
Долгосрочная перспектива
Кости, которые плохо минерализованы, очень быстро реагируют на пищевые добавки с кальцием и витамином D. Улучшения можно увидеть на рентгеновских снимках уже через несколько дней лечения.
Если рахит лечить в раннем возрасте, есть все шансы, что деформации скелета исчезнут по мере взросления ребенка. Однако деформации и уменьшенный рост будут постоянными, если ребенок пройдет период полового созревания без лечения.
Профилактика
Вы можете помочь защитить своего ребенка от последствий рахита, изучив их факторы риска дефицита витамина D и приняв меры по его предотвращению. Предложения включают:
- Солнечный свет — разумный баланс воздействия солнца и защиты от солнца может защитить от дефицита витамина D, не подвергая вашего ребенка риску рака кожи.Рекомендуемое количество солнечного света каждый день — несколько минут солнечного света до 10 утра и после 15 часов каждый день (с сентября по апрель) и два-три часа пребывания на солнце в течение недели (с мая по август). Всегда защищайте кожу вашего ребенка от солнца в периоды пикового воздействия ультрафиолета одеждой, тенью и / или солнцезащитным кремом.
- Диета — включите в рацион ребенка продукты, богатые витамином D и кальцием. Продукты, естественно содержащие витамин D, включают жирную рыбу (особенно сардины, лосось, сельдь и скумбрию), печень и яичные желтки.Продукты, «обогащенные» витамином D, включают маргарин и молоко (в том числе обогащенное детское молоко).
- Добавки — проконсультируйтесь с лечащим врачом или поставщиком медицинских услуг о том, следует ли назначать ребенку пищевые добавки.
Be SunSmart
Уровни УФ-излучения различаются в зависимости от местоположения, времени года, времени суток, облачности и окружающей среды. Младенцы и маленькие дети нуждаются в дополнительной защите из-за их чувствительной кожи. Высокий уровень УФ-излучения в Австралии означает, что большинство детей получают более чем достаточно витамина D, даже находясь на открытом воздухе в течение очень коротких периодов времени с небольшим количеством обнаженной кожи.
Людям с очень темной кожей может потребоваться в три-четыре раза больше времени на солнце, чем людям со светлой кожей. Это связано с тем, что пигменты темной кожи замедляют химическую реакцию, которая приводит к выработке витамина D.
Детям, находящимся на открытом воздухе в течение продолжительных периодов времени, с очень светлой кожей или имеющим семейный анамнез рака кожи, возможно, потребуется использовать солнцезащитный крем вне рекомендуемых часов. Поговорите со своим врачом для получения дополнительной информации.
Где получить помощь
- Ваш врач
- Медсестра по охране здоровья матери и ребенка
- Педиатр
- Эндокринолог
- Ассоциация диетологов Австралии Тел.1800 812 942
Что следует помнить
- Рахит — это предотвратимое заболевание костей, поражающее детей грудного и раннего возраста и вызывающее мягкость и ослабление костей.
- Рахит вызывается недостатком витамина D, кальция или фосфора.
- Дефицит витамина D может возникать в результате темной кожи, недостаточного воздействия солнечных лучей, недостаточности питательных веществ и заболеваний печени, почек или тонкого кишечника.
- Варианты лечения включают улучшение воздействия солнечного света, диету, витамин D и минеральные добавки.
Лечение пищевого рахита у детей в Индии: рандомизированное контролируемое исследование | Журнал тропической педиатрии
Аннотация
Введение: Рахит обычно связывают с дефицитом витамина D. Однако недавние исследования показали, что причиной этого является дефицит кальция в пище. Информация об относительной эффективности кальция, витамина D или обоих вместе при лечении рахита ограничена.
Цель: изучить влияние лечения кальцием, витамином D или их комбинацией на лечение пищевого рахита у детей раннего возраста.
Дизайн: рандомизированное контролируемое исследование.
Методы: Шестьдесят семь случаев пищевого рахита в возрастной группе от 6 месяцев до 5 лет были случайным образом распределены для приема витамина D (однократная внутримышечная доза 600000 МЕ), кальция (75 мг / кг / день элементарного кальция перорально) или комбинация двух вышеперечисленных в течение 12 недель. Демографические параметры, статус питания, потребление кальция и фитатов с пищей были оценены для всех. Рентгенограммы (запястье и колено) и биохимические параметры (сывороточный кальций, неорганический фосфат, щелочная фосфатаза, 25-гидроксихолекальциферол и паратиреоидный гормон) оценивались на исходном уровне, через 6 и 12 недель для подтверждения заживления.
Результаты: Среднее потребление кальция с пищей во всех случаях было низким (204 ± 129 мг / день). Средний уровень 25-гидроксихолекальциферола D в сыворотке крови составлял 15,9 ± 12,4 нг / мл, а у 82,1% пациентов уровень витамина D в сыворотке был <20 нг / мл, что свидетельствует о дефиците витамина D. После 6 и 12 недель лечения радиологические и биохимические свидетельства заживления рахита наблюдались во всех группах лечения, хотя и в разной степени. Комбинированная конечная точка нормальной щелочной фосфатазы сыворотки и полного радиологического заживления через 12 недель наблюдалась у 50% пациентов, получавших комбинированную терапию, по сравнению с 15.7% испытуемых получали только витамин D и 11,7% - только кальций.
Выводы. У детей с рахитом был низкий уровень витамина D в сыворотке крови и низкое потребление кальция с пищей. Наилучший терапевтический ответ наблюдался при комбинации витамина D и кальция, чем при приеме любого из них по отдельности.
Регистрационный номер исследования: CTRI / 2010/091/000448
Введение
Рахит, распространенное нарушение питания, обычно связывают с дефицитом витамина D. Однако в последние несколько десятилетий исследования, проведенные в некоторых тропических странах, показали, что дефицит кальция может играть более важную роль в возникновении рахита [1–6].У нигерийских детей, страдающих рахитом [1], добавление кальция в отдельности было столь же эффективным, как и комбинация витамина D и кальция для выздоровления. Исследования среди взрослых [7] и детей [8] в Индии показали, что потребление кальция нашим населением намного ниже рекомендуемой нормы. В Индии преобладает вегетарианская диета, основанная на злаках и бобовых, и часто не хватает молока и молочных продуктов [9]. Низкое содержание кальция в рационе дополнительно усугубляется высоким уровнем фитатов в вегетарианской пище.Кроме того, исследования, проведенные во многих странах мира, включая Индию, показали широкую распространенность дефицита витамина D [10–13]. В недавнем исследовании Seth et al. [14] обнаружил сывороточный 25-гидроксихолекальциферол D (25OHD) <10 нг / мл у 47,8% практически здоровых кормящих матерей и 43,2% их маленьких детей. Поскольку дефицит как кальция, так и витамина D, вероятно, присутствует у детей в Индии и других азиатских странах, относительный вклад каждого из них в этиологию рахита и оптимальную терапевтическую стратегию его лечения не определен.Мы попытались изучить влияние добавок с кальцием, витамином D или их комбинацией на лечение пищевого рахита у индийских детей.
Объекты и методы
Субъекты
Мы набрали 100 детей в возрасте от 6 месяцев до 5 лет с клиническими и радиологическими особенностями пищевого рахита из амбулаторного отделения больницы третичного медицинского обслуживания в Северной Индии с декабря 2007 года по январь 2009 года.Пациенты с признаками, указывающими на непищевую этиологию (заболевание почек или печени, состояния мальабсорбции, прием противоэпилептических препаратов или любое хроническое заболевание), были исключены из исследования, как и пациенты с гипокальциемическими припадками или с потреблением кальция или витаминов в анамнезе. Добавки D в предыдущие 6 месяцев. Соответствующая лабораторная оценка была проведена для исключения непищевого рахита там, где это показано. Участие было добровольным, и информированное письменное согласие было получено от родителей или опекунов каждого ребенка.Протокол исследования был одобрен институциональным этическим комитетом.
Из 100 детей, прошедших скрининг, 18 принимали добавки кальция / витамина D в течение предшествующих 6 месяцев, 5 страдали хроническим медицинским / хирургическим заболеванием, 7 не соответствовали критериям возрастного диапазона и 3 отказались дать согласие. Таким образом, в исследование было включено 67 случаев (рис. 1).
Рис. 1.
Рис. 1.
Сбор данных и образцов
Набранных субъектов оценивали по демографическим параметрам (возраст, пол и ежемесячный семейный доход).Была получена подробная диетическая оценка, включая историю грудного вскармливания и прикорма. Диетическая оценка проводилась с использованием 24-часового опроса о питании и частоты приема пищи для расчета потребления молочных продуктов кальция, фосфатов и фитатов. Также была запрошена информация о характере, возникновении и продолжительности проявления признаков. Регистрировались рост (длина тела для детей младше 2 лет) и вес, и Z -баллы для веса для возраста и роста для возраста были рассчитаны с использованием эталонных стандартов роста Всемирной организации здравоохранения 2006 г. [15].
Биохимические измерения
Биохимическая оценка включала уровни сывороточного кальция, фосфата, щелочной фосфатазы (ЩФ), 25OHD и паратироидного гормона (ПТГ). Уровень кальция в сыворотке измерялся калориметрическим методом [нормальный диапазон для кальция (общего) 8,8–10,8 мг / дл, с аналитической чувствительностью 0,2 мг / дл и кальция (ионного) 4,4–5,4 мг / дл]. Фосфат сыворотки и ЩФ определялись фотометрическим анализом (нормальный диапазон для фосфата сыворотки 3,8–6,5 мг / дл, аналитическая чувствительность 0.3 мг / дл и сывороточной ЩФ 420 МЕ / л с аналитической чувствительностью 5 МЕ / л).
Уровни 25OHD и ПТГ в сыворотке измеряли электрохемилюминесцентным анализом с использованием набора Cobas. Аналитическая чувствительность анализа составила 4 нг / мл. Нормальный диапазон сывороточного ПТГ составлял 15–65 пг / мл с аналитической чувствительностью 1,2 пг / мл. Основываясь на принятых в настоящее время педиатрических стандартах, уровень 25OHD в сыворотке <20 нг / мл был определен как дефицит витамина D [16,17].
Радиологическое обследование
Были получены рентгенограммы левого запястья и колена, которые оценивались двумя отдельными наблюдателями с использованием метода, разработанного Thacher et al. [18] по шкале от 0 до 10 баллов. Для анализа использовалось среднее значение двух оценок. Межклассовая корреляция оценок, наблюдаемая между наблюдателями, составляла 0,90, а корреляция внутри наблюдателей была ≥0,91, что указывает на хорошую воспроизводимость. Радиологический балл> 1,5 указывает на рахит.
Рандомизация и назначение лечения
Субъекты были рандомизированы с использованием блочной рандомизации в одну из следующих трех групп лечения:
Группа 1: однократная внутримышечная инъекция витамина D 600 000 МЕ.
Группа 2: однократная внутримышечная инъекция 600 000 МЕ витамина D и 75 мг / кг элементарного кальция тремя разделенными дозами в день в течение 12 недель.
Группа 3: 75 мг / кг элементарного кальция в три приема в день в течение 12 недель.
Скрытие выделения было достигнуто с помощью непрозрачных запечатанных конвертов. Субъекты были повторно оценены через 6 и 12 недель после начала терапии для подтверждения заживления путем повторной оценки радиологического балла и измерения сывороточного кальция (общего и ионного), неорганического фосфата и ЩФ.Сыворотка 25OHD и сывороточный ПТГ были повторно оценены через 12 недель. И радиолог, и биохимик не знали протокола лечения.
Статистический анализ
Основными переменными для сравнения между тремя группами лечения были улучшение радиологического балла и биохимических параметров заживления рахита через 12 недель. Данные были проанализированы с использованием программного обеспечения Windows SPSS (версия 10). Параметрические данные представлены как среднее ± стандартное отклонение. Непараметрические данные представлены как медиана с межквартильным размахом.Параметрические переменные сравнивались с использованием теста Стьюдента t – и непараметрических переменных с помощью теста Манна-Уитни U . Дихотомические переменные сравнивались с использованием критерия χ 2 . Коэффициенты корреляции Пирсона и Спирмена использовались, чтобы найти корреляцию между параметрическими и непараметрическими переменными, соответственно.
Результаты
Из 20 случаев были поданы жалобы, относящиеся в первую очередь к рахиту (кривые ноги 14, задержка ходьбы 14).В остальных 47 случаях рахит был обнаружен случайно. У этих детей заболеваниями были инфекция нижних дыхательных путей (37), инфекция верхних дыхательных путей (6) и острый гастроэнтерит (2). Двое пациентов были братьями и сестрами других пациентов, вызванных во время последующих посещений.
Исходные характеристики случаев показаны в таблице 1. Группы были сопоставимы по всем параметрам, за исключением разницы в содержании кальция в сыворотке (ионный) между группами 2 и 3, потребления фосфатов с пищей между группами 1 и 2 и пищевых волокон и оксалатов. между группами 1 и 3.При поступлении на вскармливание грудью находился 41 ребенок (в том числе 30 — исключительно грудным вскармливанием). Поскольку невозможно было измерить молочную продуктивность их матерей, мы оценили диету по различным компонентам только для тех детей ( n = 26), которых не кормили грудью на момент поступления.
Таблица 1Исходные характеристики субъектов исследования в трех группах
| Параметр . | Группа 1 ( n = 23) . | Группа 2 ( n = 22) . | Группа 3 ( n = 22) . | P (1 против 2) . | P (2 против 3) . | P (3 против 1) . | |
|---|---|---|---|---|---|---|---|
| Возраст (мес.) | 16,48 ± 11,96 | 17,05 ± 10,67 | 19,27 ± 13,04 | 0,98 | 0,54 | 0,46 | |
| 6–60 | 6–60 | — | — | — | |||
| Пол | M = 13, F = 10 | M = 9, F = 13 | M = 13, F = 9 | — | — | — | |
| Высота Z — оценка | -1.72 ± 1,00 | -1,59 ± 1,06 | -1,82 ± 1,17 | 0,66 | 0,49 | 0,75 | |
| Вес Z -1 балл | -1,39 ± 1,10 | 7± 1,12 | 0,23 | 0,18 | 0,87 | ||
| УФ-оценка (мин · м 2 / день) | 1,78 ± 2,82 | 1,96 ± 3,0 | 1,74 ± 2,70 | 0,83 907 0.96 | |||
| Общее потребление кальция с пищей (мг / сут) | 204,0 ± 182,67 | 202,25 ± 91,66 | 207,4 ± 100,2 | 0,98 | 0,91 | 0,89 | 88,70 ± 156,02 | 73,55 ± 112,77 | 94,27 ± 124,4 | 0,98 | 0,57 | 0,95 |
| Потребление пищевых волокон (мг / сут) | 0,41 90 ± 0,30 | 0,41 ± 0,30 | ± 0,54 | 1,1 ± 0,67 | 0,49 | 0,08 | 0,01 * |
| Диетический фосфат (мг / сут) | 274,0 ± 132,2 | 490,29 ± 249,45 | 360,97 0,14 | 0,10 | |||
| Диетические фитаты (мг / день) | 29,83 ± 25,0 | 16,55 ± 17,93 | 26,57 ± 21,90 | 0,23 | 0,312 | 0,75 | 0,312 |
| 0,75 Потребление оксидов | 0,75 907 ) | 4.7 ± 3,94 | 7,84 ± 5,00 | 7,8 ± 2,4 | 0,16 | 0,16 | 0,04 * |
| Параметр . | Группа 1 ( n = 23) . | Группа 2 ( n = 22) . | Группа 3 ( n = 22) . | P (1 против 2) . | P (2 против 3) . | P (3 против 1) . | |
|---|---|---|---|---|---|---|---|
| Возраст (мес.) | 16,48 ± 11,96 | 17,05 ± 10,67 | 19,27 ± 13,04 | 0,98 | 0,54 | 0,46 | |
| 6–60 | 6–60 | — | — | — | |||
| Пол | M = 13, F = 10 | M = 9, F = 13 | M = 13, F = 9 | — | — | — | |
| Высота Z — оценка | -1.72 ± 1,00 | -1,59 ± 1,06 | -1,82 ± 1,17 | 0,66 | 0,49 | 0,75 | |
| Вес Z -1 балл | -1,39 ± 1,10 | 7± 1,12 | 0,23 | 0,18 | 0,87 | ||
| УФ-оценка (мин · м 2 / день) | 1,78 ± 2,82 | 1,96 ± 3,0 | 1,74 ± 2,70 | 0,83 907 0.96 | |||
| Общее потребление кальция с пищей (мг / сут) | 204,0 ± 182,67 | 202,25 ± 91,66 | 207,4 ± 100,2 | 0,98 | 0,91 | 0,89 | 88,70 ± 156,02 | 73,55 ± 112,77 | 94,27 ± 124,4 | 0,98 | 0,57 | 0,95 |
| Потребление пищевых волокон (мг / сут) | 0,41 90 ± 0,30 | 0,41 ± 0,30 | ± 0,54 | 1,1 ± 0,67 | 0,49 | 0,08 | 0,01 * |
| Диетический фосфат (мг / сут) | 274,0 ± 132,2 | 490,29 ± 249,45 | 360,97 0,14 | 0,10 | |||
| Диетические фитаты (мг / день) | 29,83 ± 25,0 | 16,55 ± 17,93 | 26,57 ± 21,90 | 0,23 | 0,312 | 0,75 | 0,312 |
| 0,75 Потребление оксидов | 0,75 907 ) | 4.7 ± 3,94 | 7,84 ± 5,00 | 7,8 ± 2,4 | 0,16 | 0,16 | 0,04 * |
Исходные характеристики субъектов исследования в трех группах
| Параметр . | Группа 1 ( n = 23) . | Группа 2 ( n = 22) . | Группа 3 ( n = 22) . | P (1 vs.2) . | P (2 против 3) . | P (3 против 1) . | |
|---|---|---|---|---|---|---|---|
| Возраст (мес.) | 16,48 ± 11,96 | 17,05 ± 10,67 | 19,27 ± 13,04 | 0,98 | 0,54 | 0,46 | |
| 6–60 | 6–60 | — | — | — | |||
| Пол | M = 13, F = 10 | M = 9, F = 13 | M = 13, F = 9 | — | — | — | |
| Высота Z — оценка | -1.72 ± 1,00 | -1,59 ± 1,06 | -1,82 ± 1,17 | 0,66 | 0,49 | 0,75 | |
| Вес Z -1 балл | -1,39 ± 1,10 | 7± 1,12 | 0,23 | 0,18 | 0,87 | ||
| УФ-оценка (мин · м 2 / день) | 1,78 ± 2,82 | 1,96 ± 3,0 | 1,74 ± 2,70 | 0,83 907 0.96 | |||
| Общее потребление кальция с пищей (мг / сут) | 204,0 ± 182,67 | 202,25 ± 91,66 | 207,4 ± 100,2 | 0,98 | 0,91 | 0,89 | 88,70 ± 156,02 | 73,55 ± 112,77 | 94,27 ± 124,4 | 0,98 | 0,57 | 0,95 |
| Потребление пищевых волокон (мг / сут) | 0,41 90 ± 0,30 | 0,41 ± 0,30 | ± 0,54 | 1,1 ± 0,67 | 0,49 | 0,08 | 0,01 * |
| Диетический фосфат (мг / сут) | 274,0 ± 132,2 | 490,29 ± 249,45 | 360,97 0,14 | 0,10 | |||
| Диетические фитаты (мг / день) | 29,83 ± 25,0 | 16,55 ± 17,93 | 26,57 ± 21,90 | 0,23 | 0,312 | 0,75 | 0,312 |
| 0,75 Потребление оксидов | 0,75 907 ) | 4.7 ± 3,94 | 7,84 ± 5,00 | 7,8 ± 2,4 | 0,16 | 0,16 | 0,04 * |
| Параметр . | Группа 1 ( n = 23) . | Группа 2 ( n = 22) . | Группа 3 ( n = 22) . | P (1 против 2) . | P (2 против 3) . | P (3 против 1) . | |
|---|---|---|---|---|---|---|---|
| Возраст (мес.) | 16,48 ± 11,96 | 17,05 ± 10,67 | 19,27 ± 13,04 | 0,98 | 0,54 | 0,46 | |
| 6–60 | 6–60 | — | — | — | |||
| Пол | M = 13, F = 10 | M = 9, F = 13 | M = 13, F = 9 | — | — | — | |
| Высота Z — оценка | -1.72 ± 1,00 | -1,59 ± 1,06 | -1,82 ± 1,17 | 0,66 | 0,49 | 0,75 | |
| Вес Z -1 балл | -1,39 ± 1,10 | 7± 1,12 | 0,23 | 0,18 | 0,87 | ||
| УФ-оценка (мин · м 2 / день) | 1,78 ± 2,82 | 1,96 ± 3,0 | 1,74 ± 2,70 | 0,83 907 0.96 | |||
| Общее потребление кальция с пищей (мг / сут) | 204,0 ± 182,67 | 202,25 ± 91,66 | 207,4 ± 100,2 | 0,98 | 0,91 | 0,89 | 88,70 ± 156,02 | 73,55 ± 112,77 | 94,27 ± 124,4 | 0,98 | 0,57 | 0,95 |
| Потребление пищевых волокон (мг / сут) | 0,41 90 ± 0,30 | 0,41 ± 0,30 | ± 0,54 | 1,1 ± 0,67 | 0,49 | 0,08 | 0,01 * |
| Диетический фосфат (мг / сут) | 274,0 ± 132,2 | 490,29 ± 249,45 | 360,97 0,14 | 0,10 | |||
| Диетические фитаты (мг / день) | 29,83 ± 25,0 | 16,55 ± 17,93 | 26,57 ± 21,90 | 0,23 | 0,312 | 0,75 | 0,312 |
| 0,75 Потребление оксидов | 0,75 907 ) | 4.7 ± 3,94 | 7,84 ± 5,00 | 7,8 ± 2,4 | 0,16 | 0,16 | 0,04 * |
На рисунке 2 показано частотное распределение 25OHD в сыворотке крови среди испытуемых. В целом 82,1% (55/67) субъектов имели 25OHD в сыворотке <20 нг / мл, что свидетельствует о дефиците витамина D. Значимая отрицательная корреляция ( r = -0,279) наблюдалась между потреблением кальция с пищей и радиологическим баллом ( p = 0,0287). Корреляция между потреблением кальция с пищей и уровнем ПТГ в сыворотке также была значительной ( r = -0.26; р = 0,02). Не было корреляции между потреблением кальция с пищей и уровнем ЩФ и неорганическим фосфатом в сыворотке, а также между 25OHD в сыворотке и радиологическим баллом.
Рис. 2.
Частотное распределение уровней 25OHD в сыворотке крови у испытуемых ( n = 67) при поступлении.
Рис. 2.
Частотное распределение уровней 25OHD в сыворотке крови у испытуемых ( n = 67) при поступлении.
Пятьдесят шесть пациентов (19, 20 и 17 в группах 1, 2 и 3 соответственно) наблюдались до 12 недель (рис.1). Во всех случаях были получены рентгенологические и биохимические свидетельства заживления рахита после 6 и 12 недель лечения, независимо от группы лечения. Однако улучшение было в разной степени (таблицы 2 и 3 и рис. 3). Наилучший радиологический ответ наблюдался в группе 2, в которой 70% случаев имели средний радиологический балл ≤1,5, свидетельствующий о полном заживлении через 12 недель, по сравнению с 42,1% в группе 1 и 23,5% в группе 3. Аналогичным образом 70 % испытуемых в группе 2 по сравнению с 36,8% в группах 1 и 17.6% в группе 3 достигли нормализации сывороточной ЩФ. Комбинированная конечная точка нормальной сывороточной ЩФ и радиологических свидетельств полного заживления через 12 недель наблюдалась у 50% пациентов в группе 2 по сравнению с 15,7% в группе 1 и 11,7% в группе 3.
Рис. 3.
Концентрация щелочной фосфатазы в сыворотке и рентгенологические показатели после 12 недель лечения витамином D, кальцием или комбинацией витамина D и кальция. (Горизонтальная линия представляет собой верхний предел нормального диапазона щелочной фосфатазы в сыворотке крови (420 МЕ / л).Вертикальная линия представляет собой рентгенографический балл ≤1,5, значение, которое считается показателем полного заживления, оцениваемого рентгенологически).
Рис. 3.
Концентрация щелочной фосфатазы в сыворотке и рентгенологические показатели после 12 недель лечения витамином D, кальцием или комбинацией витамина D и кальция. (Горизонтальная линия представляет собой верхний предел нормального диапазона щелочной фосфатазы в сыворотке крови (420 МЕ / л). Вертикальная линия представляет собой рентгенографический балл ≤1.5, значение, которое считается показателем того, что заживление, оцениваемое рентгенологически, завершено).
Таблица 2Влияние лечения одним витамином D (группа 1), комбинацией витамина D и кальция (группа 2) и одним кальцием (группа 3) на параметры заживления
| . | Группа 1 ( n = 19) . | Группа 2 ( n = 20) . | Группа 3 ( n = 17) . | P (1 против 2) . | P (2 против 3) . | P (3 против 1) . | |||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Щелочная фосфатаза в сыворотке крови (МЕ / л) | |||||||||||
| Исходный уровень | 1222,4 ± 325,4 907,46 ± 0,07 907,4 ± 0,07 | 0.07 | 0,91 | ||||||||
| 12 недель | 539,3 ± 208,1 | 363,8 ± 135,7 | 535,6 ± 169,7 | 0,01 | 0,01 | 0,88 | |||||
| Исходный | 2,8 ± 0,7 | 2,6 ± 0,6 | 2,9 ± 0,8 | 0,39 | 0.28 | 0,81 | |||||
| 12 недель | 4,7 ± 0,5 | 5,3 ± 0,5 | 4,4 ± 0,6 | 0,01 | 0,01 | 0,44 | |||||
| Сыворотка 25OHD b 907 мл | |||||||||||
| Исходный | 14,1 ± 10,5 | 19,4 ± 17,9 | 14,4 ± 5,7 | 0,23 | 0,22 907.88 | ||||||
| 12 недель | 32,8 ± 23,8 | 31,0 ± 30,9 | 21,4 ± 21,7 | 0,06 | 0,92 | 0,07 | |||||
| ПТГ в сыворотке (пг / мл) 907 | |||||||||||
| Исходный уровень | 170,1 ± 108,1 | 228,5 ± 216,6 | 137,4 ± 98,9 | 0,26 | 0,08 | 0,29 | 45,9 ± 40,1 | 48,6 ± 34,7 | 0,65 | 0,19 | 0,09 |
| Кальций в сыворотке (общий) c (мг / дл) | 907 | ||||||||||
| Исходный уровень | 8,6 ± 0,9 | 8,4 ± 0,8 | 8,7 ± 0,7 | 0,32 | 0,32 | 0,77 | |||||
| 12 недель | 9.5 ± 0,6 | 10,3 ± 0,8 | 9,5 ± 0,6 | 0,01 | 0,01 | 0,48 | |||||
| Кальций в сыворотке (ионный) c (мг / дл) | 907 | 907 | |||||||||
| Исходный уровень | 3,9 ± 0,5 | 3,7 ± 0,3 | 4,0 ± 0,6 | 0,08 | 0,03 | 0,59 | |||||
| 12 недель | 4.7 ± 0,4 | 5,1 ± 0,5 | 4,7 ± 0,3 | 0,01 | 0,01 | 0,11 | |||||
| Рентгенологическая оценка | 907 | 907 907 | 8,5 ± 2,1 | 7,8 ± 2,2 | 0,23 | 0,45 | 0,67 | ||||
| 12 недель | 2,1 ± 0,7 | 1.4 ± 0,4 | 3,3 ± 1,7 | 0,01 | 0,01 | 0,01 |
| . | Группа 1 ( n = 19) . | Группа 2 ( n = 20) . | Группа 3 ( n = 17) . | P (1 против 2) . | P (2 против 3) . | P (3 vs.1) . |
|---|---|---|---|---|---|---|
| Щелочная фосфатаза в сыворотке крови (МЕ / л) | ||||||
| Исходный уровень | 1222,4 ± 325,4 907,46 ± 0,07 907,4 ± 0,07 | 0,07 | 0,91 | |||
| 12 недель | 539,3 ± 208,1 | 363,8 ± 135,7 | 535,6 ± 169,7 | 0.01 | 0,01 | 0,88 |
| Фосфат сыворотки a (мг / дл) | ||||||
| 907 0,67 ± 0,75 0,67 2,9 ± 0,8 | 0,39 | 0,28 | 0,81 | |||
| 12 недель | 4,7 ± 0,5 | 5,3 ± 0,5 | 4,4 ± 0,6 | 0,01 | 0.01 | 0,44 |
| Сыворотка 25OHD b (нг / мл) | ||||||
| Исходный уровень | 10745907,4 907,4 ± 9,4 | 0,23 | 0,22 | 0,88 | ||
| 12 недель | 32,8 ± 23,8 | 31,0 ± 30,9 | 21,4 ± 21,7 | 0,06 | 0.92 | 0,07 |
| ПТГ в сыворотке (пг / мл) | ||||||
| Исходный уровень | 170,1 ± 108,1 | 170,1 ± 108,1 | 0,08 | 0,29 | ||
| 12 недель | 51,5 ± 33,4 | 45,9 ± 40,1 | 48,6 ± 34,7 | 0,65 | 0,19 | 0.09 |
| Сыворотка кальция (всего) с (мг / дл) | ||||||
| Исходные | 8,6 ± 0,9 | 8,4 ± 0,8 | 8,7 ± 0,7 | 0,32 | 0,32 | 0,77 |
| 12 | недель 9,5 ± 0,6 | 10,3 ± 0,8 | 9,5 ± 0,6 | 0,01 0,01 | 0.48 | |
| Сыворотка кальция (ионный) с (мг / дл) | ||||||
| Исходные | 3,9 ± 0,5 | 3,7 ± 0,3 | 4,0 ± 0,6 | 0,08 | 0,03 | 0,59 |
| 12 | недель 4,7 ± 0,4 | 5,1 ± 0,5 | 4,7 ± 0,3 | 0,01 0,01 | 0.11 | |
| Рентгенологическая оценка | ||||||
| Исходный уровень | 7,5 ± 2,9 | 8,5 ± 2,1 | 907 465 907 2,2 ± 7,8 ± 2,2 | |||
| 12 недель | 2,1 ± 0,7 | 1,4 ± 0,4 | 3,3 ± 1,7 | 0,01 | 0,01 | 0,01 |
Эффект лечения одним витамином D (группа 1), комбинацией витаминов D и кальций (группа 2) и только кальций (группа 3) по параметрам заживления
| . | Группа 1 ( n = 19) . | Группа 2 ( n = 20) . | Группа 3 ( n = 17) . | P (1 против 2) . | P (2 против 3) . | P (3 против 1) . | |||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Щелочная фосфатаза сыворотки (МЕ / л) | |||||||||||||
| Исходный уровень | 1222.4 ± 325,4 | 1404,5 ± 381,5 | 1212,8 ± 290,8 | 0,09 | 0,07 | 0,91 | |||||||
| 12 недель | 539,3 ± 208,1 | 363,8 ± 7 135,7 | 0,01 | 363,8 ± 135,7 | 0,07 | 0,88 | |||||||
| Фосфат сыворотки a (мг / дл) | |||||||||||||
| Исходный уровень | 2.8 ± 0,7 | 2,6 ± 0,6 | 2,9 ± 0,8 | 0,39 | 0,28 | 0,81 | |||||||
| 12 недель | 4,7 ± 0,5 | 5,3 ± 0,5 | 4,4 ± 0,6 | 0,01 0,01 0,01 0,01 | 0,44 | ||||||||
| Сыворотка 25OHD b (нг / мл) | |||||||||||||
| Исходный уровень | 14,1 ± 10.5 | 19,4 ± 17,9 | 14,4 ± 5,7 | 0,23 | 0,22 | 0,88 | |||||||
| 12 недель | 32,8 ± 23,8 | 31,0 ± 30,9 | 21,4 907 907 0,07 907 0,07 | ||||||||||
| ПТГ в сыворотке (пг / мл) | |||||||||||||
| Исходный уровень | 170,1 ± 108,1 | 228.5 ± 216,6 | 137,4 ± 98,9 | 0,26 | 0,08 | 0,29 | |||||||
| 12 недель | 51,5 ± 33,4 | 45,9 ± 40,1 | 48,6 ± 34,7 | 0,65 909 | Кальций в сыворотке (общий) c (мг / дл) | ||||||||
| Исходный уровень | 8,6 ± 0,9 | 8.4 ± 0,8 | 8,7 ± 0,7 | 0,32 | 0,32 | 0,77 | |||||||
| 12 недель | 9,5 ± 0,6 | 10,3 ± 0,8 | 9,5 ± 0,6 | 0,01 | 0,01 | 0,07 | Кальций в сыворотке (ионный) c (мг / дл) | ||||||
| Исходный уровень | 3,9 ± 0,5 | 3.7 ± 0,3 | 4,0 ± 0,6 | 0,08 | 0,03 | 0,59 | |||||||
| 12 недель | 4,7 ± 0,4 | 5,1 ± 0,5 | 4,7 ± 0,3 | 0,01 | |||||||||
| 0,01 907 | Рентгенологическая оценка | ||||||||||||
| Исходный уровень | 7,5 ± 2,9 | 8,5 ± 2,1 | 7.8 ± 2,2 | 0,23 | 0,45 | 0,67 | |||||||
| 12 недель | 2,1 ± 0,7 | 1,4 ± 0,4 | 3,3 ± 1,7 | 0,01 | 0,01 | 41 0,07 | 907 907 9015 .Группа 1 ( n = 19) . | Группа 2 ( n = 20) . | Группа 3 ( n = 17) . | P (1 против 2) . | P (2 против 3) . | P (3 против 1) . | |
| Щелочная фосфатаза в сыворотке крови (МЕ / л) | |||||||||||||
| Исходный уровень | 1222,4 ± 325,4 907,46 ± 0,07 907,4 ± 0,07 | 0.07 | 0,91 | ||||||||||
| 12 недель | 539,3 ± 208,1 | 363,8 ± 135,7 | 535,6 ± 169,7 | 0,01 | 0,01 | 0,88 | |||||||
| Исходный | 2,8 ± 0,7 | 2,6 ± 0,6 | 2,9 ± 0,8 | 0,39 | 0.28 | 0,81 | |||||||
| 12 недель | 4,7 ± 0,5 | 5,3 ± 0,5 | 4,4 ± 0,6 | 0,01 | 0,01 | 0,44 | |||||||
| Сыворотка 25OHD b 907 мл | |||||||||||||
| Исходный | 14,1 ± 10,5 | 19,4 ± 17,9 | 14,4 ± 5,7 | 0,23 | 0,22 907.88 | ||||||||
| 12 недель | 32,8 ± 23,8 | 31,0 ± 30,9 | 21,4 ± 21,7 | 0,06 | 0,92 | 0,07 | |||||||
| ПТГ в сыворотке (пг / мл) 907 | |||||||||||||
| Исходный уровень | 170,1 ± 108,1 | 228,5 ± 216,6 | 137,4 ± 98,9 | 0,26 | 0,08 | 0,29 | 45,9 ± 40,1 | 48,6 ± 34,7 | 0,65 | 0,19 | 0,09 | ||
| Кальций в сыворотке (общий) c (мг / дл) | 907 | ||||||||||||
| Исходный уровень | 8,6 ± 0,9 | 8,4 ± 0,8 | 8,7 ± 0,7 | 0,32 | 0,32 | 0,77 | |||||||
| 12 недель | 9.5 ± 0,6 | 10,3 ± 0,8 | 9,5 ± 0,6 | 0,01 | 0,01 | 0,48 | |||||||
| Кальций в сыворотке (ионный) c (мг / дл) | 907 | 907 | |||||||||||
| Исходный уровень | 3,9 ± 0,5 | 3,7 ± 0,3 | 4,0 ± 0,6 | 0,08 | 0,03 | 0,59 | |||||||
| 12 недель | 4.7 ± 0,4 | 5,1 ± 0,5 | 4,7 ± 0,3 | 0,01 | 0,01 | 0,11 | |||||||
| Рентгенологическая оценка | 907 | 907 907 | 8,5 ± 2,1 | 7,8 ± 2,2 | 0,23 | 0,45 | 0,67 | ||||||
| 12 недель | 2,1 ± 0,7 | 1.4 ± 0,4 | 3,3 ± 1,7 | 0,01 | 0,01 | 0,01 |
Процентное изменение различных параметров заживления через 12 недель в трех группах лечения
| Параметр . | Группа 1 (%) . | Группа 2 (%) . | Группа 3 (%) . |
|---|---|---|---|
| ЩФ в сыворотке (МЕ / л) | 34.5 ± 13,8 | 42,9 ± 12,3 | 34,2 ± 0,2 |
| ПТГ в сыворотке (пг / мл) | 69,0 ± 18,1 | 65,6 ± 28,8 | 49,7 ± 46,0 | 70741
| 9,3 Радиологическая оценка | 82,2 ± 5,8 | 59,6 ± 15,8 |
| Параметр . | Группа 1 (%) . | Группа 2 (%) . | Группа 3 (%) . |
|---|---|---|---|
| ЩФ в сыворотке (МЕ / л) | 34,5 ± 13,8 | 42,9 ± 12,3 | 34,2 ± 0,2 |
| ПТГ в сыворотке (пг / мл) | 69,0 ± 187 45,67 | 49,7 ± 46,0 | |
| Рентгенологическая оценка | 70,4 ± 9,3 | 82,2 ± 5,8 | 59,6 ± 15,8 |
Процентное изменение различных параметров заживления через 12 недель в трех группах лечения 970003
| Параметр . | Группа 1 (%) . | Группа 2 (%) . | Группа 3 (%) . |
|---|---|---|---|
| ЩФ в сыворотке (МЕ / л) | 34,5 ± 13,8 | 42,9 ± 12,3 | 34,2 ± 0,2 |
| ПТГ в сыворотке (пг / мл) | 69,0 ± 187 45,67 | 49,7 ± 46,0 | |
| Рентгенологическая оценка | 70,4 ± 9,3 | 82,2 ± 5,8 | 59.6 ± 15,8 |
| Параметр . | Группа 1 (%) . | Группа 2 (%) . | Группа 3 (%) . |
|---|---|---|---|
| ЩФ в сыворотке (МЕ / л) | 34,5 ± 13,8 | 42,9 ± 12,3 | 34,2 ± 0,2 |
| ПТГ в сыворотке (пг / мл) | 69,0 ± 187 45,67 | 49,7 ± 46,0 | |
| Рентгенологическая оценка | 70.4 ± 9,3 | 82,2 ± 5,8 | 59,6 ± 15,8 |
Примечательно, что даже при такой большой дозе витамина D 15 (78,9%) детей 1-й группы и 11 (55%) детей группы 2 все еще имели сыворотку 25OHD <20 нг / мл через 12 недель. Среднее значение сыворотки 25OHD в группах 1 и 2 составило 32,8 ± 23,8 и 31 ± 31 нг / мл соответственно.
Обсуждение
Обычно считается, что пищевой рахит вызван дефицитом витамина D. Однако исследования, проведенные в тропических странах (Нигерия [1] и Южная Африка [19]), показали, что низкое потребление кальция с пищей может иметь большее значение в причинно-следственной связи. рахита.Потребление кальция с пищей у населения Индии очень низкое [7,8]. Также у индийских детей часто встречается дефицит витамина D [13,14]. В этом исследовании мы изучили относительную эффективность приема кальция и витамина D по отдельности или в комбинации при лечении пищевого рахита. Несколько исследований [1–5] показали, что добавление кальция с терапией витамином D или без нее более эффективно, чем добавление только витамина D, для выздоровления при рахите. Наши результаты показывают, что комбинированная терапия кальцием и витамином D дает лучшее заживление пищевого рахита по сравнению с любым из них по отдельности.
Мы обнаружили, что 82,1% субъектов имели уровни 25OHD в сыворотке <20 нг / мл, что свидетельствует о дефиците витамина D. В нескольких других исследованиях [2,6] сообщалось об аналогичных уровнях витамина D в сыворотке крови при рахите. Таким образом, дефицит витамина D неизменно при рахите. Мы также обнаружили очень низкое потребление кальция с пищей у наших пациентов (204 ± 129 мг / день), что намного ниже, чем рекомендуемая суточная доза Индийского совета медицинских исследований (ICMR) [8] и Института медицины (IOM) [20]. 500 мг / день и 700–1000 мг / день соответственно.О низком потреблении кальция с пищей у детей с рахитом также сообщили Balasubramanian et al. [6] из Индии и Thacher et al. [2] из Нигерии. Регрессионный анализ показал значительную корреляцию радиологических показателей с потреблением кальция с пищей, но не с уровнями 25OHD в сыворотке.
Вероятно, что существующий дефицит витамина D у субъектов усугубляется гиперпаратиреозом, вызванным дефицитом кальция. Об этом явлении сообщили Clements et al. [21], которые показали в исследованиях на животных, что скорость инактивации витамина D в печени увеличивается из-за недостатка кальция. Эффект опосредуется 1,25-дигидроксивитамином D, вырабатываемым в ответ на вторичный гиперпаратиреоз, который способствует превращению витамина D в печени в инактивированные полярные продукты. Низкий уровень витамина D, в свою очередь, ухудшает всасывание кальция из кишечника, тем самым усугубляя дефицит кальция. Таким образом, сочетание низкого содержания кальция в рационе и неоптимального статуса витамина D усилит как дефицит, так и ускорит развитие рахита у детей.Основным источником кальция в исследуемой популяции было молоко и другие молочные продукты. Фитаты, фосфаты и клетчатка в рационе были в основном из злаков и овощей. Пшеница является основным продуктом питания исследуемой популяции и, как было установлено, является основным источником фитатов и клетчатки.
Мы сравнили эффективность трех различных методов лечения рахита. Хотя заживление наблюдалось во всех трех группах лечения, более раннее и лучшее заживление, определяемое комбинированной конечной точкой нормальной сывороточной ЩФ, и полное радиологическое заживление наблюдалось, когда и витамин D, и кальций вводились вместе, чем при введении любого из них по отдельности. .Поскольку только половина пациентов в группе 2, группе с наилучшим ответом, продемонстрировали полное доказательство выздоровления с точки зрения нормальной радиологической оценки и нормальной сывороточной ЩФ, результаты этого исследования также показывают, что для продолжения лечения требуется более 12 недель. обеспечить полное заживление.
Как и наше наблюдение, Kutluk et al. [22] из Италии обнаружил, что добавка как витамина D, так и кальция дает лучший ответ при лечении пищевого рахита по сравнению с кальцием или витамином D, принимаемыми отдельно.Однако Thacher et al. [1] из Нигерии обнаружил, что лечение одним кальцием индуцировало заживление, подобное комбинации кальция и витамина D, тогда как меньшая часть субъектов, принимавших только витамин D, демонстрировала заживление. В предыдущем исследовании пищевого рахита в Индии [6] сообщалось о полном биохимическом и радиологическом исцелении рахита в конце 3 месяцев у пациентов, получавших только кальций или кальций с витамином D. Однако низкий уровень последующего наблюдения (40%) и Использование переменных доз витамина D в группе, получающей комбинированную терапию (6000 МЕ перорального витамина D ежедневно в течение 3 месяцев для некоторых пациентов и однократная пероральная доза 600000 МЕ для некоторых пациентов) в этом исследовании ограничивает интерпретацию его результатов .
Есть некоторые опасения по поводу терапии мегадозами, ведущей к гиперкальциемии и гиперкальциурии. Мы измерили точечное соотношение кальция и креатинина в моче без голодания у всех пациентов, независимо от группы лечения. У двух пациентов, получавших комбинацию кальция и витамина D, через 3 и 4 недели после начала терапии развилась бессимптомная гиперкальциемия и гиперкальциурия. Однако затем эти пациенты наблюдались еженедельно с мониторингом сывороточного кальция и соотношения кальция и креатинина в моче.Гиперкальциемия и гиперкальциурия исчезли в течение следующих 4 недель у обоих пациентов. Ни один из этих двух не продемонстрировал каких-либо признаков кальцификации почек при ультразвуковом обследовании в начале, через 2, 3 и 6 месяцев после начала терапии. Однако изучение токсичности не было основной целью исследования, и их было недостаточно, чтобы сделать какие-либо выводы по вопросам безопасности.
Наше исследование имеет несколько ограничений, которые мы хотели бы отметить. Размер выборки был небольшим, а продолжительность наблюдения составила всего 12 недель, в течение которых полное заживление в большинстве случаев не достигалось.Тем не менее, результаты показывают, что у детей с рахитом наблюдается дефицит витамина D и низкое потребление кальция с пищей. Наилучшие терапевтические результаты достигаются, когда этих пациентов лечат как витамином D, так и кальцием. Добавки с витамином D и кальцием необходимо продолжать более 12 недель, чтобы обеспечить полное заживление.
Список литературы
1« и др.Сравнение кальция, витамина D или обоих при пищевом рахите у детей Нигерии
,New Engl J Med
,1999
, vol.341
(стр.563
—8
) 2« и др.Исследование факторов, связанных с пищевым рахитом, у детей Нигерии
,J Pediatr
,2000
, vol.137
(стр.367
—73
) 3« и др.Питательный рахит без дефицита витамина D в Бангладеш
,J Trop Pediatr
,1999
, vol.45
(стр.291
—3
) 4« и др.Рахит у детей Нигерии: следствие недостаточности питания кальцием
,Метаболизм
,1991
, т.40
(стр.209
—13
) 5« и др.Радиологическое и биохимическое разрешение пищевого рахита с кальцием
,Arch Dis Child
,2003
, vol.88
(стр.812
—17
) 6« и др.Различная роль дефицита витамина D в этиологии рахита у детей младшего возраста vs.подростки в Северной Индии
,J Trop Pediatr
,2003
, vol.49
(стр.201
—6
) 7,,, et al.Высокая распространенность низкого содержания кальция в пище, высокого потребления фитатов и дефицита витамина D у здоровых южных индейцев
,Am J Clin Nutr
,2007
, vol.85
(стр.1062
—7
) 8.Потребление кальция с пищей — критическая переоценка
,Indian J Med Res
,2008
, vol.127
(стр.269
—73
) 9Национальный институт питания
Диета и состояние питания населения и распространенность гипертонии среди взрослых в сельской местности
10,,, et al.Частота недостаточности витамина D у здоровых детей в возрасте от 1 до 16 лет в Турции
,Pediatr Int
,2011
, vol.53
(стр.968
—73
) 11« и др.Клиническая характеристика и распространенность недостаточности витамина D у детей младше двух лет
,Korean J Pediatr
,2011
, vol.54
(стр.298
—303
) 12,,, et al.Эпидемиология дефицита витамина D у детей, обращающихся в педиатрическую ортопедическую службу Великобритании
,J Pediatr Orthop
,2011
, vol.31
(стр.798
—802
) 13« и др.Уровень витамина D и минеральной плотности костей здоровых школьников в северной Индии
,Am J Clin Nutr
,2005
, vol.82
(стр.477
—82
) 14« и др.Состояние питания детей, вскармливаемых исключительно грудью, и их матерей с витамином D
,J Pediatr Endocrinol Metab
,2009
, vol.22
(стр.241
—6
) 15Нормы роста детей ВОЗ.
16« и др.Изложение позиции IOF: рекомендации по витамину D для пожилых людей
,Osteoporos Int
,2010
, vol.21
(стр.1151
—4
) 17« и др.Отчет Института медицины о рекомендуемом потреблении кальция и витамина D с пищей за 2011 год: что необходимо знать клиницистам
,J Clin Endocrinol Metab
,2011
, vol.96
(стр.53
—8
) 18,,, et al.Метод радиографической оценки степени тяжести пищевого рахита
,J Trop Pediatr
,2000
, vol.46
(стр.132
—9
) 19,,, et al.Рахит у детей сельского происхождения в Южной Африке: является ли низкий уровень кальция в рационе фактором?
,J Педиатр
,1978
, т.92
(стр.320
—4
) 20,,, et al.Отчет Института медицины о рекомендуемом потреблении кальция и витамина D с пищей за 2011 год: что необходимо знать клиницистам
,J Clin Endocrinol Metab
,2011
, vol.96
(стр.53
—8
) 21,,.Новый механизм индуцированного дефицита витамина D при недостатке кальция
,Nature
,1987
, vol.325
(стр.62
—5
) 22,,.Сравнение перорального приема кальция, высоких доз витамина D и их комбинации при лечении пищевого рахита у детей
,J Trop Pediatr
,2002
, vol.48
(стр.351
—3
)© Автор [2012]. Опубликовано Oxford University Press. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
Рахит — симптомы, причины, лечение
Рахит — это болезнь у детей, при которой кости становятся мягче, чем обычно, что приводит к слабости и деформации мышц и костей.Рахит — это нарушение минерализации пластин роста костей. Самая частая причина рахита — недостаток витамина D.
Рахит необычен в Соединенных Штатах, но его заболеваемость растет. Дети с риском развития мягких костей обычно обладают одним или несколькими факторами риска, связанными с низким уровнем витамина D и кальция. Детям с более темной кожей требуется больше солнечного света для выработки витамина D, и они подвергаются большему риску, если воздействие солнечного света ограничено, например, в зимние месяцы.Дети с непереносимостью лактозы, находящиеся на строго грудном вскармливании или имеющие генетическое заболевание, влияющее на усвоение витамина D, также подвержены риску развития рахита.
Рахит вызывается неправильной минерализацией в процессе костеобразования. Поскольку витамин D, кальций и фосфор необходимы для укрепления костей, недостаток этих веществ повлияет на кости. На уровень витамина D могут влиять множество факторов, включая окружающую среду, генетику и диету. Окружающая среда может играть роль в дефиците витамина D, потому что солнечный свет отвечает за производство витамина D в организме.Генетические нарушения, влияющие на всасывание витамина D, также могут вызывать рахит. Недостаточное потребление молока и молочных продуктов с высоким содержанием витамина D и кальция также связано с развитием рахита. Другими менее частыми причинами рахита являются заболевания печени и почек, а также рак.
Признаки и симптомы рахита могут быть постоянными или возникать периодически. Рахит варьируется у разных людей. У некоторых детей с рахитом наблюдаются легкие симптомы, такие как мышечный дискомфорт, в то время как у других может быть сильное искривление костей и частые переломы костей.К счастью, рахит можно лечить с помощью пищевых добавок, чтобы устранить дефицит витамина D, кальция и фосфора. Изменения в образе жизни могут снизить риск рахита и включать в себя адекватное пребывание на солнце, сбалансированную диету, включающую молоко и молочные продукты, а также прием всех назначенных лекарств или добавок.
В некоторых случаях рахит может привести к серьезным переломам костей и требует лечения. Обратиться за неотложной медицинской помощью (звоните 911) , если рахит у вашего ребенка включает серьезные признаки и симптомы, такие как деформация или вывих сустава, обширный отек, онемение, выступание кости через кожу или сильная боль.
Немедленно обратитесь за медицинской помощью , если ваш ребенок лечится от рахита, но легкие симптомы, такие как онемение, отек или проблемы с движением, повторяются или сохраняются.
.
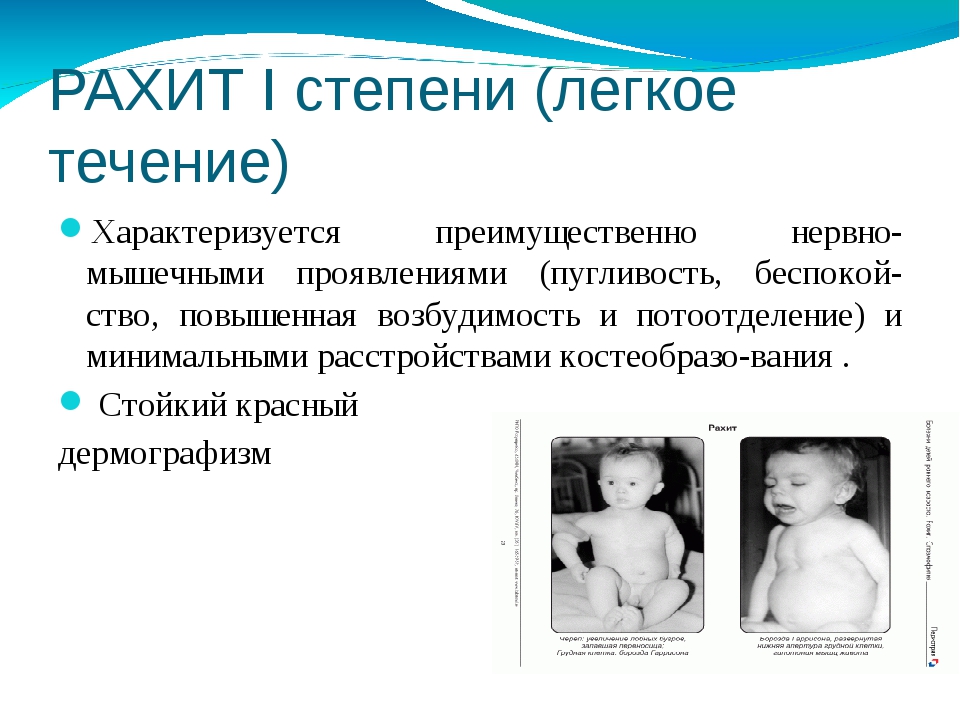


 Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.
Целесообразно продолжить прием поливитаминных препаратов, начатых еще во время беременности или вышеуказанных специальных молочных смесей.