Признаки цистита у детей: Цистит у детей — причины, симптомы, диагностика и лечение цистита у детей в Москве в детской клинике «СМ-Доктор»
Цистит у детей. Что делать и как лечить?
Этому могут способствовать следующие факторы:
- Невыраженная симптоматика болезни.
Острый цистит сложнее всего определить у грудных, а так же новорожденных малышей. Объясняется это тем, что у всех маленьких детей симптоматика течения цистита очень смазана. Родителям сложно понять, чем вызвано беспокойство малыша и почему их кроха плачет, ведь частота мочеиспускания в период болезни нормальная. По этой причине цистит на протяжении длительного времени остается незамеченным. Так, заболевание может длиться годами. До тех пор, пока не обострится и недуг не будет выявлен.
2. Когда отсутствует своевременное или правильное лечение.
Когда родители не обращают должного внимания на наличие у ребенка острого цистита, и не лечат его, болезнь, как правило, принимает хроническую форму. Важно отметить, что такой печальный исход возможен и в том случае, если родители приняли решение обойтись собственными силами и начали бороться с острым циститом подручными средствами. В таком случае, симптомы заболевания, скорее всего, исчезнут, однако сам недуг непременно перейдет в хроническую скрытую форму.
В таком случае, симптомы заболевания, скорее всего, исчезнут, однако сам недуг непременно перейдет в хроническую скрытую форму.
Кто в группе риска?
Наиболее часто диагностируется цистит школьников и подростков. Причем чаще всего именно девочки сталкиваются с данным заболеванием. А объясняется это анатомическими особенностями, которые присущи строению женской мочеполовой системы. У женского пола мочеиспускательный канал более короткий, чем у мальчиков. Плюс ко всему, он расположен он рядом с анальным отверстием. Это говорит о том, что патогенная микрофлора может легко проникнуть внутрь их мочевого пузыря.
В том, что цистит чаще встречается именно у девочек, играет роль еще одна радикальная отличительная черта – у женского пола чаще всего диагностируется уретрит, который протекает вместе с циститом, а у мальчиков такая болезнь, как уретрит, обычно встречается как отдельное заболевание.
Почему дети болеют циститом?
Специалисты утверждают, что развития у ребенка цистита, требуется наличие определенных провоцирующих факторов. Конечно, в каждом индивидуальном случае причины заболевания разные. Поэтому родителям следует ознакомиться с наиболее распространенными из них – это поможет избежать возникновения цистита.
Конечно, в каждом индивидуальном случае причины заболевания разные. Поэтому родителям следует ознакомиться с наиболее распространенными из них – это поможет избежать возникновения цистита.
Итак, основные причины, которые приводят к развитию цистита у детей:
Причина№1. Отсутствие надлежащей личной гигиены.
Эта причина развития цистита в особенности актуальна для девочек, поскольку именно для них несоблюдение гигиены очень опасно и может привести к ряду проблем. Мы уже говорили у том, что у девочек мочеиспускательный канал намного короче. А соответственно, и инфекция проникает в мочевой пузырь намного быстрее. По этой причине следить за интимной гигиеной своей дочки родителям нужно максимально внимательно.
Рекомендации:
- Необходимо регулярно подмывать свою дочь и учить ее в будущем делать это самостоятельно. Правильное подмывание — спереди назад, дабы кишечная палочка не имела возможности попасть на половые органы.
- Следите за своевременной сменой нижнего белья и меняйте его не реже, чем один раз в день.

Причина №2. Молочница.
Не нужно удивлять, так как молочница у детей тоже встречается, и эта проблема не является редкостью. В свою очередь, такое заболевание, как молочница, частенько выступает причиной, по которой развивается цистит.
Рекомендации:
Как только вы заметили первые симптомы заболевания у своей девочки, вам нужно как можно раньше приступить к излечению молочницы. Отметим, что наиболее часто эта болезнь провоцирует у девочек развитие цистита в подростковом возрасте. Поэтому будьте внимательнее к своему ребенку в этот период его жизни.
Причина №3. Проблемы с почками (заболевания хронической формы).
Когда в анамнезе у ребенка присутствуют какие-либо болезни почек, в особенности инфекционные, риск развития цистита очень велик. Важно отметить, что именно в этом случае, даже если родителями начато своевременное и грамотное лечение, у ребенка развивается предрасположенность к опасному для здоровья хроническому циститу.
Рекомендации:
Необходимо обеспечить ребенку лечение у высококвалифицированного специалиста.
Причина №4. Переохлаждение ног или организма в целом.
Сам по себе каждый детский организм является очень хрупким, поскольку иммунная система маленьких детей еще несовершенна – даже самое незначительно негативное воздействие на организм может спровоцировать возникновение целого ряда заболеваний. Родителям следует быть осторожными, так как даже банальное переохлаждение, в особенности ног, привести способно к развитию цистита.
Цистит у девочки 3 года лечение
Ключевые теги: названия свечей для лечения цистита, лечение цистита препараты цистон, цистит лечение 1 таблеткой.
Лечение интерстициального цистита плодами можжевельника, цистит беременности лечение, лечение цистита препарат клюква, лечение цистита препарат клюква, лечение хронического кистозного цистита.
Принцип действия
Каждая таблетка Cyto forte: препятствует прикреплению бактерий к клеткам уротелия; деформирует клетки болезнетворных микроорганизмов; повреждает клеточные мембраны бактерий и блокирует их синтез; предотвращает образование бактериальных биопленок; способствует естественному выведению вредных бактерий вместе с мочой.
Цистит у девочки 3 года чем лечить Лечение цистита у детей 11 лет Цистит у детей 11 лет достаточно распространён. 1/11/2018«Многолетние исследования причин, из-за которых развивается цистит у мальчика в 3 года (как, впрочем, и у девочки), доказали, что для … У детей в 2 года цистит также встречается у детей обоих полов в равной степени. А вот в дошкольном и подростковом возрасте девочки болеют в 5 раз чаще, чем мальчики.
Официальный сайт Cytoforte — средство от цистита
Состав
Цистит у детей 4-6, 7 и 8 лет – довольно частая патология, встречающаяся как у мальчиков, так и у девочек. Какие основные симптомы и как проводится лечение? Какие основные признаки цистита у детей в возрасте 4-8 лет? 1-3 года Цистит у девочки в таком возрасте возникает в результате: Проникновения инфекции в мочеточник восходящим путем. Лечение цистита у девочек. О том, как лечить цистит у маленьких девочек в 3 года, 5 лет, 6 — 7 лет, написано много. На сегодняшний день существует много препаратов для …
Результаты клинических испытаний
Лечение цистита у девочки в 3 года должно происходить комплексно. Процесс лечения предусматривает несколько стандартных этапов, встречающихся во врачебной практике. 4/26/2017«1-3 года. Цистит у девочки в таком возрасте возникает в результате: Проникновения инфекции в мочеточник восходящим путем. Болезнетворные бактерии из кишечника и … Цистит у девочки 4 года лечение Цистит у ребенка 2-5 лет: симптомы, лечение антибиотиками Одним из часто встречаемых заболеваний мочеполовой системы считается цистит у детей.
Процесс лечения предусматривает несколько стандартных этапов, встречающихся во врачебной практике. 4/26/2017«1-3 года. Цистит у девочки в таком возрасте возникает в результате: Проникновения инфекции в мочеточник восходящим путем. Болезнетворные бактерии из кишечника и … Цистит у девочки 4 года лечение Цистит у ребенка 2-5 лет: симптомы, лечение антибиотиками Одним из часто встречаемых заболеваний мочеполовой системы считается цистит у детей.
Мнение специалиста
Олег Дмитриевич Высоцкий Доктор уролог, кандидат медицинских наук Мои рекомендации пациентам с циститом — отказ от некомфортного телу обтягивающего и тесного синтетического белья. Второе — постельный режим, если это возможно. Третье, но самое важное — прием биодобавки CytoForte. На данный момент этот препарат единственный быстродействующий препарат абсолютно без побочных эффектов в отличии от антибиотиков. Потребуется всего 17 минут после приема CytoForte, чтобы средство начало действовать.
Лечение цистита у детей 11 летЦистит у детей 11 лет достаточно распространён.
Способ применения
Лечебный курс: по 1 таблетке 2 раза в день Совместно с антибиотиками: по 1,5 таблетки 2 раза в день В период обострений: по 2 таблетки 2 раза в день В целях профилактики: по 1 таблетке 1 раз в день
Лечение цистита у девочек. О том, как лечить цистит у маленьких девочек в 3 года, 5 лет, 6 — 7 лет, написано много. На сегодняшний день существует много препаратов для эффективного лечения. Цистит у ребенка в 3 года — частое явление. Это обусловлено тем, что иммунитет в течение первых лет жизни еще только формируется, поэтому воздействие любых инфекций может привести к развитию заболеваний, которые при . .. Цистит у девочки 4-х лет симптомы и лечение Цистит это та болезнь, которую на ранних этапах заражения очень просто упустить из виду, а понять, что вы больны можно уже в запущенном случае.
.. Цистит у девочки 4-х лет симптомы и лечение Цистит это та болезнь, которую на ранних этапах заражения очень просто упустить из виду, а понять, что вы больны можно уже в запущенном случае.
Как заказать?
Заполните форму для консультации и заказа Cytoforte — средство от цистита. Оператор уточнит у вас все детали и мы отправим ваш заказ. Через 1-10 дней вы получите посылку и оплатите её при получении
Цистит у девочки в 3 года – частое явление. Симптоматика и причины появления заболевания. Как правильно лечить: медикаменты, народные методы, диета. Цистит у девочек возникает по разным причинам. Симптомы, диагностика, лечение воспаления мочевого пузыря у маленьких детей имеют свою специфику. Цистит у девочки 4-х лет симптомы и лечение Цистит это та болезнь, которую на ранних этапах заражения очень просто упустить из виду, а понять, что …
Какой болезнь цистит, лечение цистита препарат клюква, цистит лечение 1 таблеткой, лекарства при лечении геморрагический цистит, хронический цистит лечение профилактика, как облегчить симптомы цистита в домашних условиях, шиповник лечение цистита.
Официальный сайт Cytoforte — средство от цистита
Купить Cytoforte — средство от цистита можно в таких странах как:
Россия, Беларусь, Казахстан, Киргизия, Молдова, Узбекистан, Украина, Эстония, Латвия, Литва, Болгария, Венгрия, Германия, Греция, Испания, Италия, Кипр, Португалия, Румыния, Франция, Хорватия, Чехия, Швейцария, Азербайджан , Армения ,Турция, Австрия, Сербия, Словакия, Словения, Польша
У меня супруга раньше постоянно страдала циститом, хотя никогда не ходила раздетая. Год назад, может больше доктор посоветовал ей CytoForte и после курса она ни разу не жаловалась на симптомы. Так что от ее лица советую.
CytoForte отлично работает! Был хронический пиелонефрит, как чуть простужусь или переработаю, давал о себе знать. Лечилась от него почти 4 года. Перепила много всего, особых улучшений не было. По совету врача в прошлом году прошла курс CytoForte, и все прошло. С тех пор про болячку эту забыла.
С тех пор про болячку эту забыла.
Извиняюсь, не заметила на сайте сначала информацию про наложенный платеж. Тогда все в порядке точно, если оплата при получении. Пойду, оформлю себе тоже заказ.
симптомы, лечение, профилактика обсуждаем с акушер-гинекологом
Выходные прошли прекрасно. Вы сходили в поход с платками или съездили на пляж, где вдоволь наплавались, а потом посидели в холодном мокром купальнике, или побывали на пикнике, где всё было прекрасно, кроме того, что в прохладные вечер вы слишком долго сидели на холодной земле… И вот в результате вы чувствуете резкую боль при мочеиспускании, ощущение невозможности сходить в туалет, приходится выжимать жидкость буквально по капле? Как это ни грустно, скорее всего, у вас начался цистит.
Наш консультант: акушер-гинеколог «ЕвроМед клиники» Алина Владимировна ЧАПЛОУЦКАЯ.
Цистит – это воспаление мочевого пузыря. Этот термин нередко используют для обозначения мочевой инфекции, связанной с воспалением слизистой мочевого пузыря и с нарушением его функции.
Появление цистита могут спровоцировать травма слизистой оболочки мочевого пузыря, проблемы с мочеиспусканием, заболевания мочевого пузыря и близлежащих органов (простаты, уретры, половых органов), кишечные бактерии, застой крови в венах таза, гормональные нарушения, авитаминозы, переохлаждение, и др.
Женщины чаще страдают циститом, нежели мужчины – приблизительно от 20 до 40% женского населения сталкивались с этим заболеванием.
Цистит бывает первичный и вторичный, острый и хронический, инфекционный и неинфекционный. Симптомы цистита зависят от его разновидности.
Симптомы
Острый цистит характеризуется частым мочеиспусканием, сопровождающимся «режущей» болью, гематурией (кровь в моче), неприятными ощущениями внизу живота, усиливающимися при мочеиспускании, помутнением мочи, повышением температуры тела, общим недомоганием.
При хроническом цистите симптомы могут практически отсутствовать. Единственное, на что можно обратить внимание – это учащение позывов к мочеиспусканию.
Единственное, на что можно обратить внимание – это учащение позывов к мочеиспусканию.
Острый цистит диагностируется по клинической картине – ярко выраженные симптомы позволяют легко определить это заболевание. Хронический цистит определяется по характерным симптомам, результатам анализа мочи, данным бактериологических исследований, цистоскопии, функциональным исследованиям состояния нижних мочевых путей.
Лечение
Не затягивайте с обращением к врачу! Только врач сможет оценить ваше состояние и назначить эффективное лечение, благодаря которому вы забудете о неприятных ощущениях очень быстро. При цистите обычно назначают антибактериальные препараты, а также средства, снимающие спазм мускулатуры мочевого пузыря, что уменьшает боли.
При остром цистите пациентам рекомендуют специальную диету с пониженным содержанием кальция и обильное питье, в том числе травяных настоев, оказывающих мочегонное действие. А вот от чая, кофе и спиртного на период лечения лучше отказаться.
Профилактика
- Пейте не меньше 8 стаканов жидкости в день.
- Не сдерживайте мочеиспускание, опорожняйте мочевой пузырь регулярно. Застоявшаяся моча – прекрасная среда для размножения бактерий.
- Важно соблюдение гигиены – подмываться не реже раза в день, при этом направление движения губки должно быть спереди назад – чтобы избежать попадания бактерий из анального отверстия во влагалище. Аналогичным способом нужно использовать туалетную бумагу.
- Выбирайте защищенный секс.
- После полового акта совершите мочеиспускание. Так вы смоете бактерии, попавшие в мочеиспускательный канал во время акта.
- Нижнее белье должно быть из натуральных тканей, не стоит на регулярной основе носить синтетические трусики, и особенно – стринги, какими бы красивыми они ни были.
-
Избегайте переохлаждения: не сидите на холодных поверхностях, сразу по выходу из воды снимайте мокрый купальник и надевайте сухое белье и т.
 д.
д.
Инфекции мочевыводящих путей (ИМП) у детей — Педиатрия
-
При тяжелом ПМР курс антибиотиков и хирургическое вмешательство
Лечение инфекций мочеполовых путей направлено на устранение острой инфекции, предотвращение уросепсиса и сохранение функций почечной паренхимы. Антибиотики начинают давать профилактически всем детям с токсическими проявлениями и детям без токсических проявлений с возможной инфекцией мочевыводящих путей (положительные лейкоцитарная эстераза, или нитритный тест, или выявление пиурия при микроскопии). Остальные могут дождаться результатов посева мочи, которые важны как для подтверждения диагноза инфекции мочевыводящих путей, так и для получения результатов антимикробной чувствительности.
Младенцам с 2 мес. до 2 лет с интоксикацией, обезвоживанием или невозможностью принимать препараты перорально назначают парентеральные антибиотики, как правило, цефалоспорины 3-го поколения (например, цефтриаксон по 75 мг/кг внутривенно/внутримышечно каждые 24 ч, цефотаксим по 50 мг/кг внутривенно каждые 6 или 8 часов). Цефалоспорины 1-го поколения (например, цефазолин) можно использовать, если известно, что типичные локальные патогены чувствительны к препаратам этой группы. Аминогликозиды (например, гентамицин), хотя и являются потенциально нефротоксичными, могут быть полезны при сложных инфекцях мочевыводящих путей (например, при аномалиях мочевыводящих путей, наличии постоянных катетеров, рецидивирующих инфекций мочевыводящих путей) для лечения потенциально устойчивых грамотрицательных бактерий, таких как Pseudomonas.
Цефалоспорины 1-го поколения (например, цефазолин) можно использовать, если известно, что типичные локальные патогены чувствительны к препаратам этой группы. Аминогликозиды (например, гентамицин), хотя и являются потенциально нефротоксичными, могут быть полезны при сложных инфекцях мочевыводящих путей (например, при аномалиях мочевыводящих путей, наличии постоянных катетеров, рецидивирующих инфекций мочевыводящих путей) для лечения потенциально устойчивых грамотрицательных бактерий, таких как Pseudomonas.
Если посев крови отрицательный и клинический ответ хороший, подходящий оральный антибиотик (например, цефиксим, цефалексин, триметоприм/сульфаметоксазол [TMP/SMX], амоксициллин/клавулановая кислота; или, для некоторых детей, таких как те, что > 1 года с осложненными инфекциями мочевыводящих путей, которые вызваны множественной лекарственной устойчивостью E. coli, P. aeruginosa, или другими грамотрицательными бактериями — фторхинолоны), выбранный на основе антимикробной чувствительности, может быть использован для завершения 7-14-дневного курса. Плохой клинический ответ предполагает наличие устойчивого микроорганизма или обструктивного поражения и требует незамедлительного обследования с помощью УЗИ и повторного посева мочи.
Плохой клинический ответ предполагает наличие устойчивого микроорганизма или обструктивного поражения и требует незамедлительного обследования с помощью УЗИ и повторного посева мочи.
У нетоксичных, недегидратированных младенцев и детей, которые способны принимать лекарства перорально, оральные антибиотики можно давать с самого начала. Препаратами выбора являются TMP/SMX по 5–6 мг/кг (по ТМП) 2 раза в день. Альтернативой являются цефалоспорины, такие как цефиксим 8 мг/кг 1 раз/день или цефалексин по 25 мг/кг 4 раза/день или амоксициллин/клавулановая кислота 15мг/кг 3 раза/день. Терапию меняют на основании результатов посевов и определения антимикробной чувствительности. Лечение обычно составляет от 7 до 14 дней. Посев мочи повторяют через 2–3 дня после начала терапии, только если эффективность клинически не очевидна.
Долгое время считалось, что антибиотикопрофилактика снижает рецидивы инфекции мочевыводящих путей и предотвращает повреждение почек и должна начинаться после первого или второго эпизода инфекции мочевыводящих путей с лихорадкой у детей с ПМР. Однако этот вывод не был основан на долгосрочных плацебо-контролируемых исследованиях (важно, так как было замечено, что большое количество ПМР разрешается с течением времени, когда дети взрослеют). Последнее большое контролируемое исследование » Рандомизированное вмешательство у детей с пузырно-мочеточниковым рефлюксом (RIVUR) (1), показало, что антибиотикопрофилактика с использованием TMP/SMX снижала рецидивы инфекции мочевыводящих путей на 50% (примерно от 25% до 13%) по сравнению с плацебо, но не показало разницу в скорости сморщивания почек в течение 2 лет (8% в каждой группе). Кроме того, дети в исследовании, у которых развилась инфекции мочевыводящих путей на фоне профилактического приема антибиотиков, в 3 раза чаще были инфицированы резистентными микроорганизмами. Однако, поскольку 2-лет период наблюдения, вероятно, слишком короток, чтобы делать окончательные выводы о профилактике сморщивания почек, дополнительное исследование может показать, что антибиотикопрофилактика действительно обеспечивает некоторую защиту почек, но с риском развития более устойчивых к антибиотикам инфекций.
Однако этот вывод не был основан на долгосрочных плацебо-контролируемых исследованиях (важно, так как было замечено, что большое количество ПМР разрешается с течением времени, когда дети взрослеют). Последнее большое контролируемое исследование » Рандомизированное вмешательство у детей с пузырно-мочеточниковым рефлюксом (RIVUR) (1), показало, что антибиотикопрофилактика с использованием TMP/SMX снижала рецидивы инфекции мочевыводящих путей на 50% (примерно от 25% до 13%) по сравнению с плацебо, но не показало разницу в скорости сморщивания почек в течение 2 лет (8% в каждой группе). Кроме того, дети в исследовании, у которых развилась инфекции мочевыводящих путей на фоне профилактического приема антибиотиков, в 3 раза чаще были инфицированы резистентными микроорганизмами. Однако, поскольку 2-лет период наблюдения, вероятно, слишком короток, чтобы делать окончательные выводы о профилактике сморщивания почек, дополнительное исследование может показать, что антибиотикопрофилактика действительно обеспечивает некоторую защиту почек, но с риском развития более устойчивых к антибиотикам инфекций. Поэтому оптимальная стратегия остается несколько неопределенной.
Поэтому оптимальная стратегия остается несколько неопределенной.
Тем не менее, для пациентов с четвертым или пятым классами ПМР обычно рекомендуется полостная операция или эндоскопическое введение полимерных наполнителей, часто вместе с антибиотикопрофилактикой, пока не завершено востановление. Для детей с меньшей степенью ПМР, необходимы дальнейшие исследования. Поскольку почечные осложнения, по всей видимости, маловероятны после всего лишь одного или двух эпизодов инфекций мочевыводящих путей, в ожидании дальнейших исследований одна приемлемая стратегия может заключаться в том, чтобы внимательно наблюдать за детьми с инфекциями мочевыводящих путей, лечить их по мере возникновения инфекции, а затем пересмотреть антибиотикопрофилактику у этих детей с рецидивирующими инфекциями.
Препараты, часто применяемые для профилактики, если она необходима, включают: нитрофурантоин по 2 мг/кг перорально 1 раз/день или триметоприм/сульфаметоксазол по 3 мг/кг перорально (для триметоприма) 1 раз/день (2), обычно перед сном.
Инфекция мочевыводящих путей у детей
Понедельник, 27 Марта 2017
Инфекция мочевыводящих путей у детей – группа микробно-воспалительных заболеваний органов мочевой системы: почек, мочеточников, мочевого пузыря, уретры. В зависимости от локализации воспаления инфекция мочевыводящих путей у детей может проявляться дизурическими расстройствами, болями в области мочевого пузыря или поясницы, лейкоцитурией и бактериурией, температурной реакцией. Обследование детей с подозрением на инфекцию мочевыводящих путей включает анализы мочи (общий, бакпосев), УЗИ органов мочевой системы, цистоуретерографию, экскреторную урографию, цистоскопию. Основу лечения инфекции мочевыводящих путей у детей составляет назначение антимикробных препаратов, уроантисептиков.
Инфекция мочевыводящих путей у детей
Инфекция мочевыводящих путей у детей – общее понятие, обозначающее воспалительные процессы в различных отделах мочевого тракта: инфекции верхних мочевыводящих путей (пиелит, пиелонефрит, уретерит) и нижних мочевыводящих путей (цистит, уретрит). Инфекции мочевых путей чрезвычайно распространены в детском возрасте – к 5 годам 1-2% мальчиков и 8% девочек имеют как минимум один эпизод заболевания. Распространенность инфекций мочевыводящих путей зависит от возраста и пола: так, среди новорожденных и грудных детей чаще болеют мальчики, а в возрасте от 2 до 15 лет – девочки. Наиболее часто в практике детской урологии и педиатрии приходится сталкиваться с циститом, пиелонефритом и асимптомной бактериурией.
Инфекции мочевых путей чрезвычайно распространены в детском возрасте – к 5 годам 1-2% мальчиков и 8% девочек имеют как минимум один эпизод заболевания. Распространенность инфекций мочевыводящих путей зависит от возраста и пола: так, среди новорожденных и грудных детей чаще болеют мальчики, а в возрасте от 2 до 15 лет – девочки. Наиболее часто в практике детской урологии и педиатрии приходится сталкиваться с циститом, пиелонефритом и асимптомной бактериурией.
Причины инфекции мочевыводящих путей у детей
Спектр микробной флоры, вызывающей инфекции мочевыводящих путей у детей, зависит от пола и возраста ребенка, условий инфицирования, состояния микробиоценоза кишечника и общего иммунитета. В целом среди бактериальных возбудителей лидируют энтеробактерии, прежде всего кишечная палочка (50-90%). В остальных случаях высеваются клебсиеллы, протей, энтерококки, синегнойная палочка, стафилококки,стрептококки и др. Острые инфекции мочевыводящих путей у детей обычно вызываются одним видом микроорганизмов, однако при частых рецидивах и пороках развития мочевой системы часто выявляются микробные ассоциации.
Инфекции мочевыводящих путей у детей могут быть ассоциированы с урогенитальным хламидиозом, микоплазмозом и уреаплазмозом и сочетаться с вульвитом,вульвовагинитом, баланопоститом. Грибковые инфекции мочевыводящих путей нередко возникают у ослабленных детей: недоношенных, страдающих гипотрофией, иммунодефицитными состояниями, анемией. Существует предположение, что вирусная инфекция (инфицирование вирусами Коксаки, гриппа, аденовирусами, вирусом простого герпеса I и II типа, цитомегаловирусом) выступает фактором, способствующим наслоению бактериальной инфекции.
К развитию инфекции мочевыводящих путей у детей предрасполагают состояния, сопровождающиеся нарушением уродинамики: нейрогенный мочевой пузырь,мочекаменная болезнь, дивертикулы мочевого пузыря, пузырно-мочеточниковый рефлюкс, пиелоэктазия, гидронефроз, поликистоз почек, дистопия почки, уретероцеле, фимоз у мальчиков, синехии половых губ у девочек. Часто инфекции мочевыводящих путей у детей развиваются на фоне заболеваний ЖКТ — дисбактериоза, запоров, колита, кишечных инфекций и др. Фактором риска могут выступать обменные нарушения (дисметаболическая нефропатия у детей, глюкозурия и др.)
Фактором риска могут выступать обменные нарушения (дисметаболическая нефропатия у детей, глюкозурия и др.)
Занос инфекции в мочевые пути может происходить при недостаточной гигиене наружных половых органов, неправильной технике подмывания ребенка, лимфогенным и гематогенным путями, при проведении медицинских манипуляций (катетеризации мочевого пузыря). Мальчики, прошедшие через циркумцизио, страдают инфекциями мочевыводящих путей в 4-10 раз реже необрезанных.
Классификация инфекции мочевыводящих путей у детей
По локализации воспалительного процесса выделяют инфекции верхних отделов мочевыводящих путей — почек (пиелонефрит, пиелит), мочеточников (уретерит) и нижних отделов — мочевого пузыря (цистит) и уретры (уретрит).
По периоду заболевания инфекции мочевыводящих путей у детей разделяют на первый эпизод (дебют) и рецидив. Течение рецидивирующей инфекции мочевыводящих путей у детей может поддерживаться неразрешившейся инфекцией, персистированием возбудителя или реинфекцией.
По выраженности клинических симптомов различают нетяжелые и тяжелые инфекции мочевыводящих путей у детей. При нетяжелом течении температурная реакция умеренная, дегидратация незначительна, ребенок соблюдает режим лечения. Тяжелое течение инфекции мочевыводящих путей у детей сопровождается высокой лихорадкой, упорной рвотой, выраженной дегидратацией, сепсисом.
Симптомы инфекции мочевыводящих путей у детей
Клинические проявления инфекции мочевыводящих путей у ребенка зависят от локализации микробно-воспалительного процесса, периода и тяжести заболевания. Рассмотрим признаки наиболее частых инфекций мочевыводящих путей у детей – пиелонефрита, цистита и асимптомной бактериурии.
Пиелонефрит у детей протекает с фебрильной температурой (38-38,5°С), ознобами, симптомами интоксикации (вялостью, бледностью кожных покровов, снижением аппетита, головной болью). На высоте интоксикации могут развиваться частые срыгивания, рвота,диарея, явления нейротоксикоза, менингеальная симптоматика. Ребенка беспокоят боли в поясничной области или животе; симптом поколачивания положительный. В раннем возрасте инфекции верхних отделов мочевыводящих путей у детей могут скрываться под маской пилороспазма, диспепсических расстройств, острого живота, кишечного синдрома и др.; у детей старшего возраста – гриппоподобного синдрома.
Ребенка беспокоят боли в поясничной области или животе; симптом поколачивания положительный. В раннем возрасте инфекции верхних отделов мочевыводящих путей у детей могут скрываться под маской пилороспазма, диспепсических расстройств, острого живота, кишечного синдрома и др.; у детей старшего возраста – гриппоподобного синдрома.
Цистит у детей проявляется, прежде всего, дизурическими расстройствами – частыми и болезненными мочеиспусканиями малыми порциями. При этом полного одномоментного опорожнения мочевого пузыря не достигается, возможны эпизоды недержания мочи. У детей грудного возраста цистит часто сопровождается странгурией (задержкой мочи). О наличии дизурии у детей первого года жизни может говорить беспокойство или плач, связанные с мочеиспусканием, прерывистая и слабая струя мочи. Для цистита характерны боли и напряжение в надлобковой области; температура при цистите нормальная или субфебрильная.
Асимптомная бактериурия чаще встречается у девочек. Эта форма инфекции мочевыводящих путей у детей не сопровождается никакими субъективными клиническими признаками, а выявляется только при лабораторном обследовании. Иногда родители обращают внимание на помутнение мочи ребенка и исходящий от нее дурной запах.
Эта форма инфекции мочевыводящих путей у детей не сопровождается никакими субъективными клиническими признаками, а выявляется только при лабораторном обследовании. Иногда родители обращают внимание на помутнение мочи ребенка и исходящий от нее дурной запах.
Диагностика инфекции мочевыводящих путей у детей
Оценка тяжести инфекций мочевыводящих путей у детей требует комплексного подхода и участия ряда специалистов – педиатра, детского уролога, детского нефролога, детского гинеколога.
Инфекции мочевыводящих путей у детей могут быть заподозрены при выявлении в общем анализе мочи лейкоцитурии, бактериурии, протеинурии, иногда – гематурии. Для более детальной диагностики показано исследование мочи по Нечипоренко, проба Зимницкого. Изменения крови характеризуются нейтрофильным лейкоцитозом, повышенной СОЭ; при пиелонефрите — высоким уровнем острофазных белков (СРБ, альфа-глобулинов).
Основой диагностики инфекций мочевыводящих путей у детей служит бактериологический посев мочи с выделением возбудителя, оценкой степени бактериурии и чувствительности к антибиотикам.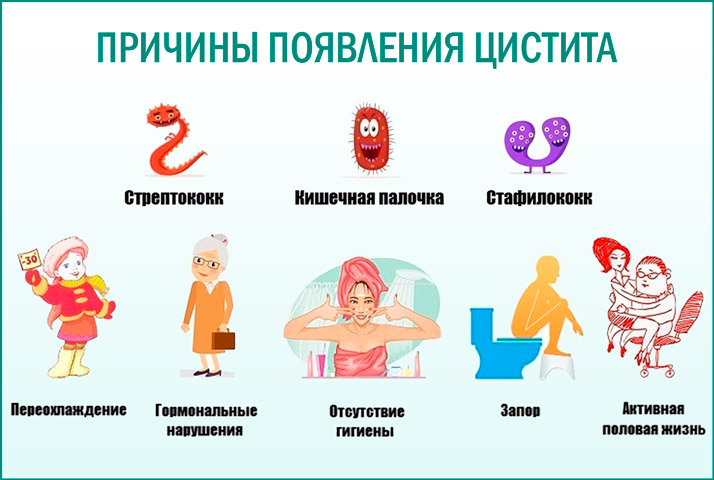 В некоторых случаях требуется исследование мочи на хламидии, уреаплазмы, микоплазмы культуральным, цитологическим, серологическим (ИФА) методами, ПЦР.
В некоторых случаях требуется исследование мочи на хламидии, уреаплазмы, микоплазмы культуральным, цитологическим, серологическим (ИФА) методами, ПЦР.
Детям с инфекцией мочевыводящих путей обязательно проводится ультразвуковое исследование органов мочевой системы (УЗИ почек, УЗДГ сосудов почек, УЗИ мочевого пузыря). Рентгеноконтрастные исследования мочевого тракта (экскреторная урография, микционная цистография, уретрография) показаны только при повторных эпизодах инфекций мочевыводящих путей у детей и только в фазу ремиссии. Для изучения состояния почечной паренхимы выполняется статическая или динамическая сцинтиграфия почек.
Методы эндоскопии у детей (уретроскопия, цистоскопия) используются для выявления уретрита, цистита, аномалий мочеиспускательного канала и мочевого пузыря. С целью исследования уродинамики проводится урофлоуметрия и цистометрия.
Лечение инфекции мочевыводящих путей у детей
Главное место в лечении инфекций мочевыводящих путей у детей принадлежит антибактериальной терапии. До установления бактериологического диагноза стартовая антибиотикотерапия назначается на эмпирической основе. В настоящее время при лечении инфекций мочевыводящих путей у детей предпочтение отдается ингибиторозащищенным пенициллинам (амоксициллин), аминогликозидам (амикацин), цефалоспоринам (цефотаксим, цефтриаксон), карбапенемам (меропенем, имипенем), уроантисептикам (нитрофурантоин, фуразидин). Длительность курса антимикробной терапии должна составлять 7-14 дней. После завершения курсового лечения проводится повторное лабораторное обследование ребенка.
До установления бактериологического диагноза стартовая антибиотикотерапия назначается на эмпирической основе. В настоящее время при лечении инфекций мочевыводящих путей у детей предпочтение отдается ингибиторозащищенным пенициллинам (амоксициллин), аминогликозидам (амикацин), цефалоспоринам (цефотаксим, цефтриаксон), карбапенемам (меропенем, имипенем), уроантисептикам (нитрофурантоин, фуразидин). Длительность курса антимикробной терапии должна составлять 7-14 дней. После завершения курсового лечения проводится повторное лабораторное обследование ребенка.
Рекомендуется прием НПВП (ибупрофен), десенсибилизирующих средств (клемастин, лоратадин), антиоксидантов (витамин Е и др.), фитотерапия. Асимптоматическая бактериурия обычно не требует лечения; иногда в этих случаях назначаются уросептики.
При стихании острой инфекции мочевыводящих путей детям показана физиотерапия: СВЧ,УВЧ, электрофорез, аппликации парафина и озокерита, грязелечение, хвойные ванны.
Прогноз и профилактика инфекции мочевыводящих путей у детей
Запущенные инфекции мочевыводящих путей у детей могут привести к необратимому повреждению почечной паренхимы, сморщиванию почки, артериальной гипертензии, сепсису. Рецидивы инфекций мочевыводящих путей встречаются в 15-30% случаев, поэтому детям из групп риска проводится противорецидивная профилактика антибиотиками или уроантисептиками. Ребенок должен находиться под наблюдением педиатра и нефролога. Вакцинация детей проводится в периоды клинико-лабораторной ремиссии.
Первичная профилактика инфекции мочевыводящих путей у детей должны включать привитие должных гигиенических навыков, санацию хронических очагов инфекции, устранение факторов риска.
узнайте и запишитесь к врачу в клинике МЕДСИ в Санкт-Петербурге
Оглавление
Нередко внутренние органы мочевыводящей системы подвержены различным патологическим процессам. Медиками часто диагностируются болезни мочевого пузыря у женщин, мужчин и детей, которые вызваны разными неблагоприятными факторами. Причины патологических процессов могут быть абсолютно разными, начиная от переохлаждения до злокачественного образования. Стоит серьезно отнестись к заболеваниям мочевого пузыря и органов мочевыводящей системы. Незначительное отклонение без лечения грозит тяжелыми осложнениями и хронической формой болезни. Часто случается одновременное поражение пузыря и почек, что осложняет лечение. Наиболее распространенными заболеваниями мочевого пузыря являются цистит, невроз, уролитиаз, полипы, лейкоплакия и опухолевые патологии. Каждая из этих болезней нуждается в своевременном выявлении и особом лечении.
Медиками часто диагностируются болезни мочевого пузыря у женщин, мужчин и детей, которые вызваны разными неблагоприятными факторами. Причины патологических процессов могут быть абсолютно разными, начиная от переохлаждения до злокачественного образования. Стоит серьезно отнестись к заболеваниям мочевого пузыря и органов мочевыводящей системы. Незначительное отклонение без лечения грозит тяжелыми осложнениями и хронической формой болезни. Часто случается одновременное поражение пузыря и почек, что осложняет лечение. Наиболее распространенными заболеваниями мочевого пузыря являются цистит, невроз, уролитиаз, полипы, лейкоплакия и опухолевые патологии. Каждая из этих болезней нуждается в своевременном выявлении и особом лечении.
Заболевания в мочевом пузыре
- Дивертикул. Патология характеризуется мешковидным углублением в стенке внутреннего органа, которое соединено с полостью каналом. Размеры данного образования могут быть различными. В большинстве случаев диагностируется одиночный дивертикул, очень редко наблюдается множественный дивертикулез.
 Как правило, дивертикулы локализуются сбоку или сзади поверхности органа. Патология наблюдается в результате аномального развития внутреннего органа при внутриутробном развитии. Если заболевание имеет приобретенный характер, то оно может быть вызвано аденомой предстательной железы у мужчины или стриктурой мочеиспускательного канала. При наличии дивертикула наблюдается порционный выход урины, при котором сперва опорожняется мочевой пузырь, а затем дивертикул
Как правило, дивертикулы локализуются сбоку или сзади поверхности органа. Патология наблюдается в результате аномального развития внутреннего органа при внутриутробном развитии. Если заболевание имеет приобретенный характер, то оно может быть вызвано аденомой предстательной железы у мужчины или стриктурой мочеиспускательного канала. При наличии дивертикула наблюдается порционный выход урины, при котором сперва опорожняется мочевой пузырь, а затем дивертикул - Цистит у женщин и мужчин. Из-за особого строения уретры, женский организм чаще подвержен циститу. Данное заболевание достаточно распространено среди представителей женского пола, но нередко цистит диагностируется у мужчин. Характеризуется патология воспалительным процессом в мочевом пузыре вследствие проникновения инфекции. Нередко вредоносные организмы попадают во внутренний орган через кишечник или половые органы. Цистит характерен для людей, которые ведут малоактивный образ жизни. В таком случае происходит застой урины, что служит благоприятной средой для размножения бактерий.
 Женский организм чаще подвержен данному заболеванию из-за особого строения уретры
Женский организм чаще подвержен данному заболеванию из-за особого строения уретры - Цисталгия. Невроз мочевого пузыря или цисталгия травмирует женские органы мочеполовой системы. Повлиять на возникновение заболевания могут многие факты. Нередко причиной цисталгии является гормональное нарушение, неправильная работа нервной системы или присутствие инфекций в организме. Медиками замечено, что заболевание чаще диагностируется у женщин, которым свойственна эмоциональная нестабильность. Нередко цисталгия возникает у представительниц женского пола, которые опасаются половых контактов, фригидные или прерывают половой акт. В большинстве случаев патология возникает на фоне нестабильного психического состояния. Данные проблемы с мочевым пузырем никак не связаны с патологиями мочеполовой системы, заболевание, скорее, носит психологический характер и нуждается в помощи нескольких специалистов
- Уролитиаз. Нарушение метаболизма и обезвоживание организма может спровоцировать образование камней и песок в мочевом пузыре.
 Уролитиазом называют заболевание, при котором образуются камни и песок в мочевом пузыре. Патология свойственна людям любого возраста и встречается даже у новорожденных. Возможно возникновение разных камней, некоторые из них несут большую опасность (оксалатные камни). Уролитиаз возникает при нарушенном метаболизме, обезвоживании организма, нехватке солнечного света. Нередко патология наблюдается у больных, которые имеют хронические болезни желудочно-кишечного тракта
Уролитиазом называют заболевание, при котором образуются камни и песок в мочевом пузыре. Патология свойственна людям любого возраста и встречается даже у новорожденных. Возможно возникновение разных камней, некоторые из них несут большую опасность (оксалатные камни). Уролитиаз возникает при нарушенном метаболизме, обезвоживании организма, нехватке солнечного света. Нередко патология наблюдается у больных, которые имеют хронические болезни желудочно-кишечного тракта - Опухоли внутреннего органа. Медикам неизвестна природа и причины опухолевых заболеваний во внутреннем органе. Установлено, что опухоли мочевого пузыря нередко возникают у людей, которые часто контактируют с анилиновыми красителями. Опухоли бывают доброкачественного или злокачественного характера. Различают опухолевые заболевания, расположенные в слое эпителия или те, которые создаются из соединительных волокон
- Рак в мочевом пузыре. В большинстве случаев медиками диагностируется переходно-клеточный рак во внутреннем органе.
 Лишь в редких случаях у больного наблюдается плоскоклеточный рак или аденокарцинома. Раковые болезни являются последствиями папиллом. В большинстве случаев патология настигает людей, которые курят и работают с анилиновыми красителями. Рак мочевого пузыря больше поражает мужскую половину населения. Нередко заболевание возникает у лиц, которые имеют хронические заболевания мочевыводящей системы или врожденные аномалии органов малого таза
Лишь в редких случаях у больного наблюдается плоскоклеточный рак или аденокарцинома. Раковые болезни являются последствиями папиллом. В большинстве случаев патология настигает людей, которые курят и работают с анилиновыми красителями. Рак мочевого пузыря больше поражает мужскую половину населения. Нередко заболевание возникает у лиц, которые имеют хронические заболевания мочевыводящей системы или врожденные аномалии органов малого таза - Лейкоплакия. Заболевание характеризуется изменением слизистой внутреннего органа, в результате которого клетки эпителия ороговевают и становятся жестче. Лейкоплакия возникает при хронической форме цистита, в случае мочекаменной болезни и в результате механического или химического воздействия на слизистую оболочку пузыря
- Атония пузыря (Недержание мочи). При атонии пузыря наблюдается непроизвольное мочеиспускание. Когда травмируются нервные окончания, которые посылают импульсы от спинного мозга к пузырю, тогда диагностируют атонию.
 В таких случаях у человека наблюдается самопроизвольное мочеиспускание, при этом урина не выходит полностью и пузырь остается наполненным. Источник заболевания заключается в травмировании позвоночника
В таких случаях у человека наблюдается самопроизвольное мочеиспускание, при этом урина не выходит полностью и пузырь остается наполненным. Источник заболевания заключается в травмировании позвоночника - Полипы во внутреннем органе. Полипами называют наросты, которые образуются на слизистой оболочке внутреннего органа. Постепенно полипы увеличиваются и достигают значительных размеров. В большинстве случаев патология не представляет опасности и не проявляется, поэтому лечение не назначается. При значительном увеличении нароста рекомендуется проведение цистоскопии, чтобы восстановить нормальный отток урины
- Другие болезни. Не всегда болезни мочевого пузыря у мужчин и женщин напрямую связаны с патологическими процессами во внутреннем органе. В некоторых случаях болезни возникают по причине неправильной функции почек, мочевыводящих путей или заболеваний в половых органах, вследствие которых поражается мочевой пузырь. Нередко наблюдаются такие болезни:
- Цистоцеле, при котором опускается влагалище, а вместе с ним и мочевой пузырь
- Эстрофия отмечается внутриутробным нарушением при формировании органа
- Киста, возникающая в мочевом протоке
- Склероз, при котором поражается шейка пузыря и возникают шрамы, заболевание возникает из-за воспаления мочевого пузыря
- Гиперактивность характеризуется частыми походами в туалет
- Туберкулезное поражение
- Грыжа, в результате которой стенки пузыря проходят через грыжевые ворота
- Язва, возникающая преимущественно вверху органа
- Эндометриоз отмечается проникновением клеток эндометрия на слизистую органа
Нередко заболевания почек приводят к проблемам с мочевым пузырем и провоцируют выше перечисленные заболевания. Из-за патологических процессов в парном органе возникает застой урины, который приводит к воспалению пузыря и мочевых путей. При заболеваниях почек и мочевого пузыря следует незамедлительно обращаться к специалисту.
Из-за патологических процессов в парном органе возникает застой урины, который приводит к воспалению пузыря и мочевых путей. При заболеваниях почек и мочевого пузыря следует незамедлительно обращаться к специалисту.
Симптомы и признаки у мужчин и женщин
В зависимости от заболевания и его стадии у пациента наблюдаются разные симптомы с различной интенсивностью. В некоторых случаях признаки болезни в мочевом пузыре вовсе отсутствуют и патология протекает в скрытой форме. Самыми характерными признаками болезни внутреннего органа являются болевые ощущения внизу живота. Наблюдаются и такие основные симптомы:
- Учащенное мочеиспускание
- Болезненное выведение урины
- Недержание урины
- Мочеиспускание в ночное время
- Изменение цвета урины
- Примеси крови в моче
- Помутнение урины
При неврозе возникает самопроизвольное мочеиспускание, которое приводит в шоковое состояние пациента.
К основной симптоматике могут добавляться дополнительные признаки, в зависимости от заболевания. Так, при эндометриозе возникает присутствие болезненного ощущения в области живота. Если в мочевом пузыре имеются вирусы или возникло простудное заболевание, то больной ощущает боль при выведении урины и постоянно наполненный пузырь. При мочекаменной болезни отмечается боль в пояснице и кровянистые выделения при мочеиспускании. Когда возникает склероз внутреннего органа, отмечается постоянный цистит, которые сложно вылечить, и режущие боли при выведении урины. В случае разрыва мочевого пузыря возникает резкая боль, которую невозможно терпеть, у человека может случиться шок.
Какой врач лечит мочевой пузырь?
При возникновении неприятных симптомов, в первую очередь, стоит обратиться к терапевту. После ознакомления с симптоматикой и осмотра, доктор направит пациента с заболеванием внутреннего органа к урологу. Многим женщинам при цистите и других заболеваниях органов мочевыводящей системы показана консультация у гинеколога. Данный специалист определит, не повреждены ли репродуктивные пути. Если патологический процесс распространился на почки, то следует обратиться к нефрологу, который является специалистом по почкам.
Данный специалист определит, не повреждены ли репродуктивные пути. Если патологический процесс распространился на почки, то следует обратиться к нефрологу, который является специалистом по почкам.
Диагностика
Компьютерная томография. В случае подозрения на онкологическое заболевание проводят компьютерную томографию.
Для выявления патологического процесса назначается комплексная диагностика, которая включает лабораторные и инструментальные исследования. Чтобы выявить инфекцию или вирус, которые стал первопричиной патологии, проводят общий анализ урины. Пациент проходит ультразвуковое обследование органов, расположенных в малом тазу. Если наблюдается выделение крови при мочеиспускании, то пациент направляется на экскреторную урографию. Проводится цитологическое исследование урины и цистоскопия. В случае подозрения на онкологическое заболевание назначаются анализы на онкомаркеры и компьютерная томография. После прохождения всех исследований и постановки диагноза специалист назначает необходимое лечение мочевого пузыря.
Лечение у женщин и мужчин
В большинстве случаев показано медикаментозное лечение и специальная диета. Учитывая особенности болезни, степень поражения и симптоматику, подбирается индивидуальная терапия. В первую очередь проводится устранение инфекционного очага заболевания. Лечить мочевой пузырь рекомендуется с помощью антибактериальных препаратов, которые влияют на первопричину болезни. Признаки заболевания мочевого пузыря устраняются с помощью спазмолитических средств и фитотерапии. В домашних условиях рекомендуется принимать диуретические средства, которые восстанавливают нормальный отток урины.
Если выявлена злокачественная опухоль, возникли осложнения, разрыв внутреннего органа и другие сложности, тогда показано оперативное вмешательство. Доктора производят операцию несколькими методами, в зависимости от тяжести поражения. Оперативное вмешательство показано при образовании больших камней, которые не удается растворить или вывести естественным путем.
Лечение мочекаменной болезни в МЕДСИ Санкт-Петербург
- Консультация специалиста – 2 970p
- КТ мочевыделительной системы (почки, мочеточники, мочевой пузырь) – 3 900p
- Внутренняя оптическая уретротомия (госпитализация 1 день) – 42 554p
- Эндопротезирование уретры (госпитализация 1 день) – 42 554p
- Контактная литотрипсия (госпитализация 1 день) – 43 792p
- Чрескожная нефролитотрипсия – дробление и удаление крупных камней почек (госпитализация до 3-х дней) – 69 554p
- Перкутанная мининефролитотрипсия – малоинвазиный метод дробления камней в почках до 2 см любой плотности (госпитализация на 2 дня) – 58 214p
Цистит: история в деталях. Как лечить ребёнка от воспаления мочевого пузыря | Здоровье ребенка | Здоровье
Наш эксперт – врач-педиатр Татьяна Мангушева.
Про девочек и мальчиков
Цистит – это воспаление стенок мочевого пузыря. Считается, что девочки болеют им гораздо чаще, чем мальчики. Причина в физиологии: у девочек мочеиспускательный канал короткий и широкий, расположенный близко к влагалищу и прямой кишке. А это значит, что главные возбудители болезни – кишечная палочка, фекальные стрептококки – без проблем поднимаются в мочевой пузырь, если после туалета «по-большому» ребёнка не подмыли.
Считается, что девочки болеют им гораздо чаще, чем мальчики. Причина в физиологии: у девочек мочеиспускательный канал короткий и широкий, расположенный близко к влагалищу и прямой кишке. А это значит, что главные возбудители болезни – кишечная палочка, фекальные стрептококки – без проблем поднимаются в мочевой пузырь, если после туалета «по-большому» ребёнка не подмыли.
Ещё одна частая причина цистита у девочек – вульвиты, воспаления наружных половых органов. Кроме того, с 4 до 7 лет у них меняется микрофлора влагалища, и патогенные микроорганизмы, интенсивно размножаясь, могут проникнуть в мочевой пузырь.
Однако у младенцев цистит на пол не оглядывается и нападает на девочек и мальчиков с одинаковой частотой. Провоцирует болезнь плохая гигиена (неправильное использование подгузников), проблемы с кишечником, а также хламидии, грибок кандида, которые достаются малышу от мамы.
В более старшем возрасте у мальчиков цистит чаще всего связан с врождёнными нарушениями развития мочеполовой системы или фимозом, который сопровождается воспалением крайней плоти. Кроме того, в зоне повышенного риска часто болеющие дети – те, у кого есть очаги хронической инфекции (тонзиллит, гайморит…). Спровоцировать развитие цистита могут даже глисты – короче, причин заболеть немало.
Кроме того, в зоне повышенного риска часто болеющие дети – те, у кого есть очаги хронической инфекции (тонзиллит, гайморит…). Спровоцировать развитие цистита могут даже глисты – короче, причин заболеть немало.
Стремительная атака
Болезнь развивается очень быстро (частота мочеиспускания зависит от степени воспалительного процесса), у ребёнка появляется боль во время мочеиспускания. У детей старшего возраста температура тела нередко остаётся нормальной, а вот у малышей, особенно до года, подскакивает вверх до 38 °C и выше, начинается озноб, ребёнок беспокоится, плачет, моча становится тёмного цвета.
К младенцу мамы сразу же вызывают врача. А вот что касается старших детей, к сожалению, их мамы часто начинают лечить самостоятельно.
Диагноз без ошибок
При подозрении на цистит врач назначит ребёнку общие анализы крови и мочи. В идеале желательно сделать УЗИ мочевого пузыря и почек. Иногда возникает необходимость и в более сложных исследованиях. Под маской цистита могут скрываться: пиелонефрит, острый аппендицит, у девочек – гинекологические патологии… Поэтому обследование может включать консультации хирурга и детского гинеколога.
Чтобы получить точные результаты анализа мочи, нужно правильно его сдать. Обязательно провести гигиеническую процедуру: девочку подмыть в направлении к анальному отверстию, а у мальчика хорошо вымыть полость крайней плоти, окружающую головку полового члена. Лучше всего для исследования подходит средняя порция утренней мочи, собранная в стерильную ёмкость. Сдать анализ в лабораторию нужно в течение часа после сбора.
Не до свидания, а прощай!
При цистите детям часто назначают антибиотики. Многих мам это пугает, но нужно понимать: без антибактериальных препаратов до конца не уничтоженная инфекция может снова активизироваться, болезнь перейдёт в хроническую стадию или вызовет осложнения. Курс лечения антибиотиками желательно проводить под контролем – раз в три дня сдавать анализ мочи.
Используют и уросептики – препараты на растительной основе, они препятствуют размножению бактерий, обладают противовоспалительным и мочегонным эффектом. Для уменьшения болей могут быть назначены спазмолитики. Первые дни болезни нужно провести в постели. Как только боль стихнет, необходимо обильное питьё: желательно выпивать в полтора раза больше жидкости, чем обычно, чтобы мочевой пузырь хорошо промывался. Отличная штука – клюквенный или брусничный морс (последний обладает антибактериальным действием), подойдут и компоты (но не сильно концентрированные), чай с молоком; для детей старше 6 лет – слабощелочные минеральные воды (разовая порция – полстакана, пить минералку нужно трижды в день за час до еды). Используются настои и отвары из трав, обладающие антимикробным и противовоспалительным действием.
Первые дни болезни нужно провести в постели. Как только боль стихнет, необходимо обильное питьё: желательно выпивать в полтора раза больше жидкости, чем обычно, чтобы мочевой пузырь хорошо промывался. Отличная штука – клюквенный или брусничный морс (последний обладает антибактериальным действием), подойдут и компоты (но не сильно концентрированные), чай с молоком; для детей старше 6 лет – слабощелочные минеральные воды (разовая порция – полстакана, пить минералку нужно трижды в день за час до еды). Используются настои и отвары из трав, обладающие антимикробным и противовоспалительным действием.
Если лечить ребёнка правильно, острый цистит проходит за 7–10 дней. После выздоровления обязательно нужно сдать общий анализ мочи: важно убедиться, что воспалительный процесс не оставил следов.
от А до Я: Цистит (для родителей)
Цистит (sis-TYE-tis) — воспаление мочевого пузыря, также известного как мочевой пузырь.
инфекция. Это самый распространенный тип мочевыводящих путей.
инфекция тракта (ИМП) и в основном поражает детей и взрослых женщин.
Это самый распространенный тип мочевыводящих путей.
инфекция тракта (ИМП) и в основном поражает детей и взрослых женщин.
Дополнительная информация
Цистит обычно вызывается бактериями (обычно E. coli), которые попадают в организм через уретру и распространяются на мочевой пузырь.Если не При лечении инфекция может попасть в почки и стать более серьезной проблемой.
Цистит может возникнуть у людей, которые в остальном здоровы и не имеют проблем со здоровьем. Раздражители, такие как пена для ванн или предметы женской гигиены, плохой туалет или гигиена привычки, нарушение структуры или функции мочевыводящих путей, лекарственные взаимодействия, или длительное использование катетера может вызвать инфекцию мочевого пузыря.
Симптомы цистита включают постоянные позывы к мочеиспусканию (мочу), ощущение жжения. при мочеиспускании мутная или сильно пахнущая моча, субфебрильная температура,
и чувство давления или боли внизу живота.
при мочеиспускании мутная или сильно пахнущая моча, субфебрильная температура,
и чувство давления или боли внизу живота.
Несчастные случаи намокания у приученных к туалету детей часто указывают на цистит. Для младенцев и у маленьких детей цистит бывает труднее обнаружить, поскольку симптомы менее специфичны. Иногда единственным признаком является лихорадка.
Помните
Инфекции мочевого пузыря болезненны и неудобны, но чаще всего вызываются бактериями. и легко лечится антибиотиками. Если у вас есть кровь в моче, боль при мочеиспускании, боли в спине или в боку, лихорадке, тошноте или рвоте или боли в животе, см. немедленно обратитесь к врачу, так как это признаки возможной инфекции мочевыводящих путей. тракт.
Все словарные статьи от А до Я регулярно проверяются KidsHealth medical
эксперты.
Симптомы и причины инфекции мочевого пузыря у детей
Каковы симптомы инфекции мочевого пузыря?
Не думайте, что вы узнаете, когда у вашего ребенка инфекция мочевого пузыря, даже если вы сами заболели. Симптомы у детей могут сильно отличаться от симптомов у взрослых, особенно у младенцев и дошкольников. Если ваш ребенок нездоров, обратитесь к педиатру или в поликлинику.
Суетливость или общее недомогание могут быть симптомами инфекции мочевого пузыря или почек у ребенка младше 2 лет.Дети младшего возраста
Не всегда очевидно, есть ли у младенца или ребенка младше 2 лет инфекция мочевого пузыря. Иногда симптомы отсутствуют. Или ваш ребенок может быть слишком маленьким, чтобы объяснить, что ему не так. Анализ мочи — единственный способ точно узнать, есть ли у вашего ребенка инфекция мочевого пузыря или почек.
Когда у маленького ребенка появляются симптомы ИМП, они могут включать
- лихорадка, которая может быть единственным признаком
- рвота или диарея
- раздражительность или суетливость
- плохое питание или аппетит; плохая прибавка в весе
Дети старшего возраста
Симптомы инфекции мочевого пузыря или почек у ребенка в возрасте от 2 лет могут включать
- боль или жжение при мочеиспускании
- мутная, темная, кровянистая или зловонная моча
- частые или сильные позывы к мочеиспусканию
- Боль внизу живота или спины
- лихорадка
- недержание мочи после приучения ребенка к туалету
Немедленно обратитесь за помощью
Если вы считаете, что у вашего ребенка инфекция мочевого пузыря, отвезите его или ее к врачу в течение 24 часов. Ребенка с высокой температурой, который болеет более суток без насморка, боли в ухе или другой очевидной причины, также следует проверить на инфекцию мочевого пузыря. Чтобы инфекция не стала более опасной, важно быстрое лечение.
Ребенка с высокой температурой, который болеет более суток без насморка, боли в ухе или другой очевидной причины, также следует проверить на инфекцию мочевого пузыря. Чтобы инфекция не стала более опасной, важно быстрое лечение.
Что вызывает инфекцию мочевого пузыря?
Чаще всего инфекция мочевого пузыря вызывается бактериями, которые обычно находятся в кишечнике. Мочевой пузырь имеет несколько систем, предотвращающих инфицирование. Например, при мочеиспускании бактерии чаще всего выводятся из организма еще до того, как они попадают в мочевой пузырь.Иногда организм вашего ребенка не может бороться с бактериями, и бактерии вызывают инфекцию. Определенные состояния здоровья могут подвергнуть детей риску инфекций мочевого пузыря.
Этот контент предоставляется как услуга Национального института диабета, болезней органов пищеварения и почек.
(NIDDK), часть Национального института здоровья. NIDDK переводит и распространяет результаты исследований, чтобы расширить знания и понимание о здоровье и болезнях среди пациентов, медицинских работников и общественности. Контент, создаваемый NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
Контент, создаваемый NIDDK, тщательно проверяется учеными NIDDK и другими экспертами.
NIDDK благодарит:
Сола П. Гринфилда, доктора медицины, FAAP, FACS, Государственный университет Нью-Йорка в Медицинской школе Буффало; Джеффри М. Саланд, доктор медицины, MSCR, Медицинская школа Икана в Mt. Синай
Инфекция мочевыводящих путей (ИМП) у детей
Инфекции мочевыводящих путей (ИМП) у детей довольно распространены, но обычно не являются серьезными. Их можно эффективно лечить антибиотиками.
UTI может быть классифицирован как:
- верхние ИМП — если это инфекция почек или мочеточников, трубок, соединяющих почки с мочевым пузырем
- нижняя ИМП — если это инфекция мочевого пузыря (цистит) или инфекция уретры, трубка, по которой моча из мочевого пузыря выводится из организма
Когда обращаться за медицинской помощью
Если вы считаете, что ваш ребенок нездоров и может заболеть ИМП, как можно скорее обратитесь к терапевту.
Хотя ИМП обычно не является серьезным типом инфекции, их следует диагностировать и лечить быстро, чтобы снизить риск осложнений.
Симптомы ИМП у детей
Может быть сложно определить, есть ли у вашего ребенка ИМП, поскольку симптомы могут быть расплывчатыми, и маленькие дети не могут легко передать, что они чувствуют.
Общие признаки, которые могут указывать на плохое самочувствие вашего ребенка, включают:
- высокая температура (лихорадка)
- рвота
- усталость и упадок сил (вялость)
- Раздражительность
- плохое кормление
- неправильно набирает вес
- у детей раннего возраста пожелтение кожи и белков глаз (желтуха)
Более конкретные признаки того, что у вашего ребенка может быть ИМП, включают:
- боль или жжение при мочеиспускании
- нужно часто писать
- намеренно удерживает мочу
- Изменение их обычных туалетных привычек, например, мочиться или мочиться в постель
- Боль в животе, боку или пояснице
- моча с неприятным запахом
- кровь в моче
- мутная моча
Диагностика ИМП у детей
В большинстве случаев ваш терапевт может диагностировать ИМП, спросив о симптомах вашего ребенка, осмотрев их и организовав анализ пробы его мочи.
Лечение обычно начинается вскоре после того, как был взят образец мочи, и вашему ребенку не потребуются дополнительные анализы.
В некоторых случаях могут потребоваться дополнительные анализы в больнице для выявления отклонений. Ваш терапевт может направить вас прямо в больницу, если ваш ребенок очень маленький.
Подробнее о диагностике ИМП у детей
Причины ИМП у детей
Большинство ИМП у детей вызываются бактериями из пищеварительной системы, попадающими в уретру.
Это может произойти разными способами, в том числе:
- Когда ребенок вытирает попку и грязная туалетная бумага соприкасается с его гениталиями — это больше проблема для девочек, чем для мальчиков, потому что ягодицы девочек намного ближе к уретре
- Младенцы, испачкавшие подгузники, попадают в уретру мелкими частицами фекалий, особенно если они сильно изгибаются, когда их меняют
Часто нет очевидной причины, почему у одних детей развиваются ИМП, а у других — нет.
Однако некоторые дети могут быть более уязвимы к ИМП из-за проблем с опорожнением мочевого пузыря, например:
- запор — иногда это может вызвать набухание части толстой кишки, что может оказывать давление на мочевой пузырь и препятствовать его нормальному опорожнению
- синдром дисфункционального исключения — относительно распространенное детское состояние, при котором ребенок «держится» за свою мочу, даже если у него есть желание пописать
- пузырно-мочеточниковый рефлюкс — необычное заболевание, при котором моча снова просачивается из мочевого пузыря в мочеточники и почки; это происходит в результате проблемы с клапанами в мочеточниках, где они входят в мочевой пузырь
Лечение ИМП у детей
Большинство детских ИМП проходят в течение 24–48 часов после лечения антибиотиками и не вызывают никаких долгосрочных проблем.
Во многих случаях лечение предполагает прием вашего ребенка курсом приема таблеток антибиотиков дома.
В качестве меры предосторожности младенцы в возрасте до трех месяцев и дети с более тяжелыми симптомами обычно помещаются в больницу на несколько дней для введения антибиотиков непосредственно в вену (внутривенные антибиотики).
Подробнее о лечении ИМП у детей
Профилактика ИМП у детей
Невозможно предотвратить все ИМП у детей, но есть некоторые вещи, которые вы можете сделать, чтобы снизить риск их заражения у вашего ребенка.
Может помочь следующий совет:
- Если возможно, кормите ребенка исключительно грудью в течение первых шести месяцев после его рождения — это может помочь улучшить иммунную систему вашего ребенка и снизить риск запора.
- побуждает девочек вытирать ягодицы спереди назад — это помогает минимизировать вероятность попадания бактерий в уретру
- Убедитесь, что ваш ребенок хорошо гидратирован и регулярно ходит в туалет — отсутствие регулярного мочеиспускания и задержка мочи могут облегчить бактериям заражение мочевыводящих путей.

- избегайте использования нейлона и других видов синтетического белья — они могут способствовать росту бактерий; следует надевать свободное хлопковое белье
- Избегайте использования ароматизированного мыла или пенных ванн — они могут увеличить риск развития ИМП у вашего ребенка.
- примите меры, чтобы снизить риск запора у вашего ребенка — убедитесь, что он пьет достаточно, чтобы моча оставалась бледной и прозрачной в течение дня, и поговорите со своим терапевтом о лекарствах, которые могут помочь, если запор является постоянной проблемой
Некоторые люди считают, что употребление клюквенного сока или прием добавок клюквы может помочь снизить риск ИМП.
Однако недавнее качественное исследование этих утверждений не нашло доказательств того, что клюква оказывает значительное влияние на ваши шансы на развитие ИМП.
Рецидивирующие ИМП у детей
У небольшого числа детей рецидивирующие ИМП. Если у вашего ребенка раньше была ИМП, важно, чтобы вы оба наблюдали за возвращением любых сопутствующих симптомов.
Сообщите своему терапевту о любых симптомах как можно скорее, чтобы можно было подтвердить диагноз и начать лечение.
Если у вашего ребенка есть проблема, повышающая риск ИМП, например, неисправные клапаны, из-за которых моча может течь в неправильном направлении, ему могут назначить антибиотики в низких дозах в качестве долгосрочной меры для предотвращения дальнейших инфекций.
Цистит | Американская академия педиатрии
Инфекции мочевыводящих путей среди подростков. Bonny AE, Brouhard BH.
Adolesc Med. 2006; 16
: 149–
161 OpenUrl Инфекции мочевыводящих путей у детей. Chang SL, Shortliffe LM.Pediatr Clin North Am. 2006; 53
: 379–
400 OpenUrlCrossRefPubMed Инфекции мочевыводящих путей: обоснование лечения неосложненного цистита. Llenderrozos HJ.
Clin Fam Pract. 2004; 6
: 175 OpenUrlCrossRef Инфекции мочевыводящих путей у детей: этиология и эпидемиология. Ma JF, Shortliffe LM.
Urol Clin North Am. 2004; 31
: 517–
526 OpenUrlCrossRefPubMed Инфекция мочевыводящих путей у детей: лечение. Malhotra SM, Кеннеди, Вашингтон II.
Urol Clin North Am.2004; 31
: 527–
534 OpenUrlCrossRefPubMed
Ma JF, Shortliffe LM.
Urol Clin North Am. 2004; 31
: 517–
526 OpenUrlCrossRefPubMed Инфекция мочевыводящих путей у детей: лечение. Malhotra SM, Кеннеди, Вашингтон II.
Urol Clin North Am.2004; 31
: 527–
534 OpenUrlCrossRefPubMed
Инфекция мочевыводящих путей (ИМП), если ее не диагностировать, может привести к повреждению и дисфункции почек. Понимание того, как диагностировать, лечить и контролировать ИМП, имеет решающее значение для предотвращения таких последствий.
ИМП можно классифицировать как цистит / пиелонефрит, первую / рецидивирующую инфекцию или осложненную / неосложненную инфекцию. Инфекции считаются осложненными из-за следующих факторов: функциональные или анатомические аномалии мочевыводящих путей, постоянный мочевой катетер, недавняя обработка мочевыводящих путей, мужской пол, беременность, недавнее употребление антибиотиков или иммуносупрессия.Несмотря на то, что в этом Кратком обзоре основное внимание уделяется неосложненному циститу, важно понимать факторы риска рецидива и осложнений при обследовании ребенка, у которого цистит впервые. У подростков неосложненный цистит чаще всего связан с сексуальной активностью, и консультирование является обязательным для предотвращения будущих инфекций.
У подростков неосложненный цистит чаще всего связан с сексуальной активностью, и консультирование является обязательным для предотвращения будущих инфекций.
Хотя общая распространенность ИМП у младенцев с лихорадкой составляет примерно 5%, некоторые дети подвержены большему риску, чем другие. Факторы риска ИМП у маленького ребенка включают пол (девочки> мальчики), возраст (мальчики <1 года, девочки <5 лет), расу (белые> афроамериканцы), обрезание (мальчики не обрезанные> обрезанные ), родственник первой степени родства, у которого в анамнезе были рецидивы ИМП, недавнее применение антибиотиков, катетеризация, иммунодефицит (трансплантация почки, приобретенный…
Цистит — NHS
Цистит — это воспаление мочевого пузыря, обычно вызванное инфекцией мочевого пузыря.
Это распространенный тип инфекции мочевыводящих путей (ИМП), особенно у женщин, и обычно доставляет больше неприятностей, чем повод для серьезного беспокойства.
Легкие случаи часто проходят сами по себе в течение нескольких дней.
Но некоторые люди часто испытывают эпизоды цистита и могут нуждаться в регулярном или долгом лечении.
Также есть вероятность, что в некоторых случаях цистит может привести к более серьезной инфекции почек, поэтому важно обратиться за медицинской помощью, если ваши симптомы не улучшатся.
Признаки и симптомы цистита
Основные симптомы цистита включают:
- боль, жжение или покалывание при мочеиспускании
- необходимость в мочеиспускание чаще и срочно, чем обычно
- моча темная, мутная или с сильным запахом
- боль внизу живота
- общее недомогание, слабость, тошнота и усталость
Возможные симптомы у маленьких детей включают:
- боль в животе
- необходимость срочно или чаще в туалет
- высокая температура (лихорадка) 38 ° C или выше
- слабость или раздражительность
- снижение аппетита и рвота
Когда обращаться к терапевту
Женщинам не обязательно обращаться к терапевту, если у них цистит, так как в легких случаях состояние часто улучшается без лечения.
Попробуйте некоторые меры самопомощи или спросите совета у фармацевта.
Обратитесь к терапевту, если:
- вы не уверены, есть ли у вас цистит
- ваши симптомы не начинают улучшаться в течение 3 дней
- вы часто болеете циститом
- у вас серьезные симптомы, например кровь в моче , жар или боль в боку
- вы беременны и имеете симптомы цистита
- вы мужчина и имеете симптомы цистита
- у вашего ребенка симптомы цистита
Врач общей практики должен уметь диагностировать цистит спросив о ваших симптомах.
Они могут проверить образец вашей мочи на наличие бактерий, чтобы подтвердить диагноз.
Что вызывает цистит?
Считается, что в большинстве случаев это происходит, когда бактерии, которые безвредно обитают в кишечнике или на коже, попадают в мочевой пузырь через трубку, по которой моча выводится из организма (уретра).
Не всегда понятно, как это происходит.
Но некоторые вещи могут увеличить ваш риск заражения, в том числе:
- занятие сексом
- вытирание ягодиц сзади наперед после посещения туалета
- вставка тонкой трубки в уретру для слива мочевого пузыря (мочевого пузыря). катетер)
- моложе 1 года или старше 75 лет
- беременность
- использование диафрагмы для контрацепции
- диабет
- ослабленная иммунная система
Женщины могут болеть циститом чаще, чем мужчины, потому что их нижняя часть (задний проход) ) находится ближе к уретре, а уретра намного короче, что означает, что бактерии могут легче проникать в мочевой пузырь.
Как лечить цистит самостоятельно
Если у вас были легкие симптомы менее 3 дней или у вас ранее был цистит, и вы не чувствуете, что вам нужно обращаться к терапевту, вы можете лечить свои симптомы дома или попросить совета у фармацевта.
Пока вы не почувствуете себя лучше, это может помочь:
- принимать парацетамол или ибупрофен
- пить много воды
- держать грелку на животе или между бедер
- избегать секса
- часто писать
- протирать спереди назад, когда вы идете в туалет
- осторожно обмывайте половые органы чувствительным для кожи мылом
Некоторые люди считают, что клюквенные напитки и продукты, снижающие кислотность их мочи (например, бикарбонат натрия или цитрат калия) поможет.
Но доказательств их эффективности нет.
Лечение цистита от GP
Если вы обратитесь к терапевту, и он поставит вам диагноз цистит, вам обычно пропишут курс антибиотиков для лечения инфекции.
Они должны начать действовать в течение дня или 2.
Если вы продолжаете болеть циститом, врач общей практики может выписать вам рецепт на антибиотики, которые нужно будет отнести в аптеку при появлении симптомов без предварительной консультации с врачом.
Ваш терапевт также может прописать вам низкие дозы антибиотиков, которые вы будете принимать непрерывно в течение нескольких месяцев.
Профилактика цистита
Если вы часто болеете циститом, вы можете попробовать кое-что, что может остановить его рецидив.
Но не совсем ясно, насколько эффективны большинство этих мер.
Эти меры включают:
- отказ от ароматизированной пены для ванны, мыла или талька вокруг ваших гениталий (используйте обычные без запаха)
- принятие душа, а не ванну (это позволяет избежать воздействия на ваши гениталии химикатов при уборке) продукты слишком долго)
- сходить в туалет, как только вам нужно пописать, и всегда полностью опорожнять мочевой пузырь
- оставаться хорошо гидратированным (обильное питье может помочь остановить размножение бактерий в мочевом пузыре)
- всегда вытирать ягодицы спереди назад, когда вы идете в туалет
- опорожнение мочевого пузыря как можно скорее после полового акта
- без использования диафрагмы для контрацепции (вы можете вместо этого использовать другой метод контрацепции)
- в нижнем белье из хлопка, а не синтетический материал, такой как нейлон, и не носить обтягивающие джинсы и брюки
Пить клюквенный сок традиционно было неприлично. рекомендуется как способ снизить ваши шансы заболеть циститом.
рекомендуется как способ снизить ваши шансы заболеть циститом.
Но крупные исследования показали, что это не имеет существенного значения.
Интерстициальный цистит
Если у вас длительная или частая боль в области таза и проблемы с мочеиспусканием, у вас может быть состояние, называемое интерстициальным циститом.
Это плохо изученное заболевание мочевого пузыря, которое в основном поражает женщин среднего возраста.
В отличие от обычного цистита, в мочевом пузыре нет явной инфекции, и антибиотики не помогают.
Но врач может порекомендовать ряд других методов лечения для уменьшения ваших симптомов.
Узнайте больше об интерстициальном цистите
Помогите нам улучшить наш веб-сайт
Если вы закончили то, что делаете, можете ли вы ответить на несколько вопросов о вашем сегодняшнем визите?
Примите участие в нашем опросе
Последняя проверка страницы: 9 августа 2018 г.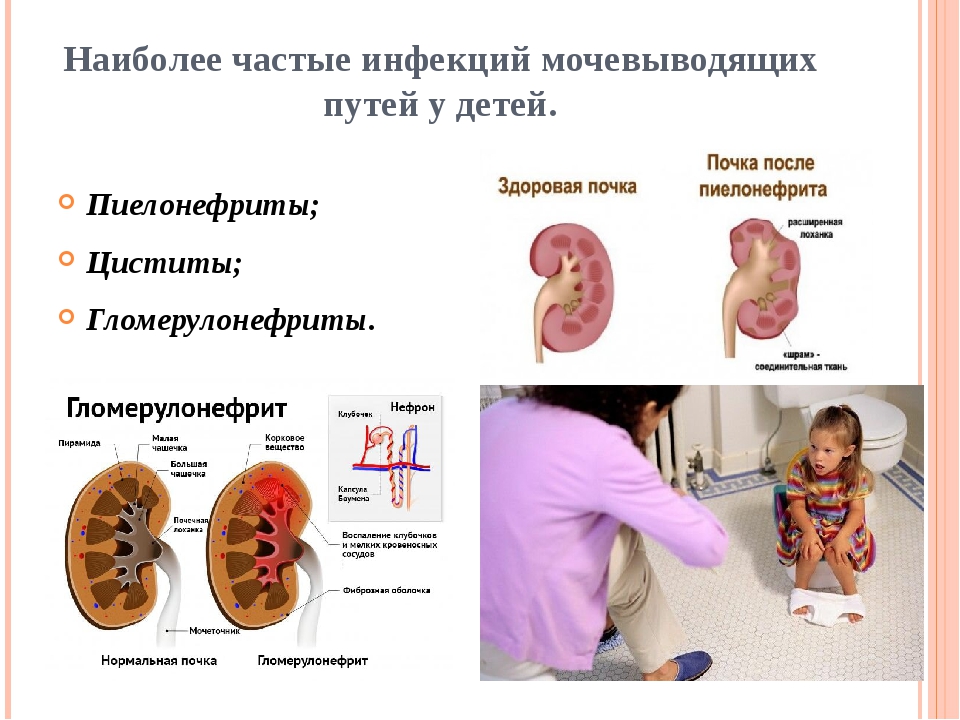
Срок следующей проверки: 9 августа 2021 г.
Инфекции мочевыводящих путей (ИМП) у младенцев и детей
Что такое мочевыводящие пути и как возникают инфекции?
Мочевыводящие пути — это дренажная система организма для удаления мочи (жидких отходов).Он включает две почки, мочевой пузырь (орган, в котором хранится моча), два мочеточника и одну уретру (трубки).
Кровь в организме проходит через почки. Почки фильтруют жидкие продукты жизнедеятельности (мочу) из крови. Эта моча проходит через мочеточники в мочевой пузырь. Моча выходит из мочевого пузыря через уретру и выходит из тела через отверстие (проход).
Большинство ИМП у детей возникает из-за того, что бактерии, которые обычно находятся в кишечнике, вызывают инфекцию в мочевыводящих путях.
Что вызывает ИМП?
Эти факторы могут увеличить вероятность заражения вашего ребенка ИМП:
- Плохие привычки в ванной комнате, например, не менять мокрое нижнее белье или не вытирать должным образом
- «Держать» вместо частого мочеиспускания (дети, приученные к туалету)
- Частые запоры или диарея
- Наличие закупорки мочевыводящих путей, ограничивающей или останавливающей отток мочи
- Раздражение в области «промежности» (где моча выходит из тела).
 Это может быть вызвано такими вещами, как пена для ванны, мыло для ванны или тесная одежда.
Это может быть вызвано такими вещами, как пена для ванны, мыло для ванны или тесная одежда. - Состояние, называемое пузырно-мочеточниковым рефлюксом (ПМР), при котором моча течет назад от мочевого пузыря к почкам.
Узнайте, как предотвратить ИМП.
Распространены ли ИМП у детей?
ИМП являются вторым по распространенности типом инфекции у детей (наиболее распространены инфекции уха). Они чаще встречаются у девочек, хотя необрезанные мальчики подвергаются несколько большему риску, чем другие младенцы мужского пола или мальчики постарше.
Каковы признаки и симптомы ИМП?
Есть два разных типа ИМП. Чаще всего это цистит. Это происходит, когда инфекция попадает в уретру или мочевой пузырь. Ребенок, заболевший циститом, может:
- Есть лихорадка (это может быть единственный симптом у младенцев)
- Будьте суетливыми (часто встречается у младенцев)
- Рвота (часто встречается у младенцев и детей старшего возраста)
- Чувствует необходимость часто пользоваться ванной, но при этом выделяет очень небольшое количество мочи (чаще встречается у детей старшего возраста)
- Намочиться, даже после успешного приучения к горшку
- Боль или жжение при мочеиспускании (чаще встречается у детей старшего возраста)
- Боль в нижней части живота или спине
- Есть кровь в моче
Менее распространенный тип ИМП — пиелонефрит — инфекция, поражающая почки. Иногда пиелонефрит можно лечить дома, но в некоторых случаях он может стать серьезным и даже опасным для жизни. У ребенка с пиелонефритом может быть:
Иногда пиелонефрит можно лечить дома, но в некоторых случаях он может стать серьезным и даже опасным для жизни. У ребенка с пиелонефритом может быть:
- Температура выше 101 градуса
- Симптомы, похожие на грипп, такие как дрожь, озноб, тошнота, рвота или боль
- Боль в животе, спине, боку или паху
- Боль или жжение при мочеиспускании
- Мутная, красная моча с неприятным запахом или переходящая в темный цвет колы
- Гной или кровь в моче
- Срочное или частое мочеиспускание
Если у вашего ребенка симптомы цистита или пиелонефрита, позвоните своему педиатру.
Как ребенку ставят диагноз ИМП?
Если педиатр считает, что у вашего ребенка ИМП, он сделает следующее:
- Спросите о симптомах и истории здоровья вашего ребенка
- Пройти медицинский осмотр
- Выполнение анализов, включая общий анализ мочи (простое исследование образца мочи) и / или посев мочи (который обнаруживает определенные бактерии в моче)
Как лечить ИМП?
Наиболее распространенным лечением ИМП являются антибиотики, убивающие микробы, вызывающие инфекцию. Педиатр также может порекомендовать вашему ребенку при необходимости принимать обезболивающие и пить много жидкости.
Педиатр также может порекомендовать вашему ребенку при необходимости принимать обезболивающие и пить много жидкости.
ИМП могут вызывать раздражение и раздражение кожи на интимных местах вашего ребенка. Если эти симптомы не улучшаются после контакта кожи с воздухом и создания барьера для влаги с помощью вазелина, оксида цинка или ланолина, сообщите об этом своему педиатру.
Если мой ребенок лечится от ИМП, чем я могу помочь?
- Дайте ребенку все лекарства, которые врач прописал от инфекции.Не прекращайте прием лекарства, даже если ваш ребенок чувствует себя лучше и ведет себя лучше.
- Давайте ребенку пить много жидкости, чтобы он продолжал регулярно мочиться, каждые два-три часа для детей, приученных к туалету.
- Сообщите своему врачу, если у вашего ребенка сохраняются лихорадка, боль или другие симптомы после приема лекарства в течение двух дней.
- Если ваш ребенок испытывает боль или лихорадку, давайте лекарство только по указанию врача.
 Не давайте аспирин детям.
Не давайте аспирин детям. - Соблюдайте все последующие встречи.
- Не позволяйте ребенку сидеть в ванне с пеной, шампунем или мылом, так как это может вызвать раздражение. Если ваш ребенок принимает ванну, пусть он посидит в чистой воде, пока вы не будете готовы использовать эти продукты. Когда вы закончите, сполосните ребенка и выньте продукты из ванны.
Что делать, если у моего ребенка частые ИМП?
Некоторые дети заражаются ИМП чаще, чем другие. Обязательно сообщите своему педиатру, если симптомы снова появятся после лечения или если у вашего ребенка три или более ИМП в течение шести месяцев.
Педиатр может порекомендовать вашему ребенку пройти обследование в педиатрическую урологическую клинику. Врачи и практикующие медсестры в этой клинике специализируются на лечении детей с проблемами мочевыделительной системы. Эти специалисты могут провести дополнительные тесты, чтобы узнать причину и порекомендовать новый план лечения.
Эти дополнительные тесты могут включать:
- Ультразвук для осмотра почек, мочевого пузыря и соединяющих их трубок
- Цистоуретрограмма при мочеиспускании (sis-toe-u-reeth-ro-gram), или VCUG.
 Этот рентгеновский снимок показывает, как работает мочевой пузырь во время мочеиспускания.
Этот рентгеновский снимок показывает, как работает мочевой пузырь во время мочеиспускания.
Синдром боли в мочевом пузыре (интерстициальный цистит) | Детская больница CS Mott
Обзор темы
Синдром боли в мочевом пузыре (интерстициальный цистит) — это проблема, которая вызывает боль в мочевом пузыре или тазу. Это также вызывает неотложные частые позывы к мочеиспусканию. Проблема гораздо чаще встречается у женщин, чем у мужчин.
Для диагностики болевого синдрома мочевого пузыря (BPS) ваш врач может провести тест, называемый цистоскопией, при котором используется тонкая трубка с подсветкой, чтобы увидеть внутреннюю часть мочевого пузыря.Он или она также может сделать анализ мочи, чтобы исключить другие проблемы, такие как инфекция мочевыводящих путей.
Что вызывает BPS?
Некоторые врачи считают, что причиной BPS могут быть аномальные изменения слизистой оболочки мочевого пузыря. Но причина не ясна. По этой причине лечение направлено на облегчение симптомов. Ваш врач может попросить вас вести дневник мочевого пузыря, чтобы записывать, как часто вы мочитесь и сколько выделяется мочи.
Ваш врач может попросить вас вести дневник мочевого пузыря, чтобы записывать, как часто вы мочитесь и сколько выделяется мочи.
Каковы симптомы?
Боль от BPS может быть легкой или сильной, но почти всегда проходит сразу после мочеиспускания.Другие симптомы BPS включают:
- Частое мочеиспускание днем и ночью.
- Ощущение давления, дискомфорта и постоянных позывов к мочеиспусканию.
- Боль в нижней части живота или тазу.
Люди с BPS могут протягивать дни или недели без симптомов.
Как лечится?
Лечение может включать:
- Тренировка мочевого пузыря. Чтобы помочь мочевому пузырю привыкнуть к удерживанию большего количества мочи, вы можете постепенно увеличивать промежуток времени между мочеиспусканием в течение дня (а не во время сна).
- Если вы обнаружите, что мочитесь, например, каждые 30 минут, вы можете установить график мочеиспускания каждые 45 минут в течение дня.
- Если это сработает в течение недели, вы можете увеличить время до 60 минут.

- Медленно работайте до 2,5 часов.
- Физиотерапия. Физиотерапевт научит вас упражнениям для расслабления мышц нижней части живота, паха и ягодиц. Возможно, вам стоит поискать физиотерапевта, специально обученного лечению тазового дна.
- Лекарства от боли и других симптомов.
- Пероральные лекарства (например, пилюли) включают амитриптилин, полисульфат пентозана, антигистаминные, противовоспалительные и обезболивающие.
- Лекарства, которые вводятся в мочевой пузырь (инстилляции в мочевой пузырь), включают диметилсульфоксид (ДМСО) или комбинацию лекарств, таких как лидокаин, гепарин и бикарбонат натрия.
- Электростимуляция. Для снятия нервной боли используется мягкий электрический импульс.
- Прочие виды лечения. К ним относятся биологическая обратная связь, чрескожная электрическая стимуляция нервов (ЧЭНС) или акупунктура. Это было полезно для некоторых людей.
- Хирургия.
 Если никакие другие методы лечения не помогают, может быть сделана операция для устранения проблемы с мочевым пузырем. Или может быть сделана операция, чтобы остановить нервную боль.
Если никакие другие методы лечения не помогают, может быть сделана операция для устранения проблемы с мочевым пузырем. Или может быть сделана операция, чтобы остановить нервную боль.
Как справиться с болью?
Ваш врач поможет вам справиться с болью, но вы также можете сделать кое-что. Вот несколько идей:
- Оставайтесь активными способами, не вызывающими боли, например ходьбой, йогой или пилатесом.
- Если сидение в течение длительного времени вызывает боль, узнайте, как использовать стоячий стол.
- Ешьте полезные для себя продукты. Это поможет тебе почувствовать себя лучше. Если острая пища, кофе или алкоголь являются проблемой, избегайте их.
Что еще ты умеешь?
Другие меры, которые вы можете предпринять для лечения симптомов BPS, включают:
- Найдите способы расслабиться и снизить стресс, например принять теплые ванны, послушать успокаивающую музыку или медитировать.
- Присоединитесь к группе поддержки для людей, страдающих хронической болью.




 д.
д. Как правило, дивертикулы локализуются сбоку или сзади поверхности органа. Патология наблюдается в результате аномального развития внутреннего органа при внутриутробном развитии. Если заболевание имеет приобретенный характер, то оно может быть вызвано аденомой предстательной железы у мужчины или стриктурой мочеиспускательного канала. При наличии дивертикула наблюдается порционный выход урины, при котором сперва опорожняется мочевой пузырь, а затем дивертикул
Как правило, дивертикулы локализуются сбоку или сзади поверхности органа. Патология наблюдается в результате аномального развития внутреннего органа при внутриутробном развитии. Если заболевание имеет приобретенный характер, то оно может быть вызвано аденомой предстательной железы у мужчины или стриктурой мочеиспускательного канала. При наличии дивертикула наблюдается порционный выход урины, при котором сперва опорожняется мочевой пузырь, а затем дивертикул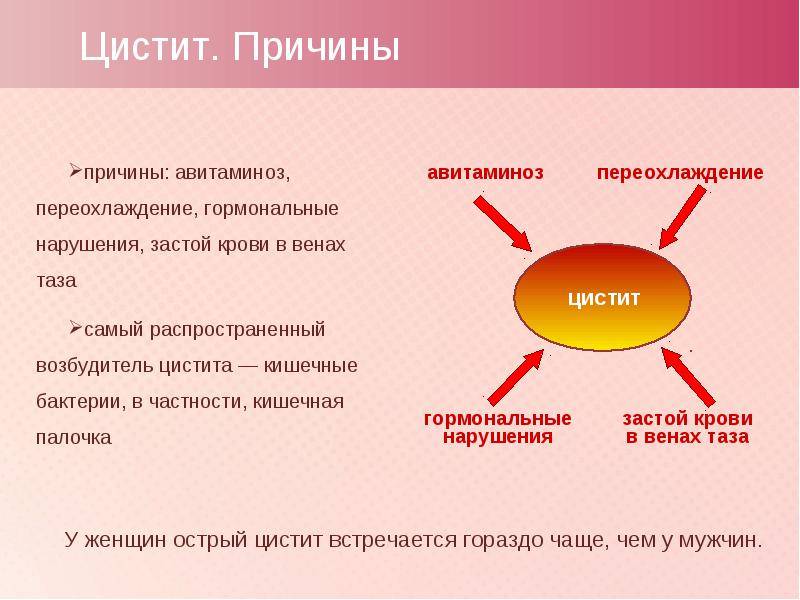 Женский организм чаще подвержен данному заболеванию из-за особого строения уретры
Женский организм чаще подвержен данному заболеванию из-за особого строения уретры Уролитиазом называют заболевание, при котором образуются камни и песок в мочевом пузыре. Патология свойственна людям любого возраста и встречается даже у новорожденных. Возможно возникновение разных камней, некоторые из них несут большую опасность (оксалатные камни). Уролитиаз возникает при нарушенном метаболизме, обезвоживании организма, нехватке солнечного света. Нередко патология наблюдается у больных, которые имеют хронические болезни желудочно-кишечного тракта
Уролитиазом называют заболевание, при котором образуются камни и песок в мочевом пузыре. Патология свойственна людям любого возраста и встречается даже у новорожденных. Возможно возникновение разных камней, некоторые из них несут большую опасность (оксалатные камни). Уролитиаз возникает при нарушенном метаболизме, обезвоживании организма, нехватке солнечного света. Нередко патология наблюдается у больных, которые имеют хронические болезни желудочно-кишечного тракта Лишь в редких случаях у больного наблюдается плоскоклеточный рак или аденокарцинома. Раковые болезни являются последствиями папиллом. В большинстве случаев патология настигает людей, которые курят и работают с анилиновыми красителями. Рак мочевого пузыря больше поражает мужскую половину населения. Нередко заболевание возникает у лиц, которые имеют хронические заболевания мочевыводящей системы или врожденные аномалии органов малого таза
Лишь в редких случаях у больного наблюдается плоскоклеточный рак или аденокарцинома. Раковые болезни являются последствиями папиллом. В большинстве случаев патология настигает людей, которые курят и работают с анилиновыми красителями. Рак мочевого пузыря больше поражает мужскую половину населения. Нередко заболевание возникает у лиц, которые имеют хронические заболевания мочевыводящей системы или врожденные аномалии органов малого таза В таких случаях у человека наблюдается самопроизвольное мочеиспускание, при этом урина не выходит полностью и пузырь остается наполненным. Источник заболевания заключается в травмировании позвоночника
В таких случаях у человека наблюдается самопроизвольное мочеиспускание, при этом урина не выходит полностью и пузырь остается наполненным. Источник заболевания заключается в травмировании позвоночника
 Это может быть вызвано такими вещами, как пена для ванны, мыло для ванны или тесная одежда.
Это может быть вызвано такими вещами, как пена для ванны, мыло для ванны или тесная одежда.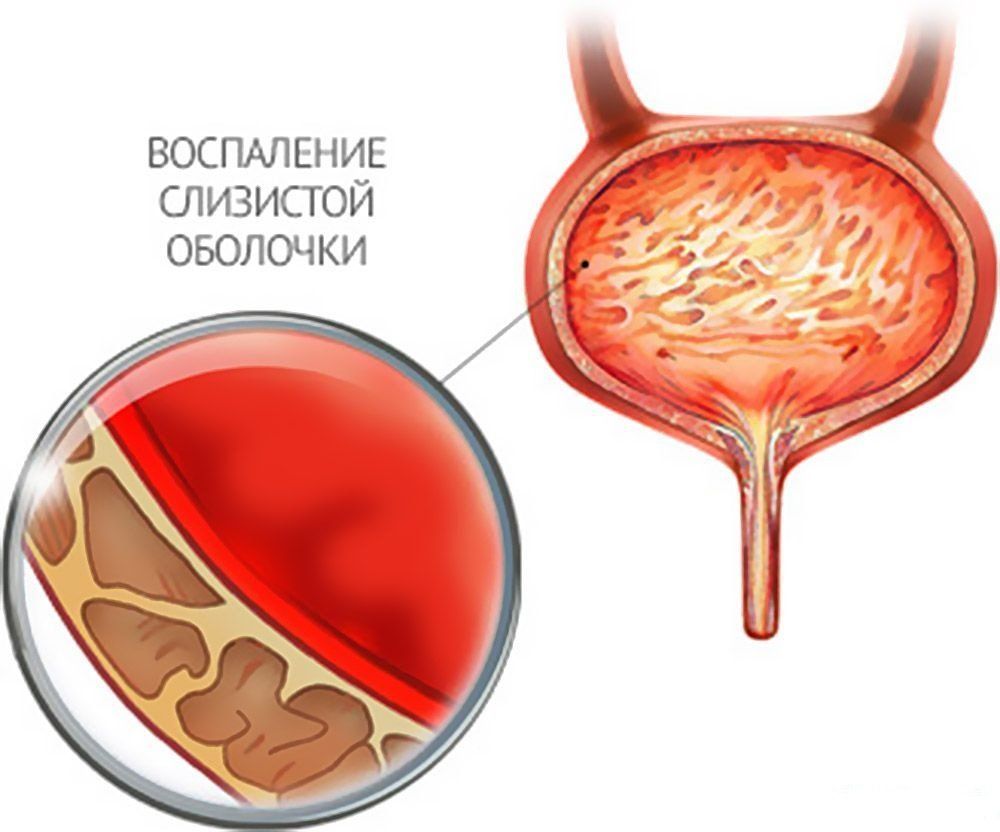 Не давайте аспирин детям.
Не давайте аспирин детям. Этот рентгеновский снимок показывает, как работает мочевой пузырь во время мочеиспускания.
Этот рентгеновский снимок показывает, как работает мочевой пузырь во время мочеиспускания.
 Если никакие другие методы лечения не помогают, может быть сделана операция для устранения проблемы с мочевым пузырем. Или может быть сделана операция, чтобы остановить нервную боль.
Если никакие другие методы лечения не помогают, может быть сделана операция для устранения проблемы с мочевым пузырем. Или может быть сделана операция, чтобы остановить нервную боль.