Первый день жизни новорожденного: Самое важное на первом месяце жизни ребенка
Самое важное на первом месяце жизни ребенка
Развитие внутренних органов и систем организма продолжается после рождения. Неонатальный период начинается с момента рождения и длится четыре недели. Первый месяц жизни малыша – основной адаптивный этап. Происходит ряд морфологических и физиологических изменений, новорожденный приспосабливается к новой среде. Порядка 40 процентов всех случаев детской смертности приходятся на неонатальный период, а три четверти этих смертей – на первую неделю. Поэтому очень важен контроль состояния новорожденных, выявление патологий, своевременная терапия, обучение родителей.
Регулярный патронаж в это время осуществляет педиатр. Первый визит на дом необходим в промежуток 1–3 день после выписки. Затем врач осматривает новорожденного еженедельно, при необходимости – чаще.
Уже в роддоме в первые дни жизни малыш получает прививки – БЦЖ, от гепатита В. На тридцатый день проводят ревакцинацию от гепатита В.
Наблюдение за развитием новорожденного
- Первую неделю малыш худеет – физиологическая потеря массы. Начиная с 8–10 суток вес сначала восстанавливается, затем прибавляется. Новорожденный «набирает» за первый месяц 600–700 грамм.
- Две-три недели температура неустойчива и частично зависит от окружающей среды.
- Пульс 120–140 ударов в минуту считается нормой. При плаче может достигать 160–180.
- Зрение, слух развиты недостаточно. Видит малыш размыто, плохо фокусирует взгляд. Речь не привлекает внимания. Новорожденный реагирует на громкий звук, яркий свет.
- Движения хаотичные, малыш не может удерживать игрушки, а вот обхватить мамин палец ему под силу.
- На 5–6 сутки появляется характерный «молочный» стул с кисловатым запахом.
- Частота мочеиспускания постепенно увеличивается, спустя две недели достигает 15–20 раз/сутки.
Доктора данного направления
Особое внимание требуется:
Обработке пупка. Остаток пуповины будет подсыхать несколько недель. Пупочную ранку следует обрабатывать перекисью водорода 3 %, она должна быть чистотой и сухой. Необходимо следить за этой областью и в случаю каких-либо изменений, подозрении на воспаление (покраснение, мокнутие) сразу проинформировать педиатра.
Остаток пуповины будет подсыхать несколько недель. Пупочную ранку следует обрабатывать перекисью водорода 3 %, она должна быть чистотой и сухой. Необходимо следить за этой областью и в случаю каких-либо изменений, подозрении на воспаление (покраснение, мокнутие) сразу проинформировать педиатра.
Родничку. Голова новорожденного немного сжата и/или вытянута и имеет два мягких пятна – роднички – места, где кости черепа еще не срослись вместе. Такая анатомия помогает продвижению вниз по родовым путям. Не стоит бояться пульсации родничка – это норма. А вот запавший или выпирающий родничок – повод для обследования.
Глазкам. Обычно глаза новорожденного не требуют специального ухода: их достаточно протирать ваткой (диском), смоченной в кипяченой водичке. Гнойные выделения, покраснение глаз говорят о конъюнктивите. Самостоятельно использовать капли не следует – назначить лечение должен врач. Если замечен желтоватый оттенок глаз, свидетельствующий о желтухе, следует сообщить педиатру.
Коже. У новорожденных чувствительная кожа, склонная к опрелостям. Поэтому после ежедневного купания следует внимательно осматривать складочки, пользоваться присыпкой. Желтоватый оттенок может указывать на желтуху, при появлении нужно проинформировать педиатра.
Соскам и гениталиям. Они бывают припухшими, у девочек может появиться небольшое количество крови на подгузнике. Это норма, но если кровь и/или припухлость не исчезнут через пару дней, обратитесь к педиатру. У мальчика следует наблюдать за неопустившимися яичками.
Первый месяц жизни – важный этап адаптации, от которого зависит будущее здоровье. Обеспечьте новорожденному в этот период наиболее пристальное внимание и своевременную помощь.
Для получения подробных консультаций и наблюдения в первый месяц жизни ребёнка обращайтесь к опытным педиатрам медицинских центров «Президент-Мед»
Читайте также:
Автор: Лаврова Нина Авенировна
Заместитель генерального директора по медицинской части
Окончила Ярославский государственный медицинский институт по специальности «Лечебное дело»
Медицинский опыт работы — 25 лет
Записаться к врачу
Новорожденный ребенок: заботы и аспекты
Поздравляем, вы теперь родители! Появление нового маленького человека в доме сопровождается не только радостью и счастьем, но и множеством забот – но мы всегда готовы помочь! Здесь мы расскажем о развитии ребенка с момента рождения и в течение всего первого месяца жизни, поговорим о том, сколько ребенку нужно спать и есть в этот период и что важно знать о его здоровье. Лучше всего о развитии ребенка по месяцам вам расскажет его педиатр, а в этой статье мы закрепим полученные знания и дадим полезные советы. Итак, посмотрим, что происходит с малышом на первой, второй, третьей и четвертой неделях жизни!
Лучше всего о развитии ребенка по месяцам вам расскажет его педиатр, а в этой статье мы закрепим полученные знания и дадим полезные советы. Итак, посмотрим, что происходит с малышом на первой, второй, третьей и четвертой неделях жизни!
Этапы развития ребенка
В первый месяц малыш привыкает к жизни вне материнской утробы. При этом он растет и меняется с поразительной скоростью. Вот наиболее интересные из этих изменений:
Рост и физическое развитие новорожденного: Если малыш выглядит немного «странно», это нормально
У новорожденных в первые несколько дней может снизиться вес за счет выведения лишней жидкости. Чаще всего этот вес набирается обратно очень быстро, дней через 10 достигает веса при рождении, что называется физиологической убылью массы. На приемах у педиатра у ребенка измеряют длину тела, вес и окружность головы. По этим показателям врач следит за темпами роста малыша. В этой статье рассказывается, как врачу могут помочь таблицы темпов роста ребенка.
Наверняка вы сейчас не можете наглядеться на нового человечка в своей жизни. Иногда может показаться, что он выглядит «странно», ведь его тело еще пытается приспособиться к новой реальности. В первые несколько недель у малыша могут проявиться следующие особенности:
В первые несколько дней или недель после рождения малыш может быть покрыт тонкими волосками (лануго), затем они пропадают.
У ребенка может шелушиться кожа.
На лице или шейке могут появиться красноватые пятна, которые еще называют «лососевыми», или «укусами аиста». Чаще всего они проходят через несколько месяцев.
У ребенка могут опухать гениталии, область сосков, но это быстро проходит.
На головке малыша можно нащупать два мягких участка, чаще один. Это роднички, участки срастания костей черепа, которые отделены от мозга плотной мембраной.
Если у вас были естественные роды, череп ребенка может быть слегка удлинен и вытянут. Так происходит из-за того, что кости черепа временно перестраиваются, чтобы малышу было легче пройти через родовые пути.
 Скоро головка ребенка приобретет более привычную форму.
Скоро головка ребенка приобретет более привычную форму.Большую часть времени ребенок спит, сжавшись в комочек, прямо как в животе у мамы. Ближе к концу первого месяца он начнет расправлять ножки и ручки и станет вытягиваться.
Ощущения: Малышу нравится, когда мама берет его на руки
Осязание – важнейшее чувство для новорожденного, по характеру прикосновений он может определять настроение мамы. На руках у мамы он чувствует себя спокойно и в безопасности. Поддерживайте головку и шейку малыша, чтобы его голова не моталась в разные стороны из-за пока слабой шеи. Ребенка успокаивает укачивание, а массаж помогает малышу и маме формировать привязанность.
Дальность охвата зрения ребенка в этом возрасте не превышает 20-30 сантиметров, но при этом он видит лицо мамы, когда она берет его на руки. Сейчас он часто водит ручками перед лицом и фокусируется на них. Он замечает переход от темноты к свету, но пока не может четко различать цвета.
Как правило, новорожденным нравятся высокий тон и «сюсюканье». Когда мама разговаривает с ним, он может поворачивать к ней головку.
Когда мама разговаривает с ним, он может поворачивать к ней головку.
Движения: У малыша мощные рефлексы, особенно хватательный
На первых порах ребенок может делать очень резкие, рваные движения, но в течение следующих нескольких месяцев он научится их контролировать. Некоторые рефлексы у малыша есть уже с рождения, по мере взросления многие из них угасают:
Поисковый. Если погладить малыша по щеке или уголку рта, он поворачивает головку к пальцу.
Сосательный. Сосательный рефлекс – врожденный, однако, чтобы одновременно сосать, дышать и глотать, требуется практика, поэтому ребенку понадобится некоторое время, чтобы привыкнуть к кормлению.
Рефлекс Моро. Когда ребенок слышит внезапный громкий звук или его головка резко изменяет положение, он резко разводит ручки и ножки в стороны и сводит их вместе.
Хватательный. Если в ладошку новорожденного вложить палец, он крепко схватит его. Однако держать его так не стоит – малыш еще не контролирует силу захвата и может внезапно отпустить палец.

Рефлекс автоматической ходьбы. Подняв малыша под мышки и поставив его так, чтобы подошвы касались опоры, вы увидите, что он начнет перебирать ножками.
И другие (ползанья, коленный, подошвенный и тд)
Психическое развитие ребенка: Его первая улыбка запомнится вам на всю жизнь
В начале первого месяца жизни малыш может улыбаться во сне. Пока неясно, что именно вызывает этот рефлекс, возможно, ребенок так реагирует на какой-то внутренний стимул. А уже к концу месяца или в начале следующего появляется та самая настоящая улыбка. Малыш улыбается в ответ на улыбку мамы или на звуки ее голоса. Со временем он поймет, что с помощью улыбки можно общаться с другими.
Новорожденные плачут, чтобы сообщить о том, что они хотят есть или что им неудобно, а также для того, чтобы снять напряжение. Если малыш плачет, но не хочет есть и срыгивать или ему не нужно поменять подгузник, скорее всего, он хочет вашего внимания. Чтобы успокоить его, возьмите его на руки, говорите с ним ласковым голосом. Иногда постоянный плач ребенка может быть симптомом чего-то более серьезного, так что, если это вас беспокоит, сходите с малышом на прием к педиатру.
Иногда постоянный плач ребенка может быть симптомом чего-то более серьезного, так что, если это вас беспокоит, сходите с малышом на прием к педиатру.
Уже в первые дни и недели жизни малыша можно получить какое-то представление о его характере. Плачет ли он, когда намочил подгузник, или его все устраивает? Легко ли он пугается? Если у вас уже есть дети, на этом этапе можно заметить различия в характере малыша и его старших братьев или сестер.
Что сделать для правильного развития новорожденного
Лучше всего ориентироваться на рекомендации педиатра, но эти советы точно не повредят:
Kонтакт «кожа-к-коже». Мамам рекомендуется почаще класть голого малыша себе на грудь в течение первых месяцев жизни. Это называется «метод кенгуру». У телесного контакта «кожа-к-коже» много преимуществ – так вы устанавливаете более прочную связь с ребенком и помогаете ему регулировать дыхание и пульс, успокаиваете малыша знакомым запахом и стуком своего сердца.

Переворачивание на животик. Несколько раз в день советуем класть ребенка животиком на пол или ровную твердую поверхность на пару минут под пристальным наблюдением мамы. Так он сможет укрепить мышцы шеи и плечевого пояса. Пока малыш лежит на животике, вы можете поиграть с ним в развивающие игры .
Стреляем глазками. По мере улучшения зрения малыш начинает все активнее следовать взглядом за движущимися предметами. Потренируйтесь вместе с ним: медленно двигайте перед лицом малыша каким-нибудь предметом, например погремушкой.
Кормление новорожденного: сколько должен есть малыш на 1-й, 2-й, 3-й или 4-й неделях жизни?
К счастью, придерживаться жесткого графика здесь не нужно. Наблюдайте за малышом и замечайте, как он себя ведет, когда голоден. На этом этапе ребенок сигнализирует о том, что он голоден, с помощью поискового рефлекса (см. описание рефлексов), также он может причмокивать или сосать кулачок. Плачем малыш тоже может показывать, что он голоден, но лучше покормить его раньше и не доводить до расстройства. В среднем в сутки ребенку требуется не менее восьми кормлений, как днем, так и ночью. Малыш может просить покормить его чаще в период скачков роста – а они происходят у каждого ребенка по-разному, чаще всего в конце второй недели и между третьей-шестой неделями. Когда малыш наелся, он выглядит вялым или засыпает. Кормящих мам часто беспокоят вопросы: «Достаточно ли молока?», «Правильно ли ребенок захватывает грудь и сосет?» В таких случаях рекомендуется проконсультироваться с педиатром или специалистом по грудному вскармливанию. Но во всем мире придерживаются правила кормления по требованию малыша, если нет медицинских показаний к другому режиму кормлений.
Плачем малыш тоже может показывать, что он голоден, но лучше покормить его раньше и не доводить до расстройства. В среднем в сутки ребенку требуется не менее восьми кормлений, как днем, так и ночью. Малыш может просить покормить его чаще в период скачков роста – а они происходят у каждого ребенка по-разному, чаще всего в конце второй недели и между третьей-шестой неделями. Когда малыш наелся, он выглядит вялым или засыпает. Кормящих мам часто беспокоят вопросы: «Достаточно ли молока?», «Правильно ли ребенок захватывает грудь и сосет?» В таких случаях рекомендуется проконсультироваться с педиатром или специалистом по грудному вскармливанию. Но во всем мире придерживаются правила кормления по требованию малыша, если нет медицинских показаний к другому режиму кормлений.
Нужно ли давать ребенку витамины и добавки?
По вопросу введения витаминов и добавок в рацион ребенка, независимо от способа вскармливания (грудное, искусственное или сочетание грудного и искусственного), лучше всего посоветоваться с педиатром. Например, детям до месяцев показано назначение витамина Д в определенных дозировках.
Например, детям до месяцев показано назначение витамина Д в определенных дозировках.
Считаем мокрые подгузники
Мамы постоянно волнуются, достаточно ли питания получает малыш. Чтобы в этом убедиться, можно посчитать, сколько раз в день вы меняете подгузники и как они выглядят. Не пугайтесь, если в первые несколько дней, развернув подгузник, вы увидите густую субстанцию темно-зеленого или черного цвета. Первый стул малыша состоит в основном из мекония. После выхода мекония из организма стул становится мягче и приобретает желто-зеленый цвет. В норме в течение дня вам придется сменить шесть мокрых подгузников и три-четыре подгузника со стулом, но, конечно же, все дети индивидуальны.
Также о том, что малыш получает достаточно питания, можно понять по тому, как он сглатывает (должен быть отчетливый звук сглатывания). Если малыш ведет себя спокойно в течение нескольких часов после кормления, значит, он сыт. По результатам замеров на приеме у педиатра также можно понять, достаточно ли питательных веществ для роста получает ребенок. Кроме того, если ребенок все тяжелее, складок на конечностях (перетяжек) все больше, а гардероб новорожденного меняется быстро, то явно у малыша все хорошо с прибавками.
Кроме того, если ребенок все тяжелее, складок на конечностях (перетяжек) все больше, а гардероб новорожденного меняется быстро, то явно у малыша все хорошо с прибавками.
На первых порах менять подгузники будет сложно, но вы быстро наловчитесь!
Сколько спит новорожденный?
В течение первого месяца новорожденный засыпает примерно три-четыре раза в сутки и спит минимум по 16 часов. Так как в желудке малыша помещается совсем мало молока, то есть он будет довольно часто, и будить , если он не просыпается сам и с прибавками все хорошо, НЕ надо. Пока ребенок еще не различает день и ночь, но вы можете его приучить к смене циклов. Для этого при ночных кормлениях не включайте яркий свет, используйте ночник, меняйте подгузники по возможности быстрее и сразу же укладывайте малыша спать на спинку.
Здоровый сон
В течение первого года жизни ребенка следует всегда укладывать спать на спинку в кроватку. Кроватка должна стоять у мамы в спальне, и в ней не должно быть посторонних предметов вроде выбившихся простыней, лишних одеял, подкладок, подушечек, мягких бортиков и игрушек. Так можно снизить риск синдрома внезапной детской смерти (СВДС), явления, при котором внешне здоровые дети внезапно умирают в возрасте до года. Узнайте о всех способах минимизировать риски СВДС . У здорового сна новорожденных есть правило трех «С». Ребенок должен спать:
Так можно снизить риск синдрома внезапной детской смерти (СВДС), явления, при котором внешне здоровые дети внезапно умирают в возрасте до года. Узнайте о всех способах минимизировать риски СВДС . У здорового сна новорожденных есть правило трех «С». Ребенок должен спать:
САМОСТОЯТЕЛЬНО,
на СПИНКЕ,
в СВОЕЙ кроватке.
Один день из жизни малыша
Жизнь новорожденного малыша не подчиняется четкому распорядку дня, однако примерный график кормления, сна, купания и игр составить можно:
Прогулки на улице
Если погода относительно хорошая, малыша смело можно выносить гулять, главное, одеть его соответствующим образом. Ребенок еще не умеет регулировать температуру тела, поэтому лучше придерживаться следующего правила: надевать на малыша на один слой одежды больше, чем на себя. Если на улице жарко, держите малыша в тени, потому что на нежной коже новорожденных легко образуются ожоги. Если на улице холодно или идет дождь, рекомендуется отказаться от долгой прогулки, при этом на ребенке обязательно должна быть теплая шапочка и несколько слоев одежды. Также захватите с собой одеяло. Как узнать, хорошо ли чувствует себя малыш на прогулке? Потрогайте его грудь, ручки и ножки – грудь должна быть теплой, а ручки и ножки немного холоднее, чем остальное тело. Но помните, что главное — не перегреть ребенка. А по мере его взросления гулять можно при ЛЮБОЙ погоде, главное быть правильно одетым и малышу, и его сопровождающему.
Если на улице холодно или идет дождь, рекомендуется отказаться от долгой прогулки, при этом на ребенке обязательно должна быть теплая шапочка и несколько слоев одежды. Также захватите с собой одеяло. Как узнать, хорошо ли чувствует себя малыш на прогулке? Потрогайте его грудь, ручки и ножки – грудь должна быть теплой, а ручки и ножки немного холоднее, чем остальное тело. Но помните, что главное — не перегреть ребенка. А по мере его взросления гулять можно при ЛЮБОЙ погоде, главное быть правильно одетым и малышу, и его сопровождающему.
Как менять подгузник
Смена подгузников – неотъемлемая часть распорядка дня любой мамы младенца. Перед началом убедитесь, что у вас под рукой есть все, что нужно. Одной рукой придерживайте ребенка. Не оставляйте ребенка без присмотра на пеленальном столике или на любой высокой поверхности – малыш может задергаться и упасть даже из неподвижного состояния. Во избежание появления сыпи, воспаления кожи мокрые и грязные подгузники нужно менять при первой возможности. Сняв подгузник, протрите кожу малыша влажной салфеткой, затем наденьте на него свежий подгузник. Если вы сомневаетесь, как менять подгузник, ознакомьтесь с подробными рекомендациями . Скоро вы станете настоящим профи.
Сняв подгузник, протрите кожу малыша влажной салфеткой, затем наденьте на него свежий подгузник. Если вы сомневаетесь, как менять подгузник, ознакомьтесь с подробными рекомендациями . Скоро вы станете настоящим профи.
Как купать новорожденного в возрасте до одной, двух, трех или четырех недель
Чтобы пупочная ранка не намокала, первые пару недель протирайте малыша влажной губкой, пока не отпадет корочка. Когда ранка заживет, можно купать ребенка в ванночке или раковине. Слишком часто купать ребенка не стоит – достаточно трех раз в неделю в течение первого года жизни, особенно если вы тщательно протираете область под подгузниками после каждой смены. Вот несколько советов, как купать новорожденного малыша:
Вода должна быть теплой, но не горячей. Проверьте температуру на коже запястья или локтевом сгибе.
Подготовьте все, что нужно для купания. Не оставляйте малыша без присмотра.
Купайте малыша сразу после того, как распеленаете, чтобы ребенок не простудился.

Когда вы кладете ребенка в ванночку или раковину и купаете, поддерживайте его головку. На всякий случай держите головку и верхнюю часть туловища ребенка над водой.
Лицо малыша нужно мыть тканью с мягким мылом, а раз-два в неделю мойте ему голову с шампунем.
Если у вас мальчик, его половые органы нужно просто споласкивать в мыльной воде, так же как и остальную область под подгузниками. Посоветуйтесь с педиатром – он расскажет, когда уже можно и нужно ли отодвигать крайнюю плоть и промывать область под ней.
Больше информации о том, как купать новорожденного, вы найдете в нашей статье. Это совсем не сложно!
Уход за пупочной ранкой
Нужно следить за тем, чтобы пупочная ранка не загрязнялась и не намокала, пока корочка не засохнет и не отпадет. Обычно это происходит на третьей неделе. После этого осторожно протрите покраснения ватным тампоном или марлевой салфеткой, смоченным спиртом раствором антисептика. Если в области пупка идет кровь или имеются признаки заражения, например желтый гной с неприятным запахом или покраснения кожи, обратитесь к педиатру. Больше информации о том, как ухаживать за пупочной ранкой, можно найти в статье по ссылке.
Больше информации о том, как ухаживать за пупочной ранкой, можно найти в статье по ссылке.
Здоровье малыша: Могут ли к нему ходить гости?
На этом этапе мам часто волнуют такие вопросы:
Можно ли пускать к ребенку гостей? Конечно, всем хочется, чтобы в первые несколько дней после рождения ребенка навестили друзья и родные. Постарайтесь, чтобы гостей было не слишком много, а посещение было не слишком долгим и шумным. Маме и ребенку нужен отдых. К концу первого месяца жизни ребенка к нему можно пускать избранных гостей, при условии, что они ничем не болеют. Перед контактом с малышом проследите, чтобы гости помыли руки.
Желтуха. Если кожа ребенка приобрела желтоватый оттенок, вероятно, у него желтуха, то есть печень еще не может отфильтровывать химическое соединение билирубин из крови. Обратитесь к педиатру – он поставит диагноз и назначит лечение при необходимости.
Высокая температура.
 На этом этапе у детей часто бывает высокая температура, но иногда определить это трудно. Дети в возрасте до 12 месяцев требуют срочного осмотра врачом, если у них высокая температура, поэтому, если малыш горячий на ощупь или ведет себя особенно беспокойно, измерьте ему температуру с помощью ректального термометра. Если температура выше 38 оС, срочно обратитесь к врачу.
На этом этапе у детей часто бывает высокая температура, но иногда определить это трудно. Дети в возрасте до 12 месяцев требуют срочного осмотра врачом, если у них высокая температура, поэтому, если малыш горячий на ощупь или ведет себя особенно беспокойно, измерьте ему температуру с помощью ректального термометра. Если температура выше 38 оС, срочно обратитесь к врачу.Как ухаживать за гениталиями после обрезания. Самое важное – поддерживать чистоту в области половых органов. Промывайте эту область водой с мягким мылом. В течение недели после обрезания в области гениталий могут быть покраснения с желтым отделяемым – это абсолютно нормально. Однако при опухании, появлении корост или хлопьевидного гноя нужно обратиться к врачу.
Часто задаваемые вопросы
Сколько должен весить новорожденный ребенок?
Около 80 процентов доношенных детей (40 недель) весят от 2,6 кг до 3,8 кг.
Какие игрушки купить для новорожденного?
Рекомендуем выбрать игрушку, которую можно брать с собой и повесить над кроваткой. Лучше, если она будет ярких контрастных цветов или с узорами. В этом возрасте идеальный выбор – игрушечный проигрыватель с ненавязчивой музыкой или яркая мягкая игрушка-погремушка.
Лучше, если она будет ярких контрастных цветов или с узорами. В этом возрасте идеальный выбор – игрушечный проигрыватель с ненавязчивой музыкой или яркая мягкая игрушка-погремушка.
Нужны ли новорожденным витаминные добавки?
Специалисты считают, что новорожденным к концу первого месяца жизни нужны разве что добавки витамина D в каплях (если он не входит в состав смеси для искусственного вскармливания). В любом случае, лучше посоветоваться с врачом.
Что дать ребенку в возрасте 1 неделя от запора?
Прежде чем дать недельному малышу что-либо, кроме грудного молока или смеси для искусственного вскармливания, проконсультируйтесь с педиатром, даже если вам кажется, что у ребенка запор. Работа ЖКТ – сугубо индивидуальное дело, формирование моторики кишки закончится еще не скоро и зависит от возраста. Тем не менее считается, что, если у новорожденного ребенка не было стула больше суток, у него может быть запор. Обратитесь за советом к педиатру – иногда так случается с детьми на естественном вскармливании.
Молодые родители: карнавал эмоций!
Сразу после родов маму переполняют самые разные эмоции – счастье, боль, усталость. К тому же на интенсивность переживаний непосредственно влияют стресс и гормональные перепады. Ваш распорядок дня теперь подстраивается под циклы кормления, смены подгузников, укладывания. К тому же теперь вам удается поспать гораздо реже, чем раньше. Знайте, что все родители проходят через это, и, если вам захочется поплакать, не стесняйтесь. Но если вы постоянно испытываете ощущение глубокой грусти, пустоты, апатии или отчаяния, возможно, у вас послеродовая депрессия. Обязательно расскажите об этом врачу, ведь есть способы облегчить ваше состояние.
После любых родов, что естественных, что посредством кесарева сечения, организм восстанавливается постепенно. Вот что может с ним происходить на этом этапе:
Кровотечение. Из вас выходит кровь и выстилка матки (эти вагинальные выделения называются «лохии»).
 Поначалу крови может быть много, но через какое-то время это утихнет. Если вам приходится менять по две прокладки в час два часа подряд, обратитесь к врачу.
Поначалу крови может быть много, но через какое-то время это утихнет. Если вам приходится менять по две прокладки в час два часа подряд, обратитесь к врачу.Маточные схватки. Послеродовые боли могут посещать вас еще 10 дней после родов по мере того, как матка возвращается к обычному размеру.
Боль в области промежности. При родах через естественные родовые пути кожа между влагалищем и анальным отверстием (промежность) растягивается, чтобы головка малыша могла пройти. Иногда в этой области возникают разрывы, которые затягиваются сами по себе или требуют наложения швов. Чтобы снять отеки и болевые ощущения, прикладывайте к этой области холодные примочки. Также перед тем, как сесть, подкладывайте мягкую подушку.
Растянутый живот. Некоторое время после родов живот все еще может быть большим, словно вы еще беременны. Брюшным мышцам сложно сразу вернуться в привычное положение. Дайте организму время прийти в себя, а перед тем, как начинать заниматься спортом, обязательно посоветуйтесь с врачом.

Запор и геморрой. Возможно, в первые несколько дней после родов вам будет сложно сходить в туалет. Причиной этому могут быть болевые ощущения, замедление перистальтики кишечника под действием обезболивающих или же просто отсутствие еды перед родами. В этом случае обратитесь за советом к врачу. Возможно, вам станет лучше, если вы будете пить больше воды и употреблять в пищу продукты с высоким содержанием клетчатки, ограничите нагрузки и сидячий образ жизни.
Усталость. Удивляться усталости не стоит – вы и ваш организм через многое прошли. Потребуется время на восстановление. А пока попросите друзей или родных помочь вам по дому, ограничьте посещения и спите, когда спит ваш малыш.
Следуйте указаниям врача и советам по восстановлению в домашних условиях. Постарайтесь отдыхать и правильно питаться. А когда врач разрешит, постепенно начинайте заниматься спортом.
Чек-лист этого месяца
Запишитесь на прием к педиатру к тому моменту, когда ребенку исполнится 1 месяц.
 Спросите педиатра, нужно ли приходить на другие приемы, проходить обследования, скрининги или делать прививки в этот месяц. Для контроля темпов роста и развития ребенка рекомендуется прийти на прием к педиатру как минимум один раз в возрасте от 2 до 4 недель.
Спросите педиатра, нужно ли приходить на другие приемы, проходить обследования, скрининги или делать прививки в этот месяц. Для контроля темпов роста и развития ребенка рекомендуется прийти на прием к педиатру как минимум один раз в возрасте от 2 до 4 недель.Ознакомьтесь с примерным графиком прививок. Врач подскажет вам, когда и какие прививки нужно сделать ребенку.
Составьте список вопросов, чтобы задать их на следующем приеме.
Сделайте список экстренных телефонов и повесьте его на холодильник или сохраните в память мобильного телефона. Среди них должны быть телефоны педиатра, службы помощи при отравлениях, скорая помощь (03 или другой номер).
Соберите аптечку первой помощи для мелких царапин и ушибов.
Изучите таблицу размеров подгузников по весу.
Хотите узнать, что будет дальше? Вот статья о том, что происходит с ребенком в 1 месяц.
Чтобы узнать больше, подпишитесь на нашу рассылку:
Первый месяц жизни новорожденного – во что одевать малыша
Mothercare с радостью поможет вам составить столь необходимый список вещей для новорожденного на первое время.

Первый месяц жизни новорожденного особенно важен. Для начала вам потребуются ползунки (от 3-х до 6-ти штук), практичные боди (минимум 3 штуки) как с коротким для теплой и жаркой погоды, так и с длинным рукавом для более прохладного времени, мягкие носочки (упаковка из 3-х штук).
Не забудьте о том, что для выписки вашему малышу понадобится симпатичный костюмчик. Лучше, если это будет комплект из 8-ми предметов. Таким образом, у вас будут под рукой сразу все необходимые вещи, в которые вы сможете нарядить кроху, вдобавок, вы сэкономите свое драгоценное время. В комплект входят пижама, комбинезон, несколько боди, ползунки, рукавички-антицарапки, удобная шапочка и слюнявчик. Это то, что точно нужно новорожденному на первое время.
Дополнительно можно также приобрести несколько пар рукавичек-антицарапок, легкую хлопковую шапочку и пинетки, которые кроме практической функции имеют и эстетическую — придадут образу малыша очарование.
Если на улице холодно, обязательно запаситесь теплой шапочкой. Желательно также иметь на всякий случай утепленный комбинезон с закрытыми ручками и ножками, который в дальнейшем вам понадобится для прогулок в прохладное время года. Мягкий плед оптимального размера 70х90 см пригодится как для использования в коляске, так и для укрывания крохи в кроватке.
Первый месяц жизни новорожденного – самый значимый для малыша, в это время особо важно создать благоприятную атмосферу тепла и уюта. Вы можете менять список для новорожденного на первое время в зависимости от ваших вкусов и предпочтений, тем более, когда на ваш выбор представлен большой ассортимент вещей от Mothercare, созданных специально для вашего удобства и максимального комфорта вашего малыша.
Подводя итог, список вещей для новорожденного включает в себя:
— набор для выписки из 8-ми предметов
— боди с коротким рукавом (3-6 штук)
— боди с длинным рукавом (3-6 штук)
— ползунки (3-6 штук)
— носочки (3 пары)
— хлопковая шапочка
— рукавички-антицарапки
— пинетки
— теплая шапочка
— теплые рукавички
— утепленный комбинезон для прогулок
— теплое флисовое одеяло (размером 70х90 см)
Отделение новорожденных | КГБУЗ «ВКРД № 3»
Заведующая отделением новорожденных
врач неонатолог первой категории
Оксана Владимировна Гвоздева
Родильный дом №3 это медицинское учреждение, которое помимо других отделений в своем составе имеет отделение новорожденных, рассчитанное на 40 коек.
В 2005 году наше учреждение стало одной из пилотных площадок по внедрению проекта «Мать и дитя». Деятельность этого проекта направлена на улучшение здоровья женщин и новорожденных за счет внедрения в практику методов, эффективность которых доказана современной медициной. Какие технологии в настоящее время мы используем в своей работе: сразу после рождения новорожденный вытирается теплой пеленкой и выкладывается на живот матери, т.о. осуществляется кожный контакт матери и ребенка, что в свою очередь предотвращает потери тепла новорожденным, кожные покровы новорожденного заселяются материнской микрофлорой.
На ребенка одевается шапочка и носочки, затем ребенок укрывается сухой пеленкой и одеяльцем. Все манипуляции с ребенком проводятся отсрочено, к концу второго часа после рождения.
По мере готовности новорожденного и матери ребенок прикладывается к груди. Мы пропагандируем исключительно грудное вскармливание, т.к. оно является идеальной пищей для здорового роста и развития детей.
Мы пропагандируем исключительно грудное вскармливание, т.к. оно является идеальной пищей для здорового роста и развития детей.
Перевод новорожденного и матери из родзала осуществляется совместно в 2-х и 1- местные палаты послеродового отделения. Пребывание матери и ребенка совместное до выписки из роддома.
Персонал отделения помогает матери освоиться со своей ролью, обучает правилам грудного вскармливания, сцеживания, правилам ухода за новорожденным.
В роддоме проводится вакцинация здоровых новорожденных: в первые 12 часов после рождения — вакцинация против гепатиа «В», на 3-7 день жизни- против туберкулеза.
С третьего дня жизни проводится аудиологический скрининг (исследование слуха новорожденного).
На 4 день жизни проводится забор крови на наследственные болезни обмена. Все манипуляции и процедуры с новорожденным проводятся в палате с согласия матери и в ее присутствии.
После выписки из роддома персонал отделения проводит консультирование по телефону, тем самым решая все проблемы, с которыми сталкиваются молодые мамы, находясь дома. Врачи отделения проводят консультативные приемы в роддоме и на дому. Тел. 227-25-21, 227-65-10.
Врачи отделения проводят консультативные приемы в роддоме и на дому. Тел. 227-25-21, 227-65-10.
На часто задаваемые вопросы отвечает
врач-неонатолог высшей категории
Чернобровова Марина Адольфовна
Что необходимо взять в роддом для новорожденного?
Мы приветствуем свободный режим пеленания, т.е. новорожденного ребенка следует одевать в распашонки, ползунки, боди. Необходимы также шапочка, носочки, памперсы, детский крем, присыпка.
Нужны ли пустышки, бутылочки для кормления?
Мы пропагандируем исключительно грудное вскармливание, которое исключает применение «инородных» приспособительных средств. Если возникнет необходимость использования сосок, то в роддоме есть все необходимое.
Что необходимо иметь на выписку?
- Для малыша: распашонка, ползунки, кофточка, носочки, рукавички, чепчик, шапочка, одеяльце или конверт, лента, подгузники.
- Для мамы: нижнее белье, одежда, обувь.

Какие прививки проводятся в роддоме?
Сразу после рождения, в течение 12 ч, маме предлагают сделать ее ребенку прививку от гепатита В. Делать ее или нет, можно решить по нескольким пунктам. Во-первых, по состоянию ребенка на момент рождения. Его оценивает врач-неонатолог, и мама тут ничем помочь не может. Врач предлагает провести вакцинацию только в том случае, если с ребенком все хорошо (хорошо — это 8-9, даже 7-9, баллов по шкале Апгар ). Надо заметить, что вакцинацию можно проводить даже недоношенным детям (если их состояние удовлетворительное). Во-вторых, прививку конкретно от гепатита В я настоятельно рекомендую сделать новорожденным, у которых мамы болеют гепатитом или являются его носителями. Заражение может произойти во время родов, поэтому необходимо сразу ввести вакцину, чтобы у ребенка успел выработаться иммунитет, и малыш остался здоров. Также нужно провести ребенку вакцинацию, если в семье кто-то болеет или является носителем гепатита. На 3-7 день жизни новорожденному делают БЦЖ (вакцина против туберкулеза). Для этой прививки есть строгие показания и противопоказания. Существует приказ, согласно которому ее делают только здоровому малышу, с достаточной массой тела и с положительной динамикой последней.
На 3-7 день жизни новорожденному делают БЦЖ (вакцина против туберкулеза). Для этой прививки есть строгие показания и противопоказания. Существует приказ, согласно которому ее делают только здоровому малышу, с достаточной массой тела и с положительной динамикой последней.
В последнее время в обществе стало популярным мнение о негативном влиянии прививок. Скажите, что Вы думаете по этому поводу?
Я считаю, что в нашей стране формируется неправильная тенденция отрицательного отношения к прививкам. Во всем мире, в Западной Европе, в США, например, такого совершенно нет и быть не может, потому что прививка — это права ребенка на здоровье, и их ущемление должно караться законом. С тех пор как ввели обязательную вакцинацию против гепатита В, заболеваемость им снизилась в России в 6 раз.
Фотографии отделения
Подарки новорожденным от Правительства Москвы
В 2018 году каждая московская семья при рождении малыша получит подарочный набор для новорожденного
Собирать приданое для едва родившегося малыша – дело приятное, но хлопотное. Правительство Москвы с радостью берет на себя инициативу помочь московским семьям подготовиться к встрече новорожденного и сделать первые месяцы его жизни комфортными и уютными.
Правительство Москвы с радостью берет на себя инициативу помочь московским семьям подготовиться к встрече новорожденного и сделать первые месяцы его жизни комфортными и уютными.
Согласно Постановлению Правительства Москвы №1107-ПП от 29.12.2017 года, в 2018 году каждая московская семья при рождении малыша имеет право получить подарочный комплект детских принадлежностей. В комплект входит все, что нужно ребенку в первые месяцы жизни, включая базовые наборы одежды, постельное белье, средства гигиены и первые игрушки.
Комплект может получить каждая семья с новорожденным, в которой хотя бы один из родителей на момент выписки из роддома прописан в Москве. Если в семье родилось двое и больше детей, подарок получает каждый из малышей.
Подарки выдаются родителям малыша при выписке из роддома. Если выписывается только мама, а ребенок остается в родильном доме или переводится для лечения в другую медицинскую организацию, мама получает комплект в день своей выписки. Если ребенок выписывается из роддома без матери, комплект получает его родитель или законный представитель.
Если ребенок выписывается из роддома без матери, комплект получает его родитель или законный представитель.
Обратите внимание! Подарки получают малыши, родившиеся во всех родильных домах, находящихся на территории Москвы, кроме Московского областного научно-исследовательского института акушерства и гинекологии.
Если ребенок родился не на территории Москвы, но при этом хотя бы один из его родителей является москвичом, то он также имеет право получить свой подарочный набор.
Какие документы нужны для получения подарочного комплекта?
- Если подарок получает мама – ей достаточно предъявить паспорт с отметкой о московской прописке.
- Если подарок получает папа – ему нужно предъявить паспорт с отметкой о московской прописке, а также документ, подтверждающий отцовство (свидетельство о заключении брака с матерью ребенка или свидетельство о рождении ребенка, в котором он указан отцом).

При получении подарка, родитель малыша расписывается в специальном бланке.
Если по какой-то причине вы не смогли получить свой подарочный набор в роддоме, вы сможете в течение двух месяцев с момента рождения ребенка обратиться за подарком в районный отдел управления социальной защиты населения по месту жительства одного из родителей.
Все подробности о подарках новорожденным Вы можете узнать по телефону единой справочной службы г. Москвы: 8 (495) 777-77-77.
Что входит в подарочный набор?
Косметика и средства для ухода за малышом
Ножницы с закругленными концами для подстригания детских ногтей, пустышка, бутылочка для воды, прорезыватель, погремушка, расческа и щетка для ухода за волосами, пачка подгузников, крем от опрелостей, детская присыпка, шампунь и гель для купания, влажные салфетки, ватные диски, ватные палочки, детские термометры без ртути для воды и тела.
Одежда для малыша: комбинезоны-слипы
Удобные и функциональные комбинезоны из тонкого хлопка трех размеров: 56, 62, 68-80.
Одежда для малыша: ползунки, боди с короткими рукавами
Симпатичные ползунки с «ножками», размеры – 56, 62, 68, и два боди с коротким рукавом и с нижними застежками для удобной смены подгузника. Вся одежда сшита из тонкого, мягкого хлопка, с застежками-кнопками – чтобы легче было переодеть малыша.
Одежда для малыша: боди с длинным рукавом
Базовый гардероб новорожденного: хлопковые боди трех размеров на кнопках, а также шапочки на завязках и пара варежек-царапок.
Прогулочный комбинезон
Демисезонный комбинезон на три первых месяца жизни – для прогулок в коляске. Комбинезон на хлопковой подкладке, с капюшоном и удобной застежкой. В комплект входит набор варежек и теплых пинеток.
Набор постельного белья для новорожденного
В комплект входят маленький детский матрац, байковое одеяло размеров 110 на 118 см, простыня на резинке, три мягких байковых пеленки, две легких ситцевых пеленки, набор для купания (полотенце и махровая варежка) и две детских клеенки, которые удобно постелить в кроватку или на пеленальный стол.
Перечень медицинских организаций Департамента здравоохранения города Москвы, предоставляющих подарочные комплекты детских принадлежностей
|
1 |
ГБУЗ «ГКБ им. В.П. Демихова ДЗМ» филиал «родильный дом № 8» |
|
2. |
ГБУЗ «ГКБ им. В.П. Демихова ДЗМ» |
|
3 |
ГБУЗ «ГКБ № 15 им. О.М. Филатова ДЗМ» |
|
4 |
ГБУЗ «ГКБ им. |
|
5 |
ГБУЗ «ГКБ им. М.П. Кончаловского ДЗМ» |
|
6 |
ГБУЗ «ГКБ № 52 ДЗМ» Филиал (родильный дом № 26) |
|
7 |
ГБУЗ «ГКБ № 67 им. Л.А. Ворохобова ДЗМ» |
|
8 |
ГБУЗ «ИКБ № 1 ДЗМ» |
|
9 |
ГБУЗ «ГКБ им. Ф.И. Иноземцева ДЗМ» |
|
10 |
ГБУЗ «ИКБ № 2 ДЗМ» |
|
11 |
ГБУЗ «МНПЦ борьбы с туберкулезом ДЗМ» |
|
12 |
ГБУЗ «ГКБ им. |
|
13 |
ГБУЗ «ГКБ № 24 ДЗМ» Филиал «Перинатальный центр» |
|
14 |
ГБУЗ «ГКБ № 40 ДЗМ» Обособленное подразделение «роддом» (родильный дом № 5) |
|
15 |
ГБУЗ «ЦПСиР ДЗМ» |
|
16 |
ГБУЗ «Центр планирования семьи и репродукции ДЗМ» Филиал № 4 (родильный дом № 3) |
|
17 |
ГБУЗ «ЦПСиР ДЗМ» филиал №1 (родильный дом № 10) |
|
18 |
ГБУЗ «ГКБ им. А.К. Ерамишанцева ДЗМ» Родильное отделение № 1 |
|
19 |
ГБУЗ «ГКБ им. |
|
20 |
ГБУЗ «ГКБ им. В.В. Виноградова ДЗМ» филиал № 1 (родильный дом № 4) |
|
21 |
ГБУЗ «ГКБ им. С.С. Юдина ДЗМ» |
|
22 |
ГБУЗ «ГКБ им. Н.Э. Баумана ДЗМ» |
|
23 |
ГБУЗ «ГКБ № 13 ДЗМ» Акушерский филиал№ 1 (родильный дом № 15) |
|
24 |
ГБУЗ «ГКБ Боткина ДЗМ» Филиал «родильный дом с женскими консультациями 3,6,7,12,15» |
|
25 |
ГБУЗ «ГКБ им. В.В. Вересаева ДЗМ» Филиал№ 2 (родильный дом № 17) |
|
26 |
ГБУЗ «ГКБ им. |
|
27 |
ГБУЗ «ГКБ им. С.И. СпасокукоцкогоДЗМ» |
Медицинские организации федерального подчинения и коммерческие организации, предоставляющих подарочные комплекты детских принадлежностей
1. | ЗАО «МД ПРОЕКТ 2000» | Перинатальный медицинский центр |
2. | АО «Европейский Медицинский Центр» | Родильный дом |
3. | ФГАОУ ВО Первый МГМУ имени И.М. Сеченова МЗ РФ | Клиника акушерства и гинекологии имени В.Ф. Снегирева |
4. | ФГБУ Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В. | ФГБУ Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова МЗ РФ |
5. | ООО Медицинская Ассоциация «Здоровое поколение» | Акушерское отделение «Здоровое поколение» |
ОГБУЗ «Клиническая больница №1» :: Документы :: Женская консультация № 1 :: Первый месяц жизни новорожденного
Первый месяц жизни новорожденного
Для родителей наиболее сложным периодом после рождения ребенка является первые 28-30 дней его жизни. Именно в этот период ребенок называется новорожденным и нуждается в особом внимании и уходе. В сегодняшней публикации мы расскажем обо всех изменениях, которые происходят в первый месяц жизни новорожденного, и поделимся советами по уходу за вашей новорожденной крохой.
Осмотр педиатра новорожденного в первый месяц жизни
Забегая наперед, отметим, что к концу первого месяца жизни новорожденный малыш в среднем набирает до 1 кг. Что касается недоношенных детей, то у них показатели могут быть меньше. За этот же период, нормально развитый ребенок вырастает в среднем на 3 см. Все эти показатели должен зафиксировать педиатр в детской поликлинике при плановом осмотре. Кроме этого, он также измеряет окружность головы малыша, грудной клетки и живота, чтобы в случае аномалий выявить и исправить все возможные нарушения. Также, в первый месяц жизни, обязательно следует посетить невропатолога, окулиста, ортопеда и хирурга, сдать анализ крови и мочи, сделать УЗИ внутренних органов и тазобедренных суставов.
Теперь перейдем непосредственно к рекомендациям для родителей, которые следует учесть при первом месяце жизни вашего малыша.
Детская комната и спальное место новорожденного в первый месяц жизни
Комната, где будет жить ваш малыш должна быть светлой, легко проветриваемой, но без сквозняков. Ежедневно в комнате новорожденного нужно проводить влажную уборку и поддерживать комфортный температурный режим – 22-25 0С.
Ежедневно в комнате новорожденного нужно проводить влажную уборку и поддерживать комфортный температурный режим – 22-25 0С.
Матрас на кроватке должен быть обшит непромокаемой тканью. Сверху на матрас надевайте чехол, который можно легко снять и стирать. Простынка не должна сбиваться в складки, чтобы не причинять дискомфорт новорожденному. Раз в неделю матрас нужно проветривать на свежем воздухе. Подушка новорожденному не нужна, так как может спровоцировать искривление позвоночника.
Что касается одеяла, то выбирайте теплое, но не слишком плотное. Пусть оно лучше будет шерстяным, чем ватным. Пододеяльник следует менять не реже чем один раз в два-три дня.
Читайте также :
Одежда новорожденного в первый месяц жизни
При выборе детского гардероба, отдавайте предпочтение одежде из натуральных тканей – в такой одежде новорожденному тепло и просторно. В гардеробе новорожденного в первый месяц жизни должно быть примерно 15 распашонок – хлопчатобумажный и байковых; около 20-30 тонких и теплых пеленок, подгузники, чепчики. Одевают новорожденного многосложно: подгузник, распашонка тонкая, распашонка толстая, одеяло, толстая пеленка.
Одевают новорожденного многосложно: подгузник, распашонка тонкая, распашонка толстая, одеяло, толстая пеленка.
Подгузники следует менять каждые 3-4часа, при этом стараться пользоваться ими преимущественно ночью, а днем стараться держать голеньким, хотя бы по несколько минут каждые два часа после кормления. Стирают пеленки отдельно от взрослого белья, детским мылом или детским порошком. После стирки вещи новорожденного надо обдать кипятком или прокипятить. Белье новорожденного нужно обязательно гладить.
Педиатры рекомендуют пеленать новорожденного, чтобы развить тазобедренные суставы. После первого месяца жизни можно переходить на подгузники.
Прогулки новорожденного в первый месяц жизни
Для прогулок подготовьте коляску и конверт. Коляска должна быть удобной, достаточно глубокой и максимально мягкой внутри. Гуляют с новорожденным каждый день, если температура воздуха на улице не ниже -10 градусов. Начинают прогулки с 5-10 минут, постепенно увеличивая время.
Начинают прогулки с 5-10 минут, постепенно увеличивая время.
Гигиена новорожденного в первый месяц жизни
Чтобы ваш новорожденный малыш был здоров и весел, обязательно уделите особое внимание ежедневной гигиене крохи. Каждое утро умывайте личико новорожденного теплой кипяченой водичкой, а ушки и носик чистите ватными жгутиками. Кожу новорожденного смазывайте детским кремом. Подмывать малыша нужно каждый раз после дефекации. Купать новорожденного в первый месяц жизни следует в кипяченой воде, придерживаясь температуры 37 градусов. Детское мыло для купания используйте не чаще 1-2 раз в неделю. После купания заверните новорожденного в пеленку и полотенце. Не забудьте каждый раз после купания обрабатывать пупок малыша зеленкой.
Режим дня новорожденного в первый месяц жизни
Первый месяц своей жизни новорожденный ребенок преимущественно спит. Режим сна и бодрствования родители формируют, основываясь на режиме кормления. При правильном подходе, к концу первого месяца жизни вырабатывается четкий режим дня. Как правило, новорожденный спит 20-22 часа в сутки и просыпается лишь от чувства голода. Частота кормления новорожденного составляет 2.5 — 3 часа.
При правильном подходе, к концу первого месяца жизни вырабатывается четкий режим дня. Как правило, новорожденный спит 20-22 часа в сутки и просыпается лишь от чувства голода. Частота кормления новорожденного составляет 2.5 — 3 часа.
Надеемся, что наша сегодняшняя публикация вам пригодится, и вы возьмете на заметку наши рекомендации по уходу новорожденного в первый месяц его жизни.
Поздравляем вас с новорожденным и желаем крепкого здоровья!
обязательные тесты в первый год жизни
УЗИ новорожденного: обязательные тесты в первый год жизни
Каждая женщина ответственна за жизнь и здоровье малыша, поэтому в течение первого месяца жизни, следует обязательно пройти исследования на наличие у него различных заболеваний. Одни болезни могут быть врожденными, а другие – способны возникнуть после родов.
УЗИ скрининг проводят в первые дни жизни ребенка. Как правило, все исследования осуществляются в родовом отделении. Тем не менее время проведения скрининга и обследования тех или иных органов может иметь существенные отличия и зависеть от региона, в котором расположен роддом, а также насколько он технически оснащен. Если после родов у врача педиатра есть подозрения на наличие у ребенка того или иного заболевания, тогда диагностику проводят в самые кратчайшие сроки.
Тем не менее время проведения скрининга и обследования тех или иных органов может иметь существенные отличия и зависеть от региона, в котором расположен роддом, а также насколько он технически оснащен. Если после родов у врача педиатра есть подозрения на наличие у ребенка того или иного заболевания, тогда диагностику проводят в самые кратчайшие сроки.
Услышав в первый раз о требуемых обследованиях, многие молодые мамы пугаются и задаются вопросом, не будет ли нанесен вред их малышу? Ответ, нет. Для педиатров среди всех диагностических методик наиболее предпочтительным является УЗИ, он безопасен и не вредит здоровью.
Нейросонография
УЗИ головного мозга проводят для обнаружения врожденных или полученных в процессе родов аномалий.
Нейросонография проводится у всех детей на 3-5 день жизни. С ее помощью могут быть выявлены такие заболевания:
- Гидроцефалия.
- Киста.
- Внутричерепные кровоизлияния.
- Ишемия головного мозга, возникающая при нехватке кислорода.

- Врожденные заболевания.
Благодаря исследованиям головного мозга врач-педиатр может вовремя назначить лечение, что в дальнейшем позволит нервной системе малыша развиться в соответствии с нормой.
Диагностика тазобедренных суставов
Данное диагностическое исследование является обязательным для всех детей на первом месяце жизни. Исследование тазобедренных суставов позволит своевременно выявить дисплазию суставов. Она может возникнуть при неправильном формировании костей. По сей день точные причины дисплазии тазобедренных суставов неизвестны. Ее можно встретить у 3% новорожденных малышей. Однако больше всего данному заболеванию подвержены девочки.
При первом взгляде на ножки ребенка опытный врач сразу может определить признаки заболевания, но для точности анализа родителям нужно будет сходить на УЗИ.
Если заболевания суставов выявлены на раннем сроке, тогда педиатр сможет назначить лечение.
Диагностическая процедура не требует специальных приготовлений. Как правило, она занимает не более 5 минут.
Как правило, она занимает не более 5 минут.
УЗИ почек
Данное исследование проводят всем детям. Если есть подозрение на воспалительный процесс, то назначаются дополнительные анализы. В группу риска входят малыши, родители которых имеют заболевания почек и мочеполовые инфекции.
Для проведения УЗИ мочевой пузырь ребенка должен быть наполнен.
Диагностика брюшной полости
УЗИ брюшной полости делают всем новорожденным. По мере проведения исследования, врач сможет оценить развитие органов, правильность их расположения, наличие возможных травм и воспалительных процессов.
К подготовке проведения исследования нужно подходить особым образом. Строжайше запрещено перед УЗИ кормить и поить ребенка, а также давать ему какие-либо лекарственные средства.
УЗИ сердца
Диагностика сердца является обязательной только в том случае, если при первом осмотре в родильном доме были выявлены шумы в сердце. Родителям дают направление на эхокардиографию, которая позволяет оценить работу сердца малыша.
Если по каким-либо причинам нет возможности провести исследования в родильном доме, тогда их проводят в поликлинике. Предлагаем Вам воспользоваться услугами опытных врачей в клинике «Формула жизни». Проведение ультразвукового исследования на современном оборудовании позволит должным образом выявить присутствующие заболевания, кроме того Вы можете получить консультацию опытного педиатра. Радушный и гостеприимный персонал окажет необходимую Вам помощь и сделает посещение клиники уютным и комфортным.
Первые 24 часа грудного вскармливания
Первые 24 часа жизни вашего ребенка имеют решающее значение для положительного опыта грудного вскармливания как для вас, так и для вашего ребенка. Независимо от того, рожаете ли вы естественным путем или путем кесарева сечения, очень важно прикладывать новорожденного к груди как можно скорее после родов. Ключ к успеху — хорошее начало. Вот чего ожидать в первые 24 часа кормления грудью.
Первые несколько часов
Новорожденные, как правило, бодрствуют и очень бдительны в течение первых двух часов после рождения и обычно очень хотят поесть. Обычно рекомендуется кормление в течение первого часа («золотой час»). Исследования показывают, что кормление грудью в течение первого часа жизни улучшает выживаемость младенцев, и матери, которые делают это, с большей вероятностью будут кормить грудью дольше.
Обычно рекомендуется кормление в течение первого часа («золотой час»). Исследования показывают, что кормление грудью в течение первого часа жизни улучшает выживаемость младенцев, и матери, которые делают это, с большей вероятностью будут кормить грудью дольше.
Не все медсестры и акушерки хорошо обучены прикладыванию к груди и положению при кормлении грудью. Лицензированные консультанты по грудному вскармливанию (IBCLC) прошли формальное обучение, хотя некоторые медсестры и акушерки также могут быть IBCLC.
На самом деле, может быть сложно захватить ребенка сразу после родов.Если у вас есть ребенок в больнице, у вас может быть манжета для измерения кровяного давления на одной руке, внутривенная капельница — на другой, а ребенок запеленутый в несколько одеял.
Грудное вскармливание и положение тела могут быть не очень естественными и удобными сразу после рождения ребенка. Сделайте все возможное и знайте, что все изменится, как только вы выйдете из родильного отделения.
Пробуждение сонного ребенка
В то время как новорожденные бодрствуют и бодрствуют в течение первых 2 часов жизни, они, как правило, становятся сонными примерно через 2–24 часа после рождения.В зависимости от родов и типа родоразрешения ребенок (и вы!), Скорее всего, будет истощен. Тем не менее, необходимо как для обеспечения вашего молока, так и для питания ребенка, чтобы разбудить ребенка для кормления грудью на этом этапе, если он не просыпается сам.
Создание запаса грудного молока
Очень часто прикладывайте ребенка к груди, чтобы стимулировать грудь и выработку грудного молока. Если ваш ребенок очень сонный и плохо и часто кормит грудью, вы можете начать с имитировать , что бы делал ребенок, если бы он кормил грудью более активно.
Стимуляция груди — это то, что помогает увеличить количество молока. Сцеживание в течение первых 24 часов после родов не рекомендуется, если только мать и ребенок не могут кормить грудью. Это может относиться к недоношенным детям, младенцам с проблемами со здоровьем или если мать и ребенок должны быть разлучены.
Общие проблемы матерей
Наиболее частая проблема, с которой кормящие матери сталкиваются в первые 24 часа, — это болезненность сосков. Плохой захват груди — частая причина боли.Но даже если ребенок правильно сосет грудь, соски могут оставаться чувствительными. Матери часто прыгают, когда их ребенок цепляется за руку, потому что их соски находятся в таком состоянии повышенной чувствительности. Боль в сосках уменьшится, когда ребенок начнет хорошо сосать и его чувствительность исчезнет.
У мам, перенесших кесарево сечение, в первые 24 часа возникают другие проблемы. Боль после операции может затруднить положение ребенка и кормление грудью. Обезболивающие и помощь медсестры или консультанта по грудному вскармливанию могут значительно облегчить начало работы.Взаимодействие с другими людьми
Распространенные проблемы младенцев
Сонливость — самая частая проблема, которую испытывают новорожденные при грудном вскармливании в первые 24 часа. Некоторые лекарства, которые назначают во время схваток и родов, могут вызвать у ребенка еще большую сонливость, чем обычно. Это не означает, что у каждого ребенка есть проблемы с анестезией или обезболиванием, но это может случиться. Если вас беспокоят лекарства и то, как они могут повлиять на вашего новорожденного или грудного вскармливания, поговорите со своим врачом до рождения ребенка.
Некоторые лекарства, которые назначают во время схваток и родов, могут вызвать у ребенка еще большую сонливость, чем обычно. Это не означает, что у каждого ребенка есть проблемы с анестезией или обезболиванием, но это может случиться. Если вас беспокоят лекарства и то, как они могут повлиять на вашего новорожденного или грудного вскармливания, поговорите со своим врачом до рождения ребенка.
Советы для первых 24 часов грудного вскармливания
Для некоторых мам и младенцев грудное вскармливание с самого начала идет гладко. Для других требуется немного терпения и помощь, чтобы наладить дело. Вот несколько советов по грудному вскармливанию в первые 24 часа.
- Попробуйте кормить ребенка грудью в первый раз в течение первого часа после рождения ребенка. Ваш ребенок, скорее всего, проснется и возьмет грудь.
- Будьте настойчивы и последовательны.Даже если ваш ребенок не впечатляет вас полноценным кормлением сразу, возьмите то, что он вам дает, и посмотрите, что произойдет на следующем кормлении.

- Постарайтесь проводить время в прямом контакте кожа к коже с новорожденным, так как это может побудить ребенка больше кормить грудью
- Не давайте ребенку пустышку. Если ваш ребенок плачет или выглядит заинтересованным в сосании, вы можете вместо этого приложить его к груди.
- Если ваш ребенок сонный, прикладывайте его к груди каждые несколько часов, даже если вам нужно разбудить его.И помните, с течением времени новорожденные становятся более бдительными и лучше кормят грудью.
- Если вы обеспокоены тем, что ваш ребенок не получает достаточно еды в первый день, поговорите со своей медсестрой или консультантом по грудному вскармливанию. Молозиво — это все, что нужно вашему ребенку в первые несколько дней грудного вскармливания, и оно увеличивается с каждым днем, пока грудь не наполнится молоком примерно к третьему дню после родов. Таким образом, даже если кажется, что вашему ребенку нужно больше, вам не нужно давать дополнительные смеси, если в этом нет медицинской необходимости.

Другие проблемы
Бывают случаи, когда сразу начать кормить грудью просто невозможно. Если ваш ребенок родился недоношенным, у него проблемы с дыханием или сердечным ритмом, он может обратиться в отделение интенсивной терапии новорожденных (NICU) для наблюдения, наблюдения и лечения. В этих случаях вы можете попросить молокоотсос и начать сцеживать грудное молоко для вашего ребенка. Затем, как только ваш ребенок сможет кормить грудью, попросите о помощи и начните прикладывать ее к груди.
Чего ожидать в первый день с новорожденным
День первый с новорожденным: реальность
Чего на самом деле ожидать от первого дня рождения ребенка
Чего ожидать в первый день с новорожденным
- Реальность вашего первого дня с новорожденным
Это такое захватывающее время, когда вы беременны и терпеливо ждете, когда появится ваш новый ребенок, но когда ваш сгусток радости, наконец, появляется, реальность жизни с вашим новорожденным может быть довольно пугающей.
Мы расскажем вам, каким на самом деле может быть первый день с вашим новорожденным, когда все шумиха уляжется.
1. Хорошее начало
Если рожать в больнице, первый день может быть неплохим. Вам могут дать завтрак в постели (хотя и больничную еду). Вам может помочь медсестра, которая подъедет к вам, когда он нуждается в кормлении, избавится от гнилых подгузников и даже будет под рукой, если вы не совсем уверены, что делать дальше.
2. Домашнее время
После того, как вы накормите своего ребенка и себя, вам говорят, что вы можете пойти домой, отлично, вернуться домой в свою кровать, в собственную ванную комнату, но подождите …никакой помощи для вашего ребенка…. паника 1.
3. Сага об автокреслах
Итак, вам, наконец, удалось привязать ребенка к автокреслу, не треснув и не ущипнув его, и отнести его сиденье к машине, но как, черт возьми, это закрепить в машине? Вы смотрите на свою вторую половину, он тупо оглядывается, вы, наконец, находите инструкции в перчаточном ящике и правильно устанавливаете сиденье, уф… затем ребенок начинает плакать, поскольку теперь он готов к следующему кормлению, паника 2. Отключите автокресло от сети. , покорми ребенка в машине, начни процесс сначала.
Отключите автокресло от сети. , покорми ребенка в машине, начни процесс сначала.
4. Путешествие
Наконец-то вы едете домой, но вы не осмеливаетесь ехать со скоростью более 5 миль в час, что, если ребенка ударит, и что, если неровности повредят ваши швы… ой! Паника 3.
5. Дом, милый дом
Ах, ты дома, но все по-другому. Детские вещи повсюду, тебя распаковывают, но что потом? Вы понятия не имеете, что делать дальше, подождите, малыш плачет, да, вам нужно выяснить, почему… паника 4.
6. Все такое новое
Почему ребенок плачет? Он накормил, запыхался, переоделся и спал.Наконец, вы усаживаете ребенка, садитесь, задаетесь вопросом, что делать дальше, и он снова просыпается.
7. Первая ночь
Вы хотите, чтобы ваш ребенок устроился на ночь, чтобы вы тоже могли заслуженно поспать в своей постели, но вы усаживаете ребенка в его корзину Моисея и проводите остаток ночи, одержимо наблюдая, как он спит. Паника 5.
И это только день 1!
Здоровье новорожденных | Спасите детей
Обеспечение выживания новорожденных
Первый месяц жизни ребенка — неонатальный период или период новорожденности — сопряжен с самым высоким риском смерти. Также это самый опасный период для матери новорожденного. Во всем мире ежегодно умирают 2,5 миллиона новорожденных, 2,6 миллиона младенцев рождаются мертвыми, а 303 000 женщин умирают в результате беременности или родов. Более 1 миллиона новорожденных умирают в первый день жизни, что делает день рождения самым опасным днем для младенцев почти во всех странах. Смертность новорожденных снизилась с 5 миллионов в 1990 году до 2,5 миллионов в 2017 году. Однако это снижение было медленнее, чем количество смертей детей в возрасте до 5 лет, которые происходят после первого месяца жизни.
Также это самый опасный период для матери новорожденного. Во всем мире ежегодно умирают 2,5 миллиона новорожденных, 2,6 миллиона младенцев рождаются мертвыми, а 303 000 женщин умирают в результате беременности или родов. Более 1 миллиона новорожденных умирают в первый день жизни, что делает день рождения самым опасным днем для младенцев почти во всех странах. Смертность новорожденных снизилась с 5 миллионов в 1990 году до 2,5 миллионов в 2017 году. Однако это снижение было медленнее, чем количество смертей детей в возрасте до 5 лет, которые происходят после первого месяца жизни.
Хорошая новость заключается в том, что проверенные и экономически эффективные вмешательства, начиная от повышения качества дородовой помощи и заканчивая квалифицированным родовспоможением и обеспечением тепла и началом грудного вскармливания при рождении, могут снизить количество неонатальных смертей и мертворождений, а многие из них вмешательства могут быть масштабными.
С 2000 года, благодаря совместным усилиям множества национальных и глобальных заинтересованных сторон, страны с низким уровнем дохода признали, что сосредоточение внимания на выживании новорожденных критически важно, если они хотят добиться успеха в достижении амбициозной цели Организации Объединенных Наций по прекращению предотвратимой смерти новорожденных и детей и снижение уровня неонатальной смертности до 12 на 1000 живорождений к 2030 году — цель 3 в области устойчивого развития.
Узнайте больше о нашем наследии в области здоровья новорожденных здесь.
Узнайте больше о нашем наследии в области общественного здравоохранения здесь.
Программа спасения новорожденных
Программа «Спасите детей, спасая жизни новорожденных» (SNL) — всемирно признанный лидер в области здоровья новорожденных. С 2000 года SNL работает над повышением осведомленности, проведением исследований и поддержкой усилий на национальном и глобальном уровне по институционализации справедливого и высокоэффективного охвата высокоэффективных услуг и практик для новорожденных в национальном масштабе.
SNL работает с правительствами и партнерами, чтобы сохранить здоровье новорожденных в глобальной и национальной повестке дня, и стимулирует действия путем разработки, применения и документирования научно обоснованных услуг и практик по уходу за новорожденными. Кроме того, SNL способствует увеличению доступности и доступности обычных и неотложных услуг и материалов по уходу за новорожденными, повышению качества услуг по уходу за новорожденными, а также распространению доказательств и созданию повышенного спроса на уход за новорожденными. SNL работает с глобальными партнерами и в четырех приоритетных странах, сотрудничая с правительствами стран, партнерами по развитию, гражданским обществом и другими стратегическими партнерами, чтобы активизировать действия по улучшению показателей здоровья новорожденных.
SNL работает с глобальными партнерами и в четырех приоритетных странах, сотрудничая с правительствами стран, партнерами по развитию, гражданским обществом и другими стратегическими партнерами, чтобы активизировать действия по улучшению показателей здоровья новорожденных.
SNL создала и управляет сетью Healthy Newborn Network (HNN), онлайн-сообществом, посвященным устранению критических пробелов в знаниях о здоровье новорожденных. HNN — это платформа для обмена опытом между организациями и профессионалами; распространять информацию; и улучшить координацию, сотрудничество и совместное накопление знаний для улучшения здоровья новорожденных.
Программа выживания матери и ребенка (MCSP):
В июне 2014 года USAID объявил о Программе выживания матери и ребенка (MCSP), которая пришла на смену Комплексной программе по охране здоровья матери и ребенка (MCHIP).Продолжая импульс и уроки, извлеченные из MCHIP, MCSP будет внедрять и поддерживать высокоэффективные медицинские вмешательства в 24 приоритетных странах USAID с конечной целью внести свой вклад в усилия USAID по искоренению предотвратимой материнской и детской смертности в течение одного поколения. Программа MCSP поддерживает программы по охране здоровья матери, новорожденного и ребенка, иммунизации, планированию семьи и репродуктивному здоровью, питанию, укреплению систем здравоохранения, водоснабжению / санитарии / гигиене, малярии, профилактике передачи ВИЧ от матери ребенку и уходу и лечению ВИЧ в педиатрии.Программа привлекает правительства, разработчиков политики, лидеров частного сектора, поставщиков медицинских услуг, гражданское общество, религиозные организации и сообщества к принятию и ускорению проверенных подходов к устранению основных причин материнской, младенческой и детской смертности и повышению качества медицинских услуг, предоставляемых домашними хозяйствами. в больницу. Программа решает эти вопросы с помощью подходов, которые также сосредоточены на укреплении систем здравоохранения, мобилизации домашних хозяйств и сообществ, гендерной интеграции и электронном здравоохранении, среди прочего.
Программа MCSP поддерживает программы по охране здоровья матери, новорожденного и ребенка, иммунизации, планированию семьи и репродуктивному здоровью, питанию, укреплению систем здравоохранения, водоснабжению / санитарии / гигиене, малярии, профилактике передачи ВИЧ от матери ребенку и уходу и лечению ВИЧ в педиатрии.Программа привлекает правительства, разработчиков политики, лидеров частного сектора, поставщиков медицинских услуг, гражданское общество, религиозные организации и сообщества к принятию и ускорению проверенных подходов к устранению основных причин материнской, младенческой и детской смертности и повышению качества медицинских услуг, предоставляемых домашними хозяйствами. в больницу. Программа решает эти вопросы с помощью подходов, которые также сосредоточены на укреплении систем здравоохранения, мобилизации домашних хозяйств и сообществ, гендерной интеграции и электронном здравоохранении, среди прочего.
Чтобы узнать больше об этой флагманской программе, направленной на прекращение предотвратимой детской и материнской смертности, посетите: www. mcsprogram.org.
mcsprogram.org.
Комплексная программа охраны здоровья матери и ребенка (MCHIP):
MCHIP : с 2008 года флагманская интегрированная программа по охране здоровья матери и ребенка (MCHIP) Бюро USAID по глобальному здоровью работает более чем в 50 странах Африки, Азии, Латинской Америки и Карибского бассейна в целях улучшения здоровья женщин и их семей. .Основываясь на многочисленных глобальных наградах, включая предыдущий флагманский проект USAID по охране здоровья матерей и новорожденных, ACCESS (завершившийся в декабре 2009 г.), MCHIP поддерживал программы в области охраны здоровья матери, новорожденного и ребенка, иммунизации, планирования семьи, питания, малярии и ВИЧ / СПИДа и поощрял возможности для интеграции программ и услуг, когда это возможно. MCHIP устранил препятствия для доступа и использования ключевых научно-обоснованных вмешательств на всех этапах жизни — от беременности до пятилетнего возраста — путем установления связи между сообществами, учреждениями первичной медико-санитарной помощи и больницами. Помогая странам выявлять и сосредоточивать внимание на тех инновациях, которые, как было доказано, спасают жизни, MCHIP поддерживал проведение научно обоснованных вмешательств посредством укрепления государственных систем здравоохранения, неправительственных организаций и других местных партнеров. Прочитайте больше.
Помогая странам выявлять и сосредоточивать внимание на тех инновациях, которые, как было доказано, спасают жизни, MCHIP поддерживал проведение научно обоснованных вмешательств посредством укрепления государственных систем здравоохранения, неправительственных организаций и других местных партнеров. Прочитайте больше.
Здоровье новорожденных имеет значение
- Среди всех детей новорожденные имеют самый высокий риск смерти. Более 90 процентов случаев смерти новорожденных происходит в странах Африки к югу от Сахары и Южной Азии.
- Ежедневно происходит более 7300 мертворождений, половина из которых происходит во время схваток и родов.Уровень мертворождения — чувствительный индикатор качества медицинской помощи во время беременности и родов.
- Три предотвратимых и излечимых состояния являются причиной примерно 81 процента смертей новорожденных (недоношенность, осложнения во время родов и инфекции).
- Имеются убедительные доказательства того, что до двух третей этих смертей можно было бы предотвратить, если бы матери и новорожденные получали экономически эффективную и низкотехнологичную помощь.

Чем вы можете помочь:
- Посетите сеть Healthy Newborn Network — онлайн-сообщество, посвященное устранению критических пробелов в знаниях о здоровье новорожденных.Здесь вы можете узнать больше о том, почему умирают новорожденные и какие простые и доступные решения могут спасти новорожденным жизни.
- Помогите поддержать программы «Спасите детей» по охране здоровья новорожденных по всему миру и помогите нам обеспечить здоровое начало жизни каждого последнего ребенка и шанс вырасти здоровым, обучающимся и безопасным.
1: Источник: https://www.healthynewbornnetwork.org/country/mali/
Первые 28 дней новорожденного: радость и надежда среди риска и опасности
Первые дни жизни новорожденного могут быть волшебным временем — временем радости, семейного праздника, надежды и благодарности.
Но это также непростое время как для матери, так и для ребенка — время, когда такие опасности, как инфекция или некачественный уход, могут очень быстро превратить радость в горе. Статистика показывает, что риск для жизни ребенка никогда не будет выше, чем в течение первых 28 дней — четырехнедельного периода, известного в мире медицины как неонатальный период. Если новорожденный родился раньше срока, ослабленный новорожденный может столкнуться с простыми жизненными трудностями.
Статистика показывает, что риск для жизни ребенка никогда не будет выше, чем в течение первых 28 дней — четырехнедельного периода, известного в мире медицины как неонатальный период. Если новорожденный родился раньше срока, ослабленный новорожденный может столкнуться с простыми жизненными трудностями.
Исследование Всемирной организации здравоохранения / ЮНИСЕФ, опубликованное осенью 2018 года, показало, что в 2017 году во всем мире 1 миллион новорожденных умерли в течение первого дня жизни, в то время как почти еще миллион новорожденных не выжили в первую неделю.В общей сложности почти половина (47%) всех случаев смерти детей в возрасте до 5 лет произошла в течение этих коротких, но важных первых 28 дней.
Неонатальный период также является решающим моментом для принятия решений, которые могут иметь последствия на всю жизнь как для матери, так и для ребенка. Немногие из таких вариантов более важны, чем те, которые связаны с грудным вскармливанием — по сути, начинать или нет, и если да, то как и когда начинать. Преобладающие настроения среди специалистов в области здравоохранения очевидны.
Преобладающие настроения среди специалистов в области здравоохранения очевидны.
«Лучшее начало жизни для любого новорожденного — это кормление грудью при первой возможности, в идеале в течение первого часа», — отмечает советник по общественному здравоохранению Международного медицинского корпуса Даян Вольдемайкл.
Во втором документе Всемирной организации здравоохранения / ЮНИСЕФ, Capture the Moment, опубликованном в июле 2018 года, говорится, что «прикладывание новорожденных к груди в течение первого часа жизни имеет решающее значение для выживания новорожденных и установления грудного вскармливания в долгосрочной перспективе. Когда грудное вскармливание откладывается после рождения, последствия могут быть опасными для жизни — и чем дольше новорожденные остаются в ожидании, тем выше риск.
«Помимо выживания, появляется все больше доказательств того, что грудное вскармливание способствует развитию мозга детей и обеспечивает защиту от избыточного веса и ожирения», — заключает исследование, отмечая доказательства того, что грудное вскармливание также может быть полезно для здоровья матери, снижая риск рака груди и рака яичников. и диабет 2 типа.
и диабет 2 типа.
Преимущества вакцинации
Вакцинация — еще одно решение, связанное со здоровьем, с которым родители всегда сталкиваются в неонатальном периоде. Первая из трех доз для защиты ребенка от гепатита B (HBV-1) рекомендуется при рождении, в то время как начальная доза пероральной полиовакцины (OPV-0) также рекомендуется при рождении для детей, рожденных в Нигерии, Пакистане. и Афганистан, где болезнь остается эндемической. Вакцинация для профилактики туберкулеза также обычно проводится при рождении в странах, где есть любая возможность заразиться этой болезнью.
«Все это, а также грудное вскармливание, важно для обеспечения выживания и хорошего здоровья новорожденных», — объясняет старший советник по вопросам здравоохранения Международного медицинского корпуса доктор Пол Робинсон.
Робинсон отмечает, что в штатах Кано и Борно на северо-востоке Нигерии, где Международный медицинский корпус является одной из нескольких организаций, поддерживающих инициативу по ликвидации полиомиелита, мы призываем наших волонтеров-организаторов сообщества посещать часто проводимые «церемонии именования», традиционно проводимые для новорожденных. Там они могут узнать о прививочном статусе как новорожденного, так и десятков других детей, которые посещают эти церемонии вместе со взрослыми членами семьи. Эти волонтеры играют ключевую роль в повышении осведомленности лиц, осуществляющих уход, о пользе для здоровья, которую предлагают такие вакцины.
Там они могут узнать о прививочном статусе как новорожденного, так и десятков других детей, которые посещают эти церемонии вместе со взрослыми членами семьи. Эти волонтеры играют ключевую роль в повышении осведомленности лиц, осуществляющих уход, о пользе для здоровья, которую предлагают такие вакцины.
Там, где это возможно, группы иммунизации сопровождают добровольцев из общины на церемонию присвоения имен, чтобы на месте провести вакцинацию для тех, кто просит защиты.
Преодоление заблуждений
Когда так много поставлено на карту, неудивительно, что во многих частях мира этот 28-дневный период окружен мифами, сказками и суевериями, а также обрядами и религиозными ритуалами, некоторые из которых восходят к началу письменных времен.
В древней Греции любые узлы вблизи родильного зала считались невезением и препятствием на пути к рождению ребенка — поверье, которое требовало развязывания материнского ремня, венков на стене или любых лент. Некоторые мусульмане считают, что традиционный призыв к молитве должен быть первым словом, которое новорожденный должен услышать, шепотом отца на правое ухо ребенка, в то время как ритуал бритья головы новорожденного является обычным явлением как в мусульманских, так и в индуистских общинах Индии как признаки удаления. примеси.
примеси.
Матери тоже страдают — например, иногда они проходят послеродовой ритуал уединения, который имеет как преимущества, так и недостатки.
Когда-то рассматриваемый в основном как культурная традиция прежних времен, ритуал, как было установлено, имеет практические преимущества, которые могут защитить молодых матерей как физически, так и психологически от многих давно известных опасностей и проблем, связанных с их новой материнской ролью.
Магистр Карла де Дураццо, Франческо ди Микеле, мать во Флоренции, роженица (Desco da Parte), ок.1410 Гарвардский художественный музейНо уединение также сопряжено с определенными рисками, включая ограничение доступа к неотложной медицинской помощи, если это потребуется матери или ребенку. Всемирная организация здравоохранения рекомендует три послеродовых контакта в течение первых шести недель жизни ребенка и посещения на дому в течение первых двух недель.
Изоляция когда-то практиковалась в колониальной Америке, когда молодые матери уходили от публичных контактов в рамках обряда под названием «лежание в постели», когда они оправлялись после рождения ребенка под опекой старших родственниц женского пола, которые также учили их основы раннего материнства.
В современном мире задача для обоих родителей, где бы они ни жили, заключается в том, чтобы достичь правильного баланса для себя и своего новорожденного между ритуалами и социальными обычаями, с одной стороны, и надежным, основанным на фактах современным здравоохранением, с другой, в процессе работы. направить своего ребенка на путь крепкого здоровья и долгой жизни. Недавние исследования показывают, насколько рискованными могут быть даже самые короткие задержки в начале грудного вскармливания для определения шансов новорожденного выжить в первые 28 дней с учетом рисков и сохранить хорошее здоровье по мере роста ребенка.
Данные пяти недавних исследований, проведенных в четырех странах, с участием более 130 000 новорожденных, обнаруживаемых каждый час, имеют значение. Новорожденные, которые вскармливали грудью в течение первого часа жизни, имеют значительно более низкий риск ранней смерти, даже по сравнению с теми, кто родился между двумя и 23 часами рождения. Новорожденные, которые ждали более 24 часов до кормления грудью, вдвое увеличивали риск ранней смерти.
Лихорадка у здоровых бессимптомных новорожденных в первые дни жизни
Лихорадка в неонатальном периоде считается тревожным признаком системной инфекции.Пострадавшие дети обычно попадают в больницу после полного обследования на сепсис и проходят лечение антибиотиками в течение трех-пяти дней. Лишь в нескольких исследованиях пытались выявить младенцев с лихорадкой, но при этом у них низкий риск серьезной бактериальной инфекции. 1– 6 В этих исследованиях нормальный физический осмотр и лабораторные тесты коррелировали с низким риском серьезной бактериальной инфекции. В некоторых исследованиях младенцев из группы низкого риска лечили в амбулаторных условиях без лечения антибиотиками.Однако у детей в возрасте до 1 месяца с лихорадкой такое же определение низкого риска не позволяет предсказать серьезную бактериальную инфекцию. 7, 8 Насколько нам известно, только в одном исследовании 9 была предпринята попытка выявить детей из группы низкого риска с лихорадкой в первые дни жизни. Appleton и Foo 10 описали явление обезвоживания лихорадки у крупных грудных детей на 3-4 день жизни. Они заявили, что большая часть современной неонатальной литературы почти или совсем не упоминает обезвоживание.Сингх и др. 11 обсуждали возможный патогенез этого явления, предполагая, что лихорадка может быть вызвана температурой окружающей среды, а не обезвоживанием.
Appleton и Foo 10 описали явление обезвоживания лихорадки у крупных грудных детей на 3-4 день жизни. Они заявили, что большая часть современной неонатальной литературы почти или совсем не упоминает обезвоживание.Сингх и др. 11 обсуждали возможный патогенез этого явления, предполагая, что лихорадка может быть вызвана температурой окружающей среды, а не обезвоживанием.
В нашем питомнике у здоровых доношенных детей часто возникает лихорадка в первые дни жизни, но у них нет других клинических проявлений и патологических данных при физикальном обследовании. В таких случаях возникает подозрение на обезвоживание. Большинство младенцев с лихорадкой в нашем детском саду обследуются на наличие инфекции и лечатся внутривенными антибиотиками в течение пяти дней.Наши цели в этом исследовании заключались в следующем: ( a ) определить факторы риска развития лихорадки у здоровых доношенных детей в первые дни жизни; ( b ) раскрывают частоту серьезных бактериальных инфекций среди новорожденных из группы низкого риска с системной лихорадкой.
МЕТОДЫ
Медицинские карты были пересмотрены для всех доношенных новорожденных, рожденных в Медицинском центре «Шиба» в период с 1 января 1997 года по 31 декабря 2001 года, у которых впоследствии поднялась температура во время их пребывания в нашем яслях.У доношенных здоровых новорожденных во время их пребывания в яслях температура тела обычно не измеряется, если только они не чувствуют тепло по отношению к воспитателю или нет других клинических признаков. Под лихорадкой понималась ректальная или подмышечная температура, равная или превышающая 37,8 ° C. Стандартное обследование младенцев с лихорадкой включает посев крови, спинномозговой жидкости и мочи, анализ крови и анализ электролитов сыворотки.
Политика нашей больницы заключается в ежедневном взвешивании младенцев. Потеря веса более чем на 3% от веса при рождении в день считается ненормальной.
Чтобы включить только младенцев с низким риском, мы исключили младенцев, у которых поднялась температура в первый день жизни. Критериями включения были младенцы, у которых, кроме системной лихорадки, не было никаких клинических проявлений, таких как респираторный дистресс, кровавый стул или апатия, и чье физикальное обследование было нормальным, когда была диагностирована лихорадка (мы включали младенцев с признаками обезвоживания, такими как как низкий тургор или сухость слизистых оболочек). Критерии исключения: младенцы с серьезными врожденными пороками развития и младенцы, получавшие специальное лечение до или во время лихорадки, то есть лечение антибиотиками матери или ребенка, обменное переливание крови, внутривенное введение жидкостей и т. Д.
Критериями включения были младенцы, у которых, кроме системной лихорадки, не было никаких клинических проявлений, таких как респираторный дистресс, кровавый стул или апатия, и чье физикальное обследование было нормальным, когда была диагностирована лихорадка (мы включали младенцев с признаками обезвоживания, такими как как низкий тургор или сухость слизистых оболочек). Критерии исключения: младенцы с серьезными врожденными пороками развития и младенцы, получавшие специальное лечение до или во время лихорадки, то есть лечение антибиотиками матери или ребенка, обменное переливание крови, внутривенное введение жидкостей и т. Д.
Такие данные, как гестационный возраст, масса тела при рождении, возраст и количество детей при рождении, способ родоразрешения, режим кормления, потеря веса, лабораторные данные и лечение ребенка были взяты из медицинских карт.
«День совершеннолетия» в нашем отделении определяется в зависимости от возраста ребенка по часам (0–23 часа считается «днем 0», 24–47 часов — «1 день», 48–72 часа — «2 дня». «, так далее). Грудное вскармливание считалось основной формой кормления, когда оно составляло более 80% кормов.Политика нашей больницы состоит в том, чтобы поощрять грудное вскармливание, и добавление молочных смесей не допускается без клинических показаний. Большинство (70–80%) наших выписанных новорожденных находятся на исключительно грудном вскармливании.
«, так далее). Грудное вскармливание считалось основной формой кормления, когда оно составляло более 80% кормов.Политика нашей больницы состоит в том, чтобы поощрять грудное вскармливание, и добавление молочных смесей не допускается без клинических показаний. Большинство (70–80%) наших выписанных новорожденных находятся на исключительно грудном вскармливании.
Всего было изучено 185 медицинских карт. Семнадцать были исключены, поскольку лихорадка началась в течение первых 23 часов жизни (восемь детей) или после пятого дня (девять детей). Двадцать младенцев лечили антибиотиками от 1-дневного возраста (17 из-за лихорадки матери во время родов), у девяти были выявлены дополнительные клинические проявления помимо лихорадки (кровавый стул, апатия, респираторный дистресс и т. Д.), А у трех были врожденные пороки развития.В 10 медицинских картах данные были неинформативными, а еще четыре были исключены по другим причинам (роды в другой больнице, тромбофилия, обменное переливание крови до появления лихорадки). Остальные 122 ребенка соответствовали критериям включения и были включены в исследование.
Остальные 122 ребенка соответствовали критериям включения и были включены в исследование.
Каждой пациентке, включенной в исследование, соответствовала контрольная группа — ребенок, родившийся в том же гестационном возрасте и в срок, наиболее близкий ко времени рождения ребенка в исследуемой группе. Медицинские карты детей контрольной группы были проанализированы на предмет веса при рождении, возраста матери и ее рождения, способа родов, режима кормления и потери веса.
Исследование было одобрено комитетом по этике исследований нашего учреждения.
Статистический анализ
Данные были проанализированы с использованием BMDP. 12 Чтобы определить связь между категориальными переменными и переменной исследования, мы использовали критерий Пирсона χ 2 и точный критерий Фишера. Непрерывные переменные были проанализированы с помощью дисперсионного анализа. Логистическая регрессия использовалась для определения переменных, которые достоверно предсказывают лихорадку в первые дни жизни. p = 0,05 считалось значимым.
p = 0,05 считалось значимым.
РЕЗУЛЬТАТЫ
Из 42 312 младенцев, родившихся в нашей больнице в течение периода исследования, у 185 (0,43%) была ранняя лихорадка. Полный анализ крови и посев крови были взяты у всех 122 младенцев, включенных в исследование. Посевы спинномозговой жидкости были взяты у 109 детей основной группы. В таблице 1 приведены характеристики исследуемой и контрольной группы. В таблице 2 представлены результаты логистической регрессии для параметров, прогнозирующих лихорадку в исследуемой группе.
Таблица 1Характеристика основной и контрольной групп
Таблица 2Результаты пошаговой логистической регрессии для параметров, прогнозирующих лихорадку у новорожденных
Средний возраст начала лихорадки (СО) составлял 54,5 (15,5) часа. Средняя продолжительность лихорадки (СО) составила 2,9 (1,6) часа. У 13 из 122 детей, включенных в исследование, температура вернулась к нормальному диапазону (<37.5 ° C) более чем через четыре часа после первого появления лихорадки. Около половины (52,5%) потеряли 3% или более своей массы тела за день до дня начала лихорадки, и из этих детей 18,6% потеряли 5% или более за один день. Ни у одного младенца в исследовании не было аномального количества лейкоцитов, количества тромбоцитов или уровня глюкозы. Средний (SD) уровень натрия в сыворотке составил 145 (3,9) ммоль / л у 100 детей, у которых были получены уровни натрия, и равный или выше 150 ммоль / л у 11. Средний (SD) уровень мочевины в сыворотке был 12,6 (6). .3) ммоль / л в исследуемой группе.
У 13 из 122 детей, включенных в исследование, температура вернулась к нормальному диапазону (<37.5 ° C) более чем через четыре часа после первого появления лихорадки. Около половины (52,5%) потеряли 3% или более своей массы тела за день до дня начала лихорадки, и из этих детей 18,6% потеряли 5% или более за один день. Ни у одного младенца в исследовании не было аномального количества лейкоцитов, количества тромбоцитов или уровня глюкозы. Средний (SD) уровень натрия в сыворотке составил 145 (3,9) ммоль / л у 100 детей, у которых были получены уровни натрия, и равный или выше 150 ммоль / л у 11. Средний (SD) уровень мочевины в сыворотке был 12,6 (6). .3) ммоль / л в исследуемой группе.
В общей сложности 108 из 122 исследуемых младенцев получали внутривенное лечение антибиотиками в течение пяти дней, а 38 также получали внутривенное введение жидкости.
Культуры оказались положительными у восьми детей. Из них семь культур крови были положительными на коагулазонегативные стафилококки и считались контаминированными на клинической основе и отрицательными после повторного посева крови.
У одного младенца посев мочи надлобковой аспирацией был положительным на стрептококк группы B.Его анализ крови был нормальным (лейкоциты 12,84 × 10 3 / мкл; тромбоциты 262 × 10 3 / мкл), и у него поднялась температура до 38 ° C на третий день жизни, которая длилась пять часов. Позднее был подтвержден диагноз пузырно-мочеточникового рефлюкса. Посевы крови и спинномозговой жидкости были стерильными.
Никаких различий в уровне начала лихорадки в течение года не отмечалось, хотя пиковый рост был зарегистрирован в марте.
В таблице 3 приведены характеристики высокой температуры (равной или выше 38.5 ° C) подгруппа. По показателям анализа крови различий не зафиксировано. Уровни натрия и мочевины были выше в группе с высокой температурой, хотя процент потери веса при рождении и за день до начала лихорадки был одинаковым.
Таблица 3Характеристики младенцев с высокой температурой (≥38,5 ° C) по сравнению с более низкой температурой
Больше детей в группе с высокой лихорадкой родилось от первородящих и более молодых матерей, чем от детей с лихорадкой ниже 38. 5 ° С. Меньше детей родилось с помощью кесарева сечения и больше с использованием вакуума или щипцов в группе с высокой температурой.
5 ° С. Меньше детей родилось с помощью кесарева сечения и больше с использованием вакуума или щипцов в группе с высокой температурой.
ОБСУЖДЕНИЕ
Наши результаты показывают, что основным фактором риска развития лихорадки новорожденных после первого дня жизни является чрезмерная потеря веса. Другие факторы риска включают грудное вскармливание (что указывает на трудности с началом грудного вскармливания), родоразрешение путем кесарева сечения и большой вес при рождении.
В нашу бессимптомную группу низкого риска обратились пациенты с лихорадкой, не связанной с серьезной бактериальной инфекцией.Только у одного пациента была серьезная бактериальная инфекция: посев мочи оказался положительным на стрептококк группы B, но посевы крови и спинномозговой жидкости отрицательные. Позднее в этом случае был диагностирован двусторонний рефлюкс мочевыводящих путей. Такие инфекции очень редки, 13 и наличие отрицательных посевов крови, нормального анализа крови и короткого периода лихорадки делает этот диагноз сомнительным.
Хотя кесарево сечение при родах оказалось фактором риска лихорадки, чрезвычайно низкая частота (0.3%) лихорадки в сочетании с высокой частотой кесарева сечения на сегодняшний день означает, что реальный риск развития лихорадки в этой группе все еще очень низок.
Описано гипернатриемическое обезвоживание у младенцев, находящихся на исключительно грудном вскармливании, 14, 15 , включая случаи смертности 16 и некоторые случаи, в которых была лихорадка. 17 Действительно, уровни натрия были выше у детей с высокой температурой (≥38,4 ° C), а у 11% даже превышали 149 мэкв / л. Хотя в этой подгруппе потеря веса была не выше, чем в группе с более низкой лихорадкой, высокие уровни натрия и мочевины указывают на значительное обезвоживание в этой подгруппе.
Наши результаты не согласуются с результатами Voora et al , 18 , которые обнаружили 10% положительных посевов крови в первые дни жизни у новорожденных с лихорадкой. Однако в их исследование были включены младенцы с симптомами, а также младенцы первого дня жизни, и на них приходилось большинство случаев серьезной бактериальной инфекции.
Однако в их исследование были включены младенцы с симптомами, а также младенцы первого дня жизни, и на них приходилось большинство случаев серьезной бактериальной инфекции.
Филип и Хьюитт 9 определили лабораторные факторы, которые коррелируют с серьезной бактериальной инфекцией, и обнаружили, что комбинированное количество лейкоцитов и нейтрофилов служит лучшим индикатором серьезной бактериальной инфекции.В нашем исследовании общее количество лейкоцитов было в пределах нормы (> 5 × 10 3 / мкл) для всех пациентов в исследуемой группе, а также для тех, у которых была получена дифференциация лейкоцитов (данные в исследовании не показаны). ) общее количество нейтрофилов превышало 1,5 × 10 3 / мкл.
Было показано, что вакцинация против гепатита B увеличивает частоту лихорадки в первые дни жизни, 19 и некоторые дети в исследуемой группе могли иметь лихорадку по этой причине.Все младенцы в исследуемой группе и контроле были вакцинированы в первый день жизни.
Результаты нашего исследования подтверждают гипотезу о том, что основной причиной лихорадки в первые дни жизни является обезвоживание, вызванное трудностями в начале кормления грудью. Мы считаем, что существует необходимость в раннем вмешательстве, чтобы научить и проинструктировать молодых мам о грудном вскармливании, особенно тех, кто родил крупных детей путем кесарева сечения. Следует также рассмотреть возможность сокращения курса лечения антибиотиками для младенцев из группы низкого риска.
ССЫЛКИ
- ↵
Бейкер MD , Белл Л.М., Авнер Дж. Амбулаторное ведение отдельных грудных детей при лихорадке без антибиотиков. N Engl J Med1993; 329: 1437–41.
Dagan R , Powel KR, Hall CB, и др. . Выявление младенцев с маловероятной бактериальной инфекцией при госпитализации с подозрением на сепсис. J Pediatr1985; 107: 855–60.
Greene JW , Hara C, O’Connor S, et al .
 Ведение новорожденных с лихорадкой в амбулаторных условиях Clin Pediatr (Phila) 1981; 20: 375–80.
Ведение новорожденных с лихорадкой в амбулаторных условиях Clin Pediatr (Phila) 1981; 20: 375–80. Klassen TP , Rowe PC. Выбор тестов для выявления детей в возрасте до 3 месяцев с лихорадкой как имеющих низкий риск серьезной бактериальной инфекции: научный обзор. J Pediatr1992; 121: 671–6.
Jaskiewicz JA , McCarthy CA, Richardson AC, и др. . Лихорадочные младенцы с низким риском серьезной бактериальной инфекции: оценка или критерии Рочестера и их значение для лечения.Коллективная группа по изучению лихорадочных младенцев. Педиатрия, 1994; 94: 390–6.
- ↵
Даган Р , Софер С., Филип М., и др. . Амбулаторное лечение детей младше 2 месяцев с лихорадкой, относящихся к группе низкого риска серьезных бактериальных инфекций. J Pediatr 1988; 112: 355–60.

- ↵
Кадиш Х.Л. , Ловеридж Б., Тоби Дж., и др. . Применение амбулаторного протокола у младенцев с лихорадкой в возрасте 1–28 дней: можно ли снизить порог? Clin Pediatr (Phila) 2000; 39: 81–8.
- ↵
Бейкер MD , Белл LM. Непредсказуемость серьезного бактериального заболевания у детей с лихорадкой от рождения до 1 месяца жизни. Arch Pediatr Adolesc Med, 1999; 153: 508–11.
- ↵
Филип AGS , Хьюитт-младший. Ранняя диагностика неонатального сепсиса. Педиатрия. 1980; 65 (5): 1036–41.
- ↵
Appleton RE , Foo CK.Обезвоживание у новорожденных: обычное явление. Arch Dis Child, 1989; 64: 765–6.
- ↵
Сингх М. , Чоудри В.
 П., Васуки К. Патогенез так называемой «лихорадки обезвоживания» у новорожденных. Индийский педиатр, 1975; 12: 465–7.
П., Васуки К. Патогенез так называемой «лихорадки обезвоживания» у новорожденных. Индийский педиатр, 1975; 12: 465–7. - ↵
БМДП . Статистическое программное обеспечение . Диксон WJ, главный редактор. Лос-Анджелес: Калифорнийский университет Press, 1992.
- ↵
Длинная SS , Klein JO.Бактериальные инфекции мочевыводящих путей. В: Remington JS, Klein JO, ред. Инфекционные болезни плода и новорожденного . Филадельфия: WB Saunders, 2001: 1035.
- ↵
Oddie S , Richmond S, Coulthard M. Гипернатремическое обезвоживание и грудное вскармливание: популяционное исследование. Arch Dis Child 2001; 85: 318–20.
- ↵
Manganaro R , Mami C, Marrone T, и др. .Частота обезвоживания и гипернатриемии у младенцев, вскармливаемых исключительно грудью.
 Журнал Педиатр, 2001; 139: 673–5.
Журнал Педиатр, 2001; 139: 673–5. - ↵
Kaplan JA , Siegler RW, Schmunk GA. Смертельное гипернатремическое обезвоживание у новорожденных, находящихся на исключительно грудном вскармливании, из-за недостаточности лактации у матери. Am J Forensic Med Pathol 1998; 19: 19–22.
- ↵
Ng PC , Chan HB, Fok TK, и др. . Раннее начало гипернатремического обезвоживания и лихорадки у детей, находящихся на исключительно грудном вскармливании.J Paediatr Child Health, 2999; 35: 585–7.
- ↵
Voora S , Srinivasan G, Lilien LD, и др. . Лихорадка у доношенных новорожденных в первые четыре дня жизни. Педиатрия 1982; 69: 40–4.
- ↵
Linder N , Raz M, Sirota L, и др. . Необъяснимая лихорадка у новорожденных может быть связана с вакциной против гепатита В.
 Arch Dis Child Fetal Neonatal Ed1999; 81: F206–7.
Arch Dis Child Fetal Neonatal Ed1999; 81: F206–7.
ВОЗ | Смерть и болезнь новорожденных
Обновлено сентябрь 2011 г.
Цель развития тысячелетия (ЦРТ) 4
Четвертая цель в области развития, сформулированная в Декларации тысячелетия (ЦРТ 4), направлена на снижение уровня смертности детей в возрасте до пяти лет в 1990 году на две трети. Детская смертность также тесно связана с ЦРТ 5 — улучшение материнского здоровья. Поскольку более одной трети всех детских смертей происходит в течение первого месяца жизни, оказание квалифицированной помощи матерям во время беременности, а также во время и после родов в значительной степени способствует выживанию детей.Цели развития тысячелетия, принятые Организацией Объединенных Наций в 2000 году, направлены на сокращение детской смертности во всем мире к 2015 году.
Основные факты
- Ежегодно почти 41% всех случаев смерти детей в возрасте до пяти лет приходится на новорожденных, младенцев в первые 28 дней жизни или в неонатальный период.

- Три четверти всех случаев смерти новорожденных происходят в первую неделю жизни.
- В развивающихся странах почти половина всех матерей и новорожденных не получают квалифицированной помощи во время и сразу после рождения.
- До двух третей случаев смерти новорожденных можно предотвратить, если они известны, а эффективные медицинские меры принимаются при рождении и в течение первой недели жизни.
- Из 8,2 миллиона случаев смерти детей в возрасте до пяти лет в год около 3,3 миллиона происходят в неонатальном периоде. период — в первые четыре недели жизни.
- Большинство из них — почти 3 миллиона — умирают в течение одной недели и почти 2 миллиона — в первый день жизни.
- Еще 3,3 миллиона рождаются мертвыми.
- Риск смерти ребенка в первые четыре недели жизни почти в 15 раз выше, чем в любое другое время. до своего первого дня рождения.
- Практически все (99%) случаи смерти новорожденных происходят в странах с низким и средним уровнем доходов.
 Это особенно в
В Африке и Южной Азии достигнут наименьший прогресс в сокращении неонатальной смертности.
Это особенно в
В Африке и Южной Азии достигнут наименьший прогресс в сокращении неонатальной смертности. - Почти 3 миллиона младенцев, которые умирают каждый год, можно спасти с помощью низкотехнологичных и недорогих услуг.
Задача: пройти через первый день
До недавнего времени было мало усилий для решения конкретных проблем со здоровьем новорожденных.Большинство их смертей не регистрируются и остаются невидимыми. Отсутствие преемственности между программами охраны здоровья матери и ребенка означало, что уход за новорожденным потерпел неудачу между заботой о матери и заботой о старшем ребенке.
Выживание и здоровье новорожденных — это критически важная часть продвижения к снижению детской смертности в рамках Цели развития тысячелетия 4, поскольку большая часть смертей детей в возрасте до пяти лет фактически происходит в течение первого месяца жизни.Поскольку многие из этих смертей связаны с оказанием помощи во время родов, здоровье новорожденных неразрывно связано со здоровьем матерей, что является целью 5 в области развития, сформулированной в Декларации тысячелетия.
По данным на август 2011 года, смертность новорожденных, то есть смерти в первые четыре недели жизни (неонатальный период), сегодня составляет 41% всех случаев смерти детей в возрасте до пяти лет. Эта доля выросла с 37% за последнее десятилетие и, вероятно, будет расти и дальше. Первая неделя жизни — самая рискованная неделя для новорожденных, и тем не менее страны только приступают к осуществлению программ послеродового ухода, чтобы охватить матери и ребенка в это критическое время.
Смертность новорожденных снизилась с 4,6 миллиона в 1990 году до 3,3 миллиона в 2009 году, но лишь незначительно снизилась за последнее десятилетие. Увеличение инвестиций в здравоохранение для женщин и детей с 2000 года, когда были поставлены Цели развития тысячелетия (ЦРТ) Организации Объединенных Наций, привело к более быстрому прогрессу в обеспечении выживания матерей (2,3% в год) и детей в возрасте до пяти лет (2,1% в год) чем у новорожденных (1,7% в год).
Причины смерти новорожденного
Тремя основными причинами неонатальной смертности во всем мире являются инфекции (36%, включая сепсис / пневмонию, столбняк и диарею), недоношенность (28%) и асфиксия при рождении (23%). Между странами существуют некоторые различия в зависимости от конфигурации их ухода.
Между странами существуют некоторые различия в зависимости от конфигурации их ухода.
Почему уход за новорожденными застрял в щель?
- Отсутствие непрерывности ухода от матери к ребенку: отсутствие преемственности между матерью и ребенком программы здравоохранения означали, что уход за новорожденным провалился. Больше, чем половина неонатальных смертей происходит после домашних родов и без какой-либо медицинской помощи.
- Во многих странах не ведется регистрация случаев неонатальной смертности: до недавнего времени прилагалось мало усилий для решать конкретные проблемы со здоровьем новорожденных.Большинство их смертей не регистрируются.
- Неонатальная смертность и пол: меньшее количество обращений за медицинской помощью для девочек по сравнению с мальчиками сообщалось, особенно в Южной Азии.
Что можно сделать?
- Эффективная помощь может снизить почти 3 из 4 миллионов случаев смерти младенцев в возрасте до одного месяца:
пакет основной медицинской помощи включает дородовую помощь матери, акушерскую помощь и роды
способность обслуживающего персонала реанимировать новорожденных при рождении.
 Большинство смертей, связанных с инфекцией, могут быть
избежать путем лечения материнских инфекций во время беременности, обеспечения чистых родов, ухода за
пуповина и немедленное исключительно грудное вскармливание.При инфекциях антибиотики спасают жизнь
и должен быть доступен на местном уровне. Младенцам с низкой массой тела при рождении необходимо поддерживать температуру тела
через кожный контакт с матерью. Некоторые из вышеперечисленных вмешательств также могут помочь
спасти жизни матерей и предотвратить мертворождение.
Большинство смертей, связанных с инфекцией, могут быть
избежать путем лечения материнских инфекций во время беременности, обеспечения чистых родов, ухода за
пуповина и немедленное исключительно грудное вскармливание.При инфекциях антибиотики спасают жизнь
и должен быть доступен на местном уровне. Младенцам с низкой массой тела при рождении необходимо поддерживать температуру тела
через кожный контакт с матерью. Некоторые из вышеперечисленных вмешательств также могут помочь
спасти жизни матерей и предотвратить мертворождение. - Расширение прав и возможностей семей и сообществ для устранения пробелов в послеродовой помощи: здоровый дом практики и предоставление семьям возможностей распознавать проблемы и получать доступ к медицинской помощи быстро спасет многих жизни. В условиях высокой смертности и ограниченного доступа к медицинской помощи некоторые меры могут потребоваться. предоставлено ближе к дому.
- Пробел в уходе за матерью и младенцем в первые дни жизни важен даже там, где
женщины действительно рожают в медицинских учреждениях.
 Для достижения большинства из них требуются новые подходы.
семьи.
Для достижения большинства из них требуются новые подходы.
семьи. - Политическая приверженность и общественная значимость. Сообщества и лица, принимающие решения, должны быть сообщил, что неонатальная смертность составляет огромную долю детских смертей, и поэтому необходимо получить адекватное внимание. Улучшенная регистрация и увеличение доступности и использования соответствующих информация в программах и для лиц, принимающих решения, важна, если медицинское обслуживание новорожденных и их матерям следует уделять должное внимание.Также следует учитывать мертворожденные.
ОТСЧЕТ ДО 2015 ГОДА — Отслеживание прогресса в выживаемости матерей, новорожденных и детей
Инициатива «Обратный отсчет до 2015 года» собирает и анализирует данные из 68 стран, на которые приходится не менее 95% материнской и детской смертности, работая над составлением отчета о прогрессе в достижении ЦРТ 4 и 5. Инициатива «Обратный отсчет» опубликовала отчеты в 2005 году, 2008 и 2010 гг. , И готовит страновые обзоры, в которых представлены данные об охвате целым рядом ключевых медицинских услуг, включая:
, И готовит страновые обзоры, в которых представлены данные об охвате целым рядом ключевых медицинских услуг, включая:
- Использование противозачаточных средств
- Дородовая помощь
- Квалифицированный персонал при доставке
- Послеродовой уход
- Здоровье ребенка
- Финансовые вложения в MNCH
- Равный доступ, системы и политика здравоохранения
Источники: Доклад о состоянии здравоохранения в мире 2005 г .: «Каждая мать и ребенок в счет» (ВОЗ) и серия журнала «Lancet’s Newborn Survival» (2005 г.) и ЮНИСЕФ (2008 г.). Чего ожидать в первую ночь вашего ребенка
Вот какие новорожденные малыши и чем они занимаются в первые 24 часа жизни.
Если вы беременны, вероятно, вы много думали о родах. И вы, наверное, много читали о том, как выжить в первые несколько месяцев вместе со своим малышом. Но как насчет тех первых 12-24 часов после рождения? Что происходит потом? (Примечание. Следующее относится к младенцам, рожденным в больнице без серьезных проблем со здоровьем.)
Следующее относится к младенцам, рожденным в больнице без серьезных проблем со здоровьем.)
Скорее всего, вас переведут из родильного отделения в палату в родильном отделении, где вы проведете первый день и ночь жизни ребенка.
Вот, возможно, вы немного отдохнете. Но даже если вам посчастливится заснуть на своей очень удобной больничной койке (не), пока ребенок дремлет рядом с вами в люльке, это, вероятно, ненадолго. Маму и ребенка обычно будят медсестры каждые несколько часов, — говорит Ли Баец-Крафт, 32-летняя медсестра, работающая в больницах Торонто и возглавляющая Группу по интересам медсестер по материнству и ребенку. в Ассоциации зарегистрированных медсестер Онтарио.Просыпаться может показаться нелогичным — и немного неприятным. Но важно, чтобы и ваши жизненно важные показатели, и показатели вашего ребенка, такие как артериальное давление и частота сердечных сокращений, регулярно проверялись. Медсестры будут следить за вашим кровотечением и заживлением. Они также могут проверить вашу задницу на геморрой , что супер удовольствие.
Неважно, кормите ли вы грудью или кормите из бутылочки, медсестры, вероятно, также спросят вас, когда вы последний раз кормили ребенка, часто для того, чтобы у мамы не сложилось впечатление, что кормление следует строго по расписанию или избегать на ночь.«Мы призываем родителей кормить ребенка в любое время», — говорит Баец-Крафт. «Для ребенка не бывает ночи, просто нужно есть каждые несколько часов».
Подпишитесь на нашу ежедневную рассылку новостей!
Некоторые младенцы проспят все свои обследования и кажутся незаинтересованными в кормлении; другие будут часто просыпаться, много плакать и казаться счастливыми только во время сосания или еды. Тем не менее, Баец-Крафт говорит, что она часто видит подобное поведение среди всех новорожденных. «Они бодрствуют и бодрствуют в течение первых нескольких часов после рождения — прекрасное время для связи и контакта кожа к коже с родителем — а затем они становятся действительно сонными и засыпают», — сказала она.Баец-Крафт говорит, что не заметила различий между младенцами, рожденными от мам, перенесших эпидуральную анестезию, и родов без лекарств, а также между вагинальными родами и кесаревым сечением.

 Скоро головка ребенка приобретет более привычную форму.
Скоро головка ребенка приобретет более привычную форму.
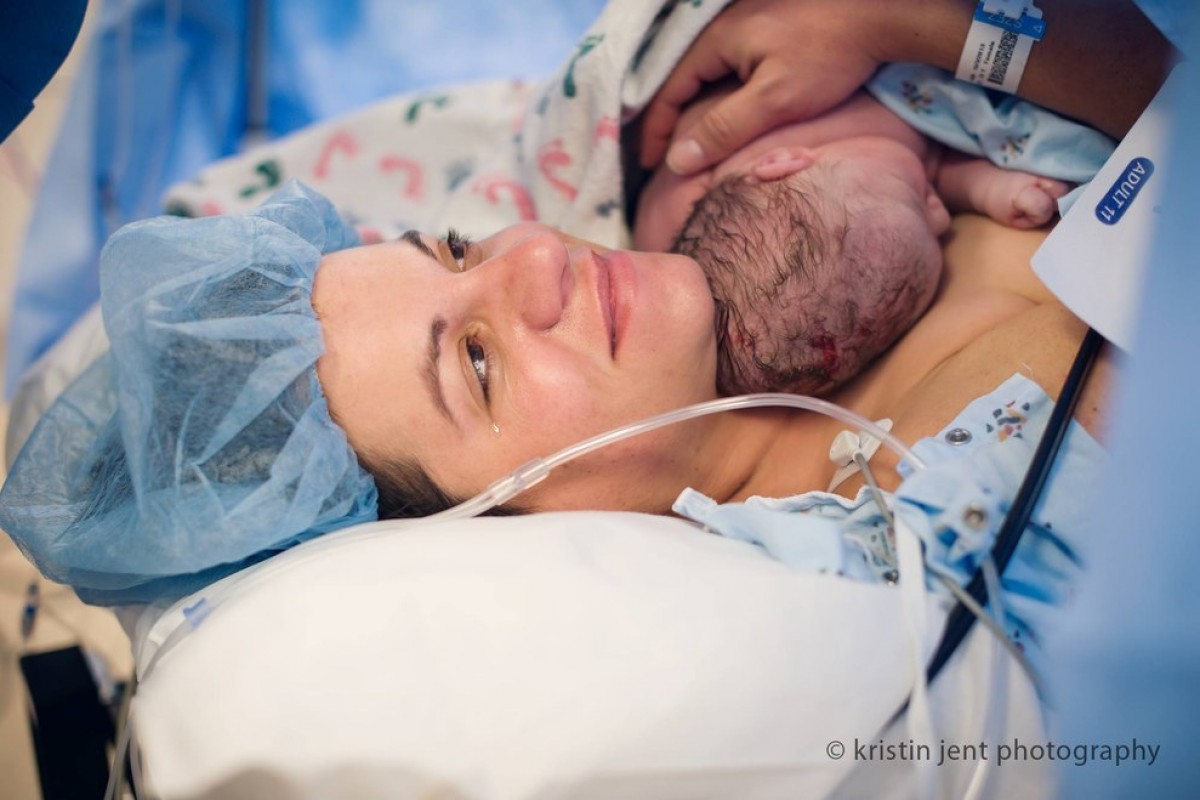

 На этом этапе у детей часто бывает высокая температура, но иногда определить это трудно. Дети в возрасте до 12 месяцев требуют срочного осмотра врачом, если у них высокая температура, поэтому, если малыш горячий на ощупь или ведет себя особенно беспокойно, измерьте ему температуру с помощью ректального термометра. Если температура выше 38 оС, срочно обратитесь к врачу.
На этом этапе у детей часто бывает высокая температура, но иногда определить это трудно. Дети в возрасте до 12 месяцев требуют срочного осмотра врачом, если у них высокая температура, поэтому, если малыш горячий на ощупь или ведет себя особенно беспокойно, измерьте ему температуру с помощью ректального термометра. Если температура выше 38 оС, срочно обратитесь к врачу. Поначалу крови может быть много, но через какое-то время это утихнет. Если вам приходится менять по две прокладки в час два часа подряд, обратитесь к врачу.
Поначалу крови может быть много, но через какое-то время это утихнет. Если вам приходится менять по две прокладки в час два часа подряд, обратитесь к врачу.
 Спросите педиатра, нужно ли приходить на другие приемы, проходить обследования, скрининги или делать прививки в этот месяц. Для контроля темпов роста и развития ребенка рекомендуется прийти на прием к педиатру как минимум один раз в возрасте от 2 до 4 недель.
Спросите педиатра, нужно ли приходить на другие приемы, проходить обследования, скрининги или делать прививки в этот месяц. Для контроля темпов роста и развития ребенка рекомендуется прийти на прием к педиатру как минимум один раз в возрасте от 2 до 4 недель.
 Е.О. Мухина ДЗМ»
Е.О. Мухина ДЗМ»
 Д.Д. Плетнева ДЗМ»
Д.Д. Плетнева ДЗМ»
 Н.И. Пирогова ДЗМ» Филиал «родильный дом № 25»
Н.И. Пирогова ДЗМ» Филиал «родильный дом № 25»
 А.К. Ерамишанцева ДЗМ» Родильное отделение № 2
А.К. Ерамишанцева ДЗМ» Родильное отделение № 2
 И. Кулакова МЗ РФ
И. Кулакова МЗ РФ




 Ведение новорожденных с лихорадкой в амбулаторных условиях Clin Pediatr (Phila) 1981; 20: 375–80.
Ведение новорожденных с лихорадкой в амбулаторных условиях Clin Pediatr (Phila) 1981; 20: 375–80. 
 П., Васуки К. Патогенез так называемой «лихорадки обезвоживания» у новорожденных. Индийский педиатр, 1975; 12: 465–7.
П., Васуки К. Патогенез так называемой «лихорадки обезвоживания» у новорожденных. Индийский педиатр, 1975; 12: 465–7.  Журнал Педиатр, 2001; 139: 673–5.
Журнал Педиатр, 2001; 139: 673–5.  Arch Dis Child Fetal Neonatal Ed1999; 81: F206–7.
Arch Dis Child Fetal Neonatal Ed1999; 81: F206–7.
 Это особенно в
В Африке и Южной Азии достигнут наименьший прогресс в сокращении неонатальной смертности.
Это особенно в
В Африке и Южной Азии достигнут наименьший прогресс в сокращении неонатальной смертности. Большинство смертей, связанных с инфекцией, могут быть
избежать путем лечения материнских инфекций во время беременности, обеспечения чистых родов, ухода за
пуповина и немедленное исключительно грудное вскармливание.При инфекциях антибиотики спасают жизнь
и должен быть доступен на местном уровне. Младенцам с низкой массой тела при рождении необходимо поддерживать температуру тела
через кожный контакт с матерью. Некоторые из вышеперечисленных вмешательств также могут помочь
спасти жизни матерей и предотвратить мертворождение.
Большинство смертей, связанных с инфекцией, могут быть
избежать путем лечения материнских инфекций во время беременности, обеспечения чистых родов, ухода за
пуповина и немедленное исключительно грудное вскармливание.При инфекциях антибиотики спасают жизнь
и должен быть доступен на местном уровне. Младенцам с низкой массой тела при рождении необходимо поддерживать температуру тела
через кожный контакт с матерью. Некоторые из вышеперечисленных вмешательств также могут помочь
спасти жизни матерей и предотвратить мертворождение. Для достижения большинства из них требуются новые подходы.
семьи.
Для достижения большинства из них требуются новые подходы.
семьи.