Ограничение подвижности тазобедренного сустава у новорожденных: Дисплазия тазобедренного сустава у новорожденного — Медицинский центр Adonis в Киеве
Дисплазия тазобедренного сустава у детей
1. Распространенность, причины возникновения, перспективы лечения.
Среди патологий опорно-двигательного аппарата у детей чаще всего встречается дисплазия тазобедренного сустава. Девочки, при этом, составляют около 80% больных. Существует и расово-этническая зависимость распространения дисплазии: она практически не выявлена у китайцев и негров, тогда как 2-9% белых детей страдают этим заболеванием. Кроме того, факторами риска возникновения дисплазии являются тазовое предлежание, тугое пеленание распрямленных ножек, токсикоз и медикаментозная коррекция беременности. Наследственность, также, играет большую роль: дисплазия в анамнезе родителей повышает вероятность возникновения у ребенка данной патологии в десять раз.
Эта статистика требует некоторых пояснений. Существует мнение, что дети стали страдать этим заболеванием за последние 50 лет в десятки раз чаще. Это не так. Действительной причиной ухудшения статистических показателей является совершенствование методов диагностики и выявление заболевания на самой ранней стадии.
В норме тазобедренный сустав взрослого человека образован головкой бедренной кости, вертлужной впадиной и связочным аппаратом, удерживающим головку во впадине и обеспечивающим достаточную амплитуду движений. При дисплазии связки во время совершения некоторых движений не могут удержать головку бедренной кости во впадине и, тогда возникает подвывих.
Если же головка бедренной кости выходит из вертлужной впадины полностью, то такое состояние называется вывихом бедра.
При отсутствии должного лечения вывиха постепенно меняется форма костей, формируется новый сустав (неоартроз), но ребенок растет инвалидом – хромота и разная длина конечностей, а также, возникновение дальнейших деформаций скелета неизбежны. При своевременном обнаружении и адекватной коррекции патологических изменений в суставе, полная реабилитация больных зафиксирована в подавляющем большинстве случаев. Вот, почему так важна ранняя диагностика дисплазии тазобедренного сустава.
Вот, почему так важна ранняя диагностика дисплазии тазобедренного сустава.
2. Диагностические алгоритмы.
Ограничение разведения с обеих сторон, чаще всего означает повышенный тонус мышц и корректируется невропатологом. Если отведение ограничено с одной стороны, то, скорее всего, это врожденная патология тазобедренного сустава. При слишком широком разведении в тазобедренном суставе следует исключить двухстороннее поражение.
Следующий плановый визит к ортопеду должен быть осуществлен, когда ребенку исполнится 4 месяца (ядро оссификации). Не следует пренебрегать этим сроком, даже, если раньше врач говорил, что ребенок практически здоров. Тазобедренный сустав младенца – система нестабильная при рождении и незрелая, доразвитие и окостенение (оссификация) некоторых структур происходит уже после рождения, и нормально развивавшийся сустав может к этому возрасту неожиданно дать соскальзывание и вылиться в патологию. В этом возрасте при дисплазии уже будет визуально заметно укорочение ноги с пораженной стороны. Детям с подозрением на дисплазию тазобедренного сустава проводится УЗИ, а при подтверждении диагноза на УЗИ — рентгенологическое обследование.
Такая же оценка сустава проводится в 6 месяцев, но при обнаружении дисплазии, ее лечение успешно лишь в половине случаев.
У годовалого ребенка диагностировать вывих тазобедренного сустава проще, так как к этому возрасту добавляются новые симптомы, но излечиваются при столь поздней постановке диагноза, к сожалению, всего 4% детей. Такие дети начинают на несколько месяцев позже ходить и при ходьбе прихрамывать, наклоняя туловище на сторону поражения. При двухстороннем поражении наблюдается «утиная» походка вразвалочку. Но самую достоверную картину состояния тазобедренного сустава по-прежнему дает только рентгеновский снимок. При подтвержденной патологии для детализированной оценки суставных структур и выбора тактики лечения может быть проведена артрография с введением рентгеноконтрастного вещества непосредственно в суставную сумку.
Необходимость проводить ребенку столь раннего возраста лучевое обследование, безусловно, является минусом данного диагностического алгоритма, и сегодня у детей до года более актуальными считаются ультразвуковые методы исследования. Кроме УЗИ-скрининга тазобедренного сустава, проводимого латеральным доступом (при положении ребенка на боку), все шире в качестве дополнительного безвредного и неинвазивного диагностического метода используется ультразвуковая допплерография. Этот метод позволяет определить наличие патологических изменений в сосудах, питающих суставные структуры. Но на сегодняшний день, к сожалению, пока нет четких цифр показателей нормы и степеней патологии, так как у разных авторов приводятся разные значения, поэтому этот метод используется в основном для мониторинга состояния в процессе лечения.
Наиболее молодым методом диагностики является МСКТ – мультиспиральная компьютерная томография, позволяющая во всех подробностях, в том числе, и в режиме 3D установить точные взаимоотношения структур сустава.
3. Методы лечения.
Сегодня детская ортопедия развита настолько, что при ранней диагностике прогноз практически всегда условно благоприятный. В случае обнаружения дисплазии у ребенка при осмотре в роддоме, в зависимости от ситуации может быть рекомендовано широкое пеленание или лечение шиной. Многим детям при физиологической незрелости суставных структур, назначается широкое пеленание с целью профилактики.
Для широкого пеленания поверх памперса между ног ребенка кладется сложенная в 6-8 слоев пеленка, препятствующая слишком близкому сведению ног. Такое разведение ножек помогает удерживать компоненты тазобедренного сустава в правильном положении.
При более серьезном нарушении накладывается шина: мягкие манжетки обхватывают щиколотки, ножки пассивно разводятся в стороны и в таком положении фиксируются штангой, закрепленной в манжетках.
Еженедельно, а через месяц – раз в две недели, проверяют, насколько более свободными стали движения в суставе и с учетом этого меняют длину штанги-распорки. Эти простые методы позволяют в большинстве случаев добиться излечения к 3-4 месяцам.
Иногда применяется подушка Фрейка, по сути, то же широкое пеленание, но допускающее меньше движений в тазобедренном суставе.
Применяются, также, «стремена Павлика» — приспособление не позволяющее разгибать ноги, но не ограничивающее никаких других движений.
Если диагноз поставлен позже, с 3 до 6 мес., или лечение оказалось не достаточно эффективным по результатам контрольного рентгеновского обследования, то может быть наложена гипсовая повязка при максимально возможном ненасильственном отведении, жестко фиксирующая сустав в правильном положении с последующим лечением шиной. Продолжительность лечения такой повязкой варьируется от 2 до 6 месяцев. Далее, для закрепления результата накладывается шина-распорка на срок около 3 месяцев.
При более поздней диагностике диспластических нарушений в тазобедренном суставе и при высоких вывихах в условиях специализированного стационара может быть применено вправление вывиха и последующее лечение гипсовой повязкой в положении Лоренца, ФТП. Во всех случаях детям после окончания лечения назначается несколько курсов массажа и обязательно лечебная физкультура.
У детей с тяжелыми вывихами, при неэффективном консервативном лечении или слишком поздней диагностике проводятся операции, смысл которых заключается в восстановлении соотношения анатомических структур сустава и последующей длительной его иммобилизации. Иногда требуется не одна, а несколько операций, и не факт, что исходом лечения будет реабилитация больного.
4. Рекомендации родителям.
Если вашему ребенку поставили диагноз дисплазия тазобедренного сустава, ни в коем случае не стоит впадать в панику, но приготовиться к тому, что будет сложно – надо. Дети с шинами, туторами и подушками Фрейка могут хуже спать и больше капризничать, хотеть на ручки и, конечно, у родителей возникает вполне закономерное желание, избавиться от ортопедических конструкций как можно раньше. Делать этого категорически нельзя, так как состояние стабилизации у детей возникает быстро, но и быстро теряется, поэтому необходимо выдерживать срок, который указал ортопед-травматолог.
Дети с шинами, туторами и подушками Фрейка могут хуже спать и больше капризничать, хотеть на ручки и, конечно, у родителей возникает вполне закономерное желание, избавиться от ортопедических конструкций как можно раньше. Делать этого категорически нельзя, так как состояние стабилизации у детей возникает быстро, но и быстро теряется, поэтому необходимо выдерживать срок, который указал ортопед-травматолог.
Нельзя пропускать плановые осмотры у врача ортопеда, так как ранняя диагностика заболеваний вообще и дисплазии тазобедренного сустава в частности – залог здоровья ребенка в будущем.
Не стоит пренебрегать рекомендациями по применению широкого пеленания у младенца. Такой вид пеленания не причиняет ребенку неудобств и является гарантированной профилактической мерой тяжелой суставной патологии.
Не относитесь легкомысленно к таким вещам, как ограничение подвижности тазобедренного сустава у вашего ребенка или несимметричность складочек на ножках. Даже, если ваш врач сказал, что все нормально, но ваше родительское сердце неспокойно, в данном случае лучше посоветоваться с другим специалистом и провести дополнительное обследование, чем успокоиться и обнаружить явную проблему, когда исправить ее уже будет очень трудно, а подчас невозможно.
Дисплазия тазобедренных суставов
Диагноз дисплазия тазобедренных суставов у малышей встречается довольно часто. Постановка такого диагноза, безусловно, волнует родителей. Однако если диагноз поставлен своевременно, то назначенное врачом лечение даст положительный результат.
Что такое дисплазия тазобедренных суставов?
Дисплазия сустава – это врожденная патология в основе которой лежит задержка развития головки бедра и вертлужной впадины тазобедренного сустава. Вданном состоянии нарушается контакт между тазовой и бедренной костями, сустав становится нестабильным, возникают подвывихи.
Причины возникновения дисплазии тазобедренного сустава.
Существует несколько факторов способствующих возникновению дисплазии тазобедренного сустава:
- Генетический – возникновение заболевания связано с возможной наследственной
предрасположенностью.

- Гормональный – влияние гормонов на организм во время беременности. В результате происходит снижение тонуса мышечно-связочного аппарата, что является причиной нестабильности в тазобедренном суставе.
- Нарушение формирования костной и хрящевой ткани – в процессе внутриутробного развития плода: недостаток витаминов и микроэлементов; ягодичное прилежание; ограничение подвижности плода в полости матки.
Диагностика дисплазии.
Диагностировать дисплазию тазобедренного сустава 1 и 2 степени не просто, поскольку отсутствуют явные признаки, нет болевого синдрома и ребенок ни на что не жалуется. Поэтому родители должны обратить внимание на внешний вид и поведение новорожденного.
Для дисплазии будут характерны следующие признаки:
- асимметричное расположение и дополнительные складки на ягодицах и подколенных ямках;
- ребенок выражает недовольство при попытке развести ножки, согнутые в коленях;
- одна ножка несколько короче другой;
- тазобедренный сустав чрезмерно подвижен;
- объем движений в суставах различается;
- раскачивающаяся походка, хождение малыша на цыпочках или прихрамывание.

Сочетание нескольких признаков является поводом для полного обследования у ортопеда-травматолога. Чем раньше обнаружат патологию, тем легче она поддастся лечению.
Дополнительные методы обследования ребенка при подозрении на дисплазию.
- Ультразвуковое исследование – метод выбора в диагностике дисплазии тазобедренного сустава на первых месяцах жизни. Данный метод безопасен для здоровья, и дает достаточно информации для подтверждения диагноза.
- Рентгенологическое обследование позволяет выявить позднее окостенение головки бедренной кости, форму вертлужной впадины и головки бедренной кости и несоответствие их размеров.
После окончательно поставленного диагноза следует незамедлительно начать лечение. В данном случае время
играет важную роль.
В данном случае время
играет важную роль.
Лечение дисплазии у новорожденных.
При постановке диагноза дисплазии тазобедренного сустава в роддоме, лечение начинают не дожидаясь подтверждения диагноза по УЗИ.
Наиболее распространение схема лечения: для детей первых четырех месяцев – широкое пеленание, до окончания первого полугодия – применение подушки Фрейка или стремян Павлика, а в дальнейшем – различные отводящие шины. Длительность лечения и выбор ортопедических изделий, зависит от степени выраженности дисплазии. Начиная с первой недели жизни с целью предотвращения атрофии мышц и улучшения кровоснабжения в пораженной конечности, назначается лечебный массаж, поскольку он помогает, скорейшему устранению патологии.
Родители должны помнить, что любое лечение нужно проводить по назначению врача ортопеда-травматолога.
Лечение довольно длительное, от родителей и малыша потребуется терпение и регулярное выполнение лечебных процедур.
УЗИ тазобедренных суставов в Ростове-на-Дону
УЗИ тазобедренного сустава — простой, безболезненный и информативный способ обследования, который помогает врачам получить представление о состоянии самого крупного сочленения костей в теле человека.
Показания
УЗИ сустава необходимо делать в таких случаях:
- недавние травмы;
- боль;
- отеки, постоянный хруст хрящей в зоне бедер;
- изменение длины ноги;
- ограничение подвижности;
- хронические болезни, дающие осложнения на суставы.
Очень важно немедленно записаться на прием к нашему диагносту, если вы чувствуете тупую боль в тазобедренном суставе.
Как проходит процедура
Вы снимаете одежду с живота и ягодиц, ложитесь на кушетку. Врач наносит на исследуемую зону бесцветный проводящий гель и водит ультразвуковым датчиком.
Врач наносит на исследуемую зону бесцветный проводящий гель и водит ультразвуковым датчиком.
- Если доктору нужно посмотреть берцовую кость, мышцы бедра и апофизы, вы лежите на боку.
- Если важно изучить состояние лимфатических узлов, связок и головки бедренной кости, вы переворачиваетесь на спину.
- Если диагноста заинтересует лобковая кость или мышечный аппарат внутренней стороны бедра — укладываетесь на спину с расставленными ногами.
- Если вас беспокоит седалищный нерв, боль в сухожилиях или с задней стороны сустава — переворачиваетесь на бок спиной к доктору.
У нас можно сделать УЗИ тазобедренного сустава по разумным ценам. Диагностику проводит врач высшей категории.
Подготовка
Готовиться к УЗИ суставов не нужно. Продолжайте принимать назначенные лечащим доктором препараты.
УЗИ тазобедренных суставов у новорожденных и детей на первом году жизни
Ультразвуковое обследование этой области необходимо детям, у которых подозревают дисплазию тазобедренного сустава. Мы советуем приносить на УЗИ всех новорожденных, так как болезнь развивается у 3% малышей. Понять, что у ребенка может быть эта патология, можно по следующим симптомам:
Мы советуем приносить на УЗИ всех новорожденных, так как болезнь развивается у 3% малышей. Понять, что у ребенка может быть эта патология, можно по следующим симптомам:
- ягодицы несимметричные;
- нога хрустит при отведении в сторону или ее не получается отвести;
- чувствуется мышечный гипертонус;
- одна нога малыша короче другой.
Важно прийти с ребенком на диагностику в первый год жизни, если у кого-то из родственников есть такая болезнь, у мамы было тазовое предлежание плода или малыша очень туго пеленали с собранными вместе ногами.
Мы принимаем пациентов по записи в любой удобный день.
Фото кабинета
Реабилитация тазобедренного сустава | Клиника Ихилов
Д-р Рат, заведующий сектором малоинвазивной ортопедии в больнице «Ихилов» и старший преподаватель в Тель-Авивском университете, в сотрудничестве со своим коллективом специалистов применяет эксклюзивный метод восстановления тазобедренного сустава и поврежденных хрящей с помощью новаторской техники артроскопии. Речь идет о процедуре в условиях однодневной госпитализации с комплексным медицинским обслуживанием и сопровождением вплоть до этапа реабилитации
Речь идет о процедуре в условиях однодневной госпитализации с комплексным медицинским обслуживанием и сопровождением вплоть до этапа реабилитации
Тазобедренный сустав — один из пяти наиболее крупных суставов в человеческом организме и один из самых важных в функциональном отношении. Он играет центральную роль в способности человека свободно передвигаться. Повреждение тазобедренного сустава с ограничением его функции причиняет двойные страдания — и физические, и душевные: во-первых, движения и действия, которые мы привыкли производить, становятся болезненными и требуют усилий; во-вторых, психологически тяжело осознавать, что с этого момента наша подвижность будет ограничена и мы вынуждены будем заведомо отказаться от привычных действий. Это касается, прежде всего, занятий спортом (будь то профессиональная деятельность или хобби), — и, в не меньшей мере, всевозможных форм активного досуга, таких как путешествия, прогулки, походы, плавание и т. п.
п.
Бытует мнение, будто повреждение тазобедренного сустава необратимо, то есть полное выздоровление и возвращение к обычному образу жизни невозможно. Этот миф проистекает главным образом от нашего знакомства с различными повреждениями сустава, характерными в первую очередь для преклонного возраста — действительно, для очень пожилого человека такое событие может нанести непоправимый ущерб, самым негативным образом сказаться на способности к передвижению и на качестве жизни в целом. Однако, повторим, такая картина характерна главным образом для очень пожилого возраста.
«Можно восстановить тазобедренный сустав и вернуть его в прежнее состояние, — поясняет д-р Эхуд Рат, заведующий сектором малоинвазивной ортопедии в
больнице «Ихилов» в Тель-Авиве, — так что пациент сможет вновь выполнять все привычные для него действия и вести обычную жизнь, как прежде». Д-р Рат — один из ведущих в мире специалистов по тазобедренному суставу. Именно он в 2000 году первым внедрил в Израиле метод артроскопии тазобедренного сустава. Его девиз — оперировать только тогда, когда это строго необходимо. Во всем мире крепнет представление о том, что большинство повреждений тазобедренного сустава поддается полному излечению методом артроскопии, т.е. путем минимально инвазивного вмешательства. В Израиле этой концепции придерживается д-р Рат. Процедура может быть выполнена в рамках однодневной госпитализации — пациента выписывают в тот же день или, самое позднее, на следующий. В большинстве случаев можно ступать на ногу уже через несколько часов после операции, а спустя две недели — ходить без костылей. Что касается спортсменов, у которых сустав подвергается большой нагрузке во время занятий, — они могут вернуться к тренировкам через три месяца после операции. Во всех случаях большую роль играет реабилитационная физиотерапия.
Его девиз — оперировать только тогда, когда это строго необходимо. Во всем мире крепнет представление о том, что большинство повреждений тазобедренного сустава поддается полному излечению методом артроскопии, т.е. путем минимально инвазивного вмешательства. В Израиле этой концепции придерживается д-р Рат. Процедура может быть выполнена в рамках однодневной госпитализации — пациента выписывают в тот же день или, самое позднее, на следующий. В большинстве случаев можно ступать на ногу уже через несколько часов после операции, а спустя две недели — ходить без костылей. Что касается спортсменов, у которых сустав подвергается большой нагрузке во время занятий, — они могут вернуться к тренировкам через три месяца после операции. Во всех случаях большую роль играет реабилитационная физиотерапия.
В сущности, мы имеем дело с самым новаторским подходом к реабилитации и сохранению тазобедренного сустава. Речь идет об «индивидуально подобранном» лечении — можно сказать, о «медицине будущего» в западном мире, причем это касается целого ряда областей.
«Подход, которого мы придерживаемся, — говорит д-р Рат, — учитывает не только успех процедуры в узком смысле, но и характер занятий пациента и качество его жизни. Мне как врачу важно знать не только каково состояние сустава у пациента и что требуется для его восстановления, но и что за человек стоит передо мной, каков его образ жизни, каков род его занятий, каким нагрузкам подвергается поврежденное сочленение. Следует принимать во внимание хобби пациента и привычные формы проведения досуга, знать, какие функциональные требования предъявляются к суставу — с тем чтобы человек мог вернуться к привычному образу жизни, который он вел до повреждения сочленения. Пациент привлекается к активному участию в процессе, он получает подробные разъяснения по всем вопросам: каков характер повреждения сустава; в чем суть метода лечения, избранного для его восстановления, почему и в какой мере данный метод ему подходит. Вместе мы планируем оптимальное решение для пациента. Я разъясняю пациентам, что в большинстве случаев можно восстановиться и выздороветь без операции — инвазивное хирургическое вмешательство будет предложено лишь в случае механической проблемы, не поддающейся консервативному лечению. Процедура проводится с привлечением специалистов разных профилей, включая опытных физиотерапевтов, специализирующихся на реабилитации тазобедренного сустава при консервативном лечении, равно как и на разработке сустава после операции. В процессе реабилитации применяются и процедуры альтернативной медицины, лечебная гимнастика по методу Фельденкрайза; ведется работа над изменением привычек, а также текущий инструктаж и постоянное наблюдение специалистов вплоть до возвращения к нормальной активности. Все это делается без компромиссов и в стремлении достичь наилучших результатов».
Процедура проводится с привлечением специалистов разных профилей, включая опытных физиотерапевтов, специализирующихся на реабилитации тазобедренного сустава при консервативном лечении, равно как и на разработке сустава после операции. В процессе реабилитации применяются и процедуры альтернативной медицины, лечебная гимнастика по методу Фельденкрайза; ведется работа над изменением привычек, а также текущий инструктаж и постоянное наблюдение специалистов вплоть до возвращения к нормальной активности. Все это делается без компромиссов и в стремлении достичь наилучших результатов».
Д-р Рат ежегодно проводит около 120 артроскопий тазобедренного сустава. Спектр патологий, поддающихся диагностике и лечению данным методом, весьма широк. Он включает, в частности, следующие: синдром бедренно-вертлужного соударения на фоне локального выпирания кости по сторонам сустава; разрыв хрящевого кольца — так называемой суставной губы (Labrum), улучшающей сочленение с головкой бедренной кости; разрыв задней бедренной мышцы (hamstring) — включая тяжелые повреждения, вплоть до отрыва мышцы. В частности, выполняется реконструкция суставной губы тазобедренного сустава с использованием локального сухожилия. Устранение перечисленных патологий производится артроскопическим методом, через 2-3 небольших разреза диаметром 5 мм. «Моя главная цель, — говорит д-р Рат, — восстановить функцию тазобедренного сустава и сохранить сустав. Понятно, что в случаях значительного износа не остается альтернативы — приходится производить
замену сустава на искусственный имплантат. Тем не менее, на сегодня есть возможность выявить состояния, приводящие к износу сустава, и попытаться остановить дистрофический процесс, так чтобы по возможности избежать операции по протезированию сустава. Иногда ограничение подвижности возникает на почве износа суставного хряща. В этом случае мы пытаемся затормозить процесс стирания ткани. Если повреждена суставная губа, мы предпочитаем реконструировать ее эксклюзивным методом».
В частности, выполняется реконструкция суставной губы тазобедренного сустава с использованием локального сухожилия. Устранение перечисленных патологий производится артроскопическим методом, через 2-3 небольших разреза диаметром 5 мм. «Моя главная цель, — говорит д-р Рат, — восстановить функцию тазобедренного сустава и сохранить сустав. Понятно, что в случаях значительного износа не остается альтернативы — приходится производить
замену сустава на искусственный имплантат. Тем не менее, на сегодня есть возможность выявить состояния, приводящие к износу сустава, и попытаться остановить дистрофический процесс, так чтобы по возможности избежать операции по протезированию сустава. Иногда ограничение подвижности возникает на почве износа суставного хряща. В этом случае мы пытаемся затормозить процесс стирания ткани. Если повреждена суставная губа, мы предпочитаем реконструировать ее эксклюзивным методом».
Недавно д-р Рат и его коллеги опубликовали в престижном журнале Arthroscopy материал о новом эффективном способе облегчения послеоперационных болей. Благодаря разработанному ими методу удается значительно уменьшить боли в первые 12 часов после операции. Это дает возможность выписать больного из стационара спустя считанные часы после окончания вмешательства.
Благодаря разработанному ими методу удается значительно уменьшить боли в первые 12 часов после операции. Это дает возможность выписать больного из стационара спустя считанные часы после окончания вмешательства.
Дисплазия тазобедренных суставов | «Аюрведа Бел»
Риск развития дисплазии тазобедренных суставов повышен у детей, которые родились в сроке беременности менее 37 или более 42 недель.
Из чего состоит тазобедренный сустав?
Тазобедренный сустав состоит из головки бедренной кости, которая погружена в вертлужную впадину. В норме вертлужная впадина полностью покрывает головку бедренной кости, защищая ее от изнашивания и обеспечивая нормальный объем движений в суставе. Связки и мышцы дополнительно укрепляют сустав.
Что такое физиологическая незрелость и дисплазия тазобедренных суставов?
Иногда случается, что тазобедренные суставы ребенка в своем развитии не соответствуют его возрасту. Тогда говорят о незрелости тазобедренных суставов. По степени тяжести эта незрелость определяется как физиологическая незрелость тазобедренных суставов (самый легкий вариант, когда несоответствие зрелости суставов возрасту минимально), дисплазия тазобедренных суставов (довольно выраженная незрелость, однако она, как правило, успешно излечивается при ответственном отношении родителей к лечению).
В некоторых случаях незрелость суставов выражена настолько, что головка бедренной кости частично или полностью выходит из полости сустава. Тогда говорят о наличии у ребенка врожденного предвывиха, подвывиха или вывиха бедра. Эти патологии требуют длительного, кропотливого лечения у ортопеда со сменой разновидностей и размеров шин, физиолечения и других методов реабилитации.
Как определить незрелость (дисплазию) тазобедренных суставов у малыша?
Диагноз физиологическая незрелость (дисплазия) тазобедренных суставов выставляется ортопедом на основании клинического осмотра и результатов дополнительного исследования (УЗИ тазобедренных суставов или рентгенографии таза). Но заподозрить ее наличие можно и самостоятельно.
Риск развития дисплазии повышен у детей, которые родились в сроке беременности менее 37 или более 42 недель. Также в группе риска дети с массой тела при рождении менее 2500 г и более 4000 г, малыши с тазовым, ножным, поперечным предлежанием и дети, которые меняли предлежание во время беременности. Мало-/многоводие, многоплодные беременности также предрасполагают к развитию незрелости тазобедренных суставов. Важно знать не было ли случаев дисплазии (предвывихов, подвывихов, вывихов бедра) в семье. Если у бабушек/дедушек, родителей, братьев и сестер ребенка были эти диагнозы, то его следует дообследовать на наличие незрелости суставов.
Мало-/многоводие, многоплодные беременности также предрасполагают к развитию незрелости тазобедренных суставов. Важно знать не было ли случаев дисплазии (предвывихов, подвывихов, вывихов бедра) в семье. Если у бабушек/дедушек, родителей, братьев и сестер ребенка были эти диагнозы, то его следует дообследовать на наличие незрелости суставов.
Внешне незрелость суставов может проявляться в виде асимметрии паховых и/или ягодичных складок (складки находятся на разном уровне, могут быть разной глубины или могут быть дополнительные складки). Также нарушение развития тазобедренных суставов может проявляться в виде повышенной подвижности в тазобедренных суставов (для определения этого симптома ножки ребенка разводятся в положение «лягушки»; при повышенной подвижности бедра ребенка в этом положении свободно ложатся на пеленальный столик) или ограничения подвижности в суставах (ноги ребенка в положение «лягушки» разводятся с трудом).
Если Вы выявили подобные симптомы у Вашего ребенка, ему необходим осмотр ортопеда. Пожалуйста, не занимайтесь самолечением!
Пожалуйста, не занимайтесь самолечением!
Что такое шина (или подушка) Фрейка?
Шина (подушка) Фрейка применяется только по назначению врача-ортопеда для лечения физиологической незрелости и дисплазии тазобедренных суставов. Также она используется на начальных этапах лечения врожденных предвывихов, подвывихов и вывихов бедра у детей в возрасте до 3 месяцев.
Она придает ногам положение отведения в тазобедренных суставах, при котором эти суставы максимально разгружены и созревают наиболее быстро и правильно.
Ребенок активно растет, и подушка Фрейка должна расти вместе с ним. Каждый раз покупать подушку нового размера целиком дорого, поэтому специалисты компании «Аюрведа Бел» разработали шину Фрейка, которая состоит из пластиковой вставки, определяющей степень разведения ножек ребенка и съемного тканевого бандажа, который фиксирует вставку на теле ребенка. Таким образом, при необходимости смены размера шины можно купить только новый вкладыш, что значительно дешевле.
На теле ребенка подушка фиксируется при помощи шести креплений два из которых фиксируют шину на плечиках ребенка (для удобства их можно перекрещивать между собой и регулировать их длину), два широких ремешка перекидываются через ножки, и два крепления существуют для закрепления шины на животе (также отличительная черта подушек Фрейка производства «Аюрведа Бел»).
Носить шину нужно следующим образом: в первый день ее нужно надевать на 4-5 часов, делая перерывы на плач ребенка. Затем, в течение 5-7 дней постепенно увеличивать время ношения, доводя до 18-22 часов. Далее подушка снимается только на гимнастику и гигиенические процедуры. Длительность ношения определяет врач-ортопед.
дети
Заболевания тазобедренного сустава в детском возрасте
Обычно считают, что чем раньше установлен правильный диагноз, тем больше шансов на успех проводимого лечения. Кроме детального физикального обследования пациента, почти всегда необходимо проведение ультразвукового и/или рентгеновского исследования. Для решения многих проблем можно с успехом использовать исследование с помощью магнитно-резонансной томографии (в этом случае отпадает лучевая нагрузка).
Для решения многих проблем можно с успехом использовать исследование с помощью магнитно-резонансной томографии (в этом случае отпадает лучевая нагрузка).
Характерные признаки проблем, связанных с заболеваниями тазобедренного сустава у детей: прихрамывающая походка, нога не подвергается нагрузке, щадящая походка при слегка согнутом бедре, боли в паховой области, с возможной иррадиацией в колено.
Последующий контроль не менее важен, чем лечение заболеваний. Дальнейшее развитие тазобедренного сустава необходимо наблюдать до окончания периода роста. Это позволит обеспечить хорошее функционирование сустава во взрослом возрасте.
Дисплазии тазобедренного сустава
- Задержка развития суставной впадины тазобедренного сустава
- Нарушение окостенения костного ядра тазобедренного сустава
- Нарушение развития крыши тазобедренного сустава может в тяжелых случаях привести к люксации (вывиху) или нестабильности (скользящему подвывиху)
Жалобы / ранняя симптоматика: Ограничение подвижности, в первую очередь отведения, укорочение конечности, прихрамывание, боли, преждевременный износ сустава (артроз) в молодом возрасте
Профилактика: Профилактическое исследование в рамках «паспорта матери и ребенка» на 1-й и 6–8-й неделе жизни, включая ультразвуковое исследование тазобедренного сустава и ортопедическое исследование
Лечение: В большинстве случаев достаточно только лечения с помощью специальных бандажей или шин, например, т. н. «разводящие штанишки» или «разводящая шина», иногда может быть необходимо наложение гипсовой повязки. В настоящее время операции для улучшения совместимости обоих компонентов тазобедренного сустава — суставной головки и суставной впадины — проводятся редко. Корригирующая операция на бедренной кости позволяет изменить угол наклона головки бедра, вмешательства на суставной впадине улучшают положение крыши сустава.
н. «разводящие штанишки» или «разводящая шина», иногда может быть необходимо наложение гипсовой повязки. В настоящее время операции для улучшения совместимости обоих компонентов тазобедренного сустава — суставной головки и суставной впадины — проводятся редко. Корригирующая операция на бедренной кости позволяет изменить угол наклона головки бедра, вмешательства на суставной впадине улучшают положение крыши сустава.
В случаях позднего распознавания или неадекватного лечения дисплазий тазобедренного сустава может возникнуть необходимость проведения операций в юношеском или взрослом возрасте.
«Насморк тазобедренного сустава» – Coxitis fugax
Встречается очень часто в возрасте от младенческого до школьного. Развивается после перенесенных инфекционных заболеваний в области уха-горла-носа, желудочно-кишечного тракта или мочевыводящих путей. В таких случаях речь идет о преходящей воспалительной реакции тазобедренного сустава.
Жалобы / ранняя симптоматика: Прихрамывание, щажение, избегание нагрузки на конечность, ограничение подвижности, болезненность при движении.
Лечение: Щадящее, назначаются противовоспалительные средства. Внимание: Гнойное воспаление тазобедренного сустава (септический коксит), обусловленное бактериальной инфекцией, может сходно протекать в начальной стадии, важно своевременное выявление. При этом заболевании дополнительно наблюдается лихорадка, отечность, покраснение и сильные боли. В подобных случаях необходима немедленная операция, включающая промывание сустава и сопровождающаяся введением антибиотиков.
Болезнь Пертеса
Нарушение кровообращения в головке бедренной кости. Чаще встречается в школьном и раннем школьном возрасте. Мальчики болеют чаще, чем девочки. Это заболевание приводит к изменению формы головки бедренной кости, что постепенно приводит к функциональным ограничениям и преждевременному износу сустава.
Жалобы / ранняя симптоматика: Непостоянные жалобы в области тазобедренного сустава, часто иррадиирующие в коленный сустав. Прихрамывание, различие в длине конечностей, ограничения подвижности.
Лечение: Во многих случаях достаточно применение интенсивного физиотерапевтического лечения и лечебной гимнастики. В случае развития значительных изменений формы головки тазобедренного сустава, нарушающих взаимодействие суставной впадины и головки сустава, может оказаться необходимой операция. При этом компоненты сустава возвращаются в правильное положение, в результате восстанавливается округлая форма и функциональная способность головки бедра.
Эпифизеолиз головки бедра
Соскальзывание головки бедра в области ростковой зоны. Характерно для подросткового возраста.
Жалобы / ранняя симптоматика: Жалобы нередко развиваются постепенно, возможно внезапное обострение. Боли, хромота, наружный разворот стопы, укорочение конечности, ограничение подвижности, прежде всего при сгибании и разворачивании стопы внутрь.
Лечение: При этом заболевании всегда показано оперативное лечение. В случае легкого соскальзывания, головку бедра закрепляют винтами или проволокой, с целью предотвращения дальнейшего соскальзывания. Если имеет место сильное соскальзывание, препятствующее нормальному функционированию сустава, то необходимо вернуть головку бедра в ее исходное положение и закрепить в нем винтами.
Если имеет место сильное соскальзывание, препятствующее нормальному функционированию сустава, то необходимо вернуть головку бедра в ее исходное положение и закрепить в нем винтами.
Врожденные деформации стопы
У младенцев возможны врожденные деформации стопы. В большинстве таких случаев речь идет о безвредных изменениях, исчезающих самостоятельно. Массаж стопы может способствовать выздоровлению. К таким нарушениям относятся пяточная стопа и приведенная стопа.
С другой стороны, некоторые врожденные деформации стопы требуют специального лечения.
Варусная стопа
Варусная стопа может быть односторонней или двусторонней. Встречается чаще у мальчиков. Причина возникновения заболевания неизвестна. Поэтому говорят об «идиопатической варусной стопе». Речь идет неправильном расположении костей при одновременном укорочении сухожилий и связок, что приводит к разворачиванию стопы внутрь и формированию эквинусной деформации. В зависимости от степени тяжести, это неправильное положение может частично поддаваться коррекции или быть фиксированным.
Лечение: Это неправильное положение лечат гипсовыми повязками. «Метод Понсети» представляет собой щадящий метод лечения, при котором гипсовые повязки накладывают от стопы до бедра. Эти гипсовые повязки меняют еженедельно. После лечения в течение 6 – 8 недель деформация обычно исправлена до такой степени, что остается только укорочение ахиллова сухожилия. Это укорочение исправляют путем минимально инвазивной операции.
При так называемой «чрескожной тенотомии (пересечении) ахиллова сухожилия» незначительного разреза кожи достаточно для рассечения и удлинения сухожилия. После этого вновь накладывают гипсовую повязку. Последующее лечение путем шинирования не менее важно, чем корректировка деформации. После наложения последней гипсовой повязки изготовляют специальные шины, фиксирующие стопы на металлической дужке в положении наружной ротации. В течение 3 месяцев шины должны надеваться круглосуточно (22 часа в сутки, с перерывами для проведения гигиенических процедур), после этого только на время сна. Лечение шинами проводится до четвертого года жизни. Шины очень хорошо переносятся маленькими пациентами и не мешают им ни ползать, ни учиться ходить.
Лечение шинами проводится до четвертого года жизни. Шины очень хорошо переносятся маленькими пациентами и не мешают им ни ползать, ни учиться ходить.
В большинстве случаев с помощью этого метода достигаются очень хорошие результаты, так что Ваш ребенок сможет нормально ходить, бегать и заниматься спортом. При некоторых деформациях стоп, голень может оказаться несколько тоньше, чем на противоположной стороне, а обувь – на один — два размера меньше.
В некоторых случаях, через какое-то время может вновь развиться деформация. В таких случаях может оказаться необходимым повторное лечение гипсовыми повязками, либо может потребоваться пересадка сухожилия. Поэтому необходим регулярный контроль, вплоть до окончания периода роста.
Варианты варусной стопы могут возникать также в качестве осложнения при различных основных заболеваниях. В частности, при неврологических заболеваниях или синдромах. В таких особых случаях также применяется «метод Понсети», однако деформации подобного рода часто более тяжелые, так что иногда требуются несколько расширенные оперативные вмешательства.
Детское плоскостопие / плоско-вальгусная стопа
В результате уплощения продольного свода стопы и наружного отклонения пятки стопа может «подворачиваться» при стоянии и ходьбе. В раннем детском возрасте эта форма стопы очень часто встречается и представляет собой нормальную стадию развития стопы. В большинстве случаев такое изменение исчезает в процессе роста. При отсутствии болей и хорошем функционировании мускулатуры лечение не требуется. Проверка проводится в положении «стойка на кончиках пальцев ног». При выраженных деформациях, возможно, также сочетающихся с болями, первая ступень лечения состоит в назначении супинаторов с одновременным укреплением мышц. Иногда необходимы минимально инвазивные операции (подтаранный артроэрез, артрориз блокирующим винтом), обеспечивающие положительное воздействие на рост стопы в периоде роста.
Врожденное плоскостопие представляет собой редкий дефект стопы, также требующий лечения. Для его коррекции применяются гипсовые повязки и операции, в зависимости от степени тяжести.
Реже встречается ригидное плоскостопие. Такой дефект не поддается коррекции ни путем развития мускулатуры, ни с помощью супинаторов. Причиной могут быть неврологические заболевания, нарушения окостенения или заболевания соединительной ткани. Исходное заболевание должно включаться в план лечения.
Деформации конечностей
Осевые отклонения (ноги в форме О или Х), различия в длине конечностей
Ось нижней конечности изменяется в процессе развития. Если в течение первых двух лет жизни нормой является легкая О-форма, то, начиная с третьего года жизни, типичной становится Х-форма. У детей в возрасте около 8 лет ось нижней конечности принимает форму, нормальную для взрослых. В случае значительных отклонений от возрастной нормы возможно развитие перегрузок различных суставов, нарушений ходьбы и болей. В таких случаях возможна хирургическая коррекция оси нижней конечности. В стадии роста возможна «регулировка роста» путем временной блокады ростковой зоны (гемиэпифизиодез). Этого можно достичь путем установки небольших металлических пластин, замедляющих рост.
Этого можно достичь путем установки небольших металлических пластин, замедляющих рост.
При очень выраженных деформациях необходимо проведение остеотомий (костные разрезы), которые позволяют улучшить расположение костей путем фиксации с помощью пластин и винтов. В случае наличия тяжелых деформаций на нескольких уровнях (вальгусная стопа, различия по длине и выворачивание), применяются так называемые «наружные фиксаторы». В этом случае речь идет о кольцевых системах, соединенных между собой телескопическими стержнями и фиксированных в костях металлическими спицами. После точного планирования с помощью компьютерной программы пациент может перемещать кольца на телескопических стержнях, обеспечивая коррекцию на нескольких уровнях. Это позволяет исправлять тяжелые искривления костей, возникшие, например, в результате несчастных случаев, воспалений, опухолей или врожденных заболеваний скелета, и восстанавливать способность пациента нормально стоять и ходить.
Незначительные различия длины ног (менее 1 см) встречаются нередко и не играют никакой роли. Более значительные различия длины требуют исследования и наблюдения. Различия длины ног могут возникнуть по многим причинам. Различная длина костей может развиться в результате воспалений, травматических повреждений, предшествовавших операций, опухолей, а также в результате различных заболеваний скелета.
Более значительные различия длины требуют исследования и наблюдения. Различия длины ног могут возникнуть по многим причинам. Различная длина костей может развиться в результате воспалений, травматических повреждений, предшествовавших операций, опухолей, а также в результате различных заболеваний скелета.
Различия длины, приводящие к нарушению походки, деформациям суставов или позвоночника, требуют лечения. Характер лечения зависит от возраста ребенка и от степени различия длины. В случае небольших различий может оказаться достаточным использование выравнивающих супинаторов или высокой подошвы обуви. При более значительных различиях длины необходима операция. При этом особенно важно точное планирование операции и составление прогноза роста. Лечение различий по длине может проводиться путем замедления роста более длинной кости (эпифизеодез) либо путем удлинения более короткой кости. При каллусной дистракционной остеотомии производят рассечение кости. В щели между фрагментами формируется новообразованная кость (костная мозоль — каллус), которую постепенно растягивают. По достижении желаемой длины растяжение прекращают, новообразованный костный мостик затвердевает и становится устойчивым к нагрузке.
По достижении желаемой длины растяжение прекращают, новообразованный костный мостик затвердевает и становится устойчивым к нагрузке.
Удлинение костей может достигаться с помощью различных методов. Методом выбора являются наружные фиксаторы или костномозговые гвозди, которые размещаются внутри кости и могут телескопически удлиняться. В ходе удлиняющего лечения и после его окончания необходимо проводить лечебную гимнастику, чтобы сохранить подвижность всех суставов и обеспечить функционирование сухожильно-связочного аппарата.
Приведение стоп
Многие дети при ходьбе поворачивают носок внутрь. Такое «приведение стоп» обычно не следует считать проявлением заболевания, так как это результат нормального развития тазобедренного сустава. Отдел бедренной кости, ближний к тазобедренному суставу, в процессе развития постепенно разворачивается кзади (деторзия). В результате стопы разворачиваются кнаружи, и походка нормализуется. В развитии детей происходят два скачка роста, примерно на 6-м и на 11-м году жизни, при которых положение быстро изменяется. Иногда приведение стопы связано с нарушением в области голени. Для дифференциальной диагностики необходимо клиническое исследование. Только в наиболее выраженных случаях,- например, если дети часто спотыкаются о собственные ноги или запутываются в коленях,- может потребоваться операция.
Иногда приведение стопы связано с нарушением в области голени. Для дифференциальной диагностики необходимо клиническое исследование. Только в наиболее выраженных случаях,- например, если дети часто спотыкаются о собственные ноги или запутываются в коленях,- может потребоваться операция.
Позвоночник детей и подростков
Ортопедическое исследование после рождения ребенка, в дошкольном возрасте и в начале полового созревания позволяет своевременно распознать искривления и дефекты развития позвоночника. Клиническое исследование позволяет установить наличие изменений, обычно требуется дополнительное уточнение с помощью рентгенологического или магнитно-резонансного исследования.
Сколиоз
Врожденные изменения нередко возникают при заболеваниях мускулатуры или нервной системы, а также при нарушениях обмена веществ. Однако чаще всего встречается так называемый «идиопатический сколиоз», в первую очередь у девочек, при этом возможна также семейная предрасположенность. Речь идет об искривлении и перекручивании позвоночника, что приводит к асимметрии в области спины и грудной клетки, а также может сопровождаться разновысоким расположением плеч и гребешков подвздошных костей с обеих сторон. Боли встречаются редко. Лечение различается в зависимости от возраста пациента и стадии развития заболевания. В любом случае важно регулярное проведение контрольных исследований, чтобы своевременно распознать ухудшение и принять необходимые меры.
Речь идет об искривлении и перекручивании позвоночника, что приводит к асимметрии в области спины и грудной клетки, а также может сопровождаться разновысоким расположением плеч и гребешков подвздошных костей с обеих сторон. Боли встречаются редко. Лечение различается в зависимости от возраста пациента и стадии развития заболевания. В любом случае важно регулярное проведение контрольных исследований, чтобы своевременно распознать ухудшение и принять необходимые меры.
Лечебная гимнастика для развития мускулатуры торса и живота целесообразна в любой стадии сколиоза. Если искривления превышают определенную границу, то проводится корсетная терапия. Такое лечение может иметь успех лишь до прекращения роста. Операция необходима лишь при выраженных формах заболевания.
Соскальзывание позвонков
Боли в спине у детей или подростков могут быть обусловлены соскальзыванием позвонков (спондилолистез) При этом речь идет о чрезмерной относительной подвижности двух тел позвонков, возникающей в результате врожденных или возникших в процессе развития изменений позвонков. Причиной может быть появление щели в области дужки позвонка (спондилолиз). Боли возникают в первую очередь в периоде полового созревания, характерно усиление болей после значительной физической нагрузки. Радиологическое уточнение диагноза путем рентгеновского и магнитно-резонансного исследования помогает установить степень соскальзывания позвонка, а также возможного воздействия на спинной мозг или нервные корешки. Лечение необходимо лишь в случае наличия болей. В начальных стадиях целесообразно проведение лечебной гимнастики для развития мускулатуры. У некоторых пациентов ношение корсета помогает облегчению болей. В тяжелых случаях показана операция для фиксации соскальзывающего позвонка.
Причиной может быть появление щели в области дужки позвонка (спондилолиз). Боли возникают в первую очередь в периоде полового созревания, характерно усиление болей после значительной физической нагрузки. Радиологическое уточнение диагноза путем рентгеновского и магнитно-резонансного исследования помогает установить степень соскальзывания позвонка, а также возможного воздействия на спинной мозг или нервные корешки. Лечение необходимо лишь в случае наличия болей. В начальных стадиях целесообразно проведение лечебной гимнастики для развития мускулатуры. У некоторых пациентов ношение корсета помогает облегчению болей. В тяжелых случаях показана операция для фиксации соскальзывающего позвонка.
Грыжа межпозвоночного диска
Грыжа межпозвоночного диска редко встречается у детей или у подростков. Однако перегрузки или несчастные случаи, а также врожденные изменения позвоночника могут привести к пролабированию тканей межпозвоночного диска (грыже межпозвоночного диска) также и в этой возрастной группе. Это [1}{2]может вызвать раздражение нервных корешков или спинного мозга. Признаками, говорящими в пользу такой клинической картины, являются боли, нарушения чувствительности, либо парализация.
Это [1}{2]может вызвать раздражение нервных корешков или спинного мозга. Признаками, говорящими в пользу такой клинической картины, являются боли, нарушения чувствительности, либо парализация.
Коленный сустав, хрящевые повреждения
Боли в области коленного сустава у детей и подростков могут иметь различное происхождение. Характерны состояния раздражения в зонах прикрепления сухожилий, возникающие в первую очередь в периоде роста и при спортивных нагрузках. Причиной могут быть, например, болезнь Осгуд-Шлаттера или болезнь Синдинг-Ларсена, поражающие связки и сухожилия в области коленной чашечки. Другой причиной болей в области коленного сустава могут быть также нарушения кровообращения в области суставного хряща и прилежащей костной ткани, которые могут привести к так называемому рассекающему остеохондриту („Osteochondritis dissecans“). Особенно часто это заболевание возникает у активных мальчиков. Во многих случаях заболевание прекращается спонтанно. Однако если появляется свободный костно-хрящевой фрагмент, то это может привести к серьезным последствиям для сустава, поэтому такие пациенты нуждаются в операции. Форму лечения выбирают в зависимости от возраста пациента и характера заболевания. В некоторых случаях достаточно высверливания, иногда высвободившийся фрагмент необходимо фиксировать винтами, либо применяются современные методы, как, например, пересадка хряща. Защелкивания и блокады сустава могут быть обусловлены дисковидным мениском (Meniscus disciformis). Мениск, служащий в качестве амортизатора коленного сустава и обычно имеющий С-образную форму, может в отдельных случаях принимать форму диска. При таких вариантах могут нередко возникать надрывы, обусловливающие жалобы пациентов. Диагноз устанавливается с помощью магнитно-резонансной томографии. При осмотре сустава (артроскопии) восстанавливается нормальная структура сустава путем удаления избыточной ткани.
Форму лечения выбирают в зависимости от возраста пациента и характера заболевания. В некоторых случаях достаточно высверливания, иногда высвободившийся фрагмент необходимо фиксировать винтами, либо применяются современные методы, как, например, пересадка хряща. Защелкивания и блокады сустава могут быть обусловлены дисковидным мениском (Meniscus disciformis). Мениск, служащий в качестве амортизатора коленного сустава и обычно имеющий С-образную форму, может в отдельных случаях принимать форму диска. При таких вариантах могут нередко возникать надрывы, обусловливающие жалобы пациентов. Диагноз устанавливается с помощью магнитно-резонансной томографии. При осмотре сустава (артроскопии) восстанавливается нормальная структура сустава путем удаления избыточной ткани.
Воспаления, костные кисты, опухоли
Гнойные воспаления могут поражать любой отдел опорно-двигательного аппарата, – как мышцы, так и кости и суставы. Они вызываются бактериями, распространяющимися по кровеносным сосудам.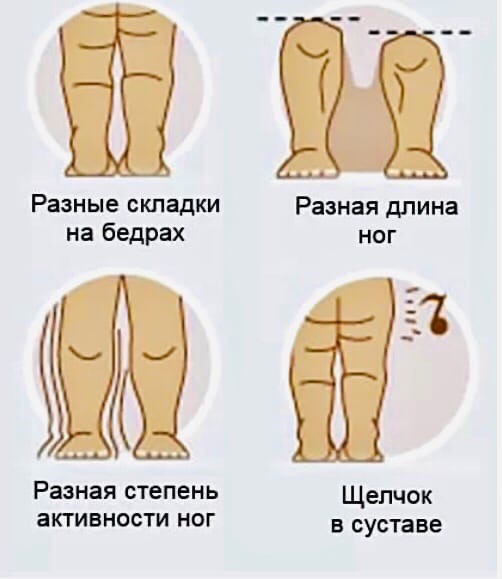 Тревожными признаками считаются обычно лихорадка, покраснение, отечность, а также сильные боли, в том числе ночные. Часто дети в целом ослаблены, производят разбитое и усталое впечатление. Решающее значение имеет быстрая постановка диагноза с помощью средств визуализационной диагностики (например, рентгеновское, ультразвуковое или МРТ-исследование) и анализа крови, что дает возможность начать правильное лечение. В большинстве случаев показана срочная операция для устранения очага воспаления.
Тревожными признаками считаются обычно лихорадка, покраснение, отечность, а также сильные боли, в том числе ночные. Часто дети в целом ослаблены, производят разбитое и усталое впечатление. Решающее значение имеет быстрая постановка диагноза с помощью средств визуализационной диагностики (например, рентгеновское, ультразвуковое или МРТ-исследование) и анализа крови, что дает возможность начать правильное лечение. В большинстве случаев показана срочная операция для устранения очага воспаления.
Костные кисты – это пространства, заполненные жидкостью. Они могут возникать в различных костях. Часто они выявляются вблизи суставов. Иногда они обнаруживаются в качестве случайной находки либо привлекают к себе внимание в результате перелома. Такой перелом может возникнуть и без воздействия значительной силы, так как прочность кости в месте расположения кисты понижена. Лечение различается в зависимости от характера кисты. При мелких кистах можно ограничиться наблюдением, при крупных кистах обычно необходима операция. Во многих случаях такую операцию можно провести минимально инвазивным методом.
Во многих случаях такую операцию можно провести минимально инвазивным методом.
Опухоли опорно-двигательных органов встречаются редко, но могут представлять угрозу. Важно различать доброкачественные и злокачественные опухоли. Результаты рентгенологического исследования и магнитно-резонансной томографии часто дают решающие указания, но окончательная диагностика возможна лишь путем отбора тканевой пробы и гистологического исследования ткани. Такие специализированные центры, как Университетская ортопедическая клиника при Венской Центральной клинической больнице (AKH Wien), располагают всем необходимым для диагностики и лечения заболевших детей и подростков.
УЗИ тазобедренных суставов для детей записаться
Когда ребенка направляют на УЗИ тазобедренных суставов, у многих родителей возникают сомнения в оправданности данной процедуры. Однако в случае подозрения на отклонения в развитии тазобедренных суставов даже небольшое промедление с началом лечения, сделает его более продолжительным и сложным. Примерно с полугода излечение дисплазии требует обездвиживания ножек малыша, что способно привести к задержке его развития.
Примерно с полугода излечение дисплазии требует обездвиживания ножек малыша, что способно привести к задержке его развития.
Вдобавок УЗИ тазобедренных суставов для детей абсолютно безопасно, однако, использование его эффективно для диагностики лишь в самом в раннем возрасте. Подобные исследования предлагает выполнить Центр компьютерной томографии «ЭмЭрАй Клиник» в г. Касли. В более позднее время приходится применять более вредное рентгеновское исследование, поскольку сквозь ткань сформированной головки бедра ультразвук не проникает и некоторые участки суставов невозможно просканировать.
Показания к УЗИ тазобедренных суставов
С применения УЗИ тазобедренных суставов в педиатрии началась история УЗИ. В конце 20 века данную процедуру в некоторых европейских странах стали выполнять для всех новорожденных и это значительно уменьшило количество случаев опоздания с диагностированием детской дисплазии, что требует долгого и болезненного лечения, а порой и хирургического вмешательства.
В России УЗИ тазобедренных суставов не применяется повсеместно, а нужна, когда:
- при беременности было обнаружено маловодие;
- малыш появился на свет недоношенным или с нервными патологиями;
- при рождении двух и более детей;
- имеются генетические нарушения;
- отведение ножки происходит со щелчком;
- имеется слабость ножных мышц;
- складки ножек асимметричны;
- ножки малыша имеют разную длину.
Ряд отклонений родители способны выявить у ребенка сами. Однако обычно дисплазию обнаруживает ортопед, проводящий осмотр новорожденного. При подозрении на патологию врач дает малышу направление на обследование. До полугода это УЗИ тазобедренных суставов, позднее рентген.
Исследование новорожденных
Достоинство УЗИ тазобедренных суставов состоит в его способности на раннем этапе обнаружить отклонения в структуре тканей. Причем, как говорят челябинские врачи с большим опытом работы, это единственная методика диагностики для новорожденных. Ведь рентгеновское исследование применимо лишь тогда, когда у ребенка начнется окостенение головки бедренной кости. Датчик на основе ультразвука способен обрабатывать все ткани кроме костной. Вдобавок, добиться от новорожденного полной неподвижности для получения качественного снимка невозможно. У специалиста в области УЗИ тазобедренных суставов имеется преимущество, поскольку он может менять положение малыша в ходе процедуры.
Ведь рентгеновское исследование применимо лишь тогда, когда у ребенка начнется окостенение головки бедренной кости. Датчик на основе ультразвука способен обрабатывать все ткани кроме костной. Вдобавок, добиться от новорожденного полной неподвижности для получения качественного снимка невозможно. У специалиста в области УЗИ тазобедренных суставов имеется преимущество, поскольку он может менять положение малыша в ходе процедуры.
Для увеличения результативности манипуляции ребенок должен прийти на процедуру здоровым и иметь хорошее самочувствие. Маме лучше провести кормление ребенка за 40 минут до процедуры, что позволит предотвратить срыгивания.
Нормы
УЗИ тазобедренных суставов безболезненно выявляет наиболее частые ортопедические патологии у детей возрастом менее года. Вдобавок, он может использоваться несколько раз подряд при возникновении необходимости. Исследования применяют даже для профилактики. УЗИ тазобедренных суставов обладает несомненными достоинствами, учитывая, что при проводимом плановом осмотре врачом-ортопедом примерно четвертую часть случаев дисплазии не удается выявить.
Важны также опыт и профессионализм специалиста, выполняющего УЗИ тазобедренного сустава. Это обеспечит правильную трактовку данных исследования. Хороший результат дает также выбор медицинского учреждения, имеющего хорошие рекомендации. Настороженность в отношении дисплазии вреда ребенку не принесет. Все сведется к нескольким сеансам массажа и использованием мер, содействующих профилактике ортопедических отклонений. Это значительно лучше, чем ошибка врачей, когда патологии выявить не удалось, что в перспективе существенно осложнило бы ее лечение.
Лишь специально обученные специалисты могут грамотно выполнить УЗИ тазобедренных суставов и сделать корректный анализ полученной информации. Состояние суставов в норме проверяется по форме линий и оценке углов, образуемых ими. Для достижения заданной точности результатов, специалисту необходимо правильно настроить датчик при выполнении исследования. По состоянию полученных линий врач делает вывод о том, нормален сустав или имеется патология. Оценивается ряд углов, показывающих развитие костной и хрящевой ткани. Нормы углов имеют отличия для разных возрастов, поэтому правильно оценить все нюансы способен лишь подготовленный специалист.
Оценивается ряд углов, показывающих развитие костной и хрящевой ткани. Нормы углов имеют отличия для разных возрастов, поэтому правильно оценить все нюансы способен лишь подготовленный специалист.
Расшифровка результатов процедуры
Расшифровкой занимается врач, проводивший УЗИ тазобедренных суставов. С помощью данного метода можно диагностировать:
| Дисплазия тазобедренного сустава | Патология, при которой шаровидная часть и вертлужная впадина тазобедренного сустава формируются неправильно. Впоследствии дети с такой болезнью испытывают боль, ограничение подвижности при движении. |
| Болезнь Пертеса | Сосудистая патология, в результате которой страдают тазобедренные суставы. Кислород и питательные вещества доставляются к ним в неполном объеме, что нарушает их развитие. |
| Коксит | Воспалительное заболевание тазобедренного сустава. |
| Антеторсию | Болезнь, при которой шейка бедра расположена под углом, отклоненным от нормы. Проявляется косолапием и сведенными коленями. Проявляется косолапием и сведенными коленями. |
Если при УЗИ тазобедренных суставов ставится диагноз — дисплазия тазобедренных суставов, то к лечению необходимо приступать немедленно. Чем меньше возраст малыша, тем короче время борьбы с болезнью и проще побороть недуг.
Общие вопросы о развитии дисплазии бедра
1. Ортолани М. Врожденная дисплазия тазобедренного сустава в свете ранней и очень ранней диагностики. Clin Orthop Relat Res . 1976; (119): 6–10 ….
2. Dezateux C, Розендаль К. Дисплазия развития тазобедренного сустава. Ланцет . 2007. 369 (9572): 1541–1552.
3. Американская академия педиатрии. Руководство по клинической практике: раннее выявление дисплазии тазобедренного сустава.Комитет по улучшению качества, Подкомитет по дисплазии тазобедренного сустава. Педиатрия . 2000; 105 (4 пт 1): 896–905.
4. Новачек TF.
Дисплазия развития тазобедренного сустава. Педиатрическая клиника North Am .
1996. 43 (4): 829–848.
Педиатрическая клиника North Am .
1996. 43 (4): 829–848.
5. Кейн Т.П., Харви-младший, Richrds RH, Бурби Н.Г., Кларк Н.М. Рентгенологический результат невинных детских щелчков бедра. J Педиатр Ортоп B . 2003. 12 (4): 259–263.
6. Камат С., Брэмли Д., Ричардс РХ, Бурби Н.Г., Кларк Н.М. Является ли «щелчки в бедре» фактором риска дисплазии бедра? Скотт Мед Дж. . 2005. 50 (2): 56–58.
7. Облигационный CD, Хеннрикус В.Л., DellaMaggiore ED. Проспективная оценка «щелчков» мягких тканей бедра новорожденного с помощью ультразвука. Дж Педиатр Ортоп . 1997. 17 (2): 199–201.
8. Пелед Э, Эйдельман М, Кацман А, Бялик В.Заболеваемость дисплазией тазобедренного сустава у новорожденных: десятилетний опыт. Clin Orthop Relat Res . 2008. 466 (4): 771–775.
9. Schwend RM,
Шенекер П. ,
Ричардс Б.С.,
Флинн Дж. М.,
Vitale M;
Педиатрическое ортопедическое общество Северной Америки.
Скрининг новорожденного на предмет дисплазии тазобедренного сустава: что теперь делать? Дж Педиатр Ортоп .
2007. 27 (6): 607–610.
,
Ричардс Б.С.,
Флинн Дж. М.,
Vitale M;
Педиатрическое ортопедическое общество Северной Америки.
Скрининг новорожденного на предмет дисплазии тазобедренного сустава: что теперь делать? Дж Педиатр Ортоп .
2007. 27 (6): 607–610.
10. Stein-Zamir C, Воловик I, Ришпон С, Саби Р.Дисплазия развития тазобедренного сустава: маркеры риска, клинический скрининг и исходы. Педиатр Инт . 2008. 50 (3): 341–345.
11. Имри М., Скотт V, Стернс П., Бастром Т, Mubarak SJ. Достаточно ли ультразвукового скрининга на ГДГ у детей, рожденных с тазовым предлежанием? J Детский ортопед . 2010. 4 (1): 3–8.
12. Storer SK, Skaggs DL. Дисплазия развития тазобедренного сустава. Ам Фам Врач . 2006. 74 (8): 1310–1316.
13. Барлоу Т.Г.
Ранняя диагностика и лечение врожденного вывиха бедра. Proc R Soc Med . 1963; 56: 804–806.
1963; 56: 804–806.
14. Ропош А, Лю LQ, Хефти Ф, Кларк Н.М., Клин JH. Стандартизированные диагностические критерии дисплазии тазобедренного сустава в раннем младенчестве. Clin Orthop Relat Res . 2011. 469 (12): 3451–3461.
15. Стоффелен Д., Урлус М, Molenaers G, Фабри Г.Ультразвук, рентгенограммы и клинические симптомы вывиха бедра в процессе развития: исследование 170 пациентов. J Педиатр Ортоп B . 1995. 4 (2): 194–199.
16. Castelein RM, Корте Дж. Ограниченное отведение бедра у младенца. Дж Педиатр Ортоп . 2001. 21 (5): 668–670.
17. Чоудри Кью, Гоял Р., Патон RW. Является ли ограничение отведения тазобедренного сустава полезным клиническим признаком при диагностике дисплазии тазобедренного сустава? Арч Дис Детский .2013; 98: 862–866.
18. Американский институт ультразвука в медицине. Практическое руководство AIUM по проведению ультразвукового исследования для выявления и оценки дисплазии тазобедренного сустава. J Ultrasound Med. 2013; 32 (7): 1307–1313. http://www.aium.org/resources/guidelines/hip.pdf. По состоянию на 16 апреля 2014 г.
Практическое руководство AIUM по проведению ультразвукового исследования для выявления и оценки дисплазии тазобедренного сустава. J Ultrasound Med. 2013; 32 (7): 1307–1313. http://www.aium.org/resources/guidelines/hip.pdf. По состоянию на 16 апреля 2014 г.
19. Graf R. Диагностика врожденного вывиха тазобедренного сустава комбинированным ультразвуковым лечением. Хирургия травмы дуги ортопедического аппарата .1980. 97 (2): 117–133.
20. Тамай Дж. УЗИ тазобедренного сустава: что нам делать дальше? Дж Педиатр . 2012; 160 (2): 189–190.
21. Целевая группа превентивных служб США. Скрининг дисплазии тазобедренного сустава: рекомендация Педиатрия . 2006. 117 (3): 898–902.
22. Американская академия семейных врачей. Рекомендации по клинико-профилактическому обслуживанию: дисплазия (развитие) тазобедренного сустава у грудных детей.https://www.aafp.org/patient-care/clinical-recommendations/all/dysplasia. html. По состоянию на 16 апреля 2014 г.
html. По состоянию на 16 апреля 2014 г.
23. Mahan ST, Кац Дж. Н., Kim YJ. Экранировать или не экранировать? Анализ решения полезности скрининга дисплазии тазобедренного сустава. J Bone Joint Surg Am . 2009. 91 (7): 1705–1719.
24. Австрийское общество охраны здоровья детей и подростков. Консультация австрийских родителей по поводу УЗИ тазобедренного сустава [на немецком языке]. http: //www.docs4you.в / Content.Node / Vorsorgemedizin / Baby / saeuglings-hueftultraschall.php. По состоянию на 14 января 2013 г.
25. Patel H; Канадская целевая группа по профилактике здравоохранения. Профилактическое здравоохранение, обновление 2001 г .: скрининг и лечение дисплазии тазобедренного сустава у новорожденных. CMAJ . 2001. 164 (12): 1669–1677.
26. Рекомендации Немецкого общества ортопедии и ортопедической хирургии и Профессиональной ассоциации врачей-ортопедов.Дисплазия тазобедренного сустава [на немецком языке]. http://www.dgooc.de/leitlinien/nicht-aktualisierte-leitlinien. По состоянию на 14 января 2013 г.
http://www.dgooc.de/leitlinien/nicht-aktualisierte-leitlinien. По состоянию на 14 января 2013 г.
27. Правительство Южной Австралии. Руководство по перинатальной практике Южной Австралии. Неонатальный скрининг тазобедренного сустава и лечение дисплазии тазобедренного сустава. Март 2010 г. http://www.health.sa.gov.au/PPG/Default.aspx?tabid=252. По состоянию на 14 января 2013 г.
28. Национальный отборочный комитет Соединенного Королевства. Отчет подгруппы по детскому здоровью: дисплазия тазобедренного сустава. Сентябрь 2004 г.http://www.screening.nhs.uk/policydb_download.php?doc=34. По состоянию на 14 января 2013 г.
29. Sewell MD, Иствуд DM. Скрининг и лечение дисплазии тазобедренного сустава — что нам делать дальше? Инт Ортоп . 2011. 35 (9): 1359–1367.
30. Эльбурн Д.,
Dezateux C,
Артур Р,
и другие.;
Совместная группа по исследованию тазобедренных суставов в Великобритании. Ультрасонография в диагностике и лечении дисплазии тазобедренного сустава (UK Hip Trail): клинические и экономические результаты многоцентрового рандомизированного контролируемого исследования. Ланцет .
2002; 360 (9350): 2009–2017.
Ультрасонография в диагностике и лечении дисплазии тазобедренного сустава (UK Hip Trail): клинические и экономические результаты многоцентрового рандомизированного контролируемого исследования. Ланцет .
2002; 360 (9350): 2009–2017.
31. Талер М, Бидерманн Р, Логово J, Крисмер М, Ландауэр Ф. Экономическая эффективность универсального ультразвукового обследования по сравнению с одним только клиническим обследованием при диагностике и лечении дисплазии тазобедренного сустава новорожденных в Австрии. J Bone Joint Surg Br . 2011. 93 (8): 1126–1130.
32. Короче D, Хонг Т, Осборн Д.А. Программы скрининга дисплазии тазобедренного сустава у новорожденных. Кокрановская база данных Syst Rev . 2011; (9): CD004595.
33. Шипман С.А.,
Гельфанд М,
Мойер В.А.,
Зевать БП.
Скрининг на дисплазию тазобедренного сустава: систематический обзор литературы для Целевой группы профилактических служб США. Педиатрия .
2006; 117 (3): e557 – e576.
Педиатрия .
2006; 117 (3): e557 – e576.
34. Rosendahl K, Dezateux C, Fosse KR, и другие. Немедленное лечение по сравнению с сонографическим наблюдением при легкой дисплазии тазобедренного сустава у новорожденных. Педиатрия . 2010; 125 (1): e9 – e16.
35. Кларк Н.М., Чтение IC, Корбин С, Тейлор СС, Бохманн Т. Двадцатилетний опыт проведения селективного вторичного ультразвукового обследования при врожденном вывихе бедра. Арч Дис Детский . 2012. 97 (5): 423–429.
36. Пиллай А, Джозеф Дж, Маколи А, Брэмли Д. Диагностическая точность методики статического графа ультразвуковой оценки тазобедренных суставов грудных детей на предмет дисплазии развития. Хирургия травмы дуги ортопедического аппарата . 2011. 131 (1): 53–58.
37. Кларк Н.М.,
Харке HT,
МакХью П.,
Ли М.С. ,
Борнс П.Ф.,
MacEwen GD.
УЗИ в режиме реального времени в диагностике врожденного вывиха и дисплазии бедра. J Bone Joint Surg Br .
1985. 67 (3): 406–412.
,
Борнс П.Ф.,
MacEwen GD.
УЗИ в режиме реального времени в диагностике врожденного вывиха и дисплазии бедра. J Bone Joint Surg Br .
1985. 67 (3): 406–412.
38. Американский колледж радиологии. Критерии соответствия ACR: развивающаяся дилсплазия бедра — ребенок. http://www.acr.org/~/media/ACR/Documents/AppCriteria/Diagnostic/DevelopmentalDysplasiaOfHipChild.pdf. По состоянию на 16 апреля 2014 г.
39. Cashman JP, Раунд J, Тейлор Г, Кларк Н.М. Естественное течение дисплазии тазобедренного сустава после раннего лечения с использованием шлейки Павлик. Перспективное продолжительное наблюдение. J Bone Joint Surg Br . 2002. 84 (3): 418–425.
Развитие дисплазии тазобедренного сустава у младенцев и детей раннего возраста
Что такое дисплазия тазобедренного сустава?
Дисплазия развития тазобедренного сустава (DDH), также известная как дисплазия тазобедренного сустава в педиатрии или дисплазия тазобедренного сустава, описывает спектр патологий тазобедренного сустава, которые различаются по степени тяжести от полного вывиха тазобедренного сустава до умеренных нарушений расположенного тазобедренного сустава. .
.
Дисплазия тазобедренного сустава может развиться у ребенка примерно во время рождения или в раннем детстве. Хотя он обычно диагностируется у младенцев и детей раннего возраста, он также поражает подростков и взрослых. Однако это обычно может быть связано с более легкими случаями ВДГ, которые трудно диагностировать и которые можно не лечить в детстве.
Иллюстрация бедренной кости и вертлужной впадины.
встреча в здоровом тазобедренном суставе
В здоровом тазобедренном суставе верхний конец бедренной кости (бедренная кость) встречается с вертлужной впадиной, чтобы соответствовать друг другу, как шар и впадина, в которой шарик свободно вращается в лунке.Хрящ, гладкая защитная ткань, выстилает кости и уменьшает трение между поверхностями во время движения.
При DDH, однако, существует ненормальное соотношение между компонентами бедра, и часто тазобедренная впадина недоразвита и не поддерживает головку бедренной кости (шар).
Условия, охватываемые термином дисплазия тазобедренного сустава, включают:
- вывих бедра: , где нет контакта между хрящом на шаре и хрящом на лунке
- вывих бедра: , где мяч легко выскакивает из гнезда
- подвывих бедра: , где хрящ мяча соприкасается с впадиной, но мяч неправильно посажен в лунке
- диспластическое бедро: , при котором тазобедренная впадина или вертлужная впадина недоразвиты или недостаточны для поддержки мяча (чаще встречается у подростков старшего возраста и взрослых, чем у педиатрических пациентов)
Передне-задний (передний-задний) предоперационный рентгеновский снимок вывихнутого правого бедра у малыша (показан слева).
У детей дисплазия тазобедренного сустава чаще поражает левое бедро, чем правое. Примерно 80% случаев следуют этой схеме. Однако это заболевание может присутствовать на обоих бедрах.
Может ли дисплазия тазобедренного сустава излечиться сама собой?
Некоторые легкие формы дисплазии тазобедренного сустава у детей, особенно у младенцев, со временем можно исправить самостоятельно.
Кто подвержен риску дисплазии тазобедренного сустава?
Дисплазия тазобедренного сустава гораздо чаще встречается у девочек, чем у мальчиков, и, как правило, передается в семьях.Даже среди детей, не имеющих наследственной связи, больший риск имеют все первенцы.
Что вызывает дисплазию тазобедренного сустава?
Генетика играет важную роль, но другие факторы, влияющие на беременность и роды, такие как врожденные состояния, вызванные нахождением плода в слишком маленькой матке, и случаи тазовых предлежаний также могут привести к дисплазии тазобедренного сустава.
Семейная история
Риск вывиха бедра при рождении составляет примерно один из 1000.Если родитель страдает дисплазией тазобедренного сустава в детстве, риск развития этого риска у его или ее собственного ребенка увеличивается на 12% по сравнению с родителем, у которого в анамнезе не было этого заболевания. У ребенка, чей брат или сестра страдает дисплазией тазобедренного сустава, вероятность развития этого заболевания выше на 6%.
Аномалии формования матки
Наклон головы (кривошея) и поворот передней части стопы (придаточная мышца плюсны) являются врожденными патологиями, которые часто являются результатом зажатия слишком маленькой маткой.Эти условия предупреждают медицинских работников о том, что следует внимательно следить за наличием дисплазии тазобедренного сустава, которая также может быть вызвана таким ограничением.
Тазовое предлежание при рождении
Это когда ребенок выходит из родовых путей вперед ягодицами, а не головой. У ребенка, родившегося с тазобедренного предлежания, в 10 раз больше шансов заболеть дисплазией тазобедренного сустава, чем у ребенка, рожденного головой вперед.
У ребенка, родившегося с тазобедренного предлежания, в 10 раз больше шансов заболеть дисплазией тазобедренного сустава, чем у ребенка, рожденного головой вперед.
Каковы признаки и симптомы дисплазии тазобедренного сустава у детей?
Присутствие при рождении аномалия может быть обнаружена при обычном физикальном осмотре новорожденного.Другие признаки включают несоответствие длины ног, ограниченный диапазон движений в бедре или хромоту или ковыляние при ходьбе у малышей.
При обычном осмотре новорожденного врач осторожно сгибает бедра ребенка в разные стороны. Если бедро вывихнуто или может быть легко вывихнуто или подвывих (частично вывихнуто), врач может почувствовать «лязг», когда бедро не совмещается. В меньшем количестве случаев проблема проявляется не раньше, чем в младенчестве или раннем детстве.Позже диагноз дисплазии тазобедренного сустава может быть обнаружен во время плановых осмотров устойчивости тазобедренного сустава в кабинете педиатра.
Дополнительные признаки, которые могут привлечь внимание родителей и врача к недиагностированной дисплазии тазобедренного сустава, включают:
- Несоответствие длины конечности (одна нога короче другой) на пораженной стороне
- хромой
- походка вразвалку (указывает на поражение обеих ног)
- ограниченный диапазон движений тазобедренного сустава (который первоначально может быть обнаружен лицом, осуществляющим уход, при смене подгузника)
Для подтверждения диагноза дисплазии тазобедренного сустава у детей в возрасте от четырех до шести месяцев ортопед использует ультразвуковое исследование. Эта технология предлагает значительное преимущество перед обычным рентгеновским снимком, поскольку изображения могут быть получены при движении бедра. «Это очень точный и безопасный диагностический инструмент, поскольку в нем отсутствует радиация», — сказал Роджер Ф. Видманн, доктор медицины, руководитель отделения детской ортопедической хирургии в HSS. У детей старше шести месяцев для подтверждения диагноза используются рентгеновские снимки, которые лучше показывают детализацию костей.
Эта технология предлагает значительное преимущество перед обычным рентгеновским снимком, поскольку изображения могут быть получены при движении бедра. «Это очень точный и безопасный диагностический инструмент, поскольку в нем отсутствует радиация», — сказал Роджер Ф. Видманн, доктор медицины, руководитель отделения детской ортопедической хирургии в HSS. У детей старше шести месяцев для подтверждения диагноза используются рентгеновские снимки, которые лучше показывают детализацию костей.
Как лечится дисплазия тазобедренного сустава?
Раннее вмешательство необходимо для правильного развития костей тазобедренного сустава.Неправильный рост шарика или гнезда может вызвать проблемы с формированием другого. Цель состоит в том, чтобы достичь и поддерживать совместное соответствие. «Вертлужная впадина и головка бедра зависят друг от друга для нормального роста и развития», — объясняет д-р Видманн. «Если мяч не входит плотно в лунку, обеспечивая определенный стимул роста, лунка может стать слишком плоской и не сможет вместить сферу. В свою очередь, без надлежащего контакта с вертлужной впадиной головка и шея бедренной кости не будут нормально расти. .«
В свою очередь, без надлежащего контакта с вертлужной впадиной головка и шея бедренной кости не будут нормально расти. .«
Всегда ли дисплазия тазобедренного сустава требует хирургического вмешательства?
Когда требуется лечение, детям младше шести месяцев рекомендуется нехирургическое лечение с использованием ремней Павлика. В меньшинстве случаев, когда это не работает, и у детей, диагноз которых не был поставлен до достижения шестимесячного возраста, может потребоваться хирургическое вмешательство.
Шлейка Павлик
Ремень Павлик — это мягкий фиксатор, который мягко направляет головку бедренной кости в глубину впадины или вертлужной впадины, что стимулирует нормальное развитие сустава.
Обычно подвеска используется в течение трех месяцев. Первоначально ребенок будет носить привязь постоянно, а по мере улучшения положения бедер и достижения стабильности ее можно будет использовать неполный рабочий день. Примерно 85% вывихов бедра у детей в возрасте до шести месяцев с помощью шлейки «Павлик» оказывается успешным.
Фотография младенца в шлейке Павлика.
К сожалению, привязь Павлика не является хорошим вариантом лечения для детей старшего возраста, потому что бедро стало более фиксированным в вывихнутом положении, и его сложнее выровнять.
Редукция
Для небольшого числа пациентов, у которых лечение ремнем Павлика не принесло успеха, а также для детей, у которых диагноз не ставится до достижения шестимесячного возраста, ортопед может порекомендовать операцию закрытой репозиции или открытой репозиции. Репозиция — это процедура, при которой кости выравниваются или возвращаются на место для оптимизации конгруэнтности тазобедренного сустава. Редукционные процедуры выполняются детскими ортопедами, имеющими специализированный опыт лечения дисплазии тазобедренного сустава.Есть два типа сокращения:
- Закрытая репозиция: Хотя при этой процедуре разрезы не делаются, она требует, чтобы ребенок был помещен под общий наркоз.
 Во время процедуры закрытой репозиции врач использует рентгенографию для наблюдения за бедром, а затем осторожно манипулирует им, чтобы выровнять его, не делая никаких разрезов. Затем накладывается гипсовая повязка, чтобы удерживать бедро на месте до трех месяцев.
Во время процедуры закрытой репозиции врач использует рентгенографию для наблюдения за бедром, а затем осторожно манипулирует им, чтобы выровнять его, не делая никаких разрезов. Затем накладывается гипсовая повязка, чтобы удерживать бедро на месте до трех месяцев. - Открытая репозиция: При открытой репозиции, также выполняемой под общим наркозом, требуется хирургический разрез, чтобы удалить любую ткань, которая мешает головке бедренной кости должным образом совмещаться в лунке.Затем также накладывается гипсовая повязка.
Изображение артрограммы вывиха бедра в операционной.
МРТ перемещенного (анатомически выровненного) бедра.
Закрытое редукционное литье
После закрытого вправления бедра пациенту на 12 недель помещают гипсовую повязку из колючей проволоки для поддержания правильного положения шейки бедра и впадины. В HSS мы используем трехмерную МРТ-визуализацию бедра в поперечном сечении после закрытой репозиции, чтобы подтвердить правильное расположение бедра и конгруэнтность тазобедренного сустава.HSS предпочитает использовать МРТ, а не рентген или компьютерную томографию, поскольку радиация не задействована.
Фотография младенца в гипсовой повязке.
Операция открытой редукции при дисплазии тазобедренного сустава
Лечение путем открытой репозиции обычно назначается детям старше 10 месяцев, у которых новый диагноз диспластического тазобедренного сустава, или в случаях, когда предыдущая закрытая репозиция бедра не увенчалась успехом.
В этой процедуре хирург делает разрез, устраняет любые препятствия на пути анатомического выравнивания бедра (например, выравнивание напряженных мышц или других мягких тканей) и перемещает головку бедренной кости в вертлужную впадину.Хирургу также может потребоваться восстановить нормальную анатомию, выполнив остеотомию бедра — процедуру, при которой разрезают бедро и / или вертлужную впадину, чтобы отрегулировать углы, под которыми кости встречаются, и оптимизировать конгруэнтность суставов. Потребность в остеотомии бедренной или вертлужной впадины возрастает с возрастом, в котором ставится диагноз. Обычно требуется исправить аномальное развитие костей у любого ребенка старше трех или четырех лет.
Предоперационный вид вывиха правого бедра,
правая нога кажется короче левой.
Рентгеновский снимок спереди назад (спереди назад) через шесть
месяцев после открытой репозиции с выровненным правым бедром.
Все процедуры репозиции, включая те, которые включают остеотомию, проводятся в стационаре и требуют использования общей анестезии. Дети, перенесшие открытую репозицию, носят гипс от шести до восьми недель. После снятия гипса он или она обычно продолжает носить бандаж на ночь, пока хирург-ортопед не определит, что тазобедренный сустав развивается нормально.
У некоторых пациентов, у которых есть открытая или закрытая репозиция и / или остеотомия бедренной кости, также может потребоваться остеотомия таза для корректировки угла вертлужной впадины. У более молодых пациентов часто используется процедура остеотомии Пембертона или Дега, при которой костная и хрящевая крыши бедра переориентируются до нормального положения.
Передне-задний (передний-задний) рентгеновский снимок, показывающий остаточную
дисплазию вертлужной впадины на правом бедре (показано слева).
Немедленный послеоперационный рентгеновский снимок после остеотомии таза по Дега.
Рентгенограмма: таз и бедро через 18 месяцев после остеотомии таза по Дега.
Каковы риски лечения DDH?
Риски, связанные с хирургическим вмешательством — кровотечение, инфекция и риски, связанные с анестезией, — минимальны. Детские ортопеды проявляют особую осторожность, чтобы избежать состояния, называемого аваскулярным некрозом (также известного как АВН или остеонекроз), при котором кости тазобедренного сустава не получают достаточного количества крови. Это может быть вызвано тем, что головка бедренной кости (шарнир тазобедренного сустава) помещается обратно в вертлужную впадину (гнездо) с ненужным давлением, и поэтому используется минимальное давление.Аваскулярный некроз может привести к аномальному росту кости.
Относительно безопасности этих процедур д-р Видманн говорит: «Я обычно говорю родителям, что основной риск с диагнозом дисплазия тазобедренного сустава вообще ничего не делает. Без лечения эти дети подвергаются высокому риску развития остеоартрита, поскольку взрослые, со связанными с ними дегенеративными изменениями, вызывающими хроническую и прогрессирующую боль и скованность ».
Хотя цифры трудно определить, некоторые члены медицинского сообщества считают, что до 50% взрослых, которым в конечном итоге потребуется замена тазобедренного сустава из-за остеоартрита, заболели этой болезнью в результате детской проблемы с тазобедренным суставом.Считается, что в большинстве случаев это дисплазия тазобедренного сустава.
Какого результата можно ожидать от ребенка с DDH?
Чем раньше будет проведено лечение заболевания, тем больше шансов на успешный результат, т. Е. Бедро выглядит анатомически нормальным как при физикальном осмотре, так и на рентгеновском снимке. Детей, которых лечат от дисплазии тазобедренного сустава, регулярно обследуют до тех пор, пока они не станут скелетно зрелыми (когда рост завершится), чтобы гарантировать продолжение нормального развития.В некоторых случаях вывих бедра, который был успешно вправлен, может все же развить дисплазию в более поздние годы, что требует дополнительного лечения.
Обновлено: 09.02.2021
Резюме подготовила Нэнси Новик • Диагностические визуализирующие исследования предоставлены радиологами HSS
Авторы
Джон С. Бланко, МэрилендМладший лечащий хирург-ортопед, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии Медицинского колледжа Вейл Корнелл Эмили Р.Dodwell, MD, MPH, FRCSC
младший лечащий детский ортопедический хирург, больница специальной хирургии
доцент кафедры ортопедической хирургии, медицинский колледж им. Вейля Корнелла Шеваун Маки Дойл, Мэриленд
Доцент лечащего врача-ортопеда, Госпиталь специальной хирургии
Доцент кафедры ортопедической хирургии, Медицинский колледж Вейл Корнелл Дэвид М.Scher, MD
Доцент лечащего врача-ортопеда, Госпиталь специальной хирургии
Доцент кафедры клинической ортопедической хирургии, Медицинский колледж Вейл Корнелл Эрнест Л. Раковина, MD
Начальник службы сохранения тазобедренного сустава, Госпиталь специальной хирургии
Младший лечащий хирург-ортопед, Госпиталь специальной хирургии Роджер Ф. Видманн, MD
Заведующий отделением детской ортопедической хирургии, Госпиталь специальной хирургии
Лечащий хирург-ортопед, Госпиталь специальной хирургии
ДИСПЛАЗИЯ РАЗВИТИЯ БЕДРА: ОБНОВЛЕНИЕ
Rev Bras Ortop.Март-апрель 2010 г .; 45 (2): 116–121.
* Для корреспонденции: Rua Ovídio Pires de Campos, 333, 3 ° andar, Cerqueira César, São Paulo, SP Переписка: Rua Ovídio Pires de Campos TraumatologiaЭто статья в открытом доступе по лицензии CC BY-NC-ND (http://creativecommons.org/licenses/by-nc-nd/4.0/).
Эта статья цитируется в других статьях в PMC.Abstract
Термин «дисплазия развития тазобедренного сустава» (DDH) включает широкий спектр аномалий, поражающих бедро во время его роста, от дисплазии до вывиха сустава и различных степеней подвывиха тазобедренного сустава. Заболеваемость DDH варьируется и зависит от ряда факторов, включая географическое положение. Примерно у одного из 1000 новорожденных может быть вывих бедра, а у 10 из 1000 — нестабильность бедра. В Бразилии частота встречаемости положительного симптома Ортолани составляет пять на 1000, что является ранним клиническим признаком для выявления заболевания.Факторами риска ДДГ являются: женский пол, белый цвет кожи, первородство, молодая мать, тазовое предлежание при рождении, семейный анамнез, маловодие, новорожденные с большим весом и ростом, а также деформации стоп или позвоночника. Осмотр тазобедренного сустава должен быть обычным для новорожденных, и ему следует уделять особое внимание в родильных домах. У новорожденных и младенцев диагноз DDH является преимущественно клиническим и ставится с использованием маневров Ортолани и Барлоу. Обычная рентгенография имеет ограниченную ценность для подтверждения диагноза ДДГ у новорожденных, а ультразвуковое исследование тазобедренного сустава является идеальным обследованием.Лечение DDH является сложной задачей как для детских ортопедов, так и для врачей общей практики. В задачи лечения входит как можно более ранняя диагностика, уменьшение сустава и стабилизация бедра в безопасном положении. Классически варианты лечения делятся по возрастным группам на момент постановки диагноза.
Ключевые слова: Тазобедренный сустав / рост и развитие, Врожденный вывих бедра, Развитие костей
ВВЕДЕНИЕ
Мы приняли термин «дисплазия развития тазобедренного сустава» (DDH) вместо предыдущего названия «врожденное бедро». вывих 舡 (CHD), и мы предлагаем распространить его использование.Эта новая номенклатура более точно описывает спектр аномалий, возможных при заболеваниях тазобедренного сустава у новорожденных. DDH — это общий термин, описывающий широкий спектр анатомических аномалий тазобедренного сустава, которые могут быть врожденными по своей природе или развиваться в течение первых месяцев жизни ребенка.
На самом деле термин DDH описывает широкий спектр аномалий, влияющих на растущие бедра, от дисплазии до вывиха сустава и прохождения различных степеней подвывиха тазобедренного сустава.Это новое название было одобрено Американской академией хирургов-ортопедов (AAOS), Американской академией педиатрии (AAP), Обществом педиатрической ортопедии Северной Америки (POSNA), Европейским обществом педиатрической ортопедии (EPOS) и Бразильским обществом детской ортопедии (SBOP). ) 1, 2.
ОПРЕДЕЛЕНИЯ
Дисплазия тазобедренного сустава — это термин, обозначающий отклонение в размере, морфологии или анатомической ориентации, связанное с организацией головки бедренной кости или вертлужной впадины, либо и того, и другого.Дисплазия вертлужной впадины характеризуется незрелостью вертлужной впадины, что может вызвать подвывих или вывих головки бедренной кости.
При подвывихе бедра головка бедренной кости смещается из своего нормального анатомического положения, но все же сохраняет некоторый контакт с полостью вертлужной впадины. При вывихе бедра контакт головки бедренной кости с вертлужной впадиной отсутствует.
Бедра описываются как «нестабильные», когда сустав сокращен в анатомическом положении, но когда может быть вызван подвывих или вывих сустава.
Тератологический вывих образуется в первые месяцы внутриутробной жизни. При рождении не только можно распознать вывих, но также существуют морфологические аномалии такой степени, что вправление сустава будет очень трудным, а то и невозможным. В эту категорию входят вывихи, связанные с артрогрипозом, синдромом Ларсена, недостаточностью проксимального отдела бедренной кости (со всеми его вариантами) и нервно-мышечными расстройствами, а также вывихами, возникающими при генетических синдромах.В этой группе бедра почти всегда вывихнуты: условий подвывиха или нестабильности не существует и в этой статье мы не будем обсуждать.
ЭПИДЕМИОЛОГИЯ И ЭТИОЛОГИЯ
Заболеваемость DDH варьируется и зависит от различных факторов, включая географическое положение. Примерно один из 1000 новорожденных может родиться с вывихом бедра и примерно 10 из 1000 — с подвывихом (нестабильным) бедром.
В наших условиях мы можем ожидать, что частота положительного признака Ортолани будет около пяти случаев на каждую 1000 новорожденных.Это ранний клинический признак, используемый для выявления DDH, как будет описано ниже3, 4.
Факторы риска DDH включают: женский пол, белый цвет кожи, первородство, молодые матери, тазовое предлежание при рождении, семейный анамнез, маловодие, новорожденные с большим весом и ростом и новорожденные с деформациями стоп или позвоночника.
Левое бедро поражается больше (60%), а правое бедро менее поражено (20%) в ситуациях односторонних нарушений, тогда как двусторонние нарушения встречаются реже (20%).
По неизвестным причинам DDH реже поражает людей с черной кожей.
Итальянцы и потомки итальянцев страдают чаще, в том числе среди населения, эмигрировавшего в другие географические регионы (5).
ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕ
Идеальная ситуация — это пройти обследование в родильном отделении или в течение первых нескольких дней жизни. Обследование должно включать сбор анамнеза для оценки факторов риска и предшествующих факторов, как упоминалось ранее, для постановки диагноза.
Впервые методы диагностики ДДГ были описаны в литературе не менее 50 лет назад. В Италии Путти начал новаторскую программу ранней диагностики и лечения этого расстройства и опубликовал свои результаты в 1926 году (6). В США в 1932 году Ховорт провел новаторское исследование ранней диагностики этого расстройства в детской больнице Нью-Йорка. Затем в литературе появились и другие авторы, но только в конце 1940-х годов, после Второй мировой войны, исследования с большим охватом детей были зарегистрированы в Соединенных Штатах, Швеции и Англии5, 7.
Ранняя диагностика может рассматриваться как относительно простая и безопасная, и она обеспечивает лечение, которое в целом является эффективным. Результаты ранней диагностики, которые были классифицированы как хорошие или отличные, были зарегистрированы как в ортопедии, так и в педиатрии5, 7. Раннее лечение дает хорошие результаты примерно в 96% случаев.
Обследование тазобедренного сустава новорожденных должно проводиться в плановом порядке, и этому следует уделять особое внимание, пока новорожденный еще находится в родильном отделении.Это также должно быть частью амбулаторного наблюдения в течение первых недель и месяцев жизни ребенка.
У новорожденных и младенцев диагноз ДДГ в высшей степени клинический и ставится с помощью маневров Ортолани и Барлоу. Эти тесты занимают очень мало времени в рамках обычного медицинского осмотра новорожденных8, 9, 10, 11.
Признак Ортолани — это тест на сокращение бедра, то есть при обследовании новорожденного с вывихом тазобедренного сустава головка бедренной кости снижается до вертлужной впадины. через маневр, демонстрируя таким образом дислокацию.Маневр выполняется у ребенка в положении лежа на спине, бедра и колени согнуты на 90 °, а бедра сведены с небольшим внутренним вращением. Поочередно исследуют одно бедро, при этом другое бедро хорошо стабилизировано в положении легкого отведения. При отведении бедра, которое может сопровождаться небольшим внешним вращением бедер, может возникнуть ощущение «выпячивания» в суставах, представляющих это нарушение (иногда может даже быть слышимый признак этого «выпячивания»).Таким образом, считается, что такие случаи представляют собой положительный знак Ортолани ().
Иллюстративная фотография правильного выполнения маневра Ортолани
Признак Барлоу с точностью до наоборот, т.е. маневр, провоцирующий вывих нестабильного бедра. Проба Барлоу определяет возможность вывиха исследуемого бедра. Бедро пациента держат под прямым углом к туловищу, в положении приведения; Колено ребенка прикладывает силу вертикально к бедру, пытаясь сместить головку бедренной кости изнутри вертлужной впадины.Обследующий ищет признак «толчка» в исследуемом бедре, который может сопровождаться или не сопровождаться «выступом». Если бедро уменьшено с помощью маневра Ортолани, головка бедренной кости будет идеально ложиться в вертлужную впадину; однако при сгибании бедра и поднятии бедра в положение приведения головка бедра смещается. Это может произойти кзади от вертлужной впадины, что характеризует нестабильность бедра. В тесте Барлоу верхняя часть бедренной кости удерживается между указательным и средним пальцами над большим вертелом, а большой палец остается в паховой области.Головка бедренной кости может смещаться внутрь и наружу сустава, тем самым подтверждая нестабильность.
Маневр Ортолани следует выполнять не с применением силы, а, скорее, осторожно и с совершенно спокойным ребенком, так как это процедура вправления вывихнутого бедра. Если ребенок много плачет и возбужден, это вызовет трудности и помешает проведению и завершению обследования.
Если через несколько недель бедро останется вывихнутым, ограничение отведения сустава станет очевидным, и это важный клинический признак.Максимальное отведение бедер у новорожденных, которые считаются нормальными, превышает 60 градусов.
По мере роста детей с вывихом бедра клинические признаки становятся более очевидными. С течением времени становится все труднее или невозможно уменьшить вывих с помощью маневра Ортолани. Таким образом, этот знак становится отрицательным. Ограничение на похищение становится больше.
В возрасте от трех до шести месяцев уменьшение бедра у детей в сознании может стать затруднительным. По этой причине в этой возрастной группе редко можно встретить детей с положительным знаком Ортолани.Таким образом, в этой группе маневр Ортолани теряет диагностическое значение.
Экзаменатор также должен иметь в виду, что если дети издают «треск» во время физического осмотра, это может быть не из-за нестабильного или вывихнутого бедра.
Методы обследования бедер новорожденных демонстрируются студентам-медикам или ординаторам с помощью аудиовизуальных материалов или с помощью младенцев в родильном отделении. Необходимый опыт этого клинического обследования, имеющего основополагающее значение для педиатров, врачей родильных домов и неонатологов, будет приобретен только путем обследования новорожденных с этим заболеванием.Эти трудности можно преодолеть, используя модель для обучения студентов и других медицинских работников12, 13 ().
Обучающая модель, иллюстрирующая маневр Ортолани
Другой, более поздний знак — это знак Галеацци или Аллиса: когда ребенок лежит с согнутыми коленями, они не будут на одном уровне. Это означает разницу в длине нижних конечностей. Этот признак будет более очевидным в односторонних случаях ().
Иллюстративная фотография знака Галеацци
Также может быть асимметрия ягодичных складок, но она не всегда присутствует.
В любом случае мы считаем, что врачи родильных домов или неонатологи должны направлять детей на консультации специалистов-ортопедов в следующих ситуациях:
1)
Клинические признаки нестабильности или вывиха бедра;
2)
Сомнительные случаи; и,
3)
Пациенты с «высоким риском», например, тазовые предлежания, первая беременность, молодые матери или родственники, независимо от результатов проведенного медицинского осмотра.
ИЗОБРАЖЕНИЕ
Обычная рентгенография имеет ограниченную ценность для подтверждения диагноза DDH среди новорожденных, поскольку проксимальный эпифиз бедренной кости (головка бедренной кости) не окостеневает до возраста четырех-шести месяцев. С другой стороны, ультразвуковое исследование тазобедренных суставов новорожденных имеет очевидный потенциал для детей этой возрастной группы, поскольку оно четко показывает хрящевые структуры, которые плохо очерчиваются при простой рентгенографии14, 15, 16, 17.
Рентгенография таза начинает использоваться для подтверждения DDH позже, когда дети достигают возраста четырех месяцев. Следует подчеркнуть, что ядро окостенения головки бедренной кости будет рентгенологически видимым с четвертого по шестой месяц и далее.
При рентгенографических исследованиях для диагностики ВДГ в течение первых месяцев жизни должны использоваться косвенные измерения и признаки, такие как: квадрантные линии, горизонтальная линия Хильгенрейнера, вертикальная линия Перкинса, линия Шентона и вертлужный индекс ().
Линии на рентгенограмме таза
Благодаря высокой разрешающей способности аксиальной компьютерной томографии (ACT) для оценки DDH и возможности получения поперечных срезов, ACT позволяет наблюдать за расположением сухожилия подвздошно-поясничной мышцы. и гипертрофия легочной артерии даже без использования контрастного вещества в капсуле и внутри полости сустава. Он также показывает подвывих бедра и позволяет измерить угол антеверсии вертлужной впадины.Это обследование может быть выполнено, даже если ребенок использует гипсовую повязку, и поэтому полезно для получения информации о точном положении репозиции. В исследовании, проведенном в больнице Das Clinicas Медицинской школы Университета Сан-Паулу, опубликованном в 1990 году, изучались девять пациентов с 11 вывихами бедра. Им была выполнена закрытая репозиция с иммобилизацией с использованием гипсовой повязки, и это репозицию контролировали с помощью ACT. Был сделан вывод, что АКТ является хорошим методом для оценки случаев закрытого восстановления DDH и что он полезен в большинстве случаев, когда простая рентгенография вызывает сомнения.Как показали измерения, проведенные во время этого исследования, угол антеверсии вертлужной впадины не всегда увеличивался в случаях DDH. Более того, гипертрофированный пульвинар может быть очень хорошо обнаружен с помощью АКТ (17).
ЛЕЧЕНИЕ
Лечение DDH является сложной задачей как для детских ортопедов, так и для врачей общей практики. Цели этого лечения заключаются в том, чтобы поставить диагноз как можно раньше, добиться уменьшения сустава и стабилизации бедра в безопасном положении.
Классически возможности лечения делятся по возрастным группам на момент постановки диагноза.
a) Лечение новорожденных в возрасте до трех месяцев
Лечение показано сразу после постановки диагноза. Для этой возрастной группы лечение основано на концепции, согласно которой, если уменьшенное бедро остается в положении сгибания и легкого отведения, будет обеспечен стимул, необходимый для нормального развития сустава. Таким образом, как только будет установлен диагноз нестабильности или вывиха бедра, будет начато лечение с целью введения головки бедренной кости в вертлужную впадину и поддержания ее там до тех пор, пока стабильность сустава не будет окончательно достигнута.
В настоящее время доступно множество типов ортопедических устройств для выполнения этих начальных задач лечения. Сегодня наиболее распространенным ортезом является шлейка Павлика (). Этот ортез обеспечивает одновременное сгибание и отведение тазобедренного сустава с помощью ремней, которые относительно легко соединяются. По словам Павлика (18), использование ремня безопасности, который он изобрел, уменьшило риск необходимости хирургического вмешательства.
Иллюстративная фотография привязи Павлика
Ramsey и др. (19) описали подходящий способ использования привязи Павлика.Его действие основано на принципе сокращения в согнутом положении, что позволяет избежать положения принудительного отведения сустава. В своем исследовании они показали, что 89% вывихов бедер у детей в возрасте до шести месяцев можно успешно вправить, и после этого они продемонстрировали нормальное развитие с помощью этого ортеза. Только одно бедро в их исследовании показало незначительные отклонения от нормы, в том числе остеохондрит. У двух пациентов не удалось добиться репозиции из-за неправильного позиционирования сустава при сгибании на 90 °.Эти авторы рекомендовали использовать шлейку Павлика с новорожденного до девятимесячного возраста. Они не сообщали о каком-либо аваскулярном некрозе эпифиза бедренной кости, о чем также сообщали такие авторы, как Kalamchi и MacFarlane (20). Однако, если концентрическое сокращение не достигается в течение первых двух-трех недель использования ремня, от этого подхода отказываются в пользу вытяжения с последующими классическими методами уменьшения бедра.
Неудачи при использовании ремня Павлика обычно связаны с плохим наблюдением за ребенком врачом в поликлинике.Когда принято решение использовать привязную привязь, ребенка необходимо часто осматривать, чтобы оценить, правильно ли было применено устройство, обычно один раз в неделю. Дети обычно используют устройство от шести до восьми недель; как правило, примерно в два раза больше, чем возраст, в котором было начато использование шлейки Павлика. При этом следует учитывать, что прибор можно использовать в возрасте от четырех до шести месяцев (21).
В случае отказа при использовании ремня мы выбираем выполнение закрытой репозиции и иммобилизации в гипсовой повязке (с начальным периодом вытяжения или без него) для этой возрастной группы.
b) Лечение в возрасте от трех месяцев до возраста ходьбы
В этом возрастном диапазоне большинство пациентов с ДДГ можно лечить с помощью закрытой репозиции и иммобилизации в гипсовой повязке от таза до стопы (22). Во время операции может потребоваться чрескожная тенотомия приводящих мышц бедра.
Когда сокращение за счет закрытых маневров не может быть достигнуто, отображается открытое сокращение. Таким образом, показания к открытой репозиции следующие:
1)
Головка бедренной кости остается выше трехлучевого хряща при рентгенографическом исследовании;
2)
Дуга редукции / вывиха менее 25 ° после тенотомии приводящих мышц;
3)
Головка бедренной кости не входит в вертлужную впадину;
4)
Головка бедренной кости остается латерализованной по отношению к вертлужной впадине через четыре недели после частичной репозиции; и
5)
Предыдущая неудачная попытка сокращения.
После периода иммобилизации в гипсовой повязке, который будет составлять от двух до трех месяцев, пациент будет использовать абдукционный ортез (например, устройство Милграма) еще в течение двух-трех месяцев.
Детям с DDH требуется клиническое и рентгенологическое обследование с ортопедическим лечением и наблюдением по показаниям до достижения зрелости скелета.
c) Лечение после достижения возраста ходьбы
Этого требования не должно существовать, поскольку в идеале диагноз ставится задолго до этого возраста.Тем не менее, у некоторых детей может быть либо диагностическая неудача, либо неэффективность последующего раннего лечения.
Подходы к применению и виды лечения детей старше полутора-двух лет являются предметом разногласий.
Могут быть указаны попытки проведения закрытой редукции, иначе открытая редукция станет практически обязательной. Для этой возрастной группы во время операции необходимо учитывать укорачивание бедренной кости для обеспечения репозиции сустава, а также необходимость операций по выполнению дополнительной остеотомии в вертлужной области (остеотомия Солтера и Дега, среди прочего типы) (23).
Возрастное ограничение для обозначения попыток уменьшить бедро составляет от четырех до пяти лет. После этого возраста используются так называемые суставные «спасательные» операции, в том числе остеотомия таза более сложных и сложных типов (сталь, Киари, многоугольник таза и другие). В противном случае может быть предусмотрено полное эндопротезирование тазобедренного сустава.
Footnotes
Доцент кафедры ортопедии и травматологии медицинского факультета Университета Сан-Паулу.
ЛИТЕРАТУРА
1.Guille JT, Pizzutillo PD, MacEwen GD. Развитие дисплазии бедра от рождения до полугода. J Am Acad Orthop Surg. 2000. 8 (4): 232–242. [PubMed] [Google Scholar] 2. Guarniero R, Lage LAA, Luzo CAM, Romano D. Complicações no tratamento da displasia do desenvolvimento do quadril (DDQ): revisão da literatura e princípios de tratamento. Бюстгальтеры Acta Ortop. 1994. 2 (1): 47–49. [Google Scholar] 3. Guarniero R, Montenegro NB, Vieira PB, Peixinho M. Sinal de Ortolani: результат проверки ортопедической медицины в 9171 recém-nascidos na Associação Maternidade de São Paulo.Rev Bras Ortop. 1988. 23 (5): 125–128. [Google Scholar] 4. Гарньеро Р. Врожденный вывих бедра. Эпидемиология. Mapfre Med. 1992; 3 (Дополнение 2): 11–13. [Google Scholar] 5. Боуэн JR, Котзиас-Нето А. Дисплазия развития тазобедренного сустава. Трассировка данных; Brooklandville: 2006. [Google Scholar] 6. Путти В. Врожденный вывих бедра. Surg Gynecol Obstet. 1926; 42: 449. [Google Scholar] 7. Ховорт Б. Развитие современных знаний о врожденном смещении бедра. Clin Orthop Relat Res. 1977; (125): 125–187.[PubMed] [Google Scholar] 8. Staheli LT. Ortopedia pediátrica na prática. 2а. Artmed; Порту-Алегри: 2008. [Google Scholar] 9. Скаггс Д.Л., Флинн Дж. М.. Избегайте неприятностей в детской ортопедии. Липпинкотт Уильямс и Уилкинс; Филадельфия: 2006. [Google Scholar] 10. Storer SK, Skaggs DL. Дисплазия развития тазобедренного сустава. Я семейный врач. 2006. 74 (8): 1310–1316. [PubMed] [Google Scholar] 11. Максвелл С.Л., Руис А.Л., Лаппин К.Дж., Косгроув А.П. Клинический скрининг дисплазии тазобедренного сустава в Северной Ирландии.BMJ. IBM. 1999. 324 (7344): 1031–1033. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Guarniero R, Peixinho M, Черногория NB. Avaliação do uso de um modelo de ensino e treinamento para o Diagnóstico precoce da luxação congénita do quadril. Rev Bras Ortop. 1988. 23 (5): 133–135. [Google Scholar] 13. Коул WG. Оценка учебной модели для ранней диагностики врожденного вывиха бедра. J Pediatr Orthop. 1983; 3 (2): 223–226. [PubMed] [Google Scholar] 14. Серник Р. Ультрасонография до мышечной системы.Ревинтер; Рио-де-Жанейро: 2009. [Google Scholar] 15. Synder M, Harcke HT, Domzalski M. Роль ультразвука в диагностике и лечении дисплазии тазобедренного сустава: международная перспектива. Orthop Clin North Am. 2006. 37 (2): 141–147. [PubMed] [Google Scholar] 16. Guarniero R, Grigoletto Júnior W, Barros JC, Stump XM, Homsi C. Ультразвук в ранней диагностике врожденного вывиха бедра. Преподобный госпиталь Clin Fac Med Сан-Паулу. 1986. 41 (4): 194–197. [PubMed] [Google Scholar] 17. Lage LAA, Rodrigues LEA, Stump XMGRG, Guarniero R, Peixinho M.Томография осевого компьютерного изображения на конгреве квадриль. Rev Bras Ortop. 1990. 25 (8): 282–286. [Google Scholar] 18. Павлик А.В. Функциональный метод лечения с использованием шлейки со стременами как основной метод консервативной терапии детей раннего возраста с врожденным вывихом бедра. 1957. Clin Orthop Relat Res. 1992; (281): 281–290. [PubMed] [Google Scholar] 19. Рэмси П.Л., Лассер С., МакИвен Г.Д. Врожденный вывих бедра. Использование шлейки Павлика у ребенка в течение первых шести месяцев жизни.J Bone Joint Surg Am. 1976; 58 (7): 1000–1004. [PubMed] [Google Scholar] 20. Каламчи А., Макфарлейн Р., 3-й Ремешок Павлика: результаты у пациентов старше трех месяцев. J Pediatr Orthop. 1982; 2 (1): 3–8. [PubMed] [Google Scholar] 21. Kalamchi A, MacEwen GD. Аваскулярный некроз после лечения врожденного вывиха бедра. J Bone Joint Surg Am. 1980. 62 (6): 876–888. [PubMed] [Google Scholar] 22. Витале М.Г., Скэгс Д.Л. Дисплазия развития тазобедренного сустава от шести месяцев до четырех лет. J Am Acad Orthop Surg.2001. 9 (6): 401–411. [PubMed] [Google Scholar] 23. Forlin E, Munhoz da Cunha LA, Фигейредо, округ Колумбия. Лечение дисплазии тазобедренного сустава в возрасте после ходьбы с помощью открытой репозиции, укорочения бедра и остеотомии вертлужной впадины. Orthop Clin North Am. 2006. 37 (2): 149–160. [PubMed] [Google Scholar]Дисплазия развития бедра
Девочки и женщины в два-четыре раза чаще страдают дисплазией тазобедренного сустава. Это также имеет тенденцию затрагивать первенцев и тех, у кого есть близкие родственники с проблемами бедра.У некоторых людей с дисплазией тазобедренного сустава поражается только одно бедро, у других — оба бедра.
У мальчиков заболевание обычно сопровождается другими проблемами с тазобедренным суставом. К ним относятся ретроверсия вертлужной впадины (когда тазобедренная впадина вырастает слишком далеко над головкой бедренной кости) или поражения САМ (дополнительный рост кости на поверхности кости, вызывающий дополнительное трение и повреждение суставов).
Дисплазию тазобедренного сустава иногда путают с ударом бедра, который возникает, когда на вертлужной впадине или головке бедренной кости растет дополнительная кость.Неправильная форма вызывает трение в суставе и изнашивает хрящ. У некоторых пациентов есть оба состояния, которые вызывают боль в бедре, и их легко спутать. Однако это разные проблемы, требующие разного лечения.
В здоровом тазобедренном суставе головка бедра удобно входит в тазобедренный сустав. При дисплазии тазобедренного сустава детские бедра склонны к частичному или полному вывиху.Частичный вывих также известен как подвывих.
Вообще говоря, лечение дисплазии тазобедренного сустава как можно раньше может минимизировать повреждение суставов и снизить вероятность раннего начала артрита.
Как мы лечим дисплазию тазобедренного сустава
Программа сохранения бедра у детей и подростков Бостонской детской больницы находится в авангарде исследований и инноваций. Мы сочетаем специализированный опыт в нехирургических и хирургических методах лечения со структурированной физиотерапией, чтобы помочь детям, подросткам и молодым людям вести здоровый и активный образ жизни.
Наша команда вылечила тысячи детей с любой степенью сложности и тяжести деформации бедра. Наши специалисты по тазобедренному суставу первыми разработали минимально инвазивные процедуры, а также открытые хирургические методы, чтобы помочь пациентам всех возрастов. Ежегодно мы выполняем больше процедур периацетабулярной остеотомии (ПАО), чем любая другая больница в стране, и помогли сотням спортсменов вернуться к занятиям, которые им нравятся.
У нас есть опыт лечения вас или вашего ребенка.Наша цель такая же, как и у вас: помочь вам поправиться, чтобы вы могли вернуться к здоровью и безболезненно.
Ресурсы для пациентов
Загрузите эти информационные бюллетени, чтобы узнать больше о дисплазии тазобедренного сустава и вариантах лечения.
Дисплазия бедра (DDH)
Каковы симптомы дисплазии тазобедренного сустава?
Общие симптомы дисплазии тазобедренного сустава у ребенка могут включать:
• Нога может казаться короче на стороне вывихнутого бедра
• Нога на стороне вывихнутого бедра может быть повернута наружу
• Складки на коже бедра или ягодиц могут казаться неровными
• Пространство между ногами может выглядеть шире, чем обычно
У подростков боль в бедре и ноге может быть первым симптомом дисплазии тазобедренного сустава.Другие симптомы могут включать:
• Боль в паху
• Слабость в ноге
• Затруднение при ходьбе
• Снижение диапазона движений
• Скрежет или щелчок в тазобедренном суставе
• Ощущение «уступки» или защемления бедра
Как диагностируется дисплазия тазобедренного сустава?
Дисплазия тазобедренного сустава иногда отмечается при рождении. Педиатр вашего ребенка или специалист по новорожденным проверит новорожденных в больнице на предмет этой проблемы с тазобедренным суставом, прежде чем они отправятся домой.Однако дисплазия тазобедренного сустава может быть обнаружена не раньше.
В CHOC мы предлагаем комплексное обследование новорожденных, включая физический осмотр и УЗИ к трем месяцам и рентген бедра к шести месяцам.
Как лечится дисплазия тазобедренного сустава?
Для младенцев варианты лечения могут включать:
• Шлейка Павлик. Ремень «Павлик» используется для детей в возрасте до 6 месяцев, чтобы удерживать бедро на месте, позволяя при этом немного двигаться ногам.Ремень надевает врач вашего ребенка, и его обычно носят от одного до двух месяцев. В это время вашего ребенка часто видят, чтобы можно было проверить правильность посадки ремня и осмотреть бедро. В конце этого лечения используются рентгеновские лучи или ультразвук для проверки положения бедра. Бедро можно успешно лечить с помощью шлейки Павлика, но иногда оно может оставаться частично или полностью вывихнутым.
• Распорка. В некоторых случаях за обвязкой Павлика следует отводящая скоба бедра (круизерная скоба).Ортез также можно использовать для детей, которым поставлен диагноз после 6 месяцев. Ортез для отведения бедра носит полный или неполный рабочий день (в зависимости от степени дисплазии). Эта скоба позволяет ребенку ходить и не замедляет этапы развития вашего ребенка.
• Хирургия. Если другие методы не дали результата или если заболевание бедра диагностировано в возрасте от 6 месяцев до 2 лет, мы можем выполнить операцию по возвращению бедра на место вручную, также известную как закрытая репозиция.Детям старше 2 лет может потребоваться открытая операция по коррекции тазобедренного сустава.
После операции накладывается специальная повязка (называемая колосовидной повязкой), которая удерживает бедро на месте. Шипованную повязку носят примерно от трех до шести месяцев. Гипс меняют время от времени, чтобы приспособиться к росту ребенка и выдержать его до повседневного ношения. Повязка остается на бедре до тех пор, пока бедро не вернется в нормальное положение. После гипсовой повязки может потребоваться специальная скобка и / или физиотерапевтические упражнения, чтобы укрепить мышцы вокруг бедра и ног.
Могут потребоваться дополнительные операции, поскольку вывих бедра может повторяться по мере роста и развития ребенка. Если не лечить, могут возникнуть различия в длине ног, походка утки и снижение ловкости.
Для подростков, лечение включает:
• Физиотерапия, ограничение активности и похудание.
• Подросткам, которые страдают от боли и имеют ограниченное повреждение хрящей, мы можем выполнить периацетабулярную остеотомию по Ганцу (ПАО). Эта процедура включает в себя серию разрезов на кости для перемещения лунки над головкой бедренной кости.Затем в кости вставляются винты, чтобы стабилизировать это положение.
• В редких случаях мы также можем выполнить остеотомию бедра или тройную остеотомию таза. Остеотомия — это хирургическая процедура, направленная на изменение формы кости и уменьшение нагрузки на эту область.
• Полная замена сустава (артропластика) удаляет и заменяет поврежденный сустав искусственным суставом и может рассматриваться только после того, как другие варианты лечения оказались неэффективными.
Для многих подростков операция позволяет им вернуться к нормальной деятельности после периода восстановления.
Хотя эти методы лечения доказали свою эффективность, у любого пациента с дисплазией тазобедренного сустава в более позднем возрасте может развиться деформация тазобедренного сустава или остеоартрит.
Обследование и направление по поводу дисплазии развития тазобедренного сустава у младенцев
Abstract
Дисплазия развития тазобедренного сустава (DDH) охватывает широкий спектр клинической степени тяжести, от легких аномалий развития до явного вывиха. Клиническая нестабильность тазобедренного сустава встречается у 1-2% доношенных детей, и до 15% имеют нестабильность тазобедренного сустава или незрелость тазобедренного сустава, обнаруживаемую при визуализирующих исследованиях.Дисплазия тазобедренного сустава является наиболее частой причиной артрита тазобедренного сустава у женщин моложе 40 лет и составляет от 5% до 10% всех замен тазобедренного сустава в США. Новорожденные и периодический скрининг практикуются на протяжении десятилетий, потому что DDH клинически не проявляет себя в течение первого года жизни, поддается лечению более эффективно, если обнаруживается на ранней стадии, и может иметь серьезные последствия, если не лечить. Однако программы и методы скрининга не являются единообразными, и существует мало доказательной литературы, подтверждающей текущую практику, что приводит к противоречиям.Недавняя литература показывает, что многие легкие формы ДДГ разрешаются без лечения, и нет согласия по ультразвуковым диагностическим критериям ДДГ как болезни по сравнению с вариациями развития. Американская академия педиатрии не публиковала никаких заявлений о политике в отношении DDH с момента выпуска руководства по клинической практике 2000 года и сопровождающего его технического отчета. С тех пор изменения включают спорный «безрезультатный» вывод Целевой группы профилактических служб США относительно полезности скрининга DDH, несколько проспективных исследований, подтверждающих наблюдение за лечением незначительных ультразвуковых вариаций тазобедренного сустава, и недавнее научно обоснованное руководство по клинической практике Американской академии хирургов-ортопедов. по выявлению и лечению DDH у младенцев в возрасте от 0 до 6 месяцев.Цель этого клинического отчета состояла в том, чтобы дать врачу обновленное руководство на основе литературы по скринингу и направлению к врачу с целью предотвращения и / или выявления вывиха бедра к возрасту от 6 до 12 месяцев у здорового ребенка. понимание того, что ни одна программа скрининга не устранила позднее развитие или проявление вывиха бедра и что диагностика и лечение более легких форм дисплазии бедра остаются противоречивыми.
- AAOS —
- Американская академия хирургов-ортопедов
- AAP —
- Американская педиатрическая академия
- AVN —
- аваскулярный некроз
- DDH —
- asia3 Педиатрическое ортопедическое общество Северной Америки
- USPSTF —
- Целевая группа профилактических служб США
Введение
Ранняя диагностика и лечение дисплазии развития тазобедренного сустава (DDH) важны для обеспечения наилучшего клинического результата.DDH включает в себя широкий спектр физических и визуальных данных, от легкой нестабильности и отклонений в развитии до явного вывиха. DDH протекает бессимптомно в младенчестве и раннем детстве, поэтому для выявления этого необычного состояния проводится скрининг здоровых младенцев. Традиционные методы скрининга включают обследование новорожденных и периодический физический осмотр, а также выборочное использование радиографических изображений. Американская академия педиатрии (AAP) продвигает скрининг как функцию первичной медико-санитарной помощи.Однако методы скрининга и определения клинически важных клинических результатов противоречивы, и, несмотря на обилие литературы по этой теме, качественная литература, основанная на доказательствах, отсутствует.
AAP последний раз опубликовал руководство по клинической практике по DDH в 2000 году под названием «Раннее выявление дисплазии развития тазобедренного сустава». 1 Цель этого клинического отчета — предоставить педиатру обновленную информацию для скрининга, наблюдения и направления DDH, основанную на недавней литературе, мнениях экспертов, политике и позициях AAP и Детского ортопедического общества Северной Америки ( POSNA) и Руководства по клинической практике Американской академии хирургов-ортопедов (AAOS) от 2014 года. 1 — 3
Определения
Фактором, способствующим обсуждению скрининга DDH, является отсутствие единообразного определения DDH. DDH охватывает спектр патологических заболеваний тазобедренного сустава, при которых тазобедренные суставы нестабильны, смещены или вывихнуты и / или имеют деформированную вертлужную впадину. 1 Однако достижения в области визуализации, в первую очередь УЗИ, создали неопределенность в отношении того, являются ли незначительные степени анатомической и физиологической изменчивости клинически значимыми или даже ненормальными, особенно в первые несколько месяцев жизни.
Нормальное развитие головки бедренной кости и вертлужной впадины созависимо; Голова должна быть устойчивой в тазобедренном суставе, чтобы формироваться как сферически, так и концентрически. Если головка болтается в вертлужной впадине или если какой-либо компонент недостаточен, весь тазобедренный сустав подвергается риску развития несоответствия и отсутствия сферичности. Большинство авторитетных источников называют дряблость нестабильностью или подвывихом, а фактическую физическую деформацию головки бедренной кости и / или вертлужной впадины — дисплазией, но некоторые считают саму нестабильность бедра дисплазией.Кроме того, подвывих может быть статическим (при котором головка бедренной кости относительно открыта без напряжения) или динамическим (бедро частично выходит из лунки под действием напряжения). Маневр Ортолани, при котором подвывих или вывих головки бедренной кости втягивается в вертлужную впадину с осторожным отведением бедра врачом, является наиболее важным клиническим тестом для выявления дисплазии новорожденных. Напротив, маневр Барлоу, при котором уменьшенная головка бедренной кости осторожно приводится до тех пор, пока она не станет подвывихом или вывихом, является тестом на слабость или нестабильность и имеет меньшее клиническое значение, чем маневр Ортолани.В практическом смысле оба маневра легко выполняются при клинической оценке бедра младенца. Легкая нестабильность и морфологические различия при рождении одни считают патологическими, а другие — нормальными вариантами развития.
Таким образом, нет единого мнения о том, какие измеримые параметры в каком возрасте представляют собой отклонения в развитии по сравнению с фактическим заболеванием. Несмотря на эти различия в определениях, существует всеобщее мнение экспертов о том, что бедро будет плохо себя чувствовать, если к 2–3 годам оно станет нестабильным и морфологически ненормальным.По мнению AAP, DDH соответствует большинству критериев скрининга, изложенных Wilson and Jungner 4 , и что усилия по скринингу оправданы для предотвращения подвывиха или вывиха бедра к 6–12 месяцам.
Маневр Ортолани, при котором подвывих или вывих бедренной кости втягивается в вертлужную впадину с осторожным отведением бедра врачом, является наиболее важным клиническим тестом для выявления дисплазии тазобедренного сустава новорожденного.
Заболеваемость, факторы риска и естественное течение
Заболеваемость
Заболеваемость вывихом бедра в связи с развитием составляет приблизительно 1 случай на 1000 живорожденных.Распространенность всего спектра DDH, несомненно, выше, но достоверно не известно из-за отсутствия универсального определения. Rosendahl et al. 5 отметили распространенность диспластических, но стабильных тазобедренных суставов у 1,3% в общей популяции. Исследование, проведенное в Соединенном Королевстве, сообщило о 2% распространенности ДДГ у девочек, рожденных в ягодичном предлежании. 6
Факторы риска
Важные факторы риска ЗДГ включают ягодичное положение, женский пол, неправильное пеленание нижних конечностей и положительный семейный анамнез.Эти факторы риска считаются дополнительными. Другие предлагаемые результаты, такие как наличие первенца или кривошея, аномалии стоп или маловодие, не доказали, что увеличивают риск «несиндромного» ДДГ. 3 , 7
Тазовое предлежание может быть наиболее важным фактором риска, при этом DDH сообщается у 2–27% мальчиков и девочек с ягодичным предлежанием. 6 , 8 , 9 Откровенное тазовое предлежание у девочки (крестцовое предлежание с согнутыми бедрами и вытянутыми коленями), по-видимому, имеет самый высокий риск. 1 Большинство данных подтверждает тазовое предлежание к концу беременности, а не тазовое предлежание, которое способствует DDH. Нет четкого разграничения сроков возникновения этого риска; другими словами, момент во время беременности, когда риск ДДГ нормализуется спонтанной или внешней версией от ягодичного предлежания до макушного положения. Способ родоразрешения (кесарево сечение) может снизить риск ДДГ при ягодичном предлежании. 10 — 12 Недавнее исследование показало, что DDH, связанная с тазовым предлежанием, является более мягкой формой, чем DDH, которая не связана с тазовым предлежанием, с более быстрой спонтанной нормализацией. 13
Генетика может вносить больший вклад в риск DDH, чем считалось ранее «эффектом упаковки». Если у монозиготного близнеца есть DDH, риск для другого близнеца составляет примерно 40%, а риск для дизиготного близнеца составляет 3%. 14 , 15 Недавние исследования подтвердили, что семейный относительный риск DDH высок, у родственников первой степени родства риск DDH в 12 раз выше, чем у контрольных. 16 — 18 Левое бедро с большей вероятностью будет диспластическим, чем правое, что может быть из-за более частого in utero положения левого затылка спереди у младенцев без тазового предлежания. 1 Руководство по клинической практике AAOS считает тазовые предлежания и семейный анамнез двумя наиболее важными факторами риска при скрининге DDH. 3
Менее известным, но важным фактором риска является практика пеленания, которая в последние годы набирает популярность благодаря своим отмеченным преимуществам улучшения режима и продолжительности сна и минимизации переохлаждения. Тем не менее, этим преимуществам противостоит очевидная повышенная частота DDH, наблюдаемая у нескольких этнических групп, таких как индейцы навахо и японцы, которые практиковали традиционные техники пеленания.Традиционное пеленание поддерживает бедра в вытянутом и сведенном положении, что увеличивает риск DDH. Тем не менее, концепция «безопасного пеленания», которая позволяет сгибать и отводить бедро, а также сгибать колено, снижает риск DDH (http://hipdysplasia.org/developmental-dysplasia-of-the-hip/hip/hip -здоровое-пеленание /). Родителей можно научить принципам безопасного сна младенца, включая положение лежа на спине в детской кроватке, а не в кровати родителей, без подушек, бортиков или свободных одеял. 19 — 24 POSNA, Международный институт дисплазии тазобедренного сустава, AAOS, United States Bone and Joint Initiative и Shriners Hospitals for Children опубликовали совместное заявление о важности безопасного пеленания для предотвращения DDH. 25
В целом факторы риска плохо предсказывают DDH. Женский пол, без других известных факторов риска, составляет 75% DDH. Это подчеркивает важность тщательного медицинского осмотра всех младенцев для выявления DDH. 6 Недавний опрос показал плохое согласие группы экспертов по факторам риска ВДГ. 26
В целом факторы риска плохо предсказывают DDH. Женский пол, без других известных факторов риска, составляет 75% DDH.
Естественная история
Клинические и визуализирующие исследования показывают, что естественная история легкой дисплазии и нестабильности, отмеченных в первые несколько недель жизни, обычно благоприятна. Положительные по Барлоу (подвывих и вывих) бедра разрешаются спонтанно, и сам Барлоу отметил, что легкая дисплазия у всех 250 новорожденных с положительными результатами тестов в его первоначальном исследовании разрешилась спонтанно. 27 — 32
И наоборот, естественное течение ребенка с дисплазией тазобедренного сустава в более тяжелом конце спектра заболевания (подвывих или вывих) в возрасте ходьбы менее удовлетворительно, чем у детей, успешно лечившихся в более молодом возрасте. . Без лечения у этих детей, вероятно, разовьется хромота, несоответствие длины конечностей и ограниченное отведение бедра. Это может привести к преждевременному дегенеративному артриту бедра, колена и поясницы. Бремя инвалидности велико, потому что у большинства людей симптомы заболевания проявляются в подростковом и раннем взрослом возрасте, и большинству из них требуются сложные процедуры по спасению и / или замене бедра в раннем возрасте.
Скрининг и диагностика
Руководство по клинической практике AAP 2000 г. рекомендовало проверять всех новорожденных на ГДГ путем физического обследования с последующим наблюдением во время плановых периодических осмотров здоровых детей. POSNA, Канадская целевая группа по DDH и AAOS также выступают за периодический скрининг новорожденных. Отчет 2006 г., подготовленный Целевой группой США по профилактическим услугам (USPSTF), вызвал разногласия по поводу скрининга DDH. Благодаря использованию модели, управляемой данными и сильному акценту на концепции предикторов плохого здоровья, в отчете USPSTF была дана рекомендация «I», что означает, что доказательств недостаточно, чтобы рекомендовать рутинный скрининг на DDH у младенцев в качестве средства предотвращения неблагоприятных исходов. результаты. 1 — 3 , 33 — 35 Однако, основываясь на совокупности доказательств при оценке с точки зрения модели клинической практики, AAP выступает за скрининг на DDH.
В своем отчете USPSTF отметила, что аваскулярный некроз (АВН) является наиболее частым (до 60%) и серьезным потенциальным вредом как хирургических, так и нехирургических вмешательств. 33 Williams et al. 36 сообщили, что риск АВН составляет менее 1% при скрининге, раннем обнаружении и использовании привязи Павлика.В долгосрочном последующем исследовании рандомизированного контролируемого исследования из Норвегии авторы не сообщили ни о случаях АВН, ни об увеличении риска вреда при усилении лечения. 37 USPSTF также выразил озабоченность психологическими последствиями или стрессами при ранней диагностике и вмешательстве. Gardner et al. 38 обнаружили, что использование УЗИ тазобедренного сустава позволило снизить частоту лечения без неблагоприятных клинических или психологических исходов. Таким образом, опасения по поводу АВН и психологического дистресса или потенциальных предикторов плохого здоровья не нашли подтверждения в литературе, не упомянутой в отчете USPSTF.
В 2 хорошо спланированных рандомизированных контролируемых исследованиях, проведенных в Норвегии, распространенность поздних проявлений DDH снизилась с 2,6 до 3,0 на 1000 до 0,7 до 1,3 на 1000 за счет использования селективного или универсального ультразвукового скрининга бедра. Ни одно из исследований не достигло статистической значимости из-за недостаточного размера выборки на основе предварительных показателей DDH с поздним предъявлением. Несмотря на это, оба центра ввели селективную ультрасонографию тазобедренного сустава как часть рутинного скрининга новорожденных. 39 , 40 Clarke et al 32 также продемонстрировали снижение поздней презентации DDH с 1,28 на 1000 до 0,74 на 1000 при использовании селективного ультразвукового исследования тазобедренного сустава в проспективной когорте пациентов в течение 20-летнего периода.
Термин «наблюдение» может быть полезной терминологией для рассмотрения вместо скрининга, потому что, по определению, он означает тщательный мониторинг кого-либо или чего-либо для предотвращения неблагоприятного исхода. Термин «наблюдение» подкрепляет концепцию периодических медицинских осмотров как часть посещений по уходу за ребенком до 6–9 месяцев и использование выборочного ультразвукового исследования тазобедренного сустава в качестве дополнительного инструмента визуализации или переднезадней рентгенографии таза после 4 месяцев жизни для младенцы с выявленными факторами риска. 3 , 5 , 32 , 41
Уилсон и Юнгнер 4 изложили 10 принципов или критериев, которые следует учитывать при определении полезности скрининга на заболевание. AAP считает, что DDH соответствует большинству этих критериев скрининга (Таблица 1), за исключением понимания естественного течения дисплазии тазобедренного сустава и согласованной политики в отношении того, кого лечить. Отчет USPSTF за 2006 г. и руководство по клинической практике AAOS обеспечивают платформу для проведения будущих исследований в этих двух областях.Скрининг на DDH важен, потому что состояние изначально является скрытым, легче поддается лечению при раннем выявлении и с большей вероятностью приведет к длительной инвалидности при позднем обнаружении. Разумной целью скрининга является предотвращение позднего проявления DDH после 6-месячного возраста.
ТАБЛИЦА 1Критерии Всемирной организации здравоохранения для скрининга проблем со здоровьем
Физикальное обследование
Физическое обследование, безусловно, является наиболее важным компонентом программы скрининга DDH, при этом визуализация с помощью рентгенографии и / или ультрасонографии играет второстепенную роль.Он остается «краеугольным камнем» скрининга и / или эпиднадзора за DDH, и имеющиеся данные подтверждают, что врачи первичной медико-санитарной помощи периодически обследуют младенцев, ранее прошедших скрининг с нормальным обследованием тазобедренного сустава, при последующих посещениях в возрасте до 6–9 месяцев. 3 , 41 — 44 Когда ребенок начинает ходить, вывих бедра может проявляться как ненормальная походка.
В клинических рекомендациях AAP 2000 г. дается подробное описание обследования, включая наблюдение за несоответствием длины конечностей, асимметричностью бедра или ягодичных складок, а также ограниченным или асимметричным отведением, а также выполнение тестов Барлоу и Ортолани. 1 Эти ручные тесты следует выполнять осторожно. Примерно к 3 месяцам жизни вывих бедра фиксируется, что ограничивает полезность и чувствительность тестов Барлоу и Ортолани. К этому возрасту ограниченное асимметричное отведение пораженного бедра становится наиболее важной находкой (см. Видео, доступное на http://www.aap.org/sections/ortho). Диагностика двусторонней DDH у младенцев старшего возраста может быть затруднена из-за симметрии ограниченного отведения.
Несмотря на то, что он укоренился в литературе, значение и безопасность теста Барлоу подвергаются сомнению.В своем первоначальном описании Барлоу заявил, что тест предназначен для выявления слабости тазобедренного сустава, а не для выявления имеющегося вывиха. Тест Барлоу не имеет доказанной прогностической ценности для будущего вывиха бедра. При частом или настойчивом выполнении маневр сам по себе может создать нестабильность. 45 , 46 AAP рекомендует, если выполняется проба Барлоу, осторожно сводя бедро при пальпации на предмет выпадения головы из задней части вертлужной впадины, и не применять силу, направленную назад. .Можно думать о тестах Барлоу и Ортолани как о непрерывном плавном мягком маневре, начинающемся с сгибания и приведения бедра, с легким передним давлением на вертел при отведении бедра, чтобы почувствовать, входит ли бедро в гнездо, с последующим мягким приведением. бедро и снятие переднего давления на вертел, одновременно проверяя, выскальзывает ли бедро за спину. Экзаменатор не должен пытаться принудительно вывихнуть головку бедренной кости (см. Видео, доступное по адресу http: // www.aap.org/sections/ortho).
«Щелчки бедра» без ощущения нестабильности клинически несущественны. 47 В то время как знак Ортолани представляет собой пальпируемое ощущение движения головки бедренной кости в вертлужную впадину над гипертрофированным краем вертлужного хряща (называемого неолимбусом), отдельные высокие щелчки представляют движение миофасциальных тканей над вертелом, коленом или другие костные выступы и не являются признаком дисплазии или нестабильности тазобедренного сустава.
Рентгенография
Обычная рентгенография становится наиболее полезной в возрасте от 4 до 6 месяцев, когда формируется вторичный очаг окостенения головки бедренной кости. 48 Ограниченные данные подтверждают получение правильно расположенной переднезадней рентгенограммы таза. 3 Если таз поворачивается или гонадный щит закрывает тазобедренный сустав, рентгенограмму следует повторить. При дисплазии на рентгенограммах можно обнаружить асимметрию, подвывих и вывих бедра. Существуют дебаты о том, является ли ранняя незначительная рентгенографическая изменчивость (например, повышенный вертлужный индекс) реальным заболеванием. 31 Рентгенография традиционно показана для диагностики младенцев с факторами риска или аномального обследования после 4 месяцев жизни. 1 , 2 , 8 , 49
Ультрасонография
Ультрасонография может обеспечить детальное статическое и динамическое изображение бедра до окостенения головки бедренной кости. Американский институт ультразвука в медицине и Американский колледж радиологии опубликовали совместное руководство по стандартизированному проведению ультразвукового исследования тазобедренного сустава у младенцев. 50 Статическое ультразвуковое исследование показывает покрытие головки бедренной кости хрящевой вертлужной впадиной (угол α) в состоянии покоя, а динамическое ультразвуковое исследование демонстрирует изображение тестов Барлоу и Ортолани в реальном времени.
Ультрасонографическая визуализация может быть универсальной для всех младенцев или выборочной для тех, кто подвержен риску заражения DDH. Универсальный ультразвуковой скрининг новорожденных не рекомендуется в Северной Америке из-за дороговизны, неудобств, непоследовательности, субъективности и высокого уровня ложноположительных результатов, учитывая общую распространенность заболеваний среди населения от 1% до 2%. 3 Скорее, селективный ультразвуковой скрининг рекомендуется либо для выяснения подозрительных результатов физикального обследования в возрасте от 3 до 4 недель, либо для выявления клинически бессимптомной DDH у младенцев из группы высокого риска в возрасте от 6 недель до 4-6 месяцев. 1 , 2 , 35 , 50 Два проспективных рандомизированных клинических исследования из Норвегии поддерживают выборочную ультразвуковую визуализацию при использовании в сочетании с высококачественным клиническим скринингом. 39 , 40
Ропош и его коллеги 51 , 52 утверждают, что эксперты не могут прийти к единому мнению о том, что является нормальным, ненормальным, отклонением в развитии или просто неуверенным в отношении большого количества ультразвуковых изображений, тем самым вводя в заблуждение рекомендации по направлению и лечению.Несколько исследований продемонстрировали, что легкие ультразвуковые аномалии обычно разрешаются спонтанно, что подогревает споры о том, какие результаты визуализации представляют собой реальное заболевание, требующее лечения. 5 , 30 , 51 , 53 — 56
Концепция наблюдения за DDH подчеркивает важность повторных медицинских осмотров и дополнительного использования селективного УЗИ тазобедренного сустава после 6-недельного возраста или переднезадняя рентгенограмма таза после 4-месячного возраста для младенцев с сомнительными или отклоняющимися от нормы результатами физикального обследования или с выявленными факторами риска.Ультрасонография не требуется при откровенно вывихнутом бедре (положительный результат Ортолани), но может потребоваться лечащим врачом. Физиологическая слабость капсулы сустава и незрелое развитие вертлужной впадины до 6-недельного возраста могут ограничивать точность интерпретации ультразвукового исследования бедра. 39 , 40 Среди экспертных групп нет единого мнения о точных сроках и показаниях к ультразвуковому исследованию. 26 , 57 Тем не менее, ультразвуковая визуализация играет важную роль в лечении детей младше 6 недель, подвергающихся лечению абдукцией нестабильных бедер, выявленных при физикальном обследовании. 3
Направление, дополнительная визуализация и лечение
Направление
Раннее выявление и направление младенцев с DDH позволяет провести соответствующее вмешательство с фиксацией или гипсовой повязкой, что может предотвратить необходимость реконструктивной хирургии. Первичные показания для направления включают нестабильное (положительный результат теста Ортолани) или вывих бедра при клиническом обследовании. Поскольку у большинства младенцев с положительным результатом теста Барлоу либо новорожденный, либо 2-недельный осмотр стабилизируются сами по себе, этим младенцам следует проходить последовательные контрольные осмотры как часть концепции наблюдения.Эта рекомендация отличается от руководства по клинической практике AAP 2000 года. 1 Следует направить любого ребенка с ограниченным отведением бедра или асимметричным отведением бедра после неонатального периода (4 недели). Относительные показания для направления включают младенцев с факторами риска ВДГ, сомнительное обследование и беспокойство педиатра или родителей. 1
Дополнительная визуализация
Рекомендации по оценке и ведению младенцев с факторами риска ВДГ, но с нормальными результатами физикального обследования продолжают развиваться.Руководство по клинической практике AAP 2000 г. рекомендовало УЗИ тазобедренного сустава в возрасте 6 недель или рентгенографию таза и бедер в возрасте 4 месяцев у девочек с положительным семейным анамнезом ДДГ или тазового предлежания. В руководстве по клинической практике AAP также указано, что ультразвуковое исследование тазобедренного сустава остается вариантом для всех новорожденных с тазовым предлежанием. 1 В недавнем отчете AAOS было обнаружено, что умеренные данные подтверждают визуализационное исследование младенцев в возрасте до 6 месяцев с тазовым предлежанием, семейным анамнезом и / или историей клинической нестабильности. 3 , 58 — 60
Рассмотрите возможность визуализации младенцев мужского и женского пола до 6 месяцев с нормальными результатами физикального обследования и следующими факторами риска:
Тазовое предлежание в третьем триместре (независимо от кесарева сечения или вагинальных родов)
Положительный семейный анамнез
Анамнез предыдущей клинической нестабильности
Родители
Анамнез ненадлежащего пеленания
- Неисправный физический осмотр
Уточнение термина «тазовое предлежание» как фактора риска ДДГ необходимо для определения того, требуется ли селективное ультразвуковое исследование тазобедренного сустава через 6 недель или рентгенография в возрасте до 6 месяцев для младенца с нормальным клиническим обследованием тазобедренного сустава.Более конкретные переменные, такие как способ родоразрешения, тип положения ягодичного предлежания или положение ягодичного предлежания на любом сроке беременности или в третьем триместре, до настоящего времени не получали должного внимания. В руководстве по клинической практике AAOS сообщалось о 6 исследованиях, посвященных тазовым предлежаниям, но все они были признаны доказательствами низкой силы. 3 Таким образом, литературы недостаточно, чтобы дать конкретные рекомендации. Считается, что риск выше для откровенного тазового предлежания (бедра согнуты, колени разогнуты) в последнем триместре. 1
Из-за отсутствия консенсуса экспертов по факторам риска DDH, 26 вопросы о том, проводить ли дополнительные визуализационные исследования при нормальном клиническом обследовании тазобедренного сустава, в конечном итоге лучше всего оставить на усмотрение профессионала. Однако следует учитывать, что общая вероятность последующего вывиха клинически стабильного бедра очень мала.
Из-за различий в характеристиках и интерпретации ультразвукового исследования тазобедренного сустава и различных пороговых значений для лечения запрашивающий врач может рассмотреть возможность разработки регионального протокола совместно с консультирующим детским ортопедом и детским радиологом.Конкретные критерии для визуализации и направления к специалистам, основанные на местных ресурсах, могут способствовать согласованности в оценке и лечении подозреваемого DDH. На самом деле, многие семьи могут не иметь доступа к качественному ультразвуковому исследованию тазобедренного сустава младенцев, и это может определять выбор получения рентгенограммы тазовых органов вместо ультразвукового исследования. 61
Лечение
Рекомендации по лечению основаны на клиническом обследовании тазобедренного сустава и наличии или отсутствии аномалий визуализации.Младенцы со стабильным клиническим обследованием тазобедренного сустава, но с отклонениями, отмеченными на УЗИ, могут наблюдаться без корсета. 3 , 56
Немедленное или отсроченное начало лечения клинически нестабильных тазобедренных суставов с помощью абдукционных корсетов подтверждается несколькими исследованиями. 3 , 62 — 64 В рандомизированном клиническом исследовании Гардинер и Данн 62 не обнаружили разницы в результатах ультразвукового исследования бедра или клинических исходах у младенцев с вывихом бедра, получавших немедленное или отсроченное отведение. через 6 и 12 месяцев.Младенцы в группе отсроченного лечения (2 недели) получали отводящие корсеты, если сохранялась нестабильность тазобедренного сустава или не улучшались ультразвуковые отклонения бедра. 62
Риски лечения
Лечение клинически нестабильных тазобедренных суставов обычно состоит из фиксации, обнаруженной в раннем младенчестве, и закрытой репозиции с тенотомией приводящей мышцы и иммобилизацией колючей повязки, если это будет отмечено позже. После 18 месяцев обычно рекомендуется открытая операция.
Как отмечалось ранее, в отчете USPSTF за 2006 год отмечен высокий уровень АВН, до 60% как при хирургическом, так и при нехирургическом вмешательстве. 33 Другие исследования сообщили о гораздо более низких показателях АВН. 36 , 37 В одном проспективном исследовании сообщалось о нулевой распространенности АВН к 6 годам у бедренных суставов с легкой дисплазией, получавших корсет. 30
Тем не менее, лечение с помощью отводящих корсетов небезопасно. Потенциальные риски включают АВН, временный паралич бедренного нерва и запирательный (нижний) вывих бедра. 65 — 67 Одно исследование продемонстрировало риск осложнений от 7% до 14% после лечения с использованием привязи Павлика.Риск был выше для бедер, которые не уменьшались в корсете. 33 Меры предосторожности, такие как предотвращение принудительного захвата ремня, прекращение лечения через 3 недели, если бедро не уменьшается, и правильное размещение ремня с еженедельным наблюдением важны для минимизации рисков, связанных с лечением корсетом. 68 , 69 Двойное использование подгузников — вероятно, безвредное, но неэффективное лечение истинного DDH.
То, что остается спорным, заключается в том, сокращает или увеличивает выборочное использование ультразвукового исследования лечение.Рандомизированное контролируемое исследование, проведенное в Соединенном Королевстве, показало, что примерно половина всех положительных результатов физикального обследования были ложноположительными (т. Е. Нормальными результатами ультразвукового исследования) и что использование ультразвукового исследования при клинически подозрительных тазобедренных суставах фактически уменьшало лечение ДДГ. 60 Однако в Соединенных Штатах и Канаде 21 кажется верным. В нынешнем медицинском климате, который поощряет защитный подход, широкое использование ультрасонографии в Соединенных Штатах и Канаде явно способствовало гипердиагностике и избыточному лечению DDH, несмотря на то, что лучшая доступная литература поддерживает наблюдение за легкой дисплазией. 33 — 35 , 70
Медико-правовой риск для педиатра
Необнаруженный или поздно развивающийся DDH является серьезной проблемой для педиатра, вызывая беспокойство и желание получить рекомендации по лучшей методологии скрининга. 71 К сожалению, этот страх может также спровоцировать гипердиагностику и чрезмерное лечение. «Позднее проявление» DDH является более точным термином, чем «пропущенный» для использования, когда DDH впервые диагностируется у ребенка ходячего возраста, который прошел соответствующие клинические обследования в младенчестве. 72 , 73
Хотя общепризнанного стандарта скрининга DDH не существует, AAP поддерживает концепцию эпиднадзора или периодических медицинских осмотров до достижения возраста ходьбы с выборочным использованием УЗИ или рентгенографии бедра, в зависимости от возраста. AAP предостерегает от чрезмерного использования УЗИ в качестве диагностического теста и поощряет его использование в качестве дополнительного вторичного скрининга и помощи в лечении установленной DDH. Примечательно, что ни одна программа скрининга не продемонстрировала полного исключения риска позднего вывиха бедра. 69
Электронная медицинская карта может использоваться как шаблон, напоминание и инструмент для документирования периодического обследования. Это также может быть полезно при переходе и совместном ведении детей с подозрением на ВДГ, обеспечивая эффективную передачу информации между консультантами и врачами первичного звена и обеспечивая последующее наблюдение. Точный документированный обмен информацией между поставщиками услуг важен для обеспечения непрерывности лечения этого состояния, а также важно объяснить родителям и задокументировать те случаи, когда наблюдение используется в качестве запланированной стратегии, с тем чтобы это с меньшей вероятностью было неверно истолковано как халатность.
Передовой опыт и современное состояние техники
Целевая группа AAP, POSNA, AAOS и Канадского DDH рекомендуют проводить медицинские осмотры новорожденных и периодические медицинские осмотры на предмет DDH, включая обнаружение несоответствия длины конечностей, осмотр асимметричного бедра или ягодиц ) складок, выполняя тест Ортолани на стабильность (выполняется осторожно и обычно отрицательный после 3-месячного возраста) и наблюдая за ограниченным отведением (обычно положительный после 3-месячного возраста).Можно рассмотреть возможность использования электронных медицинских карт для подсказки и записи результатов периодических осмотров тазобедренного сустава. AAP не рекомендует проводить универсальный ультразвуковой скрининг.
Выборочное УЗИ тазобедренного сустава может быть рассмотрено в возрасте от 6 недель до 6 месяцев для младенцев из группы «высокого риска» без положительных результатов физического обследования. Высокий риск — относительный и противоречивый термин, но его следует учитывать при тазовом предлежании у мужчин или женщин, положительном семейном анамнезе, беспокойстве родителей, подозрительном, но безрезультатном периодическом осмотре, анамнезе предыдущего положительного физического обследования на нестабильность и анамнезе тугого пеленания нижних конечностей.Поскольку большая часть ДДГ встречается у детей без факторов риска, физикальное обследование остается основным инструментом скрининга.
Важно, чтобы детское ультразвуковое исследование тазобедренного сустава выполнялось и интерпретировалось в соответствии с рекомендациями Американского института ультразвука в медицине и Американского колледжа радиологии опытными и подготовленными экзаменаторами. Разработка местных критериев для скрининга, визуализации и направления к специалистам на основе лучших ресурсов может способствовать более единообразному и экономичному лечению. Региональные различия в качестве ультразвуковых изображений могут привести к недостаточному или избыточному лечению.
Большинство незначительных аномалий тазобедренного сустава, наблюдаемых при ультразвуковом исследовании в возрасте от 6 недель до 4 месяцев, разрешаются спонтанно. К ним относятся незначительные вариации углов α и β и подвывих («непокрытие») с маневрами напряжения. Текущий уровень доказательств не поддерживает рекомендации по лечению в сравнении с наблюдением в любом конкретном случае незначительных ультразвуковых отклонений. Таким образом, помощь индивидуализируется в процессе совместного принятия решений в условиях неадекватной информации.
Рентгенография (переднезадний снимок и вид таза лягушки) может быть рассмотрена после 4 месяцев для ребенка из группы высокого риска без физических признаков или любого ребенка с положительными клиническими данными. Возраст от 4 до 6 месяцев является переломным моментом, в течение которого можно использовать любой метод визуализации; рентгенография более доступна, дает меньше ложноположительных результатов и дешевле, чем УЗИ, но требует очень низкой дозы радиации.
Для направления к ортопеду по поводу DDH не требуется ультразвуковое исследование или рентгенография.Первичным показанием для направления является нестабильное (положительный результат теста Ортолани) или вывих бедра при клиническом обследовании. Любой ребенок с ограниченным отведением бедра или асимметричным отведением бедра после неонатального периода (в возрасте 4 недель) должен быть направлен на обследование. Относительные показания для направления включают младенцев с факторами риска ВДГ, сомнительное обследование и беспокойство педиатра или родителей.
Доказательства убедительно подтверждают скрининг и лечение вывиха бедра (положительный результат теста Ортолани) и первоначальное наблюдение более легких ранних форм дисплазии и нестабильности (положительный результат теста Барлоу).В зависимости от местных обычаев педиатр или ортопед могут наблюдать легкие формы при периодических обследованиях и возможной последующей визуализации, но фактическое лечение должно проводиться ортопедом.
Разумной целью врача первичной медико-санитарной помощи должно быть диагностирование подвывиха или вывиха бедра к 6-месячному возрасту с помощью периодических медицинских осмотров. Селективное ультразвуковое исследование или рентгенография могут использоваться после консультации с детским радиологом и / или ортопедом.Не было показано ни одной программы скрининга, полностью исключающей риск позднего выявления DDH. Нет убедительных доказательств того, что более легкие формы дисплазии можно предотвратить с помощью скрининга и раннего лечения.
Следует избегать тугого пеленания нижних конечностей с сведенными и разогнутыми бедрами. Концепция «безопасного» пеленания, не ограничивающего движения бедра, сводит к минимуму риск DDH.
Лечение неонатального ДДГ не является экстренным, и внутрибольничная фиксация не требуется.Ортопедическую консультацию можно безопасно получить в течение нескольких недель после выписки для младенца с положительным результатом теста Ортолани. Младенцы с положительными результатами теста Барлоу должны быть повторно обследованы и направлены к ортопеду, если они продолжают демонстрировать клиническую нестабильность.
Ведущие авторы
Брайан А. Шоу, доктор медицины, FAAOS, FAAP
Ли С. Сигал, доктор медицины, FAAP
Исполнительный комитет секции ортопедии, 2014–2015 гг.
Норман Я. Оцука, доктор медицины, FAAP, Председатель
Ричард М.Швенд, доктор медицины, FAAP, бывший председатель
Теодор Джон Гэнли, доктор медицины, FAAP
Мартин Джозеф Херман, доктор медицины, FAAP
Джошуа Э. Хайман, доктор медицины, FAAP
Брайан А. Шоу, доктор медицины, FAAOS, FAAP
Брайан Г. Смит, MD, FAAP
Персонал
Niccole Alexander, MPP
Благодарности
Авторы благодарят Чарльза Прайса, MD, FAAP, Эллен Рэйни, MD, FAAP, Джошуа Абзуга, MD, FAAP, и Уильяма Хеннрикуса , MD, FAAP за их ценный вклад в этот отчет.
Сноски
Этот документ защищен авторским правом и является собственностью Американской академии педиатрии и ее Совета директоров. Все авторы подали заявления о конфликте интересов в Американскую академию педиатрии. Любые конфликты разрешаются в соответствии с процедурой, утвержденной Советом директоров. Американская академия педиатрии не запрашивала и не принимала какое-либо коммерческое участие в разработке содержания этой публикации.
Клинические отчеты Американской академии педиатрии основаны на опыте и ресурсах представителей, а также внутренних (AAP) и внешних рецензентов.Однако клинические отчеты Американской академии педиатрии могут не отражать точку зрения представителей, организаций или государственных учреждений, которые они представляют.
Рекомендации в этом отчете не указывают на эксклюзивный курс лечения и не служат стандартом медицинской помощи. Возможны вариации с учетом индивидуальных обстоятельств.
Все клинические отчеты Американской академии педиатрии автоматически истекают через 5 лет после публикации, если они не подтверждаются, не изменяются или не удаляются в это время или ранее.
РАСКРЫТИЕ ФИНАНСОВОЙ ИНФОРМАЦИИ: Авторы указали, что у них нет финансовых отношений, имеющих отношение к этой статье, которые необходимо раскрывать.
ФИНАНСИРОВАННЫЙ: Нет внешнего финансирования.
ПОТЕНЦИАЛЬНЫЙ КОНФЛИКТ ИНТЕРЕСОВ: Авторы указали, что у них нет потенциальных конфликтов интересов, которые необходимо раскрывать.
- Авторские права © 2016 Американской академии педиатрии
Что вызывает дисплазию тазобедренного сустава? — Международный институт дисплазии тазобедренного сустава
В настоящее время считается, что младенцы предрасположены к дисплазии тазобедренного сустава по следующим причинам:
Дисплазия тазобедренного сустава примерно в 12 раз более вероятна при наличии семейного анамнеза.
Генетика играет роль, но не является прямой причиной дисплазии тазобедренного сустава.
- Если у ребенка есть DDH, риск того, что у другого ребенка есть DDH, составляет 6% (1 из 17)
- Если у одного из родителей есть DDH, риск того, что ребенок имеет DDH, составляет 12% (1 из 8)
- Если У родителя и ребенка есть DDH, риск последующего развития DDH у ребенка составляет 36% (1 из 3)
Положение матки ребенка может увеличить давление на бедра.
Положение ребенка в утробе матери может вызвать большее давление на тазобедренные суставы, растягивая связки.Считается, что младенцы в нормальном положении в утробе матери испытывают большую нагрузку на левое бедро, чем на правое. Это может быть причиной того, что левое бедро чаще поражается.
Младенцы в тазовом предлежании более подвержены нестабильности, чем дети в нормальном положении матки, и имеют повышенный риск ДДГ.
Нормальное положение матки . Тазовая часть Положение матки.Младенцы с фиксированной деформацией стопы или ригидностью шеи (кривошея) имеют несколько повышенный риск дисплазии тазобедренного сустава.Частично это может быть связано с ограниченным пространством в матке из-за этих деформаций.
Кроме того, примерно во время рождения мать вырабатывает гормоны, которые позволяют связкам матери ослабевать (легче растягиваться), чтобы ребенок мог пройти через родовые пути.
Некоторые младенцы могут быть более чувствительны к этим гормонам, чем другие, что приводит к чрезмерной слабости связок у ребенка. У девочек обычно более слабые связки, чем у мальчиков, и девочек в 4-5 раз чаще страдают дисплазией тазобедренного сустава, чем мальчики .
Кости тазобедренного сустава младенца намного мягче, чем тазобедренный сустав взрослого человека.
Бедро младенца легче смещено (подвывих) или вывихнуто, чем бедро взрослого. Это связано с тем, что тазобедренная впадина младенца состоит в основном из мягкого гибкого хряща, тогда как тазобедренная впадина взрослого представляет собой твердую кость.
Иллюстрация тазобедренного сустава младенца, который все еще развивается. Коричневые области представляют собой плотную кость, а серые области — мягкий, гибкий хрящ.Иллюстрация, представляющая тазобедренный сустав взрослого. Обратите внимание, как серые области, которые были у младенца, теперь полностью заменены твердой костью.Позиционирование ребенка в первый год жизни.
Культура, в которой младенцы держат бедра вытянутыми на колыбели или доске для папуу, имеют высокий уровень дисплазии тазобедренного сустава у их детей. Культуры, в которых младенцев держат бедрами врозь, имеют очень низкий уровень дисплазии тазобедренного сустава. По этой причине следует избегать пеленания с вытянутыми бедрами в течение первых нескольких месяцев после рождения и следует использовать метод , безопасный для бедер, .
Фотография мамы, несущей ребенка на перевязке. Бедра ее младенца остаются раздвинутыми (обернутыми вокруг спины матери), сохраняя бедра в безопасном положении.



 Лечение довольно длительное,
от родителей и малыша потребуется терпение и регулярное выполнение лечебных процедур.
Лечение довольно длительное,
от родителей и малыша потребуется терпение и регулярное выполнение лечебных процедур.
 Во время процедуры закрытой репозиции врач использует рентгенографию для наблюдения за бедром, а затем осторожно манипулирует им, чтобы выровнять его, не делая никаких разрезов. Затем накладывается гипсовая повязка, чтобы удерживать бедро на месте до трех месяцев.
Во время процедуры закрытой репозиции врач использует рентгенографию для наблюдения за бедром, а затем осторожно манипулирует им, чтобы выровнять его, не делая никаких разрезов. Затем накладывается гипсовая повязка, чтобы удерживать бедро на месте до трех месяцев.