Неотложная помощь при спазмофилии у детей: 3. Спазмофилия у детей. Этиопатогенез, клинические варианты и оказание неотложной помощи.
3. Спазмофилия у детей. Этиопатогенез, клинические варианты и оказание неотложной помощи.
Спазмофилия — заболевание детей преимущественно раннего возраста, характеризующееся склонностью к тоническим и тонико-клоническим судорогам, другим проявлениям повышенной нервно-мышечной возбудимости вследствие пониженного содержания ионизированного кальция во внеклеточной жидкости.
Патогенез Патогенетическая связь спазмофилии с рахитом доказана только в 1979 г. Клотцем. Приступы спазмофилии чаще весной — весной на фоне образования небольших количеств витамина Д под влиянием солнечных лучей повышается отложение кальция в костях, тогда как всасывание его в кишечнике невелико. Провоцирующим фактором является алкалоз, вызванный спонтанной, ятрогенной гипервентиляцией, длительной рвотой, передозировкой щелочей при коррекции ацидоза.
Клиническая картина. Различают скрытую (латентную) и явную (манифестную) спазмофилию.
При скрытой форме дети не отличаются от здоровых, нормально упитаны, психомоторное развитие в пределах нормы. Почти у всех детей имеются симптомы рахита в периоде реконвалесценции. Скрытая форма спазмофилии выявляется только после проведения провокационных проб. Наиболее частый симптом — лицевой феномен Хвостека при поколачивании пальцем в области fossa canina, в области распространения лицевого нерва. При этом — молниеносные сокращения мускулатуры рта, носа, век на обследуемой стороне. С этим симптомом не следует смешивать «хоботковый» рефлекс.
Помимо этого при
скрытой спазмофилии часто выявляются
симптомы Люста, Труссо, Эрба, Маслова.
Симптом Люста (перонеальный феномен)
возникает при поколачивании в области
п. peroneus
в месте его перехода через головку
малоберцовой кости — быстрое отведение
тыльное сгибание стопы. Симптом Труссо
— сдавление плеча эластическим бинтом
— через короткое время кисть руки
принимает положение «руки акушера».
Явная спазмофилия проявляется симптомами карпопедального спазма, ларингоспазма, бронхоспазма, приступами судорог. Карпопедальный спазм — характерный симптом манифестной спазмофилии — спазм дистальных мышц кисти и стопы, в результате чего кисти сгибаются внутрь, первый палец приведен к ладони, пальцы в пястно-фаланговых сочленениях согнуты, а остальные суставы застывают в прямом положении; стопы согнуты в голеностопных суставах, стойкое подошвенное сгибание в положении pes equinus, пальцы ног, особенно первый, загнуты вниз ( «рука акушера», стопа — equinovarus).
Ларингоспазм чаще возникает при плаче или испуге. Это спазм голосовой щели, проявляющийся звучным или хриплым вдохом при плаче и крике и остановкой дыхания на несколько секунд — ребенок сначала бледнеет, потом у него появляются цианоз, потеря сознания, иногда присоединяются клонические судороги. Приступ заканчивается глубоким звучным вдохом, после которого ребенок почти всегда плачет, но через несколько минут приходит в нормальное состояние и часто засыпает.
Судорожный синдром
представляет собой наиболее яркую форму
спазмофилии. Судороги вначале бывают
тоническими, затем переходят в клонические
с редкими подергиваниями. В приступе
тонических судорог часто принимают
участие мимические мышцы: брови насуплены,
губы вытянуты вперед, мимика лица
напряженная, выражающая возбуждение.
При клонических судорогах приступ распространяется на все мышцы тела, включая дыхательную мускулатуру, в связи с чем возникает расстройство дыхания, появляется цианоз. Содрогается все тело. Вследствие сокращения дыхательной мускулатуры приступ сопровождается всхлипываниями, криками. Больной находится в бессознательном состоянии.
Во время приступа голова запрокидывается назад, углы рта опускаются, наблюдается подергивание лица, изо рта выступает пена. У детей с незакрытым большим родничком последний часто выбухает; люмбальная пункция — наличие высокого ликворного давления. Приступы продолжаются от нескольких секунд до 20 — 30 мин. и могут повторяться несколько раз в сутки. В результате усиленной мышечной деятельности больной покрывается потом, нередко повышается температура. По окончании приступа ребенок слаб, плохо реагирует на окружающее, но сознание ясно.
Диагноз спазмофилии затруднений не представляет. Наличие у ребенка в возрасте 6-18 месяцев данных, свидетельствующих о рахите и симптомов повышенной нервно-мышечной возбудимости делает его легким. Типичный приступ ларингоспазма почти всегда позволяет считать его бесспорным. Данные ЭКГ указывают на гипокальциемию (удлинение интервала Q — Т). Наблюдается снижение концентрации ионизированного кальция в сыворотке крови (< 0,9 ммоль/л при норме до 1,4), алкалоз (респираторный или метаболический), реже — снижение общего кальция в сыворотке (< 1,75 ммоль/л при норме 2,5).
Дифференциальный диагноз.

Лечение манифестной спазмофилии начинается со снятия судорог — седуксен (0,1 мл/кг 0,5% р-ра), сульфат магния (0,5 мл/кг 25% р-ра), ГОМК (0,5 мл/кг 20% р-ра) и одновременно внутривенное введение хлорида кальция (0,5 мл/кг 10% р-ра).
Для снятия ларингоспазма создают доминантный очаг возбуждения в мозге путем раздражения слизистой носа (нашатырный спирт), кожи (укол, обливание лица водой), вестибулярного анализатора (встряхивание), изменением положения тела.
После снятия судорог и ларингоспазма, равно как и при скрытой спазмофилии, назначаются препараты кальция (хлорид кальция, глюконат кальция) и проведение противорахитической терапии спустя 3-4 дня от начала лечения препаратами кальция; при манифестной спазмофилии препараты витамина Д следует назначать осторожно, по 8000 — 4000 ME два раза в день. С целью борьбы с алкалозом назначают 10% раствор хлорида аммония (по 1 чайной ложке три раза в день).
Диетотерапия. Ребенка, вскармливаемого искусственно, перевести на кормление сцеженным молоком от донора или матери. При невозможности этого надо «максимально ограничить содержание коровьего молока (из-за большого количества фосфатов) и увеличить овощные блюда. При тяжелом состоянии осторожно в течение суток провести чайную диету, которая способствует нарастанию «голодного» ацидоза. Следует максимально ограничить или выполнять очень осторожно все неприятные для ребенка процедуры (осмотр зева, уколы), которые могут вызвать тяжелый приступ ларингоспазма.
Прогноз благоприятен, однако тяжелый приступ ларингоспазма может закончиться летально. В редких случаях причиной смерти может быть остановка сердца. Частые приступы — в дальнейшем задержка психического развития.
БИЛЕТ № 5
Основные клинические проявления спазмофилии, Неотложная помощь при спазмофилии
Различают две клинические формы спазмофилии — явное (манифестную) и латентную (скрытую)
Явная спазмофилия может проявляться ларингоспазмом, карпопедальним спазмом и эклампсией. Последняя является наиболее тяжелой формой забо левания, что проявляется приступом клонико-тонических судорог. Приступ начинается с посмел икування мимических мышц, после чего возникают судороги конечностей, ригидность мышц затылка и общие судороги. При этом может развиваться расстройство дыхания, появляется пена на губах, непроизвольное сечовидиле ния и дефекация. Продолжительность приступа — от нескольких минут до нескольких часов. В этот период может наступить остановка сердца и дыханияхання.
Последняя является наиболее тяжелой формой забо левания, что проявляется приступом клонико-тонических судорог. Приступ начинается с посмел икування мимических мышц, после чего возникают судороги конечностей, ригидность мышц затылка и общие судороги. При этом может развиваться расстройство дыхания, появляется пена на губах, непроизвольное сечовидиле ния и дефекация. Продолжительность приступа — от нескольких минут до нескольких часов. В этот период может наступить остановка сердца и дыханияхання.
Латентная спазмофилия сопровождается беспокойством ребенка, периодическим тремором подбородка и конечностей, непродолжительным подергиванием отдельных групп мышц, положительными симптомами. Хвостека,. Труссо,. Люст
Неотложная помощь при спазмофилии
Проведение неотложных мер необходимо при общих клонико-тонических судорогах, ларингоспазме и обморочные с нарушением дыхания. При остановке дыхания проводят искусственное дыхание методом «изо рта до н носа», оксигенотерапию для устранения гипоксии (желательно масочный ингаляция 40% кислорода). Для снятия судорог вводят противосудорожные препараты: 0,5% раствор седуксена внутримышечно детям в возрасте 6 ~ -12 мес — по 0,5-0,7 мл, старше — по 0,8-1 мл или 20% раствор гаммаоксимаслянои кислоты (ГОМК) из расчета 100 мг на 1 кг массы тела (0,5 мл на 1 кг массы тела) ово, ректально. В тяжелых случаях судом оба препарата можно применять одновременно. После срочного определения уровня кальция в крови вводят 10% раствор кальция хлорида или глюконата детям в возрасте в-12 мес — по 0,5 — 1 мл, в возрасте 1-2 лет-1-1,5 м,5 мл.
Вопросы для самоконтроля
1. Нормальный уровень кальция и фосфора в крови
2 суточные потребность ребенка в витамине D
3 Функции витамина D, паратгормона, кальцитонина
4. Изменения, происходящие в организме при недостаточности витамина D
5. Классификация рахита
6. Динамика уровней кальция и фосфора в разные периоды рахита
7 лечебных и профилактические дозы витамина D
8. Содержание кальция в крови при гипервитаминозе D
Содержание кальция в крови при гипервитаминозе D
9. Изменения уровня фосфора при гипервитаминозе D
10. Статьи реакции. Сулковича
11. Изменения на рентгенограмме при рахите и гипервитаминозе D
12. Классификация гипервитаминоза D
13. Лечение гипервитаминоза D
Тесты
1. Что из приведенного характерно для начального периода рахита?
A. О-и. Х-образные искривления конечностей
Б. Повышение температуры тела
B. Повышенная потливость, беспокойство
Г. Стойка гипокальциемия, гипофосфатемия
2. Какой принцип назначения витамина D для постнатальной профилактики рахита?
A. Доза витамина D — по 400-500. МЕ в сутки
Б. Прекращение введение витамина D в летние месяцы
B. Учет содержания витамина D в смесях, которые потребляет ребенок
Г. Назначение витамина D с 3-4-й недели жизни
Д. Все перечисленное
3. Какая лечебная доза витамина D в сутки?
A 2000-5000. МЕ
Б 10 000-12 000. МЕ
B 9000-10 000. МЕ
Г 7000-8000. МЕ
Д 500-1000. МЕ
4. Какие препараты способствуют нарушению кальций-фосфорного обмена?
A. Десенсибилизирующие
Б. Противосудорожные
B. Антибиотики
Г. Сульфаниламидные
Д. Все перечисленное
5. Что является ошибкой в ??лечении рахита?
A. Лечебная доза витамина D 2000-5000. МЕ в сутки
Б. Лечебная доза витамина D10 000-20 000. МЕ в сутки
B. Длительность назначения витамина D. ЗО-40 дней
Г. Замена лечебной дозы на профилактическую после достижения клинического эффекта
Д. Рациональная диета
6. Что свидетельствует о III степень тяжести рахита?
A. Беспокойство, нарушение сна
Б. Повышенная потливость
B. Угасание условных рефлексов
Г. Тахикардия, функциональный шум
Д. Облысение затылка
7. Какой признак характерна для подострого течения рахита?
A краниотабес
Б. Преобладание размягчение костей
B. Преобладание остеоидной гиперплазии
Преобладание остеоидной гиперплазии
Г. Наличие выраженной гипокальциемии
8. Когда чаще всего возникают приступы судорог при спазмофилии?
A. Весной
Б. Летом
B. Осенью
Г. Зимой
9. Какое содержание кальция в сыворотке крови при гипервитаминозе D?
A. Гиперкальциемия (уровень кальция более 2,89 ммоль / л)
Б. В пределах физиологических колебаний
B. Ппокальциемия (уровень кальция ниже чем 2,3 ммоль / л)
10. Какова реакция. Сулковича при гипервитаминозе D?
A. Отрицательная
Б. Слабо позитивная
B. Умеренно или резко повышена
Ответы: 1 -. В, 2 -. Д, 8 -. А, 4 -. Б, 5 -. Б, б -. В, 7 -. В, 8 -. А, 9 -. А, 10 -. В
Задачи
1 мальчик, 9 мес, доставлен машиной скорой медицинской помощи (с жалобами матери на судороги) с обморочные и повышением температуры тела до 37,2 °. С. Заболел 30 мин назад, когда после плача появления илися подергивания мышц лица, далее судороги быстро распространились на конечности, возник цианоз. Из анамнеза известно, что ребенок родился от первой физиологической беременности, первых нормальных родах бытовые вые условия жизни неудовлетворительные. При осмотре: кожа бледная, выраженные лобные и теменные бугры, зубов нет, нижняя апертура грудной клетки расширена, пальпируются реберные четки. Сердце и легкие без особливос тей. Живот мягкий, печень выступает из-под края реберной дуги на 3 см. Рефлексы. Кернига и. Брудзинского отрицательные. Какой диагноз вы выберете оберете?
A спазмофилии
Б. Эпилепсия
B. Менингит
Г гипертермические судороги
Д. Врожденный порок сердца
2. Ребенок, 3 мес, выкармливается коровьим молоком. Мать жалуется на беспокойство, нарушение сна, повышенную потливость. При осмотре: общее состояние нарушено мало, привлекает внимание бледность, облысение по отилици, она плоская, асимметричная, незначительное размягчение костей черепа, на ребрах являются четки в небольшом количестве. Органы и системы — в пределах возрастных особенностей. Какое лечение необходимо назначитьчити?
Какое лечение необходимо назначитьчити?
A. Витамин D по 400-600. МЕ в сутки
Б. Препараты кальция в возрастной дозе
B. Витамин D по 4000-10 000. МЕ в сутки
Г. Кальцитриол по 1-2 мкг в сутки
Д. Витамин D 2000-4000. МЕ в сутки
3. Мать жалуется на отсутствие зубов и деформацию нижних конечностей у ребенка, 8 мес. Ребенок родился с массой тела 3000 г, здоровой, от рождения находится на искусственном вскармливании, профилактику р рахита не получала. При осмотре: общее состояние не нарушено, кожа бледная, зубов нет, большой родничок имеет размер 3 х 3 см, нижняя апертура грудной клетки расширена, пальпируются реберные четки. Спос теригаеться. О-образное искривление нижних конечностей. Со стороны сердца выслушивается ослабление тонов, функциональный систолический шум. Какой. Ваш диагнозагноз?
A. Рахит
Б. Врожденная ломкость костей
B. Гипотиреоз
Г хондродистрофия
Д. Витамин D-зависимый рахит
4 ребенка, 2 мес, родилась в октябре с массой тела 3000 г, находится на естественном вскармливании. Сейчас масса тела составляет 4400 г, нервно-психическое развитие соответствует возрасту. При осмотре: кожа чистая а розовая; органы и системы — без изменений. Какую профилактику рахита следует назначить этому ребенкуині?
А. Витамин D по 500. МЕ в сутки
Б. Витамин D по 2000. МЕ в сутки
В. Желток куриного яйца
Г. Аскорбиновая кислота по 30 мг 3 раза в сутки
Д. Кальция глюконат по 400-500 мг
5. Ребенок, 8 мес, находится на искусственном вскармливании коровьим молоком. После крика возник цианоз, экзофтальм, ребенок покрылся липким потом, нападение закончился глубоким шумным вдохом. При осмотре: кож ра бледная, выраженные лобные бугры, зубов нет, на ребрах четки,. О-образное искривление нижних конечностей. Со стороны сердца выслушивается функциональный систолический шум; легкие без особенностей. Живот мягкий, пе чинка выступает из-под края реберной дуги на 3 см. Какую неотложную помощь необходимо назначить ребенкуитині?
A. Вынести на свежий воздух, подразнить корень языка
Вынести на свежий воздух, подразнить корень языка
Б. Кальцитонин по 100. ЕД внутримышечно
B. Преднизолон из расчета 1 мг на 1 кг массы тела внутримышечно
Г. Натрия оксибутират (ГОМК) по 50-100 мг на 1 кг массы тела в 20% растворе внутримышечно
Д. Витамин. Б по 4000. МЕ внутрь
ОТВЕТЫ: ??1 -. А, 2 -. Д 3 -. А, 4 -. А, б -. А
Спазмофилия у детей: симптомы, причины, лечение
Записаться к врачу Вызов педиатра на домСпазмофилия у детей относится к заболеваниям раннего возраста и характеризуется нарушениями обмена минеральных веществ, наличием склонности к судорогам и спастикам, чрезмерной нервно-мышечной возбудимостью. Данный диагноз ставится не всем деткам, а только тем, которые склонны к развитию рахита. В группу риска заболеваемости относятся малыши в возрасте от 5 месяцев до 2 лет, потому что это возраст риска появления рахита. Не любое судорожное состояние является спазмофилией у детей. Центральное место занимает природа его происхождения – нарушения минерального обмена в организме малыша.
Даже при наличии рахита заболевание проявляется не так часто. Однако в случае наличия болезни родителям крохи необходимо научиться оказывать помощь при спастических приступах. Наличие спазмофилии у ребенка сказывается на возбудимости нервной системы и ее развитии, вызывая отставание умственного развития и развитии интеллекта. Спазмофилия сохраняется у ребенка длительное время. Родители малыша с тяжелой формы болезни должны быть внимательны к слабому дыханию, ведь может произойти приступ удушья. Спазмофилия у детей достигает своего пика в раннее весеннее время, раздражителями для начала спастического приступа является повышение температуры, длительный плач, расстройство пищеварения.
Причины
Причина спазмофилии у детей кроется в наличии рахита. Всем известно, что недостаток витамина Д приводит к рахиту. Вследствие чего у детей нарушается обмен минералов кальция и фосфора. В связи с излишними потерями фосфора и недостатком кальция у малышей в крови снижается количество ионизированного кальция. Из-за снижения содержания кальция в спинномозговом пространстве в организме возрастает количество калия, а излишки фосфора оседают в почках, которые не справляются с его выведением из организма. В весеннее время под воздействием солнечных лучей на кожу малыша организм перенасыщается витамином Д, которое приводит к дисбалансу минералов и становится причиной спазмофилии у детей обостренной формы.
В связи с излишними потерями фосфора и недостатком кальция у малышей в крови снижается количество ионизированного кальция. Из-за снижения содержания кальция в спинномозговом пространстве в организме возрастает количество калия, а излишки фосфора оседают в почках, которые не справляются с его выведением из организма. В весеннее время под воздействием солнечных лучей на кожу малыша организм перенасыщается витамином Д, которое приводит к дисбалансу минералов и становится причиной спазмофилии у детей обостренной формы.
Таким образом, причины спазмофилии у детей следующие:
- нехватка витамина Д с нарушением обмена кальция, фосфора, магния, натрия и калия;
- избыток витаминов Д2 и Д3;
- наличие рахита средней и тяжелой формы.
Симптоматика и характерные признаки
Спазмофилия у детей бывает двух видов – пассивная и явная. Заболевание начинается в латентной форме, которая может длиться долгое время. Только под воздействием провоцирующего фактора пассивная форма переходит в явную и начинаются приступы спастики.
Скрытая форма
Выявить наличие симптомов спазмофилии у детей латентной формы практически невозможно. Единственным способом выступает проведение специального исследования – механических и кожно-гальванических проб. Симптомы спазмофилии у детей скрытой формы схожи с рахитом – нарушение сна, повышенная потливость, чрезмерная тревожность и пугливость, а анализы крови показывают недостаток кальция и витамина Д.
Манифестная форма
Самым частым симптомом спазмофилии у детей явной формы является кратковременный ларингоспазм, то есть непроизвольное сокращение мышц в гортани. Появление ларингоспазма очень сильно пугает малыша:
- кожные покровы синеют;
- резкая потливость;
- глаза выпучиваются.
Ларингоспазм легкой формы сопровождается слабым дыханием, свистящим хрипом и бледностью. Тяжелая форма приступа сопровождается посинением, перехватыванием дыхания, холодным потом, потерей сознания на короткий срок. Спустя пару минут ребенок совершает глубокий вдох, начинает шумно дышать, успокаивается и засыпает. Повторение приступов в течение дня бывает до нескольких раз.
Спустя пару минут ребенок совершает глубокий вдох, начинает шумно дышать, успокаивается и засыпает. Повторение приступов в течение дня бывает до нескольких раз.
Еще одним симптомом является карпопедальный спазм, длящийся от нескольких часов до пары дней. В это время у малыша происходит судорожное сокращение стоп, кистей рук и мышц лица. Также может наблюдаться бронхоспазм или спазм непроизвольной мускулатуры. При первом ребенок может потерять дыхание, при втором происходит непроизвольное мочеиспускание и прочее. Самым страшным проявлением является общий судорожный синдром. Во время приступа, длящегося около получаса, происходит спазм мышц лица и всех остальных мышц одновременно, ребенок становится бледным, теряет сознание или впадает в оцепенение и заторможенность. Спазмофилия у детей имеет страшные симптомы, но, несмотря на это крайне редко приводит к смерти.
Диагностика
Диагностика спазмофилии у детей явной формы не вызывает трудностей, для этого достаточно подтвердить наличие рахита анализом крови с рентгенографией и наличие судорожных приступов или кратковременной потери сознания.
Диагностика латентной формы производится специальными тестами. Готовность мышц к судорогам показывают следующие тесты:
- симптом Труссо – через несколько минут после сдавливания плечевого нервного узла кисть руки начинает сокращаться по виду судорог;
- симптом Хвостека – легкие постукивания по стыку скуловой дуги и уголка рта приводят к сокращениям мышц лица – века, носа и рта;
- симптом Люста – поколачивание малой берцовой кости вызывает отведение стопы в сторону и сгибание подошвы;
- симптом Эрба – раздражение гальваническим током малой силы;
- феномен Маслова – внезапный укол приводит к кратковременной остановке дыхания;
- пропускание тока слабого напряжения через срединный нерв локтевого сгиба.
Диагностика заболевания проводится педиатром или детским неврологом. Результаты положительного отклика на тот или иной тест должны подтверждаться результатами клинических исследований:
Результаты положительного отклика на тот или иной тест должны подтверждаться результатами клинических исследований:
- биохимия крови на концентрацию кальция и фосфора;
- КОС-анализ для установления кислотно-щелочного баланса крови;
- рентгенография длинных костей.
Основной задачей доктора является разграничение спазмофилии от других схожих заболеваний – коклюша, эпилепсии, истинного судорожного синдрома, ложного крупа, врожденного стридора и прочих.
Обращение в клинику
При малейших подозрениях на спазмофилию у ребенка надо обращаться к педиатру, чтобы поделиться своими наблюдениями. Наличие приступов судорог или потери сознания является показанием к наблюдениям специалистов. Лечение спазмофилии у детей проводиться только под постоянным наблюдением врачей.
В АО «Медицина» (клиника академика Ройтберга) ведут прием высококвалифицированные педиатры и детские неврологи. Они проведут визуальный осмотр маленького пациента, побеседуют с ним, назначат необходимые анализы и обследования и установят или опровергнут диагноз.
Неотложная помощь
При спазмофилии у детей симптомы и лечение неразрывно связаны между собой. Так при появлении ларингоспазма родители срочно должны побрызгать в лицо ребенку холодной водой и обеспечить приток свежего воздуха, открыв все форточки и окна в помещении, где находится малыш. Для восстановления дыхания нужно встряхнуть или похлопать ребенка по ягодицам. В крайних случаях, когда простые меры оказались бездейственными, необходимо сделать искусственное дыхание и прямой массаж сердца.
При наступлении общего судорожного синдрома эффективной мерой становится срочное введение противосудорожных препаратов, которые необходимо всегда иметь при себе, и срочно вызвать «Скорую помощь» (+7(495)229-00-03), врачам которой необходимо сообщить какой препарат вы ввели малышу внутримышечно самостоятельно.
Родители должны строго следовать простому и четкому алгоритму действий в случае наступления судорожного приступа:
- укладывать ребенка необходимо на бок, при этом верхняя часть тела приподнята по отношению к нижней;
- обеспечение притока свежего воздуха;
- вызов «Скорой помощи»;
- внутримышечное введение противосудорожного препарата, наименование и дозировку которого должен определить врач;
- не давать до приезда бригады скорой помощи никаких посторонних медикаментов.

Лечение
Лечение спазмофилии у детей является обязательным. Надеяться, что симптомы пройдут сами собой, не стоит, так как с возрастом они прекратятся, но последствия останутся и предсказать какими они будут невозможно. Заболевание обязательно должно быть под контролем специалистов.
Спазмофилия у детей симптомы и лечение требуют оказания неотложной и даже реанимационной помощи, поэтому родители должны быть к этому готовы, например, ларингоспазм или эклампсия вызывают состояния, требующие реанимационных действий.
Если приступ купирован, то родители не должны отказываться от госпитализации, она займет не более суток и необходима для наблюдения на случай повторения приступа.
Лечение спазмофилии у детей, как правило, заключается в коррекции рациона питания. Ребенку нельзя давать коровье или козье молоко, лучше заменить его на грудное молоко матери или адаптированные смеси молочного содержания. Обязателен прием витамина Д.
Первые 12 часов после приступа ребенка нельзя кормить, можно поить только водой. Далее кормление возобновляется. При спазмофилии у детей клинические рекомендации по диете после года носят повышенное содержание углеводов на основе овощных и фруктовых пюре, каш, чая с сухариками и прочего. По результатам анализа крови назначается прием препаратов кальция. Детки с таким заболеванием обязательно должны гулять на свежем воздухе, а также им необходим укрепляющий массаж.
В случае явной формы спазмофилии у детей клинические рекомендации сохраняются с добавлением приема противосудорожных препаратов, выписываемых по рецепту. При приеме лекарственных препаратов данной группы необходимо строго соблюдать назначения лечащего врача. Курс приема противосудорожных препаратов довольно длительный. Наличие спазмофилии у ребенка – это не приговор. От болезни не остается и следа, после того как проходит рахит и восстанавливается баланс кальция и фосфора в организме ребенка. Это происходит, как правило, в возрасте двух с половиной или трех лет, однако если у вас наступление этого момента затянулось не стоит переживать. Безусловно, случаи летального исхода при спазмофилии скорее исключение из правил, чем реальная угроза, но и этой ничтожно малой вероятностью пренебрегать не стоит.
Безусловно, случаи летального исхода при спазмофилии скорее исключение из правил, чем реальная угроза, но и этой ничтожно малой вероятностью пренебрегать не стоит.
Профилактика заболевания
Основа профилактики спазмофилии у детей – это профилактика детского рахита. Профилактические меры в первую очередь основаны на необходимости грудного вскармливания, а в случаях отсутствия такой возможности подборе адаптированной молочной смеси.
Не стоит игнорировать профилактический прием витамина Д:
- детям, родившимся поздней осенью или зимой;
- детям, проживающим в местах с небольшим количеством солнечного света, рекомендован масляный или водный раствор в зимнее и осеннее время года.
Для естественной выработки витамина Д рекомендованы прогулки на свежем воздухе. Профилактика спазмофилии у детей первого года жизни включает проведение массажа, процедур закаливания, водных процедур и иных мер по укреплению иммунитета. Важно не пропустить начальные признаки развивающегося рахита.
При наличии диагноза «Рахит» родители должны быть крайне бдительны и попытаться выявить скрытую форму спазмофилии. В случае удачи это позволит скорректировать рацион питания ребенка и предотвратить переход заболевания в явную форму. В случае наступления манифестной формы заболевания профилактические меры направлены на предотвращение повторных приступов, для этого важно соблюдать все рекомендации врача и принимать выписанные лекарства.
Также при наличии рахита важное значение имеет контроль содержания кальция и фосфора в организме и своевременная коррекция их концентрации. Проведение противосудорожной терапии должно сохраняться на срок до полугода от последнего приступа.
Как записаться к врачу
Чтобы вызвать педиатра на дом или посетить его в клинике, необходимо вы можете позвонить по номеру телефона +7 (495) 995-00-33. Также записаться на прием можно с помощью специальной онлайн-формы на сайте. Наша клиника расположена в ЦАО в районе станции метро Маяковская: Москва 2-й Тверской-Ямской переулок д. 10.
10.
Статьи
20 Окт 2020
Анорексия у подростковВ современном обществе анорексия стала одной из глобальных проблем среди подростков, особенно среди девочек. По мнению экспертов, легкая форма расстройства имее…
15 Апр 2020
Коронавирус у детей2020 год ознаменовался пандемией нового коронавируса SARS-CoV-2. Свое шествие по планете он начал с рыбного рынка в китайском городе Ухань в конце ноября 2019 года, охватив за неск…
13 Мар 2020
Энтерит у детейВоспаление, протекающее в тонкой кишке, называется энтеритом у детей.
12 Мар 2020
Глаукома у детей: причины, методы леченияГлаукома у детей – это целая группа болезней глаза, характерными особенностями которой являются повышение внутриглазного давления и дефекты зрения, развивающиеся на фоне данного…
Услуги
Диспансеризация
Спазмофилия | Неотложная помощь в педиатрии — справочник
Страница 39 из 52
Спазмофилия (рахитогенная тетания) наблюдается, чаще в возрасте от 4 мес до 1 года и реже до 2 лет в зимне-весенний период.
Судорожная готовность, проявляющаяся повышенной нервно- мышечной возбудимостью и склонностью к общим или местным тоническим или клоническим судорогам, связана с нарушением кальциевого и фосфорного обмена, снижением содержания ионизированного кальция крови и недостаточностью гормонов паращитовидных желез, возможно и кальциотонина.
Спазмофилия бывает скрытой и явной. Скрытая спазмофилия легко переходит в явную при провоцирующих моментах: гипертермии, инфекционных заболеваниях, диспепсиях, избытке коровьего молока в рационе, горчичных ваннах и обертываниях, резком возбуждении. Последние выступают как факторы, раздражающие вегетативную нервную систему, и создают предрасположенность к алкалозу, способствуют мобилизации фосфора, уменьшению количества кальция в сыворотке крови и переходу скрытой спазмофилии в явную.
Явная спазмофилия может проявляться в виде ларингоспазма, эклампсических судорог и тетании.
Ларингоспазм (судорога голосовой щели) выражается в громком, звучном, стонущем, иногда каркающем, захлебывающемся звуке при любом возбуждении, испуге, плаче ребенка. После безуспешных попыток сделать вдох может внезапно наступить остановка дыхания. Резкая бледность, цианоз губ, испуганный взгляд, двигательное беспокойство или застывание с запрокинутой головой, напряжение всего тела и выпячивание большого родничка у грудных детей указывают на тяжелое течение синдрома. В конце приступа ребенок делает несколько поверхностных вдохов — свистящих в связи с прохождением воздуха через суженную еще щель, а затем восстанавливается нормальное дыхание. Такие приступы могут быть единичными, но могут повторяться до 20 раз в сутки, нередко сопровождаясь карпопедальным спазмом, который также может длиться часами, а то и сутками.
Как первый симптом спазмофилии (при незначительных катаральных явлениях в дыхательных путях и нормальной температуре) наблюдаются внезапная одышка с раздуванием крыльев носа и цианозом, спастический звонкий кашель, затрудненный, с кряхтеньем выдох. Отмечается вздутие легких, выслушиваются участки с бронхиальным дыханием и хрипами как следствие спастического сокращения бронхиальных мышц.
Неотложная помощь.
- Ребенку необходимо открыть шпателем рот для облегчения вдоха, вытянуть язык; в случаях тяжелого и длительного приступа ларингоспазма и остановки дыхания показано искусственное дыхание с оксигенотерапией.

- Для купирования судорог после обязательной очистительной клизмы используется 2% раствор хлоралгидрата (на клизму от 20 до 35—40 мл), а также внутримышечно вводится 25% раствор сернокислой магнезии в дозе 0,2 мл на 1 кг.
- При всех формах тетании рекомендуется применение солей кальция. При явной форме тетании внутривенно вводят глюконат или хлорид кальция (10% раствор) из расчета 1,0—1,5 мл на 1 кг веса в сутки (лучше после забора крови на кальций и фосфор). С улучшением состояния ребенка следует внутрь применять хлорид кальция (10% раствор) по 1 чайной ложке 4—6 раз в сутки. Эта соль легко диссоциирует в присутствии соляной кислоты, легко усваивается, уменьшает алкалоз и способствует ионизации кальция в межклеточной жидкости.
- После проведенных манипуляций ребенку обеспечивают полный покой; ограничивают коровье молоко в первые сутки (затем желательно давать молоко, подкисленное соляной или лимонной кислотой). Через 3—5 дней после купирования приступа судорог при выравнивании уровня кальция в крови показано назначение витамина D. Последний усиливает резорбцию кальция из кишечника и повышает уровень его в сыворотке крови. Лучшей будет резорбция кальция, если одновременно использовать нитратную смесь (лимонная кислота и лимоннокислый натрий в соотношении 2:1) в 10% растворе по 5,0 мл 3—4 раза в день в течение 7—10 дней.
- Нередко гипокальциемия после назначения витамина D в ударной дозе может нарасти и вызвать приступ судорог в связи с усиленным отложением фосфатов кальция в костях. В таких случаях применение паратиреоидина в дозе 20 ед. I—2 раза в ближайшие дни дает заметный эффект, но требует постоянного контроля над уровнем кальция крови, так как гиперкальциемия значительно опаснее гипокальциемии.
Спазмофилия у детей: неотложная помощь родителей
Нередко у малышей можно наблюдать спазмы и судороги, которые доставляют взрослым и деткам много неудобств. При проявлениях спазмов ребенку требуется неотложная помощь. Как вести себя взрослым в подобной ситуации?
Как вести себя взрослым в подобной ситуации?
Симптомы
Спазмофилия у детей, или тетания это болезнь, при которой мышцы и нервы находятся в состоянии повышенной возбудимости, в результате чего происходят судороги мышц лица, конечностей, гортани.
Спазмофилия возникает в результате нехватки витаминаD. Он в свою очередь провоцируется нарушением обмена кальция и фосфора в организме. Именно поэтому болезнь часто сопровождает рахит.
Спазмофилия достаточно опасна для развития ребенка. Если своевременно не оказать неотложную помощь и не насытить детский организм солями кальция и фосфора, заболевание перерастет в судороги. Чаще всего они локализируются в гортани, сужая голосовую щель. Если это случается, ребенок может застыть на 3-4 секунд с приоткрытым ртом, вместо речи или крика из его гортани будет издаваться стон.
Самыми опасными считаются такие симптомы, как судороги бронхов и грудной клетки. Они способны привести к задержке дыхания. Менее опасными признаны спазмы конечностей или мышц челюсти. Судороги могут продолжаться от нескольких секунд до нескольких суток.
Выделяют несколько видов спазмофилии:
Латексная. Судороги локализуются в руках и ногах. Если слегка постучать ребенку по щеке, произойдет сокращение мышц лица.
Ларингоспазм. Это состояние, при котором судороги поражают мышцы гортани. Ребенку тяжело дышать, кажется, что не хватает воздуха, при вдохе раздаются хрипы. В тяжелых случаях гортань может полностью перекрываться – кожа окрашивается в синюшный цвет, выступает холодный пот, ребенок теряет сознание. Как только спазм проходит, раздается свистящий выдох, больной чувствует себя обессиленным.
Корпопедальная. В период приступа напряжено все тело больного. Ноги согнуты, сжаты между собой, руки прижимаются к телу. Приступ недолгий, длится всего несколько секунд. Когда судорога проходит, может наблюдаться отек конечностей.
Эклампсия. Больной теряет сознание, давление резко повышается, состояние может завершиться параличом.
 Симптомы этой формы заболевания наиболее опасны, поскольку в любой момент может остановиться дыхание и работа сердца. Вызванная неотложная медицинская помощь не всегда справляется со своими задачами в случае эклампсии.
Симптомы этой формы заболевания наиболее опасны, поскольку в любой момент может остановиться дыхание и работа сердца. Вызванная неотложная медицинская помощь не всегда справляется со своими задачами в случае эклампсии.
Как помочь?
Неотложная помощь взрослого будет заключаться в таких мероприятиях:
ребенка укладываем на твердую поверхность и открываем окна, чтобы в комнату пошел свежий воздух;
расстегнуть одежду, если она слишком узкая;
регулярно менять положение больного, встряхивать тело;
дать ребенку понюхать нашатырь или сбрызнуть прохладной водой;
если произошла потеря сознания, вызвать скорую помощь. До приезда врачей выполнять искусственное дыхание в рот или в нос.
Если в состоянии больного не произошли улучшения, неотложная медицинская помощь обязательно должна быть вызвана присутствующими рядом взрослыми. Когда врачи прибудут на место, их неотложная помощь должна состоять во внутривенном введении 10% раствора глюконата кальция, чтобы восполнить недостаток этого минерала в организме. Для реабилитации достаточно будет 3-5 мл. Параллельно отслеживается сердечный ритм.
Если эта неотложная помощь не приносит результатов, дыхание отсутствует, необходимо произвести интубацию трахеи. Остановка сердца требует непрямого массажа.
Прогноз течения заболевания зависит от того, насколько своевременно и грамотно была оказана неотложная помощь. Однако лучше всего предупредить симптомы спазмофилии, проводя регулярную профилактику и пополняя рацион малыша продуктами, богатыми кальцием и фосфором.
Если диагноз подтверждается, необходима неотложная перемена образа жизни малыша. В течение полудня следует отказаться от любой еды и жидкости. Затем назначается диета с углеводами и введение внутрь 10% раствора хлорида аммония. Родители должны обеспечить ребенку полноценный уход, сбалансированное питание, прием витаминно-минеральных комплексов, а также беречь его от простудных и вирусных заболеваний.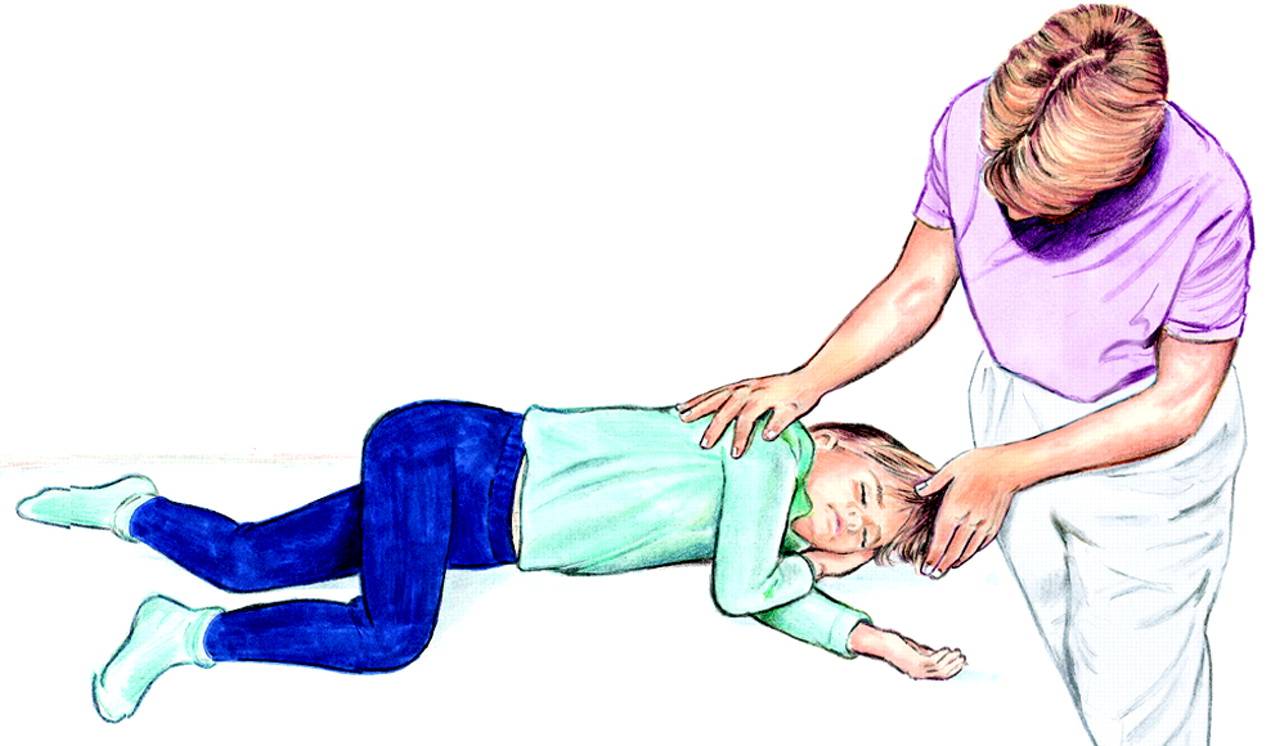
Вовремя предпринятые меры и неотложная помощь помогут не только устранить симптомы, но и предотвратить дальнейшие приступы, начав лечение заболевания. Не стоит бояться обращаться за помощью к медикам: это сохранит жизнь вашему малышу.
Ларингоспазм. Симптомы, первая помощь
Ларингоспазм — одна из форм явной спазмофилии.Спазмофилия — заболевание детей преимущественно раннего возраста, характеризующееся склонностью к судорогам и повышенной нервно-мышечной возбудимости вследствие снижения уровня кальция в организме. Спазмофилия всегда связана с рахитом.
Симптомы ларингоспазма
Ларингоспазм — спазм голосовой щели. Чаще всего он возникает при плаче, крике, испуге ребенка. Проявляется звучным или хриплым вдохом и остановкой дыхания на несколько секунд: в этот момент ребенок сначала бледнеет, потом у него появляется цианоз, он теряет сознание. Приступ заканчивается глубоким звучным вдохом, похожим на петушиный крик, после которого ребенок почти всегда плачет, но уже через несколько минут приходит в нормальное состояние и часто засыпает.При наиболее тяжёлых случаях возможна смерть в результате внезапной остановке сердца.
Первая помощь при ларингоспазме
- Уложить ребёнка на ровную твёрдую поверхность, поскольку возможна остановка сердца, требующая реанимационных мероприятий
- Расстегнуть стесняющую одежду для облегчения экскурсии лёгких
- Обеспечить доступ свежего воздуха, так так как в при ларингоспазме развивается кислородная недостаточность
- Также необходимо создать спокойную обстановку, поскольку даже незначительный раздражитель может спровоцировать повторный приступ
- Лицо и тело ребёнка взбрызнуть холодной водой, или вызвать раздражение слизистой оболочки носа при помощи ватного жгутика, либо же подуть в нос, поднести нашатырный спирт или шпателем нажать на корень языка. Вышеуказанными действиями мы снимаем спазм рефлекторными методами.

- Обязательно ввести внутривенно глюконат кальция в дозировке 1 мл на год жизни, поскольку причиной спазмофилии является гипокальцинемия. В особо тяжёлых случаях применяют единственный в мире деполяризующий миорелаксант сукцинилхолин
- При отсутствии эффекта провести интубацию или трахеотомию для обеспечения проходимости дыхательных путей
- При остановке сердца проводятся реанимационные мероприятия: непрямой массаж сердца и так далее
- Учитывая что в результате ларингоспазма развивается гипоксия после восстановления дыхания необходимо провести кислородотерапию
Читайте также
Судорожный синдром у детей. Неотложная помощь на догоспитальном этапе Текст научной статьи по специальности «Клиническая медицина»
УДК 616.083. 98.036
Л.П. ШКУРЕНКОВА, З. САИДА, М. РЫСПАНОВА
Кафедра скорой и неотложной медицинской помощи Казахский Национальный медицинский университет ГККП «ССМП»
СУДОРОЖНЫЙ СИНДРОМ У ДЕТЕЙ. НЕОТЛОЖНАЯ ПОМОЩЬ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ
Актуальность данной проблемы не вызывает сомнений, так как судороги являются тяжелой непредсказуемой реакцией на внешние и внутренние раздражители и требуют незамедлительной помощи.
В статье представлен анализ 4277 карт вызовов скорой и неотложной помощи по материалам 3й подстанции г. Алматы за 2012 год с диагнозом «судороги», из них детей было 855.
Причиной судорог у взрослого населения в более половины случаев была эпилепсия, у детей, кроме эпилепсии, причинами судорог были:
1. Инфекционные заболевания
2. Метаболические заболевания
3. Гипоксические заболевания
Гипоксические заболевания
4. Структурные заболевания.
В статье представлена клиника и неотложная помощь при различных заболеваниях, осложненных судорожным синдромом.
Актуальность. По данным станции СНМП №3 в г. Алматы за 2012 год всего вызовов по поводу судорог было 4277. Из них 54% (2310) от вех вызовов — на первом местеэпилептические судороги, на втором месте — 23% (984) — судороги неуточненной этиологии. Эпилепсии — проблема сложная и многогранная. Многие теоретические аспекты этой болезни и на сегодняшний день остаются загадкой. В то же время четко разработаны методы медикаментозного лечения, имеется большое количество достаточно эффективных препаратов, которые позволяют добиться контроля над припадками в 70— 75% случаев(прекращение или существенное уменьшение их частоты). Определение и классификация.
Судороги — внезапные непроизвольные приступы клонико-тонических сокращений скелетных мышц, сопровождающиеся, как правило, потерей сознания. По характеру мышечного сокращения судороги классифицируются на клонические, тонические и смешанные. Клонические судороги — кратковременные сокращения и расслабления отдельных групп мышц, следующие друг за другом и приводящие к стереотипным быстрым движениям имеющие различную амплитуду. Тонические судороги -длительные (до 3 мин и более) сокращения мышц, в результате которых создается вынужденное положение туловища и конечностей. При смешанном характере судорог различают их 2 варианта. В случае преобладания в их мышечном сокращении тонического компонента судороги определяются как тонико-клонические, а при выраженном клоническом компоненте — клонико-тонические.
По распространенности судороги подразделяются на локализованные в одной мышце или группе мышц и генерализованные, захватывающие многие мышцы. В зависимости от частоты возникновения судороги подразделяются на эпизодические и постоянные. Последние, в свою очередь, характеризуют как периодические (серийные) и судорожный статус. В связи с различными механизмами развития судорожных пароксизмов различают судорожную реакцию, судорожный синдром и эпилептическую болезнь.
В зависимости от частоты возникновения судороги подразделяются на эпизодические и постоянные. Последние, в свою очередь, характеризуют как периодические (серийные) и судорожный статус. В связи с различными механизмами развития судорожных пароксизмов различают судорожную реакцию, судорожный синдром и эпилептическую болезнь.
www.kaznmu.kz
Судорожная реакциявозникает в ответ на чрезвычайные для данного организма раздражения, вызванные инфекцией, интоксикацией, гипоксий и др., может возникнуть у любого ребенка, однако чаще возникает при повышенной судорожной готовности. Уровень судорожный готовности определяется от степени зрелости нервной системы, возрастных и генетических особенностей. Малая дифференцировка коры большого мозга на фоне преобладания тонуса восходящей ретикулярной фармации, преобладания тонуса паллидарной системы и высокая функциональная активность гиппокампа обуславливают частое возникновение судорожных приступов у детей раннего возраста под влиянием незначительных экзогенных или эндогенных воздействий.
Судорожный синдром возникает, как правило, при активно текущих патологических процессах в нервной системе. В его появлении основное значение имеет приобретенное снижение порога судорожной готовности головного мозга. Таким образом судорожный синдром представляет крайнюю степень центрального возбуждения, выходящую за пределы нормы. Для судорожного синдрома характерна повторяемость пароксизмов. Судороги при эпилепсии чаще возникают на фоне наследственно обусловленного повышения судорожной готовности мозга. Приступы судорог при этом обычно появляются без каких-либо заметных провоцирующих факторов. Причины и патогенез судорог.
1. Инфекционные
• Менингит и менингоэнцефалит;
• Нейротоксикоз на фоне ОРВИ;
• Фебрильные судороги.
2. Метаболические
• Гипогликемические судороги;
• Гипокальциемические судороги.
3. Гипоксические
• Аффективно-респираторные;
• При гипоксическо-ишемической энцефалопатии;
• При выраженной дыхательной недостаточности;
• При выраженной недостаточности кровообращения;
• При коме III любой этиолгии и др.
4. Эпилептические
• Идиопатическая эпилепсия.
5. Структурные
• На фоне различных органических изменениях в ЦНС (опухоли, травмы, аномалии развития и др.)
Для патогенеза судорог прогностически большое значение имеет степень гипоксии, на фоне которой они развиваются и к которой могут приводить, вызывая нарушения дыхания из-за прикуса языка, рвоты, расстройства функции дыхательных мышц. Чем тяжелее гипоксия, тем больше в судорожном припадке преобладает тонический компонент и тем глубже и продолжительней нарушение сознания, сопутствующее судорожному синдрому. Клиническая картина.
Эпилептический приступ обычно начинается с крика ребенка, после которого наступает потеря сознания и судороги. Тоническая фаза длится 10-20 с и проявляется напряжением мышц лица, разгибанием скелетных мышц, тризмом, отклонением глазных яблок вверх и в сторону. Бледность сменяется гиперемией лица, зрачки расширяются и не реагируют на свет, дыхание отсутствует. Тоническая фаза сменяется клонической, длящейся от 30 с до нескольких минут; характеризуется короткими сокращениями различных групп скелетных мышц. В обеих фазах судорожного синдрома может возникнуть прикусывание языка и губ. В дальнейшем судороги урежаются, дыхание восстанавливается, мышцы расслабляются, больной находится в сопоре, рефлексы угнетены, часто возникают мочеиспускание и дефекация. Через 15-30 мин наступает сон или ребенок приходит в себя, не помня произошедшее. Эпилептический статус — состояние, при котором наблюдаются непрерывные повторные припадки, и в период между приступами не наступает полного восстановления сознания, характеризуется нарастанием глубины нарушенного сознания с формированием отека головного мозга и появлением расстройств дыхания и гемодинамики. Неотложная помощь.
Тоническая фаза сменяется клонической, длящейся от 30 с до нескольких минут; характеризуется короткими сокращениями различных групп скелетных мышц. В обеих фазах судорожного синдрома может возникнуть прикусывание языка и губ. В дальнейшем судороги урежаются, дыхание восстанавливается, мышцы расслабляются, больной находится в сопоре, рефлексы угнетены, часто возникают мочеиспускание и дефекация. Через 15-30 мин наступает сон или ребенок приходит в себя, не помня произошедшее. Эпилептический статус — состояние, при котором наблюдаются непрерывные повторные припадки, и в период между приступами не наступает полного восстановления сознания, характеризуется нарастанием глубины нарушенного сознания с формированием отека головного мозга и появлением расстройств дыхания и гемодинамики. Неотложная помощь.
1. Уложить на плоскую поверхность, подложить под голову подушку; голову повернуть набок и обеспечить доступ свежего воздуха.
2. Восстановить проходимость дыхательных путей.
3. Ввести 0.5% р-р седуксена в дозе 0.3 мг/кг в/м или в мышцы дна полости рта
4. При возобновлении судорог или при эпилептическом статусе обеспечить доступ к вене и ввести седуксен 0.5% р-р в той же дозе
5. Ввести 10% р-р сульфата магния из расчета1 мл/год жизни; а детям до года 0.2 мл/кг или 1% р-р лазикса 1-2 мг/кг
6. При отсутствии эффекта ввести 20% р-р оксибутирата натрия (ГОМК) на 10% р-р глюкозы в/в медленно (!) во избежание остановки дыхания.
7. Госпитализация в неврологический стационар, при эпилептическом статусе — в реанимационное отделение
Фебрильные судороги возникают при быстром подъеме температуры тела до 38-39ПС чаще при вирусной, чем при бактериальной инфекции. Характерные признаки фебрильных судорог:
Характерные признаки фебрильных судорог:
• Обычно наблюдаются на высоте температуры и прекращаются вместе с ее падением, продолжаются
ввести 20% р-р глюкозы
р-р в/в
в инфекционное
недлительно — от нескольких секунд до нескольких минут;
• Характерны генерализованные тонико-клоническиеприпадки, сопровождающиеся утратой сознания, реже развиваются односторонние и парциальные, отсутствуют очаговые неврологические нарушения.
Неотложная помощь:
1. Уложить больного, голову повернуть набок, восстановить проходимость дыхательных путей, обеспечить доступ свободного дыхания,
2. Ввести 0.5% р-р седуксена в дозе 0.3 мг/кг в/м или в мышцы дна полости рта
3. При отсутствии эффекта через 15-20 мин введение седуксена повторить
4. При возобновлении судорог оксибутирата натрия на 10% медленно.
5. Жаропонижающая терапия
6. Обязательно госпитализация отделение
Судороги при менингите и энцефалите обычно сопровождают развернутую клиническую картину с менингеальными симптомами, гиперестезией, очаговой симптоматикой, парезами, параличами, расстройствами чувствительности, симптомами поражения черепных нервов.
Аффективно-респираторные судороги — приступы апноетических судорог, возникающих при плаче ребенка. Провоцируются испугом, гневом, сильной болью, радостью, насильственным кормлением ребенка. Во время плача или крика наступает задержка дыхания на вдохе, развиваются цианоз кожных покровов и слизистой рта. Вследствие развивающейся гипоксии возможна кратковременная утрата сознания, тонические или клонико-тонические судороги. Неотложная помощь:
Провоцируются испугом, гневом, сильной болью, радостью, насильственным кормлением ребенка. Во время плача или крика наступает задержка дыхания на вдохе, развиваются цианоз кожных покровов и слизистой рта. Вследствие развивающейся гипоксии возможна кратковременная утрата сознания, тонические или клонико-тонические судороги. Неотложная помощь:
1. Создать вокруг ребенка спокойную обстановку
2. Принять меры для рефлекторного восстановления дыхания:
• Похлопать по щекам;
• Обрызгать лицо холодной водой;
• Дать подышать парами нашатырного спирта с расстояния 10 см
3. Госпитализация обычно не требуется Гипокальциемические судороги (спазмофилия, тетания) обусловлены снижением концентрации кальция крови до 1.8 ммоль/л и ниже при рахите, гипофункции паращитовидных желез, при заболеваниях сопровождающихся длительной диареей и рвотой, при целиакии. Выделяют явную и скрытую форму.
Явная форма проявляется тоническими судорогами лицевых мышц, мышц кистей и стоп, ларингоспазмом, переходящими в генерализованныетонические судороги с потерей сознания. Симптомы скрытой спазмофилии:
Симптом Хвостека — сокращение мимической мускулатуры в области носа, рта, века при поколачивании молоточком между скуловой дугой и углом рта.
• Симптом Труссо — судорога кисти («рука акушера») при сдавлении сосудистого нервного пучка в области плеча (при наложении жгута)
• Симптом Люста — непроизвольное тыльное сгибание стопы с ротацией ноги кнаружи при поколачивании по малоберцовому нерву (ниже головки малоберцовой кости). урылымды; аурулар.
урылымды; аурулар.
Баптаклиникажэнеш¥Fылкемекжан¥шырасиндромшиеленiстiрiпалFанэртYPлiаурулардаелестеткен.
DIAGNOSIS AND TREATMENT OF CHILDREN FEBRILE SEIZURES AT PREHOSPITAL
Resume: The urgency of this problem is not in doubt, because seizures are severe unexpected reaction to internal and external stimuli and required emergency assistance.
In article submitted analysis of 4277 cards of emergency care based on 3rd substation in Almaty with diagnosis «seizures», of these children was 855.
In adults cause of seizures in more the half was epilepsy, in children, besides epilepsy, were:
1. Infectious disease
2. Metabolic disease
3. Hypoxic disease
4. Structure disease.
The article presents clinical and emergency care in various disease, complicated with seizures.
Симптомы, лечение, формы, причины спазмофилии у детей
Спазмофилия — рахитогенное состояние, которое определяется выраженной гипокальциемией и ее результатом — повышенной судорожной готовностью. Он протекает латентно и только у предрасположенных к этому состоянию детей, например маленьких, недоношенных, разворачивается в бурной клинической картине. Возникновение этого состояния колеблется в пределах 5% детей в возрасте до двух лет.
Спазмофилию и рахит можно рассматривать как две фазы нарушения фосфорно-кальциевого обмена.Другое название спазмофилии — рахитическая тетания, иногда ее считают кальципенической разновидностью рахита. Необходимость адекватной профилактики спазмофилии следует из того, что приступ судорог может привести к асфиксии.
Необходимость адекватной профилактики спазмофилии следует из того, что приступ судорог может привести к асфиксии.
Причины спазмофилии
Связь между спазмофилией и рахитом известна. Для состояния спазмофилии характерна выраженная гипокальциемия. Это состояние парадоксальным образом провоцирует начало лечения рахита «ударными дозами» витамина D.В разгар рахита снизились фосфор, цитраты, ацидоз, уровень кальция чаще нормальный или умеренно сниженный. Как только вводятся препараты витамина D, без коррекции питания ситуация кардинально меняется. Кальций из крови начинает поступать в костную ткань, поступления кальция извне не происходит, развивается гипокальциемия. Особенно резко падает ионизированный кальций.
Существует так называемый порог содержания кальция в крови ребенка, при прохождении которого развивается судорожная активность.У младенца этот порог общего кальция в крови составляет 1,75 ммоль / л, в ионизированной форме — 0,85 ммоль / л.
Одновременно снижается ряд других биохимических показателей. Падает уровень магния, хлорида, натрия. Калий значительно увеличивается, и, как известно, он является биологическим антагонистом кальция.
На снижение функции паращитовидных желез указывает снижение уровня паратироидного гормона в крови (способствует резорбции костной ткани, т. Е. Выведение кальция в кровь, снижает реабсорбцию фосфата в почечных канальцах, что способствует снижению концентрации фосфора. в плазме крови).Повышается концентрация тиреокальцитонина, а он, как известно, тормозит всасывание кальция в тонком кишечнике и способствует его выведению с мочой. Такая гормональная ситуация связана с тем, что витамин D оказывает антагонистическое действие на паращитовидные железы. Гомеостаз кальция и фосфора в плазме крови возможен только при нормальной работе этих маленьких желез. В результате кальций становится еще более зубным, что усугубляет гипокальциемию.
Ацидоз, характерный для течения рахита, сменяется алкалозом.
Результатом этих метаболических особенностей является повышение нервно-мышечной возбудимости и судороги при спазмофилии. Факторы, провоцирующие судороги, высокая температура, рвота от отравления или кишечных заболеваний, детский плач, сильный испуг, возможно общее беспокойство.
Спазмофилия чаще встречается в весенние месяцы, когда уровень солнечной радиации самый высокий. В сочетании с приемом высоких доз препаратов витамина D при недостаточном поступлении кальция также возможно развитие спазмофилии.
Симптомы и признаки спазмофилии
Диагностику спазмофилии следует проводить, если у ребенка наблюдается тремор рук и подбородка, имеется нарушение сна, срыгивание, немотивированная тревога, нарушение функции кишечника, одышка (неравномерное дыхание), на фоне рахита. Вместе с этим потливость, тахикардия, т. Е. Нарушение нормального функционирования вегетативной нервной системы.
Далее развивается скрытая спазмофилия или ее явная форма.У детей в возрасте до года преобладают клонические судороги со спазмофилией, у детей старше года чаще встречаются тонические судороги.
В первой половине жизни ребенка чаще встречается сочетание ларингоспазма с эклампсией, тогда как во второй половине года преобладает клиника карпопедального спазма.
Скрытая спазмофилия встречается гораздо чаще, в большинстве случаев предшествует возникновению явной формы спазмофилии.
При возникновении приступа спазмофилии необходимо как можно скорее оказать неотложную помощь, поскольку длительное пребывание при тетании может привести к плачевным последствиям, таким как поражение высших нервных центров, задержка умственного развития ребенка.Возможен летальный исход, поскольку в состоянии тетании во время приступа находятся мышцы сердца и диафрагмы. Причиной смерти может быть остановка сердечной деятельности или дыхания.
Диагностика спазмофилии заключается, прежде всего, в исследовании биохимического анализа крови, а именно состава и соотношения микроэлементов. Гипокальциемия сочетается с гиперфосфатемией, снижается уровень магния, хлоридов, повышается содержание калия. Несмотря на течение рахита, присутствует алкалоз.Во время диагностики важно учитывать все факторы, влияющие на постановку правильного диагноза. Это возраст ребенка, время года, клинические и рентгенологические симптомы.
Гипокальциемия сочетается с гиперфосфатемией, снижается уровень магния, хлоридов, повышается содержание калия. Несмотря на течение рахита, присутствует алкалоз.Во время диагностики важно учитывать все факторы, влияющие на постановку правильного диагноза. Это возраст ребенка, время года, клинические и рентгенологические симптомы.
Спазмофилию следует отличать от других состояний, сопровождающихся судорожной готовностью. Это такие заболевания, как истинный гипопаратиреоз, фебрильные судороги при постгипоксической энцефалопатии и конституциональных аномалиях, тетания новорожденных, вторичная гипокальциемия при кормлении ребенка коровьим молоком.
Тетания новорожденных отличается от спазмофилии тем, что ее развитие происходит сразу после рождения ребенка. Его причины — внутриутробное угнетение функции паращитовидных желез плода паращитовидным гормоном матери, а также избыток кальция в крови матери.
Вторичная гипокальциемия возникает, когда ребенка внезапно переводят с грудного молока на кормление коровьим молоком. Возможно возникновение вторичной гипокальциемии при рвоте и жидком стуле, хронической почечной недостаточности, при ятрогенной тетании (недостаточное лечение гидрокарбонатом натрия, недостаточное введение препаратов кальция).
Также необходимо дифференцировать приступ ларингоспазма со спазмофилией от стенозирующего ларинготрахеита, при котором стеноз развивается ночью на фоне ОРВИ или аллергии. Ларинготрахеит проявляется лающим кашлем, инспираторной одышкой, часто с повышением температуры тела, афонией.
Приступ эклампсии со спазмофилией необходимо разделить на эпилепсию. Помогает биохимический анализ крови (гипокальциемия, алкалоз), анамнез, по которому можно определить дефекты кормления, ухода, профилактики гиповитаминоза Д, развития рахита.
Формы спазмофилии
Если профилактика спазмофилии была недостаточной, то развивается одна из форм спазмофилии. Выделяют следующие формы: явные и скрытые.
Явная спазмофилия по своим проявлениям подразделяется на: ларингоспазм; эклампсия; карпопедальный спазм.
Скрытая спазмофилия включает следующие симптомы: Lusta; Хвост; Симптом Маслова; симптом Триссо; Симптом Эрба.
Диагноз может звучать так: спазмофилия, явная форма, эклампсия, карпопедальный спазм.Или так: спазмофилия, скрытая форма.
О скрытой спазмофилии можно судить по наличию ряда явлений, указывающих на склонность к возникновению судорог. Явление, описанное Масловым, заключается в том, что у ребенка с высокой судорожной готовностью может возникнуть остановка дыхания в ответ на незначительную инъекцию. Дыхание прекращается и длится несколько секунд. Феномен Тиссо — при сдавливании плечевого нерва в двуглавой мышце в течение трех минут спастическое сокращение пальцев руки приводит их в положение «рука акушера».
Феномен Хвостека — при диагностическом постукивании между скуловой дугой и углом рта сокращаются мышцы носа, рта и века.
Симптом похоти — это движение стопы наружу и ее сгибание с тыльной стороны малоберцового нерва в месте выхода.
Симптом Эрба — когда мышца раздражается гальваническим током 1-2 мА с частотой 5 мА, происходит сокращение мышцы.
Явная спазмофилия проявляется тоническими и тонико-клоническими припадками в виде спазма запястья, эклампсии.
Описать карпопедальный спазм можно как периодически возникающее тоническое сокращение мышц конечностей, преимущественно кистей и стоп. Кисть занимает положение «руки акушера» (безымянный палец и мизинец согнуты, а большой, указательный и средний пальцы разогнуты), пальцы также могут быть согнуты в кулак. Руки опущены и согнуты в локтях. Коленный и тазобедренный суставы в положении сгибания, свод стопы принимает положение подошвенного сгибания.Возможна троица жевательной мускулатуры. Приступ очень болезненный. Состояние может прекратиться только через несколько дней. Приступ, продолжающийся до нескольких дней, осложняется отеком тыла стопы и кисти. При смене ребенка может возникнуть карпопедический спазм, это самый частый провоцирующий фактор.
Эклампсия — наиболее неблагоприятная форма спазмофилии. В приступе судорог задействованы все группы мышц. Начинается подергиванием мимических мышц лица, мышц глаза, угла рта.Затем подергивание распространяется на мышцы конечностей. В процесс вовлекаются дыхательные мышцы, нарушается ритм дыхания. Из-за спазма жевательной мускулатуры у больного начинает появляться пенистая мокрота. Вытекает холодный пот. Не исключено непроизвольное опорожнение кишечника и мочевого пузыря. Кожа лица синеет, сознание затуманивается. Возможна остановка работы дыхательной и сердечной мускулатуры. Продолжительность приступа эклампсии не уступает приступу карпопедального спазма и составляет от нескольких часов до нескольких дней.Возможно возникновение лихорадки.
Ларингоспазм — внезапное сужение голосовой щели при плаче, испуге, тревоге ребенка. Ребенок испуган, ртом воздух ловит. Дыхание затрудняется и становится хриплым. Кожа покрывается холодным потом, становится бледной, синюшной. Приступ заканчивается через несколько секунд шумным дыханием и восстанавливает дыхание, ребенок засыпает. Приступ чаще бывает днем, может повториться не один раз. Обычно заканчивается благоприятно.В тяжелых случаях может развиться асфиксия.
Лечение спазмофилии
При наличии признаков спазмофилии необходимо госпитализировать ребенка. В лечении этого состояния должны участвовать педиатр и детский невролог.
Гипокальциемические спазмы при спазмофилии требуют принятия экстренных мер. Седуксен противосудорожные препараты вводят 0,1 мл / кг внутривенно или внутримышечно (GHB 100 мг / кг) или сульфат магния 0,2 мл / кг. Сульфат магния вводят в виде раствора хлорида кальция или глюконата кальция из расчета 1 миллилитр на килограмм массы тела внутривенно.Перед введением хлорида кальция (глюконата) разведите 5% раствор глюкозы не менее чем в два раза.
Седуксен имеет немедленный эффект, хотя его продолжительность недолговечна и составляет 30 минут. Возможно повторное введение препарата в вену, мышцу или перорально.
Эффект ГОМК после приема отмечается через 3-10 минут при внутривенном введении и через 10-20 минут при внутримышечном введении. Действие занимает полтора-два часа.
При наличии признаков скрытой спазмофилии предпочтительнее парентеральное или электрофорезное введение препаратов кальция.
В качестве неотложной меры при ларингоспазме можно считать действие сильных раздражителей на кожу и слизистые оболочки ребенка, например, кормление в носовые ходы ваты, смоченной нашатырным спиртом, инъекции, обливание холодной водой.
При необходимости проводится искусственная вентиляция легких. Для борьбы с гипоксией используется 40% кислород.
После оказания экстренной помощи приступают к патогенетическому лечению. Необходимо как можно быстрее определить параметры кальция в крови.Затем внутривенно вводят 10% р-р хлорида или глюконата кальция: детям до полугода по 0,05 мл, детям до года 0,5-1 мл, до трех лет 1-2 мл. Далее детям вводят глюконат или хлорид кальция через рот по 1 ч. Л. 3 р. в день желательно через 40 минут после еды. Курс приема препаратов кальция — семь-десять дней.
Помимо препаратов кальция через рот, дети получают раствор хлорида аммония по 1 чайной ложке от 4 до 6 раз в день.Прием хлорида аммония можно совместить с приемом цитратной смеси (лимонная кислота + цитрат натрия) по 5 миллилитров 3 р. / Сут в виде 10% р-ра. Курс приема — десять-четырнадцать дней. При определении продолжительности приема препаратов ориентируйтесь на тяжесть состояния.
Также необходимо регулировать кормление ребенка. На период судорог назначают обильное питье в виде некрепкого чая, соков. Это, так называемая, голодно-чайная пауза.Далее в рационе нужно ограничить коровье молоко. он чрезвычайно богат фосфатами, его можно заменить кисломолочными смесями, увеличить объем овощных блюд.
В постспазматическом периоде спазмофилии прием лекарства не прекращается. На срок от шести месяцев, возможно, до одного года, назначение препаратов из группы барбитуратов, например Люминал в возрастной дозировке. Кроме того, продолжается коррекция признаков рахита.
Кроме того, продолжается коррекция признаков рахита.
Также необходимо контролировать биохимические показатели крови и не допускать повторения курсов приема препаратов кальция.
В период восстановления рекомендуется посещать занятия лечебной физкультурой, курс массажа. Ребенок должен полноценно питаться, больше гулять на свежем воздухе.
Профилактика спазмофилии бывает первичной и вторичной. Адекватное лечение рахита и его ранняя диагностика являются мерами первичной профилактики. Вторичная профилактика направлена на предотвращение развития состояния явной спазмофилии, заключается в раннем выявлении ее скрытой формы.
Прогноз при спазмофилии благоприятный для жизни, за исключением редких случаев асфиксии, приводящей к смерти ребенка.Последствия длительной эклампсии, возможно, отставание ребенка в умственном развитии.
На втором — третьем году жизни ребенка обмен кальция и фосфора приобретает устойчивый характер и патологический процесс полностью устраняется.
? Спазмофилия — какой врач поможет? При наличии или только подозрении на развитие спазмофилии следует обратиться за консультацией и лечением к таким врачам, как педиатр, детский невролог.
Инфантильные спазмы
Инфантильные спазмы (ИИ) поражают новорожденных в возрасте до одного года, а у некоторых детей — до двух лет. ИГ поражает более 1200 младенцев в США в год. Хотя эти приступы случаются редко, они могут нанести долговременный вред развивающемуся мозгу ребенка. ИИ может происходить группами, десятками за раз, а в некоторых случаях, если не лечить, может приводить к сотням припадков в день.
Инфантильные спазмы (ИС) могут быть ошибочно приняты за другие состояния, потому что ИС может быть очень тонким в представлении. , поэтому своевременная диагностика и соответствующее лечение откладываются.Эта задержка оказывает прямое негативное влияние на развитие ребенка.
Инфантильные спазмы (ИС) — одно из самых недиагностируемых, но поддающихся лечению неврологических состояний, которое часто упускается из виду или неправильно диагностируется поставщиками первичной или неотложной медицинской помощи, что может привести к отсрочке вмешательства или последствиям для нервного развития.![]()
Ответы и ресурсы для Педиатры и узкие специалисты первичной медико-санитарной помощи
Знать признаки тонких припадков
Знать признаки младенческих спазмов
- Подергивание в животике *
- Поднятие руки *
-
мигает *
* Эти движения повторяющиеся, малозаметные и происходят каждые 3-5 секунд в течение 5-30 + минут группами.
IS опасен для жизни и требует вмешательства в младенчестве. Однако ИИ не всегда выявляется пренатально или при осмотре в детской. В результате некоторых младенцев с ИИ выписывают из яслей в дома, где они могут остаться без диагностики, что приводит к задержке нервного развития. Чтобы улучшить раннее выявление ИБ, специалисты по ИБ рекомендуют проверять ИБ на начальных экзаменах.
Знайте знаки, позволяющие «СТОП» инфантильных спазмов
Не забывайте эту легко запоминающуюся аббревиатуру «СТОП» Детские спазмы:
- См. знаки: скопления внезапных, повторяющихся, неконтролируемых движений, таких как покачивание головой или телом хруст
- Возьмите на видео: запишите симптомы и немедленно поговорите со своим врачом
- Получите диагноз: подтвердите нерегулярный паттерн мозговых волн с помощью теста ЭЭГ.
- Приоритет лечения : прекратить спазмы, чтобы минимизировать задержку в развитии.
Детская библиография по JSTOR
Journal Information С 1936 года в этой серии представлены подробные исследования и важные открытия в области развития ребенка и связанных с ним дисциплин. Каждый выпуск состоит из отдельного исследования или группы статей по одной теме, обычно сопровождаемых комментариями и обсуждениями. Как и все публикации SRCD, монографии позволяют специалистам по развитию из многих дисциплин делиться своими данными, методами, методами исследования и выводами.
Wiley — глобальный поставщик контента и решений для рабочих процессов с поддержкой контента в областях научных, технических, медицинских и научных исследований; профессиональное развитие; и образование. Наши основные направления деятельности выпускают научные, технические, медицинские и научные журналы, справочники, книги, услуги баз данных и рекламу; профессиональные книги, продукты по подписке, услуги по сертификации и обучению и онлайн-приложения; образовательный контент и услуги, включая интегрированные онлайн-ресурсы для преподавания и обучения для студентов и аспирантов, а также для учащихся на протяжении всей жизни.Основанная в 1807 году компания John Wiley & Sons, Inc. уже более 200 лет является ценным источником информации и понимания, помогая людям во всем мире удовлетворять их потребности и реализовывать их чаяния. Wiley опубликовал работы более 450 лауреатов Нобелевской премии во всех категориях: литература, экономика, физиология и медицина, физика, химия и мир. Wiley поддерживает партнерские отношения со многими ведущими мировыми обществами и ежегодно издает более 1500 рецензируемых журналов и более 1500 новых книг в печатном виде и в Интернете, а также базы данных, основные справочные материалы и лабораторные протоколы по предметам STMS.Благодаря расширению предложения открытого доступа, Wiley стремится к максимально широкому распространению и доступу к публикуемому контенту, а также поддерживает все устойчивые модели доступа. Наша онлайн-платформа, Wiley Online Library (wileyonlinelibrary.com), является одной из самых обширных в мире междисциплинарных коллекций онлайн-ресурсов, охватывающих жизнь, здоровье, социальные и физические науки и гуманитарные науки.
Краткая история нейропедиатрии в немецкоязычном регионе с 1850 по 1950 год
Нейропедиатрия или детская неврология включает диагностику и лечение врожденных и приобретенных заболеваний центральной и периферической нервной системы и мышц у детей и подростков. Исторические аспекты отдельных нейропедиатрических клинических симптомов публиковались во многих местах, особенно об эпилепсии и церебральном параличе.
Исторические аспекты отдельных нейропедиатрических клинических симптомов публиковались во многих местах, особенно об эпилепсии и церебральном параличе.
В медицинской литературе конца 19 века диагнозы кретинизма, сифилиса и рахита в основном использовались при врожденных недугах, которые, согласно современным представлениям, более непонятны и скрывают множество очень разных клинических симптомов. Публично и, что немаловажно, представители церквей, дети с нарушениями развития и инвалидностью рассматривались как наказание от Бога или как результат «первородного греха» еще в 20 -х годах века.Их неоднократно связывали с якобы греховным образом жизни со стороны родителей.
С сегодняшней точки зрения, другими объяснениями врожденных и ранних приобретенных «инвалидностей» были тяжелая эпилепсия, метаболические нарушения (например, фенилкетонурия), полиомиелит, туберкулез, травмы центральной нервной системы, бактериальный менингит, опухоли головного мозга, пороки развития головного мозга, особенно гидроцефалия, и различные причины глухоты и слепоты и многое другое. Дети с «кретинизмом» не только страдали врожденным гипотиреозом, но и имели множество других причин нарушения развития, например.g. хромосомные аномалии и различные синдромы.
Людвиг Вильгельм Маутнер (позже фон Маутштейн, 1806–1858), основатель первой детской больницы в немецкоязычном районе в Вене, опубликовал первую нейропедиатрическую монографию [1]. «Заболевания головного и спинного мозга у детей» 1844 г. с подробным описанием его аутоптических находок. В основном дети умирали от таких инфекций, как врожденный сифилис и особенно диссеминированный туберкулез, но главной причиной смерти, по словам Маутнера, была бедность.
Вюрцбургский профессор педиатрии Франц фон Ринекер (1811–1883) опубликовал множество казуистических лекций о нейропедиатрических пациентах, например, о цереброспинальном менингите, энцефалите, пахименингите, «эссенциальном полиомиелите» и «детском безумии». В 1850 году он основал первую стабильную детскую университетскую больницу в Германии, но в то же время обучал своих студентов внутренним болезням, фармакологии, дерматологии и психиатрии.
В 1850 году он основал первую стабильную детскую университетскую больницу в Германии, но в то же время обучал своих студентов внутренним болезням, фармакологии, дерматологии и психиатрии.
Франкфуртский психиатр Генрих Хоффманн (1809–1894) в своей всемирно известной детской книге «Der Struwwelpeter», опубликованной в 1844 году, описал детей с различными, в основном детскими и подростками, психическими и нейропедиатрическими расстройствами, такими как СДВГ («Zappelphilipp»), социально-оппозиционные поведенческое расстройство («Злой Фридрих»), чрезмерное сосание большого пальца («Конрад дер Дауменлючер») и абсансная эпилепсия («Ганс Гук в воздухе») без претензий на «научный вклад».
Первый директор детской университетской больницы в Германии Отто Хойбнер (1843-1926), описанный в известном учебнике педиатрии, опубликованном в 1906 году, содержал в общей сложности 1227 страниц на 144 страницах неврологических заболеваний, подчеркивая слабую дифференциацию различных заболеваний. причины врожденной инвалидности. Он неоднократно подчеркивал большие трудности ее лечения, но также отмечал невероятные успехи лечения с использованием высушенной и измельченной ткани щитовидной железы в некоторых случаях.
В последней трети XIX века был достигнут значительный прогресс, особенно в обнаружении неврологических заболеваний у взрослых.Это понимание все чаще находило свое отражение в педиатрии. Зигмунд Фрейд (1856-1939) проработал 15 лет в первой государственной детской больнице в Вене с церебральным параличом у детей и опубликовал несколько статей, наиболее полно в 1897 году. Он является основателем международной классификации церебрального паралича, которая действует и сегодня. и дифференцировали пренатальные и «внутри- и послеродовые» причины и особо указали на важность повреждений во время беременности. По его мнению, между церебральным параличом и эпилепсией нет причинной связи, но он думал о нейрохирургических вмешательствах при эпилепсии.
В начале -х годов века австрийский педиатр Юлиус Запперт (1867-1942) опубликовал обширную статью о заболеваниях нервной системы в детстве в Справочнике детских болезней, изданном в 1906 году Мейнхардом фон Пфаундлером и Артур Шлоссманн.
Прежде всего, Георг Периц (1870-1935), специализирующийся в первую очередь на эндокринологии, опубликовал две подробные монографии, посвященные знаниям того времени о заболеваниях нервной системы у детей.Как и его учитель, основатель неврологии взрослых в Германии Герман Оппенгейм (1857-1919), он в первую очередь занимался патолого-анатомическими находками и влиянием известных тогда гормонов на ЦНС. Например, по его мнению, эпилепсия у детей часто выражается «спазмофильной конституцией» с нарушениями обмена кальция.
Таким образом, в первые десятилетия 20-го века возможности лечения тяжелых неврологических заболеваний и инвалидности были минимальными, и врачи очень неохотно обращались с этими пациентами.Антибиотики или эффективные противоэпилептические средства не были доступны, только в исключительных случаях, например, при гипотиреозе или остром рахите, лечение причинно-следственной связи значительно улучшилось. Многие из этих детей умерли преждевременно от инфекций, в частности от бактериальной пневмонии и менингита, нарушений питания, сердечной и дыхательной недостаточности и длительных церебральных приступов, а также от бессмысленных и опасных лечебных мероприятий, таких как серийная пункция гидроцефалии, передозировки опиатов и после 1912 года. даже из производных барбитуровой кислоты.
В 1933 году, в начале нацистской диктатуры, около половины педиатров в немецкоязычном мире были евреями, особенно в социальных педиатрических и университетских учреждениях. Их немедленно увольняли с государственной службы, обычно они могли заниматься частной практикой только в течение короткого времени, были вынуждены эмигрировать, были заключены в концентрационные лагеря, отправлены в лагеря смерти или добровольно покончили с собой.
Постановлением Министерства внутренних дел от 18 августа 1939 г. акушерки, акушеры, медсестры и другие врачи были обязаны сообщать обо всех детях с «врожденными пороками развития и умственной отсталостью» в компетентный орган здравоохранения в возрасте до трех лет. .Листы были отправлены в «Reichsausschuss zur wissenschaftlichen Erfassung von erb- und anlagebedingten schweren Leiden» (= Рейхсский комитет по научной оценке наследственных серьезных страданий). Там педиатры Вернер Катель из Лейпцига (1891-1981), Хайнце из Бранденбург-Гёрде (1895–1983) и Эрнст Вентцлер из Берлина (1891–1973) были оценены с «энтузиазмом и убежденностью».
.Листы были отправлены в «Reichsausschuss zur wissenschaftlichen Erfassung von erb- und anlagebedingten schweren Leiden» (= Рейхсский комитет по научной оценке наследственных серьезных страданий). Там педиатры Вернер Катель из Лейпцига (1891-1981), Хайнце из Бранденбург-Гёрде (1895–1983) и Эрнст Вентцлер из Берлина (1891–1973) были оценены с «энтузиазмом и убежденностью».
Независимо от этого, дети и подростки, находящиеся в лечебных учреждениях и домах престарелых, также были включены в «Действие Т4», систематическое убийство психически больных и инвалидов, которое проводилось независимо от процедуры РА.В личном письме от 1 сентября 1939 года Адольф Гитлер приказал врачам СС организовать убийства людей с тяжелыми формами инвалидности, которые он цинично назвал «смертью по милости». Дети, получившие положительные отзывы экспертов RA и T4, были переведены в так называемые детские отделения под предлогом попадания в «учреждения для наилучшего ухода и возможностей современной терапии». Оттуда многие из них были доставлены в условиях большой секретности в места убийства, такие как Графенек, Хадамар, Бернбург, Бранденбург-Герде и Пирна-Зонненштайн, или убиты непосредственно путем введения высоких доз барбитуратов или морфина, а иногда также путем внутрисердечных инъекций фенола.
«Учебник педиатрии» под редакцией Филиппа Бамбергера (1898-1983) и др. в 1942 г. занимался болезнями нервной системы на 71 из 821 страниц, из которых пороки развития на 3 страницах, эпилепсия на 4 страницах и дефицит интеллекта на 1 странице. «Поведенческие проблемы», такие как нарушения сна, потеря аппетита. Периодическая рвота, пупочная колика, сосание пальцев, кусание ногтей, сверление носа, мокнутие, энкопрез и плохая концентрация среди прочего объяснялись вегетативной гипервозбудимостью и в основном наблюдались в результате образовательных ошибок.Кроме того, у «невропатических людей» иногда будут частые «абсансы», кратковременное снижение сознания (до 100 и более в день), что, в отличие от эпилептических абсансов, не приведет к изменению характера, не оставив никаких следов. . Они исчезали самопроизвольно и назывались «пикнолептическими припадками». Они «устойчивы к брому и просвету». Кроме того, невротики в подходящие моменты вызывали сильные припадки, почти полностью похожие на большие эпилептические припадки.
. Они исчезали самопроизвольно и назывались «пикнолептическими припадками». Они «устойчивы к брому и просвету». Кроме того, невротики в подходящие моменты вызывали сильные припадки, почти полностью похожие на большие эпилептические припадки.
После окончания Второй мировой войны и зверств, совершенных медицинскими и политически ответственными лицами, которые становятся известными лишь постепенно, улучшение общих условий жизни, особенно преодоление голода, снижение детской смертности и лечение острых инфекционных заболеваний, например, туберкулеза и полиомиелита, были в центре педиатрических интересов. Не существовало действующей системы общественного здравоохранения, многие клиники были разбомблены и не имели квалифицированного персонала, а многие педиатрические практики остались без родителей.
В 1924 году и в гораздо более обширном издании 1964 года невропатолог Филипп Шварц (1894-1977), который первоначально работал во Франкфурте и эмигрировал после 1933 года через Швейцарию в Анкару, а затем в Соединенные Штаты, описал травматическое повреждение мозга во время родов как наиболее важное объяснение большого количества тяжелых и незначительных церебральных дисфункций. Это означает противоположную позицию по отношению к чрезмерному вниманию к наследственным заболеваниям.
Объективные методы диагностики для проверки функций мозга, e.g., ЭЭГ, только постепенно вводились в немецких детских больницах после 1950 года. Здесь публикации Ричарда Юнга (1911-1986) и Дитриха Паче (1911-1978) в дополнение к международной литературе Уильяма Г. Леннокса (1884- 1960) и Фредерик А. Гиббс (1903-1992) были новаторскими. Лекарства для лечения обычной эпилепсии состояли в основном из брома и фенобарбитала (Luminal R ), а после 1950 года все больше и больше гидантоина.
В детской нейрохирургии было всего несколько вариантов лечения опухолей головного мозга или гидроцефалии, в основном с побочными эффектами, тем более что многие отличные нейрохирурги еврейского происхождения были вынуждены покинуть Германию после 1933 года.
Подобно многим другим областям нейробиологии, нейропедиатрия пережила большой бум в Германии между 1850 и 1950 годами, но она также заблудилась. Основные анатомические принципы и наиболее важные клинические симптомы были описаны до начала Первой мировой войны. Представления о патоэтиологии сформировались на основе теории конституции, инфекционизма и нейрофизиологической рефлексологии. С начала 20-х годов наследственность была основным объяснением серьезных неврологических заболеваний и инвалидности, которые, особенно в Германии между 1933 и 1945 годами, привели к катастрофе стерилизации и убийству многих тысяч больных и инвалидов, детей и взрослых.Только после 1950 года достижения в области электрофизиологии, биохимии, визуализации мозга и генетики человека позволили лучше объяснить нейропедиатрические заболевания и использовать эффективные методы лечения.
Лицензионные книги по медицине |
| |
Педиатрия — Ошский государственный университет
- Младенец может сидеть без поддержки, переворачиваться и ползать, но не может стоять в одиночестве. Он отзывается на собственное имя. Каков наиболее вероятный возраст этого младенца? А) 3 месяца.
 * Б) 6 месяцев. В) 9 месяцев. Г) 15 месяцев
* Б) 6 месяцев. В) 9 месяцев. Г) 15 месяцев
- Ребенок начинает ползать в: a.3 месяца * б. 7 месяцев c. 8 месяцев d. 9 месяцев
- Ребенок может хорошо ходить, держась за мебель, но немного шатается, когда идет один. Она использует аккуратную клешню, чтобы взять гранулу, и она может бросить кубик в чашку после того, как ей это продемонстрировали. С переменным успехом пытается построить башню из двух кубов. В каком из следующих возрастов она, скорее всего, будет?
- 2 месяца
- 4 месяца
- 6 месяцев
* г.9 месяцев
- Причины смерти при белково-энергетической недостаточности: * a) анемическая сердечная недостаточность b) запор c) кровотечение d) врожденная сердечная недостаточность
- Параметр, указывающий на хроническое недоедание: а) рост * б) вес в) окружность головы г) кожа
- В биохимическом анализе крови ребенка с нарушением питания будет:
- гипергликемия
- гиперкальциемия
- гиперальбуминемия
- * гипопротеинемия
- Основная причина недоедания
- энзимопатия
- пневмония
- рахит
- * недостаточное питание
- Распространенная форма недоедания:
- спазмофилия
- тромбоцитопения
- гипопластическая анемия
- * дефицит железа
- Температура тела у детей с тяжелой недостаточностью питания составляет:
- увеличилось
- нормальный
- субфебрилитет
- * уменьшено
- Целесообразно использование ферментов поджелудочной железы:
- За час до еды
- после еды
- через 1 час после еды
- * во время еды
- Выбрать препарат для заместительной терапии при недоедании:
- пентоксил
- апилак
- тиотриазолин
- * панкреатин
- Цель пробиотической терапии:
- * для коррекции микрофлоры кишечника
- для коррекции микрофлоры полости рта
- для коррекции микрофлоры бронхов
- против инфекции
- Выберите бактериальные препараты (пробиотики):
- панкреатин
- кларитромицин
- все правильно
- * linex
- Железодефицитная анемия характеризуется:
- Низкий уровень глюкозы в сыворотке
- * Низкий уровень ферритина в сыворотке
- высокий уровень ферментов
- Низкий уровень ферментов
- Исследования, необходимые для диагностики рахита, включают: a.
 * Кальций в сыворотке крови b. Железо в сыворотке крови c. Натрий сыворотки d. Калий в сыворотке ,00
* Кальций в сыворотке крови b. Железо в сыворотке крови c. Натрий сыворотки d. Калий в сыворотке ,00
- Какие изменения периферической крови характерны для бронхиальной астмы?
- лейкоцитоз
- лимфоцитоз
- моноцитоз
- * эозинофилия
- Что такое перкуторный звук при приступе бронхиальной астмы?
- расширение границ сердца
- чистый звук легких
- мозаика изменений
- * коробочный звук над легкими
- Астматический статус означает продолжительность приступа астмы:
- на 24 часа
- более 5 часов
- более 10 часов
- * более 6 часов
- Какое обследование наиболее важно при бронхиальной астме?
- Табуреты смотровые
- Посев мокроты
- * Иммуноглобулин E
- Биохимическое исследование крови
- Какие особые вещества могут быть обнаружены в мокроте при бронхиальной астме?
- * Эозинофилы
- Эритроциты
- Нейтрофилы
- Лейкоциты
- Типичные физические данные при пневмонии:
- хрипы диффузные сухие
- местные небольшие влажные хрипы
- диффузные мелкие влажные хрипы
- * приглушенные звуки дыхания
- Рентгенологический признак острой пневмонии:
- усиление легочного рисунка (легочного рисунка)
- * инфильтративные тени
- эмфизема
- Расширение корней легких
- Продолжительность острой пневмонии:
- до 4 недель
- * до 8 недель
- до 10 недель
- до 2 недель
- В большинстве случаев острая пневмония у детей раннего возраста развивается в результате:
- перегрев
- супер охлаждение
- нарушение режима
- * вирусная инфекция верхних дыхательных путей
- Клинические особенности острой пневмонии у детей раннего возраста зависят от следующих факторов:
- вес
- социальные условия
- * преморбидное состояние
- национальность
- К критериям диагностики острой пневмонии относятся:
- лимфоцитов в общем анализе крови
- эпидемиологический анамнез
- изменения носовых путей
- * респираторный ацидоз
- Соотношение пульса и дыхания 2 — 1,5: 1 характерно для:
- Дыхательный инс.
 0 ул.
0 ул. - Дыхательный инс. I ул.
- Дыхательный инс. II ул.
- * Дыхательные инс. III ул.
- Сатурация крови кислородом 90% характерна для:
- Дыхательный инс. 0 ул.
- * Дыхательные инс. I ул.
- Дыхательный инс. II ул.
- Дыхательный инс. III ул.
- Непостоянный периоральный цианоз характерен для:
- Дыхательный инс. 0 ул.
- * Дыхательные инс.I ул.
- Дыхательный инс. II ул.
- Дыхательный инс. III ул.
- Уровень РСО2 40 мм рт. типично для:
- Дыхательный инс. 0 ул.
- Дыхательный инс. I ул.
- Дыхательный инс. II ул.
- * Дыхательные инс. III ул.
- В основном деструктивная пневмония вызывается:
- пневмококки
- * стафилококки
- протей
- клебсиелла
- Какой вид кислородной терапии лучше всего подходит для ребенка с респираторными инсультами.III ул.?
- кислород через кислородную подушку
- кислород в кислородной палатке
- кислород через назальный катетер
- * кислород через интубационную трубку
- Какой вид кислородной терапии лучше всего подходит для ребенка с респираторными инсультами. II ул.?
- кислород через кислородную подушку
- кислород в кислородной палатке
- кислород через интубационную трубку
- * кислород через маску
- Какая группа антибиотиков не применяется для лечения пневмонии у детей раннего возраста?
- пенициллины
- * тетрациклин
- аминогликозиды
- цефалоспорины
- При легкой пневмонии длится антибактериальная терапия:
- 1-2 дня
- 1 месяц
- 7-10 дней
- 10-14 дней
- При пневмонии средней тяжести длится антибактериальная терапия:
- 5-7 дней
- 7-10 дней
- * 10-14 дней
- 14-20 дней
- При тяжелой пневмонии длится антибактериальная терапия:
- 7-10 дней
- 10-14 дней
- * 14 — 21 день
- 21-24 дня
- Для лечения легкой пневмонии полусинтетические пенициллины применяют в дозе: .
- 30-50 мг / кг / сутки
- * 50 — 80 мг / кг / сутки
- 80-100 мг / кг / сутки
- 100 — 150 мг / кг / сутки

- Для лечения пневмонии средней степени тяжести используются полусинтетические пенициллины в дозе: .
- 30-50 мг / кг / сутки
- 50-80 мг / кг / сутки
- * 80 — 100 мг / кг / сутки
- 100 — 150 мг / кг / сутки
- Для лечения тяжелой пневмонии используются полусинтетические пенициллины в дозе: .
- 30-50 мг / кг / сутки
- 50-80 мг / кг / сутки
- 80-100 мг / кг / сутки
- * 150 — 200 мг / кг / сутки
- В определении пневмонии какое утверждение является правильным:
- * пневмония диагностируется при наличии тахипноэ
- неинфекционное заболевание паренхимы легких
- Пневмония диагностирована при нарушении кровообращения
- Пневмония диагностирована при наличии изменений на МРТ
- Какая из форм пневмонии?
- * Приобретено сообществом
- гражданство приобрел
- пневмония подростков
- Пневмания, устойчивая к лекарствам
- В классификации пневмонии какая форма правильная:
- пневмония у детей, страдающих недоеданием
- * вентилятор связанный
- пневмония, ассоциированная с плевритом
- внешкольное
- Госпитальная пневмония — одна из разработанных:
- в течение 6 часов нахождения в больнице
- в течение 12 часов нахождения в больнице
- за сутки нахождения в больнице
- * в течение 48 часов нахождения в больнице
- Легочные осложнения пневмонии:
- * плеврит
- менингит
- ДВС-синдром
- Синдром гипертонии
- Чаще этиология внебольничной пневмонии у детей от 6 месяцев до 6 лет:
- хламидиоз
- микоплазма
- * пневмококк
- Стафилококк
- Этиология внебольничной пневмонии у детей от 7 до 15 лет:
- стрептококк
- Listeria monocytogenes
- * пневмококк
- гемофильный грипп
- Как определяется тахипноэ у детей 2-12 месяцев:
- *> 50 вдохов / мин
- > 80
- > 60
- > 40
- Какое определение тахипноэ у детей 1-5 лет:
- > 50 вдохов / мин
- > 80
- > 60
- *> 40
- Возбудителями госпитальной пневмонии являются:
- * E.
 coli, протей
coli, протей - Бруцелла, стрептококк
- Пневмококк, туберкулез
- Стафилакокк, инфуэнза
- Пневмонии, связанные с искусственной вентиляцией легких (менее четырех дней искусственной вентиляции легких), обычно обусловлены:
- пневмококк
- B. cereus
- * клебсиелла
- Энтеробактер
- Пневмококки абсолютно нечувствительны к:
- пенициллин
- * аминогликозиды
- макролиды
- цефалоспоринов
- Лекарство выбора для лечения типичной внебольничной пневмонии:
- * аминопенициллины
- карбапенемы
- фторхинолоны
- антибиотики других групп
- тетрациклина
- Эффективность лечения пневмонии антибиотиками оценивается по:
- общее состояние без изменений
- * снижение температуры ниже 38 ° C за 24-48 часов
- усиление одышки
- увеличение рентгенологических изменений
- Эффективность лечения пневмонии антибиотиками оценивается по:
- температура остается
- * улучшение общего состояния
- нарастание патологических изменений в легких
- учащение одышки и гипоксемии
- В начале крупозной пневмонии характерно:
- Головная боль при нормальной или субфебрильной температуре
- плохое сознание
- кровоточащий кашель
- снижение ЧСС
- Какой симптом пневмонии характерен только для месячных детей?
- Кашель
- Пенистые выделения из носа и рта
- Приглушение перкуторного звука
- * Кивковые движения головой
- На какой стадии дыхательной недостаточности наблюдается непостоянный периоральный цианоз?
- * На первом
- На втором
- У третьего
- На всех этапах
- Причина обструктивного бронхита:
- * Вирусно-бактериальная флора
- Паразиты
- Fungi’s
- Бактериально-грибковая флора
- Начало обструктивного бронхита:
- * Катаральный синдром
- Аллергические реакции
- Вдохновение одышка
- Одышка при выдохе
- В острой фазе обструктивного бронхита более выражена клиническая картина:
- Отравление
- * Кашель
- Поражения кожи
- Учащение пульса
- Перкуссия в острой фазе обструктивного бронхита составляет:
- Чистый звук легких
- * Звук коробки
- Притупление легкого звука
- Притупление легочного звука в нижних отделах
- При аускультации в острой фазе обструктивного бронхита:
- Продолжительное вдохновение
- Уменьшение дыхания
- * Сухие хрипы и влажные диффузные хрипы
- Крепитация
- В остром периоде обструктивного бронхита на рентгенограмме присутствует:
- * Периваскулярная и перибронхиальная инфильтрация, увеличение легочного рисунка и увеличение корней легких
- Особо чистое поле легких
- Гиперинфляция
- Редкие отдельные участки консолидации
- Основное лечение обструктивного бронхита:
- Ликвидация вирусов
- Дезинтоксикационная терапия
- * Нормализация дренажной функции бронхов
- Регидратационная терапия
- Грудь опускается на вдохе и поднимается на выдохе.
 Что это за дыхание?
Что это за дыхание? - Дыхание Куссмауля
- * Парадоксальное дыхание
- Дыхание нормальное
- Дыхание Био
- Какой тип дыхания бывает у детей после 7 лет?
- * Грудной
- Брюшной
- Реберный
- Сурово
- Что такое тахипноэ?
- * Учащение дыхания
- Бедствие при дыхании
- Уменьшение частоты дыхания
- Прекращение дыхания
- Какова средняя частота дыхания у годовалого ребенка?
- 20
- * 30
- 18
- 50
- Что такое брадипноэ?
- Учащение дыхания
- Бедствие при дыхании
- * Уменьшение частоты дыхания
- Прекращение дыхания
- Какова средняя частота дыхания у детей после 12 лет?
- 22
- 32
- * 18
- 25
- Каково обычное соотношение вдохов и ударов сердца?
- 1: 1
- 1: 2
- 1: 3
- * 1: 4
- Какая средняя частота дыхания у новорожденного?
- 22
- 30
- 18
- * 45
- Какие основные клинические признаки полезны при диагностике бронхиолита
- Приступообразный кашель
- * Свистящее дыхание
- Тахипноэ
- Одышка
- Типичные физические данные при пневмонии:
- хрипы диффузные сухие
- местные небольшие влажные хрипы
- диффузные мелкие влажные хрипы
- * приглушенные звуки дыхания
- Рентгенологический признак острой пневмонии:
- усиление легочного рисунка (легочного рисунка)
- * инфильтративные тени
- эмфизема
- Расширение корней легких
- Бронхит чаще всего вызывают:
- Грибки
- * Вирусы
- Бактерии
- Паразиты
- Каков наиболее распространенный врожденный порок сердца с шунтом слева направо, вызывающий застойную сердечную недостаточность в детской возрастной группе?
а. Дефект межпредсердной перегородки
Дефект межпредсердной перегородки
б. Атриовентрикулярный канал
c. * Дефект межжелудочковой перегородки
d. Открытый артериальный проток - Какой симптом специфичен для дефекта межпредсердной перегородки?
- * Частые респираторные инфекции у детей
- Потоотделение при физической активности
- Потеря сознания
- Высокое кровяное давление
- Основными симптомами открытого артериального протока являются:
- Тахикардия или другая аритмия
- Одышка и другие респираторные проблемы
- * Непрерывный машинный шум
- Сердце увеличенное
- Какой шум в сердце характерен для артериального протока?
- Систолическое
- Диастолическое
- Систолическое и диастолическое
- * Непрерывный шум
- Какие симптомы типичны для коарктации аорты?
- Головокружение или обморок, одышка
- Цианоз, тахикардия
- Гипертония, сердцебиение
- Анемия, гиповитаминоз
- Какой критерий кардита?
- * поражение миокарда и эндокарда
- Кардиалгии
- повреждение эпикарда
- только перикардит
- Что характерно для миокардита?
- границы сердца зауженные
- усиление тона сердца
- синдром WPW
- * расширение границ сердца
- Что характерно для миокардита?
- * снижение артериального давления
- повышение артериального давления
- артериальное давление нормальное
- высокое импульсное давление
- Каковы механизмы компенсации кровью при цианотических дефектах?
- * Полицитемия, гипергемоглобинемия, повышенная вязкость крови
- Лейкоцитоз со смещением влево, повышение СОЭ
- Гипогемоглобинемия, эритроцитопения
- Тромбоцитоз, гипогемоглобинемия
- Этиологический агент пневмонии у детей дошкольного возраста?
- * Strep.
 Пневмонии
Пневмонии - Святой золотой
- Esherichia coli
- Klebsiella pneumoniae
- Св. Эпидермит
- Наиболее частая причина бронхиолита:
a. * Респираторно-синцитиальный вирус
b. Метапневмовирус человека
c. Парагрипп
d. Аденовирус
- Хейлоз и глоссит являются признаками:
a. дефицит витамина А
б. * дефицит рибофлавина (B2), пиридоксина (B6)
c.дефицит витамина С
d. Дефицит железа
- Педиатр осмотрел месячного ребенка, родившегося от І физиологической беременности. Через 3 недели жизни из-за гипогалактии матери начал кормить из бутылочки коровьим молоком в разведении 2: 1. Какое заболевание нужно предотвратить в первую очередь?
- Анемия
б. Недоедание
- Спасмофилия
д. * Рахит
- Мать 4-месячного ребенка обратилась к врачу с жалобами на снижение аппетита, срыгивание, субферильную температуру у ребенка.Известно, что со 2-го месяца жизни ребенок получает витамин D3 в профилактической дозе / 500 МЕ ежедневно /, с 3-го месяца жизни из-за раздражительности и потливости назначается общая ультрафиолетовая инсоляция. Объективно: большой родничок закрыт, кожные покровы с периоральным цианозом. Лабораторные исследования: проба Сульковича положительная (++), кальций сыворотки — 3,5 ммоль / л. Назовите наиболее вероятный диагноз:
- * Гипервитаминоз D
- Спасмофилия
- Персональная непереносимость витамина D
- Гиповитаминоз D
- Вит.Дефицит характеризуется:
- a) Микроцитарная гипохромная анемия
- б) Полиневрит
- c) * Кератомаляция / Битотовые пятна
- г) Ранние кровоподтеки
94. Хронихипервитаминоз А характеризуется:
- a) Диплопия
- б) Отек диска зрительного нерва
- c) Паралич черепных нервов
- г) * Гиперостоз длинных костей
- Каков основной механизм увеличения сердечного выброса у младенцев и детей раннего возраста?
а. За счет увеличения сократимости желудочков
За счет увеличения сократимости желудочков
b. * Увеличивая частоту сердечных сокращений
c. Увеличивая конечный диастолический объем желудочков
d. Уменьшая частоту сердечных сокращений - Самый ранний признак застойной сердечной недостаточности на рентгенограмме грудной клетки:
a. * Увеличение размера сердца.
г. Линии Керли Б.
г. Застой центральных легочных сосудов.
г. Отек легких. - В чем основное различие между ревматической болезнью сердца (RHD) и острой ревматической лихорадкой (острой ревматической лихорадкой)?
а.При острой ревматической лихорадке наблюдается повышенная СОЭ
b. При RHD наблюдается удлиненный интервал P-R
c. При ОСТРОЙ РЕВМАТИЧЕСКОЙ ЛИХОРАДЕ в анамнезе имеются артралгии
d. * При РБС имеются данные о хронической болезни сердца - Что из следующего включено в пересмотренные критерии Jones Major:
a. Поражения кожи
б. * Мигрирующий полиартрит
c. Травма сустава
д. Макулопапулезная сыпь
- У 7-летней девочки болезненное опухание правого колена и недавно появившееся опухание левого запястья.Еще у нее жар.
Какому из следующих модифицированных критериев Джонса соответствует этот пациент?
а. * 1 мажор 1 минор
б. 4 мажор 2 несовершеннолетних
в. 4 мажора
г. 1 несовершеннолетних
- Какие из следующих списков симптомов ОСТРОЙ РЕВМАТИЧЕСКОЙ ЛИХОРАДКИ расположены в правильном порядке: от наиболее частых ‘до наименее распространенных?
а. Маржевая эритема, подкожные узелки, кардит, лихорадка
b. * Артрит, кардит, хорея, крайняя эритема
c. Хорея, маргинальная эритема, подкожные узелки, кардит, лихорадка
d.Артрит, хорея, лихорадка, кардит, подкожные узелки - Салицилаты предназначены в первую очередь для лечения какого симптома ОСТРОЙ РЕВМАТИЧЕСКОЙ ЛИХОРАДКИ?
а. Сыпь
б. Лихорадка
c. * Артрит
d. Хорея
Хорея - На какой симптом ОСТРОЙ РЕВМАТИЧЕСКОЙ ЛИХОРАДКИ в первую очередь направлены кортикостероиды?
а. Сыпь
б. Лихорадка
c. Хорея
г. * Кардит тяжелой степени - Что из перечисленного является наиболее частой причиной пневмонии вне периода новорожденности?
а. S. pneumoniae
b.Микоплазма
c. * Вирусы
г. Хламидиоз - Устойчивость S. pneumonia к пенициллинам обусловлена:
a. Производство бета-лактамазы
b. * Изменение связывающих пенициллин белков
c. Насосы увеличенного отвода
d. Низкая биодоступность тканей - Какой фактор влияет на этиологию пневмонии?
а. место рождения
р. * Статус вакцинации
c. вес при рождении
г. ранг при рождении - Наиболее частая причина бронхиолита:
a. * Респираторно-синцитиальный вирус
b.Метапневмовирус человека
c. Парагрипп
d. Аденовирус - Витамин К является важным кофактором, при активации которого из следующих факторов свертывания крови:
a. фактор VIII
b. * фактор X, фактор IX
c. белок фон Виллебранда
d. коэффициент V - Верно / Неверно: Витамин D в ответ на гипокальциемию сыворотки регулирует мобилизацию сывороточного кальция с помощью трех механизмов: усиление кишечной абсорбции Са и фосфора, мобилизация Са из костей и повышенная реабсорбция Са из дистальных почечных канальцев.Какой из них правильный в этом утверждении?
- ложь
б. * Правда
- частично верно
- недостаточно информации
- Три буквы D пеллагры:
a. * диарея, деменция, дерматит
b. диурез, расширение мочевого пузыря, деменция - детоксикация, головокружение, глухота
d. деминерализация, деменция, головокружение - На ЭКГ при остром кардите:
- укорочение PQ
- повышенное напряжение
- * пониженное напряжение
- удлинение PQ
- К признакам цинги или дефицита витамина С относятся:
a.деменция, одышка, тахикардия
b. * геморрагическая болезнь, нарушение заживления ран, кровотечение
c. обезвоживание, обмороки
г. отек, отек
- Вит. Дефицит характеризуется:
- a) Микроцитарная гипохромная анемия
- б) Полиневрит
- c) * Кератомаляция / Битотовые пятна
- г) Ранние кровоподтеки
- Хронический гипервитаминоз А характеризуется:
- а) Диплопия
- б) Отек диска зрительного нерва
- c) Паралич черепных нервов
- г) * Гиперостоз длинных костей
- Какая из следующих профилактических мер эффективна при гиповитаминозе D?
- Хранение продуктов при низких температурах
- Использование рафинированных углеводов
- Используйте свежие овощи и фрукты
- * Загорать
- Быстрое внутривенное введение препаратов кальция может вызвать:
- брадикардия
- апноэ
- тахикардия
- * бронхоспазм
- Причина спазмофилии:
- гипогликемия
- гипофосфатемия
- гипопротеинемия
- * гипокальциемия
- Витамин D при спазмофилии назначают после судорог через:
- * 3-4 дня
- 1-2 дня
- 3-4 недели
- 3-4 месяца
- Какую пищу следует ограничивать детям со спазмофилией?
- грудное молоко
- * молоко коровье
- пюре овощное
- каши зерновые
- Дозы витамина D при лечении рахита зависят от:
- вес ребенка
- поверхность тела
- возраст ребенка
- * степень тяжести болезни
- Какова продолжительность лечения рахита?
- * 30-45 дней
- 5-10 дней
- 10-15 дней
- 45-90 дней
- Какова продолжительность начального периода рахита?
- * 1-4 недели
- 1-4 дня
- 1–4 месяца
- 1–4 года 1–4 часа
- Какая концентрация глюконата кальция используется для лечения спазмофилии?
- 1-2% раствор
- * 5% — 10% раствор
- 0,1 — 0,2% раствор
- 10-20% раствор
- Дефицит витамина B12 можно отличить от дефицита фолиевой кислоты по наличию:
- а) Мегалобласты в костном мозге
- б) Гиперсегментированные гранулоциты
- c) Повышенный уровень ЛДГ в сыворотке
d) * Неврологическое заболевание заднебокового отдела позвоночника
- Следующие данные соответствуют диагнозу железодефицитной анемии:
- a) Пониженная общая железосвязывающая способность
- б) Тромбоцитопения
- c) * Уменьшение MCV
- г) Повышенный уровень HbA2
- При малой ß-талассемии:
- a) Осмотическая хрупкость снижена
- b) * Имеется ретикулоцитоз без ядросодержащих клеток
- c) HbA2 не определяется при электрофорезе
- d) Уровень протопорфирина, свободного от эритроцитов, повышен
- Ребенок 10 лет находится на пролонгированном лечении бронхиальной астмы; какие из перечисленных ниже побочных эффектов чаще вызывают:
- а) Сальбутамол в виде аэрозоля.
- б) Кромолин через ингалятор.
- c) * Преднизон внутрь.
- d) Теофиллин длительного действия орально.
- Дефицит витамина D Тетания:
a) * Возникает при падении ионизированного кальция в сыворотке
ниже 3 мг / дл
- б) Всегда сопровождается рахитом
- c) Всегда встречается у детей в тяжелой форме
стареорея
- г) Обусловлено подавляющим действием гипокальциемии
на нервно-мышечном соединении.
- Самая распространенная аллергическая болезнь у детей школьного возраста:
- Атопический дерматит
- Пищевая аллергия
- Астма
- * Аллергический ринит
- У ребенка 15 лет постоянный зуд и заложенность носа круглый год. Какой аллерген, скорее всего, вызывает симптомы?
a. * Пыль
- Сорняк
- Дерево
- Трава
- Какой метод является наиболее эффективным для борьбы с воздействием пылевых клещей?
а.* Обшивка матрасов, подушек и одеял
- Распыление акарицидного средства в доме
- Использование воздушного фильтра HEPA и пылесоса
- Моющие средства в горячей воде
- Наиболее эффективная мера по предотвращению аллергии при аллергии на пушных животных:
a. * Удаление животного из дома.
- Использование воздушного фильтра HEPA и пылесоса в доме.
- Ограничьте площади животных в доме.
- Удаление мебели и ковров в доме.
- Наиболее эффективный и подходящий для ребенка с хроническим аллергическим ринитом и заложенностью носа:
- Антигистаминный интраназальный
- * Кортикостероид интраназальный
- Интраназальное противозастойное
- Пероральный антигистаминный препарат
- Какой из побочных эффектов интраназальных стероидов является наиболее частым?
a. * Раздражение носа
- Перфорация перегородки
- Носовое кровотечение
- Невысокий
- Какое из заболеваний приносит пользу при иммунотерапии аллергенами?
- Пищевая аллергия
- Атопический дерматит
г.* Аллергический риноконъюнктивит
- Аллергия на латекс
- Какая пищевая аллергия у детей наименее распространена?
a * Креветки
- Яйцо
- Соя
- Пшеница
- Трехлетний ребенок очень суетлив, лихорадит и страдает обильной ринореей. При осмотре на мягком отмечаются неглубокие язвы.
небо и пузырьки отмечены на одной ладони и обеих подошвах стоп.Вероятная этиология инфекции:
- Стрептококки группы А
- Arcanobacteriumhaemolyticum
- Коронавирус
- * вирус Коксаки
- Назовите наиболее типичный клинический симптом тетралогии Фалло?
- Цианоз кожи и слизистой оболочки
- тахикардия
- Dispneae
- * Цианоз и диспноэ
- отек
- Что из следующего является причиной пневмонии вне периода новорожденности?
- С.pneumoniae
- Микоплазма
c. * Вирусы
- Хламидиоз
- Устойчивость S. pneumonia к пенициллинам обусловлена:
- Производство бета-лактамазы
b. * Изменение пенициллин-связывающих белков
- Насосы повышенного отвода
- Низкая биодоступность тканей
- Какой из следующих вирусов чаще всего ассоциируется с вирусным крупом?
- Аденовирус.
- Вирус папилломы человека
- Вирус ветряной оспы
d. * Вирусы парагриппа
141. Типичные физические данные при пневмонии:
- диффузные сухие хрипы
- местные небольшие влажные хрипы
- диффузные мелкие влажные хрипы
- * приглушенные звуки дыхания
- Рентгенологический признак острой пневмонии:
- усиление легочного рисунка (легочного рисунка)
- * инфильтративные тени
- эмфизема
- Расширение корней легких
- Пневмококки чувствительны к:
- * пенициллины, макролиды, цефалоспорины
- Тетрациклины, карбапенем, аминогликозиды
- Бициллин, фторхинолоны
- Фторхинолоны, аминогликозиды
- Лекарство выбора для лечения типичной внебольничной пневмонии:
- * аминопенициллины
- карбапенемы
- фторхинолоны
- антибиотики других групп
- К антибиотикам первого выбора для лечения типичных внебольничных пневмоний относятся:
- * амоксициллин
- тетрациклин
- фторхинолоны
- Пенициллины, защищенные ингибиторами
- Перкуссия в острой фазе обструктивного бронхита составляет:
- Чистый звук легких
- * Звук коробки
- Притупление легкого звука
- Притупление легочного звука в нижних отделах
- В остром периоде обструктивного бронхита на рентгенограмме присутствует:
- * Периваскулярная и перибронхиальная инфильтрация, увеличение легочного рисунка и увеличение корней легких
- Особо чистое поле легких
- Гиперинфляция
- Редкие отдельные участки консолидации
- Основное лечение обструктивного бронхита:
- Ликвидация вирусов
- Дезинтоксикационная терапия
- * Нормализация дренажной функции бронхов
- Регидратационная терапия
- Грудь опускается на вдохе и поднимается на выдохе.Что это за дыхание?
- Дыхание Куссмауля
- * Парадоксальное дыхание
- Дыхание нормальное
- Дыхание Био
- Какой тип дыхательных движений у детей после 7 лет?
- * Грудной
- Брюшной
- Реберный
- Сурово
- Что такое тахипноэ?
- * Учащение дыхания
- Бедствие при дыхании
- Уменьшение частоты дыхания
- Прекращение дыхания
- Какова средняя частота дыхания у годовалого ребенка?
- 20
- * 30
- 18
- 50
- Какова средняя частота дыхания у детей после 12 лет?
- 22
- 32
- * 18
- 25
- Каково обычное соотношение вдохов и ударов сердца?
- 1: 1
- 1: 2
- 1: 3
- * 1: 4
- Какая средняя частота дыхания у новорожденного?
- 22
- 30
- 18
- * 45
- Какие основные клинические признаки полезны при диагностике бронхиолита
- Приступообразный кашель
- * Свистящее дыхание
- Тахипноэ
- Одышка
- Какие основные рентгеновские снимки полезны при диагностике острого бронхита?
- * Периваскулярная и перибронхиальная инфильтрация
- Особо чистое поле легких
- Гиперинфляция
- Редкие отдельные участки консолидации
- Какое обследование наиболее важно при бронхите?
- Общий анализ крови
- Посев мокроты
- Посев альвеолярной жидкости
- * Рентген грудной клетки
- Какой симптом не является специфическим для дефекта межпредсердной перегородки?
- Затрудненное дыхание (одышка)
- * Цианоз
- Частые респираторные инфекции у детей
- Ощущение биения сердца (учащенное сердцебиение)
- Этиология ревматической лихорадки:
- * стрептококк
- пневмококк
- вирус гриппа
- грибы
- Что подтверждает стрептококковую этиологию ревматической лихорадки?
- корь в прошлом
- * острый тонзиллит в анамнезе
- предыдущий грипп
- предыдущий сепсис
- Какой порок сердца чаще всего образуется на фоне ревматизма?
- * недостаточность митрального клапана
- стеноз клапанов аорты
- Недостаточность аортальных клапанов
- Недостаточность трехстворчатого клапана
- Какой главный критерий ревматической лихорадки?
- * кардит
- гепатит
- нефрит
- пневмония
- Какой главный критерий ревматической лихорадки?
- * полиартрит
- гепатит
- дерматит
- пневмония
- Какой главный критерий ревматической лихорадки?
- * узелки ревматические
- дерматит
- нефрит
- пневмония
- Какой критерий кардита?
- * поражение миокарда и эндокарда
- Кардиалгии
- повреждение эпикарда
- только перикардит
- Что характерно для миокардита?
- границы сердца зауженные
- усиление тона сердца
- синдром WPW
- * расширение границ сердца
- Что характерно для миокардита?
- * снижение артериального давления
- повышение артериального давления
- артериальное давление нормальное
- высокое импульсное давление
- Для ревматического полиартрита характерно:
- утренняя скованность
- постоянные деформации суставов
- * непостоянное повреждение суставов
- повреждение позвоночника
- ЭКГ при ревматизме характерно:
- удлинение интервала QT
- * удлинение интервала PQ
- деформация комплекса QRS
- повышение напряжения
- Основной симптом хронического бронхита:
- Гипертермия
- Свистящее дыхание
- * Продолжительный кашель
- Одышка
- Какая самая важная причина дисфункции всех органов и систем при хронической болезни легких у детей?
- Дефицит ПАВ
- * Гипоксия
- Отравление
- Нарушения гемодинамики
- Какой симптом является признаком постоянной гипоксемии?
- Цианоз носогубного треугольника
- Влажный кашель по утрам
- Полный цианоз
- * Деформация концевых фаланг в виде «голеней» и «часовых стекол»
- Какие при аускультации признаки хронического заболевания легких у детей?
- Хрипы разные
- Разнообразные сухие и влажные хрипы
- * Постоянные местные хрипы
- Амфорическое дыхание
- Какие рентгенологические изменения характерны для хронических заболеваний легких у детей?
- Инфильтрация легочной ткани в базальных областях
- Инфильтрация легочной ткани на верхушках легких
- Наличие полостей
- * Увеличение и деформация легочного рисунка
- Что является ведущим компонентом комплексного лечения хронических заболеваний легких у детей?
- Антибактериальная терапия
- * Восстановление дренажной функции бронхов
- Общая стимулирующая терапия
- Лечебное питание
- Заключительный диагноз гипоплазии легких основывается на:
- * Бронхография
- Бронхоскопия
- Рентгенологическое исследование
- Исследование легких в США
- Что характерно для агенезии легких?
- * Цианоз, сердце смещено в сторону поражения
- Бледный, сердце смещено на противоположную сторону от поражения
- На стороне поражения грудная клетка уплощена
- Низкая диафрагма, бледная кожа
- Заболеваемость гипоплазией легких выше в:
- Младенцы с большой массой тела при рождении
- Младенцы с низкой массой тела при рождении
- Новорожденные после патологической беременности
- * Недоношенные дети
- Какова основная отличительная клиническая особенность трахеобронхомегалии?
- Спастический кашель
- Сухой непродуктивный кашель
- Влажный непродуктивный кашель
- * приступообразный кашель
- Какие данные аускультации характерны для трахеобронхомегалии?
- Мелкие влажные хрипы
- Крепитация
- Сухие хрипы
- * Разновидности хрипов
- Выбрать лучший метод диагностики трахеобронхомегалии?
- Рентген грудной клетки
- * Бронхоскопия
- УЗИ органов грудной клетки
- КТ грудной клетки
- Цианоз, одышка, кашель, удушье при кормлении грудью наиболее характерны для:
- * Трахеоэзофагеальные и бронхоэзофагеальные свищи
- Атрезия пищевода
- Трахеобронхомегалия
- Атония пищевода
- Какой тип наследования характерен для синдрома Картагенера?
- Аутосомно-доминантный
- * Аутосомно-рецессивный
- Х-сцепленный доминантный
- Х-сцепленный рецессивный
- Синдром Хаммана-Рича характеризуется:
- * Быстро прогрессирующий диффузный фиброз легких
- Бронхиальная агенезия
- Трахеобронхомегалия
- Аплазия бронхов
- Какое основное лечение используется при синдроме Хаммана-Рича?
- * Кортикостероиды
- Антибиотики
- Бронходилататоры
- Отхаркивающие
- Дефицит массы тела 10-20% характерен для:
- Недоедание 2-й степени
- Недоедание 3-й степени
- все не так
- * Недоедание 1-й степени
- Дефицит массы тела 21-30% характерен для:
- Недоедание I степени
- Недоедание 3-й степени
- эвтрофия
- * Недоедание 2-й степени
- Дефицит массы более 30% характерен для:
- Недоедание I степени
- Недоедание 2-й степени
- эвтрофия
- * недоедание 3-й степени
- Паратрофия проявляется:
- уменьшилась масса тела пропорционально длине
- увеличение массы тела при задержке роста
- снижение массы тела при ускоренном росте
- * увеличение массы тела пропорционально длине
- Паратрофия проявляется:
- уменьшение подкожно-жировой клетчатки
- снижение эластичности кожи
- повышение тургора мягких тканей
- * увеличение подкожно-жировой клетчатки
- Рентгенологические признаки острого бронхита:
- симметричное затухание легочного рисунка
- Симметричный паттерн усиления легкого в прикорневой и нижней медиальной зонах
- симметричное затухание оснований легких
- * симметричное усиление легочного рисунка
- Каков основной симптом клинического обострения рецидивирующего бронхита?
- интоксикация
- одышка
- насморк
- * кашель
- Кашель с рецидивирующим обострением бронхита более тяжелый:
- ночью
- посуточно
- все правильно
- * утром
- Выявлено перкуссией при обострении рецидивирующего бронхита:
- чистый звук легких
- сокращение звука в нижних частях
- чистый звук с короткой полосой между лопатками
- все правильно
- При ремиссии рецидивирующего бронхита при бронхоскопии обнаружено:
- гиперемия слизистой оболочки бронхов
- Атрофия слизистой оболочки бронхов
- все правильно
- * грануляция на слизистой оболочке бронхов
- Основное лечение рецидивирующего бронхита:
- Ликвидация токсикоза
- противовирусное лечение
- ликвидация обезвоживания
- * уменьшение бронхиальной обструкции
- Рецидивирующий бронхит, длящийся более 5 лет:
- астма
- сколиоз
- полигиповитаминоз
- * хронический бронхит
- Основной симптом хронического бронхита:
- насморк
- лихорадка
- одышка
- * непрекращающийся кашель
- Типичный симптом бронхоэктазов:
- инспираторная одышка
- одышка на выдохе
- сухой кашель
- * кашель с обилием мокроты
- Грудная клетка у детей с хроническим бронхитом:
- цилиндр
- коническая
- без изменений
- * асимметричный
- Какой из аускультативных признаков указывает на хроническую респираторную патологию?
- разновидность хрипов и влажных хрипов
- местные мелкопузырчатые хрипы
- «амфорическое» дыхание
- * постоянное разнообразие хрипов
- Развивается вторичная хроническая пневмония:
- при наличии бронхиального «инородного тела»
- 1 месяц после острой пневмонии
- на основании пониженного иммунитета
- * на фоне системных и наследственных заболеваний легких
- Что является ведущим в комплексном лечении хронической бронхолегочной патологии у детей?
- антибактериальная терапия
- общестимулирующая терапия
- уход за питанием
- * обновление бронхиального дренажа
- Какая доза пенициллинов назначается детям с хронической бронхолегочной патологией?
- 50-100 тыс. МЕ / кг / сутки
- 100-200 тыс. МЕ / кг / сутки
- 300-500 тыс. МЕ / кг / сутки
- * 100 — 150 тыс. МЕ / кг / сутки
- Какой вид применения антибактериальных препаратов наиболее эффективен у пациентов с хронической респираторной патологией?
- внутривенно
- эндобронхиальный
- внутримышечно
- * внутриорганический электрофорез
- Какова продолжительность антибактериальной терапии детям с хронической бронхолегочной патологией?
- 2 месяца
- 7-14 дней
- 1 месяц
- * 14-21 дней
- Каковы требования к ингаляционным антибиотикам, применяемым детям с хронической бронхолегочной патологией?
- минимальная сенсибилизация детей
- широкий спектр деятельности
- избирательное действие на грамположительную флору
- * хороший раствор в воде
- Через сколько времени после обострения хронической бронхолегочной патологии) дети могут быть отправлены на курортное лечение?
- За 1 месяц
- Непосредственно во вторую ступень
- За 6 месяцев
- * Через 3 месяца
- Какое обследование обязательно при хронической респираторной патологии?
- Рентген грудной клетки
- спирометрия
- флюорография
- * бронхография
- Какие рентгенологические изменения характерны для хронической бронхолегочной патологии у детей?
- инфильтрация легочной ткани в базальных зонах
- инфильтрация легочной ткани на кончиках легких
- наличие «булл»
- * усиление и искажение легочного рисунка
- Назовите основной путь проникновения инфекции при пневмонии:
- гематогенный
- лимфогенный
- смешанный
- * бронхиогенный
- В этиологии пневмонии преобладают:
- клебсиелла
- Патогенные грибы
- стафилококки
- * пневмококки
- Какой тип пневмонии у младенцев развивается чаще?
- крупозный
- межстраничное
- сегментарный
- * фокусное
- Типичные физические данные для пневмонии:
- дыхание ослабленное
- диффузные мелкие влажные хрипы
- хрипы диффузные сухие
- * местные мелкие влажные хрипы
- Типичный рентгенологический признак пневмонии:
- усиление легочного рисунка
- эмфизематозное расширение легких
- расширение корней легких
- * наличие инфильтративных теней
- Продолжительность острой пневмонии:
- до 6 — недель
- до 10 — недель
- до 12 недель
- * до 8 — недель
- В каком возрасте у младенца с большим дефектом межжелудочковой перегородки начнут проявляться симптомы застойной сердечной недостаточности?
а.1 минута
б. 1 неделя - * 1 мес
г. 16 месяцев
- Из-за каких врожденных пороков сердца появляется гипертрофия левого желудочка?
- Стеноз легочной артерии
- * стеноз аорты
- Транспортировка колосниковых емкостей
- Коарктация аорты
- Гипертрофия какой камеры сердца появляется от начала коартации аорты?
- Правый желудочек
- * Левый желудочек
- Правое предсердие
- Левое предсердие
- Аорта
- Гипертрофия какой полости сердца появляется в начале стеноза клапана легочной артерии?
- * Правый желудочек
- Правое предсердие
- Левое предсердие
- Аорта
- Девочке 3 года.Она попала в больницу с жалобами родителей на плохую ходьбу. Отмечается чрезмерное развитие плечевых мышц, слабо развиты нижние конечности, мышечная гипотония. Границы относительной тупости сердца расширены влево на 2 см. Систолический шум во 2-м межреберье справа от грудины. Артериальное давление на руках — 100/70, на ногах — 40/20. Какой диагноз можно было заподозрить?
- * Коарктация аорты
- Дефект межжелудочковой перегородки
- Дефект межпредсердной перегородки
- Тетралогия Фалло
- Ребенок 12 лет жалуется на небольшую температуру до 38 лет.00C, боль в коленных суставах, за день до боли в лодыжке, болезненность при активных и пассивных движениях, общая слабость и сердечная боль. Известно, что две недели назад он заболел острым тонзиллитом. При физикальном обследовании выявлено внешнее смещение левой границы сердца. Какое заболевание следует заподозрить?
- * Ревматическая лихорадка
- Ревматический кардит
- Ревматоидный артрит.
- г. Системная красная волчанка
- У ребенка 2 лет простая диспепсия с тошнотой и рвотой.Признаков обезвоживания меньше. Для предотвращения потери жидкости ему необходимо дать следующее введение:
- * Раствор для пероральной регидратации (ПРС)
- Внутривенное вливание 5% глюкозы в водном растворе
- Голод 12 часов
- Антибактериальная терапия
- Ребенок 12 лет жалуется на схваткообразные боли в правом подреберье, которые легко купируются спазмотическими препаратами. Во время приступов возникает тошнота, реже рвота.При пальпации живота выявляется болезненность в точке проекции желчного пузыря. Печень не увеличена. Какой дополнительный метод клинического исследования информативен в этом случае?
- * Ультразвуковое исследование
- Эзофагогастродуеденоэндоскопия
- Общий анализ крови (общий анализ крови)
- Рентгенография верхних отделов желудочно-кишечного тракта (ЖКТ), серия
- Девочке 3 года. Она попала в больницу с жалобами родителей на плохую ходьбу. Отмечается чрезмерное развитие плечевых мышц, слабо развиты нижние конечности, мышечная гипотония.Границы относительной тупости сердца расширены влево на 2 см. Систолический шум во 2-м межреберье справа от грудины. Артериальное давление на руках — 100/70, на ногах — 40/20. Какой диагноз можно было заподозрить?
- * Коарктация аорты
- Дефект межжелудочковой перегородки
- Дефект межпредсердной перегородки
- Тетралогия Фалло
- 2-летний ранее здоровый мальчик ел арахис и внезапно поступил с приступом кашля, удушья и респираторной недостаточностью.При медосмотре: ОР 45, хрипы, температура тела в норме. В анамнезе нет астмы или аллергических реакций, и дома никто не болеет. Какой наиболее вероятный диагноз?
- * аспирация инородного тела
- острый бронхиолит
- приступ астмы
- острый ларингит
- У девочки 6 лет 2 месяца сухой кашель без мокроты. Кашель усиливается после упражнений и ночью.Семейный анамнез показал, что у родителей экзема. При физикальном обследовании вы слышите хрип в обоих полях легких. Какой наиболее вероятный диагноз?
- * бронхиальная астма
- коклюш
- аспирация инородного тела
- бронхоэктазы
229. У ребенка 3 месяцев рвота, плохое питание, температура до 38 ° С в течение 2 дней. Стул частый, со слизью. Младенец похудел на 250 г. Он бледный, слизистые сухие, родничок «выпал», тургор снижен, живот умеренно вздут.Поставлен диагноз: энтероколит, дегидратация 2 степени. Какой раствор назначить для регидратации?
- * Регидрон
- 5% раствор глюкозы
- Вода кипяченая
- Чай
- Мальчику 4 месяца. Не находится на грудном вскармливании. Определите средство для первичной профилактики спазмофилии.
- * Эргокальциферол
- Глюконат кальция
- Хлорид кальция
- Хлорид натрия
- Ребенку 3 мес.При обследовании в поликлинике диагностировали рахит. Основным процессом, характерным для рахита, является нарушение обмена веществ.
- * Кальций и фосфор
- Кальций и калий
- Кальций и магний
- Кальций и натрий
232. Ребенку 7 месяцев. Он страдает спазмофилией. Какое нарушение вида обмена является патогенной частью при спазмофилии?
- * Фосфорно-кальциевый
- фосфорно-калиевый
- Фосфорно-натриевая
- Фосфорно-магнезиальный
233.У 6-летнего мальчика, страдающего астмой, слабое свистящее дыхание было только четыре раза с тех пор, как вы начали лечить его 3 месяца назад ингаляциями Кромолина два раза в день. В течение последних 2 дней у него снова был легкий кашель и хрипы. Что порекомендовать при остром приступе астмы?
- * ингаляции Сальбутамол
- ингаляционные кортикостероиды
- Лоратадин
- Аспирин
- Ребенку 2 мес. Он недоношенный. Какой должна быть суточная доза эргокальциферола для профилактики рахита?
- * 1000-1200 ме
- 800–1000 ме
- 1200-1500 ме
- 400-500 ме
- Ребенок 18 месяцев доставлен в больницу на 4-е сутки заболевания.Заболевание началось остро с температуры 39 ° С, слабости, кашля, безрезультатности. Бледный, цианоз, повышенная температура более 3 суток. При аускультации — крепитирующие мелкопузырчатые хрипы. Перкуторный звук укорачивается прямо под лопаткой. На рентгенограмме: негомогенная сегментарная инфильтрация 8-10 справа, усиление сосудистой картины, неструктурные узлы. Какой диагноз?
- Бронхит
- Бронхиолит
- * Сегментарная пневмония
- Грипп
- В реанимацию доставлен 20-месячный ребенок из-за высокой температуры, раздражительности и отказа пошевелить правой нижней конечностью.При физикальном обследовании обнаружено опухшее и болезненное правое колено, которое сопротивляется пассивным движениям. Что из следующего может наиболее вероятно поставить диагноз у этого пациента?
- Исследование суставной жидкости
* б. Рентген колена
- Скорость оседания эритроцитов (СОЭ)
- CBC и дифференциал
- Мать родила новорожденного с окрашиванием меконием и апгаром
баллов из 3 на 1 и 5 минуте жизни.У нее было меньше дородовых услуг, и роды были произведены путем экстренного кесарева сечения, которое акушеры назвали «тяжелой брадикардией плода». Каких из следующих осложнений можно ожидать у этого интубированного новорожденного с респираторным дистресс-синдромом?
- * Устойчивый рост легочного артериального давления
- Гиперактивные шумы кишечника
- Микроцефалия с микрогнатиями
- Катаракта
- У новорожденного отмечается выраженная желтуха на 3-й день жизни.Лабораторные данные показывают, что его общий билирубин составляет 17,8 мг / дл (прямой билирубин 0,3 мг / дл). Какой из следующих факторов связан с повышенным риском неврологического повреждения у новорожденного с желтухой?
- Метаболический алкалоз
- Повышенное прикрепление билирубина к сайтам связывания, вызванное лекарствами, такими как сульфизоксазол
- Гиперальбуминемия
- * Сепсис новорожденных
- Выздоравливающий недоношенный ребенок весом 950 г (2 фунта 1 унция) получает грудное молоко из расчета 120 кал / кг / день.Что из нижеперечисленного у ребенка наиболее склонно к развитию в последующие недели?
- Гипернатриемия
б. * Гипокальциемия
- Кровь в стуле
- Гиперфосфатемия
- У первородящей женщины 19 лет в последнем триместре беременности развивается токсикоз, и во время родов ей вводят сульфат магния. На 38 неделе беременности она родила ребенка весом 2100 г (4 фунта 10 унций) с оценкой по шкале Апгар 1 через 1 минуту и 5 через 5 минут.Лабораторные исследования в возрасте 18 часов показывают гематокрит 79%, количество тромбоцитов 100 000 / мкл, глюкозу 41 мг / дл, магний 2,5 мэкв / л и кальций 8,7 мг / дл. Вскоре у младенца начались генерализованные судороги.
Что из перечисленного является причиной судорожного припадка у младенца?
a. * Полицитемия
- Гипогликемия
- Гипокальциемия
- Гипермагниемия
Arnica Montana — обзор
Перед использованием этого раздела, пожалуйста, обратитесь к Приложению A, Гомеопатия, для определения категорий практического опыта и общей информации о назначении гомеопатических лекарств.
Практик, категория 3
Категория 3 включает пациентов с более серьезными сотрясениями мозга, пациентов с сопутствующей травмой и пациентов, страдающих хроническими последствиями сотрясения мозга.
Существует небольшое количество научных данных, подтверждающих использование гомеопатии для лечения последствий травм головы (легкая черепно-мозговая травма). Рандомизированное двойное слепое плацебо-контролируемое исследование, опубликованное в 1999 г., показало, что пациенты с хроническими проблемами (включая проблемы с речью и языком, расстройства памяти и аффектов, а также трудности с повседневными ситуациями) после травм головы получали пользу от индивидуализированного лечения. гомеопатические препараты. 1 Кроме того, гомеопатическая литература содержит много доказательств гомеопатического лечения сотрясений мозга в виде накопленного клинического опыта. 2
При острых травмах головы, которые кажутся серьезными, целесообразно назначить гомеопатическое лекарство, если таковое имеется, пока пациент находится в процессе обследования и лечения в учреждении неотложной помощи; указанное гомеопатическое лекарство также может быть назначено после завершения такой оценки.Поскольку пациенты с хроническими последствиями травмы головы имеют более сложные и многогранные проблемы, для успешного гомеопатического лечения обычно требуется обширная подготовка в области искусства и науки гомеопатии (такие пациенты могут находиться под наблюдением невролога и других специалистов, а также гомеопатического врача. врач). По этой причине большинство рекомендаций в этом разделе относятся к острым ситуациям. При наличии клинических показаний любому пациенту с травмой головы или сотрясением мозга следует незамедлительно обратиться за неотложной медицинской помощью и обследованием.
Целью гомеопатического лечения сотрясений мозга является определение единственного гомеопатического лекарства, описание которого в Материи медике наиболее точно соответствует картине симптомов пациента. Помимо физических симптомов, учитываются психические и эмоциональные состояния. После того, как лекарство выбрано, его можно вводить перорально или сублингвально в потенции 30С каждые 15-60 минут. (В качестве альтернативы для плохо восприимчивого пациента одну гранулу лекарства можно поместить между щекой и деснами на слизистой оболочке щеки; или лекарство можно разбавить очищенной водой и нанести от 2 до 4 капель на губы пациента. с капельницей.Если часть жидкости достигает слизистой оболочки полости рта, правильное лекарство может дать эффект при введении таким образом.) В более серьезных ситуациях могут потребоваться более высокие потенции, такие как 200C или 1M (1000C). Если лекарство не помогло в четырех-пяти дозах, следует попробовать другое гомеопатическое лекарство или назначить другую форму терапии, как указано. Как только симптомы начали исчезать, лекарство можно давать реже или прекратить. Его можно повторить снова при рецидиве симптомов.
Ниже приводится список гомеопатических лекарств, обычно используемых для лечения пациентов с сотрясениями мозга. Следует подчеркнуть, что этот список неполный и представляет собой некоторые из возможных вариантов выбора из гомеопатической Материи медики. Если симптомы данного пациента не представлены здесь, необходимы дальнейшие исследования в гомеопатической литературе, чтобы найти подобие.
Arnica montana
Arnica montana — наиболее часто применяемое гомеопатическое лекарство от сотрясений мозга.Лекарство можно назначать при любой травме головы с синяком, отеком или болью. Пациент может казаться шокированным или ошеломленным, отрицая, что что-то не так, и просит, чтобы его оставили в покое. Может наблюдаться откровенная потеря сознания на время. Пациенту может казаться, что кровать или подушка слишком жесткие, и он или она будет чувствовать себя хуже от того, что его передвигают или трясут. Этого пациента также следует направить на неотложную помощь при наличии клинических показаний.
Hypericum perforatum
Hypericum perforatum — это лекарство, которое следует попробовать пациентам, которые испытывают острую стреляющую боль после травмы головы или травмы спинного мозга.



 Симптомы этой формы заболевания наиболее опасны, поскольку в любой момент может остановиться дыхание и работа сердца. Вызванная неотложная медицинская помощь не всегда справляется со своими задачами в случае эклампсии.
Симптомы этой формы заболевания наиболее опасны, поскольку в любой момент может остановиться дыхание и работа сердца. Вызванная неотложная медицинская помощь не всегда справляется со своими задачами в случае эклампсии.
 Заболевание чаще всего отмечается весной в период выздоровления от рахита. Клиника. Следует различать скрытую (скрытую) и явную спазмофилию, отличающиеся друг от друга степенью выраженности одного и того же патологического процесса. При скрытой форме внешне дети выглядят почти здоровыми, иногда чрезмерно сытыми, психомоторное развитие в пределах нормы. Диагностировать скрытую спазмофилию у ребенка можно по признакам повышенной возбудимости: тревоге, дрожи, гиперестезии.Наиболее частыми симптомами являются: симптом Хвостека — когда щека слегка исчерчена между скуловой дугой и углом рта на соответствующей стороне, сокращаются лицевые мышцы во рту, носу, нижнем, а иногда и верхнем веке; Симптом Труссо — при сдавливании плеча эластичным жгутом в течение 3 минут (происходит сдавливание сосудисто-нервного пучка) рука судорожно сжимается, принимая положение «руки акушера»; Симптом похоти — удары молотком ниже головки малоберцовой кости вызывают быстрое отведение и подошвенное сгибание стопы; Симптом Маслова — при легком уколе кожи ребенка со спазмофилией отмечается остановка дыхания на высоте вдоха, у здорового ребенка такое раздражение вызывает учащенные и углубленные дыхательные движения.Скрытая спазмофилия — обычное дело, а под воздействием провоцирующих факторов (плач, лихорадка, инфекционное заболевание, рвота, испуг) может переходить в явную спазмофилию. Явная спазмофилия проявляется в виде ларингоспазма, карпопедального спазма и эклампсии, иногда сочетающихся. Ларингоспазм. Ларингоспазм — это спазм голосовой щели, возникающий внезапно из-за плача или страха. Проявляется громким или хриплым дыханием при плаче и крике и остановке дыхания на несколько секунд, при этом отмечается испуганная мимика, цианоз, холодный пот, возможны потеря сознания и прикрепление судорог.Приступ заканчивается глубоким звучным вдохом, постепенно восстанавливается дыхание и ребенок засыпает, при этом часто появляется припухлость тыльной стороны рук. Обычно приступ ларингоспазма длится от нескольких секунд до 1-2 минут и повторяется несколько раз в день.
Заболевание чаще всего отмечается весной в период выздоровления от рахита. Клиника. Следует различать скрытую (скрытую) и явную спазмофилию, отличающиеся друг от друга степенью выраженности одного и того же патологического процесса. При скрытой форме внешне дети выглядят почти здоровыми, иногда чрезмерно сытыми, психомоторное развитие в пределах нормы. Диагностировать скрытую спазмофилию у ребенка можно по признакам повышенной возбудимости: тревоге, дрожи, гиперестезии.Наиболее частыми симптомами являются: симптом Хвостека — когда щека слегка исчерчена между скуловой дугой и углом рта на соответствующей стороне, сокращаются лицевые мышцы во рту, носу, нижнем, а иногда и верхнем веке; Симптом Труссо — при сдавливании плеча эластичным жгутом в течение 3 минут (происходит сдавливание сосудисто-нервного пучка) рука судорожно сжимается, принимая положение «руки акушера»; Симптом похоти — удары молотком ниже головки малоберцовой кости вызывают быстрое отведение и подошвенное сгибание стопы; Симптом Маслова — при легком уколе кожи ребенка со спазмофилией отмечается остановка дыхания на высоте вдоха, у здорового ребенка такое раздражение вызывает учащенные и углубленные дыхательные движения.Скрытая спазмофилия — обычное дело, а под воздействием провоцирующих факторов (плач, лихорадка, инфекционное заболевание, рвота, испуг) может переходить в явную спазмофилию. Явная спазмофилия проявляется в виде ларингоспазма, карпопедального спазма и эклампсии, иногда сочетающихся. Ларингоспазм. Ларингоспазм — это спазм голосовой щели, возникающий внезапно из-за плача или страха. Проявляется громким или хриплым дыханием при плаче и крике и остановке дыхания на несколько секунд, при этом отмечается испуганная мимика, цианоз, холодный пот, возможны потеря сознания и прикрепление судорог.Приступ заканчивается глубоким звучным вдохом, постепенно восстанавливается дыхание и ребенок засыпает, при этом часто появляется припухлость тыльной стороны рук. Обычно приступ ларингоспазма длится от нескольких секунд до 1-2 минут и повторяется несколько раз в день. В наиболее тяжелых случаях смерть возможна в результате внезапной остановки сердца (сердечная недостаточность).
Спазм запястья — это спазм мышц кисти и стопы, принимающий характерное положение (рука имеет положение «рука акушера», стопа — положение резкого подошвенного сгибания).Это состояние рук и ног может быть кратковременным, но может сохраняться долгое время, в течение нескольких часов и даже дней. При длительном спазме на тыльной поверхности кистей и стоп появляется отечность. Часто возникает спазм круговых мышц рта, губы принимают положение «рыбьей пасти». В редких случаях возможны тонические судороги дыхательных мышц, гладкой мускулатуры мочевого пузыря, кишечника, бронхоспазм. В наиболее тяжелых случаях наблюдаются приступы эклампсии — клонико-тонические судороги, протекающие с потерей сознания.Они возникают после кратковременных тонических судорог. В легких случаях приступ проявляется внезапным побледнением лица, онемением, подергиванием мимических мышц. Тяжелый приступ также начинается с подергивания мышц лица, затем судороги распространяются на шею и конечности, охватывая все большие группы мышц, включая дыхательные мышцы. Дыхание становится прерывистым, появляется рыдание, цианоз. С самого начала приступа ребенок теряет сознание, происходит непроизвольное отхождение мочи и газов.Продолжительность приступа от нескольких секунд до 20-30 минут, судороги постепенно стихают, и больной засыпает. Иногда приступы следуют одна за другой. Во время приступа может возникнуть остановка дыхания и сердечная недостаточность. Эклампсия чаще наблюдается у детей 1 года жизни. Диагностика. Важно учитывать возраст ребенка (4-18 месяцев), наличие клинических, биохимических (гипокальциемия в сочетании с гиперфосфатемией, алкалоз в крови) и рентгенологических данных с указанием рахита, времени года, показаний. неправильного кормления.Типичный приступ ларингоспазма практически всегда позволяет считать диагноз бесспорным. Уход. При ларингоспазме преобладающий очаг возбуждения создается в головном мозге за счет стимуляции слизистой оболочки носа (вдыхание в нос, щекотание, введение раствора аммиака для вдоха), кожи (укол, похлопывание и обливание лица холодной водой), вестибулярный аппарат («раскачивая» ребенка), изменить положение тела.
В наиболее тяжелых случаях смерть возможна в результате внезапной остановки сердца (сердечная недостаточность).
Спазм запястья — это спазм мышц кисти и стопы, принимающий характерное положение (рука имеет положение «рука акушера», стопа — положение резкого подошвенного сгибания).Это состояние рук и ног может быть кратковременным, но может сохраняться долгое время, в течение нескольких часов и даже дней. При длительном спазме на тыльной поверхности кистей и стоп появляется отечность. Часто возникает спазм круговых мышц рта, губы принимают положение «рыбьей пасти». В редких случаях возможны тонические судороги дыхательных мышц, гладкой мускулатуры мочевого пузыря, кишечника, бронхоспазм. В наиболее тяжелых случаях наблюдаются приступы эклампсии — клонико-тонические судороги, протекающие с потерей сознания.Они возникают после кратковременных тонических судорог. В легких случаях приступ проявляется внезапным побледнением лица, онемением, подергиванием мимических мышц. Тяжелый приступ также начинается с подергивания мышц лица, затем судороги распространяются на шею и конечности, охватывая все большие группы мышц, включая дыхательные мышцы. Дыхание становится прерывистым, появляется рыдание, цианоз. С самого начала приступа ребенок теряет сознание, происходит непроизвольное отхождение мочи и газов.Продолжительность приступа от нескольких секунд до 20-30 минут, судороги постепенно стихают, и больной засыпает. Иногда приступы следуют одна за другой. Во время приступа может возникнуть остановка дыхания и сердечная недостаточность. Эклампсия чаще наблюдается у детей 1 года жизни. Диагностика. Важно учитывать возраст ребенка (4-18 месяцев), наличие клинических, биохимических (гипокальциемия в сочетании с гиперфосфатемией, алкалоз в крови) и рентгенологических данных с указанием рахита, времени года, показаний. неправильного кормления.Типичный приступ ларингоспазма практически всегда позволяет считать диагноз бесспорным. Уход. При ларингоспазме преобладающий очаг возбуждения создается в головном мозге за счет стимуляции слизистой оболочки носа (вдыхание в нос, щекотание, введение раствора аммиака для вдоха), кожи (укол, похлопывание и обливание лица холодной водой), вестибулярный аппарат («раскачивая» ребенка), изменить положение тела. В случае серьезного приступа может потребоваться искусственная вентиляция легких.При проявлениях спазмофилии ребенку назначают обильное питье в виде некрепкого чая, ягодных и фруктовых соков. Обязательно используйте препараты кальция (глюконат кальция, 10% раствор хлорида кальция). Кальциевую терапию и ограничение коровьего молока следует продолжать до полного устранения признаков скрытой спазмофилии. Через 3-4 дня после судорог проводят противоревматическое лечение. Все неприятные для ребенка процедуры (осмотр глотки, уколы и т. Д.)), который может вызвать тяжелый приступ ларингоспазма, следует максимально ограничить и выполнять с особой осторожностью. Прогноз благоприятный. Очень редко сильный приступ ларингоспазма (при отсутствии неотложной помощи) заканчивается летально.
В случае серьезного приступа может потребоваться искусственная вентиляция легких.При проявлениях спазмофилии ребенку назначают обильное питье в виде некрепкого чая, ягодных и фруктовых соков. Обязательно используйте препараты кальция (глюконат кальция, 10% раствор хлорида кальция). Кальциевую терапию и ограничение коровьего молока следует продолжать до полного устранения признаков скрытой спазмофилии. Через 3-4 дня после судорог проводят противоревматическое лечение. Все неприятные для ребенка процедуры (осмотр глотки, уколы и т. Д.)), который может вызвать тяжелый приступ ларингоспазма, следует максимально ограничить и выполнять с особой осторожностью. Прогноз благоприятный. Очень редко сильный приступ ларингоспазма (при отсутствии неотложной помощи) заканчивается летально. Наблюдается преимущественно у мальчиков, чаще ранней весной, при повышенной инсоляции.Спазмофилия до недавнего времени была довольно распространенным заболеванием, но в настоящее время из-за снижения как
Наблюдается преимущественно у мальчиков, чаще ранней весной, при повышенной инсоляции.Спазмофилия до недавнего времени была довольно распространенным заболеванием, но в настоящее время из-за снижения как  Клиника, диагностика, лечение
Клиника, диагностика, лечение  Клинические проявления. Судорожный синдром характеризуется внезапным началом, появлением двигательного возбуждения
Клинические проявления. Судорожный синдром характеризуется внезапным началом, появлением двигательного возбуждения  * Б) 6 месяцев. В) 9 месяцев. Г) 15 месяцев
* Б) 6 месяцев. В) 9 месяцев. Г) 15 месяцев * Кальций в сыворотке крови b. Железо в сыворотке крови c. Натрий сыворотки d. Калий в сыворотке
* Кальций в сыворотке крови b. Железо в сыворотке крови c. Натрий сыворотки d. Калий в сыворотке 0 ул.
0 ул. coli, протей
coli, протей Что это за дыхание?
Что это за дыхание? Дефект межпредсердной перегородки
Дефект межпредсердной перегородки  Пневмонии
Пневмонии За счет увеличения сократимости желудочков
За счет увеличения сократимости желудочков  Хорея
Хорея