Мезаденит что это такое у детей: Мезаденит как причина синдрома “острого живота” у детей
Мезаденит как причина синдрома “острого живота” у детей
ДЕТСКАЯ ХИРУРГИЯ. 2016; 20(1)
РО!: 10.18821/1560-9510-2016-20-1-4-7_
Оригинальные статьи
© КОЛЛЕКТИВ АВТОРОВ, 2016 УДК 616.428-031:611.383]-002-039-07-089 Поддубный И. В.1’2, Дьяконова Е. Ю.1, Бекин А. С.1, Кузнецова Т. В.2
МЕЗАДЕНИТ КАК ПРИЧИНА СИНДРОМА ОСТРОГО ЖИВОТА У ДЕТЕЙ -АСПЕКТЫ ЭТИОЛОГИИ, ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Щаучный центр здоровья детей, Москва; 2 ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А. И. Евдокимова», Москва
В статье обсуждается проблема диагностики и лечения детей, оперированных по поводу острого живота, с интраопераци-онным выявлением катарального аппендицита и мезаденита.
Ключевые слова: мезаденит; лапароскопия; мезентериальные лимфоузлы; острый аппендицит; оппортунистические инфекции.
Для цитирования: Детская хирургия. 2016; 20 (1): 4-7. DOI: 10.18821/1560-9510-2016-20-1-4-7 Для корреспонденции: Поддубный Игорь Витальевич; [email protected]
MESENTERIC ADENITIS AS THE CAUSE OF THE SYNDROME OF «ACUTE ABDOMEN» IN CHILDREN -SOME ASPECTS OF THE ETIOLOGY, DIAGNOSIS AND TREATMENT
1 Scientific Center of Children’s Health, Moscow, Russian Federation; 2Evdokimov Moscow State Medical Stomatological University, Moscow, Russian Federation
In this paper the problem of diagnosis and treatment of children operated on for «acute» abdomen, with intraoperative detection of catarrhal appendicitis and mesenteric adenitis.
Keywords: Mesenteric adenitis; laparoscopy; mesenteric lymph nodes; acute appendicitis; «opportunistic» infections.
For citation: Detskaya khirurgiya. 2016; 20 (1): 4-7. (In Russ.) DOI: 10.18821/1560-9510-2016-20-1-4-7
For correspondence: Poddubnyi Igor; [email protected] Conflict of interest. The authors declare no cjnflict of interest.
Funding. The study hald no spousorship.
Received 27 May 2015
_Accepted 24 September 2015
Мезаденит (анат. mes(enterium) брыжейка + греч. aden железа + -itis; син. мезентериальный лимфаденит, мезентерит) — воспаление лимфатических узлов брыжейки кишечника — недостаточно изученное заболевание детского возраста, которое является наиболее частой клинической «маской» острого аппендицита. Разнообразие причин, отсутствие специфических признаков и единых диагностических критериев затрудняют диагностику и лечение этого заболевания [1-4].
mes(enterium) брыжейка + греч. aden железа + -itis; син. мезентериальный лимфаденит, мезентерит) — воспаление лимфатических узлов брыжейки кишечника — недостаточно изученное заболевание детского возраста, которое является наиболее частой клинической «маской» острого аппендицита. Разнообразие причин, отсутствие специфических признаков и единых диагностических критериев затрудняют диагностику и лечение этого заболевания [1-4].
Проблема мезаденита как причины синдрома острого живота является актуальной как для общехирургических клиник, так и для детских хирургических стационаров [1, 3, 5-8].
Клиническая картина мезаденита нередко очень схожа с проявлениями острого аппендицита. Как правило, заболевание начинается с внезапного появления боли в правых отделах живота. Вскоре после приступа боли в животе отмечается повышение температуры тела до субфебрильных значений. Иногда температура тела бывает нормальной во всех стадиях заболевания (почти в 15% случаев).
Внедрение в широкую медицинскую практику методов эндоскопической хирургии позволило подойти к более глубокому изучению этой проблемы [3, 6, 7].
Целью работы является анализ и оптимизация хирургической тактики при выявлении увеличенных и воспаленных мезентериальных лимфатических узлов и катарально измененного червеобразного отростка во время диагностической лапароскопии у детей с подозрением на острую хирургическую патологию органов брюшной полости.
Материал и методы
Проанализированы истории болезни 89 пациентов (52 девочки и 37 мальчиков), которым в период с 2012 г по август 2013 г. была выполнена диагностическая лапароскопия и у которых выявлены проявления мезентериального лимфаденита. Оперированы дети различного возраста — от 2 до 15 лет (табл. 1).
1).
В предоперационном периоде всем детям проводилось ультразвуковое исследование (УЗИ) органов брюшной полости, в котором в 59 (66,3%) случаях выявлено отчетливое увеличение внутрибрюшных лимфатических узлов (табл. 2).
В связи с невозможностью исключить острую хирургическую патологию органов брюшной полости всем детям была выполнена диагностическая лапароскопия.
Таблица 1
Распределение оперирорванных детей по полу и возрастным группам
Возраст, годы Пол
мальчики девочки
2-5 3 6
6-10 20 27
11-17 14 19
Всего.
Результаты и обсуждение
В ходе диагностической лапароскопии при ревизии брюшной полости обнаружено:
•у 50 (56,2%) детей в полости малого таза небольшое или умеренное количество серозного экссудата, большой сальник прилежит к червеобразному отростку и слепой кишке, париетальная брюшина в правой подвздошной области умеренно гиперемирована, с очагами кровоизлияний. Червеобразный отросток не увеличен в объеме, незначительно отечный, умеренно гиперемированный, покрытый сетью расширенных сосудов, мягкоэластической консистенции. Брыжейка червеобразного отростка и купола слепой кишки отечна. В области илеоцекального угла визуализируются множественные, увеличенные лимфатические узлы, в половине случаев сливающиеся в единый конгломерат. По итогам диагностической лапароскопии был сформулирован диагноз: катаральный аппендицит, мезаденит;
•у 11 (12,4%) детей в полости малого таза значительное количество мутного, липкого, тянущегося за инструментом экссудата, париетальная брюшина в области малого таза гиперемирована. Большой сальник прилежит к червеобразному отростку и слепой кишке, париетальная брюшина в правой подвздошной области умеренно гиперемирована, с очагами кровоизлияний. Червеобразный отросток несколько увеличен в объеме, отечный, отчетливо гиперемиро-ванный, мягкоэластической консистенции. Брыжейка червеобразного отростка и купола слепой кишки отечны. В области илеоцекального угла визуализируются увеличенные лимфатические узлы. Поставлен интраоперационный диагноз: пельвиоперитонит, катаральный аппендицит, мезаденит;
Большой сальник прилежит к червеобразному отростку и слепой кишке, париетальная брюшина в правой подвздошной области умеренно гиперемирована, с очагами кровоизлияний. Червеобразный отросток несколько увеличен в объеме, отечный, отчетливо гиперемиро-ванный, мягкоэластической консистенции. Брыжейка червеобразного отростка и купола слепой кишки отечны. В области илеоцекального угла визуализируются увеличенные лимфатические узлы. Поставлен интраоперационный диагноз: пельвиоперитонит, катаральный аппендицит, мезаденит;
•у 5 (5,61%) детей в полости малого таза умеренное количество серозного экссудата. Большой сальник рыхло спаян с червеобразным отростком и слепой кишкой. Париетальная брюшина в правой подвздошной области гиперемирована, с местами кровоизлияний, отечна. Червеобразный отросток увеличен в объеме, отечный, гиперемированный, напряженный. Серозная оболочка червеобразного отростка тусклая и полнокровная, с участками фибринозного налета, с распространением на купол слепой кишки.
Во всех случаях была выполнена лапароскопическая аппендэктомия с последующим гистологическим исследованием, в 61 случае (при отсутствии
RUSSIAN JOURNAL OF PEDIATRIC SURGERY. 2016; 20(1)
_DOI: 10.18821/1560-9510-2016-20-1-4-7
Оригинальные статьи
Таблица 2
Размеры лимфатических узлов по данным предоперационного УЗИ
Состояние лимфатических узлов Размеры брыжеечных лимфатических узлов, мм Количество больных Всего
Лимфатические узлы До 15 мм 43 59
увеличены > 15 мм 16
Лимфатические узлы 30
не увеличены
четкой картины деструктивного аппендицита) также проведена биопсия лимфатического узла брыжейки. При гистологическом исследовании выявлено: •у 51,7% (46) детей в слизистой оболочки червеобразного отростка полнокровие, неравномерное скопление эозинофильных и нейтрофильных сегмен-тоядерных лейкоцитов. В подслизистом слое множественные лимфоидные фолликулы с небольшими реактивными центрами, выраженным фагоцитозом. Серозная оболочка полнокровная, отечная, с очагами лимфостаза. В брыжейке отек, полнокровие, лимфо-стаз. Заключение: катаральный аппендицит;
При гистологическом исследовании выявлено: •у 51,7% (46) детей в слизистой оболочки червеобразного отростка полнокровие, неравномерное скопление эозинофильных и нейтрофильных сегмен-тоядерных лейкоцитов. В подслизистом слое множественные лимфоидные фолликулы с небольшими реактивными центрами, выраженным фагоцитозом. Серозная оболочка полнокровная, отечная, с очагами лимфостаза. В брыжейке отек, полнокровие, лимфо-стаз. Заключение: катаральный аппендицит;
•у 16,9% (15) детей умеренная атрофия слизистой оболочки, сужение просвета, гипертрофия лимфоид-ного аппарата, склероз и липоматоз в подслизистой оболочке, склероз и истончение мышечной оболочки, неравномерная лимфоплазмоцитарная с примесью лейкоцитов инфильтрация слизистой и подслизистой оболочек. В серозной оболочке и брыжейке полнокровие, отек, лимфостаз. Заключение: хронический аппендицит с обострением;
•у 5,61% (5) детей плохая дифференцировка слоев стенки отростка, лейкоцитарная инфильтрация, микроабсцессы в центре лимфатических фолликулов, расширение и тромбоз сосудов, очаги некроза слизистой оболочки. Заключение: острый деструктивный аппендицит. Флегмонозная форма, фибринозный периаппендицит, мезентериолит; морфологические исследования лимфатических узлов во всех случаях выявили достаточно однородную картину: умеренно гипертрофированный лимфатический узел с сохраненной структурой, несколько увеличен за счет крупных округлых лимфатических фолликулов с образованием в некоторых из них светлых разреженных реактивных центров размножения. Синусы отечны, с множественными воспалительными клетками (нейтрофильные и эозинофильные сег-ментоядерные лейкоциты) без специфических элементов. Капсула узла тонкая, с полнокровными сосудами, в некоторых из них встречаются единичные нейтрофильные и эозинофильные сегментоядерные лейкоциты. Ткань с частичным стиранием рисунка строения за счет геморрагического пропитывания, синусоиды расширены. Заключение: неспецифический лимфаденит.
Заключение: острый деструктивный аппендицит. Флегмонозная форма, фибринозный периаппендицит, мезентериолит; морфологические исследования лимфатических узлов во всех случаях выявили достаточно однородную картину: умеренно гипертрофированный лимфатический узел с сохраненной структурой, несколько увеличен за счет крупных округлых лимфатических фолликулов с образованием в некоторых из них светлых разреженных реактивных центров размножения. Синусы отечны, с множественными воспалительными клетками (нейтрофильные и эозинофильные сег-ментоядерные лейкоциты) без специфических элементов. Капсула узла тонкая, с полнокровными сосудами, в некоторых из них встречаются единичные нейтрофильные и эозинофильные сегментоядерные лейкоциты. Ткань с частичным стиранием рисунка строения за счет геморрагического пропитывания, синусоиды расширены. Заключение: неспецифический лимфаденит.
При оценке результатов гистологического исследования у детей с обострением хронической формы аппендицита, при сборе дополнительного анамнеза выяснилось, что у них появлялись неоднократные эпизоды боли в животе; в стационарах Москвы после неоднократных осмотров детскими хирургами детей отпускали домой с рекомендациями наблюдения у педиатра. М, ВЭБ IgG.
М, ВЭБ IgG.
Из 72 обследованных детей у 67 (93,1%) получены положительные результаты исследований в отношении той или иной инфекции либо разнообразных их сочетаний.
Изолированный единичный инфекционный объект выявлен у 22 больных:
•у 6,94% (5) положительная реакция к IgG ЦМВ-инфекции;
•у 1,38% (1) положительная реакция к IgM ЦМВ-инфекции;
•у 4,16% (3 ) положительная реакция к IgG хлами-дийной инфекции;
•у 2,77% (2) положительная реакция к IgG мико-плазменной инфекции;
•у 15,27% (11) положительная реакция к IgG ВЭБ-инфекции.
Выявленные в ходе обследований у 45 детей различные сочетания оппортунистических инфекций представлены в табл. 3.
3.
Обнаружение оппортунистических инфекций позволило после выписки детей из хирургического стационара обоснованно направить их для продолжения лечения к врачам других специальностей — инфекционистам, иммунологам и другим специалистам.
Мезаденит чаще всего развивается вследствие попадания бактерий, их токсинов или вирусов гематогенным, энтерогенным или лимфогенным путем в лимфатические узлы брыжейки [1, 3, 9-12].
Несомненное сходство клинических проявлений при мезентериальном лимфадените и остром аппендиците у детей нередко делает невозможной доопе-рационную достоверную дифференциальную диагностику этих заболеваний [1-5, 13]. Ретроспективный анализ случаев поступления в хирургический стационар детей с подозрением на острый аппендицит, которым в ходе дальнейшего обследования и лечения была выполнена диагностическая лапароскопия, позволил установить, что в значительном проценте случаев причиной боли в животе мог быть неспецифический мезаденит в сочетании с катаральными изменениями в червеобразном отростке, реже — с пельвиоперито-нитом.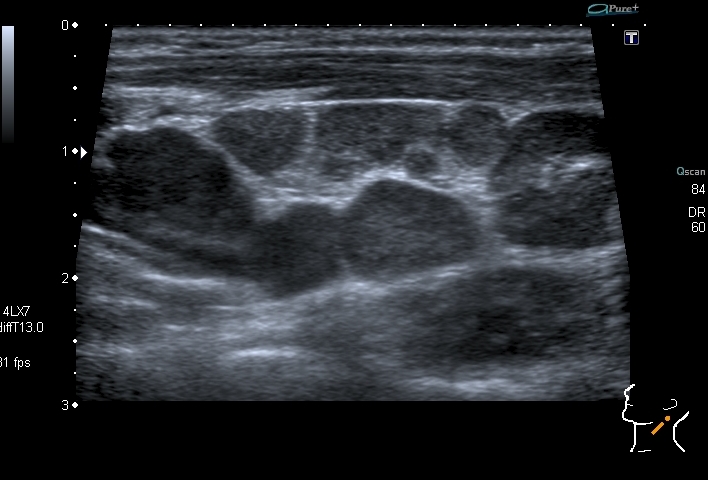
Наличие подобного сочетания патологии органов брюшной полости обусловило выполнение лапароскопической аппендэктомии в комбинации с биопсией лимфатических узлов с последующим морфологическим исследованием и дополнительным обследованием детей на оппортунистические инфекции в попытке более точно установить возможную причину воспаления лимфоузлов.
УЗИ общепризнанно, имеет высокую диагностическую ценность для уточнения характера острых патологических процессов в брюшной полости, в том числе при мезадените [14-17]. Следует отметить, что данные дооперационного УЗИ, проведенного у всех больных (89), позволили предположить наличие мезаденита в 59 (66,3%) случаях, что практически совпало с интраоперационной оценкой состояния лимфатических узлов (диагноз мезаденита по итогам лапароскопии был поставлен у 66 детей).
Результаты морфологических исследований червеобразного отростка и ткани лимфатических узлов почти полностью совпали с интерпретацией в ходе диагностической лапароскопии и соответствовали острому воспалению.
Иммунологическое обследование пациентов подтвердило повышение титра иммуноглобулинов в сыворотке крови у 67 (93,1%) из 72 детей с мезаденитом.
Наиболее часто встречался изолированно или в сочетании с другими инфекциями ВЭБ, относящийся к семейству Herpesviridae. В отличие от других гер-
RUSSIAN JOURNAL OF PEDIATRIC SURGERY. 2016; 20(1)
_DOI: 10.18821/1560-9510-2016-20-1-4-7
петических вирусов ВЭБ вызывает не гибель, а пролиферацию пораженных клеток, поэтому его нередко относят к онкогенным вирусам, в частности ВЭБ считают одним из возможных этиологических факторов саркомы Беркитта, назофарингеальной карциномы. ВЭБ после первичного инфицирования персистирует в организме пожизненно, интегрируясь в геном пораженных клеток. Наличие ВЭБ нередко может вызывать осложненное течение других инфекций: при инфекционным мононуклеозе могут возникать гематологические проблемы, такие как аутоиммунная гемолитическая анемия, тромбоцитопения и гранулоци-топения; неврологические осложнения — энцефалит, параличи черепных нервов, прозопоплегия (паралич мимической мускулатуры, обусловленный поражением лицевого нерва), менингоэнцефалит, полиневрит, психоз. Возможны кардиологические осложнения (перикардит, миокардит) [9, 11, 12]. Учитывая особенности ВЭБ и тяжесть возможных осложнений, следует подчеркнуть, что дети с положительными результатами анализов на ВЭБ обязательно должны наблюдаться у инфекциониста и иммунолога по месту жительства.
Возможны кардиологические осложнения (перикардит, миокардит) [9, 11, 12]. Учитывая особенности ВЭБ и тяжесть возможных осложнений, следует подчеркнуть, что дети с положительными результатами анализов на ВЭБ обязательно должны наблюдаться у инфекциониста и иммунолога по месту жительства.
Выводы
1. Причиной мезаденита у детей в большинстве случаев может являться инфекционный процесс, хронически персистирующий в организме ребенка и сопровождающийся периодическими обострениями.
2. Всем детям с мезентериальным лимфаденитом показано обследование на оппортунистические инфекции с последующей коррекцией схемы дальнейшего наблюдения и лечения.
Конфликт интересов. Авторы заявляют об отсутствии конфликта интересов.
Финансирование. Исследование не имело спонсорской поддержки.
ЛИТЕРАТУРА
1. Кущ Н. Л., Ткаченко Л. И. Неспецифический мезентериальный лимфаденит у детей. Киев: Здоровье; 1984.
2. Бортулев П. И., Нескучаев В. В. Острый неспецифический меза-денит у детей. Медицинский вестник Северного Кавказа. 2009; 1: 83-4.
3. Сологуб Э.А., Карасева О.В., Тимофеева А.Г. Неспецифический мезаденит у детей (обзор литературы). Педиатрическая фармакология. 2013; 10(1): 18-25.
4. Toorenvliet B., Vellekoop A., Bakker R., Wiersma F., Mertens B., Merkus J. et al. Clinical differentiation between acute appendicitis and acute mesenteric lymphadenitis in children. Abstract. Eur. J. Pe-diatr. Surg. 2011; 21(2): 120-3.
5. Исаков Ю.Ф. Хирургические болезни детского возраста: Учебник. М.: ГЭОТАР-МЕД; 2004: 581-4.
М.: ГЭОТАР-МЕД; 2004: 581-4.
6. Дронов А.Ф., Поддубный И.В., Котлобовский В.И. Эндоскопическая хирургия у детей. М.: ГЭОТАР-МЕД; 2002: 4.
7. Тимербулатов В. М., Тимербулатов Ш. В., Фаязов Р. Р., Сахаут-динов Р. М., Сагитов Р. Б. Острый мезентериальный лимфаденит в хирургической практике. Анналы хирургии. 2009; 1: 34-40.
8. Есипов А. В., Кисленко А. М., Еряшев Ф. А., Беспалько В. И., Шмаков С. Н. Острый мезентериальный лимфаденит: современные подходы к дифференциальной диагностике и выбору тактики лечения. Военно-медицинский журнал. 2010; 6: 27-31.
9. Учайкин В.Ф., Нисевич Н.И., Шамшева О.В. Инфекционные болезни у детей: Учебник. М.: ГЭОТАР-Медиа; 2011: 137.
Оригинальные статьи
10. Федоров К.К. Особенности преморбидного фона у детей с первичным перитонитом. Педиатрия. 2006; 1: 50-3.
Федоров К.К. Особенности преморбидного фона у детей с первичным перитонитом. Педиатрия. 2006; 1: 50-3.
11. Ющук Н. Д., Кареткина Г. Н. Лимфаденопатия при инфекционных заболеваниях. Детские инфекции. 2003; 1: 61-6.
12. Инфекционные болезни: Национальное руководство / Под редакцией Н.Д. Ющука, Ю.Я. Венгерова. М.: ГЭОТАР-Медиа; 2009: 776-80.
13. Пыков М.И., Соколов Ю.Ю., Балашов В.В., Коровин С.А. Ультразвуковая диагностика мезаденита у детей. Ультразвуковая и функциональная диагностика. 2012; 6: 49-54.
14. Ольхова Е.Б., Шумейко Н.К., Фомичев М.Ю. Мезаденит у детей с острым абдоминальным болевым синдромом. Клинико-эхо-графические параллели. Вестник рентгенологии и радиологии. 2011; 3: 45-8.
15. Vayner N., Coret A., Polliack G. , Weiss B., Hertz M. Mesenteric lymphadenopathy in children examinated by US for chronic and/or recurrent abdominal pain. Pediatr. Radiol. 2003; 33: 864-7.
, Weiss B., Hertz M. Mesenteric lymphadenopathy in children examinated by US for chronic and/or recurrent abdominal pain. Pediatr. Radiol. 2003; 33: 864-7.
16. Sivit C. J., Newman K. D., Chandra R. S. Visualization of enlarged mesenteric lymph nodes at US examination: clinical significance. Pediatr. Radiol. 1993; 23: 471-5.
REFERENCES
1. Kushch N. L., Tkachenko L. I. Nonspecific Mesenteric Lymphadenitis in Children. [Nespetsificheskiy mezenteral’ny limfadenit u detey]. Kiev: Zdorov’e; 1984. (in Russian)
2. Bortulev P. I., Neskuchaev V. V. Acute nonspecific mesadenitis children. Meditsinskiy vestnik Severnogo Kavkaza. 2009; 1: 83-4. (in Russian)
3. Sologub E.A., Karaseva O.V., Timofeeva A.G. Non-specific me-sadenitis children (review). Pediatricheskaya farmakologiya. 2013; 10(1): 18-25. (in Russian)
Pediatricheskaya farmakologiya. 2013; 10(1): 18-25. (in Russian)
4. Toorenvliet B., Vellekoop A., Bakker R., Wiersma F., Mertens B., Merkus J. et al. Clinical differentiation between acute appendicitis and acute mesenteric lymphadenitis in children. Abstract. Eur. J. Pediatr. Surg. 2011; 21(2): 120-3.
5. Isakov Yu.F. Surgical Diseases of Childhood: Uchebnik. [Khirurgi-cheskie bolezni detskogo vozrasta. Uchebnik]. Moscow: GEOTAR-MED; 2004: 581-4. (in Russian)
6. Dronov A.F., Poddubnyy I.V., Kotlobovskiy V.I. Endoscopic Surgery in Children. [Endoskopicheskaya khirurgiya u detey]. Moscow: GEOTAR-MED; 2002: 4. (in Russian)
7. Timerbulatov V.M., Timerbulatov Sh.V., Fayazov R.R., Sakhaut-di-nov R.M., Sagitov R.B. Acute mesenteric lymphadenitis in surgical practice. Annaly khirurgii. 2009; 1: 34-40. (in Russian)
2009; 1: 34-40. (in Russian)
8. Esipov A. V., Kislenko A. M., Eryashev F. A., Bespal’ko V. I., Sh-makov S. N. Acute mesenteric lymphadenitis: Modern approaches to differential diagnosis and treatment selection. Voenno-meditsinskiy zhurnal. 2010; 6: 27-31. (in Russian)
9. Uchaykin V.F., Nisevich N.I., Shamsheva O.V. Infectious Diseases in Children. Uchebnik. [Infektsionnye bolezni u detey. Uchebnik]. Moscow: GEOTAR-Media; 2011: 137. (in Russian)
10. Fedorov K.K. Features premorbid background in children with primary peritonitis. Pediatriya. 2006; 1: 50-3. (in Russian)
11. Yushchuk N. D., Karetkina G. N. Lymphadenopathy in infectious diseases. Detskie infektsii. 2003; 1: 61-6. (in Russian)
12. Infectious Diseases: National Leadership. [Infektsionnye bolezni: Natsional’noe rukovodstvo] / Eds N.D. Yushchuk, Yu.Ya. Vengerov. Moscow: GEOTAR-Media; 2009: 776-80. (in Russian)
13. Pykov M.I., Sokolov Yu.Yu., Balashov V.V., Korovin S.A. Ultrasonic diagnosties of a mezadenit at children. [Ul’trazvukovaya i funktsional’naya diagnostika]. 2012; 6: 49-54. (in Russian)
14. Ol’khova E.B., Shumeyko N.K., Fomichev M.Yu. Mesadenitis in children with acute abdominal pain. Clinical and sonographic parallels. Vestnik rentgenologii i radiologii. 2011; 3: 45-8. (in Russian)
15. Vayner N., Coret A., Polliack G., Weiss B., Hertz M. Mesenteric lymphadenopathy in children examinated by US for chronic and/or recurrent abdominal pain. Pediatr. Radiol. 2003; 33: 864-7.
16. Sivit C. J., Newman K. D., Chandra R. S. Visualization of enlarged mesenteric lymph nodes at US examination: clinical significance. Pediatr. Radiol. 1993; 23: 471-5.
Поступила 27 мая 2015 Принята в печать 27 мая 2015
Почему и как болит мезаденит?
Мезаденит — воспаление лимфатических узлов брыжейки кишечника, сопровождающееся интоксикацией и болью в животе. В настоящее время считается, что причиной мезаденита (по аналогии с лимфаденитом других локализаций) являются разнообразные инфекционные (в основном неспецифические) возбудители — как бактерии, так и вирусы. Среди наиболее частых «виновников» заболевания встречаются респираторные вирусы (аденовирус, энтеровирус), возбудители инфекционного мононуклеоза и кишечного иерсиниоза, цитомегаловирус, стрептококки, стафилококки…Лимфоузлы брюшной полости человека служат серьезным барьером на пути распространения инфекции из кишечника и других органов (например, верхних дыхательных путей, легких). Неудивительно, что в сезон простудных заболеваний количество пациентов (особенно детей и подростков) с мезаденитом и «нехирургической» болью в животе значительно увеличивается. Какие же симптомы и признаки присущи острому мезадениту? Как не пропустить более серьезное заболевание, требующее хирургического вмешательства?
Достаточно часто клиническая картина мезаденита напоминает таковую при остром аппендиците. Заболевание начинается с появления приступообразной или постоянной боли в центре живота, но при этом, несмотря на ее острый характер, общее состояние пациента страдает незначительно. Боль при мезадените, как правило, усиливается при смене положения тела, движении и кашле. Иногда человек не может точно указать локализацию боли: говорит, что «болит весь живот». Мезаденит обычно сопровождается лихорадкой, тошнотой и рвотой, иногда расстройством стула в виде диареи или, наоборот, запора. Общая продолжительность боли в животе редко превышает несколько дней. Наряду с перечисленными симптомами могут беспокоить катаральные явления со стороны верхних дыхательных путей в виде насморка, першения и боли в горле, кашля.
Несмотря на благоприятное течение мезаденита, все же в редких случаях возможно развитие и серьезных осложнений — нагноения и некроза брыжеечных лимфатических узлов, перитонита, кишечной непроходимости и даже сепсиса. Поэтому так важны своевременное выявление и лечение этого заболевания!
При подозрении на мезаденит диагностика должна быть всеобъемлющей и распространяться также на другие органы и системы, поскольку причиной увеличения и/или воспаления брыжеечных лимфоузлов могут быть и более серьезные заболевания. В затруднительных случаях для постановки точного диагноза требуется выполнение ультразвукового исследования органов брюшной полости или компьютерной томографии, а иногда даже диагностической видеолапароскопии. Указанные методы визуализации позволяют не только установить наличие или отсутствие мезаденита, но и исключить возможные осложнения этого недуга. Из лабораторных тестов особенно важным является общий анализ крови. Необходимо помнить и о том, что только врачу под силу дифференцировать мезаденит с целым рядом хирургических и терапевтических заболеваний органов брюшной полости, в связи с чем, как известно, при появлении какой бы то ни было боли в животе необходимо незамедлительно обращаться за медицинской помощью!
Лечение неспецифического мезаденита осуществляется консервативными методами и, как правило, проводится в условиях хирургического стационара. Основными компонентами терапии являются антибактериальные препараты широкого спектра действия, спазмолитические и обезболивающие средства, физиотерапевтические процедуры. Разумеется, подобное лечение вправе назначить только врач, поскольку самостоятельный прием анальгетиков и спазмолитиков может исказить клиническую картину заболевания и тем самым затруднить его диагностику.
Пожалуй, наиболее обоснованным методом профилактики мезаденита является санация очагов хронической инфекции в организме — хронического тонзиллита, холецистита, пиелонефрита, бронхита, Helicobacter–ассоциированного гастродуоденита…
И помните: самолечение мезентериального лимфаденита недопустимо! Залог вашего успешного выздоровления — своевременное обращение к врачу.
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук.
Полная перепечатка текста и фотографий запрещена. Частичное цитирование разрешено при наличии гиперссылки.Заметили ошибку? Пожалуйста, выделите её и нажмите Ctrl+Enter
Мезаденит в экстренной хирургии
Дата публикации: .
Мезаденит – это воспаление лимфатических узлов брыжейки кишечника, для которого характерны боли в животе различной интенсивности и симптомы интоксикации.
В клинической классификации различают следующие виды мезаденита:
Выделяют формы данного заболевания:
- Неспецифический мезаденит, который может быть простым и гнойным;
- Псевдотуберкулезный мезаденит;
- Туберкулезный мезаденит
По клиническому течению:
- Острый мезаденит;
- Хронический мезаденит
Наибольшего внимания в хирургической практике заслуживает острый неспецифический мезаденит.
Он составляет (по данным различных источников) примерно 10-15% от общего числа острых хирургических заболеваний. В 2 раза чаще болеют девочки.
Причиной данного заболевания, в настоящее время, считают поражение лимфатических узлов различными инфекциями, зачастую вирусного происхождения. Из наиболее частых — это вирусы респираторных или ротовирусных инфекций.
Как правило поражение лимфатических узлов брыжейки кишечника — вторичный процесс, до этого предшествующие ему воспаления других органов (аппендикс, бронхи, кишечник и др.)
Мезаденит является заболеванием, которое клинически схоже с острым аппендицитом, что ведет к довольно частому затруднению диагностики последнего.
В большинстве случаев заболевание начинается с постоянной или приступообразной боли в животе (чаще в центре живота), тошноты, рвоты, расстройства стула (диарея или запор), повышением температуры тела. Общие явления данного заболевания не превышают в большинстве случаев нескольких дней.
Диагностика заболевания в первую очередь должна быть направлена на исключение другой острой хирургического патологии схожей по симптоматике и требующей экстренной хирургической помощи. Для этого должны быть подробно изучены жалобы и анамнез пациента, проведены необходимые лабораторные (ОАК, ОАМ, БАК и др.- при необходимости) и инструментальные (УЗИ ОБП, Рентгенография ОГК и ОБП и др. – при необходимости) методы исследования.
Лечение острого неспецифического мезаденита обычно консервативное и, зачастую, проводится в условиях хирургического стационара. Для лечения используют антибактериальные препараты широкого спектра действия, спазмолитические, обезболивающие средства. При выраженной интоксикации и других клинических проявлений (тошноты, рвоты, диареи и т.д) могут быть назначены и другие группы препаратов.
Важно знать, что несмотря на благоприятный исход мезаденита, в редких случаях бывают серьезные осложнения, ведущие к экстренной хирургической помощи. Поэтому главное своевременное обращение к врачу и лечение данного заболевания.
Врач-хирург
хирургического
отделения № 1
Кравчук А.Г.
Что делать, если у ребенка болит живот
Многие мамы будут читать эту статью уже после того, как их малыш будет жаловаться на боли в животике. Для них скажу сразу – срочно к врачу! А всем остальным расскажу о возможных и очень опасных причинах болей в животе у деток и о том, что необходимо незамедлительно предпринимать.
Так случилось, что я за все три года в роли мамы ни разу не сталкивалась с ситуацией, когда малыш хватается за животик кричит «Больно!». Жила себе спокойно, лечила ОРВИ и даже не думала, что мне придется пережить то, что, к счастью, уже закончилось.
Одним сентябрьским днем после прогулки мой сын согнулся и, держась за живот, прохрипел «Мама, больно!». Я положила его в кроватку и попыталась убаюкать. Боль все усиливалась, и когда сын уже перестал плакать и сжался в комочек, вызвала такси и помчалась к своему частному педиатру. Та осмотрела сынулю и отправила к детскому хирургу, а мне сказала, что ситуация очень похожа на острый аппендицит. Хирург был другого мнения и направил нас в стационар с диагнозом «колит». Два дня мой малыш провел в реанимации и едва не умер от болевого шока. Затем неделю нас лечили от острой кишечной инфекции, а потом выписали домой. Спустя месяц ситуация повторилась с шокирующей точностью. Теперь я, не медля, везла сына к хирургу, а тот ухмыльнулся и упрекнул меня в том, что я опять «чем-то накормила» ребенка. Опять реанимация, из которой нас на скорой отвезли в областную детскую хирургию. А дальше срочная операция и 3 недели кошмара в отделении. Сыну вырезали аппендикс. А месяц назад его (аппендикс) просто «закололи» антибиотиками. Месяц ребенок ходил по лезвию ножа, и после операции хирург сказал, что если бы мы приехали днем позже, он бы уже ничего не сделал.
Эту историю я рассказала не для того чтобы напугать вас, дорогие мамы. Просто моя ситуация – не единичный случай. Это сплошь и рядом! И такие «профессиональные» врачи тоже! Но, пройдя через весь этот ад, я поняла, что детский животик – это не то, что лечится дома или советами из интернета. Обо всем я хочу поведать вам.
ОКИ (острая кишечная инфекция)
Это самая распространенная причина болей в животе. От различных кишечных инфекций страдают чаще всего детки в возрасте младше 6 лет. Почему? Иммунитет ребенка несовершенен, а кишечник далеко не всегда может самостоятельно справиться с инфекцией. Микробы живут повсюду – на кухонном столе, дверных ручках, игрушках, телевизионном пульте и т.д. Любое инфицирование вызывает рвоту, понос, боли в животе, слабость, повышение температуры, а у маленьких деток мгновенно обезвоживается организм. И если взрослому при отравлении достаточно выпить активированного угля и пить много жидкости, то восстановить серьезные потери детского организма можно лишь в стационаре (антибиотики, капельницы).
Что делать маме? Если вы подозреваете отравление, постарайтесь обеспечить ребенку обильное дробное (чайная ложка каждые 5 минут) щелочное питье (боржоми без газа, Хумана-электролит). Наравне с этим исключить молочные продукты, сырые овощи и фрукты. Давать обеззараживающее средство в таких случаях категорически противопоказано!
Внимательно следите за состоянием ребенка. Как только заметите, что малыш лежит без сил, или не прекращается рвота/понос – собирайтесь и езжайте в детское инфекционное отделение. И не бойтесь, это только звучит так страшно. Ребенка прокапают, а через день-другой отпустят домой.
Чтобы не допустить инфицирования, рекомендую тщательно следить за питанием малыша. Яйца, мясо, рыба, молоко требуют тщательной и длительной термообработки. Все кухонные поверхности, игрушки, пол нужно мыть раз в неделю с хозяйственным мылом. Не давайте малышу продукты с сомнительным сроком годности (часто детки травятся «Растишкой», «Машенькой», мороженым, цитрусовыми). С малых лет учите деток мыть ручки, не брать ничего с пола, не гладить кошек-собак.
Мезаденит
Это страшное слово обозначает воспаление лимфоузлов брюшины. Причиной мезаденита может стать обычное ОРВИ (чаще всего так и бывает) или кишечная инфекция. Лимфогенное распространение инфекции – от одного узла к другому – дает подобное осложнение. При этом воспалиться могут лимфоузлы и на шее, и за ушком, и около суставов, но только воспаление лимфатической ткани в кишечнике вызывает такую острую боль.
Что делать маме?Самое нехорошее в этой болезни – диагностика только на УЗИ. То есть в домашних условиях вы не различите мезаденит (симптомы: острая боль, тошнота, диарея).
Еще один неприятный момент – запущенный мезаденит может вызвать нагноение лимфоузлов, а это, как легко понять, очень страшно и лечится только хирургическим путем.
Так что единственное, что может сделать мама – обеспечить скорейшую госпитализацию в хирургическое отделение. Вовремя распознанный мезаденит лечится антибиотиками, правда, длительно.
Чтобы не допустить. Как ни банально это звучит, но профилактика мезаденита – отсутствие инфекций, как вирусных, так и бактериальных. Так что, дорогие мамы, повышайте иммунитет вашего ребенка всеми возможными способами!
Острый аппендицит
Каждый из нас живет с аппендиксом. И все об этом знают. Но не многие из нас знают о симптомах воспаления аппендицита. Повышение температуры (и возникающая на ее фоне рвота), диарея и острая боль в правой подвздошной области (и даже отдающая в пах и промежность) – далеко не полный их перечень. Малыш жалуется на животик, сворачивается калачиком, может лежать только на боку? Есть все поводы для беспокойства родителей. Причем у каждого ребенка симптомы индивидуальны, для всех характерна только острая боль. Самая острая боль возникает, когда отпускаешь руку от места нажатия в болезненной области – это первый признак, что вести нужно к хирургам.
У деток аппендицит протекает особенно бурно, осложняется очень быстро. Четких причин воспаления слепой кишки никто не знает. Не слушайте бабушек, причиной острого аппендицита не является поедание семечек с шелухой. Как ответил мне хирург, чаще всего – это индивидуальная особенность организма. Хотя и погрешности питания играют немалую роль.
Что делать маме? Многие считают, что аппендикс воспаляется у деток в возрасте 6-10 лет. Такой вот критический период. Но у нас в хирургии операцию делали семидневному ребенку. Поэтому не читаем в интернете глупости о возрастных особенностях, а сразу едем в хирургию. Лучше, как говорится, перестраховаться.
Даже если ребенок не может терпеть боль, ни в коем случае не давать ему обезболивающее до постановки диагноза – результатом станет смазанная клиника и неправильный диагноз. Не вздумайте колоть но-шпу – она сильно понижает давление, а это чревато!
Не бойтесь везти ребенка в больницу, наобум его «резать» никто не будет. Диагноз подтвердится (или не подтвердится) на УЗИ, а уж потом будет принято решение об операции.
Чтобы не допустить.Правильное питание значительно сократит вероятность воспаления аппендицита. Люди, которые употребляют много растительной пищи – практически вне группы риска. И еще следует постоянно контролировать стул ребенка, ведь запоры могут привести к различным воспалениям кишечника.
В дополнение хочу сказать, что у некоторых людей (2-4%) встречается не один аппендикс.
Инвагинация и кишечная непроходимость
Моя бабушка в детстве всегда запрещала нам с сестрой бегать и прыгать после еды. Говорила, что будет заворот кишки. «Страхи какие-то», – думали мы, и не собирались ее слушать. А ведь она была права. За три недели в хирургическом отделении я это поняла. Вы бы видели, сколько деток поступает с подозрениями на инвагинации. Доступным языком – это перекручивание кишки или ситуация, когда одна кишка как бы «вставляется» в другую… Симптомы инвагинации: запор, острая схваткообразная боль в животе, рвота, слабость. К симптомам непроходимости добавляется отсутствие газоотведения, резкое стихание перистальтики (не слышно урчания в животе).
Что делать маме? И снова только УЗИ установит правильный диагноз. Чтобы облегчить боль, вы можете дать ребенку спазмолитик, и в ЭКСТРЕННОМ порядке показать его врачу. Дело в том, что в первые несколько часов подобная ситуация обратима – малышу сделают клизму, продуют кишечник воздухом или ведут специальное вещество, повторят УЗИ. Если инвагинации исчезла – малыш выпьет взвесь бария, который выйдет с первым стулом (свидетельство проходимости кишечника), и вас отпустят домой. Если же ситуацию запустить – без операции не обойтись!
Чтобы не допустить. Чаще всего инвагинации встречаются у деток до пяти лет, преимущественно у мальчиков. Если ваш ребенок в группе риска, старайтесь следить за его питанием, не допускайте подвижных игр после еды.
Хочу добавить, что животик ребенка – самое труднодоступное место для диагностики. Если симптомы ангины или аллергию вы можете заметить и сами, то поставить диагноз перечисленных болезней – дело для опытного хирурга! А вы, как любящий родитель, должны именно такому, опытному хирургу ребенка и показать – это ваша главная задача!!!
Задать вопрос
|
НЕСПЕЦИФИЧЕСКИЙ МЕЗАДЕНИТ У ДЕТЕЙ (ОБЗОР ЛИТЕРАТУРЫ) | Сологуб
1. Puylaert J. B. Mesenteric adenitis and acute terminal ileitis: US evaluation using graded compression. Radiology. 1986; 161 (3): 691–695.
2. Бортулев П. И., Нескучаев В. В. Острый неспецифический мезаденит у детей. Медицинский вестник Северного Кавказа. 2009; 1: 83–84.
3. Давиденко В. Б. Синдром ≪острого живота≫ у детей. Медицина неотложных состояний. 2006; 6 (7): 109–111.
4. Кущ Н. Л., Ткаченко Л. И. Неспецифический мезентериальный лимфаденит у детей. Киев: Здоровье. 1984. 79 с.
5. Ломаченко И. Н. Острый абдоминальный болевой синдром у детей и его значимость. Тезисы Российской научно-практической конференции ≪Организация медицинской помощи больным с болевыми синдромами≫. Новосибирск. 1997. С. 217–227.
6. Джумабаев Э. С., Ахлиддинов О. А. Острый катаральный аппендицит: нужна ли аппендэктомия? Хирургия. 2004; 2: 53–61.
7. Торгунаков А. П. Что делать при простом (катаральном) аппендиците? Хирургия. 2005; 7: 60–62.
8. Исаков Ю. Ф., Степанов Э. А., Красовская Т. В. Абдоминальная хирургия у детей: Руководство. М.: Медицина. 1988. 416 с.
9. Ger R. Clinical impressions in non-specific mesenteric adenitis. Tydskrif vir geneeskunde. 1954; 10: 589–592.
10. Тимербулатов В. М., Тимербулатов Ш. В., Фаязов Р. Р., Сахаутдинов Р. М., Сагитов Р. Б. Острый мезентериальный лимфаденит
11. в хирургической практике. Анналы хирургии. 2009; 1: 34–40.
12. Петренко В. М. Лимфатическая система: анатомия и развитие. Фундаментальные исследования. 2010; 10: 30–34.
13. Жданов Д. А. Общая анатомия и физиология лимфатической системы. М.: Медицина. 1952. С. 205–212.
14. Борисов А. Е., Кубачев К. Г., Котляр В. Л. и др. Острый мезоаденит как осложнение кишечных инфекций. Учебное пособие для врачей. СПб. 2004. 61 с.
15. Слуцкая С. Р. Острый мезентериальный лимфаденит у детей. Хирургия. 1957; 3: 98–100.
16. Есипов А. В., Кисленко А. М., Еряшев Ф. А., Беспалько В. И., Шмаков С. Н. Острый мезентериальный лимфаденит: современные подходы к дифференциальной диагностике и выбору тактики лечения. Военно-медицинский журнал. 2010; 6: 27–31.
17. Фаязов Р. Р., Сагитов Р. Б., Сахаутдинов Р. М., Тимербулатов Ш. В., Чанышев Б. Ф. Острый мезентериальный лимфаденит в хирургической практике. Медицинский вестник Башкортостана. 2008; 4: 53–61.
18. Karmazyn B. Mesenteric lymph nodes in children: what is normal? Pediatr Radiology. 2005; 35 (88): 774–777.
19. Lucey B. C., Stuhlfaut J. W., Soto J. A. Mesenteric lymph nodes: detection and significance on MDCT. AJR. 2005; 184: 41–44.
20. Rao P. M., Rhea J. T., Novelline R. A. CT diagnosis of mesenteric adenitis. Radiology. 1997; 202: 145–149.
21. Зубик Т. М., Иванов К. С., Казанцев А. П., Казанцев В. А. Диффе ренциальная диагностика инфекционных болезней: Руководство для врачей. Л.: Медицина. 1991. 335 с.
22. Blattner R. J. Acute mesenteric lymphadenitis. J Pediatr. 1969; 3: 479–481.
23. Lee C. C., Su C. P., Chen S. Y. et al. Mesenteric adenitis caused by Salmonella enterica serovar Enteritidis. J Formos Med. Assoc. 2004; 103 (6): 463–466.
24. Ризаханов Д. М. Диагностика и лечебная тактика при остром мезоадените в клинике кишечных инфекций. Автореф. дис. …канд. мед. наук. СПб. 2003. 25 с.
25. Lee J. H., Rhee P. L., Lee J. K., Son H. J., Kirn J. J., Koh K. C., Paik S. W., Lee W. J., Lim H. K., Rhee J. C. The etiology and clinical characteristics of mesenteric adenitis in Korean adults. J Korean Med Sci. 1997; 12 (2): 105–110.
26. Sikorska-Wisniewska G., Liberek A., Gоra-Gebka M. et al. Mesenteric lymphadenopathy — a valid health problem in children. Med Wieku Rozwoj. 2006; 10 (2): 453–462.
27. Васильев А. В. Внелегочный туберкулез. Руководство для врачей. СПб.: Фолиант. 2000. 568 с.
28. Ленский Е. В. Абдоминальный туберкулез: трудности диагностики. Сибирский медицинский журнал. 2006; 1: 5–10.
29. Ghazinoor S. Increased through-transmission in abdominal tuberculous lympadenitis. J Ultrasound Med. 2004; 23 (6): 837–841.
30. Назаренко О. Р. Сравнительная ценность эхографии в оценке состояния органов брюшной полости у детей с острым лимфобластным лейкозом. Автореф. дис. … канд. мед. наук. М., 1997. 24 с.
31. Aird I. Acute non-specific mesenteric lymphadenitis. The British Medical Journal. 1945; 2 (4428): 680–682.
32. Andersson R. E. Meta-analysis of the clinical and laboratory diagnosis of appendicitis. Br J Surg. 2004; 91 (1): 28–37.
33. Groselj-Grenc M., Repse S., Dolenc-Strazar Z., Hojker S., Derganc M. Interleukin-6 and lipopolysaccharide-binding protein in acute appendicitis in children. Scand J Clin Lab Invest. 2007; 67 (2): 197–206.
34. Eriksson S., Granstrom L., Olander B., Wretlind B. Sensitivity of interleukin-6 and C-reactive protein concentrations in the diagnosis of acute appendicitis. Eur J Surg. 1995; 161: 41–45.
35. Erkasap S., Ates E., Ustuner Z., Sahin A., Yilmaz S., Yasar B., Kiper H. Diagnostic value of interleukin-6 and C-reactive protein in acute appendicitis. Swiss Surgery. 2000; 4: 169–172.
36. Gurleyik G., Gurleyik E., Cetinkaya F., Unalmiser S. Serum interl eukin-6 measurement in the diagnosis of acute appendicitis. ANZ J Surg. 2002; 72: 665–667.
37. Трефаненко Д. А. Иммунологический статус детей с острым деструктивным брыжеечным лимфаденитом. Тезисы Пироговской конференции. М., 2003. С. 127–128.
38. Chia Y. W., Carachi A. A., Armstrong G. W., McGarry G. W., Carrington D. Serum alpha interferon in children with right iliac fossa pain. Journal of the Royal Society of Medicine. 1993; 86: 259–260.
39. Ющук Н. Д., Кареткина Г. Н. Лимфаденопатия при инфекционных заболеваниях. Детские инфекции. 2003; 1: 61–66.
40. Campbell J. P. M., Gunn A. A. Plain abdominal radiographs and acute abdominal pain. Br J Sung. 1988; 75: 554–556.
41. Franken E. A., Simon C. S. K., Smith W. L. et al. Imaging of the acute abdomen in infants and children. AJR. 1989; 153: 921–928.
42. Joffe N. Radiology of acute appendicitis and its complications. Cnit Rev Clin Radiol Nucl Med. 1975; 7: 97–160.
43. Vayner N., Coret A., Polliack G., Weiss B., Hertz M. Mesenteric lymphadenopathy in children examinated by US for chronic and/or recurrent abdominal pain. Pediatr Radiol. 2003; 33: 864–867.
44. Kessler N., Cyteval C., Gallix B. Appendicitis: evaluation of sensitivity, specificity, and predictive values of US, doppler US, and laboratory findings. Radiology. 2004; 230: 472–478.
45. Quillin S. P., Siegel M. Color doppler US of children with acute lower abdominal pain. RadioGraphics. 1993; 13: 1281–1293.
46. Quillin S. P., Siegel M. J. Appendicitis: efficacy of color Doppler sonography. Radiology. 1994; 191: 557–560.
47. Sivit C. J., Newman K. D., Chandra R. S. Visualization of enlarged mesenteric lymph nodes at US examination: clinical significance. Pediatr Radiol. 1993; 23: 471–475.
48. Agthe P., Caine A. R., Posch B. et al. Ultrasonographic appearanee of jejunal lymph nodes in dogs without clinical signs of gastrointestinal disease. Vet Radiol Ultrasound. 2009; 50 (2): 195–200.
49. Kondo N. I., Kohno H. Retained appendicolith in an inflamd appendix. Emergency radiology. 2009; 16 (2): 105–109.
50. Gore R. M., Miller F. H., Peerless S. et al. Helical CT in the evaluation of the acute abdomen. AJR. 2000; 174: 901–913.
51. Macari M., Hines J., Balthazar E., Megibow A. Mesenteric adenitis: CT diagnosis of primary versus secondary causes, incidence, and clinical significance in pediatric and adult patients. AJR. 2002; 178: 853–858.
52. Johnson P. T., Horton K. M., Fishman E. K. Nonvascularmesenteric disease: utility of multidetector CT with 3D volume rendering. Radio Graphics. 2009; 29: 721–740.
53. Гринберг А. А., Михайлусов С. В., Тронин Р. Ю., Дроздов Г. Э. Диагностика трудных случаев острого аппендицита. М.: Триада-Х. 1998. 128 с.
54. Дронов А. Ф., Поддубный И. В., Котлобовский В. И. Эндоскопическая хирургия у детей. М.: ГЭОТАР-Медиа. 2002. 440 с.
55. Бокарева О. М., Куликова Е. А. Структура острого аппендицита у детей. Медицинский вестник Северного Кавказа. 2009; 1: 83.
56. Ковалев А. И., Цуканов Ю. Т. Школа неотложной хирургической практики. М.: Медицинская книга. 2004. 768 с.
57. Alvarado A. A practical score for the early diagnosis of acute appendicitis. Ann Emerg Med. 1986; 15 (5): 557–564.
58. Samuel M. Pediatric appendicitis score. J Pediatr Surg. 2002; 37 (6): 877–881.
Страница статьи : Детская хирургия
DOI:
Полный текст:
Аннотация
Актуальность. Аппендицит – довольно хитрое и коварное заболевание. При всей кажущейся простоте классической клинической картины это заболевание нередко является камнем преткновения на этапе диагностики даже для опытных детских хирургов. Цель. Улучшить диагностику и результаты лечения «острого живота» у детей дошкольного возраста. Пациенты. За последние 2 года 28 детям с подозрением на острый аппендицит (возраст от 3 до 6 лет) произведена видеолапароскопия. Диагностическую неотложную лапароскопию проводили по общепринятой методике. Результаты. При лапароскопии хирургическая патология исключена у 13 (46,4%) детей. Деструктивный аппендицит обнаружен у 15 (53,6%) детей, неспецифический мезаденит – у 8 (28,6%), пельвиоперитонит – у 5 (17,8%). 15 детям произведена аппендэктомия. При лапароскопии у 8 больных обнаружено увеличение брыжеечных лимфатических узлов размерами от 1 × 1 до 2,5 × 2 см, расположенных пакетами, наличие свободного клейкового желтоватого выпота и гиперемия висцеральной брюшины над лимфоузлами. Тактика при мезаденитах заключалась в эвакуации выпота с введением суточной дозы антибиотика широкого спектра действия в забрюшинное пространство, с последующей антибактериальной и, по показаниям, инфузионно-трансфузионной терапией в течении 6–7 дней. У 5 больных, поступивших с подозрением на острый аппендицит, обнаружен пельвиоперитонит. Эндоскопическая картина характеризовалась наличием свободного гноя в полости малого таза от 50 до 100 мл, отёком, инфильтрацией и гиперемией придатков матки с наличием налетов фибрина, отеком и гиперемией париетальной брюшины. Тактика при пельвиоперитонитах заключалась в эвакуации гноя, санации полости малого таза. Заключение. Таким образом, диагностическая лапароскопия, выполняемая с целью оценки состояния червеобразного отростка и органов малого таза, имеет большое значение в работе практических хирургов. Лапароскопия позволяет быстро поставить диагноз и избежать задержки адекватного лечения.
Об авторах
Курбанов Ж.Ж.Самаркандский государственный медицинский институт; Областной детский многопрофильный медицинский центр г. Самарканд, Узбекистан; г. Самарканд, Узбекистан
Мавлянов Ф.Ш.
Самаркандский государственный медицинский институт; Областной детский многопрофильный медицинский центр г. Самарканд, Узбекистан; г. Самарканд, Узбекистан
Мавлянов Ш.Х.
Самаркандский государственный медицинский институт; Областной детский многопрофильный медицинский центр г. Самарканд; г. Самарканд, Узбекистан
Хайитов У.Х.
Самаркандский областной детский многопрофильный медицинский центр; Самаркандский государственный медицинский институт Республика Узбекистан, г. Самарканд; Республика Узбекистан, г. Самарканд
Список литературы
Дополнительные файлы
Для цитирования:
For citation:
Обратные ссылки
- Обратные ссылки не определены
Контент доступен под лицензией Creative Commons Attribution 3.0 License.
ISSN: (Print)
ISSN: (Online)
Мезентериальный аденит: симптомы, причины и многое другое
Обзор
Мезентериальный аденит — заболевание, которое чаще поражает детей и подростков. Это вызывает воспаление и опухание лимфатических узлов в брюшной полости. Лимфатические узлы — это маленькие бобовидные органы, содержащие лейкоциты, называемые лимфоцитами. Они являются частью лимфатической системы вашего тела. Лимфатические узлы играют важную роль в иммунной системе. Они отфильтровывают бактерии и другие микробы из лимфатической жидкости, чтобы ваше тело могло удалить эти вредные вещества.
Мезентериальный аденит поражает лимфатические узлы в ткани, называемой брыжейкой. Эта ткань соединяет кишечник с брюшной стенкой. Другое название мезентериального аденита — мезентериальный лимфаденит.
Симптомы мезентериального аденита могут включать:
- боль в правой нижней части живота или в других частях живота
- лихорадка
- тошнота и рвота
- диарея
- общее недомогание, называемое недомоганием
- потеря веса
Эти симптомы могут появиться после простуды или другой респираторной инфекции.
Брыжеечный аденит имеет симптомы, аналогичные аппендициту. Аппендицит — это воспаление аппендикса. Аппендикс — это небольшой мешочек слепой кишки толстой кишки в нижней правой части живота. Иногда бывает трудно различить эти два условия.
При мезентериальном адените боль может также проявляться в других частях живота вашего ребенка. Симптомы могут появиться после простуды или другой вирусной инфекции. Аппендицит обычно возникает внезапно, без каких-либо других заболеваний.
Главное отличие в том, что аденит брыжейки менее опасен, чем аппендицит. Обычно все поправляется само по себе. Аппендицит обычно требует хирургического вмешательства, называемого аппендэктомией, для удаления аппендикса.
Подробнее: Как распознать аппендицит у детей и отреагировать на него »
Приступ желудочного гриппа или другая инфекция в брюшной полости может вызвать воспаление и увеличение лимфатических узлов в брыжейке и вокруг нее. Опять же, это ткань, которая прикрепляет ваш кишечник к брюшной стенке.
Когда вы заражаетесь инфекцией, бактерии, вирусы или другие микробы проникают через ваши лимфатические узлы, вызывая их воспаление и опухание. Лимфатические узлы являются частью иммунного ответа организма. Они улавливают бактерии, вирусы и другие микробы и выводят их из организма, чтобы вы не заболели. Вот почему иногда во время болезни вы чувствуете увеличение лимфатических узлов на шее или в других местах.
Бактерии, вирусы и паразиты могут вызывать это состояние.Ниже приведены некоторые из наиболее распространенных.
Заболеть мезентериальным аденитом можно в любом возрасте, но чаще всего он встречается у детей.
Дети более склонны к развитию мезентериального аденита после:
- желудочного вируса
- вируса простуды или другой респираторной инфекции
- употребления свинины, зараженной Y. enterocolitica
Дети часто болеют в животе. Обычно они несерьезны.
Симптомы мезентериального аденита включают:
- Боль в животе, которая возникает внезапно и является серьезной
- Боль в животе, возникающая при лихорадке, диарее, рвоте или потере веса
- Симптомы, которые не проходят или ухудшаются
Врач вашего ребенка спросит о симптомах вашего ребенка.Они также спросят, не болел ли ваш ребенок в последнее время простудой, желудочно-кишечным заболеванием или другой инфекцией. Врач может пощупать живот вашего ребенка, чтобы проверить, нет ли болезненности или припухлости, а также проверить, увеличены ли какие-либо лимфатические узлы.
Врач может взять образец крови для проверки на наличие инфекции. Вашему ребенку также может потребоваться визуализация, чтобы найти увеличенные лимфатические узлы в брюшной полости. Ваш врач может использовать следующие тесты, чтобы определить разницу между мезентериальным аденитом и аппендицитом:
- КТ (компьютерная томография) — это визуализирующий тест, который использует мощный рентгеновский снимок для получения изображений внутри брюшной полости
- Ультразвук в визуализирующем тесте который использует ультразвуковые звуковые волны, чтобы показать изображение внутренней части живота
Брыжеечный аденит обычно начинает улучшаться через несколько дней без лечения.Детям с бактериальной инфекцией может потребоваться прием антибиотиков.
Чтобы ваш ребенок чувствовал себя комфортно, вы можете давать безрецептурные болеутоляющие, такие как ибупрофен (Адвил, Мотрин) или ацетаминофен (Тайленол). Не давайте аспирин детям с гриппоподобными симптомами. Аспирин был связан с редким, но серьезным заболеванием, называемым синдромом Рея, у детей и подростков.
Мезентериальный аденит обычно не является серьезным заболеванием. Однако иногда это может вызвать осложнения, в том числе:
- абсцесс, который представляет собой карман гноя в брюшной полости
- обезвоживание, если у вашего ребенка тяжелая диарея или рвота
- боль в суставах, называемая артралгией
- перитонит, редкое состояние, воспаление мембраны, окружающей внешние органы в брюшной полости
- сепсис, который является результатом инфекции, вызывающей синдром системной воспалительной реакции
Мезентериальный аденит обычно не является серьезным.Это должно улучшиться само по себе в течение нескольких дней.
Люди, перенесшие мезентериальный аденит, имеют более низкий риск развития язвенного колита — формы воспалительного заболевания кишечника. Врачи не знают точной причины такого снижения риска.
Мезентериальный лимфаденит: причины, симптомы и лечение
Мезентериальный лимфаденит — это воспаление лимфатических узлов. Воспаленные лимфатические узлы находятся в мембране, которая прикрепляет кишечник к брюшной стенке.
Эти лимфатические узлы — одни из сотен, которые помогают вашему телу бороться с болезнями.Они улавливают и уничтожают микроскопических «захватчиков», таких как вирусы или бактерии.
Мезентериальный лимфаденит часто вызывает боль в животе. Чаще всего встречается у детей и подростков.
Причины мезентериального лимфаденита
Иногда врачи не могут определить причину мезентериального лимфаденита. Но наиболее частая причина — инфекция.
Воспалительные состояния также могут быть связаны с мезентериальным лимфаденитом.
Гораздо реже воспаление брыжеечных лимфатических узлов является результатом рака, в том числе:
Инфекции, вызывающие мезентериальный лимфаденит, могут локализоваться в одном месте (локально) или по всему телу (системно).Инфекции могут быть вызваны:
Общие инфекции, вызывающие мезентериальный лимфаденит, включают:
- Гастроэнтерит. Это может быть результатом вирусных инфекций, таких как ротавирус или норовирус. Это также может быть результатом бактериальных инфекций, таких как сальмонелла, стафилококк или стрептококк . Гастроэнтерит часто ошибочно называют желудочным гриппом.
- Yersinia enterocolitica. Это наиболее частая причина мезентериального лимфаденита у детей.Эта бактерия может вызвать гастроэнтерит и другие проблемы. Это может напоминать болезнь Крона или острый аппендицит.
Продолжение
К другим инфекциям, вызывающим мезентериальный лимфаденит, относятся:
- Прямые или косвенные инфекции, связанные с ВИЧ. Это вирус, который может привести к СПИДу.
- Туберкулез. Это бактериальная инфекция, которая обычно поражает легкие. Но он также может атаковать другие части тела.
- Острый терминальный илеит.Это воспаление конца тонкой кишки. Это может быть вызвано бактерией или болезнью Крона.
Воспалительные состояния, обычно связанные с мезентериальным лимфаденитом:
Признаки и симптомы мезентериального лимфаденита
При мезентериальном лимфадените инфекция верхних дыхательных путей может возникнуть прямо перед появлением любых других симптомов. Это может вызвать такие симптомы, как боль в горле.
Продолжение
Общие симптомы мезентериального лимфаденита:
Продолжение
Мезентериальный лимфаденит часто вызывает симптомы в нижней правой части живота.Поэтому люди часто принимают это за аппендицит.
У вас могут быть и другие признаки и симптомы. Это зависит от причины воспаления. Признаки и симптомы включают:
Когда следует обращаться к врачу?
Немедленно позвоните своему врачу, если у вас или вашего ребенка возникла резкая или внезапная боль в животе. Также позвоните, если это происходит вместе с другими симптомами, такими как перечисленные выше. Опишите своему врачу степень тяжести и локализацию боли, а также причину ее ухудшения.Будьте готовы обсудить любые другие симптомы, которые были у вас или вашего ребенка.
Брыжеечный лимфаденит Диагноз
Иногда мезентериальный лимфаденит протекает бессимптомно. Врач может просто обнаружить это, делая визуализационные тесты для какой-то другой проблемы.
Иногда симптомы мезентериального лимфаденита могут побудить вас обратиться к врачу. Врач спросит об этих симптомах и тщательно изучит историю болезни. Они также могут провести некоторые тесты.
Продолжение
Анализ крови может помочь обнаружить инфекцию.Анализы мочи могут помочь исключить инфекцию мочевыводящих путей. УЗИ брюшной полости или компьютерная томография могут помочь исключить другие причины симптомов.
С мезентериальным лимфаденитом связаны многие заболевания — одни серьезные, другие нет. Итак, вы понимаете, почему так важен диагноз.
Лечение мезентериального лимфаденита
Мезентериальный лимфаденит часто проходит без лечения. Тем не менее, вам может потребоваться лекарство, чтобы снизить температуру или снять боль. Покой, жидкость и тепло, прикладываемое к животу, также могут помочь облегчить симптомы.
Возможно, вам потребуется лечение от причины воспаления. Антибиотики могут предотвратить осложнения от тяжелой бактериальной инфекции (сепсиса), которая может привести к смерти.
Мезентериальный аденит Артикул
Введение
Мезентериальный аденит — это синдром, характеризующийся болью в правом нижнем квадранте, вторичной по отношению к воспалительному состоянию мезентериальных лимфатических узлов. Лимфатические узлы — это скопления тканей по всему телу, которые отвечают за фильтрацию бактерий, вирусов и продуктов жизнедеятельности кровотока.Клинические проявления внезапно возникающей боли в правом нижнем квадранте живота сходны с клиническими проявлениями аппендицита и классически ошибочно принимаются за нее. В этой статье будут очерчены ключевые различия между этими двумя синдромами и подробно рассмотрен синдром мезентериального аденита.
Этиология
Этиология мезентериального аденита включает несколько причин воспалительной реакции в мезентериальных лимфатических узлах.К ним относятся вирусные инфекции, бактериальные инфекции, воспалительные заболевания кишечника или лимфома. Известно, что две распространенные грамотрицательные бактерии вызывают мезентериальный аденит: Yersinia pseudotuberculosis и Yersinia enterocolitica . [1]
Другие известные виновники — сальмонелла, E coli и стрептококки. Этиология может дополнительно классифицироваться как первичная по сравнению с вторичной. Первичная этиология возникает, когда лимфаденопатия является результатом неидентифицируемого воспалительного процесса.Вторичный мезентериальный аденит возникает вторично по отношению к внутрибрюшному воспалительному процессу с известным источником или этиологией.
Эпидемиология
Распространенность мезентериального аденита в значительной степени неизвестна из-за его саморазрешающейся природы и редкости. Тем не менее, существует исследование серии случаев, в котором у 70 детей был диагностирован острый аппендицит клинически, но у 16% из них был окончательный диагноз мезентериального аденита позже с помощью хирургического вмешательства, визуализации или клинического курса.[2]
Патофизиология
Первичный мезентериальный аденит — это чаще всего лимфаденопатия в брыжейке около терминального отдела подвздошной кишки без обнаруживаемой первопричины воспаления. [1] Мезентериальный аденит также является вторичным по отношению к бактериальному или вирусному гастроэнтериту. Патофизиология возникновения такой инфекции происходит следующим образом: бактерии / вирус попадают в организм перорально и могут проникать в кровоток организма через инвазию через эпителий кишечника.Затем организм локализуется в узловой лимфатической ткани тела, окружающей слизистую оболочку кишечника; это обычно происходит в пятнах Пейера. Оттуда организм может распространяться регионально по лимфатическим путям к мезентериальным лимфатическим узлам, что приводит к мезентериальному адениту.
Гистопатология
Лимфоидная ткань мезентериального аденита при исследовании под микроскопом покажет повышенную плотность плазматических клеток и иммунобластов в кортикальных и паракортикальных областях, отек капсулы и утолщение, скопление лимфоцитов в расширенных синусах и гиперплазию зародышевых центров.[1]
История и физика
Мезентериальный аденит чаще всего проявляется у детей и молодежи. У ребенка в возрасте до десяти лет, у которого возникает острая боль в правом нижнем квадранте живота, более вероятно наличие мезентериального аденита, чем острого аппендицита. Мезентериальный аденит обычно возникает после недавнего гастроэнтерита или инфекции верхних дыхательных путей. Общие симптомы включают лихорадку, рвоту, изменение режима кишечника, боль в околопупочной области и / или в правом нижнем квадранте живота.Многие хирурги заметят, что при брыжеечном адените боль при пальпации во время физического осмотра заметно меньше, чем при остром аппендиците. [3] [4] [5]
Оценка
Labs
Врач должен получить общий анализ крови, С-реактивный белок (СРБ) и анализ мочи. Уровни лейкоцитов и СРБ обычно повышены, но нельзя исключать диагноз, даже если они находятся в пределах нормы.Анализ мочи помогает исключить инфекцию мочевыводящих путей. Однако эти лабораторные исследования не помогут клиницисту разграничить диагноз: аппендицит, инвагинация или мезентериальный аденит.
Визуализация
Ультрасонография брюшной полости — золотой стандарт диагностики мезентериального аденита. Ультразвук, который показывает увеличенные гипоэхогенные брыжеечные лимфатические узлы и отсутствие утолщенной тубулярной структуры с слепым концом (воспаленный аппендикс), является диагностическим признаком мезентериального аденита.Текущее радиологическое определение определяет брыжеечный аденит как минимум один аномально увеличенный лимфатический узел размером 8 мм или более по его короткой оси [6] [7].
Увеличение лимфатических узлов может также проявляться при остром аппендиците и перфорированном аппендиците, что усложняет правильную диагностику процесса заболевания; однако лимфатические узлы, как правило, менее увеличены и многочисленны в случае аппендицита. В последнее время в педиатрической популяции изучалось использование высококачественного ультразвукового допплера для визуализации микрососудов для диагностики мезентериального лимфаденита.Доказано, что этот новый метод ультразвукового допплеровского исследования показывает низкоскоростной кровоток с лучшим разрешением изображения по сравнению с цветным доплеровским сканированием потока. [8] [9]
Недавнее ретроспективное исследование сравнивало использование превосходной микрососудистой визуализации (SMI) в дополнение к ультразвуку с одним только ультразвуком в популяции педиатрических пациентов с диагнозом мезентериальный лимфаденит. Авторы продемонстрировали повышенную чувствительность, специфичность и точность при добавлении SMI к ультразвуку по сравнению с одним только ультразвуком 81.5% против 63%, 76,7% против 66,7% и 78,9% против 64,9% соответственно [10]
Лечение / менеджмент
Диагноз мезентериального аденита проходит самостоятельно и не требует лечения. Следовательно, первым шагом в лечении является исключение диагнозов, требующих хирургического вмешательства. После установления диагноза брыжеечного аденита лечение выглядит следующим образом: поддерживающая терапия с внутривенной гидратацией и обезболивание с помощью нестероидных противовоспалительных препаратов.
Очень важно четко объяснить диагноз пациенту и семье, поскольку часто нет очевидной причины; это может вызвать беспокойство и беспокойство у пациентов и их семей, поэтому очень важно предупредить их, что улучшение может занять время и происходить медленно, в течение нескольких недель. На это время целесообразно запланировать посещения офиса, чтобы следить за их продвижением и обсуждать проблемы.
Дифференциальная диагностика
Дифференциальный диагноз включает аппендицит, инвагинацию, разрыв кисты яичника, абсцесс яичника, внематочную беременность, эндометриоз, перекрут яичника, перекрут яичка, эпидидимит, воспалительное заболевание органов малого таза, мезентериальную ишемию, хроническую боль в животе, воспалительные заболевания кишечника, такие как кронит, язвенная болезнь. системная красная волчанка, злокачественные новообразования, ВИЧ, зоонозные инфекции, инфекционный мононуклеоз и туберкулез.
Прогноз
Боль обычно проходит в течение четырех недель без последствий. Опять же, пациенты / семьи должны быть проинструктированы о продолжительности выздоровления и могут наблюдаться в клинике, чтобы контролировать исчезновение симптомов.
Осложнения
Нет никаких осложнений, связанных с мезентериальным аденитом, поскольку он проходит без вмешательства.
Жемчуг и другие предметы
Этим пациентам часто ставят неправильный диагноз аппендицита, и исторически они перенесли ненужную аппендэктомию. Этот неправильный диагноз в настоящее время встречается реже благодаря улучшенной диагностической визуализации и лучшему клиническому пониманию болезни.
Улучшение результатов команды здравоохранения
Постановка правильного диагноза у этих пациентов жизненно важна и может помочь избежать ненужного хирургического вмешательства.Важно собрать подробный анамнез и провести физический осмотр, а также проявить бдительность при оценке возможного аппендицита и подтвердить с помощью диагностической визуализации, хорошо ли визуализируется аппендикс и есть ли отклонения от нормы. Неправильный диагноз может привести к ненужным инвазивным вмешательствам пациентам с последующими заболеваниями.
GI проблемы у детей с COVID-19 MIS-C May Muddy Diagnosis
Дети и подростки с COVID-19, у которых развился мультисистемный воспалительный синдром (MIS-C), часто демонстрировали выраженные желудочно-кишечные (GI) проявления, иногда затрудняющие диагноз, имитируя инфекции GI или воспалительное заболевание кишечника (IBD), согласно недавней серии случаев.
В обзоре карт 44 педиатрических пациентов (в возрасте от 7 месяцев до 20 лет, 55% женщины), госпитализированных по поводу MIS-C, связанного с COVID-19, с 18 апреля по 22 мая 2020 г., симптомы со стороны ЖКТ были заметны в 84,1% случаев и обычно сопровождались лихорадкой (100%) и сыпью (70,5%), сообщила Кара Гросс Марголис, доктор медицины, из детской больницы Морган Стэнли при Медицинском центре Ирвинга Колумбийского университета в Нью-Йорке, и ее коллеги.
Однако, в отличие от взрослых пациентов, только 25% педиатрических пациентов в серии случаев нуждались в дополнительном кислороде, и только одна требовала интубации, заявили они в Gastroenterology.
Около 30% в течение последних 7 дней посетили отделение неотложной помощи или центр неотложной помощи по поводу менее серьезных симптомов, таких как лихорадка и симптомы со стороны желудочно-кишечного тракта, имитирующие вирусный гастроэнтерит, включая тошноту, рвоту и диарею. Других системных симптомов не было.
Из 27% пациентов, которым была проведена панель инфекционной полимеразной цепной реакции на кале, ни у одного не было выявленной инфекции. В большинстве случаев при поступлении были отмечены значительно повышенные маркеры воспаления: медиана скорости оседания эритроцитов (СОЭ) составила 59, а медиана С-реактивного белка (СРБ) — 146.5. У них также было небольшое снижение альбумина (в среднем 3,7), а у 52,3% — повышение уровня трансаминаз. Только у одного пациента липаза была повышена более чем в три раза по сравнению с верхним пределом нормы.
MIS-C, состояние, включающее системное гипервоспаление с лихорадкой и дисфункцией мультисистемных органов, аналогичное симптоматическому профилю болезни Кавасаки, следует рассматривать у пациентов с выраженными желудочно-кишечными симптомами и недавним воздействием SARS-CoV-2 в анамнезе. по мнению авторов.Они добавили, что долгосрочное наблюдение за возможной дисфункцией органов может потребовать наблюдения за ВЗК.
«Эти данные свидетельствуют о том, что у подавляющего большинства пациентов, у которых развивается это состояние, имеются симптомы желудочно-кишечного тракта, имитирующие инфекцию желудочно-кишечного тракта или даже воспалительное заболевание кишечника. Таким образом, MIS-C следует рассматривать у пациентов с выраженными симптомами желудочно-кишечного тракта и недавним SARS-CoV- «Воздействие или заражение», — написали Марголис и его команда.
В дальнейших исследованиях визуализация брюшной полости у 15 пациентов выявила мезентериальный аденит (два случая), желчный осадок или бескаменный холецистит (шесть) и асцит (шесть).В трех случаях УЗИ или МРТ выявили утолщение стенки кишечника, что вызвало опасения по поводу возможного ВЗК.
Из этих пациентов у одного была сильная боль в правом нижнем квадранте живота, лихорадка и сыпь, с результатами МРТ: сильное концентрическое утолщение стенок, отек и гиперусиление короткого сегмента подвздошной кишки с обширным отеком мезентериального жира. Аналогичное утолщение настенной росписи появилось в ректосигмовидной кишке (СРБ 184,7, СОЭ 56 и альбумин 3,7).
У двух других пациентов были сонографические изображения, показывающие неспецифические утолщенные петли кишечника в правом нижнем квадранте с сильно повышенным уровнем СРБ и незначительно сниженным до нормального уровня альбумина.
Стероиды (метилпреднизолон и / или гидрокортизон) были назначены 42 пациентам. Другие методы лечения включали внутривенное введение иммуноглобулина и анакинры (кинерет), а 90,1% получали антикоагулянты. На момент написания этого отчета все пациенты, кроме одного, были выписаны, ни одному из них не требовалась механическая поддержка кровообращения, а одному требовалась заместительная почечная терапия. Авторы не сообщили о смертях.
Хотя симптомы ЖКТ встречаются гораздо реже у взрослых, они являются все более признанным аспектом связанного с COVID MIS-C, начиная с описания MIS-C у восьми британских детей, у всех из которых были симптомы GI.Точно так же в итальянской когорте у шести из 10 детей с симптомами Кавасаки были проблемы с желудочно-кишечным трактом.
Эти проявления могут спутать диагноз MIS-C с распространенными, менее токсичными инфекциями ЖКТ и даже ВЗК, отмечает Эндрю Б. Гроссман, доктор медицины, из Центра детских воспалительных заболеваний кишечника при Детской больнице Филадельфии.
«Для любого ребенка с MIS-C, желудочно-кишечные симптомы и / или признаки которого имитируют воспалительное заболевание кишечника, наблюдение, чтобы подтвердить, что это самоограничение, будет иметь решающее значение», — сказал он MedPage Today.
«Мы наблюдаем аналогичную презентацию MIS-C в нашем учреждении», — сказал Гроссман, который не участвовал в серии дел.
Раскрытие информации
Исследование было поддержано NIH и Министерством обороны.
Марголис и соавторы, а также Гроссман не сообщили о каких-либо отношениях с промышленностью.
Боль в животе у детей — Elite Learning
В середине лета 8-летняя девочка в сопровождении родителей обратилась в педиатр для оценки острой боли в правом нижнем квадранте живота с тошнотой и рвотой.Педиатр заподозрил острый аппендицит.
Количество лейкоцитов (лейкоцитов) у девочки было несколько повышено и составило 14 000 / мм 3 . Но компьютерная томография и УЗИ органов малого таза выявили лишь небольшую часть брыжеечного аденита и нормальный аппендикс, и педиатр отправил ее домой.
На следующий день пациент вернулся к педиатру с продолжающейся болью в животе и неспособностью что-либо сдерживать. Результаты экспресс-теста на стрептококк были положительными, пациентку вводили пенициллин G (бициллин L-A) внутримышечно, рекомендовали увеличить потребление жидкости и отправили домой.
Через два дня родители доставили пациентку в наше отделение неотложной помощи по поводу усиливающейся боли в животе с постоянной тошнотой и рвотой. Единственная значимая история болезни девочки — несколько предыдущих эпизодов стрептококкового фарингита. У нее не было известных лекарств или пищевой аллергии.
Обследование
Во время обследования в отделении неотложной помощи пациент выглядел больным, но нетоксичным. Основные показатели жизнедеятельности пациента были следующими: артериальное давление 113/84 мм рт. пульс тахикардический, от 110 до 148 ударов в минуту; частота дыхания 24 вдоха в минуту; и температура 98.2 F (36,8 ° C). Количество лейкоцитов увеличилось с 14 000 / мм 3 до 18 000 / мм 3 с 77% сегментированными нейтрофилами, несмотря на введение внутримышечных антибиотиков двумя днями ранее. Повторное УЗИ органов малого таза показало, что свободная жидкость расположена впереди и выше мочевого пузыря (рис. 1), чего не было при предыдущем обследовании.
Не удалось визуализировать приложение. Во время обследования диурез у пациента снижался из-за плохого приема внутрь. При физикальном обследовании брюшная полость пациента была слегка вздута, с нормальной барабанной перепонкой и тупостью при перкуссии.Пальпация живота выявила болезненность, которая была наибольшей в пупочной и околопупочной областях, а также в правом нижнем квадранте, с легкой генерализованной защитой и без болезненности восстановления. У пациента наблюдались положительные перитонеальные признаки. Остаток осмотра был ничем не примечательным.
Хирургический и больничный курс
После обширных консультаций с пациенткой, ее семьей, педиатром и хирургом мы решили, что хирургическое вмешательство будет в наилучших интересах пациента, учитывая ухудшение ее клинических симптомов.Пациенту подготовили диагностическую лапароскопию с лапароскопической аппендэктомией.
Рисунок 1. Ультразвуковое исследование органов малого таза, показывающее свободную жидкость (FF), расположенную кпереди и выше мочевого пузыря (BL). (Щелкните изображение, чтобы просмотреть увеличенное изображение.) |
Рис. 2. Во время лапароскопии было обнаружено небольшое количество жидкой, окрашенной кровью жидкости, а также увеличенные лимфатические узлы в брыжейке тонкой кишки (стрелки), особенно в дистальном отделе подвздошной кишки.(Щелкните изображение, чтобы просмотреть увеличенное изображение.) |
Рисунок 3. Рисунок 3. Типичное изображение пурпуры на стопах пациента с HSP. (Щелкните изображение, чтобы просмотреть увеличенное изображение.) |
Сразу же при входе в брюшную полость было видно небольшое количество жидкой, явно окрашенной кровью жидкости в тазу. Брыжейка тонкой кишки содержала значительно увеличенные лимфатические узлы, особенно в области дистального отдела подвздошной кишки (рис. 2).
Аппендикс был легко введен и сомнительно увеличен, поэтому хирург решил его удалить. Пациент перенес процедуру хорошо, без осложнений. В больнице она выздоровела без происшествий. Ее послеоперационная боль, хотя и присутствовала, хорошо купировалась наркотическими обезболивающими. Она выдержала строгую диету без эпизодов тошноты и хорошо передвигалась в течение нескольких часов после операции. На следующий день пациентка была выписана из больницы, получив парацетамол с кодеином перорально, и получила инструкции проконсультироваться с педиатром через 2–3 дня и с хирургом через 7–10 дней.
Диагностическое исследование препарата от аппендикса выявило доброкачественную фолликулярную лимфоидную гиперплазию. Острого аппендицита не выявлено.
A Возврат к ED
На 2-й день после операции пациентка вернулась в реанимацию с новой жалобой на опухоль и стеснение в руках и ногах. Она заявила, что опухоль появилась сегодня утром, но безболезненно. Она не сообщала о боли в груди, одышке, головной боли или изменениях зрения, а также не сообщала о подобных эпизодах в прошлом.При физическом осмотре были отмечены явные отеки пальцев рук, ног и частей стоп. Также была отмечена приподнятая крапивница на передней поверхности обеих лодыжек. Никаких других высыпаний или поражений отмечено не было.
Бригада неотложной помощи ввела дифенгидрамин, адреналин и преднизолон, затем наблюдала в течение 1 часа. В течение 10 минут опухоль и крапивница на руках и ногах пациента прошли. Она была выписана из отделения неотложной помощи с указанием продолжить пероральный прием дифенгидрамина в течение 24 часов и вернуться, если симптомы появятся снова.
В течение 2 часов пациент вернулся в реанимацию. У нее появились петехии на обеих стопах, аналогично тому, как показано на рисунке 3. Сыпь не была заметна где-либо еще на ее теле. Пациент был активным, игривым и нетоксичным. Ее жизненные показатели были стабильными, и она была без лихорадки. Все лабораторные показатели были в пределах нормы.
Была получена консультация специалиста детской больницы местного университета, который предложил диагноз: пурпура Генох-Шенляйн (HSP).В то время также рассматривались дифференциальные диагнозы сосудорасширяющего действия адреналина или аллергической реакции на кодеин. После выписки педиатр назначил пациенту 10 мг цетиризина перорально один раз в день. Послеоперационное обезболивающее, содержащее кодеин, пациенту было прекращено, и пациенту было предложено использовать вместо него пероральный ацетаминофен детской концентрации.
В течение оставшегося периода выздоровления за пациенткой внимательно наблюдали на предмет дополнительных или ухудшающихся проявлений HSP.Через десять дней после выписки пациентка стала жаловаться на общую боль в суставах. Этот симптом исчез в течение нескольких дней после рекомендованного приема цетиризина и детских безрецептурных анальгетиков.
Henoch-Sch ”nlein Purpura
В этом клиническом случае подчеркивается необычное проявление HSP, васкулита мелких сосудов, наиболее распространенного у детей от 3 до 10 лет. Этот синдром характеризует триада нетромбоцитопенической пурпуры, коликообразной боли в животе или нефрита и артрита. 1 Вариабельность проявления, однако, затрудняет диагностику, и наш случай был необычным в том смысле, что прогрессирующая боль в животе и желудочно-кишечные симптомы на несколько дней предшествовали типичной пурпурной сыпи, что изначально заставляло предполагать острый живот.
HSP встречается у мальчиков в два раза чаще, чем у девочек. Заболеваемость ею составляет 14 случаев на 100 000 человек в год, чаще всего она возникает весной и осенью, 2 , но не всегда — симптомы у нашего пациента проявились в середине лета.
HSP — это острое, самоизлечивающееся заболевание, при котором примерно у одной трети больных наблюдается один или несколько рецидивов. При отсутствии лечения боль в животе в большинстве случаев проходит спонтанно в течение 72 часов. 3
Щелкните, чтобы просмотреть увеличенное изображение. |
Этиология и презентация
Этиология HSP неизвестна, хотя обширные исследования связывают HSP с различными триггерами окружающей среды, такими как предшествующее заболевание верхних дыхательных путей (URI) или возможное воздействие лекарств (Таблица 1).Изучение этих возможных триггеров HSP не завершено, и в нескольких исследованиях сравнивали пациентов с HSP с частотой инфицирования или контакта с контрольной группой. 4
Тем не менее, от половины до двух третей детей сообщают о том, что URI предшествует клиническому началу HSP на 1–3 недели. 3 Наша пациентка ранее получала URI, что подтверждается положительным тестом на стрептококк, и она получала пенициллин до появления симптомов HSP.
Принято считать, что иммуноглобулин A (IgA) играет фундаментальную роль в патогенезе HSP. 4 На корреляцию между HSP и IgA указывают повышенные сывороточные концентрации IgA и отложение IgA в стенках сосудов. 4 Это отложение в мелких сосудах по всему телу приводит к характерным симптомам HSP. Отложения IgA, накапливающиеся в мелких сосудах брыжейки кишечника, приводят к желудочно-кишечным проявлениям HSP (таблица 2).
Во многих исследованиях жалобы на желудочно-кишечный тракт рассматриваются как первый симптом у пациентов с HSP. В одном тематическом исследовании в Южной Корее, 5 4-летний мальчик обратился с жалобами на боль в области пупка и внизу живота и лейкоцитоз.Через 5 дней у пациента появилась боль в суставах, а через несколько дней появилась пурпура.
В исследовании, проведенном Ченом и его коллегами на Тайване, 6 41 из 208 пациентов с диагнозом HSP испытывали симптомы со стороны желудочно-кишечного тракта до проявления кожных повреждений. Пятеро из этих пациентов перенесли лапаротомию; четверо были прооперированы по подозрению на острый аппендицит или перитонит.
Еще более необычным было сообщение о мальчике с HSP, абдоминальные симптомы которого предшествовали появлению пурпуры на 3 месяца. 7
Из-за доброкачественного самоограничивающего характера HSP лечение является поддерживающим. Рекомендации включают обезболивание для снятия боли, гидратацию и периодическое применение кортикостероидов для лечения желудочно-кишечного тракта и воспалительных процессов.
Ободрение пациента и семьи имеет важное значение в связи с непредсказуемым течением болезни и ее возвращением. Кроме того, необходимо проявлять бдительность при появлении признаков новых или ухудшающихся симптомов, таких как поражение почек и поздние осложнения со стороны ЖКТ. 8
Аппендицит? Рассмотрим HSP
Сложность этого случая заключалась в нехарактерном для пациента порядке проявления симптомов.При хронологическом подходе симптомы нашего пациента явно указывают на острый живот, и именно здесь сложность диагностики HSP представляет наибольший риск для пациентов.
Когда желудочно-кишечные симптомы появляются задолго до явной пальпируемой пурпуры, пациенты могут подвергнуться хирургическим вмешательствам, которых можно было бы избежать. Включение HSP в список дифференциальных диагнозов стойкой боли в животе, тошноты, рвоты и лейкоцитоза, особенно у детей школьного возраста, может снизить вероятность этих ненужных хирургических процедур.
Список литературы
1. Shetty AK, et al. Инфантильная пурпура Генох-Шенлейн. Arch Fam Med. 2000; 9 (6): 553-556.
2. Kraft DM, et al. Генох-Sch’nein пурпура: обзор. Я семейный врач. 1998; 58 (2): 405-408, 411.
3. Шейнфельд Н.С., Джонс Э.Л. Детская пурпура Геноха-Шенлейна. Ссылка на Medscape. http://www.emedicine.com/ped/topic3020.htm. Обновлено 23 ноября 2010 г. Проверено 25 июля 2011 г.
4. Saulsbury FT. Эпидемиология пурпуры Геноха-Шенлейна.Cleve Clin J Med. 2002; 69 (приложение 2): SII87-SII89.
5. Park SH, et al. Желудочно-кишечные проявления пурпуры Henoch-Schnein. J Korean Med Sci. 1990; 5 (2): 101-104.
6. Chen SY, Kong MS. Желудочно-кишечные проявления и осложнения пурпуры Геноха-Шенлейна. Чанг Гунг Мед Дж. 2004; 27 (3): 175-181.
7. Byrn JR, et al. Необычные проявления синдрома Геноха-Шнейна. Am J Dis Child. 1976; 130 (12): 1335-1337.
8. Кон’-Паут И. Отзыв для широкого врача: Генох-шольная пурпура у детей.Pediatr Rheumatol Online J. 2005; 3 (1): 43-56. http://www.pedrheumonlinejournal.org/jan-feb05/Henoch_Schoelein.htm. Проверено 25 июля 2011 г.
Дина ДеМарко — ассистент врача в компании Intermountain American Fork Surgical Associates в Американ-Форк, штат Юта. Она заполнила заявление о раскрытии информации и не сообщает об отношениях, связанных с этой статьей.
Справочное руководство по заболеванию мезентериальным лимфаденитом
На этой странице
Медицинское заключение компании Drugs.com. Последнее обновление: 19 июля 2019 г.
Обзор
Лимфаденит — это состояние, при котором ваши лимфатические узлы воспаляются. Когда заболевание поражает лимфатические узлы в мембране, которая соединяет кишечник с брюшной стенкой (брыжейкой), это называется мезентериальным лимфаденитом (мез-ун-тер-ик лим-фад-э-ни-тис).
Вирусная кишечная инфекция — обычная причина мезентериального лимфаденита, также известного как мезентериальный аденит. В основном он поражает детей и подростков.
Это болезненное состояние может имитировать аппендицит или состояние, при котором часть кишечника скользит в другую часть кишечника (инвагинация).В отличие от аппендицита или инвагинации мезентериальный лимфаденит редко бывает серьезным и обычно проходит сам по себе.
БрыжейкаБрыжейка — это складка мембраны, которая прикрепляет кишечник к брюшной стенке и удерживает ее на месте. Мезентериальный лимфаденит — это воспаление лимфатических узлов брыжейки.
Симптомы
Возможные признаки и симптомы мезентериального лимфаденита включают:
- Боль в животе, часто сосредоточенная в правом нижнем углу, но может быть более обширной
- Общая болезненность живота
- Лихорадка
- Увеличение брыжеечных лимфатических узлов
В зависимости от того, что вызывает недомогание, признаки и симптомы могут также включать:
- Диарея
- Тошнота и рвота
Когда обращаться к врачу
Боль в животе часто встречается у детей и подростков, и бывает трудно определить, когда она требует медицинской помощи.
Немедленно позвоните своему врачу, если у вашего ребенка эпизоды:
- Внезапная сильная боль в животе
- Боль в животе с повышением температуры тела
- Боль в животе с диареей или рвотой
Кроме того, позвоните своему врачу, если у вашего ребенка наблюдаются эпизоды следующих признаков и симптомов, которые не проходят через короткое время:
- Боль в животе с изменением кишечника
- Боль в животе с потерей аппетита
- Боль в животе, мешающая спать
Причины
Наиболее частой причиной мезентериального лимфаденита является вирусная инфекция, такая как гастроэнтерит, часто называемый желудочным гриппом.Эта инфекция вызывает воспаление лимфатических узлов в тонкой ткани, которая прикрепляет кишечник к задней части брюшной стенки (брыжейка).
Другие причины мезентериального лимфаденита включают бактериальную инфекцию, воспалительное заболевание кишечника и лимфому.
Диагноз
Чтобы диагностировать состояние вашего ребенка, ваш врач спросит его историю болезни и проведет осмотр. Тесты могут включать:
- Анализы крови. Некоторые анализы крови могут помочь определить, есть ли у вашего ребенка инфекция и какой это тип инфекции.
- Визуальные исследования. УЗИ брюшной полости часто используется для диагностики мезентериального лимфаденита. Также можно использовать компьютерную томографию живота вашего ребенка.
Лечение
Легкие неосложненные случаи мезентериального лимфаденита и вызванные вирусом, обычно проходят сами по себе, хотя полное выздоровление может занять четыре недели и более.
Для лечения лихорадки или боли рассмотрите возможность давать вашему ребенку безрецептурные жаропонижающие и обезболивающие, такие как ацетаминофен (Тайленол и другие) или ибупрофен (Адвил, Мотрин и другие), в качестве более безопасной альтернативы аспирину.
Будьте осторожны при назначении аспирина детям или подросткам. Хотя аспирин разрешен к применению у детей старше 3 лет, детям и подросткам, выздоравливающим после ветряной оспы или гриппоподобных симптомов, нельзя принимать аспирин. Это связано с тем, что аспирин был связан с синдромом Рея, редким, но потенциально опасным для жизни состоянием у таких детей.
Антибиотики могут быть назначены при бактериальной инфекции средней и тяжелой степени.
Образ жизни и домашние средства
От боли и лихорадки при брыжеечном лимфадените у ребенка:
- Больше отдыхайте. Достаточный отдых может помочь вашему ребенку выздороветь.
- Пейте жидкости. Жидкости помогают предотвратить обезвоживание, вызванное лихорадкой, рвотой и диареей.
- Приложите влажное тепло. Теплая влажная мочалка, прикладываемая к животу, может облегчить дискомфорт.
Запись на прием
Если у вашего ребенка есть признаки и симптомы, общие для мезентериального лимфаденита, запишитесь на прием к семейному врачу или педиатру. Вот некоторая информация, которая поможет вам подготовиться к встрече.
Что вы можете сделать
Составьте список:
- Симптомы вашего ребенка, включая неабдоминальные симптомы и дату их появления. Если возможно, измерьте температуру вашего ребенка несколько раз до визита и запишите результаты.
- Основная медицинская информация вашего ребенка, , включая другие состояния здоровья, а также названия всех лекарств, витаминов и добавок, которые принимает ваш ребенок, включая дозы. Также принесите запись о недавних прививках вашего ребенка.
- Вопросы, которые следует задать своему врачу.
При возможном мезентериальном лимфадените можно задать следующие вопросы:
- Какова вероятная причина болезни моего ребенка? Есть ли другие возможные причины?
- Какие тесты нужны моему ребенку?
- Есть ли у моего ребенка риск осложнений из-за этого состояния?
- Нужно ли моему ребенку лечение? Следует ли моему ребенку принимать антибиотики, если это связано с инфекцией?
- Что я могу сделать, чтобы моему ребенку было удобнее? Каких продуктов следует избегать моему ребенку?
- Какие признаки или симптомы должны побудить меня позвонить вам, пока мой ребенок выздоравливает?
- Мой ребенок заразен?
- Когда мой ребенок сможет вернуться в школу?
Чего ожидать от врача
Врач вашего ребенка может спросить:
- Где боль?
- Боль переместилась из одной части живота вашего ребенка в другую?
- Насколько сильна боль? Ваш ребенок плачет от боли?
- Что делает боль более сильной?
- Что помогает облегчить боль?
- Были ли у вашего ребенка подобные проблемы раньше?
- Есть ли подобные симптомы у других детей в вашей семье, в школе или в детских учреждениях?
© 1998-2019 Фонд медицинского образования и исследований Мэйо (MFMER).Все права защищены. Условия эксплуатации.
Мезентериальный аденит
Брыжейка — это лист ткани, который прикрепляет кишечник к брюшной (брюшной) стенке. Лимфатические узлы — это маленькие железы по всему телу. Они являются частью системы борьбы с инфекциями. Мезентериальный аденит — это увеличение лимфатических узлов в брыжейке. Его еще называют мезентериальным лимфаденитом. Проблема вызвана инфекцией или воспалительным заболеванием, чаще всего кишечника.
Мезентериальный аденит может вызывать следующие симптомы:
Сильная боль в животе, которая может быть больше
Боль может быть в правом нижнем углу, иногда имитируя аппендицит
Тошнота и рвота
Диарея
Лихорадка
Потеря аппетита
Недомогание
Это состояние трудно диагностировать, потому что боль часто бывает не только в одном месте.По этой причине вам могут понадобиться тесты. Иногда боль переходит в правую нижнюю часть живота. Когда это происходит, это может походить на аппендицит. Это еще один повод для тестирования.
Чаще всего проблема проходит через несколько дней. Если у вас бактериальная инфекция, возможно, вам потребуется принимать антибиотики. Также могут быть назначены лекарства для облегчения боли, пока проблема не исчезнет.
Уход на дому
Ваш лечащий врач может назначить лекарства от боли, тошноты или инфекции.При использовании этих лекарств следуйте инструкциям врача. Если вам дали лекарство от инфекции, принимайте все, как указано, до тех пор, пока оно не пройдет, даже если вы почувствуете себя лучше.
Отдыхайте, пока не почувствуете себя лучше.
Чтобы облегчить боль в животе, смочите полотенце в теплой воде и положите его на живот.
Если у вас была диарея или рвота, следуйте инструкциям, которые вам даны в отношении того, что есть и пить и чего избегать.
Пейте много жидкости.
Не курите и не употребляйте алкоголь.
Последующее наблюдение
Последующее наблюдение у вашего поставщика медицинских услуг или в соответствии с рекомендациями. Часто бывает очень сложно отличить мезентериальный аденит от аппендицита. Так что необходимо пристальное наблюдение.
Если были сделаны рентгеновские снимки, их посмотрит рентгенолог. Вам сообщат, есть ли изменения.
Позвоните
911Позвоните 911 , если произойдет что-либо из этого:
Когда обращаться за медицинской помощью
Немедленно позвоните своему поставщику медицинских услуг, если произойдет любое из этих событий:
Температура 100.4 ° F (38 ° C) или выше, или по указанию вашего лечащего врача
Боль, не купируемая лекарствами, или боль, которая проходит и возвращается
Боль, усиливающаяся со временем или меняющаяся в месте расположения
Боль, которая локализуется в правой нижней части живота, не уменьшается или усиливается
Сильная диарея или рвота
Сильная головная боль
Мало или совсем нет стула или газов
Мало или нет моча
Судороги ног или стоп
Маленькие темно-красные точки на коже
Вздутие живота
Стул с кровью
