Гнойная ветрянка у детей: Гнойная ветрянка — чем лечить прыщи у взрослых и детей
Гнойная ветрянка — чем лечить прыщи у взрослых и детей
Гнойной ветрянкой называют сложную форму ветряной оспы. Она относится к тяжелым вирусным заболеваниям, так как тяжелее поддается лечению. Чаще всего проявляется у детей и взрослых с ослабленным иммунитетом.
Хронические заболевания также могут стать причиной проявления болезни и повышают риск возможных осложнений.В этой статье Вы узнаете:
Характерные особенности гнойной ветрянки
Независимо от возраста больного, лечение гнойной ветрянки длится достаточно долго. Выздоровление не наступит без приема специальных лекарственных препаратов, которые назначает лечащий врач. Характерной особенностью гнойной ветрянки являются везикулы. Это гнойные прыщики, которые на фоне слабого иммунитета появляются на поверхности кожи больного.
Главной причиной появления везикулы считаются патогенные бактерии и микроорганизмы.
Спустя несколько дней после попадания вируса в организм человека, он начинает проявляться на кожных покровах в виде сыпи. Чтобы избежать осложнений и быть готовым к болезни, нужно иметь представление о том, как выглядят гнойные везикулы. Выделяют 3 стадии развития болезни:
Чтобы избежать осложнений и быть готовым к болезни, нужно иметь представление о том, как выглядят гнойные везикулы. Выделяют 3 стадии развития болезни:
- Сначала в области ушей и на коже головы появляются красные пятнышки. Постепенно они появляются по всему телу. Самое главное на начальной стадии – не спутать красные пятна при ветрянке с укусами насекомых и не расчесывать их.
- Спустя некоторое время, на месте пятен появляются папулы. Папула состоит из небольшого пузырька, внутри которого находится прозрачная жидкость. Этот воспалительный процесс тяжело спутать с чем-то другим. Эта стадия очень важная, так как прыщики начинают болеть, появляется зуд. Затем папулы становятся не такими упругими, они начинают углубляться и даже увеличиваться в диаметре.
- На последней стадии папула сменяется везикулой, наполненной гноем. Прыщи становятся больше по размеру, так как объединяются между собой в болезненные язвочки. Сначала они лопаются, затем на их месте образуются тоненькие корочки.
 На полное заживление язв нужно много времени.
На полное заживление язв нужно много времени.
При ветрянке гнойные прыщи нельзя трогать руками и расчесывать. Все процедуры проводятся только с разрешения врача. У детей, благодаря эластичности кожи, заживление везикул происходит намного быстрее, чем у взрослых. При должном уходе на кожных покровах не останется рубцов и ямок.
Причины возникновения гнойников
Тяжелая форма ветрянки всегда сопровождается гнойничками, которые выступают на коже после присоединения вторичной инфекции. Обычная форма ветрянки переходит в тяжелую стадию по ряду причин. В первую очередь это происходит, если не соблюдались предписания врача, если больной расчесывал высыпания и сдирал образовавшиеся корочки. Поврежденные прыщики становятся главной причиной заражения патогенными бактериями. Инфекция быстро распространяется между другими высыпаниями. Постепенно они все начинают гноиться и болеть.
Основной причиной высыпаний при ветрянке являются бактерии стафилококк и стрептококк.
Поэтому гнойники при ветрянке у взрослых лечатся только курсом антибиотиков.
Как бороться с гнойными прыщами
Теперь понятно, что гнойнички являются последствием бактериальной инфекции. Что делать с подобными высыпаниями и как их лечить? На начальном этапе болезни для облегчения состояния больного врачи выписывают антибиотики. Средний курс приема лекарственных препаратов составляет 7–10 дней. За это время количество высыпаний снижается.
Наиболее эффективными при гнойной ветрянке считаются антибиотики «Амоксициллин» и «Цефалоспорин».
Для поддержания микрофлоры кишечника вместе с антибиотиками необходимо принимать пробиотики. Прием пробиотиков длится несколько дней до начала лечения и 5 дней после окончания.Для ускорения процесса заживления прыщиков и предотвращения рубцов, помимо антибиотиков, следует обрабатывать высыпания на теле специальными мазями или растворами:
- Левомицетиновый спирт.
- Зеленка. Она подсушивает пораженную кожу, а яркий цвет помогает следить за процессом заживления и находить новые пузырьки.

- Раствор календулы. Календула обладает заживляющими и антисептическими свойствами.
- Раствор фукорцина. Оказывает антисептическое действие, обладает противогрибковым действием.
Сформировавшиеся гнойные прыщики вызывают сильный зуд на коже. Неприятные ощущения усиливаются в момент появления новых высыпаний. Успокоить раздраженную кожу, убрать боль, немного снять назойливый зуд можно с помощью препаратов противоаллергического действия.
Для лечения такого рода инфекции медики не назначают серьезные противоаллергические лекарства. Наиболее подходящим считается препарат «Диазолин». Он быстро устраняет зуд и другие неприятные симптомы.
С самого начала развития болезни до исчезновения всех симптомов очень важно следить за высыпаниями и ни в коем случае их не трогать. Повреждение прыщиков и попадание в них инфекции может привести к серьезным осложнениям, вплоть до появления глубоких рубцов и ямок, от которых невозможно избавиться. Гнойная ветрянка нуждается в своевременном лечении, поэтому при появлении первых симптомов важно вовремя посетить врача.
Гнойная ветрянка нуждается в своевременном лечении, поэтому при появлении первых симптомов важно вовремя посетить врача.
Особенности лечения у взрослых
У взрослых людей гнойная ветрянка протекает намного сложнее, чем у детей. Почти всегда она сопровождается головной болью, высокой температурой, слабостью и сильным зудом на коже. Гнойные прыщи при ветрянке у взрослых высыпают по всему телу. В том числе на лице, голове и слизистых.
Лечение мало чем отличается от детского и основывается на приеме антибиотиков в течение всей недели. Также для взрослых выписываются болеутоляющие и жаропонижающие препараты более сильного действия.
Ветряная оспа у взрослых чаще всего приводит к осложнениям по следующим причинам:
- в жаркое время года при расчесывании вместе с потом в ранку попадает инфекция, которая приводит к появлению гноящихся прыщей по всему телу;
- ослабленная иммунная система;
- хронические заболевания, полученные до заражения вирусом;
- осложнение после неправильного лечения.

При этом в везикуле сначала начинает мутнеть жидкость, а затем образуется гнойничок. Через определенное время гнойник уменьшается в размере, превращаясь в коричневатую корочку. Только на 8 сутки после появления сыпь начинает отваливаться.
Специфика лечения у детей
Медикаментозное лечение ветрянки у детей применимо только в случае тяжелой формы заболевания и возможного получения осложнений. В первую очередь, с появлением первых симптомов ребенка необходимо показать врачу. С учетом всех нюансов врач назначит наиболее правильное лечение.
В тех случаях, когда болезнь проходит без осложнений, ребенку рекомендуется соблюдать классическую схему лечения:
- специальную диету, которая состоит преимущественно из овощей, фруктов и молочных продуктов;
- постельный режим;
- обильное питье в течение всего дня.
В период всего лечения ребенку не рекомендуется купаться. Потому что вода может стать причиной распространения инфекции.
youtube.com/embed/sRaRHjEFAwI» frameborder=»0″ allowfullscreen=»allowfullscreen»/>Если уже началось заражение и папулы гноятся, для выздоровления ребенка требуется особое лечение:
- Все ранки смазываются зеленкой.
- Можно принимать ванны с раствором марганцовки. Она подсушивает прыщики и предотвращает дальнейшее распространение инфекции.
- Для снятия зуда назначают антигистаминные препараты.
- Для понижения температуры ребенку следует давать жаропонижающее. Например, Нурофен, Панадол и т. д.
Фармакологические компании предлагают большой выбор лекарственных препаратов, помогающих облегчить основные симптомы гнойной ветрянки.
Следует помнить, что детям младше 10 лет нельзя давать аспирин.
Своевременное посещение врача, а также правильная схема лечения способствует быстрому выздоровлению ребенка.Как избежать гнойных образований
Заразиться ветряной оспой очень просто, поскольку она передается воздушно-капельным путем. В случае невыполнения рекомендаций врача бактериальная инфекция приводит к серьезным последствиям. Самым простым и эффективным способом защиты от вируса является вакцинация.
В случае невыполнения рекомендаций врача бактериальная инфекция приводит к серьезным последствиям. Самым простым и эффективным способом защиты от вируса является вакцинация.
При наступлении заражения обезопасить себя от осложнений и появления нагноений можно с помощью тщательной гигиены:
- следует помнить, что чистое тело – залог быстрого выздоровления и хорошего самочувствия;
- чтобы избежать появления гнойных образований, больной должен каждый день менять постельное белье и одежду;
- грязное белье нужно стирать при горячей температуре, а затем хорошенько утюжить;
- во время болезни следует коротко остричь ногти, чтобы случайно не повредить папулы;
- после того как прыщики начнут превращаться в корочки, их нужно смазывать противомикробной мазью;
- папулы, расположенные на слизистых, следует несколько раз в день протирать отваром череды или ромашки.
Возможные осложнения
Прыщики при ветрянке очень похожи на папулы, характерные черной оспе, хотя по тяжести значительно легче. Ветряная оспа в обычной форме считается не тяжелым инфекционным заболеванием. Однако ее тяжелая гнойная форма может стать причиной развития многих осложнений, которые угрожают жизни человека. Зараженные вторичной инфекцией большие дряблые папулы после загнивания могут вызвать тяжелые поражения кожной ткани на теле человека. Появляется некротический струп, флегмоны, фурункулез и абсцесс. При этом в образовавшихся рубцах полностью отсутствует меланин, важный кожный пигмент.
Ветряная оспа в обычной форме считается не тяжелым инфекционным заболеванием. Однако ее тяжелая гнойная форма может стать причиной развития многих осложнений, которые угрожают жизни человека. Зараженные вторичной инфекцией большие дряблые папулы после загнивания могут вызвать тяжелые поражения кожной ткани на теле человека. Появляется некротический струп, флегмоны, фурункулез и абсцесс. При этом в образовавшихся рубцах полностью отсутствует меланин, важный кожный пигмент.
Даже маленькие рубцы очень заметны на теле и, тем более, на лице.
При тяжелой гнойной ветрянке могут остаться глубокие рубцы по всему телу.
Заражение вторичной инфекцией во время ветряной оспы может привести к развитию следующих заболеваний:- ларингит;
- ветряночная пневмония;
- стоматит;
- заболевания органов зрения;
- поражение мозга и центральной нервной системы.
Также осложнения после гнойной ветрянки могут затронуть сердечно-сосудистую систему, привести к воспалению лимфоузлов и ветряночному миокардиту.
Мнение медиков
Главной особенностью бактериальной инфекции является снижение иммунной системы человека. При появлении первых симптомов болезни следует незамедлительно обратиться за помощью к врачу. Во время лечения больной должен находиться изолировано от других людей, и не вступать в контакт с еще не болевшими ветрянкой людьми. После перенесенной болезни люди наиболее склонны к простудным заболеваниям и формированию хронических процессов в ослабленном организме.
Итоги
Главная причина заболевания – это вирусная инфекция. Негативных последствий вполне возможно избежать, соблюдая несложные рекомендации опытных специалистов. Если вовремя принимать лекарственные препараты, не расчесывать высыпания, тщательно следить за личной гигиеной, а также соблюдать специальную диету болезнь обязательно отступит. Особое внимание профилактическим мерам против ветрянки следует уделять беременным женщинам, чтобы исключить риск серьезных последствий для будущего ребенка.
Гнойная ветрянка — прыщи у взрослых
Гнойная ветрянка – тяжелая форма ветряной оспы, которой подвержены люди с ослабленным иммунитетом. Болезнь протекает достаточно остро, сопровождается повышением температуры тела, сильным зудом, отеками. Без антибиотиков справиться с недугом не получится.
Болезнь протекает достаточно остро, сопровождается повышением температуры тела, сильным зудом, отеками. Без антибиотиков справиться с недугом не получится.
В сегодняшней статье выясним симптомы гнойной ветрянки, методы лечения, возможные меры профилактики для детей и взрослых.
Характерные особенности гнойной ветрянки
Стоит отметить, что инкубационный период ветрянки длится довольно долго (2–3 недели). В это время уже заразившийся человек абсолютно не наблюдает никаких проявлений недуга.
Читайте также
Первые признаки следующие:
- головная боль;
- ломота в теле;
- усталость, упадок сил;
- повышение температуры тела, в некоторых случаях отметка термометра может быть выше 39 градусов;
- отсутствие аппетита;
- появление первых папул, количество которых со временем только увеличивается.
Это важно! Первые высыпания, как правило, появляются на спине и в области головы.
Сыпь при гнойной ветрянке отличается от папул, которые образуются при обычном течении болезни. Отличить их очень просто.
Отличить их очень просто.
Специалисты выделяют 2 формы проявления гнойной ветрянки: буллезная и гангренозная. Каждая из них отличается своей симптоматикой, которую трудно перепутать.
Буллезная форма:
- Пузыри довольно большие, неровной формы, заполнены мутной жидкостью или гноем. Кожа вокруг сыпи становится дряблой, может шелушиться.
- Со временем сыпь становится более крупной, зуд сменяется болезненными ощущениями.
- Волдыри постепенно соединяются между собой, создается впечатление, что кожа покрыта язвами и ранами.
- Немного подсыхая, папулы лопаются, из них вытекает гной, ощущается неприятный запах. На их местах появляются раны, которые долгое время не заживают.
- Состояние больного ухудшается, может начаться обезвоживание, повыситься температура тела до 40 градусов.
Гангренозная форма:
- Волдыри на теле больше 1 см в диаметре, наполнены мутной жидкостью с примесью крови.
- Вокруг сыпи появляется красный или багровый ободок, кожа зудит, отекает.

- После того как пузырьки лопнули, образуется рана и некротический струп. В этих случаях без помощи хирурга и дерматолога уже не обойтись.
Это важно! При гнойной ветрянке прыщи всегда будут наполнены мутной, желто-серой жидкостью. После того как волдырь лопается, появляется зловонный запах. Если вы заметили эти признаки, нужно в срочном порядке обратиться к врачу. Вовремя не начатое лечение может привести к сепсису и заражению крови.
Причины возникновения гнойников
Почему обычные высыпания при ветрянке переходят в гнойные? Самые главные причины – несоблюдение правил личной гигиены и наставлений врача.
Очень важно при появлении сыпи не нарушать целостность волдырей, пока они сами не подсохнут и не лопнут. Многие в этот период жалуются на сильный зуд, уменьшить его можно при помощи антигистаминных препаратов.
Обычная форма ветрянки переходит в тяжелую в том случае, если к недугу присоединяется вторичная инфекция. Она может быть вызвана стрептококком или стафилококком.
Процесс лечения довольно трудный. Врач обязательно должен назначить курс антибиотиков и поддерживающих препаратов для укрепления иммунитета.
Это важно! Гнойники при ветрянке у взрослых практически всегда оставляют на коже шрамы и рубцы. Убрать их можно только лазерным методом или при помощи шлифовки. Обе процедуры неприятные и дорогостоящие. Поэтому лучше не запускать ветрянку до гнойной формы.
Как бороться с гнойными прыщами
При гнойной форме ветряной оспы врачи в обязательном порядке назначают прием антибиотиков. Помимо них, нужно обрабатывать папулы с жидкостью, чтобы не допустить ухудшения состояния больного.
Чтобы ускорить процесс заживления гнойничков у взрослых, специалисты рекомендуют применять следующие лекарственные препараты и мази:
- Раствор календулы. Он идет на спиртовой основе, хорошо подсушивает ранки, обезвреживает, обладает антисептическим действием.
- Левомицетиновый спирт. Снимает воспаление и отек.
- Раствор фукорцина.
 Обладает противогрибковым и антисептическим действием.
Обладает противогрибковым и антисептическим действием. - Зеленка. Раствор не только подсушивает пузырьки, но и помогает контролировать ситуацию возникновения новых папул.
Читайте также
Совет! Если гнойники увеличиваются, болят, резко повышается температура тела, нужно обратиться к хирургу. В некоторых случаях требуется вскрытие папул и специальная обработка ран.
Особенности лечения у взрослых
Гнойные прыщики при ветрянке у взрослых – явление довольно серьезное. Без особого лечения не обойтись. Для борьбы с гнойниками необходим прием антибиотиков. Врач назначает их в индивидуальном порядке.
Наиболее эффективными считаются следующие препараты:
- «Цефалоспорин». В тяжелых случаях лучше делать внутримышечные или внутривенные уколы.
- «Амоксициллин». Выпускается в ампулах и таблетках. Прием препарата назначают каждые 4–5 часов.
В среднем курс приема антибиотиков длится в течение недели. В это время важно принимать пробиотики, чтобы не возникли проблемы с желудочно-кишечным трактом. Если нет возможности, подойдут натуральные кисломолочные продукты (йогурт, кефир, ряженка).
Если нет возможности, подойдут натуральные кисломолочные продукты (йогурт, кефир, ряженка).
Помимо антибиотиков, нужно обязательно начинать противовирусную терапию. Оптимальным средством для взрослых считается «Ацикловир». Дозировку прописывает врач, но, как правило, она не меньше 4–5 таблеток в сутки.
К гноящимся волдырям часто добавляется зуд, справиться с которым довольно сложно. Чтобы снизить неприятные ощущения, стоит принимать антигистаминные препараты: «Диазолин», «Лоратадин», «Зодак» и многие другие. Не стоит забывать о личной гигиене. В этот период пациенту рекомендуют надевать чистое белье из натуральных тканей. Желательно, чтобы одежда была с длинным рукавом. Менять ее нужно ежедневно. То же самое касается постельного белья.
Специфика лечения у детей
С детьми процесс выздоровления происходит труднее. Ребенку трудно объяснить, что категорически нельзя расчесывать и трогать папулы с жидкостью.
Помимо лечения, ребенку в обязательном порядке прописывается постельный режим. Нужно позаботиться о правильном питании малыша. Ввести в рацион жидкие блюда, фрукты, овощи, морсы, соки. Нужно сделать все, чтобы поднять иммунитет ребенка.
Нужно позаботиться о правильном питании малыша. Ввести в рацион жидкие блюда, фрукты, овощи, морсы, соки. Нужно сделать все, чтобы поднять иммунитет ребенка.
О прогулках на улице нужно категорически забыть. Контактировать с детьми разрешается после того, как полностью прекратиться высыпание, папулы начнут засыхать и отпадать. До этого времени он является разносчиком ветрянки.
В комнате, где находится ребенок, нужно создать оптимальные условия: температура воздуха не выше 22 градусов, влажность 60–80% (в зависимости от сезонности). В этом случае недуг будет переноситься легче.
Если папулы гноятся, ребенка нельзя купать. В этом случае есть риск занесения дополнительной инфекции, которая усугубит состояние малыша.
Какие препараты можно рекомендовать от гнойной ветрянки детям:
- Антибиотик. Назначается только врачом. Самостоятельно применять эти средства нельзя.
- Противовирусные препараты. Среди них «Ацикловир» (разрешен детям с года), «Виферон» (выпускается в форме свечей), «Афлубин» (капли).

- Антигистаминные препараты. Самое распространенное средство – «Диазолин». Его можно применять даже младенцам. Также хорошо зарекомендовали себя: «Фенистил», «Зодак», «Эриус»;
- Жаропонижающие средства. У детей выбор небольшой. Применяются препараты на основе парацетамола или ибупрофена. А вот аспирин категорически противопоказан детям до 10–12 лет, он разжижает кровь, оказывает негативное действие на печень.
- Средства, обладающие противобактериальным действием. Например, раствор марганцовки. Порошок на кончике ножа нужно добавить в кипяченую, прохладную воду. Таким раствором стоит протирать загноившиеся ранки. Очень важно, чтобы вода не приобрела яркий, насыщенный цвет, это говорит об избытке марганцовки. Подобный раствор может вызвать ожог.
Совет! Многие родители, заметив у детей нагноения, начинают прикладывать всевозможные мази, которые способны «вытянуть» гной. Делать это без разрешения врача нельзя. Могут остаться шрамы и рубцы.
Как избежать гнойных образований
Чтобы во время ветрянки не появились нагноения, нужно соблюдать элементарные правила:
- Не расчесывать папулы.

- Самостоятельно не отрывать корочки на ранках.
- Соблюдать личную гигиену.
- Спать на чистом постельном белье.
- Носить чистую одежду.
Если в папулу при ветрянке попала бактериальная инфекция, это приведет к нагноению.
Возможные осложнения
Ветряная оспа, как правило, проходит без осложнений. Но если к ней добавились бактерии стафилококка или стрептококка, недуг приобретает тяжелую форму, появляются гнойники.
Читайте также
Чем грозит такое течение болезни:
- Может появиться некротический струп. Явление очень неприятное, на коже наблюдаются незаживающие язвы, которые кровоточат и гниют. После того как удается их вылечить, остаются шрамы.
- Глубокое поражение тканей нередко приводит к абсцессу.
- На фоне гнойной ветрянки может развиться стоматит, ларингит и даже воспаление легких.
- Нередко гнойники распространяются на слизистую, они становятся довольно большими и дряблыми. Их можно наблюдать в ротовой полости, на половых органах.
 В этих случаях врачи рекомендуют лечь в стационар, чтобы находиться под наблюдением докторов.
В этих случаях врачи рекомендуют лечь в стационар, чтобы находиться под наблюдением докторов. - Воспаление лимфоузлов.
- Заболевания сердечно-сосудистой системы.
Папулы ветрянки характерны тому, как при черной оспе, хотя болезнь переносится значительно легче. Но все же если запустить недуг, занести инфекцию, то волдыри станут намного больше, кожные покровы будут значительно повреждены. В этом случае шрамов и рубцов не избежать.
Не стоит забывать, что ветрянка снижает иммунитет человека. Поэтому после недуга нужно сделать все, чтобы восстановить силы. Прописывается прием витаминов, гомеопатических препаратов.
Мнение медиков
Врачи считают ветряную оспу детским заболеванием. В большинстве случаев недугом страдают ребятишки дошкольного и школьного возраста. В этом случае ветрянка, как правило, переносится без осложнений.
У взрослых симптомы и лечение болезнь протекает сложнее. Они нередко попадают в стационар, пропивают курс антибиотиков и противовирусных препаратов.
Какие меры профилактики ветрянки существуют:
- Вакцинация. Но даже прививка не дает 100% иммунитет.
- Исключение контактов с больными людьми.
Если заражение уже произошло, врачи рекомендуют выполнять следующие правила:
- Соблюдать постельный режим.
- Правильно питаться.
- Поддерживать гигиену кожных покровов.
- Если ветрянка переросла в гнойную форму, резко ухудшилось состояние, поднялась температура, больной должен находиться в стационаре.
Читайте также
В случае возникновения гнойников, пациенту стоит начать прием антибиотиков.
Главная причина возникновения гнойной ветрянки – присоединение инфекции стрептококка или стафилококка. В этом случае ветряная оспа приобретает тяжелую форму. Лечение необходимо продолжить с обязательным приемом антибиотиков.
Гнойная ветрянка – серьезный недуг с большим риском осложнений. Но избежать тяжелых последствий вполне возможно. Для этого нужно своевременно обратиться к врачу, начать лечение, выполнять все предписания докторов.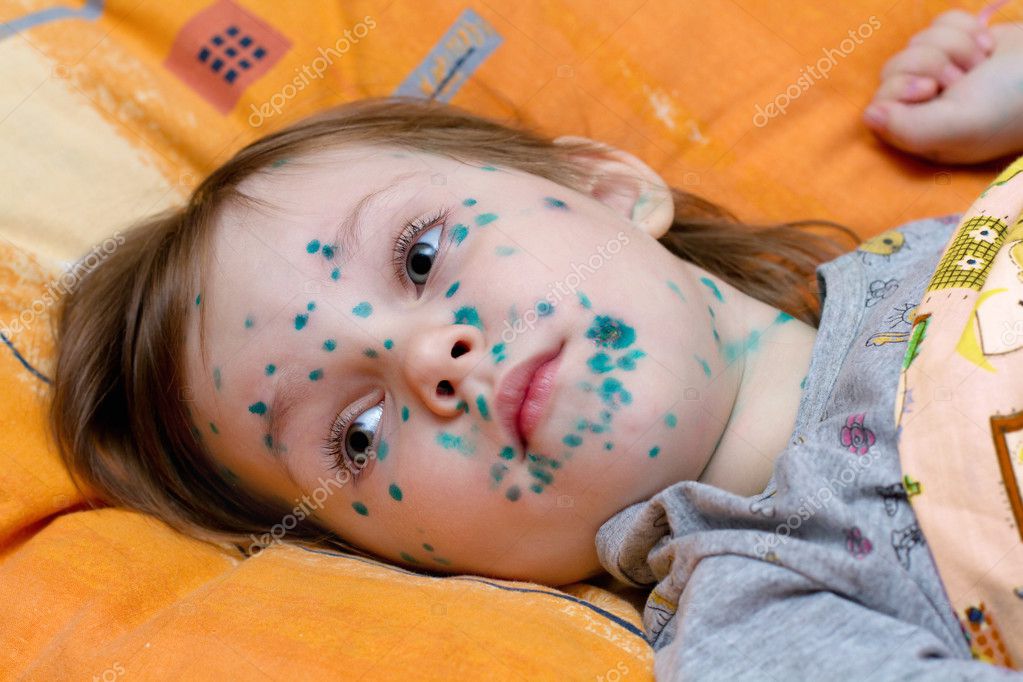
Гнойная ветрянка у детей и взрослых: как лечить, симптомы (фото)
Ветряная оспа у большинства пациентов протекает в лёгкой форме. Из-за заболевания в острой стадии развития на теле формируются пузырьки с прозрачной жидкостью, которые со временем самовскрываются, оставляя после себя открытые раны. Именно этот этап считается наиболее опасным. Несоблюдение правил личной гигиены, ослабленный иммунитет и воздействие других факторов вызывают присоединение вторичной инфекции. Это приводит к формированию гнойных прыщей при ветрянке. Данная форма болезни характерна в основном для взрослых, но в редких случаях диагностируется у детей.
Причины появления гнойной ветрянки
Гнойная ветрянка развивается в том случае, если присоединяются стрептококки или стафилококки. Инфекция, проникая в везикулы, запускает некротический процесс, из-за чего начинает отмирать кожа у ребёнка.
Заражение патогенной микрофлорой происходит при условии резкого снижения иммунитета в активный период развития ветрянки.
- дефицит витаминов;
- несоблюдение правил личной гигиены;
- физические и эмоциональные перегрузки;
- обострение хронических болезней;
- переохлаждение организма.
Чаще тело на фоне ветрянки покрывается гнойничками, когда пациент расчёсывает зудящие высыпания. В случае присоединения бактериальной микрофлоры патогенные микроорганизмы быстро распространяются по телу. Вследствие этого в течение нескольких дней многие папулы при ветрянке нагнаиваются.
Гнойная ветрянка
1 2
Симптомы
Ветрянка, в том числе и гнойная, развивается в течение нескольких стадий. В первые дни пациент испытывает сильный зуд в области, где в дальнейшем появятся прыщики. Затем по прошествии примерно суток на теле формируются элементы сыпи с жидкостным содержимым. Именно на последнем этапе развивается гнойная ветрянка.
Тяжёлое течение болезни характеризуется высокой температурой, достигающей 39,5 градуса. Дополнительно отмечаются следующие симптомы:
Дополнительно отмечаются следующие симптомы:
- лихорадка;
- озноб;
- общая слабость;
- снижение аппетита;
- головные боли.
Сыпь при гнойной ветрянке
1 2
Интенсивность симптоматики при гнойной ветрянке зависит от обширности поражения, состояния иммунитета и формы заболевания. Наименее опасным считается буллезный тип, при котором на теле образуются крупные элементы сыпи. После того как пузырьки лопаются, кожа покрывается долго незаживающими язвами.
Опасной считается гангренозная форма ветряной оспы, характеризующаяся быстрым развитием некроза тканей. При данном заболевании вокруг высыпаний образуется тёмный ободок, свидетельствующий о наличии отмершей кожи в этой зоне.
Гангренозная форма ветряной оспы
1 2
Прыщи при гангренозной форме заполнены гнойным экссудатом, содержащим кровяные сгустки. После вскрытия сыпи на теле остаётся некротический струп. При отторжении последнего на коже появляется глубокая язва, которая заживает в течение нескольких дней или недель.
Течение гангренозной ветрянки вызывает острую интоксикацию организма с характерными симптомами в виде тошноты и рвоты. При отсутствии адекватного лечения болезнь способна привести к смерти пациента. Однако гангренозная ветрянка встречается редко и диагностируется у детей и взрослых с иммунодефицитом.
Лечение
Основу лечения гнойной ветрянки составляют антибиотики, которые принимаются курсом в течение 7-10 дней. Чаще применяют «Цефалоспорин» и «Амоксициллин».
Ввиду того что гнойная ветрянка вызывает появление рубцов в зоне поражения, возникает необходимость обработки кожи раствором «Фукорцина». Этот препарат можно заменить на:
- отвар календулы;
- раствор бриллиантовой зелени;
- левомицетиновый спирт.
В связи с тем, что течение ветряной оспы вызывает интенсивный кожный зуд, для купирования этого симптома в схему лечения вводят местные или системные антигистаминные препараты.
При этом терапию гнойной формы заболевания не проводят лекарствами, оказывающими сильное воздействие на организм. Для лечения осложнённой ветрянки рекомендуют принимать «Диазолин».
В активный период течения болезни рекомендуется несколько раз в течение дня обрабатывать поражённые участки противовирусными препаратами: «Ацикловир», «Зовиракс», «Инфагель» и другими. В случае обширного поражения кожи и появления крупных гнойников показано применение мази «Левомеколь».
Ацикловир и Зовиракс
1 2
Лечение у детей
Лечение гнойной ветрянки у детей проводится при непосредственном участии врача. Последний разрабатывает схему терапии и подбирает лекарства с учётом особенностей конкретного случая.
Если течение болезни сопровождается высокой температурой, назначается приём жаропонижающих средств типа «Парацетамол» или «Панадола» в виде сиропа. Для устранения зуда рекомендованы антигистаминные препараты. Чтобы ускорить заживление кожи, необходимо ежедневно купать ребёнка в воде со слабым раствором марганцовки.
При осложнённой ветряной оспе пациентам рекомендован полный покой и обильное питьё в течение дня.
Как лечить у взрослых?
Лечение ветрянки у взрослых проводится по аналогичной схеме, что применяется в терапии детей. Пациентам необходимо в течение недели принимать антибактериальные препараты, назначенные врачом. Также рекомендуется перейти на здоровое питание и ежедневно потреблять витамины и минералы. В тяжёлых случаях следует включить в схему лечения иммуностимуляторы.
Можно ли избежать гнойных образований?
Нагноение кожи на фоне ветряной оспы происходит только при условии присоединения вторичной инфекции. Чтобы избежать этого, необходимо соблюдать следующие правила:
- соблюдать правила гигиены;
- ежедневно менять постельное бельё;
- не расчёсывать сыпь;
- у детей коротко остригать ногти;
- папулы ежедневно обрабатывать антисептическим составом.
В период образования корочек проблемную зону следует обрабатывать мазью, обладающей противомикробной активностью.
Лечение ветрянки
Возможные осложнения
Наиболее вероятным осложнением заболевания являются рубцы, формирующиеся на месте сыпи. Другие последствия ветрянки развиваются в основном на фоне ослабленного иммунитета либо при генерализованном поражении организма. К числу подобных осложнений относятся:
- абсцесс;
- флегмоны;
- пневмония;
- ларингит;
- стоматит;
- глазные заболевания;
- поражение ЦНС.
Гнойная ветрянка развивается в случае присоединения бактериальной микрофлоры. Течение болезни сопровождается постепенным отмиранием тканей кожи и образованием крупных и нередко болезненных пузырьков. Лечение ветряной оспы проводится с помощью антибактериальных и противовирусных препаратов.
как выглядят, лечение взрослых и детей
Ветрянка широко известна, как распространенное инфекционное заболевание.
Какую ветрянку называют гнойной?
У детей ветрянка протекает легко, у взрослых дела обстоят хуже. Если защитные силы организма ослаблены, заболевание вызывает негативные последствия. И тогда оно становится не столько заразным, сколько опасным.
Самым ярким проявлением болезни являются везикулы, которые на фоне слабого иммунитета с присоединенной вторичной инфекцией принимают вид гнойных прыщиков. Своим появлением гнойная форма обязана болезнетворным микроорганизмам:
- стрептококк;
- стафилококк.
Процесс выздоровления проходит долго и непросто, без специальных лекарственных препаратов в такой ситуации не обойтись. Но избежать осложнений и устранить последствия вполне возможно при грамотном и своевременном подходе как у взрослого, так и у ребенка.
Но избежать осложнений и устранить последствия вполне возможно при грамотном и своевременном подходе как у взрослого, так и у ребенка.
Характерные особенности
Прыщики, покрывающие все тело, под воздействием болезнетворных микробов, наполняются гноем и преобразуются в гнойные везикулы. Это главная отличительная особенность тяжелой формы ветрянки.
Причины возникновения
Когда и почему простая форма ветрянки переходит в тяжелый и непростой процесс развития заболевания? Самое время вспомнить наставления врача: не расчесывать высыпания, не сдирать корочки. Не зря подобные наставления дают специалисты, ведь поврежденные прыщи – главная причина, провоцирующая заражение болезнетворными бактериями (стафилококк, стрептококк). Ветряной прыщик при нарушении целостности становится одной из главных причин распространения гнойной инфекции. Он начинает гноиться, постепенно заражая все высыпания.
Вернуться к оглавлениюКак выглядит сыпь при гнойной ветрянке?
Чтобы вовремя отреагировать, не допустить осложнений, необходимо знать как выглядят прыщи при ветрянке. Попадая в организм, вирус начинает действовать. Начало болезни сразу отображается на кожных покровах в виде сыпи:
Попадая в организм, вирус начинает действовать. Начало болезни сразу отображается на кожных покровах в виде сыпи:
- Первые появляются красные пятна. Они располагаются на волосяной части головы, в области ушей, постепенно высыпают по всему телу. На данной стадии важно не перепутать красное пятно, как проявление болезни, с укусами насекомых.
- Постепенно покраснения преобразуются в папулу. Воспалительный процесс виден невооруженным взглядом, сверху папулы формируется головка пузырька, которая наполнена прозрачной жидкостью. Эта стадия самая ответственная, потому что водянистые пузырьки углубляются, становятся болезненными. Они теряют упругость, могут увеличиться в размере.
- Папулу сменяет везикула, внутри которой собирается гной. Высыпания объединяются, образуя большие язвы. Процесс заживления занимает много времени. Больной ощущает сильный зуд возле гнойничков, которые сильно болят. Везикулы лопаются, образуя корки. Трогать, делать любые процедуры без предписаний врача категорически запрещено.

Вернуться к оглавлениюДетская кожа эластичней, способная быстро обновляться, поэтому рубцы не успевают на ней сформироваться. Эпидермис людей постарше не успевает обновиться, на месте сыпи остаются ямки, и рубцы.
Симптомы
Возбудитель ветряной оспы очень выносливый и сразу проникает вглубь организма. Период инкубации занимает от 14 до 21 дня. Человек не ощущает на себе никаких признаков, остается бодрым веселым, энергичным, но по истечении инкубационного периода появляется сначала первый, а затем и последующие симптомы:
- головная боль;
- резкое повышение температуры тела, до 40 градусов;
- потеря аппетита;
- снижение активности;
- сыпь, которая болит.
Симптомы держатся до тех пор, пока появляются новые очаги сыпи. Причем каждое новое высыпание или если они загноились, отмечается резким скачком температуры тела. Все это время больной должен находиться на карантине, так как он заразен. Только через 5 дней после прекращения появлений новой сыпи, вирус становится неактивным и человек не заразен для окружающих.
Все это время больной должен находиться на карантине, так как он заразен. Только через 5 дней после прекращения появлений новой сыпи, вирус становится неактивным и человек не заразен для окружающих.
Как бороться с гнойными прыщами?
Для улучшения состояния, если загноился участок кожи, врачи прописывают подходящий антибиотик в самом начале проявления симптомов.Что гнойнички – следствие бактериальной инфекции, понятно. Осталось разобраться, что делать с высыпаниями, которые гноятся. Как лечить подобное осложнение? Какие препараты и сколько их понадобится, ведь классической терапией в подобной ситуации не справиться. Для улучшения состояния больного, если загноился любой участок кожи, врачи приписывают подходящий антибиотик, желательно в самом начале проявления симптомов. В среднем, курс приема препарата занимает около недели. Этот период терапии антибиотиком позволят снизить количество высыпаний. Для борьбы с гнойниками наиболее эффективными являются:
- “Цефалоспорин”.
 Дозировка: 1 гр 3 раза на день, внутримышечно или внутривенно.
Дозировка: 1 гр 3 раза на день, внутримышечно или внутривенно. - “Амоксициллин”. Дозировка составляет 1 гр, через каждые 4 часа. Выписывается в таблетках или внутримышечно.
- Для борьбы с представителями вируса применяется “Ацикловир” в таблетках, 1 шт. 4-5 раз на день.
Прием антибиотиков негативно сказывается на работе органов желудочно-кишечного тракта. Поэтому специалист рекомендует параллельно принимать курс пробиотиков по специальной схеме: один, два дня до приема антибиотиков, в течение всех дней лечебного курса и дней 5 после его окончания. Нет ничего приятного, когда гноится сыпь, чтобы ускорить ее заживление на коже лица, тела, предотвратить возникновение шрамов и рубцов, мало использовать только антибиотики, необходимо точечно мазать поврежденное место препаратами:
- обрабатывать гнойнички раствором календулы, которая обладает антисептическим и ранозаживляющим действием;
- мазать пораженные места левомицетиновым спиртом;
- обрабатывать раствором фукорцина, который оказывает антисептическое и противогрибковое действие;
- для контроля ситуации новые гнойнички можно мазать зеленкой.

В период лечения сформировавшихся прыщиков и когда высыпают новые, чувство зуда у больного усиливается. Иногда он становится невыносимым, назойливым, переходящим в болезненные ощущения. Лечить его можно при помощи противоаллергических препаратов. Серьезным лекарствам при лечении ветряной инфекции врачи не рекомендуют отдавать предпочтение. Наиболее подходящим считается “Диазолин” – проверенный препарата, отлично устраняющий неприятные симптомы.
От первоначальных признаков болезни до того момента, как проходят все симптомы, важно тщательно следить за сыпью. Трогать корочки, вскрывать их категорически запрещено. Важно помнить, что несвоевременная или недобросовестная терапия заболевания, особенно у людей старшего возраста, чревата формированием рубцов, ямок на месте гнойничков.
Вернуться к оглавлениюВозможные осложнения
Хотя ветрянка считается несложным заболеванием, ее гнойная форма является провокатором развития осложнений. Пузырьковая сыпь, которая загноилась после присоединения вторичной инфекции, может перейти в глубокие поражения кожных тканей – абсцессы и флегмоны. Зарубцевавшиеся очаги поражения имеют отличительную характеристику, отсутствует кожный пигмент – меланин.
Зарубцевавшиеся очаги поражения имеют отличительную характеристику, отсутствует кожный пигмент – меланин.
Даже несмотря на маленький размер рубцов, они очень заметны, а тяжелое течение болезни оставляет грубые рубцы. Вторичная бактериальная инфекция приводит к патологическому состоянию слизистых покровов, развитию стоматита, ларингита и даже пневмонии. Осложнения после перенесенной ветрянки нередко переходят на сердечно-сосудистую систему, и приводят к воспалительному процессу лимфоузлов.
Снижение иммунной защиты – характерная особенность всех болезней, вызванных вирусом герпеса. Люди, которые перенесли ветрянку, чаще подвержены простудным заболеваниям и склонны к формированию хронических процессов в организме. Лечение должно происходить только под тщательным контролем врача, для своевременного обнаружения любого осложнения и оказания своевременной помощи.
ОБРАЩАЕМ ВНИМАНИЕ! Это домашнее средство поможет ВСЕМ, кому надоело страдать ОТ ГЕРПЕСА. Действует быстро и натурально, без уколов и операций! что же за средство >>
ЭТО действительно ВАЖНО! Прямо сейчас можно узнать дешевый способ избавится от герпеса… УЗНАТЬ >>
А вы знали? Герпес очень опасен — доказано что эти безобидные высыпания провоцируют рак! Мало кто знает, но избавиться от него очень просто — возьмите читать далее…
ВАЖНО ЗНАТЬ! Даже ‘запущенный’ герпес можно вылечить дома, без операций и уколов. Просто прочитайте что сделала Ольга Самарская читать далее…
Эффективное средство от герпеса существует. Перейдите по ссылке и узнайте как Ольга Самарская вылечила себя от генитального герпеса за 3 дня!
Ветрянка гнойная у детей — Сыктывкарская станция скорой медицинской помощи
Как лечить гнойную ветрянку у детей и взрослых и какие могут быть последствия
Ветряная оспа у большинства пациентов протекает в лёгкой форме. Из-за заболевания в острой стадии развития на теле формируются пузырьки с прозрачной жидкостью, которые со временем самовскрываются, оставляя после себя открытые раны. Именно этот этап считается наиболее опасным. Несоблюдение правил личной гигиены, ослабленный иммунитет и воздействие других факторов вызывают присоединение вторичной инфекции. Это приводит к формированию гнойных прыщей при ветрянке. Данная форма болезни характерна в основном для взрослых, но в редких случаях диагностируется у детей.
Из-за заболевания в острой стадии развития на теле формируются пузырьки с прозрачной жидкостью, которые со временем самовскрываются, оставляя после себя открытые раны. Именно этот этап считается наиболее опасным. Несоблюдение правил личной гигиены, ослабленный иммунитет и воздействие других факторов вызывают присоединение вторичной инфекции. Это приводит к формированию гнойных прыщей при ветрянке. Данная форма болезни характерна в основном для взрослых, но в редких случаях диагностируется у детей.
Причины появления гнойной ветрянки
Гнойная ветрянка развивается в том случае, если присоединяются стрептококки или стафилококки. Инфекция, проникая в везикулы, запускает некротический процесс, из-за чего начинает отмирать кожа у ребёнка.
Заражение патогенной микрофлорой происходит при условии резкого снижения иммунитета в активный период развития ветрянки. Инфицирование сыпи происходит под влиянием следующих факторов:
- дефицит витаминов;
- несоблюдение правил личной гигиены;
- физические и эмоциональные перегрузки;
- обострение хронических болезней;
- переохлаждение организма.

Чаще тело на фоне ветрянки покрывается гнойничками, когда пациент расчёсывает зудящие высыпания. В случае присоединения бактериальной микрофлоры патогенные микроорганизмы быстро распространяются по телу. Вследствие этого в течение нескольких дней многие папулы при ветрянке нагнаиваются.
Симптомы
Ветрянка, в том числе и гнойная, развивается в течение нескольких стадий. В первые дни пациент испытывает сильный зуд в области, где в дальнейшем появятся прыщики. Затем по прошествии примерно суток на теле формируются элементы сыпи с жидкостным содержимым. Именно на последнем этапе развивается гнойная ветрянка.
Тяжёлое течение болезни характеризуется высокой температурой, достигающей 39,5 градуса. Дополнительно отмечаются следующие симптомы:
- лихорадка;
- озноб;
- общая слабость;
- снижение аппетита;
- головные боли.
Сыпь при гнойной ветрянке
Интенсивность симптоматики при гнойной ветрянке зависит от обширности поражения, состояния иммунитета и формы заболевания.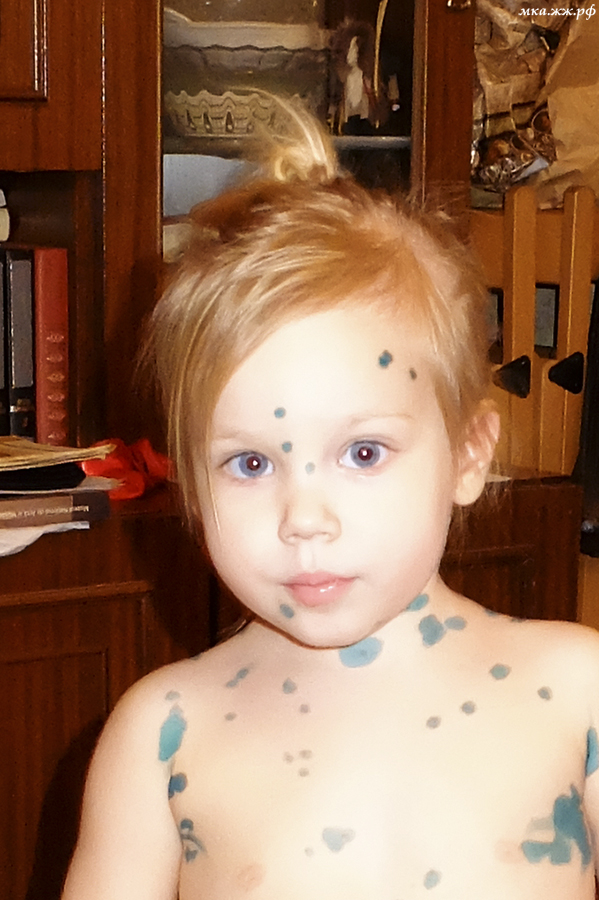 Наименее опасным считается буллезный тип, при котором на теле образуются крупные элементы сыпи. После того как пузырьки лопаются, кожа покрывается долго незаживающими язвами.
Наименее опасным считается буллезный тип, при котором на теле образуются крупные элементы сыпи. После того как пузырьки лопаются, кожа покрывается долго незаживающими язвами.
Опасной считается гангренозная форма ветряной оспы, характеризующаяся быстрым развитием некроза тканей. При данном заболевании вокруг высыпаний образуется тёмный ободок, свидетельствующий о наличии отмершей кожи в этой зоне.
Гангренозная форма ветряной оспы
Прыщи при гангренозной форме заполнены гнойным экссудатом, содержащим кровяные сгустки. После вскрытия сыпи на теле остаётся некротический струп. При отторжении последнего на коже появляется глубокая язва, которая заживает в течение нескольких дней или недель.
Течение гангренозной ветрянки вызывает острую интоксикацию организма с характерными симптомами в виде тошноты и рвоты. При отсутствии адекватного лечения болезнь способна привести к смерти пациента. Однако гангренозная ветрянка встречается редко и диагностируется у детей и взрослых с иммунодефицитом.
Лечение
Основу лечения гнойной ветрянки составляют антибиотики, которые принимаются курсом в течение 7-10 дней. Чаще применяют «Цефалоспорин» и «Амоксициллин». Антибактериальные препараты негативно сказываются на микрофлоре кишечника. Поэтому вместе с антибиотиками назначаются пробиотики.
Ввиду того что гнойная ветрянка вызывает появление рубцов в зоне поражения, возникает необходимость обработки кожи раствором «Фукорцина». Этот препарат можно заменить на:
- отвар календулы;
- раствор бриллиантовой зелени;
- левомицетиновый спирт.
В связи с тем, что течение ветряной оспы вызывает интенсивный кожный зуд, для купирования этого симптома в схему лечения вводят местные или системные антигистаминные препараты. При этом терапию гнойной формы заболевания не проводят лекарствами, оказывающими сильное воздействие на организм. Для лечения осложнённой ветрянки рекомендуют принимать «Диазолин».
В активный период течения болезни рекомендуется несколько раз в течение дня обрабатывать поражённые участки противовирусными препаратами: «Ацикловир», «Зовиракс», «Инфагель» и другими. В случае обширного поражения кожи и появления крупных гнойников показано применение мази «Левомеколь».
В случае обширного поражения кожи и появления крупных гнойников показано применение мази «Левомеколь».
Ацикловир и Зовиракс
Лечение у детей
Лечение гнойной ветрянки у детей проводится при непосредственном участии врача. Последний разрабатывает схему терапии и подбирает лекарства с учётом особенностей конкретного случая.
Если течение болезни сопровождается высокой температурой, назначается приём жаропонижающих средств типа «Парацетамол» или «Панадола» в виде сиропа. Для устранения зуда рекомендованы антигистаминные препараты. Чтобы ускорить заживление кожи, необходимо ежедневно купать ребёнка в воде со слабым раствором марганцовки.
При осложнённой ветряной оспе пациентам рекомендован полный покой и обильное питьё в течение дня.
Как лечить у взрослых?
Лечение ветрянки у взрослых проводится по аналогичной схеме, что применяется в терапии детей. Пациентам необходимо в течение недели принимать антибактериальные препараты, назначенные врачом. Также рекомендуется перейти на здоровое питание и ежедневно потреблять витамины и минералы. В тяжёлых случаях следует включить в схему лечения иммуностимуляторы.
Также рекомендуется перейти на здоровое питание и ежедневно потреблять витамины и минералы. В тяжёлых случаях следует включить в схему лечения иммуностимуляторы.
Можно ли избежать гнойных образований?
Нагноение кожи на фоне ветряной оспы происходит только при условии присоединения вторичной инфекции. Чтобы избежать этого, необходимо соблюдать следующие правила:
- соблюдать правила гигиены;
- ежедневно менять постельное бельё;
- не расчёсывать сыпь;
- у детей коротко остригать ногти;
- папулы ежедневно обрабатывать антисептическим составом.
В период образования корочек проблемную зону следует обрабатывать мазью, обладающей противомикробной активностью.
Возможные осложнения
Наиболее вероятным осложнением заболевания являются рубцы, формирующиеся на месте сыпи. Другие последствия ветрянки развиваются в основном на фоне ослабленного иммунитета либо при генерализованном поражении организма. К числу подобных осложнений относятся:
К числу подобных осложнений относятся:
- абсцесс;
- флегмоны;
- пневмония;
- ларингит;
- стоматит;
- глазные заболевания;
- поражение ЦНС.
Гнойная ветрянка развивается в случае присоединения бактериальной микрофлоры. Течение болезни сопровождается постепенным отмиранием тканей кожи и образованием крупных и нередко болезненных пузырьков. Лечение ветряной оспы проводится с помощью антибактериальных и противовирусных препаратов.
Лечение гнойных прыщей при ветрянке
19 октября 2016, 10:05 Эксперт статьи: Блинова Дарья Дмитриевна 57,800
- 1 Какую ветрянку называют гнойной?
- 2 Характерные особенности
- 3 Причины возникновения
- 4 Как выглядит сыпь при гнойной ветрянке?
- 5 Симптомы
- 6 Как бороться с гнойными прыщами?
- 7 Возможные осложнения
Ветрянка широко известна, как распространенное инфекционное заболевание. Заражение происходит при малейшем контакте с больным, воздушно-капельным путем, отсюда и название «ветряная». Прыщи при ветрянке похожи на папулы, характерные черной оспе, хотя по тяжести болезни существенно отличаются. Течение болезни несложное, но очень легко запустить ветрянку до гнойного состояния. Почему так происходит?
Прыщи при ветрянке похожи на папулы, характерные черной оспе, хотя по тяжести болезни существенно отличаются. Течение болезни несложное, но очень легко запустить ветрянку до гнойного состояния. Почему так происходит?
Какую ветрянку называют гнойной?
У детей ветрянка протекает легко, у взрослых дела обстоят хуже. Если защитные силы организма ослаблены, заболевание вызывает негативные последствия. И тогда оно становится не столько заразным, сколько опасным.
Самым ярким проявлением болезни являются везикулы, которые на фоне слабого иммунитета с присоединенной вторичной инфекцией принимают вид гнойных прыщиков. Своим появлением гнойная форма обязана болезнетворным микроорганизмам:
- стрептококк;
- стафилококк.
Процесс выздоровления проходит долго и непросто, без специальных лекарственных препаратов в такой ситуации не обойтись. Но избежать осложнений и устранить последствия вполне возможно при грамотном и своевременном подходе как у взрослого, так и у ребенка.
Характерные особенности
Прыщики, покрывающие все тело, под воздействием болезнетворных микробов, наполняются гноем и преобразуются в гнойные везикулы. Это главная отличительная особенность тяжелой формы ветрянки.
Причины возникновения
Когда и почему простая форма ветрянки переходит в тяжелый и непростой процесс развития заболевания? Самое время вспомнить наставления врача: не расчесывать высыпания, не сдирать корочки. Не зря подобные наставления дают специалисты, ведь поврежденные прыщи – главная причина, провоцирующая заражение болезнетворными бактериями (стафилококк, стрептококк). Ветряной прыщик при нарушении целостности становится одной из главных причин распространения гнойной инфекции. Он начинает гноиться, постепенно заражая все высыпания.
Как выглядит сыпь при гнойной ветрянке?
Чтобы вовремя отреагировать, не допустить осложнений, необходимо знать как выглядят прыщи при ветрянке. Попадая в организм, вирус начинает действовать. Начало болезни сразу отображается на кожных покровах в виде сыпи:
Начало болезни сразу отображается на кожных покровах в виде сыпи:
- Первые появляются красные пятна. Они располагаются на волосяной части головы, в области ушей, постепенно высыпают по всему телу. На данной стадии важно не перепутать красное пятно, как проявление болезни, с укусами насекомых.
- Постепенно покраснения преобразуются в папулу. Воспалительный процесс виден невооруженным взглядом, сверху папулы формируется головка пузырька, которая наполнена прозрачной жидкостью. Эта стадия самая ответственная, потому что водянистые пузырьки углубляются, становятся болезненными. Они теряют упругость, могут увеличиться в размере.
- Папулу сменяет везикула, внутри которой собирается гной. Высыпания объединяются, образуя большие язвы. Процесс заживления занимает много времени. Больной ощущает сильный зуд возле гнойничков, которые сильно болят. Везикулы лопаются, образуя корки. Трогать, делать любые процедуры без предписаний врача категорически запрещено.
Детская кожа эластичней, способная быстро обновляться, поэтому рубцы не успевают на ней сформироваться.
Эпидермис людей постарше не успевает обновиться, на месте сыпи остаются ямки, и рубцы.
Симптомы
Возбудитель ветряной оспы очень выносливый и сразу проникает вглубь организма. Период инкубации занимает от 14 до 21 дня. Человек не ощущает на себе никаких признаков, остается бодрым веселым, энергичным, но по истечении инкубационного периода появляется сначала первый, а затем и последующие симптомы:
- головная боль;
- резкое повышение температуры тела, до 40 градусов;
- потеря аппетита;
- снижение активности;
- сыпь, которая болит.
Симптомы держатся до тех пор, пока появляются новые очаги сыпи. Причем каждое новое высыпание или если они загноились, отмечается резким скачком температуры тела. Все это время больной должен находиться на карантине, так как он заразен. Только через 5 дней после прекращения появлений новой сыпи, вирус становится неактивным и человек не заразен для окружающих.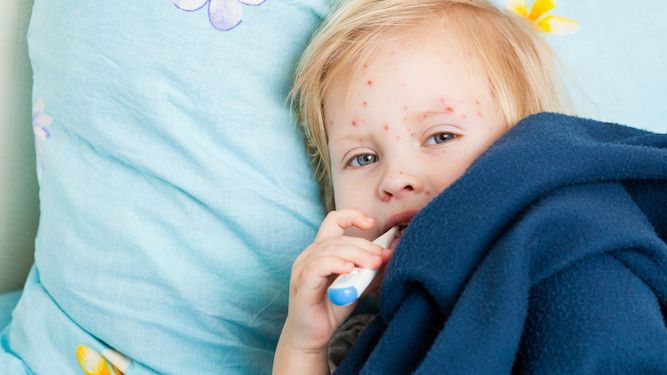
Как бороться с гнойными прыщами?
Что гнойнички – следствие бактериальной инфекции, понятно. Осталось разобраться, что делать с высыпаниями, которые гноятся. Как лечить подобное осложнение? Какие препараты и сколько их понадобится, ведь классической терапией в подобной ситуации не справиться. Для улучшения состояния больного, если загноился любой участок кожи, врачи приписывают подходящий антибиотик, желательно в самом начале проявления симптомов. В среднем, курс приема препарата занимает около недели. Этот период терапии антибиотиком позволят снизить количество высыпаний. Для борьбы с гнойниками наиболее эффективными являются:
- “Цефалоспорин”. Дозировка: 1 гр 3 раза на день, внутримышечно или внутривенно.
- “Амоксициллин”. Дозировка составляет 1 гр, через каждые 4 часа. Выписывается в таблетках или внутримышечно.
- Для борьбы с представителями вируса применяется “Ацикловир” в таблетках, 1 шт. 4-5 раз на день.
Прием антибиотиков негативно сказывается на работе органов желудочно-кишечного тракта. Поэтому специалист рекомендует параллельно принимать курс пробиотиков по специальной схеме: один, два дня до приема антибиотиков, в течение всех дней лечебного курса и дней 5 после его окончания. Нет ничего приятного, когда гноится сыпь, чтобы ускорить ее заживление на коже лица, тела, предотвратить возникновение шрамов и рубцов, мало использовать только антибиотики, необходимо точечно мазать поврежденное место препаратами:
Поэтому специалист рекомендует параллельно принимать курс пробиотиков по специальной схеме: один, два дня до приема антибиотиков, в течение всех дней лечебного курса и дней 5 после его окончания. Нет ничего приятного, когда гноится сыпь, чтобы ускорить ее заживление на коже лица, тела, предотвратить возникновение шрамов и рубцов, мало использовать только антибиотики, необходимо точечно мазать поврежденное место препаратами:
- обрабатывать гнойнички раствором календулы, которая обладает антисептическим и ранозаживляющим действием;
- мазать пораженные места левомицетиновым спиртом;
- обрабатывать раствором фукорцина, который оказывает антисептическое и противогрибковое действие;
- для контроля ситуации новые гнойнички можно мазать зеленкой.
В период лечения сформировавшихся прыщиков и когда высыпают новые, чувство зуда у больного усиливается. Иногда он становится невыносимым, назойливым, переходящим в болезненные ощущения. Лечить его можно при помощи противоаллергических препаратов.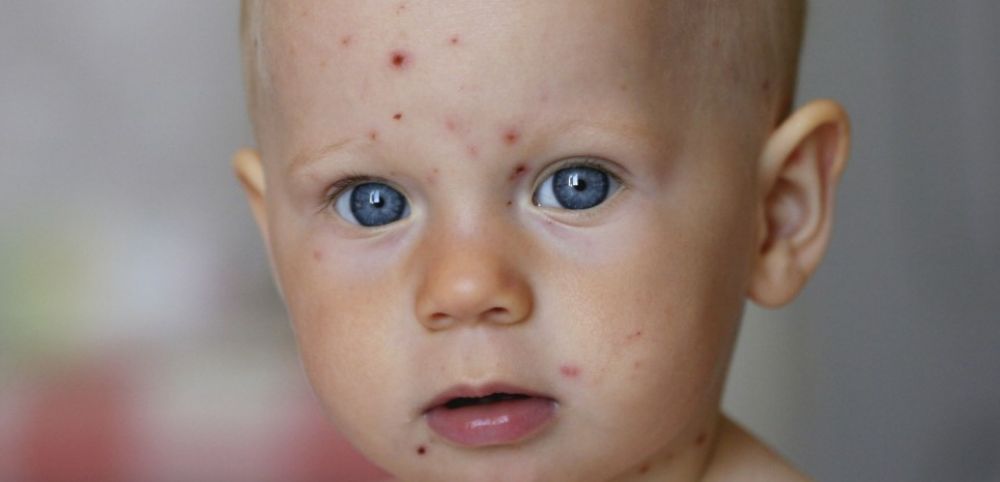 Серьезным лекарствам при лечении ветряной инфекции врачи не рекомендуют отдавать предпочтение. Наиболее подходящим считается “Диазолин” – проверенный препарата, отлично устраняющий неприятные симптомы.
Серьезным лекарствам при лечении ветряной инфекции врачи не рекомендуют отдавать предпочтение. Наиболее подходящим считается “Диазолин” – проверенный препарата, отлично устраняющий неприятные симптомы.
От первоначальных признаков болезни до того момента, как проходят все симптомы, важно тщательно следить за сыпью. Трогать корочки, вскрывать их категорически запрещено. Важно помнить, что несвоевременная или недобросовестная терапия заболевания, особенно у людей старшего возраста, чревата формированием рубцов, ямок на месте гнойничков.
Возможные осложнения
Хотя ветрянка считается несложным заболеванием, ее гнойная форма является провокатором развития осложнений. Пузырьковая сыпь, которая загноилась после присоединения вторичной инфекции, может перейти в глубокие поражения кожных тканей – абсцессы и флегмоны. Зарубцевавшиеся очаги поражения имеют отличительную характеристику, отсутствует кожный пигмент – меланин.
Даже несмотря на маленький размер рубцов, они очень заметны, а тяжелое течение болезни оставляет грубые рубцы. Вторичная бактериальная инфекция приводит к патологическому состоянию слизистых покровов, развитию стоматита, ларингита и даже пневмонии. Осложнения после перенесенной ветрянки нередко переходят на сердечно-сосудистую систему, и приводят к воспалительному процессу лимфоузлов.
Вторичная бактериальная инфекция приводит к патологическому состоянию слизистых покровов, развитию стоматита, ларингита и даже пневмонии. Осложнения после перенесенной ветрянки нередко переходят на сердечно-сосудистую систему, и приводят к воспалительному процессу лимфоузлов.
Снижение иммунной защиты – характерная особенность всех болезней, вызванных вирусом герпеса. Люди, которые перенесли ветрянку, чаще подвержены простудным заболеваниям и склонны к формированию хронических процессов в организме. Лечение должно происходить только под тщательным контролем врача, для своевременного обнаружения любого осложнения и оказания своевременной помощи.
Что такое гнойная ветрянка и как ее лечить?
Гнойная ветрянка — это тяжелая форма ветряной оспы, для лечения которой необходим курс антибиотиков. Проявляется у людей с ослабленным иммунитетом, а наличие хронических заболеваний усугубляет течение патологии и увеличивает риск осложнений.
Гнойная ветрянка — это тяжелая форма ветряной оспы, для лечения которой необходим курс антибиотиков.
Симптомы гнойной ветрянки
Период инкубации ветрянки — 2-3 недели. В это время больной еще не ощущает никакого недомогания. Признаки заражения появляются спустя этот период. Гнойные проявления имеют 2 формы ветрянки — буллезная и гангренозная. Для каждой из них характерны свои симптомы.
- появляются большие, дряблые пузыри, заполненные мутной жидкостью желтоватого цвета;
- пузырчатая сыпь становится более крупной, появляются болезненные ощущения;
- волдыри имеют тенденцию к увеличению по периферии и соединению в более крупные образования;
- подсыхая, пузыри лопаются, оставляя после себя мокнущие, долго не заживающие язвы;
- общее состояние больного ухудшается и может сопровождаться лихорадкой и повышенной температурой тела.
Гангренозная ветряная оспа:
- пузырьки круглой формы, в диаметре до нескольких сантиметров, наполненные кровянисто-гнойным содержимым;
- вокруг волдырей появляются гангренозные ободки;
- после вскрытия пузырьков появляется некротический струп, в результате отторжения которого образуются крупные кратерообразные ранки с гнойным содержимым.

Причины
Гнойные прыщи при ветрянке указывают на наличие вторичной инфекции. Осложненный процесс вызван буллезной стрептодермией, где к вирусу ветряной оспы присоединяются стрептококки и стафилококки.
Лечение гнойной ветрянки
У детей ветрянка чаще всего проходит в более легкой форме, чем у взрослых.
Гнойные пузырьки, которыми усыпана кожа новорожденных, несколько раз в день следует обрабатывать спиртовым (водным 2%) раствором зеленки или Фукорцином, что позволяет предотвратить распространение инфекции и способствует подсыханию волдырей.
При тяжелом или среднетяжелом течении болезни показан препарат Ацикловир. Противовирусное средство в виде крема, мази и ампул для инъекций можно использовать с самого рождения ребенка. Таблетки дают с 1 года. Для снижения температуры используют жаропонижающие препараты: Панадол, Эффералган, Нурофен.
Гнойную ветрянку у взрослых лечат с помощью антибиотиков. Наиболее популярными для этой цели препаратами считаются Амоксициллин, Цефазолин.
Как выглядит ветрянка: сравниваем сыпь с той, что на фото
Ветряная оспа, называемая в обиходе ветрянкой, представляет собой распространенную детскую инфекцию, отличающуюся высокой заразностью. Она часто появляется у дошкольников и детей школьного возраста. Именно поэтому всем родителям стоит знать, как выглядит ветрянка у детей и как распознать эту инфекцию. Кроме того, для мам важна информация, где высыпает при ветряной оспе, какие признаки этой инфекции бывают помимо сыпи, а также бывает ли ветрянка без сыпи.
Как заражаются ветрянкой
Передача вируса Varicella Zoster, являющегося возбудителем ветряной оспы и представителем группы герпесвирусов, происходит воздушно-капельным путем. Заболевший ребенок становится заразным в конце инкубационного периода, длительность которого зачастую составляет 14 дней, но бывает и от 7 до 21 дня. Заразиться можно за сутки по появления высыпаний, в течение всего острого периода инфекции и до момента, когда корочки начинают отпадать (до пяти дней после образования на коже последних пузырьков).
Наиболее часто ветрянкой заражаются дети младше 7 лет. У грудничка ветряная оспа может развиться в возрасте старше шести месяцев, когда ребенок перестает быть защищенным материнскими антителами. У новорожденного такая инфекция практически не встречается, поскольку в крови малютки присутствуют антитела к ветрянке, которой переболела его мама.
Переболевшие ветрянкой приобретают пожизненный иммунитет к такому заболеванию. Из-за высокой восприимчивости к вирусу Varicella Zoster взрослые болеют довольно редко, поскольку многие переносят такую инфекцию в дошкольном возрасте. Повторная ветряная оспа возможна лишь при тяжелом иммунодефиците.
Формы ветряной оспы
При типичном течении вирус Varicella Zoster попадает в детский организм через слизистые оболочки, после чего проникает в кровь. Она разносит возбудителя по телу, в результате чего вирус оседает в поверхностном слое кожи, вызывая появление сыпи. Размножение вируса в детском организме и аллергический ответ на него вызывают у ребенка лихорадку и другие симптомы интоксикации.
В зависимости от течения типичную ветрянку делят на легкую, средней тяжести и тяжелую. Ветрянка в легкой форме может не влиять на общее состояние ребенка. При ней высыпаний мало, а температура тела может остаться нормальной. Тяжелая форма проявляется массивными высыпаниями, лихорадкой, выраженным зудом, другими симптомами интоксикации. Она чаще встречается у взрослых.
Отдельно выделяется атипичная ветрянка у детей, при которой все симптомы очень сильно выражены. При такой ветряной оспе у ребенка на теле могут образовываться крупные пузыри с гноем, и тогда у ребенка диагностируется буллезная форма. Если высыпания содержат кровь, это признак геморрагической ветрянки, а гнойно-кровянистое содержимое везикул указывает на гангренозно-некротическую форму. К атипичным вариантам относится и рудиментарная форма ветрянки, течение которой бессимптомное.
Симптомы ветрянки
Основное проявление ветрянки – это характерная сыпь. Ее главным признаком, позволяющим отличить высыпания от других инфекций, называют полиморфизм. Этим термином обозначают разнообразие элементов сыпи на коже ребенка в одно время (рядом с заживающими высыпаниями, покрытыми корочкой, появляются «свежие»). У большинства детей сыпь очень сильно чешется.
Этим термином обозначают разнообразие элементов сыпи на коже ребенка в одно время (рядом с заживающими высыпаниями, покрытыми корочкой, появляются «свежие»). У большинства детей сыпь очень сильно чешется.
Другие признаки ветряной оспы у ребенка:
- Повышенная температура тела.
- Болезненность мышц.
- Слабость.
- Головные боли.
- Нарушение сна.
- Першение в горле.
- Беспокойное поведение.
- Сниженный аппетит.
Как выглядят прыщи при ветрянке
В зависимости от патологического процесса, который происходит при ветряной оспе в коже, сыпь представлена такими элементами, сменяющими друг друга:
- Пятна. Их появление обусловлено местным расширением капилляров под воздействием вируса. Это небольшие розовые пятнышки от 2 до 4 мм в диаметре.
- Папулы. Они возникают через несколько часов на месте пятен вследствие серозного отека и выглядят, как немного приподнятые красноватые образования, напоминающие по виду укусы насекомого.

- Везикулы. Их образование на месте папул связано с отслоением эпидермиса. Такие пузырьки являются однокамерными и окруженными «ободком» красного цвета. Внутри находится прозрачная жидкость, которая вскоре мутнеет.
- Язвочки. Они образуются на месте лопнувших пузырьков и довольно быстро покрываются корками. Кожа заживает и корочки отпадают в течение двух-трех недель.
На этих фото сыпи вы можете увидеть все эти элементы:
Локализация сыпи
Высыпания при ветряной оспе покрывают практически всю поверхность тела ребенка, не встречаясь лишь на ладонях и на ступнях, хотя и эти участки бывают охвачены сыпью при тяжелой форме болезни. Сыпь можно заметить на руках, животе, спине, боковых частях тела, ногах и на половых органах. У некоторых детей элементы сыпи возникают и на слизистых оболочках. В таких случаях пузырьки видны в ротовой полости и в горле, а также могут располагаться на глазном яблоке.
Распространенные вопросы
На какой день появляется сыпь
У многих детей периоду высыпаний предшествует продромальный период, во время которого ребенок ощущает симптомы недомогания. Его длительность составляет 1-2 дня. Иногда продромального периода при ветрянке нет и болезнь сразу проявляется симптомами интоксикации и сыпью.
Как быстро распространяется сыпь по телу
Первые высыпания при ветрянке появляются, как правило, на туловище. Далее они очень быстро начинают покрывать руки и ноги ребенка, а затем возникают на голове. У некоторых детей выявляется ветрянка во рту и на других слизистых оболочках. При каждой новой волне высыпаний температура тела повышается. После появления пятна и преобразования его в папулу и пузырек сыпь покрывается коркой в течение одного-двух дней.
Когда прекращаются высыпания
Длительность периода высыпаний при ветряной оспе составляет 2-9 дней в зависимости от течения инфекции. У большинства детей новые пятна перестают появляться на пятый-восьмой день заболевания, после чего начинается период выздоровления.
Остаются ли следы при ветрянке
Если болячки не расчесывать, они не будут оставлять следов, так как везикулы при ветрянке не поражают зону роста кожи. А вот при расчесывании и занесении бактериальной инфекции следы бывают. Такие ямки или шрамы после ветрянки остаются до конца жизни.
При каких болезнях высыпания похожи на те, что при ветрянке
При диагностике ветряной оспы ее сыпь нужно отличать от укусов насекомых, везикулезного риккетсиоза и герпетической сыпи. Схожие высыпания также наблюдаются при стрептодермии, атопическом дерматите и атипичной коревой инфекции.
Может ли быть без высыпаний
Сыпь появляется у большинства детей, заболевших ветрянкой. При легкой форме они могут быть представлены несколькими пузырьками, которые быстро заживают. Ветряная оспа без сыпи встречается крайне редко.
Что будет если не лечить ветряную оспу
Специфического лечения ветрянки нет, поэтому вся терапия при такой инфекции направлена на устранение или облегчение симптомов. Ребенку во время лихорадки показан постельный режим и дают жаропонижающие средства, а при выраженном зуде назначают антигистаминные препараты. Если не применять такое лечение, общее состояние ребенка будет хуже и есть высокая вероятность расчесывания сыпи.
Ребенку во время лихорадки показан постельный режим и дают жаропонижающие средства, а при выраженном зуде назначают антигистаминные препараты. Если не применять такое лечение, общее состояние ребенка будет хуже и есть высокая вероятность расчесывания сыпи.
Местно сыпь обрабатывают дезинфицирующими растворами. Если этого не делать, вырастает риск бактериального заражения элементов сыпи (появления пустул). Однако даже без обработки везикулы покрываются корочкой и потом бесследно заживают.
О том, чем лечить сыпь у ребенка, смотрите в передаче доктора Комаровского.
Белые гнойные высыпания на коже после ветрянки или воспаленные прыщи с белой головкой – что это?
В статье пойдет речь о появлении гнойной сыпи при ветрянке. О том, как начать лечение, какие средства помогают устранить распространение сыпи, чем опасно ее появление.
- Появление гнойников при ветрянке: как лечить, чем опасно
- Могут ли быть гнойные прыщи при ветрянке
- Если после ветрянки появились прыщи с белой головкой
- У детей
- У взрослых
- Лечение гнойного высыпания на коже при ветрянке: список мазей
- Полезное видео
Появление гнойников при ветрянке: как лечить, чем опасно
Сыпь на верхних слоях кожных покровов является специфической чертой ветряной оспы, она становится сигналом о развитии заболевания. Начинает появляться как отклик организма на размножение вирусных элементов на слизистых оболочках.
Официальная статистика утверждает, что основными пациентами, у которых диагностируют ветрянку, становятся дети в возрасте от 3 до 10 лет. Возможность заболевания взрослых высока, если они не перенесли заболевание в детстве. Вирус передается по воздуху, проникает в организм после общения с больным зараженным человеком. Вирус остается на клеточно-генном уровне после выздоровления.
Инкубационный или скрытый период, когда вирус уже сидит в организме, но еще не оказывает видимого действия, длится около 20 суток после заражения. Эта особенность составляет сложность в диагностировании болезни.
После завершения скрытого периода вступает в силу проявление основных симптомов:
- общая слабость всего тела, боль мышечная и головная;
- лихорадочное состояние;
- небольшая заложенность носа;
- выступание сыпи.
Выступание прыщей на туловище проходит несколько этапов:
- покраснение как следствие местного расширения сосудов;
- водянистый отек в месте покраснения;
- проявление папулы.
Папулы образуются в районе живота, спины, боков, на конечностях. Затем они восходят к лицу, частям головы под волосы. При ветрянке папулы или пустулы не затрагивает ладони или подошвы ног, не образуются на слизистых носа или глаз.
Могут ли быть гнойные прыщи при ветрянке
Развитие папулы на теле происходит по двум сценариям: в первом случае пузырек заполняется жидким бесцветным субстратом, во втором наполняется гноем.
Гнойные образования или пустулы – свидетельство острого прохождения болезни. Гнойники начинают лопаться, под ними образуется мокнущая поверхность.
Вокруг них появляются другие папулы. Такой процесс называют подсыпанием. Картина сыпи на теле больного на пятый день течения болезни представляет собой смешение из образований разных типов.
Многие начинают применять зеленку на этом этапе. Существует заблуждение, что зелень бриллиантовая наносится для лечения папул, но это не так. Ее используют как фиксатор ранее образованных пузырьков. Этот метод помогает определить степень сложности заболевания, механизм появления новой сыпи или прекращения размножения вируса на клеточном уровне.
Гнойные прыщи при ветрянке сопровождаются зудом, многие дети расчесывают непрочное кожное покрытие, усложняя лечение.
Если после ветрянки появились прыщи с белой головкой
Прекращение выступаний и покрывание корками ранее появившихся прыщей считают симптомом выздоровления. Врачи предписывают не трогать папулы, не срывать корки, чтобы избежать возможного образования рубцов. Подобные рекомендации сложно выполнять при сильном зуде, особенно детям.
Врачи предписывают не трогать папулы, не срывать корки, чтобы избежать возможного образования рубцов. Подобные рекомендации сложно выполнять при сильном зуде, особенно детям.
Существуют случаи, когда после выздоровления прыщи с белой головкой появляются снова.
У детей
Поводов для возникновения прыщей несколько:
- вторичное инфицирование;
- проявление аллергореакции на лечение;
- добавление инфекции бактериального типа.
Образования распространенной сыпи или единичных прыщей требуют дальнейшего лечения. Терапия включает снятие местных симптомов и комплекс необходимых мер по восстановлению иммунитета.
У взрослых
После прекращения болезни вирус оседает в спящем состоянии, полностью не исчезает. Взрослые люди могут опасаться развития опоясывающего лишая как одного из осложнений после ветрянки. Признаками этого заболевания является появление гнойной сыпи вокруг туловища в районе поясницы и живота.
Для лечения лишая применяют противовирусные средства:
- «Ацикловир»;
- «Фамцикловир».

Лечение гнойного высыпания на коже при ветрянке: список мазей
Меры терапии ветрянки, характеризующейся выступами гнойных пустул, включают прием курса антибиотиков пенициллиновой группы:
- «Амоксиклав», таблетки комбинированного типа;
- «Флемоксин», антибиотик , подходящий для лечения детей.
Для смазывания прыщей используют растворы, которые обладают антисептическими качествами:
- салициловый спирт, он подсушивает прыщи, снимает зуд;
- «Циндол», раствор на основе оксида цинка, который обладает антибактериальным действием.
Применение мазей проводят для борьбы с вирусом и снятия зудящего ощущения. Для лечения подходят:
- Мазь «Ацикловир». Эта лекарственная форма обладает направленным действием на вирус герпеса, создает преграду его развитию. Ее наносят около 5 раз ежесуточно, используют до момента, когда гнойники начнут покрываться корочкой.
- Мазь «Инфагель». Лекарственная форма на основе человеческого интерферона, препятствует вирусам типа зотекс.
 Намазывают не толстым слоем около 3 раз ежедневно. Гель не используют при развитии аллергии.
Намазывают не толстым слоем около 3 раз ежедневно. Гель не используют при развитии аллергии.
Чтобы уменьшить ощущения зуда на коже, используют:
- Гель « Фенистил». Он способствует уменьшению отеков. Минимизирует интенсивность зуда. Гель не применяют чаще 2 раз ежедневно, чтобы избежать риска влияния на нервную систему.
- Цинковая мазь. Лекарственную форму используют для подсушивания прыщиков, она обладает легким успокаивающим эффектом, может снимать небольшие раздражения. Обычно мажут на этапе выздоровления, чтобы смягчить кожу.
Ветряная оспа имеет множественные побочные проявления, долго лечится, причиняет неудобства при классическом течении. Своевременное обращение к специалистам, соблюдение правил терапии обеспечивает положительный прогноз. После выздоровления предпринимают меры по восстановлению иммунитета. Осложнениями после перенесенной болезни становятся отметины типа рубцов или микроповреждения кожи, поэтому меры по обработке должны быть первостепенными.
Полезное видео
Методы лечения и профилактики гнойной ветрянки |
Наслаждение » Без рубрики
31 июля 2018 • Без рубрики • 4308 Просмотров • Комментариев к записи Методы лечения и профилактики гнойной ветрянки нетПри отсутствии или неправильном лечении ветряной оспы, болезнь может перейти в стадию нагноения.
Так называемая Гнойная ветрянка свидетельствует о присоединении вторичной бактериальной инфекции и может спровоцировать разнообразные осложнения. Поэтому при первых признаках нагноений необходимо срочно обратиться к врачу!
Почему может развиться гнойное заболевание?
Ветряная оспа или ветрянка – инфекционное заболевание, для которого характерны многочисленные высыпания на коже. Герпес вирус Варицеллазостер, который провоцирует ветряную оспу, поражает слизистые всего организма, затрагивая слизистые глаз, паха и ротовой полости.
Ветрянка имеет скрытый период в течение двух-трех недель. Спустя данное время тело больного покрывают красные пятна, которые мгновенно наполняются прозрачной жидкостью, формируя папулы. Интенсивный зуд и расчесывание папул ветрянки выступает первой и основной причиной возникновения осложнений ветряной оспы и ее перетекания в гнойную стадию. При первых признаках нагноений ветряночной сыпи необходимо проконсультироваться с лечащим врачом.
Воспалительные процессы вызывают стрептококки и стафилококки, занесенные в раныпри расчесывании. Самыми распространенными осложнениями выступают– фурункулы, флегмоны, абсцессы. Нагноения деформируют эпидермис и могут навсегда остаться глубокими шрамами по всему телу. Стоит отметить, что гнойная форма ветрянки относится к тяжелым заболеваниям и трудно поддается лечению. Все назначения делает врач после осмотра и диагностики болезни.
Присоединение вторичной инфекции и формирование гнойников на месте папул называют буллезной сыпью. Этому явлению способствуют отсутствие правильной гигиены и лечения, постоянное расчесывание пузырьков, ослабленная иммунная система.
Наличие таких факторов как, недостаток витаминов, неправильное питание, переохлаждение, приводит к снижению защитных функций организма, что становится причиной обострения болезни.
Проявления гнойной ветрянки
При проникновении инфекции, на смену папулам приходят везикулы — пузырьки с гнойным содержимым. Возможно слияние высыпаний в большие пятна. Больной может испытывать болезненные ощущения с характерным интенсивным зудом.Но срывать корочки с заживших везикул не стоит, ни при каких обстоятельствах.
Помимо буллезной формы гнойного заболевания существует гангренозный тип болезни. Он имеет определенные характерные признаки:
- В круглых пузырьках присутствует кровянисто-гнойное содержимое;
- По границам прыщиков образуются гангренозные ободки;
- После вскрытия пузырьков появляется некротический струп;
- На месте отхождения пузырька образуются кратерообразные углубления в кожном покрове с гнойным содержимым.
Как предотвратить нагноения при ветрянке?
Среди методов профилактики гнойной ветрянки выделяют правила гигиены и обработки сыпи. Больного ветряной оспой следует обмывать в контрастном душе без использования мочалки для сохранности оболочки папул. С этой же целью не стоит обтирать кожу полотенцем, достаточно будет промокнуть влагу. Для смягчения зуда необходимо регулярно менять постельное и нательное белье, желательно из хлопчатобумажных тканей. Чтобы больной не потел – проветривайте комнату и сохраняйте в ней прохладную температуру воздуха (18-20°С).
Больного ветряной оспой следует обмывать в контрастном душе без использования мочалки для сохранности оболочки папул. С этой же целью не стоит обтирать кожу полотенцем, достаточно будет промокнуть влагу. Для смягчения зуда необходимо регулярно менять постельное и нательное белье, желательно из хлопчатобумажных тканей. Чтобы больной не потел – проветривайте комнату и сохраняйте в ней прохладную температуру воздуха (18-20°С).
У взрослых обновлениекожного слоя происходит медленнее, чем у детей. Потому после гнойной формы ветрянки часто остаются следы и рубцы. Если ветрянкой заболел ребенок, следите, чтобы малыш не расчесывал сыпь. Обстригите ему ногти, чаще мойте с ним руки. Взрослому больному желательно отвлекаться от назойливого зуда просмотром фильмов или чтением книг.
Чтобы папулы зажили без последствий, кожу следует обрабатывать антибактерицидными пенами и гелями с охлаждающим эффектом. Густые крема и мази в данном случае не подходят, потому, как растирание мази может привести к повреждению пузырьков. К рекомендуемым средствам для обработки ветряночной сыпи относят гидрогель ПоксКлин — медицинский охлаждающий гель для облегчения симптомов ветряной оспы. ПоксКлин имеет консистенцию легкой пены, которая быстро впитывается в кожу, а наносить его можно каждый раз при возобновлении зуда. http://poxclin.ru/
К рекомендуемым средствам для обработки ветряночной сыпи относят гидрогель ПоксКлин — медицинский охлаждающий гель для облегчения симптомов ветряной оспы. ПоксКлин имеет консистенцию легкой пены, которая быстро впитывается в кожу, а наносить его можно каждый раз при возобновлении зуда. http://poxclin.ru/
Гель удобен и безопасен в нанесении взрослым и детям с 2-х летнего возраста. Препарат состоит исключительно из натуральных компонентов: пантенол, экстракты алоэ-вера, ромашки и лаванды. А противопоказанием к его применению может послужить лишь индивидуальная непереносимость одного из этих компонентов.
ПоксКлин обеспечивает коже охлаждающий, успокаивающий и смягчающий эффект, что сильно уменьшает зуд, таким образом, снижая вероятность образования шрамов от ветрянки.
Лечение гнойной ветрянки
Если профилактических мер оказалось недостаточно и все-таки началось нагноение – классическим лечением уже не обойтись. Ветрянка, будучи вирусным заболеванием, не требует лечения антибиотиками, но в случае подключении к болезни бактериального фактора, их все же назначают.
Обычно курс приема антибиотиков составляет 5-7 дней. После его прохождению, чтобы восстановить работу органов ЖКТ, врачи назначают дополнительный курс пробиотиков.
Все тяжелые формы ветрянки, в том числе гнойные, требуют обязательного участия врача. Терапия гнойной ветрянки подбирается индивидуально в каждом случае и включает применение внутренних и наружных средств. Для скорейшего заживления, гнойные пузыри также следует обрабатывать гидрогелем ПоксКлин. В том числе для обработки сыпи используют раствор календулы и ромашки – он успокаивает и смягчает кожу.
Напоминаем! Гнойная ветрянка сложнее поддается лечению, особенно у беременных, поэтому требует немедленного обращения в медицинское учреждение. Также следует внимательно изучить инструкцию по применению выбранного средства для симптоматического лечения ветряной оспы.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ОЗНАКОМИТЬСЯ С ИНСТРУКЦИЕЙ ПО ПРИМЕНЕНИЮ
Похожие Записи
« Как работает препарат Аккукан? Что такое хроническая почечная недостаточность? »
симптомы, причины, лечение, профилактика у взрослых и детей (фото, видео)
Гнойная ветрянка крайне нечасто встречается у детей, но не является редкостью у взрослых, которые впервые заразились. Это осложненная форма течения ветряной оспы, при которой к вирусному поражению тканей присоединяется бактериальная инфекция.
Это осложненная форма течения ветряной оспы, при которой к вирусному поражению тканей присоединяется бактериальная инфекция.
Подобное течение болезни считается крайне неблагоприятным, т. к. даже после выздоровления на кожных покровах нередко остаются рубцы, которые являются косметическим дефектом.
Гнойная ветрянка это осложненная форма течения ветряной оспы, при которой к вирусному поражению тканей присоединяется бактериальная инфекция.
Симптомы гнойной ветрянки
У взрослых
После того как завершается период инкубации ветряной оспы, на коже больного появляются мелкие очаги покраснения, а затем и пузырчатая сыпь красно-бурого цвета. Такие пузырьки наполнены жидкостью желтоватого цвета. Вирус распространяется стремительно, поэтому высыпания появляются на всех участках тела.
Подобные образования при тяжелой форме течения болезни могут формироваться не только на слизистых оболочках и кожных покровах, но и на поверхности внутренних органов. Т. к. организм сильно ослаблен ветрянкой, может присоединяться бактериальная инфекция.
Наиболее часто гнойники формируются в результате поражения тканей стрептококком или стафилококком.
У детей
У детей от 2 до 7 лет подобное течение ветрянки почти не встречается. Однако кожа новорожденного может в короткие сроки покрыться большими дряблыми пузырями, наполненными гноем (подробнее о ветрянке у новорожденных читайте тут). Волдыри нередко сливаются. Формируются некротические струпы. Высыпания на коже сильно чешутся, поэтому доставляют больному немало дискомфорта.
В большинстве случаев ветрянка проявляется и общими симптомами. У больных наблюдается лихорадка, озноб и ухудшение общего состояния. Кроме того, у пациентов снижается аппетит и появляются жалобы на сильную боль в голове. Общие клинические признаки сохраняются в большинстве случаев на протяжении 2-4 дней.
Общие клинические признаки сохраняются в большинстве случаев на протяжении 2-4 дней.
Причины
Гнойные прыщи при ветрянке формируются при наличии вторичной инфекции. У взрослых людей, имеющих на кожных покровах небольшие прыщи, вызванные стафилококком и стрептококком, крайне высок риск развития ветрянки. Можно выделить ряд факторов, которые понижают иммунитет и способствуют присоединению вторичной инфекции при ветрянке, в т. ч.:
У взрослых людей, имеющих на кожных покровах небольшие прыщи, вызванные стафилококком и стрептококком, крайне высок риск развития ветрянки. Можно выделить ряд факторов, которые понижают иммунитет и способствуют присоединению вторичной инфекции при ветрянке, в т. ч.:
- авитаминоз;
- нерациональное питание;
- умственные и физические перегрузки;
- переохлаждение.
Кроме того, повышает риск развития ветрянки несоблюдение рекомендаций врача. Если пациент постоянно расчесывает папулы немытыми руками, это создает условия для более быстрого занесения в них бактериальной инфекции.
Лечение гнойной ветрянки
При появлении признаков гнойной ветрянки у взрослых и детей требуется комплексное медикаментозное лечение. Учитывая наличие и вирусной, и бактериальной инфекции, требуется применение и антибиотиков, и противовирусных препаратов в форме таблеток и инъекций. К наиболее часто использующимся препаратам, входящим в эти группы, относятся:
- Цефалоспорин.

- Амоксициллин.
- Ацикловир (подробнее тут).
При появлении признаков гнойной ветрянки у взрослых и детей требуется комплексное медикаментозное лечение в которое входит Ацикловир.
Могут использоваться и другие медикаментозные средства для подавления вирусной и бактериальной инфекции. При тяжелом течении патологического состояния в схему медикаментозной терапии могут вводиться иммуномодуляторы.
Кроме того, назначаются препараты для местной обработки имеющихся высыпаний. В особо тяжелых случаях врач может назначить мази на основе оксида цинка, которые способствуют подсушиванию имеющихся папул и ускорению образованию корочек. Для подавления вирусной инфекции могут применяться специальные противовирусные мази, в т. ч. Инфагель, Зовиракс и Ацикловир.
Также для обработки высыпаний при ветрянке можно применять раствор зеленки, 5%-ный водный раствор марганцовки, Фукорцин и т. д. При наличии обширных гнойных ран и фурункулов может быть назначена мазь Левомеколь. Среди народных средств, которые можно применять для обработки имеющихся гнойных высыпаний, особо выделяется эффективностью настойка календулы.
Среди народных средств, которые можно применять для обработки имеющихся гнойных высыпаний, особо выделяется эффективностью настойка календулы.
Нередко назначаются препараты, позволяющие купировать общие симптоматические проявления этого патологического состояния.
Для устранения сильнейшего зуда нередко показано применение антигистаминных средств. При наличии данной проблемы можно использовать Цитрин или Диазолин. Показано применение жаропонижающих препаратов. В схему лечения нередко вводятся витаминные комплексы, позволяющие повысить иммунитет.
На протяжении всего острого периода течения болезни желательно отказаться от приема душа. Пациентам следует соблюдать постельный режим и щадящую диету. Для скорейшего выведения из организма токсинов стоит употреблять как можно больше жидкости. Лучше всего пить чай с лимоном или отвар ромашки.
Для скорейшего выведения из организма токсинов стоит употреблять отвар ромашки.
Какая существует диета при ветрянке?
Профилактика
Наиболее действенным методом профилактики является проведение вакцинации от ветрянки взрослых и детей, которые ранее не страдали этим вирусным заболеванием. Необходимо учитывать, что ветряная оспа распространяется воздушно-капельным путем, поэтому заражения избежать сложно.
Необходимо учитывать, что ветряная оспа распространяется воздушно-капельным путем, поэтому заражения избежать сложно.
Для снижения риска развития ветрянки необходимо тщательно следить за личной гигиеной и принимать меры, направленные на укрепление иммунитета, в т. ч. применять витамины, выполнять физические упражнения и соблюдать правила здорового питания.
Сколько длится больничный при ветрянке?
Pinkbook | Ветряная оспа | Эпидемиология болезней, предупреждаемых с помощью вакцин
Обновлено в декабре 2020 г.
Адриана Лопес, MHS; Тереза Харрингтон, доктор медицины, магистр здравоохранения и медицины; и Мона Марин, MD
Ветряная оспа
- Острое инфекционное заболевание, вызванное вирусом ветряной оспы (VZV)
- Отлично от оспы в конце XIX века.
- Живая аттенуированная вакцина против ветряной оспы, разработанная в 1970-е годы
- Вакцины против ветряной оспы и MMRV лицензированы для использования в США.
 С. в 1995 и 2005 годах соответственно
С. в 1995 и 2005 годах соответственно
Ветряная оспа — острое инфекционное заболевание, вызываемое вирусом ветряной оспы (VZV). Первичная инфекция ветряной оспы (ветряная оспа) достоверно не отличалась от оспы до конца XIX века. В 1875 году Рудольф Штайнер продемонстрировал, что ветряная оспа была вызвана инфекционным агентом, засевая добровольцев везикулярной жидкостью от пациента с острой ветряной оспой. В 1954 году Томас Веллер использовал культуру клеток для выделения VZV из везикулярной жидкости пациентов с ветряной оспой или опоясывающим лишаем.Живая аттенуированная вакцина против ветряной оспы была разработана в Японии в 1970-х годах. Вирус вакцины был разработан на основе вируса, выделенного Мичиаки Такахаши из везикулярной жидкости у здорового ребенка с ветряной оспой. Вакцина против ветряной оспы была лицензирована для общего использования в Японии и Корее в 1988 г. и в США в 1995 г. для лиц в возрасте 12 месяцев и старше. В 2005 г. комбинированная вакцина против кори, эпидемического паротита, краснухи и ветряной оспы (MMRV) была лицензирована в Соединенных Штатах для лиц в возрасте от 12 месяцев до 12 лет.
Вирус ветряной оспы (VZV)
- Вирус герпеса (ДНК)
- Первичная инфекция — ветряная оспа (ветряная оспа)
- Реактивация скрытой инфекции с опоясывающим лишаем (опоясывающий лишай)
- Кратковременное выживание в окружающей среде
Вирус ветряной оспы (VZV)
VZV — это ДНК-вирус, входящий в группу вирусов герпеса. Как и другие герпесвирусы, VZV сохраняется в организме как скрытая инфекция после первичной (первой) инфекции; VZV сохраняется в ганглиях чувствительных нервов.Первичная инфекция VZV приводит к ветряной оспе. Скрытая инфекция может возобновиться, что приведет к появлению опоясывающего лишая (опоясывающего лишая). Вирус имеет короткое время выживания в окружающей среде.
Патогенез ветряной оспы
- Проникает через дыхательные пути и конъюнктиву
- Репликация в носоглотке и регионарных лимфатических узлах
- Первичная вирусемия через 4-6 дней после заражения
- Множественные органы, инфицированные при виремии
- Вторичная вирусемия с вирусной инфекцией кожи после репликации
Патогенез
VZV попадает к хозяину через дыхательные пути и конъюнктиву. Он воспроизводится в месте входа в носоглотку и регионарные лимфатические узлы. Первичная виремия возникает через 4-6 дней после заражения и распространяет вирус на другие органы, такие как печень, селезенка и сенсорные ганглии. Дальнейшая репликация происходит во внутренних органах, за которой следует вторичная виремия с вирусной инфекцией кожи. Вирус можно культивировать из мононуклеарных клеток инфицированного человека от 5 дней до и через 1-2 дня после появления сыпи.
Он воспроизводится в месте входа в носоглотку и регионарные лимфатические узлы. Первичная виремия возникает через 4-6 дней после заражения и распространяет вирус на другие органы, такие как печень, селезенка и сенсорные ганглии. Дальнейшая репликация происходит во внутренних органах, за которой следует вторичная виремия с вирусной инфекцией кожи. Вирус можно культивировать из мононуклеарных клеток инфицированного человека от 5 дней до и через 1-2 дня после появления сыпи.
Клинические характеристики ветряной оспы
- Инкубационный период от 14 до 16 дней (диапазон от 10 до 21 дня)
- Длительный инкубационный период при постконтактной профилактике с помощью иммуноглобулина, специфичного для ветряной оспы
Клинические особенности
Инкубационный период составляет от 14 до 16 дней после заражения, с диапазоном от 10 до 21 дня.Инкубационный период может быть продлен (например, до 28 дней или более) у тех, кто получил постконтактную профилактику с помощью иммуноглобулина, специфичного для ветряной оспы.
Первичная инфекция (ветряная оспа)
- Сыпь у детей часто является первым признаком болезни; взрослые могут иметь лихорадку и недомогание в течение 1-2 дней до появления сыпи
- У непривитых людей генерализованная и зудящая сыпь быстро прогрессирует
- Клиническое течение у здоровых детей легкое; взрослые могут иметь более тяжелое заболевание
- Восстановление обычно приводит к пожизненному иммунитету
Первичная инфекция (ветряная оспа)
Легкий продромальный период может предшествовать появлению сыпи.У взрослых может быть 1-2 дня лихорадки и недомогания до появления сыпи, но у детей сыпь часто является первым признаком болезни.
У лиц, не получивших вакцину против ветряной оспы, сыпь носит генерализованный и зудящий характер и быстро (в течение 24 часов) прогрессирует от пятен до папул и везикулярных поражений до образования корок. Сыпь обычно сначала появляется на коже черепа, лица или туловища, а затем распространяется на конечности; самая высокая концентрация высыпаний на стволе./GettyImages-955795904-ba27d10853114c038ad1964e8395d5d1.jpg) Поражения также могут возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.Поражения обычно имеют диаметр от 1 до 4 мм. Везикулы поверхностные, нежные и содержат прозрачную жидкость на эритематозной основе. Везикулы могут разорваться или стать гнойными, прежде чем они высохнут и покроются коркой. Последовательные посевы появляются в течение нескольких дней, при этом поражения присутствуют на всех стадиях развития одновременно. Например, поражения желтого пятна могут наблюдаться на том же участке кожи, что и зрелые везикулы. У здоровых детей обычно бывает от 250 до 500 поражений на 2–4 посевах подряд.
Поражения также могут возникать на слизистых оболочках ротоглотки, дыхательных путей, влагалища, конъюнктивы и роговицы.Поражения обычно имеют диаметр от 1 до 4 мм. Везикулы поверхностные, нежные и содержат прозрачную жидкость на эритематозной основе. Везикулы могут разорваться или стать гнойными, прежде чем они высохнут и покроются коркой. Последовательные посевы появляются в течение нескольких дней, при этом поражения присутствуют на всех стадиях развития одновременно. Например, поражения желтого пятна могут наблюдаться на том же участке кожи, что и зрелые везикулы. У здоровых детей обычно бывает от 250 до 500 поражений на 2–4 посевах подряд.
Клиническое течение у здоровых детей обычно легкое, лихорадка (до 102 ° F) и другие системные симптомы (например,g., недомогание, головная боль) обычно проходят в течение 2-4 дней после появления сыпи. Взрослые могут иметь более тяжелое заболевание и более высокую частоту осложнений. У детей с ослабленным иммунитетом может развиться тяжелая прогрессирующая форма ветряной оспы, характеризующаяся высокой температурой, обширной везикулярной сыпью и высоким процентом осложнений. Лица, инфицированные вирусом иммунодефицита человека (ВИЧ), также подвержены риску тяжелого длительного заболевания.
Лица, инфицированные вирусом иммунодефицита человека (ВИЧ), также подвержены риску тяжелого длительного заболевания.
Выздоровление от первичной инфекции ветряной оспы обычно приводит к пожизненному иммунитету.У здоровых людей повторное появление ветряной оспы встречается редко; это чаще встречается у лиц с ослабленным иммунитетом. Как и в случае с другими вирусными заболеваниями, повторное заражение естественной (дикой) ветряной оспой может привести к повторному инфицированию, которое повышает титры антител, не вызывая клинического заболевания или обнаруживаемой виремии.
Прорывная ветряная оспа определяется как ветряная оспа, вызванная инфекцией VZV дикого типа, возникшая более чем через 42 дня после вакцинации против ветряной оспы; прорывная инфекция может произойти после 1 или 2 доз вакцины.В связи со снижением заболеваемости ветряной оспой в целом и увеличением охвата вакцинацией против ветряной оспы более половины случаев ветряной оспы, зарегистрированных на зрелом этапе программы вакцинации, представляют собой прорывные случаи ветряной оспы. Прорывная ветряная оспа протекает менее серьезно, чем ветряная оспа, у непривитых лиц, при этом среднее количество кожных поражений обычно менее 50; Везикулярные поражения встречаются реже, и поражения обычно представляют собой папулы, которые не переходят в пузырьки. Ветряная оспа у вакцинированных людей обычно короче по продолжительности и имеет более низкую частоту лихорадки, чем у невакцинированных.Сообщалось о прорывной ветряной оспе у реципиентов как 1-, так и 2-дозовой вакцины. Однако от 25% до 30% случаев прорывной ветряной оспы имеют клинические признаки, более похожие на таковые у непривитых детей, и сообщалось об осложнениях с висцеральной диссеминацией, госпитализациями или смертью, хотя и нечасто.
Прорывная ветряная оспа протекает менее серьезно, чем ветряная оспа, у непривитых лиц, при этом среднее количество кожных поражений обычно менее 50; Везикулярные поражения встречаются реже, и поражения обычно представляют собой папулы, которые не переходят в пузырьки. Ветряная оспа у вакцинированных людей обычно короче по продолжительности и имеет более низкую частоту лихорадки, чем у невакцинированных.Сообщалось о прорывной ветряной оспе у реципиентов как 1-, так и 2-дозовой вакцины. Однако от 25% до 30% случаев прорывной ветряной оспы имеют клинические признаки, более похожие на таковые у непривитых детей, и сообщалось об осложнениях с висцеральной диссеминацией, госпитализациями или смертью, хотя и нечасто.
Осложнения ветряной оспы
- Бактериальное инфицирование кожных образований
- Пневмония
- Проявления центральной нервной системы
- Синдром Рейе (редко)
Осложнения
Острая ветряная оспа обычно протекает в легкой форме и проходит самостоятельно, но может быть связана с осложнениями. Вторичные бактериальные инфекции кожных поражений стафилококком или стрептококком (в первую очередь инвазивная группа A) являются наиболее частой причиной госпитализации и амбулаторных посещений врача и могут привести к смерти. Пневмония после ветряной оспы обычно вирусная, но может быть бактериальной. Первичная вирусная пневмония редко встречается у иммунокомпетентных детей, но является наиболее частым осложнением у взрослых. Вторичная бактериальная пневмония чаще встречается у детей младше 1 года. Проявления ветряной оспы для центральной нервной системы варьируются от асептического менингита до энцефалита.Энцефалит — нечастое осложнение ветряной оспы (1 случай на 50 000 случаев ветряной оспы у непривитых детей) и может приводить к судорогам и коме. Диффузное поражение головного мозга чаще встречается у взрослых, чем у детей. Поражение мозжечка и, как следствие, мозжечковая атаксия, является наиболее частым проявлением центральной нервной системы (1 случай на 4000 случаев ветряной оспы у непривитых детей) и обычно дает хорошие результаты.
Вторичные бактериальные инфекции кожных поражений стафилококком или стрептококком (в первую очередь инвазивная группа A) являются наиболее частой причиной госпитализации и амбулаторных посещений врача и могут привести к смерти. Пневмония после ветряной оспы обычно вирусная, но может быть бактериальной. Первичная вирусная пневмония редко встречается у иммунокомпетентных детей, но является наиболее частым осложнением у взрослых. Вторичная бактериальная пневмония чаще встречается у детей младше 1 года. Проявления ветряной оспы для центральной нервной системы варьируются от асептического менингита до энцефалита.Энцефалит — нечастое осложнение ветряной оспы (1 случай на 50 000 случаев ветряной оспы у непривитых детей) и может приводить к судорогам и коме. Диффузное поражение головного мозга чаще встречается у взрослых, чем у детей. Поражение мозжечка и, как следствие, мозжечковая атаксия, является наиболее частым проявлением центральной нервной системы (1 случай на 4000 случаев ветряной оспы у непривитых детей) и обычно дает хорошие результаты. Синдром Рея может следовать за ветряной оспой, хотя этот исход стал очень редким из-за рекомендации не использовать аспирин или другие салицилаты для снижения температуры у детей с ветряной оспой.К редким осложнениям ветряной оспы относятся асептический менингит, поперечный миелит, синдром Гийена-Барре, тромбоцитопения, геморрагическая ветряная оспа, молниеносная пурпура, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
Синдром Рея может следовать за ветряной оспой, хотя этот исход стал очень редким из-за рекомендации не использовать аспирин или другие салицилаты для снижения температуры у детей с ветряной оспой.К редким осложнениям ветряной оспы относятся асептический менингит, поперечный миелит, синдром Гийена-Барре, тромбоцитопения, геморрагическая ветряная оспа, молниеносная пурпура, гломерулонефрит, миокардит, артрит, орхит, увеит, ирит и гепатит.
Риск осложнений ветряной оспы зависит от возраста. Осложнения у здоровых детей встречаются нечасто. Они возникают гораздо чаще у людей старше 15 лет и младенцев младше 1 года. В эпоху вакцинации примерно 10 500 человек с ветряной оспой нуждались в госпитализации каждый год.Частота госпитализаций составляла примерно 1-2 на 1000 случаев среди здоровых детей и 14 на 1000 случаев среди взрослых. Летальность от ветряной оспы составляла примерно 1 на 100 000 случаев среди детей в возрасте от 1 до 14 лет, 6 на 100 000 случаев среди лиц в возрасте от 15 до 19 лет и 21 на 100 000 случаев среди взрослых. Большинство смертей происходит у детей и взрослых с иммунодефицитом. С 1996 года, когда была осуществлена программа вакцинации против ветряной оспы, количество госпитализаций и смертность от ветряной оспы снизились в США на 93% и 94% соответственно.
Большинство смертей происходит у детей и взрослых с иммунодефицитом. С 1996 года, когда была осуществлена программа вакцинации против ветряной оспы, количество госпитализаций и смертность от ветряной оспы снизились в США на 93% и 94% соответственно.
Люди с ослабленным иммунитетом имеют высокий риск диссеминированного заболевания (до 36% в одном отчете). У этих людей может быть поражение нескольких систем органов, и болезнь может стать молниеносной и геморрагической. Наиболее частыми осложнениями у лиц с ослабленным иммунитетом являются пневмония и энцефалит. Дети с ВИЧ-инфекцией подвергаются повышенному риску заболеть ветряной оспой и опоясывающим герпесом. Сообщалось о случаях тяжелой и даже смертельной ветряной оспы у здоровых детей, получающих высокие дозы кортикостероидов (например,g., 2 миллиграмма на килограмм в день или более преднизона или его эквивалента) для лечения астмы и других заболеваний.
Начало ветряной оспы у матери от 5 дней до родов до 2 дней после родов может привести к обширной инфекции новорожденного с коэффициентом летальности до 30%, если противовирусные препараты не вводятся. Это тяжелое заболевание является результатом воздействия вируса ветряной оспы на плод без пассивных материнских антител. Обычный интервал от появления сыпи у матери до появления сыпи у ее новорожденного составляет от 9 до 15 дней, но может быть и 2 дня.Младенцы, рожденные от матерей с началом ветряной оспы у матери более чем за 5 дней до родов, обычно имеют доброкачественное течение, связанное с пассивным переносом материнских антител через плаценту.
Это тяжелое заболевание является результатом воздействия вируса ветряной оспы на плод без пассивных материнских антител. Обычный интервал от появления сыпи у матери до появления сыпи у ее новорожденного составляет от 9 до 15 дней, но может быть и 2 дня.Младенцы, рожденные от матерей с началом ветряной оспы у матери более чем за 5 дней до родов, обычно имеют доброкачественное течение, связанное с пассивным переносом материнских антител через плаценту.
Врожденная инфекция VZV
- Результаты материнской инфекции в первые 20 недель беременности
- Связано с гипоплазией конечностей новорожденного, рубцеванием кожи, локальной мышечной атрофией, энцефалитом, корковой атрофией, хориоретинитом, микроцефалией и низкой массой тела при рождении
- Низкий риск (менее 2%)
Врожденная инфекция, вызванная вирусом ветряной оспы (VZV)
Первичная инфекция ветряной оспы у матери в первые 20 недель беременности иногда связана с аномалиями у новорожденного, включая гипоплазию конечности, рубцевание кожи, локализованную мышечную атрофию, энцефалит, кортикальную атрофию, хориоретинит, микроцефалию и низкую массу тела при рождении. Эта совокупность аномалий, известных под общим названием синдром врожденной ветряной оспы, была впервые обнаружена в 1947 году. Риск врожденных аномалий от первичной материнской инфекции ветряной оспы очень низок (менее 2%). У детей, инфицированных VZV in utero, может развиться опоясывающий герпес в раннем возрасте без внематочной ветряной оспы. Существуют редкие сообщения о врожденных пороках развития после опоясывающего лишая матери, но неясно, представляют ли они синдром врожденной ветряной оспы.
Эта совокупность аномалий, известных под общим названием синдром врожденной ветряной оспы, была впервые обнаружена в 1947 году. Риск врожденных аномалий от первичной материнской инфекции ветряной оспы очень низок (менее 2%). У детей, инфицированных VZV in utero, может развиться опоясывающий герпес в раннем возрасте без внематочной ветряной оспы. Существуют редкие сообщения о врожденных пороках развития после опоясывающего лишая матери, но неясно, представляют ли они синдром врожденной ветряной оспы.
Лабораторные испытания
По возможности следует стремиться к лабораторным исследованиям или эпидемиологической связи с типичным случаем или лабораторно подтвержденным случаем для подтверждения или исключения ветряной оспы.Методы быстрой идентификации VZV показаны в случае тяжелого или необычного заболевания для начала специфической противовирусной терапии. Используемые лабораторные методы позволяют дифференцировать штаммы дикого типа и вакцинные штаммы VZV.
Полимеразная цепная реакция (ПЦР) — метод выбора для лабораторной диагностики ветряной оспы. Методы ПЦР в реальном времени широко доступны и являются наиболее чувствительными и специфическими из доступных тестов. Результаты доступны в течение нескольких часов. Если ПЦР в реальном времени недоступна, можно использовать метод прямых флуоресцентных антител (DFA), хотя он менее чувствителен, чем ПЦР, и требует более тщательного сбора образцов и обращения с ними.
Методы ПЦР в реальном времени широко доступны и являются наиболее чувствительными и специфическими из доступных тестов. Результаты доступны в течение нескольких часов. Если ПЦР в реальном времени недоступна, можно использовать метод прямых флуоресцентных антител (DFA), хотя он менее чувствителен, чем ПЦР, и требует более тщательного сбора образцов и обращения с ними.
Поражения кожи являются предпочтительным образцом для лабораторного подтверждения ветряной оспы. Образцы лучше всего собирать, сняв крышу с пузырька, предпочтительно со свежего пузырька, заполненного жидкостью, а затем протереть основание кожного поражения полиэфирным тампоном. Корки от поражений также являются отличным образцом для ПЦР. Поскольку вирусные белки сохраняются после прекращения репликации вируса, ПЦР и DFA могут быть положительными, когда вирусные культуры отрицательны.
ПЦР-тестирование, позволяющее отличить вакцину от вируса VZV дикого типа, доступно бесплатно в специализированных справочных лабораториях CDC и Справочных центрах по профилактическим заболеваниям Американской ассоциации лабораторий общественного здравоохранения.
Для диагностики острой инфекции ветряной оспы серологическое подтверждение включает значительное повышение уровня иммуноглобулина класса G (IgG) к ветряной оспе при любом стандартном серологическом анализе. Тестирование с использованием коммерческих наборов на антитела IgM не рекомендуется, поскольку доступные методы не обладают чувствительностью и специфичностью; ложноположительные результаты на IgM являются обычным явлением при высоком уровне IgG.
Для оценки иммунитета, вызванного заболеванием, на рынке имеется множество серологических тестов на антитела к ветряной оспе.Для скрининга рекомендуются коммерческие иммуноферментные анализы (ELISA). Имеются данные, позволяющие предположить, что метод латексной агглютинации, еще один метод тестирования на серологический IgG, может давать ложноположительные результаты, которые могут ошибочно отнести к восприимчивому человеку иммунитет.
Антитело, полученное в результате вакцинации, обычно имеет более низкий титр, чем антитело, полученное в результате болезни ветряной оспы, и коммерчески доступные серологические тесты IgG недостаточно чувствительны для обнаружения низких уровней антител после вакцинации. Поэтому рутинное тестирование на иммунитет к ветряной оспе после вакцинации не рекомендуется.
Поэтому рутинное тестирование на иммунитет к ветряной оспе после вакцинации не рекомендуется.
Эпидемиология ветряной оспы
- Резервуар
- Трансмиссия
- Лицо
- Прямой контакт с везикулярной жидкостью или вдыхание аэрозолей
- Временной узор
- Пик зимой и ранней весной
- Коммуникабельность
- За 1-2 дня до появления сыпи до образования корок на поражениях
Эпидемиология
появление
Ветряная оспа встречается во всем мире.В странах с умеренным климатом это в первую очередь детская болезнь, причем большинство детей заражаются к 10-летнему возрасту. В тропических регионах дети заражаются ветряной оспой в более старшем возрасте, и поэтому большая часть молодых людей остается восприимчивой, что приводит к более высокой доле случаев заболевания среди взрослых. Причина (-ы) такой разницы в возрастном составе достоверно неизвестна.
Резервуар
VZV, вирус, вызывающий как ветряную оспу (ветряную оспу), так и опоясывающий лишай (опоясывающий лишай), является исключительно человеческим патогеном. Неизвестно о существовании источника или переносчика животных или насекомых.
Неизвестно о существовании источника или переносчика животных или насекомых.
Трансмиссия
Передача VZV происходит от человека к человеку при прямом контакте с везикулярной жидкостью или при вдыхании аэрозолей из везикулярной жидкости при поражениях кожи при острой ветряной оспе или опоясывающем лишае. Передача также может происходить через секреты инфицированных дыхательных путей пациентов с ветряной оспой, которые также могут быть аэрозольными. Поражения кожи считаются основным источником передачи VZV. Передача VZV может вызвать ветряную оспу, а не опоясывающий лишай, у человека, ранее не получавшего VZV.
Шаблон времени
В регионах с умеренным климатом ветряная оспа подвержена отчетливым сезонным колебаниям, причем наибольшая заболеваемость приходится на зиму и раннюю весну. Высокий уровень охвата вакцинацией в Соединенных Штатах устранил заметную сезонность ветряной оспы. Сообщается также о меньшей сезонности в тропических районах.
Коммуникабельность
Период передачи инфекции длится от 1 до 2 дней до появления сыпи, пока на всех поражениях не сформируются корки. Вирус не был изолирован от покрытых коркой повреждений. У вакцинированных людей, заболевших ветряной оспой, могут появиться не покрытые коркой поражения (только пятна и папулы). Рекомендации по изоляции для этих людей — ограничить контакт с другими до тех пор, пока в течение 24 часов не перестанут появляться новые очаги поражения.
Вирус не был изолирован от покрытых коркой повреждений. У вакцинированных людей, заболевших ветряной оспой, могут появиться не покрытые коркой поражения (только пятна и папулы). Рекомендации по изоляции для этих людей — ограничить контакт с другими до тех пор, пока в течение 24 часов не перестанут появляться новые очаги поражения.
Ветряная оспа очень заразна. Частота вторичных атак среди уязвимых семей, контактировавших с людьми с ветряной оспой, составляет от 61% до 100%. Опоясывающий лишай гораздо менее заразен, чем ветряная оспа, то есть примерно на 1/5 инфекционнее, чем ветряная оспа.
Светские тенденции ветряной оспы в США
- Практически все люди заразились ветряной оспой в зрелом возрасте до вакцинации
- После вакцинации заболеваемость ветряной оспой снизилась в среднем на 97%.
- Спад произошел во всех возрастных группах
Светские тенденции в США
В эпоху вакцинации ветряная оспа была эндемической в Соединенных Штатах, и практически все люди заразились ветряной оспой в зрелом возрасте. В результате количество случаев, возникающих ежегодно, было оценено примерно как когорту рожденных, или около 4 миллионов в год.Большинство случаев (примерно 90%) произошло среди детей младше 15 лет. В 1990-х годах самая высокая повозрастная заболеваемость ветряной оспой была среди детей в возрасте от 1 до 4 лет, что составляло 39% всех случаев. Такое возрастное распределение, вероятно, было результатом более раннего воздействия VZV в дошкольных учреждениях и детских учреждениях. Взрослые в возрасте 20 лет и старше составляли лишь 7% случаев.
В результате количество случаев, возникающих ежегодно, было оценено примерно как когорту рожденных, или около 4 миллионов в год.Большинство случаев (примерно 90%) произошло среди детей младше 15 лет. В 1990-х годах самая высокая повозрастная заболеваемость ветряной оспой была среди детей в возрасте от 1 до 4 лет, что составляло 39% всех случаев. Такое возрастное распределение, вероятно, было результатом более раннего воздействия VZV в дошкольных учреждениях и детских учреждениях. Взрослые в возрасте 20 лет и старше составляли лишь 7% случаев.
Заболеваемость ветряной оспой, а также количество госпитализаций, связанных с ветряной оспой, значительно снизились после реализации национальной программы вакцинации против ветряной оспы в 1996 году.В целом, заболеваемость ветряной оспой снизилась в среднем на 97% по сравнению с годами, предшествовавшими вакцинации (с 1993–1995 по 2013–2014 годы), на основе данных из четырех штатов, которые постоянно сообщали о ветряной оспе в Национальную систему надзора за подлежащими уведомлению заболеваниями (NNDSS) еще до вакцинации против ветряной оспы. программа. Заболеваемость снизилась во всех возрастных группах, включая младенцев, которые не имеют права на вакцинацию, и взрослых, у которых показатели вакцинации низкие, что указывает на преимущества программы вакцинации для защиты общества.Вторая доза вакцины против ветряной оспы была добавлена в национальную программу в 2007 году. В течение эры двух доз, данные из 40 штатов, которые сообщили о случаях ветряной оспы в NNDSS, показали снижение заболеваемости ветряной оспой на 85% с 2005–2006 по 2013–2014 годы. с наибольшим снижением среди детей в возрасте от 5 до 14 лет (с 85% до 89%).
Охват однократной вакциной против ветряной оспы среди детей в возрасте от 19 до 35 месяцев с 2007 года составлял от 90% до 91%; Охват вакцинацией против ветряной оспы по крайней мере двумя дозами среди подростков в возрасте от 13 до 17 лет, не болевших ветряной оспой, с 2016 года превышает 85%.
Вакцины против ветряной оспы
- VAR (Варивакс)
- MMRW (ProQuad)
Вакцины против ветряной оспы
Две живые аттенуированные вакцины, содержащие VZV, для профилактики ветряной оспы лицензированы для использования в США. Вакцина VAR (Varivax) представляет собой вакцину против ветряной оспы с одним антигеном, а вакцина MMRV (ProQuad) представляет собой комбинированную вакцину против кори, эпидемического паротита, краснухи и ветряной оспы.
Характеристики вакцины против ветряной оспы
- Живые аттенуированные вакцины
- VAR содержит неомицин и желатин
- MMRV содержит неомицин и желатин
- Вводится подкожно
Характеристики
ВакцинаVAR получена из штамма VZV Oka.Вирус ослабляли путем последовательного пассирования в культуре эмбриональных клеток легких человека, эмбриональных фибробластах морских свинок и в диплоидных клетках человека WI-38. Вакцина Oka / Merck прошла дальнейший пассаж через культуры диплоидных клеток человека MRC-5 в общей сложности 31 пассаж. Вакцина восстанавливается стерильной водой и содержит желатин. Вакцина VAR вводится подкожно. Каждая доза вакцины VAR содержит неомицин в качестве антибиотика. Он не содержит адъюванта или консерванта.
ВакцинаMMRV содержит вирус кори, эпидемического паротита и краснухи с таким же титром, что и вакцина MMR. Титр вируса ветряной оспы окской ветряной оспы выше в вакцине MMRV, чем в VAR, минимум 9 772 бляшкообразующих единиц (БОЕ) против 1350 БОЕ, соответственно. Вакцина восстанавливается стерильной водой и содержит желатин. Вакцина MMRV вводится подкожно. Каждая доза вакцины MMRV содержит неомицин в качестве антибиотика. Он не содержит адъюванта или консерванта.
График вакцинации против ветряной оспы
- Серия из 2 доз в возрасте от 12 до 15 месяцев и от 4 до 6 лет
- Минимальный возраст для приема дозы 1 — 12 месяцев
- Минимальный интервал для дозы 1-2 составляет:
- 3 месяца для детей в возрасте от 12 месяцев до 12 лет (хотя допустим интервал в 4 недели)
- 4 недели для лиц от 13 лет и старше (только VAR)
- Обсудить риски и преимущества MMRV по сравнению с отдельным VAR
- Отдельные вакцины MMR и VAR предпочтительны для дозы 1 в возрасте от 12 до 47 месяцев
- MMRV предпочтительнее для дозы 2 и дозы 1 в возрасте 48 месяцев и старше
График вакцинации и использование
VAR или MMRV можно использовать для выполнения рекомендаций по вакцинации для профилактики ветряной оспы.Вакцина VAR (Варивакс) лицензирована для использования у лиц в возрасте 12 месяцев и старше. MMRV (ProQuad) лицензирован для использования у детей в возрасте от 12 месяцев до 12 лет.
VAR (Варивакс)
ВакцинаVAR лицензирована для использования у лиц в возрасте 12 месяцев и старше. Он вводится серией из 2 доз. Доза 1 рекомендована детям в возрасте от 12 до 15 месяцев. Доза 2 рекомендуется в возрасте от 4 до 6 лет во время того же посещения, что и вторая доза вакцины MMR, но ее можно вводить уже через 3 месяца после дозы 1 (минимальный интервал для детей младше 13 лет).Однако, если доза 2 вводится по крайней мере через 4 недели после дозы 1, нет необходимости повторять ее. Для лиц в возрасте 13 лет и старше минимальный интервал между приемами составляет 4 недели. Тестировать на иммунитет к ветряной оспе после 2 доз вакцины нет необходимости, потому что 99% людей становятся серопозитивными после второй дозы. Более того, доступные коммерческие анализы не во всех случаях достаточно чувствительны для обнаружения антител после вакцинации. Доказано, что вакцина VAR безопасна и эффективна для здоровых детей, когда вводится одновременно с вакциной MMR в разных местах и с помощью отдельных шприцев.Если вакцины против ветряной оспы и MMR не вводятся во время одного визита, их следует разделять минимум на 4 недели. Вакцину против ветряной оспы можно вводить одновременно со всеми другими вакцинами для детей.
Можно предположить, что дети с диагнозом ветряной оспы, диагностированным или подтвержденным врачом, имеют иммунитет к ветряной оспе. Серологическое тестирование детей до вакцинации не является оправданным, поскольку большинство детей в возрасте от 12 месяцев до 12 лет без клинической истории болезни ветряной оспы не обладают иммунитетом.Ветряная оспа в анамнезе не является противопоказанием для вакцинации против ветряной оспы, поэтому в случае сомнений относительно анамнеза следует ввести вакцину против ветряной оспы. Поскольку серологические доказательства инфекции VZV были зарегистрированы у 96% -97% взрослых людей, родившихся в США в возрасте 20-29 лет, и у 97% -99% взрослых в возрасте 30 лет и старше, прошедших тестирование в 1998-1999 гг. Считается, что до 1980 г. в Соединенных Штатах имелись доказательства иммунитета, за исключением медицинского персонала (риск передачи VZV пациентам с высоким риском), беременных женщин (риск передачи плоду, который может привести к синдрому врожденной ветряной оспы) и лиц с ослабленным иммунитетом (риск тяжелого заболевания).
Вакцину против ветряной оспы следует вводить всем подросткам и взрослым в возрасте 13 лет и старше, у которых нет доказательств иммунитета к ветряной оспе. Лица в возрасте 13 лет и старше должны получить две дозы вакцины VAR с интервалом не менее 4 недель. Если после приема первой дозы прошло более 4 недель, вторую дозу можно ввести в любое время без повторения первой дозы.
Весь медицинский персонал должен быть невосприимчив к ветряной оспе. В медицинских учреждениях серологический скрининг персонала, который не уверен в своем анамнезе ветряной оспы или утверждает, что не болел этим заболеванием, вероятно, будет рентабельным.Тестирование на иммунитет после вакцинации не требуется. Сероконверсия не всегда приводит к полной защите от заболевания, хотя данные о коррелятах защиты для взрослых отсутствуют. Вакцинированный медицинский персонал, подвергшийся воздействию VZV, должен ежедневно контролироваться с 8 по 21 день после контакта в рамках программы контроля здоровья или инфекционного контроля сотрудников для выявления лихорадки, кожных повреждений и системных симптомов. Кроме того, медицинский персонал должен быть проинструктирован немедленно сообщать о лихорадке, головной боли или других конституциональных симптомах, а также о любых атипичных поражениях кожи.При появлении симптомов человека следует немедленно отправить в больничный. Риск передачи вакцинного вируса от вакцинированного человека к восприимчивому контакту очень низок, и польза от вакцинации восприимчивого медицинского персонала явно перевешивает этот потенциальный риск.
MMRV (ProQuad)
ВакцинаMMRV лицензирована для использования у детей в возрасте от 12 месяцев до 12 лет. Вакцина MMRV может использоваться как для дозы 1, так и для дозы 2 вакцинации против кори, эпидемического паротита и краснухи, а также вакцинации против ветряной оспы у детей младше 13 лет.Минимальный интервал между дозами MMRV составляет 3 месяца. Однако, если доза 2 вводится по крайней мере через 4 недели после дозы 1, повторять ее нет необходимости.
Для первой дозы вакцин против кори, эпидемического паротита, краснухи и ветряной оспы в возрасте от 12 до 47 месяцев могут использоваться либо отдельные вакцины MMR и ветряной оспы (VAR), либо вакцина MMRV. Однако риск фебрильных судорог примерно в два раза выше у детей, получающих вакцину MMRV, по сравнению с отдельными вакцинами MMR и VAR. Поставщики медицинских услуг, которые рассматривают возможность введения вакцины MMRV, должны обсудить с родителями преимущества и риски обоих вариантов вакцинации.Если родитель или опекун не выражает предпочтения MMRV, необходимо вводить отдельную вакцину MMR и вакцину VAR для первой дозы в этой возрастной группе. Для второй дозы вакцин против кори, эпидемического паротита, краснухи и ветряной оспы в любом возрасте и для первой дозы в возрасте 48 месяцев и старше использование MMRV обычно предпочтительнее отдельных инъекций ее эквивалентных компонентных вакцин (т. Е. Вакцины MMR и Вакцина VAR).
Эффективность вакцины против ветряной оспы
- Выявляемые антитела
- 97% детей от 12 месяцев до 12 лет после 1 дозы
- 99% лиц 13 лет и старше после 2 доз
- Иммунитет, вероятно, постоянный у большинства реципиентов
Иммуногенность и эффективность вакцины
VAR (Варивакс)
После одной дозы вакцины VAR у 97% детей в возрасте от 12 месяцев до 12 лет развиваются определяемые титры антител.Более 90% респондентов вакцины сохраняют антитела не менее 6 лет. Согласно японским исследованиям, 97% детей имели антитела через 7-10 лет после вакцинации.
Среди здоровых подростков и взрослых в возрасте 13 лет и старше в среднем у 78% вырабатываются антитела после дозы 1, а у 99% вырабатываются антитела после второй дозы, введенной через 4-8 недель. Антитело сохранялось в течение как минимум 1 года у 97% реципиентов после второй дозы.
Иммунитет, по-видимому, является длительным и, вероятно, постоянным у большинства реципиентов вакцины.Прорывная инфекция протекает значительно легче, чем инфекция, среди непривитых лиц, с меньшим количеством поражений (обычно менее 50), многие из которых являются макулопапулезными, а не везикулярными. У большинства людей с прорывной инфекцией нет лихорадки. Хотя результаты некоторых исследований свидетельствуют об обратном, большинство исследований не определили время, прошедшее после вакцинации, как фактор риска развития ветряной оспы. Некоторые исследования определили астму, использование стероидов и вакцинацию в возрасте до 15 месяцев как факторы риска развития ветряной оспы, но другие исследования этого не сделали.
Воздействие живой вирусной вакцины может снизить эффективность вакцины. Исследование 115 000 детей в двух организациях по поддержанию здоровья в период с 1995 по 1999 год показало, что дети, получившие вакцину против ветряной оспы менее чем через 30 дней после вакцинации MMR, имели в 2,5 раза больший риск возникновения прорывной ветряной оспы по сравнению с теми, кто получил вакцину против ветряной оспы ранее, одновременно или более чем через 30 дней после вакцинации MMR.
Исследования показали, что вторая доза вакцины против ветряной оспы повышает иммунитет и снижает риск внезапного заболевания у детей.Мета-анализ оценок после выдачи лицензии показал, что эффективность 1 дозы вакцины против ветряной оспы составляет 82% против любых клинических проявлений ветряной оспы и 98% против тяжелых заболеваний. Две дозы вакцины продемонстрировали 92% эффективность против ветряной оспы.
MMRV (ProQuad)
ВакцинаMMRV была лицензирована на основании эквивалентности иммуногенности антигенных компонентов, а не клинической эффективности. Клинические исследования с участием здоровых детей в возрасте от 12 до 23 месяцев показали, что у тех, кто получил однократную дозу вакцины MMRV, выработались такие же уровни антител к кори, эпидемическому паротиту, краснухе и ветряной оспе, что и у детей, которые получали вакцину MMR и вакцину VAR одновременно в разных местах инъекции.
Иммунитет к ветряной оспе
- Документация о вакцинации в соответствии с возрастом
- Лабораторные доказательства иммунитета
- Лабораторное подтверждение болезни
- Рождение в США до 1980 г.
- Исключение: медицинский персонал, беременные женщины и лица с ослабленным иммунитетом
- Поставщик медицинских услуг диагностика или подтверждение болезни ветряной оспы
- Опоясывающий герпес в анамнезе на основании диагноза, поставленного врачом, или проверки анамнеза болезни
Иммунитет к ветряной оспе
Доказательства иммунитета к ветряной оспе включают любое из следующего:
- Документация о вакцинации в соответствии с возрастом:
- Дети дошкольного возраста (возраст 12 месяцев и старше): 1 доза
- Дети школьного возраста, подростки и взрослые: 2 дозы
- Лабораторные доказательства иммунитета: коммерческие анализы могут использоваться для оценки иммунитета, вызванного заболеванием, но им не хватает адекватной чувствительности для надежного выявления иммунитета, индуцированного вакциной (т.д., они могут давать ложноотрицательные результаты).
- Лабораторное подтверждение болезни
- Роды в США до 1980 г. (за исключением медицинского персонала, беременных женщин и лиц с ослабленным иммунитетом, для которых рождение в США до 1980 г. само по себе не должно рассматриваться как свидетельство иммунитета). Лица, родившиеся за пределами США, должны соответствовать одному из других критериев иммунитета к ветряной оспе.
- Диагноз поставщика медицинских услуг или подтверждение болезни ветряной оспы: проверка анамнеза или диагноз типичного заболевания могут быть выполнены любым поставщиком медицинских услуг (например,g., медсестра школьной или производственной клиники, практикующая медсестра, фельдшер, терапевт). Для лиц, сообщающих об атипичных и / или легких случаях заболевания или поступающих с ними, рекомендуется обследование у врача или назначенного им лица, и следует запросить одно из следующего: а) эпидемиологическую связь с типичным случаем ветряной оспы или б) доказательства наличия лабораторное подтверждение, если лабораторные исследования проводились во время острого заболевания. При отсутствии такой документации нельзя считать, что у человека имеется достоверная история болезни, поскольку другие заболевания могут имитировать легкую или атипичную ветряную оспу.
- Опоясывающий герпес в анамнезе на основании диагноза, поставленного врачом, или проверки истории болезни.
Постконтактная профилактика вакциной против ветряной оспы
- Вакцина против ветряной оспы рекомендуется для использования лицам в возрасте 12 месяцев и старше без доказательств иммунитета к ветряной оспе в течение 3-5 дней после контакта с ветряной оспой.
- Эффективность 70% -100% при введении в течение 3 дней после воздействия (возможно, до 5 дней)
Постконтактная профилактика
Вакцина VAR
Данные из США и Японии в различных условиях показывают, что вакцина против ветряной оспы эффективна от 70% до 100% в предотвращении заболевания или изменении тяжести заболевания, если используется в течение 3 дней, а возможно, и до 5 дней после заражения.ACIP рекомендует вакцину для постконтактной профилактики в течение 3-5 дней после заражения лицам в возрасте 12 месяцев и старше, у которых нет доказательств иммунитета к ветряной оспе и у которых нет противопоказаний к вакцинации. Если контакт с ветряной оспой не вызывает инфекции, вакцинация после контакта должна обеспечить защиту от последующего заражения. Если воздействие приводит к инфекции, нет никаких доказательств того, что введение вакцины против ветряной оспы в инкубационный период или продромальную стадию болезни увеличивает риск побочных реакций, связанных с вакциной.Хотя постконтактное использование вакцины против ветряной оспы имеет потенциальное применение в больницах, предконтактная вакцинация всего медицинского персонала без доказательств иммунитета к ветряной оспе является рекомендуемым и предпочтительным методом профилактики ветряной оспы в медицинских учреждениях.
Вспышки ветряной оспы в некоторых условиях (например, в детских учреждениях и школах) могут продолжаться до 6 месяцев. Вакцина против ветряной оспы успешно использовалась для борьбы с этими вспышками. Во время вспышки ветряной оспы лица, получившие одну дозу вакцины против ветряной оспы, должны получить вторую дозу при условии, что соответствующий интервал между вакцинациями истек с момента первой дозы (3 месяца для лиц в возрасте от 12 месяцев до 12 лет и не менее 4 недель для лиц в возрасте 13 лет и старше).
Иммунный глобулин против ветряной оспы
Иммунный глобулин против ветряной оспы (VZIG [VariZIG]) лицензирован для использования в Соединенных Штатах для постконтактной профилактики для лиц, не имеющих доказательств иммунитета против ветряной оспы и имеющих противопоказания для вакцинации против ветряной оспы. VariZIG — это очищенный препарат иммунного глобулина человека, полученный из плазмы, содержащей высокие уровни антител против ветряной оспы (IgG), которая лиофилизируется. При правильном восстановлении ВариЗИГ представляет собой примерно 5% раствор IgG, который можно вводить внутримышечно.
Группы пациентов, рекомендованные ACIP для получения ВариЗИГ для постконтактной профилактики, включают следующие:
- Пациенты с ослабленным иммунитетом без доказательств иммунитета к ветряной оспе
- Новорожденные, матери которых имеют признаки и симптомы ветряной оспы примерно во время родов (т.е. за 5 дней до или через 2 дня после)
- Госпитализированные недоношенные дети, родившиеся на сроке 28 недель или позже, матери которых не обладают иммунитетом
- Госпитализированные недоношенные новорожденные, родившиеся ранее 28 недель или имеющие при рождении не более 1000 граммов, независимо от того, болела ли ветряная оспа у матери или была вакцинация
- Беременным женщинам без признаков иммунитета к ветряной оспе.
Противопоказания вакцины против ветряной оспы
- Противопоказание
- Тяжелая аллергическая реакция на компонент вакцины или после предыдущей дозы
- Иммуносупрессия, вызванная лейкемией, лимфомой, генерализованным злокачественным новообразованием, болезнью иммунодефицита или иммуносупрессивной терапией
- Семейный анамнез врожденного или наследственного иммунодефицита у родственников первой степени родства
- ВИЧ-инфекция *
- Получение продуктов крови, содержащих антитела (подождите от 3 до 11 месяцев до вакцинации)
- Транспорт гемопоэтических стволовых клеток (ожидание 24 месяца)
- Беременность
* Противопоказан для MMRV; противопоказан для VAR в зависимости от количества CD4
Меры предосторожности при вакцинации против ветряной оспы
- Меры предосторожности
- Умеренное или тяжелое острое заболевание
- Аллергия на альфа-галлы (проконсультироваться с врачом)
- Необходимость обследования на туберкулез
- Получение специфических противовирусных препаратов за 24 часа до вакцинации
- Одновременное употребление аспирина или аспиринсодержащих продуктов
- В личном или семейном анамнезе судороги любой этиологии *
* только MMRV
Противопоказания и меры предосторожности при вакцинации
Как и в случае с другими вакцинами, наличие в анамнезе тяжелой аллергической реакции (анафилаксии) на компонент вакцины или после предыдущей дозы является противопоказанием для дальнейших доз.Умеренное или тяжелое острое заболевание (с лихорадкой или без нее) у пациента считается мерой предосторожности перед вакцинацией, хотя лица с легкими заболеваниями могут быть вакцинированы.
Противопоказания и меры предосторожности одинаковы для обеих вакцин, содержащих ветряную оспу. Вакцина VAR и вакцина MMRV содержат незначительные количества неомицина и желатина, но не содержат яичного белка. Лица с аллергией на альфа-галлоны могут пожелать проконсультироваться со своим врачом перед вакцинацией, содержащей желатин.
Лица с ослабленным иммунитетом из-за лейкемии, лимфомы, генерализованного злокачественного новообразования, иммунодефицитной болезни или иммуносупрессивной терапии не должны вакцинироваться вакциной, содержащей ветряную оспу.Однако лечение низкими дозами (например, менее 2 миллиграммов на килограмм массы тела в день), через день, местными, замещающими или аэрозольными стероидными препаратами не является противопоказанием к вакцинации.
Интервал до восстановления иммунитета зависит от интенсивности и типа иммуносупрессивной терапии, лучевой терапии, основного заболевания и других факторов, что усложняет возможность дать окончательные рекомендации в отношении интервала после прекращения иммуносупрессивной терапии, когда можно вводить живые вирусные вакцины. безопасно и эффективно.Текущие рекомендации заключаются в том, что пациенты должны быть вакцинированы вакциной против ветряной оспы в период ремиссии и, по крайней мере, через три месяца после химиотерапии рака, при наличии доказательств восстановления иммунокомпетентности. Вакцину против ветряной оспы (в виде схемы из 2 доз, если есть достаточно времени) следует вводить иммунокомпетентным пациентам без признаков иммунитета против ветряной оспы, если ее можно вводить по крайней мере за 4 недели до начала иммуносупрессивной терапии.
Другие иммунодепрессанты включают иммунные медиаторы человека, такие как интерлейкины и колониестимулирующие факторы, иммуномодуляторы, а также лекарства, такие как ингибиторы фактора некроза опухоли альфа и антитела против В-клеток.Применение живых вакцин следует приостановить через 3 месяца после такого лечения и не вводить как минимум через 6 месяцев после терапии антителами против В-клеток. Некоторые специалисты рекомендуют более 6 месяцев после приема антител против В-клеток.
Семейный анамнез врожденного или наследственного иммунодефицита у родственников первой степени родства (например, родителей, братьев и сестер), если иммунная компетентность потенциального реципиента вакцины не подтверждена клинически или проверена лабораторией, является противопоказанием для вакцины MMR или MMRV.
Лица с тяжелым клеточным иммунодефицитом в результате инфицирования ВИЧ, включая лиц с диагнозом синдрома приобретенного иммунодефицита (СПИД), не должны получать вакцину против ветряной оспы. ВИЧ-инфицированных детей с процентным содержанием CD4 + Т-лимфоцитов 15% или выше, а также детей старшего возраста и взрослых с числом CD4 + 200 на микролитр или выше можно рассмотреть для вакцинации. Эти люди могут получить вакцину MMR и вакцину VAR, но не должны получать вакцину MMRV.
Эффект от введения препаратов крови, содержащих антитела (например,g., иммуноглобулин, цельная кровь или эритроциты, или внутривенный иммунный глобулин) на реакцию на вирус вакцины против ветряной оспы неизвестно. Из-за потенциального ингибирования ответа на вакцинацию пассивно перенесенными антителами ни вакцину VAR, ни вакцину MMRV (ни вакцину MMR) нельзя вводить в течение 3–11 месяцев после получения продуктов крови, содержащих антитела. Интервал между получением продукта крови, содержащего антитела, и вакцинации MMR или MMRV определяется типом вводимого продукта.Продукты, содержащие антитела, не следует давать в течение 2 недель после вакцинации, если их польза не превосходит пользу вакцины. В таких случаях реципиенты вакцины должны быть повторно вакцинированы позже с соответствующими интервалами (от 3 до 11 месяцев) или проверены на иммунитет и ревакцинированы, если серонегативны.
Вакцины, содержащие ветряную оспу, можно вводить как минимум через 24 месяца после трансплантации гемопоэтических стволовых клеток пациентам, у которых нет реакции «трансплантат против хозяина», которые считаются иммунокомпетентными и у которых последняя доза внутривенного иммуноглобулина (ВВИГ) была введена от 8 до 11 месяцев ранее.Неиммунные члены семьи, близкие контакты и медицинский персонал, связанный с пациентом, должны быть вакцинированы до этого времени.
Случаи припадков любой этиологии в личном или семейном анамнезе (например, у родственников или родителей) являются мерой предосторожности для вакцины MMRV. Детей с личным или семейным анамнезом судорог любой этиологии в идеале следует вакцинировать отдельными вакцинами MMR и VAR, поскольку риски использования вакцины MMRV в этой группе детей обычно перевешивают преимущества.
Получение определенных противовирусных препаратов (ацикловир, фамцикловир или валацикловир) за 24 часа до вакцинации является мерой предосторожности для вакцинации VAR или MMRV. По возможности следует избегать приема этих противовирусных препаратов в течение 14 дней после вакцинации.
Хотя нет никаких доказательств того, что вакцина против ветряной оспы или ветряная оспа вызывает обострение туберкулеза, вакцинация не рекомендуется лицам, у которых заведомо не лечится активный туберкулез. Тестирование на туберкулез не является обязательным условием для вакцинации против ветряной оспы.
Одновременное применение аспирина или препаратов, содержащих аспирин, является мерой предосторожности для вакцины VAR или MMRV. Производитель рекомендует, чтобы реципиенты вакцины избегали использования салицилатов в течение 6 недель после получения вакцины VAR или MMRV из-за связи между применением аспирина и синдромом Рея после ветряной оспы.
Необходимость проведения туберкулиновой кожной пробы или анализа высвобождения гамма-интерферона (IGRA) является мерой предосторожности для вакцины MMRV.
Ветряная оспа в анамнезе не является противопоказанием для вакцинации против ветряной оспы, поэтому в случае сомнений относительно анамнеза следует ввести вакцину против ветряной оспы.
Женщины, о которых известно, что они беременны или пытающиеся забеременеть, не должны получать вакцину, содержащую ветряную оспу.
Вакцинация при беременности
Ветряная оспа дикого типа представляет низкий риск для плода. Поскольку вирулентность аттенуированного вируса, используемого в вакцине, ниже, чем вирулентность вируса дикого типа, риск для плода, если таковой имеется, должен быть еще ниже от вируса вакцины. Поскольку воздействие вируса ветряной оспы на плод неизвестно, беременным женщинам не следует вакцинироваться.Небеременным женщинам, прошедшим вакцинацию, следует избегать беременности в течение 1 месяца после каждой инъекции. Для лиц без доказательств иммунитета наличие беременного члена семьи не является противопоказанием для вакцинации.
Регулярное тестирование на беременность женщин детородного возраста перед введением вакцины против живого вируса не рекомендуется. Если беременная женщина была вакцинирована по неосторожности или забеременела в течение 4 недель после вакцинации против ветряной оспы, ее следует проконсультировать относительно теоретических оснований для беспокойства о плоде; однако вакцинацию против ветряной оспы во время беременности не следует рассматривать как повод для прерывания беременности.
Для мониторинга исходов беременности у женщин, случайно вакцинированных вакцинами, содержащими VZV, непосредственно до или во время беременности, Merck и CDC создали Реестр беременностей Merck / CDC для вакцин, содержащих VZV. С момента создания реестра в 1995 г. по март 2012 г. ни одного случая синдрома врожденной ветряной оспы и не было выявлено увеличения распространенности других врожденных дефектов среди женщин, вакцинированных в течение 3 месяцев до или во время беременности. Хотя нельзя исключить небольшой риск развития синдрома врожденной ветряной оспы, небольшое количество заражений, регистрируемых каждый год, в дополнение к редкости результата, было слишком низким, чтобы улучшить оценку риска в разумные сроки.Таким образом, набор новых пациентов был прекращен с 16 октября 2013 г. Компания Merck продолжает отслеживать исходы беременности после непреднамеренного воздействия вакцин, содержащих VZV, во время беременности или в течение 3 месяцев до зачатия. CDC и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов продолжают отслеживать побочные эффекты после вакцинации вакцинами, содержащими VZV, через Систему сообщений о побочных эффектах вакцин (VAERS). О новых случаях заражения непосредственно до или во время беременности или о других побочных эффектах после вакцинации вакциной VAR или вакциной MMRV следует сообщать в Merck (телефон 1-877-888-4231) и VAERSexternal icon.
Не следует откладывать послеродовую вакцинацию женщин без доказательств иммунитета из-за кормления грудью. Вакцину против ветряной оспы с одним антигеном следует вводить кормящим матерям без признаков иммунитета.
Безопасность вакцины против ветряной оспы
- VAR
- Сыпь в месте инъекции
- Генерализованная сыпь
- Лихорадка
- MMRV
- Лихорадка 102ºF или выше
- Фебрильные судороги
- 1 дополнительный на 2300-2600 детей в возрасте от 12 до 23 месяцев
Безопасность вакцин
Наиболее частыми побочными реакциями после вакцинации против ветряной оспы являются местные реакции, такие как боль, болезненность, эритема и отек.На основании информации, полученной в ходе клинических испытаний вакцины против ветряной оспы, проведенных производителем, о местных реакциях сообщают 19% детей и 24% подростков и взрослых (33% после второй дозы). Эти местные побочные реакции обычно легкие и проходят самостоятельно. Сыпь, напоминающая ветряную оспу, в месте инъекции отмечается у 3% детей и у 1% подростков и взрослых после второй дозы. В обоих случаях присутствовало в среднем два поражения. Эти поражения обычно возникают в течение 2 недель и могут быть скорее макулопапулезными, чем везикулярными.Об генерализованной сыпи, напоминающей ветряную оспу, сообщают от 4% до 6% реципиентов вакцины против ветряной оспы (1% после второй дозы у подростков и взрослых), в среднем при пяти поражениях. Большинство этих генерализованных высыпаний возникают в течение 3 недель и могут быть в основном макулопапулезными.
Системные реакции встречаются нечасто. О повышении температуры в течение 42 дней после вакцинации сообщают 15% детей и 10% подростков и взрослых. Большинство этих эпизодов лихорадки были связаны с сопутствующим заболеванием, а не с вакциной.
Вакцина против ветряной оспы — это вакцина с живым вирусом, которая может привести к латентной инфекции, аналогичной той, которая вызывается вирусом дикой ветряной оспы. Следовательно, сообщалось о случаях опоясывающего лишая, вызванного вакциным вирусом. Не все эти случаи были подтверждены как вызванные вакцинным вирусом. Риск опоясывающего лишая после вакцинации был оценен среди детей и намного ниже (~ 79%), чем риск заражения вирусом дикого типа. Большинство случаев опоясывающего лишая после вакцинации были легкими и не были связаны с такими осложнениями, как постгерпетическая невралгия; Однако у детей не сообщалось о случаях опоясывающего лишая с менингитом.
В предварительных исследованиях вакцины MMRV, проведенных среди детей в возрасте от 12 до 23 месяцев, лихорадка (отмеченная как аномальная или повышенная, превышающая или равная 102 ° F орального эквивалента) наблюдалась через 5-12 дней после вакцинации у 21,5% реципиентов вакцины MMRV по сравнению с 14,9% реципиентов вакцины MMR и вакцины VAR. Сыпь, напоминающая корь, наблюдалась у 3,0% реципиентов вакцины MMRV по сравнению с 2,1% тех, кто получал вакцину MMR и вакцину VAR. Два постлицензионных исследования показали, что один дополнительный приступ лихорадки на 2300–2600 детей в возрасте от 12 до 23 месяцев произошел через 5–12 дней после первой дозы вакцины MMRV, по сравнению с детьми, которые получили первую дозу вакцины MMR и вакцины VAR, вводимых отдельно. уколы во время одного визита.Данные постлицензионных исследований не предполагают, что этот повышенный риск существует для детей в возрасте от 4 до 6 лет, получающих вторую дозу вакцины MMRV.
Передача вируса вакцины против ветряной оспы
Накопленные данные подтверждают, что здоровые вакцинированные лица имеют минимальный риск передачи вируса вакцины против ветряной оспы контактам; к 2018 г. было зарегистрировано только 13 случаев заболевания у 11 получателей иммунокомпетентной вакцины, чаще всего среди семейных контактов. О передаче вакцинного вируса сообщалось только от реципиентов вакцины, у которых после вакцинации развилась сыпь, напоминающая ветряную оспу или опоясывающий герпес.Вторичные случаи ветряной оспы, вызванные вакцинным вирусом, обычно протекали в легкой форме. В исследованиях домашних контактов было обнаружено несколько случаев бессимптомной сероконверсии. Если у вакцинированного человека появляется сыпь, рекомендуется избегать тесного контакта с людьми, у которых нет доказательств иммунитета к ветряной оспе и которые подвержены высокому риску осложнений ветряной оспы, например, у людей с ослабленным иммунитетом, до тех пор, пока сыпь не исчезнет. В качестве меры предосторожности медицинские учреждения должны принять меры предосторожности для персонала, у которого после вакцинации появляется сыпь.Медицинский персонал, у которого возникает связанная с вакцинацией сыпь, должен избегать контактов с людьми без доказательств иммунитета, которые подвержены высокому риску серьезных осложнений, пока все поражения не исчезнут или не появятся новые поражения в течение 24 часов.
Хранение и обращение с вакцинами
За подробностями хранения и обращения обращайтесь к производителю. Для получения полной информации о передовых методах и рекомендациях, пожалуйста, обратитесь к CDC’s Vaccine Storage and Handling Toolkit, www.cdc.gov/vaccines/hcp/admin/storage/toolkit/storage-handling-toolkit.pdfpdf значок.
Эпиднадзор и отчетность за ветряной оспой
Ветряная оспа была исключена из списка заболеваний, подлежащих регистрации в национальном масштабе, в 1981 г., но некоторые штаты продолжали сообщать о случаях заболевания в CDC. В 2003 г. ветряная оспа была снова добавлена в список заболеваний, подлежащих регистрации на национальном уровне. По состоянию на 2019 г. эпиднадзор за ветряной оспой на основе конкретных случаев проводился в 40 штатах. Для получения информации о руководстве для сотрудников государственных и местных департаментов здравоохранения, которые участвуют в деятельности по надзору за болезнями, предупреждаемыми с помощью вакцин, см. Руководство по надзору за болезнями, предупреждаемыми с помощью вакцин, www.cdc.gov/vaccines/pubs/surv-manual/chapters.html
Благодарности
Редакция благодарит Валери Морелли, Джинджер Редмон, Синди Вейнбаум и Скипа Вулфа за их вклад в эту главу.
Избранные ссылки
Биалек С., Перелла Д., Чжан Дж. И др. Влияние стандартной программы вакцинации против ветряной оспы двумя дозами на эпидемиологию ветряной оспы. 2013.
CDC. Одобрение FDA на продленный период применения VariZIG для постконтактной профилактики ветряной оспы.MMWR 2012; 61 (12): 212.
CDC. Иммунизация медицинского персонала. Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR 2011; 60 (RR-7): 1–45.
CDC. Профилактика ветряной оспы: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR 2007; 56 (№ RR-4): 1–40.
CDC. Обновленные рекомендации по использованию VariZIG-США, 2013. MMWR 2013; 62 (28): 574–6.
CDC. Использование комбинированной вакцины против кори, эпидемического паротита, краснухи и ветряной оспы: рекомендации Консультативного комитета по практике иммунизации (ACIP).MMWR 2010; 59 (№ RR-3): 1–12.
Галил К., Браун С., Лин Ф. и др. Госпитализации по поводу ветряной оспы в США, 1988–1999 гг. Pediatr Infect Dis J 2002 Oct; 21 (10): 931–5.
Леунг Дж., Бродер К., Марин М. Тяжелая форма ветряной оспы у лиц, вакцинированных вакциной против ветряной оспы (прорывная ветряная оспа): систематический обзор. Expert Rev Vaccines 2017; 16 (4): 391–400.
Леунг Дж., Марин М. Обновленная информация о тенденциях смертности от ветряной оспы в эпоху вакцинации против ветряной оспы, США, 1990-2016 гг. Вакцины для человека и иммунотерапия 2018; 14: 10, 2460–63.
Лопес А., Чжан Дж., Марин М. Эпидемиология ветряной оспы во время программы вакцинации против ветряной оспы двумя дозами — США, 2005-2014 гг. MMWR 2016; 65: 902–5.
Леунг Дж. И Харпаз Р. Влияние программы вакцинации против ветряной оспы на ветряную оспу и связанные с ней результаты в США: 1994-2012 гг. J Pediatric Infect Dis Soc 2016 Dec; 5 (4): 395–402. DOI: 10.1093 / jpids / piv044.
Кутер Б., Мэтьюз Н., Шайнфилд Н. и др.Десятилетнее наблюдение за здоровыми детьми, получившими одну или две инъекции вакцины против ветряной оспы. Pediatr Infect Dis J 2004; 23: 132–7.
Марин М., Марти М., Камбхампати А. и др. Эффективность вакцины против ветряной оспы во всем мире: систематический обзор и метаанализ. Педиатрия 2016; 137: 1–10.
Марин М. , Чжан Дж., Сьюард Дж. Почти искоренение случаев смерти от ветряной оспы в Соединенных Штатах после внедрения вакцинации детей. Педиатрия 2011; 128: 214–20.
Марин М., Леунг Дж., Гершон А. Передача вакцинного штамма вируса ветряной оспы: систематический обзор. Педиатрия 2019; 144 (3): e20191305
Сьюард Дж., Уотсон Б., Петерсон С. и др. Болезнь ветряной оспы после внедрения вакцины против ветряной оспы в США, 1995–2000 гг. JAMA 2002; 287: 606–11.
Сьюард Дж., Чжан Дж., Маупин Т. и др. Контагиозность ветряной оспы в вакцинированных случаях: исследование домашних контактов. JAMA 2004; 292: 704–8.
глазных осложнений ветряной оспы в Порт-Харкорте, Нигерия: отчет о 4 случаях
Глазные осложнения; ветряная оспа; клейкая оболочка роговицы / конъюнктивы желтоватого цвета; таяние роговицы; гнойный кератит
Ветряная оспа (ветряная оспа) — высококонтагиозное заболевание (частота инфицирования 90% при близких контактах), вызванное первоначальным инфицированием вирусом ветряной оспы [1].Это распространенная вирусная инфекция в детстве, которая вызывает характерную кожную сыпь, которая заживает с образованием корки. Несмотря на то, что это более тяжелое заболевание у взрослых, чем у детей, дискиформный кератит был зарегистрирован у четырех детей после заражения ветряной оспой [2]. В странах с умеренным климатом ветряная оспа — это в первую очередь болезнь детей, причем большинство случаев заболевания приходится на зимние и весенние месяцы. Наибольшая распространенность наблюдается в возрастной группе 4-10 лет. Однако в тропиках ветряная оспа — это заболевание взрослых, которые подвержены более высокому риску тяжелой инфекции.Глазные осложнения, связанные с инфекцией ветряной оспы, сильно различаются и могут поражать любую часть глаза от конъюнктивы до зрительного нерва. Данных о поражении глаз, связанном с ветряной оспой у взрослых, мало, и большинство публикаций состоит из сообщений об отдельных случаях или серий случаев [3-7]. Осложнения также распространены у младенцев, беременных женщин и лиц с ослабленным иммунитетом, например, у людей с ВИЧ [8,9]. Мы представляем здесь глазные осложнения ветряной оспы у 4 взрослых нигерийцев, которые до заражения были здоровы.Мы сообщаем об этих случаях, потому что, хотя в прошлом в Порт-Харкорте происходили эпидемии ветряной оспы, насколько нам известно, это первый случай, когда пациенты будут иметь потенциально слепящие осложнения после заражения ветряной оспой.
Случай 145-летний учитель средней школы обратился в нашу клинику в феврале 2018 года по поводу 4-дневной истории покраснения, боли, гнойных выделений, сильного отека век, неспособности открывать глаза и ухудшения зрения. в оба глаза.У нее была диагностирована ветряная оспа (диагноз ветряной оспы был поставлен на основании того, что это острое заболевание с диффузной макулопапуловезикулярной сыпью без другой видимой причины) примерно за 4 дня до появления глазных симптомов. Пациентка кормила взрослую дочь, заболевшую ветряной оспой, примерно за неделю до того, как она заболела.
На момент обращения пациент выглядел очень плохо, с множественными макулопапуловезикулярными высыпаниями по всему телу и лицу. Наблюдался сильный отек век, инъекция конъюнктивы и прилипшая желтоватая мембрана над конъюнктивой глазного яблока и глазного яблока.Роговица также была полностью покрыта этой мембраной, которую нельзя было ни смыть, ни снять щипцами. Также имел место тяжелый хемоз конъюнктивы (Рисунки 1 и 2). Острота зрения на правый глаз у нее составляла счетчик пальцев (CF) и восприятие света на левом глазу (LP). Мембрана была настолько плотной, что было трудно раздвинуть веки на обоих глазах. Окрашивание роговицы флуоресцеиновым красителем и исследование с помощью щелевой лампы показали признаки ухудшения состояния сухого глаза в левом глазу. Время разрыва слезы (TBUT) = 5 секунд для правого глаза (RE) и 3 секунды для левого глаза (LE).Другие офтальмологические обследования не могли быть выполнены из-за липкой мембраны, которая почти полностью покрывала всю поверхность роговицы (рисунки 1 и 2). Пациент проходил лечение цилоксаном 0,3%, повидон-йодом 2,5%, глазными каплями Вольтарен 0,1%, мазью хлорамфеникол 1% и Tear Naturale; Кроме того, было начато системное введение Зовиракса (800 мг перорально 5 раз в день в течение 7 дней). Проведенные исследования, включая общий анализ крови (CBC), уровень сахара в крови натощак (FBS) и скрининг ретровирусов, были в пределах нормы.При контрольном осмотре через неделю пациентка сообщила, что что-то упало с ее глаз; отек век был меньше, часть роговицы теперь была хорошо видна, хотя все еще была очень сухой (TBUT-RE = 5 секунд; LE = 3 секунды), и были признаки истончения роговицы в центре с неизбежной перфорацией в левом глазу. Правый глаз был лучше, а острота зрения улучшилась до 6/24 (рис. 3-5). В результате истончения роговицы контактная линза бандажа была вставлена, но продолжала выпадать, поскольку к настоящему времени у пациента развился симблефарон.Однако после 4 недель лечения она была потеряна для наблюдения.
Рисунок 1: Сыпь на лице от ветрянки.
Рисунок 2: Адгезивная мембрана на роговице / конъюнктиве.
Рисунок 3: Тот же пациент через 1 неделю.
Рисунок 4: Мембрана RE-Less.
Рисунок 5: LE показывает истончение роговицы и переднюю стафилому.
Случай 2Пациент, 36 лет, поступил в нашу клинику в мае 2018 г. по поводу покраснения, плохого зрения и отека левого глаза в течение 3 месяцев. Примерно за неделю до появления глазных симптомов у пациента была ветряная оспа: первоначально покраснение, слезотечение, зуд, светобоязнь и ощущение инородного тела. Он утверждал, что его зрение в левом глазу изначально было хорошим, но со временем ухудшилось. До обращения в нашу клинику он лечился в периферийной клинике без улучшения.Однако пациент отрицал, что в анамнезе использовал традиционные глазные лекарства (ТЕА). На момент обращения острота зрения правого глаза составляла 6/5, а для левого глаза — счетчик пальцев (CF) @ 3M. При исследовании левого глаза с помощью щелевой лампы была обнаружена диффузная конъюнктивальная инъекция, парацентральная язва роговицы с инфильтратами стромы, нижний паннус и 5% гипопион (рис. 6). Наблюдались обострение передней камеры и клетки. Зрачок активен, но хрусталик непрозрачен, поэтому детали фундального отдела оценить невозможно.Правый глаз в норме. Был поставлен диагноз гнойного кератита слева, и пациенту начали назначать местно обогащенный цефтазидим 5%, обогащенный гентамицин 1,4%, атропин guttae 2%, guttae voltaren 0,1%, таблетки Diamox и мазь хлорамфеникол 1%. Системный Зовиракс не был назначен, потому что инфекция прошла к тому времени, когда пациент обратился к нам. Проведенные исследования, включая CBC и FBS, были в пределах нормы. Однако пациент был потерян для наблюдения, когда мы настояли на том, чтобы узнать его ретровирусный статус.
Рисунок 6: Язва левой роговицы с инфильтратами стромы и гипопионом.
Пациент в возрасте 40 лет поступил в нашу клинику в мае 2018 г. по поводу внезапного начального отклонения правого глаза внутрь продолжительностью 3 недели. Это было связано с бинокулярной диплопией. За две недели до появления глазных симптомов у пациента была ветряная оспа. Пациент не был диабетиком или гипертоником, и до заражения ветряной оспой у него было хорошее здоровье.Он отрицал какие-либо травмы в анамнезе.
Во время осмотра мы обнаружили, что молодой человек в явном недомогании периодически закрывает один глаз, чтобы избежать диплопии. Острота зрения на оба глаза 6/5. В RE наблюдалась эзотропия 15 ° (30 призматических диоптрий), дефицит правого отведения и горизонтальная диплопия во всех положениях взгляда (рисунки 7 и 8). Роговица была прозрачной, зрачки круглые, ровные, реагировали как на свет, так и на аккомодацию, но в левом глазу было раннее помутнение хрусталика. Коэффициент вертикальной чашки диска (VCDR) был 0.7 в обоих глазах с внутриглазным давлением (ВГД) 17 мм рт. Ст. И 18 мм рт. Ст. В правом и левом глазах соответственно. Был поставлен диагноз: левый 6 -й Паралич черепного нерва и назначены некоторые исследования, включая общий анализ крови + скорость оседания эритроцитов (СОЭ), FBS, лабораторию исследования венерических заболеваний (VDRL) и ретровирусный скрининг; все результаты расследования были в пределах нормы; Магнитно-резонансная томография (МРТ) мозга и орбиты также была нормальной. Было рекомендовано наложить повязку на один глаз, и пациент начал курс системного приема Зовиракса (800 мг перорально 5 раз в день в течение 7 дней), чтобы его можно было осмотреть через 4 недели для последующего наблюдения.Ему также посоветовали, что в конечном итоге это разрешится спонтанно. Когда пациент был осмотрен примерно через 5 месяцев после первого обращения, все симптомы полностью исчезли.
Рисунок 7: Шрамы от ветрянки на лице; RT эзотропия.
Рисунок 8: RE-Abduction дефицит.
Случай 4
PA — студент бакалавриата 23 года, направленный в наше учреждение в августе 2017 года по поводу отека правого века, связанного с покраснением, ощущением песка, ощущением волочения и нечеткостью зрения в течение 3 недель.Ему поставили диагноз ветряная оспа в частной клинике примерно за 3 недели до появления глазных симптомов. Он не был известным диабетиком и не имел других системных заболеваний. Пациент отрицал использование ТЕМ в анамнезе. При обращении у него была сильная светобоязнь, а острота зрения была CF @ 1M в правом глазу и 6/36 в левом глазу. Отек правого века, инъекция конъюнктивы, центральная язва роговицы и маленький инертный зрачок. Вид на глазное дно отсутствовал. Установлен диагноз: язва правой роговицы 2 ° до инфицирования вирусом ветряной оспы.ЛЕ было нормально. Ему начали назначать субконъюнктивальный гентицин 40 мг стат, местный цилоксан 0,3%, мидриацил 1% и мазь хлорамфеникол 1% на ночь. Пациенту также вводили системный витамин А. Тимолол 0,5% был добавлен, когда у него развилось повышенное ВГД (26 мм рт. Ст.) При последующем посещении. FBC и FBS были в пределах нормы. Он был отрицательным на ретровирус. Однако пациент не очень хорошо подходил к лечению, в основном из-за финансовых ограничений. Мазь Зовиракс 5% и таблетки кетоконазола были добавлены к лечению примерно через 2 месяца после первого обращения, так как язвы не исчезли.Ему также установили перевязку контактных линз. Язва окончательно зажила с помощью паннуса примерно через 5 месяцев после его первого обращения (рис. 9). Пациент сообщил о язве роговицы у своей 12-летней сестры после заражения паротитом, примерно в то же время, когда у него была ветряная оспа.
Рисунок 9: Лицевые шрамы от ветряной оспы и язвы роговицы с паннусом.
В литературе имеется много сообщений об отдельных случаях глазных осложнений ветряной оспы [1-5].Известно, что глазные осложнения ветряной оспы поражают любую часть глаза. В серии случаев с участием 5 пациентов Gargouri et al. Сообщили о переднем увеите у четырех пациентов, географическом кератите у одного пациента и остром некрозе сетчатки у одного пациента [6]. Все пациенты болели ветряной оспой за три недели до появления глазных симптомов, за исключением пациента с географическим кератитом, у которого инфекция была за неделю до появления глазных симптомов. В этом исследовании только у одного пациента был иммунодефицит, так как в анамнезе была трансплантация почки.В нашем случае у одного пациента был гнойный кератит после заражения ветряной оспой. Этот пациент обратился через 3 месяца после того, как были замечены первые симптомы. Он заявил, что глазные симптомы были замечены через неделю после появления сыпи при ветрянке. Пациент принимал неизвестные глазные капли до обращения в глазную клинику нашего учреждения. Это могло способствовать серьезности язвы роговицы и трудностям в заживлении, особенно если местный стероид входил в состав глазных капель, которые он использовал ранее.О поражении роговицы при ветрянке сообщалось в литературе еще в 1905, 1936, 1943 и 1945 годах [10]. У этого же пациента изначально были симптомы, указывающие на передний увеит, что согласуется с данными других исследований, в которых передний увеит был зарегистрирован как наиболее частое глазное осложнение ветряной оспы [6].
Подобно нашему второму пациенту, у которого через неделю после заражения ветряной оспой развились диплопия и паралич правой боковой прямой мышцы, внешняя офтальмоплегия была описана как осложнение ветряной оспы у 48-летнего мужчины; у которого также был обнаружен орбитальный миозит и паралич левой боковой прямой мышцы живота [6].Было высказано предположение, что экстраокулярные параличи связаны с периваскулитом и миозитом, а не нервным происхождением, и что ишемия мышц остается высокой вероятностью, а также сочетанием воспаления кортикальных нервов и мышц. Следовательно, изолированный паралич отводящего нерва может быть вызван ограниченным орбитальным миозитом или лимфоцитарной черепно-моторной нейропатией [11]. МРТ орбиты нашего пациента не показала никаких признаков миозита, поэтому паралич может соответствовать периваскулиту и ишемии мышц.
Также было сообщение о внутренней офтальмоплегии после заражения ветряной оспой у 10-летнего ребенка. У этого пациента помимо увеита и интерстициального кератита [4]. Другие осложнения, описанные в литературе, включают хориоретинит [5]. Повреждение глаз может быть вызвано различными механизмами — прямым результатом клеточной инфильтрации или косвенным результатом денервации и ишемии, вызванной васкулитом; или прямая репликация вируса, или иммунная реакция на системную вирусную инфекцию [4,12].
У первого пациента было самое серьезное глазное осложнение из 4 зарегистрированных случаев. Несмотря на то, что фибринозные экссудаты описаны в нескольких случаях в литературе, это не обычное явление [13]. У нашего пациента была самая тяжелая форма образования мембраны, которая очень прилегала к роговице и поверхности конъюнктивы, вызывая тяжелый симблефарон. В этой среде пациенты обычно используют ТЕА для лечения всех видов глазных заболеваний — от простого конъюнктивита до катаракты или глаукомы.Наша пациентка могла использовать ТЕА, даже если она отрицала это в своей истории болезни. Это могло способствовать истончению роговицы и развитию передней стафиломы левого глаза через неделю после обращения в нашу клинику. Несмотря на то, что в прошлом глазные осложнения после ветряной оспы были редкостью в этой среде, эти случаи показали, что они довольно распространены и что их следует рассматривать как возможные причины глазных заболеваний, если они проявляются одновременно или вскоре после заражения ветряной оспой. .Может быть, сейчас есть более агрессивные штаммы вируса, которые все больше поражают глаза; этот вопрос требует ответа. Поэтому важно быть в курсе наилучших подходов к ведению таких пациентов, чтобы предотвратить ослепляющие осложнения, которые в конечном итоге могут привести к плохому ведению. Сюда я включил работу Паван-Лэнгстон, которая резюмировала ее лечение ветряной оспы глаз следующим образом [14]:
• Соблюдение правил гигиены, прохладные компрессы, слабое освещение
• Циклоплегия при увеите или кератите
• Антибиотик для местного применения при поверхностных пузырьках или язвах
• Противовирусные препараты не признаны полезными.
• Осторожное применение местных стероидов при неязвенном интерстициальном кератите.
Ветряная оспа (ветряная оспа) — HealthyChildren.org
Ветряная оспа — очень заразное заболевание, вызываемое вирусом ветряной оспы. До того, как вакцина, защищающая от ветряной оспы, стала доступной в 1995 году, это была одна из самых распространенных детских болезней, поражавшая почти всех детей в возрасте до 9 лет.
Признаки и симптомы
У большинства детей ветрянка имеет относительно легкие симптомы. У них обычно появляется очень зудящая, похожая на волдыри сыпь, которая появляется через 10–21 день после заражения и заражения вирусом.Волдыри обычно появляются сначала на туловище и коже черепа, часто окруженные покрасневшими участками. Они могут распространяться на другие части тела, включая лицо, руки и ноги. Со временем волдыри становятся твердыми, прежде чем окончательно зажить. У большинства детей во время инфекции развивается легкая температура.
Что вы можете сделать
Если ваш ребенок болен ветряной оспой и у него повышенная температура или он испытывает дискомфорт, вы можете дать ему соответствующие дозы парацетамола (однако имейте в виду, что высокая температура помогает организму бороться с инфекцией).Никогда не давайте аспирин ребенку с высокой температурой.
Постарайтесь не дать ребенку почесать сыпь, иначе сыпь может заразиться бактериями и оставить небольшие шрамы. Держите его ногти подстриженными. Купайте его водой с мылом или, если хотите, овсяными ваннами, которые продаются в аптеках. Для уменьшения зуда полезны антигистаминные препараты.
Держите вашего ребенка подальше от других детей, которые никогда не болели ветряной оспой или вакциной против ветряной оспы, особенно детей с ослабленной иммунной системой.Заразный период начинается за 1-2 дня до первого появления сыпи и продолжается еще 5-7 дней (или 24 часа после появления последнего нового волдыря). Детей, больных ветряной оспой, не следует держать дома и не посещать школу, пока сыпь не покроется коркой.
Когда звонить педиатру
Большинство детей, больных ветряной оспой, не нуждаются в осмотре педиатра. Однако обратитесь к педиатру, если у вашего ребенка высокая температура (температура выше 102 ° F или 38,9 ° C) или если лихорадка держится более 4 дней.
Также сообщите своему педиатру, если у вашего ребенка есть какие-либо признаки бактериальной инфекции, например, если часть сыпи стала очень красной, болезненной и теплой, или если симптомы вашего ребенка кажутся намного хуже.
Лечение
Ваш педиатр может назначить противовирусный препарат ацикловир, который может уменьшить симптомы ветряной оспы. Однако для максимальной эффективности его следует вводить в течение 24 часов после начала заболевания. Это лекарство чаще всего назначают подросткам и детям с астмой или кожным заболеванием, называемым экземой, а не здоровым детям младшего возраста.
Каков прогноз?
Какой бы неприятной ни была ветряная оспа, у большинства детей болезнь проходит полностью без осложнений. У некоторых детей действительно возникают бактериальные инфекции. Обычно это легкие кожные инфекции, но иногда инфекция может быть более серьезной и поражать ткани под кожей и мышцы. В этих случаях необходимы антибиотики и хирургическое вмешательство для борьбы с бактериями.
У некоторых детей будет более серьезное заболевание, поражающее мозг во время высыпания или через несколько недель после высыпания.Хотя большинство из этих детей выздоравливают, у некоторых остается повреждение мозга.
Профилактика
AAP рекомендует первую дозу вакцины против ветряной оспы в возрасте от 12 до 15 месяцев для всех здоровых молодых людей, которые никогда не болели этой болезнью. Вторую дозу следует вводить в возрасте 4-6 лет (но можно дать и раньше, если не менее чем через 3 месяца после первой дозы). Пока ваш ребенок не достигнет своего первого дня рождения, лучший способ защитить его от ветряной оспы — держать его подальше от детей с активным заболеванием.Имейте в виду, что у младенца будет иммунитет в течение первых нескольких месяцев жизни, если его мать в какой-то момент жизни перенесла ветряную оспу или вакцину против ветряной оспы.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.

 На полное заживление язв нужно много времени.
На полное заживление язв нужно много времени. Поэтому гнойники при ветрянке у взрослых лечатся только курсом антибиотиков.
Поэтому гнойники при ветрянке у взрослых лечатся только курсом антибиотиков.


 Обладает противогрибковым и антисептическим действием.
Обладает противогрибковым и антисептическим действием.

 В этих случаях врачи рекомендуют лечь в стационар, чтобы находиться под наблюдением докторов.
В этих случаях врачи рекомендуют лечь в стационар, чтобы находиться под наблюдением докторов.


 Дозировка: 1 гр 3 раза на день, внутримышечно или внутривенно.
Дозировка: 1 гр 3 раза на день, внутримышечно или внутривенно.

 Эпидермис людей постарше не успевает обновиться, на месте сыпи остаются ямки, и рубцы.
Эпидермис людей постарше не успевает обновиться, на месте сыпи остаются ямки, и рубцы.


 Намазывают не толстым слоем около 3 раз ежедневно. Гель не используют при развитии аллергии.
Намазывают не толстым слоем около 3 раз ежедневно. Гель не используют при развитии аллергии.
 С. в 1995 и 2005 годах соответственно
С. в 1995 и 2005 годах соответственно