Дисплазия желчевыводящих путей у детей: Лечение дискинезии у ребенка | Клиника Семейный доктор
Дискинезия желчевыводящих путей. Блог врача
Новогодние праздники — настоящие экстремальные испытания для нашей пищеварительной системы. «От застолья — к застолью». Приём обильной, жирной, жареной, острой пищи и алкоголя, нарушение режима питания приводит к появлению мало приятных симптомов. Боль в животе, тошнота, рвота, нарушение стула, горечь во рту, отрыжка, метеоризм.
Причиной этих симптомов может быть дискинезия желчевыводящих путей. Под дискинезией желчевыводящих путей (сокращенно ЖП) понимают нарушение моторики, то есть двигательной активности ЖП (желчного пузыря, протоков, сфинктеров), вследствие чего изменяется отхождение желчи. А ведь желчь очень нужна для переваривания съеденной нами пищи.
Выделяют 2 типа:
- Гипомоторный (когда желчевыводящие пути не сокращаются должным образом, находятся как бы в расслабленном состоянии, и поэтому желчь не попадает в кишечник, а застаивается в ЖП).
- Гипермоторный (когда желчевыводящие пути спазмированы, сократились и не дают желчи выделиться в кишечник, что тоже приводит к застою желчи).

Длительный застой желчи может привести к воспалению стенки ЖП (холецистит) и может стать причиной образования камней (ЖКБ).
Так как ДЖВП является одной из причин возникновения данных симптомов, но далеко не единственной, обязательно обратитесь к врачу. Врач назначит обследование (ОАК, ОАМ, БхАК, УЗИ брюшной полости) и определит тактику лечения. Но ещё до визита к врачу помогите своему организму. Откажитесь от употребления жирной, жареной, острой пищи, алкогольных и газированных напитков. Соблюдайте режим питания. Питание должно быть частым, дробным, малыми порциями и желательно в одно и тоже время. Так организм будет заранее готовиться к приему и перевариванию пищи.
И ещё одно очень важное пожелание — возьмите себе за правило завтракать. Пусть это будет вашей полезной привычкой в новом году. Завтрак — это омлет, каша, творог, а не чай или кофе с бутербродом. За ночь, пока вы спали, все пищеварительные соки скопились и поэтому утром они должны все использоваться на пищеварение.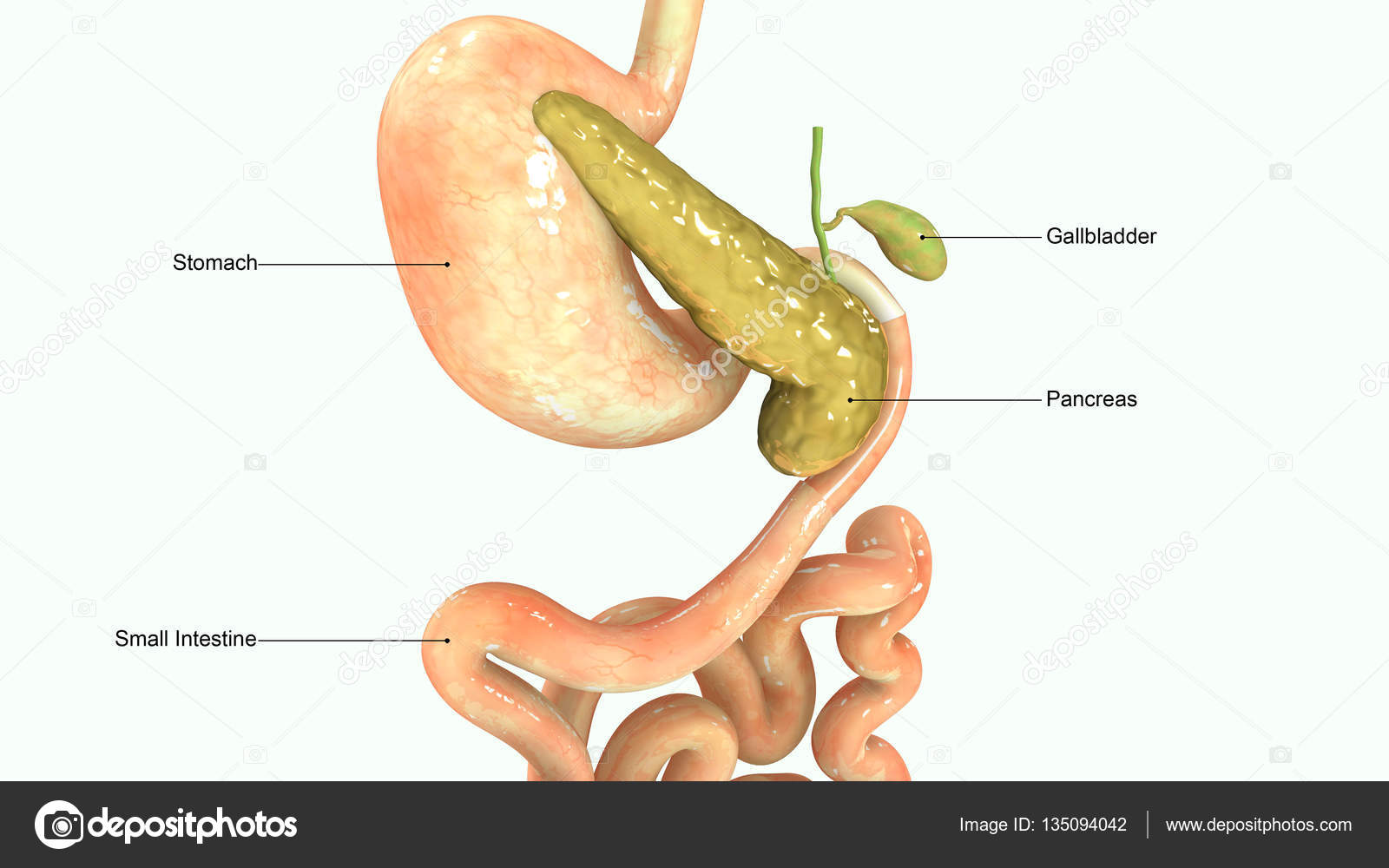 Застой приводит к развитию заболеваний трудно поддающихся лечению.
Застой приводит к развитию заболеваний трудно поддающихся лечению.
Профилактика — основа крепкого здоровья и долголетия!
Статья подготовлена Натальей Михайловной Механошиной.
Дискинезия желчевыводящих путей у детей
Патологическое поражение тонуса и моторики желчных путей, которое проявляется нарушением полноценного оттока желчи в начальный отдел тонкой кишки человека. Как правило, пациенты чувствуют колющие боли в области правого подреберья. К симптомам недуга также относят диспептические расстройства, которые возникают из-за погрешностей питания. Для установки и подтверждения диагноза врач проводит физикальный осмотр, анализирует жалобы, изучает историю болезни и назначает дополнительные обследования. Как правило, специалисты используют ультразвуковое исследование, дуоденальное зондирование, холецистографию, а также гепатобилисцинтиграфию. Для лечения заболевания детям корректируют диету, применяют физиотерапию, фитотерапию, а также выписывают фармацевтические препараты. Обычно, недуг выявляют у большинства детей, которые страдают от заболеваний желудочно-кишечного тракта.
Обычно, недуг выявляют у большинства детей, которые страдают от заболеваний желудочно-кишечного тракта.
Болезнь развивается если у ребенка образуются нарушения сократительной функции желчного пузыря и сфинктеров, что приводит к патологии пассажа желчи в толстую кишку. Образование недуга могут спровоцировать перинатальные поражения центральной нервной системы: гипоксия плода, родовая травма, асфиксия и другие. В некоторых случаях отмечается возникновение расстройства на фоне врожденных аномалий желчных путей, перегиба желчного пузыря, патологии сфинктеров, а также цитогенной или гепатогенной дисхолии. Спровоцировать проявления болезни могут перенесенные инфекционные заболевание (гепатит А, сальмонеллез, дизентерия), хронические недуги (гайморит, хронический тонзилит), лямблиоз, аскаридоз, нервно-артритический диатез. В старшем возрасте дискинезию могут вызвать вегето-сосудистая дистония, неврозы, психоэмоциональные нарушения, гиподины, неправильное питание, гастрит, гастродуоденит, панкреатит и энтероколит.
Выраженность симптоматики напрямую связана с типом болезни. Однако, у всех детей недуг может проявляться болевыми ощущениями, диспепсическими расстройствами, а также положительными пузырными проявлениями. Основными признаками гипертонически-гиперкинетической формы являются приступообразные, схваткообразные, колющие или режущие болевые ощущения в области правого подреберья, которые могут длиться несколько минут. Во время пальпации выявляются болезненность в зоне желчного пузыря и положительный пузырный синдром. Гипертонический тип заболевания у детей отличается жидким стулом, тошнотой, отсутствием аппетита, рвотой, горечью в ротовой полости, общей слабостью, а также головной болью. Обычно, болевые ощущения и диспепсические расстройства провоцируются физическими нагрузками, употреблением жареных или острых блюд и отрицательными эмоциями. В период между приступами общее состояние ребенка удовлетворительное, правда эпизодично могут наблюдаться недлительные абдоминальные боли. Гипотонический тип проявляется постоянной ноющей тупой болью, реже – распиранием и тяжестью в зоне правого подреберья, диспепсическими расстройствами (чередованием диареи и запоров, пониженным аппетитом, отрыжкой воздухом и вздутием живота). Холестаз и перерастяжение желчного пузыря приводят к увеличению печени, которое обнаруживается во время пальпации.
Гипотонический тип проявляется постоянной ноющей тупой болью, реже – распиранием и тяжестью в зоне правого подреберья, диспепсическими расстройствами (чередованием диареи и запоров, пониженным аппетитом, отрыжкой воздухом и вздутием живота). Холестаз и перерастяжение желчного пузыря приводят к увеличению печени, которое обнаруживается во время пальпации.
В диагностике могут принимать участие педиатр и детский гастроэнтеролог. Чтобы установить и подтвердить диагноз врач собирает жалобы, изучает историю болезни, проводит физикальный осмотр и назначает дополнительные обследования. Чтобы оценить сократительную способность желчного пузыря, его форму, размеры, определить деформации и поражения желчных протоков, а также проверить состояние сфинктеров, выполняют ультразвуковое исследование. Возможно применение дуоденального зондирования, с помощью которого измеряют порции желчи и проводят ее микроскопическое и биохимическое исследование. Также используют холецистографию, радионуклидную холесцинтиграфию, ретроградную холангиопанкреатографию, МР-холангиографию, гастроскопию, копрограмму, и биохимический анализ крови.
Также используют холецистографию, радионуклидную холесцинтиграфию, ретроградную холангиопанкреатографию, МР-холангиографию, гастроскопию, копрограмму, и биохимический анализ крови.
В первую очередь специалисты корректируют питание, исключая из рациона жирную, жаренную, острую, соленую и сладкую пищу. Дополнительно могут применяться витаминные комплексы, лактобактерии. Для лечения гиперкинетически-гипертонической формы назначают прием седативных средств (фитосборов, Валерианы), спазмолитиков (Папаверина, Дротаверина), а также холеретиков и холеспазмолитиков (Фламина, препаратов сухой желчи). Гипотонически-гипокинетический тип болезни лечат желчегонными средствами (Кислитом, Сорбитом, Сульфатом магния), а также лечебной физкультурой, гидротерапией и массажами. Кроме того, детям могут рекомендовать психотерапию, акупунктуру и различные физиотерапевтические процедуры.
Профилактика дискинезии желчевыводящих путей у детейСпецифические меры профилактики не разработаны.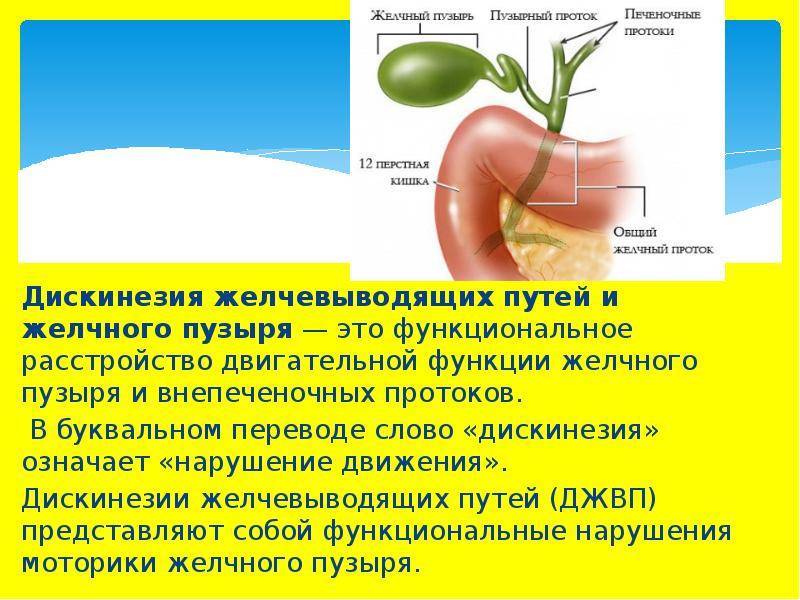 Необходимо придерживаться принципов правильного питания, вести активный образ жизни и избегать нарушения эмоционального состояния.
Необходимо придерживаться принципов правильного питания, вести активный образ жизни и избегать нарушения эмоционального состояния.
Дискинезия желчного пузыря: типы болезни, первые симптомы и тактика лечения | Лекарственный справочник | Здоровье
Наша справка
Дискинезия желчного пузыря – это расстройство, при котором нарушается моторика желчного пузыря и его протоков. Из-за этого желчь поступает в двенадцатиперстную кишку в неадекватном количестве, что ведет к расстройству процесса пищеварения.
Проверьте себя
Различают два типа дискинезии: гипомоторную и гипермоторную.
При гипомоторном типе желчный пузырь и протоки сокращаются вяло, поэтому желчь застаивается в пузыре, а в двенадцатиперстную кишку поступает в малом количестве. Ее часто недостаточно для переваривания пищи. Данный вид расстройства дает о себе знать тупой болью или ощущением тяжести в правом подреберье (боль может отдавать в правую руку, правую сторону груди).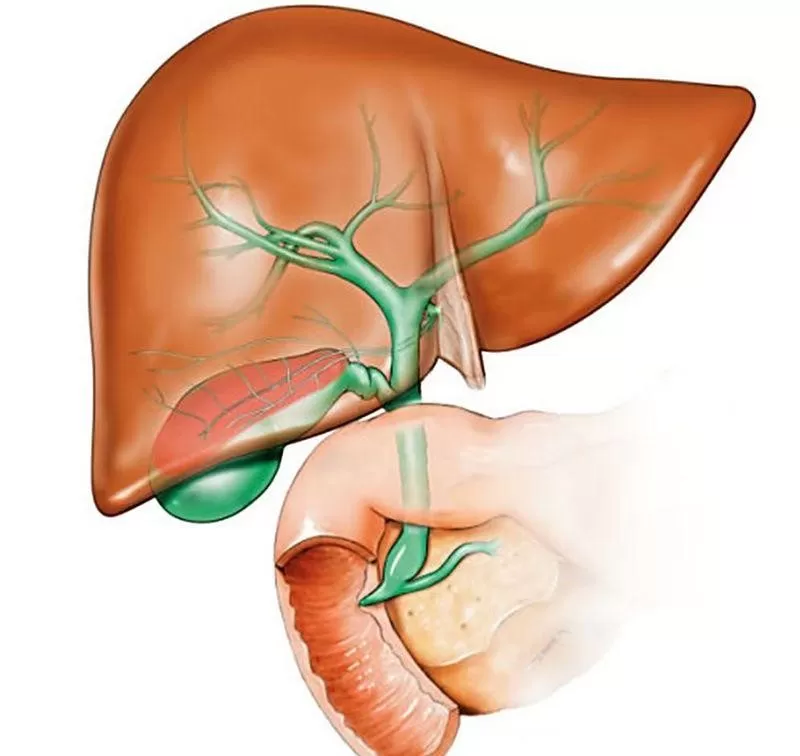
Дискинезия желчного пузыря – распространенное заболевание, и причин, ведущих к нему, много.
Наследственная предрасположенность: нередко дети пациентов, страдающих дискинезией, тоже сталкиваются с этой проблемой
Анатомические особенности, например, перетяжки в желчном пузыре и перегибы органа, которые нарушают нормальное сокращение желчевыводящих путей.
Заболевания желудочно-кишечного тракта: моторика желчного пузыря и его протоков может нарушаться на фоне язвенной болезни двенадцатиперстной кишки, гастрита, гастродуоденита.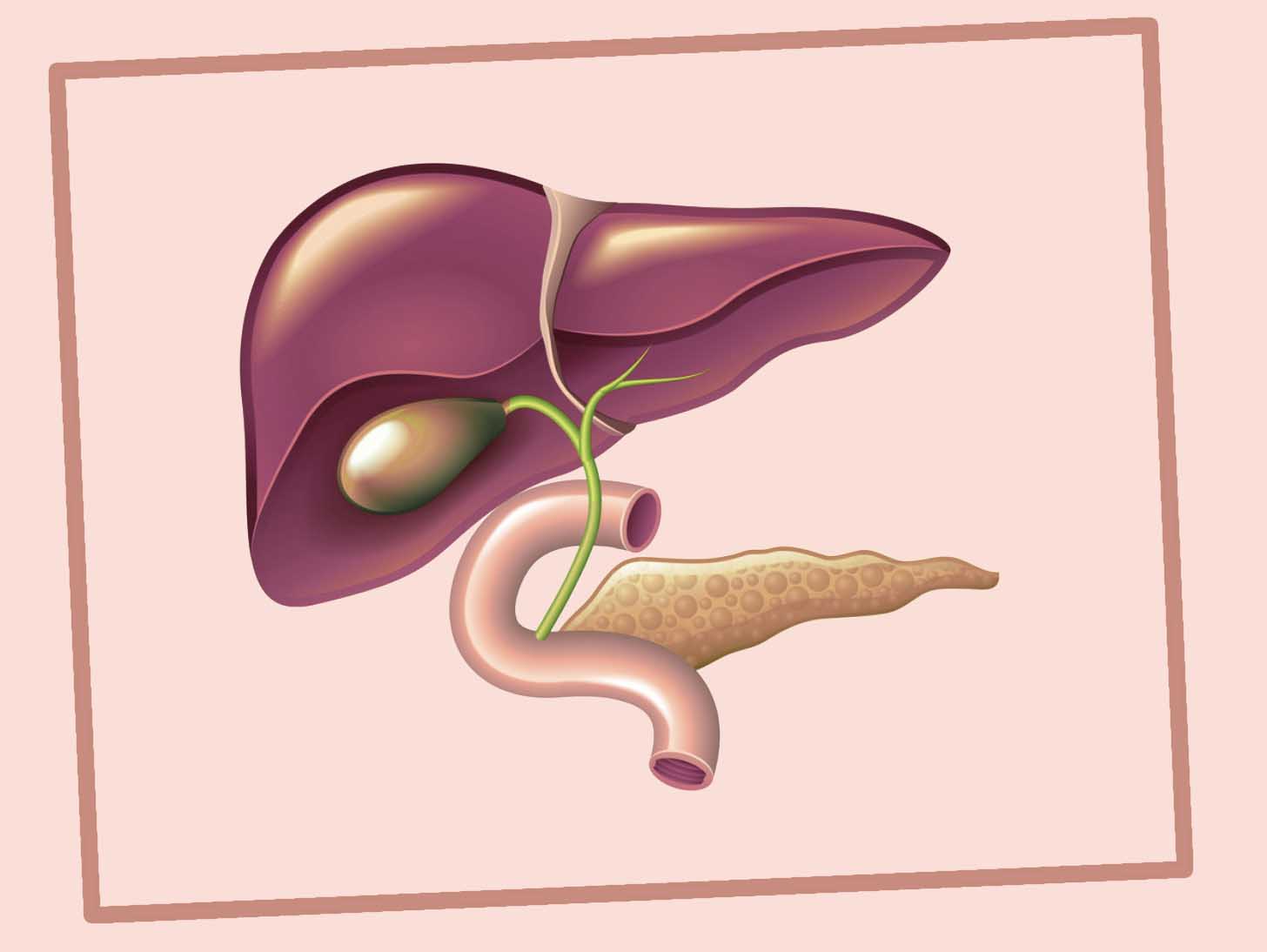
Однако далеко не всегда корень проблемы – в органах пищеварения. Развитию дискинезии могут способствовать сахарный диабет, заболевания щитовидной железы и даже хроническая лор-инфекция.
Огромную роль играет эмоциональное состояние человека: моторика зависит от состояния нервной системы, поэтому при хронических стрессах, неврозах, депрессии могут возникать нарушения.
Проблемы с оттоком желчи нередко наблюдаются у женщин, принимающих гормональные контрацептивы.
Один из важнейших факторов риска – неправильное питание. Избыток жирной, острой пищи в рационе, обильные трапезы (особенно если перед этим вы долго не ели) увеличивают риск дискинезии.
SOS!
Гипомоторная дискинезия желчевыводящих путей ведет к застою желчи, поэтому является одним из факторов риска образования желчных камней, то есть развития желчнокаменной болезни.
Памятка пациенту
Лечение дискинезии зависит от ее типа. При гипомоторной ДЖВП важно активизировать моторику желчного пузыря и его протоков. Для этого обычно используются желчегонные препараты. При гипермоторном типе назначают в основном спазмолитики, которые помогают расслабить желчные пути и уменьшить боль.
Для этого обычно используются желчегонные препараты. При гипермоторном типе назначают в основном спазмолитики, которые помогают расслабить желчные пути и уменьшить боль.
Людям, страдающим гипермоторным типом дискинезии, врачи рекомендуют запомнить правило трех Ж. Оно таково: из меню нужно исключить Жирное, Жареное и Желтки яиц – на фоне употребления таких продуктов и блюд больным обычно становится плохо. При гипомоторном типе яйца есть можно.
При гипермоторном типе в диете должно быть много продуктов, богатых магнием – он способствует уменьшению спазма. К ним относится гречка, пшено, цельнозерновой хлеб (но не сдоба!), зелень.
Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов обращайтесь к врачу.
Печатную версию справочника покупайте в киосках вашего города или закажите в редакции по тел +7 (495)646-57-57 или по электронной почте [email protected] с пометкой ЛС (в письме укажите ФИО, почтовый адрес и телефон).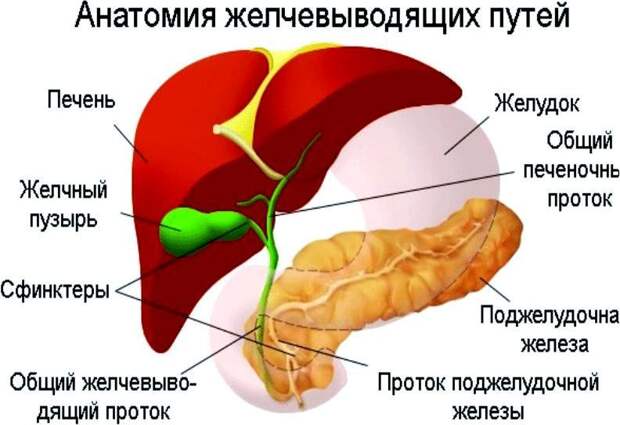
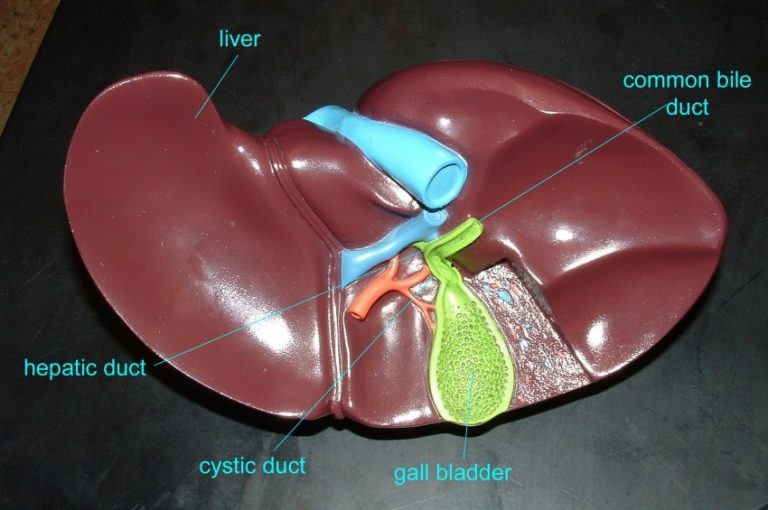
Заболевания желчных и печеночных протоков
Желчь, которая выработалась в печени, по печеночному протоку поступает в желчный пузырь и желчные протоки. Часть желчи по общему каналу сразу отправляется в 12-перстную кишку. Иногда в этой системе случаются сбои, что сразу можно определить по характерной боли в правом подреберье. Характер этой боли связан с типом заболевания. Например, при наличии крупных камней в выводных протоках человек испытывает колюще-режущие боли.
Заболевания желчных и печеночных протоков и их проявления
Причины болезней желчевыводящих протоков:
- паразиты;
- опухоли слизистой оболочки и подслизистого слоя;
- неоднородная консистенция желчи;
- повреждение протока кальцинатами.
Основная группа риска – женщины, потому что они чаще, чем мужчины, испытывают гормональные проблемы и страдают от лишнего веса.
Закупорка протоков
Чаще всего протоки закупориваются из-за желчнокаменной болезни.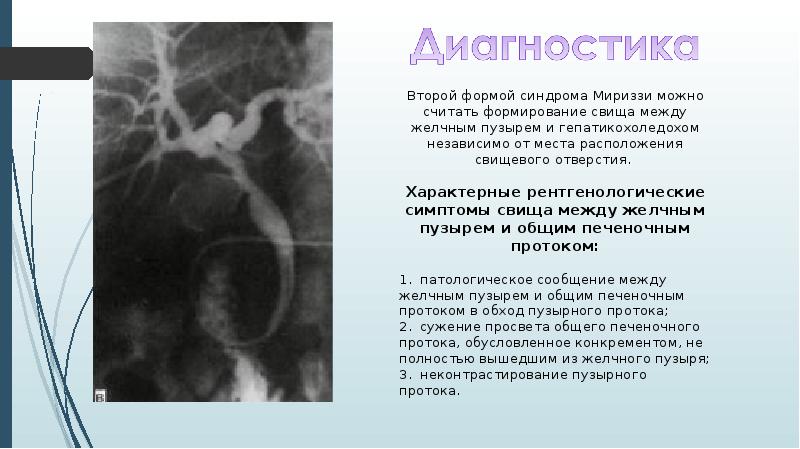 К непроходимости также может привести опухоль, воспаление стенок протоков, киста, глистная инвазия, бактериальная инфекция.
К непроходимости также может привести опухоль, воспаление стенок протоков, киста, глистная инвазия, бактериальная инфекция.
Сужение протоков (стриктуры)
Главная причина такой патологии – перенесенная операция по удалению желчного пузыря или опухоли, кисты в протоке. Долгое время после операции сохраняется воспаление, что и приводит к сужению. Пациент теряет аппетита, испытывает боль в правом боку, у него повышается температура тела.
Стяжки и рубцы
Стенки протока замещаются рубцовой тканью вследствие воспаления, вызванного склерозирующим холангитом. В результате нарушается отток желчи, она всасывается в кровь и застаивается в желчном пузыре. Симптомов никаких нет, но при этом по мере развития заболевания происходит гибель печеночных клеток.
Отечность
Стенки желчных протоков уплотняются вследствие катарального воспаления. При этом возникает переполненность кровеносных сосудов, отекает слизистая оболочка протока, на стенках скапливаются лейкоциты, эпителий отслаивается.
Желчнокаменная болезнь
Камни в билиарной системе образуются вследствие застоя желчи в желчном пузыре и нарушения холестеринового обмена. Для лечения назначаются лекарства, под действием которых камни выходят из желчного пузыря через протоки. Больной при этом чувствует колющую, режущую боль в правом боку. Большой камень может частично или полностью перекрыть проток. Это называется «спазм желчного пузыря». Его симптомы – боль, тошнота, рвота.
Опухоли и метастазы при раке
Опухоль Клацкина часто обнаруживают у пожилых пациентов с проблемами билиарной системы. В 50 % случаев злокачественная опухоль образуется в общем желчном протоке. Если ее не лечить, то появляются метастазы, поражающие регионарные лимфоузлы, поджелудочную железу, печень. Болезнь можно обнаружить на ранней стадии, если не игнорировать симптомы: боль в правом подреберье, которая отдает в шею и лопатку.
Паразиты
В желчном пузыре и протоках могут появиться трематоды, лямблии, сосальщики. Они вызывают хроническое воспаление стенок желчного пузыря, нарушают сокращательную функцию протоков.
Дискинезия
При этом заболевании нарушается согласованность сокращения стенок желчного пузыря и его протоков. В результате желчь поступает в 12-перстную кишку в дефиците или избытке, что нарушает процесс пищеварения и усвоения питательных веществ.
Холангит
Воспаление желчных протоков возникает, когда они закупориваются либо инфицируется бактериями печеночный секрет. Воспаление бывает трех видов:
- острое, возникающее неожиданно, – у человека болит голова, желтеет кожа, появляется колющая боль в правом подреберье, которая отдает в плечо и шею;
- хроническое – слабый болевой синдром справа, повышение температуры тела, вздутие верхней части живота;
- склерозирующее – симптомов нет, а при отсутствии лечения развивается печеночная недостаточность, вылечить которую нельзя.

Расширение
Чаще всего возникает из-за усиленной сократимости стенок желчного пузыря. Есть и другие причины – закупорка общего протока опухолью или камнем, неправильная работа сфинктеров. В результате в желчевыводящей системе повышается давление, протоки расширяются.
Билиарная атрезия
Это закупорка или отсутствие желчевыводящих путей. Болезнь обнаруживают у новорожденных. У ребенка кожа становится желто-зеленой, темнеет моча, а кал приобретает бело-серый цвет. Если патологию не лечить, ребенок не проживет больше полутора лет.
Методы диагностики заболеваний желчевыводящих путей
- Биохимический, клинический, иммунологический анализы крови. Они показывают воспаление и характер работы поджелудочной железы и печени.
- Копрограмма – показывает, как в кишечнике перевариваются жиры, белки и углеводы.
- Исследование ректальной слизи на паразитов либо зондирование с забором материала для лабораторного исследования.

- УЗИ печени, поджелудочной железы (эндоскопическое) для выявления опухолей, кисты, оценки размеров и расположения органов.
Методики лечения
Терапия предполагается комплексная – диета и прием лекарств, а в сложных случаях показана операция.
Консервативная терапия
Пациентам назначают стол №5 по Певзнеру. Из рациона исключают жареное, жирное, алкоголь, газированные напитки и продукты, вызывающие газообразование. Главная цель этой диеты – снизить нагрузку на билиарную систему и предотвратить резкий отток желчи. Если выраженной боли нет, можно питаться как обычно, но без вредных продуктов. Питание должно быть разнообразным и полноценным. Есть надо 4-6 раз в день маленькими порциями. Диету нужно совмещать с приемом витаминов группы В, а также Е, К, А, С.
- Желчегонные препараты.
- Антибиотики широкого спектра.
- Спазмолитики.
- Отказ от курения и активный образ жизни.
Хирургическое лечение
Операция проводится тогда, когда есть какая-то преграда, которую нужно удалить.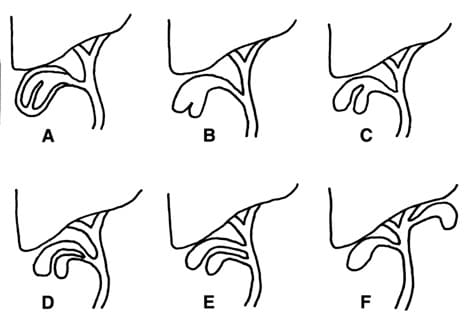 Это может быть киста, опухоль, рубец. При различных заболеваниях применяются разные методы:
Это может быть киста, опухоль, рубец. При различных заболеваниях применяются разные методы:
- Дренаж по Прадери – проводится при формировании искусственного соединения между тонким кишечником и желчным протоком, чтобы не было сужения прооперированной области. Также проводится после удаления желчного пузыря, чтобы поддерживать нормальное давление в общем желчном протоке.
- Стентирование – при сужении протока в него устанавливается расширяющий стент – тонкая трубка из металла или пластика. Стент восстанавливает проходимость.
- Эндоскопическая папиллосфинктеротомия – щадящая операция по удалению камней из протоков при помощи специального зонда.
Уточните дополнительную информацию по телефону +7 (812) 435 55 55 или заполните форму online — администратор свяжется с Вами для подтверждения записи.
«СМ-Клиника» гарантирует полную конфиденциальность Вашего обращения.
Ведущие врачи
Сенько Владимир Владимирович
Руководитель Центра хирургии и Онкологии
Дунайский пр.
 , 47
, 47 Михайлов Алексей Геннадьевич
Хирург, онколог, маммолог, эндокринный хирург
пр. Ударников, 19, ул. Маршала Захарова, 20
Масленников Дмитрий Юрьевич
Хирург, проктолог, маммолог
ул. Маршала Захарова, 20
Хохлов Сергей Викторович
Хирург, онколог, колопроктолог
пр. Ударников, 19, Выборгское шоссе, 17-1
Карапетян Завен Суренович
Колопроктолог, хирург
ул. Маршала Захарова, 20
Крикунов Дмитрий Юрьевич
Хирург
Дунайский пр.
 , 47
, 47 Осокин Антон Владимирович
Врач-хирург/онколог (маммолог), врач-колопроктолог
Дунайский пр., 47
Хангиреев Александр Бахытович
Хирург, онколог, колопроктолог
пр. Ударников, 19
Шишкин Андрей Андреевич
Хирург, флеболог, проктолог. Кандидат медицинских наук
Дунайский пр., 47
Колосовский Ярослав Викторович
Хирург, маммолог, онколог
пр. Ударников, 19
Посмотреть всех
Винцковский Станислав Геннадьевич
Дунайский пр.
 , 47
, 47 Огородников Виталий Викторович
Выборгское шоссе, 17-1
Горбачев Виктор Николаевич
Дунайский пр., 47
Петрушина Марина Борисовна
пр. Ударников, 19
Арамян Давид Суренович
Дунайский пр., 47
Устинов Павел Николаевич
Дунайский пр., 47
Ардашов Павел Сергеевич
пр.
 Ударников, 19
Ударников, 19 Волков Антон Максимович
пр. Ударников, 19
Гриневич Владимир Станиславович
Выборгское шоссе, 17-1
Измайлов Руслан Расимович
ул. Маршала Захарова, 20
Петрова Виталина Васильевна
Выборгское шоссе, 17-1
Салимов Вахоб Валиевич
Дунайский пр., 47
Синягина (Назарова) Мария Андреевна
ул.
 Маршала Захарова, 20
Маршала Захарова, 20 Слабкова Елена Николаевна
Выборгское шоссе, 17-1
Скрыть
Адреса
Диета при дискинезии желчевыводящих путей: что можно , а что нельзя? 🙄 | Здоровье — НАШЕ ВСЁ
Дискинезия желчевыводящих путей (ДЖВП), по существу, не является самостоятельным заболеванием. Виновников ДЖВП двое – это длительные стрессы и неправильное, несбалансированное питание, которые влекут за собой неправильное поступление желчи в двенадцатиперстную кишку. Синдром сопровождают боли в животе (острые или тупые), расстройство пищеварения, неприятный запах изо рта. Лечение патологии направлено на коррекцию основных провокативных причин.
Сегодня мы поговорим о диете при дискинезии желчевыводящих путей. Лечебное питание должно назначаться врачом-диетологом на основании индивидуальных особенностей пациента. Правильный подбор схемы питания позволит снизить агрессивное воздействие факторов внутренней и внешней среды на пострадавшие органы, обеспечить организм нужными витаминами и микроэлементами.
Правильный подбор схемы питания позволит снизить агрессивное воздействие факторов внутренней и внешней среды на пострадавшие органы, обеспечить организм нужными витаминами и микроэлементами.
Правило 1 – дробное питание (6-7 раз в день) маленькими порциями.
Правило 2 – переедание АБСОЛЮТНО запрещено, так как оно оказывает дополнительную нагрузку на желчный пузырь и поджелудочную железу.
Правило 3 – соблюдение режима питания, пищу следует принимать в одно и тоже время.
Правило 4 – блюда должны быть только сварены или приготовлены на пару.
Правило 5 – недопустимо употребление слишком холодной или слишком горячей пищи.
Правило 6 – соль и специи в приготовленных блюдах сократите до минимума.
Правило 7 – введите правило употреблять 2 – 2,5 литра чистой воды в день.
Правило 8 – в ежедневном рационе обязательно должны присутствовать продукты, содержащие большое количество клетчатки.
Алкоголь, курение и газированные напитки категорически запрещены! Табу также надо наложить на свежую сдобу, соленое сало, наваристые бульоны, шоколад, черный чай и кофе, жирные сорта рыбы, все виды фаст-фуда, суши и роллы, сыровяленые и сырокопченые мясопродукты, цитрусовые, острый перец, сельдерей, малину, томаты.
Список продуктов, разрешенных при дискинезии желчевыводящих путей:- Овощи, содержащие большое количество крахмала и клетчатки — картофель, тыква, кабачки, болгарский перец, баклажаны, капуста
- Макароны из твёрдых сортов пшеницы
- Крупы (кроме манной)
- Молочные каши
- Молоко
- Йогурт и кефир
- Сыр пресных сортов
- Отруби
- Свежие ягоды
- Сливочное и растительное масло в ограниченном количестве
- Сухофрукты
- Омлет
- Яйца всмятку (1-2шт.)
- Сухари, галетные печенья
- Бублики, баранки
- Чёрствый хлеб
- Нежирная рыба
- Курица и индейка (филе)
- Телятина
- Пастила, мармелад, желе, варенье
- Пророщенные зерна пшеницы
- Некрепкий чай с лимоном
- Травяные и ягодные отвары, особенно полезен отвар шиповника.

- Нежирные сосиски в небольшом количестве (обязательно отварить)
- Яблоки, бананы, красный виноград.
В нашем центре вы сможете, в течение одного рабочего дня, пройти медкомиссию и оформить справку в бассейн или справку в спортзал, справку на санаторно-курортное лечение, справку для предоставления в УФМС, справка в ГАИ.
Мы организовываем медицинский профосмотр на предприятиях, заключаем договора на комплексное медицинское обслуживание организаций.
Оригинал статьи размещен здесь: Диета при дискинезии желчевыводящих путей: что можно употреблять, а от чего стоит воздержаться?
Понравилась статья, ставьте лайк, делитесь с друзьями и подписывайтесь на наш канал!
Дисплазия соединительной ткани
В последнее время врачи нередко ставят детям диагноз «диспластический синдром» или «дисплазия соединительной ткани». Что это такое?
Соединительная ткань в человеческом организме является самой «разноплановой». Она включает такие несхожие субстанции, как кость, хрящ, подкожно-жировую клетчатку, кожные покровы, связки и др. В отличие от других тканей, соединительная ткань имеет структурные особенности: клеточные элементы находящиеся в межуточном веществе, которое представлено волокнистыми элементами и аморфным веществом.
Она включает такие несхожие субстанции, как кость, хрящ, подкожно-жировую клетчатку, кожные покровы, связки и др. В отличие от других тканей, соединительная ткань имеет структурные особенности: клеточные элементы находящиеся в межуточном веществе, которое представлено волокнистыми элементами и аморфным веществом.
От содержания аморфного компонента зависит консистенция соединительной ткани. Коллагеновые волокна придают всей ткани прочность и позволяют растягиваться.
Клинические проявления дисплазии соединительной ткани (ДСТ) обусловлены аномалией коллагеновых структур, которые выполняют опорную функцию, активно участвуют в формировании тканей, регенерации и старении клеток соединительной ткани.
Дисплазия соединительной ткани имеет наследственную предрасположенность. И если как следует поискать, то в вашей родословной обязательно найдутся родственники, страдающие варикозной болезнью нижних конечностей, близорукостью, плоскостопием, сколиозом, склонностью к кровоточивости. У кого-то в детстве болели суставы, у кого-то постоянно выслушивали шумы в сердце, кто-то был очень «гибким»… В основе этих проявлений лежат мутации генов, отвечающих за синтез коллагена – основного белка соединительной ткани. Волокна коллагена формируются неправильно и не выдерживают должной механической нагрузки.
У кого-то в детстве болели суставы, у кого-то постоянно выслушивали шумы в сердце, кто-то был очень «гибким»… В основе этих проявлений лежат мутации генов, отвечающих за синтез коллагена – основного белка соединительной ткани. Волокна коллагена формируются неправильно и не выдерживают должной механической нагрузки.
Практически все дети до 5-летнего возраста имеют признаки дисплазии – у них нежная, легко растяжимая кожа, «слабые связки» и т.д. Поэтому диагностировать ДСТ в этом возрасте можно только косвенно, а также по наличию внешних признаков дисплазии у детей.
Надо сразу уточнить, что дисплазия соединительной ткани – это не болезнь, а, скорее, конституциональная особенность! Таких детей много, однако далеко не все они попадают в поле зрения педиатра, ортопеда и других врачей.
Сегодня выделено множество признаков ДСТ, которые условно можно разделить на выявляемые при внешнем осмотре, и внутренние, то есть признаки со стороны внутренних органов и центральной нервной системы.
Из внешних признаков наиболее часто встречаются следующие: выраженная гипермобильность или разболтанность суставов, повышенная растяжимость кожи, деформация позвоночника в виде сколиоза или кифоза, плоскостопие, плосковальгусная деформация стоп, выраженная венозная сеть на коже (тонкая, нежная кожа), патология зрения, деформация грудной клетки (килевидная, воронкообразная или небольшое вдавление на грудине), асимметрия лопаток, «вялая» осанка, склонность к появлению синяков или носовые кровотечения, слабость мышц живота, мышечная гипотония, искривление или асимметрия носовой перегородки, нежность или бархотность кожи, «полая» стопа, грыжи, неправильный рост зубов или сверхкомплектные зубы.
Как правило, уже в возрасте 5-7 лет дети предъявляют множество жалоб на слабость, недомогание, плохую переносимость физических нагрузок, снижение аппетита, боли в сердце, в ногах, голове, животе.
Изменения со стороны внутренних органов формируются с возрастом. Характерны опущение внутренних органов (почек, желудка), со стороны сердца — пролапс митрального клапана, шумы в сердце, со стороны желудочно-кишечноготракта — дискинезия желчевыводящих путей, рефлюксная болезнь, склонность к запорам, варикозному расширению вен нижних конечностей и т.д. Геморрагический синдром проявляется носовыми кровотечениями, склонностью к появлению синяков при малейшей травме.
Характерны опущение внутренних органов (почек, желудка), со стороны сердца — пролапс митрального клапана, шумы в сердце, со стороны желудочно-кишечноготракта — дискинезия желчевыводящих путей, рефлюксная болезнь, склонность к запорам, варикозному расширению вен нижних конечностей и т.д. Геморрагический синдром проявляется носовыми кровотечениями, склонностью к появлению синяков при малейшей травме.
Со стороны нервной системы отмечаются синдром вегетативной дистонии, склонность к обморокам, вертебробазиллярная недостаточность на фоне нестабильности шейного отдела позвоночника, синдром гипервозбудимости с дефицитом внимани. Со стороны опорно-двигательного аппатата: юношеский остеохондроз позвоночника или грыжи Шморля, юношеский остеопороз, артралгии или микротравматический «преходящий» артрит, дисплазия тазобедренных суставов.
Как помочь ребенку?
Режим дня. Ночной сон должен составлять не менее 8-9 часов, некоторым детям показан и дневной сон. Необходимо ежедневно делать утреннюю гимнастику. Если нет каких-то ограничений к занятиям спортом, то им заниматься необходимо всю жизнь, но ни в коем случае не профессиональным спортом! У детей с гипермобильностью суставов, занимающихся профессиональным спортом, очень рано развиваются дегенеративно-дистрофические изменения в хрящах, в связочном аппарате. Это связано с постоянной травматизацией, микроизлияниями, которые приводят к хроническому асептическому воспалению и дистрофическим процессам.
Необходимо ежедневно делать утреннюю гимнастику. Если нет каких-то ограничений к занятиям спортом, то им заниматься необходимо всю жизнь, но ни в коем случае не профессиональным спортом! У детей с гипермобильностью суставов, занимающихся профессиональным спортом, очень рано развиваются дегенеративно-дистрофические изменения в хрящах, в связочном аппарате. Это связано с постоянной травматизацией, микроизлияниями, которые приводят к хроническому асептическому воспалению и дистрофическим процессам.
Хороший эффект дают лечебное плавание, ходьба на лыжах, езда на велосипеде, ходьба вверх по горкам и по лестницам, бадминтон, гимнастика ушу.
Лечебный массаж является важной составляющей реабилитации детей с ДСТ. Проводится массаж спины и шейно-воротниковой зоны, а также конечностей (курс 15-20 сеансов).
При наличии плосковальгусной установки стоп показано ношение супинаторов. Если ребенок жалуется на боли в суставах, обратите внимание на подбор рациональной обуви.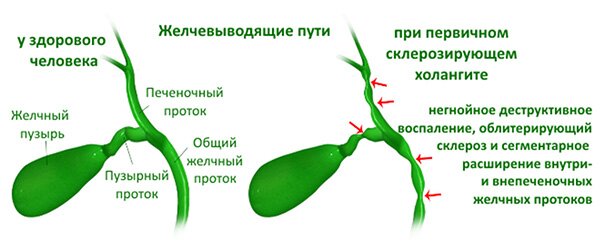 У маленьких детей правильная обувь должна плотно фиксировать стопу и голеностопный сустав с помощью «липучек», должна иметь минимальное количество внутренних швов, изготавливаться из натуральных материалов. Задник должен быть высокий, жесткий, каблучок — 1-1,5 см.
У маленьких детей правильная обувь должна плотно фиксировать стопу и голеностопный сустав с помощью «липучек», должна иметь минимальное количество внутренних швов, изготавливаться из натуральных материалов. Задник должен быть высокий, жесткий, каблучок — 1-1,5 см.
Желательно ежедневно проводить гимнастику для стоп, делать ножные ванны с морской солью 10-15 минут, делать массаж стоп и голеней.
Основной принцип лечения дисплазии соединительной ткани — это диетотерапия. Питание должно быть полноценным по белкам, жирам, углеводам. Рекомендуется пища, богатая белком (мясо, рыба, фасоль, орехи). Также в рационе необходим творог и сыр. Также продукты должны содержать большое количество микроэлементов и витаминов.
Лечение пациентов с ДСТ — сложная,но благодарная задача, если достигнуто взаимопонимание между родителями и врачом. Рациональный режим дня, правильное питание, разумные физические нагрузки и ваш постоянный контроль могут достаточно быстро избавить от проблем, связанных с ДСТ. Дисплазия имеет наследственный характер, и здоровый образ жизни полезен всем членам семьи!
Дисплазия имеет наследственный характер, и здоровый образ жизни полезен всем членам семьи!
Медицинские новости санатория « Василек»
Применение общей магнитотерапии на установке «Магнитотурботрон» у детей.
Магнитотерапия широко используется в медицине и санаторно-курортном лечении, в том числе и у детей. Это безболезненный, неинвазивный физиотерапевтический метод лечения и профилактики различных заболеваний, в основу которого положено благотворное воздействие магнитного поля на организм.
Как магнитотерапия действует на организм ребенка?
Магнитное поле воздействует мягко, во время процедуры нет никаких неприятных ощущений, боли или нагрева. Магнитотерапия имеет меньшее число противопоказаний по сравнению с другими видами аппаратной физиотерапии, поэтому магнитотерапия легко переносится детьми и может назначаться в условиях санатория по достижении возраста 3-х лет.
Большинство детей дошкольного возраста во время процедуры засыпают, это выгодно отличает данный вид терапии от других физиотерапевтических методик с седативным компонентом, плохо переносимого пациентами дошкольного возраста.
Какие лечебные эффекты общей магнитотерапии?
Лечебный эффект магнитотерапии проявляется в снижении явлений воспаления, уменьшении болей и отеков, улучшении кровообращения и лимфотока, ускорении восстановления поврежденных тканей. Общее воздействие постоянного магнитного поля на установке «Магнитотурботрон» способствует активации клеточного и гуморального иммунитета, снятию спазмов, улучшению обмена веществ, снижению аллергических реакций.
Показания к назначению общей магнитотерапия у детей:
бронхиальная астма;
часто болеющие дети;
аллергии;
вегетосо-судистая пневмония;
дискинезия желчевыводящих путей;
энурез;
нарушение сна;
дисплазия тазобедренных суставов;
ускоренное заживление тканей при травмах, переломах;
малые мозговые дисфункции ( задержка психо- речевого развития, синдром дефицита внимания и др.).
Детские холангиопатии: заболевания желчного пузыря и желчевыводящих путей
org/Book»> 1.Siegel MJ (2011) Детская сонография , 4-е изд. Филадельфия: Уолтерс Клувер, Липпинкотт Уильямс и Уилкинс
Google ученый
Yeh BM, et al. (2009) МРТ и КТ желчевыводящих путей. Радиография 29 (6): 1669–1688
PubMed Статья Google ученый
Seale MK, et al. (2009) МР-контрастные вещества, специфичные для гепатобилиарной системы: роль в визуализации печени и желчного дерева. Радиография 29 (6): 1725–1748
PubMed Статья Google ученый
Гриффин Н., Чарльз-Эдвардс Г., Грант Л.А. (2012) Магнитно-резонансная холангиопанкреатография: Азбука MRCP. Insights Imaging 3 (1): 11–21
Insights Imaging 3 (1): 11–21
PubMed Статья Google ученый
McGahan JP, Phillips HE, Cox KL (1982) Сонография нормального педиатрического желчного пузыря и желчных путей. Радиология 144 (4): 873–875
CAS PubMed Статья Google ученый
Patriquin HB, DiPietro M, et al. (1983) Сонография утолщенной стенки желчного пузыря: причины у детей. Am J Roentgenol 141 (1): 57–60
CAS Статья Google ученый
Toppet V, et al. (1990) Увеличение лимфатических узлов как признак острого гепатита А у детей. Pediatr Radiol 20 (4): 249–252
CAS PubMed Статья Google ученый
Gwal K, et al. (2015) Референсные значения МРТ-измерений общего желчного и панкреатического протоков у детей. Pediatr Radiol 45 (8): 1153–1159
PubMed Статья Google ученый
Goh YM, et al. (2015) Отчет о случае дуплексного желчного пузыря и обзор литературы. Int J Surg Case Rep 14: 179–181
CAS PubMed PubMed Central Статья Google ученый
Киношита Л.Л., и др. (2002) Сонографическое обнаружение дупликации желчного пузыря: два случая обнаружены в утробе матери. J Ultrasound Med 21 (12): 1417–1421
PubMed Статья Google ученый
Menon P, et al. (2013) Дублированный желчный пузырь с дупликационной кистой двенадцатиперстной кишки. J Pediatr Surg 48 (4): e25 – e28
PubMed Статья Google ученый
Botsford A, et al. (2015) MRCP-визуализация дублированного желчного пузыря: отчет о клиническом случае и обзор литературы. Хирургическая радиология Анат 37 (5): 425–429
PubMed Статья Google ученый
Мойер В., Фриз Д. К. и др.(2004) Руководство по оценке холестатической желтухи у младенцев: Рекомендации Североамериканского общества детской гастроэнтерологии, гепатологии и питания. J Pediatr Gastroenterol Nutr 39 (2): 115–128
PubMed Статья Google ученый
Николай Дж. (2015) Заболевания детского желчного пузыря и желчевыводящих путей, Учебник по радиологии желудочно-кишечного тракта. M.S.L. Ричард М. Гор (ред.). Филадельфия: Elsevier, Saunders, стр. 2180–2199
Balestreri W (1985) Неонатальный холестаз. J Pediatr Gastroenterol Nutr 106: 171–184
Google ученый
Икеда С., Сера Y, Оширо Х. и др. (1998) Сокращение желчного пузыря при атрезии желчных протоков: подводный камень ультразвуковой диагностики. Pediatr Radiol 28: 451–453
CAS PubMed Статья Google ученый
Kendrick APT, Phua KB, Ooi BC, et al. (2000) Диагностика атрезии желчных путей по признаку треугольного пуповины и длине желчного пузыря. Pediatr Radiol 30: 69–73
(2000) Диагностика атрезии желчных путей по признаку треугольного пуповины и длине желчного пузыря. Pediatr Radiol 30: 69–73
Статья Google ученый
Kendrick APT, Phua KB, Ooi BC, Tan CE (2003) Билиарная атрезия: постановка диагноза с помощью призрачной триады желчного пузыря. Pediatr Radiol 33: 311–315
Статья Google ученый
Макилхенни Дж., Кэмпбелл С., Рэйбл Р. Дж., Антаки Г. М. (1996) Педиатрический случай дня.Билиарная атрезия и синдром полисплени. Am J Roentgenol 167: 269, 271–273.
Baumann U, Ure B (2012) Атрезия желчных путей. Clin Res Hepatol Gastroenterol 36: 257–259
PubMed Статья Google ученый
Ohi RK, Kasai M, Takahashi T (1969) Внутрипеченочная обструкция желчных путей при врожденной атрезии желчных протоков. Tohoku J Exp Med 99: 129–149
Статья Google ученый
Суперина Р. и др. (2011) Анатомическая картина атрезии желчных путей, выявленная во время гепатопортоэнтеростомии Касаи, и раннее послеоперационное избавление от желтухи являются важными предикторами выживаемости без трансплантата. Энн Сург 254 (4): 577
PubMed PubMed Central Статья Google ученый
Park WH, et al. (1997) Новый диагностический подход к атрезии желчевыводящих путей с акцентом на ультразвуковой признак треугольного пуповины: сравнение ультразвукового исследования, гепатобилиарной сцинтиграфии и пункционной биопсии печени в оценке детского холестаза. J Pediatr Surg 32 (11): 1555–1559
J Pediatr Surg 32 (11): 1555–1559
CAS PubMed Статья Google ученый
Хабер Б.А., Руссо П. (2003) Атрезия желчных путей. Gastroenterol Clin North Am 32 (3): 891–911
PubMed Статья Google ученый
Schwarz KB, et al. (2013) Внепеченочные аномалии у младенцев с атрезией желчных путей: результаты большого проспективного многоцентрового исследования в Северной Америке.Гепатология 58 (5): 1724–1731
PubMed PubMed Central Статья Google ученый
Shneider BL, et al. (2006) Многоцентровое исследование исходов атрезии желчных путей в США, 1997–2000 гг.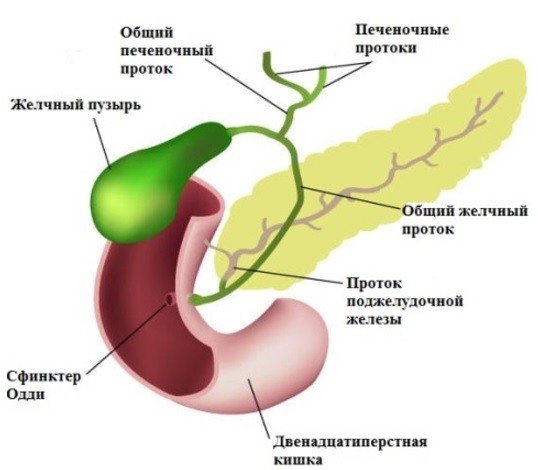 J Pediatr 148 (4): 467–474
J Pediatr 148 (4): 467–474
PubMed Статья Google ученый
Davenport M, et al. (1993) Синдром билиарной атрезии селезенки: этиологическая и прогностическая подгруппа.Хирургия 113 (6): 662–668
CAS PubMed Google ученый
Мирза Б., Икбал С., Шейх А. (2012) Атрезия желчевыводящих путей, связанная с синдромом полисплении, situs inversus abdominus и обратным вращением кишечника. APSP J Case Rep 3 (2): 14
PubMed PubMed Central Google ученый
Bennion RS, Thompson JE, Tompkins RK (1988) Агенезия желчного пузыря без внепеченочной атрезии желчных путей. Arch Surg 123 (10): 1257–1260
Arch Surg 123 (10): 1257–1260
CAS PubMed Статья Google ученый
De Matos V, et al. (2005) Является ли «кистозная» атрезия желчных путей отдельной клинической и этиологической подгруппой? Серия трех случаев. Pediatr Dev Pathol 8 (6): 725–731
PubMed Статья Google ученый
Muise AM, et al. (2006) Атрезия желчных протоков с кистой холедоха: значение для классификации.Clin Gastroenterol Hepatol 4 (11): 1411–1414
PubMed Статья Google ученый
Морейра Р.К., и др. (2012) Билиарная атрезия: мультидисциплинарный подход к диагностике и лечению. Arch Pathol Lab Med 136 (7): 746–760
Arch Pathol Lab Med 136 (7): 746–760
PubMed Статья Google ученый
Долгин С.Е. (2004) Полученные и оставшиеся без ответа разногласия в хирургическом лечении внепеченочной билиарной атрезии.Педиатр по трансплантологии 8 (6): 628–631
PubMed Статья Google ученый
Davenport M, et al. (2003) Спектр хирургической желтухи в младенчестве. J Pediatr Surg 38 (10): 1471–1479
PubMed Статья Google ученый
Kasai M, Ohi R (1983) Долгосрочные результаты наблюдения за пациентами с атрезией желчных путей. Ind J Pediatr 50 (2): 209–217
CAS Статья Google ученый
Ибрагим М. и др. (1997) Японский регистр атрезии желчных путей, 1989–1994 гг. Tohoku J Exp Med 181 (1): 85–95
CAS. PubMed Статья Google ученый
Davenport M, et al. (2004) Безупречное лечение атрезии желчных путей в Англии и Уэльсе (1999–2002). Ланцет 363 (9418): 1354–1357
PubMed Статья Google ученый
Wu ET, et al.(2001) Бактериальный холангит у пациентов с атрезией желчных путей: влияние на краткосрочный исход. Pediatr Surg Int 17 (5–6): 390–395
CAS PubMed Google ученый

Kendrick APT, et al. (2000) Диагностика атрезии желчных путей по признаку треугольного пуповины и длине желчного пузыря. Pediatr Radiol 30 (2): 69–73
Статья Google ученый
Kendrick APAT, et al.(2003) Атрезия желчных путей: постановка диагноза с помощью призрачной триады желчного пузыря. Pediatr Radiol 33 (5): 311–315
Статья Google ученый
Kim MJ, et al. (2000) Атрезия желчных путей у новорожденных и младенцев: треугольная зона высокой интенсивности сигнала в воротах печени при Т2-взвешенной МР-холангиографии с УЗИ и гистологической корреляцией 1. Радиология 215 (2): 395–401
CAS PubMed Статья Google ученый
Ли HJ и др. (2003) Объективные критерии признака треугольной пуповины при атрезии желчных протоков при УЗИ. Радиология 229 (2): 395–400
PubMed Статья Google ученый
Kim WS, et al. (2007) Диаметр печеночной артерии, измеренный с помощью УЗИ: Дополнение для УЗИ диагностики атрезии желчных путей. Радиология 245 (2): 549–555
PubMed Статья Google ученый
Treves ST (2007) Педиатрическая ядерная медицина / ПЭТ , 3-е изд. Нью-Йорк: Springer
Google ученый
Тульчинский М. (2010) Практическое руководство SNM по гепатобилиарной сцинтиграфии.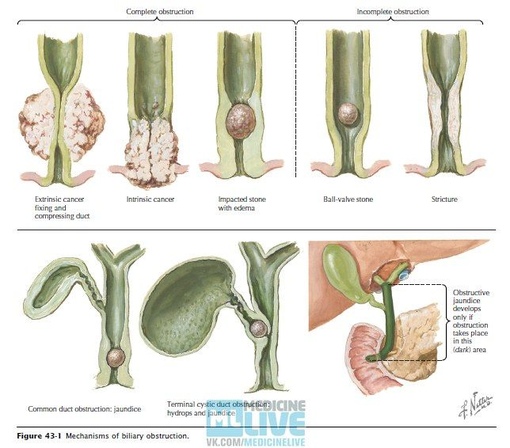 J Nucl Med 51 (12): 1825
J Nucl Med 51 (12): 1825
PubMed Статья Google ученый
Jaw TS, et al. (1999) МР-холангиография в оценке неонатального холестаза.Радиология 212 (1): 249–256
CAS PubMed Статья Google ученый
Han SJ, et al. (2002) Магнитно-резонансная холангиография для диагностики атрезии желчных путей. J Pediatr Surg 37 (4): 599–604
PubMed Статья Google ученый
Guibaud L, et al. (1998) МР-холангиография новорожденных и младенцев: выполнимость и предварительные применения.AJR Am J Roentgenol 170 (1): 27–31
CAS PubMed Статья Google ученый
Norton KI, et al. (2002) МР-холангиография в оценке неонатального холестаза: первые результаты 1. Радиология 222 (3): 687–691
PubMed Статья Google ученый
Courtier JL, et al. (2012) Таргетные контрастные вещества для МРТ при педиатрических гепатобилиарных заболеваниях.J Pediatr Gastroenterol Nutr 54 (4): 454–462
PubMed PubMed Central Статья Google ученый
Alagille D, et al. (1987) Синдромная недостаточность междольковых желчных протоков (синдром Алажиля или артериогепатическая дисплазия): обзор 80 случаев. J Pediatr 110 (2): 195–200
CAS PubMed Статья Google ученый
Alagille D, et al. (1975) Гипоплазия протоков печени, связанная с характерными чертами лица, пороками развития позвоночника, задержкой физического, умственного и полового развития и сердечным шумом.J Pediatr 86 (1): 63–71
CAS PubMed Статья Google ученый
Lykavieris P (2001) Исход заболевания печени у детей с синдромом Алажиля: исследование 163 пациентов. Кишечник 49 (3): 431–435
CAS PubMed PubMed Central Статья Google ученый
Kamath BM, et al. (2004) Сосудистые аномалии при синдроме Алажиля — важная причина заболеваемости и смертности.Тираж 109 (11): 1354–1358
PubMed Статья Google ученый
Perrault J (1981) Недостаток междольковых желчных протоков: знакомство с этим лучше. Dig Dis Sci 26 (6): 481–484
CAS PubMed Статья Google ученый
Tajima T, et al. (2001) Узловатая гиперплазия печени у мальчика с синдромом Алажиля: КТ и МРТ. Pediatr Radiol 31 (8): 584–588
CAS PubMed Статья Google ученый
Сантьяго I и др. (2012) Врожденные кистозные поражения желчного дерева . AJR Am J Roentgenol 198 (4): 825–835
PubMed Статья Google ученый
Soares KC, et al. (2014) Кисты холедоха: презентация, клиническая дифференциация и лечение. J Am Coll Surg 219 (6): 1167–1180
(2014) Кисты холедоха: презентация, клиническая дифференциация и лечение. J Am Coll Surg 219 (6): 1167–1180
PubMed PubMed Central Статья Google ученый
Huang CS, Huang CC, Chen DF (2010) Кисты холедоха: различия между педиатрическими и взрослыми пациентами. J Gastrointest Surg 14 (7): 1105–1110
PubMed Статья Google ученый
Sato M, et al. (2001) Киста холедоха, вызванная аномальным панкреатобилиарным соединением у взрослых: результаты сонографии. Визуализация брюшной полости 26 (4): 395–400
CAS PubMed Статья Google ученый
Ли HK, et al. (2009) Особенности визуализации кист холедоха у взрослых: иллюстрированный обзор. Korean J Radiol 10 (1): 71–80
CAS PubMed PubMed Central Статья Google ученый
Wiseman K, et al. (2005) Эпидемиология, проявления, диагностика и исходы кист холедоха у взрослых в городской среде. Am J Surg 189 (5): 527–531 (обсуждение 531)
PubMed Статья Google ученый
Льюис В.А. и др. (2015) Визуализация кист холедоха. Визуализация брюшной полости 40 (6): 1567–1580
PubMed Статья Google ученый
Shi LB, et al. (2001) Диагностика и лечение врожденной кисты холедоха: 20-летний опыт работы в Китае. World J Gastroenterol 7 (5): 732–734
CAS PubMed PubMed Central Google ученый
Коми Н. и др.(1977) Врожденное расширение желчных путей; новая классификация и исследование с особым вниманием к аномальному расположению панкреатобилиарных протоков. Гастроэнтерол Jpn 12 (4): 293–304
CAS PubMed Google ученый
Nagi B, et al. (2003) Эндоскопическая ретроградная холангиопанкреатография в оценке аномального соединения панкреатобилиарного протока и связанных заболеваний. Визуализация брюшной полости 28 (6): 847–852
CAS PubMed Статья Google ученый
Iwai N, et al. (1992) Врожденная дилатация холедоха с акцентом на патофизиологию желчевыводящих путей. Ann Surg 215 (1): 27–30
CAS PubMed PubMed Central Статья Google ученый
Мияно Т., Яматака А. (1997) Кисты холедоха. Curr Opin Pediatr 9 (3): 283–288
CAS PubMed Статья Google ученый
Эдил Б.Х., Олино К., Камерон Дж.Л. (2009) Текущее лечение кист холедоха.Adv Surg 43: 221–232
PubMed Статья Google ученый
Todani T, et al. (2003) Классификация врожденных кистозных заболеваний желчных путей: Специальная ссылка на кисты типа Ic и IVA с первичной стриктурой протоков. Хирургия гепатобилиарной поджелудочной железы 10 (5): 340–344
Хирургия гепатобилиарной поджелудочной железы 10 (5): 340–344
PubMed Статья Google ученый
Alonso-Lej F, Rever WB Jr, Pessagno DJ (1959) Врожденная киста холедоха, с сообщением о 2 и анализом 94 случаев.Int Abstr Surg 108 (1): 1–30
CAS PubMed Google ученый
Todani T, et al. (1977) Врожденные кисты желчных протоков: классификация, оперативные процедуры и обзор тридцати семи случаев, включая рак, вызванный кистой холедоха. Am J Surg 134 (2): 263–269
CAS PubMed Статья Google ученый
Michaelides M, et al. (2011) Новый вариант кисты холедоха типа Тодани I.Визуальная оценка. Гиппократия 15 (2): 174–177
(2011) Новый вариант кисты холедоха типа Тодани I.Визуальная оценка. Гиппократия 15 (2): 174–177
CAS PubMed PubMed Central Google ученый
Ziegler KM, et al. (2010) Холедохоцеле: кисты холедоха? Ann Surg 252 (4): 683–690
PubMed Google ученый
Lipsett PA, et al. (1994) Заболевание кисты холедоха. Меняющийся образец презентации. Ann Surg 220 (5): 644–652
CAS PubMed PubMed Central Статья Google ученый
Николл М. и др. (2004) Кисты холедоха у взрослых западных людей: сложности по сравнению с детьми. J Gastrointest Surg 8 (3): 245–252
J Gastrointest Surg 8 (3): 245–252
PubMed Статья Google ученый
Shah OJ, et al. (2009) Кисты холедоха у детей и взрослых с контрастирующими профилями: 11-летний опыт работы в центре третичной медицинской помощи в Кашмире. World J Surg 33 (11): 2403–2411
PubMed Статья Google ученый
Egbert ND, Bloom DA, Dillman JR (2013) Магнитно-резонансная томография педиатрической панкреатобилиарной системы. Клиника магнитно-резонансной визуализации N Am 21 (4): 681–696
PubMed Статья Google ученый
Lam WW, et al. (1999) МР-холангиография и КТ-холангиография педиатрических пациентов с кистами холедоха. AJR Am J Roentgenol 173 (2): 401–405
(1999) МР-холангиография и КТ-холангиография педиатрических пациентов с кистами холедоха. AJR Am J Roentgenol 173 (2): 401–405
CAS PubMed Статья Google ученый
Николай Юрьевич (2014) Учебник по радиологии желудочно-кишечного тракта: Заболевания желчного пузыря и желчевыводящих путей у детей . Амстердам: Elsevier Health Sciences
Google ученый
Todani T, et al. (1995) Характеристики кист холедоха у новорожденных и детей раннего возраста. Eur J Pediatr Surg 5 (3): 143–145
CAS PubMed Статья Google ученый
Johnson K, Alton HM, Chapman S (1998) Оценка меброфениновой гепатосцинтиграфии при неонатальной желтухе.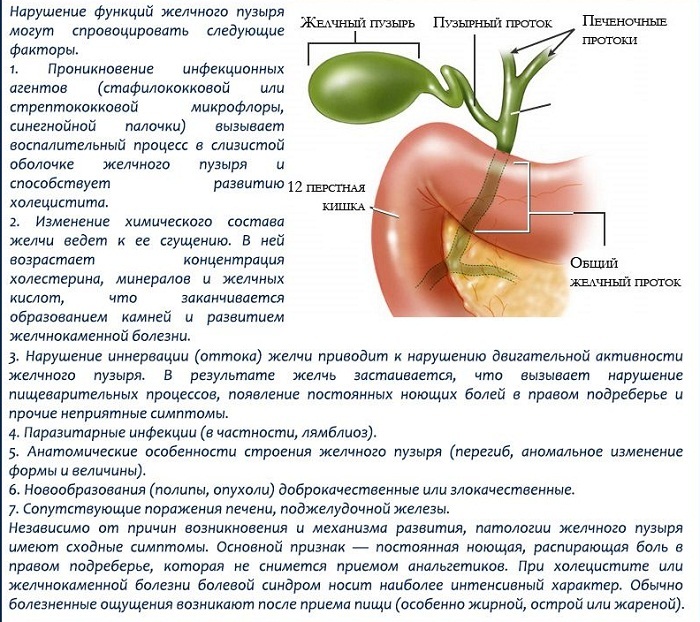 Pediatr Radiol 28 (12): 937–941
Pediatr Radiol 28 (12): 937–941
CAS PubMed Статья Google ученый
Park DH, et al. (2005) Может ли MRCP заменить диагностическую роль ERCP у пациентов с кистами холедоха? Gastrointest Endosc 62 (3): 360–366
PubMed Статья Google ученый
Захер В.Ю. и др. (2013) Роль магнитно-резонансной холангиопанкреатографии в диагностике кист холедоха: серия случаев и обзор. World J Radiol 5 (8): 304–312
PubMed PubMed Central Статья Google ученый
Rozel C, et al. (2011) Визуализация нарушений желчевыводящих путей у детей. Pediatr Radiol 41 (2): 208–220
Pediatr Radiol 41 (2): 208–220
PubMed Статья Google ученый
Watts DR, Lorenzo GA, Beal JM (1974) Труды: Врожденное расширение внутрипеченочных желчных протоков. Arch Surg 108 (4): 592–598
CAS PubMed Статья Google ученый
Cha SW, et al. (2008) Киста холедоха и аномальное сращение протока поджелудочной железы у взрослых: Радиологический спектр и осложнения. J Comput Assist Tomogr 32 (1): 17–22
PubMed Статья Google ученый
Торра Р. и др. (1997) Аутосомно-доминантная поликистозная болезнь почек с ожиданием и болезнь Кароли, связанная с мутацией PKD1.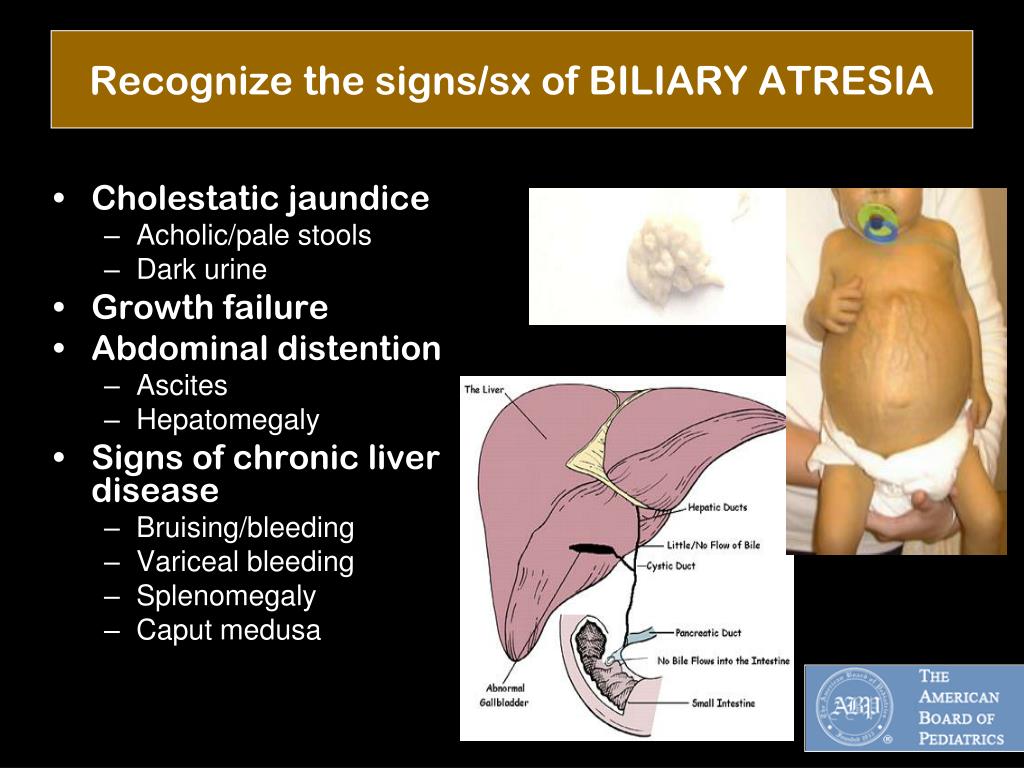 Быстрое общение. Почки Int 52 (1): 33–38
Быстрое общение. Почки Int 52 (1): 33–38
CAS PubMed Статья Google ученый
Parada LA, et al. (1999) Клональные хромосомные аномалии при врожденной дилатации желчных протоков (болезнь Кароли). Кишечник 45 (5): 780–782
CAS PubMed PubMed Central Статья Google ученый
Zhang DY, et al. (2012) Болезнь Кароли: отчет о 14 пациентах и обзор литературы. J Dig Dis 13 (9): 491–495
PubMed Статья Google ученый
Venkatanarasimha N, et al. (2011) Особенности визуализации пороков развития протоковой пластинки у взрослых. Clin Radiol 66 (11): 1086–1093
Clin Radiol 66 (11): 1086–1093
CAS PubMed Статья Google ученый
Marchal GJ, et al.(1986) Болезнь Кароли: частые УЗИ и патологические находки. Радиология 158 (2): 507–511
CAS PubMed Статья Google ученый
Miller WJ, et al. (1995) Результаты визуализации при болезни Кароли. AJR Am J Roentgenol 165 (2): 333–337
CAS PubMed Статья Google ученый
Dayton MT, Longmire WP Jr, Tompkins RK (1983) Болезнь Кароли: предраковое состояние? Am J Surg 145 (1): 41–48
CAS PubMed Статья Google ученый
Stringer MD, Lim P, Cave M, Martinez D, Lilford RJ (1996) Желчные камни плода. J Pediatr Surg 31 (11): 1589–1591
CAS PubMed Статья Google ученый
Mehta S, et al. (2012) Клинические характеристики и факторы риска симптоматической болезни желчного пузыря у детей. Педиатрия 129 (1): e82 – e88
PubMed Статья Google ученый
Coley BD (2016) Детская диагностическая визуализация Caffey , 12-е изд.Филадельфия: Эльзевьер Сондерс
Google ученый
Brill PW, Winchester P, Rosen MS (1982) Неонатальный холелитиаз. Педиатр Радиол 12 (6): 285–288
Педиатр Радиол 12 (6): 285–288
CAS PubMed Статья Google ученый
Matos C, Avni EF, et al. (1987) Полное парентеральное питание (ПП) и заболевания желчного пузыря у новорожденных. Сонографическая оценка. J Ultrasound Med 6 (5): 243–248
CAS PubMed Статья Google ученый
Svensson J, Makin E (2012) Желчнокаменная болезнь у детей. Semin Pediatr Surg 21 (3): 255–265
PubMed Статья Google ученый
Vrochides DV (2005) Есть ли роль рутинной предоперационной эндоскопической ретроградной холангиопанкреатографии при подозрении на холедохолитиаз у детей? Arch Surg 140 (4): 359–361
PubMed Статья Google ученый
Ким Т.К. и др. (2002) Диагностика внутрипеченочных камней: превосходство МР-холангиопанкреатографии над эндоскопической ретроградной холангиопанкреатографией. Am J Roentgenol 179 (2): 429–434
Статья Google ученый
Gunnarsdottir A, et al. (2008) Лапароскопическая холецистостомия как лечение синдрома уплотненной желчи. J Pediatr Surg 43 (4): e33 – e35
PubMed Статья Google ученый
Давенпорт М. и др. (2003) Спектр хирургической желтухи в младенчестве. J Pediatr Surg 38 (10): 1471–1479
PubMed Статья Google ученый
Berrani H, et al. (2015) Ассоциация N-ацетилцистеина и глюкагона во время чрескожной холангиографии при лечении синдрома уплотненной желчи. Arch Pediatr 22 (3): 300–302
CAS PubMed Статья Google ученый
Miloh T, et al. (2009) Синдром вдыхания желчи у новорожденного, получавшего цефотаксим: Сонографическая помощь для диагностики, лечения и последующего наблюдения. J Ultrasound Med 28 (4): 541–544
PubMed Статья Google ученый
King LJ, et al. (2000) Гепатобилиарные и панкреатические проявления муковисцидоза: МРТ-изображения. Рентгенография 20 (3): 767–777
CAS PubMed Статья Google ученый
Рузаль-Шапиро С (1998) Муковисцидоз: обзор. Radiol Clin North Am 36 (1): 143–161
CAS PubMed Статья Google ученый
Аката Д., Ахан О. (2007) Печеночные проявления муковисцидоза. Eur J Radiol 61 (1): 11–17
PubMed Статья Google ученый
Mieli-Vergani G, Vergani D (2016) Склерозирующий холангит у детей и подростков.Clin Liver Dis 20 (1): 99–111
PubMed Статья Google ученый
Deneau M, et al. (2013) Первичный склерозирующий холангит, аутоиммунный гепатит и их частичное совпадение у детей Юты: эпидемиология и естествознание. Гепатология 58 (4): 1392–1400
Гепатология 58 (4): 1392–1400
PubMed Статья Google ученый
Gregorio GV, et al. (2001) Синдром перекрытия аутоиммунного гепатита и склерозирующего холангита в детстве: 16-летнее проспективное исследование.Гепатология 33 (3): 544–553
CAS PubMed Статья Google ученый
Debray D, et al. (1994) Склерозирующий холангит у детей. J Pediatr 124 (1): 49–56
CAS PubMed Статья Google ученый
Wilschanski M, et al. (1995) Первичный склерозирующий холангит у 32 детей: клинические, лабораторные и рентгенологические особенности с анализом выживаемости. Гепатология 22 (5): 1415–1422
Гепатология 22 (5): 1415–1422
CAS PubMed Google ученый
Feldstein AE, et al. (2003) Первичный склерозирующий холангит у детей: долгосрочное катамнестическое исследование. Гепатология 38 (1): 210–217
PubMed Статья Google ученый
Miloh T, et al. (2009) Ретроспективный одноцентровый обзор первичного склерозирующего холангита у детей.Clin Gastroenterol Hepatol 7 (2): 239–245
PubMed Статья Google ученый
Chavhan GB, et al. (2008) Первичный склерозирующий холангит у детей: Полезность магнитно-резонансной холангиопанкреатографии. Pediatr Radiol 38 (8): 868–873
Pediatr Radiol 38 (8): 868–873
PubMed Статья Google ученый
Rossi G, et al. (2013) Диагностика склерозирующего холангита у детей: слепое, сравнительное исследование магнитного резонанса и эндоскопической холангиографии.Clin Res Hepatol Gastroenterol 37 (6): 596–601
PubMed Статья Google ученый
Ибрагим Ш., Линдор К. Д. (2011) Текущее лечение первичного склерозирующего холангита у педиатрических пациентов. Педиатрические препараты 13 (2): 87–95
PubMed Статья Google ученый
Mitchell SA, et al. (2001) Предварительное испытание высоких доз урсодезоксихолевой кислоты при первичном склерозирующем холангите. Гастроэнтерология 121 (4): 900–907
Гастроэнтерология 121 (4): 900–907
CAS PubMed Статья Google ученый
Росс А.М., Анупинди С.А., Балис У. Дж. (2003) История болезни Массачусетской больницы общего профиля. Еженедельные клинико-патологические упражнения. Дело 11-2003. Мальчик 14 лет с язвенным колитом, первичным склерозирующим холангитом и частичной дуоденальной непроходимостью. N Engl J Med 348 (15): 1464–1476
PubMed Статья Google ученый
Pieringer H, et al. (2014) Заболевание, связанное с IgG4: многоликая сиротская болезнь. Орфанет Дж. Редкое издание 9: 110
PubMed PubMed Central Статья Google ученый
Zen Y, et al. (2007) Патологическая классификация воспалительной псевдоопухоли печени по отношению к заболеванию, связанному с IgG4. Modern Pathol 20 (8): 884–894
Статья Google ученый
Доннелли Л.Ф. и др. (1998) Диагноз пожалуйста. Случай 2: Эмбриональная рабдомиосаркома желчного дерева. Радиология 208 (3): 621–623
CAS PubMed Статья Google ученый
Кэти М.Г., Олдхэм К.Т., Проховник Е.В. (1990) Эмбриональная рабдомиосаркома ампулы Ватера с долгосрочным выживанием после панкреатодуоденэктомии. J Pediatr Surg 25 (12): 1256–1258
CAS PubMed Статья Google ученый
Raney RBJr, et al. (1985) Рабдомиосаркома желчного дерева в детском возрасте. Отчет межгруппового исследования рабдомиосаркомы. Рак 56 (3): 575–581
PubMed Статья Google ученый
Brugières L, Branchereau S, Laithier V (2012) Детские злокачественные опухоли печени. B Рак 99 (2): 219–228
Google ученый
Pietsch JB, et al.(2001) Механическая желтуха, вторичная по отношению к лимфоме в детстве. J Pediatr Surg 36 (12): 1792–1795
CAS PubMed Статья Google ученый
Arenas GB (2006) Первичная лимфома поджелудочной железы у детей. Радиология 49 (2): 125–127
Радиология 49 (2): 125–127
Статья Google ученый
Arellano CMR, Kritsaneepaiboon S, Lee EY (2011) Результаты компьютерной томографии злокачественных новообразований, возникающих в эпигастральной области у детей.Clin Imaging 35 (1): 10–20
PubMed Статья Google ученый
Внутрипеченочная дисплазия желчевыводящих путей
Внутрипеченочная дисплазия желчевыводящих путей
Первичный склерозирующий холангит
Первичный склерозирующий холангит (ПСХ) — редкое воспалительное заболевание неизвестного происхождения, которое постепенно повреждает и блокирует желчные протоки внутри и снаружи печени. Воспаление желчных протоков со временем приводит к образованию рубцов и сужению протоков. По мере увеличения рубцевания протоки закупориваются. В результате желчь накапливается в печени и повреждает клетки печени. В конечном итоге рубцовая ткань может распространяться по печени, вызывая цирроз и печеночную недостаточность.
По мере увеличения рубцевания протоки закупориваются. В результате желчь накапливается в печени и повреждает клетки печени. В конечном итоге рубцовая ткань может распространяться по печени, вызывая цирроз и печеночную недостаточность.
Распространенность ПСХ в США оценивается в ≈6,3 на 100000. Большинство людей с ПСХ — взрослые, но болезнь также встречается у детей. Средний возраст постановки диагноза — 40 лет. ПСХ чаще встречается у мужчин, чем у женщин. Наличие членов семьи с PSC может увеличить риск развития PSC.
Основными симптомами ПСХ являются зуд, усталость и желтуха. * ПСХ прогрессирует медленно, до появления симптомов могут пройти годы. ПСХ может привести к различным осложнениям, в том числе:
- Недостаток
- витаминов A, D, E и K
- инфекции желчных протоков
- цирроз
- печеночная недостаточность
- Рак желчного протока
Первым шагом в диагностике ПСХ обычно являются анализы крови для проверки уровней ферментов печени. Эндоскопическая ретроградная холангиопанкреатография (ERCP) часто является конфираторным тестом. ERCP вводит рентгеноконтрастный краситель в желчные протоки. Рентгеновские лучи делаются при введении красителя. ERCP также может использоваться для взятия образца ткани или лечения закупорки протоков. Магнитно-резонансная холангиопанкреатография (MRCP) также может использоваться для получения изображений желчных протоков. Ультразвук также можно использовать для визуализации печени с целью получения биопсии печени.
Эндоскопическая ретроградная холангиопанкреатография (ERCP) часто является конфираторным тестом. ERCP вводит рентгеноконтрастный краситель в желчные протоки. Рентгеновские лучи делаются при введении красителя. ERCP также может использоваться для взятия образца ткани или лечения закупорки протоков. Магнитно-резонансная холангиопанкреатография (MRCP) также может использоваться для получения изображений желчных протоков. Ультразвук также можно использовать для визуализации печени с целью получения биопсии печени.
Лечение является поддерживающим с целью лечения симптомов и осложнений.Пересадка печени может быть вариантом в случае печеночной недостаточности.
RnCeus Домашняя страница | Курс каталог | Скидка цены | Авторизоваться | Уход вакансии | Помощь
© RnCeus.com 2012
Атрезия желчных путей у детей
Что такое атрезия желчных путей у детей?
Атрезия желчных путей — редкое заболевание печени, которое встречается у младенцев. Часто обнаруживается вскоре после рождения.Заболевание поражает трубы в печени, называемые желчными протоками. Если не лечить хирургическим путем, это может привести к летальному исходу.
Часто обнаруживается вскоре после рождения.Заболевание поражает трубы в печени, называемые желчными протоками. Если не лечить хирургическим путем, это может привести к летальному исходу.
Желчь — это жидкость, вырабатываемая печенью. Обычно желчные протоки попадают в тонкий кишечник. Желчь помогает пищеварению, а также несет продукты жизнедеятельности. Когда у ребенка атрезия желчных путей, желчные протоки в печени заблокированы. Желчь откладывается в печени. Это повреждает печень. Также страдают многие жизненно важные функции организма.
Существует два типа атрезии желчных путей:
- Перинатальный желчный атрезия .Это самый распространенный вид. Он появляется после рождения, чаще всего в возрасте от 2 до 4 недель.
- Атрезия желчных путей плода . Это встречается реже. Он появляется, когда ребенок еще развивается в утробе матери.
Атрезию желчных путей необходимо лечить хирургическим путем. Это наиболее частая причина трансплантации печени у детей в США. Она чаще встречается у девочек, чем у мальчиков.
Это наиболее частая причина трансплантации печени у детей в США. Она чаще встречается у девочек, чем у мальчиков.
Что вызывает атрезию желчных путей у ребенка?
Эксперты не знают, что вызывает атрезию желчных путей.Он не передается от родителей к ребенку, поэтому это не наследственное заболевание.
Исследователи ищут возможные причины, например:
- Вирусные или бактериальные инфекции
- Проблемы иммунной системы
- Необратимое изменение в структуре гена, называемое генетической мутацией
- Воздействие токсинов
Какие дети подвержены риску атрезии желчных путей?
Недоношенные дети подвергаются большему риску атрезии желчных путей, чем доношенные.Младенцы азиатского и афроамериканского происхождения также подвержены большему риску заболевания.Каковы симптомы атрезии желчных путей у ребенка?
Младенцы с атрезией желчных путей обычно кажутся здоровыми при рождении. Чаще всего симптомы начинают проявляться между 2 неделями и 2 месяцами жизни. Симптомы могут включать:
Чаще всего симптомы начинают проявляться между 2 неделями и 2 месяцами жизни. Симптомы могут включать:
- Желтоватая кожа и глаза (желтуха)
- Темная моча
- Табуреты светлые
- Вздутие живота (живота)
- Похудание
Симптомы атрезии желчных путей могут быть похожи на другие заболевания печени или проблемы со здоровьем.Всегда обращайтесь к врачу вашего ребенка за диагнозом.
Как диагностируется атрезия желчных путей у ребенка?
Лечащий врач вашего ребенка проведет обследование и составит историю болезни. Провайдер также может провести несколько тестов. Они могут включать следующее.
Анализы крови
- Ферменты печени. Высокий уровень ферментов печени может предупредить врачей о повреждении или травме печени. Это связано с тем, что ферменты попадают из печени в кровоток при ее повреждении.
- Билирубин.
 Билирубин вырабатывается печенью и выводится с желчью. Высокий уровень билирубина часто означает, что поток желчи заблокирован. Или это может означать, что печень не перерабатывает желчь.
Билирубин вырабатывается печенью и выводится с желчью. Высокий уровень билирубина часто означает, что поток желчи заблокирован. Или это может означать, что печень не перерабатывает желчь. - Альбумин и общий белок. Уровни белков, вырабатываемых печенью ниже нормы, связаны со многими долгосрочными (хроническими) заболеваниями печени.
- Исследования свертывания крови. К ним относятся PT (протромбиновое время) и PTT (частичное тромбопластиновое время).Эти тесты проверяют, сколько времени требуется для свертывания крови. Для свертывания крови необходимы витамин К и белки, вырабатываемые печенью. Повреждение клеток печени и блокировка оттока желчи могут вызвать проблемы со свертыванием крови.
- Исследования на вирусы, включая гепатит и ВИЧ. Эти проверяют наличие вирусов в кровотоке.
- Культура крови. Проверяет наличие бактериальной инфекции в кровотоке, которая может повлиять на печень.

Визуальные тесты
- УЗИ брюшной полости. Диагностический визуальный тест, в котором используются высокочастотные звуковые волны и компьютер для создания изображений кровеносных сосудов, тканей и органов. Ультразвук используется для исследования печени, желчного пузыря и желчных протоков.
- HIDA или гепатобилиарное сканирование. В вену вашего ребенка вводится низкоактивный изотоп. Печень и кишечник сканируются аппаратом ядерной медицины. Если изотоп проходит через печень в кишечник, желчные протоки открыты и у ребенка нет атрезии желчных путей.
Другие тесты
- Биопсия печени. Образец ткани берется из печени вашего ребенка и проверяется на наличие проблем. Биопсия может определить вероятность атрезии желчных путей. Это также может исключить другие проблемы с печенью.
- Диагностическая хирургия.
 Хирург может увидеть печень и желчные протоки, сделав разрез или разрез на животе или животе вашего ребенка. Если диагностирована атрезия желчных путей, хирург может одновременно вылечить ее хирургическим путем.
Хирург может увидеть печень и желчные протоки, сделав разрез или разрез на животе или животе вашего ребенка. Если диагностирована атрезия желчных путей, хирург может одновременно вылечить ее хирургическим путем.
Как лечить атрезию желчных путей у ребенка?
Без хирургического вмешательства атрезия желчных путей может быть фатальной. Для лечения этого состояния используются два типа хирургии. Лечащий врач вашего ребенка обсудит, какая операция будет хорошим выбором для вашего ребенка.
Процедура Касаи
Эта операция соединяет отток желчи из печени непосредственно с кишечником. Он обходит закупоренные желчные протоки. Эта операция может позволить ребенку вырасти и в течение нескольких лет оставаться в довольно хорошем состоянии.В какой-то момент желчь вернется в печень. Это вызывает повреждение печени. Со временем может потребоваться пересадка печени.
Пересадка печени
Трансплантат печени удаляет поврежденную печень и заменяет ее новой печенью от донора. Новая печень может быть одной из следующих:
Новая печень может быть одной из следующих:
- Целая печень, полученная от умершего донора
- Часть печени, полученная от умершего донора
- Часть печени, полученная от родственника или другого лица, тип ткани которого соответствует типу ткани ребенка
После пересадки печени новая печень начинает работать, и здоровье ребенка часто быстро улучшается.
После трансплантации ребенок должен принимать лекарства, чтобы предотвратить атаку или отторжение новой печени иммунной системой. Эти лекарства называются лекарствами против отторжения. Отторжение — это часть обычного способа иммунной системы бороться с вирусами, опухолями и другими чужеродными веществами. Антиинъекционные препараты ослабляют реакцию иммунной системы.
После пересадки печени важно поддерживать регулярные контакты с лечащим врачом вашего ребенка и членами бригады по трансплантации.
Какие осложнения при атрезии желчных путей у ребенка?
Атрезия желчных путей вызывает повреждение печени и влияет на многие процессы, которые позволяют организму нормально работать. Без операции болезнь может закончиться летальным исходом.
Без операции болезнь может закончиться летальным исходом.Как я могу помочь моему ребенку жить с атрезией желчных путей?
Перед операцией у вашего ребенка могут возникнуть проблемы с питанием. При атрезии желчных путей в кишечник поступает недостаточно желчи, чтобы помочь переваривать жиры, содержащиеся в пище. Повреждение печени может вызвать недостаток белка и витаминов.Детям с заболеваниями печени нужно больше калорий, чем нормальным детям, потому что у них более быстрый метаболизм.
Лечащий врач вашего ребенка может порекомендовать вашему ребенку обратиться к детскому диетологу. Диетолог может посоветовать вам диету вашего ребенка. План питания может включать сбалансированную диету и добавление витаминов в соответствии с указаниями врача вашего ребенка.
Некоторые дети с заболеванием печени становятся слишком больными, чтобы нормально есть. В этом случае врач вашего ребенка может также порекомендовать вам высококалорийное жидкое кормление.Это питание осуществляется через зонд, который называется назогастральный зонд. Трубка вводится ребенку в нос, по пищеводу и в желудок. Если ребенок может есть только небольшое количество пищи, через зонд можно вводить высококалорийную жидкость для добавления в рацион ребенка. Или он может заменить еду, если ваш ребенок слишком болен, чтобы есть.
Трубка вводится ребенку в нос, по пищеводу и в желудок. Если ребенок может есть только небольшое количество пищи, через зонд можно вводить высококалорийную жидкость для добавления в рацион ребенка. Или он может заменить еду, если ваш ребенок слишком болен, чтобы есть.
После операции пищеварение вашего ребенка может вернуться в норму. Или вам все же может потребоваться дать ребенку дополнительные витамины или скорректировать его диету.Поговорите с лечащим врачом вашего ребенка для получения рекомендаций.
Многие факторы влияют на то, насколько хорошо дети с атрезией желчевыводящих путей со временем будут себя чувствовать. Эти факторы включают:
- Насколько сильно повреждены желчные протоки
- В каком возрасте ребенку сделали операцию Касаи или пересадку печени
- Насколько сильно повреждена печень
- Общее состояние здоровья ребенка
После трансплантации печени здоровье вашего ребенка обычно улучшается. Но ваш ребенок должен соблюдать строгий медицинский распорядок. Сюда входит:
Но ваш ребенок должен соблюдать строгий медицинский распорядок. Сюда входит:
- Лекарства, препятствующие иммунной системе организма атаковать или отторгать новую печень. Это так называемые лекарства против отторжения. Они ослабляют реакцию иммунной системы.
- Лекарства для профилактики инфекций, называемые антибиотиками
Важно работать в тесном сотрудничестве с поставщиками медицинских услуг вашего ребенка.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Немедленно позвоните лечащему врачу вашего ребенка, если вы увидите, что у вашего ребенка есть одно из следующего:
- Желтоватая кожа и глаза (желтуха)
- Очень темная, почти коричневого цвета моча
- Стулья бледные, почти белые
- Отсутствие прибавки в весе
Также позвоните лечащему врачу вашего ребенка, чтобы узнать, какие симптомы вам следует искать, если ваш ребенок:
- Диагноз: атрезия желчных путей
- Перенес операцию по исправлению расстройства
Основные сведения об атрезии желчных путей у детей
- Атрезия желчных путей — это редкое заболевание печени, которое встречается у младенцев.

- Эксперты не знают, что вызывает болезнь.
- Если не лечить хирургическим путем, атрезия желчных путей может быть фатальной.
- В какой-то момент вашему ребенку может потребоваться пересадка печени.
- После трансплантации печени ваш ребенок должен принимать лекарства, чтобы не дать организму атаковать или отторгнуть новую печень.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, каковы побочные эффекты.

- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Атрезия желчных путей — NORD (Национальная организация по редким заболеваниям)
УЧЕБНИКИ
Fauci AS, et al., Eds. Принципы внутренней медицины Харрисона, 14-е изд. Нью-Йорк, штат Нью-Йорк: McGraw-Hill, Inc; 1998: 1733.
Ямада Т. и др., Ред. Учебник гастроэнтерологии. 2-е изд. Филадельфия, Пенсильвания: компания JB Lippincott; 1995: 2184-5.
Sleisenger MH, et. al. Заболевания желудочно-кишечного тракта. 4-е изд. Филадельфия, Пенсильвания: W. B. Saunders Co; 1989: 1639-40.
Заболевания желудочно-кишечного тракта. 4-е изд. Филадельфия, Пенсильвания: W. B. Saunders Co; 1989: 1639-40.
СТАТЬИ ИЗ ЖУРНАЛА
Yang L, et al.Диагностическая точность матричной металлопротеиназы-7 сыворотки при атрезии желчных путей. Гепатология 2018; 68: 2069-77.
Lertudomphowanit C, et al. Широкомасштабная протеомика идентифицирует MMP-7 как дозор эпителиального повреждения и атрезии желчных путей. Sci Transl Med. 2017 22 ноября; 9 (417).
Сокол Р.Дж., Мак К. Этиопатогенез атрезии желчных путей. Semin Liver Dis. 2001; 21: 517-24.
Stoll C, et al. Атрезия внепеченочных желчных путей с аномалиями латеральности. Genet Couns. 2001; 12: 157-61.
SaggiomoG, et al. Синдром атрезии желчевыводящих путей и пороки развития селезенки. Минерва Педиатр. 2001; 53: 355-7.
Охи Р. Хирургия атрезии желчных путей. Печень. 2001; 21: 175-82.
Bates MD, et al. Атрезия желчевыводящих путей: патогенез и лечение. Semin Liver Dis. 1998; 18: 281-93.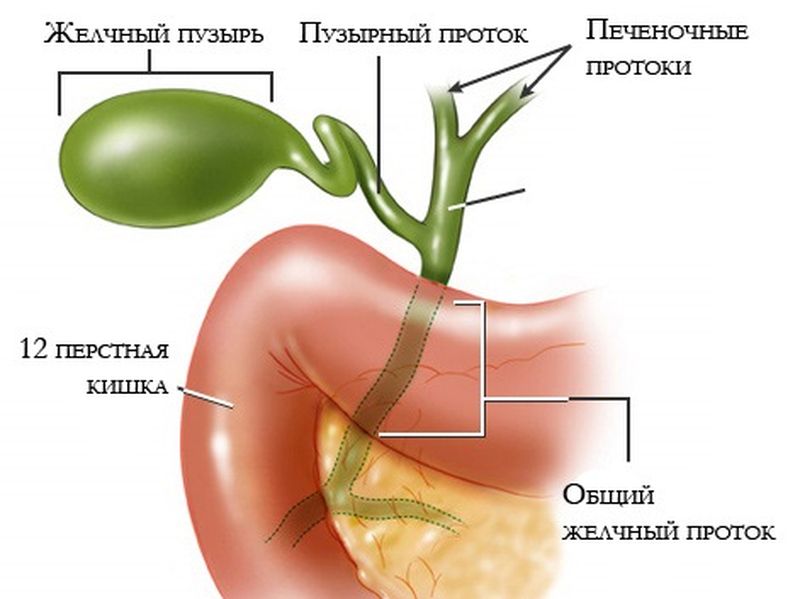
Lefkowitch JH. Атрезия желчных путей. Mayo Clin Proc. 1998; 73: 90-5.
Ando K, et al. Возникновение атрезии и дилатации желчных протоков у братьев и сестер. J Pediatr Surg. 1996; 31: 1302-4.
Betz BW, et al.МРТ желчных кист у детей с атрезией желчевыводящих путей: клинические ассоциации и патологическая корреляция. Am J Roentgenol. 1994; 162: 167-71.
Westra SJ, et al. Визуализация при трансплантации печени у детей. Рентгенография. 1993; 13: 1081-9.
Давенпорт М. и др. Синдром билиарной атрезии селезеночной мальформации: этиологическая и прогностическая подгруппа. Хирургия. 1993; 113: 662-8.
Carmi R, et al. Атрезия внепеченочных желчных путей и связанные с ней аномалии: этиологическая гетерогенность, предполагаемая характерными ассоциациями.An J Med Genet. 1993; 45: 683-93.
Linn JN, et al. Эффективность операции касая при атрезии желчных путей: единый институциональный опыт. J Pediatr Surg. 1992; 27: 704-6.
Гунасекаран Т.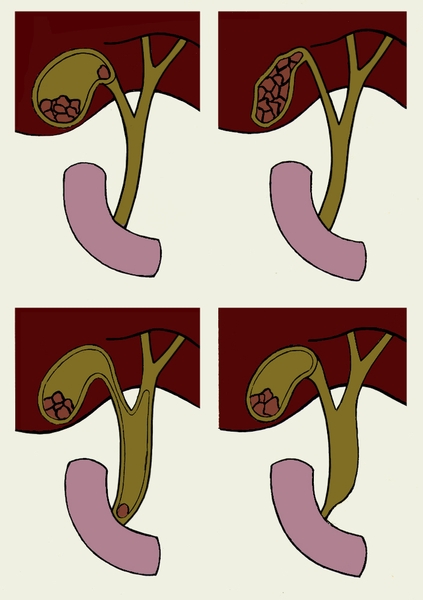 С. и др. Рецидив атрезии внепеченочных желчных путей у двух половинных братьев и сестер. Am J Med Genet. 1992; 43: 592-4.
С. и др. Рецидив атрезии внепеченочных желчных путей у двух половинных братьев и сестер. Am J Med Genet. 1992; 43: 592-4.
Smith BM, et al. Семейная атрезия желчных путей у трех братьев и сестер, включая близнецов. J Pediatr Surg. 1991; 26: 1331-3.
Hart MH, et al. Неонатальный гепатит и атрезия внепеченочных желчных протоков, ассоциированные с цитомегаловирусной инфекцией у близнецов.Am J Dis Child. 1991; 145: 302-5.
Knisely AS. Атрезия желчевыводящих путей и ее осложнения. Ann Clin Lab Sci. 1990; 29: 540-2.
Howard ER, et al. Атрезия желчных путей. Br J Hosp Med. 1989; 41: 123-4, 128-30.
Лашо А. и др. Семейная атрезия внепеченочных желчных путей. J Pediatr Gastroenterol Nutr. 1988; 7: 280-3.
ИНТЕРНЕТ
Онлайн-Менделирующее наследование в человеке (OMIM). Университет Джона Хопкинса. Атрезия желчных путей, внепеченочная; EHBA. Запись №: 210500. Последнее обновление 09.06.2013.Доступно по адресу: http://omim.org/entry/210500 По состоянию на 28 мая 2019 г.
Атрезия желчных путей | Американская академия педиатрии
Цели
После прочтения этой статьи читатели должны уметь:
Распознавать признаки и симптомы атрезии желчных путей.
Знайте диагностические тесты для атрезии желчных путей.
Обсудите лечение атрезии желчных путей.
Помните о роли трансплантации при атрезии желчных путей.
Клиническая картина и дифференциальный диагноз
Холестатическая желтуха, проявляющаяся в период новорожденности, является потенциально серьезным заболеванием, которое может быть следствием поддающегося лечению или неизлечимого заболевания. Первоначально клиницист должен распознать наличие длительной или патологической желтухи. У многих здоровых младенцев в течение первой послеродовой недели возникает желтуха, которая проходит самопроизвольно, что часто называют физиологической желтухой. Сохранение желтухи или проявление желтухи после десятых послеродовых дней должно вызывать подозрение на наличие патологических причин. Конъюгированная гипербилирубинемия также вызывает беспокойство и требует скорейшего расследования.
Конъюгированная гипербилирубинемия также вызывает беспокойство и требует скорейшего расследования.
Дифференциальный диагноз холестаза новорожденных является длительным, при этом наиболее частой единственной причиной является атрезия внепеченочных желчных путей (33%). «Идиопатический неонатальный гепатит», диагноз, который обычно ставился в прошлом, теперь стал анахроничным термином, потому что количество случаев, отмеченных как «идиопатический», продолжает уменьшаться по мере того, как становятся доступными более точные генетические и молекулярные тесты. Остальные пациенты с холестатической желтухой новорожденных имеют анатомические аномалии, непроходимые внепеченочные поражения, инфекционные причины, наследственные или метаболические нарушения, которые объясняют их стойкую желтуху.Токсические или печеночные сосудистые причины описаны редко.
Желтуха и ахолический стул могут быть единственными специфическими признаками этих заболеваний. Похудание и изменение аппетита — обычное явление, но не универсальное. Часто единственная находка при физикальном обследовании — желтуха. Если присутствуют другие признаки, это может быть легкая гепатомегалия или стигматы некоторых наследственных синдромов (например, синдром Аладжиля с типичными фациями). Если атрезия желчевыводящих путей обнаруживается поздно, врач может обнаружить твердую увеличенную печень и даже спленомегалию.
Часто единственная находка при физикальном обследовании — желтуха. Если присутствуют другие признаки, это может быть легкая гепатомегалия или стигматы некоторых наследственных синдромов (например, синдром Аладжиля с типичными фациями). Если атрезия желчевыводящих путей обнаруживается поздно, врач может обнаружить твердую увеличенную печень и даже спленомегалию.
Различные анатомические или обструктивные холестатические расстройства имеют тенденцию к…
Детский первичный склерозирующий холангит: история вопроса, патофизиология, этиология
Робертс Э.А. Первичный склерозирующий холангит у детей. J Гастроэнтерол Hepatol . 14 июня 1999 г. (6): 588-93. [Медлайн].
Людвиг Дж. Первичный склерозирующий холангит малого протока. Semin Liver Dis . 1991. 11: 11-17. [Медлайн].
Rodriguez HJ Bss NM. Первичный склерозирующий холангит. Семин Гастроинтест Дис . 2003. 14: 189-98. [Медлайн].
Первичный склерозирующий холангит. Семин Гастроинтест Дис . 2003. 14: 189-98. [Медлайн].
MacFaul GR, Chapman RW. Склерозирующий холангит. Curr. Мнение гастроэнтерол . 2004. 20: 275-990. [Медлайн].
Hyams J., Markowitz J., Treem W., et al. Характеристика аномалий печени у детей с воспалительными заболеваниями кишечника. Воспаление кишечника . 1995. 1: 27-33. [Медлайн].
Арон JH, Bowlus CL.Иммунобиология первичного склерозирующего холангита. Семин Иммунопатол . 2009 26 мая. [Medline].
Aoki CA, Bowlus CL, Gershwin ME. Иммунобиология первичного склерозирующего холангита. Аутоиммунная Ред. . 2005 марта, 4 (3): 137-43. [Медлайн].
Narayanan Menon KV, Wiesner RH. Этиология и естественное течение первичного склерозирующего холангита. J Хирургия гепатобилиарной поджелудочной железы . 1999. 6 (4): 343-51. [Медлайн].
Этиология и естественное течение первичного склерозирующего холангита. J Хирургия гепатобилиарной поджелудочной железы . 1999. 6 (4): 343-51. [Медлайн].
Girard M, Franchi-Abella S, Lacaille F, Debray D. Особенности склерозирующего холангита в детстве. Клиники и исследования в области гепатологии и гастроэнтерологии . 2012. 36: 530-35. [Медлайн].
Worthington J, Cullen S, Chapman R. Иммунопатогенез первичного склерозирующего холангита. Clin Rev Allergy Immunol . 2005. 28: 93-103. [Медлайн].
Pall H, Zielenski J, Jonas MM, DaSilva DA, Potvin KM, Yuan XW и др.Первичный склерозирующий холангит в детстве связан с нарушениями функции хлоридных каналов, опосредованных муковисцидозом. J Педиатр . 2007 Сентябрь 151 (3): 255-9. [Медлайн].
Feldstein AE, Perrault J, El-Youssif M, et al. Первичный склерозирующий холангит у детей: долгосрочное катамнестическое исследование. Гепатология . 2003 июл. 38 (1): 210-7. [Медлайн].
Sisto A, Feldman P, Garel L, et al. Первичный склерозирующий холангит у детей: изучение пяти случаев и обзор литературы. Педиатрия . 1987. 80: 918–23. [Медлайн].
эль-Шабрави М., Уилкинсон М.Л., Портманн Б. и др. Первичный склерозирующий холангит в детском возрасте. Гастроэнтерология . 1987. 92: 1226-35. [Медлайн].
Дебре Д., Париенте Д., Урвоас Э. и др.Склерозирующий холангит у детей. J Педиатр . 1994. 124: 49-56. [Медлайн].
J Педиатр . 1994. 124: 49-56. [Медлайн].
Wilschanski M, Chait P, Wade JA, et al. Первичный склерозирующий холангит у 32 детей: клинические, лабораторные и рентгенологические особенности, с анализом выживаемости. Гепатология . 1995. 22: 1415-22. [Медлайн].
Батрес Л.А., Руссо П., Мэтьюз М. и др. Первичный склерозирующий холангит у детей: последующее гистологическое исследование. Педиатр Дев Патол .2005. 8: 568-76. [Медлайн].
Mendes FD, Lindor KD. Первичный склерозирующий холангит. Clin Liver Dis . 2004. 8: 195-211. [Медлайн].
Людвиг Дж., Бархам СС, ЛаРуссо Н.Ф., Эльвбек Л.Р., Визнер Р.Х., МакКолл Дж. Морфологические особенности хронического гепатита, ассоциированного с первичным склерозирующим холангитом и хроническим язвенным колитом.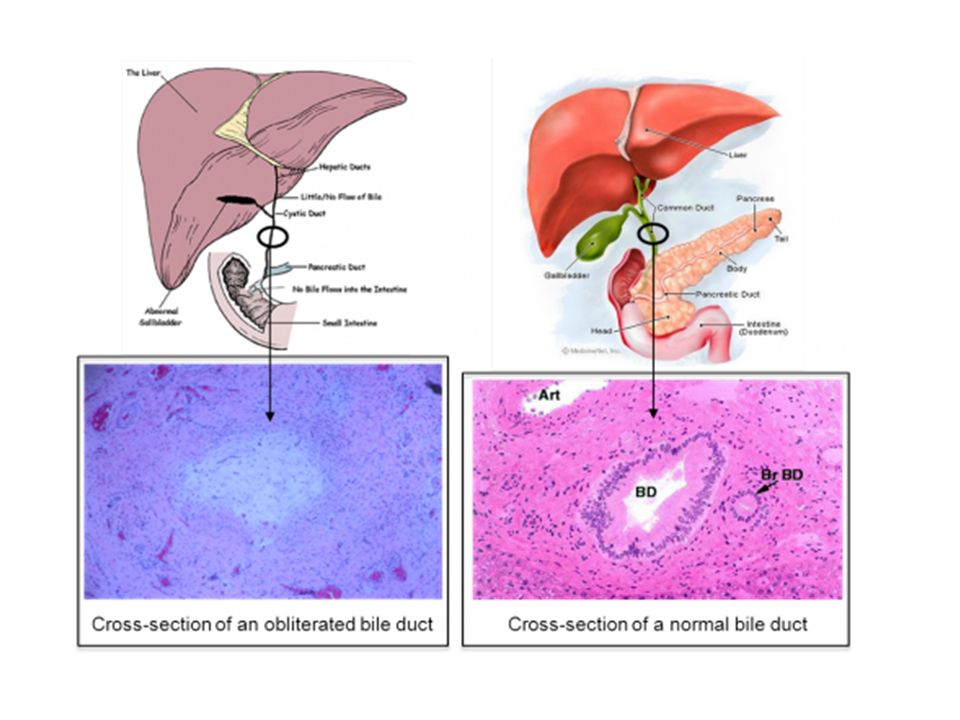 Гепатология . 1981 ноябрь-декабрь. 1 (6): 632-40. [Медлайн].
Гепатология . 1981 ноябрь-декабрь. 1 (6): 632-40. [Медлайн].
Kim WR, Therneau TM, Wiesner RH, et al.Пересмотренная модель естественного течения первичного склерозирующего холангита. Mayo Clin Proc . 2000 июл.75 (7): 688-94. [Медлайн].
Shetty K, Rybicki L, Carey WD. Классификация Чайлд-Пью как прогностический индикатор выживаемости при первичном склерозирующем холангите. Гепатология . 1997 Май. 25 (5): 1049-53. [Медлайн].
Пересмотренная модель естественной истории первичного склерозирующего холангита. Фонд Мэйо медицинского образования и исследований.Доступно на http://www.mayoclinic.org/gi-rst/mayomodel3.html. Доступ: 30 марта 2012 г.
Kim WR, Poterucha JJ, Wiesner RH, et al. Относительная роль классификации Чайлд-Пью и модели естественного течения Мэйо в оценке выживаемости пациентов с первичным склерозирующим холангитом. Гепатология . 1999 июн.29 (6): 1643-8. [Медлайн].
Гепатология . 1999 июн.29 (6): 1643-8. [Медлайн].
Bjornsson E, Angulo P. Холангиокарцинома у молодых людей с первичным склерозирующим холангитом и без него. Am J Gastroenterol . 2007. 102: 1677-1682. [Медлайн].
Дено М, Адлер Д.Г., Шварц Дж. Дж. И др. Холангиокарцинома у мальчика 17 лет с первичным склерозирующим холангитом и воспалительным заболеванием кишечника. J Педиатр Gastroenteorl Nutr . 2011. 52: 617-620. [Медлайн].
Лю Р., Кокс К., Гутери С.Л., Книга L, Витт Б., Чедвик Б. и др. Холангиокарцинома и дисплазия высокой степени у молодых пациентов с первичным склерозирующим холангитом. Dig Dis Sci . 2014, 19 апреля [Epub перед печатью]: [Medline].
Милох Т., Арнон Р., Шнейдер Б., Сууй Ф, Керкар Н. Ретроспективный одноцентровый обзор первичного склерозирующего холангита у детей.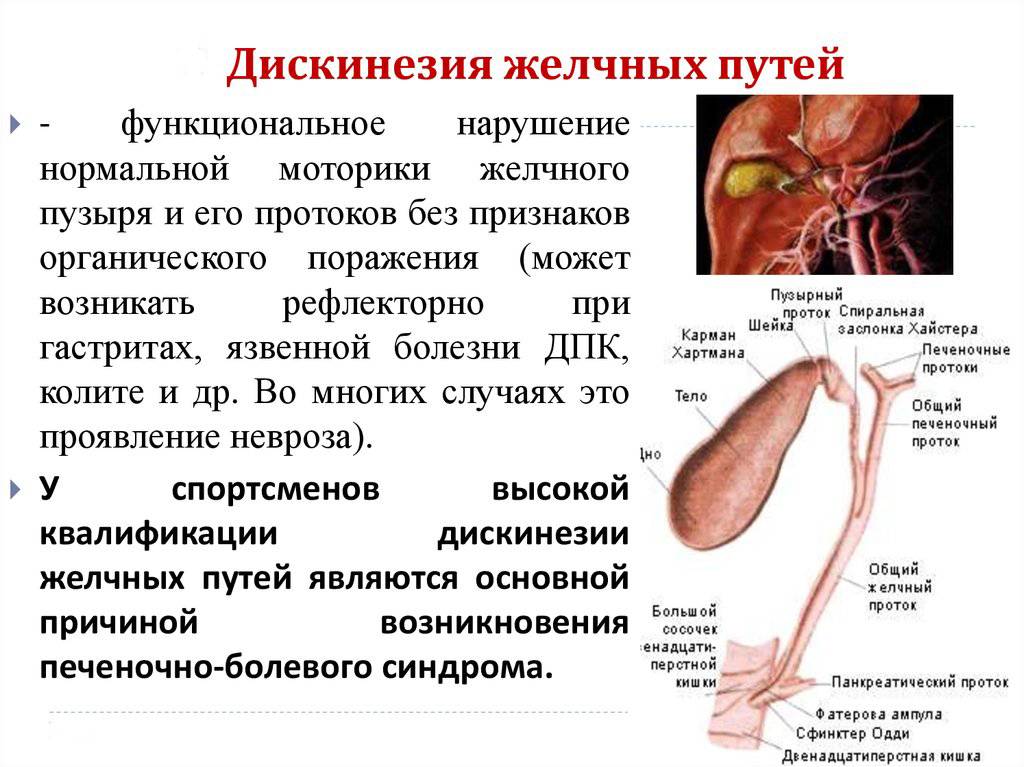 Клиническая гатроэнтерология и гепатолог . 2009. 7: 239-45. [Медлайн].
Клиническая гатроэнтерология и гепатолог . 2009. 7: 239-45. [Медлайн].
Милох Т., Ананд Р., Инь В., Вос М., Керкар Н., Алонсо Э. Детская трансплантация печени при первичном склерозирующем холангите. Транспл. Печени .2011 17 августа (8): 925-933. [Медлайн]. [Полный текст].
Венкат В.Л., Ранганатан С., Мазариегос Г.В., Сан К., Синдхи Р. Рецидив первичного склерозирующего холангита у детей-получателей трансплантата печени. Трансплантация печени . 2014 июн.20 (6): 679-86. [Медлайн].
Абу-Эльмагд К.М., Балан В. Рецидивирующий первичный склерозирующий холангит: от академической иллюзии к клинической реальности. Транспл. Печени . 2005. 11: 1326-8. [Медлайн].
Graziadei IW. Рецидив первичного склерозирующего холангита после трансплантации печени.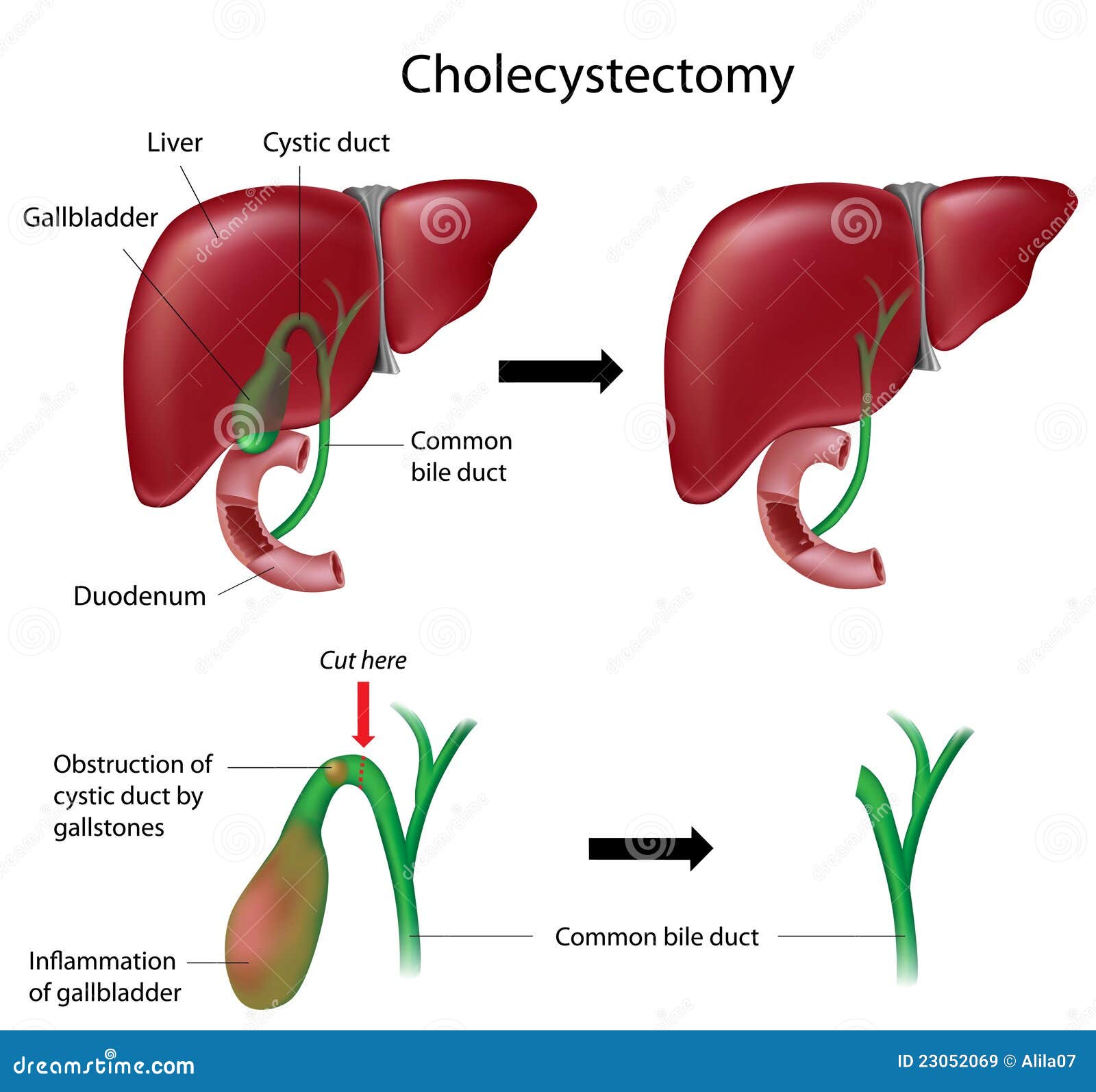 Транспл. Печени . 2002. 8: 575-81. [Медлайн].
Транспл. Печени . 2002. 8: 575-81. [Медлайн].
Шнейдер БЛ. Диагностические и терапевтические проблемы при первичном склерозирующем холангите у детей. Транспл. Печени . 2012 марта 18 (3): 277-81. [Медлайн].
Bangarulingam SY, Gossard AA, Petersen BT, Ott BJ, Lindor KD. Осложнения эндоскопической ретроградной холангиопанкреатографии при первичном склерозирующем холангите. Am J Gastroenterol . 2009 апр. 104 (4): 855-60. [Медлайн].
Angulo P, Pearce DH, Johnson CD, et al. Магнитно-резонансная холангиография у пациентов с заболеванием желчевыводящих путей: роль в первичном склерозирующем холангите. J Hepatol . 2000 Октябрь 33 (4): 520-7. [Медлайн].
Revelon G, Rashid A, Kawamoto S, Bluemke DA. Первичный склерозирующий холангит: результаты МРТ с патологической корреляцией.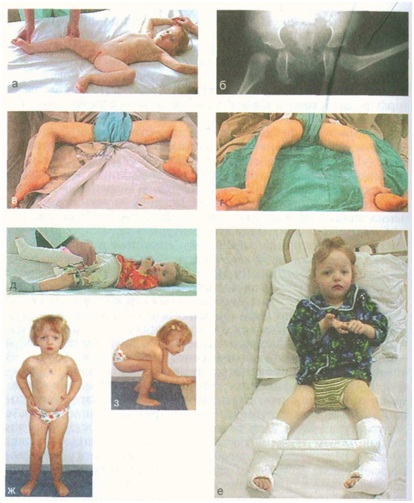 AJR Am J Roentgenol .1999 Октябрь 173 (4): 1037-42. [Медлайн].
AJR Am J Roentgenol .1999 Октябрь 173 (4): 1037-42. [Медлайн].
Фульчер А.С., Тернер М.А., Франклин К.Дж. и др. Первичный склерозирующий холангит: оценка с помощью МР-холангиографии — исследование случай – контроль. Радиология . 2000. 215: 71-80. [Медлайн].
Ferrara C, Valeri G, Salvolini L, Giovagnoni A. Магнитно-резонансная холангиопанкреатография при первичном склерозирующем холангите у детей. Педиатр радиологии . 2002. 32: 413-17. [Медлайн].
Rustemovic N, Cukovic-Cavka S, Opacic M, Petrovecki M, Hrstic I, Radic D, et al.Эндоскопическая ультразвуковая эластография как метод скрининга пациентов с подозрением на первичный склерозирующий холангит. Eur J Gastroenterol Hepatol . 2 июня 2009 г. [Medline].
Craig DA, MacCarty RL, Wiesner RH, et al. Первичный склерозирующий холангит: значение холангиографии в определении прогноза. AJR Am J Roentgenol . 1991. 157: 959-64. [Медлайн].
Первичный склерозирующий холангит: значение холангиографии в определении прогноза. AJR Am J Roentgenol . 1991. 157: 959-64. [Медлайн].
Olsson RG, Asztely MS. Прогностическое значение холангиографии при первичном склерозирующем холангите. Eur J Gastroenterol Hepatol . 1995. 7: 251-4. [Медлайн].
Ponsioen CY, Lam K, van Milligen de Wit AW, et al. Четырехлетний опыт стентирования при первичном склерозирующем холангите. Am J Gastroenterol . 1999 Сентябрь 94 (9): 2403-7. [Медлайн].
Эриксон Н.И., Балистерери В.Ф. Склерозирующий холангит. S.R. Сухи Ф.Дж., Балистрери ВФ. Болезнь печени у детей . 3. Издательство Кембриджского университета; 2007 г.459-77.
Björnsson E. Ведение первичного склерозирующего холангита. Минерва Гастроэнтерол Диетол . 2009 июн. 55 (2): 163-72. [Медлайн].
Минерва Гастроэнтерол Диетол . 2009 июн. 55 (2): 163-72. [Медлайн].
Ши Дж, Ли З, Цзэн Х, Линь И, Се ВФ. Урсодезоксихолевая кислота при первичном склерозирующем холангите: метаанализ рандомизированных контролируемых исследований. Hepatol Res . 2009 7 мая. [Medline].
Гилгер М.А., Ганн М.Е., Опекун А.Р., Глисон В.А. Младший. Эффективность урсодезоксихолевой кислоты в лечении первичного склерозирующего холангита у детей. J Педиатр Гастроэнтерол Нутр . 2000 31 августа (2): 136-41. [Медлайн].
Парди Д.С., Лофтус Э.В., Кремерс В.К. и др. Урсодезоксихолевая кислота в качестве химиопрофилактического средства у пациентов с язвенным колитом и первичным склерозирующим холангитом. Гастроэнтерология . 2003 апр. 124 (4): 889-93. [Медлайн].
Kochhar R, Goenka MK, Das K, Nagi B., Bhasin DK, Chawla YK, et al. Первичный склерозирующий холангит: опыт Индии. J Гастроэнтерол Hepatol . 1996. 11 (5): 429. [Медлайн].
Angulo P, Batts KP, Jorgensen RA, LaRusso NA, Lindor KD. Пероральный прием будесонида в лечении первичного склерозирующего холангита. Am J Gastroenterol .2000. 95 (9): 2333. [Медлайн].
Kyokane K, Ichihara T, Horisawa M, Suzuki N, Ichihara S, Suga S и др. Успешное лечение первичного склерозирующего холангита циклоспорином и кортикостероидами. Гепатогастроэнтерология . 1994. 41 (5): 449. [Медлайн].
Гепатогастроэнтерология . 1994. 41 (5): 449. [Медлайн].
Ван Тиль Д.Х., Кэрролл П., Абу-Эльмагд К., Родригес-Рило Х., Айриш В., МакМайкл Дж. И др. Такролимус (FK 506), средство для лечения первичного склерозирующего холангита: результаты открытого предварительного исследования. Am J Gastroenterol . 1995. 90 (3): 455. [Медлайн].
Нокс ТА, Каплан ММ. Лечение первичного склерозирующего холангита пероральным метотрексатом. Am J Gastroenterol . 1991. 86 (5): 546. [Медлайн].
Нокс ТА, Каплан ММ. Двойное слепое контролируемое испытание орально-пульсовой терапии метотрексатом при лечении первичного склерозирующего холангита. Гастроэнтерология . 1994. 106 (2): 494. [Медлайн].
Дэвис Ю.К., Кокс К.М., Абдулла Б.А., Сафта А. , Терри А.Б., Кокс К.Л.Длительное лечение первичного склерозирующего холангита у детей пероральным ванкомицином: иммуномодулирующим антибиотиком. J Педиатр Гастроэнтерол Нутр . 2008. 47 (1): 61. [Медлайн].
, Терри А.Б., Кокс К.Л.Длительное лечение первичного склерозирующего холангита у детей пероральным ванкомицином: иммуномодулирующим антибиотиком. J Педиатр Гастроэнтерол Нутр . 2008. 47 (1): 61. [Медлайн].
Tabibian JH, Weeding E, Jorgensen RA, Petz JL, Keach JC, Talwalkar JA, et al. Рандомизированное клиническое исследование: ванкомицин или метронидазол у пациентов с первичным склерозирующим холангитом — пилотное исследование. Aliment Pharmacol Ther . Март 2013. 37 (6): 604-12. [Медлайн].
Gow PJ, Chapman RW.Трансплантация печени при первичном склерозирующем холангите. Печень . 2000 апреля, 20 (2): 97-103. [Медлайн].
Graziadei IW, Wiesner RH, Marotta PJ, et al. Отдаленные результаты пациентов, перенесших трансплантацию печени по поводу первичного склерозирующего холангита.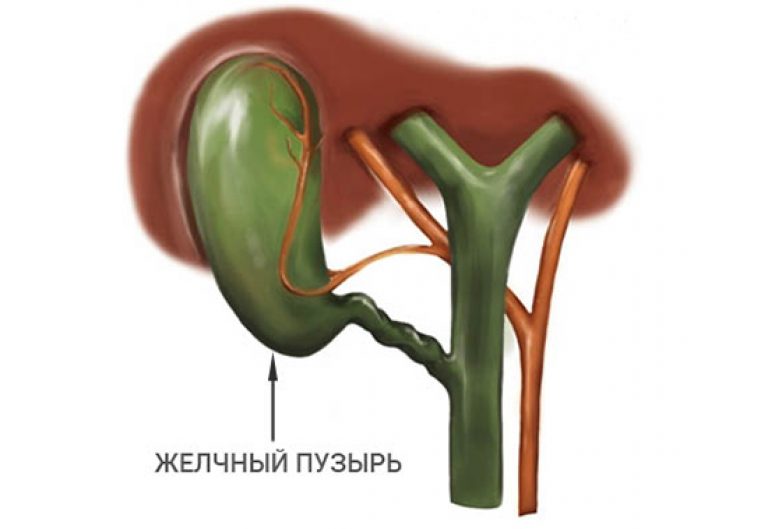 Гепатология . 1999, 30 ноября (5): 1121-7. [Медлайн].
Гепатология . 1999, 30 ноября (5): 1121-7. [Медлайн].
Лиден Х., Норрби Дж., Фриман С., Олауссон М. Трансплантация печени при первичном склерозирующем холангите — опыт одного центра. Транспл Инт . 2000. 13 Дополнение 1: S162-4. [Медлайн].
Секидо Х, Такеда К., Мориока Д. и др. Трансплантация печени при первичном склерозирующем холангите. J Хирургия гепатобилиарной поджелудочной железы . 1999. 6 (4): 373-6. [Медлайн].
Шимицу М., Ивасаки Х, Мазе С., Ячи А. Успешное лечение первичного склерозирующего холангита стероидом и пробиотиком. Case Rep Gastroenterol . 2012 май. 6 (2): 249-53. [Медлайн].[Полный текст].
Абдо А.А., Бейн В.Г., Кичиан К., Ли СС. Эволюция аутоиммунного гепатита в первичный склерозирующий холангит: синдром последовательности. Гепатология . 2002 Декабрь 36 (6): 1393-9. [Медлайн].
Гепатология . 2002 Декабрь 36 (6): 1393-9. [Медлайн].
Angulo P, Larson DR, Therneau TM, et al. Динамика гистологического прогрессирования первичного склерозирующего холангита. Am J Gastroenterol . 1999 ноябрь 94 (11): 3310-3. [Медлайн].
Бамбха К., Ким В.Р., Талвалкар Дж. И др.Заболеваемость, клинический спектр и исходы первичного склерозирующего холангита в сообществе Соединенных Штатов. Гастроэнтерология . 2003 ноябрь 125 (5): 1364-9. [Медлайн].
Бергквист А., Глауманн Х., Перссон Б., Брум У. Факторы риска и клинические проявления гепатобилиарной карциномы у пациентов с первичным склерозирующим холангитом: исследование случай-контроль. Гепатология . 1998 27 февраля (2): 311-6. [Медлайн].
Bharucha AE, Jorgensen R, Lichtman SN, et al. Пилотное исследование пентоксифиллина для лечения первичного склерозирующего холангита. Am J Gastroenterol . 2000 Сентябрь 95 (9): 2338-42. [Медлайн].
Пилотное исследование пентоксифиллина для лечения первичного склерозирующего холангита. Am J Gastroenterol . 2000 Сентябрь 95 (9): 2338-42. [Медлайн].
Боберг К.М., Лундин К.Е., Шрумпф Э. Этиология и патогенез первичного склерозирующего холангита. Scand J Gastroenterol Suppl . 1994. 204: 47-58. [Медлайн].
Чаласани Н., Балуют А., Исмаил А. и др. Холангиокарцинома у пациентов с первичным склерозирующим холангитом: многоцентровое исследование случай-контроль. Гепатология . 2000 31 января (1): 7-11. [Медлайн].
Floreani A, Rizzotto ER, Ferrara F, Carderi I, Caroli D, Blasone L. Клиническое течение и исход синдрома перекрытия аутоиммунного гепатита / первичного склерозирующего холангита. Am J Gastroenterol . 2005 июл.100 (7): 1516-22. [Медлайн].
Кита Р., Кита-Сасай Ю., Ханаока И. и др. Благоприятный эффект безафибрата при первичном склерозирующем холангите (три сообщения). Am J Gastroenterol . 2002 июл.97 (7): 1849-51. [Медлайн].
Кугельмас М., Шпигельман П., Осгуд М.Дж. и др. Различные иммуносупрессивные схемы и рецидивы первичного склерозирующего холангита после трансплантации печени. Транспл. Печени . 2003 июл.9 (7): 727-32. [Медлайн].
Ли Ю.М., Каплан М.М.Медикаментозное лечение первичного склерозирующего холангита. J Хирургия гепатобилиарной поджелудочной железы . 1999. 6 (4): 361-5. [Медлайн].
[Рекомендации] Мюррей К.Ф., Каритерс Р.Л. Младший. Практические рекомендации AASLD: Оценка пациента для трансплантации печени. Гепатология . 2005 июн. 41 (6): 1407-32. [Медлайн].
Наканума Ю., Харада К., Катаянаги К. и др. Определение и патология первичного склерозирующего холангита. J Хирургия гепатобилиарной поджелудочной железы . 1999. 6 (4): 333-42. [Медлайн].
Olsson R, Boberg KM, de Muckadell OS, et al. Высокие дозы урсодезоксихолевой кислоты при первичном склерозирующем холангите: 5-летнее многоцентровое рандомизированное контролируемое исследование. Гастроэнтерология .2005. 129: 1464-72. [Медлайн].
Гастроэнтерология .2005. 129: 1464-72. [Медлайн].
Радж В., Лихтенштейн DR. Гепатобилиарные проявления воспалительного заболевания кишечника. Гастроэнтерол Clin North Am . 1999 июн. 28 (2): 491-513. [Медлайн].
Roozendaal C, de Jong MA, van den Berg AP, et al. Клиническое значение антинейтрофильных цитоплазматических антител (ANCA) при аутоиммунных заболеваниях печени. J Hepatol . 2000 Май. 32 (5): 734-41. [Медлайн].
Сааринен С., Олеруп О., Брум У.Повышенная частота аутоиммунных заболеваний у пациентов с первичным склерозирующим холангитом. Am J Gastroenterol . 2000 ноя. 95 (11): 3195-9. [Медлайн].
Shetty K, Rybicki L, Brzezinski A, et al. Риск рака или дисплазии у пациентов с язвенным колитом и первичным склерозирующим холангитом. Am J Gastroenterol . 1999 июн. 94 (6): 1643-9. [Медлайн].
Am J Gastroenterol . 1999 июн. 94 (6): 1643-9. [Медлайн].
Talwalkar JA, Lindor KD. Первичный склерозирующий холангит. Воспаление кишечника . 2005 11 января (1): 62-72. [Медлайн].
Болезни и расстройства печени у детей
В клинике печени CHOC наши сертифицированные специалисты, прошедшие обучение в педиатрии, оказывают комплексную помощь при полном спектре заболеваний печени. Мы лечим вашего ребенка многопрофильной командой, в которую входят гастроэнтерологи, диетологи и хирурги, если это необходимо, для лечения и лечения заболеваний печени, чтобы ваш ребенок мог снова стать ребенком.
В CHOC мы работаем с пациентами и их семьями для диагностики и лечения различных заболеваний печени, в том числе:
Дефицит антитрипсина альфа-1
Дефицит антитрипсина альфа-1 является наследственным заболеванием, которое может вызывать заболевания печени и легких.В печени вырабатывается белок альфа-1-антитрипсин, который попадает в кровоток. Дефицит антитрипсина альфа-1 является одной из наиболее частых генетических причин заболеваний печени у детей.
Дефицит антитрипсина альфа-1 является одной из наиболее частых генетических причин заболеваний печени у детей.
Синдром Алажиля
Синдром Аладжиля, также известный как синдром Алажиля-Ватсона, синдром недостаточности желчных протоков и атериогепатическая дисплазия, является наследственным заболеванием, связанным с аномалиями печени, сердца, глаз и скелета. Проблемы с печенью могут включать холестаз (прекращение оттока желчи из печени), желтуху (желтый цвет кожи) и недостаточное количество желчных протоков.
Атрезия желчных путей
Атрезия желчевыводящих путей — это хроническое прогрессирующее заболевание печени, которое проявляется вскоре после рождения. При атрезии желчных путей желчные протоки в печени блокируются. Когда желчь не может покинуть печень через желчные протоки, печень повреждается и нарушаются многие жизненно важные функции организма. Узнайте больше об атрезии желчных путей.
Кисты холедоха
Киста холедоха — это врожденная аномалия протока, по которому желчь транспортируется из печени в желчный пузырь и тонкий кишечник. Печень вырабатывает желчь, которая помогает переваривать пищу. Когда у ребенка киста холедоха, опухоль этого протока, желчь может скапливаться в печени. Это может вызвать проблемы с печенью или воспаление поджелудочной железы (панкреатит), потому что он блокирует главный проток от поджелудочной железы к кишечнику.
Печень вырабатывает желчь, которая помогает переваривать пищу. Когда у ребенка киста холедоха, опухоль этого протока, желчь может скапливаться в печени. Это может вызвать проблемы с печенью или воспаление поджелудочной железы (панкреатит), потому что он блокирует главный проток от поджелудочной железы к кишечнику.
Цирроз
Цирроз — это повреждение печени, которое со временем снижает кровоток через нее. Поскольку нормальная ткань печени теряется, питательные вещества, гормоны, лекарства и яды не обрабатываются печенью должным образом.Кроме того, производство белка и других веществ, вырабатываемых печенью, снижается или полностью прекращается. Узнайте больше о циррозе печени.
Жировая болезнь печени
Жировая болезнь печени — это когда у кого-то есть жировые отложения в печени. Эти отложения могут помешать печени эффективно удалять токсины из крови. Существует два типа жировой болезни печени: неалкогольная жировая болезнь печени (НАЖБП) и неалкогольный стеатогепатит (НАСГ).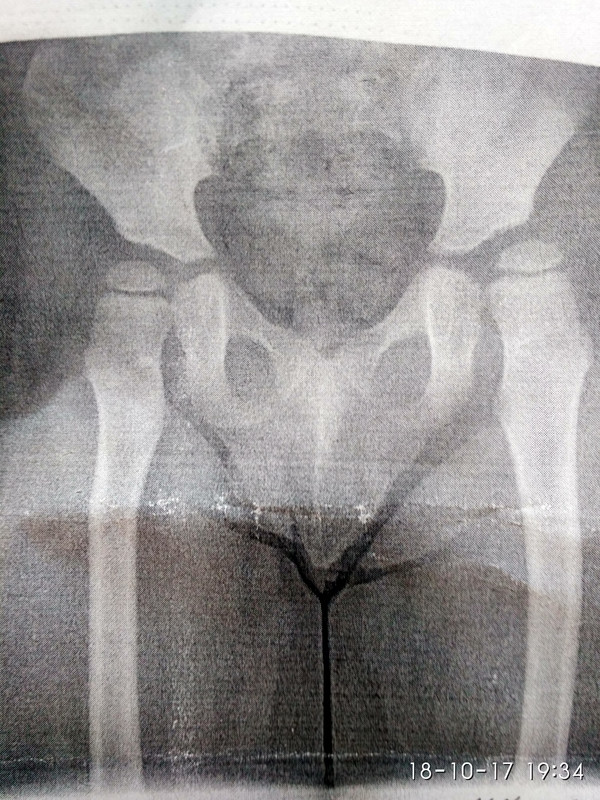 Узнайте больше о жировой болезни печени.
Узнайте больше о жировой болезни печени.
Гепатит
Гепатит — это воспаление печени, которое может привести к повреждению и разрушению клеток печени. Гепатит вызывает беспокойство, потому что он часто возникает из-за вируса и может передаваться другим людям. Не у всех инфицированных появятся симптомы. Узнайте больше о гепатите.
Метаболическая болезнь печени
Два основных метаболических нарушения влияют на печень:
- Гемохроматоз (также называемый болезнью перегрузки железом). Это заболевание характеризуется поглощением слишком большого количества железа из пищи.Вместо того, чтобы выделять излишки железа, оно накапливается во всем организме, включая печень и поджелудочную железу. Избыток железа может повредить эти органы. Гемохроматоз — это наследственное заболевание, которое может привести к заболеваниям печени, печеночной недостаточности, раку печени, сердечным заболеваниям и диабету.
- Болезнь Вильсона.
 Это заболевание характеризуется задержкой слишком большого количества меди в печени. Вместо того, чтобы выделять медь с желчью, печень удерживает медь. В конце концов, поврежденная печень выделяет медь в кровоток.Это наследственное заболевание может вызвать повреждение почек, головного мозга и глаз, а также привести к серьезному повреждению головного мозга, печеночной недостаточности и смерти.
Это заболевание характеризуется задержкой слишком большого количества меди в печени. Вместо того, чтобы выделять медь с желчью, печень удерживает медь. В конце концов, поврежденная печень выделяет медь в кровоток.Это наследственное заболевание может вызвать повреждение почек, головного мозга и глаз, а также привести к серьезному повреждению головного мозга, печеночной недостаточности и смерти.
Первичный склерозирующий холангит
Желчные протоки служат проходами для отвода желчи из печени. При первичном склерозирующем холангите (ПСХ) воспаление приводит к тому, что желчные протоки становятся слишком узкими, и в конечном итоге они полностью блокируются.
.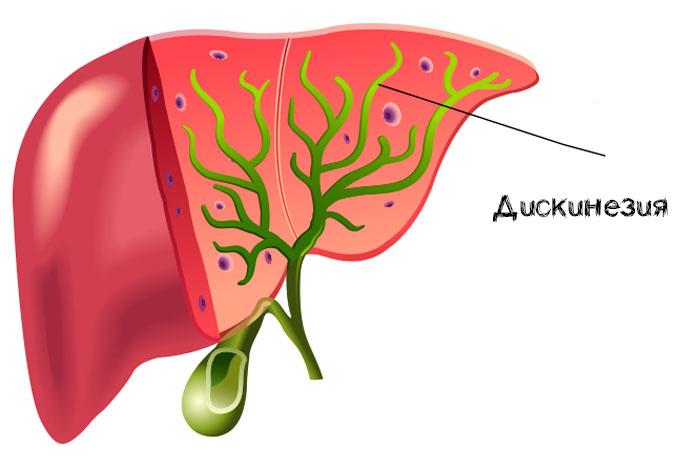


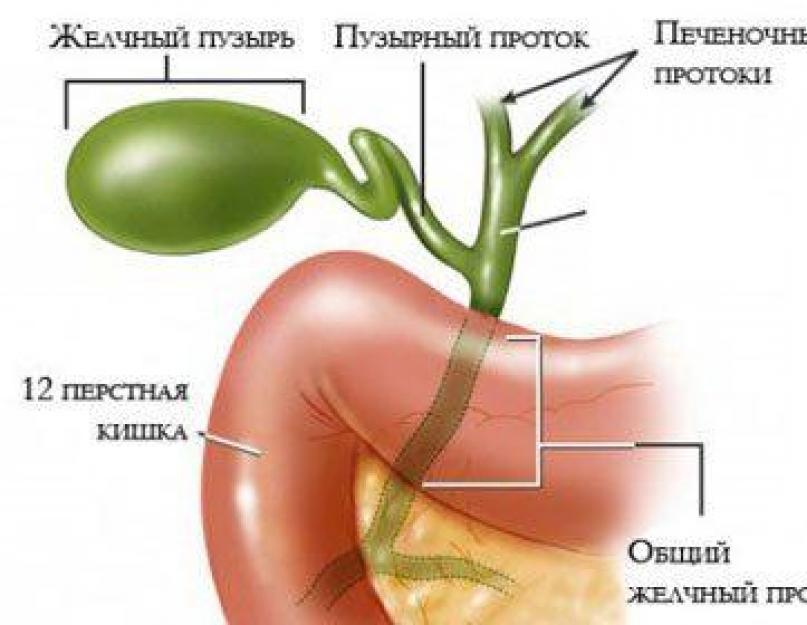

 , 47
, 47  , 47
, 47  , 47
, 47  Ударников, 19
Ударников, 19  Маршала Захарова, 20
Маршала Захарова, 20 
 Билирубин вырабатывается печенью и выводится с желчью. Высокий уровень билирубина часто означает, что поток желчи заблокирован. Или это может означать, что печень не перерабатывает желчь.
Билирубин вырабатывается печенью и выводится с желчью. Высокий уровень билирубина часто означает, что поток желчи заблокирован. Или это может означать, что печень не перерабатывает желчь.
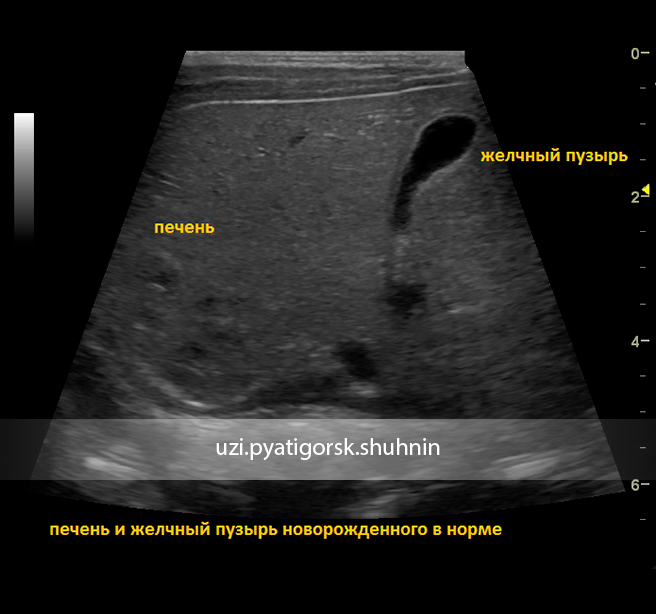 Хирург может увидеть печень и желчные протоки, сделав разрез или разрез на животе или животе вашего ребенка. Если диагностирована атрезия желчных путей, хирург может одновременно вылечить ее хирургическим путем.
Хирург может увидеть печень и желчные протоки, сделав разрез или разрез на животе или животе вашего ребенка. Если диагностирована атрезия желчных путей, хирург может одновременно вылечить ее хирургическим путем.

 Это заболевание характеризуется задержкой слишком большого количества меди в печени. Вместо того, чтобы выделять медь с желчью, печень удерживает медь. В конце концов, поврежденная печень выделяет медь в кровоток.Это наследственное заболевание может вызвать повреждение почек, головного мозга и глаз, а также привести к серьезному повреждению головного мозга, печеночной недостаточности и смерти.
Это заболевание характеризуется задержкой слишком большого количества меди в печени. Вместо того, чтобы выделять медь с желчью, печень удерживает медь. В конце концов, поврежденная печень выделяет медь в кровоток.Это наследственное заболевание может вызвать повреждение почек, головного мозга и глаз, а также привести к серьезному повреждению головного мозга, печеночной недостаточности и смерти.