Диагностика впс – Диагностика врожденных пороков сердца у детей
Основные симптомы врожденных пороков сердца
Анатомические дефекты закладки тканей сердца в период внутриутробного развития, приводящие к нарушению выполнения его физиологических функций после рождения – называют врождёнными пороками сердца (ВПС).
Содержание статьи:
Стандартные методы обследования беременной женщины включают в себя, среди прочих, и обязательное ультразвуковое исследование (УЗИ) сердца плода начиная с 14 недели развития.
Любое подозрение гинеколога, проводящего это исследование, на наличие какой-либо аномалии у плода, должно быть продублировано дополнительным исследованием специалистами репродуктивных центров.

При выявлении внутриутробного порока сердца, на основании степени его выраженности, сочетания с патологией других органов, прогнозируется жизнеспособность ребёнка после рождения. После чего, совместно с мамой, решается вопрос о возможном прерывании беременности.
Если мамой принято решение о дальнейшем вынашивании ребёнка, то роды планируются заранее. Их проводят в специализированном учреждении, в котором имеются все возможности для осуществления хирургической коррекции сердечной патологии сразу или через некоторое время после появления малыша на свет.
По различным причинам, ВПС не всегда диагностируется во время внутриутробного развития.
В этих случаях, установка диагноза после рождения зависит от уровня компенсаторных возможностей ребёнка. Часть пороков проявляет себя сразу через несколько часов после родов, часть – в течении месяца после рождения, а некоторые пороки остаются нераспознаны всю жизнь.
И всё же есть признаки, по которым можно заподозрить врождённую патологию сердца у новорожденного до выраженных проявлений сердечной недостаточности. И есть симптоматика, позволяющая предполагать ВПС у взрослых людей.
Симптомы и клиническая картина ВПС у новорожденных
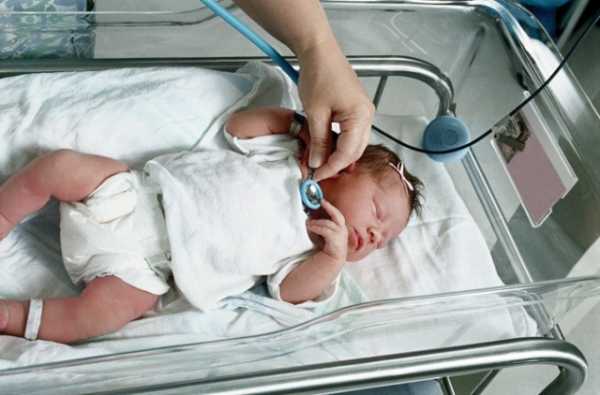
- Цианоз (при синих пороках). Кожа и слизистые оболочки принимают синюшно-фиолетовый оттенок различной силы интенсивности. Это осуществляется за счёт снижения содержания кислорода в приходящей крови и присоединяющихся проблем с оттоком венозной от тканей. Цианоз кожных покровов может быть изначальным в области губ и носогубного треугольника. В дополнении к этим областям, которые могут быть скрыты от внимательного маминого взора при кормлении, обратить на себя внимание может тёмно-фиолетовый цвет кожи ушных раковин. Необходимо учитывать, что подобная симптоматика может наблюдаться при возникновении проблем у ребёнка при наличии патологии центральной нервной системы, при заболеваниях органов дыхания.
- Признаки нарушения периферического кровоснабжения (при белых пороках).Несовершенство терморегуляции у родившегося малыша, требует поддержания особого температурного режима для палат новорожденных и послеродового отделения в роддомах. У детей с ВПС, при равных условиях со своими ровесниками, мамы чаще ощущают похолодание ручек и ножек. Кожа и видимые слизистые оболочки становятся бледными, серо-белого цвета. Причиной этому – рефлекторное сужение просветов периферических сосудов и обкрадывание большого круга кровообращения или за счёт сброса крови в правые отделы сердца или при уменьшении диаметра просвета аорты.
- Выслушивание шумов в сердце при сокращении (в систолу) и при его расслаблении (диастола). Часть шумов у новорожденного можно выслушать изначально сразу после рождения, что обусловлено наличием фистул, оставшихся после внутриутробной работы сердца. Однако, в течении 4-5 дней, после полноценного запуска в работу легочного (малого) круга кровообращения, они постепенно стихают до полного отсутствия. Если это не происходит, то можно с полной уверенностью утверждать о наличии ВПС по причине продолжающегося изменения нормального движения крови по полостям сердца и магистральным сосудам.
- Изменение ритма и частоты сердечного сокращения новорожденных (более 150 в минуту или менее 110). Это хорошо определяется при аускультации сердца наряду с шумами.
- Учащённое дыхание в покое при сохраняющееся синюшности (бледности) кожи и нормальных показателях температуры тела.
- Снижение сократительной возможности миокарда.
С истончением компенсаторных механизмов (интервал у каждого порока свой), постепенно появляются признаки сократительной сердечной недостаточности. Они определяются в быстрой утомляемости ребёнка: сосательные движения у него слабые, непродолжительные; во время кормления он непрерывно срыгивает, синеет; во время плача так же быстро происходит цианоз кожи. Подкожная клетчатка нижних и верхних конечностей становится отёчной.
Это особенно бросается в глаза, когда свободно повязанная бирочка с числом рождения и фамилией мамы малыша, вдруг перестаёт свободно двигаться и даже оставляет борозды после себя. Кроме этого, начинает нарастать в объёмах живот ребёнка за счёт выпота жидкости и увеличения в размерах печени.
Признаки заболевания, которые проявляются не сразу после рождения, а в течение жизни
Наряду с описанными ранее признаками, определяющимися при аускультации сердца, которые могут быть выражены в различной мере, часть симптомов, появляются в процессе развития и взросления ребёнка.

- Отставание в умственном и (или) физическом развитии от своих сверстников. Особенно резко это проявляется в подростково-юношеском периоде, начиная с 10-11 лет.
- Сохраняющаяся бледность или синюшность кожных покровов. Вариации различные: от слегка заметной в области носогубного треугольника и (или) мочек ушных раковин, до выраженного цианоза всей поверхности тела. .
- Утолщение контура концевых фаланг пальцев по типу «барабанных палочек» и выпуклая форма ногтей по типу формы часового стекла.
- Одышка и быстрое утомление при физической нагрузке.
- Отсутствие желания присоединиться к активным играм своих ровесников.
- Эпизоды с повторяющимися внезапными обмороками, связанными с эмоциональной или физической нагрузкой.
- Изменение формы грудной клетки с западением (вогнутые поверхности) нижних отделов с одновременным выпячиванием увеличенного в размерах живота. Иногда в проекции сердца у детей можно видеть «сердечный горб», обусловленный наличием увеличенного в размерах сердца в период роста и формирования грудной клетки.
- Частые простудные заболевания.
- Отсутствие аппетита.
- Жалобы на боли в сердце.
- Ощущения сердцебиения и перебоев в сердце.
Диагностика врожденных пороков сердца
- Выполнение фетальной эхокардиографии (УЗИ сердца) позволяет диагностировать очевидные пороки сердца уже внутриутробно. Проводят, начиная с 14 недели.
- Дублирование УЗИ сердца после рождения.
- Фонокардиография. Инструментальная фиксация с последующей оценкой сердечных шумов.
- Электрокардиография современным прибором ЭКГ. Позволяет судить о функциональной зрелости миокарда и проводящих нервных пучков, обеспечивающих нормальное сокращение сердца.
- Рентген органов грудой клетки. Оценивается контуры и размеры сердца, его расположение. Кроме этого, оценивается наличие жидкости в плевральных полостях при сердечной недостаточности.
- Катетеризация бедренной артерии с оценкой давления внутри камер сердца, проведением контрастных методов исследования. Необходимо для уточнения срочности хирургической коррекции. При некоторых показателях (измененное давление в легочной артерии), операция должна быть проведена незамедлительно.
- Пульсоксиметрия. Оценка содержания кислорода и степень его недостаточности в периферических тканях (специальные датчики на пальцы).
- Уточняющая компьютерная и магнитно-ядерная резонансная томография для диагностирования редко встречающихся врождённых пороков сердца.
- Общий и биохимический анализ крови. Позволяет судить о степени кислородного насыщения крови.
Читайте также: Хирургическое лечение врожденных пороков сердца – виды операций при ВПС
ДИАГНОСТИКА ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦА
Сердце человека — это конусообразный полый мышечный орган, в который поступает кровь из впадающих в него венозных стволов, и перекачивающий её в артерии, которые примыкают к сердцу.
ВРОЖДЁННЫЙ ПОРОК СЕРДЦА (ВПС) — дефект в структуре сердца и (или) крупных сосудов, присутствующий с рождения.
Врожденный порок сердца – порок, развившийся вследствие органических изменений в анатомии сердца в результате либо генетической ошибки при развитии плода, либо болезни матери в период беременности или же в результате недоразвития, либо в процессе самих родов.
На сегодняшний день выделяют более трёх десятков различных аномалий такого рода, все они, так или иначе, приводят к изменению кровотока, в подавляющем большинстве становясь причиной перегрузки и недостаточности сердечной мышцы.
Пороки сердца являются наиболее частыми врожденными дефектами и являются основной причиной детской смертности от пороков развития.
Врожденный порок сердца формируется у плода на 2-8-ой неделе развития.
Врожденный порок сердца может проявляться сразу после рождения ребенка или протекать скрыто.
Врожденные пороки сердца встречаются с частотой 6-8 случаев на каждую тысячу родов. Они занимают первое место по смертности новорожденных и детей первого года жизни.
ДИАГНОСТИКА ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦА
Благодаря последним достижениям медицинской науки и техники диагностировать врождённые пороки сердца можно уже во внутриутробном периоде.
Для уточнения природы заболевания и постановки развёрнутого диагноза назначается:
Эхокардиография (изучение строения и функции сердца),
Допплерография (оценка кровотока),
Рентгенография органов грудной клетки (определение топографии, конфигурации и размеров сердца),
Пульсоксиметрия (насыщенность крови кислородом),
Электрокардиография (работа сердца),
Комбинированная методика рентгенологического исследования и магнитно-резонансной томографии (получение трёхмерных изображений сердца),
Катетеризация сердца (измерение давления в камерах сердца и выявление смешения крови из различных его отделов),
Ангиография,
Коронарография.
ЛЕЧЕНИЕ ВРОЖДЕННЫХ ПОРОКОВ СЕРДЦА
Лечение врождённых пороков сердца, как правило, хирургическое.
Операции проводятся либо по экстренным (срочным) показаниям, либо в плановом порядке и направлены на устранение либо уменьшение выраженности имеющихся неприятных симптомов и предупреждение усугубления состояния пациента.
При врождённых пороках сердца хирургическое вмешательство не всегда позволяет полностью избавить больного от дефекта сердца и клапанного аппарата, нередко такая патология требует постоянного ухода и дополнительной консервативной терапии, а зачастую выполнения не одной, а нескольких операций.
Одним из наиболее эффективных подходов к лечению врождённой патологии клапанного аппарата является хирургическое вмешательство с использованием современных имплантатов.
Новейшие хирургические методики протезирования сердечных клапанов и применение самых современных имплантационных материалов позволяет пациентам вести максимально (насколько это возможно) активный образ жизни. Отсутствие же подобного лечения в значительной мере ограничивает жизнь многих больных.
Одним из последних достижений являются так называемые гибридные миниинвазивные методы коррекции врождённых пороков сердца. Это наиболее щадящий способ лечения, избавляющий от необходимости применения во время хирургического вмешательства аппарата искусственного кровообращения и обеспечивающий сокращение продолжительности реабилитационного периода. Данные технологии могут применяться даже у малышей и позволяют одномоментно проводить несколько этапов лечения.
В настоящее время медицина даёт возможность обеспечить детям и взрослым с различными врождёнными сердечными пороками лечение на должном уровне, а значит, дарит им надежду на долгую, активную и полноценную жизнь.
На сегодняшний день израильским кардиохирургам нет равных в мире в отношении лечения врождённых пороков сердца. Маленькие пациенты, которым лишь несколько недель, получают высококвалифицированную помощь. Благодаря высокому профессионализму и ювелирной работе хирургов на крохотном сердце, маленькие детки получают шанс жить полноценно, успешно учиться в школе, заниматься спортом.
Высокий уровень подготовки специалистов и техническое оснащение клиник и медицинских центров в Израиле позволяет проводить точную диагностику и осуществлять подбор наилучшего метода лечения для каждого конкретного случая.
ichilov.net
Врожденные пороки сердца (ВПС) — симптомы, лечение, причины, признаки, ВПС у детей
Что такое врожденные пороки сердца (ВПС)?
Дефекты сердца могут встречаться изолированно или в сочетании друг с другом. Врожденный порок сердца может проявляться сразу после рождения ребенка или протекать скрыто. Врожденные пороки сердца встречаются с частотой 6-8 случаев на каждую тысячу родов, что составляет 30% от всех пороков развития. Они занимают первое место по смертности новорожденных и детей первого года жизни. После первого года жизни смертность резко снижается, и в период от 1 года до 15 лет погибают не более 5% детей. Понятно, что это большая и серьезная проблема.
Новости по теме
Лечение врожденных сердечных аномалий возможно только хирургическим путем. Благодаря успехам кардиохирургии стали возможны сложные реконструктивные операции при ранее неоперабельных ВПС. В этих условиях основной задачей в организации помощи детям с ВПС является своевременная диагностика и оказание квалифицированной помощи в хирургической клинике.
Сердце это как бы внутренний насос, состоящий из мышц, который постоянно перекачивает кровь по сложной сети сосудов в нашем организме. Сердце состоит из четырех камер. Две верхних называют предсердиями, а две нижних камеры желудочками. Кровь последовательно поступает из предсердий в желудочки, а затем в магистральные артерии благодаря четырем сердечным клапанам. Клапаны открываются и закрываются, пропуская кровь только в одном направлении. Поэтому, правильная и надежная работа сердца обусловлена правильным строением.
Причины возникновения врожденных пороков сердца
В небольшой части случаев врожденные пороки имеют генетическую природу, основными же причинами их развития считают внешние воздействия на формирование организма ребенка преимущественно в первом триместре беременности (вирусные, напр., краснуха, и другие заболевания матери, алкоголизм, наркомания, применение некоторых лекарственных средств, воздействие ионизирующего излучения радиации и др.).
Одним из немаловажных факторов является также здоровье отца.
Выделяют также факторы риска рождения ребенка с ВПС. К ним относятся: возраст матери, эндокринные заболевания супругов, токсикоз и угроза прерывания I триместра беременности, мертворожденные в анамнезе, наличие детей с врожденными пороками развития у ближайших родственников. Количественно оценить риск рождения ребенка с ВПС в семье может только генетик, но дать предварительный прогноз и направить родителей на медико-биологическую консультацию может каждый врач.
Проявления врожденных пороков сердца
При большом количестве разнообразных ВПС семь из них встречаются наиболее часто: дефект межжелудочковой перегородки (ДМЖП) – составляет около 20% всех случаев врождённых пороков сердца, а дефект межпредсердной перегородки (ДМПП), открытый артериальный проток (ОАП), коарктация аорты, стеноз аорты, стеноз легочной артерии и транспозиция крупных магистральных сосудов (ТКС) по 10-15% каждый. Существует более 100 различных врожденных пороков сердца. Классификаций их очень много, последняя классификация, использующаяся в России, соответствует Международной классификации болезней.
Часто используется разделение пороков на синие, сопровождающиеся синюшностью кожи, и белые, при которых кожные покровы бледной окраски. К порокам синего типа относится тетрада Фалло, транспозиция магистральных сосудов, атрезия легочной артерии, к порокам белого типа дефект межпредсердной перегородки, дефект межжелудочковой перегородки и другие.
Чем раньше выявлен врожденный порок сердца, тем больше надежды на своевременное его лечение.
Врач может заподозрить наличие у ребенка порока сердца по нескольким признакам:
- Ребенок при рождении или вскоре после рождения имеет голубой или синюшный цвет кожи, губ, ушных раковин. Или синюшность появляется при кормлении грудью, крике малыша.
- При белых пороках сердца может возникнуть побледнение кожи и похолодание конечностей.
- Врач при прослушивании сердца выявляет шумы. Шум у ребенка не обязательный признак порока сердца, однако, он заставляет подробнее обследовать сердце.
- У ребенка обнаруживают признаки сердечной недостаточности. Обычно это очень неблагоприятная ситуация. Обнаруживаются изменения на электрокардиограмме, рентгеновских снимках, при эхокардиографическом исследовании.
Даже имея врожденный порок сердца, некоторое время после рождения ребёнок может выглядеть внешне вполне здоровым в течение первых десяти лет жизни. Однако в дальнейшем порок сердца начинает проявлять себя: ребенок отстает в физическом развитии, появляется одышка при физических нагрузках, бледность или даже синюшность кожи.
Для установки истинного диагноза необходимо комплексное обследование сердца с применением современного высокотехнологичного дорогостоящего оборудования.
Осложнения
Врожденные пороки могут осложняться сердечной недостаточностью, бактериальным эндокардитом, ранними затяжными пневмониями на фоне застоя в малом круге кровообращения, высокой легочной гипертензией, синкопэ (кратковременная потеря сознания), стенокардитическим синдромом и инфарктом миокарда (наиболее характерны для стенозов аорты, аномального отхождения левой коронарной артерии), одышечно-цианотическими приступами.
Профилактика
Так как причины возникновения врождённых пороков сердца до сих пор мало изучены, сложно определить необходимые профилактические мероприятия, которые гарантировали бы предотвращение развития врождённых пороков сердца. Однако забота родителей о своем здоровье может значительно снизить риск появления врожденных заболеваний у ребенка.
Прогноз
При раннем выявлении и возможности радикального лечения прогноз относительно благоприятный. При отсутствии такой возможности сомнительный или неблагоприятный.
Что может сделать ваш врач?
Лечение ВПС принципиально можно поделить на хирургическое (в большинстве случаев оно единственное является радикальным) и терапевтическое (чаще является вспомогательным). Чаще всего вопрос о хирургическом лечении ставиться еще до рождения ребенка, если это касается «синих пороков». Поэтому в таких случаях роды должны протекать в роддомах при кардиохирургических больницах. Терапевтическое лечение необходимо, если сроки операции можно перенести на более поздний срок.
Если вопрос касается «бледных пороков», то лечение будет зависеть от того, как будет себя вести порок по мере роста ребенка. Скорее всего, все лечение будет терапевтическим.
Что можете сделать вы?
Нужно предельно внимательно отнестись к своему здоровью и здоровью своего будущего ребенка. Прийти обдуманно к вопросу о продолжение рода. Если вы знаете, что в вашей семье или семье супруга/супруги есть родственники с пороками сердца, то есть вероятность того, что может родиться ребенок с пороком сердца. Для того, чтобы не упустить такие моменты, беременной необходимо предупредить своего доктора об этом, проходить все УЗИ во время беременности.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
health.mail.ru
дефект в структуре сердца, способы лечения
Врождённый порок сердца иногда требует врачебной помощи уже в момент появления младенца на свет. Но есть много других дефектов, не проявляющих себя длительное время. У взрослого человека они обнаруживаются в любом возрасте.
Заболевание сердца у ребёнка выявляется по характерным признакам, которые надо знать родителям. Ведь своевременная операция не только спасает жизнь ребёнка. После хирургического лечения дети ничем не отличаются от здоровых сверстников.
Что такое врождённые пороки сердца
Среди дефектов эмбрионального развития аномалии сердечных клапанов и сосудов самые частые. На каждую 1000 родов приходится 6–8 младенцев с пороком. Эта патология сердца – виновник высокой смертности новорождённых и грудничков.
Врождённые пороки сердца (ВПС) – это сформировавшаяся до рождения группа заболеваний, объединяющая нарушение структуры клапанов или сосудов. Аномалия встречается изолированно или сочетается с другими патологиями. В литературе описано более 150 вариантов аномалий.
Сложные пороки выявляются сразу после появления на свет малыша. Другие же долгое время не проявляют себя и могут обнаружиться у взрослого человека в любом периоде жизни.

Причины врождённых пороков
Главные же причины кроются в условиях эмбрионального развития ребёнка. Определены основные факторы, влияющие на формирование плода в период закладки органов – I триместре беременности матери:
- вирусные заболевания женщины – краснуха, грипп, гепатит C,
- приём лекарственных препаратов с побочным тератогенным действием,
- воздействие ионизирующего излучения,
- алкоголизм,
- курение,
- ВПС бывает от употребления наркотиков,
- ранний токсикоз у матери,
- угроза выкидыша в I триместре,
- мертворождённые дети в анамнезе,
- возраст матери после 40 лет,
- эндокринные заболевания,
- патология сердца у матери,
- ожирение беременной женщины.

Все эти факторы обусловливают формирование и появление порока после рождения младенца. В развитии патологии имеет значение здоровье отца и матери. Частично придаётся значение генетической этиологии.
Кстати! В период планирования беременности рекомендуется обратиться в медико-биологическую консультацию тем родителям, у родственников которых рождаются дети с ВПС или мертворождённые младенцы. Врач генетик определит степень риска врождённого порока.
Классификация
Имеется множество видов врождённых пороков, которые к тому же сочетаются в одном или разных клапанах. Поэтому до сих пор не разработана единая систематизация заболеваний. Рассматривается несколько классификаций врождённых пороков сердца (ВПС). В России используется та, что создана в Научно-исследовательском центре хирургии им. А. Н. Бакулева.
| Критерий | Название порока |
| ВПС белого типасо сбросом крови слева направо | Открытый (не заращённый) артериальный проток.Дефект перегородки между желудочками (ДМЖП). Дефект перегородки между предсердиями (ДМПП). |
| ВПС синего типас венозноартериальным выбросом крови справа налево | Тетрада Фалло.Транспозиция магистральных сосудов. Атрезия лёгочной артерии. |
| ВПС без выброса,с затруднением освобождения обоих желудочков | Сужение устья аорты.Стеноз лёгочной артерии. Коарктация аорты. |
Виды врождённых пороков
ВПС отличаются многообразием дефектов сердца и кровеносных сосудов. Часть из них проявляется в детском возрасте сразу после рождения. Другие протекают скрыто, а обнаруживаются в пожилом возрасте. Существует множество пороков в различных сочетаниях. Они могут быть изолированными или комбинированными. Тяжесть патологии связана со степенью нарушения гемодинамики. Врождённые пороки разделяются на ниже перечисленные клинические синдромы.

ДМПП
Самый часто встречающийся порок – дефект межпредсердной перегородки (ДМПП). Аномалия представляет собой незакрывшееся после рождения отверстие в стенке между двумя камерами. Богатая кислородом кровь попадает из правого предсердия в левую часть сердца. Во внутриутробном периоде это нормальное явление. Вскоре после рождения отверстие закрывается. Дефект приводит к повышению давления в сосудах лёгких.
Внимание! Наиболее выраженные симптомы порока появляются в молодом возрасте, когда нарушается сердечный ритм.
Так как отверстие само не ликвидируется, требуется операция, которую лучше делать в возрасте от 3 до 6 лет.
ДМЖП
Дефект межжелудочковой перегородки обнаруживается у 20% детей с пороками сердца. При аномалии развития в перегородке остаётся не до конца заращённое отверстие. Как следствие, кровь под повышенным давлением во время сокращения проникает из левого в правый желудочек.
Внимание! Порок угрожает лёгочной гипертензией. Из-за этого осложнения выполнение операции становится невозможным. Поэтому родителям детей с ДМЖП необходимо своевременно обратиться к кардиохирургу. Дети после коррекции клапана ведут обычный образ жизни.
Тетрада Фалло
Тетрада Фалло (ТФ) относится к синим порокам. Патология поражает четыре структуры сердца – лёгочный клапан, перегородку между желудочками, аорту, мышцу правого отдела миокарда. Сразу после рождения изменений в состоянии младенца не наблюдается. Но через несколько дней заметно беспокойство, одышка во время сосания. Во время крика появляется посинение кожи.
Внимание! Иногда яркие признаки болезни отсутствуют, но о пороке говорит снижение уровня гемоглобина и эритроцитов крови.
Выраженные приступы синюшности появляются во втором полугодии жизни. При таком сложном пороке лечение только хирургическое.

Патология Боталлова протока
Открытый артериальный проток (ОАП. В норме через несколько часов после появления младенца на свет он зарастает. Но при этом пороке остаётся открытым. В результате имеется патологическое сообщение между лёгочным стволом и аортой.
Дефект относится к белым порокам, проявляется приступами одышки во время сосания. При маленьком диметре проток может самоустраниться. Большие дефекты сопровождаются резкой одышкой. В острых случаях требуется экстренная операция перевязки протока.

Внимание! После хирургического лечения ребёнок полностью выздоравливает без последствий.
Стеноз клапана лёгочной артерии
Аномалия сердца обусловлена поражением створок. Из-за спаек клапан полностью не открывается, что затрудняет прохождение крови в лёгкие. Мышце правого желудочка приходится прилагать большие усилия, поэтому она гипертрофируется.
Сужение сегмента аорты
Коарктация аорты – это патология крупного сосуда. Хотя само сердце работает нормально, сужение перешейка аорты сопровождается нарушенной гемодинамикой. На левый желудочек ложится большая нагрузка, чтобы протолкнуть кровь через узкий участок дуги аорты. В сосудах верхней части туловища (головы, шеи, рук) давление постоянно повышено, а в нижних частях (на ногах, в животе) – понижено.

Стеноз устья аорты
Аномалия представляет собой частичное сращение створок аортального клапана. Так как перекачивание крови затруднено, часть её остаётся в левом желудочке. Увеличенный объём жидкости приводит к гипертрофии его мышцы. С годами компенсаторные возможности миокарда истощаются, что обусловливает перегрузку левого предсердия с развитием лёгочной гипертензии. Постепенно у взрослых появляются признаки недостаточной насосной функции сердца – одышка, отёки конечностей.
Порок аортального клапана
Двустворчатый аортальный клапан сердца – это врождённая аномалия. Вследствие нарушенной структуры створок кровь из аорты частично проходит обратно в левый желудочек. Формируется недостаточность аортального клапана, о которой человек может не знать многие годы. Симптомы появляются в пожилом возрасте.

Признаки ВПС
Диагноз болезни можно заподозрить по клиническим проявлениям. Некоторые пороки распознаются сразу после появления младенца на свет. У других новорождённых аномалия выявляется через несколько месяцев. Часть патологии обнаруживается у взрослых в разные периоды жизни.
Распространённые симптомы врождённого порока у младенцев:
- Изменение температуры кожных покровов. Родители замечают похолодание ножек и ручек. Кожа малыша бледная или серо-беловатого цвета.
- Цианоз. При тяжёлых пороках снижение кислорода в крови обусловливает синюшный оттенок кожи. После рождения отмечается посинение носогубного треугольника. Во время кормления уши малыша становятся фиолетовыми.
Сердцебиение увеличивается до 150 или уряжается до 110 в минуту.
- Беспокойство ребёнка во время сосания.
- Учащение дыхания.
Помимо этих признаков, родители замечают, что младенец быстро устаёт по время сосания, часто срыгивает. Во время плача усиливается цианоз кожи. Ножки и ручки припухшие, а живот увеличивается в размере за счёт накопления жидкости и увеличения печени.
При подозрении на ВПС новорождённым детям проводят ультразвуковое исследование. Современные методы диагностики позволяют обнаружить порок в любом возрасте.

Важно! Фетальная ЭХОкардиография (УЗИ) выявляет наличие порока у ребёнка на 16-й неделе беременности матери. Уже на 21-22-я неделе определяется вид дефекта.
Признаки ВПС на протяжении жизни
Пороки сердца, не выявленные у новорождённых, проявляют себя в разные периоды жизни. Дети бледны, подвержены частым простудам, жалуются на покалывания в сердце. У некоторых детей отмечается синюшность носогубного треугольника или ушей.
Подростки на занятиях по физкультуре быстро устают, жалуются на одышку. С течением времени заметно отставание в умственном и физическом развитии.

Постепенно формируются изменения структуры тела. Грудная клетка в нижней части западает, при этом выступает увеличенный живот. В других случаях в области сердца формируется сердечный горб. Существует такой признак ВПС, как утолщение пальцев в виде барабанных палочек или выступающих ногтей в форме часовых стёкол.
Любые такие признаки требуют внимания родителей в любом возрасте детей. Для начала необходимо сделать кардиограмму и обратиться к кардиологу.

Осложнения
Самое частое последствие ВПС – сердечная недостаточность. При тяжёлых пороках развивается сразу после рождения. При некоторых пороках появляется в 10-летнем возрасте.
Нарушенная структура клапанов не позволяет сердцу выполнять насосную функцию в полном объёме. Ухудшение гемодинамики нарастает в 6-месячном возрасте. Малыши отстают в развитии, подвержены частым простудам, быстро устают. Дети с пороками составляют группу риска по заболеваемости эндокардитом, пневмонией, нарушением сердечного ритма.

Лечение
При врождённых пороках сердца часто делают операции новорождённым, а также детям первого года жизни. По статистике в ней нуждается 72% малышей. Хирургическое вмешательство проводится в условиях искусственного кровообращения с использованием аппарата. Врождённые пороки можно и нужно лечить оперативным путём. После радикального хирургического вмешательства по поводу врождённого порока сердца дети живут полноценной жизнью.
Но не все дефекты требуют операции сразу после установления диагноза. При незначительных изменениях или тяжёлой патологии хирургическое лечение не показано.
Тяжёлые пороки у родившихся младенцев обнаруживают врачи в роддомах. При необходимости вызывают бригаду кардиохирургов для экстренной операции. Некоторые установленные на УЗИ дефекты сердца требуют лишь наблюдения. По ряду описанных признаков родители могут заметить ухудшение в состоянии малыша и своевременно обратиться к доктору.
Загрузка…kardiobit.ru
Врожденные пороки сердца. Общие сведения.
Что такое врожденный порок сердца
Пороком сердца называют структурный дефект этого органа. Если Ваш ребенок имеет врожденный порок сердца, это означает, что он родился с нарушением анатомического строения сердца.
Некоторые врожденные пороки сердца у детей являются легкими и не нуждаются в лечении. Например, небольшое отверстие между камерами сердца, которое самопроизвольно закрывается со временем. Другие врожденные пороки сердца у детей являются более сложными и могут даже потребовать ряда операций, выполняемых поэтапно, в течение нескольких лет.
Необходима тщательная диагностика типа и характеристик врожденного порока сердца, чтобы определить дальнейшую тактику его ведения, необходимость и объем оперативных вмешательств, и ожидаемый прогноз.Симптомы врожденного порока сердца
Тяжелые врожденные пороки сердца (ВПС) обычно становятся очевидными вскоре после рождения или в течение первых нескольких месяцев жизни. Симптомы ВПС могут включать:
- Светло-серый или синий цвет кожи (цианоз)
- Учащенное дыхание
- Раздувание ноздрей при вдохе
- Кряхтение при дыхании
- Отеки на ногах, животе или области вокруг глаз
- Одышка во время кормления, которая сопровождается плохими прибавками веса
Менее тяжелые ВПС могут оставаться невыявленными много лет, поскольку зачастую не имеют никаких внешних проявлений. Если симптомы ВПС проявляются у детей старшего возраста, они могут включать в себя:
- Быстрое появление одышки во время физических упражнений
- Быстрая утомляемость при физической нагрузке
- Отек рук, лодыжек или стоп
Когда обращаться к врачу
Тяжелые ВПС часто диагностируются до родов, или вскоре после рождения ребенка. Однако если порок сердца ранее не был выявлен у Вашего ребенка, но Вы заметили у него какие-либо из «тяжелых» симптомов, перечисленных выше – обратитесь к своему педиатру.
Если Ваш ребенок имеет любой из «легких» симптомов ВПС, перечисленных выше, Вам также следует обратиться к своему педиатру. Врач обследует ребенка и поможет определить, вызваны эти симптомы ВПС или каким-то другим заболеванием.
Причины возникновения врожденных пороков сердца
Как работает сердце?
Сердце состоит из четырех полых камер — две справа и две слева. Выполняя свою работу — перекачивая кровь по всему организму, сердце использует свои левые камеры для одних задач, а правые — для других.

Из правой части сердца кровь движется в легкие по сосудам, которые называются легочными артериями. В легких кровь насыщается кислородом, затем возвращается к левой стороне сердца через легочные вены. Левая часть сердца направляет эту кровь через аорту к остальным частям тела.
Почему возникают врожденные пороки развития сердца?
В течение первых шести недель беременности происходит закладка, формирование сердца и начинается сердцебиение. В этот же период времени закладываются все крупные кровеносные сосуды, несущие кровь в сердце и из сердца. Именно в этот период развития ребенка могут возникать анатомические дефекты сердца. В настоящее время ученым не известны непосредственные причины большинства пороков сердца, однако считается, что основными факторами риска является генетическая предрасположенность, некоторые заболевания, прием некоторых лекарств, а также некоторые экологические факторы (например, курение родителей).Виды пороков сердца
Существует много различных типов врожденных пороков сердца. Их принято делить на следующие основные категории:
Отверстия в сердце. Отверстия могут образовываться в стенках, разделяющих камеры сердца, или между основными кровеносными сосудами, выходящими из сердца. Эти отверстия позволяют крови, богатой кислородом, перемешиваться с кровью, бедной кислородом. Если отверстия являются крупными, и кровь смешивается в больших объемах, то в организме развивается дефицит кислорода.
Хроническая кислородная недостаточность может вызвать цианоз кожи или ногтей у ребенка (они приобретают синюшную окраску). У ребенка также могут развиваться другие признаки сердечной недостаточности — такие как: одышка, раздражительность и отеки ног.
Дефектом межжелудочковой перегородки называется отверстие в стенке, разделяющей правый и левый желудочки (нижние камеры сердца). Дефектом межпредсердной перегородки называют отверстие между верхними камерами сердца (предсердиями).
Открытым артериальным протоком называют состояние, при котором вовремя не закрывается отверстие между легочной артерией (содержащей венозную кровь) и аортой (содержащей богатую кислородом кровь). Открытый атриовентрикулярный канал (дефект предсердно-желудочковой перегородки) — это крупное отверстие в самом центре сердца.

Затруднение кровотока. Когда кровеносные сосуды или клапаны сердца сужаются из-за ВПС, сердцу требуется прилагать большие усилия, чтобы качать кровь через них. Наиболее распространенным пороком такого типа является стеноз легочной артерии. Это состояние возникает, когда клапан, через который кровь проходит из правого желудочка в легочную артерию, и затем в легкие — слишком узок, чтобы функционировать должным образом.
Другим видом обструктивного порока сердца является стеноз клапана аорты. Это состояние развивается, когда клапан, позволяющий крови проходить из левого желудочка в аорту, и затем — во весь организм, является слишком узким. Суженные клапаны заставляют сердечную мышцу работать с большим напряжением, что в конечном итоге приводит к утолщению и расширению сердца.
Аномальные кровеносные сосуды. В основе некоторых ВПС лежит неправильное расположение или изменение строения кровеносных сосудов, несущих кровь к сердцу и от сердца.
Транспозиция магистральных сосудов: состояние, при котором легочные артерии и аорта «меняются местами», и выходят из неправильных сторон сердца.
Коарктация аорты: состояние, при котором самый крупный сосуд в теле человека имеет выраженное сужение, что приводит к серьезной перегрузке сердца и высокому артериальному давлению.
Тотальная аномалия соединения легочных вен — это дефект, при котором кровеносные сосуды, идущие из легких, впадают в неправильную часть сердца (в правое предсердие, вместо левого).
Аномалии клапанов сердца. Если клапаны сердца не могут открываться и закрываться правильно, адекватный кровоток невозможен.
Одним из примеров этого типа дефекта является аномалия Эбштейна. Суть этого ВПС состоит в деформации трикуспидального клапана, расположенного между правым предсердием и правым желудочком.
Другим примером является атрезия легочной артерии — порок, при котором кровь идет в легкие аномальным путем.
Неразвитость сердца. Иногда недоразвитию подвергается крупная часть сердца. Например, при синдроме гипоплазии левых отделов сердца, левая половина сердца не достаточно развита, чтобы эффективно перекачивать необходимые организму объемы крови.
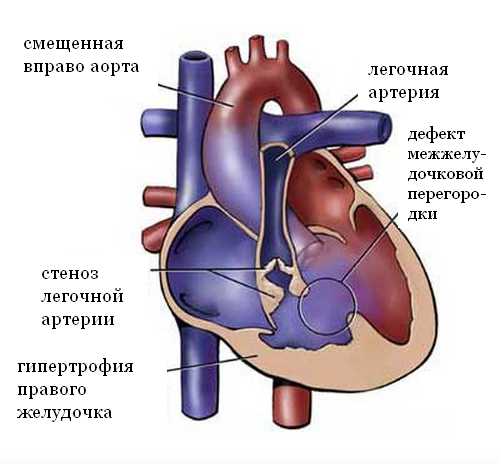
Сочетание дефектов. Некоторые дети рождаются с несколькими пороками сердца. Самым известным из сочетанных пороков является тетрада Фалло, которая представляет собой сочетание четырех дефектов: отверстие в стенке между желудочками сердца, стеноз выходного отдела правого желудочка, сдвиг аорты вправо и утолщение мышц в правом желудочке.
Факторы риска развития врожденных пороков сердца
Большинство врожденных пороков сердца образуются в результате проблем на ранних стадиях развития сердца ребенка, причины которых неизвестны. Однако некоторые факторы окружающей среды и генетические риски, способные провоцировать пороки, науке все же известны. Они включают в себя следующие:
- Краснуха (немецкая корь). Заболевание краснухой во время беременности может привести к нарушениям развития сердца у ребенка. Именно поэтому врачи рекомендуют женщинам, планирующим беременность, заранее вакцинироваться против краснухи.
- Сахарный диабет. Наличие этого хронического заболевания у беременной женщины может мешать развитию сердца плода. Вы можете снизить этот риск, тщательно контролируя диабет до беременности и во время нее. Гестационный диабет (диабет, возникающий только во время беременности), как правило, не увеличивает риск развития порока сердца у ребенка.
- Медикаменты. Некоторые медицинские препараты, принимаемые во время беременности, могут спровоцировать врожденные дефекты, в том числе врожденные пороки сердца. Непременно советуйтесь с Вашим врачом обо всех лекарственных препаратах, которые вы принимаете, прежде чем планировать беременность.
Наиболее известными препаратами, вызывающими пороки сердца, являются талидомид, изотретиноин, препараты лития, а также противосудорожные препараты, содержащие вальпроат.
- Алкоголь во время беременности. Избегайте употребления алкоголя во время беременности, потому что это увеличивает риск врожденных пороков сердца.
- Курение. Курение во время беременности повышает вероятность врожденных дефектов сердца у ребенка.
- Наследственность. Врожденные пороки сердца более вероятны в семьях, где у родителей есть некоторые генетические синдромы. Например, многие дети с синдромом Дауна (трисомия 21 хромосомы) — имеют пороки сердца.
Генетическое тестирование может обнаружить такие отклонения у плода во время внутриутробного развития. Если у вас уже есть ребенок с врожденным пороком сердца, врач-генетик может оценить вероятность развития порока сердца у следующего ребенка в семье.
Осложнения врожденных пороков сердца
К осложнениям, которые могут возникать у ребенка с ВПС, относятся:
- Хроническая сердечная недостаточность. Это тяжелое осложнение, при котором сердце не способно адекватно перекачивать кровь по всему телу; она развивается у детей с грубыми пороками сердца. Признаками застойной сердечной недостаточности являются: учащенное дыхание и плохой набор веса.
- Замедление роста и развития. Дети со среднетяжелыми и тяжелыми пороками сердца часто отстают в физическом развитии. Они могут не только отставать в росте и силе от своих сверстников, но и запаздывать в нервно-психическом развитии.
- Проблемы с сердечным ритмом. Нарушения сердечного ритма (аритмии) могут быть вызваны как самим врожденным пороком сердца, так и рубцами, которые формируются после операции по исправлению этого порока сердца.
- Цианоз. Если порок сердца приводит к смешиванию крови, богатой кислородом с кровью, бедной кислородом, то у ребенка развивается серовато-голубой цвет кожи, то есть состояние, которое называется цианоз.
- Инсульт. Изредка у некоторых детей с врожденными пороками сердца развивается инсульт, из-за сгустков крови, образующихся в патологических отверстиях сердца, и попадающих по кровотоку в головной мозг. Инсульт является также потенциальным осложнением некоторых корректирующих операций на врожденных пороках сердца.
- Эмоциональные проблемы. У некоторых детей с врожденными пороками сердца развивается ощущение неуверенности в себе и многочисленные эмоциональные проблемы, поскольку они имеют физические ограничения и нередко испытывают трудности в обучении. Если вы заметили длительное угнетенное настроение у вашего ребенка — обсудите это с вашим врачом.
- Необходимость пожизненного наблюдения у врачей. Лечение для детей с ВПС может не закончиться после радикальной операции, и продолжаться всю оставшуюся жизнь.
Таким людям требуется особенное отношение к здоровью и лечению любых заболеваний. Например, у них имеется значительный риск инфекций тканей сердца (эндокардита), сердечной недостаточности или проблем с клапанами сердца. Большинству детей с врожденными пороками сердца будет необходимо регулярное наблюдение у кардиолога на протяжении всей их жизни.
Подготовка к визиту врача
Если Ваш ребенок имеет угрожающий жизни врожденный порок сердца, вероятнее всего, это будет выявлено сразу после рождения, или даже до рождения, во время проведения стандартных скрининговых процедур при беременности.Если Вы стали подозревать наличие порока сердца у ребенка в более позднем возрасте (в младенчестве, или детстве), поговорите с врачом вашего ребенка.
Врач захочет узнать у Вас, чем Вы болели во время беременности, использовали ли какие-либо лекарственные препараты, принимали ли алкоголь во время беременности, а также задаст вопросы относительно остальных факторов риска.
В ожидании визита к врачу, запишите все симптомы, которые Вам кажутся подозрительными, даже если вы считаете их не связанными с предполагаемым пороком сердца. Запишите, когда вы впервые заметили каждый из этих симптомов.
Составьте список всех лекарств, витаминов и биологически активных добавок, которые Вы принимали во время беременности.
Запишите заранее вопросы, которые Вы хотели бы задать своему врачу.
Например, Вы можете спросить:
- Какие анализы и тесты необходимы моему ребенку? Требуется ли перед ними какая-либо специальная подготовка?
- Требуется ли моему ребенку лечение, и какое?
- Какие долгосрочные осложнения можно ожидать у моего ребенка?
- Как мы будем отслеживать эти возможные осложнения?
- Если у меня еще будут дети, каков риск развития у них ВПС?
- Есть ли у Вас какие-либо печатные материалы по данной проблеме, которые я бы мог(ла) изучить дома? Какие сайты Вы посоветуете мне посетить, чтобы лучше разобраться в этой проблеме?
Ваш врач, вероятно, задаст вам ряд вопросов. Подготовьтесь заранее к ним, чтобы не терять на вспоминание драгоценное время приема. Например, доктор может спросить:
- Когда Вы впервые заметили эти симптомы у вашего ребенка?
- Когда возникают эти симптомы?
- Эти симптомы наблюдаются постоянно, или время от времени? Что их провоцирует?
- Среди Ваших ближайших родственников есть люди с врожденными пороками сердца?
- Что, по-Вашему, облегчает симптомы у вашего ребенка?
- Отставал ли ранее Ваш ребенок в физическом и нервно-психическом развитии?
Диагностика врожденных пороков сердца
Врач может заподозрить порок сердца случайно, при обычном физикальном осмотре, во время аускультации сердца. Он может услышать специфический шум в сердце, который возникает, когда кровь течет через измененное пороком сердце и/или кровеносные сосуды. Эти шумы нередко слышны через обычный стетоскоп.Большинство шумов в сердце ребенка являются «невинными» — это означает, что они возникают не по причине ВПС, и не представляют никакой опасности для здоровья ребенка. Однако некоторые шумы могут указывать на ненормальный ток крови в сердце, а значит — на ВПС.
Если после физикального осмотра и сбора анамнеза у врача появилось подозрение на порок сердца, врач может назначить определенные анализы и тесты, для уточнения своих подозрений, например:Эхокардиография (ЭХО-КГ, УЗИ сердца). Этот метод обследования позволяет врачу увидеть порок сердца, иногда даже до рождения ребенка. Это поможет выбрать оптимальную тактику, заранее госпитализировать вас в специализированную клинику и тд. В этом методе используются ультразвуковые волны, которые проникают в ткани, но не оказывают никакого вреда, ни вам, ни ребенку.

Врач может назначать ЭХО-КГ после рождения ребенка с определенной частотой, чтобы наблюдать динамику изменений в сердце — в тех случаях, когда операция не показана незамедлительно.
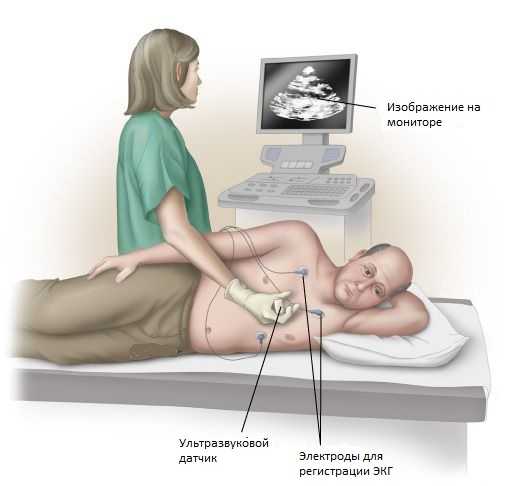
Электрокардиограмма (ЭКГ). Этот неинвазивный тест записывает электрическую активность сердца вашего ребенка и может помочь в диагностике некоторых пороков сердца или проблем с ритмом сердца. Электроды, подключенные к устройству, располагаются на теле вашего ребенка в определенном порядке, и улавливают тончайшие электромагнитные волны, которые исходят из сердца вашего ребенка.
Рентгенография грудной клетки. Врачу может потребоваться снимок грудной клетки вашего ребенка, чтобы увидеть, нет ли увеличения сердца, а также скопления жидкости в легких. Эти симптомы могут указывать на наличие сердечной недостаточности.
Пульсоксиметрия. Этот тест измеряет количество кислорода в крови вашего ребенка. Датчик помещается на кончик пальца вашего ребенка, или прикрепляется к его ножке, и по степени проникновения красного света сквозь ткани — определяет уровень кислорода в крови (сатурацию). Недостаток кислорода в крови может указывать на проблемы с сердцем.
Катетеризация сердца. Иногда врачу требуется проведение инвазивных методик, таких как катетеризация сердца. Для этого тонкая, гибкая трубка (катетер) вводится в крупный кровеносный сосуд в паху ребенка, и проводится по сосудам вверх, до самого сердца.
Катетеризация иногда необходима, поскольку она может дать врачу значительно больше информации об особенностях порока сердца, чем эхокардиография. Кроме того, во время катетеризации сердца, можно выполнить некоторые лечебные процедуры, о чем будет сказано ниже.
Лечение врожденных пороков сердца
В ряде случаев, ВПС не несет никаких долгосрочных рисков для здоровья вашего ребенка, и не требует какого-либо лечения. Более того, многие ВПС в виде мелких дефектов, такие как небольшие отверстия во внутренних стенках сердца, возможно, даже самостоятельно устранятся с возрастом.Однако другие пороки сердца являются опасными, и требуют лечения вскоре после их выявления. В зависимости от типа порока сердца, который был выявлен у вашего ребенка, врачи могут применять следующие способы лечения:
Процедуры с использованием катетеризации сердца
У некоторых детей и взрослых врожденные пороки сердца могут быть закрыты с помощью методов катетеризации, без хирургического вскрытия грудной клетки и сердца. При катетеризации, как уже объяснялось, врач вводит катетер в бедренную вену, проводит его до сердца под контролем рентген-аппаратуры.
Как только катетер установлен точно в месте дефекта, через него выводятся специальные микроинструменты, позволяющие закрыть отверстие, или расширить зону сужения.
К примеру, чтобы исправить отверстие во внутренней стенке сердца, такое как дефект межпредсердной перегородки, катетер проводят через кровеносный сосуд в это отверстие, затем он выпускает устройство, похожее на зонтик, которое закрывает этот просвет и отсоединяется от катетера, оставаясь в сердце. Этот «зонтик» закрывает отверстие, а с течением времени над ним развивается нормальная ткань, которая окончательно исправляет этот дефект.
При необходимости расширения суженных участков, таких как стеноз клапана легочной артерии, катетер оснащают небольшим баллоном, который в нужный момент раздувают. Это создает расширение в нужном месте, и улучшает ток крови, исправляя ВПС.
Операция на открытом сердце
В некоторых случаях врач не сможет исправить порок сердца вашего ребенка с помощью катетеризации. Тогда придется применить операцию на открытом сердце, чтобы устранить дефект.
Тип операции, необходимый вашему ребенку, зависит от вида и степени дефекта. Но все эти типы операций объединяет одно: кардиохирургам потребуется временно остановить сердце, и использовать аппарат искусственного кровообращения (АИК), чтобы он продолжал циркуляцию крови в организме, пока сердце будет временно выключено, и на нем будет проводиться операция. В некоторых случаях хирурги смогут исправить дефект, используя миниинвазивные приборы, вводимые между ребрами. В других — понадобится широко раскрыть грудную клетку, для доступа к сердцу непосредственно рук хирурга.Случаи, когда порок сердца можно исправить с помощью катетеризации или миниинвазивных операций — скорее исключение и редкость. В большинстве случаев, хирургам все же понадобится операция на открытом сердце.
Пересадка сердца. Если тяжелый дефект в сердце не может быть исправлен, трансплантация сердца может стать вариантом лечения.
Медикаментозное лечение
Некоторые нетяжелые врожденные пороки сердца, особенно те, что обнаруживаются в позднем детстве или в зрелом возрасте, можно лечить с помощью лекарств, помогающих более эффективной работе сердца. Кроме того, в некоторых случаях проведение операции невозможно по ряду объективных причин, или проведенная операция не принесла радикального улучшения. Во всех этих случаях лекарственная терапия может стать основным вариантом медицинской помощи.
Ингибиторы ангиотензин-превращающего фермента (ИАПФ), блокаторы ангиотензин II рецепторов (БРА), бета-блокаторы, и лекарства, которые вызывают потерю жидкости (диуретики), могут помочь облегчить нагрузку на сердце за счет снижения артериального давления, частоты сердечных сокращений и объема жидкости в грудной клетке. Некоторые лекарства также могут быть назначены для коррекции нарушений ритма сердца (аритмий).
Иногда необходимо сочетанное лечение. Например, в течение года могут быть назначены несколько поэтапных шагов: катетеризации, а затем и операция на открытом сердце. Некоторые операции потребуется повторить по мере роста ребенка.
Длительность лечения
Некоторые дети с врожденными пороками сердца требуют нескольких процедур и операций на протяжении всей жизни. И хотя результаты хирургических вмешательств для детей с пороками сердца значительно улучшились в последние десятилетия, большинство людей, перенесших операции по поводу ВПС, за исключением пациентов с совсем простыми дефектами, потребует постоянного наблюдения врачей, даже после полной хирургической коррекции порока.
Непрерывное наблюдение и лечение. Даже если ваш ребенок перенес радикальную операцию на сердце, и его порок полностью исправлен, состояние его здоровья должно контролироваться врачами на протяжении всей его оставшейся жизни.
Сначала контроль осуществляет детский кардиолог, а затем и взрослый кардиолог. Врожденный порок сердца может повлиять на взрослую жизнь вашего ребенка, например — способствовать развитию других проблем со здоровьем.
Ограничение физических упражнений. Родители детей с ВПС могут беспокоиться о рисках грубых игр и физической активности, даже после радикального лечения. Обязательно уточните это у своего врача. Однако следует знать, что ограничение физической активности потребуется лишь небольшой части таких детей, остальные могут иметь полноценные или почти полноценные физические нагрузки, наравне со здоровыми сверстниками.
Профилактика инфекций. В зависимости от типа врожденного порока сердца у вашего ребенка, а также метода хирургического лечения, применявшегося у него, ребенку, возможно, потребуется ряд дополнительных мер для предотвращения инфекции.
Иногда операция по поводу ВПС может увеличить риск инфекций сердца, внутренней его оболочки или клапанов (инфекционный эндокардит). Из-за этого риска вашему ребенку, возможно, потребуется принимать антибиотики при некоторых плановых операциях или стоматологических процедурах.
Самый высокий риск вторичных инфекций сердца имеют дети с искусственными клапанами сердца. Спросите кардиолога о ситуациях, в которых вашему ребенку потребуются профилактические антибиотики.
Поддержка семьи
Совершенно естественно, что вы будете чувствовать сильное беспокойство о здоровье своего ребенка, даже после радикального лечения врожденного порока сердца. Хотя многие дети после радикального лечения ВПС ничем не отличаются от здоровых детей, вам следует знать некоторые особенности:
Трудности развития. Поскольку ребенку с ВПС нередко приходится длительно восстанавливаться после перенесенной операции, он может отставать от сверстников по умственному и физическому развитию. Некоторые детские проблемы могут перетекать в школьные годы, такие дети испытывают сложности в школе. Поговорите с врачом вашего ребенка о том, как помочь ребенку преодолеть эти беды.
Эмоциональные трудности. Многие дети, которые испытывают трудности развития, могут чувствовать себя неуверенно, и к физическим и когнитивным проблемам — добавляются эмоциональные проблемы. Особенно это актуально в школьном возрасте. Поговорите с врачом вашего ребенка о том, как вы можете помочь своему ребенку справиться с этими проблемами. Он может также посоветовать группы поддержки для самих родителей, а также семейного или дет
medspecial.ru
классификация, диагностика, лечение и профилактика
Пороки сердца — группа заболеваний, характеризующихся нарушением анатомического строения сердечных клапанов или перегородок. Проявляются обычно нарушением гемодинамики.
Данные заболевания встречаются как у взрослых, так и у детей и могут быть связаны с рядом факторов. Чтобы понять, что такое порок, нужно знать не только причины возникновения данного заболевания, но и то, как оно влияет на общее функционирование организма.
Классификация

Строение сердца
Чтобы разобраться в том, какие бывают пороки сердца, необходимо знать их классификацию. Для начала следует сказать, что имеются врожденные и приобретенные пороки.
В зависимости от локализации поражения, бывают следующие виды пороков:
- Патологии клапанов.
- Патологии перегородок.
Согласно количеству пораженных структур, выделяют следующие виды пороков сердца:
- Простые. Поражение одного клапана.
- Сложные. Поражение нескольких клапанов.
- Комбинированные. Сочетание недостаточности и стеноза в одном клапане.
Классификация пороков сердца также учитывает уровень общей гипоксии организма. В зависимости от этого фактора, выделяют следующие виды:
- Белые. Достаточное снабжение тканей и органов кислородом. Цианоз не формируется.
- Синие. Раннее проявление гипоксии, формирование центрального цианоза.
Также для правильной классификации врожденных форм используется таблица по Мардеру:
| ИЗМЕНЕНИЕ ГЕМОДИНАМИКИ | БЕЛЫЕ | СИНИЕ |
| Не нарушена | Правостороннее сердце, неправильное расположение аорты, незначительный дефект межжелудочковой перегородки (ДМЖП) | — |
| Перенаполнение малого круга | ДМЖП, дефект межпредсердной перегородки, открытый артериальный проток, аномальный дренаж легочных вен | Транспозиция основных сосудов, недоразвитие желудочков, общий артериальный ствол |
| Обеднение малого круга | Стеноз легочной артерии | Тетрада Фалло, ложный общий артериальный ствол, заболевание Эбштейна |
| Нарушение кровотока в большом круге | Стеноз устья и коарктация аорты | — |
Причины возникновения

Этиология врожденных форм представлена различными хромосомными нарушениями. Также определенную роль играют экологические факторы. В том случае, если мама во время беременности болела краснухой, у ребенка выявляется следующая тройка синдромов:
- Катаракта.
- Глухота.
- Врожденные аномалии сердца. Чаще всего это может быть тетрада Фалло (комбинированный врожденный порок, в состав которого входят стеноз выходного тракта правого желудочка, дефект межжелудочковой перегородки, смещение аорты, гипертрофия правого желудочка).
- Помимо краснухи, влияние на эмбриональное развитие сердечно-сосудистой системы оказывают следующие инфекционные агенты:
- Вирус простого герпеса.
- Аденовирус.
- Цитомегаловирус.
- Микоплазма.
- Токсоплазма.
- Бледная трепонема.
- Листерия.
Этиология врожденных пороков достаточно широка. К ней можно отнести употребление беременной женщиной алкоголя и наркотических средств. Доказано тератогенное влияние на плод амфетаминов.
Несмотря на то что по наследству пороки не передаются, наличие в семейном анамнезе сердечно-сосудистых патологий повышает риск возникновения клапанных пороков сердца у детей. Также некоторые специалисты говорят о возможном развитии врожденного порока у следующих поколений при близкородственном браке.
Причиной приобретенных пороков развития сердца чаще всего является острая ревматическая лихорадка. Помимо этого, этиология включает следующие заболевания:
- Атеросклероз.
- Сифилис.
- Аутоиммунные заболевания.
- Травмы сердца.
Основные проявления
Патофизиология врожденных пороков сердца в большей степени заключается в нарушении нормального кровообращения. Чаще всего этому способствует:
- Повышение сопротивления току крови, приводящее к гипертрофии соответствующего сердечного отдела.
- Создание порочного сообщения между обоими кругами кровообращения.
Очень часто оба этих патогенетических механизма могут комбинироваться. В связи с этим можно выделить следующие признаки пороков сердца:
- Одышка.
- Патологические шумы.
- Обморочные состояния.
- Цианоз.
- Сердцебиение.
- Нарушение ритма.
- Периферические отеки на ногах.
- Асцит (скопление жидкости в брюшной полости).
- Гидроторакс (скопление жидкости в плевральной полости).
Стоит заметить, что компенсированные пороки чаще всего протекают бессимптомно и выявляются при проведении профилактического осмотра. Основные симптомы пороков сердца проявляются тогда, когда организм уже не может своими силами справляться с нарушениями гемодинамики.
Диагностика
 На основании одних лишь симптомов, выявленных при проведении осмотра, постановка диагноза «порок сердца» невозможна. Для этого врачу необходимо проведение ряда физикальных и инструментальных методов. Непосредственно при первом посещении специалиста играет большую роль пропедевтика внутренних болезней, в частности, аускультация и пальпаторное обследование.
На основании одних лишь симптомов, выявленных при проведении осмотра, постановка диагноза «порок сердца» невозможна. Для этого врачу необходимо проведение ряда физикальных и инструментальных методов. Непосредственно при первом посещении специалиста играет большую роль пропедевтика внутренних болезней, в частности, аускультация и пальпаторное обследование.
Чтобы понимать, как определить порок сердца, важно знать основные инструментальные методы, применяемые в диагностике подобных заболеваний. Применяются следующие исследования:
- Электрокардиография. Электрокардиограмма поможет выявить изменения в работе сердца. ЭКГ при пороках сердца не играет большой роли и чаще всего помогает выявить последствия заболевания.
- Эхокардиография. Это ультразвуковая диагностика, предназначенная для тщательного изучения функциональных и морфологических особенностей сердца.
- Фонокардиография – методика, позволяющая отобразить тоны сердца в графическом виде.
- Рентген. Позволяет выявить конфигурацию сердца, а также обнаружить транспозицию сосудов.
Современная педиатрия особое место в определении врожденных аномалий отводит пренатальному выявлению. Такая диагностика пороков сердца проводится в несколько этапов. Первоначальный этап лежит на плечах обычного гинеколога, а после подозрения на наличие изменений беременная женщина направляется к специалисту по фетальной эхокардиографии.
Лечебные мероприятия
Основной метод терапии большинства сердечных пороков — хирургический. Тем не менее с целью снижения интенсивности прогрессирования заболевания, а также нормализации кровообращения, применяются следующие группы препаратов:
- Антикоагулянты. Их применение объясняется необходимостью в снижении риска тромбообразования.
- Мочегонные средства. Диуретики нужны для снятия отечного синдрома, а также компенсирования сердечной недостаточности.
- β-блокаторы. Необходимы для снижения нагрузки на сердце и нормализации давления.
- Ингибиторы АПФ. Как и предыдущие препараты, нужны для борьбы с артериальной гипертензией.
- Антиаритмические средства. Применяются при пороках, во время которых отмечается нарушение ритма сердца.
- Вазодилататоры. Снижают нагрузку на сердце.
О том, как лечить порок сердца в каждом конкретном случае, сможет ответить только врач, предварительно проведя диагностику. Крайне важно соблюдать все врачебные рекомендации и употреблять препараты строго в указанной дозировке.
Методы хирургического лечения порока сердца у взрослого человека и у детей достаточно разнообразны. Лечение применяется как при приобретенных, так и при врожденных пороках. Показания к проведению оперативного вмешательства напрямую зависят от степени нарушения гемодинамики. При врожденных формах и при наличии препятствия току крови проводятся следующие вмешательства для его устранения:
- Рассечение клапанного сужения в легочном стволе.
- Иссечение суженных участков в аорте.
В том случае, если порок сопровождается переполнением малого круга, необходимо ликвидировать патологический сброс крови. Это достигается за счет проведения следующих мероприятий:
- Перевязка открытого аортального протока.
- Ушивание имеющегося дефекта межпредсердной или межжелудочковой перегородки.
Помимо вышесказанного, при врожденных формах применяются следующие операции пороков сердца:
- Пластика клапана.
- Протезирование.
- Реконструкция.
Реконструкция применяется при сложных патологиях, которые сопровождаются не только нарушением клапанного аппарата, но и неправильным расположением крупных сосудов.
Длительное время считалось, что оперативное лечение врожденных пороков сердца должно проводиться в пятилетнем возрасте или даже позже. Однако уровень медицины в настоящее время позволяет производить хирургическую коррекцию в первые годы жизни.
При приобретенных патологиях клапанного аппарата основным оперативным вмешательством является протезирование. Больному на место поврежденного клапана устанавливается искусственный.
При приобретенных стенозах с целью устранения имеющегося препятствия проводится пластика клапана.
Осложнения
Чтобы понимать, чем опасен порок сердца, нужно знать, какие последствия могут проявиться. Основные осложнения связаны с формированием недостаточности кровообращения. Выделяют следующие её виды:
- Левожелудочковая недостаточность.
- Правожелудочковая недостаточность.
Одним из основных признаков тяжелой левожелудочковой недостаточности является одышка, сопровождающаяся выделением пенистой мокроты кровавого оттенка. Ее цвет объясняется наличием особых клеток. Клетки сердечных пороков представлены альвеолярными макрофагами, содержащими гемосидерин. Наличие данных клеток наблюдается при инфаркте легкого или же застое в малом круге кровообращения. И именно из-за них мокрота при данных патологиях обладает “ржавым” цветом.
Сестринский процесс
Сестринский процесс при пороках сердца играет большую роль в повышении качества жизни пациента. Данный процесс преследует следующие цели:
- Повышение качества жизни больного до приемлемого уровня.
- Минимизация возникающих проблем.
- Помощь самому больному и его родным в адаптации к заболеванию.
- Поддержка основных потребностей пациента или их полное восстановление.
При сердечных пороках данный процесс проводится в несколько этапов. На первом этапе медицинская сестра должна определить основные потребности больного. Второй этап заключается в постановке сестринского диагноза и выявлении основных проблем больного, среди которых нужно выделить следующие:
- Физиологические. В эту группу входят все осложнения основного диагноза.
- Психологические. Тревога относительно изменения качества жизни, а также страх ухудшения прогноза заболевания. Также сюда относится недостаток знаний и умений по общему уходу за здоровьем.
- Проблемы безопасности. Внимание следует уделить повышенному риску инфицирования, неправильному применению назначенных лекарственных средств, а также риску падений при возникновении обморочного состояния.
Третий этап заключается в определении целей, которые должна поставить перед собой медицинская сестра, чтобы облегчить общее состояние больного. В четвертый этап входит реализация всех сестринских вмешательств, которые необходимо провести согласно протоколу лечения и диагностики порока. Последний этап — оценка того, насколько эффективно был проведен сестринский уход, проводится не только медицинской сестрой, но и ее непосредственным начальством, а также самим больным.
Профилактические мероприятия
Профилактика пороков сердца — крайне важный комплекс мероприятий, позволяющий снизить риск возникновения нарушений в работе клапанного аппарата сердца. Стоит отметить, что с целью профилактики врожденных пороков будущей маме нужно соблюдать следующие рекомендации:
- Своевременная постановка на учет.
- Регулярное посещение гинеколога в установленные сроки для профилактического осмотра.
- Правильное питание.
- Исключение вредных привычек.
- Коррекция сопутствующих заболеваний.
- При отсутствии прививки от вируса краснухи, произвести вакцинацию приблизительно за 6 месяцев до планируемого зачатия.
- Профилактический прием фолиевой кислоты.
Главной причиной приобретенных пороков сердца является ревматизм. Именно поэтому одним из основных профилактических мероприятий является предотвращение развития острой ревматической лихорадки.
Также рекомендуется следующее:
- Ведение здорового образа жизни.
- Правильное питание.
- Своевременное лечение обострений хронических патологий.
- Санация инфекционных очагов.
После лечения взрослых и подростков от ревматизма рекомендуется проведение бициллинопрофилактики.
Также для того, чтобы снизить проявления ревматического процесса, а также предупредить возможные последствия рекомендуется проводить массаж при пороках сердца. Выделяют следующие показания для массажа:
- Неактивная стадия заболевания.
- Период снижения основных проявлений.
- Сформировавшаяся недостаточность кровообращения.
В период активных воспалительных изменений в сердечных оболочках применение массажа не допускается.
silaserdca.ru
признаки, симптомы, лечение — Онлайн-диагностика
Медучреждения, в которые можно обратитьсяОбщее описание
Врожденные пороки сердца (ВПС) — это дефект формирования клапанных структур, миокарда и крупных сосудов сердца.
ВПС формируются под влиянием ряда факторов: неблагоприятное протекание беременности с действием на плод в первую ее треть химических, биологических, физических тератогенов, отягощенная семейная наследственность. По типу гемодинамических изменений ВПС разделяют на бледные и синие, с обогащением или обеднением легочного кровотока. Бледные ВПС представлены открытым артериальным протоком (ОАП), дефектом межжелудочковой перегородки (ДМЖП), дефектом межпредсердной перегородки (ДМПП) и коарктацией аорты (КА). Синие пороки представлены тетрадой Фалло и транспозицией магистральных сосудов.
Симптомы врожденных пороков сердца
ОАП характеризуются наличием протока, соединяющего грудную часть аорты с легочной артерией, необходимого плоду, но не закрывающегося после рождения на протяжении 8 недель.
Симптомы ОАП:
- при узком ОАП: возможно бессимптомное течение;
- при широком ОАП: тахипноэ, тахикардия, снижение работоспособности, бледность;
- аускультация: систолодиастолический шум с максимальным усилением во II межреберье слева от грудины, акцент II тона над легочной артерией. Пульсовое давление повышено.
При ДМЖП напрямую сообщаются желудочки сердца. ДМЖП бывает перимембранозный и мышечный.
Симптомы ДМЖП:
- малые дефекты могут не иметь симптомов;
- дефекты средние и большие: недостаточная прибавка в весе, тахипноэ, тахикардия, влажные хрипы в нижних отделах легких, повторяющиеся ОРВИ), при пальпации области сердца — систолическое дрожание в III-V межреберьях слева от края грудины;
- аускультация — систолический шум в III-IV межреберье слева от грудины, акцент II тона над легочной артерией.
При ДМПП напрямую сообщаются предсердия.
Симптомы ДМПП:
- малый дефект: отсутствие симптоматики,
- большой дефект: существенное снижение физической активности, левожелудочковый тип недостаточности кровообращения;
- аускультация — систолический шум во II-III межреберье слева от грудины, акцент и раздвоение II тона над легочной артерией.
Коарктация аорты — сегментарное ее сужение. По расположению ОАП выделяют преддуктальный тип КА («детский», или «инфантильный») и постдуктальный («взрослый») тип.
Симптомы коарктации аорты:
- при рождении гипотрофия, в дальнейшем ее прогрессирование, задержка моторного и физического развития; головная боль, носовые кровотечения, «зябкость» ног;
- повышение частоты, глубины и ритма дыхания, увеличение частоты сокращений сердца, снижение физической выносливости, акроцианоз; при преддуктальной КА интенсивная синюшность ног;
- отсутствие пульсации артерий на ногах и сохранение пульса на руках; артериальное давление на ногах, ниже артериального давления на руках;
- аускультативно-систолический шум во II межреберье слева от грудины с проведением в межлопаточную область;
- преддуктальный тип рано формирует прогрессирующую тотальную сердечную недостаточность, устойчивую к лечению;
- для постдуктального типа характерна стертая симптоматика и довольно длительное стабильное течение.
Тетрада Фалло — комбинированный ВПС с сужением выносящего тракта правого желудочка, большим ДМЖП, гипертрофией правого желудочка, праворасположенной аортой.
Симптомы Тетрада Фалло:
- синюшность кожи, появляющаяся с 3-4-го месяца жизни и прогрессрующая в дальнейшем;
- усиление синюшности кожи после кормления, крика, дефекации ребенка;
- аускультация — систолический шум во II-м межреберье слева от грудины, хлопающий I тон на верхушке, приглушение II тона над легочной артерией.
Диагностика врожденных пороков сердца
Диагностика проводится с учетом характерной объективной симптоматики и данных инструментальных исследований:
- Электрокардиография: гипертрофия, перегрузка камер сердца.
- Эхокардиография: визуализация структур.
- Рентгенография ОГК: выявление патологических изменений в легких и конфигурации сердца.
- Ангиографические методики с катетеризацией сосудов сердца (выполняются по специальным показаниям).
Лечение врожденных пороков сердца
Общепринятым методом лечения ВПС признается хирургическая коррекция аномалий. Консервативная терапия заключается в купировании проявлений недостаточности кровообращения, назначении метаболитов и симптоматических препаратов.
Рекомендации при врожденных пороках сердца
Рекомендуются консультации педиатра и кардиохирурга.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 1090 | 176 | 176 | 20 | 20 | 10 | 5 | 1090 | 176 | 176 | 20 | 20 | 10 | 5 |
Что нужно пройти при подозрении на заболевание
- 1. Рентгенография
- 2. Анализ на гемоглобин
Анализ на гемоглобин
Врожденные пороки сердца могут быть причиной повышения уровня гемоглобина.
Симптомы
online-diagnos.ru
