Диагностика атопического дерматита у детей: Атопический дерматит у детей — причины, симптомы, диагностика и лечение атопического дерматита у ребенка в Москве в клинике «СМ-Доктор»
НОВЫЕ ПОДХОДЫ К ДИАГНОСТИКЕ АТОПИЧЕСКОГО ДЕРМАТИТА У ДЕТЕЙ | Федорцив
1. Беш Л. В. Атопический дерматит у детей. Здоровье ребенка, 2012; 2: 37. [Besh L.V. Atopic dermatitis in children. Zdorov’e rebenka 2012; 2: 37 (in Russ)]
2. Беш Л. В. Атопічний дерматит у дітей: аналіз діагностичних і тактичних помилок. Здоров’я України, 2013; Тематичний номер, алергологія: 52–53. [Besh L.V. Atopic dermatitis in children: analysis of diagnostic and tactical mistakes. Zdorov’ya Ukrainy 2013; allergology: 52–53. (in Ukr)]
3. On behalf of the World Allergy Organization (WAO), the authors of the WAO White Book on Allergy 2011-2012: Executive Summary express their gratitude to the charity, Asthma, Allergy, and Inflammation Research ( AAIR) for support in the production of this publication.
4. Давлетбаева Г.Р. Иммунные нарушения у детей с атопическим дерматитом в сочетании с хроническими заболеваниями. Вестн соврем клин мед 2015; 8(4): 56–64. [Davletbaieva H.R. Immune disorders in children with atopic dermatitis in combination with chronic diseases. Vestn sovrem klin med 2015; 8(4): 56–64 (in Russ)]
5. Невозинская З.А., Плиева К.Т., Корсунская И.М. Возможности контроля над течением атопического дерматита. Consilium Medicum 2016; Дерматология 49–53. [Nevozynskaia Z.A, Plieva K.T, Korsunskaia I.M. The ability to control atopic dermatitis. Consilium Medicum 2016; Dermatolohia 49–53 (in Russ)]
6. Макаренко Л.А. Неинвазивная диагностика в дерматологии. Рос журн кожн и венерич бол 2013; 2: 40–45. [Makarenko L. A. Non-invasive diagnostics in dermatology. Ros zhurn kozhn venerich bol 2013; 2: 40–45 (in Russ)]
A. Non-invasive diagnostics in dermatology. Ros zhurn kozhn venerich bol 2013; 2: 40–45 (in Russ)]
7. Дутчак Г.М. Особенности течения атопического дерматита у детей. Здоровье ребенка 2011; 6: 33–35. [Dutchak H.M, Synoverska O.B. Features of clinical course of atopic dermatitis in children. Zdorov’e rebenka 2011; 6: 33–35 (in Russ)]
8. Охотникова О.М. Механизмы формирования и клинические особенности течения «аллергического марша» у детей. Здоровье Украины 2010; Тематичний номер, квітень: 16–17. [Okhotnikova O.M. Mechanisms of formation and clinical peculiarities of «allergic march» in children. Zdorov’e Ukrainy 2010; thematic volume: 16–17 (in Ukr)]
9. Severity scoring of atopic dermatitis: the SCORAD index. Consensus Report of the European Task Force on Atopic Dermatitis.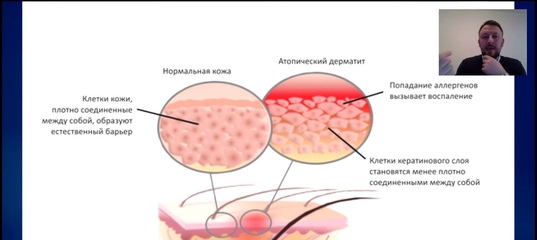
10. Дмитерко С.В. Перспективи застосування дерматоскопії при іхтіозі. Вісник Вінницького національного медичного університету 2013; 1: 81–86. [Dmyterko S.V. Prospects of dermatoscopy for ichthyosis. Vistnyk Vinnytskoho natsionalnoho medychnoho universytetu 2013; 1: 81–86 (in Ukr)]
11. Дворяковский И.В., Кудрявцева А.В., Ларина К.А., Дворяковская Г.М., Сугак А.Б. и др. Ультразвуковая оценка кожи у здоровых детей и детей с атопическим дерматитом. Ультразвуковая и функциональная диагностика 2009; 2: 52–59. [Dvoriakovskyi I.V., Kudriavtseva A.V., La-rina K.A., Dvoryakovskaya G.M., Sugak А.B. et al. Ultrasonic skin evaluation in healthy children and children with atopic dermatitis. Ultrazvukovaia i funktsionalnaia diahnostika 2009; 2: 52–59 (in Russ)]
12. Malvehy J., Puig S., Braun R. P. Handbook of Dermoscopy. New York, Taylor & Francis, 2006; 95.
Malvehy J., Puig S., Braun R. P. Handbook of Dermoscopy. New York, Taylor & Francis, 2006; 95.
14. Dzhor R., Soyer H. P., Ardzhentsiano D. Dermatoscopy. Read Elsiver 2010; 244.
15. Савоськина В.А. Дерматоскопическая картина и гистологические корреляции при некоторых дерматологических заболеваниях. Клин иммунол, аллергол, инфектол 2013; 8(67): 9–22. [Savoskina V.A. Dermatoscopic picture and histological correlation for some dermatological diseases. Klin immunol, allerhol, infektol 2013; 8(67): 9–22 (in Russ)]
16. Kittler H., Rosendahl C., Cameron A. Dermatoscopy – An Algorithmic Method Based on Pattern Analysis. Facultas Verlags & Buchhandels AG, 2011; 334.
Kittler H., Rosendahl C., Cameron A. Dermatoscopy – An Algorithmic Method Based on Pattern Analysis. Facultas Verlags & Buchhandels AG, 2011; 334.
17. Суид К., Гончарова Я.А. Опыт применения дерматоскопии в педиатрической дерматологии. Здоровье ребенка 2011; 8: 35. [Suid K., Honcharova Ya.A. Experience of using dermatoscopy in pediatric dermatology. Zdorov’e rebenka 2011; 8: 35 (in Russ)]
18. Lee J.B., Hirokawa D. Dermatoscopy: An overview. Part I: Non-Melanocytic Lesion. Skinmed 2010; 8: 265–272.
19. Безуглый А.П., Бикбулатова Н.Н., Шугинина Е.А., Белков П.А., Хабутдинова Н.Р. и др. Ультразвуковое исследование кожи в практике врача-косметолога. Вестн дерматол и венерол, 2011; 3: 142–152. [Bezuglyi A.P., Bikbulatova N.N., Shuhinina E.A., Belkov P.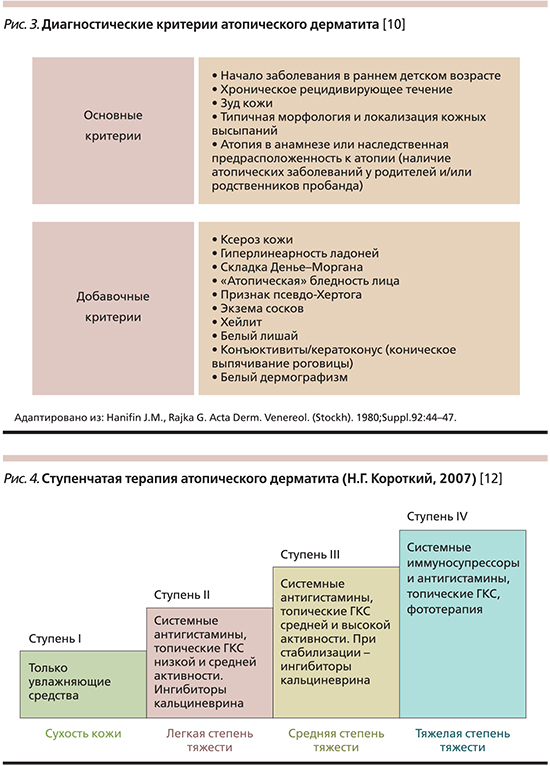
20. Jasaitiene D., Valiukeviciene S., Linkeviciute G., Raisutis R., Jasiuniene E., Kazys R. Principles of high-frequency ultrasonography for investigation of skin pathology. J Eur Acad Dermatol Venereol 2011; 25(4): 375–382. DOI: 10.1111/j.1468– 3083.2010.038.
Дерматовенерология: Атопический дерматит — диагностика и лечение в СПб, цена
Атопический дерматит (атопическая экзема, экзема, нейродермит) — хроническое воспалительное заболевание кожи, развивающееся у лиц с генетической предрасположенностью к атопии, имеющее рецидивирующее течение с определенной возрастной динамикой и характеризующееся зудящими экзематозными и лихеноидными высыпаниями, повышенным уровнем сывороточного IgE и гиперчувствительностью к аллергенным и неаллергенным стимулам.
Для атопического дерматита характерна стадийность. Заболевание начинается обычно в раннем детском возрасте (у 45% детей начало атопического дерматита приходится на первые 6 месяцев жизни), может продолжаться или рецидивировать в зрелом возрасте: у половины пациентов заболевание проходит к 15 годам, у остальных — может наблюдаться на протяжении всей жизни.
Для пациентов с атопическим дерматитом характерна наследственная предрасположенность к атопическим заболеваниям. Атопический дерматит часто сочетается с атопической астмой, аллергическим ринитом и пищевой аллергией. Начало атопического дерматита в детском возрасте может явиться первым признаком «атопического марша» и значимым фактором развития астмы.
Причины атопического дерматита
На развитие атопического дерматита могут оказывать сочетанное воздействие нескольких факторов:
- генетическая предрасположенность,
- инфекция: кожа пациентов с атопическим дерматитом часто колонизирована Staphylococcus aureus, который в настоящее время рассматривается как суперантиген в развитии дерматита,
- гигиена,
- климат,
- пищевые аллергены,
- аэроаллергены: роль аэроаллергенов и клещей домашней пыли предполагается, но для её подтверждения необходимы дальнейшие исследования,
- отмечено усиление зуда и расчесывания кожи у пациентов, испытывающих хронический стресс.

Диагностика атопического дерматита основывается, преимущественно, на клинических данных.
Основные диагностические критерии атопического дерматита:
- зуд кожи,
- типичное расположение высыпаний: дети первых лет жизни – покраснение, высыпания в виде пузырьков и папул с локализацией на лице и разгибательных поверхностях конечностей; дети старшего возраста – папулы, утолщение кожи симметричных участков сгибательных поверхностей,
- начало болезни в раннем возрасте,
- хроническое рецидивирующее течение,
- наследственная отягощенность по аллергии и атопии (астма, аллергический ринит, атопический дерматит ).
Дополнительные диагностические критерии атопического дерматита (неспецифические):
- реакции немедленного типа при тестировании с аллергенами,
- адонная гиперлинейность и усиление рисунка («атопические ладони»),
- стойкий белый дермографизм (реакция кожи),
- сухость кожи (ксероз),
- экзема сосков,
- рецидивирующий конъюнктивит,
- кератоконус (коническое выпячивание роговицы в ее центре),
- окологлазная гиперпигментация.

Лечение атопического дерматита
Основной задачей успешного лечения является определение и удаление возможных причинных факторов, специфичных для каждого пациента.
Наружная терапия — обязательная и важная часть комплексного лечения АтД. Ее целью является не только купирование воспаления и зуда, но и восстановление водно-липидного слоя и барьерной функции кожи, а также обеспечение правильного и ежедневного ухода за кожей. Она должна проводиться с учетом патологических изменений кожи в зависимости от стадии течения заболевания (острая или хроническая).
При появлении сухости кожи и лихенификации необходимо использование увлажняющих кремов или лосьонов с обязательным отсутствием в них веществ, к которым может быть сенсибилизирован пациент. Эти средства также могут снизить потребность в применении топических ГКС (МГК).
Местные (топические) ГКС (МГК) – средства первой линии для лечения обострений атопического дерматита, а также препараты стартовой терапии при среднетяжелой и тяжелой формах заболевания.
Диагностика и лечение атопического дерматита у детей и взрослых: консенсус EAACI/AAAAI/PRACTALL*
Авторы: Подготовил Алексей Гладкий
| тематический номер: ПЕДИАТРИЯ, АКУШЕРСТВО, ГИНЕКОЛОГИЯ |
Существуют значительные отличия в диагностике и терапии атопического дерматита дерматологами и педиатрами в различных странах. Поэтому Европейская академия аллергии и клинической иммунологии (European Academy of Allergy and Clinical Immunology, EAACI) и Американская академия аллергии, астмы и иммунологии (American Academy of Allergy, Asthma and Immunology, AAAAI) создали команды экспертов и поручили им найти консенсус, который бы служил руководством для клинической практики и в Европе, и в Северной Америке. Данный консенсус является частью инициативы PRACTALL, одобренной обеими академиями..gif)
Атопический дерматит (АД) – хроническое воспалительное заболевание кожи, сопровождающееся зудом. В индустриально развитых странах данная патология часто встречается и у детей, и у взрослых. По данным Глобального международного исследования астмы, а также исследования Аллергические заболевания у детей, 12-месячная распространенность АД среди 11-летних детей составляет от 1 до 20%, при этом наивысший показатель зарегистрирован в странах Северной Европы.
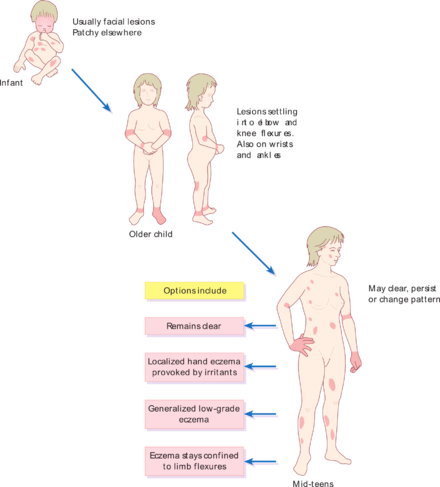
У 45% детей первый эпизод АД происходит в первые 6 месяцев жизни, у 60% – в течение первого года жизни. До 5-летнего возраста, по крайней мере, 85% детей имеют в анамнезе эпизоды АД. Если заболевание начинается до 2-летнего возраста, его симптомы персистируют у 20% детей, у 17% таких детей наблюдаются интермиттирующие симптомы до 7-летнего возраста (рис. 1).
Клиническая картина АД с возрастом изменяется. У младенцев заболевание типично проявляется эритематозными интенсивно зудящими папулами и везикулами на щеках, в области лба, на коже волосистой части головы. Детская фаза АД продолжается, как правило, от 2 лет до пубертатного возраста. У детей этого возраста реже, чем у младенцев, наблюдаются эксудативные элементы; более характерные папулы и макулы с лихенификацией отражают хроническое течение болезни, при этом в патологический процесс вовлекаются верхние и нижние конечности (области запястий, голеностопных суставов, локтевые и подколенные ямки). Взрослая фаза АД начинается в пубертатном периоде и часто продолжается до зрелого возраста. Основные зоны поражения – суставные сгибы, лицо и шея; плечи и область лопаток; дорзальная поверхность верхних и нижних конечностей, пальцев рук и ног. Высыпания представляют собой сухие, покрытые чешуйками эритематозные папулы и макулы, при хроническом поражении формируются обширные лихенифицированные участки.
Детская фаза АД продолжается, как правило, от 2 лет до пубертатного возраста. У детей этого возраста реже, чем у младенцев, наблюдаются эксудативные элементы; более характерные папулы и макулы с лихенификацией отражают хроническое течение болезни, при этом в патологический процесс вовлекаются верхние и нижние конечности (области запястий, голеностопных суставов, локтевые и подколенные ямки). Взрослая фаза АД начинается в пубертатном периоде и часто продолжается до зрелого возраста. Основные зоны поражения – суставные сгибы, лицо и шея; плечи и область лопаток; дорзальная поверхность верхних и нижних конечностей, пальцев рук и ног. Высыпания представляют собой сухие, покрытые чешуйками эритематозные папулы и макулы, при хроническом поражении формируются обширные лихенифицированные участки.
Патофизиология зуда при АД
У пациентов с АД снижен порог чувствительности к зуду, что проявляется кожной гиперреактивностью и расчесыванием после воздействия аллергенов и низких концентраций ирритантов, при изменении влажности воздуха, повышении потоотделения. Зуд может беспокоить в любое время суток, однако чаще всего он более выражен в ночное время, что нарушает нормальный сон и качество жизни пациента в целом. Механизмы зуда при АД сложны и не до конца изучены. Индуцированное аллергеном высвобождение гистамина тучными клетками кожи – не единственная причина зуда при АД, так как антигистаминные препараты не эффективно подавляют зуд, кроме случаев с сопутствующей крапивницей. В многочисленных наблюдениях установлена эффективность топических ингибиторов кальциневрина (ТИК) и кортикостероидов в уменьшении зуда, что говорит о важной роли клеток воспаления в патогенезе данного симптома. Кроме того, в патологическом процессе участвуют цитокины, нейропептиды, протеазы, эйкозаноиды и вырабатываемые эозинофилами белки.
Зуд может беспокоить в любое время суток, однако чаще всего он более выражен в ночное время, что нарушает нормальный сон и качество жизни пациента в целом. Механизмы зуда при АД сложны и не до конца изучены. Индуцированное аллергеном высвобождение гистамина тучными клетками кожи – не единственная причина зуда при АД, так как антигистаминные препараты не эффективно подавляют зуд, кроме случаев с сопутствующей крапивницей. В многочисленных наблюдениях установлена эффективность топических ингибиторов кальциневрина (ТИК) и кортикостероидов в уменьшении зуда, что говорит о важной роли клеток воспаления в патогенезе данного симптома. Кроме того, в патологическом процессе участвуют цитокины, нейропептиды, протеазы, эйкозаноиды и вырабатываемые эозинофилами белки.
Триггеры атопического дерматита
Стресс
Стресс-индуцированная иммуномодуляция у пациентов с АД нарушается, однако точные механизмы этого процесса до конца не изучены. Данный феномен может быть опосредован нейроиммунологическими факторами, такими как нейропептиды, которые можно обнаружить в крови и эпидермальных нервных волокнах в тесной ассоциации с эпидермальными клетками Лангерганса. Повышенные уровни ростового фактора нервов (NGF) и субстанции Р, обнаруживаемые в плазме пациентов с АД, положительно коррелируют с активностью заболевания. У таких больных также повышен уровень мозгового фактора роста (BDGF), который, как было показано в исследованиях in vitro, уменьшает апоптоз эозинофилов и одновременно улучшает их хемотаксис.
Повышенные уровни ростового фактора нервов (NGF) и субстанции Р, обнаруживаемые в плазме пациентов с АД, положительно коррелируют с активностью заболевания. У таких больных также повышен уровень мозгового фактора роста (BDGF), который, как было показано в исследованиях in vitro, уменьшает апоптоз эозинофилов и одновременно улучшает их хемотаксис.
Аллергены
В плацебо контролированных исследованиях показано, что пищевые аллергены могут индуцировать экземоподобные кожные высыпания у младенцев и детей с АД. У некоторых пациентов уртикарные реакции могут инициировать цикл зуд-расчесывание, что еще более ухудшает состояние кожи. Дети с пищевой аллергией имеют положительную кожную пробу и сывороточные IgE на разнообразные продукты питания, особенно яйца, молоко, пшеницу, сою и арахис. От пациентов с АД из участков поврежденной кожи были получены специфичные к пищевым аллергенам Т-клетки, что прямо указывает на участие таких аллергенов в иммунном ответе кожи. Кроме того, хорошо известен тот факт, что продукты питания могут обострять течение АД посредством как аллергических, так и неаллергических реакций гиперчувствительности.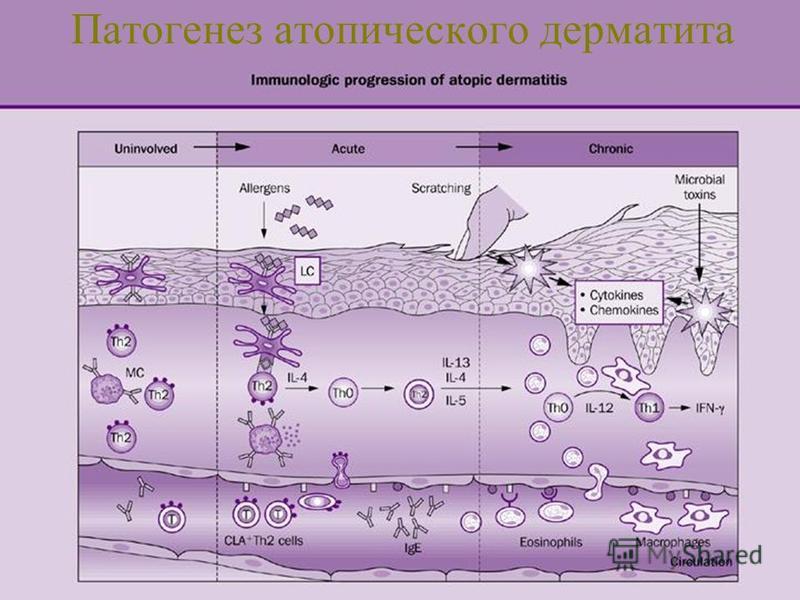 Более того, непосредственный контакт аллергенов с кожей (например, при приготовлении пищи, кормлении ребенка) часто ухудшает симптомы экземы.
Более того, непосредственный контакт аллергенов с кожей (например, при приготовлении пищи, кормлении ребенка) часто ухудшает симптомы экземы.
По достижении 3-летнего возраста дети часто перерастают пищевую аллергию, но широко распространенной остается сенситизация к ингаляционным аллергенам. У пациентов с АД зуд и экзантема могут появляться после интраназальных провокационных проб с аэроаллергенами. Накожная аппликация аэроаллергенов (например, клещи домашней пыли, сорняки, чешуйки кожи и шерсть животных) на интактную кожу пациентов с АД вызывает экземоподобные реакции. Уменьшение концентрации аллергенов пылевых клещей в помещении улучшает течение АД. От пациентов с АД из участков поврежденной кожи были получены Т-клетки, специфичные к Dermatophagoides pteronyssinus и другим аэроаллергенам, что подтверждает концепцию об участии ингаляционных аллергенов в патогенезе атопического дерматита.
Микроорганизмы
Большинство пациентов с АД являются носителями S. aureus, который часто может усугублять кожные проявления заболевания..gif) У пациентов с АД и бактериальной инфекцией кожи назначение антибиотиков, активных в отношении стафилококков, может уменьшать симптомы АД. Считается, что S. aureus секретирует экзотоксины (суперантигены), которые стимулируют активацию Т-клеток и макрофагов. У большинства пациентов с АД обнаруживают специфические IgE к стафилококковым суперантигенам, причем концентрация IgE прямо коррелирует с тяжестью атопического дерматита. Кроме того, суперантигены вызывают резистентность к кортикостероидам, что ухудшает терапевтический ответ.
У пациентов с АД и бактериальной инфекцией кожи назначение антибиотиков, активных в отношении стафилококков, может уменьшать симптомы АД. Считается, что S. aureus секретирует экзотоксины (суперантигены), которые стимулируют активацию Т-клеток и макрофагов. У большинства пациентов с АД обнаруживают специфические IgE к стафилококковым суперантигенам, причем концентрация IgE прямо коррелирует с тяжестью атопического дерматита. Кроме того, суперантигены вызывают резистентность к кортикостероидам, что ухудшает терапевтический ответ.
Инфицирование кожи S. aureus облегчается воспалением кожи при АД. Это подтверждается клиническими исследованиями, в которых показано, что лечение топическими кортикостероидами или такролимусом уменьшает инфицированность кожи золотистым стафилококком. Установлено, что при атопическом дерматите в коже уменьшается концентрация антимикробных пептидов, защищающих ее от бактерий, грибов и вирусов. При АД гены, кодирующие синтез таких пептидов, экспрессируются недостаточно вследствие значимой дисрегуляции цитокинов Th3. Снижение уровней провоспалительных цитокинов, таких как
TNF-α и ИФН-λ, что соответствует снижению антимикробной защиты, объясняет повышенную подверженность кожным инфекциям больных АД по сравнению с пациентами с псориазом.
Снижение уровней провоспалительных цитокинов, таких как
TNF-α и ИФН-λ, что соответствует снижению антимикробной защиты, объясняет повышенную подверженность кожным инфекциям больных АД по сравнению с пациентами с псориазом.
Пациенты с атопическим дерматитом склонны к диссеминации инфекции HSV и осповакцины. Восприимчивость к острым вирусным инфекциям, таким как герпетическая и вакцинальная экзема, может быть связана с тяжестью атопии. До прекращения вакцинации против натуральной оспы атопический дерматит являлся противопоказанием к данной процедуре, кроме случаев неминуемой опасности заражения.
Существует высокая вероятность того, что оппортунистические дрожжи Malassezia привносят значительный вклад в развитие АД. Многочисленными исследованиями показано присутствие специфического сывороточного IgE, положительный кожный прик-тест (КПТ) и положительный аппликационный тест на антиген Malassezia у взрослых пациентов с АД. Сенситизация к Malassezia является специфичной для пациентов с АД и не наблюдается у больных с бронхиальной астмой и аллергическим ринитом.
Аутоантигены
Аутореактивность пациентов с атопическим дерматитом на человеческие протеины может играть определенную роль в патофизиологии данного состояния. IgE против аутоантигенов могут стимулировать реакцию гиперчувствительности по 1 типу и дендритические клетки, а также индуцировать пролиферацию аутореактивных Т-клеток. Недавно было показано, что IgE против марганцевой супероксиддисмутазы (MnСОД), колонизирующих кожные покровы дрожжей M. sympodialis, перекрестно реагируют с человеческой MnСОД.
Раздражающие факторы
Часто одежда из грубой или шерстяной ткани механически раздражает кожу и вызывает обострение АД и экземы. Химические раздражители, например моющие средства, которые также необходимо принимать во внимание, могут быть достоверно идентифицированы лишь методом исключения.
Диагностика
Диагностические критерии
При диагностике АД важно использовать четко определенные критерии, особенно у пациентов с нетипичным фенотипом заболевания; чаще всего используют критерии, разработанные Hanifin и Rajka (рис.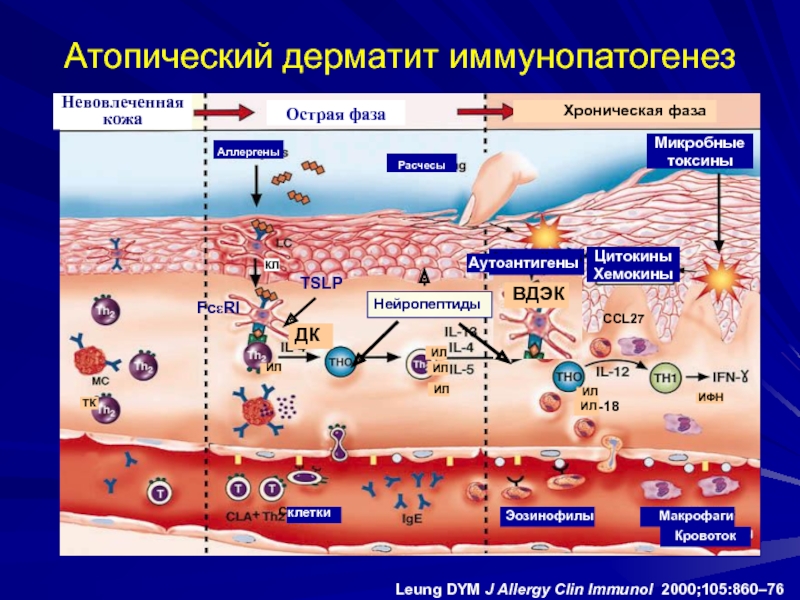 2). Были разработаны и другие критерии, коррелирующие с Hanifin и Rajka, хотя использование в качестве критерия только видимой экземы может привести к гипердиагностике заболевания. Биопсия кожи не обязательна для установления диагноза АД, но может быть необходима для исключения других диагнозов, особенно у взрослых пациентов.
2). Были разработаны и другие критерии, коррелирующие с Hanifin и Rajka, хотя использование в качестве критерия только видимой экземы может привести к гипердиагностике заболевания. Биопсия кожи не обязательна для установления диагноза АД, но может быть необходима для исключения других диагнозов, особенно у взрослых пациентов.
Дифференциальная диагностика
Чаше всего атопический дерматит приходится дифференцировать с другими формами экземы. У взрослых особенно часто преобладают смешанные формы с элементами атопической, контактной и ирритативной экземы. Атопическую экзему верхних и нижних конечностей необходимо дифференцировать с псориазом на ладонях и подошвах, а также с опоясывающим лишаем. Также всегда нужно помнить о чесотке. Дифференциальная диагностика острого АД (например, АД с интенсивной эритемой кожи, эксудацией и формированием пузырей) отличается от таковой хронических лихенифицированных форм. Не следует забывать о других, более редких заболеваниях, особенно в упорных случаях: у детей – генодерматозы (синдром Нидертона), в том числе недавно описанный синдром иммунной дисрегуляторной полиэндокринопатии и энтеропатии, связанный с Х-хромосомой; у детей и взрослых – гипо- и авитаминозы, злокачественные новообразования, особенно кожная Т-клеточная лимфома и грибовидный микоз.
Поиск триггерного фактора включает сбор анамнеза, специфические кожные и кровяные пробы, провокационные пробы в зависимости от степени остроты заболевания и предполагаемых факторов (рис. 3).
Пищевые продукты
Для пациентов с АД не существует универсальной рекомендованной диеты. Ограничения в пище предписывают только пациентам с установленной гиперчувствительностью к пищевым продуктам. В настоящее время опубликованы международные руководства по диагностике гиперчувствительности к пищевым продуктам. Что касается индуцированной пищевыми продуктами экземы, важно отметить, что прогностическая ценность истории болезни в этом случае ниже, чем при немедленных кожных аллергических реакциях.
КПТ и определение концентрации специфических IgE помогают оценить сенситизацию к пищевым продуктам. Диагностическая чувствительность и специфичность значительно варьируют для различных пищевых продуктов, систем считывания и возрастных групп. На сегодня разработана точка принятия решения относительно значимости сенситизации (с провокационной пробой как золотым стандартом) для специфичных IgE и КПТ для яиц, молока, арахиса и других пищевых продуктов у детей.
Точки принятия решения могут быть полезны для определения необходимости проведения оральных провокаций. Несмотря на это, решение о проведении провокационных проб принимается в каждом случае индивидуально.
Такие тесты, как определение цитотоксичности лимфоцитов, дегрануляции базофилов и сывороточного IgG (или подклассов) недостаточно информативны и не должны использоваться.
Аппликационный тест является главным инструментом для определения причинных факторов экземы. Кроме того, он может выявить сенситизацию у пациентов с АД и определить подгруппу таких больных. Предписание пациентам элиминационной диеты, основанной исключительно на позитивных результатах аппликационного теста, не рекомендуется.
Все вышеуказанные методы обследования для их проведения и интерпретации требуют специальных знаний.
Лучшие диагностические результаты дают стандартизированные контролированные врачом пищевые провокационные пробы. Необходимо помнить о том, что гиперчувствительность сохраняется по крайне мере 24 часа после поступления аллергена, поэтому в случае негативной провокационной пробы исследование следует повторить на следующий день. После установления диагноза инициируют специально предназначенную для пациента обучающую программу.
После установления диагноза инициируют специально предназначенную для пациента обучающую программу.
Ингаляционная аллергия
Сенситизация к ингаляционным аллергенам часто наблюдается у пациентов с АД. Аллергены могут обострять АД при вдыхании, прямом контакте с кожей или попадая с пищей в желудочно-кишечный тракт. Сенситизация может быть установлена с помощью КПТ (при отсутствии экземы) или определения концентрации специфических IgE, а также аппликационной пробой. В клинических исследованиях установлено, что к наиболее важным аллергенам относятся пылевые клещи, чешуйки кожи животных и пыльца. Роль пылевых клещей доказана многочисленными исследованиями, подтвердившими широкую распространенность специфических IgE во взрослой популяции и у детей старше 7 лет с атопическим дерматитом. Положительное влияние на течение АД элиминационных мероприятий с применением специальной обработки доказано многими исследованиями.
Контактная аллергия
У пациентов с АД, особенно у взрослых, часто встречается контактная сенситизация к топическим медицинским препаратам. В случаях ухудшения течения экземы, несмотря на проводимое лечение, для диагностики возможного контактного дерматита необходимо проведение аппликационных проб.
В случаях ухудшения течения экземы, несмотря на проводимое лечение, для диагностики возможного контактного дерматита необходимо проведение аппликационных проб.
Системное и местное лечение
Ведение пациентов с АД является сложной клинической задачей.
Базисная терапия
Базисная терапия атопического дерматита включает оптимальный уход за кожей, направленный на устранение дефекта защитной функции кожи, с регулярным использованием смягчающих и увлажняющих средств, а также идентификацию и исключение специфических и неспецифических триггерных факторов. Неспецифические раздражители включают контактные, такие как белье из плотного раздражающего синтетического или шерстяного материала, мыло, горячий душ (ванна). Необходимо минимизировать контакт с водой, для водных процедур использовать теплую воду, мягкие моющие средства с адаптированным рН (рН 5,5-6,0 для защиты кислого покрова кожи). Индивидуально устанавливаются и исключаются другие провокационные факторы, воздушные и пищевые аллергены.
Дальнейшее лечение основывается на тяжести заболевания. Различные терапевтические средства вводят в схему терапии поэтапно (рис. 4). Также может быть назначена комбинация нескольких топических агентов. В случаях тяжелого АД, не достаточно контролируемого местным лечением, следует рассмотреть возможность системной терапии. Для оптимального контроля АД необходимы регулярные медицинские осмотры, обучение пациентов или ухаживающих за ними родственников, адекватная психосоциальная поддержка. У части пациентов может быть полезной госпитализация, особенно в стационары с мультидисциплинарным командным подходом.
Местное лечение
Смягчающие средства
Основная особенность АД – выраженная сухость кожи, обусловленная дисфункцией кожного барьера с повышенной чрескожной потерей воды. Этот процесс обычно сопровождается интенсивным зудом и воспалением. Поэтому важным является применение смягчающих средств, что наряду с увлажняющими средствами составляет основу терапии атопического дерматита. Смягчающие средства необходимо применять постоянно, даже при отсутствии видимого воспаления. Большой арсенал доступных смягчающих средств позволяет подобрать оптимальное для пациента средство с учетом индивидуальных особенностей кожи, сезонных и климатических условий, времени суток, что оптимизирует базисное лечение. Для поддержания защитного кожного барьера используют эмульсии «масло-в-воде» и «вода-в-масле»; смягчающие средства на основе полидоканола эффективно уменьшают симптомы зуда. Дополнительная аппликация топических препаратов, содержащих мочевину, позволяет интенсивно насытить кожу влагой, тогда как салициловая кислота эффективна при хронических гиперкератических поражениях.
Смягчающие средства необходимо применять постоянно, даже при отсутствии видимого воспаления. Большой арсенал доступных смягчающих средств позволяет подобрать оптимальное для пациента средство с учетом индивидуальных особенностей кожи, сезонных и климатических условий, времени суток, что оптимизирует базисное лечение. Для поддержания защитного кожного барьера используют эмульсии «масло-в-воде» и «вода-в-масле»; смягчающие средства на основе полидоканола эффективно уменьшают симптомы зуда. Дополнительная аппликация топических препаратов, содержащих мочевину, позволяет интенсивно насытить кожу влагой, тогда как салициловая кислота эффективна при хронических гиперкератических поражениях.
Топические глюкокортикостероиды
Топические ГКС остаются важным инструментом в терапии обострений АД. Оптимизация протоколов лечения, создание новых стероидных препаратов с улучшенным коэффициентом риск/польза и низким атрофогенным потенциалом, таких как предникарбат, мометазона флюорат, флютиказон и метилпреднизолона ацепонат, позволили за последнее время значительно уменьшить частоту нежелательных эффектов такого лечения. Для местного применения ГКС разработаны различные схемы. Интермиттирующее назначение ГКС эффективно как начальная терапия, при этом после применения сильного стероида его дозу снижают или переходят на более слабый препарат. По последним данным, нанесение кортикостероида (флютиказона) на неповрежденную кожу два раза в неделю позволяет предотвратить обострения АД у детей и взрослых. Кроме противовоспалительного эффекта, терапия топическими ГКС уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный фактор АД.
Для местного применения ГКС разработаны различные схемы. Интермиттирующее назначение ГКС эффективно как начальная терапия, при этом после применения сильного стероида его дозу снижают или переходят на более слабый препарат. По последним данным, нанесение кортикостероида (флютиказона) на неповрежденную кожу два раза в неделю позволяет предотвратить обострения АД у детей и взрослых. Кроме противовоспалительного эффекта, терапия топическими ГКС уменьшает колонизацию кожи S. aureus и, следовательно, оказывает воздействие на дополнительный триггерный фактор АД.
Хорошо известны побочные эффекты бесконтрольного применения топических стероидов, особенно при чувствительной коже, поэтому для краткосрочной терапии острых экзематозных поражений местный стероидный препарат следует наносить не более двух раз в день. Для высокочувствительных участков кожи (лицо, область гениталий) и у детей применяют препараты небольшой или умеренной силы. Во время обострений АД топические ГКС используют вместе с базисным лечением смягчающими средствами, что позволяет избежать чрезмерного применения стероидных препаратов и минимизировать их побочные эффекты.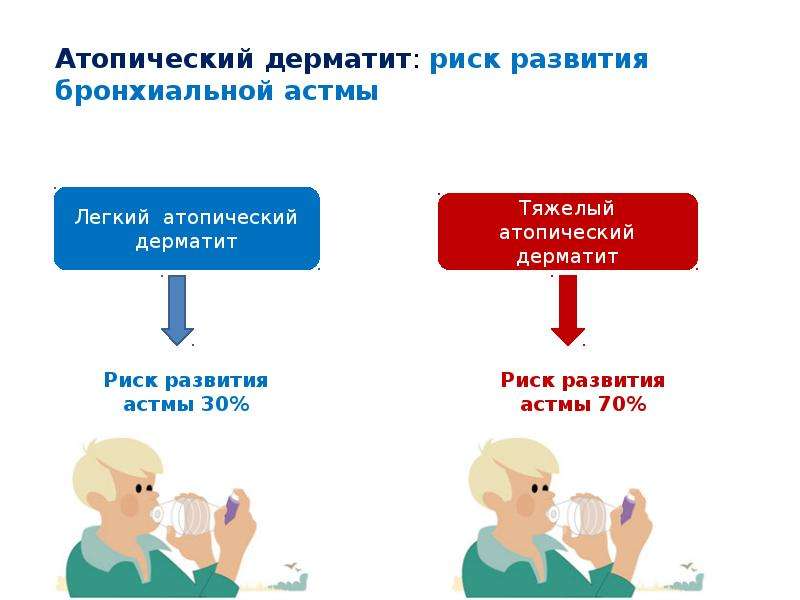
Топические ингибиторы кальциневрина
ТИК (пимекролимус и такролимус) используют как нестероидную противовоспалительную терапию АД. В исследованиях на животных и у человека показана иммуномодуляторная активность обоих препаратов. В США и Европе крем пимекролимуса 1% и мазь такролимуса 0,03% утверждены для лечения АД у детей старше 2 лет и взрослых. Мазь такролимуса 0,1% применяют только у взрослых.
Противовоспалительный потенциал 0,1% мази такролимуса подобен таковому кортикостероидов средней силы, 1% крем пимекролимуса менее активен. До настоящего времени не было проведено сравнительных исследований 1% крема пимекролимуса с топическими ГКС небольшой силы. Оба ТИК обладают доказанной эффективностью и хорошим профилем безопасности при терапевтическом периоде 2 года для пимекролимуса и 4 года для такролимуса.
Часто отмечаемый побочный эффект ТИК – преходящее ощущение жжения кожи. В сравнительном исследовании местных побочных эффектов крема пимекролимуса 1% и мази такролимуса 0,03% у детей пимекролимус показал лучшую местную переносимость.
Более ранними исследованиями установлено, что терапия ТИК не сопровождается повышением риска атрофии кожи, поэтому препараты данной группы с успехом применяют для лечения чувствительных участков кожи.
Во время терапии ТИК наблюдали генерализованные вирусные поражения кожи, такие как герпетическая экзема и моллюсковидная экзема. Достоверная связь терапии ТИК с повышением частоты вирусной суперинфекции не установлена.
Несмотря на отсутствие доказанной причиной связи между лечением ТИК и раком, FDA опубликовала предостережение для пимекролимуса (Elidel, Novartis) и такролимуса (Protopic, Astellas) из-за недостатка данных безопасности долгосрочного применения. Кроме того, указанные препараты отнесены к терапии второй линии и не рекомендуются для лечения детей до 2 лет. В настоящее время проводятся исследования безопасности длительной терапии ТИК у пациентов с атопическим дерматитом, в том числе у младенцев и детей.
Увлажняющая терапия
При обострениях АД эффективно применение повязок с влажным хлопковым слоем, удерживаемых бинтом, в комбинации со смягчающими средствами и антисептиками или топическими стероидами. Описан более практичный подход с использованием одежды вместо бинта.
Описан более практичный подход с использованием одежды вместо бинта.
Местная антибактериальная терапия
Кожа больных атопическим дерматитом, даже интактные ее участки, массивно колонизирована S. aureus. Токсины, выделяемые большинством штаммов S. aureus, на коже ведут себя как суперантигены и могут непосредственно влиять на активность заболевания, несмотря на возможное отсутствие клинических признаков бактериальной суперинфекции. Местные антисептики, такие как триклозан и хлоргексидин, обладают низкими сенситизирующим потенциалом и частотой развития резистентности, могут быть использованы в смягчающих средствах или как часть увлажняющей терапии с помощью повязок. Местное применение триклозана эффективно снижает кожную колонизацию S. aureus и уменьшает кожные симптомы АД. При использовании триклозана не отмечено раздражающего, мутагенного, канцерогенного эффектов. Ношение одежды из материала с серебряным покрытием и шелковых тканей со стойкой антимикробной обработкой также может уменьшить колонизацию S. aureus и тяжесть атопического дерматита; исследования в данной области продолжаются.
aureus и тяжесть атопического дерматита; исследования в данной области продолжаются.
Добавление местного противомикробного агента к топическому стероидному препарату улучшает клиническую эффективность ГКС. Интересно, что у пациентов с атопическим дерматитом чрезвычайно редко выявляют гиперчувствительность к местным противомикробным препаратам.
Из-за недостаточной барьерной функции кожи пациенты с АД более подвержены риску рецидивирующих бактериальных инфекций кожи. Для лечения легких локальных форм вторичной инфекции предпочтительно местное применение антибиотиков.
В Европе долгое время широко использовались препараты на основе эритромицина и фусидовой кислоты. Отмечаемая в настоящее время высокая резистентность S. aureus к эритромицину сделала применение фусидовой кислоты более предпочтительным. Топическая фусидовая кислота эффективна в отношении S. aureus благодаря низкой минимальной ингибирующей концентрации и хорошей проникающей способности, однако при длительной терапии резистентность к ней S.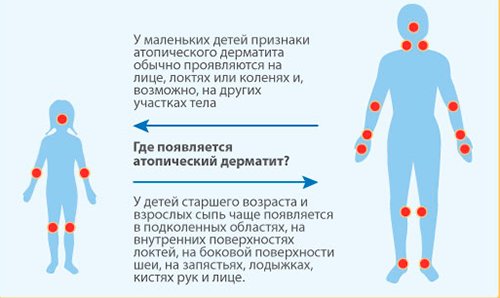 aureus повышается. Поэтому целесообразно применение фусидовой кислоты короткими курсами в течение 2 недель. Для интраназальной эрадикации метициллинрезистентных штаммов S. aureus эффективно применение топического мупироцина.
aureus повышается. Поэтому целесообразно применение фусидовой кислоты короткими курсами в течение 2 недель. Для интраназальной эрадикации метициллинрезистентных штаммов S. aureus эффективно применение топического мупироцина.
Другие вторичные инфекции, вызываемые дрожжами, дерматофитами, стрептококками, также рассматривают как триггерные факторы АД. Лечение назначается только при наличии симптомов вторичной инфекции.
Системная терапия
Антимикробная терапия
Системное применение антибиотиков целесообразно при распространенной вторичной инфекции (как правило, S. aureus). Обычно эффективно применение в течение 7-10 дней цефалоспоринов I и II поколения и полусинтетических пенициллинов. Широкая распространенность эритромицинрезистентных штаммов делает макролиды менее полезной альтернативой. При аллергии на пенициллины или цефалоспорины возможно применение клиндамицина или оральной фусидовой кислоты. К сожалению, реколонизация после курса антистафилококковой терапии наблюдается часто. Следует избегать длительной поддерживающей антибактериальной терапии, так как возможна колонизация метициллинрезистентными микроорганизмами.
Следует избегать длительной поддерживающей антибактериальной терапии, так как возможна колонизация метициллинрезистентными микроорганизмами.
Инфекция кожи вирусом простого герпеса в виде герпетической экземы (осповидная сыпь Капоши) представляет собой тяжелое, часто жизнеугрожающее осложнение атопического дерматита, требующее системной антивирусной терапии ацикловиром или валацикловиром.
Недавними исследованиями подчеркивается роль фунгальной колонизации как триггерного фактора. Данные об эффективности системной терапии АД кетоконазолом противоречивы, и хотя у некоторых пациентов с АД топическая или системная антимикотическая терапия может оказывать положительное влияние на течение заболевания, эффекты такового вмешательства требуют более глубокого изучения.
Системные кортикостероиды
Несмотря на то что оральные кортикостероиды широко используются для лечения многих заболеваний кожи, в настоящее время мало данных по их применению у пациентов с АД. Хорошо известно, что по окончании терапии системными ГКС заболевание часто рецидивирует. Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Кортикостероиды в виде длительной системной терапии ассоциируются с развитием ряда побочных эффектов (нарушение роста, остеопороз, катаракта, лимфопения и др.). В острых случаях АД краткосрочная системная терапия ГКС может быть эффективна, но следует избегать длительного применения системных коритикостероидов у детей.
Циклоспорин А
Как и ТИК, циклоспорин А (ЦиА) подавляет кальциневринзависимые пути метаболизма, уменьшая уровни провоспалительных цитокинов, таких как ИЛ-2 и ИФН-λ. Многими клиническими исследованиями подтверждена эффективность ЦиА в терапии атопического дерматита у детей и взрослых, и, несмотря на то что по окончании лечения возможны рецидивы заболевания, тяжесть их, как правило, значительно ниже изначального уровня.
Хотя циклоспорин А эффективен в лечении АД, из-за возможных побочных эффектов, главным образом нефротоксичности, применение ЦиА следует ограничить у пациентов с тяжелыми системными заболеваниями, перед терапией необходимо исключить наличие противопоказаний, а во время терапии тщательно мониторировать лабораторные показатели и артериальное давление. Лечение может проводиться в виде кратко- или долгосрочной терапии, высокими (3-5 мг/кг в день) или низкими (2,5 мг/кг в день) дозами в зависимости от индивидуальных особенностей пациента. Главный принцип такого лечения – применение наименьшей эффективной дозы препарата в течение как можно более короткого периода времени, так как токсичность зависит от обоих этих факторов. При лечении детей циклоспорином А следует помнить о неэффективности вакцинаций во время иммуносупрессии.
Лечение может проводиться в виде кратко- или долгосрочной терапии, высокими (3-5 мг/кг в день) или низкими (2,5 мг/кг в день) дозами в зависимости от индивидуальных особенностей пациента. Главный принцип такого лечения – применение наименьшей эффективной дозы препарата в течение как можно более короткого периода времени, так как токсичность зависит от обоих этих факторов. При лечении детей циклоспорином А следует помнить о неэффективности вакцинаций во время иммуносупрессии.
Азатиоприн
Азатиоприн давно известен как иммуносупрессант, влияющий на синтез и метаболизм пуриновых нуклеотидов, что позволяет применять этот препарат для лечения различной дерматологической патологии. Также азатиоприн часто используют в качестве монотерапии АД. Хотя большинство сообщений о применении азатиоприна при АД основывалось на неконтролированных открытых ретроспективных исследованиях, сегодня все больше накапливается данных об эффективности этого препарата в лечении тяжелых упорных случаев АД. Азатиоприн обладает множеством побочных эффектов, включая миелосупрессию, гепатотоксичность, желудочно-кишечные расстройства, повышенную склонность к инфекциям, возможное развитие рака кожи. Так как азатиоприн метаболизируется тиопуриновой метилтрансферазой, перед началом иммуносупрессивной терапии азатиоприном необходимо исключить у пациента дефицит указанного фермента. Рекомендованные дозы азатиоприна для лечения дерматологической патологии –
Азатиоприн обладает множеством побочных эффектов, включая миелосупрессию, гепатотоксичность, желудочно-кишечные расстройства, повышенную склонность к инфекциям, возможное развитие рака кожи. Так как азатиоприн метаболизируется тиопуриновой метилтрансферазой, перед началом иммуносупрессивной терапии азатиоприном необходимо исключить у пациента дефицит указанного фермента. Рекомендованные дозы азатиоприна для лечения дерматологической патологии –
1-3 мг/кг в день, оптимальная доза определяется уровнем тиопуриновой метилтрансферазы. В течение всего периода лечения регулярно проводят анализ крови. Терапевтический эффект развивается, как правило, медленно, клиническое улучшение наступает через 2-3 месяца от начала лечения.
Антигистаминные препараты
Терапевтическая ценность антигистаминных препаратов основывается главным образом на их седативном эффекте, они используются как краткосрочное дополнение к местному лечению в течение обострений, сопровождающихся интенсивным зудом. Ценность неседативных антигистаминов ограничена. Хотя масштабных контролированных исследований в данном направлении не проводилось, новейшие антигистаминные препараты без седативного эффекта представляются мало- или бесполезными в терапии атопического дерматита.
Ценность неседативных антигистаминов ограничена. Хотя масштабных контролированных исследований в данном направлении не проводилось, новейшие антигистаминные препараты без седативного эффекта представляются мало- или бесполезными в терапии атопического дерматита.
Фототерапия
Лечение АД фототерапией представляет собой стандартную терапию второй линии взрослых пациентов, в период обострения часто используется в комбинации с кортикостероидами.
Для лечения АД могут быть использованы следующие варианты: широкополосный УФ-А (280-320 нм), узкополосный УФ-В (311-313 нм), УФ-А (320-400 нм), УФ-А1 (340-400 нм), ПУВА, бальнео-ПУВА. Хорошие результаты показали комбинации УФ-В + топические ГКС, УФ-В + УФ-А, а также средне- и высокодозовая терапия УФ-А1.
Фототерапия у детей до 12 лет применяется лишь в исключительных случаях. Следует подчеркнуть, что до настоящего времени не получена информация об отдаленных эффектах УФ терапии.
Иммунотерапия
На сегодня гипосенситизацию не рассматривают как средство терапии АД. Двойные слепые контролированные исследования не доказали эффективность иммунотерапии в лечении атопического дерматита. В недавнем рандомизированном мультицентровом исследовании, изучавшем эффективность специфической иммунотерапии в течение 1 года аллергенами пылевых клещей у сенситизированных пациентов с АД, показано дозозависимое влияние на симптомы заболевания. Необходимы дальнейшие контролированные исследования для определения роли иммунотерапии в лечении АД.
Двойные слепые контролированные исследования не доказали эффективность иммунотерапии в лечении атопического дерматита. В недавнем рандомизированном мультицентровом исследовании, изучавшем эффективность специфической иммунотерапии в течение 1 года аллергенами пылевых клещей у сенситизированных пациентов с АД, показано дозозависимое влияние на симптомы заболевания. Необходимы дальнейшие контролированные исследования для определения роли иммунотерапии в лечении АД.
Дополнительные возможности лечения и будущие перспективы
В основе разработки новых, таргетных терапевтических подходов лежат новейшие знания клеточных и молекулярных аспектов атопических болезней. Основная цель – таргетное подавление компонентов аллергического воспалительного ответа, включая модуляцию цитокинов (ингибиторы TNF), блокаду миграции клеток воспаления (антагонисты хемокиновых рецепторов, ингибиторы антигенов кожных лимфоцитов) и подавление Т-клеточной активации (алефацепт и эфализумаб).
Возможные подходы к первичной и вторичной профилактике АД
Основываясь на идее иммуномодулирующего воздействия диеты, были проведены многочисленные контролированные исследования возможности первичной профилактики АД коррекцией рациона.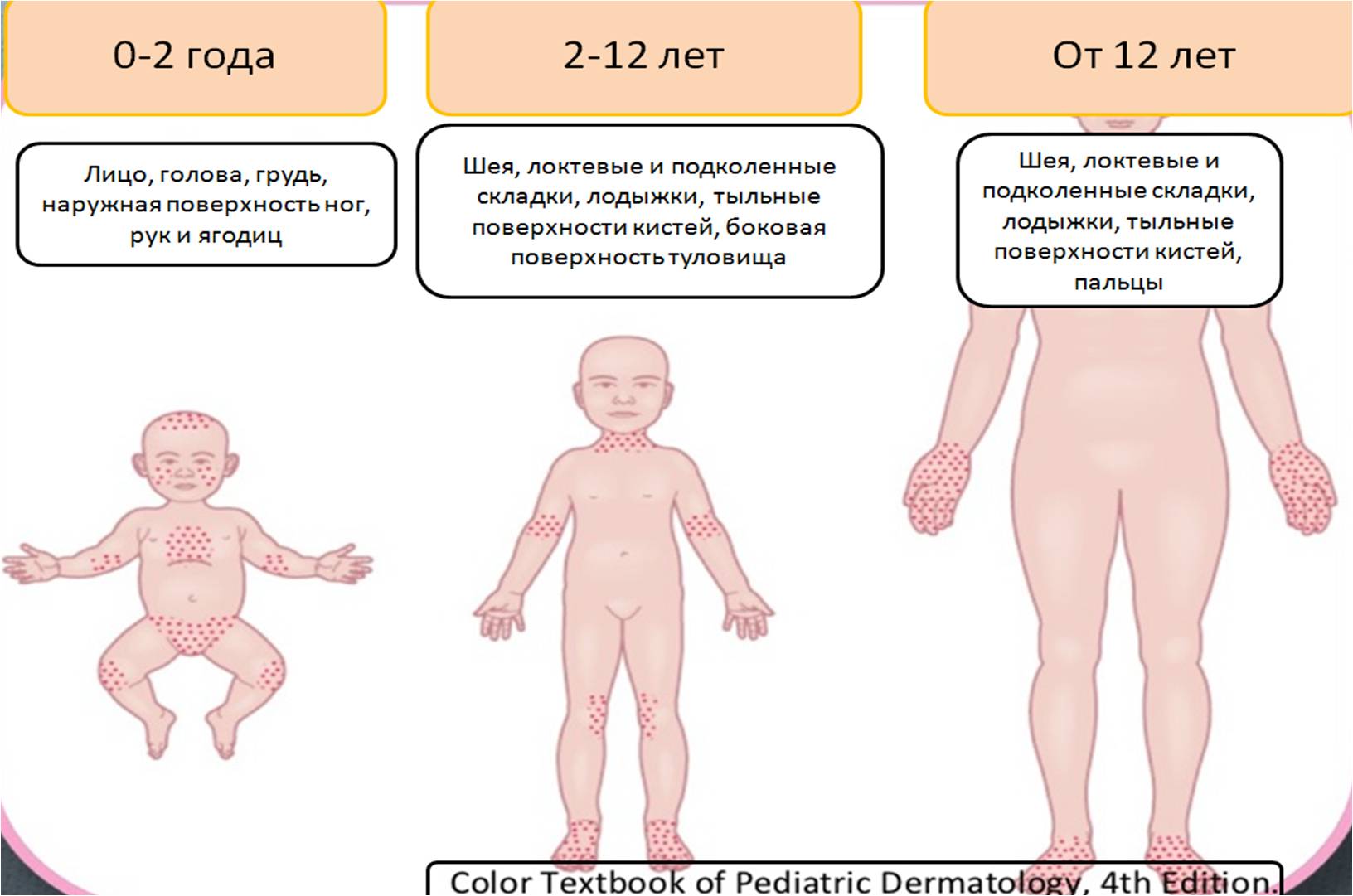 Смеси на основе гидролизированного коровьего молока включают сывороточные пептиды и казеин. Их пищевая ценность эквивалентна грудному молоку, но снижен потенциал индукции IgE-опосредованных реакций. Крупное контролированное исследование у детей с высоким риском в отношении АД, у которых применялись различные частично и значительно гидролизированные смеси, показало, что применение значительно гидролизированных смесей с казеином уменьшает риск возникновения АД на 50% в течение первого года жизни.
Смеси на основе гидролизированного коровьего молока включают сывороточные пептиды и казеин. Их пищевая ценность эквивалентна грудному молоку, но снижен потенциал индукции IgE-опосредованных реакций. Крупное контролированное исследование у детей с высоким риском в отношении АД, у которых применялись различные частично и значительно гидролизированные смеси, показало, что применение значительно гидролизированных смесей с казеином уменьшает риск возникновения АД на 50% в течение первого года жизни.
Другим возможным подходом является введение пробиотиков (Lactobacillus GG) в рацион матери и грудного ребенка. В одном исследовании указывается на уменьшение случаев АД и отсутствие влияния на аллергическую сенситизацию. Из-за ограниченной эффективности элиминационные диеты беременным и кормящим матерям не рекомендуются. Еще один возможный путь – включение бактериального, микобактериального и паразитического антигенного материала в диету младенцев.
Исследования возможностей вторичной профилактики цетиризином у младенцев с АД и положительным семейным анамнезом выявило отсутствие эффекта у всех пациентов. В подгруппе сенситизированных к антигенам пылевых клещей или пыльце трав заболеваемость бронхиальной астмой снизилась на 50%. В настоящее время данная концепция изучается в другом исследовании с участием 500 детей.
В подгруппе сенситизированных к антигенам пылевых клещей или пыльце трав заболеваемость бронхиальной астмой снизилась на 50%. В настоящее время данная концепция изучается в другом исследовании с участием 500 детей.
Исследования влияния контроля условий окружающей среды показали эффективность таких мер в отношении тяжести АД у детей, но не у взрослых. Также сегодня проводится исследование возможностей раннего лечения топическим пимекролимусом с целью предупреждения дальнейшего прогрессирования атопического дерматита в астму, что базируется на концепции, рассматривающей кожу как область первичной сенситизации.
*Экспертную группу EAACI/AAAAI/PRACTALL возглавлял профессор Ulrich Wahn.
Программа PRACTALL – общая инициатива обеих академий, направленная на практические аспекты аллергологии. Программа поддерживается неограниченным образовательным грантом от Novartis.
Данная статья опубликована The Journal of Allergy and Clinical Immunology and Allergy, 2006 (61):969-987.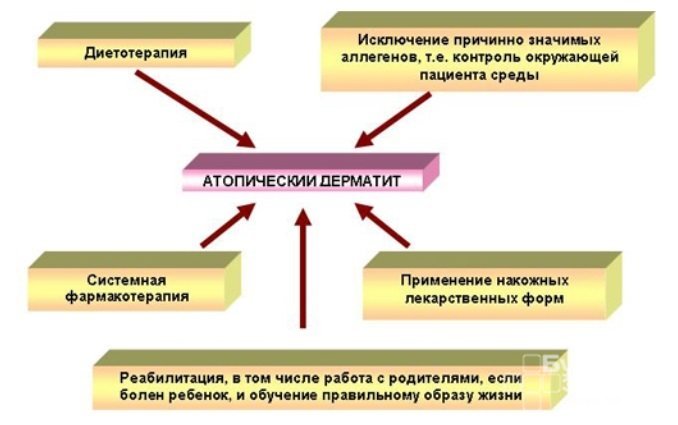
СТАТТІ ЗА ТЕМОЮ
30.05.2021 Онкологія та гематологія Програма Guardian: мовою доказової медицини про туроктоког альфаТуроктоког альфа (препарат НовоЕйт, фармацевтична компанія Novo Nordisk, Данія) – це рекомбінантний людський фактор коагуляції VIII (FVIII) з усіченим В-доменом без будь-яких інших модифікацій у послідовності амінокислот. Засіб є очищеним білком, який складається з 1445 амінокислот і має молекулярну масу близько 166 кДа. Його виготовляють за допомогою технології рекомбінантної ДНК у клітинах яєчників китайського хом’яка й отримують без додавання будь-яких білків людського чи тваринного походження в процесі культивування клітин, очищення або виробництва готового препарату….
Його виготовляють за допомогою технології рекомбінантної ДНК у клітинах яєчників китайського хом’яка й отримують без додавання будь-яких білків людського чи тваринного походження в процесі культивування клітин, очищення або виробництва готового препарату….
12-14 березня на міжнародній медичній науково-освітній платформі Medical Knowledge Hub відбулася друга Школа дерматоонкології. Онлайн-захід був орієнтований на лікарів, які займаються діагностикою та лікуванням пухлин шкіри, а саме дерматологів, онкологів, онкохірургів, патоморфологів, суміжних спеціалістів. Особливою подією школи став сателітний симпозіум компанії MSD, у рамках якого провідні фахівці висвітлили сучасні погляди на діагностику та лікування меланоми….
Онлайн-захід був орієнтований на лікарів, які займаються діагностикою та лікуванням пухлин шкіри, а саме дерматологів, онкологів, онкохірургів, патоморфологів, суміжних спеціалістів. Особливою подією школи став сателітний симпозіум компанії MSD, у рамках якого провідні фахівці висвітлили сучасні погляди на діагностику та лікування меланоми….
Диагностика и лечение атопического дерматита у детей
Причины возникновения атопического дерматита
Причина атопического дерматита до конца не выяснена. Наследственность, по-видимому, играет важную роль, и люди с семейной историей экземы имеют повышенный риск развития этого заболевания. У большинства людей с экземой существует генетическая аномалия во внешнем слое кожи, называемая эпидермисом.
Эпидермис является первой линией защиты между телом и окружающей средой.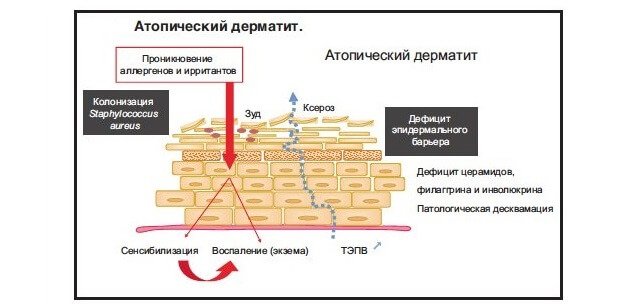 Когда эпидермис не поврежден, он препятствует проникновению в организм раздражителей окружающей среды, аллергенов и микробов и предотвращает потерю кожей слишком большого количества воды. У людей с атопическим дерматитом этот барьер менее силен и более проницаем, чем должен быть.
Когда эпидермис не поврежден, он препятствует проникновению в организм раздражителей окружающей среды, аллергенов и микробов и предотвращает потерю кожей слишком большого количества воды. У людей с атопическим дерматитом этот барьер менее силен и более проницаем, чем должен быть.
Несмотря на распространенное мнение, у детей атопический дерматит редко связан с пищевой аллергией.
Симптомы атопического дерматита
У большинства людей с атопическим дерматитом первые симптомы проявляются до 5-летнего возраста. У людей разного возраста атопический дерматит может выглядеть по-разному:
- У детей атопический дерматит чаще поражает переднюю часть рук и ног, щеки или кожу головы (площадь подгузника обычно не затрагивается)
Copyright VisualDx
- У детей старшего возраста и взрослых атопический дерматит часто поражает боковые стороны шеи, складки внутри локтя и заднюю часть коленей. У взрослых сыпь может быть на запястьях, кистях, предплечьях и лице.
 В некоторых случаях, со временем, кожа в местах поражений может стать темной или утолщенной.
В некоторых случаях, со временем, кожа в местах поражений может стать темной или утолщенной.
Copyright VisualDx
Диагностика атопического дерматита
Для диагностики атопического дерматита не существует специального теста (анализ крови или других тестов). Диагноз атопического дерматита врач устанавливает на основании опроса и осмотра,при наличии характерных симптомов.
Лечение атопического дерматита
Атопический дерматит является хроническим заболеванием, имеет периоды обострений и улучшения состояния кожи. У некоторых людей обострений может не наблюдаться в течение нескольких лет.
Симптомы атопического дерматита можно контролировать с помощью различных мер по уходу за кожей и лекарств.
Некоторые факторы усугубляют симптомы атопического дерматита и их устранение может помочь контролировать симптомы. Возможные усугубляющие факторы включают:
- сухой воздух,
- потливость,
- эмоциональный стресс,
- быстрые перепады температуры,
- воздействие некоторых физических или химических раздражителей, включая мыло и моющие средства, парфюмерию и косметику, шерсть или синтетические волокна, пыль, песок и сигаретный дым.

Поддержание увлажнения кожи
- Увлажняющие средства (эмолиенты) — это кремы и мази, которые увлажняют кожу и предотвращают ее высыхание. Лучшими увлажняющими средствами для людей с атопическим дерматитом являются кремы или мази, которые содержат мало или совсем не содержат воды (самый простой эмолиент — вазелин).
Эмолиенты наиболее эффективны при применении сразу после купания. Эмолиенты могут применяться два раза в день или чаще, если это необходимо.
Лосьоны содержат больше воды, чем кремы и мази и менее эффективны для увлажнения кожи.
- Купание: теплые ванны или душ могут увлажнять и охлаждать кожу, временно снимая зуд от экземы. Следует избегать горячих или длительных ванн (более 10-15 минут) и душа, поскольку они могут сушить кожу.
Лечение раздражения кожи
Топические стероиды — врач может назначить стероидный (также называемый «кортикостероид») крем или мазь, если у вас возникло обострение атопического дерматита.
По мере улучшения состояния кожи вы можете перейти на увлажняющее средство (эмолиент). Сильные топические стероиды могут быть назначены при тяжелом обострении атопического дерматита. Однако их следует использовать только в течение коротких периодов времени, чтобы предотвратить истончение кожи, которое может возникнуть в результате длительного использования. Лечение сильными стероидами должно контролироваться врачем, для предотвращения побочных действий этих средств.
Облегчение зуда
Антигистаминые лекарства могут быть подобраны врачем. Они предназначены для облегчения зуда (особенно ночного зуда).
Вопрос-ответ
Можно ли предотвратить атопический дерматит?
Дети, родители,братья или сестры которых имеют атопический дерматит, имеют более высокий риск иметь это заболевание. Использование у этих детей увлажняющих кремов или мазей (начиная с момента рождения) может помочь предотвратить атопический дерматит в течение первого года жизни.
Кто лечит атопический дерматит?
Лечением атопического дерматита занимаютя педиатры, семейные врачи, в сложных случаях — дерматологи. Консультации этих специалистов вы можете получить в Медицинском доме Odrex.
Консультации этих специалистов вы можете получить в Медицинском доме Odrex.
Источник: Patient education: Eczema (atopic dermatitis) (Beyond the Basics): https://www.uptodate.com/contents/eczema-atopic-dermatitis-beyond-the-basics
Атопический дерматит у детей: диагностика и лечение (лекция)
SOVREMENNAYA PEDIATRIYA.2018.4(92):117-124; doi 10.15574/SP.2018.92.117
Бережной В. В.
Национальная медицинская академия последипломного образования имени П.Л. Шупика, г. Киев, Украина
Статья посвящена современным методам диагностики и лечения атопического дерматита у детей. Рассмотрены этиология и патогенез атопического дерматита, иммунные механизмы его возникновения. Особое внимание уделено роли стафилококковой инфекции в развитии и течении атопического дерматита у детей. Показаны принципы лечения, приведен обзор современных лекарственных средств, применяемых для лечения данной патологии.
Ключевые слова: атопический дерматит, диагностика, лечение..gif)
Литература
1. Аряєв НЛ, Клименко ВА, Кожемяка АН. (2007). Атопический дерматит в практике педиатра. Киев: Ферзь: 88.
2. Бережной ВВ, Мощич ПС, Марушко ЮВ. (1990). Затяжное, рецидивирующее, хроническое течение стафилококковой инфекции у детей. Киев: Здоров’я: 192.
3. Бережной ВВ, Петрина НИ, Василенко ЛЗ. (1978). Роль патогенного стафилококка в возникновении нейродермита у детей. Педитария акушертво и гинекология. 6: 15—17.
4. Калюжна ЛД, Мурзіна ЕО. (2008). Інформаційний лист МОЗ України №175 — 2008. Щоденний догляд за сухою шкірою у хворих на хронічні дерматози. Київ: Укрмедпатентінформ.
5. Короткий НГ, Тихомирова АА, Гамаюнов БН. (2007). Современные аспекты патогенеза и лечения атопического дерматита у детей. Лечащий врач. 5: 56—58.
6. Кудрявцева АВ. (2017). Нарушение кожного барьера, как ведущий фактор формирования местного воспалительного процесса при атопическом дерматите. Весник дерматологии и венерологии.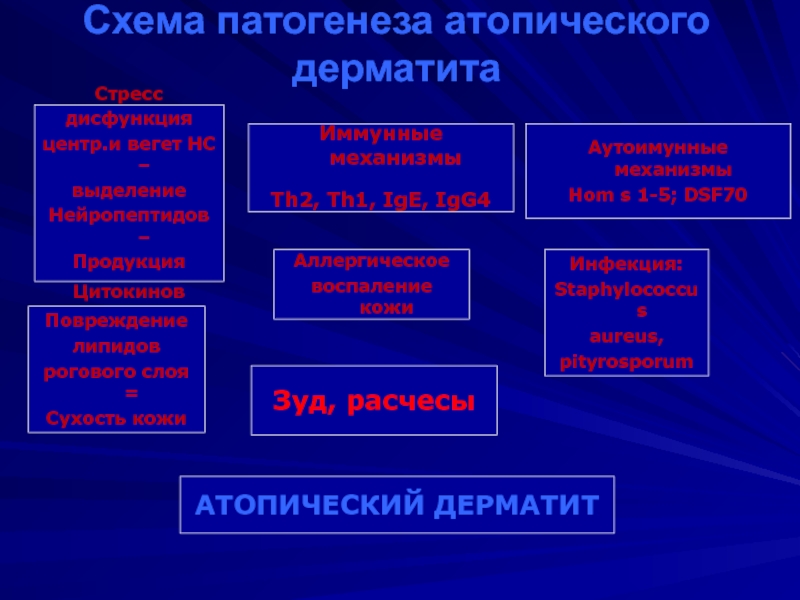 4: 82—89.
4: 82—89.
7. Охотнікова ОМ, Яковлєва НЮ. (2013). Алергічні захворювання дітей. В кн. Бережний ВВ. (ред.). Педіатрія. Національний підручник. Том 1. Київ: Троянда: 498—520.
8. Струкова ЕИ, Кениксфест ЮВ. (2013) Потогенетическое значение золотистого стафилококка при атопическом дерматите. Фундаментальные исследования. 7(3): 680—687.
9. Флуер ФС, Кудрявцева АВ, Прохоров ВЯ. (2009). Влияние нтеротоксинов Staphylococcus Aureus и Epidermidis на течение атопического дерматита у детей. Педиатрия. 87; 2: 43—48.
10. Birnie AJ, Bath-Hextall FJ, Ravenscroft JC. (2008). Interventio to reduce Staphylococcus aureus in the management of atopic eczema. Cochrane Detabase Syst Rev. 3. CD 3871. https://doi.org/10.1002/14651858.CD003871.pub2; PMid:18646096
11. Katayama Ichiro. (2017). Japanese guidelines for atopic dermatitis. Allergology International. 66: 230—247. https://doi.org/10.1016/j.alit.2016.12.003; PMid:28209325
12. Leung DY, Harbeck R, Bina P. (1993). Presence of IgE antibodies to staphylococcal exotoxins on the skin of patients with atopic dermatitis. Evidence for a new groupe of allergens. J Clin Invest. 92: 1374—1380. https://doi.org/10.1172/JCI116711; PMid:7690780 PMCid:PMC288279
(1993). Presence of IgE antibodies to staphylococcal exotoxins on the skin of patients with atopic dermatitis. Evidence for a new groupe of allergens. J Clin Invest. 92: 1374—1380. https://doi.org/10.1172/JCI116711; PMid:7690780 PMCid:PMC288279
13. Marko Kalliomaki. (2016). Застосування пробіотиків упродовж перших 7 років життя: зниження кумулятивного ризику розвитку атопічного дерматиту в ході рандомізованого плацебо-контрольованого дослідження. Современная педиатрия. 2(74): 42—46.
14. Novak N, Bieber T, Leung DM. (2003). Immmune mechanismus leading to autopic dermatitis. J Allergy Clin Immunol. 112; 6: 128—139. https://doi.org/10.1016/j.jaci.2003.09.032; PMid:14657843
15. Viljanen M, Savilahti E. (2005). Probiotics in the treatment of atopic eczema/dermatitis syndrome in infants: a double placebo-controlled trial. Allergy. 60(4): 494—500. https://doi.org/10.1111/j.1398-9995.2004.00514.x; PMid:15727582
Клинико-анамнестические критерии ранней диагностики герпетической экземы у детей с атопическим дерматитом | Стадникова
1. Beck LA, Boguniewicz M, Hata T, Schneider LC, Hanifin J, Gallo R, Paller AS, Lieff S, Reese J, Zaccaro D, Milgrom H, Barnes KC, Leung DY. Phenotype of atopic dermatitis subjects with a history of eczema herpeticum. J Allergy Clin Immunol. 2009;124(2): 260–9.e1–7. doi: 10.1016/j.jaci.2009.05.020.
Beck LA, Boguniewicz M, Hata T, Schneider LC, Hanifin J, Gallo R, Paller AS, Lieff S, Reese J, Zaccaro D, Milgrom H, Barnes KC, Leung DY. Phenotype of atopic dermatitis subjects with a history of eczema herpeticum. J Allergy Clin Immunol. 2009;124(2): 260–9.e1–7. doi: 10.1016/j.jaci.2009.05.020.
2. Белоусова ТА, Горячкина МВ. Простой герпес: клинико-терапевтические аспекты. Медицинский вестник. Портал российского врача. 2014;(4) [Электронный ресурс]. Доступно на: https://lib.medvestnik.ru/articles/Prostoi-gerpes-kliniko-terapevticheskie-aspekty.html.
3. Mooney MA, Janniger CK, Schwartz RA. Kaposi’s varicelliform eruption. Cutis. 1994;53(5): 243–5.
4. Aronson PL, Yan AC, Mittal MK, Mohamad Z, Shah SS. Delayed acyclovir and outcomes of children hospitalized with eczema herpeticum. Pediatrics. 2011;128(6): 1161–7. doi: 10.1542/peds.2011-0948.
Pediatrics. 2011;128(6): 1161–7. doi: 10.1542/peds.2011-0948.
5. Fitzpatrick JE, Aeling JL. Dermatology Secrets in Color. 2nd ed. Philadelphia: Hanley & Belfus; 2001. 498 p.
6. Atherton DJ, Marshall WC. Eczema herpeticum. Practitioner. 1982;226(1367): 971–3.
7. Wollenberg A. Eczema herpeticum. Chem Immunol Allergy. 2012;96:89–95. doi: 10.1159/000331892.
8. Hsu DY, Shinkai K, Silverberg JI. Epidemiology of Eczema Herpeticum in Hospitalized U.S. Children: Analysis of a Nationwide Cohort. J Invest Dermatol. 2018;138(2): 265–72. doi: 10.1016/j.jid.2017.08.039.
9. Severity scoring of atopic dermatitis: the SCORAD index. Consensus Report of the European Task Force on Atopic Dermatitis. Dermatology. 1993;186(1): 23–31. doi: 10.1159/000247298.
Consensus Report of the European Task Force on Atopic Dermatitis. Dermatology. 1993;186(1): 23–31. doi: 10.1159/000247298.
10. Сергеева КМ. Педиатрия: учебник. СПб.: Питер; 2007. 544 с.
11. Ревякина ВА, Огородова ЛМ, Деев ИА, Петровский ФИ, Бычковская СВ, Голосова ТГ, Казакевич НВ, Коростовцев ДС, Липина ВР, Сидоренко ИВ, Смирнов НА, Черняк БА, Деева ЕВ. Результаты национального многоцентрового клинико-эпидемиологического исследования атопического дерматита у детей. Аллергология. 2006;(1): 3–9.
12. Тамразова ОБ, Мазанкова ЛН, Корсунская ИМ, Павлова ЛА. Герпетическая экзема у детей: методические рекомендации. М.; 2007. 23 c.
13. Ющук НД, Венгеров ЮЯ, ред. Инфекционные болезни: национальное руководство. М.: ГЭОТАР-Медиа; 2015. 1056 с.
М.: ГЭОТАР-Медиа; 2015. 1056 с.
14. Сергеев ЮВ, ред. Атопический дерматит: новые подходы к профилактике и наружной терапии. Рекомендации для врачей. 2-е изд. М.: Медицина для всех; 2005. 64 с.
15. Moran PJ, Geoghegan P, Sexton DJ, O’Regan A. A skin rash to remember. BMJ. 2012;345:e6625. doi: 10.1136/bmj.e6625.
Лечение атопического дерматита у детей в клинике «Чудо Доктор»: причины, симптомы, диагностика
Атопический дерматит – это длительное (хроническое) состояние кожи, часто сопровождающееся выраженным зудом.
Заболевание, как правило, имеет волнообразное течение, симптомы могут возникать и утихать, могут очень часто рецидивировать, а могут быть постоянными.
Проявления дерматита могут затрагивать любые участки кожи. При атопическом дерматите у детей первого года жизни поражается часто лицо, шея, кожа головы, локтевые и коленные сгибы.
При атопическом дерматите у детей первого года жизни поражается часто лицо, шея, кожа головы, локтевые и коленные сгибы.
Атопический дерматит – это длительное (хроническое) состояние кожи, часто сопровождающееся выраженным зудом.
Заболевание, как правило, имеет волнообразное течение, симптомы могут возникать и утихать, могут очень часто рецидивировать, а могут быть постоянными.
Проявления дерматита могут затрагивать любые участки кожи. У детей первого года жизни это часто лицо, шея, кожа головы, локтевые и коленные сгибы.
Симптомы атопического дерматита следующие
-
зуд кожи, особенно в ночное время;
-
сухость и покраснение кожи; упорное волнообразное течение;
-
краснота и шелушение на щеках, надбровных дугах и ушных раковинах и т. д.;
-
потеря аппетита;
-
плохой сон.

Основные причины атопического дерматита
Точная причина атопического дерматита неизвестна. Предрасположенность к этому заболеванию, чаще всего передаётся по наследству, при этом у родителя может быть любое другое аллергическое заболевание, например бронхиальная астма, крапивница, аллергический ринит и т.д.
Как правило, атопический дерматит, начинает проявляться в возрасте 2-6 месяцев, при этом в большинстве случаев с аллергией на продукты питания он не связан. Всего лишь примерно 30% всех атопических дерматитов ассоциированы с пищевой аллергией. Пищевая аллергия может усугублять проблему и делать течение атопического дерматита более выраженным. Среди этих 30% самыми частыми пищевыми аллергенами являются:
- Молоко коровье
- Яйцо куриное, притом реакция на белок бывает чаще чем на желток
- Орехи (растущие на деревьях), как правило, если есть на один то, скорее всего есть на все.

- Арахис
- Моллюски
- Пшеница
- Соя
- Рыба
Очень распространенное мнение про красные, желтые, оранжевые и т.д. продукты, цитрусовые и шоколад ошибочно и не имеет под собой доказательств, так же как и мнение о том, что кормящая мама должна кушать только гречу и воду. Одной из основных задач кормящей мамы является обеспечение полноценного питания, как для себя, так и для ребенка. Поэтому решение по диете, должно быть четко обоснованным и взвешенным.
Диагностика пищевой аллергии при атопическом дерматите
- Кожные прик — тесты. Данный вид диагностики является основным в аллергологии. Этот тест осуществляется путем небольшого прокола эпидермиса, с помощью специального ланцета, через каплю ранее нанесенного аллергена. Прик — тест считается безопасным, так как доза тестируемого аллергена минимальна. Этот метод является легко воспроизводимым и практически не доставляющим неприятных ощущений тестируемому пациенту, в отличие от скарификационного теста (тест царапиной), который давно не применяется в странах с развитой медициной, так как является более травмирующим и менее достоверным. Прик – тест можно проводить в любом возрасте.
- Определение специфических антител сыворотке. Материалом для исследования является венозная кровь. На сегодняшний день стандартом является выявление специфических IgE антител методом ImmunoCAP. Данный вид диагностики допустимо проводить, при невозможности проведения прик – тестирования, так как забор крови из вены, совсем не понравится ребенку, и это будет точно больнее, а также, будет считаться менее достоверным, чем кожный тест.
К сожалению, очень часто, приходят пациенты с результатами анализов крови на специфические IgG и IgG4. Данный вид исследования не рекомендуется для диагностики пищевой непереносимости, так как он не достоверен.
- Самым точным является провокационный тест, но в силу сложности его проведения, в детском возрасте проводится крайне редко.
Лечение атопического дерматита
Лечение атопического дерматита в большинстве случаев сводится к тщательному уходу за кожей, в очень тяжелом течении этого заболевания, которое не поддается локальной терапии, могут использоваться препараты, которые понижают иммунный ответ, но их используют в крайних случаях.
Основной задачей борьбы с атопическим дерматитом, является устранение воспалительных проявлений на коже, профилактика возникновения этих проявлений, выявление сопутствующей пищевой аллергии, которая может усугублять течение этого заболевания и сохранение качества жизни пациента.
Если вашего ребенка или вас коснулась эта проблема, обращайтесь в Центр доказательной аллергологии клиники «Чудо Доктор»! У нас работают квалифицированные доктора, работающие людьми любого возраста. Мы в своем лечении руководствуемся принципами доказательной медицины и соответствующими стандартами оказания медицинской помощи.
Журнал аллергии и клинической иммунологии
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
Если адрес совпадает с действующей учетной записью, на __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
Журнал аллергии и клинической иммунологии
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
Если адрес совпадает с действующей учетной записью, на __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
Журнал аллергии и клинической иммунологии
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
Если адрес совпадает с действующей учетной записью, на __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
Журнал аллергии и клинической иммунологии
Если вы не помните свой пароль, вы можете сбросить его, введя свой адрес электронной почты и нажав кнопку «Сбросить пароль».Затем вы получите электронное письмо, содержащее безопасную ссылку для сброса пароля
Если адрес совпадает с действующей учетной записью, на __email__ будет отправлено электронное письмо с инструкциями по сбросу пароля
Дифференциальный диагноз атопического дерматита
Spergel JM. От атопического дерматита до астмы: атопический марш. Ann Allergy Asthma Immunol .2010 августа 105 (2): 99-106; викторина 107-9, 117. [Medline].
Карлстен С., Димич-Уорд Х., Фергюсон А., Уотсон В., Руссо Р., Дибунцио А. и др. Атопический дерматит в когорте высокого риска: естественное течение, связанные с ним аллергические исходы и факторы риска. Ann Allergy Asthma Immunol . 2013 Январь 110 (1): 24-8. [Медлайн].
[Рекомендации] Eichenfield LF, Tom WL, Chamlin SL, Feldman SR, Hanifin JM, Simpson EL, et al. Рекомендации по лечению атопического дерматита: раздел 1.Диагностика и оценка атопического дерматита. Дж. Ам Акад Дерматол . 2014 Февраль 70 (2): 338-51. [Медлайн].
Heller M, Shin HT, Orlow SJ, Schaffer JV. Микофенолата мофетил при тяжелом детском атопическом дерматите: опыт у 14 пациентов. Br J Дерматол . 2007 Июль 157 (1): 127-32. [Медлайн].
Van Velsen SG, Haeck IM, Bruijnzeel-Koomen CA. Тяжелый атопический дерматит лечится эверолимусом. J Дерматологическое лечение .2009. 20 (6): 365-7. [Медлайн].
Фельдман СР. Всегда следует учитывать приверженность лечению: действительно ли эверолимус неэффективен для лечения атопического дерматита? J Дерматологическое лечение . 2009. 20 (6): 317-8. [Медлайн].
Хуанг Дж. Т., Абрамс М., Тлуган Б., Радемейкер А., Паллер А.С. Лечение колонизации золотистого стафилококка при атопическом дерматите снижает тяжесть заболевания. Педиатрия . 2009 Май. 123 (5): e808-14. [Медлайн].
Jansen CT, Haapalahti J, Hopsu-Havu VK. Иммуноглобулин Е в атопической коже человека. Арка Дерматол Форш . 1973 28 мая. 246 (4): 209-302. [Медлайн].
Кога С., Кабашима К., Сираиси Н., Кобаяши М., Токура Ю. Возможная патогенная роль клеток Th27 в развитии атопического дерматита. Дж Инвест Дерматол . 2008 ноябрь 128 (11): 2625-30. [Медлайн].
Molfino NA, Gossage D, Kolbeck R, Parker JM, Geba GP.Молекулярное и клиническое обоснование терапевтического воздействия на интерлейкин-5 и его рецептор. Клин Эксперт Аллергия . 2011 г. 23 сентября [Medline].
Хершко А.Ю., Сузуки Р., Чарльз Н., Альварес-Эррико Д., Сарджент Дж. Л., Лоуренс А. и др. Продукция интерлейкина-2 тучными клетками способствует подавлению хронического аллергического дерматита. Иммунитет . 2011 28 октября. 35 (4): 562-71. [Медлайн].
Ким Б.С., Сиракуза М.С., Саенс С.А., Ноти М., Монтичелли Л.А., Зонненберг Г.Ф. и др.TSLP вызывает независимые от IL-33 ответы врожденных лимфоидных клеток, способствуя воспалению кожи. Научный перевод медицины . 2013 30 января. 5 (170): 170ra16. [Медлайн].
Ким Б.С., Ван К., Сиракуза М.С., Саенс С.А., Брестофф Дж.Р., Монтичелли Л.А. и др. Базофилы стимулируют врожденные реакции лимфоидных клеток в воспаленной коже. Дж Иммунол . 2014 Октябрь 1. 193 (7): 3717-25. [Медлайн].
Roediger B, Kyle R, Yip KH, Sumaria N, Guy TV, Kim BS и др.Кожный иммунный надзор и регуляция воспаления с помощью врожденных лимфоидных клеток 2-й группы. Нат Иммунол . 2013 14 июня (6): 564-73. [Медлайн].
Имаи Й, Ясуда К., Сакагути Ю., Ханеда Т., Мизутани Х., Йошимото Т. и др. Специфическая для кожи экспрессия IL-33 активирует врожденные лимфоидные клетки 2-й группы и вызывает у мышей воспаление, подобное атопическому дерматиту. Proc Natl Acad Sci U S A . 2013 20 августа. 110 (34): 13921-6. [Медлайн].
Salimi M, Barlow JL, Saunders SP, Xue L, Gutowska-Owsiak D, Wang X и др.Роль врожденных лимфоидных клеток типа 2, управляемых ИЛ-25 и ИЛ-33, в атопическом дерматите. J Exp Med . 2013 16 декабря. 210 (13): 2939-50. [Медлайн].
Ким Б.С. Врожденные лимфоидные клетки кожи. Дж Инвест Дерматол . 2015 Март 135 (3): 673-8. [Медлайн].
Cevikbas F, Wang X, Akiyama T, Kempkes C, Savinko T, Antal A и др. Сенсорный нейрон-экспрессируемый рецептор IL-31 опосредует зависимый от Т-хелперных клеток зуд: вовлечение TRPV1 и TRPA1. Дж. Клин Иммунол . 2014 Февраль 133 (2): 448-60. [Медлайн].
Oetjen LK, Mack MR, Feng J, et al. Сенсорные нейроны кооптируют классические иммунные сигнальные пути для облегчения хронического зуда. Ячейка . 2017 21 сентября 171 (1): 217-228.e13. [Медлайн].
Осава Р., Акияма М., Симидзу Х. Дефекты гена филаггрина и риск развития аллергических расстройств. Аллергол Инт . 2011 Март 60 (1): 1-9. [Медлайн].
Smith FJ, Irvine AD, Terron-Kwiatkowski A, et al.Мутации с потерей функции в гене, кодирующем филаггрин, вызывают вульгарный ихтиоз. Нат Генет . 2006 Март 38 (3): 337-42. [Медлайн].
Palmer CN, Irvine AD, Terron-Kwiatkowski A, et al. Распространенные варианты с потерей функции белка эпидермального барьера филаггрина являются основным предрасполагающим фактором для атопического дерматита. Нат Генет . 2006 апр. 38 (4): 441-6. [Медлайн].
Hvid M, Vestergaard C, Kemp K, Christensen GB, Deleuran B, Deleuran M.IL-25 при атопическом дерматите: возможная связь между воспалением и дисфункцией кожного барьера ?. Дж Инвест Дерматол . 2011 январь 131 (1): 150-7. [Медлайн].
Савинко Т., Матикайнен С., Саариалхо-Кере У, Лехто М., Ван Г., Лехтимяки С. и др. IL-33 и ST2 при атопическом дерматите: профили экспрессии и модуляция запускающими факторами. Дж Инвест Дерматол . 2012 май. 132 (5): 1392-400. [Медлайн].
Soumelis V, Reche PA, Kanzler H, Yuan W., Edward G, Homey B, et al.Эпителиальные клетки человека запускают опосредованное дендритными клетками аллергическое воспаление, продуцируя TSLP. Нат Иммунол . 2002 июл.3 (7): 673-80. [Медлайн].
Brandt EB, Sivaprasad U. Цитокины Th3 и атопический дерматит. Дж. Клин Клеточный Иммунол . 2011 10 августа. 2 (3): [Medline]. [Полный текст].
Марголис Д. Д., Ким Б., Аптер А. Дж., Гупта Дж., Хоффстад О., Пападопулос М. и др. Изменение стромального лимфопоэтина тимуса, потеря функции филаггрина и стойкость атопического дерматита. JAMA Дерматол . 2014 Март 150 (3): 254-9. [Медлайн].
Кубо А., Нагао К., Амагаи М. Дисфункция эпидермального барьера и кожная сенсибилизация при атопических заболеваниях. Дж Клин Инвест . 2012 г. 1. 122 (2): 440-7. [Медлайн]. [Полный текст].
Sun LD, Xiao FL, Li Y, et al. Полногеномное ассоциативное исследование выявило два новых локуса восприимчивости к атопическому дерматиту у китайской ханьской популяции. Нат Генет . 2011 12 июн.43 (7): 690-4. [Медлайн].
Патерностер Л., Стэндл М., Чен С.М. и др. Мета-анализ полногеномных ассоциативных исследований выявил три новых локуса риска атопического дерматита. Нат Генет . 2011 25 декабря. 44 (2): 187-92. [Медлайн]. [Полный текст].
Williams H, Flohr C. Как эпидемиология оспаривает 3 преобладающие концепции об атопическом дерматите. Дж. Клин Иммунол . 2006 июл.118 (1): 209-13. [Медлайн].
Zutavern A, Hirsch T, Leupold W, Weiland S, Keil U, von Mutius E.Атопический дерматит, внешний атопический дерматит и гипотеза гигиены: результаты поперечного исследования. Клин Эксперт Аллергия . 2005 Октябрь, 35 (10): 1301-8. [Медлайн].
Вестон С., Халберт А., Ричмонд П., Прескотт С.Л. Эффекты пробиотиков при атопическом дерматите: рандомизированное контролируемое исследование. Арка Дис Детский . 2005 сентябрь 90 (9): 892-7. [Медлайн].
Ли Ч., Чуанг Х.Й., Хонг Ч. и др. Постоянное курение сигарет и развитие атопического дерматита у взрослых. Br J Дерматол . 2011 Март 164 (3): 483-9. [Медлайн]. [Полный текст].
Хорий К.А., Саймон С.Д., Лю Д.Й., Шарма В. Атопический дерматит у детей в США, 1997–2004 годы: тенденции посещений, характеристики пациентов и поставщиков медицинских услуг и схемы назначения. Педиатрия . 2007 сентябрь 120 (3): e527-34. [Медлайн].
Williams HC, Pembroke AC, Forsdyke H, Boodoo G, Hay RJ, Burney PG. У чернокожих детей из Карибского бассейна, рожденных в Лондоне, повышен риск атопического дерматита. Дж. Ам Акад Дерматол . 1995, 32 февраля (2, часть 1): 212-7. [Медлайн].
Леунг Д.Ю., Бибер Т. Атопический дерматит. Ланцет . 2003 г. 11 января. 361 (9352): 151-60. [Медлайн].
Фокс С. Симптомы атопического дерматита у детей постоянны. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/823090. Доступ: 15 апреля 2014 г.
Margolis JS, Abuabara K, Bilker W, Hoffstad O, Margolis DJ.Стойкость атопического дерматита от легкой до средней степени. JAMA Дерматол . 2014 г. 2 апреля [Medline].
Silverberg JI. Сохранение детской экземы во взрослом возрасте. JAMA Дерматол . 2014 г. 2 апреля [Medline].
Armstrong AW, Kim RH, Idriss NZ, Larsen LN, Lio PA. Онлайн-видео улучшает клинические результаты у взрослых с атопическим дерматитом: рандомизированное контролируемое исследование. Дж. Ам Акад Дерматол . 2011 Март 64 (3): 502-7.[Медлайн].
Гармхаузен Д., Хагеманн Т., Бибер Т., Димитриу И., Фиммерс Р., Дипген Т. и др. Характеристика различных течений атопического дерматита у подростков и взрослых. Аллергия . 2013 апр. 68 (4): 498-506. [Медлайн].
Ханифин Ю.М., Райка Г. Диагностические особенности атопического дерматита. Acta Derm Venereol (Stockh) . 1980. 92 (доп.): 44-7.
Чопра Р., Вахария П.П., Сакотт Р., Патель Н., Имманени С., Уайт Т. и др.Уровни тяжести экземы для площади и индекса тяжести (EASI), модифицированного EASI, оценки атопического дерматита (SCORAD), объективного SCORAD, индекса тяжести атопического дерматита и площади поверхности тела у подростков и взрослых с атопическим дерматитом. Br J Дерматол . 2017 ноябрь 177 (5): 1316-1321. [Медлайн].
Schram ME, Spuls PI, Leeflang MM, Lindeboom R, Bos JD, Schmitt J. EASI, (цель) SCORAD и POEM для атопической экземы: отзывчивость и минимальная клинически значимая разница. Аллергия . 2012 Январь 67 (1): 99-106. [Медлайн].
Сильверберг Дж. И., Гельфанд Дж. М., Марголис Д. Д., Фонасье Л., Богуневич М., Шварц Л. Б. и др. Уровни тяжести POEM, PO-SCORAD и DLQI у взрослых в США с атопическим дерматитом. Ann Allergy Asthma Immunol . 2018 Октябрь 121 (4): 464-468.e3. [Медлайн].
Schmitt J, Chen CM, Apfelbacher C, et al. Детская экзема, проблемы со сном и психическое здоровье в возрасте 10 лет: проспективное когортное исследование LISAplus. Аллергия . 2011 Март 66 (3): 404-11. [Медлайн].
Nikkels AF, Piérard GE. Скрытая ветряная оспа. Педиатр Инфекция Дис. J . 2009 28 декабря (12): 1073-5. [Медлайн].
Haeck IM, Rouwen TJ, Timmer-de Mik L, et al. Актуальные кортикостероиды при атопическом дерматите и риске глаукомы и катаракты. Дж. Ам Акад Дерматол . 2011 Февраль 64 (2): 275-81. [Медлайн].
Heil PM, Maurer D, Klein B, Hultsch T, Stingl G.Терапия омализумабом при атопическом дерматите: истощение IgE не улучшает клиническое течение — рандомизированное плацебо-контролируемое двойное слепое пилотное исследование. J Dtsch Dermatol Ges . 2010 декабря 8 (12): 990-8. [Медлайн].
Бек Л.А., Тачи Д., Гамильтон Дж. Д., Грэм Н. М., Бибер Т., Роклин Р. и др. Лечение дупилумабом у взрослых с атопическим дерматитом средней и тяжелой степени тяжести. N Engl J Med . 2014 10 июля. 371 (2): 130-9. [Медлайн].
Тачи Д., Симпсон Э.Л., Бек Л.А., Бибер Т., Блаувельт А., Папп К. и др.Эффективность и безопасность дупилумаба у взрослых с атопическим дерматитом средней и тяжелой степени тяжести, недостаточно контролируемым местными методами лечения: рандомизированное плацебо-контролируемое исследование фазы 2b с определением дозировки. Ланцет . 2016 г. 2 января. 387 (10013): 40-52. [Медлайн].
Симпсон Э.Л., Бибер Т., Гутман-Ясский Э., Бек Л.А., Блаувельт А., Корк М.Дж. и др. Две фазы 3 испытаний дупилумаба по сравнению с плацебо при атопическом дерматите. N Engl J Med . 2016 15 декабря. 375 (24): 2335-2348.[Медлайн].
Simpson EL, et al. Эффективность и безопасность дупилумаба у подростков с атопическим дерматитом средней и тяжелой степени тяжести: результаты многоцентрового рандомизированного плацебо-контролируемого двойного слепого исследования фазы 3 в параллельных группах (аннотация № 4640). Представлен на 27-м Конгрессе Европейской академии дерматологии и венерологии (EADV). 15 сентября 2018 года. Париж, Франция. [Полный текст].
Paller AS, Siegfried E, Gooderham M, Beck LA, Boguniewica M, Sher L, et al.Дупилумаб значительно улучшает лечение атопического дерматита у детей в возрасте от 6 до 12 лет: результаты исследования фазы 3 (LIBERTY AD PEDS) (аннотация 215). Представлено на виртуальной встрече Revolutionizing Atopic Dermatitis 2020. 5 апреля 2020 г. [Полный текст].
АнаптисБио. AnaptysBio сообщает о положительных данных о подтверждении концепции Topline из фазы 2a клинического испытания ANB020 при атопическом дерматите. Доступно по адресу http://ir.anaptysbio.com/phoenix.zhtml?c=254208&p=irol-newsArticle&ID=2305583.10 октября 2017 г .; Дата обращения: 13 ноября 2017 г.
Шварц DM, Бонелли М, Гадина М, О’Ши Дж. Цитокины I / II типа, JAK и новые стратегии лечения аутоиммунных заболеваний. Нат Ревматол . 2016 12 января (1): 25-36. [Медлайн].
AbbVie. Упадацитиниб (ABT-494) компании AbbVie отвечает основным критериям исследования фазы 2b при атопическом дерматите. Доступно на https://news.abbvie.com/news/abbvies-upadacitinib-abt-494-meets-primary-endpoint-in-phase-2b-study-in-atopic-dermatitis.htm. 7 сентября 2017 г .; Дата обращения: 13 ноября 2017 г.
Эли Лилли и компания. Барицитиниб соответствует основной конечной точке исследования фазы 2 у пациентов с умеренным и тяжелым атопическим дерматитом. Доступно на https://investor.lilly.com/releasedetail.cfm?ReleaseID=1040434. 14 сентября 2017 г .; Дата обращения: 13 ноября 2017 г.
Bissonnette R, Papp KA, Poulin Y, Gooderham M, Raman M, Mallbris L, et al. Тофацитиниб для местного применения при атопическом дерматите: рандомизированное исследование фазы IIa. Br J Дерматол . 2016 ноябрь 175 (5): 902-911. [Медлайн].
Paller AS, Tom WL, Lebwohl MG, Blumenthal RL, Boguniewicz M, Call RS, et al. Эффективность и безопасность мази кризаборола, нового нестероидного ингибитора фосфодиэстеразы 4 (PDE4) для местного лечения атопического дерматита (AD) у детей и взрослых. Дж. Ам Акад Дерматол . 2016 Сентябрь 75 (3): 494-503.e4. [Медлайн]. [Полный текст].
Eucrisa (crisaborole) [листок-вкладыш].Колледжвилл, Пенсильвания: Anacor Pharmaceuticals, Inc., март 2020 г. Доступно на [Полный текст].
Михаил С. Роль пробиотиков при аллергических заболеваниях. Аллергия, астма Clin Immunol . 2009 22 октября. 5 (1): 5. [Медлайн]. [Полный текст].
Hand L. Пробиотики могут защитить младенцев от аллергии, но не от астмы. Медицинские новости Medscape . 19 августа 2013 г. [Полный текст].
Elazab N, Mendy A, Gasana J, Vieira ER, Quizon A, Forno E.Введение пробиотиков в молодости, атопии и астме: метаанализ клинических испытаний. Педиатрия . 19 августа 2013 г. [Medline].
Джонсон К. Пробиотики при беременности и лактации уменьшают дерматит. Медицинские новости Medscape . 25 ноября 2014 г. [Полный текст].
[Рекомендации] Fiocchi A, Pawankar R, Cuello-Garcia C, et al. Рекомендации Всемирной организации по аллергии и Университета Макмастера по профилактике аллергических заболеваний (GLAD-P): Пробиотики. Всемирный орган аллергии J . 2015. 8 (1): 4. [Медлайн].
Дуглас Д. Анализ метотрексата полезен для некоторых детей с кожными заболеваниями. Медицинские новости Medscape . 7 января 2014 г. [Полный текст].
Рахман С.И., Зигфрид Э., Фланаган К.Х., Армбрехт ES. Анализ метотрексата и полиглутамата подтверждает эффективность метотрексата при тяжелых воспалительных заболеваниях кожи у детей. Дж. Ам Акад Дерматол . 2013 8 декабря [Medline].
Ши В.Ю., Фулад Н., Орнелас Дж. Н., Хассун Л., Монико Дж., Такеда Н. и др. Сравнение влияния отбеливателя и водных ванн на барьерную функцию кожи при атопическом дерматите: рандомизированное контролируемое исследование с разделением тел. Br J Дерматол . 2016 15 февраля. [Medline].
[Рекомендации] Американская академия дерматологии. Клинические рекомендации по атопическому дерматиту. Доступно на https://www.aad.org/practicecenter/quality/clinical-guidelines/atopic-dermatitis.2014; Дата обращения: 9 ноября 2018 г.
[Рекомендации] Берт-Джонс Дж., Экстон Л.С., Ладоянни Э., Мохд Мустапа М.Ф., Теббс В.М., Йесудиан П.Д. и др. Руководство Британской ассоциации дерматологов по безопасному и эффективному назначению циклоспорина перорально в дерматологии 2018. Br J Dermatol . 2019 июнь 180 (6): 1312-1338. [Медлайн]. [Полный текст].
Диагностика атопического дерматита у детей: сравнение критериев Рабочей группы Ханифина-Райка и Соединенного Королевства
Результаты Характеристики исследуемой популяцииГруппа AD и контрольная группа состояли из 200 и 90 детей, соответственно.Шестьдесят восемь процентов (136/200) группы AD составляли мужчины. Медиана (IQR) возраста пациентов с БА составляла 13,5 (7–36) месяцев, в диапазоне от 2 месяцев до 17,3 лет. Распределение групп по возрасту и полу было схожим (p = 0,11 и p = 0,34 соответственно). Диагноз контрольной группы включал ксеродермию, укус насекомых, волосяной кератоз, контактный дерматит, хроническую крапивницу, светочувствительный дерматит, потницу, импетиго, себорейный дерматит, хронические грибковые инфекции кожи, бородавку, детские угри и разноцветный лишай.Сто двадцать шесть пациентов в группе AD (63%) были моложе 24 месяцев. Для участников моложе 24 месяцев распределение по полу было одинаковым между AD и контрольной группой (p = 0,34). Шестьдесят пять процентов (n: 130) пациентов имели первые жалобы на БА в возрасте до шести месяцев.
Все участники прошли СПТ. Семьдесят девять процентов пациентов с БА (158/200) и 78% из контрольной группы (70/90) также были оценены с помощью специфических тестов на IgE (Таблица 1). Медиана индекса oSCORAD у пациентов составила 21.2, в диапазоне от 4 до 48,7. Оценка степени тяжести была сходной между положительной и отрицательной группами для HRC и UKC (p = 0,37 и 0,23, соответственно). Не было различий между критериями для пациентов с тяжелой формой БА (oSCORAD выше 40).
Оценка критериев Ханифина-РайкаДевяносто четыре процента (188/200) пациентов с клиническим диагнозом БА и 29% (26/90) пациентов контрольной группы выполнили HRC. Все основные элементы были значительно более распространены в группе AD, чем в контрольной группе (p
0.01). «Дерматит классической морфологии и распространения» был основным параметром с самой высокой чувствительностью, RV, PPV и NPV (Таблица 2).Незначительными пунктами с аналогичной распространенностью для AD и контрольной группы были «ранний возраст начала»; «Экзема сосков»; «Хейлит»; «Рецидивирующий конъюнктивит»; «Подглазничная складка и потемнение»; «Гипопигментированные пятна»; «Перифолликулярная акцентуация»; «Обострение из-за экологических / эмоциональных факторов»; и «бледность / эритема лица» (p = 0,59, 0,34, 0,34, 1,00, 0,88, 0,10, 0.10, 0,26, 0,39 соответственно).
Оценка критериев Рабочей группы Соединенного Королевства (UKC)72% (144/200) пациентов с AD и 88% (79/90) контрольной группы выполнили UKC. Пункты «история атопии» и «начало до 2 лет» в группе AD не могли отличить пациентов с AD от контроля (p = 0,20, 0,40, соответственно). «История изгибного дерматита» и «видимого изгибного дерматита» были пунктами с самыми высокими значениями RV и PPV (Таблица 3).
Сравнение критериевHRC превосходил UKC по чувствительности, отрицательной прогностической ценности, каппа и точности (94% vs.72%, 84% против 60%, 0,68 против 0,56 и 87 против 78 соответственно). С другой стороны, специфичность и положительная прогностическая ценность UKC были лучше, чем у HRC (92% против 71% и 95% против 88%, соответственно, таблица 4). Что касается согласованности HRC и UKC, UKC определил 74% пациентов с БА, которым был точно поставлен диагноз HRC. Тем не менее, UKC выбрало 98% контролей, которые были правильно отклонены HRC как AD.
ОбсуждениеЗадача по установлению диагностических критериев AD продолжается.Со временем было разработано несколько диагностических критериев. Одной из основных проблем является необходимость последовательного описания пациентов, что важно для сопоставимости и интерпретируемости исследований и предотвращения неправильного диагноза пациентов8. В нашем исследовании клиническая эффективность и точность HRC и UKC сравнивались с клиническим диагнозом. Исследуемая популяция состояла из детей с БА и контрольной группы того же возраста и пола. В результате HRC имел высочайшую точность и совместимость с клиническим диагнозом.
Как и в большинстве литературных источников, посвященных диагностическим критериям, клинический диагноз группой экспертов был определен как золотой стандарт в нашем исследовании.2,4 De et al. и Шульц Ларсен и др. исследовали эффективность HRC с одним и тем же планом исследования — используя клинический диагноз в качестве эталонного стандарта — и популяцию педиатрических пациентов.5,12 Чувствительность HRC в нашем исследовании (94%) была аналогична тем исследованиям, в которых чувствительность составляли 88% и 96% соответственно. Однако специфичность их исследований (94% и 78% соответственно) была выше, чем в нашем исследовании (71%).5,12 Это может быть связано с более молодым возрастом исследуемой популяции, чем участники этих исследований (4,8 и 7 лет соответственно). 5,12 Соответственно, степень точности (87%) и совместимость (значение каппа [KV] ]) (0,68) нашего исследования было похоже на исследование Johnke et al. в котором они сравнили видимую экзему с HRC у детей младше двух лет и обнаружили уровень точности 93% и KV 0,62,11
Аналогично литературным данным, «дерматит с классической морфологией и распространением» и «хронический / рецидивирующий. дерматит »были основными пунктами с самой высокой чувствительностью и ПЖ для HRC.5 Тем не менее, специфичность всех основных пунктов была ниже, чем в литературе. 5 Также Kanwar et al. аргументировали специфику основных параметров HRC для диагностики AD.21–23. Они отметили, что «зуд» может меняться от человека к человеку и может быть обнаружен при многих других дерматологических заболеваниях, таких как крапивница, контактный дерматит или себорейный дерматит, которые встречаются у людей. дифференциальный диагноз АД. Это также верно в отношении пункта «хронический / рецидивирующий дерматит» .21 Распространенность аллергических заболеваний постепенно возрастает, поэтому «семейный анамнез атопии» не может быть специфическим для AD.21 Кроме того, у некоторых детей с АД в ранние годы жизни нет атопических признаков. Это можно объяснить тем фактом, что AD является начальным этапом «аллергического марша» и часто развивается в течение первых месяцев жизни.1,15 Следовательно, можно отметить, что основные элементы необходимы, но их недостаточно для диагностики AD без мелочей.
В литературе есть больше исследований по второстепенным предметам HRC. Несколько исследований продемонстрировали отсутствие клинического значения «экземы сосков», «хейлита», «рецидивирующего конъюнктивита», «перифолликулярной акцентуации», «ихтиоза», «гипопигментированных пятен» и «обострения от еды» для выявления детей с БА.13,22,23 Аналогичным образом, наши результаты продемонстрировали, что эти незначительные элементы не имели клинического значения, за исключением «ихтиоза» и «ухудшения от пищи». Более того, Rudzki et al. продемонстрировали, что «подглазничные складки» и «передние складки шеи» важны для диагностики AD.24 Мы также обнаружили, что «передние складки шеи» значительно более распространены в группе AD, но не «подглазничные складки». В дополнение к вышеупомянутым второстепенным предметам De et al. продемонстрировали, что частота «бледности / эритемы лица», «ухудшения из-за эмоциональных факторов», «предрасположенности к кожным инфекциям» и «дерматита рук и ног» не имела значения для распознавания БА у детей младшего возраста.5 Согласно нашему исследованию, «предрасположенность к кожным инфекциям» и «дерматит рук и ног» были более частыми в группе AD, но их ПЖ был низким. Частота «раннего возраста начала» также не различалась для групп в нашем исследовании. Незначительными пунктами с самым высоким RV в нашем исследовании были «ксероз», «повышенный общий сывороточный IgE» и «ухудшение от шерсти и растворителей» (таблица 2).
В своих исследованиях Nagaraja et al. и Rudzki et al. утверждал, что специфичность и распространенность как основных, так и второстепенных элементов HRC может зависеть от возраста пациентов.24,25 Возраст наших пациентов был моложе, чем в исследованиях, описанных выше. Соответственно, разные возрастные группы в разных исследованиях могут быть фактором разной частоты, чувствительности и специфичности значений HRC в разных исследованиях. Точно так же некоторые исследователи утверждали, что второстепенные элементы могут меняться в зависимости от пола, расы или этнического происхождения.13,23
HRC был отправной точкой и эталонным критерием для большинства других диагностических критериев, таких как UKC2. определить наиболее практичные и надежные критерии для исследуемой популяции и возрастной группы.Одна из причин необходимости нового набора диагностических критериев заключается в том, что некоторые элементы HRC трудно оценить объективно, и поэтому результаты могут отличаться от врача к врачу для одного и того же пациента. Кроме того, применение HRC требует инвазивных тестов и времени.11,13,14 В литературе чувствительность, специфичность, PPV и NPV UKC продемонстрировали большое разнообразие в исследованиях с детьми разных возрастных групп8,9. , 20 De et al. подчеркнули, что статистические значения UKC были ниже у детей младше 12 месяцев по сравнению со всей их исследуемой популяцией, средний возраст которой составлял 4 года.8 лет.5 Здесь мы продемонстрировали аналогичные результаты с вышеупомянутым исследованием. Точно так же UKC имел более низкую чувствительность и специфичность в отношении пациентов моложе 12 месяцев, чем остальные случаи в нашем исследовании (данные не показаны). В исследовании Johnke et al. При оценке видимой экземы у детей младше двух лет уровень точности и значение каппа составили 93% и 0,580 для UKC соответственно.11 Значение Каппа было сопоставимо с нашими результатами (0,56), но степень точности в нашем исследовании была намного ниже ( 78%).Таким образом, чем моложе возраст, тем ниже диагностическая эффективность UKC.
Самыми ценными пунктами UKC в предыдущих исследованиях были «видимый изгибный дерматит», «история изгибного дерматита», «зудящая кожа» и «сухая кожа», как это было в нашем исследовании.5,9,20 Все из этих пунктов в целом отражали пункты «дерматит в классической морфологии и распространении», «зуд» и «ксероз» в HRC. «История атопии» и «начало до двух лет — для> 4 лет -» были элементами с наименьшей чувствительностью и NPV, как и в литературе.5 Что касается «личного и семейного анамнеза атопии» и «раннего возраста начала» в HRC, эти пункты не подходили для различения БА у детей младшего возраста. В результате пункты UKC с более высокой эффективностью для диагностики AD соответствовали пунктам HRC «дерматит классической морфологии и распределения», «зуд» и «ксероз».
UKC больше совместим с HRC для определения контроля, а не для диагностики пациентов с БА. Это можно интерпретировать как UKC, более подходящее для популяционных исследований.Это подтверждает тот факт, что UKC был разработан как усовершенствованный вариант HRC, чтобы его было проще использовать и подходить для популяционных исследований.8
Ограничение нашего исследования состоит в том, что клинический диагноз по консенсусу группы детских аллергологов принят в качестве эталонного метода. Это могло привести к переоценке чувствительности и специфичности26. Но в настоящее время нет другого выбора, кроме оценки клинического диагноза как золотого стандарта. Эту проблему можно частично решить с помощью группы экспертов вместо того, чтобы оценивать пациентов только одним врачом.
В то время как потребность в установлении идеальных диагностических критериев сохраняется, HRC, кажется, лучше распознает маленьких детей с AD в больничных условиях, чем UKC. На сегодняшний день HRC наиболее часто использовались во всех возрастах, регионах и для всех видов вмешательств.8 Чтобы внести свой вклад в попытки достижения международного консенсуса по диагностике БА, можно рекомендовать учитывать HRC, особенно для будущих исследований с маленькие дети.
Конфликт интересовУ авторов нет конфликта интересов, связанного с рукописью.
Атопическая экзема — NHS
Атопическая экзема (атопический дерматит) — наиболее распространенная форма экземы, состояние, при котором кожа становится зудящей, сухой и растрескавшейся.
Атопическая экзема чаще встречается у детей и часто развивается до их первого дня рождения. Но он может впервые развиться и у взрослых.
Это обычно длительное (хроническое) заболевание, хотя оно может значительно улучшиться или даже полностью исчезнуть у некоторых детей по мере взросления.
Информация:Консультации по коронавирусу
Получите консультацию по поводу коронавируса и экземы от Национального общества экземы
Симптомы атопической экземы
Атопическая экзема вызывает зуд, сухость, трещины и болезненность кожи.
У некоторых людей есть только небольшие участки сухой кожи, но у других может наблюдаться обширное воспаление кожи по всему телу.
Воспаленная кожа может стать красной на светлой коже и более темно-коричневой, пурпурной или серой на более темной коже.Это также может быть труднее увидеть на более темной коже.
Хотя атопическая экзема может поражать любую часть тела, у детей она чаще всего поражает руки, внутреннюю поверхность локтей, заднюю поверхность колен, лицо и кожу головы.
У людей с атопической экземой обычно бывают периоды, когда симптомы менее заметны, а также периоды, когда симптомы становятся более серьезными (обострения).
Когда обращаться за медицинской помощью
Обратитесь к терапевту, если у вас есть симптомы атопической экземы.Обычно они могут диагностировать атопическую экзему, посмотрев на вашу кожу и задав такие вопросы, как:
- , зудит ли сыпь и где она появляется
- , когда впервые появились симптомы
- , появляется ли она и исчезает ли она с течением времени
- есть ли в вашей семье история атопической экземы
- есть ли у вас какие-либо другие заболевания, такие как аллергия или астма
- , может ли что-то в вашем рационе или образе жизни способствовать вашим симптомам
Как правило, диагностируется атопическая экзема у вас должен был быть кожный зуд в течение последних 12 месяцев и 3 или более из следующих:
- заметно раздраженная красная кожа в складках вашей кожи — например, на внутренней стороне ваших локтей или за коленями (или на щеках, с внешней стороны локтей или спереди колен у детей в возрасте 18 месяцев и младше) во время осмотра медицинским работником
- раздражение кожи в анамнезе o возникновение в тех же областях, упомянутых выше
- обычно сухая кожа за последние 12 месяцев
- астма или сенная лихорадка в анамнезе — дети до 4 лет должны иметь ближайшего родственника, такого как родитель, брат или сестра, у которого есть 1 из них условия
- состояние началось в возрасте до 2 лет (не относится к детям до 4 лет)
Причины атопической экземы
Точная причина атопической экземы неизвестна, но ясно, что дело не в чем-то одном.
Атопическая экзема часто возникает у людей, страдающих аллергией. «Атопический» означает чувствительность к аллергенам.
Он может передаваться в семьях и часто развивается вместе с другими заболеваниями, такими как астма и сенная лихорадка.
Симптомы атопической экземы часто имеют определенные триггеры, такие как мыло, моющие средства, стресс и погода.
Иногда пищевая аллергия может иметь значение, особенно у маленьких детей с тяжелой экземой.
Вас могут попросить вести дневник питания, чтобы попытаться определить, ухудшает ли конкретная пища ваши симптомы.
Тесты на аллергию обычно не нужны, хотя иногда они помогают определить, может ли пищевая аллергия вызывать симптомы.
Лечение атопической экземы
Лечение атопической экземы может помочь облегчить симптомы, и во многих случаях со временем они улучшаются.
Но в настоящее время лекарства нет, и тяжелая экзема часто оказывает значительное влияние на повседневную жизнь, с чем может быть трудно справиться физически и морально.
Также повышен риск кожных инфекций.
Для контроля симптомов и лечения экземы можно использовать множество различных методов лечения, в том числе:
- методы самопомощи, такие как уменьшение царапин и предотвращение триггеров
- смягчающие средства (увлажняющие процедуры) — используются ежедневно для сухой кожи
- местные кортикостероиды — используются для уменьшения отека, покраснения и зуда во время обострений
Другие типы экземы
Экзема — это название группы состояний кожи, вызывающих сухость и раздражение кожи.
К другим типам экземы относятся:
- дискоидная экзема — тип экземы, который возникает в виде круглых или овальных пятен на коже
- контактный дерматит — тип экземы, возникающей при контакте тела с определенным веществом
- варикозная экзема — разновидность экземы, которая чаще всего поражает голени и вызывается проблемами с кровотоком по венам ног
- себорейная экзема — тип экземы, при которой по бокам носа образуются красные чешуйчатые пятна.

.gif)

 В некоторых случаях, со временем, кожа в местах поражений может стать темной или утолщенной.
В некоторых случаях, со временем, кожа в местах поражений может стать темной или утолщенной.