Детский вульвит лечение – что это, симптомы и причины, лечение вульвита у ребенка в домашних условиях, мази
что это, симптомы и причины, лечение вульвита у ребенка в домашних условиях, мази
Детская гинекология — вопрос очень интимный и часто достаточно закрытый. Заболевания женских половых органов могут встречаться даже у новорожденных девочек и малышек совсем юного возраста.

Что это такое?
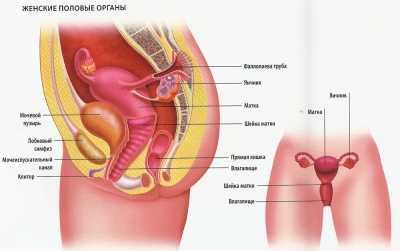
Воспаления наружных женских половых органов называются вульвитами. К ним относятся: преддверие влагалища, малые и большие половые губы, клитор и наружная часть уретры. Вульвиты наиболее часто встречаются у малышек до 10 лет. Заболевание у грудничка бывает намного реже. У подростков, после полового созревания, вульвиты формируются также достаточно нечасто.
Данная анатомическая область очень хорошо кровоснабжается и иннервируется. Любые воспалительные изменения в этой зоне провоцируют появление весьма неблагоприятных симптомов, которые приносят малышке сильный дискомфорт. По статистике вульвиты регистрируются чаще всего у малышек и в более пожилом возрасте у женщин, страдающих дистрофией половых органов.
Воздействие гормонов на репродуктивную систему весьма существенное. Любые колебания воздействуют на эпителиальные клетки женских половых органов. При длительном воздействии это может провоцировать развитие вульвитов. Воспаления женских половых органов очень зависят от базального уровня гормонов. Заболевания эндокринной системы способствуют развитию вульвита.
Половые наружные органы малышки стерильны. К концу первой недели на них поселяются условно-патогенные микроорганизмы и происходит смещение pH влагалища. У грудного ребенка он нейтральный или слабощелочной. Уже к 10 годам происходит заселение влагалища лактобациллами. Нормальная их концентрация приводит к смещению pH среды до 4-4,5.


До наступления менструаций у малышек практически отсутствует местный иммунитет. Любые инфекции, которые поселяются на стенках наружных половых органов, могут приводить к развитию местного воспаления. При сниженном общем иммунитете это приводит к быстрому прогрессированию заболевания.
Причины
К развитию вульвита у малышек могут привести следующие провоцирующие причины:
- Некачественное проведение личной гигиены. Чрезмерное увлечение подмываниями может привести к еще большему изменению pH влагалища. Это способствует развитию воспаления в области наружных половых органов. Если же график личной гигиены постоянно нарушается, то это также может способствовать появлению вульвита.

- Неправильно подобранные подгузники. Длительное их ношение может приводить к постоянному воздействию на наружные половые органы. Использование подгузников у девочек в течение длительного времени может провоцировать у малышек изменение pH среды. Также у девочек могут появиться различные раздражения и высыпания в генитальной зоне.

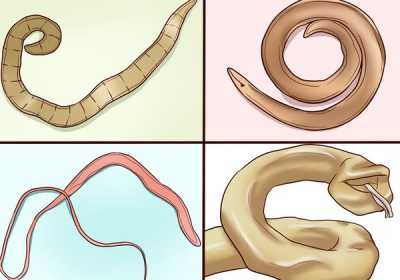
- Заражение гельминтами. Наиболее часто вульвиты возникают при заражении аскаридами или острицами. Эти паразиты в процессе жизнедеятельности выделяют различные токсичные продукты. Они вызывают в генитальной области сильные раздражения и покраснения. Также яйца гельминтов могут попадать в аногенитальную зону, вызывая сильные аллергические варианты вульвитов у малыша.
- Различные инфекции. Заражение вирусами, бактериями или грибковое инфицирование может провоцировать воспаление на наружных половых органах. Обычно такие вульвиты сопровождаются появлением большого количества неблагоприятных симптомов. Для их устранения требуется назначение комплексного лечения.
- Механические повреждения. В раннем детском возрасте к развитию вульвита приводит попадание в наружные половые органы различных мелких предметов. Малышки первых трех лет жизни любят активно изучать свое тело. Нечаянно они могут нанести себе различные травмы, которые провоцируют развитие вульвита.
- Хронические заболевания. Различные инфекции, возникающие в разных внутренних органах, приводят к развитию воспаления и в области женских половых органов. При дополнительном снижении иммунитета процесс может принимать достаточно тяжелое течение.
- Нарушение личной гигиены во время полового акта.
- Внутриутробное заражение. Встречается только в 1% случае. Инфицирование половых органов малышек происходит в результате попадания различных инфекций по кровотоку от матери к ребенку. Первые симптомы вульвита возникают уже после рождения ребенка. Для их устранения требуется обращение к детскому гинекологу уже в первые дни после выписки малыша из роддома.
Виды
- Бактериальный. Возникает в результате инфицирования различными видами бактерий. Стафилококки, стрептококки и анаэробные микроорганизмы приводят к развитию гнойных форм вульвитов у маленьких девочек. Пик заболеваемости приходится на возраст от 3 до 7 лет. Для лечения требуются различные формы антибиотиков.
- Вирусные. Провоцируются различными вирусами. Наиболее часто к развитию вирусного вульвита приводит заражение вирусами герпеса различных подтипов. Протекают они, как правило, в остром и подостром вариантах. Сопровождаются появлением дискомфортных симптомов. Для лечения применяются противовирусные средства, а также местное лечение.
- Аллергические. Встречаются у девочек, имеющих индивидуальную гиперчувствительность к различным аллергенам. В ряде случаев могут встретиться при атопическом дерматите. Для устранения неблагоприятных симптомов требуется назначение антигистаминных средств и ванночек с антисептиками.
- Паразитарные. Возникают вследствие инвазии различными гельминтами. Паразиты выделяют различные токсические вещества, которые обладают раздражающим действием на наружные половые органы. При длительном течении болезни воспаление может перейти в хроническую форму. Для лечения могут потребоваться антипаразитарные лекарственные средства.
- Травматические. Эти неспецифические варианты вульвита возникают в результате последствия легкой травматизации слизистых оболочек наружных половых органов. Они наиболее чувствительные и легко травмируемые у малышек первого года жизни. Для устранения неблагоприятных симптомов требуется назначение мазей, которые обладают регенерирующим действием.
- Вторичные. Возникают у девочек, имеющих хронические заболевания внутренних органов. Наиболее часто вульвиты встречаются при эндокринных патологиях, а также при аллергических болезнях. Чтобы устранить неблагоприятные симптомы вульвита, сначала требуется провести лечение основного заболевания и укрепить иммунитет.
Все процессы, которые появляются в течение первого месяца, называются острыми. Если неблагоприятные проявления болезни встречаются на протяжении трех месяцев, то тогда течение болезни называется подострым. При хронизации процесса симптомы заболевания могут появляться в течение полугода и более. Обычно хронические вульвиты встречаются у ослабленных и часто болеющих малышек.

Симптомы
Степень выраженности неблагоприятных симптомов зависит от степени тяжести заболевания. При легком течении у малышки может появиться только незначительный зуд и покраснение в области половых органов. Эти неблагоприятные симптомы легко устраняются. Острые вульвиты, протекающие в легкой форме, практически не переходят в хронические.
Среди симптомов воспаления в области наружных половых органов отмечают следующие:
- Сильный отек слизистых оболочек. При тяжелом течении большие половые губы становятся увеличенными. Чрезмерно отекшая слизистая оболочка уретры приводит к учащению мочеиспускания. Количество отделяемой мочи при этом не меняется, учащаются лишь позывы.
- Появление зуда или жжения. При легком течении этот симптом практически не приносит малышке никакого дискомфорта. Тяжелые формы заболевания существенно нарушают общее состояние ребенка. Малышки начинают постоянно расчесывать аногенитальную зону. В места расчесов часто попадает бактериальная инфекция, что может приводить к развитию вторичного инфицирования.
- Наличие выделений. Они могут быть различного вида и консистенции. При бактериальных инфекциях выделения из влагалища бывают желтоватыми и зелеными. При вирусных вульвитах отделяемое становится серого или белесого цвета. Грибковые инфекции сопровождаются появлением выделений, которые легко крошатся.
- Появление зловонного запаха. Обычно данный симптом появляется при бактериальных формах вульвитов.


- Болезненность. Прикосновения к наружным половым органам приводят к появлению болевого синдрома. При тяжелом течении болезненность значительно усиливается.
- Покраснение кожи в аногенитальной зоне. Воспаленные кожные покровы приобретают ярко-красную окраску. Наружные половые органы становятся горячими на ощупь. При гельминтозах и аллергических вульвитах на коже появляются следы от расчесов.
- Нарушение мочеиспускания. Отекшие воспаленные половые органы приводят к умеренному сдавливанию протока мочевого канала. Также воспаление может перейти на уретру и восходящим путем из влагалища. Малышка просится в туалет гораздо чаще. Порции становятся маленькими, но частыми. Общее количество мочи за сутки не изменяется.
- Повышение температуры, в некоторых случаях — лихорадка. При развитии инфекционных вульвитов нарастают симптомы интоксикации. При легком течении температура тела поднимается до субфебрильных цифр. Более тяжелые формы болезни сопровождаются появлением фебрилитета.

- Изменение поведения. Малышки становятся более эмоционально подавленными. Они чаще капризничают, находятся в угнетенном настроении. Сильный зуд в аногенитальной зоне способствует повышенной раздражительности и нервозности. У малышек нарушается сон, появляется бессонница.

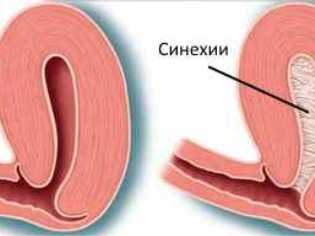
- При длительном течении болезни появляются сращения или синехии. Их обычно мамочки обнаруживают у малышек при проведении ежедневных гигиенических процедур.

Диагностика
При появлении неблагоприятных симптомов следует, прежде всего, показать ребенка детскому гинекологу.
Доктор проведет необходимый осмотр, а также все дополнительные анализы и обследования. Обязательно проводится общий анализ крови. Появление лейкоцитоза при повышенной СОЭ свидетельствуют о наличии инфекционной патологии.
При вторичных вульвитах также следует провести биохимическое исследование крови. Для этого исследуется уровень билирубина, креатинина, а также печеночные трансаминазы. Повышение этих показателей свидетельствует о наличии изменений в желудочно-кишечном тракте. Хронические заболевания органов пищеварительной системы часто становятся причиной развития вульвитов.
Также врач-гинеколог обязательно проведет кольпоскопию.
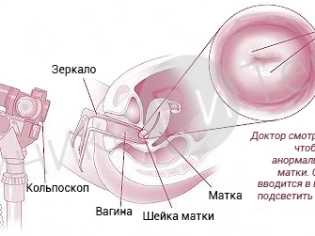
С помощью специальных медицинских инструментов он может хорошо осмотреть наружные половые органы и установить причину заболевания. Во время консультации доктор также возьмет биоматериал для проведения бакпосева выделений. Этот анализ поможет установить возбудителя болезни, а также его чувствительность к антибиотикам.
При необходимости потребуется показать ребенка также эндокринологу, аллергологу и гастроэнтерологу. Эти консультации будут необходимы для проведения дифференциальной диагностики различных вариантов вульвита.
Лечение хронического воспаления половых органов невозможно без установления и устранения основного заболевания, которое привело к появлению неблагоприятных симптомов.

Лекарственная терапия
Лечение острого вульвита обязательно должно быть подобрано с учетом причины, которая способствовала развитию заболевания. Обычно терапия заболевания занимает около 2-3 недель. Назначение лечения проводит врач-гинеколог после осмотра ребенка и проведения всех необходимых исследований. Названия препаратов могут быть различными в зависимости от входящих в них активных веществ.
Для терапии вульвитов назначаются:
- Противовоспалительные средства. Применяются местно. Подходят ванночки, примочки и гигиеническая обработка с помощью веществ, которые снимают воспаление в аногенитальной зоне. К ним относятся мирамистин, фурацилин, гидрокортизоновая мазь, бепантен и другие средства. Назначаются они на курсовой прием, обычно составляющий 10-14 дней.
- Антибактериальные препараты. Назначаются при гнойных вульвитах. Выписываются врачом. Назначаются обычно на 7-14 дней. Для терапии гнойных вульвитов подходят антибиотики с широким спектром действия: макролиды, различные формы цефалоспоринов, а также фторхинолоны.
- Противовирусные. Применяются для устранения вирусных форм вульвитов. Назначаются на 5-7 дней. Выписываются в виде мазей и таблеток.
- Общеукрепляющие. Применение поливитаминных комплексов способствует улучшению работы иммунной системы. При хронических формах заболевания рекомендуются регулярные курсы витаминов. Обычно их выписывают весной и осенью на 1 месяц приема.
- Стимулирующие иммунитет. Назначаются в виде ректальных свечей. Успешно применяются для лечения хронических форм вульвитов. Используются препараты на основе интерферона. Обычно назначаются на 10-14 дней.
- Назначение противогрибковых средств для лечения грибковых форм вульвитов. Эффективно используются: интраконазол, флуканозол, клотримазол и другие. При тяжелом течении и часто прогрессирующих вульвитах используются таблетированные формы. При впервые возникшем вульвите используются местные противогрибковые препараты, выпускающиеся в виде мазей и вагинальных кремов.
Лечение в домашних условиях
Устранять зуд и жжение в аногенитальной зоне можно также и с помощью использования лекарственных растений. Эти средства обычно всегда есть в каждой домашней аптечке. Лекарственные растения обладают хорошим спектром переносимости, а также практически не способны провоцировать у малышек различные побочные реакции. Следует лишь соблюдать осторожность при их использовании, так как они все же могут вызвать аллергические реакции при наличии индивидуальной предрасположенности.
К наиболее эффективным домашним средствам относят отвары, приготовленные из ромашки, календулы, коры дуба. Эти растения обладают выраженным антисептическим действием. Они помогают устранять зуд и жжение в аногенитальной зоне, а также устранять воспаление с раздраженных половых органов.

Для приготовления домашнего лекарства потребуется взять 2 столовые ложки измельченного растительного сырья и залить 1,5-2 стаканами кипятка. Настаивать следует в течение часа. После чего полученный настой процеживают через марлю или мелкое сито.
Готовое домашнее лекарство можно добавлять в сидячую ванночку или обрабатывать аногенитальную зону с помощью марлевых салфеток.
Для достижения хорошего эффекта следует применять лекарственный настой не реже 2-3 раз в день. Курс лечения назначается на две-три недели. Спустя 5-6 дней самочувствие значительно улучшается. У малышек уменьшаются воспалительные выделения из половых органов, а также постепенно проходит зуд и жжение. При хронических вульвитах можно использовать данные гигиенические процедуры 2 раза в год для профилактики новых обострений.
Профилактика
Для сохранения репродуктивного здоровья на долгие годы требуется регулярный контроль за состоянием половых органов. С ранних лет следует учить малышку, как правильно проводить туалет и ежедневные гигиенические процедуры. При появлении любых неблагоприятных симптомов следует обязательно отвести ребенка к детскому гинекологу. Очень важно, чтобы девочка не боялась посещать этого доктора. Это создаст положительный настрой для будущего.
Лечение респираторных инфекций и простуд, а также укрепление иммунитета поможет предотвратить развитие воспалительных вульвитов. Малышке следует избегать сильных переохлаждений, а также носить качественное нижнее белье, которое изготавливается из натуральных материалов. В грудном возрасте не следует носить длительное время подгузники. Эта простая мера поможет предотвратить развитие вульвита в дальнейшем.
Более подробно о данном заболевании вы можете узнать в видео, представленном ниже.
o-krohe.ru
Вульвовагинит у детей: симптомы, фото и лечение
Лечение вульвовагинитов должно быть этиопатогенетическим, комплексным.
При первичных вульвовагинита, вызванных гигиеническими нарушениями, иногда достаточно бывает наладить соблюдение гигиенических требований, которые сводятся к поддержанию чистоты тела, промежности, наружных половых органов, регулярной смене предварительно проглаженного белья. Одновременно рекомендуется ограничить употребление углеводов, раздражающих веществ, продуктов, содержащих различные красители и консерванты, соблюдать гипоаллергенную диету. Желательно преобладание в пище ребенка свежих овощей, фруктов, зелени. Из молочных продуктов показаны кисломолочные напитки (йогурты, кефир, ацидофилин), свежий творог, сливки, сметана.
При лечении вторичных вульвовагинитов, кроме устранения основной причины, вызвавшей воспалительный процесс, проводится комплексное лечение, состоящее из общего воздействия на весь организм ребенка и местной терапии.
Антиобиотикотерапия при вульвовагинитах в основном не показана. Назначение антибиотиков обосновано в случае тяжести общего заболевания.
В основном лечение направлено на повышение не специфической резистентности организма, улучшение обменных процессов и общего состояния ребенка.
Назначают витамины А, группу В, Е.
Витамин А нормализует обменные процессы в организме, стимулирует процессы репарации, повышает не специфический иммунитет, увеличивая продукцию интерферона, лизоцима. Применяется в виде масляного раствора и в драже. Суточная доза для детей до 15 000 МЕ.
Витамины группы В активно участвуют в окислительно-восстановительных процессах, в обмене жиров, белков, углеводов.
Для восполнения дефицита витаминов В можно рекомендовать прием комплексов поливитаминных препаратов, где они содержатся в суточной дозе (Юникап-Ю и др.), а также включать в диету гречневую, овсяную каши. Можно назначать хлопья из зародыша пшеницы.
Витамин Е является природным антиоксидантом, антигипоксантом, участвует в синтезе белков, а также пролиферации тканей, улучшает клеточный метаболизм.
Суточная доза для детей 50-70 мг.
В настоящее время становятся популярными отечественные препараты «биофиты» – продукты переработки свежих овощей и фруктов по витаминосберегающей технологии. Данные препараты оказывают разнообразное действие на организм, в том числе служат источником легкоусвояемых витаминов. Биофиты «Морковь» являются источниками витамина А, «Овес» – витаминов группы В и т.д.
Применяют адаптогены, которые стимулируют не специфические факторы защиты. Одним из самых популярных адаптогенов является элеутерококк. Используется экстрат элеутерококка. Детям назначают по 1-2 капли на каждый год жизни ребенка 2 раза в день. Курс лечения 3 недели.
Комплексные поливитаминные препараты, содержащие витамины с минералами, также являются адаптогенами.
В связи с тем что при всех вульвовагинитах отмечаются нарушения в гуморальном и местном звеньях иммунитета, в комплексной их терапии огромное значение имеют назначения иммуномодуляторов для повышения не специфической резистентности организма. Следует, однако, отметить, что назначение иммуномодуляторов как средств, стимулирующих иммунитет, должно быть осторожным при некоторых видах острых вульвовагинитов и при отягощенном аллергоанамнезе.
Из группы широко применяемых иммуномодуляторов в лечении вульвовагинитов используются: нуклеинат натрия – стимулирует гуморальный и клеточный иммунитет. Назначается в зависимости от возраста от 0,5 до 0,3 г 3 раза в день; курс лечения 10-14 дней. Левамизол применяется при иммунодефицитах, связанных с нарушением функции Т-лимфоцитов, отвечающих за клеточный иммунитет. Назначают в дозе 2 мг/кг массы тела в сутки, в течение 3 дней. Проводят 2-3 курса терапии с перерывом между курсами 6-7 дней. Метилурацил стимулирует клеточный иммунитет, процессы репарации. Назначают детям до 8 лет по 0,25 г 3 раза в день, старше 8 лет – 0,5 г 3 раза в день. Курс лечения 2-3 недели.Широко используется препарат иммунал (вытяжка из растения эхинацея). Кроме иммуностимулирующего эхинацея проявляет антибактериальное, антивирусное и противогрибковое действие. Детям до 6 лет назначают до 10 капель 3 раза в день; до 12 лет – 15 капель 3 раза в день. Курс лечения 1-3 недели.
В процессе иммунокоррекции в настоящее время часто используют препараты, стимулирующие выработку эндогенного интерферона. Система интерферона обеспечивает защиту организма от широкого спектора инфекционных агентов (вирусов, бактериальных, протозойных, мико- и уроплазменных, хламидийных инфекций, кандидоза).
Назначают 1 мг препарата на каждый год жизни (суточная доза). Курс лечения 10 дней.
Из известных индукторов интерферона назначают неовир и циклоферон.
Виферон является представителем нового поколения стимуляторов интерферона. Не оказывает побочного действия, не имеет противопоказаний к применению. Выпускается в виде ректальных суппозиториев. Виферон применяется для лечения детей младшего возраста (до 7 лет), содержит 150 000 МЕ интерферона, виферон 2 используется в лечении детей старше 7 лет, содержит 500 000 МЕ интерферона.
Виферон 1 назначается ректально по 1 свече 1-2 раза в день в течении 5 дней, виферон 2 – 1-2 раза в день в течение 10 дней.
Так как в последнее время у детей отмечается увеличение аллергических реакций, обоснованно применение антигистаминных препаратов в комплексном лечении вульвовагинитов.
Можно назначать супрастин, пипольфен, диазолин в обычных для детей дозировках в течении 10-14 дней.
Мягкими антигистаминными препаратами являются препараты кальция (глюконат Са в таблетках, хлорид Са в виде 5-10% раствора). Курс лечения обычными детскими дозами 10 дней.
При вульвовагинитах, возникающих на фоне воспалительных заболеваний ЖКТ, показано применение эубиотиков, нормализующих флору кишечника. В детской гинекологии хорошо зарекомендовали себя: бифидумбактерин, назначают по 5 доз 1 раз в день, 7-10 дней; хилак-форте – детям до 1 года 15-20 капель 3 раза в день перед едой; старше года – 30-60 капель 3 раза в день. Предварительно разводят молоком или водой.
Можно назначать препарат Нарине.
Новое поколение эубиотиков представлено препаратом витофлор, содержащим симбиоз 2 штаммов ацидофильной палочки, что повышает его биологическую активность.
Назначается по 100 мл в сутки 7-10 дней.
Местное лечение вульвовагинитов состоит из 3 этапов: антибактериальная терапия, стимуляция репарации, коррекция микрофлоры влагалища.
Лечение начинают с орошения влагалища одним из антисептических, антибактериальных растворов: водный раствор диоксидина, фурацилина (0,02%), спиртовыми растворами хлорфиллипта, эвкалипта (1 ст. л. на стакан воды). При обильных гнойных выделениях применяется 3% раствор перекиси водорода.
При острых вульвовагинитах назначают сидячие ванночки с отварами трав (шалфей, ромашка, календула, эвкалипт, зверобой). После снятия острого процесса можно продолжать лечение орошением влагалища отварами тех же трав с помощью резинового катетера.
После орошения во влагалище вводятся вагинальные палочки с различными препаратами в зависимости от этиологии воспалительного процесса. Количество процедур – 6-10.
Наиболее часто используются вагинальные палочки, имеющие следующие прописи:
1. сульфадимезин 0,2, фурацилин 0,1, фолликулин 250-500 ЕД, масло какао 1-1,5 г.
2. полимиксин М – 80 тыс. ЕД, фурагин 0,001, масло какал 1-1,5 г.
3. фурацилин 0,1, фолликулин 250-500 ЕД, масло какао 1-1,5 г.
При выраженной стафилококково-стрептококковой флоре вагинальные палочки включают в себя антибиотики:
Пеницилин, неомицин по 100 тыс. ед; масло какао 1,5 г.При аллергических вульвовагинитах используется мазь с димидролом.
При лечении вульвитов и вульвовагинитов можно назначать аппликации на вульву с 0,1% гентамициновой, 1% тетрациклиновой, 1% эритромициновой мазями. Хороший эффект дает применение 0,2% фурацилиновой мази и 5% синтомициновой эмульсии.
Если вульвовагинит протекает с выраженной экссудацией, гиперемией, мацерацией, местно применяется паста Шнырева.
Хороший эффект отмечается при орошении наружных гениталий и влагалища аэрозолем «Гипозоль» в течение 5 дней.
Второй этап лечения состоит в применении препаратов, улучшающих трофику кожи и слизистых оболочек, стимулирующих процессы репарации.
Применяют масляные растворы витаминов А, Е, масло облепихи, шиповника, препараты аекол, каротолин; рыбий жир; 10% метилурациловую мазь, мазь «Солкосерил».
Хороший репаративный эффект с выраженным противоспалительным действием оказывает чесночное масло.
Особый интерес вызывает новый препарат «Тыквеол», являющийся аккумулятором биологически активных веществ, содержащихся в тыкве: каротиноидов, токоферолов, фосфолипидов, флаваноидов, витамины группы В, С, Р, насыщенных и полиненасыщенных жирных кислот. Фармакологическое действие состоит в снижении воспалительных процессов и ускорении регенерации тканей и слизистых оболочек, нормализации обмена веществ в них.
«Тыквеол» применяется в виде аппликаций в течение 10 дней.
Третий этап лечения состоит в нормализации микрофлоры влагалища. Применяются препараты эубиотики: лактобактерин, бифидумбактерин, фемилак.
Препараты вводятся интравагинально по 3 дозы 1 раз в сутки в течении 10 дней.
Из физиотерапевтических методов применяется КУФ на область миндалин (при хронических заболеваниях носоглотки, при частых ОРВИ) и УФО на область вульвы. Физиотерапия показана при хронических рецидивирующих вульвовагинитах. Курс лечения – 10 дней.
В последнее время все чаще врачи с целью оздоровления организма стали обращаться к средствам нетрадиционной медицины. Одно из направлений ее – применение биологически активных добавок (БАД).
В связи с нарастающей значимостью рассмотрим лечение вульвовагинитов, вызванных с пецифической микрофлорой.
Лечение гонорейного вульвовагинита проводят в условиях специализированного станционара или кожно-венерологического диспансера.
Из антибиотиков назначается бензилпенициллин. В зависимости от возраста разовая доза колеблется от 50 до 200 тыс. ЕД. Суточная доза: 300 тыс. ЕД – 1200 тыс. ЕД.
Курс антибиотикотерапии – 5-7 дней. Спектиномицин (тробицин) химически отличается от всех антибиотиков. Его антибактериальный эффект специфичен в отношении гонококков. Применяется в виде однократной внутримышечной инъекции. Для детей – 40 мг.
Дополнительно могут назначаться сульфаниламидные препараты (из расчета 25 мг/кг в первый день лечения и по 125 мг/кг в последующие 5-7 дней).
Местное лечение начинают с момента обнаружения инфекции. Назначают сидячие ванночки с отварами трав: ромашки, шалфея, календулы. После снятия острого воспаления проводят инстилляции влагалища 1-2% раствором протаргола, 0,25% раствором азотнокислого серебра, раствором диоксидина.
При хронической гонорее у детей старше 3 лет показано применение гоновакцины. Начальная доза не должна превышать 50-100 мл микробных тел. Курс лечения 5-8 инъекций с интервалом в 3 дня.
Применяют также неспецифические иммуномодуляторы по обычным схемам (декарис, продигиозан, нуклеинат натрия и т.д.).
Критерием излечения является нормальная клиническая картина и благоприятные результаты повторных лабораторных исследований отделяемого гениталий после 3 провокаций.
Комбинированными провокациями являются инъекция гоновакцины (150-200 млк микробных тел), смазывание влагалища и вульвы раствором Люголя в глицерине, закапывание в уретру 2-3 капли 0,5-1% раствора серебра, смазывание нижнего отдела прямой кишки раствором Люголя. До 3 лет провокации не делаются .
Лечение трихомодального вульвовагинита включает в себя назначение трихомонацидных препаратов (трихопол, метронидазол, флагил) в разовых дозах, в зависимости от возраста, 0,25-0,5 3 раза в день. Курс лечения до 5-7 дней. Отмечен хороший эффект при применении препаратоа нитрофуранового ряда, в частности фуразолидона.
Местное лечение желательно начинать с сидячих ванночек с отварами коры дуба, которые хорошо снимают местное воспаление, успокаивают зуд. После этого можно применять вагинальные палочки, включающие в себя трихомонацидные препараты.
Лечение вирусного вульвовагинита должно идти в двух направлениях: угнетение жизнедеятельности возбудителя и повышение неспецифической резистентности организма. Так как вирусная инфекция неизлечима, задача лечения состоит в отсрочке рецидива.
Противогерпетические препараты делятся на ингибиторы, блокирующие репродукцию вируса, и индукторы интерферона. К первой группе относятся ацикловир, завиракс, валоцикловир.
Ацикловир назначают детям до 2 лет по 100 мг 5 раз в день, детям старше 2 лет – 200 мг. Курс лечения 5 дней.
Завиракс назначают детям до 2 лет по 500 мг, детям старше 2 лет – 1 г 4 раза в день. Курс лечения 5 дней.
Ко второй группе относятся неовир, ридостин, ларифан, стимулирующие выработку эндогенного интерферона.
Неовир назначают в инъекциях. В острый период 1-2 ампулы (в 1 ампуле 200 мг) через 24 часа. Всего 3 инъекции.
При ремиссии – 1 инъекция 1 раз в 7 дней. Всего 3 инъекции.
Ридостин – 2,0 (1 ампула) 1 раз в день – 3 дня.
Ларифан – 10 мг (1 ампула) внутрикожно 1 раз в 3 дня. На курс 4 инъекции.
Стимуляция неспецифической резистентности организма включает назначение адаптогенов, витаминов, неспецифических иммуностимуляторов.
Для увеличения межрецидивного периода стимулируют специфическую защиту организма путем введения герпетической вакцины по 0,25 г внутрикожно 1 раз в 3 дня. Курс лечения 5 инъекций. Через 2 недели курс повторяют. Ревакцинация – через 6 месяцев.
Для местного лечения применяют мази, обладающие противовирусной активностью: оксолиновую, тетрофеновую, бонафтоновую. Мазь наносят на вульву несколько раз в день в течение 2 недель.
При лечении грибкового вульвовагинита следует сначала найти причину заболевания в экстрагенитальной патологии, так как вульвовагинит является вторичным поражением слизистых оболочек вульвы грибками рода Candida. Акцент делают на активизации иммунной системы слизистых оболочек, на профилактику и лечение дисбактериозов кишечника, на повышение общей резистентности организма. Лечение, как правило, длительное.
В лечении нуждаются больные с выраженной клинической картиной и склонностью к рецидивам.
Из антифунгицидных препаратов назначается группа имидазола – низорал и дифлюкан.
Низорал до 12 лет назначают в дозе 4 мг/кг массы тела 2 раза в день во время еды, более 12 лет – 200 мг 2 раза в день. Курс лечения 2 недели.
Дифлюкан до 12 лет назначают в дозе 2 мг/кг массы тела. Более 12 лет – 150 мг однократно. По показаниям лечение повторяют через неделю.
Для местного лечения применяют орошение вульвы или инстилляции влагалища 10-20% раствором соды 1 раз в день, смазывание выльвы или аппликации на вульву с нистатиновой, левориновой, декаминовой мазями. Курс лечения 10-14 дней. Хороший эффект оказывает нанесение на вульву 1% крема клотримазола, канестена, травогена.
У девочек в пубертате используются вагинальные таблетки клотримазола, гиналгина. Курс 10 дней.
Внутрь назначают таблетки Кмон-Д-100 в течение 10 дней; или таблетки бимафуцина тем же курсом 10 дней.
Гарднереллезный вульвовагинит расценивается как бактериальный вагиноз. Лечение его начинают с назначения имидазольных препаратов: тинидазол первые 2 дня по 2,0 г одномоментно, 3-4 сутки – 0,5 г 2 раза в день; курс лечения 4 дня, курсовая доза – 6г; метронидазол – по 0,5 г 3 раза в день 6 дней.
Проводят также десенсибилизирующую и иммунокорригирующую терапию.
Местное лечение:
— орошение влагалища 2%-раствором молочной кислоты в течение нескольких дней;
— введение вагинальных палочек, содержащих метроданидазол (0,5г), фолликулин (5000ЕФД), молочной кислоты (0,05г). Сильнодействующие средства (2%-ный крем клиндомицин) в детской гинекологии применяется редко, в основном при длительном, упорном течении.
В лечении хламидийной инфекции существует две тактики лечения:
1. Непрерывный курс лечения антибиотиком, соответствует по продолжительности 7 циклам развития хламидий: 21-28 дней.
2. Прерывистые курсы – лечение антибиотиком по 7-10 дней с перерывами в 7-10 дней, – направленные на уничтожение после интактных после первого курса терапии паразитов повторными курсами антибиотиков.
В настоящее время предпочтительным считается вторая тактика лечения.
На фоне общей противохламидийной терапии обязательно проводится иммунокоррекция, местное лечение с последующим восстановлением биоценоза.
Этиотропным действием в отношении данной инфекции обладают антибиотики тетрациклинового ряда, макролиды, левомицетин и некоторые другие антибиотики.
В случаях безуспешной антибиотикотерапии следует применять другой антибиотик в сочетании с патогеническими средствами и местным лечением. При вялотекущих торпидных формах инфекции лечение должно быть комплексным. Антибиотикотерапию назначают после или вместе с иммунотерапией с последующим проведением местного лечения.
Эритромицин обладает бактериостатическим действием. Детям до 3 лет – по 0,1 г 4 раза в день; старше 7 лет – по 0,25г 4 раза в день. Курс лечения 7-14 дней.
Клацид – макроид, препарат широкого спектра действия. Детям – доза 6-8 мг/кг/сутки. Кратность приема 2 раза в сутки, 7-14 дней. Более взрослым детям – по 0,25г 2 раза в день 3-4 недели.
Доксициклин гидрохлорид – препарат широкого спектра действия. Назначают детям старше 8 лет: до 12 лет – 4 мг/кг/сутки и далее, старшим детям по 0,1г 2 раза в день. Курс лечения 7-14 дней.
Общепринятым средством лечения урогенитального хламидиоза является сумамед. Курс лечения 14 дней.
У детей сумамед применяется по схеме: до 3 лет – 1-ый день – 80мг однократно, далее до 14-го дня по 50мг однократно; от 3 до 7 лет – 1-ый день – 125,0мг однократно, далее до 14-го дня по 80мг однократно; старше 7 лет – 1-ый день – 250мг однократно, далее до 14-го дня по 125,0мг однократно.
Иммунокоррекция при хламидиозе в первую очередь проводится препаратами интерферона.
Детям до 7 лет назначают виферон-250 – ректальные свечи по 1-2 раза в день; старше 7 лет – виферон-500 1-2 раза в день. Курс лечение 10 дней.
Для коррекции биоценоза в промежутках между химиотерапией назначаются эубиотики. Лактобактерин назначают местно и внутрь; до 1 года – 2-3 дозы, от 1 до 3 лет – 3-4 дозы, старше 3 лет – 4-10 доз. Курс лечения 7-10 дней.
Местное лечение состоит в орошении влагалища 0,001% раствором молочной кислоты. Курс лечения 10 дней.
После орошения можно назначать вагинальные палочки с левомитецином или эритромицином. Курс лечения 10 дней.
Можно в течение 10 дней смазывать вульву тонким слоем 1%-ной эритромициновой или 1%-ной тетрациклиновой мазью.
Заключительным этапом в местном лечении является назначение средств, усиливающих репаративные процессы слизистой влагалища и вульвы: тыквеол, облепиховое масло, масло шиповника, рыбий жир.
Контрольные мазки берутся через месяц после окончания лечения.
Урогенитальный микоплазмоз у девочек лечится также, как и хламидийная инфекция.
Профилактика вульвовагинитов заключается в соблюдении правил личной гигиены и лечение экстрагенитальной патологии.
У более старших девочек сюда же относится и профилактика ранней половой жизни.
www.baby.ru
причины, симптомы, диагностика, лечение, профилактика
Последнее обновление статьи:
В нашей статье поговорим о воспалительном процессе в области половых органов у девочек, а именно — о вульвите.
Само по себе название вульвит имеет окончание «ит», что уже говорит о воспалительном процессе. Воспаление женской сферы (а в нашем случае вульвит у девочек) обычно сопровождается болевыми ощущениями, выделениями (бели), зудом и жжением половых органов.
Характеристики воспаления
Боль
Согласно данным Всемирной организации здравоохранения, каждый пятый человек в мире страдает хронической болью, а около 60 % хронических заболеваний сопровождается болью.
 Боль является одной из наиболее частых жалоб со стороны ребёнка. Характер и интенсивность боли зависит от состояния нервной системы больного. Боль при заболеваниях половой сферы не всегда соответствует выраженности патологического процесса.
Боль является одной из наиболее частых жалоб со стороны ребёнка. Характер и интенсивность боли зависит от состояния нервной системы больного. Боль при заболеваниях половой сферы не всегда соответствует выраженности патологического процесса.При незначительном расстройстве гениталий боль имеет острый, резкий характер, а при хроническом течении процесса ощущения могут и вовсе отсутствовать.
Поэтому при обращении маленьких пациентов врач обязательно выясняет историю заболевания, его начало, где локализуется боль и куда она распространяется. Выраженные болевые ощущения в области половых органов, а именно в клиторе, малых половых губах объясняется богатством нервных окончаний в данной области.
А вот воспалительные процессы влагалища малоболезненны, проявляются только чувством давления, жжения, а вот если в процесс вовлекается жировая клетчатка, то возникает резкая боль, особенно при прикосновении.
Бели
Этот симптом также является «провожатым» воспалительного процесса половой сферы у взрослых и детей. По характеру белей, а также наличию запаха можно судить о заболевании.
Зуд и жжение
Зуд и жжение наружных половых органов также сопровождает воспаление половых органов.
Теперь остановимся поподробнее на воспалительном процессе наружных половых органов у детей, а именно на вульвите.
Вульвит у детей
Как было сказано выше, вульвит — это воспаление наружных половых органов (а именно — преддверия влагалища, малых и больших половых губ, клитора и наружной части уретры). По данным статистики, это заболевание встречается чаще у девочек от 1 года до 8 лет и составляет около 65 — 70 %. Следует отметить, что данная форма воспаления часто встречается с вагинитом и носит название вульвовагинита.
Причины вульвита
Вульвит у девочек может развиться по ряду причин.
kroha.info
фото, симптомы и причины, лечение в домашних условиях
Автор Мария Семенова На чтение 14 мин. Опубликовано
Вульвит у девочек это воспалительное заболевание, которое относится к патологии со стороны наружных половых органов. К которым относятся большие и малые половые губы, преддверие влагалища, клитор, а также открывается отверстие мочеиспускательного канала.

Это одно из самых часто встречающихся заболеваний в гинекологической практике, почти каждая девочка независимо от возраста сталкивается с данной проблемой.
Группа риска, это возраст детей от одного года до 7 лет, когда патология встречается чаще всего. Кроме того, она требует незамедлительного лечения, так как последствия могут быть очень серьезными и в некоторых случаях влекут за собой изменения со стороны репродуктивной функции.
Этиология
Основная причина развития вульвита, как данного заболевания это поражение тканей микроорганизмами или грибами. Бактериальная флора может быть абсолютно различной, как специфической, так и не специфической.
Факторы, способствующие воспалительному процессу:
 Очаги хронической инфекции. Это могут быть как тяжелые системные заболевания, так и просто длительно персистирующая инфекция. К таким патологиям можно отнести поражение мочевыделительной системы, пищеварительного тракта, эндокринные патологии, особенно нарушающие обмен веществ в организме. Самой частой причиной являются инфекционные заболевания верхних дыхательных путей и глотки.
Очаги хронической инфекции. Это могут быть как тяжелые системные заболевания, так и просто длительно персистирующая инфекция. К таким патологиям можно отнести поражение мочевыделительной системы, пищеварительного тракта, эндокринные патологии, особенно нарушающие обмен веществ в организме. Самой частой причиной являются инфекционные заболевания верхних дыхательных путей и глотки.- Гельминтное обсеменение организма, в частности прямой кишки. Это могут быть аскариды или острицы, которые поражая область наружного отверстия прямого прохода переходят на область вульвы.
- Попадание инородных предметов, это может быть случайное проникновение или умышленное. Чаще всего возникает у маленьких детей, которые играют в песке или на море, чаще всего без трусов. На поверхность вульвы или внутрь влагалища попадают частицы пыли, грязи, песка и д.р, которые провоцируют воспалительную реакцию.
- Снижение иммунной системы, это может быть вызвано аутоиммунными заболеваниями или вирусной этиологией, а также длительным приемом антибактериальных средств.
Особое внимание следует уделить появлению такого распространенного вида воспаления вульвы аллергической природы, которое возникает на фоне повышенной чувствительности организма к факторам внешней среды:
 Также это может быть употребление специфических продуктов, таких как шоколад, цитрусовые и т.д. Применение средств личной гигиены, содержащих в своем составе красители, ароматизаторы и раздражающие компоненты.
Также это может быть употребление специфических продуктов, таких как шоколад, цитрусовые и т.д. Применение средств личной гигиены, содержащих в своем составе красители, ароматизаторы и раздражающие компоненты.- Слишком частое и неправильное применение подгузников, пеленок, средств личной гигиены. А также в комплексе с ними присыпок, мазей или салфеток.
- Несоблюдение правил личной гигиены, это могут быть как слишком частые, так и наоборот редкие подмывания с неправильной техникой.
Классификация
В зависимости от типа развития, а также по продолжительности вульвита у девочек следует подразделять на несколько групп:
- Острое воспаление (длительность обычно составляет до 1 месяца)
- Подострое воспаление вульвы (длительность может составлять несколько месяцев, наблюдается периодическое угасание или обострение симптомов)
- Хроническое (симптомы заболевания могут обостряться в течение нескольких лет)
В зависимости от факторов, вызвавших вульвит у девочек:
- Бактериальный вульвит
- Грибковый вульвит
- Неинфекционный вульвит(Травма, химическое поражение, аллергическая природа)
По механизму проникновения инфекции:
- Первичный. При непосредственном контакте возбудителя с организмом.
- Вторичный. Персистирование возбудителя в организме, хронические инфекции.
 Виды вульвита по возрастному периоду, в который протекает воспаление:
Виды вульвита по возрастному периоду, в который протекает воспаление:
- Вульвит новорожденных.
- Когда возраст ребенка младше одного года.
- Вульвит детского периода.
- Вульвит предпубертата. До момента появления первых месячных.
- Вульвит пубертата.
Симптомы вульвита у девочек
Чаще всего заболевание возникает остро, от момента воздействия возбудителя проходит немного времени, следовательно инкубационный период не затягивается.
После проникновения возбудителя или его контакта с кожей начинают быстро появляться симптомы вульвита:
 В первую очередь, к основным симптомам следует отнести покраснение наружных половых органов, интенсивность обычно напрямую зависит от степени выраженности патологического процесса. Может быть либо слабо гиперемированной, но иногда ярко-бордовой окраски. В последствии к нему присоединяется постепенно нарастающий отек. В самых тяжелых случаях он может провоцировать нарушение оттока мочи.
В первую очередь, к основным симптомам следует отнести покраснение наружных половых органов, интенсивность обычно напрямую зависит от степени выраженности патологического процесса. Может быть либо слабо гиперемированной, но иногда ярко-бордовой окраски. В последствии к нему присоединяется постепенно нарастающий отек. В самых тяжелых случаях он может провоцировать нарушение оттока мочи.- Отек провоцирует появление сильного зуда. Вплоть до расчесов и присоединение дополнительной инфекции, мацерации и развития трещин.
- Также одним из специфических симптомов являются выделения из половых путей. Они могут выглядеть по-разному, характер их зависит от типа возбудителя, это как светлые или с зеленоватым, желтоватым оттенком, обычно, консистенции достаточно жидкой или сметанообразной. При кандидозной природе они имеют густую консистенцию, напоминающую творог, бывает она и хлопьеобразная, белого цвета.
- Запах почти всегда неприятный, иногда кислый.
- Ребенок начинает вести себя беспокойно, часто плачет, постоянно его беспокоит зуд, возникают сильные расчесы. Нарушается сон, общее поведение, снижается аппетит.
- В некоторых случаях, особенно при специфической инфекции, может повышаться температура тела. Редко могут вовлекаться и другие системы, так может учащаться мочеиспускание, сопровождающееся сильной болью, резями. Некоторые ети жалуются на боли в животе.
- При осмотре также можно увидеть увеличение лимфатических узлов, особенно паховой группы.

Диагностика вульвита у девочек
Этапы диагностики:
 В первую очередь, диагностика вульвита основывается на общении с гинекологом, он уточняет жалобы, время их появления, а также факторы, которые могли способствовать появлению патологической реакции.
В первую очередь, диагностика вульвита основывается на общении с гинекологом, он уточняет жалобы, время их появления, а также факторы, которые могли способствовать появлению патологической реакции.- Уточняется аллергологический анамнез и случаи специфических инфекций среди членов семьи, а также способов гигиены, которые применяются.
- Проводится тщательный осмотр ребенка. Первоначально гинекологический, с последующим исследованием области заднего прохода, а также всех систем организма. Проводится пальпация лимфатических узлов.
- В некоторых случаях при вульвите требуется двуручное пальцевое ректоабдоминальное исследование. Это важно, если у врача возникают сомнения о степени развития патологического процесса. Проводится оценка внутренних половых органов, степени их развития и вовлечения в воспалительный процесс.
- Из лабораторных методов исследования при вульвите используется исследование мазков, на которые наносится содержимое отделяемого. Также проводится определение чувствительности к антибактериальным средствам, для более точного подбора лечения.
- Также это общий или при необходимости анализ мочи по Нечипоренко.
 Исследование кала на яйца глист, это одно из важных исследований. Особенно при неясной картине патологического процесса.
Исследование кала на яйца глист, это одно из важных исследований. Особенно при неясной картине патологического процесса.- При тяжелом соматическом состоянии проводится и исследование крови, для оценки степени воспалительного процесса.
- При необходимости или подозрении на специфическую инфекцию исследуется содержимое влагалища методом ПЦР.
- При наличии кандидоза проводится обследование на наличие глюкозы в крови и моче.
- Кроме того, одним из инструментальных методов, позволяющим оценить степень поражения является ультразвуковое исследование органов малого таза.
Лечение
Режим будет зависеть в первую очередь от общего состояния, а также тяжести воспалительного процесса. Если лечение носит легкий характер, то режим остается прежним, лечение не требует изменения условий жизни, лишь изменяется коррекция гигиены и осуществляется подбор лекарственных средств.
Состояние средней степени тяжести обычно лечат на дому с соблюдением постельного режима. В случае тяжелого течения может потребоваться госпитализация в стационар.
Диета
Как и в случае любого воспалительного заболевания назначается полноценное питание, с достаточным содержанием всех необходимых веществ, в том числе витаминов и минералов. Но при вульвите есть некоторые особенности в питании.
Необходимо использовать те продукты, которые вызывают изменение среды организма в щелочную сторону, избегают употребление продуктов, вызывающих закисление среды:
 К первой группе относят такие средства как молочная продукция, каши, отварные мясные и овощные блюда.
К первой группе относят такие средства как молочная продукция, каши, отварные мясные и овощные блюда.- Ко второй группе, на которую накладываются ограничения следует отнести копченые, соленые жирные и рафинированные продукты, в которых содержится большое количество вредных веществ, а также жирные бульоны или навары и специи различного характера.
В случае, если вульвит имеет аллергическую природу, то диета назначается с учетом вызвавшего его патогенного компонента, а также других высокоаллергенных продуктов (это любые цитрусовые, мед, какао содержащие средства).
Местное лечение
Основная часть местной терапии это применение антисептических и противовоспалительных растворов:
- Для этого могут использоваться как средства местной терапии растительного происхождения, такие как отвар коры дуба, ромашки, календулы, зверобоя.
- А также медикаментозные антисептики. Самым распространенным среди них является раствор Фурацилина, который готовят путем смешивания таблетки или порошка с водой. Также Перманганат калия, который растворяют в воды и доводят до бледно-розовой окраски. Можно использовать и готовый раствор Хлоргексидина. Преимуществом его использования является простота приготовления, для этого достаточно купить флакон раствором нужной концентрации. Аналогом данного средства является Мирамистин.
- В запущенных случаях назначаются антибактериальные мази, которые наносятся на область вульвы. К ним относятся чаще всего Тетрациклиновая и Эритромициновая. Но мазь с тетрациклином имеет возрастные ограничения, так ее не стоит назначать девочкам до 8 лет.
Этиотропная терапия
Преимущественно в случае выявления заболевания, особенно при тяжелом течении перед назначением терапии воспользоваться определением чувствительности к антибактериальным средствам:
- Если определено, что возбудителем является грибок, то лечение сводится к назначению антимикотических средств. Это может быть Флуконазол, Миконазол, Итраконазол, Леворин и т.д. Данные препараты назначают системно в таблетированной форме.
- А в качестве местной терапии используют такие средства, как Клотримазоловая и Декаминовая мазь. С предварительной обработкой вульвы содовым раствором.
- Бактерильная природа вульвита лечится с помощью назначения антибактериальных средств, таких как Метронидазол или Цефтриаксон. Специфическая инфекция, выявленная в качестве возбудителя передается на лечение врачу дерматовенерологу.
woman-centre.com
симптомы и лечение (мази, ванночки, антибиотики)
Те, кому довелось столкнуться с таким заболеванием, как вульвит, знают, что у маленьких девочек он встречается гораздо чаще, нежели у взрослых. Объяснение тому простое: у ребенка половые органы куда дольше контактируют с грязью и/или остатками фекалий, тогда как его иммунная система лишь формируется.
Поэтому, если в вашей семье подрастает юная красавица, состоянию её половых органов нужно уделить предельное внимание.
Полезно знать! Нередко вульвит развивается одновременно с другим, серьезным заболеванием — вагинитом.
Видовая классификация и причины его развития

Чтобы лечение было эффективным, прежде всего, необходимо понять, с какой формой заболевания довелось столкнуться вашей дочке, и какие факторы спровоцировали это «знакомство».
Так, в зависимости от продолжительности протекания болезни детский вульвит классифицируют на:
- Острый – длительностью не более месяца.
- Подострый – протекающий от 1 до 3 месяцев.
- Хронический – излечить который не удается более 3 месяцев.
Исходя из характера происхождения заболевания, подразделяют на два типа:
- Первичный тип (неспецифический вульвит), вызываемый недостаточной гигиеной, эндокринными нарушениями, термическими/химическими ожогами, травмами наружной оболочки вульвы, а также рядом заболеваний и нарушениями при приеме антибиотиков.
- Вторичный тип (специфический вульвит), являющийся следствием воспаления половых органов, связанного с инфекционными нарушениями микрофлоры влагалища. Вызваны, эти самые нарушения, могут быть грибком, папилломавирусом, герпесом, кольпитом и многими другими заболеваниями.
Помимо прочего, заболевание неинфекционного характера дополнительно подразделяют на нижеследующие виды.
- Аллергический вульвит
Спровоцированный контактом крохи с источниками аллергенов (например, при неправильном прикорме или покупке новой одежды из непривычного материала).
- Атрофический вульвит
Вызванный наличием лишнего веса и сахарного диабета. Как правило, характерен для женщин в преклонном возрасте, однако изредка встречается и у девочек-подростков, которые в период полового созревания страдают от гормональных сбоев.
- Бактериальный вульвит
Связанный с появлением в организме патогенных бактерий. У заболевшей наблюдается стремительное воспаление вульвы общего характера.
- Кандидозный вульвит
Выступающий следствием активного размножение дрожжеподобных грибов рода Кандида. Раньше эта форма заболевания проявлялась преимущественно у женщин, однако сегодня ее все чаще можно наблюдать у девочек, страдающих от неправильного режима дня и несбалансированного питания, от физических перегрузок и сильных эмоциональных стрессов, от ослабления естественного иммунитета и после медикаментозной терапии.
Как правило, у девочек до 7-8 лет встречается не острый вульвит (как можно было бы подумать), а неспецифический, протекающий в хронической форме.
Полезно знать! Согласно статистике, девочки и девушки, страдающие псориазом, имеют выраженную предрасположенность к развитию вульвита.
Симптомы
Что же до симптоматики заболевания, то при любой форме заболевания можно наблюдать признаки общей интоксикации организма:
- повышение температуры;
- раздражительность и проблемы со сном;
- чрезмерная плаксивость и возбудимость.
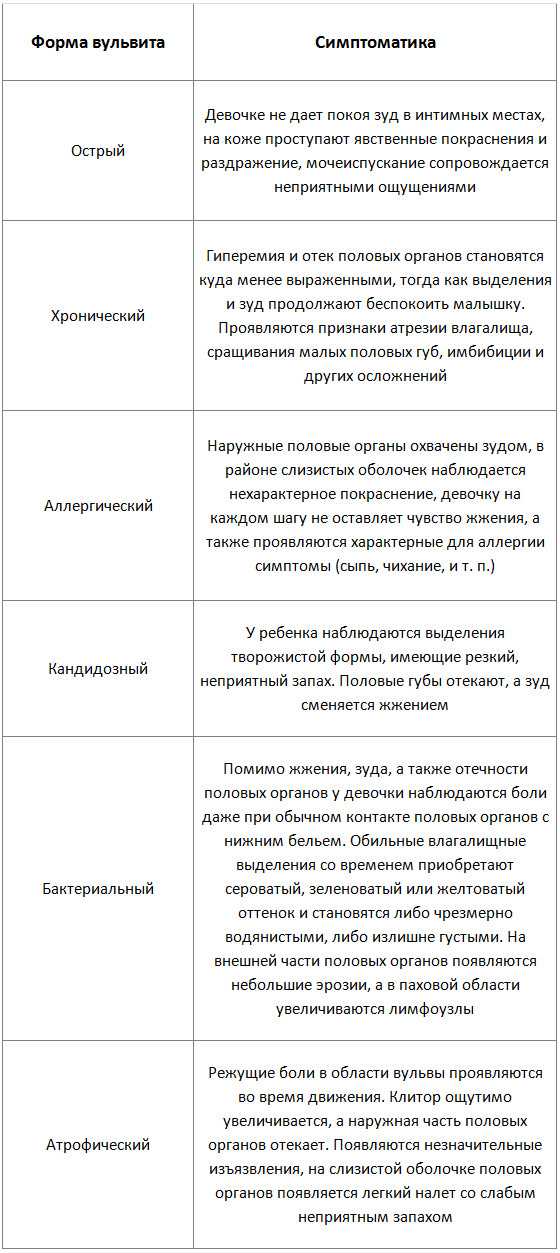
Исключительные признаки, характерные для определенного вида заболевания, куда удобнее будет представить в форме таблицы:
Обратите внимание, у новорожденных девочек нет возможности внятно объяснить родителям, что именно у них болит. Подросшие и уже более самостоятельные дети могут, но не хотят делиться подобными проблемами, т.к. стесняются и, как правило, не осознают всей серьезности ситуации.
В итоге, при отсутствии достаточного внимания со стороны взрослых, ребенок будет регулярно испытывать жжение, зуд в области половых органов, боль при ходьбе и мочеиспускании. В дальнейшем это может спровоцировать хаотичные скачки температуры и обильные выделения.
А потому, если вы заметили у своей крохи хоть какие-то симптомы вульвита из вышеперечисленных, не затягивайте с визитом к педиатру.
Диагностика
Многие родители уверены, что при появлении подобного заболевания помочь может любой препарат, подходящий ребенку по возрасту. Однако, разумеется, это не так.
Каждая мазь от вульвита для детей (или любое другое средство) имеет свой уникальный состав и активные вещества. Неправильное их применение может спровоцировать у малышки не только обострение текущей болезни, но и возникновение ряда других. Поэтому, вместо того, чтобы играть в «угадайку», ставя на кон здоровье собственного чада, куда правильнее будет незамедлительно обратиться к педиатру.
Обращаем внимание, что лечащий врач может лишь диагностировать наличие заболевания у ребенка. Однако ни его разновидность, ни то, какую мазь или крем от вульвита стоит использовать в данной ситуации, он определить не в силах.
Всеми этими вопросами будет заниматься уже детский гинеколог после фиксирования жалоб, изучения анамнеза и осмотра, на котором выявляются характерные для той или иной формы заболевания признаки, такие как отечность вульвы, наличие выделений или мацерация слизистой.
Если же говорить об анализах, то в определении этиологии вульвита прекрасно помогают:
- бактериологический посев мочи и забор мазка для последующего микроскопического исследования;
- соскоб эпителиальных клеток на энтеробиоз и методом пцр;
- проверка кала на дисбактериоз и наличие яиц гельминтов;
- общий анализ крови и мочи;
- исследование крови на аллергические реакции (ige) и уровень сахара.
После получения результатов анализов гинеколог может направить ребенка к другим специалистам для дополнительной консультации. Как правило, малышам дополнительно требуется помощь аллерголога, гастроэнтеролога, эндокринолога и ряда других специалистов.
Лечение
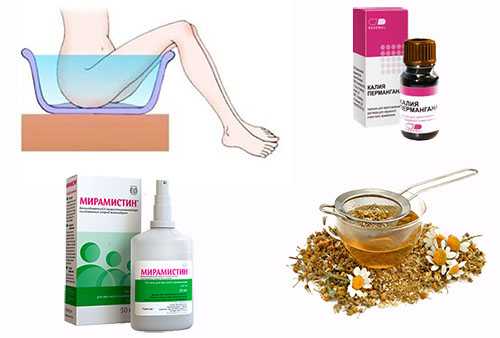
После определения характера заболевания, как правило, назначается лечение в домашних условиях. Определяет сроки и правила его проведения наблюдающий ребенка детский гинеколог. Он же (при необходимости) предоставит родителям консультации и разъяснения относительно отдельных препаратов и гигиенических процедур.
Общим для всех разновидностей заболевания является обработка половых органов.
Применяются при этом следующие средства:
- Компрессы и примочки на основе эвкалиптового настоя.
- Ванночки с добавлением марганца или определенных травяных настоев (календулы, ромашки или череды).
- Антисептические растворы для промывания.
- Антибактериальные мази и кремы, которыми преддверие влагалища смазывается перед сном (здесь отлично помогает цинковая мазь).
- Иммуномодуляторы, поливитамины и эубиотики (пробиотики), что действуют в роли общеукрепляющей терапии.
Если зуд мешает малютке спать, в ход идут снотворные препараты. Антибиотики при вульвите назначаются, как правило, тогда, когда болезнь уже имеет ярко выраженный характер. Чтобы подсушить кожу и вывести из нее максимум токсинов, назначаются такие средства, как, например, гидрокортизоновая или синтомициновая мазь. Однако особо увлекаться ими тоже не стоит, ведь переборщив с антибиотиками, вы также окажете ребенку медвежью услугу.
Если же заболевание носит аллергический характер, одна только эритромициновая мазь явно не поможет. Для полной победы над недугом требуется лечить болезнь специально подобранными антигистаминными препаратами, а также строго придерживаться диеты, прописанной врачом.
Когда острый или хронический вульвит вызван другими заболеваниями, изначально все силы бросаются именно на их устранение. В случае бактериального вульвита девочке прописываются антибактериальные и сопутствующие им препараты (например, Мирамистин), которые снижают резистентность вредных микроорганизмов к антибактериальной терапии, при грибковом – противогрибковые средства, которые могут применяться не только наружно, но и во внутрь.
Также данный комплекс мер нередко включает санацию очага инфекции, удаление инородного тела (если имеет место быть вульвовагинит), дегельмитизация (при глистной инвазии) и ряд других процедур.
Народные средства
Из-за низкого уровня доверия к традиционной медицине ряд родителей предпочитают проводить лечение вульвита у девочек при помощи народных средств. Травяные и лекарственные сборы, мази и настойки на их основе, разнообразные примочки и компрессы – все это красиво выглядит лишь на словах.
Возможно, раньше подобные рецепты и помогали нашим пра-прабабушкам избавиться от данного заболевания, однако с тех пор слишком многое поменялось. Изменилась экология, превратив ряд полезных растений в носителей целого коктейля химических элементов, изменились знания людей в области медицины (ведь леча одно, такой рецепт вполне мог калечить другое), изменились люди.
Более того, используя какие-либо рецепты без предварительной консультации педиатра, вы рискуете спровоцировать у ребенка аллергическую реакцию, последствия которой могут оказаться плачевными.
Профилактика

Как уже упоминалось, вульвит встречается преимущественно у девочек до года. В этот период к половым органам ребенка требуется повышенное внимание. Так, гигиенические процедуры (помимо тех, что проводятся при смене подгузника) должны осуществляться ежедневно – перед сном. Вульву, промежность и анус необходимо промывать теплой водой по направлению «спереди назад».
Что до мыла, то использовать его следует не чаще 2-3 раз в неделю. И это должно быть именно детское (нейтральное) мыло, а не какие-то новомодные гели или ароматические масла, что могут спровоцировать обострение.
Однако вульвит у детей встречается не только в младенческом возрасте. Чтобы в свои 5-7-14 лет девочка не столкнулась со столь неприятным заболеванием, необходимо:
- Не только обучить ее основам гигиены, но и объяснить важность ухода за собой.
- С рождения выделить ей отдельные банные принадлежности и систематически производить их замену.
- Приучить ее своевременно менять нижнее белье и гигиенические прокладки.
- Следить за состоянием здоровья малышки, т.к. мы уже выяснили, что вульвит нередко выступает следствием отсутствия лечения других болезней.
- Следить за её режимом (избегать перенапряжения, перебоев сна) и рационом (для поддержания иммунитета должен содержать все необходимые ребенку витамины).
- Регулярно приводить её к педиатру и (если есть такая необходимость) к детскому гинекологу.
- Исключить из гардероба тесную, плотно облегающую одежду и синтетическое нижнее белье.
При соблюдении этих нехитрых правил вульвит у девочек встречается значительно реже. Да и в быту они крайне полезны. Однако не стоит забывать, что вульвит – это не ветрянка, а значит, заразиться им можно и во второй, и в третий, и в десятый раз. Поэтому следить за здоровьем половых органов ребенка необходимо регулярно. И при малейших же отклонениях обращаться к педиатру.
Подводя итог данной темы, мы бы хотели узнать, а чем лечить вульвит у ребенка предпочитаете вы? Следуете ли вышеописанным рекомендациям или имеете какой-то свой, особый рецепт «панацеи от всех бед»? Применяете ли Левомеколь или Синтомицин? Не стесняйтесь, делитесь опытом – давайте вместе поможем нашим детям справить с этим неприятным заболеванием!
vse-pro-detey.ru
вульвита, детей, как выглядит, аллергический, грудничка
Знать о том, как могут проявляться воспалительные болезни женских половых органов, следует каждой маме. Это поможет вовремя заподозрить заболевание и своевременно обратиться к врачу. Не каждая мама знает, как справляться с вульвитом у девочек.
Что это такое?
Острый воспалительный процесс, который затрагивает внешние репродуктивные органы у девочек, называется вульвитом. Это довольно распространенная патология в детской гинекологии. Пик заболеваемости приходится на возраст от двух до десяти лет. В подростковом возрасте случаев заболеваний вульвитом практически не отмечено.
К наружным половым органам относятся влагалище, большие и малые половые губы, клитор, а также наружная часть уретры. Эти органы снаружи покрывают слизистые оболочки, выстланные эпителиальными клетками. Из-за различных причин, провоцирующих заболевание, развивается воспаление. Оно запускает целый каскад воспалительных реакций, которые провоцируют появление у малышки дискомфортных симптомов.
К развитию вульвитов могут приводить различные провоцирующие факторы:
- Неправильное или чрезмерно активное проведение гигиенических процедур. Ежедневные подмывания с антисептическими средствами могут привести к изменению pH влагалищной среды. При регулярном использовании таких средств слизистая наружных половых органов чрезмерно пересыхает и становится очень подверженной проникновению любой инфекции.
- Заражение различными гельминтами. При размножении данные паразиты выделяют большое количество токсических продуктов, которые могут вызывать различные раздражения и покраснения в области половых органов.
- Сильное переохлаждение. Это приводит к снижению уровня местного иммунитета. Слишком низкая температура тела способствует нарушению кровотока в половых органах, что становится причиной возникновения воспалительного процесса.
- Хронические заболевания. Наиболее часто патологии желудочно-кишечного тракта и эндокринной системы провоцируют воспаление в области репродуктивных органов. Для устранения неблагоприятных симптомов требуется назначение лечения основного хронического заболевания, которое спровоцировало также воспаление в гениталиях.
- Травматические. Малышки в первые годы жизни часто исследуют свое тело. Во время этого они могут нечаянно нанести себе повреждение. У подростков вульвиты могут возникать после использования тампонов во время менструаций.

Виды
Разнообразие причин, приводящих к развитию вульвита, способствует появлению различных вариантов болезней. Данная классификация очень важна. Она помогает правильно определить форму заболевания, а также установить необходимый алгоритм диагностических мер и лечебных назначений.
Существует несколько видов вульвитов:
- Аллергические. Встречаются при различных видах аллергии. У грудничка может встретиться атопический вариант. В некоторых случаях он возникает в результате длительного ношения подгузников. Длительное их использование приводит к нарушению влагалищной pH и более быстрому развитию различных раздражений.
- Бактериальные. Возникают в результате инфицирования бактериями. Наиболее часто это стафилококки, стрептококки, гемофильная палочка, а также аэробные микроорганизмы. Они вызывают преимущественно гнойные формы заболевания. Для лечения требуется назначение антибиотиков.
- Вирусные. Развиваются в результате заражения различными видами вирусов. Наиболее часто виновниками возникновения болезни становятся герпесы. При снижении иммунитета у малышки появляются воспалительные изменения в области наружных половых органов.
- Грибковые. Чаще всего развиваются в результате кандидозной инфекции. Могут возникать также у часто болеющих и ослабленных малышей. Достаточно часто регистрируются у девочек, страдающих сахарным диабетом. Для устранения неблагоприятных симптомов требуется назначение противогрибковых препаратов, преимущественно в виде мазей или кремов.
- Травматические. Возникают после различных повреждений. Слизистые оболочки наружных половых органов в детском возрасте очень рыхлые и легко травмируются. При попадании бактериальной инфекции через различные микроповреждения может развиться вторичная инфекция.
- Слипчивые. Появляются при хроническом течении вульвита. Встречаются только в тех случаях, когда не было обеспечено своевременное лечение. При этой форме происходит срастание половых губ. Одним из первых симптомов данного варианта заболевания врачи считают нарушенное мочеиспускание.

Симптомы
Вульвиты могут протекать с развитием многочисленных неблагоприятных симптомов. При легком течении болезни они проявляются недостаточно ярко. В таких случаях обнаружить заболевание может только детский гинеколог. Более тяжелое течение болезни сопровождается появлением целого комплекса неблагоприятных симптомов, которые достаточно трудно поддаются лечению.
К основным клиническим проявлениям вульвита относят:
- Отечность и воспаление наружных половых органов.
- Покраснение в области влагалища и на гениталиях.
- Выраженные неприятные ощущения в аногенитальной зоне.
- Появление выделений. Они могут быть разных цветов и консистенций. При бактериальных инфекциях появляются гнойные выделения желтого или зеленого цвета. При вирусных вульвитах образуется серое отделяемое, достаточно жидкой консистенции. Грибковые поражения сопровождаются появлением обильных беловатых выделений, которые легко крошатся.
- Нарушение мочеиспускания. Позывы помочиться становятся более частыми. Порции мочи при этом уменьшаются, однако общее количество за сутки не изменяется.
- Болезненность в области наружных половых органах. Воспаление провоцирует усиление болевого синдрома при мочеиспускании.
- Повышение температуры тела. При тяжелом течении может развиться лихорадка. Вялотекущее заболевание не сопровождается изменением температуры тела. Она может не превышать норму в течение всего острого периода болезни.
- Изменение поведения и общего состояния. Девочки становятся более нервозными и капризными. В некоторых случаях нарушается сон. Настроение малышки становится весьма подавленным.


Как выглядит?
При развитии вульвита наружные половые органы становятся отечными и ярко-красными. При осматривании аногенитальной зоны можно увидеть сильные раздражения и покраснения. В ряде случаев воспалительный процесс распространяется даже на внутренние поверхности бедер. При аллергических формах вульвитов можно обнаружить следы расчесов.
Половые губы увеличиваются в несколько раз, достаточно сильно отекают. При среднетяжелом течении болезни закрывается вход во влагалище. При прощупывании паховых лимфатических узлов можно обнаружить их увеличение и умеренную болезненность. В ряде случаев они увеличиваются до 1-1,5 см.
Для грибковых вариантов болезни характерно появление обильных белых выделений. Они покрывают всю поверхность больших и малых половых губ. При осуществлении гигиенического туалета наружных половых органов и удалении выделений может усиливаться кровоточивость слизистых. Выделения имеют достаточно неприятный запах.
При слипчивом вульвите половые губы сращены. Обычно этот вариант болезни встречается у малышек в первые два года жизни. Сращение половых губ идет от уровня клитора. Выраженность симптома зависит от степени тяжести болезни. Если сращение не было замечено на ранних стадиях, то через некоторое время это приводит к сужению просвета и уменьшению входа во влагалище.
Лечение
Для устранения неблагоприятных симптомов требуется назначение эффективного лечения. При появлении первых проявлений вульвита следует показать малышку детскому гинекологу. Доктор проведет клинический осмотр и назначит все необходимые анализы, а также исследования. Кольпоскопия и бакпосев отделяемого позволяют точно установить возбудителя инфекции, а также определить чувствительность к антибиотикам.
В лечении вульвитов применяются:
- Обезболивающие. Помогают устранять болезненность в области воспаленных наружных половых органов. Назначаются в виде мазей, кремов и различных спреев. Для лечения вульвитов можно использовать «Мирамистин», «Фурацилин», «Левомеколь» и другие средства.
- Антисептические. Устраняют раздражения и покраснения. Успешно справляются с неблагоприятными симптомами и настои, приготовленные из лекарственных растений. Для лечения используют отвары из ромашки, календулы, череды, коры дуба. Их можно использовать в виде ванночек, примочек, а также для гигиенической обработки половых органов.
- Противовоспалительные. Назначаются для устранения выраженных воспалений. Помогают ликвидировать последствия аллергических вульвитов, сопровождающихся появлением выраженного зуда и жжения. Применяются различные антибактериальные и гормональные мази: тетрациклиновая, гидрокортизоновая, эритромициновая и другие. Наносить их следует только на чистые и предварительно высушенные половые органы.
- Антигистаминные. Помогают устранить выраженный отек половых органов, а также ликвидировать зуд и жжение. Особенно эффективны данные средства при лечении аллергических форм вульвитов. Назначаются в виде таблеток на 5-7 дней. К ним относят «Супрастин», «Кларитин», «Фенистил», «Тавегил», «Димедрол» и другие.
- Общеукрепляющие. К ним относятся ректальные свечи, способствующие активизации иммунитета. В детской практике наиболее часто используются препараты на основе интерферона. Регулярное использование поливитаминных комплексов поможет укрепить иммунитет, сделать малыша сильнее, что очень полезно для борьбы с болезнью.
Доктор Комаровский назовет причины вульвовагинита у девочки и предостережет мам от слишком частого использования мыла при гигиенене девочек.
o-krohe.ru
Вульвит у девочек до года: предостережения, симптомы и лечение
Сначала определимся с терминами. Вульвит — воспаление женских наружных половых органов (вульвы). Вагинит или кольпит — воспаление влагалища (вагины). У девочек вульвит часто сочетается с вагинитом. Врачи при этом используют один термин: вульвовагинит. Признаки вульвита и вульвовагинита схожи, причины и последовательность действий родителей — тоже. Поэтому есть смысл рассматривать эти заболевания в одной статье.
Как проявляется вульвовагинит у девочек?
Вульвит у девочек до года делает их чересчур беспокойными и капризными. Они слегка успокаиваются во время кормления, а затем начинают плакать с новой силой. Девочки постарше раздражительны, часто пытаются почесать промежность. На замечания старших реагируют слезами или агрессией. Практически всегда наблюдается учащённое мочеиспускание, однако в туалет ребёнок ходит тоже со слезами — мочиться мешает сильное жжение.
Заметив подобное, нужно немедленно осмотреть промежность ребёнка. Половые органы выглядят ярко-розовыми, красными, отёчными. Из половой щели может необильно выделяться слизь и даже гной. Следы выделений заметны на подгузнике или трусиках малышки.
Как же я не уследила!
Мамы, обнаружив покраснение вульвы и выделения у дочери, впадают в панику. Где ребёнок мог «подхватить эту заразу»? Как я не уследила за ребёнком? Не спешите паниковать! Вы вовремя заметили проблему, а значит, всё не так страшно.
В возрасте до полутора-двух лет причиной вульвитов чаще всего бывает нарушение теплового режима в сочетании с дефектами гигиены. Проще говоря, несвоевременная смена подгузников и неправильное подмывание. Подмывать девочку нужно под струёй проточной воды в направлении спереди назад. Но именно так держать ребёнка довольно сложно, требуется навык. Поэтому многие родители пренебрегают советами медиков. Они кладут кроху на руку животом вниз и подставляют под струю воды его ягодицы. В этом случае вода несёт микроорганизмы от ануса к половой щели. Для кишечного тракта эти микробы совершенно безопасны. Но попадая на слизистую вульвы, они могут приводить к заболеванию. А редкая смена наполненных подгузников создаёт идеальные условия для размножения бактерий.
У детей постарше на первый план выходят другие причины возникновения вульвовагинитов.
- Глистная инвазия, чаще — острицы. Паразиты раздражают анус, ребёнок расчёсывает промежность и инфицирует слизистую оболочку вульвы.
- Излишнее любопытство ребёнка в отношении собственных половых органов. Исследуя, он постоянно теребит их руками и заносит грязь.
- Снижение иммунитета и активация собственной микрофлоры. Нормальные микробы начинают активно размножаться и вызывают поражение вульвы.
- Синехии (сращение или спайка малых половых губ) препятствуют качественной гигиене девочки, способствуя накоплению бактерий на слизистой вульвы.
- Травма, возникшая при случайном падении, игре или грубом подмывании.
- Аллергия. Иногда вульвит является первым признаком повышенной чувствительности организма к какому-то продукту, косметическому или моющему средству.
Вульвит обнаружен. Что делать?
Вульвит и вульвовагинит вызывают ярко выраженные ощущения жжения и зуда. Поэтому ваша кроха нуждается в незамедлительной помощи. Первое, что вы можете сделать — посадить ребёнка в таз со слабым раствором соды или отвара лекарственной травы. Для этих целей прекрасно подходят ромашка, календула, череда и чистотел. Таз или ванночку следует ошпарить кипятком. Воду налить чистую, тёплую. Соду взять из расчёта одна столовая ложка без верха на три литра воды. Если предпочитаете лекарственные травы, то одну столовую ложку с хорошей горкой сухой травы заварите пятьюстами граммами кипятка и дайте настояться примерно полчаса.
Сама процедура проводится в тёплой комнате или ванной, под присмотром родителей. Взрослым нужно быть спокойными и предупредительными.
После ванночки ребёнка следует аккуратно промокнуть хорошо проглаженной горячим утюгом пелёнкой. Область промежности обработать раствором мирамистина или хлоргексидина. Так нужно делать каждые 3-4 часа. Разрешается дать девочке парацетамол или ибупрофен в возрастной дозировке, однократно.
Если ваши действия не принесли результата, признаки вульвовагинита беспокоят кроху и на следующий день, необходимо обратиться к врачу-гинекологу или педиатру. Это нужно сделать и в том случае, когда симптомы вульвовагинита появились повторно спустя какое-то время. Врач выяснит точную причину заболевания и назначит комплексное лечение.
А если не идти к врачу, а лечиться домашними средствами по мере необходимости?
Острый вульвит или вульвовагинит обычно проходят бесследно. Если, конечно, мама приняла своевременные и достаточные меры. Если же этого не сделать, то последствия могут быть весьма неприятными.
- Острый вульвит перейдёт в хронический, поразит матку и яичники, и позже, когда девочка вырастет, аукнется ей проблемами с зачатием.
- Возникнут или прогрессируют синехии. Половые губы срастутся до такой степени, что мочиться станет сложно. Это приведёт к восходящей инфекции мочевого пузыря и почек. Лечить болезни мочевыводящих путей гораздо сложнее, дороже и дольше.
- В организме девочки появится очаг хронической инфекции, который будет постоянно снижать иммунитет. Ребёнок попадёт в категорию постоянно болеющих, что замедлит его физическое и умственное развитие.
Что нужно делать, чтобы вульвит у девочки никогда не развился?
- Соблюдайте правила гигиены. Правильно подмывайте девочку, не допускайте перегрева в подгузниках.
- Будьте внимательнее к малышке. Заметив, что она интересуется строением своих половых органов, не одёргивайте её. Изучала же она раньше руки, ноги, лицо. Пусть изучит и свою промежность. Если вы запретите ей это делать при вас, она будет заниматься исследованиями всякий раз, как только вы потеряете её из вида. А так — всё под контролем, чистыми руками и скоро надоест.
- Своевременно проверяйте ребёнка на глисты и, если они будут обнаружены, обязательно избавьте от них.
- Всячески повышайте иммунитет своей дочки. Для этого больше гуляйте на улице в садово-парковой зоне, занимайтесь активными видами спорта, плавайте, бегайте, закаливайтесь.
- Кормите ребёнка только безопасной пищей, подходящей по возрасту. Старайтесь избегать экзотических продуктов и тех, что могут вызвать аллергию.
А вы сталкивались уже с чем-нибудь подобным? Поделитесь своими впечатлениями, чтобы наши читатели смогли уберечь детей от этого неприятного заболевания.
viline.tv

 Очаги хронической инфекции. Это могут быть как тяжелые системные заболевания, так и просто длительно персистирующая инфекция. К таким патологиям можно отнести поражение мочевыделительной системы, пищеварительного тракта, эндокринные патологии, особенно нарушающие обмен веществ в организме. Самой частой причиной являются инфекционные заболевания верхних дыхательных путей и глотки.
Очаги хронической инфекции. Это могут быть как тяжелые системные заболевания, так и просто длительно персистирующая инфекция. К таким патологиям можно отнести поражение мочевыделительной системы, пищеварительного тракта, эндокринные патологии, особенно нарушающие обмен веществ в организме. Самой частой причиной являются инфекционные заболевания верхних дыхательных путей и глотки. Также это может быть употребление специфических продуктов, таких как шоколад, цитрусовые и т.д. Применение средств личной гигиены, содержащих в своем составе красители, ароматизаторы и раздражающие компоненты.
Также это может быть употребление специфических продуктов, таких как шоколад, цитрусовые и т.д. Применение средств личной гигиены, содержащих в своем составе красители, ароматизаторы и раздражающие компоненты. В первую очередь, к основным симптомам следует отнести покраснение наружных половых органов, интенсивность обычно напрямую зависит от степени выраженности патологического процесса. Может быть либо слабо гиперемированной, но иногда ярко-бордовой окраски. В последствии к нему присоединяется постепенно нарастающий отек. В самых тяжелых случаях он может провоцировать нарушение оттока мочи.
В первую очередь, к основным симптомам следует отнести покраснение наружных половых органов, интенсивность обычно напрямую зависит от степени выраженности патологического процесса. Может быть либо слабо гиперемированной, но иногда ярко-бордовой окраски. В последствии к нему присоединяется постепенно нарастающий отек. В самых тяжелых случаях он может провоцировать нарушение оттока мочи. В первую очередь, диагностика вульвита основывается на общении с гинекологом, он уточняет жалобы, время их появления, а также факторы, которые могли способствовать появлению патологической реакции.
В первую очередь, диагностика вульвита основывается на общении с гинекологом, он уточняет жалобы, время их появления, а также факторы, которые могли способствовать появлению патологической реакции. Исследование кала на яйца глист, это одно из важных исследований. Особенно при неясной картине патологического процесса.
Исследование кала на яйца глист, это одно из важных исследований. Особенно при неясной картине патологического процесса. К первой группе относят такие средства как молочная продукция, каши, отварные мясные и овощные блюда.
К первой группе относят такие средства как молочная продукция, каши, отварные мясные и овощные блюда.