Антибиотики при аденоидите у детей: Аденоиды у детей — симптомы, причины, лечение, как удалять?
Лечение насморка при аденоидах
Вылечить насморк при аденоидах
Насморк – неизменный спутник ребенка, страдающего от разрастания и периодического воспаления аденоид. Этот характерный симптом не только усложняет повседневную жизнь малыша, но и создает риск возникновения серьезных осложнений. Чаще аденоидит с длительным насморком, продолжающимся в течение трех и более недель, возникает у детей 3-10 лет. При этом вне зависимости от причины возникновения, лечение насморка при аденоидах должно быть комплексным и своевременным. Если у ребенка долго наблюдается ринит, рекомендуем срочно посетить ЛОР-клинику доктора Сичинавы и пройти индивидуальную терапию.
Взаимосвязь между аденоидами и насморкомГлоточные миндалины, являющиеся основной локацией развития аденоидита, состоят из лимфоидной ткани. Она сохраняется у каждого ребенка до 7-10 лет, после чего переходит в процесс обратного развития и атрофии. В раннем возрасте именно аденоиды выполняют ключевую роль иммунной защиты дыхательных путей от проникновения вирусов и бактерий. В момент попадания вредоносных микроорганизмов на поверхность глоточных миндалин лимфоидная ткань разрастается и увеличивается в объеме. Таким образом, аденоид создает барьер, предотвращающий проникновение вирусов и бактерий в организм. При этом для естественной очистки слизистых от инфекции организм усиленно вырабатывает в носовой и глоточной полости слизь, которая выходит в виде обильных соплей. Из-за слабого иммунитета ребенку возрастом до 10 лет достаточно легко переохладиться или заразиться вирусами и бактериями. Соответственно, в области аденоидов формируется и постоянно присутствует очаг инфекции, который провоцирует воспаление миндалин и затяжной насморк, а также частые рецидивы простуды, требующие своевременного лечения.
В момент попадания вредоносных микроорганизмов на поверхность глоточных миндалин лимфоидная ткань разрастается и увеличивается в объеме. Таким образом, аденоид создает барьер, предотвращающий проникновение вирусов и бактерий в организм. При этом для естественной очистки слизистых от инфекции организм усиленно вырабатывает в носовой и глоточной полости слизь, которая выходит в виде обильных соплей. Из-за слабого иммунитета ребенку возрастом до 10 лет достаточно легко переохладиться или заразиться вирусами и бактериями. Соответственно, в области аденоидов формируется и постоянно присутствует очаг инфекции, который провоцирует воспаление миндалин и затяжной насморк, а также частые рецидивы простуды, требующие своевременного лечения.
Как лечить насморк при аденоидах
В случае воспаления слизистой носа, спровоцированного вирусами, у ребенка обычно появляются прозрачные выделения. Спустя 2-3 дня они могут приобретать желтоватый цвет, что свидетельствует о борьбе организма с возбудителем насморка. При отсутствии лечения на поверхности аденоидов появляется еще и бактериальная инфекция, которая нередко вызывает различные осложнения – ларингит, фронтит, гайморит, ларинготрахеит и прочие. При насморке появляются зеленые гнойно-слизистые выделения с неприятным запахом. Бактериальное осложнение аденоидита дает выраженную симптоматику. Ребенок страдает не только от насморка, но и других симптомов:
При отсутствии лечения на поверхности аденоидов появляется еще и бактериальная инфекция, которая нередко вызывает различные осложнения – ларингит, фронтит, гайморит, ларинготрахеит и прочие. При насморке появляются зеленые гнойно-слизистые выделения с неприятным запахом. Бактериальное осложнение аденоидита дает выраженную симптоматику. Ребенок страдает не только от насморка, но и других симптомов:
- повышение температуры до 38°C;
- покраснение и увеличение аденоидов;
- сухость и щекотание в носовых ходах;
- кашель с отделением мокроты;
- головные боли и головокружения;
- усиливающаяся слабость;
- боль в горле и грудной клетке;
- заложенность и покраснение носа;
- болезненность в области гайморовых пазух.
Если иммунная система не справляется, и насморк продолжается более 3 недель, ребенок обязательно должен пройти комплексное лечение у педиатра и детского отоларинголога. В противном случае возможно развитие хронического воспаления аденоидов, а также возникновение отита, тонзиллита, ангины, заглоточного абсцесса, бронхита, евстахиита и других осложнений..gif)
Аденоидит у детей: как лечить миндалины
В носоглотке каждого человека располагаются глоточные миндалины или аденоиды, которые осуществляют иммунную защиту слизистых оболочек, а также производят лимфоциты (клетки иммунитета).
Заболеваниями аденоидов страдают около половины детей-дошкольников. К таким заболеваниям относятся гипертрофия, являющаяся их патологическим увеличением, и аденоидит, представляющий собой их воспаление.
Причинами возникновения аденоидита могут послужить:
- различные вирусные инфекции, перенесенные матерью во время беременности, и, как следствие, прием антибиотиков и токсичных медикаментозных средств;
- родовые травмы и патологические роды;
- искусственное вскармливание;
- перенесенные в младенческом возрасте вирусные заболевания;
- лимфатизма, представляющая собой одну из форм предрасположенности к иммунной патологии, передаваемая по наследству;
- частые простудные заболевания;
- предрасположенность к аллергии;
- загрязненная экология.

Признаками аденоидита являются невозможность дыхания через нос, ринит, наличие задержки дыхания и храпа во сне, постоянные отиты, утренний кашель, изменение тембра голоса, а также присутствие раздражительности, утомляемости и сонливости. Кроме того, могут существенно снижаться внимание и память. Появляется так называемый аденоидный тип лица, характеризующийся безразличным выражением и открытым ртом.
Если имеются подозрения на аденоидит у детей лечение его начинается с достаточно серьезного обследования. Прежде всего, ребенок должен пройти осмотр у отоларинголога, который оценит состояние, как самих миндалин, так и носовых ходов, ушей и ротоглотки, а также определится с характером слизи, стекающей по задней стенке глотки.
Отоларинголог может назначить эндоскопическое и рентгенологическое исследование носоглотки ребенка. При проведении первого используется специальная видеокамера – риноскоп, которую вводят в носовую полость. Этот метод является наиболее действенным, так как позволяет провести более глубокий и задокументированный осмотр. Кроме того, эндоскопическое исследование безвредно, чего нельзя сказать о рентгенологическом исследовании.
Этот метод является наиболее действенным, так как позволяет провести более глубокий и задокументированный осмотр. Кроме того, эндоскопическое исследование безвредно, чего нельзя сказать о рентгенологическом исследовании.
И только по результатам проведенного обследования специалист определяется с выбором одного из существующих методов лечения, либо консервативного, либо хирургического.
При безоперационном методе используют лекарственную терапию, лазеротерапию, а также гомеопатию, которые должны способствовать удалению слизи из носовых пазух и носоглотки, уменьшению отека и воспаления, а также укреплению иммунитета.
Во многом успешное избавление от аденоидита зависит от родителей, их внимания и заботы.
В случаях неудачного консервативного лечения прибегают к хирургическому вмешательству или аденотомии.
Методы лечения аденоидитов у детей
С.Б. Безшапочный, д.м.н., профессор, главный ринолог Украины В. В. Лобурец, к.м.н., доцент Высшее государственное учебное заведение Украины «Украинская медицинская стоматологическая академия» МЗ Украины, г. Полтава
В. Лобурец, к.м.н., доцент Высшее государственное учебное заведение Украины «Украинская медицинская стоматологическая академия» МЗ Украины, г. Полтава
Среди заболеваний ЛОР-органов у детей дошкольного и младшего школьного возраста наиболее часто встречающимися являются гипертрофия глоточной миндалины (ГМ) и хронический аденоидит. При этом наблюдается стойкая тенденция к повышению заболеваемости данной патологией.
Этиологическими факторами в возникновении гипертрофии аденоидных вегетаций и аденоидитов являются рецидивирующие вирусные и бактериальные инфекции, аллергические заболевания, сопутствующая патология иммунной, нервно-эндокринной систем, нарушения обмена веществ [2, 5, 16].

Основным признаком аденоидов является затруднение носового дыхания, сон с открытым ртом, общие и местные проявления воспаления. Степень нарушения носового дыхания зависит от величины, формы и строения аденоидов, отношения их объема к размеру полости носоглотки, а также сопутствующих воспалительных изменений [8, 9, 10, 21, 25].
 Вдыхаемая при дыхании ртом масса микроорганизмов и пылевых частиц оседает на слизистой оболочке гортани, трахеи, вызывая простудные заболевания, частые ангины, фарингиты, заболевания бронхолегочной системы.
Вдыхаемая при дыхании ртом масса микроорганизмов и пылевых частиц оседает на слизистой оболочке гортани, трахеи, вызывая простудные заболевания, частые ангины, фарингиты, заболевания бронхолегочной системы.Аденоидные вегетации во время сна могут увеличиваться из-за венозного стаза и приводить к выраженному нарушению дыхательной функции, вплоть до остановки дыхания вследствие интермиттирующей обструкции верхних дыхательных путей, т. е. синдрома обструктивного апноэ во сне. Поэтому дети с аденоидами часто спят беспокойно, нередко храпят, из открытого рта вытекает слюна. Также часто у детей с аденоидами и аденоидитом отмечается затекание слизи из носоглотки в ротоглотку и гортаноглотку, что приводит к упорному кашлю. Воспалительный процесс нередко распространяется и в полость носа, формируя ринит, синусит с обильными выделениями из носа, раздражающими кожу преддверия носа и верхней губы, которая становится гиперемированной, утолщенной, покрывается трещинами [17, 18, 20].
| При наличии аденоидных вегетаций формируется порочный круг: аденоиды вызывают затруднение носового дыхания, что препятствует излечению ринита, а последний способствует усилению застойных явлений в полости носа и носоглотке и дальнейшему увеличению аденоидных разрастаний. |
| В случае первичного острого гнойного синусита патологический секрет транспортируется из околоносовых пазух непосредственно на ГМ, которая, в свою очередь, отвечает на эту агрессию адекватным воспалением. В итоге синусит приводит к развитию сначала острого, а затем хронического аденоидита. ГМ гипертрофируется, блокируя тем самым носоглотку и полость носа. Ухудшение носового дыхания вызывает снижение аэрации околоносовых пазух и, как следствие, отягощение течения синусита. |
Затрудненное носовое дыхание при аденоидите ведет также к венозному застою в мозговых оболочках, нарушению памяти и снижению интеллекта [6, 10, 17, 18, 23].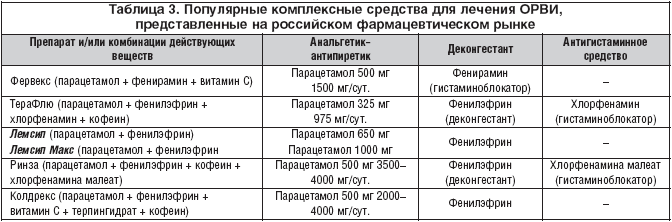
Диагностика аденоидных разрастаний и аденоидитов, особенно у детей младших возрастных групп, часто бывает весьма затруднительной. Это связано, прежде всего, с особенностями строения носоглотки. У детей носоглотка сравнительно узкая, удлиненная, отмечается высокое стояние мягкого неба. Выраженный глоточный рефлекс и беспокойное поведение ребенка нередко делают невозможным выполнение задней риноскопии даже у детей старшего возраста.
При помощи пальцевого исследования носоглотки чаще всего не удается получить полной информации об аденоидных вегетациях, их величине, форме, отношении к стенкам носоглотки и хоанам. Кроме того, для его проведения требуется определенный опыт. Это объясняется тем, что на введение пальца врача в носоглотку констрикторы глотки отвечают сокращением, вследствие чего она сжимается и размеры ее уменьшаются. Помимо этого, пальцевое исследование негативно воспринимается как ребенком, так и его родителями, прежде всего, по психологическим причинам, а также из-за риска механической травмы, которая может привести к провокации инфекции.
| В настоящее время в связи с широким внедрением в практику современной оптической аппаратуры наиболее рациональным методом диагностики аденоидных вегетаций и аденоидитов становится эндоскопический [1, 2, 12, 13, 17, 18, 26, 28]. |
По величине аденоиды классифицируют на три степени:
• I – аденоиды малого размера, прикрывающие верхнюю треть просвета хоан (рис. 1);
• II – аденоиды среднего размера, закрывающие две трети сошника (рис. 2, а, б);
• III – аденоиды большого размера, прикрывающие весь или почти весь просвет хоан (рис. 3).
Размеры аденоидов не всегда соответствуют вызванным ими патологическим изменениям в организме. Иногда аденоиды I-II степени приводят к резкому затруднению дыхания через нос, снижению слуха, ночному храпу и другим патологическим изменениям.
| Аденоиды следует дифференцировать от юношеской фибромы и других опухолей носоглотки, искривления носовой перегородки, гипертрофического ринита, полипов и новообразований полости носа |
Существуют консервативные и хирургические методы лечения патологии ГМ. Лечение аденоидных вегетаций, как правило, хирургическое – аденотомия. Показаниями к операции служат не столько величина аденоидов, сколько возникшие в организме изменения.
Лечение аденоидных вегетаций, как правило, хирургическое – аденотомия. Показаниями к операции служат не столько величина аденоидов, сколько возникшие в организме изменения.
Аденотомию – удаление гипертрофированной ГМ – впервые провел В. Мейер в 1868 г. в Копенгагене по собственной методике и сконструированными им самим инструментами. Эта операция не только стала самым распространенным оперативным вмешательством у детей, но и самым успешным хирургическим методом лечения вообще. При помощи аденотомии (если она проведена своевременно, по показаниям и правильно) можно оказать влияние на работу органов дыхания и слуха, физическое и умственное развитие ребенка и определить его дальнейший жизненный путь. С тех пор многие поколения врачей во всем мире широко применяют этот метод лечения.
В связи с важной ролью лимфоидной ткани глотки
в формировании иммунологической защиты организма показания к хирургическому лечению заболеваний небных и ГМ сегодня значительно сужены, приоритет при этом отдается консервативной терапии. |
Если вопросу роли небных миндалин в иммунном ответе посвящено много работ как отечественных, так и зарубежных исследователей, то о значении ГМ сведений недостаточно. К тому же и консервативное лечение воспаления ГМ, в том числе и аллергического, разработано не до конца.
Одной из важнейших функций ГМ является формирование IgА-продуцирующих иммуноцитов для обеспечения гуморального иммунитета слизистой оболочки верхних дыхательных путей. По мнению многих исследователей (Кищук В.В., 1996; Тарасова Г.Д. и Мокроносова М.А., 1999; Заболотный Д.И. и соавт., 2001), проведение аденотомии при гипертрофии ГМ по клиническим показаниям (нарушение дыхания, заболевания среднего уха, появление храпа и др.) нарушает структурно-функциональные взаимоотношения, приводит к иммунной недостаточности слизистой оболочки не только локального участка носа и глотки, но и организма в целом. Это может способствовать повышению частоты острых респираторных инфекционных заболеваний или стать пусковым моментом развития хронического воспаления носа и околоносовых пазух.
Клинически очень трудно отличить бактериальную природу аденоидита от аллергического воспаления. Ведь аллергический ринит (АР) у детей проявляется симптомами раздражения слизистой оболочки носа: зудом, чиханием, слизистыми выделениями, затеканием слизи в носоглотку, симптомом ночного кашля и, как следствие, затруднением носового дыхания. Прогрессирующее снижение слуха из-за рецидивирующего острого или экссудативного отита у ребенка также должно насторожить врача относительно возможного АР. Для ребенка, страдающего АР, характерно бледное лицо с отеками, темные круги под глазами, полуоткрытый рот, сухие потрескавшиеся губы, воспаленные веки, покраснение и мацерация кожи кончика носа и над верхней губой. Описанная клиника может отражаться на качестве жизни ребенка: 11-25% детей, больных АР, отмечают снижение трудоспособности, успеваемости и концентрации внимания, часть детей по этим причинам вынуждена пропускать занятия в школе. Покашливание, чихание, постоянное «шмыгание» носом могут вызывать насмешки окружающих, стать причиной изоляции ребенка в школьном или дошкольном коллективе [15, 17, 19].
В связи с этим возникает вопрос о возможности адекватного консервативного лечения пациентов с аденоидитами (рис. 4). Сегодня пересмотрены прежние положения о показаниях к аденотомии. Считалось, что при наличии соответствующих клинических симптомов целесообразно удалять ГМ у детей даже первого года жизни. Вместе с тем известно, что для детей в возрасте 1-3 лет, страдающих аденоидитом, характерна измененная реактивность организма, проявляющаяся чаще всего в форме лимфатического диатеза. Из этого следует, что они в первую очередь нуждаются в консервативной, преимущественно местной и гипосенсибилизирующей терапии, и лишь отсутствие положительной динамики в течении заболевания может служить основанием для постановки вопроса о целесообразности хирургического вмешательства.
Пересматривается положение о целесообразности аденотомии при аллергических поражениях дыхательного тракта. При респираторных аллергозах следует с осторожностью подходить к проведению аденотомии, так как при «готовности» сенсибилизированного организма ребенка операционная травма может оказаться неспецифическим пусковым моментом манифестации спастического бронхита или бронхиальной астмы. |
Локальное консервативное лечение больных с хроническим аденоидитом является достаточно сложной проблемой, что обусловлено глубоким расположением ГМ и, следовательно, ее труднодоступностью, небольшими размерами полости носа и носовой части глотки у детей, локализацией ГМ в непосредственной близости к жизненно важным анатомическим образованиям, повреждение которых является крайне опасным, сложностью доставки к ее поверхности лекарственных веществ при значительном затруднении носового дыхания. Однако, несмотря на указанные сложности проведения консервативной терапии, к основным методам которой относятся промывание носоглоточной миндалины, закапывание различных капель и растворов в полость носа, орошение носовой части глотки аэрозольными препаратами, физиотерапия, а также витаминотерапия, иммунокоррекция, антибактериальная, десенсибилизирующая терапия и комплекс дыхательной гимнастики, у детей с хроническим аденоидитом отмечается ее высокая клиническая эффективность.
Эффективно применение гидровакуумного промывания ГМ, орошение лекарственными средствами и гидродинамический электрофорез.
Наиболее распространенным методом лечения является промывание носоглоточной миндалины методом перемещения лекарственных веществ по A. Proetz, сущность которого заключается в прохождении жидкости, подающейся в одну половину полости носа, через носовую часть глотки и последующей ее эвакуации из другой половины полости носа в условиях вакуумирования, что обеспечивает большую проницаемость слизистой оболочки для лекарственных веществ и удаление из аденоидной ткани патологического содержимого. В качестве раствора используются стандартные антисептические препараты (изотонический раствор натрия хлорида, раствор натрия гидрокарбоната, малавит и др.) с добавлением антибактериальных и противовоспалительных средств. Описанный метод в большинстве случаев производит хороший лечебный эффект, однако имеет недостатки, основным из которых является невозможность его применения в условиях выраженного нарушения назальной проходимости в силу воспалительного процесса или анатомических особенностей полости носа. Кроме того, метод перемещения трудновыполним и часто невозможен у детей первых трех лет жизни.
Кроме того, метод перемещения трудновыполним и часто невозможен у детей первых трех лет жизни.
При лечении хронического воспаления лимфоидной ткани носовой части глотки широко применяется метод закапывания в полость носа лекарственных средств, обладающих антисептическим, противовоспалительным, противоотечным и антимикробным действием. К ним относятся сосудосуживающие средства (нафтизин, галазолин, санорин, тизин), серебросодержащие антисептики (протаргол, колларгол), антибактериальные препараты (диоксидин, сульфацил натрия, растворы антибиотиков), препараты растительного происхождения (алоэ, ромашка, шалфей и др.).
Таким образом, основными принципами терапии при хроническом аденоидите являются: патогенетическая обоснованность, целенаправленность ее применения, этапность и комплексный подход с использованием физических методов, фитотерапии, десенсибилизирующих препаратов, витаминов и, при необходимости, иммуномодулирующих средств.
Снижение иммунобиологических свойств, вплоть до развития иммунологической недостаточности с угнетением клеточного и гуморального иммунитета, приводит к затяжному течению аденоидита, снижению иммунокомпенсирующей функции ГМ, нарушению мукозального иммунитета, присоединению бактериальной и вирусной инфекции.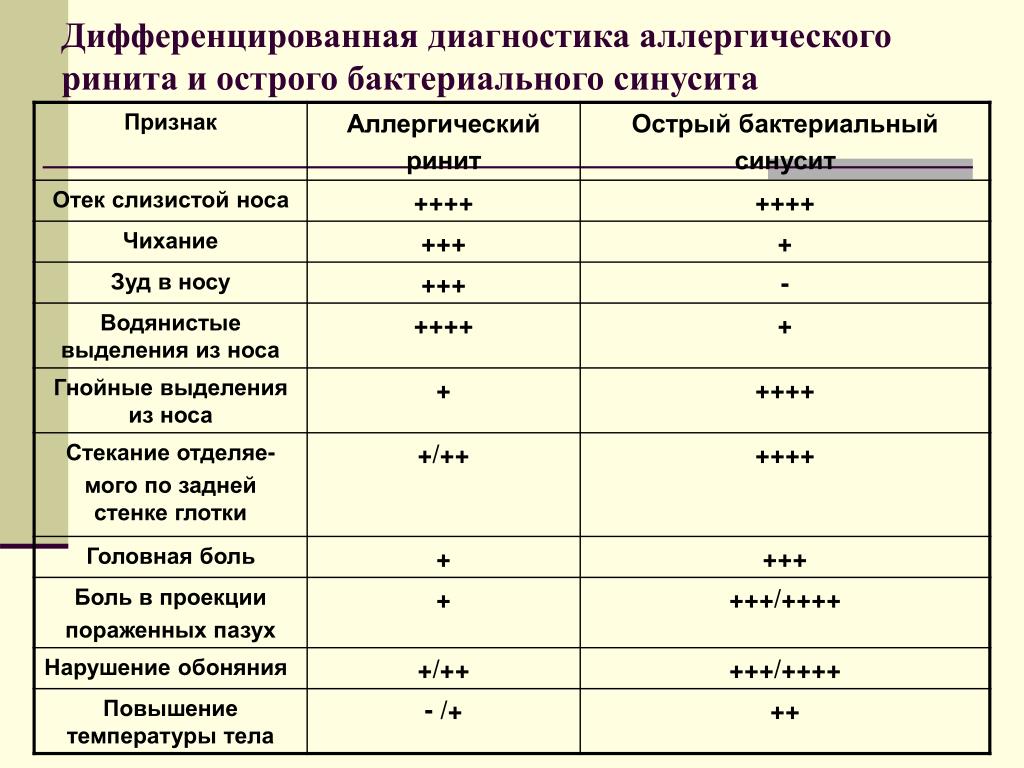 Поэтому дополнение имеющегося арсенала методов консервативного лечения аденоидита представляется актуальной клинической задачей, несмотря на имеющийся опыт использования иммуномодуляторов.
Поэтому дополнение имеющегося арсенала методов консервативного лечения аденоидита представляется актуальной клинической задачей, несмотря на имеющийся опыт использования иммуномодуляторов.
Весьма эффективным в комплексном лечении аденоидитов является применение препаратов Тонзилотрен и Циннабсин «Немецкого Гомеопатического Союза». Комбинация Тонзилотрена и Циннабсина хорошо переносится пациентами, не вызывает побочных реакций.
Таким образом, прежде чем приступать к лечению пациента с патологией ГМ, следует ответить на ряд вопросов. В первую очередь, необходимо определить, есть ли у больного явления аденоидита, какое течение он имеет (острое или хроническое), сопутствуют ли аденоидиту явления гипертрофии ГМ – аденоиды. В любом случае, при наличии аденоидита на фоне аденоидных вегетаций первый этап лечения должен включать устранение всех его проявлений. Только после этого можно делать вывод о степени выраженности гипертрофии ГМ и решать вопрос о необходимости аденотомии. |
Література
1. Безшапочний С.Б., Лобурець В.В. // Клінічний досвід використання препарату «Циннабсин» у лікуванні синуїтів // Ринология. – 2003. – № 4. – С. 157-158.
2. Безшапочний С.Б., Соннік Н.Б., Лобурець В.В., Вахніна А.П. Оптимальний підхід та фармакотерапія довготривалих аденоїдитів у дітей // ЖВНХ. – 2009. – № 3. – С. 14-15.
3. Борзов Е.В. Особенности функционального состояния центральной нервной системы у детей с патологией глоточной миндалины // Вестн. оториноларинголог. – 2002. – № 2. – С. 28-30.
4. Борзов Е.В. Распространенность патологии ЛОР-органов у детей // Новости оториноларингологии и логопатологии. – 2002. – № 1 (29). – С. 3-8.
5. Борзов Е.В. Эндогенная интоксикация у детей с аденоидами // Рос. ринология. – 2001. – № 2. – С. 178.
6. Будяков С.В. Комплексное лечение экссудативного среднего отита при патологии носа, околоносовых пазух и носоглотки // Рос. ринология. – 2003. – № 1. – С. 33-35.
7. Заболотный Д. И., Мельников О.Ф., Верес В.Н., Рильская О.Г. Иммунореабилитация после тонзиллэктомии // ЖВНХ. – 2001. – № 5. – С. 73-74.
И., Мельников О.Ф., Верес В.Н., Рильская О.Г. Иммунореабилитация после тонзиллэктомии // ЖВНХ. – 2001. – № 5. – С. 73-74.
8. Козлов В.С. Роль местной терапии в лечении хронического аденоидита // РМЖ. – 2003. – Т. 10, № 20. – С. 910-914.
9. Лайко А.А., Заболотний Д.І., Косаковський А.Л., Ткаліна А.В., Лайко В.А., Шух Л.А. Аденоїдні вегетації та аденоїдити. – К.: Логос, 2006.
10. Лайко А.А., Заболотний Д.І., Лайко В.А. Рецидивуючий середній отит. – К.: Логос, 2001. – 152 с.
11. Лайко А.А., Заболотний Д.І., Синяченко В.В. Обсяг і методи обстеження об’єктивного статусу дітей з ЛОР-патологією. – К.: Логос, 2000. – 137 с.
12. Лопатин А.С. Эффективность «Назонекса» в лечении аллергического ринита и хронического полипозного ринопазухаита // Вестн. оториноларинголог. – 2000. – № 4. – С. 60-63.
13. Мельников М.Н. Эндоскопическая шейверная аденоидэктомия / М.Н. Мельников, А.С. Соколов // Рос. ринология. – 2000. – № 1. – С. 3-8.
14. Пронина Ю.В., Вахрушев С.Г., Буренков Г. И., Зырянов М.М. Распространенность сочетанной патологии полости носа и носоглотки у детей // Рос. ринология. – 2003. – № 3. – С. 56.
И., Зырянов М.М. Распространенность сочетанной патологии полости носа и носоглотки у детей // Рос. ринология. – 2003. – № 3. – С. 56.
15. Протасевич Г.С., Сивчук Г.Г., Гаверда И.А. Осложнения аденотомии у детей // Вестник оториноларинголог. – 1989. – № 5. – С. 75-79.
16. Пухлик С.М., Нейверт Э.Г. Аденоиды, аденоидит и АР // Клиническая иммунология. Аллергология. Инфектология. – 2008. – № 5/2. – С. 16-20.
17. Пухлик С.М., Нейверт Э.Г. Новый подход к лечению детей с гипертрофией глоточной миндалины // ЖВНХ. – 2000. – № 2. – C. 37.
18. Тарасова Г.Д., Мокроносова М.А. Клинико-лабораторные показания к аденотомии // Рос. ринология. – 1999. – № 1. – С. 92.
19. Яшан О.І. та співавт. Лікування хронічного гнійного верхньощелепного синуїту, поєднаного з аденоїдними вегетаціями // ЖВНХ. – 2009. – № 3. – С. 179.
20. Шелудченко Т.П., Лопатин А.С., Барков А.М., Нефедов В.С. Синдром обструктивного апноэ во сне: хирургическая коррекция и ее результаты // Рос. ринология. – 2002. – № 2. – С. 42-45.
– С. 42-45.
21. Шустова Т.И., Самоткин М.Б. Адренергическая иннервация носовых полипов и глоточной миндалины у детей // Вестн. оториноларинголог. – 2000. – № 3. – С. 36-39.
22. Cohen D., Shechter Y., Slatkine M., Gatt N., Perez R. Laser myringotomy in different age groups // Arch. Otolaryngol. Head. Neck. Surg. – 2001. – № 127 (3). – Р. 260-264.
23. David H. Darrow, Christopher Siemens. Indications for Tonsillectomy and Adenoidectomy // The Laryngoscope. – 2002. – № 112. – Р. 6-10.
24. Komorowska A. et al. Cytokines locally produced by lymphocytes removed from the hypertrophic nasopharyngeal and palatine tonsils // Int. J. Pediatr. Otorhinolaryngol. – 2005. – Vol. 69 (7). – P. 937-941.
25. Mustafa D.Y., Sefik A.H., Havva O., Nurten Y., Sefa K. The Effects of Tonsillectomy and Adenoidectomy on Serum IGF-I and IGFBP3 Levels in Children. The Laryngoscope, 2002; 112: 922-925.
26. Passali D. et al. Structural and Immunological Characteristics of Chronically Inflamed Adenotonsillar Tissue in Childhood // Clinical and Diagnostic Laboratory Immunology. – 2004. – Vol. 11, N 6. – P. 1154-1157.
– 2004. – Vol. 11, N 6. – P. 1154-1157.
27. Stewart M.G., Friedman E.M., Sulek M., Hulka G.F., Kuppersmith R.B., Harrill W.C., Bautista M.H. Quality of life and health status in pediatric tonsil and adenoid disease // Arch. Otolaryngol. Head. Neck. Surg. – 2000. – № 126. – Р. 45-8.
28. Van den Akker E. et al. Large international differences in (adeno)tonsillectomy rates // Clin. Otolaryngol. – 2004. – Vol. 29. – P. 161-164.
Аденоиды у ребенка: советы родителям
20.02.2016
Глоточная миндалина есть у 100% детей, она выполняет важную роль в формировании иммунитета и защите организма ребёнка от патогенных факторов внешней среды. Но иногда она увеличивается и начинает закрывать носоглотку, препятствует нормальному дыханию, приводит к хроническому насморку, болям в ушах и тугоухости. Как избавиться от напасти мы спросили у врача оториноларинголога, кандидата медицинских наук Маргариту Мокееву.
Как узнать, что ребенка мучает именно аденоид, а не обычная простуда?
У детей с аденоидами затрудненное носовое дыхание, плохой сон, плаксивость, сниженное внимание. Аденоидит (воспаление глоточной миндалины) не всегда проявляет себя как простудное заболевание. Считается, что такое воспаление изначально имеет аллергическую природу, сопровождается отечностью и набуханием ткани аденоидов, затруднением носового дыхания, но без повышения температуры тела у ребенка и других признаков простудного заболевания. Если такие симптомы присутствуют, надо обязательно обратиться к врачу для уточнения диагноза.
Аденоидит (воспаление глоточной миндалины) не всегда проявляет себя как простудное заболевание. Считается, что такое воспаление изначально имеет аллергическую природу, сопровождается отечностью и набуханием ткани аденоидов, затруднением носового дыхания, но без повышения температуры тела у ребенка и других признаков простудного заболевания. Если такие симптомы присутствуют, надо обязательно обратиться к врачу для уточнения диагноза.
Если диагноз подтвердится, неужели ребенку непременно грозит операция?
Этот страх, как показывает практика, засел в головах родителей накрепко. Ведь еще совсем в недавнем прошлом радикальное удаление аденоида (аденотомия) было единственным эффективным способом их лечения. При этом происходило устранение механического препятствия в носоглотке, которым является набухшая ткань миндалины. Но в то же время удалялся и важный орган иммунной защиты ребенка, что неминуемо приводило к нежелательным последствиям для его здоровья в дальнейшем. К счастью, в настоящее время эта операция применяется в случаях, когда другие методы лечения оказываются безуспешными.
К счастью, в настоящее время эта операция применяется в случаях, когда другие методы лечения оказываются безуспешными.
А есть другие эффективные методы лечения?
Конечно. Одним из эффективных методов лечения аденоидов является кавитация. Аппарат аэрозольной терапии Кавитар сочетает в себе воздействие струйного мелкодисперсного лекарственного вещества и ультразвуковой кавитации на воспаленную ткань аденоидов. Установлено, что в результате лечебного воздействия озвученной струи лекарственного препарата на очаг воспаления, эффективно снимаются симптомы заболевания.
Что происходит с организмом под воздействием Кавитара?
Кавитация активно уменьшает объем лимфоидной ткани, сокращая тем самым количество оперативных вмешательств на аденоидах. При воздействии лечебного раствора под действием ультразвука на воспалённую ткань происходит резкое повышение чувствительности бактерий к антибиотикам, поэтому применение антибиотика значительно сокращается.
Достигается стойкий лечебный эффект, сокращаются рецидивы аденоидита и сроки амбулаторного лечения пациентов.
Какой эффект дает кавитация?
Во-первых, она безболезненная, что уже немаловажно. Во-вторых, быстро снимая основные симптомы болезни, она оказывает длительное лечебное воздействие. В-третьих, она сокращает объём лимфоидной ткани и вероятность будущего рецидива заболевания. Это особенно важно в случае, когда находят аденоиды у детей (особенно когда речь идет об удалении аденоидов). Наличие такого безоперационного метода является огромным плюсом.
Профилактический подход в лечении хронического аденоидита у детей | #09/17
Пациенты с воспалительной патологией верхних дыхательных путей ежедневно попадают на прием к педиатрам и детским оториноларингологам. Одной из причин роста инфекционной заболеваемости верхних дыхательных путей может быть неблагоприятная эпидемиологическая ситуация по острым респираторным вирусным инфекциям (ОРВИ). Такая высокая заболеваемость ОРВИ обусловлена многообразием этиологических факторов. В настоящее время известно более 200 штаммов вирусов возбудителей гриппа и ОРВИ: аденовирусы, риновирусы, гриппа, парагриппа, реовирусы, бокавирусы, респираторно-синцитиальный вирус (РСВ) и др. Ведущее место по распространенности в детском возрасте среди всех заболеваний верхних дыхательных путей занимают воспалительные заболевания органов лимфоглоточного кольца Вальдейра–Пирогова. Особое внимание уделяется глоточной миндалине, при этом хронический аденоидит занимает ведущее место в структуре ЛОР-патологии в дошкольном возрасте и составляет 20–50% патологии верхних дыхательных путей (ВДП) [1].
Такая высокая заболеваемость ОРВИ обусловлена многообразием этиологических факторов. В настоящее время известно более 200 штаммов вирусов возбудителей гриппа и ОРВИ: аденовирусы, риновирусы, гриппа, парагриппа, реовирусы, бокавирусы, респираторно-синцитиальный вирус (РСВ) и др. Ведущее место по распространенности в детском возрасте среди всех заболеваний верхних дыхательных путей занимают воспалительные заболевания органов лимфоглоточного кольца Вальдейра–Пирогова. Особое внимание уделяется глоточной миндалине, при этом хронический аденоидит занимает ведущее место в структуре ЛОР-патологии в дошкольном возрасте и составляет 20–50% патологии верхних дыхательных путей (ВДП) [1].
Характерные для детского возраста морфофункциональная незрезлость дыхательного тракта, формирование микробиоценоза слизистых оболочек ВДП, а также становление иммунных механизмов определяют склонность к воспалительным заболеваниям ВДП [2]. Анатомо-физиологические особенности и незрелость иммунной системы, а именно низкий уровень синтеза секреторного иммуноглобулина А и низкий синтез провоспалительных цитокинов Th2, предрасполагают к развитию острой и хронической ЛОР-патологии.
Глоточная миндалина имеет большое значение в создании защитного барьера ВДП, а также в становлении местного и системного иммунитета ребенка. Гипертрофия лимфоидных органов глотки и носоглотки в детском возрасте рассматривается как ответ на респираторную антигенную вирусно-бактериальную нагрузку, а длительное сохранение патогенных микроорганизмов на лимфоидных органах характерно для персистирующих вирусных инфекций [3–6].
Гипертрофия аденоидных вегетаций — это стойкое увеличение размера глоточной миндалины, приводящее к стойкой или повторяющимся эпизодам затяжной назофарингеальной обструкции, которая помимо затруднения носового дыхания нередко сопровождается другими осложнениями. В зависимости от доли, занимаемой глоточной миндалиной в полости носоглотки, выделяют три степени:
- I степень — аденоидная ткань занимает не более 1/3 просвета носоглотки, при отсутствии воспалительных изменений у детей клинического значения не имеет и является нормальным состоянием глоточной миндалины.
- II степень — аденоидная ткань занимает более 1/3, но менее 2/3 просвета носоглотки; имеет клинические проявления при пролабировании ткани глоточной миндалины в просвет хоан (хоанальный синдром), что приводит к умеренному, но стойкому затруднению носового дыхания, или при выраженном латеральном варианте роста с блоком носоглоточного устья слуховой трубы, что может проявляться рецидивирующей или хронической патологией среднего уха.
- III степень — аденоидная ткань занимает более 2/3 просвета носоглотки; имеет основное клиническое значение.
Необходимо отметить, что размер глоточной миндалины напрямую не имеет прямой корреляции с наличием воспалительных изменений в носоглотке. Так, выраженные клинические проявления хронического аденоидита часто отмечаются у детей с аденоидами I степени. И наоборот, часто аденоиды II, а иногда III степени не имеют клинических проявлений и при отсутствии хронического воспаления сохраняют свои физиологические функции [7].
Хронический аденоидит — это хроническое полиэтиологическое заболевание с преобладающей симптоматикой постназального синдрома, в основе которого лежит нарушение физиологических иммунных процессов глоточной миндалины. При этом нет единого мнения о длительности воспалительного процесса, при котором данные изменения можно считать хроническими. Учитывая, что во всем мире оториноларингологи не рассматривают хронический аденоидит как отдельную нозологическую форму, а выделяют лишь гипертрофию аденоидных вегетаций или при наличии воспалительных изменений в носоглотке хронический риносинусит, то, согласно W. Fokkens, V. Lund, J. Mullol и соавт., наиболее корректно говорить о хроническом аденоидите при сохранении клинических проявлений заболевания более 12 недель.
Как было сказано выше, склонность детского возраста к ОРВИ крайне высока. Заражение происходит воздушно-капельным или контактным путем. Слизистая оболочка полости носа и носоглотки первой сталкивается с патогенными микроорганизмами, аллергенами, загрязняющими частицами, что вызывает на ее поверхности воспалительную реакцию. Эпителиальные структуры слизистой оболочки ВДП выполняют одну из главных защитных функций, способствуя эвакуации инородных частиц. Движение инородных агентов из полости носа в носоглотку со слизью с помощью движения ресничек называется мукоцилиарным транспортом, который является компонентом мукоцилиарного клиренса. Чужеродный агент-вирус повреждает реснички эпителия слизистой оболочки полости носа и носоглотки, формируя участки «облысения». При единичных воздействиях формирующийся процесс обратимый, с постепенным полноценным восстановлением структуры реснитчатого эпителия. При частом воздействии вирусных агентов происходит нарушение регенеративных процессов слизистой оболочки с формированием переходного типа эпителия, увеличивается инфильтрация слизистой оболочки фагоцитами и лимфоцитами. В некоторых участках глоточной миндалины степень инфильтрации столь велика, что стираются границы между эпителием и паренхимой миндалины. Повреждающаяся при этом базальная мембрана и собственный слой слизистой оболочки провоцируют выделение фибробластами трансформирующего фактора роста β, что приводит к гиперплазии ткани миндалины (G. L. Marseglia и соавт., 2011). Результатом действия некоторых вирусов, имеющих тропность к лимфоидной ткани (аденовирусы, герпес-вирусы), является угнетение механизма апоптоза лимфоцитов. Следствием чего становится выраженная гипертрофия миндалин и лимфатических узлов.
Другой ответ на патогенную нагрузку организма — активация мукоцилиарного клиренса, гиперсекреция слизи, вырабатываемой клетками слизистой оболочки, в состав которой входят иммуноглобулины и ферменты (лизоцим, лактоферрин). Стараясь уничтожить патогенный микроорганизм, в слизистой оболочке развивается воспалительный процесс, изменяется состав секрета, увеличивается фракция геля, что обеспечивает формирование вязкости экссудата [7]. Более того, длительное присутствие внутриклеточных патогенов и персистирующих вирусных инфекций на слизистой оболочке полости носа, а затем носоглотки предрасполагает к развитию вторичной бактериальной микрофлоры, формируя сочетанную вирусно-бактериальную патогенную флору, которая поднимается по слуховой трубе в полость среднего уха, что способствует переходу воспалительного процесса на слизистую оболочку полости среднего уха, а также к формированию того самого хронического аденоидита с хроническим экссудативным средним отитом (ЭСО), сопровождающихся гипертрофией глоточной миндалины [8–12].
Хронический аденоидит с гипертрофией глоточной миндалины напрямую связан с повышенным отрицательным давлением в полости среднего уха и возникновением обструкции глоточного устья слуховой трубы, что нарушает физиологические пути транспорта отделяемого слизистой оболочки околоносовых пазух и полости носа, обеспечивает скопление назофарингеального секрета непосредственно в устье слуховой трубы. Перечисленные изменения сопровождаются уменьшением циркуляции воздуха в полостях среднего уха, быстрым снижением интратимпанального давления, парциального давления кислорода в барабанной полости, что в дальнейшем предрасполагает к формированию экссудативного среднего отита [13].
Полость среднего уха выстлана цилиндрическим ресничным эпителием респираторного типа, к которому у многих вирусов также существует тропизм, а инфицирование происходит прямым путем через слуховую трубу из полости носа и/или носоглотки [11, 14–16]. Некоторые авторы рассматривают развитие экссудативного среднего отита в связи с наличием инфекционного очага в глоточной миндалине и дальнейшим распространением на слуховую трубу [15–17].
В детском возрасте ЭСО на ранних стадиях — трудно диагностируемая патология в связи с бессимптомным течением и зачастую выявляется у детей в поздние сроки с уже стойко сформировавшимся нарушением слуха, именно поэтому ЭСО часто называют «тихим» отитом. Это связано с тем, что родители зачастую связывают необычное поведение ребенка не с ухудшением слуха, а с индивидуальными особенностями, непослушанием, невнимательностью, переутомлением и т. д., хотя проблема намного серьезнее [17]. Задерживает процесс диагностики патологии отсутствие температурной реакции организма, резкой боли и острого нарушения слуха. Таким образом, больные ЭСО обычно обращаются за помощью, когда уже развилась тугоухость.
Согласно некоторым авторам, вирусные агенты либо поражают полость среднего уха с развитием воспалительного процесса и последующим формированием экссудата, либо приводят к дисфункции слуховых труб, снижению внутритимпанального давления, а в дальнейшем к образованию выпота [19]. Из вирусных патогенов наиболее часто идентифицируются: аденовирус и РСВ, также вирус гриппа А, В и С, парагриппа и риновирусы, энтеровирусы, обладающие высокой тропностью к слизистой оболочке ВДП, в экссудате среднего уха у больных ЭСО [20, 21]. Цитопатогенное действие вирусов на мукоцилиарную систему способствует развитию дисфункции слуховой трубы и нарушению эвакуации слизи. Согласно исследованию, у 60% исследуемых пациентов с ЭСО идентифицированы вирусные нуклеиновые кислоты в экссудате среднего уха методом полимеразной цепной реакции, при этом РСВ у 3%, ЦМВ у 10%, а также сочетание аденовируса с РСВ у 10% и ЦМВ с РСВ у 7%, что подтверждает важность вирусов как этиологических патогенных факторов в развитии ЭСО [20]. Также изучена роль сочетанной вирусно-бактериальной флоры в формировании ЭСО, характеризующая длительное, рецидивирующее течение заболевания и способствующая хронизации воспалительного процесса [22].
Из бактериальных возбудителей наиболее часто идентифицируются при воспалительных патологиях ВДП: Hemophilus influenza, Streptococcus pneumoniae, Moraxella catarrhalis и др. Важным вопросом на сегодняшний день остается роль ведущего бактериального патогена при хроническом аденоидите у детей. По мнению одних исследователей, ведущим в развитии хронического воспаления в носоглотке считают Streptococcus pneumoniae (В. К. Таточенко, 2008). По данным I. Brook и соавт. (2001) c поверхности глоточной миндалины наиболее часто получали Hemophilus influenzae (64,4%), Moraxella catarrhalis (35,6%) и Staphylococcus aureus (33,3%). В другом исследовании у детей с хроническим аденоидитом Streptococcus pneumoniae обнаружен в 50% случаев, гемофильная палочка — в 66,7% [23].
По данным исследования C. D. Lin и соавт. (2011) Staphylococcus aureus был самым часто выделяемым патогеном (21,2%) из носоглотки у детей с хроническим аденоидитом.
Ряд исследований описывают возможность большинства патогенных и условно-патогенных микроорганизмов к образованию биопленок. По современным представлениям, в этиологии хронического аденоидита большое значение придают хронической бактериальной инфекции, одним из маркеров которой являются именно бактериальные биопленки. Это форма существования микроорганизмов в сообществах, характеризующихся клетками, которые прикреплены к поверхности или друг к другу и покрыты неким экзополисахаридным матриксом (гликокаликс), вырабатываемым самими микробами. Биопленки, включающие множество видов микроорганизмов, составляют комплексы с высокоорганизованной структурой. По данным современной литературы, именно биопленки являются причиной рецидивирующего и хронического течения инфекционно-воспалительных процессов [23, 24].
Рост устойчивости микроорганизмов к антибактериальным препаратам, развитие иммуносупрессии и дисбиоза являются одной из актуальных проблем современной медицины [25].
Одним из путей решения вышеописанных проблем является клиническое применение иммуномодулирующих препаратов, обладающих способностью стимулировать системный (врожденный и приобретенный) иммунитет.
Эта группа препаратов воздействует на клеточное и гуморальное звенья иммунитета, формируя специфический иммунный ответ, активируя факторы неспецифической защиты (лизоцим, муцин, лактоферрин, мукоцилиарный клиренс). Доказано, что иммуномодулирующие препараты снижают частоту острых респираторных инфекций и рецидивов хронических заболеваний, обеспечивают эрадикацию возбудителя, быстрое и полное выздоровление, повышают эффективность этиотропного медикаментозного лечения, способствуют уменьшению антибиотикорезистентности.
Бактериальные лизаты — наиболее изученная и эффективная группа иммуномодулирующих препаратов. Лизаты представляют смесь антигенов инактивированных бактерий — наиболее распространенных возбудителей инфекционных заболеваний ВДП.
Системный препарат бактериальных лизатов ОМ-85 (Бронхо-Мунал, Бронхо-Ваксом), содержит лизаты 21 штамма 8 видов бактерий, наиболее часто вызывающих воспалительные процессы в дыхательных путях: Streptococcus pyogenes, Streptococcus pneumoniae, Streptococcus viridans, Staphylococcus aureus, Haemophilus influenzae, Klebsiella pneumoniae, Klebsiella ozaenae, Moraxella catarrhalis. ОМ-85 может применяться в составе комплексной терапии при острой респираторной инфекции с целью увеличения сопротивляемости организма к вирусным и бактериальным инфекциям дыхательных путей, уменьшения частоты острых инфекций дыхательных путей, и, как следствие, снижения риска развития бактериальных осложнений. Противопоказано применение препарата в случае индивидуальной чувствительности к компонентам препарата, беременности и в периоде лактации. Детские формы препаратов ОМ-85 применяются у детей с 6 месяцев до 12 лет, взрослые формы — у детей с 12 лет и взрослых. Схема приема препарата: один раз в сутки утром натощак. В случае детского возраста, когда пациент испытывает трудности при глотании целой капсулы, врачи допускают и рекомендуют высыпать ее содержимое в емкость с небольшим количеством воды комнатной температуры. Для профилактики инфекционных заболеваний верхних и нижних дыхательных путей препарат ОМ-85 применяют тремя десятидневными курсами, соблюдая межкурсовые интервалы в 20 дней. Полный курс профилактики занимает 3 месяца. Следует отметить, что препарат совместим с другими лекарственными средствами, в том числе разрешено применение совместно с антибактериальной терапией.
Существует ряд научных работ, свидетельствующих об оправданном применении и его эффективности [26–28]. Согласно исследованию D. Gomez Barreto, препарат безопасен в детском возрасте, а также ускоряет лечение в комплексной терапии с антибиотиками и улучшает процесс выздоровления подострого синусита, способствует снижению частоты респираторных инфекций в последующем [26]. Более современное ретроспективное исследование, изучающее профилактику рецидивирующего тонзиллита в детском возрасте, описывает уменьшение частоты рецидивов патологического процесса и снижение риска проведения тонзилэктомии. 131 пациент — претенденты на тонзилэктомию по показателю частоты возникновения острого тонзиллита — получали ОМ-85 в течение 10 дней в месяц в течение 3 последовательных месяцев, 80% из них получали профилактический курс антибиотика в течение первого месяца приема ОМ-85. Пациенты находились под наблюдением в течение 6 месяцев, включая период приема ОМ-85. В результате у 75,6% пациентов был получен положительный ответ на терапию ОМ-85: 51,2% полный ответ (снижение частоты заболевания более, чем на 50%) и 24,4% частичный ответ (снижение частоты заболевания менее, чем на 50%). Различия в группах были достоверны (р < 0,05). Никому из пациентов, у которых был получен полный ответ, не потребовалась тонзиллэктомия в долгосрочной перспективе (медиана 9 месяцев), 34,4% пациентам с частичным ответом потребовалась тонзилэктомия. Значительная часть детей, получающих ОМ-85 при рецидивирующем остром тонзиллите, демонстрирует снижение частоты эпизодов в краткосрочной перспективе, и очень немногие пациенты в конечном итоге нуждаются в тонзилэктомии при длительном наблюдении [27].
Еще в одной работе приняли участие 200 девочек от 6–13 лет, которые были разделены в рандомизированном порядке на группы, получающие плацебо и ОМ-85. Результаты показали существенные статистически достоверные данные об эффективном применении лекарственного препарата, в сравнении с плацебо, снижая вероятность инфекций дыхательных путей, продолжительность заболевания, частоту возникновения осложнений в виде острого отита [28]. Таким образом, с целью лечения и профилактики сопровождающих хронический аденоидит рецидивирующих ОРИ рекомендовано своевременное назначение иммуномодуляторов, например, препаратов системных бактериальных лизатов ОМ-85.
Литература
- Портенко Г. М., Портенко Е. Г., Графская Н. А. К вопросу о персистенции аденоидов // Российская ринология. 2002. № 2. С. 192–193.
- Самсыгина Г. А. Противовоспалительная терапия острых респираторных инфекций у детей // Педиатрия. 2011. Т. 90. № 1. С. 102–106.
- Симованьян Э. Н., Денисенко В. Б., Григорян А. В. Эпштейна-Барр-вирусная инфекция у детей: современные подходы к диагностике и лечению // Лечащий Врач. 2007. № 7. С. 36–39.
- Хафизва Ф. А., Салахова А. Х. Иммунное реагирование небных миндалин при инфицированности герпесвирусами // Российская оториноларингология. 2008. Прил. 3. С. 3–8.
- Chan C. L., Wabnitz D., Bassiouni A. Identification of the Bacterial Reservoirs for the Middle Ear Using Phylogenic Analysis // Otolaryngol Head Neck Surg. 2017, Feb 1; 143 (2): 155–161.
- Карпова Е. П. Возможности топической терапии хронического аденоидита у детей / Тезисы 11-го Российского национального конгресса «Человек и лекарство», 2004. 663 с.
- Brandtzaeg P. Immune functions of nasopharyngeal lymphoid tissue // Adv Otorhinolaryngol. 2011; 72: 20–24.
- Овчаренко С. И. Муколитические (мукорегуляторные) препараты в лечении хронической обструктивной болезни легких // РМЖ. 2002. № 4. С. 153.
- Романцов М. Г., Горячева Л. Г., Коваленко А. П. Противовирусные и иммунотропные препараты в детской практике: руководство для врачей. СПб: Медика, 2008. 118 с.
- Хмилевская С. А., Зайцев И. А. Клинико-эпидемиологические аспекты инфекционного мононуклеоза у детей // Эпидемиология и вакцинопрофилактика. 2010. № 5 (54). С. 45–50.
- Schilder A. G., Chonmaitree T., Cripps A. W., Rosenfeld R. M., Haggard M. P., Venekamp R. P. Otitis media // Nat Rev Dis Primers. 2016, Sep 8; 2: 16063.
- Szalmás A., Papp Z., Csomor P., Kónya J., Sziklai I., Szekanecz Z., Karosi T. Microbiological profile of adenoid hypertrophy correlates to clinical diagnosis in children // Biomed Res Int. 2013; 2013: 629607.
- Günel C., Ermi?ler B., Ba?ak H. S. The effect of adenoid hypertrophy on tympanometric findings in children without hearing loss // Kulak Burun Bogaz Ihtis Derg. 2014, Nov-Dec; 24 (6): 334–338.
- Карпова Е. П., Бурлакова К. Ю. Топические антимикробные препараты для лечения воспалительных заболеваний носоглотки в педиатрической практике // Медицинский совет. 2017, № 1, с. 133–135.
- Карпова Е. П., Тулупов Д. А., Воропаева Е. А. Новый взгляд на профилактику и лечение хронического аденоидита у детей // Вестник оториноларингологии. 2011, 1: 66–69.
- Chonmaitree T., Ruohola A., Hendley J. O. Presence of viral nucleic acids in the middle ear: acute otitis media pathogen or by stander? // Pediatr Infect Dis J. 2012, Apr; 31 (4): 325–330.
- Chan C. L., Wabnitz D., Bassiouni A., Wormald P. J., Vreugde S., Psaltis A. J. Identification of the Bacterial Reservoirs for the Middle Ear Using Phylogenic Analysis // JAMA Otolaryngol Head Neck Surg. 2017, Feb 1; 143 (2): 155–161.
- Преображенский Н. А., Гольдман И. И. Экссудативный средний отит. М.: Медицина, 1987. 192 с.
- Buchman C. A., Brinson J. M. Viral otitis media // Curr Allergy Asthma Rep. 2003. Vol. 3 (4). P. 33–40.
- Abu Sitteh M. H., Sener K., Yapar M., Kiliç A., Güney C., Kubar A. Investigation of viral nucleic acids in middle-ear effusion specimens from children with acute otitis media // Mikrobiyol Bul. 2008 Jul; 42 (3): 437–443.
- Buzatto G. P., Tamashiro E., Proenca-Modena J. L., Saturno T. H., Prates M. C., Gagliardi T. B., Carenzi L. R., Massuda E. T. The pathogens profile in children with otitis media with effusion and adenoid hypertrophy // PLoS One. 2017, Feb 23; 12 (2): e0171049.
- Massa H. M., Cripps A. W., Lehmann D. Otitis media: viruses, bacteria, biofilms and vaccines // Med J Aust. 2009, Nov 2; 191 (9 Suppl): S44–49.
- Nistico L., Kreft R., Gieseke A., Coticchia J. M., Burrows A. Adenoid reservoir for pathogenic biofilm bacteria // Clin Microbiol. 2011 Apr; 49 (4): 1411–1420.
- Карпова Е. П. Хронический аденоидит у детей. Пособие для врачей. 2011. 42 с.
- Venekamp R. P., Burton M. J., van Dongen T. M., van der Heijden G. J. Antibiotics for otitis media with effusion in children // Cochrane Database. Syst Rev. 2016, Jun 12; 6.
- Gómez Barreto D., de la Torre C., Alvarez A., Faure A., Berber A. Safety and efficacy of OM-85-BV plus amoxicillin/clavulanate in the treatment of subacute sinusitis and the prevention of recurrent infections in children // Allergol Immunopathol (Madr). 1998, Jan-Feb; 26 (1): 17–22.
- Bitar M. A., Saade R. The role of OM-85 BV (Broncho-Vaxom) in preventing recurrent acute tonsillitis in children // Int J Pediatr Otorhinolaryngol. 2013, May; 77 (5): 670–673.
- Jara-Pérez J. V., Berber A. Primary prevention of acute respiratory tract infections in children using a bacterial immunostimulant: a double-masked, placebo-controlled clinical trial // Clin Ther. 2000, Jun; 22 (6): 748–759.
Е. П. Карпова1, доктор медицинских наук, профессор
К. Ю. Бурлакова
ГБОУ ДПО РМАНПО МЗ РФ, Москва
1 Контактная информация: [email protected]
Применение топической ингаляционной антибиотикотерапии у детей с затянувшимся аденоидитом | Кириченко
1. Гаращенко Т.Н., Кириченко И.М. Синупрет в лечении острого синусита у детей на фоне вирусной инфекции. Медицинский совет 2017; 1: 108–114. [Garashchenko T.N., Kirichenko I.M. Sinupret in the treatment of acute sinusitis in children on the background of a viral infection. Meditsinsky sovet (Medical Council) 2017; 1: 108–114. (in Russ)]
2. Информационное письмо Президента МАКМАХ Романа Сергеевича Козлова о состоянии антимикробной резистентности основных респираторных патогенов в России согласно эпидемиологическим данным МАКМАХ от 24.12.2018. http://www.antibiotic.ru/minzdrav/news/ letter-antimicrobial-resistance-respiratory-pathogens-russia-20181214/ (ccылка активна: 16.04.2019) [Information letter of the President of MACMACh Roman S. Kozlov on the state of antimicrobial resistance of the main respiratory pathogens in Russia according to the epidemiological data of MACMACh (letter from 24 12 2018. (in Russ)]. http://www.antibiotic.ru/ minzdrav/news/letter-antimicrobial-resistance-respiratorypathogens-russia-20181214 (the link is active on 16.04.19).
3. Распоряжение Правительства РФ от 25.09.2017 N 2045-р «Об утверждении Стратегии предупреждения распространения антимикробной резистентности в Российской Федерации» https://www.legalacts.ru/doc/rasporjazhenie-pravitelstva-rf-ot-25092017-n-2045-r-ob-utverzhdenii/ (ccылка активна: 16.04.2019). [Order of the Government of the Russian Federation of September 25, 2017 N 2045-p “On approval of the Strategy for the prevention of the spread of antimicrobial resistance in the Russian Federation” (in Russ)] https://www. legalacts.ru/doc/rasporjazhenie-pravitelstva-rf-ot-25092017-n2045-r-ob-utverzhdenii/ (the link is active on 16.04.19)
4. Комплексный подход к лечению и профилактике острых респираторных инфекций у детей. Практическое руководство для врачей. Под ред. Н.А. Геппе, А.Б. Малахова. М., 2012; 47. [An integrated approach to the treatment and prevention of acute respiratory infections in children. A practical guide for doctors. N.A. Geppe, A.B. Malakhov (eds). Moscow, 2012; 47. (in Russ)]
5. Serra A., Schito G.C., Nicoletti G., Fadda G. A therapeutic approach in the treatmentof infections of the upper airways: thiamphenicol glycinate acetylcysteinate in sequentialtreatment (systemic-inhalatory route). Int J Immunopathol Pharmacol 2007; 20(3): 607–617. DOI: 10.1177/039463200702000319
6. Официальная инструкция по применению Флуимуцилантибиотик-ИТ. Регистрационный номер П №012977/01- 090609, 2018. https://www.rlsnet.ru/mnn_index_id_3230.htm (ccылка активна: 10.10.2018) [Official instructions for use of Fluimucil-antibiotic IT, registration numbe P №012977/01- 090609, 2018. (in Russ)] https://www.rlsnet.ru/mnn_index_ id_3230.htm (the link is active on 10.10.2018)
7. Радциг Е.Ю. Антибактериальные препараты при ЛОРпатологии у детей: показания и пути введения в организм. Педиатрия. Журнал им. Г.Н. Сперанского 2013; 92(1): 111–117. [Radzig E.Yu. Antibacterial drugs for ENT pathology in children: indications and routes of administration in the body. Pediatria 2013; 92(1): 111–117. (in Russ)]
8. Богомильский М.Р., Чистякова В.Р. Детская оториноларингология. М.: ГЭОТАР Медицина, 2001; 431. [Bogomilsky M.R., Chistyakova V.R. Children’s otorhinolaryngology. Moscow: GEOTAR Meditsina, 2001; 431. (in Russ)]
Аденоидит у детей: что делать — Бактоблис
Все родители сильно переживают за чадо, если у него болят аденоиды, и чрезмерное волнение оправдано. Патология миндалин дыхательных путей у детей может занимать до 87% (в зависимости от возраста) в структуре заболеваний ЛОР-органов. Их хроническое воспаление является существенной проблемой, так как диагностируется более чем 50% в группе часто болеющих детей и может привести к серьезным осложнениям. Если ваш ребенок попал в данную категорию, врачи рекомендуют принимать респираторный пробиотик Бактоблис для укрепления собственной защиты организма.
Аденоидит — воспалительный процесс миндалин носоглотки (аденоидов), который проявляется на фоне заболевания ОРВИ или простуды. Глоточная миндалина локализуется в критической зоне – на пересечении дыхательных и пищеварительных путей, там, где регистрируется наиболее интенсивное антигенное воздействие, как инфекционное, так и неинфекционное. Швейцарский пробиотик Бактоблис вытесняет патогенную микрофлору ротоглотки и тормозит аденоидные вегетации.
Кашель при аденоидите у ребенка возникает в основном ночью из-за горизонтального положения тела. Если появился такой симптом, значит, это вторая или третья стадия увеличения миндалин. Заболевание появляется только у детей, у которых аденоиды не удалены. Он бывает хроническим или острым. Симптомы аденоидита у детей:
- резкое повышение температуры;
- обильное слизистое или гнойное выделение из носа;
- возможное появление храпа по ночам;
- низкий или гнусавый голос;
- заложенность ушей и носа;
- боль и ком в горле;
- тяжелое дыхание носом.
Установить правильные симптомы аденоидита у детей и назначить лечение должен педиатр в сотрудничестве с ЛОРом. Отоларинголог осматривает глоточные миндалины. Если случается острый аденоидит у ребенка или его трудно выявить, назначают дополнительные исследования: рентген и эндоскопию.
После определения диагноза назначают лечение и профилактику. Сперва аденоидит пытаются вылечить – этот этап возможен, даже если ребенку только год. Это длительный процесс, требующий от родителей и детей особой внимательности. При остром аденоидите у ребенка могут назначить операбельное лечение.
Педиатрическая ЛОР-служба при аденоидите в Аризоне
Медицинская консультация ЛОР-врача долины по COVID-19 — Нажмите здесь.
Plus — новый выбор телемедицины для вашего ухода, удобства и безопасности. Нажмите здесь, чтобы узнать больше
Аденоидит — это воспаление и отек аденоидов, вызванное инфекцией. Аденоиды — это массы лимфатическая ткань, помогающая организму бороться с инфекцией. Аденоиды находятся в горле, их также называют глотка, сразу за носом. Наряду с миндалинами аденоиды являются первой линией защиты от бактерии и вирусы.В отличие от миндалин, которые можно легко увидеть, открыв рот, вы не можете увидеть аденоиды.
Аденоиды — это часть лимфатической системы, которая выполняет несколько функций, помогая защитить вас от инфекционное заболевание. Аденоиды хранят лейкоциты и антитела, которые помогают уничтожить возможные инфекции. угрожает вашему здоровью. Если аденоиды воспаляются, они могут не выполнять свою функцию должным образом. аденоидит может затруднить дыхание и привести к рецидивирующим респираторным инфекциям.Пока аденоиды играют важную роль в поддержании здоровья человека, поскольку с возрастом аденоиды становятся менее важными, потому что ваше тело может бороться с инфекцией другими способами. Аденоиды часто становятся меньше в возрасте 5-6 лет. и практически исчезают к подростковому возрасту. По этой причине аденоидит чаще всего встречается у детей, но иногда может поражать взрослых.
Ваш врач может направить вас к специалисту, который называется отоларингологом. Отоларинголог также известен как врач уха, носа и горла (ЛОР).Врач ЛОР имеет специальную подготовку по инфекциям, болезням и состояния уха, носа и горла. Ваш ЛОР также спросит о вашем семейном анамнезе, чтобы определить, ваше состояние является наследственным, и вам будет проведен физический осмотр, чтобы определить, где находится инфекция расположена. Другие тесты могут включать: осмотр горла с помощью мазков для получения образцов бактерий и другие организмы; анализы крови на наличие микроорганизмов; Рентген головы и шеи для определить размер ваших аденоидов и степень заражения
Аденоидит лечится антибиотиками.Если вирус вызвал ваш аденоидит, ваш врач назначит вам план лечения, специфичный для данного вируса. однако, если у вашего ребенка частые инфекции, в том числе ушные и инфекции носовых пазух, или антибиотики не помогают, или, если у вашего ребенка постоянные проблемы с дыханием, операция может потребоваться удаление аденоидов. Эта процедура называется аденоидэктомией.
Врач вашего ребенка также может порекомендовать удалить миндалины одновременно с аденоидитом и тонзиллит часто идет рука об руку.Операция по удалению миндалин называется тонзиллэктомией.
Вместе вы и врач вашего ребенка можете обсудить плюсы и минусы операции и определить, подходит ли она. нужно.
Просмотреть видеоValley ENT имеет 22 отделения в регионах Феникс, Скоттсдейл, Ист-Вэлли, Уэст-Вэлли и Тусон, чтобы лучше обслуживать вас.
Увеличенные миндалины и аденоиды у детей — вопросы здоровья детей
Лечение других причин (аллергии и инфекции)
Иногда аденоидэктомия, тонзиллэктомия или и то, и другое
Если они считают, что причина в аллергии, врачи могут прописать назальный спрей с кортикостероидами или другие лекарства, например антигистаминные препараты, внутрь.Если причиной является бактериальная инфекция, врачи могут назначить антибиотики.
Если эти препараты неэффективны или врачи считают, что они бесполезны, врачи могут порекомендовать хирургическое удаление аденоидов (так называемая аденоидэктомия) и, возможно, удаление миндалин (так называемая тонзиллэктомия) во время той же операции.
Тонзиллэктомия и аденоидэктомия — очень распространенные операции у детей в США. Дети, которым эти операции принесут пользу, включают тех, у кого есть:
Сильный дискомфорт при разговоре и дыхании
Множественные инфекции горла (некоторые врачи определяют более шести инфекций в течение 1 года, более четырех инфекций в год в течение 2 лет или более двух инфекций в год в течение 3 лет)
Врачи могут рекомендовать только аденоидэктомию детям, имеющим:
Частые ушные инфекции и стойкие скопления жидкости в среднем ухе
Периодические кровотечения из носа или заложенность носа, вызывающие изменения голоса или нарушение сна
Частые инфекции носовых пазух
Тонзиллэктомия и аденоидэктомия не уменьшают частоту или тяжесть простуды или кашля.
Тонзиллэктомия и аденоидэктомия часто выполняются амбулаторно. Эти операции следует проводить как минимум через 2 недели после исчезновения инфекции.
Частота хирургических осложнений низкая, но послеоперационная боль и затруднение глотания, вызванные тонзиллэктомией, могут длиться до 2 недель. Дети обычно выздоравливают после аденоидэктомии через 2–3 дня.
Кровотечение в результате тонзиллэктомии является менее распространенным осложнением, но может возникать в 2 пиковых периодах, в течение 24 часов после операции или примерно через 7 дней после операции.Кровотечение после операции может быть серьезным или даже опасным для жизни у детей. Детям, у которых после операции началось кровотечение, следует обратиться в больницу или к врачу.
Аденоидит Артикул
.Дополнительное образование
Аденоидит возникает при воспалении лимфоидной ткани в результате инфекции, аллергии или раздражения желудочной кислотой. Аденоидит редко возникает сам по себе и обычно связан с более обширным заболеванием, таким как аденотонзиллит, фарингит, риносинусит или возможный ларингофарингеальный рефлюкс (LPR).Постоянное раздражение может привести к гипертрофии аденоидов, которая является причиной многих осложнений аденоидной болезни. В этом упражнении рассматривается представление и ведение пациентов с аденоидитом и подчеркивается роль межпрофессиональной группы в улучшении результатов для пациентов с этим заболеванием.
Цели:
- Краткое описание того, как диагностировать пациента с аденоидитом.
- Описать рекомендации по медикаментозному и хирургическому лечению пациентов с аденоидитом.
- Укажите возможные осложнения аденоидита.
- Объясните, как хорошо скоординированные межпрофессиональные группы могут улучшить результаты лечения пациентов с аденоидитом.
Введение
Аденоиды — это группа лимфоидной ткани, расположенная на задней стенке носоглотки за мягким небом.Аденоиды вместе с фауциальными миндалинами, язычными миндалинами и трубными миндалинами Герлаха составляют так называемое кольцо Вальдейера. Вместе эти ткани функционируют как важная часть иммунной системы человека. Антигены, попадая через ротовую и носовую полости, вступают в контакт с иммунными клетками кольца Вальдейера. Эти клетки могут затем производить иммунологическую память об антигенах и бороться с ними, производя антитела IgA; Считается, что это приводит к «праймированию» иммунной системы в младенчестве [1].
Аденоиды присутствуют при рождении и увеличиваются в детстве, достигая пика к семи годам. У большинства людей они уменьшаются в размерах в период полового созревания и могут практически отсутствовать к взрослому возрасту. По этой причине аденоидит обычно является проблемой детского и подросткового возраста. Аденоидит возникает при воспалении лимфоидной ткани в результате инфекции, аллергии или раздражения желудочной кислотой как компонентом LPR. Аденоидит редко возникает сам по себе и чаще связан с более обширным заболеванием, таким как аденотонзиллит, фарингит, риносинусит и т. Д.Постоянное раздражение может привести к гипертрофии аденоидов, которая является причиной многих осложнений аденоидной болезни. Аденоидит можно разделить на острый и хронический.
Клиническая анатомия
Аденоиды получают кровоснабжение от восходящей глоточной артерии, верхнечелюстной артерии и лицевой артерии. Венозный отток происходит через глоточные вены. Нервная иннервация осуществляется через блуждающий нерв и языкоглоточный нерв. Классификация размеров аденоидов по шкале от нуля до четырех [2]:
- 0 отсутствует
- 1+ <25% непроходимость носоглотки
- 2+ 25-50% непроходимость
- 3+ 50-75% непроходимость
- 4+> 75% непроходимость
Этиология
Многие агенты и патогены могут вызывать воспаление лимфоидной ткани.Вирусная инфекция верхних дыхательных путей (URI) часто предшествует острому аденоидиту. В этом уязвимом состоянии бактериальные патогены могут инфицировать ткани и размножаться.
Наиболее распространенными бактериальными патогенами, культивируемыми из образцов аденоидов, являются [3]:
- Haemophilus influenza
- Streptococcus pneumoniae
- Streptococcus pyogenes
- Золотистый стафилококк
Хронический аденоидит чаще является полимикробной инфекцией, может включать анаэробные патогены и часто возникает в результате развития биопленки.[4]
Считается, что аллергия играет роль в развитии аденоидита и последующей гипертрофии аденоидов. Аллергены, вдыхаемые через нос, контактируют с лимфоидной тканью. Ткани будут размножаться, чтобы вызвать реакцию на аллергены и продуцировать IgA. [5]
Хроническое раздражение желудочной кислотой на фоне гастроэзофагеальной рефлюксной болезни (ГЭРБ) также может играть роль в аденоидите и гипертрофии аденоидов, особенно у младенцев и маленьких детей. [6]
Эпидемиология
Точные статистические данные о заболеваемости и распространенности одного только аденоидита трудно объяснить, поскольку аденоидит обычно рассматривается в контексте более обширного процесса заболевания, такого как риносинусит и аденотонзиллярная болезнь.Поскольку аденоидная ткань атрофируется в период полового созревания, аденоидит обычно является детским заболеванием. Текущая литература не указывает на предрасположенность к этому заболеванию по полу, расе, региону, социально-экономическому классу, хотя между курением родителей существует положительная корреляция [7].
Аденоидит сложно отличить от бактериального синусита у детей. Таким образом, статистика гайморита у детей может дать нам некоторое представление о частоте аденоидита. По оценкам, у детей бывает от шести до восьми вирусных URI в год.От пяти до тринадцати процентов этих вирусных URI приводит к бактериальной суперинфекции, что приводит к синуситу с аденоидитом как потенциальным компонентом болезни. [8]
Патофизиология
Острый аденоидит часто возникает после вирусной инфекции верхних дыхательных путей (URI). Бактериальные агенты размножаются и инфицируют аденоиды и окружающие ткани, вызывая воспаление и повышенную выработку экссудата. Симптомы включают ринорею, заложенность носа, заложенность носа, храп, лихорадку и неприятный запах изо рта.Хронический аденоидит проявляет многие из тех же симптомов, но на постоянной основе, длящейся 90 дней, и часто вызван полимикробными инфекциями и образованием биопленок. При хроническом аденоидите экссудаты часто отсутствуют [4].
Другой причиной аденоидита являются аллергены окружающей среды или едкое раздражение желудочной кислотой в присутствии ГЭРБ / LPR. [6]
Любая форма хронического воспаления может привести к разрастанию лимфоидной ткани и последующей гипертрофии аденоидов. Эта гипертрофия может привести к обструкции носовых дыхательных путей и евстахиевой трубы, что, в свою очередь, приводит к другим проблемам, таким как обструктивное апноэ во сне (СОАС) и средний отит.[3]
История и физика
Аденоидная ткань обычно регрессирует в период полового созревания. Таким образом, типичный пациент с аденоидитом — это ребенок препубертатного возраста с недавней историей инфекционного респираторного синдрома. Пациент также может иметь в анамнезе рецидивирующий острый средний отит, хроническую обструкцию носа с дыханием через рот, хронический средний отит, нарушение дыхания во сне / обструктивное апноэ во сне или ГЭРБ / LPR.
Физические признаки включают гнойную ринорею, постназальное выделение, заложенность носа, храп, лихорадку, дыхание через рот и неприятный запах изо рта.Непрямое зеркальное обследование может позволить практикующему врачу наблюдать увеличенные аденоиды с экссудатом, хотя это обследование может быть очень сложным для детей. Гибкое эндоскопическое исследование носа и гортани может позволить лучше оценить аденоиды, но для его использования может потребоваться повышенная подготовка, а также сотрудничество ребенка и родителей.
Длительный аденоидит с последующей гипертрофией аденоидов в раннем детстве может привести к развитию так называемого аденоидного фациального синдрома или синдрома вытянутого лица.Увеличенные аденоиды блокируют носоглотку и приводят к облигатному дыханию через рот, что может привести к черепно-лицевым аномалиям, включая высокое арочное небо и ретрогнатическую нижнюю челюсть. [9]
Оценка
Клиническая оценка
Диагноз острого аденоидита ставится клинически на основании следующих данных:
Возможный сопутствующий острый средний отит Лихорадка Гнойная ринорея Постназальная капля Обструкция носа Боль в горле Галитоз
Попытка визуального осмотра гортани носовой эндоскоп.
Лабораторное тестирование Экспресс-тест на стрептококкКультуры Тестирование на аллергию
Если он проявляется в контексте фарингита, врач может провести экспресс-тест на стрептококк. У этого есть двоякая цель. Во-первых, это даст окончательный диагноз состояния пациента и поможет направить лечение антибиотиками. Во-вторых, в кабинете врача будут регистрироваться положительные и отрицательные стрептококковые тесты, которые будут играть важную роль при принятии решения о том, показана ли аденоидэктомия плюс или минус тонзиллэктомия.Важно помнить, что аденоидит остается клиническим диагнозом, поэтому, если стрептококковый тест отрицательный, врач может предположить, что это вызвано другим возбудителем.
В случае стойкой инфекции, несмотря на терапию антибиотиками, врач может выбрать посев из горла, чтобы помочь идентифицировать возбудителя и направить терапию, поскольку прямые посевы аденоидов могут быть затруднены в офисных условиях.
Если предполагается, что аденоидит является результатом сезонной аллергии или аллергии, связанной с окружающей средой, кожные пробы на аллергию могут быть полезны при выборе терапии.
Радиологическое обследование
Рентгенография шеи сбоку
Компьютерная томография (КТ) пазух
Рентген пазух носа или компьютерная томография пазух могут быть получены для поиска источника инфекции в пазухах, если это подозревается клинически. В обычных случаях это требуется редко. Боковой рентгеновский снимок шеи — эффективный способ диагностики гипертрофии аденоидов. У пациента с аденоидной гипертрофией, который храпит, можно провести исследование сна, чтобы исключить обструктивное апноэ во сне.
Лечение / менеджмент
Аденоидит часто клинически рассматривается как компонент риносинусита или фарингита. В связи с этим практикующие врачи часто прибегают к клиническим рекомендациям по лечению риносинусита и фарингита при приближении к лечению аденоидита.
Медицинский менеджмент
Наблюдайте и ждите Если врач считает, что причиной аденоидита является простуда или другая распространенная вирусная инфекция, ему следует воздержаться от использования антибиотиков.Обычно неосложненные вирусные инфекции верхних дыхательных путей проходят в течение пяти-семи дней. [8]
Лечение антибиотиками
Если симптомы продолжаются или клинические проявления указывают на бактериальную этиологию, например, высокая температура или гнойные выделения из носа или горла, лечение первой линии — это антибиотики, покрывающие наиболее распространенные патогены. Амоксициллин является широко используемым препаратом первого ряда из-за его хорошего покрытия и переносимости. В качестве альтернативы можно использовать цефдинир или цефуроксим, особенно если пациент не ответил на амоксициллин.Если у пациента аллергия на пенициллин, альтернативы включают кларитромицин или азитромицин. Эффективное лечение антибиотиками должно привести к улучшению симптомов через 48-72 часа. Продолжительность лечения должна составлять десять дней, так как более короткое лечение приводит к значительному увеличению частоты рецидивов и развитию устойчивости к антибиотикам. Если состояние не улучшается после курса амоксициллина или других препаратов первого ряда, следует назначить амоксициллин-клавуланат для устранения микроорганизмов, потенциально продуцирующих бета-лактамазу.[8]
Лечение аллергии
Если аденоидит считается вторичным по отношению к аллергии на окружающую среду, пациенту могут быть назначены назальные стероидные спреи, пероральные стероиды, пероральные антигистаминные препараты или какая-либо их комбинация, чтобы увидеть, вызывает ли это любое облегчение симптомов. Если это эффективно, пациенту может быть полезен формальный тест на аллергию с последующей иммуномодулирующей терапией для окончательного облегчения.
Лечение рефлюкса
Если аденоидит считается вторичным по отношению к LPR / GERD, лечение этого состояния с использованием изменения образа жизни и диеты с использованием или без использования блокаторов h3 или ингибиторов протонной помпы может обеспечить достаточное облегчение симптомов.[6]
Хирургическое лечение
Аденоидэктомия
В случае отсутствия симптоматического улучшения после лечения амоксициллин-клавуланатом или если у пациента есть несколько эпизодов аденоидита, требующих лечения антибиотиками, необходимо направление к отоларингологу для дальнейшего обследования. и возможное хирургическое вмешательство. В зависимости от индивидуальных обстоятельств хирургические процедуры могут включать аденоидэктомию с тонзиллэктомией или без нее, миринготомию с установкой тимпаностомической трубки или эндоскопическую операцию на пазухах.Если пациент соответствует критериям Рая для тонзиллэктомии, большинство отоларингологов одновременно удаляют аденоиды, чтобы удалить еще один возможный источник рецидивирующих инфекций. [10]
Дифференциальная диагностика
Дифференциальный диагноз включает:
- Вирусные ИВДП
- Гайморит
- Риносинусит
- Полипоз носа
- Фарингит
- Тонзиллит
- Сезонная / экологическая аллергия
- Новообразование носоглотки
- Ларингофарингеальный рефлюкс
Прогноз
Медицинское лечение, доступное для лечения аденоидита, в большинстве случаев оказывается успешным.Для пациентов с рецидивирующим заболеванием аденоидэктомия представляет собой окончательное решение путем удаления гипертрофированной или инфицированной лимфоидной ткани.
Осложнения
Если аденоидит не лечить, у пациента может развиться хроническая инфекция аденоидов, которая в некоторых случаях может привести к развитию биопленки. Затем аденоиды могут служить очагом инфекции для других тесно связанных структур и приводить к риносинуситу, фарингиту, тонзиллиту и среднему отиту.[4] [11]
Гипертрофия аденоидов
Гипертрофия аденоидов является причиной некоторых из наиболее распространенных осложнений, связанных с заболеванием аденоидов. По мере увеличения ткани могут создавать значительные препятствия для потока воздуха через носоглотку. Это увеличение может вызвать дыхание через рот, храп и СОАС. ОАС может быть опасным для жизни заболеванием, если его не лечить. Удаление аденоидов может увеличить поток воздуха через носоглотку, уменьшить количество эпизодов обструкции и привести к лучшему соблюдению CPAP или разрешению состояния в целом.
Увеличенные аденоиды также могут препятствовать открытию евстахиевых труб в носоглотке. Без надлежащего функционирования евстахиевой трубы в среднем ухе может возникнуть отрицательное давление. Это отрицательное давление может привести к образованию выпота, который может вызвать кондуктивную потерю слуха и проблемы с речью, а также послужить очагом бактериальных инфекций.
Давний аденоидит с последующей гипертрофией аденоидов может привести к развитию так называемого аденоидного фациального синдрома или синдрома вытянутого лица.Увеличенные аденоиды могут блокировать носоглотку и приводить к облигатному дыханию через рот, что может привести к черепно-лицевым аномалиям, включая высокое сводчатое небо и ретрогнатическую нижнюю челюсть. [9]
Консультации
Пациенты с рецидивирующим аденоидитом или осложнениями в виде гипертрофии аденоидов должны получить направление к отоларингологу для дальнейшего обследования и лечения. Другие дисциплины, которые могут потребоваться при уходе за пациентом, включают медицину сна, специалистов по аллергии и гастроэнтерологию в зависимости от индивидуальных потребностей.
Сдерживание и обучение пациентов
Аденоидит — обычная проблема у детей и может быть неизбежной, поскольку они часто контактируют с распространенными патогенами и аллергенами, вызывающими воспаление. Однако важно обратиться за лечением до того, как разовьется хронический аденоидит и гипертрофия аденоидов, так как это может привести к серьезным осложнениям и снижению качества жизни.
Жемчуг и другие предметы
- Аденоидит — это заболевание детства, поскольку большинство лимфоидных тканей атрофируются к взрослому возрасту.
- Аденоидит редко бывает единичным заболеванием. Обычно его считают частью аденотонзиллита, риносинусита или фарингита или неотличимых от них.
- Гипертрофия аденоидов отвечает за наиболее распространенные проблемы со здоровьем, связанные с аденоидами.
- Обструктивное апноэ во сне (СОАС) — наиболее серьезное осложнение аденоидной болезни.
- Аденоидэктомия — окончательное лечение аденоидной болезни.
Улучшение результатов команды здравоохранения
Поскольку причины аденоидита могут включать ряд различных факторов, включая рецидивирующие бактериальные инфекции, аллергию и ГЭРБ, лечение аденоидита и его осложнений может потребовать помощи нескольких специалистов.Эти специалисты должны работать в тесной координации, чтобы максимизировать результаты для пациентов. Важно найти первопричину / причины и лечить их, иначе проблема может никогда не разрешиться полностью и привести к дальнейшим осложнениям. Члены медицинской бригады должны уделять пристальное внимание признакам и симптомам СОАС, поскольку это наиболее серьезное осложнение аденоидного заболевания.
(Щелкните изображение, чтобы увеличить)
Аденоидит
Изображение предоставлено S Bhimji MD
устойчивых бактерий в аденоидах: предварительный отчет | Инфекционные болезни | JAMA Отоларингология — хирургия головы и шеи
Цель Определить частоту резистентных бактерий в аденоидных культурах от детей с заболеваниями среднего уха и без симптомов риносинусита и без них.
Конструкция Детям, отвечающим требованиям установки тимпаностомической трубки, была проведена адъювантная аденоидэктомия по поводу симптомов аденоидной гипертрофии или рецидивирующего риносинусита. Аденоидная ткань и сосуществующая жидкость среднего уха, если таковая имеется, культивировали.
Настройка Детская специализированная детская больница с дополнительными клиниками на уровне общины.
Пациенты 46 пациентам в возрасте от 1 до 11 лет (68% <3 лет) с рецидивирующим или стойким средним отитом и симптомами аденоидной гипертрофии или риносинусита (исследуемые пациенты) были установлены тимпаностомическая трубка и аденоидэктомия с посевом аденоидов и среднего уха. излияния.Восемнадцать пациентов с аденоидной гипертрофией без заболеваний уха или риносинусита были использованы в качестве контроля.
Вмешательства Установка тимпаностомической трубки и аденоидэктомия.
Основные показатели результатов Наличие или отсутствие устойчивых бактерий.
Результаты Устойчивые бактерии были обнаружены в культурах аденоидов у 56% (26/46) исследуемой группы по сравнению с 22% (4/18) контрольной группы ( P <.02). Кроме того, штаммы Streptococcus pneumoniae , Haemophilus influenzae или Moraxella catarrhalis были обнаружены в культурах 78% (36/46) исследуемой группы по сравнению с 44% (8/18) из контрольной группы. группа ( P <.01). Устойчивые изоляты были обнаружены в 65% (23/35) из S pneumoniae , 37% (18/49) из H influenzae и 100% (19/19) из M catarrhalis культур из аденоиды или пространства среднего уха.
Заключение Устойчивые бактерии присутствуют в значительных количествах в аденоидах детей с заболеваниями среднего уха и симптомами риносинусита по сравнению с пациентами без этих заболеваний или симптомов.
УСТОЙЧИВЫЕ БАКТЕРИИ, которые могут вызывать инфекции среднего уха, носовой полости и дыхательной системы, вызывают все большую озабоченность в последние 10 лет. Вызывает тревогу быстрое прогрессирование резистентности трех наиболее распространенных возбудителей среднего отита и риносинусита ( Streptococcus pneumoniae , Haemophilus influenzae и Moraxella catarrhalis ).В 1997 г. из более чем 11 300 изолятов, оцененных в 434 учреждениях в 45 штатах и округе Колумбии, от 30% до 40% штаммов H influenzae и S pneumoniae и 90% штаммов M catarrhalis были стойкий. 1
Установка тимпаностомических трубок является эффективным способом лечения пациентов с рецидивирующим средним отитом и стойким средним отитом с выпотом. Бактерии, поражающие пространство среднего уха, происходят из носоглотки, где находятся аденоиды.Фактически, патогенные бактерии культивировались одновременно из пространства среднего уха и носоглотки почти у 70% пациентов, а патогенные бактерии были обнаружены более чем в 95% носоглоток детей с острым средним отитом. 2 При конкретной оценке аденоидов у пациентов с рецидивирующим или стойким средним отитом было обнаружено больше патогенных бактерий, чем в контрольной группе, 3 -5 , что указывает на то, что аденоиды могут действовать как резервуар инфекции.В нескольких заметных проспективных исследованиях с большим количеством пациентов сообщалось, что адъювантная или первичная аденоидэктомия снижает стойкость или рецидивы среднего отита у детей. 6 -8
Точно так же Ли и Розенфельд 9 описывают эффективность аденоидэктомии при признаках и симптомах синусита, независимо от веса аденоидов. Патогенные бактерии, которые они культивировали из аденоидов у детей с риносинуситом, похожи на бактерии, обнаруженные в аденоидах детей со средним отитом.За последние 10 лет наиболее распространенными патогенными бактериями, культивируемыми из аденоидов у детей со средним отитом или риносинуситом, были H influenzae , β-гемолитический стрептококк группы A, Staphylococcus aureus , M catarrhalis и S pneumoniae. , 3 -5,9 -11 обычно в таком порядке. Насколько мне известно, никто специально не проводил исследование «случай-контроль» устойчивых бактерий в аденоидах.
Дети, перенесшие тимпаностомическую трубку по поводу рецидивирующего среднего отита (> 4 эпизодов за 6 месяцев или> 6 эпизодов за последний год) или стойкого среднего отита (двусторонняя жидкость в среднем ухе, присутствует в течение> 3 месяцев) или оба, были обследованы на предмет аденоидэктомии.Никаких других исторических факторов, таких как уход за детьми в дневное время или пассивное курение, не регистрировалось. Если хирург считал, что аденоидэктомия показана на основании предоперационных признаков синусита или аденоидной гипертрофии (дыхание ртом, храп, обструкция носовых дыхательных путей), то была выполнена аденоидэктомия.
Во время операции наружный слуховой проход был очищен спиртом. После миринготомии жидкость из среднего уха была аспирирована через тупую иглу калибра 15, прикрепленную к туберкулиновому шприцу, соединенному с аспирационной трубкой.Жидкость, присутствующая в пространстве среднего уха, классифицировалась как отсутствующая, гнойная, серозная или слизистая. Шприц закрывали и отправляли прямо в микробиологическую лабораторию. Аденоиды удалены кюреткой. Образец аденоида размером не менее 5 мм 3 помещали в культиватор и среду активировали. Большинство образцов были больше 1 см 3 . Образцы также были отправлены непосредственно в микробиологическую лабораторию.
культивирования было проведено с марта 1997 г. по сентябрь 1997 г.Первоначально образцы из среднего уха отправляли на аэробное и анаэробное культивирование. После того, как 20 последовательных анаэробных культур дали отрицательный результат, были предприняты только аэробные посевы. Из лимфоидной ткани культивировали только аэробные бактерии. Попыток культивирования анаэробных бактерий из лимфоидной ткани не предпринималось. Аденоидную ткань гомогенизировали в небольшом количестве инфузионного бульона мозг-сердце или стерильного физиологического небактериостатического раствора. Затем аликвоту гомогенизированной ткани инокулировали на среду триптиказо-соевого агара, которая содержала 5% овечьей крови, чашку с шоколадным агаром и чашку с агаром МакКонки.Затем планшеты инкубировали в 5-8% диоксиде углерода при 35 ° C в течение 24 часов. Для жидкости среднего уха несколько капель инокулировали на одинаковые типы сред и инкубировали в одинаковых условиях.
Планшеты были удалены и исследованы на предмет достаточного роста. Если рост отсутствовал или был недостаточным, чашки возвращали еще на 24 часа. Планшеты выдерживали 72 часа, прежде чем сообщалось об отсутствии роста. Планшеты исследовали на наличие потенциальных патогенов S pneumoniae , H influenzae , M catarrhalis и β-гемолитического стрептококка группы А.Грамотрицательные палочки и S aureus или другие потенциальные патогены с умеренным или обильным ростом над другой микробной флорой были зарегистрированы как патогенные.
Идентификация и тестирование на чувствительность были выполнены на штаммах S pneumoniae , грамотрицательных палочках и штаммах S aureus . Было установлено, что организмы чувствительны или устойчивы к оксациллину натрия. В этом предварительном исследовании, если резистентность была обнаружена, не было предпринято никаких попыток указать, был ли это штамм со средней или высокой устойчивостью.Тестирование β-лактамазы проводили на штаммах H influenzae и M catarrhalis . Сообщалось о смешанной флоре ротоглотки, если наблюдались множественные морфотипы бактерий без явно преобладающего потенциального патогена. Организмы, включенные в качестве нормальной флоры, представляли собой α-гемолитические стрептококки и энтерококки, коагулазонегативные стафилококки и виды Corynebacterium , Neisseria , Haemophilus , Micrococcus и Stomatococcus .Грамотрицательные палочки, S aureus и дрожжи считались нормальной флорой, если они были обнаружены в небольшом количестве. Статистический анализ проводился с использованием парного теста t .
У 46 пациентов с рецидивирующим или постоянным средним отитом или с обоими и признаками риносинусита или аденоидной гипертрофии в дополнение к установке тимпаностомических трубок была выполнена адъювантная аденоидэктомия (группа исследования) (таблица 1). Восемнадцати пациентам без признаков рецидива заболевания уха или синусита в течение последнего года была выполнена аденоидэктомия в сочетании с тонзиллэктомией по поводу обструктивного апноэ во сне (контрольная группа).Средний возраст исследуемой популяции составлял 3 года (возрастной диапазон от 9 месяцев до 11 лет). Средний возраст контрольной группы составил 5,8 года (возрастной диапазон 2,5-13 лет). Шестьдесят восемь процентов исследуемой популяции были моложе 3 лет. Только 1 пациент (6%) в контрольной группе был моложе 3 лет.
Все устойчивые бактерии, культивированные от пациентов в исследуемой или контрольной группе, были изолятами S pneumoniae , H influenzae или M catarrhalis .Ни один из других видов культивированных бактерий не проявил устойчивости. Двадцать (55%) из 36 культур от исследуемых пациентов с признаками этих 3 патогенов дали 2 или более из этих 3 типов бактерий. Из 20 пациентов с множественными патогенами у 18 (90%) был получен как минимум 1 тип резистентного штамма, а у 10 (50%) — как минимум 2 типа резистентного штамма. Для сравнения, из 8 пациентов контрольной группы, у которых было либо S pneumoniae , H influenzae , либо M catarrhalis , изолированные в их аденоидах, у 5 (60%) присутствовали множественные патогенные штаммы, что примерно соответствует проценту исследовательская группа.
Из 46 пациентов, перенесших установку трубки и аденоидэктомию, у 17 во время установки трубки оба пространства среднего уха были чистыми. У 29 пациентов была жидкость, и у 9 (31%) из 29 пациентов была одинаковая жидкость в обоих средних пространствах. У двадцати пациентов в промежутках среднего уха были разные типы жидкости, сочетающие гнойную, серозную, слизистую или отсутствующую жидкость. У 13 (45%) из 29 пациентов в исследуемой группе было по крайней мере 1 пространство в среднем ухе с гнойным гнойником, а у 16 (55%) было сочетание слизистой, серозной или отсутствующей жидкости.
Только у 10 из 29 пациентов с выпотом в среднем ухе были положительные культуры на бактерии в одном или обоих промежутках среднего уха. Восемь (80%) из 10 пациентов с бактериями, выделенными из одного или обоих выпотов среднего уха, имели H influenzae , S pneumoniae или M catarrhalis , и 7 (88%) из 8 пациентов имели те же бактерии. присутствует в аденоидах. У 1 пациента с M catarrhalis , извлеченным из пространства среднего уха, не было M catarrhalis в аденоидах, хотя M catarrhalis было обнаружено в 18 из 46 аденоидных культур у исследуемых пациентов.
Распад бактерий, обнаруженных в аденоидах, приведен в таблице 2. Процент резистентных изолятов для каждого патогена был по существу одинаковым, независимо от группы пациентов. Истинное значение между группами заключается в общем количестве пациентов из каждой группы, которые имели 1 из 3 основных возбудителей среднего отита — S pneumoniae , H influenzae или M catarrhalis — культивированных, поскольку эти бактерии имели только изоляты, показывающие сопротивление.В контрольной группе был больший процент изолированного β-гемолитического стрептококка группы А или нормальной ротоглоточной флоры.
Кроме того, процент устойчивости был по существу одинаковым независимо от того, культивировались ли бактерии из аденоидов или из выпотов среднего уха. Общее количество изолятов приведено в таблице 3. Иногда при получении положительной культуры в пространстве среднего уха присутствовало более 1 патогена. Множественные патогенные бактерии были культивированы из аденоидов, что объясняет, почему в Таблице 2 и Таблице 3 перечислено больше изолятов, чем положительных культур.Всего было идентифицировано 35 изолятов S pneumoniae , 49 изолятов H influenzae и 19 изолятов M. catarrhalis .
Резистентные штаммы патогенных бактерий, вызывающих инфекции верхних дыхательных путей, включая синусит и средний отит, увеличились за последнее десятилетие. 1 , 11 -14 С 1992 по 1996 год резистентные штаммы S pneumoniae были зарегистрированы в 25–44% случаев рефрактерного острого среднего отита. 11 -14 штамм H influenzae , продуцирующий β-лактамазу, также был зарегистрирован в 50% острых и рефрактерных случаев среднего отита. 13 , 14 Для M catarrhalis с 1988 года наблюдается сопротивление более 90%. 1 , 11 , 13 , 15
Патогенность M catarrhalis находится под вопросом. Однако недавний большой обзор показывает, что он действительно играет роль в процессах болезни. 16 Интересно, что M. catarrhalis никогда не культивировали отдельно в аденоидах; всегда присутствовал другой патоген. В шестнадцати (89%) из 18 случаев культивирования также присутствовало H influenzae или S pneumoniae .
Уровень устойчивости для патогенов, выделенных в этом исследовании, был выше, чем в предыдущих отчетах, только для S pneumoniae , в котором уровень устойчивости составлял 65%, независимо от места культивирования устойчивых бактерий.Устойчивость этого патогена вызывает беспокойство, поскольку он является частой причиной бактериального менингита, а высокорезистентный организм может привести к смерти. В этом исследовании уровни устойчивости для H influenzae и M catarrhalis были аналогичны тем, о которых сообщалось ранее. 13 -15
Квалификация патогенных и непатогенных бактерий в этом исследовании также аналогична оценке в других исследованиях. 4 , 10 В этой оценке H influenzae был наиболее распространенным патогеном, культивируемым в аденоидах, как и в других отчетах. 4 , 5,9 , 10,17 , 18 Фактически, текущие исследования с использованием гибридизации in situ и полимеразной цепной реакции обнаружили H influenzae в 82–100% аденоидов у пациентов с и без аденоидной гипертрофии или хронического отита с выпотом. 19 -21 Вторым по частоте патогеном аденоидов в этом исследовании был S pneumoniae . Количество этих бактерий, культивируемых в аденоидах, варьировалось от обычного до редко встречающегося в ранее опубликованных отчетах. 4 , 5,9 , 10,17 , 18 В этом исследовании несколько патогенов наблюдались чаще, чем один патоген сам по себе. Это верно для большинства отчетов, описывающих бактериологию аденоида. 3 -5,9 , 10,22 Взаимодействие между патогенами считается синергическим. 22
Идея о том, что аденоиды действуют как резервуар инфекционных бактерий, является спорной и противоречивой информацией.Подтверждая эту концепцию, это исследование показало, что H influenzae , S pneumoniae и M catarrhalis чаще культивируются из аденоидов, удаленных у пациентов с рецидивирующим или постоянным отитом и риносинуситом или аденоидной гипертрофией, чем у пациентов с аденоидной гипертрофией и гипертрофией. нет заболеваний среднего уха или носовых пазух. Точно так же Pillsbury et al. 3 продемонстрировали больше патогенных бактерий в аденоидах пациентов с рецидивирующим средним отитом, чем у пациентов с постоянным серозным средним отитом или только гипертрофией.Brodsky and Kock 4 также культивировали больше бактерий из аденоидов пациентов с рецидивирующим или хроническим средним отитом, чем из аденоидов пациентов без инфекций в голове и шее.
Однако Бродский и его коллеги и другие 10 , 17 также обнаружили такое же количество патогенных бактерий в аденоидах, независимо от размера, у пациентов со средним отитом и риносинуситом, как и у пациентов с только аденоидной гиперплазией.Напротив, Tomonaga et al. 5 показал больше патогенных бактерий в увеличенных аденоидах у пациентов со средним отитом с выпотом, чем у пациентов с гиперплазией только аденоидов. Еще больше сбивает с толку тот факт, что Мо и Спеллер 18 обнаружили такое же количество патогенных бактерий в аденоидах и миндалинах пациентов со средним отитом с выпотом, что и у пациентов без каких-либо заболеваний головы и шеи.
Независимо от патофизиологии, аденоидэктомия, независимо от размера аденоидов, показала свою эффективность при лечении хронического персистирующего среднего отита с выпотом 2 , 4 и, возможно, рецидивирующего среднего отита 3 у детей старше 4 лет годы.Доказано, что аденоидэктомия у детей младше 3 лет безопасна, но ее эффективность при лечении рецидивирующего среднего отита или риносинусита не доказана. 23
Точно так же Ли и Розенфельд 9 полагали, что аденоиды действуют как очаг инфекции у детей с риносинуситом. Они показали, что бактерии были выделены из аденоидов и что состояние пациентов улучшилось после аденоидэктомии, независимо от веса аденоидов. Безусловно, важным соображением при определении эффективности аденоидэктомии при симптомах риносинусита, по-видимому, является связь аденоидов с носоглоткой отдельной хоаны.Поскольку существуют носоглотки разных размеров, вес может не соответствовать действительности между пациентами.
Большинство пациентов (68%) в этой исследуемой группе были моложе 3 лет. Разница в возрасте между контрольной и основной группами вызывает беспокойство. Возраст, по-видимому, влияет на количество чувствительных и резистентных бактерий, обнаруживаемых в носоглотке, при этом частота патогенов в носоглотке с возрастом снижается. 22 Фактически, когда частота носительства резистентной S pneumoniae была недавно оценена у взрослых и детей в Швеции, длительная частота носительства была отмечена у детей младше 1 года, у детей с более чем 6 ушными инфекциями и у детей, которые у них была первая инфекция уха в возрасте до 1 года. 24 В течение периода исследования только 1 ребенок в возрасте до 3 лет, у которого были симптомы обструкции дыхательных путей в результате аденотонзиллярной гипертрофии, соответствовал критериям включения в контрольную группу, которая исключала любые случаи среднего отита или риносинусита за последний год. Получение образцов биопсии из аденоидов у детей младше 3 лет, подвергающихся хирургическим вмешательствам в других местах, может дать лучший контроль.
Колонизация носоглотки кажется преходящей.Шведское исследование оценило продолжительность резистентности S pneumoniae у 678 взрослых и детей. Средняя продолжительность колонизации составила 19 дней (от 3 до 267 дней). Однако у 94% людей произошло спонтанное исчезновение резистентного S pneumoniae в течение 3 месяцев после обнаружения. Кроме того, французское исследование показало, что 60% детей в возрасте от 4 месяцев до 4½ лет несли в носоглотке S pneumoniae и что 42% были устойчивыми штаммами. 25 Скорость носительства устойчивых бактерий не изменилась после лечения цефподоксим проксетилом или амоксициллина клавуланатом.Однако 75% чувствительных штаммов были уничтожены, а 75% оставшихся штаммов оказались устойчивыми. Антибактериальная терапия, скорее всего, отбирает трудно поддающихся лечению людей с тяжелыми заболеваниями. Колонизацию резистентных организмов в носоглотке или аденоидах, по-видимому, труднее лечить с медицинской точки зрения, что может привести к необходимости аденоидэктомии.
Резистентные бактерии были выделены из аденоидов у детей с рецидивирующим или постоянным средним отитом и признаками и симптомами риносинусита в значительных количествах по сравнению с детьми, у которых была только гиперплазия.В этом предварительном отчете клиническое значение их наличия и роль адъювантной аденоидэктомии не определены. Однако возможность того, что аденоиды действуют как резервуар инфекции у этих детей, невосприимчивых к терапии антибиотиками, вызывает беспокойство. Необходимы проспективные клинические испытания, чтобы определить влияние аденоидэктомии на разрешение и профилактику дальнейшего среднего отита и / или риносинусита у детей, у которых в аденоидах есть устойчивые штаммы бактерий, особенно у детей младше 3 лет, которые, по всей видимости, страдают сильнее. рецидивирующими инфекциями уха и признаками и симптомами риносинусита.
Принята к публикации 3 декабря 1999 г.
Частично представлено Американским обществом детской отоларингологии, Уэст-Палм-Бич, Флорида, 13 мая 1998 г.
Особая благодарность Тони Биггсу, MTASCP, за ее помощь в сборе микробиологической информации. Я также хотел бы поблагодарить Карен Кришер, PhD, D (ABMM), Отдел микробиологии / вирусологии Детского медицинского центра в Далласе и отделение патологии Юго-западного медицинского центра Техасского университета в Далласе.
Автор, ответственный за переписку: Джон Э. Макклей, доктор медицины, детская отоларингология, отделение отоларингологии — хирургии головы и шеи, Юго-Западный Техасский университет, 5323 Harry Hines Blvd, Dallas, TX 75235-9035.
1. черника COgilvie PKahn JMauriz Y Эпиднадзор за устойчивостью к противомикробным препаратам Streptococcus pneumoniae , Haemophilus influenzae и Moraxella catarrhalis в США в респираторный сезон 1996–1997 годов: группа лабораторных исследователей. Diagn Microbiol Infect Dis. 1997; 29249-257Google ScholarCrossref 2.Howie VMPloussard JH Одновременные посевы экссудата из носоглотки и среднего уха при среднем отите. Pediatr Dig. 1971; 13315 Google Scholar3.Pillsbury HCKveton JFSasaki КТ Количественная бактериология лимфоидной ткани. Otolaryngol Head Neck Surg. 1981; 89355-363Google Scholar4.Brodsky LKock Р.Дж. Бактериология и иммунология нормальных и больных аденоидов у детей. Arch Otolaryngol Head Neck Surg. 1993; 119821-829Google ScholarCrossref 5.Tomonaga К.Куроно YChaen TMogi G Аденоиды и средний отит с выпотом: флора носоглотки. Am J Otolaryngol. 1989; 10204-207Google ScholarCrossref 6. Gates GAAvery CAPrihoda TJCooper JC Эффективность аденоидэктомии и тимпаностомической трубки в лечении хронического среднего отита с выпотом. N Engl J Med. 1987; 3171444-1451Google ScholarCrossref 7.рай JLBluestone CDRogers KD и другие. Эффективность аденоидэктомии при рецидивирующем среднем отите у детей, ранее получавших тимпаностомическую трубку. JAMA. 1990; 152066-2073Google ScholarCrossref 8. Утроба AR Хронический средний отит с выпотом (клеевое ухо) и аденотонзиллэктомия: проспективное рандомизированное контролируемое исследование. Br Med J. 1983; 2871586-1588Google ScholarCrossref 9. Ли Д.Розенфельд Р.М. Аденоидная бактериология и синоназальные симптомы у детей. Otolaryngol Head Neck Surg. 1997; 116301-307Google ScholarCrossref 10.DeDio RMTom LWCMcGowan KLWetmore RFHandler SDPotsie WP Микробиология миндалин и аденоидов в педиатрической популяции. Arch Otolaryngol Head Neck Surg. 1988; 114763-765Google ScholarCrossref 11. Родригес WJSchwartz RHThorne ММ Рост числа патогенов среднего уха, устойчивых к пенициллину и ампициллину. Pediatr Infect Dis J. 1995; 141075-1078Google ScholarCrossref 12.Hoffman JCetron MSFarley ММ и другие. Распространенность лекарственно-устойчивого Streptococcus pneumoniae в Атланте. N Engl J Med. 1995; 333481-486Google ScholarCrossref 13.Block SLHarrison CJHedrick JA. Устойчивый к пенициллину Streptococcus pneumoniae при остром среднем отите: факторы риска, характеристики восприимчивости и лечение антимикробными препаратами. Pediatr Infect Dis J. 1995; 14751-759Google ScholarCrossref 14.McLinn SWilliam D Заболеваемость устойчивым к антибиотикам Streptococcus pneumoniae и положительным по бета-лактамазе Haemophilus influenzae в клинических изолятах от пациентов со средним отитом. Pediatr Infect Dis J. 1996; 15 (Suppl) S3- S9Google ScholarCrossref 15. Блюстоун CDStephenson JSMartin LM Десятилетний обзор возбудителей среднего отита. Pediatr Infect Dis J. 1997; 11 (доп.) S7- S11Google ScholarCrossref 16.Enright MCMcKenzie H Moraxella ( Branhamella ) catarrhalis : клинические и молекулярные аспекты повторно открытого патогена. J Med Microbiol. 1997; 46360-371Google ScholarCrossref 17.Fearon MBannatyne RMFearon BWTurner ACheung R Дифференциальная бактериология при лимфоидных заболеваниях. J Отоларингол. 1994; 216Google Scholar18.Maw ARSpeller DCE Являются ли миндалины и аденоиды резервуаром инфекции при среднем отите с выпотом (клеевое ухо)? Клин Отоларингол. 1985; 10265-269Google ScholarCrossref 19. Форсгрен Дж. Самуэльсон AAhlin AJonasson JRynnel-Dagoo Блиндбург Haemophilus influenzae находится и размножается внутриклеточно в аденоидной ткани человека, что продемонстрировано с помощью гибридизации in situ и анализа жизнеспособности бактерий. Infect Immun. 1994; 62673-679Google Scholar20.Sakamoto Н.Куроно Юэяма TMogi G Обнаружение Haemophilus influenzae в аденоидах и носоглоточном секрете с помощью полимеразной цепной реакции. Acta Otolaryngol Suppl (Stockh). 1996; 523145-146Google Scholar21.Forsgren Дж. Самуэльсон ABorrelli SChristensson BJonasson Дж. Линдберг Персистенция нетипируемого Haemophilus influenzae в аденоидных макрофагах: предполагаемый механизм колонизации. Acta Otolaryngol (Stockh). 1996; 116766-773Google ScholarCrossref 22.Brook I Клиническая микробиология кольца Вальдейера. Otolaryngol Clin North Am. 1987; 20259-272Google Scholar23.Gates Г.А.Мунц HRGaylis B Аденоидэктомия и средний отит. Ann Otol Rhinol Laryngol. 1992; 15524-32Google Scholar24.Ekdahl KAhlinder IHansson HB и другие. Продолжительность носоглоточного носительства резистентного к пенициллину Streptococcus pneumoniae : опыт Южно-шведского проекта по профилактике пневмококков. Clin Infect Dis. 1997; 251113–1117Google ScholarCrossref 25.Коэн RBingen EVaron E и другие. Изменение носоглоточного носительства Streptococcus pneumoniae в результате антибактериальной терапии острого среднего отита у детей. Pediatr Infect Dis J. 1997; 6555-560Google ScholarCrossref(PDF) Бактериология симптоматических аденоидов у детей
Раджешвари и др .: Бактериология симптоматических аденоидов у детей
Североамериканский журнал медицинских наук | Февраль 2013 г. | Том 5 | Выпуск 2 | 117
аденоидная ткань, вероятно, является причиной гипертрофии аденоидов
.Мы изучили чувствительность к антибиотикам
широко используемых лекарств, включая пенициллин, амоксициллин,
амоксиклав, ципрозоксацин, цефтазидим, цефтриаксон и
специфических антибиотиков против грамотрицательных микроорганизмов, таких как
амикацин и соонам. . Поскольку лекарственная устойчивость составляет
, неизвестная у анаэробных организмов, чувствительность к антибиотикам
не определялась. Все грамотрицательные аэробы, за исключением
Moraxella, были изучены на чувствительность к антибиотикам, поскольку они
являются патогенами, тогда как в грамположительной группе только
тех, которые считались вероятными патогенами, были подвергнуты
чувствительности к антибиотикам.
В нашем исследовании аэробы, как грамположительные, так и грамотрицательные
, показали устойчивость к препаратам группы пенициллина
, за исключением видов S. pneumoniae, где 71% изолятов
оказались чувствительными к пенициллину и ампициллину.
По словам И. Брука, такие бактерии, как S. aureus и
Enterobacteriaceae, устойчивы к пенициллину. [7] He
обнаружил, что другие ранее восприимчивые организмы, такие как
, как H.У inuenzae и Moraxella catarrhalis
развилась устойчивость к пенициллину, как и в нашем исследовании.
Многие бактерии по своей природе нечувствительны к пенициллину
либо из-за того, что лекарство не может достичь целевого фермента
, либо его рецептор может находиться глубоко под липопротеиновым барьером
стенки бактериальной клетки, либо из-за
низкого афтоза. количество рецепторов к препарату. Первичный механизм
приобретенной устойчивости связан с выработкой
пенициллиназы или бета-лактамазы.Брук обнаружил, что продукция
бета-лактамазы бактериями отвечает за устойчивость к пенициллину
. Эти бактерии не только на
устойчивы к терапии пенициллином, но также делают другие
восприимчивых к пенициллину бактерий устойчивыми к пенициллинам за счет высвобождения
свободных ферментов в окружающую среду [8]. Мы
обнаружили, что при добавлении ингибитора бета-лактамазы
, такого как клавуланат калия, чувствительность к амоксициллину
увеличивалась как у грамположительных, так и у грамотрицательных организмов
.Ципроксацин (группа хинолонов), как известно,
обладает широким спектром бактериального охвата, и
наиболее восприимчивы к аэробным грамотрицательным бактериям,
особенно Enterobacteriaceae и Neisseria. В нашем исследовании
грамположительные аэробы показали хорошую чувствительность
(S. aureus: 71%, S. pneumoniae: 64%, Enterococcus:
33%), тогда как грамотрицательные микроорганизмы (Klebsiella
и H. influenzae) показал 100% чувствительность к ципрофлоксацину
.Цефтазидим (цефалоспорин
третьего поколения) обладает значительно повышенной активностью против
грамотрицательных бактерий Enterobacteriaceae, со специфической активностью
против Pseudomonas. Он менее активен в отношении
грамположительных кокков, таких как S. aureus. Наше исследование
также показало, что грамотрицательные бактерии имели хорошую чувствительность
к цефтазидиму, при этом Klebsiella была на 50% чувствительна
, а E. coli и H.inenuenzae были на 100% чувствительны к препарату
, тогда как Gram
чувствительность к препарату у положительных бактерий была низкой.Для сравнения, комбинация
амоксициллина и клавуланата калия имела лучший охват
как грамположительных, так и грамотрицательных
аэробов согласно нашему исследованию. Брук и Гобер обнаружили
, что амоксициллин / клавуланат превосходит амоксициллин
в достижении клинического излечения (92 против 64%). Они также обнаружили, что амоксициллин / клавуланат превосходит
, снижая количество потенциальных носоглоточных патогенов
, включая S.pneumoniae. [9] Общее количество
потенциальных патогенов было ниже у тех, кто лечился
амоксициллином / клавуланатом или клиндамицином. [10,11] В другом исследовании
, Brook I. обнаружил, что 10-дневная терапия
ко-амоксиклавом уменьшала бактериальная нагрузка, а также
потенциальных патогенов. [12] В нашем исследовании мы также обнаружили, что коамоксиклав
более эффективен против
потенциальных патогеновпо сравнению с одним амоксициллином.Sclafani
et al. продемонстрировали значительное снижение потребности в аденотонзиллэктомии на
после 30 дней терапии
амоксиклавом по сравнению с плацебо у детей с
гипертрофированных аденоидов и миндалин [13]. Неправильное использование
обычных антибиотиков привело к проблеме
лекарственной устойчивости. Процесс открытия новых антибиотиков
является длительным и требует больших финансовых ресурсов
.[14] Таким образом, при назначении антибиотиков важно иметь научную основу
, и цель этой статьи
— стандартизировать использование соответствующих антибиотиков при аденоидной
инфекции посредством культуральных исследований.
Из этого исследования мы резюмируем, что 1) Аденоид
бактериальной ora является полимикробной по своей природе. Нет различий между патогенами, выделенными из аденоида
, при хроническом аденотонзиллите по сравнению с хронической
аденоидной гипертрофией. ; 2) Бактерии на поверхности аденоида
соответствуют основной бактериальной флоре
.Хотя на поверхности преобладают
комменсалов, патогены в основном обнаруживаются в центральной ткани
, поскольку основные патогены идентичны тем, которые обнаруживаются на поверхности
; 3) Преобладающими патогенами являются грамположительные аэробы
, такие как S. aureus, S. pneumoniae,
и виды Enterococcus; 4) Поскольку все образцы показали
хронических воспалительных инфильтрата при гистопатологическом исследовании
, мы полагаем, что инфекция является основной причиной
гипертрофии аденоидов; и 5) Наше исследование показывает, что
патогенные организмы устойчивы к пенициллинам
, которые являются препаратами первой линии для лечения,
, хотя они обладают хорошей чувствительностью к амоксициллину
с клавуланатом калия и ципрофлоксацином.
Производство бета-лактамазы бактериями вызывает
устойчивость к пенициллину. Эти бактерии не только на
устойчивы к терапии пенициллином, но также делают другие
пенициллин-чувствительных бактерий устойчивыми к пенициллинам
, высвобождая свободные ферменты в окружающую среду.
Таким образом, мы предлагаем, чтобы амоксициллин с
клавуланатом калия и ципроксоксацин
были препаратами выбора для всех заболеваний аденотонзилляра, таким образом,
снижая заболеваемость из-за гипертрофии аденоидов в
раннем детстве.
[Загружено бесплатно с http://www.najms.org в среду, 28 сентября 2016 г., IP: 145.129.69.172]
Миндалины и аденоиды | Американская академия педиатрии
- Charles W. Gross, MD *
- Scott E. Harrison, MD †
- * Профессор отоларингологии — руководитель и Хирургия шеи и педиатрия.
- † Инструктор по отоларингологии — голова и шея Хирургия, Университет здравоохранения Вирджинии Центр наук, Шарлоттсвилль, штат Вирджиния.
ЦЕЛИ
После завершения этой статьи читатели должны быть в состоянии:
Описывать структуры, обычно называемые «миндалинами» и «аденоидами».
Объясните последствия различий между бактериальными патогены на поверхности миндалин или аденоидов и глубоких внутри складок или крипт этих структур.
Укажите процент детей с аденотонзиллярной болезнью, которые даст бактерии, продуцирующие бета-лакатамазу.
Обозначьте последствия тяжелой длительной обструкции верхних дыхательных путей.
Опишите небезупречную недостаточность глотки и методы лечения рискованно.
Введение
Практически каждый родитель имеет знакомство с миндалинами и аденоидами. Они или их дети могли иметь тонзиллит или ангина, может храпеть, может быть затрудненное дыхание, или может знать кого-то, кто подвергся тонзиллэктомия или аденоидэктомия. Подозрение на миндалины или аденоид аномалии вызывают частые посещения врачей.Потому что миндалины и аденоиды обращаются так часто, важно понимать эти структуры, возможные отклонения и потенциальные последствия, и управление параметры.
Определения
«Миндалины» и «аденоиды» — это общие термины, применяемые к лимфатическим тканям, расположенным в полости рта. На самом деле они являются частью кольца лимфатических тканей вокруг носоглотки и ротоглотки в точке входа в верхний пищеварительный тракт. Несколько отдельных структур образуют это кольцо, классически известное как кольцо Вальдейера.Аденоиды или глоточные миндалины являются верхней частью кольца и расположены в носоглотке. Они представляют собой диффузное или узловое скопление лимфоидной ткани, которое образует множество складок внутри слизистой оболочки крыши и задней стенки носоглотки. Аденоиды получают кровоснабжение от ветвей наружной сонной артерии. Венозный отток проходит через глоточное сплетение во внутреннюю яремную вену, а иннервация происходит от языкоглоточного и блуждающего нервов. Гипертрофия аденоидов обычно вызывает храп, ринорею или и то, и другое; может вызвать средний отит или непроходимость…
Аденоидит — обзор | ScienceDirect Topics
Вирусные и бактериальные заболевания
Ферменты использовались для лечения многих вирусных и бактериальных состояний, включая абсцессы, угри, аденоидит, аднексит, инфекцию мочевого пузыря, фурункулы, конъюнктивит, диарею, инфекции уха, эмпиемы, эпидидимит, гингивит, почечный синдром. расстройства, ларингит, пневмония, ревматизм, синусит, стафилококковая инфекция, тонзиллит и сепсис.
Сепсис — это особенно опасная системная реакция на инфекцию. Исследователи из Индии обнаружили, что протеолитическая ферментная терапия улучшает время восстановления у детей с сепсисом. 83 Тридцать мальчиков (в возрасте от 1 месяца до 12 лет) с сепсисом получали протеолитические ферменты. Другая группа из 30 мальчиков получала таблетки плацебо. Обе группы получали поддерживающее лечение и соответствующие антибиотики. Лихорадка утихала быстрее в группе ферментов (3 дня), чем в группе плацебо (4 дня), и пациенты в группе ферментов смогли начать пероральное питание через 4 дня по сравнению с 5 днями в группе плацебо.Кроме того, гемодинамическая поддержка требовалась только в течение 2 дней в группе ферментов (в отличие от 3 дней в группе плацебо), а модифицированная шкала комы Глазго нормализовалась для участников фермента за 3 дня (в отличие от 5,5 дней в группе плацебо). ). 83
По мере того, как все больше и больше бактерий становятся устойчивыми к антибиотикам, исследователи и врачи исследуют поддерживающие методы лечения, включая системную ферментную терапию. Как упоминалось ранее, ферменты не только уменьшают воспаление, улучшают кровообращение, а также стимулируют и уравновешивают функцию иммунной системы, но также могут усиливать действие антибиотиков, когда их применение необходимо. 84,83 Ферменты усиливают действие антибиотиков, приводя к полному излечению и предотвращая прогрессирование острой инфекции в ее хроническую форму. Хорошим примером является урогенитальный хламидиоз — заболевание, передающееся половым путем, и основная причина бесплодия. По данным Центров по контролю и профилактике заболеваний, в США в 2008 году было зарегистрировано более 1 миллиона случаев. К 2016 году это число увеличилось до 1½ миллиона случаев. 85 Стандартное лечение — антибиотики, включая азитромицин или доксициклин.Хотя лечение антибиотиками кажется очень эффективным, у некоторых людей инфекция становится стойкой и хронической, что приводит к долгосрочным расстройствам у женщин, включая воспалительные заболевания органов малого таза, внематочную беременность и бесплодие. 86 Российское исследование 227 пациентов с урогенитальным хламидиозом показало, что лечение антибиотиками привело к полному выздоровлению только у 61,4% пациентов, тогда как ферментная терапия в сочетании с антибиотиками привела к более чем 90% успеху лечения. 84
Помимо использования при лечении бактериальных инфекций, ферментная терапия может также помочь в лечении вирусов, включая ВИЧ, язвы шанкра, ветряную оспу, простуду и кашель, гепатит, простой герпес, опоясывающий герпес, грипп, корь, пневмония (вирусная) и бородавки.

