Ангина лакунарная у детей: Внутренняя ошибка сервера
Лакунарная ангина у детей | Мамоведия
На сегодняшний день лакунарная ангина у детей встречается все чаще и чаще. Лакунарная ангина у детей относится к достаточно опасным болезням, которая поражает верхние отделы дыхательных путей ребенка.
Опасность такого рода ангины у ребенка заключается в том, что в случае наличия у малыша увеличенных миндалин, лакунарная ангина в течение короткого промежутка времени может осложниться и вызвать воспаление легких.
Кроме этого, лакунарная ангина может привести к таким осложнениям как, пороки сердца, ревматизм или стафилококк.
В том случае, если вовремя не начать лечение лакунарной ангины, то возникает сильная интоксикация организма, что провоцирует развитие судорог.
Кроме этого, лакунарная ангина у ребенка может вызвать ложный круп, при котором малыш начинает задыхаться, а кожа приобретает синюшный цвет.
Основными симптомами лакунарной ангины у ребенка являются болезненность и першение горла, затрудненное глотание и жевание, повышение температуры тела, увеличение лимфоузлов, появление гнойного налета на миндалинах.
Лакунарная ангина имеет особенность, которая заключается в том, что все симптомы болезни развиваются достаточно резко, в течение всего нескольких часов.
Обычно в диагностике лакунарной ангины у ребенка трудностей не возникает.
Очень важно на этапе диагностики исключить возможности дифтерии у ребенка, взяв мазок из зева малыш на дифтерию.
При осмотре ребенка доктор особое внимание уделяет осмотру зева малыша и характеру гнойных отложений на миндалинах.
При лакунарной ангине лимфоузлы у ребенка увеличены, подвижны и безболезненны. Также у малыша может наблюдаться головная боль, а также боль в горле и суставах.
Кроме мазка из зева ребенку назначают общий анализ крови, который при лакунарной ангине покажет увеличенную скорость оседания эритроцитов и повышенный уровень лейкоцитов.
После завершения курса лечения ангины ребенку необходимо обязательно провести ЭКГ для того, чтобы исключить возможные осложнения со стороны сердечнососудистой системы.
В лечении лакунарной ангины у детей всегда должны применяться антибиотики, которые необходимо подбирать, учитывая возраст малыша.
Подбирать антибиотик для лечения ангины должен только доктор после осмотра ребенка и получения результата бактериологического исследования.
Также перед началом лечения очень желательно взять анализ на определение чувствительности возбудителя ко всем группам антибиотиков.
Подбирать антибиотик ребенку необходимо очень тщательно, учитывая при этом массу тела крохи и особенности его организма.
На практике, во избежание осложнений, для лечения лакунарной ангины доктором назначается прием антибиотиков широкого спектра действия.
Но при этом необходимо учитывать тот факт, что самое эффективное лечение возможно только в том случае, если ребенку будет назначен посев на чувствительность возбудителя инфекции к антибиотику и антибиотик будет подобран, исходя из результатов данного анализа.
Необходимость проведения анализа на чувствительность возбудителя к антибиотику заключается в том, что организм ребенка может в течение недели самостоятельно справиться с симптомами лакунарной ангины, но при этом возбудитель ангины может прочно поселиться в детском организме.
После этого у ребенка могут развиться различные осложнения, в том числе, ревматизм и даже инвалидность.
В процессе лечения лакунарной ангины у детей кроме антибиотиков назначаются антигистаминные средства для снятия отека в области миндалин и устранения симптомов интоксикации.
Прием таких препаратов значительно облегчает дыхание и глотание ребенка.
Очень важно в процессе лечения лакунарной ангины проводить мероприятия по укреплению иммунитета ребенка.
Жаропонижающие средства малышу даются только в том случае, если температура тела превышает 38 градусов по Цельсию.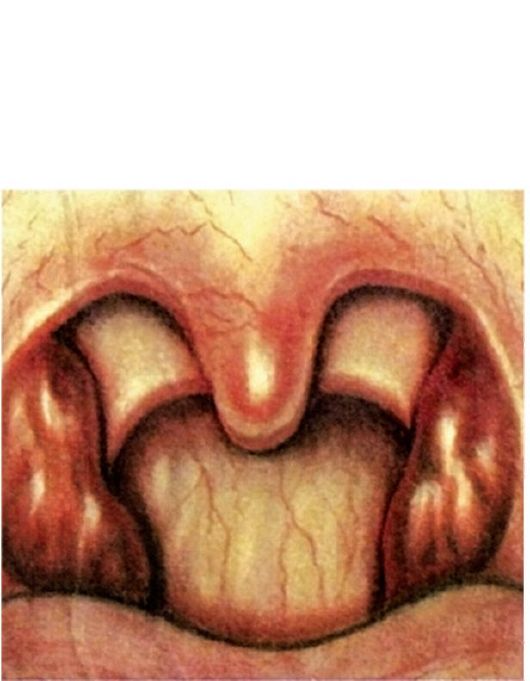
Кроме этого, очень эффективным методом лечения ангины у детей является полоскание горла щелочными растворами и отварами трав.
При лакунарной ангине малышу обязательно необходимо обеспечить постельный режим и обильное питье.
Детский иммунолог высшей категории, заведующая педиатрическим отделением медицинского центра Наталья Бравистова рассказала, что может спровоцировать боль в горле, а также дала несколько полезных советов, как с этой болью справляться.
Катаральная ангина у детей, симптомы и лечение инфекционного заболевания у ребенка
Дети в силу не сформировавшегося иммунитета чаще подвержены разного рода инфекциям. Одним из самых распространённых недугов, встречающихся, как правило, осенью и зимой, является катаральная ангина. В это время защитные силы неокрепшего организма снижаются, а изменение погоды является благоприятным фактором для снижения иммунитета. Это самая безопасная форма из множества разновидностей острого тонзиллита: поскольку катаральная форма переносится достаточно легко. Известно, что при тонзиллите поражаются нёбные миндалины (гланды).
В случае катаральной формы болезни воспаление охватывает только поверхностные слои миндалины, не проникая в её глубь. Это, можно сказать, первый этап воспаления гланд. Но если не лечить катаральную ангину у ребенка, болезнь может перейти в фолликулярную, лакунарную или более тяжёлые формы тонзиллита, справиться с которыми будет гораздо сложнее, а риск развития осложнений возрастёт в несколько раз. Поэтому важно обратить внимание на первые признаки заболевания, чтобы вовремя начать лечение тонзиллита.
Как можно заболеть
Возбудителями заболевания являются стрептококки, стафилококки, пневмококки и грибковая инфекция. Но львиная доля всех случаев всё же приходится на бактерии стрептококка. Инфекция распространяется воздушно-капельным путём. Любая ангина — это болезнь высокой степени контагиозности (заразности): порой достаточно лишь пользования общей чашкой или полотенцем с больным, чтобы воспаление возникло мгновенно. Что говорить про детей — ведь они постоянно находятся в тесном контакте друг с другом (в детском саду, школе, спортивных секциях). Если здоровый ребёнок поиграет с игрушкой больного, то с большой вероятностью произойдёт заражение. Поэтому в период эпидемий желательно оградить ребёнка от пребывания в скученных коллективах.
Инфекция распространяется воздушно-капельным путём. Любая ангина — это болезнь высокой степени контагиозности (заразности): порой достаточно лишь пользования общей чашкой или полотенцем с больным, чтобы воспаление возникло мгновенно. Что говорить про детей — ведь они постоянно находятся в тесном контакте друг с другом (в детском саду, школе, спортивных секциях). Если здоровый ребёнок поиграет с игрушкой больного, то с большой вероятностью произойдёт заражение. Поэтому в период эпидемий желательно оградить ребёнка от пребывания в скученных коллективах.
Также в организме человека, а именно в ротовой полости, присутствие микроорганизмов является нормой. Они никак себя не проявляют, но при наступлении благоприятных условий, они начинают активно размножаться и способны запустить механизм воспаления.
Такими катализаторами выступают: длительное пребывание на холоде, недавно перенесённые инфекционные заболевания (например, грипп), отсутствие сбалансированного питания, переутомление, несоблюдение режима сна и отдыха, неблагоприятная экологическая обстановка и, конечно, снижение иммунитета. Не секрет, что дети любят мороженое или холодные напитки. Употребление этих продуктов на фоне сильной жары на улице или в условиях ослабленного иммунитета могут спровоцировать развитие острого тонзиллита.
Если в организме малыша уже имеется постоянный очаг инфекции (при хроническом отите или аденоидных вегетациях), риск заболеваемости повышается в несколько раз.
Особое внимание нужно уделять гигиене полости рта и вовремя посещать стоматолога. Недолеченные зубы или кариес могут привести к проникновению инфекции изо рта в миндалины. В этом случае развитие тонзиллита неизбежно.
Симптоматика
Заболевание проявляет себя очень быстро: с момента заражения до появления первых симптомов проходит от нескольких часов до нескольких дней. Если вовремя не распознать первые признаки болезни, бактерии проникнут в лакуны миндалин, и начнутся более серьёзные проявления ангины. Симптомы заболевания у ребенка:
Симптомы заболевания у ребенка:
- высокая температура тела до 38°С;
- першение в горле;
- небольшая боль при глотании;
- гланды отекают и краснеют;
- «ломота» в мышцах;
- головные боли;
- боль в животе;
- ребёнок вял, малоподвижен, теряет аппетит;
- наблюдается общее недомогание.
При осмотре, помимо воспалённых миндалин, видны воспалённая глотка, нёбо, нёбные душки и язычок. На миндалинах может появиться плёнка. У подростков высокой температуры может и не быть.
Распознать ангину у грудничков сложнее, поскольку миндалины ещё очен маленькие, да сам осмотр малыша затруднён. К общим симптомам добавляются частый плач, отказ от молока, повышенное слюнотечение, понос, рвота, возможны судороги.
Если кормящая мама заподозрила у себя признаки тонзиллита, необходимо постоянно носить защитную маску, обрабатывать руки и грудь дезинфицирующими средствами, чаще проветривать помещение, чтобы снизить риск заражения малыша.
Возможные осложнения
Не смотря на то, что катаральная форма тонзиллита является наиболее лёгкой, при её неправильном лечении или отсутствии лечения в принципе, могут развиться серьёзные осложнения:
- могут развиться более тяжёлые формы ангины;
- заболевания почек;
- болезни сердца;
- паратонзиллярный абсцесс;
- парафарингеальный абсцесс;
- медиастенит.
Такие последствия лечить намного сложнее, чем катаральную ангину. И прежде чем заняться самолечением, подумайте несколько раз, к каким последствиям может привести подобное попустительское отношение.
Помните, гланды очень близко анатомически расположены к головному мозгу и средостению (т. е. сердечной сумке). И инфекция с лёгкостью может достигнуть головного как мозга, вызвав воспаление его оболочек, так и сердечной сумки — средостения, вызвав в ней необратимые изменения, вплоть до летального эффекта!
е. сердечной сумке). И инфекция с лёгкостью может достигнуть головного как мозга, вызвав воспаление его оболочек, так и сердечной сумки — средостения, вызвав в ней необратимые изменения, вплоть до летального эффекта!
Лечение
Для правильной постановки диагноза и назначения эффективного лечения нужно обратиться к врачу-оториноларингологу. Лечение катаральной ангины у детей, как правило, не требует госпитализации и проводится в домашних условиях:
- Ангина — заболевание, имеющее бактериальную природу, поэтому назначается лечение антибиотиками («Амоксиклав», «Аугментин», «Сумамед» и др) за исключением самых лёгко протекающих случаев, когда температура тела самостоятельно снижается уже на следующий день.Параллельно с ними нужно давать пробиотики, чтобы восстановить микрофлору желудка и кишечника.
- Чтобы сбить температуру обязателен приём жаропонижающих средств: «Нурофен», «Панадол» и др. Грудничкам и малышам рекомендуется использование ректальных свечей; детям постарше и подросткам дают лекарства в виде сиропа или таблеток;
- Рекомендованы полоскания горла антисептическими средствами: «Фурацилином», «Мирамистином» и т.д. и орошения глотки спреями «Ингалипт», «Гексорал», «Тантум верде» и др.
- Для снятия болевого синдрома в горле можно рассасывать специальные таблетки и пастилки: «Лизобакт», «Себедин», «Фарингосепт» и др.
Особенности ухода за детьми при ангине
Первое правило, которое должны усвоить родители, — нужно строго соблюдать все предписания врача: самолечение в случае ангины недопустимо. Даже если вы видите, что ребёнку стало легче, прекращать курс приёма лекарств, особенно антибиотиков, ни в коем случае нельзя!
При появлении первых признаков заболевания больного рекомендуется поместить в отдельную комнату, изолировав его от остальных членов семьи. Нужно, чтобы у него была своя посуда, бельё и полотенце. Больной перестаёт быть переносчиком инфекции лишь через три дня после приёма антибиотиков. Необходимо несколько раз в день проветривать помещение. Первые три дня нужно соблюдать строгий постельный режим. Обильное питьё — ещё один фактор успешного выздоровления. Подойдут вода, компоты, морсы, чай с ромашкой. Необходимо скорректировать питание: еда не должна быть острой, слишком горячей, твёрдой, чтобы не навредить воспалённому горлу. Лучше первое время обойтись супами, бульонами, кашами и пюре.
Необходимо несколько раз в день проветривать помещение. Первые три дня нужно соблюдать строгий постельный режим. Обильное питьё — ещё один фактор успешного выздоровления. Подойдут вода, компоты, морсы, чай с ромашкой. Необходимо скорректировать питание: еда не должна быть острой, слишком горячей, твёрдой, чтобы не навредить воспалённому горлу. Лучше первое время обойтись супами, бульонами, кашами и пюре.
Медикаментозное лечение, назначенное врачом, в совокупности с этими нехитрыми правилами обеспечит скорейшее выздоровление ребёнка.
Если вы обнаружили у ребёнка признаки катаральной ангины, не затягивайте с лечением — пожалуйста, звоните и записывайтесь на приём. Мы принимаем детей с трёхлетнего возраста. Высококвалифицированные оториноларингологи «Лор Клиники Доктора Зайцева» имеют большой практический опыт работы, в том числе с маленькими пациентами, и обязательно помогут вам справиться с недугом. Будем рады видеть вас!
Всегда ваш, Доктор Зайцев.
Ангина у детей
Ангина является острым инфекционным заболеванием, при котором происходит воспаление миндалин. Возбудителями заболевания могут быть банальные микроорганизмы, которые на фоне ослабленного иммунитета или переохлаждения начинают активно размножаться.
Причины ангины у детей
Перенесенные вирусные инфекции (грипп, ОРВИ).
Ослабление иммунитета ребенка, в результате чего миндалины не справляются со своими барьерными функциями.
Местное или общее переохлаждение организма.
Синусит, воспаленные аденоиды, гайморит, кариес, отит.
Тесный контакт с больным человеком. Ангиной можно заразиться воздушно-капельным путем при чихании или кашле.
Виды ангины и симптомы их проявления у детей
Различают несколько видов ангины, в зависимости от глубины воспаления миндалин.
- Лакунарная.
- Катаральная.

- Фолликулярная.
- Язвенно-пленчатая.
Также существует квалификация:
- Специфическая ангина, при которой наблюдаются грибковые поражения.
- Первичная ангина, при которой поражаются ткани глоточного кольца, и возникает общая интоксикация.
- Вторичная ангина, возникающая на фоне острых инфекционных заболеваний или заболеваний крови.
В зависимости от возбудителя болезни ангина бывает:
- Грибковая вирусная (аденовирусная, герпетическая, энтеровирусная).
- Бактериальная (стрептококковая, дифтерийная).
Основной симптом всех видов ангины – боль в горле при глотании, высокая температура тела до 40°С, появление рвоты от сильной интоксикации. Ребенок капризничает, резко слабеет, отказывается даже от воды, у него болит голова.
При осмотре наблюдается отек миндалин и дужек, яркое покраснение глотки. При снятии налета открываются эрозированные поверхности. У детей становятся болезненными и увеличиваются подчелюстные и шейные лимфатические узлы. Воспаление сказывается на голосовых связках, поэтому голос может осипнуть. При успешном лечении заболевание длится не более десяти дней. Обязательно обратиться к врачу, поскольку самостоятельно нельзя определить возбудителя ангины и назначить адекватное лечение.
Лечение катаральной ангины
Чаще всего такая ангина бывает как осложнение после гриппа или ОРВИ. У ребенка поднимается температура до 39°С, ребенок ощущает боль в горле, тошноту, ребенок становится вялым. Болезненность лимфатических узлов не такая интенсивная, как при других видах. Обязателен постельный режим, частое полоскание горла, обработка его различными спреями и обильное теплое питье.
Лечение лакунарной и фолликулярной ангины
Данные виды ангины протекают у детей очень тяжело, сопровождаются высокой температурой и лихорадкой. При фолликулярной ангине миндалины покрываются фолликулами до 3 мм, а при лакунарной ангине бело-желтым налетом.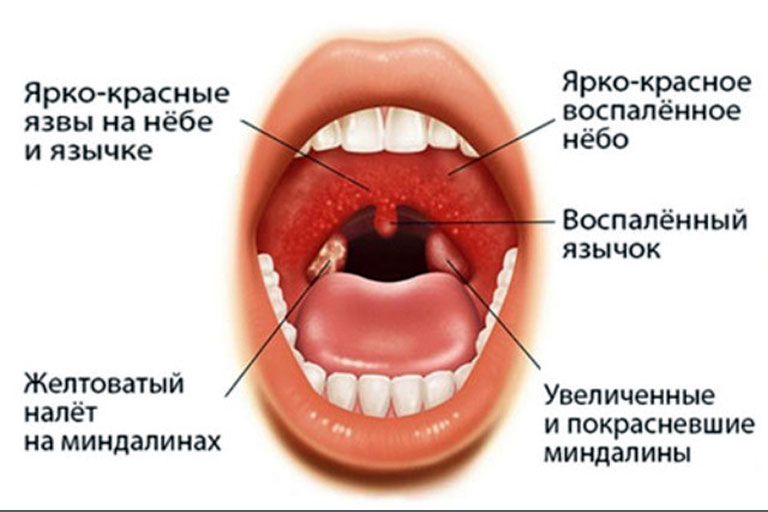 Обязательно сдается мазок на бактериальный посев, чтобы определить, какой антибиотик назначить. Мазок берется из носа и зева на BL. Обычно, врачи, не дожидаясь результата анализа, назначают антибиотики известной группы.
Обязательно сдается мазок на бактериальный посев, чтобы определить, какой антибиотик назначить. Мазок берется из носа и зева на BL. Обычно, врачи, не дожидаясь результата анализа, назначают антибиотики известной группы.
Если ангина возникла у ребенка до трех лет, лечение необходимо проводить под наблюдением педиатра в условиях стационара. Дети постарше могут лечиться амбулаторно, но обязательно изолировать ребенка от других детей.
Общие рекомендации по лечению ангины
Необходимо четко выполнять рекомендации лечащего педиатра. Обязательно обильное питье, полоскание горла.
При гнойной ангине запрещены разогревающие процедуры: горячие паровые ингаляции, разогревающие мази в области шеи.
Возможные осложнения при ангине
Ангина – это сложное заболевание и если его не лечить, оно может стать спусковым механизмом для развития заболеваний нервной, мочеполовой, сердечно — сосудистой, костной систем организма.
После выздоровления необходимо пройти ЭКГ, сдать анализы. В течение месяца после ангины нельзя делать прививки. При появлении одышки, болей в груди и суставах, необходимо срочно обращаться к врачу. Если у ребенка ангины возникают часто, стоит проконсультироваться с отоларингологом.
Ангина у детей и взрослых
В ЛОР клинике №1 проводится профессиональное лечение ангин у детей и взрослых
Ангина – общее инфекционное заболевание с местными проявлениями острого воспаления небных миндалин («гланды»), глоточной миндалины («аденоиды»).
Небные миндалины расположены по бокам входа в глотку, по бокам от корня языка. В подавляющем большинстве случаев бывает ангина небных миндалин, глоточной миндалины (у детей), в то время как другие миндалины вовлекаются в воспалительный процесс значительно реже. Поэтому во врачебной практике принято под термином «ангина» подразумевать ангину небных миндалин. Ангина не является однородным заболеванием, она различается по этиологии (причинному фактору), характеру и форме течения заболевания.
Поэтому во врачебной практике принято под термином «ангина» подразумевать ангину небных миндалин. Ангина не является однородным заболеванием, она различается по этиологии (причинному фактору), характеру и форме течения заболевания.
Причины
В 70-80% случаев возбудителем является β гемолитический стрептококк группы А (БГСА). Кроме того, возбудителями могут быть другие виды стрептококков, стафилококки, палочка инфлюэнцы, клебсиелла, микоплазмы, хламидии и др. Источниками заражения являются больные и носители патогенного микроба. Чаще всего заражение происходит воздушно-капельным (по воздуху) или алиментарным (через предметы гигиены, посуду и т.п.) путями. Отмечается сезонность ангин -вспышки заболеваемости возникают в зимне-весенний период. Ангина чаще возникает в течение 1-2 суток от момента заражения.
При развитии ангин определенную роль могут играть пониженные адаптационные способности организма к холоду, резкие сезонные колебания условий внешней среды (температура, влажность, питание, поступление в организм витаминов и др.), травма миндалин, конституциональная предрасположенность к ангинам, состояние центральной и вегетативной нервной системы. Предрасполагающими к ангине факторами являются хронические воспалительные процессы в полости рта, носа и околоносовых пазухах.
Классификация ангин у детей и взрослых
первичные: катаральная, лакунарная, фолликулярная, язвенно-некротическая.
вторичные:
при острых инфекционных заболеваниях – дифтерии, скарлатине, туляремии, брюшном тифе, инфекционном мононуклеозе.
при заболеваниях системы крови – агранулоцитозе, алиментарно-токсической алейкии, лейкозах.
Катаральная ангина
Катаральная ангина проявляется преимущественно поверхностным поражением небных миндалин. Длительность инкубационного периода может сильно варьировать: от нескольких часов до 4-х дней.
Симптомы катаральной ангины:
Для катаральной ангины характерно острое, резкое начало.
Наблюдается першение и сухость в горле.
Общее недомогание, головная боль, боли в суставах и мышцах.
Повышение температуры.
Температура тела обычно до 38,0; имеются небольшие, воспалительного характера изменения периферической крови. При осмотре определяется разлитая гиперемия миндалин и краев небных дужек, миндалины несколько отечны, местами могут быть покрыты тонкой пленкой слизисто-гнойного секрета. Язык сухой, обложенный. Часто имеется небольшое увеличение регионарных лимфатических узлов. В детском возрасте чаще всего клинические явления выражены в большей степени, чем у взрослых. Обычно болезнь продолжается 3–5 дней.
Фолликулярная ангина — более глубокое воспаление ткани миндалин
Симптомы:
начинается внезапным ознобом с повышением температуры тела до 40°С,
сильная боль в горле,
выражены явления интоксикации — резкая общая слабость, головная боль, боль в сердце, суставах и мышцах.
При осмотре небные миндалины выражено красные, отечные, на поверхности определяются точечные беловато-желтоватые образования. Поверхность миндалины приобретает вид «звездного неба». Резко выражены периферические лимфоузлы.
Лакунарная ангина
Лакунарная ангина характеризуется еще более глубоким поражением ткани миндалин, образованием налетов на их поверхности.
Симптомы:
Резкий подъем температуры тела до 39-40 градусов.
Боль в горле.
Боли в сердце и суставах.
Головная боль.
Повышенное слюноотделение.
У детей часто возникает рвота.

Начало болезни и ее общие симптомы такие же, как и при фолликулярной ангине. Чаще лакунарная ангина протекает более тяжело, чем фолликулярная. Клиническая картина при лакунарной ангине характеризуется более выраженным покраснением миндалин, увеличением их в размерах и формированием покрывающих миндалину островков желтовато-белых налетов. Иногда отдельные участки налета сливаются и покрывают большую или меньшую часть миндалины, не выходя за ее пределы.
Температура тела обычно остается субфебрильной до стихания воспалительной реакции в регионарных лимфатических узлах. Продолжительность заболевания 5–8 дней, при осложнениях может затягиваться на более длительный срок.
Язвенно-пленчатая ангина
Возбудители данного заболевания: веретенообразную палочку и спирохету полости рта (являются условно патогенной флорой полости рта).
Факторы, определяющие развитие заболевания – иммунодефицитные состояния, кариес, гиповитаминоз, кахексия, хроническая интоксикация.
Симптомы:
умеренные односторонние боли в горле.
температурная реакция слабо выражена.
явления интоксикации отсутствуют.
увеличение подчелюстных лимфоузлов на стороне поражения.
неприятный запах изо рта.
При осмотре: на одной из миндалин имеется язва, покрытая серо-желтым налетом, после снятия которого определяются четкие края язвы, дно ее серого цвета. Изъязвления могут распространяться за пределы миндалин на мягкое небо, слизистую полости рта, заднюю стенку глотки, вестибулярный отдел гортани, редко может распространяться до надкостницы.
Длительность заболевания 7-12 дней. Прогноз благоприятный.
Осложнения ангин
У больных ангиной могут наблюдаться осложнения местного характера: паратонзиллит и паратонзиллярный абсцесс, синусит, отит и др.
Паратонзиллит и паратонзиллярный абсцесс имеют сходную симптоматику, которая включает высокую лихорадку, преобладание односторонних болей в горле, резко усиливающихся при глотании; повышенную саливацию, затруднение и болезненность открывания рта, односторонние отеки, гиперемию мягкого неба, отек небной дужки на стороне поражения, а также смещение к центру пораженной миндалины и асимметрию язычка.
Данное осложнение требует хирургического лечения — вскрытие абсцесса, часто в условиях стационара.
После перенесенной ангины могут возникать заболевания других органов и систем: ревматизм, инфекционно-аллергический миокардит и полиартрит, холецистохолангит.
При своевременном и рациональном лечении ангины удается избежать осложнений.
Диагностика ангин:
сбор жалоб, анамнеза заболевания и жизни
клинический осмотр больного
эндоскопия ЛОР-органов
общий анализ крови и мочи
бактериологическое исследование
выделение культуры возбудителя из мазков
с поверхности миндалин и/или задней стенки глотки)
экспресс-определение стрептококкового
антигена с помощью тест-полосок с поверхности миндалин
После перенесенной ангины с учетом риска развития осложнений показаны следующие исследования:
контрольное исследование крови и мочи
ревмопробы (С-реактивный белок, АСЛО, ревматоидный фактор)
ЭКГ
консультации специалистов (по показаниям): инфекциониста, терапевта, кардиоревматолога и др.
Лечение ангин у детей и взрослых
домашний или стационарный режим в зависимости от тяжести больного, социальных условий
изоляция больного: ангина заразна, поэтому больного надо изолировать, особенно исключить контакты с маленькими детьми и пожилыми людьми, у него должна быть своя посуда, которой на период болезни никто не должен пользоваться;
постельный режим
щадящая молочно-растительная витаминизированная диета
антибактериальная терапия.
 Длительность определяется тяжестью заболевания, возбудителем ангины, состоянием пациента.
Длительность определяется тяжестью заболевания, возбудителем ангины, состоянием пациента.местное противовоспалительное лечение. Полоскание ротоглотки, орошение носоглотки и горла лекарственными препаратами (УЗОЛ), воздействие на ткани миндалин и слизистой оболочки полости рта и носоглотки низкоинтенсивным лазером (фиолетовым или красным).
Симптоматическая — прием жаропонижающих и болеутоляющих средств (парацетамол, ортофен, нурофен и др.).
Острый тонзиллит (обиходное название — ангина)
инфекционное заболевание с местными проявлениями в виде острого воспаления компонентов лимфатического глоточного кольца, чаще всего нёбных миндалин, вызываемое стрептококками или стафилококками, реже другими микроорганизмами, вирусами и грибами , Ангиной также называют обострение хронического тонзиллита.
Наиболее часто встречаются вульгарные (обычные, банальные) ангины: катаральная, лакунарная, фолликулярная, фибринозная , флегмонозная, герпетическая и язвенно-пленчатая. В последние годы все виды ангин называют- Острый тонзиллит.
Катаральная
Катара́льная ангина развивается остро, пациент предъявляет жалобы на ощущение в горле жжения, сухости, першения, а затем возникает небольшая боль при глотании. Наблюдается клиника астено-вегетативного синдрома. Температура, как правило, субфебрильная. При осмотре миндалины гиперемированы, несколько увеличены в размерах, местами могут быть покрыты тонкой плёнкой слизисто-гнойного экссудата. Язык сухой, обложен. Наблюдается незначительное увеличение регионарных лимфатических узлов. Обычно клинические проявления исчезают в течение 3—5 дней.
Фолликулярная
Фолликулярная ангина начинается с повышения температуры тела до 38—39 °C. И возникновения сильной боли в горле при глотании, часто иррадиирующей в ухо. В зависимости от выраженности интоксикации возникает головная боль, боль в пояснице, лихорадка, озноб, общая слабость. . Чаще всего, подчелюстные лимфатические узлы увеличены, пальпация их болезненная. Наблюдается гиперемия мягкого неба, миндалин, на поверхности которых видны многочисленные круглые, несколько возвышающиеся желтоватые или желтовато-белые точки. Продолжительность заболевания 5—7 дней.
. Чаще всего, подчелюстные лимфатические узлы увеличены, пальпация их болезненная. Наблюдается гиперемия мягкого неба, миндалин, на поверхности которых видны многочисленные круглые, несколько возвышающиеся желтоватые или желтовато-белые точки. Продолжительность заболевания 5—7 дней.
Лакунарная
Лакунарная ангина протекает с симптомами, аналогичным фолликулярной, но более тяжело. При ней на фоне гиперемированной поверхности увеличенных миндалин появляются желтовато-белые налёты. Продолжительность заболевания 5—7 дней..
Фибринозная
Фибринозная ангина характеризуется образованием единого сплошного налёта беловато-жёлтого цвета, который может выходить за пределы миндалин. Такой тип ангины может развиться из лакунарной либо протекать самостоятельно с наличием сплошной плёнки уже в первые часы заболевания. В последнем случае характерно острое начало с высокой лихорадкой, ознобом, тяжёлыми явлениями общей интоксикации, иногда с признаками поражения головного мозга.
Флегмонозная (интратонзиллярный абсцесс)
Флегмонозная ангина встречается относительно редко. Её развитие связано с гнойным расплавлением участка миндалины. Поражение, как правило, одностороннее. Миндалина увеличена, гиперемирована, поверхность её напряжена, при пальпации болезненна. При осмотре характерно вынужденное положение головы, увеличение регионарных лимфоузлов, болезненных при пальпации. Жалобы на боли в горле при глотании, разговоре; головную боль, повышение температуры тела до 39—40 °C, симптомы общей интоксикации. При фарингоскопии: миндалина увеличена, гиперемирована, поверхность её напряжена, при пальпации болезненна. Характерен тризм жевательных мышц, асимметричный зев за счёт смещения язычка и миндалины в здоровую сторону. Подвижность мягкого нёба ограничена.
Герпетическая
Герпетическая ангина чаще развивается в детском возрасте. Её возбудителем является вирус Коксаки А. Заболевание отличается высокой контагиозностью, передаётся воздушно-капельным и редко фекально-оральным путём. Герпетическая ангина дебютирует остро, появляется лихорадка, температура повышается до 38—40 °C, возникают боли в горле при глотании, головная боль, мышечные боли в области живота; могут быть рвота и понос. В области мягкого неба, язычка, на небных дужках, на миндалинах и задней стенке глотки видны небольшие красноватые пузырьки. Через 3—4 дня пузырьки лопаются или рассасываются, слизистая оболочка приобретает нормальный вид.
Герпетическая ангина дебютирует остро, появляется лихорадка, температура повышается до 38—40 °C, возникают боли в горле при глотании, головная боль, мышечные боли в области живота; могут быть рвота и понос. В области мягкого неба, язычка, на небных дужках, на миндалинах и задней стенке глотки видны небольшие красноватые пузырьки. Через 3—4 дня пузырьки лопаются или рассасываются, слизистая оболочка приобретает нормальный вид.
Язвенно-плёнчатая
Возбудителем язвенно-плёнчатой ангины считают симбиоз веретенообразной палочки и спирохеты полости рта, которые часто обитают в полости рта у здоровых людей. Морфологические изменения характеризуются некрозом поверхности одной миндалины с образованием язвы. Больной предъявляет жалобы на ощущение неловкости и инородного тела при глотании, гнилостный запах изо рта, повышение слюноотделения. Температура тела, как правило, не повышена. В крови умеренный лейкоцитоз. Регионарные лимфатические узлы увеличены на стороне поражения. Продолжительность заболевания от 1 до 3 недель, иногда продолжается несколько месяцев.
При ангине более чем в 50%[1] случаев основная этиологическая роль принадлежит β-гемолитическому стрептококку группы А., аденовирусам, вирусу герпеса, Энтеровирусу Коксаки, спирохете Венсана, грибам рода Кандида.
Предрасполагающие факторы: местное и общее переохлаждение организма, снижение местного и общего иммунитета, травма миндалин, состояние центральной и вегетативной нервной системы, нарушение носового дыхания, хронические воспалительные процессы в полости рта, носа и околоносовых пазух[1].
Клинические проявления
При остром первичном тонзиллите клиническая картина проявляется симптомами поражения миндалин — различной степени выраженности болью в горле при глотании, признаками общей интоксикации, гиперемией, припухлостью миндалин ,фибринозно-гнойным налётом в устьях лакун, серовато-желтыми налётом, под которыми обнаруживаются поверхностные малоболезненные язвы ,регионарным лимфаденитом.
Начинается ангина с боли в горле и резкого повышения температуры тела до 39–40 °С (иногда до 41 °С). Боль в горле, как правило, сильная и резкая, но может быть и умеренной. Увеличиваются лимфатические узлы. Они хорошо прощупываются под нижней челюстью и при этом вызывают болезненные ощущения. Ангина может протекать и при меньших температурах тела — от 37 до 38 °C, но с бо́льшим поражением горла.
Боли в горле нередко бывают и при ОРВИ, особенно аденовирусного происхождения, но при этом сравнительно редко увеличиваются лимфоузлы.
Диагностика
Основным диагностическим приёмом при распознавании является осмотр глотки — фарингоскопия, а также оценка жалоб и анамнеза заболевания. Также для определения вида инфекции проводится забор мазка слизи или гноя, который берётся с миндалин. Биоматериал направляется на разные виды анализов по решению лечащего врача.
Из осложнений ангины наиболее часто встречаются острый средний отит, острый ларингит, отёк гортани, флегмона шеи, окологлоточный абсцесс, острый шейный лимфаденит.
Лечение
Основные рекомендации: постельный режим в первые дни заболевания, нераздражающая, мягкая и питательная диета, витамины, обильное питье.
В лечении ангины выбор лекарственного средства зависит от типа микроба, вызвавшего болезнь. Тип препарата, дозировка и метод применения определяются лечащим врачом.
- В лечении бактериальных ангин используют различные виды антибиотиков и противомикробных препаратов синтетического происхождения (зависит от чувствительности микроба и реакции пациента на лекарства), различные локальные антисептики, которые выпускаются в виде спрея или аэрозоля, а также таблеток, леденцов и пастилок.
- В лечении грибковых ангин (такая болезнь провоцируется в основном грибком из рода Кандида), используют противогрибковые препараты. Грибковая ангина часто возникает после длительного лечения антибиотиками.

- Лечение вирусных ангин предусматривает применение противовоспалительных препаратов, а также симптоматических средств.
Часто при ангине любого происхождения отоларинголог назначает различные антисептические и очищающие растворы для полоскания горла, которые назначаются к использованию ежечасно. В последнее время специалисты считают, что полоскание горла не ускоряет процесс выздоровления, но возможно, облегчает самочувствие
При температуре выше 38 градусов можно принимать жаропонижающие. При бактериальной этиологии ангин во многих случаях назначают антибиотик, обладающий активностью в отношении кокковой флоры (стрептококки и стафилококки), курс проводится не менее 7 дней,
Для предупреждения ангины необходима своевременная санация очагов хронической инфекции (кариозные зубы, хронический тонзиллит, гнойные поражения придаточных пазух носа и др.), устранение причин нарушения носового дыхания.
Ангина может быть контагиозной (особенно при скарлатине), поэтому больного надо поместить в отдельную комнату, часто проветривать её и проводить влажную уборку, не допускать к нему детей и пожилых людей. Для больного выделяют специальную посуду, которую после каждого использования кипятят или обдают кипятком.
Растворы для полоскания горла:
- Раствор фурацилина ( готовый аптечный раствор разводить не нужно)
- Раствор хлоргексидина ( взрослым – без разведения, детям на одну часть хлоргексидина 2 части воды)
- Раствор хлорофиллипта спиртовой ( одна чайная ложка на 100мл воды)
- Настойка прополиса аптечная ( 5-10капель на 100мл воды)
- Отвары трав ( ромашка, календула, шалфей в смеси или отдельно)
Для того,чтобы полоскание было эффективным:
- Раствор должен быть теплым
- Один эпизод полоскания должен быть не меньше 30 секунд по продолжительности
- После полоскания желательно отказаться от питья или приема пищи в течение часа.

Необходимо полоскать горло курсом ( как минимум 3 раза в день 5 дней)
- Плоды фенхеля -10,0
- Листья мяты – 30,0
- Цветки ромашки – 30,0
- Листья шалфея- 30,0
Применять в виде теплого настоя по1/2 стакана для полоскания при ларингите, тонзиллите, ангинах.
Врач – инфекционист Криницина Милена
УЗ « 22 – ягородская поликлиника»
Ангина у детей — причины, симптомы, диагностика и лечение
Ангина у детей – острое воспаление лимфоидной ткани глоточных (чаще небных) миндалин у ребенка, носящее инфекционно-аллергический характер. Ангина у детей протекает с высокой лихорадкой, выраженными признаками интоксикации, болью при глотании, увеличением подчелюстных и шейных лимфоузлов, гнойным налетом на миндалинах. Диагностика ангины у детей проводится детским отоларингологом с помощью физикального осмотра, фарингоскопии, исследования мазка из глотки на микрофлору, ИФА крови. Лечение ангины у детей включает патогенетическую терапию (антибиотики, противовирусные средства), симптоматическую терапию (жаропонижающие, десенсибилизирующие препараты) и местную терапию (аэрозоли, полоскания горла антисептиками и травами).
Общие сведения
Ангина у детей (острый тонзиллит) – инфекционно-аллергическое заболевание, при котором воспаляются небные миндалины. Заболеваемость ангиной в детской популяции колеблется от 4,2 до 6,7%, уступая по частоте только ОРВИ. Ввиду высокой распространенности и заразности ангины у детей, заболевание является предметом пристального внимания педиатрии и детской отоларингологии. Ангина у ребенка опасна своими ранними (отит, паратонзиллярный, боково-глоточный и заглоточный абсцессы) и отдаленными осложнениями, среди которых — ревматизм, ревматоидный артрит, гломерулонефрит и др.
Ангина у детей
Причины и патогенез ангины у детей
В большинстве случаев ангина у детей вызывается бактериальной или вирусной инфекцией.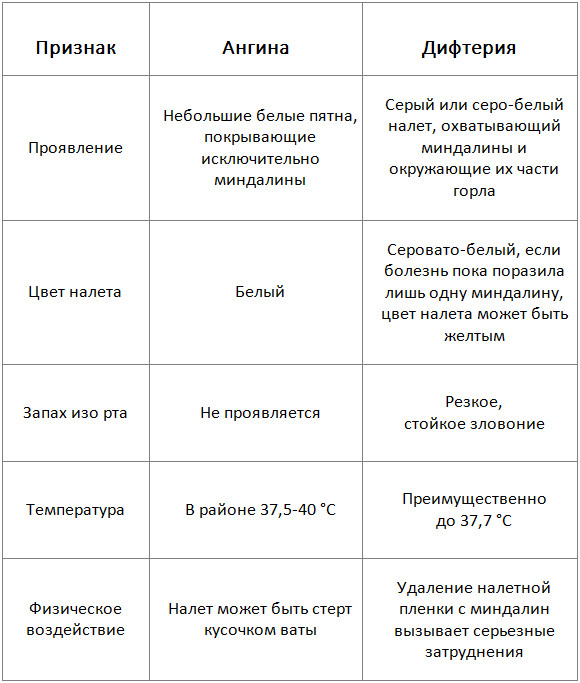 В 80-85% случаев возбудителем выступает β-гемолитический стрептококк группы А; в 10% — золотистый стафилококк; реже — пневмококк, гемофильная палочка, вирусы (энтеровирусы, аденовирусы, герпес-вирус, вирус Эпштейна-Барра и др.), микоплазмы, хламидии, грибы, микст-инфекция. Как правило, ангина у детей до 3-х лет связана с вирусными возбудителями; у детей старше 5 лет преобладает бактериальная инфекция. Наибольшая заболеваемость стрептококковой ангиной у детей приходится на возраст 5-10 лет. Внутриклеточные возбудители являются причиной тонзиллитов и фарингитов у дошкольников в 10% случаев. В ряде случаев ангина у детей может вызываться условно-патогенными бактериями, живущими в полости рта, в ситуации их массивного роста и высокой плотности микробных клеток.
В 80-85% случаев возбудителем выступает β-гемолитический стрептококк группы А; в 10% — золотистый стафилококк; реже — пневмококк, гемофильная палочка, вирусы (энтеровирусы, аденовирусы, герпес-вирус, вирус Эпштейна-Барра и др.), микоплазмы, хламидии, грибы, микст-инфекция. Как правило, ангина у детей до 3-х лет связана с вирусными возбудителями; у детей старше 5 лет преобладает бактериальная инфекция. Наибольшая заболеваемость стрептококковой ангиной у детей приходится на возраст 5-10 лет. Внутриклеточные возбудители являются причиной тонзиллитов и фарингитов у дошкольников в 10% случаев. В ряде случаев ангина у детей может вызываться условно-патогенными бактериями, живущими в полости рта, в ситуации их массивного роста и высокой плотности микробных клеток.
Преимущественным путем проникновения инфекции в миндалины является экзогенный (воздушно-капельный, контактно-бытовой, энтеральный). Травматические ангины нередко развиваются после операций на носоглотке и задних отделах полости носа (например, после аденотомии у детей). Эндогенная аутоинфекция возможна при обострении хронического тонзиллита, кариесе зубов, синусите, гастроэнтерите.
Предрасполагающими факторами развития ангины у детей служат аномалии конституции (лимфатико-гиперпластическая конституция), изменения регионарного и общего иммунитета при переохлаждении, резкой смене климата, авитаминозе и др.
В основе развития ангины у детей лежит реакция аллергически-гиперергического типа. В лакунах миндалин содержится богатая непатогенная флора, задерживаются патогенные микроорганизмы и продукты белкового распада, которые могут выступать факторами сенсибилизации организма. На фоне предварительной сенсибилизации различные эндогенные или экзогенные инфекционные возбудители могут инициировать развитие ангины у детей. Многочисленные экзотоксины, выделяемые возбудителями, вызывают иммунный отклик с образованием ЦИК, поражающих ткани сердечной мышцы, почек и др. внутренних органов.
внутренних органов.
Местная реакция миндалин на внедрение и размножение возбудителей характеризуется набуханием лимфоидной ткани, гнойным расплавлением фолликулов, скоплением гнойных масс в лакунах, некрозом эпителия, а в некоторых случаях и ткани миндалин.
Классификация ангины у детей
С учетом причин воспаления миндалин выделяют первичную, вторичную и специфическую ангину у детей. При первичной ангине инфекция изначально развивается в миндалинах. Вторичная или симптоматическая ангина у детей часто встречается при других инфекционных заболеваниях: скарлатине, кори, дифтерии, мононуклеозе и пр. К специфическим ангинам у детей относят поражения миндалин, обусловленные специфической флорой – возбудителями гонореи, микоплазмоза, хламидиоза, кандидоза и др. Течение ангины у детей может быть острым, часто рецидивирующим и хроническим.
В зависимости от характера изменения миндалин, среди клинических форм ангины у детей встречаются следующие: катаральная, фолликулярная, лакунарная, фибринозная, флегмонозная и гангренозная.
При катаральной ангине у детей осмотр зева выявляет увеличение и гиперемию миндалин, а также небных дужек. Гнойный налет отсутствует; на фоне рыхлого и десквамированного эпителия определяется тонкий слой серозного белесоватого налета. Микроскопически выявляется густая инфильтрация эпителия миндалин лимфоцитами и нейтрофилами.
Признаком фолликулярной ангины у детей служат просвечивающие через эпителиальный покров миндалин гнойные точечные фолликулы величиной до 3 мм («картина звездного неба»). Морфологические изменения в паренхиме миндалин (полнокровие, гиперемия) более выражены; гнойные фолликулы представляют собой лейкоцитарные инфильтраты с явлениями некроза.
Лакунарная ангина у детей протекает с наличием линейного гнойного налета желтоватого цвета, расположенного в лакунах между долями миндалин. Поверхность миндалин ярко гиперемирована и отечна; островки налета в устьях лакун склонны к объединению и образованию широких сливных гнойных очагов.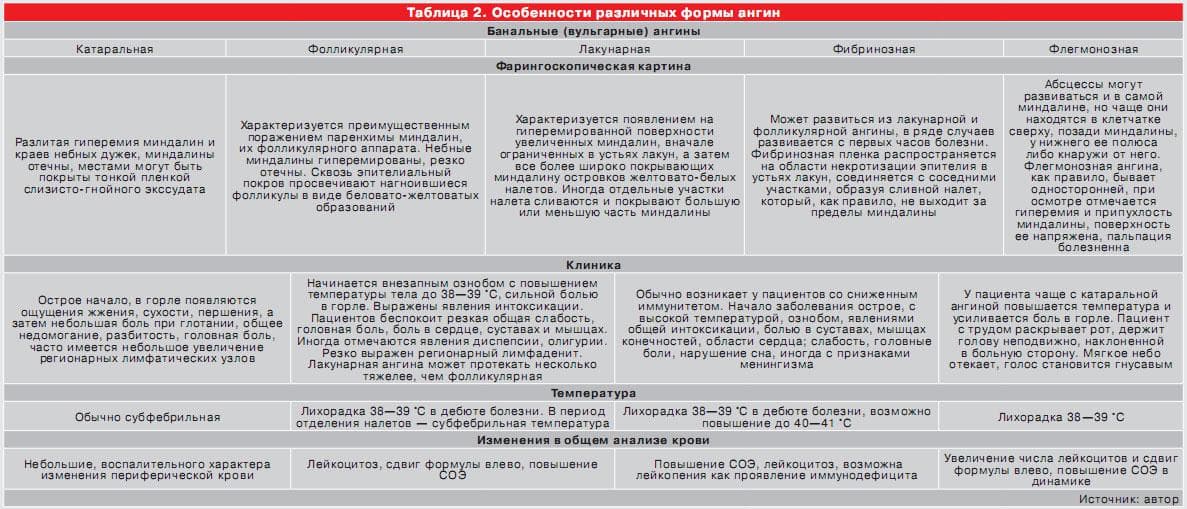 При микроскопическом исследовании обнаруживаются множественные изъязвления эпителия, лейкоцитарная инфильтрация слизистой, гнойное расплавление фолликулов, тромбозы мелких сосудов.
При микроскопическом исследовании обнаруживаются множественные изъязвления эпителия, лейкоцитарная инфильтрация слизистой, гнойное расплавление фолликулов, тромбозы мелких сосудов.
При фибринозной ангине у детей миндалины покрываются пленчатым белесым полупрозрачным налетом. Флегмонозная ангина у детей встречается редко; сопровождается гнойным расплавлением участка миндалины и формированием интратонзиллярного абсцесса (обычно одностороннего).
При гангренозной ангине имеет место язвенно-некротическое изменение эпителия и паренхимы миндалин. При осмотре зева на миндалинах выявляется беловато-серый налет, содержащий в себе большое количество бактерий, лейкоцитов, некротизированную ткань, фибрин. После размягчения и отторжения налета обнажаются язвы с неровными краями. Распространенный некротический процесс может осложниться разрушением, а в дальнейшем – рубцеванием мягкого неба и линии глотки. Некротическая ангина наблюдается при остром лейкозе у детей, дифтерии, скарлатине.
Симптомы ангины у детей
Ангина у ребенка протекает тяжелее, чем у взрослого: с более высокой температурой, выраженной интоксикацией, частыми осложнениями. У детей возможен последовательный переход одной формы ангины в другую (катаральной в фолликулярную, затем в лакунарную) или непрогрессирующее течение.
Для катаральной ангины у детей характерно острое начало с чувства першения, жжения, сухости и боли в горле, усиливающейся при глотании. Температура тела повышается до 38-39 °С, дети вялые, жалуются на недомогание и головную боль. Язык сухой, покрыт белесым налетом; регионарные лимфоузлы могут быть незначительно увеличены и слегка болезненны. Катаральная ангина у детей обычно продолжается 5-7 дней.
При фолликулярной ангине у детей ярко выражены признаки интоксикации: слабость, апатия, отсутствие аппетита, артралгии, головная боль. Имеет место высокая лихорадка с ознобами, рвотой, помрачением сознания, судорогами. Типична сильная боль в горле, нередко с иррадиацией в ухо, вынуждающая ребенка отказываться от еды и питья. Симптомы фолликулярной ангины у детей нарастают в течение 2-х суток; на 3-4 день наступает улучшение, связанное с очищением поверхности миндалин; однако боль при глотании сохраняется еще 2-3 суток. Клиническое выздоровление ребенка наступает через 7-10 дней.
Типична сильная боль в горле, нередко с иррадиацией в ухо, вынуждающая ребенка отказываться от еды и питья. Симптомы фолликулярной ангины у детей нарастают в течение 2-х суток; на 3-4 день наступает улучшение, связанное с очищением поверхности миндалин; однако боль при глотании сохраняется еще 2-3 суток. Клиническое выздоровление ребенка наступает через 7-10 дней.
Лакунарная ангина у детей также протекает с тяжелым интоксикационным синдромом. Вследствие отечности и инфильтрации миндалин и мягкого неба ребенок с трудом открывает рот, при этом его речь приобретает невнятное звучание, а голос – гнусавый оттенок. Дети жалуются на выраженную боль в горле и неприятный привкус во рту. Регионарные лимфоузлы увеличены и вызывают болезненные ощущения при поворотах головы. Течение лакунарной ангины у детей составляет 10-14 дней.
Вирусные ангины у детей сочетаются с респираторными симптомами (ринитом, кашлем), стоматитом, конъюнктивитом, диареей.
Наиболее частыми осложнениями стрептококковой ангины у детей, выступают ревматический эндокардит, неспецифический полиартрит, гломерулонефрит, заглоточный абсцесс. Герпетическая ангина у детей может осложняться серозным менингитом.
Диагностика ангины у детей
При появлении у ребенка температуры и болей в горле следует обратиться к педиатру или детскому отоларингологу. Характерные для ангины объективные признаки детский врач обнаруживает уже при осмотре слизистой зева, пальпации подчелюстных и шейных лимфатических узлов.
В общем анализе крови присутствует нейтрофильный лейкоцитоз, палочкоядерный сдвиг влево, увеличение СОЭ. Исследования мазка из глотки на микрофлору позволяет выявить возбудителя ангины у детей. При необходимости проводится серологическая диагностика (ИФА): выявление антител к микоплазме, кандида, хламидиям, вирусу герпеса и др. ; присутствие β-гемолитического стрептококка подтверждается определением АСЛ-О.
Фарингоскопия у детей определяет разлитую гиперемию миндалин и дужек, инфильтрацию, наличие налета, характер которого позволяет судить о клинической форме ангины. Гнойный налет при ангине легко снимается шпателем, растирается по стеклу и не оставляет кровоточащей поверхности (в отличие от трудноудаляемого налета при дифтерии).
Лечение ангины у детей
Легкие и среднетяжелые формы ангины у детей лечатся амбулаторно; при тяжелом течении ангины может потребоваться госпитализация в инфекционное отделение.
В лечении ангины у детей важно соблюдение постельного режима и покоя, изоляция больного ребенка, использование индивидуальных предметов ухода (посуды, полотенец), организация щадящего питания и обильного питья.
При бактериальной ангине у детей назначается системная противомикробная терапия препаратами, к которым чувствителен возбудитель (при выделении β-гемолитического стрептококка – пенициллины, макролиды, цефалоспорины, карбапенемы). Наряду с антибактериальной терапией показан прием антигистаминных препаратов, витаминов группы В и аскорбиновой кислоты, иммуномодуляторов.
Важное место при ангине у детей занимает местное лечение: полоскание горла растворами антисептиков (нитрофурал, мирамистин) и отварами трав (календулы, ромашки, шалфея), распыление в глотку аэрозолей.
При вирусной ангине у детей показано назначение противовирусных препаратов, орошение глотки интерфероном.
К хирургическому лечению – вскрытию паратонзиллярного/заглоточного абсцесса прибегают при абсцедирующих осложнениях. В случае рецидивирующего течения ангины у детей определяются показания к тонзиллэктомии.
Прогноз и профилактика ангины у детей
Перенесенная ребенком стрептококковая ангина требует выполнения ЭКГ, исследования в динамике общего анализа мочи и крови, при необходимости – консультации детского ревматолога, детского нефролога, иммунолога. При своевременно начатом и полном лечении ангина у детей заканчивается реконвалесценцией. В противном случае вероятен переход в хронический тонзиллит, развитие регионарных или общих осложнений.
При своевременно начатом и полном лечении ангина у детей заканчивается реконвалесценцией. В противном случае вероятен переход в хронический тонзиллит, развитие регионарных или общих осложнений.
Профилактика ангины у детей требует ограничения контакта с инфекционными больными, повышения общей резистентности, санации гнойных очагов, обеспечения полноценного витаминизированного питания.
Помогите! Ангина!
Чем же опасна ангина? Как её вылечить? Об этом рассказала врач-инфекционист Валентина Сараева.
Знаете, какое самое частое простудное заболевание в жаркие летние дни? Не поверите – ангина!
Холодное питье, ветерок из кондиционера, ледяное мороженое всегда приятны в жару. А последствия – боль в горле и температура. Ангина – заболевание инфекционное и поражает не только горло, но и весь организм. Возбудитель ангины – стрептококк. К сожалению, он имеет более 70 модификаций. Поэтому даже если вы уже перенесли ангину, то все равно не застрахованы от повторного заражения. Иммунитет не вырабатывается.
Ангина бывает трех видов, – рассказывает врач-инфекционист Валентина Сараева. – Облегченный вариант – катаральная. Начинается она внезапно. В теле – ломота, болит голова, очень сильно – горло. Но вот налета в горле никакого не наблюдается, только легкая краснота вокруг миндалин. Этот вариант ангины легко перепутать с фарингитом или гриппом. Если игнорировать правильное лечение, то ангина перейдет в более тяжелые формы или серьезные заболевания: дифтерию, скарлатину, корь, инфекционный мононуклеоз.
Поэтому, если вы пополоскали горло пару дней, но это не помогло – пожалуйте к врачу.
Фолликулярная ангина начинается с резкого взлета температуры до 40 °С, озноба, боли в суставах, рези при глотании. На второй день на миндалинах появляются бело-желтые точки.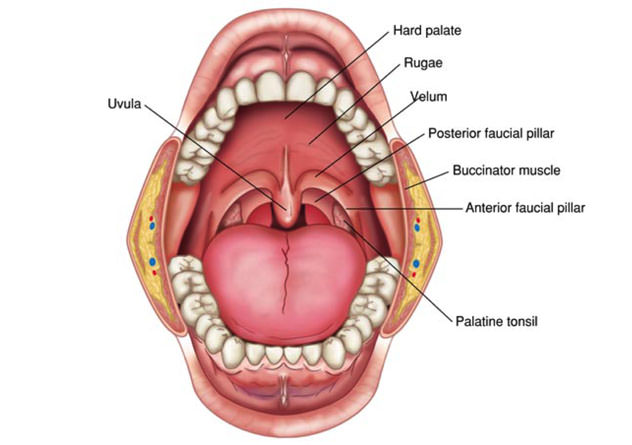 По истечении пяти – семи дней фолликулы вскрываются, язвочки заживают.
По истечении пяти – семи дней фолликулы вскрываются, язвочки заживают.
Лакунарная ангина протекает по интенсивности на порядок сильнее фолликулярной. Боли в суставах и голове невыносимые, боль в горле отдает в ухо, температура под сорок, а лимфоузлы увеличиваются не только по бокам шеи, но и под челюстью. На красной припухшей поверхности миндалин образуется гнойный налет. Симптомы нарастают в течение трех – пяти дней. По мере отторжения налета состояние больного улучшается.
Скорая помощь
Любая ангина чревата осложнениями со стороны сердца, суставов, печени и почек, вплоть до необходимости трансплантации пораженных органов. Поэтому самое важное условие лечения ангины – постельный режим. Комнату, где находится больной ангиной, нужно проветривать и время от времени проводить влажную уборку. Запаситесь всем необходимым для полоскания горла (до 8 – 10 раз в сутки): отварами шалфея, ромашки, эвкалипта, а также слабыми растворами калия перманганата, фурацилина. Также можно использовать спреи, которые продаются в аптеках.
Внимание, осложнения!
Опасность самолечения в случае с ангиной заключается в том, что неправильно проведенная терапия не только ухудшит течение болезни, но и приведет к осложнениям (отит, пиелонефрит, миокардит, менингит, энцефалит и ревматизм).
Болезнями уха-горла-носа занимается ЛОР. К нему и нужно обращаться в случае ангины. Только специалист в состоянии назначить грамотную терапию и прописать антибактериальные средства, которые будут бороться именно с тем типом возбудителя, который вызвал ангину. При высокой температуре тела и сильных болевых ощущениях кроме антибиотиков используют анальгетики, которые смягчают боль и понижают жар. Если уже после нескольких дней лечения вы почувствовали себя хорошо, не спешите заканчивать терапию – это лишь внешнее облегчение, организму по-прежнему непросто справляться с инфекцией. Помните, что курс лечения всегда нужно доводить до конца.
Стенокардия — причины, симптомы и лечение
Ангина — это острый тонзиллит небных миндалин и слизистой оболочки, вызванный инфекцией или раздражением. Вопреки распространенному мнению, это заболевание чаще всего вызывается вирусами, и только около 10–15% стенокардии у взрослых имеет бактериальную этиологию (еще реже грибковую) и требует лечения антибиотиками. Так как же отличить гнойную ангину от вирусной?
Симптомы вирусной ангины
Вирусная ангина или вирусный фарингит начинается с первоначального чувства слабости, боли в мышцах и суставах и неприятного ощущения царапания в горле.Со временем возникает умеренная боль в горле, но это субъективный симптом, который иногда может особенно раздражать. Горло обычно красное, небные миндалины могут быть немного увеличены, но без бактериальных стрептококков, характерных для стенокардии. При вирусном фарингите обычно возникает состояние субфебрилитета (температура тела в пределах 36,7 — 38,0 ° С). Иногда температура тела совсем не повышается, а лихорадка бывает еще реже (температура выше 38,0 ° С). Вирусные симптомы и кашель очень распространены при вирусной стенокардии.
Как лечить себя при вирусной ангине?
Пациента, страдающего вирусным фарингитом, необходимо лечить симптоматически. Здесь отлично подойдут всевозможные домашние средства, которые помогут снять боль в горле. Вы можете выпить горячую воду с медом и т. Д. Или попробовать полоскание солевым раствором. Ни в коем случае нельзя проглатывать солевой раствор. Мы рекомендуем пить много холодных (но не ледяных) напитков и избегать острой пищи. Также в аптеке можно купить леденцы, спреи для горла или готовые полоскания.Также доступны безрецептурные сиропы от кашля и аэрозоли для уменьшения слизистой оболочки носа. Однако субфебрильную температуру снижать не следует, поскольку это естественная защитная реакция организма. Прием парацетамола или нестероидных противовоспалительных препаратов (например, ибупрофена) рекомендуется только в случае особенно плохой переносимости повышенной температуры или головной боли. Конечно, самый полезный метод борьбы с этим заболеванием — это отдых, много сна и здоровое питание.Помните, что антибиотики не эффективны при вирусных инфекциях. Однако использование антибиотиков может быть необходимо, если бактериальная инфекция развивается в результате вирусного фарингита, поэтому особенно важно часто мыть руки и избегать скопления людей.
Конечно, самый полезный метод борьбы с этим заболеванием — это отдых, много сна и здоровое питание.Помните, что антибиотики не эффективны при вирусных инфекциях. Однако использование антибиотиков может быть необходимо, если бактериальная инфекция развивается в результате вирусного фарингита, поэтому особенно важно часто мыть руки и избегать скопления людей.
Признаки бактериальной ангины
Для ангины бактериальной этиологии (чаще всего вызываемой Streptococcus pyogenes) характерно быстрое появление симптомов. Воспаление поражает как горло, так и небные миндалины, на которых образуются характерные белые или беловато-желтые отложения.Это приводит к очень сильной боли в горле, которая часто мешает глотать твердую пищу. В отличие от вирусного фарингита, при бактериальной ангине почти всегда присутствует лихорадка (температура> 38 ° C), которая иногда достигает даже 40 ° C, и озноб. Обычно не бывает кашля или насморка. Очень часто также наблюдается увеличение подчелюстных и шейных лимфатических узлов.
Как лечится бактериальная ангина?
В случае появления симптомов, характерных для бактериальной инфекции, необходимо обратиться к терапевту, который после осмотра назначит соответствующее лечение.Пожалуйста, не используйте какие-либо антибиотики, если вам не назначил их врач для лечения этого конкретного заболевания, потому что необходимо правильно выбрать лекарство и дозу. Неправильно подобранный антибиотик или недостаточная доза не подействуют и могут вызвать побочные эффекты. В дополнение к антибиотику вам также следует принимать пробиотики, обезболивающие и жаропонижающие (ибупрофен или парацетамол) и средства от боли в горле (так же, как вы можете лечить вирусный фарингит). В борьбе с лихорадкой могут помочь холодные обертывания на лоб и шею, а также правильное увлажнение, запивая водой, малиновым соком или чаем из лайма.
Как врачи различают вирусную и бактериальную стенокардию?
Диагноз ставится на основании жалоб пациента и физического осмотра (необходимо осмотреть горло и рот, а также оценить лимфатические узлы). Однако иногда врачи затрудняются поставить правильный диагноз. Для этой цели полезно использовать шкалу Centor, представленную ниже в модификации McIsaac .
Однако иногда врачи затрудняются поставить правильный диагноз. Для этой цели полезно использовать шкалу Centor, представленную ниже в модификации McIsaac .
| Признак / особенность | Количество точек |
|---|---|
| температура тела > 38 ° C | 1 |
| есть нет кашель | 1 |
| увеличенные лобные лимфатические узлы | 1 |
| экссудат миндалин и припухлость | 1 |
| 3–14 лет | 1 |
| 15–44 года | 0 |
| возраст> 45 лет | -1 |
Рекомендуемая процедура зависит от суммы набранных баллов.
Всего баллов: 0-1
- Лечение симптоматическое
- Бактериологический диагноз не нужен
Всего баллов: 2-3
- рекомендуется выполнить «быстрый» тест на антиген PBHA (если недоступен → назначение мазка из зева)
- Решение о лечении в зависимости от результата
Всего баллов: 4
- тяжелые симптомы → рекомендуются антибиотики;
- легкие симптомы → «быстрый» тест на антиген PBHA (если недоступен → запрос посева мазка из зева)
- Решение о лечении в зависимости от результата
Сколько времени длится стенокардия и когда пациент перестает заражать?
Вирусное воспаление:
- период от заражения до появления первых симптомов 1-6 дней,
- период заразности проявляется уже за 1-2 дня до появления симптомов до 3 недель после (в зависимости от типа вируса),
- примерно две трети тех, кто находится в домашнем контакте с пациентом, вступают в контакт с пациентом,
- симптомы вирусной инфекции обычно исчезают спонтанно в течение 3-7 дней.

Zapalenie bakteryjne (paciorkowcowe):
- период от заражения до появления первых симптомов обычно короче и составляет от 12 часов до 4 дней,
- инфекционный период наступает только до 24 часов после начала эффективной антибактериальной терапии или примерно через 7 дней после исчезновения симптомов, когда антибиотик не использовался.
- риск передачи инфекции членам домохозяйства составляет около 25%.
- симптомов бактериальной инфекции (с этиологией PBHA) обычно исчезают в течение 3-4 дней (даже без антибиотика).
Каковы риски невылеченной бактериальной ангины?
В случае вирусной стенокардии прогноз хороший, и основными осложнениями обычно являются продолжительный сухой кашель или бактериальная инфекция. Напротив, нелеченная стрептококковая ангина, хотя и проходит спонтанно, может привести к развитию серьезных осложнений, таких как:
- Гнойные осложнения (ранние) — периферический абсцесс, гнойный шейный лимфаденит, гнойный средний отит и / или мастоидит, гнойное воспаление придаточных пазух носа.
- Поздние иммунологические осложнения (очень редко у взрослых) — ревматизм, острый гломерулонефрит.
- Другое (очень редко) — бактериемия, пневмония, менингит.
- При инфекции с этиологией F. necrophorum — синдром Лемьера (внутриглазный абсцесс с тромбофлебитом), сепсис с абсцессами в различных органах.
- Interna Szczeklika Справочник по внутренним заболеваниям, 2018 г. Авторы: Петр Гаевский, Анджей Щеклик Издательство: Medycyna Praktyczna
- Воспаление горла и стенокардия, 12 декабря 2012 г. Автор: Божена Скотницка,
- Центровая шкала в модификации McIsac
- http: // www.mp.pl
- https://www.mp.pl/pacjent/
- https://www.mp.pl/pacjent/pediatria/choroby/laryngologia/78438,zapalenie-gardla-i-angina
- https://www.
 mp.pl/pacjent/otolaryngologia/lista/120798,leczenie-anginy
mp.pl/pacjent/otolaryngologia/lista/120798,leczenie-anginy - https://www.mp.pl/pacjent/pediatria/lista/83564,powiklania-anginy
- https://pediatria.mp.pl/choroby/laryngologia/78438,zapalenie-gardla-i-angina
Исследования лакунарного инсульта и деменции
Малоизвестный тип инсульта может быть причиной слабоумия.Сара Брили слышит, как профессор Джоанна Вардлоу и ее коллеги решают эту проблему.
Если вы знаете об инсульте, вы, вероятно, знаете, что он вызван нарушением кровоснабжения части мозга. Вы также можете знать, что это вызвано сгустком, блокирующим кровоток, или лопнувшим кровеносным сосудом, истекающим кровью в мозг.
Но о лакунарном инсульте мало кто слышал. Этот тип инсульта поражает мелкие кровеносные сосуды — шириной менее миллиметра — глубоко внутри мозга.Это было описано в ходе патологоанатомических исследований в 1950-х годах, когда в мозгу были обнаружены «лакуны» или пустоты. На его долю приходится примерно пятая часть инсультов — более 25 000 в год в Великобритании.
Профессор Джоанна Вардлоу, заведующая кафедрой прикладной нейровизуализации Эдинбургского университета, является экспертом в области сканирования мозга. Ее всемирно признанные исследования направлены на более эффективное предотвращение, диагностику и лечение инсульта. Она и ее команда также узнают больше о причинах различных типов инсульта.
Что такое лакунарный ход
«Долгое время люди думали, что все инсульты вызваны сгустками крови или разрывом кровеносных сосудов», — говорит профессор Вардлоу. «Только недавно мы поняли, что существует множество инсультов, вызванных проблемами с мелкими кровеносными сосудами. Эти более мягкие удары буквально остались незамеченными ». Из-за того, что проблема была так мало признана, наше понимание остается плохим. Это означает, что возможности профилактики и лечения ограничены. Профессор Вардлоу пытается решить эту проблему.
«Лакунарный инсульт обычно не приводит к слишком сильным физическим недостаткам, но он может лишить людей возможности жить независимо, если он влияет на их память или принятие решений», — говорит профессор Уордлоу.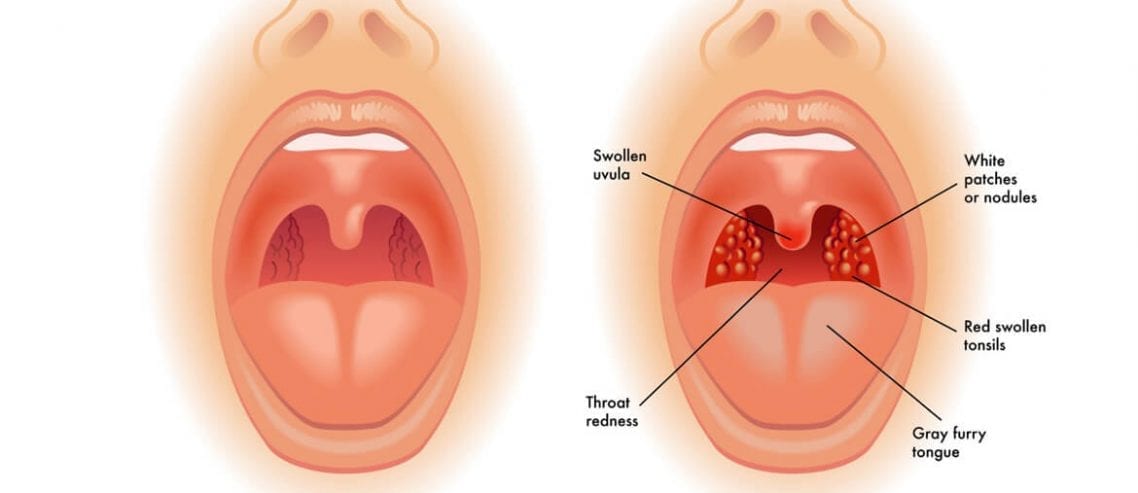 Иногда их называют «маленькими» инсультами, но они могут произойти незаметно для пациента. Чем чаще они случаются, тем выше вероятность того, что у вас возникнут проблемы с мышлением или даже слабоумие. Это может сочетаться с расстройствами настроения, депрессией или проблемами равновесия.
Иногда их называют «маленькими» инсультами, но они могут произойти незаметно для пациента. Чем чаще они случаются, тем выше вероятность того, что у вас возникнут проблемы с мышлением или даже слабоумие. Это может сочетаться с расстройствами настроения, депрессией или проблемами равновесия.
Вы можете подумать, что немного замедлились или что-то забыли, но не обязательно замечаете что-то внезапное.
«У некоторых людей есть симптомы, которые заставляют их обращаться к врачу, а у некоторых нет», — говорит профессор Уордлоу.«Вероятно, все сводится к тому, какая часть мозга поражена. Если он попадает в часть мозга, которая контролирует вашу руку или ногу, вы обратитесь к врачу, но, например, если это часть вашего мозга, которая контролирует принятие сложных решений, вы можете никогда этого не понять. Вы можете подумать, что немного притормозили или что-то забыли, но не обязательно замечаете что-то внезапное, что вы считаете проблемой ».
Даже если пациент обращается за помощью, эти инсульты иногда ошибочно классифицируются как другой тип инсульта или как нечто совершенно иное.«В течение многих лет люди смотрели на сканы и называли эту проблему разными именами, — говорит профессор Уордлоу. «Мы обнаружили, что существует более 150 различных названий дыр в мозгу».
Она помогла установить международные стандарты нейровизуализации для решения этой проблемы. Она также хочет, чтобы врачи придерживались более целостного взгляда, а не отдельно лечили инсульт, проблемы с памятью, расстройства настроения и высокое кровяное давление, которые у лакунарных пациентов совпадают.
Проблемы с мелкими кровеносными сосудами головного мозга являются причиной около 40 процентов случаев деменции, от которых страдают около 350 000 человек в Великобритании. «В мозгу происходит много всего, чего мы не понимаем, но рассматривать инсульт и деменцию, как если бы они были совершенно разными, — это немного искусственно, и мы должны рассматривать их вместе», — говорит профессор Уордлоу.
МРТ головного мозга
Что вызывает лакунарный инсульт?
Профессор Вардлоу изучает причины возникновения этих инсультов, в частности изучает выстилку кровеносных сосудов — эндотелий.Известно, что он играет роль в процессах, ведущих к сердечно-сосудистым заболеваниям, но гораздо менее изучен в мозге. «Эндотелий много изучался кардиологами», — говорит профессор Вардлоу. «Но это скорее игнорировалось в связи с инсультом и деменцией».
Эндотелий работает с нервными клетками и другими клетками головного мозга. Она думает, что когда он повреждается, сообщения, перемещающиеся по вашему мозгу, замедляются или вообще не приходят.
Причины лакунарного инсульта до конца не изучены, но, вероятно, включают те же факторы риска, что и другие инсульты, включая пожилой возраст, курение, высокий уровень холестерина и высокое кровяное давление.А у команды профессора Вардлоу уже есть идеи по поводу лечения.
Будущие методы лечения лакунарного инсульта
Они тестировали два существующих препарата, которые, как известно, действуют на эндотелий. Первый — это мононитрат изосорбида, входящий в группу препаратов, называемых нитратами, которые используются для лечения стенокардии. Другой — цилостазол, который используется в качестве антиагрегантного препарата (хотя он не распространен в Великобритании), но также может помочь улучшить функцию эндотелия.
Вместе с командой в Ноттингеме и Эдинбурге они провели пилотное исследование, финансируемое Обществом Альцгеймера, которое позволило им спланировать более крупное испытание с участием не менее 200 человек, финансируемое 850 000 фунтов стерлингов от BHF.
Возможно, вы могли бы использовать его для лечения людей, у которых еще не было инсульта
«Мы тестируем эти два препарата по отдельности и вместе, потому что при совместном применении они могут иметь усиленный эффект», — говорит профессор Уордлоу. «Пилотный проект действительно помог нам рассказать, как изменять дозу, какие побочные эффекты могут возникнуть у людей и насколько хорошо люди переносят лекарства».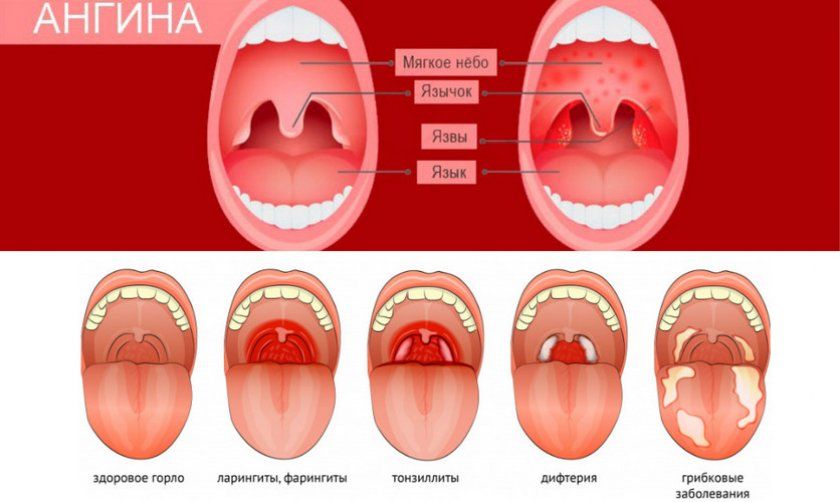
В трехлетнем исследовании, финансируемом BHF, будут участвовать люди, перенесшие лакунарный инсульт.«Если теория верна, мы надеемся обнаружить, что у них снижен риск повторного инсульта этого типа и меньше шансов получить когнитивные нарушения», — говорит она. «Мы просканируем их мозг и определим, что изменилось за год в отношении различных препаратов».
Если испытание будет успешным, они надеются провести более крупные испытания, чтобы установить это как лечение. Это потенциально может быть использовано и для профилактики. «Если это сработает у людей, у которых были симптомы, кажется вероятным, что это сработает и у людей, у которых не было симптомов, но которые находятся в группе высокого риска, возможно, из-за семейного анамнеза», — говорит профессор Уордлоу.«Возможно, вы могли бы использовать его для лечения людей, у которых еще не было инсульта».
Исследование хода BHF
Это всего лишь один пример исследования BHF по финансированию помощи людям, пострадавшим от инсульта. Многие факторы риска инсульта и сердечных заболеваний одинаковы, и мы знаем, что за обоими состояниями стоят одни и те же процессы.
Мы выделили исследователям из Кембриджского университета 1 миллион фунтов стерлингов на поиск возможных генетических причин лакунарных инсультов. Работая с исследователями по всему миру в рамках Международного консорциума по генетике инсульта, они изучат ДНК 5000 человек, перенесших лакунарный инсульт, чтобы увидеть, какие гены могут играть роль в заболевании.Изучение того, какие гены могут увеличить риск лакунарного инсульта, прольет больше света на то, как работает это состояние и какие лекарства могут быть полезны.
В настоящее время мы финансируем более десятка других исследовательских проектов по инсульту, в том числе шесть — с Ассоциацией по инсульту. В их число входит проект в Великобритании и за рубежом, осуществляемый Университетом Глазго, чтобы выяснить, лучше ли новый препарат для разрушения тромбов при лечении инсульта. В ходе проведенного в Кембридже исследования изучали, является ли «полипилля» из трех разных препаратов более эффективной для предотвращения дальнейших инсультов у людей, которые уже перенесли один из них.
В ходе проведенного в Кембридже исследования изучали, является ли «полипилля» из трех разных препаратов более эффективной для предотвращения дальнейших инсультов у людей, которые уже перенесли один из них.
Мы финансируем еще одно испытание под названием RIGHT-2, проводимое Ноттингемским университетом, чтобы проверить, может ли введение нитратных пластырей в машине скорой помощи в больницу помочь в лечении всех типов инсульта.
Мы также изучаем фибрилляцию предсердий, одну из основных причин инсульта, а также несколько других проектов, изучающих причины инсульта.
Тонзиллит
Причины
К развитию тонзиллита приводят частые острые вирусные респираторные заболевания, тонзиллит, проблемы с ротовой полостью (кариес, пародонтит) и многое другое.Склонны к этому заболеванию люди с искривленной носовой перегородкой или страдающие инфекционными заболеваниями соседних органов (гайморит, аденоиды).
У детей
Тонзиллит — одно из самых распространенных детских заболеваний. Чаще всего заболевают дети от 5 лет и молодые люди до 25 лет. В группу риска входят люди с иммунодефицитом и имеющие генетическую предрасположенность. Обычно болезнь длится около 7 дней.
У взрослых
Тонзиллит взрослым намного легче, но это не значит, что ему нужно меньше внимания.Важно вовремя и качественно вылечить ангину, чтобы ангина не перешла в стадию декомпрессии, которая несет гораздо больше проблем.
Во время беременности
Здесь особенно важно не заниматься самолечением. При обнаружении симптомов необходимо немедленно записаться на прием к врачу. При выборе метода лечения необходимо исключить процедуры и препараты, которые могут навредить ребенку. Тонзиллит у беременных очень опасен и может привести к множеству неприятностей, например, к токсикозу и заболеванию почек (гломерулонефриту).
Симптомы болезни
Причиной обращения к врачу может быть:
- Боль в горле.

- Неприятный запах в полости рта.
- Увеличение миндалин.
- Отек носоглотки.
- Осложнения глотания.
- Кроме того, возможно увлечение лимфатических узлов и повышение температуры тела.
Катаральный
Катаральный тонзиллит развивается очень быстро, все начинается с жжения в горле, сухости, а затем переходит в отчетливую боль.Температура от 37 до 38 градусов. Обычно длится до одной недели, затем симптомы исчезают.
Фолликулярный
Фолликулярный тонзиллит — инфекционное заболевание, сопровождающееся тяжелой интоксикацией. Для него характерны высокая температура, сильная боль при глотании, слабость и повышение температуры тела. Миндалины значительно увеличиваются в размерах и покрываются белыми точками. Вирусный тонзиллит у детей может сопровождаться тошнотой, диареей и помешательством.
Лакунар
Аналогично предыдущему варианту, но посложнее.На воспаленных миндалинах появляется значительное количество белого налета.
Язвенно-пленчатая
Причина такого тонзиллита — взаимодействие спирохет и веретеновидных палочек, находящихся во рту человека. Для него характерно отмирание поверхности миндалин с развитием язв. Появляется тухлый запах, ощущение инородного тела в горле, усиливается слюноотделение. Температура тела остается нормальной.
Некротический
Причины и симптомы такие же, как и в предыдущем бланке.Обычно поражается только одна миндалина, но бывает и двусторонний вариант заболевания. Температура тела не повышается. Такой тонзиллит не заразен, но может носить эпидемиологический характер.
Флегмонозная
Очень редкий тонзиллит, характеризующийся гнойным расплавлением миндалин. Распространен односторонний вариант, миндалина сильно увеличена и болит. Глотание очень затруднено, температура до 40 градусов, общее опьянение.
Осложнения
Плохое лечение тонзиллита может привести к хроническому тонзиллиту и множеству других ЛОР-заболеваний. Также возможно развитие нефрита, ревматизма, глоточного абсцесса и сепсиса.
Также возможно развитие нефрита, ревматизма, глоточного абсцесса и сепсиса.
Диагностика
Диагноз ставит врач на основании осмотра и жалоб пациента. Для уточнения берут мазок и делают анализ крови, мочи. Главное — отличить фарингит и тонзиллит от других недугов, ведь их начальные стадии очень похожи.
Лечение тонзиллита
Тонзиллит чреват серьезными осложнениями, поэтому начинать лечение нужно сразу после обнаружения первых симптомов.В медицинском центре «Клиника К + 31» есть необходимый инструментарий и специалистов для качественного и быстрого лечения тонзиллита любой формы и стадии.
Профилактика тонзиллита
Самый действенный метод — закалить и поддерживать иммунитет. Также важно своевременное лечение всех ЛОР-заболеваний и проблем с ротовой полостью. Кроме того, доказана связь между тонзиллитом и курением, поэтому люди, которые курят, чаще страдают от тонзиллита.
Ангина гнойная, фолликулярная, лакунарная, катаральная у детей: симптомы и лечение
Тонзиллит горла (острая миндалина, острый тонзиллит), острое инфекционное заболевание, поражающее преимущественно миндалины.При стенокардии носоглотки местные изменения выражаются преимущественно в носоглоточной миндалине, гортанная ангина — в лимфоидных тканях гортани. Ангина наблюдается у детей дошкольного и школьного возраста и у взрослых старше 35-40 лет. В возникновении стенокардии важную роль играют микроорганизмы, чаще всего Streptococcus (особенно гемолитические), Staphylococcus, Streptococcus pneumoniae; иногда при ангине находят Дипломат Фридлендер, катаральный микросток. Также есть указания на наличие ангины вирусной этиологии.В некоторых случаях ангина вызвана эндогенной инфекцией (часто при хроническом тонзиллите) — активацией микроорганизмов, присутствующих в миндалинах. Чаще встречается экзогенная инфекция. Однако есть два возможных пути передачи инфекции — респираторный и алиментарный. Большую роль в возникновении стенокардии играет снижение реактивности организма, местное и общее охлаждение.
Катаральная ангина (рис. 2) сопровождается легкой болью в горле, общим недомоганием, субфебрильной температурой.Изменения крови выражены слабо, иногда нет. При ларингоскопии (см.) — умеренная припухлость и гиперемия миндалин и прилегающих участков небных дужек. Иногда миндалины покрыты слизью. Регионарные лимфатические узлы могут быть увеличены и болезненны при пальпации. Часто необходимо дифференцировать ангину с острым фарингитом (см.)
Фолликулярный и лакунарный тонзиллит (рис. 3 и 4) характеризуются более тяжелой клинической картиной.Боль в горле, общее недомогание было сильнее, чем при катаральной ангине. Часто головная боль, иногда озноб. Повышается температура.
При ларингоскопии обнаруживают гиперемию и отек миндалин, а также прилегающих участков мягкого неба и небных дуг.
При лакунарном тонзиллите в полости рта определяются желтовато-белый налет, легко отделяемый шпателем. Целостность слизистой оболочки под ними не нарушена. Дальнейшие налеты могут сливаться друг с другом, покрывая всю миндалину.
При тонзиллите видны мелкие пузырьки — гноящиеся фолликулы, видимые сквозь слизистые оболочки. Регионарные лимфатические узлы увеличены и болезненны. Разделение ангины на лакунарную и фолликулярную условно, т. К. У одного и того же пациента одновременно может быть обнаружен разрыв и фолликулярный тонзиллит.
Флегмона стенокардии (рис. 5), острый гнойный паратонзиллярный — воспаление акромегалиевой клетчатки. Чаще всего это осложнение одной из вышеперечисленных форм ангины, а в некоторых случаях развивается в результате хронического тонзиллита, реже прорезывания и болезней зубов мудрости, в результате травмы.Флегмонический процесс может ликвидировать или принять ограниченный характер абсцесса — перитонзиллярный (перитонзиллярный) абсцесс.
При флегмональной стенокардии (часто одностороннем процессе) возникала резкая боль в горле, часто заставляющая больного отказываться от еды. Боль ирадионет в ухо и нижнюю челюсть. Температура повышается до 38-40 градусов. Открывание рта затруднено, болезненно, изо рта неприятный запах, обильное отделение слюны. Он гнусавый, неразборчивый. При ларингоскопии наблюдается резкая припухлость, гиперемия соответствующей половины ротоглотки.
Боль ирадионет в ухо и нижнюю челюсть. Температура повышается до 38-40 градусов. Открывание рта затруднено, болезненно, изо рта неприятный запах, обильное отделение слюны. Он гнусавый, неразборчивый. При ларингоскопии наблюдается резкая припухлость, гиперемия соответствующей половины ротоглотки.
Из-за отека, кажется, исследовать миндалину часто невозможно. Движение соответствующей половины мягкого неба резко ограничено (при проглатывании пищевые жидкости могут вытекать через нос).
При носоглотке (носоглотке) боли в горле были сухими, боль в горле, затрудненное носовое дыхание, боль в глубине носа, иррадиация в ухо, обильная слизь из носа, текущая в ротоглотку. При осмотре методом задней риноскопии (см.) Определяется отечность и гиперемия носовых миндалин.Иногда случаются налеты, скопление слизи. Регионарные лимфатические узлы увеличены, болезненны. Часто повышает температуру тела. В некоторых случаях ангина носоглотки возникает одновременно с поражением других миндалин.
Боль в горле языка миндалин наблюдается реже, чем воспаление миндалин. Общие симптомы такие же, как и при других типах стенокардии. В процессе распространения гнойник может перерасти в языковые ткани — пери- или паратонзиллярные.
Осложнения ангины: ревматоидный артрит, инфекционный артрит, нефрит, пиелит, иногда холецистит, острый средний отит, ларингит, парафарингеальный абсцесс, шейный лимфаденит, целлюлит шеи, сепсис и др. В некоторых случаях ангина протекает с аллергическими симптомами.
Лечение . Режим постельный (при катаральной ангине — домашний). Внутрь назначают ацетилсалициловую кислоту (аспирин), анальгин, сульфаниламидные препараты, в тяжелых случаях инъекции пенициллина (иногда таблетки), биомицина.При резкой боли регионарных лимфатических узлов назначают компрессы или сухое тепло на шею. При затяжном лимфадените — Солюкс, УВЧ. Для полосканий (2-4 раза в день) используют теплые растворы грамицидина, фурацилина, питьевой соды, натрия хлорида, отвары шалфея, ромашки. Пища должна быть мягкой, неотапливаемой и не холодной. Полезно назначать витамины, пить много воды. При начальных стадиях флегмональной ангины проводят описанное выше лечение. Если процесс прогрессирует, показывается вскрытие целлюлита или абсцесса.Более радикальным методом является тонзиллэктомия (в «горячей фазе»).
Ангина Симановского — Плаута — Винсента (рис. 6) — язвенно-пленочная ангина. Возбудитель — симбиоз веретенообразных палочек и спирохет полости рта. Заболевание может протекать одновременно с заболеванием той же этиологии. Чаще наблюдается у людей, ослабленных теми или иными заболеваниями. В типичных случаях на общее состояние пациента это практически не влияет. Температура тела субфебрильная или нормальная. Боль в горле размыта.При ларингоскопии отмечается легкое покраснение обычно одной миндалины, иногда одной любой ее части. Участок гиперемии окружает поверхность желтоватой пленкой, после удаления видимой язвы. Регионарные лимфатические узлы увеличены, болезненны при пальпации. В редких случаях язвенно-пленочная ангина протекает тяжело, с острыми нарушениями общего состояния и обширными некротическими процессами в ротоглотке. Лечение инъекциями пенициллина, внутривенная инфузия перорально в виде таблеток, внутримышечная никотиновая кислота, раствор для смазывания язвенных поверхностей перорально в виде таблеток в глицерине или присыпка перорально в виде таблеток.Дезинфицирующее полоскание. Режим дома.
Аграноулозитарная ангина не является самостоятельной нозологической единицей. Этот термин относится к изменениям в проливе при заболеваниях крови (см. Агранулоцитоз).
Герпетическая ангина протекает с тяжелыми общими явлениями (температура до 39-40 °, головная боль, боль в горле, хуже при глотании. На слегка припухших миндалинах (иногда явления отека отсутствуют) определяются молочно-белые блестящие пузырьки размером с глотку. чечевица.Эти пузыри могут сливаться друг с другом, быстро изяслау.Подобные образования находят на небных дугах и на подкладке щек. Заболевание протекает благоприятно, пузыри спонтанно инволюции. Вирусная этиология. В последнее время выделяют аденовирусную ангину.
Клиническая эффективность и безопасность жидкого препарата Pelargonium sidoides (EPs 7630) у детей с острым нестрептококковым тонзиллофарингитом | Журнал комплексной педиатрии
3.1. Типовой проект дома
Это исследование было проведено как проспективное рандомизированное двойное слепое многоцентровое исследование с двумя параллельными группами.Адаптивный групповой последовательный дизайн, включающий до четырех промежуточных анализов, позволял преждевременно завершить исследование или скорректировать размер выборки в случае продолжения (25–28).
3.2. Окружение и этика
Исследование проводилось в девяти исследовательских центрах, специализирующихся на педиатрии или оториноларингологии в Киеве, Украина, в соответствии с международными рекомендациями по надлежащей клинической практике и Хельсинкской декларацией (регистрация исследования: ISRCTN27398531).
Протокол и формы информированного согласия одобрены местным этическим комитетом и Министерством здравоохранения Украины.Законный представитель каждого пациента дал письменное информированное согласие до включения в исследование.
3.3. Пациенты
После утверждения последовательные пациенты, обращавшиеся за лечением острого тонзиллофарингита, были проверены на пригодность для исследования. Критерии включения: дети в возрасте от 6 до 10 лет, острый тонзиллофарингит (боль в горле, катаральная ангина), продолжительность жалоб ≤ 48 часов, отрицательный экспресс-тест на β-гемолитический стрептококк, оценка симптомов тонзиллита (TSS, подробнее см. Ниже) ≥ 8 баллов, и письменное информированное согласие законного представителя пациента.Критерии исключения: признаки лакунарной или фолликулярной ангины, более двух эпизодов тонзиллита в течение последних 12 месяцев, обязательное показание к терапии антибиотиками (например, абсцесс, септический тонзиллит, постревматический статус, постстрептококковый гломерулонефрит и малая хорея Сиденхама) ), лечение антибиотиками в течение 4 месяцев до включения в исследование, усиление геморрагического диатеза, тяжелые заболевания сердца, почек или печени, иммуносупрессия, известная или предполагаемая гиперчувствительность к исследуемому препарату, сопутствующее лечение, потенциально влияющее на исход исследования, или известные взаимодействия с исследуемым препаратом (например,g., производные кумарина), участие в другом клиническом исследовании в течение последних 3 месяцев до включения в исследование, безответственность пациентов, неспособность законных представителей пациента понять характер, важность и значение исследования.
3.4. Лечение и оценка
Продолжительность лечения по протоколу 6 дней. Пациентов оценивали в день 0 и, если они соответствовали критериям, лечили либо 20 каплями EPs 7630 три раза в день, либо плацебо. Последующие оценки были запланированы на 2-й, 4-й и 6-й день.На 6-й день были запланированы индивидуальные проверки здоровья по соображениям безопасности, а не определения эффективности исследуемых препаратов.
Протокол определил TSS как основную переменную эффективности, которая включала следующие симптомы: затруднение глотания, боль в горле, слюноотделение и покраснение горла. При каждом посещении ответственный исследователь должен был оценить каждый симптом как тяжелый (= 3), умеренный (= 2), легкий (= 1) или отсутствующий (= 0). Наконец, оценка лихорадки по категориям <37.5 ° C = 0, от 37,5 ° до <38,5 ° C = 1, от 38,5 ° до <39,5 ° C = 2 и ≥ 39,5 ° C = 3 было добавлено, таким образом создавая возможный диапазон TSS от 0 до 15. Данные TSS были дополнительно проанализированы категориально как вторичные переменные эффективности, относящиеся к различным критериям ответа (TSS день 4 <5; изменение день 4 в TSS ≥ 5; TSS день 4 <5 и изменение день 4 в TSS ≥ 5) .
Кроме того, следующие симптомы, отек язычка, горла, миндалин и лимфатических узлов, толерантность лимфатических узлов к давлению, боль в суставах, головная боль и другие жалобы, оценивались с использованием тех же баллов, что и для вышеуказанных симптомов.
На 4-й, 6-й день или при преждевременном прекращении лечения пациентов (или их законных представителей) просили оценить исход лечения с использованием шкалы результатов интегративной медицины (IMOS), включая следующие категории: «полное выздоровление», «значительное улучшение». , «Умеренное или небольшое улучшение», «без изменений» и «ухудшение». Кроме того, пациентов просили оценить время начала эффекта от лечения.
Был зарегистрирован анамнез, побочные эффекты и сопутствующие лекарства, включая лечение парацетамолом.
3,5. Статистика
Изменение TSS с дня 0 до дня 4 было определено как первичная переменная эффективности и учитывалась при проверке гипотез на основе набора намерений лечить (ITT), который включал всех пациентов, которые были рандомизированы, принимали исследуемое лекарство и предоставили последующие: вверх информацию. Для определения чувствительности этот анализ был повторен с анализируемым набором по протоколу, то есть с теми, кто завершил исследование без серьезных нарушений протокола. Эти тесты были проведены подтверждающим образом; все другие анализы, касающиеся вторичных переменных эффективности, носили описательный характер и должны интерпретироваться соответствующим образом.
Каждый из первоначально запланированных четырех промежуточных анализов носил подтверждающий характер и сравнивал средние арифметические изменения TSS на 4-й день, используя двухфакторный ковариационный анализ с факторами, влияющими на лечение и центр, и исходным уровнем (день 0) в качестве ковариант. Пропущенные значения были заменены в соответствии с принципом переноса последнего наблюдения (LOCF). Общая ошибка типа I была определена как 0,025 и была односторонней. Следовательно, скорректированные односторонние p-значения для четырех промежуточных анализов и окончательного анализа были рассчитаны как α 1 = α 2 = α 3 = α 4 = α 5 = 0.007907, давая каждому анализу одинаковый уровень значимости (25, 26). Чтобы исследовать влияние метода LOCF (29), окончательный набор данных также был проанализирован с помощью последних методов обработки недостающих данных (30, 31).
Первый промежуточный анализ был назначен после того, как первые 40 пациентов завершили исследование, то есть примерно по 20 пациентов в группе. План статистического анализа был разработан для каждого промежуточного анализа и окончательно доработан на основе обзора данных перед отменой ослепления.
Категориальные данные для отдельных симптомов и суждений в дневниках пациентов были переклассифицированы на основе изменений от исходного уровня к последнему наблюдению с использованием следующих категорий: «ремиссия», «улучшение», «без изменений» и «ухудшение».
Если не указано иное, даны средние арифметические значения и стандартное отклонение (SD). Все показанные данные относятся к набору ITT, который был идентичен набору оцениваемых с точки зрения безопасности.
Увеличивают ли отпускаемые по рецепту стимуляторы риск неблагоприятных сердечно-сосудистых событий ?: Систематический обзор | BMC Cardiovascular Disorders
Okie S: СДВГ у взрослых. N Engl J Med. 2006, 354: 2637-2641. 10.1056 / NEJMp068113.
CAS Статья PubMed Google ученый
Castle L, Aubert RE, Verbrugge RR, Khalid M, Epstein RS: Тенденции в медикаментозном лечении СДВГ. J Atten Disord. 2007, 10: 335-342. 10.1177 / 1087054707299597.
Артикул PubMed Google ученый
Робисон Л.М., Склар Д.А., Скаер Т.Л.: Точки данных: тенденции в отношении СДВГ и употребления стимуляторов среди взрослых: 1995–2002 гг. Psychiatr Serv. 2005, 56: 1497-10.1176 / appi.ps.56.12.1497.
Артикул PubMed Google ученый
Nissen SE: лекарства от СДВГ и сердечно-сосудистый риск. N Engl J Med. 2006, 354: 1445-1448. 10.1056 / NEJMp068049.
CAS Статья PubMed Google ученый
Олфсон М., Маркус С.К., Чжан Х.Ф., Ван Г.Дж.: Дозирование стимуляторов при лечении синдрома дефицита внимания / гиперактивности у взрослых. J Clin Psychopharmacol. 2008, 28: 255-257. 10.1097 / JCP.0b013e31816740be.
Артикул PubMed Google ученый
Brown GL, Hunt RD, Ebert MH, Bunney WE, Kopin IJ: Уровни d-амфетамина в плазме у гиперактивных детей. Серийное поведение и двигательные реакции. Психофармакология (Берл). 1979, 62: 133-140. 10.1007 / BF00427126.
CAS Статья Google ученый
Берман С.М., Кученски Р., Маккракен Дж. Т., Лондон ED: Возможные побочные эффекты лечения амфетамином на мозг и поведение: обзор. Мол Психиатрия. 2009, 14 (2): 123-142.10.1038 / mp.2008.90.
CAS Статья PubMed Google ученый
Торпи М: Терапевтические достижения в области нарколепсии. Sleep Med. 2007, 8: 427-440. 10.1016 / j.sleep.2007.03.004.
Артикул PubMed Google ученый
Hardy SE: Метилфенидат для лечения депрессивных симптомов, включая утомляемость и апатию, у пожилых людей с заболеваниями и неизлечимо больных.Am J Geriatr Pharmacother. 2009, 7: 34-59. 10.1016 / j.amjopharm.2009.02.006.
CAS Статья PubMed PubMed Central Google ученый
Jordan LC, Hillis AE: Расстройства речи и языка: афазия, апраксия и дизартрия. Curr Opin Neurol. 2006, 19: 580-585. 10.1097 / WCO.0b013e3280109260.
Артикул PubMed Google ученый
Форсайт Р.Дж., Джаямони Б., Пейн TC: Моноаминергические агонисты при острой черепно-мозговой травме.Кокрановская база данных Syst Rev.2006, CD003984-4
Волков Н.Д., Ван Г.Дж., Фаулер Дж.С., Молина П.Е., Логан Дж., Гатли С.Дж., Гиффорд А., Динг Ю.С., Вонг С., Папас Н.Р. и др.: Сердечно-сосудистые заболевания. Эффекты метилфенидата у людей связаны с повышением уровня дофамина в головном мозге и адреналина в плазме. Психофармакология. 2003, 166: 264-270.
CAS PubMed Google ученый
Wilens TE, Hammerness PG, Biederman J, Kwon A, Spencer TJ, Clark S, Scott M, Podolski A, Ditterline JW, Morris MC и др .: Изменения артериального давления, связанные с медикаментозным лечением взрослых с вниманием -дефицит / гиперактивность.J Clin Psychiatry. 2005, 66: 253-259. 10.4088 / JCP.v66n0215.
Артикул PubMed Google ученый
Biederman J, Mick E, Surman C, Doyle R, Hammerness P, Harpold T, Dunkel S, Dougherty M, Aleardi M, Spencer T: рандомизированное плацебо-контролируемое испытание OROS метилфенидата у взрослых с вниманием. -дефицит / гиперактивность. Биол Психиатрия. 2006, 59: 829-835. 10.1016 / j.biopsych.2005.09.011.
CAS Статья PubMed Google ученый
Сэмюэлс Дж. А., Франко К., Ван Ф., Сороф Дж. М.: Влияние стимуляторов на 24-часовое амбулаторное кровяное давление у детей с СДВГ: двойное слепое рандомизированное перекрестное исследование. Педиатр Нефрол. 2006, 21: 92-95. 10.1007 / s00467-005-2051-1.
Артикул PubMed Google ученый
Findling RL, Short EJ, Manos MJ: Краткосрочные сердечно-сосудистые эффекты метилфенидата и аддерала. J Am Acad Детская подростковая психиатрия. 2001, 40: 525-529.10.1097 / 00004583-200105000-00011.
CAS Статья PubMed Google ученый
Стоу С.Д., Гарднер С.Ф., Гист С.К., Шульц Э.Г., Уэллс Т.Г.: круглосуточный амбулаторный мониторинг артериального давления у детей мужского пола, получающих терапию стимуляторами. Энн Фармакотер. 2002, 36: 1142-1149.
CAS Статья PubMed Google ученый
Ван А.М., Суоджанен Дж. Н., Колуччи В. М., Рамбо К. Л., Холленберг Н. К.: Острый церебральный вазоспазм, вызванный кокаином и метамфетамином: ангиографическое исследование на кроликах.AJNR Am J Neuroradiol. 1990, 11: 1141-1146.
CAS PubMed Google ученый
Рамбо К.Л., Бержерон Р.Т., Сканлан Р.Л., Тил Дж. С., Сегалл HD, Фанг Х.С., Маккормик Р.: Церебральные сосудистые изменения, вторичные по отношению к злоупотреблению амфетамином у экспериментального животного. Радиология. 1971, 101: 345-351.
CAS Статья PubMed Google ученый
Де Силва Д.А., Вонг М.К., Ли М.П., Чен CL-H, Чанг Х.М.: Ишемический инсульт, связанный с амфетамином: клиническая картина и предполагаемый патогенез.J Stroke Cerebrovasc Dis. 2007, 16: 185-186. 10.1016 / j.jstrokecerebrovasdis.2007.04.001.
Артикул PubMed Google ученый
Чен Дж. П.: Метамфетамин-ассоциированный острый инфаркт миокарда и кардиогенный шок с нормальными коронарными артериями: рефрактерный глобальный коронарный микрососудистый спазм. J Invasive Cardiol. 2007, 19: E89-E92.
Артикул PubMed Google ученый
Conci F, D’Angelo V, Tampieri D, Vecchi G: Внутримозговое кровоизлияние и ангиография после злоупотребления амфетамином. Ital J Neurol Sci. 1988, 9: 77-81. 10.1007 / BF02334412.
CAS Статья PubMed Google ученый
Уоттс Д.Дж., Макколлестер Л.: Инфаркт миокарда, вызванный метамфетамином, с повышенным уровнем тропонина I. Am J Emerg Med. 2006, 24: 132-134. 10.1016 / j.ajem.2005.08.005.
Артикул PubMed Google ученый
Томпсон Дж., Томпсон Дж. Р.: Острый инфаркт миокарда, связанный с применением метилфенидата, для лечения синдрома дефицита внимания у взрослых. J Emerg Med. 2007, 38 (1): 18-21.
Артикул PubMed Google ученый
Бромберг-Марин Г., Махмуд Э., Цимикас С. Спонтанный многососудистый коронарный вазоспазм, приводящий к кардиогенному шоку. J Invasive Cardiol. 2007, 19: E85-E88.
PubMed Google ученый
Gandhi PJ, Ezeala GU, Luyen TT, Tu TC, Tran MT: Инфаркт миокарда у подростка, принимающего Adderall. Am J Health Syst Pharm. 2005, 62: 1494-1497. 10.2146 / ajhp040220.
Артикул PubMed Google ученый
Kaye S, McKetin R, Duflou J, Darke S: Метамфетамин и сердечно-сосудистая патология: обзор доказательств. Зависимость. 2007, 102: 1204-1211. 10.1111 / j.1360-0443.2007.01874.x.
Артикул PubMed Google ученый
Rumbaugh CL, Fang HC, Higgins RE, Bergeron RT, Segall HD, Teal JS: Церебральное микрососудистое повреждение при экспериментальном злоупотреблении наркотиками. Invest Radiol. 1976, 11: 282-294. 10.1097 / 00004424-197607000-00005.
CAS Статья PubMed Google ученый
Rumbaugh CL, Bergeron RT, Fang HC, McCormick R: Церебральные ангиографические изменения у пациента, злоупотребляющего наркотиками. Радиология. 1971, 101: 335-344.
CAS Статья PubMed Google ученый
Brust JC: Васкулит, вызванный злоупотреблением психоактивными веществами. Neurol Clin. 1997, 15: 945-957. 10.1016 / S0733-8619 (05) 70357-1.
CAS Статья PubMed Google ученый
Вутен М.Р., Хангуре М.С., Мерфи М.Дж .: Внутримозговое кровоизлияние и васкулит, связанные со злоупотреблением эфедрином. Энн Нейрол. 1983, 13: 337-340. 10.1002 / ana.410130321.
CAS Статья PubMed Google ученый
Bostwick DG: Церебральный васкулит, вызванный амфетамином. Hum Pathol. 1981, 12: 1031-1033. 10.1016 / S0046-8177 (81) 80262-6.
CAS Статья PubMed Google ученый
Citron BP, Halpern M, McCarron M, Lundberg GD, McCormick R, Pincus IJ, Tatter D, Haverback BJ: Некротический ангиит, связанный со злоупотреблением наркотиками. N Engl J Med. 1970, 283: 1003-1011. 10.1056 / NEJM197011052831901.
CAS Статья PubMed Google ученый
Охта К., Мори М., Йоритака А., Окамото К., Кишида С. Отсроченный ишемический инсульт, связанный с употреблением метамфетамина. J Emerg Med. 2005, 28: 165-167. 10.1016 / j.jemermed.2004.06.015.
Артикул PubMed Google ученый
Schteinschnaider A, Plaghos LL, Garbugino S, Riveros D, Lazarowski A, Intruvini S, Massaro M: Церебральный артериит после использования метилфенидата. J Child Neurol. 2000, 15: 265-267. 10.1177 / 088307380001500414.
CAS Статья PubMed Google ученый
Дикерсон Т.Дж., Ямамото Н., Руис Д.И., Джанда К.Д.: Иммунологические последствия гликирования белка метамфетамина. J Am Chem Soc. 2004, 126: 11446-11447. 10.1021 / ja047690h.
CAS Статья PubMed Google ученый
Treweek J, Wee S, Koob GF, Dickerson TJ, Janda KD: Самовакцинация продуктами гликирования метамфетамина химически связывает хроническое употребление наркотиков и сердечно-сосудистые заболевания.Proc Natl Acad Sci. 2007, 104: 11580-11584. 10.1073 / pnas.0701328104.
CAS Статья PubMed PubMed Central Google ученый
Treweek JB, Dickerson TJ, Janda KD: Наркотики, вызывающие злоупотребление, которые опосредуют образование конечных продуктов гликирования: химическая связь с патологией заболевания. Acc Chem Res. 2009, 42: 659-669. 10.1021 / ar800247d.
CAS Статья PubMed PubMed Central Google ученый
Ханинг В., Геберт Д.: Электрокардиографические аномалии у лиц, злоупотребляющих метамфетамином. Зависимость. 2007, 102 (Приложение 1): 70-75.
Артикул PubMed Google ученый
Reimherr FW, Williams ED, Strong RE, Mestas R, Soni P, Marchant BK: двойное слепое плацебо-контролируемое перекрестное исследование осмотического высвобождения метилфенидата пероральной системы у взрослых с СДВГ с оценкой оппозиционного и эмоциональные аспекты расстройства.J Clin Psychiatry. 2007, 68: 93-101. 10.4088 / JCP.v68n0113.
CAS Статья PubMed Google ученый
Яп Ю.Г., Камм А.Дж.: Удлинение интервала QT, вызванное лекарствами, и torsades de pointes. Сердце. 2003, 89: 1363-1372. 10.1136 / сердце.89.11.1363.
CAS Статья PubMed PubMed Central Google ученый
Winegarden CR: От «предгипертонии» к гипертонии? Дополнительные доказательства.Ann Epidemiol. 2005, 15: 720-725. 10.1016 / j.annepidem.2005.02.010.
CAS Статья PubMed Google ученый
Куреши А.И., Сури М.Ф., Кирмани Дж. Ф., Дивани А.А., Мохаммад Й .: Является ли предгипертония фактором риска сердечно-сосудистых заболеваний ?. Гладить. 2005, 36: 1859-1863. 10.1161 / 01.STR.0000177495.45580.f1.
Артикул PubMed Google ученый
Vasan RS, Larson MG, Leip EP, Evans JC, O’Donnell CJ, Kannel WB, Levy D: Влияние высокого нормального кровяного давления на риск сердечно-сосудистых заболеваний.N Engl J Med. 2001, 345: 1291-1297. 10.1056 / NEJMoa003417.
CAS Статья PubMed Google ученый
Psaty BM, Furberg CD, Kuller LH, Cushman M, Savage PJ, Levine D, O’Leary DH, Bryan RN, Anderson M, Lumley T: Связь между уровнем артериального давления и риском инфаркта миокарда, инсульт и общая смертность: исследование здоровья сердечно-сосудистой системы. Arch Intern Med. 2001, 161: 1183-1192. 10.1001 / archinte.161.9.1183.
CAS Статья PubMed Google ученый
Тругман Дж. М.: Церебральный артериит и пероральный метилфенидат. Ланцет. 1988, 1: 584-585.
CAS Статья PubMed Google ученый
Садегиан Х .: Лакунарный инсульт, связанный со злоупотреблением метилфенидатом. Может J Neurol Sci. 2004, 31: 109-111.
Артикул PubMed Google ученый
Джордж А.К., Кунвар АР, Авасти А: Острый инфаркт миокарда у молодого мужчины, принимавший метилфенидат, бупропион и эритромицин. J Child Adolesc Psychopharmacol. 2005, 15: 693-695. 10.1089 / cap.2005.15.693.
Артикул PubMed Google ученый
Информация для медицинских работников: Adderall и Adderall XR (амфетамин). Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. http://www.fda.gov/Drugs/DrugSafety/PostmarketDrugSafetyInformationforPatientsandProviders/DrugSafetyInformationforHeathcareProfessionals/ucm084006.htm. 2005. По состоянию на 25 мая 2012 г.
Smith M: Добавлено предупреждение о безопасности сердечно-сосудистой системы для стимуляторов для лечения СДВГ. MedPage сегодня. http://www.medpagetoday.com/Psychiatry/ADHD-ADD/3987. 2006. По состоянию на 25 мая 2012 г.
Веттер В.Л., Элиа Дж., Эриксон С., Бергер С., Блюм Н., Узарк К., Уэбб К.Л .: Сердечно-сосудистый мониторинг детей и подростков с сердечными заболеваниями, принимающих лекарства от дефицита внимания / синдрома гиперактивности. : Научное заявление Совета Американской кардиологической ассоциации по сердечно-сосудистым заболеваниям у молодых комитетов по врожденным сердечным дефектам и Совета по уходу за сердечно-сосудистыми заболеваниями.Тираж. 2008, 117: 2407-2423. 10.1161 / CIRCULATIONAHA.107.189473.
Артикул PubMed Google ученый
Перрин Дж. М., Фридман Р. А., Книланс Т. К., Рабочая группа «Черный ящик», Секция кардиологии и кардиохирургии: сердечно-сосудистый мониторинг и стимулирующие препараты для лечения синдрома дефицита внимания / гиперактивности. Педиатрия. 2008, 122: 451-453. 10.1542 / педс.2008-1573.
Артикул PubMed Google ученый
Разъяснение Американской академии педиатрии / Американской кардиологической ассоциации относительно сердечно-сосудистой оценки и мониторинга детей и подростков с сердечными заболеваниями, получающих лекарства от СДВГ: 16 мая 2008 г. J Dev Behav Pediatr. 2008, 29: 335-10.1097 / DBP.0b013e31318185dc14.
Обновление монографии по препаратам для лечения синдрома дефицита внимания и гиперактивности (СДВГ) — для медицинских работников. Министерство здравоохранения Канады. http://www.hc-sc.gc.ca/dhp-mps/medeff/advisories-avis/prof/_2006/adhd-tdah_medic_hpc-cps-eng.php. 2006. По состоянию на 25 мая 2012 г.
Конвей Дж., Вонг К.К., О’Коннелл С., Уоррен А.Е.: Скрининг сердечно-сосудистых рисков перед началом приема стимуляторов и практика прописывания канадских врачей: влияние рекомендаций Министерства здравоохранения Канады. Педиатрия. 2008, 122: e828-e834. 10.1542 / педс.2008-0276.
Артикул PubMed Google ученый
Томас П.Е., Карло В.Ф., Деккер Дж. А., Кэннон BC, Кертес, штат Нью-Джерси, Фридман Р.А., Ким Дж. Дж .: Влияние научного заявления Американской кардиологической ассоциации на скрининг электрокардиограмм и стимулирующих препаратов.Arch Pediatr Adolesc Med. 2011, 165: 166-170. 10.1001 / archpediatrics.2010.278.
Артикул PubMed Google ученый
Австралийские рекомендации по синдрому дефицита внимания и гиперактивности (СДВГ). Королевский Австралазийский колледж врачей. http://www.nhmrc.gov.au/guidelines/publications/ch54. 2008. По состоянию на 25 мая 2012 г.
Сообщение FDA по безопасности лекарств: FDA рекомендует против продолжения использования меридиа (сибутрамина).Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США. http://www.fda.gov/Drugs/DrugSafety/ucm228746.htm. 2010. По состоянию на 25 мая 2012 г.
Pollack A: F.D.A. Отклоняет Qnexa, третий препарат для похудания. Нью-Йорк Таймс. http://www.nytimes.com/2010/10/29/health/policy/29drug.html?_r=1&partner=rss&emc=rss. 2010. По состоянию на 25 мая 2012 г.
Поллак A: Консультативная группа одобряет лекарство для похудания. Нью-Йорк Таймс. http://www.nytimes.com/2012/02/23/business/fda-advisory-panel-backs-diet-drug.html? _r = 1. 2012. По состоянию на 25 мая 2012 г.
Winterstein AG, Герхард Т., Шустер Дж., Джонсон М., Зито Дж. М., Саиди А.: Безопасность стимуляторов центральной нервной системы у детей и подростков с синдромом дефицита внимания / гиперактивности. Педиатрия. 2007, 120: e1494-e1501. 10.1542 / peds.2007-0675.
Артикул PubMed Google ученый
Винтерштейн А.Г., Герхард Т., Шустер Дж., Саиди А: Кардиологическая безопасность метилфенидата по сравнению с солями амфетамина при лечении СДВГ.Педиатрия. 2009, 124: e75-e80. 10.1542 / педс.2008-3138.
Артикул PubMed Google ученый
McCarthy S, Cranswick N, Potts L, Taylor E, Wong IC: Смертность, связанная с лекарственным лечением синдрома дефицита внимания и гиперактивности (СДВГ): ретроспективное когортное исследование детей, подростков и молодых людей с использованием общей практики база данных исследований. Drug Saf. 2009, 32: 1089-1096. 10.2165 / 11317630-000000000-00000.
Артикул PubMed Google ученый
Гулд М.С., Уолш Б.Т., Мунфах Дж.Л., Клейнман М., Дуан Н., Олфсон М., Гринхилл Л., Купер Т.: Внезапная смерть и употребление стимуляторов у молодежи. Am J Psychiatry. 2009, 166: 992-1001. 10.1176 / appi.ajp.2009.0
72.
Артикул PubMed Google ученый
Schelleman H, Bilker WB, Strom BL, Kimmel SE, Newcomb C, Guevara JP, Daniel GW, Cziraky MJ, Hennessy S.Педиатрия. 2011, 127: 1102-1110. 10.1542 / peds.2010-3371.
Артикул PubMed PubMed Central Google ученый
Cooper WO, Habel LA, Sox CM, Chan KA, Arbogast PG, Cheetham TC, Murray KT, Quinn VP, Stein CM, Callahan ST, et al: СДВГ и серьезные сердечно-сосудистые события у детей и подростков . N Engl J Med. 2011, 365: 1896-1904. 10.1056 / NEJMoa1110212.
CAS Статья PubMed Google ученый
Cooper WO, Habel LA, Sox CM, Chan KA, Arbogast PG, Cheetham TC, Murray KT, Quinn VP, Stein CM, Callahan ST, Fireman BH, Fish FA, Kirshner HS, O’Duffy A, Connell FA, Ray WA : Лекарства от синдрома дефицита внимания и гиперактивности и риск серьезных сердечно-сосудистых заболеваний у детей и молодежи. Отчет об исследовании программы эффективного здравоохранения № 12-EHC006-EF. (Подготовлено центрами Vanderbilt и HMORN DEcIDE по контрактам № HHSA HHSA290-2005-0042-I и HHSA290-2005-0033-I, соответственно.). Агентство медицинских исследований и качества.http://www.effectivehealthcare.ahrq.gov/ehc/products/395/885/DEcIDE35_YouthADHD_20111031.pdf. 2011. По состоянию на 25 мая 2012 г.
Olfson M, Huang C, Gerhard T, Winterstein AG, Crystal S, Allison PD, Marcus SC: Стимуляторы и сердечно-сосудистые события у молодежи с синдромом дефицита внимания / гиперактивности. J Am Acad Детская подростковая психиатрия. 2012, 51: 147-156. 10.1016 / j.jaac.2011.11.008.
Артикул PubMed Google ученый
Wernicke JF, Faries D, Girod D, Brown J, Gao H, Kelsey D, Quintana H, Lipetz R, Michelson D, Heiligenstein J: Сердечно-сосудистые эффекты атомоксетина у детей, подростков и взрослых. Drug Saf. 2003, 26: 729-740. 10.2165 / 00002018-200326100-00006.
CAS Статья PubMed Google ученый
Holick CN, Turnbull BR, Jones ME, Chaudhry S, Bangs ME, Seeger JD: Атомоксетин и цереброваскулярные исходы у взрослых.J Clin Psychopharmacol. 2009, 29: 453-460. 10.1097 / JCP.0b013e3181b2b828.
CAS Статья PubMed Google ученый
Habel LA, Cooper WO, Sox CM, Chan KA, Fireman BH, Arbogast PG, Cheetham TC, Quinn VP, Dublin S, Boudreau DM и др.: Лекарства от СДВГ и риск серьезных сердечно-сосудистых событий у молодых и взрослые среднего возраста. ДЖАМА. 2011, 306: 2673-2683. 10.1001 / jama.2011.1830.
CAS Статья PubMed PubMed Central Google ученый
Habel LA, Cooper WO, Sox CM, Chan KA, Arbogast PG, Cheetham TC, Quinn VP, Fireman BH, Dublin S, Boudreau DM, Andrade SE, Pawloski PA, Raebel MA, Smith DH, Achacoso N, Uratsu C, Go А.С., Сидни С., Нгуен-Хюин М.Н., Рэй В.А., Селби СП: Лекарства от СДВГ и риск серьезной ишемической болезни сердца у взрослых молодого и среднего возраста. Отчет об исследованиях программы эффективного здравоохранения № 36 (подготовлен Центром DEcIDE Вандербильта и Центром DEcIDE исследовательской сети HMO по контрактам № HHSA 290-2005-0042-I и HHSA 290-2005-0033-I).Публикация AHRQ № 12-EHC011-EF. Агентство медицинских исследований и качества. http://www.effectivehealthcare.ahrq.gov/ehc/products/394/884/DEcIDE36_ADHDMeds-Adults_20111220.pdf. 2011. По состоянию на 25 мая 2012 г.
Schelleman H, Bilker WB, Kimmel SE, Daniel GW, Newcomb C, Guevara JP, Cziraky MJ, Strom BL, Hennessy S: Methylphenidate и риск серьезных сердечно-сосудистых событий у взрослых. Am J Psychiatry. 2012, 169: 178-185. 10.1176 / appi.ajp.2011.11010125.
Артикул PubMed Google ученый
Ариас Э., Андерсон Р., Сян-Чинг К., Мерфи С., Кочанек К.: Национальные отчеты о статистике естественного движения населения. Смерти: окончательные данные за 2001 г. 2003 г., Национальный центр статистики здравоохранения, Хяттсвилл, Мэриленд, 3-
Google ученый
Транзиторная ишемическая атака — Консультант по терапии рака
Транзиторная ишемическая атака
I. Что нужно знать каждому врачу.
Американская кардиологическая ассоциация / Американская ассоциация инсульта определяет транзиторную ишемическую атаку (ТИА) как «преходящий эпизод неврологической дисфункции, вызванный очаговой ишемией головного, спинного мозга или сетчатки без острого инфаркта».«В прошлом ТИА определялась просто как очаговое ишемическое неврологическое событие, продолжающееся менее 24 часов. Однако стало ясно, что произвольное, основанное на времени определение ТИА неадекватно, чтобы отличить ТИА от инсульта, поскольку современные методы нейровизуализации позволили выявить острый инфаркт мозга даже у пациентов, симптомы которых полностью исчезают в течение нескольких часов после начала. Это привело к смещению акцента с определения ТИА на основе времени на определение на основе тканей, которое в большей степени опирается на нейровизуализацию, а также на клинические данные.
Основные механизмы ТИА такие же, как и при инсульте: атеросклероз крупных сосудов, кардиоэмболия и окклюзия / лакунар мелких сосудов. По определению, при ТИА препятствие кровотоку является временным и разрешается до того, как произойдет инфаркт ткани. Может быть полезно рассматривать ТИА и инсульт как состояния одного и того же клинического спектра, аналогичные взаимосвязи между нестабильной стенокардией и острым инфарктом миокарда. Точная диагностика и стратификация риска пациентов с ТИА важны, поскольку более 10% пациентов с ТИА будут иметь ишемический инсульт в течение следующих 3 месяцев, и до половины этих инсультов происходит в течение первых 48 часов после этого. TIA.
II. Диагностическое подтверждение: Вы уверены, что у вашего пациента транзиторная ишемическая атака?
Клинические признаки и симптомы ТИА могут включать любой очаговый неврологический дефицит (в отличие от глобальной дисфункции мозга, наблюдаемой при делирии или энцефалопатии). Конкретные симптомы зависят от пораженной сосудистой территории и локализации церебральной ишемии. Симптомы ТИА по определению временны и часто (но не всегда) проходят в течение нескольких часов.
А.История, часть I: Распознавание образов:
Симптомы ТИА могут быть очаговыми неврологическими нарушениями с острым началом, такими как односторонняя слабость, онемение или парестезия, опущенное лицо, невнятная речь, афазия или дизартрия, дисфагия, двоение в глазах, монокулярная слепота, головокружение или атаксия. Изменения сознания, тонико-клонический приступ, обморок и / или общая спутанность сознания менее распространены при ТИА и более характерны для других состояний, при которых дисфункция мозга носит глобальный, а не очаговый характер.
B. История, часть 2: Распространенность:
Подсчитано, что заболеваемость ТИА в Соединенных Штатах составляет от 200 000 до 500 000 в год, с распространенностью 2,3%, или приблизительно 5 миллионов человек. Риск ТИА экспоненциально возрастает с возрастом, независимо от пола или расы. Другие факторы риска ТИА включают диабет, гипертонию, курение, гиперлипидемию, фибрилляцию / трепетание предсердий, употребление алкоголя или запрещенных наркотиков (например, кокаина) и состояния гиперкоагуляции.
С.История, часть 3: конкурирующие диагнозы, которые могут имитировать транзиторную ишемическую атаку.
Дифференциальный диагноз ТИА включает судороги, мигрень, гипогликемию и состояния периферических нервов (например, паралич Белла, компрессию нервных корешков или вестибулярный неврит). Другие состояния, такие как рассеянный склероз, субдуральная гематома, инфекция или злокачественное новообразование ЦНС, могут имитировать ТИА, как и психиатрические состояния, такие как конверсионное расстройство. У пожилых пациентов и у пациентов с имеющимся цереброваскулярным заболеванием системные заболевания (например,(например, пневмония, ИМП, C. diff) может ухудшить или выявить существующие неврологические нарушения, которые ранее были легкими или менее выраженными. Тщательный сбор анамнеза и физический осмотр, включая полное неврологическое обследование, часто могут дать подсказки, которые помогут отличить ТИА от других состояний.
D. Результаты физикального осмотра.
Результаты физикального обследования при ТИА будут зависеть от пораженной сосудистой территории и локализации церебральной ишемии. Односторонняя слабость, сенсорный дефицит или дефицит черепных нервов — частые результаты обследования при ТИА.У пациента с ТИА обычно будет очаговый неврологический дефицит, а не общая спутанность сознания или изменение сознания.
E. Какие диагностические тесты следует провести?
Из-за высокого риска инсульта после ТИА все пациенты с подозрением на ТИА должны быть незамедлительно обследованы, обычно в условиях стационара. Амбулаторное обследование целесообразно в некоторых случаях, если соответствующие анализы можно получить быстро (в течение 24-48 часов), но часто это невозможно.
1. Какие лабораторные исследования (если таковые имеются) следует заказать для установления диагноза? Как следует интерпретировать результаты?
Обычные лаборатории, такие как общий анализ крови, базовый химический анализ, INR и PTT, должны быть заказаны для всех пациентов с подозрением на ТИА, вместе с панелью липидов натощак и уровнем глюкозы в крови натощак. Гемоглобин A1c может быть полезен пациентам с подозрением на недиагностированный сахарный диабет. Другие тесты, такие как анализ мочи, токсикологический анализ крови / мочи, ABG, BNP или аммиак, могут быть полезны в зависимости от клинических условий.Хотя эти тесты не помогают поставить диагноз ТИА, они могут выявить сопутствующие состояния или имитации ТИА, которые могут помочь в диагностике или лечении пациента.
2. Какие визуализационные исследования (если таковые имеются) следует заказать для установления диагноза? Как следует интерпретировать результаты?
Всем пациентам с подозрением на ТИА следует как можно скорее пройти нейровизуализацию. Магнитно-резонансная томография (МРТ) с диффузионно-взвешенной визуализацией является предпочтительным методом, учитывая ее превосходную чувствительность при обнаружении церебральной ишемии или инфаркта, хотя на практике неконтрастная компьютерная томография (КТ) головы является наиболее часто заказываемым первичным исследованием визуализации из-за ее более низкой стоимости. и большая доступность.Неконтрастная КТ имеет ограниченную способность обнаруживать церебральную ишемию или инфаркт, но полезна для исключения кровоизлияния или масс-эффекта.
У пациентов с кардиостимуляторами или AICD, или у которых есть непереносимость или другие противопоказания к МРТ, вторая неконтрастная КТ может быть выполнена через 24-48 часов после первоначального исследования, если симптомы все еще присутствуют или если диагноз неясен. Инфаркт головного мозга, не видимый на первоначальной компьютерной томографии, часто обнаруживается позже, когда в месте инфаркта развиваются локальные тканевые изменения и отек.КТ-перфузия — еще один метод, с помощью которого можно обнаружить ишемию головного мозга или инфаркт, но он лучше изучен при инсульте и не часто используется при ТИА.
Другие рекомендуемые визуализационные исследования у пациентов с ТИА включают оценку экстракраниальной сосудистой сети с помощью дуплексного ультразвука, КТ-ангиографии (КТА) или МР-ангиографии (МРА). Обнаружение поражения, такого как стеноз сонной артерии высокой степени, может изменить лечение пациентов с ТИА и помочь предотвратить последующий инсульт.
Оценка внутричерепной сосудистой сети с помощью КТА, МРА или транскраниального допплера также рекомендована руководящими принципами AHA / ASA 2009, хотя ее влияние на ведение пациентов может быть ограниченным.Нет никаких эффективных вмешательств для лечения внутричерепных стенотических поражений, кроме стандартной медикаментозной терапии и снижения факторов риска. Исследование SAMMPRIS, единственное опубликованное рандомизированное контролируемое исследование, посвященное эффективности стентирования внутричерепных стенотических поражений, показало, что внутричерепное стентирование уступает медикаментозному лечению в предотвращении повторного инсульта.
ЭКГ должна быть получена у всех пациентов с подозрением на ТИА для оценки аритмий, таких как фибрилляция предсердий или трепетание предсердий, которые могут быть связаны с ТИА.Во время госпитализации следует проводить постоянный кардиологический мониторинг, а для пациентов, у которых не была установлена четкая этиология ТИА, рекомендуется длительный 30-дневный кардиологический мониторинг в амбулаторных условиях.
У до 20% пациентов с криптогенным инсультом или ТИА обнаруживается скрытая фибрилляция предсердий или трепетание предсердий при 30-дневном мониторинге сердца, и идентификация этих пациентов важна, поскольку они могут быть кандидатами на антикоагулянтную, а не антиагрегантную терапию.Растет признание полезности и экономической эффективности расширенного кардиомониторинга при оценке инсульта и ТИА, и в последние годы эта практика получила более широкое распространение.
Эхокардиография обычно выполняется при оценке ТИА с целью поиска сердечных источников эмболии. Полезность эхокардиографии в оценке ТИА более подробно обсуждается ниже.
F. Чрезмерно используемые или «потраченные впустую» диагностические тесты, связанные с этим диагнозом.
Эхокардиография
До 20% пациентов с ТИА / инсультом имеют кардиоэмболию, и, следовательно, многие эксперты рекомендуют эхокардиографию как часть первоначальной оценки ТИА. В рекомендациях AHA / ASA эхокардиография относится к классу IIa (уровень доказательности B) и утверждается, что «эхокардиография (по крайней мере, TTE) целесообразна у пациентов с подозрением на ТИА, особенно у пациентов, у которых причина не была идентифицирована другими элементами работа «.
На практике трансторакальная эхокардиография (ТТЭ) обычно назначается как часть первоначальной оценки ТИА.Однако многочисленные исследования продемонстрировали, что чувствительность ТТЭ при обнаружении сердечных источников эмболии довольно низкая, за исключением тромба левого желудочка, редкой причины эмболической ТИА / инсульта. Было показано, что чреспищеводная эхокардиография (ЧЭЭ) значительно более чувствительна, чем ЧТЭ, при обнаружении большинства сердечных источников эмболии, особенно тромба ушка левого предсердия, наиболее частой причины эмболической ТИА / инсульта. Однако ТИА ограничена стоимостью, сопутствующими рисками и доступностью и обычно не назначается для ТИА, если у пациента нет повторяющихся эпизодов ТИА и отрицательного ТИА.
Многочисленные исследования показали, что результаты как TTE, так и TEE редко меняют лечение пациентов с инсультом или TIA. Многие источники эмболии, обнаруженные с помощью TTE или TEE (например, PFO, аневризма межпредсердной перегородки, атеромы аорты, кальцификации митрального кольца) не имеют определенной терапии или терапии, которая не отличается от стандартной медикаментозной терапии TIA. Следовательно, обнаружение этих состояний обычно не влияет на ведение пациента. Кроме того, учитывая растущую проницаемость наборов порядков EHR и повышенное внимание к стандартизации лечения, это не редкость для пациентов, которые недавно перенесли TTE, или у которых уже есть показания к антикоагуляции, или которые не являются кандидатами на антикоагуляцию. заказывать и проводить TTE, несмотря на то, что тест вряд ли добавит что-либо к лечению, кроме стоимости и увеличения продолжительности пребывания.Госпиталистам следует распознавать эти случаи некачественной / бесполезной помощи и стараться избегать их.
Некоторые эксперты рекомендуют индивидуальный индивидуальный подход к эхокардиографии при ТИА / инсульте, и это, вероятно, лучшая и наиболее экономичная стратегия. Вместо того, чтобы регулярно назначать TTE всем пациентам с ТИА, разумно: оценить вероятность эмболического события у каждого пациента на основе возраста, сердечного анамнеза и других факторов риска; подумайте, есть ли у пациента уже показания к антикоагуляции или он будет кандидатом на антикоагулянтную терапию в случае обнаружения источника эмболии; определить, была ли им недавно сделана эхокардиограмма, и если да, нужно ли повторить исследование; а затем заказать TTE, TEE или отсутствие эхокардиографии соответственно.
Внутричерепная визуализация сосудов
Внутричерепная визуализация (КТА или МРА) обычно назначается как часть начального обследования пациентов с ТИА. По сравнению с визуализацией экстракраниальных сосудов, которая является важным компонентом первоначальной оценки ТИА и может иметь большое влияние на ведение пациента, визуализация внутричерепной сосудистой сети часто является менее ценным тестом для многих пациентов с ТИА.
В определенных группах населения с более высокими показателями атеросклероза внутричерепных крупных артерий (афроамериканцы, латиноамериканцы и азиатские пациенты) диагностическая ценность внутричерепной визуализации может быть выше, но влияние на ведение пациентов менее очевидно.Это отличается от пациентов с острым ишемическим инсультом, у которых обнаружение внутричерепного тромба может быть показанием для тромболизиса или механической тромбэктомии.
Для пациентов с ТИА, но не с острым ишемическим инсультом, обнаружение внутричерепного стеноза, вероятно, не изменит лечение, учитывая данные исследования SAMMPRIS, обсужденные выше, которые продемонстрировали, что стентирование внутричерепных поражений уступает медикаментозной терапии для вторичной профилактики ТИА и инсульта.
Имеются слабые доказательства того, что краткосрочная двойная антитромбоцитарная терапия аспирином и клопидогрелом в течение 90 дней может принести некоторую пользу некоторым группам населения с ТИА из-за внутричерепных поражений высокой степени (стеноз 70-99%), но этот подход был решен Класс IIb, уровень доказательности B, рекомендация по последним рекомендациям AHA / ASA, что отражает слабость рекомендации и низкое качество данных.
КТА и МРА, наиболее распространенные методы оценки внутричерепной сосудистой сети, являются относительно дорогостоящими исследованиями, которые сопряжены с риском. Учитывая относительно низкую диагностическую ценность, сомнительное влияние на ведение пациентов и относительно высокую стоимость внутричерепной визуализации, может оказаться более экономичной стратегией отложить внутричерепную визуализацию на более поздний этап оценки или даже полностью отказаться от нее у некоторых пациентов, если это необходимо. ясно, что результаты тестов не повлияют на ведение пациента.
Гомоцистеин и липопротеин (а)
Повышенные уровни гомоцистеина и липопротеина (а) связаны с повышенным риском цереброваскулярных заболеваний. Однако нет никаких доказательств того, что снижение любого из этих уровней оказывает какое-либо влияние на первичную или вторичную профилактику ТИА или инсульта, и поэтому их не следует регулярно назначать во время оценки ТИА.
Аутоиммунное тестирование
При отсутствии анамнеза или клинических доказательств активной волчанки такие тесты, как СОЭ, ANA и другие аутоантитела, вряд ли будут полезны при первоначальной оценке ТИА.
Тестирование гиперкоагуляции
Тесты на антифосфолипидные антитела или тесты на другие наследственные тромбофилии могут быть показаны конкретным пациентам (например, молодым пациентам с отрицательной оценкой или пациентам с личным или семейным анамнезом тромбоза, волчанки или антифосфолипидного синдрома), но не должны проводиться в плановом порядке. в рамках первоначальной оценки TIA.
III. Управление по умолчанию.
A. Непосредственное управление.
Первоначальное лечение в отделении неотложной помощи должно включать базовые лабораторные исследования, ЭКГ, мониторинг сердца и экстренную нейровизуализацию (МРТ или КТ).Следует провести исследование глотания у постели больного, и после исключения геморрагического инсульта всем пациентам, у которых нет противопоказаний, следует назначать аспирин (перорально или ректально). Обычно рекомендуется госпитализация для ускорения обследования. Обычно рекомендуется разрешающая гипертензия, хотя конкретные параметры для этого не определены. Преимущество пермиссивной гипертензии, вероятно, больше у пациентов с острым ишемическим инсультом, чем у пациентов с ТИА. Если пациент принимает бета-адреноблокатор, может быть разумным продолжить его, даже если проводятся другие гипотензивные препараты, чтобы снизить риск инфаркта миокарда во время пребывания в больнице.
B. Советы по медицинскому осмотру для руководства.
Частые неврологические осмотры врачом или медсестрой важны для документирования клинического течения болезни пациента во время госпитализации. Пациенты с ТИА часто имеют быстро разрешающийся дефицит, но они также подвергаются повышенному риску инсульта в период времени сразу после ТИА. Прогрессирование или развитие дефицита у пациента после первоначального отрицательного нейровизуализационного исследования может быть показанием для срочной повторной визуализации для выявления развивающегося инсульта.При необходимости можно проконсультироваться со службами физиотерапии, трудотерапии и логопеда, хотя обычно симптомы ТИА полностью исчезают до выписки из больницы, а услуги реабилитации не будут показаны.
C. Лабораторные тесты для мониторинга реакции и корректировок в управлении.
Уровень глюкозы в крови следует контролировать, пока пациент госпитализирован, и, если он повышен, следует назначить терапию инсулином для поддержания гликемического контроля. Следует составить панель липидов натощак, чтобы можно было отслеживать реакцию на гиполипидемическую терапию в амбулаторных условиях.Изменения в неврологическом статусе должны требовать срочной повторной визуализации для поиска признаков развивающегося инсульта.
D. Долгосрочное управление.
Долгосрочное лечение ТИА направлено на вторичную профилактику ТИА или инсульта с помощью антиагрегантной и статиновой терапии и снижение факторов риска (управление артериальным давлением, гликемический контроль, отказ от курения / лечение токсикомании, лечение метаболического синдрома и т. Д.).
Антитромбоцитарная терапия
Антиагреганты, эффективные во вторичной профилактике ТИА, включают аспирин, клопидогрель (Плавикс) и аспирин-дипиридамол (Аггренокс).Клопидогрель и аспирин-дипиридамол считаются более эффективными, чем один аспирин, хотя дополнительная польза от каждого агента невелика и компенсируется значительно более высокими затратами на лекарства. Аспирин может быть лучшим средством, если принять во внимание эффективность, переносимость и стоимость.
Оптимальная доза аспирина точно не определена, но самые последние рекомендации AHA / ASA рекомендуют дозы 50-325 мг / день. Краткосрочная комбинированная терапия аспирином и клопидогрелом может быть эффективной в определенных группах населения (азиаты, пациенты с внутричерепным стенозом высокой степени), но длительная двойная антиагрегантная терапия при ТИА не дает дополнительных преимуществ, но значительно увеличивает риск кровотечений.
Антигипертензивная терапия
В целом цель для длительного контроля артериального давления у пациентов с ТИА составляет <140/90. Это может быть выполнено с помощью одного агента или некоторой комбинации диуретика, ингибитора АПФ, блокатора рецепторов ангиотензина, блокатора кальциевых каналов или бета-блокатора.
Гиполипидемическая терапия
Статины — единственный класс гиполипидемических средств, снижающих риск ТИА или инсульта даже у пациентов с нормальным или средним уровнем ЛПНП.Высокие дозы аторвастатина (80 мг / день) имеют наилучшие доказательства из исследования SPARCL и, следовательно, являются препаратом выбора для вторичной профилактики ТИА.
Гликемический контроль
Не было показано, что строгий гликемический контроль снижает макрососудистые осложнения диабета, включая ТИА. Однако разумно использовать существующие рекомендации по контролю гликемии у пациентов с ТИА с диабетом.
Отказ от курения
Курение связано с повышенным риском ТИА и инсульта, и все курильщики с ТИА должны пройти консультирование по отказу от курения.
E. Общие ловушки и побочные эффекты управления.
Неблагоприятные эффекты лекарств, назначенных для вторичной профилактики ТИА, являются наиболее частыми побочными эффектами лечения. К ним могут относиться кровотечения из-за антитромбоцитарной терапии, гипотензия из-за гипотензивных средств и аномалии LFT или мышечная боль или слабость из-за статинов. Может потребоваться корректировка дозы, смена или прекращение приема лекарств.
Антитромбоцитарная терапия
Аспирин — начните с 325 мг в день в острых случаях, затем 50-325 мг в день после этого (нет четких доказательств для рекомендации конкретной дозы)
Клопидогрель (плавикс) — 75 мг в сутки
Аспирин / дипиридамол ER (Аггренокс) — 25/200 мг два раза в день
Антигипертензивная терапия (обычно применяемые дженерики)
Хлорталидон (тиазид) — 12.5-25 мг в день (предпочтительнее, чем HCTZ из-за большей продолжительности действия и лучших данных по исходам)
Лизиноприл (ингибитор АПФ) — 10-40 мг в сутки
Лозартан (блокатор рецепторов ангиотензина) — 25-100 мг в сутки
Амлодипин (блокатор кальциевых каналов) — 5-10 мг в сутки
Метопролол (бета-адреноблокатор) — 12,5-100 мг 2 раза в сутки или 25-200 мг в сутки ER
Карведилол (альфа-1 / бета-блокатор) — 3.125-25 мг 2 раза в сутки
Статины (часто используемые агенты)
Аторвастатин (липитор) — 10-80 мг в день (лучшее доказательство для вторичной профилактики по результатам исследования SPARCL, теперь доступно как дженерик)
Правастатин (правахол) — 10-40 мг перед сном (относительно меньшая мышечная токсичность)
Флувастатин (Лескол) — 20-40 мг перед сном (относительно меньшая мышечная токсичность)
Розувастатин (Крестор) — 5-40 мг в день (высокая эффективность, не дженерик)
IV.Лечение сопутствующих заболеваний.
A. Почечная недостаточность.
Выбор антигипертензивной терапии может измениться у пациентов с ХБП (например, фуросемид вместо хлорталидона или отказ от ингибитора АПФ для другого класса препаратов, если уровень креатинина в сыворотке заметно повышен). Дозу некоторых статинов при ХБП следует скорректировать.
B. Печеночная недостаточность.
FDA рекомендует проверять трансаминазы до начала терапии статинами и через 12 недель после начала.Пациенты с хроническим заболеванием печени должны находиться под тщательным наблюдением на предмет прогрессирующих нарушений LFT во время терапии статинами. Статины не следует применять пациентам с прогрессирующим или декомпенсированным заболеванием печени или печеночной недостаточностью.
Антиагреганты могут повышать риск кровотечения у пациентов с нарушением синтетической функции печени и коагулопатией.
C. Систолическая и диастолическая сердечная недостаточность.
Пациенты с сердечной недостаточностью могут подвергаться более высокому риску сердечного источника эмболии (CSE) или сердечной аритмии (например, фибрилляции предсердий), которые могут увеличить риск ТИА.При систолической или диастолической сердечной недостаточности лечение существенно не меняется. Антигипертензивная терапия сердечной недостаточности (ингибиторы АПФ, бета-адреноблокаторы, диуретики) хорошо согласуется с рекомендациями по лечению артериальной гипертензии при ТИА.
D. Заболевание коронарной артерии или заболевание периферических сосудов.
Долгосрочная двойная антитромбоцитарная терапия не рекомендуется для вторичной профилактики ТИА из-за отсутствия пользы и повышенного риска кровотечения, но пациенты со стентами коронарных артерий или недавно перенесенным инфарктом миокарда могут иметь показания для двойной антитромбоцитарной терапии.
E. Диабет или другие эндокринные проблемы.
Мониторинг глюкозы в крови или измерение гемоглобина A1c во время госпитализации по поводу ТИА может привести к новому диагнозу диабета. Рекомендуется гликемический контроль в соответствии с установленными рекомендациями. Антигипертензивная терапия для пациентов с ТИА и диабетом, как правило, должна включать ингибитор АПФ или блокатор рецепторов ангиотензина, если нет противопоказаний для обоих этих агентов.
F. Злокачественность.
Злокачественное новообразование — это состояние гиперкоагуляции, которое может увеличить риск ТИА.Следует учитывать и исключать поражение ЦНС злокачественными новообразованиями у пациентов с симптомами ТИА. У пациентов со злокачественными новообразованиями с ТИА следует учитывать парадоксальную эмболию ТГВ (например, через PFO).
G. Иммуносупрессия (ВИЧ, хронические стероиды и др.).
Следует учитывать и исключать злокачественное новообразование или инфекцию ЦНС у пациентов с ослабленным иммунитетом, у которых наблюдаются симптомы ТИА.
H. Первичная болезнь легких (ХОБЛ, астма, ILD).
Без изменений в стандартном управлении.
I. Проблемы с желудочно-кишечным трактом или питанием.
Без изменений в стандартном управлении.
J. Проблемы гематологии или коагуляции.
Состояния гиперкоагуляции увеличивают риск ТИА, и у этих пациентов следует учитывать парадоксальную эмболию. Следует соблюдать осторожность у пациентов с кровоточащим диатезом при назначении антиагрегантной терапии.
K. Деменция или психическое заболевание / Лечение.
Объем диагностического тестирования может быть изменен из-за наличия тяжелой деменции.Например, пациенту с запущенной деменцией, который не является кандидатом на каротидную эндартерэктомию или антикоагулянтную терапию, вероятно, не следует проходить оценку экстракраниальной сосудистой сети или эхокардиографию во время оценки на ТИА. Пациенты с запущенной деменцией или активными психическими расстройствами могут не переносить МРТ. Некоторые психические состояния, такие как конверсионное расстройство или поздняя дискинезия от нейролептической терапии, могут имитировать ТИА.
V. Переходы лечения.
А.Рекомендации по выходу из системы во время госпитализации.
Резкое изменение неврологического статуса у пациентов, поступивших с ТИА, требует срочного повторного обследования для выявления инсульта. Неконтролируемое артериальное давление, гипер / гипогликемия и сердечные аритмии, такие как фибрилляция предсердий, — все это проблемы, которые могут возникнуть во время госпитализации.
B. Ожидаемая продолжительность пребывания.
Большинство пациентов с ТИА могут пройти полное обследование в течение 24-48 часов, и им не потребуется длительное пребывание в больнице.Доступность методов визуализации, таких как УЗИ и МРТ, особенно по ночам, в выходные и праздничные дни, может увеличить продолжительность пребывания в больнице.
C. Когда пациент готов к выписке.
Пациенты с ТИА, как правило, готовы к выписке после того, как их симптомы исчезнут, когда они завершат диагностическое обследование и когда их соответствующие медицинские условия и вторичные профилактические проблемы (артериальное давление, гликемический контроль, отказ от курения и т. был адресован.Перед выпиской необходимо пройти обучение пациента относительно симптомов ТИА / инсульта. Реабилитационные услуги (физическая / профессиональная / логопедическая), как правило, не требуются, поскольку симптомы, как правило, уже исчезли, но отсутствие показаний для реабилитационных услуг должно быть зарегистрировано в медицинской карте, чтобы соответствовать критериям качества Совместной комиссии.
D. Организация последующего наблюдения в клинике.
Последующее наблюдение у лечащего врача после выписки из больницы важно для долгосрочного управления факторами риска (артериальное давление, липиды, диабет, отказ от курения).
1. Когда и с кем следует организовать наблюдение в клинике.
По возможности рекомендуется обратиться в поликлинику в течение 7 дней после выписки. Для пациентов с рецидивирующей ТИА или с неопределенным диагнозом (например, ТИА в сравнении с мигренью или судорогой) целесообразно последующее наблюдение у невролога.
2. Какие анализы следует провести перед выпиской, чтобы лучше всего получить возможность первого посещения клиники.
Базовая липидная панель полезна для пациентов, начинающих терапию статинами.Гемоглобин A1c следует назначать пациентам, у которых диагностирован или подозревается диабет.
3. Какие анализы следует заказать амбулаторно до или в день посещения клиники.
Креатинин и калий следует назначать пациентам, которые начали принимать диуретики или ингибиторы АПФ. Разумно следовать LFT при начале терапии статинами, особенно у пациентов с заболеваниями печени или у тех, кто принимает другие лекарства, которые могут взаимодействовать друг с другом.
E.Рекомендации по размещению.
Пациенты с ТИА, как правило, могут вернуться к своей прежней жизненной ситуации, поскольку их симптомы обычно проходят к моменту выписки. Услуги реабилитации (физиотерапия / трудотерапия / логопедия) обычно не требуются.
F. Прогноз и консультирование пациентов.
Пациенты с ТИА подвергаются повышенному риску инсульта в дни и недели после их первоначального события. Все пациенты и их семьи должны быть проинформированы о признаках и симптомах инсульта и должны немедленно обратиться за медицинской помощью, если у них появятся эти симптомы.Консультации по отказу от курения следует проводить пациентам, которые курили в прошлом году. Пациентам следует рекомендовать ограничить потребление натрия с пищей, чтобы помочь контролировать артериальное давление. Пациенты с диабетом должны быть проинструктированы о гликемическом контроле и диете для диабетиков.
VI. Безопасность пациентов и меры качества.
A. Стандарты и документация по основным показателям.
Совместная комиссия требует, чтобы учреждения, сертифицированные как центры первичного инсульта, ежеквартально отчитывались по восьми основным показателям качества.Эти меры обычно применимы и к пациентам с ТИА, и их следует указывать в документации врача, особенно если они не соблюдаются. Восемь показателей качества:
— Профилактика венозной тромбоэмболии
— Выписан на антитромботическую терапию
— Антикоагулянты при фибрилляции / трепетании предсердий
— Тромболитическая терапия
— Антитромботическая терапия к концу 2-го дня
— Выписан на прием статинов
— Инсультное образование
— Оценено на реабилитацию
Б.Соответствующая профилактика и другие меры по предотвращению реадмиссии.
Меры профилактики ТИА в стационаре включают профилактику ВТЭ, меры предосторожности при падении и аспирации у пациентов, дефицит которых еще не решен, а также частые неврологические осмотры для выявления прогрессирования ТИА в инсульт. Как и в случае с другими медицинскими пациентами, не входящими в ОИТ, профилактика желудочно-кишечного тракта в большинстве случаев не показана и даже может быть вредной из-за увеличения риска пневмонии и инфекций Clostridium difficile.
Вторичная профилактика ТИА заключается в назначении соответствующего лечебного режима и устранении изменяемых факторов риска у пациентов, как обсуждалось выше.
VII. Какие доказательства?
Истон, Дж. «Определение и оценка транзиторной ишемической атаки». Инсульт .. об. 40. 2009. pp. 2276-2293.
Kernan, W. «Рекомендации по профилактике инсульта у пациентов с инсультом и транзиторной ишемической атакой». Инсульт .. об. 45. 2014. С. 2160-2236. (Обновленные рекомендации AHA / ASA 2014 г.)
Chimowitz, M. «Стентирование против агрессивной медикаментозной терапии внутричерепного артериального стеноза». N Engl J Med. т. 365. 2011. С. 993–1003.
Амаренко П. «Высокая доза аторвастатина после инсульта или транзиторной ишемической атаки». N Engl J Med. т. 355. 2006. С. 549-559. (SPARCL)
Ван Ю. «Клопидогрель с аспирином при остром малом инсульте или транзиторной ишемической атаке». N Engl J Med. т. 369. 2013. С. 11-19. (Первое испытание, показывающее краткосрочную пользу двойной антитромбоцитарной терапии после ТИА / инсульта.)
McGrath, E. «Чреспищеводная эхокардиография у пациентов с криптогенным ишемическим инсультом: систематический обзор». Am Heart J .. vol. 168. 2014. С. 706-712. (Систематический обзор ТЭЭ и его влияния на лечение ТИА / инсульта.)
Гладстон Д. «Фибрилляция предсердий у пациентов с криптогенным инсультом». N Engl J Med. т. 370. 2014. С. 2467-2477. (Исследование, показывающее значительную распространенность скрытой фибрилляции предсердий у пациентов с инсультом.)
Copyright © 2017, 2013 ООО «Поддержка принятия решений в медицине». Все права защищены.
Ни один спонсор или рекламодатель не участвовал, не одобрял и не платил за контент, предоставляемый Decision Support in Medicine LLC.


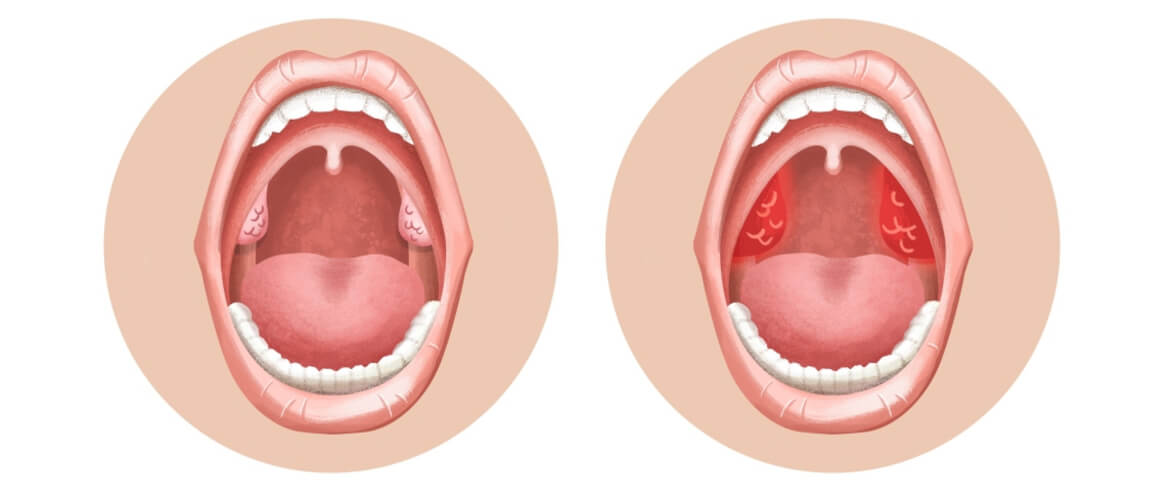
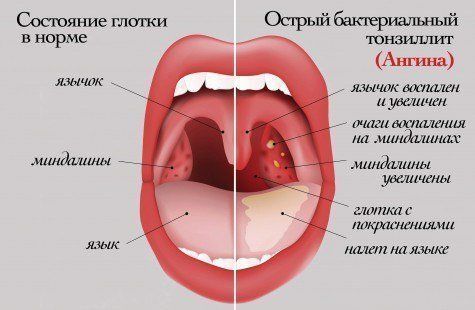 Длительность определяется тяжестью заболевания, возбудителем ангины, состоянием пациента.
Длительность определяется тяжестью заболевания, возбудителем ангины, состоянием пациента.


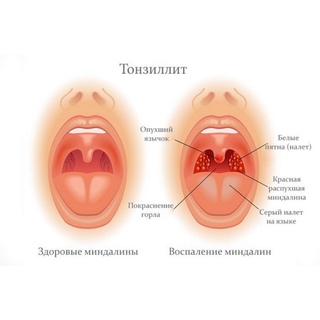 mp.pl/pacjent/otolaryngologia/lista/120798,leczenie-anginy
mp.pl/pacjent/otolaryngologia/lista/120798,leczenie-anginy